ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ການພັດທະນາແລະການໃຊ້ຢາສະເຕີຣອຍໃນປີ 1940 ກາຍເປັນສິ່ງມະຫັດສະຈັນທີ່ທັນສະ ໄໝ ໃນຫຼາຍວິທີ. ພວກເຂົາໄດ້ປະກອບສ່ວນເຂົ້າໃນການຟື້ນຕົວຢ່າງໄວວາຂອງຄົນເຈັບຫຼາຍໆຄົນທີ່ມີພະຍາດຕ່າງໆ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຮໍໂມນສັງເຄາະໄດ້ກາຍເປັນຢາທີ່ເປັນອັນຕະລາຍ, ເຊິ່ງໃນບາງກໍລະນີກໍ່ໃຫ້ເກີດອັນຕະລາຍຮ້າຍແຮງແລະຜົນຂ້າງຄຽງອື່ນໆທີ່ບໍ່ຕ້ອງການ. ແທ້ຈິງແລ້ວ, ການປິ່ນປົວສາມາດເຮັດໃຫ້ເກີດພະຍາດເບົາຫວານສະເຕີຣອຍ, ຍ້ອນວ່າມັນເຮັດໃຫ້ເກີດການຕໍ່ຕ້ານອິນຊູລິນໃນລະດັບຂອງຕັບ, ກ້າມເນື້ອໂຄງກະດູກແລະເນື້ອເຍື່ອ adipose.
ສານສະເຕີຣອຍ ນຳ ໄປສູ່ຜົນສະທ້ອນດັ່ງຕໍ່ໄປນີ້:
ການເສື່ອມສະພາບຂອງການເສື່ອມຂອງ pancreatic ຂອງຈຸລັງການຜະລິດອິນຊູລິນຍັງໄດ້ພິສູດແລ້ວ.
ໂຣກເບົາຫວານ Steroid ແມ່ນຖືກ ກຳ ນົດວ່າເປັນການເພີ່ມຂື້ນຜິດປົກກະຕິຂອງ glycemia ທີ່ກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ glucocorticoids ໃນຄົນເຈັບທີ່ມີຫລືບໍ່ມີປະຫວັດເບື້ອງຕົ້ນຂອງພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ. ເງື່ອນໄຂ ສຳ ລັບການບົ່ງມະຕິພະຍາດປະເພດໂຣກນີ້ແມ່ນການ ກຳ ນົດ glycemia:
- ໃນກະເພາະອາຫານຫວ່າງເປົ່າ - ຫນ້ອຍກວ່າ 7.0 mmol / l,
- ຫຼັງຈາກ 2 ຊົ່ວໂມງດ້ວຍການທົດສອບຄວາມອົດທົນທາງປາກ - ຫຼາຍກ່ວາ 11,1 mmol / l,
- ສໍາລັບຄົນເຈັບທີ່ມີອາການຂອງ hyperglycemia - ຫນ້ອຍກວ່າ 6,5 mmol / L.
ສາເຫດຂອງໂຣກເບົາຫວານ Steroid
ຜູ້ສົ່ງສານເຄມີຮໍໂມນຖືກຜະລິດໂດຍ ທຳ ມະຊາດໃນຮ່າງກາຍໂດຍຕ່ອມ adrenal ແລະອະໄວຍະວະສືບພັນ. ພວກມັນ ກຳ ຈັດລະບົບພູມຄຸ້ມກັນແລະຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວໂລກພະຍາດ autoimmune ດັ່ງຕໍ່ໄປນີ້,

ເພື່ອບັນລຸເປົ້າ ໝາຍ ຂອງພວກເຂົາ, corticosteroids ເຮັດໃຫ້ເກີດຜົນກະທົບຂອງ cortisol, ຮໍໂມນທີ່ຜະລິດໂດຍ ໝາກ ໄຂ່ຫຼັງ, ເຮັດໃຫ້ສະຖານະການທີ່ມີຄວາມກົດດັນຍ້ອນຄວາມດັນເລືອດສູງແລະທາດນ້ ຳ ຕານ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄຽງຄູ່ກັບຜົນປະໂຫຍດ, ສານທີ່ໃຊ້ສານສັງເຄາະມີຜົນຂ້າງຄຽງ, ຍົກຕົວຢ່າງ, ການເພີ່ມນ້ ຳ ໜັກ ແລະການກະດູກທີ່ອ່ອນລົງເມື່ອກິນເປັນເວລາດົນ. ຄົນເຈັບ Corticosteroid ມີຄວາມອ່ອນໄຫວຕໍ່ກັບການພັດທະນາຂອງລັດທີ່ມີແຮງກະຕຸ້ນ.
ໃນລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ glycemic ສູງ, ຈຸລັງທີ່ຜະລິດອິນຊູລິນປ່ອຍຮໍໂມນຮໍໂມນຫຼາຍຂື້ນເພື່ອດູດຊຶມທາດນ້ ຳ ຕານ. ດັ່ງນັ້ນ, ມັນສ້າງຄວາມສົມດຸນຂອງນ້ ຳ ຕານຢູ່ໃນຂອບເຂດປົກກະຕິ ສຳ ລັບການເຮັດວຽກທີ່ ເໝາະ ສົມຂອງອົງການຈັດຕັ້ງທັງ ໝົດ.
ໃນສະພາບທາງ pathological ຂອງສອງປະເພດ, steroids ເຮັດໃຫ້ການຄວບຄຸມນ້ ຳ ຕານສັບສົນ. ພວກມັນເພີ່ມ glycemia ໃນສາມວິທີ:
- ຂັດຂວາງການກະ ທຳ ຂອງອິນຊູລິນ.
- ເພີ່ມປະລິມານນ້ ຳ ຕານ.
- ການຜະລິດ glucose ເພີ່ມເຕີມໂດຍຕັບ.
ສານສັງເຄາະທີ່ສູດດົມທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກຫອບຫືດບໍ່ມີຜົນຕໍ່ລະດັບນໍ້າຕານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລະດັບຂອງມັນສູງຂື້ນພາຍໃນສອງສາມມື້ແລະຈະແຕກຕ່າງກັນໄປຕາມເວລາ, ປະລິມານແລະປະເພດຂອງຮໍໂມນ:
- ຜົນກະທົບຂອງຢາທາງປາກຈະຫາຍໄປພາຍໃນ 48 ຊົ່ວໂມງຫຼັງຈາກຢຸດເຊົາ,
- ຜົນກະທົບຂອງການສັກຢາໃນເວລາ 3 ຫາ 10 ວັນ.
 ຫລັງຈາກຢຸດການໃຊ້ຢາ steroids, glycemia ຄ່ອຍໆຫຼຸດລົງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄົນສາມາດເຈັບປ່ວຍເປັນໂລກເບົາຫວານປະເພດ 2, ເຊິ່ງຕ້ອງໄດ້ຮັບການຮັກສາຕະຫຼອດຊີວິດ. ພະຍາດທາງເດີນປະເພດນີ້ພັດທະນາດ້ວຍການໃຊ້ຢາ steroids ໃນໄລຍະຍາວ (ຫຼາຍກວ່າ 3 ເດືອນ).
ຫລັງຈາກຢຸດການໃຊ້ຢາ steroids, glycemia ຄ່ອຍໆຫຼຸດລົງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງຄົນສາມາດເຈັບປ່ວຍເປັນໂລກເບົາຫວານປະເພດ 2, ເຊິ່ງຕ້ອງໄດ້ຮັບການຮັກສາຕະຫຼອດຊີວິດ. ພະຍາດທາງເດີນປະເພດນີ້ພັດທະນາດ້ວຍການໃຊ້ຢາ steroids ໃນໄລຍະຍາວ (ຫຼາຍກວ່າ 3 ເດືອນ).
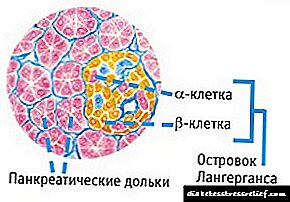
ພະຍາດເບົາຫວານ Steroid ແມ່ນຮູບແບບ ສຳ ຮອງຂອງໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ. ການພັດທະນາຂອງມັນແມ່ນຍ້ອນການກິນ corticosteroids ຫຼາຍເກີນໄປໃນເລືອດຂອງຄົນເຈັບທີ່ຜະລິດໂດຍ adrenal cortex, ຫຼືຫຼັງຈາກກິນຢາໂດຍອີງໃສ່ພວກມັນ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ຮັກສາພະຍາດ ຈຳ ນວນ ໜຶ່ງ ແລະເປີດໂອກາດໃນການຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງອາການເຈັບ. ພະຍາດວິທະຍາບໍ່ກ່ຽວຂ້ອງກັບການຜິດປົກກະຕິຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans ຂອງຕັບ.
ພື້ນຖານຂອງການພັດທະນາຂອງພະຍາດ
ໂຣກເບົາຫວານໃນຢາມີການພັດທະນາພາຍໃຕ້ອິດທິພົນຂອງຫລາຍໆປັດໃຈ. ເຫຼົ່ານີ້ລວມມີ:
- ການກິນຫຼາຍເກີນໄປຂອງຢາທີ່ອີງໃສ່ glucocorticoid, ເຊິ່ງເຮັດໃຫ້ການກວດຫາໂຣກເບົາຫວານເບົາຫວານໃນຄົນເຈັບທີ່ບໍ່ໄດ້ເປີດເຜີຍການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ.
- ການຫັນປ່ຽນໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນຕໍ່ຮູບແບບທີ່ເພິ່ງພາອາໄສຂອງອິນຊູລິນ.
- ຄວາມບໍ່ສົມດຸນໃນພື້ນຫລັງຂອງຮໍໂມນເນື່ອງມາຈາກກິດຈະກໍາທີ່ກະທົບກະເທືອນຂອງຕ່ອມ hypothalamus ແລະຕ່ອມໃຕ້ສະຫມອງແລະການຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງຈຸລັງແລະແພຈຸລັງກັບອິນຊູລິນ.
- ການບົ່ງມະຕິພະຍາດກະເພາະທີ່ເປັນພິດ, ສະແດງໃຫ້ເຫັນໂຣກ hypertrophy thyroid ແລະກະທົບຕໍ່ການປຸງແຕ່ງຂອງ monosaccharide ໂດຍເນື້ອເຍື່ອໃນຮ່າງກາຍຂອງຄົນເຈັບ.
- ການ ກຳ ນົດຄວາມບໍ່ສົມດຸນລະຫວ່າງຮໍໂມນ, ເຊິ່ງກາຍເປັນເຫດຜົນຂອງການຂາດປະຕິກິລິຍາຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ.
- ໂລກອ້ວນຂອງຄົນເຈັບ, ເຊັ່ນດຽວກັນກັບການຜະລິດ hydrocortisone ຫຼາຍເກີນໄປໂດຍຮ່າງກາຍ - ຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex.
ຮູບແບບຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດເບົາຫວານ, ການພັດທະນາເຊິ່ງກ່ຽວຂ້ອງກັບການກິນຢາ glucocorticoids ຫຼາຍເກີນໄປ, ອາດຈະຫາຍໄປເອງຫຼັງຈາກຍົກເລີກການກິນເຂົ້າຂອງພວກມັນ. ປັດໃຈດັ່ງກ່າວສ້າງພື້ນຖານທີ່ເອື້ອ ອຳ ນວຍໃຫ້ແກ່ການພັດທະນາຂອງໂລກເບົາຫວານສະເຕີຣອຍ, ຖືກວິນິດໄສເນື່ອງຈາກຄວາມແຕກຕ່າງໃນລະດັບຂອງ monosaccharide ໃນເລືອດ.
ການຮັກສາພະຍາດໃຫ້ທັນເວລາຈະລົບລ້າງຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ກໍ່ໃຫ້ເກີດໄພຂົ່ມຂູ່ຢ່າງຮ້າຍແຮງຕໍ່ສຸຂະພາບແລະຊີວິດຂອງຄົນເຈັບ.
ຢາ glucocorticoid ທີ່ຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງ, ການກິນຫຼາຍເກີນໄປເຊິ່ງນໍາໄປສູ່ການພັດທະນາໂຣກເບົາຫວານ, ມີຜົນຕໍ່ຕ້ານອັກເສບ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ແກ້ໄຂບັນຫາຂອງໂລກຂໍ້ອັກເສບຂໍ່, ໂລກຫອບຫືດ, ໂລກຊືມເຊື້ອ ຈຳ ນວນຫລາຍ. ນອກເຫນືອໄປຈາກ glucocorticoids, ພະຍາດເບົາຫວານ steroid ສາມາດເກີດຈາກການໃຊ້ຢາ diuretics ໃນຮູບແບບຂອງ Nefriks, Navidrex, Hypothiazide, Dichlothiazide ແລະບາງຊະນິດຂອງຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ.
ການສະແດງອອກຂອງພະຍາດ
ໂຣກເບົາຫວານ Steroid ລວມອາການຂອງໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ເຫຼົ່ານີ້ລວມມີ:
- ຮູບລັກສະນະຂອງຄວາມຫິວແລະຄວາມຮູ້ສຶກທີ່ມີອາການຄັນຢູ່ຊັ້ນຊັ້ນຂອງໂລກລະບາດ.
- ຄວາມຖີ່ຂອງການຍ່ຽວສູງ.
- ການລະເມີດພື້ນຖານທາງດ້ານອາລົມ, ການຫຼຸດລົງຂອງລະດັບຂອງການອອກກໍາລັງກາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເມື່ອຍລ້າ, ຄວາມອ່ອນເພຍຂອງຄົນເຈັບ.
- ບັນດາກໍລະນີທີ່ຫາຍາກຂອງການກວດພົບທາດ ນຳ ້ຕານສູງ, ອາເຊໂຕນໃນເລືອດແລະປັດສະວະ.
- ການສູນເສຍນ້ໍາຫນັກຊ້າ.
ອາການ ສຳ ຄັນຂອງພະຍາດວິທະຍາບໍ່ແຕກຕ່າງກັນໃນພາບທີ່ຖືກສະແດງອອກ. ມັນເກີດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງຈຸລັງβຂອງບັນດາ islets ຂອງ Langerhans ຂອງກະດູກສັນຫຼັງທີ່ມີຈໍານວນຫລາຍຂອງ corticosteroids. ບໍລິມາດຂອງອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຈັບແມ່ນຫຼຸດລົງ, ແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກໍ່ຫຼຸດລົງ. ຍ້ອນເຫດນັ້ນ, ຍ້ອນການ ທຳ ລາຍຈຸລັງβ, ການຜະລິດຮໍໂມນຂອງຕົ້ນ ກຳ ເນີດທາດໂປຼຕີນທີ່ຜະລິດໂດຍກະຕ່າຍແມ່ນຢຸດ. ການພັດທະນາຂອງພະຍາດແມ່ນບໍ່ແຕກຕ່າງຈາກການເປັນໂຣກເບົາຫວານປະເພດ 1 ແລະ ກຳ ນົດອາການທົ່ວໄປ.
ຍຸດທະວິທີ ສຳ ລັບ ກຳ ຈັດເຊື້ອພະຍາດ
ການປິ່ນປົວແບບສະລັບສັບຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນຄ້າຍຄືກັນກັບການແກ້ໄຂບັນຫາຂອງໂຣກເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບປະເພດອິນຊູລິນ. ມັນຖືກລະບຸໄວ້ເປັນສ່ວນບຸກຄົນ, ສອດຄ່ອງກັບຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ຕົວຊີ້ວັດຂອງລະດັບຂອງ monosaccharide ໃນເລືອດຂອງລາວ. ພະຍາດເບົາຫວານ Steroid ໄດ້ຮັບການປິ່ນປົວໂດຍບໍ່ມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ການຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ, ຄຳ ແນະ ນຳ ຂອງແພດຊ່ຽວຊານ endocrinologist ແມ່ນກຸນແຈ ສຳ ຄັນໃນການໄດ້ຮັບຜົນໃນທາງບວກ. ການປິ່ນປົວລວມມີມາດຕະການປິ່ນປົວບາງຢ່າງ. ເຫຼົ່ານີ້ລວມມີ:

ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆທີ່ອາດເປັນອັນຕະລາຍຕໍ່ຊີວິດແລະສຸຂະພາບຂອງຄົນເຈັບ, ມັນ ຈຳ ເປັນຕ້ອງກວດພົບພະຍາດດັ່ງກ່າວໃຫ້ທັນເວລາແລະເລີ່ມການປິ່ນປົວພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ!
- ການຈັດຕັ້ງອາຫານທີ່ຖືກຕ້ອງໂດຍອີງໃສ່ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
- ກິນຢາລົດນ້ ຳ ຕານ.
- ການແນະ ນຳ ການປິ່ນປົວດ້ວຍອິນຊູລິນໃນກໍລະນີທີ່ບໍ່ມີຜົນສະທ້ອນໃນເລືອດໃນການກິນຢາຄຸມ ກຳ ເນີດທີ່ເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດປົກກະຕິ.
- ແກ້ໄຂ ໜັກ ເກີນ.
- ການຍົກເລີກການໃຊ້ຢາ corticosteroid ທີ່ເຮັດໃຫ້ເກີດການພັດທະນາຂອງພະຍາດທາງເດີນທາງ.
ບາງຄັ້ງການຜ່າຕັດອາດຈະຖືກ ກຳ ນົດໃຫ້ເອົາເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະຫຼຸດຜ່ອນການຜະລິດ corticosteroids.
ການຮັກສາພະຍາດມີຫຼາຍເປົ້າ ໝາຍ. ຫຼັງຈາກການປະຕິບັດຂອງມັນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ລະດັບຂອງ monosaccharide ປົກກະຕິ, ເຊັ່ນດຽວກັນກັບການລົບລ້າງສາເຫດທີ່ກໍານົດການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex. ນີ້ຊ່ວຍເພີ່ມໂອກາດໃນການຟື້ນຟູ ໜ້າ ທີ່ຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາ islet ຂອງ Langerhans ຂອງກະຕ່າຍ, ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ ທຳ ມະຊາດ. ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ກ່ຽວກັບຄວາມເປັນມາຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ການ ດຳ ລົງຊີວິດທີ່ຫ້າວຫັນ, ປະຖິ້ມນິໄສທີ່ບໍ່ດີກໍ່ໃຫ້ໂອກາດທີ່ຈະໄດ້ຮັບຜົນໃນທາງບວກທີ່ຮັບປະກັນແລະຍົກເວັ້ນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ.
ໄວ້ວາງໃຈແພດທີ່ເຂົ້າຮ່ວມແລະມີສຸຂະພາບແຂງແຮງ!
ໃນທີ່ສຸດໂຣກເບົາຫວານຈະຜ່ານໄປໃນຮູບແບບ steroid ຂັ້ນສອງ, ໃນເວລາທີ່ຄົນເຈັບບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ອິນຊູລິນ. ອາການຕ່າງໆອາດຈະແຕກຕ່າງຈາກພະຍາດທີ່ຕິດພັນ. ມີການສັງເກດເບິ່ງຄວາມອົດທົນ, ຄວາມອ່ອນເພຍແລະສຸຂະພາບທີ່ບໍ່ດີ. ພວກເຮົາພິຈາລະນາໃນລາຍລະອຽດເພີ່ມເຕີມໃນບົດຄວາມ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ
ພະຍາດເບົາຫວານ Steroid ແມ່ນພະຍາດນ້ ຳ ຕານຊະນິດ ໜຶ່ງ ທີ່ມີຮູບແບບຂັ້ນສອງ. ພະຍາດທີ່ເກີດຂື້ນໃນເວລາທີ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຖືກບົກຜ່ອງ, ແລະຮໍໂມນຂອງ adrenal cortex ແມ່ນຖືກປິດລັບຫຼາຍເກີນໄປ. ໂຣກເບົາຫວານຊະນິດນີ້ສາມາດເກີດຈາກການໃຊ້ຢາຄຸມຮໍໂມນດົນ.
ຢາປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍ
ຢາຄຸມ ກຳ ເນີດຮໍໂມນທີ່ຖືກ ກຳ ນົດໃນການຮັກສາໂລກເບົາຫວານປະກອບສ່ວນເຮັດໃຫ້ຜິດປົກກະຕິທາງເດີນອາຫານ, ໂດຍສະເພາະການສັງເຄາະທາດໂປຣຕີນ. ຢາທີ່ ຈຳ ເປັນ - ນີ້ແມ່ນ Prednisolone, Dexamethasone, ທີ່ກ່ຽວຂ້ອງກັບກຸ່ມຮໍໂມນ, ເຊັ່ນດຽວກັນກັບ Hypothiazide, Navidrex, Dichlothiazide - ເຫຼົ່ານີ້ແມ່ນຢາ diuretics.
ການໃຊ້ຢາດັ່ງກ່າວຊ່ວຍຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານໃນຮູບແບບປະຖົມຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດແລະ ກຳ ຈັດທາດແຫຼວທີ່ເຫລືອເກີນອອກຈາກຮ່າງກາຍ. ໃນເວລາດຽວກັນ, ການນໍາໃຊ້ທີ່ຍາວນານຂອງພວກເຂົາສາມາດເຮັດໃຫ້ເກີດຮູບແບບຂັ້ນສອງ - ພະຍາດເບົາຫວານ steroid. ໃນກໍລະນີນີ້, ຄົນເຈັບຈະບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ມີອິນຊູລິນ. ຄວາມສ່ຽງແມ່ນຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ, ພ້ອມທັງນັກກິລາທີ່ໃຊ້ຢາສະເຕີຣອຍເພື່ອເພີ່ມກ້າມເນື້ອ.
ມີຢາຊະນິດອື່ນອີກທີ່ຊ່ວຍໃນການພັດທະນາໂຣກເບົາຫວານຂັ້ນສອງ: ການຄຸມ ກຳ ເນີດ, ຢາ diuretics, ແລະຢາປິ່ນປົວທີ່ຖືກ ກຳ ນົດໃຫ້ເປັນພະຍາດຫອບຫືດ, ຄວາມດັນເລືອດ, ແລະໂລກຂໍ້ອັກເສບ.
ໃນເວລາທີ່ກໍານົດຢາເສບຕິດຮໍໂມນ, ທ່ານຄວນຈະມີການເຄື່ອນໄຫວຫຼາຍຂື້ນເພື່ອຫລີກລ້ຽງການເກີດຂື້ນຂອງນໍ້າ ໜັກ ເກີນ. ການຮັກສາຄວນໄດ້ຮັບການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ທັນທີທີ່ໂລກເບົາຫວານກາຍເປັນຮູບແບບສະເຕີຣອຍ, ຄົນເຈັບເລີ່ມຮູ້ສຶກອ່ອນເພຍ, ເຮັດວຽກຫຼາຍເກີນໄປແລະບໍ່ຜ່ານສຸຂະພາບທີ່ບໍ່ດີ. ສັນຍານ ລັກສະນະຂອງພະຍາດເບົາຫວານໃນຮູບແບບຕົ້ນຕໍ - ຄວາມຫິວນ້ ຳ ຢູ່ເລື້ອຍໆແລະກິ່ນອາຊູນໂຕຈາກປາກ - ມີຄວາມອ່ອນເພຍຫຼາຍ. ອັນຕະລາຍແມ່ນວ່າອາການດັ່ງກ່າວສາມາດເກີດຂື້ນໃນພະຍາດໃດໆ. ດັ່ງນັ້ນ, ຖ້າຄົນເຈັບບໍ່ປຶກສາທ່ານ ໝໍ ໃຫ້ທັນເວລາ, ພະຍາດດັ່ງກ່າວຈະກາຍເປັນພະຍາດເບົາຫວານໃນຮູບແບບຮຸນແຮງ, ພ້ອມດ້ວຍການໂຈມຕີເລື້ອຍໆ. ຄວາມຕ້ອງການຂອງ insulin ແມ່ນເພີ່ມຂື້ນ.
ຖ້າໂຣກເບົາຫວານສະເຕີຣອຍເກີດຂື້ນໃນໄລຍະປິ່ນປົວພະຍາດຕ່າງໆເຊັ່ນ: ໂລກຫອບຫືດ, hypertension, arthrosis ແລະອື່ນໆ, ຄົນເຈັບຮູ້ສຶກປາກແຫ້ງ, ຖ່າຍເບົາເລື້ອຍໆ, ມີນ້ ຳ ໜັກ ຫຼຸດລົງຢ່າງກະທັນຫັນ.
ໃນບາງກໍລະນີ, ຜູ້ຊາຍເລີ່ມມີບັນຫາໃນລັກສະນະທາງເພດ, ໃນແມ່ຍິງ - ພະຍາດຕິດຕໍ່ຂອງອະໄວຍະວະເພດ.
ຄົນເຈັບບາງຄົນມີບັນຫາກ່ຽວກັບສາຍຕາ, ການເຄັ່ງຕຶງແລະແຂນຂາ, ມີຄວາມຮູ້ສຶກຜິດປົກກະຕິກ່ຽວກັບຄວາມອຶດຫິວ.
ຖ້າທ່ານຮູ້ສຶກອ່ອນເພຍຢູ່ເລື້ອຍໆແລະເມື່ອຍງ່າຍ, ມັນຄວນຈະເປັນການກວດປັດສະວະແລະກວດເລືອດ ສຳ ລັບ ນຳ ້ຕານ. ຕາມກົດລະບຽບ, ລະດັບຂອງທາດນ້ ຳ ຕານໃນພວກມັນກັບການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍແລະເກີນມາດຕະຖານທີ່ອະນຸຍາດ.
ການບົ່ງມະຕິແລະຮັກສາໂລກເບົາຫວານສະເຕີຣອຍ
ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າອາການຂອງພະຍາດເບົາຫວານສະເຕີຣອຍຄ້າຍຄືກັບອາການຂອງພະຍາດອື່ນໆ, ມັນສາມາດກວດຫາໄດ້ໂດຍຜົນຈາກການກວດປັດສະວະແລະກວດເລືອດ ສຳ ລັບ ນຳ ້ຕານ. ຖ້າຫາກວ່າເນື້ອໃນນ້ ຳ ຕານໃນພວກມັນເກີນ 11 mmol, ຫຼັງຈາກນັ້ນ, ນີ້ສ່ວນຫຼາຍແມ່ນພະຍາດເບົາຫວານໃນຮູບແບບສອງ.
ນອກຈາກນັ້ນ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ໄດ້ແຕ່ງຕັ້ງການກວດກາຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕ່ອມ adrenal. ຄວາມຈິງຂອງການກິນຢາຮໍໂມນແລະຢາ diuretic ແມ່ນຖືກ ຄຳ ນຶງເຖິງ.

ອີງຕາມປັດໃຈດັ່ງກ່າວ, ການຮັກສາແມ່ນຖືກ ກຳ ນົດວ່າຄວນຈະແນໃສ່ຫຼຸດລະດັບນ້ ຳ ຕານແລະເຮັດໃຫ້ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິ.
ການປິ່ນປົວແມ່ນຂື້ນກັບຄວາມສັບສົນຂອງພະຍາດ. ໃນໄລຍະເລີ່ມຕົ້ນ, ຄົນເຈັບສາມາດຕິດຕາມດ້ວຍອາຫານແລະຢາທີ່ຖືກຕ້ອງ. ຢູ່ໃນສະພາບທີ່ບໍ່ເອົາໃຈໃສ່, ຕ້ອງມີການແຊກແຊງດ້ານການຜ່າຕັດ.
ທິດທາງຕົ້ນຕໍໃນການປິ່ນປົວໂຣກເບົາຫວານ:
- ການຍົກເລີກຢາທີ່ກະຕຸ້ນໃຫ້ມີພະຍາດດັ່ງກ່າວ.
- ອາຫານທີ່ເຄັ່ງຄັດ. ຄົນເຈັບສາມາດກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ເທົ່ານັ້ນ.
- ເພື່ອເຮັດໃຫ້ການເຮັດວຽກຂອງກະດູກສັນຫຼັງປົກກະຕິແລະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສະຖຽນລະພາບ, ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ (ເບິ່ງຕື່ມ - ວິທີການສັກອິນຊູລິນຢ່າງຖືກຕ້ອງ).
- ຢາຊະນິດອື່ນທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນລະດັບຕໍ່າກໍ່ໄດ້ຖືກ ກຳ ນົດໄວ້ເຊັ່ນກັນ.
Insulin ແມ່ນຖືກສັ່ງໃນກໍລະນີທີ່ຢາຊະນິດອື່ນບໍ່ໃຫ້ຜົນທີ່ຕ້ອງການໃນການຮັກສາລະດັບນໍ້າຕານໃນສະຖຽນລະພາບ. ການສັກຢາປ້ອງກັນພະຍາດເບົາຫວານສະເຕີຣອຍ.
ໃນກໍລະນີທີ່ຫາຍາກ, ຄົນເຈັບຕ້ອງການ ການຜ່າຕັດ . ການປະຕິບັດງານດັ່ງກ່າວສາມາດແນໃສ່ການ ກຳ ຈັດໃນເນື້ອງອກ adrenal cortex ຫຼືເນື້ອເຍື່ອສ່ວນເກີນ, ເນື້ອເຍື້ອຕ່າງໆ. ບາງຄັ້ງທັງສອງຕ່ອມ adrenal ຖືກ ກຳ ຈັດອອກ ໝົດ. ການປະຕິບັດງານດັ່ງກ່າວສາມາດຫຼຸດຜ່ອນວິທີການຂອງພະຍາດ, ແລະບາງຄັ້ງລະດັບນໍ້າຕານກໍ່ໄດ້ຮັບການຟື້ນຟູຄືນ ໃໝ່.
ແຕ່ກໍ່ຍັງມີຈຸດອ່ອນ. ຫຼັງຈາກການຜ່າຕັດ, ຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍຖືກລະເມີດ, ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງຈະຖືກຟື້ນຟູເປັນເວລາດົນ. ທັງ ໝົດ ນີ້ສາມາດ ນຳ ໄປສູ່ອາການແຊກຊ້ອນຕ່າງໆໃນຮ່າງກາຍ. ໃນເລື່ອງນີ້, ການແຊກແຊງໃນການຜ່າຕັດແມ່ນຖືກ ນຳ ໃຊ້ຫຼາຍທີ່ສຸດ.
ການປ້ອງກັນໂຣກເບົາຫວານ Steroid
ເພື່ອຈຸດປະສົງປ້ອງກັນ, ເພື່ອຫລີກລ້ຽງການເກີດຂື້ນຂອງໂລກເບົາຫວານ steroid, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ຢູ່ສະ ເໝີ ຄາບອາຫານທີ່ຕໍ່າ carb . ນີ້ແມ່ນຈຸດເດັ່ນ ສຳ ລັບທັງຜູ້ປ່ວຍໂລກເບົາຫວານແລະຄົນເຈັບທີ່ມີທ່າແຮງ.

ຖ້າທ່ານໃຊ້ຢາຄຸມຮໍໂມນເພື່ອຮັກສາພະຍາດອື່ນໆ, ທ່ານ ຈຳ ເປັນຕ້ອງອອກ ກຳ ລັງກາຍເລື້ອຍໆ. ຖ້າບໍ່ດັ່ງນັ້ນ, ມັນຈະມີຄວາມສ່ຽງຕໍ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ຢ່າງຮຸນແຮງ, ເຊິ່ງກໍ່ໃຫ້ເກີດການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍ. ຖ້າທ່ານຮູ້ສຶກເມື່ອຍລ້າ, ຄວາມສາມາດໃນການເຮັດວຽກຫຼຸດລົງ, ທ່ານຕ້ອງໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກຜູ້ຊ່ຽວຊານໂດຍດ່ວນ.
ຮູບແບບ insulin ຂອງພະຍາດເບົາຫວານ steroid ແມ່ນປິ່ນປົວຢ່າງສົມບູນໃນກໍລະນີທີ່ຫາຍາກ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າພະຍາດດັ່ງກ່າວບໍ່ຄຸ້ມຄ່າ. ການຕິດຕໍ່ຜູ້ຊ່ຽວຊານໃຫ້ທັນເວລາຈະຊ່ວຍໃຫ້ທ່ານຫລີກລ້ຽງຈາກຜົນສະທ້ອນທີ່ຮ້າຍແຮງ. ການໃຊ້ຢາດ້ວຍຕົນເອງບໍ່ຄຸ້ມຄ່າເລີຍ. ການປິ່ນປົວແມ່ນຂື້ນກັບອາການແລະລັກສະນະຂອງຮ່າງກາຍຂອງແຕ່ລະຄົນ.
- ນີ້ແມ່ນພະຍາດ endocrine ທີ່ພັດທະນາເປັນຜົນມາຈາກປະລິມານໄຂມັນ plasma ສູງຂອງຮໍໂມນຂອງ adrenal cortex ແລະທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ. ມັນສະແດງອອກໂດຍອາການຂອງ hyperglycemia: ຄວາມເມື່ອຍລ້າຢ່າງໄວວາ, ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນ, ການຖ່າຍເບົາເລື້ອຍໆເລື້ອຍໆ, ການສູນເສຍນ້ ຳ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ. ການບົ່ງມະຕິສະເພາະແມ່ນອີງໃສ່ການກວດພົບໃນຫ້ອງທົດລອງຂອງ hyperglycemia, ການປະເມີນລະດັບຂອງ steroids ແລະທາດແປ້ງຂອງມັນ (ຍ່ຽວ, ເລືອດ). ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍປະກອບມີການຍົກເລີກຫຼືຫຼຸດຜ່ອນປະລິມານຂອງ glucocorticoids, ການຜ່າຕັດເພື່ອຫຼຸດຜ່ອນການຜະລິດຮໍໂມນ corticosteroid, ແລະການປິ່ນປົວດ້ວຍພູມຕ້ານທານ.
ພາວະແຊກຊ້ອນ
hyperglycemia ດົນນານເຮັດໃຫ້ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍັກ - ຄວາມເສຍຫາຍຕໍ່ເຮືອຂະຫນາດໃຫຍ່ແລະນ້ອຍ.ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດໃນເສັ້ນປະສາດຂອງ retina ແມ່ນສະແດງໂດຍວິໄສທັດທີ່ຫຼຸດລົງ - ໂຣກໂຣກເບົາຫວານ. ຖ້າເຄືອຂ່າຍຂອງຫລອດເລືອດຂອງຫມາກໄຂ່ຫຼັງປະສົບ, ຫຼັງຈາກນັ້ນການເຮັດວຽກຂອງການກັ່ນຕອງຂອງມັນກໍ່ຮ້າຍແຮງຂຶ້ນ, ອາການໃຄ່ບວມເກີດຂື້ນ, ຄວາມດັນເລືອດສູງຂື້ນແລະໂຣກໂຣກເບົາຫວານພັດທະນາ. ການປ່ຽນແປງຂອງເຮືອຂະຫນາດໃຫຍ່ແມ່ນເປັນຕົວແທນໂດຍ atherosclerosis. ໂລກ atherosclerotic ທີ່ເປັນອັນຕະລາຍທີ່ສຸດຂອງເສັ້ນເລືອດແດງຂອງຫົວໃຈແລະຫົວເຂົ່າຕ່ ຳ. ຄວາມບໍ່ສົມດຸນຂອງ electrolytes ແລະການສະຫນອງເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ເນື້ອເຍື່ອປະສາດເຮັດໃຫ້ການພັດທະນາຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ. ມັນສາມາດສະແດງອອກໂດຍອາການຊັກ, ຂໍ້ບວມຂອງຕີນແລະນິ້ວມືໃນມື, ການຜິດປົກກະຕິຂອງອະໄວຍະວະພາຍໃນ, ຄວາມເຈັບປວດຂອງການທ້ອງຖິ່ນຕ່າງໆ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid

ດັ່ງທີ່ໄດ້ລະບຸໄວ້ແລ້ວ, ໂຣກເບົາຫວານສະເຕີຣອຍບໍ່ໄດ້ສະແດງອອກວ່າມັນເປັນອາການສ້ວຍແຫຼມ. ຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ແລະການເພີ່ມຂື້ນຂອງການສ້າງປັດສະວະແມ່ນເກືອບຈະຮູ້ບໍ່ໄດ້, ເຊັ່ນດຽວກັນກັບການເຫນັງຕີງຂອງ glycemia. ໂດຍປົກກະຕິພະຍາດດັ່ງກ່າວແມ່ນ ໝັ້ນ ຄົງ. ອາການທີ່ພະຍາດເບົາຫວານໃນຮູບແບບນີ້ສາມາດເຫັນໄດ້ຄື: ຄວາມອ່ອນເພຍທີ່ ສຳ ຄັນ, ຄວາມອິດເມື່ອຍຫຼາຍ, ແລະສຸຂະພາບທີ່ບໍ່ດີ. ແຕ່ອາການຄ້າຍຄືກັນແມ່ນມັກພົບກັບຫລາຍໆພະຍາດ. ຕົວຢ່າງ, ພວກເຂົາສາມາດເປັນສັນຍານການລະເມີດການເຮັດວຽກຂອງ adrenal cortex.
ມີໂຣກໂຣກເບົາຫວານ mellitus, ອາການຂອງ ketoacidosis ໃນທາງປະຕິບັດບໍ່ປາກົດ. ໃນກໍລະນີທີ່ຫາຍາກທີ່ສຸດ, ທ່ານສາມາດດົມກິ່ນ Acetone ອອກຈາກປາກໃນເວລາທີ່ພະຍາດ ກຳ ລັງແລ່ນຢູ່ແລ້ວ. ຫາຍາກ, ketones ຖືກກວດພົບໃນຍ່ຽວ. ນອກຈາກນັ້ນ, ຂ້ອນຂ້າງມັກຈະມີຜົນຕໍ່ການຕ້ານອິນຊູລິນ, ເພາະວ່າມັນຍາກທີ່ຈະ ດຳ ເນີນການປິ່ນປົວແບບເຕັມຮູບແບບ. ເພາະສະນັ້ນ, glycemia ຖືກສ້າງຕັ້ງຂຶ້ນໂດຍໃຊ້ອາຫານທີ່ເຄັ່ງຄັດແລະກິດຈະກໍາທາງດ້ານຮ່າງກາຍພິເສດ.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ການປິ່ນປົວທີ່ສັບສົນຂອງໂຣກເບົາຫວານ steroid ແມ່ນແນໃສ່:
- ປົກກະຕິຂອງນ້ ຳ ຕານໃນເລືອດ
- ການລົບລ້າງສາເຫດທີ່ເຮັດໃຫ້ລະດັບຮໍໂມນເພີ່ມຂື້ນໃນ adrenal cortex.
ມັກຈະມີກໍລະນີເມື່ອຄົນເຈັບບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງຜ່າຕັດ: ການຜ່າຕັດເອົາເນື້ອເຍື່ອສ່ວນເກີນອອກໃນຕ່ອມ adrenal. ການປະຕິບັດງານດັ່ງກ່າວສາມາດປັບປຸງຫຼັກສູດຂອງພະຍາດໄດ້ຢ່າງຫຼວງຫຼາຍແລະໃນບາງກໍລະນີເຮັດໃຫ້ລະດັບນ້ ຳ ຕານກັບຄືນສູ່ສະພາບປົກກະຕິ. ໂດຍສະເພາະຖ້າຄົນເຈັບຈະປະຕິບັດຢ່າງເຂັ້ມງວດກັບອາຫານ ບຳ ບັດແລະຄາບອາຫານ, ເຊິ່ງຖືກ ກຳ ນົດໃຫ້ເປັນໄຂມັນສູງແລະມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ.
ການໃຊ້ຢາແມ່ນກ່ຽວຂ້ອງກັບການກິນຢາທີ່ຊ່ວຍຫຼຸດລະດັບນໍ້າຕານໃນເລືອດ.
ໃນໄລຍະ ທຳ ອິດຂອງການຮັກສາ, sulfonylureas ແມ່ນຖືກ ກຳ ນົດ, ແຕ່ມັນສາມາດເຮັດໃຫ້ການເຜົາຜານອາຫານຂອງທາດແປ້ງ, ເຮັດໃຫ້ທາດໂປຼຕີນຈາກພະຍາດເບົາຫວານສະເຕີຣອຍໃນຮູບແບບເພິ່ງພາອາໃສອິນຊູລິນ ໝົດ ໄປ. ການຕິດຕາມກວດການ້ ຳ ໜັກ ຂອງທ່ານແມ່ນພາກສ່ວນ ໜຶ່ງ ທີ່ ຈຳ ເປັນຂອງການຮັກສາເພາະວ່າການ ນຳ ້ ໜັກ ເກີນໄປເຮັດໃຫ້ສະພາບຂອງພະຍາດຊຸດໂຊມແລະເຮັດໃຫ້ການຮັກສາສັບສົນ.
ຫນ້າທໍາອິດຂອງການທັງຫມົດ, ຢາທີ່ເນື່ອງມາຈາກທີ່ພະຍາດປາກົດວ່າຄວນຈະຖືກຍົກເລີກ. ປົກກະຕິແລ້ວ, ທ່ານຫມໍເລືອກເອົາຕົວອະນາລັອກທີ່ບໍ່ມີອັນຕະລາຍ. ຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ, ມັນດີທີ່ສຸດທີ່ຈະປະສົມຢາຄຸມ ກຳ ເນີດດ້ວຍການສັກຢາອິນຊູລິນ. ການປິ່ນປົວແບບນີ້ຊ່ວຍເພີ່ມໂອກາດໃນການຟື້ນຟູຈຸລັງ pancreatic ທີ່ຮັບຜິດຊອບຕໍ່ການປ່ອຍອິນຊູລິນ ທຳ ມະຊາດ. ຫຼັງຈາກນີ້, ຫຼັກສູດຂອງພະຍາດສາມາດຄວບຄຸມໄດ້ງ່າຍໂດຍການຊ່ວຍເຫຼືອຂອງຄາບອາຫານ.
 ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີລັກສະນະເປັນນ້ ຳ ຕານໃນເລືອດສູງ. ເຫດຜົນຂອງການນີ້ແມ່ນການຂາດຮໍໂມນຮໍໂມນ - ອິນຊູລິນ. ມັນຖືກຮັກສາໄວ້ໂດຍຂີ້ກະເທີ, ຫຼືກົງກັນຂ້າມ, ໂດຍການຊ່ວຍເຫຼືອຂອງຈຸລັງທົດລອງຂອງບັນດາ islet ຂອງ Langerhans ຕັ້ງຢູ່ໃນມັນ.
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີລັກສະນະເປັນນ້ ຳ ຕານໃນເລືອດສູງ. ເຫດຜົນຂອງການນີ້ແມ່ນການຂາດຮໍໂມນຮໍໂມນ - ອິນຊູລິນ. ມັນຖືກຮັກສາໄວ້ໂດຍຂີ້ກະເທີ, ຫຼືກົງກັນຂ້າມ, ໂດຍການຊ່ວຍເຫຼືອຂອງຈຸລັງທົດລອງຂອງບັນດາ islet ຂອງ Langerhans ຕັ້ງຢູ່ໃນມັນ.
ຮໍໂມນທີ່ ສຳ ຄັນ ສຳ ລັບພະຍາດເບົາຫວານແມ່ນທາດລະລາຍອິນຊູລິນ
ເປັນຄັ້ງ ທຳ ອິດ, ອິນຊູລິນຖືກ ກຳ ນົດໂດຍ Elizabeth Hughes ເປັນທ່ານ ໝໍ Bunting ໃນປີ 1922 ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1. ເປັນເວລາເກືອບ ໜຶ່ງ ສັດຕະວັດ, ອິນຊູລິນຍັງຄົງເປັນຢາທີ່ມີປະສິດທິຜົນທີ່ສຸດໃນການຮັກສາສຸຂະພາບຂອງຄົນເຈັບ. ມັນແມ່ນໃນປີ 1922 ວ່າການລະລາຍອິນຊູລິນຖືກພັດທະນາ. ມັນຖືກສັກພາຍໃຕ້ຜິວ ໜັງ, ເຂົ້າໄປໃນເສັ້ນເລືອດຫຼືກ້າມ. ຄຸນລັກສະນະທີ່ໂດດເດັ່ນຂອງມັນແມ່ນສອງວິທີສຸດທ້າຍຂອງການແນະ ນຳ. ເຫຼົ່ານີ້ແມ່ນຢາເສບຕິດເທົ່ານັ້ນທີ່ສາມາດໃຊ້ໃນທາງນີ້. ການລະລາຍຂອງອິນຊູລິນເລີ່ມຕົ້ນໃນລະຫວ່າງ 15 ຫາ 30 ນາທີ, ມັນຈະແກ່ຍາວເຖິງ 6 ຫາ 8 ຊົ່ວໂມງ.
Insulin glargine
ນີ້ແມ່ນຢາທີ່ມີການພັດທະນາມາດົນນານແລ້ວ (ມີເປັນວິທີແກ້ໄຂທີ່ຈະແຈ້ງ). ມັນຖືກປະຕິບັດໂດຍ subcutaneously, ຫຼັງຈາກນັ້ນ microprecipitate ຖືກສ້າງຕັ້ງຂຶ້ນຢູ່ບ່ອນສັກຢາ. ການປະຕິບັດຂອງຢາດັ່ງກ່າວເກີດຂື້ນ 1.5 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, ແລະມີເວລາຕໍ່ມື້. ມັນຄວນຈະໄດ້ຮັບການສັງເກດວ່າຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດບໍ່ປ່ຽນແປງຢ່າງຮຸນແຮງ, ແຕ່ໃນຮູບແບບພູພຽງ. ຖ້າພວກເຮົາປຽບທຽບຄວາມເຂັ້ມຂອງ glargine, ກັບ insulin ແບບດັ້ງເດີມມີຜົນກະທົບໃນໄລຍະຍາວ, ຫຼັງຈາກນັ້ນມັນກໍ່ຄ້າຍຄືກັນກັບຄວາມລັບດ້ານລຸ່ມດ້ານສະລິລະສາດຂອງອິນຊູລິນ.
ສ່ວນປະສົມຂອງຢາຫລາຍຊະນິດ
ຢາບາງຊະນິດແມ່ນຜະສົມຜະສານເປັນເຈົ້າຂອງ. ຮູບແບບຂອງການປ່ອຍຂອງພວກມັນ: ກະປvອງ, ໄສ້ຕອງ - ສຳ ລັບ pens syringe ພິເສດ. ພວກເຂົາແມ່ນ cocktails ຢາທີ່ພົບເລື້ອຍທີ່ສຸດ. ມັນສະດວກຫຼາຍ ສຳ ລັບຄົນທີ່ມີວິໄສທັດຕ່ ຳ.
ບາງຄົນເອີ້ນປະເພດພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນເປັນຢາສະເຕີຣອຍ. ເລື້ອຍໆມັນພັດທະນາເນື່ອງຈາກມີເລືອດໃນປະລິມານທີ່ເພີ່ມຂື້ນຂອງ corticosteroids ເປັນເວລາດົນ. ເຫຼົ່ານີ້ແມ່ນຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex. ອາການແລະການຮັກສາໂລກເບົາຫວານຄວນເປັນທີ່ຮູ້ຈັກຂອງທຸກໆຄົນທີ່ເຄີຍພົບກັບໂລກພະຍາດຊະນິດນີ້.
ການພັດທະນາໂຣກເບົາຫວານ
ປະເພດພະຍາດທີ່ຂື້ນກັບ insulin steroidal ບາງຄັ້ງກໍ່ເອີ້ນວ່າພະຍາດເບົາຫວານຂັ້ນສອງຫຼື mellitus ພະຍາດເບົາຫວານ. ໜຶ່ງ ໃນສາເຫດທົ່ວໄປທີ່ສຸດຂອງການປະກົດຕົວຂອງມັນແມ່ນການໃຊ້ຢາຄຸມຮໍໂມນ.
ດ້ວຍການໃຊ້ຢາ glucocorticosteroid, ການສ້າງ glycogen ໃນຕັບແມ່ນໄດ້ຮັບການຍົກສູງຂື້ນຢ່າງຫຼວງຫຼາຍ. ນີ້ເຮັດໃຫ້ glycemia ເພີ່ມຂື້ນ. ຮູບລັກສະນະຂອງໂຣກເບົາຫວານແມ່ນເປັນໄປໄດ້ດ້ວຍການໃຊ້ glucocorticosteroids:
- Dexamethasone
- Hydrocortisone
- Prednisone.
ເຫຼົ່ານີ້ແມ່ນຢາຕ້ານການອັກເສບທີ່ຖືກ ກຳ ນົດໄວ້ໃນການຮັກສາໂລກຫອບຫືດ, ໂລກຂໍ້ອັກເສບຂໍ່, ແລະໂລກຜິວ ໜັງ ອັກເສບ ຈຳ ນວນ ໜຶ່ງ (lupus erythematosus, eczema, pemphigus). ພວກເຂົາຍັງສາມາດຖືກ ກຳ ນົດໃຫ້ເປັນໂຣກ sclerosis ຫຼາຍ.
ພະຍາດນີ້ຍັງສາມາດພັດທະນາໄດ້ເນື່ອງຈາກການໃຊ້ຢາຄຸມ ກຳ ເນີດທາງປາກແລະຢາຕ້ານເຊື້ອ thiazide ບາງຢ່າງຄື: ເສັ້ນຜ່າກາງຂອງເສັ້ນຜ່າກາງ (ເສັ້ນເລືອດຂາວ), ຮໍໂມນ Hypothiazide, Dichlothiazide, Navidrex.
ຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ຕ້ອງມີການປິ່ນປົວດ້ວຍການອັກເສບ corticosteroid ທີ່ມີອາການດົນນານ. ຫຼັງຈາກທີ່ທັງຫມົດ, ຫຼັງຈາກການປະຕິບັດງານດັ່ງກ່າວ, ມັນຈໍາເປັນຕ້ອງກິນຢາທີ່ສະກັດກັ້ນລະບົບພູມຕ້ານທານ. ແຕ່ການໃຊ້ corticosteroids ບໍ່ໄດ້ ນຳ ໄປສູ່ພະຍາດເບົາຫວານສະ ເໝີ ໄປ. ເວົ້າງ່າຍໆ, ເມື່ອໃຊ້ງົບປະມານຂ້າງເທິງ, ຄວາມເປັນໄປໄດ້ໃນການພັດທະນາພະຍາດນີ້ເພີ່ມຂື້ນ.
ຖ້າຄົນເຈັບໃນເມື່ອກ່ອນບໍ່ມີຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງທາດແປ້ງໃນຮ່າງກາຍ, ຫຼັງຈາກນັ້ນກໍ່ມີຄວາມເປັນໄປໄດ້ສູງວ່າຫລັງຈາກຖອນຢາທີ່ພາໃຫ້ເປັນພະຍາດເບົາຫວານ, ສະພາບປົກກະຕິ.
ພະຍາດຕິດຕໍ່
ອີງຕາມປະເພດຂອງໂລກເບົາຫວານ, ພະຍາດໄດ້ຖືກມອບ ໝາຍ ໃຫ້ເປັນລະຫັດອີງຕາມ ICD 10. ຖ້າພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ, ລະຫັດຈະເປັນ E10. ດ້ວຍຮູບແບບເອກະລາດອິນຊູລິນ, ລະຫັດ E11 ໄດ້ຖືກມອບ ໝາຍ.
ໃນບາງພະຍາດ, ຄົນເຈັບອາດຈະປະກົດຕົວ. ຫນຶ່ງໃນສາເຫດທົ່ວໄປທີ່ສຸດຂອງການພັດທະນາຮູບແບບ steroid ຂອງພະຍາດແມ່ນຄວາມຜິດປົກກະຕິຂອງ hypothalamic-pituitary. ການເຮັດວຽກຜິດປົກກະຕິໃນການເຮັດວຽກຂອງຕ່ອມ hypothalamus ແລະຕ່ອມນ້ ຳ ມູກແມ່ນສາເຫດຂອງການປາກົດຕົວຂອງຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນໃນຮ່າງກາຍ. ດ້ວຍເຫດນັ້ນ, ຈຸລັງຈຶ່ງຢຸດຕອບກັບອິນຊູລິນ.
ພະຍາດທົ່ວໄປທີ່ສຸດທີ່ກະຕຸ້ນໃຫ້ເປັນໂລກເບົາຫວານແມ່ນພະຍາດຂອງ Itsenko-Cushing. ດ້ວຍໂຣກນີ້ຢູ່ໃນຮ່າງກາຍ, ການຜະລິດ hydrocortisone ເພີ່ມຂື້ນແມ່ນຖືກສັງເກດເຫັນ. ເຫດຜົນຂອງການພັດທະນາພະຍາດເສັ້ນທາງນີ້ຍັງບໍ່ທັນໄດ້ຖືກ ກຳ ນົດເທື່ອ, ແຕ່ມັນກໍ່ເກີດຂື້ນ:
- ໃນການຮັກສາ glucocorticosteroids,
- ສຳ ລັບໂລກອ້ວນ
- ຕໍ່ກັບຄວາມເປັນມາຂອງການຕິດເຫຼົ້າ (ຊໍາເຮື້ອ),
- ໃນລະຫວ່າງການຖືພາ
- ຕໍ່ກັບຄວາມເປັນມາຂອງພະຍາດທາງປະສາດແລະໂຣກຈິດ.
ເປັນຜົນມາຈາກການພັດທະນາຂອງໂຣກ Itsenko-Cushing, ຈຸລັງຢຸດເຊົາຮັບຮູ້ອິນຊູລິນ. ແຕ່ວ່າບໍ່ມີການບົ່ງມະຕິຜິດປົກກະຕິໃນການເຮັດວຽກຂອງກະຕ່າຍ. ນີ້ແມ່ນ ໜຶ່ງ ໃນຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງຮູບແບບ steroid ຂອງພະຍາດເບົາຫວານແລະອື່ນໆ.
ພະຍາດດັ່ງກ່າວຍັງສາມາດພັດທະນາໃນຄົນເຈັບທີ່ເປັນໂຣກເບື່ອທີ່ເປັນພິດ (ພະຍາດ Graves, ພະຍາດ Bazedova). ຂັ້ນຕອນການປຸງແຕ່ງນ້ ຳ ຕານໃນແພຈຸລັງຖືກລົບກວນ. ຖ້າຫາກວ່າ, ຕໍ່ກັບຄວາມເປັນມາຂອງພະຍາດຕ່ອມໄທລໍ, ພະຍາດເບົາຫວານພັດທະນາ, ຫຼັງຈາກນັ້ນຄວາມຕ້ອງການຂອງຄົນອິນຊູລິນເພີ່ມຂື້ນຢ່າງໄວວາ, ເນື້ອເຍື່ອກາຍເປັນພູມຕ້ານທານກັບອິນຊູລິນ.
ອາການຂອງພະຍາດ
ມີໂລກເບົາຫວານ steroid, ຄົນເຈັບບໍ່ຈົ່ມກ່ຽວກັບການສະແດງອອກຂອງມາດຕະຖານຂອງໂລກເບົາຫວານ. ພວກເຂົາບໍ່ມີຄວາມຫິວນ້ ຳ ທີ່ບໍ່ຄວບຄຸມ, ເພີ່ມຂື້ນຂອງ ຈຳ ນວນປັດສະວະ. ອາການທີ່ພະຍາດເບົາຫວານຈົ່ມກ່ຽວກັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານກໍ່ຄືວ່າບໍ່ມີເລີຍ.
ນອກຈາກນີ້, ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານສະເຕີຣອຍ, ປະຕິບັດບໍ່ມີອາການຂອງ ketoacidosis. ບາງຄັ້ງຄາວ, ກິ່ນລັກສະນະຂອງອາເຊໂຕນອາດຈະປາກົດຈາກປາກ. ແຕ່ສິ່ງນີ້ເກີດຂື້ນ, ຕາມກົດລະບຽບ, ໃນກໍລະນີເຫຼົ່ານັ້ນເມື່ອພະຍາດດັ່ງກ່າວໄດ້ແຜ່ລາມໄປສູ່ຮູບແບບທີ່ຖືກລະເລີຍ.
ອາການຕ່າງໆຂອງໂຣກເບົາຫວານສາມາດມີດັ່ງນີ້:
- ການເສື່ອມສະພາບຂອງສຸຂະພາບ
- ຮູບລັກສະນະຂອງຈຸດອ່ອນ
- ຄວາມອິດເມື່ອຍ.
ແຕ່ການປ່ຽນແປງດັ່ງກ່າວສາມາດບົ່ງບອກເຖິງພະຍາດຫຼາຍໆຊະນິດ, ສະນັ້ນທ່ານ ໝໍ ອາດຈະບໍ່ສົງໃສວ່າຄົນເຈັບເລີ່ມເປັນໂລກເບົາຫວານ. ສ່ວນໃຫຍ່ບໍ່ໄດ້ໄປຫາ ໝໍ, ເຊື່ອວ່າມັນເປັນໄປໄດ້ທີ່ຈະຟື້ນຟູການປະຕິບັດໂດຍການກິນວິຕາມິນ.
ລັກສະນະຂອງພະຍາດ
ດ້ວຍຄວາມຄືບ ໜ້າ ຂອງຮູບແບບສະເຕີຣອຍຂອງພະຍາດ, ຈຸລັງເບຕ້າທີ່ຕັ້ງຢູ່ໃນກະຕ່າຍເລີ່ມຕົ້ນໄດ້ຮັບຄວາມເສຍຫາຍຈາກການກະ ທຳ ຂອງ corticosteroids. ໃນບາງເວລາພວກເຂົາຍັງສາມາດຜະລິດອິນຊູລິນ, ແຕ່ວ່າການຜະລິດຂອງມັນກໍ່ຄ່ອຍໆຫຼຸດລົງ. ການລົບກວນຂອງລະບົບທາງເດີນອາຫານທີ່ມີລັກສະນະປາກົດຂື້ນ. ເນື້ອເຍື່ອຂອງຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ຕໍ່ການຜະລິດອິນຊູລິນ. ແຕ່ວ່າໃນໄລຍະເວລາ, ການຜະລິດຂອງມັນຢຸດທັງຫມົດ.
ຖ້າໂຣກກະຕິນຢຸດການຜະລິດອິນຊູລິນ, ຫຼັງຈາກນັ້ນພະຍາດດັ່ງກ່າວມີອາການລັກສະນະເປັນໂລກເບົາຫວານປະເພດ 1. ຄົນເຈັບມີຄວາມຮູ້ສຶກອຶດຢາກ, ມີ ຈຳ ນວນເພີ່ມຂື້ນແລະມີຜົນຜະລິດຍ່ຽວຫຼາຍຂື້ນ. ແຕ່ການສູນເສຍນ້ ຳ ໜັກ ແຫຼມ, ຄືກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ບໍ່ໄດ້ເກີດຂື້ນໃນພວກມັນ.
ໃນເວລາທີ່ການປິ່ນປົວດ້ວຍ corticosteroids ແມ່ນມີຄວາມຈໍາເປັນ, ໂຣກຫມາກພ້າວປະສົບກັບການໂຫຼດທີ່ສໍາຄັນ. ຢາໃນມື ໜຶ່ງ ມີຜົນກະທົບຕໍ່ມັນແລະອີກດ້ານ ໜຶ່ງ ນຳ ໄປສູ່ການຕໍ່ຕ້ານກັບອິນຊູລິນເພີ່ມຂື້ນ. ເພື່ອຮັກສາສະພາບປົກກະຕິຂອງກະຕ່າ, ທ່ານຕ້ອງເຮັດວຽກທີ່ ຈຳ ກັດ.
ພະຍາດແມ່ນບໍ່ສາມາດຄົ້ນພົບໄດ້ໂດຍການວິເຄາະ. ໃນຄົນເຈັບດັ່ງກ່າວ, ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະຮ່າງກາຍ ketone ໃນຍ່ຽວມັກຈະເປັນປົກກະຕິ.
ໃນບາງກໍລະນີ, ໃນຂະນະທີ່ກິນຢາ glucocorticosteroid, ພະຍາດເບົາຫວານແມ່ນຮ້າຍແຮງກວ່າເກົ່າ, ເຊິ່ງກ່ອນ ໜ້າ ນີ້ສະແດງອອກບໍ່ດີ. ໃນກໍລະນີນີ້, ການເສື່ອມໂຊມຂອງສະພາບການແມ່ນເປັນໄປໄດ້ເຖິງຂັ້ນເສຍສະຕິ. ສະນັ້ນ, ຄວນກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານກ່ອນເລີ່ມການຮັກສາສະເຕີຣອຍ. ຄຳ ແນະ ນຳ ນີ້ແມ່ນແນະ ນຳ ໃຫ້ປະຕິບັດຕາມຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ, ມີບັນຫາກ່ຽວກັບຄວາມດັນເລືອດ. ຜູ້ປ່ວຍທຸກຄົນໃນເກນອາຍຸ ບຳ ນານກໍ່ຄວນໄດ້ຮັບການກວດກາ.
ຖ້າບໍ່ມີບັນຫາກ່ຽວກັບການເຜົາຜະຫລານອາຫານກ່ອນຫນ້ານີ້, ແລະແນ່ນອນການປິ່ນປົວຢາສະເຕີຣອຍຈະບໍ່ຍາວນານ, ຫຼັງຈາກນັ້ນຄົນເຈັບອາດຈະບໍ່ຮູ້ກ່ຽວກັບພະຍາດເບົາຫວານ steroid. ຫຼັງຈາກການປິ່ນປົວ ສຳ ເລັດແລ້ວ, ການເຜົາຜານອາຫານກໍ່ຈະກັບຄືນສູ່ສະພາບປົກກະຕິ.
ກົນລະຍຸດການຮັກສາ
ເພື່ອເຂົ້າໃຈວິທີການປິ່ນປົວພະຍາດດັ່ງກ່າວໄດ້ຖືກປະຕິບັດ, ຂໍ້ມູນກ່ຽວກັບຊີວະເຄມີຂອງຂະບວນການຕ່າງໆໃນຮ່າງກາຍຈະອະນຸຍາດ. ຖ້າການປ່ຽນແປງເກີດມາຈາກ hyperproduction ຂອງ glucocorticosteroids, ຫຼັງຈາກນັ້ນການປິ່ນປົວແມ່ນແນໃສ່ເພື່ອຫຼຸດ ຈຳ ນວນຂອງມັນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະ ກຳ ຈັດສາເຫດຂອງພະຍາດເບົາຫວານແບບນີ້ແລະ. ສຳ ລັບສິ່ງນີ້, ຢາ corticosteroid ທີ່ໄດ້ ກຳ ນົດໄວ້ໃນເມື່ອກ່ອນ, ຢາ diuretics ແລະຢາຄຸມ ກຳ ເນີດໃນປາກແມ່ນຖືກຍົກເລີກ.
ບາງຄັ້ງກໍ່ຕ້ອງມີການແຊກແຊງທາງການຜ່າຕັດ. ແພດຜ່າຕັດເອົາເນື້ອງອກ adrenal ເກີນ. ການປະຕິບັດງານນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດຫຼຸດຜ່ອນ ຈຳ ນວນ glucocotricosteroids ໃນຮ່າງກາຍແລະເຮັດໃຫ້ສະພາບຂອງຄົນເຈັບເປັນປົກກະຕິ.
Endocrinologist ສາມາດກໍານົດການປິ່ນປົວດ້ວຍຢາທີ່ມີຈຸດປະສົງໃນການຫຼຸດຜ່ອນລະດັບ glucose. ບາງຄັ້ງການກະກຽມ sulfonylurea ແມ່ນຖືກກໍານົດໄວ້. ແຕ່ຕໍ່ກັບຄວາມເປັນມາຂອງການໄດ້ຮັບສານຂອງພວກມັນ, ທາດແປ້ງທາດແປ້ງທາດແປ້ງອາດຈະຊຸດໂຊມລົງ. ຮ່າງກາຍຈະບໍ່ເຮັດວຽກໂດຍບໍ່ມີການກະຕຸ້ນເພີ່ມເຕີມ.
ຖ້າກວດພົບໂຣກເບົາຫວານໃນຮູບແບບທີ່ບໍ່ໄດ້ມາດຕະຖານ, ກົນລະຍຸດການປິ່ນປົວຕົ້ນຕໍແມ່ນການລົບລ້າງຢາທີ່ເຮັດໃຫ້ເກີດພະຍາດ, ອາຫານແລະ. ອີງຕາມ ຄຳ ແນະ ນຳ ເຫຼົ່ານີ້, ສະພາບການສາມາດເປັນປົກກະຕິໄດ້ໄວເທົ່າທີ່ຈະໄວໄດ້.
ໂຣກເບົາຫວານ mellitus ຍັງຖືກເອີ້ນວ່າໂຣກເບົາຫວານ mellitus ທີ່ເປັນພະຍາດເບົາຫວານມັດທະຍົມສົມດູນ insulin ມັດທະຍົມ 1.
ມັນຈະເກີດຂື້ນວ່າໂຣກເບົາຫວານສະເຕີຣອຍເກີດຂື້ນຍ້ອນອາການແຊກຊ້ອນຕ່າງໆຂອງພະຍາດເຊິ່ງໃນນັ້ນມີການຜະລິດຮໍໂມນເພີ່ມຂື້ນ, ຍົກຕົວຢ່າງ, ກັບພະຍາດຂອງ Itsenko-Cushing.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນຫຼາຍມັກເປັນພະຍາດດັ່ງກ່າວເກີດຂື້ນຫຼັງຈາກການປິ່ນປົວເປັນເວລາດົນກັບຢາຮໍໂມນບາງຊະນິດ, ສະນັ້ນ, ໜຶ່ງ ໃນຊື່ຂອງພະຍາດແມ່ນພະຍາດເບົາຫວານຂອງຢາ.
ປະເພດ steroid ຂອງພະຍາດເບົາຫວານ, ໂດຍ ກຳ ເນີດ, ແມ່ນຂອງກຸ່ມພະຍາດນອກລະບົບ, ໃນເບື້ອງຕົ້ນມັນບໍ່ກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິຂອງໂຣກ pancreatic.
ໃນຄົນທີ່ບໍ່ມີຄວາມລົບກວນໃນການເຜົາຜະຫລານທາດແປ້ງໃນກໍລະນີທີ່ກິນເກີນ glucocorticoids, ມັນຈະເກີດຂື້ນໃນຮູບແບບອ່ອນໆແລະໃບຫລັງຈາກທີ່ພວກມັນຖືກຍົກເລີກ. ໃນປະມານ 60% ຂອງຄົນເຈັບ, ພະຍາດເບົາຫວານປະເພດ 2 ກະຕຸ້ນໃຫ້ມີການປ່ຽນແປງຂອງຮູບແບບເອກະລາດຂອງອິນຊູລິນໄປສູ່ໂຣກເອດລິນອິນ.
ຢາປິ່ນປົວພະຍາດເບົາຫວານສະເຕີຣອຍ
ຢາ Glucocorticoid, ເຊັ່ນ: dexamethasone, prednisone ແລະ hydrocortisone ແມ່ນໃຊ້ເປັນຢາຕ້ານການອັກເສບ ສຳ ລັບ:
- ໂລກຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບຂໍ່,
- ພະຍາດທີ່ກ່ຽວຂ້ອງກັບພູມຕ້ານທານ: pemphigus, eczema, lupus erythematosus.
- ໂຣກ Sclerosis ຫຼາຍ.
ໂລກເບົາຫວານທີ່ເປັນຢາສາມາດປະກົດຕົວດ້ວຍການໃຊ້ຢາ diuretics:
- ຢາຕ້ານເຊື້ອ thiazide: dichlothiazide, hypothiazide, nephrix, Navidrex,
- ຢາຄຸມ ກຳ ເນີດ.
ຢາ corticosteroids ຂະ ໜາດ ໃຫຍ່ຍັງຖືກ ນຳ ໃຊ້ເປັນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວຕ້ານການອັກເສບພາຍຫຼັງການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ.
ຫຼັງຈາກການຖ່າຍທອດ, ຄົນເຈັບຄວນເອົາເງິນເພື່ອສະກັດກັ້ນພູມຕ້ານທານ ສຳ ລັບຊີວິດ. ຄົນດັ່ງກ່າວມັກຈະເປັນພະຍາດອັກເສບ, ເຊິ່ງໃນຄັ້ງ ທຳ ອິດຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ອະໄວຍະວະທີ່ຖືກຖ່າຍທອດອອກມາຢ່າງແນ່ນອນ.
ພະຍາດເບົາຫວານທີ່ເປັນຢາບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂື້ນໃນຄົນເຈັບທຸກຄົນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍການໃຊ້ຮໍໂມນທີ່ໃຊ້ເລື້ອຍໆ, ຄວາມເປັນໄປໄດ້ຂອງການເກີດຂື້ນຂອງມັນແມ່ນສູງກ່ວາເມື່ອພວກເຂົາປິ່ນປົວພະຍາດອື່ນໆ.
ອາການຂອງພະຍາດເບົາຫວານທີ່ເກີດຈາກສະເຕີຣອຍຊີ້ໃຫ້ເຫັນວ່າຄົນເຮົາມີຄວາມສ່ຽງ.
ເພື່ອບໍ່ໃຫ້ເຈັບປ່ວຍ, ຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນສູນເສຍນ້ ຳ ໜັກ; ຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາຕ້ອງອອກ ກຳ ລັງກາຍແລະປ່ຽນແປງອາຫານ.
ໃນເວລາທີ່ບຸກຄົນໃດຫນຶ່ງຄົ້ນພົບກ່ຽວກັບຄວາມສ່ຽງຂອງລາວທີ່ເປັນໂຣກເບົາຫວານ, ບໍ່ວ່າທ່ານຄວນຈະໃຊ້ຢາຮໍໂມນໂດຍອີງໃສ່ການພິຈາລະນາຂອງທ່ານເອງ.
ຄຸນລັກສະນະຂອງພະຍາດແລະອາການ
ພະຍາດເບົາຫວານ Steroid ແມ່ນພິເສດໃນນັ້ນມັນລວມເອົາອາການຂອງພະຍາດເບົາຫວານທັງ 2 ຊະນິດແລະພະຍາດເບົາຫວານຊະນິດ 1, ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນເມື່ອ ຈຳ ນວນ corticosteroids ເລີ່ມ ທຳ ລາຍຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic.
ນີ້ແມ່ນສອດຄ່ອງກັບອາການຂອງໂລກເບົາຫວານປະເພດ 1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຈຸລັງ beta ຍັງສືບຕໍ່ຜະລິດອິນຊູລິນໃນຊ່ວງເວລາໃດ ໜຶ່ງ.
ຕໍ່ມາ, ປະລິມານອິນຊູລິນຫຼຸດລົງ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບຮໍໂມນນີ້ກໍ່ຖືກລົບກວນ, ເຊິ່ງເກີດຂື້ນກັບພະຍາດເບົາຫວານ 2.
ເມື່ອເວລາຜ່ານໄປ, ຈຸລັງເບຕ້າຫລືບາງສ່ວນຂອງມັນຖືກ ທຳ ລາຍ, ຊຶ່ງເຮັດໃຫ້ການຢຸດການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ພະຍາດເລີ່ມຕົ້ນ ດຳ ເນີນການຄ້າຍຄືກັນກັບພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນປົກກະຕິ 1. ສະແດງອາການຄືກັນ.
ອາການ ສຳ ຄັນຂອງໂຣກເບົາຫວານແມ່ນຄືກັນກັບໂຣກເບົາຫວານຊະນິດໃດ:
- ການຍ່ຽວເພີ່ມຂື້ນ
- ຫິວໂຫຍ
- ເມື່ອຍລ້າ
ໂດຍປົກກະຕິ, ອາການທີ່ລະບຸບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຫຼາຍ, ສະນັ້ນພວກເຂົາບໍ່ຄ່ອຍໄດ້ເອົາໃຈໃສ່. ຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1, ການກວດເລືອດບໍ່ໄດ້ເຮັດໃຫ້ການກວດພະຍາດເປັນປະ ຈຳ.
ຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະແມ່ນບໍ່ຄ່ອຍສູງ. ນອກຈາກນັ້ນ, ການພົບເຫັນມີ ຈຳ ນວນ ຈຳ ກັດຂອງ acetone ໃນເລືອດຫຼືປັດສະວະແມ່ນບໍ່ຄ່ອຍຈະຖືກສັງເກດເຫັນ.
ລັກສະນະຂອງພະຍາດ
 ໃນພະຍາດເບົາຫວານ, ຈຸລັງທົດລອງເພ້ຍແມ່ນຖືກ ທຳ ລາຍ. ສໍາລັບບາງເວລາ, ພວກເຂົາຍັງສັງເຄາະ insulin, ແຕ່ວ່າໃນຈໍານວນທີ່ຫຼຸດລົງ.
ໃນພະຍາດເບົາຫວານ, ຈຸລັງທົດລອງເພ້ຍແມ່ນຖືກ ທຳ ລາຍ. ສໍາລັບບາງເວລາ, ພວກເຂົາຍັງສັງເຄາະ insulin, ແຕ່ວ່າໃນຈໍານວນທີ່ຫຼຸດລົງ.
ໃນຂະນະທີ່ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ການຜະລິດຂອງມັນຫຼຸດລົງຫຼາຍຂື້ນ. ເນື່ອງຈາກຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ, ການຕອບສະ ໜອງ ຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນຫຼຸດລົງ.
ໃນເວລາທີ່ກະຕ່າຢຸດເຊົາການຜະລິດອິນຊູລິນ, ພະຍາດດັ່ງກ່າວສະແດງອາການຂອງໂລກເບົາຫວານປະເພດ 1. ຄຸນລັກສະນະທີ່ສຸດສາມາດຖືກເອີ້ນວ່າລັກສະນະຕ່າງໆເຊັ່ນ: ການຫິວນໍ້າເລື້ອຍໆແລະການຖ່າຍເບົາເລື້ອຍໆ.
ແຕ່ໃນເວລາດຽວກັນ, ນ້ ຳ ໜັກ ຂອງຄົນເຈັບບໍ່ຫລຸດລົງ, ເຖິງແມ່ນວ່າມັນມັກຈະເກີດຂື້ນກັບປະເພດພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ.
ການໃຊ້ corticosteroids ໃນໄລຍະການປິ່ນປົວສ້າງພາລະເພີ່ມເຕີມໃຫ້ແກ່ໂຣກ ໝາກ ພ້າວ. ສ່ວນ ໜຶ່ງ, ພວກເຂົາຊ່ວຍເຫຼືອນາງ, ແຕ່ການກະ ທຳ ຂອງພວກເຂົາຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງນາງຕໍ່ອິນຊູລິນ, ເນື່ອງຈາກວ່າຮ່າງກາຍນີ້ຕ້ອງເຮັດວຽກ ໜັກ ເກີນໄປ, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການນຸ່ງຖືຂອງມັນຢ່າງໄວວາ.
ບາງຄັ້ງຢາເສບຕິດສາມາດເຮັດໃຫ້ເບົາຫວານຮ້າຍແຮງ, ເຊິ່ງແມ່ນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາ, ເຊິ່ງພາໃຫ້ມີສະພາບຮ້າຍແຮງ. ສະນັ້ນ, ຄວນແນະ ນຳ ໃຫ້ ດຳ ເນີນການກວດກາກ່ອນທີ່ຈະ ກຳ ນົດຢາ steroid. ນີ້ໃຊ້ກັບຄົນເຈັບທີ່ເປັນໂລກອ້ວນ, hypertension, ແລະຜູ້ສູງອາຍຸ.
ໃນເວລາທີ່ວາງແຜນການປິ່ນປົວໄລຍະສັ້ນໂດຍໃຊ້ຢາດັ່ງກ່າວແລະການຂາດວິຕາມິນຊີບໍ່ມີອັນຕະລາຍໃດໆ. ຫຼັງຈາກຢຸດການປິ່ນປົວ, ຂະບວນການເຜົາຜານອາຫານຈະກັບມາເປັນປົກກະຕິ.
ພາບວີດີໂອພະຍາດເບົາຫວານ:
ອາການຂອງພະຍາດທາງເດີນທາງ
ເພື່ອແນະ ນຳ ການມີຢູ່ຂອງພະຍາດວິທະຍານີ້ອາດຈະແມ່ນ, ໂດຍຮູ້ອາການຂອງມັນ. ແຕ່ວ່າມີພະຍາດເບົາຫວານ steroid, ອາການທີ່ເປັນລັກສະນະຂອງໂລກເບົາຫວານ ທຳ ມະດາບໍ່ປາກົດ. ບຸກຄົນໃດ ໜຶ່ງ ບໍ່ປ່ຽນນ້ ຳ ໜັກ, ການຍ່ຽວບໍ່ກາຍເປັນເລື້ອຍໆ, ການຫິວນ້ ຳ ຫລາຍເກີນໄປຈະບໍ່ປາກົດ. ອາການທີ່ສັງເກດເຫັນດ້ວຍການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານຍັງບໍ່ມີປະໂຫຍດ.
ບາງຄັ້ງຄົນເຈັບ (ແລະສ່ວນຫຼາຍແມ່ນຄົນໃກ້ຊິດຂອງລາວ) ສັງເກດເຫັນການມີກິ່ນອາຊູນໂຕແຕ່ລະໄລຍະມາຈາກປາກ. ແຕ່ອາການນີ້ເກີດຂື້ນກັບໂຣກເບົາຫວານໃນຢາ.
ໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດແມ່ນມີລັກສະນະດັ່ງນີ້:
- ຈຸດອ່ອນ
- ເສື່ອມໂຊມຂອງສະຫວັດດີພາບທົ່ວໄປ,
- ເຫງົານອນ
- ການປະຕິບັດຫຼຸດລົງ
- ເມື່ອຍລ້າ,
- ຄວາມບໍ່ມີໃຈ
- ງ້ວງຊຶມ.
ຈາກການສະແດງເຫຼົ່ານີ້, ມັນຍາກທີ່ຈະຄາດເດົາກ່ຽວກັບການພັດທະນາຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນ ຄຳ ຖາມ. ພວກມັນເປັນຄຸນລັກສະນະຂອງພະຍາດອື່ນໆ ຈຳ ນວນຫຼວງຫຼາຍ, ເຊັ່ນດຽວກັນກັບການເຮັດວຽກເກີນເວລາ.
ຫຼາຍມັກ, ການບົ່ງມະຕິແມ່ນຖືກຄົ້ນພົບໂດຍບັງເອີນເມື່ອຄົນເຈັບມາຫາທ່ານ ໝໍ ດ້ວຍ ຄຳ ຮ້ອງຂໍແນະ ນຳ ວິຕາມິນຕ່າງໆໃຫ້ລາວເພື່ອຍົກສູງສຽງ. ນີ້ ໝາຍ ຄວາມວ່າຮ່າງກາຍທີ່ອ່ອນແອຢ່າງຈະແຈ້ງສາມາດເປັນອັນຕະລາຍຫຼາຍ, ແລະສະພາບການນີ້ບໍ່ຄວນຖືກລະເລີຍ.
ໂລກເບົາຫວານເປັນປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານ steroid
ປະລິມານຂອງຮໍໂມນ adrenal ເພີ່ມຂື້ນໃນທຸກໆຄົນໃນຮູບແບບຕ່າງໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ແມ່ນທຸກຄົນທີ່ກິນ glucocorticoids ມີໂລກເບົາຫວານ steroid.
ຄວາມຈິງກໍ່ຄືວ່າໃນອີກດ້ານ ໜຶ່ງ, corticosteroids ປະຕິບັດຕໍ່ໂຣກຕັບ, ແລະໃນທາງກົງກັນຂ້າມ, ຫຼຸດຜ່ອນຜົນກະທົບຂອງອິນຊູລິນ. ເພື່ອໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຍັງຢູ່ໃນລະດັບປົກກະຕິ, ພະຍາດ ໝາກ ພ້າວແມ່ນຖືກບັງຄັບໃຫ້ເຮັດວຽກ ໜັກ.
ຖ້າຄົນເຮົາເປັນໂລກເບົາຫວານ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕ່າງໆຕໍ່ອິນຊູລິນແມ່ນຫຼຸດລົງແລ້ວ, ແລະຕ່ອມບໍ່ໄດ້ຮັບຜົນ 100%. ການຮັກສາສະເຕີຣອຍຄວນເຮັດເປັນວິທີສຸດທ້າຍ. ຄວາມສ່ຽງແມ່ນເພີ່ມຂື້ນດ້ວຍ:
- ການໃຊ້ຢາ steroids ໃນປະລິມານສູງ,
- ການໃຊ້ steroids ດົນ,
- ຄົນເຈັບ overweight.
 ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຕັດສິນໃຈກັບຜູ້ທີ່ມີບາງລະດັບນ້ ຳ ຕານໃນເລືອດສູງຍ້ອນເຫດຜົນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້.
ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຕັດສິນໃຈກັບຜູ້ທີ່ມີບາງລະດັບນ້ ຳ ຕານໃນເລືອດສູງຍ້ອນເຫດຜົນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້.
ການນໍາໃຊ້ glucocorticoids, ການສະແດງອອກຂອງພະຍາດເບົາຫວານເພີ່ມຂື້ນ, ແລະນີ້ແມ່ນຄວາມແປກໃຈສໍາລັບບຸກຄົນ, ເພາະວ່າລາວບໍ່ສາມາດຮູ້ກ່ຽວກັບໂລກເບົາຫວານຂອງລາວ.
ໃນກໍລະນີນີ້, ພະຍາດເບົາຫວານແມ່ນບໍ່ຮຸນແຮງກ່ອນທີ່ຈະກິນ glucocorticoids, ຊຶ່ງຫມາຍຄວາມວ່າຢາຮໍໂມນດັ່ງກ່າວຈະເຮັດໃຫ້ສະພາບຊຸດໂຊມໄວຂື້ນແລະອາດເຮັດໃຫ້ເກີດສະພາບການເຊັ່ນ.
ກ່ອນທີ່ຈະ ກຳ ນົດຢາທີ່ໃຊ້ຮໍໂມນ, ຜູ້ສູງອາຍຸແລະຜູ້ຍິງທີ່ມີນ້ ຳ ໜັກ ເກີນຕ້ອງໄດ້ຮັບການກວດຫາໂຣກເບົາຫວານ.
ການຮັກສາໂລກເບົາຫວານ
ຖ້າຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນແລ້ວພະຍາດເບົາຫວານຂອງຢາເຊັ່ນພະຍາດເບົາຫວານຊະນິດ 1, ແຕ່ມັນມີລັກສະນະຂອງໂລກເບົາຫວານປະເພດ 2, ນັ້ນແມ່ນການຕໍ່ຕ້ານອິນຊູລິນຂອງແພຈຸລັງ. ພະຍາດເບົາຫວານດັ່ງກ່າວແມ່ນໄດ້ຮັບການຮັກສາຄືກັບໂລກເບົາຫວານ 2.
ການປິ່ນປົວແມ່ນຂື້ນກັບໃນບັນດາສິ່ງອື່ນໆ, ເຊິ່ງມັນແມ່ນສິ່ງທີ່ຜູ້ປ່ວຍມີຄວາມຜິດປົກກະຕິ. ຍົກຕົວຢ່າງ, ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນທີ່ຍັງຜະລິດອິນຊູລິນ, ອາຫານແລະຢາທີ່ມີທາດ ນຳ ້ຕານເຊັ່ນ: thiazolidinedione ແລະ glucophage ແມ່ນຖືກລະບຸ. ນອກຈາກນັ້ນ:
- ຖ້າມີການເຮັດວຽກຂອງ pancreatic ຫຼຸດລົງ, ຫຼັງຈາກນັ້ນການແນະ ນຳ ຂອງອິນຊູລິນຈະເຮັດໃຫ້ນາງມີໂອກາດຫຼຸດຜ່ອນພາລະ.
- ໃນກໍລະນີທີ່ບໍ່ສົມບູນຂອງຈຸລັງທົດລອງ, ໃນໄລຍະເວລາ, ການເຮັດວຽກຂອງ pancreatic ເລີ່ມຕົ້ນທີ່ຈະຟື້ນຕົວ.
- ສຳ ລັບຈຸດປະສົງດຽວກັນ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ກຳ ນົດໄວ້.
- ສຳ ລັບຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາ, ຄວນແນະ ນຳ ອາຫານເລກ 9;
ຖ້າວ່າກະຕຸກບໍ່ຜະລິດອິນຊູລິນ, ຫຼັງຈາກນັ້ນມັນກໍ່ຖືກ ກຳ ນົດໂດຍການສີດແລະຄົນເຈັບຈະຕ້ອງຮູ້. ການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດແລະການຮັກສາແມ່ນປະຕິບັດຄືກັນກັບໂລກເບົາຫວານ 1. ຍິ່ງໄປກວ່ານັ້ນ, ຈຸລັງທົດລອງທີ່ຕາຍແລ້ວບໍ່ສາມາດຟື້ນຟູໄດ້.
ກໍລະນີທີ່ແຍກຕ່າງຫາກຂອງການປິ່ນປົວໂຣກເບົາຫວານທີ່ເກີດຈາກຢາແມ່ນສະຖານະການເມື່ອມັນບໍ່ສາມາດປະຕິເສດການປິ່ນປົວຮໍໂມນ, ແຕ່ວ່າຄົນເຮົາພັດທະນາໂຣກເບົາຫວານ. ນີ້ອາດຈະແມ່ນຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງຫຼືໃນເວລາທີ່ມີໂຣກຫອບຫືດຮ້າຍແຮງ.
ລະດັບນ້ ຳ ຕານແມ່ນຖືກຮັກສາຢູ່ທີ່ນີ້, ໂດຍອີງໃສ່ຄວາມປອດໄພຂອງກະຕຸກແລະລະດັບຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ຈະເປັນອິນຊູລິນ.
ໃນຖານະເປັນການສະຫນັບສະຫນູນເພີ່ມເຕີມ, ຄົນເຈັບສາມາດຖືກກໍານົດໂດຍຮໍໂມນ anabolic ທີ່ສົມດຸນຜົນກະທົບຂອງຮໍໂມນ glucocorticoid.
ມີພະຍາດເບົາຫວານໃນຮ່າງກາຍ, ມີການຂາດອິນຊູລິນຫຼືພີ່ນ້ອງທີ່ຂາດເຂີນ. ດ້ວຍເຫດນັ້ນ, ມີການລະເມີດໃນການເຜົາຜະຫລານທາດແປ້ງ. ພະຍາດເບົາຫວານມີສອງຊະນິດຕົ້ນຕໍ, ພວກມັນແບ່ງອອກເປັນ I ແລະ II. ພະຍາດເບົາຫວານ Steroid ແມ່ນຂອງຊະນິດທີສອງ. ຊື່ທີສອງ ສຳ ລັບໂຣກນີ້ແມ່ນໂຣກເບົາຫວານຂອງຢາ.
ໂຣກເບົາຫວານຊະນິດນີ້ເກີດຈາກປະລິມານຮໍໂມນໃນປະລິມານ adrenal ໃນເລືອດ. ໃນບາງກໍລະນີ, ສາຍເຫດອາດເປັນພະຍາດທີ່ການຜະລິດຮໍໂມນເຫຼົ່ານີ້ເພີ່ມຂື້ນ. ຕົ້ນກໍາເນີດຂອງໂລກເບົາຫວານ steroid ແມ່ນບໍ່ແມ່ນໂຣກ pancreatic, ຊຶ່ງຫມາຍຄວາມວ່າໃນເບື້ອງຕົ້ນຂອງກະເພາະອາຫານເຮັດວຽກໄດ້ດີ. ຖ້າມັນປາກົດຢູ່ໃນຄົນທີ່ມີທາດແປ້ງທາດແປ້ງທາດແປ້ງປົກກະຕິໃນລະດັບສູງຂອງ glucocorticoids, ຫຼັງຈາກນັ້ນເມື່ອພວກມັນຖືກຍົກເລີກ, ທຸກຢ່າງກໍ່ເປັນປົກກະຕິ.
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2, ຮູບລັກສະນະຂອງສານສະເຕີຣອຍສາມາດເຮັດໃຫ້ເກີດການປ່ຽນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນໂດຍມີຄວາມເປັນໄປໄດ້ເຖິງ 60%. ເພາະສະນັ້ນ, ຄົນດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງຮູ້ກ່ຽວກັບອັນຕະລາຍທີ່ມີຢູ່ແລະຕ້ອງລະວັງໃນການກິນຢາ corticosteroid.
ຢາຊະນິດໃດທີ່ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂຣກເບົາຫວານ? ເຫຼົ່ານີ້ອາດຈະເປັນຢາ glucocorticoid:
ຮູບແບບຕ່າງໆມັກຖືກ ນຳ ໃຊ້ເປັນການຕ້ານການອັກເສບໃນໂລກຫອບຫືດດ້ວຍໂຣກປອດບວມຫລືໂລກຂໍ້ອັກເສບ. ພວກມັນຍັງຖືກ ກຳ ນົດໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂຣກ sclerosis ຫຼາຍແລະພະຍາດ autoimmune. ຜູ້ທີ່ເປັນ ໜິ້ວ ໄຂ່ຫຼັງຕ້ອງໄດ້ໃຊ້ຢາດັ່ງກ່າວຕະຫຼອດຊີວິດ. ບໍ່ແມ່ນຄົນເຈັບທຸກຄົນຈະຕ້ອງປະເຊີນກັບໂຣກເບົາຫວານ, ແຕ່ມີໂອກາດ.
ຕໍ່ໄປນີ້ໃນບັນຊີລາຍຊື່ຂອງຜູ້ກະຕຸ້ນແມ່ນ diuretics:
ບາງລັກສະນະແລະສັນຍານຂອງພະຍາດ
ໂຣກເບົາຫວານ Steroid ສະແດງຄຸນສົມບັດຂອງທັງ 1 ແລະ 2 ຊະນິດ. ມັນຄ້າຍຄືກັບປະເພດ 1 ໃນຈຸລັງທົດລອງໄດ້ຮັບຄວາມເສຍຫາຍຈາກ corticosteroids ໃນກະເພາະ. ແຕ່ເຖິງແມ່ນວ່າຢູ່ໃນລັດນີ້, ການຜະລິດອິນຊູລິນຍັງ ດຳ ເນີນຢູ່. ໃນໄລຍະເວລາ, ປະລິມານຂອງມັນຫຼຸດລົງແລະໃນເວລາດຽວກັນ, ຈຸລັງຂອງຮ່າງກາຍຄ່ອຍໆຢຸດຕິທີ່ຈະຮັບຮູ້ຮໍໂມນນີ້, ເຊິ່ງເປັນເລື່ອງປົກກະຕິຂອງພະຍາດເບົາຫວານປະເພດ 2. ອີກບໍ່ດົນ, ຈຸລັງເບຕ້າທີ່ເສຍຫາຍທັງ ໝົດ ຈະຕາຍ. ແລະຂື້ນກັບວ່າພວກມັນຍັງຄົງຢູ່ໃນກະຕ່າຍໃນປະລິມານ ຈຳ ນວນ ໜຶ່ງ ຫຼືບໍ່, ທາດອິນຊູລິນສາມາດຜະລິດໄດ້ໃນປະລິມານ ໜ້ອຍ ຫຼາຍ, ເຊິ່ງມັນກໍ່ຍັງບໍ່ພຽງພໍ. ຄົນເຈັບຕ້ອງການ insulin ໃນການສັກຢາ, ແລະນີ້ແມ່ນປະເພດ 1 ແລ້ວ (ການເພິ່ງພາອາໃສຂອງ insulin).
ໂຣກເບົາຫວານໃນຢາມີອາການຄ້າຍຄືກັນກັບຊະນິດທີ່ຮູ້ກັນ:
- ກະຫາຍນ້ ຳ
- ຖ່າຍເບົາເລື້ອຍໆ
- ຄວາມອິດເມື່ອຍທີ່ບໍ່ສົມເຫດສົມຜົນ.
ແຕ່ອາການເຫລົ່ານີ້ມັນເບົາບາງຈົນຜູ້ປ່ວຍອາດຈະບໍ່ສົນໃຈພວກເຂົາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍພະຍາດຊະນິດນີ້ບໍ່ມີການສູນເສຍນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ. ໃນບາງກໍລະນີ, ມັນສາມາດສັບສົນກັບພະຍາດຂອງ adrenal cortex.
Ketoacidosis ໃນຄົນເຈັບດັ່ງກ່າວແມ່ນຫາຍາກ, ຍົກເວັ້ນໃນຂັ້ນຕອນທີ່ກ້າວ ໜ້າ ຫຼາຍ.
ປັດໃຈສ່ຽງ
ມັນເປັນແນວໃດວ່າໂຣກເບົາຫວານໃນຢາບໍ່ໄດ້ເກີດຂື້ນໃນທຸກໆຄົນທີ່ກິນຢາ corticosteroids? ໂດຍການປະຕິບັດກ່ຽວກັບກະຕຸກ, ຢາເຫຼົ່ານີ້ຊ່ວຍຫຼຸດຜ່ອນການເຮັດວຽກຂອງອິນຊູລິນ. ຍ້ອນເຫດຜົນດັ່ງກ່າວ, ເມັດ ໝາກ ລຳ ໄຍຕ້ອງຜະລິດອິນຊູລິນ ຈຳ ນວນຫຼວງຫຼາຍເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ໂດຍມີການ ກຳ ຈັດ glucocorticoids, ທຸກຢ່າງເປັນປົກກະຕິໂດຍບໍ່ມີຮ່ອງຮອຍ. ແຕ່ຖ້າມີຄວາມຜິດປົກກະຕິກ່ຽວກັບລະບົບທາງເດີນອາຫານ, ກ່ອນນັ້ນກໍ່ຈະມີຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດອີກຕໍ່ໄປ.
ກໍລະນີທີ່ສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານ:
- ຢາ steroids ແມ່ນໃຊ້ດົນເກີນໄປ
- ຢາ steroids ສູງສຸດ
- ມີປອນພິເສດ.
ມັນເປັນໄປໄດ້ວ່າຄົນຜູ້ ໜຶ່ງ ມີກໍລະນີທີ່ມີລະດັບນ້ ຳ ຕານເພີ່ມຂື້ນ, ແຕ່ພວກມັນຜ່ານໄປໂດຍບໍ່ຮູ້ຕົວ. ເລີ່ມຕົ້ນໃຊ້ corticosteroids, ຄົນເຈັບກະຕຸ້ນຂະບວນການທີ່ຖືກປິດບັງ, ຈາກສະພາບທີ່ດີຂື້ນຂື້ນ. ສະນັ້ນ, ການໃຊ້ຢາຄຸມຮໍໂມນໂດຍແມ່ຍິງອ້ວນຫລືຜູ້ສູງອາຍຸຄວນມີກ່ອນການກວດຫາໂຣກເບົາຫວານ.
ໂລກເບົາຫວານ Steroid - ການຮັກສາ
ພະຍາດຂອງຮູບແບບນີ້ຖືກກວດຫາໂຣກຖ້າວ່າຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດເລີ່ມສູງກວ່າ 11,5 mmol ຫຼັງຈາກກິນເຂົ້າ, ແລະກ່ອນທີ່ຈະກິນເຂົ້າ, ການວັດແທກໄດ້ສະແດງໃຫ້ເຫັນວ່າສູງກວ່າ 6 mmol. ໃນໄລຍະ ທຳ ອິດ, ທ່ານ ໝໍ ຕ້ອງຍົກເວັ້ນພະຍາດທີ່ຄ້າຍຄືກັນທັງ ໝົດ ທີ່ຢູ່ໃນກຸ່ມນີ້. ການຮັກສາສາມາດເປັນແບບດັ້ງເດີມຫລືເຂັ້ມຂົ້ນ. ວິນາທີແມ່ນມີປະສິດທິຜົນກວ່າ, ແຕ່ຕ້ອງການທັກສະໃນການຄວບຄຸມຕົນເອງຈາກຄົນເຈັບແລະຖືວ່າມີລາຄາແພງກວ່າ.
ການປິ່ນປົວແບບດັ້ງເດີມແມ່ນ ດຳ ເນີນໄປຕາມຫຼັກການທີ່ຄ້າຍຄືກັບເຫດການດຽວກັນຂອງຊະນິດທີ 2. ໃນກໍລະນີຂອງຄວາມລົ້ມເຫຼວທີ່ສົມບູນຂອງກະຕຸກ, ການສັກຢາ insulin ຂະຫນາດນ້ອຍແມ່ນຖືກກໍານົດ. ໃຊ້ຕົວແທນ hypoglycemic ຈາກຊັ້ນຂອງ thiazolidinedione ແລະຮໍໂມນ, ຍົກຕົວຢ່າງ, Glucofage. ດ້ວຍຮູບແບບອ່ອນໆຂອງພະຍາດ, ການໃຊ້ sulfonylureas ເຮັດໃຫ້ເກີດຜົນໃນທາງບວກ. ແຕ່ການໄດ້ຮັບສານຂອງພວກມັນເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການຕິດເຊື້ອ myocardial infarction. ນັບຕັ້ງແຕ່ການເສື່ອມສະພາບຂອງທາດແປ້ງທາດແປ້ງເລີ່ມຕົ້ນ. ດ້ວຍເຫດຜົນດຽວກັນນີ້, ພະຍາດເບົາຫວານສາມາດເຂົ້າໄປໃນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ.
ແພດແນະ ນຳ ໃຫ້ສົມທົບການໃຊ້ຢາທາງປາກດ້ວຍການສັກຢາອິນຊູລິນ. ມີການສັງເກດວ່າຫ້ອງທົດລອງທີ່“ ພັກຜ່ອນ” ສາມາດຟື້ນຕົວແລະເລີ່ມຕົ້ນຜະລິດອິນຊູລິນໃນປະລິມານທີ່ຜ່ານມາ. ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ຕິດຕາມການປ່ຽນແປງຂອງນ້ ຳ ໜັກ ຂອງພວກເຂົາເພື່ອບໍ່ໃຫ້ປອນພິເສດເພີ່ມຂື້ນ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຍົກເລີກຢາທີ່ກໍ່ໃຫ້ເກີດພະຍາດເບົາຫວານແລະຖ້າເປັນໄປໄດ້ໃຫ້ທົດແທນພວກມັນໂດຍບໍ່ມີອັນຕະລາຍ ໜ້ອຍ. ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານທີ່ແທ້ຈິງ.
ບາງຄັ້ງ ສຳ ລັບຄົນເຈັບວິທີດຽວທີ່ອອກແມ່ນການຜ່າຕັດ. ໃນຕ່ອມ adrenal, ເນື້ອເຍື່ອສ່ວນເກີນຖືກຍ້າຍອອກຖ້າ hyperplasia ເກີດຂື້ນ. ໃນກໍລະນີດັ່ງກ່າວ, ຫຼັກສູດຂອງໂລກເບົາຫວານສາມາດປັບປຸງແລະບາງຄັ້ງກໍ່ເຮັດໃຫ້ລະດັບ glucose ປົກກະຕິ. ໃນກໍລະນີນີ້, ຄົນເຈັບຕ້ອງປະຕິບັດຕາມອາຫານທີ່ມີຈຸດປະສົງ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານທີ່ເປັນພະຍາດເບົາຫວານຫຼືປານກາງ.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ການປິ່ນປົວດ້ວຍ Etiotropic ແມ່ນການລົບລ້າງສາເຫດຂອງ hypercorticism. ໃນເວລາດຽວກັນ, ມາດຕະການຕ່າງໆທີ່ແນໃສ່ການຟື້ນຟູແລະຮັກສາໂລກເລືອດແດງ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບການກະ ທຳ ຂອງອິນຊູລິນ, ແລະກະຕຸ້ນກິດຈະ ກຳ ຂອງຈຸລັງທີ່ຮັກສາໄວ້ are ກຳ ລັງ ດຳ ເນີນຢູ່. ດ້ວຍວິທີການປະສົມປະສານ, ການດູແລທາງການແພດ ສຳ ລັບຄົນເຈັບແມ່ນ ດຳ ເນີນຢູ່ໃນຂົງເຂດຕໍ່ໄປນີ້:
- ລະດັບ corticosteroid ຕ່ ຳ . ດ້ວຍ hypercorticism endogenous, ການປິ່ນປົວພະຍາດທີ່ຕິດພັນແມ່ນໄດ້ຖືກດັດແກ້ຕົ້ນຕໍ. ຖ້າການປັບຂະ ໜາດ ຂອງຢາບໍ່ມີປະສິດຕິພາບ, ຄຳ ຖາມຂອງການແຊກແຊງໃນການຜ່າຕັດໄດ້ຖືກແກ້ໄຂ - ການ ກຳ ຈັດຕ່ອມ adrenal, ສ່ວນ cortical ຂອງຕ່ອມ adrenal, ເນື້ອງອກ. ຄວາມເຂັ້ມຂຸ້ນຂອງຮໍໂມນສະເຕີຣອຍຫຼຸດລົງ, ລະດັບນ້ ຳ ຕານໃນເລືອດກໍ່ຄືປົກກະຕິ. ມີ hypercorticism exogenous, ຢາທີ່ກະຕຸ້ນໃຫ້ພະຍາດເບົາຫວານ steroid ຖືກຍົກເລີກຫຼືທົດແທນ. ຖ້າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຍົກເລີກ glucocorticoids, ຍົກຕົວຢ່າງ, ໃນໂຣກຫອບຫືດທີ່ຮຸນແຮງ, ຮໍໂມນ anabolic ແມ່ນຖືກ ກຳ ນົດເພື່ອເຮັດໃຫ້ເກີດຜົນກະທົບຂອງມັນ.
- ການແກ້ໄຂທາງການແພດຂອງ hyperglycemia . ຢາໄດ້ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຄວາມຈິງຂອງພະຍາດເບົາຫວານ, ຂັ້ນຕອນຂອງມັນ, ຄວາມຮຸນແຮງ. ຖ້າຫາກວ່າໂຣກຜີວ ໜັງ ໄດ້ຮັບຜົນກະທົບ, ຈຸລັງ beta ແມ່ນບາງສ່ວນຫລືບາງສ່ວນທີ່ເສີຍຫາຍ, ຫຼັງຈາກນັ້ນການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້. ໃນຮູບແບບທີ່ອ່ອນໆຂອງພະຍາດ, ການຮັກສາເນື້ອເຍື່ອຕ່ອມແລະການຕໍ່ຕ້ານຂອງຈຸລັງກັບ insulin, ຕົວແທນ hypoglycemic ໃນປາກແມ່ນຖືກກໍານົດ, ຍົກຕົວຢ່າງ, ການກະກຽມ sulfonylurea. ບາງຄັ້ງຄົນເຈັບໄດ້ຖືກສະແດງໃຫ້ເຫັນການໃຊ້ຢາອິນຊູລິນແລະຢາ hypoglycemic ຮ່ວມກັນ.
- ອາຫານຕ້ານເບົາຫວານ . ຄົນເຈັບສ່ວນຫຼາຍແມ່ນສະແດງອາຫານ ບຳ ບັດສະບັບເລກທີ 9. ຄາບອາຫານທີ່ຖືກສ້າງຂື້ນໃນລັກສະນະທີ່ອົງປະກອບທາງເຄມີຂອງຖ້ວຍແມ່ນມີຄວາມສົມດຸນ, ບໍ່ເຮັດໃຫ້ເກີດອາການບ້າ ໝູ ແລະມີສານອາຫານທີ່ ຈຳ ເປັນທັງ ໝົດ. ຫຼັກການຂອງສານອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ນຳ ໃຊ້: ແຫຼ່ງຂອງຄາໂບໄຮເດຣດເບົາ ໆ ບໍ່ໄດ້ຖືກຍົກເວັ້ນ - ຂອງຫວານ, ເຄື່ອງປຸງ, ເຄື່ອງດື່ມຫວານ. ທາດໂປຼຕີນແລະອາຫານທີ່ມີເສັ້ນໃຍສູງຂື້ນໃນອາຫານ. ດັດຊະນີ glycemic ແມ່ນຖືກພິຈາລະນາ. ການກິນແມ່ນປະຕິບັດໃນສ່ວນນ້ອຍ, 5-6 ຄັ້ງຕໍ່ມື້.
ການພະຍາກອນແລະການປ້ອງກັນ
ພະຍາດເບົາຫວານ Steroid, ຕາມກົດລະບຽບ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ເບົາບາງແລະປິ່ນປົວງ່າຍກວ່າໂລກເບົາຫວານຊະນິດ ທຳ ອິດແລະທີສອງ. ການວິນິດໄສແມ່ນຂື້ນກັບສາເຫດຂອງການພັດທະນາ hypercorticism, ໃນກໍລະນີສ່ວນໃຫຍ່ມັນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ການປ້ອງກັນປະກອບມີການຮັກສາໃຫ້ທັນເວລາແລະພຽງພໍຂອງພະຍາດ Cushing ແລະພະຍາດເນື້ອງອກ adrenal, ການ ນຳ ໃຊ້ glucocorticoids ທີ່ຖືກຕ້ອງ, ຢາ diiaiside thiazide ແລະຢາຄຸມ ກຳ ເນີດໃນປາກ. ບຸກຄົນທີ່ມີຄວາມສ່ຽງຄວນໄດ້ຮັບການກວດກາເປັນປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ປັບການປິ່ນປົວຕົ້ນຕໍ, ເລີ່ມປະຕິບັດຕາມຫຼັກການຂອງໂພຊະນາການອາຫານ.
ໂຣກເບົາຫວານສະເຕີຣອຍ (ການເພິ່ງພາອາໄສອິນຊູລິນຂັ້ນສອງ) ປະກົດວ່າເປັນຜົນມາຈາກການກວດພົບວ່າມີສານ corticosteroids ໃນເລືອດສູງໃນເລືອດ, ເຊິ່ງມັນຍັງຄົງຢູ່ເປັນເວລາດົນນານ.
ຫຼາຍມັກ, ມັນພັດທະນາເປັນຜົນມາຈາກການປາກົດຕົວຂອງອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງຂອງພະຍາດຕ່າງໆເຊິ່ງການຜະລິດຮໍໂມນເລັ່ງລັດແມ່ນມີຂື້ນ.
ຢ່າງໃດກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນຫຼາຍມັນມັກຈະປາກົດພາຍຫຼັງການປິ່ນປົວດົນດ້ວຍຢາຮໍໂມນ. ນັ້ນແມ່ນເຫດຜົນທີ່ໂລກພະຍາດນີ້ຍັງຖືກເອີ້ນວ່າຮູບແບບຂະ ໜາດ ຂອງພະຍາດເບົາຫວານ.
ພະຍາດເບົາຫວານ Steroid ໂດຍຕົ້ນ ກຳ ເນີດຂອງມັນບໍ່ຂຶ້ນກັບກຸ່ມພະຍາດຕ່າງໆຂອງພະຍາດ pancreatic. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າໃນເບື້ອງຕົ້ນມັນບໍ່ກ່ຽວຂ້ອງກັບໂຣກຕ່າງໆຂອງໂຣກ pancreatic.
ຜູ້ທີ່ບໍ່ໄດ້ຮັບຄວາມເດືອດຮ້ອນຈາກທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ, ໃນກໍລະນີທີ່ກິນຢາຮໍໂມນສະເຕີຣອຍຫຼາຍເກີນໄປ, ສາມາດເປັນໂຣກເບົາບາງຊະນິດ, ເຊິ່ງຈະຫາຍໄປທັນທີຫຼັງຈາກການຍົກເລີກ. ຈຸດ ສຳ ຄັນແມ່ນປະມານເຄິ່ງ ໜຶ່ງ ຂອງຄົນເຈັບທຸກຄົນທີ່ເປັນໂຣກນີ້ໄດ້ຮັບການປ່ຽນຈາກຮູບແບບເອກະລາດອິນຊູລິນໄປເປັນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ.
Glucocorticosteroids (Dexamethasone, Prednisolone, Hydrocortisone) ຖືກ ນຳ ໃຊ້ເປັນຢາຕ້ານການອັກເສບທີ່ມີປະສິດຕິພາບແລະມີປະສິດທິພາບສູງ ສຳ ລັບໂລກພະຍາດດັ່ງກ່າວ:

- ພະຍາດຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບ
- ການລະເມີດການເຮັດວຽກປົກກະຕິຂອງ ໜ້າ ທີ່ປ້ອງກັນຂອງຮ່າງກາຍ,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້.
ໂຣກເບົາຫວານໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້ຍ້ອນການໃຊ້ຢາເປັນເວລາດົນເຊັ່ນ: ຢາຄຸມ ກຳ ເນີດທາງປາກແລະຢາ thiazide diuretics.
ຢາ corticosteroids ທີ່ແຂງແຮງຫຼາຍສາມາດໃຊ້ໄດ້ໃນໄລຍະການຮັກສາ, ເຊິ່ງມີຈຸດປະສົງເພື່ອບັນເທົາອາການອັກເສບພາຍຫຼັງການຜ່າຕັດ, ໃນໄລຍະນັ້ນ, ການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ.
ຫຼັງຈາກການປະຕິບັດງານທີ່ຮ້າຍແຮງດັ່ງກ່າວ, ຄົນເຈັບຄວນໃຊ້ຢາທີ່ ເໝາະ ສົມຕະຫຼອດຊີວິດເພື່ອສະກັດກັ້ນ ໜ້າ ທີ່ປ້ອງກັນຂອງຮ່າງກາຍ. ພວກເຂົາມີແນວໂນ້ມທີ່ຈະຂະບວນການອັກເສບທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະທີ່ຖືກຍ້າຍຢ່າງຖືກຕ້ອງ.
 ອາການຂອງພະຍາດທີ່ເກີດຂື້ນເນື່ອງຈາກການຮັກສາສະເຕີຣອຍເປັນເວລາດົນຮຽກຮ້ອງໃຫ້ຄົນເຈັບຖືກຈັດເປັນຄົນທີ່ມີຄວາມສ່ຽງຫຼາຍ.
ອາການຂອງພະຍາດທີ່ເກີດຂື້ນເນື່ອງຈາກການຮັກສາສະເຕີຣອຍເປັນເວລາດົນຮຽກຮ້ອງໃຫ້ຄົນເຈັບຖືກຈັດເປັນຄົນທີ່ມີຄວາມສ່ຽງຫຼາຍ.
ເພື່ອ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນດູແລຕົນເອງແລະເລີ່ມສູນເສຍປອນພິເສດ.
ແຕ່ຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາ, ທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມຕົ້ນມັກຫຼີ້ນກິລາແລະປັບປຸງອາຫານປະ ຈຳ ວັນຂອງພວກເຂົາ ໜ້ອຍ ໜຶ່ງ, ເພີ່ມສະ ໝຸນ ໄພ, ຜັກແລະ ໝາກ ໄມ້ໃຫ້ຫຼາຍ.
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ຮູ້ສະພາບຂອງພະຍາດຂອງລາວ, ຫຼັງຈາກນັ້ນລາວກໍ່ບໍ່ຄວນເລີ່ມກິນຢາຮໍໂມນ.
 ພະຍາດແມ່ນແຕກຕ່າງກັນໃນນັ້ນມັນມີອາການຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ.
ພະຍາດແມ່ນແຕກຕ່າງກັນໃນນັ້ນມັນມີອາການຂອງໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງ.
ພະຍາດດັ່ງກ່າວແມ່ນມາຈາກຄວາມຈິງທີ່ວ່າປະລິມານ corticosteroids ທີ່ ໜ້າ ປະທັບໃຈເລີ່ມ ທຳ ລາຍຈຸລັງ beta ຂອງ pancreas ຢ່າງຈິງຈັງ.
ພວກເຂົາສືບຕໍ່ຜະລິດຮໍໂມນເພນທີ່ເຮັດໃຫ້ລະດັບທາດແປ້ງທາດແປ້ງໃນບາງເວລາ.
ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ປະລິມານຂອງຮໍໂມນທີ່ຜະລິດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕໍ່ມັນແມ່ນມີຄວາມບົກຜ່ອງ. ນີ້ແມ່ນລັກສະນະຂອງພະຍາດເບົາຫວານປະເພດ 2. ຕໍ່ມາ, ຈຳ ນວນຈຸລັງເບຕ້າ ຈຳ ນວນ ໜຶ່ງ ຖືກ ທຳ ລາຍ ໝົດ, ເຊິ່ງເຮັດໃຫ້ມີການຢຸດເຊົາການຜະລິດອິນຊູລິນ. ໃນກໍລະນີດັ່ງກ່າວ, ໂລກພະຍາດເລີ່ມຕົ້ນທີ່ຈະ ດຳ ເນີນໃນລັກສະນະຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຂອງປະເພດ ທຳ ອິດ.
ອາການຂອງໂຣກເບົາຫວານທີ່ມີໂຣກເບົາຫວານມີດັ່ງຕໍ່ໄປນີ້:
- ເພີ່ມທະວີການຖ່າຍເບົາ
- ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ
- ຄວາມອິດເມື່ອຍ.
 ຕາມກົດລະບຽບ, ອາການຂອງພະຍາດເບົາຫວານ steroid ແມ່ນບໍ່ຮຸນແຮງ, ດັ່ງນັ້ນຄົນເຈັບບໍ່ໄດ້ເອົາໃຈໃສ່ຢ່າງພຽງພໍກັບພວກເຂົາ.
ຕາມກົດລະບຽບ, ອາການຂອງພະຍາດເບົາຫວານ steroid ແມ່ນບໍ່ຮຸນແຮງ, ດັ່ງນັ້ນຄົນເຈັບບໍ່ໄດ້ເອົາໃຈໃສ່ຢ່າງພຽງພໍກັບພວກເຂົາ.
ພວກເຂົາເລີ່ມສູນເສຍນ້ ຳ ໜັກ ຢ່າງໄວວາ, ຄືກັນກັບໂລກເບົາຫວານປະເພດ 1. ການກວດເລືອດບໍ່ໄດ້ຊ່ວຍໃນການ ກຳ ນົດພະຍາດໃຫ້ທັນເວລາ.
ຂ້ອນຂ້າງບໍ່ຄ່ອຍ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສາມາດສູງທີ່ສຸດ. ນອກຈາກນັ້ນ, ປະລິມານຂອງຢາ propanone ໃນນໍ້າຍ່ຽວກໍ່ຍັງຢູ່ໃນຂອບເຂດທີ່ຍອມຮັບໄດ້.
ຮູບແບບຂະ ໜາດ ຂອງພະຍາດເບົາຫວານອາດຈະບໍ່ປາກົດຢູ່ໃນຄົນເຈັບທຸກຄົນ. ແຕ່ຖ້າຄົນຜູ້ ໜຶ່ງ ກິນຢາຄຸມຮໍໂມນຢູ່ເລື້ອຍໆ, ຄວາມສ່ຽງທີ່ຈະເປັນພະຍາດກັບລາວກໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ເຊື້ອພະຍາດຂອງພະຍາດເບົາຫວານ steroid
ຂະບວນການຂອງການກະຕຸ້ນ glucose-6-phosphatase ໃນຕັບໂດຍຮໍໂມນເຫຼົ່ານີ້ຊ່ວຍໃນການປ່ອຍ glucose ອອກຈາກອະໄວຍະວະນີ້. ໃນບັນດາສິ່ງອື່ນໆ, glucocorticoids ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍກິດຈະກໍາຂອງ hexokinase, ເຊິ່ງເຮັດໃຫ້ການດູດຊືມ glucose ຊ້າລົງ.
ເວົ້າກ່ຽວກັບພະຍາດເບົາຫວານສະເຕີຣອຍ, ຊີວະເຄມີຊີວະວິທະຍາຂອງພະຍາດແມ່ນວ່າການກະຕຸ້ນການ ທຳ ລາຍທາດໂປຼຕີນສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງມັນ, ເປັນຜົນມາຈາກການມີໄຂມັນຟຣີໃນເລືອດ ຈຳ ນວນຫຼາຍເກີນໄປ. ຍ້ອນເຫດນີ້, ປະລິມານນ້ ຳ ຕານໃນເລືອດຈຶ່ງເພີ່ມຂື້ນ.
ເວົ້າອີກຢ່າງ ໜຶ່ງ, ໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນຮູບແບບທາງຄລີນິກຂອງພະຍາດນີ້, ເຊິ່ງພັດທະນາເປັນຜົນມາຈາກເນື້ອໃນທີ່ສູງຂອງຮໍໂມນ adrenal ໃນເລືອດ. ນີ້ຍັງໃຊ້ກັບການປິ່ນປົວດ້ວຍຢາທີ່ມີສານເຫຼົ່ານີ້ໃນສ່ວນປະກອບ.
ຖ້າມັນເກີດຂື້ນວ່າອິນຊູລິນຢຸດເຊົາຜະລິດຢູ່ໃນຮ່າງກາຍ, ພະຍາດຊະນິດນີ້ກໍ່ຍັງ ດຳ ເນີນໄປແບບດຽວກັບພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດ. ແຕ່ດ້ວຍທັງ ໝົດ ນີ້, ມັນມີອາການຂອງໂລກເບົາຫວານປະເພດ 2.
ການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບວ່າການລະເມີດແບບໃດທີ່ມີຢູ່ໃນຄົນເຈັບນີ້. ສຳ ລັບຄົນທີ່ເປັນໂລກອ້ວນ, ແຕ່ພວກເຂົາຍັງຜະລິດອິນຊູລິນ, ອາຫານພິເສດແລະຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຕໍ່າແມ່ນ ເໝາະ ສົມ. ເຫຼົ່ານີ້ລວມມີ Glucofage ແລະ Thiazolidinedione. ບາງຄັ້ງການຮັກສາຂະ ໜາດ ນ້ອຍຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ.
ໃນກໍລະນີຂອງຄວາມຜິດປົກກະຕິຂອງໂຣກ pancreatic, ການແນະ ນຳ ປະລິມານຂອງອິນຊູລິນຊ່ວຍໃຫ້ມັນສາມາດເຮັດວຽກໄດ້ດ້ວຍການໂຫຼດຕ່ ຳ. ນີ້ເປັນໄປໄດ້ຖ້າຫາກວ່າຫ້ອງທົດລອງຍັງສືບຕໍ່ກິດຈະ ກຳ ຂອງພວກເຂົາຢູ່. ອາຫານພິເສດສາມາດຊ່ວຍໃນການປິ່ນປົວຢ່າງສົມບູນ, ກຳ ຈັດການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງ.
 ສຳ ລັບຜູ້ທີ່ມີຕົວຄູນໃນຮ່າງກາຍປານກາງ, ອາຫານເລກ 9 ສາມາດ ນຳ ໃຊ້ໄດ້, ແລະ ສຳ ລັບຄົນເຈັບທີ່ໃຫຍ່ກວ່າ, ອາຫານເລກ 8 ສາມາດ ນຳ ໃຊ້ໄດ້.
ສຳ ລັບຜູ້ທີ່ມີຕົວຄູນໃນຮ່າງກາຍປານກາງ, ອາຫານເລກ 9 ສາມາດ ນຳ ໃຊ້ໄດ້, ແລະ ສຳ ລັບຄົນເຈັບທີ່ໃຫຍ່ກວ່າ, ອາຫານເລກ 8 ສາມາດ ນຳ ໃຊ້ໄດ້.
ຖ້າຄົນທີ່ເປັນໂຣກເບົາຫວານສະເຕີຣອຍບໍ່ສາມາດຜະລິດອິນຊູລິນເປັນອິດສະຫຼະແລ້ວ, ມັນຈະຖືກ ກຳ ນົດໄວ້ໃນຮູບແບບການສັກຢາແບບບັງຄັບ.
ໃນກໍລະນີນີ້, ຄົນເຮົາບໍ່ຄວນລືມກ່ຽວກັບການຕິດຕາມຢ່າງຕໍ່ເນື່ອງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ. ຂະບວນການຮັກສາຄວນ ດຳ ເນີນໄປຄືກັບໂລກເບົາຫວານປະເພດ 1. ຍິ່ງໄປກວ່ານັ້ນ, ມັນແມ່ນກັບຮູບແບບຂອງພະຍາດນີ້ວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຟື້ນຟູຈຸລັງເບຕ້າທີ່ເສຍຊີວິດໃນເມື່ອກ່ອນ.
ພະຍາດຂອງຮູບແບບນີ້ໄດ້ຖືກກວດຫາໂຣກນີ້ເມື່ອຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເລີ່ມສູງເກີນເຄື່ອງ ໝາຍ 11,5 mmol ຫຼັງຈາກກິນເຂົ້າ, ແລະຢູ່ທາງ ໜ້າ ມັນສູງກວ່າ 6 mmol. ຫລັງຈາກກວດພົບອາການທີ່ເປັນຕາຕົກໃຈ, ມັນຮີບດ່ວນທີ່ຈະຕິດຕໍ່ທ່ານ ໝໍ ເພື່ອຂໍຄວາມຊ່ວຍເຫລືອ.
ເພື່ອເລີ່ມຕົ້ນ, ຜູ້ຊ່ຽວຊານຄວນຍົກເວັ້ນພະຍາດທີ່ຄ້າຍຄືກັນທັງ ໝົດ ທີ່ລວມຢູ່ໃນກຸ່ມນີ້ຢ່າງສົມບູນ. ຂັ້ນຕອນການ ກຳ ຈັດພະຍາດດັ່ງກ່າວສາມາດມີທັງແບບດັ້ງເດີມແລະມີທິດທາງທີ່ເຂັ້ມຂົ້ນ. ສຸດທ້າຍແມ່ນມີປະສິດຕິຜົນສູງສຸດ, ແຕ່ມັນຍັງຕ້ອງການທັກສະການຄວບຄຸມຕົນເອງບາງຢ່າງຈາກຄົນເຈັບ.
 ວິທີການປິ່ນປົວແບບດັ້ງເດີມແມ່ນອີງໃສ່ຫຼັກການ ໜຶ່ງ ທີ່ຄ້າຍຄືກັບມາດຕະການຄ້າຍຄືກັນຂອງຊະນິດທີສອງ.
ວິທີການປິ່ນປົວແບບດັ້ງເດີມແມ່ນອີງໃສ່ຫຼັກການ ໜຶ່ງ ທີ່ຄ້າຍຄືກັບມາດຕະການຄ້າຍຄືກັນຂອງຊະນິດທີສອງ.
ຖ້າຫາກວ່າໂຣກຕັບອ່ອນເພຍ, ປະລິມານອິນຊູລິນຕໍ່າສຸດແມ່ນຖືກ ກຳ ນົດໄວ້. ສໍາລັບການປິ່ນປົວ, ຕົວແທນ hypoglycemic ແລະຮໍໂມນແມ່ນຖືກນໍາໃຊ້, ເຊັ່ນວ່າ, ຍົກຕົວຢ່າງ, Glucofage.
ຖ້າຄົນເຈັບມີພຽງແຕ່ພະຍາດທີ່ບໍ່ຮຸນແຮງ, ຈາກນັ້ນສາມາດໃຊ້ sulfonylureas, ເຊິ່ງສາມາດຊ່ວຍ ກຳ ຈັດມັນໄດ້. ແຕ່ວິທີການນີ້ມີຜົນຂ້າງຄຽງ, ອັນຕະລາຍທີ່ສຸດແລະບໍ່ຄາດຄິດເຊິ່ງກໍ່ຄືການເກີດຂື້ນຂອງໂຣກ myocardial infarction.
ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າທາດແປ້ງທາດແປ້ງທາດແປ້ງແມ່ນຊຸດໂຊມລົງຢ່າງຫຼວງຫຼາຍ, ເປັນຜົນມາຈາກການລະເມີດອັນຕະລາຍທີ່ເກີດຂື້ນໃນການເຮັດວຽກຂອງອະໄວຍະວະແລະລະບົບຕ່າງໆ. ມັນແມ່ນຍ້ອນເຫດຜົນນີ້ວ່າພະຍາດສາມາດຄ່ອຍໆປ່ຽນເປັນຮູບແບບທີ່ເອີ້ນວ່າອິນຊູລິນ.
 ໃນບາງກໍລະນີພິເສດ, ວິທີແກ້ໄຂທີ່ຖືກຕ້ອງທີ່ສຸດແມ່ນການຜ່າຕັດ. ເນື້ອເຍື່ອທີ່ບໍ່ ຈຳ ເປັນຈະຖືກ ກຳ ຈັດອອກຈາກຕ່ອມ adrenal ຖ້າກວດພົບ hyperplasia.
ໃນບາງກໍລະນີພິເສດ, ວິທີແກ້ໄຂທີ່ຖືກຕ້ອງທີ່ສຸດແມ່ນການຜ່າຕັດ. ເນື້ອເຍື່ອທີ່ບໍ່ ຈຳ ເປັນຈະຖືກ ກຳ ຈັດອອກຈາກຕ່ອມ adrenal ຖ້າກວດພົບ hyperplasia.
ຫຼັງຈາກການຜ່າຕັດ, ສະພາບຂອງຄົນເຈັບດີຂື້ນຢ່າງຈະແຈ້ງ, ແລະລາວ ກຳ ລັງດີຂື້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນ ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດທີ່ເຂົ້າຮ່ວມເພື່ອໃຫ້ສະພາບການຍັງຄົງຕົວ.
ຄວາມສ່ຽງແມ່ນຄົນທີ່ມີໄຂມັນ subcutaneous ຫຼາຍ. ເພື່ອຍົກເວັ້ນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂລກພະຍາດນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມຕົ້ນຕິດຕາມກວດກາອາຫານຂອງທ່ານຢ່າງລະມັດລະວັງ.
ວິດີໂອທີ່ກ່ຽວຂ້ອງ
ໂຣກເບົາຫວານ steroid ແມ່ນຫຍັງແລະມັນຈະຖືກຮັກສາໄດ້ແນວໃດ? ຄຳ ຕອບໃນວິດີໂອ:
ການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍຈະປະສົບຜົນ ສຳ ເລັດພຽງແຕ່ຖ້າຄົນເຈັບບໍ່ສົນໃຈ ຄຳ ແນະ ນຳ ອັນຮີບດ່ວນຂອງຜູ້ຊ່ຽວຊານທີ່ລາວຖືກສັງເກດເຫັນ. ມັນເປັນສິ່ງ ສຳ ຄັນເມື່ອອາການ ທຳ ອິດປາກົດຂື້ນໃນເວລາທີ່ຕ້ອງການຕິດຕໍ່ສະຖາບັນການແພດເພື່ອກວດກາແລະກວດຫາການບົ່ງມະຕິຂອງທ່ານ. ຫຼັງຈາກນັ້ນ, ທ່ານ ໝໍ ຈະ ກຳ ນົດການຮັກສາທີ່ ເໝາະ ສົມ, ເຊິ່ງຈະຊ່ວຍໄດ້ພຽງແຕ່ຖ້າວ່າຂໍ້ ກຳ ນົດທັງ ໝົດ ຖືກປະຕິບັດຢ່າງເຂັ້ມງວດ.
ຢ່າລືມວ່າໂຣກເບົາຫວານສະເຕີຣອຍເກີດຂື້ນເນື່ອງຈາກການໃຊ້ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນດົນນານແລະຢາອື່ນໆທີ່ຄ້າຍຄືກັນ. ຍັງມີຄວາມສ່ຽງແມ່ນບຸກຄົນທີ່ມີນ້ໍາຫນັກເກີນ. ດັ່ງນັ້ນ, ເພື່ອປ້ອງກັນພະຍາດນີ້, ທ່ານຄວນປະຖິ້ມການກິນຢາຮໍໂມນໂດຍບັງເອີນ (ຖ້າພວກມັນບໍ່ໄດ້ຮັບການສັ່ງຈາກທ່ານ ໝໍ) ແລະເລີ່ມຕິດຕາມອາຫານຂອງທ່ານເອງ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະເສີມອາຫານຂອງທ່ານເອງດ້ວຍຜະລິດຕະພັນທີ່ມີປະໂຫຍດ, ໂດຍສະເພາະຜັກ, ໝາກ ໄມ້, ພືດສະຫມຸນໄພ, legumes, ແລະຍັງຈະ ກຳ ຈັດນ້ ຳ ຕານທີ່ເປັນອັນຕະລາຍຢ່າງສົມບູນ, ເຊິ່ງບໍ່ໄດ້ ນຳ ຜົນປະໂຫຍດຫຍັງມາໃຫ້ຢ່າງແທ້ຈິງ.