Humodar B
ການຢຸດເຊົາການບໍລິຫານ subcutaneous.
1 ມລຂອງຢາມີ:
ອິນຊູລິນຂອງມະນຸດເຄິ່ງສັງເຄາະ - 100 ເມກາ,
ທາດໂປຼຕຽມຊັນເຟດ, m-cresol, phenol, ກົດ hydrochloric, sodium hydroxide, monosubstituted phosphate sodium 2-aqueous, sodium chloride, chloride ສັງກະສີ anhydrous, glycerin, ນ້ ຳ ສຳ ລັບສັກ.
ຄຳ ແນະ ນຳ ສຳ ລັບຄົນເຈັບ
ເຕັກນິກການສີດຢາອິນຊູລິນໃນຫຼອດ
1. ຂ້າເຊື້ອເຍື່ອຢາງເທິງຝາອັດ.
2. ຖອກອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານທີ່ຕ້ອງການຂອງ insulin. ແນະ ນຳ ອາກາດເຂົ້າໄປໃນບໍລິເວນອິນຊູລິນ.
3. ປ່ຽນໂຖໂດຍໃຊ້ syringe ດ້ານເທິງລົງແລະແຕ້ມຂະ ໜາດ ທີ່ຕ້ອງການຂອງອິນຊູລິນເຂົ້າໄປໃນ syringe. ຖອດເຂັມອອກຈາກຂວດແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງວ່າປະລິມານອິນຊູລິນແມ່ນຖືກຫຼືບໍ່.
4. ສັກທັນທີ.
ເຕັກນິກການສີດເຂັມ
ໄສ້ຕອງທີ່ມີ Humodar ® K25-100 ແມ່ນມີຈຸດປະສົງເພື່ອໃຊ້ໃນກະເປົາ syringe ເທົ່ານັ້ນ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຢ່າງລະມັດລະວັງໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ປາກກາ syringe ສຳ ລັບການບໍລິຫານອິນຊູລິນ.
ກ່ອນການ ນຳ ໃຊ້, ຕ້ອງຮັບປະກັນວ່າບໍ່ມີຄວາມເສຍຫາຍໃດໆ (ຕົວຢ່າງ, ຮອຍແຕກ) ຢູ່ເທິງລົດເຂັນກັບ Humodar K25-100. ຢ່າໃຊ້ກະຕ່າຖ້າມີຄວາມເສຍຫາຍທີ່ເບິ່ງເຫັນ. ຫຼັງຈາກທີ່ເອົາໃສ້ຕອງໃສ່ປາກກາ syringe ແລ້ວ, ເສັ້ນດ່າງສີຄວນຈະເບິ່ງເຫັນຜ່ານປ່ອງຢ້ຽມຂອງຜູ້ທີ່ໃສ່ໄສ້ຕອງ.
ກ່ອນທີ່ຈະເອົາໄສ້ຕອງໃສ່ໃນເຂັມ syringe, ປ່ຽນໄສ້ຕອງຂຶ້ນແລະລົງເພື່ອໃຫ້ບານແກ້ວຍ້າຍຈາກປາຍຫາທ້າຍຂອງໄສ້ຕອງ. ຂັ້ນຕອນນີ້ຄວນເຮັດຊ້ ຳ ອີກຢ່າງ ໜ້ອຍ 10 ຄັ້ງຈົນກ່ວາແຫຼວທັງ ໝົດ ກາຍເປັນສີຂາວແລະມີເມກເປັນປົກກະຕິ. ທັນທີຫຼັງຈາກນີ້, ການສັກຢາແມ່ນມີຄວາມ ຈຳ ເປັນ .
ຖ້າກ່ອງໃສ່ຢູ່ໃນປາກກາ syringe ແລ້ວ, ທ່ານຄວນປ່ຽນມັນໃສ່ກັບກະຕ່າພາຍໃນຂຶ້ນແລະລົງຢ່າງ ໜ້ອຍ 10 ຄັ້ງ. ຂັ້ນຕອນນີ້ຕ້ອງໄດ້ເຮັດຊ້ ຳ ອີກກ່ອນການສັກແຕ່ລະຄັ້ງ.
ຫຼັງຈາກການສີດ, ເຂັມຄວນຈະຍັງຄົງຢູ່ພາຍໃຕ້ຜິວຫນັງຢ່າງຫນ້ອຍ 6 ວິນາທີ. ກົດປຸ່ມຈົນກ່ວາເຂັມຖືກຍ້າຍອອກຈາກໃຕ້ຜິວ ໜັງ, ດັ່ງນັ້ນການຮັບປະກັນການບໍລິຫານປະລິມານທີ່ຖືກຕ້ອງແລະຄວາມເປັນໄປໄດ້ຂອງເລືອດຫຼື lymph ເຂົ້າໄປໃນເຂັມຫຼືໄສ້ຕອງອິນຊູລິນແມ່ນມີ ຈຳ ກັດ.
ໄສ້ຕອງທີ່ມີການກະກຽມ Humodar K25-100 ແມ່ນມີຈຸດປະສົງ ສຳ ລັບການ ນຳ ໃຊ້ສ່ວນບຸກຄົນເທົ່ານັ້ນແລະບໍ່ຄວນເຕີມເງິນ.
- ດ້ວຍນິ້ວມືສອງນີ້ວ, ເອົາຜິວ ໜັງ ພັບເຂົ້າ, ເອົາເຂັມເຂົ້າໄປໃນພື້ນຖານຂອງພັບໃນມຸມປະມານ 45 °ແລະສັກອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ.
- ຫຼັງຈາກສັກຢາແລ້ວເຂັມຄວນຈະຢູ່ໃຕ້ຜິວ ໜັງ ຢ່າງ ໜ້ອຍ 6 ວິນາທີ, ເພື່ອຮັບປະກັນວ່າອິນຊູລິນຖືກແຊກຊຶມເຂົ້າຢ່າງເຕັມສ່ວນ.
- ຖ້າເລືອດປະກົດຢູ່ບ່ອນສັກຢາຫຼັງຈາກຖອດເຂັມອອກ, ກົດນິ້ວມືຂອງທ່ານຄ່ອຍໆບີບເອົາບ່ອນສັກ.
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
ແພດການຢາ
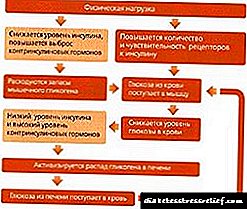
Humodar ® K25-100 ແມ່ນການກະກຽມອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິພາບຂອງມະນຸດໄລຍະກາງ. ສ່ວນປະກອບຂອງຢາປະກອບມີລະລາຍອິນຊູລິນ (25%) ແລະອິນຊູລິນ - isophan (75%). ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ຊັ້ນນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການ intracellular, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມເພີ່ມຂື້ນແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ, ແລະອື່ນໆ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ ບຸກຄົນ. ໂດຍສະເລ່ຍ, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດຂອງຢາຫຼັງຈາກການບໍລິຫານ subcutaneous ເກີດຂື້ນຫຼັງຈາກ 30 ນາທີ, ຜົນກະທົບສູງສຸດແມ່ນຫຼັງຈາກ 1-3 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 12-16 ຊົ່ວໂມງ.
ແພດການຢາ
ຄວາມສົມບູນຂອງການດູດຊຶມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງ insulin ແມ່ນຂື້ນກັບເສັ້ນທາງຂອງການບໍລິຫານ (subcutaneously, intramuscularly), ສະຖານທີ່ຂອງການບໍລິຫານ (ກະເພາະ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາ insulin), ຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນຢາເສບຕິດ, ແລະອື່ນໆມັນຖືກແຈກຢາຍຢ່າງບໍ່ສົມດຸນທົ່ວເນື້ອເຍື່ອແລະບໍ່ຂ້າມສິ່ງກີດຂວາງຂອງ placental ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ໂລກເບົາຫວານໃນຜູ້ໃຫຍ່
ການຖືພາແລະ lactation
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າອິນຊູລິນບໍ່ໄດ້ຜ່ານຜ່າສິ່ງກີດຂວາງຂອງ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ. ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໄວກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ. ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການປິ່ນປົວໂຣກເບົາຫວານໂດຍການໃສ່ອິນຊູລິນໃນໄລຍະໃຫ້ນົມລູກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານອິນຊູລິນ, ສະນັ້ນຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງຈົນກວ່າຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ປະລິມານຢາແລະການບໍລິຫານ
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານຍ່ອຍ. ປະລິມານແລະເວລາຂອງການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີໂດຍອີງໃສ່ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ຂຶ້ນກັບຄຸນລັກສະນະຂອງຄົນເຈັບແລະລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ).
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ຢາດັ່ງກ່າວແມ່ນຖືກປະຕິບັດຕາມປົກກະຕິຢູ່ໃນຂາ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົ້ນ, ຫຼືພື້ນທີ່ຂອງກ້າມເນື້ອ deltoid ຂອງບ່າ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຕາ.
ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ສາມາດໃຫ້ການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍ Humodar 25 K25-100 (ການບໍລິຫານເວລາສັ້ນໆ 2 ຄັ້ງຕໍ່ມື້), ຫຼືການປິ່ນປົວແບບປະສົມປະສານກັບຕົວແທນ hypoglycemic ທາງປາກ.
ຜົນຂ້າງຄຽງ
ເນື່ອງຈາກຜົນກະທົບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວ ໜັງ, ມີເຫື່ອອອກເພີ່ມຂື້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, paresthesia ໃນປາກ, ປວດຫົວ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້ທີ່ບໍ່ຄ່ອຍຈະ - ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ຫາຍາກທີ່ສຸດ - ອາການຊ--ອກ anaphylactic.
ປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ຄົນອື່ນ - ໂຣກຖ່າຍ, ຄວາມຜິດພາດທີ່ປ່ຽນແປງໃນໄລຍະຂ້າມ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ກິນເພາະຖ້າກິນ
ດ້ວຍການກິນເພາະຖ້າກິນຫລາຍເກີນໄປ, ການລະລາຍນ້ ຳ ຕານໃນເລືອດອາດຈະພັດທະນາ.
ການປິ່ນປົວ: ຄົນເຈັບສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນເລືອດອ່ອນໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີທາດແປ້ງ. ສະນັ້ນ, ຈຶ່ງແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຕ້ອງ ນຳ ້ຕານ, ເຂົ້າ ໜົມ ຫວານ, cookies ຫຼືນ້ ຳ ໝາກ ໄມ້ຫວານມາ ນຳ ໃຊ້ຢູ່ສະ ເໝີ.
ໃນກໍລະນີທີ່ຮຸນແຮງ, ໃນເວລາທີ່ຄົນເຈັບສູນເສຍສະຕິ, ການແກ້ໄຂ 40% dextrose (glucose) ແມ່ນຖືກປະຕິບັດໃນເສັ້ນເລືອດ, intramuscularly, subcutaneously, intravenously - glucagon. ຫລັງຈາກໄດ້ສະຕິດີຂື້ນ, ຄົນເຈັບຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເອດສໃນເລືອດ.
ການໂຕ້ຕອບ
ມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ. ການປະຕິບັດ hypoglycemic Humodar ® K25-100 ເສີມຂະຫຍາຍຕົວແທນປາກ hypoglycemic, inhibitors oxidase monoamine, enzyme angiotensin-ແປງ inhibitors anhydrase ກາກບອນ, ເລືອກ, ຕົວທົດລອງ, bromocriptine, octreotide, ຊັນໂພນາໄມສະເຕີຣອຍ anabolic, ເຕຕຣາຊີກລິນ clofibrate, ເກໂຕໂກນາ, ເມເບນດາໂຊນ, pyridoxine, theophylline, cyclophosphamide, fenfluramine, ການກະກຽມ lithium, quinidine, quinine, chloroquinine, ການກະກຽມບັນຈຸມີທາດເອທານອນ. ຜົນກະທົບຂອງ hypoglycemic ຂອງຢາແມ່ນອ່ອນເພຍໂດຍການຄຸມ ກຳ ເນີດທາງປາກ, glucocorticosteroids, ຮໍໂມນ thyroid, Loop ແລະ thiazide diuretics, heparin, glucagon, somatotropin, estrogens, sulfin pyrazone, marijuana, epinephrine, blockers ຂອງ N1-histamine antipressants, tri-anticyanin drugs, ຢາຕ້ານໄວຣັດ tri-anticyanin. ຊ່ອງແຄວຊຽມ, diazoxide, morphine, phenytoin, nicotine.
ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງການປະຕິບັດຂອງຢາແມ່ນເປັນໄປໄດ້. Pentamidine ທັງສາມາດເສີມຂະຫຍາຍແລະເຮັດໃຫ້ຜົນກະທົບຂອງການລະລາຍຂອງອິນຊູລິນຫຼຸດລົງ.
ໃນຂະນະທີ່ດື່ມເຫຼົ້າ, ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ, ເຊິ່ງ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາ.
ຄຳ ແນະ ນຳ ພິເສດ
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຫຼອດເລືອດໃນຕ່ອມຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນສາມາດ ນຳ ໄປສູ່ການເປັນໂຣກ hyperglycemia. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີການຫິວນໍ້າ, ປັດສະວະເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ແດງແລະຜິວ ໜັງ ແຫ້ງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ທ່ານບໍ່ສາມາດໃຊ້ຢາດັ່ງກ່າວໄດ້, ຖ້າຫາກວ່າຫລັງຈາກສັ່ນສະເທືອນ, ການຢຸດບໍ່ເຮັດໃຫ້ເປັນສີຂາວຫລືວຸ້ນວາຍ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກປະເພດອິນຊູລິນໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຢາດັ່ງກ່າວເຮັດໃຫ້ຄວາມບໍ່ພໍໃຈຂອງເຫຼົ້າຫຼຸດລົງ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ
ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ແບບຟອມການປ່ອຍ
ການໂຈະການໃຊ້ບໍລິຫານ subcutaneous 100 IU / ml ໃນຫຼອດແກ້ວທີ່ລະອຽດ 10 ml. ໜຶ່ງ ຂວດພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນຖືກຈັດໃສ່ໃນຊອງຂອງກະດານ ສຳ ລັບສ່ວນບຸກຄົນ. ໂຈະການໃຊ້ບໍລິຫານ subcutaneous 100 IU / ml ໃນໄສ້ຕອງແກ້ວຂະ ໜາດ 3 ml. ໄສ້ຕອງສາມຫລືຫ້າພ້ອມກັບ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນບັນຈຸໃນກະດານຫ້ອຍ.
ເງື່ອນໄຂການເກັບຮັກສາ
ໃນອຸນຫະພູມຂອງ +2 ເຖິງ + 8 ° C. ຢ່າປ່ອຍໃຫ້ອາກາດ ໜາວ.
ຕຸກອິນຊູລິນທີ່ໃຊ້ສາມາດເກັບຮັກສາໄວ້ໄດ້ 6 ອາທິດ, ແລະກ່ອງໃສ່ອິນຊູລິນເປັນເວລາ 3 ອາທິດໃນອຸນຫະພູມຫ້ອງ (ບໍ່ສູງກວ່າ 25 ອົງສາ C), ສະ ໜອງ ໃຫ້ມັນຖືກປ້ອງກັນຈາກການ ສຳ ຜັດກັບຄວາມຮ້ອນແລະແສງໂດຍກົງ.
ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ!
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ໂຣກເບົາຫວານປະເພດ 2, ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາຕ້ານພະຍາດຫຼອດເລືອດໃນປາກ, ການຕໍ່ຕ້ານບາງສ່ວນກັບຢາໃນເລືອດໃນເລືອດໂດຍສະເພາະ (ການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕ່າງໆໃນໄລຍະ, ການແຊກແຊງທາງການຜ່າຕັດ (ການປິ່ນປົວແບບໂມໂນ - ຫຼືການປະສົມປະສານ), ພະຍາດເບົາຫວານໃນເວລາຖືພາ (ດ້ວຍການປິ່ນປົວດ້ວຍອາຫານທີ່ບໍ່ມີປະສິດຕິພາບ).
ວິທີໃຊ້: ຂະ ໜາດ ແລະວິທີການຮັກສາ
P / C, 1-2 ຄັ້ງຕໍ່ມື້, 30-45 ນາທີກ່ອນອາຫານເຊົ້າ (ປ່ຽນສະຖານທີ່ສັກຢາທຸກໆຄັ້ງ). ໃນກໍລະນີພິເສດ, ທ່ານ ໝໍ ອາດຈະສັ່ງຢາ / m ການສັກຢາ. ໃນ / ໃນການແນະ ນຳ ທາດອິນຊູລິນຂອງໄລຍະກາງແມ່ນຖືກຫ້າມ! ປະລິມານທີ່ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນແລະຂື້ນກັບເນື້ອໃນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ, ຄຸນລັກສະນະຕ່າງໆຂອງພະຍາດ. ໂດຍປົກກະຕິແລ້ວ, ຢາແມ່ນ 8-24 IU 1 ຄັ້ງຕໍ່ມື້. ໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍທີ່ມີຄວາມອ່ອນໄຫວສູງຕໍ່ອິນຊູລິນ, ປະລິມານຕ່ ຳ ກ່ວາ 8 IU / ມື້ອາດຈະພຽງພໍ, ໃນຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວຫຼຸດລົງ - ຫຼາຍກ່ວາ 24 IU / ມື້. ໃນປະລິມານປະ ຈຳ ວັນທີ່ເກີນ 0,6 IU / kg, - ໃນຮູບແບບຂອງການສັກຢາ 2 ຊະນິດໃນສະຖານທີ່ຕ່າງໆ. ຄົນເຈັບທີ່ໄດ້ຮັບ 100 IU ຫຼືຫຼາຍກວ່ານັ້ນຕໍ່ມື້, ໃນເວລາທີ່ປ່ຽນແທນ insulin, ຄວນຈະເຂົ້າໂຮງ ໝໍ. ການໂອນຍ້າຍຈາກຢາ ໜຶ່ງ ຊະນິດໄປຫາອີກອັນ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມຂອງນ້ ຳ ຕານໃນເລືອດ.
ການປະຕິບັດດ້ານການຢາ
ອິນຊູລິນປະຕິບັດກາງ. ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ເພີ່ມການດູດຊືມຂອງມັນໂດຍແພຈຸລັງ, ຊ່ວຍເພີ່ມ lipogenesis ແລະ glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ, ຊ່ວຍຫຼຸດອັດຕາການຜະລິດ glucose ໂດຍຕັບ.
ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງຕົວຮັບອິນຊູລິນ. ໂດຍການກະຕຸ້ນການສັງເຄາະຂອງ cAMP (ໃນຈຸລັງໄຂມັນແລະຈຸລັງຕັບ) ຫຼືແຊກເຂົ້າໄປໃນຈຸລັງ (ກ້າມ) ໂດຍກົງ, ສະລັບສັບຊ້ອນການຮັບສານອິນຊູລິນຊ່ວຍກະຕຸ້ນຂະບວນການທາງ intracellular, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງໃນລະບົບຂອງມັນ, ການດູດຊືມເພີ່ມຂື້ນແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ (ການຫຼຸດລົງຂອງການແບ່ງແຍກຂອງ glycogen), ແລະອື່ນໆ.
ຫຼັງຈາກການສັກຢາ sc, ຜົນກະທົບຈະເກີດຂື້ນໃນ 1-1,5 ຊົ່ວໂມງຜົນກະທົບສູງສຸດແມ່ນຢູ່ໃນໄລຍະຫ່າງລະຫວ່າງ 4-12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 11-24 ຊົ່ວໂມງ, ອີງຕາມສ່ວນປະກອບຂອງອິນຊູລິນແລະປະລິມານ, ສະທ້ອນໃຫ້ເຫັນເຖິງຄວາມແຕກຕ່າງລະຫວ່າງບຸກຄົນແລະບຸກຄົນ.
ການຢາ
Humodar K25-100 ແມ່ນການກະກຽມອິນຊູລິນຂອງມະນຸດເຄິ່ງສັງເຄາະຂອງການກະ ທຳ ທີ່ຍາວນານ.
ຢາມີອິນຊູລິນ - isophan ແລະລະລາຍອິນຊູລິນ. ຢາດັ່ງກ່າວສົ່ງເສີມການສັງເຄາະຂອງເອນໄຊຕ່າງໆ.
- pyruvate kinase
- hexokinase
- glycogen synthetase ແລະອື່ນໆ.
ໄລຍະເວລາຂອງຜົນກະທົບຂອງການກຽມຕົວຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໂດຍອັດຕາການດູດຊືມ. ມັນຂື້ນກັບພື້ນທີ່ຂອງການສັກຢາແລະການໃຊ້ຢາ, ສະນັ້ນປະຫວັດຂອງການກະ ທຳ ຂອງອິນຊູລິນສາມາດແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍ, ແລະໃນຄົນທີ່ແຕກຕ່າງກັນ, ແລະໃນຄົນເຈັບຄົນດຽວ.
ການປະຕິບັດຂອງຢາເລີ່ມຕົ້ນຫຼັງຈາກການບໍລິຫານ subcutaneous, ນີ້ເກີດຂື້ນຫຼັງຈາກປະມານເຄິ່ງຊົ່ວໂມງ. ຜົນກະທົບສູງສຸດເກີດຂື້ນ, ປົກກະຕິແລ້ວພາຍຫຼັງສອງສາມຊົ່ວໂມງ. ການກະ ທຳ ດັ່ງກ່າວແກ່ຍາວແຕ່ 12 ເຖິງ 17 ຊົ່ວໂມງ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ

ເວລາຂອງການສັກຢາແລະປະລິມານຢາແມ່ນຖືກ ກຳ ນົດໄວ້ສະເພາະໂດຍທ່ານ ໝໍ ໃນແຕ່ລະກໍລະນີ, ອີງຕາມສະຖານະການທີ່ມີຂະບວນການທາງເດີນອາຫານ. ໃນເວລາທີ່ເລືອກປະລິມານອິນຊູລິນ ສຳ ລັບຜູ້ໃຫຍ່, ທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມຕົ້ນດ້ວຍປະລິມານ ໜຶ່ງ ຄັ້ງຂອງໄລຍະຫ່າງຂອງ 8-24 ໜ່ວຍ.
ໂດຍມີຄວາມອ່ອນໄຫວສູງຕໍ່ຮໍໂມນແລະໃນໄວເດັກ, ຢານ້ອຍກ່ວາ 8 ໜ່ວຍ ແມ່ນຖືກ ນຳ ໃຊ້. ຖ້າຄວາມອ່ອນໄຫວຫຼຸດລົງ, ປະລິມານທີ່ມີປະສິດຕິຜົນອາດຈະສູງກວ່າ 24 ໜ່ວຍ. ຢາດຽວບໍ່ຄວນຈະເກີນ 40 ໜ່ວຍ.
ໄສ້ຕອງທີ່ມີສານຄວນໄດ້ຮັບການມ້ວນປະມານສິບເທື່ອລະຫວ່າງຝາມືກ່ອນການ ນຳ ໃຊ້ແລະຫັນໄປໃສ່ ຈຳ ນວນຄັ້ງດຽວກັນ. ກ່ອນທີ່ຈະໃສ່ໄສ້ຕອງໃສ່ປາກກາ syringe, ທ່ານຈໍາເປັນຕ້ອງໃຫ້ແນ່ໃຈວ່າການລະງັບດັ່ງກ່າວແມ່ນເປັນເອກະພາບ, ແລະຖ້າບໍ່ແມ່ນດັ່ງກ່າວ, ໃຫ້ເຮັດຂັ້ນຕອນອີກຄັ້ງ. ຢາດັ່ງກ່າວຄວນຈະມີຄວາມອົບອຸ່ນຫຼືມີເມກຫຼາຍຫຼັງຈາກປະສົມ.
Humodar P K25 100 ຄວນໄດ້ຮັບການປະຕິບັດປະມານ 35-45 ນາທີກ່ອນອາຫານ intramuscularly ຫຼື subcutaneously. ພື້ນທີ່ການສີດປ່ຽນ ສຳ ລັບການສີດແຕ່ລະຄັ້ງ.
ການຫັນປ່ຽນໄປສູ່ການກະກຽມອິນຊູລິນອື່ນໆແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມທາງການແພດເທົ່ານັ້ນ. ຄົນເຈັບຕ້ອງຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດ:
- ຄາບອາຫານ
- ປະລິມານປະຈໍາວັນຂອງ insulin,
- ປະລິມານຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ.
ເຕັກນິກໃນການປະຕິບັດການສັກຢາເມື່ອໃຊ້ insulin ໃນ vials
 ກ່ອງໃສ່ກັບ Humodar K25-100 ແມ່ນໃຊ້ ສຳ ລັບໃຊ້ໃນພັບ syringe. ກ່ອນການ ນຳ ໃຊ້, ຕ້ອງຮັບປະກັນວ່າລົດເຂັນຈະບໍ່ເສຍຫາຍ. ຫຼັງຈາກທີ່ເອົາໃສ້ຕອງເຂົ້າໄປໃນປາກກາ, ເສັ້ນດ່າງສີຄວນຈະເຫັນໄດ້.
ກ່ອງໃສ່ກັບ Humodar K25-100 ແມ່ນໃຊ້ ສຳ ລັບໃຊ້ໃນພັບ syringe. ກ່ອນການ ນຳ ໃຊ້, ຕ້ອງຮັບປະກັນວ່າລົດເຂັນຈະບໍ່ເສຍຫາຍ. ຫຼັງຈາກທີ່ເອົາໃສ້ຕອງເຂົ້າໄປໃນປາກກາ, ເສັ້ນດ່າງສີຄວນຈະເຫັນໄດ້.
ກ່ອນທີ່ທ່ານຈະເອົາໃສ້ຕອງໃສ່ບ່ອນຈັບ, ທ່ານ ຈຳ ເປັນຕ້ອງ ໝຸນ ມັນຂຶ້ນແລະລົງເພື່ອໃຫ້ບານແກ້ວເລີ່ມເຄື່ອນຍ້າຍພາຍໃນ. ດັ່ງນັ້ນ, ການປະສົມຂອງສານ. ຂັ້ນຕອນນີ້ແມ່ນຊ້ ຳ ຊ້ ຳ ຈົນກ່ວາແຫຼວໄດ້ຮັບສີຂາວ turbid ເປັນເອກະພາບ. ຫຼັງຈາກນັ້ນ, ການສັກຢາແມ່ນເຮັດທັນທີ.
ຫຼັງຈາກການສີດ, ເຂັມຄວນຢູ່ໃນຜິວຫນັງປະມານ 5 ວິນາທີ. ກົດປຸ່ມຈົນກ່ວາເຂັມຖືກຍ້າຍອອກຈາກຜິວຫນັງ. ໄສ້ຕອງແມ່ນໃຊ້ ສຳ ລັບສ່ວນບຸກຄົນເທົ່ານັ້ນແລະບໍ່ສາມາດສັກ ໃໝ່ ໄດ້.
ມີລະບົບວິທີການສະເພາະ ສຳ ລັບການສັກຢາອິນຊູລິນ:
- ການຂ້າເຊື້ອຂອງເຍື່ອຢາງເທິງຕຸກ,
- ກຳ ນົດໃນ syringe ຂອງອາກາດໃນປະລິມານທີ່ກົງກັບປະລິມານທີ່ຕ້ອງການຂອງ insulin. ອາກາດຖືກ ນຳ ເຂົ້າໄປໃນຂວດທີ່ມີສານ,
- ປ່ຽນແກ້ວດ້ວຍ syringe ຂື້ນລົງແລະຕັ້ງຄ່າທີ່ຕ້ອງການຂອງ insulin ໃນ syringe. ຖອດເຂັມອອກຈາກຂວດແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດກາຄວາມຖືກຕ້ອງຂອງຊຸດອິນຊູລິນ,
- ຜະລິດຕະພັນຂອງການສີດ.
ສ່ວນປະກອບຂອງຢາແລະແບບຟອມປ່ອຍ
Humodar ແມ່ນຂາຍໂດຍໃບສັ່ງແພດເທົ່ານັ້ນ. ໃນ 1 ມລຂອງການແກ້ໄຂບັນຈຸ 100 ມລຂອງອິນຊູລິນທີ່ມະນຸດຜະລິດ. ສາມາດໃຊ້ໄດ້ໃນຮູບແບບຂອງການສັກຢາຄຸມ ກຳ ເນີດ - 3 ມລໃນລົດເຂັນເລກ 3, ເລກ 5, ພ້ອມທັງ 5 ມລໃນຕຸກ - ເບີ 1, ເບີ 5 ແລະ 10 ມລ - ໝາຍ ເລກ 1. ສ່ວນປະກອບເພີ່ມເຕີມ:
ນໍ້າຕານຫຼຸດລົງທັນທີ! ໂລກເບົາຫວານໃນໄລຍະເວລາສາມາດ ນຳ ໄປສູ່ພະຍາດຕ່າງໆເປັນຕົ້ນແມ່ນບັນຫາກ່ຽວກັບສາຍຕາ, ສະພາບຜິວ ໜັງ ແລະຜົມ, ມີບາດແຜ, ເປັນໂຣກເບື່ອແລະແມ່ນແຕ່ເນື້ອງອກມະເລັງ! ປະຊາຊົນໄດ້ສອນປະສົບການທີ່ຂົມຂື່ນເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຂອງພວກເຂົາປົກກະຕິ. ອ່ານສຸດ.
- ຟອສເຟດ sodium dihydrogen,
- m-cresol,
- chloride hydrogen
- chloride sodium
- glycerol
- sodium hydroxide
- ນໍ້າ ສຳ ລັບສັກ.
ຕົວຊີ້ບອກແລະກົນໄກຂອງການກະ ທຳ
Humodar ຫຼຸດລົງຢ່າງໄວວາ້ໍາຕານໃນເລືອດເຄິ່ງຊົ່ວໂມງຫຼັງຈາກກິນ. ລະດັບສູງສຸດຂອງກອງທຶນໃນຮ່າງກາຍແມ່ນບັນລຸໄດ້ພາຍຫຼັງ 1-2 ຊົ່ວໂມງ. ຜົນກະທົບຈະແກ່ຍາວເຖິງ 5 ຫາ 7 ຊົ່ວໂມງ. ມັນສາມາດນໍາໃຊ້ຮ່ວມກັນກັບຢາຕ້ານພະຍາດເບົາຫວານອື່ນໆ, ລວມທັງການປະຕິບັດດົນນານ ("Humodar B 100P", "Humodar K 25100P"), ແຕ່ວ່າພຽງແຕ່ໂດຍການຕົກລົງກັບທ່ານຫມໍ. ຕົວຊີ້ບອກການ ນຳ ໃຊ້ - ເບົາຫວານ.
ການ ນຳ ໃຊ້ອິນຊູລິນ "Humodar"
ຄວາມຕ້ອງການປະ ຈຳ ວັນ ສຳ ລັບອິນຊູລິນຮໍໂມນເພດຊາຍ ສຳ ລັບຜູ້ໃຫຍ່ແມ່ນຈາກນ້ ຳ ໜັກ ຮ່າງກາຍ 0.5 ຫາ 1.0 IU / kg. ຢາໄດ້ຖືກປະຕິບັດໂດຍ subcutaneously ສໍາລັບ 15-20 ນາທີກ່ອນອາຫານແຕ່ລະຄັ້ງ. ສະຖານທີ່ສັກຢາຕ້ອງມີການປ່ຽນແປງເລື້ອຍໆ. ຄົນເຈັບຄວນປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ ຢ່າງລະມັດລະວັງກ່ຽວກັບອາຫານ, ປະລິມານຢາແລະຄວາມຮຸນແຮງຂອງການອອກ ກຳ ລັງກາຍ. ການປ່ຽນແປງແລະການປະສົມປະສານຂອງຢາເກີດຂື້ນໂດຍການຕົກລົງກັບທ່ານ ໝໍ ເທົ່ານັ້ນ.
ລັກສະນະອື່ນໆ
ຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາອິນຊູລິນ, ຕ້ອງມີການຕິດຕາມລະດັບນໍ້າຕານໃນເລືອດເລື້ອຍໆ. ການລະລາຍທາດ ນຳ ້ຕານ, ນອກ ເໜືອ ຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສາມາດເກີດຂື້ນຈາກການທົດແທນຢາທີ່ບໍ່ຖືກຕ້ອງ.
ການລະບາດໃນເລືອດຕໍ່າແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍ, ສາເຫດຂອງມັນຍັງຖືກຖືວ່າ:
- ຂ້າມອາຫານ
- ການອອກ ກຳ ລັງກາຍຫຼາຍເກີນໄປ
- ໂລກພະຍາດທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ,
- ການປ່ຽນແປງພື້ນທີ່ສີດ.
ປະລິມານທີ່ບໍ່ຖືກຕ້ອງຫຼືການຂັດຂວາງໃນການສັກຢາອິນຊູລິນສາມາດ ນຳ ໄປສູ່ໂລກ hyperglycemia. ໂດຍປົກກະຕິແລ້ວ, ການສະແດງອອກຂອງ hyperglycemia ແມ່ນຖືກສ້າງຕັ້ງຂື້ນເທື່ອລະກ້າວ, ນີ້ຕ້ອງໃຊ້ເວລາຫຼາຍຊົ່ວໂມງຫຼືມື້.
- ກະຫາຍນ້ ຳ
- ຍ່ຽວຫຼາຍເກີນໄປ,
- ປວດຮາກແລະປວດຮາກ
- ວິນຫົວ
- ຜິວແຫ້ງ
- ການສູນເສຍຄວາມຢາກອາຫານ.
ປະລິມານຂອງອິນຊູລິນຄວນຈະປັບຂື້ນຖ້າຫາກວ່າການເຮັດວຽກຂອງ thyroid ຂາດຄຸນສົມບັດ, ເຊັ່ນດຽວກັນກັບ:
- ພະຍາດ Addison
- ພະຍາດຄວາມຜິດທາງດ້ານຈິດຕະສາດ,
- ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບທີ່ພິການ,
- ໂລກເບົາຫວານໃນຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 65 ປີ.
ການປ່ຽນປະລິມານແມ່ນຍັງມີຄວາມ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ຫຼືປັບຕົວເຂົ້າກັບອາຫານປົກກະຕິ.
ເມື່ອ ນຳ ໃຊ້ຜະລິດຕະພັນ, ຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກບາງຢ່າງອາດຈະຫຼຸດລົງ.
ຄວາມເຂັ້ມຂົ້ນຂອງຄວາມສົນໃຈຫຼຸດລົງ, ສະນັ້ນມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ເຮັດກິດຈະ ກຳ ທີ່ກ່ຽວຂ້ອງກັບຄວາມຕ້ອງການທີ່ຈະຕອບສະ ໜອງ ຢ່າງວ່ອງໄວແລະຕັດສິນໃຈທີ່ ສຳ ຄັນ.

ໂດຍການປຽບທຽບແມ່ນມີຄວາມ ໝາຍ ວ່າຢາທີ່ສາມາດທົດແທນທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບ Humodar k25 100r.
ຂໍ້ປຽບທຽບຂອງເຄື່ອງມືນີ້ມີສ່ວນປະກອບທີ່ຄ້າຍຄືກັນຂອງສານແລະກົງກັບສູງສຸດຕາມວິທີການສະ ໝັກ, ພ້ອມທັງ ຄຳ ແນະ ນຳ ແລະຕົວຊີ້ວັດ.
ໃນບັນດາຂໍ້ຄ້າຍຄືກັນທີ່ນິຍົມທີ່ສຸດແມ່ນ:
- Humulin M3,
- Ryzodeg Flextach,
- ຜະລິດຕະພັນ Humalog,
- ອິນຊູລິນ Gensulin N ແລະ M30,
- Novomax Flekspen, ທ.
- Farmasulin H 30/70.
ຄ່າໃຊ້ຈ່າຍຂອງຢາ Humodar K25 100r ແຕກຕ່າງກັນໄປຕາມພາກພື້ນແລະສະຖານທີ່ຂອງຮ້ານຂາຍຢາ. ລາຄາສະເລ່ຍຂອງຢາແມ່ນ 3ml 5 pcs. ລະຫວ່າງ 1890 ເຖິງ 2100 ຮູເບີນ. ຢາດັ່ງກ່າວສ່ວນໃຫຍ່ແມ່ນມີການທົບທວນທາງບວກ.
ກ່ຽວກັບປະເພດຂອງອິນຊູລິນແລະຄຸນລັກສະນະຂອງມັນຈະບອກວິດີໂອໃນບົດຂຽນນີ້.
"Humodar" ໃນລົດເຂັນ
ສານເສບຕິດໄດ້ຖືກຄຸ້ມຄອງໂດຍໃຊ້ປາກກາ syringe ພິເສດ. ກ່ອນການ ນຳ ໃຊ້, ມັນ ຈຳ ເປັນຕ້ອງຂ້າເຊື້ອເຍື່ອຂອງມັນ. ຖ້າມີອາກາດຢູ່ພາຍໃນເຂັມ, ຫຼັງຈາກນັ້ນມັນຖືກວາງແນວຕັ້ງ, ແລະ, ຫຼັງຈາກປາດຢາງເບົາ, 2 ໜ່ວຍ ຂອງຢາຈະຖືກປ່ອຍອອກ. ເຮັດຊ້ ຳ ອີກເທື່ອ ໜຶ່ງ ຈົນກວ່າແຫຼວໄດ້ໄປຮອດປາຍເຂັມ. ອາກາດພາຍໃນຫຼາຍສາມາດເຮັດໃຫ້ເກີດການຄິດໄລ່ບໍ່ຖືກຕ້ອງຂອງປະລິມານຂອງຢາ.
"Humodar" ໃນແກ້ວ
ກ່ອນການ ນຳ ໃຊ້, ແຜ່ນປົກພິເສດຈະຖືກຖອດອອກ. ປາກກາຖືກໃສ່ລົງໃນກະປialອງ. ຫຼັງຈາກນັ້ນ, ມັນຈະຫັນກັບຄືນແລະ ຈຳ ນວນເງິນທີ່ຖືກຕ້ອງຂອງການລະງັບຈະຖືກເກັບ. ອາກາດຈາກ syringe ກໍ່ຄວນຈະຖືກປ່ອຍອອກມາ. ວິທີແກ້ໄຂແມ່ນຖືກສັກຊ້າລົງໃນບໍລິເວນທີ່ມີການຂ້າເຊື້ອກ່ອນ. ຫຼັງຈາກນັ້ນທ່ານຄວນກົດແຜ່ນຝ້າຍໄປບ່ອນສັກຢາເປັນເວລາສອງສາມວິນາທີ.
Contraindications ແລະຜົນຂ້າງຄຽງ
ມັນຖືກຫ້າມບໍ່ໃຫ້ໃຊ້ຢາໃນກໍລະນີດັ່ງຕໍ່ໄປນີ້: ຄວາມບໍ່ເປັນລະບຽບຂອງອິນຊູລິນ, ອາການພູມແພ້ຕໍ່ສ່ວນປະກອບຂອງຢາແລະການລະລາຍໃນເລືອດ.
ຜົນຂ້າງຄຽງແມ່ນສະແດງອອກໃນທາງນີ້:
- ຂາດນໍ້າຕານ. ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດມາພ້ອມກັບອາການຊັກ, ການສູນເສຍສະຕິແລະການເຮັດວຽກຂອງສະ ໝອງ ພິການ. ມັນສາມາດຖືກກະຕຸ້ນຈາກການໃຊ້ຢາທີ່ບໍ່ຮູ້ ໜັງ ສື, ໄລຍະຫ່າງລະຫວ່າງອາຫານ, ການອອກ ກຳ ລັງກາຍຫຼາຍເກີນໄປ, ການດື່ມເຫຼົ້າ.
- ຈາກຂ້າງຂອງພູມຕ້ານທານ. ອາການພູມແພ້ໃນທ້ອງຖິ່ນຕໍ່ອິນຊູລິນໃນຮູບແບບຂອງການແດງແລະອາການຄັນຢູ່ບ່ອນສັກຢາ. ບໍ່ຄ່ອຍຈະມີອາການແພ້ທົ່ວໄປເກີດຂື້ນ, ເຊິ່ງສະແດງອອກໂດຍການເຊາະເຈື່ອນ, ໜາວ ສັ່ນ, ແລະປວດຮາກ.
- ໃນສ່ວນຂອງຜິວ ໜັງ. ໃນການຕ້ອນຮັບຄັ້ງ ທຳ ອິດ, ຜິວ ໜັງ ຕຸ່ມແລະຜິວ ໜັງ ແດງອາດຈະມີຢູ່. ດ້ວຍການຮັກສາຕໍ່ໄປ, ພວກມັນຈະຫາຍໄປດ້ວຍຕົວເອງ.
- ວິໄສທັດ ໃນໄລຍະຕົ້ນຂອງການປິ່ນປົວ, ການສະທ້ອນຂອງສາຍຕາອາດຈະມີຄວາມບົກຜ່ອງ, ເຊິ່ງຫາຍໄປຫຼັງຈາກ 2-3 ອາທິດດ້ວຍຕົວມັນເອງ.
- ຄວາມຜິດກະຕິທາງປະສາດ. ໃນກໍລະນີທີ່ຫາຍາກ, ໂຣກ polyneuropathy ອາດຈະເກີດຂື້ນ.
ຄວາມເຂົ້າກັນໄດ້
ການຮັບເຂົ້າກອງທຶນເພີ່ມເຕີມສາມາດສ້າງຄວາມເຂັ້ມແຂງຫຼືອ່ອນເພຍຜົນກະທົບຂອງອິນຊູລິນຕໍ່ປະລິມານນ້ ຳ ຕານ:
- ການ ສຳ ຜັດກັບ insulin ເພີ່ມຂື້ນ provokes fenfluramine, clofibrate, steroids, sulfonamides, tetracyclines, ຢາທີ່ບັນຈຸທາດເອທານອນ.
- ຜົນກະທົບທີ່ອ່ອນແອສາມາດຖືກກະຕຸ້ນໂດຍຢາເພື່ອປ້ອງກັນການຖືພາ, ຢາ diuretics, phenolphthalein, ກົດ nicotinic, ສານ phenothiazine, ທາດ lithium carbonate, corticosteroids.
ວິທີທີ່ຄ້າຍຄືກັນ
ການປຽບທຽບຂອງຢາ Humodar P 100P ປະກອບມີ Protafan, Insuman Bazal, Insuman Rapid, Homolong 40, Farmasulin N, Rinsulin-R, Insulin Active. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງວ່າຈະມີຢາຕ້ານໂຣກຕ່າງໆແລະມີຂໍ້ມູນກ່ຽວກັບພວກມັນຢ່າງຫຼວງຫຼາຍ, ໃນກໍລະນີໃດກໍ່ຕາມທ່ານບໍ່ຄວນໃຊ້ຢາປິ່ນປົວດ້ວຍຕົນເອງ. ການໃຊ້ຢາດ້ວຍຕົນເອງເພື່ອຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ບໍ່ເປັນປະໂຫຍດຕ່າງໆ, ຕົວຢ່າງ, ອາການແພ້, ຄວາມວຸ້ນວາຍເກີນໄປຫຼືອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ມັນຍັງເບິ່ງຄືວ່າເປັນໄປບໍ່ໄດ້ທີ່ຈະຮັກສາໂລກເບົາຫວານບໍ?
ການພິຈາລະນາໂດຍຄວາມຈິງທີ່ວ່າທ່ານ ກຳ ລັງອ່ານສາຍເຫຼົ່ານີ້ດຽວນີ້, ໄຊຊະນະໃນການຕໍ່ສູ້ກັບນ້ ຳ ຕານໃນເລືອດສູງບໍ່ໄດ້ຢູ່ຂ້າງທ່ານ.
ແລະທ່ານເຄີຍຄິດກ່ຽວກັບການຮັກສາໂຮງ ໝໍ ບໍ? ມັນສາມາດເຂົ້າໃຈໄດ້, ເພາະວ່າພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍຫຼາຍ, ເຊິ່ງຖ້າບໍ່ໄດ້ຮັບການຮັກສາ, ອາດຈະເຮັດໃຫ້ເສຍຊີວິດໄດ້. ຄວາມຫິວໂຫຍເປັນປະ ຈຳ, ຍ່ຽວໄວ, ເຮັດໃຫ້ມົວ. ອາການທັງ ໝົດ ເຫລົ່ານີ້ແມ່ນຄຸ້ນເຄີຍກັບທ່ານເອງ.
ແຕ່ມັນສາມາດປິ່ນປົວສາເຫດໄດ້ຫຼາຍກວ່າຜົນກະທົບບໍ? ພວກເຮົາແນະ ນຳ ໃຫ້ອ່ານບົດຄວາມກ່ຽວກັບການຮັກສາໂລກເບົາຫວານໃນປະຈຸບັນ. ອ່ານບົດຄວາມ >>