ສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ, ວິທີທີ່ມັນເປັນຕົວຕົນເອງແລະມັນສາມາດຮັກສາໄດ້
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ເຮັດວຽກທາງເດີນອາຫານໃນຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບການຜະລິດອິນຊູລິນທີ່ກະທົບກະເທືອນຫຼືມີການຫຼຸດລົງຂອງການຕອບສະ ໜອງ ຂອງຈຸລັງຕໍ່ກັບອິນຊູລິນ. ພະຍາດດັ່ງກ່າວແມ່ນມີລັກສະນະໂດຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ໃນບັນດາພະຍາດ endocrine ທັງ ໝົດ, ພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນພົບຫຼາຍທີ່ສຸດ. ຫຼັກສູດຂອງພະຍາດໃນໄວເດັກແລະໄວລຸ້ນແມ່ນມີລັກສະນະການເຄື່ອນໄຫວທີ່ຮ້າຍແຮງຂອງຂະບວນການທາງເດີນອາຫານແລະການພັດທະນາ ketoacidosis ຢ່າງໄວວາ, ເຊິ່ງເປັນອາການແຊກຊ້ອນຂອງພະຍາດທີ່ວ່າ, ໂດຍບໍ່ໄດ້ຮັບການຮັກສາຢ່າງທັນເວລາສາມາດເຮັດໃຫ້ເປັນໂລກເບົາຫວານ.
ການກວດຫາໂຣກເບົາຫວານໃນເດັກນ້ອຍແລະໄວລຸ້ນ
ອາການຂອງພະຍາດເບົາຫວານແມ່ນການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງ plasma glucose - hyperglycemia. ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງນໍ້າຕານຢືນຢັນການວິນິດໄສ. ໃນກໍລະນີທີ່ບໍ່ມີ hyperglycemia ທີ່ຈະແຈ້ງ, ການທົດສອບຊ້ໍາແມ່ນຖືກກໍານົດໄວ້. ອາການແບບເກົ່າຂອງພະຍາດອາດຈະປາກົດ, ແຕ່ອາດຈະບໍ່ມີ.
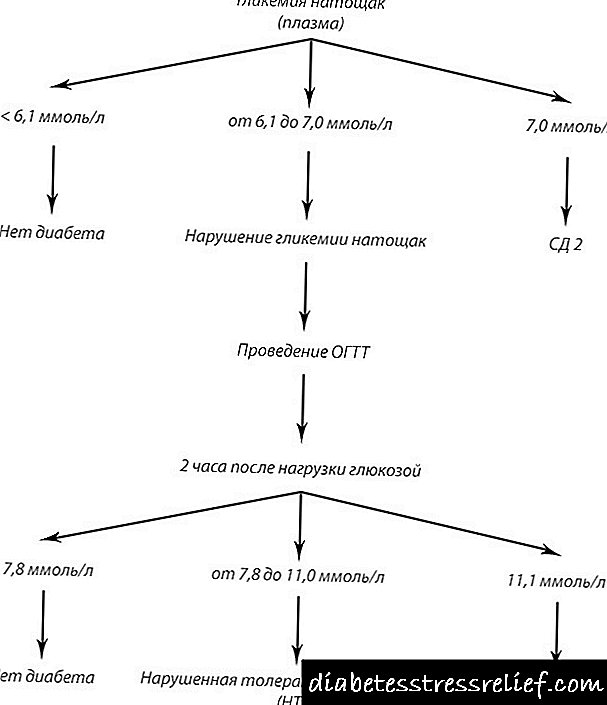
ວິທີການຕໍ່ໄປນີ້ແມ່ນໃຊ້ໃນການກວດພະຍາດເບົາຫວານ:
ຕາຕະລາງ 1
| ຂ້ອຍ ຫຼື | ອາການແບບເກົ່າຂອງໂລກເບົາຫວານຫຼືໂລກວິກິດ hyperglycemic ໃນການປະສົມປະສານກັບຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ .111.1 mmol / L (200 mg / dl). |
| II ຫຼື | ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ asma7.0 mmol / L (≥126 mg / dL). ການອົດອາຫານ - ຢ່າກິນ, ດື່ມຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງ (ສຳ ລັບເດັກ - 6 ຊົ່ວໂມງ). |
| III ຫຼື | ລະດັບນ້ ຳ ຕານໃນ 2 ຊົ່ວໂມງຫຼັງຈາກການໂຫຼດ≥11.1 mmol / L (≥200 mg / dL) ໃນລະຫວ່າງການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານໃນປາກ (PHTT). ການທົດສອບບໍ່ໄດ້ຖືກປະຕິບັດຖ້າພະຍາດເບົາຫວານສາມາດກວດພົບໄດ້ໂດຍການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດ, ເຊິ່ງເປັນຜົນມາຈາກການ ກຳ ນົດໂດຍບັງເອີນຫຼືຫຼັງກິນອາຫານ, ເພາະວ່າ PHTT ສາມາດເຮັດໃຫ້ເກີດໂລກ hyper hypercemia ຫຼາຍເກີນໄປ. |
| IV | HbA1c> 6,5% (hemoglobin A1c). ການທົດສອບແມ່ນ ດຳ ເນີນຢູ່ຫ້ອງທົດລອງໂດຍ ນຳ ໃຊ້ວິທີການທີ່ໄດ້ຮັບການຢັ້ງຢືນຈາກ National Glycohemoglobin Stadardization Program ແລະໄດ້ມາດຕະຖານຕາມການສຶກສາທົດລອງຄວບຄຸມພະຍາດເບົາຫວານ. |
ສຳ ລັບອາການຂອງພະຍາດເບົາຫວານ, ໜິ້ວ ທໍ່ຍ່ຽວແມ່ນຖືກ ກຳ ນົດໂດຍ ນຳ ໃຊ້ເສັ້ນທົດສອບເພື່ອກວດຫາທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ເພີ່ມລະດັບຂອງ ketones ໃນປັດສະວະຫລືກະເພາະປັດສາມາດວັດແທກລະດັບ glucose ແລະ ketones.
ຖ້າຫາກວ່າ ketones ມີຢູ່ໃນເລືອດຫຼືປັດສະວະ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວໃຫ້ເດັກນ້ອຍໂດຍດ່ວນ. ຄົນເຈັບໄດ້ຖືກສົ່ງໄປສູນທີ່ຊ່ຽວຊານໂດຍດ່ວນເຊິ່ງໃນນັ້ນມີປະສົບການໃນການປິ່ນປົວໂຣກເບົາຫວານໃນໄວເດັກ. ການລໍຖ້າໃນມື້ຕໍ່ມາເພື່ອຢືນຢັນ hyperglycemia ແມ່ນອັນຕະລາຍ: ketoacidosis ອາດຈະພັດທະນາ.
ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນໃນສະຖານະການທີ່ມີຄວາມກົດດັນ:
- ຕໍ່ກັບຄວາມເປັນມາຂອງການຕິດເຊື້ອທີ່ສ້ວຍແຫຼມ,
- ຫຼັງຈາກການບາດເຈັບ
- ດ້ວຍການແຊກແຊງໃນການຜ່າຕັດ,
- ໃນລະຫວ່າງການຫາຍໃຈຊຸດໂຊມ,
- ມີບັນຫາກ່ຽວກັບການໄຫຼວຽນຂອງເລືອດ.
hyperglycemia ດັ່ງກ່າວອາດຈະເປັນການຊົ່ວຄາວ. ມັນຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວ, ແຕ່ວ່າໃນຕົວມັນເອງບໍ່ໄດ້ຊີ້ບອກເຖິງການເກີດຂື້ນຂອງໂລກເບົາຫວານ.
ຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິໂຣກເບົາຫວານໃນເດັກນ້ອຍແລະໄວລຸ້ນແມ່ນການ ຈຳ ແນກປະເພດຂອງມັນ. ການປ່ຽນແປງທາງເດີນອາຫານສຸດທ້າຍໃນຮ່າງກາຍຂອງເດັກກັບການພັດທະນາຂອງພະຍາດແມ່ນຄ້າຍຄືກັນ. ແຕ່ເຫດຜົນຂອງການບໍ່ມີປະສິດຕິຜົນຂອງການກະ ທຳ ຂອງອິນຊູລິນສາມາດມີຄວາມຫຼາກຫຼາຍ. ສະນັ້ນ, ເພື່ອການປິ່ນປົວມັນມີຄວາມ ສຳ ຄັນບໍ່ພຽງແຕ່ສ້າງການບົ່ງມະຕິ, ແຕ່ຍັງຕ້ອງສຶກສາຢ່າງລະອຽດກ່ຽວກັບສາເຫດຂອງໂລກເບົາຫວານໃນເດັກນ້ອຍເພື່ອປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆຂອງພະຍາດ.
ການຈັດປະເພດພະຍາດເບົາຫວານ
ໂຣກເບົາຫວານຖືກແບ່ງອອກເປັນຫລາຍປະເພດດັ່ງຕໍ່ໄປນີ້:
1) ພະຍາດເບົາຫວານປະເພດ 1 (ພະຍາດເບົາຫວານປະເພດ 1) autoimmune ແລະ idiopathic,
2) ພະຍາດເບົາຫວານປະເພດ 2 (DM 2),
3) ປະເພດພະຍາດເບົາຫວານສະເພາະ,
ເດັກນ້ອຍມັກເປັນໂຣກເບົາຫວານຊະນິດ 1, ແລະເປັນເວລາດົນນານທີ່ເຊື່ອກັນວ່າເດັກນ້ອຍພຽງແຕ່ເປັນໂຣກນີ້. ແຕ່ໃນປີ 2003, ສະມາຄົມໂລກເບົາຫວານສາກົນໄດ້ປະກາດຂອບເຂດການລະບາດຂອງການເກີດໂລກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນ. ໃນເມື່ອກ່ອນ, ພະຍາດເສັ້ນທາງນີ້ແມ່ນລັກສະນະຂອງຄົນເຈັບຂອງກຸ່ມຜູ້ສູງອາຍຸແລະການປະຕິບັດບໍ່ໄດ້ເກີດຂື້ນໃນບັນດາເດັກນ້ອຍ.
ຄຸນລັກສະນະທາງຄລີນິກຂອງໂຣກເບົາຫວານຊະນິດເຫຼົ່ານັ້ນທີ່ເກີດຂື້ນໃນເດັກນ້ອຍແລະໄວລຸ້ນແມ່ນໄດ້ລະບຸໄວ້ໃນຕາຕະລາງ 2.
ຕາຕະລາງ 2
| ຈຸດເດັ່ນ | SD 1 | SD 2 | ໂມໂນໂນໂນ |
| ອາຍຸການສົນທະນາ | ຕັ້ງແຕ່ 6 ເດືອນເຖິງໄວລຸ້ນ (ໄວ ໜຸ່ມ ຕົ້ນ) | ປົກກະຕິແລ້ວໃນເວລາທີ່ເປັນຜູ້ໃຫຍ່ (ຫຼືຫຼັງຈາກນັ້ນ) | ປົກກະຕິແລ້ວຫຼັງຈາກເປັນເດັກນ້ອຍ, ໂດຍມີຂໍ້ຍົກເວັ້ນຂອງພະຍາດເບົາຫວານຍ້ອນການປ່ຽນພັນທຸ ກຳ ຂອງ glucokinase, ແລະພະຍາດເບົາຫວານໃນເດັກເກີດ ໃໝ່ (ເດັກເກີດ ໃໝ່) |
| ຮູບພາບທາງດ້ານການຊ່ວຍ | ສ່ວນຫຼາຍມັກຈະເປັນສ້ວຍ, ໄວ | ຕົວປ່ຽນແປງ - ຈາກຊ້າ, ເບົາ (ມັກ asymptomatic) ກັບຫຼັກສູດທີ່ຮຸນແຮງ | ຕົວປ່ຽນແປງ (ອາດຈະບໍ່ມີການປ່ຽນແປງໃນພະຍາດເບົາຫວານຍ້ອນການກາຍພັນຂອງເຊື້ອ glucokinase) |
| Autoimmunity (ຄວາມສາມາດຂອງລະບົບພູມຕ້ານທານໃນການຮັບຮູ້ແລະໂຈມຕີຈຸລັງຂອງຮ່າງກາຍຂອງມັນເອງ) | ແມ່ນແລ້ວ | ບໍ່ | ບໍ່ |
| Ketosis (ສະພາບທີ່ພັດທະນາເປັນຜົນມາຈາກການຂາດແຄນທາດແປ້ງຂອງເຊວ, ໃນເວລາທີ່ຮ່າງກາຍເລີ່ມ ທຳ ລາຍໄຂມັນເພື່ອຜະລິດພະລັງງານເພື່ອສ້າງເປັນຮ່າງກາຍ ketone ເປັນ ຈຳ ນວນຫຼາຍ) | ສາມັນ | ພົບພໍ້ກັນ | ມັກພົບໃນພະຍາດເບົາຫວານໃນກະເພາະ, ບໍ່ຄ່ອຍມີໃນຮູບແບບອື່ນໆ |
| ໂລກອ້ວນ | ປະຊາກອນ (ຂື້ນກັບເຊື້ອຊາດ, ປະເທດ, ສັນຊາດ) ຄວາມຖີ່ຂອງການປະກົດຕົວ | ຄວາມຖີ່ຂອງການປະກົດຕົວທີ່ເພີ່ມຂື້ນ | ຄວາມຖີ່ຂອງປະຊາກອນ |
| ໂຣກຜິວເນື້ອສີດໍາ (ການອັກເສບຂອງຜິວຫນັງທີ່ມີນ້ໍາຕານ, ໂດຍປົກກະຕິຕັ້ງຢູ່ໃນພັບຂອງຮ່າງກາຍ - ຢູ່ຄໍ, ຢູ່ຂີ້ແຮ້, ຢູ່ໃນຮ່ອງແລະບໍລິເວນອື່ນໆ) | ບໍ່ | ແມ່ນແລ້ວ | ບໍ່ |
| ຄວາມຖີ່ຂອງການປະກົດຕົວ (ອັດຕາສ່ວນຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານໃນໄວ ໜຸ່ມ) | ປົກກະຕິຫຼາຍກວ່າ 90% | ໃນປະເທດສ່ວນໃຫຍ່, ຕໍ່າກວ່າ 10% (ໃນປະເທດຍີ່ປຸ່ນ, 60 - 80%) | 1 – 4 % |
| ພະຍາດເບົາຫວານຂອງພໍ່ແມ່ | 2 – 4 % | 80 % | 90 % |
ບັນດາຕົວແປທີ່ແນ່ນອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍທີ່ບໍ່ແມ່ນປະເພດ ທຳ ອິດບໍ່ມີອາການທີ່ຈະແຈ້ງແລະບໍ່ສະແດງອອກ. ນີ້ເຮັດໃຫ້ການບົ່ງມະຕິຂອງເຂົາເຈົ້າສັບສົນ, ເຮັດໃຫ້ເກີດຄວາມຜິດພາດໃນການບົ່ງມະຕິແລະກົນລະຍຸດທີ່ບໍ່ຖືກຕ້ອງໃນການຮັກສາພະຍາດ. ສະນັ້ນ, ມັນມີຄວາມ ສຳ ຄັນທີ່ສຸດໃນການວິເຄາະຂໍ້ມູນກ່ຽວກັບພະຍາດດັ່ງກ່າວໂດຍລວມ, ເພື່ອ ກຳ ນົດລັກສະນະຂອງການເລີ່ມຕົ້ນ, ຕິດຕາມກວດກາຫຼັກສູດ, ປະຕິກິລິຍາຂອງຮ່າງກາຍຕໍ່ການປິ່ນປົວ, ເພື່ອບໍ່ເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນ.
ໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍແລະໄວລຸ້ນ
ໃນໂລກເບົາຫວານປະເພດ 1, ມີການຂາດດຸນຢ່າງແທ້ຈິງໃນການຜະລິດອິນຊູລິນ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມເສຍຫາຍທີ່ເລືອກໃຫ້ກັບຈຸລັງ pancreatic cells-cells. ດ້ວຍລັກສະນະພູມຕ້ານທານຂອງພະຍາດ, ລະບົບພູມຕ້ານທານເອງຜະລິດພູມຕ້ານທານທີ່ ທຳ ລາຍຈຸລັງβ. ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ Idiopathic ຍັງ ດຳ ເນີນໄປດ້ວຍການ ທຳ ລາຍຈຸລັງ,, ແຕ່ບໍ່ມີສັນຍານຂອງຂະບວນການຂອງລະບົບພູມຕ້ານທານ. ອາການທາງຄລີນິກຂອງພະຍາດດັ່ງກ່າວປະກົດວ່າໃນເວລາປະມານ 90% ຂອງຈຸລິນຊີທີ່ຖືກ ທຳ ລາຍ.
ພະຍາດເບົາຫວານ Autoimmune ແມ່ນພະຍາດທາງພັນທຸ ກຳ. predisposition ກັບມັນໄດ້ຖືກກໍານົດໂດຍການໂຕ້ຕອບຂອງຫລາຍໆພັນທຸກໍາ. ໄລຍະເວລາຈາກການເລີ່ມຕົ້ນຂອງຂະບວນການຂອງລະບົບພູມຕ້ານທານໄປສູ່ການພັດທະນາຂອງພະຍາດໃນເດັກສາມາດໃຊ້ເວລາຫຼາຍເດືອນຫາ 10 ປີ.
ການສ້າງໂຣກເບົາຫວານສາມາດໄດ້ຮັບຜົນກະທົບຈາກ:
- ການຕິດເຊື້ອໄວຣັດທີ່ຖືກໂອນ - ປະເພດໄວຣັດ coxsackie B, ໂຣກຫັດ,
- ການກິນສານຕ້ານອະນຸມູນອິດສະຫຼະຈາກຕ່າງປະເທດເຂົ້າໃນຮ່າງກາຍຂອງເດັກໂດຍອາຫານ (ສານເຄມີ - alloxan, nitrates) ເປັນສ່ວນ ໜຶ່ງ ຂອງ casein, insulin ຊີ້ນງົວ, ພືດຮາກ, ທັນຍາພືດ.
ຜົນກະທົບດ້ານການປົກປ້ອງຂະ ໜາດ ນ້ອຍໃນເດັກນ້ອຍທີ່ມີຄວາມສ່ຽງທາງພັນທຸ ກຳ ທີ່ເພີ່ມຂື້ນປະກົດຂື້ນໃນໄລຍະກິດຈະ ກຳ ດັ່ງຕໍ່ໄປນີ້:
- ລ້ຽງລູກດ້ວຍນົມແມ່ພຽງແຕ່ຫຼາຍກວ່າ 2 ອາທິດ,
- ສືບຕໍ່ໃຫ້ນົມລູກດ້ວຍການແນະ ນຳ ທັນຍາພືດ,
- ອາຊິດໄຂມັນໂອເມກ້າ -3,
- E -book ຂອງວິຕາມິນ D.
ໂພຊະນາການຫຼາຍເກີນໄປ, ການຈະເລີນເຕີບໂຕໄວແລະການເພີ່ມນ້ ຳ ໜັກ ໃນໄວເດັກຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງອິນຊູລິນ. ນີ້ເຮັດໃຫ້ຄວາມຄືບ ໜ້າ ຂອງໂຣກເບົາຫວານປະເພດ 1 ເພີ່ມຂື້ນ.
ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນມີຫຼາຍກ່ວາ 2 ຫາ 3 ເທົ່າທີ່ຈະເກີດຂື້ນໃນເດັກທີ່ເປັນພໍ່ເປັນພະຍາດເບົາຫວານ, ເມື່ອທຽບກັບເດັກນ້ອຍທີ່ເປັນແມ່ທີ່ເປັນໂລກເບົາຫວານ.
ອາການຂອງໂຣກເບົາຫວານປະເພດ 1
ໂຣກເບົາຫວານໃນເດັກນ້ອຍໄດ້ຮັບຜົນຜະລິດໃນໄລຍະ:
1) ພະຍາດເບົາຫວານ preclinical (ໄລຍະທີ I - III),
2) ການສະແດງອອກຫຼືການເປີດຕົວຂອງໂຣກເບົາຫວານ mellitus (ການສະແດງທາງຄລີນິກຂອງພະຍາດ, ຂັ້ນຕອນທີ IV),
3) ການໃຫ້ອະໄພບາງສ່ວນຫລືໄລຍະຂອງການ "ນ້ ຳ ເຜິ້ງ",
4) ໄລຍະຊໍາເຮື້ອຂອງການເອື່ອຍອີງອິນຊູລິນຕະຫຼອດຊີວິດ,
5) ຂັ້ນຕອນທີ່ບໍ່ ໝັ້ນ ຄົງຂອງຊ່ວງເວລາ prepubertal (ອາຍຸເຂົ້າໂຮງຮຽນປະຖົມ, 7-12 ປີ),
6) ໄລຍະເວລາທີ່ ໝັ້ນ ຄົງຫຼັງຈາກເປັນໄວ.
ໄລຍະ preclinical ຂອງພະຍາດເບົາຫວານແມ່ນສືບຕໍ່ໂດຍບໍ່ມີອາການເປັນເວລາດົນ - ເດືອນ, ປີ. ໃນຂັ້ນຕອນນີ້, ສາມາດກວດພົບພູມຕ້ານທານ:
- ກັບຈຸລັງຂອງ islet ຂອງ Langerhans ໄດ້,
- ເພື່ອເຂົ້າ ໜຽວ decarbosilase-65,
- ກັບ tyrosine phosphatase,
- ກັບ insulin.
ການປະກົດຕົວຂອງພູມຕ້ານທານຈະເປັນອາການຂອງປະຕິກິລິຍາພູມຕ້ານທານຕໍ່ຕ້ານຈຸລັງβ.
ການຕິດຕາມກວດກາໄລຍະຍາວຂອງເດັກທີ່ມີຄວາມສ່ຽງໄດ້ສະແດງໃຫ້ເຫັນວ່າໃນພວກເຂົາສ່ວນໃຫຍ່ແມ່ນການກວດຫາໂຣກເບົາຫວານປະເພດ 1 ສາມາດໄດ້ຮັບການສ້າງຕັ້ງຂຶ້ນກ່ອນການເລີ່ມຕົ້ນຂອງອາການທາງຄລີນິກ.
ການສະແດງທາງດ້ານການຊ່ວຍຂອງພະຍາດເບົາຫວານ. ອາການຂອງພະຍາດແມ່ນແຕກຕ່າງກັນ: ຈາກສັນຍານທີ່ບໍ່ຕ້ອງການການຮັກສາທາງການແພດຢ່າງຮີບດ່ວນ, ຈົນເຖິງການເກີດຂື້ນຂອງພະຍາດເບົາຫວານ ketoacidosis ຈົນເຖິງການພັດທະນາສະຕິ.
ສັນຍານທີ່ບໍ່ ຈຳ ເປັນຕ້ອງມີລົດສຸກເສີນ:
- ເດັກນ້ອຍມີອາການຍ່ຽວເລື້ອຍໆຫຼັງຈາກທີ່ລາວເລີ່ມຕົ້ນຂໍຫ້ອງນ້ ຳ ຕົວເອງ,
- ການປະກົດຕົວຂອງການຕິດເຊື້ອເຫັດຂອງ Candida ໃນເຍື່ອເມືອກໃນເດັກຍິງໃນໄວຮຽນປະຖົມ,
- ເດັກທີ່ ກຳ ລັງເຕີບໃຫຍ່ ກຳ ລັງຫລຸດ ນຳ ້ ໜັກ ຫຼືບໍ່ເພີ່ມ ນຳ ້ ໜັກ,
- ການປະຕິບັດໃນໂຮງຮຽນຫຼຸດລົງ,
- ມີລະບົບປະສາດ, ອາການຄັນຄາຍ,
- ການຕິດເຊື້ອຜິວ ໜັງ ເລື້ອຍໆ (ເຂົ້າບາເລ, ຝີ ໜັງ ແລະອື່ນໆ).
ອາການຂອງພະຍາດເບົາຫວານທີ່ຕ້ອງການການປິ່ນປົວສຸກເສີນ (ketoacidosis ພະຍາດເບົາຫວານຫຼືສະຫມອງ hyperglycemic):
- ຂາດນໍ້າໃນລະດັບປານກາງຫາຮ້າຍແຮງ,
- ປວດຮາກຢ່າງຕໍ່ເນື່ອງແລະເຈັບທ້ອງ,
- ຜົນຜະລິດຍ່ຽວເພີ່ມຂື້ນເຖິງວ່າຈະມີການຂາດນໍ້າ,
- ການສູນເສຍນ້ ຳ ໜັກ ທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ ຳ, ການສູນເສຍຂອງກ້າມເນື້ອແລະໄຂມັນ,
- ແກ້ມສີແດງສົດໃສເນື່ອງຈາກ ketoacidosis,
- ລົມຫາຍໃຈ acetone
- ຫາຍໃຈທີ່ເປັນເອກະພາບທີ່ຫາຍາກດ້ວຍການສູດດົມຫາຍໃຈທີ່ບໍ່ມີສຽງດັງແລະມີລົມຫາຍໃຈທີ່ເພີ່ມຂື້ນກັບ ketoacidosis,
- ຄວາມຜິດປົກກະຕິຂອງສະຕິ - ຄວາມເສີຍເມີຍ, ສະພາບທ່າມກາງສະຕິ (ມັກຈະ ໝົດ ສະຕິ),
ຊshockອກ - ກຳ ມະຈອນເຕັ້ນໄວ, - ການຫຼຸດລົງຂອງຄວາມດັນເລືອດແມ່ນອາການຊ້າ, ບໍ່ຄ່ອຍຈະເປັນໃນເດັກນ້ອຍທີ່ເປັນໂຣກ ketoacidosis.
ອາການຂອງພະຍາດແມ່ນຂື້ນກັບອາຍຸຂອງເດັກໃນເວລາທີ່ພວກເຂົາປາກົດ. ຄຸນລັກສະນະຂອງການສະແດງອອກຂອງໂຣກເບົາຫວານໂດຍອີງຕາມອາຍຸໄດ້ຖືກອະທິບາຍໄວ້ໃນຕາຕະລາງ 3.
ຕາຕະລາງ 3
| ກຸ່ມອາຍຸ | ລັກສະນະຂອງການສະແດງອອກຂອງອາການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານໃນເດັກ |
| ເດັກອ່ອນ | ການເລີ່ມຕົ້ນສ້ວຍແຫຼມທີ່ມີຂະ ໜາດ ນ້ອຍແລະບໍ່ຄ່ອຍໄດ້ແຈ້ງກ່ອນຂອງພະຍາດ. ປັດສະວະແລະປັດສະວະທີ່ອອກລິດເພີ່ມຂື້ນແມ່ນຍາກທີ່ຈະຮັບຮູ້ໄດ້, ສະນັ້ນພະຍາດທາງເດີນແມ່ນຖືກກວດພົບເລື້ອຍໆຢູ່ໃນຂັ້ນຕອນຂອງການກ່ອນທີ່ຈະມີອາການເສີຍໆ (ສະຕິ, ໂງ່) ຫຼືມີສະຕິ. ສອງຕົວປ່ຽນແປງທາງຄລີນິກຂອງການເລີ່ມຕົ້ນແມ່ນແຕກຕ່າງກັນ:
|
| ເດັກນ້ອຍອາຍຸ 1 ປີຫາ 5 ປີ | ການເລີ່ມຕົ້ນທີ່ຮຸນແຮງແລະຮ້າຍແຮງຂອງພະຍາດ. ສັນຍາລັກແບບເກົ່າແກ່ຂອງເດັກນ້ອຍໃນອາຍຸນີ້ບໍ່ໄດ້ຖືກຮັບຮູ້, ແລະພະຍາດທາງວິທະຍາໄດ້ຖືກກວດພົບໃນສະພາບທີ່ບໍ່ສະ ໝໍ່າ ສະ ເໝີ. ມັກຈະມີອາການຂອງການດູດຊືມທີ່ບໍ່ສົມເຫດສົມຜົນ: ການເພີ່ມຂື້ນຂອງຂະ ໜາດ ຂອງທ້ອງ, ກະເພາະອາຫານ, ການຂາດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ, ການເຕີບໂຕຂອງການເຕີບໂຕຊ້າກັບຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນໃນເດັກ. ອາການຂອງການຜິດປົກກະຕິຂອງລໍາໄສ້ໄດ້ຖືກສັງເກດເຫັນ: ອາຈົມທີ່ບໍ່ມີການກວດກາຢ່າງໄວວາແລະບໍ່ມີການກວດ, ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງປະລິມານອາຈົມ. ພະຍາດດັ່ງກ່າວແມ່ນບໍ່ສະຖຽນລະພາບທີ່ສຸດ, ໂດຍມີການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆ, ການພັດທະນາຂອງ ketosis.ອາການຂອງການເປັນໂລກເບົາຫວານແມ່ນ atypical: ຄວາມກັງວົນ, ພຶດຕິກໍາທີ່ບໍ່ຄວບຄຸມ, ການປະຕິເສດທີ່ຈະກິນອາຫານ, ອາການປວດຮາກໃນເວລາທີ່ພະຍາຍາມໃຫ້ອາຫານຫວານ, ນອນຫລັບໃນເວລາທີ່ບໍ່ມີເວລາ. ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດພັດທະນາໃນຕອນກາງຄືນແລະມີຜົນສະທ້ອນທາງປະສາດ. |
| ເດັກນ້ອຍອາຍຸແກ່ | ອາການຂອງພະຍາດແມ່ນຄືກັນກັບໃນຜູ້ໃຫຍ່: ພະຍາດເບົາຫວານເພີ່ມຂື້ນ, ຫິວນໍ້າ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ, ການສູນເສຍນ້ ຳ ໜັກ, ກາງຄືນ, ບາງຄັ້ງເວລາກາງເວັນບໍ່ສາມາດຍ່ຽວໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍການພັດທະນາຊ້າຂອງພະຍາດ, ບໍ່ມີການຮ້ອງທຸກສະເພາະເຈາະຈົງ, ແລະການກວດກາແມ່ນ ດຳ ເນີນໄປໃນທາງທີ່ບໍ່ຖືກຕ້ອງ. ຫຼັງຈາກນັ້ນ, ໂລກເບົາຫວານໃນໄວລຸ້ນແມ່ນຖືກກວດພົບໂດຍບັງເອີນ. ຄົນທີ່ເປັນພະຍາດດັ່ງກ່າວແມ່ນອ່ອນເພຍ, ອ່ອນເພຍ, ຫຼຸດລົງການປະຕິບັດການສຶກສາ, ເຈັບຫົວ, ອາການຄັນຄາຍ. ມັນສາມາດເປັນໂຣກ furunculosis ທີ່ຍັງຄົງຄ້າງ, ເຂົ້າບາເລ, ໂລກຜິວ ໜັງ. ເດັກຍິງມີອາການຄັນໃນອະໄວຍະວະພາຍນອກ, ພາກສ່ວນອື່ນໆຂອງຮ່າງກາຍ, ປະ ຈຳ ເດືອນບໍ່ປົກກະຕິ. ໂດຍທົ່ວໄປ, ພະຍາດເບົາຫວານໃນເດັກນ້ອຍເລີ່ມຕົ້ນດ້ວຍອາການຂອງໂຣກທ້ອງບວມ: ອາການເຈັບທ້ອງ, ຄື່ນໄສ້, ຮາກ, ເຊິ່ງເກີດຂື້ນກັບ ketoacidosis ທີ່ມີການພັດທະນາຢ່າງໄວວາ. ສອງສາມເດືອນກ່ອນການເລີ່ມຕົ້ນຂອງອາການຂອງໂລກເບົາຫວານ, ບາງຄັ້ງໂລກຕ່ອມນ້ ຳ ຕານໃນເລືອດກໍ່ຈະເກີດຂື້ນ. ຕາມກົດລະບຽບ, ພວກມັນຈະເກີດຂື້ນຫຼັງຈາກການອອກ ກຳ ລັງກາຍຫຼືຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ບໍ່ໄດ້ຖືກປະກອບດ້ວຍການຊັກແລະການສູນເສຍສະຕິ. ສະພາບການນີ້ເຮັດໃຫ້ເດັກມີຄວາມຕ້ອງການກິນເຂົ້າ ໜົມ ຫວານຫຼາຍຂື້ນ. ອາການຄົງທີ່ຂອງພະຍາດເບົາຫວານແມ່ນຜິວ ໜັງ ແຫ້ງແລະ ໜ້າ ຜື່ນ, ເປັນຕຸ່ມ“ ເປັນໂລກເບົາຫວານ” (ເທິງແກ້ມ, ໜ້າ ຜາກ, ຄາງ), ຕຸ່ມ seborrhea ແຫ້ງຢູ່ເທິງ ໜັງ ຫົວ, ລອກອອກຈາກຝາມືແລະຝາມື, ປາກແຫ້ງ, ສີແດງສົດໃສ, ມີຮອຍແຕກ. |
ໃນເດັກນ້ອຍ, ໂລກເບົາຫວານຈະພັດທະນາໄດ້ໃນທຸກໄວ. ໃນເດືອນ ທຳ ອິດຂອງຊີວິດ, ພະຍາດບໍ່ຄ່ອຍຈະປາກົດ. ຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານເພີ່ມຂື້ນຫຼັງຈາກ 9 ເດືອນ, ຄ່ອຍໆເພີ່ມຂື້ນໂດຍໄລຍະໄວລຸ້ນແລະຄ່ອຍໆຫຼຸດລົງເລັກນ້ອຍໃນຜູ້ໃຫຍ່.
ການໃຫ້ອະໄພບາງສ່ວນຫລືໄລຍະການເຮັດນ້ ຳ ເຜີ້ງ. ຫຼັງຈາກການເລີ່ມຕົ້ນການປິ່ນປົວອິນຊູລິນ, ປະມານ 80% ຂອງເດັກນ້ອຍແລະໄວລຸ້ນຫຼຸດລົງຄວາມຕ້ອງການອິນຊູລິນຊົ່ວຄາວ. ມັນເຊື່ອວ່ານີ້ແມ່ນຍ້ອນການຟື້ນຟູບາງສ່ວນຂອງຈຸລັງ due ເນື່ອງຈາກຄວາມລັບຂອງອິນຊູລິນເພີ່ມຂື້ນແລະການປັບປຸງຄວາມລະອຽດອ່ອນຕໍ່ສ່ວນປະກອບຂອງມັນ. ສະພາບການທີ່ຄົນເຈັບຕ້ອງການທາດອິນຊູລິນຕໍ່າກວ່າ 0.5IU ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ ຕົວຕໍ່ມື້ຕໍ່ມື້ທີ່ມີລະດັບ HbA1c ຕໍ່າກວ່າ 7% ແມ່ນຖືວ່າເປັນການແກ້ຕົວບາງສ່ວນ.
ໄລຍະການປົດປ່ອຍບາງສ່ວນສາມາດເລີ່ມຕົ້ນພາຍໃນສອງສາມມື້ຫຼືຫຼາຍອາທິດຫຼັງຈາກການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນແລະສາມາດແກ່ຍາວເຖິງອາທິດ, ແລະບາງຄັ້ງປີ. ໃນລະຫວ່າງມັນ, ຄວາມເຂັ້ມຂົ້ນຂອງ glucose ຍັງຄົງຢູ່ໃນຂອບເຂດປົກກະຕິ, ເຖິງວ່າຈະມີຄວາມແຕກຕ່າງໃນອາຫານແລະໃນລະບອບກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ. ໃນ ຈຳ ນວນເດັກນ້ອຍແລະໄວ ໜຸ່ມ ຈຳ ນວນນ້ອຍ, ຄວາມຕ້ອງການທາດອິນຊູລິນຫຼຸດລົງຫຼາຍຈົນສາມາດຢຸດເຊົາໄດ້ໂດຍບໍ່ມີຜົນກະທົບຕໍ່ລະດັບ glucose ໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງເຂົ້າໃຈວ່າໄລຍະການປົດປ່ອຍແມ່ນຊົ່ວຄາວ. ພະຍາດດັ່ງກ່າວບໍ່ໄດ້ລຸດລົງ.
ໃນການມີ ketoacidosis ໃນເວລາທີ່ກວດພົບພະຍາດແລະການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານໃນໄວເດັກ, ຄວາມເປັນໄປໄດ້ຂອງການແກ້ຕົວຫຼຸດລົງ.
ໄລຍະຊໍາເຮື້ອຂອງການເອື່ອຍອີງອິນຊູລິນຕະຫຼອດຊີວິດ. ການຫັນປ່ຽນຈາກໄລຍະການປົດປ່ອຍບາງສ່ວນໄປສູ່ໄລຍະຊໍາເຮື້ອຂອງການເອື່ອຍອີງຂອງອິນຊູລິນຕະຫຼອດຊີວິດມັກຈະມີລັກສະນະໂດຍການຫຼຸດລົງຄ່ອຍໆຂອງ ໜ້າ ທີ່ທີ່ເຫຼືອຂອງຈຸລັງβ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ວິທີການທີ່ລະອຽດອ່ອນ ສຳ ລັບການວັດແທກລະດັບ C-peptide ສະແດງໃຫ້ເຫັນວ່າຄວາມລັບຂອງອິນຊູລິນໃນບາງປະລິມານຍັງສືບຕໍ່ໃນໄລຍະເວລາ 75% ຂອງຄົນເຈັບ.
ໂຣກເບົາຫວານປະເພດ 1
ການປິ່ນປົວພະຍາດເບົາຫວານປະເພດ 1 ເທົ່ານັ້ນແມ່ນການປິ່ນປົວດ້ວຍອິນຊູລິນ. ຄຸນນະພາບສູງຂອງ insulin ໃນໄລຍະການປິ່ນປົວແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ. ນອກ ເໜືອ ໄປຈາກການແນະ ນຳ ຢາ, ການຮັກສາອິນຊູລິນສາມາດມີຜົນບັງຄັບໃຊ້ໄດ້ພຽງແຕ່ຖ້າມີເງື່ອນໄຂ ຈຳ ນວນ ໜຶ່ງ ເທົ່ານັ້ນ:
- ຄາບອາຫານ
- ກິດຈະກໍາທາງດ້ານຮ່າງກາຍ
- ການຝຶກອົບຮົມເພື່ອຄວບຄຸມພະຍາດຢູ່ເຮືອນ,
- ການຊ່ວຍເຫຼືອທາງຈິດໃຈ.
ເປົ້າ ໝາຍ ໃນການຮັກສາເດັກນ້ອຍແລະໄວລຸ້ນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແມ່ນເພື່ອບັນລຸລະດັບຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ໃກ້ຄຽງກັບຄວາມເປັນໄປໄດ້, ການພັດທະນາຮ່າງກາຍແລະຈິດໃຈຂອງເດັກເປັນປົກກະຕິແລະປ້ອງກັນພະຍາດເບົາຫວານ.
ການກຽມຕົວຂອງອິນຊູລິນແບ່ງອອກເປັນກຸ່ມຂຶ້ນກັບຕົ້ນ ກຳ ເນີດ - ສັດແລະມະນຸດ. ເປັນເວລາ 60 ປີ, ອິນຊູລິນຊີ້ນງົວແລະຊີ້ນ ໝູ, ເຊິ່ງກໍ່ໃຫ້ເກີດພາວະແຊກຊ້ອນທາງເສັ້ນເລືອດ, ໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວພະຍາດເບົາຫວານ. ດຽວນີ້ເດັກນ້ອຍ ກຳ ລັງໄດ້ຮັບການຮັກສາດ້ວຍອິນຊູລິນຂອງມະນຸດ.
ການຜະລິດອຸດສາຫະ ກຳ ຂອງ insulin ຂອງມະນຸດແມ່ນ ດຳ ເນີນດ້ວຍສອງທາງ:
- ໂດຍການປິ່ນປົວ enzymatic ຂອງ insulin porcine - insulin ເຄິ່ງສັງເຄາະ,
- ການ ນຳ ໃຊ້ເຕັກໂນໂລຊີວິສະວະ ກຳ ພັນທຸ ກຳ - insulin biosynthetic.
ໃນອິນຊູລິນເຄິ່ງສັງເຄາະ, ປະລິມານທີ່ບໍ່ສະອາດຂອງ somatostatin, glucagon, polypeptides pancreatic ແມ່ນມີຢູ່. insulin biosynthetic ບໍ່ມີຄວາມບໍ່ສະອາດເຫຼົ່ານີ້ແລະມີພູມຕ້ານທານ ໜ້ອຍ ລົງ.
insulins ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດແມ່ນດີທີ່ສຸດ. ການນໍາໃຊ້ຂອງພວກມັນແມ່ນດີທີ່ສຸດສໍາລັບການປິ່ນປົວໂຣກເບົາຫວານ, ເພາະວ່າຢາເຫຼົ່ານີ້ປ້ອງກັນການພັດທະນາຂອງໂລກແຊກຊ້ອນຂອງຫລອດເລືອດ.
ກ່ຽວກັບການຫຸ້ມຫໍ່ຢາມີຂໍ້ມູນທີ່ ຈຳ ເປັນກ່ຽວກັບວິທີການຜະລິດອິນຊູລິນ. ໃນປະເທດຣັດເຊຍ, ອິນຊູລິນທີ່ຜະລິດໂດຍໃຊ້ເຕັກໂນໂລຢີວິສະວະ ກຳ ພັນທຸ ກຳ ແມ່ນສະ ໜອງ ໂດຍ Novo Nordisk (ເດນມາກ), Eli Lilly (ອາເມລິກາ) ແລະ Aventis (ເຢຍລະມັນ).
insulins ແບບສັ້ນທີ່ສຸດ - Humalog ແລະ NovoRapid - ຄອບຄອງສະຖານທີ່ພິເສດໃນການຮັກສາໂລກເບົາຫວານໃນໄວເດັກແລະໄວ ໜຸ່ມ. ໃນເວລາທີ່ການນໍາໃຊ້ຢາເຫຼົ່ານີ້, ບໍ່ມີຜົນກະທົບທາງລົບໃດໆທີ່ຈະຖືກສັງເກດເຫັນ, ການລະລາຍເລືອດໃນເລືອດຮຸນແຮງ, ອາການແພ້ບໍ່ໄດ້ຖືກບັນທຶກໄວ້.
ຜົນປະໂຫຍດຂອງການ ນຳ ໃຊ້ອິນຊູລິນໃນອິນເຕີເນັດໃນເດັກແລະໄວລຸ້ນ:
- ປັບປຸງຄຸນນະພາບຊີວິດຂອງຄົນເຈັບ - ໃຊ້ງ່າຍ (ທັນທີກ່ອນອາຫານ), ສາມາດ ນຳ ໃຊ້ຫຼັງອາຫານ (ມີຄວາມຢາກອາຫານປ່ຽນແປງ), ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ, ຄວາມຍືດຍຸ່ນຂອງອາຫານ,
- ປັບປຸງສະຖານະພາບຂອງທາດແປ້ງທາດແປ້ງ.
insulins Ultrashort ໄດ້ຖືກບົ່ງບອກ ສຳ ລັບເດັກນ້ອຍໃນປີ ທຳ ອິດຂອງຊີວິດທີ່ມີອາການບໍ່ສະຖຽນລະພາບ, ປ່ຽນແປງຄວາມຢາກອາຫານ, ໄວລຸ້ນທີ່ມີການຂະຫຍາຍລະບອບຊີວິດແລະໂພຊະນາການ, ມີແນວໂນ້ມທີ່ຈະເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ຕານໃນຕອນເດິກແລະຊົ່ວໂມງກາງຄືນ, ພ້ອມດ້ວຍໂຣກທີ່ບໍ່ແນ່ນອນຂອງພະຍາດທີ່ມີຄວາມຜັນຜວນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ.
ໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນ
ສາເຫດຂອງໂລກເບົາຫວານປະເພດ 2 ແມ່ນໂລກອ້ວນ. ໂລກອ້ວນມີສ່ວນພົວພັນຢ່າງໃກ້ຊິດກັບການລະເມີດຂອງລະດັບຄວາມອ່ອນໄຫວຂອງອິນຊູລິນ (ການຕໍ່ຕ້ານອິນຊູລິນ), ເຊິ່ງປະສົມປະສານກັບການຂາດອິນຊູລິນທີ່ມີຢູ່, ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານປະເພດ 2.
ບໍ່ຄືກັບຜູ້ໃຫຍ່, ໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນແມ່ນມີລັກສະນະການເລີ່ມຕົ້ນຂອງອາການແຊກຊ້ອນທາງຫລອດເລືອດ, ລວມທັງໂລກ atherosclerosis ແລະພະຍາດຫຼອດເລືອດໃນຫົວໃຈ, ເສັ້ນເລືອດຕັນໃນ, ເສັ້ນເລືອດຕີບໃນ myocardial, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ໂຣກ neuropathy ທີ່ມີຄວາມສ່ຽງຕໍ່ການຕັດແຂນຂາແລະໂຣກ retinopathy, ເຊິ່ງເຮັດໃຫ້ຕາບອດ.
ອາການເລີ່ມຕົ້ນຂອງອາການມັກຈະເກີດຂື້ນໃນໄວລຸ້ນ. ອາການຂອງພະຍາດ:
- ຜົນຜະລິດຍ່ຽວເພີ່ມຂື້ນ,
- ກະຫາຍນ້ ຳ
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ
- ການສູນເສຍນ້ໍາຫນັກ
- ການມີນໍ້າຕານໃນນໍ້າຍ່ຽວ,
- ບາງຄັ້ງ - ມີເນື້ອໃນເພີ່ມຂື້ນຂອງ ketones ໃນຍ່ຽວ.
ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ໃນເດັກນ້ອຍແລະໄວລຸ້ນປະກອບມີ:
- ຫຼຸດລົງໃນ overweight,
- ເພີ່ມຂຶ້ນຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ,
- ເປັນປົກກະຕິຂອງ glycemia,
- ການປິ່ນປົວສະພາບການເຊື່ອມໂຊມ - ການເຜົາຜະຫລານໄຂມັນທີ່ຜິດປົກກະຕິ, ຄວາມດັນເລືອດສູງ, ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ການເປັນໂຣກຕັບໄຂມັນ.
ເພື່ອຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງ insulin, ເພີ່ມຄວາມລັບຂອງ insulin ໃນເດັກແລະໄວລຸ້ນ, metformin ແມ່ນໄດ້ຮັບການປິ່ນປົວ. ນີ້ແມ່ນຢາຈາກກຸ່ມ biguanide. ຢາດັ່ງກ່າວເຮັດ ໜ້າ ທີ່ຜ່ານ receptors insulin ກ່ຽວກັບຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອສ່ວນປະກອບຕໍ່ອິນຊູລິນແລະຫຼຸດຜ່ອນລະດັບຂອງ insulin ທີ່ແຜ່ລາມໃນເລືອດ.
ພະຍາດເບົາຫວານ Monogenic mellitus
ສາເຫດຂອງພະຍາດເບົາຫວານຂອງຊະນິດ monogenic ແມ່ນການສືບພັນ. ນີ້ແມ່ນພະຍາດເບົາຫວານເບົາ. ມັນ ດຳ ເນີນການໂດຍບໍ່ມີການ ketosis ແລະປະກົດຢູ່ໃນໄວ ໜຸ່ມ ແລະຜູ້ໃຫຍ່. ໃນເມື່ອກ່ອນ, ພະຍາດດັ່ງກ່າວໄດ້ຖືກເອີ້ນວ່າ "ພະຍາດເບົາຫວານຂອງການເຕີບໂຕເຕັມໄວ - ອ່ອນຂອງໄວ ໜຸ່ມ - ແບບຢ່າງ". ສາເຫດຂອງພະຍາດແມ່ນການກາຍພັນໃນພັນທຸ ກຳ.
ພະຍາດເບົາຫວານໃນໂຣກ neonatal (ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານໃນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ)
ໄລຍະເວລາຂອງການເກີດລູກແມ່ນອາຍຸຂອງເດັກນັບຕັ້ງແຕ່ເກີດຮອດ 28 ມື້. ໂຣກເບົາຫວານປະເພດ 1 ບໍ່ຄ່ອຍຈະສະແດງຕົນເອງໃນປີ ທຳ ອິດຂອງຊີວິດຂອງເດັກ, ໂດຍສະເພາະກ່ອນຫົກເດືອນ. ພະຍາດເບົາຫວານໃນຮ່າງກາຍແມ່ນເອີ້ນວ່າຮູບແບບຂອງພະຍາດເບົາຫວານໃນ 6 ເດືອນ ທຳ ອິດຂອງຊີວິດຂອງເດັກ. ພະຍາດດັ່ງກ່າວຍັງອາດຈະສະແດງອາການທາງດ້ານການຊ່ວຍໃນອາຍຸ 9-12 ເດືອນ. ເພາະສະນັ້ນ, ຊື່ອື່ນໆຂອງມັນຖືກສະ ເໜີ ອອກມາ - "ພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານໃນເດັກ", ແຕ່ ຄຳ ວ່າ "ພະຍາດເບົາຫວານໃນເດັກ" ແມ່ນຍັງຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງ.
ນີ້ແມ່ນພະຍາດທີ່ຫາຍາກ. ສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍປະເພດນີ້ແມ່ນການຊັກຊ້າໃນການພັດທະນາການຂອງລູກໃນທ້ອງເນື່ອງຈາກການຂາດອິນຊູລິນນອກຈາກຈະມີຜົນກະທົບທາງຄລີນິກຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການເຮັດວຽກຂອງຕັບໄຕ.
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງກໍລະນີຂອງໂຣກເບົາຫວານໃນໂຣກ neonatal ຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວພະຍາດຕະຫຼອດຊີວິດ. ໃນກໍລະນີອື່ນໆ, ພາຍຫຼັງສອງສາມອາທິດຫຼືຫຼາຍເດືອນ, ອາການຂອງພະຍາດຈະຫາຍໄປ, ແຕ່ວ່າການເປັນໂຣກສະມັດຕະພາບແມ່ນເປັນໄປໄດ້ໃນອະນາຄົດ.
ສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ສາເຫດແລະສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານແລະປະເພດທີ ໜຶ່ງ ແລະທີສອງແມ່ນນອນໃນການລະເມີດ ໜ້າ ທີ່ຂອງໂຣກ ໝາກ ພ້າວ. ອະໄວຍະວະ ໝາຍ ເຖິງຕ່ອມທັງສອງດ້ານຂອງຄວາມລັບພາຍນອກແລະພາຍໃນ. ຫນ້າທີ່ຕົ້ນຕໍຂອງມັນ:
•ການແຍກລະລາຍນ້ ຳ ໝາກ ຂີ້ຫູດ, ເອນໄຊທີ່ ຈຳ ເປັນ ສຳ ລັບການຍ່ອຍອາຫານ,
•ການຜະລິດອິນຊູລິນ
•ກົດລະບຽບຂອງການເຜົາຜານອາຫານໃນຮ່າງກາຍຂອງໄຂມັນ, ທາດແປ້ງແລະໂປຣຕີນ.
ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 1 - ການເພິ່ງພາອາໄສອິນຊູລິນ - ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນຂະບວນການຂອງລະບົບປະຕິບັດງານຂອງລະບົບປະຕິບັດງານຂອງລະບົບປະສາດ. ກັບມັນ, ການທໍາລາຍຂອງຈຸລັງທົດລອງທີ່ຜະລິດອິນຊູລິນ (ຕັ້ງຢູ່ໃນກະຕ່າ) ແລະການກີດຂວາງການຜະລິດຂອງມັນກໍ່ເກີດຂື້ນ.
ເອົາໃຈໃສ່! ເຫດຜົນ ທຳ ອິດແລະ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການພັດທະນາພະຍາດທາງດ້ານວິທະຍາສາດທີ່ ກຳ ລັງພິຈາລະນາໄດ້ຖືກເອີ້ນໂດຍບັນດາຜູ້ຊ່ຽວຊານວ່າເປັນອາການທາງພັນທຸ ກຳ. ຂໍ້ເທັດຈິງນີ້ຄວນແຈ້ງເຕືອນໃຫ້ພໍ່ແມ່ຜູ້ທີ່ຮູ້ວ່າ ໜຶ່ງ ໃນພວກເຂົາມີບັນຫານີ້ຢູ່ໃນຄອບຄົວຂອງພວກເຂົາແລະໃຫ້ກວດເລືອດພິເສດ ສຳ ລັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາ.
ເຫດຜົນອື່ນໆສໍາລັບການສ້າງຕັ້ງຂອງ pathology:
- ຜົນກະທົບຂອງຈຸລິນຊີ - ໄວຣັດຂອງກຸ່ມ cytomegalovirus, enteroviruses, Coxsackie, ໄວຣັສ herpes, ເຊື້ອໄວຣັດ pertussis, ໂຣກ ໝາກ ເບີດ, ໂຣກຫັດ, ໂຣກຫັດ, ໂຣກຫັດ,
- ພະຍາດທີ່ກ່ຽວຂ້ອງກັບພູມຕ້ານທານໃນເດັກນ້ອຍ - ກັບພວກມັນລະບົບພູມຕ້ານທານມີຜົນກະທົບທາງລົບຕໍ່ການເປັນໂຣກຕັບ - ຮ່າງກາຍທີ່ມີພູມຕ້ານທານໂດຍສະເພາະ ທຳ ລາຍໂຄງສ້າງຂອງອະໄວຍະວະ,
- ຄວາມເສຍຫາຍຕັບໂດຍໄວຣັດ,
- ເນື້ອງອກທີ່ເປັນມະເລັງຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ,
- ການຕິດເຊື້ອທາງເດີນປັດສະວະທີ່ມີອາການຄັນແລະ ຊຳ ເຮື້ອ
- ການບາດເຈັບຫຼືໂລກອື່ນໆຂອງຕຸ່ມກະເພາະ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຮູ້! ພະຍາດຕ່າງໆເຊັ່ນໂຣກ scleroderma ແລະໂລກຂໍ້ອັກເສບຂໍ່, lupus erythematosus ແລະ acromegaly, ໂຣກຜີວ ໜັງ ທີ່ເປັນພິດແລະໂຣກຜີວ ໜັງ ກໍ່ເປັນໂຣກເບົາຫວານ. ນອກເຫນືອໄປຈາກສິ່ງທີ່ກ່າວມາຂ້າງເທິງ, ສາເຫດຂອງການພັດທະນາພະຍາດເສັ້ນທາງນີ້ແມ່ນໂຣກຂອງ Itsenko-Cushing, Down, Klinefelter.
ບັນດາປັດໃຈກະຕຸ້ນໃຫ້ເປັນໂລກເບົາຫວານໃນໄວເດັກ:
- ການກິນຫຼາຍເກີນໄປເລື້ອຍໆກັບການພັດທະນາຂອງນໍ້າ ໜັກ ເກີນຕໍ່ມາ. ການລະເມີດກົດລະບຽບຂອງການໃຫ້ອາຫານເດັກໂດຍພໍ່ແມ່ສາມາດຖືວ່າເປັນ ໝວດ ດຽວກັນ - ເມນູທີ່ເປັນເອກະພາບ, ໃນນັ້ນຄາໂບໄຮເດຣດຊະນິດ, ເປັນໂລກອ້ວນ, ຫຼັງຈາກນັ້ນພະຍາດເບົາຫວານເກີດຂື້ນ,
- ການຫຼຸດລົງຂອງການອອກ ກຳ ລັງກາຍໃນເດັກ, ການພັກເຊົາທີ່ຫາຍາກໃນອາກາດສົດ, ການລະເມີດລະບອບການເຮັດວຽກແລະການພັກຜ່ອນ,
- ກິນຢາໂດຍບໍ່ໄດ້ຮັບການຄວບຄຸມຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ,
- ຄວາມກົດດັນໃນເດັກ
- ການໃຫ້ອາຫານທຽມຫຼືປະສົມ,
- ການຜ່າຕັດໃນປະຫວັດສາດຂອງເດັກ,
- ກິນນົມງົວທັງ ໝົດ.
ດັ່ງນັ້ນ, ບໍ່ມີການເພິ່ງພາອາຍຸຂອງໂລກເບົາຫວານປະເພດ 1. ໂຣກເບົາຫວານຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເຮັງໄດ້ຖືກພິຈາລະນາ.
ສຳ ລັບເດັກນ້ອຍໃນປີ ທຳ ອິດຂອງຊີວິດແລະຜູ້ສູງອາຍຸ (16-18 ປີ) ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນພົບ ໜ້ອຍ ຫຼາຍ.
ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນລັກສະນະຂອງຜູ້ສູງອາຍຸ - ເຖິງແມ່ນວ່າໃນຊຸມປີມໍ່ໆມານີ້ມັນມັກຈະມີຢູ່ໃນເດັກນ້ອຍ - ແລະມັນກໍ່ມີເຫດຜົນຂອງຕົນເອງໃນການພັດທະນາ:
•ໂຣກ Pancreatitis ດ້ວຍຄວາມຮຸນແຮງໃນແຕ່ລະໄລຍະ, ເຊິ່ງ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວທີ່ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້ຂອງໂຣກກະເພາະ.
•ປະຕິກິລິຍາຜິດປົກກະຕິຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ,
•ອາຍຸ - ສ່ວນຫຼາຍມັກເປັນໂລກເບົາຫວານຊະນິດນີ້ມັກຈະປະກົດຕົວໃນຄົນທີ່ມີອາຍຸ 40 ປີຂື້ນໄປ,
•ການ ກຳ ຈັດທາງພັນທຸ ກຳ,
•ກິນ ໜັກ ເກີນ, ນໍ້າ ໜັກ ເກີນ. ພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນຍັງຖືກເອີ້ນວ່າພະຍາດຂອງຄົນອ້ວນ.
ປະເພດນີ້ - ທີ່ພົບເລື້ອຍທີ່ສຸດ - ເຖິງ 90% ຂອງຄະດີຕົກຢູ່ໃນມັນ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກ
 ພະຍາດເບົາຫວານທັງສອງຊະນິດແມ່ນມີລັກສະນະດຽວກັນໃນທຸກໄລຍະ. ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, ທ່ານສາມາດສັງເກດເຫັນຄວາມອ່ອນເພຍທົ່ວໄປ, ໂລກໄຂ້ໃນເດັກ. ໃນຂະນະທີ່ພະຍາດທາງດ້ານໂລກພັດທະນາ, ການເຫື່ອອອກຫຼາຍເກີນໄປແລະອາການຄັນຕາມຜິວ ໜັງ ເຂົ້າຮ່ວມ - ຍິ່ງໄປກວ່ານັ້ນ, ມັນສາມາດເປັນທັງປານກາງແລະຮ້າຍແຮງ - ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບນ້ອຍກັງວົນໃຈແລະມີຄວາມວຸ້ນວາຍໃນການນອນຫລັບ. ອາການທີ່ລະບຸໄວ້ມີແນວໂນ້ມທີ່ຈະເປັນທາງອ້ອມ - ນັ້ນແມ່ນພວກມັນສາມາດສັງເກດເຫັນໄດ້ກັບພະຍາດອື່ນໆ.
ພະຍາດເບົາຫວານທັງສອງຊະນິດແມ່ນມີລັກສະນະດຽວກັນໃນທຸກໄລຍະ. ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, ທ່ານສາມາດສັງເກດເຫັນຄວາມອ່ອນເພຍທົ່ວໄປ, ໂລກໄຂ້ໃນເດັກ. ໃນຂະນະທີ່ພະຍາດທາງດ້ານໂລກພັດທະນາ, ການເຫື່ອອອກຫຼາຍເກີນໄປແລະອາການຄັນຕາມຜິວ ໜັງ ເຂົ້າຮ່ວມ - ຍິ່ງໄປກວ່ານັ້ນ, ມັນສາມາດເປັນທັງປານກາງແລະຮ້າຍແຮງ - ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບນ້ອຍກັງວົນໃຈແລະມີຄວາມວຸ້ນວາຍໃນການນອນຫລັບ. ອາການທີ່ລະບຸໄວ້ມີແນວໂນ້ມທີ່ຈະເປັນທາງອ້ອມ - ນັ້ນແມ່ນພວກມັນສາມາດສັງເກດເຫັນໄດ້ກັບພະຍາດອື່ນໆ.
ພໍ່ແມ່ຄວນລະວັງຖ້າເດັກເລີ່ມຖ່າຍເບົາເລື້ອຍໆ - ໂດຍສະເພາະເດັກມັກຈະໄປຫ້ອງນ້ ຳ ໃນຕອນກາງຄືນ. ເຫດຜົນ ສຳ ລັບສິ່ງນີ້ແມ່ນຄວາມຫິວນ້ ຳ ທີ່ແຂງແຮງແລະຄົງທີ່ - ເດັກມັກດື່ມເລື້ອຍໆ. ນອກຈາກນັ້ນ, ລາວມີຄວາມຮູ້ສຶກອຶດຫິວ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ - ຈາກລະບົບກ່ຽວກັບເຄື່ອງຍ່ອຍ, ອາການປວດຮາກມັກຈະຖືກສັງເກດເຫັນດ້ວຍອາການປວດຮາກຕໍ່ມາ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າເດັກມັກດື່ມເລື້ອຍໆ, ລາວມີເມືອກປາກທີ່ແຫ້ງ, ເຊິ່ງລົດຊາດໂລຫະຢູ່ໃນປາກຂອງລາວກໍ່ເອົາໃຈໃສ່ - ໃນຂະນະທີ່ກິ່ນຈາກປາກຈະຄ້າຍຄືກັບ ໝາກ ໂປມທີ່ແຊ່ນ້ ຳ.
ຍ້ອນຄວາມຈິງທີ່ວ່າກິດຈະ ກຳ ຂອງເດັກຫຼຸດລົງ, ລາວໄດ້ຮັບນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ, ນອກຈາກນັ້ນ, ຄວາມກົດດັນແລະອຸນຫະພູມຂອງຮ່າງກາຍຂອງເດັກຍັງ ເໜັງ ຕີງ. ວິໄສທັດທີ່ທົນທຸກ - ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, ການຫຼຸດລົງຂອງຄວາມຮຸນແຮງໄດ້ຖືກສັງເກດເຫັນ, ເຊິ່ງຫຼັງຈາກນັ້ນສາມາດຖືກທົດແທນໂດຍຮູບພາບທີ່ແບ່ງປັນ.
ນອກຈາກນັ້ນ, ພູມຕ້ານທານຂອງເດັກແລະຄວາມແຂງແຮງຂອງກະດູກກໍ່ຫຼຸດລົງ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຮູ້! ພໍ່ແມ່ຕ້ອງເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ເດັກເກີດ ໃໝ່ - ເດັກນ້ອຍບໍ່ສາມາດຈົ່ມກ່ຽວກັບຄວາມຮູ້ສຶກທີ່ບໍ່ສະບາຍແລະສະແດງໃຫ້ເຫັນບ່ອນທີ່ມັນເຈັບ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຕິດຕາມເດັກ, ປະຕິບັດຕາມແບບແຜນການໃຫ້ອາຫານແລະບໍ່ປະຕິເສດທີ່ຈະກວດເລືອດ.
ການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍ
ມັນມາລົງໃນຄາບອາຫານທີ່ ຈຳ ເປັນແລະຢາພິເສດ. ເດັກນ້ອຍດັ່ງກ່າວແມ່ນຢາທີ່ຖືກສັ່ງໃຫ້ເຊິ່ງສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຂອງພວກເຂົາຫຼຸດລົງ - ມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດ ກຳ ນົດປະລິມານແລະໄລຍະການບໍລິຫານຂອງພວກເຂົາ, ໂດຍໄດ້ສຶກສາການທົດສອບຢ່າງລະມັດລະວັງ. ຕົວຊີ້ບອກ ສຳ ລັບຄົນເຈັບດັ່ງກ່າວແມ່ນການ ບຳ ບັດດ້ວຍອິນຊູລິນ, ເຊິ່ງຖືກ ກຳ ນົດໃຫ້ມີຊີວິດ - ສ່ວນຫຼາຍແລ້ວແມ່ນເຄື່ອງສູບອິນຊູລິນຖືກ ນຳ ໃຊ້.
ຄາບອາຫານຂອງເດັກນ້ອຍດັ່ງກ່າວຄວນຈະບໍ່ມີທາດແປ້ງແລະໄຂມັນອິນຊີຢ່າງສົມບູນ - ໂດຍສະເພາະແມ່ນເດັກທີ່ຖືກກັ່ນຕອງ. ສະແດງໃຫ້ເຫັນສ່ວນປະກອບ, ແຕ່ວ່າມີໂພຊະນາການເລື້ອຍໆ. ພໍ່ແມ່ຄວນພິຈາລະນາຢ່າງລະມັດລະວັງກ່ຽວກັບແຄລໍລີ່ທີ່ເດັກໄດ້ບໍລິໂພກ - ເພື່ອຄວາມສະດວກສະບາຍ, ທ່ານສາມາດຮັກສາປື້ມບັນທຶກອາຫານ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ
ເພື່ອເຂົ້າໃຈເຖິງສາເຫດຂອງພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າມັນແມ່ນຫຍັງ. ນ້ ຳ ຕານທີ່ເຂົ້າສູ່ຮ່າງກາຍຈະແຕກອອກເປັນ glucose. ມັນແມ່ນນາງຜູ້ທີ່ເປັນພື້ນຖານພະລັງງານເພື່ອຄວາມເປັນຢູ່ຂອງທັງຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ. Insulin ແມ່ນ ຈຳ ເປັນ ສຳ ລັບການດູດຊຶມ glucose. ຮໍໂມນແມ່ນຜະລິດໂດຍຈຸລັງທົດລອງຂອງກະຕ່າຍ, ແລະຖ້າມີບາງເຫດຜົນ ໜ້າ ທີ່ນີ້ຖືກ ທຳ ລາຍ, ຫຼັງຈາກນັ້ນທາດນ້ ຳ ຕານຍັງບໍ່ໄດ້ຮັບການປຸງແຕ່ງ.
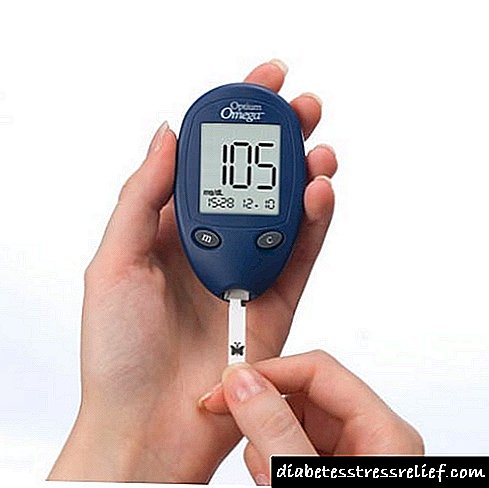
ຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດປົກກະຕິ ສຳ ລັບເດັກນັກຮຽນແມ່ນຢູ່ໃນລະດັບ 3.5-5,5.ໃນເດັກເກີດ ໃໝ່, ມາດຕະຖານຂອງມັນແມ່ນ 1.6-4.0, ແລະໃນເດັກອ່ອນ - 2,8-4.4. ມີໂຣກເບົາຫວານ, ຕົວເລກເຫລົ່ານີ້ເພີ່ມຂື້ນເປັນ 10 ແລະສູງກວ່າ.
ປະເພດແລະຮູບແບບຂອງພະຍາດ
ອີງຕາມສາເຫດຂອງພະຍາດເບົາຫວານ, ມັນຖືກຈັດແບ່ງຕາມປະເພດແລະຮູບແບບ. ກ່ອນອື່ນ ໝົດ, ພະຍາດເບົາຫວານແບ່ງອອກເປັນສອງກຸ່ມໃຫຍ່:
- ປະເພດ I - ພະຍາດພູມຕ້ານທານທີ່ເກີດຂື້ນຍ້ອນການຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານຂອງເດັກ. ມັນແມ່ນປະເພດນີ້ທີ່ມັກພົບໂດຍສະເພາະໃນເດັກນ້ອຍແລະຈຸດສູງສຸດຂອງການຊອກຄົ້ນຫາຂອງມັນແມ່ນເກີດຂື້ນໃນອາຍຸ 5 ຫາ 11 ປີ
- ບໍ່ແມ່ນປະເພດ I - ທຸກໆກໍລະນີອື່ນໆຂອງພະຍາດ, ລວມທັງໂລກເບົາຫວານຊະນິດ II ທີ່ຮູ້ກັນຢ່າງກວ້າງຂວາງ, ຕົກຢູ່ໃນກຸ່ມນີ້. ພະຍາດເບົາຫວານໃນຮູບແບບເຫຼົ່ານີ້ແມ່ນບໍ່ມີພູມຕ້ານທານ
ປະມານ 10% ຂອງກໍລະນີໂຣກເບົາຫວານໃນເດັກນ້ອຍບໍ່ແມ່ນປະເພດ I, ເຊິ່ງແບ່ງອອກເປັນ 4 ຮູບແບບ:
- ໂຣກເບົາຫວານປະເພດ II - ອິນຊູລິນຖືກຜະລິດແຕ່ບໍ່ໄດ້ຮັບຮູ້ຈາກຮ່າງກາຍ
- MODY - ເກີດມາຈາກຄວາມເສຍຫາຍທາງພັນທຸ ກຳ ຕໍ່ຈຸລັງທີ່ຜະລິດອິນຊູລິນ
- NSD - ພະຍາດເບົາຫວານ ກຳ ລັງພັດທະນາໃນເດັກເກີດ ໃໝ່, ຫຼືພະຍາດເບົາຫວານໃນຮ່າງກາຍທີ່ມີລັກສະນະທາງພັນທຸ ກຳ
- ໂລກເບົາຫວານທີ່ເກີດຈາກໂຣກ ກຳ ມະພັນ
ໃຫ້ພວກເຮົາພິຈາລະນາໃນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບສາເຫດ, ອາການແລະວິທີການປິ່ນປົວໃນແຕ່ລະປະເພດພະຍາດ.
ພະຍາດເບົາຫວານປະເພດ I - ພະຍາດ Autoimmune
ພື້ນຖານຂອງພະຍາດແມ່ນຄວາມຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານເມື່ອຈຸລັງທົດລອງພະຍາດ pancreatic ເລີ່ມຮັບຮູ້ວ່າເປັນສັດຕູແລະຖືກ ທຳ ລາຍໂດຍພູມຕ້ານທານຂອງຕົວເອງ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກກວດພົບໃນ 90% ຂອງເດັກທີ່ປ່ວຍແລະເກີດມາຈາກການລວມຕົວຂອງສອງເຫດຜົນ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ
- ການເປີດເຜີຍກັບປັດໃຈພາຍນອກທີ່ກະຕຸ້ນການເລີ່ມຕົ້ນຂອງພະຍາດ
ປັດໃຈພາຍນອກເຫຼົ່ານີ້ລວມມີ:
- ພະຍາດຕິດແປດ - ໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດ, ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ
- ຄວາມຕຶງຄຽດ - ອາດຈະເກີດຂື້ນເມື່ອເດັກນ້ອຍປັບຕົວເຂົ້າກັບທີມງານ ໃໝ່ (ອະນຸບານຫລືໂຮງຮຽນ) ຫຼືໃນສະຖານະການທາງຈິດໃຈທີ່ບໍ່ດີໃນຄອບຄົວ
- ໂພຊະນາການ - ການໃຫ້ອາຫານທຽມ, ຮັກສາ, nitrates, ເກີນ gluten
- ຈຳ ນວນສານທີ່ເປັນພິດ ສຳ ລັບຈຸລັງທົດລອງ, ຍົກຕົວຢ່າງ, ໜູ, ເຊິ່ງເປັນສານເບື່ອໃນ ໜູ
ເພື່ອໃຫ້ການເປັນໂຣກທາງພັນທຸ ກຳ ຂອງເດັກນ້ອຍເປັນໂຣກເບົາຫວານໄດ້ຮັບຮູ້, ການ ສຳ ຜັດກັບບາງປັດໃຈພາຍນອກແມ່ນ ຈຳ ເປັນ. ໃນຂັ້ນຕອນຂອງການ latent, ຈຸລັງພູມຕ້ານທານທໍາລາຍຈຸລັງ beta-insulin ຜະລິດຊ້າໆ. ໃນຕອນເຊົ້າ, ນ້ ຳ ຕານຂອງເດັກຢູ່ໃນຂອບເຂດປົກກະຕິ, ແຕ່ຫຼັງຈາກກິນເຂົ້າ, ການສັງເກດຂອງລາວໄດ້ຖືກສັງເກດເຫັນ.
ໂຣກເບົາຫວານໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຮໄຂລະລະລະລະລະລະລະລະລະລະລະລະລະລະ້້້້້ການໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ) ມາສູ່.
- ຫິວ - ກາຍເປັນແຮງຫຼາຍ, ເພາະວ່າມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປເລີ່ມດູດນ້ ຳ ຈາກຈຸລັງຂອງຮ່າງກາຍ
- ການຖ່າຍເບົາເລື້ອຍໆແມ່ນຜົນມາຈາກຄວາມຢາກໄດ້ເພີ່ມຂື້ນ. ຖ້າຢູ່ເຮືອນເດັກມັກຈະໄປຫ້ອງນ້ ຳ, ຫຼັງຈາກນັ້ນໃນຮູບແບບທີ່ລະອຽດອ່ອນທ່ານ ຈຳ ເປັນຕ້ອງຖາມນາຍຄູຫຼືຄູໃນໂຮງຮຽນອະນຸບານບໍ່ວ່າຈະມີບັນຫາດຽວກັນນີ້ສັງເກດເຫັນຢູ່ນີ້
- ການນອນຜ້າກັນເປື້ອນແມ່ນອາການທີ່ຮ້າຍແຮງຫຼາຍ, ໂດຍສະເພາະຖ້າ enuresis ບໍ່ໄດ້ຖືກເຫັນມາກ່ອນ
- ການສູນເສຍນ້ ຳ ໜັກ ແຫຼມ - ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານທີ່ ຈຳ ເປັນ, ຮ່າງກາຍຂອງເດັກແທນນ້ ຳ ຕານເລີ່ມຕົ້ນ ທຳ ລາຍໄຂມັນແລະເນື້ອເຍື່ອກ້າມເນື້ອ.
- ຄວາມອິດເມື່ອຍ - ກາຍເປັນເພື່ອນຮ່ວມຄົງທີ່ຍ້ອນຂາດພະລັງງານ
- ການປ່ຽນແປງໃນຄວາມຢາກອາຫານ - ຄວາມອຶດຫິວປາກົດ, ເນື່ອງຈາກວ່າຮ່າງກາຍບໍ່ສາມາດປຸງແຕ່ງອາຫານທີ່ເຂົ້າມາໄດ້ຢ່າງຖືກຕ້ອງ, ແລະການສູນເສຍຄວາມຢາກອາຫານແມ່ນອາການຂອງ ketoacidosis ທີ່ບໍ່ສະດວກ.
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາແມ່ນຜົນໄດ້ຮັບໂດຍກົງຈາກນ້ ຳ ຕານສູງ, ແຕ່ວ່າມີແຕ່ເດັກນ້ອຍທີ່ມີອາຍຸຫລາຍເທົ່ານັ້ນທີ່ສາມາດຈົ່ມ
- ຮູບລັກສະນະຂອງເຊື້ອເຫັດ - ໃນເດັກຍິງທີ່ເປັນໂຣກຫົວໃຈເລີ່ມຕົ້ນ, ເດັກນ້ອຍປະສົບກັບຜື່ນຜ້າອ້ອມຢ່າງຮຸນແຮງ
- Ketoacidosis ແມ່ນການເພີ່ມຂື້ນຂອງຊີວິດໃນຮ່າງກາຍຂອງນ້ ຳ ຕານແລະ ketone, ເຊິ່ງສະແດງອອກໂດຍການສູນເສຍຄວາມຢາກອາຫານ, ປວດຮາກ, ຮາກ, ເຈັບກະເພາະ, ສູນເສຍສະຕິ
ຖ້າທ່ານສັງເກດເຫັນການປ່ຽນແປງໃນພຶດຕິ ກຳ ແລະສະພາບຂອງເດັກ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ແພດເດັກ. ຄໍາຖາມຂອງຜູ້ທີ່ປະຕິບັດຕໍ່ພະຍາດແມ່ນຖືກຕັດສິນໃຈຢ່າງເດັດຂາດ - ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist.ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດໂຣກເບົາຫວານ autoimmune, ແຕ່ວ່າການຈັດການທີ່ຖືກຕ້ອງຂອງມັນຈະຊ່ວຍໃຫ້ເດັກຫລີກລ້ຽງຈາກໂຣກເບົາຫວານແລະການ ທຳ ລາຍລະບົບຫລອດເລືອດໃນໄວ. ຄົນເຈັບຄວນກິນຢາອິນຊູລິນຕະຫຼອດຊີວິດ.
ໂຣກເບົາຫວານປະເພດ II
ດົນນານມາແລ້ວມັນໄດ້ຖືກພິຈາລະນາວ່າເປັນພະຍາດຂອງຜູ້ສູງອາຍຸ, ແຕ່ວ່າໃນປັດຈຸບັນໄວລຸ້ນນັບມື້ນັບຫຼາຍຂື້ນເລື້ອຍໆ. ເນື້ອໃນ ສຳ ຄັນຂອງພະຍາດແມ່ນວ່າກະຕ່າຍຜະລິດອິນຊູລິນພຽງພໍ, ແຕ່ມັນບໍ່ໄດ້ຮັບການຮັບຮູ້ຈາກຮ່າງກາຍ. ໄວລຸ້ນມັກຈະເປັນໂຣກເບົາຫວານຊະນິດນີ້, ເນື່ອງຈາກວ່າໃນໄລຍະທີ່ຮໍໂມນການຈະເລີນເຕີບໂຕຂອງໄວ ໜຸ່ມ ແລະຮໍໂມນເພດຊາຍເລີ່ມຕົ້ນຍັບຍັ້ງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອໄປສູ່ອິນຊູລິນ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນ:
- ໂລກອ້ວນແລະໂລກອ້ວນ
- ວິຖີຊີວິດແບບສະບາຍ - ສຳ ລັບເດັກນ້ອຍນັກຮຽນແລະໄວລຸ້ນທີ່ມັກຄອມພິວເຕີ້
- ຢາປິ່ນປົວຮໍໂມນ
- ພະຍາດຂອງລະບົບ endocrine (ບໍ່ແມ່ນພະຍາດມະເລັງ)
ທັດສະນະຄະຕິທີ່ມີຄວາມລະມັດລະວັງຫຼາຍຕໍ່ເດັກນ້ອຍແມ່ນຢູ່ໃນຄອບຄົວທີ່ມີກໍລະນີພະຍາດເບົາຫວານຊະນິດ II ໃນຍາດພີ່ນ້ອງ, ເດັກເກີດມາມີນ້ ຳ ໜັກ ຕໍ່າກວ່າ 2,5 ກິໂລ. ສຳ ລັບເດັກຍິງ, ການມີຮວຍໄຂ່ polycystic ແມ່ນມີຄວາມສ່ຽງໂດຍສະເພາະ.
ໂລກເບົາຫວານຂອງຊະນິດນີ້ມັກຈະພັດທະນາຢ່າງບໍ່ຮູ້ຕົວຫຼືມີການຫິວນໍ້າເພີ່ມຂື້ນ, ການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານແລະນ້ ຳ ໜັກ. ໃນ 25% ຂອງບັນດາກໍລະນີ, ພະຍາດດັ່ງກ່າວໄດ້ສະແດງອອກດ້ວຍຕົວເອງໂດຍມີອາການທັງ ໝົດ ຂອງພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ແລະນີ້ແມ່ນອັນຕະລາຍຕົ້ນຕໍ - ເພື່ອສັບສົນສອງຮູບແບບໃນລະຫວ່າງການບົ່ງມະຕິ. ໃນໂລກເບົາຫວານຊະນິດ II, ບໍ່ມີພູມຕ້ານທານກັບຈຸລັງທົດລອງໃນການກວດແລະພູມຕ້ານທານຂອງເນື້ອເຍື່ອກັບ insulin ຖືກກວດພົບ. ບາງຄັ້ງໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ II, ມີຈຸດສີ ດຳ ຢູ່ລະຫວ່າງນິ້ວມືຫຼືຢູ່ໃນຂີ້ແຮ້.
ການຮັກສາແມ່ນອີງໃສ່ການປະຕິບັດຕາມອາຫານແລະການກິນຢາຊະນິດຕ່າງໆທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ, ພ້ອມທັງຄວບຄຸມເສັ້ນທາງຂອງພະຍາດຕິດຕໍ່.
ໂຣກເບົາຫວານ
ມັນພົບໃນເດັກອາຍຸຕໍ່າກວ່າ 10 ປີ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນຄວາມເສຍຫາຍຕໍ່ຈຸລັງເບຕ້າໃນລະດັບພັນທຸ ກຳ. ການໂອນ DNA ທີ່ເສຍຫາຍແມ່ນເປັນເອກະລາດທາງເພດ. ພະຍາດດັ່ງກ່າວຖືກກວດຫາໂຣກນີ້ໂດຍການວິເຄາະທາງພັນທຸ ກຳ ເທົ່ານັ້ນ, ໂດຍປົກກະຕິແລ້ວມັນມີຫຼັກສູດທີ່ບໍ່ສັບສົນ, ໃນຕອນ ທຳ ອິດມັນແຈກກັບການແນະ ນຳ ຂອງອິນຊູລິນເພີ່ມເຕີມ, ແຕ່ໃນທີ່ສຸດມັນສາມາດກາຍເປັນອິນຊູລິນຂື້ນກັບ. ກຸ່ມສ່ຽງປະກອບມີເດັກນ້ອຍທີ່ຄອບຄົວມີຜູ້ປ່ວຍພະຍາດເບົາຫວານຫລາຍລຸ້ນຄົນ, ກໍລະນີຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
NSD - ພະຍາດເບົາຫວານ Neonatal
ຮູບແບບຂອງໂຣກເບົາຫວານທີ່ບໍ່ຕ້ານທານຕໍ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကရောဂါဖြစ်ပွားမှု ມີສອງຮູບແບບ - ໄລຍະຂ້າມຜ່ານແລະຖາວອນ.
ຄຸນລັກສະນະຂອງແບບຟອມການໂອນຍ້າຍ:
- ການຖອກທ້ອງການເຕີບໂຕຂອງ Intrauterine
- ນ້ ຳ ຕານສູງແລະຂາດນ້ ຳ ພາຍຫຼັງເກີດ
- ຂາດສະຕິ
- ການປິ່ນປົວປະກອບດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນເປັນເວລາ ໜຶ່ງ ປີເຄິ່ງ.
- ໂຣກເບົາຫວານໃນໄວລຸ້ນຈະກັບຄືນມາໃນ 50% ຂອງກໍລະນີ
ແບບຟອມຖາວອນແມ່ນຄ້າຍຄືກັບຊົ່ວຄາວ, ແຕ່ມີລັກສະນະດັ່ງຕໍ່ໄປນີ້:
- ການເອື່ອຍອີງອິນຊູລິນທົນນານ
- ຄວາມແຕກຕ່າງໃນການພັດທະນາການຂອງລູກໃນທ້ອງແມ່ນຖືກສັງເກດເຫັນບາງຄັ້ງຄາວເທົ່ານັ້ນ
ໂດຍເນື້ອແທ້ແລ້ວຂອງພະຍາດ
ໃນສະພາບປົກກະຕິ, ພະຍາດກະເພາະ (ໜຶ່ງ ໃນພະແນກຂອງມັນ) ຜະລິດສານພິເສດ - ອິນຊູລິນ. ມັນມີຜົນກະທົບຕໍ່ຂະບວນການທາງເດີນອາຫານໃນແພຈຸລັງທັງ ໝົດ. ໜ້າ ທີ່ຕົ້ນຕໍຂອງມັນແມ່ນການຫຼຸດຜ່ອນທາດນ້ ຳ ຕານໃນເລືອດເຊິ່ງຖືກສ້າງຕັ້ງຂື້ນຈາກການກິນອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ.
ຖ້າຫາກວ່ານ້ ຳ ຕານບໍ່ຖືກ ກຳ ຈັດອອກໃນເວລາ, ເສັ້ນປະສາດ, ເສັ້ນເລືອດ, ແລະອະໄວຍະວະພາຍໃນປະສົບກັບຜົນເສຍຫາຍ. Ketoacidosis ຫຼື hyperosomolar ເສຍສະຕິ, ເຊິ່ງສາມາດນໍາໄປສູ່ການເສຍຊີວິດ. ສະຖານະການດັ່ງກ່າວເກີດຂື້ນຖ້າຫາກວ່າກະເພາະອາຫານບໍ່ສະ ໜອງ insulin ພຽງພໍຕໍ່ຮ່າງກາຍ, ຫຼືຖ້າສານນີ້ບໍ່ປະຕິບັດ ໜ້າ ທີ່ຂອງມັນໃນການ ກຳ ຈັດ glucose ອອກຈາກເລືອດ.
ນີ້ແມ່ນເນື້ອແທ້ຂອງພະຍາດທີ່ລຶກລັບນີ້. ມັນມີລັກສະນະສະເພາະຂອງພະຍາດເບົາຫວານໃນເດັກເຊິ່ງພໍ່ແມ່ຄວນຮູ້.
- ສາເຫດທົ່ວໄປທີ່ສຸດຂອງໂລກເບົາຫວານໃນບັນດາເດັກນ້ອຍແມ່ນການຕິດເຊື້ອທີ່ຜ່ານມາ, ແລະໃນຜູ້ໃຫຍ່ - ໂລກອ້ວນ.
- ຮູບແບບຂອງເຊື້ອສາຍໄດ້ສະແດງຕົນເອງຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍ, ແຕ່ບໍ່ແມ່ນທັນທີຫຼັງຈາກເກີດ: ມັນອາດຈະໃຊ້ເວລາ 2-3 ປີກ່ອນທີ່ພະຍາດເບົາຫວານຈະພິສູດຕົວເອງ.
- ໃນເດັກນ້ອຍ, ຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດຈະເລີນຮຸ່ງເຮືອງ, ມີແນວໂນ້ມທີ່ຈະມີຄວາມຄືບ ໜ້າ. ສະຖຽນລະພາບມັກຈະເກີດຂື້ນໃນລະຫວ່າງການເປັນ ໜຸ່ມ.
- ຮູບແບບພິເສດຂອງພະຍາດໃນເດັກນ້ອຍແມ່ນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານ, ໃນເວລາທີ່ບໍ່ມີອາການແລະການຮ້ອງທຸກ.
- ໂຣກເບົາຫວານປະເພດ I ແມ່ນຖືກກວດຫາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ.
- ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່ແຕກຕ່າງກັນ. ໃນໄວເດັກ, ພະຍາດແມ່ນອ່ອນເພຍກັບການຊັກຊ້າໃນການພັດທະນາຮ່າງກາຍ, ແລະໃນຄັ້ງ ທຳ ອິດ, ບໍລິເວນອະໄວຍະວະເພດສາມາດໄດ້ຮັບຜົນກະທົບ. ດ້ວຍປອດທີ່ອ່ອນແອ, ວັນນະໂລກສາມາດເລີ່ມຕົ້ນໄດ້.
ນີ້ແມ່ນລັກສະນະຂອງໂລກເບົາຫວານໃນໄວເດັກເຊິ່ງໄດ້ຮັບການພິຈາລະນາຈາກແພດເດັກໃນໄລຍະການປິ່ນປົວແລະພໍ່ແມ່ຄວນຈື່ໄວ້. ການຮູ້ ຄຳ ສັບທີ່ບໍ່ມີປະໂຫຍດດັ່ງກ່າວມັກຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ຄວາມເຂົ້າໃຈກ່ຽວກັບພະຍາດ, ກຳ ຈັດຄວາມຢ້ານກົວທີ່ບໍ່ ຈຳ ເປັນແລະອະນຸຍາດໃຫ້ມີມາດຕະການທີ່ ເໝາະ ສົມໃຫ້ທັນເວລາເພື່ອກວດຫາແລະປິ່ນປົວພະຍາດ. ແຕ່ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງຄິດໄລ່ວ່າລູກຂອງທ່ານເປັນໂຣກເບົາຫວານປະເພດໃດທີ່ທ່ານໄດ້ພັດທະນາມາ.
ຄຳ ສັບວິທະຍາສາດ. ຄຳ ວ່າພະຍາດເບົາຫວານແມ່ນກັບໄປຫາພາສາກະເຣັກບູຮານ "διαβαίνω", ເຊິ່ງຖືກແປແຕກຕ່າງກັນໃນແຫຼ່ງຂໍ້ມູນ: ຂ້າມ, ໝົດ ອາຍຸ, siphon, ແລະອື່ນໆ. ນ້ ຳ ຕານ - ເພາະວ່າປັດສະວະຍ້ອນຄວາມອຸດົມສົມບູນຂອງນ້ ຳ ຕານໃນມັນມີລົດຫວານ.
ແນວພັນ
ໃນເວລາທີ່ເຮັດການບົ່ງມະຕິ, ເດັກສ່ວນຫຼາຍມັກໃຊ້ການຈັດປະເພດຂອງພະຍາດເບົາຫວານ (ແບບດັ້ງເດີມ) ແບບດັ້ງເດີມ. ແລະສ່ວນທີ່ເຫຼືອຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດສະພາບຂອງຄົນເຈັບໄດ້ຢ່າງຖືກຕ້ອງທີ່ສຸດ.
- ພະຍາດເບົາຫວານທີ່ພົບເລື້ອຍທີ່ສຸດໃນເດັກນ້ອຍແມ່ນໂຣກເບົາຫວານປະເພດ ໜຸ່ມ 1. ມັນຖືກຈັດໃສ່ໃນເວລາທີ່ pancreas ບໍ່ໄດ້ຜະລິດ insulin ໃນປະລິມານທີ່ພຽງພໍ. ເພາະສະນັ້ນ, ນ້ ຳ ຕານໃນເລືອດບໍ່ໄດ້ຖືກໄລ່ອອກ. ນີ້ແມ່ນພະຍາດເບົາຫວານທີ່ອີງໃສ່ອິນຊູລິນ (ເປັນຕົວຫຍໍ້ - IDDM).
- ໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນປະຕິບັດບໍ່ໄດ້ໃຫ້ແກ່ເດັກນ້ອຍເມື່ອຮ່າງກາຍຢຸດດູດເອົາອິນຊູລິນ, ເນື່ອງຈາກວ່າມັນບໍ່ສາມາດປະຕິບັດ ໜ້າ ທີ່ຂອງທາດ glucose ໄດ້. ມັນຖືກເອີ້ນວ່າອິນຊູລິນເອກະລາດ (ເອີ້ນວ່າ NIDDM).
- ໂຣກເບົາຫວານຊະນິດອື່ນທີ່ພັດທະນາໃນເດັກນ້ອຍຍ້ອນຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ຂອງອິນຊູລິນ, ພະຍາດ pancreatic, ພະຍາດທາງເດີນປັດສະວະ (ໂຣກ Itsenko-Cushing, ໂຣກກະເພາະ, ໂຣກກະເພາະ.
ໂດຍຄວາມຮຸນແຮງ
- ຫຼັກສູດອ່ອນໆ (ຊັ້ນ I) ແມ່ນສະແດງໂດຍ glycemia ຕ່ ຳ, ເມື່ອຕົວຊີ້ວັດບໍ່ເກີນ 8 mmol / l (ນີ້ແມ່ນກະເພາະອາຫານຫວ່າງເປົ່າ), ບໍ່ມີການປ່ຽນແປງໃນນ້ ຳ ຕານໃນເລືອດຕະຫຼອດມື້.
- ຄວາມຮຸນແຮງປານກາງ (II): glycemia ສູງເຖິງ 14 mmol / l, ການເຫນັງຕີງຂອງນໍ້າຕານແມ່ນຖືກສັງເກດໃນເວລາກາງເວັນ.
- ຫຼັກສູດທີ່ຮຸນແຮງ (III ອົງສາ) ມີລັກສະນະເປັນລະດັບສູງຂອງ glycemia (ຫຼາຍກ່ວາ 14 mmol / l), ມີການປ່ຽນແປງຢ່າງຫຼວງຫຼາຍໃນນ້ ຳ ຕານ.
ອີງຕາມລະດັບຂອງການຊົດເຊີຍຂອງທາດແປ້ງທາດແປ້ງ
- ໄລຍະການຊົດເຊີຍ, ເມື່ອການປິ່ນປົວຊ່ວຍໃຫ້ທ່ານສາມາດເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ.
- ໄລຍະຂອງການທົດແທນຍ່ອຍ, ເມື່ອຕົວຊີ້ວັດເຫລົ່ານີ້ທີ່ມີການຮັກສາທີ່ຖືກຕ້ອງບໍ່ແຕກຕ່າງຈາກມາດຕະຖານ.
- ໄລຍະການເສື່ອມໂຊມແມ່ນອັນຕະລາຍຫຼາຍ, ເພາະວ່າເຖິງແມ່ນວ່າວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນທີ່ສຸດກໍ່ບໍ່ສາມາດປັບປຸງທາດແປ້ງທາດແປ້ງ.
- ໂຣກປອດອັກເສບ.
- Retinopathy
- ໂຣກ neuropathy.
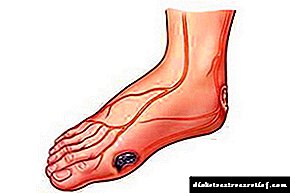
- ຕີນເບົາຫວານ.
- ໂຣກປອດໂປ່ງ
ສຳ ລັບການບົ່ງມະຕິ
ອີງຕາມ ICD, ໂຣກເບົາຫວານແມ່ນຖືກລະຫັດດ້ວຍເຄື່ອງ ໝາຍ E 10-14, ອາການແຊກຊ້ອນທັງ ໝົດ ແມ່ນບົ່ງບອກໃນການບົ່ງມະຕິຕັ້ງແຕ່ 0 ເຖິງ 9:
- 0 - ອາການທ້ອງອືດ,
- 1 - ketoacidosis,
- 2 - ບັນຫາ ໝາກ ໄຂ່ຫຼັງ,
- 3 - ພະຍາດຕາ,
- 4 - ລະບົບປະສາດ,
- 5 - ການຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງອຸປະກອນເຊື່ອມຕໍ່,
- 6 - ທຸກໆບັນຫາສັບສົນອື່ນໆທີ່ລະບຸ,
- 7 - ສະລັບສັບຊ້ອນທັງຫມົດຂອງອາການແຊກຊ້ອນຫຼາຍ,
- 8 - ອາການແຊກຊ້ອນທີ່ບໍ່ຮູ້ຈັກ,
- 9 - ການຂາດອາການແຊກຊ້ອນ.
ສ່ວນຫຼາຍມັກ, ເດັກນ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 1, ແລະຫຼັງຈາກນັ້ນ, ຂື້ນກັບຄວາມຮຸນແຮງຂອງຫຼັກສູດ, ລະດັບຂອງການຊົດເຊີຍແລະອາການແຊກຊ້ອນ, ການປິ່ນປົວທີ່ ເໝາະ ສົມແມ່ນຖືກ ກຳ ນົດ. ເນື່ອງຈາກວ່າພະຍາດດັ່ງກ່າວມີຄວາມຫຍຸ້ງຍາກໃນການປິ່ນປົວ, ມັນງ່າຍທີ່ຈະປ້ອງກັນຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້. ແລະ ສຳ ລັບສິ່ງນີ້, ພໍ່ແມ່ຄວນຈະຮູ້ວ່າເປັນຫຍັງໂລກພະຍາດດັ່ງກ່າວພັດທະນາໃນຮ່າງກາຍຂອງເດັກນ້ອຍ.
ຜ່ານ ໜ້າ ຕ່າງໆຂອງປະຫວັດສາດ. Insulin ຖືກຄົ້ນພົບພຽງແຕ່ໃນປີ 1921, ແລະຈົນຮອດເວລານັ້ນ, ທ່ານ ໝໍ ໄດ້ສັ່ງໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານພຽງແຕ່ກິນອາຫານທີ່ຫິວໂຫຍຫຼືກິນອາຫານເຄິ່ງ ໜຶ່ງ ເທົ່ານັ້ນເປັນການປິ່ນປົວ.
ຄວາມຈິງຂອງພະຍາດເບົາຫວານແມ່ນ ກຳ ລັງສຶກສາຢູ່. ມີຫຼາຍສິ່ງທີ່ມີການໂຕ້ຖຽງແລະບໍ່ເຂົ້າໃຈເຖິງແມ່ນວ່າໃນຊ່ວງເວລາວິທະຍາສາດ. ແລະເຖິງຢ່າງໃດກໍ່ຕາມ, ນັກວິທະຍາສາດເອີ້ນວ່າປັດໃຈສ່ຽງຕົ້ນຕໍຢ່າງບໍ່ຕ້ອງສົງໃສ. ຖ້າທ່ານພິຈາລະນາພວກມັນ, ທ່ານສາມາດປ້ອງກັນການພັດທະນາຂອງພະຍາດທາງເດີນທາງໃນເດັກ.
ສາເຫດຂອງ IDDM (ປະເພດ I)
- ຄວາມຜິດປົກກະຕິຂອງການເກີດມາພ້ອມຫຼືເກີດມາຈາກການເປັນໂຣກ pancreatic.
- ພະຍາດໄວຣັດທີ່ຜ່ານມາ: ໂຣກ ໝາກ ສຸກ, ໂຣກຫັດ, ໂຣກຕັບອັກເສບ, ໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ.
- ເບື່ອພິດ.
- ຄວາມຕຶງຄຽດ.
- ພະຍາດ Pancreatic.
- ໂພຊະນາການທີ່ບໍ່ ເໝາະ ສົມ: ໃນເດັກອ່ອນ - ການໃຫ້ອາຫານທຽມ, ຕໍ່ມາ - ມີສານກັນບູດແລະທາດອາຫານໃນອາຫານຫຼາຍ.
ສາເຫດຂອງ NIDDM (ປະເພດ II)
- ໂລກອ້ວນ
- ກິນຢາຄຸມຮໍໂມນ.
- ຄວາມເປັນຜູ້ໃຫຍ່.
- ຂາດການອອກ ກຳ ລັງກາຍ.
- ມູນມໍລະດົກ.
- ພະຍາດ endocrine.
- ການຖືພາໃນໄວເດັກໃນໄວລຸ້ນ.
ມີບາງປັດໃຈທີ່ທ່ານບໍ່ສາມາດປົກປ້ອງລູກຂອງທ່ານຈາກ (ຕົວຢ່າງເຊັ່ນການຜິດປົກກະຕິຂອງພະຍາດ ໜອງ ໃນ). ແຕ່ມີບາງສິ່ງທີ່ພໍ່ແມ່ທຸກຄົນຄວນເອົາໃຈໃສ່ເພື່ອຈະມີມາດຕະການປ້ອງກັນຢ່າງຕໍ່ເນື່ອງ. ນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດເສັ້ນທາງ.
ຖ້າສິ່ງນີ້ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້, ການບົ່ງມະຕິໃຫ້ທັນເວລາກາຍເປັນວຽກງານທີ່ ສຳ ຄັນທີ່ສຸດ - ໃນອາການ ທຳ ອິດມັນ ຈຳ ເປັນຕ້ອງໄດ້ປຶກສາທ່ານ ໝໍ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ວ່າພະຍາດເບົາຫວານເປັນຕົວຕົນແນວໃດໃນເດັກນ້ອຍ, ອາການຄວນຈະເຕືອນຫຍັງ.
ເພື່ອບັນທຶກ. ປະມານ 90% ຂອງເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານຊະນິດ II ແມ່ນເປັນໂລກອ້ວນ. ການບໍ່ມີປະສິດຕິພາບແລະການກິນເກີນແມ່ນສາເຫດຕົ້ນຕໍຂອງພະຍາດຊະນິດນີ້.
ການຮັກສາແລະປ້ອງກັນ
ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງມີການຊີ້ ນຳ ແລະຮັກສາທາງການແພດຢ່າງຕໍ່ເນື່ອງ. ວິທີການບົ່ງມະຕິທີ່ທັນສະ ໄໝ, ການຄວບຄຸມທາງການແພດແລະວິທີການແບບປະສົມປະສານຊ່ວຍໃຫ້ພວກເຮົາຮັບປະກັນການພັດທະນາປົກກະຕິຂອງຮ່າງກາຍຂອງເດັກ. ມີກໍລະນີຂອງການຟື້ນຟູຢ່າງສົມບູນຂອງຄົນເຈັບນ້ອຍໆ.
- ໂດຍເນື້ອແທ້ແລ້ວຂອງການປິ່ນປົວແມ່ນສານອາຫານທີ່ຖືກຕ້ອງ, ມີໃບສັ່ງແພດ, ສຸຂະອະນາໄມແລະການມີກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍ.
- ຊຸດຂອງຢາປະກອບມີອິນຊູລິນ, sulfonamides, biguanides ແລະອື່ນໆ.
- ເພື່ອປັບປຸງຂະບວນການ E -book ໃນຮ່າງກາຍ, ວິຕາມິນແລະ enzymes ແມ່ນເປັນໄປໄດ້.
ບົດບາດ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານແມ່ນການຫຼີ້ນໂດຍການ ບຳ ບັດດ້ວຍອິນຊູລິນ.
ມັນເລີ່ມຕົ້ນດ້ວຍການສັກຢາອິນຊູລິນໃນເວລາ 6-8 ຊົ່ວໂມງ, ປະລິມານທີ່ໃຊ້ໂດຍສະເລ່ຍແມ່ນ 8-10 ໜ່ວຍ ຕໍ່ຄັ້ງ, ເຊິ່ງມັນຄວນຈະເປັນ 2-3 ຄັ້ງຕໍ່ມື້.
ຢາທີ່ໃຊ້ໄດ້ຍາວນານສາມາດໃຊ້ໄດ້, ຍົກຕົວຢ່າງ, ການລະງັບທາດອິນຊູລິນ - ສັງກະສີແລະການຢຸດພັກ - ອິນຊູລິນ - ໂປຕີນ, ປະສິດທິຜົນຂອງມັນໃຊ້ໄດ້ດົນເຖິງ 24 ຊົ່ວໂມງ.
ການ ກຳ ນົດ, ຂະ ໜາດ ແລະເວລາໃນການບໍລິຫານແມ່ນປະຕິບັດໂດຍຜູ້ຊ່ຽວຊານເທົ່ານັ້ນ.
ການຄາດຄະເນແລະວິຊາການຂອງພະຍາດ
ມີໂຣກເບົາຫວານໃນເດັກນ້ອຍ, ການຂາດສານອິນຊູລິນເກີດຂື້ນ, ເຊິ່ງຜະລິດໂດຍເມັດກະຈົກ. ຍ້ອນຂາດຮໍໂມນທີ່ ສຳ ຄັນດັ່ງກ່າວ, ການຕິດເຊື້ອຫຼາຍຢ່າງຈຶ່ງກາຍເປັນອັນຕະລາຍ ສຳ ລັບຄົນເຈັບ. ເນື່ອງຈາກການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຕໍ່ກັບທາດແປ້ງ, ສະຕິອາດຈະພັດທະນາ. ນີ້ແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍທີ່ສຸດທີ່ສາມາດນໍາໄປສູ່ການເສຍຊີວິດໄດ້.
ໂຣກເບົາຫວານໂຣກເບົາຫວານໃນເດັກນ້ອຍ, ຄືກັບຜູ້ໃຫຍ່, ເປັນໂຣກທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ແລະເປັນໂຣກ ຊຳ ເຮື້ອ. ພະຍາດນີ້ກ່ຽວຂ້ອງກັບລະບົບ endocrine ແລະເກີດຂື້ນຍ້ອນການຜະລິດຮໍໂມນທີ່ບໍ່ພຽງພໍທີ່ ຈຳ ເປັນ ສຳ ລັບການເຄື່ອນໄຫວຂອງທາດນ້ ຳ ຕານເຂົ້າສູ່ຈຸລັງຂອງຮ່າງກາຍ.ຖ້າຄົນເຮົາມີສຸຂະພາບແຂງແຮງ, ລາວມີສານທີ່ ຈຳ ເປັນໃນປະລິມານທີ່ພຽງພໍ, ສະນັ້ນສ່ວນປະກອບທີ່ມີປະໂຫຍດໄປຮອດບ່ອນທີ່ພວກເຂົາຕ້ອງການ. ມີໂລກເບົາຫວານ, ທາດນ້ ຳ ຕານບໍ່ມີຄວາມສາມາດໃນການເຂົ້າສູ່ຈຸລັງຂອງຮ່າງກາຍ, ສະນັ້ນມັນຍັງຢູ່ໃນເລືອດ, ແລະຮ່າງກາຍບໍ່ໄດ້ຮັບສານອາຫານທີ່ ຈຳ ເປັນ.
ເນື່ອງຈາກການຊັກຊ້າໃນການນ້ ຳ ຕານ, ບໍ່ພຽງແຕ່ເຮັດໃຫ້ຮ່າງກາຍອ່ອນແອລົງເທົ່ານັ້ນ, ແຕ່ຍັງເຮັດໃຫ້ເລືອດ ໜາ. ດ້ວຍເຫດນັ້ນ, ມັນບໍ່ສາມາດສົ່ງອົກຊີເຈນແລະສານອາຫານໃຫ້ຈຸລັງໄດ້ໄວ. ດັ່ງນັ້ນ, ທຸກໆຂະບວນການທາງເດີນອາຫານຖືກລົບກວນ, ສະນັ້ນພະຍາດເບົາຫວານໃນເດັກແມ່ນອັນຕະລາຍທີ່ສຸດ, ເພາະວ່າມັນສາມາດກໍ່ໃຫ້ເກີດພາວະແຊກຊ້ອນຮ້າຍແຮງ.
ໂລກເບົາຫວານແມ່ນຂອງສອງຊະນິດ. ໃນກໍລະນີ ທຳ ອິດ, ການສັງເກດການຜະລິດອິນຊູລິນບໍ່ພຽງພໍເຊິ່ງ ນຳ ໄປສູ່ຄວາມ ຈຳ ເປັນໃນການສັກຢາທຸກໆມື້. ການສັກຢາຈະຊ່ວຍຮັກສາການເຮັດວຽກຂອງຮ່າງກາຍຕາມປົກກະຕິແລະປ້ອງກັນບໍ່ໃຫ້ນ້ ຳ ຕານໃນການສະສົມໃນເລືອດ. ໂລກພະຍາດຂອງຮູບແບບທີ 2 ແມ່ນພະຍາດທາງດ້ານວິທະຍາສາດເຊິ່ງທຸກຢ່າງແມ່ນສອດຄ່ອງກັບການຜະລິດຮໍໂມນ, ນັ້ນແມ່ນມັນເຂົ້າສູ່ຮ່າງກາຍໃນປະລິມານທີ່ ເໝາະ ສົມ, ແຕ່ທາດອິນຊູລິນບໍ່ໄດ້ຮັບການຍອມຮັບຈາກຈຸລັງຂອງຮ່າງກາຍ, ເຊິ່ງມັນບໍ່ແຂງແຮງ.

ອາການຄັນແລະໂລກລະລາຍໃນເລືອດ
ດ້ວຍການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກ, ຂະບວນການຂອງການເຜົາຜະຫລານ້ ຳ ຕານໃນເນື້ອເຍື່ອຈະຊ້າລົງ. ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານ, ຮ່າງກາຍຂອງເດັກນ້ອຍຈະໃຊ້ໄຂມັນ, ເຊິ່ງກາຍເປັນເຫດຜົນຂອງການແຕກແຍກຢ່າງຫ້າວຫັນຂອງພວກເຂົາ. ສິ່ງທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການສະສົມຂອງອາຊິດໂຕນ, beta-hydroxybutyric ແລະກົດ acetoacetic ໃນເລືອດ, ນັ້ນຄືຮ່າງກາຍໄດ້ຮັບສານພິດທີ່ຮຸນແຮງ, ເຊິ່ງສ່ວນໃຫຍ່ຈະສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງລະບົບປະສາດສ່ວນກາງ. ປະເພດຂອງພາວະແຊກຊ້ອນນີ້ເຮັດໃຫ້ເປັນໂຣກເບົາຫວານ. ໃນລະຫວ່າງໄລຍະເວລານີ້, ມີການລະເມີດການໄຫຼວຽນຂອງເລືອດແລະລະບົບຫາຍໃຈ, ສະນັ້ນ, ຖ້າທ່ານບໍ່ໄດ້ໃຊ້ມາດຕະການທີ່ ເໝາະ ສົມ, ເດັກກໍ່ຈະຕາຍໄດ້ງ່າຍ.
ການເປັນໂຣກເບົາຫວານເກີດຂື້ນໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ. ຕາມກົດລະບຽບ, ນີ້ແມ່ນເປັນໄປໄດ້ກັບການເລືອກອາຫານພິເສດຫຼືການປິ່ນປົວດ້ວຍອິນຊູລິນ ສຳ ລັບຄົນເຈັບ. ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານ ຈຳ ເປັນຕ້ອງກິນອາຫານໃຫ້ຖືກແລະຄົບຖ້ວນ, ແລະຍັງຫລີກລ້ຽງການອອກ ກຳ ລັງກາຍທີ່ແຂງແຮງ, ເຊິ່ງສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເບົາຫວານ. ການສະແດງອອກຂອງພະຍາດເບົາຫວານນີ້ສາມາດຖືກ ກຳ ນົດໂດຍຄວາມວຸ່ນວາຍ, ຄວາມວຸ້ນວາຍແລະອາການງ້ວງຊຶມຂອງເດັກ, ພ້ອມທັງການເຄື່ອນໄຫວທີ່ມີອາການຊັກແລະສະຕິພິການ.
ລະວັງ
ອີງຕາມອົງການ WHO, ໃນແຕ່ລະປີໃນໂລກ 2 ລ້ານຄົນເສຍຊີວິດຍ້ອນໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນ. ໃນກໍລະນີທີ່ບໍ່ມີການສະ ໜັບ ສະ ໜູນ ທີ່ມີຄຸນນະພາບຕໍ່ຮ່າງກາຍ, ພະຍາດເບົາຫວານເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ, ຄ່ອຍໆ ທຳ ລາຍຮ່າງກາຍຂອງມະນຸດ.
ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ: ໂຣກໂຣກໂຣກເບົາຫວານໃນໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ໂລກເບົາຫວານຍັງສາມາດນໍາໄປສູ່ການພັດທະນາຂອງເນື້ອງອກມະເຮັງ. ໃນເກືອບທຸກກໍລະນີ, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະຕາຍ, ຕໍ່ສູ້ກັບພະຍາດທີ່ເຈັບປວດ, ຫລືກາຍເປັນຄົນພິການ.
ຄົນເປັນໂລກເບົາຫວານເຮັດຫຍັງ? ສູນຄົ້ນຄ້ວາ Endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ປະສົບຜົນ ສຳ ເລັດໃນການສ້າງວິທີການປິ່ນປົວທີ່ສາມາດຮັກສາໂລກເບົາຫວານໄດ້ຢ່າງສົມບູນ.
ໂຄງການຂອງລັດຖະບານກາງ "ປະເທດທີ່ມີສຸຂະພາບດີ" ກຳ ລັງ ດຳ ເນີນຢູ່, ໃນຂອບເຂດການ ນຳ ໃຊ້ຢານີ້ໃຫ້ແກ່ທຸກໆຄົນທີ່ອາໃສຢູ່ໃນສະຫະພັນຣັດເຊຍແລະ CIS ຟຣີ . ສໍາລັບຂໍ້ມູນເພີ່ມເຕີມ, ເບິ່ງເວັບໄຊທ໌ທາງການຂອງ MINZDRAVA.

ຜົນສະທ້ອນຂອງພະຍາດເບົາຫວານ
ພໍ່ແມ່ ຈຳ ເປັນຕ້ອງຈື່ວ່າເດັກທີ່ເປັນໂລກເບົາຫວານຕ້ອງການການດູແລພິເສດ. ຄົນເຈັບຂະ ໜາດ ນ້ອຍ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການປິ່ນປົວທີ່ ເໝາະ ສົມ, ເຊິ່ງຈະຫລີກລ້ຽງອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ. ການຂາດການເອົາໃຈໃສ່ຢ່າງຖືກຕ້ອງຕໍ່ບັນຫາສາມາດເຮັດໃຫ້ການເຕີບໂຕແລະການພັດທະນາຂອງຮ່າງກາຍຂອງເດັກຊ້າລົງ. ເລື້ອຍໆອາການແລະອາການຂອງພະຍາດເບົາຫວານແມ່ນສະແດງອອກມາເປັນຕັບໃຫຍ່, ນັບຕັ້ງແຕ່ glycogen ແລະໄຂມັນສະສົມຢູ່ໃນອະໄວຍະວະນີ້.
ຄືກັນກັບໂຣກອື່ນໆທີ່ເປັນໂຣກຊໍາເຮື້ອ, ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານສາມາດປະສົບກັບຄວາມຜິດປົກກະຕິທາງຈິດ. ນີ້ມີຜົນກະທົບຕໍ່ພຶດຕິ ກຳ ຂອງຄົນເຈັບ.
ເຊັ່ນດຽວກັນກັບການປ່ຽນແປງຂອງໂຣກເບົາຫວານໃນເສັ້ນເລືອດໃນໂລກເບົາຫວານ, ພະຍາດໂຣກຄ້າຍຄືກັນໃນເດັກນ້ອຍແມ່ນບໍ່ພົບເລື້ອຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍອາຍຸ, ສິ່ງນີ້ສະແດງອອກດ້ວຍຕົນເອງຫຼາຍຂື້ນ, ສະນັ້ນນັກ ບຳ ບັດຈຶ່ງສັງເກດຄວາມເສຍຫາຍທາງເສັ້ນເລືອດໃນ 90% ຂອງຄົນເຈັບ. ນີ້ແມ່ນອາການແຊກຊ້ອນທີ່ອັນຕະລາຍຫຼາຍທີ່ສາມາດຫຼຸດຜ່ອນອາຍຸຍືນຂອງຄົນເຈັບຖ້າການສະແດງອອກຂອງພະຍາດເບົາຫວານເລີ່ມຕົ້ນໃນໄວເດັກ.
ຜູ້ອ່ານຂອງພວກເຮົາຂຽນ
ເລື່ອງ: ພະຍາດເບົາຫວານຊະນະ
ເຖິງ: my-diabet.ru Administration

ອາຍຸ 47 ປີ, ຂ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ໃນສອງສາມອາທິດຂ້ອຍໄດ້ຮັບນໍ້າ ໜັກ ເກືອບ 15 ກິໂລ. ຄວາມເມື່ອຍລ້າຄົງທີ່, ເຫງົານອນ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ວິໄສທັດເລີ່ມຕົ້ນນັ່ງລົງ. ເມື່ອຂ້ອຍອາຍຸໄດ້ 66 ປີ, ຂ້ອຍ ກຳ ລັງກືນອິນຊູລິນຂອງຂ້ອຍຢ່າງ ໝັ້ນ ຄົງແລະທຸກຢ່າງກໍ່ບໍ່ດີ.
ແລະນີ້ແມ່ນເລື່ອງຂອງຂ້ອຍ
ພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ພັດທະນາ, ອາການຊັກເປັນໄລຍະ, ລົດຂົນສົ່ງຄົນເຈັບໄດ້ສົ່ງຂ້ອຍຈາກໂລກຕໍ່ໄປ. ຕະຫຼອດເວລາທີ່ຂ້ອຍຄິດວ່າເວລານີ້ຈະເປັນຄັ້ງສຸດທ້າຍ.
ທຸກຢ່າງໄດ້ປ່ຽນໄປເມື່ອລູກສາວຂອງຂ້ອຍໃຫ້ຂ້ອຍອ່ານບົດຄວາມ ໜຶ່ງ ໃນອິນເຕີເນັດ. ທ່ານບໍ່ສາມາດຈິນຕະນາການໄດ້ວ່າຂ້າພະເຈົ້າມີຄວາມກະຕັນຍູຫລາຍປານໃດ. ບົດຂຽນນີ້ໄດ້ຊ່ວຍໃຫ້ຂ້ອຍ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. 2 ປີທີ່ຜ່ານມາຂ້ອຍເລີ່ມຕົ້ນຍ້າຍໄປມາຫຼາຍ, ໃນລະດູໃບໄມ້ປົ່ງແລະລະດູຮ້ອນຂ້ອຍໄປປະເທດທຸກໆມື້, ປູກ ໝາກ ເລັ່ນແລະຂາຍຢູ່ຕະຫຼາດ. ປ້າຂອງຂ້າພະເຈົ້າປະຫລາດໃຈທີ່ຂ້າພະເຈົ້າຮັກສາທຸກສິ່ງທຸກຢ່າງ, ບ່ອນທີ່ມີຄວາມເຂັ້ມແຂງແລະພະລັງງານມາຈາກຫຼາຍ, ພວກເຂົາຍັງບໍ່ເຊື່ອວ່າຂ້ອຍມີອາຍຸ 66 ປີ.
ໃຜທີ່ຢາກມີຊີວິດທີ່ຍາວນານແລະແຂງແຮງແລະລືມພະຍາດຮ້າຍແຮງນີ້ຕະຫຼອດໄປ, ໃຊ້ເວລາ 5 ນາທີແລະອ່ານບົດຄວາມນີ້.
ໄປທີ່ບົດຄວາມ >>>
ຄົນທີ່ເປັນໂຣກເບົາຫວານຕັ້ງແຕ່ຍັງນ້ອຍຈະມີບັນຫາຫລາຍໃນອະນາຄົດ. ເຫຼົ່ານີ້ລວມມີການພັດທະນາຂອງ atherosclerosis, glomerulosclerosis, retinopathy ແລະ cataracts.

ອາການຂອງການຂາດອິນຊູລິນ
ໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່, ອາການຂອງພະຍາດແມ່ນແຕກຕ່າງກັນບາງຢ່າງ. ໃນຜູ້ປ່ວຍໄວ ໜຸ່ມ, ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານມັກຈະຖືກສະແດງອອກໃນ polyuria, ເຊິ່ງພໍ່ແມ່ຫຼາຍຄົນບໍ່ສົນໃຈ, ເພາະວ່າພວກເຂົາຖືວ່ານີ້ແມ່ນຄວາມບໍ່ສະຫງົບໃນຕອນກາງຄືນທີ່ງ່າຍດາຍ. ນີ້ແມ່ນຄວາມຜິດພາດທີ່ ທຳ ມະດາທີ່ເກີດຂື້ນບໍ່ພຽງແຕ່ໂດຍຍາດພີ່ນ້ອງຂອງເດັກເທົ່ານັ້ນ, ແຕ່ຍັງແມ່ນຜູ້ຊ່ຽວຊານ ນຳ ອີກ.
ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານມັກຈະຮູ້ສຶກຫິວຫຼາຍ. ອາການຂອງ polydipsia ຕ້ອງໄດ້ຮັບການພິຈາລະນາ, ເພາະວ່າມັນແມ່ນອາການທີ່ຈະແຈ້ງຂອງພະຍາດ. ນອກຈາກນັ້ນ, ເດັກ ກຳ ລັງສູນເສຍນ້ ຳ ໜັກ. ນີ້ແມ່ນຄວາມເປັນໄປໄດ້ເຖິງແມ່ນວ່າມີອາຫານດີແລະມີຄວາມຢາກອາຫານທີ່ດີ.
ດ້ວຍການພັດທະນາຂອງໂລກເບົາຫວານ, ປັດສະວະສ່ວນຫຼາຍແມ່ນຖືກໄລ່ອອກຈາກຮ່າງກາຍ. ມັນສົດໃສແລະເບິ່ງຄືວ່າເປັນເລື່ອງ ທຳ ມະດາ, ແຕ່ການວິເຄາະສະແດງໃຫ້ເຫັນເຖິງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານແລະ acetone. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າກັບການພັດທະນາຂອງພະຍາດ, ການສະສົມ glucose ກໍ່ໄດ້ຖືກສັງເກດເຫັນຢູ່ໃນເລືອດຂອງຄົນເຈັບ.
ນິທານເລື່ອງຂອງຜູ້ອ່ານຂອງພວກເຮົາ
ປ້ອງກັນພະຍາດເບົາຫວານຢູ່ເຮືອນ. ມັນເປັນເວລາ ໜຶ່ງ ເດືອນແລ້ວທີ່ຂ້ອຍລືມກ່ຽວກັບກະແສນໍ້າຕານແລະກິນຢາອິນຊູລິນ. ໂອ້, ຂ້ອຍເຄີຍທົນທຸກທໍລະມານ, ຄວາມມືດມົວຢູ່ເລື້ອຍໆ, ໂທສຸກເສີນ. ຂ້ອຍໄດ້ໄປຫານັກຊ່ຽວຊານດ້ານ endocrinologist ຈັກເທື່ອແລ້ວ, ແຕ່ພວກເຂົາເວົ້າພຽງແຕ່ເລື່ອງດຽວຢູ່ທີ່ນັ້ນ - "ກິນອິນຊູລິນ." ແລະດຽວນີ້ 5 ອາທິດໄດ້ຜ່ານໄປ, ຍ້ອນວ່າລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນປົກກະຕິ, ບໍ່ແມ່ນການສັກຢາອິນຊູລິນພຽງແຕ່ດຽວແລະຂອບໃຈບົດຄວາມນີ້. ທຸກໆຄົນທີ່ເປັນໂລກເບົາຫວານຕ້ອງອ່ານ!
ຖ້າພໍ່ແມ່ສັງເກດເຫັນອາການທີ່ຄ້າຍຄືກັນໃນເດັກ, ພວກເຂົາຄວນປຶກສາຜູ້ຊ່ຽວຊານຢ່າງແນ່ນອນ. ການລະເລີຍໄລຍະຍາວຂອງອາການຂອງພະຍາດທີ່ເປັນອັນຕະລາຍດັ່ງກ່າວເຮັດໃຫ້ເກີດຄວາມຈິງວ່າໃນສອງສາມເດືອນທີ່ເດັກນ້ອຍອາດຈະມີອາການເປັນໂລກເບົາຫວານ. ຖ້າຮ່າງກາຍຕິດເຊື້ອ, ຂະບວນການສາມາດເລັ່ງໄດ້, ແລະອັນຕະລາຍຮ້າຍແຮງຕໍ່ຊີວິດກໍ່ຈະເກີດຂື້ນໃນສອງສາມມື້ຂ້າງ ໜ້າ.
ດ້ວຍການເຂົ້າຫາທ່ານ ໝໍ ຢ່າງທັນເວລາ, ທ່ານສາມາດ ກຳ ນົດພະຍາດເບົາຫວານໃນເດັກໃນໄລຍະເລີ່ມຕົ້ນແລະ ດຳ ເນີນການປິ່ນປົວໃຫ້ທັນເວລາ. ການບົ່ງມະຕິພະຍາດແມ່ນ ດຳ ເນີນເປັນຕົ້ນຕໍໂດຍການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ. ໃນບັນດາສັນຍານທີ່ຈະແຈ້ງ, ມັນຄວນຈະເນັ້ນ ໜັກ ເຖິງຄວາມຈ່ອຍຜອມແລະຄວາມຫິວກະຫາຍຂອງເດັກເລື້ອຍໆເນື່ອງຈາກການຂາດນ້ ຳ ໃນເນື້ອເຍື່ອ.ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າໃນໂຣກເບົາຫວານ, ເດັກນ້ອຍມັກຈະມີ "ຄວາມຢາກອາຫານທີ່ໂຫດຮ້າຍ", ແຕ່ວ່າບໍ່ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ອາການນີ້ເກີດຂື້ນຍ້ອນການຂາດອິນຊູລິນເຊິ່ງເປັນສາເຫດຂອງເນື້ອເຍື່ອຕ່າງໆທີ່ຈະປຸງແຕ່ງທາດໂປຼຕີນແລະໄຂມັນຂອງພວກມັນເອງ, ເພາະວ່າພວກມັນບໍ່ໄດ້ຮັບນ້ ຳ ຕານ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ຮ່າງກາຍເລີ່ມກິນເອງຈາກພາຍໃນ.
ດ້ວຍການຜະລິດອິນຊູລິນບໍ່ພຽງພໍ, ພະຍາດເບົາຫວານໃນເດັກນ້ອຍສາມາດພັດທະນາໄດ້ໄວ. ດ້ວຍເຫດຜົນນີ້, ອາການທີ່ ໜ້າ ສົງໄສໃດໆກໍ່ບໍ່ສາມາດຖືກລະເວັ້ນ, ພະຍາດກໍ່ບໍ່ສາມາດກ້າວ ໜ້າ ໄດ້ໂດຍມື້, ແຕ່ວ່າເປັນຊົ່ວໂມງ. ໃນໄວເດັກ, ມັນແມ່ນພະຍາດເບົາຫວານໃນຮູບແບບ ທຳ ອິດທີ່ເປັນອັນຕະລາຍໂດຍສະເພາະຕໍ່ຊີວິດຂອງຄົນເຮົາ.
ພະຍາດຊະນິດທີສອງແມ່ນມີລັກສະນະສະເພາະຂອງພະຍາດທີ່ສະຫງົບງຽບ. ອາການຂອງພະຍາດເບົາຫວານປະກົດວ່າຊ້າລົງ, ສະນັ້ນການວິນິດໄສພະຍາດໃນໄລຍະເລີ່ມຕົ້ນແມ່ນຍາກຫຼາຍ. ຕາມກົດລະບຽບ, ກັບໂຣກເບົາຫວານຊະນິດນີ້, ຄົນເຈັບຕ້ອງໄດ້ໄປພົບແພດແລ້ວທີ່ມີອາການແຊກຊ້ອນຫຼາຍ. ອາການຂອງພະຍາດເບົາຫວານໃນເດັກເຊິ່ງໃນຈຸລັງຂອງຮ່າງກາຍບໍ່ຮັບຮູ້ອິນຊູລິນແມ່ນສະແດງອອກໂດຍມີອາການຄັນຮຸນແຮງ, ອາຫານຜິວ ໜັງ ແລະມີອາການຊັກຢູ່ຕະຫຼອດເວລາ, ຂະບວນການອັກເສບຢູ່ເທິງຜິວ ໜັງ ທີ່ມີການປິ່ນປົວຍາກຫຼາຍ, ປາກແຫ້ງ, ກ້າມເນື້ອອ່ອນເພຍ, ອ່ອນເພຍແລະເຫງົານອນ, ຕາມກົດລະບຽບ, peculiar ໃນໄວເດັກ.

ພໍ່ແມ່ຄວນລະມັດລະວັງກ່ຽວກັບອາການຕ່າງໆເຊັ່ນ: ອາການເສີມແລະອັກເສບຕາມຜິວ ໜັງ, ການຮັກສາບາດແຜທີ່ບໍ່ດີ, ການໄຫຼອອກຂອງເຫງືອກຢ່າງຮຸນແຮງ, ຄວາມບົກຜ່ອງດ້ານສາຍຕາແລະການຊັກ. ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານຈະຮູ້ສຶກອຸກໃຈຫລາຍແລະຮູ້ສຶກອິດເມື່ອຍຈາກກິດຈະ ກຳ ໃດໆ.
ການດູແລເດັກທີ່ ຈຳ ເປັນ
ຖ້າກວດພົບພະຍາດອັນຕະລາຍດັ່ງກ່າວ, ຄົນເຈັບຂະ ໜາດ ນ້ອຍຈະຖືກສົ່ງໄປໂຮງ ໝໍ. ໃນຄັ້ງ ທຳ ອິດ, ນີ້ແມ່ນ ຈຳ ເປັນເພື່ອ ກຳ ນົດປະລິມານຢາທີ່ ເໝາະ ສົມແລະ ກຳ ນົດອາຫານ. ຫຼັງຈາກທ່ານ ໝໍ ກຳ ນົດວ່າຮ່າງກາຍຮັບຮູ້ການສັກຢາອິນຊູລິນໂດຍປົກກະຕິແລ້ວ, ທ່ານສາມາດປ່ຽນໄປໃຊ້ປິ່ນປົວຄົນເຈັບເຂດນອກ.
ການຂາດສານອິນຊູລິນແມ່ນຖືວ່າເປັນໂຣກຊໍາເຮື້ອ, ສະນັ້ນມັນຈຶ່ງເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດມັນຢ່າງສົມບູນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາເສບຕິດພິເສດແລະອາຫານ ບຳ ບັດ, ການສະແດງແລະຜົນກະທົບຂອງມັນຕໍ່ຮ່າງກາຍສາມາດຫຼຸດຜ່ອນໄດ້ ໜ້ອຍ ທີ່ສຸດ.
ການເບິ່ງແຍງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນວຽກທີ່ຍາກທີ່ບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງເຮັດວຽກ ໜັກ. ພໍ່ແມ່ຕ້ອງປະຕິບັດຕາມທຸກຂໍ້ ກຳ ນົດຂອງຜູ້ຊ່ຽວຊານພ້ອມດ້ວຍຄວາມຮັບຜິດຊອບທັງ ໝົດ. ບາດກ້າວທີ່ ສຳ ຄັນແມ່ນການຮັກສາອາຫານ. ນີ້ແມ່ນ ໜຶ່ງ ໃນວິທີທີ່ມີປະສິດທິຜົນທີ່ສຸດໃນການປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່. ປະລິມານໄຂມັນ, ໂປຣຕີນແລະທາດແປ້ງແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມໂດຍອີງໃສ່ນ້ ຳ ໜັກ ແລະສະພາບຂອງຮ່າງກາຍຂອງຄົນເຈັບ. ນ້ ຳ ຕານຕ້ອງໄດ້ຮັບການຍົກເວັ້ນຈາກອາຫານ, ເພາະວ່າຄົນເຈັບຈະໄດ້ຮັບມັນໃນປະລິມານທີ່ພຽງພໍຈາກນົມແລະ ໝາກ ໄມ້.

ຊ່ວຍໃນອາການຂອງການເປັນໂລກເບົາຫວານ
ເມື່ອສະພາບການວິກິດເກີດຂື້ນ, ທ່ານຕ້ອງໄດ້ປະຕິບັດຢ່າງໄວວາ. ທຸກໆການກະ ທຳ ຕ້ອງມີຄວາມຖືກຕ້ອງທີ່ສຸດ, ເພາະວ່າສະພາບທີ່ເປັນໂລກເບົາຫວານສາມາດສິ້ນສຸດລົງໃນການຕາຍຂອງເດັກ.
ການຄາດຄະເນໃນກໍລະນີນີ້ແມ່ນຂື້ນກັບວ່າຄົນເຈັບໄດ້ເສຍສະຕິເປັນເວລາດົນປານໃດ, ແລະຄວາມຮ້າຍແຮງຂອງສະພາບຂອງຄົນເຈັບ. ພໍ່ແມ່ຜູ້ທີ່ເບິ່ງແຍງເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າມັນບໍ່ສາມາດທີ່ຈະຮັບມືກັບໂລກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານຢູ່ເຮືອນໄດ້. ສ່ວນຫຼາຍມັນຮຽກຮ້ອງໃຫ້ມີການຟື້ນຟູຢ່າງຮີບດ່ວນ.
ເປົ້າ ໝາຍ ສຳ ຄັນໃນກໍລະນີນີ້ແມ່ນເພື່ອກະຕຸ້ນໃຫ້ຮ່າງກາຍດູດຊຶມທາດນ້ ຳ ຕານ, ຕ້ານການໄຫຼວຽນຂອງເລືອດທີ່ກະທົບກະເທືອນ, ເປັນໂຣກກົດແລະອັກເສບ exicosis ແລະການກະ ທຳ ທີ່ຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງໂລກ hypokalemia. ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນຖືກ ກຳ ນົດຢ່າງແນ່ນອນແລະເປັນການບໍລິຫານທາງເສັ້ນເລືອດໃນໄລຍະຍາວ, ວິທີແກ້ໄຂເກືອ 5%, glucose 5% ແລະ sodium bicarbonate ແມ່ນຖືກປະຕິບັດ. ຍິ່ງໄປກວ່ານັ້ນ, ທຸກຢ່າງແມ່ນຂື້ນກັບອາຍຸຂອງຄົນເຈັບແລະຄຸນລັກສະນະຂອງຮ່າງກາຍ.ຂະ ໜາດ ຂອງຢາ, ພ້ອມທັງລະບຽບການຮັກສາ, ແມ່ນ ກຳ ນົດໂດຍແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ. ບໍ່ມີການເວົ້າຫຍັງກ່ຽວກັບການໃຊ້ຢາດ້ວຍຕົນເອງແລະການປ່ຽນແປງອິດສະຫຼະໃນປະລິມານຢາ.
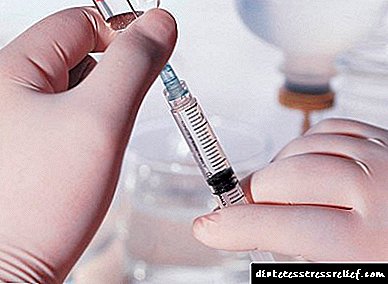
ສິ່ງທີ່ພໍ່ແມ່ບໍ່ຄວນລືມ
ດ້ວຍການປິ່ນປົວດ້ວຍຢາອິນຊູລິນ, ເພື່ອໃຫ້ເດັກໄດ້ຮັບຢາໃນປະລິມານ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ສະຖາບັນການແພດທຸກໆຄັ້ງ. ການສັກຢາສາມາດເຮັດໄດ້ໂດຍພໍ່ແມ່ເອງ, ແຕ່ມັນກໍ່ ຈຳ ເປັນທີ່ຈະຕ້ອງສັກໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງ lipodystrophy.
ພໍ່ແມ່ຄວນບອກໃຫ້ເດັກຮູ້ກ່ຽວກັບການເຈັບເປັນຂອງລາວແລະສອນພວກເຂົາໃຫ້ ກຳ ນົດອາການທີ່ຈະເປັນໂລກເບົາຫວານໃນເອກະລາດ. ສິ່ງນີ້ຈະຊ່ວຍໄດ້ຖ້າ ຈຳ ເປັນ, ໃຫ້ປຶກສາທ່ານ ໝໍ ກ່ອນການເກີດວິກິດ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຄວາມຕ້ອງການຂອງຮ່າງກາຍຂອງເດັກສໍາລັບ insulin ສາມາດປ່ຽນແປງແຕ່ລະໄລຍະ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງປຶກສາທ່ານ ໝໍ ໃຫ້ທັນເວລາແລະຕ້ອງໄດ້ຜ່ານການກວດກາ.
ບໍ່ມີການຝຶກອົບຮົມທາງຈິດໃຈທີ່ ສຳ ຄັນແລະ ໜ້ອຍ ສຳ ລັບຈຸດປະສົງປ້ອງກັນ ສຳ ລັບພໍ່ແມ່ແລະເດັກ. ພວກເຮົາຕ້ອງຮຽນຮູ້ທີ່ຈະບໍ່ຢ້ານກົວໃນຊ່ວງເວລາທີ່ຫຍຸ້ງຍາກໂດຍສະເພາະ. ຜູ້ໃຫຍ່ຄວນເຂົ້າໃຈທຸກຢ່າງທີ່ເກີດຂື້ນແລະຮູ້ວິທີການປະຕິບັດຢ່າງຖືກຕ້ອງໃນເວລານີ້. ສະ ເໝີ ໄປຄວນຈະເປັນເຄື່ອງມືທີ່ມີປະໂຫຍດ ສຳ ລັບການຊ່ວຍເຫຼືອຄົນ ທຳ ອິດ. ພໍ່ແມ່ຕ້ອງມີຄວາມເຂັ້ມແຂງແລະລ້ຽງດູລູກຂອງພວກເຂົາ. ທ່ານບໍ່ສາມາດສູນເສຍຫົວໃຈ. ດ້ວຍໂລກເບົາຫວານ, ທ່ານສາມາດ ດຳ ລົງຊີວິດທີ່ເຕັມໄປດ້ວຍຄວາມຮັກແລະຄວາມສຸກ.
ແຕ້ມບົດສະຫຼຸບ
ຖ້າທ່ານອ່ານສາຍເຫຼົ່ານີ້, ທ່ານສາມາດສະຫຼຸບໄດ້ວ່າທ່ານຫຼືຄົນທີ່ທ່ານຮັກເຈັບປ່ວຍເປັນໂລກເບົາຫວານ.
ພວກເຮົາໄດ້ ດຳ ເນີນການສືບສວນ, ສຶກສາເອກະສານ ຈຳ ນວນ ໜຶ່ງ ແລະທີ່ ສຳ ຄັນແມ່ນກວດກາວິທີການແລະຢາຫຼາຍທີ່ສຸດ ສຳ ລັບໂລກເບົາຫວານ. ຄຳ ຕັດສິນດັ່ງກ່າວມີດັ່ງນີ້:
ຢາທັງ ໝົດ, ຖ້າໃຫ້, ມັນເປັນພຽງແຕ່ຜົນຊົ່ວຄາວເທົ່ານັ້ນ, ເມື່ອການໄດ້ຮັບສານໄດ້ຢຸດ, ພະຍາດກໍ່ຮ້າຍແຮງຂື້ນ.
ຢາດຽວທີ່ໃຫ້ຜົນໄດ້ຮັບທີ່ ສຳ ຄັນແມ່ນ Dialife.
ໃນເວລານີ້, ນີ້ແມ່ນຢາດຽວທີ່ສາມາດຮັກສາໂລກເບົາຫວານໄດ້ຢ່າງສົມບູນ. Dialife ໄດ້ສະແດງໃຫ້ເຫັນຜົນກະທົບທີ່ແຂງແຮງໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ.
ພວກເຮົາໄດ້ຮຽກຮ້ອງໃຫ້ກະຊວງສາທາລະນະສຸກ:
ແລະ ສຳ ລັບຜູ້ອ່ານເວັບໄຊທ໌້ຂອງພວກເຮົາດຽວນີ້ມີໂອກາດແລ້ວ
ໄດ້ຮັບ dialife ຟຣີ!
ເອົາໃຈໃສ່! ກໍລະນີຂອງການຂາຍຢາເສບຕິດ Dialife ປອມໄດ້ກາຍມາເປັນເລື້ອຍໆ.
ໂດຍການວາງ ຄຳ ສັ່ງໂດຍ ນຳ ໃຊ້ລິ້ງຂ້າງເທິງ, ທ່ານໄດ້ຮັບປະກັນວ່າທ່ານຈະໄດ້ຮັບສິນຄ້າທີ່ມີຄຸນນະພາບຈາກຜູ້ຜະລິດຢ່າງເປັນທາງການ. ນອກຈາກນັ້ນ, ເມື່ອສັ່ງຊື້ໃນເວັບໄຊທ໌ທາງການ, ທ່ານໄດ້ຮັບການຄ້ ຳ ປະກັນໃນການຈ່າຍຄືນ (ລວມທັງຄ່າຂົນສົ່ງ) ໃນກໍລະນີທີ່ຢາບໍ່ມີຜົນຕໍ່ການຮັກສາ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍປາກົດຂື້ນຍ້ອນການລະເມີດຂະບວນການຂອງການລະລາຍຂອງນ້ ຳ ຕານ (ນ້ ຳ ຕານ) ໃນຮ່າງກາຍ. ນີ້ແມ່ນພະຍາດທີ່ອັນຕະລາຍຫຼາຍ, ອັດຕາການຕາຍຂອງຄົນໃນຍຸກກ່ອນການໃຊ້ສັກຢາອິນຊູລິນແມ່ນເກືອບ ໜຶ່ງ ຮ້ອຍເປີເຊັນ.
ມີເດັກນ້ອຍ ຈຳ ນວນເທົ່າໃດອາໄສຢູ່ໃນສະ ໄໝ ຂອງພວກເຮົາທີ່ໄດ້ຮັບການປິ່ນປົວແລະຕິດຕາມສຸຂະພາບຂອງພວກເຂົາແມ່ນຂື້ນກັບແຕ່ວ່າພໍ່ແມ່ຫັນໄປຫາແພດ ໝໍ endocrinologist ແລະຄຸນນະພາບຂອງການ ບຳ ບັດ. ຖ້າທຸກສິ່ງທຸກຢ່າງຖືກເຮັດຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນເດັກນ້ອຍກໍ່ຈະມີຊີວິດຍືນຍາວເທົ່າກັບຄົນທີ່ມີສຸຂະພາບ ທຳ ມະດາ.
ການຜະລິດພະລັງງານໃນຮ່າງກາຍຂອງເດັກເກີດຂື້ນໂດຍການຊ່ວຍເຫຼືອຂອງອິນຊູລິນ. ມັນຖືກສ້າງຕັ້ງຂື້ນໃນກະດູກສັນຫຼັງໃນຈຸລັງຂອງ "islets ຂອງ Langerhans" ແລະຖືກຜະລິດໃນປະລິມານທີ່ແຕກຕ່າງກັນສະເຫມີ. ຍົກຕົວຢ່າງ, ໃນເວລາກິນອາຫານ, ມັນຖືກຜະລິດຢ່າງແຮງ, ແລະໃນເວລານອນ, ກົງກັນຂ້າມ, ອ່ອນແອລົງ.
ເມື່ອ glucose ເຂົ້າສູ່ຮ່າງກາຍດ້ວຍອາຫານ, ປະລິມານຂອງມັນກໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຫລັງຈາກນັ້ນ insulin ກໍ່ຈະຖືກປ່ອຍອອກມາເຊິ່ງມັນດູດຊຶມທາດ glucose ແລະຫຼຸດປະລິມານນ້ ຳ ຕານໃນເລືອດ. ມັນຫຼຸດລົງ - insulin ຢຸດເຊົາການຜະລິດ. ເດັກທີ່ມີສຸຂະພາບແຂງແຮງຈະໃຊ້ເວລາປະມານ 2 ຊົ່ວໂມງເພື່ອເຮັດສິ່ງນີ້.
ໂຣກເບົາຫວານມີສອງຊະນິດ. ພວກເຂົາມີສາເຫດທີ່ແຕກຕ່າງກັນຂອງຕົ້ນກໍາເນີດ, ອາການ, ການພັດທະນາແລະການປິ່ນປົວ.
- ປະເພດ ທຳ ອິດ. ມັນເລີ່ມຕົ້ນເມື່ອ insulin ຂາດເລືອດ. ຈຸລັງຜະລິດມັນໄດ້ ໜ້ອຍ ຫລືບໍ່.ຮ່າງກາຍຂອງເດັກນ້ອຍພຽງແຕ່ບໍ່ສາມາດຮັບມືກັບການປຸງແຕ່ງຂອງນ້ ຳ ຕານ, ແລະນ້ ຳ ຕານໃນເລືອດກໍ່ຈະເພີ່ມຂື້ນ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກແກ້ໄຂສະ ເໝີ ໂດຍການສັກອິນຊູລິນ.
- ປະເພດທີສອງ. ໃນກໍລະນີນີ້, ປະລິມານອິນຊູລິນ ຈຳ ນວນ ໜຶ່ງ ແມ່ນຜະລິດ, ແຕ່ບາງຄັ້ງກໍ່ເກີດຂື້ນເກີນຂອບເຂດ. ຄວາມອ່ອນໄຫວກັບຮໍໂມນນີ້ຢູ່ໃນຮ່າງກາຍຂອງເດັກສູນເສຍໄປ, ແລະລາວຢຸດຮັບຮູ້ມັນ.
ໃນເດັກນ້ອຍອາຍຸຫຼາຍກວ່າ ໜຶ່ງ ປີ
ໂດຍປົກກະຕິ, ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ ໜຶ່ງ ຫາສອງປີເຕີບໃຫຍ່ດ້ວຍຄວາມໄວຟ້າຜ່າ, ໂດຍສະເລ່ຍໃນໄລຍະຫຼາຍອາທິດ. ຖ້າທ່ານສັງເກດເຫັນອາການຕ່າງໆທີ່ອະທິບາຍຂ້າງລຸ່ມນີ້ໃນລູກຂອງທ່ານ, ຫຼັງຈາກນັ້ນໃຫ້ພາລາວໄປຄຣີນິກແລະກວດ.
ຢ່າລະເວັ້ນອາການເບົາຫວານດັ່ງກ່າວໃນເດັກ, ເພາະວ່າສະພາບການອາດຈະຮ້າຍແຮງກວ່າເກົ່າ:
- ການເດີນທາງເລື້ອຍໆໄປຫ້ອງນໍ້າເລື້ອຍໆ“ ຄ່ອຍໆ”. ຜູ້ທີ່ເປັນໂລກເບົາຫວານມັກດື່ມນໍ້າຫຼາຍໆ, ເຊິ່ງຕ້ອງເອົາອອກຈາກຮ່າງກາຍ. ຖ້າເດັກມັກຈະຂຽນໃນຕອນກາງຄືນເລື້ອຍໆ, ຫຼັງຈາກນັ້ນນີ້ແມ່ນສັນຍານທີ່ ໜ້າ ຕົກໃຈຫຼາຍ.
- ການສູນເສຍນ້ ຳ ໜັກ ທີ່ຜິດປົກກະຕິ. ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາຕົວຊີ້ວັດ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນໄວເດັກ. ເດັກທີ່ເປັນໂລກເບົາຫວານບໍ່ສາມາດໄດ້ຮັບພະລັງງານຈາກນໍ້າຕານເຂົ້າສູ່ຮ່າງກາຍ. ເພາະສະນັ້ນ, ຮ່າງກາຍເລີ່ມຄົ້ນຫາແຫລ່ງອື່ນຂອງ "ການສາກໄຟ" ແລະພົບວ່າມັນຢູ່ໃນໄຂມັນແລະກ້າມກ້າມ.
- ຄວາມຫິວໂຫຍເລື້ອຍໆ. ເດັກນ້ອຍອາຍຸ ໜຶ່ງ ຫາສອງປີທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແມ່ນອີ່ມຕົວບໍ່ດີ. ຄົນເຈັບມີຄວາມຫິວໂຫຍຢູ່ສະ ເໝີ, ເຖິງແມ່ນວ່າພວກເຂົາຈະກິນເຂົ້າຫລາຍ. ແມ່ນ, ບາງຄັ້ງຄວາມຢາກອາຫານຫຼຸດລົງ. ອາການດັ່ງກ່າວບົ່ງບອກເຖິງອາການແຊກຊ້ອນອັນຕະລາຍເຖິງຊີວິດ - ketoacidosis ໂລກເບົາຫວານ.
- ເດັກແມ່ນຫິວຢູ່ສະເຫມີ. ໂດຍປົກກະຕິ, ອາການນີ້ສະແດງເຖິງການມີໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກ. ເມື່ອນໍ້າຕານສູງຂື້ນ, ຮ່າງກາຍພະຍາຍາມທີ່ຈະລະລາຍນ້ ຳ ຕານໃນເລືອດ, ເຮັດໃຫ້ເນື້ອເຍື່ອແລະຈຸລັງຂາດນ້ ຳ.
- ຄວາມເມື່ອຍລ້າຄົງທີ່. ຮ່າງກາຍຂອງເດັກບໍ່ໄດ້ຜະລິດພະລັງງານຈາກນ້ ຳ ຕານຕາມ ລຳ ດັບ, ຈຸລັງທຸກທໍລະມານຈາກສິ່ງນີ້ແລະສົ່ງສັນຍານທີ່ສອດຄ້ອງກັນໄປຫາສະ ໝອງ. ມັນ ນຳ ໄປສູ່ຄວາມຮູ້ສຶກອິດເມື່ອຍ.
- ketoacidosis ໂລກເບົາຫວານ. ນີ້ແມ່ນອາການແຊກຊ້ອນເບົາຫວານທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດ. ອາການ: ລົມຫາຍໃຈ acetone, ຄື່ນໄສ້, ຫາຍໃຈບໍ່ສະ ໝໍ່າ ສະ ເໝີ ໄວ, ນອນບໍ່ຫຼັບ, ເຈັບຄໍ. ຖ້າພໍ່ແມ່ບໍ່ມີມາດຕະການຮີບດ່ວນໃນກໍລະນີດັ່ງກ່າວ, ຫຼັງຈາກນັ້ນພະຍາດເບົາຫວານຈະຕົກຢູ່ໃນສະພາບເສີຍເມີຍແລະເສຍຊີວິດ. ນີ້ມັກຈະເກີດຂື້ນຢ່າງໄວວາພຽງພໍ.
- ເຊື້ອເຫັດ. ເດັກຍິງທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ມັກຈະເປັນໂຣກຊືມ. ປົກກະຕິແລ້ວມັນຈະຫາຍໄປດ້ວຍການເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ອາການຂ້າງເທິງຂອງພະຍາດເບົາຫວານໃນເດັກບາງຄັ້ງສັງເກດເຫັນກັບພະຍາດອື່ນໆ.
ແຕ່ໂຊກບໍ່ດີ, ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ງ່າຍ. ການປິ່ນປົວແມ່ນຂື້ນກັບເຫດຜົນທີ່ເຮັດໃຫ້ເກີດການພັດທະນາພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນເດັກ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກ:
- ອ້ວນ. ເມື່ອເດັກບໍ່ສາມາດຄວບຄຸມທາດແປ້ງທາດແປ້ງ“ ເບົາ” ຈຳ ນວນຫຼວງຫຼາຍ - ຊັອກໂກແລັດ, ມ້ວນ, ນ້ ຳ ຕານ - ສິ່ງນີ້ຈະເຮັດໃຫ້ຮ່າງກາຍແຂງແຮງແລະກະຕຸ້ນການປ່ອຍອິນຊູລິນເຂົ້າໄປໃນເລືອດ. ຈຸລັງ Pancreatic ທີ່ຮັບຜິດຊອບໃນການຜະລິດຮໍໂມນຈະລຸດລົງຢ່າງໄວວາແລະຢຸດເຮັດວຽກ. ດ້ວຍເຫດນັ້ນ, ເດັກນ້ອຍຈຶ່ງ ຈຳ ນວນປະລິມານອິນຊູລິນຫຼຸດລົງແລະພະຍາດເບົາຫວານຈະປາກົດ.
- ໄຂ້ຫວັດເລື້ອຍໆ. ເມື່ອເດັກນ້ອຍເຈັບປ່ວຍຢ່າງຕໍ່ເນື່ອງ, ອັດຕາສ່ວນຂອງພູມຕ້ານທານທີ່ຜະລິດໂດຍຮ່າງກາຍແມ່ນຖືກລະເມີດ. ການປ້ອງກັນພູມຕ້ານທານເກີດຂື້ນ, ເຊິ່ງເລີ່ມຕົ້ນຕໍ່ສູ້ກັບຈຸລັງຂອງທ່ານເອງ, ຄືກັບອິນຊູລິນ. ນີ້ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ການເກີດຂອງຕັບແລະຫຼຸດລົງໃນລະດັບອິນຊູລິນໃນເລືອດ.
- ມູນມໍລະດົກ. ສະຖິຕິສະແດງໃຫ້ເຫັນວ່າໃນເດັກນ້ອຍທີ່ເກີດມາຈາກຄອບຄົວຂອງໂລກເບົາຫວານ, ພະຍາດດັ່ງກ່າວຍັງສາມາດປະກົດຕົວໄດ້. ບໍ່ ຈຳ ເປັນວ່າເດັກນ້ອຍຈະເປັນໂລກເບົາຫວານທີ່ເກີດມາ, ພະຍາດດັ່ງກ່າວສາມາດເຮັດໃຫ້ຕົວເອງຮູ້ສຶກໃນປີຊາວສາມສິບປີ, ບາງຄັ້ງຫຼັງຈາກຫ້າສິບປີ.
- ຄວາມເປັນຫມັນ. ຜົນໄດ້ຮັບຂອງມັນແມ່ນຊຸດຂອງນ້ໍາຫນັກເກີນ. ໃນຂະນະທີ່ໃນໄລຍະການສຶກສາທາງດ້ານຮ່າງກາຍ, ຈຸລັງຖືກຜະລິດຢ່າງເຂັ້ມຂຸ້ນເຊິ່ງຜະລິດອິນຊູລິນ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ, ປ້ອງກັນບໍ່ໃຫ້ມັນກາຍເປັນໄຂມັນ.
- ນໍ້າ ໜັກ ເກີນ. ຖ້າເດັກນ້ອຍກິນເຂົ້າ ໜົມ ຫວານເກີນໄປ, ນໍ້າຕານຈະບໍ່ກາຍເປັນພະລັງງານ, ແຕ່ປ່ຽນເປັນໄຂມັນ. ດ້ວຍເຫດນັ້ນ, ຈຸລັງໄຂມັນ“ ຕາບອດ” ທີ່ຮັບຮູ້ອິນຊູລິນກັບ glucose. ມີອິນຊູລິນຫຼາຍໃນຮ່າງກາຍ, ແຕ່ວ່າທາດ ນຳ ້ຕານໃນເລືອດບໍ່ໄດ້ຜ່ານການແປຮູບ.
ອາການທ້ອງອືດ
ພະຍາດດັ່ງກ່າວມີອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດ. ມັນຖືກເອີ້ນວ່າເປັນໂຣກເບົາຫວານ.
ມັນສະແດງອອກໃນຕົວຂອງມັນເອງໃນຄວາມອ່ອນເພຍ, ເຫື່ອອອກແຮງ, ຄວາມວຸ້ນວາຍ, ຄວາມອຶດຢາກ. ເດັກນ້ອຍອາດຈະມີວິໄສທັດສອງເທົ່າ, ຈ່ອຍຜອມຂອງສົບແລະລີ້ນ, "ງຽບສະງັດ". ໃນຊ່ວງເວລາທີ່ສັ່ນສະເທືອນນີ້, ອາລົມຈະປ່ຽນແປງໄປຢ່າງໄວວາ - ຈາກຄວາມສະຫງົບໄປຈົນເກີນໄປແລະໃນທາງກັບກັນ.
ປະຕິກິລິຍາທີ່ບໍ່ເປັນປະໂຫຍດຕໍ່ອາການເຫຼົ່ານີ້ຈະ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຄົນເຈັບຈະມີອາການວຸ້ນວາຍ, ສັ່ນສະເທືອນ, ມີພຶດຕິ ກຳ ແປກໆ, ດັ່ງນັ້ນ, ລາວຈະຕົກຢູ່ໃນສະຕິ.
ໃຫ້ແນ່ໃຈວ່າເອົາເຂົ້າ ໜົມ ຊັອກໂກແລດໃຫ້ລູກຂອງທ່ານທີ່ທ່ານສາມາດກິນໄດ້ຖ້າລະດັບອິນຊູລິນສູງຂື້ນ. ນີ້ຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ.
ໝາຍ ເຫດ: ພະຍາດ hemolytic - ຄວາມບໍ່ເຂົ້າກັນຂອງກຸ່ມເລືອດຫຼືປັດໃຈ Rh ຂອງແມ່ແລະເດັກ. ເປັນພະຍາດທີ່ຮ້າຍແຮງທີ່ສຸດທີ່ຄວນຫລີກລ້ຽງ.
ປະເພດ ທຳ ອິດ
ໂຣກເບົາຫວານໃນໄວເດັກໃນປະເພດ ທຳ ອິດກວມເອົາເກົ້າສິບແປດເປີເຊັນຂອງທຸກໆກໍລະນີຂອງການສະແດງອອກຂອງພະຍາດໃນເດັກອ່ອນ. ມັນຖືກຮັກສາດ້ວຍການແນະ ນຳ ການທົດແທນອິນຊູລິນ.
ພ້ອມກັນນັ້ນ, ເດັກຄວນກິນອາຫານໃຫ້ຖືກ, ໂດຍບໍ່ຕ້ອງອຶດຫິວ. ນອກເຫນືອໄປຈາກອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ໍາ, ມີອາຫານຫວ່າງທີ່ມີອາຫານພືດ. ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງຂອງທ່ານ. ຄາບອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອຮັບປະກັນລະດັບນ້ ຳ ຕານປົກກະຕິແລະຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆທີ່ເກີດຂື້ນໃນເວລາທີ່ມີອິນຊູລິນເກີນຫຼືຂາດອິນຊູລິນ.
ໂດຍປົກກະຕິ, ການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນມາພ້ອມກັບການໃຊ້ອິນຊູລິນສັ້ນ - "Actrapida", "Protofan" ແລະອື່ນໆແມ່ນຖືກສັກດ້ວຍເຂັມສັກຢາຢູ່ໃຕ້ຜິວ ໜັງ, ເຊິ່ງຫລີກລ້ຽງການໃຊ້ຮໍໂມນເກີນ. ເດັກນ້ອຍສາມາດບໍລິຫານຢາດັ່ງກ່າວດ້ວຍຕົນເອງ. ຄຳ ຖາມທີ່ວ່າ "ຈະເຂົ້າເທົ່າໃດ?" ໃນກໍລະນີນີ້ບໍ່ໄດ້ເກີດຂື້ນ.
ພໍ່ແມ່ຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຄວນໄດ້ຮັບການກິນເຂົ້າ ໜົມ ຢູ່ຮ້ານຂາຍຢາ. ອຸປະກອນນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດວັດແທກລະດັບນໍ້າຕານໃນເລືອດ. ຕົວຊີ້ບອກທັງ ໝົດ ແລະ ຈຳ ນວນອາຫານທີ່ເດັກກິນໄດ້ຖືກບັນທຶກໄວ້ໃນປື້ມບັນທຶກ, ເຊິ່ງສະແດງໃຫ້ເຫັນກັບນັກຊ່ຽວຊານດ້ານ endocrinologist. ສະນັ້ນມັນຈະງ່າຍກວ່າ ສຳ ລັບລາວທີ່ຈະ ກຳ ນົດປະລິມານທີ່ດີທີ່ສຸດຂອງອິນຊູລິນ.
ການຜ່າຕັດກະດູກສັນຫຼັງຍັງສາມາດປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1. ແຕ່ການ ດຳ ເນີນງານນີ້ແມ່ນມາດຕະການທີ່ສຸດແລ້ວ.

ປະເພດທີສອງ
ການຮັກສາໂລກເບົາຫວານໃນເດັກນ້ອຍປະເພດທີສອງແມ່ນພ້ອມດ້ວຍອາຫານການກິນ. ມັນແມ່ນອີງໃສ່ຄວາມຈິງທີ່ວ່າຄາໂບໄຮເດຣດທີ່ລວດໄວຖືກເອົາອອກຈາກອາຫານຂອງເດັກ - ໂກເລດ, ມ້ວນແລະອື່ນໆ.
ເພື່ອເຮັດໃຫ້ການຕິດຕາມອາຫານງ່າຍຂື້ນ, ພວກມັນໄດ້ມາພ້ອມກັບ“ ຫົວ ໜ່ວຍ ເຂົ້າຈີ່” - ຈຳ ນວນຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງທາດແປ້ງ 12 ກຼາມ, ເຊິ່ງເຮັດໃຫ້ປະລິມານນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ 2,2 mmol / l.
ໃນຫລາຍປະເທດເອີຣົບ, ຜູ້ຜະລິດຊີ້ບອກ“ ຫົວ ໜ່ວຍ ເຂົ້າຈີ່” ກ່ຽວກັບການຫຸ້ມຫໍ່ຂອງແຕ່ລະຜະລິດຕະພັນ. ນີ້ຊ່ວຍໃຫ້ຜູ້ປ່ວຍເບົາຫວານຄວບຄຸມອາຫານຂອງພວກເຂົາ. ຣັດເຊຍຍັງບໍ່ທັນໄດ້ ນຳ ສະ ເໜີ ມາດຕະຖານດັ່ງກ່າວ, ແຕ່ພໍ່ແມ່ສາມາດຄິດໄລ່ເນື້ອໃນຂອງຫົວ ໜ່ວຍ“ ເຂົ້າຈີ່” ໄດ້ດ້ວຍຕົວເອງ. ເພື່ອເຮັດສິ່ງນີ້, ຈຳ ນວນຄາໂບໄຮເດຣດທີ່ມີຢູ່ໃນ ໜຶ່ງ ຮ້ອຍກຼາມຂອງຜະລິດຕະພັນດຽວແບ່ງອອກເປັນສິບສອງແລະຄູນກັບນ້ ຳ ໜັກ ທີ່ເດັກວາງແຜນຈະກິນ. ເອົາ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່.
ທີ່ກ່ຽວຂ້ອງ
ໂລກເບົາຫວານໃນເດັກນ້ອຍສາມາດໄດ້ຮັບການປິ່ນປົວໂດຍການເສີມການປິ່ນປົວດ້ວຍວິທີການທາງເລືອກ.
- ການສຶກສາທາງດ້ານຮ່າງກາຍ. ການໂຫຼດທີ່ບໍ່ມີປະໂຫຍດຈະຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດແລະຊ່ວຍເພີ່ມຄວາມລະອຽດຂອງຮ່າງກາຍໃຫ້ກັບອິນຊູລິນ. ເມື່ອພໍ່ແມ່ວາງແຜນກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງເດັກ, ພວກເຂົາຄວນໃຫ້ສ່ວນ ໜຶ່ງ ຂອງຄາໂບໄຮເດຣດໃຫ້ລາວກ່ອນ, ໃນລະຫວ່າງແລະຫຼັງຈາກທີ່ພວກເຂົາ ສຳ ເລັດ. ຄຳ ເຕືອນ: ຢ່າເຮັດຫລາຍເກີນໄປ! ອອກກໍາລັງກາຍຫຼາຍເກີນໄປແມ່ນ contraindicated ໃນເດັກນ້ອຍທີ່ເຈັບປ່ວຍ: ເປັນໂລກສະຫມອງເສີຍໆອາດຈະເກີດຂື້ນ.
- ຜະລິດຕະພັນພືດ. ຖ້າເດັກນ້ອຍເປັນໂລກເບົາຫວານຊະນິດທີ 2, ຫຼັງຈາກນັ້ນເມັດພັນ fenugreek, ເຊື້ອລາຂອງເບຍ, ຣາວກັບແກະ, ຜັກບົ້ງ, sage ແລະ okra ຈະເປັນປະໂຫຍດຕໍ່ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດ.
- ເພື່ອຫຼຸດຜ່ອນນ້ ຳ ໜັກ ທີ່ເກີນ, ເດັກນ້ອຍສາມາດໄດ້ຮັບສານໂຄຼໂມນ, ກົດອາມີອໍຣິກໂກ, Dubrovnik, Chitosan, momordica, Pyruvate.
- ເພື່ອສະກັດກັ້ນຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ, ທ່ານສາມາດຊື້ຢາສີດພົ່ນທາງປາກທີ່ໃຊ້ໃນເຮືອນ, ລະບົບເພີ້ມໃນຮ້ານຂາຍຢາ.

ໃນເດັກອ່ອນ
ພໍ່ແມ່ຂອງເດັກນ້ອຍຄວນຈະລະມັດລະວັງ, ເພາະວ່າພະຍາດເບົາຫວານບໍ່ສາມາດເຫັນໄດ້ທັນທີ. ອາການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸຕໍ່າກວ່າ 1 ປີ:
- ປວດຮາກ, ເຫງົານອນ, ແລະເຫງົານອນ.
- ຖ່າຍເບົາເລື້ອຍໆ. ຂອງແຫຼວສາມຫາຫົກລິດສາມາດອອກໄປຕໍ່ມື້.
- ມັນມີກິ່ນຂອງ acetone ຈາກປາກຂອງຂ້ອຍ.
- ແປ້ງທີ່ຄ້າຍຄືກັບທາດແປ້ງຍັງຄົງຢູ່ໃນຜ້າອ້ອມ. ໃນຄວາມເປັນຈິງ, ມັນແມ່ນນ້ ຳ ຕານ (ມີຫລາຍຮູບໃນອິນເຕີເນັດທີ່ສະແດງໃຫ້ເຫັນປະກົດການນີ້).
- ນໍ້າ ໜັກ ຕໍ່າ.
- ຄວາມກັງວົນໃຈ.
- ຄວາມກົດດັນຫຼຸດລົງ, ຫົວໃຈເຕັ້ນໄວ.
- ຜື່ນແດງຢູ່ໃນອະໄວຍະວະເພດທີ່ບໍ່ຫາຍໄປ.
- ຫາຍໃຈຍາວ.
ອາການຕ່າງໆທີ່ກ່າວມາຂ້າງເທິງມັກຈະປາກົດຢູ່ໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ ທຳ ອິດ. ພະຍາດຊະນິດທີສອງໃນເດັກອ່ອນເລີ່ມຕົ້ນ, ຕາມກົດລະບຽບ, ບໍ່ຮູ້ຕົວ. ແລະເດັກນ້ອຍບໍ່ໄດ້ເຂົ້າໂຮງ ໝໍ ດ້ວຍອາການ, ແຕ່ວ່າມີໂຣກທີ່ ກຳ ລັງພັດທະນາ.
ບາງຄັ້ງອາການດັ່ງຕໍ່ໄປນີ້ຂອງພະຍາດອາດຈະປາກົດຢູ່ໃນເດັກທີ່ເປັນໂລກເບົາຫວານປະເພດ 2:
- ມີເລືອດອອກຕາມຄັນ.
- Pustules ເທິງຜິວຫນັງ.
- ພະຍາດຂີ້ຫິດ.
- ບາດແຜໃນບໍລິເວນປາກ.
- ປາກແຫ້ງ.
- ການຮັກສາເປັນເວລາດົນຂອງການເປັນຕຸ່ມແລະບາດແຜ.
ໃນເດັກອ່ອນ, ພະຍາດເບົາຫວານສາມາດປາກົດຂື້ນຍ້ອນເຫດຜົນຕໍ່ໄປນີ້:
- ແມ່ທີ່ເປັນໂລກເບົາຫວານ.
- ແມ່ກິນຢາບາງຊະນິດໃນເວລາຖືພາ.
- ສະພາບກ່ອນ ກຳ ນົດ.
ເພື່ອຄວບຄຸມໂລກເບົາຫວານໃນເດັກນ້ອຍທີ່ຍັງບໍ່ທັນມີອາຍຸ ໜຶ່ງ ປີ, ທ່ານຄວນຍຶດ ໝັ້ນ ໃນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ໂດຍບໍ່ມີນ້ ຳ ຕານ. ເຕົ້ານົມຕ້ອງໄດ້ຮັບການປ້ອນ, ສັງເກດເບິ່ງການພັກຜ່ອນ.
ການໃຫ້ອາຫານເດັກນ້ອຍອາຍຸເຖິງ ໜຶ່ງ ປີທີ່ເປັນໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດຄືກັນກັບສຸຂະພາບທີ່ແຂງແຮງ. ແຕ່ມັນມີຂໍ້ ຈຳ ກັດບາງຢ່າງ. ເດັກນ້ອຍຄວນໄດ້ຮັບອາຫານກ່ອນດ້ວຍນ້ ຳ ຜັກແລະນ້ ຳ ບໍລິສຸດ, ແລະຫຼັງຈາກນັ້ນພຽງແຕ່ທັນຍາພືດແລະອາຫານທີ່ບັນຈຸທາດແປ້ງອື່ນໆກໍ່ຖືກ ນຳ ສະ ເໜີ.
ຖ້າເດັກໄດ້ກິນນົມແມ່, ມັນຖືກອະນຸຍາດໃຫ້ລ້ຽງດ້ວຍອາຫານຈາກອາຫານຂອງແມ່. ຍິ່ງໄປກວ່ານັ້ນ, ມັນສາມາດອະນຸຍາດໃຫ້ຜະລິດຕະພັນ ສຳ ລັບເດັກນ້ອຍທີ່ເຈັບປ່ວຍເທົ່ານັ້ນ. ຍົກຕົວຢ່າງ, ຜັກທີ່ຖືກປຸງແຕ່ງໃນເຕົາອົບສອງເທົ່າ.
ຜູ້ປ່ວຍເບົາຫວານອາຍຸ 6 ຫາ 7 ເດືອນສາມາດໃຫ້ kefir ໂດຍບໍ່ມີນ້ ຳ ຕານ, ນ້ ຳ ຕົ້ມກະທິ, ມັນຝະລັ່ງ, ຂົ້ວ fructose, ໝາກ ໂປມຮູ້ບຸນຄຸນແລະເນີຍແຂງ. ເວລາທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການໃຫ້ອາຫານແມ່ນຫົກ, ເກົ້າ, ສິບເອັດ, ສິບສາມ, ສິບຫົກ, ສິບແປດ, ຊາວສອງຊົ່ວໂມງ.
ນັກຊ່ຽວຊານດ້ານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣັດໄດ້ ແຕ່ອາຫານຂອງເດັກນ້ອຍຄວນປະກອບມີຕົ້ນຕໍແມ່ນຜັກ, ຜະລິດຕະພັນນົມແລະ ໝາກ ໄມ້ທີ່ບໍ່ມີລົດຫວານ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະປ້ອງກັນໂຣກເບົາຫວານໃນເດັກນ້ອຍຕັ້ງແຕ່ມື້ ທຳ ອິດ. ຄຳ ແນະ ນຳ ບາງຢ່າງ:
- ສິ່ງທີ່ດີທີ່ສຸດທີ່ແມ່ສາມາດເຮັດໄດ້ແມ່ນລ້ຽງລູກດ້ວຍນົມແມ່ຢ່າງ ໜ້ອຍ ໜຶ່ງ ປີເຄິ່ງ. ໂດຍສະເພາະແມ່ນເດັກນ້ອຍທີ່ພໍ່ແມ່ເປັນໂລກເບົາຫວານ. ການໃຫ້ອາຫານທີ່ມີສ່ວນປະສົມປອມໃນນົມງົວບາງຄັ້ງກໍ່ສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງຕັບຂອງເດັກນ້ອຍ.
- ການຄວບຄຸມນໍ້າ ໜັກ ຂອງເດັກແລະປ້ອງກັນໂລກອ້ວນ.
- ໂພຊະນາການທີ່ ເໝາະ ສົມໃນຄອບຄົວ. ພະຍາຍາມກິນເຂົ້າກັບຄອບຄົວທັງ ໝົດ, ຈຳ ກັດການ ນຳ ໃຊ້ອາຫານກະປ,ອງ, ເຂົ້າ ໜົມ ຫວານ, ອາຫານປະເພດຂົ້ວແລະຜະລິດຕະພັນທີ່ມີສີປອມ. ໃຫ້ແນ່ໃຈວ່າກິນຜັກແລະ ໝາກ ໄມ້ຫຼາຍ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍເປັນໂຣກຮ້າຍແຮງທີ່ບໍ່ສາມາດເອົາໃຈໃສ່ໄດ້. ທັນທີທີ່ເຫັນອາການ ທຳ ອິດຂອງພະຍາດ, ຜູ້ປົກຄອງຄວນສະແດງໃຫ້ເດັກຮູ້ກັບຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ໄວໆນີ້. ເມື່ອກວດພົບໂຣກເບົາຫວານ, ແມ່ແລະພໍ່ຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຂັ້ມງວດເພື່ອບໍ່ໃຫ້ມີອາການແຊກຊ້ອນ.
ພະຍາຍາມກິນອາຫານທີ່ຖືກຕ້ອງແລະສອນລູກຂອງທ່ານໂດຍຕົວຢ່າງຂອງຕົວເອງ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານຫລີກລ້ຽງພະຍາດເບົາຫວານແລະພະຍາດອື່ນໆ.
ໃນພະຍາດເບົາຫວານ mellitus (DM), ມີການລະເມີດການຜະລິດຮໍໂມນໂດຍການກະຕຸກ - ອິນຊູລິນ, ມັນ ຈຳ ເປັນທີ່ຈະຄວບຄຸມລະດັບ glucose ໃນເລືອດ. ແຕ່ໂຊກບໍ່ດີ, ພະຍາດນີ້ບໍ່ມີຂໍ້ ຈຳ ກັດດ້ານອາຍຸແລະພັດທະນາໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະບໍ່ພາດອາການເບື້ອງຕົ້ນ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດໃຊ້ມາດຕະການຮັກສາໄດ້ທັນເວລາເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງຜົນສະທ້ອນທີ່ຮ້າຍແຮງ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍ, ຕາມກົດລະບຽບ, ສາມາດຖືກ ກຳ ນົດວ່າບໍ່ຄ່ອຍມີໃນໄລຍະເລີ່ມຕົ້ນ, ເພາະວ່າພວກເຂົາບໍ່ສາມາດອະທິບາຍຄວາມຮູ້ສຶກທີ່ເກີດຂື້ນ.
ສາເຫດ
ໃນເດັກນ້ອຍ, ໂລກເບົາຫວານສາມາດພັດທະນາຍ້ອນເຫດຜົນຫຼາຍຢ່າງ. ໃນບັນດາປັດໃຈພາຍໃນຄວນໄດ້ຮັບການເນັ້ນໃຫ້ເຫັນ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ. ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານໃນເດັກນ້ອຍຈະເພີ່ມຂື້ນຖ້າວ່າແມ່ຂອງພວກເຂົາເຈັບປ່ວຍຈາກໂຣກນີ້. ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງ, ແນະ ນຳ ໃຫ້ຮັກສາການຄວບຄຸມນ້ ຳ ຕານໃນເວລາຖືພາ.
- ໂພຊະນາການທີ່ບໍ່ ເໝາະ ສົມ. ການກິນອາຫານທີ່ມີໄຂມັນແລະຂອງຫວານໃນປະລິມານຫລາຍໃນເວລາຍັງເດັກນ້ອຍຈະເຮັດໃຫ້ເກີດການລົບກວນການເຜົາຜະຫລານໃນຮ່າງກາຍ.
- ພະຍາດໄວຣັດຮ້າຍແຮງ (ໂຣກຫັດ, ໂຣກໄກ່, ໂຣກຕັບອັກເສບແລະໂຣກ ໝາກ ເບີດ). ດ້ວຍພະຍາດເຫຼົ່ານີ້, ການສັງເກດການພູມຕ້ານທານທີ່ມີພະລັງແມ່ນຖືກສັງເກດເຫັນ. ຢາຕ້ານເຊື້ອທີ່ຜະລິດໂດຍຮ່າງກາຍເລີ່ມຕົ້ນປະຕິບັດກັບເຊື້ອໄວຣັດທີ່ເປັນເຊື້ອພະຍາດ, ທຳ ລາຍພ້ອມກັບມັນຈຸລັງຂອງກະຕຸກ. ນີ້ເຮັດໃຫ້ເກີດການລົບກວນຂະບວນການຜະລິດອິນຊູລິນກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວ, ແນະ ນຳ ໃຫ້ລົບລ້າງສາເຫດຂອງພະຍາດ, ເຊິ່ງເຮັດໃຫ້ສາມາດປັບປຸງສະພາບຂອງຄົນເຈັບໃຫ້ດີຂື້ນ.
ຂັ້ນຕອນຄວາມຄືບ ໜ້າ
ບໍ່ແມ່ນໂຣກເບົາຫວານທຸກຮູບແບບໃນໄວເດັກແມ່ນປະກອບດ້ວຍການຫຼຸດລົງຂອງລະດັບອິນຊູລິນ. ອາການຂອງພະຍາດຈະຂຶ້ນກັບລະດັບຂອງຄວາມເປັນພິດຂອງນ້ ຳ ຕານ. ໃນບາງກໍລະນີ, ຫຼັກສູດທີ່ອ່ອນໆແມ່ນຖືກສັງເກດເຫັນ, ເຊິ່ງສະແດງໂດຍການເພີ່ມຂື້ນຂອງອິນຊູລິນໃນເລືອດ.
ການຂາດສານອິນຊູລິນແມ່ນມີລັກສະນະສະເພາະ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1, ໂຣກຍ່ອຍ Mody, ແລະໂຣກໃນລະບົບປະສາດຂອງເດັກ. ລະດັບການເພີ່ມຂື້ນຂອງອິນຊູລິນແມ່ນຖືກສັງເກດເຫັນໃນໂລກເບົາຫວານປະເພດ 2 ແລະປະເພດຍ່ອຍຂອງ Mody.
ຂັ້ນຕອນຂອງການພັດທະນາທີ່ມີການຂາດອິນຊູລິນ:
- ການຂາດຮໍໂມນເພົາເຮັດໃຫ້ໄຂມັນບໍລິໂພກໄວ.
- ເປັນຜົນມາຈາກການແບ່ງປັນຂອງພວກມັນ, ການສ້າງຕັ້ງຂອງຮ່າງກາຍອາເຊໂຕນແລະ ketone, ເຊິ່ງເປັນສານພິດທີ່ພຽງພໍຕໍ່ສະ ໝອງ.
- ນີ້ແມ່ນ fraught ກັບການພັດທະນາຂອງຂະບວນການຂອງ "acidification" ໃນຮ່າງກາຍ, ໃນນັ້ນມີ pH ຫຼຸດລົງ.
- ດັ່ງນັ້ນ, ພະຍາດເບົາຫວານ ketoacidosis ເກີດຂື້ນແລະອາການ ທຳ ອິດຂອງພະຍາດດັ່ງກ່າວປະກົດຕົວ.
ມີໂລກເບົາຫວານປະເພດ 1, ຂະບວນການຜຸພັງເກີດຂື້ນໄວຫຼາຍ, ເນື່ອງຈາກວ່າໃນຮ່າງກາຍຂອງເດັກ, ລະບົບການພັດທະນາຂອງຮ່າງກາຍອ່ອນເພຍແລະບໍ່ສາມາດຮັບມືກັບສານພິດໃນປະລິມານຫຼາຍ. ຖ້າມາດຕະການປິ່ນປົວບໍ່ໄດ້ຮັບການປະຕິບັດຢ່າງທັນເວລາ, ຫຼັງຈາກນັ້ນກໍ່ຈະມີຄວາມສ່ຽງອັນຕະລາຍຂອງການເປັນໂລກເບົາຫວານ. ໃນເດັກນ້ອຍ, ອາການແຊກຊ້ອນທີ່ຄ້າຍຄືກັນນີ້ສາມາດເກີດຂື້ນພາຍໃນ 2-3 ອາທິດຫຼັງຈາກການເລີ່ມຕົ້ນຂອງອາການຕົ້ນຕໍຂອງພະຍາດ.
ໂຣກເບົາຫວານ Mody ແມ່ນຮູບແບບທີ່ອ່ອນໂຍນກວ່າຂອງພະຍາດ, ໃນນັ້ນມັນອາດຈະບໍ່ເຖິງຂັ້ນຕອນການຜຸພັງແລະການຕິດສານຜິດໃນຮ່າງກາຍ.
ໃນກໍລະນີນີ້, ການຂາດອິນຊູລິນແມ່ນສະແດງອອກບໍ່ດີ, ແລະຂະບວນການທາງດ້ານ pathological ພັດທະນາຊ້າຫຼາຍ. ເຖິງວ່າຈະມີສິ່ງນີ້, ອາການຕົ້ນຕໍກໍ່ຈະຄືກັນກັບໂລກເບົາຫວານປະເພດ 1.
ຮູບພາບທາງດ້ານການຊ່ວຍ
ໂລກເບົາຫວານໃນເດັກໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາບໍ່ແມ່ນເລື່ອງງ່າຍທີ່ຈະສັງເກດເຫັນ. ອັດຕາການພັດທະນາຂອງການປ່ຽນແປງທີ່ເກີດຂື້ນໃນຮ່າງກາຍສາມາດແຕກຕ່າງກັນ, ຂື້ນກັບຊະນິດຂອງພະຍາດ. ໂຣກເບົາຫວານປະເພດ 1 ມີວິຊາໄວ - ສະພາບທົ່ວໄປສາມາດຊຸດໂຊມລົງພຽງແຕ່ 5-7 ມື້ເທົ່ານັ້ນ. ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນໃນກໍລະນີນີ້, ການປະກົດຕົວທາງຄລີນິກເກີດຂື້ນເທື່ອລະກ້າວແລະເລື້ອຍໆພວກມັນບໍ່ໄດ້ເອົາໃຈໃສ່ຄວາມ ສຳ ຄັນຍ້ອນ.
ອາຍຸຂອງເດັກນ້ອຍຈາກ 0 ຫາ 3 ປີ
ການສະແດງອອກຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍເຖິງ ໜຶ່ງ ປີແມ່ນບໍ່ງ່າຍທີ່ຈະ ກຳ ນົດ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າໃນເດັກເກີດ ໃໝ່ ມີພຽງແຕ່ຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການເທົ່ານັ້ນທີ່ສາມາດ ຈຳ ແນກຮູບພາບທາງຄລີນິກຈາກຂັ້ນຕອນ ທຳ ມະຊາດ. ສ່ວນຫຼາຍມັກ, ພະຍາດເບົາຫວານແມ່ນຖືກ ກຳ ນົດສະເພາະເມື່ອມີອາການເຊັ່ນ: ຮາກແລະຂາດນ້ ຳ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ 2 ປີແມ່ນມີລັກສະນະສະເພາະຂອງການນອນຫຼັບແລະການຮັບນ້ ຳ ໜັກ ບໍ່ດີ. ຕາມກົດລະບຽບ, ບັນຫາກ່ຽວກັບເຄື່ອງຍ່ອຍຈະປາກົດ. ໃນເດັກຍິງໃນເຂດພື້ນທີ່ຂອງອະໄວຍະວະເພດພາຍນອກ, ມີຕຸ່ມຜື່ນຕາມຜິວ ໜັງ ທີ່ມີລັກສະນະ. ຕຸ່ມຜື່ນຈະປາກົດຂຶ້ນໃນຮູບແບບຂອງຄວາມຮ້ອນ prickly ເທິງຜິວຫນັງ. ອາການແພ້ທີ່ຮຸນແຮງແລະມີບາດແຜຕາມຜິວ ໜັງ ແມ່ນເປັນໄປໄດ້. ພໍ່ແມ່ທີ່ມີລູກນ້ອຍອາດຈະສັງເກດເຫັນໂຣກເບົາຫວານໂດຍການຍ່ຽວ ໜຽວ. ຜ້າອ້ອມແລະເຄື່ອງນຸ່ງຫຼັງຈາກເວລາແຫ້ງໃບຈະກາຍເປັນຄືກັບ starched.
ເດັກນ້ອຍອະນຸບານ (ອາຍຸ 3 ຫາ 7 ປີ)
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸ 3 ປີແມ່ນການສູນເສຍນ້ ຳ ໜັກ ຢ່າງໄວວາ. ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກຕັບແຂງບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ທ້ອງໄດ້ຂະຫຍາຍໃຫຍ່ຂື້ນແລະຮາບພຽງແມ່ນທໍລະມານ. ມີການລະເມີດຢ່າງຊັດເຈນກ່ຽວກັບອາຈົມແລະການຕໍ່ສູ້ທີ່ຂ້ອນຂ້າງເລື້ອຍໆຢູ່ໃນທ້ອງ. ອາການປວດຮາກເຮັດໃຫ້ມີອາການເຈັບຫົວ. ນໍ້າຕາແລະອາການງ້ວງຊຶມທີ່ມີລັກສະນະຖືກສັງເກດ. ກິ່ນຂອງອາເຊໂຕນຈະປະກົດອອກຈາກປາກ, ແລະລາວມັກປະຕິເສດທີ່ຈະກິນເຂົ້າ.
ໂຣກເບົາຫວານປະເພດ 2 ໃນຊຸມປີມໍ່ໆມານີ້ໃນເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 7 ປີແມ່ນພົບເລື້ອຍ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າພໍ່ແມ່ໄວເກີນໄປເລີ່ມຕົ້ນທີ່ຈະໃຫ້ອາຫານເດັກທີ່ມີອາຫານທີ່ເປັນອັນຕະລາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດເປັນຊຸດຂອງປອນພິເສດ, ເຊິ່ງກໍ່ໃຫ້ເກີດກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຫຼຸດລົງ. ຄ່ອຍໆ, ຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງເກີດຂື້ນ. ໂຣກເບົາຫວານປະເພດ 1 ພັດທະນາປະໂຫຍດອັນ ໜຶ່ງ ເນື່ອງຈາກການ ກຳ ເນີດຂອງເຊື້ອພັນທຸ ກຳ.
ເດັກນ້ອຍໃນໄວຮຽນແລະມັດທະຍົມຕອນຕົ້ນ
ໃນເດັກນ້ອຍອາຍຸ 7 ປີ, ມັນບໍ່ຍາກທີ່ຈະ ກຳ ນົດໂຣກເບົາຫວານ. ທ່ານ ຈຳ ເປັນຕ້ອງເອົາໃຈໃສ່ປະລິມານນ້ ຳ ທີ່ທ່ານດື່ມແລະຄວາມຖີ່ຂອງການໃຊ້ວິດຖ່າຍ. ຖ້າເດັກມີ enuresis, ຫຼັງຈາກນັ້ນທ່ານຄວນປຶກສາທ່ານ ໝໍ ແລະຜ່ານການທົດສອບທີ່ ຈຳ ເປັນທັງ ໝົດ. ທ່ານສາມາດສົງໃສວ່າເປັນໂຣກເບົາຫວານໂດຍສະພາບຂອງຜິວ ໜັງ, ລະດັບການເຮັດວຽກແລະກິດຈະ ກຳ ຂອງເດັກຢູ່ໂຮງຮຽນ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ 12 ປີແມ່ນຄ້າຍຄືກັບການສະແດງອອກຂອງພະຍາດໃນຜູ້ໃຫຍ່. ໃນຄວາມສົງໃສຄັ້ງ ທຳ ອິດຂອງພະຍາດເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດເລືອດເພື່ອ ນຳ ້ຕານ. ດ້ວຍຄວາມຄືບ ໜ້າ ຂອງພະຍາດ, ມີການລະເມີດ ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບ. ສິ່ງນີ້ປະກອບໄປດ້ວຍລັກສະນະຂອງຮອຍເປື້ອນເທິງໃບ ໜ້າ ແລະສີເຫຼືອງຂອງຜິວ. ຂ້ອນຂ້າງຫຼາຍໃນຊ່ວງອາຍຸນີ້ມີການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນ ໜ້າ ທີ່ການເບິ່ງເຫັນ.
ວິທີການວິນິດໄສ
ຖ້າມີການກວດພົບໂຣກເບົາຫວານໃນຄລີນິກ, ເດັກຄວນແນະ ນຳ ໃຫ້ກວດເລືອດເພື່ອ ນຳ ້ຕານ. ຕົວຊີ້ວັດປົກກະຕິ ສຳ ລັບເດັກແມ່ນ 3.3-5,5 mmol / L. ໃນເວລາທີ່ລະດັບສູງເຖີງ 7,5 mmol / l, ມັນແມ່ນຮູບແບບທີ່ເປັນໂຣກເບົາຫວານ. ຖ້າຕົວຊີ້ວັດແມ່ນສູງກ່ວາຄຸນຄ່າທີ່ຖືກສ້າງຕັ້ງຂື້ນ, ຫຼັງຈາກນັ້ນທ່ານ ໝໍ ກໍ່ເຮັດການກວດພະຍາດ - ເບົາຫວານ.
ສຳ ລັບການບົ່ງມະຕິ, ທ່ານສາມາດ ນຳ ໃຊ້ການທົດສອບພິເສດ, ເຊິ່ງກ່ຽວຂ້ອງກັບການ ກຳ ນົດປະລິມານນ້ ຳ ຕານໃນເລືອດໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະຫຼັງຈາກກິນ glucose 75g ທີ່ລະລາຍໃນນ້ ຳ. ultrasound ຂອງ peritoneum ແມ່ນຖືກກໍານົດເປັນມາດຕະການວິນິດໄສເພີ່ມເຕີມ, ເຊິ່ງເຮັດໃຫ້ມັນສາມາດຍົກເວັ້ນການປະກົດຕົວຂອງການອັກເສບຢູ່ໃນກະເພາະ.
ວິທີການຄວບຄຸມຕົນເອງດ້ວຍການຊ່ວຍເຫຼືອຂອງພໍ່ແມ່
ພໍ່ແມ່ສາມາດ ກຳ ນົດອິດສະຫຼະວ່າເດັກມີພະຍາດເບົາຫວານຫຼືບໍ່. ເພື່ອເຮັດສິ່ງນີ້, ແນະ ນຳ ໃຫ້ທ່ານປະຕິບັດຕາມຂັ້ນຕອນເຫຼົ່ານີ້:
- ວັດແທກລະດັບທາດ ນຳ ້ຕານໃນເລືອດກັບເສັ້ນເລືອດທົດສອບຫຼືເຄື່ອງວັດແທກນ້ ຳ ຕານໃນເລືອດ.
- ປຽບທຽບກັບຜົນຂອງການທົດສອບທີ່ ດຳ ເນີນພາຍຫຼັງກິນເຂົ້າ.
- ເພື່ອວິເຄາະພາບທາງຄລີນິກຂອງພະຍາດ.
ມັນດີທີ່ສຸດທີ່ທ່ານຄວນປຶກສາທ່ານ ໝໍ ຖ້າວ່າອາການເບື້ອງຕົ້ນຂອງພະຍາດເບົາຫວານປາກົດຢູ່ໃນເດັກ. ດ້ວຍພະຍາດດັ່ງກ່າວນີ້, ປະລິມານຂອງອາຊິດໂຕນໃນຮ່າງກາຍແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ. ທ່ານສາມາດ ກຳ ນົດລະດັບໂດຍຜ່ານການທົດສອບປັດສະວະ.
ມີທາງເລືອກໃນການຮັກສາຫຍັງແດ່
ໂຣກເບົາຫວານໃນເດັກນ້ອຍບໍ່ສາມາດປິ່ນປົວໄດ້. ເຖິງວ່າຈະມີການພັດທະນາຢ່າງວ່ອງໄວຂອງອຸດສະຫະ ກຳ ການຢາແຕ່ກໍ່ຍັງບໍ່ມີຢາຫຍັງທີ່ສາມາດຮັກສາໂລກນີ້ໄດ້. ໃນເວລາທີ່ຕິດຕໍ່ທ່ານຫມໍ, ການທົດສອບທີ່ຈໍາເປັນທັງຫມົດຈະຖືກກໍານົດແລະການປິ່ນປົວດ້ວຍຢາສະຫນັບສະຫນູນຈະຖືກກໍານົດ, ເຊິ່ງຈະລົບລ້າງຄວາມເປັນໄປໄດ້ຂອງຄວາມຄືບຫນ້າຂອງພະຍາດແລະການພັດທະນາຂອງອາການແຊກຊ້ອນ.
ມີຢາຫຍັງແດ່?
ໃນໂລກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍ, ການ ນຳ ໃຊ້ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນພື້ນຖານຂອງການປິ່ນປົວ. ການປິ່ນປົວແບບທົດແທນ ສຳ ລັບຄົນເຈັບໃນເດັກແມ່ນ ດຳ ເນີນການໂດຍການ ນຳ ໃຊ້ອິນຊູລິນຫຼືວິທີການປຽບທຽບທາງພັນທຸ ກຳ. ໃນບັນດາຕົວເລືອກການປິ່ນປົວທີ່ມີປະສິດຕິຜົນສູງສຸດ, ຄວນມີການເນັ້ນໃຫ້ເຫັນ. ກົນລະຍຸດການຮັກສານີ້ກ່ຽວຂ້ອງກັບການໃຊ້ຢາອິນຊູລິນໃນເວລາຕອນເຊົ້າແລະຕອນແລງ. ກ່ອນອາຫານການກິນ, ການປະຕິບັດຢາສັ້ນ.
ວິທີການທີ່ທັນສະ ໄໝ ຂອງການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບພະຍາດເບົາຫວານແມ່ນເຄື່ອງດູດອິນຊູລິນ, ເຊິ່ງຖືກອອກແບບມາ ສຳ ລັບການບໍລິຫານອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ. ວິທີການນີ້ແມ່ນການຮຽນແບບຄວາມລັບຂອງຖານ. ລະບົບປະຕິບັດການ bolus ຍັງໄດ້ຖືກປະຕິບັດ, ເຊິ່ງຖືກສະແດງໂດຍການຮຽນແບບຂອງຄວາມລັບທາງໂພສະນາການຫຼັງໂພຊະນາການ.
ພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຫຼຸດນ້ ຳ ຕານໃນປາກ. ສ່ວນປະກອບ ສຳ ຄັນຂອງການຮັກສາແມ່ນການອອກ ກຳ ລັງກາຍແລະການ ບຳ ບັດອາຫານເພີ່ມຂື້ນ.
ໃນເວລາທີ່ ketoacidosis ເກີດຂື້ນ, ການລະງັບການ້ໍາຕົ້ມແມ່ນຖືກກໍານົດ. ໃນກໍລະນີນີ້, ມັນ ຈຳ ເປັນຕ້ອງມີປະລິມານຢາອິນຊູລິນຕື່ມອີກ. ເມື່ອເດັກໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຫ້ອາຫານທີ່ມີທາດນ້ ຳ ຕານເຊັ່ນຊາຫວານຫຼືຄາລາວານ. ຖ້າຄົນເຈັບສູນເສຍສະຕິ, ຫຼັງຈາກນັ້ນ glucagon ຫຼື glucose ໃນເລືອດຄວນໄດ້ຮັບການປະຕິບັດໂດຍ intramuscularly.
ຊີວິດແບບໃດທີ່ຈະ ນຳ ພາ?
ສິ່ງທີ່ ສຳ ຄັນກວ່ານັ້ນກັບພະຍາດເບົາຫວານແມ່ນໂພຊະນາການ. ຄົນເຈັບຕ້ອງປະຕິບັດຕາມຄາບອາຫານເພື່ອຍົກເວັ້ນຄວາມເປັນໄປໄດ້ຂອງຄວາມຄືບ ໜ້າ ຂອງພະຍາດ.
ສຳ ລັບພໍ່ແມ່ຫຼາຍຄົນ, ການບົ່ງມະຕິໂຣກເບົາຫວານໃນເດັກຈະກາຍເປັນຄວາມເຈັບປວດໃຈແທ້ໆ. ເພາະສະນັ້ນ, ແມ່ແລະພໍ່ມັກຈະພະຍາຍາມບໍ່ສັງເກດເຫັນອາການ ທຳ ອິດຂອງພະຍາດທີ່ເປັນອັນຕະລາຍ, ຫວັງວ່າຈະດີທີ່ສຸດ. ແຕ່ຍ້ອນຄວາມຢ້ານກົວຂອງໂຣກນີ້, ເວລາທີ່ມີຄ່າຄວນຈະຖືກພາດໃນເວລາທີ່ເດັກນ້ອຍສາມາດໄດ້ຮັບການຊ່ວຍເຫຼືອທີ່ແທ້ຈິງແລະຢຸດເຊົາພະຍາດເບົາຫວານໃນຕອນເລີ່ມຕົ້ນຂອງການພັດທະນາ.
ເພາະສະນັ້ນ, ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານມັກຈະໄປໂຮງ ໝໍ ໃນສະພາບທີ່ຮ້າຍແຮງ, ໃນເວລາທີ່ພະຍາດດັ່ງກ່າວໄດ້ເລີ່ມມີຜົນກະທົບທາງລົບຕໍ່ຮ່າງກາຍຂອງພວກເຂົາແລ້ວ. ໃນເດັກນ້ອຍດັ່ງກ່າວ, ພົບວ່າລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ ສຳ ຄັນຖືກກວດພົບ, ການຫຼຸດລົງຂອງສາຍຕາ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດ, ຫົວໃຈແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນຖືກກວດພົບ.
ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບພໍ່ແມ່ຂອງເດັກນ້ອຍທຸກຄົນຕ້ອງຈື່ໄວ້ວ່າສັນຍານຂອງພະຍາດເບົາຫວານໃນໄວເດັກສ່ວນຫຼາຍແມ່ນເລີ່ມສະແດງອອກໃນເດັກອາຍຸ 5 ປີ. ບາງຄັ້ງມັນຍາກຫຼາຍທີ່ຈະກວດພົບອາການຂອງພະຍາດໃນເວລາຍັງນ້ອຍ.
ມັນບໍ່ງ່າຍ ສຳ ລັບເດັກນ້ອຍໆທີ່ຈະພັນລະນາ ຄຳ ຮ້ອງທຸກຂອງພວກເຂົາກ່ຽວກັບສຸຂະພາບ, ນອກຈາກນັ້ນ, ຜູ້ໃຫຍ່ຫຼາຍຄົນບໍ່ໄດ້ເອົາໃຈໃສ່ເຂົາເຈົ້າຢ່າງຈິງຈັງ, ເຊື່ອວ່າເດັກນ້ອຍພຽງແຕ່ສະແດງອອກ. ສະນັ້ນ, ພໍ່ແມ່ຕ້ອງຮູ້ທຸກອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ 5 ປີເພື່ອ ກຳ ນົດພະຍາດດັ່ງກ່າວໃຫ້ທັນເວລາແລະເລີ່ມການປິ່ນປົວ.
ແນ່ນອນພໍ່ແມ່ທຸກຄົນຄວນຕິດຕາມສຸຂະພາບຂອງລູກຂອງພວກເຂົາຢ່າງລະມັດລະວັງເພື່ອ ກຳ ນົດອາການຂອງໂລກເບົາຫວານໃຫ້ທັນເວລາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຕ້ອງໄດ້ເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ເດັກນ້ອຍຜູ້ທີ່ສ່ຽງຕໍ່ການເປັນໂລກຮ້າຍແຮງນີ້.
ປັດຈຸບັນ, ຢາຍັງບໍ່ຮູ້ສາເຫດທີ່ແນ່ນອນວ່າເປັນຫຍັງຄົນເຮົາມີໂຣກ endocrine ຮ້າຍແຮງແລະພັດທະນາໂຣກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີຫລາຍໆປັດໃຈທີ່ສາມາດເຮັດໃຫ້ເກີດຂະບວນການທາງດ້ານ pathological ໃນຮ່າງກາຍທີ່ກີດຂວາງການດູດຊືມປົກກະຕິຂອງ glucose.
ປັດໃຈປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂລກເບົາຫວານ.
- ເດັກທີ່ເກີດມາຈາກພໍ່ແລະແມ່ທີ່ມີການບົ່ງມະຕິໂຣກເບົາຫວານຈະເປັນໂຣກນີ້ເປັນມູນເຊື້ອໃນ 80% ຂອງກໍລະນີ.
- ໃນສະຖານະການດັ່ງກ່າວ, ສ່ວນຫຼາຍມັນຈະສະແດງອອກໃນໄວເດັກ, ບໍ່ເກີນ 5 ປີ.
- ເຫດຜົນຂອງການນີ້ແມ່ນພັນທຸ ກຳ ທີ່ມີຜົນກະທົບຕໍ່ການພັດທະນາຂອງຕ່ອມຂົມ.
- DNA ຂອງແຕ່ລະຄົນມີຂໍ້ມູນກ່ຽວກັບ ຈຳ ນວນຈຸລັງທີ່ແຊກຊຶມອິນຊູລິນຫລັງເກີດ.
- ໃນເດັກນ້ອຍທີ່ພັດທະນາໂຣກເບົາຫວານໃນໄວເດັກ, ຈຸລັງເຫຼົ່ານີ້ສ່ວນໃຫຍ່ແມ່ນມີ ຈຳ ນວນ ໜ້ອຍ ເກີນໄປ ສຳ ລັບການດູດຊືມທາດນ້ ຳ ຕານປົກກະຕິ.
ແມ່ຍິງບໍລິໂພກນ້ ຳ ຕານຫຼາຍເກີນໄປໃນເວລາຖືພາ. ການເພີ່ມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງແມ່ຍິງໃນ ຕຳ ແໜ່ງ ເປັນອັນຕະລາຍຫຼາຍ ສຳ ລັບເດັກທີ່ບໍ່ໄດ້ເກີດມາ. ນ້ ຳ ຕານເຂົ້າສູ່ລະບົບແຮ່ແຮ່ໄດ້ງ່າຍແລະເຂົ້າສູ່ລະບົບການໄຫຼວຽນຂອງລູກໃນທ້ອງ, ອີ່ມຕົວມັນດ້ວຍທາດແປ້ງທີ່ຍ່ອຍໄດ້. ແລະເນື່ອງຈາກວ່າລູກໃນທ້ອງຕ້ອງການ ຈຳ ນວນ glucose ໃນປະລິມານ ໜ້ອຍ, ມັນຈະຖືກປ່ຽນເປັນຈຸລັງ adipose ແລະ ນຳ ໄປຝາກໃນເນື້ອເຍື່ອຍ່ອຍ. ເດັກນ້ອຍທີ່ເກີດມາຈາກແມ່ທີ່ກິນຂະ ໜົມ ຫວານໃນເວລາຖືພາແມ່ນມັກເກີດມາດ້ວຍນ້ ຳ ໜັກ ຫລາຍ - ແຕ່ 5 ກິໂລຂຶ້ນໄປ.
ການໃຊ້ຂອງຫວານເລື້ອຍໆ. ການບໍລິໂພກອາຫານທີ່ມີທາດນ້ ຳ ຕານເປັນປະ ຈຳ ເຊັ່ນເຂົ້າ ໜົມ ຫວານ, ຊັອກໂກແລັດ, ເຄື່ອງປັ່ນປ່ວນຕ່າງໆ, ເຄື່ອງດື່ມທີ່ມີທາດນ້ ຳ ຕານ, ແລະອື່ນໆອີກຫຼາຍຢ່າງ, ເຮັດໃຫ້ມີຄວາມກົດດັນຢ່າງຫຼວງຫຼາຍຢູ່ໃນກະຕ່າຍ, ເຮັດໃຫ້ສະຫງວນໄວ້. ນີ້ມີຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງຈຸລັງທີ່ຜະລິດອິນຊູລິນ, ເຊິ່ງໃນໄລຍະເວລາພຽງແຕ່ຢຸດເຊົາການປິດຮໍໂມນຮໍໂມນ.
- ເດັກທີ່ເປັນໂລກອ້ວນມັກຈະເປັນໂຣກເບົາຫວານຫລາຍກ່ວາ ໝູ່ ຂອງພວກເຂົາທີ່ມີນ້ ຳ ໜັກ ປົກກະຕິ. ໂດຍປົກກະຕິແລ້ວ, ນ້ ຳ ໜັກ ເກີນແມ່ນຜົນມາຈາກການຂາດສານອາຫານເຊິ່ງເດັກນ້ອຍກິນອາຫານຫຼາຍກ່ວາທີ່ ຈຳ ເປັນໃນອາຍຸຂອງລາວ.
- ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບອາຫານທີ່ມີແຄລໍລີ່ສູງ, ມີຂອງຫວານ, ຊິບ, ອາຫານໄວ, ເຄື່ອງດື່ມທີ່ມີນໍ້າຕານແລະອື່ນໆ.
- ພະລັງງານທີ່ບໍ່ມີປະໂຫຍດກາຍເປັນປອນພິເສດ, ເຊິ່ງສ້າງຊັ້ນໄຂມັນຮອບບໍລິເວນອະໄວຍະວະພາຍໃນ. ນີ້ເຮັດໃຫ້ແພຈຸລັງຂອງອິນຊູລິນ insensitive, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂຣກເບົາຫວານ.
ຂາດການເຄື່ອນໄຫວ. ເກມແລະກິລາກາງແຈ້ງຊ່ວຍໃຫ້ເດັກນ້ອຍເຜົາຜານແຄລໍຣີ່ແລະຮັກສານໍ້າ ໜັກ ຂອງຮ່າງກາຍຕາມປົກກະຕິເຊິ່ງມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການປ້ອງກັນພະຍາດເບົາຫວານ. ນອກຈາກນັ້ນ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍສາມາດຫຼຸດຜ່ອນ ນຳ ້ຕານໃນເລືອດ, ເຮັດໃຫ້ການໂຫຼດຂອງຕ່ອມນ້ ຳ ໜັກ ຫຼຸດລົງ. ນີ້ປ້ອງກັນຈຸລັງທີ່ຜະລິດອິນຊູລິນຈາກການເສື່ອມສະພາບເຊິ່ງບາງຄັ້ງກໍ່ເກີດຂື້ນຍ້ອນການເຮັດວຽກຂອງຕ່ອມເຮັດວຽກຫຼາຍເກີນໄປ.
ກໍລະນີຂອງການຕິດເຊື້ອໄວຣັດຫາຍໃຈສ້ວຍແຫຼມ. ໜ້າ ທີ່ຕົ້ນຕໍຂອງພູມຕ້ານທານແມ່ນການຕໍ່ສູ້ຕ້ານກັບເຊື້ອແບັກທີເຣັຍແລະເຊື້ອໄວຣັດ. ໃນເວລາທີ່ການຕິດເຊື້ອເຂົ້າໄປໃນຮ່າງກາຍຂອງມະນຸດ, ລະບົບພູມຕ້ານທານຜະລິດພູມຕ້ານທານກັບມັນເຊິ່ງ ທຳ ລາຍຕົວແທນທີ່ເປັນສາເຫດຂອງພະຍາດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໄຂ້ຫວັດເລື້ອຍໆເກີນໄປ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າລະບົບພູມຕ້ານທານເລີ່ມເຮັດວຽກຢູ່ເລື້ອຍໆໃນຮູບແບບທີ່ປັບປຸງ. ໃນສະຖານະການດັ່ງກ່າວ, ກິດຈະ ກຳ ຂອງມັນສາມາດຖືກມຸ້ງໄປສູ່ບໍ່ພຽງແຕ່ເປັນພະຍາດເຊື້ອພະຍາດ, ແຕ່ຍັງຢູ່ໃນຈຸລັງຂອງຮ່າງກາຍເຊັ່ນຕົວຢ່າງສານຜະລິດອິນຊູລິນ. ນີ້ເຮັດໃຫ້ເກີດພະຍາດທາງເດີນທາງທີ່ຮ້າຍແຮງໃນກະຕຸກແລະເຮັດໃຫ້ປະລິມານອິນຊູລິນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ຖ້າເດັກນ້ອຍມີຢ່າງ ໜ້ອຍ ໜຶ່ງ ປັດໃຈຂ້າງເທິງ, ພໍ່ແມ່ຄວນເອົາໃຈໃສ່ກັບລູກຫຼາຍກວ່າເກົ່າເພື່ອບໍ່ໃຫ້ພາດສັນຍານ ທຳ ອິດທີ່ບົ່ງບອກເຖິງການລະເມີດໃນກະຕ່າຍ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າອາການຂອງໂລກເບົາຫວານບໍ່ປາກົດຂື້ນໃນທັນທີ, ແຕ່ຄ່ອຍໆ. ຄວາມຮຸນແຮງຂອງພວກມັນເພີ່ມຂື້ນພ້ອມກັບການພັດທະນາຂອງພະຍາດ. ດັ່ງນັ້ນໃນຕອນເລີ່ມຕົ້ນຂອງການເຈັບເປັນເດັກຈະມີອາການງ້ວງຊຶມ, ຮ້ອງທຸກ, ເຈັບຫົວ, ຂາດນ້ ຳ ໜັກ, ແຕ່ໃນເວລາດຽວກັນປະສົບກັບຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງແລະມັກຮ້ອງຂໍອາຫານ, ໂດຍສະເພາະແມ່ນເຂົ້າ ໜົມ ຫວານ.
ໃນປີ ທຳ ອິດຂອງຊີວິດ
ນີ້ແມ່ນອາການ ທຳ ອິດທີ່ພໍ່ແມ່ຄວນເອົາໃຈໃສ່ໃນປີ ທຳ ອິດຂອງຊີວິດຂອງເດັກ:
- ກະຫາຍນ້ ຳ
- ການສູນເສຍນ້ໍາຫນັກ
- polyuria - ຍ່ຽວເລື້ອຍໆແລະສະຫຼາດ.
ຕາມກົດລະບຽບ, ໃນເດັກເກີດ ໃໝ່, ອາການຈະປາກົດຢູ່ແລ້ວໃນເດືອນ ທຳ ອິດຂອງຊີວິດ.ທ່ານຍັງສາມາດສັງເກດເຫັນອາການຂອງພະຍາດເບົາຫວານຕໍ່ໄປນີ້:
- ຈຸດອ່ອນ
- ການເຈັບເປັນເລື້ອຍໆຍ້ອນພູມຕ້ານທານທີ່ອ່ອນແອ,
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ພະຍາດເຫງືອກ
- ຜື່ນແດງຢ່າງຮຸນແຮງ,
- ປັດສະວະສົດໃສແລະສົດໃສ
- ໂລກຜິວ ໜັງ ບໍລິສຸດແລະເຫັດ,
- "ແປ້ງແປ້ງ" ຢອດໃສ່ຜ້າອ້ອມ, ຜ້າປູໂຕະ, ຜ້າອ້ອມ.
ຖ້າອາການທາງຄລີນິກຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກໄດ້ຮັບການເສີມດ້ວຍອາການສະແດງ, ທ່ານຄວນລາຍງານການສັງເກດການຂອງທ່ານໃຫ້ແພດ ໝໍ ເດັກທ້ອງຖິ່ນເພື່ອກວດຫາໂຣກນີ້.
ຕອນແກ່ເຖົ້າ
ຮູບພາບທາງຄລີນິກທີ່ຄ້າຍຄືກັນນີ້ແມ່ນໄດ້ຖືກສັງເກດເຫັນໃນເດັກນ້ອຍທີ່ມີອາຍຸຫລາຍກວ່າ, ແຕ່ພວກເຂົາສາມາດຮູ້ຈັກໂຣກເບົາຫວານໂດຍອາການອື່ນໆອີກຫຼາຍຢ່າງ:
- ການປະຕິບັດຫຼຸດລົງ
- ເມື່ອຍລ້າທາງຮ່າງກາຍໄວ,
- ໂລກອ້ວນ
- ຜົນການຮຽນບໍ່ດີ
- ໃນເດັກຍິງ, vulvitis ອາດຈະເລີ່ມຕົ້ນ.
ການສະແດງອອກຂອງພະຍາດເບົາຫວານຄວນຖືກສັງເກດໂດຍພໍ່ແມ່ໃນເວລາ. ນີ້ແມ່ນພະຍາດທີ່ເຮັດໃຫ້ເສີຍຫາຍ, ເຊິ່ງໃນເວລາໃດກໍ່ສາມາດກາຍເປັນສະຕິໄດ້.
ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດການພັດທະນາຂອງເຫດການດັ່ງກ່າວ, ທ່ານຕ້ອງໄດ້ລະມັດລະວັງຫຼາຍກ່ຽວກັບຄວາມບົກຜ່ອງດ້ານສຸຂະພາບຂອງເດັກເພື່ອຈະຍົກເວັ້ນຫຼືຢັ້ງຢືນການບົ່ງມະຕິນີ້. ມີເຕັກນິກຫ້ອງທົດລອງຕ່າງໆ ສຳ ລັບສິ່ງນີ້.
ຈາກໂລກຂອງນັກສະເຫຼີມສະຫຼອງ. ຄົນທີ່ມີຊື່ສຽງຫຼາຍຄົນຄຸ້ນເຄີຍກັບໂຣກເບົາຫວານ: E. Hemingway, G. Wells, O. Henry, F. Chaliapin, F. Ranevskaya, Yu. Nikulin, E. Fitzgerald, Jean Reno, E. Taylor, N. Khrushchev, M Boyarsky, A. Dzhigarkhanyan, S. Stallone, Pele, S. Stone ແລະອື່ນໆ.
ການຮັກສາຢາ
ບໍ່ວ່າຈະເປັນການບົ່ງມະຕິໃດກໍ່ຕາມ, ທ່ານ ຈຳ ເປັນຕ້ອງພະຍາຍາມຮັກສາໂລກເບົາຫວານໃນເດັກໂດຍວິທີໃດກໍ່ຕາມ, ແລະແພດກໍ່ຈະຊ່ວຍໄດ້. ຕາມກົດລະບຽບ, ການກວດສຸຂະພາບແມ່ນມີຄວາມ ຈຳ ເປັນໃນໄລຍະເບື້ອງຕົ້ນເພື່ອເກັບ ກຳ ຂໍ້ມູນກ່ຽວກັບອາການຄັນ, ກຳ ນົດລັກສະນະລັກສະນະຂອງພະຍາດທາງວິທະຍາສາດ, ກຳ ນົດວິທີການປິ່ນປົວແຕ່ລະບຸກຄົນ. ການເຂົ້າໂຮງ ໝໍ ໃນອະນາຄົດທີ່ມີສະພາບຄວາມ ໝັ້ນ ຄົງແມ່ນບໍ່ ຈຳ ເປັນ.
ຫຼັກການຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກເບົາຫວານໃນໄວເດັກແມ່ນການກິນອາຫານ, ການ ບຳ ບັດດ້ວຍອິນຊູລິນ, ການອອກ ກຳ ລັງກາຍ, ການເຮັດວຽກປະ ຈຳ ວັນ. ເປົ້າ ໝາຍ ຂອງມັນແມ່ນການຊົດເຊີຍສູງສຸດຂອງຂະບວນການເບົາຫວານແລະການປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
ນີ້ແມ່ນວິທີການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ. ມັນກ່ຽວຂ້ອງກັບການແຕ່ງຕັ້ງຢາໂດຍມີປະສິດທິພາບແລະໄລຍະເວລາຂອງການປະຕິບັດຕ່າງໆໃນແຕ່ລະໄລຍະຂອງແຕ່ລະມື້.
- ການສະແດງສັ້ນ (ເຖິງ 8 ຊົ່ວໂມງ): ອິນຊູລິນຫຼືຊີ້ນ ໝູ (suinsulin) ງ່າຍດາຍ. ເຫຼົ່ານີ້ແມ່ນ Humulin ປົກກະຕິ, Humalog (USA), Novorapid, Actrapid MS, Actrapid NM (ດານມາກ), Insuman Rapid (ເຢຍລະມັນ), VO-S (ຣັດເຊຍ).
- ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ (ແຕ່ 9 ຫາ 14 ຊົ່ວໂມງ): ການໂຈະສານສັງກະສີ - ທາດອິນຊູລິນ (semilent), ອິນຊູລິນ - rapardard, ອິນຊູລິນ.
- ການປະຕິບັດໃນໄລຍະຍາວ (ຈາກ 15 ຫາ 36 ຊົ່ວໂມງ): ການໂຈະສານອິນຊູລິນ, ສານສັງກະສີ - ອິນຊູລິນ (ເທບ), ສັງກະສີ - ອິນຊູລິນ. ເຫຼົ່ານີ້ແມ່ນ Humulin NPH (ສະຫະລັດອາເມລິກາ), Ultratard NM, Protafan NM (ເດນມາກ), Insuman Bazal (ເຢຍລະມັນ), ສາຍສຽງສູງສຸດ "VO-S" (ຣັດເຊຍ).
ການຄິດໄລ່ປະລິມານຢາອິນຊູລິນ ສຳ ລັບເດັກແມ່ນປະຕິບັດຕາມລະດັບນ້ ຳ ຕານໃນລະດັບນ້ ຳ ຕານໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ຢາເສບຕິດໄດ້ຖືກປະຕິບັດ subcutaneously ພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດຫນຶ່ງ:
- ການແນະ ນຳ ສຳ ລັບພາກສ່ວນທີ່ແຕກຕ່າງກັນຂອງຮ່າງກາຍ: ບ່າໄຫລ່, ກົ້ນ, ສະໂພກ, ທ້ອງ, ພາຍໃຕ້ກ້ອງບ່າໄຫລ່,
- insulin ຄວນກົງກັບອຸນຫະພູມຮ່າງກາຍ
- ຫຼັງຈາກການຂ້າເຊື້ອຂອງຜິວ ໜັງ, ທ່ານ ຈຳ ເປັນຕ້ອງລໍຖ້າໃຫ້ເຫຼົ້າລະເຫີຍ,
- ຈຳ ເປັນຕ້ອງໃຊ້ເຂັມບາງໆ (ເຂັມພິເສດ),
- ການແນະ ນຳ ຊ້າ.
ອາການແພ້ຕໍ່ການກະກຽມອິນຊູລິນໃນຮູບແບບຂອງການແດງ, ຜື່ນ, ຕຸ່ມຄັນອາດຈະຖືກສັງເກດເຫັນ. ນີ້ແມ່ນຫາຍາກ, ແຕ່ພວກມັນ ຈຳ ເປັນຕ້ອງປ່ຽນຢາ.
2. ຢາເສບຕິດ
ນອກເຫນືອໄປຈາກການປິ່ນປົວດ້ວຍອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ, ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1 ກ່ຽວຂ້ອງກັບການເລືອກຢາຕ້ານພະຍາດເບົາຫວານ ສຳ ລັບເດັກ:
- sulfonylurea (Tolbutamide),
- biguanides (Fenformin, Adebit, Dibotinum),
- ຢາຕ້ານເຊື້ອ
- angioprotectors
- ຕົວແທນ antiplatelet
- ຢາຫຼຸດຄວາມດັນໄຂມັນ,
- ທາດປະສົມຟອສຟໍຣັດ (ATP),
- anabolic steroids
- ວິຕາມິນ
- ຢາຫຼຸດຜ່ອນນໍ້າຕານ: Glurenorm, Amaril, Maninil, Glyukobay, Diabeton, Siofor, Novonorm,
- ວິຕາມິນຊີແລະອາຫານເສີມທີ່ມີທາດໂຄຣໂມຊຽມ: FET-X (ການກະກຽມພາຍໃນປະເທດ), BioActive Chromium (ການຜະລິດເດັນມາກ), ວິຕາມິນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ (ຜະລິດຕະພັນຈາກປະເທດເຢຍລະມັນ).
ມັກຈະ ດຳ ເນີນການປິ່ນປົວແບບຟື້ນຟູ.
- ການ ບຳ ບັດດ້ວຍການສະກົດຈິດ
- ການຝັງເຂັມ,
- ການປິ່ນປົວດ້ວຍ capillary
- ການກະຕຸ້ນໄຟຟ້າ
- electrophoresis ໂດຍໃຊ້ການກະກຽມເສັ້ນເລືອດ.
ໃນການຮັກສາໂລກເບົາຫວານຊະນິດໃດ, ບົດບາດ ສຳ ຄັນແມ່ນປະຕິບັດໂດຍຄາບອາຫານ, ເຊິ່ງພໍ່ແມ່ຄວນເບິ່ງແຍງຕັ້ງແຕ່ມື້ ທຳ ອິດຂອງການກວດພົບພະຍາດ.
ທ່ານ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າຄາບອາຫານ ສຳ ລັບພະຍາດເບົາຫວານເຮັດໃຫ້ເດັກມີການພັດທະນາຮ່າງກາຍທີ່ປົກກະຕິ. ຄຸນຄ່າດ້ານພະລັງງານຂອງອາຫານ, ຄວາມສົມດຸນຂອງໂປຣຕີນ, ໄຂມັນ, ທາດແປ້ງໃນມັນຄວນຈະມີຄວາມໃກ້ຊິດເທົ່າທີ່ຈະເປັນໄປໄດ້ກັບຄວາມຕ້ອງການທາງດ້ານສະລິລະສາດທີ່ສອດຄ້ອງກັບອາຍຸສະເພາະ. ກົດລະບຽບພື້ນຖານຂອງການຮັກສາອາຫານ ສຳ ລັບພະຍາດນີ້:
- ການຍົກເວັ້ນຂອງນ້ ຳ ຕານແລະຜະລິດຕະພັນທີ່ມີເນື້ອໃນສູງຂອງຄາໂບໄຮເດດຜລຶກ.
- ຄວບຄຸມປະລິມານເຂົ້າຈີ່, ຜະລິດຕະພັນແປ້ງ, ທັນຍາພືດໃນອາຫານປະ ຈຳ ວັນຂອງເດັກ,
- ໄຂມັນມີ ຈຳ ກັດປານກາງ,
- ອັດຕາສ່ວນລະຫວ່າງໂປຣຕີນ, ທາດແປ້ງ, ໄຂມັນຄວນຈະເປັນ 1: 4: 0.8,
- ອາຫານ 6 ຄາບຕໍ່ມື້: ອາຫານເຊົ້າ, ອາຫານທ່ຽງ, ອາຫານທ່ຽງ, ຊາຕອນບ່າຍ, ຄ່ ຳ, ອາຫານວ່າງຕອນແລງ,
- ເຖິງແມ່ນວ່າການແຈກຢາຍຄາໂບໄຮເດຣດ ສຳ ລັບແຕ່ລະຄາບ, ການໂຫຼດທີ່ໃຫຍ່ຄວນເປັນອາຫານເຊົ້າແລະອາຫານທ່ຽງ,
- ລວມຂອງ fructose ພຽງເລັກນ້ອຍໃນຄາບອາຫານ, ທີ່ພົບເຫັນຢູ່ໃນນໍ້າເຜິ້ງ, beets, carrots, turnips, ຫມາກໂມ, ຫມາກໂມແລະຫມາກໄມ້ອື່ນໆແລະຫມາກໄມ້ປ່າເມັດ.
ໂພຊະນາການທີ່ ເໝາະ ສົມຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານແມ່ນພື້ນຖານຂອງການປິ່ນປົວທີ່ຖືກ ກຳ ນົດໃຫ້ເປັນພະຍາດ. ມັນຊ່ວຍໃຫ້ເດັກຮູ້ສຶກດີ. ໂດຍໄດ້ຮັບອະນຸຍາດຈາກທ່ານ ໝໍ, ການປິ່ນປົວຕົ້ນຕໍສາມາດໄດ້ຮັບການເສີມດ້ວຍຢາພື້ນເມືອງ.
ວິທີແກ້ໄຂອື່ນໆ
ການປິ່ນປົວພະຍາດເບົາຫວານຕົ້ນຕໍໃນເດັກນ້ອຍບໍ່ໄດ້ຍົກເວັ້ນການ ນຳ ໃຊ້ສະ ໝຸນ ໄພຊະນິດຕ່າງໆທີ່ມີຄຸນນະພາບເພື່ອຫຼຸດຜ່ອນສະພາບທົ່ວໄປ. ຄວາມຊ່ວຍເຫຼືອ:
- ້ໍາຕົ້ມໃບ blueberry,
- ຕົ້ມຮາກ burdock,
- ືນ ໆ , ຝັກຖົ່ວ,
- phytosorption ເບີ 1: ຮາກ burdock, ຝັກຫມາກຖົ່ວ, ໃບ blueberry,
- phytobrain ເລກ 2: ໃບ mint, blueberries, strawberries ທໍາມະຊາດ, ຫມາກຖົ່ວ,
- ການເຕົ້າໂຮມ phytos ເລກ 3: ໝາກ ໄມ້ Horsetail, ໝາກ ໄມ້ juniper, ໃບ birch, ຝັກຖົ່ວແລະຮາກ burdock,
- ການເຕົ້າໂຮມ phytos ເລກທີ 4: ໜໍ່ ໄມ້ blueberry, ຝັກຖົ່ວ, ຮາກ aralia, horsetail, ດອກກຸຫລາບ, wort ທີ່ St John, chamomile
- Phytosorption No 5: ຮາກ dandelion ແລະ burdock, nettle, ໃບ blueberry, horsetail, motherwort.
ພໍ່ແມ່ຜູ້ທີ່ກັງວົນກ່ຽວກັບການບົ່ງມະຕິຂອງລູກຂອງພວກເຂົາແມ່ນເປັນກັງວົນກ່ຽວກັບໂຣກເບົາຫວານສະ ເໝີ. ບໍ່ມີໃຜຈະໃຫ້ ຄຳ ຕອບທີ່ແນ່ນອນ. ດ້ວຍປະເພດ I, ອາຫານການກິນແລະອິນຊູລິນໃນຮູບແບບຂອງຢາຈະກາຍເປັນເພື່ອນຮ່ວມກັນຕະຫຼອດຈົນສິ້ນຊີວິດ, ແຕ່ໃນເວລາດຽວກັນພວກມັນອະນຸຍາດໃຫ້ທ່ານບໍ່ຮູ້ສຶກໂລກຮ້ອນ. ການພະຍາກອນ ສຳ ລັບອະນາຄົດສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບວ່າການດູແລໃດທີ່ຈະໃຫ້ການດູແລເດັກທີ່ປ່ວຍ.
ນີ້ແມ່ນຫນ້າສົນໃຈ! ອີງຕາມການສຶກສາຂອງມະຫາວິທະຍາໄລຮາເວີດ, ການກິນເຂົ້າໂອດເປັນປະ ຈຳ ຈະຊ່ວຍຫຼຸດຄວາມສ່ຽງຂອງໂລກເບົາຫວານ.
ທ່ານຕ້ອງເຂົ້າໃຈວ່າການເບິ່ງແຍງເດັກທີ່ເປັນໂລກເບົາຫວານແມ່ນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວ. ແລະຖ້າມັນບໍ່ພຽງພໍຫຼືບໍ່ພຽງພໍ, ຜົນຂອງການປິ່ນປົວຕົ້ນຕໍອາດຈະທົນທຸກ. ພໍ່ແມ່ຕ້ອງໄດ້ປະຕິບັດຕາມກົດລະບຽບບາງຢ່າງຢ່າງເຂັ້ມງວດ.
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຮຽນຮູ້ເຕັກນິກການບໍລິຫານອິນຊູລິນ, ເພາະວ່າພໍ່ແມ່ຕ້ອງເຮັດແບບນີ້ກ່ອນອາຍຸ 12 ປີ. ເມື່ອເຖິງອາຍຸນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງສອນເດັກນ້ອຍໃຫ້ແທງຕົວເອງ.
- ຮັກສາລະດັບນໍ້າຕານຂອງທ່ານໃຫ້ຢູ່ໃນລະດັບຄວບຄຸມດ້ວຍວັດແທກນໍ້າຕານໃນເລືອດ.
- ໃຫ້ແນ່ໃຈວ່າເດັກໄດ້ກິນອາຫານຫຼັງຈາກການບໍລິຫານອິນຊູລິນ.
- Insulin ຖືກເກັບໄວ້ໃນປະຕູຕູ້ເຢັນ. ສຳ ລັບການເດີນທາງໄກທ່ານ ຈຳ ເປັນຕ້ອງຊື້ພາຊະນະພິເສດ ສຳ ລັບບ່ອນເກັບມ້ຽນຂອງມັນ.
- ຫ້າມບໍລິຫານອິນຊູລິນທີ່ ໝົດ ອາຍຸ, ມີເມຄ, ແລະລະລາຍ.
- ຈັດລະບຽບອາຫານ.
- ແຈກຢາຍສິ່ງຂອງທັງທາງດ້ານຮ່າງກາຍແລະທາງອາລົມ.
- ກວດເບິ່ງຜິວ ໜັງ ແລະເຍື່ອເມືອກຢ່າງສະ ໝໍ່າ ສະ ເໝີ, ເພາະວ່າມັນແມ່ນຜູ້ ທຳ ອິດທີ່ຕອບສະ ໜອງ ຕໍ່ການພັດທະນາຂອງອາການແຊກຊ້ອນໃນຮ່າງກາຍ.
- ໄດ້ຮັບການສັງເກດຈາກແພດ ໝໍ ເປັນປະ ຈຳ.
- ເພື່ອປ້ອງກັນການເປັນຫວັດແລະການຕິດເຊື້ອ, ເພື່ອເພີ່ມພູມຕ້ານທານໂດຍວິທີການທີ່ມີຢູ່.
- ໃຫ້ຮູ້ຈັກກັບຄອບຄົວອື່ນໆທີ່ມີເດັກເປັນໂລກເບົາຫວານ ນຳ ອີກ.
- ຕັ້ງລູກຂອງທ່ານໃຫ້ເປັນບວກ.
ຖ້າເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານໄດ້ຮັບການເບິ່ງແຍງທີ່ ເໝາະ ສົມຕັ້ງແຕ່ອາຍຸຍັງນ້ອຍແລະໄດ້ຮັບທັກສະໃນການເບິ່ງແຍງຕົນເອງທີ່ ຈຳ ເປັນ, ສິ່ງນີ້ຈະຫລີກລ້ຽງຈາກພາວະແຊກຊ້ອນຕ່າງໆ. ແຕ່ຫນ້າເສຍດາຍ, ພະຍາດ insidious ນີ້ແມ່ນ fraught ກັບຜົນສະທ້ອນອັນຕະລາຍທີ່ສຸດ.
ຂໍ້ເທັດຈິງ, ຂໍ້ເທັດຈິງ, ຂໍ້ເທັດຈິງ ... ການສຶກສາທາງດ້ານການຊ່ວຍໄດ້ສະແດງໃຫ້ເຫັນວ່າເດັກນ້ອຍທີ່ລ້ຽງລູກດ້ວຍນົມແມ່ຢ່າງ ໜ້ອຍ 3 ເດືອນມີໂອກາດເປັນໂລກເບົາຫວານ ໜ້ອຍ ແລະໃນຜູ້ໃຫຍ່ພວກເຂົາບໍ່ໄດ້ເປັນໂລກອ້ວນ.
ພາວະແຊກຊ້ອນ
ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ການເຜົາຜານອາຫານໃນຮ່າງກາຍແມ່ນມີການປ່ຽນແປງທີ່ ສຳ ຄັນ. ການລະເມີດຂອງມັນເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງອະໄວຍະວະຕ່າງໆແລະລະບົບຕ່າງໆ. ຢາປົວພະຍາດຮູ້ເຖິງພະຍາດເບົາຫວານຫຼາຍຢ່າງ, ເຊິ່ງມັນງ່າຍທີ່ຈະປ້ອງກັນໄດ້ຫຼາຍກວ່າການຮັກສາ:
- ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
- ໂຣກເບົາຫວານໃນເສັ້ນເລືອດຂອດ - ຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດຢູ່ໃນ retina.
- ໂຣກ neuropathy ໂລກເບົາຫວານແມ່ນຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດ.
- ພະຍາດເບົາຫວານ - ເປັນແຜໃນເນື້ອເຍື່ອອ່ອນຂອງຕີນ, ນຳ ໄປສູ່ການຕັດແຂນຂາ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງແມ່ນໂຣກທາງຂອງຫມາກໄຂ່ຫຼັງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້.
- ອາການທ້ອງອືດ.
- Ketoacidosis - ການລະເມີດຂອງການເຜົາຜະຫລານຂອງທາດແປ້ງໃນຮ່າງກາຍເນື່ອງຈາກຂາດອິນຊູລິນເຮັດໃຫ້ເກີດສະຕິ.
ອາການແຊກຊ້ອນສະເພາະຂອງພະຍາດເບົາຫວານນີ້ບໍ່ຄ່ອຍຈະຖືກບົ່ງມະຕິໃນເດັກ, ຍ້ອນວ່າມັນເປັນຜົນສະທ້ອນຂອງການລະເລີຍຂອງພະຍາດທາງເດີນທາງ. ດ້ວຍການດູແລແລະການຮັກສາທີ່ ເໝາະ ສົມ, ພວກເຂົາສາມາດຫລີກລ້ຽງໄດ້ແລະຫວັງວ່າການຄາດຄະເນທີ່ປະສົບຜົນ ສຳ ເລັດ ສຳ ລັບອະນາຄົດ.
ທ່ານຈໍາເປັນຕ້ອງຮູ້ເລື່ອງນີ້. ສືບຕໍ່ຫົວຂໍ້ຂອງພາວະແຊກຊ້ອນ, ພວກເຮົາອ້າງເຖິງຜົນການວິໄຈອີກຢ່າງ ໜຶ່ງ: 80% ຂອງການເສຍຊີວິດຍ້ອນໂຣກເບົາຫວານແມ່ນເກີດຂື້ນເນື່ອງຈາກຄວາມຈິງທີ່ວ່າພະຍາດນີ້ສ້າງຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດເສັ້ນເລືອດແລະຕັນລະບົບຫຼອດເລືອດຫົວໃຈ.
ພໍ່ແມ່ທຸກຄົນຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຕ້ອງການໄດ້ຍິນການຄາດຄະເນໃນອະນາຄົດ. ມັນສ່ວນໃຫຍ່ຈະຂຶ້ນກັບປະເພດຂອງພະຍາດ, ການປະພຶດຂອງຫຼັກສູດການປິ່ນປົວແລະການເບິ່ງແຍງ.
- ການຟື້ນຟູທີ່ສົມບູນຈາກໂຣກເບົາຫວານຊະນິດ I ບໍ່ເກີດຂື້ນ.
- ດ້ວຍການຊ່ວຍເຫຼືອດ້ານຄລີນິກແລະຫ້ອງທົດລອງ, ເດັກນ້ອຍພັດທະນາເປັນປົກກະຕິແລະ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ເກືອບວ່າບໍ່ແຕກຕ່າງຈາກປົກກະຕິ.
- ຜົນໄດ້ຮັບທີ່ເປັນອັນຕະລາຍແມ່ນເປັນໄປໄດ້ຫຼັງຈາກທີ່ເປັນໂຣກເບົາຫວານຫຼືເປັນໂຣກທີ່ມີຄວາມກ້າວ ໜ້າ.
- ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າອາຍຸຍືນຂອງຜູ້ເປັນໂລກເບົາຫວານແມ່ນສະຖິຕິຕ່ ຳ ກ່ວາສະເລ່ຍແລ້ວ, ຜູ້ທີ່ຕິດຕາມອາຫານແລະຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງເຂົາເຈົ້າມີຊີວິດຍືນຍາວກວ່າເພື່ອນຮ່ວມສຸຂະພາບ.
- ອັດຕາການຕາຍຂອງເດັກຈາກໂຣກເບົາຫວານແມ່ນເປັນກໍລະນີທີ່ຫາຍາກ.
ດ້ວຍທັດສະນະຄະຕິທີ່ຖືກຕ້ອງຕໍ່ການເຈັບເປັນຂອງພໍ່ແມ່, ຄວາມຮູ້ສຶກໃນແງ່ດີຂອງເດັກ, ການຮັກສາທີ່ທັນເວລາແລະການເບິ່ງແຍງທີ່ມີຄຸນນະພາບ, ການຄາດຄະເນ ສຳ ລັບອະນາຄົດແມ່ນສິ່ງທີ່ດີທີ່ສຸດ. ໂຣກເບົາຫວານເປັນອັນຕະລາຍ, ແຕ່ວ່ານີ້ບໍ່ແມ່ນປະໂຫຍກທີ່ຈະເອົາໃຈໃສ່. ຄອບຄົວທີ່ມີຄວາມສຸກເຫຼົ່ານັ້ນທີ່ບໍ່ໄດ້ພົບລາວສາມາດໄດ້ຮັບການແນະ ນຳ ເທົ່ານັ້ນທີ່ມີການປ້ອງກັນເປັນປະ ຈຳ. ນາງຈະບໍ່ຮູ້ກ່ຽວກັບບັນຫານີ້ເລີຍ.
ຢ່າຍອມແພ້! ໃນເວລາທີ່ລອຍນໍ້າ, ນັກກິລາໂອລິມປິກ Gary Hall, ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ I, ແພດໄດ້ຮຽກຮ້ອງໃຫ້ລາວເຊົາລອຍນໍ້າ. ກົງກັນຂ້າມກັບພວກເຂົາ, ເຖິງຢ່າງໃດກໍ່ຕາມລາວຍັງສືບຕໍ່ຝຶກຊ້ອມແລະໄດ້ຮັບຫລຽນ ຄຳ ຕໍ່ໄປຂອງລາວ. ນີ້ສາມາດເປັນຕົວຢ່າງທີ່ດີ ສຳ ລັບເດັກນ້ອຍທີ່ເປັນໂຣກນີ້.
Ketoacidosis ໂລກເບົາຫວານ
ketoacidosis ໂລກເບົາຫວານແມ່ນອາການແຊກຊ້ອນອັນຕະລາຍແລະສ້ວຍແຫຼມຂອງພະຍາດເບົາຫວານໃນເດັກ, ເຊິ່ງສາມາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້. ອາການຂອງມັນແມ່ນ:
- ເຈັບທ້ອງ
- ເມື່ອຍລ້າ,
- ປວດຮາກ
- ຫາຍໃຈໄວດ້ວຍການລົບກວນ
- ກິ່ນສະເພາະຂອງກົດອະໂລໂມນຈາກປາກຂອງເດັກ.
ຖ້າມີອາການດັ່ງກ່າວເກີດຂື້ນ, ທ່ານຄວນໄປຫາແພດໂດຍໄວເທົ່າທີ່ຈະໄວໄດ້. ຖ້າມາດຕະການເຫຼົ່ານີ້ບໍ່ໄດ້ຮັບການປະຕິບັດ, ຫຼັງຈາກນັ້ນໃນໄວໆນີ້ເດັກອາດຈະສູນເສຍສະຕິແລະເສຍຊີວິດ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍສາມາດຄວບຄຸມໄດ້, ແລະອາການແຊກຊ້ອນຂອງພະຍາດນີ້ສາມາດປ້ອງກັນໄດ້ງ່າຍຖ້າສະພາບປົກກະຕິຂອງຊີວິດຂອງເດັກຖືກສ້າງຂື້ນແລະການເຮັດວຽກຢ່າງເຕັມທີ່ຂອງວັນໄດ້ຮັບປະກັນ
ສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນຫຍັງ?
ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບຄວາມຕ້ອງການທີ່ແນ່ນອນ ສຳ ລັບການເກີດຂື້ນຂອງໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່, ຢາມື້ນີ້ບໍ່ສາມາດໃຫ້ ຄຳ ຕອບທີ່ແນ່ນອນຕໍ່ ຄຳ ຖາມນີ້. ພູມຕ້ານທານຂອງມະນຸດຖືກອອກແບບມາເພື່ອຕ້ານໄວຣັສແລະເຊື້ອແບັກທີເຣຍທີ່ອາດຈະເປັນອັນຕະລາຍທີ່ເຂົ້າໄປໃນຮ່າງກາຍ. ດ້ວຍເຫດຜົນບາງຢ່າງ, ລະບົບພູມຕ້ານທານໄປໃນທາງທີ່ຜິດແລະໂຈມຕີຈຸລັງເບຕ້າຂອງຕັບໄຕຂອງຕົວເອງແລະ ທຳ ລາຍພວກມັນ, ຂ້າອິນຊູລິນ.
ມີເຫດຜົນວ່າເປັນຫຍັງທ່ານ ຈຳ ເປັນຕ້ອງເວົ້າກ່ຽວກັບອາການຂອງໂຣກເບົາຫວານປະເພດໂຣກເບົາຫວານປະເພດ 1. ຖ້າເດັກນ້ອຍເຄີຍເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຈາກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ဦး ဦး အားကြည့်ရှုရန် ມັນແມ່ນລາວຜູ້ທີ່ເປັນຮໍໂມນທີ່ ສຳ ຄັນທີ່ຊ່ວຍໃນທຸກໆໂມເລກຸນ glucose ແລະຊ່ວຍໃຫ້ມັນໄດ້ຮັບຈາກເລືອດໄປຫາຫ້ອງ, ເຊິ່ງອິນຊູລິນຖືກໃຊ້ເປັນເຊື້ອເພີງຫຼັກ.
ຈຸລັງພິເສດທີ່ຕັ້ງຢູ່ໃນກະຕ່າຍໃນບັນດາເກາະ Langerhans ແມ່ນຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ໃນສະພາບປົກກະຕິ, ບາງຄັ້ງຫຼັງຈາກກິນເຂົ້າ, glucose ຈະເຂົ້າສູ່ກະແສເລືອດໃນປະລິມານທີ່ພຽງພໍ, ຄືອິນຊູລິນຊ່ວຍໃຫ້ຈຸລັງໄດ້ຮັບສານອາຫານທີ່ພຽງພໍ. ດ້ວຍເຫດນັ້ນ, ລະດັບນ້ ຳ ຕານໃນເລືອດທັງ ໝົດ ຈະຫຼຸດລົງແລະອິນຊູລິນກໍ່ຜະລິດໃນປະລິມານທີ່ ໜ້ອຍ ກວ່າ. ຕັບສາມາດເກັບຮັກສາມັນໄດ້ແລະຖ້າຄວາມຕ້ອງການເກີດຂື້ນ, ຈົ່ງ ຈຳ ນວນນ້ ຳ ຕານທີ່ ຈຳ ເປັນເຂົ້າໃນເລືອດ. ໃນກໍລະນີທີ່ອິນຊູລິນບໍ່ພຽງພໍ, ຮ່າງກາຍຈະປ່ອຍ glucose ເຂົ້າສູ່ກະແສເລືອດຢ່າງເປັນອິດສະຫຼະແລະດັ່ງນັ້ນຈຶ່ງຮັກສາຄວາມເຂັ້ມຂຸ້ນທີ່ ຈຳ ເປັນຂອງມັນໄວ້.
ການແລກປ່ຽນນ້ ຳ ຕານແລະອິນຊູລິນແມ່ນຖືກຄວບຄຸມຢ່າງຕໍ່ເນື່ອງໂດຍອີງໃສ່ ຄຳ ຄິດເຫັນ. ນີ້ແມ່ນກົນໄກທັງ ໝົດ ຂອງການເລີ່ມຕົ້ນຂອງພະຍາດ, ເພາະວ່າພູມຕ້ານທານໄດ້ ທຳ ລາຍຈຸລັງເບຕ້າປະມານ 80 ເປີເຊັນແລ້ວ, ເຊິ່ງ ນຳ ໄປສູ່ການຜະລິດອິນຊູລິນບໍ່ພຽງພໍ, ໂດຍທີ່ເດັກບໍ່ສາມາດອີ່ມຕົວດ້ວຍນ້ ຳ ຕານໃນປະລິມານທີ່ຕ້ອງການ. ນີ້ເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະກໍ່ໃຫ້ເກີດອາການຂອງພະຍາດເບົາຫວານ. ໃນເວລານັ້ນ, ໃນເວລາທີ່ນ້ ຳ ຕານຢູ່ໃນຮ່າງກາຍສູງເກີນໄປ, ຮ່າງກາຍຂອງເດັກຮູ້ສຶກອຶດຫິວຢ່າງເຕັມທີ່ໂດຍບໍ່ມີເຊື້ອໄຟທີ່ ສຳ ຄັນນີ້.
ສາເຫດຕົ້ນຕໍຂອງການເປັນໂລກເບົາຫວານໃນເດັກນ້ອຍ
ຢາແນະ ນຳ ວ່າມີສາເຫດບາງຢ່າງທີ່ກາຍເປັນສາເຫດຂອງການເລີ່ມຕົ້ນຂອງໂລກພະຍາດ. ເຫຼົ່ານີ້ລວມມີ:
- ການຕິດເຊື້ອໄວຣັດ, ເຊິ່ງມີລັກສະນະວິຊາທີ່ຮ້າຍແຮງພໍສົມຄວນ: ໄວຣັດ Epstein-Barr, Coxsackie, rubella, cytomegalovirus,
- ການຫຼຸດລົງຂອງເລືອດຂອງເດັກນ້ອຍຂອງວິຕາມິນ D,
- ການແນະ ນຳ ນົມງົວທັງ ໝົດ ເຂົ້າໃນອາຫານຂອງເດັກກ່ອນໄວອັນຄວນ, ເຫດຜົນເຫຼົ່ານີ້ກໍ່ຍັງເຮັດໃຫ້ເກີດອາການແພ້,
- ການໃຫ້ອາຫານກ່ອນໄວເກີນໄປດ້ວຍທັນຍາພືດ
- ນ້ໍາດື່ມທີ່ເປື້ອນອີ່ມຕົວດ້ວຍ nitrates.
ໃນສາເຫດສ່ວນໃຫຍ່ຂອງພະຍາດ, ມັນບໍ່ສາມາດປ້ອງກັນໄດ້, ເຖິງຢ່າງໃດກໍ່ຕາມ, ບາງສະຖານທີ່ຂອງມັນແມ່ນຂື້ນກັບພໍ່ແມ່ເອງ. ມັນບໍ່ດີກວ່າທີ່ຈະບໍ່ຟ້າວເລີ່ມຕົ້ນການໃຫ້ອາຫານ, ເພາະວ່າມັນຖືວ່ານົມແມ່ເປັນອາຫານທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບເດັກອາຍຸ 6 ເດືອນ.
ມີການຄາດເດົາທີ່ບໍ່ໄດ້ຮັບການຢືນຢັນວ່າການໃຫ້ອາຫານທຽມສາມາດເພີ່ມຄວາມເປັນໄປໄດ້ໃນການພັດທະນາໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານອິນຊູລິນ. ຂໍແນະ ນຳ ໃຫ້ສະ ໜອງ ນ້ ຳ ດື່ມບໍລິສຸດໃຫ້ເດັກ, ພ້ອມທັງສ້າງເງື່ອນໄຂທີ່ດີທີ່ສຸດ ສຳ ລັບຊີວິດຂອງລາວ. ໃນເວລາດຽວກັນ, ທ່ານບໍ່ສາມາດເຮັດໄດ້ເກີນໄປແລະອ້ອມແອ້ມເດັກທີ່ມີວັດຖຸທີ່ບໍ່ເປັນຫມັນ, ເພາະວ່າວິທີການນີ້ສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາໄດ້.ສຳ ລັບວິຕາມິນດີ, ມັນ ຈຳ ເປັນທີ່ຈະເອົາໃຫ້ເດັກນ້ອຍຫຼັງຈາກທີ່ໄດ້ຮັບການແນະ ນຳ ຈາກແພດເດັກ, ເພາະວ່າການກິນສານເກີນຄວນເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງ.
ວິທີການກວດຫາໂຣກເບົາຫວານ?
ເພື່ອກວດພະຍາດເບົາຫວານໃນເດັກ, ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນຕ້ອງປະເມີນສະພາບທົ່ວໄປຂອງມັນ. ນອກຈາກນັ້ນ, ທ່ານ ໝໍ ກໍ່ຈະຄົ້ນພົບຄວາມເປັນໄປໄດ້ຂອງການດູດຊືມທາດ glucose ແລະໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ.
ຖ້າເດັກມີອາການບາງຢ່າງຂອງພະຍາດ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຂອງລາວໂດຍໃຊ້ກາວຫລືໃນຫ້ອງທົດລອງ. ການວິເຄາະບໍ່ໄດ້ໃຫ້ການບໍລິຈາກເລືອດແບບບັງຄັບໃນທ້ອງເປົ່າ. ໂດຍໄດ້ສຶກສາເຖິງມາດຕະຖານຂອງທາດນ້ ຳ ຕານແລະການພົວພັນກັບພວກມັນກັບຜົນໄດ້ຮັບ, ພວກເຮົາສາມາດເວົ້າກ່ຽວກັບການມີຫຼືບໍ່ມີໂຣກເບົາຫວານໃນເດັກ.
ເວົ້າງ່າຍໆເລື້ອຍໆ, ພໍ່ແມ່ບໍ່ສົນໃຈອາການຂອງພະຍາດດັ່ງກ່າວຈົນກ່ວາເດັກທີ່ເຈັບປ່ວຍໄດ້ສູນເສຍສະຕິຍ້ອນເປັນໂຣກ ketoacidosis ທີ່ເປັນໂລກເບົາຫວານ.
ໃນສະຖານະການດັ່ງກ່າວ, ພວກເຂົາໃຊ້ມາດຕະການຟື້ນຟູແລະກວດເລືອດ ສຳ ລັບລະດັບຂອງພູມຕ້ານທານໃນມັນ. ໂຣກເບົາຫວານປະເພດ 1 ຖືກຮັບຮູ້ວ່າເປັນພະຍາດທີ່ພົບເລື້ອຍທີ່ສຸດໃນພາກພື້ນຂອງພວກເຮົາ, ແລະໂຣກເບົາຫວານປະເພດ 2 ແມ່ນລັກສະນະເດັ່ນກວ່າຂອງບັນດາປະເທດທີ່ມີເດັກນ້ອຍທີ່ມີນ້ ຳ ໜັກ ຫຼາຍ. ຖ້າໂລກພະຍາດຊະນິດທີສອງສະແດງອາການຂອງການພັດທະນາຂອງມັນເທື່ອລະກ້າວ, ຄັ້ງ ທຳ ອິດເກືອບທັນທີແລະເຮັດໃຫ້ຕົວເອງຮູ້ສຶກ.
ຖ້າພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບໂຣກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນພູມຕ້ານທານຕໍ່ໄປນີ້ຈະມີຢູ່ໃນນັ້ນ:
- ກັບ insulin
- ເຂົ້າ ໜຽວ decarboxylase,
- ກັບຈຸລັງຂອງ islet ຂອງ Langerhans ໄດ້,
- ກັບ tyrosine phosphatase.
ສິ່ງດັ່ງກ່າວຢັ້ງຢືນວ່າພູມຕ້ານທານຂອງເດັກໂຈມຕີຈຸລັງເບຕ້າທີ່ຜະລິດໂດຍເມັດກະຈົກ.
ດ້ວຍໂລກພະຍາດຊະນິດທີ 2, ຫຼັງຈາກກິນເຂົ້າແລະກ່ອນມັນ, ລະດັບອິນຊູລິນໃນລະດັບທີ່ພຽງພໍຈະຖືກສັງເກດເຫັນ, ແລະມີພູມຕ້ານທານໃນເລືອດຂອງຄົນເຈັບຈະບໍ່ຖືກກວດພົບ. ນອກຈາກນັ້ນ, ການກວດເລືອດຂອງເດັກຈະສະແດງໃຫ້ເຫັນການຕໍ່ຕ້ານຂອງນ້ ຳ ຕານ, ໃນອີກດ້ານ ໜຶ່ງ, ຄວາມອ່ອນໄຫວຂອງຮ່າງກາຍແລະເນື້ອເຍື່ອຂອງມັນຕໍ່ຜົນກະທົບຂອງອິນຊູລິນຈະຫຼຸດລົງ.
ໃນຜູ້ປ່ວຍເກືອບທຸກຄົນໃນ ໝວດ ອາຍຸນີ້, ພະຍາດດັ່ງກ່າວຈະຖືກກວດພົບວ່າເປັນຜົນມາຈາກການບໍລິຈາກເລືອດແລະປັດສະວະ, ເຊິ່ງໄດ້ຖືກ ກຳ ນົດໄວ້ໃນການບົ່ງມະຕິບັນຫາສຸຂະພາບອື່ນໆ. ນອກຈາກນີ້, ເຊື້ອສາຍພັນທະທີ່ ໜັກ ໜ່ວງ ຍັງສາມາດເຮັດໃຫ້ທ່ານຊອກຫາຄວາມຊ່ວຍເຫຼືອທາງການແພດແລະຜ່ານການກວດກາຢ່າງເຕັມທີ່. ຖ້າຫາກວ່າຍາດພີ່ນ້ອງຄົນ ໜຶ່ງ ປະສົບກັບຄວາມເຈັບເປັນ, ຫຼັງຈາກນັ້ນ, ມີຄວາມເປັນໄປໄດ້ສູງເດັກຈະມີຄວາມສ່ຽງທີ່ຈະກະທົບກະເທືອນ metabolism ໃນຮ່າງກາຍຂອງລາວ.
ປະມານ 20 ເປີເຊັນຂອງເດັກນ້ອຍໃນໄວ ໜຸ່ມ ຈະເປັນໂລກເບົາຫວານຊະນິດທີ 2 ເຊິ່ງເປັນສາເຫດຂອງການຫິວນໍ້າ, ການຖ່າຍເບົາແລະການສູນເສຍຂອງກ້າມເນື້ອ. ອາການຄ້າຍຄືກັນຂອງໂຣກເບົາຫວານແມ່ນສອດຄ່ອງກັບສັນຍານຂອງໂຣກເບົາຫວານປະເພດ 1.
ການເພີ່ມຂື້ນຂອງຫລັກສູດໂຣກເບົາຫວານໃນເດັກນ້ອຍ
ພະຍາດດັ່ງກ່າວແມ່ນອັນຕະລາຍຫຼາຍ ສຳ ລັບອາການແຊກຊ້ອນຂອງມັນ. ການລະເມີດຂະບວນການ E -book ສາມາດນໍາໄປສູ່ບັນຫາກັບອະໄວຍະວະແລະລະບົບທັງ ໝົດ ຂອງອະໄວຍະວະຂະ ໜາດ ນ້ອຍ. ກ່ອນອື່ນ ໝົດ, ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງຄວາມເສຍຫາຍຕໍ່ຫົວໃຈແລະເສັ້ນເລືອດທີ່ມີສ່ວນພົວພັນກັບສານອາຫານຂອງມັນ. ນອກຈາກນັ້ນ, ໝາກ ໄຂ່ຫຼັງ, ຕາ, ແລະລະບົບປະສາດຂອງເດັກກໍ່ໄດ້ຮັບຜົນກະທົບຢ່າງຮ້າຍແຮງ. ຖ້າທ່ານບໍ່ເຂົ້າຮ່ວມໃນການຮັກສາທີ່ພຽງພໍແລະບໍ່ຄວບຄຸມຫຼັກສູດຂອງພະຍາດ, ຫຼັງຈາກນັ້ນໃນກໍລະນີດັ່ງກ່າວການພັດທະນາທາງດ້ານຈິດໃຈແລະການຈະເລີນເຕີບໂຕຂອງຄົນເຈັບຈະຖືກສະກັດກັ້ນ. ພໍ່ແມ່ຕ້ອງມີສະຕິໃນການຮັບຮູ້ວ່ານ້ ຳ ຕານໃນເລືອດເປັນເລື່ອງ ທຳ ມະດາ ສຳ ລັບລູກຂອງພວກເຂົາ.
ພະຍາດແຊກຊ້ອນຂອງພະຍາດປະເພດ 1 ປະກອບມີບັນຫາທີ່ເກີດຈາກລະດັບນ້ ຳ ຕານສູງຢ່າງສະ ໝ ່ ຳ ສະ ເໝີ ຫຼືໃນກໍລະນີເຫຼົ່ານັ້ນເມື່ອມີການໂດດລົງຢ່າງແຮງ. ຈາກຂ້າງຂອງລະບົບຕ່າງໆເຫຼົ່ານີ້ຈະສະແດງອອກ:
- ພະຍາດຫຼອດເລືອດຫົວໃຈ. ການປະກົດຕົວຂອງໂຣກເບົາຫວານໃນຄົນເຈັບຢ່າງຫຼວງຫຼາຍເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາການຜ່າຕັດຂອງ angina pectoris ແມ່ນແຕ່ໃນເດັກນ້ອຍທີ່ເປັນ ທຳ. ພະຍາດດັ່ງກ່າວແມ່ນສະແດງໂດຍອາການເຈັບບໍລິເວນ ໜ້າ ເອິກ.ໃນໄວ ໜຸ່ມ, ໂລກ atherosclerosis, ຄວາມດັນເລືອດເພີ່ມຂື້ນ, ເສັ້ນເລືອດຕັນໃນ, ຫົວໃຈວາຍ,
- neuropathy. ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດຂອງເດັກ. ນ້ ຳ ຕານໃນເລືອດສູງ ນຳ ໄປສູ່ການລົບກວນການເຮັດວຽກປົກກະຕິຂອງເສັ້ນປະສາດ, ໂດຍສະເພາະຂາ. ອາການຂອງໂຣກ neuropathy ແມ່ນອາການເຈັບປວດຫລືການສູນເສຍຄວາມຮູ້ສຶກທີ່ສົມບູນ, ຄວາມເຈັບປວດໃນຕີນ,
- ໂຣກ nephropathy. ມັນມີລັກສະນະໂດຍຄວາມເສຍຫາຍຕໍ່ ໝາກ ໄຂ່ຫຼັງ. ໂລກເບົາຫວານເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ໂລກກະເພາະອາຫານ, ເຊິ່ງຮັບຜິດຊອບໃນການກັ່ນຕອງສິ່ງເສດເຫຼືອໃນເລືອດ. ດ້ວຍເຫດນີ້, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງອາດຈະເລີ່ມພັດທະນາ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມ ຈຳ ເປັນໃນການເຮັດເປັນປົກກະຕິຫຼືແມ້ກະທັ້ງການຜ່າຕັດຕັບ. ຖ້າ ສຳ ລັບເດັກນ້ອຍມັນບໍ່ ຈຳ ເປັນ, ດັ່ງນັ້ນເມື່ອອາຍຸ 20 ຫລື 30 ປີບັນຫາອາດຈະກາຍເປັນເລື່ອງຮີບດ່ວນ,
- retinopathy ແມ່ນຄວາມທຸກທໍລະມານທີ່ມີຜົນຕໍ່ຕາ. ບັນຫາກ່ຽວກັບການຜະລິດອິນຊູລິນເຮັດໃຫ້ເຮືອຂອງດວງຕາເສຍຫາຍ. ນີ້ເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດເຂົ້າໄປໃນອະໄວຍະວະສາຍຕາ, ເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາໂຣກຕໍ້ຫີນແລະຕາຕໍ້. ໃນກໍລະນີທີ່ຫຍຸ້ງຍາກໂດຍສະເພາະ, ຄົນເຈັບອາດຈະສູນເສຍສາຍຕາ,
- ບັນຫາກ່ຽວກັບການເຮັດວຽກຂອງເຂດລຸ່ມສຸດກໍ່ອາດຈະເປັນສາເຫດມາຈາກພະຍາດເບົາຫວານ. ພະຍາດດັ່ງກ່າວມີຜົນກະທົບທີ່ບໍ່ດີຕໍ່ຄວາມອ່ອນໄຫວຂອງຕີນ, ເຊິ່ງກໍ່ໃຫ້ເກີດການເສີຍຫາຍຂອງການໄຫຼວຽນຂອງເລືອດ. ຖ້າຂາໄດ້ຮັບຜົນກະທົບຈາກການຕິດເຊື້ອ, ຫຼັງຈາກນັ້ນໂຣກຊືມເສົ້າສາມາດເລີ່ມຕົ້ນໃນສະຖານະການດັ່ງກ່າວ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນລັກສະນະຂອງໂຣກເບົາຫວານໃນໄວເດັກ,
- ຜິວຫນັງທີ່ບໍ່ດີກໍ່ສາມາດຊີ້ບອກເຖິງບັນຫາກ່ຽວກັບການດູດຊຶມ ນຳ ້ຕານ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວາມສົມບູນຈະເລີ່ມມີອາການຄັນແລະມີການປອກເປືອກຢູ່ສະ ເໝີ ຍ້ອນມີຄວາມສ່ຽງຫຼາຍເກີນໄປ,
- ໂລກກະດູກພຸນສາມາດເກີດມາຈາກການຮົ່ວແຮ່ທາດທີ່ ສຳ ຄັນທັງ ໝົດ ຈາກເນື້ອເຍື່ອກະດູກ. ເປັນຜົນມາຈາກພະຍາດເບົາຫວານ, ຄວາມອ່ອນເພຍຫຼາຍເກີນໄປຂອງກະດູກເກີດຂື້ນແມ່ນແຕ່ໃນໄວເດັກ.
ປະເພດ 1 - ການເພິ່ງພາອາໄສ Insulin
ປະເພດນີ້ຖືກກວດພົບເລື້ອຍໃນໄວເດັກ, ເດັກນ້ອຍທີ່ມີອາຍຸແຕກຕ່າງກັນໄດ້ຮັບຜົນກະທົບ, ທັງເດັກເກີດ ໃໝ່ ແລະໄວ ໜຸ່ມ. ການຂາດສານອິນຊູລິນແມ່ນຄຸນລັກສະນະຂອງພະຍາດທາງເດີນທາງປະເພດນີ້, ແລະເດັກນ້ອຍຄວນຈະຢູ່ໃນການສັກຢາອິນຊູລິນຢ່າງສະ ໝ ່ ຳ ສະ ເໝີ ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກຫອນໄກ່.
ໂດຍປົກກະຕິ, ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນພະຍາດພູມຕ້ານທານໃນ ທຳ ມະຊາດ, ແລະມີສ່ວນພົວພັນກັບອາການຂອງເຊື້ອໄວຣັດ.
ປະເພດ 2 - ເອກະລາດບໍ່ແມ່ນອິນຊູລິນ
ໃນເດັກນ້ອຍ, ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນຫາຍາກ, ມັນເປັນເລື່ອງປົກກະຕິ ສຳ ລັບຄົນທີ່ມີອາຍຸຫລາຍກວ່າຄົນ. ໃນກໍລະນີນີ້, ຄວາມທົນທານຂອງ glucose ແມ່ນມີຜົນກະທົບໃນຮ່າງກາຍ, ແລະ insulin ສາມາດຖືກນໍາໃຊ້ພຽງແຕ່ຢຸດ hyperglycemia ແລະ coma ້ໍາຕານ.
ໂຣກເບົາຫວານສາມາດພັດທະນາໄດ້ໃນຮູບແບບຕໍ່ໄປນີ້:
- ຄ່າຊົດເຊີຍ - ຖ້າກວດພົບພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ, ດ້ວຍການຊ່ວຍເຫຼືອໃນການປິ່ນປົວ, ລະດັບນ້ ຳ ຕານສາມາດເປັນປົກກະຕິ.
- Subcompensated - ລະດັບນໍ້າຕານແມ່ນແຕກຕ່າງຈາກການອ່ານປົກກະຕິ.
- Decompensated - ຄວາມລົ້ມເຫລວທີ່ຂ້ອນຂ້າງຮ້າຍແຮງໃນທາດແປ້ງທາດແປ້ງແມ່ນຖືກສັງເກດເຫັນ, ການຮັກສາຈະກາຍເປັນເລື່ອງຍາກ.
ອີງຕາມຄວາມຮຸນແຮງຂອງພະຍາດສາມາດ:
- ບໍ່ຮຸນແຮງ - ບໍ່ມີອາການຫຍັງ,
- ຂະ ໜາດ ກາງ - ມີການລະເມີດໃນສະພາບຂອງເດັກ,
- ຮ້າຍແຮງ - ຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນເພີ່ມຂື້ນ,
- ສັບສົນ - ສະພາບທີ່ຮ້າຍແຮງຂອງເດັກ.
ປະຈຸບັນ, ມີຫຼາຍປັດໃຈທີ່ຮູ້ກັນວ່າສາມາດກະຕຸ້ນການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ. ນີ້ແມ່ນສາເຫດທົ່ວໄປທີ່ສຸດຂອງພະຍາດ. ໃນກໍລະນີນີ້, ພະຍາດດັ່ງກ່າວສາມາດກວດພົບໄດ້ທັງໃນໄວເດັກແລະຫຼັງຈາກນັ້ນ. ອາຫານທີ່ບໍ່ດີ, ການແຊກແຊງໃນການຜ່າຕັດ, ພື້ນຖານທາງດ້ານຈິດໃຈທີ່ບໍ່ ໝັ້ນ ຄົງ, ການ ສຳ ຜັດກັບສານພິດສາມາດເລັ່ງການພັດທະນາຂອງພະຍາດ. ໃນເດັກອ່ອນທີ່ມີພູມຕ້ານທານທີ່ເປັນເຊື້ອພະຍາດເບົາຫວານ, ແຮງກະຕຸ້ນໃນການພັດທະນາພະຍາດທາງເດີນທາງສາມາດໄດ້ຮັບການປະສົມຫຼືສານອາຫານທຽມ, ພ້ອມທັງແນະ ນຳ ້ ຳ ນົມງົວເຂົ້າໃນອາຫານ.
- glucose ສູງ. ຖ້າແມ່ເປັນໂລກເບົາຫວານ, ເດັກເກີດ ໃໝ່ ຈະມີລະດັບນ້ ຳ ຕານສູງ.ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານໃນປະລິມານຫລາຍຖືກດູດຊຶມເຂົ້າໄປໃນແຮ່ແລະສະສົມຢູ່ໃນເລືອດ. ດັ່ງນັ້ນ, ເດັກນ້ອຍເກີດມາເປັນພະຍາດເບົາຫວານໃນທ້ອງ. ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດທາງເດີນທາງໃນຮ່າງກາຍ, ແມ່ຄວນຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຢູ່ເລື້ອຍໆ.
- ການໄດ້ຮັບທາດແປ້ງຫຼາຍເກີນໄປ. ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບທາດແປ້ງທີ່ເອີ້ນວ່າ "ໄວ", ເຊິ່ງສາມາດດູດຊຶມໄດ້ງ່າຍແລະມີພາລະ ໜັກ ຢູ່ໃນກະຕ່າ. ນີ້ເຮັດໃຫ້ການຜະລິດອິນຊູລິນຫຼຸດລົງ, ແລະໃນໄລຍະເວລາ, ຮໍໂມນນີ້ຢຸດການຜະລິດຢ່າງສົມບູນ, ແລະໂລກເບົາຫວານພັດທະນາ.
- ນໍ້າ ໜັກ ເກີນ. ໂພຊະນາການທີ່ບໍ່ຖືກຕ້ອງເຮັດໃຫ້ການສະສົມຂອງເນື້ອເຍື່ອ adipose ຫຼາຍເກີນໄປ, ເຊິ່ງມີຜົນກະທົບທາງລົບຕໍ່ການສັງເຄາະອິນຊູລິນ. ເວົ້າງ່າຍໆ, ເນື້ອເຍື່ອ adipose ຍັບຍັ້ງການສັງເຄາະຂອງອິນຊູລິນ.
- ຊີວິດແບບ Sedentary. ຖ້າເດັກມີກິດຈະ ກຳ ທາງຮ່າງກາຍທີ່ບໍ່ພຽງພໍ, ສິ່ງນີ້ຈະເຮັດໃຫ້ໂລກອ້ວນ, ເຊິ່ງໃນທາງກັບກັນແມ່ນມີການສະສົມຂອງເນື້ອເຍື່ອ adipose.
- ການກະຕຸ້ນຂອງພູມຕ້ານທານ. ພະຍາດ catarrhal ເລື້ອຍໆກະຕຸ້ນໃຫ້ຮ່າງກາຍຂອງເດັກຜະລິດພູມຕ້ານທານເປັນ ຈຳ ນວນຫລາຍ. ສິ່ງທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າເຖິງວ່າຈະບໍ່ມີອາການເປັນຫວັດກໍ່ຕາມຮ່າງກາຍຍັງສືບຕໍ່ສັງເຄາະພູມຕ້ານທານທີ່ ທຳ ລາຍອິນຊູລິນເຊິ່ງຊ່ວຍກະຕຸ້ນການພັດທະນາຂອງພະຍາດນ້ ຳ ຕານ.
- ອາການແພ້ແລະພະຍາດໄວຣັດ. ອາການແພ້ແລະອາການແພ້ທີ່ຮ້າຍແຮງຈະເຮັດໃຫ້ເປັນໂຣກຕັບອ່ອນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສິ່ງດຽວນີ້ບໍ່ໄດ້ ນຳ ໄປສູ່ການພັດທະນາໂລກເບົາຫວານ. ພະຍາດດັ່ງກ່າວສາມາດປາກົດຂື້ນພຽງແຕ່ຖ້າວ່າເດັກມີອາການເບື້ອງຕົ້ນຂອງເຊື້ອສາຍ. ໃນກໍລະນີນີ້, ໄວຣັດແລະອາການແພ້ຈະເລັ່ງການພັດທະນາຂອງໂລກເບົາຫວານ.
ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານອາດຈະແຕກຕ່າງກັນໄປຕາມຮູບແບບຂອງພະຍາດ, ແຕ່ວ່າມັນເລີ່ມຕົ້ນດ້ວຍການເລີ່ມຕົ້ນຂອງອາການດັ່ງຕໍ່ໄປນີ້:
- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍມີການ ເໜັງ ຕີງໄປໃນທິດທາງ ໜຶ່ງ ຫຼືອີກເສັ້ນ ໜຶ່ງ,
- ເດັກນ້ອຍຈົ່ມວ່າກ່ຽວກັບຄວາມອຶດຫິວ,
- ຖ່າຍເບົາເລື້ອຍໆແລະບໍ່ເປັນລະບຽບ, ໂດຍສະເພາະໃນຕອນກາງຄືນ,
- ລົບກວນການນອນຫລັບ
- ງ້ວງຊຶມແລະເມື່ອຍລ້າ,
- ຫຼຸດລົງໃນ acuity ສາຍຕາ,
- ການເຫື່ອອອກຫຼາຍ
- ຜິວຫນັງຄັນຂອງຄວາມຮຸນແຮງແຕກຕ່າງກັນ.

ອາການດັ່ງກ່າວແມ່ນລັກສະນະ ສຳ ລັບພະຍາດທັງ 1 ແລະ 2.
ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນມີອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ປາກແຫ້ງ
- ຖ່າຍເບົາເລື້ອຍໆ
- ລົດຊາດໂລຫະຢູ່ຕາມໂກນປາກ,
- ການເຫນັງຕີງຂອງອຸນຫະພູມແລະຄວາມດັນເລືອດ,
- ຮູບແບ່ງປັນຢູ່ຕໍ່ ໜ້າ ຕາຂອງຂ້ອຍ,
- ການຫຼຸດລົງຂອງພູມຕ້ານທານ, ເປັນຜົນມາຈາກການທີ່ເດັກນ້ອຍມັກຈະເປັນໂຣກ viral ແລະໄຂ້ຫວັດ,
- ກະດູກຫັກ
- ກິດຈະ ກຳ ທີ່ອອກ ກຳ ລັງກາຍຫຼຸດລົງ, ອ່ອນເພຍ,
- ການຮັກສາຍາວນານເຖິງແມ່ນວ່າມີບາດແຜເລັກນ້ອຍ,
- ຮັບນໍ້າ ໜັກ
- ຄວາມຢາກອາຫານທີ່ບໍ່ດີ, ແລະໃນບາງກໍລະນີກໍ່ບໍ່ຍອມກິນອາຫານ,
- ປວດຮາກແລະຮາກ
- ອີງໃສ່ບໍລິເວນອະໄວຍະວະເພດ,
- ຜິວຫນັງຄັນ.
ສັນຍານຂອງໂຣກເບົາຫວານປະເພດ 2:
- ການປອກເປືອກແລະຊັ້ນຂອງຜິວ ໜັງ,
- ກະຫາຍນ້ ຳ
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ກິ່ນຂອງ acetone ຈາກປາກ,
- ຖ່າຍເບົາເລື້ອຍໆ
- ພູມຕ້ານທານຕໍ່າ
- ເຈັບທ້ອງ
- ການເຈັບຫົວເລື້ອຍໆ
- ຜິວຫນັງຄັນ
- ນອນຫຼັບບໍ່ຫຼັບ, ຕິດຕາມມາດ້ວຍຄວາມເຫງົານອນ,
- sagging ກ້າມເນື້ອ.
ໂລກເບົາຫວານແມ່ນອັນຕະລາຍຫຼາຍໃນເດັກເກີດ ໃໝ່. ລາວບໍ່ສາມາດສະແດງ ຄຳ ຮ້ອງທຸກຂອງລາວ, ສະນັ້ນພໍ່ແມ່ຄວນເອົາໃຈໃສ່ຕໍ່ການປະພຶດຂອງເດັກ, ຈຳ ນວນນ້ ຳ ທີ່ລາວດື່ມແລະຄວາມຖີ່ຂອງການຖ່າຍເບົາ.
ເນື່ອງຈາກວ່າເດັກສ່ວນຫຼາຍມັກເປັນໂລກເບົາຫວານປະເພດ 1, ໄລຍະຕໍ່ໄປນີ້ຂອງການພັດທະນາຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດແມ່ນມີຄວາມໂດດເດັ່ນ:
- ຂັ້ນຕອນທໍາອິດ - ຕາມກົດລະບຽບ, ບໍ່ມີອາການທາງດ້ານການຊ່ວຍຢູ່ໃນຂັ້ນຕອນນີ້. ແຕ່ຖ້າພໍ່ແມ່ເປັນໂລກເບົາຫວານ, ພວກເຂົາຄວນຕິດຕາມເດັກຢ່າງລະມັດລະວັງແລະຄວບຄຸມລະດັບ glucose ໃນເລືອດຂອງລາວ.
- ຂັ້ນຕອນທີສອງ. ລະດັບນ້ ຳ ຕານສູງຂື້ນພຽງແຕ່ມີພູມຕ້ານທານທີ່ອ່ອນແອ, ພ້ອມທັງຄວາມເຄັ່ງຕຶງທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈ.
- ຂັ້ນຕອນທີສາມ.ຍັງບໍ່ທັນມີຮູບພາບທາງຄລີນິກທີ່ມີຊີວິດຊີວາ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໜ້າ ທີ່ຂອງກະຕຸກແມ່ນມີຜົນກະທົບຢ່າງຫຼວງຫຼາຍເຊິ່ງສາມາດ ກຳ ນົດໄດ້ງ່າຍໃນລະຫວ່າງການກວດ.
- ຂັ້ນຕອນທີສີ່. ການສະແດງອອກທາງຄລີນິກກາຍເປັນທີ່ສົດໃສ, ແລະມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະບໍ່ສັງເກດເຫັນພວກມັນ.
ຄວາມສະເພາະຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ໃນໄວເດັກ, ພະຍາດເບົາຫວານແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍ, ພະຍາດມັກຈະມີຄວາມຄືບ ໜ້າ ແລະສິ່ງນີ້ຈະເກີດຂື້ນໄວກວ່າຜູ້ໃຫຍ່. ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin ແມ່ນມາພ້ອມກັບການລະບຸຄວາມ ຈຳ ເປັນຂອງອິນຊູລິນ, ເນື່ອງຈາກຄວາມອ່ອນໄຫວຂອງອິນຊູລິນແມ່ນມີອິດທິພົນບໍ່ພຽງແຕ່ຈາກການຕິດເຊື້ອແລະລະດັບການເຄື່ອນໄຫວເທົ່ານັ້ນ, ແຕ່ຍັງມີການເຫນັງຕີງຂອງຮໍໂມນທີ່ເກີດຂື້ນໃນຮ່າງກາຍຂອງເດັກ.
ການບົ່ງມະຕິນີ້ມັກຈະເປັນອາການຊshockອກຂອງພໍ່ແມ່, ແລະໄວກວ່ານີ້ພະຍາດທາງວິທະຍາສາດນີ້ຈະຖືກກວດພົບ, ຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນຈະຫຼຸດລົງ. ນັ້ນແມ່ນເຫດຜົນທີ່ທ່ານ ໝໍ ເຕືອນອີກເທື່ອ ໜຶ່ງ ໃຫ້ພໍ່ແມ່ຜູ້ທີ່ມີປະຫວັດຄອບຄົວເປັນໂລກເບົາຫວານ, ຕິດຕາມເບິ່ງຢ່າງລະມັດລະວັງກ່ຽວກັບນ້ ຳ ທີ່ດື່ມຂອງເດັກແລະດື່ມນ້ ຳ ເລື້ອຍໆເທົ່າໃດ.
ທ່ານສາມາດສົງໃສວ່າເປັນພະຍາດໃນເດັກໂດຍອາການດັ່ງຕໍ່ໄປນີ້:
- ກະຫາຍນ້ ຳ
- ຖ່າຍເບົາເລື້ອຍໆໃນຕອນກາງຄືນ,
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ຮູ້ສຶກບໍ່ສະບາຍຫລັງຈາກກິນເຂົ້າ,
- ການສູນເສຍນ້ໍາຫນັກກະທັນຫັນ
- ເຫື່ອອອກ
- ຈຸດອ່ອນ
- ລົມຫາຍໃຈ acetone
- ພະຍາດຕິດຕໍ່ເລື້ອຍໆ.
ທ່ານຕ້ອງເຂົ້າໃຈວ່າບາງທີອາດບໍ່ແມ່ນທຸກອາການຂອງພະຍາດຈະຖືກສັງເກດໃນເວລາດຽວກັນ. ດັ່ງນັ້ນ, ໃນທີ່ປະກົດມີຢ່າງ ໜ້ອຍ ໜຶ່ງ ອາການທີ່ມີລາຍຊື່, ມັນດີກວ່າທີ່ຈະປຶກສາທ່ານ ໝໍ ເພື່ອຢັ້ງຢືນຫຼືປະຕິເສດການບົ່ງມະຕິ.
ການພະຍາກອນແລະການປ້ອງກັນ
ການປ້ອງກັນພະຍາດເບົາຫວານຕົ້ນຕໍໃນເດັກແມ່ນການວາງແຜນການເກີດລູກ. ພໍ່ແມ່ຄວນໄດ້ຮັບການກວດກາພັນທຸ ກຳ ເພື່ອ ກຳ ນົດຄວາມເປັນໄປໄດ້ຂອງການເກີດຂອງເດັກທີ່ເປັນໂລກເບົາຫວານ.
ສຳ ລັບການປ້ອງກັນຂັ້ນສອງຂອງການພັດທະນາໂຣກໃນເດັກແລະໄວ ໜຸ່ມ, ມາດຕະການທັງ ໝົດ ໄດ້ຖືກພັດທະນາ:
- ພໍ່ແມ່ຂອງເດັກຄວນຕິດຕາມສະພາບຂອງເດັກຢ່າງລະມັດລະວັງແລະໃນສັນຍານທີ່ນ້ອຍທີ່ສຸດຂອງການພັດທະນາຂອງພະຍາດ, ຄວນປຶກສາທ່ານ ໝໍ ໂດຍດ່ວນ.
- ຖ້າລູກຂອງທ່ານໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານແລ້ວ, ມັນ ຈຳ ເປັນຕ້ອງວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປະ ຈຳ.
- ເດັກຕ້ອງຍຶດ ໝັ້ນ ໃນຄາບອາຫານພິເສດ.
- ເດັກຄວນປະຕິບັດຜະລິດຕະພັນທີ່ ຈຳ ເປັນຢູ່ສະ ເໝີ ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ.
- ຜູ້ເປັນໂລກເບົາຫວານຄວນໄດ້ຮັບການຈົດທະບຽນແລະປຶກສາຫາລືກັບ ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist ແລະຜູ້ຊ່ຽວຊານສະເພາະດ້ານເປັນປະ ຈຳ.
- ລະດັບທາດກາວຄວນໄດ້ຮັບການປັບດ້ວຍການສີດອິນຊູລິນ.
ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຂອງເດັກກໍ່ມີຄວາມ ສຳ ຄັນຫຼາຍ, ທັງເປັນການຫຼຸດຜ່ອນສະພາບເຄັ່ງຕຶງ.
ໃນຖານະເປັນການຄາດຄະເນຂອງພະຍາດ, ມັນຂື້ນກັບປະເພດຂອງພະຍາດວິທະຍາ, ຄວາມທັນເວລາຂອງການປິ່ນປົວແລະການດູແລທີ່ຖືກຕ້ອງຂອງເດັກ. ໂຣກເບົາຫວານປະເພດ 1 ບໍ່ສາມາດຮັກສາໄດ້ຢ່າງສົມບູນ, ແຕ່ວ່າໃນໄລຍະທີ່ໄດ້ຮັບການປິ່ນປົວ, ເດັກນ້ອຍສາມາດພັດທະນາເປັນປົກກະຕິແລະ ດຳ ລົງຊີວິດເປັນປົກກະຕິ.
ອັດຕາການຕາຍຂອງເດັກນ້ອຍຈາກໂລກເບົາຫວານແມ່ນເປັນກໍລະນີທີ່ຫາຍາກ, ແລະເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າ, ອີງຕາມສະຖິຕິ, ອາຍຸຍືນຂອງຜູ້ເປັນໂລກເບົາຫວານແມ່ນຕໍ່າກວ່າລະດັບສະເລ່ຍ, ຜູ້ທີ່ຕິດຕາມອາຫານແລະຕິດຕາມລະດັບນໍ້າຕານໃນເລືອດຂອງເຂົາເຈົ້າມີຊີວິດຍືນຍາວກ່ວາ ໝູ່ ທີ່ມີສຸຂະພາບດີ. ດັ່ງນັ້ນ, ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າດ້ວຍທັດສະນະຄະຕິທີ່ຖືກຕ້ອງຂອງພໍ່ແມ່, ການເບິ່ງແຍງທີ່ມີຄຸນນະພາບແລະການຮັກສາໃຫ້ທັນເວລາ, ການຄາດຄະເນຈະເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ.
ໂລກເບົາຫວານແມ່ນແນ່ນອນວ່າມັນເປັນພະຍາດທີ່ເປັນອັນຕະລາຍຫຼາຍ, ແຕ່ມັນບໍ່ມີຄວາມ ໝາຍ ຫຍັງເລີຍ. ຢ່າຍອມແພ້, ແລະລໍຖ້າສິ່ງທີ່ບໍ່ດີທີ່ສຸດເທົ່ານັ້ນ. ທັດສະນະຄະຕິໃນແງ່ດີແມ່ນ ໜຶ່ງ ໃນປັດໃຈຕົ້ນຕໍຂອງການຄາດຄະເນທີ່ເອື້ອ ອຳ ນວຍ.