ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ 8 ປີ: ອາການຂອງພະຍາດ

ແມ່ຍິງທີ່ດູແລສຸຂະພາບຂອງປະເທດເພື່ອນບ້ານຢ່າງບໍ່ຢຸດຢັ້ງມັກຈະບໍ່ສັງເກດອາການເບື້ອງຕົ້ນຂອງພະຍາດເບົາຫວານຢູ່ເຮືອນ, ຍ້ອນວ່າພວກມັນມີອາການຄຽດແລະເມື່ອຍລ້າ. ໃນເວລາດຽວກັນ, ພະຍາດທີ່ຍັງບໍ່ສາມາດເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນຢ່າງຮ້າຍແຮງ.
ໂລກເບົາຫວານ (DM), ເຊິ່ງເປັນ ໜຶ່ງ ໃນສາມພະຍາດທີ່ພົບເລື້ອຍທີ່ສຸດໃນໂລກ, ເປັນອັນດັບສອງຂອງໂລກປອດອັກເສບແລະພະຍາດຂອງຫົວໃຈແລະເສັ້ນເລືອດ. ອີງຕາມຜູ້ຊ່ຽວຊານ, ຈຳ ນວນຜູ້ເປັນໂລກເບົາຫວານໃນ 10-15 ປີຈະເພີ່ມຂື້ນ 2 ເທົ່າ. ການແຈ້ງເຕືອນກໍ່ມີສາເຫດມາຈາກຄວາມຈິງທີ່ວ່າພະຍາດ insidious ເປັນສອງຄັ້ງມັກຈະມີຜົນກະທົບຕໍ່ການຮ່ວມເພດທີ່ຍຸດຕິ ທຳ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງແມ່ນໂລກອ້ວນ. ແລະໃນນີ້ມັນບໍ່ພຽງແຕ່ມີຄຸນລັກສະນະທາງກາຍະພາບຂອງຮ່າງກາຍເພດຍິງເທົ່ານັ້ນ. ສະນັ້ນມັນໄດ້ເກີດຂື້ນທາງປະຫວັດສາດວ່າແມ່ຍິງ, ໃນຂະນະທີ່ ດຳ ລົງຊີວິດສ່ວນທີ່ ສຳ ຄັນໃນຊີວິດຂອງນາງຢູ່ໃນເຮືອນຄົວ, ຖືກບັງຄັບໃຫ້ຕິດຕໍ່ຫາອາຫານເລື້ອຍໆກ່ວາສະມາຊິກໃນຄົວເຮືອນອື່ນໆ. ກຳ ລັງຖືພາ, ນາງກິນເພື່ອຕົນເອງແລະເດັກນ້ອຍແລະອີກຄັ້ງ ໜຶ່ງ ທີ່ເປັນໂລກອ້ວນ. ນອກຈາກນັ້ນ, ພະຍາດເບົາຫວານແມ່ນສືບທອດໂດຍເຊື້ອສາຍເພດຍິງ. ນັ້ນແມ່ນເຫດຜົນທີ່ບັນດາແມ່ຍິງທີ່ ໜ້າ ຮັກຕ້ອງຮູ້ວ່າແມ່ນຫຍັງເປັນອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງເພື່ອຮັບຮູ້ເຖິງໂລກພະຍາດຕ່າງໆໃນຕອນ ທຳ ອິດ, ປ້ອງກັນບໍ່ໃຫ້ "ຜູ້ຂ້າທີ່ງຽບສະຫງົບ" ທຳ ລາຍສຸຂະພາບແລະຊີວິດສັ້ນ.
ໂຣກເບົາຫວານປະເພດ 1
ໂຣກເບົາຫວານມີສອງຊະນິດ. ທາດແປ້ງທາດແປ້ງທີ່ບໍ່ດີຂອງປະເພດ 1 ພັດທະນາໃນເດັກຍິງແລະຍິງ ໜຸ່ມ ກ່ອນແລະຫຼັງ 30 ປີທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ. ຜົນກະທົບຕໍ່ສາມາດເປັນຄວາມກົດດັນ, ການຕິດເຊື້ອໄວຣັດຫຼືແບັກທີເລຍ.
ຜົນສະທ້ອນຂອງໂລກໄພໄຂ້ເຈັບຈະກາຍເປັນຂະບວນການທີ່ລະບົບພູມຕ້ານທານເຫັນວ່າຈຸລັງຂອງ pancreatic ເປັນຕ່າງປະເທດແລະ ທຳ ລາຍພວກມັນໂດຍ ນຳ ໃຊ້ພູມຕ້ານທານຂອງຕົວເອງ. ດັ່ງນັ້ນ, ຈຸລັງຕ່ອມຖືກທົດແທນດ້ວຍຈຸລັງເຊື່ອມຕໍ່.
ເພາະສະນັ້ນ, ກະຕ່າຍໃນບາງພື້ນທີ່ຂອງມັນຢຸດການຜະລິດຮໍໂມນອິນຊູລິນ, ເຊິ່ງຖືກອອກແບບມາເພື່ອໃຫ້ homeostasis ຂອງສະພາບແວດລ້ອມພາຍໃນຂອງຮ່າງກາຍໂດຍການຄວບຄຸມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ຂະບວນການປິ່ນປົວໂຣກຜີວພັນໂດຍບໍ່ໄດ້ຮັບການແຈ້ງເຕືອນ, ມັນສາມາດຍືດຍາວເປັນເວລາຫຼາຍເດືອນຫຼັງຈາກເດັກຍິງໄດ້ປະສົບກັບການຕິດເຊື້ອໄວຣັດ. ສຸຂະພາບຂອງຄົນເຈັບຊຸດໂຊມລົງຢ່າງຫຼວງຫຼາຍ, ໃນຂະນະທີ່ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງຕໍ່ໄປນີ້ສະແດງອອກໃນເວລາດຽວກັນ:
- ການຫິວນ້ ຳ ເປັນປະ ຈຳ ທີ່ເປັນຜົນມາຈາກການບໍ່ສົມດູນນ້ ຳ ຕານ. ຄົນເຈັບເຈັບຄໍແຫ້ງ, ນາງດື່ມນ້ ຳ ຫຼາຍ, ແຕ່ບໍ່ສາມາດເມົາໄດ້.
- ການສູນເສຍນ້ໍາຫນັກ, ບາງຄັ້ງເຖິງ 10 ກິໂລຕໍ່ເດືອນ, ເຖິງວ່າຈະມີຄວາມຢາກອາຫານຫຼາຍເກີນໄປ. ການສູນເສຍນ້ ຳ ໜັກ ແມ່ນຜົນມາຈາກຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ເກີດຂື້ນຍ້ອນຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ. ແພຈຸລັງເບິ່ງຄືວ່າຈະຢຸດການສັງເກດແລະດູດຊຶມເຂົ້າສູ່ລະດັບນ້ ຳ ຕານ.
- aftertaste ໂລຫະ.
- ການຍ່ຽວເລື້ອຍໆເປັນຜົນມາຈາກປະລິມານຫລາຍຂອງນໍ້າເມົາ. ການແຈ້ງເຕືອນແມ່ນເກີດມາຈາກສະພາບທີ່ມີ 12 ກະຕຸ້ນຕໍ່ມື້ແລະປະລິມານປັດສະວະຕໍ່ມື້ແມ່ນ 3 ລິດ.
- ກິ່ນ Acetone ໃນລົມຫາຍໃຈຫມົດ. ອາຊິດໂຕນເປັນ ໜຶ່ງ ໃນບັນດາທາດຍ່ອຍອາຫານໂດຍປົກກະຕິຈະຖືກຍ້າຍອອກຈາກຮ່າງກາຍດ້ວຍປັດສະວະ. ມີໂລກເບົາຫວານປະເພດ 1, ສານພິດຍັງຢູ່ໃນເນື້ອເຍື່ອແລະເຮັດໃຫ້ພວກມັນເປັນພິດ.
ໃນແມ່ຍິງຫຼັງຈາກ 30 ປີ, ໃນໄລຍະເວລາ, ອາການເພີ່ມເຕີມອາດຈະປາກົດຢູ່ໃນຮູບແບບຂອງ:
- ອຸນຫະພູມຕໍ່າ (35.5 3536.1 ° C).
- ອາການຄັນ, ໂດຍສະເພາະແມ່ນຢູ່ບໍລິເວນຮ່ອງ.
- ການຕິດເຊື້ອຊ່ອງຄອດ.
- ອາການຊັກ, ການສູນເສຍຄວາມຮູ້ສຶກ, ແຂນຂາ, ຄວາມເຈັບປວດໃນຫົວໃຈ, calves ຍ້ອນຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດສ່ວນປະກອບ. ໃນເວລາທີ່ບໍ່ມີການປິ່ນປົວໃຫ້ທັນເວລາ, ໂຣກເບື່ອຫນ່າຍມັກຈະພັດທະນາ.
- ຜິວແຫ້ງດ້ວຍການດື່ມນ້ ຳ ໜັກ ແລະສານອາຫານທີ່ດີ, ການເສື່ອມຂອງຊັ້ນເທິງຂອງຜິວ ໜັງ, ການຮັກສາບາດແຜທີ່ບໍ່ດີແລະໄມໂຄຣຊອຟ.
- ພູມຕ້ານທານທີ່ອ່ອນເພຍແລະເປັນຜົນມາຈາກການເປັນຫວັດເລື້ອຍໆ, ໂຣກຜິວ ໜັງ ມີການຕິດເຊື້ອຈາກເຊື້ອເຫັດ, ເປັນໂຣກເຫື່ອ, ເປັນໂຣກເຍື່ອຫຸ້ມສະຫມອງ.
- ຄວາມອຶດອັດ, ເມື່ອຍລ້າ, ປະສາດ, ຊຶມເສົ້າ, ເຈັບຫົວຍ້ອນຄວາມບໍ່ສະຖຽນຂອງຮໍໂມນ.
ການກວດເລືອດໃນຫ້ອງທົດລອງໃນຜູ້ປ່ວຍທີ່ອາໄສຢູ່ໃນອິນຊູລິນສະແດງໃຫ້ເຫັນເຖິງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານຫຼາຍກວ່າ 6.1 mmol / L, ໃນຂະນະທີ່ມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນ 4,1-5,9 mmol / L ແຕ່ລະດັບນໍ້າຕານທີ່ສູງຂື້ນຍັງເກີດຂື້ນໃນເວລາຖືພາ, ຫຼັງຈາກເຈັບເປັນຫຼືມີຄວາມກົດດັນ.
ການດໍາເນີນການທົດສອບຊ້ໍາຫຼັງຈາກອາທິດຊ່ວຍເຮັດໃຫ້ການກວດວິນິດໄສຊັດເຈນຂື້ນ. ເມື່ອລະດັບຄວາມໄວ 8 ເຖິງ 11 mmol / L ບັນລຸລະດັບນ້ ຳ ຕານຢູ່ໃນນ້ ຳ ຍ່ຽວ. ດ້ວຍການ ນຳ ້ຕານໃນເລືອດຫຼາຍເກີນໄປ, ບາງສ່ວນຂອງມັນປະສົມກັບ hemoglobin ຂອງເມັດເລືອດແດງ. ທາດໂປຼຕີນດັ່ງກ່າວຖືກເອີ້ນວ່າ hemoglobin glycated. ໂດຍປົກກະຕິ, ມັນແມ່ນ 4,5-6,5%.
ເບິ່ງອີກ: ສາເຫດແລະການຮັກສາອາການຄັນໃນຮູທະວານ
ໂຣກເບົາຫວານປະເພດ 2
ຖ້າໂຣກກະຕິນຮັກສາລະດັບອິນຊູລິນໃນລະດັບປົກກະຕິ, ແຕ່ວ່າຈຸລັງບໍ່ຮັບຮູ້ຮໍໂມນ, ພວກມັນກໍ່ເວົ້າກ່ຽວກັບການຂາດອິນຊູລິນທີ່ກ່ຽວຂ້ອງຫຼືໂຣກເບົາຫວານປະເພດ 2. ຢູ່ໃນລັດນີ້, ຈຸລັງຮູ້ສຶກອຶດຫິວພະລັງງານ, ເຖິງແມ່ນວ່າມີອິນຊູລິນແລະນ້ ຳ ຕານຢູ່. ການສະແດງອອກຂອງພະຍາດວິທະຍາແມ່ນລັກສະນະຂອງໄວແກ່. ອາການຂອງໂລກເບົາຫວານໃນແມ່ຍິງຫຼັງຈາກ 40 ປີແມ່ນຫຍັງ?
ຄຽງຄູ່ກັບອາການທົ່ວໄປຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງ, ພະຍາດເບົາຫວານຊະນິດທີສອງແມ່ນມີລັກສະນະຕາມອາການຂອງມັນ, ເຊັ່ນວ່າ:
- ໂລກກະດູກພຸນ ການລະເມີດຄວາມຫນາແຫນ້ນຂອງກະດູກແມ່ນພົບເລື້ອຍໃນແມ່ຍິງຫຼັງຈາກ 60 ປີ, ແຕ່ວ່າມີໂຣກເບົາຫວານ, ສະພາບນີ້ຍັງສາມາດເກີດຂື້ນໃນແມ່ຍິງຫຼັງຈາກ 40 ປີ.
- ໂຕນກ້າມເນື້ອທີ່ອ່ອນເພຍເນື່ອງຈາກຄວາມບົກຜ່ອງຂອງເສັ້ນປະສາດສ່ວນປະກອບແລະຂາດການອອກ ກຳ ລັງກາຍ.
- ນໍ້າ ໜັກ ເພີ່ມຂື້ນກ່ອນອາຫານທຸກຢ່າງແມ່ນບໍ່ມີປະໂຫຍດ.
- ການສູນເສຍຜົມຢູ່ເທິງຂາແລະຮູບລັກສະນະຂອງພວກມັນຢູ່ເທິງໃບຫນ້າ.
- ການເຕີບໃຫຍ່ຂອງສີເຫຼືອງໃນຜິວຫນັງ - xanthomas.
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ.
ໂຣກເບົາຫວານປະເພດ 2 ເກີດຂື້ນໃນ 90% ຂອງກໍລະນີ. ດ້ວຍວິຖີຊີວິດທີ່ມີສຸຂະພາບດີ, ພະຍາດສາມາດປ້ອງກັນໄດ້ແລະ ສຳ ລັບການອອກ ກຳ ລັງກາຍທີ່ຮຸນແຮງນີ້ຫຼືອາຫານທີ່“ ຫິວໂຫຍ” ກໍ່ຈະບໍ່ ຈຳ ເປັນ. ສິ່ງ ໜຶ່ງ ອີກແມ່ນພະຍາດເບົາຫວານເພດຍິງ 1, ເຊິ່ງໃນນັ້ນບໍ່ມີວິທີປ້ອງກັນທີ່ມີປະສິດຕິຜົນ.
ການຮັກສາໂລກເບົາຫວານ
ມີໂລກເບົາຫວານ, ທ່ານບໍ່ສາມາດເຂົ້າຮ່ວມໃນກິດຈະກໍານັກສມັກເລ່ນ. ພຽງແຕ່ການຊ່ວຍເຫຼືອດ້ານການແພດທີ່ມີຄຸນນະພາບເທົ່ານັ້ນຈຶ່ງສາມາດປັບປຸງຄຸນນະພາບຊີວິດຂອງແມ່ຍິງ. ການປິ່ນປົວໂຣກເບົາຫວານແມ່ນປະສົບຜົນ ສຳ ເລັດຫຼາຍໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າແມ່ຍິງຕ້ອງໄດ້ຕິດຕາມການປ່ຽນແປງທີ່ເກີດຂື້ນກັບພວກເຂົາແລະຄວາມຮູ້ສຶກທີ່ພວກເຂົາມີຢູ່. ໃນອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງຫຼັງຈາກ 50 ປີ, ມັນ ຈຳ ເປັນຕ້ອງຜ່ານການກວດເພື່ອ ກຳ ນົດ:
- cholesterol ແລະນໍ້າຕານໃນເລືອດ,
- ລະດັບ ketone ຍ່ຽວ
- enzymes pancreatic.
ມີລະດັບນ້ ຳ ຕານສູງກວ່າ 7 mmol / L, ທ່ານ ໝໍ ສາມາດບົ່ງມະຕິພະຍາດເບົາຫວານ. ການບົ່ງມະຕິທີ່ຖືກຕ້ອງສາມາດເຮັດໄດ້ຫຼັງຈາກພິຈາລະນາຜົນຂອງການກວດອື່ນໆ. ໃນລະດັບຂອງ 10 mmol / l ແລະສູງກວ່າ, ຄົນຫນຶ່ງສາມາດເວົ້າກ່ຽວກັບບັນຫາໃຫຍ່ທີ່ມີຄວາມລັບຂອງ insulin.
ເບິ່ງຕື່ມ: ການຮັກສາການເຫື່ອອອກໃນຜູ້ໃຫຍ່
DM ສາມາດມີຄວາມຮຸນແຮງທີ່ແຕກຕ່າງກັນ: ຈາກຄັ້ງທໍາອິດເຖິງສີ່. ພະຍາດດັ່ງກ່າວແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້, ສະນັ້ນ, ຈຶ່ງໄດ້ຮັບການຄວບຄຸມຈາກແພດເປັນປະ ຈຳ.
ຫຼັກສູດການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີ:
- ການກວດສອບ glucose ໃນເລືອດ
- ຄາບອາຫານ
- ການກິນຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງແລະປັບປຸງຄວາມອ່ອນແອຂອງອິນຊູລິນຕໍ່ຈຸລັງ.
ຖ້າທ່ານປະຕິບັດຕາມທຸກໆໃບສັ່ງແພດຂອງທ່ານ ໝໍ ຢ່າງເຂັ້ມງວດ, ການສັກຢາອິນຊູລິນອາດຈະບໍ່ ຈຳ ເປັນ, ເພາະວ່າພື້ນຫລັງຂອງຮໍໂມນແມ່ນເປັນປົກກະຕິເທື່ອລະກ້າວ.
ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1 ປະກອບມີ:
- ການສັກຢາອິນຊູລິນ
- ຄາບອາຫານ
- ຫ້ອງການສຶກສາທາງດ້ານຮ່າງກາຍ.
ດ້ວຍການເລີ່ມຕົ້ນຂອງການແກ້ຕົວ, ມັນຕ້ອງໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ຈາກກິລາແລະອາຫານ ບຳ ບັດ. ທ່ານ ໝໍ ເລືອກກົນລະຍຸດໃນການຮັກສາ, ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງຄົນເຈັບແຕ່ລະຄົນ, ອາຍຸຂອງລາວ, ປະເພດພະຍາດເບົາຫວານແລະປັດໃຈອື່ນໆ. ອາການທີ່ມີອາຍຸຈະແຈ້ງຂື້ນ. ໃນເວລາອາຍຸ 60 ປີ, ເຖິງແມ່ນວ່າການພັດທະນາຂອງອາການຊັກຊ້າ, ການປະກົດຕົວຂອງປັນຫາທີ່ເກີດຂື້ນກັບ ໝາກ ໄຂ່ຫຼັງ, ສາຍຕາແລະຜິວ ໜັງ ກໍ່ເປັນໄປໄດ້. ຄວນແນະ ນຳ ໃຫ້ມີແພດຊ່ຽວຊານຕາ, ຊ່ຽວຊານດ້ານຫົວໃຈແລະ nephrologist ທີ່ມີປະສົບການໃນທີມແພດ. ນອກເຫນືອຈາກການປິ່ນປົວຕົ້ນຕໍ, ວິທີການທາງເລືອກຍັງສາມາດໃຊ້ໄດ້, ແຕ່ວ່າໄດ້ຮັບການອະນຸມັດຈາກແພດທີ່ເຂົ້າຮ່ວມ.
ຖ້າບໍ່ໄດ້ຮັບການຮັກສາ, ພະຍາດເບົາຫວານສາມາດເຮັດໃຫ້ພິການແລະເສຍຊີວິດໄວ. ບໍ່ມີສິ່ງມະຫັດທີ່ວ່າພະຍາດນີ້ມີຊື່ອື່ນ - "ຜູ້ຂ້າທີ່ງຽບສະຫງົບ". ຜົນຂອງການສຶກສາຄົ້ນຄວ້າຂະ ໜາດ ໃຫຍ່ ໜຶ່ງ ໄດ້ສະແດງໃຫ້ເຫັນວ່າພະຍາດເບົາຫວານຊ່ວຍຫຼຸດຜ່ອນຊີວິດຂອງແມ່ຍິງໂດຍສະເລ່ຍ 8 ປີ, 6 ເທົ່າເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາພະຍາດເສັ້ນເລືອດຫົວໃຈແລະເສັ້ນເລືອດ, ໃນຂະນະທີ່ຜູ້ຊາຍຄົນສຸດທ້າຍແມ່ນຫຼຸດລົງ 2-3 ເທົ່າ.
ການປ້ອງກັນໂຣກເບົາຫວານ
ພະຍາດ insidious ຫຼາຍຄັ້ງເພີ່ມຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດຮ້າຍແຮງ. ເພື່ອບໍ່ໃຫ້ກາຍເປັນຜູ້ເຄາະຮ້າຍຂອງລາວແລະປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍ, ໂດຍສະເພາະຖ້າແມ່ຍິງມີພາລະ ໜັກ, ມີນ້ ຳ ໜັກ ເກີນແລະມີອາຍຸເກີນ 40 ປີ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງເຮັດໃນການປ້ອງກັນໂຣກເບົາຫວານ:
- ຕິດຕາມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ສຳ ລັບສິ່ງນີ້, ໃຫ້ກວດສອງຄັ້ງຕໍ່ປີ. ດ້ວຍລະດັບນ້ ຳ ຕານໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ໂຣກເບົາຫວານຈະບໍ່ມີຜົນ.
- ມ່ວນແລະມີຄວາມສຸກຫລາຍຂື້ນໃນການຍ້າຍ.
- ເຮັດໃຫ້ສະຖານະການທາງດ້ານຈິດໃຈມີສະຖຽນລະພາບ, ເພາະວ່າອາການຊຶມເສົ້າພຽງແຕ່ເປັນໂລກເບົາຫວານ, ສ້າງເປັນວົງຈອນທີ່ໂຫດຮ້າຍ.
- ກຳ ຈັດຄວາມເຄັ່ງຄຽດ.
- ຕິດຕາມຄວາມດັນເລືອດຂອງທ່ານ.
- ກຳ ຈັດ ນຳ ້ ໜັກ ເກີນທີ່ບໍ່ມີຄາບອາຫານແລະຄວາມອຶດຢາກ.
- ແນະ ນຳ ກ່ຽວກັບນິໄສການກິນທີ່ຖືກຕ້ອງ. ແທນທີ່ຈະຜະລິດຕະພັນເຂົ້າ ໜົມ ປັງແລະເຂົ້າ ໜົມ ປັງ, ໃຊ້ເຂົ້າຈີ່ທີ່ເປັນໂຣກເບົາຫວານຫລືເຂົ້າຈີ່ເຂົ້າຈີ່. ລືມກ່ຽວກັບອາຫານທີ່ສະດວກ, ຜີ, ອາຫານເຜັດ.
- ກິນ 5-6 ຄັ້ງຕໍ່ມື້.
ດ້ວຍວິຖີຊີວິດທີ່ແຕກຕ່າງກັນ, ຜູ້ເປັນໂຣກເບົາຫວານສາມາດມີອາການແຊກຊ້ອນຮ້າຍແຮງໃນຮູບແບບຂອງໂຣກ angiopathy, ໂຣກ polyneuropathy, ຕີນເບົາຫວານ, ໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ໂຣກເບົາຫວານ.
ເມື່ອປະຕິບັດທຸກຄວາມຮຽກຮ້ອງຕ້ອງການ, ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານທຸກຊະນິດຈະມີຊີວິດຍາວນານ.
ໂລກເບົາຫວານໃນເດັກນ້ອຍ. ອາການຂອງພະຍາດເບົາຫວານໃນເດັກ. ໂລກເບົາຫວານໃນເດັກອ່ອນ. ສາເຫດຂອງການພັດທະນາ, ພາວະແຊກຊ້ອນແລະການຮັກສາໂລກເບົາຫວານໃນເດັກ


ໂລກເບົາຫວານໃນເດັກນ້ອຍ - ນີ້ແມ່ນພະຍາດ endocrine ຊໍາເຮື້ອຮ້າຍແຮງທີ່ກ່ຽວຂ້ອງກັບການຂາດອິນຊູລິນໃນຮ່າງກາຍແລະມີລັກສະນະການລະເມີດຂອງການເຜົາຜະຫລານອາຫານທຸກຊະນິດ, ແຕ່ຕົ້ນຕໍແມ່ນທາດແປ້ງ.
ມີໂລກເບົາຫວານ, ໂຣກກະດູກສັນຫຼັງຂອງເດັກໄດ້ຮັບຜົນກະທົບ. ໜຶ່ງ ໃນ ໜ້າ ທີ່ຂອງປັນຍາຕັບແມ່ນການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບປົກກະຕິ (ມາດຕະຖານຂອງເດັກນ້ອຍແມ່ນ 3,3 - 5.5 ມມ).
ສຳ ລັບສິ່ງນີ້, ໝາກ ພ້າວສາມາດຜະລິດໄດ້:
- ຮໍໂມນ glucagon ແມ່ນຜະລິດໂດຍຈຸລັງαຂອງບັນດາ islets ຂອງ Langerhans - ມັນເປັນທາດຕ້ານອິນຊູລິນແລະມີຄວາມຮັບຜິດຊອບຕໍ່ການປ່ຽນ glycogen (ສະສົມແລະເກັບຮັກສາໄວ້ໃນນ້ ຳ ຕານໃນຮ່າງກາຍ) ກັບຄືນສູ່ glucose.
- ຈຸລັງβຂອງ islets ຂອງ Langerhans ຜະລິດຮໍໂມນອິນຊູລິນ - ມັນສົ່ງເສີມການຫັນປ່ຽນຂອງນ້ ຳ ຕານເຂົ້າໄປໃນ glycogen, ເຊິ່ງຝາກໄວ້ໃນຕັບແລະກ້າມ. ລາວຍັງຮັບຜິດຊອບການ ນຳ ໃຊ້ນ້ ຳ ຕານເພື່ອຈຸດປະສົງດ້ານພະລັງງານ, ແລະ ສຳ ລັບການໂອນທາດນ້ ຳ ຕານທີ່ເກີນໄປເປັນໄຂມັນແລະໂປຣຕີນ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍສາມາດເກີດຂື້ນໄດ້ໃນທຸກຍຸກທຸກສະ ໄໝ, ແຕ່ໂດຍສະເພາະແມ່ນໂຣກນີ້ຈະພັດທະນາໃນຊ່ວງເວລາທີ່ເດັກນ້ອຍເຕີບໃຫຍ່ (ໃນຊ່ວງ 6, 8, 10 ປີແລະໃນໄວລຸ້ນ).
ນິເວດວິທະຍາຂອງໂລກເບົາຫວານຍັງບໍ່ທັນເຂົ້າໃຈດີຈົນເຖິງປະຈຸບັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກເຮົາສາມາດ ກຳ ນົດປັດໃຈສ່ຽງຕ່າງໆທີ່ປະກອບສ່ວນໃນການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານໃນເດັກ:
- predisposition ການສືບພັນ. ຄວາມເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານຂັ້ນຕົ້ນໃນເດັກທີ່ພໍ່ຫຼືແມ່ເປັນໂລກເບົາຫວານແມ່ນປະມານ 10-15%.
- ການລະເມີດທາດແປ້ງທາດແປ້ງໃນເດັກ. ມັນເກີດຂື້ນໃນເວລາທີ່ທ່ານບໍລິໂພກທາດແປ້ງທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ (ຜະລິດຕະພັນມັນເບີ, ຂະ ໜົມ ເຄັກ, ເຂົ້າ ໜົມ ປັງບໍ່ແມ່ນຈາກເຂົ້າ ໜົມ ປັງ, ມັນຝະລັ່ງ, semolina) ແລະຂາດທາດໂປຼຕີນແລະໄຂມັນ.
- ໂລກອ້ວນ
- ການຕິດເຊື້ອຮ້າຍແຮງ
- ຄວາມ ໜັກ ໜ່ວງ ທາງຮ່າງກາຍແລະຈິດໃຈຂອງເດັກ
ພະຍາດເບົາຫວານ (ການພັດທະນາ) ຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ໃນ pathogenesis ຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ, ຫຼາຍໆຈຸດສາມາດຈໍາແນກໄດ້:
- ດ້ວຍການຂາດອິນຊູລິນ, glucose ຖືກໂອນເຂົ້າໄປໃນຈຸລັງ, ແລະຮ່າງກາຍເລີ່ມຕົ້ນ ນຳ ໃຊ້ໄຂມັນແລະໂປຣຕີນເປັນແຫຼ່ງພະລັງງານເຊິ່ງຖືກຜຸພັງບໍ່ໃຫ້ຜະລິດຕະພັນສິ້ນສຸດລົງ (ນໍ້າແລະກາກບອນໄດອອກໄຊ), ແຕ່ມັນຈະເປັນຕົວກາງ - ຮ່າງກາຍ ketone. ດ້ວຍເຫດນັ້ນ, ກົດ acidosis ເພີ່ມຂື້ນໃນເລືອດ (ການປ່ຽນສົມດຸນຂອງອາຊິດ - ພື້ນຖານຂອງຮ່າງກາຍໄປສູ່ດ້ານອາຊິດ).
- ເນື່ອງຈາກຮ່າງກາຍຂາດພະລັງງານແລະນ້ ຳ ຕານໃນຈຸລັງ, glucagon ເລີ່ມຕົ້ນການແບ່ງແຍກຂອງ glycogen ເຂົ້າໄປໃນນ້ ຳ ຕານ. ລະດັບ glucose ໃນເລືອດສູງຂື້ນ - hyperglycemia ເກີດຂື້ນ. ແຕ່ເນື່ອງຈາກການຂາດຫລືຂາດອິນຊູລິນ, glucose ບໍ່ໄດ້ຮັບການປຸງແຕ່ງແລະບໍ່ເຂົ້າສູ່ຈຸລັງ. ວົງມົນທີ່ໂຫດຮ້າຍດັ່ງກ່າວແລະເກີດຂື້ນໃນຮ່າງກາຍຂອງເດັກທີ່ເປັນໂຣກເບົາຫວານ.
ນ້ ຳ ຕານເລີ່ມຖືກຂັບຖ່າຍອອກຈາກຮ່າງກາຍດ້ວຍວິທີທີ່ບໍ່ ທຳ ມະດາ: ຜ່ານຕ່ອມເຫື່ອ (ເພາະສະນັ້ນຜິວ ໜັງ ຄັນ) ແລະຜ່ານ ໝາກ ໄຂ່ຫຼັງທີ່ມີປັດສະວະ (glucosuria).
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ໂຣກເບົາຫວານໃນເດັກນ້ອຍສາມາດມີອາການເລີ່ມຕົ້ນສ້ວຍແຫຼມຫລືພັດທະນາຂື້ນເທື່ອລະກ້າວ.
ສຳ ລັບ ສ້ວຍແຫຼມ ການເລີ່ມຕົ້ນແມ່ນສະແດງໂດຍສິ່ງທີ່ເອີ້ນວ່າອາການຂອງໂຣກເບົາຫວານ:
- Polydipsia ແມ່ນຄວາມຫິວໂຫຍທີ່ເພີ່ມຂື້ນໃນເດັກນ້ອຍ (ສູງເຖິງ 3 ລິດຕໍ່ມື້), ແຕ່ອາການຄັນບໍ່ເປັນ.
- Polyuria - ປະລິມານທີ່ເພີ່ມຂື້ນຂອງປັດສະວະຖ່າຍອອກ (ສູງເຖິງຫຼາຍລິດ)
- Polyphagy - ຄວາມຢາກອາຫານຂອງເດັກເພີ່ມຂື້ນ. ແຕ່ໃນເວລາດຽວກັນ, ເດັກອ່ອນແລະບໍ່ຫາຍຕົວເລີຍ.
ສຳ ລັບ ຄ່ອຍໆ ການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກແມ່ນມີລັກສະນະຄື: ຜິວ ໜັງ ແຫ້ງ, ຜິວ ໜັງ ຂູດ, ອາການຄັນຂອງເຍື່ອເມືອກຢູ່ບໍລິເວນອະໄວຍະວະເພດ, ເດັກນ້ອຍມັກຈະເກີດກັບການຕິດເຊື້ອໂລກກະດູກສັນຫຼັງ.
ຫຼັງຈາກນັ້ນ, ພະຍາດ microangiopathy ພັດທະນາ (ໂຣກ atherosclerotic ຂອງເຮືອຂະ ໜາດ ໃຫຍ່ຂອງຮ່າງກາຍຂອງເດັກ), ສະແດງຕົວເອງໃນເດັກນ້ອຍທີ່ມີສຽງຫົວໃຈຈືດໆ, ກະທົບກະເທືອນ, ຈັງຫວະລົບກວນຈັງຫວະ, ຫາຍໃຈສັ້ນ, ຕໍ່ມາພະຍາດຫົວໃຈຫຼອດເລືອດພັດທະນາ.
ຈາກດ້ານຂ້າງຂອງລະບົບປະສາດ, ພະຍາດເບົາຫວານແມ່ນມີລັກສະນະຕາມລັກສະນະຂອງອາການເຊັ່ນ: ອາການງ້ວງຊຶມຂອງເດັກ, ຄວາມອຶດອັດ, ຄວາມອິດເມື່ອຍແລະບາງຄັ້ງການຊຶມເສົ້າກໍ່ເກີດຂື້ນ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຕັບມີຄວາມທຸກທໍລະມານຫລາຍ - lipodystrophy ຕັບໄຂມັນພັດທະນາ.
ທີ່ ເດັກອ່ອນ ໂຣກເບົາຫວານເກີດຂື້ນ:
- ອີງຕາມປະເພດຂອງສະຖານະການດ້ານເຊື້ອໂລກ (ເດັກມີອາການງ້ວງເຫງົາ, ນອນບໍ່ຫຼັບ, ຜິວ ໜັງ ຈືດ, tachycardia, ອາຈົມບໍ່ສະຖຽນລະພາບແລະສິ່ງນີ້ບໍ່ກ່ຽວຂ້ອງກັບການໃຫ້ອາຫານຂອງແມ່ທີ່ພະຍາບານຫຼືອາຫານເສີມ).
- ໂດຍປະເພດຂອງ hypodystrophy (ເດັກທີ່ຂາດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍເປັນປົກກະຕິແລະບໍ່ກ່ຽວຂ້ອງກັບອາຫານຂອງລາວ).
ອາການຂອງຜ້າອ້ອມທີ່ມີ starched (ເນື່ອງຈາກ glucosuria) ແມ່ນລັກສະນະເຊັ່ນກັນ.
ການກວດຫາໂຣກເບົາຫວານໃນເດັກ
ເພື່ອຢັ້ງຢືນການບົ່ງມະຕິພະຍາດເບົາຫວານໃນເດັກ, ການທົດສອບຕໍ່ໄປນີ້ແມ່ນຖືກປະຕິບັດ:
- ເລືອດ ສຳ ລັບນ້ ຳ ຕານ (ໃນເດັກນ້ອຍ, ປະລິມານນ້ ຳ ຕານໃນເລືອດແມ່ນມາຈາກ 3,3,5,5 mmol / l)
- ການ ກຳ ນົດໂປຼແກຼມ glucosuric - ການ ກຳ ນົດນ້ ຳ ຕານໃນນ້ ຳ ປັດສະວະທີ່ກິນຈາກອາຫານ ໜຶ່ງ ຫາອາຫານອື່ນ.
- ການ ກຳ ນົດອົງການ ketone ໃນເລືອດ (ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ແມ່ນເປັນທີ່ຍອມຮັບໄດ້ຕາມປົກກະຕິ) ແລະໃນຍ່ຽວ (ພວກມັນບໍ່ຄວນຈະເປັນປົກກະຕິ).
- ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ - ເລືອດແມ່ນເອົາຈາກເສັ້ນເລືອດໃນຕອນເຊົ້າ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ຫຼັງຈາກນັ້ນພວກເຂົາເອົານ້ ຳ ຕານໃຫ້ເດັກກິນ. ຫຼັງຈາກ 2 ຊົ່ວໂມງ, ເລືອດກໍ່ຈະຖືກ ນຳ ອີກ. ລະດັບນໍ້າຕານປົກກະຕິຄວນໄດ້ຮັບການຟື້ນຟູ.
- ການ ກຳ ນົດຂອງຮີໂມໂກລອີນ (glycated hemoglobin) (ນີ້ແມ່ນ hemoglobin ທີ່ໄດ້ຈັບກາວ). ຮິບໂມກິໂມກໂລລິນ
ຮູບແບບຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍ
- ພະຍາດເບົາຫວານຂັ້ນຕົ້ນແມ່ນລັກສະນະຂອງເດັກນ້ອຍ
- ພະຍາດເບົາຫວານຂັ້ນສອງແມ່ນລັກສະນະຂອງຜູ້ໃຫຍ່, i.e. ກ່ຽວຂ້ອງກັບພະຍາດໃດກໍ່ຕາມຂອງໂຣກຕັບ.
ພະຍາດເບົາຫວານຂັ້ນຕົ້ນອາດຈະເປັນ:
- ພະຍາດເບົາຫວານ - ໃນເວລາດຽວກັນ, ການອົດອາຫານນ້ ຳ ຕານໃນເລືອດເປັນເລື່ອງປົກກະຕິ, ບໍ່ມີທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານແມ່ນບໍ່ດີ. ໃນເວລາດຽວກັນ, ພະຍາດເບົາຫວານອາດຈະບໍ່ພັດທະນາ, ແຕ່ແນະ ນຳ ໃຫ້ທ່ານ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ຫ້າວຫັນ, ໂພຊະນາການທີ່ ເໝາະ ສົມ (ບໍ່ມີທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ), ແລະຫລີກລ້ຽງຄວາມກົດດັນ.
- ພະຍາດເບົາຫວານໃນໄວໆນີ້ - ໃນຂະນະທີ່ການອົດອາຫານນ້ ຳ ຕານໃນເລືອດແມ່ນບັນທັດຖານ, ບໍ່ມີນ້ ຳ ຕານໃນປັດສະວະ, ແຕ່ວ່າການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານແມ່ນເປັນບວກ.
- ພະຍາດເບົາຫວານທີ່ເຫັນໄດ້ຊັດເຈນ - ທຸກໆການປ່ຽນແປງຂອງເລືອດແລະປັດສະວະແມ່ນມີຢູ່.
ຄວາມຮຸນແຮງຂອງໂລກເບົາຫວານ overt:
- ພະຍາດເບົາຫວານເບົາຫວານ - ລະດັບນ້ ຳ ຕານໃນເລືອດບໍ່ສູງກ່ວາ 8 mmol / l, ໃນຍ່ຽວ - ບໍ່ເກີນ 10-15 ກຣາມ / ມື້.
- ຄວາມຮຸນແຮງສະເລ່ຍຂອງໂຣກເບົາຫວານແມ່ນລະດັບນໍ້າຕານໃນເລືອດຈາກ 8 ເຖິງ 14 mmol / l, ໃນນໍ້າຍ່ຽວ - 20-25 g / ມື້.
- ໂລກເບົາຫວານຮ້າຍແຮງ - ລະດັບນ້ ຳ ຕານໃນເລືອດສູງກວ່າ 14 mmol / l, ໃນຍ່ຽວ - 30-40 g / ມື້. ໃນເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານໃນລະດັບນີ້, ອາການແຊກຊ້ອນເກີດຂື້ນເລື້ອຍໆ.
ພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍ
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍສາມາດເປັນໂຣກສ້ວຍແຫຼມແລະຊ້າ.
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງ - ອາດຈະເກີດຂື້ນໃນໄລຍະເວລາຂອງພະຍາດແລະຕ້ອງການການດູແລສຸກເສີນ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນ:
- ໂຣກເບົາຫວານ hyperglycemic ພະຍາດເບົາຫວານ. ອາການເສີຍເມືອກ hyperglycemic ແມ່ນອີງໃສ່ການຂາດອິນຊູລິນ. ມັນພັດທະນາຂື້ນເທື່ອລະກ້າວ: ເດັກນ້ອຍພັດທະນາຄວາມອ່ອນເພຍ, ເຫງົານອນ, ແລະຄວາມຫິວແລະ polyuria ເພີ່ມຂື້ນ. ມີອາການເຈັບທ້ອງ, ປວດຮາກ, ແລະອາດຈະຮາກ. Tachycardia (ອັດຕາການເຕັ້ນຂອງຫົວໃຈເພີ່ມຂື້ນ), ຄວາມດັນເລືອດຫຼຸດລົງ, ນັກຮຽນຖືກຄັບແຄບ, ສາຍຕາແມ່ນອ່ອນ, ກິ່ນຈາກປາກ (ອາເຊນໂຕໂນ). ຫຼັງຈາກນັ້ນ, ການສູນເສຍສະຕິມາ.
ສິ່ງທີ່ຄວນເຮັດ: ການບໍລິຫານອິນຊູລິນ (0.5-1 E ຕໍ່ 1 ກິໂລຂອງນໍ້າ ໜັກ ຂອງຮ່າງກາຍແມ່ນແນະ ນຳ ໃຫ້ເຮັດຕາມປົກກະຕິ) ແລະຕ້ອງໄດ້ເອົາໃຈໃສ່ປິ່ນປົວຢ່າງຮີບດ່ວນ.
ອາການມຶນງົງໃນເລືອດ. ໃນຫົວໃຈຂອງອາການມຶນຊາໃນເລືອດແມ່ນການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ. ມັນພັດທະນາຢ່າງແນ່ນອນ: ຜິວຂອງເດັກປຽກຊຸ່ມ, ເດັກອຸກອັ່ງ, ນັກຮຽນປຽກ, ແລະຄວາມຢາກອາຫານກໍ່ເພີ່ມຂື້ນ.
ສິ່ງທີ່ຄວນເຮັດ: ໃຫ້ອາຫານເດັກນ້ອຍ (ທ່ານສາມາດໃຫ້ນ້ ຳ ຊາຫວານ) ຫຼືບໍລິຫານນ້ ຳ ຕານໃນເລືອດ (20-40%) ໃສ່ 20-30 ມລ.
ອາການແຊກຊ້ອນຊ້າ ພະຍາດເບົາຫວານ mellitus - ພັດທະນາໃນຫຼາຍປີຫຼືຫຼາຍສິບປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ.
ອາການແຊກຊ້ອນທ້າຍຂອງພະຍາດເບົາຫວານໃນເດັກ:
- ໂລກເບົາຫວານ Ophthalmopathy - ຄວາມເສຍຫາຍຂອງພະຍາດກ່ຽວກັບຕາໃນພະຍາດເບົາຫວານ. ມັນສາມາດສະແດງຕົນເອງວ່າເປັນໂຣກເບົາຫວານໃນໂຣກ retinopathy (ຄວາມເສຍຫາຍຂອງໂຣກ retina), ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດ oculomotor (ເຊິ່ງນໍາໄປສູ່ strabismus), ແລະການຫຼຸດລົງທີ່ກ້າວຫນ້າໃນການສະແດງອອກທາງສາຍຕາ (ເນື່ອງຈາກຄວາມເສີຍເມີຍຂອງເສັ້ນປະສາດ optic ແລະໂຣກ neuropathy ischemic).
- ໂລກຂໍ້ອັກເສບກ່ຽວກັບໂລກເບົາຫວານ - ຄວາມເສຍຫາຍຮ່ວມໃນໂລກເບົາຫວານ. ມັນມີລັກສະນະໂດຍຄວາມເຈັບປວດຮ່ວມກັນແລະການເຄື່ອນໄຫວຮ່ວມກັນທີ່ ຈຳ ກັດ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ - ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂຣກເບົາຫວານ (ໃນການວິເຄາະປັດສະວະ - ໂປຕີນ). ຕໍ່ມາ, ນໍາໄປສູ່ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
- ໂຣກໂຣກໂຣກໂຣກເບົາຫວານ - ນຳ ໄປສູ່ການປ່ຽນແປງອາລົມແລະຈິດໃຈໃນເດັກນ້ອຍ, ສະແດງອອກໃນການປ່ຽນແປງໄວຂອງອາລົມ, ຄວາມບໍ່ສົມດຸນທາງຈິດ, ແລະການເລີ່ມຕົ້ນຂອງໂລກຊຶມເສົ້າ.
- ໂຣກ neuropathy ໂລກເບົາຫວານ - ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດຂອງເດັກທີ່ເປັນໂລກເບົາຫວານ. ມັນສະແດງອອກດ້ວຍຕົວເອງວ່າເປັນຄວາມເຈັບປວດໃນຂາໃນເວລາພັກຜ່ອນແລະໃນຕອນກາງຄືນ, ໂຣກ paresthesias, ຄວາມບິດເບືອນທີ່ສຸດ, ຈາກຂ້າງຂອງລະບົບ cardiovascular - infarction myocardial asymptomatic, ຄວາມຜິດປົກກະຕິ trophic ສະແດງເປັນແຜໃນຂາ.
ມີອາການແຊກຊ້ອນອື່ນໆ, ແຕ່ມັນບໍ່ປົກກະຕິ ສຳ ລັບໂຣກເບົາຫວານໃນເດັກນ້ອຍ.
ການຮັກສາຢາປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍ
ການປິ່ນປົວພະຍາດເບົາຫວານໃນເດັກແມ່ນອີງໃສ່ການປິ່ນປົວດ້ວຍການທົດແທນອິນຊູລິນ. ໃນເດັກນ້ອຍ, ການໃຊ້ອິນຊູລິນສັ້ນແມ່ນໃຊ້. 1ml ມີສານອິນຊູລິນ 40 ໜ່ວຍ (IU).
Insulin ຖືກສີດເຂົ້າໄປໃນບໍລິເວນທ້ອງ, ບ່າ, ສະໂພກແລະກົ້ນ. ສະຖານທີ່ສັກຢາຕ້ອງໄດ້ຮັບການສະລັບກັນເພື່ອຫຼີກເວັ້ນການຈ່ອຍລົງຂອງຈຸລັງ adipose subcutaneous.
ພວກເຂົາຍັງໃຊ້ຈັກສູບນ້ ຳ ອິນຊູລິນ (ພວກມັນລ້າໆ, ຫຼືທ່ານສາມາດຊື້ເອງໂດຍພື້ນຖານທີ່ຈ່າຍ - 100,000-200,000 ຮູເບີນໂດຍສະເລ່ຍ).
ສະຫລຸບລວມແລ້ວ, ຂ້ອຍຢາກຕື່ມ, ຖ້າລູກຂອງເຈົ້າຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ຢ່າ ໝົດ ຫວັງ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປບັໃນທາງບວກແລະຊ່ວຍໃຫ້ເດັກເຂົ້າສູ່ຈັງຫວະ ໃໝ່ ຂອງຊີວິດ. ພະຍາຍາມຕິດກັບຄາບອາຫານແລະວິຖີຊີວິດຂອງເດັກ (ຢ່າງ ໜ້ອຍ ກັບລາວ), ສະນັ້ນທ່ານຈະເຮັດໃຫ້ລາວງ່າຍຂື້ນໂດຍວິທີນີ້. ພວກເຮົາຂໍອວຍພອນໃຫ້ທ່ານໂຊກດີ!
ສັນຍານຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍຂື້ນກັບອາຍຸ: ອັນຕະລາຍຂອງພະຍາດແມ່ນຫຍັງ
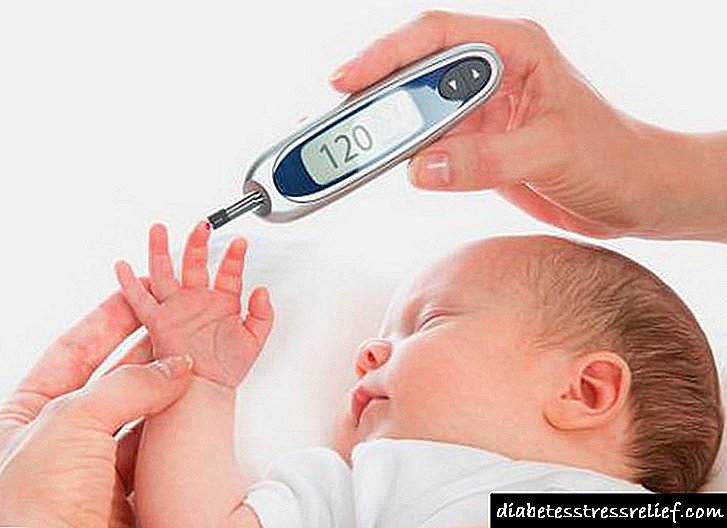

ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ສົ່ງຜົນກະທົບບໍ່ພຽງແຕ່ ສຳ ລັບຜູ້ໃຫຍ່ເທົ່ານັ້ນ, ແຕ່ຍັງເປັນເດັກນ້ອຍທີ່ມີອາຍຸແຕກຕ່າງກັນ ນຳ ອີກ. ການບົ່ງມະຕິທີ່ຖືກປະຕິບັດໃຫ້ທັນເວລາຊ່ວຍໃຫ້ທ່ານສາມາດປະຕິບັດມາດຕະການຕ່າງໆຢ່າງໄວວາແລະປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນ, ມັກຈະເຮັດໃຫ້ເກີດຄວາມຕາຍ.
ເດັກນ້ອຍ, ໂດຍສະເພາະເດັກນ້ອຍ, ບໍ່ສາມາດວິເຄາະສະພາບຂອງລາວແລະກວດພົບອາການຂອງພະຍາດທີ່ເລີ່ມຕົ້ນ. ສະນັ້ນ, ພໍ່ແມ່ຄວນຄວບຄຸມສຸຂະພາບຂອງລາວ.
ສຳ ລັບເດັກນ້ອຍ, ມັນເປັນເລື່ອງ ທຳ ມະດາທີ່ຈະດື່ມນ້ ຳ ຫຼາຍໆຕໍ່ມື້, ໂດຍອາຍຸຄວາມຕ້ອງການນີ້ຈະກາຍເປັນ ໜ້ອຍ. ແຕ່ວ່າ, ຖ້າຫາກວ່າຄວາມແຫ້ງຂອງເຍື່ອເມືອກຂອງປາກເລີ່ມຖືກສັງເກດ, ເດັກນ້ອຍມັກຈະຂໍດື່ມແລະແມ້ແຕ່ຕື່ນນອນໃນເວລາທ່ຽງຄືນ, ຫຼັງຈາກນັ້ນກໍ່ຄວນເອົາໃຈໃສ່ກັບເລື່ອງນີ້.
ຄວາມຢາກອາຫານແມ່ນດີເລີດ, ແຕ່ເດັກນ້ອຍ ກຳ ລັງສູນເສຍນ້ ຳ ໜັກ
ການຂາດຄວາມຢາກອາຫານແລ້ວເວົ້າເຖິງຂັ້ນຕອນສຸດທ້າຍຂອງການເປັນພະຍາດ, ແຕ່ໃນຕອນເລີ່ມຕົ້ນພຽງແຕ່ຄວາມເຂັ້ມແຂງຂອງມັນຖືກສັງເກດເຫັນ, ໃນຂະນະທີ່ເດັກ ກຳ ລັງສູນເສຍນ້ ຳ ໜັກ ຢ່າງຈິງຈັງ. ຂໍ້ຍົກເວັ້ນແມ່ນເດັກເກີດ ໃໝ່, ພວກເຂົາປະຕິເສດທີ່ຈະກິນອາຫານທັນທີເມື່ອນ້ ຳ ຕານຂື້ນຫຼືຫຼຸດລົງ.
ນີ້ແມ່ນສັງເກດເຫັນໂດຍສະເພາະໃນເດັກອາຍຸເຂົ້າໂຮງຮຽນ. ພວກເຂົາເລີ່ມຕົ້ນຂີ້ຫູດ.
ມັນມີກິ່ນ ເໝືອນ ອາເຊໂປນຫລື ໝາກ ໂປມທີ່ແຊ່ນ້ ຳ
ດ້ວຍອາການນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຈັບເດັກແລະຮີບໄປຫາທ່ານ ໝໍ. ກິ່ນເຫຼົ່ານີ້ແມ່ນສັນຍານລັກສະນະຂອງພະຍາດເບົາຫວານ. ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍໄດ້ສະແດງຕົວເອງຢ່າງໄວວາ, ແລະວຽກງານຂອງພໍ່ແມ່ບໍ່ຄວນພາດໃນເວລານີ້ແລະປະຕິບັດທຸກມາດຕະການຢ່າງວ່ອງໄວ: ປຶກສາແພດເພື່ອກວດຫາແລະປິ່ນປົວ. ຢ່າລະເລີຍ ຄຳ ຮ້ອງທຸກຂອງເດັກນ້ອຍກ່ຽວກັບຄວາມຮູ້ສຶກທີ່ບໍ່ສະບາຍ.
ການກວດຫາໂຣກເບົາຫວານໃນເດັກ
ຫຼັງຈາກທີ່ໄດ້ກ່າວເຖິງພໍ່ແມ່ທີ່ກ່ຽວຂ້ອງກັບສະພາບຂອງລູກຂອງເຂົາເຈົ້າ, ທ່ານ ໝໍ ໄດ້ ກຳ ນົດການສຶກສາຫຼາຍໆຊຸດທີ່ຈະຊ່ວຍຢັ້ງຢືນຫຼືປະຕິເສດການມີຂອງໂຣກນີ້.
ໃນການນັດພົບໃນເບື້ອງຕົ້ນ, ທ່ານ ໝໍ ກວດເບິ່ງຢ່າງລະມັດລະວັງກ່ຽວກັບຜິວ ໜັງ ແລະເຍື່ອເມືອກຂອງເດັກ, ມີຄວາມສົນໃຈຕໍ່ການປ່ຽນແປງພຶດຕິ ກຳ ຂອງລາວ, ແລະຖາມກ່ຽວກັບສະພາບທົ່ວໄປ.
ການປັ່ນປ່ວນອາດຈະບົ່ງບອກເຖິງການປະກົດຕົວຂອງພະຍາດ, ຄ້າຍຄືກັບສິ່ງທີ່ເກີດຂື້ນກັບ diathesis, ຢູ່ເທິງແກ້ມແລະຄາງ.
ມັນບໍ່ແມ່ນ ສຳ ລັບຫຍັງທີ່ພວກເຂົາເວົ້າວ່າສະພາບພາຍໃນຂອງຮ່າງກາຍຖືກສະແດງອອກໃນລີ້ນ, ແລະໃນກໍລະນີນີ້ມັນກໍ່ກາຍເປັນສີແດງ, ເປັນສັນຍານຂອງພະຍາດ. ການປະສົມປະສານສູນເສຍຄວາມຍືດຫຍຸ່ນ, ກາຍເປັນເບົາບາງລົງ. ການກວດປັດສະວະແລະກວດເລືອດແມ່ນກະເພາະອາຫານຫວ່າງເປົ່າ. ເລືອດຈະບອກທ່ານກ່ຽວກັບລະດັບນໍ້າຕານແລະອິນຊູລິນ, hemoglobin, glucose, ແລະອື່ນໆ. ຍ່ຽວຈະບອກກ່ຽວກັບຕົວຊີ້ວັດນ້ ຳ ຕານໃນມັນແລະຮ່າງກາຍ ketone.
ການຄົ້ນຄ້ວາສາມາດ ດຳ ເນີນການໄດ້ຫຼາຍຄັ້ງ. ຖ້າມີຫຼັກຖານ, ການຕິດຕາມຕົວຊີ້ວັດໃນຊ່ວງເວລາທີ່ແນ່ນອນຈະຖືກປະຕິບັດ. ຖ້າ ຈຳ ເປັນ, ພວກເຂົາຈະເຮັດການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ, ເຊິ່ງພົວພັນກັບເດັກທີ່ບໍລິໂພກນ້ ຳ ຕານໃນປະລິມານ ຈຳ ນວນ ໜຶ່ງ ແລະຈາກນັ້ນທົດສອບທຸກໆ 30 ນາທີ, ພຽງແຕ່ 4 ຄັ້ງ.
Ultrasound ສາມາດຍົກເວັ້ນພະຍາດຂອງລະບົບກະເພາະລໍາໄສ້, ເຊິ່ງອາດຈະມີອາການຄ້າຍຄືກັນ, ແຕ່ມັນບໍ່ກ່ຽວຂ້ອງກັບໂຣກເບົາຫວານ.
ຄວາມສົນໃຈໂດຍສະເພາະແມ່ນໄດ້ຖືກຈ່າຍໃຫ້ແກ່ກະເພາະອາຫານ, ເນື່ອງຈາກວ່າມັນຢູ່ໃນນັ້ນວ່າມີອິນຊູລິນທີ່ ຈຳ ເປັນ.
ຫຼັງຈາກສຶກສາຜົນໄດ້ຮັບທັງ ໝົດ ແລ້ວ, ທ່ານ ໝໍ ຈະສາມາດແຕ້ມບົດສະຫລຸບແລະພັດທະນາແຜນການທີ່ມີຈຸດປະສົງເພື່ອຫຼຸດຜ່ອນສະພາບການ, ປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນແລະເພີ່ມການແກ້ໄຂ.
ຖ້າທ່ານບໍ່ເອົາໃຈໃສ່ກັບອາການຂອງພະຍາດເບົາຫວານໃນເດັກ, ທ່ານກໍ່ສາມາດກຽມຕົວ ສຳ ລັບຄວາມຈິງທີ່ວ່າເດັກຈະພິການ, ເຖິງວ່າຈະມີກໍລະນີທີ່ຮ້າຍແຮງກວ່າເກົ່າ, ເຊັ່ນ: ສະຕິຫຼືເສຍຊີວິດ.
ເດັກນ້ອຍຫລືໄວລຸ້ນ - ມັນບໍ່ ສຳ ຄັນ, ພະຍາດບໍ່ແຕກຕ່າງຫຍັງເລີຍ. ພວກມັນທັງສອງມັກຈະມີບັນຫາກ່ຽວກັບການໄຫຼວຽນຂອງສະ ໝອງ ແລະລະບົບຫລອດເລືອດຫົວໃຈ.
ພວກມັນອາດຈະເປັນ ໜິ້ວ ໄຂ່ຫຼັງແລະຕັບ.
ເດັກນ້ອຍບາງຄົນສູນເສຍສາຍຕາຈົນຕາບອດ. ບາດແຜແລະຮອຍຂີດຂ່ວນຈະຫາຍດີເປັນເວລາດົນ, ແລະໂຣກໂຣກໂຣກໂຣກໂຣກຂອງໂຣກພັດທະນາຢູ່ຕີນ. ເດັກເກີດ ໃໝ່ ຈົນເຖິງ ໜຶ່ງ ປີມັກຈະຕົກຢູ່ໃນສະພາບເສີຍໆໃນເລືອດ. ອາການບໍ່ສະຕິກໍ່ເກີດຂື້ນຍ້ອນໂຣກ lactic acidosis. ສະພາບການດັ່ງກ່າວຂອງເດັກນ້ອຍໃນກໍລະນີຫຼາຍທີ່ສຸດ ນຳ ໄປສູ່ຄວາມຕາຍ.
ທຸກໆຜົນຂ້າງຄຽງຂອງໂລກເບົາຫວານແມ່ນອັນຕະລາຍຕໍ່ສຸຂະພາບຢ່າງແນ່ນອນ, ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງເດັກໃນສະພາບທາງດ້ານຮ່າງກາຍແລະຈິດໃຈ. ການປັບຕົວເຂົ້າກັບສັງຄົມຂອງຄົນທີ່ເປັນໂລກເບົາຫວານມັກຈະມີຄວາມສັບສົນຍ້ອນພະຍາດທີ່ກວດພົບບໍ່ທັນແລະການຮັກສາທີ່ບໍ່ທັນເວລາ.
ອີງຕາມຂັ້ນຕອນຂອງພະຍາດແລະອາການຂອງມັນ, ພະຍາດເບົາຫວານ 2 ຊະນິດຖືກ ຈຳ ແນກ, ເຊິ່ງກ່ຽວຂ້ອງກັບການໃຊ້ຢາທີ່ຕອບແທນອິນຊູລິນຫຼືບໍ່ ຈຳ ເປັນແລະອາຫານແລະການຮັກສາທີ່ເປັນລະບົບສາມາດແຈກຈ່າຍໄດ້.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍໃນປະເພດທີ່ຂື້ນກັບອິນຊູລິນແມ່ນມີລັກສະນະດັ່ງນີ້:
- ຢາກດື່ມເລື້ອຍໆແລະຂຽນຫຼາຍ,
- ການສູນເສຍນ້ ຳ ໜັກ ດ້ວຍຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ,
- ການຕິດເຊື້ອຕາມຜິວ ໜັງ ແລະບາດແຜທີ່ບໍ່ຫາຍດີ,
- ອາການຄັນຄາຍ
- ປວດຮາກ, ບາງຄັ້ງປະກອບດ້ວຍອາການປວດຮາກ,
- candidiasis ຊ່ອງຄອດໃນເດັກຍິງໄວລຸ້ນ.
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນມີອາການເຊັ່ນ:
- ເມື່ອຍລ້າແລະເຫງົານອນ,
- ເຍື່ອເມືອກແຫ້ງ,
- ວິໄສທັດຕ່ ຳ
- mycosis ຂອງຕີນ,
- ພະຍາດເຫງືອກ.
ເດັກທີ່ສາມາດສະແດງຄວາມຄິດຂອງຕົນອອກມາຢ່າງຈະແຈ້ງແລະອະທິບາຍເຖິງຄວາມຮູ້ສຶກສາມາດບອກພໍ່ແມ່ວ່າລາວ ກຳ ລັງປະສົບກັບຄວາມຫຍຸ້ງຍາກຫຍັງ, ແຕ່ເດັກນ້ອຍບໍ່ສາມາດສື່ສານໄດ້ຢ່າງຈະແຈ້ງ, ສະນັ້ນວຽກງານຂອງແມ່ແລະພໍ່ແມ່ນການຕິດຕາມເບິ່ງລູກຂອງພວກເຂົາຢ່າງລະມັດລະວັງ.
ການສູນເສຍນ້ ຳ ໜັກ ຖືວ່າເປັນອາການຊ້າຂອງພະຍາດ, ເພາະວ່າອາການເບື້ອງຕົ້ນຂອງພະຍາດເບົາຫວານໃນເດັກແມ່ນຂ້ອນຂ້າງກວ້າງຂວາງ.
ຫຼັງຈາກທີ່ທັງຫມົດ, ມັນທັງຫມົດເລີ່ມຕົ້ນຈາກສຸຂະພາບທີ່ບໍ່ດີ, ຄວາມປາຖະຫນາທີ່ຈະດື່ມແລະການຖ່າຍເບົາຫຼາຍເກີນໄປ.
ເນື່ອງຈາກສານທີ່ມີປະໂຫຍດຫຼາຍອອກຈາກຮ່າງກາຍດ້ວຍນໍ້າປັດສະວະ, ແລະລາວບໍ່ມີເວລາທີ່ຈະເຕີມເຕັມພວກມັນ, ຜົນໄດ້ຮັບແມ່ນການຂາດນໍ້າແລະຂາດພະລັງງານຕະຫຼອດຊີວິດ.
ເພື່ອເຮັດໃຫ້ສະຫງວນໄວ້ໃນພະລັງງານ, ຊັ້ນໄຂມັນເລີ່ມຖືກບໍລິໂພກ, ເຊິ່ງເຮັດໃຫ້ເກີດການລະບາຍອອກ. ຖ້າພົບອາການດັ່ງກ່າວ, ຕ້ອງມີມາດຕະການຮີບດ່ວນ. ການເຄື່ອນໄຫວຂອງມະນຸດແຕ່ລະຄົນໃຊ້ພະລັງງານຫຼາຍ. ເພື່ອມີປົກກະຕິ, ສະຫງວນໄວ້ຂອງມັນຕ້ອງມີພຽງພໍ.
ອາການມຶນງົງໃນສະ ໝອງ
ມັນເກີດຂື້ນຖ້າທ່ານບໍ່ປະຕິບັດກັບອາການ ທຳ ອິດຂອງມັນ: ຄວາມອ່ອນແອທົ່ວໄປແລະສັ່ນຂາ, ພ້ອມດ້ວຍຄວາມຮູ້ສຶກອຶດຫິວ, ເຈັບຫົວແລະເຫື່ອອອກ.
ນີ້ແມ່ນຜົນມາຈາກການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດເນື່ອງຈາກຄວາມກົດດັນ, ການອອກ ກຳ ລັງກາຍທີ່ຍິ່ງໃຫຍ່, ການຂາດສານອາຫານ, ແລະການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ.
ຫຼັງຈາກນັ້ນອາການຊັກເກີດຂື້ນ, ສະຕິຮູ້ສຶກສັບສົນ, ເດັກປະສົບກັບຄວາມຕື່ນເຕັ້ນຢ່າງແຮງ, ຈາກນັ້ນຈະຖືກກົດຂີ່ຂົ່ມເຫັງ.
Como Ketoacidotic
ອາການຂອງສະພາບທີ່ປະກອບສ່ວນເຂົ້າໃນການຕົກຕະລຶງປະເພດນີ້ແມ່ນ:
- ຄວາມເຫງົານອນແລະຈຸດອ່ອນຂອງຮ່າງກາຍທັງ ໝົດ,
- ຂາດຄວາມຢາກອາຫານຫລືຫຼຸດລົງຢ່າງແຂງແຮງ,
- ຄວາມຮູ້ສຶກຂອງປວດຮາກແລະຮາກ,
- ລົມຫາຍໃຈສັ້ນ
- ກິ່ນລັກສະນະຂອງ acetone.
ຖ້າທ່ານບໍ່ເອົາໃຈໃສ່ຕໍ່ສະພາບການດັ່ງກ່າວຂອງເດັກ, ຫຼັງຈາກນັ້ນລາວຈະສູນເສຍສະຕິ, ລາວຈະມີ ກຳ ມະຈອນທີ່ບໍ່ແຂງແຮງ, ຫາຍໃຈບໍ່ສະ ໝໍ່າ ສະ ເໝີ ແລະມີຄວາມດັນເລືອດຕໍ່າ.
ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດເຮັດໃຫ້ເກີດສະຕິ. ຖ້າທັນທີທັນໃດ, ເດັກໄດ້ກິນນໍ້າເພີ່ມຂື້ນຢ່າງໄວວາ, ເລີ່ມຍ່ຽວຫຼາຍຄັ້ງ, ແລະປະລິມານນໍ້າຍ່ຽວກໍ່ເພີ່ມຂື້ນໃນປະລິມານ, ຫຼັງຈາກນັ້ນມັນແມ່ນເວລາທີ່ຈະຕ້ອງປະຕິບັດ.
ຍິ່ງໄປກວ່ານັ້ນ, ສະພາບການຈະຮ້າຍແຮງຂຶ້ນ, ຈະມີອາການເຈັບຫົວ, ອ່ອນເພຍ, ຄວາມຢາກອາຫານຈະຫາຍໄປແລະອາການຂອງກະເພາະ ລຳ ໄສ້ຈະປາກົດຂຶ້ນ.
ໃກ້ຊິດກັບສະຕິ, ອາການທີ່ຫຍຸ້ງຍາກຈະກາຍເປັນ: ປັດສະວະເກືອບຈະເຊົາແລ້ວ, ຫາຍໃຈກາຍເປັນສິ່ງທີ່ຫາຍາກແລະບໍ່ມີສຽງດັງ, ເດັກຢຸດການຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນຈາກພາຍນອກແລະອື່ນໆ, ສູນເສຍສະຕິ.
ແຕ່ໂຊກບໍ່ດີ, ຫຼາຍໆເງື່ອນໄຂດັ່ງກ່າວແມ່ນເປັນອັນຕະລາຍເຖິງແກ່ຊີວິດ. ແຕ່ວ່າໃນເວລາທີ່ການຫມູນໃຊ້ແລະການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວທີ່ປະຕິບັດຈະບໍ່ເຮັດໃຫ້ໂຊກຮ້າຍ.
ຖ້າທ່ານບໍ່ ຄຳ ນຶງເຖິງອາຫານທີ່ຜິດຂອງເດັກ, ຫຼັງຈາກນັ້ນຜູ້ທີ່ເປັນພະຍາດໄວຣັດເຊັ່ນ: ໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດຫຼືໂຣກຫັດອື່ນໆແມ່ນມີຄວາມສ່ຽງທີ່ຈະເປັນໂລກເບົາຫວານ. ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍມັກຈະຖືກສືບທອດມາ, ສະນັ້ນພໍ່ແມ່ທີ່ປະສົບກັບໂລກໄພໄຂ້ເຈັບນີ້ຄວນເອົາໃຈໃສ່ກັບສຸຂະພາບຂອງເດັກນ້ອຍຫຼາຍຂື້ນ.
ເດັກທີ່ເປັນໄຂມັນແມ່ນມີຄວາມສ່ຽງແລະສາມາດເປັນໂລກເບົາຫວານຕະຫຼອດຊີວິດໄດ້ທຸກເວລາ. ໃນໄວລຸ້ນ, ໄວຮຸ່ນໄວ ໜຸ່ມ ປ່ຽນແປງພື້ນຫລັງຂອງຮໍໂມນ, ຍ້ອນໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້.
ບັນຫາດຽວກັນນີ້ແມ່ນສັງເກດເຫັນໃນເດັກນ້ອຍຜູ້ທີ່ປະສົບກັບການອອກ ກຳ ລັງກາຍທີ່ດີ.
ດຽວນີ້ຂໍໃຫ້ກ້າວໄປສູ່ການໂພຊະນາການ, ເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ຮ່າງກາຍທີ່ບໍ່ດີແລະປະກອບສ່ວນເປັນໂລກເບົາຫວານ.
ກົງກັນຂ້າມກັບຄວາມຄິດເຫັນຂອງຄຸນປະໂຫຍດຂອງນ້ ຳ ໝາກ ບວບສົດໆຕາມ ທຳ ມະຊາດ, ມັນບໍ່ດີປານໃດ. ນ້ ຳ ຕານສູງໃນ ໝາກ ໄມ້ບໍ່ດີ.
ແຕ່ນ້ ຳ ຜັກ, ໃນທາງກົງກັນຂ້າມ, ມີສານທີ່ມີປະໂຫຍດຫຼາຍ ສຳ ລັບຮ່າງກາຍທີ່ ກຳ ລັງເຕີບໃຫຍ່ຂອງເດັກນ້ອຍ. ສິ່ງດີໆທັງ ໝົດ ຈາກແປ້ງເຊື້ອລາບໍ່ໄດ້ແນະ ນຳ ແມ່ນແຕ່ ສຳ ລັບຜູ້ໃຫຍ່, ແລະໂດຍສະເພາະເດັກນ້ອຍ.
ເຄື່ອງທົດແທນທີ່ດີເລີດຈະເປັນຜະລິດຕະພັນຈາກເຂົ້າ ໜົມ ເຄັກຫຼືເຂົ້າ ໜົມ ເຄັກ.
ຊິບ, ອາຫານໄວແລະໂຊດາ, ທີ່ເປັນທີ່ຮັກຂອງໄວລຸ້ນທຸກຄົນ, ມີຄວາມອັນຕະລາຍຫຼາຍແລະເປັນ ໜຶ່ງ ໃນສາເຫດທົ່ວໄປຂອງພະຍາດເບົາຫວານ. ທ່ານສາມາດປົກປ້ອງລູກຂອງທ່ານຈາກການ ນຳ ໃຊ້ຜະລິດຕະພັນເຫລົ່ານີ້.
ເພື່ອເຮັດສິ່ງນີ້, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກິນພວກມັນເອງແລະຊື້ພວກເຂົາຢູ່ເຮືອນ. ການກິນຄວນຈະເປັນປົກກະຕິແລະຄົບຖ້ວນ.
ແມ່ທີ່ດີຈະສາມາດກຽມອາຫານເພື່ອບໍ່ໃຫ້ເດັກກິນເຂົ້າ ໜົມ ຢູ່ບ່ອນອື່ນນອກເຮືອນຄົວຂອງຕົນເອງ.
ວິທີການກວດຫາໂຣກເບົາຫວານໃນເດັກອ່ອນ
ເດັກເກີດ ໃໝ່ ຍັງບໍ່ສາມາດເວົ້າແລະສະແດງອາລົມຂອງພວກເຂົາດ້ວຍຄວາມເຈັບປວດແລະຄວາມບໍ່ສະບາຍພຽງແຕ່ຊ່ວຍເຫຼືອໃນການຮ້ອງແລະຮ້ອງໄຫ້. ວຽກງານຂອງແມ່ທີ່ເອົາໃຈໃສ່ແມ່ນການສັງເກດໃນເວລາທີ່ການປ່ຽນແປງຂອງພຶດຕິ ກຳ ຂອງເດັກແລະອາການຂອງໂລກເບົາຫວານ.
ໃນເດັກອາຍຸເຖິງ ໜຶ່ງ ປີ, ອາການທີ່ເຫັນໄດ້ຊັດເຈນຂອງພະຍາດແມ່ນ:
- ບັນຫາກ່ຽວກັບ ລຳ ໄສ້ເຊັ່ນ: ຖອກທ້ອງ, ທ້ອງຜູກ, ທ້ອງອືດ,
- ນ້ ຳ ຍ່ຽວຈະສົດໃສ, ແລະຫລັງຈາກເຊັດຜ້າອ້ອມ, ສິ່ງເປື້ອນຈາກມັນກາຍເປັນນ້ ຳ ເມືອກ, ຄືກັບນ້ ຳ ຕານ,
- ຜື່ນແດງຢູ່ໃນອະໄວຍະວະເພດແລະກົ້ນເຊິ່ງບໍ່ສາມາດຈັດການໄດ້.
ພະຍາດຂັ້ນຕອນ
ແມ່ນຂຶ້ນຢູ່ກັບຂັ້ນຕອນຂອງພະຍາດທີ່ຖືກກວດພົບ, ການຮັກສາແລະອາຫານແມ່ນຖືກ ກຳ ນົດ. ຖ້າວ່າບໍ່ມີອາການຂອງພະຍາດເບົາຫວານໃນເດັກ, ແລະມັນຖືກເປີດເຜີຍໂດຍອີງໃສ່ການກວດ, ບາງຄັ້ງຊ້ ຳ, ຫຼັງຈາກນັ້ນນີ້ແມ່ນອັນທີ່ເອີ້ນວ່າ "ພະຍາດເບົາຫວານ". ພະຍາດທີ່ກວດພົບໃນຂັ້ນນີ້ແມ່ນສາມາດປິ່ນປົວໄດ້ງ່າຍແລະການຮັກສາສາມາດເປັນເວລາຫຼາຍປີ.
ພະຍາດເບົາຫວານທີ່ອ່ອນເພຍແມ່ນມີລັກສະນະແຕກຕ່າງຈາກມາດຕະຖານທີ່ໄດ້ກ່າວມາຂ້າງເທິງ: ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນ, ຄວາມອ້ວນ, ຜິວ ໜັງ ແຫ້ງ.
ການບົ່ງມະຕິແລະປິ່ນປົວໃຫ້ທັນເວລາສາມາດປ້ອງກັນພະຍາດສ່ວນໃຫຍ່ແລະຜົນຂ້າງຄຽງຂອງພະຍາດ. ຂັ້ນຕອນສຸດທ້າຍແມ່ນອັນຕະລາຍຫຼາຍ.
ສະພາບຂອງເດັກທີ່ເຈັບເປັນແມ່ນຮ້າຍແຮງ, ອາການແຊກຊ້ອນຮ້າຍແຮງບໍ່ຍອມໃຫ້ມີປົກກະຕິ. ອັດຕາສ່ວນໃຫຍ່ຂອງເດັກນ້ອຍຕົກຢູ່ໃນສະພາບເສຍສະຕິຫຼືເສຍຊີວິດໃນຂັ້ນຕອນນີ້.
ພໍ່ແມ່ບໍ່ຄວນເລື່ອນເວລາໄປຫາ ໝໍ, ໂດຍຄິດວ່າບັນຫາທັງ ໝົດ ຈະຫາຍໄປເອງ. ການກວດພົບໂຣກເບົາຫວານໄດ້ເກີດຂື້ນໄວເທົ່າໃດ, ການປິ່ນປົວຈະງ່າຍກວ່າ, ເຊິ່ງຮັບປະກັນໃຫ້ເດັກມີຊີວິດປົກກະຕິໃນສັງຄົມ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ


ພະຍາດເຊັ່ນພະຍາດເບົາຫວານສາມາດສະແດງຕົນເອງໃນໄວອາຍຸ. ພະຍາດດັ່ງກ່າວແມ່ນພົບເຫັນຢູ່ໃນເດັກນ້ອຍ - ນີ້ແມ່ນລັກສະນະເກີດຂອງພະຍາດທາງເດີນທາງ, ແມ່ນຫາຍາກ. ໂຣກເບົາຫວານຖືວ່າເປັນເລື່ອງ ທຳ ມະດາໃນເດັກນ້ອຍອາຍຸ 8-14 ປີ.
ຂະບວນການທາງເດີນອາຫານຂອງຮ່າງກາຍ ໜຸ່ມ ໄວຫຼາຍກ່ວາຜູ້ໃຫຍ່. ລະບົບປະສາດທີ່ບໍ່ປ່ຽນແປງສາມາດສົ່ງຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບອາຍຸ, ຮ່າງກາຍທີ່ ໜຸ່ມ ກວ່າ, ມັນຍາກທີ່ຈະຕໍ່ສູ້ກັບພະຍາດ.
ໂລກເບົາຫວານພັດທະນາໃນໄວເດັກ, ຄືກັບຜູ້ໃຫຍ່. ພຶດຕິ ກຳ ຂອງພະຍາດ, ທັງໃນໄວ ໜຸ່ມ ແລະເຖົ້າແກ່, ແມ່ນກ່ຽວຂ້ອງໂດຍກົງກັບວຽກງານຂອງກະດູກສັນຫຼັງ. ການຜະລິດສານເຊັ່ນອິນຊູລິນຖືກປັບໃຫ້ເຂົ້າກັບອາຍຸ 5 ປີ. ໃນຖານະເປັນສໍາຄັນ, ຄວາມສ່ຽງຂອງອາການທາງ pathological ແມ່ນເພີ່ມຂື້ນໃນໄລຍະເວລາ 6 ຫາ 12 ປີ.
ສາເຫດຂອງພະຍາດເບົາຫວານແມ່ນຫຍັງ
ສາເຫດທີ່ແນ່ນອນຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍຫຼືຜູ້ໃຫຍ່ແມ່ນເກືອບບໍ່ສາມາດທີ່ຈະສ້າງຕັ້ງ. ຈຸດປະສົງຂອງລະບົບພູມຕ້ານທານໃນຮ່າງກາຍຖືກອອກແບບມາເພື່ອ ທຳ ລາຍແບັກທີເຣຍແລະໄວຣັດທີ່ເປັນອັນຕະລາຍ. ແຕ່ວ່າ, ມີບາງເຫດຜົນຫຼືການປ່ຽນແປງທີ່ໃຫ້ແຮງກະຕຸ້ນຕໍ່ລະບົບພູມຕ້ານທານໃນການໂຈມຕີຈຸລັງເບລາເຮຍ. ຈົນກ່ວາມື້ນີ້, ນັກວິທະຍາສາດກໍາລັງເຮັດວຽກກ່ຽວກັບບັນຫານີ້.
ກຳ ມະພັນສ່ວນໃຫຍ່ ກຳ ນົດການ ກຳ ຈັດຮ່າງກາຍຂອງເດັກໃຫ້ເປັນໂຣກເບົາຫວານປະເພດ 1 ເຊິ່ງຈະໄດ້ຮັບການສົນທະນາຂ້າງລຸ່ມນີ້. ມັນເປັນມູນຄ່າທີ່ຄວນຈື່ໄວ້ວ່າສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກແມ່ນແຕກຕ່າງກັນ, ແຮງດັນ ສຳ ລັບຮູບລັກສະນະຂອງພະຍາດກໍ່ອາດຈະເປັນການໂອນຍ້າຍຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້.
ມັນເປັນມູນຄ່າທີ່ຈະຈື່ຈໍາຮໍໂມນດັ່ງກ່າວເປັນ insulin. ນີ້ແມ່ນສານທີ່ຊ່ວຍໃຫ້ນ້ ຳ ຕານເຂົ້າສູ່ໂຄງສ້າງຂອງຈຸລັງຈາກສ່ວນປະກອບຂອງເລືອດຫຼັກ, ເຊິ່ງທາດນ້ ຳ ຕານໄດ້ຖືກ ນຳ ໃຊ້ເປັນເຊື້ອໄຟຊະນິດ ໜຶ່ງ. ໂຄງສ້າງຂອງຈຸລັງທົດລອງແມ່ນຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ພວກມັນຕັ້ງຢູ່ໃນຕາດເລາະເທິງເກາະນ້ອຍຂອງ Langerhans.
ພາຍໃຕ້ສະພາບປົກກະຕິ, ຫຼັງຈາກກິນເຂົ້າ, ຈຳ ນວນເງິນອິນຊູລິນເຂົ້າໃນເລືອດ. ການປະຕິບັດຂອງຮໍໂມນແມ່ນປຽບທຽບກັບວຽກງານຂອງກຸນແຈທີ່ແປກປະຫລາດທີ່ຈະເປີດປະຕູຂອງເຍື່ອຫ້ອງທີ່ສອດຄ້ອງກັນ, ໂດຍຜ່ານທີ່ glucose ເຂົ້າສູ່.
ສະນັ້ນຈຶ່ງມີການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນສ່ວນປະກອບລວມຂອງເລືອດ. ຍິ່ງໄປກວ່ານັ້ນ, ການຜະລິດອິນຊູລິນແມ່ນຫຼຸດລົງເລັກ ໜ້ອຍ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາລະດັບ glucose ໃນຮ່າງກາຍ. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າການສະຫງວນໄວ້້ໍາຕານຈະຖືກເກັບໄວ້ໃນຕັບ. ພວກເຂົາໂດດເດັ່ນໃນລະດັບຕໍ່າ.
ການເຜົາຜະຫລານຂອງທາດອິນຊູລິນເຮັດວຽກໃນຮູບແບບຂອງ ຄຳ ຕິຊົມ, ພາຍໃຕ້ສະພາບປົກກະຕິ. ຖ້າຫຼາຍກວ່າ 80% ຂອງຈຸລັງເບຕ້າຖືກ ທຳ ລາຍໂດຍການເຮັດວຽກຂອງລະບົບພູມຕ້ານທານທີ່ບໍ່ຖືກຕ້ອງ, ການຜະລິດອິນຊູລິນຈະລົ້ມເຫລວແລະຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຈະເພີ່ມຂື້ນ. ມີຄວາມອຶດຫິວຂອງເນື້ອເຍື່ອ, ເພາະວ່າພວກມັນບໍ່ໄດ້ຮັບເຊື້ອໄຟ. ສະນັ້ນມັນມີອາການຂອງພະຍາດເບົາຫວານໃນເດັກເຊິ່ງ ໝາຍ ເຖິງປະເພດ ທຳ ອິດ.
ທັງເດັກນ້ອຍແລະຜູ້ໃຫຍ່ມີໂຣກເບົາຫວານສອງຊະນິດ:
- ປະເພດທໍາອິດແມ່ນມີລັກສະນະໂດຍການຫຼຸດລົງຂອງຈໍານວນຈຸລັງທົດລອງທີ່ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ. ມັນຈະກາຍເປັນຂະ ໜາດ ນ້ອຍຫລື ຈຳ ນວນ ໜ້ອຍ ທີ່ຜະລິດອອກ.
- ພະຍາດຊະນິດທີສອງແມ່ນ ກຳ ນົດໂດຍການຜະລິດອິນຊູລິນໃນປະລິມານປົກກະຕິຫຼືແມ່ນແຕ່ເພີ່ມຂື້ນ. ແຕ່ເສັ້ນທາງລຸ່ມແມ່ນວ່າມັນຖືກຜະລິດໂດຍມີຄຸນນະພາບຕ່ ຳ ແລະບໍ່ສາມາດລະລາຍ ຈຳ ນວນ glucose ໃນເລືອດໄດ້ຢ່າງຖືກຕ້ອງ, ເພາະເຫດນີ້, ລະດັບຂອງມັນກໍ່ສູງຂື້ນ.
ເມື່ອປຽບທຽບສອງປະເພດນີ້, ພວກເຮົາສາມາດເວົ້າໄດ້ຢ່າງ ໝັ້ນ ໃຈວ່າຄັ້ງ ທຳ ອິດເກີດຂື້ນເລື້ອຍໆໃນໄວ ໜຸ່ມ. ສຳ ລັບປະເພດທີສອງ, ມັນປະກົດຢູ່ໃນໄວແກ່, ໂດຍສະເພາະໃນຜູ້ສູງອາຍຸ.
ອາການແລະອາການຂອງພະຍາດທີ່ເກີດຂື້ນໃນໄວ ໜຸ່ມ ແລະໄວ ໜຸ່ມ
ເດັກນ້ອຍອາຍຸລະຫວ່າງ 6 ຫາ 13 ປີສາມາດປະສົບກັບຄວາມບົກຜ່ອງດ້ານອິນຊູລິນ, ເພາະວ່າຄວາມສ່ຽງຂອງບັນຫາແມ່ນໃຫຍ່ເກີນໄປ. ໂຣກເບົາຫວານສາມາດເກີດຂື້ນຢ່າງກະທັນຫັນ, ໃນເວລາພຽງສອງສາມອາທິດ. ພໍ່ແມ່ຫຼາຍຄົນໄດ້ຮັບການແນະ ນຳ ໃຫ້ຮູ້ກ່ຽວກັບອາການຂອງພະຍາດທາງດ້ານຈິດໃຈກ່ອນເພື່ອຈະມີມາດຕະການທີ່ ເໝາະ ສົມລ່ວງ ໜ້າ.
ມີບາງອາການຂອງພະຍາດເບົາຫວານໃນເດັກທີ່ພໍ່ແມ່ສາມາດສັງເກດເຫັນໄດ້, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕອບສະ ໜອງ ຕໍ່ພວກເຂົາ, ແລະແຈ້ງໃຫ້ຜູ້ຊ່ຽວຊານຮູ້ທັນທີ.
- ມີຄວາມຢາກອາຫານເພີ່ມຂື້ນໃນເວລາກາງເວັນ.
- ໃນຄົນເຈັບຂະ ໜາດ ນ້ອຍ, ທ່ານສາມາດໄດ້ຍິນກິ່ນດັ່ງກ່າວໃນຮູບແບບຂອງ acetone ຈາກຜົ້ງປາກ.
- ຟື້ນຕົວຫຼັງຈາກຕິດເຊື້ອໄວຣັດ.
- ເດັກ ກຳ ລັງຫລຸດນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ.
- ການປະກົດຕົວຂອງຄວາມອ່ອນເພຍ, ອ່ອນເພຍຫຼືເຫື່ອອອກ.
- ມີການເສື່ອມໂຊມຂອງສຸຂະພາບຫຼັງຈາກກິນເຂົ້າ.
- ຍ່ຽວມັກຈະເກີດຂື້ນ, ໂດຍສະເພາະໃນຕອນກາງຄືນ.
- ຮູບລັກສະນະຂອງການຫິວນ້ ຳ ເລື້ອຍໆ, ເດັກຢາກດື່ມເລື້ອຍໆ.
ມັນເກີດຂື້ນວ່າບໍ່ແມ່ນທຸກໆອາການແລະລາຍການທີ່ລະບຸ. ຍົກຕົວຢ່າງ, ເມື່ອຂາດອິນຊູລິນ, ກິ່ນຂອງ acetone ຈາກປາກຈະບໍ່ເກີດຂື້ນເລື້ອຍໆ, ສິ່ງນີ້ກໍ່ຍັງໃຊ້ກັບການສູນເສຍນ້ ຳ ໜັກ, ເຊິ່ງມັນກໍ່ບໍ່ຄ່ອຍຈະເກີດຂື້ນກັບພະຍາດທາງວິທະຍາທີ່ ກຳ ລັງພິຈາລະນາຢູ່.
ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າຈຸລັງຂອງຮ່າງກາຍຂອງເດັກ ກຳ ລັງຫິວໂຫຍ. ເດັກນ້ອຍພະຍາຍາມກິນອາຫານຫຼາຍ, ແຕ່ວ່າຄວາມອຶດຫີວຂອງເຊວຍັງສືບຕໍ່ຢູ່.
ຖ້າການສູນເສຍນ້ ຳ ໜັກ ຜິດປົກກະຕິເກີດຂື້ນກັບຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ເຊິ່ງມັນບໍ່ແມ່ນເລື່ອງປົກກະຕິ, ນີ້ແມ່ນຍ້ອນການດູດຊືມທາດ glucose ບໍ່ດີແລະການແຕກແຍກຂອງຈຸລັງໄຂມັນເພື່ອສ້າງພະລັງງານ.
ເປັນການສະຫລຸບ, ອາການປົກກະຕິຂອງພະຍາດເບົາຫວານແມ່ນການສູນເສຍນ້ ຳ ໜັກ, ພ້ອມດ້ວຍຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ.
ກິ່ນຂອງ Acetone
ອາການເກີດຂື້ນໃນລະຫວ່າງການແຕກຂອງໄຂມັນ, ເຊິ່ງຮ່າງກາຍຈະຈັດເກັບເປັນອະນຸພາກພະລັງງານ. ດັ່ງນັ້ນ, ການມີ ketones, ລວມທັງອາເຊໂຕນ, ປາກົດຂື້ນ. ລະບົບຂອງຮ່າງກາຍ ໜຸ່ມ ພະຍາຍາມ ກຳ ຈັດສານພິດດັ່ງກ່າວ, ກຳ ຈັດມັນຜ່ານຫຼອດປອດຫຼືປອດ. ຖ້າໂຣກນີ້ແມ່ນໂຣກເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນອາການນີ້ອາດຈະບໍ່ສະແດງອອກ.
ເດັກ ກຳ ລັງຫລຸດນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ
ການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍໃນເດັກທີ່ເປັນໂຣກນີ້ແມ່ນສັງເກດເຫັນໃນກໍລະນີທີ່ບໍ່ມີອິນຊູລິນ. ການປະກອບຄືນ ໃໝ່ ຂອງຈຸລັງບໍ່ໄດ້ເກີດຂື້ນ. ດ້ວຍເຫດນັ້ນ, ການແຕກແຍກຂອງຈຸລັງໄຂມັນ, ເຊິ່ງຖືກສ້າງຂື້ນໂດຍຮ່າງກາຍ, ເປັນບ່ອນເກັບພະລັງງານ. ຖ້າໂຣກເບົາຫວານແມ່ນຢູ່ໃນປະເພດທີສອງ, ຫຼັງຈາກນັ້ນອາການດັ່ງກ່າວແມ່ນເບິ່ງບໍ່ເຫັນ.
ອາການນີ້ເກີດຂື້ນຍ້ອນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານຫລັງຈາກກິນອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າໂດຍມີລະດັບເພີ່ມຂື້ນຂອງ glucose, ຄວາມອ່ອນເພຍແລະສຸຂະພາບທີ່ບໍ່ດີກໍ່ປາກົດຢູ່ສະເຫມີ. ເມື່ອເວລາຜ່ານໄປ, ຄວາມສາມາດໃນການຊົດເຊີຍຂອງກະດູກສັນຫຼັງຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານເປັນປົກກະຕິ. ເດັກຈະມີການເຄື່ອນໄຫວອີກຄັ້ງຈົນກວ່າຈະມີອາຫານຄາບຖັດໄປ.
ຮູບລັກສະນະຂອງຈຸດອ່ອນແລະເຫງົານອນ
ອາການເຫຼົ່ານີ້ແມ່ນເກີດມາຈາກການດູດຊືມທາດນ້ ຳ ຕານທີ່ບໍ່ຖືກຕ້ອງ. ການໂຈມຕີທີ່ອ່ອນເພຍຂອງຄວາມອ່ອນເພຍແລະອາການງ້ວງຊຶມແມ່ນສະແດງອອກທີ່ກ່ຽວຂ້ອງກັບການມີ acetone ໃນເລືອດ (ketoacidosis). ຮ່າງກາຍຂອງເດັກ ກຳ ລັງພະຍາຍາມ ກຳ ຈັດທາດ acetone ໃນລະບົບ genitourinary, ໂດຍສະເພາະຜ່ານຫມາກໄຂ່ຫຼັງຫຼືເຫື່ອອອກ. ນີ້ແມ່ນປະກອບດ້ວຍ diuresis ເພີ່ມຂື້ນພ້ອມໆກັນແລະການເຫື່ອອອກຫຼາຍເກີນໄປ.
ຍ່ຽວແລະກະຫາຍນ້ ຳ
ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານເລີ່ມດື່ມນໍ້າຫຼາຍໆ. ອີງຕາມການສຶກສາຂອງນັກວິທະຍາສາດຫຼາຍຄົນ, ມັນໄດ້ຖືກພິສູດວ່າຖ້າລະດັບນໍ້າຕານໃນເລືອດສູງຂື້ນ, ການວາດພາບຂອງນ້ ຳ ທີ່ແຕກຕ່າງຈາກໂຄງສ້າງຂອງຈຸລັງເກີດຂື້ນ. ດັ່ງນັ້ນ, ການສູນເສຍນ້ ຳ ໃນເຊນ.
ເດັກນ້ອຍມັກຈະຖືກຂໍດື່ມໃນຕອນກາງຄືນ, ພ້ອມທັງພັດລົມ. ນ້ ຳ ຕານສະສົມສາມາດສົ່ງຜົນກະທົບຕໍ່ ໝາກ ໄຂ່ຫຼັງ, ເພາະເຫດຜົນນີ້ມັກຈະມີການຮຽກຮ້ອງໃຫ້ນ້ອຍໆ, ໂດຍສະເພາະໃນຕອນກາງຄືນ. ດັ່ງນັ້ນ, ຮ່າງກາຍພະຍາຍາມ ກຳ ຈັດສານພິດທີ່ເປັນອັນຕະລາຍ.
ເມື່ອທ່ານບໍ່ເອົາໃຈໃສ່ກັບສະພາບຂອງເດັກໃນເວລາ, ເດັກຈະຍິ່ງຮ້າຍແຮງກວ່າເກົ່າ. ລາວຈະອ່ອນແອແລະບໍ່ມີຄວາມສຸກ. ປົກກະຕິແລ້ວ, ມັນມີການປ່ຽນແປງຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນໃນການຫລີກລ້ຽງການກິນອາຫານ.
ໃນກໍລະນີນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງໂທຫາທ່ານ ໝໍ, ແຕ່ວ່າມັນກໍ່ດີກວ່າທີ່ຈະໄປ ນຳ ເດັກເພື່ອກວດກາເບິ່ງຢ່າງເຕັມທີ່ເພື່ອຈະຮູ້ວ່າຄວນເຮັດຫຍັງແລະເຮັດແນວໃດຕໍ່ໄປ.
ການແຊກແຊງໃຫ້ທັນເວລາຂອງຜູ້ຊ່ຽວຊານຈະຊ່ວຍເດັກ, ສິ່ງນີ້ຕ້ອງໄດ້ເຮັດ, ຍ້ອນວ່າເດັກອາດຈະສູນເສຍສະຕິຫຼືຕົກສະຕິ. ມີຜົນໄດ້ຮັບທີ່ຮ້າຍແຮງ.
ຄວບຄຸມໂລກເບົາຫວານ
ທຸກມື້ນີ້ບໍ່ມີທາງທີ່ຈະປິ່ນປົວເດັກນ້ອຍທີ່ເປັນໂຣກດັ່ງກ່າວຕະຫຼອດໄປ. ການປິ່ນປົວທີ່ແພດສັ່ງໂດຍແພດໄດ້ຖືກອອກແບບມາເພື່ອເຮັດໃຫ້ຂະບວນການເຜົາຜານຂອງຮ່າງກາຍເປັນປົກກະຕິເປັນເວລາດົນ.
ສະພາບຂອງເດັກຄວນໄດ້ຮັບການຕິດຕາມກວດກາຢູ່ສະ ເໝີ ຈາກພໍ່ແມ່ຈົນເຖິງອາຍຸສະເພາະ, ນີ້ແມ່ນຄວາມຮັບຜິດຊອບຂອງພວກເຂົາ. ວິທີການປິ່ນປົວແບບມີຄວາມສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນໃນອະນາຄົດ.
ວິທີການທີ່ທັນສະ ໄໝ ໃນການຈັດການກັບພະຍາດເຊັ່ນພະຍາດເບົາຫວານມີຫຼາຍທິດທາງ:
- ປະຈຸບັນໄດ້ປະຕິບັດວິທີການຖ່າຍທອດຈຸລັງ spleen ທີ່ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ,
- ວິທີການແລະຢາ ກຳ ລັງພັດທະນາທີ່ເຮັດໃຫ້ການປ່ຽນແປງຂອງລະບົບພູມຕ້ານທານປົກກະຕິ,
- ການພັດທະນາວິທີການຈັດສົ່ງອິນຊູລິນທີ່ສະດວກກວ່າແລະບໍ່ເຈັບປວດ ສຳ ລັບເດັກນ້ອຍ.
ເພື່ອຮັກສາໂລກເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ແພດຊ່ຽວຊານດ້ານ endocrinologist. ຖ້າພົບວ່າຂັ້ນຕອນເບື້ອງຕົ້ນຂອງພະຍາດທາງວິທະຍາສາດຖືກກວດພົບ, ຫຼັງຈາກນັ້ນກໍ່ສາມາດປັບປ່ຽນໄດ້.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວພະຍາດໃນເດັກ, ຕ້ອງມີສານອາຫານທີ່ ເໝາະ ສົມ. ຄາບອາຫານທີ່ຈະຕ້ອງໄດ້ຮັບການຕົກລົງເຫັນດີກັບຜູ້ຊ່ຽວຊານ, ມັນທັງຫມົດແມ່ນຂື້ນກັບຄວາມຮຸນແຮງຂອງພະຍາດ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມລະບຽບການ, ທັງໃນດ້ານໂພຊະນາການແລະການກິນຢາ. ລະບຽບການປິ່ນປົວແມ່ນມີຄວາມ ສຳ ຄັນທີ່ຈະຕ້ອງສັງເກດຢ່າງເຂັ້ມງວດ, ຖ້າບໍ່ດັ່ງນັ້ນຜົນຂອງການປິ່ນປົວຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ການໃຊ້ຢາ
ໃນມື້ນີ້, ການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນຖືກປະຕິບັດໂດຍໃຊ້ angioprotectors, ເຊັ່ນດຽວກັນກັບ insulin. ວິຕາມິນຕ່າງໆຖືກໃຊ້ເປັນສານສະກັດ. ໃນການປະສົມປະສານກັບຢາອື່ນໆ, ການໃຊ້ຢາ hepatotropic ແລະຢາ ສຳ ລັບການຖອນ ໜິ້ວ ທີ່ເຂັ້ມຂົ້ນແມ່ນຖືກ ກຳ ນົດ.
ວິທີໃຊ້ອິນຊູລິນ
Insulin, ໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານ, ມັນບໍ່ໃຊ້ໄດ້ດົນ. ຊັບສິນດັ່ງກ່າວແມ່ນປະກົດຂຶ້ນໃນ Protofan ແລະ Actropid. ສ່ວນປະກອບດັ່ງກ່າວແມ່ນຖືກສີດເຂົ້າດ້ວຍການໃຊ້ເຂັມທີ່ພິເສດ. ມັນງ່າຍກວ່າ, ມັນເຮັດໃຫ້ເດັກສາມາດຮຽນຮູ້ວິທີການໃຊ້ຢາທີ່ຖືກຕ້ອງໂດຍຕົນເອງໂດຍບໍ່ຕ້ອງໄດ້ຮັບການຊ່ວຍເຫຼືອຈາກຜູ້ອື່ນ (ມັນຂື້ນກັບອາຍຸຂອງຄົນເຈັບ).
ການປ່ຽນຖ່າຍເຊນ
ຖ້າສະຖານະການແມ່ນຂ້ອນຂ້າງສັບສົນ, ຫຼັງຈາກນັ້ນການຖ່າຍທອດຈຸລັງອະໄວຍະວະແມ່ນຖືກ ນຳ ໃຊ້. ມີທັງການທົດແທນທີ່ສົມບູນ, ຫລືບາງສ່ວນ.
ໃນກໍລະນີນີ້, ມັນມີຄວາມສ່ຽງທີ່ວ່າຈຸລັງຂອງອະໄວຍະວະ ໃໝ່ ຈະຖືກປະຕິເສດໂດຍຮ່າງກາຍຂອງເດັກ, ແລະພູມຕ້ານທານຈະປາກົດຂຶ້ນ. ຕົວຢ່າງແມ່ນການສະແດງຂອງໂຣກ pancreatitis.
ຄວາມສົດໃສດ້ານຂອງການປ່ຽນຖ່າຍອະໄວຍະວະແມ່ນມີປະສິດທິຜົນຫຼາຍກັບການ ນຳ ໃຊ້ອະໄວຍະວະທີ່ເປັນຕົວອ່ອນ, ໂຄງສ້າງຂອງມັນເຮັດໃຫ້ມີຄວາມສ່ຽງຕ່ ຳ ກວ່າຮູບລັກສະນະຂອງປະຕິກິລິຍາທີ່ບໍ່ຕ້ອງການຂອງຮ່າງກາຍ (ການປະຕິເສດ).
ທັກສະຂອງພໍ່ແມ່
ພໍ່ແມ່ມີຄວາມຮັບຜິດຊອບຕໍ່ເດັກແລະສຸຂະພາບຂອງລາວ, ແຕ່ເພື່ອເຮັດທຸກຢ່າງຢ່າງຖືກຕ້ອງ, ມັນມີຫຼາຍຢ່າງທີ່ຕ້ອງຮຽນຮູ້. ຖ້າເດັກນ້ອຍມີຂະ ໜາດ ນ້ອຍ, ຫຼັງຈາກນັ້ນຜູ້ໃດຜູ້ ໜຶ່ງ ຕ້ອງຢູ່ ນຳ ລາວ, ຫຼືແມ່, ຫຼືພໍ່.
ທັກສະທີ່ພໍ່ແມ່ຈະຕ້ອງການ:
- ສາມາດຕັດສິນໃຈໄດ້ໂດຍອີງຕາມອາການຂອງການເປັນໂລກເບົາຫວານ, ລະດັບນ້ ຳ ຕານສູງ, ແລະ ketoacidosis.
- ສາມາດ ນຳ ໃຊ້ອຸປະກອນເຊັ່ນ: glucometer.
- ມີການປະຕິບັດການຄິດໄລ່ປະລິມານຢາອິນຊູລິນທີ່ ເໝາະ ສົມ, ຂື້ນກັບລະດັບນໍ້າຕານ.
- ຖ້າເດັກນ້ອຍ, ຫຼັງຈາກນັ້ນລາວ ຈຳ ເປັນຕ້ອງໄດ້ສັກຢາໂດຍບໍ່ເຈັບປວດ.
- ປະຕິບັດການໃຫ້ອາຫານຂອງເດັກໂດຍ ນຳ ໃຊ້ອາຫານທີ່ ເໝາະ ສົມ, ແລະເພື່ອປະຕິບັດຕາມກົດລະບຽບ, ສາມາດຊຸກຍູ້ໃຫ້ເດັກ.
- ມີສ່ວນຮ່ວມໃນການຮັກສາການອອກ ກຳ ລັງກາຍ, ກິດຈະ ກຳ ການສຶກສາທາງດ້ານຮ່າງກາຍຮ່ວມກັນມີປະໂຫຍດເທົ່ານັ້ນ
- ປະຕິບັດຢ່າງຖືກຕ້ອງໃນເວລາເຂົ້າໂຮງ ໝໍ.
- ແຂ່ງຂັນສ້າງຄວາມ ສຳ ພັນກັບຄູຢູ່ໂຮງຮຽນ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນແຕກຕ່າງກັນ. ເດັກນ້ອຍຄົນ ໜຶ່ງ ຈະອ່ອນເພຍແລະອ່ອນເພຍຫຼັງຈາກກິນເຂົ້າ, ໃນຂະນະທີ່ເດັກນ້ອຍອຸກອັ່ງແລະອຸກອັ່ງຫຼາຍໃນເວລາດຽວກັນ. ອາການຕ່າງໆຂອງເດັກນ້ອຍຄວນໄດ້ຮັບຄວາມເຂົ້າໃຈຈາກພໍ່ແມ່, ຄູອາຈານແລະຜູ້ທີ່ຕິດຕໍ່ສື່ສານກັບເດັກ - ສິ່ງນີ້ ສຳ ຄັນຫຼາຍ ສຳ ລັບການແຊກແຊງຢ່າງທັນເວລາ.
ບົດສະຫຼຸບ
ມັນເປັນມູນຄ່າທີ່ຈະຈື່ໄວ້ວ່າພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນພະຍາດທີ່ຮ້າຍແຮງທີ່ມີອາການຊໍາເຮື້ອ. ຕິດຕາມກວດກາຂະບວນການເຜົາຜານອາຫານຂອງຮ່າງກາຍ, ໂດຍສະເພາະແມ່ນທາດນ້ ຳ ຕານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງປະຕິບັດເປັນປະ ຈຳ ແລະບໍ່ມີການລົບກວນ. ມັນຄວນຈະເຂົ້າໃຈວ່າພະຍາດນີ້ບໍ່ໄດ້ຮັບການປິ່ນປົວ - ມັນຍັງຄົງຢູ່ຕະຫຼອດຊີວິດ.
ແມ່ແລະພໍ່ຫຼາຍຄົນຫວັງວ່າໃນໄວໆນີ້ຈະມີວິທີການໃນການຮັກສາພະຍາດ, ແຕ່ບໍ່ມີໃຜສາມາດເວົ້າໄດ້ວ່າເວລານີ້ຈະເກີດຂື້ນ. ຖ້າທ່ານຄວບຄຸມສະພາບຂອງຮ່າງກາຍຂອງເດັກຢ່າງຖືກຕ້ອງ, ຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນຕ່າງໆຫຼຸດລົງ - ເດັກຈະເຕີບໃຫຍ່ແລະພັດທະນາຕາມປົກກະຕິ.
ໂຣກເບົາຫວານຈະເກີດຂື້ນໃນເດັກແນວໃດແລະເປັນຫຍັງຈຶ່ງເປັນຫຍັງ
ໂລກເບົາຫວານໃນເດັກນ້ອຍເປັນອັນດັບ 2 ໃນບັນດາພະຍາດ ຊຳ ເຮື້ອ. ສາເຫດຂອງພະຍາດເບົາຫວານແມ່ນຢູ່ໃນການລະເມີດທາດແປ້ງທາດແປ້ງ. ບາງຄົນຮຽນດີ, ບາງຄົນຍັງຄົງເປັນຄວາມລຶກລັບ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ເນື້ອແທ້ຂອງພະຍາດບໍ່ປ່ຽນແປງຈາກສິ່ງນີ້ - ການຂາດ, ຂາດຫລືຄວາມບໍ່ສາມາດຂອງອິນຊູລິນຈະປ່ຽນແປງຊີວິດຂອງເດັກແລະຊີວິດຂອງຄອບຄົວຕະຫຼອດໄປ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ
ເພື່ອເຂົ້າໃຈເຖິງສາເຫດຂອງພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າມັນແມ່ນຫຍັງ. ນ້ ຳ ຕານທີ່ເຂົ້າສູ່ຮ່າງກາຍຈະແຕກອອກເປັນ glucose.
ມັນແມ່ນນາງຜູ້ທີ່ເປັນພື້ນຖານພະລັງງານເພື່ອຄວາມເປັນຢູ່ຂອງທັງຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ. Insulin ແມ່ນ ຈຳ ເປັນ ສຳ ລັບການດູດຊຶມ glucose.
ຮໍໂມນແມ່ນຜະລິດໂດຍຈຸລັງທົດລອງຂອງກະຕ່າຍ, ແລະຖ້າມີເຫດຜົນໃດ ໜຶ່ງ ໜ້າ ທີ່ນີ້ຈະຖືກ ທຳ ລາຍ, ຫຼັງຈາກນັ້ນທາດນ້ ຳ ຕານຍັງບໍ່ໄດ້ຮັບການປຸງແຕ່ງ.
ປະເພດແລະຮູບແບບຂອງພະຍາດ
ອີງຕາມສາເຫດຂອງພະຍາດເບົາຫວານ, ມັນຖືກຈັດແບ່ງຕາມປະເພດແລະຮູບແບບ. ກ່ອນອື່ນ ໝົດ, ພະຍາດເບົາຫວານແບ່ງອອກເປັນສອງກຸ່ມໃຫຍ່:
- ປະເພດ I - ພະຍາດພູມຕ້ານທານທີ່ເກີດຂື້ນຍ້ອນການຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານຂອງເດັກ. ມັນແມ່ນປະເພດນີ້ທີ່ມັກພົບໂດຍສະເພາະໃນເດັກນ້ອຍແລະຈຸດສູງສຸດຂອງການຊອກຄົ້ນຫາຂອງມັນແມ່ນເກີດຂື້ນໃນອາຍຸ 5 ຫາ 11 ປີ
- ບໍ່ແມ່ນປະເພດ I - ທຸກໆກໍລະນີອື່ນໆຂອງພະຍາດ, ລວມທັງໂລກເບົາຫວານຊະນິດ II ທີ່ຮູ້ກັນຢ່າງກວ້າງຂວາງ, ຕົກຢູ່ໃນກຸ່ມນີ້. ພະຍາດເບົາຫວານໃນຮູບແບບເຫຼົ່ານີ້ແມ່ນບໍ່ມີພູມຕ້ານທານ
ປະມານ 10% ຂອງກໍລະນີໂຣກເບົາຫວານໃນເດັກນ້ອຍບໍ່ແມ່ນປະເພດ I, ເຊິ່ງແບ່ງອອກເປັນ 4 ຮູບແບບ:
- ໂຣກເບົາຫວານປະເພດ II - ອິນຊູລິນຖືກຜະລິດແຕ່ບໍ່ໄດ້ຮັບຮູ້ຈາກຮ່າງກາຍ
- MODY - ເກີດມາຈາກຄວາມເສຍຫາຍທາງພັນທຸ ກຳ ຕໍ່ຈຸລັງທີ່ຜະລິດອິນຊູລິນ
- NSD - ພະຍາດເບົາຫວານ ກຳ ລັງພັດທະນາໃນເດັກເກີດ ໃໝ່, ຫຼືພະຍາດເບົາຫວານໃນຮ່າງກາຍທີ່ມີລັກສະນະທາງພັນທຸ ກຳ
- ໂລກເບົາຫວານທີ່ເກີດຈາກໂຣກ ກຳ ມະພັນ
ໃຫ້ພວກເຮົາພິຈາລະນາໃນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບສາເຫດ, ອາການແລະວິທີການປິ່ນປົວໃນແຕ່ລະປະເພດພະຍາດ.
ພະຍາດເບົາຫວານປະເພດ I - ພະຍາດ Autoimmune
ພື້ນຖານຂອງພະຍາດແມ່ນຄວາມຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານ, ໃນເວລາທີ່ຈຸລັງທົດລອງພະຍາດ pancreatic ເລີ່ມຮັບຮູ້ວ່າເປັນສັດຕູແລະຖືກ ທຳ ລາຍໂດຍພູມຕ້ານທານຂອງຕົວເອງ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກກວດພົບໃນ 90% ຂອງເດັກທີ່ປ່ວຍແລະເກີດມາຈາກການລວມຕົວຂອງສອງເຫດຜົນ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ
- ການເປີດເຜີຍກັບປັດໃຈພາຍນອກທີ່ກະຕຸ້ນການເລີ່ມຕົ້ນຂອງພະຍາດ
ປັດໃຈພາຍນອກເຫຼົ່ານີ້ລວມມີ:
- ພະຍາດຕິດແປດ - ໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດ, ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ
- ຄວາມຄຽດ - ສາມາດເກີດຂື້ນໄດ້ເມື່ອເດັກນ້ອຍປັບຕົວເຂົ້າກັບທີມງານ ໃໝ່ (ອະນຸບານຫລືໂຮງຮຽນ) ຫຼືໃນສະຖານະການທາງຈິດໃຈທີ່ບໍ່ດີໃນຄອບຄົວ
- ໂພຊະນາການ - ການໃຫ້ອາຫານທຽມ, ຮັກສາ, nitrates, ເກີນ gluten
- ຈຳ ນວນສານທີ່ເປັນພິດ ສຳ ລັບຈຸລັງທົດລອງ, ຍົກຕົວຢ່າງ, ໜູ, ເຊິ່ງເປັນສານເບື່ອໃນ ໜູ
ໃນຂັ້ນຕອນນີ້, ກະຕຸນຍັງສາມາດຮັບມືກັບພາລະ, ແຕ່ເມື່ອຈຸລັງເບຕ້າທີ່ຕາຍໄປຮອດລະດັບ 85%, ພະຍາດດັ່ງກ່າວຈະກ້າວສູ່ຂັ້ນຕອນທີ່ຊັດເຈນ.
ໃນຈຸດນີ້, ເດັກນ້ອຍ 80% ໄດ້ເຂົ້າໂຮງ ໝໍ ດ້ວຍການບົ່ງມະຕິພະຍາດ ketoacidosis ຫຼື ketoacidotic, ໃນເວລາທີ່ຮ່າງກາຍຂອງນ້ ຳ ຕານແລະ ketone ສູງກວ່າປົກກະຕິຫຼາຍຄັ້ງ.
ເງື່ອນໄຂນີ້ແມ່ນພື້ນຖານໃນການບົ່ງມະຕິໂຣກເບົາຫວານ.
ຄາດວ່າພະຍາດເບົາຫວານ autoimmune ໃນເດັກນ້ອຍກ່ອນທີ່ຈະເສຍສະຕິສາມາດອາການຕໍ່ໄປນີ້:
- ຫິວ - ກາຍເປັນແຮງຫຼາຍ, ເພາະວ່າມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປເລີ່ມດູດນ້ ຳ ຈາກຈຸລັງຂອງຮ່າງກາຍ
- ການຖ່າຍເບົາເລື້ອຍໆແມ່ນຜົນມາຈາກຄວາມຢາກໄດ້ເພີ່ມຂື້ນ. ຖ້າຢູ່ເຮືອນເດັກມັກຈະໄປຫ້ອງນ້ ຳ, ຫຼັງຈາກນັ້ນໃນຮູບແບບທີ່ລະອຽດອ່ອນທ່ານ ຈຳ ເປັນຕ້ອງຖາມນາຍຄູຫຼືຄູໃນໂຮງຮຽນອະນຸບານບໍ່ວ່າຈະມີບັນຫາດຽວກັນນີ້ສັງເກດເຫັນຢູ່ນີ້
- ການນອນຜ້າກັນເປື້ອນແມ່ນອາການທີ່ຮ້າຍແຮງຫຼາຍ, ໂດຍສະເພາະຖ້າ enuresis ບໍ່ໄດ້ຖືກເຫັນມາກ່ອນ
- ການສູນເສຍນ້ ຳ ໜັກ ແຫຼມ - ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານທີ່ ຈຳ ເປັນ, ຮ່າງກາຍຂອງເດັກນ້ອຍແທນນ້ ຳ ຕານຈະເລີ່ມ ທຳ ລາຍໄຂມັນແລະເນື້ອເຍື່ອກ້າມເນື້ອ.
- ຄວາມອິດເມື່ອຍ - ກາຍເປັນເພື່ອນຮ່ວມຄົງທີ່ຍ້ອນຂາດພະລັງງານ
- ການປ່ຽນແປງໃນຄວາມຢາກອາຫານ - ຄວາມອຶດຫິວປາກົດ, ເນື່ອງຈາກວ່າຮ່າງກາຍບໍ່ສາມາດປຸງແຕ່ງອາຫານທີ່ເຂົ້າມາໄດ້ຢ່າງຖືກຕ້ອງ, ແລະການສູນເສຍຄວາມຢາກອາຫານແມ່ນອາການຂອງ ketoacidosis ທີ່ບໍ່ສະດວກ.
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາແມ່ນຜົນໄດ້ຮັບໂດຍກົງຈາກນ້ ຳ ຕານສູງ, ແຕ່ວ່າມີແຕ່ເດັກນ້ອຍທີ່ມີອາຍຸຫລາຍເທົ່ານັ້ນທີ່ສາມາດຈົ່ມ
- ຮູບລັກສະນະຂອງເຊື້ອເຫັດ - ໃນເດັກຍິງທີ່ເປັນໂຣກຫົວໃຈເລີ່ມຕົ້ນ, ເດັກນ້ອຍປະສົບກັບຜື່ນຜ້າອ້ອມຢ່າງຮຸນແຮງ
- Ketoacidosis ແມ່ນການເພີ່ມຂື້ນຂອງຊີວິດໃນຮ່າງກາຍຂອງນໍ້າຕານແລະ ketone, ເຊິ່ງສະແດງໂດຍການສູນເສຍຄວາມຢາກອາຫານ, ອາການປວດຮາກ, ຮາກ, ອາການເຈັບທ້ອງ, ການສູນເສຍສະຕິ
ໂຣກເບົາຫວານປະເພດ II
ດົນນານມາແລ້ວມັນໄດ້ຖືກພິຈາລະນາວ່າເປັນພະຍາດຂອງຜູ້ສູງອາຍຸ, ແຕ່ວ່າໃນປັດຈຸບັນໄວລຸ້ນນັບມື້ນັບຫຼາຍຂື້ນເລື້ອຍໆ.
ເນື້ອໃນ ສຳ ຄັນຂອງພະຍາດແມ່ນວ່າກະຕ່າຍຜະລິດອິນຊູລິນພຽງພໍ, ແຕ່ມັນບໍ່ໄດ້ຮັບການຮັບຮູ້ຈາກຮ່າງກາຍ.
ໄວລຸ້ນມັກຈະເປັນໂຣກເບົາຫວານຊະນິດນີ້, ເນື່ອງຈາກວ່າໃນໄລຍະທີ່ຮໍໂມນການຈະເລີນເຕີບໂຕຂອງໄວ ໜຸ່ມ ແລະຮໍໂມນເພດຊາຍເລີ່ມຕົ້ນຍັບຍັ້ງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອໄປສູ່ອິນຊູລິນ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນ:
- ໂລກອ້ວນແລະໂລກອ້ວນ
- ວິຖີຊີວິດແບບສະບາຍ - ສຳ ລັບເດັກນ້ອຍນັກຮຽນແລະໄວລຸ້ນທີ່ມັກຄອມພິວເຕີ້
- ຢາປິ່ນປົວຮໍໂມນ
- ພະຍາດຂອງລະບົບ endocrine (ບໍ່ແມ່ນພະຍາດມະເລັງ)
ທັດສະນະຄະຕິທີ່ມີຄວາມລະມັດລະວັງຫຼາຍຕໍ່ເດັກນ້ອຍແມ່ນຢູ່ໃນຄອບຄົວທີ່ມີກໍລະນີພະຍາດເບົາຫວານຊະນິດ II ໃນຍາດພີ່ນ້ອງ, ເດັກເກີດມາມີນ້ ຳ ໜັກ ຕໍ່າກວ່າ 2,5 ກິໂລ. ສຳ ລັບເດັກຍິງ, ການມີຮວຍໄຂ່ polycystic ແມ່ນມີຄວາມສ່ຽງໂດຍສະເພາະ.
ໂລກເບົາຫວານຂອງຊະນິດນີ້ມັກຈະພັດທະນາຢ່າງບໍ່ຮູ້ຕົວຫຼືມີການຫິວນໍ້າເພີ່ມຂື້ນ, ການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານແລະນ້ ຳ ໜັກ.
ໃນ 25% ຂອງບັນດາກໍລະນີ, ພະຍາດດັ່ງກ່າວໄດ້ສະແດງອອກດ້ວຍຕົວເອງໂດຍມີອາການທັງ ໝົດ ຂອງພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ແລະນີ້ແມ່ນອັນຕະລາຍຕົ້ນຕໍ - ເພື່ອສັບສົນສອງຮູບແບບ ສຳ ລັບການບົ່ງມະຕິ.
ໃນໂລກເບົາຫວານຊະນິດ II, ບໍ່ມີພູມຕ້ານທານກັບຈຸລັງທົດລອງໃນການທົດສອບແລະພູມຕ້ານທານຂອງເນື້ອເຍື່ອກັບ insulin ຖືກກວດພົບ. ບາງຄັ້ງໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ II, ມີຈຸດສີ ດຳ ຢູ່ລະຫວ່າງນິ້ວມືຫຼືຢູ່ໃນຂີ້ແຮ້.
ໂຣກເບົາຫວານ
ມັນພົບໃນເດັກອາຍຸຕໍ່າກວ່າ 10 ປີ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນຄວາມເສຍຫາຍຕໍ່ຈຸລັງເບຕ້າໃນລະດັບພັນທຸ ກຳ. ການໂອນ DNA ທີ່ເສຍຫາຍແມ່ນເປັນເອກະລາດທາງເພດ.
ພະຍາດດັ່ງກ່າວໄດ້ຖືກກວດຫາໂຣກນີ້ໂດຍການວິເຄາະທາງພັນທຸ ກຳ ເທົ່ານັ້ນ, ໂດຍປົກກະຕິແລ້ວມັນມີວິຊາທີ່ບໍ່ສັບສົນ, ໃນຕອນ ທຳ ອິດມັນແຈກກັບການແນະ ນຳ ຂອງອິນຊູລິນເພີ່ມເຕີມ, ແຕ່ໃນທີ່ສຸດມັນສາມາດກາຍເປັນອິນຊູລິນຂື້ນກັບ.
ກຸ່ມສ່ຽງປະກອບມີເດັກນ້ອຍທີ່ຄອບຄົວມີຜູ້ປ່ວຍພະຍາດເບົາຫວານຫລາຍລຸ້ນຄົນ, ກໍລະນີຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
NSD - ໂຣກເບົາຫວານໃນເດັກເກີດ ໃໝ່
ຮູບແບບຂອງໂຣກເບົາຫວານທີ່ບໍ່ຕ້ານທານຕໍ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကပြော ມີສອງຮູບແບບ - ໄລຍະຂ້າມຜ່ານແລະຖາວອນ.
ຄຸນລັກສະນະຂອງແບບຟອມການໂອນຍ້າຍ:
- ການຖອກທ້ອງການເຕີບໂຕຂອງ Intrauterine
- ນ້ ຳ ຕານສູງແລະຂາດນ້ ຳ ພາຍຫຼັງເກີດ
- ຂາດສະຕິ
- ການປິ່ນປົວປະກອບດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນເປັນເວລາ ໜຶ່ງ ປີເຄິ່ງ.
- ໂຣກເບົາຫວານໃນໄວລຸ້ນຈະກັບຄືນມາໃນ 50% ຂອງກໍລະນີ
ແບບຟອມຖາວອນແມ່ນຄ້າຍຄືກັບຊົ່ວຄາວ, ແຕ່ມີລັກສະນະດັ່ງຕໍ່ໄປນີ້:
- ການເອື່ອຍອີງອິນຊູລິນທົນນານ
- ຄວາມແຕກຕ່າງໃນການພັດທະນາຂອງເດັກນ້ອຍແມ່ນມີການສັງເກດບາງຄັ້ງຄາວເທົ່ານັ້ນ
ໂລກເບົາຫວານທີ່ເປັນຜົນມາຈາກການມີໂຣກພັນທຸ ກຳ
ຄຳ ເຫັນຂອງຜູ້ຊ່ຽວຊານຂອງພວກເຮົາ
ສິ່ງ ສຳ ຄັນທີ່ສຸດແມ່ນການກວດພົບໂຣກເບົາຫວານໃນໄວເດັກໃນໄວເດັກ. ຜົນສະທ້ອນຂອງພະຍາດໂດຍກົງແມ່ນຂື້ນກັບຄວາມຮ້າຍແຮງຂອງຫຼັກສູດແລະການຄວບຄຸມນ້ ຳ ຕານ.
ສິ່ງທີ່ ສຳ ຄັນແມ່ນການປ່ຽນແປງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ໃນທຸກເຮືອ, ໂດຍສະເພາະແມ່ນເນື້ອງອກແລະ ໜ້າ ຕາ, ຍົກຕົວຢ່າງ, ໜີບ ຂອງເລນຫລືຕາບອດ.
ທັດສະນະຄະຕິທີ່ບໍ່ຮັບຜິດຊອບຕໍ່ພະຍາດເບົາຫວານໃນໄວເດັກເຮັດໃຫ້ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈເພີ່ມຂຶ້ນ, ການປ່ຽນແປງຂອງ ໜ້າ ທີ່ທາງເພດ, ການພັດທະນາຂອງພະຍາດປະ ຈຳ ເດືອນ, ການສູນເສຍຜົມ, ການສູນເສຍການໄດ້ຍິນແລະການສ້າງບາດແຜຂອງຂາທີ່ບໍ່ຫາຍດີ. ເດັກນ້ອຍມັກຈະປະສົບກັບຄວາມສັບສົນທາງຈິດໃຈແລະຄວາມຫຍຸ້ງຍາກໃນການປັບຕົວເຂົ້າໃນທີມ.
ການປ້ອງກັນໂຣກເບົາຫວານປະກອບມີການປະຕິບັດຕາມອາຫານການກິນ, ຮັກສາວິຖີຊີວິດເຄື່ອນທີ່, ສ້າງສະພາບແວດລ້ອມເຮືອນທີ່ສະດວກສະບາຍແລະສະຫງົບ ສຳ ລັບເດັກ, ການຕໍ່ສູ້ແລະການປ້ອງກັນຈາກພະຍາດຕິດຕໍ່ຢ່າງທັນເວລາ, ໃນເວລາທີ່ມີແນວໂນ້ມທາງພັນທຸ ກຳ ຕໍ່ພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດກາເປັນໄລຍະຈາກແພດຊ່ຽວຊານ endocrinologist. ວິທີການເພື່ອຕ້ານກັບການເກີດຂື້ນຂອງຜົນສະທ້ອນທີ່ຮ້າຍແຮງໄດ້ຖືກຫຼຸດລົງມາເປັນການຄວບຄຸມລະດັບນ້ ຳ ຕານຢ່າງເຂັ້ມງວດ, ໂພຊະນາການທີ່ ເໝາະ ສົມແລະການສູນເສຍນ້ ຳ ໜັກ. ບັນຫາທາງຈິດໃຈໄດ້ຮັບການແກ້ໄຂໂດຍການສຶກສາທັດສະນະຄະຕິທີ່ຖືກຕ້ອງຕໍ່ພະຍາດ.