ວິສະວະ ກຳ ທາງພັນທຸ ກຳ ອິນຊູລິນ - isophan (ວິສະວະ ກຳ ທາງຊີວະວິທະຍາຂອງມະນຸດ)
ຢາດັ່ງກ່າວຖືກຜະລິດໂດຍການຄົ້ນຄວ້າຜະລິດຊີວະວິທະຍາ DNA ທີ່ໃຊ້ສານເຄມີ Saccharomyces cerevisiae. ຢາດັ່ງກ່າວ, ພົວພັນກັບຜູ້ຮັບສະເພາະຂອງເຍື່ອ cytoplasmic ນອກຂອງຈຸລັງ, ສ້າງເປັນສະລັບສັບຊ້ອນທີ່ຮັບເອົາທາດອິນຊູລິນທີ່ຊ່ວຍກະຕຸ້ນຂະບວນການຕ່າງໆພາຍໃນຫ້ອງ, ລວມທັງການຜະລິດຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (pyruvate kinase, hexokinase, glycogen synthetase ແລະອື່ນໆ). ການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນຍ້ອນການຂົນສົ່ງຂອງມັນຢູ່ພາຍໃນຈຸລັງເພີ່ມຂື້ນ, ການດູດຊືມແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆແລະການຫຼຸດລົງຂອງອັດຕາການສ້າງ glucose ໃນຕັບ. ຢານີ້ຊ່ວຍກະຕຸ້ນ glycogenogenesis, lipogenesis, ການສັງເຄາະທາດໂປຼຕີນ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງຢາແມ່ນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມຂອງມັນ, ເຊິ່ງຂື້ນກັບປະລິມານ, ສະຖານທີ່ແລະເສັ້ນທາງຂອງການບໍລິຫານແລະປັດໃຈອື່ນໆ, ສະນັ້ນ, ຂໍ້ມູນການກະ ທຳ ຂອງຢາສາມາດແຕກຕ່າງກັນບໍ່ພຽງແຕ່ໃນຄົນເຈັບທີ່ແຕກຕ່າງກັນ, ແຕ່ມັນກໍ່ຈະເປັນໃນຄົນດຽວກັນ. ໂດຍສະເລ່ຍ, ກັບການບໍລິຫານຢາເສບຕິດ subcutaneous, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນສັງເກດຫຼັງຈາກ 1.5 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດແມ່ນບັນລຸໄດ້ພາຍຫຼັງ 4 ຫາ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງມື້. ການເລີ່ມຕົ້ນຂອງຜົນກະທົບແລະຄວາມສົມບູນຂອງການດູດຊຶມຂອງຢາແມ່ນຂື້ນກັບປະລິມານ (ປະລິມານຂອງຢາທີ່ໃຊ້), ບ່ອນສັກຢາ (ຂາ, ກະເພາະ, ກົ້ນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາແລະປັດໃຈອື່ນໆ. ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງອິນຊູລິນໃນ plasma ໃນເລືອດໄດ້ບັນລຸພາຍໃນ 2 ຫາ 18 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ subcutaneous. ບໍ່ມີການສັງເກດເຫັນການຜູກມັດກັບໂປຕີນ plasma ຖືກຍົກເວັ້ນ, ແຕ່ຍົກເວັ້ນການແຜ່ລະບາດຂອງພູມຕ້ານທານກັບອິນຊູລິນ (ຖ້າມີ). ຢາດັ່ງກ່າວແມ່ນແຈກຢາຍບໍ່ສະ ໝ ່ ຳ ສະ ເໝີ ໃນທົ່ວເນື້ອເຍື່ອ, ບໍ່ເຈາະເຂົ້າໄປໃນນົມແມ່ແລະຜ່ານສິ່ງກີດຂວາງຂອງແຮ່. ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງແລະຕັບ, ຢານີ້ຈະຖືກ ທຳ ລາຍໂດຍ insulinase, ເຊັ່ນດຽວກັນ, ອາດຈະແມ່ນທາດໂປຼຕີນ disulfide isomerase. ທາດປະສົມ Insulin ແມ່ນບໍ່ເຄື່ອນໄຫວ. ເຄິ່ງຊີວິດຂອງອິນຊູລິນຈາກກະແສເລືອດແມ່ນພຽງແຕ່ສອງສາມນາທີເທົ່ານັ້ນ. ການ ກຳ ຈັດເຄິ່ງ ໜຶ່ງ ຂອງຊີວິດຈາກສິ່ງມີຊີວິດເຮັດໃຫ້ເວລາປະມານ 5 - 10 ຊົ່ວໂມງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30 - 80%).
ບໍ່ມີຄວາມສ່ຽງສະເພາະໃດ ໜຶ່ງ ຂອງຢາ ສຳ ລັບມະນຸດໄດ້ຖືກເປີດເຜີຍໃນໄລຍະການສຶກສາ preclinical, ເຊິ່ງປະກອບມີການສຶກສາຄວາມເປັນພິດກັບການສັກຢາຊ້ ຳ ອີກຄັ້ງ, ການສຶກສາຄວາມປອດໄພດ້ານການຢາ, ການສຶກສາທີ່ອາດມີມະເລັງໂຣກມະເລັງ, ຜົນກະທົບຕໍ່ສານພິດແລະຜົນກະທົບທີ່ເປັນພິດຕໍ່ພື້ນຈະເລີນພັນ.
ໂຣກເບົາຫວານປະເພດ 1, ໂຣກເບົາຫວານປະເພດ 2: ການຕໍ່ຕ້ານບາງສ່ວນຂອງຢາຕ້ານເຊື້ອເລືອດໃນເລືອດ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາແກ້ເລືອດໃນຜົ້ງປາກ, ພະຍາດຕິດຕໍ່, ພະຍາດເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ.
ວິທີການ ນຳ ໃຊ້ສານເຄມີອິນຊູລິນ - isophan ທາງດ້ານວິສະວະ ກຳ ແລະ ກຳ ມະພັນທາງພັນທຸ ກຳ
ຢາເສບຕິດໄດ້ຖືກປະຕິບັດພຽງແຕ່ subcutaneously. ປະລິມານໃນແຕ່ລະກໍລະນີແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໂດຍອີງໃສ່ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ໂດຍປົກກະຕິປະລິມານຂອງຢາໃນແຕ່ລະວັນແມ່ນນັບແຕ່ 0.5 ຫາ 1 IU / kg (ຂຶ້ນກັບລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະລັກສະນະສ່ວນບຸກຄົນຂອງຄົນເຈັບ). ໂດຍປົກກະຕິແລ້ວ, ຢາດັ່ງກ່າວແມ່ນຖືກຄວບຄຸມຢູ່ໃນຂາ. ພ້ອມກັນນັ້ນ, ຢາດັ່ງກ່າວສາມາດປະຕິບັດໄດ້ຢ່າງລະມັດລະວັງໃນບໍລິເວນກົ້ນ, ກຳ ແພງທ້ອງນ້ອຍ, ແລະບໍລິເວນຂອງກ້າມເນື້ອ deltoid ຂອງບ່າ. ອຸນຫະພູມຂອງຢາທີ່ໄດ້ຮັບການຄຸ້ມຄອງຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ຫ້າມບໍລິຫານຢ່າງເຂັ້ມງວດ.
ຄວາມຕ້ອງການປະ ຈຳ ວັນຂອງ insulin ອາດຈະຕໍ່າກວ່າໃນຜູ້ປ່ວຍທີ່ມີການຜະລິດອິນຊູລິນທີ່ຍັງເຫຼືອແລະສູງກວ່າໃນຄົນເຈັບທີ່ມີການຕໍ່ຕ້ານກັບອິນຊູລິນ (ຕົວຢ່າງເຊັ່ນໃນຄົນເຈັບທີ່ເປັນໂລກອ້ວນໃນລະຫວ່າງການເປັນໄວ ໜຸ່ມ).
ເພື່ອປ້ອງກັນການພັດທະນາຂອງ lipodystrophy, ມັນຈໍາເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນພາກພື້ນ.
ເມື່ອ ນຳ ໃຊ້ອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ. ນອກ ເໜືອ ຈາກການກິນຢາເກີນປະລິມານ, ສາເຫດຂອງການເປັນໂລກເບົາຫວານສາມາດເຮັດໄດ້ຄື: ການກິນອາຫານ, ການປ່ຽນແທນຢາ, ຖອກທ້ອງ, ຮາກ, ເພີ່ມກິດຈະ ກຳ ທາງຮ່າງກາຍ, ປ່ຽນສະຖານທີ່ສັກຢາ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການບົກຜ່ອງຂອງ ໝາກ ໄຂ່ຫຼັງແລະ / ຫຼືການເຮັດວຽກຂອງຕັບ, ຫຼອດເລືອດສະ ໝອງ ອັກເສບ, ໂຣກ adrenal. ຕ່ອມ thyroid), ການຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ.
ການພັກຜ່ອນໃນການບໍລິຫານອິນຊູລິນຫຼືການໃຊ້ຢາທີ່ບໍ່ຖືກຕ້ອງ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ຕາມກົດລະບຽບ, ອາການທໍາອິດຂອງ hyperglycemia ພັດທະນາຄ່ອຍໆ, ໃນເວລາຫຼາຍໆຊົ່ວໂມງຫຼືມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີການເພີ່ມປັດສະວະ, ການຫິວນໍ້າ, ປວດຮາກ, ວິນຫົວ, ຮາກ, ອາການແຫ້ງແລະແດງຂອງຜິວ ໜັງ, ສູນເສຍຄວາມຢາກອາຫານ, ປາກແຫ້ງ, ກິ່ນຂອງອາຊິດໂຕນໃນອາກາດຫາຍໃຈ. ຖ້າບໍ່ມີການປິ່ນປົວແບບພິເສດ, hyperglycemia ສາມາດນໍາໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis, ເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ປະລິມານຢາອິນຊູລິນຄວນຈະຖືກປັບໃຫ້ ເໝາະ ສົມກັບພະຍາດ Addison, ຄວາມຜິດປົກກະຕິຂອງການເຮັດວຽກຂອງ thyroid, ຄວາມບົກຜ່ອງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະ / ຫຼືຕັບ, ໂຣກຕັບອັກເສບ, ການຕິດເຊື້ອແລະເງື່ອນໄຂຕ່າງໆທີ່ປະກອບດ້ວຍໄຂ້, ອາຍຸ 65 ປີ. ພ້ອມກັນນີ້, ການປ່ຽນປະລິມານຂອງຢາອາດຈະ ຈຳ ເປັນຖ້າຄົນເຈັບປ່ຽນອາຫານ ທຳ ມະດາຫຼືເພີ່ມຄວາມເຂັ້ມຂອງການອອກ ກຳ ລັງກາຍ.
ຢາຫຼຸດຜ່ອນຄວາມທົນທານຂອງເຫຼົ້າ.
ກ່ອນການເດີນທາງ, ເຊິ່ງກ່ຽວຂ້ອງກັບການປ່ຽນແປງເຂດເວລາ, ຄົນເຈັບຕ້ອງໄດ້ປຶກສາກັບແພດທີ່ເຂົ້າຮ່ວມ, ເພາະວ່າເມື່ອປ່ຽນເຂດເວລາມັນ ໝາຍ ຄວາມວ່າຄົນເຈັບຈະສັກອິນຊູລິນແລະກິນອາຫານໃນເວລາອື່ນ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປະຕິບັດການປ່ຽນຈາກອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກປະເພດ ໜຶ່ງ ທີ່ຢູ່ພາຍໃຕ້ການຄວບຄຸມຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ໃນລະຫວ່າງການໃຊ້ຢາ (ໂດຍສະເພາະໃນຈຸດປະສົງເບື້ອງຕົ້ນ, ການປ່ຽນອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກຄວາມກົດດັນທາງຈິດຫຼືການອອກ ກຳ ລັງກາຍ), ຄວາມສາມາດໃນການຄວບຄຸມກົນໄກຕ່າງໆ, ຂັບຂີ່ລົດແລະມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມໄວຂອງມໍເຕີແລະຈິດໃຈອາດຈະຫລຸດລົງ ແລະເພີ່ມຄວາມເອົາໃຈໃສ່.
ການຖືພາແລະ lactation
ມັນບໍ່ມີຂໍ້ ຈຳ ກັດໃນການ ນຳ ໃຊ້ອິນຊູລິນໃນເວລາຖືພາແລະໃນໄລຍະໃຫ້ນົມລູກ, ເພາະວ່າອິນຊູລິນບໍ່ເຂົ້າໄປໃນແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ການລະບາດໃນເລືອດຕໍ່າແລະ hyperglycemia, ເຊິ່ງສາມາດພັດທະນາດ້ວຍການປິ່ນປົວທີ່ຖືກຄັດເລືອກບໍ່ພຽງພໍ, ເພີ່ມຄວາມສ່ຽງຕໍ່ການຕາຍຂອງລູກແລະລັກສະນະຂອງການຜິດປົກກະຕິຂອງລູກ. ແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານຄວນຢູ່ພາຍໃຕ້ການຕິດຕາມກວດກາດ້ານການແພດຕະຫຼອດການຖືພາ, ພວກເຂົາຕ້ອງໄດ້ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາຢ່າງໃກ້ຊິດ, ແລະຂໍ້ແນະ ນຳ ດຽວກັນນີ້ແມ່ນ ນຳ ໃຊ້ກັບແມ່ຍິງທີ່ວາງແຜນການຖືພາ. ໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນປົກກະຕິຫຼຸດລົງແລະຄ່ອຍໆເພີ່ມຂື້ນໃນ ລຳ ດັບທີສອງແລະທີສາມ. ຫຼັງຈາກເກີດລູກ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໂດຍປົກກະຕິຈະກັບຄືນສູ່ລະດັບທີ່ສັງເກດກ່ອນການຖືພາ. ໃນໄລຍະໃຫ້ນົມລູກ, ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານອາດ ຈຳ ເປັນຕ້ອງປັບລະດັບອາຫານແລະ / ຫຼືປະລິມານຢາ.
ຜົນຂ້າງຄຽງຂອງສານອິນຊູລິນ - isophan ສານພັນທຸ ກຳ ຂອງມະນຸດ
ເນື່ອງຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບການທີ່ເປັນໂລກມະເລັງ (ການເຫື່ອອອກ, ເຫື່ອ, ຄວາມອິດເມື່ອຍ, ຜິວ ໜັງ ຈືດ, ຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ປວດຮາກ, ຄວາມອຶດຢາກ, ຄວາມອິດເມື່ອຍທີ່ຜິດປົກກະຕິຫລືອ່ອນເພຍ, ຄວາມວຸ້ນວາຍ, ລະບົບປະສາດ, ເຈັບຫົວ, ກັງວົນ, ວຸ່ນວາຍ, ໂຣກໃນປາກ, ລົດຄວາມເຂັ້ມຂົ້ນ ຄວາມເອົາໃຈໃສ່, ຄວາມເສີຍເມີຍ, ຄວາມງ້ວງເຫງົາ, ການສູນເສຍສະຕິ, ການປອບໃຈ, ຄວາມບົກຜ່ອງຊົ່ວຄາວຫລືບໍ່ສາມາດປ່ຽນແປງໄດ້ຂອງການເຮັດວຽກຂອງສະ ໝອງ, ການເສຍຊີວິດ), ລວມທັງອາການມຶນງົງໃນເລືອດ.
ອາການແພ້: ຜື່ນຕາມຜິວ ໜັງ, urticaria, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Quincke, ອາການຊshockອກ anaphylactic, ອາການຜິດປົກກະຕິ (ລວມທັງຜື່ນຜິວ ໜັງ ທົ່ວໄປ, ມີເຫື່ອອອກຫລາຍ, ຫລຸດຄວາມດັນເລືອດ, ມີອາການຄັນ, ລຳ ໄສ້ບໍ່ສະດວກ, ໂຣກຊືມເສົ້າ, ຫາຍໃຈຍາກ, ຫົວໃຈເຕັ້ນໄວ, ເປັນລົມຫາຍໃຈ / ຈ່ອຍລົງ).
ອື່ນໆ: ຄວາມຜິດພາດໃນການປ່ຽນຖ່າຍແບບເຄື່ອນໄຫວ (ປົກກະຕິແມ່ນໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ), ໂຣກ neuropathy ອາການເຈັບສ້ວຍແຫຼມ (ໂຣກເສັ້ນປະສາດຂ້າງນອກ), ໂຣກໂຣກເບົາຫວານ (ໂຣກເບົາຫວານ), ໂຣກໂຣກໂຣກເບົາຫວານ.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: ການໃຄ່ບວມ, ການອັກເສບ, ການໃຄ່ບວມ, hyperemia, ຄວາມເຈັບປວດ, ອາການຄັນ, hematoma, lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ປະຕິ ສຳ ພັນຂອງສານອິນຊູລິນ - isophan ສານພັນທຸ ກຳ ຂອງມະນຸດກັບສານອື່ນໆ
: glucocorticoids, ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຮໍໂມນ thyroid, heparin, thiazide diuretics, ຢາແກ້ພິດ tricyclic, danazole, clonidine, sympathomimetics, ທາດ ບຳ ລຸງຊ່ອງທາງການຊຽມ, phenytoin, morphine, diazoxide, nicotine.
: monoamine oxidase inhibitors, ຢາເສບຕິດ hypoglycemic ປາກ, angiotensin ແປງ inhibitors enzyme, ເລືອກ, ຕົວທົດລອງ, inhibitors anhydrase ກາກບອນ, octreotide, bromocriptine, ຊັນໂພນາໄມເຕຕຣາຊີກລິນສະເຕີຣອຍ anabolic, clofibrate, ເມເບນດາໂຊນ, ເກໂຕໂກນາ, pyridoxine, cyclophosphamide, theophylline, ຢາເສບຕິດ lithium fenfluramine.
ພາຍໃຕ້ອິດທິພົນຂອງ salicylates, reserpine, ການກະກຽມທີ່ບັນຈຸທາດເອທານອນ, ທັງເຮັດໃຫ້ອ່ອນແອແລະເພີ່ມປະສິດຕິພາບການກະຕຸ້ນຂອງອິນຊູລິນແມ່ນເປັນໄປໄດ້.
Octreotide, lanreotide ສາມາດເພີ່ມຫຼືຫຼຸດລົງຄວາມຕ້ອງການຂອງຮ່າງກາຍໃນການໃຊ້ອິນຊູລິນ.
Beta-blockers ສາມາດປົກປິດອາການຂອງການເປັນໂຣກຕ່ ຳ ໃນເລືອດແລະການຟື້ນຕົວຊ້າຫຼັງຈາກທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດ.
ດ້ວຍການໃຊ້ຢາອິນຊູລິນແລະຢາ thiazolidinedione ປະສົມປະສານ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະພັດທະນາໂຣກຫົວໃຈຊຸດໂຊມ, ໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີປັດໃຈສ່ຽງຕໍ່ການພັດທະນາຂອງມັນ. ໃນເວລາທີ່ການປິ່ນປົວແບບປະສົມປະສານດັ່ງກ່າວຖືກກໍານົດ, ມັນຈໍາເປັນຕ້ອງກວດເບິ່ງຜູ້ປ່ວຍເພື່ອກໍານົດຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊໍາເຮື້ອ, ການມີໂຣກຂອງໂຣກ edema, ແລະການເພີ່ມນ້ໍາຫນັກ. ຖ້າອາການຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊຸດໂຊມລົງໃນຄົນເຈັບ, ການປິ່ນປົວດ້ວຍຢາ thiazolidinedione ຄວນຢຸດ.
ກິນເພາະຖ້າກິນ
ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ການລະລາຍເລືອດໃນເລືອດຈະມີການພັດທະນາ.
ການປິ່ນປົວ: ຄົນເຈັບສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນເລືອດອອກດ້ວຍຕົນເອງ, ສຳ ລັບສິ່ງນີ້ມັນ ຈຳ ເປັນຕ້ອງກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຫຼືນ້ ຳ ຕານພາຍໃນ, ສະນັ້ນຈຶ່ງແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ ນຳ ້ຕານ, cookies, ເຂົ້າ ໜົມ ຫວານ, ນ້ ຳ ໝາກ ໄມ້ຫວານໃຫ້ຢູ່ເລື້ອຍໆ. ໃນລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຢ່າງຮຸນແຮງ (ລວມທັງການສູນເສຍສະຕິ), ວິທີແກ້ໄຂບັນຫາ 40% ແມ່ນຖືກປະຕິບັດໃນເສັ້ນເລືອດ, intramuscularly, subcutaneously ຫຼື intravenously - glucagon. ຫຼັງຈາກຮູ້ສະຕິຄືນ, ຄົນເຈັບຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດເພື່ອປ້ອງກັນການເກີດການລະລາຍຂອງໂລກເອດສໃນເລືອດ.
ການຢາ
ມັນພົວພັນກັບຕົວຮັບສະເພາະຂອງເຍື່ອ cytoplasmic ຊັ້ນນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມແລະການດູດຊືມເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອ, ແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ. ກະຕຸ້ນ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຖືກ ກຳ ນົດໂດຍອັດຕາການດູດຊືມເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ລວມທັງປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນຂໍ້ມູນຂອງການກະ ທຳ ຂອງ insulin ແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນຂອງຄົນທີ່ແຕກຕ່າງກັນ, ແລະໃນ ໜຶ່ງ ຄົນດຽວກັນ. ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ sc, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນຫຼັງຈາກ 1.5 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດພັດທະນາໃນລະຫວ່າງ 4 ຫາ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງ.
ຄວາມສົມບູນຂອງການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງອິນຊູລິນແມ່ນຂື້ນກັບສະຖານທີ່ສັກ (ກະເພາະ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາອິນຊູລິນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ, ແລະອື່ນໆມັນຖືກແຈກຢາຍບໍ່ສົມສ່ວນທົ່ວເນື້ອເຍື່ອ, ແລະບໍ່ແຊກຊຶມເຂົ້າໃນສະຖານທີ່ຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນແມ່ນ excreted ໂດຍຫມາກໄຂ່ຫຼັງ (30-80%).
ຜົນຂ້າງຄຽງຂອງສານອິນຊູລິນ - isophan ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ
ເນື່ອງຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ໂຣກ parsthesia ໃນປາກ, ເຈັບຫົວ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ບໍ່ຄ່ອຍ - ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ຫາຍາກທີ່ສຸດ - ອາການຊshockອກ anaphylactic.
ອື່ນໆ: ອາການໃຄ່ບວມ, ຂໍ້ຜິດພາດຂອງການປ່ຽນແປງໃນໄລຍະຂ້າມຜ່ານ (ໂດຍປົກກະຕິໃນຊ່ວງຕົ້ນຂອງການປິ່ນປົວ).
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ຂໍ້ຄວນລະວັງກ່ຽວກັບສານອິນຊູລິນ - isophan ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຕາ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ. ສາເຫດຂອງການເປັນໂລກເບົາຫວານ, ນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສາມາດ: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ເພີ່ມກິດຈະ ກຳ ທາງຮ່າງກາຍ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ຜິດປົກກະຕິ, hypofunction ຂອງ adrenal cortex, pituitary ຫຼື thyroid gland), ການປ່ຽນແປງຂອງສະຖານທີ່ ການສັກຢາ, ເຊັ່ນດຽວກັນກັບການພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີຄວາມຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການປັບຂື້ນໃນກໍລະນີທີ່ມີການເຮັດວຽກຂອງພະຍາດ thyroid ທີ່ບົກຜ່ອງ, ພະຍາດ Addison, ໂຣກຕັບອັກເສບ, ການ ທຳ ງານຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຜູ້ປ່ວຍອາຍຸ 65 ປີຂຶ້ນໄປ. ການປ່ຽນປະລິມານຢາອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມແຂງແຮງຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກປະເພດອິນຊູລິນໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຢາດັ່ງກ່າວເຮັດໃຫ້ຄວາມບໍ່ພໍໃຈຂອງເຫຼົ້າຫຼຸດລົງ.
ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນ, ຫຼືໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງການເພີ່ມປະຕິກິລິຍາທາງຈິດແລະລົດຈັກ.
ຄຸນລັກສະນະຂອງສານອິນຊູລິນ - isophan ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ
ອິນຊູລິນປະຕິບັດກາງ. ອິນຊູລິນຂອງມະນຸດໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຢີ DNA ທີ່ສົມບູນແບບ.
ມັນພົວພັນກັບຕົວຮັບສະເພາະຂອງເຍື່ອ cytoplasmic ຊັ້ນນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ).ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມແລະການດູດຊືມເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອ, ແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ. ກະຕຸ້ນ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຖືກ ກຳ ນົດໂດຍອັດຕາການດູດຊືມເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ລວມທັງປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນຂໍ້ມູນຂອງການກະ ທຳ ຂອງ insulin ແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນຂອງຄົນທີ່ແຕກຕ່າງກັນ, ແລະໃນ ໜຶ່ງ ຄົນດຽວກັນ. ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ sc, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນຫຼັງຈາກ 1.5 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດພັດທະນາໃນລະຫວ່າງ 4 ຫາ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງ.
ຄວາມສົມບູນຂອງການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງອິນຊູລິນແມ່ນຂື້ນກັບສະຖານທີ່ສັກ (ກະເພາະ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາອິນຊູລິນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ, ແລະອື່ນໆມັນຖືກແຈກຢາຍບໍ່ສົມສ່ວນທົ່ວເນື້ອເຍື່ອ, ແລະບໍ່ແຊກຊຶມເຂົ້າໃນສະຖານທີ່ຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນແມ່ນ excreted ໂດຍຫມາກໄຂ່ຫຼັງ (30-80%).
ລາຍລະອຽດຂອງສານທີ່ມີການເຄື່ອນໄຫວ Insulin-isophan ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ / Insulinum isophanum humanum biosyntheticum.
ສູດ, ຊື່ສານເຄມີ: ບໍ່ມີຂໍ້ມູນ.
ກຸ່ມການຢາ: ຮໍໂມນແລະ antagonists / insulins ຂອງພວກເຂົາ.
ການປະຕິບັດດ້ານ Pharmacological: hypoglycemic.
ໂຣກເບົາຫວານປະເພດ 1, ໂຣກເບົາຫວານປະເພດ 2: ການຕໍ່ຕ້ານບາງສ່ວນຂອງຢາຕ້ານເຊື້ອເລືອດໃນເລືອດ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາແກ້ເລືອດໃນຜົ້ງປາກ, ພະຍາດຕິດຕໍ່, ພະຍາດເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ.
Isofan insulin: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະລາຄາຂອງຢາ
ການຮັກສາອິນຊູລິນມີລັກສະນະທົດແທນ, ເພາະວ່າ ໜ້າ ທີ່ຕົ້ນຕໍຂອງການ ບຳ ບັດແມ່ນການຊົດເຊີຍການຜິດປົກກະຕິໃນການເຜົາຜະຫລານທາດແປ້ງໂດຍການແນະ ນຳ ໃຫ້ໃຊ້ຢາພິເສດພາຍໃຕ້ຜິວ ໜັງ. ຢາຊະນິດນີ້ມີຜົນກະທົບຕໍ່ຮ່າງກາຍເຊັ່ນດຽວກັນກັບອິນຊູລິນ ທຳ ມະຊາດທີ່ຜະລິດໂດຍກະຕ່າຍ. ໃນກໍລະນີນີ້, ການປິ່ນປົວມີທັງແບບເຕັມສ່ວນຫຼືບາງສ່ວນ.
ໃນບັນດາຢາທີ່ໃຊ້ ສຳ ລັບພະຍາດເບົາຫວານ, ໜຶ່ງ ໃນທີ່ດີທີ່ສຸດແມ່ນຢາອິນຊູລິນ Isofan. ຢານີ້ບັນຈຸອິນຊູລິນທີ່ໄດ້ຮັບການອອກແບບໂດຍ ກຳ ມະພັນຂອງມະນຸດໃນໄລຍະກາງ.
ເຄື່ອງມືມີຢູ່ໃນຮູບແບບຕ່າງໆ. ມັນຖືກປະຕິບັດໃນສາມວິທີ - subcutaneously, intramuscularly ແລະ intravenously. ນີ້ຊ່ວຍໃຫ້ຜູ້ປ່ວຍສາມາດເລືອກຕົວເລືອກທີ່ດີທີ່ສຸດ ສຳ ລັບຄວບຄຸມລະດັບ glycemia.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ແລະຊື່ການຄ້າຂອງຢາ
ການໃຊ້ຢາດັ່ງກ່າວແມ່ນຖືກບົ່ງບອກເຖິງໂຣກເບົາຫວານທີ່ຂື້ນກັບຮູບແບບອິນຊູລິນ. ຍິ່ງໄປກວ່ານັ້ນ, ການປິ່ນປົວຄວນຈະມີອາຍຸຕະຫຼອດຊີວິດ.
Insulin ເປັນ Isofan ແມ່ນຢາທີ່ມີການອອກແບບພັນທຸ ກຳ ຂອງມະນຸດທີ່ ກຳ ນົດໄວ້ໃນກໍລະນີດັ່ງກ່າວ:
- ໂລກເບົາຫວານປະເພດ 2 (ຂື້ນກັບອິນຊູລິນ),
- ຂັ້ນຕອນການຜ່າຕັດ
- ການຕໍ່ຕ້ານກັບຕົວແທນທີ່ເຮັດໃຫ້ຜິວ ໜັງ ຕ່ອມໃນເລືອດເປັນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວທີ່ສັບສົນ,
- ພະຍາດເບົາຫວານໃນທ້ອງ (ໃນກໍລະນີທີ່ບໍ່ມີປະສິດຕິຜົນຂອງການປິ່ນປົວດ້ວຍອາຫານ),
- ພະຍາດວິທະຍາທາງກາຍ.
ບັນດາບໍລິສັດຜະລິດຢາຜະລິດອິນຊູລິນທີ່ໄດ້ຮັບການອອກແບບໂດຍ ກຳ ມະພັນຂອງມະນຸດພາຍໃຕ້ຊື່ຕ່າງໆ. ທີ່ນິຍົມທີ່ສຸດແມ່ນ Vozulim-N, Biosulin-N, Protafan-NM, Insuran-NPH, Gensulin-N.
ປະເພດອື່ນຂອງອິນຊູລິນ isofan ຍັງຖືກໃຊ້ກັບຊື່ການຄ້າຕໍ່ໄປນີ້:
- Insumal
- Humulin (NPH),
- Pensulin,
- Isofan insulin NM (Protafan),
- Actrafan
- ນ.
- ຊີວະພາບ N,
- Protafan-NM Penifill.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າການນໍາໃຊ້ຄໍາສັບຄ້າຍຄືກັນໃດໆສໍາລັບ Insulin Isofan ຄວນໄດ້ຮັບການຕົກລົງກັບທ່ານຫມໍ.
ອິນຊູລິນຂອງມະນຸດມີຜົນກະທົບໃນການລະລາຍຂອງເລືອດ. ຢານີ້ມີປະຕິກິລິຍາກັບຕົວຮັບຂອງຈຸລັງ cytoplasmic, ສ້າງເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor. ມັນກະຕຸ້ນຂະບວນການທີ່ເກີດຂື້ນພາຍໃນຈຸລັງແລະສັງເຄາະເອນໄຊຕົ້ນຕໍ (syntcase glycogen, pyruvate kinase, hexokinase, ແລະອື່ນໆ).
ການຫຼຸດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານແມ່ນ ດຳ ເນີນການໂດຍການເພີ່ມການຂົນສົ່ງທີ່ມີລະດັບສູງ, ເຮັດໃຫ້ອັດຕາການຜະລິດນ້ ຳ ຕານຫຼຸດລົງໂດຍຕັບ, ກະຕຸ້ນການດູດຊຶມແລະການດູດຊຶມຂອງນ້ ຳ ຕານໃນຈຸລັງຕື່ມອີກ. ນອກຈາກນີ້, ອິນຊູລິນຂອງມະນຸດກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນ, glycogenogenesis, lipogenesis.
ໄລຍະເວລາຂອງການປະຕິບັດຂອງຢາແມ່ນຂື້ນກັບຄວາມໄວຂອງການດູດຊືມ, ແລະມັນແມ່ນຍ້ອນປັດໃຈຕ່າງໆ (ພື້ນທີ່ຂອງການບໍລິຫານ, ວິທີການແລະປະລິມານ). ສະນັ້ນ, ປະສິດທິຜົນຂອງອິນຊູລິນ Isulin ສາມາດເປັນນ້ ຳ ຖ້ວມໄດ້ທັງຜູ້ປ່ວຍພະຍາດເບົາຫວານແລະພະຍາດເບົາຫວານຄົນອື່ນ.
ເລື້ອຍໆຫຼັງຈາກການສັກຢາ, ຜົນກະທົບຂອງຢາໄດ້ຖືກສັງເກດຫຼັງຈາກ 1.5 ຊົ່ວໂມງ. ປະສິດທິພາບສູງສຸດທີ່ສູງທີ່ສຸດແມ່ນເກີດຂື້ນໃນ 4-12 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ໄລຍະເວລາຂອງການປະຕິບັດ - ມື້ ໜຶ່ງ.
ສະນັ້ນ, ຄວາມສົມບູນຂອງການດູດຊຶມແລະການເລີ່ມຕົ້ນຂອງການກະ ທຳ ຂອງຕົວແທນແມ່ນຂື້ນກັບປັດໃຈຕ່າງໆເຊັ່ນ:
- ບໍລິເວນສັກ (ກົ້ນ, ຂາ, ທ້ອງ),
- ຄວາມເຂັ້ມຂົ້ນຂອງສານທີ່ຫ້າວຫັນ
- ຂະ ໜາດ
ການກະກຽມອິນຊູລິນຂອງມະນຸດແມ່ນແຈກຢາຍບໍ່ສົມບູນໃນເນື້ອເຍື່ອຕ່າງໆ. ພວກມັນຈະບໍ່ເຂົ້າໄປໃນແຮ່ແລະບໍ່ຖືກດູດເຂົ້າໄປໃນນົມແມ່.
ພວກມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງແລະຕັບ, ໃນປະລິມານ 30-80% ກັບ ໜິ້ວ ໄຂ່ຫຼັງ.
ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ກັບອິນຊູລິນ Isofan ລະບຸວ່າມັນຖືກ ນຳ ໃຊ້ເປັນປະ ຈຳ ເຖິງ 2 ເທື່ອຕໍ່ມື້ກ່ອນອາຫານເຊົ້າ (30-45 ນາທີ). ໃນກໍລະນີນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນພື້ນທີ່ສີດໃນແຕ່ລະວັນແລະເກັບມ້ຽນທີ່ໃຊ້ແລ້ວຢູ່ໃນອຸນຫະພູມຫ້ອງ, ແລະບ່ອນ ໃໝ່ ຢູ່ໃນຕູ້ເຢັນ.
ບາງຄັ້ງຢານີ້ຖືກຄວບຄຸມໂດຍ intramuscularly. ແລະວິທີການແຊກຊ້ອນຂອງການ ນຳ ໃຊ້ອິນຊູລິນໃນລະດັບປານກາງແມ່ນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ຂະ ໜາດ ຂອງຢາແມ່ນຄິດໄລ່ເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ, ໂດຍອີງໃສ່ລະດັບຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນທາດແຫຼວທາງຊີວະພາບແລະຄວາມສະເພາະຂອງພະຍາດ. ຕາມກົດລະບຽບ, ຂະ ໜາດ ປະລິມານປະລິມານສະເລ່ຍຕໍ່ມື້ຢູ່ໃນລະດັບ 8-24 IU.
ຖ້າຄົນເຈັບມີພູມຕ້ານທານກັບ insulin, ຫຼັງຈາກນັ້ນປະລິມານທີ່ດີທີ່ສຸດຂອງຢາໃນແຕ່ລະມື້ແມ່ນ 8 IU. ດ້ວຍຄວາມອ່ອນໄຫວຂອງຮໍໂມນ, ປະລິມານຢາເພີ່ມຂື້ນ - ຈາກ 24 IU ຕໍ່ມື້.
ເມື່ອປະລິມານຢາປະ ຈຳ ວັນສູງກ່ວາ 0,6 IU ຕໍ່ 1 ກິໂລກຼາມ, ຫຼັງຈາກນັ້ນສັກ 2 ຄັ້ງໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍ. ຄົນເຈັບທີ່ມີຂະ ໜາດ ປະລິມານ 100 IU ຕໍ່ມື້ຄວນຈະເຂົ້ານອນໂຮງ ໝໍ ຖ້າມີການປ່ຽນອິນຊູລິນ.
ຍິ່ງໄປກວ່ານັ້ນ, ເມື່ອໂອນຈາກຜະລິດຕະພັນ ໜຶ່ງ ຊະນິດໄປສູ່ອີກປະການ ໜຶ່ງ, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາເນື້ອໃນຂອງນ້ ຳ ຕານ.
ການໃຊ້ຢາອິນຊູລິນສາມາດເຮັດໃຫ້ເກີດອາການແພ້. ສ່ວນຫຼາຍມັກຈະເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກနာမီနီယာ.
ນອກຈາກນີ້, ການໃຫ້ເກີນປະລິມານທີ່ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກລະລາຍໃນເລືອດ, ສະແດງອອກໂດຍອາການດັ່ງຕໍ່ໄປນີ້:
- ນອນໄມ່ຫລັບ
- ຜິວຫນັງຂາວ,
- ອາການຊຶມເສົ້າ
- hyperhidrosis
- ຄວາມຢ້ານກົວ
- ລັດຕື່ນເຕັ້ນ
- palpitations
- ເຈັບຫົວ
- ຄວາມສັບສົນ,
- ຄວາມຜິດປົກກະຕິ vestibular
- ຄວາມອຶດຫິວ
- ສັ່ນແລະສິ່ງຂອງ.
ຜົນຂ້າງຄຽງລວມມີ acidosis ເບົາຫວານແລະ hyperglycemia, ເຊິ່ງສະແດງອອກໂດຍການນ້ ຳ ໜ້າ ຕາ, ເຫງົານອນ, ຄວາມຢາກອາຫານບໍ່ດີແລະກະຫາຍນ້ ຳ. ສ່ວນຫຼາຍມັກ, ສະພາບການດັ່ງກ່າວພັດທະນາກັບພື້ນຫລັງຂອງພະຍາດຕິດຕໍ່ແລະໄຂ້, ເມື່ອຂາດການສັກ, ປະລິມານທີ່ບໍ່ຖືກຕ້ອງ, ແລະຖ້າຄາບອາຫານບໍ່ຖືກຕິດຕາມ.
ບາງຄັ້ງການລະເມີດສະຕິລະວັງເກີດຂື້ນ. ໃນສະຖານະການທີ່ຫຍຸ້ງຍາກ, ລັດທີ່ມີລັກສະນະ precomatous ແລະ coma ພັດທະນາ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ການມີອາການຜິດປົກກະຕິໃນໄລຍະປ່ຽນແປງຂອງ ໜ້າ ທີ່ການເບິ່ງເຫັນອາດຈະເກີດຂື້ນ. ການເພີ່ມຂື້ນຂອງເຕົາຂອງອົງການຕ້ານອິນຊູລິນຍັງໄດ້ຖືກບັນທຶກໄວ້ດ້ວຍຄວາມຄືບ ໜ້າ ຕໍ່ໆໄປຂອງ glycemia ແລະພູມຕ້ານທານຂອງພູມຕ້ານທານຂອງລັກສະນະຂ້າມທີ່ມີອິນຊູລິນຂອງມະນຸດ.
ປົກກະຕິແລ້ວບ່ອນສັກຢາຈະໃຄ່ບວມແລະຄັນ. ໃນກໍລະນີນີ້, hypertrophies ຫຼືຈຸລັງໄຂມັນ subcutaneous ໄຂມັນ. ແລະໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ຄວາມຜິດພາດຂອງການຊົດເຊີຍຊົ່ວຄາວແລະໂຣກຜິວ ໜັງ ອາດຈະເກີດຂື້ນ.
ໃນກໍລະນີທີ່ກິນຢາເກີນຂະ ໜາດ ທີ່ໃຊ້ຮໍໂມນ, ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ນີ້ເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ, ແລະບາງຄັ້ງຄົນເຈັບກໍ່ຕົກຢູ່ໃນສະຕິ.
ຖ້າປະລິມານທີ່ສູງເກີນໄປເລັກນ້ອຍ, ທ່ານຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ (ຊັອກໂກແລດ, ເຂົ້າຈີ່ຂາວ, ມ້ວນ, ເຂົ້າ ໜົມ) ຫຼືດື່ມເຄື່ອງດື່ມທີ່ມີລົດຫວານຫຼາຍ. ໃນກໍລະນີຂອງການລົ້ມເຫລວ, ການແກ້ໄຂ dextrose (40%) ຫຼື glucagon (s / c, v / m) ແມ່ນຖືກປະຕິບັດໃຫ້ຄົນເຈັບໃນ / ໃນ.
ເມື່ອຄົນເຈັບຟື້ນສະຕິ, ມັນ ຈຳ ເປັນຕ້ອງລ້ຽງອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ.
ນີ້ຈະປ້ອງກັນບໍ່ໃຫ້ໂຣກ hypoglycemic ຟື້ນຕົວແລະ coma glycemic.
ການຢຸດເຊົາການໃຊ້ບໍລິຫານ sc ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ. ການຮ່ວມມືການບໍລິຫານທີ່ມີຊັນໂພນາໄມ ACE / MAO / anhydrase ກາກບອນ, NSAIDs, inhibitors ethanol, ສະເຕີຣອຍ anabolic, ຢາໂກລໂຣກິນ, androgens, quinine, bromocriptine, pirodoksin, ເຕຕຣາຊີກລິນ, ການກະກຽມ lithium, clofibrate, fenfluramine, Ketonozolom, Tsiklofosvamidom, theophylline, ການປັບປຸງເມເບນດາໂຊນມີຜົນກະທົບ hypoglycemic.
ການຫຼຸດລົງຂອງການປະຕິບັດ hypoglycemic ປະກອບສ່ວນເຂົ້າໃນ:
- ຕົວຍັບຍັ້ງ receptor H1 histamine,
- Glucagon
- Somatropin
- Epinephrine
- GKS,
- Phenytoin
- ຢາຄຸມ ກຳ ເນີດທາງປາກ
- Epinephrine
- Estrogens
- antagonists ດ້ວຍທາດການຊຽມ.
ນອກຈາກນັ້ນ, ການຫຼຸດລົງຂອງນ້ ຳ ຕານກໍ່ໃຫ້ເກີດການ ນຳ ໃຊ້ອິນຊູລິນຮ່ວມກັນກັບອິນຊູລິນກັບ diuretics, thiazide, Klondin, BMKK, Diazoxide, Danazol, ຮໍໂມນ thyroid, ສານຕ້ານອະນຸມູນອິດສະຫລະ, ໂຣກ sympathomimetics, Heparin ແລະ sulfinpyrazone. ສານນິໂຄຕິນ, ກັນຊາແລະໂມຟີນຊີນກໍ່ເພີ່ມທະວີການເປັນໂລກເບົາຫວານ.
Pentamidine, beta-blockers, Octreotide ແລະ Reserpine ສາມາດເສີມຂະຫຍາຍຫຼືເຮັດໃຫ້ glycemia ອ່ອນແອລົງ.
ຂໍ້ຄວນລະວັງ ສຳ ລັບການໃຊ້ Isofan Insulin ແມ່ນວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານຄວນປ່ຽນສະຖານທີ່ບ່ອນທີ່ສັກຢາອິນຊູລິນ. ຫຼັງຈາກທີ່ທັງຫມົດ, ວິທີດຽວທີ່ຈະປ້ອງກັນບໍ່ໃຫ້ຮູບລັກສະນະຂອງ lipodystrophy.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານ. ແທ້ຈິງແລ້ວ, ນອກ ເໜືອ ໄປຈາກການຮ່ວມມືກັບຢາອື່ນໆ, ປັດໃຈອື່ນໆສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດໄດ້:
- ໂລກເບົາຫວານຖອກທ້ອງແລະຮາກ,
- ການທົດແທນຢາ
- ເພີ່ມຂຶ້ນຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ
- ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງຮໍໂມນ (ຄວາມຜິດປົກກະຕິຂອງຕັບແລະຕັບ, ການເຮັດວຽກຂອງຕ່ອມ thyroid, ຕ່ອມໃຕ້ສະຫມອງ, ແລະອື່ນໆ),
- ການໄດ້ຮັບອາຫານທີ່ບໍ່ຖືກເວລາ,
- ການປ່ຽນແປງພື້ນທີ່ສີດ.
ປະລິມານທີ່ບໍ່ຖືກຕ້ອງຫຼືຢຸດຊົ່ວຄາວດົນລະຫວ່າງການສັກຢາອິນຊູລິນສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂຣກຜີວ ໜັງ, ໂດຍສະເພາະພະຍາດເບົາຫວານຊະນິດ 1. ຖ້າການປິ່ນປົວບໍ່ໄດ້ຮັບການປັບຕົວໃຫ້ທັນເວລາ, ຫຼັງຈາກນັ້ນຄົນເຈັບບາງຄັ້ງກໍ່ມີອາການຄັນ ketoacidotic.
ນອກຈາກນັ້ນ, ຍັງຕ້ອງໄດ້ມີການປ່ຽນແປງປະລິມານ ໜຶ່ງ ຖ້າຜູ້ປ່ວຍມີອາຍຸຫຼາຍກວ່າ 65 ປີ, ລາວມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງຕ່ອມ thyroid, ໝາກ ໄຂ່ຫຼັງຫຼືຕັບ. ມັນຍັງມີຄວາມ ຈຳ ເປັນ ສຳ ລັບພະຍາດ hypopituitarism ແລະພະຍາດ Addison.
ນອກຈາກນັ້ນ, ຄົນເຈັບຄວນຮັບຮູ້ວ່າການກຽມຕົວອິນຊູລິນຂອງມະນຸດຫຼຸດຜ່ອນຄວາມທົນທານຂອງເຫຼົ້າ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ໃນກໍລະນີທີ່ມີການທົດແທນການປິ່ນປົວ, ສະພາບຄວາມກົດດັນ, ການອອກ ກຳ ລັງກາຍທີ່ແຂງແຮງ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງຂັບລົດແລະກົນໄກທີ່ສັບສົນອື່ນໆຫລືເຂົ້າຮ່ວມໃນກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມເຂັ້ມຂົ້ນແລະຄວາມໄວຂອງປະຕິກິລິຍາເພີ່ມຂື້ນ.
ຄົນເຈັບທີ່ຖືພາຄວນພິຈາລະນາວ່າໃນໄຕມາດ ທຳ ອິດຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ, ແລະໃນ 2 ແລະ 3 ມັນເພີ່ມຂື້ນ. ພ້ອມກັນນັ້ນ, ຈຳ ນວນຮໍໂມນໃນ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ອາດຈະ ຈຳ ເປັນໃນລະຫວ່າງການອອກລູກ.
ລັກສະນະການຢາຂອງ Isofan ຈະໄດ້ຮັບການປຶກສາຫາລືໃນວິດີໂອໃນບົດຂຽນນີ້.
ໂລກເບົາຫວານ - ມ .: ຢາປົວພະຍາດ, ປີ 1964. - 603 ទំ.
ໂຣກ Rudnitsky L.V. ພະຍາດ thyroid. ການຮັກສາແລະປ້ອງກັນ, ເປໂຕ - M. , 2012. - 128 ຄ.
Kennedy Lee, ການວິນິດໄສແລະການປິ່ນປົວໂຣກຜີວ ໜັງ ໃນໂລກ endocrinology. ວິທີການທີ່ມີບັນຫາ, GEOTAR-Media - M. , 2015. - 304 p.

ຂ້ອຍຂໍແນະ ນຳ ຕົວເອງ. ຂ້ອຍຊື່ Elena. ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກເປັນພະຍາດ endocrinologist ເປັນເວລາຫຼາຍກວ່າ 10 ປີແລ້ວ. ຂ້ອຍເຊື່ອວ່າປະຈຸບັນຂ້ອຍເປັນມືອາຊີບໃນຂະ ແໜງ ການຂອງຂ້ອຍແລະຂ້ອຍຢາກຊ່ວຍຜູ້ມາຢ້ຽມຢາມເວັບໄຊທ໌້ທັງ ໝົດ ແກ້ໄຂບັນຫາທີ່ສັບສົນແລະບໍ່ແມ່ນດັ່ງນັ້ນ. ເອກະສານທັງ ໝົດ ສຳ ລັບສະຖານທີ່ແມ່ນເກັບ ກຳ ແລະປຸງແຕ່ງຢ່າງລະມັດລະວັງເພື່ອຖ່າຍທອດຂໍ້ມູນທີ່ ຈຳ ເປັນທັງ ໝົດ ເທົ່າທີ່ຈະຫຼາຍໄດ້. ກ່ອນທີ່ຈະ ນຳ ໃຊ້ສິ່ງທີ່ໄດ້ອະທິບາຍຢູ່ໃນເວັບໄຊທ໌້, ການປຶກສາຫາລືແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານແມ່ນມີຄວາມ ຈຳ ເປັນສະ ເໝີ ໄປ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຊີ້ໃຫ້ເຫັນປະເພດຕົ້ນຕໍຂອງພະຍາດທີ່ໃຊ້ອິນຊູລິນທີ່ໄດ້ຮັບການ ກຳ ເນີດທາງພັນທຸ ກຳ - ການ ນຳ ໃຊ້ອິນຊູລິນທີ່ເປັນໂຣກເບົາຫວານ. ການຮັກສາໃນສະພາບການນີ້ແມ່ນ ດຳ ເນີນໄປຕະຫຼອດຊີວິດ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປະຕິບັດຕາມຮູບແບບການສີດ. ນອກຈາກນັ້ນ, Isofan ແມ່ນໃຊ້ ສຳ ລັບໂຣກເບົາຫວານຊະນິດ 1 ແລະຊະນິດທີ 2.
ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດຢາດັ່ງກ່າວຖ້າຂາດສານຈາກຢາທີ່ມີຜົນໃນການຫຼຸດນ້ ຳ ຕານ. ຫຼັງຈາກນັ້ນ, ອິນຊູລິນຖືກ ກຳ ນົດໃຫ້ເປັນການປິ່ນປົວແບບປະສົມ.
ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດກໍ່ອາດຈະເປັນຜົນສະທ້ອນຂອງພາວະແຊກຊ້ອນເຊັ່ນຕົວຢ່າງຫຼັງຈາກການຜ່າຕັດ. ໃນກໍລະນີນີ້, ອິນຊູລິນຍັງອາດຈະຖືກ ກຳ ນົດໃຫ້ເປັນວິທີການປິ່ນປົວທີ່ສັບສົນ. ມັນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ.
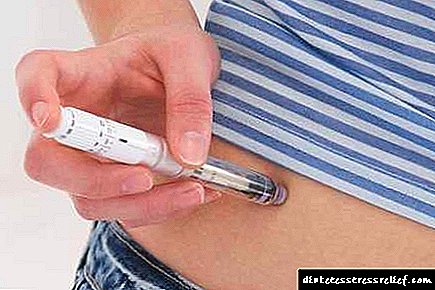
Isofan ໃຊ້ ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ 1 ແລະປະເພດ 2 ເທົ່ານັ້ນ!
ຢານີ້ຖືກ contraindicated ໃນຄົນເຈັບທີ່ມັກຈະມີອາການແພ້ແລະມີໂລກລະລາຍໃນເລືອດ.
ຜົນເສຍຫາຍ
ຜົນຂ້າງຄຽງຕົ້ນຕໍຂອງການກິນຢາ Isofan ແມ່ນ:
- ຜົນກະທົບທີ່ບໍ່ດີຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ. ສິ່ງນີ້ສະແດງອອກໃນຮູບແບບຂອງຜິວ ໜັງ, ການເຫື່ອອອກຢ່າງແຮງ, ຫົວໃຈເຕັ້ນໄວ, ລັກສະນະຂອງການສັ່ນສະເທືອນ, ບຸກຄົນໃດ ໜຶ່ງ ຕ້ອງການຢາກກິນອາຫານເລື້ອຍໆ, ປະສົບກັບຄວາມຕື່ນເຕັ້ນທາງປະສາດ, ອາການເຈັບຫົວເລື້ອຍໆ.
- ອາການແພ້ທີ່ສະແດງໂດຍຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke. ໃນກໍລະນີທີ່ຫາຍາກ, ຢານີ້ເຮັດໃຫ້ເກີດອາການຊshockອກ anaphylactic.
- ອາການໃຄ່ບວມອາດຈະປາກົດຂຶ້ນ.
- ຫຼັງຈາກສັກຢາ, ມີອາການຄັນແລະບວມ, ການຂູດອາດຈະເກີດຂື້ນ. ຖ້າການປິ່ນປົວມີເວລາດົນ, lipodystrophy ກໍ່ຖືກສ້າງຕັ້ງຂຶ້ນ.
ໃນເລື່ອງນີ້, ໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ການປິ່ນປົວດ້ວຍ insulin ສາມາດປະຕິບັດໄດ້ພຽງແຕ່ຫຼັງຈາກການແຕ່ງຕັ້ງທ່ານຫມໍແລະພາຍໃຕ້ການຊີ້ນໍາຂອງລາວ.
ປະລິມານທີ່ເກີນ
ໃນກໍລະນີທີ່ມີການແນະ ນຳ ໃຫ້ເພີ່ມປະລິມານຂອງຢາ, ຄົນເຈັບອາດຈະພົບກັບອາການຂອງການເປັນໂລກເບົາຫວານ. ໃນກໍລະນີນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ. ມັນສາມາດເປັນ cookies, ນ້ ຳ ໝາກ ໄມ້, ເຂົ້າ ໜົມ ຫວານ.
ແນະ ນຳ Isofan ຫຼາຍເກີນໄປສາມາດເຮັດໃຫ້ເສຍສະຕິ. ຂໍແນະ ນຳ ໃຫ້ທ່ານສັກຢາສັກເຂົ້າເສັ້ນເລືອດ 40%. Glucagon ສາມາດໄດ້ຮັບການຄຸ້ມຄອງ intramuscularly, intravenously ຫຼື subcutaneously.
ການໂຕ້ຕອບຂ້າມ
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຢາບັນຍາຍໂດຍລະອຽດກ່ຽວກັບຄຸນລັກສະນະຂອງຢາແລະການໃຊ້ຂອງຢາ.
ວິສະວະ ກຳ ທາງພັນທຸ ກຳ ຂອງມະນຸດ Isofan ມີການເຄື່ອນໄຫວຫຼາຍຂື້ນຖ້າວ່າຢາຕໍ່ໄປນີ້ຖືກ ນຳ ມາໃຊ້ໃນເວລາດຽວກັນ:
- ຕົວແທນທາງປາກ hypoglycemic.
- ຕົວຍັບຍັ້ງ MAO ແລະ ACE, carbonic anhydrase.
- Sulfonamides.
- Anabolikov.
- ເຕຕຣາໂຕະຕິນ.
- ຢາທີ່ມີເອທານອນ.
ປະສິດທິຜົນຂອງ Isofan ຫຼຸດລົງເມື່ອ ນຳ ໃຊ້: ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຢາ glucocorticoid, ຮໍໂມນ thyroid, ຢາຕ້ານອາການຊຶມເສົ້າ, morphine. ຖ້າບໍ່ສາມາດຍົກເລີກຢາທີ່ສົ່ງຜົນກະທົບຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງເຕືອນແພດທີ່ເຂົ້າຮ່ວມກ່ຽວກັບເລື່ອງນີ້.
ຢາຄ້າຍຄືກັນ
ຜູ້ປ່ວຍເບົາຫວານສົນໃຈ ຄຳ ຖາມວ່າມີຄວາມ ໝາຍ ແນວໃດທີ່ສາມາດທົດແທນອິນຊູລິນ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ຕົວຄ້າຍຄືກັນຂອງ Isofan ຕໍ່ໄປນີ້: ການປິ່ນປົວ: Humulin (NPH), Protafan-NM, Protafan-NM Penfill, Insumal, Actrafan.
ກ່ອນທີ່ຈະປ່ຽນ Isofan ໄປປຽບທຽບ, ມັນ ຈຳ ເປັນຕ້ອງປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານ. ການປິ່ນປົວດ້ວຍ Insulin ແມ່ນການປິ່ນປົວທີ່ຮ້າຍແຮງ. ມັນຮຽກຮ້ອງໃຫ້ມີລະບຽບວິໄນໃນສ່ວນຂອງຄົນເຈັບແລະການສັງເກດຈາກທ່ານ ໝໍ.