ຢາຕ້ານເຊື້ອກັບຕົວຮັບອິນຊູລິນ
ຢາຕ້ານເຊື້ອກັບອິນຊູລິນແມ່ນຜະລິດຕ້ານກັບອິນຊູລິນ. ຢູ່ທີ່ insulin ແມ່ນເຄື່ອງ ໝາຍ ສະເພາະທີ່ສຸດ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1. ການສຶກສາຕ້ອງໄດ້ຮັບການມອບ ໝາຍ ເພື່ອກວດພະຍາດ.
ໂຣກເບົາຫວານປະເພດ I ປະກົດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງພູມຕ້ານທານຕໍ່ສ່ວນນ້ອຍໆຂອງຕັບ Langerhans. ພະຍາດວິທະຍາດັ່ງກ່າວ ນຳ ໄປສູ່ການຂາດອິນຊູລິນໃນຮ່າງກາຍຂອງມະນຸດ.
ດັ່ງນັ້ນ, ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນກົງກັນຂ້າມກັບພະຍາດເບົາຫວານປະເພດ 2, ສຸດທ້າຍບໍ່ໄດ້ເອົາໃຈໃສ່ຄວາມ ສຳ ຄັນຫຼາຍຕໍ່ຄວາມຜິດປົກກະຕິດ້ານພູມຕ້ານທານ. ດ້ວຍການຊ່ວຍເຫຼືອໃນການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງໂຣກເບົາຫວານປະເພດຕ່າງໆ, ການຄາດຄະເນສາມາດປະຕິບັດຢ່າງລະມັດລະວັງແລະຍຸດທະສາດການຮັກສາທີ່ຖືກຕ້ອງສາມາດຖືກ ກຳ ນົດ.
ການ ກຳ ນົດພູມຕ້ານທານກັບອິນຊູລິນ
 ນີ້ແມ່ນເຄື່ອງ ໝາຍ ຂອງແຜໃນເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ຂອງ pancreatic beta ທີ່ຜະລິດອິນຊູລິນ.
ນີ້ແມ່ນເຄື່ອງ ໝາຍ ຂອງແຜໃນເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ຂອງ pancreatic beta ທີ່ຜະລິດອິນຊູລິນ.
Autoantibodies ກັບ insulin intrinsic ແມ່ນພູມຕ້ານທານທີ່ສາມາດກວດພົບໃນລະດັບເລືອດຂອງພະຍາດເບົາຫວານປະເພດ 1 ກ່ອນການປິ່ນປົວດ້ວຍ insulin.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນ:
- ການບົ່ງມະຕິພະຍາດເບົາຫວານ
- ການແກ້ໄຂການປິ່ນປົວດ້ວຍ insulin,
- ການບົ່ງມະຕິພະຍາດເບົາຫວານໄລຍະເລີ່ມຕົ້ນ,
- ການບົ່ງມະຕິພະຍາດເບົາຫວານ.
ຮູບລັກສະນະຂອງພູມຕ້ານທານເຫລົ່ານີ້ກ່ຽວຂ້ອງກັບອາຍຸຂອງຄົນ. ພູມຕ້ານທານດັ່ງກ່າວຖືກກວດພົບໃນເກືອບທຸກກໍລະນີຖ້າໂຣກເບົາຫວານປະກົດຕົວໃນເດັກອາຍຸຕໍ່າກວ່າ 5 ປີ. ໃນ 20% ຂອງກໍລະນີ, ພູມຕ້ານທານດັ່ງກ່າວພົບໃນຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1.
ຖ້າວ່າບໍ່ມີໂຣກ hyperglycemia, ແຕ່ມີພູມຕ້ານທານເຫຼົ່ານີ້, ຫຼັງຈາກນັ້ນການວິນິດໄສໂຣກເບົາຫວານປະເພດ 1 ບໍ່ໄດ້ຖືກຢືນຢັນ. ໃນລະຫວ່າງການເປັນພະຍາດ, ລະດັບຂອງພູມຕ້ານທານກັບອິນຊູລິນຫຼຸດລົງ, ຈົນກ່ວາການຫາຍຕົວຂອງມັນສົມບູນ.
ຜູ້ເປັນໂຣກເບົາຫວານສ່ວນໃຫຍ່ມີເຊື້ອ HLA-DR3 ແລະ HLA-DR4. ຖ້າຍາດພີ່ນ້ອງມີໂຣກເບົາຫວານປະເພດ 1, ຄວາມເປັນໄປໄດ້ຂອງການເຈັບປ່ວຍເພີ່ມຂື້ນ 15 ເທົ່າ. ຮູບລັກສະນະຂອງ autoantibodies ກັບ insulin ແມ່ນບັນທຶກໄວ້ດົນນານກ່ອນອາການທາງຄລີນິກ ທຳ ອິດຂອງພະຍາດເບົາຫວານ.
ສຳ ລັບອາການ, ເຖິງ 85% ຂອງຈຸລັງເບຕ້າຕ້ອງຖືກ ທຳ ລາຍ. ການວິເຄາະຂອງພູມຕ້ານທານເຫລົ່ານີ້ປະເມີນຄວາມສ່ຽງຂອງໂລກເບົາຫວານໃນອະນາຄົດໃນຄົນທີ່ເປັນໂຣກອ້ວນ.
ຖ້າເດັກນ້ອຍທີ່ມີພູມຕ້ານທານທາງພັນທຸ ກຳ ມີພູມຕ້ານທານຕໍ່ອິນຊູລິນ, ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານຊະນິດ 1 ໃນ 10 ປີຂ້າງ ໜ້າ ຈະເພີ່ມຂື້ນປະມານ 20%.
ຖ້າພົບວ່າມີພູມຕ້ານທານສອງຫຼືຫຼາຍກວ່ານັ້ນທີ່ສະເພາະ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນຄວາມເປັນໄປໄດ້ຂອງການເຈັບເປັນເພີ່ມຂື້ນເຖິງ 90%. ຖ້າບຸກຄົນໃດ ໜຶ່ງ ໄດ້ຮັບການກະກຽມອິນຊູລິນ (ເກີນ ກຳ ລັງ, ສົມທົບ) ໃນລະບົບການປິ່ນປົວໂຣກເບົາຫວານ, ຫຼັງຈາກນັ້ນໃນໄລຍະເວລາຮ່າງກາຍຈະເລີ່ມຜະລິດພູມຕ້ານທານກັບມັນ.
ການວິເຄາະໃນກໍລະນີນີ້ຈະເປັນບວກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການວິເຄາະບໍ່ໄດ້ເຮັດໃຫ້ສາມາດເຂົ້າໃຈໄດ້ວ່າທາດຕ້ານເຊື້ອແມ່ນຜະລິດຢູ່ອິນຊູລິນພາຍໃນຫລືພາຍນອກ.
ເປັນຜົນມາຈາກການ ບຳ ບັດອິນຊູລິນໃນຜູ້ເປັນໂລກເບົາຫວານ, ຈຳ ນວນຂອງພູມຕ້ານທານກັບອິນຊູລິນພາຍໃນເລືອດເພີ່ມຂື້ນ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການຕໍ່ຕ້ານອິນຊູລິນແລະສົ່ງຜົນກະທົບຕໍ່ການປິ່ນປົວ.
ຄວນ ຄຳ ນຶງເຖິງວ່າການຕໍ່ຕ້ານອິນຊູລິນອາດຈະປາກົດໃນໄລຍະການປິ່ນປົວດ້ວຍການກະກຽມສານອິນຊູລິນທີ່ບໍ່ພຽງພໍ.
ການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 1 ທີ່ມີພູມຕ້ານທານກັບອິນຊູລິນ
ລະດັບຂອງພູມຕ້ານທານກັບອິນຊູລິນໃນເລືອດແມ່ນມາດຖານການບົ່ງມະຕິທີ່ ສຳ ຄັນ. ມັນອະນຸຍາດໃຫ້ທ່ານຫມໍແກ້ໄຂການປິ່ນປົວ, ຢຸດການພັດທະນາຂອງການຕໍ່ຕ້ານກັບສານທີ່ຊ່ວຍໃຫ້ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບປົກກະຕິ. ການຕໍ່ຕ້ານປະກົດວ່າມີການແນະ ນຳ ການກະກຽມທີ່ຖືກເຮັດໃຫ້ບໍລິສຸດບໍ່ດີ, ໃນນັ້ນຍັງມີທາດໂປຣຕີນ, glucagon ແລະສ່ວນປະກອບອື່ນໆ.
ຖ້າ ຈຳ ເປັນ, ການຜະລິດທີ່ຖືກກັ່ນຕອງທີ່ດີ (ປົກກະຕິແມ່ນຊີ້ນ ໝູ) ແມ່ນຖືກ ກຳ ນົດໄວ້. ພວກມັນບໍ່ ນຳ ໄປສູ່ການສ້າງພູມຕ້ານທານ.
ບາງຄັ້ງການກວດພົບພູມຕ້ານທານໄດ້ຖືກກວດພົບໃນເລືອດຂອງຄົນເຈັບທີ່ ກຳ ລັງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາທີ່ມີທາດໃນເລືອດ.
ເຄື່ອງ ໝາຍ ຂອງຂະບວນການຂອງລະບົບພູມຕ້ານທານທີ່ ນຳ ໄປສູ່ການຕໍ່ຕ້ານແລະພູມແພ້ຕໍ່ກັບອິນຊູລິນທີ່ແປກປະຫຼາດໃນໄລຍະການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ພູມຕ້ານທານ Autoimmune ກັບອິນຊູລິນແມ່ນ ໜຶ່ງ ໃນປະເພດຂອງ autoantibodies ທີ່ສັງເກດເຫັນໃນບັນດາພະຍາດທີ່ເປັນພະຍາດອັດຕະໂນມັດຂອງ islet pancreatic apparatus ລັກສະນະຂອງພະຍາດເບົາຫວານ I-type type enulin.
ການພັດທະນາພະຍາດພູມຕ້ານທານຂອງຈຸລັງທົດລອງ pancreatic ແມ່ນກ່ຽວພັນກັບການ ກຳ ເນີດຂອງພັນທຸ ກຳ (ມີຜົນກະທົບທີ່ສົມເຫດສົມຜົນຈາກປັດໃຈສິ່ງແວດລ້ອມ). ເຄື່ອງ ໝາຍ ຂອງຂະບວນການຂອງລະບົບພູມຕ້ານທານແມ່ນມີຢູ່ໃນ 85 - 90% ຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທີ່ມີອິນຊູລິນໂດຍການກວດພົບໃນເບື້ອງຕົ້ນຂອງການເປັນໂຣກ hyperglycemia ໄວ, ລວມທັງພູມຕ້ານທານກັບອິນຊູລິນ - ໃນປະມານ 37% ຂອງກໍລະນີ. ໃນບັນດາຍາດພີ່ນ້ອງໃກ້ຊິດຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ພູມຕ້ານທານເຫຼົ່ານີ້ໄດ້ຖືກສັງເກດເຫັນໃນ 4% ຂອງກໍລະນີ, ໃນບັນດາປະຊາກອນທົ່ວໄປຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ - ໃນ 1,5% ຂອງກໍລະນີ. ສຳ ລັບຍາດພີ່ນ້ອງຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ຄວາມສ່ຽງຂອງພະຍາດນີ້ແມ່ນສູງກວ່າ 15 ຄົນໃນ ຈຳ ນວນພົນລະເມືອງທົ່ວໄປ.
ການກວດຫາພູມຕ້ານທານຂອງລະບົບພູມຕ້ານທານໂດຍການຕ້ານກັບຈຸລັງປ້ອງກັນໂຣກ islet pancreatic isig ສາມາດລະບຸບຸກຄົນທີ່ມັກຈະເປັນພະຍາດນີ້. ການຕ້ານເຊື້ອອິນຊູລິນສາມາດກວດພົບໄດ້ຫລາຍເດືອນ, ແລະໃນບາງກໍລະນີ, ເຖິງແມ່ນວ່າຫຼາຍປີກ່ອນການເລີ່ມຕົ້ນຂອງອາການທາງຄລີນິກ. ໃນເວລາດຽວກັນ, ເນື່ອງຈາກວ່າໃນປະຈຸບັນບໍ່ມີວິທີໃດໃນການປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານປະເພດ 1, ແລະນອກຈາກນີ້, ຍັງສາມາດກວດພົບພູມຕ້ານທານກັບອິນຊູລິນໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ການຄົ້ນຄວ້າປະເພດນີ້ບໍ່ຄ່ອຍໄດ້ຖືກ ນຳ ໃຊ້ໃນການປະຕິບັດທາງດ້ານການຊ່ວຍເປັນປະ ຈຳ ໃນການບົ່ງມະຕິພະຍາດເບົາຫວານແລະກວດ .
ສານຕ້ານອະນຸມູນອິດສະລະທີ່ຖືກຕ້ານກັບອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິຜົນຄວນຈະແຍກອອກຈາກພູມຕ້ານທານເຫລົ່ານັ້ນທີ່ປະກົດຢູ່ໃນຜູ້ປ່ວຍໂຣກເບົາຫວານທີ່ມີອິນຊູລິນທີ່ ກຳ ລັງຮັບການປິ່ນປົວດ້ວຍການກະກຽມອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ສຸດທ້າຍແມ່ນກ່ຽວຂ້ອງກັບລັກສະນະຂອງຕິກິລິຍາທີ່ບໍ່ດີໃນໄລຍະການຮັກສາ (ປະຕິກິລິຍາຜິວ ໜັງ ໃນທ້ອງຖິ່ນ, ການສ້າງຕົວຂອງສານອິນຊູລິນ, ການ ຈຳ ລອງຂອງການຕໍ່ຕ້ານການປິ່ນປົວຮໍໂມນກັບການກະກຽມອິນຊູລິນຂອງແຫຼ່ງສັດ).
ການສຶກສາໃນການກວດພົບທາດອິນຊູລິນໃນເລືອດໃນເລືອດ, ເຊິ່ງໃຊ້ ສຳ ລັບການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງໂຣກເບົາຫວານຊະນິດ 1 ໃນຜູ້ປ່ວຍທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການກະກຽມອິນຊູລິນ.
ຄຳ ສັບຄ້າຍຄືພາສາລັດເຊຍ
ຄຳ ສັບຄ້າຍຄືພາສາອັງກິດ
Insulin Autoantibodies, IAA.
ວິທີການຄົ້ນຄ້ວາ
ການຢັ້ງຢືນພູມຕ້ານທານທີ່ເຊື່ອມໂຍງກັບ Enzyme (ELISA).
ໜ່ວຍ ງານ
U / ml (1 ລິດຕໍ່ມິນລິລິດ).
ສິ່ງທີ່ຊີວະພາບສາມາດຖືກນໍາໃຊ້ເພື່ອການຄົ້ນຄວ້າ?
ວິທີການກຽມຕົວ ສຳ ລັບການສຶກສາ?
ຢ່າສູບຢາ 30 ນາທີກ່ອນທີ່ຈະໃຫ້ເລືອດ.
ພາບລວມການສຶກສາ
ຢາຕ້ານເຊື້ອກັບອິນຊູລິນ (AT to insulin) ແມ່ນສານຕ້ານອະນຸມູນອິດສະລະທີ່ຜະລິດໂດຍຮ່າງກາຍຕ້ານກັບອິນຊູລິນ. ພວກມັນແມ່ນເຄື່ອງ ໝາຍ ທີ່ແນ່ນອນທີ່ສຸດຂອງໂຣກເບົາຫວານປະເພດ 1 (ພະຍາດເບົາຫວານປະເພດ 1) ແລະ ກຳ ລັງຖືກສືບສວນກ່ຽວກັບການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງພະຍາດນີ້. ພະຍາດເບົາຫວານປະເພດ 1 (ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ) ເກີດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງພູມຕ້ານທານໂດຍອັດຕະໂນມັດຕໍ່ຈຸລັງຂອງກະດູກສັນຫຼັງ, ນຳ ໄປສູ່ການຂາດອິນຊູລິນຢ່າງແທ້ຈິງໃນຮ່າງກາຍ. ນີ້ ຈຳ ແນກພະຍາດເບົາຫວານຊະນິດ 1 ຈາກພະຍາດເບົາຫວານຊະນິດ 2, ເຊິ່ງຄວາມຜິດປົກກະຕິດ້ານພູມຕ້ານທານມີບົດບາດນ້ອຍກວ່າ. ການບົ່ງມະຕິພະຍາດເບົາຫວານຊະນິດຕ່າງໆແມ່ນມີຄວາມ ສຳ ຄັນພື້ນຖານ ສຳ ລັບການວິນິດໄສແລະວິທີການປິ່ນປົວ.
ສຳ ລັບການບົ່ງມະຕິພະຍາດເບົາຫວານທີ່ມີຄວາມແຕກຕ່າງ, ພະຍາດ autoantibodies ມຸ້ງໄປສູ່ເຊນຂອງເດັກນ້ອຍ Langerhans ໄດ້ຖືກກວດກາ. ສ່ວນໃຫຍ່ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ມີພູມຕ້ານທານກັບສ່ວນປະກອບຂອງໂຣກຕັບຂອງຕົນເອງ. ແລະໃນທາງກົງກັນຂ້າມ, autoantibodies ດັ່ງກ່າວແມ່ນ uncharacteristic ສໍາລັບຄົນເຈັບທີ່ມີໂລກເບົາຫວານປະເພດ 2.
Insulin ແມ່ນສານ autoantigen ໃນການພັດທະນາໂຣກເບົາຫວານປະເພດ 1. ບໍ່ຄືກັບ autoantigens ອື່ນໆທີ່ພົບໃນພະຍາດນີ້ (glutamate decarboxylase ແລະທາດໂປຼຕີນຕ່າງໆຂອງເດັກນ້ອຍຂອງ Langerhans), ອິນຊູລິນແມ່ນພຽງແຕ່ສ່ວນປະກອບຂອງ pancreatic autoantigen ເທົ່ານັ້ນ. ສະນັ້ນ, ການວິເຄາະໃນແງ່ດີຂອງພູມຕ້ານທານກັບອິນຊູລິນແມ່ນຖືວ່າເປັນເຄື່ອງ ໝາຍ ທີ່ແນ່ນອນທີ່ສຸດຂອງຄວາມເສຍຫາຍຂອງພູມຕ້ານທານໂດຍອັດຕະໂນມັດຕໍ່ໂຣກຜີວ ໜັງ ໃນໂລກເບົາຫວານປະເພດ 1 (ໃນເລືອດຂອງ 50% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ການກວດທາດອັດຕະໂນມັດກັບ insulin ແມ່ນຖືກກວດພົບ). ອັດຕະໂນມັດອື່ນໆທີ່ພົບໃນເລືອດຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ປະກອບມີພູມຕ້ານທານກັບຈຸລັງ islet ຂອງ pancreas, ພູມຕ້ານທານກັບ glutamate decarboxylase, ແລະອື່ນໆ. ໃນເວລາກວດພະຍາດ, ຄົນເຈັບ 70% ມີພູມຕ້ານທານ 3 ຊະນິດຫຼືຫຼາຍກວ່ານັ້ນ, ໜ້ອຍ ກວ່າ 10% ມີພຽງແຕ່ຊະນິດ ໜຶ່ງ, ແລະ 2-4% ບໍ່ມີສານປ້ອງກັນໂຣກສະເພາະ. ໃນເວລາດຽວກັນ, ໂຣກ autoantibodies ທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 1 ບໍ່ແມ່ນສາເຫດທີ່ເຮັດໃຫ້ເກີດການພັດທະນາຂອງພະຍາດໂດຍກົງ, ແຕ່ມັນສະທ້ອນເຖິງການ ທຳ ລາຍຂອງຈຸລັງຂອງໂຣກ pancreatic ເທົ່ານັ້ນ.
AT ຕໍ່ insulin ແມ່ນລັກສະນະສ່ວນໃຫຍ່ຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະມີ ໜ້ອຍ ໃນຄົນເຈັບຜູ້ໃຫຍ່. ຕາມກົດລະບຽບ, ໃນຄົນເຈັບເດັກນ້ອຍພວກເຂົາເກີດຂື້ນຄັ້ງທໍາອິດໃນເຕົາທີ່ສູງຫຼາຍ (ແນວໂນ້ມນີ້ແມ່ນເວົ້າໂດຍສະເພາະໃນເດັກນ້ອຍອາຍຸຕໍ່າກວ່າ 3 ປີ). ເນື່ອງຈາກຄຸນລັກສະນະເຫຼົ່ານີ້, ການວິເຄາະຂອງພູມຕ້ານທານກັບອິນຊູລິນແມ່ນຖືວ່າເປັນການທົດລອງໃນຫ້ອງທົດລອງທີ່ດີທີ່ສຸດເພື່ອຢັ້ງຢືນການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍທີ່ມີໂຣກ hyperglycemia. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຄວນຈະສັງເກດວ່າຜົນໄດ້ຮັບທາງລົບບໍ່ໄດ້ຍົກເວັ້ນການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ 1. ເພື່ອໃຫ້ໄດ້ຂໍ້ມູນຄົບຖ້ວນທີ່ສຸດໃນລະຫວ່າງການບົ່ງມະຕິ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ວິເຄາະບໍ່ພຽງແຕ່ຕ້ານພູມຕ້ານທານກັບອິນຊູລິນ, ແຕ່ຍັງມີສານຕ້ານອະນຸມູນອິດສະຫລະອື່ນໆທີ່ສະເພາະ ສຳ ລັບໂຣກເບົາຫວານຊະນິດ 1. ການກວດພົບຂອງພູມຕ້ານທານກັບອິນຊູລິນໃນເດັກທີ່ບໍ່ມີໂຣກ hyperglycemia ບໍ່ໄດ້ຖືກພິຈາລະນາເພື່ອເປັນການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1. ດ້ວຍວິທີການຂອງພະຍາດ, ລະດັບຂອງພູມຕ້ານທານກັບອິນຊູລິນຫຼຸດລົງເຖິງລະດັບທີ່ບໍ່ສາມາດຄົ້ນພົບໄດ້, ເຊິ່ງ ຈຳ ແນກພູມຕ້ານທານເຫລົ່ານີ້ຈາກພູມຕ້ານທານອື່ນໆທີ່ສະເພາະ ສຳ ລັບໂຣກເບົາຫວານຊະນິດ 1, ຄວາມເຂັ້ມຂົ້ນຂອງມັນຍັງຄົງຕົວຫຼືເພີ່ມຂື້ນ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າພູມຕ້ານທານກັບອິນຊູລິນຖືກຖືວ່າເປັນເຄື່ອງ ໝາຍ ສະເພາະຂອງພະຍາດເບົາຫວານປະເພດ 1, ກໍລະນີຂອງພະຍາດເບົາຫວານຊະນິດທີ 2 ແມ່ນໄດ້ຖືກອະທິບາຍ, ເຊິ່ງໃນນັ້ນສານກວດພະຍາດ autoantibodies ກໍ່ໄດ້ຖືກກວດພົບເຊັ່ນກັນ.
ໂຣກເບົາຫວານປະເພດ 1 ມີແນວໂນ້ມທາງພັນທຸ ກຳ ທີ່ອອກສຽງ. ຄົນເຈັບທີ່ເປັນພະຍາດນີ້ສ່ວນໃຫຍ່ແມ່ນບັນດາຜູ້ຕິດເຊື້ອ HLA-DR3 ແລະ HLA-DR4. ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານປະເພດ 1 ໃນຍາດພີ່ນ້ອງໃກ້ຊິດຂອງຄົນເຈັບທີ່ເປັນໂຣກນີ້ເພີ່ມຂື້ນ 15 ເທົ່າແລະມີ ຈຳ ນວນເຖິງ 1:20. ຕາມກົດລະບຽບ, ຄວາມຜິດປົກກະຕິດ້ານພູມຕ້ານທານໃນຮູບແບບຂອງການຜະລິດ autoantibodies ກັບສ່ວນປະກອບຂອງໂຣກມະເລັງແມ່ນບັນທຶກໄວ້ດົນນານກ່ອນທີ່ຈະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານຊະນິດ 1. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າການພັດທະນາຂອງອາການທາງຄລີນິກຂະຫຍາຍຂອງພະຍາດເບົາຫວານປະເພດ 1 ຮຽກຮ້ອງໃຫ້ມີການ ທຳ ລາຍ 80-90% ຂອງຈຸລັງຂອງ islets ຂອງ Langerhans. ສະນັ້ນ, ການທົດສອບການຕໍ່ຕ້ານພູມຕ້ານທານກັບອິນຊູລິນສາມາດຖືກ ນຳ ໃຊ້ເພື່ອປະເມີນຄວາມສ່ຽງໃນການພັດທະນາໂລກເບົາຫວານໃນອະນາຄົດໃນຄົນເຈັບທີ່ມີປະຫວັດພັນທຸ ກຳ ຂອງພະຍາດນີ້. ການມີສ່ວນປະກອບຂອງພູມຕ້ານທານກັບອິນຊູລິນໃນເລືອດຂອງຄົນເຈັບດັ່ງກ່າວແມ່ນພົວພັນກັບການເພີ່ມຂື້ນ 20 ເປີເຊັນໃນຄວາມສ່ຽງຂອງໂລກເບົາຫວານຊະນິດ 1 ໃນ 10 ປີຂ້າງ ໜ້າ. ການກວດພົບ 2 ຫຼືຫຼາຍກວ່ານັ້ນສະເພາະ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 1 ເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາພະຍາດ 90% ໃນ 10 ປີຂ້າງ ໜ້າ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າການວິເຄາະ ສຳ ລັບພູມຕ້ານທານກັບອິນຊູລິນ (ເຊັ່ນດຽວກັນກັບຕົວ ກຳ ນົດການໃນຫ້ອງທົດລອງອື່ນໆ) ກໍ່ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ເປັນການກວດຫາໂຣກເບົາຫວານຊະນິດ 1, ການສຶກສາອາດຈະເປັນປະໂຫຍດໃນການກວດກາເດັກນ້ອຍທີ່ມີປະຫວັດທີ່ມີພູມຕ້ານທານຂອງໂລກເບົາຫວານຊະນິດ 1. ຮ່ວມກັນກັບການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ, ມັນຊ່ວຍໃຫ້ທ່ານສາມາດວິນິດໄສໂຣກເບົາຫວານປະເພດ 1 ກ່ອນທີ່ຈະພັດທະນາອາການທາງຄລີນິກຮຸນແຮງ, ລວມທັງພະຍາດເບົາຫວານ ketoacidosis. ລະດັບຂອງ C-peptide ໃນເວລາທີ່ການວິນິດໄສຍັງສູງກວ່າ, ເຊິ່ງສະທ້ອນໃຫ້ເຫັນຕົວຊີ້ວັດທີ່ດີທີ່ສຸດຂອງການເຮັດວຽກທີ່ຍັງເຫຼືອຂອງ? -ells ທີ່ສັງເກດເຫັນດ້ວຍກົນລະຍຸດນີ້ໃນການຈັດການຄົນເຈັບທີ່ມີຄວາມສ່ຽງ. ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າຄວາມສ່ຽງຂອງການພັດທະນາພະຍາດໃນຄົນເຈັບທີ່ມີຜົນໄດ້ຮັບໃນທາງບວກຂອງການທົດສອບ AT ສໍາລັບ insulin ແລະການຂາດປະຫວັດການເປັນໂຣກທີ່ມີພາລະຫນັກຂອງໂຣກເບົາຫວານປະເພດ 1 ບໍ່ແຕກຕ່າງຈາກຄວາມສ່ຽງຕໍ່ການພັດທະນາໂຣກນີ້ໃນປະຊາກອນ.
ຄົນເຈັບສ່ວນໃຫຍ່ທີ່ໄດ້ຮັບການກະກຽມອິນຊູລິນ (exogenous, insulin ທົດລອງ) ເລີ່ມຕົ້ນພັດທະນາພູມຕ້ານທານກັບມັນໃນໄລຍະເວລາ. ພວກເຂົາຈະມີຜົນການທົດສອບໃນທາງບວກ, ບໍ່ວ່າພວກເຂົາຈະຜະລິດພູມຕ້ານທານກັບອິນຊູລິນທີ່ບໍ່ມີປະໂຫຍດ. ຍ້ອນເຫດຜົນດັ່ງກ່າວ, ການສຶກສາບໍ່ໄດ້ມີຈຸດປະສົງໃນການບົ່ງມະຕິພະຍາດເບົາຫວານຊະນິດ 1 ໃນຄົນເຈັບຜູ້ທີ່ໄດ້ຮັບການກະກຽມອິນຊູລິນແລ້ວ. ສະຖານະການດັ່ງກ່າວອາດຈະເກີດຂື້ນເມື່ອພະຍາດເບົາຫວານຊະນິດ 1 ຖືກສົງໃສວ່າໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ທີ່ໄດ້ຮັບການວິນິດໄສທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນທີ່ແປກປະຫຼາດເພື່ອແກ້ໄຂ hyperglycemia.
ຄົນເຈັບສ່ວນໃຫຍ່ທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ມີພະຍາດທີ່ເປັນໂຣກຊືມເສົ້າສ່ວນໃຫຍ່ຫລືຫລາຍຢ່າງ. ພະຍາດ thyroid autoimmune ທີ່ຖືກວິນິດໄສທີ່ສຸດ (ພະຍາດ thyroiditis ຂອງ Hashimoto ຫຼືພະຍາດ Graves '), ຄວາມບໍ່ພຽງພໍຂອງ adrenal ປະຖົມ (ພະຍາດ Addison), ໂຣກ celiac enteropathy (ພະຍາດ celiac), ແລະພະຍາດເລືອດຈາງ pernicious. ດັ່ງນັ້ນ, ດ້ວຍຜົນໃນທາງບວກຂອງການວິເຄາະຂອງພູມຕ້ານທານກັບອິນຊູລິນແລະການຢັ້ງຢືນການບົ່ງມະຕິໂຣກເບົາຫວານປະເພດ 1, ການກວດຫ້ອງທົດລອງເພີ່ມເຕີມແມ່ນມີຄວາມ ຈຳ ເປັນທີ່ຈະຍົກເວັ້ນພະຍາດເຫຼົ່ານີ້.
ການສຶກສາໃຊ້ເພື່ອຫຍັງ?
- ສຳ ລັບການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2.
- ເພື່ອເຮັດການຄາດຄະເນການພັດທະນາຂອງພະຍາດເບົາຫວານປະເພດ 1 ໃນຄົນເຈັບທີ່ມີປະຫວັດພັນທຸ ກຳ ຂອງພະຍາດນີ້, ໂດຍສະເພາະໃນເດັກນ້ອຍ.
ການສຶກສາ ກຳ ນົດເວລາໃດ?
- ເມື່ອກວດຄົນເຈັບທີ່ມີອາການທາງດ້ານຄລີນິກທີ່ເປັນໂຣກ hyperglycemia: ຄວາມຫິວນ້ ຳ, ປະລິມານທີ່ເພີ່ມຂຶ້ນຂອງປັດສະວະປະ ຈຳ ວັນ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ, ການສູນເສຍນ້ ຳ ໜັກ, ການຫຼຸດລົງເທື່ອລະກ້າວໃນສາຍຕາ, ຄວາມອ່ອນໄຫວດ້ານຜິວ ໜັງ ຫຼຸດລົງ, ແລະການສ້າງຕັ້ງຂອງຕີນທີ່ບໍ່ເປັນການຮັກສາໃນໄລຍະຍາວແລະເປັນຕຸ່ມຂາ.
- ເມື່ອກວດເບິ່ງຄົນເຈັບທີ່ມີປະຫວັດການເປັນໂຣກຂອງໂຣກເບົາຫວານປະເພດ 1, ໂດຍສະເພາະຖ້າມັນແມ່ນເດັກນ້ອຍ.
ຜົນໄດ້ຮັບ ໝາຍ ຄວາມວ່າແນວໃດ?
ຄຸນຄ່າຂອງການອ້າງອິງ: 0 - 10 U / ml.
- ພະຍາດເບົາຫວານປະເພດ 1
- ໂຣກລະບົບປະຕິກິລິຍາອິນຊູລິນ (ພະຍາດຂອງ Hirat),
- ໂຣກ polyendocrine ອັດຕະໂນມັດ,
- ຖ້າການກະກຽມອິນຊູລິນ (exogenous, insulin recombinant) ໄດ້ຖືກ ກຳ ນົດໄວ້ - ມີການຕໍ່ຕ້ານກັບການກະກຽມອິນຊູລິນ.
- ມາດຕະຖານ
- ໃນທີ່ປະທັບຂອງອາການຂອງ hyperglycemia, ການບົ່ງມະຕິຂອງພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນມີແນວໂນ້ມຫຼາຍ.
ສິ່ງທີ່ສາມາດມີອິດທິພົນຕໍ່ຜົນໄດ້ຮັບ?
- AT ຕໍ່ insulin ແມ່ນມີລັກສະນະຫຼາຍຂື້ນ ສຳ ລັບເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 (ໂດຍສະເພາະເຖິງ 3 ປີ) ແລະມີການກວດພົບ ໜ້ອຍ ໃນຜູ້ປ່ວຍຜູ້ໃຫຍ່.
- ຄວາມເຂັ້ມຂຸ້ນຂອງພູມຕ້ານທານຕໍ່ອິນຊູລິນຫຼຸດລົງຈົນກ່ວາພະຍາດນີ້ບໍ່ສາມາດຄົ້ນພົບໄດ້ໃນໄລຍະ 6 ເດືອນ ທຳ ອິດ.
- ໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບການກະກຽມອິນຊູລິນ, ຜົນຂອງການສຶກສາຈະເປັນບວກ, ບໍ່ວ່າພວກມັນຈະຜະລິດພູມຕ້ານທານກັບອິນຊູລິນທີ່ບໍ່ມີປະໂຫຍດຫລືບໍ່.
ບັນທຶກທີ່ ສຳ ຄັນ
- ການສຶກສາບໍ່ໄດ້ອະນຸຍາດໃຫ້ແຍກຄວາມແຕກຕ່າງລະຫວ່າງ autoantibodies ກັບ insulin endogenous ແລະພູມຕ້ານທານກັບ insulin ທີ່ບໍ່ສາມາດແຜ່ລາມໄດ້.
- ຜົນຂອງການວິເຄາະຄວນໄດ້ຮັບການປະເມີນພ້ອມກັບຂໍ້ມູນການທົດສອບ ສຳ ລັບພະຍາດເບົາຫວານຊະນິດອື່ນທີ່ສະເພາະ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະຜົນຂອງການວິເຄາະທາງຄລີນິກທົ່ວໄປ.
ແນະ ນຳ ເຊັ່ນກັນ
ໃຜເປັນຜູ້ສັ່ງໃຫ້ການສຶກສາ?
Endocrinologist, ຜູ້ຊ່ຽວຊານດ້ານການແພດທົ່ວໄປ, ແພດເດັກ, ພະຍາດອາການສລົບ resuscitation, optometrist, nephrologist, neurologist, cardiologist.
ວັນນະຄະດີ
- Franke B, Galloway TS, Wilkin TJ. ການພັດທະນາໃນການຄາດຄະເນຂອງພະຍາດເບົາຫວານຊະນິດ 1, ໂດຍມີການອ້າງອີງພິເສດກ່ຽວກັບອິນຊູລິນ. ພະຍາດເບົາຫວານ Metab Res Rev. 2005 Sep-Oct, 21 (5): 395-415.
- Bingley PJ. ການປະຕິບັດທາງດ້ານການຊ່ວຍຂອງການທົດສອບພູມຕ້ານທານພະຍາດເບົາຫວານ. J Clin Endocrinol Metab. 2010 Jan, 95 (1): 25-33.
- Kronenberg H et al. ປື້ມແບບຮຽນ Williams ຂອງ Endocrinology / H.M. Kronenberg, S. Melmed, ສະຫະລັດອາເມລິກາ Polonsky, P.R. Larsen, 11 ed. - Saunder Elsevier, ປີ 2008.
- Felig P, Frohman L. A. Endocrinology & Metabolism / P. Felig, L. A. Frohman, 4th ed. - McGraw-Hill, 2001.
ອອກຈາກອີເມວຂອງທ່ານແລະຮັບຂ່າວສານ, ພ້ອມທັງຂໍ້ສະ ເໜີ ພິເສດຈາກຫ້ອງທົດລອງ KDLmed
Neumyvakin, I.P. ພະຍາດເບົາຫວານ / I.P. Neumyvakin. - M .: Dilya, 2006 .-- 256 ນ.
Skorobogatova, E.S. ຄວາມພິການທາງສາຍຕາຍ້ອນໂຣກເບົາຫວານ mellitus / E.S. Skorobogatova. - ມ .: ຢາປົວພະຍາດ, 2003. - 208 ទំ.
Gressor M. ເບົາຫວານ. ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບທ່ານ (ແປຈາກພາສາອັງກິດ: M. Gressor. "ພະຍາດເບົາຫວານ, ການດຸ່ນດ່ຽງຄວາມສົມດຸນ", ປີ 1994).SPb., ສຳ ນັກພິມ ຈຳ ໜ່າຍ "Norint", ປີ 2000, 62 ໜ້າ, ການພິມ ຈຳ ໜ່າຍ 6000 ສະບັບ.

ຂ້ອຍຂໍແນະ ນຳ ຕົວເອງ. ຂ້ອຍຊື່ Elena. ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກເປັນພະຍາດ endocrinologist ເປັນເວລາຫຼາຍກວ່າ 10 ປີແລ້ວ. ຂ້ອຍເຊື່ອວ່າປະຈຸບັນຂ້ອຍເປັນມືອາຊີບໃນຂະ ແໜງ ການຂອງຂ້ອຍແລະຂ້ອຍຢາກຊ່ວຍຜູ້ມາຢ້ຽມຢາມເວັບໄຊທ໌້ທັງ ໝົດ ແກ້ໄຂບັນຫາທີ່ສັບສົນແລະບໍ່ແມ່ນດັ່ງນັ້ນ. ເອກະສານທັງ ໝົດ ສຳ ລັບສະຖານທີ່ແມ່ນເກັບ ກຳ ແລະປຸງແຕ່ງຢ່າງລະມັດລະວັງເພື່ອຖ່າຍທອດຂໍ້ມູນທີ່ ຈຳ ເປັນທັງ ໝົດ ເທົ່າທີ່ຈະຫຼາຍໄດ້. ກ່ອນທີ່ຈະ ນຳ ໃຊ້ສິ່ງທີ່ໄດ້ອະທິບາຍຢູ່ໃນເວັບໄຊທ໌້, ການປຶກສາຫາລືແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານແມ່ນມີຄວາມ ຈຳ ເປັນສະ ເໝີ ໄປ.
ອິນຊູລິນແມ່ນຫຍັງ
 ສານທີ່ຜະລິດອອກມາຈາກຈຸລັງທີ່ແຕກຕ່າງກັນຂອງບັນດາເກາະນ້ອຍຂອງ pancreatic of Langerhans
ສານທີ່ຜະລິດອອກມາຈາກຈຸລັງທີ່ແຕກຕ່າງກັນຂອງບັນດາເກາະນ້ອຍຂອງ pancreatic of Langerhans
ອິນຊູລິນແມ່ນສານຮໍໂມນທີ່ມີລັກສະນະພິເສດຂອງໂພລີເອັດຊີ. ມັນໄດ້ຖືກສັງເຄາະໂດຍຈຸລັງ pancreatic β-cells ທີ່ຕັ້ງຢູ່ໃນຄວາມ ໜາ ຂອງເກາະນ້ອຍຂອງ Langerhans.
ຜູ້ຄວບຄຸມການຜະລິດຕົ້ນຕໍຂອງມັນແມ່ນນໍ້າຕານໃນເລືອດ. ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສູງຂື້ນ, ການຜະລິດຮໍໂມນອິນຊູລິນສູງຂື້ນ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າການສັງເຄາະຮໍໂມນອິນຊູລິນ, glucagon ແລະ somatostatin ເກີດຂື້ນໃນຈຸລັງໃກ້ຄຽງ, ພວກມັນກໍ່ເປັນສັດຕູກັນ. Antagonists ຂອງ insulin ປະກອບມີຮໍໂມນຂອງ adrenal cortex - adrenaline, norepinephrine ແລະ dopamine.
ໜ້າ ທີ່ຂອງຮໍໂມນອິນຊູລິນ
ຈຸດປະສົງຕົ້ນຕໍຂອງຮໍໂມນອິນຊູລິນແມ່ນລະບຽບການຂອງທາດແປ້ງທາດແປ້ງ. ມັນແມ່ນດ້ວຍຄວາມຊ່ວຍເຫຼືອຂອງມັນທີ່ແຫລ່ງພະລັງງານ - ທາດນ້ ຳ ຕານ, ທີ່ຕັ້ງຢູ່ໃນ plasma ເລືອດ, ເຂົ້າໄປໃນຈຸລັງຂອງເສັ້ນໃຍກ້າມເນື້ອແລະເນື້ອເຍື່ອ adipose.
 ໂມເລກຸນອິນຊູລິນແມ່ນການປະສົມຂອງທາດອາຊິດ amino 16 ຊະນິດແລະທາດອາຊິດ amino 5 ປະສົມ
ໂມເລກຸນອິນຊູລິນແມ່ນການປະສົມຂອງທາດອາຊິດ amino 16 ຊະນິດແລະທາດອາຊິດ amino 5 ປະສົມ
ນອກຈາກນີ້, ຮໍໂມນອິນຊູລິນກໍ່ປະຕິບັດ ໜ້າ ທີ່ດັ່ງຕໍ່ໄປນີ້ໃນຮ່າງກາຍເຊິ່ງແບ່ງອອກເປັນ 3 ໝວດ, ຂື້ນກັບຜົນກະທົບ:
- Anticatabolic:
- ຫຼຸດລົງໃນການເຊື່ອມໂຊມຂອງທາດໂປຼຕີນຈາກ hydrolysis,
- ການ ຈຳ ກັດການອີ່ມຕົວຂອງເລືອດທີ່ມີກົດໄຂມັນ.
- ທາດແປ້ງ:
- ການເຕີມທາດ glycogen ໃນຕັບແລະຈຸລັງຂອງເສັ້ນໃຍກ້າມຊີ້ນໂດຍການເລັ່ງສານ polymerization ຂອງມັນຈາກ glucose ໃນເລືອດ,
- ການກະຕຸ້ນຂອງເອນໄຊຕົ້ນຕໍທີ່ໃຫ້ການຜຸພັງໂດຍບໍ່ມີອົກຊີເຈນຂອງໂມເລກຸນ glucose ແລະທາດແປ້ງອື່ນໆ,
- ປ້ອງກັນການເກີດຂອງ glycogen ໃນຕັບຈາກໂປຣຕີນແລະໄຂມັນ,
- ການກະຕຸ້ນຂອງການສັງເຄາະຂອງຮໍໂມນແລະ enzymes ຂອງສັນຍາ gastrointestinal - gastrin, polypeptide gastric inhibitory, secretin, cholecystokinin.
- Anabolic:
- ການຂົນສົ່ງຂອງທາດແມກນີຊຽມ, ໂພແທດຊຽມແລະຟົດສະຟໍຣັດເຂົ້າໄປໃນຈຸລັງ,
- ການດູດຊຶມເພີ່ມຂື້ນຂອງອາຊິດ amino, ໂດຍສະເພາະແມ່ນ valine ແລະ leucine,
- ເພີ່ມປະສິດຕິພາບການເຮັດໃຫ້ມີຊີວະວິທະຍາໂປຣຕີນ, ປະກອບສ່ວນຫຼຸດຜ່ອນ DNA ຢ່າງໄວວາ (ເພີ່ມຂື້ນສອງເທົ່າກ່ອນການແບ່ງແຍກ),
- ການເລັ່ງຂອງການສັງເຄາະ triglycerides ຈາກ glucose.
ເພື່ອບັນທຶກ. Insulin, ຮ່ວມກັນກັບຮໍໂມນການຈະເລີນເຕີບໂຕແລະສານສະເຕີຣອຍ anabolic, ຫມາຍເຖິງອັນທີ່ເອີ້ນວ່າຮໍໂມນ anabolic. ພວກເຂົາໄດ້ຮັບຊື່ນີ້ເພາະວ່າດ້ວຍຄວາມຊ່ວຍເຫຼືອຂອງພວກເຂົາຮ່າງກາຍເພີ່ມ ຈຳ ນວນແລະປະລິມານຂອງເສັ້ນໃຍກ້າມເນື້ອ. ສະນັ້ນ, ຮໍໂມນອິນຊູລິນຈຶ່ງຖືກຮັບຮູ້ວ່າເປັນກິລາແລະການ ນຳ ໃຊ້ຂອງມັນຖືກຫ້າມ ສຳ ລັບນັກກິລາຂອງກິລາສ່ວນໃຫຍ່.
ການວິເຄາະອິນຊູລິນແລະເນື້ອໃນຂອງມັນໃນ plasma
 ສຳ ລັບການກວດເລືອດ ສຳ ລັບຮໍໂມນອິນຊູລິນ, ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດ
ສຳ ລັບການກວດເລືອດ ສຳ ລັບຮໍໂມນອິນຊູລິນ, ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດ
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ລະດັບຂອງຮໍໂມນອິນຊູລິນມີຄວາມ ສຳ ພັນກັບລະດັບ glucose ໃນເລືອດ, ສະນັ້ນ, ເພື່ອ ກຳ ນົດມັນຢ່າງຖືກຕ້ອງ, ການກວດອິນຊູລິນ (ການອົດອາຫານ) ແມ່ນໃຫ້. ກົດລະບຽບໃນການກະກຽມການເກັບຕົວຢ່າງເລືອດ ສຳ ລັບການກວດອິນຊູລິນແມ່ນມາດຕະຖານ.
ຄຳ ແນະ ນຳ ໂດຍຫຍໍ້ມີດັ່ງນີ້:
- ຢ່າກິນຫລືດື່ມຂອງແຫຼວອື່ນນອກ ເໜືອ ຈາກນ້ ຳ ບໍລິສຸດ - ເປັນເວລາ 8 ຊົ່ວໂມງ,
- ຍົກເວັ້ນອາຫານທີ່ມີໄຂມັນແລະການເຮັດວຽກ ໜັກ ເກີນ ກຳ ລັງກາຍ, ຢ່າເຮັດໃຫ້ມີອາການເສີຍເມີຍແລະຢ່າເຮັດໃຫ້ປະສາດ - ໃນ 24 ຊົ່ວໂມງ,
- ຢ່າສູບຢາ - 1 ຊົ່ວໂມງກ່ອນການເກັບຕົວຢ່າງເລືອດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີ ຄຳ ເວົ້າທີ່ທ່ານຕ້ອງການຮູ້ແລະ ຈຳ ໄວ້ວ່າ:
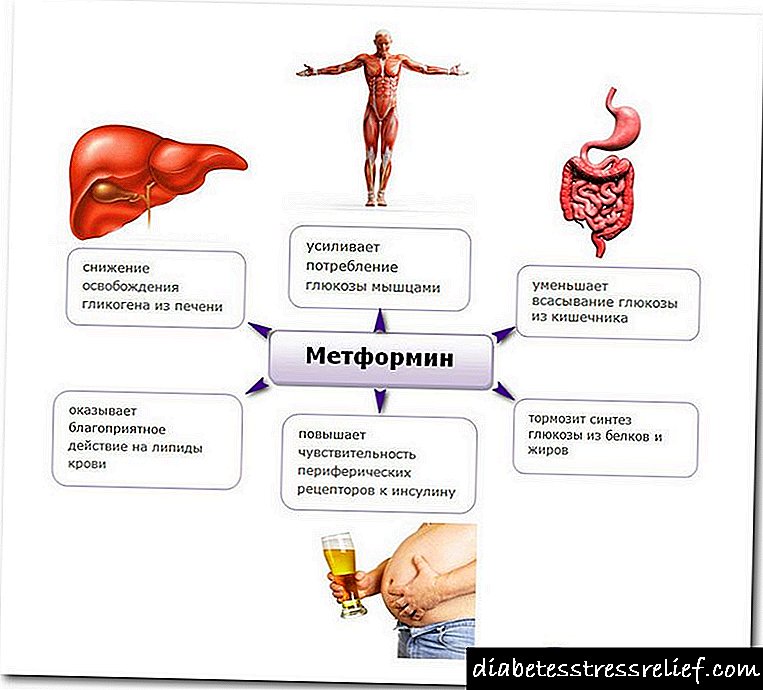
- Beta-adreno-blockers, metformin, furosemide calcitonin ແລະຢາອື່ນໆ ຈຳ ນວນ ໜຶ່ງ ຫຼຸດການຜະລິດຮໍໂມນອິນຊູລິນ.
- ການກິນຢາຄຸມ ກຳ ເນີດທາງປາກ, quinidine, albuterol, chlorpropamide ແລະຢາອື່ນໆ ຈຳ ນວນຫລວງຫລາຍຈະສົ່ງຜົນກະທົບຕໍ່ຜົນຂອງການວິເຄາະ, ຄິດເກີນ ກຳ ນົດ. ສະນັ້ນ, ເມື່ອໄດ້ຮັບ ຄຳ ແນະ ນຳ ສຳ ລັບການກວດອິນຊູລິນ, ທ່ານຄວນປຶກສາກັບທ່ານ ໝໍ ວ່າຢາໃດຄວນຢຸດແລະຄວນໃຊ້ເວລາດົນປານໃດກ່ອນທີ່ເລືອດຈະຖືກດູດ.
ຖ້າຫາກວ່າກົດລະບຽບໄດ້ຖືກປະຕິບັດຕາມ, ຫຼັງຈາກນັ້ນສະຫນອງໃຫ້ວ່າເມັດຫມາກເລັ່ນແມ່ນເຮັດວຽກຢ່າງຖືກຕ້ອງ, ທ່ານສາມາດຄາດຫວັງຜົນໄດ້ຮັບດັ່ງຕໍ່ໄປນີ້:
| ໝວດ | ຄ່າເອກະສານອ້າງອີງ, μU / ml |
| ເດັກນ້ອຍ, ໄວລຸ້ນແລະໄວ ໜຸ່ມ | 3,0-20,0 |
| ຜູ້ຊາຍແລະຜູ້ຍິງອາຍຸຕັ້ງແຕ່ 21 ເຖິງ 60 ປີ | 2,6-24,9 |
| ແມ່ຍິງຖືພາ | 6,0-27,0 |
| ເກົ່າແລະເກົ່າ | 6,0-35,0 |
ໝາຍ ເຫດ ຖ້າ ຈຳ ເປັນ, ການຄິດໄລ່ຄືນຂອງຕົວຊີ້ວັດໃນ pmol / l, ສູດμU / ml x 6.945 ຖືກ ນຳ ໃຊ້.
ນັກວິທະຍາສາດອະທິບາຍເຖິງຄວາມແຕກຕ່າງຂອງຄຸນຄ່າດັ່ງຕໍ່ໄປນີ້:
- ອະໄວຍະວະທີ່ ກຳ ລັງເຕີບໃຫຍ່ຕ້ອງການພະລັງງານຢ່າງຕໍ່ເນື່ອງ, ສະນັ້ນ, ໃນເດັກນ້ອຍແລະໄວ ໜຸ່ມ, ການສັງເຄາະຮໍໂມນອິນຊູລິນແມ່ນຕ່ ຳ ກ່ວາມັນຈະເປັນຫຼັງຈາກທີ່ເປັນ ໜຸ່ມ ສາວ, ການເລີ່ມຕົ້ນຂອງມັນເຮັດໃຫ້ມີແຮງກະຕຸ້ນໃນການເພີ່ມຂື້ນເທື່ອລະກ້າວ.
- ມາດຕະຖານສູງຂອງອິນຊູລິນໃນເລືອດຂອງແມ່ຍິງຖືພາໃນກະເພາະອາຫານຫວ່າງໂດຍສະເພາະໃນຊ່ວງໄຕມາດທີ 3 ແມ່ນຍ້ອນວ່າມັນໄດ້ຮັບສານຈຸລັງຊ້າລົງຫຼາຍຂື້ນ, ໃນຂະນະທີ່ຍັງສະແດງໃຫ້ເຫັນປະສິດຕິຜົນ ໜ້ອຍ ໃນການເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງ.
- ໃນຜູ້ຊາຍແລະແມ່ຍິງທີ່ມີອາຍຸແກ່ກວ່າ 60 ປີ, ຂະບວນການທາງດ້ານຮ່າງກາຍຈະຫາຍໄປ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຫຼຸດລົງ, ຮ່າງກາຍບໍ່ຕ້ອງການພະລັງງານຫຼາຍ, ຕົວຢ່າງເຊັ່ນເມື່ອມີອາຍຸ 30 ປີ, ສະນັ້ນປະລິມານທີ່ສູງຂອງຮໍໂມນອິນຊູລິນທີ່ຜະລິດກໍ່ຖືວ່າເປັນເລື່ອງປົກກະຕິ.
ການຖອດລະຫັດການທົດສອບຄວາມອຶດຫິວ insulin
 ການວິເຄາະບໍ່ໄດ້ເຮັດໃຫ້ກະເພາະອາຫານຫວ່າງເປົ່າ, ແຕ່ຫຼັງຈາກກິນເຂົ້າ - ການຮັບປະກັນລະດັບອິນຊູລິນເພີ່ມຂື້ນ
ການວິເຄາະບໍ່ໄດ້ເຮັດໃຫ້ກະເພາະອາຫານຫວ່າງເປົ່າ, ແຕ່ຫຼັງຈາກກິນເຂົ້າ - ການຮັບປະກັນລະດັບອິນຊູລິນເພີ່ມຂື້ນ
ການບ່ຽງເບນຂອງຜົນການວິເຄາະແມ່ນມາຈາກຄ່ານິຍົມອ້າງອີງ, ໂດຍສະເພາະເມື່ອຄຸນຄ່າຂອງອິນຊູລິນຕໍ່າກວ່າປົກກະຕິ, ກໍ່ບໍ່ດີ.
ລະດັບຕໍ່າແມ່ນ ໜຶ່ງ ໃນການຢືນຢັນຂອງການບົ່ງມະຕິດັ່ງກ່າວ:
- ໂຣກເບົາຫວານປະເພດ 1
- ໂລກເບົາຫວານປະເພດ 2
- ໂລກປະສາດຕ່ ຳ.
ບັນຊີລາຍຊື່ຂອງສະພາບການແລະພະຍາດວິທະຍາທີ່ insulin ສູງກ່ວາປົກກະຕິແມ່ນກວ້າງກວ່າ:
- insulinoma
- ໂລກເບົາຫວານທີ່ມີກົນໄກການພັດທະນາຂອງປະເພດ 2,
- ພະຍາດຕັບ
- ຮວຍໄຂ່ polycystic,
- ໂຣກໂຣກ Itsenko-Cushing,
- ໂຣກ E -book
- ໂຣກເສັ້ນໃຍກ້າມເນື້ອ,
- ຄວາມບໍ່ທົນທານຕໍ່ອະໄວຍະວະໃນ fructose ແລະ galactose,
- acromegaly.
ດັດຊະນີ NOMA
ຕົວຊີ້ວັດທີ່ບົ່ງບອກເຖິງຄວາມຕ້ານທານຂອງອິນຊູລິນ - ສະພາບການທີ່ກ້າມເນື້ອຢຸດການຮັບຮູ້ຮໍໂມນອິນຊູລິນຢ່າງຖືກຕ້ອງ, ເອີ້ນວ່າ NOMA Index. ເພື່ອ ກຳ ນົດມັນ, ເລືອດກໍ່ຈະຖືກ ນຳ ມາຈາກກະເພາະອາຫານຫວ່າງເປົ່າ. ລະດັບ glucose ແລະ insulin ຖືກສ້າງຕັ້ງຂຶ້ນ, ຫລັງຈາກນັ້ນການຄິດໄລ່ທາງຄະນິດສາດຖືກປະຕິບັດຕາມສູດ: (mmol / l x μU / ml) / 22.5
ມາດຕະຖານຂອງ NOMA ແມ່ນຜົນໄດ້ຮັບ - ≤3.
ດັດຊະນີຂອງດັດຊະນີ HOMA & gt, 3 ຊີ້ໃຫ້ເຫັນເຖິງການປະກົດຕົວຂອງວິທະຍາສາດ ໜຶ່ງ ຫຼືຫຼາຍຢ່າງ:
- ຄວາມບໍ່ທົນທານຕໍ່ນ້ ຳ ຕານ,
- ໂຣກ E -book
- ໂຣກເບົາຫວານປະເພດ 2,
- ຮວຍໄຂ່ polycystic,
- ຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດໄຂມັນ - ທາດໄຂມັນ,
- dyslipidemia, atherosclerosis, hypertension.
ສຳ ລັບຂໍ້ມູນ. ຄົນທີ່ຫາກໍ່ກວດພົບວ່າມີໂຣກເບົາຫວານປະເພດ 2 ຈະຕ້ອງໄດ້ເຮັດການທົດສອບນີ້ເລື້ອຍໆ, ເພາະວ່າມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມກວດກາປະສິດທິຜົນຂອງການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້.
 ຄວາມກົດດັນໃນການເຮັດວຽກຄົງທີ່ແລະວິຖີຊີວິດທີ່ບໍ່ສະບາຍຈະພາໃຫ້ເປັນໂລກເບົາຫວານ
ຄວາມກົດດັນໃນການເຮັດວຽກຄົງທີ່ແລະວິຖີຊີວິດທີ່ບໍ່ສະບາຍຈະພາໃຫ້ເປັນໂລກເບົາຫວານ
ນອກຈາກນັ້ນ, ການປຽບທຽບຕົວຊີ້ວັດຂອງຮໍໂມນອິນຊູລິນແລະນ້ ຳ ຕານຊ່ວຍໃຫ້ທ່ານ ໝໍ ຊີ້ແຈງຄວາມ ສຳ ຄັນແລະສາເຫດຂອງການປ່ຽນແປງຂອງຮ່າງກາຍ:
- ອິນຊູລິນສູງກັບນໍ້າຕານປົກກະຕິແມ່ນເຄື່ອງ ໝາຍ:
- ການປະກົດຕົວຂອງຂະບວນການທີ່ເປັນເນື້ອງອກໃນເນື້ອເຍື່ອຂອງເນື້ອງອກ, ສ່ວນທີ່ຢູ່ເບື້ອງຕົ້ນຂອງສະ ໝອງ ຫຼື cortex adrenal,
- ຄວາມລົ້ມເຫຼວຂອງຕັບແລະພະຍາດທາງຕັບອື່ນໆ,
- ການລົບກວນຂອງຕ່ອມນ້ ຳ ມູກ,
- ຫຼຸດລົງຄວາມລັບ glucagon.
- ອິນຊູລິນຕ່ ຳ ກັບນ້ ຳ ຕານ ທຳ ມະດາສາມາດໃຊ້ໄດ້ກັບ:
- ການຜະລິດຫຼາຍເກີນໄປຫຼືການຮັກສາດ້ວຍຮໍໂມນເພດຊາຍ,
- ພະຍາດເສັ້ນເລືອດໃນກະເພາະອາຫານ
- ທີ່ປະທັບຂອງພະຍາດຊໍາເຮື້ອ,
- ໃນໄລຍະເວລາສ້ວຍແຫຼມຂອງພະຍາດຕິດຕໍ່,
- ສະຖານະການທີ່ມີຄວາມກົດດັນ
- ຄວາມຢາກອາຫານຫວານແລະໄຂມັນ,
- ການເຮັດວຽກຫຼາຍເກີນໄປທາງຮ່າງກາຍຫຼືໃນທາງກັບກັນ, ການຂາດການອອກ ກຳ ລັງກາຍດົນນານ.
ເພື່ອບັນທຶກ. ໃນກໍລະນີສ່ວນໃຫຍ່, ລະດັບອິນຊູລິນຕໍ່າແລະມີທາດນ້ ຳ ຕານໃນເລືອດປົກກະຕິບໍ່ແມ່ນອາການຂອງພະຍາດເບົາຫວານ, ແຕ່ທ່ານບໍ່ຄວນພັກຜ່ອນ. ຖ້າສະພາບການນີ້ມີສະຖຽນລະພາບ, ມັນຈະ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານຢ່າງແນ່ນອນ.
ຢາຕ້ານເຊື້ອອິນຊູລິນ (Insulin AT)
 ການເປີດຕົວໂຣກເບົາຫວານປະເພດ 1 ມັກເກີດຂື້ນໃນໄວເດັກແລະໄວ ໜຸ່ມ
ການເປີດຕົວໂຣກເບົາຫວານປະເພດ 1 ມັກເກີດຂື້ນໃນໄວເດັກແລະໄວ ໜຸ່ມ
ການກວດເລືອດຂອງເສັ້ນເລືອດຊະນິດນີ້ແມ່ນເຄື່ອງ ໝາຍ ຂອງຄວາມເສຍຫາຍໂດຍອັດຕະໂນມັດຕໍ່ການຜະລິດອິນຊູລິນທີ່ຜະລິດຈຸລັງຂອງກະເພາະ. ມັນໄດ້ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບເດັກນ້ອຍຜູ້ທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນເຊື້ອພະຍາດຂອງການເປັນໂລກເບົາຫວານປະເພດ 1.
ໂດຍການຊ່ວຍເຫຼືອຂອງການສຶກສານີ້, ມັນກໍ່ເປັນໄປໄດ້:
- ຄວາມແຕກຕ່າງສຸດທ້າຍຂອງການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 1 ຫລືຊະນິດ 2,
- ການຕັດສິນໃຈຂອງ predisposition ກັບປະເພດ 1 ພະຍາດເບົາຫວານ,
- ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບສາເຫດຂອງການເປັນໂລກເບົາຫວານໃນຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານ,
- ການປະເມີນຄວາມຕ້ານທານແລະການປັບອາການແພ້ຕໍ່ກັບອິນຊູລິນ,
- ການ ກຳ ນົດລະດັບຂອງພູມຕ້ານທານຂອງ anansulin ໃນໄລຍະປິ່ນປົວດ້ວຍ insulin ຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ.
ຢາຕ້ານເຊື້ອກັບມາດຕະຖານຂອງອິນຊູລິນ - 0.0-0.4 U / ml. ໃນກໍລະນີທີ່ເກີນມາດຕະຖານນີ້, ຄວນແນະ ນຳ ໃຫ້ມີການວິເຄາະເພີ່ມເຕີມ ສຳ ລັບພູມຕ້ານທານຂອງ IgG.
ເອົາໃຈໃສ່ ການເພີ່ມຂື້ນຂອງລະດັບພູມຕ້ານທານແມ່ນຕົວເລືອກປົກກະຕິໃນ 1% ຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ການທົດສອບຄວາມທົນທານຂອງ Glucose ສຳ ລັບ glucose, insulin, c-peptide (GTGS)
ການກວດເສັ້ນເລືອດປະເພດນີ້ແມ່ນເກີດຂື້ນພາຍໃນ 2 ຊົ່ວໂມງ. ຕົວຢ່າງເລືອດ ທຳ ອິດແມ່ນກິນໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ຫຼັງຈາກນີ້, ການໃຫ້ທາດນ້ ຳ ຕານໃນ ໜຶ່ງ ຊະນິດແມ່ນໃຫ້, ຈອກເຫຼົ້າ (200 ມລ) ທາດເຫຼົ້າ 75 ລິດ. ຫຼັງຈາກເວລາໂຫຼດ, ຫົວຂໍ້ຄວນນັ່ງຢູ່ຊື່ໆເປັນເວລາ 2 ຊົ່ວໂມງ, ເຊິ່ງມັນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບຄວາມ ໜ້າ ເຊື່ອຖືຂອງຜົນການວິເຄາະ. ຈາກນັ້ນກໍ່ມີການກວດເລືອດແບບຊ້ ຳ ອີກ.
ມາດຕະຖານຂອງອິນຊູລິນຫຼັງອອກ ກຳ ລັງກາຍແມ່ນ 17.8-173 mkU / ml.
ທີ່ ສຳ ຄັນ! ກ່ອນທີ່ຈະຜ່ານການທົດສອບຂອງ GTG, ການກວດເລືອດຢ່າງໄວວາທີ່ມີ glucometer ແມ່ນມີຄວາມ ຈຳ ເປັນ. ຖ້າການອ່ານນໍ້າຕານແມ່ນ 7 6.7 mmol / L, ບໍ່ມີການທົດສອບການໂຫຼດ. ເລືອດແມ່ນບໍລິຈາກ ສຳ ລັບການວິເຄາະແຍກຕ່າງຫາກກ່ຽວກັບ c-peptide ເທົ່ານັ້ນ.
ຄວາມເຂັ້ມຂົ້ນຂອງ c-peptide ໃນເລືອດມີຄວາມ ໝັ້ນ ຄົງຫຼາຍກວ່າລະດັບຂອງຮໍໂມນອິນຊູລິນ. ມາດຕະຖານຂອງ c-peptide ໃນເລືອດແມ່ນ 0.9-7.10 ng / ml.
ຕົວຊີ້ບອກ ສຳ ລັບການທົດສອບ c-peptide ແມ່ນ:
- ຄວາມແຕກຕ່າງຂອງພະຍາດເບົາຫວານຊະນິດ 1 ແລະຊະນິດ 2, ພ້ອມທັງສະພາບທີ່ເກີດຈາກການເປັນໂລກເບົາຫວານ,
- ທາງເລືອກຂອງການມີສິດເທົ່າທຽມແລະລະບຽບການປິ່ນປົວພະຍາດເບົາຫວານ,
- ໂຣກຮວຍໄຂ່ polycystic,
- ຄວາມເປັນໄປໄດ້ຂອງການຂັດຂວາງຫຼືການປະຕິເສດການປິ່ນປົວດ້ວຍຮໍໂມນອິນຊູລິນ,
- ພະຍາດຕັບ
- ຄວບຄຸມຫຼັງຈາກການຜ່າຕັດເພື່ອເອົາຕຸ່ມອອກ.
 ຜົນການທົດສອບຈາກຫ້ອງທົດລອງຕ່າງໆອາດຈະແຕກຕ່າງກັນໄປ.
ຜົນການທົດສອບຈາກຫ້ອງທົດລອງຕ່າງໆອາດຈະແຕກຕ່າງກັນໄປ.
ຖ້າ c-peptide ສູງກວ່າປົກກະຕິ, ຫຼັງຈາກນັ້ນມັນກໍ່ເປັນໄປໄດ້:
- ໂລກເບົາຫວານປະເພດ 2
- ຄວາມລົ້ມເຫຼວຂອງ renal
- insulinoma
- ເນື້ອງອກທີ່ເປັນໂຣກຂອງຕ່ອມ endocrine, ໂຄງສ້າງຂອງສະ ໝອງ ຫຼືອະໄວຍະວະພາຍໃນ,
- ມີຂອງພູມຕ້ານທານກັບຮໍໂມນອິນຊູລິນ,
- somatotropinoma.
ໃນກໍລະນີທີ່ລະດັບ c-peptide ຕໍ່າກວ່າປົກກະຕິ, ຕົວເລືອກຕ່າງໆກໍ່ເປັນໄປໄດ້:
- ໂຣກເບົາຫວານປະເພດ 1
- ສະຖານະຂອງຄວາມກົດດັນແກ່ຍາວ
- ໂລກກີນເຫລົ້າຫລາຍ
- ມີຂອງພູມຕ້ານທານກັບ receptors ຮໍໂມນ insulin ກັບການບົ່ງມະຕິການສ້າງຕັ້ງແລ້ວຂອງພະຍາດເບົາຫວານປະເພດ 2.
ຖ້າຄົນເຮົາ ກຳ ລັງໄດ້ຮັບການຮັກສາດ້ວຍຮໍໂມນອິນຊູລິນ, ຫຼັງຈາກນັ້ນລະດັບທີ່ຫຼຸດລົງຂອງ c-peptide ແມ່ນມາດຕະຖານ.
ແລະສະຫລຸບແລ້ວ, ພວກເຮົາແນະ ນຳ ໃຫ້ເບິ່ງວິດີໂອສັ້ນໆທີ່ຈະຊ່ວຍໃຫ້ທ່ານກຽມຕົວໃນການກວດເລືອດແລະປັດສະວະ, ປະຫຍັດເວລາ, ປະຫຍັດເສັ້ນປະສາດແລະງົບປະມານຄອບຄົວ, ເພາະວ່າລາຄາຂອງການສຶກສາບາງຢ່າງຂ້າງເທິງນີ້ແມ່ນຂ້ອນຂ້າງ ໜ້າ ປະທັບໃຈ.