ວິທີການຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດກັບອິນຊູລິນ
Insulin ແມ່ນຮໍໂມນທີ່ຄວບຄຸມການເຜົາຜານ glucose ໃນຮ່າງກາຍໂດຍກົງ. ໂດຍ ທຳ ມະຊາດຂອງມັນ, ມັນແມ່ນ peptide ເຊິ່ງປະກອບດ້ວຍອາຊິດ amino ຊະນິດທີ 51. ມັນແມ່ນລໍາດັບທີ່ເຄັ່ງຄັດຂອງກົດອະມິໂນບາງຊະນິດທີ່ໃຫ້ peptide ນີ້ເຮັດ ໜ້າ ທີ່ຂອງລະບຽບການຂອງທາດແປ້ງທາດແປ້ງ.
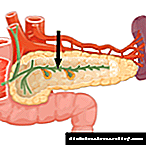
ສະຖານທີ່ຂອງການສັງເຄາະຂອງອິນຊູລິນແມ່ນເສັ້ນເລືອດ, ເຊິ່ງສາມາດແບ່ງອອກເປັນສະພາບເປັນຫຼາຍໆສ່ວນ. ແຕ່ລະພາກສ່ວນດັ່ງກ່າວສັງເຄາະຮໍໂມນບາງຢ່າງ, ຍົກຕົວຢ່າງ, glucagon ຫຼື somatostatin. Insulin ຕົວຂອງມັນເອງແມ່ນຖືກສັງເຄາະຢູ່ໃນຈຸລັງ B ຂອງບັນດາ islets ຂອງ Langerhans, (ຈຸລັງພິເສດຂອງກະດູກສັນຫຼັງ).
ໂມເລກຸນທີ່ສັງເຄາະບໍ່ໄດ້ຖືກປ່ອຍລົງໃນກະແສເລືອດທັນທີ, ແຕ່ຍັງຄົງຢູ່ໃນ "ບ່ອນເກັບມ້ຽນ" ຂອງ ໜອງ, ລໍຖ້າປ່ອຍມັນ. ປັດໄຈກະຕຸ້ນໃຫ້ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງລະດັບອິນຊູລິນໃນເລືອດແມ່ນ glucose.
Glucose, ເຊິ່ງ, ໂດຍຜ່ານກະແສເລືອດ, ເຂົ້າໄປໃນກະຕຸກ, ພົວພັນກັບຕົວຮັບທີ່ແນ່ນອນທີ່ຕັ້ງຢູ່ໃນເຍື່ອຂອງຈຸລັງຂອງກະດູກສັນຫຼັງ. ແລະດ້ວຍເຫດນັ້ນ, ກົນໄກປະຕິກິລິຍາທັງ ໝົດ ໄດ້ຖືກເປີດຕົວ, ເຊິ່ງມີຈຸດປະສົງໃນການປ່ອຍອິນຊູລິນເຂົ້າໃນເລືອດ.
Insulin ຫຼຸດຜ່ອນລະດັບ glucose ໃນເລືອດໂດຍທາງອ້ອມ - ຮໍໂມນຕົວມັນເອງບໍ່ໄດ້ຕິດກັບ glucose ໃນທາງໃດກໍ່ຕາມ. ພຽງແຕ່ຍ້ອນວ່າ glucose ບໍ່ສາມາດເຂົ້າໄປໃນຫ້ອງ, ມັນຈໍາເປັນຕ້ອງມີທາດໂປຼຕີນຈາກການຂົນສົ່ງພິເສດສົ່ງໂມເລກຸນ glucose ພາຍໃນຫ້ອງ. ແລະເພື່ອກະຕຸ້ນໂປຣຕີນເຫຼົ່ານີ້, ການມີສ່ວນຮ່ວມຂອງອິນຊູລິນ, ເຊິ່ງຜູກກັບຕົວຮັບຂອງມັນຢູ່ເທິງພື້ນຜິວຂອງຈຸລັງ, ແລະປະກອບມີກົນໄກທີ່ສັບສົນຂອງການດູດຊືມ glucose, ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ລະບົບການຍັບຍັ້ງນ້ ຳ ຕານແມ່ນແຮງງານຫຼາຍແລະການລະເມີດລິ້ງໃດ ໜຶ່ງ ໃນລະບົບຕ່ອງໂສ້ນີ້ສາມາດ ນຳ ໄປສູ່ບັນຫາໄດ້.
hyperglycemia
ໃນທົດສະວັດທີ່ຜ່ານມາ, ພະຍາດທີ່ຮ້າຍແຮງເຊັ່ນພະຍາດເບົາຫວານໄດ້ຢຸດເຊົາຫາຍາກ - ອີງຕາມຂໍ້ມູນທີ່ຜ່ານມາ, ມີປະມານ 250 ລ້ານຄົນທີ່ເປັນໂຣກນີ້ຢູ່ໃນໂລກ, ແລະອີງຕາມສະຖິຕິ, ທຸກໆນາທີ, ຈຳ ນວນຄົນເຈັບເພີ່ມຂຶ້ນ 12 ຄົນ.
ສົນທິສັນຍາ, ພະຍາດເບົາຫວານແບ່ງອອກເປັນສອງປະເພດ:
- ປະເພດ 1 (ໃນເວລາທີ່ໂລກກະເພາະ ລຳ ໄສ້ໄດ້ຮັບຄວາມເສຍຫາຍແລະບໍ່ປະຕິບັດ ໜ້າ ທີ່ຂອງການສັງເຄາະອິນຊູລິນ, ໃນແງ່ຂອງນັ້ນ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ)
- ປະເພດ 2 (ມີການລະເມີດການຜູກມັດຂອງອິນຊູລິນກັບຜູ້ຮັບອິນຊູລິນ)
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພະຍາດເບົາຫວານໃຊ້ຮູບແບບຂອງປະເພດທີ່ເອີ້ນວ່າເອກະລາດອິນຊູລິນ, ເມື່ອ insulin ຖືກຜະລິດໃນປະລິມານປົກກະຕິ, ແຕ່ຮ່າງກາຍຢຸດຮັບຮູ້.
ນີ້ສ່ວນໃຫຍ່ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຈຸລັງສູນເສຍຕົວຮັບ insulin ຂອງພວກເຂົາ (ພະຍາດ autoimmune ແມ່ນສາເຫດໃນເວລາທີ່ລະບົບພູມຕ້ານທານຮັບຮູ້ receptors ເຫຼົ່ານີ້ເປັນອົງປະກອບຕ່າງປະເທດແລະມັກຈະທໍາລາຍພວກມັນ).
ແລະມັນກໍ່ສະແດງໃຫ້ເຫັນວ່າມີທາດນ້ ຳ ຕານ, ມີອິນຊູລິນ, ແຕ່ມັນກໍ່ບໍ່ມີຜົນຫຍັງເລີຍ, ແລະທາດນ້ ຳ ຕານຍັງຄົງຢູ່ໃນເລືອດໂດຍບໍ່ເຂົ້າສູ່ຈຸລັງເປົ້າ ໝາຍ.
ໂດຍປົກກະຕິ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນລະດັບປົກກະຕິແມ່ນຕັ້ງແຕ່ 3.3 mmol / ລິດຫາ 5.5 mmol / ລິດ.
hyperglycemia ຄວນໄດ້ຮັບການກ່າວເຖິງໃນເວລາທີ່ຄວາມເຂັ້ມຂົ້ນຂອງ glucose ເກີນ 6.1 mmol / ລິດ.
ແລະສະພາບການນີ້ມັນສົ່ງຜົນສະທ້ອນຫລາຍຢ່າງ:
ຜູ້ບໍລິໂພກຫຼັກຂອງ glucose ແມ່ນຈຸລັງຕັບ, ສະ ໝອງ ແລະກ້າມ. ແຕ່ adipocytes ຍັງໃຫ້ອາຫານ glucose - ເຫຼົ່ານີ້ແມ່ນສິ່ງທີ່ເອີ້ນວ່າຈຸລັງໄຂມັນ, ເຊິ່ງເປັນບ່ອນເກັບມ້ຽນຂອງເງິນຝາກໄຂມັນ. ແລະຖ້າຜູ້ບໍລິໂພກຕົ້ນຕໍບໍ່ເຂົ້າໄປພົວພັນກັບອິນຊູລິນ, ຫຼັງຈາກນັ້ນຮໍໂມນສ່ວນໃຫຍ່ຈະມີປະຕິກິລິຍາກັບຕົວຮັບ adipocyte, ເຊິ່ງເຮັດໃຫ້ glucose ກາຍເປັນໂມເລກຸນໄຂມັນແລະສົ່ງເສີມການສະສົມຂອງໄຂມັນ. ນີ້ອະທິບາຍເຖິງຄວາມຈິງທີ່ວ່າຫຼາຍໆຄົນທີ່ເປັນໂລກເບົາຫວານມີບັນຫາກ່ຽວກັບນໍ້າ ໜັກ.
ນອກຈາກນີ້, ການ ນຳ ໃຊ້ນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປສາມາດເຮັດໃຫ້ເກີດພະຍາດອື່ນໆອີກ ຈຳ ນວນ ໜຶ່ງ ທີ່ບໍ່ມີຄວາມອ່ອນແອແລະເປັນໂລກອ້ວນ, ໂດຍສະເພາະໂລກ atherosclerosis ຫຼືໂລກຫົວໃຈ.

ໂລກເອດສ໌ໃນເລືອດ
ບາງຄັ້ງສານອິນຊູລິນເກີນປະສິດຕິຜົນໃນ ໜ້າ ທີ່ຂອງມັນແລະເຮັດໃຫ້ລັດກົງກັນຂ້າມ, ໃນລະດັບນ້ ຳ ຕານຫຼຸດລົງຕໍ່າກວ່າ 3.3 mmol / ລິດ. ສະພາບການຄ້າຍຄືກັນນີ້ສາມາດສັງເກດເຫັນໄດ້ໃນຄົນທີ່ເປັນໂຣກມະເຮັງ ລຳ ໄສ້ (ຕ່ອມນ້ ຳ ເພີ່ມຂື້ນ, ແລະດັ່ງນັ້ນການປ່ອຍອິນຊູລິນ), ແຕ່ສ່ວນຫລາຍແລ້ວ, ສິ່ງນີ້ເກີດຂື້ນໃນຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນ. ການບໍ່ປະຕິບັດຕາມກົດລະບຽບຂອງການບໍລິຫານ (ຕົວຢ່າງ: ການຖືສິນອົດເຂົ້າ), ຫຼຸດຜ່ອນລະດັບ glucose ໃນເລືອດຢ່າງຫລວງຫລາຍ, ແລະດ້ວຍເຫດນັ້ນ, ໃນເນື້ອເຍື່ອແລະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາອາການດັ່ງຕໍ່ໄປນີ້:
- malaise ແຫຼມ
- ຫຼຸດລົງໃນຄວາມດັນເລືອດ, ເຖິງການລົ້ມລົງ
- ຜິວ ໜັງ ຈືດແລະປຽກ
- ຄວາມກັງວົນໃຈ
- ຕື່ນເຕັ້ນແລະສູນເສຍຄວາມຮູ້ສຶກ
ຖ້າທ່ານບໍ່ເພີ່ມລະດັບນໍ້າຕານຢ່າງຮີບດ່ວນ, ຫຼັງຈາກນັ້ນສະພາບການນີ້ຈະກາຍເປັນສະພາບທີ່ມີອາການຂາດນ້ ຳ ຕານໃນເລືອດ, ເຊິ່ງສາມາດສິ້ນສຸດຄວາມຕາຍໃນສອງສາມນາທີ.
ສະຫຼຸບ
ຄາບອາຫານທີ່ບໍ່ສົມດຸນກັບຂອງຫວານຫຼາຍ, ການ ນຳ ໃຊ້ປັດໃຈທີ່“ ອຸກອັ່ງ”, ເຊັ່ນ: ເຫຼົ້າແລະທາດນິໂຄຕິນ, ຄ່ອຍໆເຮັດໃຫ້ອິນຊູລິນບໍ່ພຽງພໍແລະກໍ່ໃຫ້ເກີດການຜິດປົກກະຕິຂອງ pancreatic. ແຕ່ໂຊກບໍ່ດີ, ໃນບາງກໍລະນີ, ການຮັກສາແມ່ນສະແດງໂດຍການສັກຢາອິນຊູລິນຊ້ ຳ ອີກເທື່ອ ໜຶ່ງ (ນັບຕັ້ງແຕ່ອິນຊູລິນຖືກ ທຳ ລາຍໃນກະເພາະອາຫານ, ແລະການກິນມັນໃນຮູບແບບຂອງເມັດແມ່ນບໍ່ມີເຫດຜົນ), ເຊິ່ງເຮັດໃຫ້ຄຸນນະພາບຂອງຊີວິດຊຸດໂຊມລົງ.
ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາສຸຂະພາບຂອງທ່ານດ້ວຍຄວາມຄາດຫວັງຂອງມື້ອື່ນ, ແລະທ່ານຈະມີສຸຂະພາບທີ່ແຂງແຮງກວ່າມື້ນີ້, ຄວາມສຸກແລະພະຍາດທີ່ ໜ້ອຍ ກວ່າທ່ານຈະມີມື້ອື່ນ.
ຂໍ້ເທັດຈິງທີ່ຜິດປົກກະຕິກ່ຽວກັບ insulin
- ໃນສັດເລືອຄານທີ່ມີສັດລ້ຽງບາງຊະນິດທີ່ອາໄສຢູ່ໃນນ້ ຳ ໃນທະວີບອາເມລິກາໃຕ້, ອິນຊູລິນແມ່ນອາວຸດ. ຂີ່ເຮືອໄປສູ່ຜູ້ຖືກເຄາະຮ້າຍ, ຜູ້ລ້າດັ່ງກ່າວຖິ້ມທາດອິນຊູລິນອອກມາເປັນ ຈຳ ນວນຫຼວງຫຼາຍ, ເຮັດໃຫ້ຜູ້ຖືກເຄາະຮ້າຍມີອາການຜິດປົກກະຕິໃນຮ່າງກາຍແລະເຮັດໃຫ້ນາງຂາດຄວາມສາມາດທາງກົດ ໝາຍ.
- ໃນສັດເກືອບທັງ ໝົດ, ນັບແຕ່ປາເຖິງສັດລ້ຽງລູກດ້ວຍນົມ, ສ່ວນປະກອບຂອງອິນຊູລິນແມ່ນມີຄວາມຄ້າຍຄືກັນ 99%.
- ຂໍຂອບໃຈກັບການພັດທະນາທີ່ທັນສະ ໄໝ, ນັກວິທະຍາສາດສາມາດຊອກຫາຢາອິນຊູລິນຊະນິດ ໜຶ່ງ ທີ່ສາມາດປະຕິບັດໄດ້ໃນຮູບແບບຂອງເມັດ, ຍົກເວັ້ນການສັກຢາທຸກໆມື້.
ວິທີຫຼຸດນ້ ຳ ຕານໃນເລືອດໄດ້ໄວ

ເປັນເວລາຫລາຍປີທີ່ປະສົບກັບຄວາມຫຍຸ້ງຍາກກັບ DIABETES ບໍ?
ຫົວ ໜ້າ ສະຖາບັນ:“ ທ່ານຈະປະຫລາດໃຈວ່າມັນງ່າຍທີ່ຈະປິ່ນປົວພະຍາດເບົາຫວານໂດຍການກິນມັນທຸກໆມື້.
ໂລກເບົາຫວານແມ່ນພະຍາດວິທະຍາຂອງເຄື່ອງຈັກ endocrine, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີການແກ້ໄຂລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຢ່າງຕໍ່ເນື່ອງເພື່ອຕ້ານກັບພື້ນຫລັງຂອງຕົວເລກທີ່ສູງຂອງມັນ. ການຫຼຸດລົງແລະການສະ ໜັບ ສະ ໜູນ ຂອງຕົວຊີ້ວັດໃນລະດັບທີ່ຍອມຮັບໄດ້ແມ່ນການຮັບປະກັນຄຸນນະພາບຊີວິດທີ່ມີຄຸນນະພາບສູງ ສຳ ລັບຄົນເຈັບແລະການປ້ອງກັນການພັດທະນາອາການແຊກຊ້ອນຂອງ“ ພະຍາດຫວານ”. ບົດຂຽນໄດ້ອະທິບາຍເຖິງວິທີຫຼຸດຜ່ອນນ້ ຳ ຕານໃນເລືອດດ້ວຍຢາ, ການຮັກສາອາຫານແລະຢາພື້ນເມືອງ.
ອາການຂອງພະຍາດທາງເດີນທາງ
ອາການຂອງໂຣກ glycemia ສູງແມ່ນສະແດງອອກດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຫິວໂຫຍຢ່າງບໍ່ຢຸດຢັ້ງແມ່ນການສະແດງອອກຄັ້ງ ທຳ ອິດແລະມີຊີວິດຊີວາ,
- polyuria (ຍ່ຽວຫຼາຍໃນເວລາຖ່າຍອອກ),
- polydipsia - ມີລັກສະນະການເພີ່ມຂື້ນຂອງຄວາມຢາກອາຫານກັບການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ,
- ເຈັບຫົວ
- ອາການຄັນຂອງຜິວຫນັງ,
- ເຍື່ອເມືອກແຫ້ງ,
- ລະດັບຄວາມອ່ອນໄຫວປ່ຽນແປງ
- ທ້ອງຜູກ, ຖັດມາແມ່ນຖອກທ້ອງ.
ຕົວຊີ້ວັດໃນຫ້ອງທົດລອງຍັງປ່ຽນແປງ. ລະດັບ glucose ໃນເລືອດຈາກນິ້ວມືຈະສູງກ່ວາ 5,6 mmol / L, ຈາກເສັ້ນກ່າງ - ສູງກວ່າ 6 mmol / L. ນ້ ຳ ຕານຍ່ຽວ (glucosuria) ອາດຈະປາກົດ.
ເປັນຫຍັງລະດັບນ້ ຳ ຕານຈຶ່ງສູງຂື້ນ?
ທາດແປ້ງ, ໂດຍສະເພາະ, monosaccharides, ໄດ້ຖືກພິຈາລະນາເປັນແຫຼ່ງພະລັງງານຕົ້ນຕໍຂອງມະນຸດ. ຂະບວນການພະລັງງານແມ່ນມີຄວາມ ສຳ ຄັນຕໍ່ການເຮັດວຽກຂອງອະໄວຍະວະແລະລະບົບທັງ ໝົດ ຂອງຮ່າງກາຍ. ເມື່ອກິນເຂົ້າກັບອາຫານ, ຄາໂບໄຮເດຣດຖືກແຍກອອກເປັນສ່ວນປະກອບງ່າຍໆແລະດູດຊຶມຜ່ານຝາຜະ ໜັງ ຂອງເຄື່ອງຍ່ອຍເຂົ້າໄປໃນເລືອດ. ລະບົບການ ໝູນ ວຽນທັງ ໝົດ ແມ່ນເຊື່ອມຕໍ່ໂດຍກົງກັບຕັບ. ນີ້ແມ່ນການເຮັດຄວາມສະອາດຈາກສານພິດ, ການປຸງແຕ່ງສານອິນຊີຕໍ່ໄປໃນລະດັບນ້ ຳ ຕານ.
ຂະບວນການຂອງການແບ່ງປັນເກີດຂື້ນປະມານໂມງ, ເຖິງແມ່ນວ່າຄົນຈະພັກຜ່ອນກໍ່ຕາມ. ຈໍານວນທີ່ແນ່ນອນຂອງ glucose ເຂົ້າສູ່ຈຸລັງ (ໃຊ້ insulin) ເພື່ອຮັບປະກັນກິດຈະກໍາທີ່ສໍາຄັນຂອງມັນ, ສ່ວນທີ່ເຫຼືອ - ເຖິງກ້າມແລະເນື້ອເຍື່ອ adipose.
ຕົວຊີ້ວັດຂອງທາດນ້ ຳ ຕານໃນຮ່າງກາຍແມ່ນຖືກ ກຳ ນົດໂດຍພາກສ່ວນໃດ ໜຶ່ງ ຂອງອຸປະກອນ endocrine (ຕ່ອມໃຕ້ສະ ໝອງ ແລະຕ່ອມນ້ ຳ ຕານ). ຕ່ອມໃຕ້ສະ ໝອງ ສັ່ງໃຫ້ຜະລິດຮໍໂມນເພື່ອຜະລິດຮໍໂມນທີ່ພຽງພໍໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດໂດຍການສົ່ງໄປທີ່ຈຸລັງ. ພະຍາດຕິດເຊື້ອ, ຄວາມກົດດັນ, ການອອກ ກຳ ລັງກາຍຮຽກຮ້ອງໃຫ້ແກ້ໄຂປະລິມານອິນຊູລິນ.
ດ້ວຍໂລກເບົາຫວານ, ກົນໄກນີ້ຖືກລົບກວນ. ຖ້າຫາກວ່າໂຣກ ໝາກ ພ້າວບໍ່ສາມາດຜະລິດຮໍໂມນໃນປະລິມານທີ່ ຈຳ ເປັນໄດ້, ປະເພດພະຍາດທີ່ຂື້ນກັບອິນຊູລິນກໍ່ຈະເກີດຂື້ນ. ພະຍາດເບົາຫວານປະເພດ 2 (ບໍ່ຂື້ນກັບອິນຊູລິນ) ແມ່ນມີລັກສະນະໂດຍການສັງເຄາະອິນຊູລິນພຽງພໍ, ແຕ່ຈຸລັງຂອງຮ່າງກາຍສູນເສຍຄວາມອ່ອນໄຫວຂອງມັນ, ນັ້ນ ໝາຍ ຄວາມວ່າການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດກໍ່ຈະບໍ່ເກີດຂື້ນ.
ທີ່ ສຳ ຄັນ! hyperglycemia ສາມາດກາຍເປັນອາການຂອງໂຣກຕັບແຂງ, ໂຣກຕັບອັກເສບ, ໂຣກເສັ້ນປະສາດ.
ວິທີການແພດ
ຢາປົວພະຍາດຈະຊ່ວຍຫຼຸດນ້ ຳ ຕານໃນເລືອດໄດ້ໄວ. ປະເພດ ທຳ ອິດຂອງ“ ພະຍາດຫວານ” ຕ້ອງການການປິ່ນປົວດ້ວຍອິນຊູລິນ. ສຳ ລັບຈຸດປະສົງການປິ່ນປົວ, ຢາທີ່ມີໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງການປະຕິບັດແລະເວລາເລີ່ມຕົ້ນຂອງຜົນກະທົບແມ່ນຖືກ ນຳ ໃຊ້.
- ຮູບແບບຂອງການກະ ທຳ ສັ້ນໆ - ນີ້ປະກອບມີອິນຊູລິນແລະ insulins ສັ້ນ. ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນພາຍຫຼັງ 10-45 ນາທີນັບແຕ່ເວລາບໍລິຫານຂອງຢາ. ຜູ້ຕາງຫນ້າ - Actrapid, Humulin ປົກກະຕິ, Novorapid.
- insulins ຍາວແມ່ນສານທີ່ເປັນຢາເຊິ່ງຜົນກະທົບຂອງມັນຈະພັດທະນາພາຍໃນສອງສາມຊົ່ວໂມງນັບແຕ່ເວລາສັກແລະມີເວລາເຖິງ 24 ຊົ່ວໂມງ. ກຸ່ມດັ່ງກ່າວປະກອບມີ insulins ທີ່ມີຂະ ໜາດ ກາງແລະຍາວ (Lantus, Levemir, Protofan).
ນອກຈາກນັ້ນ, ຢາເສບຕິດຮໍໂມນແຕກຕ່າງກັນໃນຕົ້ນກໍາເນີດ. ພວກມັນສາມາດຖືກສັງເຄາະຈາກຝູງສັດລ້ຽງຂອງງົວ, ໝູ ຫລືສາມາດເປັນຕົວຢ່າງຂອງອິນຊູລິນ. ຮູບແບບການປຽບທຽບແມ່ນໄດ້ຮັບໂດຍໃຊ້ສາຍພັນສະເພາະຂອງ Escherichia coli ໂດຍການທົດແທນການຕົກຄ້າງຂອງກົດອະມິໂນໃນໂມເລກຸນຮໍໂມນ.
ຢາຫລຸດ ນຳ ້ຕານ
ມີຢາຢູ່ໃນຮູບແບບຂອງເມັດທີ່ສາມາດຫລຸດລະດັບນ້ ຳ ຕານໄດ້ຢ່າງມີປະສິດຕິຜົນ. ພວກມັນມັກຈະຖືກ ກຳ ນົດໄວ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2. ແຕ່ລະກຸ່ມຂອງຢາໃນປາກທີ່ມີຈຸດປະສົງໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດມີຜົນຕໍ່ການເຊື່ອມຕໍ່ສະເພາະໃນກົນໄກການພັດທະນາຂອງພະຍາດ.
- ອະນຸພັນຂອງ sulfonylureas. ການກະຕຸ້ນຂອງເຊວອິນຊູລິນທີ່ຊ່ວຍໃນການ ກຳ ຈັດໂລກຫອນໄກ່. ຕົວແທນ - Maninil, Glyrid, Diabeton. ຢາທີ່ຢູ່ໃນກຸ່ມນີ້ສາມາດຫຼຸດຜ່ອນ hemoglobin glycated ໄດ້ 2%.
- Biguanides. ການຫຼຸດຜ່ອນນໍ້າຕານໃນເລືອດເກີດຂື້ນໂດຍການຂົນສົ່ງມັນໄປຫາຈຸລັງແລະເນື້ອເຍື່ອຂອງຮ່າງກາຍ. ກຸ່ມດັ່ງກ່າວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ ສຳ ລັບໂຣກ ໝາກ ໄຂ່ຫຼັງແລະຫົວໃຈຊຸດໂຊມ, ເພາະວ່າຄວາມສ່ຽງໃນການພັດທະນາ ketoacidosis ເພີ່ມຂື້ນຫຼາຍຄັ້ງ. Metformin ຈະຊ່ວຍເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງໄວວາ.
- ອະນຸພັນ Thiazolidinedione. ໝາຍ ຄວາມວ່າປັບປຸງຄວາມອ່ອນໄຫວຂອງຈຸລັງໃຫ້ກັບຮໍໂມນຂອງກະຕ່າຍ. ມັນບໍ່ສາມາດຫຼຸດຜ່ອນລະດັບນໍ້າຕານໃນເລືອດໄດ້ໂດຍການໃຊ້ຢາເຫຼົ່ານີ້. ການກະ ທຳ ຂອງພວກເຂົາເລີ່ມຕົ້ນສອງສາມອາທິດຫລັງຈາກເລີ່ມໃຊ້.
- Meglitinides. ຜູ້ຕາງຫນ້າ - Starlix, Novonorm. ຢາແມ່ນຂື້ນກັບຕົວຊີ້ວັດນ້ ຳ ຕານໂດຍກົງ. ໃນລະດັບຂອງມັນສູງຂື້ນ, ຢາຫຼາຍຈະຊ່ວຍກະຕຸ້ນການເຮັດວຽກຂອງຈຸລັງອິນຊູລິນ.
- ກອງທຶນລວມ. ສານທີ່ເປັນຢາ, ເຊິ່ງໃນເວລາດຽວກັນລວມມີສ່ວນປະກອບທີ່ຫ້າວຫັນຂອງການກະ ທຳ ທີ່ແຕກຕ່າງກັນ, ເປັນຂອງ.
ການອອກ ກຳ ລັງກາຍ
ຕາມກົດລະບຽບ, ຜູ້ຊ່ຽວຊານບໍ່ໄດ້ ຈຳ ກັດການອອກຢາ. ເງື່ອນໄຂເບື້ອງຕົ້ນແມ່ນຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ການອອກ ກຳ ລັງກາຍແລະຄວາມເປັນປົກກະຕິຂອງພື້ນຖານທາງດ້ານຈິດໃຈ.
ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນຫຼັງຈາກການເຄື່ອນໄຫວແລະການຝຶກອົບຮົມ, ເພາະວ່າຂະບວນການເຫຼົ່ານີ້ແມ່ນມາພ້ອມກັບການໃຊ້ຈ່າຍຂອງພະລັງງານ. ການໂຫຼດຫຼາຍເກີນໄປບໍ່ໄດ້ຮັບອະນຸຍາດ. ມັນດີກວ່າທີ່ຈະໃຊ້ເວລາໃນການຍ່າງປ່າ, ໂຍຄະ, ລອຍນ້ ຳ, ຂີ່ຈັກຍານ.
ກິດຈະກໍາທາງດ້ານຮ່າງກາຍແມ່ນອະນຸຍາດໃຫ້ຖ້າວ່າປະລິມານນ້ ຳ ຕານໃນເລືອດ capillary ບໍ່ສູງກວ່າ 15 mmol / L, ເພາະວ່າຕົວເລກທີ່ ສຳ ຄັນຫຼາຍເຮັດໃຫ້ເກີດຜົນສະທ້ອນທີ່ກົງກັນຂ້າມ.
ມັນໄດ້ຖືກພິສູດວ່າວິທີການຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍຊ່ວຍເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງແລະເນື້ອເຍື່ອຂອງຮ່າງກາຍໃຫ້ກັບອິນຊູລິນ. ການເພີ່ມຂື້ນຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານໄດ້ຖືກບັນທຶກໄວ້ໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ໃນໄລຍະການຝຶກອົບຮົມ ໜຶ່ງ ປີທີ່ມີໂຄງການພິເສດ. ດ້ວຍພະຍາດປະເພດ 1, ລະດັບກິດຈະ ກຳ ທີ່ພຽງພໍໄດ້ຊ່ວຍໃຫ້ຫຼຸດຜ່ອນຄວາມຕ້ອງການອິນຊູລິນລົງເຫຼືອພຽງ 20 ໜ່ວຍ ຕໍ່ມື້.
ໂພຊະນາການທາງການແພດ
ການຮັກສາດ້ວຍອາຫານແມ່ນວິທີທີ່ມີປະສິດຕິຜົນອີກຢ່າງ ໜຶ່ງ ທີ່ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ. ມັນຖືກນໍາໃຊ້ເປັນວິທີການແຍກຕ່າງຫາກແລະເປັນສ່ວນຫນຶ່ງຂອງການປິ່ນປົວທີ່ສົມບູນແບບ. ຫຼັກການຂອງໂພຊະນາການດັ່ງກ່າວມີດັ່ງນີ້:
- ການປະຕິເສດຂອງນ້ ຳ ຕານ, ການໃຊ້ນ້ ຳ ຫວານ,
- ຫຼຸດລົງໃນການໄດ້ຮັບທາດແປ້ງ, ການໃຊ້ສານ polysaccharides ອຸດົມໄປດ້ວຍເສັ້ນໄຍອາຫານແລະເສັ້ນໃຍອາຫານອື່ນໆ,
- ການ ຈຳ ກັດທາດໂປຼຕີນຈາກຕົ້ນ ກຳ ເນີດຂອງສັດ, ຄວາມຕ້ອງການແມ່ນໃຫ້ສານທາດໂປຼຕີນຈາກພືດ,
- ອາຫານທີ່ມີແຕ່ສ່ວນ ໜຶ່ງ,
- ປະຕິບັດຕາມການຄິດໄລ່ເປັນສ່ວນບຸກຄົນໃນປະລິມານແຄລໍລີ່ປະ ຈຳ ວັນ,
- ການ ຈຳ ກັດເກືອແລະແຫຼວ (ນ້ ຳ ບໍ່ເກີນ 1.5 ລິດຕໍ່ມື້).
ໃນເວລາທີ່ລວບລວມເມນູ, ດັດຊະນີ glycemic ຂອງຜະລິດຕະພັນຖືກພິຈາລະນາ - ຕົວຊີ້ວັດທີ່ສະແດງເຖິງອັດຕາການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນອາຫານສະເພາະ. ໃນອາຫານການກິນ, ແນະ ນຳ ໃຫ້ປະກອບມີຜະລິດຕະພັນ ຈຳ ນວນ ໜຶ່ງ ທີ່ສາມາດເຮັດໃຫ້ລະດັບ glycemia ຫຼຸດລົງໃນລະດັບປົກກະຕິ.
ຖ້ານ້ ຳ ຕານສູງຂື້ນ, ດອກໄມ້ສີຟ້າແລະນ້ ຳ ຕົ້ມຂອງໃບຂອງມັນຄວນຈະບໍລິໂພກ. ທຸກໆມື້ທ່ານຈໍາເປັນຕ້ອງກິນຫມາກໄມ້ປ່າເມັດສູງເຖິງ 2 ແກ້ວ. ເພື່ອກະກຽມການຕົ້ມຢາທີ່ເປັນຢາ, ບ່ວງກາເຟຂອງໃບທີ່ມີໃບອ່ອນໆລົງໃສ່ຈອກນ້ ຳ ຕົ້ມ. ຫຼັງຈາກເຄິ່ງຊົ່ວໂມງ, ການແກ້ໄຂທີ່ໄດ້ຮັບແມ່ນຖືກກັ່ນຕອງແລະເມົາໃນເວລາກາງເວັນ. ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງ hypoglycemic, blueberries ມີຈໍານວນທີ່ສໍາຄັນຂອງການຜູກມັດ, ອາຊິດ, ນໍ້າມັນທີ່ຈໍາເປັນແລະວິຕາມິນໃນອົງປະກອບ.
"ຜູ້ອາໄສຢູ່" ຂອງຕຽງນີ້ປະກອບດ້ວຍນ້ ຳ ຫຼາຍກວ່າ 95%, ມີດັດຊະນີ glycemic ຕ່ ຳ. ມື້ຖືສິນອົດອາຫານບົນພື້ນຖານ ໝາກ ແຕງຊ່ວຍໃຫ້ຜູ້ເປັນໂລກເບົາຫວານໄດ້ດີ (ແນະ ນຳ ໃຫ້ກິນຜັກ 1.8-2 ກິໂລຕໍ່ມື້).
Jerusalem artichoke
ສານທີ່ ສຳ ຄັນໃນສ່ວນປະກອບຂອງ "pear earthen" ແມ່ນ inulin. ນີ້ແມ່ນສານໂປລີໂອເຊິ່ງເປັນຕົວແທນຂອງເສັ້ນໃຍອາຫານ. ໃຊ້ໃນອຸດສະຫະ ກຳ ເພື່ອຜະລິດ fructose. Inulin ມີຄຸນສົມບັດດັ່ງຕໍ່ໄປນີ້:
- ເຮັດໃຫ້ລະບົບຍ່ອຍອາຫານເປັນປົກກະຕິ, ຟື້ນຟູ microflora ໃນລໍາໄສ້,
- ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ
- ເອົາໄຂມັນສ່ວນເກີນອອກຈາກຮ່າງກາຍ,
- ປັບປຸງຂະບວນການສ້າງເລືອດ.
Jerusalem artichoke, ເຊິ່ງເຮັດໃຫ້ລະດັບນໍ້າຕານຫຼຸດລົງ, ມັນກໍ່ມີຜົນກະທົບເຊັ່ນກັນຍ້ອນວ່າມີທາດໂຄຣໂມນຽມໃນສ່ວນປະກອບ. ນີ້ແມ່ນສ່ວນປະກອບທີ່ສອງທີ່ສາມາດຄວບຄຸມ glycemia ໂດຍບໍ່ຕ້ອງໃຊ້ຢາ. Chromium ມີຜົນກະທົບຕໍ່ກິດຈະ ກຳ ຂອງ insulin, ຫຼຸດຜ່ອນການຕໍ່ຕ້ານຂອງ insulin.
ນ້ ຳ ຜັກ
ການໃຊ້ນ້ ຳ ປະ ຈຳ ວັນຈາກ radish, ກະລໍ່າປີ, ມັນຝະລັ່ງ, beets, zucchini ແລະ ໝາກ ເລັ່ນມີຜົນກະທົບຕໍ່ໄປນີ້:
- ລົບລ້າງ hyperglycemia,
- ເອົານໍ້າອອກຈາກຮ່າງກາຍ,
- cholesterol ປົກກະຕິ,
- ຟື້ນຟູຂະບວນການຍ່ອຍອາຫານ.
ເປັນຜະລິດຕະພັນສະ ໝຸນ ໄພ, ເຊິ່ງບໍ່ພຽງແຕ່ເປັນສານທີ່ມີກິ່ນຫອມແທນກາເຟ, ແຕ່ຍັງເປັນສານທີ່ເປັນຢາ. ເຄື່ອງ ສຳ ອາງທີ່ເຮັດດ້ວຍນ້ ຳ ຕານໃນນ້ ຳ ຕານມີຜົນຄ້າຍຄືກັນເນື່ອງຈາກມີທາດອິນຊູລິນໃນອົງປະກອບ. ຜະລິດຕະພັນບັນຈຸມີທາດ glycosides ຜັກ, ນ້ ຳ ມັນທີ່ ຈຳ ເປັນ, ກົດອິນຊີ, bioflavonoids, ວິຕາມິນແລະອົງປະກອບຕາມຮອຍ.
ທີ່ ສຳ ຄັນ! ຜະລິດຕະພັນທັງ ໝົດ ທີ່ກ່າວມາຂ້າງເທິງນີ້ສາມາດກິນໄດ້ແລະດື່ມກັບ“ ພະຍາດຫວານ” ຊະນິດໃດກໍ່ໄດ້. ນອກເຫນືອຈາກການຫຼຸດຜ່ອນ ຈຳ ນວນນ້ ຳ ຕານໃນເລືອດ, ອາຫານທີ່ອີງໃສ່ພວກມັນສາມາດອີ່ມຕົວໃນຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານດ້ວຍສານທີ່ ສຳ ຄັນທັງ ໝົດ.
ວິທີການອື່ນໆ
ການລົບລ້າງ hyperglycemia ແມ່ນເປັນໄປໄດ້ແລະວິທີແກ້ໄຂອື່ນໆ. ສູດທີ່ມີປະສິດຕິພາບແມ່ນຖືກຖ່າຍທອດຈາກລຸ້ນສູ່ລຸ້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຄວນຈະຈື່ໄວ້ວ່າວິທີການດັ່ງກ່າວຄວນຈະຖືກນໍາໃຊ້ພຽງແຕ່ຫຼັງຈາກປຶກສາກັບຜູ້ຊ່ຽວຊານດ້ານສຸຂະພາບຂອງທ່ານ.
ປົນໄຂ່ໄກ່ (ດິບ) ກັບນ້ ຳ ໝາກ ນາວເຄິ່ງຈອກ. ດື່ມ ໜຶ່ງ ຊົ່ວໂມງກ່ອນອາຫານ 3 ຄັ້ງຕໍ່ມື້. ຫລັກສູດແມ່ນ 3 ວັນ.ການປິ່ນປົວອີກຄັ້ງແມ່ນອະນຸຍາດພາຍຫຼັງ 10 ວັນ.
ລ້າງຮາກຂອງ dandelion ຢ່າງລະອຽດ, ຟັກ. ງາມ 1 ບ່ວງກາເຟຂອງມະຫາຊົນທີ່ໄດ້ຮັບຜົນດ້ວຍຈອກນ້ ຳ ຕົ້ມ. ເມື່ອຍຫຼັງຈາກ 30 ນາທີ. ດື່ມວິທີແກ້ໄຂໃນເວລາກາງເວັນ.
ຖອກດອກໄມ້ linden ດ້ວຍນ້ ຳ (ໃນອັດຕາ 1 ຈອກວັດຖຸດິບຕໍ່ 1.5 ລິດຂອງແຫຼວ). ຫຼັງຈາກຕົ້ມ, ຫຼຸດຄວາມຮ້ອນໃຫ້ສູງສຸດແລະລວກປະມານ 15 ນາທີ. ເມື່ອຍ. ໃຊ້ແທນນ້ ຳ ດື່ມ.
ເຂົ້າ ໜົມ ປັງຂີ້ເຜິ້ງຕົ້ມໃສ່ຈອກນ້ ຳ ຕົ້ມ. ຮຽກຮ້ອງໃຫ້ຊາວປະມານ 40 ນາທີ. ໃຊ້ເວລາເຊົ້າແລະແລງ.
ນ້ໍາມັນ Plantain (ຊື້ຢູ່ຮ້ານຂາຍຢາຫຼືຜະລິດຢູ່ເຮືອນ) ເອົາ 2 tbsp. ມື້ລະ 3 ເທື່ອ.
ເພື່ອເສີມຂະຫຍາຍປະສິດທິຜົນຂອງການປິ່ນປົວ, ຄວນແນະ ນຳ ໃຫ້ສົມທົບກັບຢາພື້ນເມືອງແລະການ ນຳ ໃຊ້ວິທີການປິ່ນປົວແບບພື້ນເມືອງ. ການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງຂອງລະດັບ glucose ກັບຕົວເລກປົກກະຕິສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບໃນທາງບວກຂອງການປິ່ນປົວ.
ການຄິດໄລ່ປະລິມານອິນຊູລິນ
ເພື່ອຍົກສູງຄຸນນະພາບຂອງຊີວິດ, ແຕ່ລະໂລກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນຄວນສາມາດຄິດໄລ່ອິດສະຫຼະປະ ຈຳ ວັນທີ່ລາວຕ້ອງການ, ແລະບໍ່ປ່ຽນຄວາມຮັບຜິດຊອບນີ້ໃຫ້ແພດທີ່ອາດຈະບໍ່ຢູ່ເລື້ອຍໆ. ມີການ ຊຳ ນານສູດສູດພື້ນຖານ ສຳ ລັບການຄິດໄລ່ອິນຊູລິນ, ທ່ານສາມາດຫລີກລ້ຽງການກິນເກີນຂອງຮໍໂມນ, ແລະຍັງຄວບຄຸມພະຍາດໄດ້.
- ກົດລະບຽບການຄິດໄລ່ທົ່ວໄປ
- ຈຳ ເປັນຕ້ອງໃຊ້ຢາອິນຊູລິນໃນຂະ ໜາດ ໃດຕໍ່ 1 ໜ່ວຍ
- ວິທີການເລືອກປະລິມານຂອງ insulin ໃນ syringe?
- ວິທີການບໍລິຫານອິນຊູລິນ: ກົດລະບຽບທົ່ວໄປ
- ຂະຫຍາຍປະລິມານອິນຊູລິນແລະຂະ ໜາດ ຂອງມັນ (ວິດີໂອ)
ກົດລະບຽບການຄິດໄລ່ທົ່ວໄປ
ກົດລະບຽບ ສຳ ຄັນໃນສູດການຄິດໄລ່ປະລິມານຂອງອິນຊູລິນແມ່ນຄວາມຕ້ອງການຂອງຄົນເຈັບບໍ່ຕ້ອງມີຮໍໂມນບໍ່ເກີນ 1 ໜ່ວຍ ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ. ຖ້າທ່ານບໍ່ສົນໃຈກົດລະບຽບນີ້, ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປກໍ່ຈະເກີດຂື້ນ, ເຊິ່ງສາມາດ ນຳ ໄປສູ່ສະພາບທີ່ ສຳ ຄັນ - ເປັນສະຕິລະວັງໃນເລືອດ. ແຕ່ ສຳ ລັບການຄັດເລືອກທີ່ແນ່ນອນຂອງປະລິມານຂອງອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງລະດັບຂອງການຊົດເຊີຍຂອງພະຍາດດັ່ງກ່າວ:
- ໃນໄລຍະ ທຳ ອິດຂອງພະຍາດຊະນິດ 1, ປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນແມ່ນຖືກເລືອກໂດຍອີງໃສ່ຮໍໂມນບໍ່ເກີນ 0.5 ໜ່ວຍ ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ.
- ຖ້າໂຣກເບົາຫວານຊະນິດ 1 ແມ່ນໄດ້ຮັບການຊົດເຊີຍເປັນຢ່າງດີໃນປີ, ຫຼັງຈາກນັ້ນປະລິມານທີ່ສູງສຸດຂອງອິນຊູລິນຈະເປັນຮໍໂມນ 0.6 ໜ່ວຍ ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ.
- ໃນໂລກເບົາຫວານປະເພດ 1 ທີ່ຮ້າຍແຮງແລະມີການປ່ຽນແປງເລື້ອຍໆໃນລະດັບນ້ ຳ ຕານໃນເລືອດ, ເຖິງ 0.7 ໜ່ວຍ ຂອງຮໍໂມນຕໍ່ນ້ ຳ ໜັກ ໜຶ່ງ ກິໂລ.
- ໃນກໍລະນີຂອງໂລກເບົາຫວານທີ່ເສື່ອມໂຊມ, ປະລິມານຂອງອິນຊູລິນຈະຢູ່ທີ່ 0,8 ໜ່ວຍ / ກິໂລ,
- ດ້ວຍໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ - 1.0 PIECES / kg.
ສະນັ້ນ, ການຄິດໄລ່ປະລິມານຢາຂອງອິນຊູລິນເກີດຂື້ນຕາມລະບົບວິທີຕໍ່ໄປນີ້: ປະລິມານປະລິມານປະລິມານອິນຊູລິນຕໍ່ມື້ (ນ້ ຳ ໜັກ) * ນ້ ຳ ໜັກ ຮ່າງກາຍທັງ ໝົດ / 2.
ຕົວຢ່າງ: ຖ້າປະລິມານອິນຊູລິນໃນແຕ່ລະມື້ແມ່ນ 0.5 ໜ່ວຍ, ຫຼັງຈາກນັ້ນມັນຕ້ອງໄດ້ຮັບການຄູນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ, ຍົກຕົວຢ່າງ 70 ກລ. 0.5 * 70 = 35. ຕົວເລກຜົນໄດ້ຮັບ 35 ຄວນຈະແບ່ງອອກໂດຍ 2. ຜົນໄດ້ຮັບແມ່ນ ໝາຍ ເລກ 17,5, ເຊິ່ງຕ້ອງໄດ້ກ່າຍລົງ, ນັ້ນແມ່ນ, ໄດ້ຮັບ 17. ມັນຫັນອອກວ່າຢາອິນຊູລິນໃນຕອນເຊົ້າຈະເປັນ 10 ໜ່ວຍ, ແລະຕອນແລງ - 7.
ຈຳ ເປັນຕ້ອງໃຊ້ຢາອິນຊູລິນໃນຂະ ໜາດ ໃດຕໍ່ 1 ໜ່ວຍ
ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແມ່ນແນວຄິດ ໜຶ່ງ ທີ່ໄດ້ຖືກ ນຳ ມາແນະ ນຳ ເພື່ອເຮັດໃຫ້ງ່າຍຕໍ່ການຄິດໄລ່ປະລິມານຂອງອິນຊູລິນກ່ອນອາຫານ. ໃນນີ້, ໃນການຄິດໄລ່ຫົວ ໜ່ວຍ ເຂົ້າຈີ່, ບໍ່ແມ່ນຜະລິດຕະພັນທັງ ໝົດ ທີ່ບັນຈຸທາດແປ້ງແມ່ນຖືກປະຕິບັດ, ແຕ່ມີພຽງແຕ່ "ນັບ" ເທົ່ານັ້ນ:
- ມັນຕົ້ນ, beets, carrots
- ຜະລິດຕະພັນທັນຍາພືດ
- ຫມາກໄມ້ຫວານ
- ຂອງຫວານ.
ໃນປະເທດຣັດເຊຍ, ໜ່ວຍ ເຂົ້າຈີ່ ໜຶ່ງ ໜ່ວຍ ເທົ່າກັບທາດແປ້ງ 10 ກຣາມ. ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ ໜຶ່ງ ໜ່ວຍ ເທົ່າກັບເຂົ້າຈີ່ຂາວ, ໝາກ ແອບເປີ້ນຂະ ໜາດ ກາງ, ນ້ ຳ ຕານສອງບ່ວງກາເຟ. ຖ້າຫົວ ໜ່ວຍ ເຂົ້າຈີ່ ໜ່ວຍ ໜຶ່ງ ເຂົ້າໄປໃນອົງການຈັດຕັ້ງທີ່ບໍ່ສາມາດຜະລິດອິນຊູລິນເປັນອິດສະຫຼະ, ລະດັບ glycemia ເພີ່ມຂື້ນໃນລະດັບຈາກ 1,6 ຫາ 2,2 mmol / l. ນັ້ນແມ່ນ, ເຫຼົ່ານີ້ແມ່ນຕົວຊີ້ວັດທີ່ແນ່ນອນທີ່ glycemia ຫຼຸດລົງຖ້າມີການແນະ ນຳ ໜຶ່ງ ຂອງອິນຊູລິນ.
ຈາກນີ້ມັນເປັນດັ່ງຕໍ່ໄປນີ້ວ່າ ສຳ ລັບແຕ່ລະ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ໄດ້ຮັບຮອງເອົາມັນ ຈຳ ເປັນຕ້ອງໄດ້ແນະ ນຳ ກ່ຽວກັບອິນຊູລິນປະມານ 1 ໜ່ວຍ. ນັ້ນແມ່ນເຫດຜົນ, ມັນໄດ້ຖືກແນະນໍາໃຫ້ຜູ້ປ່ວຍເບົາຫວານທຸກຄົນໄດ້ຮັບໂຕະຫົວ ໜ່ວຍ ເຂົ້າຈີ່ເພື່ອເຮັດການຄິດໄລ່ທີ່ຖືກຕ້ອງທີ່ສຸດ. ນອກຈາກນັ້ນ, ກ່ອນທີ່ຈະສັກແຕ່ລະຄັ້ງ, ມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມ glycemia, ນັ້ນແມ່ນ, ຊອກຫາລະດັບຂອງນ້ ຳ ຕານໃນເລືອດທີ່ມີທາດ glucometer.
ຖ້າຄົນເຈັບມີໂຣກ hyperglycemia, ນັ້ນແມ່ນນໍ້າຕານສູງ, ທ່ານ ຈຳ ເປັນຕ້ອງເພີ່ມ ຈຳ ນວນ ໜ່ວຍ ທີ່ ເໝາະ ສົມຂອງຮໍໂມນເຂົ້າໃນ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່. ມີລະດັບຕ່ ຳ ໃນເລືອດ, ປະລິມານຂອງຮໍໂມນຈະ ໜ້ອຍ ລົງ.

ຕົວຢ່າງ: ຖ້າຜູ້ເປັນເບົາຫວານມີລະດັບນໍ້າຕານ 7 mmol / l ເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານແລະມີແຜນທີ່ຈະກິນ 5 XE, ລາວ ຈຳ ເປັນຕ້ອງບໍລິຫານອິນຊູລິນສັ້ນ ໜຶ່ງ ໜ່ວຍ. ຫຼັງຈາກນັ້ນ, ນ້ ຳ ຕານໃນເລືອດໃນເບື້ອງຕົ້ນຈະຫຼຸດລົງຈາກ 7 mmol / L ມາເປັນ 5 mmol / L. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເພື່ອທົດແທນຄ່າເຂົ້າຈີ່ 5 ໜ່ວຍ, ທ່ານຕ້ອງໃສ່ຮໍໂມນ 5 ໜ່ວຍ, ປະລິມານຢາອິນຊູລິນທັງ ໝົດ ແມ່ນ 6 ໜ່ວຍ.
ວິທີການເລືອກປະລິມານຂອງ insulin ໃນ syringe?
ເພື່ອຕື່ມຢາ syringe ປະລິມານປະລິມານ 1,0-2.0 ມລດ້ວຍປະລິມານຢາທີ່ຖືກຕ້ອງ, ທ່ານ ຈຳ ເປັນຕ້ອງຄິດໄລ່ລາຄາແບ່ງສ່ວນຂອງ syringe. ເພື່ອເຮັດສິ່ງນີ້, ກຳ ນົດ ຈຳ ນວນຂອງການແບ່ງສ່ວນໃນ 1 ມລຂອງເຄື່ອງມື. ຮໍໂມນທີ່ຜະລິດຢູ່ພາຍໃນປະເທດແມ່ນຂາຍໃນກະປຸກ 5.0 ມລ. 1 ມລແມ່ນ 40 ໜ່ວຍ ຂອງຮໍໂມນ. ຈຳ ນວນຮໍໂມນ 40 ໜ່ວຍ ຄວນແບ່ງຕາມ ຈຳ ນວນທີ່ຈະໄດ້ຮັບໂດຍການ ຄຳ ນວນພະແນກໃນ 1 ມລຂອງເຄື່ອງມື.
ຕົວຢ່າງ: ໃນ 1 ml ຂອງ syringe 10 ພະແນກ. 40:10 = 4 ໜ່ວຍ. ນັ້ນແມ່ນ, ໃນ ໜຶ່ງ ສ່ວນຂອງ syringe, 4 ໜ່ວຍ ຂອງອິນຊູລິນ. ປະລິມານຂອງອິນຊູລິນທີ່ທ່ານຕ້ອງການປ້ອນເຂົ້າຄວນແບ່ງອອກໂດຍລາຄາຂອງການແບ່ງສ່ວນ ໜຶ່ງ, ສະນັ້ນທ່ານຈະໄດ້ຮັບ ຈຳ ນວນຂອງພະແນກກ່ຽວກັບ syringe ທີ່ຕ້ອງເຕັມໄປດ້ວຍ insulin.
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ນອກນັ້ນຍັງມີປາກກາທີ່ປະກອບດ້ວຍແຜ່ນພິເສດທີ່ເຕັມໄປດ້ວຍຮໍໂມນ. ໂດຍການກົດຫລືກົດປຸ່ມ syringe, ອິນຊູລິນຖືກສີດເຂົ້າ. ຈົນກ່ວາປັດຈຸບັນຂອງການສັກຢາໃນ syringes, ປະລິມານທີ່ຈໍາເປັນຕ້ອງຖືກກໍານົດ, ເຊິ່ງຈະເຂົ້າໄປໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ວິທີການບໍລິຫານອິນຊູລິນ: ກົດລະບຽບທົ່ວໄປ
ການບໍລິຫານຂອງຢາອິນຊູລິນຜະລິດຕາມຂັ້ນຕອນຕໍ່ໄປນີ້ (ເມື່ອປະລິມານທີ່ ຈຳ ເປັນຂອງຢາໄດ້ຖືກ ຄຳ ນວນແລ້ວ):
- ມືຄວນຖືກຂ້າເຊື້ອ, ໃສ່ຖົງມືທາງການແພດ.
- ມ້ວນກະຕຸກຢາຢູ່ໃນມືຂອງທ່ານເພື່ອໃຫ້ມັນປະສົມເຂົ້າກັນດີ, ຂ້າເຊື້ອຫົວແລະ cork.
- ໃນເຂັມສັກຢາ, ແຕ້ມອາກາດໃນປະລິມານທີ່ຮໍໂມນຈະຖືກສັກ.
- ເອົາຂວດໃສ່ຢາລົງທາງເທິງໂຕະ, ຖອກເອົາຫົວເຂັມອອກຈາກເຂັມແລະເອົາມັນໃສ່ໃນໂຖໂດຍຜ່ານຄອກ.
- ກົດ syringe ເພື່ອໃຫ້ອາກາດຈາກມັນເຂົ້າສູ່ vial.
- ຫັນຂວດແກ້ວຂື້ນລົງແລະເອົາລົງໃສ່ເຂັມ 2-4 ໜ່ວຍ ຫຼາຍກ່ວາປະລິມານທີ່ຄວນຈະສົ່ງເຂົ້າໄປໃນຮ່າງກາຍ.
- ຖອດເຂັມອອກຈາກຂວດ, ປ່ອຍອາກາດອອກຈາກ syringe, ດັດປັບປະລິມານທີ່ ຈຳ ເປັນ.
- ສະຖານທີ່ສັກຢາຈະຖືກເຮັດອະນາໄມ 2 ຄັ້ງດ້ວຍສິ້ນຝ້າຍແລະຝ້າຍ.
- ແນະ ນຳ insulin subcutaneously (ດ້ວຍປະລິມານທີ່ໃຫຍ່ຂອງຮໍໂມນ, ການສີດແມ່ນເຮັດໄດ້ໂດຍໃຊ້ intramuscularly).
- ຮັກສາສະຖານທີ່ສັກຢາແລະເຄື່ອງມືທີ່ໃຊ້ແລ້ວ.
ສຳ ລັບການດູດຮໍໂມນຮໍໂມນຢ່າງໄວວາ (ຖ້າວ່າການສີດເຂົ້າໄປໃນ subcutaneous), ການສັກຢາເຂົ້າໄປໃນທ້ອງແມ່ນແນະ ນຳ ໃຫ້ໃຊ້. ຖ້າການສັກຢາໃສ່ຂາ, ຫຼັງຈາກນັ້ນການດູດຊືມຈະຊ້າແລະບໍ່ສົມບູນ. ການສັກຢາໃສ່ກົ້ນ, ບ່າມີອັດຕາການດູດຊືມໂດຍສະເລ່ຍ.
ແນະ ນຳ ໃຫ້ປ່ຽນສະຖານທີ່ສັກຢາຕາມລະບຽບການ: ໃນຕອນເຊົ້າ - ໃນກະເພາະອາຫານ, ໃນຕອນບ່າຍ - ໃນບ່າ, ໃນຕອນແລງ - ໃນບໍລິເວນຂາ.
ທ່ານສາມາດໄດ້ຮັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບເຕັກນິກໃນການບໍລິຫານອິນຊູລິນທີ່ນີ້: http://diabet.biz/lechenie/tradicionnaya/insulin/tehnika-vvedenija-insulina.html.
ຂະຫຍາຍປະລິມານອິນຊູລິນແລະຂະ ໜາດ ຂອງມັນ (ວິດີໂອ)
ການຍັບຍັ້ງອິນຊູລິນດົນແມ່ນຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ໄວທີ່ສຸດເພື່ອໃຫ້ຕັບມີຄວາມສາມາດຜະລິດນ້ ຳ ຕານໃນເລືອດໄດ້ຢ່າງຕໍ່ເນື່ອງ (ແລະມັນ ຈຳ ເປັນທີ່ເຮັດໃຫ້ສະ ໝອງ ເຮັດວຽກໄດ້), ເພາະວ່າໃນໂລກເບົາຫວານ mellitus ຮ່າງກາຍບໍ່ສາມາດເຮັດໄດ້ດ້ວຍຕົນເອງ.
ຢາອິນຊູລິນແກ່ຍາວແມ່ນໃຊ້ໃນທຸກໆ 12 ຫລື 24 ຊົ່ວໂມງຂື້ນກັບປະເພດຂອງອິນຊູລິນ (ມື້ນີ້ insulin ສອງຊະນິດທີ່ມີປະສິດຕິພາບແມ່ນໃຊ້ - Levemir ແລະ Lantus). ຜູ້ຊ່ຽວຊານດ້ານການຄວບຄຸມໂຣກເບົາຫວານໃນວີດີໂອກ່າວວ່າວິທີການຄິດໄລ່ປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນ.
ຄວາມສາມາດໃນການຄິດໄລ່ປະລິມານຂອງອິນຊູລິນແມ່ນທັກສະທີ່ທຸກໆພະຍາດເບົາຫວານທີ່ເພິ່ງພາອາໄສອິນຊູລິນຕ້ອງເປັນແມ່ບົດ. ຖ້າທ່ານເລືອກປະລິມານຢາອິນຊູລິນໃນປະລິມານທີ່ບໍ່ຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນການກິນຢາຫຼາຍເກີນໄປກໍ່ສາມາດເກີດຂື້ນໄດ້, ເຊິ່ງຖ້າການໃຫ້ການຊ່ວຍເຫຼືອແບບບໍ່ຖືກຕ້ອງສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້. ປະລິມານຢາອິນຊູລິນທີ່ຖືກຕ້ອງແມ່ນກຸນແຈ ສຳ ຄັນຕໍ່ສຸຂະພາບໂລກເບົາຫວານ.
ເປັນຫຍັງຜູ້ເປັນໂລກເບົາຫວານຈຶ່ງໄດ້ຮັບບາດແຜໃນຜິວ ໜັງ ບໍ່ດີ?
ຜູ້ທີ່ເປັນໂລກເບົາຫວານຄວນລະມັດລະວັງບໍ່ໃຫ້ ທຳ ລາຍຜິວ ໜັງ, ໂດຍສະເພາະຢູ່ຕີນ. ນີ້ແມ່ນຍ້ອນການຮັກສາບາດແຜທີ່ບໍ່ດີເຊິ່ງເປັນລັກສະນະເດັ່ນຂອງພະຍາດນີ້.
ບາດແຜທີ່ເປັນສີຂີ້ເຖົ່າແມ່ນອັນຕະລາຍທີ່ສຸດໃນໂລກເບົາຫວານ: ຂະບວນການຮັກສາຍາວນານແລະຍາກທີ່ຈະປິ່ນປົວ.
ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າພູມຕ້ານທານໃນພະຍາດເບົາຫວານຫຼຸດລົງ, ແລະຮ່າງກາຍບໍ່ສາມາດຕ້ານທານກັບຂະບວນການອັກເສບແລະແຫ້ງອອກຈາກຜິວຫນັງ. ໃນຕອນ ທຳ ອິດບາດແຜເລີ່ມດີ, ຫຼັງຈາກນັ້ນແຕກອີກເທື່ອ ໜຶ່ງ, ການຕິດເຊື້ອຈະເຂົ້າສູ່ມັນ, ແລະມັນຈະເລີ່ມຮ້ອນຂຶ້ນ.
ຂະບວນການຂອງການຟື້ນຟູແມ່ນປ້ອງກັນໄດ້ໂດຍການໄຄ່ບວມຂອງຂາ, ເລື້ອຍໆກັບພະຍາດນີ້. ນອກຈາກນັ້ນ, ບາດແຜທີ່ຕັ້ງຢູ່ບ່ອນອື່ນສາມາດເຮັດໃຫ້ເປັນອະໄວຍະວະໄດ້, ແຕ່ວ່າມີຂາມັນຍາກທີ່ຈະເຮັດໄດ້.
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີລັກສະນະໂດຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເຊິ່ງມີຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງຮ່າງກາຍທັງ ໝົດ, ແລະຕໍ່ສະພາບຂອງເຮືອນ້ອຍໂດຍສະເພາະເຮັດໃຫ້ເກີດຄວາມອັນຕະລາຍຂອງພວກມັນແລະ ທຳ ລາຍພວກມັນ.
ນີ້ແມ່ນຍ້ອນການເສື່ອມຂອງການໄຫຼວຽນຂອງເລືອດ (ໂດຍສະເພາະໃນເຂດລຸ່ມສຸດ) ແລະລັກສະນະຂອງບັນຫາໃນການສະ ໜອງ ທາດອາຫານໃຫ້ຈຸລັງຜິວ ໜັງ.

ມັນແມ່ນຂະບວນການເຫຼົ່ານີ້ເຊິ່ງເປັນສາເຫດຂອງການປາກົດຕົວຂອງບາດແຜທີ່ບໍ່ຫາຍດີເປັນເວລາດົນ. ຖ້າທ່ານບໍ່ໄດ້ເລີ່ມການປິ່ນປົວໃຫ້ທັນເວລາ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະປ່ຽນບາດແຜຢູ່ຂາໃຫ້ເປັນ foci ຂອງການອັກເສບຕິດເຊື້ອຮຸນແຮງ.
ບາດແຜທີ່ເປີດອອກສາມາດ ນຳ ໄປສູ່ການເປັນແຜໃນເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ແລະການຜ່າຕັດຕໍ່ໆໄປພ້ອມທັງເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆເຊັ່ນ: ໂຣກ osteomyelitis ແລະ phlegmon.
ມັນເຮັດໃຫ້ເກີດການ ທຳ ລາຍເສັ້ນປະສາດສ່ວນປາຍ, ເຊິ່ງ ນຳ ໄປສູ່ການລະເມີດຄວາມອ່ອນໄຫວຂອງຜິວ ໜັງ, ໂດຍສະເພາະແມ່ນຂາ. ເສັ້ນປະສາດທີ່ຮັບຜິດຊອບຕໍ່ ໜ້າ ທີ່ຂອງຜິວ ໜັງ ກໍ່ຕາຍເຊັ່ນກັນ, ເຊິ່ງຜົນຈາກມັນຈະກາຍເປັນແຫ້ງແລະປິ່ນປົວບໍ່ດີ. ຜິວ ໜັງ ມັກຈະແຕກ, ສະ ໜອງ ການຕິດເຊື້ອທີ່ເປັນວິທີທີ່ງ່າຍໃນຮ່າງກາຍໂດຍຜ່ານຮອຍແຕກ.
 ບຸກຄົນໃດຫນຶ່ງອາດຈະບາດເຈັບຂາຂອງລາວໂດຍບັງເອີນແລະບໍ່ໄດ້ສັງເກດເຫັນມັນໂດຍບໍ່ໄດ້ຮັບການປິ່ນປົວບາດແຜໃຫ້ທັນເວລາ (ຕົວຢ່າງ, ຖູສາລີຫຼືເຮັດໃຫ້ຕົນເອງບາດເຈັບໃນເວລາຍ່າງຕີນເປົ່າ). ເຫດຜົນ ສຳ ລັບສິ່ງນີ້ແມ່ນການລະເມີດຄວາມອ່ອນໄຫວຂອງຄວາມເຈັບປວດທີ່ເກີດຈາກຄວາມເສຍຫາຍຕໍ່ຈຸດຈົບຂອງເສັ້ນປະສາດ.
ບຸກຄົນໃດຫນຶ່ງອາດຈະບາດເຈັບຂາຂອງລາວໂດຍບັງເອີນແລະບໍ່ໄດ້ສັງເກດເຫັນມັນໂດຍບໍ່ໄດ້ຮັບການປິ່ນປົວບາດແຜໃຫ້ທັນເວລາ (ຕົວຢ່າງ, ຖູສາລີຫຼືເຮັດໃຫ້ຕົນເອງບາດເຈັບໃນເວລາຍ່າງຕີນເປົ່າ). ເຫດຜົນ ສຳ ລັບສິ່ງນີ້ແມ່ນການລະເມີດຄວາມອ່ອນໄຫວຂອງຄວາມເຈັບປວດທີ່ເກີດຈາກຄວາມເສຍຫາຍຕໍ່ຈຸດຈົບຂອງເສັ້ນປະສາດ.
ມັນສະແດງໃຫ້ເຫັນວ່າພະຍາດເບົາຫວານບໍ່ໄດ້ສັງເກດບັນຫາຂອງຂາຂອງຕົວເອງ, ຍ້ອນວ່າລາວບໍ່ຮູ້ສຶກບໍ່ສະບາຍຍ້ອນຄວາມຮູ້ສຶກທີ່ພິການ, ບໍ່ເຫັນບາດແຜຍ້ອນສາຍຕາຫຼຸດລົງ, ແລະບໍ່ສາມາດກວດຫາມັນໄດ້ຍ້ອນໂລກອ້ວນ, ເຊິ່ງມັກພົບກັບພະຍາດນີ້.
ຖ້າບາດແຜບໍ່ຫາຍດີພາຍໃນສອງສາມມື້, ມັນສາມາດກາຍເປັນແຜ. ສຳ ລັບພະຍາດເບົາຫວານ, ໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານແມ່ນເປັນລັກສະນະ, ນັ້ນແມ່ນບາດແຜຂາທີ່ບໍ່ປິ່ນປົວ.
ສິ່ງທີ່ຈະປິ່ນປົວ?
ທຸກໆຄົນທີ່ເປັນໂຣກເບົາຫວານຕ້ອງຕິດຕາມສະພາບຜິວ ໜັງ ຂອງພວກເຂົາແລະປຶກສາທ່ານ ໝໍ ຖ້າວ່າມີຂໍ້ບົກຜ່ອງໃດໆເກີດຂື້ນ, ເພາະວ່າມັນຍາກຫຼາຍທີ່ຈະປິ່ນປົວບາດແຜທີ່ຕິດເຊື້ອ.
 ການຮັກສາໄວຂອງຜິວເຮັດໃຫ້ມີສານອາຫານທີ່ ເໝາະ ສົມ, ບັນຈຸມີວິຕາມິນຕ່າງໆທີ່ພຽງພໍ.
ການຮັກສາໄວຂອງຜິວເຮັດໃຫ້ມີສານອາຫານທີ່ ເໝາະ ສົມ, ບັນຈຸມີວິຕາມິນຕ່າງໆທີ່ພຽງພໍ.
ທ່ານ ໝໍ ແນະ ນຳ ວ່າໃນໄລຍະການຮັກສາບາດແຜປະກອບມີຜະລິດຕະພັນດັ່ງຕໍ່ໄປນີ້ໃນອາຫານປະ ຈຳ ວັນຄື: ປາ, ຊີ້ນ, ຕັບ, ແກ່ນ, ໄຂ່, ເຂົ້າໂອດ, ລວມທັງ ໝາກ ໄມ້ແລະຜັກສົດ.
ບາດແຜໃດໆໃນໂລກເບົາຫວານຄວນໄດ້ຮັບການຮັກສາດ້ວຍຢາຕ້ານເຊື້ອ.
ຖ້າຄົນເຈັບມີອາການໄຂ້, ບໍລິເວນທີ່ບາດເຈັບຈະມີອາການເຈັບ, ໃຄ່ບວມແລະເປັນສີແດງ, ການເຮັດໃຫ້ມີບາດແຜແລະບໍ່ຫາຍດີ, ຢາຂີ້ເຜິ້ງທີ່ມີຢາຕ້ານເຊື້ອຄວນໄດ້ຮັບການເພີ່ມເຂົ້າໃນການຮັກສາ, ເຊິ່ງໃນເວລາດຽວກັນກໍ່ດູດຄວາມຊຸ່ມຈາກບາດແຜ (Levomekol, Levosin ແລະອື່ນໆ).
ຫຼັກສູດຂອງຢາຕ້ານເຊື້ອແລະວິຕາມິນຊີແມ່ນຖືກສັ່ງໂດຍທົ່ວໄປ (ກຸ່ມ B ແລະ C). ເພື່ອປັບປຸງໂພຊະນາການຂອງຜິວຫນັງໃນໄລຍະການຮັກສາເນື້ອເຍື່ອ, ຢາຂີ້ເຜິ້ງ methyluracil ແລະ solcoseryl ກໍ່ຖືກ ນຳ ໃຊ້ເຊັ່ນດຽວກັນກັບຢາຂີ້ເຜິ້ງທີ່ມີນໍ້າມັນ (Trofodermin).
ສຳ ລັບການຫົດຕົວແລະ epithelization (overgrowth) ຂອງບາດແຜ, ມັນ ຈຳ ເປັນຕ້ອງສ້າງເງື່ອນໄຂທີ່ດີທີ່ສຸດ. ມັນຕ້ອງໄດ້ຮັບການອະນາໄມຈຸລິນຊີ, ເນື້ອເຍື່ອທີ່ຕາຍແລະຮ່າງກາຍຕ່າງປະເທດ. hydrogen peroxide ແລະທາດໄອໂອໂຊນສາມາດເຮັດໃຫ້ການຮັກສາດີຂື້ນເທົ່ານັ້ນ.
ວິທີທີ່ດີທີ່ສຸດໃນການເຮັດຄວາມສະອາດແມ່ນການລ້າງບາດແຜດ້ວຍວິທີແກ້ໄຂເກືອທີ່ເປັນຫມັນງ່າຍດາຍ. ການ ນຳ ໃຊ້ຫ້ອງນ້ ຳ ໃນທ້ອງຖິ່ນດ້ວຍການເຄື່ອນຍ້າຍນ້ ຳ ທີ່ວຸ່ນວາຍຢູ່ໃນພວກມັນສາມາດແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍບາງຄົນມີບາດແຜຢູ່ຂາ.
ເມື່ອວິທີການຂ້າງເທິງບໍ່ໃຫ້ຜົນໄດ້ຮັບທີ່ຄາດຫວັງ, ການ ກຳ ຈັດໂຣກ necrosis ໂດຍການຮັກສາສາມາດເປັນວິທີດຽວໃນການ ທຳ ຄວາມສະອາດແຜຍາວນານ.
ການຮັກສາດ້ວຍວິທີແກ້ໄຂອື່ນໆ
ເມື່ອປິ່ນປົວຄົນເຈັບເປັນໂຣກເບົາຫວານ, ຢາພື້ນເມືອງຈະຊ່ວຍໄດ້.

ໃບຂອງ celandine. ມັນດີກວ່າການ ນຳ ໃຊ້ສົດ, ແຕ່ວ່າແຫ້ງກໍ່ຍັງ ເໝາະ ສົມ, ພຽງແຕ່ພວກມັນຕ້ອງໄດ້ອົບກ່ອນ. ໃບໄມ້ ຈຳ ເປັນຕ້ອງຫໍ່ເປັນບາດແຜຫລືແຜ.
ຮາກຂອງ burdock ແລະ celandine. ທ່ານ ຈຳ ເປັນຕ້ອງຜະສົມສານຮາກຂອງ celandine (20 ກຼາມ), burdock (30 ກຼາມ) ແລະນ້ ຳ ມັນດອກຕາເວັນ (100 ມິນລີລິດ). ຕົ້ມ 15 ນາທີໃນໄລຍະຄວາມຮ້ອນຕໍ່າແລະເມື່ອຍ. ລ້າງບາດແຜທີ່ບໍ່ຫາຍດີເປັນເວລາ 2-3 ອາທິດຕໍ່ມື້.
ນ້ ຳ ໝາກ ແຕງສົດ. ນ້ ຳ ໝາກ ແຕງມີຜົນຕ້ານເຊື້ອໄວຣັດ. ພວກມັນຄວນລະບາຍບາດແຜທີ່ບໍ່ສະອາດ, ແລະເຮັດການບີບອັດຈາກມັນເປັນເວລາຫຼາຍຊົ່ວໂມງ. ເມື່ອບາດແຜຖືກອະນາໄມດ້ວຍນ້ ຳ ໝາກ ໄມ້, ທ່ານຄວນໃຊ້ວິທີທີ່ທ່ານ ໝໍ ສັ່ງ.
ການປ້ອງກັນ
ໃນຖານະເປັນ prophylaxis ແລະການປິ່ນປົວໂຣກ neuropathies ແລະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຊັ່ນໂຣກ Glucberry. ຈຸດປະສົງຂອງການ ນຳ ໃຊ້ຂອງພວກມັນແມ່ນເພື່ອປ້ອງກັນຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດ, ປັບປຸງແລະປັບປຸງສະພາບຂອງເສັ້ນປະສາດ.
ເພື່ອຫລີກລ້ຽງລັກສະນະຂອງບາດແຜແລະແຜທີ່ບໍ່ຫາຍດີ, ທ່ານຕ້ອງປະຕິບັດຕາມກົດລະບຽບດັ່ງນີ້:
- ຢ່າຍ່າງຕີນເປົ່າແລະກວດກາເກີບກ່ອນເກີບ.
 ກວດເບິ່ງຂາຂອງທ່ານທຸກໆວັນເພື່ອກວດຫາການບາດເຈັບໃດໆ.
ກວດເບິ່ງຂາຂອງທ່ານທຸກໆວັນເພື່ອກວດຫາການບາດເຈັບໃດໆ.- ລ້າງຕີນທຸກໆມື້ໂດຍໃຊ້ຜະລິດຕະພັນທີ່ບໍ່ແມ່ນຜິວແຫ້ງ.
- ຢຸດສູບຢາ, ເພາະວ່າທາດນີໂກຕິນເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດເສື່ອມໂຊມ, ແລະສິ່ງນີ້ເຮັດໃຫ້ຂະບວນການຂອງການຟື້ນຟູຂອງເຊນແລະການຮັກສາບາດແຜທີ່ບໍ່ສະອາດ.
- ສັງເກດເບິ່ງຄວາມລະມັດລະວັງດ້ານຄວາມປອດໄພໃນເວລາທີ່ໃຊ້ເຕົາຜິງ, ລັງສີຫລືແຜ່ນຮອງຄວາມຮ້ອນເພື່ອບໍ່ໃຫ້ທ່ານເຜົາຕົວເອງ.
- ໃນສະພາບອາກາດທີ່ ໜາວ ເຢັນ, ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະອຸ່ນເກີບຂອງທ່ານແລະຢູ່ເທິງຖະ ໜົນ ບໍ່ເກີນ 20 ນາທີ.
- ໃນລະດູຮ້ອນ, ຢ່າໃຊ້ເກີບກັບກະໂດດໃນລະຫວ່າງຕີນ.
- ໃສ່ເກີບຫຼາຍຄູ່, ຈັບສະຫຼັບກັນ.
- ຢ່າເອົາຄໍ, ຫອນແລະໂຄນອອກຈາກຜິວ ໜັງ ຕົວທ່ານເອງ.
- ໃຊ້ພຽງແຕ່ເກີບແລະຜ້າແພທີ່ສະດວກສະບາຍເທົ່ານັ້ນທີ່ບໍ່ເຮັດໃຫ້ຜິວພັນ ແໜ້ນ ດ້ວຍຜ້າພັນທີ່ບໍ່ຖູແລະສາຍຍືດ.
ມັນບໍ່ ຈຳ ເປັນຕ້ອງອາບນ້ ຳ ຫຼືອາບນ້ ຳ ເປັນເວລາດົນນານ, ເພາະວ່າພາຍໃຕ້ອິດທິພົນຂອງນ້ ຳ ຜິວ ໜັງ ຈະວ່າງແລະໃຄ່ຂື້ນ, ເຊິ່ງເປັນການເພີ່ມຄວາມສ່ຽງຕໍ່ການບາດເຈັບ.
ທ່ານບໍ່ຄວນໃຊ້ Vaseline ແລະຜະລິດຕະພັນໃດໆໂດຍອີງໃສ່ນ້ ຳ ມັນແຮ່ທາດເພື່ອເຮັດໃຫ້ຜິວອ່ອນລົງ, ຍ້ອນວ່າມັນບໍ່ຖືກດູດຊືມຈາກຜິວ ໜັງ.
ຖ້າຜິວ ໜັງ ແຫ້ງຫຼາຍ, ທ່ານຄວນປຶກສາແພດ ໝໍ ຜູ້ທີ່ຈະ ກຳ ນົດຢາ hypotonic ໂດຍບໍ່ຕ້ອງໃຊ້ beta-blockers ທີ່ລົບກວນການເຮັດວຽກຂອງຜິວ ໜັງ.
ແມ່ນແຕ່ບາດແຜເລັກນ້ອຍທີ່ສຸດໃນຜິວ ໜັງ ຄວນໄດ້ຮັບການປິ່ນປົວ. ວິທີແກ້ໄຂທີ່ດີທີ່ສຸດແມ່ນໃຫ້ປຶກສາຜູ້ຊ່ຽວຊານຜູ້ທີ່ຈະປະເມີນສະຖານະການຢ່າງມີຈຸດປະສົງແລະໃຫ້ການປິ່ນປົວທີ່ພຽງພໍ.
ເຮັດແນວໃດ insulin ເຮັດວຽກ
Insulin ແມ່ນວິທີການທີ່ຈະສົ່ງທາດນ້ ຳ ຕານ - ເຊື້ອເພີງ - ຈາກເລືອດເຂົ້າສູ່ຈຸລັງ. Insulin ກະຕຸ້ນການເຄື່ອນຍ້າຍຂອງ“ ຂົນສົ່ງນ້ ຳ ຕານ” ໃນຈຸລັງ. ເຫຼົ່ານີ້ແມ່ນທາດໂປຼຕີນພິເສດທີ່ຍ້າຍຈາກພາຍໃນສູ່ເຍື່ອນອກຂອງຈຸລັງ, ຈັບໂມເລກຸນ glucose, ແລະຈາກນັ້ນໂອນໃຫ້ມັນຢູ່ໃນ“ ໂຮງງານພະລັງງານ” ພາຍໃນເພື່ອເຜົາຜານ.
Insulin ໃນການຮັກສາພະຍາດເບົາຫວານຊະນິດ 1 ແລະປະເພດ 2:
- ການປິ່ນປົວໂຣກເບົາຫວານທີ່ມີອິນຊູລິນ: ເລີ່ມຕົ້ນທີ່ນີ້. ປະເພດຂອງ insulin ແລະກົດລະບຽບສໍາລັບການເກັບຮັກສາຂອງມັນ.
- ສັກອິນຊູລິນຊະນິດໃດທີ່ຈະສັກ, ໃນເວລາໃດແລະໃນປະລິມານໃດ. ແຜນການ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະໂຣກເບົາຫວານປະເພດ 2.
- ເຕັກນິກໃນການບໍລິຫານອິນຊູລິນ. ວິທີການສັກຢາໂດຍບໍ່ເຈັບປວດ.
- ເຂັມຂັດອິນຊູລິນ, ປາກກາ syringe ແລະເຂັມ ສຳ ລັບພວກມັນ. ເຂັມທີ່ໃຊ້ແມ່ນດີກວ່າທີ່ຈະໃຊ້.
- Lantus ແລະ Levemir - ຂະຫຍາຍອິນຊູລິນ. ທຳ ມະດາເຮັດໃຫ້ນ້ ຳ ຕານໃນຕອນເຊົ້າທ້ອງເປົ່າ
- ການຄິດໄລ່ປະລິມານອິນຊູລິນໄວກ່ອນອາຫານ
- ຮໍໂມນອິນຊູລິນໄຮໂຊ, NovoRapid ແລະ Apidra. ອິນຊູລິນສັ້ນຂອງມະນຸດ
- ວິທີການລະລາຍອິນຊູລິນເພື່ອສັກຢາທີ່ຕໍ່າ
- ການປິ່ນປົວເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ເຈືອຈາງທາດລະລາຍອິນຊູລິນ (ປະສົບການຂອງໂປໂລຍ)
- ສູບອິນຊູລິນ: ຂໍ້ດີແລະຂໍ້ເສຍ. ສູບນ້ ຳ ດ້ວຍການ ບຳ ບັດອິນຊູລິນ
ນ້ ຳ ຕານເຂົ້າສູ່ຈຸລັງຂອງຕັບແລະກ້າມພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນ, ຄືກັບເນື້ອເຍື່ອອື່ນໆຂອງຮ່າງກາຍ, ຍົກເວັ້ນສະ ໝອງ. ແຕ່ຢູ່ທີ່ນັ້ນມັນບໍ່ໄດ້ຖືກໄຟ ໄໝ້ ທັນທີ, ແຕ່ຖືກເກັບໄວ້ເປັນຄັງ ສຳ ຮອງໃນຮູບແບບ glycogen. ນີ້ແມ່ນສານຄ້າຍຄືທາດແປ້ງ. ຖ້າບໍ່ມີ insulin, ຫຼັງຈາກນັ້ນຜູ້ຂົນສົ່ງນ້ ຳ ຕານເຮັດວຽກບໍ່ດີ, ແລະຈຸລັງບໍ່ດູດຊຶມມັນພຽງພໍເພື່ອຮັກສາ ໜ້າ ທີ່ອັນ ສຳ ຄັນຂອງມັນ. ນີ້ໃຊ້ໄດ້ກັບເນື້ອເຍື່ອທັງ ໝົດ ຍົກເວັ້ນສະ ໝອງ, ເຊິ່ງກິນ glucose ໂດຍບໍ່ມີສ່ວນຮ່ວມຂອງອິນຊູລິນ.
ການກະ ທຳ ອີກຢ່າງ ໜຶ່ງ ຂອງອິນຊູລິນໃນຮ່າງກາຍແມ່ນວ່າພາຍໃຕ້ອິດທິພົນຂອງມັນ, ຈຸລັງໄຂມັນຈະດູດເອົານ້ ຳ ຕານຈາກເລືອດແລະປ່ຽນເປັນໄຂມັນອີ່ມຕົວ, ເຊິ່ງສະສົມ. Insulin ແມ່ນຮໍໂມນຕົ້ນຕໍທີ່ຊ່ວຍກະຕຸ້ນໂລກອ້ວນແລະປ້ອງກັນການສູນເສຍນ້ ຳ ໜັກ. ການປ່ຽນລະດັບ glucose ໃຫ້ເປັນໄຂມັນແມ່ນ ໜຶ່ງ ໃນກົນໄກທີ່ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດພາຍໃຕ້ອິດທິພົນຂອງ insulin ຫຼຸດລົງ.
Gluconeogenesis ແມ່ນຫຍັງ
ຖ້າລະດັບນໍ້າຕານໃນເລືອດຫຼຸດລົງຕໍ່າກ່ວາປົກກະຕິແລະຄັງ ສຳ ຮອງຂອງທາດແປ້ງ (glycogen) ແມ່ນ ໝົດ ໄປແລ້ວ, ຫຼັງຈາກນັ້ນ, ໃນຈຸລັງຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງແລະ ລຳ ໄສ້, ຂະບວນການປ່ຽນທາດໂປຼຕີນເຂົ້າສູ່ລະດັບນ້ ຳ ຕານເລີ່ມຕົ້ນ. ຂະບວນການນີ້ເອີ້ນວ່າ "gluconeogenesis", ມັນຊ້າຫຼາຍແລະບໍ່ມີປະສິດຕິຜົນ. ໃນເວລາດຽວກັນ, ຮ່າງກາຍຂອງມະນຸດບໍ່ສາມາດເຮັດໃຫ້ທາດນ້ ຳ ຕານກັບຄືນສູ່ທາດໂປຣຕີນໄດ້. ເຊັ່ນດຽວກັນ, ພວກເຮົາບໍ່ຮູ້ວິທີທີ່ຈະເຮັດໃຫ້ໄຂມັນກາຍເປັນນ້ ຳ ຕານ.

ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ແລະແມ່ນແຕ່ໃນຄົນເຈັບສ່ວນໃຫຍ່ທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ໂຣກ ໝາກ ພ້າວໃນສະພາບທີ່“ ອົດອາຫານ” ຢູ່ໃນສະພາບສ່ວນນ້ອຍຂອງອິນຊູລິນ. ດັ່ງນັ້ນ, ຢ່າງ ໜ້ອຍ ມີອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ຢູ່ໃນຮ່າງກາຍ. ນີ້ເອີ້ນວ່າ "ພື້ນຖານ", ນັ້ນແມ່ນຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນເລືອດ. ມັນເປັນສັນຍານຕັບ, ໝາກ ໄຂ່ຫຼັງ, ແລະ ລຳ ໄສ້ວ່າທາດໂປຼຕີນບໍ່ ຈຳ ເປັນຕ້ອງປ່ຽນເປັນນ້ ຳ ຕານເພື່ອເພີ່ມ ນຳ ້ຕານໃນເລືອດ. ຄວາມເຂັ້ມຂົ້ນຂອງສານອິນຊູລິນໃນເລືອດ“ ຍັບຍັ້ງການ” gluconeogenesis, ນັ້ນແມ່ນ, ປ້ອງກັນມັນ.
ມາດຕະຖານ້ ຳ ຕານໃນເລືອດ - ເປັນທາງການແລະແທ້ຈິງ
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງໂດຍບໍ່ມີໂລກເບົາຫວານ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະຖືກຮັກສາໄວ້ໃນຂອບເຂດທີ່ແຄບຫຼາຍ - ຈາກ 3,9 - 5,3 mmol / L. ຖ້າທ່ານກວດເລືອດໃນເວລາທີ່ສຸ່ມ, ບໍ່ວ່າຈະເປັນອາຫານ, ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຫຼັງຈາກນັ້ນ, ນ້ ຳ ຕານໃນເລືອດຂອງລາວຈະມີປະມານ 4,7 mmol / L. ພວກເຮົາ ຈຳ ເປັນຕ້ອງໄດ້ພະຍາຍາມຕໍ່ຕົວເລກນີ້ໃນໂລກເບົາຫວານ, ເຊັ່ນ: ນ້ ຳ ຕານໃນເລືອດຫລັງຈາກກິນບໍ່ສູງກວ່າ 5,3 mmol / L.
ອັດຕາ ນຳ ້ຕານໃນເລືອດແມ່ນສູງ. ມັນ ນຳ ໄປສູ່ການພັດທະນາພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານພາຍໃນ 10-20 ປີ. ເຖິງແມ່ນວ່າໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຫຼັງຈາກກິນອາຫານທີ່ອີ່ມຕົວດ້ວຍທາດແປ້ງທີ່ດູດຊືມໄວ, ທາດ ນຳ ້ຕານໃນເລືອດສາມາດເຕັ້ນໄດ້ເຖິງ 8-9 mmol / l. ແຕ່ຖ້າບໍ່ມີພະຍາດເບົາຫວານ, ຫຼັງຈາກກິນແລ້ວມັນກໍ່ຈະຫຼຸດລົງຕາມປົກກະຕິພາຍໃນສອງສາມນາທີ, ແລະທ່ານບໍ່ ຈຳ ເປັນຕ້ອງເຮັດຫຍັງເລີຍ. ໃນພະຍາດເບົາຫວານ,“ ການຕະຫລົກ” ກັບຮ່າງກາຍ, ການໃຫ້ອາຫານຄາໂບໄຮເດຣດທີ່ຫລອມໂລຫະນັ້ນແມ່ນບໍ່ຖືກແນະ ນຳ.
ໃນປື້ມວິທະຍາສາດດ້ານການແພດແລະນິຍົມກ່ຽວກັບພະຍາດເບົາຫວານ, 3,3–6,6 mmol / L ແລະເຖິງ 7,8 mmol / L ແມ່ນຖືວ່າເປັນຕົວຊີ້ວັດ“ ທຳ ມະດາ” ຂອງນ້ ຳ ຕານໃນເລືອດ. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງໂດຍບໍ່ມີພະຍາດເບົາຫວານ, ທາດ ນຳ ້ຕານໃນເລືອດບໍ່ເຄີຍສູງເຖິງ 7,8 mmol / L, ຍົກເວັ້ນຖ້າທ່ານກິນຄາໂບໄຮເດຣດຫຼາຍ, ແລະໃນສະຖານະການດັ່ງກ່າວມັນຈະລຸດລົງຢ່າງໄວວາ. ມາດຕະຖານທາງການແພດຢ່າງເປັນທາງການ ສຳ ລັບນ້ ຳ ຕານໃນເລືອດແມ່ນຖືກ ນຳ ໃຊ້ເພື່ອຮັບປະກັນວ່າທ່ານ ໝໍ“ ສະເລ່ຍ” ບໍ່ເຄັ່ງຄັດຫຼາຍໃນການກວດແລະປິ່ນປົວພະຍາດເບົາຫວານ.

ຖ້າວ່ານ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບຫຼັງຈາກກິນໄປຫາ 7,8 mmol / l, ຫຼັງຈາກນັ້ນ, ນີ້ບໍ່ໄດ້ຖືກພິຈາລະນາເປັນພະຍາດເບົາຫວານຢ່າງເປັນທາງການ. ສ່ວນຫຼາຍຄົນເຈັບດັ່ງກ່າວຈະຖືກສົ່ງກັບບ້ານໂດຍບໍ່ໄດ້ຮັບການຮັກສາໃດໆ, ພ້ອມດ້ວຍ ຄຳ ເຕືອນທີ່ຈະພະຍາຍາມຫຼຸດນ້ ຳ ໜັກ ຈາກອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ ແລະກິນອາຫານທີ່ມີປະໂຫຍດຕໍ່ສຸຂະພາບ, ຂ້ອຍກິນ ໝາກ ໄມ້ຫຼາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂຣກເບົາຫວານຈະເກີດຂື້ນເຖິງແມ່ນວ່າຄົນທີ່ມີນ້ ຳ ຕານຫຼັງຈາກກິນບໍ່ເກີນ 6.6 mmol / L. ແນ່ນອນ, ສິ່ງນີ້ບໍ່ໄດ້ເກີດຂື້ນໄວປານໃດ. ແຕ່ພາຍໃນ 10-20 ປີ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະພົບກັບຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຫລືບັນຫາສາຍຕາ. ສຳ ລັບລາຍລະອຽດເພີ່ມເຕີມ, ໃຫ້ເບິ່ງ "ຂະ ໜາດ ຂອງນ້ ຳ ຕານໃນເລືອດ".
ນ້ ຳ ຕານໃນເລືອດມີລະບຽບໃນຄົນທີ່ມີສຸຂະພາບດີແນວໃດ
ເຮົາມາເບິ່ງກັນວ່າອິນຊູລິນຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງໂດຍບໍ່ມີໂລກເບົາຫວານ. ສົມມຸດວ່າຄົນຜູ້ນີ້ມີອາຫານເຊົ້າທີ່ມີລະບຽບວິໄນ, ແລະ ສຳ ລັບອາຫານເຊົ້າລາວໄດ້ເຮັດມັນຝະລັ່ງດ້ວຍເຄື່ອງຕັດ - ສ່ວນປະສົມຂອງທາດແປ້ງກັບໂປຣຕີນ. ຕະຫຼອດຄືນ, ຄວາມເຂັ້ມຂົ້ນຂອງສານອິນຊູລິນໃນເລືອດຂອງລາວຍັບຍັ້ງ gluconeogenesis (ອ່ານຂ້າງເທິງ, ມັນ ໝາຍ ຄວາມວ່າແນວໃດ) ແລະຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ທັນທີທີ່ອາຫານທີ່ມີທາດຄາໂບໄຮເດຣດສູງເຂົ້າໄປໃນປາກ, enzymes ນໍ້າລາຍເລີ່ມຕົ້ນທີ່ຈະເນລະລາຍທາດແປ້ງທີ່ສັບສົນເຂົ້າໄປໃນໂມເລກຸນ glucose ງ່າຍດາຍ, ແລະທາດນ້ ຳ ຕານນີ້ຈະຖືກດູດຊຶມເຂົ້າໄປໃນເຍື່ອເມືອກ. ຈາກທາດແປ້ງ, ນໍ້າຕານໃນເລືອດຈະເພີ່ມຂື້ນຢ່າງໄວວາ, ເຖິງແມ່ນວ່າຄົນເຮົາຍັງບໍ່ທັນໄດ້ກືນກິນຫຍັງເລີຍ! ນີ້ແມ່ນສັນຍານໃຫ້ແກ່ ໝາກ ພ້າວວ່າມັນເຖິງເວລາແລ້ວທີ່ທ່ານຄວນຈະເອົາສ່ວນປະກອບຂອງອິນຊູລິນເຂົ້າໄປໃນເລືອດຢ່າງຮີບດ່ວນ. ສ່ວນ ໜຶ່ງ ຂອງອິນຊູລິນແມ່ນມີການພັດທະນາລ່ວງ ໜ້າ ແລະເກັບຮັກສາໄວ້ເພື່ອໃຊ້ໃນເວລາທີ່ທ່ານຕ້ອງການ“ ປົກຄຸມ” ກະໂດດໃນນ້ ຳ ຕານຫຼັງຈາກກິນ, ນອກ ເໜືອ ຈາກຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນເລືອດ.

ການປ່ອຍ insulin ທີ່ເກັບເຂົ້າໄປໃນກະແສເລືອດຢ່າງກະທັນຫັນຖືກເອີ້ນວ່າ“ ໄລຍະ ທຳ ອິດຂອງການຕອບສະ ໜອງ ຂອງ insulin.” ມັນຫຼຸດລົງຢ່າງໄວວາເພື່ອເປັນປົກກະຕິໃນການກະໂດດຂັ້ນໃນນ້ ຳ ຕານໃນເລືອດເຊິ່ງເກີດຈາກຄາໂບໄຮເດດທີ່ກິນໄດ້, ແລະສາມາດປ້ອງກັນການເພີ່ມຂື້ນຂອງມັນຕື່ມອີກ. ຫຼັກຊັບຂອງອິນຊູລິນທີ່ເກັບຮັກສາໄວ້ໃນກະຕ່າແມ່ນຫຼຸດລົງ. ຖ້າ ຈຳ ເປັນ, ມັນຈະຜະລິດອິນຊູລິນເພີ່ມເຕີມ, ແຕ່ມັນຕ້ອງໃຊ້ເວລາ. Insulin, ເຊິ່ງຄ່ອຍໆເຂົ້າໄປໃນເສັ້ນເລືອດໃນບາດກ້າວຕໍ່ໄປ, ຖືກເອີ້ນວ່າ "ໄລຍະທີສອງຂອງການຕອບສະ ໜອງ ຂອງ insulin." insulin ນີ້ຊ່ວຍໃນການດູດຊຶມ glucose, ເຊິ່ງເກີດຂື້ນພາຍຫຼັງ, ຫຼັງຈາກສອງສາມຊົ່ວໂມງ, ໃນເວລາທີ່ຍ່ອຍອາຫານທາດໂປຼຕີນ.
ໃນຂະນະທີ່ຄາບອາຫານຖືກຍ່ອຍ, glucose ຍັງສືບຕໍ່ເຂົ້າໄປໃນກະແສເລືອດ, ແລະນ້ ຳ ມຶກຜະລິດອິນຊູລິນເພີ່ມເຕີມເພື່ອ“ ລະລາຍ” ມັນ. ສ່ວນ ໜຶ່ງ ຂອງນ້ ຳ ຕານຈະຖືກປ່ຽນເປັນ glycogen ເຊິ່ງເປັນສານທີ່ມີທາດແປ້ງທີ່ເກັບຢູ່ໃນຈຸລັງກ້າມແລະຕັບ. ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ທັງຫມົດ "ບັນຈຸ" ສໍາລັບການເກັບຮັກສາ glycogen ແມ່ນເຕັມໄປ. ຖ້າຫາກວ່າຍັງມີທາດນ້ ຳ ຕານຢູ່ໃນກະແສເລືອດຫຼາຍ, ຫຼັງຈາກນັ້ນ, ພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນມັນຈະກາຍເປັນໄຂມັນອີ່ມຕົວ, ເຊິ່ງ ນຳ ໄປຝາກໄວ້ໃນຈຸລັງຂອງຈຸລັງ adipose.

ຕໍ່ມາ, ລະດັບນ້ ຳ ຕານໃນເລືອດຂອງວິລະຊົນຂອງພວກເຮົາອາດຈະເລີ່ມຫຼຸດລົງ. ໃນກໍລະນີນີ້, ຈຸລັງ alphacurcic pancreatic ຈະເລີ່ມຕົ້ນຜະລິດຮໍໂມນອື່ນ - glucagon. ມັນຄ້າຍຄືກັບຕົວຕ້ານອິນຊູລິນແລະເປັນສັນຍານໃຫ້ຈຸລັງກ້າມເນື້ອແລະຕັບວ່າມັນ ຈຳ ເປັນທີ່ຈະຫັນ glycogen ກັບຄືນສູ່ glucose. ດ້ວຍການຊ່ວຍເຫຼືອຂອງນ້ ຳ ຕານນີ້, ນ້ ຳ ຕານໃນເລືອດສາມາດຮັກສາໄດ້ປົກກະຕິ. ໃນລະຫວ່າງອາຫານຄາບຄັ້ງຕໍ່ໄປ, ຮ້ານ glycogen ກໍ່ຈະໄດ້ຮັບການເຕີມເຕັມອີກຄັ້ງ.
ກົນໄກທີ່ໄດ້ອະທິບາຍກ່ຽວກັບການດູດຊືມ glucose ໂດຍ insulin ເຮັດວຽກໄດ້ດີໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບປົກກະຕິ - ຈາກ 3,9 ເຖິງ 5,3 mmol / L. ຈຸລັງໄດ້ຮັບ glucose ພຽງພໍເພື່ອປະຕິບັດ ໜ້າ ທີ່ຂອງພວກເຂົາ, ແລະທຸກຢ່າງເຮັດ ໜ້າ ທີ່ຕາມຈຸດປະສົງ. ມາເບິ່ງກັນວ່າເປັນຫຍັງແລະວິທີການແບບນີ້ຖືກລະເມີດໃນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2.
ມີຫຍັງເກີດຂື້ນກັບໂຣກເບົາຫວານປະເພດ 1
ລອງຈິນຕະນາການເບິ່ງວ່າໃນຕົວແທນພະເອກຂອງພວກເຮົາແມ່ນຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1. ສົມມຸດວ່າ, ໃນຕອນກາງຄືນກ່ອນເຂົ້ານອນ, ລາວໄດ້ຮັບການສັກຢາອິນຊູລິນຕື່ມອີກແລະຂໍຂອບໃຈ ສຳ ລັບສິ່ງນີ້ທີ່ລາວຕື່ນຂຶ້ນດ້ວຍນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ແຕ່ຖ້າທ່ານບໍ່ປະຕິບັດມາດຕະການ, ຫຼັງຈາກນັ້ນໄລຍະ ໜຶ່ງ ນ້ ຳ ຕານໃນເລືອດຂອງລາວຈະເລີ່ມສູງຂື້ນ, ເຖິງແມ່ນວ່າລາວຈະບໍ່ກິນຫຍັງກໍ່ຕາມ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຕັບຕະຫຼອດເວລາໃຊ້ອິນຊູລິນພຽງເລັກນ້ອຍຈາກເລືອດແລະເຮັດໃຫ້ມັນເສີຍຫາຍໄປ. ໃນເວລາດຽວກັນ, ດ້ວຍເຫດຜົນບາງຢ່າງ, ໃນຕອນເຊົ້າ, ຕັບຈະ“ ໃຊ້ອິນຊູລິນ” ໂດຍສະເພາະຢ່າງຮຸນແຮງ.
ຢາອິນຊູລິນທີ່ຍືດເຍື້ອ, ເຊິ່ງຖືກສີດເຂົ້າໃນຕອນແລງ, ຖືກປ່ອຍອອກມາຢ່າງສະບາຍແລະ ໝັ້ນ ຄົງ. ແຕ່ວ່າອັດຕາການປ່ອຍມັນບໍ່ພຽງພໍທີ່ຈະເຮັດໃຫ້ຕັບໃນຕອນເຊົ້າເພີ່ມຂື້ນ "ຄວາມຢາກອາຫານ" ຂອງຕັບ. ຍ້ອນເຫດຜົນນີ້, ນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂື້ນໃນຕອນເຊົ້າ, ເຖິງແມ່ນວ່າຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຈະບໍ່ກິນຫຍັງກໍ່ຕາມ. ນີ້ເອີ້ນວ່າ "ປະກົດການໃນຕອນເຊົ້າ." ໝາກ ຂີ້ຫິດຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງສາມາດຜະລິດອິນຊູລິນໄດ້ຢ່າງງ່າຍດາຍເພື່ອໃຫ້ປະກົດການນີ້ບໍ່ມີຜົນຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ແຕ່ວ່າມີພະຍາດເບົາຫວານຊະນິດ 1, ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຮັກສາມັນ. ອ່ານທີ່ນີ້ວິທີເຮັດມັນ.
ນໍ້າລາຍຂອງມະນຸດມີເອນໄຊທີ່ມີປະສິດທິພາບເຊິ່ງທໍາລາຍທາດຄາໂບໄຮເດຣດທີ່ສັບສົນໄປຫານໍ້າຕານ, ແລະມັນຈະຖືກດູດຊຶມເຂົ້າໄປໃນເລືອດ. ໃນໂລກເບົາຫວານ, ກິດຈະ ກຳ ຂອງເອນໄຊເຫຼົ່ານີ້ແມ່ນຄືກັນກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ເພາະສະນັ້ນ, ທາດແປ້ງໃນຄາບອາຫານເຮັດໃຫ້ເກີດກະແສ ນຳ ້ຕານໃນເລືອດ. ໃນໂລກເບົາຫວານປະເພດ 1, ຈຸລັງທົດລອງພະຍາດ pancreatic ສັງເຄາະປະລິມານອິນຊູລິນບໍ່ພຽງພໍຫຼືບໍ່ຜະລິດມັນທັງ ໝົດ. ສະນັ້ນ, ຈຶ່ງບໍ່ມີອິນຊູລິນເພື່ອຈັດຕັ້ງການຕອບສະ ໜອງ ຂອງອິນຊູລິນໃນໄລຍະ ທຳ ອິດ.
ຖ້າວ່າບໍ່ມີການສັກຢາອິນຊູລິນກ່ອນ "ອາຫານ", ຫຼັງຈາກນັ້ນ, ນ້ ຳ ຕານໃນເລືອດກໍ່ຈະສູງຫຼາຍ. Glucose ຈະບໍ່ຖືກປ່ຽນເປັນທັງ glycogen ຫຼືໄຂມັນ. ໃນທີ່ສຸດ, ດີທີ່ສຸດ, ທາດນ້ ຳ ຕານທີ່ເຫລືອເກີນຈະຖືກກັ່ນຕອງໂດຍ ໝາກ ໄຂ່ຫຼັງແລະຖ່າຍອອກໃນຍ່ຽວ. ຈົນກ່ວາເຫດການນີ້ເກີດຂື້ນ, ລະດັບນ້ ຳ ຕານໃນເລືອດຈະເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຢ່າງໃຫຍ່ຫຼວງຕໍ່ອະໄວຍະວະແລະເສັ້ນເລືອດ. ໃນເວລາດຽວກັນ, ຈຸລັງສືບຕໍ່“ ຫິວໂຫຍ” ໂດຍບໍ່ໄດ້ຮັບສານອາຫານ. ສະນັ້ນ, ໂດຍບໍ່ມີການສັກຢາອິນຊູລິນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຈະເສຍຊີວິດພາຍໃນສອງສາມມື້ຫຼືຫຼາຍອາທິດ.
ການຮັກສາທີ່ມີປະສິດຕິຜົນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1:
- ໂຄງການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1 ສຳ ລັບຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ
- ໄລຍະເວລາ Honeymoon ແລະວິທີການຂະຫຍາຍມັນ
- ເຕັກນິກຂອງການສັກຢາອິນຊູລິນທີ່ບໍ່ເຈັບປວດ
- ໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍແມ່ນໄດ້ຮັບການປິ່ນປົວໂດຍບໍ່ຕ້ອງກິນອິນຊູລິນໂດຍການກິນອາຫານທີ່ຖືກຕ້ອງ. ການ ສຳ ພາດກັບຄອບຄົວ.
- ວິທີການ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງຊ້າລົງ
ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1 ທີ່ມີອິນຊູລິນ
ອາຫານທີ່ເປັນໂລກເບົາຫວານໃນຄາໂບໄຮເດຣດ ສຳ ລັບແມ່ນຫຍັງ? ເປັນຫຍັງ ຈຳ ກັດຕົວເອງໃນການເລືອກຜະລິດຕະພັນ? ເປັນຫຍັງບໍ່ພຽງແຕ່ສັກຢາອິນຊູລິນພຽງພໍເພື່ອໃຫ້ມັນພຽງພໍໃນການດູດຊຶມຄາໂບໄຮເດຣດທີ່ກິນທັງ ໝົດ? ເນື່ອງຈາກວ່າການສັກຢາອິນຊູລິນບໍ່ຖືກຕ້ອງ "ປົກຄຸມ" ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເຊິ່ງອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງທາດແປ້ງ.
ມາເບິ່ງກັນວ່າມີບັນຫາຫຍັງແດ່ທີ່ມັກເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະວິທີການຄວບຄຸມພະຍາດຢ່າງຖືກຕ້ອງເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆ. ນີ້ແມ່ນຂໍ້ມູນທີ່ ສຳ ຄັນ! ມື້ນີ້, ມັນຈະເປັນ "ການຄົ້ນພົບຂອງອາເມລິກາ" ສຳ ລັບນັກຊ່ຽວຊານດ້ານ endocrinologist ພາຍໃນປະເທດແລະໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ໂດຍບໍ່ມີຄວາມຈຽມຕົວທີ່ບໍ່ຖືກຕ້ອງ, ທ່ານໂຊກດີຫຼາຍທີ່ທ່ານໄດ້ເຂົ້າເວັບໄຊທ໌້ຂອງພວກເຮົາ.
Insulin ຖືກສັກດ້ວຍເຂັມ, ຫຼືແມ້ກະທັ້ງເຄື່ອງສູບອິນຊູລິນ, ມັນບໍ່ໄດ້ຜົນຄືກັບອິນຊູລິນ, ເຊິ່ງ ທຳ ມະດາຈະສັງເຄາະກະຕຸກ. insulin ຂອງມະນຸດໃນໄລຍະ ທຳ ອິດຂອງການຕອບສະ ໜອງ ຂອງ insulin ເຂົ້າໃນກະແສເລືອດທັນທີແລະເລີ່ມຫຼຸດລະດັບນ້ ຳ ຕານໃນທັນທີ. ໃນໂລກເບົາຫວານ, ການສັກຢາອິນຊູລິນມັກຈະເຮັດໃນໄຂມັນ subcutaneous. ຄົນເຈັບບາງຄົນທີ່ມັກຄວາມສ່ຽງແລະຄວາມຕື່ນເຕັ້ນພັດທະນາການສັກຢາອິນຊູລິນຫຼາຍຂື້ນ (ຢ່າເຮັດແນວນີ້!). ໃນກໍລະນີໃດກໍ່ຕາມ, ບໍ່ມີໃຜສັກອິນຊູລິນ.
ດັ່ງນັ້ນ, ເຖິງແມ່ນວ່າອິນຊູລິນໄວທີ່ສຸດກໍ່ຈະເລີ່ມປະຕິບັດພາຍຫຼັງ 20 ນາທີເທົ່ານັ້ນ. ແລະຜົນເຕັມຂອງມັນຈະສະແດງອອກພາຍໃນ 1-2 ຊົ່ວໂມງ. ກ່ອນນີ້, ລະດັບນ້ ຳ ຕານໃນເລືອດຍັງສູງຂື້ນຢ່າງຫຼວງຫຼາຍ. ທ່ານສາມາດກວດສອບສິ່ງນີ້ໄດ້ຢ່າງງ່າຍດາຍໂດຍການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານດ້ວຍເຂົ້າ ໜຽວ ທຸກໆ 15 ນາທີຫຼັງຈາກກິນເຂົ້າ. ສະພາບການນີ້ສ້າງຄວາມເສຍຫາຍໃຫ້ເສັ້ນປະສາດ, ເສັ້ນເລືອດ, ຕາ, ໝາກ ໄຂ່ຫຼັງ, ອາການແຊກຊ້ອນຕ່າງໆຂອງພະຍາດເບົາຫວານພັດທະນາຢ່າງວ່ອງໄວ, ເຖິງວ່າຈະມີຄວາມຕັ້ງໃຈທີ່ດີທີ່ສຸດຂອງແພດແລະຄົນເຈັບ.
ເປັນຫຍັງການປິ່ນປົວແບບມາດຕະຖານ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ກັບອິນຊູລິນບໍ່ມີປະສິດຕິຜົນ, ຖືກອະທິບາຍໄວ້ໃນລາຍລະອຽດທີ່ເຊື່ອມຕໍ່ "Insulin ແລະທາດແປ້ງ: ຄວາມຈິງທີ່ທ່ານຄວນຮູ້." ຖ້າທ່ານປະຕິບັດຕາມອາຫານທີ່“ ດຸ່ນດ່ຽງ” ແບບດັ້ງເດີມ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1, ການສິ້ນສຸດທີ່ ໜ້າ ເສົ້າ - ຄວາມຕາຍຫຼືຄວາມພິການ - ແມ່ນສິ່ງທີ່ຫລີກລ້ຽງບໍ່ໄດ້, ແລະມັນຈະມາໄວກວ່າທີ່ພວກເຮົາຕ້ອງການ. ພວກເຮົາເນັ້ນ ໜັກ ອີກເທື່ອ ໜຶ່ງ ວ່າເຖິງແມ່ນວ່າທ່ານຈະຫັນໄປໃຊ້ປັinsມອິນຊູລິນ, ມັນກໍ່ຍັງບໍ່ຊ່ວຍໄດ້. ເນື່ອງຈາກວ່ານາງຍັງສັກອິນຊູລິນເຂົ້າໄປໃນເນື້ອເຍື່ອຍ່ອຍ.
ຈະເຮັດແນວໃດ? ຄຳ ຕອບກໍ່ຄືປ່ຽນໄປຫາອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ເພື່ອຄວບຄຸມໂລກເບົາຫວານ. ກ່ຽວກັບອາຫານນີ້, ຮ່າງກາຍສ່ວນ ໜຶ່ງ ຈະປ່ຽນໂປຣຕີນໃນຄາບອາຫານໃຫ້ເປັນທາດນ້ ຳ ຕານ, ແລະດັ່ງນັ້ນ, ນ້ ຳ ຕານໃນເລືອດກໍ່ຍັງສູງຢູ່. ແຕ່ສິ່ງນີ້ເກີດຂື້ນຢ່າງຊ້າໆ, ແລະການສັກຢາອິນຊູລິນຊ່ວຍໃຫ້ທ່ານສາມາດເພີ່ມການຄຸ້ມຄອງໄດ້ຢ່າງຖືກຕ້ອງ. ດັ່ງນັ້ນ, ສາມາດບັນລຸໄດ້ວ່າຫລັງຈາກຮັບປະທານອາຫານກັບຜູ້ປ່ວຍເບົາຫວານ, ນໍ້າຕານໃນເລືອດໃນເວລານີ້ຈະບໍ່ເກີນ 5,3 mmol / l, ເຊັ່ນກັນ, ມັນຈະເປັນຄືກັນກັບໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1
ທາດຄາໂບໄຮເດຣດ ໜ້ອຍ ກິນອາຫານທີ່ເປັນໂລກເບົາຫວານ, ລາວຕ້ອງການ insulin ໜ້ອຍ ລົງ. ໃນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ປະລິມານອິນຊູລິນຫຼຸດລົງທັນທີ. ແລະນີ້ແມ່ນເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໃນເວລາທີ່ຄິດໄລ່ປະລິມານຂອງອິນຊູລິນກ່ອນອາຫານພວກເຮົາຈະຕ້ອງ ຄຳ ນຶງເຖິງວ່າມັນຈະມີຄວາມ ຈຳ ເປັນເທົ່າໃດໃນການປົກຄຸມທາດໂປຼຕີນທີ່ກິນ. ເຖິງແມ່ນວ່າໃນການປິ່ນປົວໂຣກເບົາຫວານແບບດັ້ງເດີມ, ທາດໂປຼຕີນບໍ່ໄດ້ຖືກ ຄຳ ນຶງເຖິງເລີຍ.
ຢາອິນຊູລິນ ໜ້ອຍ ທີ່ທ່ານຕ້ອງການສັກຢາເບົາຫວານ, ຄວາມສ່ຽງຂອງບັນຫາຕໍ່ໄປນີ້ຈະຕໍ່າລົງ:
- ການລະລາຍໃນເລືອດ - ນ້ ຳ ຕານໃນເລືອດຕໍ່າທີ່ ສຳ ຄັນ,
- ການຮັກສາໄວ້ຂອງແຫຼວແລະການໃຄ່ບວມ,
- ການພັດທະນາຂອງການຕໍ່ຕ້ານ insulin.
ຈິນຕະນາການວ່າ hero ຂອງພວກເຮົາ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ໄດ້ປ່ຽນໄປກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ຈາກບັນຊີລາຍຊື່ທີ່ໄດ້ຮັບອະນຸຍາດ. ດ້ວຍເຫດນັ້ນ, ນ້ ຳ ຕານໃນເລືອດຂອງລາວຈະບໍ່ເຕັ້ນໄປຫາຄວາມສູງຂອງໂລກ ", ຄືກັບວ່າກ່ອນ, ເມື່ອລາວກິນອາຫານ" ທີ່ສົມດຸນ "ທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ. Gluconeogenesis ແມ່ນການປ່ຽນທາດໂປຼຕີນໄປເປັນນ້ ຳ ຕານ. ຂະບວນການນີ້ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ, ແຕ່ຄ່ອຍໆແລະເລັກນ້ອຍ, ແລະມັນງ່າຍທີ່ຈະ“ ປົກປິດ” ດ້ວຍການສັກຢາອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ກ່ອນອາຫານ.
ກ່ຽວກັບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ສຳ ລັບພະຍາດເບົາຫວານ, ການສັກຢາອິນຊູລິນກ່ອນອາຫານສາມາດເຫັນໄດ້ວ່າເປັນການຮຽນແບບທີ່ປະສົບຜົນ ສຳ ເລັດໃນໄລຍະທີສອງຂອງການຕອບສະ ໜອງ ຂອງອິນຊູລິນ, ແລະນີ້ກໍ່ພຽງພໍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ ໝັ້ນ ຄົງ. ພວກເຮົາຍັງຈື່ໄດ້ວ່າໄຂມັນໃນຄາບອາຫານບໍ່ມີຜົນຕໍ່ນ້ ຳ ຕານໃນເລືອດໂດຍກົງ. ແລະໄຂມັນ ທຳ ມະຊາດບໍ່ເປັນອັນຕະລາຍ, ແຕ່ມີປະໂຫຍດຕໍ່ລະບົບຫຼອດເລືອດຫົວໃຈ. ພວກມັນຈະເຮັດໃຫ້ໄຂມັນໃນເລືອດເພີ່ມຂື້ນ, ແຕ່ວ່າມີພຽງແຕ່ cholesterol ດີເທົ່ານັ້ນ, ເຊິ່ງສາມາດປ້ອງກັນໂຣກຫົວໃຈວາຍ. ນີ້ສາມາດພົບເຫັນລາຍລະອຽດໃນບົດຄວາມ“ ໂປຕີນ, ໄຂມັນແລະທາດແປ້ງໃນອາຫານ ສຳ ລັບໂລກເບົາຫວານ.”
ຮ່າງກາຍຂອງຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ເຮັດວຽກໄດ້ແນວໃດ
ພະເອກຄົນຕໍ່ໄປຂອງພວກເຮົາ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ມີນ້ ຳ ໜັກ 112 ກິໂລໃນອັດຕາ 78 ກິໂລ. ສ່ວນໃຫຍ່ຂອງໄຂມັນສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນກະເພາະອາຫານແລະຮອບແອວຂອງລາວ. ພະຍາດຕັບຂອງລາວຍັງຜະລິດອິນຊູລິນ. ແຕ່ເນື່ອງຈາກວ່າໂລກອ້ວນເຮັດໃຫ້ມີການຕໍ່ຕ້ານອິນຊູລິນ (ການລະເຫີຍຂອງເນື້ອເຍື່ອຫຼຸດລົງຕໍ່ອິນຊູລິນ), insulin ນີ້ບໍ່ພຽງພໍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້.
ຖ້າຄົນເຈັບປະສົບຜົນ ສຳ ເລັດໃນການສູນເສຍນ້ ຳ ໜັກ, ການຕໍ່ຕ້ານຂອງອິນຊູລິນຈະຜ່ານໄປແລະລະດັບນ້ ຳ ຕານໃນເລືອດຈະເປັນປົກກະຕິຫຼາຍຈົນວ່າການບົ່ງມະຕິພະຍາດເບົາຫວານສາມາດຖອດອອກໄດ້. ໃນທາງກົງກັນຂ້າມ, ຖ້າ hero ຂອງພວກເຮົາບໍ່ປ່ຽນແປງວິຖີຊີວິດຂອງລາວຢ່າງຮີບດ່ວນ, ຫຼັງຈາກນັ້ນ, ຈຸລັງທົດລອງຂອງກະຕ່າຍຂອງລາວຈະ“ ເຜົາຜານ” ທັງ ໝົດ, ແລະລາວຈະເປັນໂລກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ບໍ່ປ່ຽນແປງໄດ້. ແມ່ນ, ມີຄົນ ຈຳ ນວນ ໜ້ອຍ ທີ່ມີຊີວິດຢູ່ກັບສິ່ງນີ້ - ໂດຍປົກກະຕິຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ກ່ອນ ໜ້າ ນີ້ຈະເປັນໂຣກຫົວໃຈວາຍ, ໂຣກ ໝາກ ໄຂ່ຫລັງ, ຫຼືເປັນໂຣກບ້າຢູ່ຂາຂອງພວກເຂົາ.
ຄວາມຕ້ານທານຂອງ Insulin ແມ່ນເກີດມາຈາກສ່ວນ ໜຶ່ງ ຍ້ອນສາເຫດທາງພັນທຸ ກຳ, ແຕ່ສ່ວນໃຫຍ່ມັນແມ່ນຍ້ອນການ ດຳ ລົງຊີວິດທີ່ຜິດປົກກະຕິ. ການເຮັດວຽກຂອງ Sedentary ແລະການບໍລິໂພກທາດແປ້ງຫຼາຍເກີນໄປກໍ່ໃຫ້ເກີດການສະສົມຂອງເນື້ອເຍື່ອ adipose. ແລະໄຂມັນໃນຮ່າງກາຍຫຼາຍຂື້ນກັບມວນກ້າມເນື້ອ, ການຕໍ່ຕ້ານອິນຊູລິນສູງຂື້ນ. ກະຕ່າເຮັດວຽກເປັນເວລາຫລາຍປີດ້ວຍຄວາມເຄັ່ງຕຶງເພີ່ມຂື້ນ. ຍ້ອນເຫດຜົນນີ້, ມັນກໍ່ເສື່ອມໂຊມລົງ, ແລະທາດອິນຊູລິນທີ່ມັນຜະລິດນັ້ນບໍ່ພຽງພໍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້. ໂດຍສະເພາະ, ໂຣກ ໝາກ ພ້າວຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ບໍ່ໄດ້ເກັບຮັກສາຮ້ານອິນຊູລິນໃດໆ.ຍ້ອນເຫດນີ້ເອງ, ໄລຍະ ທຳ ອິດຂອງການຕອບສະ ໜອງ ຂອງ insulin ແມ່ນມີຄວາມບົກຜ່ອງ.
ມັນ ໜ້າ ສົນໃຈວ່າໂດຍປົກກະຕິຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນຈະຜະລິດອິນຊູລິນຢ່າງ ໜ້ອຍ, ແລະໃນທາງກັບກັນ - 2-3 ເທື່ອກ່ວາ ໝູ່ ທີ່ມັກຮຽວ. ໃນສະຖານະການດັ່ງກ່າວ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ມັກຈະສັ່ງຢາຄຸມ ກຳ ເນີດ - sulfonylurea ອະນຸພັນ - ທີ່ກະຕຸ້ນໃຫ້ຕ່ອມໃຕ້ສະ ໝອງ ຜະລິດສານອິນຊູລິນຫລາຍຂື້ນ. ນີ້ ນຳ ໄປສູ່ການ“ ບາດແຜ” ຂອງກະຕ່າຍ, ເນື່ອງຈາກພະຍາດເບົາຫວານຊະນິດທີ 2 ກາຍເປັນໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ຂອງອິນຊູລິນ.
ການຮັກສາທີ່ມີປະສິດຕິຜົນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2:
- ວິທີການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2: ເຕັກນິກຂັ້ນຕອນ
- ຢາປິ່ນປົວພະຍາດເບົາຫວານປະເພດ 2: ບົດຄວາມລະອຽດ
- ເມັດ Siofor ແລະ Glucofage
- ວິທີການຮຽນຮູ້ທີ່ຈະເພີດເພີນກັບການສຶກສາທາງດ້ານຮ່າງກາຍ
ນ້ ຳ ຕານໃນເລືອດຫລັງຈາກຮັບປະທານດ້ວຍໂລກເບົາຫວານປະເພດ 2
ຂໍໃຫ້ພິຈາລະນາເບິ່ງອາຫານເຊົ້າຂອງມັນຝະລັ່ງກັບເຄື່ອງຕັດ, ນັ້ນແມ່ນສ່ວນປະສົມຂອງທາດແປ້ງແລະໂປຣຕີນຈະມີຜົນກະທົບຕໍ່ລະດັບນ້ ຳ ຕານໃນວິລະຊົນຂອງພວກເຮົາ. ໂດຍປົກກະຕິ, ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານປະເພດ 2, ລະດັບນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງແມ່ນປົກກະຕິ. ຂ້ອຍສົງໄສວ່າລາວຈະປ່ຽນແນວໃດຫລັງຈາກກິນເຂົ້າ? ພິຈາລະນາວ່າ hero ຂອງພວກເຮົາອວດອ້າງຄວາມຢາກອາຫານທີ່ດີເລີດ. ລາວກິນອາຫານ 2-3 ຄັ້ງຫຼາຍກ່ວາຄົນທີ່ມີຄວາມສູງເທົ່າກັນ.
ວິທີການທາດແປ້ງທາດແປ້ງ, ຖືກດູດຊຶມແມ່ນແຕ່ໃນປາກແລະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນຢ່າງກະທັນຫັນ - ພວກເຮົາໄດ້ສົນທະນາກັນມາກ່ອນແລ້ວ. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ຄາໂບໄຮເດຣດກໍ່ຖືກດູດຊຶມເຂົ້າໄປໃນປາກໃນທາງດຽວກັນແລະກໍ່ໃຫ້ເກີດການລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາ. ເພື່ອເປັນການຕອບສະ ໜອງ, ພະຍາດມະເລັງປ່ອຍທາດອິນຊູລິນເຂົ້າໄປໃນເລືອດ, ພະຍາຍາມທີ່ຈະສະກັດກັ້ນການໂດດນີ້ໃຫ້ທັນທີ. ແຕ່ເນື່ອງຈາກວ່າບໍ່ມີຮຸ້ນທີ່ກຽມພ້ອມແລ້ວ, ຈຳ ນວນອິນຊູລິນ ຈຳ ນວນຫຼວງຫຼາຍຈະຖືກປ່ອຍອອກມາ. ນີ້ເອີ້ນວ່າໄລຍະ ທຳ ອິດທີ່ລົບກວນຂອງການຕອບສະ ໜອງ ຂອງອິນຊູລິນ.
ພະຍາດມະເລັງຂອງພະຍາດຂອງພວກເຮົາພະຍາຍາມທີ່ສຸດເພື່ອພັດທະນາອິນຊູລິນພຽງພໍແລະຫຼຸດນ້ ຳ ຕານໃນເລືອດ. ບໍ່ຊ້າຫຼືໄວກວ່ານັ້ນ, ນາງຈະປະສົບຜົນ ສຳ ເລັດຖ້າໂຣກເບົາຫວານຊະນິດທີ 2 ບໍ່ໄດ້ໄປໄກແລະໄລຍະທີສອງຂອງການຮັກສາໂຣກອິນຊູລິນບໍ່ໄດ້ຮັບຜົນກະທົບ. ແຕ່ເປັນເວລາຫລາຍຊົ່ວໂມງ, ນໍ້າຕານໃນເລືອດຈະຍັງຄົງສູງຂື້ນ, ແລະໂຣກເບົາຫວານຈະເກີດຂື້ນໃນເວລານີ້.
ຍ້ອນຄວາມຕ້ານທານຂອງອິນຊູລິນ, ຜູ້ປ່ວຍເບົາຫວານປະເພດ 2 ປົກກະຕິ ຈຳ ເປັນຕ້ອງໃຫ້ອິນຊູລິນເພີ່ມຂື້ນ 2-3 ເທົ່າເພື່ອດູດຊຶມປະລິມານຄາໂບໄຮເດຣດທຽບເທົ່າກັບເພື່ອນຮ່ວມເພດທີ່ຮຽວຍາວຂອງລາວ. ປະກົດການນີ້ມີຜົນສະທ້ອນສອງຢ່າງ. ຫນ້າທໍາອິດ, insulin ແມ່ນຮໍໂມນຕົ້ນຕໍທີ່ກະຕຸ້ນການສະສົມຂອງໄຂມັນໃນເນື້ອເຍື່ອ adipose. ພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນຫຼາຍເກີນໄປ, ຄົນເຈັບຈະ ໜາ ຂື້ນ, ແລະການຕໍ່ຕ້ານອິນຊູລິນຂອງລາວໄດ້ຮັບການປັບປຸງ. ນີ້ແມ່ນວົງຈອນທີ່ໂຫດຮ້າຍ. ອັນທີສອງ, ໂຣກກະຕ່າຍເຮັດວຽກກັບການໂຫຼດເພີ່ມຂື້ນ, ເພາະວ່າໃນຈຸລັງເບຕ້າຂອງມັນມີ ຈຳ ນວນເພີ່ມຂື້ນແລະ "ເຜົາຜານ". ດັ່ງນັ້ນ, ພະຍາດເບົາຫວານປະເພດ 2 ແປເປັນພະຍາດເບົາຫວານຊະນິດ 1.

ຄວາມຕ້ານທານຂອງອິນຊູລິນເຮັດໃຫ້ຈຸລັງບໍ່ໃຊ້ນ້ ຳ ຕານ, ເຊິ່ງຜູ້ເປັນໂລກເບົາຫວານໄດ້ຮັບກັບອາຫານ. ຍ້ອນເຫດນີ້ເອງ, ລາວຍັງສືບຕໍ່ຮູ້ສຶກຫິວໂຫຍ, ເຖິງແມ່ນວ່າເມື່ອລາວໄດ້ກິນປະລິມານທີ່ ສຳ ຄັນແລ້ວກໍ່ຕາມ. ໂດຍປົກກະຕິຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ກິນຫຼາຍເກີນໄປ, ຈົນລາວຮູ້ສຶກທ້ອງອືດ, ແລະສິ່ງນີ້ຍິ່ງເຮັດໃຫ້ບັນຫາຂອງລາວຮຸນແຮງຂຶ້ນ. ວິທີການຮັກສາຄວາມຕ້ານທານຂອງອິນຊູລິນ, ອ່ານທີ່ນີ້. ນີ້ແມ່ນວິທີທີ່ແທ້ຈິງໃນການປັບປຸງສຸຂະພາບຂອງທ່ານກັບໂລກເບົາຫວານປະເພດ 2.
ການບົ່ງມະຕິແລະອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານປະເພດ 2
ທ່ານ ໝໍ ທີ່ບໍ່ຮູ້ ໜັງ ສືມັກຈະ ກຳ ນົດການກວດເລືອດ້ ຳ ຕານໃນເລືອດເພື່ອຢັ້ງຢືນຫຼືປະຕິເສດການບົ່ງມະຕິພະຍາດເບົາຫວານ. ຈື່ໄດ້ວ່າກັບພະຍາດເບົາຫວານປະເພດ 2, ການອົດອາຫານລະດັບນ້ ຳ ຕານໃນເລືອດຍັງຄົງເປັນປົກກະຕິເປັນເວລາດົນ, ເຖິງແມ່ນວ່າພະຍາດດັ່ງກ່າວຈະເລີນກ້າວ ໜ້າ ແລະອາການແຊກຊ້ອນເບົາຫວານຈະພັດທະນາຢ່າງເຕັມທີ່ ສະນັ້ນ, ການກວດເລືອດແບບປະເພດໄວບໍ່ ເໝາະ ສົມ! ເຮັດການກວດເລືອດ ສຳ ລັບ hemoglobin glycated ຫຼືການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານໃນປາກ 2 ຊົ່ວໂມງ, ດີກວ່າໃນຫ້ອງທົດລອງເອກະຊົນ.
ຍົກຕົວຢ່າງ, ໃນຄົນຜູ້ ໜຶ່ງ, ທາດ ນຳ ້ຕານໃນເລືອດຫຼັງຈາກກິນໄປຫາ 7,8 mmol / L. ທ່ານ ໝໍ ຫຼາຍຄົນໃນສະຖານະການນີ້ບໍ່ຂຽນການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 2, ເພື່ອບໍ່ໃຫ້ລົງທະບຽນຄົນເຈັບແລະບໍ່ເຂົ້າຮ່ວມການປິ່ນປົວ. ພວກເຂົາກະຕຸ້ນການຕັດສິນໃຈຂອງພວກເຂົາໂດຍຄວາມຈິງທີ່ວ່າພະຍາດເບົາຫວານຍັງຜະລິດອິນຊູລິນພຽງພໍແລະອີກບໍ່ດົນນ້ ຳ ຕານໃນເລືອດຂອງລາວຫຼັງຈາກກິນລົງຈະເປັນປົກກະຕິ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງທັນທີ, ເຖິງແມ່ນວ່າທ່ານຈະມີນໍ້າຕານໃນເລືອດ 6,6 mmol / L ຫຼັງຈາກກິນເຂົ້າກໍ່ຕາມ, ແລະຍິ່ງກວ່ານັ້ນຖ້າມັນສູງຂື້ນ. ພວກເຮົາ ກຳ ລັງພະຍາຍາມສະ ໜອງ ແຜນການທີ່ມີປະສິດຕິຜົນແລະ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2, ເຊິ່ງສາມາດ ດຳ ເນີນໂດຍຜູ້ທີ່ມີພາລະວຽກ ໜັກ ທີ່ ສຳ ຄັນ.

ປັນຫາຕົ້ນຕໍຂອງໂຣກເບົາຫວານຊະນິດທີ 2 ແມ່ນວ່າຮ່າງກາຍຈະຄ່ອຍໆແຕກສະຫລາຍໃນຫລາຍທົດສະວັດ, ແລະໂດຍປົກກະຕິແລ້ວມັນບໍ່ກໍ່ໃຫ້ເກີດອາການທີ່ເຈັບປວດຈົນກວ່າມັນຈະຊ້າເກີນໄປ. ໃນທາງກົງກັນຂ້າມຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ມີຂໍ້ດີຫຼາຍຕໍ່ຜູ້ທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 1. ນ້ ຳ ຕານໃນເລືອດຂອງລາວຈະບໍ່ສູງຂື້ນຄືກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຖ້າລາວຂາດການສັກຢາອິນຊູລິນ. ຖ້າວ່າໄລຍະທີສອງຂອງການຕອບສະ ໜອງ ຂອງອິນຊູລິນບໍ່ໄດ້ຮັບຜົນກະທົບຫຼາຍເກີນໄປ, ສະນັ້ນນໍ້າຕານໃນເລືອດສາມາດ, ໂດຍບໍ່ມີການເຂົ້າຮ່ວມຢ່າງແຂງແຮງຂອງຄົນເຈັບ, ຈະຕົກຢູ່ໃນສະພາບປົກກະຕິຫຼາຍຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ບໍ່ສາມາດຄາດຫວັງໄດ້ວ່າ "ໂຣກປອດບ້າ ໝູ" ເຊັ່ນນັ້ນ.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ຢ່າງມີປະສິດຕິຜົນ
ໃນໂລກເບົາຫວານຊະນິດທີ 2, ມາດຕະການປິ່ນປົວແບບເລັ່ງລັດຈະເຮັດໃຫ້ການໂຫຼດຂອງຕັບຫລຸດລົງ, ຂະບວນການ“ ເຜົາຜານ” ຂອງຈຸລັງເບຕ້າຂອງມັນຈະຖືກສະກັດກັ້ນ.
ສິ່ງທີ່ຄວນເຮັດ:
ເປັນຜົນມາຈາກການສູນເສຍນ້ ຳ ໜັກ ແລະອອກ ກຳ ລັງກາຍດ້ວຍຄວາມສຸກ, ຄວາມຕ້ານທານຂອງອິນຊູລິນຈະຫຼຸດລົງ. ຖ້າການປິ່ນປົວໄດ້ເລີ່ມຕົ້ນໃຫ້ທັນເວລາ, ຫຼັງຈາກນັ້ນມັນກໍ່ຈະເປັນໄປໄດ້ທີ່ຈະຫຼຸດນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນ. ຖ້າທ່ານຍັງຕ້ອງການສັກຢາອິນຊູລິນ, ຫຼັງຈາກນັ້ນປະລິມານກໍ່ຈະ ໜ້ອຍ ລົງ. ຜົນສຸດທ້າຍແມ່ນຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງແລະມີຄວາມສຸກໂດຍບໍ່ມີພະຍາດເບົາຫວານ, ເຖົ້າແກ່ແກ່, ຄວາມອິດສາຂອງເພື່ອນມິດ "ສຸຂະພາບດີ".

 ກວດເບິ່ງຂາຂອງທ່ານທຸກໆວັນເພື່ອກວດຫາການບາດເຈັບໃດໆ.
ກວດເບິ່ງຂາຂອງທ່ານທຸກໆວັນເພື່ອກວດຫາການບາດເຈັບໃດໆ.