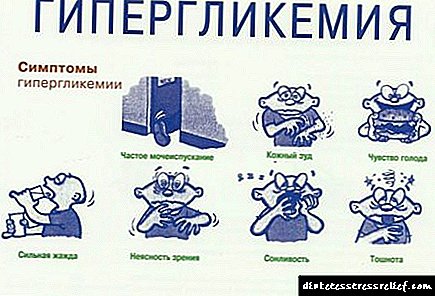
Dexamethasone ຍົກລະດັບນ້ ຳ ຕານໃນເລືອດບໍ?
ທ່ານອາດຈະຄຸ້ນເຄີຍກັບ ຄຳ ເວົ້າທີ່ ໜ້າ ຕື່ນເຕັ້ນວ່າ: ພະຍາດເບົາຫວານສາມາດເລີ່ມຕົ້ນຍ້ອນຢາ! ແມ່ນແລ້ວມັນສາມາດເຮັດໄດ້. ຢ່າກັງວົນ, ພວກເຮົາບໍ່ໄດ້ເວົ້າກ່ຽວກັບປະເພດປົກກະຕິຂອງໂລກເບົາຫວານ - T1DM ແລະ T2DM. ຢາບາງຊະນິດກໍ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດ. ມື້ນີ້ພວກເຮົາຈະເວົ້າກ່ຽວກັບຢາທີ່ຖືກໃຊ້ຫຼາຍທີ່ສຸດຈາກຊຸດນີ້ - glucocorticoids.
Glucocorticoids (ພວກມັນກໍ່ແມ່ນ glucocorticosteroids) ແມ່ນຮໍໂມນ adrenal. ຮ່າງກາຍຂອງພວກເຮົາຕ້ອງການ glucocorticoids ເພື່ອຕ້ານທານກັບຄວາມກົດດັນ - ບໍ່ພຽງແຕ່ເຮັດໃຫ້ເກີດອາການຊemotionalອກທາງດ້ານອາລົມຫຼືເຮັດວຽກປະສາດ, ແຕ່ຍັງມີຄວາມກົດດັນໃນລະຫວ່າງການປະຕິບັດງານ, ການບາດເຈັບ, ການຕິດເຊື້ອຮຸນແຮງແລະອື່ນໆອີກ. ນອກຈາກນັ້ນ, glucocorticoids ສາມາດ:
- ຫຼຸດຜ່ອນການອັກເສບ,
- ຕໍ່ສູ້ກັບອາການແພ້
- ສະກັດກັ້ນການເຄື່ອນໄຫວຂອງລະບົບພູມຕ້ານທານ.
ເນື່ອງຈາກຄຸນລັກສະນະເຫຼົ່ານີ້, glucocorticoids ຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງ, ແລະບາງຄັ້ງກໍ່ປ່ຽນແທນໄດ້:
- ມີຄວາມບໍ່ພຽງພໍ adrenal - ລະດັບຕ່ໍາຂອງຮໍໂມນຂອງຕົນເອງ,
- ໃນພະຍາດອັກເສບຊໍາເຮື້ອ (ຕົວຢ່າງ, ມີໂລກຂໍ້ອັກເສບຂໍ່ແລະໂຣກ lupus erythematosus ທີ່ເປັນລະບົບ),
- ມີປະຕິກິລິຍາແພ້ (ຕົວຢ່າງ, ດ້ວຍໂຣກຫອບຫືດຫຼືໂຣກໂຣກໂຣກ Quincke's edema),
- ເມື່ອຖ່າຍທອດອະໄວຍະວະແລະເນື້ອເຍື່ອ,
- ໃນກໍລະນີຂອງອາການຊshockອກ.
ອີງຕາມພະຍາດ, glucocorticoids ແມ່ນຖືກ ນຳ ໃຊ້ໃນຫົວຂໍ້ (ຢອດຕາ, ເຄື່ອງສູດດົມ, ຢາຂີ້ເຜິ້ງ) ຫຼືເປັນລະບົບ (ເມັດ, ສັກຢາ), ໃນໄລຍະສັ້ນຫລືຕໍ່ເນື່ອງ. Glucocorticoids ແມ່ນຢາທີ່ມີປະສິດຕິຜົນຫຼາຍ, ແຕ່ດ້ວຍການ ນຳ ໃຊ້ຢ່າງເປັນລະບົບພວກມັນມີຜົນກະທົບທີ່ບໍ່ຕ້ອງການຫຼາຍ. ໃຫ້ພວກເຮົາອາໃສຢູ່ໃນສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບພວກເຮົາ - ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
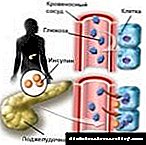
ພວກເຮົາໄດ້ພົບເຫັນແລ້ວວ່າ glucocorticoids ແມ່ນຮໍໂມນຄວາມກົດດັນ. ການທີ່ເປັນໂລກລະລາຍໃນເລືອດ (hypoglycemia), ດັ່ງທີ່ທ່ານຮູ້, ມັນຍັງເປັນຄວາມກົດດັນຕໍ່ຮ່າງກາຍ, ແລະ glucocorticodes ຢຸດການລະລາຍໃນເລືອດແລະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ. ນີ້ແມ່ນກົນໄກທີ່ ຈຳ ເປັນແທ້ໆທີ່ ທຳ ມະດາເຮັດວຽກ ສຳ ລັບທຸກໆຄົນ. ເມື່ອໄດ້ຮັບການປິ່ນປົວດ້ວຍ glucocorticoids, ລະດັບຂອງຮໍໂມນເກີນຂີດ ຈຳ ກັດທີ່ເປັນ ທຳ ມະຊາດ ສຳ ລັບຮ່າງກາຍ, ແລະລະດັບ glucose ເພີ່ມຂື້ນເກືອບ 50% ຂອງກໍລະນີ. ໃນເວລາດຽວກັນ, ຄວາມຕ້ານທານຂອງເນື້ອເຍື່ອກັບ insulin ເພີ່ມຂື້ນ, ເຊິ່ງຄ້າຍຄືກັບການເຜົາຜານ metabolism ໃນ glucose ທີ່ຜິດປົກກະຕິໃນໂລກເບົາຫວານປະເພດ 2.
ປັດໄຈຄວາມສ່ຽງຕໍ່ໄປນີ້ ສຳ ລັບການເຮັດວຽກໃນການຮັກສາ glucocorticoids ທີ່ກະທົບກະເທືອນແມ່ນ:
- ຢາ ຈຳ ນວນຫລວງຫລາຍ,
- ການຮັກສາໄລຍະຍາວ
- ເຖົ້າແກ່
- ໂລກອ້ວນແລະໂລກອ້ວນ,
- ຄວາມບໍ່ທົນທານຕໍ່ນ້ ຳ ຕານ,
- ໂລກເບົາຫວານໃນອະໄວຍະວະໃນອະດີດ
- ໂຣກເບົາຫວານປະເພດ 2 ໃນຍາດພີ່ນ້ອງທີ່ໃກ້ຊິດ.
ໃນຜູ້ທີ່ເປັນໂຣກເບົາຫວານທີ່ມີມາກ່ອນ, ເຖິງວ່າຈະມີວິທີການປິ່ນປົວ glucocorticoid ໃນໄລຍະສັ້ນກໍ່ຕາມ, ການຄວບຄຸມນ້ ຳ ຕານປົກກະຕິຈະຮ້າຍແຮງກວ່າເກົ່າ. ແຕ່ຢ່າກັງວົນ! ສິ່ງທີ່ ສຳ ຄັນແມ່ນການດັດປັບການປິ່ນປົວດ້ວຍທ່ານ ໝໍ ຂອງທ່ານແລະນ້ ຳ ຕານຈະກັບມາເປັນປົກກະຕິອີກຄັ້ງ.
glucocorticoids ໄລຍະກາງ (prednisone, methylprednisolone) ເພີ່ມນ້ ຳ ຕານພາຍໃນ 4-8 ຊົ່ວໂມງຫຼັງຈາກກິນ. glucocorticoids ທີ່ມີປະໂຫຍດດົນນານ (dexamethasone, betamethasone) ສາມາດຮັກສາລະດັບນ້ ຳ ຕານສູງເຖິງ 24 ຊົ່ວໂມງ. ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເທົ່າກັບປະລິມານຂອງຢາ - ປະລິມານທີ່ສູງກວ່າ, ນ້ ຳ ຕານສູງຂື້ນ.
ແນ່ນອນ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານແລະປັດໃຈສ່ຽງ ສຳ ລັບການພັດທະນາຂອງມັນເພື່ອຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃນໄລຍະປິ່ນປົວດ້ວຍ glucocorticoids. ຖ້າທ່ານບໍ່ເປັນໂລກເບົາຫວານ, ມັນພຽງພໍທີ່ຈະວັດແທກລະດັບນ້ ຳ ຕານ 1 ຄັ້ງຕໍ່ມື້, ດີກວ່າກ່ອນອາຫານທ່ຽງຫລືຄ່ ຳ. ຖ້າທ່ານເປັນໂລກເບົາຫວານແລ້ວ, ທ່ານ ຈຳ ເປັນຕ້ອງວັດແທກນ້ ຳ ຕານຢ່າງ ໜ້ອຍ 4 ຄັ້ງຕໍ່ມື້ (ແລະຍິ່ງໄປກວ່ານັ້ນແມ່ນການປິ່ນປົວດ້ວຍ insulin!).
ເມື່ອໂຣກເບົາຫວານພັດທະນາໃນຂະນະທີ່ກິນ glucocorticoids, ມາດຖານ ສຳ ລັບການບົ່ງມະຕິແມ່ນຄືກັນກັບປົກກະຕິ: 7 mmol / L ແລະສູງກວ່າທ້ອງເປົ່າແລະ 11.1 mmol / L ແລະສູງກວ່າ 2 ຊົ່ວໂມງຫຼັງກິນເຂົ້າ. ຖ້າຫາກວ່າຕົວເລກດັ່ງກ່າວຖືກແກ້ໄຂ, ມັນຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງເລີ່ມການປິ່ນປົວດ້ວຍທາດ ນຳ ້ຕານໃນເລືອດ.
ເມື່ອການປິ່ນປົວດ້ວຍ glucocorticoid ຖືກສ້າງ ສຳ ເລັດ, ໂຣກເບົາຫວານຂອງຢາມັກຈະຫາຍໄປ. ແຕ່ຖ້າມີປັດໃຈສ່ຽງ, ການຂາດທາດ ນຳ ້ຕານໃນລະດັບ glucose ສາມາດຄົງຕົວແລະເປັນໂລກເບົາຫວານປະເພດ 2.
ຄຸນສົມບັດທາງການຢາ, ແບບຟອມ, ຕົວຊີ້ວັດ, ຂໍ້ ຈຳ ກັດ
Dexamethasone ແມ່ນຮໍໂມນ glucocorticosteroid, ເພາະສະນັ້ນມັນມີສານຕ້ານອະນຸມູນອິດສະຫລະ, ພູມຕ້ານທານ, ຕ້ານອາການແພ້, ຊ່ວຍເພີ່ມຄວາມອ່ອນໄຫວຂອງຕົວຮັບβ-adrenergic ໃຫ້ກັບ catecholamines. Dexamethasone ປະກອບສ່ວນເຂົ້າໃນການເກີດຂື້ນຂອງສະລັບສັບຊ້ອນທີ່ກະຕຸ້ນການສັງເຄາະໂມເລກຸນທາດໂປຼຕີນ. ພາຍໃຕ້ອິດທິພົນຂອງຢາ, ການສ້າງທາດໂປຼຕີນ plasma ໃນເລືອດແລະ albumin ໃນເນື້ອເຍື່ອຕັບແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນກະຕຸ້ນ. ປັບປຸງການສ້າງໂຄງສ້າງໂມເລກຸນ lipid. ຈຸລັງໄຂມັນສ່ວນຫຼາຍແມ່ນຖືກສ້າງຕັ້ງຂື້ນເທິງ ໜ້າ, ບ່າໄຫລ່, ແລະທ້ອງ. ລະດັບຂອງ cholesterol ໃນກະແສເລືອດສູງຂື້ນ.

ການກະ ທຳ ຂອງ Dexamethasone ກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດມີດັ່ງນີ້: ຊ່ວຍເພີ່ມການດູດຊືມໂມເລກຸນທາດນ້ ຳ ຕານໃນລະບົບຍ່ອຍອາຫານ, ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນກະແສເລືອດ, ເພີ່ມທະວີການສ້າງຕັ້ງຕັບ enzymes, ເນື່ອງຈາກການກະຕຸ້ນຂອງ glucogenesis, ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາ hyperglycemia (ນໍ້າຕານເພີ່ມຂຶ້ນ).
Dexamethasone ຊ່ວຍຫຼຸດປະລິມານແຄວຊ້ຽມໃນເນື້ອເຍື່ອກະດູກ, ຫຼຸດຜ່ອນການລະເຫີຍຂອງທາດແຫຼວແລະໂຊດຽມອອກຈາກຮ່າງກາຍ. ຢາຫຼຸດຜ່ອນການອັກເສບໂດຍການຫຼຸດຜ່ອນການສັງເຄາະ cytokines ອັກເສບ, leukotrienes, macrophages ແລະຈຸລັງພູມຕ້ານທານອື່ນໆ. ມັນຄົງສະຖຽນລະພາບຂອງ permeability ຂອງເຍື່ອຫ້ອງ, ເຊັ່ນດຽວກັນກັບໂຄງສ້າງ intracellular. ມັນຍັບຍັ້ງການເຮັດວຽກຂອງຈຸລັງ T ແລະ B ຂອງລະບົບພູມຕ້ານທານ. ຫຼຸດຜ່ອນການສັງເຄາະຂອງພູມຕ້ານທານສະເພາະ. ກະຕຸ້ນການປ່ອຍຈຸລັງອອກ ໝາກ ເຊິ່ງສັງລວມກົດ hyaluronic, histamine.
ຫຼຸດຜ່ອນການໃຄ່ບວມຂອງເຍື່ອເມືອກຂອງຫຼອດລົມ, ຊ່ວຍຫຼຸດຜ່ອນການເກີດຂອງຂີ້ກະເທີ່ໃນເນື້ອເຍື່ອຂອງຫຼອດລົມແລະຫຼອດປອດ, ຄ່ອຍໆຄ່ອຍໆເປັນຕຸ່ມ. ມັນຍັບຍັ້ງຄວາມລັບຂອງຮໍໂມນ adrenoglucocorticosteroid. ການເຜົາຜະຫລານຂອງຢາຈະຜ່ານໄປໃນເນື້ອເຍື່ອຕັບ. ມັນຖືກປ່ອຍຜ່ານລະບົບຖ່າຍເທ. Dexamethasone ແມ່ນສາມາດເພີ່ມຄວາມດັນເລືອດ.
ຢາດັ່ງກ່າວແມ່ນຜະລິດໃນຮູບແບບທີ່ສາມາດສັກແລະເມັດ. Ampoules ກັບໂຊລູຊັ່ນຜະລິດປະລິມານ 1 ແລະ 2 ມລ. 1 ampoule (2 ml) ມີ Dexamethasone 8 ມລ, ampoule (1 ມລ) - 4 ມລກຂອງຢາ. 1 ເມັດມີສານ 0.0005 g.
ຂໍ້ ຈຳ ກັດ
- ພະຍາດທາງດ້ານລະບົບ (lupus erythematosus, ພະຍາດປະດົງຂໍ່, ໂລກຜິວ ໜັງ ອັກເສບ, ໂຣກ scleroderma),
- ໂລກຮ່ວມກັນໃນໄວເດັກແລະຜູ້ໃຫຍ່,
- ສະພາບພູມແພ້
- ພະຍາດຜິວຫນັງ
- ໂຣກສະຫມອງ (ໂຣກເນື້ອງອກ, ເຈັບ, ເຈັບທີ່ມາຈາກການຜ່າຕັດ, ຫຼັງຈາກການປິ່ນປົວດ້ວຍລັງສີ),
- ພະຍາດທາງສາຍຕາຂອງໂລກພູມແພ້, ລະບົບອັກເສບ,
- ການເຮັດວຽກຂອງຕ່ອມ adrenal ທຸກຍາກ, hyperplasia adrenal,
- ພະຍາດກ່ຽວກັບໂຣກຜີວ ໜັງ ອັດຕະໂນມັດ (ໂຣກກະເພາະປັດສະວະ, ໂຣກ nephrotic),
- thyroiditis
- ພະຍາດຂອງລະບົບເສັ້ນເລືອດໃນເລືອດ (ໂລກເລືອດຈາງ, ພະຍາດ leukemia),
- ພະຍາດທາງເດີນປັດສະວະ (ໂຣກຫອບຫືດ, ໂຣກ sarcoidosis, ໂຣກ fibrosis, alveolitis),
- ຄວາມເສຍຫາຍຂອງວັນນະໂລກຕໍ່ປອດ, ສະ ໝອງ,
- ຄວາມເສຍຫາຍເປັນມະເລັງຕໍ່ປອດ
- ພະຍາດກ່ຽວກັບເຄື່ອງຍ່ອຍໃນກະເພາະອາຫານ (ພະຍາດ Crohn's, enteritis, colitis ແຜ),
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້
- ໂລກຕັບອັກເສບ (ຍັງເປັນໂຣກພູມຕ້ານທານ),
- ດ້ວຍທາດການຊຽມເພີ່ມຂື້ນຂອງກະແສເລືອດໃນ oncopathologies,
- ການປ້ອງກັນການພັດທະນາຂອງປະຕິກິລິຍາປະຕິເສດການຖ່າຍທອດ (ຮ່ວມກັບຢາອື່ນໆ),
- myeloma
- ໃນເວລາທີ່ປະຕິບັດການທົດສອບຂອງການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງ oncology adrenal,
- ສະພາບອາການຊshockອກ.
- ພະຍາດຕິດຕໍ່
- ເປັນເລືອດອອກຢ່າງຮຸນແຮງຂອງຕົ້ນກໍາເນີດເປັນຢາ,
- hypersensitivity ກັບຢາເສບຕິດ,
- ກະດູກຫັກຂອງກະດູກ
- ໂລກຂໍ້ອັກເສບ arthrosis,
- ໄລຍະຫຼັງຈາກສັກຢາປ້ອງກັນ,
- ສະພາບ post-infarction
- hyperlipidemia, ພະຍາດເບົາຫວານ
- ພະຍາດເບົາຫວານ
- ໂລກກະດູກພຸນ
- ຕັບແລະຫມາກໄຂ່ຫຼັງ dysfunction.
Dexamethasone ມີຜົນຂ້າງຄຽງຫຼາຍຢ່າງທີ່ຄວນພິຈາລະນາໃນເວລາປິ່ນປົວຄົນເຈັບ.
ຜົນກະທົບທີ່ບໍ່ຕ້ອງການຂອງຢາ:
- ໂຣກໂຣກ Itsenko-Cushing,
- arrhythmias
- dyspepsia
- hypertension
- ອາຫານ
- ຄວາມກົດດັນສູງໃນເງິນທຶນ,
- ການເຕີບໂຕຂອງກະດູກໃນເດັກນ້ອຍ,
- ອາການແພ້ແລະອື່ນໆ.
Dexamethasone ມີຜົນກະທົບແນວໃດຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ

Dexamethasone ຍົກລະດັບນ້ ຳ ຕານໃນເລືອດບໍ? ຢານີ້ສາມາດຊ່ວຍເພີ່ມການດູດຊຶມຂອງນ້ ຳ ຕານຜ່ານ ກຳ ແພງຂອງ ລຳ ໄສ້. ເມື່ອ ສຳ ຜັດກັບຢາດັ່ງກ່າວ, ກິດຈະ ກຳ ຂອງ Enzyme glucose-6-phosphate ແມ່ນຖືກກະຕຸ້ນ. ເອນໄຊນີ້ຊ່ວຍໃນການເລັ່ງການເຈາະນ້ ຳ ຕານຈາກຕັບເຂົ້າສູ່ເລືອດ. ຫຼັງຈາກນີ້, ຄວາມລັບຂອງ enzymes ຕັບໄດ້ຖືກປັບປຸງ. ຂະບວນການເຫຼົ່ານີ້ນໍາໄປສູ່ການເປີດຕົວຂອງ gluconeogenesis ໃນເນື້ອເຍື່ອຕັບ, ເຊິ່ງແມ່ນເຫດຜົນສໍາລັບການເພີ່ມຂື້ນຂອງນໍ້າຕານ.
ໃນລະຫວ່າງການໃຊ້ຢາ Dexamethasone ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ລະດັບນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນຢ່າງໄວວາ. ນ້ ຳ ຕານສູງສາມາດເຮັດໃຫ້ເກີດອາການເມົາຄ້າງ hyperglycemic. ນາງເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຫຼາຍ. ໃນກໍລະນີນີ້, ຄົນເຈັບຕ້ອງການຄວາມເອົາໃຈໃສ່ດ້ານການປິ່ນປົວ.
ຖ້າຄົນເຈັບມີການລວມຕົວຂອງໂຣກເບົາຫວານແລະພະຍາດອື່ນທີ່ຕ້ອງການການປິ່ນປົວດ້ວຍຮໍໂມນ glucocorticosteroid (GCS), ຫຼັງຈາກນັ້ນການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດໄວ້ໃນຫຼັກສູດສັ້ນ. ການປິ່ນປົວແມ່ນປະຕິບັດຢ່າງ ຈຳ ເປັນພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ, ພ້ອມທັງຢູ່ພາຍໃຕ້ການຄວບຄຸມການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ. ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ການຮັກສາຄວນຈະຖືກຍົກເລີກ.
ສະຫຼຸບ
ພວກເຂົາພະຍາຍາມທີ່ຈະບໍ່ໃຊ້ຢາ dexamethasone ສຳ ລັບພະຍາດເບົາຫວານ, ເພາະວ່າມັນເພີ່ມນ້ ຳ ຕານໃນກະແສເລືອດຫຼາຍ. ການໃຊ້ corticosteroids ຢ່າງຕໍ່ເນື່ອງສາມາດນໍາໄປສູ່ໂຣກເບົາຫວານ steroid. ມັນເປັນທີ່ຍອມຮັບທີ່ຈະໃຊ້ຢາ ສຳ ລັບພະຍາດເບົາຫວານ, ແຕ່ວ່າຖ້າການປິ່ນປົວແບບອື່ນບໍ່ຊ່ວຍໄດ້. ມັນດີກວ່າທີ່ຈະທົດແທນ Dexamethasone ດ້ວຍວິທີແກ້ໄຂທີ່ມີປະສິດຕິຜົນອີກຢ່າງ ໜຶ່ງ. ການປະກົດຕົວຂອງໂຣກເບົາຫວານ mellitus (ນ້ ຳ ຕານໃນເລືອດສູງ) ເຮັດໃຫ້ມີການສັບສົນໃນການຮັກສາພະຍາດຫຼາຍຢ່າງ, ສະລັບສັບຊ້ອນຂອງການປິ່ນປົວເຊິ່ງລວມມີ Dexamethasone. ສະນັ້ນ, ມື້ນີ້, ທ່ານ ໝໍ ແນະ ນຳ ວິຖີຊີວິດທີ່ດີເພື່ອຫຼຸດຜ່ອນການເກີດຂອງໂລກເບົາຫວານ.
Vidal: https://www.vidal.ru/drugs/dexamethasone__36873
ເລດາ: https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGu>
ພົບຂໍ້ຜິດພາດບໍ? ເລືອກມັນແລະກົດ Ctrl + Enter
ຂັດຂວາງການໃຊ້ຢາ
 ມັນເປັນທີ່ຊັດເຈນວ່າ, ເຊັ່ນດຽວກັບວິທີການປິ່ນປົວອື່ນໆ, ຢານີ້ຍັງມີ contraindications ບາງຢ່າງ. ຍົກຕົວຢ່າງ, ມັນບໍ່ສາມາດໃຊ້ໄດ້ຖ້າຫາກວ່າມີຄວາມບອບບາງ ສຳ ລັບສ່ວນປະກອບທີ່ປະກອບເຂົ້າໃນອົງປະກອບຂອງມັນ.
ມັນເປັນທີ່ຊັດເຈນວ່າ, ເຊັ່ນດຽວກັບວິທີການປິ່ນປົວອື່ນໆ, ຢານີ້ຍັງມີ contraindications ບາງຢ່າງ. ຍົກຕົວຢ່າງ, ມັນບໍ່ສາມາດໃຊ້ໄດ້ຖ້າຫາກວ່າມີຄວາມບອບບາງ ສຳ ລັບສ່ວນປະກອບທີ່ປະກອບເຂົ້າໃນອົງປະກອບຂອງມັນ.
ເຫດຜົນຂອງການຍົກເລີກການປິ່ນປົວດ້ວຍຢານີ້ສາມາດເປັນປະເພດທີ່ແຕກຕ່າງກັນຂອງການຕິດເຊື້ອ. ນີ້ມັກຈະເກີດຂື້ນໃນເວລາທີ່ບໍ່ມີຢາຕ້ານເຊື້ອທີ່ມີປະສິດຕິຜົນໃນໄລຍະທີ່ເປັນພະຍາດ. ການໃຊ້ຢານີ້ພ້ອມກັນກັບວັກຊີນປ້ອງກັນໂຣກທີ່ມີຊີວິດຊີວາຍັງຖືກຫ້າມຢູ່.
ເຖິງແມ່ນວ່າຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບທຸກໆຄວາມເປັນໄປໄດ້ຂອງ contraindications, ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄວາມຊື້ນ້ ຳ ໃຈທີ່ແນ່ນອນ. ໃນທຸກໆກໍລະນີອື່ນໆ, ການໃຊ້ຢາແມ່ນຂ້ອນຂ້າງປອດໄພ. ແລະການຕັດສິນໂດຍຕົວຊີ້ວັດການປະຕິບັດ, ຢານີ້ຖືກກໍານົດເກືອບສະເຫມີ, ເຖິງວ່າຈະມີຄວາມເປັນໄປໄດ້ຂອງ contraindications.
ສຳ ລັບໄລຍະເວລາສັກຢາກັນພະຍາດ, ມັນດີກວ່າທີ່ຈະປະຕິເສດຈາກການຮັກສາຖ້າຄົນເຈັບໄດ້ຮັບການສັກຢາກັບ BCG, ຄືວ່າຖ້າແປດອາທິດບໍ່ໄດ້ຜ່ານວັນທີນີ້.
ດ້ວຍຄວາມລະມັດລະວັງ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ຢາເມື່ອຄົນເຈັບຕິດເຊື້ອໂລກເອດສຫຼືໂລກເອດສ.
ບັນຊີລາຍຊື່ຂອງ contraindications ຍັງປະກອບມີພະຍາດເບົາຫວານ. ເຊັ່ນດຽວກັນກັບບັນຫາອື່ນໆທີ່ມີລະບົບ endocrine ຂອງມະນຸດ.
ບັນຊີລາຍຊື່ຄົບຖ້ວນຂອງ contraindications ທີ່ເປັນໄປໄດ້ແມ່ນງ່າຍທີ່ຈະຊອກຫາໃນຄໍາແນະນໍາສໍາລັບຢາ.
ຂ້ອຍຕ້ອງການທີ່ຈະຢູ່ໃນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບການຮັກສາພະຍາດຕ່າງໆດ້ວຍຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນສານສະເຕີຣອຍໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ມັນໄດ້ຖືກກ່າວມາຂ້າງເທິງແລ້ວວ່າສ່ວນປະກອບທີ່ປະກອບເປັນຢາສາມາດຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້.
ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າການສັງເຄາະອິນຊູລິນຖືກສະກັດກັ້ນຢູ່ໃນຮ່າງກາຍຫຼັງຈາກກິນຢາ. ດັ່ງນັ້ນ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດທີ 2.
ແຕ່ເມື່ອເວົ້າເຖິງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດ ທຳ ອິດ, ການຮັກສາດ້ວຍຢານີ້ແມ່ນເປັນໄປໄດ້ພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງທ່ານ ໝໍ.
ຄຳ ແນະ ນຳ ພິເສດ ສຳ ລັບການ ນຳ ໃຊ້
 ສິ່ງ ທຳ ອິດທີ່ຄວນສັງເກດແມ່ນຄວາມຈິງທີ່ວ່າການຮັກສາດ້ວຍຢານີ້ຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດ. ສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນໃຊ້ຢາຢ່າງລະມັດລະວັງ. ການປິ່ນປົວແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມທາງການແພດຢ່າງເຂັ້ມງວດໂດຍມີການວັດແທກລະດັບນ້ ຳ ຕານເປັນປະ ຈຳ, ຖ້າ ຈຳ ເປັນ, ການເພີ່ມປະລິມານຂອງຢາທີ່ຫຼຸດລົງ ນຳ ້ຕານ.
ສິ່ງ ທຳ ອິດທີ່ຄວນສັງເກດແມ່ນຄວາມຈິງທີ່ວ່າການຮັກສາດ້ວຍຢານີ້ຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດ. ສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນໃຊ້ຢາຢ່າງລະມັດລະວັງ. ການປິ່ນປົວແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມທາງການແພດຢ່າງເຂັ້ມງວດໂດຍມີການວັດແທກລະດັບນ້ ຳ ຕານເປັນປະ ຈຳ, ຖ້າ ຈຳ ເປັນ, ການເພີ່ມປະລິມານຂອງຢາທີ່ຫຼຸດລົງ ນຳ ້ຕານ.
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, Dexamethasone ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ໃນເວລາທີ່ມີຄວາມອ່ອນໄຫວແນ່ນອນຕໍ່ການຕິດເຊື້ອຕ່າງໆ. ນີ້ມັກຈະເກີດຂື້ນໃນສະຖານະການທີ່ຄົນເຈັບມີລະດັບພູມຕ້ານທານຕໍ່າ.
ຍົກຕົວຢ່າງ, ສິ່ງນີ້ສາມາດເກີດຂື້ນໃນໄລຍະການພັດທະນາຂອງໂລກທີ່ສັບສົນເຊັ່ນໂຣກວັນນະໂຣກຫຼືໂລກເອດສ. ໃນທັງສອງກໍລະນີ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະໃຊ້ຢາປ້ອງກັນພະຍາດພູມຕ້ານທານພ້ອມກັບຢາຊະນິດນີ້ພ້ອມທັງຢາທີ່ມີຜົນຕໍ່ພູມຕ້ານທານ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າຫຼັງຈາກການປິ່ນປົວເປັນເວລາດົນກັບຢາທີ່ກ່າວມາຂ້າງເທິງນັ້ນ, ເປັນເວລາ 3 ອາທິດຂຶ້ນໄປ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຍົກເລີກຢາດັ່ງກ່າວເທື່ອລະກ້າວ. ຖ້າບໍ່ດັ່ງນັ້ນ, ມີຄວາມເປັນໄປໄດ້ສູງທີ່ຄວາມບໍ່ພຽງພໍຂອງ adrenal ຂັ້ນສອງອາດຈະພັດທະນາ.
ຖ້າເດັກນ້ອຍໄດ້ຮັບການປິ່ນປົວ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສັງເກດເບິ່ງການເຄື່ອນໄຫວຂອງການພັດທະນາການວິທະຍາຂອງພວກເຂົາ. ໂດຍສະເພາະເມື່ອເວົ້າເຖິງການຮັກສາໄລຍະຍາວ, ເປັນເວລາຫລາຍເດືອນຫລືແມ້ແຕ່ປີ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປັບອາຫານຂອງທ່ານໃນລະຫວ່າງການປິ່ນປົວ. ມັນເປັນສິ່ງທີ່ດີກວ່າທີ່ຈະເລືອກອາຫານເຫຼົ່ານັ້ນທີ່ບັນຈຸທາດໂປຕາຊຽມຫຼາຍ. ແລະແນ່ນອນ, ໂດຍທົ່ວໄປແລ້ວ, ອາຫານຄວນຈະມີສຸຂະພາບດີແລະອຸດົມໄປດ້ວຍວິຕາມິນ.
ມັນມີຄວາມ ສຳ ຄັນເທົ່າທຽມກັນໃນການຕິດຕາມສະຖານະພາບສຸຂະພາບຂອງຄົນເຈັບເຖິງແມ່ນວ່າຫຼັງຈາກຢຸດການປິ່ນປົວແລ້ວ. ບາງບ່ອນພາຍໃນ ໜຶ່ງ ປີພາຍຫຼັງການໃຊ້ຢາ ສຳ ເລັດແລ້ວ, ຄວນມີການກວດກາເປັນປະ ຈຳ ເພື່ອຈະຍົກເວັ້ນຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກນີ້.
ສຳ ລັບການຮັກສາດ້ວຍຢາໃນລະຫວ່າງການຖືພາ, ມັນຄວນຈະມີຄວາມລະມັດລະວັງທີ່ສຸດໃນການເຂົ້າຫາການປິ່ນປົວນີ້. ພຽງແຕ່ຖ້າຜົນໄດ້ຮັບທີ່ຄາດໄວ້ ສຳ ລັບແມ່ທີ່ຄາດຫວັງໄດ້ເກີນຄວາມສ່ຽງທີ່ອາດຈະເກີດຂື້ນກັບລູກໃນທ້ອງ, ມັນ ຈຳ ເປັນຕ້ອງເລີ່ມການປິ່ນປົວ.
ໃນໄຕມາດ ທຳ ອິດ, ມັນດີກວ່າທີ່ຈະລະງັບການໃຊ້ຢານີ້ຢ່າງສົມບູນ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ
 ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຢາມີຂໍ້ມູນຫຼາຍຢ່າງກ່ຽວກັບການບົ່ງມະຕິສະເພາະ ສຳ ລັບການ ນຳ ໃຊ້ຢານີ້, ພ້ອມທັງປະລິມານຢາທີ່ລະອຽດແລະຜົນຂ້າງຄຽງທີ່ຢາອາດຈະມີ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຢາມີຂໍ້ມູນຫຼາຍຢ່າງກ່ຽວກັບການບົ່ງມະຕິສະເພາະ ສຳ ລັບການ ນຳ ໃຊ້ຢານີ້, ພ້ອມທັງປະລິມານຢາທີ່ລະອຽດແລະຜົນຂ້າງຄຽງທີ່ຢາອາດຈະມີ.
ຖ້າພວກເຮົາເວົ້າເຖິງຢ່າງແນ່ນອນວ່າອາການໃດທີ່ຢານີ້ ກຳ ຈັດ, ພ້ອມທັງກັບພະຍາດໃດທີ່ມັນຄວນຈະຖືກ ນຳ ໃຊ້, ມັນຈະແຈ້ງວ່າລະດັບການກະ ທຳ ຂອງຢາແມ່ນກວ້າງພໍສົມຄວນ.
ການຮັກສາກັບຕົວແທນນີ້ຄວນໄດ້ຮັບການປະຕິບັດຖ້າມີຄວາມ ຈຳ ເປັນທີ່ຈະ ກຳ ຈັດການອັກເສບສູງທີ່ມີຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບ, ພ້ອມທັງເວລາທີ່ ຈຳ ເປັນເພື່ອປ້ອງກັນການພັດທະນາຂອງໂຣກ edema, hyperemia ແລະ phagocytosis.
ແນ່ນອນ, ຄວນສັງເກດວ່າຢານີ້ມີພູມຕ້ານທານຫຼາຍ, ສະນັ້ນມັນມັກຈະໃຊ້ເພື່ອບັນເທົາອາການຕ່າງໆ, ແລະບໍ່ລົບລ້າງສາເຫດທີ່ພາໃຫ້ເກີດອາການຄັນ.
ຖ້າທ່ານໃຊ້ຢາໃນລະຫວ່າງຂະບວນການອັກເສບຕ່າງໆ, ທ່ານຈະສາມາດຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການຕອບສະ ໜອງ ຂອງເນື້ອເຍື່ອຕໍ່ການອັກເສບນີ້. ມັນຖືກປ້ອງກັນໂດຍການສະສົມຂອງ leukocytes, ແລະຍັງມີອີກຫຼາຍໆການກະ ທຳ ອື່ນໆທີ່ລະງັບຂະບວນການອັກເສບໂດຍລວມ.
ຕົວຊີ້ບອກການໃຊ້ຢາ
 ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຢາດັ່ງກ່າວຟື້ນຟູຕ່ອມ adrenal, ດັ່ງນັ້ນການປັບປຸງການຜະລິດຮໍໂມນທີ່ ຈຳ ເປັນໃນຮ່າງກາຍ, ມັນບໍ່ຄ່ອຍຈະຖືກ ນຳ ໃຊ້ໃນໂລກເບົາຫວານ. ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າຢານີ້ຊ່ວຍເພີ່ມລະດັບນໍ້າຕານໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໄດ້ມີການຕັດສິນໃຈໃຊ້ຢານີ້ໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນກໍ່ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມປະລິມານຂອງຢາຫຼຸດນ້ ຳ ຕານແລະຕິດຕາມກວດກາລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຢາດັ່ງກ່າວຟື້ນຟູຕ່ອມ adrenal, ດັ່ງນັ້ນການປັບປຸງການຜະລິດຮໍໂມນທີ່ ຈຳ ເປັນໃນຮ່າງກາຍ, ມັນບໍ່ຄ່ອຍຈະຖືກ ນຳ ໃຊ້ໃນໂລກເບົາຫວານ. ນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າຢານີ້ຊ່ວຍເພີ່ມລະດັບນໍ້າຕານໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໄດ້ມີການຕັດສິນໃຈໃຊ້ຢານີ້ໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ຫຼັງຈາກນັ້ນກໍ່ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມປະລິມານຂອງຢາຫຼຸດນ້ ຳ ຕານແລະຕິດຕາມກວດກາລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ.
ຕົວຊີ້ບອກຫຼັກໃນການໃຊ້ຢາແມ່ນ:
- ຄວາມບໍ່ພຽງພໍຂອງ adrenal,
- ຄວາມບໍ່ພຽງພໍຂອງ adrenal (ສ້ວຍແຫຼມ),
- ຄວາມບໍ່ພຽງພໍຂອງ adrenal, ເຊິ່ງເກີດຂື້ນຈາກການຍົກເລີກກຸ່ມຢາເສບຕິດກຸ່ມ ໜຶ່ງ ຢ່າງກະທັນຫັນ,
- ຄວາມລົ້ມເຫຼວຂອງຂັ້ນຕົ້ນຫຼືຂັ້ນສອງຂອງອະໄວຍະວະນີ້.
ນອກຈາກນັ້ນ, ມັນຍັງສາມາດ ກຳ ນົດໄດ້ຖ້າຫາກວ່າຄົນເຈັບມີ hyperplasia congenital ຂອງ cortex ຂອງອະໄວຍະວະນີ້ຫຼື subocute thyroiditis. ຢາດັ່ງກ່າວແມ່ນມີປະສິດທິຜົນ ສຳ ລັບການເຜົາຜານທຸກຮູບແບບ, ຄືເມື່ອຢາ vasoconstrictor ຊະນິດອື່ນບໍ່ມີປະສິດຕິຜົນ. ການບົ່ງມະຕິບໍ່ແມ່ນຂໍ້ຍົກເວັ້ນ, ມັນກ່ຽວຂ້ອງກັບໂຣກສະ ໝອງ, ຕົວຢ່າງ, ການບາດເຈັບຂອງສະ ໝອງ ຕ່າງໆ, ໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ໂຣກອັກເສບແລະໂລກອື່ນໆ.
ໃນບາງສະຖານະການ, ຢາຊະນິດນີ້ສາມາດໃຊ້ ສຳ ລັບໂຣກປອດອັກເສບຮຸນແຮງທີ່ເກີດຂື້ນໃນໄລຍະການພັດທະນາໂຣກຫອບຫືດ. ມີຂໍ້ສັງເກດວ່າມັນຍັງມີປະສິດຕິຜົນໃນກໍລະນີທີ່ມີອາການແພ້ຕ່າງໆ, ສ່ວນຫຼາຍແມ່ນແນ່ນອນໃນຮູບແບບທີ່ຮ້າຍແຮງຂອງໂລກພະຍາດນີ້, ເປັນຜົນມາຈາກການທີ່ມັນສາມາດຖືວ່າເປັນ ໜຶ່ງ ໃນຢາທີ່ສາມາດໃຊ້ໄດ້ເມື່ອມີອາການແພ້ຂອງໂລກເບົາຫວານ. ໂລກຂໍ້ອັກເສບຍັງສາມາດເປັນເຫດຜົນຂອງການ ນຳ ໃຊ້.
ໂດຍທົ່ວໄປ, ບັນຊີລາຍຊື່ນີ້ແມ່ນຂ້ອນຂ້າງກວ້າງ. ແຕ່ແນ່ນອນ, ທ່ານສາມາດໃຊ້ຢາໄດ້ພຽງແຕ່ຫຼັງຈາກກວດຄົນເຈັບຢ່າງສົມບູນ. ທ່ານບໍ່ສາມາດເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍຕົນເອງ, ທ່ານຫມໍຄວນສັ່ງຢາ.
ການທົບທວນຄືນກ່ຽວກັບການໃຊ້ຢາ
 ມີການທົບທວນຫຼາຍຢ່າງໃນອິນເຕີເນັດທີ່ເຮັດໃຫ້ສາມາດເຂົ້າໃຈໄດ້ໃນສະຖານະການສະເພາະໃດ ໜຶ່ງ ທີ່ດີທີ່ສຸດທີ່ຈະປະຕິເສດທີ່ຈະໃຊ້ຢານີ້ແລະໃນນັ້ນມັນມີປະສິດຕິຜົນສູງສຸດ.
ມີການທົບທວນຫຼາຍຢ່າງໃນອິນເຕີເນັດທີ່ເຮັດໃຫ້ສາມາດເຂົ້າໃຈໄດ້ໃນສະຖານະການສະເພາະໃດ ໜຶ່ງ ທີ່ດີທີ່ສຸດທີ່ຈະປະຕິເສດທີ່ຈະໃຊ້ຢານີ້ແລະໃນນັ້ນມັນມີປະສິດຕິຜົນສູງສຸດ.
ຍົກຕົວຢ່າງ, ຄົນເຈັບບາງຄົນອ້າງວ່າຫຼັງຈາກການໃຊ້ຢາເປັນເວລາດົນ, ພວກເຂົາໄດ້ສັງເກດເຫັນຜົນຂ້າງຄຽງເຊັ່ນ: ປະ ຈຳ ເດືອນແລະການພັດທະນາຂອງຄວາມບໍ່ພຽງພໍຂອງ adrenal ຂັ້ນສອງ. ຄວນເອົາໃຈໃສ່ເປັນພິເສດເມື່ອປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ນັບຕັ້ງແຕ່, ອົງປະກອບຂອງຢາຫຼຸດຜ່ອນຄວາມທົນທານຂອງ glucose ຢ່າງຫຼວງຫຼາຍ. ຖ້າທ່ານໃຊ້ຢາເປັນເວລາດົນ, ດັ່ງນັ້ນການຍັບຍັ້ງການຈະເລີນເຕີບໂຕອາດຈະຖືກສັງເກດເຫັນໃນເດັກນ້ອຍ.
ຜົນຂ້າງຄຽງຈາກການເຮັດວຽກຂອງລະບົບຫຼອດເລືອດຫົວໃຈກໍ່ເປັນໄປໄດ້.
ການທົບທວນຄືນຂອງຄົນເຈັບທີ່ໃຊ້ຢານີ້ໃນໄລຍະການປິ່ນປົວພະຍາດຂອງພວກເຂົາໄດ້ສະແດງໃຫ້ເຫັນວ່າມັນມີປະສິດທິຜົນຫຼາຍ ສຳ ລັບໂລກຂໍ້ອັກເສບຕ່າງໆເຊັ່ນດຽວກັນກັບເວລາທີ່ໃຊ້ໃນທາງປາກຕໍ່ຂໍ້ຕໍ່ທີ່ບໍ່ສະຖຽນ.
ແມ່ນແລ້ວ, ການທົບທວນດຽວກັນນີ້ຍັງຊີ້ໃຫ້ເຫັນວ່າຢາສາມາດເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງຄົນເຈັບໄດ້ຖ້າລາວມີພະຍາດຕ່າງໆໃນລະບົບທາງເດີນອາຫານ, ເຊັ່ນດຽວກັນກັບການຕິດເຊື້ອເຫັດ, ໂຣກຫັດ, ໂຣກ ໝາກ ສຸກຫລືໂຣກຫັດ.
ແນ່ນອນ, ເຊັ່ນດຽວກັນກັບກໍລະນີອື່ນໆ, ທ່ານຍັງສາມາດຊອກຫາທັງການທົບທວນໃນແງ່ບວກແລະລົບຢູ່ທີ່ນີ້. ແຕ່, ເຖິງວ່າຈະມີຜົນຂ້າງຄຽງ ຈຳ ນວນຫຼວງຫຼາຍ, ແຕ່ປະສິດທິຜົນຂອງຢານີ້ສູງກວ່າຜົນສະທ້ອນທີ່ບໍ່ດີທັງ ໝົດ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການ ດຳ ເນີນການປິ່ນປົວພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຄັ່ງຄັດ.
ຄ່າໃຊ້ຈ່າຍຂອງຢາແລະຄ່າປຽບທຽບຂອງມັນ
 ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບຄ່າໃຊ້ຈ່າຍຂອງຢານີ້, ຫຼັງຈາກນັ້ນມັນກໍ່ມີລາຄາບໍ່ແພງ. ແນ່ນອນ, ມັນທັງຫມົດແມ່ນຂຶ້ນກັບຜູ້ຜະລິດໂດຍສະເພາະແລະຮູບແບບຂອງການປ່ອຍ, ແຕ່ໂດຍທົ່ວໄປລາຄາສໍາລັບການຫຸ້ມຫໍ່ບໍ່ເກີນ 100 ຮູເບີນ.
ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບຄ່າໃຊ້ຈ່າຍຂອງຢານີ້, ຫຼັງຈາກນັ້ນມັນກໍ່ມີລາຄາບໍ່ແພງ. ແນ່ນອນ, ມັນທັງຫມົດແມ່ນຂຶ້ນກັບຜູ້ຜະລິດໂດຍສະເພາະແລະຮູບແບບຂອງການປ່ອຍ, ແຕ່ໂດຍທົ່ວໄປລາຄາສໍາລັບການຫຸ້ມຫໍ່ບໍ່ເກີນ 100 ຮູເບີນ.
ແມ່ນແລ້ວ, ມີຂໍ້ຍົກເວັ້ນ, ຍົກຕົວຢ່າງ, Dexamethasone-Vial ຈາກບໍລິສັດ CCSPiOui ລາຄາ 254 ຮູເບີນ. ໃນລະດັບລາຄານີ້ຍັງມີຢາທີ່ຜະລິດໂດຍຜູ້ຜະລິດຈາກປະເທດອິນເດຍແລະສະໂລວີເນຍ, ໃນກໍລະນີນີ້ລາຄາຈະບັນລຸ 215 ຮູເບີນ, ແຕ່ຊຸດດັ່ງກ່າວຈະບັນຈຸ 25 ampoules, ເຊິ່ງແຕ່ລະຊະນິດມີສານປະສົມ 1 ມລຂອງສານ ບຳ ບັດດ້ວຍຄວາມເຂັ້ມ 4 ມລກ.
ໂດຍທົ່ວໄປ, ຄວນສັງເກດວ່າຢາທຸກຊະນິດຈາກຜູ້ຜະລິດທີ່ແຕກຕ່າງກັນ, ເຊິ່ງຂາຍໃນບັນຈຸພັນທີ່ບັນຈຸ 25 ampoules ຂອງ ໜຶ່ງ ml ແຕ່ລະອັນ, ຕັ້ງແຕ່ 212 ເຖິງ 225 ຮູເບີນ.
ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບຢາ, ເຊິ່ງຖືກຂາຍໃນຮູບແບບຂອງຕາ, ຫຼັງຈາກນັ້ນຄ່າໃຊ້ຈ່າຍຂອງມັນສ່ວນຫຼາຍແມ່ນບໍ່ເກີນ 40 ຮູເບີນ. ແຕ່ໃນນີ້ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງວິທີແກ້ໄຂທີ່ມີຄວາມເຂັ້ມຂຸ້ນ 0,1%. ແນ່ນອນ, ລາຄາຂອງມັນອາດຈະສູງກວ່າ, ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບປະລິມານຄວາມສາມາດ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າກ່ອນທີ່ຈະເລີ່ມຕົ້ນການນໍາໃຊ້ຜະລິດຕະພັນທີ່ເປັນຢາ, ມັນເປັນການດີກວ່າທີ່ຈະປຶກສາກັບທ່ານຫມໍຂອງທ່ານລ່ວງຫນ້າແລະອະທິບາຍຮູບແບບຂອງການປ່ອຍຢາທີ່ຕ້ອງການແລະຄວາມເຂັ້ມຂົ້ນຂອງມັນ, ແລະພຽງແຕ່ຫຼັງຈາກນັ້ນໄດ້ຮັບຢາ. ວິດີໂອໃນບົດຄວາມນີ້ຈະເວົ້າກ່ຽວກັບຢາ.
ຂໍ້ມູນທົ່ວໄປ
ການກະກຽມຢາແມ່ນຂຶ້ນກັບກຸ່ມຂອງ glucocorticosteroids ທີ່ມີຜົນຕໍ່ຕ້ານອາການແພ້, ຕ້ານການອັກເສບ, ພູມຕ້ານທານແລະພູມຕ້ານທານ.
ນໍ້າຕານຫຼຸດລົງທັນທີ! ໂລກເບົາຫວານໃນໄລຍະເວລາສາມາດ ນຳ ໄປສູ່ພະຍາດຕ່າງໆເປັນຕົ້ນແມ່ນບັນຫາກ່ຽວກັບສາຍຕາ, ສະພາບຜິວ ໜັງ ແລະຜົມ, ມີບາດແຜ, ເປັນໂຣກເບື່ອແລະແມ່ນແຕ່ເນື້ອງອກມະເລັງ! ປະຊາຊົນໄດ້ສອນປະສົບການທີ່ຂົມຂື່ນເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຂອງພວກເຂົາປົກກະຕິ. ອ່ານສຸດ.
Dexamethasone ປ້ອງກັນຫຼືບັນເທົາອາການຂອງພູມແພ້ແລະບັນເທົາອາການຊshockອກ. ດ້ວຍການຊ່ວຍເຫຼືອຂອງອຸປະກອນທາງການແພດທີ່ອະທິບາຍ, ປະລິມານໂປຕີນໃນ plasma ຈະຫຼຸດລົງແລະ catabolism ໃນເນື້ອເຍື່ອກ້າມເນື້ອກໍ່ໄດ້ຮັບການປັບປຸງ. "Dexamethasone" ຊ່ວຍເພີ່ມການແຊກຊືມຂອງນ້ ຳ ຕານຈາກຕັບເຂົ້າສູ່ເລືອດ, ຮັກສາທາດໄອໂອດີນແລະນ້ ຳ ໃນຮ່າງກາຍ, ໃນຂະນະທີ່ກະຕຸ້ນການຂັບຖ່າຍຂອງໂພແທດຊຽມແລະຫຼຸດຜ່ອນການດູດຊືມແຄວຊ້ຽມຈາກລະບົບຍ່ອຍອາຫານ. Dexamethasone ແມ່ນສາມາດເພີ່ມຄວາມດັນເລືອດ, ຫຼຸດຜ່ອນຄວາມອັນຕະລາຍຂອງຝາເສັ້ນເລືອດແລະຄວາມເປັນໄປໄດ້ຂອງການສ້າງເນື້ອເຍື່ອຮອຍແປ້ວ.
ເນື້ອໃນສູງສຸດຂອງ "Dexmetasone" ໃນເລືອດແມ່ນຖືກສັງເກດ 5 ນາທີຫຼັງຈາກການບໍລິຫານ iv ແລະ 60 ນາທີຫຼັງຈາກການບໍລິຫານ iv. ຢານີ້ຖືກຍ່ອຍສະຫຼາຍແມ່ນຢູ່ໃນຕັບແລະມີພຽງສ່ວນນ້ອຍຂອງມັນ - ໃນ ໝາກ ໄຂ່ຫຼັງແລະອະໄວຍະວະພາຍໃນອື່ນໆ. ສ່ວນປະກອບຂອງຜະລິດຕະພັນຢາ "Dexamethasone" ແມ່ນຖືກໄລ່ອອກຜ່ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງໃນເວລາກາງເວັນ.
ປ່ອຍແບບຟອມແລະສ່ວນປະກອບ
ຢາແມ່ນຜະລິດໃນຮູບແບບຂອງການແກ້ໄຂທີ່ມີຈຸດປະສົງໃນການບໍລິຫານທາງປາກ. ມັນບັນຈຸຢູ່ໃນອົງປະກອບຂອງມັນເປັນສານທີ່ມີການເຄື່ອນໄຫວ - dexamethasone sodium phosphate ແລະອົງປະກອບຊ່ວຍດັ່ງກ່າວ:
ປະສິດທິຜົນຂອງຢາເສບຕິດ "Dexamethasone" ແມ່ນສະແດງອອກໃນການປິ່ນປົວພະຍາດດັ່ງຕໍ່ໄປນີ້:
 ຢາດັ່ງກ່າວແມ່ນບົ່ງບອກເຖິງຄວາມຜິດປົກກະຕິໃນການເກີດຂອງໂຣກ adrenal cortex.
ຢາດັ່ງກ່າວແມ່ນບົ່ງບອກເຖິງຄວາມຜິດປົກກະຕິໃນການເກີດຂອງໂຣກ adrenal cortex.
- ໂຣກສະຫມອງ,
- ການຂາດໃນຮ່າງກາຍຂອງວິຕາມິນ B12,
- ພະຍາດອັກເສບ ຊຳ ເຮື້ອຂອງລະບົບຫາຍໃຈ,
- ພະຍາດທີ່ເປັນລະບົບຂອງເນື້ອເຍື່ອເຊື່ອມຕໍ່ຂອງ ທຳ ມະຊາດທີ່ເປັນໂຣກພູມຕ້ານທານ, ດຳ ເນີນໄປໃນຮູບແບບ ຊຳ ເຮື້ອ,
- ການຫຼຸດລົງຂອງເມັດເລືອດຂາວແລະເມັດເລືອດຂາວ,
- ການຂາດຮໍໂມນ thyroid ສ້ວຍແຫຼມແລະ subacute,
- ພະຍາດທີ່ສະແດງໂດຍການ ທຳ ລາຍລະບົບພູມຕ້ານທານຂອງຈຸລັງເມັດເລືອດແດງຂອງຕົນເອງ,
- ໂຣກໂຣກຄວາມລົ້ມເຫຼວຂອງກະດູກ
- exacerbation ຂອງ erythroderma,
- ອັກເສບ eczematous ສ້ວຍແຫຼມຂອງຜິວຫນັງ,
- dysfunction congenital ຂອງ cortex adrenal ໄດ້.
ໂຣກເບົາຫວານມີຜົນກະທົບຕໍ່ຮ່າງກາຍແນວໃດ?
ສຳ ລັບຄົນເຈັບທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານໃນໄລຍະການກວດວິນິດໄສ, ຢາ Dexamethasone ແມ່ນຢາທີ່ມີຄວາມຕ້ານທານ.
ຂໍ້ ຈຳ ກັດໃນການ ນຳ ໃຊ້ແມ່ນຍ້ອນຄວາມສາມາດຂອງຢາທີ່ຈະສົ່ງຜົນກະທົບຕໍ່ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບ. ສານທີ່ມີການເຄື່ອນໄຫວຂອງຢາຈະຊ່ວຍເພີ່ມປະລິມານນ້ ຳ ຕານໃນ plasma, ເຊິ່ງເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ສຸດໃນໂລກເບົາຫວານ. ຖ້າການໃຊ້ຢາ Dexamethasone ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນບໍ່ສາມາດຫຼີກລ່ຽງໄດ້, ສະນັ້ນການຮັກສາຄວນ ດຳ ເນີນດ້ວຍຄວາມລະມັດລະວັງທີ່ສຸດ, ພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຈາກທ່ານ ໝໍ ແລະຂຶ້ນກັບການວັດແທກລະດັບນ້ ຳ ຕານເປັນປະ ຈຳ. ມັນຄວນຈະລະວັງໃນໃຈວ່າໃນໄລຍະການປິ່ນປົວດ້ວຍຢາ glucocorticosteroid, ການເພີ່ມປະລິມານຂອງຢາທີ່ຄວບຄຸມນ້ ຳ ຕານໃນຜູ້ເປັນເບົາຫວານອາດ ຈຳ ເປັນ.
Contraindications ແລະຜົນຂ້າງຄຽງ
ມັນບໍ່ໄດ້ແນະນໍາໃຫ້ໃຊ້ "Dexamethasone" ໃນຄົນເຈັບທີ່ມີພະຍາດແລະເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ພະຍາດເບົາຫວານ
- ພະຍາດທີ່ເຮັດໃຫ້ກະດູກ
- ໂຣກ hypercorticism
- ແບບຟອມຂັ້ນສູງຂອງການຕິດເຊື້ອແບັກທີເລຍ, ໄວຣັດແລະເຊື້ອເຫັດ,
- ໄລຍະເວລາ lactation ແລະການຖືພາ,
- ພະຍາດ Verlhof
- hypersensitivity ກັບອົງປະກອບສ່ວນປະກອບຂອງຢາ.
ດ້ວຍຄວາມລະມັດລະວັງເພີ່ມຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ "Dexamethasone" ສຳ ລັບບາດແຜໃນກະເພາະອາຫານ, ໂລກກະເພາະ, ພະຍາດກາຝາກຂອງ ທຳ ມະຊາດຕ່າງໆ. ຢາສາມາດເປັນອັນຕະລາຍຕໍ່ຄົນເຈັບທີ່ມີສະພາບພູມຕ້ານທານ, ພະຍາດ CCC, ພະຍາດທາງເດີນປັດສະວະແລະກິດຈະ ກຳ ທີ່ເຮັດວຽກຂອງໄຂ່ຫຼັງແລະຕັບທີ່ພິການ. ໃນໄວເດັກ, ການກິນຢາແມ່ນຖືກອະນຸຍາດເທົ່ານັ້ນທີ່ໄດ້ຮັບການຊີ້ ນຳ ຈາກທ່ານ ໝໍ ຫຼັງຈາກ ຄຳ ນຶງເຖິງຄວາມສ່ຽງທີ່ເປັນໄປໄດ້ທັງ ໝົດ.
Dexamethasone ສາມາດເຮັດໃຫ້ເກີດຜົນກະທົບທາງລົບຕໍ່ໄປນີ້:
 ຜົນຂ້າງຄຽງອາດຈະເກີດຂື້ນໃນຮູບແບບຂອງ hiccups.
ຜົນຂ້າງຄຽງອາດຈະເກີດຂື້ນໃນຮູບແບບຂອງ hiccups.
- ຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງທາດການຊຽມ, potassium, sodium ໃນເລືອດ,
- ການເຫື່ອອອກຫຼາຍ
- ພະຍາດເບົາຫວານ steroid
- ໂລກອ້ວນ
- ວິນຫົວ
- ສະພາບການຊັກ
- ການລົບກວນຈັງຫວະຫົວໃຈ,
- ແກວ່ງແລະປວດຮາກ,
- ການອັກເສບຂອງ pancreas, esophagus,
- ການສ້າງກgasາຊເພີ່ມຂື້ນ,
- hiccups ເລື້ອຍໆ
- ເກີນທາດການຊຽມໃນ,
- ປະເທດທີ່ຊຶມເສົ້າແລະຄວາມກັງວົນ,
- ອາການແພ້.
ການກິນເກີນ "Dexamethasone" ໃນໂລກເບົາຫວານ
ເມື່ອໃຊ້ "Dexamethasone" ໃນປະລິມານທີ່ສູງ, ມັນມີຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນພິດຂອງຮ່າງກາຍດ້ວຍສ່ວນປະກອບທີ່ເຄື່ອນໄຫວຂອງມັນ. ໃນກໍລະນີທີ່ກິນຫຼາຍເກີນໄປ, ຄົນເຈັບສາມາດສັງເກດເຫັນການເພີ່ມຂື້ນຂອງອາການຂ້າງຄຽງ. ຢາບໍ່ມີຢາແກ້ພິດສະເພາະ, ສະນັ້ນ, ການປິ່ນປົວແບບສະ ໜັບ ສະ ໜູນ ແລະອາການແມ່ນຖືກປະຕິບັດ.
ອາຫານໃດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ອາຫານຫຼາຍຊະນິດມີຄາໂບໄຮເດຣດເຊິ່ງເມື່ອກິນເຂົ້າໄປຈະສົ່ງຜົນກະທົບຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດ. ຕົວຊີ້ວັດທີ່ວັດແທກການໂຫຼດຄາໂບໄຮເດຣດຂອງອາຫານຖືກເອີ້ນວ່າດັດຊະນີ glycemic (GI). ໃນນ້ ຳ ຕານບໍລິສຸດ, ມັນເທົ່າກັບ 100 ໜ່ວຍ, ແລະຜະລິດຕະພັນອື່ນໆທັງ ໝົດ ສາມາດມີ GI ຈາກ 0 ເຖິງ 100. ຕົວຊີ້ວັດນີ້ດ້ວຍມູນຄ່າຈາກ 0 ເຖິງ 39 ຖືວ່າຕໍ່າ, ແຕ່ 40 ເຖິງ 69 - ກາງ, ແລະສູງກວ່າ 70 - ສູງ. ອາຫານທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນຢ່າງໄວວາແມ່ນອາຫານທີ່ມີດັດຊະນີ glycemic ສູງ, ເຖິງແມ່ນວ່າອາຫານບາງຢ່າງທີ່ມີ GI ປານກາງກໍ່ສະແດງຜົນນີ້. ນັ້ນແມ່ນເຫດຜົນທີ່ຜູ້ເປັນໂລກເບົາຫວານຕ້ອງຮູ້ວ່າອາຫານໃດທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດໄວແລະພະຍາຍາມຍົກເວັ້ນມັນອອກຈາກຄາບອາຫານ.
ຜົນກະທົບຂອງອາຫານໃນລະດັບນ້ ຳ ຕານ
ອາຫານສ່ວນໃຫຍ່ມີຄາໂບໄຮເດຣດໃນສ່ວນປະກອບຂອງມັນ, ດັ່ງນັ້ນວິທີ ໜຶ່ງ ຫລືອີກຢ່າງ ໜຶ່ງ ມັນກໍ່ສົ່ງຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດ. ບາງສ່ວນຂອງມັນເພີ່ມຂື້ນຢ່າງລຽບແລະຊ້າ, ສະນັ້ນການ ນຳ ໃຊ້ຂອງມັນບໍ່ມີຜົນກະທົບຕໍ່ສະຖານະຂອງຕ່ອມຂົມ. ສ່ວນອື່ນໆແມ່ນເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນລະດັບສູງຂື້ນ, ເຊິ່ງມັນເປັນອັນຕະລາຍຫຼາຍເຖິງແມ່ນວ່າຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ແລະຍິ່ງເປັນອັນຕະລາຍຕໍ່ຜູ້ເປັນເບົາຫວານ. ອັດຕາການ glycemic ສູງຂຶ້ນຂອງອາຫານ, ເມື່ອກິນພາຍຫຼັງມັນຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານສູງຂື້ນ.
ເນື່ອງຈາກຜົນກະທົບທີ່ເປັນອັນຕະລາຍຂອງອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ, ຄວນຈະປະຕິເສດຈາກການ ນຳ ໃຊ້ເລື້ອຍໆເຖິງແມ່ນວ່າຈະເປັນຄົນທີ່ມີສຸຂະພາບແຂງແຮງດີກໍ່ຕາມ. ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ນີ້ແມ່ນສິ່ງ ຈຳ ເປັນງ່າຍໆ, ໂດຍບໍ່ສົນເລື່ອງປະເພດຂອງພະຍາດ. ເຖິງແມ່ນວ່າຈະມີການປິ່ນປົວດ້ວຍອິນຊູລິນ, ທ່ານກໍ່ບໍ່ສາມາດກິນອາຫານທີ່ຫວານເກີນໄປແລະມີສ່ວນຮ່ວມໃນອາຫານຫວານ, ຫວັງວ່າຈະໄດ້ຮັບການສັກ. ການບໍ່ປະຕິບັດຕາມອາຫານເຮັດໃຫ້ມີການເສື່ອມໂຊມໃນສະຫວັດດີພາບຂອງຄົນເຈັບແລະຄວາມຕ້ອງການເພີ່ມປະລິມານຮໍໂມນທີ່ປະຕິບັດ. ພື້ນຖານຂອງຄາບອາຫານຄວນແມ່ນອາຫານທີ່ມີປະໂຫຍດຕໍ່ສຸຂະພາບ: ຜັກ, ທັນຍາພືດ, ໝາກ ໄມ້ບາງຊະນິດ, ປາທີ່ມີໄຂມັນຕໍ່າແລະຊີ້ນປະເພດອາຫານ. ຕົວຊີ້ບອກກ່ຽວກັບ Glycemic ຂອງບາງປະເພດອາຫານແມ່ນຖືກ ນຳ ສະ ເໜີ ໃນຕາຕະລາງ 1.
ຕາຕະລາງ 1. ຕົວຊີ້ບອກກ່ຽວກັບ Glycemic ຂອງຜະລິດຕະພັນບາງຢ່າງ
ຫມາກໄມ້ແລະຜັກ
ຫມາກໄມ້ປະກອບດ້ວຍທາດແປ້ງທີ່ງ່າຍແລະສັບສົນ. ບາງສ່ວນຂອງພວກມັນຍັງມີເສັ້ນໃຍອາຫານທີ່ຫຍາບຄາຍເຊິ່ງເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຊ້າລົງແລະຍ້ອນແນວນັ້ນຈຶ່ງບໍ່ເຮັດໃຫ້ hyperglycemia. ໝາກ ໄມ້ແມ່ນອະນຸຍາດໃຫ້ຜູ້ເປັນໂລກເບົາຫວານ, ແຕ່ຂື້ນກັບສ່ວນປະກອບທາງເຄມີແລະເນື້ອໃນແຄລໍຣີ່, ອັດຕາການບໍລິໂພກທີ່ອະນຸຍາດ ສຳ ລັບຊະນິດຕ່າງໆອາດຈະແຕກຕ່າງກັນ. ມັນຍັງມີຫມາກໄມ້ທີ່ຄົນເຈັບຕ້ອງໄດ້ຮັບການຍົກເວັ້ນຈາກຄາບອາຫານເນື່ອງຈາກການໂຫຼດຄາໂບໄຮເດດສູງ:
ໝາກ ໄມ້ແຫ້ງ (ໂດຍສະເພາະແມ່ນ ໝາກ ເດືອຍ, ວັນທີແລະ ໝາກ ເຂືອແຫ້ງ) ແມ່ນມີພະລັງງານສູງແລະມີ GI ສູງ, ສະນັ້ນພະຍາດເບົາຫວານແມ່ນບໍ່ມັກກິນ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກຊະນິດທີສອງນີ້ແລະແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານທີ່ຖືກບັງຄັບໃຫ້ປະຕິບັດຕາມອາຫານທີ່ເຂັ້ມງວດກວ່າ.
ຜັກເກືອບທຸກຊະນິດແມ່ນຜະລິດຕະພັນ GI ທີ່ຕໍ່າຫຼືກາງ, ສະນັ້ນມັນຄວນຈະເປັນພື້ນຖານຂອງອາຫານການກິນຂອງຄົນເຈັບໃນແຕ່ລະມື້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຍ້ອນວ່າມີທາດແປ້ງສູງ, ມັນຈະດີກວ່າ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຈະ ຈຳ ກັດຕົວເອງໃຫ້ກິນມັນຕົ້ນ (ທ່ານສາມາດຮັບປະທານໄດ້, ແຕ່ວ່າມັນຄວນຈະເຮັດແນວນີ້ບໍ່ເກີນ 2 ຄັ້ງຕໍ່ອາທິດ). Beets ແລະສາລີບັນຈຸນ້ ຳ ຕານໃນສ່ວນປະກອບຂ້ອນຂ້າງຫຼາຍ, ສະນັ້ນພວກມັນຍັງຕ້ອງໄດ້ປົນເປື້ອນແລະບໍ່ປະສົມກັບຜະລິດຕະພັນອື່ນໆທີ່ບັນຈຸທາດແປ້ງ.
ນ້ ຳ ຕານແລະຜະລິດຕະພັນທີ່ບັນຈຸມັນ
ນ້ ຳ ຕານແມ່ນຜະລິດຕະພັນອັນດັບ 1 ທີ່ຄວນຈະຖືກຍົກເວັ້ນຢ່າງສົມບູນຈາກອາຫານຂອງຄົນປ່ວຍ. ມັນກໍ່ໃຫ້ເກີດການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາແລະກະຕຸ້ນການພັດທະນາຂອງອາການແຊກຊ້ອນຮ້າຍແຮງຂອງພະຍາດ. ຄົນເຈັບຜູ້ທີ່, ເຖິງວ່າຈະມີ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ, ສືບຕໍ່ບໍລິໂພກນ້ ຳ ຕານແລະຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ມັນກໍ່ຈະຮູ້ວ່າມັນຈະເປັນອັນຕະລາຍແນວໃດ. ຍ້ອນເຂົ້າ ໜົມ ຫວານ, ຜູ້ເປັນໂລກເບົາຫວານເລີ່ມພັດທະນາພາວະແຊກຊ້ອນເບົາຫວານທີ່ເປັນອັນຕະລາຍ, ໃນນັ້ນມີ:
- ເສັ້ນເລືອດຕັນໃນ
- polyneuropathy (ການລະເມີດການປະຕິບັດຂອງເສັ້ນປະສາດ),
- retinopathy (ພະຍາດເສັ້ນເລືອດ)
- ໂຣກຕີນໂລກເບົາຫວານ
- ການໂຈມຕີຫົວໃຈ
- ໂລກອ້ວນ.
ແນ່ນອນວ່າຮ່າງກາຍຕ້ອງການຄາໂບໄຮເດຣດ, ແຕ່ມັນດີກວ່າທີ່ຈະເຮັດໃຫ້ພວກມັນບໍ່ໄດ້ມາຈາກອາຫານຫວານ, ແຕ່ຈາກຜັກແລະທັນຍາພືດທີ່ມີສຸຂະພາບດີ. ນ້ ຳ ຕານທີ່ຫລອມໂລຫະບໍ່ໄດ້ ນຳ ເອົາສິ່ງທີ່ມີປະໂຫຍດມາສູ່ຮ່າງກາຍ, ມັນພຽງແຕ່ຊ່ວຍປັບປຸງລົດຊາດຂອງອາຫານ. ເຂົ້າ ໜົມ ຫວານ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານສາມາດແລະຄວນໄດ້ຮັບການທົດແທນດ້ວຍ ໝາກ ໄມ້ ທຳ ມະຊາດ, ໝາກ ໄມ້ແລະຂອງຫວານຈາກເນີຍແຂງທີ່ມີໄຂມັນຕໍ່າ. ໃນເວລາທີ່ບໍ່ມີອາການແຊກຊ້ອນຂອງພະຍາດ, ບາງຄັ້ງຄົນເຈັບໄດ້ຮັບອະນຸຍາດໃຫ້ກິນນໍ້າເຜິ້ງ ໜ້ອຍ ໜຶ່ງ.
ອາຫານໃດທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນໂດຍສະເພາະນອກຈາກນ້ ຳ ຕານບໍລິສຸດ? ເຫຼົ່ານີ້ລວມມີເຂົ້າຈີ່ຂາວ, ເຂົ້າ ໜົມ, ຊັອກໂກແລັດ, cookies, ເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ປັງທີ່ຜະລິດຈາກແປ້ງສາລີທີ່ນິຍົມ, ມັນຝະລັ່ງ, ອາຫານໄວແລະອາຫານທີ່ສະດວກສະບາຍ ນ້ ຳ ຕານສາມາດ“ ປິດບັງ” ແມ່ນແຕ່ໃນຜະລິດຕະພັນທີ່ມີລົດຊາດທີ່ແຊບຫຼາຍ. ຍົກຕົວຢ່າງ, ມັນມີຫຼາຍໃນຊອດຮ້ານ, ketchups, marinades. ກ່ອນທີ່ຈະເລືອກອາຫານ, ທ່ານ ຈຳ ເປັນຕ້ອງສຶກສາສ່ວນປະກອບຂອງມັນຢ່າງລະມັດລະວັງ, ປະເມີນປະລິມານແຄລໍລີ່ແລະປະລິມານຄາໂບໄຮເດຣດໃນມັນ, ເພາະວ່ານີ້ແມ່ນສິ່ງທີ່ສົ່ງຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດ.
ທັນຍາພືດສ່ວນຫຼາຍແມ່ນຢູ່ໃນບັນຊີລາຍຊື່ທີ່ໄດ້ຮັບການອະນຸມັດຂອງຜະລິດຕະພັນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ພວກມັນມີດັດສະນີ glycemic ໂດຍສະເລ່ຍ, ມີມູນຄ່າພະລັງງານທີ່ພຽງພໍແລະມີສ່ວນປະກອບທາງເຄມີທີ່ອຸດົມສົມບູນ. ທັນຍະພືດທີ່ມີປະໂຫຍດປະກອບມີເມັດເຂົ້າສາລີ, ເຂົ້າສາລີ, ເຂົ້າໂອດທີ່ຍັງບໍ່ທັນແລ້ວ, buckwheat, bulgur. ທາດແປ້ງທາດແປ້ງທີ່ສັບສົນໃນສ່ວນປະກອບຂອງມັນຖືກແບ່ງອອກເທື່ອລະກ້າວ, ເພາະສະນັ້ນ, ຫຼັງຈາກໃຊ້ແລ້ວ, ລະດັບຂອງທາດນ້ ຳ ຕານໃນກະແສເລືອດຈະຄ່ອຍໆຂື້ນ.
ໃນບັນດາຫານປະເພດເມັດທີ່ສົ່ງຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ຮ່າງກາຍຂອງຜູ້ເປັນໂລກເບົາຫວານ, ຄົນເຮົາສາມາດ ຈຳ ແນກເຂົ້າ semolina ແລະເຂົ້າຂາວ. ອາຫານທີ່ຖືກກະກຽມຈາກພວກມັນແມ່ນມີພະລັງງານສູງ, ມີຄາໂບໄຮເດຣດໄວຫຼາຍ, ແລະດ້ວຍການ ນຳ ໃຊ້ເລື້ອຍໆເຮັດໃຫ້ເກີດໂລກອ້ວນ. ພວກມັນປະຕິບັດຕົວຈິງບໍ່ມີສານທີ່ມີຄຸນຄ່າທາງຊີວະພາບ, ພວກມັນພຽງແຕ່ອີ່ມຕົວໃນຮ່າງກາຍດ້ວຍພະລັງງານ "ເປົ່າ", ແລະນີ້ແມ່ນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ສຸດ ສຳ ລັບພະຍາດເບົາຫວານ.
ຜະລິດຕະພັນນົມສົ້ມ
ຜູ້ປ່ວຍໂລກເບົາຫວານສາມາດກິນຜະລິດຕະພັນນົມທີ່ ໝັກ ໄດ້ເຊິ່ງມີອັດຕາສ່ວນໄຂມັນ ໜ້ອຍ ທີ່ສຸດ. ມັນດີກວ່າທີ່ຈະປະຖິ້ມນົມທັງ ໝົດ, ເພາະວ່າມັນຖືກຍ່ອຍເປັນເວລາດົນແລະກໍ່ໃຫ້ເກີດຄວາມບໍ່ສະບາຍໃນກະເພາະອາຫານ. ເນື່ອງຈາກການເຜົາຜະຫລານອາຫານມີຜົນກະທົບໃນໂລກເບົາຫວານ, ນົມສາມາດສົ່ງຜົນກະທົບຕໍ່ຕັບ, ລຳ ໄສ້ແລະອະໄວຍະວະອື່ນໆຂອງລະບົບຍ່ອຍອາຫານ.
ນົມສົ້ມໄຂມັນທີ່ມີລົດຊາດແລະສານເຕີມ ໝາກ ໄມ້ໃນສ່ວນປະກອບສາມາດເຮັດໃຫ້ເກີດການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ. ດຽວກັນໃຊ້ກັບ pastes curd ກັບເຄື່ອງເຕີມ. ເຖິງແມ່ນວ່າ fructose ຈະຖືກຕື່ມໃສ່ນ້ ຳ ຕານແທນນ້ ຳ ຕານ, ມັນກໍ່ບໍ່ ເໝາະ ສົມ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ການໃຊ້ນ້ ຳ ຕານທົດແທນນີ້ເລື້ອຍໆເຮັດໃຫ້ເກີດໂລກອ້ວນຍ້ອນເນື້ອຫາແຄລໍຣີສູງແລະຄວາມສາມາດໃນການເພີ່ມຄວາມຢາກອາຫານ.
ອາຫານເຫລົ່ານີ້ເປັນອັນຕະລາຍສະ ເໝີ ບໍ?
ພາຍໃຕ້ສະຖານະການປົກກະຕິ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດໃນປະລິມານຫຼາຍໃນສ່ວນປະກອບບໍ່ຄວນຈະມີຢູ່ໃນຕາຕະລາງເບົາຫວານ. ແຕ່ມີສະຖານະການຕ່າງໆເຊິ່ງມັນສາມາດຊ່ວຍຊີວິດສຸຂະພາບແລະຊີວິດຂອງຄົນເຈັບໄດ້. ດ້ວຍການພັດທະນາຂອງໂລກເອດສໃນເລືອດ (ການຫຼຸດລົງຜິດປົກກະຕິຂອງທາດນ້ ຳ ຕານໃນເລືອດ), ຜະລິດຕະພັນເຫຼົ່ານີ້ສາມາດໃຫ້ການຊ່ວຍເຫຼືອເບື້ອງຕົ້ນແລະປົກປ້ອງຄົນເຈັບຈາກອາການແຊກຊ້ອນຮ້າຍແຮງ. ຖ້າຜູ້ເປັນໂລກເບົາຫວານພົບວ່າລະດັບນ້ ຳ ຕານໄດ້ຫຼຸດລົງຢ່າງທັນເວລາ, ເພື່ອເຮັດໃຫ້ສະພາບຂອງລາວເປັນປົກກະຕິ, ຕາມກົດລະບຽບ, ມັນພຽງພໍທີ່ຈະກິນແຊນວິດກັບເຂົ້າຈີ່ຂາວ, ແຖບທີ່ມີທາດ ບຳ ລຸງຫຼືດື່ມໂຊດາຫວານຈອກ ໜຶ່ງ ຈອກ.
ຍ້ອນການລະລາຍຂອງນ້ ຳ ຕານງ່າຍໆຢ່າງໄວວາ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນ, ແລະຄົນເຈັບຮູ້ສຶກດີ. ຖ້າມາດຕະການດັ່ງກ່າວບໍ່ໄດ້ຮັບການປະຕິບັດຢ່າງທັນການ, ບຸກຄົນອາດຈະຕ້ອງການການແຊກແຊງທາງການແພດແລະການເຂົ້າໂຮງ ໝໍ. ການເປັນໂລກເບົາຫວານແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍເຊິ່ງເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດບໍ່ຕໍ່າກວ່າ hyperglycemia (ນໍ້າຕານໃນເລືອດສູງ). ນັ້ນແມ່ນເຫດຜົນທີ່ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທຸກຄົນກິນເຂົ້າ ໜົມ ແລະອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງໄວເພື່ອຊ່ວຍໃນສະຖານະການສຸກເສີນ.
ມີຄວາມຄິດທີ່ວ່າອາຫານໃດທີ່ສາມາດເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດສູງຂື້ນ, ບຸກຄົນສາມາດວາງແຜນເມນູໄດ້ຢ່າງງ່າຍດາຍໃນຫຼາຍໆມື້ລ່ວງ ໜ້າ. ມັນດີກວ່າອາຫານທີ່ຖືກຄອບງໍາໂດຍອາຫານທີ່ຖືກແບ່ງອອກຊ້າໆແລະດູດຊຶມເຂົ້າໃນຮ່າງກາຍ. ພວກມັນຊ່ວຍເພີ່ມປະລິມານນ້ ຳ ຕານໃນເລືອດໃຫ້ຄ່ອງແຄ້ວແລະມີລັກສະນະວິທະຍາ, ຍິ່ງໄປກວ່ານັ້ນ, ຫລັງຈາກ ນຳ ໃຊ້ພວກມັນແລ້ວ, ຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວກໍ່ຈະບໍ່ປາກົດໄວ.
ໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງຂາ. ໂລກເບົາຫວານ - ເຈັບຂາ - ປິ່ນປົວ
ໂຣກເບົາຫວານມັກຈະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນໃນຂາ. ບັນຫາຕີນຕະຫຼອດຊີວິດເກີດຂື້ນໃນ 25-35% ຂອງຜູ້ເປັນໂລກເບົາຫວານທັງ ໝົດ. ແລະຄົນເຈັບສູງອາຍຸ, ຄວາມເປັນໄປໄດ້ຂອງການປະກົດຕົວຂອງພວກເຂົາຍິ່ງໃຫຍ່ຂື້ນ. ພະຍາດຂອງຂາທີ່ເປັນພະຍາດເບົາຫວານກໍ່ໃຫ້ເກີດບັນຫາຫຼາຍຢ່າງຕໍ່ຄົນເຈັບແລະທ່ານ ໝໍ. ຂາເຈັບດ້ວຍໂຣກເບົາຫວານ - ແຕ່ໂຊກບໍ່ດີ, ວິທີແກ້ໄຂງ່າຍໆ ສຳ ລັບບັນຫານີ້ຍັງບໍ່ມີ. ຈະຕ້ອງເຮັດໃຫ້ດີທີ່ສຸດເພື່ອຈະໄດ້ຮັບການປິ່ນປົວ. ຍິ່ງໄປກວ່ານັ້ນ, ທ່ານຈໍາເປັນຕ້ອງໄດ້ຮັບການປິ່ນປົວໂດຍແພດຫມໍທີ່ເປັນມືອາຊີບເທົ່ານັ້ນ, ແລະໃນກໍລະນີໃດກໍ່ຕາມທີ່ບໍ່ມີ "ວິທີແກ້ໄຂອື່ນໆ". ໃນບົດຂຽນນີ້, ເຈົ້າຈະຮຽນຮູ້ສິ່ງທີ່ຄວນເຮັດ. ເປົ້າ ໝາຍ ໃນການຮັກສາ:
- ບັນເທົາອາການເຈັບຂາ, ແລະດີກວ່າ - ກຳ ຈັດພວກມັນອອກ,
- ຊ່ວຍປະຢັດຄວາມສາມາດໃນການຍ້າຍ "ດ້ວຍຕົວເອງ."
ຖ້າທ່ານບໍ່ເອົາໃຈໃສ່ໃນການປ້ອງກັນແລະຮັກສາອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານຢູ່ຂາ, ຄົນເຈັບອາດຈະສູນເສຍທັງຕີນຫຼືຕີນທັງ ໝົດ.
ໃນພະຍາດເບົາຫວານ, ຂາຈະເຈັບເພາະວ່າໂລກ atherosclerosis ສົ່ງຜົນໃຫ້ຫລອດເລືອດໃນເສັ້ນເລືອດແຄບລົງ. ແພຈຸລັງຂອງຂາບໍ່ໄດ້ຮັບເລືອດພຽງພໍ,“ ຫາຍໃຈຍາກ” ແລະເພາະສະນັ້ນຈຶ່ງສົ່ງສັນຍານອາການເຈັບ. ການປະຕິບັດງານເພື່ອຟື້ນຟູການໄຫຼວຽນຂອງເລືອດໃນເສັ້ນເລືອດໃນຕອນລຸ່ມທີ່ສູງສາມາດບັນເທົາອາການເຈັບແລະປັບປຸງຄຸນນະພາບຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ມີສອງສະຖານະການຕົ້ນຕໍ ສຳ ລັບບັນຫາຂາທີ່ເປັນໂລກເບົາຫວານ:
- ນ້ ຳ ຕານໃນເລືອດສູງຂື້ນຢ່າງເປັນປະ ຈຳ ສົ່ງຜົນກະທົບຕໍ່ເສັ້ນປະສາດເສັ້ນປະສາດ, ແລະພວກມັນຢຸດການກະຕຸ້ນ. ນີ້ເອີ້ນວ່າໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy ທີ່ເປັນໂຣກເບົາຫວານ, ແລະຍ້ອນມັນ, ຂາຈະສູນເສຍຄວາມອ່ອນໄຫວ.
- ເສັ້ນເລືອດທີ່ລ້ຽງຂາຈະກາຍເປັນອຸດຕັນເນື່ອງຈາກໂລກ atherosclerosis ຫຼືການສ້າງກ້າມກ້າມ (ກ້າມເລືອດ). Ischemia ພັດທະນາ - ຄວາມອຶດຫິວອົກຊີເຈນຂອງແພຈຸລັງ. ໃນກໍລະນີນີ້, ຂາມັກຈະເຈັບ.
- Atherosclerosis: ການປ້ອງກັນແລະຮັກສາ. Atherosclerosis ຂອງເສັ້ນເລືອດຫົວໃຈ, ສະ ໝອງ, ສ່ວນທີ່ສຸດ.
- ການປ້ອງກັນການໂຈມຕີຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນ. ປັດໃຈສ່ຽງແລະວິທີການ ກຳ ຈັດພວກມັນ.
ໂຣກຕີນໂລກເບົາຫວານ
ຄວາມເສຍຫາຍຂອງລະບົບປະສາດຍ້ອນການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເອີ້ນວ່າໂຣກ neuropathy ພະຍາດເບົາຫວານ. ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານນີ້ເຮັດໃຫ້ຄົນເຈັບສູນເສຍຄວາມສາມາດຮູ້ສຶກ ສຳ ຜັດກັບຂາ, ຄວາມເຈັບປວດ, ຄວາມດັນ, ຄວາມຮ້ອນແລະເຢັນ. ດຽວນີ້ຖ້າລາວບາດເຈັບຂາລາວຈະບໍ່ຮູ້ສຶກຕົວເລີຍ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານໃນສະຖານະການນີ້ສ່ວນຫຼາຍຈະມີແຜຢູ່ຕີນແລະຕີນຂອງຕີນ, ເຊິ່ງເປັນການຮັກສາຍາວແລະແຂງ.
ຖ້າຄວາມອ່ອນໄຫວຂອງຂາຈະອ່ອນລົງ, ຫຼັງຈາກນັ້ນບາດແຜແລະແຜຈະບໍ່ກໍ່ໃຫ້ເກີດຄວາມເຈັບປວດ. ເຖິງແມ່ນວ່າຈະມີການ ເໜັງ ຕີງຫຼືກະດູກຫັກຂອງກະດູກຕີນກໍ່ຕາມແຕ່ມັນເກືອບຈະບໍ່ເຈັບເລີຍ. ນີ້ເອີ້ນວ່າໂຣກຕີນໂລກເບົາຫວານ. ເນື່ອງຈາກຄົນເຈັບບໍ່ຮູ້ສຶກເຈັບປວດ, ຫຼາຍຄົນກໍ່ເປັນຄົນຂີ້ຄ້ານທີ່ຈະເຮັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ. ດ້ວຍເຫດນັ້ນ, ເຊື້ອແບັກທີເຣັຍຈະແຜ່ລາມອອກໃນບາດແຜ, ແລະຍ້ອນວ່າເປັນໂຣກບ້າ, ຂາມັກຈະຕ້ອງຖືກຕັດອອກ.
- ວິທີການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2: ເຕັກນິກຂັ້ນຕອນ
- ຢາປິ່ນປົວພະຍາດເບົາຫວານປະເພດ 2: ບົດຄວາມລະອຽດ
- ເມັດ Siofor ແລະ Glucofage
- ວິທີການຮຽນຮູ້ທີ່ຈະເພີດເພີນກັບການສຶກສາທາງດ້ານຮ່າງກາຍ
ພະຍາດເສັ້ນເລືອດໃນສ່ວນປະກອບໃນພະຍາດເບົາຫວານ
ຖ້າຄວາມສາມາດຂອງເສັ້ນເລືອດລົດລົງ, ຫຼັງຈາກນັ້ນເນື້ອເຍື່ອຂອງຂາເລີ່ມ“ ຫິວໂຫຍ” ແລະສົ່ງສັນຍານອາການເຈັບ. ຄວາມເຈັບປວດສາມາດເກີດຂື້ນໃນເວລາພັກຜ່ອນຫຼືພຽງແຕ່ເວລາຍ່າງ. ໃນແງ່ ໜຶ່ງ, ຖ້າຂາຂອງທ່ານເຈັບກັບພະຍາດເບົາຫວານກໍ່ຍິ່ງດີ. ເພາະວ່າຄວາມເຈັບປວດໃນຂາຈະກະຕຸ້ນໃຫ້ຜູ້ເປັນໂລກເບົາຫວານໃຫ້ໄປພົບແພດແລະປິ່ນປົວດ້ວຍສຸດແຮງ. ໃນບົດຂຽນມື້ນີ້, ພວກເຮົາຈະພິຈາລະນາສະຖານະການແບບນັ້ນ.
ບັນຫາກ່ຽວກັບເສັ້ນເລືອດທີ່ລ້ຽງຂາແມ່ນເອີ້ນວ່າ“ ພະຍາດເສັ້ນເລືອດໃນຕ່ອມແຂນຂາ”. Peripheral - ຫມາຍຄວາມວ່າຫ່າງໄກຈາກສູນ. ຖ້າ lumen ໃນເຮືອຖືກແຄບ, ຫຼັງຈາກນັ້ນສ່ວນຫຼາຍມັກຈະເປັນໂລກເບົາຫວານ, ການປະທະກັນແບບບໍ່ຄ່ອຍເກີດຂື້ນ. ນີ້ຫມາຍຄວາມວ່າຍ້ອນຄວາມເຈັບປວດຢ່າງຮຸນແຮງໃນຂາ, ຄົນເຈັບຕ້ອງໄດ້ຍ່າງຊ້າໆຫລືຢຸດ.
ຖ້າເປັນພະຍາດເສັ້ນປະສາດຂ້າງຄຽງແມ່ນປະກອບດ້ວຍໂຣກ neuropathy ພະຍາດເບົາຫວານ, ຫຼັງຈາກນັ້ນອາການເຈັບອາດຈະບໍ່ຮຸນແຮງຫຼືແມ່ນແຕ່ຂາດທັງ ໝົດ. ການປະສົມປະສານຂອງການອຸດຕັນຂອງເສັ້ນເລືອດແລະການສູນເສຍຄວາມຮູ້ສຶກເຈັບປວດຢ່າງຫຼວງຫຼາຍເພີ່ມຄວາມເປັນໄປໄດ້ທີ່ຜູ້ເປັນໂລກເບົາຫວານຈະຕ້ອງຜ່າຕັດຂາ ໜຶ່ງ ຫລືຂາທັງສອງຂ້າງ. ເນື່ອງຈາກເນື້ອເຍື້ອຂອງຂາຍັງສືບຕໍ່ຍຸບລົງຍ້ອນ“ ຄວາມອຶດຫີວ,” ເຖິງແມ່ນວ່າຄົນເຈັບຈະບໍ່ຮູ້ສຶກເຈັບ.
ການກວດຈະເປັນແນວໃດຖ້າວ່າຂາຂອງທ່ານເຈັບກັບພະຍາດເບົາຫວານ
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງກວດເບິ່ງຂາແລະຕີນຂອງທ່ານຢ່າງລະມັດລະວັງໃນແຕ່ລະວັນ, ໂດຍສະເພາະໃນໄວແກ່. ຖ້າການໄຫຼວຽນຂອງເລືອດຜ່ານເຮືອຖືກລົບກວນ, ຫຼັງຈາກນັ້ນທ່ານສາມາດສັງເກດເຫັນອາການພາຍນອກຕົ້ນໆຂອງສິ່ງນີ້. ອາການຕ່າງໆຂອງໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເສັ້ນເລືອດສະແດງ:
- ຜິວ ໜັງ ຂາຈະແຫ້ງ
- ບາງທີມັນອາດຈະເລີ່ມປອກເປືອກອອກ, ບວກກັບອາການຄັນ,
- ເມັດສີຫຼືການເສື່ອມໂຊມຈະປາກົດຢູ່ເທິງຜິວ ໜັງ,
- ໃນຜູ້ຊາຍ, ຜົມຢູ່ຂາເບື້ອງລຸ່ມກາຍເປັນສີເທົາແລະຕົກອອກ,
- ຜິວຫນັງສາມາດກາຍເປັນສີຂີ້ເຖົ່າຈືດຢູ່ສະເຫມີແລະການສໍາພັດ,
- ຫຼືໃນທາງກັບກັນ, ມັນສາມາດກາຍເປັນອົບອຸ່ນແລະໄດ້ຮັບສີ cyanotic.
ທ່ານ ໝໍ ທີ່ມີປະສົບການສາມາດກວດເບິ່ງໄດ້ໂດຍການ ສຳ ພັດກັບ ກຳ ມະຈອນທີ່ຄົນເຈັບມີໃນເສັ້ນເລືອດແດງທີ່ລ້ຽງເນື້ອເຍື່ອຂອງຂາ. ນີ້ຖືວ່າເປັນວິທີທີ່ງ່າຍທີ່ສຸດແລະລາຄາບໍ່ແພງທີ່ສຸດ ສຳ ລັບການກວດພົບຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງເຄື່ອງປະດັບ. ໃນເວລາດຽວກັນ, ການໄຫຼວຽນຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດຢຸດຫຼືຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນເວລາທີ່ lumen ຂອງມັນຖືກແຄບລົງ 90% ຫຼືຫຼາຍກວ່ານັ້ນ. ມັນຊ້າເກີນໄປທີ່ຈະປ້ອງກັນຄວາມອຶດຢາກຂອງເນື້ອເຍື່ອ.
ດັ່ງນັ້ນ, ພວກເຂົາໃຊ້ວິທີການຄົ້ນຄວ້າທີ່ມີຄວາມອ່ອນໄຫວຫຼາຍຂື້ນໂດຍໃຊ້ອຸປະກອນການແພດທີ່ທັນສະ ໄໝ. ອັດຕາສ່ວນຂອງຄວາມກົດດັນຂອງ systolic ໃນເສັ້ນເລືອດຂອງຂາຕ່ໍາແລະເສັ້ນເລືອດແດງແມ່ນຖືກຄິດໄລ່. ອັນນີ້ເອີ້ນວ່າດັດຊະນີຂໍ້ຕີນ (ຂໍ້ຕີນ). ຖ້າມັນຢູ່ໃນລະດັບ 0.9-1.2, ຫຼັງຈາກນັ້ນການໄຫລວຽນຂອງເລືອດໃນຂາແມ່ນຖືວ່າເປັນເລື່ອງປົກກະຕິ. ຄວາມກົດດັນເສັ້ນເລືອດແດງຂອງນິ້ວມືແມ່ນຖືກວັດແທກເຊັ່ນກັນ.
ດັດຊະນີຂໍ້ຕີນສະ ໜອງ ຂໍ້ມູນທີ່ບໍ່ຖືກຕ້ອງຖ້າຫາກວ່າເຮືອໄດ້ຮັບຜົນກະທົບຈາກໂຣກ atherosclerosis ຂອງ Menkeberg, ນັ້ນແມ່ນພວກມັນຖືກປົກຄຸມດ້ວຍ“ ຂະ ໜາດ” ຂະ ໜາດ ຈາກພາຍໃນ. ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ສິ່ງນີ້ເກີດຂື້ນເລື້ອຍໆ. ດັ່ງນັ້ນ, ວິທີການຕ່າງໆແມ່ນມີຄວາມ ຈຳ ເປັນທີ່ໃຫ້ຜົນໄດ້ຮັບທີ່ຖືກຕ້ອງແລະ ໝັ້ນ ຄົງກວ່າເກົ່າ. ນີ້ມີຄວາມ ສຳ ຄັນເປັນພິເສດເມື່ອແກ້ໄຂບັນຫາການຜ່າຕັດເພື່ອຟື້ນຟູຄວາມເປັນລະບຽບຂອງເສັ້ນເລືອດເພື່ອໃຫ້ຂາບໍ່ເຈັບອີກ.
- ໂຄງການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1 ສຳ ລັບຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ
- ເຕັກນິກຂອງການສັກຢາອິນຊູລິນທີ່ບໍ່ເຈັບປວດ
- ໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກນ້ອຍແມ່ນໄດ້ຮັບການປິ່ນປົວໂດຍບໍ່ຕ້ອງໃຊ້ອິນຊູລິນໂດຍອາຫານທີ່ຖືກຕ້ອງ. ການ ສຳ ພາດກັບຄອບຄົວ.
- ວິທີການ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງຊ້າລົງ
Transcutaneous Oximetry
Transimaneous oximetry ແມ່ນວິທີການທີ່ບໍ່ເຈັບປວດທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນວ່າເນື້ອເຍື່ອທີ່ມີອົກຊີເຈນດີເທົ່າໃດ. Transcutaneous ຫມາຍຄວາມວ່າ "ໂດຍຜ່ານຜິວຫນັງ." ເຊັນເຊີພິເສດແມ່ນໃຊ້ກັບພື້ນຜິວ ໜັງ, ເຊິ່ງເຮັດໃຫ້ມີການວັດແທກ.

ຄວາມຖືກຕ້ອງຂອງການທົດສອບແມ່ນຂື້ນກັບຫຼາຍປັດໃຈ:
- ສະພາບຂອງລະບົບປອດຂອງຄົນເຈັບ,
- ລະດັບ hemoglobin ໃນເລືອດແລະຜົນຜະລິດຫົວໃຈ,
- ຄວາມເຂັ້ມຂົ້ນຂອງອົກຊີໃນອາກາດ,
- ຄວາມ ໜາ ຂອງຜິວ ໜັງ ທີ່ແກັບໃຊ້ໄດ້,
- ອັກເສບຫຼືໃຄ່ບວມຢູ່ບໍລິເວນວັດແທກ.
ຖ້າມູນຄ່າທີ່ໄດ້ຮັບຕໍ່າກວ່າ 30 ມມ RT. ສິນລະປະ, ຫຼັງຈາກນັ້ນໂຣກ ischemia ທີ່ ສຳ ຄັນ (ຄວາມອຶດຫິວອົກຊີເຈນ) ຂອງຂາຈະຖືກກວດພົບ. ຄວາມຖືກຕ້ອງຂອງວິທີການຂອງ oximetry transcutaneous ແມ່ນບໍ່ສູງ. ແຕ່ມັນຍັງຖືກ ນຳ ໃຊ້ຢູ່, ເພາະວ່າມັນຖືວ່າເປັນຂໍ້ມູນທີ່ຂ້ອນຂ້າງແລະບໍ່ສ້າງບັນຫາໃຫ້ຄົນເຈັບ.
Dexamethasone ສຳ ລັບພະຍາດເບົາຫວານ
ຢາເສບຕິດ "Dexamethasone" ມີຈໍານວນ contraindications ແລະປະເພດໂຣກເບົາຫວານປະເພດ II, ເປັນຫນຶ່ງໃນນັ້ນ.
ຢານີ້ແມ່ນຮໍໂມນສັງເຄາະຂອງ adrenal cortex, ເຊິ່ງຄວນໄດ້ຮັບການປະຕິບັດຢ່າງເຂັ້ມງວດຕາມຕົວຊີ້ວັດ.
ດັ່ງນັ້ນ, ເພື່ອບໍ່ເຮັດໃຫ້ສະພາບຮ້າຍແຮງຂຶ້ນ, ຜູ້ເປັນໂລກເບົາຫວານຄວນຕິດຕໍ່ຫາສະຖາບັນການແພດແລະປຶກສາແພດທີ່ມີຄຸນວຸດທິກ່ອນທີ່ຈະເລີ່ມການປິ່ນປົວ Dexamethasone.
ໂລກເບົາຫວານ Steroid: ອາການ, ວິທີການບົ່ງມະຕິແລະການຮັກສາ

ສາເຫດຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດອາດຈະເປັນສານສະເຕີຣອຍໃນເລືອດຫຼາຍເກີນໄປ. ໃນກໍລະນີນີ້, ການບົ່ງມະຕິພະຍາດເບົາຫວານ steroid ແມ່ນຖືກສ້າງຂື້ນ.
ສ່ວນຫຼາຍມັກ, ຄວາມບໍ່ສົມດຸນເກີດຂື້ນຍ້ອນການໃຊ້ຢາທີ່ໄດ້ ກຳ ນົດໄວ້, ແຕ່ມັນຍັງສາມາດເປັນອາການແຊກຊ້ອນຂອງພະຍາດຕ່າງໆ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງການປ່ອຍຮໍໂມນ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການປ່ຽນແປງທາງ pathological ໃນທາດແປ້ງຂອງທາດແປ້ງແມ່ນຍ້ອນກັບໄດ້, ຫຼັງຈາກການຖອນຢາຫຼືແກ້ໄຂສາເຫດຂອງພະຍາດ, ພວກມັນຈະຫາຍໄປ, ແຕ່ໃນບາງກໍລະນີພວກມັນສາມາດຍັບຍັ້ງໄດ້ຫຼັງຈາກການຮັກສາ.
ຢາ steroids ທີ່ເປັນອັນຕະລາຍທີ່ສຸດ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ອີງຕາມສະຖິຕິ, 60% ຂອງຄົນເຈັບຕ້ອງທົດແທນຕົວແທນ hypoglycemic ດ້ວຍການປິ່ນປົວດ້ວຍ insulin.
ໂຣກເບົາຫວານ Steroid - ມັນແມ່ນຫຍັງ?
ໂຣກສະເຕີຣອຍ, ຫຼືການຜະລິດຢາ, ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ ນຳ ໄປສູ່ໂລກນ້ ຳ ຕານໃນເລືອດ. ເຫດຜົນຂອງມັນແມ່ນຜົນຂ້າງຄຽງຂອງຮໍໂມນ glucocorticoid, ເຊິ່ງຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງໃນທຸກສາຂາຂອງຢາ. ພວກມັນຫຼຸດຜ່ອນການເຄື່ອນໄຫວຂອງລະບົບພູມຕ້ານທານ, ມີຜົນຕໍ່ຕ້ານອັກເສບ. Glucocorticosteroids ປະກອບມີ Hydrocortisone, Dexamethasone, Betamethasone, Prednisolone.
ບໍ່ດົນ, ບໍ່ເກີນ 5 ວັນ, ການປິ່ນປົວດ້ວຍຢາເຫຼົ່ານີ້ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດຕ່າງໆ:
- ເນື້ອງອກເນື້ອງອກ
- ເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ
- ໂຣກ COPD ແມ່ນໂຣກປອດແຫ້ງ
- gout ໃນຂັ້ນຕອນຂອງການສ້ວຍແຫຼມ.
ໄລຍະຍາວ, ຫຼາຍກ່ວາ 6 ເດືອນ, ການປິ່ນປົວດ້ວຍຢາສະເຕີຣອຍສາມາດໃຊ້ ສຳ ລັບໂຣກປອດອັກເສບ interstitial, ພະຍາດ autoimmune, ການອັກເສບໃນ ລຳ ໄສ້, ບັນຫາຜິວ ໜັງ ແລະການປ່ຽນຖ່າຍອະໄວຍະວະ.
ອີງຕາມສະຖິຕິ, ການເກີດຂອງພະຍາດເບົາຫວານຫຼັງຈາກການໃຊ້ຢາເຫຼົ່ານີ້ບໍ່ເກີນ 25%. ຍົກຕົວຢ່າງ, ໃນການຮັກສາໂລກປອດ, hyperglycemia ແມ່ນສັງເກດເຫັນໃນ 13%, ບັນຫາຜິວຫນັງ - ໃນ 23,5% ຂອງຄົນເຈັບ.
ສະບາຍດີ ຂ້ອຍຊື່ Alla Viktorovna ແລະຂ້ອຍບໍ່ມີໂລກເບົາຫວານອີກຕໍ່ໄປ! ມັນໃຊ້ເວລາຂ້ອຍພຽງແຕ່ 30 ວັນແລະ 147 ຮູເບີນ.ເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານກັບຄືນສູ່ສະພາບປົກກະຕິແລະບໍ່ຕ້ອງເພິ່ງຢາທີ່ບໍ່ມີປະໂຫຍດກັບຜົນຂ້າງຄຽງ.
>>ທ່ານສາມາດອ່ານເລື່ອງຂອງຂ້າພະເຈົ້າໂດຍລະອຽດທີ່ນີ້.
ຄວາມສ່ຽງຂອງໂຣກເບົາຫວານ steroid ແມ່ນເພີ່ມຂື້ນໂດຍ:
- ພະຍາດເບົາຫວານແບບປະເພດເຊື່ອມຕໍ່ກັບໂລກເບົາຫວານປະເພດ 2, ຍາດພີ່ນ້ອງສາຍ ທຳ ອິດທີ່ເປັນໂລກເບົາຫວານ,
- ໂລກເບົາຫວານໃນໄລຍະຖືພາຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງ,
- ໂລກເບົາຫວານ
- ໂລກອ້ວນ, ໂດຍສະເພາະທ້ອງ
- ຮວຍໄຂ່ polycystic,
- ອາຍຸກ້າວ ໜ້າ.
ປະລິມານຢາທີ່ໃຊ້ໃນປະລິມານສູງ, ຄວາມເປັນໄປໄດ້ສູງຂອງໂຣກເບົາຫວານ:
| ສັກຢາ hydrocortisone, mg ຕໍ່ມື້ | ຄວາມສ່ຽງເພີ່ມຂື້ນຂອງພະຍາດ, ເວລາ | |||||||||||||
| ເຫດຜົນຂອງການພັດທະນາ
ມີສາຍພົວພັນ multicomponent ໂດຍກົງລະຫວ່າງການນໍາໃຊ້ glucocorticoid ແລະການພັດທະນາຂອງໂຣກເບົາຫວານ steroid. ຢາປ່ຽນແປງຊີວະເຄມີຂອງຂະບວນການທີ່ເກີດຂື້ນໃນຮ່າງກາຍຂອງພວກເຮົາ, provoking hyperglycemia ຄົງທີ່:
ສະນັ້ນ, ການຜະລິດອິນຊູລິນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ສະນັ້ນນ້ ຳ ຕານຈຶ່ງບໍ່ສາມາດໄປເຖິງເປົ້າ ໝາຍ ຂອງມັນ - ຢູ່ໃນຈຸລັງຂອງຮ່າງກາຍ. ການໄຫລຂອງນ້ ຳ ຕານເຂົ້າສູ່ເລືອດ, ໃນທາງກົງກັນຂ້າມ, ເພີ່ມຂື້ນຍ້ອນ gluconeogenesis ແລະການອ່ອນເພຍຂອງການ ນຳ ້ຕານໃນຮ້ານ. ໃນຄົນທີ່ມີລະບົບຍ່ອຍອາຫານທີ່ມີສຸຂະພາບດີ, ການສັງເຄາະອິນຊູລິນເພີ່ມຂື້ນພາຍຫຼັງ 2-5 ວັນຈາກການກິນຢາສະເຕີຣອຍເພື່ອຊົດເຊີຍກິດຈະ ກຳ ທີ່ຫຼຸດລົງຂອງມັນ. ຫລັງຈາກຢຸດຢາ, ຜີວ ໜັງ ຈະກັບຄືນສູ່ພື້ນຖານ. ໃນຄົນເຈັບທີ່ມີຄວາມສ່ຽງສູງຂອງໂຣກເບົາຫວານສະເຕີຣອຍ, ການຊົດເຊີຍອາດຈະບໍ່ພຽງພໍ, hyperglycemia ເກີດຂື້ນ.
ພະຍາດດັ່ງກ່າວໄດ້ຖືກມອບໃຫ້ລະຫັດ ICD ຂອງ 10 E11 ຖ້າວ່າ ໜ້າ ທີ່ຂອງ pancreatic ຖືກຮັກສາໄວ້ບາງສ່ວນ, ແລະ E10 ຖ້າຫາກວ່າຈຸລັງ beta ຖືກ ທຳ ລາຍສ່ວນໃຫຍ່. ຄຸນລັກສະນະແລະອາການຂອງພະຍາດເບົາຫວານ steroidຜູ້ປ່ວຍທຸກຄົນທີ່ກິນຢາ steroids ຄວນຮູ້ອາການສະເພາະຂອງໂຣກເບົາຫວານ:
ຖ້າມີອາການເຫຼົ່ານີ້ເກີດຂື້ນ, ມັນ ຈຳ ເປັນຕ້ອງກວດຫາໂຣກເບົາຫວານ steroid. ການທົດສອບທີ່ລະອຽດອ່ອນທີ່ສຸດໃນກໍລະນີນີ້ແມ່ນການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ. ໃນບາງກໍລະນີ, ມັນອາດຈະສະແດງໃຫ້ເຫັນການປ່ຽນແປງໃນລະດັບທາດແປ້ງທາດແປ້ງໃນຕອນເລີ່ມຕົ້ນ 8 ຊົ່ວໂມງຫຼັງຈາກເລີ່ມກິນຢາ steroids. ເງື່ອນໄຂການວິນິດໄສແມ່ນຄືກັນກັບພະຍາດເບົາຫວານຊະນິດອື່ນໆ: ລະດັບນ້ ຳ ຕານໃນຕອນທ້າຍຂອງການທົດສອບບໍ່ຄວນຈະສູງກວ່າ 7,8 mmol / l. ດ້ວຍການເພີ່ມຄວາມເຂັ້ມຂົ້ນຂື້ນເປັນ 11,1 ໜ່ວຍ, ພວກເຮົາສາມາດເວົ້າກ່ຽວກັບການລົບກວນການເຮັດວຽກທາງເດີນອາຫານທີ່ ສຳ ຄັນ, ມັກຈະບໍ່ປ່ຽນແປງໄດ້. ຢູ່ເຮືອນ, ໂຣກເບົາຫວານສະເຕີຣອຍສາມາດກວດພົບໄດ້ໂດຍໃຊ້ ໜິ້ວ ນໍ້າຕານ, ລະດັບສູງກ່ວາ 11 ຫຼັງຈາກກິນອາຫານສະແດງເຖິງການເລີ່ມຕົ້ນຂອງພະຍາດ. ນ້ ຳ ຕານອ້ວນຈະເລີນເຕີບໂຕໃນພາຍຫລັງ, ຖ້າມັນສູງກວ່າ 6,1 ໜ່ວຍ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ກັບແພດຊ່ຽວຊານດ້ານ endocrinologist ເພື່ອຂໍການກວດແລະປິ່ນປົວເພີ່ມເຕີມ. ທ່ານ ກຳ ລັງທໍລະມານຍ້ອນຄວາມດັນເລືອດສູງບໍ? ທ່ານຮູ້ບໍ່ວ່າຄວາມດັນໂລຫິດສູງເຮັດໃຫ້ຫົວໃຈວາຍແລະເສັ້ນເລືອດຕັນໃນບໍ? ປົກກະຕິຄວາມກົດດັນຂອງທ່ານກັບ ... ຄວາມຄິດເຫັນແລະ ຄຳ ຄິດເຫັນກ່ຽວກັບວິທີການອ່ານທີ່ນີ້ >> ອາການຕ່າງໆຂອງໂຣກເບົາຫວານອາດຈະບໍ່ມີຢູ່, ສະນັ້ນມັນເປັນປະເພນີທີ່ຈະຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃນສອງມື້ ທຳ ອິດຫລັງຈາກໃຊ້ glucocorticoids. ດ້ວຍການໃຊ້ຢາໃນໄລຍະຍາວ, ຍົກຕົວຢ່າງ, ຫຼັງຈາກການຖ່າຍທອດ, ການທົດສອບແມ່ນໃຫ້ໃນແຕ່ລະອາທິດໃນເດືອນ ທຳ ອິດ, ຫຼັງຈາກນັ້ນພາຍຫຼັງ 3 ເດືອນແລະຫົກເດືອນ, ບໍ່ວ່າຈະມີອາການ. ວິທີການຮັກສາໂລກເບົາຫວານ steroidພະຍາດເບົາຫວານ Steroid ເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານຫຼັງຈາກກິນ. ໃນຕອນກາງຄືນແລະໃນຕອນເຊົ້າກ່ອນອາຫານ, glycemia ແມ່ນປົກກະຕິເປັນຄັ້ງທໍາອິດ.ສະນັ້ນ, ການຮັກສາທີ່ໃຊ້ຄວນຫຼຸດຜ່ອນນ້ ຳ ຕານໃນເວລາກາງເວັນ, ແຕ່ບໍ່ຄວນເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດໃນເວລາກາງເວັນ. ສຳ ລັບການປິ່ນປົວໂຣກຜີວເບົາຫວານ, ຢາຊະນິດດຽວກັນແມ່ນໃຊ້ ສຳ ລັບປະເພດອື່ນໆຂອງພະຍາດ: ຕົວແທນທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານແລະອິນຊູລິນ. ຖ້າ glycemia ແມ່ນຫນ້ອຍກວ່າ 15 mmol / l, ການປິ່ນປົວເລີ່ມຕົ້ນດ້ວຍຢາທີ່ໃຊ້ສໍາລັບໂຣກເບົາຫວານປະເພດ 2. ຕົວເລກນ້ ຳ ຕານສູງຂື້ນສະແດງໃຫ້ເຫັນເຖິງການເສື່ອມໂຊມທີ່ ສຳ ຄັນຂອງການເຮັດວຽກຂອງ pancreatic, ຄົນເຈັບດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໃຫ້ສັກຢາອິນຊູລິນ. ຢາທີ່ມີປະສິດຕິຜົນ:
ການປ້ອງກັນການປ້ອງກັນແລະກວດພົບໂຣກເບົາຫວານສະເຕີຣອຍຢ່າງທັນເວລາແມ່ນພາກສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນຂອງການຮັກສາດ້ວຍ glucocorticoids, ໂດຍສະເພາະໃນເວລາທີ່ການ ນຳ ໃຊ້ໃນໄລຍະຍາວຂອງພວກເຂົາຄາດຫວັງ. ມາດຕະການດຽວກັນທີ່ຖືກ ນຳ ໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະເພີ່ມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານຂອງທາດແປ້ງທາດແປ້ງ. ແຕ່ຫນ້າເສຍດາຍ, prophylaxis ນີ້ແມ່ນຍາກທີ່ຈະບັນລຸ, ເນື່ອງຈາກວ່າຢາ steroids ເພີ່ມຄວາມຢາກອາຫານ, ແລະພະຍາດຫຼາຍຢ່າງທີ່ປິ່ນປົວພວກມັນຍົກເວັ້ນຫຼືຈໍາກັດຢ່າງຫຼວງຫຼາຍຕໍ່ກິລາ. ດັ່ງນັ້ນ, ໃນການປ້ອງກັນພະຍາດເບົາຫວານສະເຕີຣອຍ, ບົດບາດຕົ້ນຕໍແມ່ນມາຈາກການບົ່ງມະຕິພະຍາດທີ່ຜິດປົກກະຕິແລະການແກ້ໄຂຂອງພວກເຂົາໃນລະດັບເລີ່ມຕົ້ນໂດຍການຊ່ວຍເຫຼືອຂອງຢາຫຼຸດນໍ້າຕານ. ໃຫ້ແນ່ໃຈວ່າໄດ້ຮຽນຮູ້! ທ່ານຄິດວ່າຢາຄຸມ ກຳ ເນີດແລະຢາອິນຊູລິນແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມນ້ ຳ ຕານໄດ້ບໍ? ບໍ່ແມ່ນຄວາມຈິງ! ທ່ານສາມາດພິສູດຕົວທ່ານເອງໂດຍເລີ່ມໃຊ້ ... ອ່ານຕໍ່ >> ຢາເມັດ Dexamethasone - ຄໍາແນະນໍາຢ່າງເປັນທາງການສໍາລັບການນໍາໃຊ້, analogues
ໂຣກເບົາຫວານ Steroid ສະແດງຄຸນສົມບັດຂອງທັງ 1 ແລະ 2 ຊະນິດ. ມັນຄ້າຍຄືກັບປະເພດ 1 ໃນຈຸລັງທົດລອງໄດ້ຮັບຄວາມເສຍຫາຍຈາກ corticosteroids ໃນກະເພາະ. ແຕ່ເຖິງແມ່ນວ່າຢູ່ໃນລັດນີ້, ການຜະລິດອິນຊູລິນຍັງ ດຳ ເນີນຢູ່. ໃນໄລຍະເວລາ, ປະລິມານຂອງມັນຫຼຸດລົງແລະໃນເວລາດຽວກັນ, ຈຸລັງຂອງຮ່າງກາຍຄ່ອຍໆຢຸດຕິທີ່ຈະຮັບຮູ້ຮໍໂມນນີ້, ເຊິ່ງເປັນເລື່ອງປົກກະຕິຂອງພະຍາດເບົາຫວານປະເພດ 2. ອີກບໍ່ດົນ, ຈຸລັງເບຕ້າທີ່ເສຍຫາຍທັງ ໝົດ ຈະຕາຍ. ແລະຂື້ນກັບວ່າພວກມັນຍັງຄົງຢູ່ໃນກະຕ່າຍໃນປະລິມານ ຈຳ ນວນ ໜຶ່ງ ຫຼືບໍ່, ທາດອິນຊູລິນສາມາດຜະລິດໄດ້ໃນປະລິມານ ໜ້ອຍ ຫຼາຍ, ເຊິ່ງມັນກໍ່ຍັງບໍ່ພຽງພໍ. ຄົນເຈັບຕ້ອງການ insulin ໃນການສັກຢາ, ແລະນີ້ແມ່ນປະເພດ 1 ແລ້ວ (ການເພິ່ງພາອາໃສຂອງ insulin). ໂຣກເບົາຫວານໃນຢາມີອາການຄ້າຍຄືກັນກັບຊະນິດທີ່ຮູ້ກັນ:
ຄຸນລັກສະນະຂອງພະຍາດແລະອາການພະຍາດເບົາຫວານ Steroid ແມ່ນພິເສດໃນນັ້ນມັນລວມເອົາອາການຂອງພະຍາດເບົາຫວານທັງ 2 ຊະນິດແລະພະຍາດເບົາຫວານຊະນິດ 1, ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນເມື່ອ ຈຳ ນວນ corticosteroids ເລີ່ມ ທຳ ລາຍຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic. ນີ້ແມ່ນສອດຄ່ອງກັບອາການຂອງໂລກເບົາຫວານປະເພດ 1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຈຸລັງ beta ຍັງສືບຕໍ່ຜະລິດອິນຊູລິນໃນຊ່ວງເວລາໃດ ໜຶ່ງ. ຕໍ່ມາ, ປະລິມານອິນຊູລິນຫຼຸດລົງ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບຮໍໂມນນີ້ກໍ່ຖືກລົບກວນ, ເຊິ່ງເກີດຂື້ນກັບພະຍາດເບົາຫວານ 2. ເມື່ອເວລາຜ່ານໄປ, ຈຸລັງເບຕ້າຫລືບາງສ່ວນຂອງມັນຖືກ ທຳ ລາຍ, ຊຶ່ງເຮັດໃຫ້ການຢຸດການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ພະຍາດເລີ່ມຕົ້ນ ດຳ ເນີນການຄ້າຍຄືກັນກັບພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນປົກກະຕິ 1. ສະແດງອາການຄືກັນ. ອາການ ສຳ ຄັນຂອງໂຣກເບົາຫວານແມ່ນຄືກັນກັບໂຣກເບົາຫວານຊະນິດໃດ:
ໂດຍປົກກະຕິ, ອາການທີ່ລະບຸບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຫຼາຍ, ສະນັ້ນພວກເຂົາບໍ່ຄ່ອຍໄດ້ເອົາໃຈໃສ່. ຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1, ການກວດເລືອດບໍ່ໄດ້ເຮັດໃຫ້ການກວດພະຍາດເປັນປະ ຈຳ. ຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະແມ່ນບໍ່ຄ່ອຍສູງ. ນອກຈາກນັ້ນ, ການພົບເຫັນມີ ຈຳ ນວນ ຈຳ ກັດຂອງ acetone ໃນເລືອດຫຼືປັດສະວະແມ່ນບໍ່ຄ່ອຍຈະຖືກສັງເກດເຫັນ. ການຮັກສາໂລກເບົາຫວານຖ້າຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນແລ້ວພະຍາດເບົາຫວານຂອງຢາເຊັ່ນພະຍາດເບົາຫວານຊະນິດ 1, ແຕ່ມັນມີລັກສະນະຂອງໂລກເບົາຫວານປະເພດ 2, ນັ້ນແມ່ນການຕໍ່ຕ້ານອິນຊູລິນຂອງແພຈຸລັງ. ພະຍາດເບົາຫວານດັ່ງກ່າວແມ່ນໄດ້ຮັບການຮັກສາຄືກັບໂລກເບົາຫວານ 2. ການປິ່ນປົວແມ່ນຂື້ນກັບໃນບັນດາສິ່ງອື່ນໆ, ເຊິ່ງມັນແມ່ນສິ່ງທີ່ຜູ້ປ່ວຍມີຄວາມຜິດປົກກະຕິ. ຍົກຕົວຢ່າງ, ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນທີ່ຍັງຜະລິດອິນຊູລິນ, ອາຫານແລະຢາທີ່ມີທາດ ນຳ ້ຕານເຊັ່ນ: thiazolidinedione ແລະ glucophage ແມ່ນຖືກລະບຸ. ນອກຈາກນັ້ນ:
ຖ້າວ່າກະຕຸກບໍ່ຜະລິດອິນຊູລິນ, ຫຼັງຈາກນັ້ນມັນຖືກ ກຳ ນົດໂດຍການສັກຢາແລະຄົນເຈັບຈະຕ້ອງຮູ້ວິທີສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ. ການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດແລະການຮັກສາແມ່ນປະຕິບັດຄືກັນກັບໂລກເບົາຫວານ 1. ຍິ່ງໄປກວ່ານັ້ນ, ຈຸລັງທົດລອງທີ່ຕາຍແລ້ວບໍ່ສາມາດຟື້ນຟູໄດ້. ກໍລະນີທີ່ແຍກຕ່າງຫາກຂອງການປິ່ນປົວໂຣກເບົາຫວານທີ່ເກີດຈາກຢາແມ່ນສະຖານະການເມື່ອມັນບໍ່ສາມາດປະຕິເສດການປິ່ນປົວຮໍໂມນ, ແຕ່ວ່າຄົນເຮົາພັດທະນາໂຣກເບົາຫວານ. ນີ້ອາດຈະແມ່ນຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງຫຼືໃນເວລາທີ່ມີໂຣກຫອບຫືດຮ້າຍແຮງ. ລະດັບນ້ ຳ ຕານແມ່ນຖືກຮັກສາຢູ່ທີ່ນີ້, ໂດຍອີງໃສ່ຄວາມປອດໄພຂອງກະຕຸກແລະລະດັບຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ຈະເປັນອິນຊູລິນ. ໃນຖານະເປັນການສະຫນັບສະຫນູນເພີ່ມເຕີມ, ຄົນເຈັບສາມາດຖືກກໍານົດໂດຍຮໍໂມນ anabolic ທີ່ສົມດຸນຜົນກະທົບຂອງຮໍໂມນ glucocorticoid.
ການຮັກສາສາມາດເປັນແບບດັ້ງເດີມຫລືເຂັ້ມຂົ້ນ. ວິນາທີແມ່ນມີປະສິດທິຜົນກວ່າ, ແຕ່ຕ້ອງການທັກສະໃນການຄວບຄຸມຕົນເອງຈາກຄົນເຈັບແລະຖືວ່າມີລາຄາແພງກວ່າ. ໂຣກເບົາຫວານໂຣກເບົາຫວານ, ສາເຫດແລະອາການຂອງມັນ
ຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນບໍ່ເປັນຍ້ອນພະຍາດຂາດສານອາຫານຫລືໂລກອ້ວນ. ຕາມກົດລະບຽບ, ເຫດຜົນຕົ້ນຕໍແມ່ນການໃຊ້ຢາຮໍໂມນດົນນານ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າແບບຟອມດັ່ງກ່າວເອີ້ນວ່າໂຣກເບົາຫວານຂອງຢາ. ໂລກເບົາຫວານທີ່ມີເຊື້ອໂຣກສະເຕີຣອຍໃນຢາປົວພະຍາດໄດ້ຖືກກ່າວເຖິງວ່າເປັນແນວພັນທີ່ບໍ່ເປັນໂຣກ pancreatic ຂອງພະຍາດນີ້. ດັ່ງນັ້ນ, ໃນໄລຍະການພັດທະນາ, ມັນບໍ່ມີລັກສະນະໃດທີ່ກ່ຽວຂ້ອງກັບການຜິດປົກກະຕິຂອງໂຣກມະເລັງແລະໂດຍສະເພາະແມ່ນບັນດາເກາະຂອງ Langerhans. ຖ້າຫາກວ່າບຸກຄົນໃດ ໜຶ່ງ ບໍ່ມີຄວາມວຸ້ນວາຍໃນການເຜົາຜະຫລານທາດແປ້ງໃນລະດັບມືຖື, ແລະການກິນເກີນຂອງ glucocorticoids ເກີດຂື້ນ, ຫຼັງຈາກນັ້ນພະຍາດເບົາຫວານສະເຕີຣອຍໂດຍປົກກະຕິຈະສົ່ງຜົນໃນຮູບແບບທີ່ອ່ອນໆ. ໃນຕອນທ້າຍຂອງຫຼັກສູດການຮັບຢາຂອງຮໍໂມນ, ພະຍາດກໍ່ຫາຍໄປ. ພະຍາດເບົາຫວານຊະນິດ II, ມີ ຈຳ ນວນຮໍໂມນທີ່ຜະລິດອອກມາຢ່າງພຽງພໍ, ໃນຫຼາຍກວ່າເຄິ່ງ ໜຶ່ງ ຂອງຜູ້ປ່ວຍໃນໄລຍະປີຜ່ານມາແມ່ນເປັນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ. ຢາເສບຕິດທີ່ເປັນພະຍາດ
ບໍ່ຄ່ອຍຈະ, ການປິ່ນປົວບໍ່ໄດ້ລວມເອົາ glucocorticoids ຫຼັງຈາກການກວດຫາໂຣກ sclerosis ຫຼາຍ. ຢາທີ່ໃຊ້ ສຳ ລັບການ ບຳ ບັດຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ໂດຍສະເພາະການຖ່າຍທອດ. ຫຼັງຈາກການຖ່າຍທອດ, ຄົນເຮົາຕ້ອງໄດ້ໃຊ້ພູມຕ້ານທານຕະຫຼອດຊີວິດ, ເພາະວ່າພວກເຂົາມີຄວາມອ່ອນໄຫວຕໍ່ຂະບວນການອັກເສບໃນຮ່າງກາຍ. ສ່ວນຫຼາຍມັກຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບຂອງອະໄວຍະວະທີ່ຖືກຍ້າຍ. ແນ່ນອນ, ໂຣກເບົາຫວານທີ່ເປັນໂຣກສະເຕີຣອຍບໍ່ໄດ້ເກີດຂື້ນໃນຄົນເຈັບທຸກຄົນທີ່ກິນຮໍໂມນ, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ການປິ່ນປົວແບບນີ້ຈະເພີ່ມຄວາມສ່ຽງຫຼາຍຂື້ນ. ຖ້າຜູ້ໃດຜູ້ ໜຶ່ງ ຕ້ານກັບພື້ນຫລັງຂອງຢາເຫຼົ່ານີ້ມີອາການຂອງຮູບແບບການ ນຳ ໃຊ້ພະຍາດ, ຫຼັງຈາກນັ້ນສ່ວນຫຼາຍລາວອາດຈະມີຄວາມສ່ຽງໃນເບື້ອງຕົ້ນ. ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງມັນ, ຄວນແນະ ນຳ ໃຫ້ນ້ ຳ ໜັກ ຂອງທ່ານຢູ່ໃນລະດັບປົກກະຕິ, ປັບອາຫານຂອງທ່ານແລະເຂົ້າກິລາ. ການປະກົດຕົວຄັ້ງ ທຳ ອິດຄວນບັງຄັບໃຫ້ຢຸດການໃຊ້ຮໍໂມນປົກກະຕິ, ຖ້າເປັນໄປໄດ້ໃນກໍລະນີໃດ ໜຶ່ງ. ອາການຕົ້ນຕໍແລະລັກສະນະບາງຢ່າງຄຸນລັກສະນະທີ່ໂດດເດັ່ນແມ່ນການປະສົມປະສານຂອງຄຸນສົມບັດຂອງໂຣກເບົາຫວານທັງສອງຊະນິດ. ໃນໄລຍະ ທຳ ອິດຂອງການພັດທະນາ, ການກິນຢາ corticosteroids ຫຼາຍເກີນໄປຈະ ທຳ ລາຍຈຸລັງເບຕ້າທີ່ສຸມໃສ່ບັນດາເກາະຂອງ Langerhans, ເຊິ່ງກ່ຽວຂ້ອງກັບພະຍາດເບົາຫວານ steroid ທີ່ມີຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນ. ເຖິງວ່າຈະມີສິ່ງນີ້, ພວກມັນກໍ່ຍັງຜະລິດຮໍໂມນ. ແຕ່ວ່າປະລິມານການຜະລິດອິນຊູລິນຫຼຸດລົງ, ຄວາມອ່ອນໄຫວຂອງຈຸລັງຕໍ່ມັນຫຼຸດລົງ, ຄືກັບປະເພດທີສອງ. ເມື່ອເວລາຜ່ານໄປ, ຈຸລັງທົດລອງຢຸດເຮັດວຽກແລະຕາຍຕາມ ລຳ ດັບ, ພະຍາດຈະກາຍເປັນຄ້າຍຄືກັນກັບຮູບພາບທີ່ອີງໃສ່ມາດຕະຖານຂອງອິນຊູລິນ. ອາການສ່ວນໃຫຍ່ແມ່ນຄ້າຍຄືກັນກັບວິທີການປົກກະຕິຂອງພະຍາດ:
ໃນບາງກໍລະນີ, ຄົນເຈັບບໍ່ໄດ້ສັງເກດເຫັນການສະແດງອອກຂອງພວກເຂົາ, ເພາະວ່າພວກເຂົາສະແດງຕົວເອງອ່ອນກວ່າ. Corticosteroids ບໍ່ເຄີຍເຮັດໃຫ້ເກີດການສູນເສຍນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼືຜົນໄດ້ຮັບຂອງມັນຢ່າງຫຼວງຫຼາຍ, ແລະການກວດເລືອດເຮັດໃຫ້ມີຄວາມເປັນໄປໄດ້ໃນການບົ່ງມະຕິທີ່ຖືກຕ້ອງ. ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນປັດສະວະແລະມ້ວນເລືອດແມ່ນຫາຍາກທີ່ສຸດ, ສານ acetone ບໍ່ຄ່ອຍຈະເຫັນໃນການວິເຄາະ. ໂລກເບົາຫວານເປັນສາເຫດຂອງຢາສະເຕີຣອຍໃນຕົວຂອງມັນເອງ, ການກິນຢາ corticosteroids ຫຼາຍເກີນໄປສົ່ງຜົນກະທົບຕໍ່ສະພາບຂອງມະນຸດໃນລັກສະນະດຽວກັນ. ຍິ່ງໄປກວ່ານັ້ນ, ບໍ່ແມ່ນທຸກຄົນທີ່ພາພວກເຂົາລົ້ມປ່ວຍ. ຮໍໂມນເຫຼົ່ານີ້ປະຕິບັດບໍ່ພຽງແຕ່ກ່ຽວກັບກະຕຸກຂອງຄົນ, ແຕ່ຍັງຊ່ວຍຫຼຸດຜ່ອນປະສິດທິພາບຂອງອິນຊູລິນ, ພຽງແຕ່ເຮັດໃຫ້ເປັນກາງ. ຈຸລັງເບຕ້າໃຊ້ພະລັງງານສູງສຸດເພື່ອຮັກສາລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ. ຖ້າວ່າກະຕ່າມີສຸຂະພາບດີ, ຫຼັງຈາກນັ້ນບໍ່ດົນມັນຈະຖືກ ນຳ ມາໃຊ້ໃນການໂຫຼດ ໜັກ. ດ້ວຍການຫຼຸດລົງຂອງປະລິມານຢາຫຼືການຖອນຢາທີ່ສົມບູນ, ທຸກໆຂະບວນການທາງເດີນອາຫານໄດ້ຖືກຟື້ນຟູຢ່າງເຕັມສ່ວນ. ແຕ່ຖ້າຄົນທີ່ກິນຮໍໂມນມີພະຍາດເບົາຫວານ, ຮູບພາບກໍ່ແຕກຕ່າງກັນຫມົດ. ຈຸລັງໄດ້ສູນເສຍຄວາມອ່ອນໄຫວກັບ insulin ແລ້ວ, ຕາມ ລຳ ດັບ, ພະຍາດມະເລັງບໍ່ໄດ້ເຮັດ ໜ້າ ທີ່ຂອງມັນຢ່າງເຕັມສ່ວນ. ດ້ວຍເຫດຜົນນີ້, ຄວນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍເບົາຫວານໃຊ້ corticosteroids ໃນກໍລະນີພິເສດ. ກໍລະນີທີ່ແຕກຕ່າງກັນຫມົດແມ່ນເມື່ອມັນບໍ່ສາມາດປະຕິເສດຮໍໂມນ, ຕົວຢ່າງ, ໃນກໍລະນີທີ່ເປັນໂຣກຫອບຫືດຮ້າຍແຮງ. ຢູ່ທີ່ນີ້, ຄົນເຈັບຈະຕ້ອງຕິດຕາມກວດກາລະດັບ glucose ຢ່າງເຂັ້ມງວດ, ພ້ອມທັງດື່ມເຫຼົ້າ anabolics ເຊິ່ງເຮັດໃຫ້ບາງສ່ວນເປັນຜົນກະທົບທາງລົບຂອງ glucocorticoids. ສາເຫດແລະການຮັກສາໂລກເບົາຫວານ Steroid
ເຫດຜົນຂອງການປະກົດຕົວຂອງໂຣກເບົາຫວານຊະນິດທີ 1 ທີ່ຂື້ນກັບ insulin ທີ່ຂື້ນກັບມັດທະຍົມພະຍາດເບົາຫວານ (ຢາສະເຕີຣອຍ) ແມ່ນການໃຊ້ສານ corticosteroids ຫຼາຍເກີນໄປ (ຮໍໂມນຂອງ adrenal cortex) ໃນເລືອດ. ພະຍາດເບົາຫວານ Steroid ສາມາດປາກົດເປັນອາການແຊກຊ້ອນຂອງພະຍາດຕ່າງໆ, ໃນໄລຍະນັ້ນມີການເພີ່ມຂື້ນຂອງລະດັບ corticosteroids (ພະຍາດຂອງ Itsenko-Cushing). ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນການປິ່ນປົວເປັນເວລາດົນດ້ວຍຢາຮໍໂມນບາງຊະນິດ.
ພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນເປັນພິເສດໃນ ທຳ ມະຊາດເພາະວ່າມັນບໍ່ໄດ້ເກີດມາຈາກບັນຫາກ່ຽວກັບໂຣກ pancreatic. ຄົນເຈັບທີ່ບໍ່ມີການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ, ແຕ່ວ່າຜູ້ທີ່ກິນຢາ glucocorticoids ຫຼາຍເກີນໄປ, ເລີ່ມຕົ້ນເປັນໂຣກເບົາຫວານໃນການສະແດງອອກເລັກໆນ້ອຍໆທີ່ຫາຍໄປຫຼັງຈາກຢຸດຢາຮໍໂມນ. ເຖິງ 60% ຂອງຄົນເຈັບໃນປະເພດທີສອງແມ່ນມີຄວາມສ່ຽງທີ່ຈະກາຍເປັນອິນຊູລິນໃນພະຍາດຂອງຮູບແບບຢາສະເຕີຣອຍ. ຄວາມສ່ຽງຕໍ່ພະຍາດGlucocorticoids (dexamethasone, prednisone, hydrocortisone) ຖືກ ນຳ ໃຊ້ເພື່ອຕ້ານກັບຂະບວນການອັກເສບໃນການຮັກສາໂລກຫອບຫືດ, ໂລກຂໍ້ອັກເສບຂໍ່, ພະຍາດ autoimmune, ເຊັ່ນໂຣກ lupus erythematosus, eczema, pemphigus. Corticosteroids ຖືກນໍາໃຊ້ໃນການປິ່ນປົວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕ່າງໆ. ຢາ Corticosteroid ແມ່ນໃຊ້ໃນການຕ້ານການອັກເສບ, ຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ, ເມື່ອຢາເຫຼົ່ານີ້ຖືກ ກຳ ນົດໃຫ້ສະກັດກັ້ນພູມຕ້ານທານ. ໂຣກເບົາຫວານ Steroid ບໍ່ປາກົດຢູ່ໃນທຸກໆຄົນທີ່ກິນຢາ corticosteroids, ແຕ່ວ່າຄວາມສ່ຽງຂອງການເຈັບເປັນແມ່ນເພີ່ມຂື້ນຢ່າງຫລວງຫລາຍ. ນອກຈາກນັ້ນ, ພະຍາດດັ່ງກ່າວສາມາດພັດທະນາໄດ້ເນື່ອງຈາກການໃຊ້ຢາທີ່ໃຊ້ຮໍໂມນແລະຢາ diuretics ເປັນເວລາດົນ (hypothiazide, nvidrex, nephrix, dichlothiazide). ຖ້າມີອາການເກີດຂື້ນໃນໄລຍະປິ່ນປົວດ້ວຍຢາ corticosteroid, ຕ້ອງມີມາດຕະການປ້ອງກັນ. ມາດຕະການເຫຼົ່ານີ້ລວມມີ: ໂພຊະນາການທີ່ ເໝາະ ສົມ, ອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມ. ຄົນທີ່ເປັນໂລກອ້ວນຄວນຫຼຸດນ້ ຳ ໜັກ ໃຫ້ຢູ່ໃນລະດັບປົກກະຕິ. ຖ້າທ່ານເປັນໂຣກເບົາຫວານ, ທ່ານຄວນລະມັດລະວັງເປັນພິເສດໃນການກິນຢາຄຸມຮໍໂມນ. ພະຍາດເບົາຫວານ Steroid ປະກອບມີລັກສະນະທັງສອງຊະນິດ ທຳ ອິດແລະສອງ. ພະຍາດດັ່ງກ່າວແມ່ນກ່ຽວຂ້ອງກັບຄວາມເສຍຫາຍຂອງຈຸລັງ pancreatic ໂດຍ corticosteroids (ເຊັ່ນໃນໂລກເບົາຫວານປະເພດ 1). ໃນເວລາດຽວກັນ, ຈຸລັງ b ສຳ ລັບບາງຄັ້ງກໍ່ສືບຕໍ່ຄວາມລັບຂອງອິນຊູລິນ. ຕໍ່ມາ, ປະລິມານອິນຊູລິນຫຼຸດລົງ, ການຕອບສະ ໜອງ ຂອງເນື້ອເຍື່ອກັບຮໍໂມນກໍ່ຫຼຸດລົງ (ເຊັ່ນດຽວກັບຊະນິດທີສອງ). ເມື່ອເວລາຜ່ານໄປ, ຈຸລັງ b ແມ່ນຖືກ ທຳ ລາຍ ໝົດ ຫຼືບາງສ່ວນ, ສ່ວນລັບຂອງອິນຊູລິນຈະຫາຍໄປ. ນັບແຕ່ນີ້ເປັນໂຣກເບົາຫວານຂອງຢາມີຜົນໃນລັກສະນະດຽວກັນກັບໂລກເບົາຫວານປະເພດ 1.
ສ່ວນຫຼາຍມັກ, ອາການຂອງພະຍາດບໍ່ຮຸນແຮງ, ພວກມັນບໍ່ໄດ້ຖືກເອົາໃຈໃສ່ຢ່າງຈິງຈັງ. ກົງກັນຂ້າມກັບໂຣກເບົາຫວານປະເພດ 1, ຄົນທີ່ເປັນໂລກເບົາຫວານບໍ່ຄ່ອຍຈະສູນເສຍນ້ ຳ ໜັກ ໄວ. ການກວດເລືອດບໍ່ສະແດງໃຫ້ເຫັນເຖິງການເປັນຢູ່ຂອງພະຍາດສະ ເໝີ, ເພາະວ່າລະດັບນໍ້າຕານແລະອາເຊຕາໂມນໃນນໍ້າຍ່ຽວແລະເລືອດມັກຈະບໍ່ກາຍປົກກະຕິ. ເຖິງແມ່ນວ່າລະດັບຂອງຮໍໂມນ adrenal ຫຼາຍເກີນໄປແມ່ນປັດໃຈສ່ຽງ, ແຕ່ບໍ່ແມ່ນຄົນເຈັບທຸກຄົນທີ່ກິນຢາ corticosteroid ກາຍເປັນໂຣກຮ້າຍແຮງ. Corticosteroids ປະຕິບັດໃນສອງວິທີ: ພວກມັນມີຜົນກະທົບຕໍ່ຕັບໄຕແລະປະຕິເສດຜົນຂອງອິນຊູລິນ. ໃນເລື່ອງນີ້, ເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ, ກະຕຸກເຮັດ ໜ້າ ທີ່ໃນຂອບເຂດທີ່ເປັນໄປໄດ້. ໃນຊ່ວງເວລາໃດ ໜຶ່ງ, ໂຣກ ໝາກ ພ້າວສາມາດຕ້ານທານກັບຈັງຫວະນີ້ໄດ້, ສະນັ້ນຫລັງຈາກທີ່ໄດ້ຮັບສານ corticosteroids ສຳ ເລັດແລ້ວ, ບັນຫາການເຜົາຜານອາຫານຈະຫາຍໄປ. ໃນໂລກເບົາຫວານ, ການຕອບສະ ໜອງ ຂອງເນື້ອເຍື່ອຕໍ່ການເຮັດວຽກຂອງອິນຊູລິນແລະພະຍາດ pancreatic. ໃນເລື່ອງນີ້, corticosteroids ສາມາດປະຕິບັດໄດ້ພຽງແຕ່ຖ້າວ່າມັນເກີດມາຈາກຄວາມຈໍາເປັນທີ່ສໍາຄັນ. ປັດໃຈສ່ຽງສູງ:
ມັນເກີດຂື້ນວ່າການໃຊ້ glucocorticoids ກະຕຸ້ນການສະແດງອອກຂອງໂລກເບົາຫວານ, ເຊິ່ງກ່ອນ ໜ້າ ນີ້ບໍ່ໄດ້ຮູ້ຍ້ອນຄວາມອ່ອນແອຫລືຂາດອາການຂອງມັນ. ໃນສະຖານະການດັ່ງກ່າວ, ມີຄວາມສ່ຽງຕໍ່ການເສື່ອມໂຊມຢ່າງຮຸນແຮງໃນສະພາບຂອງຄົນເຈັບຫຼືແມ່ນແຕ່ສະຕິ. ສະນັ້ນ, ກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍຢາ steroids (ການຄຸມ ກຳ ເນີດ, ຢາ diuretic thiazides), ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ, ລວມທັງຄົນໃນກຸ່ມອາຍຸສູງກວ່າ, ຄວນກວດຫາໂຣກເບົາຫວານ. ການຕ້ານການໃນເວລາທີ່ຄວາມລັບຂອງ insulin ໄດ້ຢຸດຢູ່ໃນຮ່າງກາຍ, ພະຍາດນີ້ຈະຄ້າຍຄືກັບພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີອາການຂອງຊະນິດທີສອງ, ຄື, ການຕໍ່ຕ້ານ insulin ຂອງແພຈຸລັງ. ພະຍາດເບົາຫວານ Steroid ໄດ້ຮັບການປິ່ນປົວເຊັ່ນດຽວກັນກັບພະຍາດຂອງປະເພດທີສອງ. ວິທີການປິ່ນປົວແມ່ນຂື້ນກັບການສະແດງອອກຂອງພະຍາດສະເພາະ. ບາງຄັ້ງການສັກຢາອິນຊູລິນບາງຄັ້ງກໍ່ຖືກ ກຳ ນົດໄວ້. ການ ທຳ ງານຂອງພະຍາດ pancreatic ຕ້ອງການໃຊ້ອິນຊູລິນເປັນຂັ້ນຕອນການສະ ໜັບ ສະ ໜູນ. ດ້ວຍເຫດນີ້, ທາດເຫຼັກເຮັດ ໜ້າ ທີ່ທີ່ມີພາລະ ໜັກ ໜ້ອຍ, ແລະຖ້າຍັງມີຈຸລັງ b ທີ່ມີຊີວິດຢູ່, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະສາມາດຟື້ນຟູຕ່ອມຂົມ. ສຳ ລັບຈຸດປະສົງຮັກສາ, ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ກຳ ນົດ: ຖ້າມີນ້ ຳ ໜັກ ເປັນປົກກະຕິ - ອາຫານທີ່ 9, ສຳ ລັບຜູ້ທີ່ທຸກທໍລະມານຈາກນ້ ຳ ໜັກ ເກີນ - ອາຫານ 8.
ມີບາງກໍລະນີເມື່ອການປະຕິເສດການປິ່ນປົວຮໍໂມນແມ່ນເປັນໄປບໍ່ໄດ້, ຕົວຢ່າງ, ຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຫຼືໃນຄົນເຈັບທີ່ເປັນໂຣກຫືດ. ໃນສະຖານະການດັ່ງກ່າວ, ການຕອບສະ ໜອງ ຂອງເນື້ອເຍື່ອແລະເນື້ອເຍື່ອຂອງເຊນອິນຊູລິນແມ່ນຖືກ ຄຳ ນຶງເຖິງເພື່ອຮັກສາຄຸນຄ່າຂອງນ້ ຳ ຕານທີ່ຕ້ອງການ. ໃນບັນດາຢາອື່ນໆ, ຄົນເຈັບໄດ້ຖືກສັ່ງຢາ anabolics ທີ່ຊົດເຊີຍຜົນກະທົບຂອງ glucocorticoids. ໂລກເບົາຫວານ Steroid: ສາເຫດ
ໂຣກເບົາຫວານ mteritus, ຫຼື mellitus ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ insulin ຂັ້ນສອງ, ເກີດຂື້ນຍ້ອນການມີລະດັບຮໍໂມນໃນເລືອດຫຼາຍເກີນໄປຂອງ adrenal cortex - corticosteroids. ບາງຄັ້ງມັນພັດທະນາເປັນອາການແຊກຊ້ອນຂອງພະຍາດເຊິ່ງການຜະລິດຮໍໂມນເຫຼົ່ານີ້, ຍົກຕົວຢ່າງ, ພະຍາດຂອງ Itsenko-Cushing ແມ່ນໄດ້ຮັບການປັບປຸງ. ແຕ່ເລື້ອຍກວ່າ, ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ຕົວເອງຮູ້ສຶກຫຼັງຈາກການປິ່ນປົວເປັນເວລາດົນກັບຢາຮໍໂມນບາງຊະນິດ, ສະນັ້ນ ໜຶ່ງ ໃນຊື່ຂອງມັນແມ່ນພະຍາດເບົາຫວານໃນຢາ. ໂດຍ ກຳ ເນີດຂອງມັນ, ພະຍາດເບົາຫວານສະເຕີຣອຍ ໝາຍ ເຖິງພະຍາດຊະນິດພິເສດ, ນັ້ນແມ່ນ, ມັນບໍ່ໄດ້ມີສ່ວນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິຂອງພະຍາດ ໜອງ ໃນ. ໃນຄົນທີ່ບໍ່ມີທາດແປ້ງທາດແປ້ງຄາໂບໄຮເດຣດທີ່ມີຄວາມບົກຜ່ອງດ້ານຮ່າງກາຍ, ດ້ວຍການກິນຢາຫຼາຍເກີນໄປຂອງຮໍໂມນ adrenal (glucocorticoids), ມັນປະກົດຢູ່ໃນຮູບແບບອ່ອນໆແລະຫາຍໄປຫຼັງຈາກພວກມັນຖືກຍົກເລີກ. ໃນ 60% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ພະຍາດດັ່ງກ່າວສາມາດເຮັດໃຫ້ການປ່ຽນຮູບແບບເອກະລາດອິນຊູລິນໄປສູ່ໂຣກເອດລິນອິນ. ຢາໃດທີ່ເຮັດໃຫ້ເກີດໂຣກເບົາຫວານ steroid?ຢາ Glucocorticoid - Hydrocortisone, Prednisolone, Dexamethasone - ຖືກໃຊ້ເປັນຢາຕ້ານການອັກເສບ ສຳ ລັບໂລກຂໍ້ອັກເສບຂໍ່, ສຳ ລັບການປິ່ນປົວໂຣກຫອບຫືດແລະບາງພະຍາດ autoimmune. ນີ້, ຍົກຕົວຢ່າງ, lupus erythematosus, pemphigus, eczema. ພວກມັນຍັງຖືກ ນຳ ໃຊ້ເຂົ້າໃນການປິ່ນປົວພະຍາດທາງລະບົບປະສາດເຊັ່ນ: ໂຣກເສັ້ນປະສາດຫຼາຍ. ບາງຢາ diuretics ເຊັ່ນ thiazide diuretics Dichlothiazide, Hypothiazide, Nephrix, Navidrex, ຢາຄຸມ ກຳ ເນີດບາງຮໍໂມນ, ສາມາດກາຍເປັນສາເຫດຂອງໂລກເບົາຫວານຂອງຢາ. ຢາ corticosteroids ຂະ ໜາດ ໃຫຍ່ຍັງໃຊ້ ສຳ ລັບການປິ່ນປົວດ້ວຍການຕ້ານການອັກເສບຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ຫຼັງຈາກການຖ່າຍທອດ, ຄົນເຮົາກິນຢາເພື່ອສະກັດກັ້ນພູມຕ້ານທານຕະຫຼອດຊີວິດ, ສະນັ້ນການອັກເສບຕ່າງໆກໍ່ມີຢູ່ໃນພວກມັນ, ແລະກ່ອນອື່ນ ໝົດ ພວກມັນຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ອະໄວຍະວະທີ່ຖືກຖ່າຍທອດ. ພະຍາດເບົາຫວານທີ່ເປັນຢາບໍ່ໄດ້ເກີດຂື້ນໃນຄົນເຈັບທຸກຄົນ, ແຕ່ເນື່ອງຈາກການໄດ້ຮັບຮໍໂມນຢ່າງຕໍ່ເນື່ອງ, ຄວາມເປັນໄປໄດ້ໃນກໍລະນີນີ້ແມ່ນສູງກ່ວາເມື່ອພວກເຂົາປິ່ນປົວພະຍາດອື່ນໆ. ອາການຂອງພະຍາດເບົາຫວານທີ່ປາກົດໃນຂະນະທີ່ກິນຢາ steroids ສະແດງໃຫ້ເຫັນວ່າຄົນເຫຼົ່ານີ້ມີຄວາມສ່ຽງ. ເພື່ອບໍ່ໃຫ້ເຈັບປ່ວຍ, ຜູ້ທີ່ອ້ວນຄວນ ນຳ ້ ໜັກ ຂອງເຂົາເຈົ້າໃຫ້ເປັນປົກກະຕິ, ແລະຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາຄວນເອົາໃຈໃສ່ກັບການອອກ ກຳ ລັງກາຍແລະປັບປຸງອາຫານຂອງເຂົາເຈົ້າ. ໂດຍໄດ້ຮຽນຮູ້ກ່ຽວກັບຄວາມເປັນນິດໄສຂອງລາວກັບ "ພະຍາດນ້ ຳ ຕານ", ທ່ານບໍ່ສາມາດກິນຢາຮໍໂມນໃດໆໂດຍບໍ່ຄວບຄຸມ. ອາການແລະລັກສະນະຂອງພະຍາດຄຸນລັກສະນະຂອງພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນວ່າມັນຜະສົມຜະສານຄຸນລັກສະນະຂອງໂລກເບົາຫວານຊະນິດ 1 ແລະພະຍາດເບົາຫວານຊະນິດທີ 2 ມັນເລີ່ມຕົ້ນດ້ວຍຄວາມຈິງທີ່ວ່າການກິນຢາ corticosteroids ຫຼາຍເກີນໄປສ້າງຄວາມເສຍຫາຍໃຫ້ຈຸລັງທົດລອງຂອງກະເພາະ (ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານຊະນິດ 1), ເຖິງແມ່ນວ່າມັນຍັງສືບຕໍ່ຜະລິດອິນຊູລິນເປັນເວລາດົນນານ. . ຫຼັງຈາກນັ້ນ, ປະລິມານອິນຊູລິນຫຼຸດລົງ, ໃນຂະນະທີ່ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍກັບຮໍໂມນນີ້ຈະຖືກລົບກວນ (ຄືກັບພະຍາດເບົາຫວານຊະນິດ 2). ຄ່ອຍໆ, ຈຸລັງເບຕ້າຫລືບາງສ່ວນຂອງມັນຖືກ ທຳ ລາຍແລະຢຸດການຜະລິດອິນຊູລິນ, ແລະພະຍາດກໍ່ເລີ່ມ ດຳ ເນີນໄປແບບດຽວກັບພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ 1. ອາການຕົ້ນຕໍຂອງໂຣກເບົາຫວານແມ່ນສິ່ງທີ່ ຈຳ ເປັນຄືກັນກັບໂລກເບົາຫວານຊະນິດໃດ ໜຶ່ງ - ການຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂື້ນ, ຄວາມອິດເມື່ອຍ. ແຕ່, ຕາມກົດລະບຽບ, ພວກເຂົາອ່ອນແອ, ແລະບາງຄັ້ງພວກເຂົາກໍ່ບໍ່ເອົາໃຈໃສ່.
ລະດັບຂອງນ້ ຳ ຕານໃນເລືອດແລະນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວບໍ່ຄ່ອຍເຖິງຂີດ ຈຳ ກັດ, ການມີທາດອາເຊຕາມີນໃນເລືອດແລະປັດສະວະແມ່ນຫາຍາກ. ໂລກເບົາຫວານເປັນປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານ steroidຮໍໂມນ adrenal ຫຼາຍເກີນໄປແມ່ນຄືກັນໃນທຸກໆຄົນ. ເປັນຫຍັງທຸກຄົນທີ່ກິນຢາ glucocorticoids ບໍ່ເປັນພະຍາດເບົາຫວານ? Corticosteroids, ໃນທາງກົງກັນຂ້າມ, ປະຕິບັດກ່ຽວກັບໂຣກ pancreas, ໃນສອງ, ພວກມັນ "ເຮັດໃຫ້ເປັນກາງ" ການປະຕິບັດຂອງ insulin. ສະນັ້ນ, ເພື່ອໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຍັງຢູ່ໃນລະດັບປົກກະຕິ, ພະຍາດ ໝາກ ພ້າວແມ່ນຖືກບັງຄັບໃຫ້ເຮັດວຽກຈົນເຖິງຂີດ ຈຳ ກັດ. ໂຣກຜີວ ໜັງ ຂອງຄົນທີ່ມີສຸຂະພາບດີໃນເວລາໃດ ໜຶ່ງ ຮັບມືກັບພາວະທີ່ເພີ່ມຂື້ນ, ແລະທັນທີທີ່ລາວຢຸດກິນຢາ steroids ຫຼືຫຼຸດຜ່ອນປະລິມານ, ຄວາມຜິດປົກກະຕິທາງເດີນອາຫານຈະຫາຍໄປ. ແຕ່ຖ້າທ່ານເປັນໂລກເບົາຫວານ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕ່າງໆຕໍ່ກັບອິນຊູລິນກໍ່ຖືກຫຼຸດລົງແລ້ວ, ຂີ້ກະເທີຈະບໍ່ສາມາດຮັບມືກັບ ໜ້າ ທີ່ຂອງມັນໄດ້ອີກຕໍ່ໄປ. ເພາະສະນັ້ນ, ທ່ານສາມາດໄດ້ຮັບການຮັກສາດ້ວຍສະເຕີຣອຍພຽງແຕ່ຍ້ອນເຫດຜົນດ້ານສຸຂະພາບ. ຄວາມສ່ຽງເພີ່ມຂື້ນ:
ທ່ານ ຈຳ ເປັນຕ້ອງລະມັດລະວັງ ສຳ ລັບຜູ້ທີ່, ຍ້ອນເຫດຜົນທີ່ບໍ່ສາມາດເວົ້າໄດ້, ເປັນບາງໂອກາດຈະເພີ່ມນ້ ຳ ຕານໃນເລືອດ. ບາງຄັ້ງໃນເວລາທີ່ໃຊ້ glucocorticoids, ພະຍາດເບົາຫວານສະແດງຕົວເອງ, ເຊິ່ງຄົນເຈັບບໍ່ຮູ້ກ່ຽວກັບ, ເນື່ອງຈາກວ່າມັນມີອາການອ່ອນໆ. ໃນກໍລະນີນີ້, ຢາທີ່ໃຊ້ຮໍໂມນສາມາດເຮັດໃຫ້ສະພາບການຊຸດໂຊມລົງຢ່າງໄວວາແລະຍັງເຮັດໃຫ້ເກີດສະຕິ. ສະນັ້ນ, ກ່ອນທີ່ຈະ ກຳ ນົດຢາທີ່ໃຊ້ຮໍໂມນທີ່ບໍ່ກ່ຽວຂ້ອງກັບການຮັກສາ (ຢາຄຸມ ກຳ ເນີດ, ຢາ diuretics ຂອງກຸ່ມ thiazide), ແມ່ຍິງທີ່ມີນ້ ຳ ໜັກ ເກີນແລະຄົນທີ່ມີອາຍຸສູງ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດຫາໂຣກເບົາຫວານ. Ultrasound ຂອງເສັ້ນເລືອດແດງສະຫນອງເລືອດໃຫ້ຂາການສະແກນເສັ້ນເລືອດ (ultrasound) ຂອງເສັ້ນເລືອດໃນຂອບເຂດລຸ່ມສຸດ - ໃຊ້ເພື່ອປະເມີນສະພາບຂອງການໄຫຼວຽນຂອງເລືອດກ່ອນແລະຫຼັງການປະຕິບັດການຜ່າຕັດຢູ່ເທິງເຮືອ. ວິທີການນີ້ຈະເພີ່ມໂອກາດທີ່ມັນຈະເປັນໄປໄດ້ໃນເວລາທີ່ສາມາດກວດພົບການອຸດຕັນຂອງເສັ້ນເລືອດແດງໂດຍເສັ້ນເລືອດແດງໃຫຍ່ຫຼືເສັ້ນ lumen ທີ່ແຄບລົງຢູ່ໃນເຮືອຫລັງຈາກຜ່າຕັດ (ການຢັບຢັ້ງ). Ultrasound ຂອງເສັ້ນເລືອດຊ່ວຍໃຫ້ທ່ານສາມາດສຶກສາພື້ນທີ່ທີ່ມີບັນຫາ, ນັ້ນແມ່ນພາກສ່ວນທີ່ຖືກ "ປິດ" ຈາກເສັ້ນເລືອດເຊິ່ງເປັນຜົນມາຈາກການພັດທະນາຂອງພະຍາດ. ການ ນຳ ໃຊ້ວິທີນີ້, ທ່ານສາມາດພິຈາລະນາສະພາບຂອງເຮືອໄດ້ດີແລະວາງແຜນລ່ວງ ໜ້າ ໃນການ ດຳ ເນີນງານເພື່ອຟື້ນຟູຄວາມເປັນເອກະພາບຂອງພວກເຂົາ. Angiography ກົງກັນຂ້າມກັບ x-rayangiography ທາງກົງກັນຂ້າມແບບ X-ray ແມ່ນວິທີການກວດທີ່ຕົວແທນທາງກົງກັນຂ້າມຖືກສັກເຂົ້າໄປໃນກະແສເລືອດ, ແລະຈາກນັ້ນເຮືອແມ່ນ "ແປ" ແປວ່າ x-ray. Angiography ໝາຍ ຄວາມວ່າ“ ການກວດເສັ້ນເລືອດ”. ນີ້ແມ່ນວິທີການໃຫ້ຂໍ້ມູນທີ່ສຸດ. ແຕ່ມັນກໍ່ບໍ່ດີ ສຳ ລັບຄົນເຈັບ, ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ - ຕົວແທນກົງກັນຂ້າມສາມາດ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງໄດ້. ເພາະສະນັ້ນ, ມັນຖືກແນະນໍາໃຫ້ໃຊ້ມັນພຽງແຕ່ໃນເວລາທີ່ຄໍາຖາມຂອງການດໍາເນີນການຜ່າຕັດເພື່ອຟື້ນຟູຄວາມເປັນເອກະລາດຂອງເສັ້ນເລືອດແມ່ນຖືກຕັດສິນໃຈ. ຂັ້ນຕອນຂອງການເປັນໂຣກເບົາຫວານໃນຂາມີການລົບກວນການໄຫລວຽນຂອງເສັ້ນເລືອດຕໍ່ 3 ສ່ວນໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ. ລະດັບທີ 1 - ບໍ່ມີອາການແລະອາການຂອງພະຍາດເສັ້ນເລືອດໃນຂາ:
ລະດັບທີ 2 - ມີອາການຫລືສັນຍານ, ແຕ່ວ່າມັນຍັງບໍ່ມີຄວາມອຶດຫິວອົກຊີເຈນທີ່ ສຳ ຄັນຂອງເນື້ອເຍື່ອ:
ລະດັບທີ 3 - ຄວາມອຶດຫິວອົກຊີເຈນທີ່ ສຳ ຄັນຂອງແພຈຸລັງ (ischemia):
ຖ້າຂາຂອງທ່ານເຈັບກັບໂຣກເບົາຫວານ, ຫຼັງຈາກນັ້ນການປິ່ນປົວແມ່ນ ດຳ ເນີນໄປໃນ 3 ທິດທາງ:
ຈົນກ່ວາບໍ່ດົນມານີ້, ໃນຂັ້ນຕອນຂອງການ claudication intermittent, ຄົນເຈັບໄດ້ຖືກກໍານົດຢາ pentoxifylline. ແຕ່ການສຶກສາຄົ້ນຄວ້າໄດ້ສະແດງໃຫ້ເຫັນວ່າບໍ່ມີຜົນປະໂຫຍດຕົວຈິງໃດໆ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ເປັນໂຣກເສັ້ນເລືອດໃນຕັບ. ດ້ວຍອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານຢູ່ຂາ, ການຜ່າຕັດເພື່ອຟື້ນຟູການໄຫລວຽນຂອງເລືອດໃນເຮືອສາມາດເປັນປະໂຫຍດຫລາຍ. ແພດຕັດສິນໃຈ ຄຳ ຖາມກ່ຽວກັບການປະພຶດຂອງມັນກັບຄົນເຈັບແຕ່ລະຄົນ, ໂດຍ ຄຳ ນຶງເຖິງຕົວຊີ້ວັດຄວາມສ່ຽງສ່ວນບຸກຄົນຂອງລາວ ສຳ ລັບການແຊກແຊງໃນການຜ່າຕັດ. ຄົນເຈັບທີ່ມີອາການເຈັບຂາໃນພະຍາດເບົາຫວານ, ຕາມກົດລະບຽບ, ໄດ້ອອກສຽງສະແດງຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ (ນໍ້າຕານໃນເລືອດສູງຫຼາຍ), ໂຣກຕີນໂລກເບົາຫວານ, ພ້ອມທັງສະແດງອາການແຊກຊ້ອນອື່ນໆຂອງພະຍາດເບົາຫວານ. ເພື່ອຊ່ວຍເຫຼືອພວກເຂົາແທ້ໆ, ທ່ານ ຈຳ ເປັນຕ້ອງມີທີມຊ່ຽວຊານທາງການແພດໃນການປິ່ນປົວ. ການຮັກສາໂຣກຂອງຕີນທີ່ເປັນໂຣກເບົາຫວານແມ່ນຖືກປະຕິບັດໂດຍ ໝໍ ຜີວ ໜັງ ພິເສດ (ບໍ່ຄວນສັບສົນກັບແພດເດັກ). ຫນ້າທໍາອິດ, ການປິ່ນປົວການຜ່າຕັດຂອງບາດແຜຢູ່ຕີນອາດຈະເປັນສິ່ງຈໍາເປັນເພື່ອປ້ອງກັນໂຣກບ້າ, ແລະພຽງແຕ່ຫຼັງຈາກນັ້ນ - ການຟື້ນຟູຄວາມເປັນເອກະລາດຂອງເສັ້ນເລືອດ. ໂຣກເບົາຫວານແລະໂຣກຂາຂາ: ການຄົ້ນພົບພວກເຮົາຫວັງວ່າບົດຂຽນນີ້ໄດ້ອະທິບາຍໃຫ້ທ່ານໃນລາຍລະອຽດກ່ຽວກັບສິ່ງທີ່ຄວນເຮັດຖ້າຂາຂອງທ່ານເຈັບກັບພະຍາດເບົາຫວານ. ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນມາໃຊ້ຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດປົກກະຕິແລະຢຸດການພັດທະນາຂອງໂລກ atherosclerosis. ກັບທ່ານຫມໍ, ທ່ານຈະສາມາດຕັດສິນໃຈກ່ຽວກັບການຜ່າຕັດທີ່ຈະຟື້ນຟູຄວາມເປັນເອກະພາບຂອງເຮືອຂອງຂາ. ທ່ານຍັງຕ້ອງໄດ້ຮັບການກວດກາກ່ຽວກັບອາການແຊກຊ້ອນອື່ນໆຂອງໂລກເບົາຫວານແລະປິ່ນປົວພວກມັນ. ກະລຸນາຢ່າພະຍາຍາມທີ່ຈະ“ ແກ້ຄວາມເຈັບປວດ” ຈາກຄວາມເຈັບປວດດ້ານຂ້າງດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາຄຸມ ກຳ ເນີດບາງຊະນິດ. ຜົນຂ້າງຄຽງຂອງພວກມັນສາມາດເຮັດໃຫ້ສະພາບແລະອາຍຸຍືນຂອງທ່ານຮ້າຍແຮງຂຶ້ນ. ປຶກສາທ່ານ ໝໍ ທີ່ມີຄຸນວຸດທິ. ໃນໂລກເບົາຫວານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາຄວາມສະອາດຂອງຕີນຢ່າງລະມັດລະວັງເພື່ອຮັກສາຄວາມສາມາດໃນການເຄື່ອນໄຫວ "ດ້ວຍຕົນເອງ."
|