ຄູ່ "ປະເພດ 1 ແລະໂຣກເບົາຫວານປະເພດ 2 - ໂຣກເບົາຫວານແລະໂຣກຊໍາເຮື້ອ

ໂລກເບົາຫວານແມ່ນພະຍາດ endocrine ທົ່ວໄປ.
ພະຍາດດັ່ງກ່າວປ່ຽນແປງຊີວິດຂອງຄົນເຮົາຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດຜົນສະທ້ອນທີ່ຮ້າຍແຮງຫຼາຍຢ່າງ.
ບົດຂຽນຈະເວົ້າເຖິງຄວາມສັບສົນຂອງໂຣກເບົາຫວານ, ເປັນຫຍັງພວກມັນພັດທະນາ, ວິທີການປິ່ນປົວພວກມັນ, ບົດຂຽນຈະບອກ.
Pathophysiology ຂອງພະຍາດເບົາຫວານ
ຂະບວນການ pathophysiological ຂອງພະຍາດເບົາຫວານເລີ່ມຕົ້ນດ້ວຍຄວາມຈິງທີ່ວ່າການຂາດອິນຊູລິນເຮັດໃຫ້ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຈຸລັງກັບຮໍໂມນແລະ hyperglycemia ນີ້.
ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານສູງສຸດແມ່ນສັງເກດຫຼັງຈາກກິນເຂົ້າ. ໃນລະດັບນໍ້າຕານສູງກວ່າ 10 mmol / L, glucosuria ເກີດຂື້ນ, ແລະຄວາມກົດດັນ osmotic ຂອງປັດສະວະຫຼຸດລົງ.
ໝາກ ໄຂ່ຫຼັງເຮັດໃຫ້ນ້ ຳ ແລະ electrolytes ຫລຸດລົງ. ປະລິມານນໍ້າຍ່ຽວໃນແຕ່ລະວັນບັນລຸ 3-7 ລິດ. ດ້ວຍເຫດນີ້, ການຂາດນ້ ຳ ເກີດຂື້ນ. ໃນກໍລະນີທີ່ບໍ່ມີອິນຊູລິນ, ການລະລາຍໄຂມັນແລະໂປຣຕີນຫຼາຍເກີນໄປຈະຖືກສັງເກດ, ເຊິ່ງເຮັດ ໜ້າ ທີ່ເປັນແຫຼ່ງພະລັງງານໃຫ້ຈຸລັງ.
ຮ່າງກາຍສູນເສຍອາຊິດ amino ແລະໄນໂຕຣເຈນ, ສະສົມ ketones. ອົງປະກອບສຸດທ້າຍມີບົດບາດອັນໃຫຍ່ຫຼວງໃນການວິທະຍາທາງດ້ານວິທະຍາຂອງພະຍາດເບົາຫວານ: ການ ກຳ ຈັດທາດອາຊິດຊັອກໂກແລັດແລະ p-hydroxybutyric ເຮັດໃຫ້ການຫຼຸດລົງຂອງການອ້າງອິງ buffer, ketoacidosis, ແລະການລຸດລົງຂອງການສະຫງວນຂອງດ່າງ.
ການເພີ່ມຂື້ນຂອງ ketoacidosis ເຮັດໃຫ້ເກີດສະຕິແລະເສຍຊີວິດ.
ການຈັດປະເພດຄວາມສັບສົນທີ່ເປັນໄປໄດ້ຂອງພະຍາດເບົາຫວານ



ອາການແຊກຊ້ອນທັງ ໝົດ ຂອງໂຣກເບົາຫວານແມ່ນຖືກຈັດເປັນປະເພດສ້ວຍແຫຼມແລະຊໍາເຮື້ອ.
Ketoacidosis
Ketoacidosis ແມ່ນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດເຊິ່ງມັກຈະເຮັດໃຫ້ມີຄົນເສຍຊີວິດ.
ມັກພົບໃນບັນດາຜູ້ເປັນເບົາຫວານປະເພດ 1.
ກົນໄກການພັດທະນາມີດັ່ງນີ້: ເນື່ອງຈາກການຂາດອິນຊູລິນ, ຈຸລັງສູນເສຍຄວາມສາມາດໃນການປຸງແຕ່ງ glucose ຈາກອາຫານໄປເປັນພະລັງງານ. ຮ່າງກາຍເລີ່ມຕົ້ນທີ່ຈະໄດ້ຮັບພະລັງງານຈາກເງິນຝາກໄຂມັນ, ໃນເວລາທີ່ແຕກແຍກ, ຮ່າງກາຍ ketone ຖືກສ້າງຕັ້ງຂຶ້ນ.
ໝາກ ໄຂ່ຫຼັງບໍ່ສາມາດຈັດການ ketones ໄດ້ຫຼາຍ. ຫຼັງຈາກນັ້ນ, ອາຊິດໃນເລືອດເພີ່ມຂື້ນ.
ໂລກເອດສ໌ໃນເລືອດ

ມັນຖືກສະແດງໂດຍການຫຼຸດລົງໃນລະດັບຂອງ glycemia ຕໍ່າກວ່າປົກກະຕິ. ມັກຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ບໍ່ແມ່ນອິນຊູລິນ.
ມັນແມ່ນເບົາ, ໃນນັ້ນມັນພຽງພໍທີ່ຈະດື່ມນ້ ຳ ຫວານ, ແລະ ໜັກ, ຮຽກຮ້ອງໃຫ້ມີທາດນ້ ຳ ຕານໃນເລືອດ.
ເຫດຜົນຕົ້ນຕໍຂອງການພັດທະນາການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານແມ່ນການກິນອິນຊູລິນຫຼາຍເກີນໄປໃນການພົວພັນກັບ ຈຳ ນວນຄາໂບໄຮເດຣດທີ່ໄດ້ຮັບກັບອາຫານ.
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງ
 ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງປະກອບມີອາການຄັນ ketoacidotic. ມັນເກີດຂື້ນໃນໂຣກເບົາຫວານປະເພດ 1, ເມື່ອຂາດອິນຊູລິນ. ຮ່າງກາຍຂອງ Ketone ສະສົມຢູ່ໃນຮ່າງກາຍ, ເລືອດຈະຖືກຜຸພັງ, ທາດແຫຼວຈາກຮ່າງກາຍຈະສູນເສຍຍ້ອນການຍ່ຽວຫຼາຍເກີນໄປ. ບຸກຄົນໃດຫນຶ່ງຕົກເຂົ້າໄປໃນສະຕິຫາຍໃຈເລິກໆ, ລົມຫາຍໃຈຢ່າງຮຸນແຮງ, ລົມຫາຍໃຈມີກິ່ນຂອງ acetone.
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງປະກອບມີອາການຄັນ ketoacidotic. ມັນເກີດຂື້ນໃນໂຣກເບົາຫວານປະເພດ 1, ເມື່ອຂາດອິນຊູລິນ. ຮ່າງກາຍຂອງ Ketone ສະສົມຢູ່ໃນຮ່າງກາຍ, ເລືອດຈະຖືກຜຸພັງ, ທາດແຫຼວຈາກຮ່າງກາຍຈະສູນເສຍຍ້ອນການຍ່ຽວຫຼາຍເກີນໄປ. ບຸກຄົນໃດຫນຶ່ງຕົກເຂົ້າໄປໃນສະຕິຫາຍໃຈເລິກໆ, ລົມຫາຍໃຈຢ່າງຮຸນແຮງ, ລົມຫາຍໃຈມີກິ່ນຂອງ acetone.
ອາການແຊນ hyperglycemic hyperosmolar ແມ່ນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ເກີດຂື້ນກັບໂຣກເບົາຫວານປະເພດ 2 ໃນຄົນເຈັບຜູ້ສູງອາຍຸ. ຜົນກະທົບຕໍ່ສາມາດເປັນພະຍາດຊຶມເຊື້ອ, ສ່ວນຫຼາຍມັກເປັນໂຣກປອດບວມຫຼືທໍ່ຍ່ຽວ. ມັນເກີດຂື້ນກັບການຂາດນໍ້າໃນຮ່າງກາຍ (ຂາດນໍ້າ), ນໍ້າຕານໃນເລືອດສູງຫຼາຍ. ອາການແຊກຊ້ອນນີ້ບໍ່ໄດ້ເກີດຂື້ນເລື້ອຍໆ, ແຕ່ມີອັດຕາການຕາຍທີ່ຂ້ອນຂ້າງສູງ.
ຫາຍາກແມ່ນໂຣກ lactacidic, ເຊິ່ງເກີດຂື້ນໃນກໍລະນີຂອງການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ກັບຢາທີ່ບໍ່ໄດ້ໃຊ້ໃນມື້ນີ້ (Fenformin ຫຼື Buformin). ສະພາບການນີ້ສາມາດເກີດຂື້ນຖ້າຫາກວ່າໃນເວລານີ້ບຸກຄົນໃດ ໜຶ່ງ ກຳ ລັງຕິດຕາມອາຫານທີ່ເຂັ້ມງວດໂດຍບໍ່ມີການຕິດຕາມກວດກາແລະປຶກສາຈາກທ່ານ ໝໍ ຫຼືຖ້າລາວດື່ມຫຼາຍເກີນໄປໃນໄລຍະການປິ່ນປົວເບົາຫວານດ້ວຍ biguanides (Metformin).
ອາການຂາດນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ເກີດຂື້ນກັບການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປຫຼືຢາທີ່ເພີ່ມຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງທົດລອງ, ຫຼືໃນກໍລະນີທີ່ມີການລະລາຍນ້ ຳ ຕານສູງຂື້ນໃນຮ່າງກາຍໂດຍບໍ່ ຈຳ ກັດປະລິມານຢາອິນຊູລິນ (ຫຼັງຈາກກິດຈະ ກຳ ກິລາແລະອື່ນໆ). ຍ້ອນການຫຼຸດລົງຂອງມູນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດແລະດ້ວຍເຫດນັ້ນ, ໃນສະ ໝອງ, ກ່ອນອື່ນ ໝົດ, ມັນແມ່ນການປ່ອຍຮໍໂມນທີ່ພະຍາຍາມເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນເຊິ່ງໃນທີ່ສຸດມັນຈະເຮັດໃຫ້ເສຍສະຕິ. ອາການທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການເຫື່ອອອກ, ເຫື່ອອອກ, ຄວາມອຶດຢາກ, ຄວາມກັງວົນ, ຄວາມກັງວົນ, ຄວາມບົກຜ່ອງດ້ານຄວາມສົນໃຈ.
ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບອາການແຊກຊ້ອນສ້ວຍແຫຼມ
 ຜູ້ທີ່ ກຳ ລັງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາອິນຊູລິນຫຼືຢາຄຸມ ກຳ ເນີດແມ່ນມີຄວາມສ່ຽງຕໍ່ການເປັນທາດ ນຳ ້ຕານໃນເລືອດຕໍ່າ. ທ່ານຄວນຮຽນຮູ້ວິທີທີ່ຈະຮັບມືກັບສະພາບການດັ່ງກ່າວ. ມັນເປັນສິ່ງຈໍາເປັນ, ໄວເທົ່າທີ່ຈະເປັນໄປໄດ້, ເພື່ອໃຫ້ຮ່າງກາຍມີປະລິມານ້ໍາຕານ, ມັກໃນຮູບແບບຂອງເຄື່ອງດື່ມທີ່ມີລົດຫວານຫຼືມ້ວນ. ຖ້າຄົນທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານບໍ່ສາມາດກືນໄດ້, ເພາະວ່າລາວ ໝົດ ສະຕິ, ທ່ານຄວນເອົານ້ ຳ ຕານໃຫ້ລາວຢູ່ພາຍໃຕ້ລີ້ນຂອງລາວ, ແລະຊອກຫາການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວທັນທີ, ທຸກໆນາທີແມ່ນ ສຳ ຄັນ! ໃນສະຕິບໍ່ເປັນພະຍາດເບົາຫວານ, ຄວາມຕ້ອງການກໍ່ຄືການໂທຫາທ່ານ ໝໍ, ການໄປໂຮງ ໝໍ ແມ່ນ ຈຳ ເປັນ, ບໍ່ມີຫຍັງທີ່ຄວນເຮັດຢູ່ເຮືອນ.
ຜູ້ທີ່ ກຳ ລັງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາອິນຊູລິນຫຼືຢາຄຸມ ກຳ ເນີດແມ່ນມີຄວາມສ່ຽງຕໍ່ການເປັນທາດ ນຳ ້ຕານໃນເລືອດຕໍ່າ. ທ່ານຄວນຮຽນຮູ້ວິທີທີ່ຈະຮັບມືກັບສະພາບການດັ່ງກ່າວ. ມັນເປັນສິ່ງຈໍາເປັນ, ໄວເທົ່າທີ່ຈະເປັນໄປໄດ້, ເພື່ອໃຫ້ຮ່າງກາຍມີປະລິມານ້ໍາຕານ, ມັກໃນຮູບແບບຂອງເຄື່ອງດື່ມທີ່ມີລົດຫວານຫຼືມ້ວນ. ຖ້າຄົນທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານບໍ່ສາມາດກືນໄດ້, ເພາະວ່າລາວ ໝົດ ສະຕິ, ທ່ານຄວນເອົານ້ ຳ ຕານໃຫ້ລາວຢູ່ພາຍໃຕ້ລີ້ນຂອງລາວ, ແລະຊອກຫາການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວທັນທີ, ທຸກໆນາທີແມ່ນ ສຳ ຄັນ! ໃນສະຕິບໍ່ເປັນພະຍາດເບົາຫວານ, ຄວາມຕ້ອງການກໍ່ຄືການໂທຫາທ່ານ ໝໍ, ການໄປໂຮງ ໝໍ ແມ່ນ ຈຳ ເປັນ, ບໍ່ມີຫຍັງທີ່ຄວນເຮັດຢູ່ເຮືອນ.
ບັນຫາແມ່ນວິທີການ ຈຳ ແນກສະພາບທີ່ເປັນໂລກເບົາຫວານ, ເມື່ອທ່ານຕ້ອງການເພີ່ມນ້ ຳ ຕານ, ຈາກອາການແຊກຊ້ອນອື່ນໆທີ່ຮຸນແຮງໃນຜູ້ເປັນໂລກເບົາຫວານ, ເຊິ່ງໃນທາງກົງກັນຂ້າມ, ມັນກ່ຽວຂ້ອງກັບຄຸນຄ່າຂອງນ້ ຳ ຕານສູງຂື້ນ. ມັນມີຄວາມແຕກຕ່າງຫລາຍຢ່າງ. ໂລກເອດສໃນເລືອດ, ບໍ່ຄືກັບໂລກເບົາຫວານອື່ນໆທີ່ພັດທະນາຢ່າງໄວວາ (ພາຍໃນສອງສາມນາທີ), ຜິວ ໜັງ ເຫື່ອອອກ, ບໍ່ມີການຫາຍໃຈເລິກແລະມີອາການຂາດນໍ້າ (ລີ້ນແຫ້ງ). ຖ້າທ່ານບໍ່ແນ່ໃຈ, ມັນຈະບໍ່ແມ່ນຄວາມຜິດທີ່ຈະໃຫ້ຄົນທີ່ມີນ້ ຳ ຕານ hyperglycemia, ເພາະວ່າຊີວິດບໍ່ມີຄວາມສ່ຽງຫຼາຍນາທີ. ແຕ່ຄວາມຜິດພາດທີ່ເປັນອັນຕະລາຍສາມາດເປັນການແນະ ນຳ ຂອງອິນຊູລິນໃນລະຫວ່າງການເປັນໂລກເບົາຫວານ.
ພາວະແຊກຊ້ອນຊໍາເຮື້ອ
ອາການແຊກຊ້ອນຊໍາເຮື້ອຂອງພະຍາດເບົາຫວານຈະພັດທະນາໃນໄລຍະ 5 ປີຫຼືຫຼາຍກວ່ານັ້ນ, ໂດຍສະເພາະໃນຄົນທີ່ບໍ່ປະຕິບັດຕາມລະບຽບການຮັກສາແລະບໍ່ປະຕິບັດຕາມມາດຕະການກ່ຽວກັບອາຫານ.
ໃນກໍລະນີດັ່ງກ່າວ, ຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດແລະເສັ້ນປະສາດຢູ່ທຸກບ່ອນໃນຮ່າງກາຍສາມາດເກີດຂື້ນໄດ້. ຄວາມຜິດປົກກະຕິສ່ວນໃຫຍ່ຈະສົ່ງຜົນຕໍ່ສາຍຕາ, ໝາກ ໄຂ່ຫຼັງ, ຂາ, ການໄຫຼວຽນຂອງເລືອດ, ກະເພາະ ລຳ ໄສ້, ແລະອະໄວຍະວະຂອງລະບົບ genitourinary. ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຄາດຄະເນວ່າໂຣກເບົາຫວານຊະນິດໃດທີ່ສາມາດພັດທະນາໄດ້. ບົດບາດທີ່ ສຳ ຄັນແມ່ນຖືກຫຼີ້ນໂດຍການສືບທອດ.
ພາວະແຊກຊ້ອນຊໍາເຮື້ອຂອງໂຣກເບົາຫວານປະເພດ 2 ປະກອບມີ:
- ໂຣກ nephropathy ເບົາຫວານ.
- ໂຣກໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ.
- ພະຍາດຫົວໃຈຫຼອດເລືອດ.
- ພະຍາດເສັ້ນເລືອດໃນສ່ວນປະກອບ.
- ເສັ້ນເລືອດຕັນໃນ
- ໂຣກ neuropathy ໂລກເບົາຫວານ.
- ໂຣກຕີນໂລກເບົາຫວານ.
ພະຍາດເບົາຫວານໂຣກເບົາຫວານ
ໂລກເບົາຫວານທີ່ຄວບຄຸມບໍ່ດີເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຝາຂອງເສັ້ນເລືອດນ້ອຍໆຂອງອະໄວຍະວະຕ່າງໆ, ລວມທັງ ໝາກ ໄຂ່ຫຼັງ. ນີ້ເຮັດໃຫ້ໂຣກ nephropathy ເບົາຫວານ.
ໂດຍຜ່ານຫມາກໄຂ່ຫຼັງ, ເລືອດໄຫຼຜ່ານສິ່ງທີ່ເອີ້ນວ່າ glomeruli, ເຊິ່ງມີລັກສະນະຄ້າຍຄື glomeruli, ຄົນ ໜຶ່ງ ມີຫຼາຍກວ່າ ໜຶ່ງ ລ້ານຄົນໃນນັ້ນ. ໃນພວກມັນ, ເລືອດຈະຖືກກັ່ນຕອງແລະ ໜິ້ວ ທາງເດີນປັດສະວະ ທຳ ອິດ, ເຊິ່ງມີສິ່ງເສດເຫຼືອທີ່ລະລາຍໃນນັ້ນ. ຝາທີ່ມີສຸຂະພາບດີຂອງ glomeruli ແມ່ນບໍ່ແນ່ນອນຕໍ່ອະນຸພາກຂະ ໜາດ ໃຫຍ່, ເຊັ່ນ: ໂປຣຕີນ, ຫຼືພຽງແຕ່ໃນປະລິມານ ໜ້ອຍ ເທົ່ານັ້ນ. ເລືອດທີ່ບໍລິສຸດຈາກ ໝາກ ໄຂ່ຫຼັງຈະກັບຄືນສູ່ຫົວໃຈ.
ໂຣກໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ
 ໂຣກເບົາຫວານທີ່ມີຜົນກະທົບຕໍ່ໂຣກ retina. Retina ແມ່ນສ່ວນ ໜຶ່ງ ຂອງດວງຕາທີ່ປະກອບດ້ວຍຈຸລັງທີ່ໄດ້ຮັບແສງ - ເຊືອກແລະໂກນ. ຈຸລັງເຫຼົ່ານີ້ບໍ່ສາມາດແຜ່ພັນໄດ້ຕະຫຼອດຊີວິດ, ເພາະສະນັ້ນ, ເພື່ອມີວິໄສທັດທີ່ດີມັນ ຈຳ ເປັນຕ້ອງຮັກສາ ໜ້າ ທີ່ຂອງມັນໄວ້ດົນເທົ່າທີ່ຈະເປັນໄປໄດ້. ສຳ ລັບວຽກງານຂອງມັນ, retina ຕ້ອງການພະລັງງານແລະອົກຊີເຈນໃນ ຈຳ ນວນທີ່ແນ່ນອນ, ເຊິ່ງມັນໄດ້ຮັບຜ່ານເສັ້ນເລືອດນ້ອຍໆທີ່ເຈາະເຂົ້າໄປໃນແຜ່ນແພທີ່ ໜາ. ແລະມັນແມ່ນເຮືອເຫຼົ່ານີ້ທີ່ໄດ້ຮັບຄວາມເສຍຫາຍຈາກປະລິມານ glucose ໃນເລືອດຫຼາຍເກີນໄປ.
ໂຣກເບົາຫວານທີ່ມີຜົນກະທົບຕໍ່ໂຣກ retina. Retina ແມ່ນສ່ວນ ໜຶ່ງ ຂອງດວງຕາທີ່ປະກອບດ້ວຍຈຸລັງທີ່ໄດ້ຮັບແສງ - ເຊືອກແລະໂກນ. ຈຸລັງເຫຼົ່ານີ້ບໍ່ສາມາດແຜ່ພັນໄດ້ຕະຫຼອດຊີວິດ, ເພາະສະນັ້ນ, ເພື່ອມີວິໄສທັດທີ່ດີມັນ ຈຳ ເປັນຕ້ອງຮັກສາ ໜ້າ ທີ່ຂອງມັນໄວ້ດົນເທົ່າທີ່ຈະເປັນໄປໄດ້. ສຳ ລັບວຽກງານຂອງມັນ, retina ຕ້ອງການພະລັງງານແລະອົກຊີເຈນໃນ ຈຳ ນວນທີ່ແນ່ນອນ, ເຊິ່ງມັນໄດ້ຮັບຜ່ານເສັ້ນເລືອດນ້ອຍໆທີ່ເຈາະເຂົ້າໄປໃນແຜ່ນແພທີ່ ໜາ. ແລະມັນແມ່ນເຮືອເຫຼົ່ານີ້ທີ່ໄດ້ຮັບຄວາມເສຍຫາຍຈາກປະລິມານ glucose ໃນເລືອດຫຼາຍເກີນໄປ.
ພະຍາດຫົວໃຈຫຼອດເລືອດ
ການຂາດການຮັກສາຫລືຄວບຄຸມໂຣກເບົາຫວານທີ່ບໍ່ດີເຮັດໃຫ້ຊີວິດຂອງຄົນເຮົາສັ້ນລົງແລະເຮັດໃຫ້ຄຸນນະພາບຫລຸດລົງ. ສ່ວນແບ່ງທີ່ ສຳ ຄັນໃນເລື່ອງນີ້ແມ່ນການພັດທະນາອາການແຊກຊ້ອນຂອງຫລອດເລືອດ, ທັງ microvascular, ເປັນປົກກະຕິ ສຳ ລັບພະຍາດເບົາຫວານ, ແລະ macrovascular. ພະຍາດເບົາຫວານເລັ່ງການພັດທະນາຂອງໂລກ atherosclerosis - ເປັນເສັ້ນເລືອດແດງແຄບຫຼືຄົບຖ້ວນສົມບູນ, ເຊິ່ງ ນຳ ໄປສູ່ການໄຫຼວຽນຂອງເລືອດທີ່ບໍ່ດີໃນຫົວໃຈ, ສະ ໝອງ ແລະສ່ວນລຸ່ມ.
ພະຍາດເສັ້ນເລືອດໃນສ່ວນປະກອບ
ພະຍາດເສັ້ນເລືອດແດງສ່ວນໃຫຍ່ຈະສະແດງຕົນເອງໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານພາຍຫຼັງ 40 ປີທີ່ຂ້ອນຂ້າງຂື້ນເລື້ອຍໆ. ບໍ່ຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຜູ້ທີ່ໃນໄລຍະການພັດທະນາຂອງຄວາມຜິດປົກກະຕິນີ້ຮູ້ສຶກເຈັບທ້ອງຢູ່ໃນທ້ອງ, ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານພະຍາດເບົາຫວານມັກຈະສືບຕໍ່ໄປຢ່າງລັບໆ - ບໍ່ວ່າຈະເປັນຄວາມເຈັບປວດ (ຖ້າມີຄວາມອ່ອນໄຫວໃນເວລາດຽວກັນກັບໂຣກ neuropathy), ຫຼືມີອາການເຈັບ atypical ປະມານຂໍ້ຕີນ. ຄວາມຜິດປົກກະຕິເຫຼົ່ານີ້ຖືກເຂົ້າໃຈຜິດວ່າເປັນບັນຫາກ່ຽວກັບໂລກຂໍ້ອັກເສບ. ຜົນສະທ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດແມ່ນໂຣກເບື່ອ ໜ່າຍ - ເນື້ອເຍື່ອເນື້ອເຍື່ອທີ່ສົມບູນ, ຕາມປົກກະຕິຂອງນິ້ວມື.
 ມັນເກີດຂື້ນຍ້ອນການອຸດຕັນຂອງເສັ້ນປະສາດຂອງມົດລູກຫຼືເສັ້ນເລືອດໃນສະ ໝອງ, ບາງຄັ້ງກໍ່ເປັນຜົນມາຈາກການແຕກຂອງ ກຳ ແພງເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດໃນສະ ໝອງ.
ມັນເກີດຂື້ນຍ້ອນການອຸດຕັນຂອງເສັ້ນປະສາດຂອງມົດລູກຫຼືເສັ້ນເລືອດໃນສະ ໝອງ, ບາງຄັ້ງກໍ່ເປັນຜົນມາຈາກການແຕກຂອງ ກຳ ແພງເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດໃນສະ ໝອງ.
ເສັ້ນເລືອດຕັນໃນສາມາດນໍາໄປສູ່ຄວາມເສຍຫາຍຂອງສູນກາງ ໜຶ່ງ ຂອງສະ ໝອງ ແລະການລະເມີດຕໍ່ ໜ້າ ທີ່ທີ່ສອດຄ້ອງກັນ, ຍົກຕົວຢ່າງ, ການເວົ້າ, ຄວາມສາມາດຂອງມໍເຕີ, ການເປັນ ອຳ ມະພາດຄົບຖ້ວນ, ແລະອື່ນໆ. ໃນກໍລະນີນີ້, ການປ້ອງກັນມີບົດບາດ ສຳ ຄັນຫຼາຍ - ຊີວິດທີ່ມີສຸຂະພາບດີແລະຄວບຄຸມໂລກເບົາຫວານໄດ້ດີ.
ໂຣກເສັ້ນປະສາດສ່ວນປະກອບ
 ໂຣກ neuropathy Peripheral ແມ່ນສະແດງໂດຍການລະເມີດຂອງຄວາມອ່ອນໄຫວຂອງເສັ້ນປະສາດຂອງຂາ, ບາງຄັ້ງມື. ເສັ້ນປະສາດເຫຼົ່ານີ້ແຈ້ງໃຫ້ພວກເຮົາຮູ້ວ່າບາງສິ່ງບາງຢ່າງຮ້ອນຫຼືເຢັນ, ບໍ່ວ່າຈະເປັນສິ່ງທີ່ກົດດັນຫລືວ່າພວກເຮົາໄດ້ຮັບບາດເຈັບ. ເພາະສະນັ້ນ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານມີບັນຫາກ່ຽວກັບຄວາມຮັບຮູ້ຂອງອຸນຫະພູມເຢັນຫຼືອຸນຫະພູມສູງເກີນໄປ, ການລົບລ້າງຕ່າງໆຈາກເກີບຫຼືບາດເຈັບ. ໃນສະຖານທີ່ເຫຼົ່ານີ້ການຕິດເຊື້ອເກີດຂື້ນໄດ້ງ່າຍ.
ໂຣກ neuropathy Peripheral ແມ່ນສະແດງໂດຍການລະເມີດຂອງຄວາມອ່ອນໄຫວຂອງເສັ້ນປະສາດຂອງຂາ, ບາງຄັ້ງມື. ເສັ້ນປະສາດເຫຼົ່ານີ້ແຈ້ງໃຫ້ພວກເຮົາຮູ້ວ່າບາງສິ່ງບາງຢ່າງຮ້ອນຫຼືເຢັນ, ບໍ່ວ່າຈະເປັນສິ່ງທີ່ກົດດັນຫລືວ່າພວກເຮົາໄດ້ຮັບບາດເຈັບ. ເພາະສະນັ້ນ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານມີບັນຫາກ່ຽວກັບຄວາມຮັບຮູ້ຂອງອຸນຫະພູມເຢັນຫຼືອຸນຫະພູມສູງເກີນໄປ, ການລົບລ້າງຕ່າງໆຈາກເກີບຫຼືບາດເຈັບ. ໃນສະຖານທີ່ເຫຼົ່ານີ້ການຕິດເຊື້ອເກີດຂື້ນໄດ້ງ່າຍ.
ຖ້າໂຣກ neuropathy ຖືກກວດພົບໃນເວລາແລະການປິ່ນປົວແມ່ນເລີ່ມຕົ້ນ, ມັນບໍ່ຄວນໄປສູ່ການພັດທະນາຂອງອາການແຊກຊ້ອນ.
Hyperglycemia
hyperglycemia ແມ່ນອາການແຊກຊ້ອນທີ່ມີລັກສະນະໂດຍຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດສູງກວ່າມາດຕະຖານ.
ສາເຫດຂອງ hyperglycemia ແມ່ນ:

- ມີການຕິດເຊື້ອແບັກທີເລຍໃນ foci purulent ຖືກສ້າງຕັ້ງຂຶ້ນ,
- ຂາດການອອກ ກຳ ລັງກາຍ
- ການລ່ວງລະເມີດຂອງອາຫານທີ່ມີພະລັງງານສູງແລະໄຂມັນ,
- ການສັກຢາອິນຊູລິນຫຼືການກິນຊ້າລົງຂອງເມັດຊ້າລົງ,
- ຄວາມກົດດັນ
- ພະຍາດຂອງອະໄວຍະວະ somatic.
ອາການທ້ອງອືດ
ນີ້ແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍທີ່ສຸດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານໃນຂະບວນການທາງເດີນອາຫານຖືກລົບກວນ. ມັນເກີດຂື້ນຍ້ອນການເພີ່ມຂື້ນຫຼືຫຼຸດລົງໃນລະດັບຄວາມເຂັ້ມຂົ້ນຂອງ glucose. ມັນເປັນລັກສະນະຂອງຄົນເຈັບຂອງພະຍາດຊະນິດທີ 1 ແລະທີສອງ.
ການເປັນໂຣກເບົາຫວານເກີດຂື້ນ:

- hypersmolar. ມັນພັດທະນາຍ້ອນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນໄລຍະຂາດນ້ ຳ,
- ketoacidotic. ມັນມີລັກສະນະໂດຍການສະສົມຂອງ ketones ໃນຮ່າງກາຍ,
- hypoglycemic. ມັນເກີດຂື້ນຍ້ອນການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນກະແສເລືອດ,
- ໂລກເບົາຫວານ lactic. ມັນມີຄວາມຄືບ ໜ້າ ຕໍ່ກັບຄວາມເປັນມາຂອງການຜິດປົກກະຕິໃນຕັບ, ຫົວໃຈແລະປອດ.
ອາການແຊກຊ້ອນໃນຊ່ວງຕົ້ນໆມັກຈະເປັນອາການສ້ວຍແຫຼມ, ກ້າວ ໜ້າ ໄວ. ເພາະສະນັ້ນ, ເມື່ອພວກເຂົາປະກົດຕົວ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ປະຕິບັດຢ່າງວ່ອງໄວ.
ຈະເປັນແນວໃດຜົນສະທ້ອນຂອງການຊັກຊ້າ (ຊໍາເຮື້ອ)?

ໂລກເບົາຫວານຢ້ານການຮັກສານີ້, ຄືກັບໄຟ!
ທ່ານພຽງແຕ່ຕ້ອງການສະ ໝັກ ...
ໂຣກເບົາຫວານຊ້ ຳ ເຮື້ອຈະເກີດຂື້ນພາຍໃນ 10 ປີຂອງການວິນິດໄສໂຣກ endocrine. ພວກມັນແມ່ນຕົວແທນໂດຍຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດ, ໝາກ ໄຂ່ຫຼັງ, ຕັບ, ຕາ, ສະ ໝອງ. ຜົນສະທ້ອນສາມາດເກີດຂື້ນຢ່າງໂດດດ່ຽວຫລືລວມເຂົ້າກັນ.
Retinopathy ແລະ cataract (ລວມທັງ zonular)

Retinopathy ແມ່ນເຂົ້າໃຈເຖິງຄວາມຫມາຍຂອງຄວາມເສຍຫາຍຂອງ retinal.
ເນື່ອງຈາກການສະ ໜອງ ເລືອດທີ່ບໍ່ດີ, ການແຊກຊຶມເຂົ້າໄປໃນອະໄວຍະວະສາຍຕາ.
ໃນກໍລະນີທີ່ກ້າວ ໜ້າ, ການກວດຫາໂຣກເສັ້ນເລືອດ, ການກວດຂອງຮ່າງກາຍໄດ້ຖືກສັງເກດ.
ໂຣກຜີວ ໜັງ ເປັນໂຣກທີ່ຮ້າຍແຮງຂອງໂຣກ hyperglycemia ຊໍາເຮື້ອ. ມັນມີລັກສະນະໂດຍການ ໜີບ ແລະວັດແທກຄວາມມົວຂອງເລນ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ໂຣກບ້າ ໝູ ເປັນປົກກະຕິເກີດຂື້ນ, ໃນນັ້ນເປັນຊັ້ນຂອງຊັ້ນກາງທີ່ເກີດຂື້ນ.
Macro ແລະໂຣກຫຼອດເລືອດໃນເສັ້ນເລືອດ
ໂຣກ Angiopathy ຖືກເຂົ້າໃຈວ່າເປັນໂຣກທົ່ວໄປຂອງເສັ້ນເລືອດແດງ.. ມັນໄດ້ຖືກສັງເກດເຫັນໃນຜູ້ປ່ວຍເບົາຫວານທີ່ມີປະສົບການ 10-15 ປີ. ການລະເມີດແມ່ນຖືກຈັດປະເພດເປັນມະຫາພາກແລະຈຸລະພາກ. ໃນກໍລະນີທໍາອິດ, ເຮືອຂອງຂະຫນາດກາງແລະຂະຫນາດໃຫຍ່ແມ່ນໄດ້ຮັບຜົນກະທົບ, ໃນຄັ້ງທີສອງ - capillaries, venules ແລະເສັ້ນເລືອດແດງ.

Angiopathy ຂອງເຮືອຂອງທີ່ສຸດຕ່ໍາ
Polyneuropathy ຂອງທີ່ສຸດຕ່ໍາ
Polyneuropathy ແມ່ນຄວາມຜິດປົກກະຕິທີ່ເສັ້ນປະສາດ femoral, trigeminal, facial, sciatic ແລະ oculomotor ໄດ້ຮັບຜົນກະທົບ.
ມັນເກີດຂື້ນຍ້ອນການສະ ໜອງ ເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ເສັ້ນປະສາດເສັ້ນປະສາດ. ອາການຕ່າງໆປະກອບມີການສູນເສຍຄວາມຮູ້ສຶກ, ຄວາມເຈັບປວດຢ່າງຮຸນແຮງ, ແລະການເຜົາໄຫມ້ໃນພື້ນທີ່ທີ່ຖືກກະທົບ. ບາດແຜ, ແຜ foci ຂອງໂຣກ necrosis ສາມາດປະກອບຂື້ນຢູ່ເທິງຂາ.
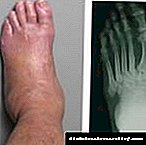
ຕີນເບົາຫວານ

ຕີນໂລກເບົາຫວານແມ່ນພາວະແຊກຊ້ອນທີ່ມີລັກສະນະຈາກຄວາມເສຍຫາຍຕໍ່ຜິວ ໜັງ, ເສັ້ນເລືອດແດງນ້ອຍແລະໃຫຍ່, ຂໍ້ຕໍ່, ກະດູກ, ກ້າມແລະກ້າມປະສາດຂອງຂາ.
ໃນຄົນເຈັບ, ນິ້ວມືຖືກພິການ, ຄວາມອ່ອນໄຫວຈະສູນຫາຍ, ມີບາດແຜເກີດຂື້ນຕາມຜິວ ໜັງ. ມີຄວາມຄືບຫນ້າເພີ່ມເຕີມ, gangrene ເກີດຂື້ນ.
ພະຍາດຂອງລະບົບປະສາດ

ນີ້ແມ່ນອາການແຊກຊ້ອນ ຊຳ ເຮື້ອທີ່ ທຳ ອິດແລະເລື້ອຍໆທີ່ປາກົດຢູ່ໃນໂລກເບົາຫວານ. ທຸກພາກສ່ວນຂອງລະບົບປະສາດໄດ້ຮັບຜົນກະທົບ: ລະບົບອັດຕະໂນມັດແລະອຸປະກອນເຊື່ອມຕໍ່, ສະ ໝອງ ແລະກະດູກສັນຫຼັງ.
Encephalopathy ແມ່ນສະແດງໂດຍການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນ, ຄວາມສາມາດໃນການເຮັດວຽກ, ການປ່ຽນແປງອາລົມເລື້ອຍໆແລະຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອ.
ມັນອາດຈະມີ paroxysms ອັດຕະໂນມັດ, fainting. ມີຄວາມຄືບຫນ້າ, ຄວາມບໍ່ພຽງພໍ pyramidal, ຄວາມຜິດປົກກະຕິ vestibular, hallucinations, ການອໍາມະພາດໄດ້ຖືກເພີ່ມ.
ອັນຕະລາຍຂອງອາການແຊກຊ້ອນຊ້າແມ່ນວ່າໃນໄລຍະ ທຳ ອິດພວກເຂົາ ດຳ ເນີນການຢ່າງລັບໆ. ສຳ ລັບການກວດພົບໂຣກເບົາຫວານໃຫ້ທັນເວລາແມ່ນໄດ້ຖືກກວດກາເປັນໄລຍະ.
ສະຖິຕິເຫດການ
ອັດຕາສ່ວນຂອງພະຍາດເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2 ໃນປະເທດຕ່າງໆແຕກຕ່າງກັນຈາກ 1 ເຖິງ 6%.
ໃນມື້ນີ້, ພະຍາດທາງດ້ານໂຣກໄດ້ຖືກກວດພົບໃນ 60 ລ້ານຄົນທົ່ວໂລກ.
6-10% ແມ່ນເພີ່ມເຂົ້າປີຂອງ ຈຳ ນວນຄົນເຈັບທັງ ໝົດ. ອາການແຊກຊ້ອນທີ່ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້ຂອງການຢຸດຊະງັກ endocrine ເຮັດໃຫ້ມີຄວາມພິການແລະການຕາຍຂອງໄວ.
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດເກີດຂື້ນ 3 ຄັ້ງ, ເປັນໂລກບ້າຂອງຈຸດສຸດຍອດ - 20, ຕາບອດ - ເລື້ອຍໆ 10 ເທື່ອກ່ວາຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ອີງຕາມຊ່ຽວຊານຂອງ WHO, ພະຍາດເບົາຫວານຊ່ວຍຫຼຸດຜ່ອນອາຍຸຍືນ 7%.
ການທົດສອບຂັ້ນພື້ນຖານແລະວິທີການວິນິດໄສ

ເພື່ອບົ່ງມະຕິອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານໃຫ້ໃຊ້ວິທີການຫ້ອງທົດລອງແລະເຄື່ອງມື.
ໂດຍບໍ່ມີການລົ້ມເຫຼວ, ບຸກຄົນໃດຫນຶ່ງຖືກກໍານົດໃຫ້ມີການວິເຄາະທົ່ວໄປຂອງປັດສະວະແລະເລືອດ, ລະດັບ glycemia plasma ແມ່ນຖືກກໍານົດ.
ເພື່ອບໍ່ໃຫ້ກວດເບິ່ງໂຣກຕາບອດແລະໂຣກຕາຕໍ້, ສາຍຕາແລະຮູຕາໄດ້ຖືກກວດກາ. ເພື່ອປ້ອງກັນການ ischemia cardiac, electrocardiogram ແມ່ນເຮັດ. ຄວາມຜິດປົກກະຕິກ່ຽວກັບ ໜິ້ວ ໄຂ່ຫຼັງແມ່ນຖືກວິນິດໄສໂດຍໃຊ້ການວິເຄາະລາຍລະອຽດຂອງປັດສະວະ.
ເພື່ອຮັກສາຜົນສະທ້ອນຂອງພະຍາດເບົາຫວານ, ການໃຊ້ຢາໃນເລືອດ hypoglycemic, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກປະຕິບັດ. ເພື່ອໃຫ້ໄດ້ຜົນໄວໃນການຮັກສາ, ແນະ ນຳ ໃຫ້ເຮັດຕາມອາຫານ. ໃນບາງກໍລະນີ, ການແຊກແຊງທາງການຜ່າຕັດແມ່ນຊີ້ບອກ.
ການປິ່ນປົວດ້ວຍ Insulin ແລະຢາເສບຕິດ hypoglycemic

ໃນການຮັກສາອາການແຊກຊ້ອນ, ວຽກງານຕົ້ນຕໍແມ່ນການຟື້ນຟູລະດັບນ້ ຳ ຕານທີ່ດີທີ່ສຸດ.
ຫຼັງຈາກນັ້ນ, ພະຍາດທາງວິທະຍາສາດກໍ່ເລີ່ມຖອຍຫຼັງ, ການປະກົດຕົວກາຍເປັນສຽງທີ່ບໍ່ຖືກຕ້ອງ ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານຂື້ນກັບໂພຊະນາການ, ລະດັບໄຂມັນ, ນ້ ຳ ໜັກ.
ໂລກເບົາຫວານປະເພດ 1 ແມ່ນໄດ້ຮັບການປິ່ນປົວສະເພາະດ້ວຍການສັກຢາອິນຊູລິນ. ການປິ່ນປົວນີ້ປ່ຽນແທນການຜະລິດຮໍໂມນໂດຍການກະຕຸກ. ດ້ວຍພະຍາດທາງດ້ານວິທະຍາຂອງປະເພດທີສອງ, ຢາເມັດຫຼຸດນ້ ຳ ຕານຖືກ ນຳ ໃຊ້. ບາງຄັ້ງການສັກຢາອິນຊູລິນຈະຖືກເພີ່ມເຂົ້າໃນຂະ ໜາດ ນ້ອຍ.
ການປິ່ນປົວດ້ວຍອາຫານ

ຄາບອາຫານ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ.ຄຳ ນຶງເຖິງການອອກ ກຳ ລັງກາຍ, ອາຍຸ, ນ້ ຳ ໜັກ.
ເປົ້າ ໝາຍ ຂອງການຮັກສາອາຫານແມ່ນເພື່ອຮັກສານ້ ຳ ຕານ, cholesterol ແລະໄຂມັນໃນຂອບເຂດປົກກະຕິ.
ໂພຊະນາການຄວນຈະມີການປ່ຽນແປງແລະມີ ຈຳ ນວນວິຕາມິນ, ເກືອແຮ່ທາດ, ເສັ້ນໃຍແລະໂປຕີນ.
ມີບັນຫາຫຍັງແດ່ທີ່ຕ້ອງການການດູແລຜ່າຕັດ?

ການປະຕິບັດງານແມ່ນ ດຳ ເນີນຢູ່ທີ່:
- ການປະກົດມີບາດແຜຢູ່ຂາແລະເປັນໂຣກບ້າເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການເປັນພິດຂອງເລືອດແລະການເສຍຊີວິດ,
- ພະຍາດເບົາຫວານ (ລູກຄ້າຕົ້ນຕໍຂອງແພດຜ່າຕັດທີ່ປະຕິບັດການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງແມ່ນພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2),
- ປັນຫາຕາ
- ສິ່ງລົບກວນໃນວຽກງານຂອງຫົວໃຈ.
ຖ້າໂຣກເບົາຫວານໄດ້ຮັບການປິ່ນປົວຢ່າງສົມບູນ, ການປິ່ນປົວດ້ວຍ insulin ແລະອາຫານແມ່ນລວມກັນ, ຫຼັງຈາກນັ້ນຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາອາການແຊກຊ້ອນຈະຫຼຸດລົງ.
ການປ້ອງກັນໂຣກເບົາຫວານ

ວິທີດຽວທີ່ຈະປ້ອງກັນບັນຫານີ້ແມ່ນການຊົດເຊີຍການເຜົາຜານ metabolism ໃນນໍ້າຕານເປັນຢ່າງດີ. ປະລິມານນ້ ຳ ຕານໃນເລືອດໄດ້ໃກ້ຊິດກັບມາດຕະຖານ, ຕໍ່ມາຜູ້ປ່ວຍຈະປະເຊີນກັບຜົນສະທ້ອນຂອງພະຍາດ endocrine.
ຄາບອາຫານທີ່ຕໍ່າແລະການອອກ ກຳ ລັງກາຍເຮັດໃຫ້ມັນສາມາດຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນແລະປັບປຸງສຸຂະພາບ..
ຄົນເຈັບຄວນຮັກສານ້ ຳ ໜັກ ໄວ້ໃນຂອບເຂດປົກກະຕິ. ສຳ ລັບຈຸດປະສົງປ້ອງກັນ, ມັນຍັງ ຈຳ ເປັນຕ້ອງໄດ້ກວດເລືອດແລະປັດສະວະເປັນປະ ຈຳ, ແລະຕ້ອງໄດ້ຜ່ານການກວດກາໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist.
ໂຣກຕີນໂລກເບົາຫວານ
ການປ່ຽນແປງທາງດ້ານພະຍາດມັກຈະມີຜົນກະທົບຕໍ່ເນື້ອເຍື່ອຂອງຂາຂ້າງລຸ່ມຂໍ້ຕີນ. ສ່ວນຫຼາຍແລ້ວ, ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບແຜໃນຂາຫຼື necrosis ຢູ່ຕີນ. ຕີນໂລກເບົາຫວານແມ່ນ ໜຶ່ງ ໃນບັນດາພາວະແຊກຊ້ອນທີ່ອັນຕະລາຍທີ່ສຸດຂອງພະຍາດເບົາຫວານ, ແຕ່ 75% ຂອງກໍລະນີສາມາດຫລີກລ້ຽງໄດ້. ຜູ້ເປັນໂລກເບົາຫວານຄວນກວດເບິ່ງແຂນຂາທຸກໆມື້, ເອົາໃຈໃສ່ກັບການບາດເຈັບເລັກນ້ອຍທີ່ສຸດເພື່ອປ້ອງກັນບໍ່ໃຫ້ການພັດທະນາຂອງຕົນກາຍເປັນບັນຫາທີ່ຮ້າຍແຮງທີ່ສາມາດ ນຳ ໄປສູ່ການຕັດນິ້ວມືຫລືແຂນຂາທັງ ໝົດ.