ໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາສວັນ: ຈະເປັນແນວໃດ
ຄລີນິກຂອງພະຍາດເບົາຫວານແມ່ນຂື້ນກັບປະເພດຂອງໂລກເບົາຫວານ, ໄລຍະເວລາແນ່ນອນ, ການປະກົດຕົວຂອງອາການແຊກຊ້ອນ.
ອາການທາງຄລີນິກ "ໃຫຍ່" ຕົ້ນຕໍຂອງໂຣກເບົາຫວານປະກອບມີ:
- ຄວາມອ່ອນເພຍທົ່ວໄປແລະກ້າມ,
- polyuria (ຍ່ຽວຫຼາຍໃນເວລາຍ່ຽວ) - ຍ່ຽວເລື້ອຍໆແລະຜິດພາດທັງກາງເວັນແລະກາງຄືນຈົນກ່ວາຍ່ຽວໃນຕອນກາງຄືນ,
- polydipsia (ກະຫາຍນ້ ຳ), ປາກແຫ້ງ,
- polyphagy (ຄວາມຢາກອາຫານເພີ່ມຂື້ນ),
- ການສູນເສຍນ້ ຳ ໜັກ - ປົກກະຕິ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1.
"ອາການນ້ອຍໆ" ຂອງໂຣກເບົາຫວານ:
- ພະຍາດບໍລິເວນຜົ້ງທ້ອງ, ແຂ້ວເສຍ,
- alveolar pyorrhea (ການອັກເສບຂອງແຜໃນແຂ້ວ),
- ເກີດອາການຄັນຕາມຜິວ ໜັງ (ໂດຍທົ່ວໄປ, ໂດຍມີການທ້ອງຖິ່ນທີ່ແຜ່ຫຼາຍໃນເສັ້ນແຮ່),
ຄຸນລັກສະນະ ໜຶ່ງ ຂອງພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນການພັດທະນາຢ່າງວ່ອງໄວຂອງ "ອາການໃຫຍ່", ແລະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, "ອາການນ້ອຍໆ" ແມ່ນມີລັກສະນະເດັ່ນກວ່າ. ການສະແດງອື່ນໆຂອງພະຍາດເບົາຫວານແມ່ນເກີດມາຈາກຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະພາຍໃນ, ເສັ້ນເລືອດແລະລະບົບປະສາດ.
Dermopathies: ຜິວແຫ້ງ, ການຫຼຸດລົງຂອງຜີວ ໜັງ ຂອງມັນ, ໂຣກຜິວ ໜັງ ອັກເສບເລື້ອຍໆ, ໂຣກຜິວ ໜັງ ອັກເສບຊໍ້າ, ໂຣກ hydroadenitis, ໂຣກ xanthomatosis, "ໂຣກເບົາຫວານຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ" ແມ່ນເປັນລັກສະນະ - ການຂະຫຍາຍເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດໃນບໍລິເວນຂອງກະດູກແກ້ມ, ແກ້ມ. ມັກຈະມີການປ່ຽນແປງຂອງເລັບ, ພວກມັນກາຍເປັນຄົນຈືດໆ, ເປັນສີ, ອ່ອນໆ, ການ ເໜັງ ຕີງຂອງພວກມັນຈະປາກົດ, ເປັນສີເຫຼືອງ.
Myopathy ສະແດງອອກໂດຍຄວາມເສີຍຫາຍແລະການຫຼຸດລົງຂອງຄວາມແຂງແຮງຂອງກ້າມເນື້ອ, ການສູນເສຍນ້ ຳ ໜັກ.
ຄວາມເສຍຫາຍຂອງລະບົບຫາຍໃຈ: ສະແດງອອກໂດຍຄວາມແຫ້ງແລະຄວາມຫົດຫູ່ຂອງເຍື່ອເມືອກຂອງລະບົບທາງເດີນຫາຍໃຈສ່ວນເທິງ, ປອດອັກເສບເລື້ອຍໆແລະຫຼອດປອດອັກເສບ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຕິດເຊື້ອວັນນະໂລກປອດແລະເຈັບເປັນເລື້ອຍໆ.
ຄວາມລົ້ມເຫຼວຂອງລະບົບຫລອດເລືອດຫົວໃຈ: DM ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກ atherosclerosis ກ່ອນ ໜ້າ ນີ້ແລະໄວກວ່າແລະດ້ວຍເຫດນັ້ນ, CHD. IHD ແມ່ນພົບເລື້ອຍໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2.
ລະບົບຍ່ອຍອາຫານ ສະແດງໂດຍ caries ທີ່ມີຄວາມຄືບ ໜ້າ, ການພວນແລະການສູນເສຍແຂ້ວ, ໂຣກເຍື້ອຫຸ້ມສະຫມອງແລະ stomatitis, ໂລກຫອນໄກ່ papilla ແລະຄວາມອ່ອນໄຫວຂອງລີ້ນທີ່ພິການເຊິ່ງ ນຳ ໄປສູ່ການບາດແຜຂອງລີ້ນ, pharynx, esophagus,
ມັນເປັນໄປໄດ້ການພັດທະນາຂອງໂລກກະເພາະລໍາໄສ້ຊໍາເຮື້ອແລະ duodenitis ກັບການປ່ຽນແປງຂອງ atrophic ໃນເຍື່ອເມືອກ, ການຫຼຸດລົງຂອງການເຮັດວຽກຂອງເລຂານຸການແລະມໍເຕີຂອງກະເພາະອາຫານ, ໂຣກເບົາຫວານແມ່ນຖືກສັງເກດຈາກລໍາໄສ້, ເຊິ່ງມີລັກສະນະເປັນໂຣກຖອກທ້ອງຢ່າງຕໍ່ເນື່ອງ, ການພັດທະນາຂອງໂຣກ maldigestion ແລະ malabsorption, ອາດຈະມີອາການຂອງໂຣກຕັບໄຂມັນ, ຫຼືການອັກເສບຕັບໄຂມັນ. ໂດຍມີຈຸດປະສົງ, ທ່ານສາມາດ ກຳ ນົດການຂະຫຍາຍຂອງຕັບແລະການເຈັບເລັກນ້ອຍຂອງມັນ.
ລະບົບ Genitourinary: ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີຄວາມສ່ຽງທີ່ຈະເປັນພະຍາດຕິດເຊື້ອແລະອັກເສບຂອງລະບົບທາງເດີນປັດສະວະເຖິງ 4 ເທົ່າ.
carbuncle ແລະທ້ອງຂອງຫມາກໄຂ່ຫຼັງ,
hemorrhagic hemorrhagic ແລະແມ້ແຕ່ cystitis necrotic.
ພະຍາດເບົາຫວານທີ່ໄດ້ຮັບການຊົດເຊີຍບໍ່ດີໃນແມ່ຍິງ ນຳ ໄປສູ່ການເປັນໂລກເອດສ, ໃນຜູ້ຊາຍຈົນເຖິງຄວາມຫ້າວຫັນ.
ໂຣກເບົາຫວານແລະໂຣກໂຣກເບົາຫວານ: ສາເຫດແລະວິທີການແກ້ໄຂ

ຄວາມບ້າຂອງພະຍາດເບົາຫວານ (DM) ແມ່ນວ່າໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດມັນເກືອບຈະບໍ່ສະແດງຕົນເອງ, ແລະໃນປະມານ ໜຶ່ງ ສ່ວນສີ່ຂອງກໍລະນີທີ່ມັນ ດຳ ເນີນການເຊື່ອງໄວ້. ທັງ ໝົດ ນີ້ກໍ່ໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິ.
ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍທີ່ເພີ່ມຂື້ນຈະເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ: ຄາໂບໄຮເດຣດ, ໄຂມັນແລະໂປຕີນເຊິ່ງເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຫຼາຍຢ່າງ.
ພິຈາລະນາໂຣກຮ່ວມກັນທົ່ວໄປ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2.
ນີ້ແມ່ນຫຍັງ
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີຄວາມຂາດຕົກບົກຜ່ອງຢ່າງແທ້ຈິງຫຼືຢູ່ໃນຮ່າງກາຍຂອງອິນຊູລິນ.

ປັດໃຈຕົ້ນຕໍທີ່ເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການເຈັບເປັນແມ່ນ
- ນໍ້າ ໜັກ ເກີນ
- hypertension ເສັ້ນເລືອດແດງ
- ເນື້ອໃນຂອງໄຂມັນ "ບໍ່ດີ" ໃນເລືອດ,
- ປັດໄຈທາງພັນທຸ ກຳ.
ພິຈາລະນາລັກສະນະຂອງໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2.
ປະເພດ ທຳ ອິດ
ນີ້ແມ່ນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນຂອງພະຍາດ. ຄຸນລັກສະນະທີ່ໂດດເດັ່ນແມ່ນການຜະລິດທີ່ບໍ່ແມ່ນຜະລິດຕະພັນຫຼື, ເປັນທາງເລືອກ, ການຫຼຸດຜ່ອນຄວາມລັບຂອງ pancreatic ຂອງ insulin ຮໍໂມນ.
ນີ້ອະທິບາຍເຖິງການເພິ່ງພາອາໄສຂອງມະນຸດຕໍ່ການສັກຢາອິນຊູລິນ. ຄຸນລັກສະນະຂອງໂລກເບົາຫວານຊະນິດ 1 ແມ່ນການພັດທະນາຢ່າງໄວວາຂອງອາການ, ຈົນເຖິງສະພາບທີ່ເປັນໂລກສະ ໝອງ.
ປະເພດທີສອງ

ກຸ່ມສ່ຽງທີ່ ສຳ ຄັນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ 40 ປີ.
ການຜະລິດອິນຊູລິນເປັນເລື່ອງ ທຳ ມະດາ, ແຕ່ວ່າບໍ່ມີການຕອບສະ ໜອງ ຂອງເຊນຢ່າງພຽງພໍກັບຮໍໂມນນີ້. ຄວາມອ່ອນໄຫວຂອງພວກເຂົາຕໍ່ອິນຊູລິນທີ່ຜະລິດໄດ້ຖືກຫຼຸດລົງ.
ທາດກາວບໍ່ເຂົ້າໄປໃນເນື້ອເຍື່ອ, ແຕ່ວ່າມັນສະສົມຢູ່ໃນເລືອດ. ພະຍາດດັ່ງກ່າວບໍ່ປາກົດຕົວໃນທັນທີ, ແຕ່ວ່າຫຼັງຈາກປີ. ຫຼັກສູດອ່ອນໆຈະເຮັດໃຫ້ການວິນິດໄສສັບສົນຂື້ນ.
ປະເພດແຍກຕ່າງຫາກແມ່ນໂຣກເບົາຫວານປະເພດການເຮັດໃຫ້ເປັນເພດ, ເຊິ່ງເປັນຕົວບົ່ງບອກຕົວເອງໃນແມ່ຍິງໃນເວລາຖືພາ.
ເວົ້າກ່ຽວກັບອາການຂອງພະຍາດ, ຄຳ ນິຍາມເຊັ່ນວ່າອາການແລະໂຣກມັກຈະສັບສົນ. ໃນຄວາມເປັນຈິງ, ໂຣກແມ່ນກຸ່ມອາການສະເພາະ.
ໂລກຫອນໄກ່
ສະພາບການນີ້ແມ່ນພົວພັນກັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຮ່າງກາຍທີ່ຍາວນານແລະ ສຳ ຄັນ (ແຕ່ 0.5-11,5 mmol / l).
Hyperglycemia ແມ່ນລວມກັບການເຮັດວຽກຂອງຮ່າງກາຍທີ່ພິການ:

- polyuria. ການມີຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງ osmolarity,
- ການຍັບຍັ້ງການ. ເນື່ອງຈາກ polyuria, ປະລິມານຂອງທາດແຫຼວໃນຮ່າງກາຍຫຼຸດລົງ,
- ກະຫາຍນ້ ຳ, ການໄດ້ຮັບນ້ ຳ ເພີ່ມຂື້ນຍ້ອນຂາດນ້ ຳ,
- ຄວາມດັນເລືອດຫຼຸດລົງ. ການຊືມເສົ້າກໍ່ແມ່ນຜົນຂອງການຂາດນ້ ຳ,
- ສະຕິປັນຍາ hyperglycemic ແມ່ນຮູບແບບທີ່ເປັນຕາຢ້ານທີ່ສຸດ, ການສະແດງອອກທີ່ຕາຍແລ້ວ.
ຮໍໂມນຕ່ ຳ
ນີ້ແມ່ນກຸ່ມອາການທີ່ສະລັບສັບຊ້ອນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຈາກການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າ 3,5 mmol / l ແລະສະແດງອອກໂດຍຄວາມຜິດປົກກະຕິທາງປະສາດ, ອັດຕະໂນມັດແລະຈິດ. ສ່ວນຫຼາຍມັກ, ໂຣກຕ່ອມນ້ ຳ ຕານໃນຕົວມັນເອງໃນຕອນເຊົ້າ.
ການໃຊ້ທາດນ້ ຳ ຕານຫຼາຍເກີນໄປສາມາດເກີດມາຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ພ້ອມທັງຄວາມລັບຂອງຮໍໂມນນີ້ໂດຍເນື້ອງອກ - ເນື້ອງອກໃນ insulinoma. ການລະລາຍໃນໂລກຕັບສາມາດເກີດຈາກ neoplasms ຂອງຕັບ, ໂຣກຕັບແລະໂຣກຕ່າງໆຂອງຕ່ອມ adrenal.

ການປະກົດຕົວຂອງໂຣກ hypoglycemic ຄັ້ງ ທຳ ອິດ:
- ເຈັບຫົວ
- ສັ່ນສະເທືອນ
- ຄວາມຮູ້ສຶກຫິວໂຫຍຢ່າງແຮງ
- ຈຸດອ່ອນ
- ການເຫື່ອອອກ
- ຄວາມຜິດປົກກະຕິດ້ານພຶດຕິ ກຳ (ມັນຄ້າຍຄືກັບການຕິດເຫຼົ້າ).
ຖ້າບໍ່ມີມາດຕະການ, ຂາດສະຕິ, ມີອາການຊັກ. ບາງຄັ້ງການລະລາຍໃນເລືອດຕ່ ຳ ໃນເວລາທີ່ບໍ່ມີການເບິ່ງແຍງທາງການແພດຈະເຮັດໃຫ້ມີການເສຍຊີວິດ. ພາວະແຊກຊ້ອນເລື້ອຍໆຂອງການລະລາຍເລືອດໃນເລືອດແມ່ນການໂຈມຕີຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນເຊິ່ງເປັນຜົນມາຈາກຄວາມບໍ່ສະຖຽນລະພາບຂອງເສັ້ນເລືອດ.
ຖ້າຄົນເຈັບມີສະຕິ, ປະກົດການຕ່າງໆກໍ່ຖືກ ກຳ ຈັດອອກໂດຍການກິນຄາໂບໄຮເດຣດຫຼືຊາຫວານ. ຖ້າບໍ່ມີສະຕິ, ໂຣກ hypoglycemic ແມ່ນຢຸດໂດຍການແນະ ນຳ glucose ເຂົ້າເສັ້ນເລືອດ.
ການຜ່າຕັດຫລືການຮັກສາດ້ວຍທາງເຄມີຊ່ວຍໃນການ ກຳ ຈັດໂຣກ hypoglycemic ຂອງຕົ້ນ ກຳ ເນີດຂອງເນື້ອງອກ. ໃນພະຍາດ Addison, ການປິ່ນປົວດ້ວຍການທົດແທນຮໍໂມນ. ການປ້ອງກັນ - ການລະບຸສາເຫດທີ່ພາໃຫ້ເກີດອາການ.
ລະບົບປະສາດ
ໂຣກເສັ້ນປະສາດເກີດຂື້ນກັບທັງສອງປະເພດຂອງພະຍາດ. ບາງຄັ້ງໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy ເປັນຕົວຂອງມັນເອງຕັ້ງແຕ່ເລີ່ມຕົ້ນຂອງພະຍາດ, ບາງຄັ້ງເວລາຫລາຍປີຜ່ານໄປຈົນກວ່າການປະກົດຕົວຄັ້ງ ທຳ ອິດ.
ໂຣກເສັ້ນປະສາດປະກອບມີປະກົດການດັ່ງກ່າວ:

- ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດຂ້າງນອກ: ຄວາມຮູ້ສຶກທີ່ລຸກ ໄໝ້ ຢູ່ໃນແຂນຂາ (ໂດຍສະເພາະຢູ່ຕີນ), ຄວາມອ່ອນໄຫວຫຼຸດລົງ, ລັກສະນະຂອງແຜໃນຜິວ ໜັງ, ເປັນ ໜິ້ວ ທາງເດີນປັດສະວະ,
- ຄວາມຜິດປົກກະຕິຂອງເອດສ໌ - ມີໄລຍະຍາວຂອງພະຍາດ (ເຈັບຫົວ, ເຈັບທ້ອງ, ຫລຸດຄວາມດັນເລືອດ),
- neuropathy optic ກັບພະຍາດເບົາຫວານ, ໂຣກ retinopathy,
- ຄວາມເສຍຫາຍຂອງສະ ໝອງ, ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ.
ທາດແປ້ງ
ນີ້ແມ່ນການລວມຕົວຂອງໂຣກເບົາຫວານກັບໂລກອ້ວນ, ການເພີ່ມຂື້ນຂອງໄຂມັນໃນເລືອດແລະຄວາມດັນເລືອດສູງ. "ດອກໄມ້" ດັ່ງກ່າວເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດແລະເສັ້ນເລືອດໃນເສັ້ນເລືອດທີ່ກ່ຽວຂ້ອງ: ໂຣກຫົວໃຈວາຍແລະເສັ້ນເລືອດຕັນໃນ.

ອາການຕົ້ນຕໍຂອງໂຣກ E -book:
- ໂລກອ້ວນ
- ຄວາມດັນເລືອດສູງເກີນ 135/85 ມມ. Hg. ສິນລະປະ.,
- ນ້ ຳ ຕານໃນເລືອດໄວເກີນ 6.1 mmol / l,
- ແນວໂນ້ມທີ່ຈະເປັນໂຣກ thrombosis,
- cholesterol ສູງ.
ການແກ້ໄຂອາຫານ, ການອອກ ກຳ ລັງກາຍປານກາງ, ການຮັກສາໂລກ hypertension ຊ່ວຍ ກຳ ຈັດໂລກພະຍາດຕ່າງໆ.
ປະກົດການ Somoji
ປະກົດການນີ້ຍັງມີຊື່ວ່າ "ການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ." ນີ້ແມ່ນປະເພດ "ການຕອບສະ ໜອງ" ຂອງຮ່າງກາຍຕໍ່ກັບປະກົດການທີ່ມັກເກີດຂື້ນເລື້ອຍໆຂອງການຫຼຸດນ້ ຳ ຕານໃນຮ່າງກາຍ (ທາດ ນຳ ້ຕານໃນເລືອດ).
ຍິ່ງໄປກວ່ານັ້ນ, ຄວາມກັງວົນນີ້ບໍ່ພຽງແຕ່ຈະອອກສຽງເທົ່ານັ້ນ, ແຕ່ຍັງເຮັດໃຫ້ມີທາດນ້ ຳ ຕານໃນເລືອດ ນຳ ອີກ. ມັນໄດ້ຖືກສັງເກດເຫັນໃນຄົນເຈັບເມື່ອການສັກຢາອິນຊູລິນ 1 ຄັ້ງເກີນ 80 ໜ່ວຍ.
ການສະແດງອອກຂອງປະກົດການ Somoji ປະກອບມີ:
- ການປ່ຽນແປງທີ່ສໍາຄັນໃນລະດັບ glucose,
- ການລະລາຍເລືອດໃນແຕ່ລະໄລຍະ,
- ການເສື່ອມໂຊມດ້ວຍການເພີ່ມຂື້ນຂອງຂະ ໜາດ ຂອງອິນຊູລິນ,
- ໃນປັດສະວະແລະເລືອດ - ອົງການຈັດຕັ້ງ ketone,
- ການເພີ່ມນ້ ຳ ໜັກ ໂດຍບໍ່ມີເຫດຜົນຫຍັງ, ຄວາມອຶດຫິວເລື້ອຍໆ.
ໂຣກດັ່ງກ່າວແມ່ນສະແດງອອກໂດຍການປ່ຽນແປງຢ່າງຫຼວງຫຼາຍໃນລະດັບນໍ້າຕານໃນແຕ່ລະມື້.
ການວິນິດໄສລົງມາໃນການວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດລວມທັງຕອນກາງຄືນ. ຖ້າສົງໃສວ່າໂຣກນີ້ຖືກສົງໃສ, ປະລິມານຂອງອິນຊູລິນຈະຫຼຸດລົງ 20%. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຕ້ອງຍຶດ ໝັ້ນ ໃນຄາບອາຫານ, ໂພຊະນາການສ່ວນປະກອບໃນເວລາກາງເວັນ (ຈຳ ນວນອາຫານ 5-6).
ຖ້າສະພາບການຕໍ່ກັບພື້ນຫລັງຂອງມາດຕະການເຫຼົ່ານີ້ດີຂື້ນ, ຫຼັງຈາກນັ້ນການວິນິດໄສກໍ່ຖືກຕ້ອງ. ດ້ວຍການປິ່ນປົວຄົນເຈັບທີ່ບໍ່ມີປະສິດຕິຜົນ, ການເຂົ້າໂຮງ ໝໍ ແມ່ນ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາອິນຊູລິນໃນສະຖານທີ່ໂຮງ ໝໍ.
ປະກົດການຂອງ "ອາລຸນຕອນເຊົ້າ" ໃນໂລກເບົາຫວານ

ໂລກເບົາຫວານຢ້ານການຮັກສານີ້, ຄືກັບໄຟ!
ທ່ານພຽງແຕ່ຕ້ອງການສະ ໝັກ ...

ຄຳ ສັບນີ້ຖືກສ້າງຂື້ນໂດຍທ່ານ ໝໍ D. Gerich ໃນປີ 1984. ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນໃນຕອນເຊົ້າ: ແຕ່ 4 ຫາ 9 ຊົ່ວໂມງ.
ສາເຫດຂອງ "ອາລຸນເຊົ້າ" - ອາຫານທີ່ອຸດົມສົມບູນໃນຕອນກາງຄືນ, ຄວາມກົດດັນແລະການແນະ ນຳ ປະລິມານອິນຊູລິນບໍ່ພຽງພໍ.
ເຫດຜົນຂອງປະກົດການດັ່ງກ່າວແມ່ນວ່າໃນຕອນເຊົ້າມີສານທີ່ສູງທີ່ສຸດຂອງຮໍໂມນ cotrinsular ໃນເລືອດ.
ພາຍໃຕ້ອິດທິພົນຂອງ glucocorticosteroids, ຕັບຜະລິດ glucose ຫຼາຍ, ເຊິ່ງປະກອບສ່ວນໃຫ້ລະດັບນ້ ຳ ຕານເພີ່ມຂື້ນ. ໂຣກນີ້ເກີດຂື້ນທັງພະຍາດເບົາຫວານທັງສອງຊະນິດ, ແລະໃນພະຍາດຊະນິດ ທຳ ອິດມັນມັກຈະເປັນຕົວຂອງຕົວເອງໃນເດັກນ້ອຍແລະໄວລຸ້ນ. somatotropin ຮໍໂມນການຈະເລີນເຕີບໂຕແມ່ນປັດໃຈທີ່ກະຕຸ້ນ.
ເກີນຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນອັນຕະລາຍໃນຕົວມັນເອງ. ການປ່ຽນແປງທີ່ ສຳ ຄັນໃນລະດັບນ້ ຳ ຕານໃນເລືອດຍິ່ງເປັນອັນຕະລາຍຫຼາຍ. ນີ້ສາມາດເປັນຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂຣກ nephropathy, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍິ້ມ.
ເພື່ອ ກຳ ນົດປະກົດການດັ່ງກ່າວ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການວັດແທກລະດັບນ້ ຳ ຕານໃນເວລາກາງຄືນ, ແຕ່ 2 - 3 ໃນຕອນກາງຄືນ. ການເພີ່ມຂື້ນເປັນເອກະພາບໃນ ໜິ້ວ glucometer ສະແດງໃຫ້ເຫັນອາການ.
ໂຣກນີ້ມີຮູບແບບໃດແດ່?
 ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີລະດັບອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຮົາຢ່າງພຽງພໍຫຼືບໍ່ພຽງພໍ.
ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ມີລະດັບອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຮົາຢ່າງພຽງພໍຫຼືບໍ່ພຽງພໍ.
ຂະບວນການທາງ pathological ເຮັດໃຫ້ການລະເມີດຂອງທາດແປ້ງແລະຂະບວນການ E -book ທີ່ເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດເພີ່ມຂື້ນຢ່າງຫລວງຫລາຍ.
ໃນມື້ນີ້, ປັດໃຈຕົ້ນຕໍທີ່ສາມາດກະຕຸ້ນການພັດທະນາຂອງພະຍາດວິທະຍານີ້ແມ່ນ:
- ປັດໄຈທາງພັນທຸ ກຳ ꓼ
- ໂລກອ້ວນꓼ
- hypertension ເສັ້ນເລືອດແດງꓼ
- cholesterol ສູງ.
ຮູບແບບຕົ້ນຕໍຂອງການສະແດງອອກຂອງພະຍາດດັ່ງກ່າວສາມາດສະແດງຕົນເອງໃນຮູບແບບຂອງ:
- ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດທາງດ້ານເຊື້ອໂຣກຂອງອິນຊູລິນ. ມັນສາມາດພັດທະນາໄດ້ທັງຄົນທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາແລະຄົນເຈັບທີ່ເປັນໂລກອ້ວນ. ຄວາມແຕກຕ່າງທາງດ້ານຄຸນລັກສະນະຂອງຮູບແບບນີ້ແມ່ນການບໍ່ຜະລິດອິນຊູລິນ (ຫຼືໃນປະລິມານ ໜ້ອຍ) ໂດຍກະຕຸກ. ດັ່ງນັ້ນ, ຄົນທີ່ມີການວິນິດໄສດັ່ງກ່າວຈະຂຶ້ນກັບການສັກຢາຮໍໂມນນີ້.
- ໂຣກເບົາຫວານປະເພດ 2 ສ່ວນໃຫຍ່ມັກຈະພັດທະນາໃນຄົນຫລັງ 40 ປີແລະຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນ. ພະຍາດມະເລັງຜະລິດຮໍໂມນໃນປະລິມານທີ່ ຈຳ ເປັນຕໍ່ຮ່າງກາຍ, ແຕ່ຈຸລັງຂອງມັນບໍ່ຕອບສະ ໜອງ ຕາມປົກກະຕິຕໍ່ກັບອິນຊູລິນ. ເປັນຜົນມາຈາກການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຈຸລັງກັບຮໍໂມນ, glucose ສະສົມໃນເລືອດ, ເພາະວ່າມັນບໍ່ສາມາດເຈາະເຂົ້າໄປໃນແພຈຸລັງ.
ໃນຂະນະທີ່ໂຣກເບົາຫວານພັດທະນາ, ທຸກໆອາການທີ່ບໍ່ດີຂອງພະຍາດນີ້ເລີ່ມສະແດງອອກ.
ນອກຈາກນີ້, ພະຍາດທາງເດີນທາງສາມາດມີຫຼາຍໆຊະນິດເຊັ່ນ: ພະຍາດເບົາຫວານໃນທ້ອງ, ເຊິ່ງສາມາດເກີດຂື້ນໃນແມ່ຍິງໃນຊ່ວງໄລຍະເວລາຂອງການມີທ້ອງຫລືເປັນຜົນສະທ້ອນຂອງການພັດທະນາໂລກຜີວ ໜັງ.
ອາການຕົ້ນຕໍຂອງໂຣກເບົາຫວານປະເພດ 1
 ໃນໂລກເບົາຫວານປະເພດ 1, ການສະແດງອອກຂອງອາການແລະການພັດທະນາຂອງພະຍາດທາງວິທະຍາແມ່ນເກີດຂື້ນຢ່າງໄວວາ, ມີ ກຳ ລັງແຮງຂື້ນຢ່າງໄວວາ.
ໃນໂລກເບົາຫວານປະເພດ 1, ການສະແດງອອກຂອງອາການແລະການພັດທະນາຂອງພະຍາດທາງວິທະຍາແມ່ນເກີດຂື້ນຢ່າງໄວວາ, ມີ ກຳ ລັງແຮງຂື້ນຢ່າງໄວວາ.
ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດເຮັດໃຫ້ຄົນເຈັບອ່ອນແອແລະເຮັດໃຫ້ເປັນໂຣກເບົາຫວານ.
ຫລັງຈາກນັ້ນ, ການກວດວິນິດໄສໄດ້ເຮັດໃຫ້ມີການບົ່ງມະຕິທີ່ ເໝາະ ສົມ.
ໃນກໍລະນີນີ້, ພະຍາດເບົາຫວານສາມາດມີອາການດັ່ງຕໍ່ໄປນີ້:
- ການຫິວນໍ້າທີ່ແຮງ, ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບເຈັບຕະຫຼອດມື້ (ແລະແມ່ນແຕ່ໃນຕອນກາງຄືນ), ຜົນຂອງການທີ່ໄດ້ຮັບການບໍລິໂພກຂອງແຫຼວເຖິງ 5 ລິດ.
- ກິ່ນ ເໝັນ ຈາກອາເຊນອໍຈາກປາກທີ່ຢູ່ໃນປາກ.
- ການເພີ່ມຂື້ນຂອງຄວາມຢາກອາຫານແລະຄວາມອຶດຫິວທີ່ມີຢູ່ເລື້ອຍໆ. ດ້ວຍສານອາຫານທີ່ອຸດົມສົມບູນແລະແມ້ກະທັ້ງການອອກ ກຳ ລັງກາຍເລັກ ໜ້ອຍ, ການຫລຸດລົງຂອງຮ່າງກາຍແລະການສູນເສຍນ້ ຳ ໜັກ ແຫຼມກໍ່ເກີດຂື້ນ.
- ຖ່າຍເບົາເລື້ອຍໆ, ໂດຍສະເພາະໃນຕອນກາງຄືນ.
- ການພັດທະນາຂອງບັນຫາຕ່າງໆທີ່ເກີດຂື້ນກັບຜິວ ໜັງ, ການສະແດງອອກຂອງການຕົ້ມນ້ອຍໆຫລືຜື່ນຄັນ.
- ເຖິງແມ່ນວ່າມີຮອຍແຜນ້ອຍໆຫລືບາດແຜກໍ່ຫາຍດີແລະເປັນເວລາດົນ.
ໃນບັນດາເຫດຜົນທີ່ກະຕຸ້ນໃຫ້ເກີດການພັດທະນາຂອງພະຍາດຊະນິດນີ້, ມັກຈະປະກອບມີພະຍາດໄວຣັດທີ່ຖືກຍົກຍ້າຍມາໃນຮູບແບບຂອງໂຣກຫັດ, ໂຣກໄຂ້ຫວັດ, ໂຣກຫັດຫຼືໂຣກຕິດເຊື້ອອື່ນໆ.
ນອກຈາກນັ້ນ, ຄວາມເຄັ່ງຄຽດທາງອາລົມຫຼືຄວາມເຄັ່ງຄຽດກໍ່ສາມາດເຮັດໃຫ້ເປັນໂລກເບົາຫວານໄດ້.
ອາການຕົ້ນຕໍຂອງໂຣກເບົາຫວານປະເພດ 2
 ມີໂລກເບົາຫວານຊະນິດທີ 2, ການສະແດງອອກຂອງອາການບໍ່ໄດ້ເກີດຂື້ນທັນທີ, ແຕ່ຫຼັງຈາກໄລຍະເວລາໃດ ໜຶ່ງ.
ມີໂລກເບົາຫວານຊະນິດທີ 2, ການສະແດງອອກຂອງອາການບໍ່ໄດ້ເກີດຂື້ນທັນທີ, ແຕ່ຫຼັງຈາກໄລຍະເວລາໃດ ໜຶ່ງ.
ສະນັ້ນ, ສ່ວນຫຼາຍແລ້ວບໍ່ສາມາດບົ່ງມະຕິພະຍາດດັ່ງກ່າວໄດ້ໃນທັນທີ.
ມັນອາດຈະໃຊ້ເວລາຫຼາຍປີກ່ອນອາການທີ່ຖືກລະບຸນັ້ນເຮັດໃຫ້ຄົນເຈັບຕ້ອງໄດ້ຮັບການກວດກາທີ່ ຈຳ ເປັນແລະທົດສອບ. ພຽງແຕ່ການບົ່ງມະຕິໃຫ້ທັນເວລາເທົ່ານັ້ນທີ່ຈະປ້ອງກັນການພັດທະນາຂອງພະຍາດນີ້.
ໂຣກເບົາຫວານປະເພດ 2 ສາມາດສະແດງອອກໃນຮູບແບບຂອງອາການດັ່ງຕໍ່ໄປນີ້:
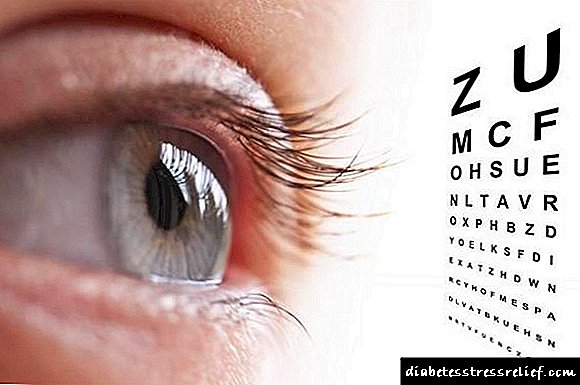
- ການເສື່ອມໂຊມຢ່າງຈະແຈ້ງໃນສາຍຕາ, ເຖິງແມ່ນວ່າມີສາຍຕານ້ອຍໆ.
- ຄວາມອ່ອນເພຍທີ່ແຂງແຮງແລະໄວຂອງຮ່າງກາຍ, ການປະຕິບັດທີ່ຫຼຸດລົງແລະຄວາມບໍ່ສາມາດທີ່ຈະສຸມໃສ່. ເຖິງແມ່ນວ່າການພັກຜ່ອນທີ່ດີແລະການນອນບໍ່ໄດ້ກໍ່ໃຫ້ເກີດຜົນທີ່ ເໝາະ ສົມ, ຄວາມຮູ້ສຶກຂອງຄວາມອິດເມື່ອຍແລະຄວາມອ່ອນເພຍກໍ່ບໍ່ຫາຍໄປ.
- ຄວາມຫິວນ້ ຳ ທີ່ຍິ່ງໃຫຍ່, ຄວາມບໍ່ສາມາດທີ່ຈະ ກຳ ຈັດມັນໄດ້ເຖິງແມ່ນວ່າຈະດື່ມ ໜັກ.
- ອາການຄັນຂອງຜີວ ໜັງ ແລະໂຣກຜິວ ໜັງ ອື່ນໆແມ່ນສະແດງອອກ - ເປັນຕຸ່ມ, ແດງຫລືຈຸດ.
- ຖ່າຍເບົາເລື້ອຍໆ.
- ຄວາມເຈັບປວດກ້າມເນື້ອທີ່ຮຸນແຮງ, ການປັ້ນປັ້ນຂອງລູກງົວອາດຈະເກີດຂື້ນ.
- ກ່ຽວກັບຂາ, ໂດຍສະເພາະໃນບໍລິເວນທີ່ເປັນເງົາ, ມີບາດແຜຂານ້ອຍໆທີ່ເປັນໂລກເບົາຫວານປາກົດວ່າມີຄວາມຫຍຸ້ງຍາກໃນການຮັກສາ.
- ບັນຫາກ່ຽວກັບວົງຈອນປະ ຈຳ ເດືອນໃນແມ່ຍິງ, ລັກສະນະຂອງໂຣກthrushꓼ
- ການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດ, ການພັດທະນາຂອງພະຍາດຂອງລະບົບ cardiovascular, infarction myocardial ແມ່ນເປັນໄປໄດ້.
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ສັງເກດເຫັນການສະແດງອາການຂ້າງເທິງ, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ສະຖາບັນການແພດເພື່ອກວດ.
ການສະແດງອອກຂອງໂຣກຮ່ວມກັບການພັດທະນາຂອງພະຍາດ
 ປົກກະຕິແລ້ວ, ລັກສະນະຂອງໂຣກໂຣກໂຣກເບົາຫວານໃນປະເພດ 2 ແມ່ນທຽບເທົ່າກັບອາການທີ່ປາກົດ. ໃນຄວາມເປັນຈິງ, ໂຣກໂຣກເບົາຫວານແມ່ນການລວບລວມອາການຫລາຍຢ່າງ.
ປົກກະຕິແລ້ວ, ລັກສະນະຂອງໂຣກໂຣກໂຣກເບົາຫວານໃນປະເພດ 2 ແມ່ນທຽບເທົ່າກັບອາການທີ່ປາກົດ. ໃນຄວາມເປັນຈິງ, ໂຣກໂຣກເບົາຫວານແມ່ນການລວບລວມອາການຫລາຍຢ່າງ.
ບາງຄັ້ງ, ໂຣກໂຣກ Raynaud ໄດ້ຖືກກ່າວເຖິງວ່າເປັນການສະແດງອອກຂອງໂຣກເບົາຫວານ. ໂຣກໂຣກ Raynaud ບໍ່ມີຫຍັງກ່ຽວຂ້ອງກັບລະດັບນໍ້າຕານຫລືອິນຊູລິນ.ໂຣກໂຣກ Raynaud ພັດທະນາຕ້ານກັບຄວາມເປັນມາຂອງພາວະແຊກຊ້ອນຕ່າງໆທີ່ພາໃຫ້ເກີດຄວາມກ້າວ ໜ້າ ຂອງໂລກເບົາຫວານຊະນິດ 1. ອາການແຊກຊ້ອນ provoking ໂຣກ Raynaud ແມ່ນ scleroderma, atherosclerosis, periarthritis ແລະໂຣກ thromboangiitis obliterans. ໂຣກຂອງ Reynaud ແມ່ນມາພ້ອມກັບຄວາມເຢັນ, ມື, ເຈັບໃນມື.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕ່າງໆສາມາດເປັນຕົວແທນໂດຍການສະແດງອອກຕໍ່ໄປນີ້:
- ໂຣກ Moriak ມັກຈະປາກົດຢູ່ໃນໄວເດັກ. ໂຣກໂຣກ Moriak ມີອາການດັ່ງຕໍ່ໄປນີ້ - ການເຕີບໂຕຊ້າໃນເດັກນ້ອຍ, ການສ້າງຮູບຮ່າງ ໜ້າ ຕາໃນຮູບຮ່າງຂອງດວງຈັນ. ເຫດຜົນຕົ້ນຕໍ ສຳ ລັບການສະແດງອອກຂອງພະຍາດທາງເດີນຄືໂຣກ Moriak ແມ່ນການແນະ ນຳ ຂອງອິນຊູລິນທີ່ມີຄຸນນະພາບຕ່ ຳ, ການກິນບໍ່ຖືກຕ້ອງ.
- ໂຣກເມຕິນຍັງຖືກເອີ້ນວ່າການສະແດງຂອງການຕໍ່ຕ້ານອິນຊູລິນ. ໂຣກເມຕິນຈະເລີນເຕີບໂຕໃນຮູບແບບຂອງການບໍ່ຮັບຮູ້ຂອງອິນຊູລິນໂດຍຈຸລັງ. ດັ່ງນັ້ນ, ທຸກໆຂະບວນການການເຜົາຜານອາຫານໃນຮ່າງກາຍຈະຖືກ ທຳ ລາຍ. ສ່ວນຫຼາຍມັກ, ໂຣກ metabolism ແມ່ນຜົນມາຈາກການບໍ່ປະຕິບັດຕາມອາຫານ. ໂລກພະຍາດນີ້ມັກຈະກາຍເປັນໂຣກທີ່ ນຳ ໜ້າ ແລະ ນຳ ໄປສູ່ການພັດທະນາພະຍາດຕ່າງໆເຊັ່ນ: ຄວາມດັນເລືອດສູງ, ໂຣກ ischemia, ແລະໂລກອ້ວນ.
- ໂຣກໂຣກເບົາຫວານປະເພດ 2 ມັກຈະປະກອບມີການສະແດງອອກຂອງ Somoji. ໜຶ່ງ ໃນຜົນໄດ້ຮັບຂອງປະກົດການນີ້ແມ່ນເກີນປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນ. ອາການຕົ້ນຕໍ, ເຊິ່ງອາດຈະສະແດງໃຫ້ເຫັນວ່າຮ່າງກາຍໄດ້ຮັບການເພີ່ມຂື້ນຂອງອິນຊູລິນ, ສາມາດສະແດງໃຫ້ເຫັນວ່າມີຄວາມຢາກອາຫານເພີ່ມຂຶ້ນ, ນໍ້າ ໜັກ ເພີ່ມຂຶ້ນ, ແລະເພີ່ມຂື້ນໃນນໍ້າຕານ.
- ໂຣກອາລຸນໃນຕອນເຊົ້າແມ່ນໂຣກຕົ້ນຕໍຂອງໂລກເບົາຫວານເຊິ່ງເປັນຕົວບົ່ງບອກຕົວເອງໃນຮູບແບບຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າ, ໃນໄລຍະ 4 ຫາ 6 ຊົ່ວໂມງ.
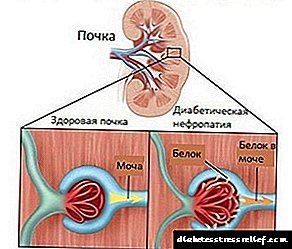
- ອາການຂອງໂລກເບົາຫວານອາດຈະສະແດງໃຫ້ເຫັນວ່າເປັນໂຣກ nephrotic. ຜົນສະທ້ອນຂອງປະຕິກິລິຍານີ້ແມ່ນການພັດທະນາຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ, ໃນເວລາທີ່ການປ່ຽນແປງຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງເກີດຂື້ນ. ດັ່ງນັ້ນ, ຄົນເຮົາອາດຈະພັດທະນາການລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ພະຍາດເສັ້ນເລືອດນີ້ສະແດງໃຫ້ເຫັນຕົວເອງໃນຮູບແບບຂອງການໃຄ່ບວມ, ລັກສະນະຂອງທາດໂປຼຕີນໃນປັດສະວະ, ອາການເຈັບຫົວແລະບັນຫາກ່ຽວກັບລະບົບຍ່ອຍອາຫານ.
ໂຣກ Burnout. ຫຼາຍກ່ວາພຽງແຕ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະ.
ເມື່ອຄົນເວົ້າກ່ຽວກັບໂຣກ burnout ໃນໂລກເບົາຫວານ, ໂດຍປົກກະຕິຄົນເຮົາຈະຄິດເຖິງສະຖານະການທີ່ຮ້າຍແຮງທີ່ສຸດ: ຜູ້ປ່ວຍເບົາຫວານໂດຍເຈດຕະນາຈະສັກຢາອິນຊູລິນຫຼາຍເທົ່າທີ່ ຈຳ ເປັນເພື່ອຮັກສາຊີວິດຂອງນາງແລະບໍ່ກວດລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດເປັນອາທິດ. ແຕ່ສະຖານະການນີ້ແມ່ນຢູ່ໄກຈາກສິ່ງທີ່ເປັນໄປໄດ້. ໂຣກ Burnout ສາມາດສະແດງຕົນເອງໃນຮູບແບບທີ່ແຕກຕ່າງກັນ, ເກັດທີ່ແຕກຕ່າງກັນແລະດ້ວຍເຫດຜົນທີ່ແຕກຕ່າງກັນຫຼາຍ.
ທ່ານອາດຈະຮູ້ສຶກເບື່ອທີ່ຈະມີຊີວິດຢູ່ກັບໂລກເບົາຫວານເພາະວ່ານໍ້າຕານໃນເລືອດຂອງທ່ານຫຼຸດລົງອີກຄັ້ງໃນລະຫວ່າງການຫຼີ້ນກິລາທີ່ທ່ານໄດ້ຕິດມາເປັນເວລາສາມປີແລ້ວ, ແລະການປ່ຽນແປງທັງ ໝົດ ທີ່ເຮັດກັບໂຄງການຝຶກອົບຮົມບໍ່ໄດ້ເຮັດໃຫ້ສະຖຽນລະພາບທີ່ຕ້ອງການ. ຫຼືບາງທີ, ທ່ານ ກຳ ລັງປະສົບກັບການຢ່າຮ້າງຈາກຜູ້ຊາຍທີ່ທ່ານຮັກໃນມື້ວານນີ້ດ້ວຍສຸດຫົວໃຈຂອງທ່ານ, ແລະປະສົບການເຫລົ່ານີ້ບໍ່ໄດ້ປ່ອຍໃຫ້ຄວາມຄິດກ່ຽວກັບໂຣກເບົາຫວານເກີດຂື້ນເລີຍ.
ຫຼືບາງທີທ່ານອາດຈະຮູ້ສຶກເບື່ອ ໜ່າຍ ກັບການເຮັດວຽກປະ ຈຳ ວັນ. ນັບຄາໂບໄຮເດຣດ, ຊອກຫາສະຖານທີ່ ສຳ ລັບສັກອີກຊະນິດ ໜຶ່ງ, ເສັ້ນເລືອດທົດສອບທີ່ບໍ່ເຄີຍສິ້ນສຸດ, ຕົວເລກທີ່ບໍ່ມີທີ່ສິ້ນສຸດ, ໂລກລະດັບທາດ ນຳ ້ຕານໃນເລືອດຫຼືກົງກັນຂ້າມ, ນ້ ຳ ຕານເພີ່ມຂື້ນຢ່າງກະທັນຫັນແລະແກັບທີ່ຫຼົງໄຫຼ ສຳ ລັບການຕິດຕາມລະດັບນ້ ຳ ຕານຕໍ່ເນື່ອງ, ເຊິ່ງຕື່ນນອນໃນເວລາ 3 ໂມງເຊົ້າ, ເມື່ອທຸກຢ່າງທີ່ທ່ານຕ້ອງການແມ່ນ ພຽງແຕ່ນອນ.
ແນວໃດ manifests ຕົວຂອງມັນເອງ ໂຣກ burnout? ໃນຫຼາຍວິທີ, ຈາກການລະເລີຍໃບສັ່ງແພດຂອງທ່ານ ໝໍ ຈົນເຖິງການສືບຕໍ່ປະຕິບັດການຄວບຄຸມພະຍາດເບົາຫວານປະ ຈຳ ວັນໃນທ່າມກາງຄວາມອິດເມື່ອຍທາງອາລົມ. ການຮັບຮູ້ອາການຂອງການເຜົາຜານແມ່ນຂ້ອນຂ້າງງ່າຍດາຍ - ນີ້ແມ່ນສະຖານະການການປະພຶດທີ່ປົກກະຕິບໍ່ຫຼາຍປານໃດ:
- ການຊຸກເຊື່ອງຈາກພໍ່ແມ່ຕົວຊີ້ບອກທີ່ແທ້ຈິງຂອງນ້ ຳ ຕານໃນເລືອດເພື່ອບໍ່ໃຫ້ພວກເຂົາຮູ້ສຶກອຸກໃຈແລະບໍ່ຕ້ອງກັງວົນ
- ບໍ່ສາມາດຄວບຄຸມໄດ້ ອາຫານໂດຍບໍ່ໄດ້ພິຈາລະນາຜົນສະທ້ອນທີ່ອາດເກີດຂື້ນ ສຳ ລັບນ້ ຳ ຕານໃນເລືອດ
- ໂຊດາຫວານ, ເບຍ, ເຄື່ອງດື່ມເຂັ້ມແຂງ. ພຽງແຕ່ຍ້ອນວ່າຢ່າງໃດກໍ່ຕາມ
- ຄວາມປາຖະຫນາຢ່າງບໍ່ຢຸດຢັ້ງທີ່ຈະປ່ອຍໃຫ້ສິ່ງຕ່າງໆ ໝົດ ໄປ
- ບາດແຜຂອງອິນຊູລິນໃນ ຈຳ ນວນທີ່ ຈຳ ເປັນແທ້ໆເພື່ອບໍ່ໃຫ້ໄປໂຮງ ໝໍ
- ລະມັດລະວັງຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນເນື່ອງຈາກລະດັບນ້ ຳ ຕານຕໍ່າເຮັດໃຫ້ເກີດຄວາມກົດດັນທີ່ບໍ່ ຈຳ ເປັນ
- ການຂາດຄວາມປາຖະ ໜາ ໃດທີ່ຈະນັບຄາໂບໄຮເດຣດແລະອິນຊູລິນໂດຍ“ ຕາ”, ເພາະວ່າຕ້ອງການຕິດຕາມລາຍລະອຽດຕ່າງໆຢ່າງບໍ່ຢຸດຢັ້ງ.
- ການຫລີກລ້ຽງຜັກແລະ ໝາກ ໄມ້ສົດ, ເພາະວ່າການກິນອາຫານທີ່ມີປະໂຫຍດຕໍ່ສຸຂະພາບຫຼາຍ, ເມື່ອທຸກສິ່ງອ້ອມຂ້າງທ່ານພຽງແຕ່ເຮັດສິ່ງທີ່ເຮັດໃຫ້ທ່ານເຕືອນກ່ຽວກັບວິຖີຊີວິດທີ່ດີຕໍ່ສຸຂະພາບແລ້ວ, ມັນກໍ່ມີຫຼາຍເກີນໄປ
- ຄວາມບໍ່ເຕັມໃຈທີ່ຈະຕັ້ງອິນຊູລິນຫລືກວດເບິ່ງລະດັບນ້ ຳ ຕານໃນເລືອດຢູ່ໃນ ໝູ່ ເພື່ອນຮ່ວມຫ້ອງຮຽນຫຼື ໝູ່ ເພື່ອນ, ເພາະວ່າຂ້ອຍຢາກຮູ້ສຶກຄືກັບຄົນອື່ນ, ແລະບໍ່ຕ້ອງ“ ເຈັບປ່ວຍຕະຫຼອດໄປ”
- ເດືອນຂອງອາການຊຶມເສົ້າຫຼັງຈາກການເດີນທາງໄປໂຮງ ໝໍ ອີກຄັ້ງ ໜຶ່ງ, ເມື່ອເຫັນວ່າໂຣກ retinopathy ຄ່ອຍໆມີຄວາມຄືບ ໜ້າ ແຕ່ແນ່ນອນ, ຫລືທ່ານ ໝໍ ກວດພົບວ່າໂຣກ neuropathy ຫຼືອາການແຊກຊ້ອນອື່ນໆ
- ບໍ່ມີໃຜເຫັນນໍ້າຕານອນໃນ ໝອນ, ເພາະວ່າພະຍາດເບົາຫວານກາຍເປັນພາລະ ໜັກ ເກີນໄປ
- ປ່ຽນໄປສູ່ໂຫມດ "autopilot", ເຊິ່ງເຊື່ອງຄວາມຢ້ານກົວຢູ່ຕະຫຼອດເວລາ, ການທຸງຕົນເອງແລະຄວາມຢ້ານກົວທີ່ຈະຊອກຫາຄວາມຊ່ວຍເຫຼືອ.
ໂດຍທົ່ວໄປ, ໂຣກ burnout ສາມາດເປັນຜົນມາຈາກຄວາມປາຖະ ໜາ ທີ່ດີທີ່ສຸດ: ສຳ ລັບຕົວຊີ້ວັດທີ່ ເໝາະ ສົມຂອງການຮັກສາເລືອດໃນເລືອດເປັນເວລາ ໜຶ່ງ ປີຕິດຕໍ່ກັນ, ສຳ ລັບການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງພໍ່ແມ່, ຄູ່ສົມລົດຫຼືຄູ່ສົມລົດຢ່າງສົມບູນ, ສຳ ລັບການຕິດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ ໝໍ ຢ່າງສົມບູນ ໃຫ້ຊ້າໆແລະຂໍຄວາມຊ່ວຍເຫຼືອ.
5 ບາດກ້າວໃນການເອົາຊະນະໂຣກອັກເສບ. ວິທີເອົາຊະນະແລະບໍ່ຍອມແພ້!
1. ຮູ້ສະຖານະການ.. ຂັ້ນຕອນ ທຳ ອິດນີ້ເບິ່ງຄືວ່າຂ້ອນຂ້າງງ່າຍດາຍ, ເຖິງວ່າໃນພາກປະຕິບັດມັນຍາກທີ່ສຸດ, ເພາະວ່າການຍ້ອງຍໍຄວາມອ່ອນແອຂອງທ່ານແມ່ນຢູ່ໄກຈາກວຽກງ່າຍ. ມັນ ໝາຍ ຄວາມວ່າຫຍັງທີ່ຈະຮູ້? ຂໍຄວາມຊ່ວຍເຫຼືອ (ເຖິງແມ່ນວ່າທ່ານຈະບໍ່ມີໃຜທີ່ຈະຫວັງ, ຍົກເວັ້ນແຕ່ຕົວທ່ານເອງ) ແລະໃຫ້ໂອກາດທີ່ທ່ານຈະຮູ້ສຶກເຖິງທຸກໆດ້ານຂອງໂຣກທີ່ ກຳ ລັງເພີ່ມຂື້ນ.
ມັນບໍ່ມີຄວາມລັບຫຍັງເລີຍທີ່ພວກເຮົາຫຼາຍຄົນສຸມໃສ່ຄວາມຕ້ອງການຂອງການປິ່ນປົວໂຣກເບົາຫວານ, ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງພໍ່ແມ່ແລະຍາດພີ່ນ້ອງ - ໃນສະພາບດັ່ງກ່າວບໍ່ມີບ່ອນໃດທີ່ຈະຟັງຄວາມຮູ້ສຶກຂອງພວກເຮົາ. ໃນອາການຂອງການເຜົາຜານ, "ຄວາມຮູ້ສຶກ" ແມ່ນ ທຳ ອິດ, ຍອມຮັບສະຖານະການ, ອະນຸຍາດໃຫ້ຕົວທ່ານເອງສະແດງອາລົມບໍ່ວ່າຈະເປັນແນວໃດກໍ່ຕາມ: ຄວາມສິ້ນຫວັງ, ຄວາມອິດເມື່ອຍ, ຄວາມເສົ້າສະຫລົດ, ຄວາມອ່ອນເພຍ, ແລະແມ່ນແຕ່ຄວາມໃຈຮ້າຍເຊັ່ນນັ້ນທີ່ເປັນໂລກເບົາຫວານຕະຫຼອດໄປ.
ໃຫ້ເວລາແກ່ຕົວເອງເພື່ອເອົາຊະນະໂຣກ burnout. ສິ່ງທີ່ ສຳ ຄັນແມ່ນຢ່າລືມຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບທີ່ປອດໄພ (ແລະບໍ່ ຈຳ ເປັນທີ່ສຸດ) ແລະຕ້ອງເບິ່ງແຍງສຸຂະພາບຂອງທ່ານໃຫ້ຫຼາຍເທົ່າທີ່ ຈຳ ເປັນເພື່ອບໍ່ໃຫ້ໂຣກອາການແສບຮ້ອນຖືກ ນຳ ໄປນອນຢູ່ໂຮງ ໝໍ. ໃນຄວາມເປັນຈິງ, ທຸກໆຄົນທີ່ເປັນໂລກເບົາຫວານ (ບໍ່ວ່າຈະເປັນປະເພດໃດກໍ່ຕາມ) ມີສິດຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນຊີວິດຂອງລາວທີ່ໃຫ້ຈຸດອ່ອນແອແລະຮັບຮູ້ວ່າລາວເມື່ອຍກັບໂລກເບົາຫວານ.
2. ກຳ ນົດເວລາ. ຂັ້ນຕອນທີສອງແມ່ນການສ້າງແຜນການທີ່ແທ້ຈິງເພື່ອເອົາຊະນະໂຣກນີ້. ເຖິງວ່າຈະມີຄວາມ ສຳ ຄັນຂອງບາດກ້າວ ທຳ ອິດທີ່ແນໃສ່ການ ດຳ ລົງຊີວິດໃນການເລີ່ມຕົ້ນຂອງໂຣກນີ້, ແຕ່ວ່າ“ ອາການ ໜາວ ເຢັນ” ຢູ່ໃນລັດນີ້ແມ່ນບໍ່ປອດໄພຕໍ່ສຸຂະພາບຂອງທ່ານ. ຖາມຕົວເອງກັບ ຄຳ ຖາມໂດຍກົງ: "ຂ້ອຍຕ້ອງໃຊ້ເວລາຫຼາຍປານໃດໃນການຮັບມືກັບໂຣກອາການຄັນ?" ອາທິດ? ສອງ? ຫຼືບາງທີທັງສາມເດືອນ?
ໂດຍການ ກຳ ນົດເວລາ, ທ່ານສາມາດວາງແຜນວິທີການທີ່ຈະເອົາຊະນະໂຣກໄດ້ດີກວ່າ, ເພາະວ່າຂັ້ນຕອນທີສາມແມ່ນການປ່ຽນແປງທີ່ແທ້ຈິງ, ບໍ່ ຈຳ ເປັນຕ້ອງເຮັດວຽກປະ ຈຳ ວັນທີ່ກ່ຽວຂ້ອງກັບການຈັດການໂລກເບົາຫວານ, ມັນຍັງສາມາດເປັນການປ່ຽນແປງໃນດ້ານອື່ນໆທີ່ຈະເຮັດໃຫ້ຊີວິດທ່ານມ່ວນຊື່ນແລະຊ່ວຍໃຫ້ທ່ານສາມາດຈັດການກັບເບົາຫວານຂອງທ່ານໄດ້ດີຂື້ນ.
ຖ້າທ່ານເປັນພໍ່ແມ່ທີ່ຫຍຸ້ງຢູ່, ທ່ານອາດຈະໄດ້ຮັບຜົນປະໂຫຍດຈາກການມອບເຮືອນໃຫ້ຄົນອື່ນ - ຢ່າງ ໜ້ອຍ ເປັນເວລາສອງສາມເດືອນໃນຂະນະທີ່ທ່ານມີ ກຳ ລັງທີ່ຈະກັບຄືນສູ່ຊີວິດກ່ອນ ໜ້າ ນີ້. ຖ້າທ່ານຮຽນຢູ່ມະຫາວິທະຍາໄລແລະເຮັດວຽກຢູ່ສອງວຽກ, ທ່ານອາດຈະຕ້ອງຊ້າລົງແລະ ຈຳ ກັດຕົວເອງໃນການສຶກສາແລະເບິ່ງແຍງສຸຂະພາບຂອງທ່ານໃນໄລຍະ ໜຶ່ງ. ຫຼືບາງທີເຈົ້າ ກຳ ລັງເຮັດວຽກຢູ່ບ່ອນທີ່ເຈົ້າ ກຳ ລັງໄຝ່ຝັນຢາກເຊົາສູບຢາເປັນເວລາດົນແລ້ວ, ຫລືວຽກຫລາຍໆຢ່າງທີ່ບໍ່ຢຸດທຸກມື້, ແລະເຈົ້າບໍ່ມີ ກຳ ລັງພຽງພໍທີ່ຈະຄິດກ່ຽວກັບໂຣກເບົາຫວານ. ເບິ່ງຊີວິດຂອງເຈົ້າຈາກຂ້າງ, ຄິດວ່າສິ່ງໃດສາມາດປ່ຽນແປງໄດ້, ແລະພະຍາຍາມຊອກຫາຄວາມສົມດຸນ.
3. ຕັ້ງເປົ້າ ໝາຍ ທີ່ແທ້ຈິງ ສຳ ລັບໂພຊະນາການແລະອອກ ກຳ ລັງກາຍ. ໜຶ່ງ ໃນເຫດຜົນຫຼັກທີ່ເຮັດໃຫ້ຜູ້ທີ່ເປັນໂລກເບົາຫວານມີອາການໂລກສະ ໝອງ ອັກເສບແມ່ນຄວາມກົດດັນທີ່ຄົງທີ່ເນື່ອງຈາກຄວາມຕ້ອງການກິນແລະອອກ ກຳ ລັງກາຍຢ່າງຖືກຕ້ອງ. ໂອ້ແມ່ນແລ້ວ, ທຸກຄົນຍັງຖືວ່າມັນເປັນ ໜ້າ ທີ່ຂອງລາວທີ່ຈະບອກພວກເຮົາວ່າຜູ້ປ່ວຍເບົາຫວານບໍ່ຄວນກິນ. (ບອກ "ຜູ້ຊ່ຽວຊານ": ວ່າ donut ທີ່ໂຊກຮ້າຍແມ່ນດີກວ່າ ສຳ ລັບພວກເຂົາທີ່ຈະບໍ່ກິນທັງ!)
ແນ່ນອນວ່າ, ຄາດຫວັງຕົວເອງວ່າຈາກຄົນທີ່ມີອາລົມອ່ອນເພຍແລະເມື່ອຍລ້າກັບພະຍາດເບົາຫວານທ່ານໃນເວລາດຽວກໍ່ຈະກາຍເປັນສຸຂະພາບທາງໂພຊະນາການທີ່ ເໝາະ ສົມແລະວິຖີຊີວິດທີ່ດີຕໍ່ສຸຂະພາບກໍ່ບໍ່ຄຸ້ມຄ່າເລີຍ, ເພາະວ່າສິ່ງນີ້ຈະເຮັດໃຫ້ສະຖານະການຮຸນແຮງຂື້ນເທົ່ານັ້ນ. ໃນທາງກົງກັນຂ້າມ, ໃນເວລາທີ່ທ່ານກຽມພ້ອມ ສຳ ລັບການປ່ຽນແປງ, ໃຫ້ສັນຍາກັບຕົວເອງວ່າຈະເຮັດສິ່ງ ໃໝ່ ໜຶ່ງ ທີ່ຈະສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງທ່ານ - ຕົວຢ່າງ, ຍ່າງໃນເວລາພັກຜ່ອນທ່ຽງ, ຫຼືໄປອອກ ກຳ ລັງກາຍທັນທີຫຼັງຈາກເຮັດວຽກໃນວັນຈັນ, ວັນອັງຄານແລະວັນພະຫັດ, ຫລືປະຕິບັດຕາມຫລັກການ ອາຫານເຊົ້າທີ່ມີສຸຂະພາບດີ, ຫຼື ຈຳ ກັດການກິນນ້ ຳ ຕານຂອງທ່ານໃຫ້ເປັນ ໜຶ່ງ ຫວານຕໍ່ມື້. ໃຫ້ມັນເປັນສິ່ງທີ່ລຽບງ່າຍພໍສົມຄວນ, ແຕ່ເປັນຊີມັງ. ຫລັງຈາກເດືອນ ໜຶ່ງ ຫລືສອງເດືອນ, ຢ່າເຮັດໃຫ້ຂີ້ຕົວະເກີນໄປທີ່ຈະເພີ່ມນິໄສ ໃໝ່ ອີກ.
4. ກຳ ນົດເປົ້າ ໝາຍ ນ້ ຳ ຕານໃນເລືອດທີ່ແທ້ຈິງ. ຄວາມຄິດທີ່ຈະແນະ ນຳ ນິໄສ ໃໝ່, ງ່າຍດາຍແລະສະເພາະຍັງຈະເປັນປະໂຫຍດໃນການຈັດການລະດັບນ້ ຳ ຕານໃນເລືອດ. ອີກເທື່ອຫນຶ່ງ, ທ່ານບໍ່ຄວນຄາດຫວັງວ່າຈະມີການປ່ຽນແປງທີ່ຮຸນແຮງຕໍ່ຄື້ນຂອງ wand magic. ມັນສົມເຫດສົມຜົນຫຼາຍກວ່າທີ່ຈະຄິດກ່ຽວກັບສິ່ງທີ່ທ່ານສາມາດເຮັດເພື່ອປັບປຸງການເຮັດວຽກຂອງທ່ານໃນປະຈຸບັນ, ຍົກຕົວຢ່າງ, ກວດເບິ່ງນ້ ຳ ຕານໃນເລືອດຂອງທ່ານທຸກໆເຊົ້າທັນທີຫຼັງຈາກຕື່ນນອນ, ເຂົ້າຫາບັນຫາຢ່າງລະມັດລະວັງໃນການເລືອກປະລິມານອິນຊູລິນ ສຳ ລັບອາຫານຄ່ ຳ, ສະນັ້ນ, ຮອດເວລາທີ່ທ່ານເຂົ້ານອນ , ລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນຢູ່ໃນລະດັບທີ່ຕ້ອງການ, ຫຼືບໍ່ພຽງແຕ່ປະມານ ໜຶ່ງ ນາທີຕໍ່ສ່ວນແມັດ, ແລະສ່ວນທີ່ເຫຼືອກໍ່ຈະມາດ້ວຍຕົວມັນເອງ.
ຄວາມລຽບງ່າຍແລະສະເພາະ. ຂັ້ນຕອນທີໂດຍຂັ້ນຕອນ. ຫຼັງຈາກ ໜຶ່ງ ຫຼືສອງເດືອນ, ທັນທີທີ່ທ່ານພ້ອມແລ້ວ, ໃຫ້ຄິດກ່ຽວກັບນິໄສອື່ນທີ່ທ່ານສາມາດເພີ່ມ. ແລະແມ່ນແລ້ວ, ຢ່າລັງເລທີ່ຈະຂໍຄວາມຊ່ວຍເຫຼືອຈາກທ່ານ ໝໍ ຂອງທ່ານ! ຖ້າທ່ານຍັງອາຍ, ມັນອາດຈະເປັນເວລາທີ່ທ່ານຕ້ອງໄປຫາທ່ານ ໝໍ ຄົນອື່ນ. ຢ່າຍອມແພ້ - ໃຊ້ທຸກໂອກາດທີ່ມີຢູ່ເພື່ອສ້າງທີມທີ່ທ່ານຕ້ອງການ.
5. ຍ້ອງຍໍຕົວເອງ. ທຸກສິ່ງທຸກຢ່າງແມ່ນໄກຈາກງ່າຍດາຍດັ່ງທີ່ເບິ່ງຄືວ່າ. ເຖິງແມ່ນວ່າລະດັບນໍ້າຕານໃນເລືອດຂອງທ່ານເກືອບຈະສົມບູນແບບແລະທຸກຢ່າງກໍ່ຕາມຕາມແຜນການ, ມັນເປັນເພາະວ່າທ່ານອອກ ກຳ ລັງກາຍຍ້ອນຄວາມດຸ ໝັ່ນ. ແລະເຖິງແມ່ນວ່າລະດັບນໍ້າຕານໃນເລືອດສູງກວ່າຄາດ ໝາຍ, ທ່ານກໍ່ຍັງພະຍາຍາມສືບຕໍ່ມີຊີວິດຢູ່ຕໍ່ໄປ! ຍ້ອງຍໍຕົວເອງໃນຄວາມພະຍາຍາມຂອງທ່ານ, ເພາະວ່າມີແຕ່ຄົນທີ່ຜ່ານມັນທຸກໆມື້ເທົ່ານັ້ນທີ່ສາມາດເຂົ້າໃຈວ່າຊີວິດທີ່ເປັນໂລກເບົາຫວານແມ່ນຫຍັງ.
ຈົ່ງຈື່ໄວ້ວ່າທ່ານມີສິດທີ່ຈະປະສົບກັບໂຣກ burnout ຄັ້ງດຽວແລະຍັງມີສິດທີ່ຈະເອົາຊະນະມັນໄດ້, ບໍ່ວ່າມັນຈະໃຊ້ເວລາດົນປານໃດ. ພຽງແຕ່ໃຊ້ລົມຫາຍໃຈຢ່າງເລິກເຊິ່ງແລະຈື່ໄວ້ວ່າທ່ານຢູ່ໄກຈາກຄົນດຽວທີ່ເຄີຍເປັນໂຣກເບົາຫວານ.
Yi. ລະບົບນິເວດວິທະຍາໃນໂຮງ ໝໍ ເບົາຫວານ.
ໃນ pathogenesis ຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດ, ສອງປັດໃຈຕົ້ນຕໍທີ່ສາມາດສົມທົບກັບກັນແລະກັນມີບົດບາດຕັດສິນ:
· microangiopathy ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດ ischemic ແລະເປັນສາເຫດຕົ້ນຕໍຂອງການເກີດໂຣກ neuropathies asymmetric ສ້ວຍແຫຼມ,
· ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ ໃນ neurons ແລະຈຸລັງ Schwann, ທີ່ກ່ຽວຂ້ອງກັບການສະສົມຂອງການຂາດດຸນຂອງ sorbitol ຫຼື myoinositol ແລະມີຄວາມ ສຳ ຄັນໂດຍສະເພາະໃນການພັດທະນາຂອງໂຣກ neuropathies ທີ່ເຕີບໃຫຍ່ຊ້າໆ.
ຈາກການເລີ່ມຕົ້ນຂອງອາການ ທຳ ອິດຂອງພະຍາດຈົນເຖິງການພັດທະນາຂອງໂຣກ neuropathy, 1 ເຖິງ 25 ປີສາມາດຜ່ານໄປໄດ້, ແລະໃນບາງກໍລະນີ, ໂຣກ neuropathy ແມ່ນການສະແດງທາງຄິນິກ ທຳ ອິດຂອງໂລກເບົາຫວານ.
1. ໂຣກ neuropathies ຕໍ່ພວງມະໄລ. ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດສ່ວນປະສາດແມ່ນກວດພົບໃນຫ້ອງກວດຄົນເຈັບ 15%, ສ່ວນຫຼາຍມັກເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແລະສາມາດປະຕິບັດຮູບແບບຂອງໂຣກຕ່າງໆ. ເລື້ອຍກວ່າຄົນອື່ນ polyneuropathy symmetric distalສ່ວນໃຫຍ່ ແບບຟອມ ສຳ ພັດ. ຄຳ ຮ້ອງທຸກທີ່ມີລັກສະນະພິເສດທີ່ສຸດຂອງຄົນເຈັບດັ່ງກ່າວແມ່ນມີອາການງ້ວງເຫງົາ, ຈ່ອຍຜອມ, ມີບາດແຜຢູ່ໃນຂາທີ່ບິດເບືອນ, ມັກຈະຮ້າຍແຮງກວ່າເກົ່າໃນຕອນກາງຄືນ. ການສະທ້ອນຂອງ Tendon ໃນຂາຫຼຸດອອກ. ການສັງເກດການຫົດຕົວຂອງປະເພດຖົງຕີນແມ່ນຖືກສັງເກດເຫັນ. ໃນກໍລະນີທີ່ຮຸນແຮງ, ມືແມ່ນມີສ່ວນຮ່ວມ. ການລົບກວນທີ່ລະອຽດອ່ອນບາງຄັ້ງກໍ່ຂະຫຍາຍໄປທາງ ໜ້າ ຂອງທ້ອງນ້ອຍ. ຄວາມຜິດປົກກະຕິຂອງຕັບສາມາດສະແດງອອກໂດຍການເປັນບາດແຜເລິກຢູ່ຕີນ, ໂລກຂໍ້ອັກເສບຂໍ່. ໃນບາງກໍລະນີ, ການສະແດງທາງຄລີນິກປະກອບມີຄວາມຜິດປົກກະຕິຂອງຄວາມອ່ອນໄຫວເລິກ, ataxia, atony ຂອງພົກຍ່ຽວແລະອ່ອນເພຍອ່ອນໆໃນຂາ.
mononeuropathy ຫຼາຍ, ສ່ວນໃຫຍ່ແມ່ນເກີດມາຈາກໂຣກ microangiopathy ຫຼືໂຣກ microvasculitis, ມັກເກີດຂື້ນໃນຄົນສູງອາຍຸແລະເລີ່ມຕົ້ນດ້ວຍອາການເຈັບບໍລິເວນດ້ານຫລັງ, ຂາແລະຫົວເຂົ່າຮ່ວມກັນດ້ານຂ້າງ. ຄວາມອ່ອນເພຍແລະກ້າມເນື້ອຫົດຫູ່, ບາງຄັ້ງອອກສຽງຫຼາຍ, ແມ່ນສັງເກດເຫັນຫຼາຍທີ່ສຸດໃນກະດູກແຂນແລະຂາກ້າມ, ເຖິງແມ່ນວ່າພາກສ່ວນທີ່ບິດເບືອນກໍ່ສາມາດມີສ່ວນຮ່ວມ ນຳ. ຄວາມອ່ອນໄຫວອາດຈະບໍ່ສົມບູນຫລືມີຄວາມບົກຜ່ອງປານກາງ. ເຈັບທີ່ຫົວເຂົ່າມັກຈະຕົກຢູ່ບ່ອນທີ່ຖືກກະທົບ. ການຟື້ນຕົວຂອງ ໜ້າ ທີ່ຊ້າໆແມ່ນຖືກສັງເກດເຫັນ, ໂດຍມີການກັບຄືນມາ - ການມີສ່ວນຮ່ວມຂອງຂາອື່ນ.
ປະເພດອື່ນໆ ໂຣກ neuropathy ພະຍາດເບົາຫວານທີ່ໃກ້ຄຽງ ສະແດງອອກໂດຍຈຸດອ່ອນແລະມີຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອບໍລິເວນຂາ, ໃນລະດັບທີ່ ໜ້ອຍ ກວ່າ - ກ້າມຂອງບ່າໄຫລ່ແລະບ່າໄຫຼ່, ມີການເລີ່ມຕົ້ນຄ່ອຍໆແລະມີຄວາມຄືບ ໜ້າ ຊ້າຫຼາຍ. ອາການເຈັບແມ່ນບໍ່ປົກກະຕິ, ຄວາມຜິດປົກກະຕິຂອງຄວາມອ່ອນໄຫວບໍ່ຮຸນແຮງ. ປະເພດນີ້ສ່ວນໃຫຍ່ແມ່ນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິຂອງລະບົບທາງເດີນອາຫານ, ແລະບໍ່ແມ່ນກັບໂຣກ microangiopathy ແລະມີການວິນິດໄສທີ່ດີຕໍ່ກັບພື້ນຫລັງຂອງໂຣກທີ່ມີຄວາມ ໝັ້ນ ຄົງ.
Radiculopathy ໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານ, ເຊິ່ງມັກຈະຢູ່ຮ່ວມກັນກັບ polyneuropathy symmetric distal ແລະສາມາດເກີດຂື້ນໃນລະດັບໃດຫນຶ່ງ, ແຕ່ມັກຈະກ່ຽວຂ້ອງກັບ thoracic ຕ່ໍາ (Th6 - ທ12) ແລະ lumbar ເທິງ (L2 - ລ4) ຮາກ. ຮາກຫລື thoracic ດ້ານ ໜຶ່ງ ຫລືສອງດ້ານທີ່ຕິດກັນຢູ່ຂ້າງ ໜຶ່ງ ຫຼືທັງສອງດ້ານແມ່ນໄດ້ຮັບຜົນກະທົບໂດຍສະເພາະໂຣກ neuropathy thoracoabdominal ພະຍາດເບົາຫວານ). herpes zoster ທີ່ເຂັ້ມຂົ້ນຢູ່ໃນກາງຫຼື ໜ້າ ເອິກ, ແຜ່ອອກໄປຫາສ່ວນເທິງຫຼືສ່ວນກາງ, ເຊິ່ງມັກຈະເຮັດຜິດພາດໃນການສະແດງອອກຂອງພະຍາດທາງເດີນຂອງ ລຳ ໄສ້, ຫົວໃຈ, ແລະ pleura, ແມ່ນລັກສະນະ. ຄົນເຈັບສ່ວນໃຫຍ່ສະແດງການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວດ້ານໃນພື້ນທີ່ທີ່ຖືກກະທົບຂອງຮ່າງກາຍ. ໃນເວລາດຽວກັນ, ເສັ້ນໃຍມໍເຕີໄດ້ຮັບຜົນກະທົບ, ແຕ່ຄວາມພ່າຍແພ້ຂອງພວກເຂົາສ່ວນຫຼາຍແມ່ນຍັງຄົງຢູ່ໃນລະບົບຍ່ອຍ. ມີພຽງແຕ່ໃນຄົນເຈັບບາງຄົນເທົ່ານັ້ນທີ່ມີອາການອ່ອນເພຍຂອງກ້າມເນື້ອໃນທ້ອງ. ບໍ່ຄ່ອຍຈະ, radiculopathy ພະຍາດເບົາຫວານມີຜົນກະທົບຕໍ່ຮາກ lumbar ແລະ sacral ເທິງ (L5 - ສ2) ແລະຮາກຄໍ (C5-C7) radiculopathy ມັກຈະເກີດຂື້ນເລື້ອຍໆ, ການປ່ຽນແປງຂອງທ້ອງຖິ່ນ. ການຄາດຄະເນແມ່ນດີ. ໃນຫຼາຍກ່ວາ 3/4 ກໍລະນີ, ການຟື້ນຕົວຢ່າງເຕັມທີ່ເກີດຂື້ນໃນປີ.
ຜູ້ປ່ວຍໂລກເບົາຫວານອາດຈະພັດທະນາ mononeuropathies ການເຈາະອຸໂມງ ເສັ້ນປະສາດຂ້າງ. ໂດຍສະເພາະແມ່ນການບີບອັດຂອງເສັ້ນປະສາດປານກາງໄດ້ຖືກກວດພົບຢູ່ໃນກະດູກ carpal, ເສັ້ນປະສາດ ulnar ຢູ່ແຂນສອກ. ກ່ຽວກັບຂາ, ເສັ້ນປະສາດດຽວກັນແລະເພດຍິງມັກຈະຖືກກະທົບເລື້ອຍໆ.
2. Neuropathy ລະບົບອັດຕະໂນມັດ. ມັນມັກຈະເກີດຂື້ນກັບຄວາມເປັນມາຂອງພະຍາດເບົາຫວານໃນໄລຍະຍາວ, ແຕ່ວ່າມີພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ບາງຄັ້ງມັນພັດທະນາຢູ່ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ (ມັນສົມມຸດວ່າໃນກໍລະນີນີ້ມັນມີລັກສະນະກ່ຽວກັບພູມຕ້ານທານ). ການຊ້ ຳ ໃນເລືອດຊ້ ຳ ຊືມໃນເວລາດົນໆກັບການປິ່ນປົວດ້ວຍອິນຊູລິນບໍ່ພຽງພໍ (ໂຣກ polyneuropathy hypoglycemic) ຍັງສາມາດເປັນສາເຫດຂອງໂຣກ polyneuropathy. ໂຣກ polyneuropathy ໂດຍອັດຕະໂນມັດແມ່ນສະແດງໂດຍການລວມຕົວຂອງອາການຂອງພະຍາດທີ່ບໍ່ພຽງພໍຂອງພະຍາດອະໄວຍະວະເພດ: gastroparesis, ໂຣກທ້ອງບິດໃນກະເພາະ, ໃນເວລາພັກຜ່ອນ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈຄົງທີ່, ພະຍາດຫຼອດເລືອດສະ ໝອງ ອັກເສບ, anhydrosis, ພົກຍ່ຽວ neurogenic, ພະຍາດຫຼອດເລືອດໃນກະເພາະ. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະໂຣກ neuropathy ໂດຍອັດຕະໂນມັດ, ຄວາມຖີ່ທີ່ເພີ່ມຂື້ນຂອງການໂຈມຕີຫົວໃຈທີ່ບໍ່ເຈັບປວດຫຼືການຈັບກຸມຫົວໃຈກະທັນຫັນແລະການເສຍຊີວິດແມ່ນໄດ້ຖືກບັນທຶກໄວ້.
3. ການພ່າຍແພ້ຂອງເສັ້ນປະສາດທາງ cranial. ໂຣກເສັ້ນປະສາດເສັ້ນເລືອດໂດຍສະເພາະແມ່ນມັກກ່ຽວຂ້ອງກັບເສັ້ນປະສາດເສັ້ນເລືອດ (ຄູ່ຄູ່), ສ່ວນ ໜ້ອຍ ມັກຈະເປັນເສັ້ນປະສາດ (ຄູ່ YI) ແລະເສັ້ນປະສາດຕັນ (ຄູ່ IY) (ophthalmoplegia ໂລກເບົາຫວານທີ່ຮຸນແຮງ). ຄົນທີ່ມີອາຍຸຫລາຍກວ່າ 50 ປີມັກຈະໄດ້ຮັບຜົນກະທົບ. ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນຢ່າງແຮງດ້ວຍຄວາມເຈັບປວດຢ່າງຮຸນແຮງຢູ່ບໍລິເວນ periorbital, ເຊິ່ງເປັນເວລາຫຼາຍມື້ຕໍ່ ໜ້າ ຄວາມອ່ອນແອ. ກ່ຽວກັບການກວດກາ, ການ ຈຳ ກັດການເຄື່ອນໄຫວຂອງສາຍຕາດ້ວຍປະຕິກິລິຍາທາງດ້ານຈິດວິນຍານທີ່ບໍ່ຖືກຕ້ອງໄດ້ຖືກເປີດເຜີຍ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າດ້ວຍ ischemia, ເສັ້ນໃຍກາງຂອງເສັ້ນປະສາດໄດ້ຮັບຄວາມເດືອດຮ້ອນ, ໃນຂະນະທີ່ເສັ້ນໃຍ parasympathetic ທີ່ຕັ້ງຢູ່ບໍລິເວນເສັ້ນຂ້າງຍັງຄົງຢູ່. ດ້ວຍການບີບອັດຂອງເສັ້ນປະສາດ (ຄູ່ III) (ໂດຍສະເພາະ, ເປັນໂລກຂໍ້ອັກເສບຂອງເສັ້ນເລືອດເຊື່ອມຕໍ່ພາຍຫຼັງ), ອາການເລີ່ມຕົ້ນທີ່ມີການເຈືອຈາງ. ເສັ້ນປະສາດ YI ມີສ່ວນຮ່ວມຫຼາຍກ່ວາຄົນອື່ນ. ການເປັນ ອຳ ມະພາດໃນໂລກເບົາຫວານຂອງລາວມັກຈະມີອາການອ່ອນເພຍແລະມີອາການຄັນພາຍໃນ 3 ເດືອນ. ອາດຈະໄດ້ຮັບການສັງເກດເຫັນ ໂຣກ Tolosa-Khanty, ທີ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີຄວາມສ່ຽງສູງ, ໂຣກ neuropathy ກ່ຽວກັບໃບຫນ້າ, ໂຣກ neuralgia trigeminal ແລະໂຣກ neuropathy cochlear.
4. ຄວາມບົກຜ່ອງດ້ານສາຍຕາ.ຄວາມບົກຜ່ອງດ້ານສາຍຕາໃນໂຣກໂຣກເບົາຫວານສາມາດເກີດມາຈາກໂຣກໂຣກເບົາຫວານຍ້ອນໂຣກເບົາຫວານ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuritis, ໂຣກໃຄ່ບວມ, ການໃຄ່ບວມຂອງເສັ້ນປະສາດ optic ແລະເຫດຜົນອື່ນໆ. ສ່ວນຫຼາຍມັກ, ໂຣກ retinopathy ແມ່ນພື້ນຖານຂອງການຫຼຸດຜ່ອນຄວາມອ່ອນເພຍຂອງສາຍຕາ. ບາງຄັ້ງການມີສ່ວນຮ່ວມຂອງພາກສ່ວນອື່ນໆຂອງຕາ (ໂຣກຕາຕໍ້, microaneurysms ແລະເສັ້ນເລືອດຕີບ, exudates) ແມ່ນສິ່ງທີ່ ສຳ ຄັນ.
5. ແຜກະດູກສັນຫຼັງ. Myelopathy ແມ່ນພົບ ໜ້ອຍ ຫຼາຍກ່ວາການມີສ່ວນຮ່ວມຂອງເສັ້ນປະສາດສ່ວນປະກອບແລະມັກຈະຖືກສະແດງອອກໂດຍອາການທີ່ບໍ່ດີຂອງຄວາມຜິດປົກກະຕິຂອງເສົາຫຼັງແລະຫລັງ. ສິ່ງເຫລົ່ານີ້ປະກອບມີສຽງລົບກວນໃນຄວາມອ່ອນໄຫວຂອງການສັ່ນສະເທືອນ, hypesthesia type-conductor. ອາການສອງຝ່າຍຂອງ Babinsky, ອ່ອນເພຍແລະ ataxia ໃນເຂດລຸ່ມສຸດ. ຄວາມຜິດປົກກະຕິຂອງການເຮັດວຽກຂອງພົກຍ່ຽວມັກຈະເປັນຜົນມາຈາກໂຣກ neuropathy ກ່ຽວກັບພົກຍ່ຽວ.
6. Syndromes ຂອງຄວາມເສຍຫາຍຕໍ່ ລຳ ຕົ້ນຂອງສະ ໝອງ ແລະເສັ້ນເລືອດໃນສະ ໝອງ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຫລົ່ານີ້ແມ່ນເກີດມາຈາກພະຍາດຫລອດເລືອດສະຫມອງ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕັບບີ. ຄວາມເສຍຫາຍຂອງສະ ໝອງ ທີ່ເກີດຈາກເສັ້ນເລືອດຕັນໃນແມ່ນປົກກະຕິຫຼາຍຂື້ນໃນເວລາທີ່ມີໂຣກ hyperglycemia.
ການຢູ່ໂດດດ່ຽວຂອງພະຍາດເບົາຫວານ dysmetabolic encephalopathy ໃນພະຍາດເບົາຫວານແມ່ນມີບັນຫາຫຼາຍແລະການກວດເກງເກີນຄວາມຈິງຂອງມັນມັກຈະຖືກສັງເກດເຫັນ. ບາງຄັ້ງມັນມີລັກສະນະຕົວຂອງມັນເອງຢູ່ໃນພະຍາດເສັ້ນເລືອດໃນສະ ໝອງ ໂດຍມີຄວາມຜິດປົກກະຕິທາງເສັ້ນປະສາດໄລຍະຂ້າມຜ່ານ. ໃນນ້ ຳ ສະ ໝອງ, ການເພີ່ມຂື້ນຂອງເນື້ອໃນຂອງນ້ ຳ ຕານແລະໂປຕີນແມ່ນເປັນໄປໄດ້.
7. Coma. hyperosmolarity ແມ່ນສາເຫດທົ່ວໄປທີ່ສຸດຂອງການເປັນສະຕິໃນໂລກເບົາຫວານ. ມັນຕົວມັນເອງສາມາດນໍາໄປສູ່ຄວາມບໍ່ສະບາຍໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຫຼືປະກອບສ່ວນກັບການເລີ່ມຕົ້ນຂອງສະຕິມາຈາກ ketoacidosis ຫຼືໂຣກ lactic acidosis. coma hyperosmolar hyperglycemic ທີ່ບໍ່ແມ່ນ ketonic (ໃນເວລາທີ່ນ້ ຳ ຕານໃນເລືອດມັກຈະສູງກ່ວາ 800 ມລກ / 100 ມລໂດຍມີ osmolarity ຫຼາຍກວ່າ 350 mosm / kg) ແມ່ນປົກກະຕິໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບຜູ້ສູງອາຍຸທີ່ເປັນໂລກເບົາຫວານຊະນິດ II. ການປະກົດຕົວທາງຄລີນິກຂອງມັນມັກຈະມີລັກສະນະຂອງການສັບສົນທີ່ເກີດຂື້ນໂດຍອັດຕະໂນມັດ, ຖ່າຍທອດເຂົ້າໄປໃນຄວາມໂງ່ຈ້າແລະສະຕິ, ພ້ອມທັງອາການຂອງການຂາດນ້ ຳ ໃນລະບົບ. ອາການຊັກບ້າ ໝູ ທົ່ວໄປຫຼືບາງສ່ວນແມ່ນເກີດຂື້ນໃນປະມານ 20% ຂອງກໍລະນີ, ແລະການຂາດແຄນມໍເຕີທີ່ຄ້າຍຄືເສັ້ນເລືອດໃນເສັ້ນເລືອດປະມານ 25%. ນອກຈາກນັ້ນ, ການສັ່ນສະເທືອນຫຼືການສັ່ນສະເທືອນເປັນຮູບດາວ, ເສັ້ນເລືອດຝອຍ, ເສັ້ນເລືອດຝອຍ, ການຕົກຕະລຶງແມ່ນເປັນໄປໄດ້. ເປັນຜົນມາຈາກການເພີ່ມຂື້ນຂອງ hyperosmolarity ຢ່າງໄວວາ, ການຍົກລະດັບການເຜົາຜະຫລານທາງເດີນອາຫານພັດທະນາໃນບໍລິເວນຂອງຂົວແລະສ່ວນອື່ນໆຂອງລະບົບປະສາດສ່ວນກາງ. ໃນການກວດຫ້ອງທົດລອງ, ການກວດຫາໂຣກ hyperglycemia ຮ້າຍແຮງ, ບວກກັບອາການຂອງການຂາດນໍ້າໃນຮ່າງກາຍ. ປະມານ ໜຶ່ງ ສ່ວນສີ່ຂອງຄົນເຈັບມີອາຊິດ lactic acidosis, ລະດັບຂອງມັນຕັ້ງແຕ່ເບົາບາງຫາປານກາງ, ແລະຄົນເຈັບຫຼາຍຄົນມີອາການສະແດງເຖິງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ຖ້າບໍ່ມີການປິ່ນປົວ, ຄົນເຈັບທຸກຄົນຈະຕາຍ.
ketoacidosis ໂລກເບົາຫວານ ສ່ວນຫຼາຍມັກພົບໃນຜູ້ປ່ວຍເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແລະເປັນສາເຫດເຮັດໃຫ້ ໝົດ ສະຕິໃນປະມານ 10% ຂອງຄົນເຈັບ. ປົກກະຕິແລ້ວພັດທະນາຢ່າງແນ່ນອນຫຼື subacute. ຄົນເຈັບສ່ວນໃຫຍ່, ເມື່ອເຂົ້າໂຮງ ໝໍ, ມີສະຕິເຕັມຕົວ, ພວກເຂົາມີປະຫວັດຄວາມອຶດຢາກ, ໂຣກ polyuria, ໂຣກອາການຊືມເສົ້າແລະຄວາມອິດເມື່ອຍ. ພວກເຂົາຂາດນ້ ຳ ຢ່າງຈະແຈ້ງ, ພວກເຂົາກັງວົນກ່ຽວກັບອາການປວດຮາກ, ຮາກແລະເຈັບທ້ອງ. ການເຄື່ອນໄຫວຂອງລະບົບຫາຍໃຈແບບປົກກະຕິເລິກໆ (ການຫາຍໃຈຂອງ Kussmaul) ຊີ້ບອກເຖິງ hyperventilation, ບາງສ່ວນແມ່ນການຊົດເຊີຍບາງສ່ວນ ສຳ ລັບການລະລາຍຂອງ acidosis acid.
ພະຍາດເບົາຫວານທີ່ເປັນພະຍາດເບົາຫວານ ມັກຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ໄດ້ຮັບຢາໃນເລືອດໃນເມັດ. ກົນໄກຂອງການສ້າງ lactate ຫຼາຍເກີນໄປແມ່ນບໍ່ຮູ້ເທື່ອ. ອາການທາງຄລີນິກແມ່ນຄືກັນກັບໃນພະຍາດເບົາຫວານ ketoacidosis. ນອກຈາກນັ້ນ, ຍັງມີອາການຊືມເສົ້າຂອງເສັ້ນເລືອດແດງຫລືອາການຊshockອກແລະການບໍ່ມີລະດັບຂອງອົງການ ketone ໃນລະດັບເລືອດໃນ plasma ເລືອດ.
ໂລກເອດສໃນເລືອດ, ກ່ຽວຂ້ອງກັບການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສາມາດສ້າງຄວາມເສຍຫາຍທີ່ເລືອກໃຫ້ກັບຊັ້ນບາງສ່ວນຂອງ cortex, hippocampus, basal ganglia, cerebellum. ຜູ້ປ່ວຍບາງຄັ້ງບໍ່ສັງເກດເຫັນໂຣກຕ່ອມນ້ ຳ ຕານເນື່ອງມາຈາກຄວາມຜິດປົກກະຕິທາງດ້ານຈິດໃຈທີ່ເກີດຈາກການເປັນໂຣກເບົາຫວານຕົວເອງ. ບາງຄັ້ງການໂຈມຕີຂອງການເປັນໂລກເບົາຫວານແມ່ນຖືກສັງເກດເຫັນໂດຍຄົນອື່ນ, ເອົາໃຈໃສ່ກັບການປ່ຽນແປງຂອງພຶດຕິ ກຳ ຂອງຄົນເຈັບ. ການໂຈມຕີຂອງການເປັນໂລກເບົາຫວານສາມາດປະກອບດ້ວຍ delirium, dysfunction ລໍາຕົ້ນກັບ hyperventilation neurogenic ແລະຄວາມເຂັ້ມແຂງຂອງສະຫມອງ, ໂຣກເສັ້ນເລືອດຕັນໃນຄ້າຍຄືກັບການສະແດງອອກທີ່ມີຈຸດສຸມຫຼືໂຣກບ້າຫມູ. ອາການສຸມມັກຈະເກີດຂື້ນຢູ່ໃນສະລອຍນ້ ຳ ສະ ໝອງ ເສັ້ນເລືອດສະ ໝອງ ແຂງ (ເປັນຜົນມາຈາກການປະຕິ ສຳ ພັນຂອງທາດ ນຳ ້ຕານໃນເລືອດແລະ ischemia). ໂຣກຕ່ໍາໃນຕັບ, ເຊິ່ງມັກຈະຖືກກວດພົບໃນລະຫວ່າງການໂຈມຕີ, ສາມາດມີຄຸນຄ່າໃນການວິນິດໄສ. ຄວາມສັບສົນແລະການປ່ຽນແປງພຶດຕິ ກຳ ມັກຈະເກີດຂື້ນເມື່ອນ້ ຳ ຕານຫຼຸດລົງຕໍ່າກວ່າ 3-4 mmol / L, ໂຣກຊorອກແລະໂຣກຊັກບ້າ ໝູ ຫຼຸດລົງຕໍ່າກວ່າ 2-3 mmol / L, ແລະມີອາການມຶນຊາເລິກລົງຕໍ່າກວ່າ 1 mmol / L. ອາການຕ່າງໆຂອງການເປັນໂຣກຕ່ອມນ້ ຳ ຕານໃນເວລາທີ່ທາດນ້ ຳ ຕານໄດ້ຖືກຄວບຄຸມທາງປາກຫຼືທາງເສັ້ນເລືອດ. ບາງຄັ້ງອາການທີ່ຍັງຕົກຄ້າງຢູ່, ເຊິ່ງ, ເມື່ອສະສົມ, ສາມາດເຮັດໃຫ້ເປັນໂລກສະ ໝອງ ເສີຍໄດ້.
ສາເຫດຂອງການ ໝົດ ສະຕິໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານກໍ່ສາມາດເປັນເຊັ່ນກັນ ໂລກປະສາດກ່ຽວຂ້ອງກັບໂຣກຂອງຄວາມລັບຂອງຮໍໂມນ antidiuretic ທີ່ບໍ່ພຽງພໍ, ເຜີຍແຜ່ກ້າມກ້າມ intravascular, hypokalemia, hypophosphatemia, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ເສັ້ນເລືອດຕັນໃນ ischemic.
ດັ່ງນັ້ນ, ໃນບັນດາພະຍາດຂອງຕ່ອມນ້ ຳ ມູກ, ຕ່ອມໄທລອຍ, ຕ່ອມ parathyroid, ຕ່ອມ adrenal, ແລະພະຍາດເບົາຫວານ, ໂຣກໂຣກປະສາດຕ່າງໆເກີດຂື້ນ. ໃນເວລາດຽວກັນ, ມີຄວາມຕັ້ງໃຈ somatogenically, ພວກເຂົານໍາໄປສູ່ການພັດທະນາຂອງວົງຈອນທີ່ໂຫດຮ້າຍໃນເວລາທີ່ຂະບວນການທາງດ້ານເຊື້ອໃນອະໄວຍະວະພາຍໃນເຮັດໃຫ້ເກີດການປ່ຽນແປງຂອງລະບົບປະສາດ, ແລະການລະເມີດຂອງອິດທິພົນຂອງກົດລະບຽບຂອງລະບົບປະສາດເຮັດໃຫ້ເກີດຄວາມຮ້າຍແຮງຂອງຂະບວນການທາງ pathological ໃນອະໄວຍະວະພາຍໃນ.
ບໍ່ໄດ້ຊອກຫາສິ່ງທີ່ທ່ານ ກຳ ລັງຊອກຫາຢູ່ບໍ? ໃຊ້ການຄົ້ນຫາ:
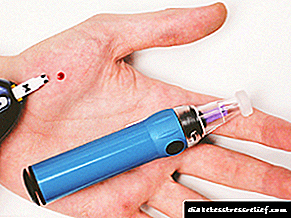
5. ການປ່ຽນແປງຂອງຕົວ ກຳ ນົດການຫ້ອງທົດລອງ ສຳ ລັບພະຍາດເບົາຫວານ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ການບົ່ງມະຕິແມ່ນອີງໃສ່ມາດຖານຂອງຫ້ອງທົດລອງ.
ໃນການກວດເລືອດທົ່ວໄປ ການປ່ຽນແປງບໍ່ແມ່ນລັກສະນະ.
ໃນການກວດເລືອດທາງຊີວະເຄມີ glucose ຖືກ ກຳ ນົດໂດຍວິທີການ glucose oxidase - ປະລິມານ glucose ໃນເລືອດ capillary ແມ່ນ 3.5 - 5.5 mmol / L, ແລະໃນເລືອດ venous ມັນແມ່ນ 0.1 mmol / L ຕ່ ຳ.
ຕາຕະລາງຂ້າງລຸ່ມສະແດງເງື່ອນໄຂຂອງຫ້ອງທົດລອງຕໍ່ໄປນີ້ ສຳ ລັບການບົ່ງມະຕິໂຣກເບົາຫວານທີ່ສະ ເໜີ ໂດຍ WHO ໃນປີ 1999.
Glycemia ໃນເລືອດ capillary, ຖືກກໍານົດໂດຍວິທີການ glucose oxidase, glucol, mmol / l
2 ຊົ່ວໂມງຫລັງອອກ ກຳ ລັງກາຍດ້ວຍນ້ ຳ ຕານ
ໄຂມັນໃນກະແສເລືອດ
ຫຼາຍກ່ວາຫຼືເທົ່າກັບ 5,6
ຫຼາຍກ່ວາຫຼືເທົ່າກັບ 6.1
ຫຼາຍກ່ວາຫຼືເທົ່າກັບ 11.1
ຄວາມອ່ອນເພຍຂອງຄວາມທົນທານຂອງ glucose
ຫຼາຍກ່ວາຫຼືເທົ່າກັບ 7,8
ຖ້າການບົ່ງມະຕິພະຍາດຍັງບໍ່ຈະແຈ້ງຫຼືສົງໃສ, ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ.
ວິຊາດັ່ງກ່າວເອົາເລືອດ capillary ຈາກນິ້ວມືໃສ່ກະເພາະອາຫານຫວ່າງເພື່ອ ກຳ ນົດເນື້ອໃນຂອງນ້ ຳ ຕານໃນເບື້ອງຕົ້ນ. ຫລັງຈາກນັ້ນ, ລາວດື່ມນ້ ຳ ຕານ 75 g ລະລາຍໃນ 250-300 ມລຂອງນ້ ຳ ປະມານ 5-15 ນາທີ. ຕົວຢ່າງເລືອດທີສອງແມ່ນໃຊ້ເວລາ 2 ຊົ່ວໂມງຫຼັງຈາກກິນ glucose. ໃນລະຫວ່າງການທົດສອບ, ຄົນເຈັບບໍ່ຄວນສູບຢາແລະເຮັດກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍ.
ພະຍາດເບົາຫວານແມ່ນສະພາບທາງດ້ານພະຍາດເຊິ່ງໃນໄລຍະໄວ glycemia ຈະມີຫຼາຍກ່ວາຫຼືເທົ່າກັບ 6.1 mmol / L, ແລະຫຼັງຈາກການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານຈະມີຫຼາຍກ່ວາຫຼືເທົ່າກັບ 11,1 mmol / L.
ຄວາມອ່ອນເພຍຂອງຄວາມທົນທານຂອງ glucose. ເງື່ອນໄຂ ສຳ ລັບການບົ່ງມະຕິກ່ຽວກັບຄວາມທົນທານຂອງນ້ ຳ ຕານໃນລະດັບແມ່ນລະດັບ glycemia ໜ້ອຍ ກວ່າ 6.1 mmol / ເທິງທ້ອງເປົ່າ, ແລະຫລັງຈາກໂຫລດດ້ວຍ glucose - hyperglycemia ໃນລະດັບຈາກ 7,8 ເຖິງ 11.1 mmol / L.
ການອົດອາຫານ glycemia. ມາດຖານດ້ານການວິນິດໄສແມ່ນໄວເກີນໄປ hyperglycemia (ເທົ່າກັບຫຼືສູງກວ່າ 5,6 mmol / L), i.e. ມີການຜະລິດອິນຊູລິນບໍ່ພຽງພໍໃນເວລາພັກຜ່ອນ, ແລະໃນເວລາດຽວກັນການຕອບສະ ໜອງ ຂອງກະຕຸກໃນການຕອບສະ ໜອງ ຕໍ່ການໂຫຼດຂອງນ້ ຳ ຕານ.
ຈາກຕົວ ກຳ ນົດການ ນຳ ໃຊ້ສານເຄມີອື່ນໆ, ສາມາດ ກຳ ນົດທາດໂມໂມໂກລຮິມລິນ HbA1c, ທາດ fructosamine, ເຊິ່ງລະດັບທີ່ກ່ຽວຂ້ອງກັບລະດັບ glycemia.
ເນື່ອງຈາກການເຮັດວຽກຂອງໄຂມັນ lipid ທີ່ກະທົບກະເທືອນ, ການກະຕຸ້ນຂອງ lipolysis, ແລະການເພີ່ມຂື້ນຂອງຂະບວນການ peroxidation lipid ໃນການວິເຄາະທາງຊີວະວິທະຍາຂອງເລືອດ, ອົງການຈັດຕັ້ງ ketone ສາມາດຖືກກໍານົດ, ເຊິ່ງປະກອບມີອາຊິດໂຕນ, ອາຊິດ acetoacetic ແລະກົດ b-hydroxybutyric.
ມັນເປັນໄປໄດ້ທີ່ຈະຕັດສິນລະດັບຂອງການຊົດເຊີຍຂອງໂລກເບົາຫວານແລະການປິ່ນປົວໂດຍຂໍ້ມູນປະ ຈຳ ວັນຂອງນ້ ຳ ຕານໃນເລືອດ. ໃນກໍລະນີນີ້, ການເກັບຕົວຢ່າງເລືອດ capillary ແມ່ນຖືກປະຕິບັດໃນເວລາກາງເວັນທຸກໆ 3 ຊົ່ວໂມງດ້ວຍອາຫານປົກກະຕິ. ນີ້ແມ່ນສິ່ງ ຈຳ ເປັນທີ່ຈະເລືອກປະລິມານແລະ ກຳ ນົດເວລາໃນການບໍລິຫານອິນຊູລິນ.
ປັດສະວະ. ໃນປັດສະວະຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ທາດນ້ ຳ ຕານແມ່ນຂາດຫຼືຖືກ ກຳ ນົດໃນປະລິມານທີ່ຕາມຮອຍ, ເພາະວ່າມັນຖືກແຊນລົງຢ່າງສົມບູນໃນຫຼອດຂອງ ໝາກ ໄຂ່ຫຼັງ. ວິທີການທີ່ມີຄຸນນະພາບຫຼາຍຢ່າງ ສຳ ລັບການ ກຳ ນົດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວແມ່ນຖືກ ນຳ ໃຊ້: ການທົດສອບ Nilander, ວິທີການ glucose oxidase, ໂດຍ ນຳ ໃຊ້ເສັ້ນທົດລອງ glucose. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໂຣກ glucosuria ແມ່ນມີລັກສະນະທັງໃນການຮັບໃຊ້ຄັ້ງດຽວແລະໂດຍສະເພາະໃນປັດສະວະປະ ຈຳ ວັນ.
ໃນການວິເຄາະທົ່ວໄປຂອງປັດສະວະ, ການກໍານົດຄຸນນະພາບຂອງອົງການຈັດຕັ້ງ ketone ຍັງສາມາດປະຕິບັດໄດ້. ຕາມປົກກະຕິ, ຮ່າງກາຍຂອງ ketone ໃນຍ່ຽວບໍ່ໄດ້ຖືກກວດພົບ. ດ້ວຍໄລຍະຍາວຂອງພະຍາດ, ການຊົດເຊີຍທີ່ບໍ່ດີແລະແນວໂນ້ມຂອງພະຍາດ ketoacidosis, ketonuria ຖືກກວດພົບ.
ໂຣກໂຣກເບົາຫວານໃນເດັກເກີດ ໃໝ່ ແລະເດັກນ້ອຍ
ໂຣກໂຣກເບົາຫວານ "ເດັກນ້ອຍ" ທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນໂຣກໂຣກ Moriak ແລະ Nobekur.
ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາພາວະແຊກຊ້ອນຮ້າຍແຮງຂອງພະຍາດເບົາຫວານໃນໄວເດັກແລະໄວ ໜຸ່ມ ເນື່ອງຈາກການເປັນໂຣກເບົາຫວານເປັນເວລາດົນກັບພະຍາດ ketoacidosis ແລະພະຍາດຫຼອດເລືອດໃນເລືອດ. ໃນປະຈຸບັນ, ດ້ວຍການຮັກສາລະບົບອິນຊູລິນຢ່າງພຽງພໍແລະຕິດຕາມກວດການ້ ຳ ຕານໃນຮ່າງກາຍຢ່າງຕໍ່ເນື່ອງ, ໂຣກນີ້ໄດ້ກາຍເປັນສິ່ງທີ່ຫາຍາກ.
ອາການຂອງໂຣກ Moriak:
- ຊັກຊ້າໃນການເຕີບໃຫຍ່, ການພັດທະນາທາງເພດແລະຮ່າງກາຍ. ການສ້າງຕັ້ງລັກສະນະທາງເພດຂັ້ນສອງແມ່ນຊ້າລົງ, ໃນເດັກຍິງປະ ຈຳ ເດືອນມາບໍ່ປົກກະຕິ,
- ໂລກກະດູກພຸນ
- ຕັບໃຫຍ່
- ໂລກອ້ວນປານກາງ, ລັກສະນະຂອງໃບ ໜ້າ "ຮູບຊົງດວງຈັນ".
ການເພີ່ມຂື້ນຂອງທ້ອງທີ່ມີໂຣກນີ້ເກີດຂື້ນບໍ່ພຽງແຕ່ເນື່ອງຈາກຊັ້ນໄຂມັນ, ແຕ່ກໍ່ຍ້ອນວ່າຕັບໃຫຍ່.
ໃນກໍລະນີນີ້, ການເຮັດວຽກຂອງຕັບຍັງປົກກະຕິ. ການຮັກສາປະກອບດ້ວຍການຊົດເຊີຍ ສຳ ລັບພະຍາດແລະຮັກສາມັນ. ດ້ວຍການຮັກສາໃຫ້ທັນເວລາ, ການຄາດຄະເນ ສຳ ລັບຊີວິດແມ່ນເອື້ອ ອຳ ນວຍ.

ອາການທາງຄລີນິກຂອງໂຣກນີ້ຄ້າຍກັບໂຣກ Moriak.
ມີອາການແຊກຊ້ອນທີ່ຈະເປັນໂຣກເບົາຫວານໃນໄລຍະຍາວໃນເດັກທີ່ບໍ່ມີນ້ ຳ ໜັກ ເກີນ.
ໂຣກດັ່ງກ່າວແມ່ນສະແດງໂດຍການເສື່ອມຂອງຕັບ, ພ້ອມທັງການຊັກຊ້າໃນການພັດທະນາທາງເພດແລະຮ່າງກາຍ.
ການປິ່ນປົວແມ່ນຄືກັນກັບໂຣກ Moriak: ການຊົດເຊີຍທີ່ ໝັ້ນ ຄົງ ສຳ ລັບພະຍາດ.
ບັນດາເງື່ອນໄຂທີ່ເປັນລັກສະນະສະເພາະຂອງບັນດາໂຣກ Moriak ແລະ Nobekur ແມ່ນປີ້ນກັບກັນໃນກໍລະນີຫຼາຍທີ່ສຸດ. ການຊົດເຊີຍຂອງຂະບວນການທາງເດີນອາຫານເຮັດໃຫ້ເປັນປົກກະຕິຂອງການພັດທະນາການຈະເລີນເຕີບໂຕແລະຄຸນລັກສະນະທາງເພດຂັ້ນສອງ.
ຈະກວດຫາໂຣກນີ້ໄດ້ແນວໃດ?
 ການບົ່ງມະຕິໂຣກເບົາຫວານປະກອບມີການຜ່ານການທົດສອບທີ່ ເໝາະ ສົມ, ພ້ອມທັງການ ນຳ ໃຊ້ວິທີເຄື່ອງມືທີ່ທັນສະ ໄໝ.
ການບົ່ງມະຕິໂຣກເບົາຫວານປະກອບມີການຜ່ານການທົດສອບທີ່ ເໝາະ ສົມ, ພ້ອມທັງການ ນຳ ໃຊ້ວິທີເຄື່ອງມືທີ່ທັນສະ ໄໝ.
ການວິເຄາະຄັ້ງ ທຳ ອິດແລະຕົ້ນຕໍທີ່ຕ້ອງໄດ້ສົ່ງໃຫ້ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທີ່ສົງໃສວ່າເປັນຕົວຢ່າງຂອງເລືອດ. ເປັນເວລາຫລາຍມື້ກ່ອນທີ່ຈະບໍລິຈາກເລືອດເພື່ອວິເຄາະ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ຍຶດຕິດກັບຄາບອາຫານແລະປ່ຽນຮູບແບບການ ດຳ ລົງຊີວິດແບບ ທຳ ມະດາຂອງທ່ານ.
ມັນຄວນຈະສັງເກດວ່າເພື່ອຈະໄດ້ຮັບຜົນທີ່ຖືກຕ້ອງ, ມັນ ຈຳ ເປັນຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບບາງຢ່າງ:
- ເລືອດແມ່ນບໍລິຈາກໃນຕອນເຊົ້າແລະໃນກະເພາະອາຫານຫວ່າງເປົ່າເທົ່ານັ້ນ
- ຄາບສຸດທ້າຍຄວນຈະເປັນຢ່າງ ໜ້ອຍ ສິບຊົ່ວໂມງກ່ອນລະບຽບການ
- ໃນມື້ກ່ອນການສຶກສາ, ສະຖານະການທີ່ມີຄວາມກົດດັນແລະອາການຊemotionalອກທີ່ເຂັ້ມແຂງທີ່ເພີ່ມທະວີການປະຕິບັດຄວນຫຼີກເວັ້ນ.
ນອກຈາກນັ້ນ, ຂັ້ນຕອນການວິນິດໄສແລະການສຶກສາທີ່ອາດຈະມີສ່ວນຮ່ວມປະກອບມີ:
- ທົດສອບທີ່ ກຳ ນົດລະດັບຂອງຄວາມທົນທານ glucose -
- ວິເຄາະນະໂຍບາຍດ້ານຂອງຕົວຊີ້ວັດທີ່ບົ່ງບອກເຖິງການພັດທະນາຂອງglycemiaлик
- ການວິເຄາະທົ່ວໄປຂອງປັດສະວະໄດ້ຖືກປະຕິບັດເພື່ອກໍານົດຂໍ້ມູນເຊັ່ນວ່າມີທາດໂປຼຕີນ, ເມັດເລືອດຂາວແລະລະດັບ glucose ໃນສະພາບຫ້ອງທົດລອງ, ການວິເຄາະສາມາດປະຕິບັດໄດ້ສໍາລັບການປະກົດຕົວຂອງ acetone ໃນປັດສະວະ -
- ເລືອດແມ່ນໃຫ້ ສຳ ລັບການມີ hemoglobin glycosylated, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງລະດັບຂອງການພັດທະນາຂອງໂລກເບົາຫວານ
- ຜົນຂອງການກວດເລືອດ biochemical ສາມາດ ກຳ ນົດການເຮັດວຽກປົກກະຕິຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງ
- ອີງຕາມຜົນຂອງການກວດເລືອດ, ທ່ານຍັງສາມາດໄດ້ຮັບຂໍ້ມູນກ່ຽວກັບລະດັບຂອງອິນຊູລິນ.
ນອກຈາກນັ້ນ, ການປຶກສາຫາລືແລະການກວດກາໂດຍນັກຊ່ຽວຊານດ້ານໂອຕາວິທະຍາອາດຈະມີຄວາມ ຈຳ ເປັນ, ຍ້ອນສາຍຕາທີ່ເສື່ອມໂຊມຫຼາຍ. ຜູ້ຊ່ຽວຊານດ້ານການແພດຈະກວດເບິ່ງເງິນທຶນແລະ ກຳ ນົດລະດັບຂອງການສູນເສຍສາຍຕາ.
ໃນບາງກໍລະນີ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ສະແກນ ultrasound ຂອງອະໄວຍະວະທ້ອງແລະ electrocardiogram, ເນື່ອງຈາກວ່າພະຍາດດັ່ງກ່າວສົ່ງຜົນກະທົບທາງລົບຕໍ່ລະບົບ cardiovascular.
ທິດທາງຕົ້ນຕໍຂອງການຮັກສາ
ການຮັກສາພະຍາດແມ່ນຂື້ນກັບການບົ່ງມະຕິຂອງແພດ. ການປິ່ນປົວແບບປະສົມ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ຄວນປະກອບມີ:
- ການຮັກສາຢາ
- ອາຫານການກິນꓼ
- ອອກ ກຳ ລັງກາຍ.
ການປິ່ນປົວດ້ວຍ Insulin, ໃນກໍລະນີນີ້, ແມ່ນຖືກ ກຳ ນົດໂດຍລະດັບຂອງການພັດທະນາພະຍາດແລະຄຸນລັກສະນະຂອງແຕ່ລະຄົນຂອງຄົນເຈັບແຕ່ລະຄົນ. ໂຄງການດຽວທີ່ຈະ ນຳ ໃຊ້ກັບຄົນເຈັບທຸກຄົນໂດຍບໍ່ມີຂໍ້ຍົກເວັ້ນບໍ່ມີໃນທຸກວັນນີ້.
ໃນການຮັກສາໂຣກເບົາຫວານປະເພດ 2, ຢາພິເສດແມ່ນໃຊ້ເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ນອກຈາກນັ້ນ, ການປະຕິບັດຕາມອາຫານທີ່ໄດ້ ກຳ ນົດໄວ້ແລະການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍແມ່ນມີຄວາມ ຈຳ ເປັນ. ການປິ່ນປົວດ້ວຍຢາ, ຕາມກົດລະບຽບ, ປະກອບມີການກິນຢາຕ້ານພະຍາດເບົາຫວານທີ່ຕ້ອງໄດ້ຮັບການປະຕິບັດ ໜຶ່ງ ຫຼືສອງຄັ້ງຕໍ່ມື້.ຖ້າພວກເຂົາບໍ່ມີປະສິດຕິຜົນ, ແພດທີ່ເຂົ້າຮ່ວມອາດຈະຕັດສິນໃຈກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ສ່ວນຫຼາຍມັກ, ການປິ່ນປົວດ້ວຍ insulin ເລີ່ມຕົ້ນໃຊ້ໃນກໍລະນີຕໍ່ໄປນີ້:
- ຄົນເຈັບເລີ່ມສູນເສຍນ້ ຳ ໜັກ ຢ່າງໄວວາ
- ຢາທີ່ກິນບໍ່ໄດ້ຜົນທີ່ຕ້ອງການ
- ພະຍາດເລີ່ມຕົ້ນທີ່ຈະພັດທະນາຢ່າງໄວວາ, ອາການທໍາອິດຂອງອາການແຊກຊ້ອນຂອງມັນປາກົດ.
ພ້ອມດຽວກັນກັບການປິ່ນປົວດ້ວຍອິນຊູລິນ, ອາຫານພິເສດແມ່ນໃຊ້ໃນຂັ້ນຕອນການປິ່ນປົວ, ເຊິ່ງຊ່ວຍໃຫ້ລະດັບ glucose ໃນເລືອດຫຼຸດລົງ.
ຄາບອາຫານແມ່ນພັດທະນາໂດຍອີງໃສ່ຫຼັກການດັ່ງຕໍ່ໄປນີ້:
- ຜະລິດຕະພັນອະນຸມັດ ສຳ ລັບການ ນຳ ໃຊ້. ເຄື່ອງດື່ມເຫລົ່ານີ້ປະກອບມີຜັກແລະຜັກສົດ, ເຫັດສົດຫລືດອງ, ແລະເຄື່ອງດື່ມທີ່ບໍ່ມີນໍ້າຕານແລະຄາເຟອີນ.
- ການ ຈຳ ກັດສັດປີກຫລືປາທີ່ບໍ່ມີໄຂມັນ, ໄຂ່, ຫມາກໄມ້ປ່າເມັດແລະ ໝາກ ໄມ້ບາງຊະນິດທີ່ບໍ່ມີສີສົ້ມ. ໃນປະລິມານທີ່ ເໝາະ ສົມ, ການ ນຳ ໃຊ້ຜະລິດຕະພັນນົມທີ່ມີປະລິມານໄຂມັນຫຼຸດລົງແມ່ນຖືກອະນຸຍາດ.
ນອກຈາກນັ້ນ, ອາຫານທີ່ຕ້ອງຫ້າມທັງ ໝົດ ຄວນຖືກຍົກເວັ້ນຈາກອາຫານ.
ໃນວິດີໂອໃນບົດຄວາມນີ້, Elena Malysheva ເວົ້າກ່ຽວກັບອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານແລະການບົ່ງມະຕິຂອງມັນ.