Biosulin N: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
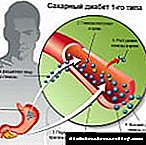
Insulin Biosulin ແມ່ນມະນຸດ ອິນຊູລິນໄດ້ຮັບໂດຍເຕັກໂນໂລຢີທີ່ສົມບູນແບບ DNA. ມີສາມແນວພັນ ໄບໂອລິນ: 30/40 (biphasic), ການສະແດງສັ້ນແລະລະລາຍສັ້ນ. ທຸກຊະນິດ ອິນຊູລິນທີ່ມີການ ກຳ ເນີດທາງພັນທຸ ກຳ ພົວພັນກັບ receptor ເຍື່ອຫ້ອງແລະປະກອບເປັນສະລັບສັບຊ້ອນ. ມັນຊ່ວຍກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນແລະການສັງເຄາະຂອງເອນໄຊພື້ນຖານ. ການຫຼຸດລົງຂອງນ້ ຳ ຕານແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງການດູດຊືມແລະການດູດຊຶມຂອງມັນ.
Biosulin N ມີໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ. ປະຫວັດຄວາມເປັນມາຂອງການກະ ທຳ ຂອງມັນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນແມ່ນແຕ່ໃນຄົນດຽວກັນ. ດ້ວຍການສັກຢາ subcutaneous, ການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນສັງເກດຫຼັງຈາກປະມານ 1-2 ຊົ່ວໂມງ, ຫຼັງຈາກ 5 ແລະ 12 ຊົ່ວໂມງຜົນກະທົບສູງສຸດແມ່ນບັນລຸໄດ້, ແລະໄລຍະເວລາຂອງການປະຕິບັດແມ່ນແຕກຕ່າງກັນພາຍໃນ 19-24 ຊົ່ວໂມງ.
Biosulin P ມີຜົນກະທົບສັ້ນ. ດ້ວຍການສັກຢາ subcutaneous, ມັນປະຕິບັດຫຼັງຈາກ 30 ນາທີ, ຜົນກະທົບສູງສຸດແມ່ນພາຍໃນ 2-4 ຊົ່ວໂມງ, ແລະໄລຍະເວລາແມ່ນ 7-8 ຊົ່ວໂມງ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
- ຂື້ນກັບ insulin ພະຍາດເບົາຫວານ (ປະເພດ 1)
- insulin ເອກະລາດ ພະຍາດເບົາຫວານ (ປະເພດ 2) ທີ່ມີການຕໍ່ຕ້ານກັບຕົວແທນທາງປາກ, ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານແລະກັບພະຍາດຕ່າງໆ.
ການນໍາໃຊ້ຂອງ Biosulin P ແມ່ນສະແດງໃຫ້ເຫັນສໍາລັບສະພາບສຸກເສີນກັບ ພະຍາດເບົາຫວານທີ່ເສື່ອມໂຊມ.
ຜົນຂ້າງຄຽງ
- ເຫື່ອອອກ ເຈັບຫົວ, palpitations, ຄວາມອຶດຫິວ, ສັ່ນສະເທືອນ, paresthesiaຄວາມຕື່ນເຕັ້ນ
- ອາການເລືອດໄຫຼໃນສະຕິ,
- ແຜ່ນ ໜັງ ຂອງ Quinckeຜື່ນຜິວຫນັງ ອາການຊshockອກ anaphylactic,
- ໃຄ່ບວມ,
- ຜິດປົກກະຕິ refraction
- hyperemia ຢູ່ບ່ອນສັກຢາ lipodystrophy (ດ້ວຍການ ນຳ ໃຊ້ທີ່ຍາວນານ).
Biosulin, ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ (ວິທີການແລະຂະ ໜາດ)
Biosulin N ຖືກນໍາໃຊ້ສໍາລັບການບໍລິຫານ subcutaneous. ໃຊ້ຢ່າງດຽວຫຼືປະສົມກັບຄົນອື່ນ. ອິນຊູລິນ. ປະລິມານທີ່ຖືກກໍານົດໂດຍທ່ານຫມໍ. ປະລິມານສະເລ່ຍຕໍ່ມື້ແມ່ນ 0.5 ຫາ 1 IU ຕໍ່ກິໂລຂອງນໍ້າ ໜັກ. ສ່ວນຫຼາຍແລ້ວ, ການສັກຢາແມ່ນໃຊ້ໃນບໍລິເວນຂາຂາຫລືທາງ ໜ້າ ທ້ອງ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ຮູບລັກສະນະຂອງ lipodystrophy, ທ່ານຈໍາເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
Biosulin P ແມ່ນບໍລິຫານແບບ subcutaneously, intramuscularly ແລະ intravenously. ປະລິມານປະ ຈຳ ວັນສະເລ່ຍຍັງຖືກຄິດໄລ່. ແນະ ນຳ ກ່ອນ 30 ນາທີ.
ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy, ຢານີ້ຖືກປະຕິບັດ 3 ຄັ້ງ / ມື້ (ບາງຄັ້ງ 6 ຄັ້ງ). ຄົນເຈັບປະຕິບັດການສັກຢາ subcutaneous ຕົວເອງ, ແລະການສັກຢາ intramuscular ແລະ intravenous ແມ່ນປະຕິບັດພຽງແຕ່ຢູ່ໃນສະຖາບັນການແພດພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານຫມໍ. ການດັດປັບຂະ ໜາດ ໃຫ້ຖືກປະຕິບັດ ສຳ ລັບພະຍາດຕິດຕໍ່, ໄຂ້, ກ່ອນການຜ່າຕັດ, ເຊັ່ນດຽວກັນກັບການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ. ການຫັນປ່ຽນຈາກຢາ ໜຶ່ງ ຊະນິດໄປຫາອີກ ໜຶ່ງ ແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມ ນຳ ້ຕານໃນເລືອດ.
ຢາທັງສອງຖືກສັກດ້ວຍເຂັມຂັດອິນຊູລິນ, ແລະປາກກາຊີວະພາບ biosulin ຊ່ວຍໃຫ້ທ່ານສາມາດໃຊ້ໄສ້ຕອງພຽງ 3 ມລ. ໃນກໍລະນີນີ້, ທ່ານຈໍາເປັນຕ້ອງໃຊ້ປາກກາ syringe ປາກກາຊີວະພາບ ແລະປະຕິບັດຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້. ໄສ້ຕອງແມ່ນມີຈຸດປະສົງເພື່ອ ນຳ ໃຊ້ແຕ່ລະຄົນແລະບໍ່ຕ້ອງເຕີມເງິນ.
ກິນເພາະຖ້າກິນ
ມັນສະແດງອອກໃນຕົວຂອງມັນເອງວ່າເປັນສະພາບທີ່ມີທາດໂລຫະ: ອາການເຫື່ອອອກ, ເພດານປາກ, ຄວາມອຶດຢາກ, ຄວາມອຶດຢາກ, ສັ່ນສະເທືອນ, paresthesiaຄວາມຕື່ນເຕັ້ນ ເຈັບຫົວ. ໃນບາງກໍລະນີພັດທະນາ ອາການເລືອດໄຫຼໃນສະຕິ.
ການຮັກສາງ່າຍ ໂລກເອດສໃນເລືອດ ປະກອບດ້ວຍການກິນນ້ ຳ ຕານ, ຊາຫວານຫຼືຜະລິດຕະພັນທາດແປ້ງ (ເຂົ້າ ໜົມ ຫວານ, cookies, ເຂົ້າ ໜົມ ຫວານ). ໃນກໍລະນີຮ້າຍແຮງ (ເສຍສະຕິ) ສັກວິທີແກ້ໄຂ 40% dextrose ຢ່າງເຂັ້ມງວດ, ແລະຍ່ອຍ - glucagon. ຫຼັງຈາກຄົນເຈັບຮູ້ສຶກສະຕິ, ພວກເຂົາແນະ ນຳ ໃຫ້ກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ.
ການໂຕ້ຕອບ
ຜົນກະທົບຂອງຢາດັ່ງກ່າວໄດ້ຖືກເສີມຂະຫຍາຍໂດຍ: ຕົວແທນການລະລາຍທາດໃນເລືອດປາກ, ຕົວຍັບຍັ້ງ monoamine oxidasecarbonic anhydrase angiotensin ປ່ຽນເປັນ enzymesulfonamides, ບໍ່ເລືອກ blockers beta, octreotide, bromocriptineanabolic steroids ໜວດ, tetracyclines, ketoconazole, pyridoxine, cyclophosphamide, theophylline, fenfluramine, ການກະກຽມ lithium, ເອທານອນ.
ຜົນກະທົບຂອງຢາຈະອ່ອນລົງໂດຍ: glucocorticosteroidsຢາຄຸມ ກຳ ເນີດທາງປາກ heparinຢາຕ້ານເຊື້ອ thiazide, tricyclic antidepressants, danazol, clonidine, sympathomimetics, ຕົວຄວບຄຸມແຄວຊຽມ, morphine, phenytoin, diazoxide, ສານນິໂຄຕິນ. ເມື່ອສະ ໝັກ reserpine ແລະ ນ້ ຳ ເກືອ ທັງຄວາມອ່ອນແອແລະການຂະຫຍາຍຜົນກະທົບໄດ້ຖືກບັນທຶກໄວ້.
ການທົບທວນກ່ຽວກັບ biosulin
ຢາຂອງທາງເລືອກໃນການປິ່ນປົວຄົນເຈັບດ້ວຍ SD ແມ່ນ ອິນຊູລິນວິສະວະ ກຳ ພັນທຸ ກຳ ບຸກຄົນທີ່ມີຄວາມຄ້າຍຄືກັນໃນໂຄງສ້າງທາງເຄມີກັບມະນຸດ. ອີງຕາມສະຫະພັນໂຣກເບົາຫວານສາກົນ, ມີພຽງແຕ່ສິ່ງເຫລົ່ານີ້ ອິນຊູລິນ ນຳ ໃຊ້ທົ່ວໂລກ. ປະໂຫຍດຂອງພວກມັນແມ່ນປະສິດທິພາບແລະຄວາມປອດໄພ, ເຊິ່ງພົວພັນກັບກະຊວງສາທາລະນະສຸກຂອງສະຫະພັນຣັດເຊຍແນະ ນຳ ໃຫ້ໃຊ້ເດັກໄວລຸ້ນ, ເດັກນ້ອຍແລະແມ່ຍິງຖືພາເພື່ອປິ່ນປົວ. ຜົນຂອງການສຶກສາກ່ຽວກັບຢາດັ່ງກ່າວໄດ້ສະແດງໃຫ້ເຫັນວ່າເນື້ອໃນຂອງເອນໄຊຕັບ, ໄຂມັນໃນຕັບ, ໄນໂຕຣເຈນທີ່ຍັງເຫຼືອ, creatinine ແລະ urea ຍັງຄົງຢູ່ໃນຂອບເຂດປົກກະຕິໃນລະຫວ່າງການ ນຳ ໃຊ້. ບໍ່ມີໃຜມີອາການແພ້ໃດໆ.
ປະໂຫຍດອີກອັນ ໜຶ່ງ (ສິ່ງນີ້ ນຳ ໃຊ້ກັບການກະກຽມທີ່ຍາວນານ) ແມ່ນວ່າທາດໂປຼຕີນຖືກໃຊ້ເປັນການຍືດຍາວ. ທາດໂປຼຕີນ (ອັນທີ່ເອີ້ນວ່າ ອິນຊູລິນ NPH), ບໍ່ແມ່ນສັງກະສີ. ອິນຊູລິນ NPH ສາມາດປະສົມກັບຢາທີ່ມີການສະແດງສັ້ນໆໃນ ໜຶ່ງ ເຂັມແລະສິ່ງນີ້ຈະບໍ່ ນຳ ໄປສູ່ການປ່ຽນແປງຂອງແພດການຢາ. ເຖິງວ່າຈະມີຂໍ້ດີທັງ ໝົດ, ມີການທົບທວນທາງລົບແລະຄົນເຈັບຫຼາຍຄົນມັກຢາທີ່ ນຳ ເຂົ້າ (ມະນຸດສາດ, NovoRapid).
- «... ຂ້ອຍໄດ້ກັກລາວໄວ້ເປັນເວລາຫລາຍເດືອນແລ້ວ. ທຸກຢ່າງແມ່ນດີ, ແຕ່ຂ້ອຍຄິດວ່າບໍ່ມີຫຍັງດີກ່ວາ Humalog».
- «... ແມ່ຕູ້ກ່ຽວກັບ Biosulin. ນ້ ຳ ຕານສາມາດໄດ້ຮັບການຊົດເຊີຍ, ແຕ່ວ່າສາຍຕາຫຼຸດລົງແລະຕີນເປັນໂລກເບົາຫວານ».
- «... ເປັນເວລາຫລາຍມື້ທີ່ຂ້ອຍຢູ່ມັນ. ອອກຢູ່ຄລີນິກ. ມັນຮ້າຍແຮງກວ່າເກົ່າ - ນໍ້າຕານ ສຳ ລັບ 20! ບໍ່ຊ່ວຍ!».
- «... ສ່ວນບຸກຄົນ, Biosulin N ບໍ່ໄດ້ຊ່ວຍຂ້ອຍ, ແລະ Biosulin P ແມ່ນດີ».
ປ່ອຍແບບຟອມແລະສ່ວນປະກອບຂອງຢາ
ຢາ Biosulin N ແມ່ນມີຢູ່ໃນຮູບແບບຂອງການລະງັບທີ່ມີຈຸດປະສົງໃນການບໍລິຫານ subcutaneous ໃນແກ້ວຂະ ໜາດ 5 ແລະ 10 ແກ້ວທີ່ຈະແຈ້ງ.
ສ່ວນປະກອບ ສຳ ຄັນຂອງຢາແມ່ນ insulin ພັນທຸ ກຳ ຂອງມະນຸດ 100 IU. ຢາດັ່ງກ່າວຍັງມີສ່ວນປະກອບຊ່ວຍ: ນ້ ຳ ສຳ ລັບສັກ, ສັງກະສີອໍອໍ, sodium phosphate sodium, glycerol.
ຄຸນສົມບັດທາງການຢາຂອງຢາ
Biosulin H ແມ່ນອິນຊູລິນຂອງມະນຸດ, ເຊິ່ງໄດ້ຮັບໂດຍເຕັກໂນໂລຢີທາງພັນທຸ ກຳ ໂດຍ ນຳ ໃຊ້ DNA ຂອງມະນຸດທີ່ສົມບູນແບບ. ເຄື່ອງມືນີ້ມີຜົນຕໍ່ການຮັກສາຂອງໄລຍະກາງ. ການເຂົ້າໄປໃນປະຕິກິລິຍາ, ຢາເສບຕິດປະກອບເປັນສະລັບສັບຊ້ອນ insulin-receptor ເພື່ອແນໃສ່ການກະຕຸ້ນຂະບວນການ intracellular. ພາຍໃຕ້ອິດທິພົນຂອງຢາ, ລະດັບ glucose ໃນເລືອດແລະອັດຕາການຜະລິດ glucose ໂດຍຕັບຈະຫຼຸດລົງ.
ໄລຍະການປິ່ນປົວທີ່ໄດ້ລະບຸໄວ້ຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍອັດຕາການດູດຂອງຢາ, ເຊິ່ງສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບວິທີການໃນການບໍລິຫານຢາແລະສະຖານທີ່ສັກຢາ.
ຫຼັງຈາກການແນະ ນຳ Biosulin N ໃຕ້ຜິວ ໜັງ, ການເລີ່ມຕົ້ນຂອງຜົນກະທົບດ້ານການຮັກສາຂອງມັນຖືກສັງເກດພາຍຫຼັງ 1 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດແມ່ນບັນລຸໄດ້ພາຍຫຼັງ 5-10 ຊົ່ວໂມງ, ເວລາປະຕິບັດທັງ ໝົດ ປະມານ 18-20 ຊົ່ວໂມງ.
ປະລິມານການດູດຊຶມຂອງຢາແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບດ້ານການປິ່ນປົວຂອງມັນສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບສະຖານທີ່ບໍລິຫານຂອງອິນຊູລິນ (ຂາ, ກະເພາະ, ກົ້ນ), ປະລິມານຢາແລະຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນແກ້ວ. ຫຼັງຈາກການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ, ຢາບໍ່ໄດ້ຖືກແຈກຢາຍຢ່າງທົ່ວເຖິງໃນທົ່ວເນື້ອເຍື່ອ. Insulin ບໍ່ໄດ້ຂ້າມສິ່ງກີດຂວາງທີ່ເກີດຂື້ນໃຫ້ລູກແລະນົມແມ່. ມັນຖືກຂັບຖ່າຍຜ່ານ ໝາກ ໄຂ່ຫຼັງຕາມ ທຳ ມະຊາດ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ຢາ Biosulin N ແມ່ນຖືກສັ່ງໃຫ້ຄົນເຈັບໃນກໍລະນີດັ່ງກ່າວ:
- ໂຣກເບົາຫວານປະເພດ 1,
- ໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ບໍ່ແມ່ນສານອິນຊູລິນ - ເປັນການພັດທະນາສະພາບຂອງສິ່ງເສບຕິດຊະນິດອື່ນທີ່ເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດຫຼຸດລົງໃນການໃຊ້ປາກ.
ປະລິມານຢາແລະການບໍລິຫານ
ຢາ Biosulin N ແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ. ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ, ທ່ານ ໝໍ ເລືອກປະລິມານທີ່ມີປະສິດຕິຜົນທີ່ ຈຳ ເປັນຕາມ ລຳ ດັບຂອງບຸກຄົນຢ່າງເຂັ້ມງວດ. ມັນຂື້ນກັບລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ຄວາມຮ້າຍແຮງຂອງຂະບວນການທາງ pathological, ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ, ອາຍຸແລະຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງຄົນເຈັບ. ປະລິມານປະລິມານປະ ຈຳ ວັນຂອງຢາ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຈາກນ້ ຳ ໜັກ ຮ່າງກາຍ 0.5 ຫາ 1 IU / kg.
ກ່ອນທີ່ຈະແນະ ນຳ ຢາພາຍໃຕ້ຜິວ ໜັງ, ຂວດຄວນໄດ້ຮັບການອົບອຸ່ນໃຫ້ກັບອຸນຫະພູມໃນຫ້ອງ, ຖືຝາອັດເປັນເວລາຫລາຍນາທີຢູ່ໃນມືຂອງທ່ານ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຢາດັ່ງກ່າວຖືກສີດໃສ່ໃຕ້ຜິວ ໜັງ ເຂົ້າໄປໃນກົກ, ແຕ່ ສຳ ລັບຈຸດປະສົງເຫຼົ່ານີ້, ທ່ານຍັງສາມາດໃຊ້ຝາທາງ ໜ້າ ຫລືກົ້ນ. ບາງຄັ້ງຢາຈະຖືກສັກເຂົ້າບ່າ. ອີງຕາມຄໍາແນະນໍາ, ສະຖານທີ່ສັກຢູ່ໃຕ້ຜິວ ໜັງ ຕ້ອງໄດ້ມີການປ່ຽນແປງຢ່າງຕໍ່ເນື່ອງ, ເພາະວ່າການສັກຢາອິນຊູລິນໃນສະຖານທີ່ດຽວກັນສາມາດເຮັດໃຫ້ໄຂມັນຍ່ອຍໄດ້ຫຼຸດລົງ. ຢາ Biosulin N ສາມາດໃຊ້ເປັນຢາເອກະລາດຫລືປະສົມປະສານກັບ Biosulin P - ຢາຊະນິດ ໜຶ່ງ ຂອງການກະ ທຳ ທີ່ຍາວນານ.
ຄຳ ແນະ ນຳ ພິເສດ
ຫ້າມໃຊ້ Biosulin N Suspension ບໍ່ໃຫ້ໃຊ້ໃນການສີດຖ້າຫຼັງຈາກສັ່ນແກ້ວ, ເນື້ອໃນຂອງມັນຈະບໍ່ກາຍເປັນສີຂາວຫຼືມີເມກປົກກະຕິ. ໃນລະຫວ່າງໄລຍະເວລາຂອງການໃຊ້ຢານີ້, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມກວດກາລະດັບ glucose ໃນເລືອດເປັນປະ ຈຳ.
ດ້ວຍການທົດແທນທີ່ເປັນເອກະລາດຂອງຢານີ້ກັບຕົວຢ່າງຂອງມັນ, ຄົນເຈັບອາດຈະພັດທະນາສະພາບຂອງໂລກເອດສໃນເລືອດ (ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ). ການກິນຢາອິນຊູລິນຫລາຍເກີນໄປ, ກິນອາຫານບໍ່ຢາກກິນ, ຖອກທ້ອງຫລືຮາກບໍ່ຍ່ອຍ, ການອອກ ກຳ ລັງກາຍຫລາຍເກີນໄປຫລືຄວາມເຄັ່ງຄຽດຮ້າຍແຮງກໍ່ສາມາດ ນຳ ໄປສູ່ການພັດທະນາສະພາບດັ່ງກ່າວ. ການລະລາຍໃນເລືອດ (hypoglycemia) ສາມາດພັດທະນາໃນຄົນເຈັບໃນກໍລະນີສະຖານທີ່ສັກຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງຫຼືເມື່ອປະສົມປະສານກັບຢາຊະນິດອື່ນ.
ປະລິມານທີ່ຖືກຄັດເລືອກຢ່າງບໍ່ຖືກຕ້ອງຂອງການກະກຽມອິນຊູລິນໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1, ພ້ອມທັງການພັກຜ່ອນດົນນານລະຫວ່າງການສັກຢາ Biosulin, ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງສະພາບ hyper hypercemia (ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ). ດ້ວຍການພັດທະນາຂອງສະພາບການນີ້, ຄົນເຈັບມີອາການດັ່ງຕໍ່ໄປນີ້ພາຍໃນສອງສາມຊົ່ວໂມງ:
- ຄວາມຫິວໂຫຍທີ່ເພີ່ມຂື້ນ
- ການເພີ່ມປັດສະວະແລະປະລິມານປັດສະວະປະ ຈຳ ວັນ (ໃນບາງຄົນເຈັບເຖິງ 10 ລິດຕໍ່ມື້),
- ວິນຫົວ
- ປາກແຫ້ງ
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ກິ່ນຂອງຫມາກໂປມທີ່ແຊ່ນ້ໍາຈາກປາກ (ກິ່ນຂອງ acetone).
ການພັດທະນາຂອງ hyperglycemia ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ສາມາດນໍາໄປສູ່ການເປັນໂຣກເບົາຫວານ ketoacidosis ແລະເປັນໂຣກສະຫມອງເສີຍໆ.
ປະລິມານປະ ຈຳ ວັນຂອງຢານີ້ຕ້ອງໄດ້ປັບໃຫ້ຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າ 65 ປີ, ພ້ອມທັງ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ. ການປັບຕົວຂອງຢາແມ່ນຍັງມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທີ່ມີຄວາມຮຸນແຮງເພີ່ມຂື້ນຂອງການອອກ ກຳ ລັງກາຍຫລືການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຈາກຕັບແລະ ໝາກ ໄຂ່ຫຼັງ.
ໃນລະຫວ່າງພະຍາດຕິດຕໍ່ແລະສະພາບການໄຂ້, ຄົນເຈັບຕ້ອງໄດ້ທົບທວນປະລິມານປະ ຈຳ ວັນຂອງ Biosulin N, ໂດຍອີງໃສ່ການກວດເລືອດ.
ການຫັນປ່ຽນຈາກການກະກຽມອິນຊູລິນໄປຫາອີກ ໜ່ວຍ ໜຶ່ງ ຄວນຈະຖືກປະຕິບັດພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ!
ຜົນຂ້າງຄຽງແລະການກິນຢາເກີນປະລິມານ
ດ້ວຍປະລິມານທີ່ຖືກຕ້ອງ, ຢາດັ່ງກ່າວໄດ້ຮັບການຍອມຮັບຢ່າງດີຈາກຄົນເຈັບ. ເຖິງແມ່ນວ່າການເພີ່ມປະລິມານທີ່ເປັນເອກະລາດເລັກນ້ອຍ, ຄົນເຈັບອາດຈະພັດທະນາຜົນຂ້າງຄຽງດັ່ງນີ້:
- ເຫື່ອເຢັນ
- ຄວາມອ່ອນເພຍແລະວິນຫົວ,
- ສະພາບລົ້ມເຫລວ
- ຄຳ ປາໄສ,
- ມືສັ່ນ
- Pallor ຂອງຜິວຫນັງ
- ຄວາມອຶດຫິວ
- ຄວາມຮູ້ສຶກຂອງ "ເລືອເລືອ."
ດ້ວຍການກິນຢາເກີນປະລິມານ, ຄົນເຈັບອາດຈະມີອາການຜິດປົກກະຕິໃນສະ ໝອງ ເສື່ອມ.
ໃນບັນດາກໍລະນີທີ່ຫາຍາກ, ດ້ວຍການຕິດຢາໃນຮ່າງກາຍແຕ່ລະຄົນ, ຄົນເຈັບອາດຈະເກີດມີອາການແພ້ຜິວ ໜັງ ໃນຮູບແບບ urticaria, ຜື່ນແດງ, ຕຸ່ມຜື່ນຂອງ Quincke. ດ້ວຍການແນະ ນຳ ອິນຊູລິນຢ່າງຕໍ່ເນື່ອງຢູ່ບ່ອນດຽວກັນ, ຄົນເຈັບຈະເປັນໂຣກ lipodystophia.
ການໃຊ້ຢາໃນຊ່ວງຖືພາແລະລ້ຽງລູກດ້ວຍນໍ້ານົມ
ຢາ Biosulin N ສາມາດໃຊ້ໃນການຮັກສາໂລກເບົາຫວານໃນແມ່ຍິງຖືພາແລະແມ່ທີ່ພະຍາບານ. ດ້ວຍການເລີ່ມຕົ້ນຂອງການຖືພາ, ແມ່ຍິງບໍ່ ຈຳ ເປັນຕ້ອງຢຸດການບໍລິຫານຢາ, ແຕ່ຂໍແນະ ນຳ ໃຫ້ທ່ານປຶກສາທ່ານ ໝໍ ເພື່ອແກ້ໄຂປະລິມານປະ ຈຳ ວັນ, ເຊິ່ງອາດຈະຕ້ອງໄດ້ເພີ່ມຂື້ນເລັກ ໜ້ອຍ ຍ້ອນການເພີ່ມຂື້ນຂອງພາລະໃນທຸກອະໄວຍະວະແລະລະບົບຂອງຄົນເຈັບ.
ເງື່ອນໄຂໃນການແຈກຈ່າຍແລະການເກັບມ້ຽນຢາ
ຢາ Biosulin N ຖືກແຈກຢາຍໃນຮ້ານຂາຍຢາຕາມໃບສັ່ງແພດ. ຢາດັ່ງກ່າວຕ້ອງຖືກເກັບໄວ້ໃນຕູ້ເຢັນໃນອຸນຫະພູມບໍ່ເກີນ 8 ອົງສາ. ບໍ່ອະນຸຍາດໃຫ້ ນຳ ້ເຢັນ.
ຂວດທີ່ເປີດໄວ້ຄວນເກັບໄວ້ໃນອຸນຫະພູມບໍ່ເກີນ 20 ອົງສາໃນເວລາບໍ່ເກີນ 1,5 ເດືອນ. ເກັບມ້ຽນຖັງໄວ້ໃນບ່ອນມືດ, ຫ່າງຈາກເດັກນ້ອຍ. ອາຍຸການໃຊ້ຂອງຢາແມ່ນ 2 ປີນັບແຕ່ມື້ຜະລິດ.
ວິທີການໃຊ້ biosulin N ໃນຮູບແບບຂອງການໂຈະ
ຄວາມເຂັ້ມຂົ້ນເປົ້າ ໝາຍ ຂອງນ້ ຳ ຕານໃນເລືອດ, ການກຽມຕົວຂອງອິນຊູລິນທີ່ຄວນຈະໃຊ້, ການ ກຳ ນົດຂະ ໜາດ ຂອງຢາອິນຊູລິນ (ປະລິມານແລະເວລາໃນການບໍລິຫານ) ຄວນໄດ້ຮັບການ ກຳ ນົດແລະດັດປັບເປັນສ່ວນບຸກຄົນເພື່ອໃຫ້ກົງກັບອາຫານ, ລະດັບຂອງການອອກ ກຳ ລັງກາຍແລະວິຖີຊີວິດຂອງຄົນເຈັບ.
ຢາBiosulin® N ແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ subcutaneous. ປະລິມານຂອງຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ທ່ານ ໝໍ ຕ້ອງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ຈຳ ເປັນກ່ຽວກັບວິທີການທີ່ຈະ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດພ້ອມທັງໃຫ້ ຄຳ ແນະ ນຳ ທີ່ ເໝາະ ສົມໃນກໍລະນີທີ່ມີການປ່ຽນແປງໃນອາຫານຫຼືໃນລະບຽບການ ບຳ ບັດດ້ວຍອິນຊູລິນ.
ໃນການຮັກສາໂຣກ hyperglycemia ທີ່ຮ້າຍແຮງຫຼືໂດຍສະເພາະ, ketoacidosis, ການບໍລິຫານອິນຊູລິນແມ່ນສ່ວນ ໜຶ່ງ ຂອງລະບອບການປິ່ນປົວທີ່ຄົບຖ້ວນເຊິ່ງປະກອບມີມາດຕະການຕ່າງໆເພື່ອປ້ອງກັນຄົນເຈັບຈາກອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ອາດຈະເກີດຂື້ນເນື່ອງຈາກການຫຼຸດລົງຢ່າງໄວວາຂອງຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ລະບອບການຮັກສານີ້ຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂົ້ນ (ການ ກຳ ນົດສະຖານະທາງເດີນອາຫານ, ຄວາມສົມດຸນຂອງອາຊິດແລະການດຸ່ນດ່ຽງໄຟຟ້າ, ການຕິດຕາມອາການທີ່ ສຳ ຄັນຂອງຮ່າງກາຍ)
ປ່ຽນຈາກ insulin ຊະນິດອື່ນມາເປັນBiosulin® N
ໃນເວລາທີ່ໂອນຄົນເຈັບຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ, ຕ້ອງມີການແກ້ໄຂກ່ຽວກັບລະດັບການໃຊ້ອິນຊູລິນໃນລະດັບເຊັ່ນ: ເມື່ອປ່ຽນຈາກອິນຊູລິນທີ່ມາຈາກສັດໄປສູ່ອິນຊູລິນຂອງມະນຸດ, ຫຼືເມື່ອປ່ຽນຈາກການກະກຽມອິນຊູລິນຂອງມະນຸດໄປຫາອີກກຸ່ມ ໜຶ່ງ, ຫຼືເມື່ອປ່ຽນຈາກລະບຽບການຮັກສາລະລາຍອິນຊູລິນຂອງມະນຸດໃຫ້ເປັນລະບຽບ , ລວມທັງ insulin ທີ່ເຮັດວຽກດົນກວ່າເກົ່າ.
ຫລັງຈາກປ່ຽນຈາກອິນຊູລິນມາຈາກສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານອິນຊູລິນໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີຄວາມເຂັ້ມຂຸ້ນໃນລະດັບ glucose ໃນເລືອດຕໍ່າກ່ອນ ໜ້າ ນີ້, ໃນຄົນເຈັບທີ່ມີແນວໂນ້ມທີ່ຈະພັດທະນາການລະລາຍໃນເລືອດ, ໃນຄົນເຈັບທີ່ກ່ອນ ໜ້າ ນີ້ຕ້ອງໄດ້ໃຊ້ລະດັບອິນຊູລິນສູງເນື່ອງຈາກ ມີຂອງພູມຕ້ານທານກັບ insulin ໄດ້.
ຄວາມຕ້ອງການ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານ (ຫຼຸດຜ່ອນ) ອາດຈະເກີດຂື້ນທັນທີຫຼັງຈາກປ່ຽນເປັນອິນຊູລິນຊະນິດ ໃໝ່ ຫຼືພັດທະນາເທື່ອລະກ້າວໃນຫຼາຍໆອາທິດ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ ແລະຫຼັງຈາກນັ້ນໃນອາທິດ ທຳ ອິດຕໍ່ໄປ, ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.ໃນຜູ້ປ່ວຍທີ່ຕ້ອງການໃຊ້ອິນຊູລິນສູງເນື່ອງຈາກມີພູມຕ້ານທານ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ປ່ຽນເປັນອິນຊູລິນອີກປະເພດ ໜຶ່ງ ພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢູ່ໃນໂຮງ ໝໍ.
ການປ່ຽນແປງເພີ່ມຂື້ນໃນປະລິມານອິນຊູລິນ
ການປັບປຸງການຄວບຄຸມການເຜົາຜານອາຫານສາມາດເຮັດໃຫ້ມີຄວາມອ່ອນໄຫວເພີ່ມຂື້ນຕໍ່ອິນຊູລິນເຊິ່ງອາດຈະເຮັດໃຫ້ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງ.
ການປ່ຽນປະລິມານຢາກໍ່ອາດຈະມີຄວາມ ຈຳ ເປັນຖ້າຫາກວ່າ: ການປ່ຽນແປງນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ, ການປ່ຽນແປງຮູບແບບການ ດຳ ລົງຊີວິດ (ລວມທັງອາຫານ, ລະດັບຂອງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະອື່ນໆ) ຫຼືໃນສະຖານະການອື່ນໆທີ່ອາດຈະເຮັດໃຫ້ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານຫຼື hyperglycemia (ເບິ່ງພາກ” ຄຳ ແນະ ນຳ ພິເສດ) ").
ປະລິມານຢາໃນກຸ່ມຄົນເຈັບແຕ່ລະກຸ່ມ
ຄົນເຈັບຜູ້ສູງອາຍຸ
ໃນຜູ້ສູງອາຍຸ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ (ເບິ່ງພາກສ່ວນ "ດ້ວຍຄວາມລະມັດລະວັງ", "ຄຳ ແນະ ນຳ ພິເສດ"). ມັນໄດ້ຖືກແນະນໍາວ່າການເລີ່ມຕົ້ນການປິ່ນປົວ, ການເພີ່ມປະລິມານແລະການຮັກສາການເລືອກປະລິມານໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ມີໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດຢ່າງລະມັດລະວັງເພື່ອຫລີກລ້ຽງການຕິກິລິຍາໃນເລືອດ.
ຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລື ໝາກ ໄຂ່ຫຼັງລົ້ມເຫຼວ
ໃນຄົນເຈັບທີ່ເປັນໂຣກຕັບອັກເສບຫລືໂຣກ ໝາກ ໄຂ່ຫລັງ, ຄວາມຕ້ອງການທາດອິນຊູລິນອາດຈະຫຼຸດລົງ.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ຢາBiosulin® N ໂດຍປົກກະຕິແມ່ນຖືກຄວບຄຸມຢູ່ໃນຂາ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົ້ນຫລືບ່າໄຫລ່ໃນການຄາດຄະເນຂອງກ້າມເນື້ອ deltoid.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຮໍໂມນ.
ດ້ວຍການບໍລິຫານຢາອິນຊູລິນ subcutaneous, ການດູແລຕ້ອງໄດ້ຮັບການດູແລບໍ່ໃຫ້ເຂົ້າໄປໃນເສັ້ນເລືອດໃນລະຫວ່າງການສີດ. ຫຼັງຈາກການສີດ, ສະຖານທີ່ສັກບໍ່ຄວນຖືກນວດ. ຄົນເຈັບຄວນໄດ້ຮັບການຝຶກອົບຮົມໃນການ ນຳ ໃຊ້ອຸປະກອນສົ່ງອິນຊູລິນທີ່ຖືກຕ້ອງ.
ການກະກຽມ ສຳ ລັບການແນະ ນຳ
ເມື່ອ ນຳ ໃຊ້ຢາBiosulin® N ໃນລົດເຂັນ
ລົດເຂັນທີ່ມີBiosulin® N ຄວນຖືກມ້ວນລະຫວ່າງຝາມືຢູ່ໃນແນວນອນ 10 ຄັ້ງກ່ອນທີ່ຈະ ນຳ ໃຊ້ແລະສັ່ນເພື່ອຍັບຍັ້ງອິນຊູລິນຈົນກວ່າມັນຈະກາຍເປັນທາດແຫຼວຫຼືນ້ ຳ ນົມທີ່ເປັນເອກະພາບ. ບໍ່ຄວນອະນຸຍາດໃຫ້ໃຊ້ໂຟມ, ເຊິ່ງອາດຈະເປັນການລົບກວນໃນປະລິມານທີ່ຖືກຕ້ອງ. ລົດເຂັນຄວນໄດ້ຮັບການກວດກາຢ່າງລະມັດລະວັງ. ຢ່າໃຊ້ອິນຊູລິນຖ້າມັນມີສ່ວນປະສົມພາຍຫຼັງປົນກັນ, ຖ້າສ່ວນສີຂາວແຂງຕິດຢູ່ດ້ານລຸ່ມຫລືຝາຂອງຕະຫລັບຕອງ, ໃຫ້ຮູບລັກສະນະຂອງ“ ຮູບແບບທີ່ ໜາວ ເຢັນ”.
ອຸປະກອນຂອງລົດເຂັນບໍ່ອະນຸຍາດໃຫ້ຜະສົມເນື້ອໃນຂອງມັນກັບ insulins ອື່ນໆໂດຍກົງໃສ່ໃນກະຕ່າຕົວມັນເອງ. ໄສ້ຕອງບໍ່ມີຈຸດປະສົງທີ່ຈະເຕີມເງິນ.
ເມື່ອ ນຳ ໃຊ້ໄສ້ຕອງທີ່ມີປາກກາ syringe ທີ່ສາມາດເຕີມນ້ ຳ ໄດ້, ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດ ສຳ ລັບການເຕີມເງິນໃສ່ໄສ້ຕອງໃນເຂັມ syringe ແລະຕິດເຂັມຄວນປະຕິບັດຕາມ. ຢາຄວນໄດ້ຮັບການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດ ສຳ ລັບເຂັມສັກຢາ.
ເມື່ອ ນຳ ໃຊ້ຢາBiosulin® N ຢູ່ໃນປາກກາ syringe BiomatikPen®2
ໃນເວລາທີ່ໃຊ້ປາກກາ syringe ທີ່ກຽມໄວ້ກ່ອນ ສຳ ລັບສັກອີກເທື່ອ ໜຶ່ງ, ມັນ ຈຳ ເປັນຕ້ອງປະສົມການຢຸດຂອງການກະກຽມBiosulin® N ໃນປາກກາ syringe ທັນທີກ່ອນທີ່ຈະ ນຳ ໃຊ້. ການລະງັບການປະສົມທີ່ ເໝາະ ສົມຄວນມີສີຂາວແລະມີເມກປົກກະຕິ.
ຢາBiosulin® N ຢູ່ໃນເຂັມສັກຢາບໍ່ສາມາດໃຊ້ໄດ້ຖ້າມັນຖືກແຊ່ແຂງ.
ໃນເວລາທີ່ໃຊ້ປາກກາ syringe ທີ່ກຽມໄວ້ກ່ອນ ສຳ ລັບສັກອີກເທື່ອ ໜຶ່ງ, ມັນ ຈຳ ເປັນຕ້ອງເອົາປາກມົດລູກອອກຈາກຕູ້ເຢັນກ່ອນທີ່ຈະ ນຳ ໃຊ້ກ່ອນແລະອະນຸຍາດໃຫ້ການກະກຽມບັນລຸອຸນຫະພູມໃນຫ້ອງ. ຄຳ ແນະ ນຳ ທີ່ແນ່ນອນ ສຳ ລັບການໃຊ້ເຂັມສັກຢາທີ່ສະ ໜອງ ໃຫ້ກັບຢາຕ້ອງຖືກປະຕິບັດຕາມ.
ຢາBiosulin® N ຢູ່ໃນເຂັມສັກຢາແລະເຂັມສັກຢາແມ່ນມີຈຸດປະສົງໃນການ ນຳ ໃຊ້ແຕ່ລະຄົນເທົ່ານັ້ນ. ຢ່າເຕີມເງິນໃສ່ໄສ້ຕອງສີດຢາ. ເຂັມບໍ່ຄວນໃຊ້ ໃໝ່. ເພື່ອປ້ອງກັນຈາກແສງສະຫວ່າງ, ປາກກາ syringe ຄວນຖືກປິດດ້ວຍ ໝວກ. ຢ່າເກັບຮັກສາປາກກາ syringe ທີ່ໃຊ້ແລ້ວໄວ້ໃນຕູ້ເຢັນ.
ຢາBiosulin® N ສາມາດໃຊ້ໄດ້ທັງຄົນດຽວຫລືປະສົມປະສານກັບອິນຊູລິນທີ່ສັ້ນ (ຢາBiosulin® P).
ຄຸນລັກສະນະທົ່ວໄປ. ສ່ວນປະກອບ:
ສ່ວນປະກອບ ສຳ ຄັນ: Insulin ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ.
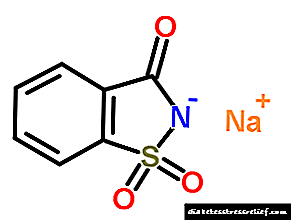
ຜູ້ທີ່ມີຄວາມຕື່ນເຕັ້ນ: ສັງກະສີ oxide, sodium sodium phosphate, sulfate protamine, metacresol, phenolic crystalline, glycerol, ນ້ ຳ ສຳ ລັບສີດ.
ໝາຍ ເຫດ ເພື່ອປັບລະດັບ pH, ການແກ້ໄຂທາດໂຊດຽມໄຮໂດຼລິກ 10% ຫຼືໂຊລູຊ້ຽມ 10% ຂອງອາຊິດ hydrochloric ຖືກ ນຳ ໃຊ້.
ຄຸນສົມບັດທາງການຢາ:
ແພດການຢາ Biosulin® N - insulin ຂອງມະນຸດໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຍີ DNA ທີ່ສົມບູນແບບ. ມັນແມ່ນການກະກຽມອິນຊູລິນໃນລະດັບປານກາງ. ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງຊ່ວຍກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນລວມທັງການສັງເຄາະຂອງເອນໄຊ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມເພີ່ມຂື້ນແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ, ແລະອື່ນໆ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນທີ່ແຕກຕ່າງກັນແລະໃນ ໜຶ່ງ ບຸກຄົນດຽວກັນ.
ຮູບແບບຂອງການກະ ທຳ ສຳ ລັບການສັກຢາ subcutaneous (ຕົວເລກປະມານ): ການເລີ່ມຕົ້ນຂອງການກະ ທຳ ພາຍຫຼັງ 1-2 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດໃນໄລຍະຫ່າງລະຫວ່າງ 6 ຫາ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 18-24 ຊົ່ວໂມງ.
ແພດການຢາ ຄວາມສົມບູນຂອງການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງອິນຊູລິນແມ່ນຂື້ນກັບສະຖານທີ່ສັກ (ກະເພາະ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາອິນຊູລິນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ, ແລະອື່ນໆມັນແຈກຢາຍບໍ່ສົມສ່ວນທົ່ວເນື້ອເຍື່ອ, ແລະບໍ່ແຊກຊຶມເຂົ້າໃນສະຖານທີ່ຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ຄຸນນະສົມບັດການສະ ໝັກ:
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation. ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າອິນຊູລິນບໍ່ໄດ້ຜ່ານຜ່າສິ່ງກີດຂວາງຂອງ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ.
ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນຈະກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ.
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການປິ່ນປົວໂຣກເບົາຫວານໂດຍການໃສ່ອິນຊູລິນໃນໄລຍະໃຫ້ນົມລູກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຢາອິນຊູລິນ, ສະນັ້ນ, ການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກໍ່ແມ່ນ ຈຳ ເປັນເປັນເວລາຫຼາຍເດືອນຈົນກ່ວາຄວາມຕ້ອງການອິນຊູລິນມີຄວາມ ໝັ້ນ ຄົງ.
ຢ່າໃຊ້Biosulin® N ຖ້າ, ຫລັງຈາກສັ່ນ, ການຢຸດບໍ່ເຮັດໃຫ້ຂາວແລະມີເມກເປັນປົກກະຕິ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານ, ນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສາມາດ: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ເພີ່ມກິດຈະ ກຳ ທາງຮ່າງກາຍ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ຜິດປົກກະຕິ, hypofunction ຂອງ adrenal cortex, pituitary ຫຼື thyroid gland), ການປ່ຽນແປງຂອງສະຖານທີ່ ການສັກຢາ, ເຊັ່ນດຽວກັນກັບການພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີການຫິວນໍ້າ, ປັດສະວະເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ແດງແລະຜິວ ໜັງ ແຫ້ງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກປະເພດອິນຊູລິນໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຢາດັ່ງກ່າວເຮັດໃຫ້ຄວາມບໍ່ພໍໃຈຂອງເຫຼົ້າຫຼຸດລົງ.
ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການຕົກໃນບາງບ່ອນ, ການໃຊ້ຢາໃນເຄື່ອງສູບອິນຊູລິນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ. ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ເງື່ອນໄຂການເກັບຮັກສາ:
ບັນຊີ B. ໃນສະຖານທີ່ມືດທີ່ອຸນຫະພູມ 2 ° C ເຖິງ 8 ° C. ຢ່າແຊ່ແຂງ. ເກັບມ້ຽນທີ່ໃຊ້ໃນອຸນຫະພູມ 15 ° C ເຖິງ 25 ° C ເປັນເວລາ 6 ອາທິດ. ເກັບຮັກສາໄສ້ຕອງທີ່ໃຊ້ແລ້ວໃນອຸນຫະພູມ 15 ° C ເຖິງ 25 ° C ເປັນເວລາ 4 ອາທິດ. ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ. ຊີວິດ Shelf ແມ່ນ 2 ປີ. ຢ່າໃຊ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ລະບຸໄວ້ໃນຊຸດ.
ສະພາບການພັກຜ່ອນ:
ການຢຸດເຊົາການບໍລິຫານ subcutaneous ຂອງ 100 IU / ml.
ແກ້ວຂະ ໜາດ 5 ມລຫລື 10 ມລຕໍ່ແກ້ວແກ້ວທີ່ເປັນກາງ, ບໍ່ມີສີ, ຖືກ ໝວກ ໃສ່ພ້ອມດ້ວຍ ໝວກ ລວມ.
ນ້ ຳ ມັນຂະ ໜາດ ນ້ອຍ 3 ມລໃນກ່ອງທີ່ເຮັດດ້ວຍແກ້ວທີ່ເປັນກາງທີ່ບໍ່ມີສີ, ປະທັບຕາດ້ວຍຝາປະສົມ, ສຳ ລັບໃຊ້ກັບປາກກາ syringe Biomatic Pen®ຫຼືBiosulin® Pen. ໝາກ ບານທີ່ເຮັດດ້ວຍແກ້ວ borosilicate ຖືກຝັງຢູ່ໃນກະຕ່າ.
ນ້ ຳ ມັນຂະ ໜາດ 5 ມລຫລື 10 ມລຕໍ່ຊອງ, ພ້ອມກັບ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້. ຂະ ໜາດ 2.3 ຫຼື 5 ຫຼອດ 5 ມລຫຼື 10 ມລຕໍ່ລິດ.
ໃນ 1, 3 ຫຼື 5 ໄສ້ຕອງໃນການຫຸ້ມຫໍ່ລອກເອົາໂພງ.
1 ຊຸດ contour ພ້ອມບັນຈຸຂວດຫລື cartridges ຕໍ່ຊອງ, ພ້ອມກັບ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້.
ຕົວຊີ້ບອກ, contraindications ແລະຜົນຂ້າງຄຽງ
 ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ຜະລິດຕະພັນເປັນຢາແມ່ນມີຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບຂອງໂຣກເບົາຫວານຊະນິດ 1.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ຜະລິດຕະພັນເປັນຢາແມ່ນມີຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບຂອງໂຣກເບົາຫວານຊະນິດ 1.
ຢານີ້ຖືກໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2, ເຊິ່ງຢູ່ໃນຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ກິນໂດຍປາກ, ໃນຂັ້ນຕອນຂອງການຕໍ່ຕ້ານບາງສ່ວນກັບຢາໃນປາກເມື່ອໃຊ້ໃນການປິ່ນປົວແບບສະລັບສັບຊ້ອນ, ເຊັ່ນດຽວກັນກັບໃນໄລຍະການພັດທະນາຂອງພະຍາດເບົາຫວານປະເພດ 2.
ການ contraindications ຕົ້ນຕໍສໍາລັບການນໍາໃຊ້ແມ່ນການມີຄວາມອ່ອນໄຫວຂອງບຸກຄົນທີ່ເພີ່ມຂື້ນກັບ insulin ຫຼືອົງປະກອບອື່ນທີ່ເປັນສ່ວນຫນຶ່ງຂອງອຸປະກອນທາງການແພດແລະການພັດທະນາອາການຂອງຄົນເຈັບທີ່ມີສະຖານະການທີ່ມີອາການເລືອດໄຫຼ.
ຮູບລັກສະນະຂອງຜົນຂ້າງຄຽງຈາກການໃຊ້ຜະລິດຕະພັນທາງການແພດແມ່ນກ່ຽວຂ້ອງກັບອິດທິພົນຂອງຄົນສຸດທ້າຍຕໍ່ຂະບວນການຂອງທາດແປ້ງທາດແປ້ງ.
ຜົນຂ້າງຄຽງຕົ້ນຕໍທີ່ປາກົດຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບເມື່ອ ນຳ ໃຊ້ຢາດັ່ງກ່າວມີດັ່ງນີ້:
- ການພັດທະນາໃນຮ່າງກາຍຂອງສະພາບທີ່ມີອາການຂາດນ້ ຳ ຕານ, ເຊິ່ງສະແດງອອກໃນລັກສະນະຂອງຜິວ ໜັງ, ການເຫື່ອອອກ, ການເພີ່ມຂື້ນຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈແລະໃນລັກສະນະທີ່ມີຄວາມຮູ້ສຶກຫິວໂຫຍ. ນອກຈາກນັ້ນ, ຄວາມຕື່ນເຕັ້ນຂອງລະບົບປະສາດແລະ paresthesia ໃນປາກກໍ່ປາກົດຕົວ; ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ຄວາມຕາຍໄດ້.
- ອາການແພ້ເມື່ອໃຊ້ຢາປະກົດວ່າບໍ່ຄ່ອຍຈະເກີດຂື້ນແລະສ່ວນຫຼາຍມັກຈະເກີດຂື້ນໃນຮູບແບບຂອງຕຸ່ມຜື່ນຕາມຜິວ ໜັງ, ການພັດທະນາຂອງໂຣກ Quincke ແລະໃນສະຖານະການທີ່ຫາຍາກທີ່ສຸດອາການຊshockອກເກີດຂື້ນ.
- ໃນຂະນະທີ່ປະຕິກິລິຍາທີ່ບໍ່ດີໃນທ້ອງຖິ່ນ, hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນໃນບໍລິເວນສັກຢາຈະປາກົດ. ດ້ວຍການໃຊ້ຢາເປັນເວລາດົນນານ, ການພັດທະນາຂອງ lipodystrophy ໃນບໍລິເວນສັກຢາແມ່ນເປັນໄປໄດ້.
ນອກຈາກນັ້ນ, ລັກສະນະຂອງອາການຄັນ, ແລະຄວາມຜິດພາດທີ່ ໜ້າ ສົນໃຈ. ສ່ວນຫຼາຍມັກ, ຜົນຂ້າງຄຽງທີ່ບົ່ງບອກຫຼ້າສຸດແມ່ນເກີດຂື້ນໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ
 ຢາແມ່ນວິທີການ ສຳ ລັບການບໍລິຫານຍ່ອຍ. ປະລິມານຢາທີ່ ຈຳ ເປັນ ສຳ ລັບການສັກຢາຄວນຖືກຄິດໄລ່ໂດຍແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ຢາແມ່ນວິທີການ ສຳ ລັບການບໍລິຫານຍ່ອຍ. ປະລິມານຢາທີ່ ຈຳ ເປັນ ສຳ ລັບການສັກຢາຄວນຖືກຄິດໄລ່ໂດຍແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ພຽງແຕ່ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ເທົ່ານັ້ນທີ່ສາມາດຄິດໄລ່ປະລິມານ, ເຊິ່ງ ຈຳ ເປັນຕ້ອງໄດ້ ຄຳ ນຶງເຖິງສະພາບຂອງຮ່າງກາຍຂອງແຕ່ລະບຸກຄົນແລະຜົນຂອງການກວດແລະການກວດຂອງຄົນເຈັບ. ຂະ ໜາດ ທີ່ໃຊ້ໃນການປິ່ນປົວຄວນ ຄຳ ນຶງເຖິງລະດັບຂອງນ້ ຳ ຕານໃນຮ່າງກາຍຂອງຄົນເຈັບ. ສ່ວນຫຼາຍມັກ, ຢາດັ່ງກ່າວແມ່ນໃຊ້ໃນປະລິມານ 0.5 - 1 IU / kg ຂອງນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ.
ອຸນຫະພູມທີ່ໃຊ້ ສຳ ລັບການແນະ ນຳ ເຂົ້າໃນຮ່າງກາຍຂອງຜະລິດຕະພັນຄວນຈະເປັນອຸນຫະພູມຫ້ອງ.
ປະລິມານທີ່ຖືກຄິດໄລ່ຂອງຢາຄວນຈະຖືກປະຕິບັດໃນບໍລິເວນຂາ. ນອກຈາກນັ້ນ, ຢາສາມາດໄດ້ຮັບການປະຕິບັດ subcutaneously ໃນພາກພື້ນຂອງກໍາແພງທ້ອງນ້ອຍ, ກົ້ນ, ຫຼືໃນຂົງເຂດທີ່ມີກ້າມເນື້ອ deltoid ຕັ້ງຢູ່.
ເພື່ອປ້ອງກັນການໃຊ້ lipodystrophy ໃນໂລກເບົາຫວານ, ມັນຕ້ອງມີການປ່ຽນສະຖານທີ່ສັກຢາ.
Biosulin N ສາມາດໃຊ້ທັງເປັນເຄື່ອງມືເອກະລາດໃນໄລຍະການປິ່ນປົວດ້ວຍອິນຊູລິນແລະເປັນສ່ວນປະກອບໃນການປິ່ນປົວດ້ວຍສະລັບສັບຊ້ອນໂດຍສົມທົບກັບ Biosulin P, ເຊິ່ງແມ່ນອິນຊູລິນທີ່ເຮັດໄດ້ສັ້ນ.
ຢາດັ່ງກ່າວບໍ່ຄວນໃຊ້ໃນການຮັກສາຖ້າຫາກວ່າຫລັງຈາກສັ່ນສະເທືອນ, ການລະງັບບໍ່ໄດ້ຮັບສານສີຂາວແລະບໍ່ກາຍເປັນເມກເປັນເອກະພາບ.
ໃນກໍລະນີຂອງການໃຊ້ຢານີ້, ການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຄວນ ດຳ ເນີນ.
ເຫດຜົນ ສຳ ລັບການພັດທະນາຂອງລັດທີ່ມີທາດນ້ ຳ ຕານໃນຮ່າງກາຍຂອງຄົນເຈັບອາດແມ່ນ, ນອກ ເໜືອ ໄປຈາກການກິນເກີນ, ເຫດຜົນຕໍ່ໄປນີ້:
- ການທົດແທນຢາ
- ການລະເມີດຕາຕະລາງການຮັບປະທານອາຫານ,
- ການເກີດຂື້ນຂອງອາຈຽນ,
- ການເກີດຂື້ນຂອງຖອກທ້ອງ,
- ການຈັດຫາໃນຮ່າງກາຍຂອງຄົນເຈັບຂອງການອອກ ກຳ ລັງກາຍເພີ່ມຂື້ນ,
- ໂລກພະຍາດຕ່າງໆທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງຮ່າງກາຍໃນອິນຊູລິນ,
- ການປ່ຽນແປງພື້ນທີ່ສີດ,
- ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ.
ດ້ວຍຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການຄຸ້ມຄອງພາຫະນະບໍ່ຄວນຈະຖືກປະຕິບັດ, ເພາະວ່າມີຄວາມເປັນໄປໄດ້ສູງຂອງການຫຼຸດລົງຂອງປະຕິກິລິຍາຂອງມະນຸດແລະການຫຼຸດລົງຂອງສາຍຕາ.
ເງື່ອນໄຂການເກັບຮັກສາ, ຄ່າໃຊ້ຈ່າຍແລະການປຽບທຽບຂອງຢາ
ຢາດັ່ງກ່າວຄວນຖືກເກັບໄວ້ໃນບ່ອນທີ່ປົກປ້ອງຈາກແສງ, ອຸນຫະພູມແຕ່ 2 ເຖິງ 8 ອົງສາເຊນຊຽດ. ມັນຖືກຫ້າມບໍ່ໃຫ້ແຊ່ອຸປະກອນທາງການແພດ.
ຂວດທີ່ເປີດແລະ ນຳ ໃຊ້ພ້ອມດ້ວຍອຸປະກອນການແພດຄວນເກັບຮັກສາໄວ້ໃນອຸນຫະພູມໃນລະດັບ 15 ຫາ 25 ອົງສາເຊ. ຄຳ ແນະ ນຳ ດ້ານອິນຊູລິນ ສຳ ລັບການ ນຳ ໃຊ້ນີ້ລະບຸວ່າອາຍຸການໃຊ້ຂອງຢາແມ່ນ 6 ເດືອນ. ໃນເວລາທີ່ການນໍາໃຊ້ຢາໃນ cartridge, ຊີວິດ shelf ຂອງ cartridge ທີ່ໃຊ້ແລ້ວບໍ່ຄວນເກີນ 4 ອາທິດ.
ຢາຄວນຈະຖືກເກັບໄວ້ໃນສະຖານທີ່ທີ່ເດັກນ້ອຍບໍ່ສາມາດເຂົ້າເຖິງໄດ້.
ອາຍຸການ ນຳ ໃຊ້ຂອງອຸປະກອນການແພດທີ່ຫຸ້ມຫໍ່ແມ່ນ 2 ປີ. ຫຼັງຈາກໄລຍະເວລານີ້, ບໍ່ຄວນໃຊ້ເຄື່ອງມືການແພດໃນໄລຍະການປິ່ນປົວດ້ວຍ insulin.
ຢາດັ່ງກ່າວຖືກແຈກຢາຍຢູ່ໃນຮ້ານຂາຍຢາຢ່າງເຂັ້ມງວດຕາມໃບສັ່ງແພດ.
ອີງຕາມຜູ້ປ່ວຍທີ່ໃຊ້ອິນຊູລິນຊະນິດນີ້, ມັນແມ່ນວິທີການຄວບຄຸມລະດັບນໍ້າຕານໃນຮ່າງກາຍຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ການປຽບທຽບຂອງຢາແມ່ນ:
- Gansulin N.
- ປະກັນໄພ NPH.
- Humulin NPH.
- Humodar.
- Rinsulin NPH.
ຄ່າໃຊ້ຈ່າຍໃນ ໜຶ່ງ ແກ້ວໃນປະເທດຣັດເຊຍແມ່ນສະເລ່ຍ 500-510 ຮູເບີນ, ແລະ 5 ກະຕ່າທີ່ມີປະລິມານ 3 ມລແຕ່ລະອັນມີຄ່າໃຊ້ຈ່າຍໃນຂອບເຂດ 1046-1158 ຮູເບີນ.
ວິດີໂອໃນບົດຄວາມນີ້ເວົ້າເຖິງການກະ ທຳ ແລະຄຸນລັກສະນະຂອງອິນຊູລິນ.
ແພດການຢາ
ລະດັບຂອງການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງຜົນກະທົບຂອງອິນຊູລິນແມ່ນຂື້ນກັບປະລິມານຂອງອິນຊູລິນ, ການສຸມຂອງມັນໃນການກະກຽມແລະສະຖານທີ່ສັກຢາ (ຂາ, ທ້ອງ, ກົ້ນ).
ຮໍໂມນແມ່ນແຈກຢາຍບໍ່ເທົ່າກັນໃນແພຈຸລັງ. ມັນບໍ່ໄດ້ຂ້າມສິ່ງກີດຂວາງຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່.
Isulin insulin ແມ່ນ metabolized ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະຫມາກໄຂ່ຫຼັງພາຍໃຕ້ອິດທິພົນຂອງ insulinase. ມັນຖືກຂັບຖ່າຍອອກມາໃນຍ່ຽວໃນປະລິມານ 30 - 80% ຂອງປະລິມານທີ່ໃຫ້.
Contraindications
- ໂລກເອດສໃນເລືອດ,
- hypersensitivity ກັບ insulin ຫຼືອົງປະກອບໃດຫນຶ່ງຂອງການລະງັບການ Biosulin N.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາຄວນຈະຖືກ ນຳ ໃຊ້ໃນກໍລະນີຕໍ່ໄປນີ້ (ອາດ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາ):
- ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ,
- ການເຮັດວຽກຂອງຕັບທີ່ພິການ,
- ມີຂອງພະຍາດ intercurrent,
- stenosis ຮ້າຍແຮງຂອງເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດສະຫມອງ,
- ພະຍາດຕ່ອມໄທລໍ,
- ພະຍາດ Addison
- ພະຍາດຄວາມຜິດທາງດ້ານຈິດຕະສາດ,
- ການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ບໍ່ໄດ້ຜ່ານການຮັກສາດ້ວຍເລເຊີ (ການປິ່ນປົວໂຣກຖ່າຍຮູບ),
- ອາຍຸເກີນ 65 ປີ.
Biosulin N, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້: ວິທີການແລະຂະ ໜາດ
ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານເປົ້າ ໝາຍ, ການໃຫ້ປະລິມານຢາ (ປະລິມານແລະເວລາໃນການບໍລິຫານ) ແມ່ນຖືກ ກຳ ນົດແລະດັດປັບຢ່າງເຂັ້ມງວດໂດຍທ່ານ ໝໍ ແຕ່ລະບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນດ້ວຍວິທີການທີ່ສອດຄ້ອງກັບວິຖີຊີວິດຂອງຄົນເຈັບ, ລະດັບຂອງການອອກ ກຳ ລັງກາຍແລະອາຫານ.
Suspension Biosulin N ຖືກປະຕິບັດໂດຍ subcutaneously, ປົກກະຕິແລ້ວຢູ່ໃນຂາ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນບ່າໄຫລ່ (ໃນການຄາດຄະເນຂອງກ້າມເນື້ອ deltoid), ຝາທ້ອງຫລືກົ້ນ. ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງ lipodystrophy, ແນະ ນຳ ໃຫ້ປ່ຽນສະຖານທີ່ສັກຢາກັນພະຍາດພາຍໃນພາກພື້ນ. ການຢຸດເຊົາຄວນໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງເພື່ອປ້ອງກັນບໍ່ໃຫ້ມັນເຂົ້າໄປໃນເສັ້ນເລືອດ. ບໍ່ ຈຳ ເປັນຕ້ອງນວດສະຖານທີ່ສັກຢາ.
ທ່ານ ໝໍ ໄດ້ ກຳ ນົດປະລິມານທີ່ຂຶ້ນກັບລະດັບຂອງນ້ ຳ ຕານໃນເລືອດແລະລັກສະນະສ່ວນຕົວຂອງຄົນເຈັບ. ຂະ ໜາດ ປະລິມານສະເລ່ຍຕໍ່ມື້ແຕກຕ່າງກັນລະຫວ່າງ 0.5–1 IU / kg.
ຄົນເຈັບແຕ່ລະຄົນຄວນໄດ້ຮັບການແນະ ນຳ ຈາກຜູ້ຊ່ຽວຊານດ້ານການແພດກ່ຽວກັບຄວາມຖີ່ຂອງການ ກຳ ນົດຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານແລະ ຄຳ ແນະ ນຳ ຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການ ກຳ ນົດການປິ່ນປົວອິນຊູລິນໃນກໍລະນີທີ່ມີການປ່ຽນແປງວິຖີຊີວິດຫລືອາຫານ, ພ້ອມທັງສອນວິທີການ ນຳ ໃຊ້ອຸປະກອນໃນການບໍລິຫານ Biosulin N.
ໃນ hyperglycemia ທີ່ຮ້າຍແຮງ (ໂດຍສະເພາະກັບ ketoacidosis), ການໃຊ້ insulin ແມ່ນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວທີ່ສົມບູນແບບ, ລວມທັງມາດຕະການຕ່າງໆເພື່ອປົກປ້ອງຄົນເຈັບຈາກອາການແຊກຊ້ອນທີ່ອາດເກີດຂື້ນຍ້ອນການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ລະບອບ ບຳ ບັດດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂຸ້ນເຊິ່ງປະກອບມີການຕິດຕາມກວດກາອາການທີ່ ສຳ ຄັນຂອງຮ່າງກາຍ, ການ ກຳ ນົດຄວາມສົມດຸນຂອງ electrolyte, ຄວາມສົມດຸນຂອງກົດອາຊິດ, ແລະສະຖານະການທາງເດີນອາຫານ.
ອຸນຫະພູມຂອງການຢຸດທີ່ແນະ ນຳ ຄວນແມ່ນອຸນຫະພູມໃນຫ້ອງ.
ມັນຖືກຫ້າມບໍ່ໃຫ້ແນະ ນຳ ການລະງັບ, ຖ້າວ່າຫລັງຈາກປະສົມມັນບໍ່ກາຍເປັນເອກະພາບ, ມີເມຄ, ຂາວ. ຢ່າ ນຳ ໃຊ້ຜະລິດຕະພັນຖ້າຫາກປະສົມມັນ, ມັນມີສ່ວນປະກອບ, ຫຼືສ່ວນສີຂາວແຂງຕິດຢູ່ດ້ານລຸ່ມ / ຝາຂອງຂວດ (ຜົນກະທົບຂອງ“ ຮູບແບບທີ່ ໜາວ ເຢັນ”).
ການຫັນປ່ຽນໄປ Biosulin N ຈາກ insulin ຊະນິດອື່ນ
ເມື່ອໂອນຄົນເຈັບຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ, ການ ກຳ ນົດປະລິມານຢາອາດ ຈຳ ເປັນຕ້ອງໄດ້ປັບຕົວ, ຍົກຕົວຢ່າງ, ເມື່ອປ່ຽນອິນຊູລິນທີ່ມາຈາກສັດກັບມະນຸດ, ເມື່ອປ່ຽນຈາກອິນຊູລິນຂອງມະນຸດໄປຫາອີກຊະນິດ ໜຶ່ງ, ເມື່ອໂອນຈາກອິນຊູລິນຂອງມະນຸດລະລາຍໄປເປັນອິນຊູລິນທີ່ເຮັດວຽກໄດ້ດົນກວ່າເກົ່າ, ອື່ນໆ.
ເມື່ອປ່ຽນຈາກອິນຊູລິນມາຈາກສັດມາເປັນອິນຊູລິນຂອງມະນຸດ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານຂອງຢາ, ໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ກ່ອນ ໜ້າ ນີ້ມີຄວາມເຂັ້ມຂຸ້ນ glucose ໃນເລືອດຕ່ ຳ ພໍສົມຄວນ, ກ່ອນ ໜ້າ ນີ້ ຈຳ ເປັນຕ້ອງໄດ້ໃຊ້ອິນຊູລິນສູງເນື່ອງຈາກມີພູມຕ້ານທານໃນມັນ.
ຄວາມຕ້ອງການທີ່ຈະຫຼຸດຜ່ອນປະລິມານຂອງຢາສາມາດເກີດຂື້ນໄດ້ທັງສອງທັນທີຫຼັງຈາກທີ່ໂອນໄປຫາຢາອິນຊູລິນຊະນິດ ໃໝ່, ແລະພັດທະນາເທື່ອລະກ້າວໃນຫຼາຍໆອາທິດ.
ໃນລະຫວ່າງການໂອນຄົນເຈັບໄປຫາການກະກຽມອິນຊູລິນອີກຄັ້ງ ໜຶ່ງ ແລະໃນອາທິດ ທຳ ອິດຂອງການ ນຳ ໃຊ້, ລະດັບນ້ ຳ ຕານໃນເລືອດຄວນໄດ້ຮັບການຕິດຕາມຢ່າງລະມັດລະວັງ. ຄົນເຈັບທີ່ກ່ອນ ໜ້າ ນີ້ຕ້ອງການຢາອິນຊູລິນໃນປະລິມານສູງເນື່ອງຈາກມີພູມຕ້ານທານໄດ້ຖືກແນະ ນຳ ໃຫ້ໂອນເຂົ້າໄປໃນປະລິມານອິນຊູລິນຕ່າງກັນຢູ່ໃນໂຮງ ໝໍ ພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ ໝໍ ຢ່າງໃກ້ຊິດ.
ການປ່ຽນແປງເພີ່ມຂື້ນໃນປະລິມານອິນຊູລິນ
ດ້ວຍການຄວບຄຸມລະບົບການຍ່ອຍອາຫານທີ່ດີຂື້ນ, ການເພີ່ມຂື້ນຂອງລະດັບຄວາມອ່ອນໄຫວຂອງອິນຊູລິນແມ່ນເປັນໄປໄດ້, ເຊິ່ງຜົນຈາກຄວາມຕ້ອງການຂອງມັນສາມາດຫຼຸດລົງໄດ້.
ການດັດປັບປະລິມານຢາກໍ່ອາດຈະມີຄວາມ ຈຳ ເປັນໃນເວລາທີ່ປ່ຽນນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ, ຊີວິດການເປັນຢູ່, ຫຼືສະພາບການອື່ນໆທີ່ອາດຈະເຮັດໃຫ້ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການພັດທະນາໂລກ hyper-hypoglycemia.
ຄວາມຕ້ອງການຂອງ insulin ແມ່ນມັກຈະຫຼຸດລົງໃນຜູ້ສູງອາຍຸ. ເພື່ອຫລີກລ້ຽງປະຕິກິລິຍາໃນເລືອດໃນເລືອດ, ຄວນແນະ ນຳ ໃຫ້ເລີ່ມຕົ້ນການຮັກສາດ້ວຍຄວາມລະມັດລະວັງ, ເພີ່ມຂະ ໜາດ ແລະເລືອກຢາຮັກສາ.
ການຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງ insulin ແມ່ນຍັງມັກຈະເຫັນໃນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ / ຕັບ.
ການໃຊ້ Biosulin N ໃນ vials
ການໃຊ້ອິນຊູລິນພຽງແຕ່ ໜຶ່ງ ຊະນິດ:
- ເຮັດອະນາໄມເຍື່ອຢາງເທິງຝາ.
- ເກັບເອົາອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ກົງກັບປະລິມານທີ່ ຈຳ ເປັນຂອງ insulin. ແນະ ນຳ ເຂົ້າໄປໃນຕຸກດ້ວຍຢາ.
- ປ່ຽນຂວດ (ພ້ອມກັບ syringe) ຂື້ນໄປທາງລຸ່ມແລະແຕ້ມປະລິມານທີ່ຕ້ອງການຂອງການໂຈະເຂົ້າໄປໃນ syringe. ເອົາເຂັມອອກຈາກກະປialອງແລະເອົາອາກາດອອກຈາກມັນ. ກວດເບິ່ງຄວາມຖືກຕ້ອງຂອງປະລິມານ.
- ສັກທັນທີ.
ການປະສົມອິນຊູລິນສອງຊະນິດ:
- ຂ້າເຊື້ອເຍື່ອຢາງໃນສອງຂວດ.
- ກິ້ງແກ້ວອິນຊູລິນທີ່ເຮັດວຽກເປັນເວລາດົນນານລະຫວ່າງຝາມືຈົນກວ່າຢາຈະມີກິ່ນແລະຂາວປົກກະຕິ.
- ເກັບເອົາອາກາດເຂົ້າໄປໃນເຂັມສັກຢາໃນປະລິມານເທົ່າກັບປະລິມານຂອງອິນຊູລິນທີ່ມີເມກ, ເອົາລົງໃສ່ໃນກະປappropriateອງທີ່ ເໝາະ ສົມແລະຖອດເຂັມອອກ (ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງເກັບຢາດັ່ງກ່າວເທື່ອ).
- ເກັບເອົາອາກາດເຂົ້າໄປໃນເຂັມສັກຢາໃນປະລິມານເທົ່າກັບປະລິມານຂອງອິນຊູລິນສັ້ນ (ໂປ່ງໃສ) ແລະປ້ອນເຂົ້າໄປໃນກະປappropriateອງທີ່ ເໝາະ ສົມ. ໂດຍບໍ່ເອົາເຂັມອອກ, ປ່ຽນຂວດແກ້ວຂື້ນລົງແລະກົດປະລິມານທີ່ຕ້ອງການ. ເອົາເຂັມອອກຈາກກະປialອງແລະເອົາອາກາດອອກຈາກມັນ. ກວດເບິ່ງຄວາມຖືກຕ້ອງຂອງປະລິມານ.
- ໃສ່ເຂັມເຂົ້າໄປໃນແກ້ວອິນຊູລິນທີ່ຄຸ້ນ. ໂດຍບໍ່ຕ້ອງເອົາ syringe ອອກ, ໃຫ້ລອກລົງດ້ານລຸ່ມແລະກົດປະລິມານທີ່ຕ້ອງການ. ຖອດອາກາດ, ກວດກາຄວາມຖືກຕ້ອງຂອງປະລິມານ.
- ສັກປະສົມດັ່ງກ່າວທັນທີ.
ການພິມ insulin ຊະນິດທີ່ແຕກຕ່າງກັນຄວນຢູ່ໃນ ລຳ ດັບທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
ການ ນຳ ໃຊ້ Biosulin N ໃນລົດເຂັນ
ໄສ້ຕອງຖືກອອກແບບມາເພື່ອໃຊ້ກັບປາກກາ biosulin ແລະເຂັມ pen ຊີວະພາບ.
ກ່ອນການບໍລິຫານ, ຄົນເຈັບຕ້ອງຮັບປະກັນວ່າລົດເຂັນຈະບໍ່ເສຍຫາຍ (ຕົວຢ່າງ, ຮອຍແຕກ), ຖ້າບໍ່ດັ່ງນັ້ນມັນກໍ່ບໍ່ສາມາດໃຊ້ໄດ້.
ການໂຈະຕ້ອງໄດ້ຮັບການປະສົມທັນທີກ່ອນການສີດ (ແລະຕິດຕັ້ງໄສ້ຕອງໃນປາກກາ syringe): ປ່ຽນໄສ້ຕອງຂຶ້ນແລະລົງຢ່າງ ໜ້ອຍ 10 ຄັ້ງເພື່ອໃຫ້ບານແກ້ວເຄື່ອນຍ້າຍຈາກປາຍລົງເຖິງໄສ້ຕອງຈົນກ່ວາທາດແຫຼວທັງ ໝົດ ປະສົມເຂົ້າກັນ. ຖ້າກ່ອງຕອງຖືກຕິດຕັ້ງຢູ່ໃນປາກກາ, ປ່ຽນມັນພ້ອມກັບກະຕ່າ. ຂັ້ນຕອນນີ້ຄວນຈະຖືກປະຕິບັດກ່ອນການບໍລິຫານ Biosulin N ແຕ່ລະຄັ້ງ.
ຫຼັງຈາກການຕິດຕັ້ງກ່ອງໃສ່ໃນເຂັມ syringe, ເສັ້ນດ່າງທີ່ມີສີຈະຖືກເບິ່ງເຫັນຢູ່ໃນປ່ອງຢ້ຽມຂອງຜູ້ຖື.
ແຕ່ລະໄສ້ຕອງ Biosulin N ແມ່ນໃຊ້ ສຳ ລັບສ່ວນບຸກຄົນເທົ່ານັ້ນ. ຫ້າມເຕີມກະເປົາ.
ກ່ອນການສີດ, ທ່ານຄວນລ້າງມືຂອງທ່ານ, ແລະຍັງເຊັດ ໜັງ ຢູ່ບ່ອນສັກຢາດ້ວຍເຊັດເຫຼົ້າ, ແຕ່ຫຼັງຈາກການສັກຢາອິນຊູລິນໄດ້ຖືກຕິດຢູ່ໃນເຂັມ syringe, ແລະເຮັດໃຫ້ເຫຼົ້າແຫ້ງ.
ຂັ້ນຕອນໃນການສັກຢາ Biosulin N ດ້ວຍເຂັມສັກຢາ:
- ລວບລວມເອົາຜິວ ໜັງ ຂື້ນເປັນສອງນິ້ວແລະເອົາເຂັມເຂົ້າໄປໃນຖານຂອງມັນຢູ່ທີ່ມຸມ 45 ອົງສາ, ສັກຢາອິນຊູລິນ.
- ໃນຂະນະທີ່ກົດປຸ່ມລົງ, ປ່ອຍເຂັມໄວ້ໃຕ້ຜິວ ໜັງ ຢ່າງ ໜ້ອຍ 6 ວິນາທີເພື່ອຮັບປະກັນການບໍລິຫານປະລິມານທີ່ ເໝາະ ສົມແລະ ຈຳ ກັດການເຂົ້າເລືອດ / lymph ເຂົ້າໄປໃນເຂັມ / ໄສ້ຕອງ.
- ຖອດເຂັມອອກ. ຖ້າເລືອດ ໜີ ໄປທີ່ບ່ອນສັກຢາ, ຄວນບີບບໍລິເວນທີ່ສີດຄ່ອຍໆດ້ວຍຜ້າຝ້າຍທີ່ມີຄວາມຊຸ່ມຊື່ນດ້ວຍວິທີແກ້ໄຂທີ່ຂ້າເຊື້ອ (ເຊັ່ນ: ເຫຼົ້າ).
ເອົາໃຈໃສ່! ເຂັມແມ່ນເປັນຫມັນ, ບໍ່ຕ້ອງຈັບມັນ. ຕ້ອງໃຊ້ເຂັມ ໃໝ່ ສຳ ລັບການສີດແຕ່ລະຄັ້ງ.
ຄົນເຈັບຄວນປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຢ່າງລະມັດລະວັງໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ປາກກາ syringe ໂດຍສະເພາະ, ເຊິ່ງອະທິບາຍລາຍລະອຽດກ່ຽວກັບວິທີກຽມຕົວ, ເລືອກປະລິມານ, ໃຊ້ຢາ.