ການກະກຽມ Clinid Starlix, Novonorm - ຜູ້ຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ
ບໍ່ຄືກັບ nateglinide (Starlix), repaglinide (Novonorm) ບໍ່ພຽງແຕ່ຊ່ວຍຫຼຸດປະສິດຕິຜົນໃນການ postprandial ເທົ່ານັ້ນ, ແຕ່ຍັງມີ glycemia ໄວ, ເພາະວ່າການເຊື່ອມຕໍ່ຂອງມັນກັບ receptor SUR ຍາວກວ່າ. ແຕ່ວ່າ nateglinide ໃນລະດັບທີ່ ໜ້ອຍ ກໍ່ຈະເຮັດໃຫ້ເກີດປະຕິກິລິຍາໃນເລືອດໃນເລືອດ, ແຕ່ໃນເວລາດຽວກັນຜົນກະທົບຂອງມັນຕໍ່ລະດັບຂອງ HbA1c ກໍ່ຍັງ ໜ້ອຍ. ພວກມັນມີປະສິດຕິຜົນດີໃນອັນທີ່ເອີ້ນວ່າ“ ຄົນໂງ່” ຄົນເຈັບ sulfanilamides ຂ້ອນຂ້າງເປັນໂຣກເບົາຫວານ, i.e. ໃນຜູ້ທີ່ບໍ່ໄດ້ຮັບຢາຊູນຟາໃນເມື່ອກ່ອນ.
ຕົວຊີ້ບອກ. Glinids ສາມາດໄດ້ຮັບການພິຈາລະນາເປັນການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍ T2DM, ໂດຍສະເພາະໃນບຸກຄົນທີ່ມີ hyperglycemia postprandial ທີ່ໂດດດ່ຽວແລະເປົ້າຫມາຍ glycemic ກ່ອນອາຫານ, ເຊິ່ງໄດ້ຮັບການສະຫນັບສະຫນູນຈາກອາຫານແລະກິດຈະກໍາທາງດ້ານຮ່າງກາຍທີ່ພຽງພໍ. ຜູ້ສະ ໝັກ ເຂົ້າຮັບການປິ່ນປົວ glinid ອາດຈະແມ່ນຄົນເຈັບທີ່ຢ້ານກົວການພັດທະນາຂອງໂລກເອດສໃນເລືອດໂດຍສະເພາະຜູ້ສູງອາຍຸ. ພວກມັນມີປະສິດຕິຜົນຕໍ່ຄົນເຈັບທີ່ບໍ່ຄ່ອຍກິນໃນເວລາກາງເວັນ (1-2 ຄັ້ງ), ແຕ່ໃນເວລາດຽວກັນກິນສ່ວນຂະ ໜາດ ໃຫຍ່. ພວກມັນສາມາດໃຊ້ໃນຄົນເຈັບທີ່ມີອາການແພ້ສານ sulfonamides ເນື່ອງຈາກໂຄງສ້າງທາງເຄມີບໍ່ໄດ້ ນຳ ໃຊ້ກັບພວກມັນ.
ຜົນກະທົບທີ່ຫຼຸດລົງຂອງນ້ ຳ ຕານຂອງ glinides ໂດຍທົ່ວໄປ, ເຊິ່ງຖືກຄາດຄະເນໂດຍລະດັບຂອງ HbA 1 c, ແມ່ນມີຄວາມຕ່ ຳ ກວ່າການສັງເກດເຫັນຂອງ sulfanilamides ແລະປະລິມານເທົ່າກັບ 0,7-1,5% ຂອງຄົນເຈັບທີ່ຕອບສະ ໜອງ ຕໍ່ການປິ່ນປົວ. Glinides ຍັງສາມາດຖືກ ກຳ ນົດໃຫ້ປະສົມປະສານກັບຢາຫຼຸດນ້ ຳ ຕານອື່ນໆ, ແນ່ນອນ, ຍົກເວັ້ນ sulfonamides, ເຊິ່ງພວກມັນມີສະຖານທີ່ ທຳ ມະດາໃນການປະຕິບັດຢູ່ໃນຫ້ອງທົດລອງ. ດ້ວຍເຫດຜົນດຽວກັນ, ຄົນເຮົາບໍ່ຄວນຄາດຫວັງຈາກຜົນກະທົບຂອງພວກເຂົາໃນຄົນເຈັບທີ່ sulfonamides ໄດ້ສູນເສຍຜົນກະທົບຂອງມັນຫຼືໃນຜູ້ທີ່ທົນທານຕໍ່ກັບ sulfanilamides ຕົ້ນຕໍ.
ໂດຍທົ່ວໄປ, ຂໍ້ເສຍຂອງດິນເຜົາແມ່ນຄວາມຕ້ອງການຫຼາຍຄັ້ງໃນເວລາກາງເວັນ, ທ່າແຮງໃນການຫຼຸດລົງຂອງ HbA 1 s ກ່ວາ sulfonamides ແລະລາຄາສູງ.
ຂໍ້ຂັດແຍ່ງແລະຂໍ້ ຈຳ ກັດ. Glinides ແມ່ນ contraindicated ໃນໂຣກເບົາຫວານປະເພດ 1, ໃນເວລາທີ່ຄົນເຈັບພັດທະນາ ketoacidosis ຫຼືມີຄວາມຮູ້ສຶກໂລກເບົາຫວານທີ່ຮູ້ຈັກກັບພວກເຂົາ, ເຊັ່ນດຽວກັນກັບເດັກນ້ອຍ (ບໍ່ມີຂໍ້ມູນກ່ຽວກັບຄວາມປອດໄພຂອງພວກເຂົາໃນກໍລະນີສຸດທ້າຍ). ພວກມັນສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂຣກຕັບແຂງ, ໂຣກ adrenal ຫຼືພະຍາດຂາດໃນທ້ອງ, ໃນຜູ້ປ່ວຍທີ່ອ່ອນແອແລະຊຸດໂຊມ. Glinides ໃນລະດັບທີ່ ໜ້ອຍ ກ່ວາ sulfonamides ເຮັດໃຫ້ເກີດການເປັນໂຣກຕ່ອມນ້ ຳ ຕານແລະໂດຍປົກກະຕິແລ້ວໃນຄົນເຈັບທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍທາດ ນຳ ້ຕານໃນເລືອດກ່ອນແລະກັບ HbA 1 c
Glinids ແມ່ນ contraindicated ໃນລະຫວ່າງການຖືພາແລະການລ້ຽງລູກດ້ວຍນົມແມ່, ເຖິງແມ່ນວ່າມັນບໍ່ໄດ້ຖືກສະແດງໃຫ້ເຫັນວ່າມັນມີຜົນກະທົບ teratogenic, ແຕ່ວ່າມັນພຽງແຕ່ກະຕຸ້ນໃຫ້ມີຄວາມຜິດປົກກະຕິຂອງໂຄງກະດູກໃນລະຫວ່າງການຖືພາແລະ lactation ໃນ fetus ແລະຫນູເກີດໃຫມ່. ມີພຽງແຕ່ສັດບາງຊະນິດເທົ່ານັ້ນທີ່ໄດ້ສ້າງການຂັບໄລ່ຂອງດິນເຜົາດ້ວຍນົມ, ແຕ່ວ່າການສຶກສາດັ່ງກ່າວບໍ່ໄດ້ຖືກ ດຳ ເນີນໃນແມ່ຍິງທີ່ພະຍາບານ. ໃນເລື່ອງນີ້, ພວກມັນຖືກ contraindicated ໃນໄລຍະ lactation.
Glinides ສາມາດຖືກກໍານົດໄວ້ສໍາລັບຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງໂດຍບໍ່ມີການຈໍາກັດປະລິມານໃດໆ.
ໃນບຸກຄົນທີ່ມີຄວາມບໍ່ພຽງພໍຕັບອ່ອນໆ, ສານ glinides ແມ່ນຖືກ ກຳ ນົດໂດຍບໍ່ມີຂໍ້ ຈຳ ກັດ, ແຕ່ທາດ metabolism ຂອງມັນອາດຈະຊ້າລົງໃນຄົນເຈັບບາງຄົນ, ເຊິ່ງຊ່ວຍເພີ່ມປະສິດທິພາບໃນການຫຼຸດນ້ ຳ ຕານຂອງ glinids ແລະປະລິມານຂອງມັນອາດຈະຖືກຫຼຸດລົງຫຼືການບໍລິຫານຂອງພວກເຂົາໃນຊ່ວງໄລຍະໃຫຍ່ອາດຈະຕ້ອງການ. ໃນຄວາມລົ້ມເຫຼວຂອງຕັບຮ້າຍແຮງ, ພວກມັນຖືກ contraindicated (ການສຶກສາໃນປະເພດຂອງຄົນເຈັບນີ້ຍັງບໍ່ທັນໄດ້ປະຕິບັດ).
ອາຍຸແລະເພດຂອງຜູ້ສູງອາຍຸບໍ່ມີຜົນກະທົບຕໍ່ການເຜົາຜານອາຫານຂອງດິນເຜົາແລະສະນັ້ນພວກເຂົາຈຶ່ງບໍ່ມີຂໍ້ ຈຳ ກັດກ່ຽວກັບອາຍຸແລະເພດ.
ການລະບາດໃນເລືອດ, ການຕິດເຊື້ອທາງເດີນຫາຍໃຈສ່ວນເທິງ, ການອັກເສບ sinusitis, ປວດຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ, ໂລກຂໍ້ອັກເສບ, ການເພີ່ມນ້ ຳ ໜັກ ແລະອາການເຈັບຫົວແມ່ນໄດ້ຖືກບັນທຶກໄວ້ໃນບັນດາຜົນກະທົບທີ່ບໍ່ຕ້ອງການທີ່ສັງເກດເຫັນດ້ວຍ glinids.
ຂໍ້ມູນທົ່ວໄປ
Meglitinides (ອະນຸພັນຂອງກົດ benzoic) ແມ່ນຢາຊະນິດ ໃໝ່ ທີ່ເພີ່ມຄວາມລັບຂອງອິນຊູລິນ. Meglitinides ປະກອບມີຢາເຊັ່ນ: repaglinide ແລະ nateglinide.
ກົນໄກການປະຕິບັດຂອງ meglitinides ແມ່ນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບການກະ ທຳ ຂອງພວກເຂົາໃນຊ່ອງ ATP ທີ່ຂື້ນກັບ K +. ພາຍໃຕ້ອິດທິພົນຂອງ meglitinides, ຊ່ອງທາງ K + ຖືກປິດ, ຄວາມອ່ອນໄຫວຂອງຈຸລັງ to- ຈຸລັງຕໍ່ການກະຕຸ້ນນ້ ຳ ຕານເພີ່ມຂື້ນ, ເຮັດໃຫ້ຄວາມລັບຂອງ insulin ເພີ່ມຂື້ນໃນການຕອບສະ ໜອງ ຕໍ່ glycemia ທີ່ເພີ່ມຂື້ນ.
ຄຸນລັກສະນະທີ່ ສຳ ຄັນຂອງ meglitinides ແມ່ນວ່າດ້ວຍການຊ່ວຍເຫຼືອຂອງພວກເຂົາ, ໄລຍະເລີ່ມຕົ້ນຂອງຄວາມລັບຂອງ insulin ແມ່ນໄດ້ຖືກຟື້ນຟູ, ແລະຫຼັງຈາກນັ້ນ, ຍ້ອນໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ, hyperinsulinemia ແກ່ຍາວບໍ່ພັດທະນາ.
ຄຸນລັກສະນະຂອງຢາ pharmacokinetics ຂອງ meglitinides ແມ່ນຄວາມສາມາດຂອງພວກມັນທີ່ຈະຖືກດູດຊືມໃນ ລຳ ໄສ້ໃນເວລາສັ້ນໆ.
ໃນເລືອດ, ສ່ວນຫຼາຍແມ່ນຂອງ sulfonylurea ອະນຸພັນແລະ meglitinides ຜູກກັບໂປຣຕີນ plasma (90-99%). ໃນທາງກົງກັນຂ້າມ, Meglitinides ແມ່ນຖືກດູດຊືມ, ເລີ່ມປະຕິບັດແລະໄດ້ຮັບການຖ່າຍທອດອອກຢ່າງໄວວາ, ແລະນີ້ແມ່ນປະໂຫຍດທີ່ຍິ່ງໃຫຍ່ຂອງພວກເຂົາ. ການປະຕິບັດຂອງພວກເຂົາເລີ່ມຕົ້ນພຽງແຕ່ສອງສາມນາທີຫຼັງຈາກກິນ, ແຕ່ມັນໃຊ້ເວລາພຽງປະມານ 1 ຊົ່ວໂມງ, ສະນັ້ນ meglitinides ແມ່ນໃຊ້ກັບທຸກໆຄາບອາຫານ.
ການເຜົາຜານອາຫານຂອງ meglitinides ແມ່ນ ດຳ ເນີນໂດຍຕັບ, ແລະຢາຖືກ ກຳ ຈັດອອກສ່ວນໃຫຍ່ແມ່ນຜ່ານ ລຳ ໄສ້, ເຊິ່ງຊ່ວຍໃຫ້ພວກມັນສາມາດ ນຳ ໃຊ້ເຂົ້າໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ມີຄວາມບົກຜ່ອງໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປານກາງ.
ແທັບ. ບາງຕົວກໍານົດການ pharmacokinetic ຂອງ meglitinides
| ຢາເສບຕິດ | ຄວາມສາມາດດ້ານຊີວະພາບ,% | ຜູກກັບໂປຣຕີນ plasma,% | ເຄິ່ງຊີວິດ, h | ໄລຍະເວລາຂອງການປະຕິບັດງານ, h | ເສັ້ນທາງລົບລ້າງ,% |
| Repaglinide | 56 | 98 | 1 | 2-3 | Hepatic - 90 |
| Nateglinide | 73 | 98 | 1,5 | 2-3 | Renal - 90 |
ຄຸນລັກສະນະຂອງກົນໄກຂອງການປະຕິບັດງານແລະ pharmacokinetics ໄດ້ອະນຸຍາດໃຫ້ meglitinides ຍຶດເອົາ niche ແຍກຕ່າງຫາກຂອງຕົນເອງໃນການຮັກສາໂລກເບົາຫວານຊະນິດ 2. ຂໍຂອບໃຈກັບຄຸນລັກສະນະເຫຼົ່ານີ້, ກຸ່ມໄດ້ຮັບຊື່ທີສອງ - ຜູ້ຄວບຄຸມ glycemic prandial.
ເມື່ອປຽບທຽບກັບອະນຸພັນ sulfonylurea, meglitinides ລະດັບ glycemia postprandial ຕ່ໍາກວ່າ, ແຕ່ພວກມັນຫຼຸດລົງລະດັບ glycemia ໄວ.
Meglitinides ແມ່ນກິນທັນທີກ່ອນອາຫານ, ຫຼືພ້ອມກັບອາຫານ, ຫຼືສອງສາມນາທີຫຼັງຈາກກິນເຂົ້າ. ລະດັບຂອງອິນຊູລິນກັບຄືນສູ່ຕົ້ນສະບັບ 3 ຊົ່ວໂມງຫຼັງຈາກກິນ meglitinides, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມຫລົງໄຫລໃນການວິພາກວິທະຍາຂອງອິນຊູລິນໃນການໄດ້ຮັບອາຫານແລະຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກເບົາຫວານໃນລະຫວ່າງອາຫານ.
ດັ່ງນັ້ນ, ຢາເຫຼົ່ານີ້ຊ່ວຍໃຫ້ຄົນເຈັບມີວິທີການທີ່ມີຄວາມຍືດຍຸ່ນຫຼາຍຂຶ້ນຕໍ່ກັບປະເດັນການປະຕິບັດຕາມອາຫານ. ໃນກໍລະນີທີ່ບໍ່ກິນອາຫານ, ຢາກໍ່ຖືກຂ້າມໄປ ນຳ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນຫຼາຍ ສຳ ລັບຄົນເຈັບທີ່ຂ້ອນຂ້າງ ໜຸ່ມ ທີ່ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ຫ້າວຫັນ, ເພາະວ່າ ຖ້າໄດ້ຮັບການປິ່ນປົວດ້ວຍ sulfonylurea, ມັນຈະມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກໃນລະດັບຕໍ່າໃນກໍລະນີນີ້.
ເນື່ອງຈາກຄ່າໃຊ້ຈ່າຍສູງຂອງຢາ, ເຫດຜົນທີ່ສົມເຫດສົມຜົນທີ່ສຸດແມ່ນການນັດພົບຂອງພວກເຂົາໃນການປະສົມປະສານກັບຢາ metformin ສຳ ລັບຄົນເຈັບທີ່ການປິ່ນປົວດ້ວຍຢາ metformin ບໍ່ໄດ້ອະນຸຍາດໃຫ້ຄ່າຊົດເຊີຍທີ່ເປັນທີ່ພໍໃຈຂອງພະຍາດ, ໂດຍສະເພາະຖ້າລະດັບ glycemia postprandial ສ່ວນໃຫຍ່ຈະເພີ່ມຂື້ນ. ຢ່າງໃດກໍ່ຕາມ, meglitinides ຍັງສາມາດຖືກນໍາໃຊ້ເປັນການປິ່ນປົວດ້ວຍ monotherapy (ປະສິດທິພາບກົງກັນກັບ sulfonylurea ອະນຸພັນ) ຫຼືປະສົມປະສານກັບ thiazolidinediones.
Meglitinides ແມ່ນມັກຈະທົນທານໄດ້ດີໂດຍຄົນເຈັບ. ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງຢາຂອງກຸ່ມທີ່ໄດ້ອະທິບາຍແມ່ນການລະລາຍໃນເລືອດ.
ການກະກຽມ Glinides
ຜູ້ຕາງ ໜ້າ ຂອງກຸ່ມນີ້ປະກອບມີ:
| ຊື່ສານທີ່ມີການເຄື່ອນໄຫວ | ຕົວຢ່າງການຄ້າ | ການກະ ທຳ ເພີ່ມເຕີມ |
| Repaglinide | ປະດິດ, Enyglid, Novonorm |
|
| Nateglinide | ແສງດາວ (Starlix) |
|
ກົນໄກການປະຕິບັດ Glinides
ຢາທີ່ຢູ່ໃນກຸ່ມນີ້ສ່ວນໃຫຍ່ເຮັດວຽກຢູ່ໃນຈຸລັງທົດລອງຂອງກະຕຸກ. ຢາທີ່ໄດ້ຮັບແມ່ນເອົາໃຈໃສ່ກັບທາດໂປຼຕີນພິເສດທີ່ເອີ້ນວ່າ receptor SUR1, ເຊິ່ງຕັ້ງຢູ່ໃນຈຸລັງເບຕ້າຂອງເມັດແລະເພາະສະນັ້ນຈຶ່ງຊ່ວຍກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນ.
ດັ່ງນັ້ນ, ສານສະກັດຈາກ sulfonylurea (ເຊັ່ນ: gliclazide, glycoverone, glimepiride) ແມ່ນຕິດກັບທາດໂປຼຕີນດຽວກັນ.
ວິທີການ glinids ປະຕິບັດ
ຄວາມແຕກຕ່າງຂອງການກະ ທຳ ຂອງດິນເຜົາແລະ sulfonylurea ອະນຸພັນແມ່ນວ່າວຽກງານໃນອະດີດເຮັດໄດ້ໄວແລະມີປະສິດຕິພາບຫລາຍຂື້ນ. ຍ້ອນເຫດຜົນດັ່ງກ່າວ, ບໍລິໂພກບໍ່ດົນກ່ອນອາຫານຫລືຫລັງຈາກກິນ, ພວກມັນເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ, ເຊິ່ງຈະສູງຂື້ນຫລັງກິນອາຫານແລະສ່ວນຫລາຍກໍ່ຈະເຮັດໃຫ້ຂາດທາດນ້ ຳ ຕານ.
ດັ່ງນັ້ນ, ປະລິມານອິນຊູລິນໃນເລືອດເພີ່ມຂື້ນ. ການກະ ທຳ ດັ່ງກ່າວແມ່ນເປັນໄປໄດ້ພຽງແຕ່ຖ້າຫາກວ່າຈຸລັງ pancreatic ຍັງສາມາດຜະລິດແລະປິດລັບມັນໄດ້.

ໃນໂລກເບົາຫວານປະເພດ 2, ຈຸລັງເບຕ້າແມ່ນຮູ້ກັນວ່າ“ ລົ້ມເຫລວ” ແລະບໍ່ສາມາດຜະລິດອິນຊູລິນອີກຕໍ່ໄປ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ແນະ ນຳ ມັນໃນຮູບແບບຂອງການສັກຢາ subcutaneous, ແລະການໃຊ້ດິນ ໜຽວ ແມ່ນບໍ່ມີປະສິດຕິຜົນ.
ສຳ ລັບໃຜທີ່ມີສານ glinids ແມ່ນ ກຳ ນົດ
ໃນບາງປະເທດເອີຣົບ, ທາດ glinids ແມ່ນໃຊ້ໃນການຮັກສາໂລກເບົາຫວານປະເພດ 2 ປະສົມກັບອາຫານແລະອອກ ກຳ ລັງກາຍ, ຫລືປະສົມກັບອາຫານ, ອອກ ກຳ ລັງກາຍແລະ metformin.
ການປະສົມປະສານຂອງພວກມັນກັບອະນຸພັນ sulfonylurea ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້. ນອກຈາກນັ້ນ, ຢ່າໃຊ້ glinides ຖ້າ sulfonylureas ບໍ່ມີປະສິດຕິຜົນຕໍ່ທ່ານ (ໃນກໍລະນີນີ້, glinides ກໍ່ຈະບໍ່ເຮັດວຽກ).
ການຂັດຂວາງການໃຊ້ດິນ ໜຽວ
ມີຈໍານວນຂອງ contraindications ກັບການນໍາໃຊ້ດິນເຜົາໄດ້.
ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນ:
- ອາການພູມຕ້ານທານຫຼືຕິກິລິຍາແພ້ຕໍ່ຢາຂອງກຸ່ມນີ້ໃນອະດີດ,
- ໂຣກເບົາຫວານປະເພດ 1
- ການປະກົດຕົວຂອງໂຣກເບົາຫວານ (ໂຣກ ketoacidosis, ໂຣກເບົາຫວານ, ສະພາບທີ່ເປັນໂຣກເບົາຫວານ - ສະພາບການດັ່ງກ່າວຄວນໄດ້ຮັບການຮັກສາດ້ວຍອິນຊູລິນ),
- ການຖືພາແລະ lactation,
- ຜິດປົກກະຕິຂອງຕັບຮຸນແຮງ.
- ມັນຄວນຈະຖືກ ນຳ ໃຊ້ຢ່າງລະມັດລະວັງໃນຄວາມບໍ່ພຽງພໍຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບ, ຄວາມບໍ່ພຽງພໍຂອງ adrenal, ໃນເວລາເຖົ້າແລະໃນກໍລະນີທີ່ຂາດສານອາຫານ.
- ມັນບໍ່ຄວນຖືກນໍາໃຊ້ໃນສະຖານະການທີ່ຄວາມຕ້ອງການ insulin ໃນຮ່າງກາຍເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ - ຕົວຢ່າງ, ມີການຕິດເຊື້ອທີ່ຮ້າຍແຮງຫຼືຂັ້ນຕອນການຜ່າຕັດ. ໃນສະຖານະການດັ່ງກ່າວ, ປົກກະຕິແລ້ວມັນແມ່ນແນະນໍາໃຫ້ໃຊ້ອິນຊູລິນຊົ່ວຄາວ.
ວິທີການປະຕິບັດ
ການກິນຢາແມ່ນຖືກປະຕິບັດໃນໄວໆນີ້ກ່ອນຫຼືໃນເວລາອາຫານ.
ມັນບໍ່ ຈຳ ເປັນຕ້ອງຕິດຕາມເວລາກິນເຂົ້າ. ຍິ່ງໄປກວ່ານັ້ນ, ຫຼັງຈາກທີ່ປຶກສາທ່ານ ໝໍ, ພວກເຮົາສາມາດປັບປະລິມານຢາກ່ອນອາຫານ. ໃນກໍລະນີທີ່ທ່ານວາງແຜນທີ່ຈະກິນຫຼາຍ, ທ່ານກໍ່ສາມາດເພີ່ມມັນໄດ້.
- ປະລິມານສູງສຸດຂອງຢາ repaglinide ແມ່ນ 4 ມລກ (ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 16 ມລກ).
- ສຳ ລັບຢາ nateglinide, ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 180 ມກ.
ຖ້າທ່ານລືມກິນຢາໃຫ້ທັນເວລາ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງດື່ມສອງເມັດພ້ອມກັບອາຫານຕໍ່ໄປ, ເພາະວ່າສິ່ງນີ້ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
Glinids ແລະ Meglitinides: ກົນໄກການປະຕິບັດ ສຳ ລັບໂຣກເບົາຫວານ

ເປັນເວລາຫລາຍປີທີ່ປະສົບກັບຄວາມຫຍຸ້ງຍາກກັບ DIABETES ບໍ?
ຫົວ ໜ້າ ສະຖາບັນ:“ ທ່ານຈະປະຫລາດໃຈວ່າມັນງ່າຍທີ່ຈະປິ່ນປົວພະຍາດເບົາຫວານໂດຍການກິນມັນທຸກໆມື້.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານທີ່ທັນສະ ໄໝ ແມ່ນກ່ຽວຂ້ອງກັບການໃຊ້ຢາປິ່ນປົວທີ່ເປັນຂອງກຸ່ມຕ່າງໆເພື່ອຈຸດປະສົງການຮັກສາ.
ມາຮອດປະຈຸບັນ, ມີ 6 ຊະນິດຂອງຢາຫຼຸດນ້ ຳ ຕານທີ່ໂດດເດັ່ນໃນດ້ານການຢາ.
ຢາທີ່ໃຊ້ໃນການຫຼຸດນ້ ຳ ຕານແມ່ນໃຊ້ໃນກໍລະນີທີ່ຄົນເຈັບມີໂຣກເບົາຫວານປະເພດ 2, ເຊິ່ງບໍ່ແມ່ນສານອິນຊູລິນ.
ຢາທັງ ໝົດ ເປັນຂອງກຸ່ມຢາທາງດ້ານການຢາຕໍ່ໄປນີ້:
- Biguanides.
- Glinidam.
- Glitazone.
- ຕົວຍັບຍັ້ງ Alpha glucosidase.
- ຕົວຍັບຍັ້ງ DPP-4.
- Sulfonamides.
- ລວມເຂົ້າກັນ.
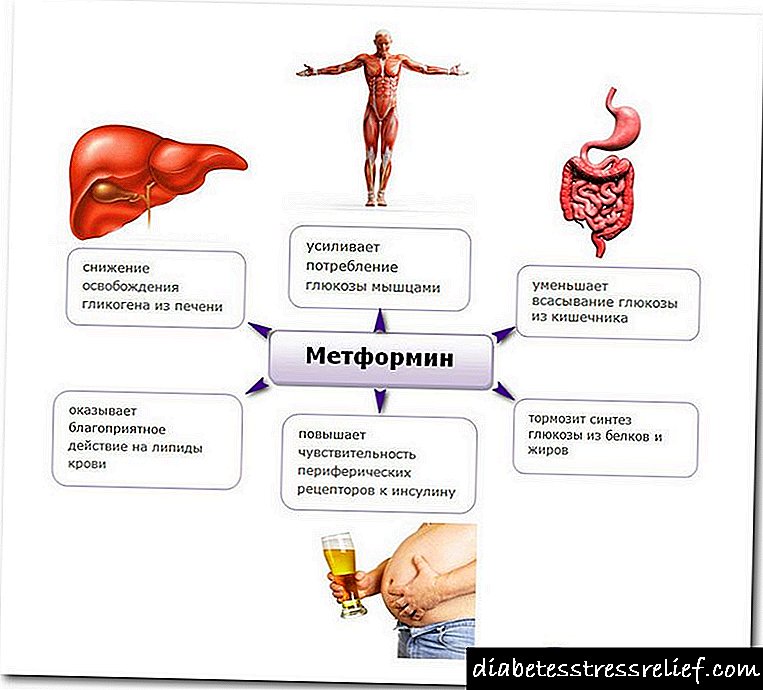
ກຸ່ມຢາບ້າໃຫຍ່ປະກອບມີຢາ ໜຶ່ງ ຊະນິດ - ຢາ Metformin. ເຄື່ອງມືນີ້ໄດ້ຖືກ ນຳ ໃຊ້ຕັ້ງແຕ່ປີ 1994. ເຄື່ອງມືດັ່ງກ່າວແມ່ນໃຊ້ຫຼາຍທີ່ສຸດເພື່ອຫຼຸດນ້ ຳ ຕານໃນຮ່າງກາຍ.
Glitazones ປະກອບມີຢາ ໜຶ່ງ ຊະນິດ - Pioglitazone. ຢາດັ່ງກ່າວຊ່ວຍໃນການເພີ່ມເນື້ອເຍື່ອຂອງເຊນຕໍ່ສ່ວນປະກອບຂອງອິນຊູລິນແລະຊ່ວຍປັບອັດຕາການເຜົາຜະຫລານໄຂມັນ.
Alpha glucosidase ທາດຍັບຍັ້ງການຍັບຍັ້ງການຍ່ອຍອາຫານຂອງທາດແປ້ງ, ປ້ອງກັນການໄຫຼຂອງ glucose ເຂົ້າໄປໃນ plasma ເລືອດ.
ຕົວຍັບຍັ້ງ DPP-4 ແຊກແຊງເຂົ້າໄປໃນການ ທຳ ລາຍທາດໂພແທັກຊຽມທີ່ຄ້າຍຄືກັບໂພແທັກຊຽມ 1 (GLP-1) ແລະຍັບຍັ້ງເອນໄຊ DPP-4.
Sulfanilamides ຖືກ ນຳ ໃຊ້ເປັນຢາຫຼຸດນ້ ຳ ຕານແລະເປັນທີ່ນິຍົມທີ່ສຸດ. ການກະ ທຳ ຂອງຢາໃນກຸ່ມນີ້ແມ່ນອີງໃສ່ການກະຕຸ້ນຂອງຂະບວນການຜະລິດອິນຊູລິນໂດຍຈຸລັງລະອອງ. ໃນປະຈຸບັນ, ໄດ້ມີການພັດທະນາ sulfonamides 4 ຊັ້ນ.
ຢາປະສົມແມ່ນຕົວແທນທີ່ມີສານປະກອບທີ່ມີການເຄື່ອນໄຫວຫຼາຍຢ່າງໃນສ່ວນປະກອບຂອງມັນ.
Glinids ປະກອບມີສອງຢາໃນສ່ວນປະກອບຂອງພວກມັນ - Repaglinide ແລະ Nateglinide. ຢາມີຜົນກະທົບຕໍ່ຈຸລັງທົດລອງຂອງເນື້ອເຍື່ອ pancreatic.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງການຫຼຸດນ້ໍາຕານ, ດິນເຜົາມີຄຸນສົມບັດອື່ນໆ:
- ບໍ່ໄດ້ປະກອບສ່ວນເຂົ້ານ້ ຳ ໜັກ,
- ໃນເວລາທີ່ການໃຊ້ຢາຂອງກຸ່ມນີ້ໃນຄົນເຈັບ, ຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກເບົາຫວານຫຼຸດລົງຫຼາຍຄັ້ງເມື່ອທຽບກັບ sulfonamides.
ເຊັ່ນດຽວກັບຢາຊະນິດໃດ ໜຶ່ງ, ຜະລິດຕະພັນທີ່ເປັນຂອງກຸ່ມດິນ ໜຽວ ມີຜົນກະທົບທີ່ບໍ່ຕ້ອງການ:
- ດ້ວຍການ ນຳ ໃຊ້ພວກມັນ, ມີໂອກາດທີ່ຈະພັດທະນາທາດ ນຳ ້ຕານໃນເລືອດ,
- ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຢາຖ້າຄົນເຈັບເປັນພະຍາດຕັບບາງ.
ຢາ Clinid ຖືກ ນຳ ໃຊ້ເລື້ອຍໆໃນຖານະເປັນຕົວແທນເລີ່ມຕົ້ນໃນການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2.
ຕົວຊີ້ບອກແລະ contraindications ສໍາລັບການນໍາໃຊ້ດິນເຜົາ
 ຕົວບົ່ງຊີ້ຕົ້ນຕໍຂອງການໃຊ້ດິນ ໜຽວ ແມ່ນການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ II ໃນຄົນເຈັບໃນເມື່ອບໍ່ມີປະສິດຕິຜົນຈາກການ ບຳ ບັດອາຫານແລະການອອກ ກຳ ລັງກາຍ.
ຕົວບົ່ງຊີ້ຕົ້ນຕໍຂອງການໃຊ້ດິນ ໜຽວ ແມ່ນການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ II ໃນຄົນເຈັບໃນເມື່ອບໍ່ມີປະສິດຕິຜົນຈາກການ ບຳ ບັດອາຫານແລະການອອກ ກຳ ລັງກາຍ.
ຢາທີ່ເປັນຂອງກຸ່ມນີ້ແມ່ນໃຊ້ເພື່ອຫຼຸດລະດັບນໍ້າຕານໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ເຊັ່ນດຽວກັບຢາຊະນິດໃດ ໜຶ່ງ, ຢາປິ່ນປົວທີ່ເປັນຂອງກຸ່ມດິນ ໜຽວ ມີ ຈຳ ນວນ contraindications ສຳ ລັບໃຊ້.
ການຂັດຂວາງການໃຊ້ດິນເຜົາແມ່ນມີດັ່ງຕໍ່ໄປນີ້:
- ການປະກົດຕົວຂອງໂຣກພູມຕ້ານທານ.
- ການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ 1 ໃນຄົນເຈັບ.
- ການພັດທະນາໃນຮ່າງກາຍຂອງສະພາບການທີ່ຕ້ອງການການປິ່ນປົວດ້ວຍ insulin.
- ການປະກົດຕົວຂອງຄວາມຜິດປົກກະຕິຮ້າຍແຮງໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບ.
- ໄລຍະເວລາຂອງການຖືພາແລະໄລຍະການລ້ຽງລູກດ້ວຍນົມແມ່.
ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ອອກໃບຢາ glinids ໃນຄົນເຈັບຂອງເດັກນ້ອຍແລະໄວລຸ້ນອາຍຸຕ່ ຳ ກວ່າ 18 ປີ, ນອກຈາກນີ້, ຍັງບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້ຢາປິ່ນປົວພະຍາດເບົາຫວານໃນຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າ 75 ປີ.
ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດຂອງການໃຊ້ຢາຊະນິດນີ້ແມ່ນ:
- ຄວາມຜິດປົກກະຕິຂອງກະເພາະ ລຳ ໄສ້, ສະແດງອອກໂດຍອາການຮາກແລະຄວາມຮູ້ສຶກຂອງອາການປວດຮາກ,
- ໃນບາງກໍລະນີ, ອາການແພ້ເກີດຂື້ນ, ສະແດງອອກໃນຮູບແບບຂອງຜື່ນຜິວ ໜັງ
- ບາງຄັ້ງກໍ່ມີການເພີ່ມຂື້ນຊົ່ວຄາວໃນກິດຈະ ກຳ transamylase.
ໃນບາງກໍລະນີ, ຄວາມບົກຜ່ອງດ້ານສາຍຕາຈະປາກົດ, ພ້ອມດ້ວຍການເຫນັງຕີງຂອງລະດັບຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ.
ກົນໄກການປະຕິບັດຂອງດິນ ໜຽວ
 Glinides ແມ່ນໂຕກະຕຸ້ນການຜະລິດອິນຊູລິນ. ຢາເຫຼົ່ານີ້ແຕກຕ່າງຈາກ sulfonamides ບໍ່ພຽງແຕ່ມີໂຄງສ້າງເທົ່ານັ້ນ, ແຕ່ຍັງເປັນຢາ. Glinids ໄດ້ຖືກພັດທະນາເປັນຢາທີ່ຊ່ວຍໃນການຟື້ນຟູແລະເພີ່ມປະລິມານຂອງອິນຊູລິນຮໍໂມນອິນຊູລິນທີ່ຜະລິດໂດຍຈຸລັງທົດລອງ.
Glinides ແມ່ນໂຕກະຕຸ້ນການຜະລິດອິນຊູລິນ. ຢາເຫຼົ່ານີ້ແຕກຕ່າງຈາກ sulfonamides ບໍ່ພຽງແຕ່ມີໂຄງສ້າງເທົ່ານັ້ນ, ແຕ່ຍັງເປັນຢາ. Glinids ໄດ້ຖືກພັດທະນາເປັນຢາທີ່ຊ່ວຍໃນການຟື້ນຟູແລະເພີ່ມປະລິມານຂອງອິນຊູລິນຮໍໂມນອິນຊູລິນທີ່ຜະລິດໂດຍຈຸລັງທົດລອງ.
Glinids ຄວນໄດ້ຮັບການປະຕິບັດສະເພາະໃນເວລາກິນອາຫານ, ສິ່ງນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດຮັບປະທານອາຫານທີ່ມີອິດສະຫຼະຫຼາຍກວ່າເມື່ອທຽບກັບຄາບອາຫານເມື່ອກິນ sulfonamides.
Meglitinides ມີອາຍຸສັ້ນກວ່າເຄິ່ງ ໜຶ່ງ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ໃນການພັດທະນາສະຖານະການທີ່ມີອາການຂາດເລືອດ.
ໃນເວລານີ້, meglitinides ປະກອບມີສອງຢາ - Nateglinide ແລະ Repaglinide.
ກົນໄກການປະຕິບັດຂອງຢາແມ່ນອີງໃສ່ຜົນກະທົບຂອງມັນຕໍ່ຊ່ອງທາງໂພແທດຊຽມທີ່ເພິ່ງພາຂອງ ATP ຂອງເຍື່ອທົດລອງ. ນີ້ເຮັດໃຫ້ການເສື່ອມໂຊມຂອງເຍື່ອແລະການເປີດຊ່ອງແຄຊຽມ. ຫຼັງຈາກທີ່ ສຳ ຜັດກັບເນື້ອເຍື່ອຂອງ pancreatic, ຢາເສບຕິດເພີ່ມຂື້ນໃນການໄດ້ຮັບທາດ ion calcium ເຂົ້າໄປໃນຈຸລັງຈາກຊ່ອງຫວ່າງ.
ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງແຄວຊຽມໃນຈຸລັງເຮັດໃຫ້ຂະບວນການຜະລິດອິນຊູລິນ.
ການເຊື່ອມຕໍ່ທີ່ meglitinides ປະກອບກັບຕົວຮັບຂອງຈຸລັງບໍ່ມີຄວາມ ໝັ້ນ ຄົງ, ເພາະສະນັ້ນ, ສະລັບສັບຊ້ອນທີ່ຖືກສ້າງຕັ້ງຂື້ນໃນເວລາສັ້ນໆ.
ການກຽມຕົວຂອງ Clinid, ເມື່ອ ນຳ ເຂົ້າສູ່ຮ່າງກາຍ, ບັນລຸຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງເລືອດພາຍໃນ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ຊີວະພາບຂອງຢາແມ່ນປະມານ 56%.
ການບໍລິຫານຢາພ້ອມໆກັນກັບອາຫານບໍ່ມີຜົນກະທົບຢ່າງຫຼວງຫຼາຍເຖິງເວລາທີ່ຈະບັນລຸລະດັບສູງສຸດຂອງທາດປະສົມທີ່ມີການເຄື່ອນໄຫວໃນເລືອດ, ແລະຄວາມເຂັ້ມຂຸ້ນສູງສຸດຂອງສານປະສົມແມ່ນຫຼຸດລົງ 20%. Glinides ສາມາດຜູກພັນກັບໂປຕີນ plasma, ລະດັບຂອງການຜູກມັດໄດ້ບັນລຸເຖິງ 98%.
ເຄິ່ງຊີວິດຂອງຢາເສບຕິດຈາກຮ່າງກາຍແມ່ນປະມານ ໜຶ່ງ ຊົ່ວໂມງ.
ການຖອນການກະກຽມຂອງກຸ່ມດິນ ໜຽວ ແມ່ນຖືກປະຕິບັດເປັນສ່ວນໃຫຍ່ດ້ວຍອາຈົມ. ດ້ວຍວິທີນີ້, ປະມານ 90% ຂອງທາດປະສົມທີ່ຖືກສ້າງຕັ້ງຂື້ນໃນລະຫວ່າງການເຜົາຜານອາຫານແມ່ນຖືກຂັບຖ່າຍ. ນອກຈາກນັ້ນ, ການຖອນຢາໄດ້ຖືກປະຕິບັດບາງສ່ວນໂດຍຜ່ານລະບົບຂັບຖ່າຍດ້ວຍປັດສະວະ.
ຂໍ້ເສຍປຽບຂອງຢາປະເພດນີ້ແມ່ນຄວາມຕ້ອງການຢາຫຼາຍຄັ້ງຕະຫຼອດມື້ແລະຄ່າໃຊ້ຈ່າຍສູງຂອງຢາ.
ການໃຊ້ຢາ Starlix
 Starlix ແມ່ນຢາທີ່ກິນໃນທັນທີກ່ອນການຮັບປະທານອາຫານໃນໄລຍະການຮັກສາໂລກເບົາຫວານປະເພດ 2. ໄລຍະຫ່າງລະຫວ່າງການກິນຢາແລະອາຫານບໍ່ຄວນເກີນ 0.5 ຊົ່ວໂມງ.
Starlix ແມ່ນຢາທີ່ກິນໃນທັນທີກ່ອນການຮັບປະທານອາຫານໃນໄລຍະການຮັກສາໂລກເບົາຫວານປະເພດ 2. ໄລຍະຫ່າງລະຫວ່າງການກິນຢາແລະອາຫານບໍ່ຄວນເກີນ 0.5 ຊົ່ວໂມງ.
ໃນເວລາທີ່ການນໍາໃຊ້ຢາສໍາລັບການປິ່ນປົວດ້ວຍ monotherapy, ປະລິມານດຽວຂອງ 120 mg ແມ່ນແນະນໍາໃຫ້. ຢາຄວນໄດ້ຮັບການປະຕິບັດສາມຄັ້ງຕໍ່ມື້. ຢາຄວນກິນກ່ອນອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ ຳ.
ຖ້າລະບອບທີ່ແນະ ນຳ ຂອງຢາບໍ່ອະນຸຍາດໃຫ້ບັນລຸຜົນທີ່ຕ້ອງການໃນການຮັກສາ, ປະລິມານຢາດຽວສາມາດເພີ່ມເປັນ 180 ມກ.
ການປັບປະລິມານຢາທີ່ໃຊ້ໄດ້ຖືກປະຕິບັດເປັນປະ ຈຳ ຕາມຜົນຂອງການສຶກສາຫ້ອງທົດລອງກ່ຽວກັບຕົວຊີ້ວັດ HbA1c ແລະຕົວຊີ້ວັດ glycemia ໜຶ່ງ ຫາສອງຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ.
ຖ້າ ຈຳ ເປັນ, Starlix ສາມາດ ນຳ ໃຊ້ເປັນສ່ວນປະກອບໃນການປິ່ນປົວທີ່ສັບສົນຂອງໂຣກເບົາຫວານຊະນິດ 2. ຢານີ້ສາມາດໃຊ້ຮ່ວມກັບ metformin.
ເມື່ອໃຊ້ Starlix ໂດຍສົມທົບກັບ Metformin, ປະລິມານດຽວທີ່ໃຊ້ຄວນຈະແມ່ນ 120 ມລກສາມເທື່ອຕໍ່ມື້. ຢາໃນລະຫວ່າງການປິ່ນປົວແບບຊັບຊ້ອນແມ່ນກິນກ່ອນອາຫານ.
ໃນກໍລະນີທີ່, ໃນໄລຍະການປິ່ນປົວທີ່ສັບສົນ, ມູນຄ່າ HbA1c ເຂົ້າຫາຕົວຊີ້ວັດທີ່ຖືກ ກຳ ນົດທາງວິທະຍາສາດ, ປະລິມານຂອງ Starlix ທີ່ກິນສາມາດຫຼຸດລົງໃນລະດັບ 60 ມລກສາມເທື່ອຕໍ່ມື້ຕາມການຕັດສິນໃຈຂອງແພດທີ່ເຂົ້າຮ່ວມ.
ການໃຊ້ຢາ Novonorm
 ຢາ Novonorm ແມ່ນຢາຊະນິດ ໜຶ່ງ, ເຊິ່ງປະກອບມີຢາ repaglinide ໃນປະລິມານ 0.5, 1 ຫຼື 2 ມລກເປັນສ່ວນປະກອບຫຼັກ.
ຢາ Novonorm ແມ່ນຢາຊະນິດ ໜຶ່ງ, ເຊິ່ງປະກອບມີຢາ repaglinide ໃນປະລິມານ 0.5, 1 ຫຼື 2 ມລກເປັນສ່ວນປະກອບຫຼັກ.
ປະລິມານໃນເບື້ອງຕົ້ນ ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານຄວນຈະເປັນ 0.5 ມລກຂອງທາດປະສົມທີ່ໃຊ້.
ການເພີ່ມປະລິມານຂອງຢາແມ່ນອະນຸຍາດໃຫ້ໄວກວ່າ 7-14 ມື້ຫຼັງຈາກການເລີ່ມຕົ້ນຂອງການ ນຳ ໃຊ້ຢາເປັນປະ ຈຳ.
ຖ້າພົບວ່າຄວາມລົ້ມເຫຼວຂອງຕັບໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຖືກກວດພົບ, HbA1c ຈະຖືກຕິດຕາມເລື້ອຍໆກ່ວາພາຍໃນ 2 ອາທິດ.
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ຢາຖືກອະນຸຍາດໃຫ້ ນຳ ໃຊ້ໃນປະລິມານສູງສຸດຕໍ່ໄປນີ້:
- ປະລິມານດຽວຂອງຢາຄວນແມ່ນ 4 ມລກຂອງຢາທີ່ໃຊ້ງານ.
- ປະລິມານປະ ຈຳ ວັນຂອງຢາບໍ່ຄວນເກີນ 16 ມກ.
ເວລາທີ່ດີທີ່ສຸດ ສຳ ລັບການກິນຢາແມ່ນ 15 ນາທີກ່ອນອາຫານການກິນ, ແຕ່ວ່າມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະໃຊ້ຢາ 30 ນາທີກ່ອນກິນອາຫານຫຼືທັນທີກ່ອນການປະຕິບັດ.
ຖ້າອາຫານຖືກຂ້າມໂດຍຄົນເຈັບ, ຢາກໍ່ບໍ່ຄວນກິນ.
ໃນການຈັດຕັ້ງປະຕິບັດອາຫານເສີມ, ຄວນໃຊ້ຢາອີກ ນຳ.
ຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງ Starlix ແລະ Novonorm ແມ່ນວ່າຄົນສຸດທ້າຍແມ່ນສາມາດຫຼຸດຜ່ອນລະດັບ glucose ໄດ້ຢ່າງມີປະສິດຕິຜົນບໍ່ພຽງແຕ່ຫລັງຈາກຮັບປະທານອາຫານເທົ່ານັ້ນ, ແຕ່ກໍ່ຍັງຢູ່ລະຫວ່າງອາຫານປະເພດນີ້ ນຳ ອີກ. ນີ້ແມ່ນຍ້ອນຄວາມສາມາດຂອງອົງປະກອບທີ່ຫ້າວຫັນໃນການເຂົ້າຮ່ວມກັບຕົວຮັບສັນຍານ SUR ແລະສ້າງຄວາມຜູກພັນທີ່ ໝັ້ນ ຄົງກວ່າເກົ່າກັບມັນ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າ Starlix ແມ່ນສາມາດທີ່ຈະກະຕຸ້ນໃນລະດັບຫນ້ອຍກວ່າຮູບລັກສະນະຂອງອາການຂອງການພັດທະນາຂອງລັດ hypoglycemic ໃນການສົມທຽບກັບ Novonorm.
ຜົນຂ້າງຄຽງ Clinide ແລະຂໍ້ຄວນລະວັງ
 ຫຼັງຈາກການບໍລິຫານທາງປາກ, ການກະກຽມຂອງກຸ່ມ glinid ກະຕຸ້ນໃຫ້ຂະບວນການຂອງການລະລຶກຂອງ insulin ໃນຈຸລັງທົດລອງຂອງຈຸລັງ pancreatic ທີ່ລະອຽດອ່ອນກັບການກະ ທຳ ຂອງຢາຊະນິດນີ້. ການໃຊ້ຢາເຫລົ່ານີ້ໃນການລະເມີດ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຫລື ຄຳ ແນະ ນຳ ທີ່ໄດ້ຮັບຈາກແພດຊ່ຽວຊານດ້ານ endocrinologist ແມ່ນສາມາດກະຕຸ້ນໃຫ້ເປັນໂຣກເບົາຫວານປະເພດ II, ເຊິ່ງເປັນໂຣກ endocrine ທີ່ເປັນເອກະລາດຂອງອິນຊູລິນຂອງອາການຂອງການເປັນໂລກເບົາຫວານ.
ຫຼັງຈາກການບໍລິຫານທາງປາກ, ການກະກຽມຂອງກຸ່ມ glinid ກະຕຸ້ນໃຫ້ຂະບວນການຂອງການລະລຶກຂອງ insulin ໃນຈຸລັງທົດລອງຂອງຈຸລັງ pancreatic ທີ່ລະອຽດອ່ອນກັບການກະ ທຳ ຂອງຢາຊະນິດນີ້. ການໃຊ້ຢາເຫລົ່ານີ້ໃນການລະເມີດ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຫລື ຄຳ ແນະ ນຳ ທີ່ໄດ້ຮັບຈາກແພດຊ່ຽວຊານດ້ານ endocrinologist ແມ່ນສາມາດກະຕຸ້ນໃຫ້ເປັນໂຣກເບົາຫວານປະເພດ II, ເຊິ່ງເປັນໂຣກ endocrine ທີ່ເປັນເອກະລາດຂອງອິນຊູລິນຂອງອາການຂອງການເປັນໂລກເບົາຫວານ.
ຜົນກະທົບດັ່ງກ່າວຕໍ່ຮ່າງກາຍຮຽກຮ້ອງໃຫ້ມີການໃຊ້ຢາໃນທັນທີກ່ອນອາຫານ.
ອີງຕາມກົດລະບຽບແລະ ຄຳ ແນະ ນຳ ທຸກຢ່າງໃນເວລາທີ່ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ເປັນຢາທີ່ເປັນຂອງກຸ່ມດິນ ໜຽວ, ມັນບໍ່ກໍ່ໃຫ້ເກີດສະພາບທີ່ເປັນໂລກຕ່ອມນ້ ຳ ຕານ.
ຢາເຫຼົ່ານີ້ມີປະສິດຕິຜົນສູງສຸດເມື່ອ ນຳ ໃຊ້ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາໂຣກເບົາຫວານປະເພດ 2. ໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດແມ່ນໄດ້ຮັບການ ຈຳ ແນກໂດຍຄວາມຈິງທີ່ວ່າໃນໄລຍະນີ້ກິດຈະ ກຳ ທີ່ເປັນປະໂຫຍດຂອງຈຸລັງກະເພາະ, ເຊິ່ງມີຄວາມຮັບຜິດຊອບຕໍ່ການສັງເຄາະຂອງອິນຊູລິນ.
ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາສະຖານະການທີ່ມີທາດນ້ ຳ ຕານໃນຮ່າງກາຍຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແມ່ນເກືອບເທົ່າກັບຄວາມຖີ່ຂອງການພັດທະນາການເປັນໂລກເບົາຫວານກັບການ ນຳ ໃຊ້ສານສະກັດຈາກ sulfonylurea ມີໄລຍະເວລາສັ້ນໆ.
ເມື່ອ ນຳ ໃຊ້ການກຽມຕົວຂອງກຸ່ມດິນ ໜຽວ, ຄວນລະມັດລະວັງເປັນພິເສດຖ້າຄົນເຈັບມີຄວາມລົ້ມເຫຼວຂອງຕັບ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າການເຜົາຜະຫລານຂອງຢາເສບຕິດຕົ້ນຕໍແມ່ນຖືກປະຕິບັດຢູ່ໃນຈຸລັງຕັບ. ຢາທັງສອງຊະນິດທີ່ຢູ່ໃນກຸ່ມນີ້ຜູກກັບ cytochrome P-350, ເຊິ່ງ ໝາຍ ເຖິງສ່ວນປະກອບຂອງລະບົບ enzyme ຕັບ.
ຄວນລະມັດລະວັງໃນເວລາທີ່ໃຊ້ຢາໃນສະຖານະການທີ່ມັນບໍ່ສາມາດຄວບຄຸມລະດັບ glycemia ໃນຮ່າງກາຍຢ່າງມີປະສິດຕິຜົນ. ສະຖານະການດັ່ງກ່າວອາດຈະແມ່ນການພັດທະນາຂອງການຕິດເຊື້ອໃນຮ່າງກາຍ, ຄວາມເຈັບປວດຢ່າງຮຸນແຮງ, ໃນໄລຍະຜ່າຕັດ. ຖ້າສະຖານະການດັ່ງກ່າວເກີດຂື້ນ, ຄວນຢຸດຢາແລະປ່ຽນໄປໃຊ້ການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ຂໍ້ມູນກ່ຽວກັບຢາທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກເບົາຫວານແມ່ນໄດ້ລະບຸໄວ້ໃນວີດີໂອໃນບົດຂຽນນີ້.
ປະເພດຂອງ Insulin
ອຸດສາຫະ ກຳ ການຢາສະ ໜອງ ໃຫ້ຜູ້ປ່ວຍບໍ່ພຽງແຕ່ມີໄລຍະສັ້ນຂອງອິນຊູລິນ, ອິນຊູລິນ, ແຕ່ຍັງມີການກະ ທຳ ທີ່ຍາວນານແລະໄລຍະກາງ, ສັດ, ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ. ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແລະທີສອງ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ສັ່ງໃຫ້ຄົນເຈັບ, ໂດຍອີງຕາມຮູບແບບ, ຂັ້ນຕອນຂອງພະຍາດ, ຢາຊະນິດຕ່າງໆ, ມີລັກສະນະຕາມໄລຍະເວລາຂອງການ ສຳ ຜັດ, ການເລີ່ມຕົ້ນແລະກິດຈະ ກຳ ສູງສຸດ.
ຄວາມຈິງທີ່ ໜ້າ ສົນໃຈ: ເປັນຄັ້ງ ທຳ ອິດ, ໃນປີ 1921, ອິນຊູລິນໄດ້ແຍກອອກຈາກຝູງສັດປີກ. ເດືອນມັງກອນຕໍ່ໄປນີ້ຖືກ ໝາຍ ໂດຍການເລີ່ມຕົ້ນຂອງການທົດລອງທາງຄລີນິກຂອງຮໍໂມນໃນມະນຸດ. ປີ 1923, ນັກເຄມີສາດທີ່ປະສົບຜົນ ສຳ ເລັດຍິ່ງໃຫຍ່ທີ່ສຸດນີ້ໄດ້ຮັບລາງວັນໂນແບລ.
ປະເພດຂອງອິນຊູລິນແລະກົນໄກການກະ ທຳ ຂອງພວກມັນ (ຕາຕະລາງ):
| ຊະນິດ | ຢາ (ຊື່ການຄ້າ) | ກົນໄກ, ການສະ ໝັກ |
| ອິນຊູລິນການສະແດງສັ້ນ | Apidra | insulins Ultrashort ແມ່ນຖືກສີດເຂົ້າໄປໃນກະເພາະອາຫານກ່ອນກິນອາຫານ, ຍ້ອນວ່າພວກມັນຕອບສະ ໜອງ ທັນທີຕໍ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ອິນຊູລິນອິນຊູລິນສາມາດບໍລິຫານໄດ້ທັນທີຫຼັງອາຫານ |
| ອິນຊູລິນສັ້ນ ການປະຕິບັດ | Actrapid NM Humulin ເປັນປະ ຈຳ | insulin ໄວ (ສັ້ນ). ມັນເບິ່ງຄືວ່າເປັນການແກ້ໄຂທີ່ຈະແຈ້ງ. ມີປະສິດທິຜົນພາຍໃນ 20-40 ນາທີ |
| ໃຊ້ອິນຊູລິນຍາວ | Levemir, | ການກະກຽມອິນຊູລິນທີ່ຍາວນານບໍ່ມີຈຸດສູງສຸດໃນກິດຈະ ກຳ, ປະຕິບັດພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງຫຼືສອງຊົ່ວໂມງ, ໄດ້ຮັບການປະຕິບັດ 1-2 ຄັ້ງຕໍ່ມື້. ກົນໄກຂອງການກະ ທຳ ແມ່ນຄ້າຍຄືກັບມະນຸດ ທຳ ມະຊາດ |
| Insulin ຂະ ໜາດ ກາງ | ທ້າວ Actrafan, Insulong, Humulin NPH | ຢາທີ່ມີການປະຕິບັດລະດັບປານກາງສະ ໜັບ ສະ ໜູນ ລະດັບການເຄື່ອນໄຫວຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ມັນຖືກກໍານົດສອງຄັ້ງຕໍ່ມື້, ການປະຕິບັດຫຼັງຈາກການສີດ - ຫຼັງຈາກຫນຶ່ງຫາສາມຊົ່ວໂມງ |
| ລວມເຂົ້າກັນ | Novolin, ທ. | ຢູ່ ampoule ຫຼື syringe, ປາກກາສະແດງວ່າມີ insulin ໃດລວມຢູ່ ນຳ. ມັນເລີ່ມຕົ້ນປະຕິບັດໃນ 10-20 ນາທີ, ທ່ານ ຈຳ ເປັນຕ້ອງຖີ້ມມື້ລະ 2 ເທື່ອກ່ອນກິນເຂົ້າ |
ວິທີການ ກຳ ນົດເວລາບໍລິຫານ, ໃຊ້ຢາຫຍັງ, ແນວພັນຂອງການກະກຽມອິນຊູລິນ? ພຽງແຕ່ນັກຊ່ຽວຊານດ້ານ endocrinologist ເທົ່ານັ້ນທີ່ສາມາດຕອບ ຄຳ ຖາມນີ້. ຢ່າໃຊ້ຢາດ້ວຍຕົນເອງໃນກໍລະນີໃດກໍ່ຕາມ.
ຄຸນລັກສະນະຂອງການກະ ທຳ ຂອງອິນຊູລິນສັ້ນ
ຮ່າງກາຍທີ່ມີສຸຂະພາບດີສາມາດຜະລິດຮໍໂມນໄດ້, ເຊິ່ງຢູ່ໃນຈຸລັງທົດລອງຂອງ islet ຂອງ Langerhans ຂອງ ໝາກ ຂີ້ຫູດ. ການສັງເຄາະຮໍໂມນທີ່ກະທົບກະເທືອນເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິ, ຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງໃນເກືອບທຸກລະບົບຂອງຮ່າງກາຍແລະເປັນໂລກເບົາຫວານ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາພະຍາດ, ຄົນເຈັບມັກຈະຖືກ ກຳ ນົດໃຫ້ໃຊ້ insulins ໃນເວລາສັ້ນໆ.
- ອິນຊູລິນສັ້ນມີອາການເລີ່ມຊ້າ (ຈາກ 20 ຫາ 40 ນາທີ), ສະນັ້ນໄລຍະເວລາທີ່ແນ່ນອນຕ້ອງໄດ້ລະງັບລະຫວ່າງການສັກຢາຮໍໂມນແລະອາຫານ.
- ປະລິມານອາຫານທີ່ຕ້ອງກິນພາຍຫຼັງກິນຢາອິນຊູລິນໄວຄວນຈະ ເໝາະ ສົມກັບປະລິມານຢາ. ໃນກໍລະນີໃດກໍ່ຕາມທ່ານບໍ່ຄວນປ່ຽນປະລິມານທີ່ໄດ້ຮັບຈາກການແນະ ນຳ ອາຫານ. ອາຫານຫຼາຍຂື້ນສາມາດນໍາໄປສູ່ໂລກ hyperglycemia, ຫນ້ອຍທີ່ຈະເປັນໂລກລະລາຍໃນເລືອດ.
- ການແນະ ນຳ ຂອງອິນຊູລິນສັ້ນຕ້ອງການອາຫານຫວ່າງ - ຫຼັງຈາກ 2-3 ຊົ່ວໂມງກໍ່ມີຈຸດສູງສຸດໃນການເຄື່ອນໄຫວຂອງຢາ, ສະນັ້ນຮ່າງກາຍຕ້ອງການທາດແປ້ງ.

ຄວາມສົນໃຈ: ເວລາ ສຳ ລັບການຄິດໄລ່ເວລາແລະປະລິມານແມ່ນເປັນຕົວຊີ້ບອກ - ຄົນເຈັບມີລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ. ດັ່ງນັ້ນ, ປະລິມານແລະເວລາແມ່ນຖືກ ກຳ ນົດໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist ເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ.
ການສັກຢາຄວນໄດ້ຮັບການປະຕິບັດພຽງແຕ່ດ້ວຍເຂັມສັກຢາອິນຊູລິນທີ່ເປັນຫມັນແລະເທົ່ານັ້ນໃນເວລາສະເພາະ. ຢານີ້ຖືກປະຕິບັດໂດຍ subcutaneously, ບາງຄັ້ງກໍ່ intramuscularly. ພຽງແຕ່ສະຖານທີ່ສັກຢາສາມາດປ່ຽນແປງເລັກນ້ອຍ, ເຊິ່ງບໍ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການນວດຫລັງການສີດເພື່ອໃຫ້ຢາຈະໄຫຼເຂົ້າໄປໃນເລືອດໄດ້ດີ.
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຄົນເຈັບບໍ່ຕ້ອງຫັນໄປຫາແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມຂະບວນການຕິດຕາມກວດກາຢາຢ່າງບໍ່ຢຸດຢັ້ງ, ຕົວເອງຕິດຕາມອາຫານແລະວິຖີຊີວິດຂອງລາວ.
- ອິນຊູລິນຕອບໄວກັບການໄດ້ຮັບທາດນ້ ຳ ຕານ,
- ຢາປ່ອຍແບບຍືນຍົງຮັກສາລະດັບຮໍໂມນໃນລະດັບໃດ ໜຶ່ງ ໃນກະແສເລືອດ.

ວິທີການຄິດໄລ່ອິດສະຫຼະເວລາຂອງຢາ
- ທ່ານ ຈຳ ເປັນຕ້ອງໃສ່ຢາໃນ 45 ນາທີກ່ອນກິນເຂົ້າ,
- ຕິດຕາມລະດັບ glucose ໃນທຸກໆຫ້ານາທີ,
- ຖ້າລະດັບນໍ້າຕານຫຼຸດລົງ 0.3 mmol, ທ່ານ ຈຳ ເປັນຕ້ອງກິນອາຫານທັນທີ.
ການບໍລິຫານຮໍໂມນທີ່ຖືກຄິດໄລ່ຢ່າງຖືກຕ້ອງເຮັດໃຫ້ມີການຮັກສາໂຣກເບົາຫວານທີ່ມີປະສິດຕິຜົນແລະການປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ. ປະລິມານຂອງການກະກຽມອິນຊູລິນ ສຳ ລັບຜູ້ໃຫຍ່ແມ່ນມາຈາກ 8 PIECES ເຖິງ 24 PIECES, ສຳ ລັບເດັກນ້ອຍ - ບໍ່ເກີນ 8 PIECES ຕໍ່ມື້.
Contraindications
ເຊັ່ນດຽວກັນກັບຢາຊະນິດໃດກໍ່ຕາມ, ອິນຊູລິນໄວມີສານຕ້ານທານແລະຜົນຂ້າງຄຽງ.
- ໂລກຕັບອັກເສບ, ແຜຂອງ duodenum ແລະກະເພາະອາຫານ,
- ພະຍາດ nephrolithiasis, jade,
- ຄວາມຜິດປົກກະຕິບາງຢ່າງຂອງຫົວໃຈ.
ປະຕິກິລິຍາທາງລົບແມ່ນສະແດງອອກໃນການລະເມີດປະລິມານຢາ: ອ່ອນເພຍຮຸນແຮງ, ເຫື່ອອອກເພີ່ມຂື້ນ, ນໍ້າລາຍ, ກະຫາຍໃຈ, ມີອາການຊັກພ້ອມກັບການສູນເສຍສະຕິ, ເສຍສະຕິ.
ຂໍ້ມູນສັ້ນອິນຊູລິນ
ວິທີທີ່ຈະບໍ່ສັບສົນໂດຍຊື່ຂອງຢາທີ່ຄ້າຍຄືກັນໃນຮ້ານຂາຍຢາ? ອິນຊູລິນທີ່ເຮັດໄດ້ໄວ, ມະນຸດຫລືຄ້າຍຄືກັນຂອງມັນແມ່ນປ່ຽນແປງໄດ້:
| ຊື່ອິນຊູລິນ | ແບບຟອມການປ່ອຍ (ສັກ ສຳ ລັບ 100 IU / ml) | ປະເທດ | ລາຄາ (RUB) |
| Actrapid NM | ຂວດ 10ml | ເດນມາກ | 278–475 |
| Actrapid NM | 40 IU / ml 10ml, ຂວດ | ແດນມາກ, ອິນເດຍ | 380 |
| Actrapid NM Penfill | ກ່ອງແກ້ວ 3ml | ເດນມາກ | 820–1019 |
| Apidra | ກ່ອງແກ້ວ 3ml | ເຢຍລະມັນ | 1880–2346 |
| Apidra Solostar | 3ml, ກ່ອງໃສ່ແກ້ວໃນປາກກາ syringe | ເຢຍລະມັນ | 1840–2346 |
| Biosulin P | ກ່ອງແກ້ວ 3ml | ອິນເດຍ | 972–1370 |
| Biosulin P | ຂວດ 10ml | ອິນເດຍ | 442–611 |
| Gensulin r | ຂວດ 10ml | ໂປແລນ | 560–625 |
| Gensulin r | ກ່ອງແກ້ວ 3ml | ໂປແລນ | 426–1212 |
| Insuman Rapid GT | ກ່ອງແກ້ວ 3ml | ເຢຍລະມັນ | 653–1504 |
| Insuman Rapid GT | ຂວດ 5ml | ເຢຍລະມັນ | 1162–1570 |
| Novorapid Penfill | ກ່ອງແກ້ວ 3ml | ເດນມາກ | 1276–1769 |
| Novorapid Flexpen | 3ml, ກ່ອງໃສ່ແກ້ວໃນປາກກາ syringe | ເດນມາກ | 1499–1921 |
| Rinsulin P | 40 IU / ml 10ml, ຂວດ | ຣັດເຊຍ | ບໍ່ |
| Rosinsulin P | ຂວດ 5ml | ຣັດເຊຍ | ບໍ່ |
| ມະນຸດສາດ | ກ່ອງແກ້ວ 3ml | ປະເທດຝຣັ່ງເສດ | 1395–2000 |
| Humulin ເປັນປະ ຈຳ | ກ່ອງແກ້ວ 3ml | ປະເທດຝຣັ່ງເສດ | 800–1574 |
| Humulin ເປັນປະ ຈຳ | ຂວດ 10ml | ຝລັ່ງ, ອາເມລິກາ | 462–641 |

ສະຫຼຸບ
ຢາອິນຊູລິນສັ້ນແມ່ນຢາທີ່ແພດສັ່ງໂດຍແພດ endocrinologist ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ. ເພື່ອໃຫ້ການປິ່ນປົວມີປະສິດຕິຜົນແລະບໍ່ກໍ່ໃຫ້ເກີດອັນຕະລາຍໃນຮູບແບບຂອງ hypo-, hyperglycemia, ປະຕິບັດຢ່າງເຂັ້ມງວດໃນປະລິມານ, ເວລາຂອງການບໍລິຫານ, ລະບອບອາຫານ. ທົດແທນຢາດັ່ງກ່າວໂດຍໃຊ້ອະນາລັອກຮ່ວມພາຍຫຼັງທີ່ປຶກສາທ່ານ ໝໍ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະກວດເບິ່ງລະດັບ glucose ໃນເລືອດຢ່າງເປັນອິດສະຫຼະ, ກວດແຕ່ລະໄລຍະ, ແລະປັບມາດຕະການປ້ອງກັນແລະປິ່ນປົວ.
ຄຸນລັກສະນະຂອງ thiazolidinediones
Thiazolidinediones, ໃນຄໍາສັບຕ່າງໆອື່ນໆ glitazones, ແມ່ນກຸ່ມຂອງຢາທີ່ຫຼຸດລົງນ້ໍາຕານທີ່ມີຈຸດປະສົງເພື່ອເພີ່ມຜົນກະທົບທາງຊີວະພາບຂອງອິນຊູລິນ. ສຳ ລັບການຮັກສາໂຣກເບົາຫວານ mellitus ເລີ່ມຖືກ ນຳ ໃຊ້ຂ້ອນຂ້າງບໍ່ດົນມານີ້ - ຕັ້ງແຕ່ປີ 1996. ແມ່ນອອກໃຫ້ເຂັ້ມງວດຕາມໃບສັ່ງແພດ.
Glitazones, ນອກເຫນືອໄປຈາກການປະຕິບັດ hypoglycemic, ມີຜົນກະທົບທາງບວກຕໍ່ລະບົບ cardiovascular. ກິດຈະກໍາຕໍ່ໄປນີ້ໄດ້ຖືກສັງເກດເຫັນ: antithrombotic, antiatherogenic, ຕ້ານການອັກເສບ. ເມື່ອກິນ thiazolidinediones, ລະດັບຂອງ glycated hemoglobin ຫຼຸດລົງໂດຍສະເລ່ຍ 1.5%, ແລະລະດັບຂອງ HDL ເພີ່ມຂື້ນ.
ການຮັກສາດ້ວຍຢາໃນຫ້ອງຮຽນນີ້ແມ່ນບໍ່ມີປະສິດຕິຜົນ ໜ້ອຍ ກວ່າການປິ່ນປົວດ້ວຍ Metformin. ແຕ່ພວກມັນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນໄລຍະເລີ່ມຕົ້ນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ນີ້ແມ່ນຍ້ອນຄວາມຮ້າຍແຮງຂອງຜົນຂ້າງຄຽງແລະລາຄາທີ່ສູງຂຶ້ນ. ໃນມື້ນີ້, glitazones ໄດ້ຖືກນໍາໃຊ້ເພື່ອຫຼຸດລົງ glycemia ດ້ວຍ sulfonylurea ອະນຸພັນແລະ metformin. ພວກເຂົາສາມາດຖືກ ກຳ ນົດທັງສອງຢ່າງແຍກຕ່າງຫາກກັບແຕ່ລະຢາ, ແລະໃນການປະສົມປະສານ.
ຂໍ້ດີແລະຂໍ້ເສຍ
ໃນບັນດາຄຸນລັກສະນະຂອງຢາມີທັງດ້ານບວກແລະດ້ານລົບ:
- ເພີ່ມນໍ້າ ໜັກ ຂອງຮ່າງກາຍໂດຍສະເລ່ຍ 2 ກິໂລ,
- ບັນຊີລາຍຊື່ໃຫຍ່ຂອງຜົນຂ້າງຄຽງ
- ປັບປຸງໂປຣໄຟລ໌ lipid
- ມີຜົນກະທົບຕໍ່ການຕໍ່ຕ້ານອິນຊູລິນ
- ກິດຈະ ກຳ ຫຼຸດນ້ ຳ ຕານຕ່ ຳ ເມື່ອທຽບໃສ່ກັບ metformin, sulfonylurea derivatives,
- ຄວາມດັນເລືອດຕໍ່າ
- ຫຼຸດຜ່ອນປັດໃຈທີ່ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂລກ atherosclerosis,
- ຮັກສານ້ ຳ, ແລະດ້ວຍເຫດນີ້, ຄວາມສ່ຽງຂອງໂຣກຫົວໃຈຈະເພີ່ມຂື້ນ,
- ຫຼຸດຜ່ອນຄວາມ ໜາ ແໜ້ນ ຂອງກະດູກ, ເພີ່ມຄວາມສ່ຽງຂອງກະດູກຫັກ,
- ໂຣກຕັບອັກເສບ.
ກົນໄກການປະຕິບັດ
Thiazolidinediones ປະຕິບັດກັບ receptors, ເຊິ່ງຊ່ວຍເພີ່ມການແຈກຢາຍແລະການດູດຊືມ glucose ໂດຍຈຸລັງ. ການປະຕິບັດຂອງຮໍໂມນໃນຕັບ, ເນື້ອເຍື່ອ adipose ແລະກ້າມເນື້ອຈະດີຂື້ນ. ຍິ່ງໄປກວ່ານັ້ນ, ຜົນກະທົບຕໍ່ລະດັບຂອງສອງຕົວຊີ້ວັດສຸດທ້າຍແມ່ນສູງກວ່າຫຼາຍ.
Glitazones ບໍ່ກະຕຸ້ນການຜະລິດອິນຊູລິນໂດຍຈຸລັງ pancreatic cells-cells.ການຫຼຸດລົງຂອງການປະຕິບັດງານແມ່ນບັນລຸໄດ້ໂດຍການຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງອິນຊູລິນຂອງແພຈຸລັງສ່ວນປະສົມແລະການເພີ່ມການ ນຳ ໃຊ້ນ້ ຳ ຕານໂດຍແພຈຸລັງ. ຜົນກະທົບຂອງການຫຼຸດນ້ ຳ ຕານ, ຕາມກົດລະບຽບ, ເກີດຂື້ນເທື່ອລະກ້າວ. ລະດັບ glucose ໄວຕໍ່າສຸດແມ່ນສັງເກດໄດ້ພາຍຫຼັງກິນ 2 ເດືອນ. ການປິ່ນປົວແມ່ນປະກອບດ້ວຍການເພີ່ມນໍ້າ ໜັກ.
ມີການປັບປຸງການຄວບຄຸມທາດແປ້ງໂດຍເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ເມື່ອປະສົມປະສານກັບ metformin ແລະ sulfonylurea ອະນຸພັນ, ການຄວບຄຸມ glycemic ແມ່ນດີຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ພ້ອມທັງລະດັບຮໍໂມນ plasma ທີ່ ສຳ ຄັນທາງຄລີນິກ. Glitazones ປະຕິບັດໃນເວລາທີ່ມີອິນຊູລິນ.
ຕົວກໍານົດການ Pharmacokinetic ອາດຈະແຕກຕ່າງກັນໄປຕາມຢາ. ຢ່າສົ່ງຜົນກະທົບຕໍ່ພວກເຂົາເພດແລະອາຍຸຂອງຄົນເຈັບ. ມີຄວາມເສຍຫາຍຕັບໃນຄົນເຈັບ, ມັນປ່ຽນ pharmacokinetics.

ຕົວຊີ້ບອກແລະ contraindications
Thiazolidinediones ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ (ພະຍາດເບົາຫວານຊະນິດ 2):
- ເປັນ monotherapy ສຳ ລັບຄົນເຈັບຜູ້ທີ່ຄວບຄຸມລະດັບ glycemia ໂດຍບໍ່ມີຢາ (ອາຫານແລະການອອກ ກຳ ລັງກາຍ),
- ເປັນການປິ່ນປົວຄູ່ໂດຍສົມທົບກັບການກະກຽມ sulfonylurea,
- ເປັນການຮັກສາຄູ່ກັບ metformin ເພື່ອຄວບຄຸມ glycemic ທີ່ພຽງພໍ,
- ເປັນການຮັກສາສາມຄັ້ງຂອງ "glitazone + metformin + sulfonylurea",
- ປະສົມປະສານກັບ insulin
- ການປະສົມປະສານກັບ insulin ແລະ metformin.
ໃນບັນດາ contraindications ກັບການກິນຢາ:
- ຄວາມບໍ່ຍອມຮັບຂອງບຸກຄົນ,
- ການຖືພາ / lactation
- ອາຍຸຮອດ 18 ປີ
- ຄວາມລົ້ມເຫຼວຂອງຕັບ - ຄວາມຮຸນແຮງຮ້າຍແຮງແລະປານກາງ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຮ້າຍແຮງ
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແມ່ນຮ້າຍແຮງ.
ການບັນຍາຍວິດີໂອກ່ຽວກັບການກະກຽມຂອງກຸ່ມ thiazolidinedione:
ຜົນຂ້າງຄຽງ
ໃນບັນດາຜົນຂ້າງຄຽງຫລັງຈາກກິນ thiazolidinediones ມີ:
- ໃນແມ່ຍິງ - ປະ ຈຳ ເດືອນມາ,
- ການພັດທະນາຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ,
- ການລະເມີດສະຖານະຂອງຮໍໂມນ,
- ລະດັບເພີ່ມຂຶ້ນຂອງ enzymes ຕັບ,
- ໂລກເລືອດຈາງ
- ໂລກເອດສໃນເລືອດ,
- hypercholesterolemia,
- ເຈັບຫົວແລະວິນຫົວ,
- ຮັບນໍ້າ ໜັກ
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ເຈັບທ້ອງ, ເຈັບ,
- ຜື່ນຜິວຫນັງ, ໂດຍສະເພາະ, ໂຣກຜີວ ໜັງ,
- ໃຄ່ບວມ
- ຄວາມອ້ວນເພີ່ມຂຶ້ນ
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ
- ຮູບແບບ benign - polyps ແລະ cysts,
- ພະຍາດລະບົບທາງເດີນຫາຍໃຈເທິງ.
ໃນໄລຍະການປິ່ນປົວ, ນ້ ຳ ໜັກ ແລະອາການຖືກກວດສອບເຊິ່ງສະແດງເຖິງການຮັກສາທາດນ້ ຳ. ການກວດສອບການເຮັດວຽກຂອງຕັບກໍ່ຖືກປະຕິບັດເຊັ່ນກັນ. ການບໍລິໂພກໃນປະລິມານທີ່ມີທາດເຫຼົ້າປານກາງບໍ່ມີຜົນຕໍ່ການຄວບຄຸມ glycemic.
ວິທີໃຊ້ຢາ, ວິທີການບໍລິຫານ
Glitazones ຖືກປະຕິບັດໂດຍບໍ່ສົນໃຈກັບອາຫານ. ການປັບປະລິມານຢາ ສຳ ລັບຜູ້ສູງອາຍຸທີ່ມີຄວາມແຕກຕ່າງ ໜ້ອຍ ໃນຕັບ / ໝາກ ໄຂ່ຫຼັງບໍ່ໄດ້ຖືກປະຕິບັດ. ປະເພດສຸດທ້າຍຂອງຄົນເຈັບແມ່ນຖືກ ກຳ ນົດໃຫ້ກິນປະ ຈຳ ວັນ ໜ້ອຍ ກວ່າຢາ. ປະລິມານຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນ.
ການເລີ່ມຕົ້ນຂອງການປິ່ນປົວແມ່ນເລີ່ມຕົ້ນດ້ວຍປະລິມານທີ່ຕໍ່າ. ຖ້າ ຈຳ ເປັນ, ມັນກໍ່ຈະເພີ່ມຂື້ນໃນຄວາມເຂັ້ມຂົ້ນຂື້ນກັບຢາ. ເມື່ອປະສົມປະສານກັບ insulin, ຂະ ໜາດ ຂອງມັນຍັງບໍ່ປ່ຽນແປງຫຼືຫຼຸດລົງພ້ອມກັບລາຍງານສະພາບຂອງການເປັນໂລກເບົາຫວານ.
ລາຍຊື່ຢາ Thiazolidinedione
ຜູ້ຕາງຫນ້າສອງຄົນຂອງ glitazone ແມ່ນມີຢູ່ໃນຕະຫລາດການຢາໃນມື້ນີ້ - rosiglitazone ແລະ pioglitazone. ຄົນ ທຳ ອິດໃນກຸ່ມແມ່ນ troglitazone - ມັນຖືກຍົກເລີກໃນໄວໆນີ້ຍ້ອນການພັດທະນາຂອງຄວາມເສຍຫາຍຕັບຮ້າຍແຮງ.
ຢາທີ່ອີງໃສ່ rosiglitazone ປະກອບມີດັ່ງຕໍ່ໄປນີ້:
- avandia 4 ມລກ - ແອດສະປາຍ,
- Diagnitazone 4 ມລກ - ຢູແກຼນ,
- Roglit ໃນປະລິມານ 2 ມກແລະ 4 ມກ - ຮົງກາລີ.
ຢາພື້ນເມືອງ Piogitazone ປະກອບມີ:
- Glutazone 15 ມກ, 30 ມລກ, 45 ມລກ - ອູແກຣນ,
- Nilgar 15 ມກ, 30 ມກ - ປະເທດອິນເດຍ,
- Dropia-Sanovel 15 ມລກ, 30 ມລກ - ເທີກີ,
- Pioglar 15 ມກ, 30 ມກ - ປະເທດອິນເດຍ,
- Pyosis 15 ມກແລະ 30 ມກ - ປະເທດອິນເດຍ.
ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ
- Rosiglitazone. ການໃຊ້ເຫຼົ້າບໍ່ມີຜົນຕໍ່ການຄວບຄຸມ glycemic. ບໍ່ມີການພົວພັນທີ່ ສຳ ຄັນກັບຢາຄຸມ ກຳ ເນີດຂອງເມັດ, Nifedipine, Digoxin, Warfarin.
- Pioglitazone. ເມື່ອປະສົມປະສານກັບ rifampicin, ຜົນກະທົບຂອງ pioglitazone ຈະຫຼຸດລົງ. ບາງທີປະສິດທິຜົນຂອງການຄຸມ ກຳ ເນີດຫຼຸດລົງເລັກ ໜ້ອຍ ໃນຂະນະທີ່ກິນຢາຄຸມ ກຳ ເນີດຂອງເມັດ. ເມື່ອໃຊ້ ketoconazole, ການຄວບຄຸມ glycemic ແມ່ນມີຄວາມ ຈຳ ເປັນເລື້ອຍໆ.
Thiazolidinediones ບໍ່ພຽງແຕ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງເທົ່ານັ້ນ, ແຕ່ຍັງມີຜົນດີຕໍ່ລະບົບຫຼອດເລືອດຫົວໃຈ ນຳ ອີກ. ນອກເຫນືອໄປຈາກຂໍ້ໄດ້ປຽບ, ພວກມັນມີລັກສະນະລົບຫຼາຍຢ່າງ, ເຊິ່ງສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແລະການຫຼຸດລົງຂອງຄວາມຫນາແຫນ້ນຂອງກະດູກ.
ພວກເຂົາຖືກນໍາໃຊ້ຢ່າງຈິງຈັງໃນການປິ່ນປົວດ້ວຍສະລັບສັບຊ້ອນ, ການໃຊ້ຢາ thiazolidinediones ເພື່ອການປ້ອງກັນການພັດທະນາຂອງພະຍາດດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການສຶກສາຄົ້ນຄ້ວາຕື່ມອີກ.