ໂລກເບົາຫວານເສັ້ນເລືອດຕັນໃນ
ພະຍາດເບົາຫວານ SUGAR ເປັນແຮງງານທີ່ມີຄວາມສ່ຽງ
GKKP "ໂຮງ ໝໍ ລະດັບພາກພື້ນ Kostanay", ສາທາລະນະລັດ Kazakhstan, Kostanay
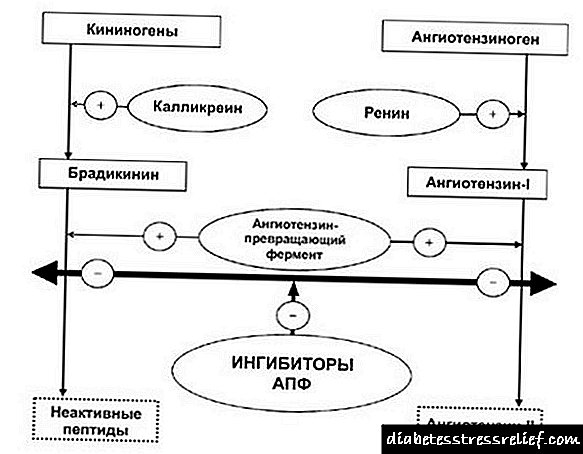
ໂລກເບົາຫວານ (DM) ແມ່ນ ໜຶ່ງ ໃນບັນດາປັດໃຈສ່ຽງດ້ານລະບົບເອກະລາດທີ່ເປັນເອກະລາດໃນການພັດທະນາອຸປະຕິເຫດຂອງສະ ໝອງ (ເສັ້ນເລືອດສະ ໝອງ). ອັດຕາສ່ວນຂອງພະຍາດເບົາຫວານໃນກຸ່ມຄົນເຈັບທີ່ມີອຸປະຕິເຫດທາງສະ ໝອງ ອັກເສບສ້ວຍແມ່ນ 11 - 43%. ໃນປະຈຸບັນ, ໃນທົ່ວໂລກມີຜູ້ປ່ວຍ 285 ລ້ານຄົນທີ່ເປັນໂຣກນີ້. ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານທີ່ມີອາຍຸຕ່ ຳ ກວ່າ 65 ປີ, ໂຣກເສັ້ນເລືອດຕັນແມ່ນອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງພະຍາດນີ້ (ຫຼັງຈາກເປັນໂຣກຫົວໃຈ) ຍິ່ງໄປກວ່ານັ້ນ, ພະຍາດເບົາຫວານແມ່ນປັດໃຈສ່ຽງທີ່ບໍ່ພຽງແຕ່ເປັນປະຖົມແຕ່ກໍ່ຍັງເປັນໂຣກເສັ້ນເລືອດສະ ໝອງ ອີກຄັ້ງ. ຍິ່ງໄປກວ່ານັ້ນ, ຄຸນຄ່າຂອງພະຍາດເບົາຫວານເປັນປັດໃຈສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນໄດ້ເພີ່ມຂື້ນຢ່າງກ້າວ ໜ້າ ໃນຊຸມປີມໍ່ໆມານີ້ (ຈາກ 6,2% ເປັນ 11,3%) ຂອງ ຈຳ ນວນຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດສະ ໝອງ. ປັດໄຈສ່ຽງ ສຳ ລັບການພັດທະນາເສັ້ນເລືອດຕັນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແບ່ງອອກເປັນສະເພາະ ສຳ ລັບພະຍາດ (hyperglycemia, ການປະກົດຕົວຂອງໂຣກ microvascular, ຄວາມຕ້ານທານຂອງ insulin, ແລະອື່ນໆ) ແລະບໍ່ແມ່ນສະເພາະ (hypertension ເສັ້ນເລືອດແດງ, dyslipidemia, ພະຍາດຕິດຕໍ່ທາງສາຍພັນ, ການສູບຢາ, ຄວາມ ສຳ ຄັນທາງດ້ານພະຍາດຂອງພະຍາດທີ່ມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຕໍ່ພະຍາດເບົາຫວານ mellitus ) ອັດຕາສ່ວນຂອງເສັ້ນເລືອດຕັນໃນ ischemic / hemorrhagic ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ອີງຕາມການສຶກສາດ້ານການລະບາດ, ແມ່ນ 11: 1, ໃນຂະນະທີ່ຢູ່ໃນປະຊາກອນທົ່ວໄປມັນແມ່ນ 5: 1. DM ບໍ່ພຽງແຕ່ເຮັດໃຫ້ມີຄວາມສ່ຽງເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຄວາມສ່ຽງຕໍ່ການພັດທະນາເສັ້ນເລືອດຕັນໃນ, ແຕ່ຍັງປະກອບດ້ວຍຫຼັກສູດທີ່ຮ້າຍແຮງກວ່າເກົ່າແລະຜົນໄດ້ຮັບທີ່ຮ້າຍແຮງກວ່າເກົ່າຂອງເສັ້ນເລືອດຕັນໃນທີ່ພັດທະນາ, ແລະອັດຕາການຕາຍຂອງຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດຕັນແລະໂຣກເບົາຫວານ, ທັງຢູ່ໃນຂັ້ນຕອນຂອງການດູແລທາງການແພດແລະໃນໄລຍະເວລາຊ້າແມ່ນ 2-5 ຄັ້ງ. ສູງກ່ວາຄົນເຈັບເສັ້ນເລືອດຕັນໃນໂດຍບໍ່ມີພະຍາດເບົາຫວານ concomitant. 16% ຂອງກໍລະນີທີ່ເສຍຊີວິດໃນຜູ້ຊາຍແລະ 33% ໃນແມ່ຍິງທີ່ເປັນຜົນມາຈາກການເປັນໂຣກເສັ້ນເລືອດຕັນແມ່ນເກີດມາຈາກຜົນກະທົບຂອງພະຍາດເບົາຫວານແລະປັດໃຈສ່ຽງທີ່ກ່ຽວຂ້ອງ. ໃນ 6 -40% ຂອງຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດສະ ໝອງ, ໂດຍບໍ່ມີພະຍາດເບົາຫວານທີ່ສະແດງອອກ, ມີອັນທີ່ເອີ້ນວ່າ hyperglycemia ທີ່ເປັນໂຣກປ່ຽນແປງ
ພັດທະນາເປັນການຕອບສະ ໜອງ ຂອງອົງການຈັດຕັ້ງເພື່ອຕອບສະ ໜອງ ຄວາມກົດດັນ. ປະຈຸບັນ, ອີງໃສ່
ການທົດລອງທາງດ້ານຄລີນິກ, ມາດຕະການໄດ້ຖືກພັດທະນາເພື່ອປ້ອງກັນເສັ້ນເລືອດຕັນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ນີ້ແມ່ນການແຕ່ງຕັ້ງຂອງ hypoglycemic, antihypertensive, hypolipidemic ແລະຜົນກະທົບຕໍ່ຄຸນລັກສະນະຂອງ rheological ຂອງຜະລິດຕະພັນເລືອດ. ວິທີທີ່ມີປະສິດທິຜົນທີ່ສຸດໃນການຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນແມ່ນການ ກຳ ນົດການປິ່ນປົວດ້ວຍການຕ້ານການອັກເສບຢ່າງພຽງພໍເພື່ອໃຫ້ບັນລຸຄຸນຄ່າທາງດ້ານຄວາມດັນ (BP) ທີ່ດີທີ່ສຸດ, ເຊິ່ງໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ຄວນເກີນ 130 80 ມມ Hg. ຫຼຸດລົງໃນຄວາມດັນເລືອດ systolic ໂດຍ 10 mmHg ແລະຄວາມດັນເລືອດ diastolic ໂດຍ 5 mm Hg, ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ 44%. ເພື່ອເຮັດໃຫ້ຕົວຊີ້ວັດຄວາມດັນເລືອດເປັນປົກກະຕິ, ຢາທີ່ໃຊ້ໃນເສັ້ນ ທຳ ອິດແມ່ນໃຊ້ - ຕົວຍັບຍັ້ງ ACE, ຕົວຍັບຍັ້ງໂຣກ angiotensin II, ຢາ diuretics, ຕົວຍັບຍັ້ງຊ່ອງແຄວຊຽມ, ຕົວທົດລອງ. ການເປັນປົກກະຕິຂອງ glycemia ຍັງຄົງເປັນສ່ວນປະກອບທີ່ ສຳ ຄັນທີ່ສຸດຂອງການຮັກສາໂລກເບົາຫວານແລະປ້ອງກັນການພັດທະນາຂອງໂຣກ microvascular. ການແຕ່ງຕັ້ງຢາທີ່ມີໄຂມັນຫຼຸດລົງແມ່ນສ່ວນປະກອບ ສຳ ຄັນໃນການປິ່ນປົວຄົນເຈັບດ້ວຍເປົ້າ ໝາຍ ໃນການປ້ອງກັນພະຍາດຫຼອດເລືອດຫົວໃຈ, ລວມທັງເສັ້ນເລືອດຕັນໃນ. ທິດທາງທີ່ ສຳ ຄັນໃນການປ້ອງກັນເສັ້ນເລືອດຕັນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນການແຕ່ງຕັ້ງກອງທຶນທີ່ຊ່ວຍປັບປຸງຄຸນລັກສະນະທາງປະສາດຂອງເລືອດແລະຈຸລິນຊີຊີວະພາບ. ຢາທີ່ຖືກໃຊ້ຫຼາຍທີ່ສຸດ ສຳ ລັບຈຸດປະສົງນີ້ແມ່ນກົດ acetylsalicylic (thromboass), ເຊິ່ງແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກເບົາຫວານທີ່ມີອາຍຸສູງກວ່າ 40 ປີ (ໃນກໍລະນີທີ່ບໍ່ມີ contraindications), ໂດຍປົກກະຕິແລ້ວມັນມີທ່າແຮງທີ່ເພີ່ມຂື້ນຂອງລະບົບກ້າມເລືອດ.
ການປິ່ນປົວແບບສະລັບສັບຊ້ອນ Multifactorial ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມີຈຸດປະສົງໃນການແກ້ໄຂລະດັບ hyperglycemia ຢ່າງພຽງພໍ, ຄວາມດັນເລືອດ "ດີທີ່ສຸດ", ພະຍາດ dyslipidemia, ປັບປຸງຄຸນລັກສະນະທາງດ້ານ rheological ຂອງເລືອດແລະຈຸລິນຊີອະໄວຍະວະ, ແມ່ນການປ້ອງກັນຂັ້ນຕົ້ນແລະຂັ້ນສອງທີ່ມີປະສິດຕິຜົນໃນປະເພດຄົນເຈັບນີ້.
ເສັ້ນເລືອດຕັນໃນ: ຮູບພາບໃຫຍ່
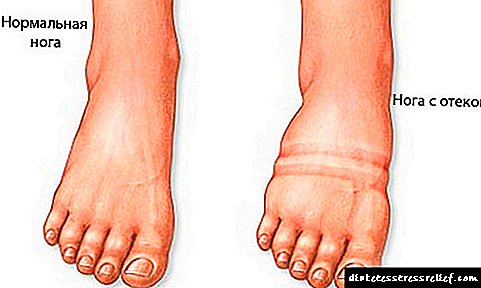
ສະ ໝອງ ຂອງພວກເຮົາ, ຄືກັບອະໄວຍະວະອື່ນໆ, ມີເລືອດສະ ໝ ່ ຳ ສະ ເໝີ ແລະຕໍ່ເນື່ອງ. ຈະເກີດຫຍັງຂື້ນຖ້າການໄຫຼວຽນຂອງເລືອດສະຫມອງຖືກລົບກວນຫລືຢຸດ? ສະ ໝອງ ຈະຖືກປະໄວ້ໂດຍບໍ່ມີສານອາຫານ, ລວມທັງອົກຊີເຈນ. ແລະຫຼັງຈາກນັ້ນຈຸລັງສະ ໝອງ ກໍ່ເລີ່ມເສີຍຊີວິດ, ແລະ ໜ້າ ທີ່ຂອງເຂດທີ່ຖືກກະທົບຂອງສະ ໝອງ ຈະຖືກ ທຳ ລາຍ.
- ປະເພດ ischemic (ມັນກວມເອົາ 80% ຂອງເສັ້ນເລືອດຕັນໃນທັງ ໝົດ) ໝາຍ ຄວາມວ່າເສັ້ນເລືອດໃນເນື້ອເຍື່ອໃນສະ ໝອງ ໄດ້ຖືກກັກຂັງໂດຍ thrombus,
- ປະເພດເສັ້ນເລືອດຝອຍ (20% ຂອງກໍລະນີຂອງເສັ້ນເລືອດຕັນໃນ) ແມ່ນກະດູກຫັກຂອງເສັ້ນເລືອດແລະເສັ້ນເລືອດຝອຍຕໍ່ມາ.
ເສັ້ນເລືອດຕັນໃນແລະໂຣກເບົາຫວານພົວພັນກັບກັນແລະກັນແນວໃດ?

- ຢູ່ໃນໂລກເບົາຫວານ, ເສັ້ນເລືອດມັກຈະໄດ້ຮັບຜົນກະທົບຈາກໂຣກ atherosclerosis. ຝາຂອງເສັ້ນເລືອດສູນເສຍຄວາມຍືດຫຍຸ່ນຂອງພວກເຂົາແລະຖືກຮູ້ຫນັງສືເກີນໄປດ້ວຍແຜ່ນ cholesterol ທີ່ມາຈາກພາຍໃນ. ຮູບແບບເຫຼົ່ານີ້ສາມາດກາຍເປັນກ້າມເລືອດແລະແຊກແຊງການໄຫຼວຽນຂອງເລືອດ. ຖ້າສິ່ງນີ້ເກີດຂື້ນໃນສະ ໝອງ, ເສັ້ນເລືອດຕັນໃນ ischemic ຈະເກີດຂື້ນ.
- ການລະເຫີຍໃນໂລກເບົາຫວານແມ່ນມີຄວາມບົກຜ່ອງຫຼາຍ. ການເຜົາຜານເກືອ - ເກືອແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບການໄຫຼວຽນຂອງເລືອດ ທຳ ມະດາ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ການຍ່ຽວມັກຈະເກີດຂື້ນເລື້ອຍໆ, ເພາະວ່າຮ່າງກາຍນີ້ຂາດນ້ ຳ ແລະເລືອດຈະ ໜາ ຫຼາຍ. ຖ້າທ່ານລັງເລໃຈໃນການທົດແທນທາດແຫຼວ, ການໄຫຼວຽນຂອງອຸດຕັນອາດຈະເຮັດໃຫ້ເສັ້ນເລືອດຕັນໃນ.
ທົດແທນ Xylitol - ມັນຄວນຈະຖືກທົດແທນດ້ວຍນໍ້າຕານບໍ? ໄດ້ຮັບຜົນປະໂຫຍດແລະເປັນອັນຕະລາຍ.
ໄຄຕົ້ນໃນວິທີແກ້ໄຂອື່ນໆ. ສູດ, ຄຸນສົມບັດທີ່ເປັນປະໂຫຍດ - ອ່ານເພີ່ມເຕີມທີ່ນີ້.
ອາການຂອງໂຣກເສັ້ນເລືອດຕັນໃນ
ມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດເຮັດການບົ່ງມະຕິທີ່ຖືກຕ້ອງໄດ້ 100%. ຢາຮູ້ກໍລະນີເມື່ອຄົນເປັນໂລກເບົາຫວານບໍ່ໄດ້ ຈຳ ແນກເສັ້ນເລືອດຕັນໃນທັນທີຈາກສະຕິ. ສິ່ງອື່ນກໍ່ເກີດຂື້ນ - ເສັ້ນເລືອດຕັນໃນພັດທະນາຢ່າງແນ່ນອນທຽບກັບພື້ນຫລັງຂອງສະຕິ. ຖ້າທ່ານເປັນໂລກເບົາຫວານ, ເຕືອນຄົນອື່ນກ່ຽວກັບອັນຕະລາຍທີ່ອາດຈະເກີດຂື້ນ. ມີຄົນເປັນໂລກເບົາຫວານຢູ່ໃນສະພາບແວດລ້ອມຂອງເຈົ້າບໍ? ສັງເກດເບິ່ງອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມເຈັບປວດທີ່ບໍ່ມີເຫດຜົນໃນຫົວ,
- ຄວາມອ່ອນເພຍ, ແຂນຂາຂອງແຂນ (ພຽງແຕ່ຢູ່ເບື້ອງຂວາຫລືຊ້າຍ) ຫລືເຄິ່ງ ໜຶ່ງ ຂອງຮ່າງກາຍ,
- ມັນກາຍເປັນເມກໃນ ໜຶ່ງ ໃນຕາ, ວິໄສທັດຈະບົກຜ່ອງດ້ານ,
- ຂາດຄວາມເຂົ້າໃຈກ່ຽວກັບສິ່ງທີ່ ກຳ ລັງເກີດຂື້ນ, ການສົນທະນາຂອງຄົນອື່ນ,
- ຄວາມຫຍຸ້ງຍາກຫຼືຄວາມເປັນໄປບໍ່ໄດ້ຂອງການເວົ້າ,
- ການເພີ່ມ ໜຶ່ງ ຫຼືຫຼາຍຢ່າງຂອງອາການທີ່ບົ່ງໄວ້ເຖິງການສູນເສຍປະຖົມນິເທດ, ຄວາມສົມດຸນ, ການຫຼຸດລົງ.
ການປິ່ນປົວເສັ້ນເລືອດຕັນ
ຖ້າທ່ານ ໝໍ ນຳ ຄົນເຈັບໃນເວລາດຽວກັນເປັນໂຣກຫຼອດເລືອດຫົວໃຈແລະໂຣກເບົາຫວານ, ລາວຄວນ ຄຳ ນຶງເຖິງການປິ່ນປົວແບບມາດຕະຖານ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ, ຄິດໄລ່ມາດຕະການຕ່າງໆ ສຳ ລັບການຟື້ນຟູຫຼັງຈາກເສັ້ນເລືອດຕັນໃນແລະປ້ອງກັນບໍ່ໃຫ້ເກີດການລົບກວນການໄຫຼວຽນຂອງສະ ໝອງ.
- ຕິດຕາມກວດກາຄວາມດັນເລືອດຢ່າງຕໍ່ເນື່ອງ (ເປັນປົກກະຕິຂອງການໄຫຼວຽນຂອງເລືອດ),
- ການຕິດຕາມ metabolism
- ການໃຊ້ຢາເປັນປົກກະຕິ ສຳ ລັບຄົນເຈັບເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ (ອີງຕາມປະເພດຂອງໂລກເບົາຫວານ),
- ມາດຕະການປ້ອງກັນໂຣກສະຫມອງ (ໃນໂລກເບົາຫວານ, ອາການແຊກຊ້ອນນີ້ຫຼັງຈາກເສັ້ນເລືອດຕັນໃນເກີດຂື້ນເລື້ອຍໆກ່ວາຄົນເຈັບທີ່ບໍ່ເປັນໂລກເບົາຫວານ),
- ການແຕ່ງຕັ້ງຢາທີ່ປ້ອງກັນບໍ່ໃຫ້ເລືອດກ້າມ,
- ການຟື້ນຟູທີ່ໄດ້ມາດຕະຖານ ສຳ ລັບ ໜ້າ ທີ່ ຕຳ ຫຼວດແລະປາກເວົ້າທີ່ພິການ.
ການປິ່ນປົວໂຣກຜີວ ໜັງ ສາມາດຍາວແລະຍາກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເສັ້ນເລືອດຕັນໃນສາມາດຫລີກລ້ຽງໄດ້, ແລະມາດຕະການດັ່ງກ່າວແມ່ນງ່າຍດາຍທີ່ສຸດ.
ຄຸນລັກສະນະຂອງການຮັກສາໂລກເບົາຫວານໃນທ້ອງ. ລາຍລະອຽດເພີ່ມເຕີມໃນບົດຄວາມນີ້.
ປ້ອງກັນໂຣກເບົາຫວານ
ພຽງແຕ່ ຄຳ ແນະ ນຳ ຈຳ ນວນ ໜຶ່ງ ຊ່ວຍປະຢັດຄົນທີ່ເປັນໂລກເບົາຫວານຈາກໂຣກເສັ້ນເລືອດຕັນໃນສະ ໝອງ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງສັງເກດເບິ່ງແຕ່ລະຄົນ.
- ເພື່ອຫຼຸດຜ່ອນຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ, ອາຫານພິເສດແມ່ນ ສຳ ຄັນ.
- ຄວາມຫິວໂຫຍຕ້ອງໄດ້ຖືກດັບເພີງທຸກຄັ້ງທີ່ມັນເກີດຂື້ນ (ນີ້ຈະຊ່ວຍປັບປຸງການໄຫຼວຽນຂອງເລືອດ).
- ວິຖີຊີວິດທີ່ນອນຫຼັບບໍ່ຍອມຮັບໄດ້. ຖ້າບໍ່ດັ່ງນັ້ນ, ເຖິງແມ່ນວ່າການອອກ ກຳ ລັງກາຍຂະ ໜາດ ນ້ອຍກໍ່ຈະເຮັດໃຫ້ກະແສເລືອດໄຫຼໄວຂື້ນເພື່ອໃຫ້ເຮືອ (ລວມທັງສະ ໝອງ) ໜັກ ເກີນໄປແລະການໄຫຼວຽນຂອງເລືອດກໍ່ຖືກລົບກວນ.
- ຢ່າຂ້າມສັກຢາອິນຊູລິນຫຼືຢາຫຼຸດນ້ ຳ ຕານ.
ໂລກເບົາຫວານເປັນປັດໃຈສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ
ໂລກເບົາຫວານເປັນສາເຫດຂອງຄວາມຜິດປົກກະຕິຫຼາຍຢ່າງໃນຮ່າງກາຍຂອງຄົນເຮົາ, ການຮັກສາທີ່ສັບສົນໂດຍລັກສະນະຂອງແຕ່ລະບຸກຄົນ. ດ້ວຍພະຍາດເບົາຫວານ, ຄວາມສົມດຸນຂອງນ້ ຳ ເກືອຂອງຄົນເຈັບແມ່ນຖືກລົບກວນຢ່າງຮ້າຍແຮງ, ເນື່ອງຈາກວ່າໂມເລກຸນ glucose ປະຈຸບັນມີປະລິມານນ້ ຳ ທີ່ພຽງພໍຈາກແພຈຸລັງ.
ປະລິມານຂອງ ໜິ້ວ ທາງເດີນປັດສະວະເພີ່ມຂື້ນ, ເຊິ່ງກາຍເປັນສາເຫດຂອງການຂາດນໍ້າ. ຝາຂອງເສັ້ນເລືອດຕໍ່ກັບພື້ນຫລັງຂອງການປ່ຽນແປງດັ່ງກ່າວແມ່ນພິການ, ຄວາມ ໜາ ຂອງເລືອດ, ແລະການຈະລາຈອນແລະການຈະເລີນເຕີບໃຫຍ່ກໍ່ຈະເກີດຂື້ນຕາມຝາຂອງເສັ້ນເລືອດ. ຂະບວນການຟື້ນຕົວຊ້າລົງຢ່າງຫລວງຫລາຍ, ເລືອດ ກຳ ລັງຊອກຫາຊ່ອງທາງ ໃໝ່.
ທີ່ ສຳ ຄັນ! ກ່ອນ ໜ້າ ນີ້, ສະພາບທີ່ເປັນອັນຕະລາຍເຊັ່ນໂຣກເສັ້ນເລືອດຕັນແມ່ນຖືກກວດພົບໂດຍສ່ວນໃຫຍ່ແມ່ນຄົນເຈັບຜູ້ສູງອາຍຸ, ປະຈຸບັນນີ້ແມ່ນມີຄວາມສ່ຽງແມ່ນຜູ້ຕາງ ໜ້າ ຂອງໄວ ໜຸ່ມ ຕ່າງໆ, ລວມທັງເດັກນ້ອຍແລະໄວລຸ້ນ.
ມີເສັ້ນເລືອດຝອຍ, ມີເສັ້ນເລືອດຝອຍໃນເນື້ອເຍື່ອແລະອະໄວຍະວະທີ່ບໍ່ເສຍຄ່າ. ຫຼັງຈາກການອຸດຕັນຂອງເສັ້ນເລືອດໂດຍກ້າມເລືອດ, ischemia ພັດທະນາ.
ໃນໂລກເບົາຫວານ, ຂ້ອຍກວດພະຍາດສະພາບທີ່ອັນຕະລາຍເຊັ່ນວ່າເປັນໂຣກເສັ້ນເລືອດຕັນໃນຫຼາຍໆຄັ້ງເລື້ອຍໆກ່ວາຄົນເຈັບທີ່ມີສຸຂະພາບແຂງແຮງ, ນີ້ແມ່ນຍ້ອນອິດທິພົນຂອງປັດໃຈທີ່ຄາດຄະເນ:
- ຄວາມສ່ຽງສູງຂອງການພັດທະນາເສັ້ນເລືອດຂອງເສັ້ນເລືອດ,
- predisposition ກັບ thrombosis,
- ຂະບວນການຂອງການຫນາຂອງເລືອດໄດ້ຖືກກະຕຸ້ນເນື່ອງຈາກການສູນເສຍນ້ໍາ,
- ບໍ່ປະຕິບັດຕາມກົດລະບຽບຂອງໂພຊະນາການ.
ມີໂລກເບົາຫວານ, ໂຣກ atherosclerosis ມັກຈະພັດທະນາ. ບັນດາເຮືອໃນເວລາດຽວກັນຈະສູນເສຍຄວາມຍືດຍຸ່ນຂອງຕົວເອງແລະກາຍເປັນກະທັດຮັດ, ຄວາມສ່ຽງຂອງການອຸດຕັນຂອງພວກມັນດ້ວຍກ້າມເລືອດເພີ່ມຂື້ນ.
Thrombosis ສ້າງເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບການພັດທະນາຂອງ ischemia, ທາດ ບຳ ລຸງເນື້ອເຍື່ອຖືກ ທຳ ລາຍໂດຍອົກຊີເຈນ. ຜົນສະທ້ອນຂອງການປ່ຽນແປງດັ່ງກ່າວອາດຈະແຕກຕ່າງກັນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງສະພາບດັ່ງກ່າວ, ປະລິມານຂອງ plasma ໃນເລືອດໄດ້ຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເພາະວ່າທາດແຫຼວຖືກເອົາອອກຈາກຮ່າງກາຍຢ່າງຈິງຈັງ, ແລະຂະບວນການຮັບປະກັນການທົດແທນຂອງມັນບໍ່ໄດ້ຖືກສະ ໜອງ ໃຫ້ຢູ່ໃນລະດັບທີ່ຕ້ອງການ. ຄວາມຫນືດຂອງເລືອດເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍເນື່ອງຈາກອົງປະກອບທີ່ເປັນເອກະພາບ.
 ຜົນສະທ້ອນອັນຕະລາຍຂອງການພ່າຍແພ້.
ຜົນສະທ້ອນອັນຕະລາຍຂອງການພ່າຍແພ້.
ທີ່ ສຳ ຄັນ! ຜົນສະທ້ອນຂອງເສັ້ນເລືອດຕັນ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານແມ່ນອັນຕະລາຍຫຼາຍ. ຂະບວນການຟື້ນຟູແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ມີການບົ່ງມະຕິຢ່າງແຜ່ຫຼາຍ.
ສາມາດປ້ອງກັນການພັດທະນາເສັ້ນເລືອດຕັນໃນຜູ້ປ່ວຍທີ່ຂາດສານອິນຊູລິນ. ໃນເລື່ອງນີ້, ບົດບາດ ນຳ ໜ້າ ແມ່ນປະຕິບັດໂດຍອາຫານການກິນປະສົມກັບການ ບຳ ບັດອິນຊູລິນຢ່າງພຽງພໍ.
ລັກສະນະຂອງການພັດທະນາເສັ້ນເລືອດຕັນໃນພະຍາດເບົາຫວານ
ຄົນເຈັບທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານມີລັກສະນະບາງຢ່າງຂອງການສະແດງອອກຂອງພະຍາດຂອງການໄຫຼວຽນຂອງສະ ໝອງ:
- ຕໍ່ກັບຄວາມເປັນມາຂອງເສັ້ນເລືອດຕັນໃນ, ສ່ວນໃຫຍ່ຂອງຄົນເຈັບພັດທະນາການເປັນໂລກເບົາຫວານ.
- ໂຣກສະຫມອງສ່ວນໃຫຍ່.
- ດ້ວຍການສະແດງອອກຂອງເສັ້ນເລືອດໃນສະ ໝອງ, ການກວດພະຍາດເບົາຫວານຢ່າງຈະແຈ້ງຈະຖືກສັງເກດເຫັນ.
- ເສັ້ນເລືອດຕັນໃນແມ່ນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງສູງຂອງການເສຍຊີວິດ.
ປົກກະຕິແລ້ວ, ຄົນເຈັບສະແດງຄວາມຜິດປົກກະຕິຄ້າຍຄືກັບອາການຂອງເສັ້ນເລືອດຕັນໃນ. ພະຍາດທາງວິທະຍາສາດດັ່ງກ່າວມັກຈະເປັນໂຣກທາງປະສາດໃນ ທຳ ມະຊາດ.
ອາການຂອງເສັ້ນເລືອດຕັນໃນ
ບັນຊີລາຍຊື່ຂອງອາການລັກສະນະຂອງເສັ້ນເລືອດຕັນໃນສາມາດເປັນຕົວແທນດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຮູ້ສຶກອ່ອນເພຍ
- ແຂນແລະຂາ, ໂດຍສະເພາະຢູ່ຂ້າງ ໜຶ່ງ ຂອງຮ່າງກາຍ,
- ອຳ ມະພາດໃນສ່ວນໃດສ່ວນ ໜຶ່ງ ຂອງຮ່າງກາຍ,
- ຄວາມຄິດທີ່ພິການ
- ບໍ່ສາມາດທີ່ຈະຮັບຮູ້ແລະສືບພັນ ຄຳ ເວົ້າ,
- ອາການເຈັບຫົວຮຸນແຮງ
- ພິການທາງສາຍຕາ,
- ບໍ່ສາມາດກືນນໍ້າລາຍ,
- ການສູນເສຍຄວາມສົມດຸນ, ຄວາມບົກຜ່ອງດ້ານການປະສານງານຂອງການເຄື່ອນໄຫວ,
- ການສູນເສຍສະຕິ.
ວິດີໂອໃນບົດຄວາມນີ້ຈະບອກຄົນເຈັບກ່ຽວກັບອາການ ທຳ ອິດຂອງການເປັນໂຣກເສັ້ນເລືອດຕັນໃນ.
ລັກສະນະການຮັກສາ
 ການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວໃຫ້ທັນເວລາ.
ການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວໃຫ້ທັນເວລາ.
ດ້ວຍອາການທີ່ຊັດເຈນຂອງເສັ້ນເລືອດຕັນໃນ, ຄົນເຈັບໄດ້ນອນຢູ່ເທິງຕຽງຢ່າງສະດວກສະບາຍ, ເຄື່ອງນຸ່ງຫົ່ມທີ່ບໍ່ມີອາຫານ, ພົກຍ່ຽວຫລືສ່ວນທີ່ເຫຼືອຂອງອາຈຽນຈະຖືກຍ້າຍອອກຈາກຜົ້ງປາກ. ສຳ ລັບກະແສລົມທີ່ມີກະແສລົມພຽງພໍໃຫ້ເປີດປ່ອງຢ້ຽມ "ເທິງການລະບາຍອາກາດ". ຫົວແລະບ່າໄຫລ່ຂອງຄົນເຈັບຄວນນອນຢູ່ເທິງ ໝອນ ເພື່ອວ່າຄໍຈະບໍ່ງໍ, ແລະກະແສເລືອດຂອງເສັ້ນເລືອດໃນກະດູກສັນຫຼັງຈະບໍ່ເສື່ອມລົງ.
ການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວຄວນເລີ່ມຕົ້ນໃນທັນທີຫຼັງຈາກຢືນຢັນການບົ່ງມະຕິພະຍາດເສັ້ນເລືອດຕັນໃນ. ຄວນ ຄຳ ນຶງວ່າປະສິດທິຜົນຂອງການປິ່ນປົວໃນກໍລະນີນີ້ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຄວາມສອດຄ່ອງຂອງການກະ ທຳ ຂອງພະນັກງານແພດ.
ຫນ້າທໍາອິດຂອງການທັງຫມົດ, ຢາ thrombolytic ໃນຮູບແບບຂອງການສັກຢາທາງເສັ້ນເລືອດແມ່ນຖືກກໍານົດໄວ້. ຖ້າຢາດັ່ງກ່າວຖືກປະຕິບັດພາຍໃນສອງສາມນາທີຫຼັງຈາກເສັ້ນເລືອດຕັນໃນ, ການຟື້ນຟູຢ່າງສົມບູນແມ່ນມີ.
ການແຊກແຊງໃນການຜ່າຕັດ
ນອກ ເໜືອ ຈາກວິທີການ ບຳ ບັດຢາ, ວິທີການຜ່າຕັດແມ່ນໃຊ້ເລື້ອຍໆ. ເຕັກນິກທີ່ຄ້າຍຄືກັນນີ້ກ່ຽວຂ້ອງກັບການ ກຳ ຈັດກົນໄກຂອງ plaque, ເຊິ່ງເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດໄຫຼໄປສູ່ສະ ໝອງ.
ວິທີການປິ່ນປົວແບບນີ້ແມ່ນໃຊ້ ໜ້ອຍ ທີ່ສຸດ, ເຊິ່ງກ່ຽວຂ້ອງກັບອັນຕະລາຍຂອງການສະແດງອອກຂອງອາການແຊກຊ້ອນໃນເວລາປະຕິບັດງານ.
ອາຫານ ສຳ ລັບໂຣກເບົາຫວານຫລັງເສັ້ນເລືອດຕັນແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບທຸກໆຄົນ. ຄາບອາຫານທີ່ສົມດຸນແມ່ນມາດຕະການທີ່ ຈຳ ເປັນເພື່ອເລັ່ງຂະບວນການຟື້ນຟູແລະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການໂຈມຕີຄັ້ງທີສອງ.
ກົດລະບຽບຫລັກໃນການຄວບຄຸມຂັ້ນຕອນການລວບລວມອາຫານແມ່ນຖືກປຶກສາຫາລືໃນຕາຕະລາງ:
| ມີກົດລະບຽບຫຍັງແດ່ທີ່ຄວນພິຈາລະນາໃນເວລາເຮັດເມນູ ສຳ ລັບໂຣກເບົາຫວານໃນເສັ້ນເລືອດ? | ||
| ຂໍ້ສະ ເໜີ ແນະ | ລາຍລະອຽດ | ຮູບພາບລັກສະນະ |
| ການຟື້ນຟູລະບອບການດື່ມ | ຄວາມ ໜາ ຂອງເລືອດໃນໂຣກເບົາຫວານມັກຈະເກີດຂື້ນຍ້ອນການສູນເສຍນ້ ຳ, ສະນັ້ນຄົນເຈັບຕ້ອງໄດ້ດື່ມນ້ ຳ ໃນປະ ຈຳ ວັນໃນໄລຍະເວລາຟື້ນຟູ. ເຄື່ອງດື່ມທີ່ອະນຸຍາດປະກອບມີນ້ ຳ ໝາກ ໄມ້ແລະນ້ ຳ ອັດລົມ, ຊາ, ພ້ອມທັງນ້ ຳ ສະອາດ. ເຄື່ອງດື່ມປະກອບດ້ວຍນ້ ຳ ຕານ, ໂຊດາແລະກາເຟແມ່ນຖືກຫ້າມ. |  ຮູບແບບການດື່ມ. ຮູບແບບການດື່ມ. |
| ການປະຕິເສດຂອງອາຫານທີ່ມີໄຂມັນ | ຄົນເຈັບຄວນປະຕິເສດຢ່າງເຕັມສ່ວນຕໍ່ອາຫານທີ່ມີທາດ cholesterol. |  ການປະຕິເສດຂອງອາຫານທີ່ມີໄຂມັນ. ການປະຕິເສດຂອງອາຫານທີ່ມີໄຂມັນ. |
| ເກືອ | ຫຼັງຈາກເສັ້ນເລືອດຕັນໃນ, ມັນເປັນມູນຄ່າທີ່ຈະປະຖິ້ມການໃຊ້ເກືອຫມົດ. ເພື່ອແນະ ນຳ ມັນເຂົ້າໃນຄາບອາຫານໃນປະລິມານນ້ອຍແມ່ນເປັນໄປໄດ້ພຽງແຕ່ຫລັງຈາກຟື້ນຕົວຢ່າງສົມບູນ. |  ເກືອທີ່ເປັນອັນຕະລາຍ. ເກືອທີ່ເປັນອັນຕະລາຍ. |
| ໂພແທດຊຽມ | ໃນຄາບອາຫານຂອງຄົນເຈັບຄວນມີໂພແທດຊຽມໃນຮູບແບບຂອງວິຕາມິນພິເສດຫຼືຜະລິດຕະພັນທີ່ບັນຈຸມັນ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະສ້າງຄວາມເຂັ້ມແຂງໃຫ້ກ້າມຊີ້ນຫົວໃຈແລະຝາເສັ້ນເລືອດ. |  ໂພແທດຊຽມໃນອາຫານ. ໂພແທດຊຽມໃນອາຫານ. |
| ວິຕາມິນ | ເມນູຄວນມີ ໝາກ ໄມ້ແລະຜັກດິບ. ຜະລິດຕະພັນຈະຊ່ວຍເພີ່ມເຕີມການສະ ໜອງ ວິຕາມິນ B, ໂດຍບໍ່ສ້າງພາລະໃນຮ່າງກາຍ. |  ເມນູຜັກ. ເມນູຜັກ. |
ຄໍາແນະນໍາສໍາລັບການຟື້ນຟູຄວນໄດ້ຮັບການປະຕິບັດຕາມໂດຍບໍ່ລົ້ມເຫລວ. ການບໍ່ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ກ່ຽວກັບອາຫານອາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນ.
ຂໍ້ສະ ເໜີ ແນະໃນການປ້ອງກັນ
ການປ້ອງກັນເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານແມ່ນຂ້ອນຂ້າງງ່າຍດາຍ. ຄວາມເອົາໃຈໃສ່ຂອງຄົນເຈັບຄວນຢຸດຕິກ່ຽວກັບຄວາມຈິງທີ່ວ່າເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນເລືອດຕັນໃນແມ່ນບາງງ່າຍກ່ວາຕໍ່ມາເພື່ອ ກຳ ຈັດຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍຂອງມັນ.
ບັນຊີລາຍຊື່ຂອງຂໍ້ສະ ເໜີ ແນະຕົ້ນຕໍທີ່ຮັບປະກັນການປ້ອງກັນພະຍາດສ້ວຍແຫຼມມີດັ່ງນີ້:
- ການປະຕິເສດຢ່າງແທ້ຈິງຂອງສິ່ງເສບຕິດນິໂກຕິນ,
- ການປະຕິເສດທີ່ຈະໃຊ້ເຄື່ອງດື່ມແອນກໍຮໍ, ໂດຍສະເພາະເຄື່ອງດື່ມແອນກໍຮໍທີ່ມີຄຸນນະພາບຕໍ່າ,
- ການ ຈຳ ກັດການກິນອາຫານທີ່ບັນຈຸເຫຼົ້າໄຂມັນທີ່ເປັນອັນຕະລາຍ,
- ຕິດຕາມກວດກາຕົວຊີ້ວັດຄວາມດັນເລືອດຢ່າງຕໍ່ເນື່ອງ,
- ການກວດສອບນ້ ຳ ຕານ
- ການກິນຢາ aspirin ຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຊ່ຽວຊານ, ປະລິມານຢາແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນ.
ຜູ້ປ່ວຍທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານຕ້ອງປະຕິບັດຕາມຂໍ້ ກຳ ນົດຂອງຜູ້ຊ່ຽວຊານຢ່າງເຂັ້ມງວດ. ລາຄາຂອງການບໍ່ປະຕິບັດຕາມຂອງພວກເຂົາບາງຄັ້ງກໍ່ສູງເກີນໄປ. ມັນຄວນຈະຈື່ໄວ້ວ່າວິທີການທີ່ສັບສົນຂອງໂຣກເບົາຫວານເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຕໍ່ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ.
ຜົນສະທ້ອນຂອງພະຍາດ
ໃນໄລຍະເວລາຂອງການຟື້ນຕົວຫຼັງຈາກເສັ້ນເລືອດຕັນໃນ, ຄົນເຈັບຄວນບໍລິໂພກນ້ ຳ ໃນປະລິມານທີ່ພຽງພໍ, ເຕັກນິກທີ່ຄ້າຍຄືກັນສາມາດຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງກ້າມເລືອດ. ປະລິມານນໍ້າທີ່ດີທີ່ສຸດໃນແຕ່ລະມື້ຄວນໄດ້ຮັບການ ກຳ ນົດໂດຍສົມທົບກັບແພດເຂົ້າຮ່ວມເພື່ອປ້ອງກັນຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຄົນເຈັບອາດຈະປະສົບກັບຄວາມຜິດປົກກະຕິທາງ neurological ທີ່ຕ້ອງການການປິ່ນປົວແບບສະລັບສັບຊ້ອນ. ບັນດາທ່ານ ໝໍ ເນັ້ນວ່າອັດຕາການຕາຍຂອງເສັ້ນເລືອດໃນສະ ໝອງ ກຳ ລັງເຕີບໃຫຍ່ໂດຍບໍ່ສາມາດແຜ່ລາມໄດ້. ຄົນເຈັບຍັງບໍ່ຄວນລືມກ່ຽວກັບຄວາມເປັນໄປໄດ້ສູງຂອງການພັດທະນາພະຍາດຫົວໃຈຕ່າງໆ.
ເອົາໃຈໃສ່! ອັນຕະລາຍທີ່ສຸດແມ່ນເສັ້ນເລືອດຕັນໃນທີ່ກ້າວ ໜ້າ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດສະຕິຫຼືເສຍຊີວິດໄດ້ເຖິງແມ່ນວ່າທຸກຂັ້ນຕອນການປິ່ນປົວທີ່ ຈຳ ເປັນຈະຖືກປະຕິບັດ.
ຜູ້ປ່ວຍທຸກຄົນທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານ, ແນ່ນອນ, ຄວນຈື່ໄວ້ວ່າການລະເມີດດັ່ງກ່າວແມ່ນອັນຕະລາຍທີ່ສຸດແລະຄວາມແຕກຕ່າງໃດໆຈາກກົດລະບຽບຂອງຊີວິດທີ່ເປັນໂລກເບົາຫວານສາມາດເປັນປັດໃຈ ໜຶ່ງ ທີ່ເຮັດໃຫ້ເກີດມີອາການຄັນອັນຕະລາຍ. ມັນເປັນມູນຄ່າທີ່ຈະຈື່ຈໍາຄວາມຕ້ອງການທີ່ຈະຮັກສາໂພຊະນາການທີ່ຖືກຕ້ອງແລະປະຖິ້ມນິໄສທີ່ບໍ່ດີ, ປະຕິບັດການອອກກໍາລັງກາຍທີ່ອ່ອນໆເປັນປະຈໍາ.
ໃນເວລາທີ່ມີນ້ ຳ ໜັກ ເກີນຮ່າງກາຍ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ສູນເສຍນ້ ຳ ໜັກ. ການປິ່ນປົວດ້ວຍການຮັກສາໂຣກ hypoglycemic ທີ່ພຽງພໍຄວນຈະຖືກກໍານົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ. ທ່ານ ໝໍ ຈະຊ່ວຍໃນການ ກຳ ນົດປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ.
ຄຳ ຖາມຕໍ່ຜູ້ຊ່ຽວຊານ
ສະບາຍດີຕອນບ່າຍ ສີ່ມື້ທີ່ຜ່ານມາ, ແມ່ຕູ້ຂອງຂ້ອຍໄດ້ເຂົ້າໂຮງ ໝໍ ດ້ວຍໂຣກເສັ້ນເລືອດຕັນໃນສະ ໝອງ. ໂຣກເສັ້ນເລືອດຕັນແລະໂຣກເບົາຫວານ, ນາງມີອາຍຸ 86 ປີ, ມີໂອກາດທີ່ຈະຫາຍດີໄດ້. ອຳ ມະພາດເບື້ອງຊ້າຍ, ບໍ່ເວົ້າ.
ສະບາຍດີຕອນບ່າຍ ມັນຍາກທີ່ສຸດທີ່ຈະເຮັດການຄາດຄະເນໃນກໍລະນີນີ້; ທ່ານບໍ່ໄດ້ໃຫ້ຜົນຂອງການສຶກສາ. ອາຍຸຊີ້ໃຫ້ເຫັນວ່າການຟື້ນຕົວຢ່າງເຕັມທີ່ເກືອບເປັນໄປບໍ່ໄດ້.
ມື້ທີ່ດີ. ຂ້ອຍເປັນໂຣກເບົາຫວານປະເພດ 2, ມັກຈະເຈັບຫົວ. ບອກຂ້ອຍ, ນີ້ບໍ່ແມ່ນສາຍພັນຂອງເສັ້ນເລືອດຕັນໃນຄວາມເປັນໄປໄດ້ບໍ? ຂ້ອຍ ນຳ ພາຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ, ຕິດຕາມອາຫານການກິນ.
ສະບາຍດີຕອນບ່າຍ ບໍ່, ການເຈັບຫົວບໍ່ໄດ້ສະແດງໃຫ້ເຫັນເຖິງຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ. ກວດເບິ່ງດັດຊະນີນ້ ຳ ຕານໃນເວລາເລີ່ມເຈັບແລະຫຼັງຈາກ ກຳ ຈັດ.
Atherosclerosis ຂອງເສັ້ນເລືອດແດງ: ເປັນພາລະບົດບາດໃນການເກີດຂອງເຊື້ອພະຍາດ
ເສັ້ນເລືອດຕັນໃນເປັນການລົບກວນການສະ ໜອງ ເລືອດໃຫ້ສະ ໝອງ ຢ່າງຫລວງຫລາຍ. ອີງຕາມຜູ້ຊ່ຽວຊານຈາກສະຖາບັນຫົວໃຈ, ປອດ, ແລະສະຖາບັນເລືອດແຫ່ງຊາດ (NHLBI), ນີ້ແມ່ນພະຍາດຮ້າຍແຮງທີ່ສາມາດ ນຳ ໄປສູ່ຄວາມພິການໃນໄລຍະຍາວແລະເຖິງແກ່ຄວາມຕາຍ.
ດ້ວຍການເປັນໂຣກເບົາຫວານເປັນເວລາດົນ, ຄວາມສ່ຽງໃນການພັດທະນາເສັ້ນເລືອດຕັນໃນຍ້ອນເຫດຜົນຫຼາຍຢ່າງ. ປະການ ທຳ ອິດ, ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ມັກຈະເປັນໂລກພັດທະນາເສັ້ນເລືອດອຸດຕັນເຊິ່ງເປັນການລົບກວນການສະ ໜອງ ເລືອດໃຫ້ກັບເນື້ອເຍື່ອແລະອະໄວຍະວະຕ່າງໆ. ຍິ່ງໄປກວ່ານັ້ນ, ອາການເສັ້ນເລືອດໃນເສັ້ນເລືອດແດງແມ່ນເກີດຂື້ນໃນຄົນເຈັບທີ່ມີປັດໃຈສ່ຽງບາງຢ່າງ, ເຊິ່ງປະກອບມີໂລກອ້ວນ, ຄວາມດັນເລືອດສູງຫຼືໂຣກ dyslipidemia (ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງ cholesterol "ບໍ່ດີ").
ເປັນຫຍັງຄວາມສ່ຽງຂອງເສັ້ນເລືອດສະ ໝອງ ຈຶ່ງສູງຂື້ນ?

ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນຍັງເພີ່ມຂື້ນເນື່ອງຈາກຄວາມເສຍຫາຍທີ່ບໍ່ປ່ຽນແປງໃນໄລຍະຍາວຕໍ່ເສັ້ນເລືອດ. ຄວາມເຂັ້ມຂຸ້ນທີ່ເພີ່ມຂື້ນທີ່ບໍ່ຖືກຕ້ອງຂອງນໍ້າຕານໃນເລືອດໃນໄລຍະເວລາສາມາດເຮັດໃຫ້ມີການປ່ຽນແປງຂອງຝາຂອງເສັ້ນເລືອດ, ເຮັດໃຫ້ພວກມັນອ່ອນເພຍແລະມີຄວາມບາງ. ນີ້ສາມາດສົ່ງຜົນກະທົບຕໍ່ການໄຫລວຽນຂອງເລືອດໂດຍລວມຕໍ່ເນື້ອເຍື່ອຫຼືອະໄວຍະວະພາຍໃນ, ລວມທັງສະ ໝອງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເສັ້ນເລືອດຕັນໃນ.
ການສູບຢາແລະການຂາດການອອກ ກຳ ລັງກາຍຍັງຊ່ວຍເພີ່ມຄວາມສ່ຽງຂອງການເປັນໂຣກເສັ້ນເລືອດໃນຜູ້ປ່ວຍເບົາຫວານ. ປັດໃຈອື່ນໆທີ່ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເສັ້ນເລືອດສະຫມອງ, ແຕ່ວ່ານອກ ເໜືອ ຈາກການຄວບຄຸມຂອງຄົນເຈັບເອງ, ລວມມີ:
- ການເຊື່ອມໂຍງທາງລົບ (ນີ້ປະກອບມີໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດໃນຄອບຄົວ, ແລະເສັ້ນເລືອດຕັນໃນ, ໂຣກຫົວໃຈ, ໂຣກຫົວໃຈ, ໂຣກເບົາຫວານເອງ)
- ຄວາມແກ່ຂອງຮ່າງກາຍ.
- ມີຂອງພະຍາດເລືອດຈາງໃນຫ້ອງ sickle.
- ການກວດພົບຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, ການໂຈມຕີຫົວໃຈກ່ອນຫນ້ານີ້, ຫຼືໂຣກ atrial fibrillation (ການລົບກວນຈັງຫວະຂອງຫົວໃຈ).
ປັດໃຈສ່ຽງທັງ ໝົດ ເຫຼົ່ານີ້ສ້າງ, ຕ້ານກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານທີ່ມີຢູ່, ຄວາມສ່ຽງສູງຂອງເສັ້ນເລືອດຕັນໃນ.
ໂລກເບົາຫວານແລະຄວາມສ່ຽງຂອງພະຍາດວິທະຍາ
ອີງຕາມສະຖິຕິ, ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານແມ່ນສູງກ່ວາສອງເທົ່າຂອງແມ່ຍິງທີ່ບໍ່ມີພະຍາດນີ້. ຄວາມສ່ຽງຂອງເສັ້ນເລືອດໃນຜູ້ຊາຍແມ່ນສູງກ່ວາ 1,8 ເທົ່າ. ອີງຕາມການຄາດຄະເນບາງຢ່າງ, ຄວາມສ່ຽງແມ່ນສູງກ່ວາສະຖິຕິທາງການ, ເຊິ່ງພົວພັນກັບການມີເຊື້ອພະຍາດຕິດຕໍ່ໃນຫຼາຍໆຄົນທີ່ເປັນໂລກເບົາຫວານ.
ສຳ ລັບຄົນທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນໂຣກເສັ້ນເລືອດຕັນໃນໂຣກ ischemic. ໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ເກີດຂື້ນເລື້ອຍໆ, ໂດຍປົກກະຕິແລ້ວມັນກ່ຽວຂ້ອງກັບພະຍາດເສັ້ນເລືອດໃນລະບົບເລືອດແລະໂລກຫລອດເລືອດແດງ. ເຖິງແມ່ນວ່າຄົນເຈັບເອງບໍ່ສາມາດຄວບຄຸມທຸກໆປັດໃຈສ່ຽງເພື່ອເປັນພາວະແຊກຊ້ອນທີ່ອັນຕະລາຍ, ແຕ່ວ່າການປ່ຽນແປງບາງຢ່າງໃນຊີວິດທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຮົາຖ້າລາວຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານແມ່ນຖືກເນັ້ນໃຫ້ເຫັນ.
ຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດຂອງທ່ານ!

ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະ ກຳ ນົດນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິເພື່ອຮັກສາມັນໄວ້ຢູ່ສະ ເໝີ. ບັນດາທ່ານ ໝໍ ພະຍາຍາມຊີ້ ນຳ ຄົນເຈັບໃນການ ກຳ ນົດນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງຕັ້ງແຕ່ໄລຍະເວລາທີ່ພວກເຂົາມີການລະເມີດຄວາມທົນທານຂອງນ້ ຳ ຕານ (ກ່ອນ ໜ້າ ນີ້ສະພາບນີ້ເອີ້ນວ່າພະຍາດເບົາຫວານກ່ອນ) ນີ້ແມ່ນເພື່ອປ້ອງກັນຫລືຊັກຊ້າການພັດທະນາອາການຂອງໂລກເບົາຫວານປະເພດ 2.
ໂດຍການຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງ, ຄົນເຈັບສາມາດຫລີກລ້ຽງອາການແຊກຊ້ອນທາງສຸຂະພາບເຊັ່ນ: ເສັ້ນເລືອດຕັນໃນ. ມັນເປັນສິ່ງທີ່ຄຸ້ມຄ່າທີ່ຈະຂໍຄວາມຊ່ວຍເຫຼືອຈາກແພດຊ່ຽວຊານດ້ານ endocrinologist, ເຂົ້າໂຮງຮຽນພະຍາດເບົາຫວານເພື່ອຮຽນຮູ້ວິທີການຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດທຽບກັບພື້ນຫລັງຂອງສະຖານະການຕ່າງໆ. ຍັງບໍ່ທັນເປັນທີ່ຈະແຈ້ງເທື່ອວ່າການຄວບຄຸມພະຍາດເບົາຫວານມີປະສິດຕິຜົນໃນການປ້ອງກັນເສັ້ນເລືອດຕັນໃນ, ແຕ່ການຄວບຄຸມພະຍາດເບົາຫວານແມ່ນມີຄວາມ ສຳ ຄັນຕໍ່ສຸຂະພາບໂດຍລວມ.
ການ ໝູນ ວຽນສະ ໝອງ, ຄວາມດັນເລືອດສູງ, ການຄວບຄຸມທາງການແພດ
ໃນເວລາທີ່ມີຄວາມດັນສູງ, ການໄຫຼວຽນຂອງເລືອດຂອງສະ ໝອງ ຖືກລົບກວນ, ເຊິ່ງເພີ່ມຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍ. ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນການກວດພົບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຫຼຸດລົງທຽບໃສ່ພື້ນຫລັງຂອງການຕິດຕາມກວດກາຄວາມດັນເລືອດຢ່າງຕໍ່ເນື່ອງ. ຄວບຄຸມຄວາມດັນເລືອດສູງສາມາດປ້ອງກັນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນທຸກຊະນິດບໍ່ວ່າຈະເປັນເສັ້ນເລືອດໃນສະ ໝອງ ຫລື ischemia. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະວັດຄວາມກົດດັນຢ່າງເປັນປົກກະຕິ, ແລະດ້ວຍການເພີ່ມຂື້ນຂອງມັນ, ໃຫ້ກິນຢາທັງ ໝົດ ທີ່ທ່ານ ໝໍ ສັ່ງ.
ສິ່ງ ສຳ ຄັນເທົ່າທຽມກັນແມ່ນການຢ້ຽມຢາມທ່ານ ໝໍ ເປັນປະ ຈຳ. ການຕິດຕາມກວດກາດ້ານການແພດຕາມ ລຳ ດັບກ່ຽວກັບການເຄື່ອນໄຫວຂອງອາການໂລກເບົາຫວານ, ເຊັ່ນດຽວກັນກັບພະຍາດທາງວິທະຍາສາດອື່ນໆ, ໄດ້ຖືກຕິດຕາມ, ພວກເຂົາໄດ້ຮັບການຮັກສາແລະມີອາການແຊກຊ້ອນຕ່າງໆ. ມັນ ຈຳ ເປັນຕ້ອງໃຊ້ຢາທັງ ໝົດ ຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ຕິດຕາມກວດກາສະພາບການ, ດັດປັບປະລິມານຢາ.
ໂພຊະນາການທີ່ດີແລະການອອກ ກຳ ລັງກາຍແມ່ນສະແດງໃຫ້ເຫັນ. ການປ່ຽນແປງຊີວິດ, ລວມທັງການອອກ ກຳ ລັງກາຍເປັນປົກກະຕິແລະອາຫານທີ່ມີສຸຂະພາບດີແມ່ນ ສຳ ຄັນ. ນໍ້າຕານແລະໄຂມັນອີ່ມຕົວຄວນຈະຖືກ ຈຳ ກັດໃນອາຫານ, ປະລິມານແຄລໍລີ່ຂອງຄາບອາຫານແມ່ນຖືກຄວບຄຸມຢ່າງເຂັ້ມງວດ. ທ່ານ ຈຳ ເປັນຕ້ອງລົມກັບທ່ານ ໝໍ ຂອງທ່ານກ່ຽວກັບການຫຼຸດຄໍເລສເຕີໂຣນ LDL (ເຊິ່ງເອີ້ນວ່າ "cholesterol" ທີ່ບໍ່ດີ) ໃນຄາບອາຫານຂອງທ່ານ.
ການປ່ຽນແປງດ້ານສຸຂະພາບອື່ນໆໃນຊີວິດແມ່ນມີຄວາມ ຈຳ ເປັນເຊັ່ນກັນ. ພວກມັນລວມເຖິງການສູນເສຍນ້ ຳ ໜັກ ຖ້າຄົນເຈັບມີນ້ ຳ ໜັກ ເພີ່ມ, ແລະນອນຫຼັບເຕັມທີ່. ຖ້າຄົນເຈັບສູບຢາ, ທ່ານ ຈຳ ເປັນຕ້ອງຊອກຫາວິທີທີ່ຈະປະຖິ້ມນິໄສທີ່ບໍ່ດີ.
ສັນຍານອັນຕະລາຍ

ຄວາມເສຍຫາຍຂອງສະຫມອງໃນໂລກເບົາຫວານສາມາດເກີດຂື້ນຢ່າງກະທັນຫັນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຮູ້ສັນຍານເຕືອນໄພ ສຳ ລັບການປິ່ນປົວໂດຍດ່ວນ. ເຫຼົ່ານີ້ລວມມີ:
- ເກີດມີຄວາມອ່ອນເພຍຢ່າງກະທັນຫັນ, ການພັດທະນາຂອງស្ពឹកໃນໃບຫນ້າ, ການອໍາມະພາດຂອງຂາຫຼືແຂນ, ເຄິ່ງ ໜຶ່ງ ຂອງຮ່າງກາຍ.
- ຄວາມວຸ້ນວາຍທາງສາຍຕາຢ່າງກະທັນຫັນ, ຕາ ໜຶ່ງ ຫລືທັງສອງຕາຢຸດເບິ່ງ.
- ຄວາມບໍ່ພໍໃຈໃນການເວົ້າຫຼືບັນຫາກ່ຽວກັບຄວາມເຂົ້າໃຈ.
- ການໂຈມຕີຂອງວິນຫົວ.
- ການລົ້ມເຫລວຫລືລົ້ມລົງໃນສະຖານທີ່.
- ການໂຈມຕີຂອງອາການເຈັບຫົວໂດຍບໍ່ຮູ້ສາເຫດ.
ສຳ ລັບອາການໃດ ໜຶ່ງ ທີ່ໄດ້ອະທິບາຍ, ການໂທຫາລົດສຸກເສີນກັບການເຂົ້າໂຮງ ໝໍ ແມ່ນມີຄວາມ ຈຳ ເປັນ. ຜົນສະທ້ອນຂອງເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານສາມາດແຕກຕ່າງກັນຫຼາຍ. ຄວາມຮຸນແຮງຂອງແຜແມ່ນອາດຈະຮ້າຍແຮງກວ່າເກົ່າ, ແລະຕ້ອງມີການຟື້ນຟູທີ່ຍາວກວ່າ.
ເສັ້ນເລືອດຕັນໃນແລະໂຣກເບົາຫວານ
ເສັ້ນເລືອດຕັນໃນແມ່ນສະພາບທີ່ສ້ວຍແຫຼມເຊິ່ງພາກສ່ວນ ໜຶ່ງ ຂອງສະ ໝອງ ຢຸດການຮັບເອົາເລືອດຈາກເຮືອທີ່ກິນ. ຖ້າສະຖານະການນີ້ມີເວລາຫຼາຍກວ່າ 4 ນາທີ, ການປ່ຽນແປງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ເກີດຂື້ນໃນພື້ນທີ່ທີ່ມີການໄຫຼວຽນຂອງເລືອດທີ່ພິການ, ແລະລາວກໍ່ຕາຍ.
ສິ່ງທີ່ ສຳ ຄັນ! ມີສອງເສັ້ນເລືອດຕັນໃນ - ເສັ້ນເລືອດຕີບແລະເສັ້ນເລືອດໃນ ischemic. ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດຕີບເກີດຂື້ນເປັນຜົນມາຈາກການແຕກຂອງເສັ້ນເລືອດແດງ, ເສັ້ນເລືອດຕັນໃນ ischemic ເຊິ່ງເປັນຜົນມາຈາກການອຸດຕັນຂອງເສັ້ນເລືອດຕີບຂອງມັນ.
ດຽວນີ້ພິຈາລະນາໂຣກເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານ. ມັນເປັນທີ່ຮູ້ກັນວ່າພະຍາດເບົາຫວານເຮັດໃຫ້ເກີດຄວາມລົບກວນໃນເຮືອ, ທັງໃນຂະ ໜາດ ນ້ອຍແລະໃຫຍ່. ຄວາມຈິງກໍ່ຄືວ່າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມັກຈະພັດທະນາໂຣກ atherosclerosis - ເປັນໂຣກເສັ້ນເລືອດເຊິ່ງພວກເຂົາຈະສູນເສຍຄວາມຍືດຍຸ່ນ, ແຂງຕົວ, ແລະຝາຂອງພວກມັນປົກຄຸມດ້ວຍການຈະເລີນເຕີບໂຕຂອງແຜງໄຂມັນ.
ແຜ່ນເຫຼົ່ານີ້ສ່ວນຫຼາຍມັກຈະກາຍເປັນກ້າມເປັນກ້ອນ, ອຸດຕັນເຮືອ. ເລື້ອຍໆພວກມັນອອກມາ, ແລະດ້ວຍການໄຫລວຽນຂອງເລືອດເຂົ້າໄປໃນເສັ້ນເລືອດຂອງສະຫມອງ, ແລະໃນເສັ້ນເລືອດແດງຂະຫນາດນ້ອຍ, ຂັດຂວາງມັນ, ເປັນຜົນມາຈາກພວກເຮົາໄດ້ຮັບເສັ້ນເລືອດຕັນໃນ ischemic.
ສະພາບຊຸດໂຊມແມ່ນການລະເມີດການລະລາຍຂອງເກືອເກືອໃນນ້ ຳ. ເປັນທີ່ຮູ້ກັນວ່າຜູ້ເປັນໂລກເບົາຫວານໄດ້ມີຜົນຜະລິດຍ່ຽວຫຼາຍຂື້ນ, ແລະຖ້າພວກມັນບໍ່ຕື່ມນໍ້າໃນຮ່າງກາຍໃຫ້ພຽງພໍ, ເລືອດຈະ ໜາ, ເຊິ່ງກາຍເປັນປັດໃຈສ້າງຄວາມເສຍຫາຍເພີ່ມເຕີມທີ່ຊ່ວຍເພີ່ມຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ.
ຂ້າພະເຈົ້າຄິດວ່າດຽວນີ້ມັນຈະແຈ້ງແລ້ວວ່າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະສົບກັບໂຣກເສັ້ນເລືອດສະ ໝອງ 2.5 ເທື່ອເລື້ອຍກວ່າຄົນອື່ນໆ. ໃນບັນດາສິ່ງອື່ນໆ, ໂຣກເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານສາມາດມີຄວາມຫຍຸ້ງຍາກຫລາຍຂຶ້ນຍ້ອນວ່າເຮືອ ລຳ ດຽວກັນ (ແຂງ).

ເປັນເວລາຫລາຍປີທີ່ຂ້ອຍໄດ້ສຶກສາບັນຫາຂອງ DIABETES. ເປັນຕາຢ້ານເມື່ອຄົນ ຈຳ ນວນຫລວງຫລາຍຕາຍໄປ, ແລະຍິ່ງເປັນໂຣກພິການຍ້ອນພະຍາດເບົາຫວານ.
ຂ້ອຍເລັ່ງບອກຂ່າວດີ - ສູນຄົ້ນຄ້ວາໂຣກ endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ຈັດການເພື່ອພັດທະນາຢາທີ່ປິ່ນປົວພະຍາດເບົາຫວານໃຫ້ຫາຍຂາດ. ໃນເວລານີ້, ປະສິດທິຜົນຂອງຢານີ້ ກຳ ລັງໃກ້ຈະຮອດ 100%.
ຂ່າວດີອີກຂ່າວ ໜຶ່ງ: ກະຊວງສາທາລະນະສຸກໄດ້ຮັບປະກັນການຮັບຮອງເອົາໂຄງການພິເສດທີ່ຊົດເຊີຍຄ່າໃຊ້ຈ່າຍທັງ ໝົດ ຂອງຢາ. ໃນປະເທດຣັດເຊຍແລະບັນດາປະເທດທີ່ເປັນໂລກເບົາຫວານຂອງ CIS ກ່ອນ ວັນທີ 6 ເດືອນກໍລະກົດອາດຈະໄດ້ຮັບຢາບັນເທົາ - ຟຣີ!
ໂດຍປົກກະຕິແລ້ວໃນກໍລະນີທີ່ມີການລະເມີດການສະ ໜອງ ເລືອດໃຫ້ກັບອະໄວຍະວະທີ່ ສຳ ຄັນ, ຮ່າງກາຍຈະກະຕຸ້ນ, ສະນັ້ນການເວົ້າ, ການເຮັດວຽກແລະເລືອດຜ່ານເສັ້ນເລືອດແດງ (ເສັ້ນເລືອດແດງນ້ອຍ) ເລີ່ມໄຫຼເຂົ້າໄປໃນບໍລິເວນທີ່ຖືກກະທົບ, ໂດຍຂ້າມເຮືອທີ່ເສຍຫາຍ, ຟື້ນຟູທາດອາຫານ.
ຂໍ້ຄວນລະວັງ: ແຕ່ວ່າໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ເຮືອນ້ອຍໆຍັງມີການປ່ຽນແປງຂອງໂລກ atherosclerotic, ແລະການໄຫຼວຽນຂອງເລືອດຜ່ານພວກມັນແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼືເປັນໄປບໍ່ໄດ້ ໝົດ, ສະນັ້ນ, ໄລຍະການຟື້ນຟູຫລັງເສັ້ນເລືອດຕັນໃນພວກມັນມັກຈະແກ່ຍາວຫຼາຍ, ແລະຜົນສະທ້ອນຕໍ່ຮ່າງກາຍກໍ່ຮ້າຍແຮງກ່ວາຜູ້ທີ່ເປັນໂລກເບົາຫວານ ບໍ່ທົນທຸກ.
ຈະເຮັດແນວໃດ? ຖ້າໂຣກເສັ້ນເລືອດຕັນເກີດຂື້ນ, ທ່ານຫມໍຈະກໍານົດການປິ່ນປົວທີ່ຈໍາເປັນ. ແຕ່ມັນຢູ່ໃນ ອຳ ນາດຂອງທ່ານໃນການປ້ອງກັນການພັດທະນາເຫດການດັ່ງກ່າວໂດຍການໃຊ້ມາດຕະການປ້ອງກັນໃນເວລາ. ສິ່ງດັ່ງກ່າວຕ້ອງໄດ້ສັງເກດເຫັນ: ກ່ອນອື່ນ ໝົດ, ອາຫານ ສຳ ລັບພະຍາດເບົາຫວານຄວນກາຍເປັນວິຖີຊີວິດຖາວອນ, ອັນທີສອງ, ທ່ານ ຈຳ ເປັນຕ້ອງບໍລິໂພກນ້ ຳ ພຽງພໍເພື່ອປ້ອງກັນການກ້າມເລືອດ, ແລະອັນທີສາມ, ການອອກ ກຳ ລັງກາຍເຊັ່ນ cardio ແມ່ນ ຈຳ ເປັນ.
ໜຶ່ງ ໃນບັນດາການອອກ ກຳ ລັງກາຍທີ່ເຮັດວຽກດ້ວຍ cardio ທີ່ງ່າຍດາຍແຕ່ມີປະສິດທິຜົນແມ່ນການຍ່າງປະ ຈຳ ວັນໃນຈັງຫວະເລັ່ງລັດປະມານ 20-30 ນາທີ. ມາດຕະການເຫຼົ່ານີ້ແມ່ນຂ້ອນຂ້າງພໍທີ່ຈະຕ້ານທານກັບເສັ້ນເລືອດສະຫມອງ, ເຖິງແມ່ນວ່າທ່ານຈະເປັນໂລກເບົາຫວານກໍ່ຕາມ.

ອາຍຸ 47 ປີ, ຂ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ໃນສອງສາມອາທິດຂ້ອຍໄດ້ຮັບນໍ້າ ໜັກ ເກືອບ 15 ກິໂລ. ຄວາມເມື່ອຍລ້າຄົງທີ່, ເຫງົານອນ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ວິໄສທັດເລີ່ມຕົ້ນນັ່ງລົງ.
ໃນເວລາທີ່ຂ້ອຍອາຍຸໄດ້ 55 ປີ, ຂ້ອຍໄດ້ສັກຢາອິນຊູລິນ, ທຸກຢ່າງກໍ່ບໍ່ດີ. ພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ພັດທະນາ, ອາການຊັກເປັນໄລຍະ, ລົດຂົນສົ່ງຄົນເຈັບໄດ້ສົ່ງຂ້ອຍຈາກໂລກຕໍ່ໄປ. ຕະຫຼອດເວລາທີ່ຂ້ອຍຄິດວ່າເວລານີ້ຈະເປັນຄັ້ງສຸດທ້າຍ.
ທຸກຢ່າງໄດ້ປ່ຽນໄປເມື່ອລູກສາວຂອງຂ້ອຍໃຫ້ຂ້ອຍອ່ານບົດຄວາມ ໜຶ່ງ ໃນອິນເຕີເນັດ. ທ່ານບໍ່ສາມາດຈິນຕະນາການໄດ້ວ່າຂ້າພະເຈົ້າມີຄວາມກະຕັນຍູຫລາຍປານໃດ. ບົດຂຽນນີ້ໄດ້ຊ່ວຍໃຫ້ຂ້ອຍ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. 2 ປີທີ່ຜ່ານມາຂ້ອຍເລີ່ມຕົ້ນຍ້າຍໄປມາຫຼາຍ, ໃນລະດູໃບໄມ້ປົ່ງແລະລະດູຮ້ອນຂ້ອຍໄປປະເທດທຸກໆມື້, ປູກ ໝາກ ເລັ່ນແລະຂາຍຢູ່ຕະຫຼາດ. ປ້າຂອງຂ້າພະເຈົ້າປະຫລາດໃຈທີ່ຂ້າພະເຈົ້າຮັກສາທຸກສິ່ງທຸກຢ່າງ, ເຊິ່ງມີຄວາມເຂັ້ມແຂງແລະພະລັງງານຫຼາຍມາຈາກ, ພວກເຂົາຍັງບໍ່ເຊື່ອວ່າຂ້ອຍມີອາຍຸ 66 ປີ.
ໃຜທີ່ຢາກມີຊີວິດທີ່ຍາວນານແລະແຂງແຮງແລະລືມພະຍາດທີ່ຮ້າຍແຮງນີ້ຕະຫຼອດໄປ, ໃຊ້ເວລາ 5 ນາທີແລະອ່ານບົດຄວາມນີ້.
ການກະຕຸ້ນຄົນເຈັບ
ນັບຕັ້ງແຕ່ເສັ້ນເລືອດຕັນໃນມັກຈະເຮັດໃຫ້ກິດຈະກໍາຂອງມໍເຕີທີ່ພິການ, ຫນຶ່ງໃນພື້ນທີ່ຂອງການປິ່ນປົວຟື້ນຟູແມ່ນການກະຕຸ້ນຂອງຄົນເຈັບ. ໃນກໍລະນີນີ້, ການນອນພັກຜ່ອນບໍ່ຄວນຂັດຂວາງການກະຕຸ້ນ.
ສິ່ງ ສຳ ຄັນ! ມັນຄວນຈະເລີ່ມຕົ້ນໃນທັນທີຫຼັງຈາກສະຖຽນລະພາບຂອງສະພາບຂອງຄົນເຈັບ, ເພາະວ່າໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການຟື້ນຟູການເຄື່ອນໄຫວຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດເກີດຂື້ນສ່ວນໃຫຍ່ແມ່ນໃນ 3-6 ເດືອນ ທຳ ອິດຫລັງຈາກເສັ້ນເລືອດຕັນໃນ. ມັນແມ່ນໃນໄລຍະນີ້ທີ່ມໍເຕີ້, ແລະບໍ່ພຽງແຕ່, ການຟື້ນຟູກໍ່ມີປະສິດຕິຜົນໂດຍສະເພາະ. ທັກສະທີ່ຊັບຊ້ອນ (ຄົວເຮືອນ, ແຮງງານ, ແລະອື່ນໆ) ແມ່ນໄດ້ຖືກຟື້ນຟູໃນໄລຍະເວລາທີ່ຍາວນານ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງການແຂງຕົວຂອງກະດູກສັນຫຼັງໃນຂໍ້ຕໍ່ ໜຶ່ງ ຫຼືຫຼາຍຂໍ້ຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດ, ຄວນໄດ້ຮັບ ຕຳ ແໜ່ງ ພິເສດຢ່າງ ໜ້ອຍ 2 ຊົ່ວໂມງຕໍ່ມື້. ດັ່ງນັ້ນ, ຕາມກົດລະບຽບ, ແຂນຖືກຢ່ອນລົງຢູ່ແຂນສອກແລະວາງຢູ່ເທິງໂຕະ (ເກົ້າອີ້) ຕິດກັບຕຽງຢູ່ໃນມຸມ 90 ອົງສາ, ໃນຂະນະທີ່ດັດແປງນິ້ວມືໃຫ້ຫຼາຍເທົ່າທີ່ເປັນໄປໄດ້.
ຜ້າຝ້າຍຫລືຜ້າຝ້າຍຖືກວາງໄວ້ທີ່ຂີ້ແຮ້, ແລະຖົງຊາຍທີ່ມີນ້ ຳ ໜັກ 0.5 ກິໂລຖືກວາງຢູ່ໃນນັ້ນເພື່ອແກ້ມື. ຂາທີ່ເປັນອໍາມະພາດແມ່ນໂຄ້ງຢູ່ໃນມຸມ 10-15 ອົງສາໃນການຮ່ວມກັນຂອງຫົວເຂົ່າແລະເພື່ອປ້ອງກັນການຍືດຂອງມັນ, ລູກກິ້ງຈະຖືກວາງຢູ່ໃນບໍລິເວນ popliteal. ຕີນແມ່ນໂຄ້ງຫຼາຍເທົ່າທີ່ເປັນໄປໄດ້ແລະໃຫ້ຄວາມ ສຳ ຄັນຂອງມັນ, ຍົກຕົວຢ່າງ, ໃນກະດານຫົວ.
ການ ໝູນ ໃຊ້ແບບນີ້ມັກຈະຖືກເສີມດ້ວຍການອອກ ກຳ ລັງກາຍຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດ. ການອອກ ກຳ ລັງກາຍແບບ passive, ຕາມກົດລະບຽບ, ແມ່ນໄດ້ຖືກປະຕິບັດໂດຍຄູສອນການ ບຳ ບັດທາງດ້ານຮ່າງກາຍໃນເວລາທີ່ມີຍາດພີ່ນ້ອງຫຼືຜູ້ດູແລ, ເຊິ່ງຕ້ອງໄດ້ສຶກສາຢ່າງລະມັດລະວັງ ລຳ ດັບແລະທິດທາງຂອງການເຄື່ອນໄຫວຕົວຕັ້ງຕົວຕີໃນແຕ່ລະຮ່ວມຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດ.
ໃນອະນາຄົດ, ໃນຂະນະທີ່ເປັນຜູ້ຊ່ຽວຊານດ້ານເຕັກນິກ, ການອອກ ກຳ ລັງກາຍຕົວຕັ້ງຕົວຕີກໍ່ສາມາດປະຕິບັດໄດ້ໂດຍຜູ້ທີ່ເບິ່ງແຍງຜູ້ປ່ວຍທີ່ເປັນໂຣກເສັ້ນເລືອດຕັນໃນ. ການເຄື່ອນໄຫວຕົວຕັ້ງຕົວຕີຄວນໄດ້ຮັບການປະຕິບັດໃນແຕ່ລະຮ່ວມກັນແລະເຕັມທີ່ໂດຍບໍ່ມີການຊ່ວຍເຫຼືອຢ່າງຈິງຈັງຂອງຄົນເຈັບ. ຈັງຫວະ, ປະລິມານແລະ ຈຳ ນວນການເຄື່ອນໄຫວກໍ່ຄ່ອຍໆເພີ່ມຂື້ນ. ການອອກ ກຳ ລັງກາຍແບບ passive ມັກຖືກລວມເຂົ້າກັບການຫາຍໃຈ, ສະນັ້ນການຂະຫຍາຍດັ່ງກ່າວແມ່ນປະກອບດ້ວຍການສູດດົມ.
ການຕັດສິນໃຈທີ່ຈະເລີ່ມຕົ້ນການຟື້ນຟູສະມັດຕະພາບທາງຮ່າງກາຍແມ່ນເຮັດຮ່ວມກັນໂດຍແພດທີ່ເຂົ້າຮ່ວມແລະຜູ້ສອນ ບຳ ບັດດ້ານຮ່າງກາຍ. ຂັ້ນຕອນ ທຳ ອິດຂອງການຟື້ນຟູທີ່ຫ້າວຫັນແມ່ນການນັ່ງຄົນເຈັບຢູ່ບ່ອນນອນປະມານ 1 - 2 ນາທີພາຍໃຕ້ການຊີ້ ນຳ ຂອງພະນັກງານແພດ. ຫົວຂໍ້ຄວາມຮູ້ສຶກຂອງລາວ, ກຳ ມະຈອນ, ຄວາມດັນເລືອດໄດ້ຖືກປະເມີນ.
ໃນອະນາຄົດ, ໄລຍະເວລາຂອງ ຕຳ ແໜ່ງ ນັ່ງຂອງຄົນເຈັບຈະເພີ່ມຂື້ນ. ຂັ້ນຕອນຕໍ່ໄປແມ່ນການຮັບຮອງເອົາ ຕຳ ແໜ່ງ ທີ່ຕັ້ງຊື່ (ຢືນ) ດ້ວຍການສະ ໜັບ ສະ ໜູນ ຈາກຄົນພາຍນອກ, ແລະຫຼັງຈາກນັ້ນເປັນອິດສະຫຼະ (ຄົນເຈັບຖືຢູ່ດ້ານຫຼັງຂອງຕຽງຫລືໂຄງສ້າງທີ່ ໝັ້ນ ຄົງອື່ນໆດ້ວຍມືທີ່ມີສຸຂະພາບດີ).
ການເອົາໃຈໃສ່! ການເຄື່ອນໄຫວອ້ອມຮອບຫວອດ (ຫ້ອງ) ໃນຕອນເລີ່ມຕົ້ນແມ່ນ ດຳ ເນີນດ້ວຍການຊ່ວຍເຫຼືອແລະພາຍໃຕ້ການຊີ້ ນຳ ຂອງຜູ້ສອນ ບຳ ບັດການ ບຳ ບັດຮ່າງກາຍ. ຕາມກົດລະບຽບ, ຄົນເຈັບໄດ້ຖືກຂັບເຄື່ອນຈາກຂ້າງຂອງ paresis, ໂຍນມືທີ່ອ່ອນແອລົງໃສ່ບ່າຂອງລາວ. ໃນຕອນກາງຄືນ, ໃນຕອນເລີ່ມຕົ້ນຂອງກິດຈະ ກຳ ມໍເຕີ້ທີ່ເປັນເອກະລາດຂອງຄົນເຈັບ, ມັນຍັງປອດໄພກວ່າທີ່ຈະກີດຂວາງຕຽງ, ເຮັດໃຫ້ປັດສະວະໃກ້ຄຽງຢູ່ໃນຕັ່ງຫຼືໂຕະ.
ໃນອະນາຄົດ, ຄົນເຈັບ, ແທນທີ່ຈະເປັນຜູ້ຊ່ວຍ, ສາມາດໃຊ້ອຸປະກອນພິເສດ, ເຊິ່ງເອີ້ນວ່າ "ຄົນຍ່າງ", ເພື່ອຍ້າຍອ້ອມຫ້ອງ, ຫ້ອງໂຖງ. ພວກມັນຖືກເຮັດດ້ວຍໂຄງສ້າງໂລຫະທີ່ມີນ້ ຳ ໜັກ ເບົາແລະມີປະໂຫຍດຫລາຍໃນການຟື້ນຟູຢ່າງຫ້າວຫັນຂອງຄົນເຈັບເສັ້ນເລືອດ.
ນອກເຫນືອໄປຈາກການເຄື່ອນໄຫວ, ຄົນເຈັບຄວນໄດ້ຮັບການຊຸກຍູ້ໃຫ້ປັບຕົວເຂົ້າກັບເຮືອນ: ສະ ເໜີ ໃຫ້ເອົາເຄື່ອງໃຊ້ໃນຄົວເຮືອນພ້ອມດ້ວຍມືມັດ, ນຸ່ງຕົວທ່ານເອງ, ກົດປຸ່ມ, ແລະອື່ນໆ.ໃນຖານະເປັນວິທີການເພີ່ມເຕີມທີ່ມີຈຸດປະສົງເພື່ອກະຕຸ້ນຄົນເຈັບ, ການນວດແມ່ນໃຊ້.
ດ້ວຍຄວາມລຽບງ່າຍຂອງການນວດ, ມັນຄວນໄດ້ຮັບການຮັກສາຢ່າງລະມັດລະວັງ, ເພາະວ່າການປະພຶດທີ່ບໍ່ມີທັກສະຂອງມັນສາມາດເພີ່ມກ້າມເນື້ອຂອງຈຸດສຸດຍອດ, ເຊິ່ງໃນອະນາຄົດສາມາດເຮັດໃຫ້ເກີດການເປັນສັນຍາໄດ້. ສະນັ້ນໃນເວລາທີ່ການນວດກ້າມຂອງຄວາມຍືດຍຸ່ນຂອງແຂນແລະເຄື່ອງຍືດຂອງຂາ, ມັນພຽງແຕ່ແມ່ນຄວາມປາດຖະ ໜາ ທີ່ຈະເຮັດໃຫ້ເສັ້ນເລືອດເບົາເບົາລົງ.
ມີການນວດອື່ນໆ ສຳ ລັບຄົນເຈັບເສັ້ນເລືອດສະ ໝອງ, ແລະດັ່ງນັ້ນການ ໝູນ ໃຊ້ນີ້ຄວນຈະຖືກປະຕິບັດໂດຍຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການພຽງພໍໃນການ ດຳ ເນີນການ ສຳ ລັບຄົນເຈັບປະເພດນີ້ໂດຍສະເພາະ. ໃນກໍລະນີທີ່ກ້າມເນື້ອຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດໄດ້ຖືກອອກສຽງຢ່າງພຽງພໍ, ທ່ານ ໝໍ ກໍ່ໄດ້ອອກ ກຳ ລັງກາຍໃຫ້ກ້າມເນື້ອຜ່ອນຄາຍ, ໂດຍການເລືອກຢາສະເພາະ, ປະລິມານແລະລະບຽບການ.
ນອກ ເໜືອ ຈາກມາດຕະການຂ້າງເທິງ ສຳ ລັບການປ້ອງກັນການເຮັດສັນຍາຂອງແຂນຂາທີ່ເປັນ ອຳ ມະພາດ, ການຝັງເຂັມ, ການຝັງເຂັມ, ການຮັກສາດ້ວຍຄວາມຮ້ອນ (ການໃຊ້ paraffin ແລະການໃຊ້ ozocerite) ຫຼືການຮັກສາເຢັນ (ການຮັກສາດ້ວຍການຮ້ອງໄຫ້), ຂັ້ນຕອນການ ນຳ ໃຊ້ນ້ ຳ ຕ່າງໆ (ການ ບຳ ບັດດ້ວຍນ້ ຳ ດ້ວຍ).
ຄຳ ແນະ ນຳ! ດ້ວຍການຫຼຸດລົງຂອງສຽງກ້າມໃນຂາທີ່ເປັນ ອຳ ມະພາດ, ການນວດຍັງໃຊ້ (ຕາມເຕັກນິກການກະຕຸ້ນພິເສດ), ການກະຕຸ້ນທາງໄຟຟ້າຂອງເຄື່ອງປະສາດ neuromuscular, ແລະການແນະ ນຳ ຂອງຢາທີ່ກະຕຸ້ນການຫົດຕົວຂອງກ້າມເນື້ອ. ຄຳ ຖາມກ່ຽວກັບຈຸດປະສົງ, ປະລິມານແລະເສັ້ນທາງການບໍລິຫານແມ່ນຖືກຕັດສິນໂດຍທ່ານ ໝໍ.
ສຳ ລັບ prophylaxis, ເຊັ່ນດຽວກັນກັບການປິ່ນປົວ“ ໂຣກບ່າໄຫລ່ເຈັບ”, ນອກ ເໜືອ ຈາກການອອກ ກຳ ລັງກາຍທີ່ໃຊ້ຕົວຕັ້ງຕົວຕີແລະການເຄື່ອນໄຫວ, ການນວດໃຊ້ຜ້າພັນບາດ, ກະຕຸ້ນກະແສໄຟຟ້າຂອງກ້າມເນື້ອຂອງພາກພື້ນທີ່ ກຳ ນົດວິພາກ. ການຈັດຕັ້ງປະຕິບັດມາດຕະການເຫຼົ່ານີ້ເຮັດໃຫ້ໃນກໍລະນີຫຼາຍທີ່ສຸດຫລີກລ້ຽງການພັດທະນາຂອງສັນຍາ.
ການຟື້ນຟູ
ພື້ນທີ່ ສຳ ຄັນອີກອັນ ໜຶ່ງ ຂອງການປິ່ນປົວຟື້ນຟູຜູ້ປ່ວຍທີ່ເປັນໂຣກເສັ້ນເລືອດສະ ໝອງ, ເຊິ່ງຍາດພີ່ນ້ອງຂອງຄົນເຈັບແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ, ແມ່ນການຟື້ນຟູທາງຈິດວິທະຍາ. ມັນເປັນທີ່ຮູ້ກັນວ່າໃນຄົນເຈັບປະເພດນີ້ລັກສະນະທາງດ້ານຄຸນລັກສະນະຂອງບຸກຄະລິກກະພາບແມ່ນມີຄວາມຄົມຊັດ: ຄວາມບໍ່ມີໃຈ, ນໍ້າຕາໄຫຼອອກມາເປັນສ່ວນໃຫຍ່, ແລະການຮຸກຮານ, ຫຍາບຄາຍ, ອາການຄັນຄາຍໃນສ່ວນ.
ຄວາມຊົງ ຈຳ ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ຕົ້ນຕໍ ສຳ ລັບເຫດການໃນປະຈຸບັນ. ຄົນເຈັບຫຼາຍຄົນມີຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າບາງຢ່າງ. ລັກສະນະທັງ ໝົດ ນີ້ຄວນ ຄຳ ນຶງເຖິງໃນເວລາທີ່ສື່ສານກັບຄົນເຈັບປະເພດນີ້.
ໃນທາງກົງກັນຂ້າມ, ການຂັດແຍ້ງຄວນຫລີກລ້ຽງ, ທົນທານຕໍ່ຄວາມຂາວແລະຄວາມຂົມຂື່ນຂອງພວກເຂົາ, ໃນທາງກົງກັນຂ້າມ, ບໍ່ຄວນກະຕຸ້ນພວກເຂົາ, ກະຕຸ້ນແລະຊຸກຍູ້ການເຄື່ອນໄຫວຂອງມໍເຕີ້, ການປາກເວົ້າແລະກິດຈະ ກຳ ອື່ນໆ. ສຳ ລັບຄົນເຈັບດັ່ງກ່າວ, ການສື່ສານແມ່ນມີປະໂຫຍດຫຼາຍ, ໃນນັ້ນສະມາຄົມແລະທັກສະທີ່ສູນເສຍໄປຈະໄດ້ຮັບການຟື້ນຟູຢ່າງງ່າຍດາຍ.
ໃນບັນດາຫົວຂໍ້ທີ່ເປັນໄປໄດ້ຂອງການສື່ສານ: ການສົນທະນາກ່ຽວກັບຄົນອ້ອມຂ້າງຄົນເຈັບ, ສະຖານະການ, ເລື່ອງລາວກ່ຽວກັບຄົນທີ່ເປັນໂຣກເສັ້ນເລືອດຕັນໃນແລະຫາຍດີພາຍຫຼັງ. ໃນເວລາດຽວກັນ, ຄົນເຈັບຄວນມີສ່ວນຮ່ວມຢ່າງຈິງຈັງໃນການສົນທະນາ, ກັບລາວ ຄຳ ເວົ້າແລະປະໂຫຍກຄວນຈະຖືກອອກສຽງແລະທຸກຄົນຄວນໄດ້ຮັບການຕ້ອນຮັບດ້ວຍຄວາມກະຕືລືລົ້ນ, ເຖິງແມ່ນວ່າ "ຜົນ ສຳ ເລັດນ້ອຍໆ".
ສິ່ງ ສຳ ຄັນ! ຖ້າຄົນເຈັບກ່ອນເຈັບປ່ວຍມີຄວາມສົນໃຈຢ່າງຈິງຈັງຕໍ່ຊີວິດສັງຄົມ, ໃຫ້ອ່ານ ໜັງ ສືພິມສົດແລະວາລະສານຫຼືໃຫ້ວິທະຍຸກະຈາຍສຽງລາວ, ແລະຫຼັງຈາກນັ້ນໃຫ້ພວກເຂົາຖາມຄືນຫຼືສົນທະນາສິ່ງທີ່ພວກເຂົາອ່ານ (ໄດ້ຍິນ) ກັບລາວ.
ແນ່ນອນ, ການຟື້ນຟູຄົນເຈັບທີ່ມີຄວາມຜິດປົກກະຕິດ້ານການປາກເວົ້າທີ່ເກີດຈາກເສັ້ນເລືອດຕັນໃນສາມາດມີປະສິດຕິຜົນຫຼາຍຂື້ນໃນກໍລະນີທີ່ໄດ້ຮັບການຝຶກອົບຮົມຢ່າງເປັນລະບົບກັບນັກການແພດເວົ້າ, ໝໍ ບຳ ບັດ, ຊ່ຽວຊານທີ່ຮູ້ວິທີການຟື້ນຟູການເວົ້າ, ອ່ານແລະຂຽນ.
ໃນສອງສາມອາທິດ ທຳ ອິດ, ຫ້ອງຮຽນທີ່ມີ ໝໍ ບຳ ບັດ - ນັກຊ່ຽວຊານດ້ານການປາກເວົ້າບໍ່ໄດ້ຍາວນານ (ບໍ່ເກີນ 15 ນາທີ), ເນື່ອງຈາກວ່າລະບົບປະສາດຂອງຄົນເຈັບໄດ້ສູນຫາຍໄປຢ່າງໄວວາ. ໃນອະນາຄົດ, ຜູ້ຊ່ຽວຊານສາມາດສອນຍາດພີ່ນ້ອງວິທີການໃນການຟື້ນຟູທັກສະທີ່ສູນຫາຍແລະພວກເຂົາສາມາດເຂົ້າຮ່ວມຢ່າງຈິງຈັງໃນຂະບວນການນີ້, ໃຊ້ເວລາສ່ວນ ໜຶ່ງ ຂອງຫ້ອງຮຽນດ້ວຍຕົນເອງ.
ເລື້ອຍໆໃນໄລຍະເວລານີ້, ຄົນເຈັບໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ຢາທີ່ມີຜົນກະທົບຕໍ່ nootropic, ເຊິ່ງ, ອີງຕາມຜູ້ຊ່ຽວຊານບາງຄົນ, ສ້າງຄວາມສະດວກໃນການຟື້ນຟູການຜະລິດເວົ້າ. ອະນິຈາ, ຂະບວນການນີ້ສາມາດລາກຫຼາຍປີ, ພ້ອມທັງການຟື້ນຟູທັກສະໃນການຂຽນແລະອ່ານ. ເພາະສະນັ້ນ, ຄວາມອົດທົນ, ຄວາມສອດຄ່ອງແລະຄວາມອົດທົນຂອງຄົນອື່ນແລະຄົນເຈັບ, ທັດສະນະຄະຕິໃນແງ່ດີແມ່ນສ່ວນປະກອບທີ່ຂາດບໍ່ໄດ້ຂອງການຟື້ນຟູທີ່ສົມບູນກວ່າເກົ່າຂອງ ໜ້າ ທີ່ທີ່ສູນຫາຍໄປ.
ລັກສະນະ ສຳ ຄັນຂອງການຟື້ນຟູຄົນເຈັບແມ່ນໂພຊະນາການຂອງຄົນເຈັບ. ໂພຊະນາການຄວນຈະມີຢູ່ເລື້ອຍໆ, ສ່ວນ ໜຶ່ງ ແມ່ນມີປະລິມານແຄລໍລີ່ຂອງອາຫານປະ ຈຳ ວັນໃນລະດັບ 2000-2500 kcal. ໃຫ້ແນ່ໃຈວ່າປະກອບມີເສັ້ນໃຍໃນອາຫານ (ການປ້ອງກັນຫຼືແກ້ອາການທ້ອງຜູກ), ໄຂມັນ, ໂດຍສະເພາະແມ່ນຂົ້ວແລະການສູບຢາ, ຜະລິດຕະພັນແປ້ງຈາກແປ້ງສາລີທີ່ນິຍົມ, ເກືອຄວນມີ ຈຳ ກັດ, ແລະບາງຄັ້ງກໍ່ຖືກຍົກເວັ້ນ ໝົດ.
ການປ້ອງກັນໂຣກເສັ້ນປະສາດ
ມັນແມ່ນອີງໃສ່ມາດຕະການເພື່ອແນໃສ່ ກຳ ຈັດປັດໃຈສ່ຽງຕ່າງໆໃນຄົນເຈັບສະເພາະ. ໜຶ່ງ ໃນບັນດາທິດທາງຕົ້ນຕໍແມ່ນການຮັກສາຄວາມດັນເລືອດໃນລະດັບທີ່ດີທີ່ສຸດ ສຳ ລັບຄົນເຈັບ. ຂອງຢາ ສຳ ລັບຄົນເຈັບປະເພດນີ້, ຕົວຍັບຍັ້ງ ACE ແລະຕົວກbອກ b ໄດ້ສະແດງຕົວເອງດີທີ່ສຸດ.
ຂໍ້ຄວນລະວັງ: ໃນກໍລະນີທີ່ເສັ້ນເລືອດສະ ໝອງ ເກີດຈາກເສັ້ນເລືອດສະແຄບ (occlusion) ທີ່ມີ stenosis ຂອງ carotid ແລະ / ຫຼືເສັ້ນເລືອດແດງໃນກະດູກສັນຫຼັງ (atherosclerosis ຫຼື thromboembolism atherogenic) ກັບແພດຜ່າຕັດເສັ້ນເລືອດ, ຄຳ ຖາມກ່ຽວກັບການຮັກສາການຜ່າຕັດທີ່ຈະຊ່ວຍປັບປຸງການສະ ໜອງ ເລືອດໃຫ້ສະ ໝອງ ໄດ້ຖືກຕັດສິນໃຈ.
ສະຫລຸບລວມແລ້ວ, ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າເປັນຜົນມາຈາກເສັ້ນເລືອດຕັນໃນ, ການເສຍຊີວິດຂອງພາກສ່ວນ, ບາງຄັ້ງຂ້ອນຂ້າງໃຫຍ່, ຂອງຈຸລັງສະຫມອງ (neurons) ເກີດຂື້ນ. ສະນັ້ນ, ການຟື້ນຟູ ໜ້າ ທີ່ການສູນເສຍຢ່າງເຕັມທີ່, ແມ່ນແຕ່ ຄຳ ນຶງເຖິງຄວາມສາມາດໃນການຊົດເຊີຍອັນໃຫຍ່ຫຼວງຂອງສະ ໝອງ ແມ່ນມີບັນຫາຫຼາຍ.
ຂັ້ນຕອນການຟື້ນຟູໃນຫລາຍໆກໍລະນີແມ່ນຂ້ອນຂ້າງສັບສົນແລະຍາວນານ. ມັນບໍ່ພຽງແຕ່ໃຊ້ຢາທີ່ທັນສະ ໄໝ ແລະມີປະສິດຕິຜົນເທົ່ານັ້ນ, ແຕ່ຍັງຕ້ອງມີຄວາມອົດທົນ, ລຳ ດັບການກະ ທຳ ຂອງພະນັກງານແພດ, ຄົນເຈັບເອງແລະສະພາບແວດລ້ອມອ້ອມຂ້າງ. ສະນັ້ນ, ໜ້າ ທີ່ຕົ້ນຕໍຂອງແພດ ໝໍ ແລະບຸກຄົນທີ່ມີຄວາມ ສຳ ຄັນທາງດ້ານສັງຄົມ ສຳ ລັບຄົນເຈັບແມ່ນການຊ່ວຍລາວໃນການເປັນເຈົ້າການວິທີການຟື້ນຟູແລະສ້າງອາລົມໃນທາງບວກ ສຳ ລັບການຟື້ນຕົວໃນລາວ.
ໂລກເບົາຫວານ - ເພື່ອນຮ່ວມເສັ້ນເລືອດ
ໂລກເບົາຫວານ (DM) ແມ່ນ ໜຶ່ງ ໃນບັນດາພະຍາດ endocrine ທີ່ພົບເລື້ອຍທີ່ສຸດ. ອີງຕາມສະຖິຕິໂລກ, ແຕ່ 2 ຫາ 4% ຂອງປະຊາກອນໃນປະຈຸບັນປະສົບກັບໂລກເບົາຫວານ. ເຖິງແມ່ນວ່າພະຍາດເບົາຫວານບໍ່ແມ່ນປັດໃຈສ່ຽງທີ່ ສຳ ຄັນ ສຳ ລັບເສັ້ນເລືອດຕັນໃນ, ແຕ່ມັນສາມາດສ້າງຄວາມສັບສົນຢ່າງຮ້າຍແຮງຕໍ່ຫຼັກສູດແລະການຟື້ນຟູຂອງຄົນເຈັບເສັ້ນເລືອດ. ການຮັກສາພະຍາດເບົາຫວານທີ່ບໍ່ຖືກຕ້ອງ, ໂດຍສະເພາະໃນໄລຍະທີ່ສ້ວຍແຫຼມຂອງເສັ້ນເລືອດຕັນໃນ, ສາມາດເພີ່ມຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນຢ່າງຕໍ່ເນື່ອງຫຼືເພີ່ມພື້ນທີ່ຂອງຈຸດສຸມຂອງ ischemic.
ດັ່ງນັ້ນ, ຈຶ່ງພົບວ່າໃນຄົນທີ່ມີອາຍຸ 40 ປີຂື້ນໄປມີການເກີດອຸປະຕິເຫດທາງສະ ໝອງ ອັກເສບຮຸນແຮງເກີດຂື້ນກັບພະຍາດເບົາຫວານ 1 ແລະເຄິ່ງ ໜຶ່ງ ຫາສອງເທົ່າເລື້ອຍໆກ່ວາຄົນທີ່ບໍ່ເປັນພະຍາດນີ້, ແລະອາຍຸຕ່ ຳ ກວ່າ 40 ປີພວກເຂົາມີໂອກາດສ່ຽງສູງເຖິງສາມຫາສີ່ເທົ່າ, ຍິ່ງໄປກວ່ານັ້ນ ໃນບັນດາຄົນເຈັບທີ່ມີຂອບເຂດທີ່ ສຳ ຄັນ, ຜູ້ຍິງສ່ວນໃຫຍ່.
ດ້ວຍການເປັນໂຣກເບົາຫວານທີ່ຍາວນານ (ຫຼາຍກວ່າ 15-20 ປີ), ຄວາມສ່ຽງໃນການພັດທະນາເສັ້ນເລືອດຕັນໃນ ischemic ເພີ່ມຂື້ນຫຼາຍຄັ້ງ. ເລື້ອຍໆ, ໂດຍສະເພາະໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ເປັນໂຣກເສັ້ນເລືອດຕັນ, ໂຣກເບົາຫວານບໍ່ໄດ້ຖືກກວດຫາ, ເຖິງແມ່ນວ່າມັນສາມາດເກີດຂື້ນໃນ 50% ຂອງຄົນເຈັບ.
ຄຳ ແນະ ນຳ! ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ເມື່ອປຽບທຽບກັບຄົນທີ່ບໍ່ທົນທຸກຈາກພະຍາດນີ້, ມັນມີຄຸນລັກສະນະ ຈຳ ນວນ ໜຶ່ງ ຢູ່ໃນຄລີນິກຂອງອຸປະຕິເຫດສະຫມອງອັກເສບ. ການລະບາດຂອງສະ ໝອງ ຂອງພວກມັນມັກຈະເກີດຂື້ນໃນເວລາກາງເວັນ, ໃນໄລຍະເວລາຂອງກິດຈະ ກຳ, ແລະມັກຈະພັດທະນາກັບພື້ນຫລັງຂອງຄວາມດັນເລືອດເພີ່ມຂື້ນ. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມີການບົ່ງມະຕິວ່າມີໂຣກເສັ້ນເລືອດສະ ໝອງ ຮຸນແຮງຫຼາຍຂື້ນ, ໂຣກສະ ໝອງ ຈະແຈ້ງກວ່າ, ອັດຕາການຕາຍສູງຂື້ນ.
ດ້ວຍໂຣກເສັ້ນເລືອດໃນສະ ໝອງ, ມີອັດຕາການຕາຍສູງຫຼາຍ, ປະກາດວ່າການເສື່ອມສະພາບຂອງໂລກເບົາຫວານ - ລະດັບນ້ ຳ ຕານໃນເລືອດຍາກທີ່ຈະແກ້ໄຂລວມທັງອິນຊູລິນ, ໃນເຄິ່ງ ໜຶ່ງ ຂອງຄົນເຈັບມີອາການມຶນງົງ.
ໂຣກເສັ້ນເລືອດແດງເສັ້ນເລືອດແດງໃຫຍ່ມັກຈະພັດທະນາເທື່ອລະກ້າວ, ມີອາການເສັ້ນເລືອດຝອຍ, ອາການເລີ່ມຕົ້ນແມ່ນບໍ່ຮຸນແຮງ, ປະກອບດ້ວຍອາການເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບທີ່ອ່ອນໂຍນແລະມີອາການວຸ້ນວາຍທາງ psychomotor ປານກາງ.
ສິ່ງທີ່ ສຳ ຄັນ: ໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດທີ່ເປັນໂຣກເບົາຫວານ, ການແກ້ໄຂລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ. ມັນບໍ່ສາມາດບັນລຸຜົນໄດ້ຮັບທີ່ດີໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດສະຫມອງ, ໂດຍສະເພາະໃນເວລາທີ່ມີການເສື່ອມສະພາບຂອງພະຍາດ - ລະດັບຂອງການ້ ຳ ຕານໃນເລືອດສູງເກີນ 10 mmol / ລິດ. ປົກກະຕິແລ້ວ, ກົນລະຍຸດຂອງທ່ານ ໝໍ ລົງມາເພື່ອສັ່ງຢາອິນຊູລິນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນຂະນະທີ່ພວກເຂົາຢູ່ໃນໂຮງ ໝໍ.
ອັດຕາການຕາຍຂອງໂຣກເສັ້ນເລືອດໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານເກີນ 40% - ນີ້ແມ່ນສູງກວ່າອັດຕາສະເລ່ຍໃນປະຊາກອນຕົ້ນຕໍ, ແລະໃນເສັ້ນເລືອດຝອຍ - ຫຼາຍກວ່າ 70%.
ໃນບັນດາສາຍເຫດຂອງການຕາຍເລື້ອຍໆແມ່ນ:
- ພະຍາດເບົາຫວານທີ່ເສື່ອມໂຊມຂອງພະຍາດເບົາຫວານຜິດປົກກະຕິ, ພູມຕ້ານທານຂອງພວກມັນຕໍ່ກັບການແກ້ໄຂອິນຊູລິນ, ການປ່ຽນແປງຂອງຫລອດເລືອດໃນເບົາຫວານ, ພະຍາດເບົາຫວານແລະໂຣກເບົາຫວານຕ່າງໆ ດ້ວຍການປິ່ນປົວພ້ອມກັນ ສຳ ລັບເສັ້ນເລືອດຕັນໃນແລະໂຣກເບົາຫວານ.
ອາຫານຫລັງເສັ້ນເລືອດຕັນໃນ: ປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນດັ່ງຕໍ່ໄປນີ້
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກຫົວໃຈໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະ kho tau. ຫຼັງຈາກການໂຈມຕີຂອງເສັ້ນເລືອດຕັນໃນ, ຄົນເຈັບຕ້ອງປະຕິບັດຕາມອາຫານພິເສດ, ເພາະວ່າການໂຈມຕີຄັ້ງຕໍ່ໄປກໍ່ອາດຈະເປັນຜົນຮ້າຍ.
ເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານແມ່ນ ໜຶ່ງ ໃນອາການສັບສົນຂອງພະຍາດ. ດັ່ງທີ່ໄດ້ສະແດງໃຫ້ເຫັນໂດຍການສຶກສາຫຼາຍໆຢ່າງໂດຍນັກວິທະຍາສາດທີ່ມີປະສົບການມາຈາກປະເທດຕ່າງໆ, ໂຣກເສັ້ນເລືອດຕັນໃນສ່ວນຫຼາຍມັກເກີດຂື້ນຢ່າງຊັດເຈນໃນຜູ້ເປັນໂລກເບົາຫວານ. ເສັ້ນເລືອດຕັນໃນແລະຜົນສະທ້ອນຂອງມັນເກີດຂື້ນຢ່າງກະທັນຫັນເມື່ອຄົນເຈັບບໍ່ສາມາດຄວບຄຸມພະຍາດໄດ້.
ພະຍາດນີ້ກ່ຽວຂ້ອງກັບການປະຕິບັດຕາມອາຫານພິເສດ, ກິນຢາຕ່າງໆແລະຫຼີ້ນກິລາ, ແຕ່ວ່າສ່ວນຫຼາຍແລ້ວຄົນເຈັບທີ່ບໍ່ຈິງຈັງກັບພະຍາດທາງດ້ານຮ່າງກາຍແມ່ນລະເມີດກົດລະບຽບເຫຼົ່ານີ້, ເຊິ່ງມັນກໍ່ໃຫ້ເກີດຜົນສະທ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດ.
ທັງຫມົດກ່ຽວກັບເສັ້ນເລືອດຕັນໃນ
ໂລກເບົາຫວານເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດ, ມັນຢູ່ກັບພວກມັນວ່າລັກສະນະຂອງເສັ້ນເລືອດຕັນໃນແມ່ນກ່ຽວຂ້ອງ. ຜົນສະທ້ອນຂອງເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານແມ່ນບໍ່ຄ່ອຍຈະເປັນໄປໃນແງ່ດີ. ມັນເປັນສິ່ງທີ່ດີທີ່ສຸດທີ່ຈະບໍ່ ນຳ ເອົາປະກົດການດັ່ງກ່າວໄປ ນຳ.
ເຖິງແມ່ນວ່າບໍ່ມີນ້ໍາຫນັກເກີນແມ່ນມີຜົນດີທີ່ສຸດຕໍ່ການໂຈມຕີ. ສ່ວນຫຼາຍແລ້ວຄົນທີ່ບໍ່ເຊົາສູບຢາແລະຕິດເຫຼົ້າກໍ່ມີຄວາມສ່ຽງ. ນອກຈາກນັ້ນ, ການຂາດສານອາຫານແມ່ນຢູ່ໃນຖານະທີ່ເທົ່າທຽມກັນກັບປັດໃຈເຫຼົ່ານີ້.
ອາການຂອງເສັ້ນເລືອດຕັນໃນສາມາດເປັນໄດ້:
- ຄວາມອ່ອນແອທີ່ຍິ່ງໃຫຍ່, Numbness. ມັນເປັນອັນຕະລາຍໂດຍສະເພາະຖ້າຂ້າງ ໜຶ່ງ ຂອງຮ່າງກາຍມີອາການມຶນຊາ, ໂລກເປ້ຍລ່ອຍແມ່ນອາການທີ່ອັນຕະລາຍທີ່ສຸດ, ຂາດຄວາມສາມາດໃນການຄິດແລະການເວົ້າລົມປົກກະຕິ, ອາການເຈັບຫົວຮຸນແຮງເມື່ອບໍ່ມີປັດໃຈໃດ ໜຶ່ງ ສຳ ລັບສິ່ງນີ້, ໝອກ ໝອງ ກ່ອນຕາ, ບໍ່ສາມາດເບິ່ງເຫັນໄດ້, ແລະລັກສະນະນີ້ມັນສະແດງອອກຢ່າງຈະແຈ້ງ, ຂາດການກືນກິນ ປີ້ນ, ຄວາມບໍ່ສາມາດທີ່ຈະຍ້າຍອອກເປັນເອກະລາດແລະຂາດການປະສານງານ, ຂາດສະຕິໃນໄລຍະສັ້ນ.
ອາຫານ ສຳ ລັບເສັ້ນເລືອດໃນສະ ໝອງ ແລະການຮັກສາແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອປ້ອງກັນການເສື່ອມສະພາບຂອງສຸຂະພາບ.
ຄຳ ແນະ ນຳ ຕໍ່ໄປນີ້ຄວນປະຕິບັດຕາມ:
- ດື່ມນ້ ຳ ສະອາດຫລາຍຂື້ນເລື້ອຍໆ. ນີ້ແມ່ນຂໍ້ຮຽກຮ້ອງເບື້ອງຕົ້ນ, ແຕ່ໃນກໍລະນີໃດກໍ່ຕາມຢ່າໃຊ້ໂຊດາ. Cholesterol ແມ່ນສານທີ່ອັນຕະລາຍ. ມັນສາມາດເຮັດໃຫ້ເກີດພະຍາດທາງດ້ານສະ ໝອງ ໃນບໍລິເວນສະ ໝອງ ເຊິ່ງເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. ເພາະສະນັ້ນ, ພວກເຮົາຍົກເວັ້ນຜະລິດຕະພັນທີ່ມີເນື້ອໃນສູງສຸດຂອງສານນີ້. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຍົກເວັ້ນການໃຊ້ເກືອໃນຮູບແບບໃດໆ. ບໍ່ຄວນບໍລິໂພກເກືອຫລືເຄື່ອງເທດ. ພຽງແຕ່ຖ້າວ່າປະລິມານທີ່ພຽງພໍຂອງເວລາໄດ້ຜ່ານໄປຫຼັງຈາກການໂຈມຕີ, ແລະສະພາບຂອງຮ່າງກາຍໄດ້ເລີ່ມຟື້ນຕົວ, ສາມາດເພີ່ມຜະລິດຕະພັນນີ້ ໜ້ອຍ ໜຶ່ງ ເຂົ້າໃນຄາບອາຫານ. ເສັ້ນເລືອດຕັນໃນແມ່ນອັນຕະລາຍສໍາລັບການລະເມີດການເຮັດວຽກປົກກະຕິຂອງລະບົບ cardiovascular. ນັ້ນແມ່ນເຫດຜົນທີ່ທ່ານຢ່າລືມທີ່ຈະລວມເອົາຜະລິດຕະພັນທີ່ບັນຈຸໂພແທດຊຽມໃນລາຍການ. ແມ່ນແຕ່ຄົນທີ່ມີສຸຂະພາບແຂງແຮງກໍ່ບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ມີວິຕາມິນ. ຜູ້ເປັນໂລກເບົາຫວານ, ໂດຍສະເພາະຜູ້ທີ່ລອດຊີວິດຈາກເສັ້ນເລືອດໃນສະ ໝອງ, ຕ້ອງໄດ້ເຕີມເຕັມຮ່າງກາຍດ້ວຍສານອາຫານ. ຜັກແລະ ໝາກ ໄມ້ສົດແມ່ນແຫຼ່ງວິຕາມິນດີ. ອາຫານໃດໆທີ່ມີຄາເຟອີນໃນປະລິມານຫລາຍແມ່ນຖືກຫ້າມ. ຕາມ ທຳ ມະຊາດ, ພາຍໃຕ້ສະຖານະການໃດກໍ່ຕາມບໍ່ຄວນມີກາເຟເຂົ້າໃນອາຫານ. ອາຊິດໄຂມັນແມ່ນສານທີ່ຮ່າງກາຍຕ້ອງການໃນປະລິມານ ຈຳ ກັດ. ປາແມ່ນແຫຼ່ງທີ່ດີຂອງໂອເມກ້າ-3. ກິນກັບເສັ້ນເລືອດຕັນໃນອາດເປັນເລື່ອງຍາກ ສຳ ລັບຄົນເຮົາ, ເພາະວ່າ, ດັ່ງທີ່ກ່າວມາຂ້າງເທິງ, ມັນຍາກຫຼາຍ ສຳ ລັບລາວທີ່ຈະກືນກິນ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າຄາບອາຫານ ສຳ ລັບເສັ້ນເລືອດຕັນໃນແລະຊ່ວຍໃຫ້ທ່ານກິນອາຫານແຫຼວຫຼາຍໆ. ມີໂລກເບົາຫວານຊະນິດທີ 2, ເສັ້ນເລືອດຕັນແມ່ນເປັນອັນຕະລາຍໂດຍສະເພາະ, ສະນັ້ນທ່ານຄວນແນະ ນຳ ໃຫ້ທ່ານດື່ມເຄື່ອງດື່ມຜ່ານທໍ່ພິເສດ.
ຂໍ້ສະ ເໜີ ແນະທີ່ມີຜົນຕໍ່ໂພຊະນາການຫຼັງຈາກເສັ້ນເລືອດຕັນແມ່ນງ່າຍດາຍ, ແລະຄາບອາຫານທີ່ແພດສັ່ງໃຫ້ຄົນເຈັບແຕ່ລະຄົນເປັນສ່ວນບຸກຄົນແມ່ນຮູ້ຢູ່ໃນເລກ 10.
ຄືກັບໂຣກຫົວໃຈວາຍທີ່ເປັນໂຣກເບົາຫວານ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງແມ່ນແນວຄິດທີ່ເຂົ້າກັນໄດ້ຢ່າງສົມບູນ. ຄົນເຈັບແຕ່ລະຄົນເຊື່ອວ່າໂຣກຫົວໃຈວາຍທີ່ເປັນໂຣກເບົາຫວານສາມາດເກີດຂື້ນກັບທຸກໆຄົນ, ແຕ່ບໍ່ແມ່ນ ສຳ ລັບລາວ, ແລະພວກເຂົາຍັງສືບຕໍ່ລະເລີຍ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ. ນີ້ແມ່ນຕົວຈິງແລ້ວແມ່ນອາການທົ່ວໄປທີ່ສຸດ.
ສິ່ງທີ່ ສຳ ຄັນ! ໂຣກ Myocardial infarction ໃນໂລກເບົາຫວານແມ່ນເກີດຂື້ນພາຍໃຕ້ອິດທິພົນຂອງ cholesterol ໃນຮ່າງກາຍ. ນີ້ແມ່ນຍ້ອນການ ດຳ ລົງຊີວິດທີ່ບໍ່ຖືກຕ້ອງ. ຈົ່ງຈື່ໄວ້ວ່າຫຼັງຈາກທີ່ຫົວໃຈວາຍກັບໂລກເບົາຫວານມີໂອກາດ ໜ້ອຍ ທີ່ຈະຫາຍດີໄດ້. ສ່ວນຫຼາຍທ່ານຕ້ອງ ຈຳ ກັດຕົວເອງຢ່າງຮຸນແຮງເພື່ອປ້ອງກັນການຕາຍ. ມັນງ່າຍກວ່າທີ່ຈະປ້ອງກັນການໂຈມຕີ.
ມີໂລກເບົາຫວານຊະນິດທີ 2, ການໂຈມຕີຫົວໃຈເກີດຂື້ນເລື້ອຍໆກ່ວາຮູບແບບອື່ນໆ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຄົນເຈັບດັ່ງກ່າວມີແນວໂນ້ມທີ່ຈະປະສົບກັບບັນຫາກ່ຽວກັບໂລກອ້ວນ, ໂພຊະນາການທີ່ບໍ່ຖືກຕ້ອງແລະບໍ່ປົກກະຕິ, ເຊັ່ນດຽວກັນກັບການລ່ວງລະເມີດຂອງການສູບຢາແລະເຫຼົ້າ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຮູ້ວ່າການໂຈມຕີສາມາດເກີດຂື້ນໄດ້ໂດຍບໍ່ຮູ້ຕົວ ສຳ ລັບຄົນເຈັບເອງ, ນີ້ແມ່ນຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງການໂຈມຕີຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນ. ຜູ້ເປັນໂລກເບົາຫວານສາມາດ ດຳ ລົງຊີວິດທີ່ສວຍໃຊ້ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ແລະພຽງແຕ່ບໍ່ມີອາການແຊກຊ້ອນ. ແລະໃນເວລານີ້, ເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບການໂຈມຕີຈະພັດທະນາຢ່າງ ສຳ ເລັດຜົນໃນຮ່າງກາຍຂອງລາວ.
ເມື່ອໂຣກຫົວໃຈວາຍເກີດຂື້ນ, ຄົນເຈັບອາດຈະບໍ່ສັງເກດເຫັນລາວ, ແລະສືບຕໍ່ອາໄສຢູ່ໂດຍບໍ່ຕ້ອງໄປຫາແພດ. ແຕ່ວ່າການໂຈມຕີແມ່ນກ່ຽວຂ້ອງກັບບັນດາພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍເຊິ່ງຂ້ອນຂ້າງສາມາດເຮັດໃຫ້ເກີດຜົນຮ້າຍ.
ແຕ່ບໍ່ແມ່ນໂຣກຫົວໃຈວາຍໃນໂຣກເບົາຫວານ. ຫຼາຍມັກຈະປະກອບດ້ວຍຄວາມອ່ອນເພຍແລະອາການເຈັບຫົວຮຸນແຮງ, ແລະສິ່ງນີ້ຈະດີກວ່າ ສຳ ລັບບຸກຄົນ, ເພາະວ່າຫຼັງຈາກນັ້ນລາວຈະຖືກກວດຫາໃຫ້ທັນເວລາແລະໃຫ້ໂອກາດແກ່ຊີວິດຕໍ່ໄປ.
ສາເຫດຂອງການເປັນໂຣກຫົວໃຈວາຍແມ່ນດັ່ງຕໍ່ໄປນີ້:
- ການປະກົດຕົວຂອງໂຣກຫົວໃຈຂອງຍາດພີ່ນ້ອງ, ນິໄສທີ່ບໍ່ດີ, ເຊັ່ນການສູບຢາ, ບໍ່ພຽງແຕ່ເພີ່ມຄວາມສ່ຽງຂອງການໂຈມຕີເທົ່ານັ້ນ, ມັນຍັງສາມາດເພີ່ມໂອກາດສອງເທົ່າຂອງການໂຈມຕີຫົວໃຈ, ການເພີ່ມຄວາມກົດດັນເຮັດໃຫ້ເກີດການໂຈມຕີຫົວໃຈ, ສະນັ້ນຄວບຄຸມຕົວບົ່ງຊີ້ນີ້, ໃນກໍລະນີໃດກໍ່ຕາມ, ແມ່ນອາການທີ່ຮ້າຍແຮງທີ່ສຸດ ພະຍາດເບົາຫວານ, ເຊິ່ງ ນຳ ມາເຊິ່ງທັງການເປັນໂຣກເສັ້ນເລືອດຫົວໃຈແລະຫົວໃຈວາຍ, ສານອາຫານທີ່ບໍ່ຖືກຕ້ອງສົ່ງຜົນໃຫ້ມີລັກສະນະຂອງໄຂມັນສ່ວນເກີນໃນຮ່າງກາຍ, ເຊິ່ງໃນທາງກັບກັນ, ສາມາດເຮັດໃຫ້ເກີດໂຣກຫົວໃຈວາຍ, E. ຖ້າທ່ານກິນໄຂມັນຫຼາຍກວ່າທີ່ທ່ານ ໝໍ ແນະ ນຳ, ທ່ານກໍ່ມີຄວາມສ່ຽງເຊັ່ນກັນ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າເປັນໂລກເບົາຫວານມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຂັ້ມງວດ, ອອກ ກຳ ລັງກາຍແລະດື່ມນ້ ຳ ຫຼາຍໆ. ການບ່ຽງເບນໃດໆຈາກກົດລະບຽບເຫຼົ່ານີ້ຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ໂຣກເສັ້ນເລືອດຕັນຫຼືຫົວໃຈວາຍ, ຫລັງຈາກນັ້ນມັນຄົງຈະບໍ່ສາມາດກັບຄືນສູ່ຊີວິດທີ່ຜ່ານມາຂອງພວກເຂົາ.
ສານອາຫານ ສຳ ລັບໂຣກຫົວໃຈວາຍແມ່ນຖືກສັ່ງໂດຍທ່ານ ໝໍ, ເພາະວ່າມັນແຕກຕ່າງຈາກອາຫານປົກກະຕິຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ເຊັ່ນດຽວກັນກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
ຫຼັກການຂອງໂພຊະນາການຫຼັງຈາກໂຣກຫົວໃຈວາຍ:
- Saturate ເມນູຂອງທ່ານດ້ວຍໂພແທດຊຽມແລະແມກນີຊຽມ, ອາຫານທີ່ຫນັກຄວນຈະຖືກຍົກເວັ້ນຢ່າງສົມບູນຈາກອາຫານ, ລົບລ້າງການໃຊ້ເກືອຢ່າງສົມບູນ. ທັງໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ແລະຫຼັງຈາກການປັບປຸງສະພາບສຸຂະພາບ, ເກືອບໍ່ຄວນບໍລິໂພກອາຫານປະເພດຂົ້ວ. ມີວິທີການປຸງແຕ່ງອາຫານທີ່ມີປະໂຫຍດຫລາຍຕໍ່ສຸຂະພາບ. ບໍ່ຄືກັບເມນູເບົາຫວານເປັນປະ ຈຳ, ຫ້າມດື່ມນ້ ຳ ຫລາຍກວ່າ 1,2 ລິດຕໍ່ມື້ຫລັງຈາກເປັນໂຣກຫົວໃຈ. ອາຫານທີ່ບໍ່ມີແຄລໍລີ່ຕ້ອງເປັນແບບນີ້ທີ່ເຮັດໃຫ້ທ່ານຫລຸດນ້ ຳ ໜັກ ແລະບໍ່ເພີ່ມຂື້ນ. ຖ້ວຍແຫຼວແລະເຂົ້າ ໜົມ ນົກທີ່ມີໄຂມັນຕ່ ຳ, ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການດື່ມກາເຟແລະຊາເຂັ້ມ, ຜັກດອງທັງ ໝົດ ກໍ່ຄວນຈະຖືກຍົກເວັ້ນຈາກເມນູ, ຜັກທີ່ອົບຢູ່ເຕົາອົບຫຼືຕົ້ມ, ພາຍໃຕ້ການເກືອດຫ້າມທີ່ເຂັ້ມງວດ, ເຂົ້າຈີ່ສົດແມ່ນຖືກແຊບໃນການໂຈມຕີຫົວໃຈ, B ຜະລິດຕະພັນ ໃໝ່ ແລະຊັອກໂກແລັດຈະຕ້ອງຖືກປະຕິເສດ.
ດັ່ງນັ້ນ, ເມນູທີ່ຖືກ ກຳ ນົດພາຍຫຼັງທີ່ເປັນໂຣກຫົວໃຈວາຍຫລືເສັ້ນເລືອດຕັນໃນໂຣກເບົາຫວານແມ່ນມີຄວາມເຄັ່ງຄັດຫຼາຍກ່ວາສານອາຫານຂອງຜູ້ເປັນໂລກເບົາຫວານທີ່ບໍ່ອະນຸຍາດການໂຈມຕີ. ສະນັ້ນ, ເອົາໃຈໃສ່ສຸຂະພາບຂອງທ່ານຢ່າງຈິງຈັງ, ຢ່າລະເລີຍ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
ການປ້ອງກັນໂຣກໂຣກເບົາຫວານ
ໃນປະຈຸບັນ, ມີການເພີ່ມຂື້ນຢ່າງໄວວາໃນການເກີດຂອງພະຍາດເບົາຫວານ (DM), ສ່ວນທີ່ເປັນອັນຕະລາຍເຊິ່ງເປັນການແຜ່ລະບາດຂອງພະຍາດເບົາຫວານປະເພດ 2. ການເກີດຂອງໂຣກເບົາຫວານປະເພດ 2, ເຊິ່ງກວມເອົາເຖິງ 95% ຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານ, ແມ່ນ ກຳ ລັງເພີ່ມຂື້ນຢ່າງໄວວາແລະ ໝັ້ນ ຄົງໃນທຸກໆປະເທດ.
ຄຳ ເຕືອນ: ຄວາມ ສຳ ຄັນຂອງ“ ການລະບາດ” ນີ້ແມ່ນມີຄວາມຕື່ນເຕັ້ນບໍ່ພຽງແຕ່ໂດຍການປະກອບສ່ວນຂອງມັນໃນການເປັນໂລກກາມມະລົມເທົ່ານັ້ນ, ແຕ່ຍັງມີສະມາຄົມທີ່ເປັນພະຍາດທີ່ໃກ້ຊິດຂອງພະຍາດເບົາຫວານຊະນິດ 2 ທີ່ມີອັດຕາການຕາຍຂອງຫົວໃຈ. ອີງຕາມຂໍ້ມູນລ້າສຸດ, ຣັດເຊຍຍຶດຄອງ ຕຳ ແໜ່ງ ນຳ ໜ້າ ທັງດ້ານອັດຕາການຕາຍຍ້ອນໂຣກເສັ້ນເລືອດຕັນໃນແລະຈາກພະຍາດຫລອດເລືອດຫົວໃຈໂດຍທົ່ວໄປ. ໂຣກເສັ້ນເລືອດຕັນແມ່ນສາເຫດທີ່ເຮັດໃຫ້ຄົນເຮົາເສຍຊີວິດທີ່ສຸດເປັນອັນດັບສອງແລະເປັນສາເຫດທົ່ວໄປທີ່ສຸດຂອງຄວາມພິການຂອງຜູ້ໃຫຍ່.
ຄວາມສ່ຽງທີ່ກ່ຽວຂ້ອງຂອງເສັ້ນເລືອດຕັນແມ່ນສູງກວ່າ 1.8-6 ເທື່ອໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ເມື່ອທຽບກັບຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານ. ໃນການສຶກສາຂອງ MRFIT, ຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຈາກເສັ້ນເລືອດຕັນໃນບັນດາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນສູງກວ່າ 2,8 ເທົ່າທຽບກັບຄົນເຈັບທີ່ບໍ່ເປັນໂລກເບົາຫວານ, ໃນຂະນະທີ່ຄວາມສ່ຽງຂອງການເສຍຊີວິດຈາກເສັ້ນເລືອດຕັນໃນ ischemic ແມ່ນສູງກວ່າ 3,8 ເທົ່າ, ຈາກການເປັນໂຣກເສັ້ນເລືອດໃຕ້ດິນ - 1,1 ເທົ່າແລະ ຈາກການລະບາດຂອງເສັ້ນເລືອດໃນເສັ້ນປະສາດ - 1,5 ເທື່ອ.
ຄວາມຖີ່ສູງຂອງເສັ້ນເລືອດຕັນໃນ ischemic ໃນໂລກເບົາຫວານປະເພດ 2 ແມ່ນສ່ວນໃຫຍ່ແມ່ນຖືກ ກຳ ນົດໂດຍການປະກອບສ່ວນຂອງມັນໃນການພັດທະນາໂຣກ atherothrombosis, ເຊິ່ງຖືວ່າເປັນ ໜຶ່ງ ໃນກົນໄກຕົ້ນຕໍ ສຳ ລັບການພັດທະນາເສັ້ນເລືອດຕັນໃນ ischemic. ໃນເວລາດຽວກັນ, ໃນສ່ວນໃຫຍ່ຂອງການສຶກສາໃນອະນາຄົດ, ບໍ່ມີການພົວພັນກັນທີ່ ສຳ ຄັນລະຫວ່າງປັດໃຈສ່ຽງ ນຳ ພາ ສຳ ລັບໂຣກ atherosclerosis - cholesterol - ແລະການເກີດຂອງເສັ້ນເລືອດຕັນໃນ.
ຈົນກ່ວາບໍ່ດົນມານີ້, ທັດສະນະທີ່ມີຢູ່ທົ່ວໄປແມ່ນວ່າການຫຼຸດລົງຂອງ cholesterol ບໍ່ແມ່ນມາດຕະການປ້ອງກັນສໍາລັບເສັ້ນເລືອດຕັນໃນແລະເຖິງແມ່ນວ່າສາມາດເພີ່ມອັດຕາການເກີດເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ. ການຂາດການເຊື່ອມຕໍ່ລະຫວ່າງລະດັບຄໍເລສເຕີໂຣນແລະຄວາມສ່ຽງຂອງເສັ້ນເລືອດໃນສະ ໝອງ ຍັງໄດ້ຮັບການຢັ້ງຢືນໃນການສຶກສາ POSCH, ໃນນັ້ນການຫຼຸດຜ່ອນ cholesterol ແມ່ນບັນລຸໄດ້ຜ່ານການຜ່າຕັດໃນ ລຳ ໄສ້ນ້ອຍ.
ການຫຼຸດລົງຂອງຄໍເລສເຕີໂຣນໃນການສຶກສາຄັ້ງນີ້ເຮັດໃຫ້ອັດຕາການຕາຍຂອງຫົວໃຈຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ແຕ່ບໍ່ໄດ້ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ. ໃນເລື່ອງນີ້, ແນວຄວາມຄິດທີ່ທັນສະ ໄໝ ຂອງບົດບາດ ນຳ ໜ້າ ຂອງພະຍາດ endothelial ໃນການພັດທະນາແລະຄວາມກ້າວ ໜ້າ ຂອງໂລກ atherosclerosis ໃນໂລກເບົາຫວານຊະນິດ 2 ແມ່ນມີຄວາມສົນໃຈເປັນພິເສດ.
ຄວາມຕ້ານທານຂອງ Insulin ແລະປັດໃຈສ່ຽງຕໍ່ການເປັນພະຍາດຫຼອດເລືອດຫົວໃຈແມ່ນມີຫຼາຍໃນພະຍາດເບົາຫວານຊະນິດທີ 2 ຫຼາຍກ່ວາຕົວຢ່າງທົ່ວໄປ, ເຊິ່ງເຮັດໃຫ້ມີຄວາມສ່ຽງທີ່ຈະເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຄວາມສ່ຽງຂອງໂລກ atherosclerosis. ປັດໃຈ Atherogenic ທີ່ກ່ຽວຂ້ອງກັບການຕໍ່ຕ້ານກັບອິນຊູລິນແມ່ນ: dyslipidemia (TG ເພີ່ມຂຶ້ນ, HDL ຫຼຸດລົງ), hyperinsulinemia, ທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ, ໂລກ hypertension.
ຄວາມຜິດປົກກະຕິກ່ຽວກັບລະບົບ E -book ແລະ hemodynamic ເຫຼົ່ານີ້ສົ່ງຜົນກະທົບຕໍ່ສິ່ງກີດຂວາງທີ່ ສຳ ຄັນທີ່ສຸດ - endothelium, ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິຂອງມັນ, ຄວາມບໍ່ສົມດຸນລະຫວ່າງ vasodilating, antithrombotic, ຕ້ານການອັກເສບ, ປັດໃຈ antisclerotic ແລະປັດໄຈ vasoconstrictive, proliferative, prothrombotic ແລະ pro-inflammatory ໃນທິດທາງຂອງອັດຕາການແຜ່ລາມຂອງຍຸກສຸດທ້າຍ.
ເຄັດລັບ! ໃນບັນດາປັດໃຈສ່ຽງ, ການຕໍ່ຕ້ານອິນຊູລິນຄອບຄອງສະຖານທີ່ພິເສດ, ມັນແມ່ນແກນເຊື້ອພະຍາດທີ່ລວມພະຍາດເບົາຫວານປະເພດ 2, ພະຍາດ hypertension, dyslipidemia, ພະຍາດ hemostasis, ຄວາມຜິດປົກກະຕິຂອງການອັກເສບແລະ ກຳ ນົດໃນຫລາຍໆດ້ານລັກສະນະຄວາມສ່ຽງຂອງຫລອດເລືອດສູງຂອງການລວມຕົວຂອງສະພາບການເຫຼົ່ານີ້.
ຄວາມຜິດປົກກະຕິເຫຼົ່ານີ້ມີການພົວພັນກັນຢ່າງໃກ້ຊິດ, ຂະບວນການ ໜຶ່ງ ເຮັດໃຫ້ອີກອັນ ໜຶ່ງ ຮ້າຍແຮງຂຶ້ນ, ເຊິ່ງເຮັດໃຫ້ເກີດການພັດທະນາຕົ້ນໆຂອງໂລກ atherosclerosis ທົ່ວໄປໃນໂລກເບົາຫວານຊະນິດ 2. ຂໍ້ມູນທີ່ວ່າໂຣກ atherosclerosis ແມ່ນພະຍາດອັກເສບ, ແລະຫຼັກຖານທີ່ວ່າການ ນຳ ໃຊ້ປັດໃຈຄວາມສ່ຽງແບບດັ້ງເດີມຊ່ວຍໃຫ້ພວກເຮົາປະເມີນຄວາມສ່ຽງຂອງໂລກໄພໄຂ້ເລືອດອອກໃນເຄິ່ງ ໜຶ່ງ ຂອງກໍລະນີເທົ່ານັ້ນ, ໄດ້ ກຳ ນົດຄວາມສົນໃຈໃນອັນທີ່ເອີ້ນວ່າປັດໃຈສ່ຽງ "ອັນ ໃໝ່".
ປັດໃຈເຫຼົ່ານີ້ມີສ່ວນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບການອັກເສບແລະຄວາມຜິດປົກກະຕິຂອງໂລກ endothelial, ຄວາມບໍ່ແນ່ນອນຂອງແຜ່ນ atherosclerotic ແລະສາມາດນໍາໃຊ້ໄດ້ (ມີການສະສົມຫຼັກຖານທີ່ເປັນຫຼັກຖານ) ເປັນເຄື່ອງ ໝາຍ ເພີ່ມເຕີມໃນການປະເມີນທັງຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນແລະປະສິດທິຜົນຂອງຍຸດທະສາດການປິ່ນປົວເພື່ອແນໃສ່ສະຖຽນລະພາບຂອງແຜ່ນ atherosclerotic ແລະປ້ອງກັນເສັ້ນເລືອດຕັນໃນ ischemic.
ຄວາມຄາດຫວັງທີ່ຍິ່ງໃຫຍ່ທີ່ສຸດແມ່ນກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ເຄື່ອງ ໝາຍ ການອັກເສບ (ທາດໂປຣຕີນ C-reactive, ໂມເລກຸນ adhesion ICAM-1, VCAM-1, E-selectin, P-selectin, ຈຳ ນວນເມັດເລືອດຂາວເພີ່ມຂື້ນ, cytokines ໂປຼຕີນອັກເສບ), homocysteine, ASD, ປັດໄຈເນື້ອເຍື່ອ, IAP-1, ຜູ້ກະຕຸ້ນເນື້ອເຍື່ອ plasminogen, lipoprotein (ກ).
ແນວຄິດການອັກເສບຂອງ pathogenesis ຂອງ atherothrombosis, ເຊັ່ນດຽວກັນກັບຄວາມສໍາເລັດທີ່ບໍ່ສາມາດໂຕ້ຖຽງໄດ້ຂອງການສຶກສາຈໍານວນຫນຶ່ງກ່ຽວກັບການປ້ອງກັນຂັ້ນຕົ້ນແລະຂັ້ນສອງຂອງເສັ້ນເລືອດຕັນໃນໂດຍໃຊ້ statins, ໄດ້ເຮັດໃຫ້ມັນສາມາດກໍານົດສະຖານທີ່ພິເສດຂອງກຸ່ມຢາຫຼຸດນໍ້າຕານໃນການປ້ອງກັນເສັ້ນເລືອດຕັນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2.
ໃນທົດສະວັດທີ່ຜ່ານມາ, ມັນໄດ້ຖືກສ້າງຕັ້ງຂື້ນວ່າຢາ statins ບໍ່ພຽງແຕ່ມີຜົນກະທົບຕໍ່ການຫຼຸດຜ່ອນໄຂມັນທີ່ເປັນປະໂຫຍດ, ແຕ່ຍັງມີຜົນກະທົບຕໍ່ຕ້ານອັກເສບແລະ antithrombotic ຕື່ມອີກ. ໂດຍການກັກຂັງ GMK-CoA-reductase, statins ປັບການຜະລິດສານຕ້ານການອັກເສບແລະພູມຕ້ານທານ ຈຳ ນວນ ໜຶ່ງ:
- ການຫຼຸດລົງຂອງການສະແດງອອກຂອງໂມເລກຸນກາວ (P-selectin, VCAM, ICAM), ການຫຼຸດລົງຂອງການຍືດເຍື້ອຂອງ platelet ແລະການລວມຕົວ, ການຫຼຸດລົງຂອງ cytokines, ການຜະລິດ cytokine ໃນລະບົບປະສາດສູນກາງ, ການປັບປຸງການເຮັດວຽກຂອງ endothelial (ເພີ່ມຂື້ນ NO), ການຫຼຸດຜ່ອນການຜຸພັງ LDL, ການຄົງຕົວຂອງເສັ້ນໄຍ atherosclerotic. plaques, ຄວາມ ໝັ້ນ ຄົງຂອງ lipid core.
ມາຮອດປະຈຸບັນ, ການສຶກສາທີ່ໃຫຍ່ທີ່ສຸດກ່ຽວກັບການແກ້ໄຂໂຣກ dyslipoproteinemia ກັບ statins ໄດ້ລວມເອົາຄົນເຈັບ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ແລະໄດ້ຖືກປະຕິບັດເປັນສ່ວນ ໜຶ່ງ ຂອງການປ້ອງກັນຂັ້ນສອງຂອງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ນັ້ນແມ່ນໃນຄົນເຈັບທີ່ເປັນໂຣກເສັ້ນເລືອດແດງ. ການສຶກສາດັ່ງກ່າວປະກອບມີ 4S, CARE, LIPID, ໃນນັ້ນ 4444, 4159, 9014 ຄົນໄດ້ເຂົ້າຮ່ວມ, ລວມທັງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ 202, 603 ແລະ 777, ຕາມ ລຳ ດັບ.
ໃນການສຶກສາສາມຢ່າງນີ້, statins ໄດ້ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດໃນຜູ້ທີ່ເປັນພະຍາດຫຼອດເລືອດໃນຄົນເຈັບຢ່າງຫຼວງຫຼາຍ, ແຕ່ບໍ່ມີໂຣກ cerebrovascular ກ່ອນ ໜ້າ ນີ້: ໃນການສຶກສາ 4S, ການຮັກສາ simvastatin ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນແລະ TIA (ການໂຈມຕີ ischemic ຊົ່ວຄາວ) ໂດຍ 28% (p = 0.033).
ສິ່ງ ສຳ ຄັນ! ໃນກຸ່ມຍ່ອຍຂອງກຸ່ມຄົນເຈັບ 202 ຄົນທີ່ເປັນໂລກເບົາຫວານ, ການໃຊ້ simvastatin ເປັນເວລາ 5.4 ປີຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເສຍຊີວິດຍ້ອນໂຣກຫຼອດເລືອດໄດ້ 55%, ອຸປະຕິເຫດທາງສະ ໝອງ ອັກເສບສ້ວຍໂດຍ 62%, ແລະອັດຕາການຕາຍໂດຍລວມ 43%. ໃນການສຶກສາ 4S, ມັນໄດ້ຖືກສະແດງໃຫ້ເຫັນຄັ້ງ ທຳ ອິດວ່າການຫຼຸດລົງຂອງ cholesterol LDL ສາມາດປັບປຸງການຄາດຄະເນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ບວກກັບພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ແລະຜົນປະໂຫຍດຢ່າງແທ້ຈິງຂອງການຫຼຸດຜ່ອນ LDL ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນສູງກວ່າຄົນທີ່ເປັນໂລກເບົາຫວານ.
ໃນການສຶກສາຂອງ CARE, ການຮັກສາດ້ວຍ pravastatin ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ 32% (p = 0.03), ໃນການສຶກສາຂອງ LIP>
ຫນຶ່ງໃນການສຶກສາທີ່ໃຫຍ່ທີ່ສຸດກ່ຽວກັບຜົນກະທົບຂອງ atorvastatin ກ່ຽວກັບຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈ, ລວມທັງຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 (ເຊິ່ງເປັນສ່ວນ ໜຶ່ງ ຂອງການປ້ອງກັນເບື້ອງຕົ້ນຂອງການເປັນໂຣກຫົວໃຈວາຍແລະເສັ້ນເລືອດຕັນໃນ), ແມ່ນການສຶກສາຂອງ CARDS.
ການທົດສອບນີ້ໄດ້ຢຸດເຊົາເກືອບ 2 ປີກ່ອນເປົ້າ ໝາຍ ເນື່ອງຈາກຜົນປະໂຫຍດທີ່ຈະແຈ້ງຂອງ atorvastatin. ການສຶກສາໄດ້ປຽບທຽບຜົນຂອງການຮັກສາກັບ atorvastatin ໃນປະລິມານ 10 ມກ / ມື້. ແລະຢາ placebo ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ມີ cholesterol LDL ຂ້ອນຂ້າງຕໍ່າ (ຂີດ ຈຳ ກັດສູງສຸດແມ່ນ 4.14 mmol / l).
ຄົນເຈັບບໍ່ມີພະຍາດກ່ຽວກັບເສັ້ນເລືອດໃນສະ ໝອງ, ເສັ້ນເລືອດສະ ໝອງ ຫລືເສັ້ນປະສາດຂ້າງນອກ, ແຕ່ຢ່າງ ໜ້ອຍ ໜຶ່ງ ອາການຕໍ່ໄປນີ້ຂອງຄວາມສ່ຽງສູງແມ່ນມີຢູ່: ພະຍາດຄວາມດັນເລືອດສູງ, ໂຣກໂຣກໂຣກໂຣກຕາບອດ, albuminuria, ການສູບຢາ.
ຈຸດຈົບຕົ້ນຕໍຂອງ CARDS ແມ່ນມີສ່ວນປະກອບແລະປະກອບມີການເລີ່ມຕົ້ນຂອງ ໜຶ່ງ ໃນເຫດການຕໍ່ໄປນີ້: ການເສຍຊີວິດຢ່າງໄວວາຈາກພະຍາດຫົວໃຈຫຼອດເລືອດ, ການອັກເສບ myocardial ທີ່ບໍ່ເປັນອັນຕະລາຍ, ການເຂົ້າໂຮງ ໝໍ ເນື່ອງຈາກການເຈັບຫົວທີ່ບໍ່ສະຫມໍ່າສະເຫມີ, ການອັກເສບຂອງເສັ້ນເລືອດຫຼືເສັ້ນເລືອດໃນສະ ໝອງ, ການຟື້ນຕົວຄືນຫຼັງຈາກການຈັບກຸມຫົວໃຈ.
ການໃຊ້ຢາ atorvastatin ແມ່ນປະກອບດ້ວຍການຫຼຸດລົງທີ່ ໜ້າ ເຊື່ອຖືສູງໃນການເກີດຂອງຈຸດສຸດທ້າຍໂດຍປະມານ 37%, ແລະການຫຼຸດລົງນີ້ແມ່ນຄືກັນໃນກຸ່ມຍ່ອຍຂອງຄົນເຈັບທີ່ມີ cholesterol LDL ໃນເບື້ອງຕົ້ນຂ້າງເທິງແລະຕໍ່າກວ່າລະດັບສະເລ່ຍຂອງ 3.06 mmol / L. ຜົນໄດ້ຮັບໃນກຸ່ມ atorvastatin ແມ່ນດີຂື້ນຢ່າງຫຼວງຫຼາຍ ສຳ ລັບສ່ວນປະກອບດັ່ງກ່າວຂອງຈຸດປະສົງຕົ້ນຕໍຄືເຫດການໂລກຫຼອດເລືອດໃນກະດູກສັນຫຼັງ - ຄວາມສ່ຽງແລະການຫຼຸດລົງ 36% ຫຼຸດລົງ - ຄວາມສ່ຽງຫຼຸດລົງ 48%.
ດັ່ງນັ້ນ, ການສຶກສາຂອງ CARDS ໄດ້ສະແດງໃຫ້ເຫັນວ່າ atorvastatin ໃນປະລິມານ 10 ມກ / ມື້ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ເຖິງແມ່ນວ່າຈະມີໄຂມັນ LDL ຕໍ່າ (ຕໍ່າກວ່າ 3.06 mmol / L). ມີຄວາມປອດໄພແລະມີປະສິດຕິຜົນສູງໃນການຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈວາຍເປັນຄັ້ງ ທຳ ອິດ, ລວມທັງເສັ້ນເລືອດຕັນໃນ.
ຄຳ ເຕືອນ: ຜົນຂອງການສຶກສາແນະ ນຳ ວ່າການ ນຳ ໃຊ້ລະດັບເປົ້າ ໝາຍ ທີ່ແນ່ນອນຂອງ cholesterol LDL, ເຊິ່ງເປັນມາດຖານດຽວ ສຳ ລັບການແຕ່ງຕັ້ງຢາ statin ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນບໍ່ມີເຫດຜົນອີກຕໍ່ໄປ. ປັດໃຈ ກຳ ນົດຫຼັກຄວນພິຈາລະນາຄວາມສ່ຽງຕໍ່ການເປັນພະຍາດຫຼອດເລືອດຫົວໃຈໂດຍລວມ, ເຊິ່ງເປັນພະຍາດເບົາຫວານສູງປະເພດ 2, ທຽບເທົ່າກັບສະພາບການທີ່ມີອາການແຊກຊ້ອນຂອງລະບົບ cardiovascular.
ສິ່ງທີ່ ໜ້າ ສົນໃຈຫຼາຍແມ່ນຜົນຂອງການສຶກສາຄົ້ນຄວ້າຂະ ໜາດ ໃຫຍ່ທີ່ສຸດຂອງ HPS (ການສຶກສາປ້ອງກັນຫົວໃຈ). ເປົ້າ ໝາຍ ຂອງລາວແມ່ນເພື່ອປະເມີນຜົນກະທົບຂອງ simvastatin 40 ມລກແລະສານຕ້ານອະນຸມູນອິດສະຫຼະ (ວິຕາມິນອີ 600 ມກ, ວິຕາມິນຊີ 250 ມກ, 20 ມກ -carotene) ກິນໃນແຕ່ລະວັນກ່ຽວກັບການເສຍຊີວິດໂດຍລວມ, ການເສຍຊີວິດຈາກພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ. IHD, ແຕ່ມີຄວາມສ່ຽງສູງຕໍ່ການພັດທະນາຂອງມັນ. ການສຶກສາຄົ້ນຄວ້າແບບຫຼາຍຮູບແບບແບບບັງເອີນລວມທັງຄົນເຈັບ 20536 ຄົນທີ່ເປັນພະຍາດຫຼອດເລືອດໃນເສັ້ນເລືອດຫຼືມີຄວາມສ່ຽງສູງ (ລວມທັງຄົນເຈັບເປັນໂລກເບົາຫວານ) ອາຍຸ 40-80 ປີ. ຜູ້ປ່ວຍທຸກຄົນມີໄຂມັນ> 3,5 mmol / L (> 135 mg / dl).
ການວິເຄາະຂໍ້ມູນໄດ້ຖືກປະຕິບັດກ່ຽວກັບຜົນກະທົບຂອງ simvastatin ກ່ຽວກັບຕົວຊີ້ວັດຕໍ່ໄປນີ້:
- ອັດຕາການຕາຍຂອງຄົນທົ່ວໄປ (ຈາກສາເຫດໃດກໍ່ຕາມ), ອັດຕາການຕາຍຈາກພະຍາດຫຼອດເລືອດຫົວໃຈ, ສາເຫດຂອງກໍລະນີຂອງການເສຍຊີວິດທີ່ບໍ່ແມ່ນພະຍາດເສັ້ນເລືອດ, ການອັກເສບ myocardial ທີ່ບໍ່ແມ່ນໄຂມັນ, ເສັ້ນເລືອດຕັນໃນຄວາມຕາຍແລະບໍ່ເປັນອັນຕະລາຍ, ເຫດການເສັ້ນເລືອດໃຫຍ່, ເຊິ່ງລວມທັງການໂຈມຕີຫົວໃຈ, ໂຣກເສັ້ນເລືອດຕັນໃນທຸກປະເພດ, ທຸກຂັ້ນຕອນການຟື້ນຟູ.
ໃນ 33% ຂອງຄົນເຈັບ, cholesterol LDL ເມື່ອລວມເຂົ້າໃນການສຶກສາແມ່ນຕໍ່າກວ່າ 3.0 mmol / l, ນັ້ນແມ່ນ, ມັນກົງກັບເປົ້າ ໝາຍ ທີ່ສອດຄ່ອງກັບຂໍ້ສະ ເໜີ ແນະຂອງເອີຣົບ 1998–99. ສຳ ລັບການປ້ອງກັນພະຍາດຫົວໃຈໃນຂັ້ນຕົ້ນແລະມັດທະຍົມ. ຜົນໄດ້ຮັບຂອງການສຶກສາຜົນກະທົບຕໍ່ອັດຕາການຕາຍແລະໂຣກຫົວໃຈວາຍ.
ໃນບັນດາຜູ້ທີ່ໄດ້ຮັບ simvastatin, ອັດຕາການຕາຍໂດຍລວມຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ໃນຂະນະທີ່ຄວາມຖີ່ຂອງການເສຍຊີວິດຈາກສາເຫດທີ່ບໍ່ແມ່ນເສັ້ນເລືອດ, ຄວາມແຕກຕ່າງກັບກຸ່ມ placebo ບໍ່ໄດ້ຮັບ. ອັດຕາການຕາຍຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໂດຍສະເພາະ (ໃນຜູ້ທີ່ໄດ້ຮັບ simvastatin) ແມ່ນເກີດຂື້ນຍ້ອນສາເຫດຂອງລະບົບ cardiovascular - ໂດຍ 17% ແລະອັດຕາການຕາຍຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ - ໂດຍ 18%.
ໃນກຸ່ມທີ່ໄດ້ຮັບ simvastatin, ຄວາມສ່ຽງຂອງການພັດທະນາໂຣກ myocardial infarction ຫຼຸດລົງ 38% ທຽບກັບ placebo. ມີການຫຼຸດຜ່ອນຢ່າງຈະແຈ້ງຂອງກຸ່ມ simvastatin ກ່ຽວກັບຄວາມສ່ຽງຂອງການເປັນໂຣກເສັ້ນເລືອດຕັນໃນ 25%, ໃນຂະນະທີ່ຄວາມສ່ຽງຂອງເສັ້ນເລືອດຕັນໃນ ischemic ຫຼຸດລົງ 30%. ການບໍລິຫານຂອງ simvastatin ບໍ່ໄດ້ສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເກີດຂອງເສັ້ນເລືອດຕີບໃນເສັ້ນເລືອດ (ຄວາມແຕກຕ່າງກັບກຸ່ມ placebo ແມ່ນບໍ່ມີຄວາມ ໝາຍ ຫຍັງເລີຍ).
ຄວາມສ່ຽງໂດຍລວມຂອງເຫດການເສັ້ນເລືອດແດງໃຫຍ່ (ການລະບາດຂອງ myocardial, ການເສຍຊີວິດຈາກສາເຫດຂອງເສັ້ນເລືອດ, ເສັ້ນເລືອດຕັນໃນ, ຄວາມຕ້ອງການສໍາລັບການຟື້ນຟູເສັ້ນເລືອດ) ຫຼຸດລົງໃນກຸ່ມຂອງຄົນເຈັບທີ່ກິນ simvastatin ໂດຍ 24%. ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນເຫດການເສັ້ນເລືອດໃຫຍ່, ລວມທັງເສັ້ນເລືອດຕັນໃນກຸ່ມ simvastatin ເກີດຂື້ນໂດຍບໍ່ສົນເລື່ອງຂອງປະຫວັດສາດຂອງ IHD, ອາຍຸ, ເພດ, ຫຼືການໃຊ້ຢາອື່ນໆ (ກົດ acetylsalicylic, b-blockers, ACE inhibitors) ໃນຜູ້ສູບຢາແລະຜູ້ທີ່ບໍ່ສູບຢາ.
ຄຳ ແນະ ນຳ: ການຫຼຸດລົງຂອງ ຈຳ ນວນເຫດການຫລອດເລືອດໃນກຸ່ມທີ່ກິນ simvastatin ບໍ່ໄດ້ຂື້ນກັບ, ດັ່ງທີ່ສະແດງເປັນຄັ້ງ ທຳ ອິດ, ໃນລະດັບເບື້ອງຕົ້ນຂອງ LDL cholesterol. ກຸ່ມຄົນທີ່ມີລະດັບເປົ້າ ໝາຍ ໃນລະດັບປົກກະຕິແລະແມ່ນແຕ່ລະດັບເປົ້າ ໝາຍ ຂອງ cholesterol LDL-C (ອີງຕາມ ຄຳ ແນະ ນຳ ຂອງເອີຣົບ 1998–99) ກໍ່ໄດ້ສະແດງໃຫ້ເຫັນຜົນກະທົບໃນທາງບວກທີ່ ສຳ ຄັນ.
ໃນກຸ່ມຍ່ອຍຂອງຄົນເຈັບທີ່ເລືອກທີ່ກິນ simvastatin ດ້ວຍ cholesterol LDL
ດັ່ງນັ້ນ, ປະລິມານ ຈຳ ນວນ 40 ມລກຂອງ simvastatin ທີ່ກິນໃນໄລຍະ 5 ປີຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງໂລກແຊກຊ້ອນໃນຫລອດເລືອດໂດຍ ໜຶ່ງ ສ່ວນສາມ, ບໍ່ພຽງແຕ່ໃນຄົນເຈັບທີ່ເປັນພະຍາດຫລອດເລືອດໃນເສັ້ນເລືອດ, ແຕ່ຍັງຢູ່ໃນກຸ່ມທີ່ບໍ່ມີພະຍາດຫຼອດເລືອດໃນເສັ້ນເລືອດ, ແຕ່ມີຄວາມສ່ຽງສູງຕໍ່ການພັດທະນາຂອງມັນ: ໃນຄົນເຈັບທີ່ເປັນໂຣກຫລອດເລືອດ , ພະຍາດຂອງເສັ້ນເລືອດໃນສ່ວນຂ້າງ, ພະຍາດເບົາຫວານ.
ອີງຕາມ ຄຳ ແນະ ນຳ ຂອງສະມາຄົມໂຣກເບົາຫວານອາເມລິກາປີ 2004, ໂດຍ ຄຳ ນຶງເຖິງຜົນໄດ້ຮັບທົ່ວໄປຂອງການທົດລອງແບບສຸ່ມ, ລະດັບເປົ້າ ໝາຍ ຂອງ cholesterol LDL ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ເຊິ່ງຂຶ້ນກັບປະເພດຄວາມສ່ຽງສູງ, ທຽບເທົ່າກັບ CHD, ຄວນເປັນ