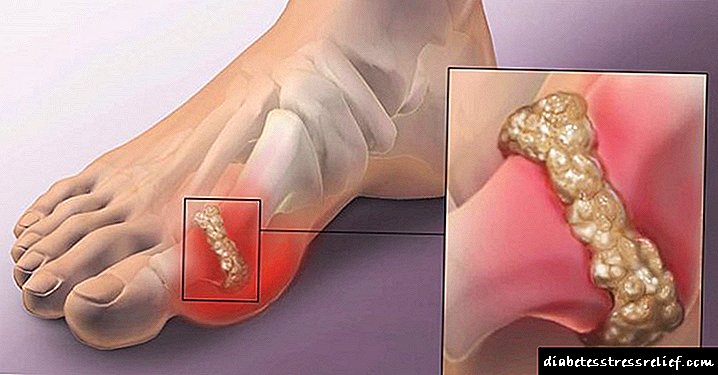
Insulin Vozulim n: ການປະຕິບັດຂອງຢາທີ່ໃຊ້ ໃໝ່
- 1 ອົງປະກອບແລະຮູບແບບຂອງການປ່ອຍຕົວ
- 2 ກົນໄກການປະຕິບັດ
- 3 ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
- 4 ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ "Manil" ໃນໂລກເບົາຫວານ
- 5 ໃຊ້ໃນລະຫວ່າງການຖືພາແລະການດູດນົມ
- 6 ໃຊ້ໃນໄວເດັກແລະເຖົ້າແກ່
- 7 ຂໍ້ຂັດແຍ່ງ
- 8 ຜົນຂ້າງຄຽງ
- 9 ກິນເພາະຖ້າກິນ
- 10 ການພົວພັນກັບວິທີອື່ນ
- 11 ເງື່ອນໄຂການພັກຜ່ອນແລະບ່ອນເກັບມ້ຽນ
- 12 ການປຽບທຽບຢາ
- 13 ອັນຕະລາຍແລະຜົນປະໂຫຍດ
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ເມັດຢາ Maninil ແມ່ນໃຊ້ໃນການຮັກສາໂລກເບົາຫວານຊະນິດທີ 2 ຖ້າການປິ່ນປົວດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍບໍ່ໄດ້ ນຳ ຜົນສະທ້ອນທີ່ເປັນໂຣກເບົາຫວານ. ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າຢາມີປະສິດຕິຜົນດີ, ມັນກໍ່ຍັງມີຂໍ້ເສຍປຽບຫຼາຍຢ່າງ, ດັ່ງນັ້ນ, ກ່ອນທີ່ຈະໃຊ້ມັນ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງປຶກສາກັບຜູ້ຊ່ຽວຊານດ້ານສຸຂະພາບຂອງທ່ານ.
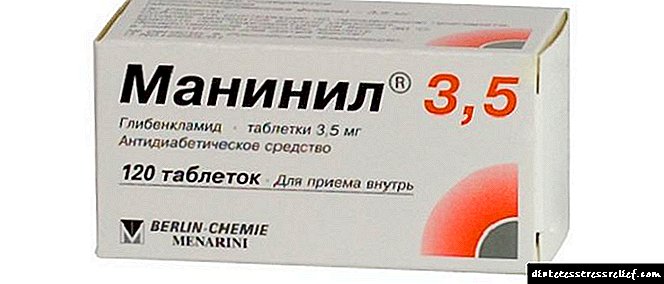
ສ່ວນປະກອບແລະຮູບແບບຂອງການປ່ອຍຕົວ
ຢາທີ່ໃຊ້ໃນການລະລາຍໃນເລືອດ (Maninil) ແມ່ນຜະລິດໃນຮູບແບບຂອງເມັດສີບົວ. ສ່ວນປະກອບທີ່ໃຊ້ງານແມ່ນ glibenclamide ໃນປະລິມານ 1,75, 3.5 ແລະ 5 ມິນລີກຼາມ, ຂື້ນກັບປະລິມານຢາ. ສ່ວນປະກອບເພີ່ມເຕີມແມ່ນ lactose monohydrate, ທາດແປ້ງ, stearate magnesium ແລະຊິລິໂຄນ dioxide. ມີເມັດໃນຂວດ 120 ຊິ້ນ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ກົນໄກການປະຕິບັດ
ການ ນຳ ໃຊ້ສານທີ່ມີການເຄື່ອນໄຫວເຊິ່ງເປັນສ່ວນ ໜຶ່ງ ຂອງມະນີລິນ, ສາມາດເພີ່ມຄວາມລະອຽດຂອງອິນຊູລິນ, ເພີ່ມການປ່ອຍຂອງມັນ, ແລະເສີມຂະຫຍາຍຜົນຂອງອິນຊູລິນຕໍ່ການດູດຊຶມຂອງນ້ ຳ ຕານໂດຍຕັບ. ນອກຈາກນັ້ນ, ຢາຫຼຸດລົງຄຸນລັກສະນະທີ່ ໜ້າ ຕື່ນເຕັ້ນຂອງເລືອດ. ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນຮ່າງກາຍເກີດຂື້ນ 2 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານແລະມີປະມານ 1 ມື້.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ສ່ວນຫຼາຍຢາແມ່ນໃຊ້ໃນການຮັກສາໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ຄວບຄຸມອິນຊູລິນແລະຄວບຄຸມຄຸນຄ່າຂອງນ້ ຳ ຕານ. ມັນຍັງຖືກ ກຳ ນົດເມື່ອມັນເກີດຂື້ນ:
- ການສູນເສຍນ້ໍາຫນັກໃນຄົນເຈັບທີ່ມີນ້ໍາຫນັກເກີນ,
- hyperglycemia ຊໍາເຮື້ອແມ່ນຖືກກວດພົບ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ຄໍາແນະນໍາສໍາລັບການໃຊ້ "Manil" ໃນໂລກເບົາຫວານ
 ຢາດັ່ງກ່າວແມ່ນກິນດ້ວຍປະລິມານນໍ້າພຽງພໍ.
ຢາດັ່ງກ່າວແມ່ນກິນດ້ວຍປະລິມານນໍ້າພຽງພໍ.
ຢາປິ່ນປົວພະຍາດເບົາຫວານແມ່ນກິນກ່ອນອາຫານ, ໃນຂະນະທີ່ມັນບໍ່ ຈຳ ເປັນຕ້ອງແກ້ມແລະຄວນລ້າງດ້ວຍນ້ ຳ ປະລິມານທີ່ພຽງພໍ. ມັນສ່ວນໃຫຍ່ແມ່ນຖືກກໍານົດຫນຶ່ງຄັ້ງຕໍ່ມື້ (ຕອນເຊົ້າ). ຖ້າຄົນເຈັບລືມກິນຢາ, ສິ່ງນີ້ຄວນຈະເຮັດທັນທີທີ່ລາວຈື່ໄດ້. ໃນມື້ດຽວກັນ, ມັນຖືກຫ້າມບໍ່ໃຫ້ໃຊ້ຢາສອງເທົ່າຂອງຢາ.
ຂະ ໜາດ ຂອງຢາແມ່ນກ່ຽວຂ້ອງໂດຍກົງກັບອາຍຸຂອງຄົນເຈັບ, ລະດັບຂອງຫຼັກສູດຂອງພະຍາດແລະລະດັບນ້ ຳ ຕານໃນເລືອດ. ໄລຍະເບື້ອງຕົ້ນຂອງການຮັກສາໂລກເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບການໃຊ້ຢາ ໜຶ່ງ ຫຼື 2 ເມັດ ໜຶ່ງ ເທື່ອຕໍ່ມື້. ຖ້າປະລິມານຢານີ້ບໍ່ໃຫ້ຜົນທາງດ້ານການປິ່ນປົວທີ່ຕ້ອງການ, ມັນກໍ່ສາມາດເພີ່ມຂື້ນພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງແພດ ໝໍ. ໃນກໍລະນີນີ້, ປະລິມານຢາເພີ່ມຂື້ນເທື່ອລະກ້າວ. ມັນແມ່ນອະນຸຍາດໃຫ້ດື່ມບໍ່ເກີນ 5-6 ເມັດຕໍ່ມື້.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation
ຢາປິ່ນປົວພະຍາດເບົາຫວານ "Maninil" 5 ແລະຮູບແບບອື່ນໆຂອງມັນບໍ່ໄດ້ຖືກ ກຳ ນົດໃນລະຫວ່າງການຖືພາແລະການໃຫ້ນົມ. ພະນັກງານສາທາລະນະສຸກໃຫ້ຂໍ້ສັງເກດວ່າມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະໃຊ້ວິທີຄຸມ ກຳ ເນີດທີ່ ໜ້າ ເຊື່ອຖືໃນຂະບວນການຮັກສາເພື່ອຫລີກລ້ຽງການຖືພາ. ຖ້າການຖືພາເກີດຂື້ນ, ການໃຊ້ຢາຄວນຢຸດເຊົາໃນທັນທີ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ໃຊ້ໃນໄວເດັກແລະເຖົ້າແກ່
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນເນັ້ນໃສ່ຄວາມຈິງທີ່ວ່າຢາ“ Maninil” ທີ່ໃຊ້ໃນການຮັກສາໂລກເບົາຫວານແມ່ນຖືກຫ້າມໃຊ້ໃນເດັກອາຍຸຕ່ ຳ ກວ່າ 18 ປີ. ການສະ ໝັກ ໃນເວລາເຖົ້າແກ່ແມ່ນອະນຸຍາດ, ແຕ່ຄວນປະຕິບັດພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງສະ ໝໍ່າ ສະ ເໝີ ຂອງແພດ ໝໍ. ນອກຈາກນັ້ນ, ປະລິມານຢາໃນເບື້ອງຕົ້ນຄວນຈະຫຼຸດລົງ, ເນື່ອງຈາກວ່າຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ (ການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍ) ບໍ່ໄດ້ຖືກຍົກເວັ້ນ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
Contraindications
 ການອຸດຕັນໃນ ລຳ ໄສ້ແມ່ນການຂັດຂວາງການໃຊ້ຢາ.
ການອຸດຕັນໃນ ລຳ ໄສ້ແມ່ນການຂັດຂວາງການໃຊ້ຢາ.
ມັນຖືກຫ້າມບໍ່ໃຫ້ກິນຢາແກ້ພະຍາດເບົາຫວານຖ້າຄົນເຈັບພົບວ່າ:
- ຄວາມບໍ່ຍອມຮັບຂອງບຸກຄົນຕໍ່ສານບາງຊະນິດ,
- ພະຍາດເບົາຫວານປະເພດ 1
- ketoacidosis
- ເສຍສະຕິ
- ສິ່ງລົບກວນໃນກິດຈະ ກຳ ຂອງຕັບ,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ
- ຄວາມຜິດປົກກະຕິຂອງເມັດເລືອດຂາວ
- ອຸທອນອຸດຕັນ,
- ຄວາມບໍ່ທົນທານ lactose.
ຕົວແທນຢາແມ່ນຖືກ ກຳ ນົດດ້ວຍຄວາມຖືກຕ້ອງຖ້າມີການສັງເກດເຫັນ:
- ພະຍາດກ່ຽວກັບ thyroid,
- ໄຂ້
- malfunctioning ຂອງ cortex adrenal ໄດ້,
- ໂລກກີນເຫລົ້າຫລາຍ
- ເປັນພິດເຫຼົ້າ
- ອາຍຸກ້າວ ໜ້າ ຕັ້ງແຕ່ 70 ປີ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ຜົນຂ້າງຄຽງ
ບາງຄັ້ງ“ Maninil” ກໍ່ໃຫ້ເກີດອາການຂ້າງຄຽງດັ່ງນີ້:
 ອາການປວດຮາກແມ່ນ ໜຶ່ງ ໃນຜົນຂ້າງຄຽງຂອງການໃຊ້ຢາ.
ອາການປວດຮາກແມ່ນ ໜຶ່ງ ໃນຜົນຂ້າງຄຽງຂອງການໃຊ້ຢາ.
- ລຳ ໄສ້ໃຫຍ່:
- ອາການປວດຮາກ
- ແກວ່ງ
- ເຈັບທ້ອງ
- ລົດຊາດຂອງໂລຫະຢູ່ໃນປາກຢູ່ຕາມໂກນ,
- ຫຼຸດລົງ glucose
- ຮັບນໍ້າ ໜັກ.
- ຜິວຫນັງ:
- ອາການຄັນແລະລຸກ
- pemphigus
- ຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບລັງສີ UV,
- ເຈັບກ້າມ
- ອາການເຈັບປວດຮ່ວມກັນ
- ພະຍາດເຫຼືອງ
- ແຜ່ນພັບຂອງ Quincke.
- ອະໄວຍະວະ Hematopoietic:
- ການຫຼຸດຜ່ອນການນັບ platelet,
- hematopoiesis ພິການຂອງເມັດເລືອດຂາວ,
- ຫຼຸດລົງໃນ ຈຳ ນວນເມັດເລືອດແດງທັງ ໝົດ,
- ການຫຼຸດລົງຂອງ ຈຳ ນວນເມັດເລືອດຂາວ.
- ທົ່ວໄປ:
- ເຈັບຫົວ
- ຈຸດອ່ອນ
- ຄວາມຮູ້ສຶກກັງວົນໃຈ
- cramps
- ຄວາມສັບສົນຂອງການເຄື່ອນໄຫວ
- ການລະເມີດ ໜ້າ ທີ່ຂອງມໍເຕີແລະການປາກເວົ້າ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ກິນເພາະຖ້າກິນ
 ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ອຸນຫະພູມໃນຮ່າງກາຍສາມາດເພີ່ມຂື້ນ.
ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ອຸນຫະພູມໃນຮ່າງກາຍສາມາດເພີ່ມຂື້ນ.
ໃນກໍລະນີທີ່ກິນຫຼາຍເກີນໄປ, ຄົນເຈັບມີອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ໄຂ້
- ການລົບກວນຈັງຫວະຫົວໃຈ,
- ຄວາມຮູ້ສຶກກັງວົນໃຈ
- ເຈັບຫົວ
- ການລະເມີດ ໜ້າ ທີ່ການເວົ້າແລະການເວົ້າ.
ຖ້າສັງເກດເຫັນອາການຄ້າຍໆກັນນີ້, ມັນ ຈຳ ເປັນຕ້ອງກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ອຸດົມດ້ວຍນ້ ຳ ຕານໄວເທົ່າທີ່ຈະໄວໄດ້. ຖ້າການຂົມຂື່ນເກີດຂື້ນ, ທາດນ້ ຳ ຕານຈະຖືກຄວບຄຸມໂດຍທາງເສັ້ນ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ປະຕິ ສຳ ພັນກັບວິທີອື່ນ
ດ້ວຍການໃຊ້ຢາພ້ອມກັນກັບຢາ anabolics, ຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນ steroidal, ຕົວຍັບຍັ້ງ ACE, ຢາທີ່ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດແລະຢາ beta-blockers, ການເພີ່ມຂື້ນຂອງຜົນກະທົບຂອງຢາແມ່ນແນໃສ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ. ການຫຼຸດລົງຂອງປະສິດທິພາບຂອງ Maninil ເກີດຂື້ນກັບການ ນຳ ໃຊ້ດຽວກັບ barbiturates, glucocorticoids, diuretics ຂອງກຸ່ມ thiazide, ຢາຄຸມ ກຳ ເນີດແລະຢາທີ່ປະກອບມີ lithium.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ສະພາບການພັກຜ່ອນແລະບ່ອນເກັບມ້ຽນ
ທ່ານສາມາດຊື້ຢາ“ Maninil” ໃນຮ້ານຂາຍຢາຕາມຮ້ານຂາຍຢາຕາມໃບສັ່ງແພດຂອງແພດ ໝໍ ຜູ້ທີ່ໄດ້ຮັບການຢັ້ງຢືນຈາກປະທັບຕາ. ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຊີ້ບອກວ່າຜະລິດຕະພັນຄວນເກັບຮັກສາໄວ້ໃນບ່ອນແຫ້ງ, ອຸນຫະພູມໃນນັ້ນຈະບໍ່ເກີນ 30 ອົງສາ. ຫ້ອງນີ້ບໍ່ຄວນເຂົ້າເຖິງສັດ, ເດັກນ້ອຍແລະແສງແດດໂດຍກົງ. ໄລຍະເວລາຂອງການເກັບຮັກສາບໍ່ຄວນເກີນ 3 ປີນັບແຕ່ວັນທີ່ການຜະລິດ, ວັນທີ່ໄດ້ລະບຸໄວ້ໃນການຫຸ້ມຫໍ່ກະດານ cardboard.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ການປຽບທຽບຂອງຢາ
 Glibenclamide ແມ່ນຖືວ່າເປັນການປຽບທຽບຂອງຢາ.
Glibenclamide ແມ່ນຖືວ່າເປັນການປຽບທຽບຂອງຢາ.
ການປຽບທຽບຢາເສບຕິດດຽວ, ເຊິ່ງປະກອບມີສານທີ່ມີການເຄື່ອນໄຫວຄືກັນກັບໃນ Maninil, ຖືກຖືວ່າເປັນຢາ Glibenclamide. ຢາຊະນິດອື່ນທີ່ມີຜົນສະທ້ອນໃນລະບົບຕ່ອມນ້ ຳ ຕານມີກົນໄກການປະຕິບັດທີ່ຄ້າຍຄືກັນໃນຮ່າງກາຍ, ແຕ່ມີສານທີ່ມີການເຄື່ອນໄຫວອີກ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດເພື່ອທົດແທນ Maninil ດ້ວຍຕົວຢ່າງຂອງມັນເອງ, ເພາະວ່າມາດຕະການດັ່ງກ່າວອາດຈະບໍ່ພຽງແຕ່ຊ່ວຍໃນການຮັກສາໂລກເບົາຫວານ, ແຕ່ຍັງເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງທ່ານອີກດ້ວຍ.
ກັບໄປທີ່ຕາຕະລາງເນື້ອໃນ
ອັນຕະລາຍແລະຜົນປະໂຫຍດ
"Maninil" ສຳ ລັບໂຣກເບົາຫວານແມ່ນຖືກ ກຳ ນົດຢ່າງຈິງຈັງໃນການປະຕິບັດທາງການແພດແລະຖືວ່າເປັນຢາທີ່ມີປະສິດຕິຜົນ. ມັນຊ່ວຍບໍ່ພຽງແຕ່ ນຳ ້ຕານສູງເທົ່ານັ້ນ, ມັນຍັງຖືກ ກຳ ນົດໃຫ້ຄົນທີ່ມີສຸຂະພາບແຂງແຮງສາມາດຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງວ່າມັນຈະມີປະສິດຕິຜົນໃນຂັ້ນຕອນການປິ່ນປົວກໍ່ຕາມ, ມັນຍັງມີຂໍ້ເສຍປຽບໃນຮູບແບບ ຈຳ ນວນທີ່ພຽງພໍຂອງການຕິດເຊື້ອແລະຜົນຂ້າງຄຽງ. ໜຶ່ງ ໃນບັນດາພະຍາດຮ້າຍແຮງທີ່ສຸດຂອງພວກມັນແມ່ນການສ້າງທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງກໍ່ໃຫ້ເກີດອັນຕະລາຍຮ້າຍແຮງຕໍ່ຮ່າງກາຍ.
Insulin Vozulim n: ການປະຕິບັດຂອງຢາທີ່ໃຊ້ ໃໝ່
ການກະກຽມ Insulin ແມ່ນໃຊ້ ສຳ ລັບການປິ່ນປົວທົດແທນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ພວກເຂົາແບ່ງອອກໂດຍໄລຍະເວລາຂອງການປະຕິບັດເປັນເວລາສັ້ນແລະຍາວ. ໄລຍະເວລາຂອງການກະ ທຳ ສຳ ລັບຄົນທີ່ແຕກຕ່າງກັນແມ່ນບຸກຄົນ. ເພາະສະນັ້ນ, ການເລືອກເອົາການປິ່ນປົວດ້ວຍ insulin ແມ່ນມັກຈະຖືກປະຕິບັດຢູ່ໃນໂຮງ ໝໍ.
ເພື່ອບັນລຸຈຸດນີ້, ຄວບຄຸມລະດັບ glycemia ໃນເວລາກາງເວັນ. ຈາກນັ້ນທ່ານ ໝໍ ໄດ້ ກຳ ນົດການສັກຢາອິນຊູລິນໃຫ້ສອດຄ່ອງກັບອັດຕາການເຜົາຜານອາຫານ, ອາຫານ, ການອອກ ກຳ ລັງກາຍ, ການສົມທົບຢາປະເພດຕ່າງໆ.
ທາດແປ້ງທາດແປ້ງທີ່ໄດ້ຮັບການຊົດເຊີຍຫຼາຍ, ການປ່ຽນແປງຂອງທາດນ້ ຳ ຕານໃນເລືອດ ໜ້ອຍ ລົງ, ແລະດັ່ງນັ້ນ, ຈຶ່ງເຮັດໃຫ້ຄວາມສ່ຽງຂອງພະຍາດເບົາຫວານຫຼຸດລົງ.
ກົດລະບຽບພື້ນຖານໃນການຮັກສາອິນຊູລິນ
ໂດຍປົກກະຕິແລ້ວ, 23-59 IU ຂອງ insulin ແມ່ນຜະລິດ, ນີ້ແມ່ນປະມານ 1 ກິໂລຂອງນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ - 0,6 - 1.0 UNITS. ຄວາມລັບນີ້ແບ່ງອອກເປັນອາຫານພື້ນແລະອາຫານ (bolus). ຄວາມລັບພື້ນຖານຂອງ insulin ແມ່ນສູງເຖິງປະມານ 1 ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ. ກະຕຸ້ນໂດຍອາຫານ, ການຜະລິດແລະປ່ອຍທາດອິນຊູລິນ - 1 ໜ່ວຍ ສຳ ລັບຄາໂບໄຮເດຣດທຸກໆ 10 ຫຼື 12 g (1XE).
ຄວາມຕ້ອງການຂອງ insulin ແມ່ນຫຼາຍກວ່າເກົ່າໃນຕອນເຊົ້າ, ແລະຄວາມອ່ອນໄຫວເພີ່ມຂື້ນກັບມັນໃນຕອນແລງ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນ ສຳ ລັບການ ກຳ ນົດຕາຕະລາງການບໍລິຫານຢາ, ເພາະວ່າເປົ້າ ໝາຍ ຂອງການ ບຳ ບັດອິນຊູລິນແມ່ນການ ຈຳ ລອງການກະກຽມອິນຊູລິນຂອງໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງຄວາມລັບຂອງພວກເຂົາເອງ.
ວິທີການນີ້ເອີ້ນວ່າຫຼັກການພື້ນຖານຂອງການບໍລິຫານອິນຊູລິນ. ມັນ underlies ເພີ່ມທະວີການປິ່ນປົວດ້ວຍ insulin ແລະການນໍາໃຊ້ຕົວແຈກ insulin. ກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໃນລະດັບມາດຕະຖານຍົກເວັ້ນທາດແປ້ງ (glucose), ກົດອະມິໂນແລະໂປຣຕີນ.
ການແນະ ນຳ ອິນຊູລິນມີອັດຕາການດູດຊຶມທີ່ແຕກຕ່າງກັນ, ເຊິ່ງຂື້ນກັບປັດໃຈດັ່ງກ່າວ:
ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນສິ່ງຕໍ່ໄປນີ້:
- ອຸນຫະພູມຂອງການກະກຽມອິນຊູລິນ, ການລະລາຍຂອງມັນ.
- ປະລິມານຂອງວິທີແກ້ໄຂທີ່ຖືກສີດ.
- ພື້ນທີ່ສັກ (ໄວຈາກຜິວ ໜັງ ຂອງທ້ອງ, ຊ້າຈາກຂາຫລືບ່າໄຫລ່).
- ການອອກ ກຳ ລັງກາຍ.
- ເງື່ອນໄຂຂອງລະບົບປະສາດຂອງຄົນເຈັບ
ຈຸດປະສົງຂອງການຮັກສາອິນຊູລິນ: Vozulim N, ຕົວຊີ້ບອກ
 Insulin ຖືກ ກຳ ນົດເພື່ອເຮັດໃຫ້ທາດແປ້ງທາດແປ້ງທີ່ເປັນປົກກະຕິ. ໂດຍຫລັກການແລ້ວ, ໝາຍ ຄວາມວ່າຈະບັນລຸລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ປົກກະຕິ, ປ້ອງກັນການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຫຼັງຈາກກິນເຂົ້າ, ບໍ່ຄວນຈະມີທາດນ້ ຳ ຕານໃນປັດສະວະ, ບໍ່ມີການໂຈມຕີໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ.
Insulin ຖືກ ກຳ ນົດເພື່ອເຮັດໃຫ້ທາດແປ້ງທາດແປ້ງທີ່ເປັນປົກກະຕິ. ໂດຍຫລັກການແລ້ວ, ໝາຍ ຄວາມວ່າຈະບັນລຸລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ປົກກະຕິ, ປ້ອງກັນການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຫຼັງຈາກກິນເຂົ້າ, ບໍ່ຄວນຈະມີທາດນ້ ຳ ຕານໃນປັດສະວະ, ບໍ່ມີການໂຈມຕີໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ.
ຕົວຊີ້ວັດທີ່ພໍໃຈຂອງຄວາມຖືກຕ້ອງຂອງການປິ່ນປົວແມ່ນການຫຼຸດຜ່ອນຫຼືລົບລ້າງອາການຕົ້ນຕໍຂອງໂລກເບົາຫວານ, ການຂາດ ketoacidosis, hyperglycemia ຮຸນແຮງ, ການໂຈມຕີຂອງການເປັນໂຣກເບົາຫວານເລື້ອຍໆ.
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ການຮັກສາດ້ວຍ Insulin ຊ່ວຍໃຫ້ທ່ານສາມາດຮັກສາ ນຳ ້ ໜັກ ຂອງຮ່າງກາຍຂອງຄົນເຈັບເປັນປົກກະຕິແລະບໍລິໂພກອາຫານທີ່ມີຄາໂບໄຮເດຣດ (ຍົກເວັ້ນຂອງງ່າຍໆ), ຮັກສາອັດຕາສ່ວນຂອງ lipoproteins, cholesterol ປົກກະຕິ.
ເປົ້າ ໝາຍ ສຸດທ້າຍຂອງການປິ່ນປົວດ້ວຍ insulin ແມ່ນວິຖີຊີວິດແບບ ທຳ ມະດາ, ຄວາມສາມາດໃນການຮັກສາການຕິດຕໍ່ຂອງສັງຄົມ. ການບໍລິຫານອິນຊູລິນໃຫ້ຖືກຕ້ອງແລະທັນເວລາຊ່ວຍປ້ອງກັນຫຼືຫຼຸດຜ່ອນອາການແຊກຊ້ອນທາງປະສາດແລະຫລອດເລືອດຂອງພະຍາດ.
ຕົວຊີ້ບອກຫຼັກໃນການສັ່ງຢາທີ່ມີທາດອິນຊູລິນ ສຳ ລັບໂຣກເບົາຫວານແມ່ນ:
- ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ.
- Ketoacidosis (ແຕກຕ່າງກັນໃນຄວາມຮ້າຍແຮງ).
- Coma: hyperosmolar, ketoacidotic, lactic acidosis.
- ການຕິດເຊື້ອຂອງຄວາມຮຸນແຮງປານກາງແລະຂະບວນການ purulent ຮ້າຍແຮງ.
- ວັນນະໂຣກ
- ການສູນເສຍນ້ ຳ ໜັກ ກະທັນຫັນ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ.
Insulin ຖືກ ນຳ ໃຊ້ໂດຍບໍ່ ຄຳ ນຶງເຖິງຊະນິດຂອງໂລກເບົາຫວານໃນການມີຈຸລິນຊີທີ່ຮ້າຍແຮງທີ່ມີການເຮັດວຽກຂອງອະໄວຍະວະທີ່ກະທົບກະເທືອນ, ການໄຫຼວຽນຂອງເລືອດທີ່ກະທົບກະເທືອນຂອງສະ ໝອງ ແລະການອັກເສບ myocardial, ການແຊກແຊງໃນການຜ່າຕັດ.
ໃນໂລກເບົາຫວານຊະນິດທີ 2, ອິນຊູລິນຍັງຖືກສະແດງໃຫ້ເຫັນເຖິງການຕໍ່ຕ້ານກັບຢາທາງປາກແລະໂຣກ hypertriglyceridemia ທີ່ຮ້າຍແຮງ, ມັນຖືກ ນຳ ໃຊ້ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ.
ວິທີການເຂົ້າ Vulim N?
 ຢາແມ່ນ insulin ຂອງມະນຸດ, isofan, ໄດ້ຮັບໂດຍວິສະວະກໍາພັນທຸກໍາ. ຮູບແບບຂະ ໜາດ ໃຊ້ແມ່ນການຢຸດ ສຳ ລັບການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ. ໜຶ່ງ ມິນລີລິດປະກອບດ້ວຍ insulin 100 PIECES. ມີໃນກະຕຸກ 10 ml ແລະໄສ້ຕອງດ້ວຍປະລິມານ 3 ມລ.
ຢາແມ່ນ insulin ຂອງມະນຸດ, isofan, ໄດ້ຮັບໂດຍວິສະວະກໍາພັນທຸກໍາ. ຮູບແບບຂະ ໜາດ ໃຊ້ແມ່ນການຢຸດ ສຳ ລັບການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ. ໜຶ່ງ ມິນລີລິດປະກອບດ້ວຍ insulin 100 PIECES. ມີໃນກະຕຸກ 10 ml ແລະໄສ້ຕອງດ້ວຍປະລິມານ 3 ມລ.
ເພື່ອເຂົ້າ Vozulim N, ທ່ານຈໍາເປັນຕ້ອງຮູ້ວິທີທີ່ຈະສັກອິນຊູລິນ. ກ່ອນການແນະ ນຳ, ທ່ານ ຈຳ ເປັນຕ້ອງເອົາແກ້ວຈາກຕູ້ເຢັນພາຍໃນ 30 ນາທີ. ກວດເບິ່ງວັນທີປ່ອຍແລະວັນ ໝົດ ອາຍຸ. ຢາທີ່ ໝົດ ອາຍຸຫລືເປີດບໍລິການຫຼາຍກວ່າ 28 ວັນທີ່ຜ່ານມາບໍ່ສາມາດປະຕິບັດໄດ້.
ການສີດຄວນເຮັດດ້ວຍມືລ້າງແລະແຫ້ງໃສ່ຜິວທີ່ສະອາດ (ເຫຼົ້າບໍ່ຄວນຖູ). ແກ້ວອິນຊູລິນ Vozulim N ຈຳ ເປັນຕ້ອງໄດ້ ໝູນ ເຂົ້າໃນມືເພື່ອໃຫ້ສີຂອງລະງັບກາຍເປັນສີຂາວ, ມີເມກປົກກະຕິ.
ຖ້າການສີດຖືກປະຕິບັດດ້ວຍເຂັມ, ກົດລະບຽບຕໍ່ໄປນີ້ຕ້ອງໄດ້ຮັບການສັງເກດເຫັນ:
- ຢ່າຈັບເຂັມທີ່ມີພື້ນຜິວໃດໆ.
- ລະມັດລະວັງກວດເບິ່ງປະລິມານຂອງອິນຊູລິນ.
- ສະຖານທີ່ສັກຢາບໍ່ຄວນຈະຢູ່ໃກ້ກັບຂຸມ (ໃກ້ກວ່າ 2.5 ຊມ) ຫຼືສາຍບື, ທ່ານບໍ່ສາມາດແທງເຂົ້າໄປໃນບ່ອນທີ່ໄດ້ຮັບບາດເຈັບຫຼືບວມ.
- ຫຼັງຈາກການສີດ, syringe ຄວນຢູ່ພາຍໃຕ້ຜິວຫນັງອີກ 5 ວິນາທີ.
- ເຂັມແລະ syringe ຕ້ອງຖືກຍົກເລີກຢ່າງລະມັດລະວັງຫຼັງຈາກສັກ.
ດ້ວຍການແນະ ນຳ ຢາທີ່ມີປາກກາ syringe, ທ່ານ ຈຳ ເປັນຕ້ອງ ກຳ ນົດເຄື່ອງແຈກຢາຍຢູ່ໃນລະດັບທີ່ຕ້ອງການແລະກົດປຸ່ມເລີ່ມຕົ້ນ. ຫລັງຈາກນັ້ນ, ຖືປາກກາເປັນເວລາສິບວິນາທີໂດຍບໍ່ເອົາມັນອອກຈາກຜິວ ໜັງ. ເຂັມທີ່ໃຊ້ແລ້ວຕ້ອງຖືກຍົກເລີກທັນທີ.
ສະຖານທີ່ສັກຢາຕ້ອງໄດ້ມີການປ່ຽນແປງ, ສ້າງໂຄງການສ່ວນຕົວໃຫ້ກັບຕົວທ່ານເອງ. ເພື່ອຫຼຸດຜ່ອນອາການເຈັບ, ທ່ານຕ້ອງມີເຂັມບາງໆແລະສັ້ນ.
Vulim N ປະຕິບັດແນວໃດຫຼັງຈາກການບໍລິຫານ?
 Vozulim N ແມ່ນອິນຊຸລິນອິນຊູລິນທີ່ໃຊ້ໃນໄລຍະກາງຂອງມະນຸດ. ເພື່ອເລີ່ມຕົ້ນການຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດ, ມັນຕ້ອງເຊື່ອມຕໍ່ກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງ. Vozulim N ປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin + receptor ທີ່ກະຕຸ້ນໃຫ້ມີປະຕິກິລິຍາທາງອິນຊີຊີວະເຄມີ.
Vozulim N ແມ່ນອິນຊຸລິນອິນຊູລິນທີ່ໃຊ້ໃນໄລຍະກາງຂອງມະນຸດ. ເພື່ອເລີ່ມຕົ້ນການຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດ, ມັນຕ້ອງເຊື່ອມຕໍ່ກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງ. Vozulim N ປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin + receptor ທີ່ກະຕຸ້ນໃຫ້ມີປະຕິກິລິຍາທາງອິນຊີຊີວະເຄມີ.
ການຫຼຸດລົງຂອງ glycemia ແມ່ນກ່ຽວຂ້ອງກັບການດູດຊຶມ glucose ເພີ່ມຂື້ນໂດຍຈຸລັງແລະການລວມເຂົ້າໃນຂະບວນການ E -book ຂອງ glycolysis ເພື່ອພະລັງງານ. Insulin ຍັງມີຄວາມສາມາດໃນການເລັ່ງການສ້າງໄຂມັນແລະ glycogen. ໃນຈຸລັງຕັບ, ການສ້າງໂມເລກຸນ glucose ໃໝ່ ແລະການແບ່ງແຍກຂອງຮ້ານ glycogen ແມ່ນຖືກຍັບຍັ້ງ.
ໄລຍະເວລາຂອງການປະຕິບັດຂອງ insulin Vozulima N ແມ່ນຍ້ອນອັດຕາການດູດຊືມ. ມັນຂື້ນກັບຫລາຍປັດໃຈ: ປະລິມານ, ວິທີການ, ສະຖານທີ່ບໍລິຫານ. ໃນເລື່ອງນີ້, ປະຫວັດຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂຶ້ນກັບການ ເໜັງ ຕີງຂອງຄົນເຈັບທີ່ແຕກຕ່າງກັນແລະຄົນດຽວກັນ.
ຜົນກະທົບຂອງຢາເລີ່ມຕົ້ນ 1 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, ຜົນກະທົບສູງສຸດ (ສູງສຸດ) ແມ່ນຢູ່ລະຫວ່າງ 2 ຫາ 7 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດຂອງ Vozulima N ແມ່ນ 18-20 ຊົ່ວໂມງ. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ໃນຕັບ. ມັນໄດ້ຖືກຂັບຖ່າຍຜ່ານຫມາກໄຂ່ຫຼັງ.
ຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ Vozulima N:
- ມັນສາມາດຖືກກໍານົດໃຫ້ແມ່ຍິງຖືພາແລະໃນໄລຍະໃຫ້ນົມລູກ.
- ການສີດແມ່ນປະຕິບັດພາຍໃຕ້ຜິວຫນັງ, ການແກ້ໄຂຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ.
- ການບໍລິຫານພ້ອມໆກັນທີ່ເປັນໄປໄດ້ກັບອິນຊູລິນສັ້ນ - Vozulim R.
- ໃຊ້ໄສ້ຕອງ ສຳ ລັບໃສ່ເຂັມສັກຢາເທົ່ານັ້ນ.
- ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການຕົກຕະກອນ, ການໃຊ້ຈັກສູບອິນຊູລິນບໍ່ໄດ້ຖືກແນະ ນຳ.
ຖ້າອິນຊູລິນຖືກ ກຳ ນົດໃນຄັ້ງ ທຳ ອິດຫຼືມີການປ່ຽນແປງ, ດ້ວຍຄວາມກົດດັນທາງຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ຈາກນັ້ນຄວາມສາມາດໃນການຂັບລົດລົດທີ່ຫຼຸດລົງກໍ່ເປັນໄປໄດ້. ການຄຸ້ມຄອງກົນໄກ ກຳ ລັງກາຍເປັນກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍ.
ເພາະສະນັ້ນ, ພວກເຂົາບໍ່ແນະ ນຳ ໃຫ້ເຮັດວຽກທີ່ຮຽກຮ້ອງໃຫ້ມີຄວາມສົນໃຈເພີ່ມຂື້ນ, ຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ຜົນຂ້າງຄຽງແລະອາການແຊກຊ້ອນ
 ການບໍລິຫານອິນຊູລິນມັກຈະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ຄວາມຮູ້ສຶກຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ໄດ້ສະທ້ອນໃຫ້ເຫັນເຖິງຕົວຈິງທາງຄລີນິກ. ໃນໂຣກ neuropathy ພະຍາດເບົາຫວານ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນເລືອດອາດຈະບໍ່ຖືກຮັບຮູ້, ແລະໃນໂລກເບົາຫວານທີ່ເສື່ອມໂຊມ, ເຖິງແມ່ນວ່າ glycemia ຫຼຸດລົງກໍ່ຈະເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍ.
ການບໍລິຫານອິນຊູລິນມັກຈະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ຄວາມຮູ້ສຶກຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ໄດ້ສະທ້ອນໃຫ້ເຫັນເຖິງຕົວຈິງທາງຄລີນິກ. ໃນໂຣກ neuropathy ພະຍາດເບົາຫວານ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນເລືອດອາດຈະບໍ່ຖືກຮັບຮູ້, ແລະໃນໂລກເບົາຫວານທີ່ເສື່ອມໂຊມ, ເຖິງແມ່ນວ່າ glycemia ຫຼຸດລົງກໍ່ຈະເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍ.
ອາການຂອງການໂຈມຕີທີ່ມີອາການເລືອດຈາງແມ່ນກ່ຽວຂ້ອງກັບການກະຕຸ້ນຂອງລະບົບທີ່ບໍ່ສົມດຸນກັນທີ່ມີຄວາມເຫັນອົກເຫັນໃຈແລະການສະ ໜອງ ທາດອາຫານໃຫ້ສະ ໝອງ ຫຼຸດລົງ. ການເຫື່ອອອກ, ຄວາມອຶດຢາກ, ມືທີ່ສັ່ນສະເທືອນ, ຄວາມກັງວົນພາຍໃນ, ຄວາມບອບບາງຂອງສົບແລະລີ້ນ, ຄວາມອ່ອນເພຍຈະປາກົດ.
ການສະແດງອອກຂອງລະດັບທາດ ນຳ ້ຕານໃນເລືອດແມ່ນເກີດຂື້ນຍ້ອນວ່າສະ ໝອງ ບໍ່ມີຮ້ານຂາຍນ້ ຳ ຕານໃນຕົວຂອງມັນເອງ, ແລະເມື່ອຄາບອາຫານຫຼຸດລົງ, ມັນກໍ່ເກີດປະຕິກິລິຍາກັບ hypoxia ທີ່ມີອາການວິນຫົວ, ອ່ອນເພຍແລະຄວາມຕ້ອງການດ້ານອາຫານ. ຫຼັງຈາກນັ້ນ, ການກະຕຸ້ນຂອງເສັ້ນປະສາດໄດ້ຖືກສົ່ງໄປຫາຕ່ອມໃຕ້ສະຫມອງ, ຮໍໂມນຖືກປ່ອຍອອກມາ. ລະບົບຕ່ອງໂສ້ຂອງຮໍໂມນປະຕິກິລິຍາໄດ້ຖືກເປີດຕົວເພື່ອຟື້ນຟູ glycemia.
ເພື່ອຮັກສາໂລກເອດສໃນໄລຍະເລີ່ມຕົ້ນແລະໃນລະດັບເບົາບາງ, ມັນພຽງພໍທີ່ຈະກິນນໍ້າຕານ, ນໍ້າເຜິ້ງ, ເຂົ້າ ໜົມ, ເມັດ glucose. ໃນສະພາບທີ່ຮຸນແຮງແລະສະຕິພິການ, ຜູ້ປ່ວຍຕ້ອງໄດ້ພາໄປໂຮງ ໝໍ ບ່ອນທີ່ທາດນ້ ຳ ຕານຖືກສັກເຂົ້າເສັ້ນເລືອດແລະ glucagon ຖືກສັກ.
ການລະລາຍເລືອດໃນໂຣກເບົາຫວານເລື້ອຍໆໃນໂຣກເບົາຫວານ ນຳ ໄປສູ່ການພັດທະນາຂອງໂຣກອິນຊູລິນຫຼາຍເກີນໄປ (ໂຣກໂຊໂກໂມກິ). ອາການທາງຄລີນິກຂອງມັນມີດັ່ງນີ້:
- ຄວາມຕ້ອງການຫຼາຍຂອງ insulin (ການຕໍ່ຕ້ານ insulin ທີ່ບໍ່ຖືກຕ້ອງ).
- ຫຼັກສູດ labile ຂອງພະຍາດເບົາຫວານ (pseudolability).
- ນ້ ຳ ໜັກ ທີ່ແຂງແຮງຫຼືເພີ່ມນ້ ຳ ໜັກ ດ້ວຍ glycosuria ສູງ.
- ການປັບປຸງທາດແປ້ງທາດແປ້ງເນື່ອງຈາກເປັນພະຍາດຕິດຕໍ່ຫຼືຫຼຸດປະລິມານ.
- ການເສື່ອມໂຊມຂອງສະຫວັດດີພາບດ້ວຍການເພີ່ມປະລິມານ.
- ຄວາມຮູ້ສຶກອຶດຫິວຢ່າງຕໍ່ເນື່ອງ.
- ການປ່ຽນແປງຢ່າງຫຼວງຫຼາຍໃນລະດັບ glucose ໃນເລືອດແລະປັດສະວະ.
ການຕໍ່ຕ້ານກັບອິນຊູລິນສາມາດພັດທະນາໄດ້, ເຖິງແມ່ນຂະ ໜາດ ຂອງ 80 ໜ່ວຍ ກໍ່ບໍ່ໄດ້ ນຳ ຜົນທີ່ຕ້ອງການໄປມາ, ແລະພູມຕ້ານທານກັບອິນຊູລິນກໍ່ຖືກກວດພົບໃນເລືອດ. ຄວາມຕ້ານທານຂອງ Insulin ແມ່ນເປັນການຊົ່ວຄາວ (ດ້ວຍການເນົ່າເປື່ອຍ, ຕິດເຊື້ອ, ເຮັດໃຫ້ພະຍາດຊໍາເຮື້ອຫລືພະຍາດ endocrine ຮ້າຍແຮງ) ແລະເປັນເວລາດົນ.
ອາການແພ້ທົ່ວໄປກັບອິນຊູລິນແມ່ນສະແດງອອກໃນຮູບແບບຂອງໂຣກ Quincke ຫຼືໂຣກ urticaria ທົ່ວໄປ, ພວກມັນແມ່ນຫາຍາກ. ປະຕິກິລິຍາໃນທ້ອງຖິ່ນແມ່ນມີລັກສະນະໂດຍການປະກົດຕົວຂອງ hyperemia, ການໃຄ່ບວມຢູ່ບ່ອນສັກຢາຂອງອິນຊູລິນຫຼືອາການຄັນຕາມຜິວ ໜັງ. ໂດຍປົກກະຕິ, ການສະແດງຢູ່ໃນທ້ອງຖິ່ນບໍ່ຕ້ອງການການປິ່ນປົວແລະຫາຍໄປໂດຍບໍ່ມີຜົນສະທ້ອນ.
Lipodystrophy ຢູ່ບ່ອນສັກຢາຂອງ inulin, ເຊັ່ນດຽວກັນກັບຂະບວນການ atrophic ໃນຈຸລັງ subcutaneous, ໃນເວລາທີ່ insulin ຂອງມະນຸດຖືກສັກ, ເກີດຂື້ນໃນການລະເມີດການບໍລິຫານຂອງ insulin, ເຊັ່ນດຽວກັນກັບປະຕິກິລິຍາພູມຕ້ານທານໃນຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວຕໍ່ການກະກຽມອິນຊູລິນ. ສຳ ລັບການປ້ອງກັນ, ທ່ານ ຈຳ ເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວດ້ວຍ insulin ຫຼືດ້ວຍການເພີ່ມຂື້ນຂອງປະລິມານທີ່ໄດ້ຮັບການຄຸ້ມຄອງ, ໂຣກ insulin ຈະພັດທະນາ, ເຊິ່ງຫາຍໄປໂດຍບໍ່ໃຊ້ຢາ diuretics ໃນ ໜຶ່ງ ເດືອນ. ນີ້ແມ່ນກ່ຽວຂ້ອງກັບການພັດທະນາຂອງຕິກິລິຍາພູມຕ້ານທານແລະການຮັກສາ sodium ໃນຮ່າງກາຍ.
ໂຣກຜິວ ໜັງ ດັ່ງກ່າວສາມາດເກີດຂື້ນໄດ້ໃນຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວໃນໄລຍະເລີ່ມຕົ້ນຂອງການ ນຳ ໃຊ້ການກະກຽມອິນຊູລິນ. ເລນປ່ຽນຄວາມ ໜາ ແລະຄົນເຈັບປະສົບກັບວິໄສທັດທີ່ມົວຊົ່ວຄາວແລະຍາກໃນການອ່ານ. ຄຸນລັກສະນະນີ້ສາມາດຕໍ່ເນື່ອງຈາກຫຼາຍໆອາທິດແລະບໍ່ ຈຳ ເປັນຕ້ອງມີການຮັກສາຫຼືເລືອກແວ່ນຕາເພື່ອແກ້ໄຂ.
ວິດີໂອໃນບົດຄວາມນີ້ສະແດງໃຫ້ເຫັນເຕັກນິກໃນການບໍລິຫານອິນຊູລິນ.
ຄຸນສົມບັດທາງການຢາ:
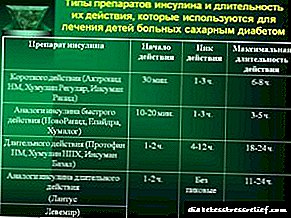
ແພດການຢາ Vozulim-N ແມ່ນການກະກຽມອິນຊູລິນໃນລະດັບປານກາງຂອງມະນຸດ. ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງຊ່ວຍກະຕຸ້ນຂະບວນການ intracellular, ລວມທັງການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມແລະການດູດຊືມເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ, ແລະອື່ນໆ. , ວິທີການແລະສະຖານທີ່ຂອງການບໍລິຫານ), ໃນການພົວພັນກັບລັກສະນະຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂຶ້ນກັບຄວາມຜັນຜວນທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນທີ່ແຕກຕ່າງກັນແລະໃນບຸກຄົນດຽວກັນ. ການເລີ່ມຕົ້ນຂອງການປະຕິບັດຂອງຢາແມ່ນ 1 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, ຜົນກະທົບສູງສຸດແມ່ນຢູ່ລະຫວ່າງ 2 ຫາ 8 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 18-20 ຊົ່ວໂມງ.
ແພດການຢາ ຄວາມສົມບູນຂອງການດູດຊຶມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງ insulin ແມ່ນຂື້ນກັບເສັ້ນທາງຂອງການບໍລິຫານ (subcutaneously, intramuscularly), ສະຖານທີ່ບໍລິຫານ (ກະເພາະ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາ insulin), ຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນຢາເສບຕິດ, ແລະອື່ນໆມັນຖືກແຈກຢາຍຢ່າງບໍ່ສົມດຸນທົ່ວເນື້ອເຍື່ອແລະບໍ່ຂ້າມອຸປະສັກ placental ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ຮູບແບບການປ່ອຍ, ສ່ວນປະກອບແລະການຫຸ້ມຫໍ່
| ການໂຈະ ສຳ ລັບການບໍລິຫານ SC | 1 ມລ |
| ປະສົມຂອງລະລາຍອິນຊູລິນແລະລະລາຍອິນຊູລິນ | 100 ໜ່ວຍ |
| ທາດລະລາຍອິນຊູລິນ | 30% |
| ການລະງັບທາດອິນຊູລິນ | 70% |
3 ml - cartridges (1) - ຊອງພົກຍ່ຽວ (1) - ຊອງກະດານ.
ຂະ ໜາດ 10 ml - ຂວດ (1) - ຕຸກເປັນກ້ອນ (1) - ຊອງກະດານ.
Insulin ໄລຍະກາງ (ATX A10AC)

ຕາຕະລາງປຽບທຽບແລະລາຄາ
Protafan NM - ຄຳ ແນະ ນຳ ຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້ (ບໍ່ມີຕົວຕົນ)
ມີ contraindications ມີ. ປຶກສາແພດກ່ອນທີ່ຈະໃຊ້ຢານີ້.
insulin ທັງຫມົດແມ່ນຢູ່ທີ່ນີ້.
ຢາປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ຢູ່ທີ່ນີ້.
ຢາທັງ ໝົດ ທີ່ໃຊ້ໃນ endocrinology ແມ່ນຢູ່ທີ່ນີ້.
ທ່ານສາມາດຖາມ ຄຳ ຖາມຫຼືອອກ ຄຳ ວິຈານກ່ຽວກັບຢາ (ກະລຸນາຢ່າລືມບອກຊື່ຂອງຢາໃນຂໍ້ຄວາມ) ຢູ່ບ່ອນນີ້.
ການກະກຽມໄລຍະເວລາປານກາງປະກອບດ້ວຍວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດອິນຊູລິນ (ມະນຸດອິນຊູລິນ, ລະຫັດ ATX (ATC) A10AC01):
| ຫົວຂໍ້ | ແບບຟອມການປ່ອຍ | ການຫຸ້ມຫໍ່ | ປະເທດ, ຜູ້ຜະລິດ | ລາຄາໃນມອດໂກ, ທ | ຂໍ້ສະ ເໜີ ຕ່າງໆໃນມອດໂກ |
| Biosulin N (Biosulin N) | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 10ml ໃນຂວດ | 1 | ປະເທດອິນເດຍ, Marvel ສຳ ລັບ Pharmstandard | 466- (ສະເລ່ຍ555↗) -1184 | 167↗ |
| Protaphane HM (Protaphane HM) | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 10ml ໃນຂວດ | 1 | ເດນມາກ, Novo Nordisk | 371- (ສະເລ່ຍ 436) -488 | 420↗ |
| ສານ Protaphane HM Penfill (Protaphane HM Penfill) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ເດນມາກ, Novo Nordisk | 864- (ສະເລ່ຍ 925) -967 | 311↗ |
| Humulin NPH (Humulin NPH) | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 10ml ໃນຂວດ | 1 | ປະເທດຝຣັ່ງ, Eli Lilly | 390- (ສະເລ່ຍ 539) -623 | 273↘ |
| Biosulin N (Biosulin N) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ປະເທດອິນເດຍ, Marvel ສຳ ລັບ Pharmstandard | 981- (ສະເລ່ຍ1115↗) -1399 | 180↗ |
| Vozulim-N | ໂຈະ ສຳ ລັບການສີດ 100MU / ml 10ml | 1 | ອິນເດຍ, Wokhard | 221 | 51 |
| Vozulim-N | ໂຈະ ສຳ ລັບການສີດ 100 IU / ml 3ml | 5 | ອິນເດຍ, Wokhard | 552 | 51 |
| Gensulin N (Gensulin N) | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 10ml ໃນຂວດ | 1 | ໂປແລນ, Bioton | 560-612 | 1 |
| Gensulin N (Gensulin N) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ໂປແລນ, Bioton | 1212 | 1↘ |
| Insuman Basal GT | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ເຢຍລະມັນ, Sanofi Aventis | 1050- (ສະເລ່ຍ1086↗) -1544 | 7↘ |
| Insuman Basal GT | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 5ml ໃນຫຼອດ | 5 | ເຢຍລະມັນ, Sanofi Aventis | 1299- (ສະເລ່ຍ 1499-1622 | 52↗ |
| Protaphane HM (Protaphane HM) | ໂຈະ ສຳ ລັບການສີດ 40 IU / ml 10ml ໃນຂວດ | 1 | ອິນເດຍ, Torrent | ບໍ່ | ບໍ່ |
| Rinsulin NPH (Rinsulin NPH) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນຫຼອດ | 1 | ລັດເຊຍ, Nat. ເຕັກໂນໂລຊີຊີວະພາບ | 922 | 51↗ |
| Rinsulin NPH (Rinsulin NPH) | ໂຈະ ສຳ ລັບການສີດ 40 IU / ml 10ml ໃນຂວດ | 1 | ລັດເຊຍ, Nat. ເຕັກໂນໂລຊີຊີວະພາບ | ບໍ່ | ບໍ່ |
| Rosinsulin C (Rosinsulin S) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ລັດເຊຍ, Medsintez | ບໍ່ | ບໍ່ |
| Rosinsulin C (Rosinsulin S) | ໂຈະ ສຳ ລັບສັກຂະ ໜາດ 100MU / ml 5ml ໃນຫຼອດ | 5 | ລັດເຊຍ, Medsintez | ບໍ່ | ບໍ່ |
| Humodar B 100 (Humodar B 100) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ຢູເຄລນ, ອິນເດັຍ | ບໍ່ | ບໍ່ |
| Humulin NPH (Humulin NPH) | ໂຈະ ສຳ ລັບສັກ 100 IU / ml 3ml ໃນກ່ອງໃສ່ແກ້ວ | 5 | ປະເທດຝຣັ່ງ, Eli Lilly | 383 | 1↘ |
ແບບໃດທີ່ດີກວ່າ?
ການປະຕິບັດດ້ານການຢາ
Vozulim 30/70 ແມ່ນການກະກຽມອິນຊູລິນໃນໄລຍະກາງຂອງມະນຸດ. ສ່ວນປະກອບຂອງຢາປະກອບມີລະລາຍອິນຊູລິນ (30%) ແລະອິນຊູລິນ - isophan (70%).
ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ
ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthase, ແລະອື່ນໆ).
ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມເພີ່ມຂື້ນແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ, ແລະອື່ນໆ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ ບຸກຄົນ.
ການເລີ່ມຕົ້ນຂອງການປະຕິບັດຫຼັງຈາກການບໍລິຫານ subcutaneous ແມ່ນຫຼັງຈາກ 30 ນາທີ, ຜົນກະທົບສູງສຸດແມ່ນຫຼັງຈາກ 2-8 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງ.
ປະລິມານຢາ ສຳ ລັບກິນ
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານຍ່ອຍ. ປະລິມານແລະເວລາຂອງການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນແມ່ນນັບແຕ່ 0.5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ. ຢາດັ່ງກ່າວແມ່ນຖືກປະຕິບັດຕາມປົກກະຕິຢູ່ໃນຂາ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົ້ນຫລືບ່າໄຫລ່ໃນການຄາດຄະເນຂອງກ້າມເນື້ອ deltoid. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນພາກພື້ນວິພາກວິທະຍາເພື່ອປ້ອງກັນການພັດທະນາຂອງ lipodystrophy.
ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ສາມາດໄດ້ຮັບການປິ່ນປົວດ້ວຍການໃຊ້ຢາ monotherapy ໂດຍໃຊ້ຢາ Vozulim 30/70 (ໃຊ້ເວລາສັ້ນໆ 2 ຄັ້ງຕໍ່ມື້), ຫຼືການປິ່ນປົວແບບປະສົມປະສານກັບຕົວແທນ hypoglycemic ທາງປາກ. ໃຊ້ໄສ້ຕອງທີ່ມີປາກກາ syringe ເທົ່ານັ້ນ.
ຜົນຂ້າງຄຽງ
ເນື່ອງຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຫິວ, ຄວາມວຸ້ນວາຍ, paresthesia ຂອງ mucosa ປາກ, ເຈັບຫົວ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ຫາຍາກທີ່ສຸດ - ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: ອາການໃຄ່ບວມ, ຂໍ້ຜິດພາດຂອງການປ່ຽນແປງໃນໄລຍະຂ້າມຜ່ານ (ໂດຍປົກກະຕິໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ການຖືພາແລະ lactation
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າອິນຊູລິນບໍ່ໄດ້ຜ່ານຜ່າສິ່ງກີດຂວາງຂອງ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ.
ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໄວກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ.
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການປິ່ນປົວໂຣກເບົາຫວານໂດຍການໃສ່ອິນຊູລິນໃນໄລຍະໃຫ້ນົມລູກ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຢາອິນຊູລິນ, ສະນັ້ນ, ການຕິດຕາມຢ່າງລະມັດລະວັງເປັນເວລາຫຼາຍເດືອນແມ່ນມີຄວາມ ຈຳ ເປັນຈົນກວ່າຄວາມຕ້ອງການຂອງອິນຊູລິນຈະມີສະຖຽນລະພາບ.
ຄຳ ແນະ ນຳ ພິເສດ
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຕ່ອມໃຕ້ສະ ໝອງ ຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີຄວາມຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂໃນກໍລະນີທີ່ມີການເຮັດວຽກຂອງພະຍາດ thyroid ທີ່ບົກຜ່ອງ, ພະຍາດ Adzison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ແລະໂຣກເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ. ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ຢາຫຼຸດຜ່ອນຄວາມທົນທານຂອງເຫຼົ້າ.
ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການມີຝົນຕົກໃນບາງສາຍຕາ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຢານີ້ໃນເຄື່ອງດູດອິນຊູລິນ.
ທ່ານບໍ່ສາມາດໃຊ້ຢາໄດ້ຖ້າຫາກວ່າຫລັງຈາກສັ່ນສະເທືອນ, ການຢຸດບໍ່ເຮັດໃຫ້ເປັນສີຂາວຫລືວຸ້ນວາຍ.
ມີອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກການຄວບຄຸມໂດຍຕິດພັນກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຈັດການກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍອື່ນໆທີ່ຕ້ອງການ ຄວາມສົນໃຈເພີ່ມຂື້ນແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ການພົວພັນຢາ
ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ. ມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນໄດ້ຮັບການປັບປຸງໂດຍຕົວເລືອກ beta-blockers, quinidine, quinine, chloroquinine, monoamine oxidase inhibitors, angiotensin-converting enzyme inhibitors, ທາດຍັບຍັ້ງ carbonic anhydrase, octreotide, bromocriptynefin cyclofenolidenefenolides, troliylinolideide ການກະກຽມ lithium, ການກະກຽມທີ່ບັນຈຸທາດເອທານອນ.
ຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນແມ່ນເອົາໃຈໃສ່ໂດຍ glucagon, somatropin, estrogens, ຢາຄຸມ ກຳ ເນີດໃນປາກ, glucocorticosteroids, ທາດໄອໂອດິນທີ່ບັນຈຸທາດໄອໂອດິນ, ຢາຕ້ານເຊື້ອ thiazide, ຢາປິ່ນປົວໂຣກຜີວ ໜັງ, ຢາລະບາດ - ຢາ ຊ່ອງແຄວຊຽມ, diazoxide, morphine, phenytoin, nicotine.
Reserpine, salicylates ທັງສາມາດເສີມຂະຫຍາຍແລະອ່ອນເພຍຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin.
ເງື່ອນໄຂແລະເງື່ອນໄຂຂອງການເກັບຮັກສາ
ໃນສະຖານທີ່ມືດທີ່ອຸນຫະພູມຈາກ 2 ° C ເຖິງ 8 ° C. ຢ່າແຊ່ແຂງ. ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ. ຢາທີ່ ກຳ ລັງ ນຳ ໃຊ້ຄວນເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ 15-25 ° C ບໍ່ເກີນ 6 ອາທິດ.
ວັນ ໝົດ ອາຍຸ. 2 ປີ ຢ່າໃຊ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ພິມອອກໃນຊຸດ.
Vozulim: ຄໍາແນະນໍາສໍາລັບການນໍາໃຊ້, ລາຄາ, ການທົບທວນຄືນແລະການປຽບທຽບ

ຢາທີ່ຖືກກໍານົດໄວ້ສໍາລັບການພັດທະນາຂອງການຕໍ່ຕ້ານກັບຢາໃນປາກ hypoglycemic. ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນ ຈຳ ເປັນເພື່ອເຮັດໃຫ້ຄົນເຈັບຄຸ້ນເຄີຍກັບການກະ ທຳ ແລະຄຸນລັກສະນະຂອງຢາ“ Vozulim”.
ວິທີໃຊ້ແລະການບໍລິຫານ:
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານຍ່ອຍ. ປະລິມານແລະເວລາໃນການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ຢາດັ່ງກ່າວແມ່ນຖືກປະຕິບັດຕາມປົກກະຕິຢູ່ໃນຂາ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນບໍລິເວນ ໜ້າ ທ້ອງ, ກົ້ນຫລືບ່າໄຫລ່ໃນການຄາດຄະເນຂອງກ້າມເນື້ອ deltoid.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນພາກພື້ນວິພາກວິທະຍາເພື່ອປ້ອງກັນການພັດທະນາຂອງ lipodystrophy.
Vozulim-N ສາມາດໃຊ້ໄດ້ທັງຄົນດຽວຫລືປະສົມກັບອິນຊູລິນ (Vozulim-P).
ໃຊ້ໄສ້ຕອງທີ່ມີປາກກາ syringe ເທົ່ານັ້ນ.
ຄຸນນະສົມບັດການສະ ໝັກ:
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation. ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າອິນຊູລິນບໍ່ໄດ້ຜ່ານຜ່າສິ່ງກີດຂວາງຂອງ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ.
ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໄວກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ. ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການປິ່ນປົວໂຣກເບົາຫວານໂດຍການໃສ່ອິນຊູລິນໃນໄລຍະໃຫ້ນົມລູກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຢາອິນຊູລິນ, ສະນັ້ນ, ການຕິດຕາມຢ່າງລະມັດລະວັງເປັນເວລາຫຼາຍເດືອນແມ່ນມີຄວາມ ຈຳ ເປັນຈົນກວ່າຄວາມຕ້ອງການຂອງອິນຊູລິນຈະມີສະຖຽນລະພາບ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຕ່ອມໃຕ້ສະ ໝອງ ຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີຄວາມຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ຢາຫຼຸດຜ່ອນຄວາມທົນທານຂອງເຫຼົ້າ.
ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການມີຝົນຕົກໃນບາງສາຍຕາ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຢານີ້ໃນເຄື່ອງດູດອິນຊູລິນ.
ທ່ານບໍ່ສາມາດໃຊ້ຢາໄດ້ຖ້າຫາກວ່າຫລັງຈາກສັ່ນສະເທືອນ, ການຢຸດບໍ່ເຮັດໃຫ້ເປັນສີຂາວຫລືວຸ້ນວາຍ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ. ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ແພດການຢາ
ດ້ວຍການດູດຊືມເປັນເອກະພາບ, ອິນຊູລິນບັນລຸລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ plasma ສູງສຸດພາຍຫຼັງການບໍລິຫານ subcutaneous ຫຼັງຈາກ 2-18 ຊົ່ວໂມງ. ໃນກໍລະນີນີ້, ບໍ່ມີການຜູກມັດທີ່ຫ້າວຫັນກັບໂປຕີນ plasma. ຢານີ້ບໍ່ໄດ້ເຂົ້າໄປໃນແຮ່ແລະເຂົ້າໄປໃນນົມແມ່.
Insulinase, ທາດໂປຼຕີນຈາກ isomerase ຫຼືທາດໂປຼຕິນອິນຊູລິນປະກອບສ່ວນເຂົ້າໃນການແບ່ງແຍກອິນຊູລິນຂອງມະນຸດ, ໂມເລກຸນທີ່ມີສະຖານທີ່ຕ່າງໆຂອງໄຮໂດຼລິກ. ໃນກໍລະນີດັ່ງກ່າວ, ທາດແປ້ງທີ່ສ້າງຂື້ນໃນຂະບວນການແມ່ນບໍ່ມີການເຄື່ອນໄຫວ.
ຈາກ 30 ເຖິງ 80% ຂອງຢາຈະຖືກໄລ່ອອກຈາກ ໜິ້ວ ໄຂ່ຫຼັງ. ເວລາເຄິ່ງຊີວິດແມ່ນ 5-10 ຊົ່ວໂມງແລະຂື້ນກັບອັດຕາການດູດຊືມຈາກໄຂມັນ subcutaneous.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ (ວິທີການແລະຂະ ໜາດ)
"Vozulim" ແມ່ນມີຈຸດປະສົງສໍາລັບການແນະນໍາເຂົ້າໄປໃນໄຂມັນ subcutaneous. ປະລິມານຢາແລະເວລາຂອງການ ນຳ ໃຊ້ແມ່ນ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມໂດຍອີງຕາມຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດ. ໂດຍປົກກະຕິ, ມາດຕະຖານປະ ຈຳ ວັນແຕກຕ່າງກັນຈາກ 0.5 ເຖິງ 1 IU / kg ໂດຍອີງໃສ່ຄຸນລັກສະນະສ່ວນຕົວຂອງຄົນເຈັບ.
ອຸນຫະພູມຂອງການຢຸດທີ່ແນະ ນຳ ຄວນແມ່ນອຸນຫະພູມໃນຫ້ອງ. ສະຖານທີ່ບໍລິຫານມາດຕະຖານແມ່ນຊັ້ນໄຂມັນ subcutaneous ຂອງຂາ. ການສັກເຂົ້າໃນບໍລິເວນຂອງກ້າມເນື້ອ deltoid, ກຳ ແພງທ້ອງແລະກົ້ນເບື້ອງຫນ້າແມ່ນອະນຸຍາດ.
ທີ່ ສຳ ຄັນ ມັນ ຈຳ ເປັນຕ້ອງມີການປ່ຽນສະຖານທີ່ສັກຢາເປັນປະ ຈຳ ເພື່ອປ້ອງກັນບໍ່ໃຫ້ lipodystrophy.
ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດທີ 2 ສາມາດປິ່ນປົວດ້ວຍ Vozulim ໃນການປະສົມປະສານກັບຢາອື່ນໆທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ (ການໃຊ້ທາງປາກ), ພ້ອມທັງການ ບຳ ບັດດ້ວຍ monotherapy.
ໃຫ້ຂອງ Pole Royal
ສິ່ງທີ່ຂາດບໍ່ໄດ້ໃນຊີວິດຂອງໂຣກເບົາຫວານທຸກໆຄົນແມ່ນປາກກາທີ່ໃຊ້ ສຳ ລັບອິນຊູລິນ. ການປະດິດສ້າງນີ້ເຮັດໃຫ້ຊີວິດງ່າຍຂຶ້ນ ສຳ ລັບຄົນເຈັບຫຼາຍລ້ານຄົນໃນທົ່ວໂລກ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ຖ້າຫາກວ່າມີປາກກາຢູ່ໃນມື, ຄົນເຈັບອາດຈະບໍ່ຕ້ອງໄປຫາການຊ່ວຍເຫຼືອຂອງພະຍາບານເພື່ອໃຫ້ໄດ້ຮັບປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ.
ການກະໂດດຂັ້ນຕ່ ຳ ທີ່ນ້ອຍທີ່ສຸດໃນນ້ ຳ ຕານສາມາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນ, ສະນັ້ນການຊື້ເຂັມສັກຢາແມ່ນບາດກ້າວ ທຳ ອິດຂອງຊີວິດ.
ຜົນຂ້າງຄຽງ:
ເນື່ອງຈາກຜົນກະທົບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ການເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ຄວາມສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, paresthesia ຂອງ mucosa ປາກ, ເຈັບຫົວ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ເປັນສິ່ງທີ່ຫາຍາກທີ່ສຸດ - ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ຄົນອື່ນ - ໂຣກຖ່າຍ, ຄວາມຜິດພາດທີ່ປ່ຽນແປງໃນໄລຍະຂ້າມ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ:
ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ.
ມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນໄດ້ຮັບການປັບປຸງໂດຍຕົວເລືອກ beta-blockers, quinidine, quinine, chloroquinine, monoamine oxidase inhibitors, angiotensin-converting enzyme inhibitors, ທາດຍັບຍັ້ງ carbonic anhydrase, octreotide, bromocriptynefin cyclofenolidenefenolides, troliylinolideide ການກະກຽມ lithium, ການກະກຽມທີ່ບັນຈຸທາດເອທານອນ.
ຜົນກະທົບຂອງລະລາຍຂອງອິນຊູລິນແມ່ນເອົາໃຈໃສ່ໂດຍ glucagon, somatropin, estrogens, ຢາຄຸມ ກຳ ເນີດທາງປາກ, glucocorticosteroids, ທາດຮໍໂມນທີ່ມີທາດໄອໂອດິນ, ຢາຄຸມ ກຳ ເນີດ thiazide, ຢາປິ່ນປົວຕົວຍັບຍັ້ງ, ຢາ receptor ຊ່ອງແຄວຊຽມ, diazoxide, morphine, phenytoin, nicotine.
Reserpine, salicylates ທັງສາມາດເສີມຂະຫຍາຍແລະອ່ອນເພຍຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin.
ເງື່ອນໄຂການເກັບຮັກສາ:
ເກັບຮັກສາໄວ້ໃນບ່ອນມືດໃນອຸນຫະພູມ +2 °Сເຖິງ +8 ° С. ຢ່າແຊ່ແຂງ. ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ. ຢາທີ່ ກຳ ລັງ ນຳ ໃຊ້ຄວນເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ 15-25 ° C ບໍ່ເກີນ 6 ອາທິດ. ຊີວິດ Shelf ແມ່ນ 2 ປີ. ຢ່າໃຊ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ພິມອອກໃນຊຸດ.
ສະພາບການພັກຜ່ອນ:
ການຢຸດເຊົາການບໍລິຫານ subcutaneous ຂອງ 100 IU / ml.
3 ມລໃນໄສ້ແກ້ວເປັນກາງ (ປະເພດ I). ປ້າຍຕິດຢູ່ໃນກະຕ່າຍ. 1 ຫຼື 5 ໄສ້ຕອງແມ່ນຖືກຈັດໃສ່ໃນແຜ່ນຂອງແຜ່ນ PVC / ອາລູມິນຽມ.
ແກ້ວຂະ ໜາດ 10 ມລໃນແກ້ວແກ້ວທີ່ເປັນກາງ, ບໍ່ມີສີ, ຄອກດ້ວຍກະດາດຢາງແລະຫຍິບດ້ວຍ ໝວກ ອາລູມີນຽມພ້ອມຝາປ້ອງກັນຄວາມປອດໄພພາດສະຕິກ.
ຕຸກຫລືຕຸ່ມໂພງແຕ່ລະອັນທີ່ມີ ໝາຍ ເລກ 1 ຫລືເລກ 5 ແມ່ນວາງໄວ້ໃນກ່ອງກະດານພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ Protafan NM ໃຫ້ແກ່ຄົນເຈັບ
ຂວດທີ່ມີຢາ Protafan NM ສາມາດໃຊ້ຮ່ວມກັບເຂັມຂັດອິນຊູລິນ, ເຊິ່ງຂະ ໜາດ ໃດທີ່ໃຊ້, ເຊິ່ງຊ່ວຍໃຫ້ວັດແທກປະລິມານໃນຫົວ ໜ່ວຍ ປະຕິບັດໄດ້.
ຕຸກກະຕາກັບຢາ Protafan NM ແມ່ນມີຈຸດປະສົງໃນການ ນຳ ໃຊ້ແຕ່ລະຄົນເທົ່ານັ້ນ.
ກ່ອນທີ່ຈະເລີ່ມໃຊ້ຕຸກກະຕາ Protafan HM ໃໝ່, ຄວນແນະ ນຳ ໃຫ້ຢາເຮັດຄວາມອົບອຸ່ນໃນອຸນຫະພູມໃນຫ້ອງກ່ອນທີ່ຈະກະຕຸ້ນ.
ກ່ອນທີ່ຈະໃຊ້ຢາ Protafan NM ມັນ ຈຳ ເປັນ:
- ກວດເບິ່ງການຫຸ້ມຫໍ່ເພື່ອໃຫ້ແນ່ໃຈວ່າ insulin ຊະນິດທີ່ຖືກຕ້ອງຖືກເລືອກ.
- ຂ້າເຊື້ອແບັກທີເຣັຍດ້ວຍຜ້າຝ້າຍ.
ຢາ Protafan NM ບໍ່ສາມາດໃຊ້ໃນກໍລະນີຕໍ່ໄປນີ້:
- ຢ່າໃຊ້ຢາໃນຈັກສູບນ້ ຳ ອິນຊູລິນ.
- ມັນເປັນສິ່ງ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທີ່ຈະອະທິບາຍວ່າຖ້າ ໝວກ ໃໝ່ ທີ່ຫາກໍ່ໄດ້ຮັບຈາກຮ້ານຂາຍຢາບໍ່ມີ ໝວກ ປ້ອງກັນຫຼືມັນບໍ່ໄດ້ນັ່ງ ແໜ້ນ, insulin ດັ່ງກ່າວຕ້ອງຖືກສົ່ງກັບຄືນໄປຮ້ານຂາຍຢາ.
- ຖ້າອິນຊູລິນບໍ່ຖືກເກັບຮັກສາໄວ້ຢ່າງຖືກຕ້ອງ, ຫຼືວ່າມັນຖືກແຊ່ແຂງ.
- ຖ້າເມື່ອປະສົມເນື້ອໃນຂອງຂວດໂດຍອີງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້, ອິນຊູລິນຈະບໍ່ກາຍເປັນສີຂາວແລະມີເມກປົກກະຕິ.
ຖ້າຄົນເຈັບໃຊ້ insulin ພຽງແຕ່ ໜຶ່ງ ຊະນິດ:
- ທັນທີກ່ອນທີ່ຈະໂທອອກ, ກິ້ງຂວດລະຫວ່າງຝາມືຂອງທ່ານຈົນກ່ວາອິນຊູລິນມີສີຂາວແລະມີເມກ. Resuspension ແມ່ນມີຄວາມສະດວກຖ້າຢາມີອຸນຫະພູມໃນຫ້ອງ.
- ແຕ້ມອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານທີ່ຕ້ອງການຂອງ insulin.
- ປ້ອນອາກາດເຂົ້າໄປໃນບໍລິເວນຂອງອິນຊູລິນ: ສຳ ລັບສິ່ງນີ້, ເຄື່ອງຍຶດຢາງແມ່ນຖືກເຂັມດ້ວຍເຂັມແລະຈັກກົດດັນ.
- ເຮັດໃຫ້ຂວດ syringe ຂື້ນລົງ.
- ໃສ່ປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນເຂົ້າໄປໃນເຂັມ.
- ຖອດເຂັມອອກຈາກຂວດ.
- ເອົາອາກາດອອກຈາກ syringe.
- ກວດເບິ່ງປະລິມານທີ່ຖືກຕ້ອງ.
- ສັກທັນທີ.
ຖ້າຄົນເຈັບຕ້ອງການປະສົມ Protafan NM ກັບອິນຊູລິນສັ້ນໆ:
- ມ້ວນແກ້ວທີ່ມີ Protafan NM (“ ມີເມກ”) ລະຫວ່າງຝາມືຂອງທ່ານຈົນກວ່າອິນຊູລິນຈະກາຍເປັນສີຂາວແລະມີເມກ. Resuspension ແມ່ນມີຄວາມສະດວກຖ້າຢາມີອຸນຫະພູມໃນຫ້ອງ.
- ຖອກອາກາດເຂົ້າໄປໃນເຂັມສັກຢາໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງຢາ Protafan NM (ອິນຊູລິນ“ ເມຄ”). ແນະ ນຳ ອາກາດເຂົ້າໄປໃນກະເພາະຂອງອິນຊູລິນທີ່ຄຸ້ນແລະເອົາເຂັມອອກຈາກຂວດ.
- ແຕ້ມອາກາດເຂົ້າໄປໃນເຂັມສັກຢາໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງອິນຊູລິນສັ້ນ (“ ໂປ່ງໃສ”). ເອົາອາກາດເຂົ້າໄປໃນຂວດທີ່ມີຢານີ້. ເຮັດໃຫ້ຂວດ syringe ຂື້ນລົງ.
- ກົດໃນປະລິມານທີ່ຕ້ອງການຂອງ insulin ສັ້ນ ("ຈະແຈ້ງ"). ເອົາເຂັມອອກແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງປະລິມານທີ່ຖືກຕ້ອງ.
- ເອົາເຂັມເຂົ້າໄປໃນກະປwithອງທີ່ມີ Protafan HM (ອິນຊູລິນທີ່ມີເມກ) ແລະເຮັດໃຫ້ຫຼອດດ້ວຍ syringe ຂື້ນລົງ.
- ກົດປະລິມານທີ່ຕ້ອງການຂອງ Protafan NM. ຖອດເຂັມອອກຈາກຂວດ. ເອົາອາກາດອອກຈາກ syringe ແລະກວດເບິ່ງວ່າປະລິມານທີ່ຖືກຕ້ອງຫຼືບໍ່.
- ສັກຢາປະສົມອິນຊູລິນສັ້ນແລະຍາວທີ່ທ່ານໄດ້ສັກເຂົ້າໃນທັນທີ.
ສະເຫມີເອົາ insulins ສັ້ນແລະຍາວໃນລໍາດັບດຽວກັນດັ່ງທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
ແນະ ນຳ ຄົນເຈັບໃຫ້ບໍລິຫານອິນຊູລິນໃນ ລຳ ດັບດຽວກັນກັບທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
- ດ້ວຍນິ້ວມືສອງນີ້, ລວບລວມເອົາຜິວ ໜັງ ຂື້ນ, ເອົາເຂັມເຂົ້າໄປໃນພື້ນຖານຂອງພັບໃນມຸມປະມານ 45 ອົງສາ, ແລະສັກຢາອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ.
- ຫຼັງຈາກສັກຢາແລ້ວເຂັມຄວນຈະຢູ່ໃຕ້ຜິວ ໜັງ ຢ່າງ ໜ້ອຍ 6 ວິນາທີ, ເພື່ອຮັບປະກັນວ່າອິນຊູລິນຖືກແຊກຊຶມເຂົ້າຢ່າງເຕັມສ່ວນ.
ໂຈະ Vozulim-N (Vozulim-N) WOCKHARDT (ອິນເດຍ) ສຳ ລັບການບໍລິຫານ subcutaneous
ຕົວແທນ hypoglycemic, insulin ຂະຫນາດກາງທີ່ໄດ້ຮັບໂດຍວິສະວະ ກຳ ພັນທຸ ກຳ, ແມ່ນຄ້າຍຄືກັບອິນຊູລິນ.
ການພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນຂອງຕົວຮັບອິນຊູລິນ. ໂດຍການເພີ່ມການສັງເຄາະຂອງ cAMP (ໃນຈຸລັງໄຂມັນແລະຈຸລັງຕັບ) ຫຼືແຊກເຂົ້າໄປໃນຈຸລັງ (ກ້າມ) ໂດຍກົງ, ສະລັບສັບຊ້ອນການຮັບສານອິນຊູລິນຊ່ວຍກະຕຸ້ນຂະບວນການທາງອິນເຕີເນັດ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (ລວມທັງ hexokinase, pyruvate kinase, glycogen synthetase).
ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມແລະການດູດຊືມເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ (ຫຼຸດລົງໃນການລະລາຍຂອງ glycogen).
ການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງການປະຕິບັດແມ່ນຂື້ນກັບເສັ້ນທາງຂອງການບໍລິຫານ (sc ຫຼື intramuscularly), ສະຖານທີ່ (ທ້ອງ, ຂາ, ກົ້ນ) ແລະປະລິມານການສັກຢາ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ. ມັນຖືກແຈກຢາຍຢ່າງບໍ່ສະ ໝ ່ ຳ ສະ ເໝີ ໃນເນື້ອເຍື່ອຕ່າງໆ, ບໍ່ເຈາະເຂົ້າໄປໃນຮ່ອງຮອຍຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase, ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ໂຣກເບົາຫວານປະເພດ 1: ໂຣກເບົາຫວານປະເພດ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນເລືອດໃນຮ່າງກາຍ, ຕ້ານທານບາງສ່ວນຂອງຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕິດຕໍ່, ພະຍາດເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ.
ເນື່ອງຈາກຜົນກະທົບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວ ໜັງ, ມີເຫື່ອອອກເພີ່ມຂື້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, paresthesia ໃນປາກ, ປວດຫົວ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ບໍ່ຄ່ອຍຈະເປັນຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ຫາຍາກທີ່ສຸດ - ອາການຊshockອກ anaphylactic.
ອື່ນໆ: ໂຣກຖ່າຍ, ຂໍ້ຜິດພາດໃນການປ່ຽນແປງຊົ່ວຄາວ (ຕາມປົກກະຕິໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ປ້ອນ s / c, 1-2 ຄັ້ງ / ມື້, 30-45 ນາທີກ່ອນອາຫານເຊົ້າ. ສະຖານທີ່ສັກຢາຄວນໄດ້ຮັບການປ່ຽນແປງໃນແຕ່ລະຄັ້ງ. ໃນກໍລະນີພິເສດ, ການແນະ ນຳ / m ແມ່ນເປັນໄປໄດ້.
ໃນ / ໃນການແນະ ນຳ ທາດອິນຊູລິນຂອງໄລຍະກາງບໍ່ໄດ້ຮັບອະນຸຍາດ.
ປະລິມານທີ່ຖືກ ກຳ ນົດໄວ້ເປັນສ່ວນບຸກຄົນ, ຂື້ນກັບເນື້ອໃນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະ, ລັກສະນະຂອງວິຊາຂອງພະຍາດ.
ອາການຕ່າງໆ: ການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ (ການເຫື່ອເຢັນ, ຄວາມວຸ້ນວາຍ, ຄວາມວຸ້ນວາຍ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ອາການຄັນຄາຍ, pallor, ເຈັບຫົວ, ນອນບໍ່ຫຼັບ, ຂາດການເຄື່ອນໄຫວ, ການປາກເວົ້າແລະຄວາມບົກຜ່ອງດ້ານວິໄສທັດ, ຄວາມເສື່ອມໂຊມ).ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງສະ ໝອງ ຊົ່ວຄາວ, ຖາວອນແລະເສຍຊີວິດ.
ການຮັກສາ: ການແກ້ໄຂນ້ ຳ ຕານຫຼືນ້ ຳ ຕານໃນ (ຖ້າຄົນເຈັບມີສະຕິ), s / c, i / m ຫຼື iv - glucagon ຫຼື iv - glucose.
ການໂຈະສໍາລັບການບໍລິຫານ sc.
| 1 ມລ | |
| ອິນຊູລິນ isophane (ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ) | 100 IU |
ຂະ ໜາດ 10 ml - ຂວດແກ້ວ (1) - ກ່ອງເຈ້ຍ.
3 ml - cartridges (1) - ຊອງພົກຍ່ຽວ (1) - ຊອງກະດານ.
ຜົນກະທົບຂອງ hypoglycemic ແມ່ນຖືກປັບປຸງໂດຍ sulfonamides (ລວມທັງຕົວແທນ hypoglycemic ທາງປາກ, sulfanilamides), ຢາຍັບຍັ້ງ MAO (ລວມທັງ furazolidone, procarbazine, selegiline), ຕົວຍັບຍັ້ງການດູດຊຶມ anhydrase carbonic, ACE inhibitors, NSAIDs (ລວມທັງ
salicylates), anabolic steroids (ລວມທັງ
stanozolol, oxandrolone, methandrostenolone), androgens, bromocriptine, tetracyclines, clofibrate, ketoconazole, mebendazole, theophylline, cyclophosphamide, fenfluramine, ການກະກຽມ lithium, pyridoxine, quinidine, quinine, chloroquinine.
Glucagon, somatropin, GCS, ຢາຄຸມ ກຳ ເນີດທາງປາກ, estrogens, thiazide ແລະ diuretics,“ block” calcium calcium blockers, ຮໍໂມນ thyroid, heparin, sulfin pyrazone, sympathomimetics, danazole, ປ້ອງກັນທາດ tricyclic, ທາດການຊຽມ chloride, moron, ຫຼຸດຜ່ອນຜົນກະທົບ hypoglycemic. nicotine, phenytoin, epinephrine, histamine H1 blockers.
Beta-blockers, reserpine, octreotide, pentamidine ທັງສາມາດເສີມຂະຫຍາຍແລະຫຼຸດຜ່ອນຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin.
ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂແລະຢາອື່ນໆ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຮໍໂມນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານ, ນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສາມາດ: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ເພີ່ມກິດຈະ ກຳ ທາງຮ່າງກາຍ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ຜິດປົກກະຕິ, hypofunction ຂອງ adrenal cortex, pituitary ຫຼື thyroid gland), ການປ່ຽນແປງຂອງສະຖານທີ່ ການສັກຢາ, ເຊັ່ນດຽວກັນກັບການພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີຄວາມຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການປັບຂື້ນໃນກໍລະນີທີ່ມີການເຮັດວຽກຂອງພະຍາດ thyroid ທີ່ບົກຜ່ອງ, ພະຍາດ Addison, ໂຣກຕັບອັກເສບ, ການ ທຳ ງານຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຜູ້ປ່ວຍອາຍຸ 65 ປີຂຶ້ນໄປ. ການປ່ຽນປະລິມານຢາອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມແຂງແຮງຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກປະເພດອິນຊູລິນໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຢາດັ່ງກ່າວເຮັດໃຫ້ຄວາມບໍ່ພໍໃຈຂອງເຫຼົ້າຫຼຸດລົງ.
ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດມີອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ໃນລະຫວ່າງການຖືພາ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງການຫຼຸດລົງຂອງຄວາມຕ້ອງການຂອງອິນຊູລິນໃນໄຕມາດ ທຳ ອິດຫລືການເພີ່ມຂື້ນຂອງ ລຳ ດັບທີສອງແລະທີສາມ. ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ໃນລະຫວ່າງການດູດນົມ, ຕ້ອງມີການຕິດຕາມປະ ຈຳ ວັນເປັນເວລາຫລາຍເດືອນ (ຈົນກ່ວາຄວາມຕ້ອງການອິນຊູລິນຈະມີສະຖຽນລະພາບ).
ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດແຕກຕ່າງກັນກັບພະຍາດຕັບ.
ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດແຕກຕ່າງກັນກັບໂຣກຫມາກໄຂ່ຫຼັງ. ຕ້ອງມີການດັດປັບປະລິມານອິນຊູລິນໃນຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ.
ໂຈະ Vozulim-N (Vozulim-N) WOCKHARDT (ອິນເດຍ) ສຳ ລັບການບໍລິຫານ subcutaneous
Vozulim-n - ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ໃນ Yandex.Health

ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຕ່ອມໃຕ້ສະ ໝອງ ຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິອາການທໍາອິດຂອງ hyperglycemia ພັດທະນາຄ່ອຍໆໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີລັກສະນະຂອງການຫິວນ້ ຳ, ປັດສະວະຢ່າງໄວວາ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງອາຊິດໃນອາກາດຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການປັບຂື້ນໃນກໍລະນີທີ່ມີການເຮັດວຽກຂອງພະຍາດ thyroid ທີ່ມີຜົນກະທົບ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ແລະໂຣກເບົາຫວານໃນຜູ້ປ່ວຍອາຍຸ 65 ປີຂຶ້ນໄປ.
ໃນທັດສະນະຂອງຄວາມສ່ຽງທີ່ເພີ່ມຂຶ້ນຂອງໂລກຫົວໃຈວາຍແລະໂຣກສະ ໝອງ ເສື່ອມຂອງການເປັນໂລກເບົາຫວານ, ການກະກຽມອິນຊູລິນຄວນໄດ້ຮັບການໃຊ້ຢ່າງລະມັດລະວັງໃນຄົນເຈັບທີ່ເປັນໂຣກສະ ໝອງ ອັກເສບຢ່າງຮຸນແຮງຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດແລະເສັ້ນເລືອດສະຫມອງ.
ດ້ວຍຄວາມລະມັດລະວັງໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະບໍ່ໄດ້ຮັບການຮັກສາດ້ວຍ photocoagulation (ການລະງັບເລເຊີ) ເນື່ອງຈາກຄວາມສ່ຽງຂອງໂຣກ amaurosis (ຕາບອດສົມບູນ).
ຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫລືປ່ຽນອາຫານປົກກະຕິ, ການປັບຕົວຂອງລະດັບອິນຊູລິນອາດຈະ ຈຳ ເປັນ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການໂອນຄົນເຈັບໃຫ້ໄປປະເພດອິນຊູລິນ ໃໝ່ ຫຼືການກະກຽມອິນຊູລິນຂອງຜູ້ຜະລິດຄົນອື່ນແມ່ນຕ້ອງເຮັດພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ.
ເມື່ອ ນຳ ໃຊ້ການກະກຽມອິນຊູລິນໃນການປະສົມປະສານກັບຢາຂອງກຸ່ມ thiazolidinedione, ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ອາດຈະພົບກັບການຮັກສາລະດັບນ້ ຳ, ເຊິ່ງຊ່ວຍເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາແລະກ້າວໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊ້ ຳ ເຮື້ອ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນພະຍາດຂອງລະບົບຫລອດເລືອດຫົວໃຈແລະມີປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກ ຊຳ ເຮື້ອ ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວແບບນີ້ຄວນໄດ້ຮັບການກວດກາເປັນປະ ຈຳ ເພື່ອ ກຳ ນົດອາການຂອງໂຣກຫົວໃຈວາຍ. ຖ້າຄວາມລົ້ມເຫຼວຂອງຫົວໃຈເກີດຂື້ນ, ການປິ່ນປົວຄວນຈະຖືກປະຕິບັດຕາມມາດຕະຖານການປິ່ນປົວໃນປະຈຸບັນ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງພິຈາລະນາຄວາມເປັນໄປໄດ້ຂອງການຍົກເລີກຫຼືຫຼຸດຜ່ອນປະລິມານຂອງ thiazolidinedione.

- ເບົາຫວານປະເພດ 1
- ພະຍາດເບົາຫວານປະເພດ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນການຄວບຄຸມເລືອດໃນເລືອດ, ການຕໍ່ຕ້ານບາງສ່ວນຕໍ່ຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕິດຕໍ່,
- ໂຣກເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ.
ການໂຈະ ສຳ ລັບການບໍລິຫານ SC
- ມີຄວາມອ່ອນໄຫວສ່ວນບຸກຄົນເພີ່ມຂື້ນກັບອິນຊູລິນຫຼືສ່ວນປະກອບຂອງຢາ.
ວິທີໃຊ້ແລະການບໍລິຫານ:
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ sc ເທົ່ານັ້ນ. ປະລິມານຂອງຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນແມ່ນນັບແຕ່ 0.5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ຄົນເຈັບຜູ້ສູງອາຍຸໄດ້ຮັບຢາອິນຊູລິນ, ລວມທັງ Vosulim-H, ແມ່ນມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການເປັນໂລກເບົາຫວານເນື່ອງຈາກມີພະຍາດເສັ້ນປະສາດແລະການໃຊ້ຢາຫຼາຍຊະນິດພ້ອມໆກັນ. ມັນອາດຈະ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາອິນຊູລິນ.
ຜູ້ປ່ວຍທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບອັກເສບທີ່ມີຄວາມບົກຜ່ອງແມ່ນມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການເປັນໂລກເບົາຫວານແລະຕ້ອງການການປັບຕົວຂອງລະດັບອິນຊູລິນແລະການກວດສອບຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆ.
ອິນຊູລິນຂອງຄົນໃນໄລຍະກາງໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່.
ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase).
ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມແລະການດູດຊືມເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis ແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ ບຸກຄົນ.
ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ sc, ມັນເລີ່ມຕົ້ນປະຕິບັດຫຼັງຈາກ 1.5 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດພັດທະນາລະຫວ່າງ 4 ຊົ່ວໂມງແລະ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງ.
ຜົນຂ້າງຄຽງອັນເນື່ອງມາຈາກຜົນກະທົບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວ ໜັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ຄວາມສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ໂຣກ paresthesia ຂອງເຍື່ອເມືອກປາກ, ປວດຫົວ, ວິນຫົວ, ຫຼຸດລົງໃນສາຍຕາ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ເປັນຕຸ່ມຜື່ນຕາມຜິວ ໜັງ, ໂຣກ Quincke's edema, ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາໃນທ້ອງຖິ່ນ: hyperemia, ອາການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: ໂຣກຕາຕໍ້, ການຫຼຸດລົງຂອງການປ່ຽນແປງທາງສາຍຕາ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ຜູ້ປ່ວຍຄວນຈະໄດ້ຮັບການແຈ້ງບອກວ່າຖ້າລາວສັງເກດເຫັນການພັດທະນາຂອງໂລກເອດສ໌ຫຼືມີອາການຂາດສະຕິ, ລາວຄວນແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບໂດຍດ່ວນ.
ຖ້າມີຜົນຂ້າງຄຽງອື່ນໆທີ່ບໍ່ໄດ້ອະທິບາຍຂ້າງເທິງ, ແມ່ນຄົນເຈັບກໍ່ຄວນປຶກສາທ່ານ ໝໍ.
ຢາດັ່ງກ່າວບໍ່ຄວນໃຊ້ຖ້າວ່າ, ຫລັງຈາກສັ່ນ, ການຢຸດບໍ່ເຮັດໃຫ້ຂາວແລະມີເມກເປັນປົກກະຕິ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຕ່ອມໃຕ້ສະ ໝອງ ຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິອາການທໍາອິດຂອງ hyperglycemia ພັດທະນາຄ່ອຍໆໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີລັກສະນະຂອງການຫິວນ້ ຳ, ປັດສະວະຢ່າງໄວວາ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງອາຊິດໃນອາກາດຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ໃນການເຊື່ອມໂຍງກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນ, ຫຼືໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະຫລືກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດມີອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈເພີ່ມຂື້ນແລະຄວາມໄວຂອງປະຕິກິລິຍາ ..
ມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ຜົນກະທົບ hypoglycemic ຂອງ insulin ເສີມຂະຫຍາຍຢາເສບຕິດປາກ hypoglycemic, ສານຍັບຍັ້ງ MAO, ທາດຍັບຍັ້ງການ ACE, inhibitors anhydrase ກາກບອນ, ເລືອກ, ຕົວທົດລອງ, bromocriptine, octreotide, ຊັນໂພນາໄມສະເຕີຣອຍ anabolic, ເຕຕຣາຊີກລິນ clofibrate, ເກໂຕໂກນາ, ເມເບນດາໂຊນ, pyridoxine, theophylline, cyclophosphamide, fenfluramine, ການກະກຽມ lithium ການກະກຽມບັນຈຸມີທາດເອທານອນ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນ attenuated ໂດຍ glucagon, somatropin, estrogens, ຢາຄຸມກໍາເນີດ, corticosteroids, ທາດໂປຼຕີນຈາກທາດໄອໂອດິນ, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine , diazoxide, morphine, phenytoin, nicotine.
ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງການປະຕິບັດຂອງຢາແມ່ນເປັນໄປໄດ້.
ມີ syringes ປະເພດໃດແດ່?
ໃນກໍລະນີທີ່ເປັນໂລກເບົາຫວານ, ຂະບວນການເຜົາຜານອາຫານຈະເກີດຂື້ນໃນຮ່າງກາຍຄ່ອຍໆເນື່ອງຈາກມີການຜິດປົກກະຕິໃນການສັງເຄາະອິນຊູລິນ. ການຮັກສາໂຣກເບົາຫວານປະເພດ 1 ແມ່ນກ່ຽວຂ້ອງກັບການບໍລິຫານຮໍໂມນຢ່າງຕໍ່ເນື່ອງ. ປືນ syringe ຖືກອອກແບບມາ ສຳ ລັບການບໍລິຫານຢາໃນຮ່າງກາຍຢ່າງໄວວາໃນກໍລະນີສຸກເສີນ. ມັນມີຫລາຍປະເພດ:
- syringe ໂດຍອີງໃສ່ເຂັມທີ່ຖອດອອກໄດ້. ຄວາມບອບບາງຂອງການເຮັດວຽກຂອງປາກກາແມ່ນວ່າຄົນເຈັບ ຈຳ ເປັນຕ້ອງໃສ່ເຂັມ ໃໝ່ ໃນແຕ່ລະຄັ້ງກ່ອນທີ່ຈະໃຊ້ຢາແລະບໍລິຫານ.
- syringe ທີ່ມີເຂັມທີ່ຕິດຕັ້ງ. ອຸປະກອນປະເພດນີ້ມີລັກສະນະທີ່ເຂັມມີສິ່ງທີ່ເອີ້ນວ່າ "ເຂດຕາຍ" ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການສູນເສຍອິນຊູລິນ.
ວິທີການເລືອກເອົາເຂັມສັກຢາ ສຳ ລັບອິນຊູລິນ?
ປືນອິນຊູລິນແຕ່ລະຊະນິດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານຖືກອອກແບບມາເພື່ອຕອບສະ ໜອງ ທຸກໆຄວາມຕ້ອງການຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ປັofມຂອງຈັບຄວນໄດ້ຮັບການປະຕິບັດໃນແບບທີ່ມັນສະດວກທີ່ສຸດທີ່ຈະໃຊ້ເຄື່ອງສັກໂດຍບໍ່ມີອາການເຈັບ. ເມື່ອຊື້ເຂັມຂັດອິນຊູລິນ, ມັນຄວນເອົາໃຈໃສ່ເຖິງຂະ ໜາດ ຂອງເຄື່ອງ.
ທ່ານຄວນເລືອກປືນສັກຢາທີ່ມີນ້ ຳ ໜັກ, ຕິດຕັ້ງດ້ວຍສັນຍານສຽງທີ່ໃຫ້ໃນເວລາທີ່ຮໍໂມນຖືກສັກ.
ທ່ານຫມໍເລືອກປະລິມານຂອງຢາ, ສ່ວນຫຼາຍພວກເຂົາຖືວ່າເດັກນ້ອຍ 0.5 ໜ່ວຍ, ແລະ 1 ໜ່ວຍ ໃຫ້ຜູ້ໃຫຍ່.
"Protafan NM Penfil"
ການ ນຳ ໃຊ້ແມ່ນອະນຸຍາດສະເພາະ ສຳ ລັບການສັກຢາ subcutaneous, ມັນຖືກຫ້າມບໍ່ໃຫ້ເຂົ້າໄປໃນເສັ້ນເລືອດ. ແນະ ນຳ ໃຫ້ປ່ຽນສະຖານທີ່ສັກຢາທຸກໆຄັ້ງ.
ການຢຸດເຊົາດັ່ງກ່າວແມ່ນຈັດເປັນກຸ່ມອິນຊູລິນໂດຍມີໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ. ມີຢູ່ໃນ 5 ໄສ້ຕອງ. ຫຼັງຈາກການໃຊ້ Protafan ແຕ່ລະຄັ້ງ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງແນ່ໃຈວ່າເຂັມຖືກຖອດອອກຈາກເຂັມສັກຢາ.
ຖ້າບໍ່ດັ່ງນັ້ນ, ຢາອາດຈະຮົ່ວໄຫຼ, ຊຶ່ງເປັນອັນຕະລາຍໂດຍການປ່ຽນຄວາມເຂັ້ມຂົ້ນຂອງມັນ.
Rinsulin R
ການກະກຽມ Rinsulin NPH ແມ່ນມີຈຸດປະສົງ ສຳ ລັບການ ນຳ ໃຊ້ຄືນ ໃໝ່. ທ່ານບໍ່ສາມາດເຕີມນ້ ຳ ຢາຄືນ ໃໝ່ ໄດ້ຖ້າຫາກວ່າມັນຖືກ ນຳ ້ເຢັນ. ໄດ້ຮັບສານໂດຍການສັງເຄາະ, ມີໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ. ເຂົ້າກັນໄດ້ກັບການໃຊ້ກັບ RinAstra handle. ມັນຈະເຮັດວຽກໄດ້ພຽງແຕ່ຖ້າວ່າສານໄດ້ບັນລຸອຸນຫະພູມໃນຫ້ອງ.
"ໃຫ້ຂອງປະຕິບັດ, N ຕໍາແຫນ່ງ"
ເພື່ອບໍລິຫານອິນຊູລິນ, ທ່ານຕ້ອງການເຄື່ອງສີດອິນຊູລິນ Insim Pen Royal. ຢາດັ່ງກ່າວປະສົມປະສານອິນຊູລິນໃນໄລຍະກາງແລະໄລຍະສັ້ນ. ແນະ ນຳ ໃຫ້ລະມັດລະວັງໃນຄົນເຈັບທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫລັງ. ມັນສາມາດຖືກນໍາໃຊ້ໃນລະຫວ່າງການຖືພາ, ຢາບໍ່ໄດ້ຂ້າມແຮ່. ໄລຍະເວລາຂອງການໂຈະແມ່ນ 24 ຊົ່ວໂມງ.
Rosinsulin
ປາກກາ syringe ທີ່ໃຊ້ຄືນໄດ້ "Rosinsulin Comfort Pen" ມີກໍລະນີສຕິກທີ່ມີນ້ ຳ ໜັກ ເບົາ. ຜູ້ໃຊ້ສາມາດປັບຂະ ໜາດ ຢາ, ອຸປະກອນປະກອບມີລໍ້ອ່ອນ ສຳ ລັບຊຸດເຄື່ອງມື.
ອຸປະກອນດັ່ງກ່າວມີຂະ ໜາດ ແບ່ງແຍກທີ່ຊັດເຈນເຖິງ 60 ໜ່ວຍ. ເໝາະ ສຳ ລັບຄົນທີ່ມີວິໄສທັດຕ່ ຳ. ປາກການ້ ຳ ພຸຖືກອອກແບບມາ ສຳ ລັບການ ນຳ ໃຊ້ທີ່ຫຼາກຫຼາຍດ້ວຍຄວາມສາມາດໃນການປ່ຽນໄສ້ຕອງ.
ມີໂອກາດທີ່ຈະປ່ຽນປະລິມານທີ່ບໍ່ຖືກຕ້ອງ. ລວມມີ ຄຳ ແນະ ນຳ.
BiomaticPen
ການຈັບແຕກຕ່າງຈາກຜູ້ຜະລິດອື່ນໆໃນເຄື່ອງເຈາະທີ່ສະດວກສະບາຍດ້ວຍເຂັມບາງໆ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມເຈັບປວດໃຫ້ຕໍ່າທີ່ສຸດ.
BiomatikPen ແມ່ນເຫມາະສົມກັບ Biosulin, ເຊິ່ງສາມາດຊື້ໄດ້ໃນຮ້ານພິເສດຫລືໃນລາຍການອອນລາຍ.
ອຸປະກອນດັ່ງກ່າວມີຈໍສະແດງເອເລັກໂຕຣນິກອັດຕະໂນມັດທີ່ສະແດງປະລິມານຢາທີ່ໃຊ້. ກ່ອນທີ່ທ່ານຈະເຂົ້າໄປໃນ "Biosulin", ທ່ານຕ້ອງອ່ານຄໍາແນະນໍາ.
HumaPen Savvio
ປາກກາ syringe "Humapen Savvio" ແມ່ນເພື່ອໃຫ້ການບໍລິຫານອິນຊູລິນສະດວກສະບາຍແລະບໍ່ເຈັບປວດ. ຄຸນລັກສະນະທີ່ໂດດເດັ່ນແມ່ນການອອກແບບຫົວສີດ.
ອຸປະກອນດັ່ງກ່າວແມ່ນເຮັດດ້ວຍອາລູມີນຽມ, ທົນຕໍ່ຄວາມເສຍຫາຍທາງກົນຈັກແລະຮອຍຂີດຂ່ວນໃນກໍລະນີ. ສົມບູນພ້ອມມີກໍລະນີມາພ້ອມກະເປົາທີ່ສາມາດຮອງຮັບເຂັມໄດ້ເຖິງ 6 ເຂັມ. ມີໃຫ້ເລືອກຫລາຍສີ.
ພ້ອມດ້ວຍກະບອກສຽງກົນຈັກແລະ ໜ້າ ຈໍການ ກຳ ນົດປະລິມານອັດຕະໂນມັດ.
Autopen ຄລາສສິກ
ປືນອິນຊູລິນທີ່ໃຊ້ ໃໝ່ ໄດ້ໂດຍອັດຕະໂນມັດແມ່ນໃຊ້ໄດ້ກັບອິນຊູລິນຫຼາຍຊະນິດ, ເຊັ່ນວ່າ Biosulin, Rosinsulin ແລະອື່ນໆ.
ອຸປະກອນ Avtopen ຍັງສາມາດໃຊ້ກັບເຂັມທຸກປະເພດທີ່ຖິ້ມໄດ້. ປາກກາ syringe ອັດຕະໂນມັດປະກອບມີ: ເຄື່ອງປັບກະບອກສຽງກະແຈກກະຈາຍ, ກໍລະນີທີ່ອ່ອນ, ເຂັມ 3 ເຂັມເປັນຫມັນ (8 ມມ) ແລະອຸປະກອນຕົວມັນເອງ.
ແນະ ນຳ ໃຫ້ອ່ານ ຄຳ ແນະ ນຳ ກ່ອນ ນຳ ໃຊ້.
ຮູບລັກສະນະຂອງປືນອິນຊູລິນເຮັດໃຫ້ຊີວິດງ່າຍຂຶ້ນ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ແລະກະດຸມ syoe SoloStar ແມ່ນບໍ່ມີຂໍ້ຍົກເວັ້ນ. ເຫຼົ່ານີ້ແມ່ນອຸປະກອນອິນຊູລິນທີ່ ກຳ ຈັດໄດ້.
ຖືກອອກແບບມາເພື່ອການໃຊ້ສ່ວນຕົວເທົ່ານັ້ນ, ເພື່ອຫລີກລ້ຽງຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອ. ການສັກແຕ່ລະຄັ້ງຕ້ອງໃຊ້ເຂັມ ໃໝ່ ເຊິ່ງຕ້ອງໄດ້ໃສ່ກ່ອນທີ່ຈະແນະ ນຳ ອິນຊູລິນ.
ຫຼັງຈາກການນໍາໃຊ້, ຈັບໄດ້ຖືກປິດດ້ວຍຫລວງ, ເຂັມຖືກຍ້າຍອອກກ່ອນ. ມັນຖືກນໍາໃຊ້ກັບ insulin "Insuman Comb 25".
ປາກກາ Humulin ດ່ວນ
ປາກກາ syringe QuickPen ບໍ່ຕໍ່າກວ່າຄວາມນິຍົມຂອງຜູ້ຜະລິດອື່ນໆ. ເໝາະ ສຳ ລັບແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ປາກກາ syringe ແບບອັດຕະໂນມັດແລະ Humulin Rapid ແມ່ນຜູ້ ນຳ ຕະຫຼາດ.
ບໍ່ຄືກັບຕົວເລືອກ ທຳ ອິດ, ປາກກາ QuickPen ສາມາດຖິ້ມໄດ້, ມີລະດູການກຽມພ້ອມກັບ Humalog. ຫຼັງຈາກການໃຊ້ Humulin ແຕ່ລະຄັ້ງ, ອຸປະກອນຖືກຍົກເລີກ, ດິນສໍຕ້ອງມີການປ່ຽນແປງ.
ອຸປະກອນດັ່ງກ່າວປະກອບມີ 5 ປາກກາ 3 ມລຂອງໂຊລູຊັ່ນໃນແຕ່ລະອັນ.
ຄຸນລັກສະນະຂອງເຂັມສັກຢາ
ຄຸນລັກສະນະຂອງອຸປະກອນດັ່ງກ່າວແມ່ນວ່າ ສຳ ລັບການ ນຳ ໃຊ້ອິນຊູລິນຫຼາຍໆຊະນິດ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງໄປຊ່ວຍເຫຼືອຄົນທີ່ບໍ່ໄດ້ຮັບອະນຸຍາດ. ໃນກໍລະນີ ທຳ ອິດ, ລົດເຂັນທີ່ຖິ້ມໄດ້ໃຊ້ເວລາປະມານ 30 ວັນ, ຫລັງຈາກນັ້ນກໍ່ຖືກຖິ້ມ.
ໃນຄັ້ງທີສອງ - ອຸປະກອນທີ່ໃຊ້ ໃໝ່ ໄດ້ມີໄສ້ຕອງທີ່ໃຫ້ການໃຊ້ປາກກາໃນໄລຍະຍາວເຖິງ 3 ປີ. ຄຸນລັກສະນະທີ່ ສຳ ຄັນແມ່ນຜູ້ຜະລິດຜະລິດປາກກາແລະກະຕ່າຂອງຍີ່ຫໍ້ດຽວກັນ.
ຖ້າບໍ່ດັ່ງນັ້ນ, ສານ ໜ້ອຍ ຫຼືຫຼາຍຈະເຂົ້າສູ່ຮ່າງກາຍ.
ຄຸນສົມບັດທີ່ຕ້ອງການ
ໜຶ່ງ ໃນຄຸນລັກສະນະທີ່ ສຳ ຄັນທີ່ປາກກາຄວນມີແມ່ນຂະ ໜາດ ວັດທີ່ດີທີ່ສຸດ. ມັນຖືກຖືວ່າເປັນທາງເລືອກທີ່ດີທີ່ສຸດເມື່ອປືນສັກບໍ່ເກີນ 10 PIECES, ໃນຂະນະທີ່ເຄື່ອງ ໝາຍ ຖືກສ້າງຂື້ນໃນລັກສະນະທີ່ລາຄາຂອງລັກສະນະດຽວແມ່ນ 0.25 PIECES.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບຮູບລັກສະນະຂອງອຸປະກອນ. ແຕ່ລະພະແນກຄວນຕັ້ງຢູ່ຫ່າງໆຈາກກັນແລະກັນເພື່ອວ່າຄົນເຈັບຈະບໍ່ມີບັນຫາກັບການເລືອກປະລິມານຂອງຢາ.
ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຜູ້ສູງອາຍຸແລະຜູ້ໃຊ້ທີ່ມີຄວາມບົກຜ່ອງດ້ານສາຍຕາ.
ວິທີໃຊ້ຢ່າງຖືກຕ້ອງ?
ກ່ອນທີ່ຈະຊື້ອຸປະກອນ, ຫຼາຍຄົນຄິດກ່ຽວກັບຄວາມສະດວກຂອງການໃຊ້ມັນໃນຊີວິດປະ ຈຳ ວັນ. ບໍ່ແມ່ນວ່າທຸກໆຄົນສາມາດເປັນອິດສະຫຼະ, ໂດຍບໍ່ມີການຊ່ວຍເຫຼືອຈາກຄົນພາຍນອກ, ປະຕິບັດຂັ້ນຕອນໃນການສັກຢາອິນຊູລິນ, ເຕີມນ້ ຳ ມັນທີ່ບັນຈຸເຂົ້າແທນໄດ້. ທ່ານ ໝໍ ຄວນອະທິບາຍໃຫ້ຄົນເຈັບຮູ້ວິທີໃຊ້ປາກກາຢ່າງຖືກຕ້ອງ.
ກ່ອນທີ່ຈະສີດ, ທ່ານຈໍາເປັນຕ້ອງໃຊ້ເວລາປະມານ 12 ເທື່ອ. ຈັບໄດ້ຫມຸນ 180 ອົງສາ. ນີ້ແມ່ນເຮັດເພື່ອປະສົມເນື້ອໃນຂອງປືນໃນກະຕ່າຂີ້ເຫຍື້ອ. ປ່ອງຢ້ຽມທີ່ມີຄວາມໂປ່ງໃສຕັ້ງຢູ່ໃນຮ່າງກາຍຂອງອຸປະກອນ, ເຊິ່ງຊ່ວຍໃຫ້ຄົນເຈັບສາມາດ ນຳ ທາງໃນປະລິມານທີ່ ກຳ ນົດໄວ້.
ເພື່ອສີດອິນຊູລິນພາຍໃຕ້ຜິວຫນັງ, ປຸ່ມໄດ້ຖືກກົດແລະຫຼັງຈາກ 10 ວິນາທີເຂັມຈະຖືກເອົາອອກຈາກຮ່າງກາຍ.
ເຂັມຫຍັງໃຊ້?
ໃນເວລາທີ່ເລືອກອຸປະກອນ, ມັນກໍ່ເປັນສິ່ງທີ່ຄວນເອົາໃຈໃສ່ກັບຄຸນນະພາບຂອງເຂັມ, ເພາະວ່າ ສຳ ລັບເຄື່ອງສັກອິນຊູລິນນີ້ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ. ລະດັບຂອງຄວາມເຈັບປວດໃນລະຫວ່າງການໃຊ້ຢາແມ່ນຂື້ນກັບຄວາມເຂັມຂອງເຂັມ.
ໃນການຂາຍມີເຂັມທີ່ມີຄວາມ ໜາ ແຕກຕ່າງກັນ, ເຊິ່ງເຮັດໃຫ້ມັນສາມາດ ດຳ ເນີນການສັກໂດຍບໍ່ມີອັນຕະລາຍໃນການເຂົ້າໄປໃນເນື້ອເຍື່ອກ້າມເນື້ອ.
ມັນເປັນບຸລິມະສິດທີ່ຈະຊື້ເຂັມຍາວ 4-8 ມມເພາະວ່າມັນເບົາບາງລົງ, ແລະສິ່ງນີ້ຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃຫ້ການບໍລິຫານຢາ.
ຂໍ້ມູນດັ່ງກ່າວແມ່ນໃຫ້ ສຳ ລັບຂໍ້ມູນທົ່ວໄປເທົ່ານັ້ນແລະບໍ່ສາມາດໃຊ້ ສຳ ລັບການໃຊ້ຢາດ້ວຍຕົນເອງ. ຢ່າໃຊ້ຢາດ້ວຍຕົນເອງ, ມັນອາດຈະເປັນອັນຕະລາຍ. ສະເຫມີໄປປຶກສາທ່ານຫມໍຂອງທ່ານ. ໃນກໍລະນີທີ່ມີການຄັດລອກເອກະສານບາງສ່ວນຫຼືເຕັມສ່ວນຈາກເວັບໄຊທ໌້, ຕ້ອງມີການເຊື່ອມໂຍງຢ່າງຫ້າວຫັນກັບມັນ.
ເງື່ອນໄຂການເກັບຮັກສາປາກກາສັກຢາວັກຊິນ Pen Royal Insulin
ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ.
ການໂຈະສໍາລັບການບໍລິຫານ sc.
| 1 ມລ | |
| ອິນຊູລິນ isophane (ວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ) | 100 IU |
ຂະ ໜາດ 10 ml - ຂວດແກ້ວ (1) - ກ່ອງເຈ້ຍ.
3 ml - cartridges (1) - ຊອງພົກຍ່ຽວ (1) - ຊອງກະດານ.
ສໍາລັບການບໍລິຫານ sc ເທົ່ານັ້ນ. ປະລິມານຂອງຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ໂດຍສະເລ່ຍ, ປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້ຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ຂຶ້ນກັບຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ຜົນຂ້າງຄຽງອັນເນື່ອງມາຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຫິວ, ຄວາມອຸກອັ່ງ, ອາການແສ່ວຂອງເຍື່ອເມືອກປາກ, ວິນຫົວ, ວິນຫົວ, ວິນຫົວຫຼຸດລົງ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນນານ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: ອາການໃຄ່ບວມ, ການຫຼຸດລົງຂອງການປ່ຽນແປງໃນສາຍຕາ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).