ການປິ່ນປົວດ້ວຍອິນຊູລິນເບົາຫວານປະເພດ 2
Alexey ROMANOVSKY, ສາດສະດາຈານ, ພະແນກ Endocrinology BelMAPO, ຜູ້ສະ ໝັກ ດ້ານວິທະຍາສາດການແພດ
ເປັນຫຍັງຄົນເຮົາຕ້ອງການອິນຊູລິນ?
ໃນຮ່າງກາຍຂອງພວກເຮົາ, insulin ມີສອງ ໜ້າ ທີ່ຕົ້ນຕໍ:
- ສົ່ງເສີມການແຊກແຊງຂອງທາດນ້ ຳ ຕານເຂົ້າໄປໃນຈຸລັງ ສຳ ລັບໂພຊະນາການຂອງພວກເຂົາ,
- ມີຜົນກະທົບ anabolic, i.e. ປະກອບສ່ວນເຂົ້າໃນການເຜົາຜານທົ່ວໄປ.
ໂດຍປົກກະຕິ, ການສ້າງຕັ້ງແລະຄວາມລັບຂອງອິນຊູລິນເກີດຂື້ນໂດຍອັດຕະໂນມັດໂດຍໃຊ້ກົນໄກລະບຽບການທາງຊີວະເຄມີທີ່ສັບສົນ. ຖ້າຫາກວ່າບຸກຄົນໃດ ໜຶ່ງ ບໍ່ກິນອາຫານ, ຫຼັງຈາກນັ້ນທາດອິນຊູລິນຈະຖືກ ນຳ ອອກມາເປັນປະລິມານ ໜ້ອຍ - ນີ້ ຄວາມລັບຂອງລະບົບອິນຊູລິນ (ໃນຜູ້ໃຫຍ່ເຖິງ 24 ຫົວ ໜ່ວຍ ຂອງອິນຊູລິນຕໍ່ມື້).
ທັນທີຫຼັງຈາກກິນເຂົ້າ, ເພື່ອຕອບສະ ໜອງ ຕໍ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ມີການປ່ອຍອິນຊູລິນຢ່າງໄວວາ - ນີ້ແມ່ນອັນທີ່ເອີ້ນວ່າ ຄວາມລັບຂອງອິນຊູລິນຫລັງ.
ມີຫຍັງເກີດຂື້ນກັບຄວາມລັບຂອງອິນຊູລິນໃນໂລກເບົາຫວານປະເພດ 2?
ຕາມທີ່ທ່ານຮູ້, ມີສອງປະເພດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ. ມີໂລກເບົາຫວານຊະນິດ 1, ຈຸລັງຂອງ pancreatic destroyed ຖືກ ທຳ ລາຍ ໝົດ, ສະນັ້ນ, ຄົນເຈັບຈຶ່ງໄດ້ຮັບການປິ່ນປົວທົດແທນໂດຍທັນທີໂດຍມີການກະກຽມອິນຊູລິນ.
ຮູບແບບຂອງການພັດທະນາພະຍາດໃນໂລກເບົາຫວານປະເພດ 2 ແມ່ນສັບສົນຫຼາຍ. ຄົນທີ່ມີບັນຫາທາງພັນທຸ ກຳ ທີ່ເປັນຜົນມາຈາກອາຫານທີ່ບໍ່ສົມດຸນ (ການໄດ້ຮັບແຄລໍລີ່ທີ່ເພີ່ມຂື້ນ) ແລະການໃຊ້ຊີວິດແບບບໍ່ມີປະສົບການເຮັດໃຫ້ມີນ້ ຳ ໜັກ ເພີ່ມຂື້ນ, ການສະສົມໄຂມັນທີ່ມີໄຂມັນ visceral (ພາຍໃນ) ແລະການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ເມື່ອໂລກເບົາຫວານຊະນິດທີ 2 ມີຢູ່ສະ ເໝີ ຄວາມຕ້ານທານຂອງ insulin - ພູມຕ້ານທານຂອງຈຸລັງຮ່າງກາຍໃນປະລິມານອິນຊູລິນປົກກະຕິ. ເພື່ອຕອບສະ ໜອງ ຕໍ່ເລື່ອງນີ້, ລະບົບການຄວບຄຸມຂອງຮ່າງກາຍເພີ່ມຄວາມລັບຂອງອິນຊູລິນຈາກຈຸລັງ and ແລະລະດັບນ້ ຳ ຕານເປັນປົກກະຕິ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລະດັບທີ່ເພີ່ມຂື້ນຂອງອິນຊູລິນເຮັດໃຫ້ເກີດການເພີ່ມຂື້ນຂອງໄຂມັນພາຍໃນເຊິ່ງເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນຕໍ່ ໜ້າ, ຈາກນັ້ນກໍ່ຈະມີການເພີ່ມຂື້ນຂອງອິນຊູລິນ, ອື່ນໆ.
ຮູບວົງມົນທີ່ໂຫດຮ້າຍຖືກສ້າງຕັ້ງຂຶ້ນ, ດັ່ງທີ່ເຈົ້າເຫັນ. ເພື່ອຮັກສາລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ, ພະຍາດມະເລັງຕ້ອງຮັກສາລະດັບອິນຊູລິນເພີ່ມຂື້ນ. ສຸດທ້າຍ, ມັນມີເວລາທີ່ຄວາມສາມາດໃນການຊົດເຊີຍຂອງຈຸລັງ B-exhaust ແລະລະດັບ glucose ສູງຂື້ນ - ພະຍາດເບົາຫວານປະເພດ 2 ພັດທະນາ.
ຫຼັງຈາກນັ້ນ, ມີການເສື່ອມສະພາບຄ່ອຍໆຂອງຈຸລັງßແລະ ຈຳ ນວນປະລິມານອິນຊູລິນຫຼຸດລົງເລື້ອຍໆ. ຫຼັງຈາກ 6 ປີນັບແຕ່ເວລາທີ່ບົ່ງມະຕິພະຍາດ, ພະຍາດຕັບອ່ອນສາມາດຜະລິດອິນຊູລິນໄດ້ພຽງແຕ່ 25-30% ເທົ່ານັ້ນ.
ຫຼັກການຫຼຸດນ້ ຳ ຕານການ ບຳ ບັດ
ເພື່ອຮັກສາໂຣກ hyperglycemia, ທ່ານ ໝໍ ໄດ້ຮັບການຊີ້ ນຳ ຈາກອະນຸສັນຍາການປິ່ນປົວທີ່ທັນສະ ໄໝ ທີ່ພັດທະນາໂດຍ Consensus ຂອງສະມາຄົມໂຣກເບົາຫວານອາເມລິກາແລະສະມາຄົມພະຍາດເບົາຫວານເອີຣົບ. ສະບັບສຸດທ້າຍ (ສຸດທ້າຍ) ຂອງມັນຖືກຈັດພີມມາໃນເດືອນມັງກອນປີ 2009.
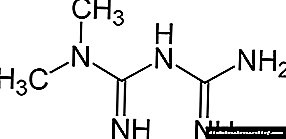
ເມື່ອເຮັດການບົ່ງມະຕິ, ໂດຍປົກກະຕິແລ້ວການປິ່ນປົວແມ່ນແນະ ນຳ ໃຫ້ມີການປ່ຽນແປງຮູບແບບການ ດຳ ລົງຊີວິດ, ເຊິ່ງມັນ ໝາຍ ເຖິງອາຫານເບົາຫວານແລະການອອກ ກຳ ລັງກາຍເປັນປົກກະຕິເພີ່ມເຕີມ. ນອກຈາກນັ້ນ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ການກຽມຕົວຫຼຸດນ້ ຳ ຕານຂອງກຸ່ມ biguanide - metformin, ເຊິ່ງຊ່ວຍປັບປຸງການເຮັດວຽກຂອງອິນຊູລິນໃນຕັບແລະກ້າມ (ຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງອິນຊູລິນ).
ການປິ່ນປົວເຫຼົ່ານີ້ແມ່ນປົກກະຕິແລ້ວພຽງພໍໃນການຊົດເຊີຍໂຣກເບົາຫວານໃນຊ່ວງເລີ່ມຕົ້ນຂອງພະຍາດ.
ໃນໄລຍະເວລາ, ຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນລະດັບສອງ, ປົກກະຕິແລ້ວແມ່ນມາຈາກກຸ່ມ sulfonylurea, ໂດຍປົກກະຕິແລ້ວແມ່ນຖືກເພີ່ມເຂົ້າໃນ metformin. ການກຽມຕົວ Sulfonylurea ເຮັດໃຫ້ຈຸລັງ to ຮັກສາປະລິມານອິນຊູລິນທີ່ ຈຳ ເປັນເພື່ອເຮັດໃຫ້ glycemia ເປັນປົກກະຕິ.
ດ້ວຍລະດັບປະ ຈຳ ວັນທີ່ດີຂອງ glycemia, ຄຸນຄ່າ glycated hemoglobin (HbA1c) ບໍ່ຄວນເກີນ 7%. ນີ້ສະຫນອງການປ້ອງກັນທີ່ເຊື່ອຖືໄດ້ຂອງພະຍາດເບົາຫວານຊໍາເຮື້ອ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການສູນເສຍເທື່ອລະກ້າວຂອງການເຮັດວຽກຂອງຈຸລັງß-cells ເຮັດໃຫ້ເກີດຄວາມຈິງທີ່ວ່າເຖິງແມ່ນວ່າການສັກຢາ sulfonylurea ໃນລະດັບສູງສຸດກໍ່ບໍ່ມີຜົນສະທ້ອນໃນລະດັບນໍ້າຕານທີ່ ຈຳ ເປັນອີກຕໍ່ໄປ. ປະກົດການນີ້ໃນເມື່ອກ່ອນເອີ້ນວ່າການຕໍ່ຕ້ານ sulfonylamide, ເຊິ່ງບໍ່ໄດ້ສະທ້ອນເຖິງລັກສະນະທີ່ແທ້ຈິງຂອງມັນ - ການຂາດອິນຊູລິນຂອງຕົວເອງ.
ຫຼັກການຂອງການປິ່ນປົວດ້ວຍ Insulin
ຖ້າລະດັບຂອງ HbA1c ສູງຂື້ນແລະໄດ້ເພີ່ມຂື້ນຫຼາຍກວ່າ 8,5%, ນີ້ສະແດງເຖິງຄວາມ ຈຳ ເປັນຂອງການແຕ່ງຕັ້ງອິນຊູລິນ. ເລື້ອຍໆ, ຜູ້ປ່ວຍຮັບຮູ້ຂ່າວນີ້ເປັນປະໂຫຍກທີ່ຊີ້ໃຫ້ເຫັນເຖິງຂັ້ນສຸດທ້າຍຂອງພະຍາດເບົາຫວານ, ພະຍາຍາມທີ່ຈະຮັບມືກັບ hyperglycemia ໂດຍບໍ່ມີການຊ່ວຍເຫຼືອໃນການສັກຢາ. ຜູ້ປ່ວຍຜູ້ສູງອາຍຸບາງຄົນ, ຍ້ອນສາຍຕາບໍ່ດີ, ບໍ່ເຫັນການແບ່ງແຍກກ່ຽວກັບ syringe ຫຼືຕົວເລກຢູ່ໃນປາກກາ syringe ແລະດັ່ງນັ້ນຈິ່ງປະຕິເສດທີ່ຈະບໍລິຫານອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຫຼາຍໆຄົນຖືກຜັກດັນໂດຍຄວາມຢ້ານກົວທີ່ບໍ່ສາມາດເວົ້າໄດ້ຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການສັກຢາທຸກໆມື້. ການສຶກສາຢູ່ໂຮງຮຽນໂຣກເບົາຫວານ, ຄວາມເຂົ້າໃຈຢ່າງເຕັມທີ່ກ່ຽວກັບກົນໄກຂອງການພັດທະນາທີ່ກ້າວ ໜ້າ ຂອງມັນຊ່ວຍໃຫ້ບຸກຄົນເລີ່ມການປິ່ນປົວດ້ວຍອິນຊູລິນໃຫ້ທັນເວລາ, ເຊິ່ງເປັນຜົນດີຫຼາຍຕໍ່ສຸຂະພາບແລະສຸຂະພາບຂອງລາວຕໍ່ໄປ.
ການແຕ່ງຕັ້ງອິນຊູລິນຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຕົນເອງແບບບັງຄັບໂດຍການໃຊ້ glucometer ສ່ວນບຸກຄົນ. ການຊັກຊ້າໃດໆແລະໂດຍສະເພາະໃນການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍ insulin ແມ່ນອັນຕະລາຍ, ຍ້ອນວ່າມັນປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຢ່າງໄວວາຂອງພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານ.
ການປິ່ນປົວດ້ວຍ Insulin ໃນໂລກເບົາຫວານປະເພດ 2 ໂດຍປົກກະຕິບໍ່ ຈຳ ເປັນຕ້ອງມີການຮັກສາແບບເຂັ້ມຂົ້ນ, ການສັກຢາຫຼາຍຊະນິດ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານຊະນິດ 1. ວິທີການຂອງການປິ່ນປົວດ້ວຍ insulin, ເຊັ່ນດຽວກັນກັບຢາທີ່ຕົນເອງສາມາດແຕກຕ່າງກັນແລະຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນສະ ເໝີ ໄປ.
ວິທີທີ່ງ່າຍທີ່ສຸດແລະມີປະສິດທິຜົນທີ່ສຸດໃນການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນການສັກຢາອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວກ່ອນນອນ 1 ຊົ່ວໂມງ (ປົກກະຕິໃນເວລາ 10 ໂມງເຊົ້າ) ນອກ ເໜືອ ໄປຈາກຢາທີ່ມີທາດ ນຳ ້ຕານ. ບຸກຄົນໃດກໍ່ສາມາດ ດຳ ເນີນການປິ່ນປົວແບບນີ້ຢູ່ເຮືອນ. ໃນກໍລະນີນີ້, ປະລິມານເລີ່ມຕົ້ນແມ່ນປົກກະຕິ 10 ຫົວ ໜ່ວຍ, ຫຼື 0,2 ໜ່ວຍ ຕໍ່ 1 ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ.
ເປົ້າ ໝາຍ ທຳ ອິດຂອງລະບອບການ ບຳ ບັດ Insulin ແມ່ນເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນຕອນເຊົ້າເປັນປົກກະຕິ (ຢູ່ໃນກະເພາະອາຫານຫວ່າງກ່ອນອາຫານເຊົ້າ). ດັ່ງນັ້ນ, ໃນເວລາ 3 ວັນຕໍ່ໄປມັນ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບຂອງການຖືພາໄວ glycemia ແລະຖ້າ ຈຳ ເປັນ, ໃຫ້ເພີ່ມປະລິມານອິນຊູລິນໂດຍ 2 ຫົວ ໜ່ວຍ ທຸກໆ 3 ວັນຈົນກວ່າຈະມີທາດ ນຳ ້ຕານໃນເລືອດໄວເຖິງມູນຄ່າເປົ້າ ໝາຍ (4-7,2 mmol / l).
ທ່ານສາມາດເພີ່ມປະລິມານຢາໃຫ້ໄວຂຶ້ນ, i.e. 4 ໜ່ວຍ ທຸກໆ 3 ວັນຖ້ານໍ້າຕານໃນເລືອດໃນຕອນເຊົ້າສູງກວ່າ 10 mmol / l.
ໃນກໍລະນີທີ່ມີອາການຂອງໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດ, ທ່ານຄວນຫຼຸດປະລິມານອິນຊູລິນໂດຍ 4 ໜ່ວຍ ໃນເວລານອນແລະແຈ້ງໃຫ້ທ່ານຮູ້ກ່ຽວກັບໂຣກ endocrinologist. ມັນຄວນຈະເຮັດຄືກັນຖ້າວ່ານ້ ຳ ຕານໃນເລືອດໃນຕອນເຊົ້າ (ຢູ່ໃນທ້ອງເປົ່າ) ໜ້ອຍ ກວ່າ 4 mmol / L.
ໂດຍການ ນຳ ເອົານ້ ຳ ຕານໃນຕອນເຊົ້າກັບຄືນສູ່ສະພາບປົກກະຕິ, ທ່ານສືບຕໍ່ບໍລິຫານຢາອິນຊູລິນໃນທຸກໆຄືນກ່ອນເຂົ້ານອນ. ຖ້າຫຼັງຈາກ 3 ເດືອນລະດັບຂອງ HbA1c ແມ່ນຕໍ່າກວ່າ 7%, ການປິ່ນປົວນີ້ແມ່ນສືບຕໍ່.
ຂໍ້ແນະ ນຳ ທີ່ທັນສະ ໄໝ ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານຊະນິດ 2 ໃຫ້ການ ນຳ ໃຊ້ຢາ metformin ຢ່າງຕໍ່ເນື່ອງໃນການປະສົມປະສານກັບການ ບຳ ບັດອິນຊູລິນເຊິ່ງຊ່ວຍເພີ່ມປະສິດຕິພາບຂອງອິນຊູລິນແລະຊ່ວຍໃຫ້ຫຼຸດປະລິມານຂອງມັນ. ຄຳ ຖາມກ່ຽວກັບການລົບລ້າງການກຽມຕົວ sulfonylurea (glibenclamide, glyclazide, glimeperide, ແລະອື່ນໆ) ໃນເວລາທີ່ ກຳ ນົດການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກຕັດສິນໃຈເປັນສ່ວນບຸກຄົນໂດຍແພດ endocrinologist.
ຫຼັກສູດຕໍ່ໄປຂອງພະຍາດດັ່ງກ່າວອາດຈະຕ້ອງໄດ້ແນະ ນຳ ການສັກຢາອິນຊູລິນຕື່ມອີກກ່ອນອາຫານເຊົ້າ. ຫຼັງຈາກນັ້ນ, ໂຄງການຕໍ່ໄປນີ້ແມ່ນໄດ້ຮັບ: ອິນຊູລິນທີ່ມີການປະຕິບັດຢ່າງກວ້າງຂວາງແມ່ນໃຫ້ກິນກ່ອນອາຫານເຊົ້າແລະກ່ອນຄ່ ຳ, ແລະໃນເວລາດຽວກັນ, ຢາ metformin 1700-2000 ມລກຕໍ່ມື້. ລະບອບການປິ່ນປົວແບບນີ້ມັກຈະປະກອບສ່ວນເຂົ້າໃນການຊົດເຊີຍເບົາຫວານທີ່ດີເປັນເວລາຫລາຍປີ.
ຄົນເຈັບບາງຄົນອາດຈະຕ້ອງໄດ້ສັກຕື່ມອີກ 2-3 ຄັ້ງຕໍ່ມື້ຂອງອິນຊູລິນ. ລະບອບສັກຢາຫຼາຍຊະນິດສາມາດ ກຳ ນົດໄດ້ໃນກໍລະນີທີ່ຊ້າ (ຫຼາຍປີຕໍ່ມາຫຼາຍກວ່າຄວາມ ຈຳ ເປັນ) ການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນແລະໃນກໍລະນີທີ່ບໍ່ມີການຊົດເຊີຍເບົາຫວານ.
ການຕິດເຊື້ອທີ່ຮຸນແຮງ, ປອດບວມ, ການຜ່າຕັດເປັນເວລາດົນແລະອື່ນໆ. ຕ້ອງການການປິ່ນປົວອິນຊູລິນຊົ່ວຄາວ ສຳ ລັບຄົນເຈັບທຸກຄົນ, ບໍ່ວ່າຈະເປັນໄລຍະເວລາຂອງໂຣກເບົາຫວານ. ການປິ່ນປົວແບບນີ້ແມ່ນຖືກ ກຳ ນົດແລະຍົກເລີກໃນໂຮງ ໝໍ ໃນລະຫວ່າງເຂົ້າໂຮງ ໝໍ.
ລັດຂອງພວກເຮົາໃຫ້ຄົນເຈັບທຸກຄົນທີ່ມີອິນຊູລິນທີ່ໄດ້ຮັບການອອກແບບໂດຍ ກຳ ມະພັນຂອງມະນຸດທີ່ມີຄຸນນະພາບ ເໝາະ ສົມໂດຍບໍ່ເສຍຄ່າ!
ການເລີ່ມຕົ້ນແລະການປະພຶດທີ່ຖືກຕ້ອງຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນຊ່ວຍໃຫ້ປົກກະຕິບໍ່ພຽງແຕ່ນ້ ຳ ຕານໃນເລືອດເທົ່ານັ້ນ, ແຕ່ຍັງເປັນການຍ່ອຍອາຫານ ນຳ ອີກ, ເຊິ່ງເປັນການປົກປ້ອງທີ່ ໜ້າ ເຊື່ອຖືຕໍ່ກັບການພັດທະນາຂອງໂລກເບົາຫວານ ຊຳ ເຮື້ອ.