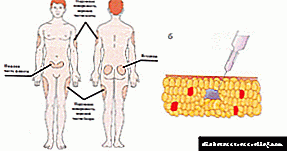
ເບົາຫວານ MV 60 ມລກ: ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້

ຢາເສບຕິດ hypoglycemic ປາກຈາກກຸ່ມຂອງ sulfonylurea ອະນຸພັນຂອງຄົນຮຸ່ນທີສອງ.
ການກະກຽມ: DIABETON® MV
ສານທີ່ໃຊ້ໄດ້ຂອງຢາ: gliclazide
ການເຂົ້າລະຫັດຂອງ ATX: A10BB09
KFG: ຢາເສບຕິດ hypoglycemic ປາກ
ເລກທະບຽນ: P ໝາຍ ເລກ 011940/01
ວັນລົງທະບຽນ: 12.29.06
ເຈົ້າຂອງ reg. doc.: Les Laboratoires SERVIER
ແບບຟອມປ່ອຍເບົາຫວານ mv, ການຫຸ້ມຫໍ່ຢາແລະສ່ວນປະກອບ.
ແທັບເລັດລຸ້ນທີ່ຖືກປັບປຸງ ໃໝ່ ແມ່ນສີຂາວ, ຮູບຂອບຂະ ໜານ, ມີເຄື່ອງແກະສະຫຼັກຢູ່ທັງສອງດ້ານ: ດ້ານ ໜຶ່ງ ແມ່ນສັນຍາລັກຂອງບໍລິສັດ, ອີກດ້ານ ໜຶ່ງ ແມ່ນ DIA30.
1 ແຖບ
gliclazide
30 ມລກ
ຜູ້ທີ່ມີຄວາມຕື່ນເຕັ້ນ: ທາດການຊຽມໄຮໂດຼລິກຟອສເຟດ dihydrate, maltodextrin, hypromellose, stearate ແມກນີຊຽມ, ຊິລິໂຄນດິຊິດໄຮໂດຼລິກ.
30 ເມັດ - ຕຸ່ມໂພງ (1) - ຊອງກະດານ.
30 ເມັດ - ຕຸ່ມໂພງ (2) - ຊອງກະດານ.
ລາຍລະອຽດຂອງຢາແມ່ນອີງໃສ່ ຄຳ ແນະ ນຳ ທີ່ຖືກອະນຸມັດຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້.
ການປະຕິບັດທາງດ້ານການແພດ Diabeton mv
ຢາເສບຕິດ hypoglycemic ປາກຈາກກຸ່ມຂອງ sulfonylurea ອະນຸພັນຂອງລຸ້ນທີສອງ, ເຊິ່ງແຕກຕ່າງຈາກຢາທີ່ຄ້າຍຄືກັນໂດຍການປະກົດຕົວຂອງວົງແຫວນ heterocyclic N ທີ່ມີສາຍພັນ endocyclic.
ພະຍາດເບົາຫວານ MB ຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດໂດຍການກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງ Langerhans islet. ຫຼັງຈາກການປິ່ນປົວມາເປັນເວລາ 2 ປີ, ຜູ້ປ່ວຍສ່ວນຫຼາຍບໍ່ພັດທະນາສິ່ງເສບຕິດ (ລະດັບອິນຊູລິນຫລັງເພີ່ມຂື້ນແລະຄວາມລັບຂອງ C-peptides ຍັງຄົງຢູ່).
ໃນໂລກເບົາຫວານປະເພດ 2 (ບໍ່ແມ່ນເພິ່ງພາອາໄສອິນຊູລິນ), ຢາດັ່ງກ່າວເຮັດໃຫ້ລະດັບຄວາມລັບຂອງ insulin ສູງສຸດໃນການຕອບສະ ໜອງ ຕໍ່ການໄດ້ຮັບທາດນ້ ຳ ຕານແລະຊ່ວຍເພີ່ມລະດັບຄວາມລັບຂອງອິນຊູລິນໃນໄລຍະສອງ. ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງຄວາມລັບຂອງ insulin ແມ່ນສັງເກດເຫັນໃນການຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນເນື່ອງຈາກການໄດ້ຮັບສານອາຫານແລະການບໍລິຫານນ້ ຳ ຕານ.
Gliclazide ມີຜົນກະທົບເປັນພິເສດຕໍ່ການອອກສຽງ, i.e. ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອສ່ວນປະກອບໃຫ້ອິນຊູລິນ.
ໃນເນື້ອເຍື່ອກ້າມເນື້ອ, ຜົນກະທົບຂອງ insulin ກ່ຽວກັບການດູດຊືມ glucose, ຍ້ອນການປັບປຸງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອສ່ວນປະກອບຕໍ່ອິນຊູລິນ, ແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ (+ 35%). ຜົນກະທົບຂອງ gliclazide ນີ້ສ່ວນໃຫຍ່ແມ່ນຍ້ອນວ່າມັນໄດ້ສົ່ງເສີມການປະຕິບັດຂອງ insulin ໃນ syntcase glycogen ຂອງກ້າມເນື້ອແລະເຮັດໃຫ້ເກີດການປ່ຽນແປງຫລັງການປ່ຽນແປງໃນ GLUT4 ທີ່ກ່ຽວຂ້ອງກັບ glucose.
Diabeton MB ຫຼຸດຜ່ອນການສ້າງ glucose ໃນຕັບ, ເຮັດໃຫ້ຄຸນຄ່າ glucose ໄວຂື້ນເປັນປົກກະຕິ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງມັນໃນການເຜົາຜະຫລານທາດແປ້ງ, gliclazide ປັບປຸງ microcirculation. ຢາຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດນ້ອຍ, ສົ່ງຜົນກະທົບຕໍ່ 2 ກົນໄກທີ່ອາດຈະມີສ່ວນຮ່ວມໃນການພັດທະນາອາການແຊກຊ້ອນໃນໂລກເບົາຫວານ: ການກີດຂວາງບາງສ່ວນຂອງການລວບລວມ platelet ແລະການຍຶດຕິດແລະການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງປັດໃຈການກະຕຸ້ນຂອງ platelet (beta-thromboglobulin, thromboxane B2), ເຊັ່ນດຽວກັນກັບການຟື້ນຟູຂອງ fibrinolytic ກິດຈະກໍາ endothelial vascular ແລະກິດຈະກໍາທີ່ເພີ່ມຂື້ນຂອງນັກເຄື່ອນໄຫວ plasminogen ເນື້ອເຍື່ອ.
Gliclazide ມີສານຕ້ານອະນຸມູນອິດສະຫຼະ: ມັນຊ່ວຍລົດລະດັບຂອງ peroxides lipid ໃນ plasma, ເພີ່ມກິດຈະ ກຳ ຂອງ superoxide ເມັດເລືອດແດງອອກ.
Pharmacokinetics ຂອງຢາ.
ການດູດແລະການແຈກຢາຍ
ຫຼັງຈາກກິນຢາພາຍໃນ, gliclazide ຈະຖືກດູດຊືມອອກມາຈາກລະບົບຍ່ອຍອາຫານ. ຄວາມເຂັ້ມຂົ້ນຂອງ gliclazide ໃນ plasma ເພີ່ມຂື້ນເທື່ອລະກ້າວ, ເຖິງພູພຽງ 6-12 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ການກິນບໍ່ມີຜົນຕໍ່ລະດັບຂອງການດູດຊຶມ. ຄວາມແຕກຕ່າງຂອງແຕ່ລະບຸກຄົນແມ່ນຂ້ອນຂ້າງຕໍ່າ. ຄວາມ ສຳ ພັນລະຫວ່າງປະລິມານແລະຄວາມເຂັ້ມຂຸ້ນຂອງ plasma ຂອງຢາແມ່ນການເພິ່ງພາອາໄສເວລາເປັນເສັ້ນ.
ປະລິມານ 1 ມລຕໍ່ມື້ຂອງ Diabeton MB 30 mg ໃຫ້ຄວາມເຂັ້ມຂຸ້ນ plasma ຂອງ glycazide ທີ່ມີປະສິດຕິຜົນຫຼາຍກວ່າ 24 ຊົ່ວໂມງ.
ການຜູກມັດໂປຕີນ Plasma ແມ່ນ 95%.
Gliclazide ແມ່ນ metabolized ຕົ້ນຕໍໃນຕັບ. ທາດແປ້ງທີ່ສົ່ງຜົນໃຫ້ບໍ່ມີກິດຈະ ກຳ ການຢາ.
T1 / 2 ແມ່ນປະມານ 16 ຊົ່ວໂມງ (12 ຫາ 20 ຊົ່ວໂມງ). ມັນໄດ້ຖືກຂັບຖ່າຍອອກເປັນສ່ວນໃຫຍ່ໂດຍ ໝາກ ໄຂ່ຫຼັງໃນຮູບແບບຂອງທາດແປ້ງ, ໜ້ອຍ ກວ່າ 1% - ມີປັດສະວະໃນຮູບແບບບໍ່ປ່ຽນແປງ.
ວິທີໃຊ້ຢາແລະເສັ້ນທາງການບໍລິຫານຢາ.
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງ ສຳ ລັບຜູ້ໃຫຍ່ (ລວມທັງຄົນເຈັບທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ). ປະລິມານເລີ່ມຕົ້ນທີ່ແນະ ນຳ ແມ່ນ 30 ມລກ.
ການເລືອກຢາຄວນປະຕິບັດໃຫ້ຖືກຕ້ອງຕາມລະດັບຂອງນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກເລີ່ມການປິ່ນປົວ. ການປ່ຽນປະລິມານຢາຕໍ່ໆໄປແຕ່ລະຄັ້ງອາດຈະຖືກປະຕິບັດພາຍຫຼັງຢ່າງ ໜ້ອຍ 2 ອາທິດ.
ດ້ວຍການ ບຳ ບັດຮັກສາ, ປະລິມານທີ່ໃຊ້ໃນແຕ່ລະວັນໃຫ້ ໜຶ່ງ ສາມາດຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຢ່າງມີປະສິດຕິຜົນ. ປະລິມານຢາປະ ຈຳ ວັນສາມາດແຕກຕ່າງກັນຈາກ 30 ມລກ (1 ແທັບເລັດ) ເຖິງ 90-120 ມລກ (3-4 ເມັດ.). ປະລິມານສູງສຸດຕໍ່ມື້ແມ່ນ 120 ມກ.
ຢາດັ່ງກ່າວແມ່ນກິນດ້ວຍປາກ 1 ຄັ້ງ / ມື້ໃນເວລາກິນເຂົ້າເຊົ້າ.
ຖ້າທ່ານພາດຢາ ໜຶ່ງ ຫຼືຫຼາຍກ່ວາຢາ, ທ່ານບໍ່ສາມາດໃຊ້ຢາໃນປະລິມານຕໍ່ໄປໄດ້.
ສຳ ລັບຄົນເຈັບທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວໃນເມື່ອກ່ອນ, ປະລິມານເບື້ອງຕົ້ນແມ່ນ 30 ມລກ. ຫຼັງຈາກນັ້ນ, ປະລິມານທີ່ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນຈົນກ່ວາຜົນກະທົບດ້ານການປິ່ນປົວທີ່ຕ້ອງການຈະບັນລຸ.
ໂຣກເບົາຫວານ MV ສາມາດທົດແທນເບົາຫວານໃນປະລິມານຈາກ 1 ເຖິງ 4 ເມັດ / ມື້.
ການປ່ຽນຈາກການໃຊ້ຢາໃນລະດັບທາດ ນຳ ້ຕານອື່ນໄປສູ່ໂລກເບົາຫວານ MB ບໍ່ ຈຳ ເປັນຕ້ອງມີໄລຍະເວລາປ່ຽນແປງໃດໆ. ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງຢຸດກິນຢາທີ່ມີທາດໂລຫິດຈ່ອຍແລະພຽງແຕ່ຫຼັງຈາກນັ້ນໃຫ້ສັ່ງຢາ Diabeton MB.
Diabeton MB ສາມາດໃຊ້ຮ່ວມກັບ biguanides, alpha-glucosidase inhibitors ຫຼື insulin.
ສຳ ລັບຄົນເຈັບຜູ້ສູງອາຍຸ, ປະລິມານທີ່ແນະ ນຳ ແມ່ນຄືກັນກັບຄົນເຈັບທີ່ມີອາຍຸຕ່ ຳ ກວ່າ 65 ປີ.
ຖ້າຄົນເຈັບໃນເມື່ອກ່ອນໄດ້ຮັບການປິ່ນປົວດ້ວຍ sulfonylurea ອະນຸພັນທີ່ມີ T1 / 2 ຍາວ (ຕົວຢ່າງ, chlorpropamide), ຫຼັງຈາກນັ້ນການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງ (ຄວບຄຸມລະດັບ glycemia) ແມ່ນມີຄວາມ ຈຳ ເປັນໃນເວລາ 1-2 ອາທິດເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງທາດ ນຳ ້ຕານໃນເລືອດເຊິ່ງເປັນຜົນສະທ້ອນຂອງຜົນກະທົບທີ່ຍັງເຫຼືອຂອງການປິ່ນປົວກ່ອນ ໜ້າ ນີ້.
ໃນຄົນເຈັບທີ່ມີຄວາມຜິດປົກກະຕິຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຊະນິດອ່ອນໆ (CC ຈາກ 15 ເຖິງ 80 ມລ / ນາທີ), ຢາຖືກ ກຳ ນົດໃນຂະ ໜາດ ດຽວກັນກັບຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິ.
ຜົນຂ້າງຄຽງ Diabeton mv:
ຈາກລະບົບ endocrine: ການລະລາຍເລືອດໃນເລືອດເປັນໄປໄດ້.
ໃນສ່ວນຂອງລະບົບຍ່ອຍອາຫານ: ປວດຮາກ, ຖອກທ້ອງຫລືທ້ອງຜູກແມ່ນເປັນໄປໄດ້ (ບໍ່ຄ່ອຍສັງເກດເຫັນໃນເວລາທີ່ຢາໄດ້ຖືກ ກຳ ນົດໃນຊ່ວງອາຫານ), ບໍ່ຄ່ອຍຈະ - ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນຂອງ AST, ALT, phosphatase ທີ່ເປັນດ່າງ, ໃນບາງກໍລະນີ - ໂຣກຕາເຫຼືອງ.
ຈາກລະບົບ hemopoietic: ບໍ່ຄ່ອຍ - ພະຍາດເລືອດຈາງ, leukopenia, thrombocytopenia.
ອາການແພ້: ບໍ່ຄ່ອຍ - ມີອາການຄັນ, ມີອາການຄັນ, ມີອາການຄັນ.
Contraindications ກັບຢາເສບຕິດ:
- ໂຣກເບົາຫວານປະເພດ 1 (ຂື້ນກັບອິນຊູລິນ),
- ພະຍາດເບົາຫວານ ketoacidosis, precoma ພະຍາດເບົາຫວານ, ອາການເບົາຫວານ,
ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຫຼືໂຣກຕັບອັກເສບຮ້າຍແຮງ,
- ການບໍລິຫານ miconazole ພ້ອມກັນ,
- ການໃຫ້ນົມລູກ (ການລ້ຽງລູກດ້ວຍນົມແມ່),
- ເດັກນ້ອຍແລະໄວລຸ້ນອາຍຸຕ່ ຳ ກວ່າ 18 ປີ,
- ການລະບາຍຄວາມກົດດັນຕໍ່ກັບ gliclazide ຫຼືຜູ້ທີ່ມີສ່ວນປະກອບຂອງຢາ, sulfonylurea ອະນຸພັນອື່ນໆ, sulfonylamides.
ມັນບໍ່ໄດ້ແນະນໍາໃຫ້ໃຊ້ຢາໃນການປະສົມປະສານກັບ phenylbutazone ຫຼື danazole.
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation.
ມີຂໍ້ມູນທາງຄລີນິກບໍ່ພຽງພໍໃນການປະເມີນຄວາມສ່ຽງຂອງຄວາມຜິດປົກກະຕິທີ່ອາດຈະເກີດຂື້ນແລະຜົນກະທົບຂອງ fetotoxic ເນື່ອງຈາກການໃຊ້ gliclazide ໃນລະຫວ່າງການຖືພາ. ສະນັ້ນ, ການ ນຳ ໃຊ້ MV Diabeton MV ໃນ ໝວດ ຄົນເຈັບປະເພດນີ້ຖືກ contraindicated.
ໃນເວລາທີ່ການຖືພາໄດ້ເກີດຂື້ນໃນຂະນະທີ່ກິນຢາ, ບໍ່ມີເຫດຜົນທີ່ແນ່ນອນສໍາລັບການຢຸດເຊົາຂອງມັນ. ໃນກໍລະນີດັ່ງກ່າວ, ເຊັ່ນດຽວກັນກັບກໍລະນີຂອງການຖືພາທີ່ວາງແຜນໄວ້, ຢາດັ່ງກ່າວຄວນໄດ້ຮັບການຢຸດເຊົາແລະການປິ່ນປົວຄວນສືບຕໍ່ການກະກຽມອິນຊູລິນພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງໃກ້ຊິດຂອງທຸກໆຕົວຊີ້ວັດຂອງຫ້ອງທົດລອງຂອງທາດແປ້ງທາດແປ້ງ. ນອກນັ້ນຍັງແນະ ນຳ ໃຫ້ມີການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ມັນບໍ່ໄດ້ເປັນທີ່ຮູ້ຈັກວ່າ gliclazide ຈະຖືກປ່ອຍອອກມາຈາກນົມແມ່ຫລືບໍ່, ບໍ່ມີຫຼັກຖານໃດໆກ່ຽວກັບຄວາມສ່ຽງຂອງການເປັນໂລກຕ່ອມນ້ ຳ ຕານໃນເລືອດ. ໃນເລື່ອງນີ້, ການປິ່ນປົວດ້ວຍ gliclazide ໃນໄລຍະໃຫ້ນົມລູກແມ່ນ contraindicated.
ໃນການສຶກສາກ່ຽວກັບສັດທົດລອງ, ມັນໄດ້ສະແດງໃຫ້ເຫັນວ່າ sulfonylurea ອະນຸພັນໃນປະລິມານສູງມີຜົນກະທົບ teratogenic.
ຄຳ ແນະ ນຳ ພິເສດ ສຳ ລັບໃຊ້ Diabeton mv.
ໃນເວລາທີ່ ກຳ ນົດຢາ Diabeton MB, ມັນຄວນຈະຄິດເພາະວ່າການເປັນໂລກເບົາຫວານອາດຈະເປັນຜົນມາຈາກການກິນຢາ sulfonylurea, ແລະໃນບາງກໍລະນີໃນຮູບແບບທີ່ຮຸນແຮງແລະແກ່ຍາວ, ຮຽກຮ້ອງໃຫ້ມີການບໍລິຫານໃນໂຮງ ໝໍ ແລະນ້ ຳ ຕານໃນເວລາຫຼາຍໆມື້.
ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ, ການເລືອກຄົນເຈັບຢ່າງລະມັດລະວັງແລະການເລືອກຢາແຕ່ລະຄັ້ງ, ພ້ອມທັງໃຫ້ຂໍ້ມູນຄົບຖ້ວນແກ່ຄົນເຈັບກ່ຽວກັບການປິ່ນປົວທີ່ສະ ເໜີ ແມ່ນ ຈຳ ເປັນ.
ໃນເວລາທີ່ການໃຊ້ຢາໃນເລືອດໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ຜູ້ທີ່ບໍ່ໄດ້ຮັບສານອາຫານຢ່າງພຽງພໍ, ມີສະພາບທີ່ອ່ອນເພຍໂດຍທົ່ວໄປ, ໃນຄົນເຈັບທີ່ເປັນໂຣກ adrenal ຫຼືໂຣກພູມຕ້ານທານ, ຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານແມ່ນເພີ່ມຂື້ນ.
ອາການຂອງການເປັນໂຣກເບົາຫວານແມ່ນຍາກທີ່ຈະຮັບຮູ້ໃນຜູ້ສູງອາຍຸແລະໃນຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ beta-blocker.
ເມື່ອສັ່ງຢາ MV Diabeton ໃຫ້ຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ຕ້ອງມີການຕິດຕາມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງລະມັດລະວັງ. ການຮັກສາຄວນຈະເລີ່ມຕົ້ນເທື່ອລະກ້າວແລະໃນໄລຍະ ທຳ ອິດຂອງການປິ່ນປົວມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມນ້ ຳ ຕານໃນໄວແລະຫຼັງກິນເຂົ້າ.
ພະຍາດເບົາຫວານ MB ສາມາດຖືກ ກຳ ນົດໃຫ້ສະເພາະຄົນເຈັບທີ່ໄດ້ຮັບອາຫານເປັນປະ ຈຳ ເຊິ່ງ ຈຳ ເປັນລວມທັງອາຫານເຊົ້າແລະໃຫ້ການບໍລິໂພກທາດແປ້ງທີ່ພຽງພໍ. ການເປັນໂລກເບົາຫວານມັກຈະພັດທະນາດ້ວຍອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ, ຫລັງອອກ ກຳ ລັງກາຍດົນນານຫລືແຂງແຮງ, ຫລັງດື່ມເຫຼົ້າ, ຫລືໃນຂະນະທີ່ກິນຢາຫລອກເລືອດຫລາຍໃນເວລາດຽວກັນ.
ໃນເວລາທີ່ອາການຂອງໂຣກເຍື່ອຫຸ້ມສມອງອັກເສບປະກົດວ່າ, ການຮັກສາຄວນຈະຖືກລົບກວນ. ຫຼັງຈາກຢຸດເຊົາການເປັນໂຣກເບົາຫວານ MB, ອາການເຫຼົ່ານີ້ມັກຈະຫາຍໄປ.
ໃນຄົນເຈັບທີ່ມີໂຣກຕັບອັກເສບຮ້າຍແຮງແລະ / ຫຼືຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ການປ່ຽນແປງຂອງຄຸນລັກສະນະຂອງຢາ pharmacokinetic ແລະ / ຫຼືຄຸນລັກສະນະ pharmacodynamic ຂອງ gliclazide ແມ່ນເປັນໄປໄດ້. ໂດຍສະເພາະ, ຄວາມລົ້ມເຫຼວຂອງຕັບອັກເສບຫຼືຫມາກໄຂ່ຫຼັງທີ່ຮ້າຍແຮງອາດຈະສົ່ງຜົນກະທົບຕໍ່ການແຜ່ກະຈາຍຂອງ gliclazide ໃນຮ່າງກາຍ. ຄວາມບໍ່ພຽງພໍຂອງຕັບອັກເສບຍັງສາມາດຊ່ວຍຫຼຸດຜ່ອນ glucogenesis. ຜົນກະທົບເຫຼົ່ານີ້ຈະເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາສະພາບ hypoglycemic. ການລະລາຍໃນເລືອດທີ່ພັດທະນາໃນຄົນເຈັບເຫຼົ່ານີ້ສາມາດຂ້ອນຂ້າງຍາວນານ, ໃນກໍລະນີດັ່ງກ່າວ, ການປິ່ນປົວທີ່ ເໝາະ ສົມໃນທັນທີແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃນຜູ້ປ່ວຍທີ່ໄດ້ຮັບຕົວແທນໃນລະດັບນ້ ຳ ຕານໃນເລືອດສາມາດອ່ອນເພຍໃນກໍລະນີຕໍ່ໄປນີ້: ໄຂ້, ການບາດເຈັບ, ພະຍາດຕິດຕໍ່ຫຼືການແຊກແຊງທາງການຜ່າຕັດ. ໃນສະຖານະການດັ່ງກ່າວ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງຢຸດການປິ່ນປົວດ້ວຍ Diabeton MV ແລະສັ່ງການປິ່ນປົວດ້ວຍ insulin.
ປະສິດທິຜົນຂອງ Diabeton MB (ເຊັ່ນດຽວກັນກັບຢາເສບຕິດ hypoglycemic ທາງປາກອື່ນໆ) ໃນຄົນເຈັບບາງຄົນມັກຈະຫຼຸດລົງຫຼັງຈາກໄລຍະເວລາດົນນານ. ນີ້ອາດແມ່ນຍ້ອນຄວາມຄືບ ໜ້າ ຂອງໂລກເບົາຫວານຫຼືການຕອບສະ ໜອງ ຂອງຢາຫຼຸດລົງ. ປະກົດການນີ້ເອີ້ນວ່າການຕໍ່ຕ້ານຢາເສບຕິດຂັ້ນສອງ, ເຊິ່ງຕ້ອງໄດ້ແຍກອອກຈາກຕົ້ນຕໍເມື່ອຢາຖືກ ກຳ ນົດເປັນຄັ້ງ ທຳ ອິດແລະບໍ່ໄດ້ຜົນທີ່ຄາດຫວັງ. ກ່ອນທີ່ຈະບົ່ງມະຕິຄົນເຈັບທີ່ມີຄວາມບໍ່ພຽງພໍຂັ້ນສອງໃນການປິ່ນປົວດ້ວຍຢາ, ມັນ ຈຳ ເປັນຕ້ອງປະເມີນຄວາມພຽງພໍຂອງການເລືອກປະລິມານແລະການປະຕິບັດຂອງຄົນເຈັບຕໍ່ອາຫານທີ່ໄດ້ ກຳ ນົດໄວ້.
ກ່ຽວກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍ Diabeton MB, phenylbutazone ແລະ danazole ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້. ມັນເປັນການດີກວ່າທີ່ຈະໃຊ້ NSAID ອື່ນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍ Diabeton MB, ມັນ ຈຳ ເປັນຕ້ອງປະຖິ້ມການໃຊ້ເຫຼົ້າຫຼືຢາ, ເຊິ່ງປະກອບມີເອທານອນ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ຄົນເຈັບແລະສະມາຊິກໃນຄອບຄົວຮູ້ກ່ຽວກັບຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ, ອາການແລະເງື່ອນໄຂທີ່ ອຳ ນວຍໃຫ້ແກ່ການພັດທະນາ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງອະທິບາຍວ່າການຕໍ່ຕ້ານຢາປະຖົມແລະມັດທະຍົມແມ່ນຫຍັງ. ຄົນເຈັບຕ້ອງໄດ້ຮັບການແຈ້ງບອກກ່ຽວກັບຄວາມສ່ຽງແລະຜົນປະໂຫຍດຂອງການປິ່ນປົວທີ່ໄດ້ສະ ເໜີ, ແລະມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງບອກລາວກ່ຽວກັບການປິ່ນປົວແບບອື່ນອີກ. ຄົນເຈັບຕ້ອງການຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບຄວາມ ສຳ ຄັນຂອງອາຫານທີ່ສະ ໝໍ່າ ສະ ເໝີ, ຄວາມ ຈຳ ເປັນຂອງການອອກ ກຳ ລັງກາຍເປັນປົກກະຕິແລະຕິດຕາມກວດກາຕົວຊີ້ວັດທາດນ້ ຳ ຕານໃນເລືອດແລະຍ່ຽວ
ການກວດສອບຫ້ອງທົດລອງ
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງ ກຳ ນົດລະດັບຂອງ glucose ແລະ glycosylated hemoglobin ໃນເລືອດ, ທາດ glucose ໃນນໍ້າຍ່ຽວ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ
ຄົນເຈັບຄວນຮັບຮູ້ກ່ຽວກັບອາການຂອງການເປັນໂລກເບົາຫວານແລະໃຊ້ຄວາມລະມັດລະວັງໃນເວລາຂັບຂີ່ຫຼືປະຕິບັດວຽກທີ່ຕ້ອງການອັດຕາປະຕິກິລິຍາທາງຈິດຕະສາດສູງ.
ການກິນຢາຫຼາຍເກີນໄປ:
ອາການ: ໂລກລະລາຍໃນເລືອດ, ໃນກໍລະນີທີ່ຮຸນແຮງ - ປະກອບດ້ວຍສະຕິ, ຊັກແລະພະຍາດທາງປະສາດອື່ນໆ.
ການຮັກສາ: ອາການທີ່ເປັນໂຣກຕ່ ຳ ໃນລະດັບປານກາງໄດ້ຖືກແກ້ໄຂໂດຍການກິນຄາໂບໄຮເດຣດ, ເລືອກຂະ ໜາດ ແລະ / ຫຼືປ່ຽນອາຫານ. ຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບສະພາບຂອງຄົນເຈັບຈົນກວ່າທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມຮັບປະກັນວ່າສຸຂະພາບຂອງຄົນເຈັບຈະບໍ່ຕົກຢູ່ໃນອັນຕະລາຍ. ໃນສະພາບທີ່ຮຸນແຮງ, ຕ້ອງມີການປິ່ນປົວສຸກເສີນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີ.
ຖ້າມີອາການເລືອດຈາງໃນສະ ໝອງ ຖືກສົງໃສຫລືກວດຫາໂຣກ, ຄົນເຈັບຈະໄດ້ຮັບການສັກດ້ວຍນ້ ຳ 50 ml ຢ່າງລະອຽດຂອງ dextrose (glucose) 40% iv. ຈາກນັ້ນ, ວິທີແກ້ໄຂ dextrose (glucose) 5% ຫຼາຍຂື້ນຈະຖືກຄຸ້ມຄອງຢ່າງເຂັ້ມງວດເພື່ອຮັກສາລະດັບ glucose ໃນເລືອດທີ່ ຈຳ ເປັນ. ການຕິດຕາມຢ່າງລະມັດລະວັງຄວນໄດ້ຮັບການປະຕິບັດຢ່າງ ໜ້ອຍ ໃນໄລຍະ 48 ຊົ່ວໂມງຕໍ່ໄປໃນອະນາຄົດ, ຂື້ນກັບສະພາບຂອງຄົນເຈັບ, ຄຳ ຖາມກ່ຽວກັບຄວາມ ຈຳ ເປັນໃນການຕິດຕາມກວດກາຕໍ່ ໜ້າ ທີ່ ສຳ ຄັນຂອງຄົນເຈັບຄວນໄດ້ຮັບການຕັດສິນໃຈ.
ໃນຄົນເຈັບທີ່ເປັນພະຍາດຕັບ, ການ ກຳ ຈັດ plasma ຂອງ gliclazide ອາດຈະມີການຊັກຊ້າ. Dialysis ແມ່ນປົກກະຕິແລ້ວບໍ່ໄດ້ຖືກປະຕິບັດສໍາລັບຄົນເຈັບດັ່ງກ່າວເນື່ອງຈາກວ່າມີການຜູກມັດທີ່ຊັດເຈນຂອງ gliclazide ກັບໂປຕີນ plasma.
ປະຕິ ສຳ ພັນຂອງໂຣກເບົາຫວານ MV ກັບຢາອື່ນໆ.
ຢາທີ່ເສີມຂະຫຍາຍຜົນກະທົບຂອງ Diabeton MB
ການໃຊ້ Diabeton MB ພ້ອມໆກັນກັບ miconazole (ສຳ ລັບການ ນຳ ໃຊ້ຢ່າງເປັນລະບົບ) ຊ່ວຍເພີ່ມການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງການເປັນໂລກເບົາຫວານສູງເຖິງຂັ້ນເສຍສະຕິ.
ການປະສົມບໍ່ໄດ້ແນະ ນຳ
Phenylbutazone (ສຳ ລັບການ ນຳ ໃຊ້ເປັນລະບົບ) ຊ່ວຍເພີ່ມປະສິດຕິພາບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງ sulfonylurea, ທົດແທນພັນທະບັດຂອງພວກເຂົາດ້ວຍໂປຣຕີນ plasma ແລະ / ຫຼືຊ້າຂອງພວກມັນອອກຈາກຮ່າງກາຍ.
ດ້ວຍການໃຊ້ຢາ Diabeton MB, ການໃຊ້ສານພ້ອມທັງເອທານອນແລະທາດເອທານອນເພີ່ມຂື້ນໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ຊ່ວຍຢັບຢັ້ງປະຕິກິລິຍາທີ່ຊົດເຊີຍ, ແລະສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາອາການໂລກເລືອດຈາງ.
ຂໍ້ຄວນລະວັງພິເສດ
ການໃຊ້ beta-blockers ພ້ອມກັນປົກປິດບາງອາການຂອງການເປັນໂລກເບົາຫວານ, ເຊັ່ນ: palpitations ແລະ tachycardia. ຕົວເລືອກ beta-blockers ທີ່ບໍ່ເລືອກຫຼາຍທີ່ສຸດຈະເພີ່ມຄວາມຖີ່ແລະຄວາມຮຸນແຮງຂອງການເປັນໂລກເບົາຫວານ.
Fluconazole ເພີ່ມໄລຍະເວລາຂອງ T1 / 2 sulfonylureas ແລະເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານ.
ການໃຊ້ ACE inhibitors ທີ່ໃຊ້ພ້ອມກັນ (captopril, enalapril) ສາມາດເຮັດໃຫ້ຜົນກະທົບທີ່ຫຼັ່ງໄຫຼຂອງ sulfonylurea ໄດ້ຮັບຜົນກະທົບທີ່ຮ້າຍແຮງຂື້ນ (ອີງຕາມທິດສະດີ ໜຶ່ງ, ຄວາມທົນທານຂອງນ້ ຳ ຕານແມ່ນຖືກປັບປຸງດ້ວຍການຫຼຸດລົງຂອງຄວາມຕ້ອງການຂອງອິນຊູລິນ). ປະຕິກິລິຍາຕ່ອມນ້ ຳ ຕານແມ່ນຫາຍາກ.
ຢາທີ່ເຮັດໃຫ້ຜົນກະທົບຂອງໂຣກເບົາຫວານ MV ອ່ອນແອລົງ
ການປະສົມບໍ່ໄດ້ແນະ ນຳ
ດ້ວຍການໃຊ້ພ້ອມກັນກັບ danazol, ການຫຼຸດລົງຂອງປະສິດທິພາບຂອງ Diabeton MB ແມ່ນເປັນໄປໄດ້.
ຂໍ້ຄວນລະວັງພິເສດ
ການໃຊ້ Diabeton MB ປະສົມປະສານກັບ chlorpromazine ໃນປະລິມານສູງ (ຫຼາຍກ່ວາ 100 ມລກ / ມື້) ສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນເນື່ອງຈາກຄວາມລັບຂອງ insulin ຫຼຸດລົງ.
ດ້ວຍການໃຊ້ GCS ພ້ອມໆກັນ (ສຳ ລັບການ ນຳ ໃຊ້ທີ່ເປັນລະບົບ, ພາຍນອກແລະທ້ອງຖິ່ນ) ແລະ tetracosactides, ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນພ້ອມກັບການພັດທະນາ ketoacidosis ທີ່ເປັນໄປໄດ້ (ການຫຼຸດລົງຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານພາຍໃຕ້ອິດທິພົນຂອງ GCS).
ດ້ວຍການໃຊ້ Diabeton MB ພ້ອມໆກັນກັບໂປຼແຊດສະຕິນ, ໂປຼຕີນຈາກໂຣກເບົາຫວານໃນປະລິມານສູງຄວນ ຄຳ ນຶງເຖິງ.
ເມື່ອໃຊ້ຮ່ວມກັນ, ຢາກະຕຸ້ນ 2-adrenoreceptor (ສຳ ລັບການ ນຳ ໃຊ້ທີ່ເປັນລະບົບ) - ritodrin, salbutamol, terbutaline ເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດ (ການຕິດຕາມຕົນເອງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດຄວນໃຫ້, ຖ້າ ຈຳ ເປັນ, ການໂອນຄົນເຈັບໄປອິນຊູລິນອາດຈະເປັນສິ່ງ ຈຳ ເປັນ).
ຖ້າ ຈຳ ເປັນ, ການ ນຳ ໃຊ້ການປະສົມປະສານຂ້າງເທິງນີ້ສາມາດຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້. ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງເພີ່ມປະລິມານຢາ Diabeton MB ທັງໃນໄລຍະຂອງການປິ່ນປົວແບບປະສົມປະສານແລະຫຼັງຈາກຢຸດຢາເພີ່ມເຕີມ.
ປ່ອຍແບບຟອມແລະສ່ວນປະກອບ
ແບບຟອມໃຫ້ໃຊ້ - ລຸ້ນປ່ອຍຕົວທີ່ຖືກປ່ຽນແປງ.
ສ່ວນປະກອບຕໍ່ 1 ເມັດ:
- ສານທີ່ໃຊ້ໄດ້: Gliclazide - 60.0 ມລກ.
- ຂໍ້ສະຫຼຸບ: lactose monohydrate 71.36 ມກ, maltodextrin 22.0 ມລກ, hypromellose 100 cP. 160.0 ມລກ, ແມກນີຊຽມ stearate 1,6 ມລກ, ຊິລິໂຄນ dioxide colloidal anhydrous ຂາດນໍ້າໄດ້ 5,04 ມກ.
ແພດການຢາ
Gliclazide ແມ່ນທາດ sulfonylurea, ເຊິ່ງເປັນຢາທາງປາກ hypoglycemic ທີ່ແຕກຕ່າງຈາກຢາທີ່ຄ້າຍຄືກັນໂດຍການມີແຫວນ heterocyclic ທີ່ມີ N ທີ່ມີສາຍພັນ endocyclic.
Glyclazide ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງໂດຍການກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງທົດລອງຂອງກຸ່ມນ້ອຍໆຂອງ Langerhans. ການເພີ່ມຂື້ນຂອງລະດັບຂອງອິນຊູລິນຫລັງແລະ C-peptide ຍັງຄົງຢູ່ພາຍຫຼັງ 2 ປີຂອງການປິ່ນປົວ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ, gliclazide ມີຜົນກະທົບ hemovascular.
ຜົນກະທົບຂອງ Hemovascular
Glyclazide ຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງເສັ້ນເລືອດຂະ ໜາດ ນ້ອຍ, ມີອິດທິພົນຕໍ່ກົນໄກທີ່ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນໃນໂລກເບົາຫວານ: ການກີດຂວາງບາງສ່ວນຂອງການລວບລວມ platelet ແລະການຍຶດຕິດແລະການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງປັດໃຈການກະຕຸ້ນຂອງ platelet (beta-thromboglobulin, thromboxane B2), ເຊັ່ນດຽວກັນກັບການຟື້ນຟູກິດຈະ ກຳ ຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ກິດຈະກໍາທີ່ເພີ່ມຂຶ້ນຂອງການເຄື່ອນໄຫວ plasminogen ເນື້ອເຍື່ອ.
ການດູດ
ຫຼັງຈາກການບໍລິຫານທາງປາກ, gliclazide ແມ່ນດູດຊືມ ໝົດ. ຄວາມເຂັ້ມຂົ້ນຂອງ gliclazide ໃນ plasma ໃນເລືອດເພີ່ມຂື້ນເທື່ອລະກ້າວໃນໄລຍະ 6 ຊົ່ວໂມງ ທຳ ອິດ, ລະດັບຂອງພູພຽງແມ່ນຮັກສາຈາກ 6 ຫາ 12 ຊົ່ວໂມງ.
ຄວາມແຕກຕ່າງຂອງແຕ່ລະບຸກຄົນແມ່ນຕໍ່າ. ການກິນບໍ່ໄດ້ສົ່ງຜົນກະທົບຕໍ່ອັດຕາຫລືຂອບເຂດຂອງການດູດຊືມຂອງ gliclazide.
ການເຜົາຜານອາຫານ
Gliclazide ແມ່ນ metabolized ຕົ້ນຕໍໃນຕັບ. ບໍ່ມີທາດແປ້ງທີ່ມີການເຄື່ອນໄຫວໃນ plasma.
Glyclazide ສ່ວນໃຫຍ່ແມ່ນຖືກຂັບຖ່າຍໂດຍ ໜິ້ວ ໄຂ່ຫຼັງ: ການຂັບຖ່າຍແມ່ນປະຕິບັດໃນຮູບແບບຂອງການຍ່ອຍອາຫານ, ໜ້ອຍ ກວ່າ 1% ແມ່ນຖ່າຍທອດອອກຈາກ ໜິ້ວ ໄຂ່ຫຼັງທີ່ບໍ່ມີການປ່ຽນແປງ, ຊີວິດເຄິ່ງຂອງ gliclazide ແມ່ນສະເລ່ຍແຕ່ 12 - 20 ຊົ່ວໂມງ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ຢາປົວພະຍາດເບົາຫວານ MV 60 ມລກໄດ້ຖືກ ກຳ ນົດໃຫ້ຜູ້ປ່ວຍອາຍຸ 18 ປີຂຶ້ນໄປ ສຳ ລັບການປິ່ນປົວສະພາບດັ່ງຕໍ່ໄປນີ້:
- ໂຣກເບົາຫວານປະເພດ 2 ທີ່ມີປະສິດຕິຜົນບໍ່ພຽງພໍຂອງການ ບຳ ບັດອາຫານ, ການອອກ ກຳ ລັງກາຍແລະການສູນເສຍນ້ ຳ ໜັກ.
- ການປ້ອງກັນອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ: ການຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງໂຣກ microvascular (nephropathy, retinopathy) ແລະໂຣກ macrovascular (ໂຣກ myocardial infarction, stroke) ໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະເພດ 2 ໂດຍການຄວບຄຸມ glycemic ຢ່າງເຂັ້ມຂຸ້ນ.
ປະລິມານຢາແລະການບໍລິຫານ
ຢານີ້ຖືກສັ່ງໃຫ້ໃຊ້ກັບຜູ້ໃຫຍ່ເທົ່ານັ້ນ!
ປະລິມານທີ່ແນະ ນຳ ແມ່ນໃຫ້ກິນທາງປາກ, 1 ຄັ້ງທີ່ມັກໃນເວລາກິນເຂົ້າເຊົ້າ. ປະລິມານປະ ຈຳ ວັນອາດຈະແມ່ນ 30 -120 ມລກ (1/2 -2 ເມັດ) ໃນ ໜຶ່ງ ຄັ້ງ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ກືນແທັບເລັດຫລືເຄິ່ງເມັດທັງ ໝົດ ໂດຍບໍ່ຕ້ອງໂກງຫລືປວດ.
ຖ້າທ່ານພາດຢາ ໜຶ່ງ ຫຼືຫຼາຍກ່ວາຢາ, ທ່ານບໍ່ສາມາດກິນໃນປະລິມານທີ່ສູງກວ່າຄັ້ງຕໍ່ໄປ, ປະລິມານທີ່ຂາດໄປຄວນໄດ້ຮັບໃນມື້ຕໍ່ມາ.
ເຊັ່ນດຽວກັນກັບຢາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດອື່ນໆ, ປະລິມານຂອງຢາໃນແຕ່ລະກໍລະນີຕ້ອງໄດ້ຮັບການຄັດເລືອກຂື້ນກັບຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະ HbAlc.
ປະລິມານໃນເບື້ອງຕົ້ນ
ປະລິມານທີ່ແນະ ນຳ ໃນເບື້ອງຕົ້ນ (ລວມທັງຜູ້ປ່ວຍຜູ້ສູງອາຍຸ 30 ມລກຕໍ່ມື້ (1/2 ເມັດ).
ໃນກໍລະນີທີ່ມີການຄວບຄຸມຢ່າງພຽງພໍ, ຢາໃນປະລິມານນີ້ສາມາດໃຊ້ໃນການ ບຳ ບັດຮັກສາ. ດ້ວຍການຄວບຄຸມ glycemic ທີ່ບໍ່ພຽງພໍ, ປະລິມານປະ ຈຳ ວັນຂອງຢາສາມາດເພີ່ມເປັນ ລຳ ດັບເປັນ 60, 90 ຫຼື 120 ມລກ.
ການເພີ່ມປະລິມານແມ່ນເປັນໄປໄດ້ບໍ່ກ່ອນໄວກວ່າ 1 ເດືອນຂອງການປິ່ນປົວດ້ວຍຢາໃນປະລິມານທີ່ໄດ້ ກຳ ນົດໄວ້ກ່ອນ ໜ້າ ນີ້. ຂໍ້ຍົກເວັ້ນແມ່ນຄົນເຈັບທີ່ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດບໍ່ໄດ້ຫຼຸດລົງຫຼັງຈາກການປິ່ນປົວ 2 ອາທິດ. ໃນກໍລະນີດັ່ງກ່າວ, ປະລິມານຢາອາດຈະເພີ່ມຂື້ນ 2 ອາທິດຫຼັງຈາກການເລີ່ມຕົ້ນຂອງການບໍລິຫານ.
ປະລິມານປະ ຈຳ ວັນທີ່ແນະ ນຳ ໃຫ້ສູງສຸດແມ່ນຢາ 120 ມກ.
ຢາເມັດDiabeton® MV 1 ເມັດທີ່ມີການປ່ຽນລຸ້ນ 60 ມລກຖືກແກ້ໄຂທຽບເທົ່າກັບຢາເມັດDiabeton® MV 2 ເມັດດ້ວຍການປ່ອຍ 30 ມລກ. ການປະກົດຕົວຂອງ notch ໃນແທັບເລັດ 60 ມລກຊ່ວຍໃຫ້ທ່ານແບ່ງເມັດແລະໃຫ້ກິນມື້ລະ 30 ມລ (1/2 ເມັດ 60 ມລກ), ແລະຖ້າ ຈຳ ເປັນ 90 ມລກ (1 ເມັດແລະ 1/2 ເມັດ 60 ມລກ).
ການປ່ຽນຈາກຕົວແທນການຄວບຄຸມທາດໂປຼຕີນໃນເລືອດໄປຫາເບົາຫວານ MV 60 ມລກ
Diabeton®: ຢາເມັດ MV ທີ່ມີການປ່ອຍ 60 ມລກທີ່ຖືກປັບປ່ຽນ ໃໝ່ ສາມາດໃຊ້ແທນຢາເສບຕິດທາດ ນຳ ້ຕານໃນເລືອດ ສຳ ລັບການບໍລິຫານທາງປາກ. ໃນເວລາທີ່ໂອນຍ້າຍຄົນເຈັບທີ່ໄດ້ຮັບຢາ hypoglycemic ອື່ນໆສໍາລັບການບໍລິຫານທາງປາກກັບDiabeton® MV, ປະລິມານແລະຊີວິດເຄິ່ງຊີວິດຂອງພວກເຂົາຄວນໄດ້ຮັບການພິຈາລະນາ. ຕາມກົດລະບຽບ, ໄລຍະເວລາການປ່ຽນແປງແມ່ນບໍ່ຕ້ອງການ. ປະລິມານໃນເບື້ອງຕົ້ນຄວນຈະແມ່ນ 30 ມລກແລະຈາກນັ້ນກໍ່ໃຫ້ສັກເປັນສ່ວນ ໜຶ່ງ ຂື້ນກັບຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໃນເວລາທີ່Diabeton® MV ຖືກທົດແທນດ້ວຍ sulfonylurea ອະນຸພັນທີ່ມີໄລຍະເວລາເຄິ່ງ ໜຶ່ງ ຂອງຊີວິດເພື່ອຫລີກລ້ຽງການລະລາຍໃນເລືອດທີ່ເກີດຈາກຜົນກະທົບເພີ່ມຂອງຕົວແທນ hypoglycemic ສອງ, ທ່ານສາມາດຢຸດເຊົາກິນຢາໄດ້ຫຼາຍມື້.
ປະລິມານໃນເບື້ອງຕົ້ນຂອງຢາDiabeton® MV ກໍ່ແມ່ນ 30 mg (1/2 ເມັດ 60 ມລກ) ແລະຖ້າ ຈຳ ເປັນກໍ່ສາມາດເພີ່ມຂື້ນໃນອະນາຄົດ, ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ.
ຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ
ໃນຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນໂລກເບົາຫວານ (ໂພຊະນາການທີ່ບໍ່ພຽງພໍຫລືບໍ່ສົມດຸນ, ຄວາມຜິດປົກກະຕິຂອງໂຣກ endocrine ທີ່ໄດ້ຮັບການຊົດເຊີຍຢ່າງຮ້າຍແຮງຫຼືບໍ່ດີ: ພະຍາດທີ່ບໍ່ພຽງພໍ adrenalituitary, hypothyroidism, ການຖອນ glucocorticosteroids (GCS) ຫຼັງຈາກການໃຊ້ເວລາດົນແລະ / ຫຼືການບໍລິຫານໃນປະລິມານສູງ, ພະຍາດຮ້າຍແຮງຂອງລະບົບ cardiovascular. ລະບົບຕ່າງໆ - ພະຍາດຫົວໃຈຫຼອດເລືອດຮຸນແຮງ, atherosclerosis ຮ້າຍແຮງຂອງເສັ້ນໂລຫິດແດງ carotid, atherosclerosis ທົ່ວໄປ), ມັນໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ປະລິມານຕໍາ່ສຸດ (30 ມລກ) ຂອງຢາ Diabeton® MV.
ການປ້ອງກັນໂຣກເບົາຫວານ
ເພື່ອບັນລຸການຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນ, ທ່ານສາມາດເພີ່ມປະລິມານຢາDiabeton® MV ຂື້ນເປັນ 120 mg / ມື້, ນອກ ເໜືອ ຈາກອາຫານແລະການອອກ ກຳ ລັງກາຍ, ເພື່ອບັນລຸລະດັບເປົ້າ ໝາຍ ຂອງ HbAlc. ຈົ່ງຈື່ ຈຳ ໄວ້ວ່າຄວາມສ່ຽງທີ່ຈະພັດທະນາການເປັນໂລກເບົາຫວານ. ນອກຈາກນັ້ນ, ຢາອື່ນໆທີ່ມີທາດໂປຣຕີນໃນເລືອດເຊັ່ນ: ຢາ metformin, ຕົວຍັບຍັ້ງການ alpha-glucosidase, hyazolidinedione ອະນຸພັນຫລືອິນຊູລິນສາມາດເພີ່ມເຂົ້າໃນການປິ່ນປົວ.
ການໃຊ້ຢາໃນລະຫວ່າງການຖືພາແລະການດູດນົມ
ບໍ່ມີຂໍ້ມູນໃດໆກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການໃຊ້ຢາເມັດ Diabeton MV ໃນລະຫວ່າງໄລຍະເວລາຂອງການມີເພດ ສຳ ພັນໂດຍແມ່ຍິງ. ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າການສຶກສາກ່ຽວກັບສັດຍັງບໍ່ທັນໄດ້ຢືນຢັນຜົນກະທົບຂອງ teratogenic ແລະ embryotoxic ກ່ຽວກັບລູກໃນທ້ອງ, ຢານີ້ຖືກ contraindicated ເພື່ອປິ່ນປົວແມ່ຍິງຖືພາ. ຖ້າກວດພົບໂຣກເບົາຫວານໃນແມ່ຍິງໃນລະຫວ່າງການຖືພາ, ຄົນເຈັບຈະຖືກເລືອກເອົາວິທີແກ້ໄຂທາງເລືອກອື່ນເຊິ່ງຈະເປັນອັນຕະລາຍ ໜ້ອຍ ຕໍ່ລູກໃນທ້ອງ. ໃນກໍລະນີນີ້, ທ່ານຫມໍຕິດຕາມເບິ່ງສະພາບທົ່ວໄປຂອງແມ່ຍິງຢ່າງຕໍ່ເນື່ອງ.
ຖ້າແມ່ຍິງໄດ້ຮັບການປິ່ນປົວດ້ວຍໂຣກເບົາຫວານ MV, ແລະການຖືພາໄດ້ເລີ່ມຕົ້ນແລ້ວ, ການປິ່ນປົວຄວນຢຸດເຊົາທັນທີແລະປຶກສາທ່ານ ໝໍ, ໃຫ້ແນ່ໃຈວ່າຈະແຈ້ງກ່ຽວກັບການກິນຢາ.
ການໃຊ້ຢາໃນເລືອດໃນລະຫວ່າງການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນຖືກຫ້າມ, ເພາະວ່າສ່ວນປະກອບທີ່ຫ້າວຫັນຂອງຢາສາມາດເຈາະເຂົ້າໄປໃນນົມ, ແລະຈາກນັ້ນກໍ່ເຂົ້າໄປໃນຮ່າງກາຍຂອງເດັກ. ຖ້າ ຈຳ ເປັນ, ຄວນຢຸດເຊົາການປິ່ນປົວດ້ວຍຢາ.
ໂລກເອດສ໌ໃນເລືອດ
ຄ້າຍຄືກັບຢາຊະນິດອື່ນຂອງກຸ່ມ sulfonylurea, ຢາ Diabeton MV ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນກໍລະນີທີ່ມີຄວາມທຸກຍາກບໍ່ສະ ໝໍ່າ ສະ ເໝີ ແລະໂດຍສະເພາະຖ້າຂາດອາຫານ. ອາການທີ່ເປັນໄປໄດ້ຂອງການເປັນໂລກເບົາຫວານ: ອາການເຈັບຫົວ, ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ, ປວດຮາກ, ປວດຮາກ, ຄວາມເມື່ອຍລ້າທີ່ເພີ່ມຂຶ້ນ, ການນອນຫຼັບ, ອາການຄັນຄາຍ, ຄວາມວຸ້ນວາຍ, ການຫຼຸດຜ່ອນຄວາມສົນໃຈຫຼຸດລົງ, ປະຕິກິລິຍາຊັກຊ້າ, ອາການຊຶມເສົ້າ, ຄວາມສັບສົນ, ວິໄສທັດແລະປາກເວົ້າ, ມົວ, ອາການສັ່ນ, paresis, ການສູນເສຍການຄວບຄຸມຕົນເອງ , ຄວາມຮູ້ສຶກ ໝົດ ຫວັງ, ຄວາມຮັບຮູ້ທີ່ອ່ອນເພຍ, ວິນຫົວ, ອ່ອນເພຍ, ອາການຊັກ, bradycardia, delirium, ຫາຍໃຈຕື້ນ, ເຫງົານອນ, ສູນເສຍສະຕິດ້ວຍການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງສະຕິ, ຈົນເຖິງຄວາມຕາຍ.
ປະຕິກິລິຍາ Andrenergic ຍັງສາມາດສັງເກດໄດ້ວ່າ: ການເຫື່ອອອກຫຼາຍ, ຜິວ ໜັງ“ ໜຽວ”, ຄວາມກັງວົນໃຈ, ໂຣກຜີວ ໜັງ, ຄວາມດັນເລືອດເພີ່ມຂື້ນ, ຄວາມອຸກອັ່ງ, ຄວາມຜິດປົກກະຕິ, ແລະການຜ່າຕັດເສັ້ນປະສາດ.
ຕາມກົດລະບຽບ, ອາການຂອງການລະລາຍໃນເລືອດແມ່ນຖືກຢຸດໂດຍການກິນທາດແປ້ງ (ນໍ້າຕານ).
ການກິນຂອງຫວານແມ່ນບໍ່ມີປະສິດຕິຜົນ. ຕໍ່ກັບຄວາມເປັນມາຂອງອະນຸມູນອິດສະຫລະ sulfonylurea ອື່ນໆ, ການກັບຄືນສູ່ໂລກເອດສໃນເລືອດໄດ້ຖືກບັນທຶກໄວ້ຫຼັງຈາກການບັນເທົາທຸກຢ່າງ ສຳ ເລັດຜົນ.
ໃນການເປັນໂຣກເບົາຫວານໃນໄລຍະຍາວຫລືດົນນານ, ການຮັກສາທາງການແພດສຸກເສີນແມ່ນຊີ້ບອກ, ອາດຈະແມ່ນການເຂົ້າໂຮງ ໝໍ, ເຖິງແມ່ນວ່າຈະມີຜົນກະທົບຈາກການກິນທາດແປ້ງ.
ຜົນຂ້າງຄຽງອື່ນໆ
- ຈາກກະເພາະ ລຳ ໄສ້: ເຈັບທ້ອງ, ປວດຮາກ, ຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ. ການກິນຢາໃນລະຫວ່າງອາຫານເຊົ້າຈະຫລີກລ້ຽງອາການເຫຼົ່ານີ້ຫຼືຫຼຸດຜ່ອນອາການເຫຼົ່ານີ້.
- ໃນສ່ວນຂອງຜິວ ໜັງ ແລະເນື້ອເຍື່ອຍ່ອຍ: ຜື່ນ. ອາການຄັນ urticaria, ໂຣກຜີວ ໜັງ Quincke, erythema, ໂຣກຜີວ ໜັງ maculopapullous, ປະຕິກິລິຍາທີ່ເປັນມະເລັງ (ເຊັ່ນໂຣກ Stevens-Jones ແລະໂຣກລະບາດທີ່ເປັນພິດ).
- ອະໄວຍະວະ Hematopoietic ແລະລະບົບ lymphatic: ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ (ພະຍາດເລືອດຈາງ, leukopenia, thrombocytopenia, granulocytopenia) ແມ່ນຫາຍາກ.
- ໃນສ່ວນຂອງຕັບແລະກະເພາະ ລຳ ໄສ້: ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນຂອງເອນໄຊ“ ຕັບ” (aspartate aminotransferase (ACT), alanine aminotransferase (ALT), phosphatase ທີ່ເປັນດ່າງ), ໂລກຕັບອັກເສບ (ກໍລະນີທີ່ໂດດດ່ຽວ). ຖ້າເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບເກີດຂື້ນ, ຄວນຢຸດເຊົາການປິ່ນປົວ.
- ຈາກດ້ານຂ້າງຂອງອະໄວຍະວະຂອງວິໄສທັດ: ການລົບກວນສາຍຕາອາດຈະເກີດຂື້ນຍ້ອນການປ່ຽນແປງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ຢາ Diabeton MV 60 ມລກບໍ່ຄວນກິນພ້ອມກັນກັບ miconazole, ເພາະວ່າປະຕິກິລິຍານີ້ເຮັດໃຫ້ມີຜົນກະທົບໃນລະດັບ hypoglycemic ເພີ່ມຂຶ້ນ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂລກສະມອງເສີຍເລືອດ.
ຢານີ້ສາມາດຫຼຸດຜ່ອນຜົນກະທົບດ້ານການຮັກສາຂອງການຄຸມ ກຳ ເນີດທາງປາກ, ສະນັ້ນ, ຄົນເຈັບທີ່ໃຊ້ວິທີການປ້ອງກັນນີ້ຄວນໄດ້ຮັບການເຕືອນກ່ຽວກັບຄວາມສ່ຽງຂອງການຖືພາໂດຍບໍ່ຕ້ອງການ.
ຢາດັ່ງກ່າວບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຮ່ວມກັບຢາທີ່ປະກອບມີທາດເອທານອນເພາະວ່ານີ້ສາມາດ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງຜົນສະທ້ອນໃນເລືອດແລະການພັດທະນາຂອງໂຣກຕັບຮ້າຍແຮງ.
ເງື່ອນໄຂການພັກຜ່ອນຂອງຮ້ານຂາຍຢາ
ຢາຕໍ່ໄປນີ້ແມ່ນຄ້າຍຄືກັນຂອງຢາເສບຕິດ Diabeton MV:
- ເມັດ Glidiab
- Glidiab MV,
- Diabefarm MV,
- Gliclazide MV.
ກ່ອນທີ່ຈະທົດແທນຢາທີ່ໄດ້ ກຳ ນົດໄວ້ໂດຍການປຽບທຽບ, ຄົນເຈັບຄວນປຶກສາແພດ ໝໍ endocrinologist ຢູ່ເລື້ອຍໆ.
ຄ່າໃຊ້ຈ່າຍສະເລ່ຍຂອງຢາ Diabeton MV 60 ມລກໃນຮ້ານຂາຍຢາໃນມອດໂກແມ່ນ 150-180 ຮູເບີນຕໍ່ຊອງ (30 ເມັດ).
ແບບຟອມຢາ:
ສ່ວນປະກອບ:
ໜຶ່ງ ເມັດບັນຈຸ:
ສານທີ່ໃຊ້ໄດ້: gliclazide - 60.0 ມລກ.
ນັກປະຕິບັດງານ: lactose monohydrate 71.36 ມລກ, maltodextrin 22.0 ມລກ, hypromellose 100 cp 160.0 ມລກ, ແມກນີຊຽມ stearate 1,6 ມລກ, ຊິລິໂຄນໂດນໄຊນ໌ດີນໄຮໂດຼລິກ 5,04 ມກ.
ລາຍລະອຽດ
ເມັດສີຂາວ, biconvex, ເມັດຮູບໄຂ່ທີ່ມີໃບ notch ແລະແກະສະຫຼັກ“ DIA”“ 60” ທັງສອງດ້ານ.
ກຸ່ມແພດການຢາ:
ລະຫັດ ATX: A10BB09
ຊັບສິນທາງ PHARMACOLOGICAL
ແພດການຢາ
Glyclazide ແມ່ນທາດ sulfonylurea, ເຊິ່ງເປັນຢາທາງປາກ hypoglycemic ທີ່ແຕກຕ່າງຈາກຢາທີ່ຄ້າຍຄືກັນໂດຍການປະກົດຕົວຂອງແຫວນ heterocyclic N ທີ່ມີຄວາມຜູກພັນ endocyclic.
Gliclazide ຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງ of ຂອງບັນດາເກາະຂອງ Langerhans. ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນຫລັງແລະ C-peptide ຍັງຄົງຢູ່ພາຍຫຼັງ 2 ປີຂອງການປິ່ນປົວ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ, gliclazide ມີຜົນກະທົບ hemovascular.
ຜົນກະທົບຕໍ່ຄວາມລັບຂອງ insulin
ໃນພະຍາດເບົາຫວານປະເພດ 2, ຢາດັ່ງກ່າວຟື້ນຟູຄວາມລັບຂອງອິນຊູລິນສູງສຸດໃນການຕອບສະ ໜອງ ຕໍ່ການໄດ້ຮັບທາດນ້ ຳ ຕານແລະຊ່ວຍເພີ່ມລະດັບຄວາມລັບຂອງອິນຊູລິນໃນໄລຍະສອງ. ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງຄວາມລັບຂອງ insulin ແມ່ນສັງເກດເຫັນໃນການຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນເນື່ອງຈາກການໄດ້ຮັບສານອາຫານຫຼືການບໍລິຫານນ້ ຳ ຕານ.
ຜົນກະທົບຂອງ Hemovascular
Glyclazide ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫລອດເລືອດນ້ອຍໂດຍການມີອິດທິພົນຕໍ່ກົນໄກທີ່ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນໃນໂລກເບົາຫວານ: ການກີດຂວາງບາງສ່ວນຂອງການຮວບຮວມ platelet ແລະການຍຶດຕິດແລະການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງປັດໃຈການກະຕຸ້ນຂອງ platelet (beta-thromboglobulin, thromboxane B2), ເຊັ່ນດຽວກັນກັບການຟື້ນຟູກິດຈະກໍາ fibrinolytic ຂອງ endothelium vascular ແລະເພີ່ມກິດຈະກໍາຂອງນັກເຄື່ອນໄຫວ plasminogen ຂອງຈຸລັງ.
ການຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນໂດຍອີງໃສ່ການໃຊ້ Diabeton ® MV (HbA1c ຍຸດທະສາດຂອງການຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນລວມມີການແຕ່ງຕັ້ງຢາ Diabeton ® MV ແລະການເພີ່ມປະລິມານຂອງມັນຕໍ່ກັບພື້ນຫລັງຂອງ (ຫຼືແທນທີ່ຈະເປັນ) ການປິ່ນປົວມາດຕະຖານກ່ອນທີ່ຈະເພີ່ມການໃຊ້ຢາ hypoglycemic ອີກ (ເຊັ່ນ: metformin, ຕົວຍັບຍັ້ງ alpha-glucosidase)) thiazolidinedione derivative or insulin.) ປະລິມານປະ ຈຳ ວັນຂອງຢາ Diabeton of MV ໃນຄົນເຈັບໃນກຸ່ມຄວບຄຸມແບບສຸມແມ່ນ 103 ມລກ, ສູງສຸດໃນແຕ່ລະວັນ ປະລິມານແມ່ນ 120 ມລກ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການໃຊ້ຢາ Diabeton drug MV ໃນກຸ່ມຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນ (ຕິດຕາມ 4,8 ປີ, ສະເລ່ຍ HbA1c 6,5%) ທຽບກັບກຸ່ມຄວບຄຸມມາດຕະຖານ (ສະເລ່ຍ HbA1c 7.3%), ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ 10% ແມ່ນສະແດງໃຫ້ເຫັນ ຄວາມສ່ຽງທີ່ກ່ຽວຂ້ອງຂອງຄວາມຖີ່ຂອງການຮ່ວມກັນຂອງມະຫາພາກ - ແລະໂຣກ microvascular
ປະໂຫຍດໄດ້ບັນລຸໄດ້ໂດຍການຫຼຸດຜ່ອນຄວາມສ່ຽງທີ່ກ່ຽວຂ້ອງຢ່າງຫຼວງຫຼາຍ: ຄວາມສັບສົນຂອງ microvascular ໃຫຍ່ໂດຍ 14%, ການເລີ່ມຕົ້ນແລະຄວາມກ້າວຫນ້າຂອງໂຣກ nephropathy ໂດຍ 21%, ການເກີດຂື້ນຂອງ microalbuminuria ໂດຍ 9%, macroalbuminuria ໂດຍ 30% ແລະການພັດທະນາຂອງໂຣກຫມາກໄຂ່ຫຼັງ 11%.
ຜົນປະໂຫຍດຂອງການຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນໃນຂະນະທີ່ກິນ Diabeton ® MV ບໍ່ໄດ້ຂື້ນກັບຜົນປະໂຫຍດທີ່ບັນລຸໄດ້ດ້ວຍການປິ່ນປົວດ້ວຍພູມຕ້ານທານ.
ແພດການຢາ
ການດູດ
ຫຼັງຈາກການບໍລິຫານທາງປາກ, gliclazide ແມ່ນດູດຊືມ ໝົດ. ຄວາມເຂັ້ມຂົ້ນຂອງ gliclazide ໃນ plasma ໃນເລືອດເພີ່ມຂື້ນເທື່ອລະກ້າວໃນໄລຍະ 6 ຊົ່ວໂມງ ທຳ ອິດ, ລະດັບຂອງພູພຽງໄດ້ຖືກຮັກສາຈາກ 6 ຫາ 12 ຊົ່ວໂມງ. ຄວາມແຕກຕ່າງຂອງແຕ່ລະບຸກຄົນແມ່ນຕໍ່າ.
ການກິນອາຫານບໍ່ມີຜົນກະທົບຕໍ່ອັດຕາຫລືຂອບເຂດຂອງການດູດຊຶມຂອງ gliclazide.
ການແຈກຢາຍ
ປະມານ 95% ຂອງ glycazide ຜູກກັບໂປຣຕີນ plasma. ປະລິມານການ ຈຳ ໜ່າຍ ແມ່ນປະມານ 30 ລິດ.ການກິນຢາ Diabeton ® MV ໃນປະລິມານ 60 ມລກມື້ລະຄັ້ງຮັບປະກັນການຮັກສາລະດັບຂອງທາດ gliclazide ໃນ plasma ໃນເລືອດຫຼາຍກວ່າ 24 ຊົ່ວໂມງ.
ການເຜົາຜານອາຫານ
Gliclazide ແມ່ນ metabolized ຕົ້ນຕໍໃນຕັບ. ບໍ່ມີທາດແປ້ງທີ່ມີການເຄື່ອນໄຫວໃນ plasma.
ການປັບປຸງພັນ
Glyclazide ແມ່ນສ່ວນໃຫຍ່ແມ່ນຖືກຂັບຖ່າຍໂດຍ ໝາກ ໄຂ່ຫຼັງ: ການຂັບຖ່າຍແມ່ນປະຕິບັດໃນຮູບແບບຂອງການເຜົາຜານ, ໜ້ອຍ ກວ່າ 1% ແມ່ນອອກຈາກ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ປ່ຽນແປງ. ເຄິ່ງຊີວິດຂອງ gliclazide ແມ່ນສະເລ່ຍ 12 ຫາ 20 ຊົ່ວໂມງ.
Linearity
ສາຍພົວພັນລະຫວ່າງປະລິມານທີ່ກິນ (ສູງເຖິງ 120 ມລກ) ແລະພື້ນທີ່ທີ່ຢູ່ພາຍໃຕ້ເສັ້ນໂຄ້ງທາງ pharmacokinetic "ຄວາມເຂັ້ມຂົ້ນ - ເວລາ" ແມ່ນເປັນເສັ້ນ.
ປະຊາກອນພິເສດ
ຄົນເຖົ້າແກ່
ໃນຜູ້ສູງອາຍຸ, ບໍ່ມີການປ່ຽນແປງທີ່ສໍາຄັນໃນຕົວກໍານົດການ pharmacokinetic.
ການ ນຳ ໃຊ້ເພື່ອການ ນຳ ໃຊ້
- ໂຣກເບົາຫວານປະເພດ 2 ທີ່ມີປະສິດຕິຜົນບໍ່ພຽງພໍຂອງການ ບຳ ບັດອາຫານ, ການອອກ ກຳ ລັງກາຍແລະການສູນເສຍນ້ ຳ ໜັກ.
- ການປ້ອງກັນອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ: ການຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງໂຣກ microvascular (nephropathy, retinopathy) ແລະໂຣກ macrovascular (ໂຣກ myocardial infarction, stroke) ໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະເພດ 2 ໂດຍການຄວບຄຸມ glycemic ຢ່າງເຂັ້ມຂຸ້ນ.
- hypersensitivity ກັບ gliclazide, ອະນຸພັນ sulfonylurea ອື່ນໆ, sulfonamides ຫຼືກັບ excipients ທີ່ເປັນສ່ວນ ໜຶ່ງ ຂອງຢາ,
- ໂລກເບົາຫວານປະເພດ 1
- ພະຍາດເບົາຫວານ ketoacidosis, precoma ພະຍາດເບົາຫວານ, ເປັນໂຣກເບົາຫວານ,
- ຄວາມບໍ່ພຽງພໍຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບອັກເສບຮ້າຍແຮງ (ໃນກໍລະນີເຫຼົ່ານີ້, ແນະ ນຳ ໃຫ້ໃຊ້ອິນຊູລິນ),
- ກິນຢາ miconazole (ເບິ່ງພາກສ່ວນ "ປະຕິກິລິຍາກັບຢາອື່ນໆ"),
- ໄລຍະຖືພາແລະ lactation (ເບິ່ງພາກ "ໄລຍະຖືພາແລະໄລຍະດູດນົມ"),
- ອາຍຸຮອດ 18 ປີ.
ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ຖືກນໍາໃຊ້ໃນການປະສົມປະສານກັບ phenylbutazone ຫຼື danazole (ເບິ່ງພາກ "ການພົວພັນກັບຢາອື່ນໆ").
ດ້ວຍຄວາມລະມັດລະວັງ
ຜູ້ສູງອາຍຸ, ໂພຊະນາການບໍ່ສະຫມໍ່າສະເຫມີແລະ / ຫຼືບໍ່ສົມດຸນ, ການຂາດທາດ glucose-6-phosphate dehydrogenase, ພະຍາດຮ້າຍແຮງຂອງລະບົບ cardiovascular, hypothyroidism, ຄວາມບໍ່ພຽງພໍ adrenal ຫຼື pituitary, renal ແລະ / ຫຼືຄວາມລົ້ມເຫຼວຂອງຕັບ, ການປິ່ນປົວທີ່ຍາວນານດ້ວຍ glucocorticosteroids (GCS), ໂລກກີນເຫລົ້າຫລາຍ.
ອາຫານເສີມແລະອາຫານສັດທີ່ດີທີ່ສຸດ
ການຖືພາ
ບໍ່ມີປະສົບການກ່ຽວກັບ gliclazide ໃນລະຫວ່າງການຖືພາ. ຂໍ້ມູນກ່ຽວກັບການ ນຳ ໃຊ້ສານຊູນຟູຣີນອື່ນໆທີ່ໃຊ້ໃນເວລາຖືພາແມ່ນມີ ຈຳ ກັດ.
ໃນການສຶກສາກ່ຽວກັບສັດໃນຫ້ອງທົດລອງ, ຜົນກະທົບ teratogenic ຂອງ gliclazide ບໍ່ໄດ້ຖືກລະບຸ.
ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການຜິດປົກກະຕິຂອງການເກີດຂື້ນ, ການຄວບຄຸມທີ່ດີທີ່ສຸດ (ການປິ່ນປົວທີ່ເຫມາະສົມ) ຂອງໂຣກເບົາຫວານແມ່ນມີຄວາມ ຈຳ ເປັນ. ຢາເສບຕິດ hypoglycemic ປາກໃນລະຫວ່າງການຖືພາບໍ່ໄດ້ຖືກນໍາໃຊ້.
Insulin ແມ່ນຢາທີ່ເປັນທາງເລືອກໃນການປິ່ນປົວໂຣກເບົາຫວານໃນແມ່ຍິງຖືພາ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ທົດແທນການກິນຢາທີ່ມີທາດການຊືມເສົ້າໃນປາກດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນທັງໃນກໍລະນີຂອງການຖືພາທີ່ວາງແຜນໄວ້, ແລະຖ້າການຖືພາໄດ້ເກີດຂື້ນໃນຂະນະທີ່ກິນຢາ.
ການດູດນົມ
ໂດຍ ຄຳ ນຶງເຖິງການຂາດຂໍ້ມູນກ່ຽວກັບການໄດ້ຮັບທາດ gliclazide ໃນນົມແມ່ແລະຄວາມສ່ຽງໃນການພັດທະນາການເປັນໂລກເບົາຫວານໃນຮ່າງກາຍ, ການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນມີຄວາມປົນເປື້ອນໃນໄລຍະການປິ່ນປົວດ້ວຍຢາ.
ຄວາມຫຼາກຫຼາຍແລະການຄຸ້ມຄອງ
ລົດພຽງແຕ່ແມ່ນໃຊ້ ສຳ ລັບການຮັກສາຄວາມລັບເທົ່ານັ້ນ.
ປະລິມານທີ່ແນະ ນຳ ຄວນໄດ້ຮັບປະຕິບັດທາງປາກ, 1 ຄັ້ງຕໍ່ມື້, ດີກວ່າໃນຊ່ວງອາຫານເຊົ້າ.
ປະລິມານປະ ຈຳ ວັນອາດຈະແມ່ນ 30-120 ມລກ (1 /2 -2 ເມັດ) ໃນຄັ້ງດຽວ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ກືນແທັບເລັດຫລືເຄິ່ງເມັດທັງ ໝົດ ໂດຍບໍ່ຕ້ອງໂກງຫລືປວດ.
ຖ້າທ່ານພາດຢາ ໜຶ່ງ ຫຼືຫຼາຍກ່ວາຢາ, ທ່ານບໍ່ສາມາດກິນໃນປະລິມານທີ່ສູງກວ່າຄັ້ງຕໍ່ໄປ, ປະລິມານທີ່ຂາດໄປຄວນໄດ້ຮັບໃນມື້ຕໍ່ມາ.
ເຊັ່ນດຽວກັນກັບຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດອື່ນໆ, ປະລິມານຂອງຢາໃນແຕ່ລະກໍລະນີຕ້ອງໄດ້ຮັບການຄັດເລືອກເປັນສ່ວນບຸກຄົນ, ຂື້ນກັບຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະ HbA1c.
ປະລິມານເບື້ອງຕົ້ນ
ປະລິມານທີ່ແນະ ນຳ ໃນເບື້ອງຕົ້ນ (ລວມທັງຄົນເຈັບຜູ້ສູງອາຍຸ, ≥ 65 ປີ) ແມ່ນ 30 ມລກຕໍ່ມື້ (1 /2 ເມັດ).
ໃນກໍລະນີທີ່ມີການຄວບຄຸມຢ່າງພຽງພໍ, ຢາໃນປະລິມານນີ້ສາມາດໃຊ້ໃນການ ບຳ ບັດຮັກສາ. ດ້ວຍການຄວບຄຸມ glycemic ທີ່ບໍ່ພຽງພໍ, ປະລິມານປະ ຈຳ ວັນຂອງຢາສາມາດເພີ່ມເປັນ ລຳ ດັບເປັນ 60, 90 ຫຼື 120 ມລກ.
ການເພີ່ມປະລິມານແມ່ນເປັນໄປໄດ້ບໍ່ກ່ອນໄວກວ່າ 1 ເດືອນຂອງການປິ່ນປົວດ້ວຍຢາໃນປະລິມານທີ່ໄດ້ ກຳ ນົດໄວ້ກ່ອນ ໜ້າ ນີ້. ຂໍ້ຍົກເວັ້ນແມ່ນຄົນເຈັບທີ່ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດບໍ່ໄດ້ຫຼຸດລົງຫຼັງຈາກການປິ່ນປົວ 2 ອາທິດ. ໃນກໍລະນີດັ່ງກ່າວ, ປະລິມານຢາອາດຈະເພີ່ມຂື້ນ 2 ອາທິດຫຼັງຈາກການເລີ່ມຕົ້ນຂອງການບໍລິຫານ.
ປະລິມານປະ ຈຳ ວັນທີ່ແນະ ນຳ ໃຫ້ສູງສຸດແມ່ນຢາ 120 ມກ.
ຢາເມັດເບົາຫວານ 1 ເມັດ®ຢາເມັດ MV ທີ່ມີການປ່ຽນລຸ້ນ 60 ມລກ, ທຽບເທົ່າກັບເບົາຫວານ 2 ເມັດ tablets ຢາເມັດ MV ພ້ອມລຸ້ນປ່ອຍ 30 ມລກ. ການປະກົດຕົວຂອງ notch ໃນແທັບເລັດ 60 ມລກຊ່ວຍໃຫ້ທ່ານແບ່ງແທັບເລັດແລະແບ່ງປະລິມານ 30 ມລກຕໍ່ມື້ (1 /2 ເມັດ 60 ມລກ), ແລະຖ້າ ຈຳ ເປັນ 90 ມລກ (1 ແລະ 1 /2 ເມັດ 60 ມລ).
ການຫັນປ່ຽນຈາກການ ນຳ ໃຊ້ຢາເບົາຫວານ of ເມັດຂອງ 80 ມລກເຂົ້າໄປໃນຢາທີ່ເປັນພະຍາດເບົາຫວານ tablets ຢາເມັດ MV ດ້ວຍການປ່ອຍລຸ້ນ 60 ມກ. ຢາ 1 ມລກຂອງ Diabeton ® 80 ມລກສາມາດທົດແທນໄດ້ 1/12 ຢາເມັດທີ່ມີການປ່ອຍຕົວ Diabeton ® MV 60 ມລກ. ເມື່ອໂອນຄົນເຈັບຈາກ Diabeton ® 80 ມລກໄປເປັນໂລກເບົາຫວານ® MV, ຄວນຄວບຄຸມ glycemic ຢ່າງລະມັດລະວັງ.
ການປ່ຽນຈາກການໃຊ້ຢາໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດໃຫ້ເປັນຢາ Diabeton drug MV ຊະນິດເມັດພ້ອມກັບລຸ້ນ 60 ມລກ
ຢາທີ່ເປັນໂຣກເບົາຫວານ tablets MV ທີ່ມີການປ່ອຍ 60 ມລກທີ່ຖືກດັດແກ້ສາມາດໃຊ້ແທນຢາອື່ນທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ ສຳ ລັບການບໍລິຫານທາງປາກ. ໃນເວລາທີ່ໂອນຍ້າຍຄົນເຈັບທີ່ໄດ້ຮັບຢາ hypoglycemic ອື່ນໆສໍາລັບການບໍລິຫານທາງປາກໃຫ້ Diabeton ® MV, ປະລິມານແລະຊີວິດເຄິ່ງຊີວິດຂອງພວກເຂົາຄວນໄດ້ຮັບການພິຈາລະນາ. ຕາມກົດລະບຽບ, ໄລຍະເວລາການປ່ຽນແປງແມ່ນບໍ່ຕ້ອງການ. ປະລິມານໃນເບື້ອງຕົ້ນຄວນຈະແມ່ນ 30 ມລກແລະຈາກນັ້ນກໍ່ໃຫ້ສັກເປັນສ່ວນ ໜຶ່ງ ຂື້ນກັບຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ໃນເວລາທີ່ພະຍາດເບົາຫວານ® MV ຖືກທົດແທນດ້ວຍທາດ sulfonylurea ທີ່ມີຊີວິດເຄິ່ງເວລາຍາວນານເພື່ອຫລີກລ້ຽງການລະລາຍໃນເລືອດທີ່ເກີດຈາກຜົນກະທົບເພີ່ມຂອງຕົວແທນ hypoglycemic ສອງ, ທ່ານສາມາດຢຸດເຊົາການກິນຢານີ້ເປັນເວລາຫຼາຍມື້. ປະລິມານເບື້ອງຕົ້ນຂອງຢາ Diabeton drug MV ຍັງ 30 ມລກ (1 /2 ເມັດ 60 ມລກ) ແລະຖ້າ ຈຳ ເປັນສາມາດເພີ່ມຂື້ນໃນອະນາຄົດ, ດັ່ງທີ່ໄດ້ອະທິບາຍໄວ້ຂ້າງເທິງ.
ປະສົມປະສານກັບການ ນຳ ໃຊ້ຢາເສບຕິດທາດ ນຳ ້ຕານໃນເລືອດ
ໂຣກເບົາຫວານ® MV ສາມາດໃຊ້ຮ່ວມກັບ biguanidins, alpha-glucosidase inhibitors ຫຼື insulin. ມີການຄວບຄຸມ glycemic ທີ່ບໍ່ພຽງພໍ, ການປິ່ນປົວດ້ວຍ insulin ເພີ່ມເຕີມຄວນຖືກກໍານົດດ້ວຍການຕິດຕາມກວດກາທາງການແພດຢ່າງລະມັດລະວັງ.
ຄົນເຈັບຜູ້ສູງອາຍຸ
ການດັດປັບປະລິມານ ສຳ ລັບຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າ 65 ປີແມ່ນບໍ່ ຈຳ ເປັນ.
ຄົນເຈັບທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫລັງ
ຜົນໄດ້ຮັບຂອງການສຶກສາທາງດ້ານການຊ່ວຍໄດ້ສະແດງໃຫ້ເຫັນວ່າການປັບປະລິມານໃນຜູ້ປ່ວຍທີ່ມີຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ຮຸນແຮງແລະປານກາງບໍ່ ຈຳ ເປັນ. ແນະ ນຳ ໃຫ້ມີການຕິດຕາມກວດກາດ້ານການແພດຢ່າງໃກ້ຊິດ.
ຄົນເຈັບທີ່ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ
ໃນຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ (ຂາດສານອາຫານບໍ່ພຽງພໍຫລືບໍ່ສົມດຸນ, ຄວາມຜິດປົກກະຕິທີ່ໄດ້ຮັບການຊົດເຊີຍຢ່າງຮ້າຍແຮງຫຼືບໍ່ດີ - ພະຍາດຂາດແຄນໃນທ້ອງຟ້າແລະໂຣກ adrenal, hypothyroidism, ຍົກເລີກ glucocorticosteroids (GCS) ຫຼັງຈາກການໃຊ້ເວລາດົນແລະ / ຫຼືບໍລິຫານໃນປະລິມານທີ່ສູງ, ພະຍາດຫຼອດເລືອດຫົວໃຈຮ້າຍແຮງ. ລະບົບຫລອດເລືອດສະຫມອງ - ພະຍາດຫຼອດເລືອດໃນຫົວໃຈຮ້າຍແຮງ, ພະຍາດເສັ້ນເລືອດແດງໃນ carotid ທີ່ຮ້າຍແຮງ, ພະຍາດ atherosclerosis ທົ່ວໄປ), ຄວນແນະ ນຳ ໃຫ້ໃຊ້ໃນປະລິມານ ຕຳ ່ສຸດ (30 ມລກ) ຂອງ prep ata Diabeton ® MV.
ການປ້ອງກັນໂຣກເບົາຫວານ
ເພື່ອບັນລຸການຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນ, ທ່ານສາມາດເພີ່ມປະລິມານຢາ Diabeton ® MV ຄ່ອຍໆໃຫ້ 120 mg / ມື້ນອກ ເໜືອ ຈາກອາຫານແລະການອອກ ກຳ ລັງກາຍເພື່ອບັນລຸລະດັບເປົ້າ ໝາຍ ຂອງ HbA1c. ຈົ່ງຈື່ ຈຳ ໄວ້ວ່າຄວາມສ່ຽງທີ່ຈະພັດທະນາການເປັນໂລກເບົາຫວານ. ນອກຈາກນັ້ນ, ຢາອື່ນໆທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດເຊັ່ນ: ຢາ metformin, ທາດຍັບຍັ້ງ Alpha-glucosidase, ທາດ thiazolidinedione ອະນຸພັນຫລືອິນຊູລິນສາມາດເພີ່ມເຂົ້າໃນການ ບຳ ບັດ.
ເດັກນ້ອຍແລະໄວລຸ້ນອາຍຸຕ່ ຳ ກວ່າ 18 ປີ.
ຂໍ້ມູນກ່ຽວກັບປະສິດທິຜົນແລະຄວາມປອດໄພຂອງຢາໃນເດັກແລະໄວລຸ້ນອາຍຸຕໍ່າກວ່າ 18 ປີແມ່ນບໍ່ມີ.
ຜົນປະໂຫຍດ ADVERSE
ໂດຍໃຫ້ປະສົບການກັບ gliclazide, ທ່ານຄວນຈື່ກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາຜົນຂ້າງຄຽງຕໍ່ໄປນີ້.
ໂລກເອດສ໌ໃນເລືອດ
ເຊັ່ນດຽວກັບຢາຊະນິດອື່ນຂອງກຸ່ມ sulfonylurea, ຢາ Diabeton drug MV ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນກໍລະນີທີ່ການໄດ້ຮັບສານອາຫານບໍ່ສະ ໝໍ່າ ສະ ເໝີ ແລະໂດຍສະເພາະຖ້າຂາດອາຫານ. ອາການທີ່ເປັນໄປໄດ້ຂອງການເປັນໂລກເບົາຫວານ: ອາການເຈັບຫົວ, ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ, ປວດຮາກ, ປວດຮາກ, ຄວາມເມື່ອຍລ້າທີ່ເພີ່ມຂຶ້ນ, ການນອນຫຼັບ, ອາການຄັນຄາຍ, ຄວາມວຸ້ນວາຍ, ການຫຼຸດຜ່ອນຄວາມສົນໃຈຫຼຸດລົງ, ປະຕິກິລິຍາຊັກຊ້າ, ອາການຊຶມເສົ້າ, ຄວາມສັບສົນ, ວິໄສທັດແລະປາກເວົ້າ, ມົວ, ອາການສັ່ນ, paresis, ການສູນເສຍການຄວບຄຸມຕົນເອງ , ຄວາມຮູ້ສຶກ ໝົດ ຫວັງ, ຄວາມຮັບຮູ້ທີ່ອ່ອນເພຍ, ວິນຫົວ, ອ່ອນເພຍ, ອາການຊັກ, bradycardia, delirium, ຫາຍໃຈຕື້ນ, ເຫງົານອນ, ສູນເສຍສະຕິດ້ວຍການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງສະຕິ, ຈົນເຖິງຄວາມຕາຍ.
ປະຕິກິລິຍາ Andrenergic ຍັງອາດຈະໄດ້ຮັບການສັງເກດເຫັນ: ການເຫື່ອອອກຫຼາຍ, ຜິວຫນັງ "ຫນຽວ", ຄວາມກັງວົນ, tachycardia, ຄວາມດັນເລືອດເພີ່ມຂຶ້ນ, palpitations, arrhythmia, ແລະ angina pectoris.
ຕາມກົດລະບຽບ, ອາການຂອງການລະລາຍໃນເລືອດແມ່ນຖືກຢຸດໂດຍການກິນທາດແປ້ງ (ນໍ້າຕານ). ການກິນຂອງຫວານແມ່ນບໍ່ມີປະສິດຕິຜົນ. ຕໍ່ກັບຄວາມເປັນມາຂອງອະນຸມູນອິດສະຫລະ sulfonylurea ອື່ນໆ, ການກັບຄືນສູ່ໂລກເອດສໃນເລືອດໄດ້ຖືກບັນທຶກໄວ້ຫຼັງຈາກການບັນເທົາທຸກຢ່າງ ສຳ ເລັດຜົນ.
ໃນການເປັນໂຣກເບົາຫວານໃນໄລຍະຍາວຫລືດົນນານ, ການຮັກສາທາງການແພດສຸກເສີນແມ່ນຊີ້ບອກ, ອາດຈະແມ່ນການເຂົ້າໂຮງ ໝໍ, ເຖິງແມ່ນວ່າຈະມີຜົນກະທົບຈາກການກິນທາດແປ້ງ.
ຜົນຂ້າງຄຽງອື່ນໆ
ຈາກ ລຳ ໄສ້ໃຫຍ່: ເຈັບທ້ອງ, ປວດຮາກ, ຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ. ການກິນຢາໃນລະຫວ່າງອາຫານເຊົ້າຈະຫລີກລ້ຽງອາການເຫຼົ່ານີ້ຫຼືຫຼຸດຜ່ອນອາການເຫຼົ່ານີ້.
ຜົນຂ້າງຄຽງຕໍ່ໄປນີ້ແມ່ນພົບ ໜ້ອຍ:
ໃນສ່ວນຂອງຜິວ ໜັງ ແລະເນື້ອເຍື່ອຍ່ອຍ: ຜື່ນແດງ, ອາການຄັນ, ໂຣກ urticaria, ໂຣກ Quincke's edema, ໂຣກຜີວ ໜັງ ອັກເສບ, ໂຣກຜີວ ໜັງ ອັກເສບ, ປະຕິກິລິຍາຢ່າງແຮງ (ເຊັ່ນໂຣກ Stevens-Jones ແລະໂຣກລະບາດຂອງສານພິດ).
ຈາກອະໄວຍະວະ hemopoietic ແລະລະບົບ lymphatic: ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ (ໂລກເລືອດຈາງ, leukopenia, thrombocytopenia, granulocytopenia) ແມ່ນຫາຍາກ. ຕາມກົດລະບຽບ, ປະກົດການເຫຼົ່ານີ້ແມ່ນປີ້ນກັບກັນຖ້າການປິ່ນປົວຢຸດເຊົາ.
ໃນສ່ວນຂອງຕັບແລະ ລຳ ໄສ້ບີ: ກິດຈະກໍາທີ່ເພີ່ມຂື້ນຂອງ enzymes "ຕັບ" (aspartate aminotransferase (AST), alanine aminotransferase (ALT), phosphatase ທີ່ເປັນດ່າງ), ໂຣກຕັບອັກເສບ (ກໍລະນີທີ່ໂດດດ່ຽວ). ຖ້າເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບເກີດຂື້ນ, ຄວນຢຸດເຊົາການປິ່ນປົວ.
ປະກົດການເຫຼົ່ານີ້ມັກຈະປີ້ນກັບກັນຖ້າຢຸດການປິ່ນປົວ.
ຈາກຂ້າງຂອງອະໄວຍະວະຂອງວິໄສທັດ: ຄວາມວຸ້ນວາຍທາງສາຍຕາອາດຈະເກີດຂື້ນຍ້ອນການປ່ຽນແປງຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ຜົນກະທົບຂ້າງຄຽງທີ່ປະກົດຂື້ນມາກັບ sulfonylurea ອະນຸພັນ: ເຊັ່ນດຽວກັນກັບອະນຸພັນ sulfonylurea ອື່ນໆ, ຜົນຂ້າງຄຽງດັ່ງຕໍ່ໄປນີ້ໄດ້ຖືກບັນທຶກໄວ້: erythrocytopenia, ໂຣກ agranulocytosis, ໂລກເລືອດຈາງ hemolytic, ໂຣກ pancytopenia, ໂຣກ vasculitis ອາການແພ້, hyponatremia. ມີການເພີ່ມຂື້ນໃນກິດຈະ ກຳ ຂອງເອນໄຊຕັບ“ ຕັບ”, ການ ທຳ ງານຂອງຕັບທີ່ບົກຜ່ອງ (ຕົວຢ່າງ, ກັບການພັດທະນາຂອງໂຣກ cholestasis ແລະໂຣກຕັບ) ແລະໂຣກຕັບອັກເສບ, ການສະແດງອອກຫຼຸດລົງຕາມການເວລາຫຼັງຈາກຢຸດການກະກຽມ sulfonylurea, ແຕ່ໃນບາງກໍລະນີເຮັດໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງຕັບ.
ຜົນຂ້າງຄຽງທີ່ສັງເກດເຫັນໃນການທົດລອງທາງຄລີນິກ
ໃນການສຶກສາ ADVANCE, ມີຄວາມແຕກຕ່າງເລັກນ້ອຍໃນຄວາມຖີ່ຂອງເຫດການທີ່ຮ້າຍແຮງຕ່າງໆລະຫວ່າງຄົນເຈັບທັງສອງກຸ່ມ. ບໍ່ໄດ້ຮັບຂໍ້ມູນຄວາມປອດໄພ ໃໝ່. ຄົນເຈັບ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ແມ່ນມີທາດນ້ ຳ ຕານໃນເລືອດຮຸນແຮງ, ແຕ່ວ່າອັດຕາການເປັນໂລກເບົາຫວານໂດຍລວມແມ່ນຕໍ່າ. ອັດຕາການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານໃນກຸ່ມຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂຸ້ນແມ່ນສູງກວ່າກຸ່ມຄວບຄຸມ glycemic ມາດຕະຖານ. ໂລກເອດສໃນໂຣກສ່ວນໃຫຍ່ໃນກຸ່ມຄວບຄຸມ glycemic ທີ່ເຂັ້ມຂົ້ນໄດ້ຖືກສັງເກດເຫັນຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວໂຣກ insulin.
OVERDOSE
ໃນກໍລະນີທີ່ກິນຢາ sulfonylurea ຫຼາຍເກີນໄປ, ການລະລາຍນ້ ຳ ຕານໃນເລືອດອາດຈະພັດທະນາ.
ຖ້າທ່ານປະສົບກັບໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານໂດຍບໍ່ມີອາການຜິດປົກກະຕິຫລືມີອາການທາງປະສາດ, ທ່ານຄວນເພີ່ມປະລິມານຄາໂບໄຮເດຣດກັບອາຫານ, ຫຼຸດປະລິມານຢາແລະ / ຫລືປ່ຽນອາຫານ. ການຕິດຕາມກວດກາດ້ານການແພດຢ່າງໃກ້ຊິດກ່ຽວກັບສະພາບຂອງຄົນເຈັບຄວນຈະສືບຕໍ່ຈົນກວ່າຈະມີຄວາມ ໝັ້ນ ໃຈວ່າບໍ່ມີສິ່ງໃດທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບຂອງລາວ. ບາງທີການພັດທະນາຂອງສະພາບ hypoglycemic ຮ້າຍແຮງ, ປະກອບດ້ວຍສະຕິ, ຊັກຫຼືໂຣກລະບົບປະສາດອື່ນໆ. ຖ້າມີອາການດັ່ງກ່າວອອກມາ, ຕ້ອງມີການດູແລປິ່ນປົວສຸກເສີນແລະການເຂົ້າໂຮງ ໝໍ ທັນທີ.
ໃນກໍລະນີທີ່ມີອາການມຶນຊາໃນເລືອດຫຼືຖ້າສົງໃສວ່າຄົນເຈັບຈະຖືກສີດເຂົ້າເສັ້ນເລືອດ 50 ມລຂອງວິທີແກ້ໄຂ dextrose (glucose) 20-30%. ຫຼັງຈາກນັ້ນ, ວິທີແກ້ໄຂ 10% dextrose ໄດ້ຖືກປະຕິບັດຕາມແບບຫຼຸດລົງເພື່ອຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດສູງກວ່າ 1 g / L. ການຕິດຕາມຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດແລະການຕິດຕາມຄົນເຈັບຄວນ ດຳ ເນີນຢ່າງ ໜ້ອຍ 48 ຊົ່ວໂມງຕໍ່ມາ. ຫຼັງຈາກໄລຍະເວລານີ້, ອີງຕາມສະພາບຂອງຄົນເຈັບ, ແພດທີ່ເຂົ້າຮ່ວມຕັດສິນໃຈກ່ຽວກັບຄວາມຕ້ອງການໃນການຕິດຕາມກວດກາຕໍ່ໄປ. Dialysis ແມ່ນບໍ່ມີປະສິດຕິຜົນຍ້ອນການອອກສຽງຂອງ gliclazide ທີ່ຖືກປະຕິບັດກັບໂປຕີນ plasma.
ການແຊກແຊງກັບຢາອື່ນໆ
1) ຢາແລະສານທີ່ຊ່ວຍເພີ່ມຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານ:
(ເສີມຂະຫຍາຍຜົນກະທົບຂອງ gliclazide)
ການປະສົມ Contraindicated
- ໄມໂມຊາຊາໂລ (ດ້ວຍການບໍລິຫານຢ່າງເປັນລະບົບແລະໃນເວລາທີ່ໃຊ້ເຈວໃສ່ ໜ້າ ທ້ອງ mucosa): ຊ່ວຍເພີ່ມປະສິດຕິພາບຂອງທາດນ້ ຳ ຕານໃນເລືອດ Gliclazide (ການລະລາຍນ້ ຳ ຕານໃນເລືອດອາດຈະພັດທະນາເຖິງຂັ້ນ ໝົດ ສະຕິ).
ບໍ່ແນະ ນຳ ໃຫ້ໃຊ້ການປະສົມ
- Phenylbutazone (ການບໍລິຫານລະບົບ): ຊ່ວຍເພີ່ມປະສິດທິພາບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງ sulfonylurea (ຍ້າຍພວກມັນອອກຈາກການສື່ສານກັບໂປຣຕີນ plasma ແລະ / ຫຼືເຮັດໃຫ້ການຂັບຖ່າຍຂອງຮ່າງກາຍຊ້າລົງ).
ມັນເປັນການດີກວ່າທີ່ຈະໃຊ້ຢາຕ້ານອັກເສບຊະນິດອື່ນ. ຖ້າ phenylbutazone ມີຄວາມຈໍາເປັນ, ຄົນເຈັບຄວນໄດ້ຮັບການເຕືອນກ່ຽວກັບຄວາມຕ້ອງການຄວບຄຸມ glycemic. ຖ້າ ຈຳ ເປັນ, ປະລິມານຢາ Diabeton drug MV ຄວນໄດ້ຮັບການປັບໃນຂະນະທີ່ກິນ phenylbutazone ແລະຫລັງຈາກນັ້ນ.
- ເອທານອນ : ຊ່ວຍເພີ່ມລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ຍັບຍັ້ງປະຕິກິລິຍາທີ່ຊົດເຊີຍ, ສາມາດປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກສະມອງເລືອດໃນເລືອດ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປະຕິເສດທີ່ຈະໃຊ້ຢາເຊິ່ງປະກອບມີການກິນເອທານອນແລະການດື່ມເຫຼົ້າ.
ຂໍ້ຄວນລະວັງ
Glyclazide ປະສົມປະສານກັບຢາບາງຊະນິດ: ຕົວແທນ hypoglycemic ອື່ນໆ (insulin, acarbose, metformin, thiazolidinidiones, dipeptidyl peptidase-4 inhibitors, GLP-1 agonists), ຕົວແທນການສະກັດກັ້ນ beta-adrenergic, fluconazole, angiotensin-antiplatelet inhibitors, caprimentin- ຢາ2-histamine receptors, monoamine oxidase inhibitors, sulfonamides, clarithromycin ແລະຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາ steroidal) ແມ່ນມາພ້ອມກັບການເພີ່ມຂື້ນຂອງຜົນກະທົບໃນການລະລາຍຂອງໂຣກແລະຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ.
2) ຢາທີ່ຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດ:
(ຜົນກະທົບທີ່ອ່ອນແອຂອງ gliclazide)
- Danazole: ມີຜົນກະທົບຕໍ່ໂຣກເບົາຫວານ. ຖ້າໃຊ້ຢານີ້ແມ່ນມີຄວາມ ຈຳ ເປັນ, ຜູ້ປ່ວຍຄວນໄດ້ຮັບການແນະ ນຳ ໃຫ້ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງລະມັດລະວັງ. ຖ້າມີຄວາມ ຈຳ ເປັນ, ການໃຊ້ຢາຮ່ວມກັນ, ຄວນແນະ ນຳ ໃຫ້ໃຊ້ຕົວແທນຢາທີ່ໃຫ້ຢາໃນເລືອດໃນໄລຍະປະຕິບັດງານຂອງ danazol ແລະຫຼັງຈາກຖອນອອກ.
ຂໍ້ຄວນລະວັງ
- Chlorpromazine (ຢາຕ້ານໂຣກ) : ໃນປະລິມານສູງ (ຫຼາຍກ່ວາ 100 ມກຕໍ່ມື້) ຈະຊ່ວຍເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ຫຼຸດຜ່ອນຄວາມລັບຂອງອິນຊູລິນ.
ການຄວບຄຸມ glycemic ຢ່າງລະມັດລະວັງແມ່ນແນະນໍາ. ຖ້າມີຄວາມ ຈຳ ເປັນ, ການໃຊ້ຢາຮ່ວມກັນ, ແນະ ນຳ ໃຫ້ເລືອກຕົວແທນຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ, ທັງໃນລະຫວ່າງການປະຕິບັດຢາຕ້ານເຊື້ອແລະຫຼັງຈາກຖອນ.
- ສສ (ການ ນຳ ໃຊ້ແບບເປັນລະບົບແລະທ້ອງຖິ່ນ: ການຮັກສາເສັ້ນເລືອດ, ຜິວ ໜັງ, ການບໍລິຫານທາງຮູທະວານ) ແລະ tetracosactide: ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດກັບການພັດທະນາທີ່ເປັນໄປໄດ້ຂອງ ketoacidosis (ຫຼຸດລົງຄວາມທົນທານຕໍ່ທາດແປ້ງ). ການຄວບຄຸມ glycemic ຢ່າງລະມັດລະວັງແມ່ນແນະນໍາ, ໂດຍສະເພາະໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ. ຖ້າ ຈຳ ເປັນທີ່ຈະໃຊ້ຢາຮ່ວມກັນ, ການປັບຕົວຂອງຕົວແທນທາດ ນຳ ້ຕານໃນເລືອດອາດ ຈຳ ເປັນທັງໃນລະຫວ່າງການບໍລິຫານ GCS ແລະຫລັງຈາກຖອນຕົວ.
- Ritodrin, salbutamol, terbutaline (ການບໍລິຫານແບບ intravenous): beta-2 agrenists adrenergic ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງ glucose ໃນເລືອດ.
ຕ້ອງເອົາໃຈໃສ່ເປັນພິເສດເຖິງຄວາມ ສຳ ຄັນຂອງການຄວບຄຸມຕົນເອງ glycemic. ຖ້າມີຄວາມ ຈຳ ເປັນ, ແນະ ນຳ ໃຫ້ໂອນຄົນເຈັບໄປປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນ.
3) ການປະສົມປະສານທີ່ຄວນ ຄຳ ນຶງເຖິງ
- Anticoagulants (ຕົວຢ່າງ: warfarin)
ອະນຸພັນຂອງ sulfonylureas ສາມາດຊ່ວຍເພີ່ມປະສິດຕິຜົນຂອງຢາຕ້ານເຊື້ອໃນເວລາກິນ ນຳ ກັນ. ການປັບປະລິມານຢາ Anticoagulant ອາດ ຈຳ ເປັນ.
ຄໍາແນະນໍາພິເສດ
ໂລກເອດສ໌ໃນເລືອດ
ໃນເວລາທີ່ກິນຢາ sulfonylurea, ລວມທັງ gliclazide, ການລະລາຍນ້ ຳ ຕານໃນເລືອດສາມາດພັດທະນາໄດ້, ໃນບາງກໍລະນີໃນຮູບແບບທີ່ຮຸນແຮງແລະແກ່ຍາວ, ຮຽກຮ້ອງໃຫ້ເຂົ້າໂຮງ ໝໍ ແລະການບໍລິຫານຢ່າງໃກ້ຊິດຂອງວິທີແກ້ໄຂບັນຫາເປັນເວລາຫຼາຍມື້ (ເບິ່ງພາກສ່ວນ“ ຜົນຂ້າງຄຽງ”).
ຢາດັ່ງກ່າວສາມາດຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບທີ່ກິນອາຫານເປັນປະ ຈຳ ແລະປະກອບອາຫານເຊົ້າ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຮັກສາການໄດ້ຮັບທາດແປ້ງທີ່ພຽງພໍກັບອາຫານ, ເພາະວ່າຄວາມສ່ຽງໃນການພັດທະນາການລະລາຍທາດໄຂມັນເພີ່ມຂື້ນດ້ວຍສານອາຫານທີ່ບໍ່ເປັນປົກກະຕິຫລືຂາດສານອາຫານ, ເຊັ່ນດຽວກັນກັບເມື່ອກິນອາຫານທີ່ຂາດແຄນທາດແປ້ງ.
ການເປັນໂລກເບົາຫວານມັກຈະພັດທະນາດ້ວຍອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ, ຫລັງອອກ ກຳ ລັງກາຍດົນນານຫລືແຂງແຮງ, ຫລັງຈາກດື່ມເຫຼົ້າ, ຫລືໃນເວລາທີ່ກິນຢາຫລອກເລືອດຫລາຍໃນເວລາດຽວກັນ.
ໂດຍປົກກະຕິ, ອາການຂອງໂລກລະລາຍໃນເລືອດຈະຫາຍໄປຫຼັງຈາກກິນອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ (ເຊັ່ນ: ນ້ ຳ ຕານ). ຄວນ ຄຳ ນຶງເຖິງວ່າການກິນນ້ ຳ ຫວານບໍ່ໄດ້ຊ່ວຍ ກຳ ຈັດອາການທີ່ເປັນທາດນ້ ຳ ຕານໃນເລືອດໄດ້. ປະສົບການຂອງການ ນຳ ໃຊ້ sulfonylurea ອະນຸພັນອື່ນຊີ້ໃຫ້ເຫັນວ່າການເປັນໂລກເບົາຫວານສາມາດເກີດຂື້ນໄດ້ເຖິງວ່າຈະມີການບັນເທົາທຸກໃນເບື້ອງຕົ້ນຢ່າງມີປະສິດຕິຜົນ. ໃນກໍລະນີທີ່ມີອາການເລືອດບວມໃນເລືອດຈະຖືກອອກສຽງຫລືຍາວນານເຖິງແມ່ນວ່າໃນກໍລະນີທີ່ຈະມີການປັບປຸງຊົ່ວຄາວຫຼັງຈາກກິນອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ, ການຮັກສາສຸກເສີນທາງການແພດແມ່ນມີຄວາມ ຈຳ ເປັນ, ຂຶ້ນກັບການເຂົ້າໂຮງ ໝໍ.
ເພື່ອຫລີກລ້ຽງການພັດທະນາການເປັນໂລກເບົາຫວານ, ການເລືອກຢາແລະລະບຽບການບໍລິຫານແມ່ນມີຄວາມ ຈຳ ເປັນ, ພ້ອມທັງໃຫ້ຂໍ້ມູນຄົບຖ້ວນແກ່ຄົນເຈັບກ່ຽວກັບການປິ່ນປົວ.
ຄວາມສ່ຽງທີ່ຈະເພີ່ມຂື້ນຂອງການເປັນໂຣກໃນລະດັບຕໍ່າ (hypoglycemia) ອາດຈະເກີດຂື້ນໃນກໍລະນີດັ່ງຕໍ່ໄປນີ້:
- ການປະຕິເສດຫຼືຄວາມບໍ່ສາມາດຂອງຄົນເຈັບ (ໂດຍສະເພາະຜູ້ສູງອາຍຸ) ທີ່ຈະປະຕິບັດຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ ແລະຕິດຕາມສະພາບຂອງລາວ,
- ໂພຊະນາການທີ່ບໍ່ພຽງພໍແລະບໍ່ປົກກະຕິ, ອາຫານການກິນ, ຖືສິນອົດເຂົ້າແລະປ່ຽນອາຫານ,
- ຄວາມບໍ່ສົມດຸນລະຫວ່າງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະ ຈຳ ນວນຄາໂບໄຮເດຣດທີ່ກິນ,
- ຄວາມລົ້ມເຫຼວຂອງ renal
- ຄວາມລົ້ມເຫຼວຂອງຕັບຮ້າຍແຮງ
- ກິນຢາເກີນຂອບເຂດຂອງຢາເບົາຫວານ iabet MV,
- ຄວາມຜິດປົກກະຕິບາງຢ່າງຂອງພະຍາດ endocrine: ພະຍາດ thyroid, ພະຍາດອະໄວຍະວະເພດແລະຄວາມບໍ່ພຽງພໍ adrenal,
- ການໃຊ້ຢາບາງຊະນິດພ້ອມກັນ (ເບິ່ງພາກ "ການພົວພັນກັບຢາອື່ນໆ").
ຄວາມລົ້ມເຫຼວຂອງຕັບແລະຕັບ
ໃນຄົນເຈັບທີ່ມີໂຣກຕັບອັກເສບແລະ / ຫຼືຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ຮ້າຍແຮງ, ຄຸນລັກສະນະຂອງ pharmacokinetic ແລະ / ຫຼື pharmacodynamic ຂອງ gliclazide ອາດຈະປ່ຽນແປງ. ສະພາບຂອງການເປັນໂຣກເບົາຫວານທີ່ພັດທະນາໃນຄົນເຈັບດັ່ງກ່າວສາມາດເປັນເວລາດົນພໍສົມຄວນ, ໃນກໍລະນີດັ່ງກ່າວ, ການປິ່ນປົວທີ່ ເໝາະ ສົມໃນທັນທີແມ່ນມີຄວາມ ຈຳ ເປັນ.
ຂໍ້ມູນຂອງຄົນເຈັບ
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ຜູ້ປ່ວຍ, ພ້ອມທັງສະມາຊິກໃນຄອບຄົວຂອງລາວກ່ຽວກັບຄວາມສ່ຽງຕໍ່ການພັດທະນາການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ, ອາການແລະສະພາບການທີ່ມີຜົນດີຕໍ່ການພັດທະນາຂອງມັນ. ຄົນເຈັບຕ້ອງໄດ້ຮັບການແຈ້ງບອກກ່ຽວກັບຄວາມສ່ຽງແລະຜົນປະໂຫຍດຂອງການປິ່ນປົວທີ່ສະ ເໜີ.
ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບຄວາມ ສຳ ຄັນຂອງການຮັບປະທານອາຫານ, ຄວາມຕ້ອງການອອກ ກຳ ລັງກາຍເປັນປົກກະຕິແລະຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ການຄວບຄຸມ glycemic ບໍ່ພຽງພໍ
ການຄວບຄຸມ Glycemic ໃນຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ hypoglycemic ອາດຈະອ່ອນແອລົງໃນກໍລະນີຕໍ່ໄປນີ້: ໄຂ້, ເຈັບ, ພະຍາດຕິດຕໍ່, ຫຼືການຜ່າຕັດໃຫຍ່. ດ້ວຍເງື່ອນໄຂດັ່ງກ່າວ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຢຸດການປິ່ນປົວດ້ວຍຢາ Diabeton drug MV ແລະສັ່ງການປິ່ນປົວດ້ວຍ insulin.
ໃນຜູ້ປ່ວຍ ຈຳ ນວນຫລວງຫລາຍ, ປະສິດທິຜົນຂອງຕົວແທນການຍັບຍັ້ງການອັກເສບໃນປາກ, ລວມທັງ gliclazide, ມັກຈະຫຼຸດລົງຫຼັງຈາກການປິ່ນປົວເປັນເວລາດົນ. ຜົນກະທົບນີ້ສາມາດເປັນຍ້ອນທັງຄວາມຄືບ ໜ້າ ຂອງພະຍາດແລະການຫຼຸດຜ່ອນການຕອບສະ ໜອງ ທາງດ້ານການຮັກສາຕໍ່ຢາ. ປະກົດການນີ້ເອີ້ນວ່າການຕໍ່ຕ້ານຢາເສບຕິດຂັ້ນສອງ, ເຊິ່ງຕ້ອງໄດ້ແຍກອອກຈາກປະຖົມ, ເຊິ່ງຢາດັ່ງກ່າວບໍ່ໄດ້ໃຫ້ຜົນທາງດ້ານການແພດທີ່ຄາດຫວັງໃນການນັດພົບຄັ້ງ ທຳ ອິດ. ກ່ອນທີ່ຈະບົ່ງມະຕິຄົນເຈັບທີ່ມີຄວາມຕ້ານທານຕໍ່ຢາຂັ້ນສອງ, ມັນ ຈຳ ເປັນຕ້ອງປະເມີນຄວາມພຽງພໍຂອງການເລືອກປະລິມານແລະການປະຕິບັດຕາມຄົນເຈັບຕໍ່ອາຫານທີ່ໄດ້ ກຳ ນົດໄວ້.
ການທົດລອງຫ້ອງທົດລອງ
ເພື່ອປະເມີນການຄວບຄຸມ glycemic, ການຕັດສິນໃຈປົກກະຕິກ່ຽວກັບການຖືພາໄວໃນເລືອດ glucose ແລະ hemoglobin HbA1c ແມ່ນ glycated.
ນອກຈາກນັ້ນ, ຄວນແນະ ນຳ ໃຫ້ຕິດຕາມຕົນເອງເປັນປົກກະຕິກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ອະນຸພັນ Sulfonylurea ສາມາດເຮັດໃຫ້ເກີດພະຍາດເລືອດຈາງ hemolytic ໃນຄົນເຈັບທີ່ຂາດສານ glucose-6-phosphate dehydrogenase. ເນື່ອງຈາກວ່າ gliclazide ແມ່ນຕົວຊ່ວຍ sulfonylurea, ການດູແລຕ້ອງໄດ້ຮັບການປະຕິບັດໃນເວລາທີ່ບໍລິຫານໃຫ້ຜູ້ປ່ວຍທີ່ຂາດສານ glucose-6-phosphate dehydrogenase.
ຄວາມເປັນໄປໄດ້ຂອງການ ກຳ ນົດຢາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດຂອງກຸ່ມອື່ນຄວນຖືກປະເມີນ.
ອີງໃສ່ຄວາມສາມາດໃນການຂັບຂີ່ລົດຈັກແລະເຕັກນິກ
ເນື່ອງຈາກການພັດທະນາການເປັນໂລກເບົາຫວານໃນລະດັບທີ່ເປັນໄປໄດ້ກັບການໃຊ້ຢາ Diabeton ® MV, ຄົນເຈັບຄວນຮູ້ເຖິງອາການຂອງການເປັນໂລກເບົາຫວານແລະຄວນລະມັດລະວັງໃນເວລາຂັບຂີ່ພາຫະນະຫລືປະຕິບັດວຽກງານທີ່ຕ້ອງການຄວາມໄວສູງຂອງປະຕິກິລິຍາທາງຮ່າງກາຍແລະຈິດໃຈ, ໂດຍສະເພາະໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ແບບຟອມບັນຫາ
ແທັບເລັດລຸ້ນປ່ອຍລຸ້ນ 60 ມລກ
ຢາເມັດ 30 ເມັດຕໍ່ໂພງ (PVC / Al), ຕຸ່ມ 1 ຫຼື 2 ໃບພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດໃນຊອງ cardboard.
ໃນເວລາທີ່ການຫຸ້ມຫໍ່ (ການຫຸ້ມຫໍ່) ທີ່ບໍລິສັດລັດເຊຍ LLC Serdix:
ຢາເມັດ 30 ເມັດຕໍ່ໂພງ (PVC / Al), ຕຸ່ມ 1 ຫຼື 2 ໃບພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດໃນຊອງ cardboard.
ຢາເມັດ 15 ເມັດຕໍ່ໂພງ (PVC / Al), ໂພງ 2 ຫຼື 4 ໃບພ້ອມດ້ວຍ ຄຳ ແນະ ນຳ ໃນການ ນຳ ໃຊ້ທາງການແພດໃນຊອງ cardboard.
ໂດຍການຜະລິດທີ່ວິສາຫະກິດລັດເຊຍ LLC Serdix
ຢາເມັດ 15 ເມັດຕໍ່ລິດຂອງ PVC / Al. ສຳ ລັບຕຸ່ມ 2 ຫຼື 4 ໃບທີ່ມີ ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ທາງການແພດໃນຊອງກະດານ.
ສະພາບການຂອງສູນກາງ
ເງື່ອນໄຂການເກັບຮັກສາພິເສດແມ່ນບໍ່ ຈຳ ເປັນ.
ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ.
ຊີວິດ SHELF
2 ປີ ຢ່າໃຊ້ຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ລະບຸໄວ້ໃນຊຸດ.
ຂໍ້ ກຳ ນົດ VACATION
ຕາມໃບສັ່ງແພດ.
MANUFACTURER
ອຸດສາຫະ ກຳ Labs Servier, ຝລັ່ງ
Serdix LLC, ຣັດເຊຍ
ໃບຢັ້ງຢືນການລົງທະບຽນອອກໂດຍຫ້ອງທົດລອງ Servier, ປະເທດຝຣັ່ງ; ຫ້ອງທົດລອງອຸດສາຫະ ກຳ Servier, ປະເທດຝຣັ່ງ
"ອຸດສາຫະ ກຳ ບໍລິການຫ້ອງທົດລອງ":
905, ທາງດ່ວນ Saran, 45520 Gidey, ຝຣັ່ງ
905, ເສັ້ນທາງ de Saran, 45520 Gidy, ຝຣັ່ງ
ສຳ ລັບ ຄຳ ຖາມທຸກຢ່າງ, ຕິດຕໍ່ຫ້ອງການຜູ້ຕາງ ໜ້າ ຂອງ JSC“ ຫ້ອງທົດລອງ Servier”.
ການເປັນຕົວແທນຂອງ JSC“ ຫ້ອງທົດລອງຫ້ອງທົດລອງ”:
115054, ມອດໂກ, Paveletskaya pl. d.2, ໜ້າ 3
ໃນກໍລະນີຂອງການຫຸ້ມຫໍ່ແລະ / ຫຼືການຫຸ້ມຫໍ່ / ໃນການຜະລິດທີ່ LLC Serdiks, ຣັດເຊຍ
Serdix LLC:
ຣັດເຊຍ, ມົສກູ
ໂຣກເບົາຫວານ MV: ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ (ວິທີໃຊ້ແລະວິທີການ)
ຢາດັ່ງກ່າວແມ່ນກິນດ້ວຍປາກ, ມື້ລະ 1 ເທື່ອ (ມັກໃນເວລາກິນເຂົ້າເຊົ້າ). ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ຖີ້ມຫລືແກ້ມເມັດ.
ປະລິມານປະ ຈຳ ວັນຂອງໂຣກເບົາຫວານ MV ແຕກຕ່າງຈາກ 30 ຫາ 120 ມລກໃນ ໜຶ່ງ ຄັ້ງ. ຖ້າທ່ານພາດມື້ ໜຶ່ງ ຫຼືຫຼາຍມື້ຂອງການຮັກສາ, ທ່ານບໍ່ສາມາດເພີ່ມປະລິມານທີ່ຢູ່ໃນລະດັບຕໍ່ໄປ.
ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນໂດຍ ຄຳ ນຶງເຖິງຕົວຊີ້ວັດຕ່າງໆເຊັ່ນ: ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະລະດັບ glycogemoglobin (HbA1c).
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ, ພະຍາດເບົາຫວານ MV 30 ມລກຕໍ່ມື້ແມ່ນຖືກ ກຳ ນົດ (ລວມທັງຄົນເຈັບຜູ້ສູງອາຍຸ 65 ປີຂຶ້ນໄປ). ດ້ວຍການຄວບຄຸມທີ່ພຽງພໍ, gliclazide ໃນປະລິມານນີ້ສາມາດໃຊ້ເປັນການ ບຳ ບັດຮັກສາ. ໃນກໍລະນີຂອງການຄວບຄຸມ glycemic ທີ່ບໍ່ພຽງພໍ, ປະລິມານຢາສາມາດເພີ່ມຂື້ນ (ຕາມ ລຳ ດັບ) ເຖິງ 60 ມລກ, 90 ມລກຫຼື 120 ມກຕໍ່ມື້.
ປະລິມານດັ່ງກ່າວສາມາດເພີ່ມຂື້ນໄດ້ຫຼັງຈາກການປິ່ນປົວ ໜຶ່ງ ເດືອນດ້ວຍ gliclazide ໃນປະລິມານທີ່ໄດ້ ກຳ ນົດໄວ້ກ່ອນ ໜ້າ ນີ້, ຍົກເວັ້ນຄົນເຈັບທີ່ລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດບໍ່ໄດ້ຫຼຸດລົງພາຍຫຼັງ 2 ອາທິດຈາກການໃຊ້ຢາ. ຄົນເຈັບດັ່ງກ່າວສາມາດເພີ່ມປະລິມານຢາຫຼັງຈາກການປິ່ນປົວ 2 ອາທິດ.
ປະລິມານສູງສຸດຂອງໂຣກເບົາຫວານ MV ແມ່ນ 120 ມລກຕໍ່ມື້.
ເມື່ອປ່ຽນຈາກຢາ Diabeton (80 ມລກຂອງ gliclazide) ມາເປັນ Diabeton MV, ຢາ Diabeton 1 ເມັດຈະປ່ຽນເປັນເຄິ່ງເມັດ Diabeton MV 60 mg. ການຫັນປ່ຽນແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມ glycemic ຢ່າງລະມັດລະວັງ.
ໂຣກເບົາຫວານ MV ສາມາດກິນແທນຕົວແທນ hypoglycemic ທາງປາກ. ໃນເວລາທີ່ໂອນຄົນເຈັບ, ປະລິມານຂອງຢາ hypoglycemic ທີ່ໃຊ້ແລ້ວແລະຊີວິດເຄິ່ງ ໜຶ່ງ ຂອງມັນກໍ່ຖືກ ຄຳ ນຶງເຖິງ. ປົກກະຕິແລ້ວໄລຍະເວລາການປ່ຽນແປງແມ່ນບໍ່ ຈຳ ເປັນ. ປະລິມານຢາ Diabeton MV ເບື້ອງຕົ້ນແມ່ນ 30 ມລກແລະຕໍ່ມາຖືກ ກຳ ນົດຂື້ນຢູ່ກັບລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ຖ້າຄົນເຈັບໄດ້ເອົາຢາ sulfonylurea ອື່ນໆມາໃຊ້ໃນໄລຍະເຄິ່ງ ໜຶ່ງ ຂອງການ ກຳ ຈັດຍາວນານ, ມັນ ຈຳ ເປັນຕ້ອງຢຸດການປິ່ນປົວເປັນເວລາຫຼາຍມື້ແລະຫຼັງຈາກນັ້ນກໍ່ເລີ່ມກິນຢາ Diabeton MV (ເພື່ອປ້ອງກັນການລະລາຍຂອງທາດ ນຳ ້ຕານເຊິ່ງອາດຈະເປັນຜົນມາຈາກຜົນກະທົບເພີ່ມຂອງສອງຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ).
Gliclazide ສາມາດປະສົມປະສານກັບຕົວຍັບຍັ້ງ alpha-glucosidase, insulin ຫຼື biguanidines.
ໃນກໍລະນີຂອງການຄວບຄຸມ glycemic ທີ່ບໍ່ພຽງພໍ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກປະຕິບັດພ້ອມກັນພາຍໃຕ້ການຕິດຕາມກວດກາດ້ານການແພດຢ່າງໃກ້ຊິດ.
ສຳ ລັບຄົນເຈັບທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ, ພ້ອມທັງຄົນເຈັບທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມຜິດປົກກະຕິຈົນເຖິງປານກາງ, ບໍ່ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາ.
ໃນການປະກົດຕົວຂອງ contraindications ທີ່ກ່ຽວຂ້ອງ, Diabeton MV ແມ່ນຖືກນໍາໃຊ້ໃນປະລິມານທີ່ແນະນໍາຕໍ່າສຸດ (30 ມລກຕໍ່ມື້).
ຜົນຂ້າງຄຽງ
- ລະບົບຍ່ອຍອາຫານ: ປວດຮາກ, ເຈັບທ້ອງ, ຮາກ, ທ້ອງຜູກຫຼືຖອກທ້ອງ (ກິນ gliclazide ໃນຕອນເຊົ້າກິນອາຫານຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງອາການເຫຼົ່ານີ້ທີ່ປາກົດ)
- ຕັບແລະຕັບບີ: ເພີ່ມກິດຈະ ກຳ ຕັບປ່ຽນເລືອດ, ກໍລະນີໂດດດ່ຽວ - ຕັບອັກເສບ (ຕ້ອງຢຸດການຮັກສາ)
- ລະບົບ lymphatic ແລະອະໄວຍະວະເລືອດ: ບໍ່ຄ່ອຍ - leukopenia, ພະຍາດເລືອດຈາງ, granulocytopenia, thrombocytopenia (ຫາຍໄປຫຼັງຈາກຖອນຢາ),
- ໄຂມັນໃນຜິວ ໜັງ ແລະໄຂມັນ subcutaneous: ມີອາການຄັນຕາມຜິວ ໜັງ, ຕຸ່ມຜື່ນຕາມຜິວ ໜັງ, ເປັນຕຸ່ມຜື່ນ, ຕຸ່ມຄັນ, ມີອາການຄັນ;
- ອະໄວຍະວະທີ່ບໍ່ມີຕົວຕົນ: ການລົບກວນສາຍຕາຍ້ອນການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານ, ໂດຍສະເພາະໃນໄລຍະເລີ່ມຕົ້ນການປິ່ນປົວ.
ໃນລະຫວ່າງການຮັກສາດ້ວຍ Diabeton MV, ການລະລາຍເລືອດໃນເລືອດອາດຈະມີການພັດທະນາ, ໂດຍສະເພາະກັບການກິນອາຫານທີ່ບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຫຼືບໍ່ກິນອາຫານເຊົ້າ, ອາຫານທ່ຽງຫຼືຄ່ ຳ. ອາການຂອງການເປັນໂລກເບົາຫວານແມ່ນ: ປວດຮາກ, ຫິວໂຫຍຢ່າງຮຸນແຮງ, ຮາກ, ເຈັບຫົວ, ວຸ່ນວາຍ, ຄວາມສົນໃຈຫຼຸດລົງ, ຄວາມອິດເມື່ອຍ, ຄວາມອຸກອັ່ງ, ປະຕິກິລິຍາຊ້າ, ການນອນຫລັບ, ຄວາມວຸ້ນວາຍ, ຄວາມວຸ້ນວາຍ, ຄວາມຮູ້ສຶກສິ້ນຫວັງ, ຄວາມອຶດອັດ, ການປາກເວົ້າທີ່ບໍ່ດີແລະວິໄສທັດ, ການສູນເສຍການຄວບຄຸມຕົນເອງ, ພະຍາດຊຶມເສົ້າ, paresis, ຄວາມຮັບຮູ້ທີ່ກະທົບກະເທືອນ, ອາການຊັກ, ຄວາມວຸ້ນວາຍ, bradycardia, ຫາຍໃຈຕື້ນ, ວິນຫົວ, ອ່ອນເພຍ, ເຫງົານອນ, ວາຍວໍ້, ການສູນເສຍສະຕິ, ເສຍສະຕິ (ເຖິງຕາຍ). ປະຕິກິລິຍາ adrenergic ຕໍ່ໄປນີ້ຍັງອາດຈະເກີດຂື້ນເຊັ່ນ: ຄວາມກັງວົນໃຈ, hyperhidrosis, tachycardia, palpitations, angina pectoris, ຄວາມຫນຽວຂອງຜິວຫນັງ, ຄວາມດັນເລືອດເພີ່ມຂຶ້ນແລະ arrhythmia.
ໂດຍປົກກະຕິແລ້ວອາການຂອງການລະລາຍໃນເລືອດແມ່ນຖືກຢຸດເຊົາຢ່າງ ສຳ ເລັດຜົນໂດຍການໄດ້ຮັບທາດນ້ ຳ ຕານ (ທາດແປ້ງ). ເຄື່ອງຫວານແມ່ນບໍ່ມີປະໂຫຍດ. ຖ້າຫາກວ່າຫລັງຈາກການບັນເທົາອາການລະລາຍໃນເລືອດຕໍ່າປະສົບຜົນ ສຳ ເລັດແລ້ວ, ຄົນເຈັບຈະໄດ້ຮັບສານອະນຸມູນອິດສະຫລະ sulfonylurea ອື່ນໆ, ການພັກຜ່ອນອາດຈະເກີດຂື້ນກັບການເສື່ອມໂຊມຊ້ ຳ ອີກ. ໃນກໍລະນີທີ່ມີໂລກລະລາຍໃນເລືອດດົນນານຫຼືຮຸນແຮງ, ຄວນໃຫ້ການດູແລສຸກເສີນ (ເຖິງຂັ້ນເຂົ້າໂຮງ ໝໍ) ເຖິງແມ່ນວ່າຈະບັນເທົາອາການໂດຍການບໍລິຫານຄາໂບໄຮເດຣດດ້ວຍຕົນເອງ.
ບາງຄັ້ງຢານີ້ສາມາດເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງຕໍ່ໄປນີ້ໃນທຸກໆສາເຫດຂອງ sulfonylurea derivatives: ພະຍາດເລືອດຈາງ hemolytic, erythrocytopenia, pancytopenia, hyponatremia, agranulocytosis, ໂຣກ vasculitis ແພ້.
ຄຳ ແນະ ນຳ ພິເສດ
ໂຣກເບົາຫວານ MV ສາມາດ ກຳ ນົດໃຫ້ຄົນເຈັບຜູ້ທີ່ບໍ່ຂ້າມອາຫານແລະກິນອາຫານເຊົ້າຕະຫຼອດເວລາ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮັກສາປະລິມານທາດແປ້ງທີ່ພຽງພໍຈາກອາຫານແລະຫລີກລ້ຽງອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານເພີ່ມຂື້ນໃນກໍລະນີຕໍ່ໄປນີ້:
- ຄວາມລົ້ມເຫຼວຂອງຕັບຮ້າຍແຮງ
- ຄວາມລົ້ມເຫຼວຂອງ renal
- ການປະກົດຕົວຂອງພະຍາດ endocrine ທີ່ແນ່ນອນ (ໂຣກ adrenal ແລະຄວາມບໍ່ພຽງພໍຂອງພະຍາດ thyroid),
- ຂາດສານອາຫານແລະຂາດສານອາຫານ, ການອົດອາຫານ, ຂ້າມອາຫານ, ການປ່ຽນແປງຂອງອາຫານ,
- ຄວາມບໍ່ສົມດຸນລະຫວ່າງ ຈຳ ນວນທາດແປ້ງທີ່ສະ ໜອງ ເຂົ້າກັບອາຫານແລະການອອກ ກຳ ລັງກາຍ,
- ການ ນຳ ໃຊ້ຢາບາງຊະນິດພ້ອມກັນ (ເບິ່ງພາກ "ການພົວພັນຢາເສບຕິດ"),
- ກິນເພາະຖ້າກິນຂອງ gliclazide,
- ຄວາມບໍ່ສາມາດຫຼືການປະຕິເສດຂອງຄົນເຈັບ (ໂດຍສະເພາະໃນເວລາເຖົ້າແກ່) ເພື່ອຄວບຄຸມສະພາບຂອງຕົວເອງແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
ການຄວບຄຸມໂຣກ glycemic ອ່ອນແອແມ່ນອະນຸຍາດໃຫ້ໃນຄົນເຈັບທີ່ມີການບາດເຈັບ, ການແຊກແຊງທາງການຜ່າຕັດທີ່ ສຳ ຄັນ, ພະຍາດຕິດເຊື້ອຫຼືໄຂ້. ໃນກໍລະນີເຫຼົ່ານີ້, ການຖອນ MV Diabeton ແລະການບໍລິຫານອິນຊູລິນອາດຈະ ຈຳ ເປັນ.
ໃນຜູ້ປ່ວຍ ຈຳ ນວນຫລວງຫລາຍ, ປະສິດທິພາບຂອງຕົວແທນ hypoglycemic ສຳ ລັບການບໍລິຫານທາງປາກອາດຈະຫຼຸດລົງຕາມການເວລາ (ອັນທີ່ເອີ້ນວ່າການຕ້ານທານຢາຂັ້ນສອງ).
ການພົວພັນຢາ
ຜົນກະທົບຂອງ gliclazide ໄດ້ຖືກປັບປຸງດ້ວຍການໃຊ້ພ້ອມໆກັນກັບ miconazole (ການປະສົມປະສານນີ້ແມ່ນ contraindicated, ຍ້ອນວ່າມັນສາມາດນໍາໄປສູ່ການພັດທະນາຂອງສະຕິ), phenylbutazone ແລະເອທານອນ (ຜົນກະທົບຂອງ hypoglycemic ໄດ້ຖືກປັບປຸງ).
ເນື່ອງຈາກຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ, Diabeton MV ຄວນໄດ້ຮັບການນໍາໃຊ້ຢ່າງລະມັດລະວັງກັບຢາດັ່ງຕໍ່ໄປນີ້: ຕົວແທນ hypoglycemic (acarbose, insulin, thiazolidinediones, metformin, dipeptidyl peptidase-4 inhibitors), fluconazole, beta-adrenergic blockersin, sulfonamides, angiotensidinerpreinin ຢາຕ້ານການອັກເສບ, histamine H blockers2receptors, monoamine oxidase inhibitors.
ຜົນກະທົບຂອງ gliclazide ອ່ອນແອລົງ danazol (ການປະສົມປະສານນີ້ບໍ່ໄດ້ຖືກແນະນໍາໃຫ້), chlorpromazine, glucocorticosteroids ພ້ອມໆກັນກັບ tetracosactide ແລະ beta2-adrenomimetics. ຢາທີ່ລະບຸໄວ້ແມ່ນຖືກນໍາໃຊ້ຢ່າງລະມັດລະວັງແລະຢູ່ພາຍໃຕ້ການຄວບຄຸມ glycemic ຢ່າງໃກ້ຊິດ.
Gliclazide ອາດຈະຊ່ວຍເພີ່ມປະສິດຕິຜົນຂອງຢາຕ້ານເຊື້ອ.
ຕົວຢ່າງປຽບທຽບຂອງ Diabeton MV ແມ່ນ Gliclazide MV, Gliclazide-AKOS, Gliclazide Canon, Gliclazide MV Pharmstandard, Golda MV, Glidiab, Gliklada, Diabetalong, Glidiab MV, Diabefarm, Glyclazid-SZ, Diabinax, Diabefarm MV, ແລະອື່ນໆ.
ລີວິວກ່ຽວກັບໂຣກເບົາຫວານ MV
ຄົນເຈັບອອກຈາກການທົບທວນຄືນດີຫຼາຍກ່ຽວກັບໂຣກເບົາຫວານ MV. ນີ້ແມ່ນຢາທີ່ມີປະສິດຕິຜົນແທ້ໆທີ່ຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ປົກກະຕິ. Gliclazide ບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດອາການແພ້ແລະຜົນຂ້າງຄຽງອື່ນໆ. ມັນງ່າຍທີ່ຈະກິນຢາຄຸມກໍາເນີດ, ເພາະວ່າປະລິມານປະຈໍາວັນຖືກອອກແບບມາສໍາລັບຫນຶ່ງຄັ້ງ. ການຮັກສາດ້ວຍໂຣກເບົາຫວານ MV ແມ່ນທາງເລືອກທີ່ ເໝາະ ສົມກັບການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ການຊົມໃຊ້ຢາ, ອີງຕາມຜູ້ປ່ວຍ: ຄວາມຕ້ອງການໃນການ ນຳ ໃຊ້ຢ່າງຕໍ່ເນື່ອງ, ບໍ່ສາມາດໃຫ້ກັບເດັກນ້ອຍ, ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ, ຄ່າໃຊ້ຈ່າຍສູງ, ປະຕິກິລິຍາຂອງບຸກຄົນຕໍ່ກັບ gliclazide.