ໂຣກເບົາຫວານແມ່ນຫຍັງ: ຄຳ ອະທິບາຍ, ອາການ, ການປ້ອງກັນ
ລັກສະນະຕົ້ນຕໍຂອງພະຍາດນີ້ແມ່ນການເພີ່ມຂື້ນຂອງ ຈຳ ນວນ corticosteroids ໃນຮ່າງກາຍໃນໄລຍະເວລາດົນນານ.
ມັນເກີດຂື້ນຍ້ອນເຊື້ອພະຍາດທີ່ກະຕຸ້ນໃຫ້ມີກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນຂອງຕ່ອມ adrenal ເຊິ່ງເປັນເຫດຜົນທີ່ພວກມັນຜະລິດຮໍໂມນໃນປະລິມານຫຼາຍເກີນໄປ. ແຕ່ສ່ວນຫຼາຍແລ້ວ, ການໃຊ້ຢາຄຸມ ກຳ ເນີດຮໍໂມນ ນຳ ໄປສູ່ລັກສະນະຂອງມັນ. ນັ້ນແມ່ນເຫດຜົນທີ່ມັນຖືກເອີ້ນວ່າໂຣກເບົາຫວານໃນຢາ. ມັນຍັງມີຊື່ວ່າ "ໂຣກເບົາຫວານປະເພດໂຣກເບົາຫວານຊະນິດທີ 2 ຂອງອິນຊູລິນ."

ໂດຍຕົ້ນ ກຳ ເນີດຂອງມັນ, ການລະເມີດນີ້ເປັນຂອງກຸ່ມພິເສດ, ເພາະວ່າມັນເກີດຂື້ນໃນກໍລະນີທີ່ບໍ່ມີບັນຫາໃນການເຮັດວຽກຂອງກະຕ່າຍ.
ເນື່ອງຈາກວ່າການປະກົດຕົວຂອງຮູບແບບສະເຕີຣອຍຂອງພະຍາດແມ່ນເກີດມາຈາກການໃຊ້ຢາເປັນເວລາດົນ, ກຸ່ມຢາເສບຕິດກຸ່ມຕົ້ນຕໍທີ່ສາມາດກະຕຸ້ນມັນຄວນຈະຖືກເອີ້ນ.
ເຫຼົ່ານີ້ລວມມີ:
- glucocorticoids (prednisone, dexamethasone, hydrocortisone),
- ຢາຄຸມ ກຳ ເນີດ
- diuretics ຂອງກຸ່ມ thiazide (Nifaisrix, Dichlothiazide, Navidrex, Hypothiazide).
ໃນເວລາທີ່ບໍ່ມີບັນຫາກ່ຽວກັບທາດແປ້ງທາດແປ້ງໃນຮ່າງກາຍ, ພະຍາດເບົາຫວານສະເຕີຣອຍມີລັກສະນະເບົາບາງແລະຖືກ ກຳ ຈັດຕົວເອງຫຼັງຈາກເລີກຢາ.
ພະຍາດນີ້ບໍ່ປາກົດຢູ່ໃນຄົນເຈັບທຸກຄົນທີ່ກິນຢາທີ່ລະບຸໄວ້. ແຕ່ພວກເຂົາມີໂອກາດເກີດຂື້ນ.
ພະຍາດຕິດຕໍ່
ພະຍາດເບົາຫວານ Steroid ເກີດຂື້ນຍ້ອນພະຍາດທາງເດີນທາງທີ່ຕ້ອງການການບໍລິຫານຢາໃນໄລຍະຍາວ. ດັ່ງນັ້ນ, ສ່ວນປະກອບທີ່ຫ້າວຫັນຈະສະສົມຢູ່ໃນຮ່າງກາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດການປ່ຽນແປງບາງຢ່າງ, ເຊິ່ງເອີ້ນວ່າອາການຂອງໂລກເບົາຫວານໃນຢາ.
ພະຍາດເຫຼົ່ານີ້ລວມມີ:
- ພະຍາດຫອບຫືດ,
- ໂລກຜິວ ໜັງ
- lupus erythematosus,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້
- ໂລກຂໍ້ອັກເສບຂໍ່.
 ຄວາມຕ້ອງການໃນການໃຊ້ຢາດົນນານເກີດຂື້ນກັບການຜ່າຕັດບາງຢ່າງ (ການຜ່າຕັດອະໄວຍະວະ).
ຄວາມຕ້ອງການໃນການໃຊ້ຢາດົນນານເກີດຂື້ນກັບການຜ່າຕັດບາງຢ່າງ (ການຜ່າຕັດອະໄວຍະວະ).
ພວກເຂົາຕ້ອງໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອເຮັດໃຫ້ຂະບວນການອັກເສບທີ່ເປັນໄປໄດ້. ເພາະສະນັ້ນ, ການປະຕິບັດງານທີ່ຜ່ານມາຍັງສາມາດນໍາໄປສູ່ການເປັນໂຣກເບົາຫວານ.
ຍັງມີກໍລະນີຂອງການພັດທະນາຂອງພະຍາດຍ້ອນຄວາມຜິດປົກກະຕິຂອງຮ່າງກາຍ. ພະຍາດເບົາຫວານ Steroid ບໍ່ໄດ້ເກີດຂື້ນໃນຮູບແບບຂອງປະຕິກິລິຍາຕໍ່ການໄດ້ຮັບຢາ ຈຳ ນວນຫຼວງຫຼາຍ, ແຕ່ຍ້ອນສາເຫດອື່ນໆ.
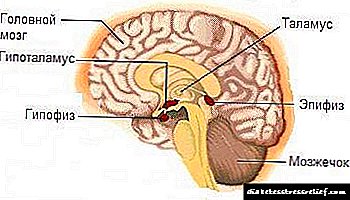
- ການຜິດປົກກະຕິຂອງໂຣກ Pituitary ແລະ hypothalamic . ມັນເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງຮໍໂມນ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນການຕອບສະ ໜອງ ຂອງຈຸລັງຕໍ່ກັບອິນຊູລິນ. ໃນບັນດາພະຍາດເຫຼົ່ານີ້ສາມາດເອີ້ນວ່າພະຍາດຂອງ Itsenko-Cushing. ດ້ວຍພະຍາດທາງວິທະຍາສາດນີ້, hydrocortisone ແມ່ນຜະລິດຢູ່ໃນຮ່າງກາຍຢ່າງຈິງຈັງ. ຜົນໄດ້ຮັບແມ່ນການຢຸດເຊົາຂອງການຕອບສະຫນອງຂອງເຊນກັບ insulin ສັງເຄາະ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການສຶກສາບໍ່ໄດ້ເປີດເຜີຍຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງກະຕ່າຍ.
- ຜູ້ທີ່ເປັນພິດເປັນພິດ . ດ້ວຍຄວາມຫຼົງໄຫຼນີ້, ຄວາມຫຍຸ້ງຍາກເກີດຂື້ນກັບການດູດຊຶມຂອງນ້ ຳ ຕານ. ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດເພີ່ມຂື້ນຕາມ ລຳ ດັບຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນ, ແຕ່ຄວາມອ່ອນໄຫວຕໍ່ຜົນກະທົບຂອງມັນຫຼຸດລົງ. ພະຍາດວິທະຍານີ້ສາມາດມີໄດ້ໃນຫຼາຍຮູບແບບ, ໃນບັນດາພະຍາດທີ່ພົບເຫັນຫຼາຍທີ່ສຸດແມ່ນພະຍາດ Bazedov ແລະພະຍາດ Graves.
ໃນບັນດາພະຍາດທາງວິທະຍາສາດທີ່ສາມາດເຮັດໃຫ້ເກີດພະຍາດເບົາຫວານສະເຕີຣອຍສາມາດຖືກສະແດງວ່າເປັນໂຣກທີ່ມີຄວາມຜິດປົກກະຕິທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດຂອງ Itsenko-Cushing.

ໃນບັນດາພວກເຂົາກ່າວເຖິງ:
- ໂລກອ້ວນ
- ເປັນພິດເຫຼົ້າເລື້ອຍໆ,
- ຄວາມຜິດປົກກະຕິທາງຈິດ.
ດ້ວຍຕົວເອງ, ພະຍາດເຫຼົ່ານີ້ບໍ່ແມ່ນປັດໃຈທີ່ກະຕຸ້ນການພັດທະນາຂອງໂລກເບົາຫວານ. ແຕ່ພວກມັນສາມາດເຮັດໃຫ້ເກີດບັນຫາໃນຕ່ອມນ້ ຳ ຕານຫລືຕ່ອມໃຕ້ສະ ໝອງ.
ລັກສະນະຂອງພະຍາດ
 ໃນພະຍາດເບົາຫວານ, ຈຸລັງທົດລອງເພ້ຍແມ່ນຖືກ ທຳ ລາຍ. ສໍາລັບບາງເວລາ, ພວກເຂົາຍັງສັງເຄາະ insulin, ແຕ່ວ່າໃນຈໍານວນທີ່ຫຼຸດລົງ.
ໃນພະຍາດເບົາຫວານ, ຈຸລັງທົດລອງເພ້ຍແມ່ນຖືກ ທຳ ລາຍ. ສໍາລັບບາງເວລາ, ພວກເຂົາຍັງສັງເຄາະ insulin, ແຕ່ວ່າໃນຈໍານວນທີ່ຫຼຸດລົງ.
ໃນຂະນະທີ່ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ການຜະລິດຂອງມັນຫຼຸດລົງຫຼາຍຂື້ນ. ເນື່ອງຈາກຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ, ການຕອບສະ ໜອງ ຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນຫຼຸດລົງ.
ໃນເວລາທີ່ກະຕ່າຢຸດເຊົາການຜະລິດອິນຊູລິນ, ພະຍາດດັ່ງກ່າວສະແດງອາການຂອງໂລກເບົາຫວານປະເພດ 1. ຄຸນລັກສະນະທີ່ສຸດສາມາດຖືກເອີ້ນວ່າລັກສະນະຕ່າງໆເຊັ່ນ: ການຫິວນໍ້າເລື້ອຍໆແລະການຖ່າຍເບົາເລື້ອຍໆ.
ແຕ່ໃນເວລາດຽວກັນ, ນ້ ຳ ໜັກ ຂອງຄົນເຈັບບໍ່ຫຼຸດລົງ, ເຖິງແມ່ນວ່າສິ່ງນີ້ມັກຈະເກີດຂື້ນກັບ.
ການໃຊ້ corticosteroids ໃນໄລຍະການປິ່ນປົວສ້າງພາລະເພີ່ມເຕີມໃຫ້ແກ່ໂຣກ ໝາກ ພ້າວ. ສ່ວນ ໜຶ່ງ, ພວກເຂົາຊ່ວຍເຫຼືອນາງ, ແຕ່ການກະ ທຳ ຂອງພວກເຂົາຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງນາງຕໍ່ອິນຊູລິນ, ເນື່ອງຈາກວ່າຮ່າງກາຍນີ້ຕ້ອງເຮັດວຽກ ໜັກ ເກີນໄປ, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການນຸ່ງຖືຂອງມັນຢ່າງໄວວາ.
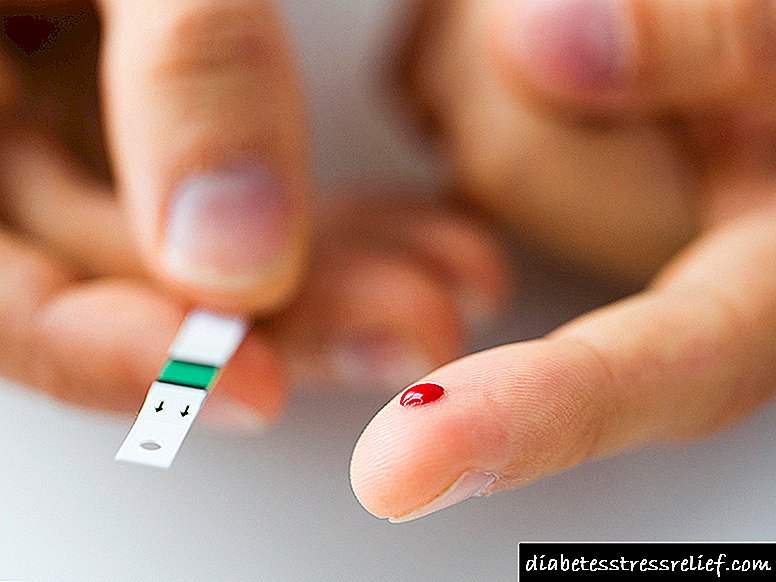
ບໍ່ສາມາດລະບຸພະຍາດໄດ້ໃນທັນທີ. ການກວດ (ຕົວຢ່າງ, ການໃຊ້ສານເຄມີຊີວະພາບ) ມັກຈະມີຢູ່ເປັນປົກກະຕິ: ທັງເນື້ອໃນນ້ ຳ ຕານໃນເລືອດແລະ ຈຳ ນວນຮ່າງກາຍ ketone ໃນຍ່ຽວ.
ບາງຄັ້ງຢາເສບຕິດສາມາດເຮັດໃຫ້ເບົາຫວານຮ້າຍແຮງ, ເຊິ່ງແມ່ນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາ, ເຊິ່ງພາໃຫ້ມີສະພາບຮ້າຍແຮງ. ສະນັ້ນ, ຄວນແນະ ນຳ ໃຫ້ ດຳ ເນີນການກວດກາກ່ອນທີ່ຈະ ກຳ ນົດຢາ steroid. ນີ້ໃຊ້ກັບຄົນເຈັບທີ່ເປັນໂລກອ້ວນ, hypertension, ແລະຜູ້ສູງອາຍຸ.
ໃນເວລາທີ່ວາງແຜນການປິ່ນປົວໄລຍະສັ້ນໂດຍໃຊ້ຢາດັ່ງກ່າວແລະການຂາດວິຕາມິນຊີບໍ່ມີອັນຕະລາຍໃດໆ. ຫຼັງຈາກຢຸດການປິ່ນປົວ, ຂະບວນການເຜົາຜານອາຫານຈະກັບມາເປັນປົກກະຕິ.
ພາບວີດີໂອພະຍາດເບົາຫວານ:
ອາການຂອງພະຍາດທາງເດີນທາງ
ເພື່ອແນະ ນຳ ການມີຢູ່ຂອງພະຍາດວິທະຍານີ້ອາດຈະແມ່ນ, ໂດຍຮູ້ອາການຂອງມັນ. ແຕ່ວ່າມີພະຍາດເບົາຫວານ steroid, ອາການທີ່ເປັນລັກສະນະຂອງໂລກເບົາຫວານ ທຳ ມະດາບໍ່ປາກົດ. ບຸກຄົນໃດ ໜຶ່ງ ບໍ່ປ່ຽນນ້ ຳ ໜັກ, ການຍ່ຽວບໍ່ກາຍເປັນເລື້ອຍໆ, ການຫິວນ້ ຳ ຫລາຍເກີນໄປຈະບໍ່ປາກົດ. , ຍັງຫາຍສາບສູນ.
ບາງຄັ້ງຄົນເຈັບ (ແລະສ່ວນຫຼາຍແມ່ນຄົນໃກ້ຊິດຂອງລາວ) ສັງເກດເຫັນການມີກິ່ນອາຊູນໂຕແຕ່ລະໄລຍະມາຈາກປາກ. ແຕ່ອາການນີ້ເກີດຂື້ນກັບໂຣກເບົາຫວານໃນຢາ.
ໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດແມ່ນມີລັກສະນະດັ່ງນີ້:
- ຈຸດອ່ອນ
- ເສື່ອມໂຊມຂອງສະຫວັດດີພາບທົ່ວໄປ,
- ເຫງົານອນ
- ການປະຕິບັດຫຼຸດລົງ
- ເມື່ອຍລ້າ,
- ຄວາມບໍ່ມີໃຈ
- ງ້ວງຊຶມ.
ຈາກການສະແດງເຫຼົ່ານີ້, ມັນຍາກທີ່ຈະຄາດເດົາກ່ຽວກັບການພັດທະນາຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນ ຄຳ ຖາມ. ພວກມັນເປັນຄຸນລັກສະນະຂອງພະຍາດອື່ນໆ ຈຳ ນວນຫຼວງຫຼາຍ, ເຊັ່ນດຽວກັນກັບການເຮັດວຽກເກີນເວລາ.
ຫຼາຍມັກ, ການບົ່ງມະຕິແມ່ນຖືກຄົ້ນພົບໂດຍບັງເອີນເມື່ອຄົນເຈັບມາຫາທ່ານ ໝໍ ດ້ວຍ ຄຳ ຮ້ອງຂໍແນະ ນຳ ວິຕາມິນຕ່າງໆໃຫ້ລາວເພື່ອຍົກສູງສຽງ. ນີ້ ໝາຍ ຄວາມວ່າຮ່າງກາຍທີ່ອ່ອນແອຢ່າງຈະແຈ້ງສາມາດເປັນອັນຕະລາຍຫຼາຍ, ແລະສະພາບການນີ້ບໍ່ຄວນຖືກລະເລີຍ.
ຍຸດທະວິທີການຮັກສາ
 ຫຼັກການໃນການປິ່ນປົວພະຍາດທາງດ້ານວິທະຍາສາດນີ້ແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ, ວິເຄາະສະພາບຂອງຄົນເຈັບ, ຄວາມຮ້າຍແຮງຂອງພະຍາດ, ການມີຫຼືການຂາດພະຍາດເພີ່ມເຕີມ, ອື່ນໆ.
ຫຼັກການໃນການປິ່ນປົວພະຍາດທາງດ້ານວິທະຍາສາດນີ້ແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ, ວິເຄາະສະພາບຂອງຄົນເຈັບ, ຄວາມຮ້າຍແຮງຂອງພະຍາດ, ການມີຫຼືການຂາດພະຍາດເພີ່ມເຕີມ, ອື່ນໆ.
ໃຫ້ແນ່ໃຈວ່າຊອກຫາສິ່ງທີ່ກໍ່ໃຫ້ເກີດການປ່ຽນແປງທາງດ້ານພະຍາດ. ຖ້າບັນຫາແມ່ນການໃຊ້ຢາ, ຫຼັງຈາກນັ້ນພວກເຂົາກໍ່ຕ້ອງຖືກຍົກເລີກ. ນີ້ຈະຢຸດການໃຊ້ສານສະເຕີຣອຍຫຼາຍເກີນໄປແລະຢຸດການພັດທະນາຂອງພະຍາດ.
ໃນບາງກໍລະນີ, ມັນເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ຈະຍົກເລີກຢາ, ຍ້ອນວ່າມັນມີຈຸດປະສົງເພື່ອເອົາຊະນະພະຍາດອື່ນ. ຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງຊອກຫາເງິນທຶນເພື່ອທົດແທນວິທີການປິ່ນປົວທີ່ເຄີຍໃຊ້ມາກ່ອນຫຼືເລືອກວິທີການປິ່ນປົວອື່ນໆເພື່ອທີ່ຈະຍົກເວັ້ນການບໍລິໂພກຢາສະເຕີຣອຍຢ່າງຫ້າວຫັນ.
ຖ້າໂຣກເບົາຫວານ steroid ເກີດຂື້ນເນື່ອງຈາກຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນໃນຮ່າງກາຍ, ການປະຕິບັດດ້ານການຮັກສາຄວນແນໃສ່ເພື່ອເຮັດໃຫ້ພວກມັນເປັນກາງ. ບາງຄັ້ງມັນ ຈຳ ເປັນຕ້ອງໄດ້ຜ່າຕັດເນື້ອເຍື່ອ adrenal ທີ່ເກີນໄປເພື່ອຫຼຸດຜ່ອນເນື້ອໃນຂອງສານທີ່ເປັນອັນຕະລາຍໃນຮ່າງກາຍ.
ພາກສ່ວນອື່ນຂອງການຮັກສາແມ່ນການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງນໍ້າຕານ. ສໍາລັບການນີ້, ການປິ່ນປົວດ້ວຍອາຫານ, ການເພີ່ມຂື້ນຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍແມ່ນຖືກນໍາໃຊ້. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນໃນກໍລະນີທີ່ມີຄວາມອ່ອນໄຫວທາງດ້ານອິນຊູລິນ. ຖ້າຄວາມອ່ອນໄຫວກັບມັນຖືກຮັກສາໄວ້, ແຕ່ວ່າກະຕຸກບໍ່ໄດ້ຜະລິດມັນໃນປະລິມານທີ່ພຽງພໍ, ຫຼັງຈາກນັ້ນ, ການສີດຂອງມັນແມ່ນສະແດງອອກ.
ການປະຕິບັດການປິ່ນປົວແມ່ນຍ້ອນການລະເມີດທີ່ພົບເຫັນຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບ. ເນື່ອງຈາກວ່າມີຫຼາຍມາດຕະການທີ່ຈະຕ້ອງໄດ້ ນຳ ໃຊ້ເພື່ອ ກຳ ຈັດພະຍາດເບົາຫວານ steroid, ການກະ ທຳ ທີ່ບໍ່ໄດ້ຮັບອະນຸຍາດຂອງຄົນເຈັບແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້. ລາວຄວນຈະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ແລະຢ່າພາດການກວດກາຕາມເວລາ ກຳ ນົດ.
ພະຍາດເບົາຫວານຂັ້ນສອງ - ພະຍາດທີ່ ກຳ ລັງພັດທະນາຍ້ອນພະຍາດຫຼືຢາບາງຊະນິດ. ພະຍາດເບົາຫວານ Steroid ພັດທະນາໃນຄົນທີ່ມີລະດັບຮໍໂມນ steroid ໃນເລືອດເພີ່ມຂື້ນ.
ພະຍາດເບົາຫວານ Steroid ຍັງເປັນຕົວເພິ່ງພາອິນຊູລິນອີກ. ມັນພັດທະນາໃນມະນຸດເນື່ອງຈາກຄວາມເຂັ້ມຂົ້ນຂອງ corticoids ໃນເລືອດ - ຮໍໂມນ adrenal. ພະຍາດເບົາຫວານ Steroid ພັດທະນາພາຍໃຕ້ຄວາມສົງໄສຂອງພາວະແຊກຊ້ອນຂອງພະຍາດ adrenal gland. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເລື້ອຍໆໂຣກນີ້ຍັງພັດທະນາເປັນອາການແຊກຊ້ອນຫຼັງຈາກກິນຢາຄຸມຮໍໂມນ. peculiarity ຂອງ pathology ນີ້ແມ່ນວ່າມັນ proceeds ປານກາງ. ອາການທົ່ວໄປຂອງພະຍາດບໍ່ໄດ້ຖືກອອກສຽງ.
ສາເຫດຂອງໂຣກເບົາຫວານ Steroid
ເຫດຜົນທີ່ ສຳ ຄັນທີ່ສຸດທີ່ເຮັດໃຫ້ພະຍາດເບົາຫວານສະເຕີຣອຍພັດທະນາແມ່ນໂຣກ syotromes hypothalamic-pituitary, ເຊັ່ນດຽວກັນກັບພະຍາດຂອງ Itsenko-Cushing. ການລະເມີດຂອງ hypothalamus ແລະຕ່ອມ pituitary ເຮັດໃຫ້ເກີດຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນອື່ນໆໃນຮ່າງກາຍແລະ, ດັ່ງນັ້ນ, ການປ່ຽນແປງຂອງຄວາມຕ້ານທານຂອງຈຸລັງແລະແພຈຸລັງກັບອິນຊູລິນ. ໃນບັນດາພະຍາດດັ່ງກ່າວ, ໂຣກຂອງ Itsenko-Cushing ແມ່ນພົບເລື້ອຍທີ່ສຸດ.
ພະຍາດນີ້ແມ່ນສະແດງໂດຍການຜະລິດ hydrocortisone ຫຼາຍເກີນໄປເຊິ່ງເປັນຮໍໂມນ adrenal. ສາເຫດຂອງການລະເມີດດັ່ງກ່າວຍັງບໍ່ທັນໄດ້ ກຳ ນົດຢ່າງແນ່ນອນເທື່ອ. ມີການສັງເກດວ່າໃນແມ່ຍິງມີຄວາມ ສຳ ພັນລະຫວ່າງການເກີດຂື້ນຂອງພະຍາດນີ້ແລະການຖືພາ. ຄວາມບໍ່ສົມດຸນລະຫວ່າງຮໍໂມນໃນຮ່າງກາຍ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຈຸລັງຂອງຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ກັບອິນຊູລິນ.
ດ້ວຍໂຣກໂຣກ Itsenko-Cushing ບໍ່ມີຄວາມຜິດປົກກະຕິໃດໆໃນການເຮັດວຽກຂອງກະເພາະ. ນີ້ ຈຳ ແນກພະຍາດເບົາຫວານຢ່າງຫຼວງຫຼາຍຈາກຕົ້ນ ກຳ ເນີດຂອງຢາສະເຕີຣອຍຈາກປະເພດອື່ນໆ.
ຫນຶ່ງໃນເຫດຜົນສໍາລັບການພັດທະນາໂຣກເບົາຫວານຂອງຢາແມ່ນການໃຊ້ glucocorticosteroids. ພວກເຂົາປະກອບສ່ວນເຂົ້າໃນການສ້າງ glycogen ທີ່ເພີ່ມຂື້ນໃນຕັບ. ດັ່ງນັ້ນຄົນເຈັບມີໂຣກ glycemia.
ພະຍາດເບົາຫວານ Steroid ຍັງພັດທະນາໃນຄົນເຈັບທີ່ເປັນໂຣກເບື່ອທີ່ເປັນພິດ (ພະຍາດຂອງ Bazedova, ພະຍາດ Graves). ໃນເວລາດຽວກັນ, ການປຸງແຕ່ງ glucose ໂດຍແພຈຸລັງຮ້າຍແຮງຂຶ້ນ. ໃນກໍລະນີຂອງການປະສົມປະສານຂອງການລະເມີດກິດຈະ ກຳ ຂອງຕ່ອມ thyroid ກັບພະຍາດເບົາຫວານ, ຄວາມຕ້ອງການຂອງຄົນອິນຊູລິນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍແລະການຕໍ່ຕ້ານອິນຊູລິນພັດທະນາ.
ຮໍໂມນ corticosteroid ປະຕິບັດໃນສອງທາງໃນຮ່າງກາຍ. ພວກມັນມີຜົນກະທົບທາງລົບຕໍ່ການເກີດຂອງຕ່ອມໃຕ້ສະຫມອງແລະເຮັດໃຫ້ການກະ ທຳ ຂອງອິນຊູລິນຫລຸດ ໜ້ອຍ ລົງ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າອະໄວຍະວະທີ່ ສຳ ຄັນດັ່ງກ່າວເຮັດ ໜ້າ ທີ່ໃນຄວາມເປັນໄປໄດ້. ຫຼັງຈາກການປິ່ນປົວດ້ວຍຮໍໂມນຢ່າງເຂັ້ມຂຸ້ນແລ້ວ, ບັນຫາກ່ຽວກັບການຍ່ອຍອາຫານມັກຈະຫາຍໄປ.
ຜົນກະທົບຂອງຢາ steroids ຕໍ່ໂຣກເບົາຫວານ

ນັກກິລາຫຼາຍຄົນໃຊ້ຢາ steroid anabolic ເພື່ອການເຕີບໂຕຂອງກ້າມເນື້ອໄວຂຶ້ນ. ພວກເຂົາມີຄວາມສ່ຽງ, ຍ້ອນວ່າຂໍ້ມູນການຄົ້ນຄວ້າຈໍານວນຫລາຍຊີ້ໃຫ້ເຫັນວ່ານັກກິລາດັ່ງກ່າວອາດຈະພັດທະນາໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ. ຄວາມ ສຳ ພັນດັ່ງກ່າວມີຢູ່ເພາະວ່າຮໍໂມນເຮັດໃຫ້ລະດັບຂອງຮໍໂມນ glucocorticoid ຢ່າງຫຼວງຫຼາຍ. ທາດ ricochet ເຫຼົ່ານີ້ກໍ່ໃຫ້ເກີດຄວາມຕ້ານທານຕໍ່ອິນຊູລິນ.
ເມື່ອກິນຮໍໂມນສະເຕີຣອຍ, ໂຣກເບົາຫວານໃນນັກກິລາສາມາດພັດທະນາໄດ້ສອງທາງ. ໃນກໍລະນີ ທຳ ອິດ, ຄວາມຜິດປົກກະຕິໃນກະຕຸກແມ່ນເກີດຂື້ນ, ແລະມັນຜະລິດອິນຊູລິນ ໜ້ອຍ ລົງ. ໂຣກເບົາຫວານປະເພດ 1 ພັດທະນາ.
ໃນກໍລະນີ ໜຶ່ງ ອີກ, ໂຣກ ໝາກ ພັບຈະເຮັດໃຫ້ປະລິມານອິນຊູລິນໃນປະລິມານທີ່ ຈຳ ເປັນ, ແຕ່ຈຸລັງແລະແພຈຸລັງຂອງຮ່າງກາຍມີຄວາມອ່ອນໄຫວຕໍ່ມັນ. ນີ້ແມ່ນພະຍາດເບົາຫວານຊະນິດ ໜຶ່ງ ຂອງອິນຊູລິນ.
ຢາປິ່ນປົວຮໍໂມນແລະພະຍາດເບົາຫວານ
ຢາບາງຊະນິດຮໍໂມນທີ່ແມ່ຍິງຖືພາເປັນຢາຄຸມ ກຳ ເນີດເຮັດໃຫ້ມີຄວາມສ່ຽງໃນການເກີດໂລກເບົາຫວານປະເພດ 2 ຢ່າງຫຼວງຫຼາຍ. ນີ້ແມ່ນເນື່ອງມາຈາກ, ໂດຍສະເພາະ, ຄວາມຈິງທີ່ວ່າຮໍໂມນທີ່ໃຊ້ໃນຢາປ່ຽນແປງຄວາມສົມດຸນຂອງຮໍໂມນ.
ໃນບາງກໍລະນີ, ມັນປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກເບົາຫວານແລະ prednisolone, anaprilin ແລະຢາອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການລະເມີດຂອງຄວາມອ່ອນໄຫວຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນໃນກໍລະນີດັ່ງກ່າວແມ່ນຫາຍາກຫຼາຍ: ຄວາມຜິດປົກກະຕິທາງເດີນອາຫານບໍ່ມີຄວາມ ໝາຍ ທີ່ຈະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂລກເບົາຫວານ.
ພະຍາດເບົາຫວານ Steroid ຍັງເກີດມາຈາກ thiazide diuretics - Dichlothiazide, Hypothiazide, Nephrix, Navidrex ແລະອື່ນໆ.
Glucocorticoids ທີ່ໃຊ້ໃນການປິ່ນປົວໂຣກຫອບຫືດ, ໂລກຂໍ້ອັກເສບຂອງຕົ້ນ ກຳ ເນີດຂອງໂລກປະດົງຂໍ່, ລະບົບ lupus erythematosus, pemphigus ແລະ eczema ຍັງສາມາດເຮັດໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານແລະເຮັດໃຫ້ເປັນໂລກເບົາຫວານ. ບາງຄັ້ງຢາດັ່ງກ່າວແມ່ນສາມາດຕິດເຊື້ອຈຸລັງທົດລອງ pancreatic. ໃນກໍລະນີນີ້, ພວກເຂົາເວົ້າກ່ຽວກັບການພັດທະນາ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid

ອາການຂອງໂຣກເບົາຫວານນີ້ປະກອບມີອາການລັກສະນະຂອງໂຣກເບົາຫວານ 2 ຊະນິດ. ຫຼັງຈາກທີ່ທັງຫມົດ, ຢາເສບຕິດຮໍໂມນປະກອບສ່ວນເຂົ້າໃນການທໍາລາຍຂອງຈຸລັງ pancreatic. ມີເວລາທີ່ການຜະລິດອິນຊູລິນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ໃນຂະຫນານກັບຂະບວນການເຫຼົ່ານີ້ຢູ່ໃນຮ່າງກາຍມີການລະເມີດ "ຄວາມຮັບຜິດຊອບ" ຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ກັບທາດອິນຊູລິນ. ຈາກປັດຈຸບັນເມື່ອການຜະລິດອິນຊູລິນໃນກະຕ່າຍຢຸດເຊົາຢ່າງສິ້ນເຊີງ, ອາການຂອງພະຍາດເບົາຫວານຂອງຊະນິດທີ່ຂື້ນກັບອິນຊູລິນພັດທະນາ.
ອາການຕົ້ນຕໍຂອງໂຣກເບົາຫວານດັ່ງກ່າວແມ່ນ:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ຄວາມສາມາດໃນການເຮັດວຽກຫຼຸດລົງ,
- diuresis ຫນຽວແລະໄວ.
ລັກສະນະຕົ້ນຕໍຂອງຫຼັກສູດຂອງໂລກເບົາຫວານດັ່ງກ່າວແມ່ນວ່າອາການເຫຼົ່ານີ້ຖືກສັງເກດເຫັນໃນຮູບແບບທີ່ບໍ່ຄ່ອຍຈະແຈ້ງ. ດັ່ງນັ້ນຄົນເຈັບດັ່ງກ່າວບໍ່ຮູ້ວ່າພະຍາດຂອງພວກມັນຮ້າຍແຮງແລະບໍ່ຮີບຮ້ອນໄປປຶກສາທ່ານ ໝໍ. ໃນຄົນເຈັບດັ່ງກ່າວ, ການສູນເສຍນ້ ຳ ໜັກ ແມ່ນຫາຍາກຫຼາຍ.
ໃນການວິເຄາະຫ້ອງທົດລອງກ່ຽວກັບການນັບເລືອດ, ອາການຂອງການຕໍ່ຕ້ານອິນຊູລິນທີ່ພິການບໍ່ໄດ້ຖືກສັງເກດເຫັນເລື້ອຍໆ. ໂດຍປົກກະຕິແລ້ວ, ການອ່ານກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດບໍ່ຄ່ອຍມີຂີດ ຈຳ ກັດທາງດ້ານສະລິລະສາດ.
ຫຼັກການທົ່ວໄປຂອງການປິ່ນປົວ

ການປິ່ນປົວໂຣກເບົາຫວານແບບຟອມນີ້ແມ່ນຄືກັນກັບໂຣກເບົາຫວານ. ມັນຍັງຂື້ນກັບສິ່ງທີ່ພະຍາດເກີດຂື້ນທີ່ຄົນເຈັບມີ. ການປິ່ນປົວທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນສາມາດເລືອກໄດ້ໂດຍທ່ານ ໝໍ ທີ່ມີປະສົບການເທົ່ານັ້ນ.
ການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ ສຳ ລັບພະຍາດດັ່ງກ່າວມີດັ່ງນີ້.
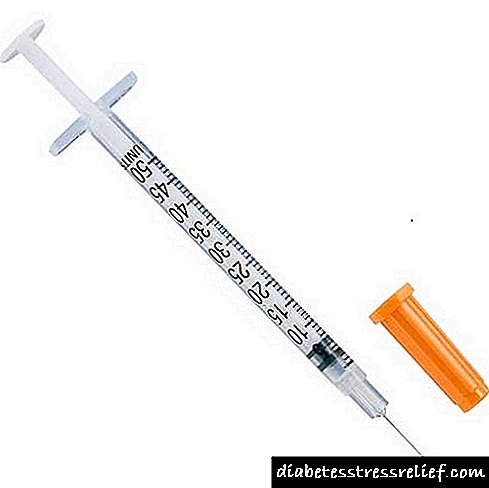
- ການແນະ ນຳ ຂອງອິນຊູລິນເພື່ອເຮັດໃຫ້ການເຮັດວຽກຂອງກະດູກສັນຫຼັງປົກກະຕິ. ການສັກຢາແມ່ນມີຄວາມ ຈຳ ເປັນຕົ້ນຕໍ ສຳ ລັບການແກ້ໄຂກິດຈະ ກຳ ຂອງພະຍາດ pancreatic.
- ຄົນເຈັບໄດ້ຮັບການມອບ ໝາຍ.
- ການຮັບແຂກຖືກແຕ່ງຕັ້ງ.
- ໃນບາງກໍລະນີ, ການປິ່ນປົວດ້ວຍການຜ່າຕັດແມ່ນຖືກບົ່ງບອກເພື່ອແນໃສ່ ກຳ ຈັດເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະເຮັດໃຫ້ການຜະລິດຮໍໂມນຫຼຸດລົງ.
- ການຍົກເລີກຢາເຫຼົ່ານັ້ນໃຫ້ທັນເວລາເຊິ່ງກໍ່ໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານໃນຮ່າງກາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມັກຈະເກີດຂື້ນວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຍົກເລີກຢາບາງຊະນິດ - ໂດຍສະເພາະພາຍຫຼັງການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຫຼືໃນການຮັກສາໂລກຫອບຫືດ. ໃນກໍລະນີດັ່ງກ່າວ, ການກວດສອບທາງການແພດກ່ຽວກັບສະພາບຂອງໂຣກ pancreatic ແມ່ນຖືກປະຕິບັດ.
ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໃນເວລາທີ່ກິນຢາຫລອກເລືອດບໍ່ໃຫ້ຜົນໃນລະດັບທີ່ສົມເຫດສົມຜົນຂອງ hypoglycemic. ຄົນເຈັບຄວນຈື່ໄວ້ວ່າການຮັກສາອິນຊູລິນແມ່ນພຽງແຕ່ ໜຶ່ງ ໃນທາງເລືອກໃນການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ເປົ້າ ໝາຍ ສຳ ຄັນທີ່ສຸດທີ່ໄດ້ຮັບໃນການຮັກສາໂລກເບົາຫວານແມ່ນເພື່ອບັນລຸການຊົດເຊີຍແລະຊັກຊ້າການສັບສົນຂອງພະຍາດໃຫ້ເປັນນິດ.
ການ ກຳ ຈັດບາງສ່ວນຂອງຕ່ອມ adrenal ແມ່ນ ດຳ ເນີນເປັນມາດຕະການທີ່ສຸດ, ເພາະວ່າການປິ່ນປົວແບບນີ້ຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ຄົນເຈັບທີ່ມີອາການແຊກຊ້ອນຫຼາຍຢ່າງ.
ບົດບາດຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ໃນການຮັກສາ
ວິທີທີ່ດີທີ່ສຸດໃນການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານໃນໂລກເບົາຫວານປະເພດ 1 ຫລືປະເພດ 2 ແມ່ນໂດຍການປ່ຽນເປັນ. ໃນເວລາດຽວກັນ, ອາຫານການຫຼຸດຜ່ອນເນື້ອໃນຂອງທາດແປ້ງ - ສູງເຖິງ 20-30 ກຼາມຕໍ່ມື້. ນີ້ເຮັດໃຫ້ປະລິມານໂປຕີນເພີ່ມຂຶ້ນ, ພ້ອມທັງໄຂມັນຜັກ.
ຄຸນປະໂຫຍດຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ:
- ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງຮ່າງກາຍ ສຳ ລັບຢາອິນຊູລິນແລະຢາຫຼຸດນ້ ຳ ຕານ,
- ຊ່ວຍໃຫ້ທ່ານສາມາດຮັກສານ້ ຳ ຕານໄດ້ເປັນປົກກະຕິ, ເຖິງແມ່ນວ່າຫລັງຈາກກິນເຂົ້າ,
- ສຸຂະພາບຂອງຄົນເຮົາດີຂື້ນຢ່າງຫຼວງຫຼາຍແລະທຸກອາການຂອງໂລກເບົາຫວານຫາຍໄປ,
- ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາພາວະແຊກຊ້ອນແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ,
- cholesterol ຫຼຸດລົງ.
ພະຍາດເບົາຫວານ Steroid ໝາຍ ເຖິງພະຍາດນ້ ຳ ຕານທີ່ຂຶ້ນກັບ insulin ທີ່ຮ້າຍແຮງ. ມັນເກີດຂື້ນໃນອາຍຸໃດກໍ່ຕາມ. ລັກສະນະຕົ້ນຕໍແມ່ນວິຊາປານກາງໂດຍບໍ່ມີອາການປົກກະຕິຂອງພະຍາດ. ມັກຈະກ່ຽວຂ້ອງກັບການເຮັດວຽກຂອງ adrenal ພິການ.
ບາງຄັ້ງສາເຫດທີ່ແທ້ຈິງຂອງການເປັນໂຣກ endocrine ຊໍາເຮື້ອແມ່ນເນື້ອໃນຫຼາຍເກີນໄປຂອງຮໍໂມນ adrenal ໃນເລືອດ. ປະກົດການດັ່ງກ່າວສາມາດພົວພັນກັບທັງພະຍາດຂອງອະໄວຍະວະຕ່າງໆ, ແລະການປິ່ນປົວດົນນານກັບຢາ glucocorticoid.
ຢາຄຸມ ກຳ ເນີດທາງປາກ, ຢາ diuretics, ຢາປິ່ນປົວ ຈຳ ນວນຫລາຍ ສຳ ລັບການປິ່ນປົວ, ໂລກຂໍ້ອັກເສບ, ພະຍາດຂອງ Itsenko-Cushing, ໂຣກ collagenosis ກາຍເປັນຜູ້ກະຕຸ້ນໃຫ້ເກີດອາການດັ່ງກ່າວເລື້ອຍໆ. ຄ່ອຍໆ, ຕົວແທນ ບຳ ບັດດັ່ງກ່າວ ນຳ ໄປສູ່ການລະເມີດທາດໂປຣຕີນແລະທາດແປ້ງທາດແປ້ງ, ເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ອັນຕະລາຍໂດຍສະເພາະແມ່ນໂຣກທີ່ປະສົມປະສານກັບການຍັບຍັ້ງການເຮັດວຽກຂອງຕັບໃນຂອບເຂດຂອງການສະສົມ glycogen.
ໂຣກເບົາຫວານໂຣກເບົາຫວານ
ນີ້ ຮູບແບບຂອງໂລກເບົາຫວານແມ່ນມີອາການທີ່ອ່ອນໆ . ອາການຫິວແລະ polyuremia ແມ່ນສະແດງອອກຢ່າງອ່ອນເພຍ. ການເຫນັງຕີງຂອງແຫຼມໃນ glycemia ແມ່ນຍັງຫາຍາກ. ສ່ວນຫຼາຍມັກ, ພະຍາດດັ່ງກ່າວມີແນວທາງທີ່ ໝັ້ນ ຄົງ. ສະແດງອອກຢ່າງຈະແຈ້ງຄວາມອ່ອນເພຍ, ຄວາມອ້ວນເພີ່ມຂື້ນ, ສຸຂະພາບທົ່ວໄປບໍ່ດີ. ໂດຍທົ່ວໄປ, ອາການດັ່ງກ່າວແມ່ນມີຄວາມລະລຶກເຖິງຫຼັກສູດຕ່າງໆຂອງພະຍາດທີ່ເກີດຈາກການຜິດປົກກະຕິຂອງໂຣກ adrenal cortex ກ່ວາພະຍາດເບົາຫວານ mellitus ຕົວຂອງມັນເອງ.
ໃນຄົນເຈັບດັ່ງກ່າວ, ເກືອບບໍ່ມີ ketoacidosis. ປະກົດວ່າມີພຽງແຕ່ໃນກໍລະນີຮ້າຍແຮງເທົ່ານັ້ນ, ໃນເວລາທີ່ພະຍາດດັ່ງກ່າວໄດ້ແລ່ນຫຼາຍແລ້ວ. Ketones ໃນຍ່ຽວແມ່ນຫາຍາກ. ປົກກະຕິແລ້ວ, ຜົນກະທົບຕໍ່ຕ້ານອິນຊູລິນບໍ່ອະນຸຍາດໃຫ້ມີການປິ່ນປົວແບບເຕັມຮູບແບບດ້ວຍການປຽບທຽບທັນສະ ໄໝ ຂອງຮໍໂມນຂອງມະນຸດ, ສະນັ້ນ glycemia ຕ້ອງໄດ້ຮັບການສ້າງຕັ້ງຂຶ້ນໂດຍການຊ່ວຍເຫຼືອຂອງອາຫານແລະການອອກ ກຳ ລັງກາຍທີ່ ໝັ້ນ ຄົງ.
Endocrinologist ບົ່ງມະຕິບົນພື້ນຖານຂອງລະດັບນ້ ຳ ຕານໃນເລືອດສູງກວ່າ 11,5 mmol., ມີທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ . ສ່ວນຫຼາຍມັກ, ພະຍາດທາງວິທະຍາແມ່ນມີຄວາມຄືບ ໜ້າ ຂ້ອນຂ້າງຊ້າ, ສະນັ້ນພະຍາດເບົາຫວານແມ່ນຖືກສັງເກດເປັນຄັ້ງ ທຳ ອິດ (ຄວາມບົກຜ່ອງດ້ານ glucose ທີ່ບົກຜ່ອງ) ແລະພຽງແຕ່ຫຼັງຈາກນັ້ນແມ່ນການບົ່ງມະຕິສຸດທ້າຍ.
ຫວ່າງມໍ່ໆມານີ້, ຄົນເຈັບທຸກຄົນໄດ້ຮັບການຢັ້ງຢືນຢ່າງເປັນທາງການກ່ຽວກັບໂລກເບົາຫວານປະເພດ 2. ໃນມື້ນີ້, ພະຍາດເບົາຫວານສະເຕີຣອຍຖືກຈັດສັນໃຫ້ເປັນກຸ່ມພະຍາດ endocrine ແຍກຕ່າງຫາກ, ເຖິງແມ່ນວ່າການປິ່ນປົວຂອງມັນຄ້າຍຄືກັບປະເພດ 2.
ການຮັກສາໂຣກເບົາຫວານ
ການຮັກສາຄົນເຈັບແມ່ນແນໃສ່ 2 ຈຸດໃຫຍ່ຄື: ການເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດປົກກະຕິແລະການ ກຳ ຈັດສາເຫດຕົ້ນຕໍຂອງພະຍາດ, ເຊິ່ງເປັນສາເຫດຂອງການເພີ່ມຂື້ນຂອງຮໍໂມນຂອງ adrenal cortex ໃນເລືອດ. ໃນກໍລະນີທີ່ຫຍຸ້ງຍາກ, ຕ້ອງມີວິທີການທີ່ ໜັກ ໜ່ວງ ທີ່ສຸດ. ປະສົບການທີ່ດີໃນການປິ່ນປົວໂຣກເບົາຫວານຂອງ syeroid ແມ່ນສະແດງໂດຍຄລີນິກຕ່າງປະເທດ, ລວມທັງ ເປັນທີ່ນິຍົມໃນ ໝູ່ ເພື່ອນຮ່ວມຊາດຂອງພວກເຮົາ.
ອະນຸລັກ ການຮັກສາແມ່ນກ່ຽວຂ້ອງກັບການກິນຢາຄຸມ ກຳ ເນີດຂອງທາດໂປຣຕີນໃນເລືອດ . ໃນຂັ້ນຕອນທໍາອິດ, ການກະກຽມ sulfonylurea ໃຫ້ຜົນໄດ້ຮັບທີ່ດີເລີດ. ແຕ່ວ່າມັນແມ່ນພວກເຂົາຜູ້ທີ່ສາມາດເຮັດໃຫ້ທາດແປ້ງທາດແປ້ງທາດແປ້ງຮ້າຍແຮງຂຶ້ນຢ່າງເດັ່ນຊັດຕາມ ລຳ ດັບ, ນຳ ພາໂລກເບົາຫວານໄປສູ່ຮູບແບບທີ່ເພິ່ງພາອາໄສອິນຊູລິນ. ມັນຍັງໄດ້ຖືກແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທຸກຄົນລະມັດລະວັງໃນການຕິດຕາມນ້ ຳ ໜັກ ຂອງພວກເຂົາ, ເພາະວ່າປອນພິເສດແມ່ນວິທີການໂດຍກົງຕໍ່ກັບພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານເຖິງແມ່ນວ່າຈະມີພະຍາດທີ່ຂ້ອນຂ້າງດີ.
ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນເຈັບດັ່ງກ່າວໃຫ້ຍົກເລີກຢາທີ່ເຮັດໃຫ້ເກີດຄວາມລົບກວນໃນຮ່າງກາຍ. ຖ້າມີຄວາມເປັນໄປໄດ້ທີ່ຈະທົດແທນຢາທີ່ບໍ່ມີອັນຕະລາຍ ໜ້ອຍ, ນີ້ແມ່ນໂອກາດທີ່ແທ້ຈິງທີ່ຈະ ໜີ ຈາກການພັດທະນາຂອງໂລກເບົາຫວານຊະນິດທີ 2.
ທ່ານ ໝໍ ສ່ວນຫຼາຍແນະ ນຳ ໃຫ້ໃຊ້ວິທີການປະສົມປະສານໃນເວລາທີ່ຢາປິ່ນປົວທາງປາກຖືກລວມກັບການສັກຢາອິນຊູລິນ subcutaneous. ໃນບາງກໍລະນີ, ຈຸລັງ pancreatic ທີ່ຜະລິດ insulin ທໍາມະຊາດແມ່ນ“ ຟື້ນຟູ” ແລະຈາກນັ້ນພະຍາດສາມາດຄວບຄຸມໄດ້ງ່າຍດ້ວຍອາຫານທີ່ສົມເຫດສົມຜົນ.
ຈືຂໍ້ມູນການ, ວິທີການໃດໆຂອງການປິ່ນປົວສໍາລັບພະຍາດ endocrine ສາມາດໃຊ້ໄດ້ພຽງແຕ່ຫຼັງຈາກປຶກສາຫາລືກັບທ່ານຫມໍຂອງທ່ານ! ຂໍ້ມູນທີ່ສະ ໜອງ ໃຫ້ແມ່ນເພື່ອຈຸດປະສົງຂໍ້ມູນເທົ່ານັ້ນ. ການໃຊ້ຢາດ້ວຍຕົນເອງສາມາດເປັນອັນຕະລາຍ.
ພະຍາດເບົາຫວານ Steroid ແມ່ນພະຍາດທີ່ຮ້າຍແຮງພໍສົມຄວນ, ເຊິ່ງແມ່ນ ໜຶ່ງ ໃນອີກຊື່ ໜຶ່ງ ຂອງມັນ - ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນໃນປະເພດ ທຳ ອິດ. ພະຍາດດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີທັດສະນະຄະຕິທີ່ຮຸນແຮງຈາກຄົນເຈັບ. ໂຣກເບົາຫວານຊະນິດນີ້ສາມາດພັດທະນາກັບພື້ນຫລັງຂອງການໃຊ້ຢາທີ່ໃຊ້ຮໍໂມນດົນນານ, ສະນັ້ນມັນຖືກເອີ້ນວ່າໂຣກເບົາຫວານຂອງຢາ.
ໃຜໄດ້ຮັບຜົນກະທົບ?
ພະຍາດເບົາຫວານ Steroid ໝາຍ ເຖິງພະຍາດເຫຼົ່ານັ້ນທີ່ມີລັກສະນະເປັນພິເສດ. ນັ້ນແມ່ນ, ມັນບໍ່ກ່ຽວຂ້ອງກັບບັນຫາຕ່າງໆໃນໂຣກມະເລັງ. ຄົນເຈັບທີ່ມີຄວາມຜິດປົກກະຕິໃນຂະບວນການຂອງການເຜົາຜະຫລານທາດແປ້ງ, ແຕ່ຜູ້ທີ່ໄດ້ໃຊ້ glucocorticoids (ຮໍໂມນທີ່ຜະລິດໂດຍຕ່ອມ adrenal) ເປັນເວລາດົນນານ, ສາມາດເຈັບເປັນໄດ້ດ້ວຍພະຍາດເບົາຫວານ steroid mellitus, ເຊິ່ງໄດ້ຮັບຜົນໃນຮູບແບບອ່ອນໆ.
ການສະແດງອອກຂອງພະຍາດຈະຫາຍໄປຫຼັງຈາກທີ່ຄົນຢຸດເຊົາກິນຢາຄຸມຮໍໂມນ. ໃນຫົກສິບເປີເຊັນຂອງກໍລະນີໃນບັນດາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ພະຍາດນີ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຄົນເຈັບຕ້ອງປ່ຽນໄປປິ່ນປົວອິນຊູລິນ. ນອກຈາກນັ້ນ, ໂລກເບົາຫວານສາມາດພັດທະນາເປັນອາການແຊກຊ້ອນຂອງພະຍາດດັ່ງກ່າວເຊິ່ງໃນນັ້ນບຸກຄົນເພີ່ມການຜະລິດຮໍໂມນໃນ cortex adrenal, ຍົກຕົວຢ່າງ, hypercorticism.

ຢາຊະນິດໃດທີ່ສາມາດເຮັດໃຫ້ເກີດໂຣກເບົາຫວານໃນຢາ?
ສາເຫດຂອງໂຣກເບົາຫວານສະເຕີຣອຍສາມາດເປັນການໃຊ້ຢາ glucocorticoid ໃນໄລຍະຍາວ, ເຊິ່ງປະກອບມີ Dexamethasone, Prednisolone, ແລະ Hydrocortisone. ຢາເຫຼົ່ານີ້ແມ່ນຢາຕ້ານການອັກເສບທີ່ຊ່ວຍຮັກສາໂລກຫອບຫືດ, ໂລກຂໍ້ອັກເສບຂໍ່, ເຊັ່ນດຽວກັນກັບບາງພະຍາດ autoimmune ເຊິ່ງປະກອບມີ pemphigus, lupus erythematosus, ແລະໂຣກຜິວ ໜັງ. ພ້ອມກັນນັ້ນ, ຢາເຫລົ່ານີ້ຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວໂຣກ neurological ທີ່ຮ້າຍແຮງເຊັ່ນໂຣກ sclerosis ຫລາຍ.
ນອກຈາກນັ້ນ, ໂຣກເບົາຫວານໃນຢາອາດຈະເກີດຂື້ນຍ້ອນການໃຊ້ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ, ເຊັ່ນດຽວກັນກັບຢາບາງຊະນິດ thiazide, ເຊິ່ງແມ່ນຢາ diuretics. ຢາເຫຼົ່ານີ້ປະກອບມີ Dichlothiazide, Hypothiazide, Nephrix, Navidrex.

ອີກສອງສາມສາເຫດຂອງການເປັນໂຣກນີ້
ພະຍາດເບົາຫວານ Steroid ຍັງສາມາດເກີດຂື້ນໃນຄົນຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ. ການປິ່ນປົວຕ້ານອັກເສບຫຼັງຈາກຮຽກຮ້ອງໃຫ້ມີການບໍລິຫານ corticosteroids ໄລຍະຍາວໃນປະລິມານທີ່ໃຫຍ່, ສະນັ້ນຄົນເຈັບຕ້ອງໄດ້ດື່ມຢາເພື່ອສະກັດກັ້ນພູມຕ້ານທານ ສຳ ລັບຊີວິດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂຣກເບົາຫວານສະເຕີຣອຍບໍ່ໄດ້ເກີດຂື້ນໃນຄົນເຈັບທຸກຄົນທີ່ໄດ້ຮັບການແຊກແຊງໃນການຜ່າຕັດທີ່ຮ້າຍແຮງດັ່ງກ່າວ, ແຕ່ຄວາມເປັນໄປໄດ້ແມ່ນສູງກວ່າຍ້ອນການໃຊ້ຮໍໂມນຫຼາຍກ່ວາໃນກໍລະນີທີ່ພວກເຂົາປິ່ນປົວພະຍາດອື່ນໆ.
ຖ້າບຸກຄົນໃດ ໜຶ່ງ ໄດ້ໃຊ້ຢາ steroids ມາດົນແລ້ວແລະລາວມີອາການຂອງໂລກເບົາຫວານ, ນີ້ສະແດງໃຫ້ເຫັນວ່າຄົນເຈັບມີຄວາມສ່ຽງ. ເພື່ອຫລີກລ້ຽງພະຍາດເບົາຫວານສະເຕີຣອຍ, ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນສູນເສຍນ້ ຳ ໜັກ ແລະປ່ຽນວິຖີຊີວິດ, ເຮັດການອອກ ກຳ ລັງກາຍເບົາ ໆ ເປັນປະ ຈຳ. ຖ້າບຸກຄົນໃດ ໜຶ່ງ ຕິດເຊື້ອໂຣກນີ້, ລາວຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການກິນຮໍໂມນໂດຍອີງໃສ່ຂໍ້ສະຫລຸບຂອງລາວເອງ.

ສະເພາະຂອງພະຍາດ
ໂລກເບົາຫວານໃນຢາແມ່ນມີລັກສະນະໂດຍຄວາມຈິງທີ່ວ່າມັນສົມທົບກັບອາການຂອງພະຍາດເບົາຫວານທັງສອງຊະນິດ. ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, corticosteroids ໃນປະລິມານຫລາຍເລີ່ມຕົ້ນ ທຳ ລາຍຈຸລັງເບຕ້າທີ່ຕັ້ງຢູ່ໃນກະເພາະ. ອາການນີ້ແມ່ນປົກກະຕິ ສຳ ລັບພະຍາດເບົາຫວານ 1. ເຖິງວ່າຈະມີສິ່ງນີ້, ອິນຊູລິນໃນຈຸລັງທົດລອງຍັງສືບຕໍ່ສັກ. ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ລະດັບ insulin ເລີ່ມຫຼຸດລົງ, ແລະແພຈຸລັງກາຍເປັນຄວາມອ່ອນໄຫວຫນ້ອຍກັບຮໍໂມນນີ້. ອາການເຫຼົ່ານີ້ແມ່ນລັກສະນະຂອງພະຍາດເບົາຫວານຊະນິດ 2. ເມື່ອເວລາຜ່ານໄປ, ຫ້ອງທົດລອງເລີ່ມແຕກຫັກ. ດັ່ງນັ້ນ, ການຜະລິດອິນຊູລິນຢຸດເຊົາ. ໂຣກເບົາຫວານທີ່ຂື້ນກັບໂຣກເບົາຫວານທົ່ວໄປຂອງອິນຊູລິນໃນປະເພດ ທຳ ອິດແມ່ນມີລັກສະນະຄ້າຍຄືກັນ.
Symptomatology
ອາການຂອງໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນຄືກັນກັບໂຣກເບົາຫວານໃນຮູບແບບອື່ນໆ. ບຸກຄົນໃດ ໜຶ່ງ ທົນທຸກທໍລະມານກັບການຖ່າຍເບົາເລື້ອຍໆ, ລາວມີຄວາມທຸກທໍລະມານຈາກການຫິວນໍ້າ, ແລະຄວາມຮູ້ສຶກທີ່ອ່ອນເພຍຈະປາກົດຂື້ນຢ່າງໄວວາ. ອາການດັ່ງກ່າວຂອງພະຍາດມັກຈະບໍ່ຮຸນແຮງໃນຄົນເຈັບ, ສະນັ້ນພວກເຂົາບໍ່ຄ່ອຍເອົາໃຈໃສ່ກັບມັນ. ກົງກັນຂ້າມກັບໂຣກເບົາຫວານປະເພດ 1, ຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໜັກ ຢ່າງກະທັນຫັນ. ແພດບໍ່ສາມາດກວດຫາໂຣກເບົາຫວານໄດ້ເຖິງແມ່ນວ່າຄົນເຈັບໄດ້ກວດເລືອດ. ລະດັບນໍ້າຕານໃນນໍ້າຍ່ຽວແລະເລືອດແມ່ນຫາຍາກທີ່ສຸດ. ຍິ່ງໄປກວ່ານັ້ນ, ຕົວເລກຂອບເຂດ ຈຳ ກັດ ສຳ ລັບ acetone ໃນການວິເຄາະຂອງຄົນເຈັບຍັງພົບໃນກໍລະນີທີ່ໂດດດ່ຽວ.

ວິທີການຮັກສາເມື່ອຜະລິດອິນຊູລິນ
ໃນເວລາທີ່ການຜະລິດ insulin ຢຸດຢູ່ໃນຮ່າງກາຍຂອງມະນຸດ, ພະຍາດເບົາຫວານ steroid ແມ່ນຄ້າຍຄືກັບໂລກເບົາຫວານປະເພດ 1, ເຖິງແມ່ນວ່າມັນມີລັກສະນະລັກສະນະຂອງທີສອງ (ການຕໍ່ຕ້ານ insulin ຂອງຈຸລັງ). ພະຍາດເບົາຫວານນີ້ໄດ້ຮັບການປິ່ນປົວແບບດຽວກັບພະຍາດເບົາຫວານ 2. ແນ່ນອນວ່າມັນຂື້ນກັບທຸກປະເພດຂອງຄວາມຜິດປົກກະຕິໃນຮ່າງກາຍທີ່ຄົນເຈັບປະສົບ. ຖ້າຄົນເຈັບມີບັນຫາເລື່ອງນ້ ຳ ໜັກ ເກີນ, ແຕ່ວ່າອິນຊູລິນຍັງສືບຕໍ່ຜະລິດ, ຫຼັງຈາກນັ້ນລາວຄວນຍຶດ ໝັ້ນ ກັບອາຫານການກິນ, ພ້ອມທັງກິນຢາຫຼຸດ ນຳ ້ຕານ, ເຊັ່ນວ່າ Thiazolidinedione ຫຼື Glucofage.
ໃນເວລາທີ່ກະຕຸກເລີ່ມຕົ້ນເຮັດວຽກບໍ່ດີ, ແນະ ນຳ ໃຫ້ສັກອິນຊູລິນ, ເຊິ່ງຈະຊ່ວຍຫຼຸດຜ່ອນພາລະໃນອະໄວຍະວະ. ຖ້າຫາກວ່າຈຸລັງເບຕ້າບໍ່ໄດ້ເຮັດໃຫ້ຫາຍຂາດຫມົດ, ຫຼັງຈາກນັ້ນບາງຄັ້ງ, ກະຕຸກຈະກັບມາເປັນປົກກະຕິ. ສຳ ລັບ ໜ້າ ວຽກດຽວກັນ, ທ່ານ ໝໍ ສັ່ງໃຫ້ຄົນເຈັບກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ຄົນເຈັບທີ່ບໍ່ມີບັນຫາເລື່ອງນ້ ຳ ໜັກ ເກີນຄວນຍຶດ ໝັ້ນ ກັບອາຫານເລກ 9 ສຳ ລັບຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນ, ແພດແນະ ນຳ ໃຫ້ກິນອາຫານເລກ 8.

ຄຸນລັກສະນະຂອງການຮັກສາເມື່ອ insulin ບໍ່ໄດ້ຜະລິດ
ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນຂື້ນກັບວ່າມີການຜະລິດອິນຊູລິນຫຼືບໍ່. ຖ້າຮໍໂມນນີ້ໄດ້ຢຸດເຊົາການຜະລິດຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບ, ຫຼັງຈາກນັ້ນມັນກໍ່ຖືກ ກຳ ນົດວ່າເປັນການສີດ. ເພື່ອໃຫ້ການປິ່ນປົວມີປະສິດຕິຜົນ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງຮຽນຮູ້ວິທີການສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ. ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຄວນໄດ້ຮັບການຕິດຕາມຢ່າງຕໍ່ເນື່ອງ. ການປິ່ນປົວໂຣກຜີວເບົາຫວານໄດ້ ດຳ ເນີນໄປແບບດຽວກັນກັບໂຣກເບົາຫວານ 1. ແຕ່ວ່າຈຸລັງເບຕ້າທີ່ຕາຍແລ້ວແມ່ນບໍ່ມີການຟື້ນຟູ.
ສະຖານະການທີ່ບໍ່ແມ່ນມາດຕະຖານ
ມີບາງກໍລະນີການປິ່ນປົວພະຍາດເບົາຫວານສະເຕີຣອຍ, ຕົວຢ່າງ, ມີໂຣກຫອບຫືດຮ້າຍແຮງຫຼືຫລັງການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ. ໃນກໍລະນີດັ່ງກ່າວ, ການປິ່ນປົວຮໍໂມນແມ່ນມີຄວາມ ຈຳ ເປັນ, ເຖິງແມ່ນວ່າຄົນເຈັບຈະພັດທະນາໂຣກເບົາຫວານ. ລະດັບນ້ ຳ ຕານ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຮັກສາໄວ້ໂດຍອີງໃສ່ວິທີການເຮັດກະຕ່າເຮັດວຽກໄດ້ດີ. ນອກຈາກນັ້ນ, ຜູ້ຊ່ຽວຊານຕ້ອງ ຄຳ ນຶງເຖິງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອເພື່ອອິນຊູລິນ. ໃນສະຖານະການເຫຼົ່ານີ້, ຄົນເຈັບໄດ້ຖືກກໍານົດໄວ້ວ່າຮໍໂມນ anabolic, ເຊິ່ງເປັນການສະຫນັບສະຫນູນເພີ່ມເຕີມຕໍ່ຮ່າງກາຍ, ແລະຍັງມີຄວາມສົມດຸນຂອງຜົນກະທົບຂອງ glucocorticoids.

ປັດໃຈສ່ຽງ
ບຸກຄົນ ໜຶ່ງ ມີ ຈຳ ນວນຮໍໂມນ adrenal ຈຳ ນວນ ໜຶ່ງ, ລະດັບຂອງມັນຈະແຕກຕ່າງກັນໄປໃນແຕ່ລະອັນ. ແຕ່ບໍ່ແມ່ນທຸກຄົນທີ່ກິນ glucocorticoids ແມ່ນມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກເບົາຫວານ. Corticosteroids ມີຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງກະຕຸກ, ຫຼຸດຜ່ອນຄວາມເຂັ້ມແຂງຂອງອິນຊູລິນ. ເພື່ອຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດປົກກະຕິ, ເມັດ ໝາກ ພ້າວຕ້ອງຮັບມືກັບພາລະ ໜັກ. ຖ້າຄົນເຈັບມີອາການຂອງໂຣກເບົາຫວານສະເຕີຣອຍ, ຫຼັງຈາກນັ້ນ, ນີ້ ໝາຍ ຄວາມວ່າແພຈຸລັງໄດ້ກາຍເປັນໂຣກເບົາຫວານ ໜ້ອຍ ລົງ, ແລະມັນກໍ່ເປັນເລື່ອງຍາກທີ່ຈະເຮັດໃຫ້ຕ່ອມຮັບມືກັບ ໜ້າ ທີ່ຂອງມັນ.
ຄວາມສ່ຽງໃນການພັດທະນາໂຣກເບົາຫວານເພີ່ມຂື້ນເມື່ອຄົນເຮົາມີບັນຫານໍ້າ ໜັກ ຫລາຍເກີນໄປ, ກິນຢາ steroids ໃນປະລິມານຫລາຍຫລືເປັນເວລາດົນນານ. ເນື່ອງຈາກວ່າອາການຂອງພະຍາດນີ້ບໍ່ປາກົດຂື້ນໃນທັນທີ, ຜູ້ສູງອາຍຸຫຼືຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນໄດ້ຮັບການກວດກາເບິ່ງວ່າມີໂຣກເບົາຫວານທີ່ມີອາການຊ້າກ່ອນເລີ່ມການປິ່ນປົວຮໍໂມນ, ເພາະວ່າການກິນຢາບາງຊະນິດສາມາດກະຕຸ້ນການພັດທະນາຂອງພະຍາດໄດ້.
ບາງຄັ້ງຢາທີ່ອອກແບບມາເພື່ອຮັບມືກັບພະຍາດ ໜຶ່ງ ກໍ່ໃຫ້ເກີດບັນຫາດ້ານສຸຂະພາບອື່ນໆ. ແລະການຄາດເດົາການພັດທະນາເຫດການແບບນີ້ມັກຈະເປັນໄປບໍ່ໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານ ໝໍ ແລະນັກວິທະຍາສາດ ກຳ ລັງເຮັດວຽກຢູ່ສະ ເໝີ ເພື່ອ ກຳ ນົດປັດໃຈທີ່ສາມາດມີບົດບາດຕັດສິນໃນກໍລະນີທີ່ມີອາການຄັນເນື່ອງຈາກການໃຊ້ຢາບາງຊະນິດ. ໜຶ່ງ ໃນບັນດາພະຍາດ insidious ຂອງຊະນິດນີ້ແມ່ນພະຍາດເບົາຫວານ steroid mellitus, ອາການແລະວິທີການປິ່ນປົວທີ່ພວກເຮົາຈະປຶກສາຫາລືໃນ ໜ້າ ນີ້“ ຄວາມນິຍົມກ່ຽວກັບສຸຂະພາບ” ໃນລາຍລະອຽດເພີ່ມເຕີມ.
ໂຣກເບົາຫວານ Steroid ແມ່ນໂຣກເບົາຫວານທີ່ຮ້າຍແຮງ. ນີ້ແມ່ນຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນຂອງພະຍາດທີ່ສາມາດພັດທະນາໃນຄົນເຈັບທີ່ມີອາຍຸແຕກຕ່າງກັນ. ບັນຫາຕົ້ນຕໍໃນການບົ່ງມະຕິພະຍາດດັ່ງກ່າວແມ່ນການຂາດອາການທີ່ອອກສຽງ.
ແພດມັກຈະເຊື່ອມໂຍງກັບການເກີດຂື້ນຂອງໂລກເບົາຫວານ steroid ກັບການໃຊ້ຢາຕ່າງໆ. ອັນຕະລາຍໂດຍສະເພາະແມ່ນ glucocorticoids, ເຊິ່ງໃຊ້ເປັນເວລາດົນນານ. ພ້ອມກັນນີ້, ທ່ານ ໝໍ ບາງຄົນກໍ່ໃຫ້ເຫດຜົນວ່າການພັດທະນາພະຍາດທາງດ້ານເຊື້ອພະຍາດດັ່ງກ່າວສາມາດເກີດຈາກການຄຸມ ກຳ ເນີດທາງປາກ, ການປິ່ນປົວດ້ວຍຢາແລະຢາອື່ນໆ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ການສະແດງອອກຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ steroid mellitus ໂດຍທົ່ວໄປແມ່ນຄືກັນກັບພະຍາດເບົາຫວານ mellitus ກັບແນວພັນອື່ນໆຂອງມັນ. ພະຍາດດັ່ງກ່າວ provokes ຮູບລັກສະນະຂອງຄວາມຢາກອາຫານ, ເພີ່ມທະວີການຖ່າຍເບົາແລະເມື່ອຍ. ແຕ່ໃນເວລາດຽວກັນ, ຄວາມຮຸນແຮງຂອງອາການດັ່ງກ່າວແມ່ນຕໍ່າຫຼາຍ, ດັ່ງນັ້ນຄົນເຈັບຫຼາຍຄົນບໍ່ໄດ້ເອົາໃຈໃສ່ພວກເຂົາ.
ກົງກັນຂ້າມກັບຫຼັກສູດຄລາສສິກຂອງໂຣກເບົາຫວານປະເພດ 1, ຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໜັກ ເລີຍ. ແລະການກວດເລືອດແມ່ນບໍ່ສາມາດເຮັດໃຫ້ການກວດວິນິດໄສຖືກຕ້ອງສະ ເໝີ ໄປ.
ປະລິມານນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະທີ່ເປັນໂລກເບົາຫວານບໍ່ຄ່ອຍຈະໄປເຖິງລະດັບທີ່ຮ້າຍແຮງ. ນອກຈາກນັ້ນ, ອາຊິດໂຕໃນເລືອດຫຼືນໍ້າຍ່ຽວແມ່ນບໍ່ຄ່ອຍຈະສັງເກດເຫັນ.
ວິທີການປັບເບົາຫວານ, ການໃຊ້ວິທີການປິ່ນປົວ ?
ການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍຄວນສົມບູນແບບ. ມັນຖືກອອກແບບມາເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດປົກກະຕິແລະແກ້ໄຂສາເຫດຂອງພະຍາດ (ການຈະເລີນເຕີບໂຕຂອງຮໍໂມນໃນຮ່າງກາຍຂອງ adrenal cortex). ບາງຄັ້ງ, ສຳ ລັບການແກ້ໄຂໂຣກເບົາຫວານ mellitus, ມັນພຽງພໍທີ່ຈະຍົກເລີກຢາທີ່ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດ. ໃນບາງກໍລະນີ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ຮໍໂມນ anabolic ເຊິ່ງສາມາດດຸ່ນດ່ຽງຜົນຂອງຮໍໂມນ glucocorticoid.
ການປິ່ນປົວໂຣກເບົາຫວານແມ່ນຂື້ນກັບຄວາມຜິດປົກກະຕິທີ່ໄດ້ລະບຸໃນຄົນເຈັບ. ຍົກຕົວຢ່າງ, ດ້ວຍນໍ້າ ໜັກ ເກີນຂອງຮ່າງກາຍແລະດ້ວຍການຜະລິດອິນຊູລິນທີ່ປອດໄພ, ຄົນເຈັບໄດ້ສະແດງສານອາຫານໃນການກິນແລະການໃຊ້ຢາເພື່ອຫຼຸດລະດັບນໍ້າຕານໃນເລືອດເຊິ່ງເປັນຕົວແທນໂດຍ thiazolidinedione ແລະ glucophage. ໃນບາງກໍລະນີ, ມັນອາດຈະພຽງພໍແລະຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງອາຫານຄາບອາຫານ.
ຄົນເຈັບທີ່ມີນ້ ຳ ໜັກ ຮ່າງກາຍຕາມປົກກະຕິຫລືເພີ່ມຂຶ້ນເລັກນ້ອຍຄວນປະຕິບັດຕາມຄາບອາຫານຕາມຕາຕະລາງການປິ່ນປົວເລກທີ 9. ດ້ວຍອາຫານນີ້, ອາຫານທີ່ມີລັກສະນະເປັນດັດຊະນີ glycemic ສູງຄວນຈະຖືກຍົກເວັ້ນຈາກອາຫານ. ຄາບອາຫານທີ່ຄວນຈະປະກອບດ້ວຍອາຫານທີ່ມີດັດຊະນີ glycemic ຕໍ່າ.
ອາຫານຄວນໄດ້ຮັບການປະຕິບັດໃນສ່ວນນ້ອຍໆ, ຍົກຕົວຢ່າງ, ໂດຍມີໄລຍະຫ່າງສາມຊົ່ວໂມງ. ອາຫານປະເພດຂົ້ວ, ເຜັດ, ເກືອແລະສູບຢາແມ່ນຖືກຫ້າມ, ເຊັ່ນດຽວກັບສິນຄ້າກະປnedອງ, ເຫຼົ້າແລະເຄື່ອງເທດເກືອບທັງ ໝົດ. ແທນນ້ ຳ ຕານ, ຄວນທົດແທນນ້ ຳ ຕານ. ປະລິມານທາດໂປຼຕີນທີ່ ໝັ້ນ ຄົງຄວນໄດ້ຮັບການຮັກສາໄວ້ໃນຄາບອາຫານ (ຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ), ແລະລະດັບໄຂມັນແລະທາດແປ້ງຄວນຈະຫຼຸດລົງ. ເມນູດັ່ງກ່າວຄວນມີແຕ່ອາຫານທີ່ແຊບ, ອົບຫລືຕົ້ມ.
ຖ້າມີນ້ ຳ ໜັກ ເກີນ, ອາຫານຄວນຈະເຂັ້ມງວດກວ່າ - ອີງຕາມຕາຕະລາງການປິ່ນປົວເລກທີ 8 ນີ້ແມ່ນອາຫານທີ່ມີແຄລໍລີ່ຕ່ ຳ, ເມນູຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນປະລິມານຄາໂບໄຮເດຣດແລະເກືອ, ແລະການໄດ້ຮັບໄຂມັນກໍ່ ຈຳ ກັດຢ່າງຫຼວງຫຼາຍ.
ການ ທຳ ມະດາຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍມີບົດບາດ ສຳ ຄັນທີ່ສຸດ, ເພາະວ່າປອນພິເສດສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນຕ່າງໆ, ເຖິງແມ່ນວ່າພະຍາດດັ່ງກ່າວຈະຂ້ອນຂ້າງເອື້ອ ອຳ ນວຍ.
ຖ້າຫາກວ່າໂຣກເບົາຫວານ mellitus ໄດ້ເຮັດໃຫ້ການເຮັດວຽກຂອງ pancreatic ຫຼຸດລົງ, ການບໍລິຫານຂອງ insulin ໃນປະລິມານທີ່ຖືກເລືອກຢ່າງລະມັດລະວັງຈະຊ່ວຍຄົນເຈັບ. ໃນສະຖານະການນີ້, insulin ຈະຊ່ວຍຫຼຸດຜ່ອນພາລະໃນຮ່າງກາຍເລັກ ໜ້ອຍ. ແລະຖ້າຫາກວ່າຫ້ອງທົດລອງຍັງບໍ່ທັນໄດ້ເຮັດໃຫ້ຫາຍຂາດຢ່າງສິ້ນເຊີງ, ເມື່ອເວລາຜ່ານໄປ, ໂຣກຊືມມຶກສາມາດເລີ່ມຕົ້ນເຮັດວຽກໄດ້ປົກກະຕິ.
ໃນກໍລະນີທີ່ການພັດທະນາຂອງໂຣກ ໝາກ ໄຂ່ຫຼັງໂຣກເບົາຫວານໄດ້ເຮັດໃຫ້ການຢຸດຕິການເຄື່ອນໄຫວເຕັມຂອງກະຕຸນ, ແລະມັນບໍ່ຜະລິດອິນຊູລິນອີກຕໍ່ໄປ, ມັນຖືກ ກຳ ນົດໃຫ້ສັກ. ໃນກໍລະນີນີ້, ລະດັບນ້ ຳ ຕານໃນເລືອດແລະການປິ່ນປົວແມ່ນຄວບຄຸມຕາມໂຄງການດຽວກັນກັບ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1. ແຕ່ໂຊກບໍ່ດີ, ຖ້າຫາກວ່າຈຸລັງ beta ໄດ້ເສຍຊີວິດແລ້ວ, ພວກມັນຈະບໍ່ສາມາດຟື້ນຕົວໄດ້, ຊຶ່ງ ໝາຍ ຄວາມວ່າການປິ່ນປົວຈະມີຊີວິດຕະຫຼອດຊີວິດ.
ລະດັບນ້ ຳ ຕານໃນສະຖານະການນີ້ແມ່ນໄດ້ຮັບການຮັກສາ, ສຸມໃສ່ຄວາມສາມາດຂອງກະຕຸກ, ພ້ອມທັງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍໃນການສັກຢາອິນຊູລິນ.
ໃນບາງກໍລະນີ, ການປິ່ນປົວທາງດ້ານການຜ່າຕັດສາມາດຊ່ວຍຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທີ່ເປັນໂຣກສະເຕີຣອຍ - ຕົວຢ່າງ, ໃນເວລາທີ່ hyperplasia (ການແຜ່ເຊື້ອທາງດ້ານ pathological) ຂອງຕ່ອມ adrenal ໄດ້ຖືກກວດພົບ. ການ ກຳ ຈັດໂລກພະຍາດເບົາຫວານເຮັດໃຫ້ສາມາດປັບປຸງພະຍາດເບົາຫວານ, ຫຼືເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍເປັນປົກກະຕິ.
ຜົນກະທົບຂອງຢາ steroids ຕໍ່ໂຣກເບົາຫວານ
ສານສະເຕີຣອຍແມ່ນຮໍໂມນຂອງຕົ້ນ ກຳ ເນີດຂອງພືດຫຼືສັດ. ພວກເຂົາມີຢູ່ໃນການກະກຽມ glucocorticoid, corticosteroids, ເຊິ່ງຕໍ່ກັບຄວາມເປັນມາຂອງການໃຊ້ເລື້ອຍໆ, ສາມາດເຮັດໃຫ້ເກີດໂຣກເບົາຫວານ, ການປ່ຽນແປງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ແລະພະຍາດທາງເດີນທາງອື່ນໆ. ນັກຊ່ຽວຊານດ້ານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Endocrinologist.
- ການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນໄປໄດ້ໂດຍການເພີ່ມຄວາມຕ້ານທານຂອງຕັບກັບອິນຊູລິນ. ສິ່ງນີ້ສະແດງອອກດ້ວຍການໃຊ້ສະເຕີຣອຍ, ຄົງທີ່,
- ຮໍໂມນຍັງສາມາດເຮັດໃຫ້ຕັບບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ກັບອິນຊູລິນ, ເຊິ່ງກໍ່ໃຫ້ເກີດ
- ຖ້າການປ່ຽນແປງດັ່ງກ່າວ ດຳ ເນີນຕໍ່ໄປ, ແລະການປິ່ນປົວບໍ່ໄດ້ ດຳ ເນີນ, ຈຸລັງຈະບໍ່ຕອບສະ ໜອງ ຕໍ່ອິນຊູລິນ, ເຊິ່ງຜະລິດໂດຍຮ່າງກາຍ.
ສະພາບການທີ່ເກີດຈາກການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດເຫຼົ່ານີ້ເອີ້ນວ່າໂຣກເບົາຫວານທີ່ມີສານສະເຕີຣອຍ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເຂົ້າໃຈອາການຂອງມັນແລະຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບສາເຫດຂອງການພັດທະນາ.
ອາການຂອງພະຍາດ
ອັນຕະລາຍທີ່ ສຳ ຄັນຂອງພະຍາດທາງເດີນທາງແມ່ນວ່າມັນຍາກຫຼາຍທີ່ຈະບົ່ງມະຕິເຖິງແມ່ນວ່າໃນໄລຍະທ້າຍໆ.
ໂຣກເບົາຫວານໂຣກເບົາຫວານເກີດຂື້ນເກືອບຈະບໍ່ມີອາການ, ແລະອາການທີ່ມີຢູ່ອາດຈະຖືກຈັດປະເພດແບບຜິດໆວ່າເປັນໂຣກອື່ນໆຫລືຮູບແບບຂອງໂຣກເບົາຫວານ.
ພວກເຮົາ ກຳ ລັງເວົ້າ, ຍົກຕົວຢ່າງ, ກ່ຽວກັບຄວາມຢາກທີ່ຈະຂັບຖ່າຍເລື້ອຍໆ, ເມື່ອຍລ້າແລະເມື່ອຍລ້າ ຊຳ ເຮື້ອ.
ອາການຂອງການເລີ່ມຕົ້ນຂອງຮູບແບບສະເຕີຣອຍຂອງພະຍາດສາມາດເປັນການສູນເສຍນ້ ຳ ໜັກ ຢ່າງກະທັນຫັນ, ປັນຫາທີ່ສະ ໜິດ ສະ ໜົມ ແລະທາງເພດ (ອາດຈະເປັນການພັດທະນາຂອງຄວາມອ່ອນແອ). ຕົວແທນເພດຍິງອາດຈະສະແດງການຕິດເຊື້ອໃນຊ່ອງຄອດຕ່າງໆ. ອາການ ໜຶ່ງ ອີກແມ່ນຄວາມຮູ້ສຶກອຶດຫິວຢ່າງຕໍ່ເນື່ອງ, ເຖິງແມ່ນວ່າຈະມີອາຫານທີ່ສົມດຸນກໍ່ຕາມ.
ພວກເຮົາບໍ່ຄວນລືມວ່າໂຣກເບົາຫວານສະເຕີຣອຍສາມາດສະແດງອອກໂດຍການບິດເບືອນແລະມີອາການມຶນຊາຢູ່ສ່ວນລຸ່ມແລະດ້ານເທິງ, ບັນຫາກ່ຽວກັບສາຍຕາ, ເປັນພາບທີ່“ ມົວໆ”. ຄົນເຈັບຍັງອາດຈະພັດທະນາການຫິວນ້ ຳ, ເຊິ່ງການປະຕິບັດບໍ່ສາມາດຢຸດຕິໄດ້ເຖິງແມ່ນວ່າຈະເປັນປະຫວັດຂອງການດື່ມເຫຼົ້າເລື້ອຍໆ. ດັ່ງນັ້ນ, ດ້ວຍຮູບແບບທີ່ ໜ້າ ສົງໄສຂອງພະຍາດ, ຄົນເຮົາບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ມີການວິນິດໄສແລະການ ກຳ ນົດສາເຫດຂອງພະຍາດ.
ເຫດຜົນຂອງການພັດທະນາພະຍາດວິທະຍາ
ປັດໄຈຕົ້ນຕໍໃນການພັດທະນາສະພາບການແມ່ນແບ່ງອອກໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist ກາຍເປັນບັນຫາທີ່ແປກປະຫຼາດແລະເປັນມະເລັງ. ເອົາໃຈໃສ່ກັບຄວາມຈິງທີ່ວ່າ:
- ມີສາເຫດ endogenous, ອັດຕາສ່ວນຂອງຮໍໂມນຫຼາຍເກີນໄປສາມາດປະກອບເປັນຍ້ອນພະຍາດຂອງລະບົບ endocrine,
- ມີ exogenous - ຮໍໂມນເກີນພັດທະນາຫຼັງຈາກການໃຊ້ glucocorticosteroids ດົນ,
- ພະຍາດເບົາຫວານ steroid ສາມາດເກີດຈາກ thiazide diuretics, ຊື່ຕ້ານການອັກເສບ, ການຄວບຄຸມການເກີດ. ມັນຍັງສາມາດເປັນສານປະສົມທີ່ໃຊ້ໃນການຮັກສາໂລກພູມແພ້, ໂຣກ polyarthritis, ໂຣກປອດບວມແລະພະຍາດອື່ນໆ (ໃຊ້ກັບພະຍາດທາງລະບົບພູມຕ້ານທານ).
 ປັດໃຈ Endogenous ແມ່ນຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງຕ່ອມນ້ ຳ ມູກ, ສ່ວນຫຼາຍແມ່ນໂຣກ Itsenko-Cushing. ສຳ ລັບສະພາບການທີ່ ນຳ ສະ ເໜີ, ຄວາມລັບຂອງ cortisol ຫຼາຍເກີນໄປໂດຍ adrenal cortex ແມ່ນລັກສະນະ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດນີ້ແມ່ນໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ຕີບ, ເຊິ່ງມີຄວາມຮ້າຍແຮງຂື້ນແລະກ້າວ ໜ້າ ພາຍໃຕ້ອິດທິພົນຂອງສະເຕີຣອຍ.
ປັດໃຈ Endogenous ແມ່ນຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງຕ່ອມນ້ ຳ ມູກ, ສ່ວນຫຼາຍແມ່ນໂຣກ Itsenko-Cushing. ສຳ ລັບສະພາບການທີ່ ນຳ ສະ ເໜີ, ຄວາມລັບຂອງ cortisol ຫຼາຍເກີນໄປໂດຍ adrenal cortex ແມ່ນລັກສະນະ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດນີ້ແມ່ນໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ຕີບ, ເຊິ່ງມີຄວາມຮ້າຍແຮງຂື້ນແລະກ້າວ ໜ້າ ພາຍໃຕ້ອິດທິພົນຂອງສະເຕີຣອຍ.
ພະຍາດຂອງ Graves, ຫຼື goiter ທີ່ເປັນພິດ, ສາມາດມີອິດທິພົນຕໍ່ການສ້າງຮູບແບບ“ ຢາ” ຂອງພະຍາດ. ໃນກອບຂອງພະຍາດນີ້, ການປ່ອຍອິນຊູລິນຫຼຸດລົງ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ກຸ່ມສ່ຽງ, ເພາະວ່າພະຍາດເບົາຫວານ steroid ບໍ່ພັດທະນາໃນຄົນເຈັບທຸກຄົນໂດຍໃຊ້ຢາທີ່ ເໝາະ ສົມ. ນໍ້າ ໜັກ ເກີນ, ວິຖີຊີວິດແບບບໍ່ມີປະໂຫຍດແລະອາຫານທີ່ບໍ່ຖືກຕ້ອງຄວນຖືວ່າເປັນປັດໃຈທີ່ກະຕຸ້ນ. ເພື່ອຍົກເວັ້ນການພັດທະນາຂອງອາການແຊກຊ້ອນ, ແນະ ນຳ ໃຫ້ເລີ່ມການປິ່ນປົວໃຫ້ໄວເທົ່າທີ່ຈະໄວໄດ້.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ລະດັບສູງສຸດຂອງປະສິດທິຜົນໃນການປິ່ນປົວຈະໄດ້ຮັບການສະ ໜອງ ໂດຍການສັກຢາອິນຊູລິນ (ພວກມັນຊ່ວຍໃຫ້ກິດຈະ ກຳ ຂອງກະດູກສັນຫຼັງປົກກະຕິ). ຂັ້ນຕອນ ສຳ ຄັນຂອງການ ບຳ ບັດແມ່ນການແຕ່ງຕັ້ງອາຫານທີ່ອາຫານທີ່ບໍ່ປະກອບມີຄາໂບໄຮເດຣດ ທຳ ມະດາ. ເປັນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວ, ການ ນຳ ໃຊ້ທາດປະສົມທາດນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກແນະ ນຳ.
ການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍຄວນໄດ້ຮັບການປະຕິບັດຕາມຂັ້ນຕອນຕໍ່ໄປນີ້:
- ການລົບລ້າງການບັງຄັບໃຊ້ຂອງຢາປິ່ນປົວດັ່ງກ່າວທີ່ກະຕຸ້ນໃຫ້ມີການລະເມີດທາດ metabolism ຂອງທາດແປ້ງທາດແປ້ງແລະທາດໂປຼຕີນໃນຮ່າງກາຍ,
- ຖ້າດ້ວຍເຫດຜົນບາງຢ່າງມັນບໍ່ສາມາດເປັນໄປໄດ້ (ຕົວຢ່າງ, ດ້ວຍການສະແດງອາການຫອບຫືດທີ່ຮ້າຍແຮງຫຼືເປັນຜົນມາຈາກການແຊກແຊງທາງການຜ່າຕັດ ສຳ ລັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ), ຄວນແນະ ນຳ ໃຫ້ກວດເບິ່ງຢ່າງລະມັດລະວັງກ່ຽວກັບສະພາບຂອງໂລກ ໜອງ ໃນ. ຫລັງຈາກນັ້ນ, ຢາໄດ້ຖືກ ກຳ ນົດໃຫ້ແກ້ໄຂກິດຈະ ກຳ ຂອງມັນ,
- ໃນກໍລະນີທີ່ມີຄວາມຫຍຸ້ງຍາກຫຼາຍທີ່ສຸດ, ເມື່ອທຸກໆວິທີແກ້ໄຂທີ່ກ່າວມາກ່ອນບໍ່ຊ່ວຍ, ການແຊກແຊງທາງການຜ່າຕັດທີ່ແນໃສ່ເພື່ອ ກຳ ຈັດສ່ວນ ໜຶ່ງ ຂອງຕ່ອມ adrenal.
ຂັ້ນຕອນນີ້ແມ່ນຂ້ອນຂ້າງ ສຳ ຄັນ. ໃນທີ່ສຸດ, ນີ້ສາມາດນໍາໄປສູ່ການລົບກວນທີ່ສໍາຄັນໃນການເຮັດວຽກຂອງຮ່າງກາຍແລະມີອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງເນື່ອງຈາກການປ່ຽນແປງຂອງຮໍໂມນ, ສະນັ້ນ, ການຜ່າຕັດແມ່ນໃຊ້ໃນກໍລະນີທີ່ຮຸນແຮງທີ່ສຸດເທົ່ານັ້ນ.
ບົດບາດຂອງອາຫານໃນການ ບຳ ບັດ
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ, ຄືການ ກຳ ຈັດຢ່າງຄົບຖ້ວນ, ອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ ອາດຈະເປັນມາດຕະການທີ່ພຽງພໍຂອງຜົນກະທົບ. ນີ້ຫມາຍຄວາມວ່າຜະລິດຕະພັນໃດຫນຶ່ງທີ່ມີການໂຫຼດຄາໂບໄຮເດດທີ່ສໍາຄັນບໍ່ຄວນຈະຖືກບໍລິໂພກ. ຄາບອາຫານທີ່ນໍາສະເຫນີແມ່ນດີໃນການທີ່ມັນຈະລົບລ້າງຄວາມເປັນໄປໄດ້ຂອງການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດ.
ນອກຈາກນັ້ນ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ກໍ່ຊ່ວຍຫຼຸດຜ່ອນຄວາມ ຈຳ ເປັນໃນການສັກຢາອິນຊູລິນ, ເຊິ່ງຍັງໃຊ້ກັບຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ. ຜົນກະທົບໃນທາງບວກຈະເປັນການລົບລ້າງຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນ, ການຫຼຸດລົງຂອງ cholesterol ແລະການລົບລ້າງອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ steroid. ສິ່ງທັງ ໝົດ ນີ້ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ສະພາບທົ່ວໄປຂອງຜູ້ເປັນໂລກເບົາຫວານ.
- ນີ້ແມ່ນພະຍາດ endocrine ທີ່ພັດທະນາເປັນຜົນມາຈາກປະລິມານໄຂມັນ plasma ສູງຂອງຮໍໂມນຂອງ adrenal cortex ແລະທາດແປ້ງທາດແປ້ງທາດແປ້ງທີ່ຜິດປົກກະຕິ. ມັນສະແດງອອກໂດຍອາການຂອງ hyperglycemia: ຄວາມເມື່ອຍລ້າຢ່າງໄວວາ, ຄວາມຫິວໂຫຍເພີ່ມຂຶ້ນ, ການຖ່າຍເບົາເລື້ອຍໆເລື້ອຍໆ, ການສູນເສຍນ້ ຳ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂຶ້ນ. ການບົ່ງມະຕິສະເພາະແມ່ນອີງໃສ່ການກວດພົບໃນຫ້ອງທົດລອງຂອງ hyperglycemia, ການປະເມີນລະດັບຂອງ steroids ແລະທາດແປ້ງຂອງມັນ (ຍ່ຽວ, ເລືອດ). ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍປະກອບມີການຍົກເລີກຫຼືຫຼຸດຜ່ອນປະລິມານຂອງ glucocorticoids, ການຜ່າຕັດເພື່ອຫຼຸດຜ່ອນການຜະລິດຮໍໂມນ corticosteroid, ແລະການປິ່ນປົວດ້ວຍພູມຕ້ານທານ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ຮູບພາບທາງຄລີນິກແມ່ນສະແດງໂດຍພະຍາດເບົາຫວານ - ພະຍາດ polydipsia, polyuria ແລະຄວາມອິດເມື່ອຍ. ໂດຍທົ່ວໄປ, ອາການບໍ່ຄ່ອຍຈະແຈ້ງປານໃດກັບໂລກເບົາຫວານປະເພດ 1. ຄົນເຈັບສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຄວາມຫິວໂຫຍ, ປາກແຫ້ງຄົງທີ່. ປະລິມານຂອງແຫຼວທີ່ບໍລິໂພກເພີ່ມຂື້ນຫຼາຍຄັ້ງ, ສູງເຖິງ 4-8 ລິດຕໍ່ມື້. ການຫິວນໍ້າບໍ່ເຊົາເຖິງແມ່ນວ່າໃນຕອນກາງຄືນ. ຄວາມຢາກອາຫານແມ່ນເພີ່ມຂື້ນ, ນ້ ຳ ໜັກ ຍັງຄືເກົ່າຫຼືເພີ່ມຂື້ນ. ກະຕຸ້ນໃຫ້ຍ່ຽວ. ປັດສະວະ 3-4 ລິດຈະຖືກຂັບຖ່າຍໃນແຕ່ລະມື້; ຄົນເຈັບຫຼາຍຄົນມີອາການນອນບໍ່ຫຼັບ, ຮູ້ສຶກເມື່ອຍໃນຕອນກາງເວັນ, ບໍ່ສາມາດຮັບມືກັບກິດຈະ ກຳ ປົກກະຕິຂອງພວກເຂົາ, ແລະປະສົບກັບຄວາມເຫງົານອນ.
ໃນການເລີ່ມຕົ້ນຂອງພະຍາດ, ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1: ສະພາບການສຸຂະພາບທົ່ວໄປນັບມື້ນັບຮ້າຍແຮງຂຶ້ນ, ອາການເຈັບຫົວ, ອາການຄັນຄາຍ, ກະແສຮ້ອນຈະປາກົດ. ໄລຍະຍາວຂອງພະຍາດແມ່ນປະກອບດ້ວຍລັກສະນະຂອງອາການຄັນຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກ. ສ່ວນຫຼາຍມັກຈະມີແຜໃນຕຸ່ມ, ເປັນຕຸ່ມຜື່ນ, ບາດແຜບໍ່ເຊົາເປັນເວລາດົນ. ຜົມກາຍເປັນແຫ້ງ, ເລັບ exfoliate ແລະແຕກແຍກ. ການເສື່ອມສະພາບຂອງການໄຫຼວຽນຂອງເລືອດແລະການສົ່ງຕໍ່ລະບົບປະສາດແມ່ນສະແດງອອກໂດຍການລະເມີດຂອງ thermoregulation ຢູ່ໃນຂາ, ຄວາມຮູ້ສຶກທີ່ເຄັ່ງຕຶງ, ຄວາມບວມແລະການຈ່ອຍໃນຕີນ, ມັກຈະເປັນນິ້ວມື.
ພາວະແຊກຊ້ອນ
hyperglycemia ດົນນານເຮັດໃຫ້ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍັກ - ຄວາມເສຍຫາຍຕໍ່ເຮືອຂະຫນາດໃຫຍ່ແລະນ້ອຍ. ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດໃນເສັ້ນປະສາດຂອງ retina ແມ່ນສະແດງໂດຍວິໄສທັດທີ່ຫຼຸດລົງ - ໂຣກໂຣກເບົາຫວານ. ຖ້າເຄືອຂ່າຍຂອງຫລອດເລືອດຂອງຫມາກໄຂ່ຫຼັງປະສົບ, ຫຼັງຈາກນັ້ນການເຮັດວຽກຂອງການກັ່ນຕອງຂອງມັນກໍ່ຮ້າຍແຮງຂຶ້ນ, ອາການໃຄ່ບວມເກີດຂື້ນ, ຄວາມດັນເລືອດສູງຂື້ນແລະໂຣກໂຣກເບົາຫວານພັດທະນາ. ການປ່ຽນແປງຂອງເຮືອຂະຫນາດໃຫຍ່ແມ່ນເປັນຕົວແທນໂດຍ atherosclerosis. ໂລກ atherosclerotic ທີ່ເປັນອັນຕະລາຍທີ່ສຸດຂອງເສັ້ນເລືອດແດງຂອງຫົວໃຈແລະຫົວເຂົ່າຕ່ ຳ. ຄວາມບໍ່ສົມດຸນຂອງ electrolytes ແລະການສະຫນອງເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ເນື້ອເຍື່ອປະສາດເຮັດໃຫ້ການພັດທະນາຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ. ມັນສາມາດສະແດງອອກໂດຍອາການຊັກ, ຂໍ້ບວມຂອງຕີນແລະນິ້ວມືໃນມື, ການຜິດປົກກະຕິຂອງອະໄວຍະວະພາຍໃນ, ຄວາມເຈັບປວດຂອງການທ້ອງຖິ່ນຕ່າງໆ.
ການວິນິດໄສ
ມີຄວາມສ່ຽງຕໍ່ການພັດທະນາຮູບແບບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນບຸກຄົນທີ່ມີໂຣກ hypercorticism ທີ່ເປັນມະເລັງແລະແຜ່ລາມ. ການສຶກສາແຕ່ລະໄລຍະຂອງລະດັບນ້ ຳ ຕານໃນການກວດຫາໂຣກ hyperglycemia ແມ່ນໄດ້ຖືກບົ່ງບອກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ Cushing, ໂຣກເນື້ອງອກ, ຜູ້ທີ່ກິນຢາ glucocorticoid, thiazide diuretics, ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ. ການກວດສອບຢ່າງເຕັມທີ່ແມ່ນດໍາເນີນໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ວິທີການຄົ້ນຄວ້າສະເພາະປະກອບມີ:
- ການທົດສອບໄວນ້ ຳ ຕານ . ຄົນເຈັບສ່ວນໃຫຍ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິຫລືສູງຂື້ນເລັກ ໜ້ອຍ. ຄ່າສຸດທ້າຍມັກຈະຢູ່ໃນລະດັບຕັ້ງແຕ່ 5-5,5 ເຖິງ 6 mmol / L, ບາງຄັ້ງ 6.1-6,5 mmol / L ແລະສູງກວ່າ.
- ການທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ. ການວັດແທກລະດັບນ້ ຳ ຕານໃນສອງຊົ່ວໂມງຫຼັງຈາກການໂຫຼດຄາໂບໄຮເດຣດໃຫ້ຂໍ້ມູນທີ່ຖືກຕ້ອງກວ່າກ່ຽວກັບໂລກເບົາຫວານແລະການຂາດສານອາຫານ. ຕົວຊີ້ວັດຈາກ 7,8 ເຖິງ 11.0 mmol / L ສະແດງການລະເມີດຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານ, ແລະພະຍາດເບົາຫວານ - ຫຼາຍກ່ວາ 11,1 mmol / L.
- ທົດສອບ ສຳ ລັບ 17-KS, 17-OKS . ຜົນໄດ້ຮັບອະນຸຍາດໃຫ້ພວກເຮົາປະເມີນກິດຈະກໍາທີ່ເຮັດຮໍໂມນທີ່ປິດລັບຂອງ adrenal cortex. ຊີວະພາບ ສຳ ລັບການສຶກສາແມ່ນປັດສະວະ. ການເພີ່ມຂື້ນຂອງລັກສະນະໃນການຄິດໄລ່ຂອງ 17-ketosteroids ແລະ 17-hydroxycorticosteroids.
- ການຄົ້ນຄວ້າຮໍໂມນ . ສຳ ລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບ ໜ້າ ທີ່ຂອງຕ່ອມນ້ ຳ ມູກແລະໂຣກ adrenal, ການກວດຮໍໂມນສາມາດເຮັດໄດ້. ອີງຕາມພະຍາດທີ່ຕິດພັນ, ລະດັບຂອງ cortisol, aldosterone, ACTH ແມ່ນຖືກ ກຳ ນົດ.
ການປິ່ນປົວໂຣກເບົາຫວານ Steroid
ການປິ່ນປົວດ້ວຍ Etiotropic ແມ່ນການລົບລ້າງສາເຫດຂອງ hypercorticism. ໃນເວລາດຽວກັນ, ມາດຕະການຕ່າງໆທີ່ແນໃສ່ການຟື້ນຟູແລະຮັກສາໂລກເລືອດແດງ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບການກະ ທຳ ຂອງອິນຊູລິນ, ແລະກະຕຸ້ນກິດຈະ ກຳ ຂອງຈຸລັງທີ່ຮັກສາໄວ້ are ກຳ ລັງ ດຳ ເນີນຢູ່. ດ້ວຍວິທີການປະສົມປະສານ, ການດູແລທາງການແພດ ສຳ ລັບຄົນເຈັບແມ່ນ ດຳ ເນີນຢູ່ໃນຂົງເຂດຕໍ່ໄປນີ້:
- ລະດັບ corticosteroid ຕ່ ຳ . ດ້ວຍ hypercorticism endogenous, ການປິ່ນປົວພະຍາດທີ່ຕິດພັນແມ່ນໄດ້ຖືກດັດແກ້ຕົ້ນຕໍ. ຖ້າການປັບຂະ ໜາດ ຂອງຢາບໍ່ມີປະສິດຕິພາບ, ຄຳ ຖາມຂອງການແຊກແຊງໃນການຜ່າຕັດໄດ້ຖືກແກ້ໄຂ - ການ ກຳ ຈັດຕ່ອມ adrenal, ສ່ວນ cortical ຂອງຕ່ອມ adrenal, ເນື້ອງອກ. ຄວາມເຂັ້ມຂຸ້ນຂອງຮໍໂມນສະເຕີຣອຍຫຼຸດລົງ, ລະດັບນ້ ຳ ຕານໃນເລືອດກໍ່ຄືປົກກະຕິ. ມີ hypercorticism exogenous, ຢາທີ່ກະຕຸ້ນໃຫ້ພະຍາດເບົາຫວານ steroid ຖືກຍົກເລີກຫຼືທົດແທນ. ຖ້າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຍົກເລີກ glucocorticoids, ຍົກຕົວຢ່າງ, ໃນໂຣກຫອບຫືດທີ່ຮຸນແຮງ, ຮໍໂມນ anabolic ແມ່ນຖືກ ກຳ ນົດເພື່ອເຮັດໃຫ້ເກີດຜົນກະທົບຂອງມັນ.
- ການແກ້ໄຂທາງການແພດຂອງ hyperglycemia . ຢາໄດ້ຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງຄວາມຈິງຂອງພະຍາດເບົາຫວານ, ຂັ້ນຕອນຂອງມັນ, ຄວາມຮຸນແຮງ. ຖ້າຫາກວ່າໂຣກຜີວ ໜັງ ໄດ້ຮັບຜົນກະທົບ, ຈຸລັງ beta ແມ່ນບາງສ່ວນຫລືບາງຢ່າງທີ່ເສີຍຫາຍ, ຫຼັງຈາກນັ້ນການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້. ໃນຮູບແບບທີ່ອ່ອນໆຂອງພະຍາດ, ການຮັກສາເນື້ອເຍື່ອຕ່ອມແລະການຕໍ່ຕ້ານຂອງຈຸລັງກັບ insulin, ຕົວແທນ hypoglycemic ໃນປາກແມ່ນຖືກກໍານົດ, ຍົກຕົວຢ່າງ, ການກະກຽມ sulfonylurea. ບາງຄັ້ງຄົນເຈັບໄດ້ຖືກສະແດງໃຫ້ເຫັນການໃຊ້ຢາອິນຊູລິນແລະຢາ hypoglycemic ຮ່ວມກັນ.
- ອາຫານຕ້ານເບົາຫວານ . ຄົນເຈັບສ່ວນຫຼາຍແມ່ນສະແດງອາຫານ ບຳ ບັດສະບັບເລກທີ 9. ຄາບອາຫານທີ່ຖືກສ້າງຂື້ນໃນລັກສະນະທີ່ອົງປະກອບທາງເຄມີຂອງຖ້ວຍແມ່ນມີຄວາມສົມດຸນ, ບໍ່ເຮັດໃຫ້ເກີດອາການບ້າ ໝູ ແລະມີສານອາຫານທີ່ ຈຳ ເປັນທັງ ໝົດ. ຫຼັກການຂອງສານອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ນຳ ໃຊ້: ແຫຼ່ງຂອງຄາໂບໄຮເດຣດເບົາ ໆ ບໍ່ໄດ້ຖືກຍົກເວັ້ນ - ຂອງຫວານ, ເຄື່ອງປຸງ, ເຄື່ອງດື່ມຫວານ. ທາດໂປຼຕີນແລະອາຫານທີ່ມີເສັ້ນໃຍອາຫານສູງທີ່ມີຢູ່ໃນອາຫານ ດັດຊະນີ glycemic ແມ່ນຖືກພິຈາລະນາ. ການກິນແມ່ນປະຕິບັດໃນສ່ວນນ້ອຍ, 5-6 ຄັ້ງຕໍ່ມື້.
ການພະຍາກອນແລະການປ້ອງກັນ
ພະຍາດເບົາຫວານ Steroid, ຕາມກົດລະບຽບ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ເບົາບາງແລະປິ່ນປົວງ່າຍກວ່າໂລກເບົາຫວານຊະນິດ ທຳ ອິດແລະທີສອງ. ການວິນິດໄສແມ່ນຂື້ນກັບສາເຫດຂອງການພັດທະນາ hypercorticism, ໃນກໍລະນີສ່ວນໃຫຍ່ມັນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ການປ້ອງກັນລວມມີການຮັກສາໃຫ້ທັນເວລາແລະພຽງພໍຂອງພະຍາດ Cushing ແລະໂຣກໂຣກ adrenal, ການ ນຳ ໃຊ້ glucocorticoids ທີ່ຖືກຕ້ອງ, ຢາ diiaiside thiazide ແລະຢາຄຸມ ກຳ ເນີດໃນປາກ.ບຸກຄົນທີ່ມີຄວາມສ່ຽງຄວນໄດ້ຮັບການກວດກາເປັນປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ປັບການປິ່ນປົວຕົ້ນຕໍ, ເລີ່ມປະຕິບັດຕາມຫຼັກການຂອງໂພຊະນາການອາຫານ.
ພະຍາດເບົາຫວານ Steroid ແມ່ນພະຍາດທີ່ຮ້າຍແຮງພໍສົມຄວນ, ເຊິ່ງແມ່ນ ໜຶ່ງ ໃນອີກຊື່ ໜຶ່ງ ຂອງມັນ - ພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນໃນປະເພດ ທຳ ອິດ. ພະຍາດດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີທັດສະນະຄະຕິທີ່ຮຸນແຮງຈາກຄົນເຈັບ. ໂຣກເບົາຫວານຊະນິດນີ້ສາມາດພັດທະນາກັບພື້ນຫລັງຂອງການໃຊ້ຢາທີ່ໃຊ້ຮໍໂມນດົນນານ, ສະນັ້ນມັນຖືກເອີ້ນວ່າໂຣກເບົາຫວານຂອງຢາ.