ຂໍ້ປຽບທຽບຂອງຢາ insulin degludec * (insulin degludec *)
ສີດ 100 U / ml
1 ມລຂອງການແກ້ໄຂບັນຈຸ
ສານທີ່ຫ້າວຫັນ - insulin degludec * - 100 PIECES (3.66 ມກ),
excipients: phenol, metacresol, glycerol, ສັງກະສີ, ກົດ hydrochloric / sodium hydroxide (ສຳ ລັບການແກ້ໄຂ pH), ນ້ ຳ ສຳ ລັບສີດ.
* ຜະລິດໂດຍເຕັກໂນໂລຍີຊີວະພາບ DNA ທີ່ສົມບູນແບບໂດຍໃຊ້ສາຍພັນ ໂຣກປອດສານພິດcerevisiae
ລົດເຂັນ 1 ກ່ອງບັນຈຸ 3 ml, ເທົ່າກັບ 300 PIECES.
ການແກ້ໄຂທີ່ບໍ່ມີສີໂປ່ງໃສ.
ຄຸນສົມບັດທາງການຢາ
ແພດການຢາ
ຫຼັງຈາກການສັກຢາ subcutaneous, ການສ້າງຮູບແບບ insulin degludec multhexamers ຄົງທີ່ລະລາຍ, ເຊິ່ງສ້າງເປັນສານລະລາຍໃນ insulin ໃນເນື້ອເຍື່ອ adipose subcutaneous. Multihexamers ຄ່ອຍໆແຍກອອກ, ປ່ອຍທາດໂມໂນໂມລິນໃນລະດັບ degludec, ສົ່ງຜົນໃຫ້ປະລິມານຢາຊ້າລົງຢ່າງຊ້າໆເຂົ້າໄປໃນເລືອດ.
ຄວາມເຂັ້ມຂົ້ນສົມດຸນຂອງTresiba®ໃນ plasma ແມ່ນບັນລຸໄດ້ພາຍຫຼັງ 2-3 ມື້ຂອງການ ນຳ ໃຊ້ປະ ຈຳ ວັນ.
ການກະ ທຳ ຂອງ insulin degludec ເປັນເວລາ 24 ຊົ່ວໂມງກັບການບໍລິຫານປະ ຈຳ ວັນຂອງຕົນມື້ລະເທື່ອແມ່ນແຈກຢາຍຢ່າງສະ ໝໍ່າ ສະ ເໝີ ລະຫວ່າງ 12 ຊົ່ວໂມງ ທຳ ອິດແລະທີສອງ (AUCGIR, 0-12h, SS / AUCGIR, τ, SS = 0.5).
ຄວາມເປັນເອກະພາບຂອງ insulin degludec ສຳ ລັບ serum albumin ເທົ່າກັບຄວາມສາມາດຜູກມັດຂອງໂປຕີນ plasma> 99% ໃນ plasma ໃນເລືອດຂອງມະນຸດ.
Linearity
ດ້ວຍການບໍລິຫານ subcutaneous, ຄວາມເຂັ້ມຂົ້ນຂອງ plasma ທັງ ໝົດ ແມ່ນທຽບເທົ່າກັບປະລິມານທີ່ໃຫ້ໃນປະລິມານຂອງຢາທີ່ໄດ້ຮັບການປິ່ນປົວ.
ກຸ່ມຄົນເຈັບພິເສດ
ຄົນເຈັບຜູ້ສູງອາຍຸ, ຄົນເຈັບຂອງກຸ່ມຊົນເຜົ່າທີ່ແຕກຕ່າງກັນ, ຄົນເຈັບທີ່ມີເພດຊາຍຕ່າງກັນ, ຄົນເຈັບທີ່ເປັນພະຍາດຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືຕັບ
ບໍ່ມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນທາງຄລີນິກຂອງຢາ Tresiba Penfill®ລະຫວ່າງຜູ້ປ່ວຍຜູ້ສູງອາຍຸແລະຄົນ ໜຸ່ມ, ລະຫວ່າງຄົນເຈັບຂອງກຸ່ມຊົນເຜົ່າທີ່ແຕກຕ່າງກັນ, ລະຫວ່າງຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈພິການທາງຮ່າງກາຍຫລືຕັບອັກເສບແລະຄົນເຈັບທີ່ມີສຸຂະພາບແຂງແຮງ.
ມັນຍັງບໍ່ມີຄວາມແຕກຕ່າງໃດໆໃນຄຸນສົມບັດທາງການຢາຂອງຢາໂດຍອີງຕາມເພດຂອງຄົນເຈັບ.
ເດັກນ້ອຍແລະໄວລຸ້ນ
ຄຸນລັກສະນະທາງຢາຂອງຢາ Tresiba Penfill®ໃນການສຶກສາ ສຳ ລັບເດັກນ້ອຍ (ອາຍຸ 1-11 ປີ) ແລະໄວລຸ້ນ (ອາຍຸ 12-18 ປີ) ທີ່ມີໂລກເບົາຫວານຊະນິດ 1 ແມ່ນປຽບທຽບກັບຄົນເຈັບໃນຜູ້ໃຫຍ່ທີ່ມີການສັກຄັ້ງດຽວ.
ຜົນກະທົບທັງ ໝົດ ຂອງປະລິມານຢາອິນຊູລິນໃນເດັກແລະໄວລຸ້ນແມ່ນສູງກວ່າເມື່ອທຽບໃສ່ກັບຄົນເຈັບຜູ້ໃຫຍ່ທີ່ມີການບໍລິຫານຢາດຽວກັນກັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1.
ແພດການຢາ
Tresiba®Penfill®ແມ່ນການປຽບທຽບຂອງອິນຊູລິນທີ່ມີການປະຕິບັດດົນນານຂອງມະນຸດທີ່ຜະລິດໂດຍວິທະຍາສາດເຕັກໂນໂລຍີ DNA ທີ່ສົມບູນແບບໂດຍໃຊ້ສາຍພັນ Sareharomyces cerevisiae.
Treciba®Penfill®ແມ່ນຕົວຢ່າງພື້ນຖານຂອງອິນຊູລິນ. ຫຼັງຈາກການສັກຢາ subcutaneous, ສ່ວນປະກອບທີ່ເປັນສ່ວນປະກອບຂອງຢາ (insulin degludec) ປະກອບເປັນຢາລະລາຍຫຼາຍໃນສານ subcutaneous, ຈາກນັ້ນມີການໄຫຼຊ້າລົງຢ່າງຕໍ່ເນື່ອງຂອງ insulin degludec ເຂົ້າໃນການ ໝູນ ວຽນ, ສະ ໜອງ ຮູບແບບການເຄື່ອນໄຫວແລະຜົນກະທົບຂອງ hypoglycemic ທີ່ ໝັ້ນ ຄົງຂອງຢາ.
ໃນລະຫວ່າງໄລຍະເວລາຕິດຕາມ 24 ຊົ່ວໂມງຂອງຜົນກະທົບຂອງທາດໃນເລືອດໃນຜູ້ປ່ວຍ ສຳ ລັບຜູ້ທີ່ປະລິມານຢາ insulin degludec ໄດ້ຖືກປະຕິບັດ ໜຶ່ງ ຄັ້ງຕໍ່ມື້, ຢາ Tresiba Penfill®, ກົງກັນຂ້າມກັບ insulin glargine ໄດ້ສະແດງປະລິມານການແຈກຢາຍເອກະພາບລະຫວ່າງການກະ ທຳ ໃນໄລຍະ 12 ຊົ່ວໂມງ ທຳ ອິດແລະທີສອງ 12 ຊົ່ວໂມງ (AUCGIR, 0-12h, SS / AUCGIR, ທັງ ໝົດ, SS = 0.5)
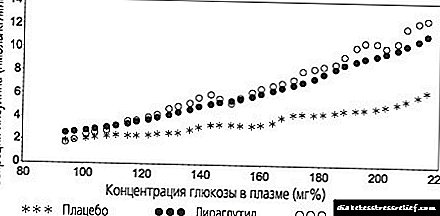
ຊາວ. 1. ອັດຕາການລະລາຍຂອງນ້ ຳ ຕານສະເລ່ຍໃນຕະຫຼອດ 24 ຊົ່ວໂມງ - ຄວາມເຂັ້ມຂົ້ນຂອງລະດັບອິນຊູລິນໃນລະດັບຄວາມເຂັ້ມຂຸ້ນຂອງ 100 PIECES / ml 0.6 PIECES / kg (ການສຶກສາປີ 1987)
ໄລຍະເວລາຂອງການປະຕິບັດຂອງຢາ Tresiba Penfill®ແມ່ນຫຼາຍກ່ວາ 42 ຊົ່ວໂມງພາຍໃນຂອບເຂດປະລິມານທີ່ປິ່ນປົວ. ຄວາມເຂັ້ມຂົ້ນສົມດຸນຂອງຢາໃນ plasma ໃນເລືອດແມ່ນບັນລຸໄດ້ 2-3 ມື້ຫຼັງຈາກການບໍລິຫານຢາ.
ການລະລາຍຂອງ Insulin degludec ໃນຄວາມເຂັ້ມຂົ້ນຂອງສົມດຸນສະແດງໃຫ້ເຫັນ ໜ້ອຍ ລົງ (4 ເທົ່າ) ທຽບກັບປະລິມານການປ່ຽນແປງປະ ຈຳ ວັນຂອງ insulin glargin ຂອງການປະຕິບັດ hypoglycemic, ເຊິ່ງຖືກປະເມີນໂດຍມູນຄ່າຂອງຕົວຄູນຂອງຕົວປ່ຽນແປງ (CV) ສຳ ລັບການສຶກສາຜົນກະທົບຂອງ hypoglycemic ຂອງຢາໃນໄລຍະປະລິມານຢາດຽວຈາກ 0 ຫາ 24 ຊົ່ວໂມງ ( AUCGIR, τ, SS) ແລະພາຍໃນໄລຍະເວລາຈາກ 2 ຫາ 24 ຊົ່ວໂມງ (AUCGIR, 2-24h, SS) (ຕາຕະລາງ 1).
ແທັບ. 1. ຄວາມແຕກຕ່າງຂອງໂປຼໄຟລ໌ປະ ຈຳ ວັນຂອງຜົນກະທົບໃນການຫລອກເລືອດຂອງຢາ Tresiba ແລະ insulin glargine ໃນສະພາບທີ່ສົມດຸນໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1.
ຄວາມແຕກຕ່າງຂອງຂໍ້ມູນປະ ຈຳ ວັນຂອງການກະ ທຳ ຂອງ hypoglycemic ໃນໄລຍະ ໜຶ່ງ ຂອງການສັກຢາ (AUCGIR, τ, SS)
ຄວາມແຕກຕ່າງຂອງໂປຼໄຟລ໌ປະ ຈຳ ວັນຂອງການປະຕິບັດງານໃນເລືອດໃນໄລຍະເວລາຈາກ 2 ຫາ 24 ຊົ່ວໂມງ (AUCGIR, 2-24 h, SS)
ຊີວະປະຫວັດ: ຕົວຄູນຂອງຄວາມແຕກຕ່າງລະຫວ່າງຄົນໃນ%
SS: ຄວາມເຂັ້ມຂົ້ນຂອງຢາໃນຄວາມສົມດຸນ
AUCGIR, 2-24h: ຜົນກະທົບຕໍ່ການເຜົາຜະຫລານໃນ 22 ຊົ່ວໂມງສຸດທ້າຍຂອງໄລຍະຫ່າງຂອງການໃຫ້ຢາ (ຕົວຢ່າງ: ມັນຈະບໍ່ມີຜົນກະທົບຫຍັງກ່ຽວກັບມັນຂອງອິນຊູລິນໃນລະຫວ່າງການສຶກສາກ່ຽວກັບການຍັບຍັ້ງການແນະ ນຳ).
ສາຍພົວພັນເສັ້ນລະຫວ່າງການເພີ່ມຂື້ນຂອງປະລິມານຂອງ Tresiba Penfill®ແລະຜົນກະທົບຂອງການ hypoglycemic ທົ່ວໄປຂອງມັນໄດ້ຖືກພິສູດແລ້ວ.
ການສຶກສາດັ່ງກ່າວບໍ່ໄດ້ເປີດເຜີຍຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນທາງຄລີນິກຂອງຢາຂອງ Tresiba ລະຫວ່າງຄົນເຈັບຜູ້ສູງອາຍຸແລະຜູ້ໃຫຍ່ໄວ ໜຸ່ມ.
ປະສິດທິພາບທາງດ້ານການຊ່ວຍແລະຄວາມປອດໄພ
ການທົດລອງທາງດ້ານຄລີນິກແບບເປີດເຜີຍແບບສາກົນ 11 ແຫ່ງໄດ້ ດຳ ເນີນໃນການຮັກສາເພື່ອເປົ້າ ໝາຍ ທີ່ແກ່ຍາວເປັນເວລາ 26 ແລະ 52 ອາທິດ, ດຳ ເນີນເປັນກຸ່ມຂະ ໜານ, ເຊິ່ງລວມມີຜູ້ປ່ວຍພະຍາດເບົາຫວານທັງ ໝົດ 4275 ຄົນ (ຜູ້ປ່ວຍ 1102 ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະຄົນເຈັບເປັນໂຣກເບົາຫວານ 3173 ຄົນ ໂລກເບົາຫວານປະເພດ 2) ໄດ້ຮັບການປິ່ນປົວດ້ວຍTresiba®.
ປະສິດທິຜົນຂອງTresiba®ໄດ້ຖືກສຶກສາໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະເພດ 1 (ຕາຕະລາງ 3), ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ບໍ່ໄດ້ຮັບ insulin ກ່ອນ (ການເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍ insulin, ຕາຕະລາງ 4), ແລະຜູ້ທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ insulin (ການປິ່ນປົວດ້ວຍ insulin ຫຼາຍຂື້ນ, ຕາຕະລາງ 5) ) ໃນລະດັບການໃຫ້ຢາແບບຄົງທີ່ຫຼືປ່ຽນແປງໄດ້ຂອງຢາTresiba® (ຕາຕະລາງ 6).
ການຂາດທີ່ດີກວ່າຂອງຢາປຽບທຽບ (insulin detemir ແລະ insulin glargine) ໃນໄລຍະຢາTresiba®ທີ່ກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງ hemoglobin glycated hemoglobin (HbA1c) ຈາກປັດຈຸບັນຂອງການສຶກສາໄດ້ຖືກພິສູດແລ້ວ. ຂໍ້ຍົກເວັ້ນແມ່ນຢາ sitagliptin, ໃນໄລຍະການສົມທຽບກັບຢາທີ່Tresiba®ໄດ້ສະແດງໃຫ້ເຫັນຄວາມດີກວ່າທາງດ້ານສະຖິຕິຂອງມັນກ່ຽວກັບການຫຼຸດລົງຂອງ HbA1c (ຕາຕະລາງ 5).
ຜົນຂອງການວິເຄາະແບບ meta ທີ່ຄາດຫວັງໃນຂໍ້ມູນທີ່ໄດ້ຮັບໃນໄລຍະ 7 ການທົດລອງທາງຄລີນິກທີ່ວາງແຜນໄວ້ໃນຫຼັກການ "ການປິ່ນປົວໄປສູ່ເປົ້າ ໝາຍ" ໂດຍການມີສ່ວນຮ່ວມຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2 ໄດ້ສະແດງໃຫ້ເຫັນຄວາມໄດ້ປຽບຂອງການປິ່ນປົວດ້ວຍ Tresiba ດ້ວຍຄວາມຕ່ ຳ ເມື່ອທຽບໃສ່ກັບການປິ່ນປົວດ້ວຍ insulin glargine , ຄວາມຖີ່ຂອງການພັດທະນາໃນຄົນເຈັບທີ່ມີໂຣກລະບາດຂອງໂຣກເລືອດຈາງທີ່ຖືກຢືນຢັນ (ຕາຕະລາງ 2). ການຫຼຸດລົງຂອງການເກີດຂອງການເປັນໂຣກໃນເລືອດໃນລະຫວ່າງການປິ່ນປົວດ້ວຍTresib®ແມ່ນບັນລຸໄດ້ດ້ວຍລະດັບນ້ ຳ ຕານໃນ plasma glucose ໂດຍສະເລ່ຍຕໍ່າກວ່າເມື່ອທຽບກັບ insulin glargine.
ຕາຕະລາງ 2. ການວິເຄາະແບບ meta ຂອງຂໍ້ມູນຕອນ ໂລກເອດສໃນເລືອດ
ຕອນຕອນ pການອະນຸມັດennoyໂລກເອດສໃນເລືອດແລະແຕ່ວ່າ
ອັດຕາສ່ວນຄວາມສ່ຽງທີ່ຄາດຄະເນ
(insulin degludec / insulin glargine)
ລວມ
ຄືນs
ໂຣກເບົາຫວານປະເພດ 1 ແລະໂຣກເບົາຫວານປະເພດ 2 (ຂໍ້ມູນທົ່ວໄປ)
ລາຍລະອຽດຂອງຢາ
ທາດ Insulin degludec * (Insulin degludec *) - ຢາ Insulin degludec * (Insulin degludec *) ® Penfill ® - ອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວນານຂອງມະນຸດທີ່ຜະລິດໂດຍລະບົບຊີວະວິທະຍາ DNA ທີ່ສົມບູນແບບໂດຍໃຊ້ໂຣກ Saccharomyces cerevisiae.
Insulin degludec ຜູກມັດໂດຍສະເພາະກັບຕົວຮັບຂອງອິນຊູລິນທີ່ເປັນສານຕ້ານມະນຸດແລະ, ພົວພັນກັບມັນ, ຮັບຮູ້ຜົນກະທົບດ້ານການຢາຂອງມັນຄ້າຍຄືກັບຜົນຂອງອິນຊູລິນ.
ຜົນກະທົບຂອງລະລາຍຂອງ insulin degludec ແມ່ນຍ້ອນການ ນຳ ໃຊ້ນ້ ຳ ຕານເພີ່ມຂື້ນໂດຍເນື້ອເຍື່ອຫຼັງຈາກມີການຍັບຍັ້ງອິນຊູລິນກັບກ້າມແລະຈຸລັງໄຂມັນແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ.
ຢາ Tresiba Penfill®ແມ່ນການປຽບທຽບພື້ນຖານຂອງທາດ insulin ຂອງມະນຸດໃນໄລຍະເວລາດົນນານ, ຫຼັງຈາກການສັກຢາ subcutaneous ມັນປະກອບມີທາດປະສົມປະສານລະລາຍໃນຢາ subcutaneous, ຈາກນັ້ນມີການດູດຊຶມອິນຊູລິນຕໍ່ເນື່ອງໃນເລືອດ, ເຊິ່ງໃຫ້ຜົນກະທົບທີ່ຍາວນານແລະເປັນຕົວອ່ອນແລະມີຜົນກະທົບໃນລະດັບຕໍ່າຂອງຢາ. ໃນລະຫວ່າງໄລຍະເວລາຕິດຕາມ 24 ຊົ່ວໂມງຂອງຜົນກະທົບຂອງທາດໃນເລືອດໃນຜູ້ປ່ວຍ ສຳ ລັບຜູ້ທີ່ປະລິມານຢາ insulin degludec ໄດ້ຖືກປະຕິບັດ ໜຶ່ງ ຄັ້ງຕໍ່ມື້, ຢາ Tresiba Penfill®ບໍ່ຄືກັບ insulin glargine ໄດ້ສະແດງປະລິມານການແຈກຢາຍເອກະພາບລະຫວ່າງການກະ ທຳ ໃນໄລຍະ 12 ຊົ່ວໂມງ ທຳ ອິດແລະ 12 ຊົ່ວໂມງ ( ອຸກGiR, 0-12h, SS/ AucGiR, ລວມ, SS = 0.5).
ໄລຍະເວລາຂອງການປະຕິບັດຂອງຢາ Tresiba Penfill®ແມ່ນຫຼາຍກ່ວາ 42 ຊົ່ວໂມງພາຍໃນຂອບເຂດປະລິມານທີ່ປິ່ນປົວ. ຄວາມເຂັ້ມຂົ້ນສົມດຸນຂອງຢາໃນ plasma ໃນເລືອດແມ່ນບັນລຸໄດ້ 2-3 ມື້ຫຼັງຈາກການບໍລິຫານຢາ.
ການລະລາຍຂອງ Insulin degludec ໃນຄວາມເຂັ້ມຂົ້ນສົມດຸນສະແດງໃຫ້ເຫັນ ໜ້ອຍ ລົງ (4 ເທົ່າ) ທຽບກັບໂປຣແກຣມການປ່ຽນແປງປະ ຈຳ ວັນຂອງ insulin glargin ຂອງການປະຕິບັດ hypoglycemic, ເຊິ່ງຖືກປະເມີນໂດຍມູນຄ່າຂອງຕົວຄູນຂອງຕົວປ່ຽນແປງ (CV) ສຳ ລັບການສຶກສາຜົນກະທົບຂອງ hypoglycemic ຂອງຢາໃນໄລຍະ ໜຶ່ງ ຄັ້ງ (AUC)GiR, t, SS) ແລະພາຍໃນໄລຍະເວລາ 2 ຫາ 24 ຊົ່ວໂມງ (AUCGiR, 2-24h, SS), ເບິ່ງຕາຕະລາງ 1.
ຕາຕະລາງ 1. ຄວາມແຕກຕ່າງຂອງໂປຼໄຟລ໌ປະ ຈຳ ວັນຂອງຜົນກະທົບທີ່ຫຼອກລວງຂອງຢາ Tresiba ແລະ insulin glargine ໃນສະພາບທີ່ສົມດຸນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1.
| Insulin degludec (N26) (CV%) | Insulin glargine (N27) (CV%) | |
| ຄວາມແຕກຕ່າງຂອງໂປແກຼມປະຕິບັດ hypoglycemic ປະຈໍາວັນໃນໄລຍະປະລິມານຢາດຽວ (AUCGiR, t, SS). | 20 | 82 |
| ຄວາມຫລາກຫລາຍຂອງໂປຼໄຟລ໌ປະ ຈຳ ວັນຂອງການປະຕິບັດ hypoglycemic ໃນໄລຍະເວລາຈາກ 2 ຫາ 24 ຊົ່ວໂມງ (AUCGiR, 2-24h, SS). | 22 | 92 |
ຊີວະປະຫວັດເປັນຕົວຄູນຂອງຄວາມແຕກຕ່າງລະຫວ່າງຄົນໃນ%,
SS ແມ່ນຄວາມເຂັ້ມຂົ້ນຂອງຢາໃນຄວາມສົມດຸນ,
ອຸກGiR, 2-24h, SS - ຜົນກະທົບຕໍ່ການເຜົາຜະຫລານໃນ 22 ຊົ່ວໂມງສຸດທ້າຍຂອງໄລຍະຫ່າງການສັກຢາ (ນັ້ນແມ່ນບໍ່ມີຜົນສະທ້ອນໃດໆຕໍ່ການສັກຢາອິນຊູລິນໃນໄລຍະເວລາການແນະ ນຳ ຂອງການສຶກສາຄຼີມ).
ສາຍພົວພັນເສັ້ນລະຫວ່າງການເພີ່ມຂື້ນຂອງປະລິມານຂອງ Tresiba Penfill®ແລະຜົນກະທົບຂອງການ hypoglycemic ທົ່ວໄປຂອງມັນໄດ້ຖືກພິສູດແລ້ວ.
ການສຶກສາດັ່ງກ່າວບໍ່ໄດ້ເປີດເຜີຍຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນທາງຄລີນິກຂອງຢາຂອງ Tresiba ລະຫວ່າງຄົນເຈັບຜູ້ສູງອາຍຸແລະຜູ້ໃຫຍ່ໄວ ໜຸ່ມ.
ປະສິດທິພາບທາງດ້ານການຊ່ວຍແລະຄວາມປອດໄພ
ໄດ້ ດຳ ເນີນການທົດລອງທາງດ້ານຄລີນິກແບບເປີດເຜີຍແບບສາກົນ 11 ຄັ້ງໂດຍໃຊ້ເວລາ 26 ແລະ 52 ອາທິດ, ປະຕິບັດເປັນກຸ່ມດຽວກັນ, ເຊິ່ງລວມມີຜູ້ປ່ວຍທັງ ໝົດ 4275 ຄົນ (ຄົນເຈັບ 1102 ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະ 3173) ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2) ໄດ້ຮັບການປິ່ນປົວດ້ວຍTresiba®.
ປະສິດທິພາບຂອງTresiba®ໄດ້ຖືກສຶກສາໃນຜູ້ປ່ວຍໂຣກເບົາຫວານປະເພດ 1 ທີ່ບໍ່ໄດ້ຮັບສານອິນຊູລິນກ່ອນແລະກັບໂຣກເບົາຫວານປະເພດ 2 ທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນ, ໃນບັນດາປະລິມານຢາທີ່ຄົງທີ່ຫຼືປ່ຽນແປງໄດ້ ສຳ ລັບTresiba®. ການຂາດທີ່ດີກວ່າຂອງຢາປຽບທຽບ (insulin detemir ແລະ insulin glargia) ໃນໄລຍະTresiba®ທີ່ກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງອັດຕາ HbA1 ຄ ຈາກປັດຈຸບັນຂອງການລວມເຂົ້າໃນຕອນທ້າຍຂອງການສຶກສາ. ຂໍ້ຍົກເວັ້ນແມ່ນ sitagliptin, ໃນໄລຍະທີ່Tresiba®ໄດ້ສະແດງໃຫ້ເຫັນຍອດຍິ່ງທາງດ້ານສະຖິຕິຂອງມັນໃນການຫຼຸດຜ່ອນ HbA1 ຄ.
ຜົນຂອງການສຶກສາຄົ້ນຄ້ວາ ("ປິ່ນປົວເພື່ອເປົ້າ ໝາຍ" ຍຸດທະສາດ) ສຳ ລັບການລິເລີ່ມການປິ່ນປົວດ້ວຍອິນຊູລິນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ໄດ້ສະແດງໃຫ້ເຫັນເຖິງການຫຼຸດລົງ 36% ຂອງການເກີດໂຣກເລືອດຈາງໃນເລືອດທີ່ຖືກຢືນຢັນໃນເວລາກາງເວັນ (ລະບຸວ່າເປັນໄລຍະຂອງການເປັນໂຣກເບົາຫວານທີ່ເກີດຂື້ນລະຫວ່າງຊົ່ວໂມງສູນແລະຫົກໂມງເຊົ້າ ຢືນຢັນໂດຍການວັດແທກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຂ
* ມີຄວາມ ສຳ ຄັນທາງສະຖິຕິ
a - ການຢັ້ງຢືນລະດັບທາດ ນຳ ້ຕານໃນເລືອດແມ່ນຕອນຂອງການເປັນໂລກລະລາຍໃນເລືອດ, ເຊິ່ງໄດ້ຮັບການຢືນຢັນຈາກການວັດແທກລະດັບຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ b - ຕອນຂອງການລະລາຍເລືອດໃນເລືອດພາຍຫຼັງອາທິດທີ 16 ຂອງການປິ່ນປົວ.
ບໍ່ມີການສ້າງຕັ້ງພູມຕ້ານທານທີ່ ສຳ ຄັນທາງດ້ານຄລີນິກຕໍ່ອິນຊູລິນຫຼັງຈາກການປິ່ນປົວດ້ວຍ Tresiba Penfill®ເປັນເວລາດົນ.
ການຜະລິດອິນຊູລິນຕໍ່ໄປ
ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ອິນຊູລິນ NPH ຂອງມະນຸດແລະຕົວຄ້າຍຄືກັນທີ່ຍາວນານກໍ່ມີໃຫ້. ຕາຕະລາງຂ້າງລຸ່ມນີ້ສະແດງໃຫ້ເຫັນຄວາມແຕກຕ່າງຕົ້ນຕໍລະຫວ່າງຢາເຫຼົ່ານີ້.

ໃນເດືອນກັນຍາ 2015, ລະບົບອິນຊູລິນທີ່ຍາວນານຂອງ Abasaglar ໄດ້ຖືກ ນຳ ສະ ເໜີ, ເຊິ່ງເກືອບວ່າຄ້າຍຄືກັບ Lantus ທີ່ມີຊື່ສຽງ.
ຢາອິນຊູລິນທີ່ຍາວນານ
| ຊື່ສາກົນ / ສານທີ່ມີການເຄື່ອນໄຫວ | ຊື່ການຄ້າຂອງຢາເສບຕິດ | ປະເພດການກະ ທຳ | ໄລຍະເວລາທີ່ຖືກຕ້ອງ |
| ອິນຊູລິນ glargine glargine | ລ້ານຊ້າງລ້ານຊ້າງ | ການສະແດງອິນຊູລິນຍາວ - ການປຽບທຽບ | 24 ຮ |
| Glargin | ອາເບດຊາກາ | ການສະແດງອິນຊູລິນຍາວ - ການປຽບທຽບ | 24 ຮ |
| ສານລະລາຍ Insulin | Levemir Levemir | ການສະແດງອິນຊູລິນຍາວ - ການປຽບທຽບ | ≤ 24 ຮ |
| Insulin glargine | Toujeo Tojo | ອິນຊູລິນທີ່ເຮັດ ໜ້າ ທີ່ດົນນານ | > 35 ຊົ່ວໂມງ |
| Degludec | ຕຣີຕາ tresiba | ອິນຊູລິນທີ່ມີການປະຕິບັດດົນນານ - ການປຽບທຽບ | > 48 ນ |
| ນ | Humulnin N, Insulatard, Insuman Basal, Polhumin N | Insulin ໄລຍະກາງ | 18 - 20 ນ |
ອົງການຄຸ້ມຄອງອາຫານແລະຢາ (FDA, ສະຫະລັດອາເມລິກາ) - ອົງການຂອງລັດຖະບານທີ່ຂຶ້ນກັບພະແນກສາທາລະນະສຸກຂອງສະຫະລັດອາເມລິກາໃນປີ 2016 ໄດ້ອະນຸມັດໃຫ້ໃຊ້ຕົວຢ່າງອິນຊູລິນອິນຊູລິນອີກປະການ ໜຶ່ງ. ຜະລິດຕະພັນນີ້ມີຢູ່ໃນຕະຫລາດພາຍໃນປະເທດແລະພິສູດປະສິດທິຜົນຂອງມັນໃນການຮັກສາໂລກເບົາຫວານ.
ລະດັບອິນຊູລິນ NPH (NPH Neutral Protamine Hagedorn)
ນີ້ແມ່ນຮູບແບບຂອງອິນຊູລິນສັງເຄາະທີ່ໄດ້ອອກແບບໃນການອອກແບບອິນຊູລິນ, ແຕ່ມີສານໂປຕີນ (ທາດໂປຼຕີນຈາກປາ) ເຮັດໃຫ້ຜົນກະທົບຂອງມັນຊ້າລົງ. NPH ມີເມຄ. ສະນັ້ນ, ກ່ອນການບໍລິຫານຄວນມີການ ໝູນ ວຽນຢ່າງລະມັດລະວັງເພື່ອປະສົມເຂົ້າກັນດີ.
NPH ແມ່ນຮູບແບບທີ່ມີລາຄາຖືກທີ່ສຸດຂອງອິນຊູລິນທີ່ໃຊ້ໄດ້ດົນ. ແຕ່ໂຊກບໍ່ດີ, ມັນເຮັດໃຫ້ເກີດຄວາມສ່ຽງສູງຂອງການເປັນໂລກເບົາຫວານແລະນ້ ຳ ໜັກ, ເພາະວ່າມັນມີຈຸດເດັ່ນໃນກິດຈະ ກຳ (ເຖິງແມ່ນວ່າຜົນກະທົບຂອງມັນຈະຄ່ອຍໆແລະບໍ່ໄວເທົ່າກັບທາດອິນຊູລິນໃນກະເພາະອາຫານ).
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1 ແມ່ນໃຫ້ກິນອິນຊູລິນ NPH ສອງຄັ້ງຕໍ່ມື້. ແລະຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ສາມາດສັກມື້ລະຄັ້ງ. ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບລະດັບຂອງນ້ ຳ ຕານໃນເລືອດແລະ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ.
Anulins ໄລຍະຍາວ Insulin
ອິນຊູລິນ, ສ່ວນປະກອບທາງເຄມີທີ່ມີການປ່ຽນແປງຫຼາຍຈົນເຮັດໃຫ້ການດູດຊືມແລະຜົນຂອງຢາຊ້າລົງ, ຖືວ່າເປັນການປຽບທຽບສັງເຄາະຂອງອິນຊູລິນ.
Lantus, Abasaglar, Tujeo ແລະ Tresiba ມີລັກສະນະທົ່ວໄປ - ໄລຍະເວລາຂອງການປະຕິບັດທີ່ຍາວນານແລະຈຸດສູງສຸດຂອງກິດຈະ ກຳ ທີ່ບໍ່ໄດ້ຖືກບອກຫຼາຍກ່ວາ NPH. ໃນເລື່ອງນີ້, ການໄດ້ຮັບສານຂອງພວກມັນຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານແລະນໍ້າ ໜັກ ເພີ່ມຂື້ນ. ຢ່າງໃດກໍ່ຕາມ, ຄ່າໃຊ້ຈ່າຍຂອງການປຽບທຽບແມ່ນສູງກວ່າ.
Insulin ຂອງ Abasaglar, Lantus, ແລະ Tresiba ແມ່ນກິນມື້ລະເທື່ອ. ຄົນເຈັບບາງຄົນຍັງໃຊ້ Levemir 1 ຄັ້ງຕໍ່ມື້. ນີ້ບໍ່ໄດ້ໃຊ້ກັບຜູ້ເປັນໂລກເບົາຫວານປະເພດ 1 ສຳ ລັບຜູ້ທີ່ມີກິດຈະ ກຳ ຕິດຢາ ໜ້ອຍ ກວ່າ 24 ຊົ່ວໂມງ.
Tresiba ແມ່ນຢາອິນຊູລິນທີ່ ໃໝ່ ທີ່ສຸດແລະປະຈຸບັນມີລາຄາແພງທີ່ສຸດໃນຕະຫລາດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີຂໍ້ໄດ້ປຽບທີ່ ສຳ ຄັນ - ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານ, ໂດຍສະເພາະໃນຕອນກາງຄືນແມ່ນຕໍ່າທີ່ສຸດ.
Insulin ຈະຢູ່ດົນປານໃດ
ພາລະບົດບາດຂອງ insulin ທີ່ເຮັດວຽກມາດົນແມ່ນການເປັນຕົວແທນຂອງຄວາມລັບຂອງອິນຊູລິນໂດຍຜ່ານເສັ້ນເລືອດ. ດັ່ງນັ້ນ, ລະດັບເອກະພາບຂອງຮໍໂມນນີ້ໃນເລືອດຈະຖືກຮັບປະກັນຕະຫຼອດກິດຈະ ກຳ ຂອງມັນ. ນີ້ຊ່ວຍໃຫ້ຈຸລັງຮ່າງກາຍຂອງພວກເຮົາສາມາດ ນຳ ໃຊ້ທາດນ້ ຳ ຕານທີ່ລະລາຍໃນເລືອດເປັນເວລາ 24 ຊົ່ວໂມງ.
ວິທີສັກຢາອິນຊູລິນ
insulins ທີ່ມີປະສິດຕິພາບຍາວທັງ ໝົດ ແມ່ນຖືກສີດພາຍໃຕ້ຜິວ ໜັງ ເຂົ້າໄປໃນສະຖານທີ່ທີ່ມີຊັ້ນໄຂມັນ. ສ່ວນຂ້າງຂອງຂາແມ່ນ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບຈຸດປະສົງເຫຼົ່ານີ້. ສະຖານທີ່ນີ້ຊ່ວຍໃຫ້ການດູດຊືມຢາຊ້າໆແລະເປັນເອກະພາບ. ອີງຕາມການນັດພົບໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ສັກຢາ ໜຶ່ງ ຫຼືສອງຄັ້ງຕໍ່ມື້.
ຄວາມຖີ່ຂອງການສີດ
ຖ້າເປົ້າ ໝາຍ ຂອງທ່ານແມ່ນເພື່ອຮັກສາການສັກຢາອິນຊູລິນໃຫ້ຕໍ່າທີ່ສຸດເທົ່າທີ່ເປັນໄປໄດ້, ໃຫ້ໃຊ້ Abasaglar, Lantus, Toujeo, ຫຼື Tresiba analogues. ການສັກ 1 ຄັ້ງ (ຕອນເຊົ້າຫຼືຕອນແລງ, ແຕ່ສະ ເໝີ ໃນເວລາດຽວກັນຂອງມື້) ສາມາດໃຫ້ລະດັບອິນຊູລິນໃນລະດັບດຽວກັນ.
ທ່ານອາດຈະຕ້ອງການສັກສອງຄັ້ງຕໍ່ມື້ເພື່ອຮັກສາລະດັບຮໍໂມນໃນເລືອດທີ່ດີທີ່ສຸດເມື່ອເລືອກ NPH. ນີ້, ຢ່າງໃດກໍ່ຕາມ, ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດປັບຂະ ໜາດ ຢາຂຶ້ນກັບເວລາຂອງມື້ແລະກິດຈະ ກຳ - ສູງຂື້ນໃນຊ່ວງກາງເວັນແລະ ໜ້ອຍ ກວ່າເວລານອນ.
ຄວາມສ່ຽງຂອງການລະລາຍໃນເລືອດໃນການ ນຳ ໃຊ້ອິນຊູລິນ
ມັນໄດ້ຖືກພິສູດແລ້ວວ່າການປຽບທຽບອິນຊູລິນທີ່ມີປະສິດຕິພາບມາດົນແມ່ນມີ ໜ້ອຍ ທີ່ຈະເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ (ໂດຍສະເພາະໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດໃນເວລາກາງຄືນ) ທຽບກັບ NPH. ໃນເວລາທີ່ນໍາໃຊ້ພວກມັນ, ມູນຄ່າເປົ້າຫມາຍຂອງ glycated hemoglobin HbA1c ມີແນວໂນ້ມທີ່ຈະບັນລຸ.
ນອກນັ້ນຍັງມີຫຼັກຖານສະແດງໃຫ້ເຫັນວ່າການໃຊ້ຢາອິນຊູລິນໃນໄລຍະຍາວເມື່ອທຽບກັບ isoflan NPH ເຮັດໃຫ້ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼຸດລົງ (ແລະດ້ວຍເຫດນັ້ນ, ການຫຼຸດລົງຂອງການຕໍ່ຕ້ານຢາແລະຄວາມຕ້ອງການຂອງຢາໂດຍລວມ).
ພະຍາດເບົາຫວານປະເພດ I ທີ່ຍາວນານ
ຖ້າທ່ານປະສົບກັບໂລກເບົາຫວານປະເພດ 1, ກະເພາະຂອງທ່ານບໍ່ສາມາດຜະລິດອິນຊູລິນພຽງພໍ. ເພາະສະນັ້ນ, ຫຼັງຈາກອາຫານແຕ່ລະຄາບ, ທ່ານຄວນໃຊ້ຢາທີ່ມີປະສິດຕິພາບຍາວນານທີ່ເຮັດໃຫ້ເປັນການຮັກສາຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງທົດລອງ. ຖ້າທ່ານພາດການສັກຢາ, ມັນມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກ ketoacidosis ທີ່ເປັນໂລກເບົາຫວານ.
ເມື່ອເລືອກລະຫວ່າງ Abasaglar, Lantus, Levemir ແລະ Tresiba, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ບາງລັກສະນະຂອງອິນຊູລິນ.
- Lantus ແລະ Abasaglar ມີຂໍ້ມູນທີ່ ໜ້າ ສົນໃຈຫຼາຍກ່ວາ Levemir, ແລະ ສຳ ລັບຄົນເຈັບສ່ວນໃຫຍ່ແມ່ນມີການເຄື່ອນໄຫວຕະຫຼອດ 24 ຊົ່ວໂມງ.
- Levemir ອາດຈະຕ້ອງໄດ້ກິນສອງຄັ້ງຕໍ່ມື້.
- ການໃຊ້ Levemir, ປະລິມານຢາສາມາດຄິດໄລ່ຕາມເວລາຂອງມື້, ດັ່ງນັ້ນການຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານໃນຕອນກາງເວັນແລະປັບປຸງການຄວບຄຸມເວລາກາງເວັນ.
- Toujeo, ຢາ Tresibia ຊ່ວຍຫຼຸດຜ່ອນອາການຂ້າງເທິງຢ່າງມີປະສິດຕິຜົນຫຼາຍກວ່າເມື່ອທຽບໃສ່ກັບ Lantus.
- ທ່ານຍັງຄວນພິຈາລະນາຜົນຂ້າງຄຽງຂອງຢາເຊັ່ນ: ຕຸ່ມຜື່ນ. ປະຕິກິລິຍາເຫຼົ່ານີ້ແມ່ນຂ້ອນຂ້າງຫາຍາກ, ແຕ່ມັນກໍ່ສາມາດເກີດຂື້ນໄດ້.
- ຖ້າທ່ານຕ້ອງການປ່ຽນຈາກອະນາໄມອິນຊູລິນທີ່ມີປະສິດຕິພາບມາເປັນ NPH, ຄວນຈື່ໄວ້ວ່າປະລິມານຢາຫຼັງອາຫານອາດຈະຕ້ອງໄດ້ຫຼຸດລົງ.
ໃຊ້ອິນຊູລິນຍາວນານ ສຳ ລັບໂຣກເບົາຫວານຊະນິດ II
ການປິ່ນປົວໂຣກເບົາຫວານປະເພດ II ໂດຍປົກກະຕິແມ່ນເລີ່ມຕົ້ນດ້ວຍການແນະ ນຳ ກ່ຽວກັບອາຫານແລະຢາທີ່ຖືກຕ້ອງ (Metformin, Siofor, Diabeton, ແລະອື່ນໆ). ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີສະຖານະການໃນເວລາທີ່ທ່ານ ໝໍ ຖືກບັງຄັບໃຫ້ໃຊ້ວິທີການ ບຳ ບັດອິນຊູລິນ.
ສິ່ງທີ່ພົບເຫັນຫຼາຍທີ່ສຸດແມ່ນຢູ່ຂ້າງລຸ່ມນີ້:
- ຜົນກະທົບທີ່ບໍ່ພຽງພໍຂອງຢາໃນປາກ, ບໍ່ສາມາດບັນລຸ glycemia ແລະ hemoglobin glycated ປົກກະຕິ
- ການຄຸມ ກຳ ເນີດ ສຳ ລັບການບໍລິຫານທາງປາກ
- ການບົ່ງມະຕິພະຍາດເບົາຫວານທີ່ມີອັດຕາສ່ວນ glycemic ສູງ, ມີອາການທາງຄລີນິກເພີ່ມຂື້ນ
- Myocardial infarction, ໂຣກເສັ້ນປະສາດເສັ້ນເລືອດ, ເສັ້ນເລືອດຕັນໃນ, ການຕິດເຊື້ອສ້ວຍແຫຼມ, ຂັ້ນຕອນການຜ່າຕັດ
- ການຖືພາ
ໂປຣໄຟລ໌ອິນຊູລິນທີ່ຍາວນານ
ປະລິມານຢາໃນເບື້ອງຕົ້ນແມ່ນປົກກະຕິແລ້ວແມ່ນ 0.2 ຫົວ ໜ່ວຍ / ນ້ ຳ ໜັກ ຮ່າງກາຍ. ເຄື່ອງຄິດໄລ່ນີ້ແມ່ນຖືກຕ້ອງ ສຳ ລັບຄົນທີ່ບໍ່ມີການຕໍ່ຕ້ານອິນຊູລິນ, ມີການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງປົກກະຕິ. ຂະ ໜາດ ຂອງຢາອິນຊູລິນແມ່ນຖືກສັ່ງໂດຍແພດ ໝໍ ຂອງທ່ານເທົ່ານັ້ນ (!)
ນອກເຫນືອຈາກໄລຍະເວລາຂອງການປະຕິບັດງານ (ທີ່ຍາວທີ່ສຸດແມ່ນ degludec, ທີ່ສັ້ນທີ່ສຸດແມ່ນວິສະວະ ກຳ ທາງພັນທຸ ກຳ ຂອງມະນຸດອິນຊູລິນ - isophan), ຢາເຫຼົ່ານີ້ຍັງມີລັກສະນະແຕກຕ່າງກັນ. ໃນກໍລະນີຂອງ insulin NPH, ຈຸດສູງສຸດຂອງການຊູນໄດ້ຖືກແຈກຢາຍຕາມເວລາແລະເກີດຂື້ນລະຫວ່າງ 4 ຫາ 14 ຊົ່ວໂມງຫຼັງຈາກສັກ. ການປຽບທຽບຂອງຢາອິນຊູລິນທີ່ມີການເຄື່ອນໄຫວເປັນເວລາດົນເຖິງລະດັບສູງສຸດລະຫວ່າງ 6 ຫາ 8 ຊົ່ວໂມງຫຼັງຈາກສັກ, ແຕ່ວ່າມັນໃຊ້ໄດ້ຜົນ ໜ້ອຍ ແລະອອກສຽງ ໜ້ອຍ.
ເພາະສະນັ້ນ Insulin glargine ຈຶ່ງເອີ້ນວ່າ insulin ທີ່ຢູ່ໃຕ້ພື້ນຖານ. ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດແມ່ນຕໍ່າຫຼາຍ, ສະນັ້ນຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານແມ່ນຕໍ່າຫຼາຍ.
ບັນຊີລາຍຊື່ຂອງການປຽບທຽບ
| ແບບຟອມການປ່ອຍ (ໂດຍຄວາມນິຍົມ) | ລາຄາ, ຖູ. |
| ທາດ Insulin degludec * (Insulin degludec *) | |
| ຕຣີຊາບາ | |
| ເຂັມຂັດ FlexTouch 100ED / ml 3ml ໝາຍ ເລກ 1 ເຂັມ - ປາກກາ (Novo Nordisk A / S (ເດນມາກ) | 7093.20 |
ນັກທ່ອງທ່ຽວຄົນ ໜຶ່ງ ລາຍງານວ່າອັດຕາການກິນເຂົ້າປະ ຈຳ ວັນ
ຂ້ອຍຄວນກິນ Insulin degludec * (Insulin degludec *) ເລື້ອຍປານໃດ?ຜູ້ຕອບແບບສ່ວນໃຫຍ່ມັກຈະກິນຢານີ້ 3 ຄັ້ງຕໍ່ມື້. ບົດລາຍງານສະແດງໃຫ້ເຫັນວ່າຜູ້ຕອບ ຄຳ ຖາມຄົນອື່ນກິນຢານີ້ເລື້ອຍປານໃດ.
| ສະມາຊິກ | % | |
|---|---|---|
| 3 ເທື່ອຕໍ່ມື້ | 1 | ການປະຕິບັດດ້ານການຢາຮໍໂມນຕ່ ຳ. ຜົນກະທົບທາງດ້ານ pharmacological ຂອງ insulin degludec ແມ່ນຖືກຮັບຮູ້ຄ້າຍຄືກັນກັບຜົນກະທົບຂອງ insulin ຂອງມະນຸດໂດຍການຜູກມັດໂດຍສະເພາະແລະພົວພັນກັບຕົວຮັບ insulin endogenous ຂອງມະນຸດ. ຜົນກະທົບຂອງການລະລາຍຂອງ insulin degludec ແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການ ນຳ ໃຊ້ທາດນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອຫຼັງຈາກມີການຜູກກັບຈຸລັງກ້າມແລະຈຸລັງໄຂມັນແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ. ວິທີການສະ ໝັກສຳ ລັບຜູ້ໃຫຍ່: Subcutaneously 1 ຄັ້ງຕໍ່ມື້, ມັກໃນເວລາດຽວກັນ. ປະລິມານດັ່ງກ່າວຖືກຄິດໄລ່ເປັນສ່ວນບຸກຄົນໂດຍສອດຄ່ອງກັບເນື້ອໃນຂອງນ້ ຳ ຕານໃນ plasma ຂອງເລືອດ. ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດ I ຈຳ ເປັນຕ້ອງໄດ້ສັກຢາອິນຊູລິນຕື່ມອີກເພື່ອຮັບປະກັນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ກ່ອນອາຫານ). - ໂລກເບົາຫວານໃນຜູ້ໃຫຍ່. ຜົນຂ້າງຄຽງ- ໃນສ່ວນຂອງລະບົບພູມຕ້ານທານ: ບໍ່ຄ່ອຍ - ມີປະຕິກິລິຍາທີ່ມີພູມຕ້ານທານ (ລວມທັງການໃຄ່ບວມຂອງລີ້ນຫລືສົບ, ຖອກທ້ອງ, ປວດຮາກ, ປວດເມື່ອຍແລະອາການຄັນຕາມຜິວ ໜັງ), ປັດສະວະ. ແບບຟອມການປ່ອຍວິທີແກ້ໄຂ d / p / ກັບການແນະ ນຳ 100 PIECES / 1 ml: cartridges 3 ml 5 pcs. 3 ml (300 PIECES) - ໄສ້ຕອງແກ້ວPenfill® (5) - ແຜ່ນພັບ Al / PVC (1) - ຊອງກະດານ cardboard. ຂໍ້ມູນໃນ ໜ້າ ທີ່ທ່ານ ກຳ ລັງເບິ່ງແມ່ນສ້າງຂື້ນເພື່ອຈຸດປະສົງຂໍ້ມູນເທົ່ານັ້ນແລະບໍ່ໄດ້ສົ່ງເສີມການໃຊ້ຢາດ້ວຍຕົນເອງ. ຊັບພະຍາກອນດັ່ງກ່າວມີຈຸດປະສົງເພື່ອໃຫ້ຜູ້ຊ່ຽວຊານດ້ານສຸຂະພາບຄຸ້ນເຄີຍກັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບຢາບາງຊະນິດ, ເຮັດໃຫ້ລະດັບວິຊາຊີບຂອງພວກເຂົາເພີ່ມຂື້ນ. ການໃຊ້ຢາ "Insulin degludec"ໂດຍບໍ່ລົ້ມເຫລວສະ ເໜີ ໃຫ້ມີການປຶກສາກັບຜູ້ຊ່ຽວຊານພ້ອມທັງ ຄຳ ແນະ ນຳ ຂອງລາວກ່ຽວກັບວິທີການ ນຳ ໃຊ້ແລະຂະ ໜາດ ຂອງຢາທີ່ທ່ານເລືອກ. ບົດຂຽນທີ່ ໜ້າ ສົນໃຈວິທີການເລືອກແບບອະນາລັອກທີ່ຖືກຕ້ອງ ຄວາມແຕກຕ່າງລະຫວ່າງການຕິດເຊື້ອໄວຣັດແລະແບັກທີເລຍ ອາການແພ້ແມ່ນສາເຫດຂອງໄຂ້ຫວັດເລື້ອຍໆ Urology: ການຮັກສາໂລກຕັບອັກເສບ Chlamydial |