ໂລກເບົາຫວານ Osteoarthropathy
 ໂຣກເບົາຫວານ ນຳ ມາເຊິ່ງພາວະແຊກຊ້ອນທີ່ມີຜົນກະທົບຕໍ່ລະບົບຕ່າງໆຂອງຮ່າງກາຍ.
ໂຣກເບົາຫວານ ນຳ ມາເຊິ່ງພາວະແຊກຊ້ອນທີ່ມີຜົນກະທົບຕໍ່ລະບົບຕ່າງໆຂອງຮ່າງກາຍ.
ໂຣກ osteoarthropathy (OAP) ຂອງ Charcot ແມ່ນຜົນສະທ້ອນທີ່ຮ້າຍແຮງຂອງໂລກເບົາຫວານ (DM), ເຊິ່ງພະຍາດຮໍໂມນເຮັດໃຫ້ເກີດການ ທຳ ລາຍສ່ວນ ໜຶ່ງ ຂອງລະບົບກ້າມຊີ້ນຂອງແຂນຂາ.
ມັນໄດ້ຖືກນິຍາມວ່າເປັນ "ການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດທີ່ບໍ່ຕິດເຊື້ອໃນກະດູກຮ່ວມແລະກະດູກທີ່ເກີດຈາກໂຣກ neuropathy ພະຍາດເບົາຫວານ." ການເສື່ອມໂຊມທີ່ເຈັບປວດຂອງໂຄງສ້າງຕີນໄດ້ຖືກອະທິບາຍໂດຍ Zh. Charcot, ນັກວິທະຍາສາດພາສາຝຣັ່ງດ້ານຈິດວິທະຍາແລະລະບົບປະສາດ.
ສາເຫດຂອງພະຍາດ
 ຄົນເຈັບທີ່ມີໂຣກ OAP ມີຄວາມກະດູກຫັກແລະການສູນເສຍຄວາມແຂງແຮງຂອງກະດູກ (ໂລກກະດູກພຸນ), overgrowth ຫຼືກົງກັນຂ້າມ, ການ ທຳ ລາຍເນື້ອເຍື່ອກະດູກ (hyperostosis ແລະ osteolysis).
ຄົນເຈັບທີ່ມີໂຣກ OAP ມີຄວາມກະດູກຫັກແລະການສູນເສຍຄວາມແຂງແຮງຂອງກະດູກ (ໂລກກະດູກພຸນ), overgrowth ຫຼືກົງກັນຂ້າມ, ການ ທຳ ລາຍເນື້ອເຍື່ອກະດູກ (hyperostosis ແລະ osteolysis).
ຂະບວນການເຫຼົ່ານີ້ນໍາໄປສູ່ການກະດູກຫັກຂອງກະດູກຂອງຕີນ, ການປະສົມປະສານແມ່ນບໍ່ຖືກຕ້ອງ, ເຊິ່ງນໍາໄປສູ່ການຜິດປົກກະຕິ. ພະຍາດທາງກະດູກເຮັດໃຫ້ເສື່ອມໂຊມແລະເນື້ອເຍື່ອເສຍຫາຍ. ແຜເປັນປະກົດຂື້ນ.
ໃນເບື້ອງຕົ້ນ, ສາເຫດຂອງໂຣກ neurotraumatic ໄດ້ຖືກເຊື່ອກັນວ່າເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນ. ການລົບກວນຂອງລະບົບປະສາດສ່ວນຂ້າງ ນຳ ໄປສູ່ການແຈກຢາຍການໂຫຼດທີ່ບໍ່ຖືກຕ້ອງຕາມກະດູກຂອງຕີນ, ເຮັດໃຫ້ກະດູກຫັກແລະກະດູກຫັກຂອງແຕ່ລະຄົນ.
ການສຶກສາທີ່ຜ່ານມາເພີ່ມເຕີມໄດ້ສະແດງໃຫ້ເຫັນການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນການສະ ໜອງ ເລືອດໃຫ້ກັບເນື້ອເຍື່ອຂອງຂາ. ຜົນໄດ້ຮັບແມ່ນການສະຫລຸບ - ພຽງແຕ່ບາງປະເພດຂອງໂຣກ neuropathy ເທົ່ານັ້ນທີ່ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຕີນຂອງ Charcot ດ້ວຍການເອົາຊະນະເສັ້ນໄຍປະເພດ ໜຶ່ງ ຊະນິດທີ່ເອີ້ນວ່າ myelin. ມັນແມ່ນການປ່ຽນແປງຂອງພວກມັນທີ່ ນຳ ໄປສູ່ການລະເມີດໂຕນຂອງເສັ້ນເລືອດແລະເລັ່ງການເຄື່ອນໄຫວຂອງເລືອດ.
 ການລະເມີດການເຜົາຜະຫລານດ້ວຍທາດການຊຽມ, ການຜະລິດ collagen ເຂົ້າຮ່ວມໃນພະຍາດທາງເສັ້ນເລືອດໃນໂລກເບົາຫວານ. ການປ່ຽນແປງທາງດ້ານພະຍາດໃນກະດູກເກືອບບໍ່ມີອາການເຈັບ.
ການລະເມີດການເຜົາຜະຫລານດ້ວຍທາດການຊຽມ, ການຜະລິດ collagen ເຂົ້າຮ່ວມໃນພະຍາດທາງເສັ້ນເລືອດໃນໂລກເບົາຫວານ. ການປ່ຽນແປງທາງດ້ານພະຍາດໃນກະດູກເກືອບບໍ່ມີອາການເຈັບ.
ຍິ່ງໄປກວ່ານັ້ນ, ມີກະດູກຫັກ, ຄົນເຈັບສືບຕໍ່ເຄື່ອນໄຫວ, ເພີ່ມທະວີການ ທຳ ລາຍໂຄງກະດູກຂອງແຂນຂາເບື້ອງລຸ່ມ. ການອັກເສບຂອງເນື້ອເຍື້ອເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດເພີ່ມຂື້ນແລະເລັ່ງການພັດທະນາຂອງໂຣກ osteoarthropathy. ໃນ OAP, ກະດູກ, ຂໍ້ຕໍ່, ເນື້ອເຍື່ອອ່ອນ, ເສັ້ນປະສາດສ່ວນປະກອບແລະເສັ້ນເລືອດໄດ້ຮັບຜົນກະທົບ.
ການຟື້ນຟູຂອງເນື້ອເຍື່ອກະດູກແມ່ນໄດ້ຮັບຜົນກະທົບຢ່າງຫຼວງຫຼາຍຈາກອິນຊູລິນ, ການຜະລິດທີ່ມີຜົນກະທົບໃນໂລກເບົາຫວານ. ການ ກຳ ຈັດກະດູກ, ເຊິ່ງປະລິມານແຄວຊ້ຽມຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ນຳ ໄປສູ່ຄວາມອ່ອນເພຍເພີ່ມຂື້ນຂອງພວກມັນ.
ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານຖືວ່າເປັນໂຣກແຊກຊ້ອນທີ່ຫາຍາກຂອງພະຍາດເບົາຫວານ, ຕໍ່າກວ່າ 1%. ບາງແຫຼ່ງຂໍ້ມູນທາງການແພດເອີ້ນວ່າຕົວຊີ້ວັດທີ່ແຕກຕ່າງ - ເຖິງ 55%. ນີ້ສະແດງເຖິງຄວາມສັບສົນຂອງການບົ່ງມະຕິແລະມາດຖານທີ່ບໍ່ສະ ເໝີ ພາບໃນການບົ່ງມະຕິ.
ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າອາການແຊກຊ້ອນນີ້ເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຫຼາຍກວ່າ 15 ປີແລະກ່ຽວຂ້ອງກັບພະຍາດຂອງພວກເຂົາໂດຍບໍ່ໄດ້ຮັບການເອົາໃຈໃສ່ຢ່າງຖືກຕ້ອງ.
ສິ່ງທີ່ສໍາຄັນ: ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຄາດຄະເນການພັດທະນາຂອງຕີນຂອງ Charcot. ເຖິງແມ່ນວ່າມີໂຣກ neuropathy ຮ້າຍແຮງ, ອາການແຊກຊ້ອນບໍ່ພັດທະນາສະ ເໝີ.
ອາການແລະການສະແດງອອກຂອງ osteoarthropathy
 ໄລຍະເລີ່ມຕົ້ນຂອງພາວະແຊກຊ້ອນໃຫ້ຄົນເຈັບແມ່ນເບິ່ງບໍ່ເຫັນ. ຈຸດຈົບຂອງເສັ້ນປະສາດທີ່ລົບກວນບໍ່ໃຫ້ສັນຍານໃນຮູບແບບຂອງຄວາມເຈັບປວດກ່ຽວກັບກະດູກຫັກແລະການເສື່ອມຂອງກະດູກ.
ໄລຍະເລີ່ມຕົ້ນຂອງພາວະແຊກຊ້ອນໃຫ້ຄົນເຈັບແມ່ນເບິ່ງບໍ່ເຫັນ. ຈຸດຈົບຂອງເສັ້ນປະສາດທີ່ລົບກວນບໍ່ໃຫ້ສັນຍານໃນຮູບແບບຂອງຄວາມເຈັບປວດກ່ຽວກັບກະດູກຫັກແລະການເສື່ອມຂອງກະດູກ.
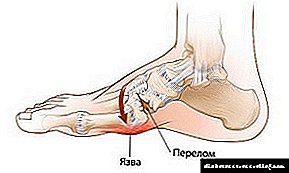
ອາການຂອງຕີນຂອງ Charcot ກາຍເປັນທີ່ຫນ້າສັງເກດ (ເບິ່ງຮູບພາບ) ເມື່ອມີການປ່ຽນແປງທີ່ມີຜົນກະທົບທີ່ ສຳ ຄັນໃນການຕັ້ງຄ່າຂອງຕີນແລະຂໍ້ຕໍ່ໄດ້ເກີດຂື້ນແລະການສະແດງອອກຂອງຜິວ ໜັງ ໄດ້ປາກົດຂື້ນ.
ໃນໄລຍະຕໍ່ມາ, ການສັງເກດການແຜຂອງແຂນຂາ, ເຊິ່ງ, ໃນເວລາທີ່ຕິດເຊື້ອ, ສາມາດຈົບລົງດ້ວຍໂຣກເບື່ອ.
ອາການຂອງ OAP ທີ່ ກຳ ລັງພັດທະນາແມ່ນ:
- ອາການໃຄ່ບວມແລະແດງຂອງສ່ວນລຸ່ມຂອງແຂນຂາ, ຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນຂອງຮູບຮ່າງແລະຂະ ໜາດ ຈາກກັນແລະກັນ,
- cramps ໃນກ້າມຊີ້ນ calf ໄດ້
- ຍ່າງຍາກ
- ມຶນຊາ
- ອຸນຫະພູມຂອງຕີນເພີ່ມຂື້ນ, ສຳ ຜັດກັບພວກມັນຮ້ອນກ່ວາສ່ວນອື່ນຂອງແຂນຂາ.
ອາການເຫຼົ່ານີ້ອາດຈະບໍ່ແມ່ນສັນຍານຂອງ OAP, ເພາະວ່າພະຍາດເບົາຫວານແມ່ນມາພ້ອມກັບອາການແຊກຊ້ອນຫຼາຍຢ່າງ.ໂຣກ neuropathy ໂລກເບົາຫວານ, ບໍ່ສັບສົນໂດຍຕີນຂອງ Charcot, ເຮັດໃຫ້ເກີດປະກົດການທີ່ຄ້າຍຄືກັນຢູ່ໃນຂາ.
ຫຼາຍຄັ້ງ, ເຫຼົ່ານີ້ແມ່ນພຽງແຕ່ບັນຫາຂາທີ່ຄົນສ່ວນໃຫຍ່ມີ. Calluses ອາດຈະປາກົດ, ເລັບ ingrown, ເປັນ "ກະດູກ" ຈະເລີນເຕີບໂຕ. ພະຍາດປອດຂອງເລັບມັກຈະພັດທະນາ.
ອາການແຊກຊ້ອນຈາກນ້ ຳ ຕານໃນເລືອດສູງ, ພວກມັນຈະບໍ່ຜ່ານໄປດົນ. ບັນຫາເຫຼົ່ານີ້ມັກຈະ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນບໍ່ໄດ້ສັງເກດເຫັນ.
ຂັ້ນຕອນຂອງພະຍາດ
 ພະຍາດດັ່ງກ່າວມີສອງຮູບແບບ - ສ້ວຍແຫຼມແລະຊໍາເຮື້ອ. ໃນຂັ້ນຕອນຂອງການສ້ວຍແຫຼມ, ມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງອຸນຫະພູມຮ່າງກາຍແລະ hyperthermia ຂອງຂາຕ່ໍາ, ຄວາມເຈັບປວດໃນເວລາຍ່າງ, ອາການໃຄ່ບວມຢ່າງຮຸນແຮງ.
ພະຍາດດັ່ງກ່າວມີສອງຮູບແບບ - ສ້ວຍແຫຼມແລະຊໍາເຮື້ອ. ໃນຂັ້ນຕອນຂອງການສ້ວຍແຫຼມ, ມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງອຸນຫະພູມຮ່າງກາຍແລະ hyperthermia ຂອງຂາຕ່ໍາ, ຄວາມເຈັບປວດໃນເວລາຍ່າງ, ອາການໃຄ່ບວມຢ່າງຮຸນແຮງ.
ໃນຮູບແບບ ຊຳ ເຮື້ອ, ການສະແດງອອກແບບສ້ວຍແຫຼມຈະຫາຍໄປ, ການຜິດປົກກະຕິທີ່ ໜ້າ ສັງເກດເຫັນຈະພັດທະນາ, ຕີນຈະຫັນໄປທາງຂວາຫລືຊ້າຍ, ກະດູກກະດູກຕໍ່ຕ້ານຜິວ ໜັງ ຂອງຄົນດຽວ, ບາດແຜແລະແຜໃນຜິວ ໜັງ.
ພະຍາດດັ່ງກ່າວມີ 4 ຂັ້ນຕອນ, ເຊິ່ງຖືກ ກຳ ນົດໂດຍລະດັບຂອງການແຜ່ກະຈາຍຂອງແຜ:
- ຄັ້ງທໍາອິດ - x-ray ຂອງຕີນມັກຈະບໍ່ສະແດງການປ່ຽນແປງ. ໂລກກະດູກພຸນຂອງເນື້ອເຍື່ອກະດູກເລີ່ມຕົ້ນ, ມີຈຸລິນຊີ. ມີອາການໃຄ່ບວມເລັກນ້ອຍ, hyperemia ແລະອຸນຫະພູມເພີ່ມຂື້ນເລັກນ້ອຍໃນທ້ອງຖິ່ນ. ນີ້ແມ່ນສະພາບສ້ວຍແຫຼມຂອງພະຍາດ.
- ຄັ້ງທີສອງແມ່ນຫຼັກສູດ subacute. ການໃຄ່ບວມແລະ hyperthermia ແມ່ນຫຼຸດລົງ. X-ray ບົ່ງບອກເຖິງການແບ່ງແຍກ, ການໂດດດ່ຽວຂອງກະດູກສ່ວນບຸກຄົນຈາກໂຄງສ້າງທົ່ວໄປຂອງໂຄງກະດູກ. ມີການປ່ຽນແປງ (ລັກສະນະແປ) ຂອງ sole.
- ທີສາມແມ່ນສະແດງອອກໂດຍການຜິດປົກກະຕິຢ່າງສົມບູນ. ການ ທຳ ລາຍກະດູກຂອງຕີນແມ່ນທົ່ວໂລກ. ມັນອາດຈະຖືກເອີ້ນວ່າ "ກະດູກຂອງກະດູກ." ໂຄງປະກອບຂອງໂຄງກະດູກແມ່ນແຕກ, ອອກສຽງວ່າເປັນໂຣກກະດູກຜ່ອຍ.
- ສີ່ແມ່ນຮູບແບບທີ່ສັບສົນຂອງພະຍາດ. ຄວາມຜິດປົກກະຕິຂອງກະດູກເຮັດໃຫ້ມີການສະແດງຜິວໃນຮູບແບບຂອງບາດແຜແລະແຜໃນຕຸ່ມແລະທາງເທິງ. ການຕິດເຊື້ອທີ່ຕິດຄັດມາຈະເຮັດໃຫ້ມີໂຣກ phlegmon, ເປັນຝີ, ໃນກໍລະນີທີ່ຮຸນແຮງຈະເຮັດໃຫ້ເປັນໂຣກເບື່ອ.
ຂະບວນການທາງດ້ານ pathological ມີຜົນກະທົບຕໍ່ການຮ່ວມກັນ. ມີການຂະຫຍາຍເສັ້ນແຄບຊູນ, ການລະເມີດຂອງອຸປະກອນ ligamentous, subluxation ພັດທະນາ. ການປ່ຽນແປງຂອງຄົນເຈັບ. ການປ່ຽນແປງທີ່ເກີດຈາກໂຣກ osteoarthropathy ທີ່ເປັນໂຣກເບົາຫວານເອີ້ນວ່າຂໍ້ຕໍ່ຂອງ Charcot.
ການບົ່ງມະຕິແລະການຮັກສາ
ການບົ່ງມະຕິພະຍາດແມ່ນ ດຳ ເນີນຢູ່ສູນຊ່ຽວຊານຕ່າງໆ "ຕີນເບົາຫວານ." ບັນດາທ່ານ ໝໍ ທີ່ສັງເກດເບິ່ງຄົນເຈັບທີ່ເປັນພະຍາດເບົາຫວານບໍ່ຄ່ອຍຈະພົບກັບອາການແຊກຊ້ອນນີ້ຂອງພະຍາດແລະບໍ່ມີທັກສະໃນການບົ່ງມະຕິແລະຮັກສາ.
ແມ່ນແຕ່ຂັ້ນສຸດທ້າຍບາງຄັ້ງກໍ່ຜິດພາດ ສຳ ລັບໂຣກ phlegmon, osteomyelitis, ຫຼືໂຣກອື່ນໆຂອງຜິວ ໜັງ ແລະກະດູກ. ເນື້ອໃນຂໍ້ມູນຂ່າວສານຕ່ ຳ ຂອງ x-ray ໃນໄລຍະເລີ່ມຕົ້ນເຮັດໃຫ້ສູນເສຍເວລາແລະຄວາມເປັນໄປໄດ້ສູງຂອງຄວາມພິການ.
ເມື່ອກວດພະຍາດ OAP, ມັນ ຈຳ ເປັນຕ້ອງຍົກເວັ້ນພະຍາດກະດູກທີ່ຕິດເຊື້ອ - ພະຍາດ osteomyelitis ແລະພະຍາດທີ່ມີອາການຄ້າຍຄືກັນຂອງຄວາມເສຍຫາຍ - ໂລກຂໍ້ອັກເສບແລະອື່ນໆ.
- ການກວດເລືອດ ສຳ ລັບການໃຊ້ຊີວະເຄມີ, ການແຂງຕົວແລະໂດຍທົ່ວໄປ,
- ການວິເຄາະປັດສະວະທົ່ວໄປແລະການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ,
- radiography
- MRI
- scintigraphy.
ການຖ່າຍພາບແລະການສະກົດຈິດດ້ວຍແມ່ເຫຼັກເຮັດໃຫ້ມັນສາມາດລະບຸ microcracks, ການໄຫຼວຽນຂອງເລືອດເພີ່ມຂຶ້ນແລະການປະກົດຕົວຂອງຂະບວນການອັກເສບຢູ່ໃນເຂດລຸ່ມສຸດ. ນີ້ແມ່ນການສຶກສາທີ່ເປີດເຜີຍຫຼາຍທີ່ສຸດ. Leukocytosis ຊ່ວຍໃນການກໍາຈັດໂຣກ osteomyelitis, ເພາະວ່າມັນບໍ່ໄດ້ຖືກສັງເກດເຫັນກັບ OAP.

scintigraphy ກະດູກໂຄງກະດູກ
ຜົນຂອງການກວດມັກຈະບໍ່ອະນຸຍາດໃຫ້ມີການລະບຸ OAP ທີ່ຖືກຕ້ອງ, ເພາະວ່າຂະບວນການທາງດ້ານເຊື້ອພະຍາດສາມາດເກີດຂື້ນໃນສ່ວນໃດ ໜຶ່ງ ຂອງເນື້ອເຍື່ອກະດູກ.
ເພາະສະນັ້ນ, ດ້ວຍຄວາມບໍ່ສະ ໝໍ່າ ສະ ເໝີ ຂອງສ່ວນລຸ່ມແລະ hyperthermia ຂອງ ໜຶ່ງ ໃນນັ້ນ, ໂລກປະສາດທີ່ຈະແຈ້ງ, ການຮັກສາມັກຈະຖືກ ກຳ ນົດໂດຍທັນທີໂດຍບໍ່ມີການບົ່ງມະຕິທີ່ຖືກຕ້ອງ.
ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດຢຸດການ ທຳ ລາຍເນື້ອເຍື່ອກະດູກໄດ້ທັນເວລາ.
ວິທີການບົ່ງມະຕິທີ່ເປັນຂໍ້ມູນແມ່ນ scintigraphy ມີເມັດເລືອດຂາວທີ່ຕິດປ້າຍ. ການຜ່າຕັດກະດູກຊ່ວຍໃນການວິນິດໄສ OAP ຢ່າງຖືກຕ້ອງທີ່ສຸດ.
ມາດຕະການຍົກຍ້າຍ
ພາກສ່ວນທີ່ ຈຳ ເປັນຂອງການປິ່ນປົວແມ່ນການ ກຳ ຈັດພາຫະນະຢູ່ຕີນ, ເຊິ່ງເປັນການກະຕຸ້ນໃຫ້ ທຳ ລາຍກະດູກແຂນຂາເບື້ອງລຸ່ມ.
ການພັກຜ່ອນເຕັມທີ່ແມ່ນ ຈຳ ເປັນດ້ວຍການຍົກຂາຂຶ້ນ.
ຫຼັກຖານຂອງການປັບປຸງແມ່ນ:
- ການຫຼຸດຜ່ອນຄວາມ puffiness,
- ຫຼຸດລົງອຸນຫະພູມໃນຮ່າງກາຍແລະແຂນຂາ,
- ການຫຼຸດຜ່ອນການອັກເສບ.

ການຂາດການໂຫຼດຈະຊ່ວຍໃຫ້ກະດູກຫັກລົງ. ຖ້າຄົນເຈັບບໍ່ມີການເຄື່ອນໄຫວ, ການຜິດປົກກະຕິຈະສືບຕໍ່ໄປ. ໃນໄລຍະ ທຳ ອິດຂອງພະຍາດ, ການພັກຜ່ອນແມ່ນ ສຳ ຄັນກວ່າການປິ່ນປົວດ້ວຍຢາ.
ໃນເວລາທີ່ສະພາບຂອງແຂນຂາຈະດີຂື້ນ, ຄວນໃຊ້ orthosis ພິເສດຂອງການຜະລິດແຕ່ລະຄົນ ສຳ ລັບການຍ່າງ.
ຕໍ່ມາ, ມັນຈະພຽງພໍທີ່ຈະໃສ່ເກີບ orthopedic, ເຊິ່ງຈະແຈກຢາຍການໂຫຼດຢູ່ຕີນຢ່າງຖືກຕ້ອງ.
ການແຕ່ງຕົວແກ້ໄຂທີ່ໃຊ້ໃນບາງປະເທດບໍ່ໄດ້ຖືກແນະ ນຳ ຈາກແພດຂອງພວກເຮົາ. ມັນສາມາດເຮັດໃຫ້ເກີດການລະຄາຍເຄືອງແລະເຮັດໃຫ້ແຂນຂາທີ່ເປັນພະຍາດທີ່ມີຢູ່ແລ້ວ.
ຢາປິ່ນປົວ
ກຸ່ມຢາທີ່ໃຊ້ໄດ້:
- ເພື່ອປັບປຸງຂະບວນການ E -book ໃນແພຈຸລັງ. Bisphosphonates ແລະ calcitonin ຊ່ວຍໃນການຢຸດການຢ່ອນລົງຂອງກະດູກ. Bisphosphonates ປ້ອງກັນຄວາມອ່ອນເພຍຂອງກະດູກ, ເປັນຕົວຢ່າງຂອງອົງປະກອບຂອງກະດູກ. Calcitonin ຊ້າລົງການຢັບຢັ້ງກະດູກແລະຮັກສາທາດແຄວຊ້ຽມໃນນັ້ນ.
- ວິຕາມິນ B ແລະອາຊິດ lipoic alpha. ການກຽມວິຕາມິນເຮັດໃຫ້ກະດູກເສື່ອມລົງ, ເຮັດໃຫ້ໂລກກະດູກພຸນເສີຍ.
- ວິຕາມິນ D3 ແລະສານສະເຕີຣອຍ anabolic ສົ່ງເສີມການເຕີບໃຫຍ່ຂອງກະດູກ.
- ການກະກຽມແຄວຊ້ຽມ.
- Diuretics ແລະຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາສະເຕີຣອຍໃຊ້ເພື່ອຫຼຸດຜ່ອນການອັກເສບແລະບວມ.
ວິທີການຜ່າຕັດ
ການຜ່າຕັດເພື່ອການປິ່ນປົວແມ່ນບໍ່ຄ່ອຍໄດ້ໃຊ້. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປະຕິບັດງານບໍ່ໄດ້ຖືກປະຕິບັດ. ມີຄວາມສ່ຽງທີ່ຈະເຮັດໃຫ້ເນື້ອເຍື່ອກະດູກທີ່ຖືກ ທຳ ລາຍເພີ່ມຂື້ນໂດຍການເພີ່ມສ່ວນປະກອບຂອງຄວາມເຈັບປວດຊອກຊ.
ການປິ່ນປົວດ້ວຍການຜ່າຕັດແມ່ນເປັນໄປໄດ້ຫຼັງຈາກເອົາໃຈໃສ່ໃນຂະບວນການອັກເສບ. ການປະຕິບັດງານແມ່ນໄດ້ຖືກປະຕິບັດເພື່ອເອົາອອກແລະແກ້ໄຂກະດູກໂປ່ງ. ໂດຍປົກກະຕິແລ້ວພວກມັນຖືກສະແດງໃຫ້ເຫັນວ່າ, ເນື່ອງຈາກຄວາມຜິດປົກກະຕິຂອງການຜິດປົກກະຕິ, ເກີບທີ່ໃຊ້ເປັນຮູບປະດັບບໍ່ສາມາດໃຊ້ໄດ້.
ກະດູກທີ່ຖືກຍ້າຍອອກເພື່ອປ້ອງກັນບໍ່ໃຫ້ເກີດການເກີດຂອງບາດແຜຢູ່ເທິງດ່ຽວ, ເຊິ່ງເກີດຂື້ນຍ້ອນຜົນກະທົບຈາກອາການເຈັບປວດ. ຫຼັງຈາກການຜ່າຕັດ, ການບໍ່ສາມາດເຮັດໃຫ້ສົມບູນໄດ້ (ຢ່າງ ໜ້ອຍ 3 ເດືອນ) ແລະຕ້ອງມີໄລຍະການຟື້ນຟູທີ່ຍາວນານ.
ວິດີໂອກ່ຽວກັບການຮັກສາໂລກເບົາຫວານ:
ການປ້ອງກັນ
ມາດຕະການເພື່ອປ້ອງກັນການພັດທະນາຕີນຂອງ Charcot ປະກອບມີການຕິດຕາມສະພາບຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນທຸກດ້ານ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຮັກສາລະດັບນໍ້າຕານໃນລະດັບ "ບໍ່ເປັນໂລກເບົາຫວານ".
ອັດຕາສ່ວນທີ່ຕໍ່າຂອງພາວະແຊກຊ້ອນເຮັດໃຫ້ບໍ່ມີປະສິດທິພາບໃນການຄຸ້ມຄອງຂອງຜູ້ປ່ວຍທຸກຄົນທີ່ມີຄວາມສ່ຽງກັບການບໍລິຫານຢາ. ໂລກເບົາຫວານມີອາການແຊກຊ້ອນຫຼາຍຢ່າງທີ່ມີອາການຄ້າຍຄືກັນ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕ້ອງໄດ້ຕິດຕາມສະພາບຂອງແຂນຂາ. ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວດ້ານຄວາມເຈັບປວດໃນຂາເພີ່ມຄວາມສ່ຽງທີ່ຈະບໍ່ສັງເກດເຫັນການເລີ່ມຕົ້ນຂອງພະຍາດ. ທ່ານບໍ່ສາມາດຍ່າງແລະເຮັດວຽກຫຼາຍ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະໃສ່ເກີບທີ່ສະດວກສະບາຍທີ່ບໍ່ສ້າງຄວາມກົດດັນເພີ່ມເຕີມຕໍ່ກະດູກ. ສັງເກດອາຫານ.
ຂໍ້ມູນທົ່ວໄປ
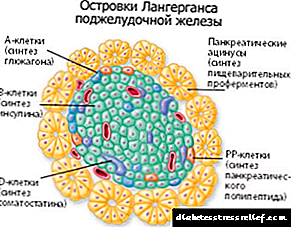
ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານ (ໂຣກຮ່ວມກັນກັບຕີນຫຼື Charcot) ແມ່ນພະຍາດທີ່ຮ້າຍແຮງຂອງລະບົບກະດູກພຸນ, ເຊິ່ງພັດທະນາກັບພູມຫຼັງຂອງໂຣກເບົາຫວານໃນໄລຍະຍາວ. ອາການແຊກຊ້ອນທີ່ຄ້າຍຄືກັນນີ້ແມ່ນລັກສະນະຂອງຫລາຍໆພະຍາດ (ໂຣກ neurosyphilis, syringomyelia, ການບາດເຈັບຂອງກະດູກສັນຫຼັງ, ໂລກຂີ້ທູດ, ໂລກກີນເຫລົ້າຫລາຍແລະອື່ນໆ), ເຊິ່ງປະກອບດ້ວຍປະກົດການຂອງໂຣກ neuropathy ກ່ຽວກັບເສັ້ນປະສາດ. ໃນກາງສະຕະວັດທີ 20, ນັກວິທະຍາສາດອາເມລິກາຈໍແດນໄດ້ອະທິບາຍເຖິງການຮ່ວມກັນຂອງ Charcot ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ອັດຕາສ່ວນຂອງອາການແຊກຊ້ອນນີ້ໃນ endocrinology ແມ່ນ 1-2%. ອາຍຸຂອງຄົນເຈັບແຕກຕ່າງກັນຈາກ 45 ຫາ 60 ປີ, ສ່ວນໃຫຍ່ແມ່ນຜູ້ຍິງທີ່ໄດ້ຮັບຜົນກະທົບ. ໃນ 20% ຂອງກໍລະນີ, ທັງສອງຕີນແມ່ນມີສ່ວນຮ່ວມໃນຂະບວນການທາງ pathological.

ສາເຫດຂອງໂລກຂໍ້ອັກເສບ Osteoarthropathy
ການສ້າງຕັ້ງຂອງພະຍາດດັ່ງກ່າວເກີດຂື້ນກັບພື້ນຫລັງຂອງໂຣກ polyneuropathy. ດ້ວຍຄວາມຄືບຫນ້າຂອງໂລກເບົາຫວານ, ເສັ້ນປະສາດເສັ້ນໄຍ myelin ໄດ້ຮັບຜົນກະທົບ, ເສັ້ນປະສາດທີ່ບໍ່ມີໂຣກ myelin ຮັກສາ ໜ້າ ທີ່ຂອງມັນໄວ້. ປະກົດການນີ້ ນຳ ໄປສູ່ການຊະນະທີ່ບໍ່ພຽງພໍແລະເຮັດໃຫ້ກະດູກແຂງແຮງຫຼຸດລົງ.ຖ້າມີການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດທີ່ພຽງພໍໃນບໍລິເວນລຸ່ມສຸດ, ຜົນກະທົບໃດໆ (ການແຊກແຊງທາງການຜ່າຕັດຢູ່ຕີນ, ການປົນເປື້ອນ, ການຫົດຕົວ, ການເຄື່ອນຍ້າຍຂອງຂໍ້ຕີນຮ່ວມ) ເຮັດໃຫ້ຈຸລິນຊີເພີ່ມຂື້ນໃນບໍລິເວນທີ່ຖືກກະທົບ. ປະຕິກິລິຍາທາງດ້ານ pathological ໄດ້ຖືກເປີດຕົວ, ເຊິ່ງເຮັດໃຫ້ການພັດທະນາຂອງຂະບວນການທີ່ທໍາລາຍໃນກະດູກ. ຫຼັກສູດທີ່ຍືດເຍື້ອຍາວນານແລະການເນົ່າເປື່ອຍເລື້ອຍໆຂອງໂຣກເບົາຫວານ, ການຂາດການຮັກສາທີ່ພຽງພໍ, ແລະມີທາດນ້ ຳ ຕານໃນເລືອດສູງສາມາດເຮັດໃຫ້ເກີດການເກີດໂຣກ osteoarthropathy.
ການສົມມຸດຕິຖານຫຼາຍຢ່າງໄດ້ຖືກສະ ເໜີ ເພື່ອອະທິບາຍກ່ຽວກັບໂຣກ etiopathogenesis ຂອງໂຣກ osteoarthropathy ທີ່ເປັນໂຣກເບົາຫວານ:
- ພະຍາດ neurotraumatic. ໂຣກ neuropathy ພະຍາດເບົາຫວານເຮັດໃຫ້ການອ່ອນເພຍຄ່ອຍໆຂອງຄວາມອ່ອນໄຫວ, ກ້າມເນື້ອອ່ອນເພຍແລະການສູນພັນຂອງການສະທ້ອນຈາກ proprioceptive. ການເຮັດວຽກຂອງມໍເຕີແມ່ນມີຄວາມບົກຜ່ອງ, microtraumas ແລະຄວາມກົດດັນເພີ່ມຂື້ນກ່ຽວກັບຂໍ້ຕໍ່ຂອງແຕ່ລະບຸກຄົນແມ່ນເກີດຂື້ນ. ກົນໄກນີ້ກະຕຸ້ນການຜະລິດ osteoclasts, ເຊິ່ງກໍ່ໃຫ້ເກີດການແບ່ງແຍກດິນແດນແລະການ ທຳ ລາຍກະດູກຄ່ອຍໆ. ການສູນເສຍຄວາມອ່ອນໄຫວເຮັດໃຫ້ເກີດການບາດເຈັບທີ່ບໍ່ສາມາດຄົ້ນພົບໄດ້ແລະການເພີ່ມຂື້ນຜິດປົກກະຕິໃນລະດັບຂອງການເຄື່ອນໄຫວໃນຂໍ້ຕໍ່.
- Neurovascular. ໂຣກ polyneuropathy ໂລກເບົາຫວານເຮັດໃຫ້ເກີດການລະເມີດຂອງຈຸລິນຊີແລະການສ້າງເສັ້ນເລືອດໃນກະດູກຮ່ວມ. ການໄຫລວຽນຂອງເລືອດທີ່ເພີ່ມຂື້ນຜິດປົກກະຕິເກີດຂື້ນໃນເນື້ອເຍື່ອກະດູກ, ໂລກກະດູກພຸນແລະໂຣກ osteolysis, ແລະຫຼັງຈາກນັ້ນໂຣກ osteopartropathy, ພັດທະນາຢູ່ໃນທ້ອງຖິ່ນ.
- ສັງເຄາະ. ແນວຄວາມຄິດນີ້ຊີ້ໃຫ້ເຫັນວ່າການກະທົບກະເທືອນຂອງການໄຫຼວຽນໃນທ້ອງຖິ່ນແລະການສູນເສຍຄວາມຮູ້ສຶກ, ການພົວພັນກັບກັນແລະກັນ, ນໍາໄປສູ່ການພັດທະນາຂອງພະຍາດ. ນີ້ແມ່ນທິດສະດີທີ່ທັນສະ ໄໝ ທີ່ສຸດທີ່ອະທິບາຍໄດ້ດີທີ່ສຸດລັກສະນະຂອງການພັດທະນາພະຍາດວິທະຍາ.
ອາການຂອງໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານ
ພະຍາດດັ່ງກ່າວແມ່ນມີລັກສະນະໂດຍການພັດທະນາເທື່ອລະກ້າວຂອງອາການແລະການປ່ຽນແປງທີ່ມີຜົນກະທົບທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້. ສ່ວນຫຼາຍແລ້ວແມ່ນບໍລິເວນຂໍ້ຕີນແລະຂໍ້ຕີນຂອງຕີນ - ຕີນທີ່ຖືກກະທົບ. ໃນລະຫວ່າງການເປັນພະຍາດ, 4 ຂັ້ນຕອນແມ່ນແຕກຕ່າງກັນ:
- ຂັ້ນຕອນ ທຳ ອິດ (ສ້ວຍແຫຼມ). ມັນມີລັກສະນະໂດຍການໃຄ່ບວມຂອງຕີນນ້ອຍ, ການເພີ່ມຂື້ນຂອງອຸນຫະພູມໃນທ້ອງຖິ່ນ, ແລະການແດງຂອງຜິວ ໜັງ. ບໍ່ມີຄວາມເຈັບປວດທັງໃນເວລາທີ່ກົດຮ່ວມ, ແລະໃນເວລາຍ່າງ. ອາການທາງດ້ານລັງສີແມ່ນບໍ່ ສຳ ຄັນ, ອາການເລີ່ມຕົ້ນຂອງໂລກກະດູກພຸນໄດ້ຖືກສັງເກດ.
- ຂັ້ນຕອນທີສອງ (subacute). ການໃຄ່ບວມເພີ່ມຂື້ນແລະແຜ່ລາມ, hyperemia ແລະ hyperthermia ຂອງຕີນຫຼຸດລົງ. ມີການກະທົບກະເທືອນໃນການຮ່ວມ, ຄວາມຮູ້ສຶກທີ່ບໍ່ສະບາຍ. ດ້ວຍການຍ່າງໄວໆໃນເວລາຍ່າງ, ອາການເຈັບຈະພັດທະນາ. ການເຄື່ອນໄຫວຮ່ວມແມ່ນຫຼຸດລົງ. ກ່ຽວກັບ roentgenogram, ການປ່ຽນແປງໃນການຕັ້ງຄ່າຂອງຕີນ, ການແບ່ງປັນໂຄງສ້າງຂອງກະດູກຈະປາກົດ.
- ຂັ້ນຕອນທີສາມ (ຊໍາເຮື້ອ). ການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງຂອງໂຄງກະດູກຂອງກະດູກຈະເກີດຂື້ນ, ແລະຄວາມສາມາດໃນການສະ ໜັບ ສະ ໜູນ ແລະການເຄື່ອນທີ່ໃນການຮ່ວມກັນຈະສູນຫາຍໄປ. ຄວາມຜິດປົກກະຕິຂອງ valgus ຂອງດ້ານໃນຂອງຕີນແມ່ນຖືກສ້າງຕັ້ງຂື້ນຕາມປະເພດ "ຕີນທີ່ຫຍ່ອນເປືອກ", ນິ້ວຕີນໄດ້ຮັບລັກສະນະຄ້າຍຄືຮອຍທພບ. ກະດູກຈະອ່ອນເພຍ, ຂໍ້ກະດູກແມ່ນ hypermobile. ມີຄວາມເຈັບປວດ, ທັງໃນເວລາຍ່າງ, ແລະເວລາພັກຜ່ອນ. radiologically ການກໍານົດຜິດປົກກະຕິຮ້າຍແຮງຂອງຕີນ, calcification.
- ຂັ້ນຕອນທີສີ່ (ສັບສົນ). ການລະເມີດຂອງຊັ້ນໃນແລະໂພຊະນາການຂອງເນື້ອເຍື່ອອ່ອນເຮັດໃຫ້ມີລັກສະນະຂອງບາດແຜ trophic ແລະການສ້າງຕີນຂອງໂລກເບົາຫວານ. ຄົນເຈັບບໍ່ສາມາດ ເໜັງ ຕີງໄດ້ຢ່າງອິດສະຫຼະ, ເມື່ອພະຍາຍາມລຸກຂື້ນ, ມີອາການເຈັບບໍລິເວນຂໍ້ຕີນ. radiologically ເປີດເຜີຍໂດຍທົ່ວໄປການທໍາລາຍຂອງຈຸລັງກະດູກ. ຂັ້ນຕອນນີ້ແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້ແລະ ນຳ ໄປສູ່ຄວາມພິການທີ່ສົມບູນ.
ພາວະແຊກຊ້ອນ
ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວປະກອບສ່ວນໃຫ້ການເພີ່ມຂື້ນຂອງປະລິມານຂອງການເຄື່ອນໄຫວແບບບໍ່ເສຍຄ່າໃນການຮ່ວມກັນ, ເຊິ່ງກໍ່ໃຫ້ເກີດການປະກົດຕົວຂອງການຫົດຕົວ ຊຳ ເຮື້ອແລະການເຄື່ອນໄຫວຂອງຂໍ້ຕໍ່. ການລະເມີດການຂຸດຄົ້ນແຮ່ທາດແລະການສະ ໜອງ ເລືອດໃຫ້ເນື້ອເຍື່ອກະດູກ, ການສ້າງໂລກກະດູກພຸນແມ່ນສາເຫດຂອງກະດູກຫັກທີ່ບໍ່ຫາຍດີໃນໄລຍະຍາວ.ໃນໄລຍະທ້າຍຂອງການເປັນໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານ, ການຕິດເຊື້ອຂອງບາດແຜ ນຳ ໄປສູ່ການພັດທະນາ phlegmon ແລະ erysipelas ໃນຂໍ້ຕີນ. ດ້ວຍການເປັນແຜທີ່ມີອາການຄັນຮຸນແຮງ, ໂຣກ osteomyelitis ແລະໂຣກບວມຂອງແຂນຂາທີ່ຖືກກະທົບເກີດຂື້ນ, ເຊິ່ງເປັນຕົວຊີ້ບອກເຖິງການຕັດແຂນຂາ.
ການປິ່ນປົວໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານ
ເປົ້າ ໝາຍ ຕົ້ນຕໍຂອງການຮັກສາຕີນຂອງ Charcot ແມ່ນເພື່ອຢຸດຂະບວນການທີ່ ທຳ ລາຍໃນແຂນຂາແລະເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຂອງ trophic ແລະກະດູກຫັກ. ການປິ່ນປົວພະຍາດແມ່ນ ດຳ ເນີນໄປໃນຫຼາຍທິດທາງ:
- ການຄວບຄຸມ Glycemic. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກແນະ ນຳ ໃຫ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປະ ຈຳ ແລະ 2 ຊົ່ວໂມງຫຼັງກິນເຂົ້າ. ເພື່ອແກ້ໄຂການ ບຳ ບັດດ້ວຍທາດ ນຳ ້ຕານໃນເລືອດ, ຄົນເຈັບໄດ້ສະແດງການໄປຢ້ຽມຢາມ ໝໍ ຜີວ ໜັງ ໃນ ໜຶ່ງ ເດືອນທຸກໆ 6 ເດືອນ.
- ການແກ້ໄຂໂລກຂໍ້ອັກເສບ. ໃນໄລຍະສ້ວຍແຫຼມຂອງພະຍາດ, ການຍົກຕີນບໍ່ໄດ້ຖືກປະຕິບັດຈົນກ່ວາ hyperemia ແລະ edema ຫາຍໄປ. ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ໃສ່ເກີບແບບພິເສດທີ່ຊ່ວຍຫຼຸດຜ່ອນຄວາມກົດດັນຂອງຕີນໃນເວລາຍ່າງ. ວິທີການເພີ່ມເຕີມຂອງການເຮັດໃຫ້ແຂນຂາບໍ່ແມ່ນປະກອບມີການຕົບແຕ່ງຕາແລະການນຸ່ງເຄື່ອງທີ່ບໍ່ມີສ່ວນຕົວ (ລວມທັງ ໝົດ).
- ການປິ່ນປົວດ້ວຍຢາ. ຄົນເຈັບໃນໄລຍະໃດກໍ່ຕາມຂອງພະຍາດແມ່ນຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາຕ້ານໄວຣັດ (bisphosphonates, calcitonin), ອະນຸພັນຂອງວິຕາມິນ D3 ແລະແຄວຊ້ຽມ. ນອກຈາກນັ້ນ, ຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາສະເຕີຣອຍແມ່ນໃຊ້ເພື່ອຫຼຸດຜ່ອນອາການເຈັບ, ບວມແລະສານສະເຕີຣອຍ anabolic ເພື່ອຟື້ນຟູເນື້ອເຍື່ອກະດູກ. ດ້ວຍການພັດທະນາຂອງອາການແຊກຊ້ອນຕິດເຊື້ອ, ຫຼັກສູດການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອແມ່ນຖືກປະຕິບັດ.
- ການຜ່າຕັດ. ການປິ່ນປົວດ້ວຍການຜ່າຕັດແມ່ນໃຊ້ໃນໄລຍະທ້າຍຂອງການເປັນໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານດ້ວຍການ ທຳ ລາຍກະດູກຕີນທີ່ບໍ່ປ່ຽນແປງ, ການສະ ໜັບ ສະ ໜູນ ທີ່ບົກຜ່ອງແລະການເຮັດວຽກຂອງມໍເຕີ. ໃນຄົນເຈັບທີ່ມີຄວາມບໍ່ສະຖຽນລະພາບໃນຕີນ, ການສ້າງໂລກຂໍ້ອັກເສບກ່ຽວກັບໂລກຂໍ້ອັກເສບ (arthrodesis) ແມ່ນຖືກລະບຸ. ດ້ວຍການພັດທະນາຂອງໂຣກ osteomyelitis ແລະບາດແຜ trophic ທີ່ບໍ່ຫາຍດີ, ການຜ່າຕັດຂອງນິ້ວມືຫລືພາກສ່ວນຂອງຕີນແມ່ນຖືກປະຕິບັດ, ຕາມດ້ວຍການ ບຳ ບັດທາງກາຍຍະພາບ.
- ວິທີການເພີ່ມເຕີມ. ການປິ່ນປົວດ້ວຍການຮັກສາທາງດ້ານຮ່າງກາຍ (ການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍແມ່ເຫຼັກ, ການຮັກສາດ້ວຍເລເຊີ, ການໃຊ້ electrophoresis, ການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍການປິ່ນປົວດ້ວຍການຮັກສາດ້ວຍຜົມ) ແມ່ນໃຊ້ເພື່ອບັນເທົາອາການເຈັບ, ຫຼຸດຜ່ອນຂະບວນການອັກເສບໃນທຸກຂັ້ນຕອນຂອງພະຍາດ. ຂັ້ນຕອນເຫຼົ່ານີ້ຍັງຖືກ ນຳ ໃຊ້ໃນໄລຍະການຟື້ນຟູຫຼັງຈາກການຜ່າຕັດ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການເປັນໂຣກ osteoarthropathy, ການອອກ ກຳ ລັງກາຍການອອກ ກຳ ລັງກາຍແລະການອອກ ກຳ ລັງກາຍແມ່ນໄດ້ສະແດງອອກ.
ການພະຍາກອນແລະການປ້ອງກັນ
ການຄາດຄະເນຂອງພະຍາດແມ່ນຂື້ນກັບລະດັບຂອງການເປັນໂຣກ osteoarthropathy ຂອງພະຍາດເບົາຫວານ. ການບົ່ງມະຕິເບື້ອງຕົ້ນແລະການຮັກສາທີ່ ເໝາະ ສົມສາມາດຢຸດຢັ້ງຂະບວນການຂອງການ ທຳ ລາຍກະດູກ, ໃນກໍລະນີນີ້, ການຄາດຄະເນຂອງພະຍາດແມ່ນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ຄວາມເສຍຫາຍຂອງກະດູກທີ່ກ້າວ ໜ້າ ໂດຍມີລັກສະນະຂອງພາວະແຊກຊ້ອນທາງເສັ້ນເລືອດເຮັດໃຫ້ການ ທຳ ງານຂອງມໍເຕີພິການແລະພິການ. ການປ້ອງກັນພະຍາດລວມທັງການໄປພົບແພດຊ່ຽວຊານ endocrinologist ແລະນັກຊ່ຽວຊານດ້ານພູມປັນຍາໃຫ້ທັນເວລາ, ຮັກສາລະດັບ glycemia ປົກກະຕິ. ເພື່ອຫລີກລ້ຽງການເກີດກະດູກຫັກ, ການເຄື່ອນທີ່ແລະກະດູກຫັກຂອງແຂນຂາ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງ ຈຳ ກັດກິດຈະ ກຳ ໃຫ້ກັບກິລາທີ່ຮຸນແຮງ.
ຕີນຂອງ Charcot ແມ່ນຫຍັງ
 ໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານຂອງຕີນແມ່ນສະແດງອອກໃນການລະເມີດໂຄງສ້າງຂອງຕ່ ຳ ສຸດທີ່ປະກົດວ່າມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍການຄວບຄຸມພະຍາດເບົາຫວານບໍ່ພຽງພໍ, ຄວາມອ່ອນໄຫວຂອງເສັ້ນປະສາດຫຼຸດລົງແລະມີເລືອດໄຫຼຢູ່ໃນເຮືອຂອງຂາຫຼຸດລົງ.
ໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານຂອງຕີນແມ່ນສະແດງອອກໃນການລະເມີດໂຄງສ້າງຂອງຕ່ ຳ ສຸດທີ່ປະກົດວ່າມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍການຄວບຄຸມພະຍາດເບົາຫວານບໍ່ພຽງພໍ, ຄວາມອ່ອນໄຫວຂອງເສັ້ນປະສາດຫຼຸດລົງແລະມີເລືອດໄຫຼຢູ່ໃນເຮືອຂອງຂາຫຼຸດລົງ.
ດັ່ງນັ້ນ, ຈຶ່ງມີໄພຂົ່ມຂູ່ຕໍ່ການບາດເຈັບຂອງແຂນຂາແລະລັກສະນະຂອງການຕິດເຊື້ອ.
ດ້ວຍໂຣກເບົາຫວານ, ລະບົບປະສາດສ່ວນຫຼາຍແມ່ນໄດ້ຮັບຜົນກະທົບ, ແລະຄົນເຮົາບໍ່ສາມາດຮູ້ສຶກເຖິງແຂນຂາຂອງລາວຢ່າງເຕັມທີ່. ຂະບວນການຂອງຄວາມລັບຂອງ sebum, ພ້ອມທັງການເຫື່ອອອກແມ່ນຖືກລົບກວນ. ສະຖານະການນີ້ປະກອບສ່ວນເຂົ້າໃນການເລີ່ມຕົ້ນຂອງ:
ຄວາມກົດດັນປະກົດຂື້ນໃນໄລຍະການເຄື່ອນໄຫວຂອງແຂນຂາ, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງຜິວຫນັງ. ແຜແລະໂຣກ Charcot ອາດຈະປາກົດ. ສຸດທ້າຍແມ່ນສະແດງອອກໃນລັກສະນະຂອງບາດແຜຢູ່ຂາ, ຄວາມເສຍຫາຍຕໍ່ກະດູກແລະຂໍ້ຕໍ່.
ໃນເວລາດຽວກັນ, ການຮັກສາເກີດຂື້ນຢ່າງຊ້າໆ, ຈຸລິນຊີມັກຈະແຜ່ລາມ.ມີກໍລະນີທີ່ ກຳ ລັງແລ່ນ, ໂຣກທ້ອງບິດທີ່ເປັນໂຣກເບົາຫວານປາກົດຢູ່ໃນໂຣກເບົາຫວານ, ເຊິ່ງມີຄວາມອ່ອນເພຍກັບການຕັດແຂນຂາ. ການຕິດເຊື້ອແມ່ນເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຍ້ອນວ່າມັນສາມາດເຂົ້າໄປໃນກະແສເລືອດ.
ໂຣກຂອງ Charcot ຖືກເອີ້ນວ່າການພ່າຍແພ້ຂອງເນື້ອເຍື່ອທັງ ໝົດ ຂອງສ່ວນລຸ່ມ.
ນີ້ແມ່ນເນື່ອງມາຈາກການເພີ່ມຂື້ນຂອງລະດັບນໍ້າຕານໃນລະບົບການໄຫຼວຽນ.
ປັດໃຈຂອງການເລີ່ມຕົ້ນຂອງພະຍາດ
ຜູ້ທີ່ເປັນໂລກເບົາຫວານແລະຄວບຄຸມພະຍາດບໍ່ພຽງພໍແມ່ນມີຄວາມສ່ຽງຕໍ່ການບາດເຈັບຂາ. ຖ້າເສັ້ນປະສາດຂອງຂາຖືກເສຍຫາຍ, ຫຼັງຈາກນັ້ນຄົນເຈັບອາດຈະບໍ່ຮູ້ສຶກເຖິງແຂນຂາ.
ບຸກຄົນໃນກໍລະນີນີ້ບໍ່ສາມາດກໍານົດບ່ອນທີ່ນິ້ວມືແລະຕີນຂອງລາວຢູ່ໃນເວລາທີ່ເຄື່ອນຍ້າຍ. ຖ້າເສັ້ນປະສາດມີສຸຂະພາບດີ, ຫຼັງຈາກນັ້ນໃນລະຫວ່າງການເຄື່ອນໄຫວຄົນຜູ້ ໜຶ່ງ ຮູ້ສຶກວ່າຕີນຢູ່ໃນສະພາບເຄັ່ງຕຶງ.
ໃນໂລກເບົາຫວານ, ຄົນເຈັບບໍ່ສາມາດຮູ້ສຶກເຈັບຕີນ, ຕົວຢ່າງ, ຕຸ່ມໂພງ, ແຜແລະຮອຍແປ້ວ. ດ້ວຍການນຸ່ງຕີນຂອງພະຍາດ, ຕີນແລະສາລີມັກຈະປະກົດຕົວ.
ການຄວບຄຸມພະຍາດທີ່ບໍ່ພຽງພໍເຮັດໃຫ້ສະພາບເສັ້ນເລືອດແດງຮ້າຍແຮງແລະເປັນໂຣກ atherosclerosis.
ການບາດເຈັບຕໍ່ຂາຈະເພີ່ມຄວາມສ່ຽງຕໍ່ການປ່ຽນແປງທີ່ ສຳ ຄັນຂອງຕີນ. ເປັນບາດແຜທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ຖືກພິຈາລະນາເປັນຫນຶ່ງໃນບັນຫາທົ່ວໄປ. ຮູບລັກສະນະຂອງນາງສາມາດກະຕຸ້ນ:
- ຄວາມກົດດັນຄົງທີ່ຂອງຂາ
- ຄວາມເສຍຫາຍຂັ້ນສອງ
- ບາດແຜຫຼືບາດແຜ
- ວັດຖຸຕ່າງປະເທດທີ່ເຂົ້າໄປໃນເກີບ,
- ຮູບລັກສະນະຂອງການຕິດເຊື້ອ.
ຄວາມເສຍຫາຍຕໍ່ຜິວ ໜັງ ຂອງເລັບຫຼືຕີນທີ່ມີການຕິດເຊື້ອແມ່ນຍ້ອນເຊື້ອລາສາມາດເຮັດໃຫ້ມີການແຜ່ເຊື້ອທີ່ແຜ່ຫຼາຍ. ທ່ານຄວນປຶກສາທ່ານ ໝໍ ທັນທີແລະເລີ່ມການປິ່ນປົວ.
ຮູບແບບຂອງພະຍາດ
 ອີງຕາມສາເຫດຂອງໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ, ອາດມີຫລາຍຮູບແບບຂອງໂຣກນີ້.
ອີງຕາມສາເຫດຂອງໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ, ອາດມີຫລາຍຮູບແບບຂອງໂຣກນີ້.
ຮູບແບບ neuropathic ແມ່ນພົບເລື້ອຍທີ່ສຸດ. ເນື້ອເຍື່ອປະສາດແມ່ນມີຄວາມອ່ອນໄຫວສູງກັບຫຼາຍໆປັດໃຈທີ່ເຮັດໃຫ້ມັນເສຍຫາຍ. ດັ່ງນັ້ນ, ມັນຈຶ່ງມີຄວາມອ່ອນໄຫວຕໍ່ພະຍາດວິທະຍາ. ມີການລະເມີດຂອງຄວາມເລິກຂອງເນື້ອເຍື່ອຂອງຂາ, ຫຼັງຈາກນັ້ນໂຄງສ້າງແລະ ໜ້າ ທີ່ຂອງມັນກໍ່ເສີຍຫາຍໄປ.
ມັກຈະເປັນແຜທີ່ເກີດຂື້ນລະຫວ່າງນິ້ວມືແລະຕີນຂອງຕີນ. ໃນຂົງເຂດເຫຼົ່ານີ້, ຕີນແມ່ນຖືກກົດດັນຫຼາຍທີ່ສຸດ. ນອກນັ້ນຍັງມີການລະເມີດເຄື່ອງປະກອບຂອງກະດູກ.
ໂຣກ neuropathy ໂລກເບົາຫວານສາມາດເປັນ:
ຫຼັກສູດຂອງພະຍາດຂອງຮູບແບບນີ້ບໍ່ໄດ້ຖືກສະແດງອອກໂດຍອາການທີ່ເຈັບປວດ. ບຸກຄົນ ໜຶ່ງ ບໍ່ຮູ້ສຶກວ່າມີບາດແຜ, ບໍ່ສະບາຍແລະເສຍຫາຍ. ມັກເປັນໂຣກເບົາຫວານຈົ່ມກ່ຽວກັບອາການຂາຢູ່ໃນຂາ. ຮູບແບບຂອງອາການເຈັບແມ່ນສະແດງໂດຍການສະແດງດັ່ງກ່າວ:
- tingling ຂອງທີ່ສຸດຕ່ໍາ,
- ໄຂ້ໃນຂາ
- Goosebumps
- ຄວາມເຈັບປວດໃນສະພາບທີ່ງຽບສະຫງົບ
- ມີ ກຳ ມະຈອນເຕັ້ນຢູ່ຂາທີ່ມີລັກສະນະຂອງໂຣກ neuropathy.
ການພັດທະນາຂອງຮູບແບບຂອງພະຍາດນີ້ເກີດຂື້ນກັບແຜ atherosclerotic ຂອງເສັ້ນເລືອດແດງຂອງຂາ. ອາການດັ່ງຕໍ່ໄປນີ້ປະກົດວ່າ:
- ຜິວຫນັງເຢັນຢູ່ໃນຂາ, ມັກຈະຈາງແລະ cyanotic,
- ສີຜິວຫນັງສີບົວປະກົດວ່າມີການຂະຫຍາຍຕົວຢ່າງແຂງແຮງຂອງເສັ້ນເລືອດແດງ,
- ຮູບລັກສະນະຂອງພາສາໃນນິ້ວມື,
- ປວດຂໍ້
- ຄວາມເປັນໄປບໍ່ໄດ້ຂອງຄວາມຮູ້ສຶກ ກຳ ມະຈອນຢູ່ຕີນ,
- claudication ຖ້າມີອາການເຈັບຂາໃນເວລາຍ່າງ.
ຮູບແບບປະສົມປະກອບດ້ວຍຮູບແບບ neuropathic ແລະ ischemic. ພະຍາດດັ່ງກ່າວມີຜົນກະທົບໂດຍສະເລ່ຍເຖິງ 15% ຂອງຄົນເປັນໂລກເບົາຫວານ.
ການສະແດງອອກຂອງພະຍາດ
ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານແມ່ນມີຄວາມອ່ອນເພຍກັບການເຄື່ອນທີ່, ການບາດເຈັບແລະການເສື່ອມສະພາບຂອງສະພາບທົ່ວໄປຂອງຂາ. ຕີນຂອງ Charcot ແມ່ນສະແດງໂດຍການສູນເສຍທີ່ສົມບູນຂອງຫນ້າທີ່ຂອງມັນ.
ດ້ວຍພະຍາດເສັ້ນທາງນີ້, ອາດມີອາການດັ່ງກ່າວ:
- ຄວາມເຈັບປວດເນື່ອງຈາກການຍືດແລະກ້າມຂອງຕີນ,
- ການພັດທະນາການຕິດເຊື້ອ
- ຜິວ ໜັງ ແດງ, ຢັ້ງຢືນວ່າມີເຊື້ອໄວຣັດ,
- ຂາໃຄ່ບວມ
- ອຸນຫະພູມຜິວ ໜັງ ທີ່ເພີ່ມຂື້ນຍ້ອນການຕິດເຊື້ອ,
- ພາລະ ໜັກ ຂອງຕີນ, ແຂງຄໍໃນເວລາໃສ່ເກີບບໍ່ສະດວກ,
- ເນື້ອໃນບໍລິສຸດທີ່ໄຫຼຈາກບາດແຜ,
- ຄວາມ ລຳ ບາກ, ຍ່າງຍາກ,
- ການຝັງຂອງແຜ່ນເລັບ,
- ມີຂອງເຊື້ອເຫັດ
- ໜາວ ສັ່ນແລະໄຂ້ເປັນຜົນມາຈາກການຕິດເຊື້ອ,
- ອາການເຈັບປວດຢ່າງຮຸນແຮງຢູ່ຂາແລະມຶນ.
ຕາມກົດລະບຽບ, ຢູ່ຂາຈະປາກົດ:
- ຕຸ່ມໂພງແລະກະໂພກ
- ເລັບຝັງເຂົ້າໄປໃນຜິວຫນັງ,
- outgrowths ສຸດ sole ຂອງຕີນ,
- bursitis ກ່ຽວກັບໂປ້
- ການຕິດເຊື້ອແມ່ນຍ້ອນເຊື້ອລາ
- ຜິວຫນັງມີຮອຍແຕກ
- ເຮັດໃຫ້ຜິວ ໜັງ ລຽບ
- ໂຄ້ງຂອງນິ້ວ.
ມີ 4 ຂັ້ນຕອນໃນການພັດທະນາໂຣກເບົາຫວານ:
- ໃນຂັ້ນຕອນ ທຳ ອິດ, ຂໍ້ຕໍ່ຖືກ ທຳ ລາຍ. ຄວາມເສຍຫາຍຮ່ວມ, ກະດູກຫັກແລະກະດູກຫັກນ້ອຍໆເກີດຂື້ນ. ຂັ້ນຕອນນີ້ແມ່ນສະແດງໂດຍການໄຄ່ບວມຂອງຕີນ, ຜິວ ໜັງ ແດງ, ການເພີ່ມອຸນຫະພູມ. ບຸກຄົນໃດ ໜຶ່ງ ບໍ່ຮູ້ສຶກເຈັບປວດໃນເວລານີ້,
- ໃນຂັ້ນຕອນທີສອງ, ທ້ອງຟ້າຖືກບີບອັດ, ຕີນຈະເສີຍຫາຍ,
- ໃນຂັ້ນຕອນທີສາມ, ການຜິດປົກກະຕິຈະກາຍເປັນທີ່ ໜ້າ ສັງເກດ. ອາດຈະມີກະດູກຫັກແບບກະແຈກກະຈາຍແລະເຄື່ອນທີ່. ຕີນເລີ່ມງໍແລະ ໜ້າ ທີ່ຂອງຕີນຖືກລົບກວນ,
- ໃນຂັ້ນຕອນທີສາມ, ບາດແຜຈະປາກົດ, ເຊິ່ງ ນຳ ໄປສູ່ການຕິດເຊື້ອ.
ການຮ່ວມຂອງ Sharko ແມ່ນເປັນໂລກຂໍ້ອັກເສບທີ່ມີຄວາມຄືບ ໜ້າ ເຊິ່ງປະກົດມີຄວາມອ່ອນໄຫວດ້ານຄວາມເຈັບປວດຍ້ອນພະຍາດຕ່າງໆ, ສ່ວນຫຼາຍມັກເປັນໂລກເບົາຫວານ. ຜົນສະທ້ອນແມ່ນ:
- ການຕັ້ງຄ່າຮ່ວມກັນ
- effusion ໂລກຂໍ້ອັກເສບ,
- ຜິດປົກກະຕິ
- ສະຖຽນລະພາບ.
ການຟື້ນຟູໂຄງກະດູກຂອງຕີນ
ເມື່ອຕີນເບົາຫວານປາກົດຕົວ, ການປິ່ນປົວສຸມໃສ່ການ ກຳ ຈັດແຜແລະຝີ. ການແຊກແຊງໃນການຜ່າຕັດສາມາດຖືກ ກຳ ນົດໃຫ້ເປັນມາດຕະການຟື້ນຟູ, ຖ້າຕ້ອງການແກ້ໄຂການຜິດປົກກະຕິຂອງຕີນ.
ການຮັກສາອາການປວດຂໍ້ກະດູກແລະໂຄງສ້າງຂອງກະດູກແມ່ນເປັນກາງ, ເຊິ່ງເປັນສາເຫດຂອງຄວາມກົດດັນເພີ່ມຂື້ນໃນພື້ນທີ່ປູກ. ດັ່ງນັ້ນ, ບາດແຜທີ່ບໍ່ຫາຍດີຈະປາກົດ.
ເພື່ອ ນຳ ໃຊ້ເຕັກນິກດັ່ງກ່າວ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໄດ້ບັນລຸການຢຸດຂະບວນການອັກເສບແລະການບໍ່ມີ osteolysis. ຖ້າຫາກວ່າເງື່ອນໄຂເຫຼົ່ານີ້ບໍ່ໄດ້ຮັບການຕອບສະ ໜອງ, ມັນອາດຈະແມ່ນວ່າການປະຕິບັດງານດັ່ງກ່າວຈະເຮັດໃຫ້ເກີດການ ທຳ ລາຍແບບ ໃໝ່.
ກ່ອນການຜ່າຕັດ, ທ່ານ ຈຳ ເປັນຕ້ອງເສີມສ້າງກະດູກໃຫ້ແຂງແຮງໂດຍໃຊ້ວິທີໃດ ໜຶ່ງ. ການຟື້ນຟູຕີນແມ່ນມີຄວາມ ຈຳ ເປັນພ້ອມກັບການເສື່ອມສະພາບຮ້າຍແຮງຂອງມັນ, ເຊິ່ງເຮັດໃຫ້ການໃຊ້ເກີບແບບພົກພາບໍ່ມີປະສິດຕິພາບ.
ສາເຫດຂອງການປະກົດຕົວ
ພະຍາດດັ່ງກ່າວແມ່ນເກີດມາກ່ອນໂດຍຄວາມລົ້ມເຫຼວຢ່າງກວ້າງຂວາງຂອງເສັ້ນປະສາດສ່ວນປະກອບ - polyneuropathy. ເມື່ອໂລກເບົາຫວານມີຄວາມຄືບຫນ້າ, ເສັ້ນປະສາດເສັ້ນໄຍ - ເສັ້ນໃຍ myelin - ຕົກຢູ່ພາຍໃຕ້ອິດທິພົນຂອງມັນ, ເຊິ່ງກໍ່ກວນການເຮັດວຽກຂອງມັນ, ໃນຂະນະທີ່ເສັ້ນໃຍ myelin ຮັກສາ ໜ້າ ທີ່ຂອງມັນ.
ຂະບວນການດັ່ງກ່າວ ນຳ ໄປສູ່ການຊະນະບໍ່ພຽງພໍແລະເຮັດໃຫ້ກະດູກແຂງແຮງຫຼຸດລົງ.
ໃນກໍລະນີທີ່ມີການລົບກວນການໄຫຼວຽນຂອງຢູ່ໃນເຂດລຸ່ມສຸດ, ຜົນກະທົບໃດໆ, ບໍ່ວ່າຈະເປັນການຜ່າຕັດຕີນ, ການປົນເປື້ອນ, ການຫົດຕົວຫລືການເຄື່ອນຍ້າຍ, ເຮັດໃຫ້ເກີດຈຸລິນຊີເພີ່ມຂື້ນໃນພື້ນທີ່ທີ່ຖືກກະທົບ. ປະຕິກິລິຍາທາງດ້ານພະຍາດໄດ້ຖືກເປີດຕົວເຊິ່ງ ນຳ ໄປສູ່ການສ້າງຂະບວນການທີ່ ທຳ ລາຍໃນກະດູກ.
ການປະສົມປະສານຂອງຫລາຍໆປັດໃຈເຊັ່ນ: ວິຊາທີ່ແກ່ຍາວແລະເປັນໂຣກເບົາຫວານທີ່ເສື່ອມສະພາບເລື້ອຍໆ, ການຮັກສາທີ່ບໍ່ຖືກຕ້ອງຫລືການຂາດຂອງມັນຢູ່ໃນລະດັບໃດ, ມີທາດນ້ ຳ ຕານສູງໃນເລືອດ, ນຳ ໄປສູ່ໂລກຂໍ້ອັກເສບ (ຂໍ້ຕໍ່ກະດູກຫັກ).

ທີ່ ສຳ ຄັນ! ຄົນທີ່ມີອາຍຸ 45 ຫາ 60 ປີຕົກຢູ່ໃນກຸ່ມສ່ຽງ, ແລະພະຍາດດັ່ງກ່າວສົ່ງຜົນກະທົບຕໍ່ຜູ້ຕາງ ໜ້າ ເພດຍິງສ່ວນໃຫຍ່.
ໃນໂລກເບົາຫວານ mellitus, ໂຣກ atherosclerosis ມັກຈະປາກົດ, ດັ່ງນັ້ນເຮືອເສັ້ນເລືອດແດງ (ຂະ ໜາດ ກາງແລະນ້ອຍ) ຈະປ່ຽນແປງການປ່ຽນແປງທີ່ມີການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງໃນສ່ວນຕົ້ນຕໍແລະຕຽງນອນຂອງ microvessels.
ດັ່ງທີ່ໄດ້ລະບຸໄວ້ຂ້າງເທິງ, ເຫດຜົນຕົ້ນຕໍຂອງການພັດທະນາໂຣກ osteoarthropathy ພະຍາດເບົາຫວານແມ່ນໂຣກ neuropathy, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມເສີຍເມີຍຂອງຄວາມຮູ້ສຶກໃນຂາ, ຂາດການຕອບສະ ໜອງ ທີ່ພຽງພໍຕໍ່ການບີບອັດ, ຄວາມເຈັບປວດແລະການປ່ຽນແປງຂອງອຸນຫະພູມ.
ເປັນຜົນມາຈາກຄວາມເສີຍຫາຍຂອງເສັ້ນປະສາດ, ສັນຍານຈາກສະ ໝອງ ບໍ່ມາຮອດຢ່າງຖືກຕ້ອງ, ຊຶ່ງເຮັດໃຫ້ການ ຕຳ ແໜ່ງ ຂອງຂາຫຼຸດລົງໃນເວລາຍ່າງແລະເປັນຜົນມາຈາກການປ່ຽນແປງທີ່ຊັດເຈນໃນຮູບຊົງຂອງຕີນ.
ພວກເຮົາສາມາດໄຈ້ແຍກປັດໃຈທີ່ກະຕຸ້ນ ຈຳ ນວນ ໜຶ່ງ ເຊິ່ງສາມາດເລັ່ງການພັດທະນາຂອງຂະບວນການທາງ pathological:
- ການໄຫຼວຽນຂອງເລືອດທີ່ລົບກວນ. ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບໂຣກ angiopathy (ຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດ), ເຊິ່ງເປັນສາເຫດຂອງໂຣກ necrosis ຂອງເນື້ອເຍື່ອຫຼືການໄດ້ຮັບສານອາຫານທີ່ບໍ່ພຽງພໍ, ອົກຊີເຈນ. ຜົນໄດ້ຮັບຂອງສະພາບການນີ້ແມ່ນຄວາມອຶດຫິວຂອງເຊນ, ການສະສົມຜະລິດຕະພັນເນົ່າເປື່ອຍແລະການຕາຍຂອງຈຸລັງທີ່ກ້າວ ໜ້າ.
- ການມີນິໄສບໍ່ດີ. ການສູບຢາມີຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງປອດ, ໃນນັ້ນເຮືອນ້ອຍໄດ້ຮັບຄວາມເສຍຫາຍຕໍ່ກັບພື້ນຫລັງຂອງການເພີ່ມຂື້ນຂອງລະດັບເລືອດຂອງ homocysteine, ເຊິ່ງມີຜົນກະທົບທີ່ເປັນພິດຕໍ່ເສັ້ນເລືອດແດງ. ໃນການຕອບສະ ໜອງ ຕໍ່ສິ່ງດັ່ງກ່າວ, ຮ່າງກາຍໄດ້“ ສ້ອມແປງເຮືອ” ຢ່າງຫ້າວຫັນ, ສະສົມທາດ cholesterol ແລະເງິນຝາກແຄວຊ້ຽມຢູ່ຝາເຮືອນຂອງພວກເຂົາ. ຜົນໄດ້ຮັບແມ່ນການຫຼຸດຜ່ອນການເກັບກູ້ແລະການໄຫຼວຽນຂອງເລືອດຊ້າລົງ, ຕາມມາດ້ວຍການເສຍຊີວິດຂອງເສັ້ນເລືອດແດງ.
- ຂັດຂວາງກ້າມຊີ້ນຂອງຕີນ. ເປັນຜົນມາຈາກຄວາມບໍ່ສົມດຸນຂອງກ້າມ, ກະດູກຂອງຕີນຈະເສື່ອມ.
- ການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ 1 ຫລືຊະນິດ 2, ເຊິ່ງມີລັກສະນະເປັນໂຣກ glycemia ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ.
- ພະຍາດເສັ້ນເລືອດໃນສ່ວນປະກອບ. ຕໍ່ກັບຄວາມເປັນມາຂອງການເຮັດວຽກຂອງໄຂມັນໃນໄຂມັນທີ່ເຮັດໃຫ້ໄຂມັນເສື່ອມໄຂມັນ, cholesterol ຈະເລີ່ມເຕີບໂຕ, ເຊິ່ງ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກ atherosclerosis, thrombosis.
- ການຂາດເກີບທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງ, ເຊິ່ງເປັນອັນຕະລາຍໂດຍສະເພາະໃນເວລາທີ່ມີການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບອາຍຸເຊິ່ງເປັນຜົນມາຈາກການຫາຍໃຈຄ່ອຍໆຂອງເນື້ອເຍື່ອກ້າມເນື້ອ.
ອາການຂອງພະຍາດເບົາຫວານ - ວິດີໂອ
ຄວາມຮູ້ສຶກທີ່ບໍ່ສະຫມໍ່າສະເຫມີຂອງອາການເຈັບໃນໂລກເບົາຫວານຊີ້ໃຫ້ເຫັນເຖິງການມີໂຣກ osteoapathy ທີ່ເປັນໂຣກເບົາຫວານ. ຄຸນລັກສະນະຕ່າງໆຂອງພະຍາດດັ່ງກ່າວສາມາດສະແດງອອກໃນລັກສະນະດັ່ງກ່າວເຊັ່ນ: ການຜິດປົກກະຕິຂອງຕີນ, ກະດູກຫັກ, ການໂຫຼດເກີນ, ການປະກົດຕົວຂອງການຕິດເຊື້ອ, ການເລືອກເກີບຫຼືການດູດເລືອດໃນທາງທີ່ຜິດ.
ຜິວ ໜັງ ແດງອາດຈະຊີ້ບອກເຖິງການຕິດເຊື້ອ. ໂດຍສະເພາະ, ນີ້ແມ່ນສັງເກດໄດ້ຖ້າວ່າມີອາການຕາແດງຢູ່ໃກ້ໆກັບບາດແຜ. ນອກຈາກນັ້ນ, ຜິວທີ່ລະອຽດອ່ອນສາມາດຖູດ້ວຍເກີບທີ່ບໍ່ສະບາຍ.
ການໃຄ່ບວມຂອງຈຸດສຸດຍອດສາມາດເປັນຕົວບົ່ງບອກເຖິງການປະກົດຕົວຂອງຂະບວນການອັກເສບ. ແມ່ນແຕ່ຫຼັກຖານໃຄ່ບວມຂອງການຕິດເຊື້ອ, ຫົວໃຈວາຍ, ຫຼືເກີບທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ.
ຕີນຂອງ Charcot (osteoarthropathy ພະຍາດເບົາຫວານ) ມີສາເຫດຂອງການພັດທະນາດັ່ງຕໍ່ໄປນີ້:
- ຄວາມເສຍຫາຍຂອງຈຸດຈົບຂອງເສັ້ນປະສາດ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍເລັກນ້ອຍ, ເບິ່ງເຫັນໄດ້ທັນທີ, ກະດູກ, ຄໍ,
- ເຂົ້າຮ່ວມໃນຂະບວນການຂອງລັກສະນະການຕິດເຊື້ອ,
- ການລະເມີດຂອງການໄຫຼວຽນຂອງເລືອດປົກກະຕິຍ້ອນການປ່ຽນແປງທາງດ້ານ pathological ໃນເຮືອຂອງຂາ,
- bursitis ຂອງຕີນ,
- ເລັບຕີນ,
- ພະຍາດເຊື້ອເຫັດ
- ຜິວ ໜັງ ແຫ້ງ
- ການພັດທະນາຂອງການອັກເສບ.

ຜູ້ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງຮູ້ສິ່ງທີ່ ນຳ ໄປສູ່ການເລີ່ມຕົ້ນແລະຄວາມກ້າວ ໜ້າ ຂອງພະຍາດ. ສາເຫດຕົ້ນຕໍແມ່ນນ້ ຳ ຕານໃນເລືອດສູງ. ເປັນຜົນມາຈາກ hyperglycemia ທີ່ຍັງຄົງຄ້າງ:
- ຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອເສັ້ນປະສາດເລີ່ມຕົ້ນ: ຜູ້ປ່ວຍຢຸດຮູ້ສຶກເຖິງແຂນຂາ, ບໍ່ສັງເກດເຫັນການບາດເຈັບເລັກນ້ອຍ, ບໍ່ສົນໃຈລັກສະນະຂອງກະດູກແຂນແລະຄໍ,
- ການໄຫຼວຽນຂອງເລືອດຊຸດໂຊມລົງເນື່ອງຈາກມີບັນຫາກັບເຮືອຢູ່ທາງລຸ່ມສຸດ,
- ໂອກາດເພີ່ມຂື້ນຂອງການບາດເຈັບຂາ
- ມີບາດແຜທີ່ເກີດຂື້ນ.
ຄວາມເສຍຫາຍໃດໆຕໍ່ຂາໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕ້ອງການຄວາມເອົາໃຈໃສ່ຢ່າງໃກ້ຊິດ.
ຖ້າທ່ານຖືກກວດພົບວ່າເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍິ້ມ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuropathy ແມ່ນຫນຶ່ງໃນສາເຫດຕົ້ນຕໍຂອງພະຍາດ, ຍ້ອນວ່າມັນຫຼຸດຜ່ອນຄວາມສາມາດຂອງຄົນເຈັບທີ່ຈະຮູ້ສຶກເຈັບປວດ, ອຸນຫະພູມຫຼືການບາດເຈັບ.
ເນື່ອງຈາກຄວາມອ່ອນໄຫວທີ່ຫຼຸດລົງ, ຜູ້ປ່ວຍມັກຈະບໍ່ຮູ້ວ່າລາວມີບັນຫາ, ຕົວຢ່າງ, ກະດູກຫັກ. ຄົນເຈັບ Neuropathic ຜູ້ທີ່ມີ tendon Achilles ແຄບຍັງມັກຈະພັດທະນາຕີນຂອງ Charcot.
ໂລກເບົາຫວານແລະໄຂມັນໃນເລືອດສູງ (hyperglycemia) ສາມາດເຮັດໃຫ້ເກີດໂຣກ neuropathy, ເຊິ່ງສາມາດນໍາໄປສູ່ຕີນຂອງ Charcot. ເຫດການທີ່ເກີດຂື້ນນີ້ຍັງບໍ່ຮູ້ເທື່ອ.
ຄຳ ຖາມ: ຂ້ອຍເປັນໂຣກເບົາຫວານເປັນເວລາ 13 ປີແລະເປັນໂຣກ osteoporosis ເປັນເວລາ 5 ປີທີ່ຜ່ານມາພະຍາດເຫຼົ່ານີ້ສາມາດເຮັດໃຫ້ເກີດການບີບອັດຂາບໍ?
ຄຳ ຕອບ: ເຈົ້າໄດ້ເຮັດໃຫ້ຂ້ອຍງົງ. ຂ້ອຍຕ້ອງການຂໍ້ມູນເພີ່ມເຕີມເພື່ອພັດທະນາການວິນິດໄສຄວາມແຕກຕ່າງ. ມີຫລາຍ ຄຳ ຖາມທີ່ຂ້ອຍຕ້ອງການ ຄຳ ຕອບຕໍ່:
- ເຈົ້າຮູ້ສຶກເຈັບບໍ?
- ມີ / ບວມບໍ?
- ເລື່ອງນີ້ເກີດຂື້ນດົນປານໃດ?
- ທ່ານໄດ້ສູນເສຍນ້ໍາຫນັກຫຼາຍບໍ?
- ມີການຜິດປົກກະຕິບໍ່?
- ເຈົ້າມີອາການຂາບໍ?
- ມີບາດເຈັບບໍ?
- ຂາມີການຕິດເຊື້ອບໍ?
- ທ່ານເຄີຍເປັນບາດແຜບໍ?
- ມີປະຫວັດກ່ຽວກັບພະຍາດຕິດຕໍ່ທາງເພດ ສຳ ພັນໂດຍສະເພາະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကိုសេ.
- ຜິວຫນັງຢູ່ໃນມື, ໃບ ໜ້າ ແລະຂາຂອງທ່ານ ແໜ້ນ ບໍ?
- ຕະປູໃນນິ້ວມືແລະນິ້ວຕີນໂຄ້ງບໍ?
- ແຂນແລະຂາຂອງທ່ານປ່ຽນເປັນສີຟ້າແລະ / ຫລືກາຍເປັນສີຂາວໃນເວລາ ໜາວ ບໍ?
- ທ່ານມີບັນຫາໃນການກືນຫລືຫາຍໃຈບໍ?
- ທ່ານມີໂຣກ scleroderma (ເປັນພະຍາດທີ່ຫາຍາກແລະມີຄວາມຄືບ ໜ້າ ເຊິ່ງ ນຳ ໄປສູ່ການເຮັດໃຫ້ຜິວ ໜັງ ແລະເນື້ອເຍື່ອເຊື່ອມ ແໜ້ນ) ບໍ?
ຂາບໍ່ຫົດຕົວຈາກໂລກກະດູກພຸນ. ສະຖານະການທີ່ຂາສັ້ນກາຍເປັນສັ້ນສາມາດເກີດຂື້ນຍ້ອນໂລກຂໍ້ອັກເສບ neuropathic ຂອງຂໍ້ຕໍ່ (ຂໍ້ຕໍ່ຂອງ Charcot), ເຊິ່ງເຮັດໃຫ້ເສັ້ນປະສາດໄດ້ຮັບຄວາມເສຍຫາຍແລະກະດູກຫັກ.
ສາເຫດທົ່ວໄປທີ່ສຸດຂອງສະພາບການນີ້ແມ່ນພະຍາດເບົາຫວານ. ໂຣກ neuropathy ໂລກເບົາຫວານມີຜົນກະທົບຕໍ່ເສັ້ນປະສາດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະສາມາດນໍາໄປສູ່ໂລກຮ່ວມກັນຂອງໂຣກ neuropathic.
ນີ້ສ່ວນໃຫຍ່ແມ່ນເກີດຂື້ນຢູ່ຕີນຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະເປັນບັນຫາທີ່ຮ້າຍແຮງພໍສົມຄວນເຊິ່ງອາດຈະບໍ່ເຮັດໃຫ້ເກີດຄວາມເຈັບປວດ. ເປັນສະພາບທີ່ຫາຍາກທີ່ມີຢູ່ຕັ້ງແຕ່ເກີດ, ຄວາມອ່ອນແອໃນທ້ອງເກີດມາຈາກຄວາມເຈັບປວດ.

ຄົນເຈັບບໍ່ຮູ້ສຶກເຈັບ, ສາມາດໄດ້ຮັບແຂນຂາທີ່ຖືກບາດເຈັບ, ແລະດ້ວຍເຫດນີ້, ໂລກປະສາດສະ ໝອງ ຮ່ວມກັນພັດທະນາ. ສະພາບການອີກອັນ ໜຶ່ງ ທີ່ສືບທອດມາຈາກໂຣກ osteolysis ສາມາດເປັນໂລກຂໍ້ອັກເສບຂອງໂຣກເຍື່ອຫຸ້ມສະມອງຂອງໂຣກເຍື່ອຫຸ້ມສະມອງ.
ພະຍາດນີ້ແມ່ນເປັນເຊື້ອສາຍແລະມັກຈະເປັນຕົວຂອງມັນເອງຕັ້ງແຕ່ຍັງນ້ອຍ. ພະຍາດຕິດຕໍ່ທາງເພດ ສຳ ພັນ, ເຊັ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຜີວ.
ພະຍາດປະດົງຂໍ່ທີ່ເປັນລະບົບເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ຜິວ ໜັງ ແລະເສັ້ນເລືອດແມ່ນ scleroderma. Scleroderma ສາມາດເປັນຕາເບື່ອແລະເຮັດໃຫ້ເກີດປະຕິກິລິຍາທາງ pathological ກັບການ ສຳ ຜັດກັບຄວາມ ໜາວ, ເຊິ່ງເປັນສາເຫດຂອງແຂນແລະຂາສີຂາວ. ບາງຄັ້ງກະດູກທີ່ບິດເບືອນຂອງນິ້ວມືແລະຕີນ (phalanges) ສາມາດຕິດໄດ້ໂດຍການງໍເລັບ. ຂະບວນການນີ້ບໍ່ສາມາດ ນຳ ໄປສູ່ການຫົດຕົວຂອງຕີນແລະຂາຢ່າງຫລວງຫລາຍ.
ຂ້າພະເຈົ້າຂໍແນະ ນຳ ໃຫ້ໄປຫາທ່ານ ໝໍ ເພື່ອເຮັດປະຫວັດການແພດທີ່ສົມບູນແລະ ດຳ ເນີນການກວດຮ່າງກາຍ, ລວມທັງການທົດລອງຫ້ອງທົດລອງທີ່ ສຳ ຄັນ, ເພື່ອເຮັດໃຫ້ມີການບົ່ງມະຕິທີ່ຖືກຕ້ອງແລະຮັກສາຂໍ້ຕໍ່. ພຽງແຕ່ ຄຳ ແນະ ນຳ ເທົ່ານັ້ນ: ລອງຕິດຕໍ່ຫາ ໝໍ ປະດົງ, ແລະໂຊກດີ.
ຂັ້ນຕອນທໍາອິດ
ຜ່ານໄປເກືອບບໍ່ເຈັບປວດ. ມັນໄດ້ຖືກສະແດງໂດຍການທໍາລາຍຢ່າງຮຸນແຮງຂອງການຮ່ວມກັບ microfractures ກະດູກ, ເຊັ່ນດຽວກັນກັບການຂະຫຍາຍຂອງແຄບຊູນຮ່ວມກັບການເຄື່ອນໄຫວຕໍ່ໄປ.
ແຂນຂາບວມ, ຜິວກາຍເປັນສີແດງ, ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນໃນແຜ.

ພະຍາດວິທະຍາໃນຂັ້ນຕອນ ທຳ ອິດແມ່ນບໍ່ສາມາດກວດພົບໄດ້ເຖິງແມ່ນວ່າດ້ວຍ x-ray, ເນື່ອງຈາກວ່າຂະບວນການດັ່ງກ່າວສ່ວນໃຫຍ່ແມ່ນເປັນຕົວແທນໂດຍການຫາຍາກຂອງກະດູກແລະ microfractures.
ຂັ້ນຕອນທີສາມ
ຂັ້ນຕອນທີສາມແມ່ນມີລັກສະນະໂດຍການຜິດປົກກະຕິຂອງຕີນ, ເຊິ່ງສາມາດເບິ່ງເຫັນໄດ້ດ້ວຍຕາເປົ່າ. ຄວາມສ່ຽງຂອງກະດູກຫັກແລະການຍົກຍ້າຍທີ່ບໍ່ຄາດຄິດບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ນິ້ວມືເລີ່ມຕົ້ນໂຄ້ງ coracoid.
ກິດຈະ ກຳ ການເຮັດວຽກຂອງຕີນແມ່ນມີການກະທົບກະເທືອນຢ່າງຫຼວງຫຼາຍ; ພາຍນອກ, ຕີນຄ້າຍກັບຖົງກະດູກ. ຂໍຂອບໃຈກັບ radiography, ການກະແຈກກະຈາຍຂອງກະດູກແລະການລະເມີດທີ່ຮ້າຍແຮງຂອງຮູບແບບສຸຂະພາບຂອງມັນຖືກເປີດເຜີຍ.
ຂັ້ນຕອນທີສີ່
ຕີນແມ່ນແບ່ງອອກເປັນຫຼາຍໄລຍະ. ຂັ້ນຕອນ ທຳ ອິດປະກອບດ້ວຍການ ທຳ ລາຍຂໍ້ຕໍ່ຂອງກະດູກຫັກດ້ວຍກະດູກສັນຫຼັງກະດູກສັນຫຼັງ, ການຍືດເສັ້ນແຄບຊູນຮ່ວມແລະການເຄື່ອນຍ້າຍຕາມຫລັງ. ໃນກໍລະນີນີ້, ອາການແດງຂຶ້ນເທິງຜິວ ໜັງ, ບວມຕີນແລະອຸນຫະພູມສູງຂື້ນ.
ມັນເປັນສິ່ງທີ່ຫນ້າສັງເກດວ່າໃນໄລຍະເບື້ອງຕົ້ນຄົນເຈັບບໍ່ຮູ້ສຶກເຈັບ. ແຕ່ຫນ້າເສຍດາຍ, ເຖິງແມ່ນວ່າຈະມີການຊ່ວຍເຫຼືອຂອງ x-ray, ພະຍາດວິທະຍາບໍ່ສາມາດກວດພົບໄດ້, ເພາະວ່າ ມັນແມ່ນກະດູກຫັກກ້ອງຈຸລະທັດແລະເນື້ອເຍື່ອກະດູກທີ່ຖືກຕັດອອກ.
ໃນຂັ້ນຕອນນີ້, ການແບ່ງກະດູກເກີດຂື້ນ, i.e. ແປຮູບໂຄ້ງຂອງຕີນ, ການຜິດປົກກະຕິຂອງຕີນ. ໃນຂັ້ນຕອນທີສອງ, ທ່ານ ຈຳ ເປັນຕ້ອງເຮັດ x-ray, ໂດຍການຊ່ວຍເຫຼືອຂອງມັນທ່ານສາມາດກວດພົບຊິ້ນສ່ວນຂອງກະດູກ.
ຜູ້ຊ່ຽວຊານແຍກແຍະ 4 ຂັ້ນຕອນຂອງພະຍາດນີ້.ໃນເບື້ອງຕົ້ນ, ຄົນເຈັບລົ້ມລົງຂໍ້ກະດູກ, ປາກົດການກະດູກຫັກຂອງກະດູກ, ແຂນແຄບຊູນຮ່ວມ. ສິ່ງທັງ ໝົດ ນີ້ໃນສະລັບສັບຊ້ອນ ນຳ ໄປສູ່ລັກສະນະຂອງການເຄື່ອນຍ້າຍ. ຜິວຫນັງມີສີແດງ, ມີອາການບວມ, ປາກົດຂື້ນໃນທ້ອງຖິ່ນ.
ຕີນພະຍາດເບົາຫວານຂອງ Charcot ມີ 4 ຂັ້ນຕອນ. ມັນທັງ ໝົດ ເລີ່ມຕົ້ນດ້ວຍການ ທຳ ລາຍຂໍ່ກະດູກ, ກະດູກຫັກຂອງກະດູກສັນຫຼັງຈະພັດທະນາ, ແຄບຊູນຮ່ວມໄດ້ຖືກຍືດຍາວ. ເງື່ອນໄຂນີ້ຈະກາຍເປັນສາເຫດຂອງຮູບລັກສະນະຂອງການເຄື່ອນຍ້າຍ. ຫຼັງຈາກນັ້ນ, ຜິວ ໜັງ ຈະມີສີແດງຂື້ນ, ການໃຄ່ບວມແລະ hyperthermia ໃນທ້ອງຖິ່ນຈະປາກົດຂຶ້ນ.
- ຂັ້ນຕອນທໍາອິດແມ່ນສະແດງໂດຍບໍ່ມີຄວາມເຈັບປວດ. ພະຍາດວິທະຍາຈະບໍ່ຖືກກວດພົບແມ້ແຕ່ຢູ່ໃນ x-ray. ເນື້ອເຍື່ອກະດູກຈະໄຫຼ, ແລະກະດູກຫັກຈະເປັນກ້ອງຈຸລະທັດ.
- ໃນຂັ້ນຕອນທີສອງ, ຂະບວນການຂອງການແບ່ງກະດູກເລີ່ມຕົ້ນ. ໃນກໍລະນີນີ້, ທ້ອງຟ້າແມ່ນແບນ, ຕີນແມ່ນຖືກພິການ. ຢູ່ໃນຂັ້ນຕອນນີ້ແລ້ວ, ການກວດສອບ X-ray ຈະເປັນຂໍ້ມູນ.
- ຂັ້ນຕອນທີສາມຊ່ວຍໃຫ້ທ່ານ ໝໍ ສາມາດບົ່ງມະຕິພະຍາດດັ່ງກ່າວໃນລະຫວ່າງການກວດພາຍນອກ: ການຜິດປົກກະຕິຈະສັງເກດໄດ້. ກະດູກຫັກແລະກະດູກຫັກຂອງກະດູກສັນຫຼັງເລີ່ມປາກົດຂື້ນ. ນິ້ວມືເລີ່ມງໍ, ການໂຫຼດຢູ່ຕີນແມ່ນຖືກແຈກຢາຍຄືນ ໃໝ່. ກ່ຽວກັບການກວດກາ x-ray, ການປ່ຽນແປງທີ່ ສຳ ຄັນແມ່ນສັງເກດເຫັນ.
- ເມື່ອກວດພະຍາດຂັ້ນຕອນທີ 4 ບໍ່ມີຄວາມຫຍຸ້ງຍາກຫຍັງເລີຍ. ເປັນບາດແຜທີ່ບໍ່ມີການປິ່ນປົວໂຣກຜີວ, ເຊິ່ງໃນທີ່ສຸດມັນຈະຕິດເຊື້ອ. Phlegmon ຖືກສ້າງຕັ້ງຂຶ້ນແລະເປັນຜົນມາຈາກນັ້ນ, ມັນອາດຈະເປັນໂຣກບ້າຫມູ. ຖ້າບໍ່ໄດ້ຮັບການຊ່ວຍເຫລືອຕາມເວລາ, ການຕັດຂາດຈະປະຕິບັດຕາມ.
ສັນຍານລັກສະນະ
ອາການຂອງຕີນແມ່ນເກີດຂື້ນຢ່າງກະທັນຫັນໃນບັນຫາທີ່ປົກກະຕິກັບດ້ານລຸ່ມ:
- epidermophytosis ຂອງຕີນ,
- ການຝັງຂອງແຜ່ນເລັບ,
- bursitis ຂອງໂປ້
- hammeriness (ຜິດປົກກະຕິຂອງນິ້ວມື),
- ຕຸ່ມຢູ່ເທິງຕີນ,
- ຜິວຫນັງແຫ້ງແລະ chapped
- ເຊື້ອເຫັດໃນເລັບ.
ຕາມກົດລະບຽບ, ສາລີປະກົດຢູ່ໃນສະຖານທີ່ທີ່ຖືກຖູດ້ວຍເກີບ, ເປັນຜົນມາຈາກການທີ່ຕີນເຮັດໃຫ້ມີຄວາມກົດດັນສູງ. ທ່ານສາມາດເອົາຮູບແບບເຫຼົ່ານີ້ອອກດ້ວຍການຊ່ວຍເຫຼືອຂອງ pumice. ແຕ່ທ່ານ ໝໍ ຍັງແນະ ນຳ ໃຫ້ ກຳ ຈັດສາລີພຽງແຕ່ກັບຊ່ຽວຊານເທົ່ານັ້ນ, ເພາະວ່າ ດ້ວຍການໂຍກຍ້າຍທີ່ບໍ່ຮູ້ ໜັງ ສື, ບາດແຜຈະກາຍເປັນແຜ.
ໂດຍທີ່ທ່ານໄດ້ສັງເກດເຫັນຄວາມຜິດປົກກະຕິຂອງຕີນ, ແຜ, ແຂນຂາ, ບາດແຜ, ທ່ານຄວນປຶກສາກັບທ່ານ ໝໍ ດ່ວນ. ຈ່າຍເອົາໃຈໃສ່ກັບຮູບລັກສະນະຂອງອາການແຊກຊ້ອນດັ່ງກ່າວ:
- ເລັບຕີນ,
- ຮູບລັກສະນະຂອງຕຸ່ມຫອນ,
- ການພັດທະນາຂອງ epidermophytosis,
- bursitis ນິ້ວມື
- ຜິດປົກກະຕິຄ້ອນຕີຂອງນິ້ວມື,
- ລັກສະນະຂອງຜິວຫນັງແຫ້ງແລະມີຮອຍແຕກ,
- ການຕິດເຊື້ອຂອງຂາແລະເລັບ.
ດ້ວຍບັນດາພະຍາດທາງວິທະຍາສາດເຫຼົ່ານີ້, ຄວາມຮຸນແຮງຂອງຄວາມຄືບ ໜ້າ ຂອງພະຍາດເພີ່ມຂື້ນ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານຄວນເອົາໃຈໃສ່ວ່າ DOAP (ໂຣກເບົາຫວານໃນໂລກເບົາຫວານ) ຈະປະກົດຕົວເມື່ອຕີນ ໜັກ ເກີນ, ຍືດ, ຫຼືພິການ. ການເລືອກເກີບທີ່ບໍ່ຖືກຕ້ອງ, ການກະທົບກະເທືອນຕໍ່ບາງພື້ນທີ່ຂອງຂາກໍ່ຈະເຮັດໃຫ້ເກີດບັນຫາ.
ອາການຂອງພະຍາດທີ່ຫາຍາກນີ້ລວມມີ:
- ຜິວ ໜັງ ແດງ, ບໍລິເວນໃກ້ໆກັບບາດແຜ,
- ອາການໃຄ່ບວມຂອງຕີນ, ບວມ,
- hyperthermia ຢູ່ປີກ,
- ຮູບລັກສະນະຂອງບາດແຜ purulent,
- ການພັດທະນາ lameness.
ຜູ້ເປັນໂລກເບົາຫວານຄວນຮູ້ກ່ຽວກັບອາການທັງ ໝົດ ເພື່ອເລີ່ມຕົ້ນການປິ່ນປົວໃຫ້ທັນເວລາ.
ໂຣກເບົາຫວານ ນຳ ມາເຊິ່ງພາວະແຊກຊ້ອນທີ່ມີຜົນກະທົບຕໍ່ລະບົບຕ່າງໆຂອງຮ່າງກາຍ.
ໂຣກ osteoarthropathy (OAP) ຂອງ Charcot ແມ່ນຜົນສະທ້ອນທີ່ຮ້າຍແຮງຂອງໂລກເບົາຫວານ (DM), ເຊິ່ງພະຍາດຮໍໂມນເຮັດໃຫ້ເກີດການ ທຳ ລາຍສ່ວນ ໜຶ່ງ ຂອງລະບົບກ້າມຊີ້ນຂອງແຂນຂາ.
ມັນໄດ້ຖືກນິຍາມວ່າເປັນ "ການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດທີ່ບໍ່ຕິດເຊື້ອໃນກະດູກຮ່ວມແລະກະດູກທີ່ເກີດຈາກໂຣກ neuropathy ພະຍາດເບົາຫວານ." ການເສື່ອມໂຊມທີ່ເຈັບປວດຂອງໂຄງສ້າງຕີນໄດ້ຖືກອະທິບາຍໂດຍ Zh. Charcot, ນັກວິທະຍາສາດພາສາຝຣັ່ງດ້ານຈິດວິທະຍາແລະລະບົບປະສາດ.
Symptomatology
ໃນຕອນ ທຳ ອິດ, ໂຣກຕີນທີ່ເປັນໂລກເບົາຫວານບໍ່ໄດ້ ນຳ ເອົາຄວາມເຈັບປວດແລະຄວາມທຸກເນື່ອງຈາກຂາດການກະຕຸ້ນຄວາມເຈັບປວດ, ເນື່ອງຈາກວ່າເສັ້ນປະສາດຢູ່ຕີນໄດ້ຕາຍໄປແລ້ວໃນຂອບເຂດທີ່ສູງກວ່າເກົ່າ.
ຍິ່ງໄປກວ່ານັ້ນ, ຄົນເຈັບຈະຈົ່ມກ່ຽວກັບການມີ:
- ອາການບວມແລະເປັນຜື່ນແດງຢູ່ຕີນ,
- ເຢັນໃນນິ້ວມື, ຕີນແລະຕະຫຼອດຂໍ້ຕີນຮ່ວມກັນ,
- "ເຂັມ" ຫຼື "goosebumps" ໃນກ້າມຊີ້ນຂອງຂາ,
- ເມື່ອຍຈາກການຍ່າງຍາວ,
- ປວດຂາ
- ຄວາມຜິດປົກກະຕິຂອງກະດູກທີ່ຂັດຂວາງການເລືອກເກີບທີ່ ເໝາະ ສົມ.
ອາການຂອງຕີນຕັບໃນໂລກເບົາຫວານໃນໄລຍະຕໍ່ມາແມ່ນສະແດງອອກໂດຍມີບາດແຜຕາມຜິວ ໜັງ ແລະໂຣກບ້າໃນກໍລະນີຕິດເຊື້ອ.
ຕີນຂອງ Charcot (ຫຼືໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານ) ແມ່ນພະຍາດທີ່ມີຄວາມຄືບຫນ້າເຊິ່ງພັດທະນາໃນໄລຍະຫຼາຍໆອາທິດຫຼືຫຼາຍເດືອນ. ວົງຈອນການອັກເສບທີ່ບໍ່ຄວບຄຸມເຮັດໃຫ້ການ ທຳ ລາຍຕີນແລະຂໍ້ຕີນຂອງຂໍ້ຕໍ່ຜິດປົກກະຕິແລະຜິດປົກກະຕິ. ບາງຄັ້ງການບາດເຈັບເລັກນ້ອຍສາມາດເຮັດໃຫ້ເກີດອາການຕ່າງໆ. ອາການຕ່າງໆອາດຈະປະກອບມີລັກສະນະການເຈັບເປັນດັ່ງຕໍ່ໄປນີ້:
- ແດງ
- ອາການໃຄ່ບວມ (ອາການຕົ້ນຕໍ),
- ຄວາມເຈັບປວດ
- ອົບອຸ່ນໃນຂາ
- ໝາກ ສຸກຢູ່ຕີນ,
- ການສູນເສຍຄວາມຮູ້ສຶກໃນຂາ,
- subluxation
- ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດທີ່ອາດເກີດຂື້ນ
- ຜິດປົກກະຕິຂອງຕີນ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neua. ມັນເຮັດໃຫ້ເກີດການ ທຳ ລາຍເສັ້ນໃຍປະສາດຢ່າງໄວວາໃນສ່ວນຕ່າງໆ, ເຮັດໃຫ້ເກີດການກະຕຸ້ນຂອງການກະຕຸ້ນຕາມຂະບວນການຕ່າງໆ. ມັນຍາກທີ່ຈະຮັບຮູ້ອາການຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ, ເພາະວ່າແຕ່ລະຄົນມີໂຣກນີ້ເປັນສ່ວນບຸກຄົນ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄົນເຮົາຈົ່ມກ່ຽວກັບການສູນເສຍຄວາມຮູ້ສຶກ, ແຂນຂາ, ຄວາມເຈັບປວດຢ່າງຮຸນແຮງຢູ່ຂາ. ເນື່ອງຈາກການບໍ່ເອົາໃຈໃສ່ເປັນເວລາດົນຕໍ່ສະພາບການນີ້, ຕີນໂລກເບົາຫວານອາດຈະພັດທະນາ. ໃນຂັ້ນຕອນທີ່ກ້າວ ໜ້າ, ອາການແຊກຊ້ອນດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການຕັດແຂນຂາຢ່າງເຕັມສ່ວນຫຼືບາງສ່ວນ.
ການບົ່ງມະຕິຄວາມແຕກຕ່າງໄດ້ແນວໃດໃນໄລຍະສ້ວຍແຫຼມ?
ໃນເສັ້ນທາງສ້ວຍແຫຼມຂອງຕີນໂລກເບົາຫວານ, radiography ແລະ CT ແມ່ນບັງຄັບ. ເພື່ອຍົກເວັ້ນຫຼືຢັ້ງຢືນການເປັນໂຣກ osteomyelitis ທີ່ເປັນໂຣກ concomitant, ການກວດເລືອດໃນຫ້ອງທົດລອງແມ່ນຖືກປະຕິບັດ.
ດ້ວຍເຫດນັ້ນ, ທ່ານ ໝໍ ຈຶ່ງໄດ້ຮັບ ຄຳ ຕອບທີ່ຖືກຕ້ອງກັບ ຄຳ ຖາມທີ່ວ່າພະຍາດໃດທີ່ກະຕຸ້ນໃຫ້ມີການສະແດງອອກໃນສະພາບທີ່ເປັນໂຣກເບົາຫວານໃນໂລກເບົາຫວານແລະວິທີການຈັດການກັບມັນຢ່າງຖືກຕ້ອງ.
ມັນຍາກທີ່ຈະລະບຸການພັດທະນາຂອງໂຣກ osteoarthropathy ຂອງ Charcot. ການປ່ຽນແປງທີ່ເກີດຂື້ນໃນຂັ້ນຕອນທີ 2 ແມ່ນຖືກກວດພົບໂດຍການຊ່ວຍ x-ray ເທົ່ານັ້ນ. ຖ້າວ່າພະຍາດເບົາຫວານມີອາການບວມຂາ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ ໂດຍດ່ວນ. ການຊັກຊ້າ ນຳ ໄປສູ່ການປ່ຽນແປງແລະຄວາມພິການທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້. ໃນສ່ວນ ໜຶ່ງ ຂອງການບົ່ງມະຕິ, ວິທີການຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້:
- ການບົ່ງມະຕິການໄຫຼວຽນຂອງເລືອດ Doppler ແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອສຶກສາຜົນກະທົບຂອງພະຍາດດັ່ງກ່າວຕໍ່ເສັ້ນເລືອດ.
ກວດເລືອດທາງຄລີນິກແລະວັດທະນະ ທຳ ແບັກທີເຣຍ,
ເຖິງແມ່ນວ່າມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບການປ່ຽນແປງຂອງຮ່າງກາຍ, ມັນມັກຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະກວດພົບການພັດທະນາຂອງຕີນຂອງ Charcot ໃນໂລກເບົາຫວານໃນເວລາ. ຍ້ອນເຫດນີ້, ການຮັກສາບາງຄັ້ງກໍ່ເລີ່ມຊ້າ. ແທ້ຈິງແລ້ວ, ໃນໄລຍະເລີ່ມຕົ້ນ, ມັນບໍ່ສາມາດທີ່ຈະສັງເກດເຫັນການປ່ຽນແປງເຖິງແມ່ນວ່າຈະມີການກວດກາໂດຍໃຊ້ X-ray.
ພຽງແຕ່ MRI ແລະ scintigraphy ກະດູກສາມາດກວດຫາໂຣກນີ້. ອາການລັກສະນະສະແດງອອກໃນໄລຍະຕໍ່ມາຂອງພະຍາດ.
ເພື່ອຮັກສາຕີນຂອງ Charcot ຢ່າງຖືກຕ້ອງ, ທ່ານຄວນລາຍງານອາການໃຫ້ທ່ານ ໝໍ ຂອງທ່ານໂດຍດ່ວນ. ການບົ່ງມະຕິກ່ຽວກັບສະພາບນີ້ໃນໄລຍະເລີ່ມຕົ້ນແມ່ນສິ່ງທີ່ ສຳ ຄັນ ສຳ ລັບການປິ່ນປົວທີ່ປະສົບຜົນ ສຳ ເລັດ, ດັ່ງນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ໄປພົບ ໝໍ orthopedist ໃນອາການ ທຳ ອິດຂອງພະຍາດ.
ບາງຄັ້ງການບົ່ງມະຕິອາດຈະ ລຳ ບາກເພາະວ່າສະພາບນີ້ສາມາດເຮັດຕາມແບບອື່ນໆ, ເຊັ່ນວ່າໂຣກເສັ້ນເລືອດ ດຳ ເລິກ. ດັ່ງນັ້ນ, ວິທີການແບບດັ້ງເດີມຂອງການກວດພົບໄວໆ (x-ray, MRI, CT, ແລະອື່ນໆ) ຈະບໍ່ມີປະໂຫຍດຄືກັບການສະແກນກະດູກນິວເຄຼຍ.
ການກວດຫາກະດູກແມ່ນການວິນິດໄສຂອງຢານິວເຄຼຍ. ໃນລະຫວ່າງຂັ້ນຕອນດັ່ງກ່າວ, ມີ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ຂອງສານປະກອບລັງສີ, ເອີ້ນວ່າຕົວຊີ້ວັດ, ຖືກ ນຳ ໃຊ້.
Tracer ຖືກສີດເຂົ້າເສັ້ນເລືອດແລະແຜ່ລາມໄປຕາມກະແສເລືອດ, ສະສົມຢູ່ໃນກະດູກ. ຫຼັງຈາກທີ່ຖືກແນະ ນຳ ເຂົ້າສູ່ຮ່າງກາຍ, ສານຕິດຕາມຕ່າງໆຈະປ່ອຍຄື້ນ gamma, ເຊິ່ງຖືກກວດພົບໂດຍກ້ອງພິເສດ.
ກ້ອງຖ່າຍຮູບນີ້ສ້າງຮູບພາບຕ່າງໆຂອງການປ່ຽນແປງຂອງກະດູກຂອງຕີນ, ເຊິ່ງຖືກຕີຄວາມ ໝາຍ ໂດຍນັກວິທະຍາສາດດ້ານ radi.
ສຳ ລັບການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, ທ່ານອາດຈະຕ້ອງການ radiography, MRI, CT, ultrasound Doppler. ຫຼັງຈາກເຮັດການບົ່ງມະຕິ, ຄວນກວດສຸຂະພາບເປັນປົກກະຕິເພື່ອຕິດຕາມສະພາບການ. ເຄື່ອງເຈາະນ້ ຳ ໃນຫ້ອງທົດລອງສາມາດ ກຳ ນົດໃຫ້ມີການກວດຮ່ວມກັນເພື່ອກວດຫາຊິ້ນສ່ວນຂອງກະດູກແລະກະດູກ.
ເຖິງແມ່ນວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຕິດຕາມສຸຂະພາບຂອງພວກເຂົາຢ່າງລະມັດລະວັງແລະໄດ້ຮັບການກວດກາຈາກແພດ ໝໍ ເປັນປະ ຈຳ ກໍ່ອາດຈະຂາດການເລີ່ມຕົ້ນຂອງພະຍາດ. ແທ້ຈິງແລ້ວ, ໃນໄລຍະ ທຳ ອິດ, ຕີນຂອງ Charcot ບໍ່ໄດ້ຖືກບົ່ງມະຕິວ່າເປັນໂຣກ X-rays, ພຽງແຕ່ MRI ແລະການຂູດກະດູກສາມາດເປີດເຜີຍການປ່ຽນແປງທີ່ ທຳ ລາຍ, ການປະກົດຕົວຂອງກະດູກຫັກຂອງຈຸລິນຊີແລະການໄຫຼຂອງເລືອດເພີ່ມຂື້ນ. ແລະອາການພາຍນອກຂອງພະຍາດວິທະຍາປາກົດຢູ່ໃນໄລຍະຕໍ່ມາເທົ່ານັ້ນ.
ບັນຫາການບົ່ງມະຕິຍັງນອນຢູ່ໃນຄວາມຈິງທີ່ວ່າພະຍາດນີ້ແມ່ນຂ້ອນຂ້າງຫາຍາກ, ສະນັ້ນທ່ານ ໝໍ ຫຼາຍຄົນກໍ່ບໍ່ພົບກັບການປະຕິບັດຕົວຈິງຂອງພວກເຂົາ. ຖ້າມີອາການດັ່ງກ່າວຖືກກວດພົບ, ພວກມັນສາມາດເຮັດການບົ່ງມະຕິທີ່ແຕກຕ່າງກັນແລະປິ່ນປົວພະຍາດທີ່ບໍ່ມີຕົວຢ່າງເຊັ່ນ: ໂຣກ osteomyelitis, phlegmon, thrombophlebitis, gout, ໂລກຂໍ້ອັກເສບ.
ຖ້າການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງຖືກປະຕິບັດໃນຂັ້ນຕອນສ້ວຍແຫຼມຂອງພະຍາດ, ນີ້ອາດຈະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຮ້າຍແຮງ.
ດັ່ງນັ້ນ, ຖ້າຜູ້ເປັນໂລກເບົາຫວານສົງໃສວ່າເປັນໂຣກ osteoarthropathy ທີ່ ທຳ ລາຍ, ຕ້ອງມີການສະແກນ MRI, ການກວດສະຖິຕິ, ຫຼືການຜ່າຕັດກະດູກ. ຖ້າຄົນເຈັບມີຄວາມສ່ຽງ (ລາວໄດ້ເລີ່ມເປັນໂຣກເບົາຫວານເປັນເວລາດົນແລ້ວ, ລາວເປັນໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ), ມັນກໍ່ດີກວ່າທີ່ຈະເລີ່ມການປິ່ນປົວທັນທີຖ້າມີອາການຄັນໃນຕີນ. ນີ້ຈະຊ່ວຍປ້ອງກັນການຜິດປົກກະຕິທີ່ຮ້າຍແຮງ.
1. X-ray ຂອງຕີນໃນ 2 ການຄາດຄະເນ (ໂດຍກົງແລະຂ້າງ). ມັນສະແດງໃຫ້ເຫັນອາການຂອງຂໍ້ບົກຜ່ອງຂອງກະດູກ, ກຳ ນົດລະດັບຂອງການແຮ່ທາດຂອງກະດູກ.
2. ການສະກົດຈິດແມ່ເຫຼັກແລະ tomography ຄອມພີວເຕີ້ຂອງຕີນ. MRI ຂອງຕີນຊ່ວຍໃຫ້ທ່ານສາມາດເບິ່ງເຫັນການປ່ຽນແປງຂອງເນື້ອເຍື່ອອ່ອນ, microtrauma ແລະ microcracks ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ. CT ປະເມີນລະດັບຂອງການ ທຳ ລາຍກະດູກ, ຄວາມເສຍຫາຍຕໍ່ periosteum.
3. ກະດູກ scintigraphy. ໂດຍລະດັບຂອງການສະສົມຂອງໄອໂຊໂທບທີ່ມີຊື່ (Technetium-99m), ຄົນ ໜຶ່ງ ສາມາດຕັດສິນລະດັບຂອງກິດຈະ ກຳ ຂອງຂະບວນການອັກເສບໃນຂໍ້ຕໍ່ແລະກະດູກຂອງຕີນ.
4. ການຄົ້ນຄ້ວາຫ້ອງທົດລອງ. ການວິເຄາະທາງດ້ານຊີວະວິທະຍາແມ່ນຖືກປະຕິບັດດ້ວຍການ ກຳ ນົດເຄື່ອງ ໝາຍ ການອັກເສບແລະການ ທຳ ລາຍເນື້ອເຍື່ອກະດູກ (phosphatase ທີ່ເປັນດ່າງ, hydroxyproline, osteocalcin, ກົດ sialic, ແລະອື່ນໆ). ໃນການກວດເລືອດທົ່ວໄປໃນໄລຍະສ້ວຍແຫຼມຂອງພະຍາດ, ລະດັບຂອງ leukocytes ແລະ ESR ເພີ່ມຂື້ນ.
5. ການຜ່າຕັດກະດູກ. ມັນຖືກປະຕິບັດເພື່ອຢືນຢັນການວິນິດໄສໃນກໍລະນີທີ່ສັບສົນແລະສົງໃສ. ກຳ ນົດຄວາມຈິງຂອງການປ່ຽນແປງຂອງກະດູກ.
ການບົ່ງມະຕິທີ່ແຕກຕ່າງຂອງໂຣກ osteoarthropathy ກັບໂຣກເບົາຫວານ mellitus ແມ່ນຖືກປະຕິບັດດ້ວຍພະຍາດຕ່າງໆຂອງລະບົບກ້າມເນື້ອ (ໂລກຂໍ້ອັກເສບ, ໂລກຂໍ້ອັກເສບ gouty, ໂລກກະດູກພຸນ), ເຮືອຂອງຕ່ ຳ ສຸດ (ເສັ້ນເລືອດຕີບ, ເຊິ່ງເປັນສິ່ງກີດຂວາງເສັ້ນເລືອດຂອງເສັ້ນເລືອດໃນເບື້ອງລຸ່ມ).
ນອກຈາກນັ້ນປະຕິບັດ ultrasound ຂອງເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດຂອງຕ່ໍາທີ່ສຸດ, ການສະແກນ duplex. ດ້ວຍຮູບລັກສະນະຂອງເນື້ອງອກຂອງຕີນ, ໂຣກ osteoarthropathy ແມ່ນແຕກຕ່າງກັບໂຣກຫົວໃຈວາຍແລະໂຣກ lymphostasis.
ການເພີ່ມຂື້ນຂອງອຸນຫະພູມໃນທ້ອງຖິ່ນແລະ hyperemia ອາດຈະຊີ້ບອກເຖິງການປະກົດຕົວຂອງຂະບວນການຕິດເຊື້ອ (erysipelas).
ການເສື່ອມສະພາບຂອງໂຄງກະດູກຂອງຕີນທີ່ມີໂຣກ osteoarthropathy ທີ່ເປັນໂຣກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງໂຣກ necrotic ທີ່ຕ້ອງການການແຊກແຊງທາງການຜ່າຕັດສາມາດມີຄວາມແຕກຕ່າງກັນ. ການປິ່ນປົວດ້ວຍການຜ່າຕັດເພື່ອແນໃສ່ຮັກສາຕີນຄວນມີຄວາມສົມເຫດສົມຜົນທີ່ ເໝາະ ສົມ, ຄຳ ນຶງເຖິງລັກສະນະຂອງຈຸດສຸມທີ່ມີຄວາມກະຕືລືລົ້ນ, ໂຣກຈິດແລະສະພາບສັງຄົມຂອງຄົນເຈັບ.
ການປິ່ນປົວດ້ວຍການຜ່າຕັດໃນຄົນເຈັບທີ່ມີຕີນຂອງ Charcot ແມ່ນປະຕິບັດເປັນຂັ້ນຕອນ ທຳ ອິດຂອງໂຣກ phlegmon ແລະມີບາດແຜທີ່ຕິດເຊື້ອຕາມຫຼັກການຂອງຮາກເບື້ອງຕົ້ນ. ໃນໄລຍະການຮັກສາຜ່າຕັດ, ເນື້ອເຍື່ອທີ່ບໍ່ສາມາດເບິ່ງເຫັນໄດ້ທັງ ໝົດ ແມ່ນມີຄວາມຕື່ນເຕັ້ນແລະມີການວາງກະດູກທີ່ບໍ່ເສຍຄ່າ.
ການຟື້ນຟູປລັດສະຕິກຢູ່ຕີນຂອງ Charcot ສາມາດປະຕິບັດໄດ້ທັງຂັ້ນຕອນທີສອງແລະເປັນອິດສະຫຼະ, ໂດຍບໍ່ຕ້ອງມີການຮັກສາຜ່າຕັດກ່ອນ ໜ້າ ນີ້, ເພື່ອປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນ.
ການຢັບຢັ້ງທີ່ດີທີ່ສຸດຂອງໂຄງສ້າງຂອງກະດູກ, ການ ກຳ ຈັດກະດູກຜົ້ງຕາມຜິວ ໜັງ ທີ່ຖືກຕ້ອງພ້ອມດ້ວຍການປິດຢ່າງສົມບູນຂອງຄວາມຜິດປົກກະຕິຂອງບາດແຜແມ່ນປັດໃຈທີ່ ກຳ ນົດໃນການປ້ອງກັນການສ້າງຕັ້ງຂອງກະດູກ, ແລະຕໍ່ມາມີຂໍ້ບົກຜ່ອງທີ່ເປັນບາດແຜຂອງຕີນ.
ຄົນເຈັບ P. ອາຍຸ 60 ປີ, ໄດ້ຖືກຍອມຮັບໃນພະແນກໂລກເບົາຫວານດ້ວຍການຮ້ອງທຸກກ່ຽວກັບການໃຄ່ບວມແລະການຜິດປົກກະຕິຂອງຂໍ້ຕີນເບື້ອງຊ້າຍແລະຂໍ້ຕີນ, ການເຮັດໃຫ້ຜິວ ໜັງ ບໍລິເວນດຽວກັນ, ແລະມີບາດແຜທີ່ບໍ່ເປັນຮອຍຍາວຂອງບໍລິເວນຕີນດຽວກັນ.
ປະຫວັດກໍລະນີ: ໂຣກເບົາຫວານປະເພດ 1, ແຕ່ປີ 1980 ລະດັບ glycemia ໃນເວລານັ້ນແມ່ນ 25 mmol / L. ການປິ່ນປົວດ້ວຍຢາອິນຊູລິນ. ປະມານ 2 ປີຜິດປົກກະຕິຂອງຕີນທັງສອງຂ້າງໃນລັກສະນະຂອງກະດານ. ນັບຕັ້ງແຕ່ເດືອນກຸມພາປີ 2010, ນາງໄດ້ເລີ່ມສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຕີນເບື້ອງຊ້າຍ, ການປະກອບຂອງຝີ, ເຊິ່ງໄດ້ຖືກເປີດຂື້ນໃນວັນທີ 2, 10 ເດືອນກຸມພາທີ່ສະຖານທີ່ທີ່ຢູ່ອາໄສ, ການເປີດແລະການລະບາຍຂອງຝີໃນວັນທີ 9, 10 ມີນາ.
ຕັ້ງແຕ່ວັນທີ 03/22/10 ເຖິງວັນທີ 03/26/10 ການປິ່ນປົວຄົນເຈັບພາຍໃນໂຮງ ໝໍ ທີ່ສະຖານທີ່ທີ່ພັກອາໄສບ່ອນທີ່ໂລກກະດູກພຸນຂອງກະດູກຕີນເບື້ອງຊ້າຍຖືກບົ່ງມະຕິ, ຮ້າຍແຮງຂື້ນ. ໃນເດືອນເມສາ 2010 ກວດພົບວ່າເປັນໂຣກ osteoarthropathy ພະຍາດເບົາຫວານຂອງຕີນທັງສອງຂ້າງ. ຂໍອຸທອນກັບ FSBI ESC, ເຂົ້າໂຮງ ໝໍ 04/22/10.
ເມື່ອໄດ້ຮັບ, ສະພາບທົ່ວໄປແມ່ນ ໜ້າ ພໍໃຈ. ອຸນຫະພູມໃນຮ່າງກາຍແມ່ນປົກກະຕິ. ຢູ່ໃນທ້ອງຖິ່ນ: ຕີນຊ້າຍແມ່ນໄຄ່ປານກາງ, ພິການ. ຢູ່ບໍລິເວນ ໜ້າ ຕີນເບື້ອງຊ້າຍມີຮອຍແຜເປັນ 1x1 ຊມ. Ripple ກ່ຽວກັບເສັ້ນເລືອດແດງຂອງຕີນແມ່ນແຕກຕ່າງກັນ.
ຢູ່ກ້ອງ radiographs ຂອງຕີນເບື້ອງຊ້າຍ, ເປັນໂລກກະດູກຜ່ອຍ. ການຜ່າຕັດກະດູກ Osteoarthropatic ຂອງ tarsus. ການປ່ຽນແປງຂອງ osteolytic ໃນກະດູກສັນຫຼັງ sphenoid ແລະ cuboid, ໂຣກເນື້ອເຍື່ອອ່ອນ. ການຄິດໄລ່ຝາຂອງເສັ້ນເລືອດຂອງຂັ້ນຕອນທີ 2.
ຫຼັງຈາກການກວດກາທາງດ້ານການຊ່ວຍ, ຫ້ອງທົດລອງແລະເຄື່ອງມືທີ່ຄົບຖ້ວນ, ຄົນເຈັບໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 1, ເປັນໂຣກຮ້າຍແຮງ, ຊຸດໂຊມ.
ອາການແຊກຊ້ອນ: ໂຣກ neuropathy ພະຍາດເບົາຫວານໃນໄລຍະຫ່າງໄກ 3 tbsp. ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານທັງສອງຕີນ, ຂັ້ນຕອນຊໍາເຮື້ອ (ຕີນຂອງ Charcot). ຂໍ້ບົກຜ່ອງ ຊຳ ເຮື້ອຂອງເນື້ອງອກຂອງຕີນເບື້ອງຊ້າຍ. ໂຣກ nephropathy ພະຍາດເບົາຫວານໃນຂັ້ນຕອນຂອງການ proteinuria. ການຮັກສາໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນໂຣກໃນໂລກຕາທັງສອງ.
Concomitant: ຄວາມດັນເລືອດສູງຂອງລະດັບ II, ຂັ້ນຕອນ II, ຄວາມສ່ຽງ IV. ໂຣກຕັບອັກເສບຊ້ ຳ ເຮື້ອ. ໂຣກປອດອັກເສບຊໍາເຮື້ອ, ການແກ້ໄຂ. ໂຣກເຮື້ອຮັງຊໍາເຮື້ອ, ໂດຍບໍ່ມີການຮ້າຍແຮງຂື້ນ. Dorsopathy. lumbalgia vertebrogenic, ການແກ້ຕົວ. ໂລກເລືອດຈາງ hypochromic ຊໍາເຮື້ອຂອງຄວາມຮຸນແຮງປານກາງ. pyelonephritis ຊໍາເຮື້ອ, ຂັ້ນຕອນຂອງການຫຼຸດລົງ exacerbation.
ໃນໄລຍະເວລາຫຼັງການຜ່າຕັດ, ການແບກແຂນແລະການຍົກຕີນຢ່າງສົມບູນ, ດຳ ເນີນໂດຍການນອນພັກຜ່ອນແລະລົດເຂັນ, ໄດ້ ດຳ ເນີນເປັນເວລາ 2 ອາທິດ. ການຄວບຄຸມ x-ray ແລະ tomography ຄອມພິວເຕີ້ຂອງຕີນໄດ້ຖືກປະຕິບັດ.
ຫລັງຈາກຖອດຂາເບື້ອງຊ້າຍຢູ່ແຂນເບື້ອງຊ້າຍ, ການນຸ່ງເສື້ອຜ້າຕິດຕໍ່ທີ່ມີການເຄື່ອນໄຫວທີ່ບໍ່ສາມາດຖອດອອກໄດ້ໄດ້, ແລະໄດ້ຍ່າງເຂົ້າໄປໃນເກີບພິເສດ. ຄົນເຈັບໄດ້ຮັບການກວດພາຍຫຼັງ 2 ແລະ 6 ເດືອນ. ບໍ່ມີການຟື້ນຕົວຄືນ. ຄົນເຈັບ ນຳ ພາການ ດຳ ລົງຊີວິດຢ່າງຫ້າວຫັນ, ໂດຍການ ນຳ ໃຊ້ຊຸດແຕ່ງກາຍ Total ຕິດຕໍ່ຢ່າງບໍ່ຢຸດຢັ້ງ.
ກົນລະຍຸດຮັກສາຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານລວມມີມາດຕະການດັ່ງຕໍ່ໄປນີ້:
- ການຮັກສາການຮ່ວມກັນທາງດ້ານ pathological ເລີ່ມຕົ້ນຈາກການເປັນປົກກະຕິຂອງລະດັບ glycemia. ອາການແຊກຊ້ອນທັງ ໝົດ ຂອງໂຣກເບົາຫວານຈະເກີດຂື້ນຍ້ອນນ້ ຳ ຕານໃນເລືອດສູງ. ນັກຊ່ຽວຊານດ້ານ endocrinologist ແຕ່ລະຄົນຈະສາມາດເລືອກການປິ່ນປົວທີ່ ເໝາະ ສົມ ສຳ ລັບຄົນເຈັບ.ທ່ານສາມາດເສີມສ້າງຜົນກະທົບຂອງຢາດ້ວຍສູດອາຫານພື້ນເມືອງ (ກິນສະ ໝຸນ ໄພທີ່ມີຄຸນສົມບັດຫຼຸດນ້ ຳ ຕານ).
- ໂພຊະນາການທີ່ຖືກຕ້ອງຈະຊ່ວຍໃຫ້ບັນລຸຕົວເລກນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ. ຜູ້ເປັນໂລກເບົາຫວານບໍ່ຄວນກິນເຂົ້າ ໜົມ ປັງ, ເຄື່ອງດື່ມນ້ ຳ ຕານ, ອາຫານທີ່ມີໄຂມັນ. ຜັກ, ໝາກ ໄມ້, ທັນຍາພືດ - ອາຫານຫຼັກ ສຳ ລັບຄົນເຈັບເປັນໂລກເບົາຫວານ.
- ການປະຕິເສດນິໄສທີ່ບໍ່ດີ, ວິຖີຊີວິດທີ່ມີສຸຂະພາບດີ, ການຍ່າງ, ການສຶກສາທາງດ້ານຮ່າງກາຍຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາເສັ້ນເລືອດຕັນໃນ, ໂຣກຫົວໃຈ, ສະຕິ, ໂຣກເສັ້ນປະສາດເສັ້ນເລືອດແລະເສັ້ນເລືອດ.
- ເພື່ອເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດຢູ່ໃນຕ່ ຳ ທີ່ສຸດ, "Agapurin", "Pentoxifylline" ແມ່ນຖືກ ກຳ ນົດໄວ້. ຢາທັງສອງປັບປຸງຄຸນລັກສະນະປະດົງຂໍ່ໃນເລືອດ.
- ໂລກແຜ, microtrauma, microcracks ຄວນໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອເພື່ອປ້ອງກັນການຕິດເຊື້ອແບັກທີເລຍ, ເຊິ່ງໄດ້ຮັບການຮັກສາດ້ວຍຢາຕ້ານເຊື້ອແບັກທີເຣຍໃນທ້ອງຖິ່ນແລະເປັນລະບົບ.
- ໂຣກອາການເຈັບແມ່ນຜ່ອນຄາຍໂດຍຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາ (Celecoxib, Ibuprofen, Movalis).
ຂັ້ນຕອນຂອງການ 1, 2 ຂອງພະຍາດເຮັດໃຫ້ຕົວເອງກັບການປິ່ນປົວດ້ວຍການອະນຸລັກ. ຂັ້ນຕອນ 3-4 ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຜ່າຕັດ. ການປະຕິບັດງານແມ່ນເພື່ອແນໃສ່ລົບລ້າງຄວາມຜິດປົກກະຕິຂອງກະດູກ. ນອກຈາກນັ້ນ, ການ ກຳ ຈັດຝີ, ເນື້ອເຍື່ອ, ຄວາມຜິດປົກກະຕິຂອງແຜ. ຖ້າຫາກວ່າໂຣກບ້າ ໝອງ ພັດທະນາ, ໃຊ້ວິທີຕັດແຂນ.
ວິທີການແລະລັກສະນະຂອງການປິ່ນປົວໂດຍກົງແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງພະຍາດ. ຂັ້ນຕອນຂອງການພັດທະນາຂອງພະຍາດ, ລະດັບຂອງການ ທຳ ລາຍກະດູກ, ການມີແຜແລະແຜໃນການຕິດເຊື້ອແມ່ນມີຄວາມ ສຳ ຄັນ.
ການປິ່ນປົວດ້ວຍຫຼາຍວິທີແມ່ນ:
- ການຮັກສາຢາ
- ການແຊກແຊງໃນການຜ່າຕັດ
- ຢາພື້ນເມືອງ.
ຢາປົວພະຍາດ
ການປິ່ນປົວຕີນຂອງ Charcot ໃນໂຣກເບົາຫວານແມ່ນບໍ່ຄົບຖ້ວນໂດຍບໍ່ມີການປິ່ນປົວດ້ວຍຢາ. ມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດເລືອກເອົາຢາທີ່ ເໝາະ ສົມແລະສ້າງລະບຽບການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ, ໂດຍອີງໃສ່ຄຸນລັກສະນະຂອງຄົນເຈັບແລະຂັ້ນຕອນຂອງການພັດທະນາຂອງພະຍາດ.
ສ່ວນຫຼາຍມັກຈະ:
- ຢາຮໍໂມນ (calcitonin),
- ສານຕ້ານອະນຸມູນອິດສະລະ (Espa-Lipon, Berlition, Thiogamma),
- ວິຕາມິນ B (Milgamma, Benfotiamine, Neuromultivitis),
- ຢາປ້ອງກັນໂຣກແລະສານຕ້ານອະນຸມູນອິດສະລະ (Duloxetine, Pregabalin, Gabapentin),
- angiotensin ປ່ຽນທາດຍັບຍັ້ງ enzyme (Lisinopril, Verapamil, Captopril, Nifedipine),
- ຢາຫຼຸດຜ່ອນໄຂມັນໃນໄຂມັນ (Lovastatin, Simvastatin),
- antithrombotic ຢາ (Sulodexide, Vasonite, Trental),
- prostaglandins (Vazaprostan, Alprostan).
ວິທີແກ້ໄຂອື່ນໆ
ວິທີແກ້ໄຂແບບພື້ນເມືອງແມ່ນໄດ້ຮັບຄວາມນິຍົມເປັນພິເສດ: ດ້ວຍການຊ່ວຍເຫຼືອຂອງພວກເຂົາ, ຜົນໄດ້ຮັບທີ່ ສຳ ຄັນສາມາດບັນລຸໄດ້ໃນເສັ້ນທາງສູ່ການຟື້ນຕົວ. ທ່ານ ໝໍ ຈະຊ່ວຍທ່ານໃນການເລືອກວິທີການປິ່ນປົວທີ່ຖືກຕ້ອງຢູ່ເຮືອນ.
ສູດອາຫານພື້ນບ້ານ ສຳ ລັບຕີນເບົາຫວານ:
- ການລວບລວມຕ້ານການອັກເສບ. ສ່ວນປະກອບ: ເປືອກ oak, ຊ່ອຍແນ່ແລະຫຍ້າຂອງ coltsfoot. ປົນສ່ວນປະກອບທີ່ແຫ້ງທັງ ໝົດ ແລະຖອກນ້ ຳ ຕົ້ມ 3 ລິດ. ຮຽກຮ້ອງໃຫ້ຊາວ 30 ນາທີແລະເມື່ອຍ. ໃນເວລາທີ່ການແກ້ໄຂເຮັດໃຫ້ເຢັນລົງ, ພວກເຮົາບີບນ້ ຳ ມັນແລະໃຊ້ເປັນອາບນ້ ຳ ຕີນ. ໃນຕອນທ້າຍຂອງຂັ້ນຕອນ, ໃຫ້ປິ່ນປົວດ້ວຍຄວາມຊຸ່ມຊື້ນ.
- ບີບອັດຈາກຫົວຜັກທຽມ. Clove ມີຜົນກະທົບທາງລົບ, ລົບລ້າງຄວາມບໍ່ສະບາຍແລະມີອາການຄັນຢູ່ບໍລິເວນແຜ. ຂັ້ນຕອນນີ້ຈະຕ້ອງໃຊ້ນ້ ຳ ມັນຫົວຜັກທຽມເຊິ່ງຕ້ອງໃຊ້ກັບຜ້າພັນບາດ. ຕໍ່ໄປ, ການບີບອັດແມ່ນໃຊ້ກັບບາດແຜຢູ່ຕີນ. ນອກເຫນືອໄປຈາກວິທີການປິ່ນປົວນີ້, ນ້ ຳ ມັນຫົວຜັກທຽມສາມາດກິນໄດ້ 2 ຢອດ 3 ເທື່ອ / ມື້.
- broth Nettle. ເພື່ອກະກຽມເຂົ້າ ໜົມ, ພວກເຮົາຕ້ອງການນ້ ຳ nettle 2 ບ່ວງແກງແລະນ້ ຳ 1 ຈອກ. ຖອກຫຍ້າດ້ວຍນ້ ຳ ແລະສົ່ງໄປເຕົາໄຟເພື່ອລອກຄວາມຮ້ອນຕ່ ຳ ເປັນເວລາເຄິ່ງຊົ່ວໂມງ. ຕໍ່ໄປ, ອອກຈາກຜັກບົ້ງເພື່ອຮຽກຮ້ອງໃຫ້ປະມານ 1 ຊົ່ວໂມງ. ເມື່ອກຽມພ້ອມ, ໃຫ້ກັ່ນຕອງແລະ ນຳ ເອົານ້ ຳ ຕື່ມໃສ່ປະລິມານຫຼັກ. ຜະລິດຕະພັນທີ່ໄດ້ຮັບແມ່ນຖືກປະຕິບັດທາງປາກ ສຳ ລັບເຄິ່ງຈອກກ່ອນອາຫານແຕ່ລະຄາບ.
- ການບີບນໍ້າເຜິ້ງ. ສ່ວນປະກອບ: ນໍ້າເຜິ້ງ - 80 ກໍາ, Xeroform - 3 ກໍາແລະນໍ້າມັນປາ - 20 ກໍາສ່ວນປະສົມແມ່ນປະສົມຈົນກ້ຽງ.ຜະລິດຕະພັນທີ່ໄດ້ຮັບແມ່ນ ນຳ ໄປໃຊ້ກັບຜ້າພັນບາດຫຼືເນື້ອເຍື່ອ ທຳ ມະຊາດແລະ ນຳ ໄປໃຊ້ໃນບໍລິເວນແຜໃນເວລາ 1.5-2 ຊົ່ວໂມງ.
ໃນກໍລະນີທີ່ຫຍຸ້ງຍາກໂດຍສະເພາະແມ່ນໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ, ທ່ານ ໝໍ ສັ່ງໃຫ້ຜ່າຕັດ. ການປິ່ນປົວດ້ວຍຮາກແມ່ນໃຊ້ ສຳ ລັບການ ທຳ ລາຍເນື້ອເຍື່ອກະດູກທີ່ບໍ່ປ່ຽນແປງໄດ້.
ໂດຍເນື້ອແທ້ແລ້ວຂອງການປະຕິບັດງານແມ່ນການເປີດແລະການຊົດເຊີຍຂອງ phlegmon ຂອງຕີນ. ຕໍ່ໄປ, ການຜ່າຕັດເນື້ອເຍື້ອ, ການຜ່າຕັດນິ້ວມືດ້ວຍການຜ່າຕັດຕໍ່ໆໄປຫຼືການ ກຳ ຈັດແຂນຂາທັງ ໝົດ. ຜົນກະທົບດັ່ງກ່າວແມ່ນເປັນໄປໄດ້ພຽງແຕ່ມີການໄຫຼວຽນຂອງເລືອດປົກກະຕິແລະການບັນເທົາທຸກຂອງ ischemia.
Ischemia ຕົວເອງໄດ້ຮັບການປິ່ນປົວດ້ວຍການປະຕິບັດງານດັ່ງຕໍ່ໄປນີ້:
- ການຜ່າຕັດ bypass - ການຕິດຕັ້ງທໍ່ພິເສດເຂົ້າໄປໃນເສັ້ນເລືອດເຊິ່ງຊ່ວຍໃຫ້ການໄຫຼວຽນຂອງເລືອດປົກກະຕິ,
- baliop angioplasty - ແພດຜ່າຕັດ ກຳ ຈັດເສັ້ນເລືອດທີ່ເສຍຫາຍ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ຈັດການອຸດຕັນ,
- stenting - ການຕິດຕັ້ງໂຄງສ້າງທີ່ເປັນຮູບຊົງກະບອກພິເສດຢູ່ເສັ້ນເລືອດແດງຂອງຕີນຫລືຂາຕ່ ຳ.
ເລື້ອຍກວ່າ, ຜູ້ຊ່ຽວຊານໃຊ້ວິທີການລ້າສຸດຂອງການແຊກແຊງໃນການຜ່າຕັດ. ໃນຕອນທ້າຍຂອງການປະຕິບັດງານ, ທ່ານ ໝໍ ແນະ ນຳ ຄົນເຈັບໃຫ້ໃສ່ຖົງຢາງ.
ມັນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນການກວດວິນິດໄສທີ່ຖືກຕ້ອງໃນໄລຍະສັ້ນເພື່ອໃຫ້ມີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນຫຼາຍຂື້ນ. ວິທີການຕົ້ນຕໍ ສຳ ລັບການ ກຳ ນົດອາການຄັນແລະເພີ່ມປະສິດຕິຜົນຂອງການປິ່ນປົວແມ່ນການຖ່າຍພາບທາງແມ່ເຫຼັກ, ການຂູດກະດູກ.
ການຮັກສາຕີນແມ່ນສົມບູນຍ້ອນຂັ້ນຕອນຂອງພະຍາດ. ທ່ານ ຈຳ ເປັນຕ້ອງຊອກຮູ້ວ່າພະຍາດຈະພັດທະນາໄດ້ແນວໃດ, ບໍ່ວ່າຂໍ້ຕໍ່ຈະຖືກ ທຳ ລາຍ, ບາດແຜກໍ່ຈະເກີດຂື້ນ.
ທ່ານ ໝໍ ໃນໄລຍະການປິ່ນປົວເບື້ອງຕົ້ນແມ່ນມີຄວາມລະມັດລະວັງເທົ່າທີ່ຈະໄວໄດ້. ເນື່ອງຈາກວ່າມັນຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຍົກເວັ້ນຄວາມໂດດເດັ່ນຂອງການຍົກຍ້າຍທີ່ເປັນໄປໄດ້ແລະກະດູກຫັກກ້ອງຈຸລະທັດ. ດັ່ງນັ້ນ, ກ່ອນອື່ນ ໝົດ, ກວດພະຍາດ, ແລະຫຼັງຈາກນັ້ນການປິ່ນປົວທີ່ແນ່ນອນແມ່ນຖືກ ກຳ ນົດ.
ຜູ້ປ່ວຍໂລກເບົາຫວານທຸກຄົນຄວນໄດ້ຮັບການຝຶກອົບຮົມກ່ຽວກັບການດູແລຮັກສາຕີນ, ດ້ວຍການສະແດງອາການ ທຳ ອິດຂອງໂຣກ neuropathy. ການປະຕິບັດຄວນຈະເປັນປົກກະຕິ. ຄົນເຈັບຕ້ອງຮຽນຮູ້ທີ່ຈະກວດເບິ່ງຕີນຂອງລາວຢູ່ສະ ເໝີ. ຖ້າພົບການປ່ຽນແປງ, ໃຫ້ຕິດຕໍ່ທ່ານ ໝໍ ຂອງທ່ານທັນທີ.
ເນື່ອງຈາກພະຍາດເບົາຫວານບໍ່ສາມາດ ກຳ ນົດຄວາມຮຸນແຮງຂອງບັນຫາໄດ້ຍ້ອນການສະແດງອອກທີ່ບໍ່ເຈັບປວດຊ້ ຳ ແລ້ວຊ້ ຳ, ລາວປະເມີນສະຖານະການໃນປະຈຸບັນ.
ການກວດສອບແຜແມ່ນເກີດຂື້ນດ້ວຍການກວດສອບຄວາມເລິກຂອງມັນ. ຖ້າມີບາດແຜຢູ່ໃນຂັ້ນເທິງ, ການຮັກສາຂອງພວກມັນຈະຖືກປະຕິບັດໂດຍໃຊ້ເຄື່ອງສັກຂາ. ຄວາມກົດດັນຈະຫຼຸດລົງ.
ເມື່ອແຜໄດ້ແຜ່ລາມລົງເລິກ, ການຮັກສາຜ່າຕັດແມ່ນ ຈຳ ເປັນ. ດ້ວຍແຜທີ່ຕິດເຊື້ອ, ຢາຕ້ານເຊື້ອແມ່ນຖືກ ກຳ ນົດໄວ້. ຖ້າມີບາດແຜຢູ່ເທິງດ່ຽວໄດ້ແຜ່ລາມໄປຫາກະດູກ, ມັນຈະຖືກຜ່າຕັດ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີຄວາມອ່ອນໄຫວຕໍ່ການກະດູກຫັກຂອງກະດູກຂາ. ຖ້າທ່ານໂອນຄົນເຈັບກ່ອນການປິ່ນປົວຢູ່ເຮືອນ, ນີ້ສາມາດເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຜູ້ດຽວ. ການບາດເຈັບແມ່ນມີຫນ້ອຍແລະບໍ່ສະແດງອາການ, ແລະຄວາມເຈັບປວດແມ່ນມີຢູ່.
ການປິ່ນປົວແມ່ນອີງໃສ່ການຍົກຍ້າຍ, ການບໍ່ເຮັດໃຫ້ກະດູກ. ເປົ້າຫມາຍແມ່ນເພື່ອປະຫຍັດຕີນຂອງ ໜ້າ ທີ່ຂອງມັນ.
ມີການປິ່ນປົວຫລາຍຢ່າງ ສຳ ລັບໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ.
ການຮັກສາການຜ່າຕັດຂອງຕີນເບົາຫວານ (ຮ່ວມກັບ Charcot) ແມ່ນ ດຳ ເນີນເພື່ອຟື້ນຟູການໄຫລວຽນຂອງເລືອດ:
- ເສັ້ນກ່າງໃບຂັ້ນ distal ໃນ situ,
- ເສັ້ນເລືອດສະຫມອງ,
- angioplasty ອັກເສບ percutaneous.
ຖ້າຫາກວ່າອາຍແກັສຖືກປ່ອຍອອກມາແລະໂຣກແກreneງຈ່ອຍຈະພັດທະນາໃນໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນ:
- ການຜ່າຕັດເນື້ອເຍື່ອຕາຍໂດຍການແຊກແຊງທາງການຜ່າຕັດ,
- ການບໍລິຫານຢາຕ້ານເຊື້ອ,
- ຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດ.
ໃນເວລາທີ່ມີໂຣກ atherosclerosis ຮ້າຍແຮງ, ການຮັກສາໂລກເບົາຫວານດ້ວຍວິທີການສ້າງ ໃໝ່ ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ເລື້ອຍໆ. ເພື່ອບໍ່ໃຫ້ມີການຜ່າຕັດ, ທ່ານ ໝໍ ຄວນ:
- ຢ່າຂ້າມຈຸດເລີ່ມຕົ້ນຂອງການເປັນບາດແຜຂອງຕັບ,
- ຢ່າອະນຸຍາດໃຫ້ມີຄວາມຄືບ ໜ້າ ກ່ຽວກັບໂຣກເບື່ອ.
ສຳ ລັບສິ່ງນີ້, ທ່ານ ໝໍ ສັ່ງວ່າ:
- ການປິ່ນປົວບາດແຜແລະບາດແຜ trophic ໂດຍໃຊ້ຢາຕ້ານເຊື້ອແບັກທີເຣຍ,
- ການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອທົ່ວໄປ,
- ມາດຕະການເພື່ອປັບປຸງຕີນ trophic,
- ຢາເພື່ອຟື້ນຟູຄວາມເປັນປົກກະຕິພາຍໃນແລະປັບປຸງການເຜົາຜະຫລານອາຫານ.
ອາການ ທຳ ອິດຂອງຜິວ ໜັງ ແຫ້ງໃນ ລຳ ຕົ້ນຂອງໂລກເບົາຫວານກາຍເປັນພື້ນຖານໃຫ້ທ່ານ ໝໍ ສັ່ງຢາໃນການ ກຳ ຈັດການພັດທະນາຂອງໂຣກຕີນໂລກເບົາຫວານ (ຮ່ວມກັນຂອງ Charcot), ເນື່ອງຈາກຜິວ ໜັງ ຜ່ານ microflora ເຊື້ອພະຍາດ. ສຳ ລັບຢາທີ່ ກຳ ນົດ:
- ອິນຊູລິນແລະຢາເພື່ອລົດນ້ ຳ ຕານໃນເລືອດ,
- ຕົວຢ່າງຢາຕ້ານເຊື້ອທີ່ມີຄວາມກວ້າງ, ຕົວຢ່າງຈາກ ຈຳ ນວນ cephalosporins (Clindamycin, Linkomycin),
- ຢາແກ້ປວດ: Analgin, Ibuprofen, Diclofenac,
- ຢາເພື່ອປັບປຸງການຂົນສົ່ງເສັ້ນເລືອດ: Agapurin, Normoven, Pentoxifylline,
- ຢາຕ້ານເຊື້ອແບັກທີເຣັຍແລະຢາຕ້ານເຊື້ອທ້ອງຖິ່ນ, lincosamides,
- ຢາສະລັບສັບຊ້ອນ (Amoxiclav, Ampioks)
- macrolides (erythromycin).
ຕາຕະລາງແລະປະລິມານຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ: ແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະພະຍາດທາງດ້ານ neurologist ຕາມຂະບວນການທາງດ້ານ pathological ຂອງຕີນຂອງ Charcot, ການປະກົດຕົວຂອງແຜໃນຜິວ ໜັງ ພ້ອມທັງກັບເຊື້ອແບັກທີເລຍ, ອັດຕາການສືບພັນຂອງພື້ນຜິວຂອງແຜແລະບາດແຜ. ການປິ່ນປົວໂຣກຜີວຕີນທີ່ເປັນໂຣກເບົາຫວານ ກຳ ລັງ ດຳ ເນີນຢູ່.
ເມື່ອ ກຳ ນົດການຮັກສາການປິ່ນປົວໂຣກຜີວຕີນທີ່ເປັນໂຣກເບົາຫວານທີ່ສົມບູນແບບ (ຮ່ວມກັນກັບ Charcot) ແລະດ້ວຍຈຸດປະສົງເພື່ອປ້ອງກັນ:
- ນິໄສທີ່ບໍ່ດີຂອງຄົນເຈັບ (ເຫຼົ້າແລະສູບຢາ) ບໍ່ໄດ້ຄິດໄລ່
- ທາດແປ້ງທາດແປ້ງແມ່ນຄວບຄຸມ,
- ການຍັບຍັ້ງ angioprotective ແລະ aldose reductase ແມ່ນຖືກ ກຳ ນົດໄວ້,
- ວິທີການ detoxification ໄດ້ຖືກນໍາໃຊ້: enterosorption, plasmapheresis, hemosorption,
- ຢາຕ້ານການຊັກແລະການ ບຳ ບັດທາງກາຍຍະພາບຖືກ ກຳ ນົດ,
- ການພັກຜ່ອນສູງສຸດ ສຳ ລັບຕີນທີ່ຖືກບາດເຈັບແມ່ນຮັບປະກັນໂດຍການໃຊ້ລົດເຂັນ, ຕີນຂ້າງ ໜຶ່ງ ຫລືທັງສອງ, ເກີບອ່ອນແລະກ້ວາງ,
- ມະຫາຊົນ horny, ເນື້ອເຍື່ອຕາຍຖືກໂຍກຍ້າຍອອກແລະແຄມຂອງບາດແຜໄດ້ຮັບການປິ່ນປົວ.
ການຮັກສາອື່ນໆ
ເພື່ອປິ່ນປົວໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ (ໂຣກຜີວຂອງໂຣກຮ່ວມ, ໂຣກຜີວແດງ) ດ້ວຍວິທີແກ້ໄຂອື່ນໆຢູ່ເຮືອນຄວນເຮັດພ້ອມໆກັນກັບຢາປິ່ນປົວ.
- ການຕົກແຕ່ງ. ພວກເຮົາແຕ່ງ ໝາກ ໄມ້ແຫ້ງ 20 ຊະນິດຂອງດອກໄມ້ cherry ຢູ່ໃນຫ້ອງອາບນໍ້າ, ກ່ອນ ໜ້າ ນີ້ກໍ່ເອົານ້ ຳ ຕົ້ມໃສ່ (1 tbsp.). ພວກເຮົາໃຊ້ ສຳ ລັບລ້າງບາດແຜ.
- ຄໍາຮ້ອງສະຫມັກ. ຜ້າພັນບາດທີ່ຊຸ່ມດ້ວຍນ້ ຳ ມັນຫົວແມ່ນໃຊ້ກັບບາດແຜແລະແຜ. ພາຍໃນ, ໃນກະເພາະອາຫານຫວ່າງເປົ່າພວກເຮົາດື່ມນ້ ຳ ມັນ 2 ຢອດ.
- ບີບອັດ ປະສົມນ້ ຳ ເຜີ້ງແຫຼວສົດ (100 ກຼາມ) ປະສົມກັບແມ່ມົດ (5-10 g). ພວກເຮົາ impregnate ແຖບຂອງ bandage ຫຼື gauze ກັບອົງປະກອບແລະການແກ້ໄຂມັນກ່ຽວກັບແຜຫຼືບາດແຜທີ່ມີ bandages. ພວກເຮົາທົດແທນເສັ້ນດ່າງ 2 ຄັ້ງຕໍ່ມື້.
ການ ນຳ ໃຊ້ຢາງຂອງຕົ້ນໄມ້ coniferous ຢູ່ເຮືອນ:
- ຖອກເຫງືອກແຫຼວລົງໃນບໍລິເວນບາດແຜຫລືບາດແຜແລະໃຊ້ຜ້າພັນບາດ. ເຮັດຊ້ ຳ ອີກ 2-3 ຄັ້ງຕໍ່ມື້, ຮັກສາແຜກ່ອນດ້ວຍເຫຼົ້າ. ລະລາຍຂີ້ເຫງົ້າແຫ້ງໃນເຫຼົ້າ, ໃສ່ລົງໃນກະປjarອງ,
- ພວກເຮົາປົນນ້ ຳ ມັນເຫລໍກດ້ວຍເບີແຫຼວ (1: 1) ແລະໃຊ້ຄຣີມເພື່ອທາລ້າງບາດແຜຫລືບາດແຜ.
ຢູ່ເຮືອນ, ເປັນການປ້ອງກັນໂຣກຄວນ:
- ປົກປ້ອງຕີນໂລກເບົາຫວານຈາກການບາດເຈັບ,
- ຍົກເວັ້ນການຕັດແລະຮອຍແປ້ວ, ຮອຍຂີດຂ່ວນແລະຮອຍຂີດຂ່ວນ,
- ຢ່າໃຊ້ອາບນ້ ຳ ຮ້ອນຫລືຕີນອາບນ້ ຳ ເພື່ອປ້ອງກັນການບາດແຜ,
- ລົບລ້າງ calluses ສຸດຕີນແລະນິ້ວມື, ປ້ອງກັນບໍ່ໃຫ້ຮູບລັກສະນະຂອງເຂົາເຈົ້າ,
- ໃຊ້ຄີມຫລືຂີ້ເຜິ້ງຕ້ານການຕິດເຊື້ອເຫັດຂອງເລັບແລະຜິວ ໜັງ,
- ຕໍ່ສູ້ກັບການເຮັດເລັບໂດຍບໍ່ມີການບາດເຈັບຕໍ່ຜິວ ໜັງ,
- ໃສ່ເກີບວ່າງ
- ຕິດກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ
- ຮັກສາລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ.
ແຕ້ມບົດສະຫຼຸບ
ຖ້າທ່ານອ່ານສາຍເຫຼົ່ານີ້, ທ່ານສາມາດສະຫຼຸບໄດ້ວ່າທ່ານຫຼືຄົນທີ່ທ່ານຮັກເຈັບປ່ວຍເປັນໂລກເບົາຫວານ.
ພວກເຮົາໄດ້ ດຳ ເນີນການສືບສວນ, ສຶກສາເອກະສານ ຈຳ ນວນ ໜຶ່ງ ແລະທີ່ ສຳ ຄັນແມ່ນກວດກາວິທີການແລະຢາຫຼາຍທີ່ສຸດ ສຳ ລັບໂລກເບົາຫວານ. ຄຳ ຕັດສິນດັ່ງກ່າວມີດັ່ງນີ້:
ຖ້າໃຫ້ຢາທັງ ໝົດ, ມັນເປັນພຽງຜົນຊົ່ວຄາວເທົ່ານັ້ນ, ທັນທີທີ່ການໄດ້ຮັບສານໄດ້ຢຸດ, ພະຍາດກໍ່ຮຸນແຮງຂື້ນ.
ຢາຊະນິດດຽວທີ່ໃຫ້ຜົນໄດ້ຮັບທີ່ ສຳ ຄັນແມ່ນ
Osteoarthropathy ໂລກເບົາຫວານ (ຕີນຂອງ Charcot)
ໂຣກ osteoarthropathy ພະຍາດເບົາຫວານ (ຕີນຂອງ Charcot) - ການ ທຳ ລາຍກະດູກແລະການຮ່ວມຂອງລັກສະນະທີ່ບໍ່ເປັນພະຍາດຕິດຕໍ່ທີ່ເກີດຈາກໂຣກ neuropathy ພະຍາດເບົາຫວານ. ນີ້ແມ່ນອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ສຸດຂອງໂລກເບົາຫວານ, ດ້ວຍການປິ່ນປົວທີ່ບໍ່ພຽງພໍເຮັດໃຫ້ມີຄວາມພິການທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້.
ອາການແຊກຊ້ອນນີ້ສາມາດເອີ້ນວ່າ ໜຶ່ງ ໃນບັນດາຮູບແບບທີ່ລຶກລັບທີ່ສຸດຂອງໂຣກຕີນໂລກເບົາຫວານ, ເພາະວ່າມັນຍາກທີ່ສຸດທີ່ຈະຄາດຄະເນການພັດທະນາຂອງຕີນຂອງ Charcot ແລະ ກຳ ນົດກຸ່ມສ່ຽງໃນກຸ່ມຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ໂຣກ osteoarthropathy ທີ່ຖືກ ທຳ ລາຍໄດ້ຖືກບັນຍາຍໃນສະຕະວັດທີ 19 ໂດຍ ໝໍ ເສັ້ນເລືອດປະສາດຂອງຝຣັ່ງ, ແຕ່ບໍ່ແມ່ນພະຍາດເບົາຫວານ (ໃນຍຸກ preinsulin, ພະຍາດເບົາຫວານໃນໄລຍະທ້າຍແມ່ນບໍ່ສາມາດປະຕິບັດໄດ້), ແຕ່ວ່າມີການ ທຳ ລາຍເສັ້ນປະສາດຂອງເສັ້ນປະສາດກະດູກສັນຫຼັງ (tabesdorsalis).
ຕໍ່ມາ, ໄດ້ມີການພົບວ່າການປ່ຽນແປງທີ່ຄ້າຍຄືກັນຂອງຂໍ້ຕໍ່ຂອງຕີນຍັງເກີດຂື້ນໃນພະຍາດຕ່າງໆ ນຳ ໄປສູ່ການເສື່ອມສະພາບທາງດ້ານໃນຂອງສ່ວນລຸ່ມຂອງຕ່ ຳ (ໂຣກ syringomyelia, ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານແລະອື່ນໆ).
ໃນປະຈຸບັນ, ໂຣກ osteoarthropathy ທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນພະຍາດເບົາຫວານ. ອັດຕາສ່ວນຂອງຄວາມສັບສົນນີ້ໃນບັນດາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຕໍ່າກວ່າ 1%.
ທ້ອງຖິ່ນຂອງ lesions
ໃນສ່ວນໃຫຍ່ຂອງກໍລະນີ, ໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານມີຜົນຕໍ່ກະດູກແລະຂໍ້ຕໍ່ຂອງຕີນ. ໃນປີ 1991, ການຈັດປະເພດຂອງໂຣກ osteoarthropathy ພະຍາດເບົາຫວານໄດ້ຖືກສະ ເໜີ ຂື້ນກັບທ້ອງຖິ່ນຂອງຂະບວນການ. ໃນ 20-25% ຂອງຄົນເຈັບ, OAI ມີຜົນກະທົບຕໍ່ທັງສອງຕີນ, ປົກກະຕິບໍ່ແມ່ນພ້ອມກັນ. ມີບາງກໍລະນີຂອງໂຣກ osteoarthropathy ເປັນໂລກເບົາຫວານທີ່ມີຄວາມເສຍຫາຍຕໍ່ຂໍ້ຕໍ່ອື່ນໆ: ຫົວເຂົ່າແລະແຂນສອກ.
Etiology, pathogenesis ແລະຫຼັກສູດທໍາມະຊາດຂອງໂຣກ osteoarthropathy ພະຍາດເບົາຫວານ
Osteoarthropathy ແມ່ນໂຣກທີ່ກ່ຽວຂ້ອງຂອງເນື້ອເຍື່ອກະດູກ, ກົງກັນຂ້າມກັບຮູບແບບຕ່າງໆຂອງໂລກກະດູກພຸນ, ເຊິ່ງມີລັກສະນະທ້ອງຖິ່ນສະເພາະ. ສາເຫດຂອງການເກີດແຜໃນກະດູກນີ້ແມ່ນການລະເມີດຂອງຄວາມເລິກຂອງສ່ວນເລິກຂອງສ່ວນລຸ່ມຍ້ອນໂຣກ neuropathy ພະຍາດເບົາຫວານ.
ໃນເວລາດົນນານ, ການພັດທະນາໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກພິຈາລະນາເປັນສ່ວນໃຫຍ່ຈາກຈຸດຢືນຂອງໂຣກ neurotraumatic ແລະ neurovascular. ອີງຕາມການທໍາອິດ, motor ແລະ sensory (ໂດຍຜ່ານການສູນເສຍຂອງ reflexes proprioceptive) ຮູບແບບຂອງ neuropathy ນໍາໄປສູ່ການລົບກວນໃນ biomechanics ຂອງຕີນ.
ຜົນໄດ້ຮັບແມ່ນການໂຫຼດຜິດປົກກະຕິກ່ຽວກັບຂໍ້ຕໍ່ຂອງແຕ່ລະຕີນໃນເວລາຍ່າງ, ນຳ ໄປສູ່ການ ທຳ ລາຍຂອງພວກເຂົາຫລັງຈາກເວລາໃດ ໜຶ່ງ, ໃນຂະນະທີ່ທິດສະດີທາງເລືອກແມ່ນອີງໃສ່ການກວດພົບອາການຂອງເສັ້ນເລືອດແດງໂດຍຜ່ານການນອນໃນເສັ້ນເລືອດຂອງເນື້ອເຍື່ອກະດູກໃນ OAA, ແລະດັ່ງນັ້ນມັນໄດ້ຖືກສະຫຼຸບວ່າບົດບາດຜິດປົກກະຕິແມ່ນ ນຳ ການໄຫຼວຽນຂອງເລືອດເພີ່ມຂື້ນໃນເນື້ອເຍື່ອກະດູກໃນການພັດທະນາການຂອງໂຣກກະດູກພຸນໃນທ້ອງຖິ່ນ.
ໃນຕອນທ້າຍຂອງສະຕະວັດທີ 20, ນັກວິທະຍາສາດໄດ້ໃຫ້ການສົມມຸດຕິຖານວ່າໃນການພັດທະນາໂລກເບົາຫວານຂອງໂຣກເບົາຫວານມີບົດບາດສະເພາະໃດ ໜຶ່ງ ໂດຍການບາດເຈັບທັງສອງຂ້າງຂອງຂາແລະການໄຫຼຂອງເລືອດເພີ່ມຂື້ນໃນເນື້ອເຍື່ອກະດູກ.
ມັນຄວນຈະໄດ້ຮັບການສັງເກດວ່າໂຣກ osteoarthropathy ພະຍາດເບົາຫວານບໍ່ພັດທະນາໃນຜູ້ປ່ວຍທີ່ຂາດແຄນການສະ ໜອງ ເລືອດໄປສູ່ເຂດລຸ່ມສຸດ (ດ້ວຍໂຣກ ischemic ແລະ neuroischemic ຂອງໂຣກຕີນທີ່ເປັນໂຣກເບົາຫວານ, ການເພີ່ມຂື້ນຂອງເລືອດຜິດປົກກະຕິໃນເນື້ອເຍື່ອກະດູກແມ່ນເປັນໄປບໍ່ໄດ້).
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າການພັດທະນາຂອງໂຣກ osteoarthropathy ພະຍາດເບົາຫວານພຽງແຕ່ມີໂຣກ neuropathy ພະຍາດເບົາຫວານເປັນທີ່ຮູ້ຈັກກັນດີ, ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຄາດຄະເນການພັດທະນາຂອງ OAP, ເນື່ອງຈາກວ່າອາການແຊກຊ້ອນນີ້ບໍ່ເກີດຂື້ນໃນຄົນເຈັບທຸກຄົນ, ເຖິງແມ່ນວ່າໂຣກ neuropathy ຮ້າຍແຮງ. ໃນເລື່ອງນີ້, ໄດ້ມີການແນະ ນຳ ວ່າໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານບໍ່ໄດ້ກໍ່ໃຫ້ເກີດຮູບແບບໃດໆ, ແຕ່ວ່າມີພຽງແຕ່“ ການຍ່ອຍສະເພາະ” ຂອງໂຣກ neuropathy ເທົ່ານັ້ນ.
ໃນປີ 1992, ນັກຄົ້ນຄວ້າຊາວອັງກິດໄດ້ສົມມຸດຕິຖານ (ຕໍ່ມາໄດ້ຢັ້ງຢືນໃນຫຼາຍໆຜົນງານ) ວ່າຮູບແບບພິເສດຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ ນຳ ໄປສູ່ການເປັນໂຣກ osteoarthropathy ທີ່ເປັນໂລກເບົາຫວານດ້ວຍການເປັນໂຣກເນື້ອເຍື່ອເສັ້ນປະສາດທີ່ມີຄວາມສ່ຽງແລະຄວາມປອດໄພທີ່ກ່ຽວຂ້ອງຂອງເສັ້ນໃຍ bezmyelin, ເຊິ່ງກໍ່ໃຫ້ເກີດການລະເມີດຂອງເນື້ອເຍື່ອ microvascular, ເຊິ່ງກໍ່ໃຫ້ເກີດການໄຫຼວຽນຂອງເລືອດໃນເນື້ອເຍື່ອກະດູກ. .
ຂະບວນການທາງດ້ານ pathological ເຫຼົ່ານີ້ເປັນສິ່ງທີ່ຕ້ອງການ, ຄວາມເປັນມາຂອງຊະນິດພື້ນຖານ ສຳ ລັບການສະແດງອອກຂອງໂຣກ osteoarthropathy - ໂລກກະດູກພຸນຂອງພາກສ່ວນທີ່ບິດເບືອນຂອງສ່ວນລຸ່ມທີ່ສຸດ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນການຕໍ່ຕ້ານຂອງກະດູກຕໍ່ຜົນກະທົບທີ່ ທຳ ລາຍ.
ໃນສະຖານະການນີ້, ການບາດເຈັບໃນການຍ່າງ ໜ້ອຍ ທີ່ສຸດຫຼືການຜ່າຕັດຢູ່ຕີນຈະເຮັດໃຫ້ກະດູກຫລືກະແສເລືອດໄຫຼເພີ່ມຂື້ນໃນມັນ, ການກະຕຸ້ນກະດູກພຸນແລະ "ກະຕຸ້ນ" ຂະບວນການ osteolysis ຢ່າງໄວວາແລະບໍ່ຢຸດ, ໃນກໍລະນີທີ່ບໍ່ມີການປິ່ນປົວເຮັດໃຫ້ເກີດການ ທຳ ລາຍກະດູກຂອງຕີນ.
ຫຼັງຈາກການສະແດງອອກຂອງ OAP, ຂະບວນການດັ່ງກ່າວຈະຜ່ານ 4 ໄລຍະ
ຂັ້ນຕອນທໍາອິດຫຼືສ້ວຍແຫຼມ ມີລັກສະນະເປັນຕຸ່ມຂອງຕີນ, ປານກາງປານກາງແລະ hyperthermia ໃນທ້ອງຖິ່ນ, ໃນຂະນະທີ່ອາການເຈັບແລະໄຂ້ແມ່ນບໍ່ຮູ້ຕົວ. X-ray ຂອງຕີນອາດຈະບໍ່ສະແດງໃຫ້ເຫັນເຖິງການປ່ຽນແປງທີ່ມີຜົນກະທົບ (ໃນຂັ້ນຕອນນີ້ພວກມັນຖືກສະແດງໂດຍການກະດູກຫັກຂອງຈຸນລະພາກເທົ່ານັ້ນ), ການກວດພົບກະດູກຂອງກະດູກຕີນ.
ຂັ້ນຕອນທີສອງຫຼື subacute ມີລັກສະນະໂດຍການແບ່ງສ່ວນຂອງກະດູກແລະຄວາມຜິດປົກກະຕິຂອງຕີນເບື້ອງຕົ້ນ. ໃນກໍລະນີປົກກະຕິ, ການແປບໍລິເວນຕີນຂອງແຂນເທິງແຂນຂາທີ່ຖືກກະທົບແມ່ນເກີດຂື້ນ. Edema ແລະການອັກເສບໃນຂັ້ນຕອນຂອງການ regress ນີ້, ແຕ່ວ່າການແບ່ງກະດູກແມ່ນຖືກກໍານົດໂດຍ radiologically.
ທີສາມຫຼື ຊຳ ເຮື້ອ - ການຜິດປົກກະຕິຂອງຕີນ, ການປະກົດຕົວຂອງກະດູກຫັກແລະການເຄື່ອນທີ່ຜິດປົກກະຕິ, ປະເພດຂອງການຜິດປົກກະຕິແມ່ນຂື້ນກັບສະຖານທີ່ຂອງແຜ. ໃນກໍລະນີປົກກະຕິ, ການໂຫຼດຢູ່ຕີນໃນເວລາຍ່າງຈະ ນຳ ໄປສູ່ການເສື່ອມສະພາບຂອງຊະນິດຂອງ "ນໍ້າ ໜັກ ກະດາດ" ຫຼື "ຕີນຕີນ."
ນີ້ແມ່ນປະກອບດ້ວຍການຜິດປົກກະຕິຂອງ hallux valgus ຂອງຂອບດ້ານໃນຂອງຕີນໃນພາກພື້ນ tarsal ແລະການຜິດປົກກະຕິຂອງ coracoid ຂອງນິ້ວມື.
X-ray - ການກະແຈກກະຈາຍຂອງກະດູກຂອງຕີນ, ການຜິດປົກກະຕິທີ່ຮ້າຍແຮງຂອງໂຄງກະດູກ, periosteal ແລະ calcification paraossal. ການເຮັດວຽກຂອງໂຄງກະດູກຂອງຕີນແມ່ນມີຄວາມບົກຜ່ອງດ້ານຕ່າງໆ; ໃນກໍລະນີຮ້າຍແຮງ, ຕີນສາມາດປຽບທຽບໄດ້ກັບ "ກະດູກຂອງກະດູກ".
ທີສີ່, ຂັ້ນຕອນຂອງການສັບສົນ: ການເຮັດວຽກຫຼາຍເກີນໄປຂອງແຕ່ລະສ່ວນຂອງຕີນທີ່ຜິດປົກກະຕິເຮັດໃຫ້ເກີດການຜິດປົກກະຕິຂອງແຜ, ດ້ວຍການຕິດເຊື້ອຂອງພວກມັນ, ການພັດທະນາຂອງໂຣກ phlegmon, ໂຣກ osteomyelitis, ໂລກຂໍ້ອັກເສບ osteo, ໂລກຂໍ້ອັກເສບຂອງນິ້ວມືແລະຕີນ.
ວິທີການຂອງການສ້ອມແປງການຜ່າຕັດຂອງໂຄງກະດູກຂອງຕີນໃນໂຣກ osteoarthropathy ພະຍາດເບົາຫວານ
ຫລາຍໆວິທີການຜ່າຕັດໄດ້ຖືກສະ ເໜີ ເພື່ອແນໃສ່ແກ້ໄຂຄວາມຜິດປົກກະຕິຂອງຕີນໃນໂລກຂໍ້ອັກເສບ osteoarthropathy ພະຍາດເບົາຫວານ (ໂລກຂໍ້ອັກເສບ, ການຊືມໂຄງສ້າງຂອງກະດູກທີ່ສ້າງຄວາມກົດດັນເພີ່ມຂື້ນໃນພື້ນທີ່ຕົ້ນໄມ້ແລະ ນຳ ໄປສູ່ການສ້າງບາດແຜທີ່ບໍ່ສາມາດຮັກສາໄດ້), ແຕ່ວ່າມີປະສົບການ ໜ້ອຍ ໃນການ ນຳ ໃຊ້ໃນປະເທດຣັດເຊຍ.
ເງື່ອນໄຂຕົ້ນຕໍ ສຳ ລັບການ ນຳ ໃຊ້ວິທີການເຫຼົ່ານີ້ແມ່ນການຍົກເລີກຂະບວນການອັກເສບແລະ osteolysis ຢ່າງສົມບູນ (ເນື່ອງຈາກວ່າຖ້າບໍ່ດັ່ງນັ້ນການແຊກແຊງທາງການຜ່າຕັດອາດຈະເຮັດໃຫ້ຮູບລັກສະນະຂອງ foci ໃໝ່ ຂອງການ ທຳ ລາຍ).
ສ່ວນຫຼາຍອາດຈະ, ການຮັກສາດ້ວຍຢາທີ່ເຮັດໃຫ້ເນື້ອເຍື່ອກະດູກແຂງແຮງສ້າງເງື່ອນໄຂສະດວກໃນການເຮັດວຽກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບັນຫາຂອງການບົ່ງຊີ້ ສຳ ລັບການປິ່ນປົວຜ່າຕັດແລະຄວາມປອດໄພຂອງມັນໃນໂຣກ osteoarthropathy ກ່ຽວກັບໂຣກເບົາຫວານຍັງມີການຖົກຖຽງກັນຢູ່.
ສ່ວນຫຼາຍມັກ, ການສະແດງໃຫ້ເຫັນເຖິງການຮັກສາດັ່ງກ່າວແມ່ນການຜິດປົກກະຕິຂອງຕີນ, ເຮັດໃຫ້ມັນບໍ່ສາມາດຜະລິດເກີບໃສ່ກະດູກ. ໃນກໍລະນີໃດກໍ່ຕາມ, ຫຼັງຈາກການຜ່າຕັດ, ມັນ ຈຳ ເປັນຕ້ອງໃຫ້ແຂນຂາທີ່ໄດ້ຮັບຜົນກະທົບເຕັມເວລາ 3 ເດືອນ (ການນອນພັກຜ່ອນ, ຕໍ່ໄປນີ້ - ການຕິດຕໍ່ທັງ ໝົດ ຫຼືການທຽບເທົ່າຂອງມັນ).
ຄວາມເຈັບປວດເວົ້າແນວໃດ?
ບັນຫາແມ່ນການໂຫຼດເພີ່ມຂື້ນ. ການປ່ຽນແປງທີ່ຫາຍາກຂອງການສ້າງ, ການພັກຍາວຢູ່ຂາຂອງພວກເຂົາ, ການຂາດການອອກ ກຳ ລັງກາຍ - ນີ້ແມ່ນສາເຫດຂອງຄວາມບໍ່ສະບາຍ. ການຖືພາ, ການໃຊ້ຢາຄຸມ ກຳ ເນີດແບບບໍ່ຄວບຄຸມປະກອບມີແມ່ຍິງທີ່ມີຄວາມສ່ຽງ. ເຫດຜົນ ສຳ ລັບຄວາມແຕກຕ່າງ:
- ບາດເຈັບ. ການກະດູກຫັກທີ່ຖືກຮັກສາຢ່າງບໍ່ຖືກຕ້ອງ, ບໍ່ສົນໃຈການເຄື່ອນໄຫວ, ບໍ່ໄດ້ປິ່ນປົວໂລກສະເກັດເງິນ. ຜົນສະທ້ອນເກີດຂື້ນຄ່ອຍໆ, ຮູບແບບ osteophytes. ກ້າມ atrophy ຈາກເກີບແບບ, ສູດການຄິດໄລ່ການຝຶກອົບຮົມທີ່ບໍ່ຖືກຕ້ອງ.
- ຕີນແປ. ການຂາດການເບາະຈຶ່ງເຮັດໃຫ້ຕີນອ່ອນເພຍກ່ອນໄວອັນຄວນ. ຂາແມ່ນສັ່ນສະເທືອນ. ຄວາມຮຸນແຮງຢູ່ດ້ານລຸ່ມຂອງຂາ. ສະລັບສັບຊ້ອນການປິ່ນປົວທາງດ້ານຮ່າງກາຍແມ່ນໄດ້ຖືກປະຕິບັດ, ເຊິ່ງເປັນທີ່ຮູ້ຈັກກັບນັກກາຍະ ບຳ ບັດ. ຂໍ້ແນະ ນຳ ກ່ຽວກັບການຜ່າຕັດໃນກະດູກແຂນ.
- ຄວາມບໍ່ສົມດຸນຂອງນ້ ຳ ເກືອ.ມັນເປັນການຍາກທີ່ຈະຍ່າງໄດ້ເນື່ອງຈາກຄວາມເຄັ່ງຕຶງໃນກ້າມ. ອົງການຂາດນ້ ຳ ຮຽກຮ້ອງໃຫ້ມີແຮ່ທາດ. ອາການ: ຄວາມຕ້ອງການທີ່ເພີ່ມຂື້ນຂອງນໍ້າ, ການໃຄ່ບວມຂອງເນື້ອເຍື່ອ. dystonia ທີ່ເປັນໄປໄດ້, cardic colic, ດຶງຄວາມເຈັບປວດຢູ່ດ້ານລຸ່ມຂອງ scapula.
- ໂລກອ້ວນ cholesterol ທີ່ເປັນອັນຕະລາຍເກີນຈະ ທຳ ລາຍເສັ້ນເລືອດ. ແບບຟອມແຜ່ນ. ນ້ ຳ ໜັກ ເກີນແມ່ນການໂຫຼດເພີ່ມເຕີມໃສ່ກ້າມ. ຂະ ໜາດ ເກີບນ້ອຍລົງເທົ່າໃດກໍ່ຍິ່ງເຮັດໃຫ້ລະບົບກ້າມຊີ້ນແຂງແຮງ.
ເຈັບຂາ
ການໂຈມຕີໃນໄລຍະສັ້ນແລະສະຫມໍ່າສະເຫມີຊີ້ໃຫ້ເຫັນເຖິງຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອ. ເລື້ອຍກວ່າມັນຈະສົ່ງຜົນກະທົບຕໍ່ກ້າມຊີ້ນງົວ. ສາມ ຄຳ ແນະ ນຳ ສຳ ລັບການບັນເທົາອາການເຈັບປວດ: ນອນ, ຜ່ອນຄາຍ, ເຮັດນວດ.
ການປ່ຽນແປງຂອງຫລອດເລືອດແມ່ນທຸກທໍລະມານ. ຄວາມເຈັບປວດດັ່ງກ່າວເຮັດໃຫ້ມີຄວາມຜິດປົກກະຕິທາງປະສາດ. ທ່ານຕ້ອງໄດ້ຍ່າງກັບບ່ອນຢຸດ. ພວກມັນຖືກຕິດຕາມມາດ້ວຍ sciatica, psoitis, osteoarthritis. ຄວາມກັງວົນແມ່ນເກີດມາຈາກໂຣກ panniculitis. ນີ້ແມ່ນການ ທຳ ລາຍເນື້ອເຍື່ອໄຂມັນ. ໃນບັນດາຜູ້ທີ່ໄດ້ຮັບການປິ່ນປົວ, ແມ່ຍິງອາຍຸ 20 ປີແມ່ນພົບເລື້ອຍ. ພະຍາດນີ້ແມ່ນເກີດຂື້ນໂດຍ ລຳ ພັງ. Diclofenac, naproxen ແມ່ນຖືກກໍານົດໄວ້.
ການໂຕ້ຖຽງກັນແບບໂຕ້ຕອບ
ໂຣກອາການເຈັບຂອງ Charcot ແມ່ນຖືກກະຕຸ້ນໂດຍຄວາມບໍ່ສາມາດຂອງເສັ້ນເລືອດແດງໃນການສະ ໜອງ ການໄຫຼວຽນຂອງເລືອດຕາມ ທຳ ມະຊາດ. ຜະລິດຕະພັນທາດແປ້ງທີ່ຍ່ອຍສະຫຼາຍໄດ້ແຊກແຊງເຂົ້າການໄຫຼວຽນຂອງ. ເວລາຍ່າງແມ່ນປະກອບດ້ວຍຄວາມຮູ້ສຶກທີ່ເຈັບປວດ. ຜູ້ຊາຍຢຸດ, ຄວາມເຈັບປວດຈະຫາຍໄປ.
ອີງຕາມພື້ນທີ່ຂອງເສັ້ນເລືອດແດງແຄບລົງ, ໂຣກນີ້ມີຜົນກະທົບຕໍ່ກ້າມເນື້ອບໍລິເວນຂາເບື້ອງລຸ່ມຫຼືກ້າມເນື້ອ. ການຂາດການກະຕຸ້ນຂອງເສັ້ນເລືອດແດງຂອງເສັ້ນເລືອດແດງຂອງຕີນສະແດງໃຫ້ເຫັນເຖິງການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງ. ທ່ານ ໝໍ ຈະແນະ ນຳ ໃຫ້ວັດແທກດັດສະນີຂໍ້ຕີນ. ໃນຕອນກາງຄືນ, ການຢຸດສະງັກຂອງເລືອດຢູ່ຂາເຮັດໃຫ້ເກີດອາການຮ້ອນແຮງ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ວາງຂາຈາກຕຽງ.
- claudication Neurogenic. ຜູ້ຊາຍພາຍຫຼັງ 40 ປີປະສົບກັບພະຍາດດັ່ງກ່າວຍ້ອນການອອກ ກຳ ລັງກາຍ ໜັກ. Numbness ອ້ອມຮອບ corset posterior ຂອງກ້າມ. ຄວາມບໍ່ສະບາຍຫາຍໄປໃນເວລາພັກຜ່ອນ. ການເຄື່ອນໄຫວເລີ່ມຕົ້ນທຸກຄັ້ງ.
- ການປະຕິເສດທີ່ບໍ່ມີປະໂຫຍດ. ບໍ່ສາມາດປີນຂັ້ນໄດໄດ້. ການໄຫລວຽນຂອງເລືອດບໍ່ເຕັມ. ສີຂອງເລັບປ່ຽນແປງ. ຜິວຫນັງແຫ້ງແມ່ນສັງເກດເຫັນ. ຄວາມຮູ້ສຶກຂອງນ້ ຳ ໜັກ ທີ່ຕິດຢູ່ກັບຂາ, ກ້າມທີ່ມັກປວດ. ຍົກຂາຂອງທ່ານສູງກວ່າລະດັບຫົວໃຈ, ຟື້ນຟູການໄຫຼວຽນຂອງເລືອດ. ໂກລອ່ອນລົງຊ້າໆ.
ພະຍາດຕີນ
ເປັນຫຍັງການໂຕ້ຖຽງກັນແບບບໍ່ມີຕົວຕົນຈຶ່ງຖືກສ້າງຕັ້ງຂຶ້ນ? ການເຮັດໃຫ້ເສັ້ນເລືອດແດງແຄບລົງເຮັດໃຫ້ການໄຫຼວຽນຂອງເລືອດຍາກ. ການໄດ້ຮັບສານອາຫານແມ່ນຍາກ. ການຢຽບຢໍ່າຮ່າງກາຍເຂົ້າໄປໃນມືຂອງຂະບວນການ ທຳ ລາຍ. ສາເຫດ: ການດື່ມເຫຼົ້າ, ການສູບຢາ, ທາດໄຂມັນສູງ, ການມີເຊື້ອສາຍ.
ພະຍາດຂອງເສັ້ນເລືອດແດງແລະເສັ້ນເລືອດ
ນອກເຫນືອໄປຈາກເສັ້ນເລືອດແດງຂອງເສັ້ນເລືອດແດງ, ອາການທີ່ເປັນລັກສະນະແມ່ນຕີນເຢັນ. ພະຍາດອື່ນໆ:
- ການອັກເສບ endarteritis. ການຫົດຕົວຂອງເສັ້ນເລືອດທີ່ມີການເຂົ້າເຖິງອົກຊີເຈນຢ່າງ ຈຳ ກັດ. ມັນຍາກທີ່ຈະຍ້າຍໄປມາໄດ້. ມັນອາດຈະເປັນການຕາຍຂອງເນື້ອເຍື້ອເນື່ອງຈາກຂາດສານອາຫານໃນຕ່ອມ.
- ການລະບາດຂອງ thrombangitis. ຂະບວນການອັກເສບຢ່າງຮຸນແຮງ. ອາການເຈັບປວດຢ່າງຮຸນແຮງເຮັດໃຫ້ມີໄລຍະເວລາທີ່ສະຫງົບ. ມັກຈະ ຈຳ ເປັນຕ້ອງຕັດແຂນຂາ.
- Embolism ແລະ thrombosis ຂອງເສັ້ນເລືອດແດງ. stasis ເລືອດນໍາໄປສູ່ການສ້າງກ້າມ. ຜິວກາຍເປັນສີ ດຳ ຈາງ, ກ້າມຈະອ່ອນເພຍ. ລະດັບສຸດທ້າຍຂອງການພັດທະນາພະຍາດແມ່ນ ອຳ ມະພາດ.
ອາການເຈັບປວດຂອງເສັ້ນເລືອດສະແດງວ່າເປັນໂຣກ thrombophlebitis. ການລະເມີດການໄຫຼວຽນຂອງເລືອດເຮັດໃຫ້ເສັ້ນເລືອດ ດຳ, ເຮັດໃຫ້ຄວາມຮັກແພງຂອງພວກເຂົາຫຼຸດລົງ. ຖ້າໂຣກຂອງ Charcot ມີລັກສະນະສະເພາະຂອງການເຮັດໃຫ້ແຂນຂາເຢັນ, ຫຼັງຈາກນັ້ນພະຍາດທີ່ເປັນພິດຈະມີອາການໄຂ້.
ຫຼັງຈາກເຮັດວຽກ ໝົດ ມື້, ບວກກັບການໂຫຼດຢູ່ຂາ, ຄວາມຮູ້ສຶກບໍ່ສະບາຍ. ການປ່ຽນແປງໃນສະພາບຄວາມຮ້ອນ, ການໃຊ້ຢາຄຸມ ກຳ ເນີດແບບສະ ໝໍ່າ ສະ ເໝີ ເຮັດໃຫ້ເກີດອາການຊັກ.ການພັກຜ່ອນແມ່ນຢຸດເຊົາໂດຍການພັດທະນາຂອງຂໍ້ຕີນຮ່ວມ. ກຳ ຈັດຄວາມເຈັບປວດຂອງເສັ້ນເລືອດໂດຍການຍົກແຂນຂາ.
ຊ່ວຍຂາ
- ເສັ້ນເລືອດຂອດ. ມັນມັກເກີດຂື້ນໃນແມ່ຍິງ. ເຫດຜົນ: ການລ່ວງລະເມີດຂອງສົ້ນ, ຄວາມກົດດັນທີ່ເພີ່ມຂື້ນ, ການເຄື່ອນໄຫວທີ່ສະຖິດ. ເສັ້ນກ່າງໃບຂັ້ນ Spider ປາກົດຂື້ນຖ້າວ່າໂຣກນີ້ມີຄວາມຄືບ ໜ້າ. ຂັ້ນຕອນຕໍ່ໄປແມ່ນການປ່ຽນແປງໃນການເຊື່ອມໂຍງຜິວ ໜັງ. ອາການທີ່ເຫັນໄດ້ແກ່: ຄວາມຮຸນແຮງທີ່ເຈັບປວດ, ກ້າມເນື້ອ ແໜ້ນ, ບວມ,
- Phlebitis ແລະ thrombophlebitis. ເປີດຂະບວນການອັກເສບ. ກ້າມເລືອດເປັນໄປໄດ້. ມັນຍາກທີ່ຈະຍ່າງ, ຄວາມຮູ້ສຶກຂອງຄວາມກົດດັນເພີ່ມຂື້ນໃນຂາຕ່ໍາຈະປາກົດຂຶ້ນ. ອຸນຫະພູມຂອງແຂນຂາສູງຂື້ນ. ເປັນຕຸ່ມອ່ອນໆຂອງ epithelium, ປະຕິກິລິຍາທີ່ເຈັບປວດທີ່ຈະແຕະຕ້ອງ. ເນື່ອງຈາກການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງ, ສ່ວນທີ່ມີການບິດເບືອນຈະໃຄ່ບວມ.
- Lymphostasis ມັນເກີດຂື້ນເມື່ອການໄຫຼວຽນຂອງ lymph ຖືກລົບກວນ. ອາການໃຄ່ບວມຂອງຂາຕໍ່າ. ຮູບລັກສະນະຂອງບາດແຜ purulent. Streptococci ແລະແມ່ກາຝາກແມ່ນຜູ້ກະ ທຳ ຜິດຂອງພະຍາດ. ໂລກຂໍ້ອັກເສບເສັ້ນເລືອດໃນເສັ້ນໂລຫິດແດງແມ່ນເປັນໄປໄດ້.
ສຳ ລັບການຟື້ນຟູເສັ້ນເລືອດໂດຍໃຊ້ວິທີການແບບປະສົມປະສານ. ຄວາມຕຶງຄຽດ, ເຫຼົ້າ, ອາຫານໄວເຮັດໃຫ້ມີປັດໃຈລົບ.
ການດູແລສຸຂະພາບຊ່ວຍປ້ອງກັນບໍ່ໃຫ້ເກີດອາການໄຂ້. Arteries, ປວດຂໍ້ກະດູກ, lumbar posterior ຕ້ອງການຄວາມສົນໃຈຢ່າງໃກ້ຊິດ.
ສາເຫດຂອງໂຣກຜິວ ໜັງ
ປັດໃຈຕ່າງໆສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມອ່ອນໄຫວຂອງຂາ:
- ນິໄສທີ່ບໍ່ດີ
- neuropathy (ຄວາມອ່ອນໄຫວຕໍ່ຄວາມເຈັບປວດ, ຄວາມເຢັນ), ເຊິ່ງພັດທະນາຍ້ອນພະຍາດເບົາຫວານ,
- ພະຍາດຫຼອດເລືອດສະຫມອງສ່ວນປະກອບ.
ເກີບທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ, ສາມາດມີຜົນກະທົບຕໍ່ການພັດທະນາຂອງພະຍາດເສັ້ນທາງຕີນ.
ການຈັດປະເພດ
ພະຍາດວິທະຍາມີ 4 ຂັ້ນຕອນຂອງການພັດທະນາ. ແຍກແຍະລະຫວ່າງຮູບແບບສ້ວຍແຫຼມແລະແບບຊໍາເຮື້ອ. ຮູບແບບຊ້ ຳ ເຮື້ອແມ່ນມີລັກສະນະໂດຍການເຕີບໃຫຍ່ຜິດປົກກະຕິຂອງກະດູກທີ່ເສຍຫາຍແລະຄວາມຜິດປົກກະຕິທີ່ເພີ່ມຂື້ນດ້ວຍການ ຈຳ ກັດການເຄື່ອນທີ່ຢ່າງກະທັນຫັນ.
ການປິ່ນປົວແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງການເປັນໂຣກທັງ ໝົດ. ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຕ້ອງການໃນການຮັກສາຕີນຂອງ Charcot, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງ ດຳ ເນີນການບົ່ງມະຕິຢ່າງລະອຽດ.
ອີງຕາມການປະກົດຕົວຂອງການເຄື່ອນຍ້າຍ, ການກະດູກຫັກຂອງກ້ອງຈຸລະທັດ, ການ ທຳ ລາຍຮ່ວມກັນ, ຫຼັກສູດຂອງຢາແລະຂັ້ນຕອນການຮັກສາແມ່ນໄດ້ຮັບຜົນ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປະຕິບັດການປິ່ນປົວທີ່ສັບສົນ. ເພື່ອບັນເທົາຂະບວນການອັກເສບ, ຟື້ນຟູການໄຫຼວຽນຂອງເລືອດ, ມັນເປັນປະໂຫຍດທີ່ຈະເຂົ້າຮ່ວມໃນການອອກກໍາລັງກາຍການປິ່ນປົວທາງດ້ານຮ່າງກາຍ.
ການແກ້ໄຂໂລກຂໍ້ອັກເສບ
ໃນບາງກໍລະນີ, ການຕິດຕໍ່ gypsum ເຕັມທີ່ຖືກນໍາໃຊ້ເພື່ອປ້ອງກັນການຜິດປົກກະຕິ. ມີການຫຼຸດລົງຂອງການໃຄ່ບວມຂອງຂາ, ມັນຕ້ອງໄດ້ປ່ຽນທຸກໆ 4-7 ວັນ. ຫຼັງຈາກນັ້ນ, ໃນເວລາທີ່ ໜິ້ວ ນໍ້າບີ ໝົດ ໄປ, ມັນປ່ຽນທຸກໆ 2-4 ອາທິດ. ເຄື່ອງ plaster ຕ້ອງສວມໃສ່ໄດ້ດົນເຖິງ 12 ເດືອນ.
ຫລັງຈາກຖອດສຽງໂຫວດທັງ ໝົດ ອອກແລ້ວ, ມັນຄວນໃຊ້ເກີບແລະແຜ່ນຮອງພື້ນ orthopedic ຫລືການໃຊ້ orthosis ທີ່ມີຄວາມເຄັ່ງຄັດຂື້ນເຊິ່ງຈະຊ່ວຍເຮັດໃຫ້ການຮ່ວມຂອງຕີນ ແໜ້ນ.
ຖ້າຕີນຜິດປົກກະຕິຢ່າງຮຸນແຮງ, ການແຊກແຊງທາງການຜ່າຕັດແມ່ນບາງຄັ້ງຄາວ. ແຕ່ວິທີການນີ້ບໍ່ໄດ້ໃຫ້ການຄ້ ຳ ປະກັນ 100%, ເພາະວ່າການມີອາການຫາຍໃຈຈະເກີດຂື້ນ.
ສໍາລັບການປິ່ນປົວທາງດ້ານການປິ່ນປົວຂອງຕີນທີ່ເປັນໂລກເບົາຫວານ, ກຸ່ມຢາທີ່ແຕກຕ່າງກັນແມ່ນຖືກນໍາໃຊ້.
ທ່ານ ໝໍ ອາດຈະສັ່ງໃຫ້:
- diuretics ຕ້ານການອັກເສບທີ່ຫຼຸດຜ່ອນການໃຄ່ບວມຂອງຂາ,
- Calcitonin ຫຼື Biosphonate, ເຊິ່ງຖືກປະຕິບັດໂດຍ subcutaneously ຫຼື intramuscularly ເພື່ອຢຸດການທໍາລາຍກະດູກ,
- ຢາສະເຕີຣອຍ anabolic ຖືກນໍາໃຊ້ເພື່ອປັບປຸງການປະຕິບັດ neuromuscular ແລະໂຕນກ້າມເນື້ອ, ກະຕຸ້ນການດູດຊືມດ້ວຍທາດການຊຽມ.
ທ່ານສາມາດຮັກສາບາດແຜໃຫ້ກັບຕົວເອງດ້ວຍ hydrogen peroxide ແລະ chlorhexidine ເທົ່ານັ້ນ. ຢ່າໃຊ້ທາດໄອໂອດິນແລະສີຂຽວທີ່ງົດງາມ, ຍ້ອນວ່າພວກມັນແຫ້ງຜິວ.
ສູດອາຫານພື້ນບ້ານ
ໃນຂັ້ນຕອນທໍາອິດ, ອາບນ້ໍາທີ່ແຕກຕ່າງກັນ, lotions ຖືກນໍາໃຊ້.
ຄົນເຈັບບາງຄົນສັງເກດເຫັນປະສິດທິຜົນຂອງສູດອາຫານແບບນີ້:
- ສິ້ນຜ້າຝ້າຍທີ່ຖືກ impregnated ກັບ kefir ແມ່ນຖືກນໍາໃຊ້ກັບພື້ນທີ່ທີ່ຖືກກະທົບຂອງຜິວຫນັງ.
- ທ່ານສາມາດກະກຽມ້ໍາຕົ້ມ (ໃບດອກກຸຫຼາບ 20 ກຣາມ, ດອກໄມ້ chamomile 40 ກຼາມ, ເມັດ mustard, ນໍ້າ 500 ກຣາມ). ມັນໄດ້ຮັບການຝຶກອົບຮົມເປັນເວລາ 1 ວັນ, ຫຼັງຈາກນັ້ນຖົງຕີນ woolen ຖືກແຊ່ນ້ ຳ ແລະໃສ່ຂາທີ່ຖືກກະທົບ.
- 50 greucalyptus poured 1 tbsp. ຕົ້ມນ້ ຳ ແລະຕົ້ມປະມານ 15 ນາທີ. ຫຼັງຈາກນັ້ນ, ໃນເວລາທີ່ມັນເຢັນລົງ, ຕື່ມ 2 tbsp. ທ ນໍ້າເຜິ້ງ. ເຄື່ອງມືນີ້ແມ່ນໃຊ້ ສຳ ລັບໂລຊັ່ນແລະອາບນໍ້າ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະໃຊ້ໂລຊັ່ນທາເມື່ອມີບາດແຜເກີດຂື້ນເທິງຜິວ ໜັງ.
ສຳ ລັບການປິ່ນປົວພະຍາດທາງດ້ານວິທະຍາສາດທີ່ປະສົບຜົນ ສຳ ເລັດ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງຍຶດ ໝັ້ນ ກັບອາຫານທີ່ຖືກຕ້ອງ, ດ້ວຍການຊ່ວຍເຫຼືອທີ່ລະດັບນ້ ຳ ຕານໃນເລືອດຈະຖືກຄວບຄຸມ. ອີງຕາມປະເພດຂອງໂລກເບົາຫວານ, ທ່ານຫມໍໃຫ້ຄຸນຄ່າຂອງອາຫານ.
ຕີນຂອງ Charcot ໃນໂລກເບົາຫວານ: ອາການ, ອາການ, ການປິ່ນປົວ
ຖ້າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານບໍ່ໄດ້ໃຊ້ມາດຕະການທີ່ ຈຳ ເປັນເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຂອງພະຍາດນີ້, ບັນຫາກໍ່ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້. ໜຶ່ງ ໃນບັນດາພະຍາດທາງເດີນທີ່ຮ້າຍແຮງທີ່ສຸດແມ່ນຕີນຂອງ Charcot ໃນໂລກເບົາຫວານ. ອາການແຊກຊ້ອນນີ້ຍັງຖືກເອີ້ນວ່າໂຣກ osteoarthropathy ທີ່ເປັນໂຣກເບົາຫວານຫລືຮ່ວມກັນຂອງ Charcot. ພະຍາດດັ່ງກ່າວແມ່ນສະແດງໂດຍການປ່ຽນແປງຂອງເນື້ອເຍື່ອກະດູກ.
ລັກສະນະດ້ານພະຍາດ
ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານເກີດຂື້ນໃນຄົນເຈັບພຽງແຕ່ 1% ເທົ່ານັ້ນທີ່ມີບັນຫາທາດແປ້ງທາດແປ້ງທາດແປ້ງ. ພະຍາດດັ່ງກ່າວປາກົດໃນກໍລະນີທີ່ບໍ່ສາມາດຊົດເຊີຍພະຍາດເບົາຫວານໄດ້ແລະຄົນທີ່ມີຄວາມເຂັ້ມຂຸ້ນສູງຂອງນ້ ຳ ຕານໃນເລືອດຂອງລາວ.
ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະປ້ອງກັນການພັດທະນາພະຍາດເສັ້ນທາງນີ້. ວິທີການປ້ອງກັນຢ່າງດຽວແມ່ນການຊົດເຊີຍພະຍາດເບົາຫວານ. ດ້ວຍຄວາມຄືບຫນ້າຂອງຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ, ລະບົບປະສາດໄດ້ຮັບຄວາມເສຍຫາຍ, ຄວາມອ່ອນໄຫວຫຼຸດລົງ.
Etiology ແລະ pathogenesis
ເຊື້ອພະຍາດຂອງ SDS ແມ່ນ multicomponent ແລະເປັນຕົວແທນໂດຍການປະສົມປະສານຂອງຄວາມຜິດປົກກະຕິທາງ neuropathic ແລະນໍ້າຫອມທີ່ມີແນວໂນ້ມທີ່ຊັດເຈນໃນການຕິດເຊື້ອ. ອີງຕາມຄວາມໂດດເດັ່ນຂອງ ໜຶ່ງ ຫຼືອີກ ໜຶ່ງ ປັດໃຈທີ່ມີລາຍຊື່ໃນ pathogenesis, 3 ຮູບແບບຕົ້ນຕໍຂອງ SDS ແມ່ນ ຈຳ ແນກ:
ແບບຟອມ Neuropathic (60-70%): ໂດຍບໍ່ມີການເປັນໂຣກ osteoarthropathy, ໂດຍເປັນໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານ.
II. ແບບຟອມ Neuroischemic (ປະສົມ) (15-20 %).
III. ຮູບແບບການໃຊ້ສານ ischemic (3-7 %).
ແບບຟອມ Neuropathic ຂອງ SDS. ໃນໂຣກ neuropathy ໂລກເບົາຫວານ, ສ່ວນທີ່ບິດເບືອນຂອງເສັ້ນປະສາດທີ່ຍາວທີ່ສຸດແມ່ນໄດ້ຮັບຜົນກະທົບເປັນຕົ້ນຕໍ. ການຂາດໄລຍະຍາວຂອງການກະຕຸ້ນ trophic ເຮັດໃຫ້ hypotrophy ຂອງຜິວຫນັງ, ກະດູກ, ligaments, tendons ແລະກ້າມ. ຜົນໄດ້ຮັບຂອງການ hypotrophy ຂອງໂຄງສ້າງເຊື່ອມຕໍ່ແມ່ນການຜິດປົກກະຕິຂອງຕີນກັບການແບ່ງປັນທີ່ບໍ່ແມ່ນການ Physiological ຂອງການໂຫຼດສະຫນັບສະຫນູນແລະການເພີ່ມຂື້ນຫຼາຍເກີນໄປໃນແຕ່ລະພາກສ່ວນ. ໃນສະຖານທີ່ເຫຼົ່ານີ້, ຕົວຢ່າງ, ໃນພື້ນທີ່ຂອງການຄາດຄະເນຂອງຫົວຂອງກະດູກ metatarsal, ການຫນາຂອງຜິວຫນັງແລະການສ້າງຕັ້ງຂອງ hyperkeratoses ໄດ້ຖືກບັນທຶກໄວ້. ຄວາມກົດດັນທີ່ຄົງທີ່ຢູ່ໃນພື້ນທີ່ດັ່ງກ່າວເຮັດໃຫ້ເກີດການອັກເສບອັດຕະໂນມັດຂອງເນື້ອເຍື່ອອ່ອນໆ, ເຊິ່ງສ້າງເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບການສ້າງບາດແຜໃນກະເພາະອາຫານ. ເປັນຜົນມາຈາກຄວາມຜິດປົກກະຕິຂອງເຫື່ອແລະເຫື່ອອອກ, ຜິວ ໜັງ ຈະແຫ້ງ, ແຕກງ່າຍ. ຍ້ອນການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວດ້ານຄວາມເຈັບປວດ, ຄົນເຈັບມັກຈະບໍ່ເອົາໃຈໃສ່ກັບການປ່ຽນແປງທີ່ເກີດຂື້ນ. ລາວບໍ່ສາມາດກວດພົບຄວາມບໍ່ສະດວກຂອງເກີບໃຫ້ທັນເວລາ, ເຊິ່ງ ນຳ ໄປສູ່ການສ້າງເຄື່ອງຂູດແລະສາລີ, ບໍ່ສັງເກດເຫັນການ ນຳ ເຂົ້າຂອງອົງການຕ່າງປະເທດ, ມີບາດແຜນ້ອຍໆຢູ່ບ່ອນທີ່ມີຮອຍແຕກ. ສະຖານະການແມ່ນຮ້າຍແຮງຂຶ້ນໂດຍການລະເມີດຄວາມອ່ອນໄຫວເລິກເຊິ່ງ, ສະແດງອອກໃນກະດູກພິການ, ການຕິດຕັ້ງຂາບໍ່ຖືກຕ້ອງ. ຂໍ້ບົກຜ່ອງທີ່ມັກພົບເລື້ອຍທີ່ສຸດແມ່ນຕິດເຊື້ອ staphylococci, streptococci, ເຊື້ອແບັກທີເຣັຍຂອງກຸ່ມກະເພາະລໍາໄສ້, ມັກຈະເປັນພືດທີ່ບໍ່ມີປະໂຫຍດ. ໂຣກ neuropathic osteoarthropathy ແມ່ນຜົນມາຈາກການປ່ຽນແປງຂອງໂຣກ dystrophic ທີ່ມີປະສິດຕິຜົນຢູ່ໃນອຸປະກອນ osteoarticular ຂອງຕີນ (osteoporosis, osteolysis, hyperostosis).
ຮູບແບບ Ischemic ຂອງ VDS ແມ່ນຜົນສະທ້ອນຂອງການ atherosclerosis ຂອງເສັ້ນເລືອດແດງໃນຕອນລຸ່ມ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລະເມີດຂອງການໄຫຼຂອງເລືອດຕົ້ນຕໍ, i.e. ແມ່ນ ໜຶ່ງ ໃນຕົວເລືອກ ສຳ ລັບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ.
ສາເຫດທີ່ເປັນໄປໄດ້ຂອງອາການເຈັບຂາ
“ ນຳ ຂາ” - ນີ້ແມ່ນສິ່ງທີ່ຄົນເຮົາເອີ້ນວ່າການປັ່ນປ່ວນ, ເຊິ່ງເປັນສາເຫດທົ່ວໄປທີ່ສຸດຂອງຄວາມເຈັບປວດໃນກ້າມຊີ້ນຂອງຂາ, ລວມທັງເວລາຍ່າງ. ອາການເຈັບປວດຢ່າງຮຸນແຮງແມ່ນເກີດມາຈາກການຫົດຕົວຂອງກ້າມຊີ້ນງົວທີ່ບໍ່ໄດ້ຕັ້ງໃຈເຊິ່ງມັນບໍ່ຄວບຄຸມໂດຍສະຕິ.ການຫົດຕົວຂອງກ້າມເນື້ອດັ່ງກ່າວສາມາດສົ່ງຜົນກະທົບຕໍ່ກ້າມເນື້ອ ໜຶ່ງ ຫຼືກຸ່ມກ້າມນ້ອຍ, ສ່ວນ ໜ້ອຍ ຈະຖືກ ທຳ ມະດາ, ແລະໃນກໍລະນີນີ້, ກຸ່ມກ້າມຫຼາຍໆກຸ່ມກໍ່ມີສ່ວນຮ່ວມໃນຂະບວນການທາງດ້ານພະຍາດ.
1. ການຂາດວິຕາມິນແລະແຮ່ທາດ.
ການຂາດແຄນແຄວຊ້ຽມໃນເລືອດເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງຄວາມຕື່ນເຕັ້ນຂອງເສັ້ນປະສາດ (ສະຖານທີ່ຕິດຕໍ່ລະຫວ່າງເສັ້ນປະສາດແລະກ້າມເນື້ອ, ໂດຍຜ່ານສັນຍານທີ່ສົ່ງຕໍ່ຈາກຄັ້ງ ທຳ ອິດຫາວິນາທີ), ເຊິ່ງເປັນສາເຫດຂອງກ້າມເນື້ອທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ (ການປັ່ນປ່ວນ). ໃນທາງກັບກັນ, ການຂາດແຄນວິຕາມິນດີໃນອາຫານແລະການຂາດແຄນແສງຕາເວັນແມ່ນສາເຫດທີ່ເຮັດໃຫ້ລະດັບແຄຊຽມໃນຮ່າງກາຍຫຼຸດລົງ. ເຫດຜົນອີກຢ່າງ ໜຶ່ງ ທີ່ເຮັດໃຫ້ເກີດການປັ້ນຂາອາດເປັນຍ້ອນຂາດແມກນີຊຽມ. ບັນຫາໄດ້ຖືກແກ້ໄຂໂດຍອາຫານທີ່ສົມດຸນຢ່າງສົມບູນ.
2. ຊີວິດການເປັນຢູ່.
ການປັ່ນປ່ວນແລະຄວາມເຈັບປວດໃນກ້າມຊີ້ນຂອງຂາທີ່ເກີດຈາກພວກມັນແມ່ນການປະກົດຕົວທີ່ພົບເລື້ອຍ, ເຊິ່ງມາພ້ອມກັບຄວາມກົດດັນຂອງນັກກິລາແລະວິຖີຊີວິດທີ່ບໍ່ສະບາຍ. ດ້ວຍການອອກ ກຳ ລັງກາຍຫຼາຍ, ອາຊິດ lactic ກໍ່ສ້າງຂື້ນໃນກ້າມ, ເຮັດໃຫ້ເກີດອາການເຈັບປວດ. ໃນຄວາມບໍ່ສົມບູນຂອງກ້າມເນື້ອ, ການໄຫຼຂອງເລືອດຊ້າລົງຢ່າງໄວວາ, ເຊິ່ງນໍາໄປສູ່ການ ischemia ເນື້ອເຍື່ອແລະການຊັກ.
3. ການຖືພາ.
ບໍ່ພຽງແຕ່ການໂຫຼດເພີ່ມຂື້ນເທິງຂາໃນເວລາຍ່າງສາມາດກະຕຸ້ນຄວາມເຈັບປວດໃນແມ່ຍິງຖືພາ. ຮູບລັກສະນະຂອງຄວາມເຈັບປວດແລະປັ້ນຢູ່ໃນຂາສາມາດເຮັດໃຫ້ມີຄວາມຕ້ອງການວິຕາມິນແລະແຮ່ທາດທີ່ ຈຳ ເປັນເພີ່ມຂື້ນເພື່ອການພັດທະນາຂອງລູກ. ອາຫານທີ່ບໍ່ສົມດຸນແລະການຂາດອາຫານພືດຈະເປັນສາເຫດຕົ້ນຕໍຂອງປະກົດການເຫຼົ່ານີ້.
4. ຢາປົວພະຍາດ.
Diuretics ເອົາ sodium ອອກຈາກຮ່າງກາຍ, ເຊິ່ງ "ດຶງ" ນ້ໍາ. ຢາ diuretic ຍັງເອົາໂພແທດຊຽມອອກຈາກຮ່າງກາຍ. ສາເຫດຂອງການຊັກໃນກໍລະນີນີ້ແມ່ນການລະເມີດທາດໂປຕາຊຽມແຮ່ທາດ - ການດຸ່ນດ່ຽງ sodium ໃນຮ່າງກາຍ. ຢາເສບຕິດຮໍໂມນ, ລວມທັງ ການຄຸມ ກຳ ເນີດຍັງສາມາດເຮັດໃຫ້ກ້າມເນື້ອຂອງຂາ. ຢາອື່ນໆບາງຊະນິດມີຄວາມສາມາດທີ່ຈະກໍ່ໃຫ້ເກີດອາການຊັກເປັນຜົນຂ້າງຄຽງ. ບັນຊີລາຍຊື່ຂອງຜົນຂ້າງຄຽງຂອງຢາໄດ້ຖືກ ນຳ ສະ ເໜີ ໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຕິດກັບມັນ.
ຕີນຂອງ Charcot ໃນໂລກເບົາຫວານ: ໄລຍະຂອງການພັດທະນາ
ຖ້າພວກເຮົາ ຄຳ ນຶງເຖິງການປະເມີນຜົນຂອງພະຍາດໂດຍທ່ານດຣ Wagner, ຫຼັງຈາກນັ້ນມັນກໍ່ຈະເປັນໄປໄດ້ທີ່ຈະ ຈຳ ແນກ 5 ຂັ້ນຕອນທີ່ຄົນເຈັບປະຕິບັດດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານຂອງຕີນ. ນີ້ແມ່ນ ຄຳ ອະທິບາຍສັ້ນໆຂອງພວກເຂົາ:
- ຂັ້ນຕອນທໍາອິດ. ແຜຂອງປະເພດທີ່ບໍ່ຊ້ ຳ ຊ້ອນ, ເຊິ່ງໃນນັ້ນມີພຽງແຕ່ຊັ້ນເທິງຂອງຜິວ ໜັງ ທີ່ຖືກກະທົບ. ໃນຖານະເປັນການປິ່ນປົວ, ເຕັກນິກຂອງການ ກຳ ຈັດສາລີແມ່ນຖືກ ນຳ ໃຊ້. ຖ້າ ຈຳ ເປັນ, ໃຊ້ຢາຕ້ານເຊື້ອ.
- ຜູ້ທີ່ສອງ. ນີ້ແມ່ນແຜທີ່ເລິກເຊິ່ງບໍ່ມີຜົນຕໍ່ກະດູກ. ໃນເວລາດຽວກັນ, ຜົນກະທົບຂອງການຕິດເຊື້ອສາມາດຖືກ ກຳ ນົດໂດຍອາການດັ່ງຕໍ່ໄປນີ້: ໄຂ້ສູງ, ມີ ໜອງ ແລະແດງຕາມຜິວ ໜັງ ບໍລິເວນທີ່ຖືກກະທົບຂອງຕີນ. ຕົວຈິງແມ່ນການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອແລະການຜ່າຕັດເພື່ອເອົາເນື້ອເຍື່ອທີ່ຕາຍໄປ.
- ທີສາມ. ໃນຂັ້ນຕອນນີ້, ມີບາດແຜທີ່ເປັນບາດແຜເລິກແລະຄວາມກະທົບກະດູກເກີດຂື້ນ (ໂລກກະດູກຜ່ອຍພັດທະນາ). ຂະບວນການທໍາລາຍຍັງມີຜົນກະທົບຕໍ່ເນື້ອເຍື່ອອ່ອນໃນບໍລິເວນຕີນ. ເງື່ອນໄຂນີ້ມັກຈະປະກອບດ້ວຍການສະ ໜັບ ສະ ໜູນ. ການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດຄືກັນກັບໃນກໍລະນີທີສອງ. ດ້ວຍການເປັນໂຣກຮ້າຍແຮງໂດຍສະເພາະ, ການຜ່າຕັດແມ່ນເປັນໄປໄດ້, ແຕ່ກໍລະນີດັ່ງກ່າວແມ່ນຫາຍາກ - ສະພາບຂອງຄົນເຈັບສາມາດໄດ້ຮັບການປັບປຸງດ້ວຍການໃຊ້ຢາ.
- ສີ່. ຕີນຂອງ Charcot ໃນລະດັບນີ້ແມ່ນມີລັກສະນະເປັນໂຣກເບື່ອ, ເຊິ່ງມີຜົນກະທົບຕໍ່ພື້ນທີ່ໃດ ໜຶ່ງ ເຊັ່ນ: ນິ້ວມື. ດ້ວຍການບົ່ງມະຕິນີ້, ການຜ່າຕັດຊິ້ນສ່ວນທີ່ຕາຍແລ້ວແມ່ນຖືກປະຕິບັດແລະໂດຍສະເພາະແມ່ນກໍລະນີທີ່ຮຸນແຮງ, ຂາຢູ່ລຸ່ມຫົວເຂົ່າ.
- ຂັ້ນຕອນທີຫ້າ. ໃນຂັ້ນຕອນນີ້, ຕຸ່ມຄັນແມ່ນສູງສຸດ: ໂຣກບ້າຕີນຢ່າງກວ້າງຂວາງພັດທະນາ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດຜົນຮ້າຍ. ມາດຕະການທີ່ມີປະສິດຕິຜົນພຽງແຕ່ແມ່ນການຕັດຂາ, ແລະທັນທີ.
ເຂົ້າໃຈສິ່ງທີ່ປະກອບເປັນຕີນຂອງ Charcot, ມັນເປັນມູນຄ່າທີ່ຈະກ່າວເຖິງຂັ້ນຕອນຂອງການສູນ, ເຊິ່ງກ່ອນຫນ້າທຸກສິ່ງທຸກຢ່າງທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.ໃນຄວາມເປັນຈິງ, ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບຄົນທີ່ມີຄວາມສ່ຽງ. ໃນສະພາບການນີ້, ຍັງບໍ່ທັນມີບາດແຜໃດໆ, ແຕ່ຄວາມຜິດປົກກະຕິຂອງຕີນກາຍເປັນທີ່ ໜ້າ ສັງເກດ, ສາຂາຫລືຂໍ້ຕີນປະກົດຂື້ນ, ແລະ hyperkeratosis ກໍ່ເຮັດໃຫ້ຕົວເອງຮູ້ສຶກເຊັ່ນກັນ.
ເພີ່ມເຕີມກ່ຽວກັບການຮັກສາແບບອະນຸລັກແລະການຜ່າຕັດ
ມັນເປັນໄປໄດ້ທີ່ຈະຕໍ່ສູ້ກັບຕີນທີ່ເປັນໂລກເບົາຫວານໃນການປະຕິບັດງານແລະໂດຍວິທີການແບບຄລາສສິກ.
ການຮັກສາແບບອະນຸລັກແມ່ນສຸມໃສ່ກິດຈະ ກຳ ທີ່ສາມາດແບ່ງອອກເປັນສອງປະເພດຄື:
- ການຮັກສາຂັ້ນພື້ນຖານ. ໃນລະດັບນີ້, ໄດ້ເອົາໃຈໃສ່ເຖິງການຊົດເຊີຍເບົາຫວານ, ຄວບຄຸມຄວາມດັນເລືອດແລະການເປັນປົກກະຕິຂອງນ້ ຳ ຕານໃນເລືອດ. ຄົນເຈັບໄດ້ຮັບການສິດສອນຄວາມຮູ້ແລະທັກສະທີ່ ຈຳ ເປັນ. ຖ້າ ຈຳ ເປັນ, ທ່ານ ໝໍ ອາດຈະຮຽກຮ້ອງໃຫ້ທ່ານເຊົາສູບຢາ, ເພາະມັນມີຜົນກະທົບທາງລົບຕໍ່ເສັ້ນເລືອດ.
- ມາດຕະການ ບຳ ບັດເພີ່ມເຕີມ. ຖ້າຕີນຂອງ Charcot ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ການປິ່ນປົວອາດຈະປະກອບມີການປິ່ນປົວດ້ວຍພູມຕ້ານທານໂດຍໃຊ້ຢາຕ້ານເຊື້ອ. ຢາແກ້ປວດເຊັ່ນ: Ibuprofen, Analgin ແລະອື່ນໆແມ່ນໃຊ້ເພື່ອບັນເທົາອາການເຈັບປວດ. ບໍ່ແມ່ນບໍ່ມີການ ສຳ ຜັດກັບຢາຕ້ານເຊື້ອທ້ອງຖິ່ນ.
ສຳ ລັບການແຊກແຊງໃນການຜ່າຕັດ, ມັນໄດ້ຖືກ ນຳ ໃຊ້ເມື່ອມີຄວາມ ຈຳ ເປັນທີ່ຈະ ກຳ ຈັດຝີແລະແຜ. ການຮັກສາຜ່າຕັດອາດຈະແມ່ນມາດຕະການອັນຮີບດ່ວນເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດ. ຖ້າຄົນເຈັບໄດ້ຮັບການເຂົ້າໂຮງ ໝໍ ໃນໄລຍະສຸດທ້າຍຂອງການພັດທະນາຂອງພະຍາດ, ຫຼັງຈາກນັ້ນຄວາມເປັນໄປໄດ້ຂອງການຜ່າຕັດຂອງຕີນແລະແຂນຂາລຸ່ມຈະເພີ່ມຂື້ນ.
ການປິ່ນປົວທີ່ແນະ ນຳ
ການຮັກສາຕີນຂອງ Charcot ແມ່ນຂື້ນກັບວ່າການກວດຫາໂຣກນີ້ຢູ່ໃນຂັ້ນຕອນສ້ວຍແຫຼມຫລືເປັນໂຣກຊໍາເຮື້ອ (ຢູ່ໃນຂັ້ນຕອນທີສອງ, ມັນຍາກທີ່ສຸດທີ່ຈະເຮັດໃຫ້ສະພາບປົກກະຕິ).
ຖ້າຫາກວ່າມີການວິນິດໄສໃນໄລຍະທີ່ສ້ວຍແຫຼມ, ຈຸດສຸມແມ່ນເພື່ອຢຸດຂະບວນການຢ່ອນລົງຂອງກະດູກເພື່ອປ້ອງກັນການກະດູກຫັກຕໍ່ມາ. ເພື່ອເຮັດສິ່ງນີ້, ແຂນຂາທີ່ຖືກກະທົບຈະຖືກຍົກເລີກໄປຈົນກວ່າອາການຂອງການອັກເສບຈະຫາຍໄປ ໝົດ. ດັ່ງນັ້ນ, ສາມາດແກ້ໄຂຊິ້ນສ່ວນຕ່າງໆຂອງກະດູກແລະປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງການຜິດປົກກະຕິ.
ສາຍແຂນພິເສດຊ່ວຍບັນເທົາຄວາມຕຶງຄຽດຢູ່ຕີນ
ສອງສາມອາທິດ ທຳ ອິດ, ການພັກຜ່ອນຕຽງທີ່ເຄັ່ງຄັດແມ່ນໄດ້ຖືກປະຕິບັດ, ຫລັງຈາກນັ້ນພວກເຂົາປ່ຽນໄປຍ່າງຢູ່ໃນ orthosis ທີ່ເຮັດໂດຍສະເພາະ, ເຊິ່ງຈະເຮັດໃຫ້ຕີນບໍ່ຂື້ນ, ເຮັດໃຫ້ກ້າມເນື້ອຂາຕໍ່າເຮັດວຽກໄດ້.
ສຳ ລັບໄລຍະເວລາຂອງການຜະລິດ orthosis, ທ່ານສາມາດໃຊ້ຕົວແຍກແບບມາດຕະຖານຫລືເລືອກທາງເລືອກອື່ນທີ່ໃຊ້ເປັນການແກ້ໄຂບັນຈຸໂພລິເມີ, ເຊິ່ງມັນຄ້າຍຄືກັນກັບຄຸນລັກສະນະຂອງການແກ້ໄຂ gypsum.
ຫົກເດືອນຕໍ່ມາ, ໃນເວລາທີ່ກະດູກຖືກຂົ້ວເຕັມ, ມັນໄດ້ຖືກອະນຸຍາດໃຫ້ປ່ຽນໄປໃສ່ເກີບ orthopedic ທີ່ເຮັດເປັນສ່ວນບຸກຄົນ.
ຖ້າພົບເຫັນພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນ 2 ໄລຍະຫຼືຫຼັງຈາກນັ້ນ, ທ່ານພຽງແຕ່ສາມາດປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນຕື່ມອີກໂດຍການໄດ້ຮັບເກີບ orthopedic ທີ່ຖືກຕ້ອງ, ການສວມໃສ່ເຊິ່ງຈະລົບລ້າງລັກສະນະຂອງບາດແຜທີ່ເປັນອັນຕະລາຍຕໍ່ຊີວິດ.
ເກີບ Orthopaedic ຢູ່ຕີນຂອງ Charcot ແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ
ກິນຢາ
ພື້ນຖານຂອງການປິ່ນປົວໂຣກ osteoarthropathy ພະຍາດເບົາຫວານແມ່ນການປິ່ນປົວໂຣກ neurotropic, ເຊິ່ງກ່ຽວຂ້ອງກັບການ ນຳ ເຂົ້າສູ່ຮ່າງກາຍຂອງຢາທີ່ເປັນອະນຸພັນຂອງກົດ alpha-lipoic, ວິຕາມິນຂອງກຸ່ມ B.
- ຖ້າຫາກວ່າໂຣກຕີນຂອງ Charcot ຖືກວິນິດໄສ, ມັນຄວນແນະ ນຳ ໃຫ້ສັ່ງຢາທີ່ສາມາດຢຸດຢັ້ງຂະບວນການຂອງການຟື້ນຟູຂອງເນື້ອເຍື່ອກະດູກ. ຢາເຫຼົ່ານີ້ປະກອບມີ bisphosphonates (ກິນທາງປາກ), calcitonin (ປະຕິບັດໂດຍ intramuscularly ຫຼື subcutaneously).
- ເພື່ອປະກອບເປັນເນື້ອເຍື່ອກະດູກ, ທາດແປ້ງແມ່ນຖືກ ກຳ ນົດໃຫ້ສົ່ງເສີມການດູດຊຶມຂອງວິຕາມິນ D3, ຢາສະເຕີຣອຍ anabolic.ດັ່ງນັ້ນ, ການດູດຊຶມດ້ວຍທາດການຊຽມໃນການຍ່ອຍອາຫານໄດ້ຖືກປັບປຸງ, ການປະຕິບັດ neuromuscular ຖືກກະຕຸ້ນ, ສຽງກ້າມແມ່ນເພີ່ມຂື້ນ, ການເຄື່ອນໄຫວແມ່ນມີການປະສານງານຫຼາຍຂື້ນ, ແລະຄວາມເປັນໄປໄດ້ຂອງການຕົກແລະກະດູກຫັກຫຼັງແມ່ນຫຼຸດລົງ.
- ຖ້າມີອາການຈ່ອຍຜອມຂອງຕີນ, ຢາຕ້ານການອັກເສບທີ່ບໍ່ແມ່ນຢາ, ການປິ່ນປົວດ້ວຍຢາ diuretics ສາມາດ ກຳ ນົດໄດ້.
ການອອກ ກຳ ລັງກາຍແລະການອອກ ກຳ ລັງກາຍ
ເພື່ອຟື້ນຟູການໄຫຼວຽນຂອງເລືອດໃນທີ່ສຸດຕ່ ຳ ຫຼັງຈາກຂະບວນການອັກເສບຫຼຸດລົງ, ແນະ ນຳ ໃຫ້ເຮັດອອກ ກຳ ລັງກາຍດັ່ງຕໍ່ໄປນີ້ເປັນປະ ຈຳ:
- ງໍແລະຍືດນິ້ວມືຂອງທ່ານ.
- ຍົກຕີນແລະສົ້ນຕີນສະຫຼັບກັນ.
- ເຮັດການເຄື່ອນໄຫວເປັນວົງມົນດ້ວຍຕີນຂອງທ່ານດ້ວຍສົ້ນທີ່ຕິດຢູ່ເທິງພື້ນ.
- ເຮັດການເຄື່ອນໄຫວເປັນວົງມົນກັບສົ້ນ, ແກ້ໄຂຖົງຕີນໃສ່ພື້ນ.
- ຍົກຂາທີ່ຊື່ຂື້ນແລະເຮັດໃຫ້ມັນຕ່ ຳ ລົງໂດຍການດຶງຕີນ.
- ເພື່ອຍົກຂາຂື້ນຊື່ຈາກພື້ນເຮືອນດ້ວຍນິ້ວຕີນທີ່ຍືດຕົວເອງ. ການອອກກໍາລັງກາຍທີ່ຄ້າຍຄືກັນແມ່ນເຮັດທັນທີສໍາລັບຂາທັງສອງຂ້າງ.
- ເຮັດໃຫ້ມີການ ເໜັງ ຕີງດ້ວຍຕີນຂອງທ່ານຂື້ນແລະກົ້ມຕົວທ່ານເອງດ້ວຍການຍົກຂາຂື້ນ.
- ອະທິບາຍວົງມົນໃນອາກາດດ້ວຍຕີນຊື່.
ການອອກ ກຳ ລັງກາຍທັງ ໝົດ ແມ່ນເຮັດຊ້ ຳ ອີກ 10 ຄັ້ງ.
ທ່ານສາມາດໄດ້ຮັບການຊີ້ ນຳ ຈາກສະລັບສັບຊ້ອນເບີເກີ, ເຊິ່ງປະຕິບັດຢູ່ໃນຕຽງທັນທີຫຼັງຈາກຕື່ນນອນ:
- ຂາຖືກວາງໄວ້ເທິງເຄື່ອງມ້ວນ, ສ້າງມຸມຂອງ 30 ອົງສາ, ແລະປ່ອຍໃຫ້ພວກມັນຢູ່ໃນຕໍາ ແໜ່ງ ນີ້ປະມານສອງສາມນາທີ.
- ຢູ່ໃນທ່ານັ່ງ, ຂາຈະຫ້ອຍຢ່າງເປັນອິດສະຫຼະເປັນເວລາ 3 ນາທີ.
- ດຳ ລົງ ຕຳ ແໜ່ງ ທາງນອນເປັນເວລາ 5 ນາທີ.
ຫຼັງຈາກພັກຜ່ອນ 10 ນາທີ, ສະລັບສັບຊ້ອນກໍ່ຖືກຊ້ ຳ ອີກໃນ ລຳ ດັບທີ່ລະບຸໄວ້. ຫຼັງຈາກນັ້ນປະຕິບັດຕາມວິທີການອື່ນ. ອອກ ກຳ ລັງກາຍ 1-3 ຄັ້ງຕໍ່ມື້, ລວມທັງເວລານອນ.
ການຜ່າຕັດ
ການແກ້ໄຂການຜ່າຕັດຂອງຄວາມຜິດປົກກະຕິຂອງ Charcot ທີ່ກ່ຽວຂ້ອງກັບຕີນສາມາດເຮັດໄດ້ພຽງແຕ່ຖ້າການອັກເສບຖືກ ກຳ ຈັດ ໝົດ ແລະຂະບວນການຢັບຢັ້ງກະດູກຈະຖືກຢຸດ. ການປະຕິບັດງານ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານແມ່ນຖືກ ກຳ ນົດໄວ້ໃນສະຖານະການທີ່ຮ້າຍແຮງທີ່ສຸດເມື່ອບໍ່ມີຄວາມເປັນໄປໄດ້ໃນການເລືອກເກີບແຕ່ງກາຍ. ຫຼັງຈາກການຜ່າຕັດກະດູກ, ຂາຖືກ immobilized ຢ່າງຫນ້ອຍ 3 ເດືອນ.
ແມ່ນຫຍັງ, ເຫດຜົນແລະລະຫັດ ສຳ ລັບ ICD 10 ຟຸດຂອງ Charcot
ການຮ່ວມກັນທາງດ້ານພະຍາດໄດ້ຖືກອະທິບາຍເປັນຄັ້ງ ທຳ ອິດໂດຍທ່ານ ໝໍ ອັງກິດ Mitchell. Neurologist neurrologist ໃນລາຍລະອຽດທີ່ກ່ຽວຂ້ອງກັບສາເຫດ (etiology) ແລະກົນໄກການພັດທະນາ (pathogenesis) ຂອງພະຍາດທີ່ເປັນໂລກເບົາຫວານ.
ໂຣກ osteoarthropathy ເປັນໂຣກເບົາຫວານ (ລະຫັດ E10.5 ຕາມ ICD-10) ແມ່ນສະແດງອອກໂດຍການມີເນື້ອເຍື່ອໃນກະດູກທ້ອງຖິ່ນ. pathogenesis ຂອງພະຍາດແມ່ນກ່ຽວຂ້ອງກັບໂຣກ neuropathy ພະຍາດເບົາຫວານ. ໃນໂລກເບົາຫວານ, ການໂຫຼດຜິດປົກກະຕິຈະປາກົດຢູ່ໃນກຸ່ມຂອງຂໍ້ຕໍ່ໃນເວລາຍ່າງ. ໃນໄລຍະເວລາ, ການປ່ຽນແປງກ່ຽວກັບໂລກກ່ຽວກັບທາງລົບກໍ່ເກີດຂື້ນ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດດັ່ງກ່າວປະກອບມີ:
- ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດເຮັດໃຫ້ເກີດການກະທົບກະເທືອນຂອງເສັ້ນປະສາດ. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມອ່ອນໄຫວໃນຂາຫຼຸດລົງ. ຄົນເຈັບບໍ່ຮູ້ສຶກກົດດັນກັບເກີບ, ບໍ່ສາມາດສັງເກດເຫັນການເກີດຂອງຮອຍແຕກ, ແຜ, ແຜ,
- hyperglycemia ນໍາໄປສູ່ການປ່ຽນແປງທາງ pathological ໃນເສັ້ນເລືອດ. Capillaries ຖືກທໍາລາຍເທື່ອລະກ້າວ. ມີຄວາມສ່ຽງສູງໃນການພັດທະນາໂຣກ atherosclerosis. ແຜ່ນ Atherosclerotic ລົບກວນການໄຫລວຽນຂອງເລືອດໃນເຮືອຂອງເຂດລຸ່ມສຸດ. ເມື່ອເວລາຜ່ານໄປ, ບາດແຜ, ບາດແຜ,
- ຄວາມອ່ອນໄຫວຫຼຸດລົງ provokes ການບາດເຈັບແບບຖາວອນ. ການສະ ໜອງ ເລືອດທີ່ບໍ່ດີໃຫ້ຂາແມ່ນປະກອບດ້ວຍການຮັກສາບາດແຜທີ່ຍືດເຍື້ອ,
- ການລະເມີດຄວາມສົມບູນຂອງຜິວ ໜັງ ຂູ່ວ່າຈະມີການຕິດເຊື້ອແບັກທີເລຍຂັ້ນສອງ,
- ບາດແຜ, ບາດແຜໃນອະນາຄົດສາມາດເຮັດໃຫ້ເກີດການຮ່ວມຂອງ Charcot,
- ອຸປະກອນ ligamentous ອ່ອນແອລົງເຮັດໃຫ້ມີອາການແຊກຊ້ອນທີ່ບໍ່ດີ,
- ເກີບບໍ່ສະດວກ, ເກີບໃກ້ຊິດກະຕຸ້ນການພັດທະນາຂອງພະຍາດ,
- ວັນນະໂລກ, syringomyelia ສາມາດສັບສົນໂດຍການຮ່ວມກັນທາງດ້ານ pathological.
ການບົ່ງມະຕິແລະ X-ray ຂອງ Charcot ຮ່ວມ
ໂລກຂໍ້ອັກເສບຂອງ Sharko ແມ່ນມີຄວາມຫຍຸ້ງຍາກໃນການກວດພະຍາດ. ພະຍາດດັ່ງກ່າວແມ່ນ asymptomatic ເປັນເວລາດົນນານ. ວິທີການໃນການວິນິດໄສພະຍາດແມ່ນແນໃສ່ການວັດແທກຕົວເລກນ້ ຳ ຕານໃນເລືອດ, ການລະບຸພາວະແຊກຊ້ອນ.ຄົນເຈັບທີ່ມີຄວາມສົງໃສວ່າເປັນໂຣກ neuropathy ຜ່ານການຄົ້ນຄວ້າ:
- ການທົດສອບລະດັບນ້ ຳ ຕານໃນເລືອດ (ສ້າງ hyperglycemia).
- Doppler ຂອງເຮືອຂອງສ່ວນລຸ່ມສຸດ (ປະຕິບັດເພື່ອກວດຫາຄວາມຜິດປົກກະຕິຂອງການຫມຸນວຽນ).
- ວິທີການ Bacterioscopic ແລະ bacteriological ສຳ ລັບການສຶກສາເນື້ອໃນຂອງບາດແຜແລະຂໍ້ບົກຜ່ອງ.
- Ultrasound ຂອງເຮືອຂອງທີ່ສຸດຕ່ໍາ.
- X-ray (ປະຕິບັດເພື່ອກໍານົດຄວາມຮຸນແຮງ, ລະດັບ, ຮູບຮ່າງ, ຄວາມເລິກຂອງຄວາມເສຍຫາຍຮ່ວມ).
ການບົ່ງມະຕິສຸດທ້າຍແມ່ນຖືກສ້າງຕັ້ງຂື້ນບົນພື້ນຖານຂອງການຮ້ອງທຸກຂອງຄົນເຈັບ, ປະຫວັດການແພດ, ການບົ່ງມະຕິຄວາມແຕກຕ່າງກັບພະຍາດອື່ນໆ, ກ້ອງຖ່າຍພາບທາງໄກ.
ສັນຍານ X-ray ຂອງໂຣກ osteoarthropathy ແມ່ນຕັ້ງຢູ່ເຄິ່ງຕີນ. ໃນຮູບ, ການເຄື່ອນຍ້າຍ, ກະດູກຫັກ, ແລະຄວາມຜິດປົກກະຕິຂອງຕີນແມ່ນຖືກ ກຳ ນົດ. ຕີນຄ້າຍຄືກັບ "ຖົງກະດູກ."
ການບົ່ງມະຕິຄວາມແຕກຕ່າງແມ່ນປະຕິບັດດ້ວຍພະຍາດ Charcot-Marie-Tooth, ໂລກຂໍ້ອັກເສບຕ່າງໆ, ໂຣກ atherosclerosis obliterans ຂອງເຂດລຸ່ມສຸດ.