ໂລກເບົາຫວານ Adrenal
ພະຍາດຂອງມະນຸດທີ່ພັດທະນາຕໍ່ກັບພື້ນຫລັງຂອງລະດັບ plasma ຮໍໂມນ plasma ຫຼາຍເກີນໄປທີ່ຜະລິດໂດຍ adrenal cortex ແມ່ນເອີ້ນວ່າພະຍາດເບົາຫວານ steroid. ໃນທາງການແພດ, ພະຍາດນີ້ຍັງຖືກເອີ້ນວ່າເປັນພະຍາດເບົາຫວານຊະນິດທີ 1 ທີ່ຂື້ນກັບອິນຊູລິນຕໍ່ໂຣກເບົາຫວານ.
ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດທີ່ຂື້ນກັບອິນຊູລິນ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດແລະປັດໃຈສ່ຽງ
ໂຣກເບົາຫວານໃນເບື້ອງຕົ້ນແມ່ນພະຍາດທີ່ບໍ່ກ່ຽວຂ້ອງກັບບັນຫາຕ່າງໆໃນການເຮັດວຽກຂອງກະເພາະ.
ຄົນທີ່ມີທາດແປ້ງທາດແປ້ງທາດແປ້ງປົກກະຕິປະສົບກັບພະຍາດຊະນິດນີ້ໃນຮູບແບບປະຖົມປະຖານຖ້າກິນເກີນ glucocorticosteroids ເກີດຂື້ນໃນຮ່າງກາຍ. ຫຼັງຈາກ ທຳ ມະດາລະດັບຂອງຮໍໂມນໃນຮ່າງກາຍ, ການເຮັດວຽກຂອງມັນເປັນປົກກະຕິແລະອາການຂອງພະຍາດກໍ່ຫາຍໄປ.
ການໄດ້ຮັບຢາບາງຊະນິດມີຜົນກະທົບທາງລົບຕໍ່ຂະບວນການຂອງທາດໂປຣຕີນແລະທາດແປ້ງທາດແປ້ງ, ເນື່ອງຈາກຜົນກະທົບທາງລົບ, ການລົບກວນກໍ່ເກີດຂື້ນໃນຫຼັກສູດປົກກະຕິຂອງມັນ, ເຊິ່ງເຮັດໃຫ້ລະດັບໄນໂຕຣເຈນໃນ plasma ໃນເລືອດສູງຂື້ນ.
ນັກຊ່ຽວຊານດ້ານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ endocrinologist.
ພະຍາດວິທະຍາກ້າວໄປຢ່າງຊ້າໆ. ດ້ວຍເຫດຜົນດັ່ງກ່າວນີ້, ໄລຍະເບື້ອງຕົ້ນ, ເຊິ່ງແມ່ນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ເຊິ່ງຄວາມອົດທົນໃນນ້ ຳ ຕານຈະສະແດງອອກ, ຍາກທີ່ຈະກວດພົບ.
ປັດໃຈສ່ຽງຕົ້ນຕໍທີ່ສາມາດກະຕຸ້ນການພັດທະນາຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຈັບມີດັ່ງນີ້:
- ການກິນຢາເປັນເວລາດົນໂດຍອີງໃສ່ corticosteroids,
- ການນໍາໃຊ້ໃນຂະບວນການຂອງການດໍາເນີນການແນ່ນອນການປິ່ນປົວຂອງຢາ steroid ໃນປະລິມານທີ່ເພີ່ມຂຶ້ນ,
- ການປະກົດຕົວຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບໃນລະດັບທີ່ເພີ່ມຂື້ນໃນລະດັບນ້ ຳ ຕານ, ເຊິ່ງເກີດຈາກເຫດຜົນທີ່ບໍ່ໄດ້ລະບຸ,
- ການພັດທະນາໃນຄົນເຈັບທີ່ເປັນໂລກອ້ວນຂອງລະດັບໃດຫນຶ່ງ.
ການມີຢູ່ໃນປັດໃຈໃດ ໜຶ່ງ ຂອງຄົນເຈັບຢ່າງຫຼວງຫຼາຍເພີ່ມຄວາມເປັນໄປໄດ້ໃນການພັດທະນາໂລກເບົາຫວານໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ອາການຂອງການພັດທະນາຂອງໂລກເບົາຫວານ steroid
 ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນມີຄວາມສັບສົນຫຼາຍໂດຍຄວາມຈິງທີ່ວ່າພະຍາດນີ້ບໍ່ປາກົດຢູ່ໃນຮ່າງກາຍຂອງມະນຸດໂດຍມີສັນຍານລັກສະນະເດັ່ນຊັດເຈນ.
ການຮັກສາພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນມີຄວາມສັບສົນຫຼາຍໂດຍຄວາມຈິງທີ່ວ່າພະຍາດນີ້ບໍ່ປາກົດຢູ່ໃນຮ່າງກາຍຂອງມະນຸດໂດຍມີສັນຍານລັກສະນະເດັ່ນຊັດເຈນ.
ສ່ວນຫຼາຍມັກ, ສາເຫດຕົ້ນຕໍຂອງການພັດທະນາຂອງໂລກເບົາຫວານຊະນິດນີ້ແມ່ນການລະເມີດໃນການເຮັດວຽກຂອງຕ່ອມ adrenal, ເຊິ່ງສະແດງໃຫ້ເຫັນວ່າເປັນຜົນມາຈາກການເກີດຂື້ນຂອງໂລກພະຍາດສະເພາະໃດ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງຕ່ອມເຫຼົ່ານີ້.
ໃນບາງກໍລະນີ, ໂຣກເບົາຫວານສະເຕີຣອຍສາມາດເກີດມາຈາກຮູບລັກສະນະຂອງເນື້ອຫາທີ່ເພີ່ມຂື້ນຂອງຮໍໂມນຂອງຕ່ອມ endocrine ເຫຼົ່ານີ້ຢູ່ໃນຕ່ອມນ້ ຳ ຂອງມະນຸດ.
ອາການທີ່ພົບເຫັນຫຼາຍທີ່ສຸດທີ່ເປັນສັນຍານເຖິງການເກີດຂື້ນຂອງພະຍາດທາງດ້ານພະຍາດແລະການພັດທະນາຂອງໂຣກເບົາຫວານທີ່ເປັນໂຣກສະເຕີຣອຍໃນຄົນເປັນດັ່ງຕໍ່ໄປນີ້:
- ການເກີດຂື້ນຂອງຄວາມຫິວໂຫຍຢ່າງບໍ່ຢຸດຢັ້ງແລະຄວາມປາຖະ ໜາ ທີ່ຈະບໍລິໂພກທາດແຫຼວໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.
- ການເພີ່ມຂື້ນຂອງ ຈຳ ນວນຄັ້ງທີ່ທ່ານໄປເບິ່ງຫ້ອງນ້ ຳ ແລະການປະກົດຕົວຂອງການຖ່າຍເບົາຫຼາຍເກີນໄປ.
- ການພັດທະນາຂອງຄວາມບໍ່ສົມດຸນ glycemic ໃນຮ່າງກາຍ.
- ຮູບລັກສະນະຂອງຄວາມອ່ອນເພຍທົ່ວຮ່າງກາຍ.
- ຮູບລັກສະນະຂອງຄວາມຮູ້ສຶກຂອງຄວາມເມື່ອຍລ້າຢ່າງໄວວາ.
- ການເສື່ອມສະພາບຂອງສະພາບທົ່ວໄປຂອງຮ່າງກາຍແລະສະຫວັດດີພາບຂອງມະນຸດ.
ຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິພະຍາດແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າສັນຍານເຫຼົ່ານີ້ປາກົດໃນໄລຍະການພັດທະນາໃນຮ່າງກາຍຂອງມະນຸດຂອງພະຍາດຫຼາຍຢ່າງທີ່ກ່ຽວຂ້ອງກັບວຽກງານຂອງລະບົບ endocrine.ດັ່ງນັ້ນ, ຕົວຢ່າງ, ສັນຍານເຫຼົ່ານີ້ແມ່ນລັກສະນະ ສຳ ລັບການເກີດຂື້ນຂອງຮ່າງກາຍທີ່ຜິດປົກກະຕິ, ເຊິ່ງພົວພັນກັບການລະເມີດການເຮັດວຽກປົກກະຕິຂອງ cortex adrenal.
ດ້ວຍການພັດທະນາຂອງຮູບແບບ steroid ຂອງພະຍາດເບົາຫວານໃນຮ່າງກາຍ, ການພັດທະນາຂອງ ketoacidosis ສ່ວນຫຼາຍແມ່ນບໍ່ໄດ້ສັງເກດເຫັນ.
ໃນກໍລະນີທີ່ຍົກເວັ້ນ, ເມື່ອໂຣກເກີດຂື້ນໃນຮ່າງກາຍຂອງມະນຸດໃນເວລາດົນນານ, ຄົນເຈັບທີ່ມີໂຣກນີ້ອາດຈະພົບກັບກິ່ນທີ່ມີຄຸນລັກສະນະຂອງອາເຊນໂຕນອອກຈາກປາກ, ແລະໃນເວລາທີ່ວິເຄາະສ່ວນປະກອບຂອງປັດສະວະ, ການກວດພົບຂອງ ketones ຢູ່ໃນນັ້ນ.
ສະຖິຕິທາງການແພດຊີ້ໃຫ້ເຫັນວ່າປະມານ 60% ຂອງຜູ້ທີ່ເປັນໂຣກເບົາຫວານຊະນິດ 2 ແມ່ນມີແນວໂນ້ມທີ່ຈະຫັນໄປຫາກຸ່ມຄົນເຈັບທີ່ອາໄສອິນຊູລິນເມື່ອຮູບແບບສະເຕີຣອຍຂອງພະຍາດຈະເລີນເຕີບໂຕໃນຮ່າງກາຍ.
ສ່ວນຫຼາຍແລ້ວ, ການປິ່ນປົວດ້ວຍການຕ້ານອິນຊູລິນບໍ່ ນຳ ໄປສູ່ຜົນໃນທາງບວກທີ່ຕ້ອງການ. ໃນກໍລະນີດັ່ງກ່າວ, ຜູ້ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງໃຊ້ອາຫານທີ່ເຄັ່ງຄັດທີ່ມີອາຫານທາດແປ້ງຕໍ່າ.
ນອກຈາກນັ້ນ, ການພັກຜ່ອນທີ່ມີການເຄື່ອນໄຫວເພີ່ມເຕີມແລະການອອກ ກຳ ລັງກາຍພິເສດແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍເປັນໂລກເບົາຫວານ.
ການຮັກສາແລະປ້ອງກັນໂຣກເບົາຫວານຈາກບັນຫາຕ່ອມ adrenal
 ທາງເລືອກຂອງກອງທຶນ ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານແບບຟອມສະເຕີຣອຍແມ່ນຄ້າຍຄືກັບການເລືອກຢາໃນການປິ່ນປົວພະຍາດເບົາຫວານ, ເຊິ່ງແມ່ນຢາອິນຊູລິນ.
ທາງເລືອກຂອງກອງທຶນ ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານແບບຟອມສະເຕີຣອຍແມ່ນຄ້າຍຄືກັບການເລືອກຢາໃນການປິ່ນປົວພະຍາດເບົາຫວານ, ເຊິ່ງແມ່ນຢາອິນຊູລິນ.
ທາງເລືອກຂອງວິທີການແມ່ນຂື້ນກັບຮູບແບບຂອງພະຍາດແລະຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງມະນຸດທີ່ປະສົບກັບພະຍາດ.
ມີແຕ່ແພດທີ່ເຂົ້າຮ່ວມເທົ່ານັ້ນທີ່ມີສິດທີ່ຈະ ກຳ ນົດສະລັບສັບຊ້ອນທີ່ຕ້ອງການຂອງທຸກໆມາດຕະການແລະຢາ ສຳ ລັບການປິ່ນປົວ.
ການປິ່ນປົວໂຣກເບົາຫວານກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ມາດຕະການສັບຊ້ອນດັ່ງຕໍ່ໄປນີ້:
- ການປະຕິບັດການສັກຢາຂອງການກະກຽມທີ່ບັນຈຸອິນຊູລິນ, ການສັກຢາດັ່ງກ່າວຊ່ວຍໃຫ້ການເຮັດວຽກຂອງກະດູກສັນຫຼັງປົກກະຕິ,
- ການຫັນປ່ຽນຂອງຄົນຜູ້ ໜຶ່ງ ທີ່ປະສົບກັບປະເພດໂຣກສະເຕີຣອຍຂອງໂລກເບົາຫວານໄປສູ່ໂພຊະນາການທາງອາຫານພິເສດ, ຜະລິດຕະພັນທີ່ໃຊ້ ສຳ ລັບໂພຊະນາການຄວນປະກອບມີທາດແປ້ງ ໜ້ອຍ,
- ການ ນຳ ໃຊ້ຢາປິ່ນປົວລະລາຍໃນເລືອດເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຂອງຄົນເຈັບປົກກະຕິ,
- ໃນກໍລະນີຂອງການພັດທະນາຂອງພະຍາດໃນຮູບແບບທີ່ສະລັບສັບຊ້ອນ, ການຜ່າຕັດໄດ້ຖືກປະຕິບັດເພື່ອເອົາເນື້ອເຍື່ອ adrenal ອອກ, ເຊິ່ງຫຼຸດຜ່ອນຜົນກະທົບທີ່ເປັນອັນຕະລາຍຕໍ່ຮ່າງກາຍຂອງຄົນເຈັບຂອງຮໍໂມນ adrenal, ເຊິ່ງຜະລິດໃນປະລິມານຫຼາຍ,
- ການຢຸດເຊົາການກິນຢາທີ່ກະຕຸ້ນໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ຜູ້ຊ່ຽວຊານດ້ານການແພດສ່ວນໃຫຍ່ໃນຂົງເຂດ endocrinology ເຊື່ອວ່າການໃຊ້ວິທີການປະສົມຂອງການປິ່ນປົວສາມາດບັນລຸຜົນໃນທາງບວກທີ່ຕ້ອງການ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ, ສຳ ລັບການຮັກສາທີ່ມີປະສິດຕິຜົນສູງກວ່າແລະໄດ້ຮັບຜົນໃນທາງບວກຂອງການປິ່ນປົວພ້ອມດ້ວຍຢາປິ່ນປົວທາງປາກ, ການສັກຢາທີ່ບັນຈຸຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດພ້ອມໆກັນ.
ການສັກຢາຂອງຢາທີ່ບັນຈຸອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໄວ້ໃນກໍລະນີເມື່ອການ ນຳ ໃຊ້ຢາປິ່ນປົວທາດໂປຣຕີນໃນເລືອດບໍ່ໃຫ້ຜົນໃນທາງບວກທີ່ຕ້ອງການ.
ມັນຄວນຈະຈື່ໄວ້ວ່າການສັກຢາທີ່ມີທາດອິນຊູລິນບໍ່ແມ່ນວິທີດຽວທີ່ມີຢູ່ແລ້ວໃນການເຮັດໃຫ້ລະດັບ glucose ໃນຮ່າງກາຍຂອງຄົນເຈັບເປັນປົກກະຕິ.
ການຜ່າຕັດເພື່ອເອົາສ່ວນ ໜຶ່ງ ຂອງເນື້ອເຍື່ອ adrenal ແມ່ນມາດຕະການທີ່ສຸດແລະຖືກປະຕິບັດໃນກໍລະນີພິເສດເທົ່ານັ້ນ. ໃນເວລາທີ່ການນໍາໃຊ້ວິທີການປິ່ນປົວອື່ນໆບໍ່ໄດ້ໃຫ້ຜົນໄດ້ຮັບໃນທາງບວກທີ່ຕ້ອງການ.
ການປະຕິບັດການແຊກແຊງໃນການຜ່າຕັດຢູ່ໃນຮ່າງກາຍ, ເຊິ່ງການຜ່າຕັດບາງສ່ວນຂອງເນື້ອເຍື່ອ adrenal ໄດ້ຖືກປະຕິບັດ, ແມ່ນກ່ຽວຂ້ອງກັບການເກີດມີຄວາມສ່ຽງຫຼາຍຢ່າງຕໍ່ສຸຂະພາບຂອງມະນຸດ, ສະນັ້ນການ ນຳ ໃຊ້ວິທີການຮັກສານີ້ແມ່ນບໍ່ຕ້ອງການທີ່ສຸດ.
ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ
 ເປົ້າ ໝາຍ ສຳ ຄັນຂອງມາດຕະການປິ່ນປົວໃນການຮັກສາໂລກເບົາຫວານແມ່ນການເຮັດໃຫ້ລະດັບ glucose ໃນຮ່າງກາຍຂອງຄົນເຈັບເປັນປົກກະຕິ. ເປົ້າ ໝາຍ ອີກຢ່າງ ໜຶ່ງ ຂອງການຮັກສາໂລກເບົາຫວານແມ່ນການຊັກຊ້າການປາກົດຕົວຂອງພາວະແຊກຊ້ອນທີ່ອາດເກີດຂື້ນໃນຮ່າງກາຍຕໍ່ຕ້ານໂລກເບົາຫວານເປັນເວລາດົນທີ່ສຸດ.
ເປົ້າ ໝາຍ ສຳ ຄັນຂອງມາດຕະການປິ່ນປົວໃນການຮັກສາໂລກເບົາຫວານແມ່ນການເຮັດໃຫ້ລະດັບ glucose ໃນຮ່າງກາຍຂອງຄົນເຈັບເປັນປົກກະຕິ. ເປົ້າ ໝາຍ ອີກຢ່າງ ໜຶ່ງ ຂອງການຮັກສາໂລກເບົາຫວານແມ່ນການຊັກຊ້າການປາກົດຕົວຂອງພາວະແຊກຊ້ອນທີ່ອາດເກີດຂື້ນໃນຮ່າງກາຍຕໍ່ຕ້ານໂລກເບົາຫວານເປັນເວລາດົນທີ່ສຸດ.
ການປັບອາຫານແມ່ນວິທີທີ່ງ່າຍທີ່ສຸດໃນການປ້ອງກັນການເລີ່ມຕົ້ນແລະການປິ່ນປົວແບບຟອມສະເຕີຣອຍຂອງພະຍາດເບົາຫວານ. ວິທີການນີ້, ເຖິງວ່າຈະມີຄວາມລຽບງ່າຍ, ມັນມີປະສິດຕິຜົນສູງແລະບໍ່ຕໍ່າກ່ວາປະສິດທິຜົນຂອງມັນໃນການສັກຢາອິນຊູລິນ.
ຜົນກະທົບໃນທາງບວກຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ໃນຕ່ອມ adrenal ແລະໃນຮ່າງກາຍທັງ ໝົດ ແມ່ນມີລັກສະນະເປັນສັນຍານຫຼາຍຢ່າງ.
ອາການຫຼັກຂອງຜົນກະທົບໃນທາງບວກຕໍ່ຮ່າງກາຍຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນມີດັ່ງນີ້:
- ການຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງຮ່າງກາຍໃນການໃຊ້ຢາອິນຊູລິນຫຼືຢາຫຼຸດນ້ ຳ ຕານໃນເລືອດ.
- ການເປັນປົກກະຕິຂອງນ້ ຳ ຕານໃນເວລາກິນເຂົ້າເປັນເວລາດົນ.
- ການປັບປຸງສະຫວັດດີການທົ່ວໄປຂອງຄົນເຈັບແລະການຫາຍຕົວຂອງອາການທີ່ເປັນລັກສະນະຂອງໂຣກເບົາຫວານ.
- ຄວາມສ່ຽງຂອງການປະກົດຕົວແລະຄວາມຄືບ ໜ້າ ຂອງອາການແຊກຊ້ອນຂອງພະຍາດເບົາຫວານຕື່ມອີກແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
- ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງ cholesterol ໃນຮ່າງກາຍຂອງຄົນເຈັບ.
ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນອາຫານພິເສດໂດຍອີງໃສ່ຜັກ, ໝາກ ໄມ້ແລະພືດສະ ໝຸນ ໄພສົດ. ເມື່ອ ນຳ ໃຊ້ອາຫານນີ້, ຊີ້ນແລະຜະລິດຕະພັນນົມແມ່ນບໍລິໂພກໃນປະລິມານ ຈຳ ກັດ.
ຖ້າຄົນຜູ້ ໜຶ່ງ ມີຮູບແບບທີ່ເປັນໂລກອ້ວນທີ່ຮ້າຍແຮງກວ່າເກົ່າແລະມີທາດນ້ ຳ ຕານ plasma ຫຼາຍກ່ວາ 2-3 ເທື່ອ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ປະຕິບັດຕາມຄາບອາຫານທີ່ບໍ່ມີທາດແປ້ງໃນຄາບອາຫານ - ເລກອາຫານ 8.
ຂໍ້ແນະ ນຳ ກ່ຽວກັບອາຫານ
 ອາຫານສະເພາະໄດ້ຖືກພັດທະນາເປັນວິທີການປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ steroid.
ອາຫານສະເພາະໄດ້ຖືກພັດທະນາເປັນວິທີການປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ steroid.
ຄວາມຖີ່ຂອງການໄດ້ຮັບອາຫານແມ່ນຂື້ນກັບໂດຍກົງກັບຊະນິດຂອງຢາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດທີ່ຄົນເຈັບປ່ວຍກິນ.
ເມື່ອ ນຳ ໃຊ້ອາຫານພິເສດ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ກັບກົດລະບຽບແລະຂໍ້ ກຳ ນົດບາງຢ່າງ.
ກົດລະບຽບພື້ນຖານທີ່ຕ້ອງປະຕິບັດຕາມໃນເວລາ ນຳ ໃຊ້ອາຫານການກິນແມ່ນມີດັ່ງຕໍ່ໄປນີ້:
- ພື້ນຖານຂອງຄາບອາຫານປະ ຈຳ ວັນຄວນເປັນອາຫານທີ່ອຸດົມໄປດ້ວຍເສັ້ນໄຍ,
- ວິທີການຕົ້ນຕໍຂອງການຮັກສາຄວາມຮ້ອນຂອງຜະລິດຕະພັນໃນຂະນະທີ່ປະຕິບັດຕາມອາຫານຄວນໄດ້ຈາກການປຸງແຕ່ງ, ການຕົ້ມຫຼືການປຸງແຕ່ງອາຍຂອງຜະລິດຕະພັນ,
- ຊີ້ນແດງໃນຄາບອາຫານຄວນໄດ້ຮັບການທົດແທນດ້ວຍປາຫຼືກິນຊີ້ນທີ່ບໍ່ຕິດເຊັ່ນ: ໄກ່ຫລືກະຕ່າຍ,
- ດື່ມນ້ ຳ ບໍລິສຸດຢ່າງ ໜ້ອຍ 1,5 ລິດຕໍ່ມື້,
- ການ ຈຳ ກັດການ ນຳ ໃຊ້ຜະລິດຕະພັນເຊັ່ນ: ເຂົ້າ ໜົມ ປັງ, ເຂົ້າ ໜົມ ປັງ, ນ້ ຳ ຕານ, ຂະ ໜົມ ປັງ, ເຂົ້າ, ຜະລິດຕະພັນເຂົ້າ ໜົມ ປັງ.
ໃນຖານະເປັນຢາປິ່ນປົວເພີ່ມເຕີມ, ຄົນເຈັບໄດ້ຖືກກໍານົດໄວ້ວ່າຮໍໂມນທີ່ມີຄຸນສົມບັດ analgesic. ໜ້າ ທີ່ຂອງການໃຊ້ຢາເຫຼົ່ານີ້ແມ່ນເພື່ອດຸ່ນດ່ຽງລະດັບຂອງຮໍໂມນ glucocorticoid.
ໃນໄລຍະການຮັກສາ, ທ່ານຄວນຕິດຕາມກວດກາລະດັບຂອງນ້ ຳ ຕານໃນຮ່າງກາຍເປັນປະ ຈຳ ແລະຍຶດ ໝັ້ນ ໃນການ ດຳ ລົງຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງແລະແຂງແຮງ. ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ຖືກສ້າງຂຶ້ນ ສຳ ລັບໂຣກເບົາຫວານຈະບໍ່ແຊກແຊງ.
ຂໍ້ມູນກ່ຽວກັບໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນມີຢູ່ໃນວີດີໂອໃນບົດຄວາມນີ້.
ສາເຫດແລະປັດໃຈສ່ຽງ
ໃນເບື້ອງຕົ້ນ, ພະຍາດດັ່ງກ່າວບໍ່ໄດ້ກ່ຽວຂ້ອງໂດຍກົງກັບການເຮັດວຽກຂອງພະຍາດ pancreatic. ໃນຄົນທີ່ມີທາດແປ້ງທາດແປ້ງທາດແປ້ງປົກກະຕິ, ໂຣກເບົາຫວານຊະນິດນີ້ສາມາດເກີດຂື້ນໃນຮູບແບບຕົ້ນຕໍໃນກໍລະນີທີ່ກິນເກີນ glucocorticoids.ຫຼັງຈາກເອົາພວກມັນອອກຈາກຮ່າງກາຍ, ອາການຈະຫາຍໄປ. ຢາປິ່ນປົວມີຜົນກະທົບໃນທາງລົບຕໍ່ການເຜົາຜະຫລານຂອງໂປຣຕີນແລະທາດແປ້ງໃນຮ່າງກາຍ, ສົ່ງຜົນໃຫ້ມີການລະເມີດທາດ metabolism ໃນ ທຳ ມະຊາດຂອງພວກມັນ, ຈາກນັ້ນບຸກຄົນ ໜຶ່ງ ຈະເພີ່ມລະດັບຂອງທາດໄນໂຕຣເຈນໃນເລືອດ.
ການກິນຢາໃນປະລິມານທີ່ໃຫຍ່ຈະລົບກວນການເຜົາຜະຫລານຂອງໂປຣຕີນແລະທາດແປ້ງ.
ນັກຊ່ຽວຊານດ້ານ endocrinologist ໄດ້ສ້າງຕັ້ງການບົ່ງມະຕິຢ່າງເປັນທາງການເມື່ອການທົດສອບສະແດງໃຫ້ເຫັນວ່າການມີທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຢູ່ທີ່ 11,5 mmol ແລະ glucose ໃນຍ່ຽວໄດ້ຖືກຢືນຢັນ. ພະຍາດວິທະຍາກ້າວໄປຢ່າງຊ້າໆ, ສະນັ້ນຂັ້ນຕອນເບື້ອງຕົ້ນແມ່ນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ເມື່ອມີການລະເມີດຂອງຄວາມທົນທານຂອງນ້ ຳ ຕານ. ພຽງແຕ່ຫຼັງຈາກນັ້ນທ່ານຫມໍຈະເຮັດການວິນິດໄສຂັ້ນສຸດທ້າຍ.
ປັດໃຈສ່ຽງທີ່ສາມາດນໍາໄປສູ່ໂລກເບົາຫວານ steroid:
- ໄລຍະຍາວຂອງການກິນ corticosteroids,
- ກິນຢາ steroid ໃນປະລິມານທີ່ເພີ່ມຂື້ນ,
- ເພີ່ມຂື້ນໃນນໍ້າຕານໃນເລືອດໂດຍບໍ່ຮູ້ສາເຫດ,
- ໂລກອ້ວນໃນລະດັບໃດຫນຶ່ງ.
ການກະກຽມ Glucocorticoid
ມັນເກີດຂື້ນວ່າການໃຊ້ glucocorticoids ສ້າງເງື່ອນໄຂໃນການພັດທະນາໂຣກເບົາຫວານ, ເຊິ່ງກ່ອນ ໜ້າ ນີ້ບໍ່ໄດ້ຮູ້ຍ້ອນການສະແດງອອກທີ່ອ່ອນແອຂອງອາການຂອງພະຍາດ. ໃນກໍລະນີນີ້, ມີໂອກາດທີ່ຈະມີການເສື່ອມໂຊມທີ່ບໍ່ຄາດຄິດໃນສະຫວັດດີພາບຂອງຄົນເຈັບທົ່ວໄປ, ເຖິງຂັ້ນເສຍສະຕິ. ດັ່ງນັ້ນ, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ທ່ານປຶກສາທ່ານ ໝໍ ແລະກວດຫາໂຣກເບົາຫວານກ່ອນທີ່ຈະໃຊ້ຢາ steroids (ຕົວຢ່າງ, ການຄວບຄຸມການເກີດລູກຫຼືຢາ diuretics). ຄຳ ແນະ ນຳ ນີ້ແມ່ນກ່ຽວຂ້ອງໂດຍສະເພາະ ສຳ ລັບຜູ້ເຖົ້າ, ເຊັ່ນດຽວກັນກັບຄົນທີ່ມີໄຂມັນໃນຮ່າງກາຍຫຼາຍເກີນໄປ.
ຢາປົວພະຍາດ, ການນໍາໃຊ້ທີ່ provokes ພະຍາດເບົາຫວານ steroid:
- ຢາ glucocorticoid ທີ່ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບການອັກເສບຫລືໂຣກຫອບຫືດ (ຕົວຢ່າງ: "Dexamethasone", "Prednisolone"),
- ເມັດ diuretic ("Hypothiazide", "Navidrex", "Dichlothiazide"),
- ການຄຸມ ກຳ ເນີດຂອງຮໍໂມນ.
ຢາເຫລົ່ານີ້ເປັນອັນຕະລາຍໂດຍສະເພາະ ສຳ ລັບຄົນອ້ວນທີ່ມີຄວາມສ່ຽງເປັນໂຣກເບົາຫວານ.
Glucocorticoids ແມ່ນປະເພດຮໍໂມນພິເສດທີ່ຕ່ອມ adrenal ຜະລິດໃນເວລາເຮັດວຽກ. ຕາມກົດລະບຽບ, ປະລິມານທີ່ສູງຂອງຢາເຫຼົ່ານີ້ແມ່ນຖືກສັ່ງໃຫ້ຄົນເຈັບຜູ້ທີ່ ກຳ ລັງຟື້ນຕົວຈາກການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ. ການແຕ່ງຕັ້ງຢາ glucocorticoid ຍັງຖືກປະຕິບັດໃນເວລາທີ່ຄົນເຈັບມີອາການຄັນດັ່ງກ່າວ:
- ພະຍາດຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບ
- ພະຍາດ autoimmune ຕ່າງໆ
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້.
ພະຍາດຂອງ Itsenko-Cushing
ຊື່ອື່ນຂອງພະຍາດແມ່ນ hypercorticism, ເຊິ່ງມີຜົນຕໍ່ແມ່ຍິງອາຍຸ 25-40 ປີ. ຂື້ນກັບ ໜຶ່ງ ໃນບັນດາພະຍາດຮ້າຍແຮງທີ່ສຸດໃນກຸ່ມພະຍາດ neuroendocrine. ຄວາມລົ້ມເຫຼວໃນການເຮັດວຽກປົກກະຕິຂອງຕ່ອມ adrenal, ຕ່ອມ pituitary ແລະ hypothalamus ແມ່ນສາເຫດຕົ້ນຕໍ. ອາການຕົ້ນຕໍແມ່ນໂລກອ້ວນ, ແລະນ້ ຳ ໜັກ ຫຼາຍເກີນໄປຈະສຸມໃສ່ບໍລິເວນທ້ອງ, ຫລັງ, ຄໍແລະໃບ ໜ້າ. ສັນຍານເພີ່ມເຕີມ:
- ກ້າມເນື້ອບວມແລະຂາດຄວາມຢາກອອກ ກຳ ລັງກາຍ,
- ໂລກຜິວຫນັງ, epithelium ຂອງໃບຫນ້າສາມາດໄດ້ຮັບການ hue crimson ລັກສະນະ,
- ອັດຕາການເຕັ້ນຂອງຫົວໃຈ
- ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດ - ຊຶມເສົ້າ, ຄວາມເມື່ອຍລ້າເຮື້ອຮັງ, ຄວາມຮູ້ສຶກກະທັນຫັນ.
ຜົນກະທົບຂອງພະຍາດນີ້ຢູ່ໃນຮ່າງກາຍຂອງມະນຸດແມ່ນບໍ່ສາມາດແກ້ໄຂໄດ້. ອີງຕາມສະຖິຕິ, ປະມານ 30-50% ຂອງກໍລະນີແມ່ນຄວາມຕາຍ, ສະນັ້ນການບົ່ງມະຕິໃຫ້ທັນເວລາແລະການຮັກສາທີ່ ເໝາະ ສົມແມ່ນກະແຈ ສຳ ຄັນໃນການຮັກສາຊີວິດຂອງຄົນເຈັບ. ການປິ່ນປົວແມ່ນ ດຳ ເນີນໂດຍຜ່ານການ ບຳ ບັດດ້ວຍລັງສີຫຼືຜ່ານການຜ່າຕັດ. ຜົນ ສຳ ເລັດຂອງການຟື້ນຟູຢ່າງເຕັມທີ່ແມ່ນການຮັບປະກັນໂດຍມາດຕະການພິເສດຫລັງການ ກຳ ນົດ.
ອາການຂອງພະຍາດເບົາຫວານ Steroid
ການຮັກສາພະຍາດເບົາຫວານ steroid ແມ່ນມີຄວາມສັບສົນຕື່ມອີກໂດຍຄວາມຈິງທີ່ວ່າມັນບໍ່ໄດ້ສະແດງອອກດ້ວຍອາການທີ່ອອກສຽງ. ຕາມກົດລະບຽບ, ສາເຫດຕົ້ນຕໍຂອງການມີພະຍາດແມ່ນການລະເມີດຂອງຕ່ອມ adrenal. ບາງຄັ້ງພະຍາດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງປະລິມານຂອງຮໍໂມນ adrenal ໃນ lymph.
ອາການທົ່ວໄປທີ່ເປັນສັນຍານການພັດທະນາຂອງໂລກເບົາຫວານ steroid:
- ປາດຖະ ໜາ ຢາກດື່ມແລະດື່ມນໍ້າຫຼາຍໆ,
- ເພີ່ມການເດີນທາງໄປຫ້ອງນໍ້າດ້ວຍການຖ່າຍເບົາຫຼາຍເກີນໄປ,
- ຄວາມບໍ່ສົມດຸນ glycemic
- ຈຸດອ່ອນ
- ເມື່ອຍລ້າ,
- ການເສື່ອມສະພາບຂອງສຸຂະພາບໂດຍລວມ.
ຄວາມຫຍຸ້ງຍາກແມ່ນວ່ານີ້ແມ່ນສັນຍານທີ່ບົ່ງບອກເຖິງລັກສະນະຂອງພະຍາດສ່ວນໃຫຍ່. ຍົກຕົວຢ່າງ, ຄວາມລົ້ມເຫຼວດັ່ງກ່າວອາດສະແດງເຖິງການລະເມີດຂອງການເຮັດວຽກປົກກະຕິຂອງ adrenal cortex. ດ້ວຍຮູບແບບຂອງໂຣກເບົາຫວານ, ໂຣກ ketoacidosis ບໍ່ໄດ້ຖືກສະແດງອອກຢ່າງຫຼວງຫຼາຍ. ໃນກໍລະນີທີ່ຍົກເວັ້ນ, ໃນເວລາທີ່ພະຍາດດັ່ງກ່າວໄດ້ພັດທະນາມາເປັນເວລາດົນນານ, ຄົນເຈັບອາດຈະມີກິ່ນລັກສະນະຂອງອາເຊນໂຕນຈາກປາກ. ບາງຄັ້ງການກວດປັດສະວະສະແດງ ketones.
ອີງຕາມສະຖິຕິ, ປະມານ 60% ຂອງຄົນເປັນພະຍາດເບົາຫວານປະເພດ 2 ມີແນວໂນ້ມທີ່ຈະເຂົ້າໄປໃນກຸ່ມຄົນເຈັບທີ່ອາໄສຢູ່ໃນອິນຊູລິນທີ່ມີຮູບແບບສະເຕີຣອຍ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການປິ່ນປົວດ້ວຍການຕ້ານອິນຊູລິນບໍ່ໄດ້ ນຳ ຜົນທີ່ຕ້ອງການມາໃຫ້, ສະນັ້ນຄົນເຈັບຈຶ່ງຖືກ ກຳ ນົດໃຫ້ກິນອາຫານທີ່ມີປະໂຫຍດຕໍ່ສຸຂະພາບດ້ວຍເນື້ອໃນທີ່ຕໍ່າຂອງຜະລິດຕະພັນຄາໂບໄຮເດຣດ, ກິດຈະ ກຳ ນອກແລະຊຸດອອກ ກຳ ລັງກາຍ.
ການຮັກສາແລະປ້ອງກັນໂຣກເບົາຫວານຈາກບັນຫາຕ່ອມ adrenal
ທາງເລືອກຂອງການປິ່ນປົວໂຣກເບົາຫວານສະເຕີຣອຍແມ່ນຄ້າຍຄືກັບການປິ່ນປົວໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ເຕັກນິກແມ່ນຂື້ນກັບຮູບແບບຂອງພະຍາດແລະລັກສະນະສ່ວນບຸກຄົນຂອງຮ່າງກາຍຂອງຄົນເຈັບ. ມາດຕະການທີ່ ຈຳ ເປັນແລະຢາທີ່ ຈຳ ເປັນ ສຳ ລັບການຟື້ນຟູສາມາດຖືກ ກຳ ນົດໂດຍແພດຜູ້ທີ່ມີປະສົບການເທົ່ານັ້ນ.
ຊຸດຂອງການກະ ທຳ ທີ່ຕ້ອງການປະກອບມີມາດຕະການດັ່ງຕໍ່ໄປນີ້:
- ການສັກຢາອິນຊູລິນເພື່ອເຮັດໃຫ້ການເຮັດວຽກຂອງ pancreas ປົກກະຕິ,
- ປ່ຽນເປັນຄາບອາຫານຄາໂບໄຮເດດພິເສດຕ່ ຳ,
- ການ ນຳ ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານ,
- ໃນກໍລະນີທີ່ຫຍຸ້ງຍາກ, ການແຊກແຊງໃນການຜ່າຕັດແມ່ນມີຄວາມ ຈຳ ເປັນທີ່ຈະເອົາເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະຫຼຸດຜ່ອນຜົນກະທົບທີ່ເປັນອັນຕະລາຍຂອງຮໍໂມນ,
- ການຢຸດເຊົາການໃຊ້ຢາທີ່ເຮັດໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານໃນຮ່າງກາຍ.
ທ່ານຫມໍສ່ວນໃຫຍ່ເຊື່ອວ່າມັນແມ່ນການລວມຕົວຂອງວິທີການປິ່ນປົວທີ່ຈະບັນລຸຜົນທີ່ຕ້ອງການ. ດັ່ງນັ້ນ, ນອກ ເໜືອ ໄປຈາກການໃຊ້ຢາທາງປາກ, ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ.
ການແນະ ນຳ ຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໃນກໍລະນີເມື່ອຢາຫຼຸດ ນຳ ້ຕານບໍ່ສາມາດຮັບມືກັບວຽກງານໄດ້. ມັນຄວນຈະສັງເກດວ່າການບໍລິຫານອິນຊູລິນບໍ່ແມ່ນວິທີດຽວທີ່ມີຢູ່ແລ້ວໃນການເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ. ການ ກຳ ຈັດບາງສ່ວນຂອງຕ່ອມ adrenal ແມ່ນມາດຕະການທີ່ສຸດແລະຖືກ ດຳ ເນີນໃນກໍລະນີເມື່ອວິທີອື່ນບໍ່ຊ່ວຍໄດ້. ການປະຕິບັດງານໃນການ ກຳ ຈັດເນື້ອເຍື່ອຂອງອະໄວຍະວະນີ້ແມ່ນພົວພັນກັບຄວາມສ່ຽງຫຼາຍຢ່າງຕໍ່ສຸຂະພາບຂອງຄົນເຮົາ.
ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ
ເປົ້າ ໝາຍ ສຳ ຄັນທີ່ການຮັກສາໂຣກເບົາຫວານທີ່ ກຳ ນົດເອງແມ່ນເພື່ອເຮັດໃຫ້ສະພາບຂອງຄົນເຈັບເປັນປົກກະຕິແລະເລື່ອນການສັບສົນທີ່ເປັນໄປໄດ້ດົນເທົ່າທີ່ຈະເປັນໄປໄດ້. ການປັບສານອາຫານແມ່ນວິທີທີ່ງ່າຍດາຍທີ່ສຸດ ສຳ ລັບການປ້ອງກັນແລະຮັກສາໂຣກເບົາຫວານ mellitus, ແຕ່ນີ້ບໍ່ມີປະສິດຕິຜົນ ໜ້ອຍ ກວ່າການແນະ ນຳ ອິນຊູລິນຫລືການຜ່າຕັດ. ຜົນກະທົບໃນທາງບວກຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ໃນຕ່ອມ adrenal ແລະຮ່າງກາຍທັງ ໝົດ ແມ່ນມີລັກສະນະເປັນສັນຍານດັ່ງກ່າວ:
- ການຫຼຸດຜ່ອນຄວາມຕ້ອງການສໍາລັບການ insulin ຫຼືຢາຫຼຸດຜ່ອນ້ໍາຕານ,
- ເປັນປົກກະຕິຂອງນ້ ຳ ຕານເປັນເວລາດົນຫລັງຈາກກິນເຂົ້າ,
- ສະຫວັດດີພາບທົ່ວໄປແລະຂາດອາການເບົາຫວານ,
- ຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນໃນຕໍ່ ໜ້າ ຈະຫຼຸດລົງ,
- ລະດັບຂອງ cholesterol ໃນຮ່າງກາຍຫຼຸດລົງ.
ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນອາຫານພິເສດໂດຍອີງໃສ່ການກິນຜັກ, ໝາກ ໄມ້ແລະພືດສະ ໝຸນ ໄພສົດ. ຜະລິດຕະພັນນົມແລະຊີ້ນສາມາດກິນໄດ້ໃນປະລິມານ ຈຳ ກັດ. ດ້ວຍຮູບແບບທີ່ເປັນໂລກອ້ວນທີ່ຮ້າຍແຮງແລະມີນໍ້າຕານໃນເລືອດເກີນ 2-3 ເທົ່າ, ຜູ້ປ່ວຍໄດ້ຖືກແນະ ນຳ ໃຫ້ປະຕິບັດຕາມອາຫານທີ່ບໍ່ມີຄາໂບໄຮເດຣດ (ອາຫານທີ 8).
ຂໍ້ແນະ ນຳ ກ່ຽວກັບອາຫານ
ອາຫານພິເສດໄດ້ຖືກພັດທະນາເປັນວິທີການປ້ອງກັນພະຍາດເບົາຫວານ steroid. ກົດລະບຽບພື້ນຖານ:
- ພື້ນຖານຂອງຄາບອາຫານປະ ຈຳ ວັນແມ່ນຄາບອາຫານທີ່ອຸດົມໄປດ້ວຍເສັ້ນໄຍ,
- ວິທີການປຸງແຕ່ງຜະລິດຕະພັນເຊັ່ນ: ເຕົາອົບ, ປຸງແຕ່ງອາຫານຫຼືອົບ,
- ຊີ້ນສີແດງຄວນໄດ້ຮັບການທົດແທນດ້ວຍປາຫລືຊີ້ນບໍ່ຕິດຂອງໄກ່, ກະຕ່າຍ,
- ຢ່າງ ໜ້ອຍ 1.5 ລິດຂອງນ້ ຳ ບໍລິສຸດ,
- ຂໍ້ ຈຳ ກັດຂອງທາດແປ້ງ "ເປົ່າ" - ເຂົ້າ ໜົມ, pastries, ນ້ ຳ ຕານ, ຂະ ໜົມ ປັງ, ເຂົ້າ, ມ້ວນແລະເຂົ້າຈີ່.
ຄວາມຖີ່ຂອງການກິນອາຫານແມ່ນຂື້ນກັບປະເພດຂອງຢາຫຼຸດນ້ ຳ ຕານທີ່ຄົນເຈັບກິນ.
ໃນຖານະເປັນເຄື່ອງມືເພີ່ມເຕີມ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ຮໍໂມນ anabolic, ໜ້າ ວຽກຂອງມັນແມ່ນການດຸ່ນດ່ຽງຮໍໂມນ glucocorticoid. ໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານບໍ່ໄດ້ສະແດງອອກໃນອາການທີ່ມີຊີວິດຊີວາເຊັ່ນວ່າໂຣກເບົາຫວານປົກກະຕິ, ແຕ່ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າມັນຕ້ອງໄດ້ຮັບການເອົາໃຈໃສ່ແລະບໍ່ມີມາດຕະການອັນໃດທີ່ຈະຕ້ອງໄດ້ຟື້ນຕົວ. ຫຼັງຈາກນັ້ນ, ທຸກຊະນິດຂອງພະຍາດນ້ ຳ ຕານຕ້ອງໄດ້ຮັບການປິ່ນປົວເພື່ອຮັກສາສຸຂະພາບທີ່ດີຂອງຄົນເຈັບ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດມາດຕະການປ້ອງກັນ, ຕິດຕາມລະດັບນ້ ຳ ຕານ, ອອກ ກຳ ລັງກາຍແລະຮັກສາອາຫານທີ່ດີ.
ໂລກເບົາຫວານ Adrenal

ພະຍາດເບົາຫວານສະເຕີຣອຍ - ຮູບແບບເພິ່ງພາພະຍາດເບົາຫວານ.
ພະຍາດດັ່ງກ່າວພັດທະນາເນື່ອງຈາກການເຮັດວຽກຜິດປົກກະຕິຂອງຕ່ອມ adrenal ແລະຄວາມຍາວເກີນຂອງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນທີ່ປິດລັບໂດຍ adrenal cortex.
ໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນເກີດຈາກການຕິດເຊື້ອພະຍາດຂອງຮ່າງກາຍຫຼືໂດຍການກິນຢາບາງຊະນິດ. ອາການໂລກເບົາຫວານພັດທະນາເທື່ອລະກ້າວແລະບໍ່ມີການສະແດງອອກ.
ຄວາມບໍ່ພຽງພໍຂອງ adrenal

ຄວາມບໍ່ພຽງພໍຂອງໂຣກ adrenal (ວິກິດການ Addison) ແມ່ນສະພາບທີ່ຮ້າຍແຮງທີ່ເປັນຜົນມາຈາກການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຫຼືການຢຸດເຊົາການຜະລິດຮໍໂມນໂດຍ adort cortex.
ຄວາມບໍ່ພຽງພໍຂອງ adrenal ຮຸນແຮງມັກຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ມີຄວາມບໍ່ພຽງພໍ adrenal ຊໍາເຮື້ອ.
ຍົກຕົວຢ່າງ, ຖ້າພວກເຂົາຢຸດກິນຮໍໂມນ corticosteroid ເພື່ອເຮັດໃຫ້ຂາດແຄນຂອງຕົນເອງ.
ສິ່ງດຽວກັນນີ້ສາມາດເກີດຂື້ນກັບຄວາມເປັນມາຂອງການບາດເຈັບ, ການປະຕິບັດງານ, ພະຍາດຕິດຕໍ່ສ້ວຍແຫຼມ, ເມື່ອສະພາບອາກາດປ່ຽນແປງ, ການອອກ ກຳ ລັງກາຍຢ່າງຮຸນແຮງ, ຄວາມກົດດັນທາງຈິດ - ອາລົມຮ້າຍແຮງ.
ນອກຈາກນັ້ນ, ວິກິດການເສບຕິດເກີດຂື້ນ:
- ໃນເສັ້ນເລືອດໃນຕ່ອມ adrenal ຫຼືມີການພັດທະນາຂອງການໂຈມຕີຫົວໃຈໃນພວກມັນ (ເນື້ອເຍື່ອເນື້ອເຍື່ອ)
- ມີໂຣກເຍື້ອຫຸ້ມສະ ໝອງ ອັກເສບ, ເຊັບຊືມ, ການສູນເສຍເລືອດຢ່າງຮຸນແຮງ (ມີບາດແຜ, ການເກີດລູກ), ເປັນພະຍາດບາດແຜ.
ມີຫຍັງເກີດຂື້ນ?
ຕ່ອມ adrenal ເກືອບຈະສິ້ນສຸດການຜະລິດຮໍໂມນ, ເຊິ່ງເຮັດໃຫ້ເກີດການລະເມີດຂອງການເຜົາຜະຫລານທຸກປະເພດ. ກ່ອນອື່ນ ໝົດ, ການຂາດນໍ້າໃນຮ່າງກາຍຢ່າງຫຼວງຫຼາຍເກີດຂື້ນແລະປະລິມານການໄຫຼວຽນຂອງເລືອດຫຼຸດລົງ.
ການລະເມີດການລະລາຍຂອງໂພແທດຊຽມໂພແທດຊຽມ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າກ້າມເນື້ອຫົວໃຈເລີ່ມອ່ອນເພຍລົງ. ໃນເວລາດຽວກັນ, ທາດແປ້ງຄາໂບໄຮເດຣດປະສົບ: ລະດັບທາດ ນຳ ້ຕານໃນເລືອດຫຼຸດລົງ, ລະດັບຄວາມອ່ອນໄຫວຂອງຈຸລັງຕໍ່ອິນຊູລິນເພີ່ມຂື້ນ.
ວຽກງານຂອງ ໝາກ ໄຂ່ຫຼັງຖືກລົບກວນ.
ສະພາບຂອງຄົນເຮົາຢ່າງກະທັນຫັນແລະຮ້າຍແຮງຂື້ນເລື້ອຍໆ:
ວິກິດການ adrenal ພັດທະນາຈາກສອງສາມຊົ່ວໂມງຫາຫລາຍມື້. ໃນໄລຍະເວລາກ່ອນເກີດວິກິດການ, ຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອເພີ່ມຂື້ນ, ຄວາມຢາກອາຫານຈະຫາຍໄປ, ອາການເຈັບກ້າມຈະປາກົດ.
ອາການຂອງຄວາມບໍ່ພຽງພໍ adrenal ສ້ວຍແຫຼມ (ວິກິດການ):
- ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງໄວວາ, ເຊິ່ງສະແດງອອກໂດຍການເຫື່ອອອກຢ່າງແຮງ, ມືເຢັນແລະຕີນ, ອ່ອນເພຍຢ່າງກະທັນຫັນ,
- ການເຮັດວຽກຂອງຫົວໃຈຖືກລົບກວນ, ຄວາມບໍ່ແນ່ນອນພັດທະນາ,
- ປວດຮາກແລະຮາກ, ເຈັບທ້ອງຮຸນແຮງ, ຖອກທ້ອງ,
- ຜົນຜະລິດຂອງປັດສະວະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ (oligoanuria),
- ສະຕິຖືກລົບກວນ. ໃນຕອນ ທຳ ອິດ, ຄົນເຈັບນອນຫຼັບສະບາຍ, ມີຄວາມຫຍຸ້ງຍາກໃນການເວົ້າ, ສຽງຂອງລາວກໍ່ມິດງຽບ, ຂີ້ຄ້ານ. ຫຼັງຈາກນັ້ນ, ຄວາມຊືມເສົ້າ, ການຈ່ອຍຜອມ, ຄວາມຮູ້ສຶກບໍ່ສະບາຍເກີດຂື້ນ
ຖ້າມີອາການດັ່ງກ່າວອອກມາ, ຕ້ອງໄປໂຮງ ໝໍ ດ່ວນ.
ພະຍາດແລະການປິ່ນປົວພະຍາດ
ສຳ ລັບການບົ່ງມະຕິພະຍາດ adrenal ທີ່ບໍ່ພຽງພໍແຕ່ງຕັ້ງ:
- ກວດເລືອດທົ່ວໄປ.ມີຈໍານວນເມັດເລືອດແດງເພີ່ມຂື້ນ (erythrocytosis) ແລະ hemoglobin (ຍ້ອນການກ້າມເລືອດ), ການເພີ່ມຂື້ນຂອງຈໍານວນ leukocytes ແລະ ESR,
- ກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານ: ລະດັບທາດ ນຳ ້ຕານໃນເລືອດ (ຫຼຸດລົງໃນລະດັບນ້ ຳ ຕານ),
- ການວິເຄາະທາງຊີວະເຄມີຂອງເລືອດ: ມີການເພີ່ມຂື້ນຂອງລະດັບຂອງໂພແທດຊຽມແລະ creatinine, ການຫຼຸດລົງຂອງລະດັບຂອງ sodium, chlorides,
- Urinalysis: ທາດໂປຼຕີນທີ່ຖືກ ກຳ ນົດ, ເມັດເລືອດແດງ, ບາງຄັ້ງອາຊິດໂຕນ,
- ສຶກສາລະດັບຂອງຮໍໂມນ adrenal ໃນຍ່ຽວແລະເລືອດ: ການກວດພົບ ຈຳ ນວນ corticosteroids ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ (cortisol, aldosterone, ແລະອື່ນໆ) ຖືກກວດພົບ
- ECG: ອາການຂອງ hyperkalemia.
ການປິ່ນປົວແມ່ນ ດຳ ເນີນຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງຫຼື ໜ່ວຍ ເບິ່ງແຍງແບບສຸມ. ພື້ນຖານຂອງການປິ່ນປົວແມ່ນເດັກທີ່ມີຢາ corticosteroids ແລະວິທີແກ້ໄຂພິເສດ. ມາດຕະການຕ່າງໆກໍ່ໄດ້ຖືກປະຕິບັດເພື່ອເອົາຄົນເຈັບອອກຈາກສະພາບອາການຊshockອກ.
ຖ້າການປິ່ນປົວເລີ່ມຕົ້ນໃຫ້ທັນເວລາ, ໂອກາດທີ່ຈະເຮັດໃຫ້ຄົນເຈັບອອກຈາກວິກິດການຈະເພີ່ມຂື້ນ.
ຫຼັງຈາກການຟື້ນຕົວຄືນ, ຄົນເຈັບຍັງສະແດງອາການຂອງການເສື່ອມຂອງ adrenal, ສະນັ້ນພວກເຂົາຕ້ອງການການປິ່ນປົວທົດແທນຕະຫຼອດຊີວິດດ້ວຍການປຽບທຽບສັງເຄາະຂອງຮໍໂມນ cortex adrenal.
ປະຕິບັດ
ເພື່ອປ້ອງກັນວິກິດການ adrenal, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງດໍາເນີນການປິ່ນປົວທົດແທນຮໍໂມນທີ່ພຽງພໍສໍາລັບການບໍ່ພຽງພໍຂອງໂຣກ adrenal cortex ຊໍາເຮື້ອແລະພະຍາດອື່ນໆທີ່ຮຽກຮ້ອງໃຫ້ມີການໃຊ້ corticosteroids ຢ່າງຕໍ່ເນື່ອງ.
ບໍ່ວ່າໃນກໍລະນີໃດກໍ່ຕາມທ່ານຄວນຢຸດກິນ corticosteroids ຢ່າງເປັນອິດສະຫຼະຫຼືຫຼຸດຜ່ອນປະລິມານຢາຂອງພວກເຂົາ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຮັກສາການຕິດຕໍ່ກັບແພດ endocrinologist ຢ່າງຕໍ່ເນື່ອງ, ຜູ້ທີ່ປັບປະລິມານຂອງຢາຂື້ນກັບກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແລະສຸຂະພາບຂອງຄົນເຈັບ.
ທ່ານສາມາດອ່ານບົດຄວາມນີ້ຢູ່ໃນເວັບໄຊທ໌ Medportal.ru
ຄຳ ຖາມກ່ຽວກັບບົດບາດຂອງຕ່ອມ adrenal ໃນຂະບວນການຫລອດເລືອດໃນໂລກເບົາຫວານ
ຄວາມສົນໃຈແມ່ນ ຄຳ ຖາມກ່ຽວກັບບົດບາດຂອງຕ່ອມ adrenal ໃນຂະບວນການ vascular ໃນ mellitus ພະຍາດເບົາຫວານ.
ໃນຜູ້ປ່ວຍ 6 ຄົນທີ່ເປັນໂຣກເບົາຫວານແລະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂກທຽມ.
ຕົວຊີ້ບອກສໍາລັບການປະຕິບັດງານດັ່ງກ່າວ, ອີງຕາມ Melins, ແມ່ນຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ, ຄວາມດັນເລືອດສູງ, ໂລກກະເພາະອາຫານແລະໂຣກ albuminuria.
Headstrom ແລະ Wertham (Headstrem A.
Wortham), ເຊື່ອມຕໍ່ການປ່ຽນແປງທີ່ເສື່ອມໂຊມຂອງເສັ້ນເລືອດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານດ້ວຍການເຮັດວຽກຂອງ adrenal, ໄດ້ປະຕິບັດ adrenalectomy ສອງຝ່າຍໃນ 7 ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະມີຄວາມຜິດປົກກະຕິທາງເສັ້ນເລືອດ.
ກ່ອນການຜ່າຕັດແລະມື້ຕໍ່ມາ, ຄົນເຈັບໄດ້ຮັບຢາ cortisone. ຜູ້ຂຽນບໍ່ໄດ້ສັງເກດເຫັນປະກົດການຂອງຄວາມບໍ່ພຽງພໍຂອງ adrenal. ໃນຜູ້ປ່ວຍທຸກຄົນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງແລະຄວາມດັນເລືອດຫຼຸດລົງ, ແລະຍັງມີການຫຼຸດລົງຂອງໂພແທດຊຽມແລະທາດໄນໂຕຣເຈນທີ່ຍັງເຫຼືອຢູ່ໃນເລືອດ.
ໃນຍ່ຽວ, ປະລິມານໂປຕີນຫຼຸດລົງແລະອາການບວມກໍ່ຫາຍໄປ. ຄົນເຈັບບາງຄົນໄດ້ປັບປຸງສາຍຕາແລະປັບປຸງສຸຂະພາບທີ່ດີຂື້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຕາມທີ່ຜູ້ຂຽນສັງເກດ, ໃນຄົນເຈັບບາງຄົນ, ສະຖານະພາບຂອງ retina ບໍ່ມີການປ່ຽນແປງແລະປະກົດການຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງກໍ່ເພີ່ມຂື້ນ.
ການທົດລອງທາງດ້ານຄລີນິກເຫຼົ່ານີ້ໄດ້ສະແດງໃຫ້ເຫັນວ່າການ ກຳ ຈັດຕ່ອມ adrenal ສາມາດຄວບຄຸມໂລກເບົາຫວານໄດ້. ຍິ່ງໄປກວ່ານັ້ນ, ມັນໄດ້ຖືກຊີ້ໃຫ້ເຫັນສໍາລັບ hyperfunction ຂອງ cortex adrenal, ສໍາລັບໂຣກ adrenal, ເຮັດໃຫ້ຮ້າຍແຮງກວ່າເກົ່າໂດຍໂຣກເບົາຫວານ mellitus.
ດັ່ງນັ້ນ, ໃນກໍລະນີຂອງ Spreg, Priestley ແລະ Doketi (Spraque, Pristley a.
Dockety) ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເມື່ອ 3 ປີກ່ອນ, ມີເນື້ອງອກທີ່ເປັນມະເລັງທີ່ມາຈາກ adrenal cortex ຖືກໂຍກຍ້າຍ, ເຊິ່ງເຮັດໃຫ້ມີການຟື້ນຟູຢ່າງສົມບູນ.
ເນື້ອງອກໄດ້ເຖິງຂະ ໜາດ ຂອງບານເຕະແລະມີນໍ້າ ໜັກ ເຖິງ 1550 g ນ້ ຳ ຕານໃນເລືອດກ່ອນການຜ່າຕັດ 252 - 375 ມລກ%, ໃນມື້ທີ 3 ຫຼັງຈາກການຜ່າຕັດຫຼຸດລົງເຖິງ 107 ມລກ%, ຫຼັງຈາກນັ້ນ - ເຖິງ 88 ມລກ%. ຄວາມທົນທານຂອງຄາໂບໄຮເດດໄດ້ກາຍເປັນເລື່ອງປົກກະຕິ.
ພິຈາລະນາເຖິງຄວາມຫາຍາກພິເສດຂອງເນື້ອງອກ adrenal ທີ່ເຮັດໃຫ້ເກີດການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງ, ພວກເຮົາພິຈາລະນາວ່າມັນ ຈຳ ເປັນທີ່ຈະລາຍງານກ່ຽວກັບຄົນເຈັບທີ່ພວກເຮົາສັງເກດ.
ຄວາມສົງໃສຂອງ hypofunction ຂອງ cortex adrenal ແລະອາການທໍາອິດຂອງພະຍາດ
ຄວາມຜິດປົກກະຕິຂອງ adrenal cortex ແມ່ນໂຣກທີ່ເກີດຂື້ນຍ້ອນການລະເມີດການຜະລິດຮໍໂມນຂອງສານທີ່ ສຳ ຄັນ, ເຊິ່ງຕັ້ງຢູ່ບໍລິເວນເທິງຂອງ ໝາກ ໄຂ່ຫຼັງແຕ່ລະຊະນິດ. ຄວາມຜິດປົກກະຕິຂອງ adrenal cortex ສາມາດ:
ຄວາມລັບເຫລົ່ານີ້ປະຕິບັດ ໜ້າ ທີ່ຂອງມັນຕະຫຼອດຊີວິດຂອງຄົນເຮົາ. ການເຮັດວຽກຂອງຕ່ອມ adrenal ໃນແມ່ຍິງບໍ່ແຕກຕ່າງຈາກການເຮັດວຽກຂອງອະໄວຍະວະເຫຼົ່ານີ້ໃນຜູ້ຊາຍ. ຄວາມບໍ່ພຽງພໍຂອງ adrenal cortex ສາມາດເກີດຈາກເຫດຜົນຕ່າງໆ. ສຳ ລັບການ ກຳ ນົດທີ່ຖືກຕ້ອງຂອງພວກເຂົາ, ການບົ່ງມະຕິແມ່ນຖືກປະຕິບັດຢູ່ໃນຫ້ອງກວດພະຍາດ.
ບົດບັນຍັດທົ່ວໄປ
ໃນເດັກນ້ອຍ, ຄວາມບໍ່ພຽງພໍຂອງ adrenal ເບື້ອງຕົ້ນກໍ່ອາດຈະເກີດຂື້ນ. ໃນເວລາດຽວກັນ, ການເຮັດວຽກຂອງ adrenal ໄດ້ຖືກຫຼຸດລົງ. ຄວາມສົງໄສກ່ຽວກັບພະຍາດທາງດ້ານເຊື້ອເຮັດໃຫ້ hypercorticism, ເຊິ່ງສະແດງເຖິງການຂາດຮໍໂມນໃນຮ່າງກາຍ.
hyperfunction ຍັງສາມາດເກີດຂື້ນໃນເດັກອ່ອນ. ຄວາມແຕກຕ່າງຈາກມາດຕະຖານໃນລະຫວ່າງການພັດທະນາການຂອງເດັກ ນຳ ໄປສູ່ການລະເມີດ. ອາການອາດຈະແມ່ນການຜະລິດຮໍໂມນທີ່ບໍ່ພຽງພໍ, ເຊິ່ງຈະສົ່ງຜົນກະທົບຕໍ່ວຽກງານຂອງຂະບວນການທາງເດີນອາຫານໃນເດັກ.
ນີ້ສາມາດເຮັດໃຫ້ເກີດການຂາດ VCD. ໃນກໍລະນີນີ້, ຕ່ອມ adrenal ຢຸດເຊົາເຮັດວຽກຂອງພວກເຂົາຢ່າງຖືກຕ້ອງ. ອາການຂອງຄວາມບໍ່ພຽງພໍຂອງ adrenal ສາມາດແຕກຕ່າງກັນ.
ລາວຍັງປະຕິບັດມາດຕະການວິນິດໄສຕ່າງໆເພື່ອ ກຳ ນົດພະຍາດ. ການບົ່ງມະຕິທີ່ຖືກຕ້ອງເຮັດໃຫ້ສາມາດ ກຳ ນົດສາເຫດຂອງພະຍາດໄດ້ຢ່າງຖືກຕ້ອງແລະ ກຳ ນົດການປິ່ນປົວທີ່ຖືກຕ້ອງ.
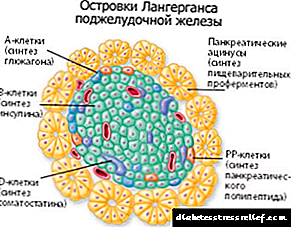
ຕ່ອມ adrenal: ມັນແມ່ນຫຍັງ?
ຄວາມຜິດປົກກະຕິຂອງ cortex adrenal ສາມາດເກີດຂື້ນຍ້ອນຄວາມລັບຂອງຄວາມບົກຜ່ອງດ້ານ. ຕ່ອມເຫຼົ່ານີ້ມີຄວາມ ສຳ ຄັນຫຼາຍຕໍ່ຮ່າງກາຍຂອງມະນຸດ. ພວກເຂົາສະ ໜັບ ສະ ໜູນ ການ ດຳ ເນີນງານທີ່ ໝັ້ນ ຄົງຂອງຫຼາຍລະບົບ. ທາດເຫຼັກປະກອບດ້ວຍສອງຊັ້ນທີ່ມີບົດບາດແຕກຕ່າງກັນ.
ສານ cortical ຜະລິດຮໍໂມນສະເລ່ຍ 30 ຊະນິດ, ເຊິ່ງອາດຈະຮັບຜິດຊອບຕໍ່:
- ການພັດທະນາເພດຂອງມະນຸດ.
- ການຍັບຍັ້ງການອັກເສບ.
- ທາດແປ້ງທາດແປ້ງ.
- ຄວາມສົມດຸນຂອງເກືອແລະນໍ້າ.
ສານສະຫມອງແມ່ນຮັບຜິດຊອບໃນການຜະລິດຕົວແທນຜູ້ໄກ່ເກ່ຍ CNS. ນີ້ແມ່ນ:
ຮໍໂມນຈາກຕ່ອມເຫຼົ່ານີ້ຍັງສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງລະບົບອື່ນໆ. ໂດຍສະເພາະ, ພວກເຂົາຮັບຜິດຊອບຕໍ່ຂະບວນການດັ່ງກ່າວ:
- ນຳ ເອົາມາດຕະຖານຂອງຄວາມດັນເລືອດ.
- ໃຫ້ມາດຕະຖານຂອງເກືອແລະນ້ ຳ ໃນຮ່າງກາຍ.
- ປົກປ້ອງບຸກຄົນຈາກຄວາມກົດດັນ.
- ສົ່ງຜົນກະທົບຕໍ່ພູມຕ້ານທານ.
Hypofunction ຂອງ adrenal cortex: ສາເຫດ
ຖ້າມີການລະເມີດຂອງຕ່ອມ adrenal, ຫຼັງຈາກນັ້ນມັນກໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນແລະພະຍາດທາງເດີນທາງທີ່ກ່ຽວຂ້ອງກັບຄວາມຈິງທີ່ວ່າມັນຈະມີປະລິມານຮໍໂມນໃນຮ່າງກາຍບໍ່ພຽງພໍ.
ອີງຕາມວິທີການທີ່ພະຍາດດັ່ງກ່າວໄດ້ຮັບ, ແພດແບ່ງອອກເປັນ:
ພ້ອມກັນນີ້, ພະຍາດວິທະຍາສາມາດຈັດແບ່ງປະເພດຂຶ້ນກັບລະດັບຂອງຄວາມເສຍຫາຍ. ນີ້ແມ່ນ:
- ປະຖົມ ອາດຈະເກີດຂື້ນຫຼັງຈາກເກີດລູກຫຼືຍ້ອນພະຍາດທາງພັນທຸ ກຳ.
- ມັດທະຍົມ ເກີດຂື້ນໃນເວລາທີ່ຕ່ອມໃຕ້ສະຫມອງໄດ້ຮັບຄວາມເສຍຫາຍ.
- ຂັ້ນສາມ. ການສັງເຄາະຮໍໂມນແມ່ນບໍ່ຖືກຕ້ອງ. ເຊິ່ງສາມາດ ນຳ ໄປສູ່ການອຸດຕັນຂອງ adrenal.
Symptomatology
ມີໂຣກ adrenal, ອາການຕ່າງໆສາມາດແຕກຕ່າງກັນ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຂະບວນການທາງລົບຕ່າງໆເກີດຂື້ນໃນຮ່າງກາຍ. ໃນນັ້ນມີ:
- ປະລິມານຫນ້ອຍຂອງ aldosterone ເຮັດໃຫ້ເກີດການຂາດນໍ້າ, ເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ລະບົບປະສາດສ່ວນກາງ, ກະເພາະ ລຳ ໄສ້ແລະຫົວໃຈ.
- cortisol ໃນປະລິມານ ໜ້ອຍ ໜຶ່ງ ກໍ່ໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານ. ຮ່າງກາຍຢຸດການດູດຊຶມທາດແປ້ງ.
ການສະແດງຂອງພະຍາດວິທະຍາ
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ, ຄົນເຮົາສາມາດຮູ້ສຶກວ່າ:
- ລົດຄວາມຢາກອາຫານຫຼຸດລົງ.
- ປະສິດທິພາບຫຼຸດລົງ.
- ການສູນເສຍນ້ໍາຫນັກ.
- ການລະເມີດລະບົບຍ່ອຍອາຫານ.
- ສີຂອງໂຣກຜິວ ໜັງ ເປັນສີເຫຼືອງ.
- ການເຮັດເຄັມ ສຳ ລັບເຄັມ.
ເມັດສີຜິວເກີດຂື້ນຍ້ອນວ່າມີສານ cortisol ຫຼາຍຢູ່ໃນຮ່າງກາຍ. ນີ້ນໍາໄປສູ່ຄວາມຈິງທີ່ວ່າຮໍໂມນເລີ່ມຕົ້ນທີ່ຈະຜະລິດໃນປະລິມານຫຼາຍ, ເຊິ່ງມີຄວາມຮັບຜິດຊອບຕໍ່ສີຂອງຈຸລັງຜິວຫນັງ. ຄວາມຮຸນແຮງຂອງການສະແດງອອກນີ້ແມ່ນຂື້ນກັບລະດັບໃນຮ່າງກາຍຂອງຮໍໂມນດັ່ງກ່າວ.
ດ້ວຍການພັດທະນາຂອງພະຍາດ, ບຸກຄົນອາດຈະຈົ່ມກ່ຽວກັບ:
- ຄວາມບົກຜ່ອງດ້ານຄວາມ ຈຳ.
- ການເຮັດວຽກ myocardial ຢ່າງໄວວາ.
- ຫຼຸດລົງໃນຄວາມດັນເລືອດ.
- ໂລກຊືມເສົ້າ
- ການສູນເສຍຜົມໃນ perineum.
- ການປ່ອຍປັດສະວະຢ່າງໄວວາ.
ອາການບາງຢ່າງຍັງອາດຈະເກີດຂື້ນກັບປະເພດຮອງຂອງພະຍາດທາງເດີນທາງ. ນີ້ອາດຈະແມ່ນອາການທີ່ບໍ່ ສຳ ຄັນ. ສະພາບການນີ້ແມ່ນໄດ້ຮັບອິດທິພົນຈາກຄວາມຈິງທີ່ວ່າມັນຈະມີນໍ້າຕານໃນເລືອດ. ນີ້ອາດຈະເກີດຂື້ນ:
- ເຫື່ອອອກ.
- ຄວາມອ່ອນແອ.
- ເຈັບຫົວ.
- ໜາວ ສັ່ນ.
- ໝຸນ ຫົວ.
- ການເຮັດວຽກຂອງ myocardial ເພີ່ມຂື້ນ.
- pallor ຂອງ epidermis ໄດ້.
- ຄວາມອຶດຫິວ.
- ການປະສານງານທີ່ບໍ່ສົມຄວນ.
ປະເພດພະຍາດ ຊຳ ເຮື້ອກໍ່ມີອາການສະເພາະຂອງມັນເອງ, ເຊິ່ງເຮັດໃຫ້ທ່ານ ໝໍ ສາມາດບົ່ງມະຕິໄດ້ຢ່າງຖືກຕ້ອງໃນລະຫວ່າງການກວດ. ໂດຍປົກກະຕິແລ້ວ, ພະຍາດຊະນິດນີ້ສະແດງໃຫ້ເຫັນຕົວເອງຍ້ອນການໃຊ້ຢາທີ່ໃຊ້ຮໍໂມນຕາມປະລິມານຫຼາຍ.
ວິທີການວິນິດໄສ
ການບົ່ງມະຕິໃນມື້ນີ້ແມ່ນໄດ້ຖືກປະຕິບັດໂດຍໃຊ້ວິທີທີ່ທັນສະ ໄໝ. ເພື່ອໃຫ້ການສະຫລຸບທີ່ຖືກຕ້ອງ, ຄົນເຈັບຈະຕ້ອງໄດ້ທົດລອງເຄື່ອງມືແລະຫ້ອງທົດລອງບາງຢ່າງ, ຄື:
ແຕ່ດ້ວຍພະຍາດທາງດ້ານວິທະຍາສາດດັ່ງທີ່ຜູ້ຊ່ຽວຊານກ່າວວ່າ, ການວິນິດໄສດ້ວຍວິທີການຫ້ອງທົດລອງສາມາດເປັນເລື່ອງຍາກ. ໂດຍປົກກະຕິ, ຄົນເຈັບໄດ້ຖືກສັກດ້ວຍຮໍໂມນເຂົ້າໄປໃນເສັ້ນເລືອດ, ແລະຫຼັງຈາກນັ້ນພວກເຂົາກໍ່ຕິດຕາມສະພາບຂອງຮ່າງກາຍຂອງລາວ. ສັນຍານລັກສະນະຂອງພະຍາດວິທະຍາຫຼັງຈາກການແນະ ນຳ ຮໍໂມນຈະມີດັ່ງນີ້:
- ການຫຼຸດລົງຂອງ cortisone ໃນເລືອດ.
- ການເພີ່ມຂື້ນຂອງໂພແທດຊຽມໃນເລືອດ.
- ຫຼຸດລົງໃນລະດັບ glucose.
ການບົ່ງມະຕິທີ່ຖືກຕ້ອງກ່ຽວຂ້ອງກັບການກວດ HIV. ໃນລະຫວ່າງການກວດ, ວຽກງານຂອງຕ່ອມ thyroid ແລະພູມຕ້ານທານແມ່ນຖືກກວດສອບຢ່າງບັງຄັບ.
ຄວາມ ໜ້າ ຊື່ໃຈຄົດ: ການຮັກສາແລະວິທີການຂອງມັນ
ໃນມື້ນີ້, ທ່ານ ໝໍ ສາມາດໃຊ້ວິທີການຕ່າງໆທີ່ທັນສະ ໄໝ ເພື່ອ ດຳ ເນີນການປິ່ນປົວພະຍາດດັ່ງກ່າວ. ໃນໄລຍະການຮັກສາ, ໜ້າ ທີ່ຕົ້ນຕໍຂອງທ່ານ ໝໍ ແມ່ນການ ກຳ ຈັດສາເຫດຂອງການສະແດງອອກຂອງພະຍາດທາງເດີນທາງແລະ ນຳ ເອົາປະລິມານຂອງຮໍໂມນກັບມາເປັນປົກກະຕິ.
ເພື່ອ ກຳ ຈັດສາເຫດຂອງພະຍາດ, ວິທີການຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້:
- ຢາ.
- ການຜ່າຕັດ
- ລັງສີ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ຄົນເຈັບໄດ້ຮັບການ ກຳ ນົດຢາທີ່ມີຮໍໂມນແລະແຮ່ທາດ. ໃນປະເພດຂັ້ນສອງຂອງພະຍາດ, ພຽງແຕ່ໃຊ້ glucocorticoids ເທົ່ານັ້ນ. ໃນໂຣກປະເພດໂຣກຊ້ ຳ ເຮື້ອ, ການໃຊ້ຮໍໂມນເພດແມ່ນຖືກ ກຳ ນົດ.
ພ້ອມກັນນັ້ນ, ໃນຂະບວນການ ດຳ ເນີນການປິ່ນປົວດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາ, ທ່ານ ໝໍ ປະເມີນສະພາບຂອງຄົນເຈັບເປັນປະ ຈຳ. ລາວ ກຳ ນົດມັນໂດຍ:
- ນ້ ຳ ໜັກ ປົກກະຕິ.
- ຄວາມດັນເລືອດ.
- ປັບປຸງສີຜິວໃຫ້ດີຂື້ນ.
- ການຫາຍຕົວໄປຂອງໂຣກຊືມເສົ້າ.
- ການປັບປຸງສະຫວັດດີການ.
ເມື່ອມີອາການເຈັບຂື້ນ, ຕ້ອງມີການປິ່ນປົວສຸກເສີນ ສຳ ລັບຄົນເຈັບ. ເພື່ອເຮັດສິ່ງນີ້, ລາວຕ້ອງການ:
- ເຕີມເຕັມຄວາມສົມດຸນຂອງນ້ ຳ ໃນຮ່າງກາຍ.
- ກິນຮໍໂມນ.
- ລົບລ້າງອາການຕ່າງໆ.
ໃນສະຖານະການທີ່ມີຄວາມກົດດັນຕ່າງໆ, ແນະ ນຳ ໃຫ້ເພີ່ມປະລິມານຂອງຮໍໂມນ 3 ຄັ້ງເພື່ອບໍ່ໃຫ້ອາການທາງລົບເກີດຂື້ນ. ແຕ່ໃນໄລຍະຖືພາ, ປະລິມານຢາບໍ່ຄວນເພີ່ມຂື້ນ.
ການປ້ອງກັນ
ຖ້າວ່າ, ຫຼັງຈາກກວດພົບພະຍາດ, ມັນເລີ່ມຮັບການປິ່ນປົວຢ່າງຖືກຕ້ອງ, ຈາກນັ້ນທ່ານ ໝໍ ກໍ່ໃຫ້ການຄາດຄະເນທີ່ເອື້ອ ອຳ ນວຍ. ຊີວິດຂອງຄົນຕໍ່ໄປຫຼັງຈາກການຮັກສາຈະບໍ່ແຕກຕ່າງຈາກຊີວິດທີ່ຜ່ານມາ.
ມັນຍັງໄດ້ຖືກຍົກໃຫ້ເຫັນວ່າໃນປະຈຸບັນຍັງບໍ່ມີ ຄຳ ແນະ ນຳ ສະເພາະ ສຳ ລັບການປ້ອງກັນ. ວິທີການປ້ອງກັນຕົ້ນຕໍແມ່ນການຫຼຸດຜ່ອນການດື່ມເຫຼົ້າແລະທາດນີໂກຕິນ.
ດ້ວຍພະຍາດທາງວິທະຍາສາດນີ້, ບຸກຄົນ ຈຳ ເປັນຕ້ອງໄດ້ລົງທະບຽນຢູ່ໃນຄລີນິກແລະກວດກາໂດຍແພດ ໝໍ ຢູ່ສະ ເໝີ. ຄຳ ແນະ ນຳ ນີ້ຍັງໃຊ້ກັບຜູ້ທີ່ມີຄວາມສ່ຽງ. ຄວາມບໍ່ພຽງພໍຂອງ adrenal ໃນເດັກເກີດ ໃໝ່ ແມ່ນເຫດຜົນ ສຳ ລັບການລົງທະບຽນເດັກ.
ສະຫຼຸບ
ດັ່ງທີ່ສາມາດຕັດສິນໄດ້ຈາກຂັ້ນເທິງ, ຄວາມບໍ່ພຽງພໍຂອງ adrenal ແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍແລະບໍ່ສາມາດຄາດເດົາໄດ້, ແລະດັ່ງນັ້ນຄົນທີ່ເປັນໂຣກນີ້ຕ້ອງຕິດຕາມເບິ່ງສຸຂະພາບຂອງເຂົາເຈົ້າຢູ່ສະ ເໝີ.
hyperthyroidism ພະຍາດຂອງຕ່ອມ thyroid gland ສ່ວນທີ 2 ການຜິດປົກກະຕິຂອງ ລຳ ໄສ້ໃນສະພາບການທີ່ເປັນປະໂຫຍດແລະຢາ PreventAge. ຢາ Adaptogens ສຳ ລັບຄວາມຜິດປົກກະຕິຂອງໂຣກ adrenal ບໍ່ພຽງພໍ. ພະຍາດ Addison ຂອງຄວາມບໍ່ພຽງພໍ Adrenal ແລະ florevitis.ລະບົບການມີອາຍຸຍືນແມ່ນທັງ ໝົດ ກ່ຽວກັບໂຣກຜີວ ໜັງ ອັກເສບ .. ຄວາມຜິດປົກກະຕິຂອງຕ່ອມ adrenal.
ທ່ານ ໝໍ Sergei Cherenko ຜູ້ຊ່ຽວຊານດ້ານການຜ່າຕັດໂຣກ endocrinologist ກ່າວວ່າ:
ມີຄວາມຄິດເຫັນວ່າແພດ endocrinologist ແມ່ນທ່ານຫມໍທີ່ປະຕິບັດກັບຕ່ອມ thyroid ແລະຮັກສາໂລກເບົາຫວານ. ມັນເບິ່ງຄືວ່າບາງຄັ້ງທ່ານ ໝໍ ເອງກໍ່ຄິດເຊັ່ນນັ້ນ.
ມີຫຍັງອີກທີ່ສາມາດອະທິບາຍສະຖານະການໃນເວລາທີ່ຄົນເຈັບຜູ້ທີ່ສົງໃສວ່າຕົນເອງມີປັນຫາກ່ຽວກັບຕ່ອມ adrenal, ພົບກັບຄວາມເຂົ້າໃຈຜິດຂອງແພດ endocrinologist? ມີກໍລະນີ ໜຶ່ງ ໃນເວລາທີ່ແມ່ຍິງຜູ້ ໜຶ່ງ ມາຫາຫ້ອງກວດພະຍາດ endocrinology ແຫ່ງ ໜຶ່ງ ໃນພາກພື້ນຕ້ອງໄດ້ຊອກຫາຫ້ອງກວດພະຍາດອື່ນເຊິ່ງໃນນັ້ນພວກເຂົາສາມາດຖືກກວດເພື່ອຢັ້ງຢືນການບົ່ງມະຕິດັ່ງກ່າວ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງແມ່ນວ່າພາຍຫຼັງທີ່ເຫັນຜົນໄດ້ຮັບທີ່ ໜ້າ ເຊື່ອຖື, ຜູ້ຊ່ຽວຊານໄດ້ຢືນຢັນດ້ວຍຕົນເອງວ່າ: ບໍ່ມີພະຍາດຫຍັງ, ເພາະວ່າມັນເປັນສິ່ງທີ່ຫາຍາກທີ່ສຸດ ... ລາວໄດ້ເວົ້າກ່ຽວກັບຕອນນີ້ທີ່ ໜ້າ ປະທັບໃຈຂອງການບໍ່ມີປະສົບການໃນໄລຍະເສັ້ນທາງກົງຂອງ FACTS ແພດຜ່າຕັດ endocrinologist, ຫົວ ໜ້າ ພະແນກການຜ່າຕັດ endocrine ຂອງສູນວິທະຍາສາດແລະການປະຕິບັດຕົວຈິງຂອງອູແກຣນ ສຳ ລັບການຜ່າຕັດ endocrine, ການປ່ຽນຖ່າຍອະໄວຍະວະ endocrine ແລະແພຈຸລັງ, ທ່ານ ໝໍ ຂອງອາຈານວິທະຍາສາດການແພດ Sergey Cherenko. ຂໍ້ຫຍຸ້ງຍາກໃນການບົ່ງມະຕິໂຣກ adrenal ແມ່ນຫຍັງ? ວິທີການປິ່ນປົວພວກມັນ? ໃນເວລາທີ່ການດໍາເນີນງານແມ່ນມີຄວາມຈໍາເປັນ? ອ່ານ ຄຳ ຕອບ ສຳ ລັບ ຄຳ ຖາມເຫຼົ່ານີ້ແລະ ຄຳ ຖາມອື່ນໆໃນມື້ນີ້.
* - ສະບາຍດີ, Sergey Makarovich! ທ່ານມີຄວາມກັງວົນກ່ຽວກັບ Nadezhda Mikhailovna ຈາກເມືອງ Kiev. ຕອນນີ້ຂ້ອຍມີອາຍຸໄດ້ 45 ປີ, ແລະຄວາມກົດດັນໄດ້ເລີ່ມສູງຂຶ້ນຕອນລາວອາຍຸໄດ້ 32 ປີ. ຕອນນີ້ມັນຮອດ 180 ເຖິງ 110. ຂ້ອຍຄວນເຮັດແນວໃດ?
- ຊອກຫາສາເຫດທີ່ເຮັດໃຫ້ເກີດຄວາມດັນເລືອດສູງຢ່າງຕໍ່ເນື່ອງ, ແລະ ສຳ ລັບສິ່ງນີ້ - ໄດ້ກວດກາຢ່າງລະມັດລະວັງ. ຄວາມກົດດັນເພີ່ມຂື້ນທີ່ເກີດຂື້ນໃນໄວ ໜຸ່ມ ແລະໄວກາງ, ເປັນສັນຍານເຖິງການລະເມີດໃນຮ່າງກາຍ - ເປັນພະຍາດຫົວໃຈ, ຫຼອດເລືອດ, ໝາກ ໄຂ່ຫຼັງ.
ຄວາມດັນເລືອດສູງອາການມັກຈະກ່ຽວຂ້ອງໂດຍກົງກັບໂຣກ adrenal.
ເນື້ອງອກເກືອບທັງ ໝົດ ທີ່ປາກົດຢູ່ໃນຕ່ອມ endocrine ນີ້ສາມາດເຮັດໃຫ້ເກີດຄວາມດັນໂລຫິດສູງ: ການຜະລິດຮໍໂມນເກີນຈະຖືກຜະລິດອອກມາ - ແລະເຮືອກໍ່ຈະຄັບແຄບລົງ.
ມັນໄດ້ຖືກພິສູດແລ້ວວ່າສາເຫດທົ່ວໄປທີ່ສຸດຂອງການເປັນໂລກຄວາມດັນເລືອດແມ່ນປະລິມານຮໍໂມນ aldosterone ຫຼາຍເກີນໄປ.
ເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບການບົ່ງມະຕິພະຍາດ (ມັນຖືກເອີ້ນວ່າ hyperaldosteronism), ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຜ່ານການກວດເລືອດພິເສດ, ເຊິ່ງແພດຊ່ຽວຊານດ້ານ endocrinologist ຈະ ກຳ ນົດ, ກວດພົບກັບພາບປະຫວັດສາດທີ່ສົມມຸດຕິຖານ.
ຖ້າການປິ່ນປົວທີ່ຖືກ ກຳ ນົດໂດຍຜົນຂອງການກວດກາເຮັດໃຫ້ຕ່ອມ adrenal ທຳ ມະດາ, ຄວາມດັນກໍ່ຈະຫຼຸດລົງເຊັ່ນກັນ. ຜົນກະທົບສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບໄລຍະເວລາຂອງພະຍາດ: ຖ້າຄົນເຮົາປະສົບກັບຄວາມຫຍຸ້ງຍາກຫຼາຍກວ່າ 5 ຫາ 6 ປີ, ການບັນລຸ ໝາກ ຜົນທີ່ດີຈະມີຄວາມຫຍຸ້ງຍາກຫຼາຍ.
* - "ຄວາມຈິງ"? ນີ້ແມ່ນນາງ Olga ຈາກເຂດ Zhytomyr, ອາຍຸ 47 ປີ. ປີກາຍນີ້ຄວາມດັນເລືອດຂອງຂ້ອຍເລີ່ມເຕັ້ນຂື້ນ. ຂ້າພະເຈົ້າເຊື່ອວ່າສິ່ງນີ້ອາດເກີດຈາກຕ່ອມ adrenal. ວິທີການກວດສອບ?
- ເພື່ອຢາກຮູ້ວ່າມັນເປັນແນວນັ້ນແທ້ຫຼືບໍ່, ໃຫ້ປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist. ການກວດກາເລີ່ມຕົ້ນດ້ວຍການວິເຄາະອັດຕາສ່ວນຂອງ aldosterone ກັບທາດເອນໄຊທີ່ຜະລິດໂດຍ ໝາກ ໄຂ່ຫຼັງ (renin).
ຂ້າພະເຈົ້າແນະ ນຳ ໃຫ້ທ່ານເຕືອນທ່ານ ໝໍ ຖ້າທ່ານ ກຳ ລັງໃຊ້ຢາຕ້ານໂລກຮໍໂມນ: ບາງຢາອາດຈະບິດເບືອນຜົນໄດ້ຮັບ.
ຜູ້ຊ່ຽວຊານ, ກຳ ລັງຊີ້ ນຳ ຄົນເຈັບເພື່ອວິເຄາະ, ຄວນຖອນຢາ diuretic (veroshpiron) ອອກກ່ອນເວລາ, ແລະທົດແທນຢາ beta-blockers ແລະ ACE blockers ຊົ່ວຄາວແທນຢາອື່ນໆ.
ການທົດສອບທີ່ ສຳ ຄັນອີກຢ່າງ ໜຶ່ງ ທີ່ຕ້ອງເຮັດແມ່ນລະດັບຂອງໂພແທດຊຽມໃນເລືອດ. ນີ້ແມ່ນການສຶກສາທີ່ລຽບງ່າຍທີ່ຖືກປະຕິບັດໂດຍໃຊ້ເຄື່ອງວິເຄາະແບບອັດຕະໂນມັດ.
ບາງຄັ້ງການຂາດໂພແທດຊຽມເກີດຂື້ນກັບໂລກພະຍາດຂອງ ໝາກ ໄຂ່ຫຼັງບາງຢ່າງ, ຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງຕໍ່ ລຳ ໄສ້ (ໂດຍປົກກະຕິແມ່ນມີອາການຮາກ, ຖອກທ້ອງ), ແຕ່ສ່ວນຫຼາຍແລ້ວມັນຍັງສະແດງເຖິງການເພີ່ມຂື້ນຂອງ aldosterone. ຖ້າທ່ານຫມໍເຫັນວ່າຄວາມດັນເລືອດສູງຢູ່ທາງຫນ້າຂອງລາວ, ໃນນັ້ນໂພແທດຊຽມຫຼຸດລົງ, ຄົນເຮົາຕ້ອງຊອກຫາສາເຫດຂອງຕ່ອມ adrenal.
ດັ່ງນັ້ນ, ໂດຍວິທີທາງການ, ມັນເປັນປະເພນີຢູ່ຕ່າງປະເທດ: ຜູ້ທີ່ພັດທະນາຄວາມອ່ອນເພຍ, ກ້າມເນື້ອກ້າມຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມດັນສູງ, ມີບັນຫາກ່ຽວກັບ ລຳ ໄສ້, ໂດຍບໍ່ມີການລົ້ມເຫລວຜ່ານການວິເຄາະ ສຳ ລັບໂພແທດຊຽມໃນເລືອດ.
ບັນຫາຂອງບາງ endocrinologist ອູແກຣນແມ່ນວ່າພວກເຂົາຖືວ່າພະຍາດ adrenal ແມ່ນຫາຍາກທີ່ສຸດ. ໃນການປະຕິບັດຂອງຂ້າພະເຈົ້າ, ມີກໍລະນີທີ່ມີແສງສະຫວ່າງໃນເວລາທີ່ແມ່ຍິງທີ່ເຮັດວຽກຢູ່ໂປແລນເລີ່ມຕົ້ນພັດທະນາ hyperaldosteronism, ແລະນາງ, ຫຼັງຈາກທີ່ປຶກສາກັບທ່ານ ໝໍ ໂປໂລຍ, ໄດ້ໄປເຮືອນເພື່ອປິ່ນປົວ.
ແຕ່ຢູ່ໃນຫ້ອງກວດພະຍາດ endocrinology ຂອງ ໜຶ່ງ ໃນສູນກາງໃນເຂດ, ທ່ານ ໝໍ“ ບໍ່ເຫັນ” ບັນຫາ. ຄົນເຈັບໄດ້ຖືກບັງຄັບໃຫ້ຊອກຫາຫ້ອງທົດລອງຕົວເອງເພື່ອເຮັດການທົດສອບທີ່ ຈຳ ເປັນ, ໃຫ້ກວດ CT scan ຢູ່ສູນການຄ້າ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສິ່ງນີ້ບໍ່ສາມາດເຮັດໃຫ້ຜູ້ຊ່ຽວຊານດ້ານຄວາມໂສກເສົ້າໄດ້.
ໃນທິດທາງທີ່ນາງໄດ້ມາປຶກສາຫາລືໃນຄຽຟ, ມີການບົ່ງມະຕິທີ່ແຕກຕ່າງກັນ (ແລະແມ່ນແຕ່ເປັນ ຄຳ ຖາມ).
* - ຕອນບ່າຍດີ! Ivan Romanovich ກຳ ລັງໂທ, ອາຍຸ 51 ປີ. ຂ້ອຍອ່ານໃນ“ ຂໍ້ເທັດຈິງ” ວ່າການຂາດໂພແທດຊຽມໃນຮ່າງກາຍເຮັດໃຫ້ເກີດຄວາມອ່ອນເພຍ, ວິນຫົວ, ຄວາມຫິວໂຫຍແລະການຖ່າຍເບົາເລື້ອຍໆ. ຂ້ອຍຕ້ອງການອາຫານຫຍັງແດ່ເພື່ອໃຫ້ໄດ້ໂພແທດຊຽມຫຼາຍ?
- ມີໂພແທດຊຽມຫຼາຍໃນ ໝາກ ໄມ້ແຫ້ງ: ໝາກ ຫຸ່ງແຫ້ງ, raisins, prunes, ລວມທັງໃນກ້ວຍ, ມັນຝະລັ່ງອົບ. ແຕ່ຄົນທີ່ມີສຸຂະພາບແຂງແຮງແລະມີອາຫານປົກກະຕິໄດ້ຮັບ ຈຳ ນວນທີ່ພຽງພໍຂອງສ່ວນປະກອບທີ່ ຈຳ ເປັນທັງ ໝົດ.
ຖ້າທ່ານກັງວົນກ່ຽວກັບອາການເຫຼົ່ານີ້, ຂ້າພະເຈົ້າແນະ ນຳ ໃຫ້ທ່ານກວດເບິ່ງຕ່ອມ adrenal: ການລະເມີດບາງ ໜ້າ ທີ່ຂອງມັນເຮັດໃຫ້ເກີດການຂາດໂພແທດຊຽມ, ແລະໂຣກ hypokalemia ເກີດຂື້ນ. ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ກວດເລືອດ ສຳ ລັບ electrolytes (ໂພແທດຊຽມ, ແຄວຊຽມ, chlorine).
ໂດຍຫລັກການແລ້ວ, ສິ່ງນີ້ຄວນເຮັດເປັນປະ ຈຳ, ເຊັ່ນ, ເວົ້າ, ກວດເລືອດທົ່ວໄປຫຼືກວດທາດ ນຳ ້ຕານໃນເລືອດ. ຖ້າ ຈຳ ເປັນ, ທ່ານ ໝໍ ຈະ ກຳ ນົດການວິເຄາະພິເສດອື່ນ (ສຳ ລັບຮໍໂມນ aldosterone).
ແຕ່ເພື່ອໃຫ້ຜົນໄດ້ຮັບຂອງມັນມີຄວາມ ໜ້າ ເຊື່ອຖື, ຜູ້ຊ່ຽວຊານຈະແນະ ນຳ ວິທີການເຮັດໃຫ້ລະດັບຂອງໂພແທດຊຽມໃນຮ່າງກາຍເປັນປົກກະຕິ. ໂດຍປົກກະຕິທ່ານ ຈຳ ເປັນຕ້ອງກິນຢາທີ່ບັນຈຸທາດໂພແທດຊຽມແລະຕົວແທນຄອບຄຸມຈຸລະພາກ.
* - ເສັ້ນຊື່ບໍ? ຂ້ອຍຊື່ວ່າ Natalia. ຂ້ອຍອາໄສຢູ່ Yagotin, ພາກພື້ນ Kiev. ເປັນເວລາຫລາຍສິບປີ, ຄວາມກົດດັນເພີ່ມຂື້ນໄດ້ລົບກວນ, ແລະບາງຄັ້ງອຸນຫະພູມໃນຮ່າງກາຍກໍ່ຫລຸດລົງ. ຂ້ອຍຄິດວ່າເຫດຜົນແມ່ນຢູ່ໃນຕ່ອມໄທລໍ. ແມ່ນບໍ?
- ຂ້າພະເຈົ້າແນະ ນຳ ໃຫ້ທ່ານ ທຳ ການວິເຄາະກ່ຽວກັບຮໍໂມນທີ່ກະຕຸ້ນຮໍໂມນຂອງຕ່ອມນ້ ຳ ມູກຍ້ອຍ (TSH). ອີງຕາມຜົນໄດ້ຮັບ, ນັກຊ່ຽວຊານດ້ານ endocrinologist, ຖ້າຖືວ່າມີຄວາມ ຈຳ ເປັນ, ຈະ ກຳ ນົດການສຶກສາເພີ່ມເຕີມ. ໂດຍທົ່ວໄປ, ຂ້ອຍຄິດວ່າຕ່ອມ thyroid ມີຜົນກະທົບຫນ້ອຍຕໍ່ຄວາມກົດດັນ.
ເຖິງແມ່ນວ່າໂຣກ thyrotoxicosis ຮ້າຍແຮງມັກຈະເຮັດໃຫ້ຄວາມກົດດັນດ້ານເທິງເພີ່ມຂື້ນເລັກນ້ອຍ, ແລະຕ່ ຳ ກ່ວາໃນຂອບເຂດປົກກະຕິ
ແຕ່ໃນກໍລະນີຂອງສະຖານະການທີ່ກົງກັນຂ້າມ - ດ້ວຍໂຣກ hypothyroidism, ການເລັ່ງຂອງການເປັນໂຣກ atherosclerosis ແມ່ນເປັນໄປໄດ້, ເນື່ອງຈາກວ່າຄວາມດັນເລືອດສູງທີ່ຄົງຄ້າງແມ່ນຖືກສ້າງຕັ້ງຂຶ້ນ.
* - ຕອນບ່າຍດີ! Nina ຈາກ Kirovograd ກຳ ລັງຕິດຕໍ່ຫາທ່ານ. ຖ້າຄວາມຫິວນ້ ຳ ຖືກທໍລະມານດ້ວຍຄວາມດັນເລືອດສູງ - ມີບັນຫາເຫຼົ່ານີ້ກ່ຽວກັບຕ່ອມ adrenal ຫຼືຂ້ອຍຄວນຊອກຫາໂຣກເບົາຫວານບໍ?
- ຕອບ ຄຳ ຖາມຂອງທ່ານຢ່າງບໍ່ຢຸດຢັ້ງແມ່ນເປັນໄປໄດ້ພຽງແຕ່ຫລັງຈາກເຫັນຜົນຂອງການ ສຳ ຫຼວດ. ຂ້ອຍເວົ້າຊ້ ຳ ອີກຕໍ່ຜູ້ປ່ວຍທີ່ເປັນໂຣກ hypertensive: ຖ້າວ່າໂຣກນີ້ເລີ່ມຕົ້ນກ່ອນອາຍຸ 40 ປີແລະຍາກທີ່ຈະປິ່ນປົວ, ຄວນກວດເບິ່ງຕ່ອມ adrenal.
ຂັ້ນຕອນ ທຳ ອິດແມ່ນການທົດສອບທີ່ນັກຊ່ຽວຊານດ້ານ endocrinologist ຈະ ກຳ ນົດ, ຂັ້ນຕອນທີສອງແມ່ນເຮັດແບບປະຫວັດສາດທີ່ສົມມຸດຕິຖານ.
ລໍາດັບດັ່ງກ່າວແມ່ນມີຄວາມ ຈຳ ເປັນເພາະວ່າ tomograph ສະແດງໃຫ້ເຫັນເນື້ອງອກທີ່ເຫັນໄດ້ຊັດເຈນແລະອາດຈະບໍ່ເຮັດໃຫ້ເປັນຮູບແບບຂະ ໜາດ ນ້ອຍຫຼືໃຫຍ່ຂື້ນຂອງຕ່ອມ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກເຮົາບໍ່ຕ້ອງລືມ: ຄວາມດັນເລືອດສູງແມ່ນອາການຂອງພະຍາດອື່ນໆ. ຄວາມດັນເລືອດສູງມັກຈະຮັກສາພະຍາດເບົາຫວານ. ຄວາມດັນສູງຂື້ນເກີດຂື້ນໃນໂລກເບົາຫວານເນື່ອງຈາກວ່າເສັ້ນເລືອດຖືກ ທຳ ລາຍຍ້ອນນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປ, ຜະລິດຕະພັນທີ່ບໍ່ມີທາດອົກຊີແຊນໃນການເຜົາຜະຫລານທາດແປ້ງ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າບຸກຄົນຜູ້ທີ່ປະສົບກັບພະຍາດເບົາຫວານແລະຄວາມດັນເລືອດສູງຕ້ອງໄດ້ຮັບການກວດກາຢ່າງລະອຽດ. ການປະຕິບັດສະແດງໃຫ້ເຫັນວ່າທຸກໆເຈັດຫາ 10 ສ່ວນຫຼາຍເປັນໂລກເບົາຫວານທີ່ຜະລິດຮໍໂມນ adrenal.
ຖ້າການລະເມີດຖືກ ກຳ ຈັດ, ມັນງ່າຍຕໍ່ການຄວບຄຸມທັງສອງພະຍາດ, ຊຶ່ງ ໝາຍ ຄວາມວ່າຄຸນນະພາບຊີວິດຂອງຄົນເຈັບດີຂື້ນ, ແລະໄລຍະເວລາຂອງມັນກໍ່ເພີ່ມຂື້ນ.
* - ສະບາຍດີ! ນີ້ແມ່ນ Inna Vyacheslavovna ຈາກ Melitopol. ສາມີຂອງຂ້ອຍແມ່ນຄົນເຈັບທີ່ເປັນພະຍາດຄວາມດັນເລືອດສູງໂດຍມີປະສົບການເປັນເວລາ 20 ປີ. ດຽວນີ້ລາວ ກຳ ລັງກິນຢາ 3 ຢ່າງໃນເວລາດຽວກັນ, ແລະບາງຄັ້ງຄວາມກົດດັນຍັງສູງຂື້ນ.ຜູ້ເປັນຜົວຮຽກຮ້ອງໃຫ້ທ່ານ ໝໍ ສົ່ງລາວໄປກວດ, ແຕ່ລາວອ້າງວ່າສິ່ງທີ່ ສຳ ຄັນແມ່ນການກິນຢາ ... ພວກເຮົາຄວນເຮັດແນວໃດ?
- ສະຖານະການທີ່ທ່ານ ກຳ ລັງເວົ້າບໍ່ແມ່ນເລື່ອງແປກ. ຂ້າພະເຈົ້າພຽງແຕ່ສາມາດຄາດເດົາໄດ້ວ່າເປັນຫຍັງມັນຈຶ່ງ“ ບໍ່ສົນໃຈ” ສຳ ລັບຜູ້ຊ່ຽວຊານໃນການຊອກຫາສາເຫດຂອງຄວາມດັນເລືອດສູງ.
ຖ້າຄວາມດັນໂລຫິດສູງຢ່າງຕໍ່ເນື່ອງແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງ add ຮໍໂມນ adrenal, ໃນສ່ວນໃຫຍ່ຂອງກໍລະນີ, ຄົນເຈັບຕ້ອງປ່ຽນຍຸດທະວິທີໃນການຮັກສາ.
ປະມານ 70 ເປີເຊັນຂອງຄົນເຈັບທີ່ເປັນໂຣກນີ້ແມ່ນໄດ້ຮັບການຊ່ວຍເຫຼືອຈາກຢາທີ່ມີລາຄາບໍ່ແພງເຊິ່ງກີດຂວາງຕົວຮັບ aldosterone.
ຂ້ອຍແນະ ນຳ ໃຫ້ຜົວຂອງເຈົ້າຫັນໄປຫາຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການທີ່ດີໃນການບົ່ງມະຕິແລະຮັກສາໂລກ adrenal. ທ່ານສາມາດປຶກສາຢູ່ສູນວິທະຍາສາດແລະພາກປະຕິບັດຂອງອູແກຣນຂອງພວກເຮົາໃນການຜ່າຕັດ endocrine, ການຖ່າຍທອດອະໄວຍະວະ endocrine ແລະແພຈຸລັງຂອງກະຊວງສາທາລະນະສຸກຢູເຄຣນ.
ເພື່ອຈະໄດ້ຮັບການພິຈາລະນາ, ໃຫ້ໂທຫາ: 0(44) 564-09-20 ຫຼື 0(44) 560-75-46 ຫຼືມາທີ່ຄລີນິກ, ເຊິ່ງຕັ້ງຢູ່ທີ່ຢູ່: Kiev, Klovsky descent, 13a. ສອບຖາມຂໍ້ມູນທາງອິນເຕີເນັດທີ່ www.endosurg.com.ua.
- ມີການປະຕິບັດງານທີ່ ຈຳ ເປັນໃນກໍລະນີໃດ?
- ມັນເປັນປະເພນີທີ່ຄິດວ່າແພດຜ່າຕັດສະ ໜັບ ສະ ໜູນ ການຜ່າຕັດສະ ເໝີ ໄປ, ແຕ່ນີ້ແມ່ນຄວາມຜິດພາດ. ປະມານ 30 ເປີເຊັນຂອງຄົນເຈັບທີ່ປະສົບກັບການເພີ່ມຂື້ນຂອງ aldosterone, ຕົວຢ່າງ, ມີເນື້ອງອກດຽວຫຼືໂຣກ adrenal ຮ້າຍແຮງ, ຕ້ອງໄດ້ຮັບການປະຕິບັດງານ.
ການປະຕິບັດງານດັ່ງກ່າວບໍ່ສາມາດເລື່ອນອອກໄປເປັນເວລາດົນນານ: ໃນກໍລະນີທີ່ກ້າວ ໜ້າ, ໃນເວລາທີ່ເຮືອມີອາການບວມຢູ່ແລ້ວ, sclerotic, ຄວາມກົດດັນອາດຈະບໍ່ກັບຄືນສູ່ສະພາບປົກກະຕິ.
ແຕ່ມັນກໍ່ເກີດຂື້ນວ່າຄົນເຈັບບໍ່ກ້າທີ່ຈະແຊກແຊງຫຼືທ່ານ ໝໍ ບໍ່ຕ້ອງການທີ່ຈະສ່ຽງໃນເຫດຜົນດ້ານການແພດ - ຈາກນັ້ນທ່ານສາມາດສັ່ງຢາທີ່ຂັດຂວາງການຮັບເອົາຮໍໂມນທີ່ລະອຽດອ່ອນ.
ແຕ່ວິທີໃດກໍ່ຕາມ, ວິທີການປິ່ນປົວຫຼືການຜ່າຕັດ, ຄົນເຮົາບໍ່ສາມາດປະຕິເສດການປິ່ນປົວ. ມັນຊ່ວຍຫຼຸດຜ່ອນຄວາມດັນເລືອດແລະປ້ອງກັນເສັ້ນເລືອດຕັນໃນ, ແລະຍັງຊ່ວຍປ້ອງກັນຫົວໃຈ.
aldosterone ຫຼາຍເກີນໄປບໍ່ພຽງແຕ່ສ້າງຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດ, ແຕ່ຍັງເຮັດໃຫ້ກ້າມເນື້ອຫົວໃຈເພີ່ມຂື້ນ. ຖ້າຫົວໃຈປະສົບກັບການຂາດອົກຊີເຈນ, ພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ການໂຈມຕີຫົວໃຈເກີດຂື້ນ.
ເນື່ອງຈາກຄວາມກົດດັນເພີ່ມຂື້ນ, ວິໄສທັດຍັງບົກຜ່ອງ, ໝາກ ໄຂ່ຫຼັງປະສົບ, ແລະເວລາຜ່ານໄປ, ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງກໍ່ເກີດຂື້ນ.
* - ຕອນບ່າຍດີ! ລົບກວນ Dina Dmitrievna ຈາກ Melitopol. ໃນປີ 2008, ຂ້ອຍຖືກກວດພົບວ່າເປັນໂຣກ corticosteroma ຢູ່ຕ່ອມ adrenal ທີ່ຖືກຕ້ອງ. ດຽວນີ້ເນື້ອງອກໄດ້ຫຼຸດລົງເລັກນ້ອຍ, ແຕ່ຮໍໂມນ cortisol ແມ່ນສູງກວ່າປົກກະຕິ. ທ່ານແນະ ນຳ ໃຫ້ປິ່ນປົວແບບໃດ?
- ການບົ່ງມະຕິກ່ຽວກັບເນື້ອງອກຄ້າຍຄືກັບທ່ານຄວນໄດ້ຮັບການຢືນຢັນທາງດ້ານປະຫວັດສາດ.
ຖ້າການສ້າງຕັ້ງບໍ່ເຕີບໃຫຍ່, ແລະແມ່ນແຕ່ຕາມທີ່ທ່ານເວົ້າ, ຫຼຸດລົງ, ນີ້ແມ່ນສັນຍານທີ່ດີ: ມີເນື້ອງອກໃຫຍ່ກວ່າ 4 ຊັງຕີແມັດ, ຄວາມສ່ຽງຂອງການເສື່ອມໂຊມຂອງມະເລັງຈະເພີ່ມຂື້ນ.
ສາເຫດຂອງຄວາມກັງວົນໃນກໍລະນີຂອງທ່ານແມ່ນການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຮໍໂມນຂອງເນື້ອງອກ - ການເພີ່ມຂື້ນຂອງ cortisol ສະແດງເຖິງສິ່ງນີ້. ເພື່ອກໍານົດການປິ່ນປົວ, ທ່ານຈໍາເປັນຕ້ອງເຮັດການທົດສອບທີ່ເອີ້ນວ່າການທົດສອບ dexamethasone ໃນຕອນກາງຄືນ.
ຕິດຕໍ່ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ຂອງທ່ານທີ່ເຂົ້າຮ່ວມ - ລາວຈະ ກຳ ນົດການສຶກສາ. ມັນເປັນເລື່ອງງ່າຍດາຍ, ແຕ່ ໜ້າ ເຊື່ອຖືແລະຖືກຕ້ອງ. ໃນຕອນກາງຄືນ, ໃນເວລາ 11 ໂມງແລງ, ທ່ານຈະໄດ້ກິນຢາ 1 ມິລີກຼາມຂອງຢາທີ່ເອີ້ນວ່າ dexamethasone, ແລະໃນຕອນເຊົ້າທ່ານຕ້ອງກວດເລືອດ cortisol ໃນຫ້ອງທົດລອງ.
ຖ້າມາດຕະຖານຖືກເກີນ, ຂ້ອຍຄິດວ່າເຈົ້າ ຈຳ ເປັນຕ້ອງຕັດສິນໃຈ ດຳ ເນີນການ. ມັນບໍ່ມີຄວາມ ຈຳ ເປັນທີ່ຈະຢ້ານກົວຕໍ່ການແຊກແຊງດັ່ງກ່າວ, ໂດຍສະເພາະເນື່ອງຈາກວ່າຕ່ອມ adrenal ໄດ້ຖືກ ດຳ ເນີນງານເປັນສ່ວນໃຫຍ່ດ້ວຍວິທີທີ່ອ່ອນໂຍນ, ໂດຍບໍ່ມີການຜ່າຕັດ.
ຄົນເຮົາຕ້ອງລະວັງກ່ຽວກັບການກິນຢາ cortisol ທີ່ເປັນເວລາດົນນານ, ຍ້ອນເນື້ອເຍື່ອເຊື່ອມຕໍ່, ກະດູກ, ແລະຂໍ້ຕໍ່.
- ແມ່ນແລ້ວ, ຂ້ອຍມີໂຣກ arthrosis ...
- ສ່ວນຫຼາຍອາດຈະ, ນີ້ແມ່ນຜົນມາຈາກການກິນຢາ cortisol ຫຼາຍເກີນໄປ. ພະຍາດທີ່ທ່ານທົນທຸກແມ່ນເປັນອັນຕະລາຍເພາະມັນເຮັດໃຫ້ຄົນທີ່ມີຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອ, ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂລກເບົາຫວານ, ປະກອບສ່ວນເຮັດໃຫ້ມີນ້ ຳ ໜັກ ເພີ່ມຂື້ນ.ມັນເປັນໄປໄດ້ວ່າທ່ານໄດ້ເພີ່ມການຜະລິດຮໍໂມນ adrenal ອື່ນໆ, ສະນັ້ນຂ້າພະເຈົ້າແນະ ນຳ ໃຫ້ທ່ານໄດ້ຮັບການກວດກາແລະຮັກສາໃຫ້ດີ.
* - Sergey Makarovich, ສະບາຍດີ! Vladimir Alexandrovich, ຊາວ Kievite ກຳ ລັງໂທຫາທ່ານ. ຂ້ອຍພົບເຫັນພະຍາດຕາຕໍ້. ມັນກ່ຽວຂ້ອງກັບໂຣກ adrenal ບໍ?
"ຂ້ອຍບໍ່ຄິດແນວນັ້ນ." ແຕ່ວ່າສາຍຕາທີ່ບົກຜ່ອງອາດຈະເປັນ ໜຶ່ງ ໃນອາການຂອງການ ທຳ ລາຍຕ່ອມ adrenal. ຕາມກົດລະບຽບ, ບຸກຄົນໃດຫນຶ່ງທົນທຸກທໍລະມານຈາກການ hypertension. ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະຂໍໃຫ້ລາວອອກໃບກວດເລືອດ ສຳ ລັບຮໍໂມນແລະກວດເບິ່ງລະດັບໂພແທດຊຽມ.
* - ຊື່ຂອງຂ້ອຍແມ່ນ Liliya Viktorovna, ຂ້ອຍມາຈາກພາກພື້ນ Kiev. ບາງຄັ້ງ, ດ້ວຍເຫດຜົນທີ່ບໍ່ຮູ້ຕົວ, ມັນກາຍເປັນສິ່ງທີ່ບໍ່ດີ: ຫົວເຈັບຢ່າງແຮງ, ຄວາມກົດດັນກໍ່ຈະຮຸນແຮງ. ທ່ານ ໝໍ ກ່າວວ່າທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງຕ່ອມ adrenal ເພື່ອເບິ່ງວ່າມີ pheochromocytoma. ອາການຂອງພະຍາດນີ້ແມ່ນຫຍັງ?
- ທ່ານສັ່ນໃນລະຫວ່າງການໂຈມຕີບໍ?
- ບາງຄັ້ງມັນກໍ່ເກີດຂື້ນ.
- ນີ້ແມ່ນຍ້ອນການປ່ອຍຮໍໂມນ adrenaline. ໂດຍປົກກະຕິແລ້ວມັນໂດດເດັ່ນຖ້າບຸກຄົນໃດ ໜຶ່ງ ຕ້ອງການຫຼຸດພົ້ນຈາກອັນຕະລາຍ - ແລ່ນ ໜີ ຈາກ ໝາ ທີ່ໂກດແຄ້ນ, ເພື່ອຫລີກລ້ຽງການໂຈມຕີຂອງພວກໂຈນສະລັດ.
ແຕ່ດ້ວຍຮູບລັກສະນະທີ່ບໍ່ສົມເຫດສົມຜົນທີ່ ໜ້າ ຕື່ນເຕັ້ນໃນຮ່າງກາຍ, ເຊິ່ງປະກອບດ້ວຍການໂຈມຕີຂອງອາການເຈັບຫົວແລະຄວາມກົດດັນທີ່ເພີ່ມຂື້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງຊອກຫາເນື້ອງອກຈາກ adrenal medulla ທີ່ຜະລິດ adrenaline - pheochromocytoma.
ມັນແມ່ນສານເກີນ adrenaline ແລະສານທີ່ຄ້າຍຄືກັນທີ່ເຮັດໃຫ້ເສັ້ນເລືອດແຄບລົງ, ເຮັດໃຫ້ມີຄວາມກົດດັນໃນເວລາພຽງວິນາທີ. ຫຼັງຈາກການໂຈມຕີ, ບຸກຄົນມັກຈະຮູ້ສຶກເຖິງຄວາມແຕກແຍກ, ຄວາມອ່ອນເພຍ, ຄວາມປາຖະຫນາທີ່ຈະນອນຫລັບ - ນີ້ແມ່ນເກີດມາຈາກການຂາດ adrenaline ແລະ vasodilation.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຮູ້ວ່າໂຣກ pheochromocytoma ມັກຈະເຕີບໃຫຍ່ຊ້າໆ, ແລະຄົນເຮົາຈະສັງເກດເຫັນບັນຫາເມື່ອເນື້ອງອກໃຫຍ່ເຖິງ 2 - 3 ຊັງຕີແມັດ, ເລີ່ມຕົ້ນຜະລິດ adrenaline ຫຼາຍ, ສະນັ້ນເຮັດໃຫ້ເກີດຄວາມກົດດັນເພີ່ມຂື້ນ.
ສ່ວນໃຫຍ່ຂອງ pheochromocytes ທັງ ໝົດ ແມ່ນພົບໂດຍການເກີດອຸບັດຕິເຫດ - ດ້ວຍ ultrasound, tomography ທີ່ຄິດໄລ່ຫຼື MRI ຂອງກະດູກສັນຫຼັງ.
ຖ້າທ່ານມີສັນຍານທີ່ຂ້າພະເຈົ້າເວົ້າເຖິງ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການພິຈາລະນາໃນສູນຊ່ຽວຊານ endocrinology.
ໃນ 95 ເປີເຊັນຂອງກໍລະນີ, ໂຣກ pheochromocytoma ມີອາການອ່ອນເພຍ, ແລະຫຼັງຈາກການ ກຳ ຈັດມັນ, ຄົນຜູ້ ໜຶ່ງ ຈະກັບຄືນສູ່ຊີວິດປົກກະຕິຂອງລາວ. ເຖິງແມ່ນວ່າໂຣກ adrenal ໜຶ່ງ ຖືກ ກຳ ຈັດອອກ, ມັນຈະບໍ່ມີປັນຫາຫຍັງອີກຕໍ່ໄປ.
- ເຮັດການປະຕິບັດງານຜ່ານສອງ "ຮູ" ບໍ?
- ນຳ ໃຊ້ laparoscopy, ໃນກໍລະນີຂອງເນື້ອງອກດ້ານຊ້າຍ, ພວກເຮົາເຮັດສາມບາດ, ແຂນຂວາ - ສີ່ດ້ານ. “ ຂຸມ” ພິເສດ, ດັ່ງທີ່ທ່ານເວົ້າ, ແມ່ນ ຈຳ ເປັນເພື່ອ“ ຍ້າຍ” ຕັບ.
ການຜ່າຕັດ Laparoscopic ແມ່ນການແຊກແຊງທີ່ອ່ອນໂຍນທີ່ສຸດທີ່ບໍ່ ທຳ ລາຍກ້າມເນື້ອແລະບໍ່ເຮັດໃຫ້ເກີດອາການເຈັບທາງຝາໃນທ້ອງ.
ສຳ ລັບຄົນເຈັບ, ການບໍ່ມີຄວາມສ່ຽງຂອງການຕົກເປັນເລືອດກໍ່ແມ່ນສິ່ງທີ່ ສຳ ຄັນ, ເພາະວ່າພາຍໃຕ້ການຄວບຄຸມຂອງກ້ອງວິດີໂອນ້ອຍໆ, ແພດຜ່າຕັດສາມາດບີບເອົາເຮືອໄດ້ຢ່າງຖືກຕ້ອງໂດຍມີຄລິບຫລືອຸປະກອນພິເສດ (ultrasound ຫຼືໄຟຟ້າ). ປົກກະຕິແລ້ວໃນຕອນແລງຫຼັງຈາກການຜ່າຕັດ, ຄົນເຈັບລຸກຂຶ້ນ, ແລະຫຼັງຈາກສອງສາມມື້ອອກຈາກເຮືອນ.
ອາການຂອງພະຍາດແມ່ນຫຍັງ?
ພະຍາດເບົາຫວານ Steroid ພັດທະນາເທື່ອລະກ້າວ. ການເສື່ອມໂຊມຂອງສະຫວັດດີພາບຂອງຄົນເຈັບແມ່ນສະແດງອອກໂດຍການລວມຕົວຂອງອາການທີ່ແນ່ນອນໂດຍບໍ່ມີຮູບພາບທາງຄລີນິກທີ່ຈະແຈ້ງ, ໂດຍສະເພາະແມ່ນການພັດທະນາຂອງພະຍາດທີ່ຕິດພັນ. ການທົດລອງໃນຫ້ອງທົດລອງກ່ຽວກັບເລືອດແລະປັດສະວະບໍ່ມີຄວາມບິດເບືອນທີ່ ສຳ ຄັນ, ມູນຄ່າຂອງນ້ ຳ ຕານຢູ່ໃນຂອບເຂດມາດຕະຖານ, ອາເຊນໂຕນແມ່ນຂາດ.
ອາການຕົ້ນຕໍຂອງພະຍາດ:
- ຫິວນໍ້າ, ດື່ມນໍ້າໃນປະລິມານຫລາຍ,
- ຍ່ຽວແລະວ່ອງໄວ,
- ເມື່ອຍລ້າ,
- ອ່ອນເພຍ, ອ່ອນເພຍ,
- ເສື່ອມເສີຍໃນສະພາບທົ່ວໄປ.
ການສະແດງອອກຂອງແຕ່ລະບຸກຄົນຂອງພະຍາດ:
- ຄວາມອຶດຫິວເລື້ອຍໆ
- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼຸດລົງເລັກ ໜ້ອຍ,
- ການຜິດປົກກະຕິທາງເພດ,
- ງໍແລະແຂນຂາຢູ່ແຂນ,
- ຄວາມວຸ້ນວາຍທາງສາຍຕາ - ຄວາມເສື່ອມໂຊມ, ວິໄສທັດທີ່ມົວ,
- ຄວາມອ່ອນໄຫວຂອງແມ່ຍິງໃນການຕິດເຊື້ອໃນຊ່ອງຄອດ,
- ກິ່ນຂອງ acetone ຈາກປາກ.
ການຮັກສາຕ່ອມ adrenal ທີ່ມີໂລກເບົາຫວານ
ໃນກໍລະນີຂອງການໃຊ້ຢາເກີນປະລິມານແລະຄວາມເປັນໄປໄດ້ຂອງການຖອນເງິນຂອງພວກເຂົາ, ໂຣກເບົາຫວານສະເຕີຣອຍຜ່ານໂດຍບໍ່ມີຜົນສະທ້ອນ. ດ້ວຍການເລີ່ມຕົ້ນຂອງອາການໃນໄລຍະການປິ່ນປົວພະຍາດທີ່ຕິດພັນ, ການທົດແທນການໃຊ້ຢາກັບຄົນທີ່ຄ້າຍຄືກັນໃນການປະຕິບັດໂດຍບໍ່ມີຜົນຂ້າງຄຽງຈະຖືກພິຈາລະນາ. ວິທີການຕໍ່ໄປນີ້ແມ່ນໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ:
- ການແກ້ໄຂສານອາຫານດ້ວຍການປ່ຽນໄປສູ່ອາຫານຄາໂບໄຮເດຣຕ່ ຳ,
- ຮັກສາຊີວິດໃຫ້ມີສຸຂະພາບດີດ້ວຍການພັກຜ່ອນໃຫ້ພຽງພໍແລະການອອກ ກຳ ລັງກາຍ,
- ຢາທີ່ໃຊ້ເວລາເຂົ້າໄປໃນບັນຊີຂອງພະຍາດທີ່ຕິດພັນແລະການສະແດງອອກຂອງໂຣກເບົາຫວານ steroid,
- ການປິ່ນປົວດ້ວຍການສີດ
- ການຜ່າຕັດເນື້ອເຍື່ອ adrenal ເພື່ອເຮັດໃຫ້ລະດັບຮໍໂມນປົກກະຕິ.
ການປິ່ນປົວດ້ວຍຢາພື້ນຖານ
ການປິ່ນປົວດ້ວຍຢາແມ່ນຢູ່ພາຍໃຕ້ການຄວບຄຸມຂອງຜູ້ຊ່ຽວຊານດ້ານ endocrinologist. ການເລືອກຢາແມ່ນຂື້ນກັບສະພາບທົ່ວໄປຂອງສຸຂະພາບແລະສະຫວັດດີພາບຂອງຄົນເຈັບ, ການປະກົດຕົວຂອງໂຣກຕ່າງໆ, ຄວາມຮຸນແຮງຂອງອາການຂອງພະຍາດ. ການປິ່ນປົວດ້ວຍຢາປະກອບມີ:
- Antidiabetic - ຢາຕ້ານໄວຣັດ. ຄວບຄຸມລະດັບນ້ ຳ ຕານ, ປັບປຸງສະຫວັດດີພາບໂດຍລວມ, ເພີ່ມປະສິດທິພາບ.
- ການສັກຢາອິນຊູລິນ. ມັນຖືກນໍາໃຊ້ເພື່ອເຮັດໃຫ້ນ້ໍາຕານໃນເລືອດປົກກະຕິ, ປັບປຸງກິດຈະກໍາຂອງ pancreatic.
- ຢາເສບຕິດ anabolic. ພວກມັນຖືກ ນຳ ໃຊ້ເພື່ອປັບປຸງການເຜົາຜານ metabolism, ການດູດຊຶມແລະການປຸງແຕ່ງ glucose ໂດຍເນື້ອເຍື່ອ, ແລະຫຼຸດຜ່ອນຜົນກະທົບຂອງຢາຮໍໂມນ.
ມາດຕະການປ້ອງກັນ
ການປ້ອງກັນເພື່ອປ້ອງກັນການພັດທະນາຂອງພະຍາດຫຼືກັບພະຍາດທາງດ້ານເຊື້ອພະຍາດທີ່ມີຢູ່ແລ້ວເພື່ອຫຼຸດຜ່ອນຜົນກະທົບທາງລົບຕໍ່ຮ່າງກາຍປະກອບດ້ວຍກົດລະບຽບດັ່ງຕໍ່ໄປນີ້: ຮັກສາຊີວິດທີ່ມີສຸຂະພາບດີດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ຍອມຮັບ, ການກິນອາຫານ, ການຄວບຄຸມ ນຳ ້ ໜັກ ຂອງຮ່າງກາຍ, ການປະຕິເສດທຸກໆນິໄສທີ່ບໍ່ດີ. ຕ້ອງມີການຄວບຄຸມທາງການແພດແລະການວັດແທກລະດັບນໍ້າຕານໃນເລືອດເປັນປະ ຈຳ.
Hyperplasia adrenal ແລະພະຍາດເບົາຫວານ
ຕ່ອມ adrenal ປະຕິບັດຫນ້າທີ່ທີ່ຈໍາເປັນໃນຮ່າງກາຍ, ລວມທັງ, ປະກອບສ່ວນເຂົ້າໃນ ການຜະລິດຮໍໂມນທີ່ແນ່ນອນ (adrenaline, norepinephrine, ຮໍໂມນກຸ່ມ corticoid, ຮໍໂມນເພດ).
ການລະເມີດຂອງຕ່ອມ adrenal, ຕົວຢ່າງ, ດ້ວຍ hyperplasia ຂອງພວກມັນ, ມີຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງພື້ນຫລັງຂອງຮໍໂມນ, ສະພາບທົ່ວໄປຂອງຮ່າງກາຍ, ອະໄວຍະວະແລະລະບົບທັງ ໝົດ ຂອງມັນ.
ມັນແມ່ນຫຍັງ: ລັກສະນະຂອງພະຍາດ
ຕ່ອມ adrenal ປະກອບດ້ວຍເນື້ອເຍື່ອຕ່ອມ, medulla ແລະ cortex.
ເມື່ອ hyperplasia ເກີດຂື້ນ ການຂະຫຍາຍເນື້ອເຍື່ອຂອງອະໄວຍະວະ, ເຊິ່ງ, ໃນທາງກັບກັນ, ນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງຂະຫນາດຂອງມັນ. ໃນກໍລະນີນີ້, ຮູບແບບລັກສະນະຂອງອະໄວຍະວະຍັງບໍ່ປ່ຽນແປງ.
ການຈະເລີນເຕີບໂຕຂອງເນື້ອເຍື່ອ adrenal ເຮັດໃຫ້ເກີດການລະເມີດຂອງການເຮັດວຽກຂອງຮໍໂມນຂອງພວກເຂົາ, ເປັນຜົນມາຈາກການທີ່ປະລິມານຂອງຮໍໂມນຊະນິດຕ່າງໆທີ່ຜະລິດຢູ່ໃນຮ່າງກາຍ, ເຊິ່ງສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງອົງການຈັດຕັ້ງທັງ ໝົດ.
ໂດຍສະເພາະ, hyperplasia adrenal ສາມາດເຮັດໃຫ້ການທໍາງານຂອງການຈະເລີນພັນທີ່ກະທົບກະເທືອນ.
ຂະບວນການຜະລິດຮໍໂມນແມ່ນຂື້ນກັບຮູບແບບຂອງພະຍາດ. ດັ່ງນັ້ນ, ກັບ ແບບຟອມ androgenic ມີຄວາມລັບເພີ່ມຂື້ນຂອງຮໍໂມນ androgen ແລະ corticoids ແຮ່ທາດ, ເຊິ່ງມີຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງລະບົບເສັ້ນເລືອດໃນຮ່າງກາຍ.
ແບບຟອມເກືອ ມີລັກສະນະການຜະລິດຂອງ androgens ຫຼາຍເກີນໄປ, ໃນຂະນະທີ່ປະລິມານຂອງຮໍໂມນອື່ນໆທີ່ຜະລິດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ດ້ວຍເຫດນັ້ນ, ຄົນເຮົາມີອາການຂາດນໍ້າແລະການສູນເສຍນ້ ຳ ໜັກ.
ທີ່ ຮູບແບບ virile ການຜະລິດ adrenaline ຍັງມີການເຄື່ອນໄຫວຫຼາຍຂຶ້ນ, ເຊິ່ງເຮັດໃຫ້ເກີດການລົບກວນຂອງອະໄວຍະວະສືບພັນ.
ພະຍາດດັ່ງກ່າວສາມາດພັດທະນາໃນຄົນທີ່ມີອາຍຸແຕກຕ່າງກັນ, ແລະບໍ່ ຈຳ ແນກເພດຂອງພວກເຂົາ. ໃນເດັກນ້ອຍ, ຮູບແບບຂອງພະຍາດທາງດ້ານເກີດຂື້ນສ່ວນຫຼາຍແມ່ນເກີດຂື້ນ, ເຖິງແມ່ນວ່າມັນຍັງສາມາດມີລັກສະນະທີ່ໄດ້ມາ.
hyperplasia adrenal ແຕກຕ່າງຈາກຮູບແບບອື່ນໆຂອງຄວາມເສຍຫາຍຂອງອະໄວຍະວະ.ໂດຍສະເພາະ, ມີ hypoplasia ຫຼື dysplasia ແມ່ນຜະລິດ ຮໍໂມນຫນ້ອຍ, ເຊິ່ງຍັງສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງຮ່າງກາຍໂດຍລວມ.
ການຈັດປະເພດແລະປະເພດພະຍາດວິທະຍາ
ຮູບແບບຕ່າງໆຂອງພະຍາດແມ່ນມີຄວາມແຕກຕ່າງ, ເຊິ່ງແຕກຕ່າງຈາກກັນແລະກັນໃນຊຸດຂອງອາການລັກສະນະ, ໃນຕົວແປຕ່າງໆ.
ຮູບແບບຂອງພະຍາດນີ້ແມ່ນສະແດງອອກໂດຍການປາກົດຕົວຂອງອະໄວຍະວະໃນເນື້ອເຍື່ອ. nodules ສະເພາະເຊິ່ງສາມາດເປັນໂສດຫຼືຫຼາຍ.
ພະຍາດວິທະຍາມີຮູບແບບສອງຝ່າຍ, ນັ້ນແມ່ນມັນມີຜົນກະທົບຕໍ່ຕ່ອມ adrenal ຂວາແລະຊ້າຍ. ສ່ວນຫຼາຍມັກຈະກວດຫາໂຣກນີ້ໃນຜູ້ສູງອາຍຸ. Nodules ສາມາດເປັນເອກະພາບກັນຫຼືມີໂຄງສ້າງທີ່ໂຄ້ງລົງ.
ພະຍາດດັ່ງກ່າວ manifests ຕົວຂອງມັນເອງເປັນ ອາການລັກສະນະ ຄື:
- ອາການຂອງຄວາມດັນເລືອດເພີ່ມຂື້ນ,
- ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເສີຍຫາຍ,
- ຄວາມບົກຜ່ອງຂອງຈຸລັງເສັ້ນປະສາດໃນເນື້ອເຍື່ອກ້າມເນື້ອ, ສະແດງອອກໃນຮູບແບບຂອງການຊັກ, ຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອ.
ຮູບແບບນີ້ແມ່ນສະແດງໂດຍການຮັກສາລັກສະນະຂອງຕ່ອມ adrenal, ໃນຂະນະທີ່ ຂະ ໜາດ ອະໄວຍະວະເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ. ໂຄງສ້າງ hypoechoic ສະເພາະຂອງຮູບຊົງເປັນຮູບສາມລ່ຽມອ້ອມຮອບດ້ວຍຮູບແບບເນື້ອເຍື່ອ adipose ໃນເນື້ອເຍື່ອ adrenal.
Nodular nodal
ດ້ວຍຮູບແບບຂອງພະຍາດວິທະຍານີ້ເກີດຂື້ນ ເພີ່ມຄວາມລັບຂອງ cortisol ຮໍໂມນ, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນລັກສະນະຂອງອາການທາງຄລີນິກເຊັ່ນ:

Hyperplasia ຂອງ cortex ໄດ້
ແບບຟອມນີ້ແມ່ນພະຍາດທາງດ້ານວິທະຍາສາດໃນນັ້ນ ການຜະລິດ cortisone ແມ່ນຖືກລົບກວນ. ຜົນຈາກສິ່ງດັ່ງກ່າວ, ມີສັນຍານລັກສະນະດັ່ງນີ້:

ສາເຫດຂອງການປະກົດຕົວ
ຫຼາຍໆເຫດຜົນສາມາດນໍາໄປສູ່ການເກີດແລະການພັດທະນາຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດ, ເຊິ່ງລວມມີ ປະຕິບັດຕາມປັດໃຈທາງລົບ:
- ຄວາມຜິດປົກກະຕິໃນການພັດທະນາ intrauterine ຂອງເນື້ອເຍື່ອຕ່ອມລູກຊືມ,
- ການມີພູມ ລຳ ເນົາແລະຄວາມຜິດປົກກະຕິຕ່າງໆໃນລະດັບພັນທຸ ກຳ,
- ການຖືພາຢ່າງຮຸນແຮງທີ່ກ່ຽວຂ້ອງກັບຄວາມກົດດັນຂອງແມ່ທີ່ຄາດຫວັງ, ການພັດທະນາຂອງ toxicosis, ປັດໃຈລົບອື່ນໆ,
- ຄວາມກົດດັນເລື້ອຍໆ, ຊຶມເສົ້າ, ຄວາມຮູ້ສຶກເກີນ ກຳ ນົດ,
- ມີນິໄສບໍ່ດີເຊັ່ນການສູບຢາຫລືດື່ມເຫຼົ້າ
- ການໃຊ້ຢາຍາວນານ
- ການລະເມີດຂະບວນການ E -book ໃນຮ່າງກາຍ,
- ພະຍາດຂອງ Cushing.
ອາການແລະການສະແດງທາງຄລີນິກ
ມີ ຈຳ ນວນຫລວງຫລາຍ ອາການສະເພາະ, ການປະກົດຕົວຂອງມັນເຊິ່ງອາດຈະຊີ້ບອກເຖິງການພັດທະນາຂອງ hyperplasia adrenal. ໃນບັນດາອາການເຫຼົ່ານີ້ປະກອບມີ:
ການວິນິດໄສ
ເພື່ອຮັບຮູ້ເຖິງການມີພະຍາດດັ່ງກ່າວ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການ ສຳ ຫຼວດຄົນເຈັບ, ກວດກາສາຍຕາຂອງລາວ, ພ້ອມທັງ ການສຶກສາຫ້ອງທົດລອງແລະເຄື່ອງມື ຈຳ ນວນ ໜຶ່ງ.
ໂດຍສະເພາະ, ຄົນເຈັບຕ້ອງ:
- ກວດປັດສະວະແລະກວດເລືອດ ສຳ ລັບຮໍໂມນທີ່ຜະລິດໂດຍຕ່ອມ adrenal,
- ຜ່ານການກວດກາ x-ray ຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕ່ອມ adrenal,
- CT
- MRI
- ການສຶກສາ radionuclide.
ຕ່ອມ adrenal ຕັບອ່ານແນວໃດໃນບົດຂຽນຂອງພວກເຮົາ.
ຢາ
ການປິ່ນປົວທີ່ເປັນທີ່ນິຍົມທີ່ສຸດແມ່ນ ການປິ່ນປົວດ້ວຍການທົດແທນຮໍໂມນ ການໃຊ້ຢາບາງຊະນິດ. ສ່ວນຫຼາຍມັກ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາຮໍໂມນດັ່ງນີ້:

ໃນບາງກໍລະນີ, ສະລັບສັບຊ້ອນທັງ ໝົດ ຂອງຢາທີ່ໃຊ້ຮໍໂມນແມ່ນຖືກລະບຸໄວ້, ດັ່ງທີ່ໄດ້ລະບຸໄວ້ຂ້າງເທິງ. ຢາເສບຕິດແມ່ນຖືກເອົາໄປ 3 ເທື່ອຕໍ່ມື້ ໃນປະລິມານຢາທີ່ ກຳ ນົດໂດຍທ່ານ ໝໍ ເປັນສ່ວນບຸກຄົນ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ.
ນັບຕັ້ງແຕ່ຢາຮໍໂມນມັກຈະໃຫ້ ຜົນຂ້າງຄຽງທາງລົບ, ຄົນເຈັບຕ້ອງການທີ່ຈະໃຊ້ຢາທີ່ຫຼຸດຜ່ອນການສະແດງອອກຂອງພວກເຂົາ.
ນອກຈາກນັ້ນ, ຂື້ນກັບເພດ, ຄົນເຈັບໄດ້ຮັບຢາທີ່ບັນຈຸຢາບາງຊະນິດ ຮໍໂມນເພດ (ສຳ ລັບຜູ້ຍິງ, ການກະກຽມເອດໂຕຣເຈນ, ສຳ ລັບຜູ້ຊາຍ - androgen).
ການຜ່າຕັດ
ໃນກໍລະນີທີ່ຮຸນແຮງ, ຄົນເຈັບໄດ້ຖືກກໍານົດໃຫ້ມີການຜ່າຕັດຕ່ອມ adrenal. ການຜ່າຕັດໄດ້ຖືກປະຕິບັດ laparoscopy. ວິທີການນີ້ຖືກຖືວ່າເປັນຄວາມອ່ອນໂຍນທີ່ສຸດ, ສະແດງ ໜ້ອຍ ທີ່ສຸດ.
ແພຈຸລັງທີ່ມີສຸຂະພາບດີບໍ່ໄດ້ຮັບຜົນກະທົບ, ການສູນເສຍເລືອດແມ່ນມີ ໜ້ອຍ. ດັ່ງນັ້ນ, ໄລຍະການຟື້ນຟູຫລັງການຜ່າຕັດຈະສັ້ນທີ່ສຸດເທົ່າທີ່ຈະເປັນໄປໄດ້.
ແລະທັນ, ທັນທີຫຼັງຈາກການປະຕິບັດງານ, ຄົນເຈັບຄວນປະຕິບັດຕາມກົດລະບຽບບາງຢ່າງ.
ໂດຍສະເພາະ, ໃນມື້ຫຼັງຈາກການປະຕິບັດງານ, ທ່ານບໍ່ສາມາດກິນອາຫານ, ສະແດງການອອກ ກຳ ລັງກາຍໃດໆ.
ຢາພື້ນເມືອງ
ໃນຖານະເປັນການປິ່ນປົວແບບຫຍໍ້ໆ, ໃຫ້ສົມບູນກັບການຮັກສາຢາ, ທ່ານສາມາດໃຊ້ໄດ້ ສູດຢາພື້ນເມືອງ.
ໂດຍສະເພາະ, ການ ນຳ ໃຊ້ຕົບແຕ່ງສະ ໝຸນ ໄພມີຜົນດີຕໍ່ວຽກງານຂອງຕ່ອມ adrenal. ສໍາລັບການກະກຽມຂອງພວກເຂົາ, ທ່ານສາມາດນໍາໃຊ້ພືດເຊັ່ນ: ໃບປໍສາ, ສາຍ, medunica.
ທ່ານຈໍາເປັນຕ້ອງກິນ 2 tbsp. ວັດຖຸດິບແຫ້ງ, ຖອກມັນດ້ວຍຈອກນ້ ຳ ຕົ້ມ, ອຸ່ນໃນບ່ອນອາບນ້ ຳ ປະມານ 10-15 ນາທີ. ຫຼັງຈາກນີ້, broth ທີ່ກຽມໄວ້ແມ່ນເຮັດໃຫ້ເຢັນ, ຖືກກັ່ນຕອງ. ຜົນໄດ້ຮັບຈາກການຕົ້ມແມ່ນປະກອບດ້ວຍນ້ ຳ ຕົ້ມໃສ່ປະລິມານເດີມ, ແບ່ງອອກເປັນ 2 ຄັ້ງ. ເຄື່ອງມືປະຕິບັດ 2 ຄັ້ງຕໍ່ມື້, ເຊົ້າແລະແລງ.
ໂຣກ adrenal hyperplasia ແມ່ນພະຍາດທີ່ເປັນອັນຕະລາຍທີ່ສາມາດນໍາໄປສູ່ຄວາມສັບສົນທີ່ຮ້າຍແຮງຫຼາຍຢ່າງ. ການລະເມີດຂອງຕ່ອມ adrenal ມັກຈະກາຍເປັນ ເຮັດໃຫ້ເກີດມະເລັງ. ເຖິງແມ່ນວ່າ, ດ້ວຍການກວດແລະປິ່ນປົວໃຫ້ທັນເວລາ, ການຄາດຄະເນຂອງການຟື້ນຕົວແມ່ນມີຄວາມເອື້ອ ອຳ ນວຍຫຼາຍ.
ເພື່ອຈະໄດ້ພົບແພດໃນເວລາແລະເລີ່ມການປິ່ນປົວ, ທ່ານຕ້ອງຕິດຕາມສຸຂະພາບຂອງທ່ານເອງຢ່າງລະມັດລະວັງ, ຕ້ອງເອົາໃຈໃສ່ຕໍ່ການປ່ຽນແປງຂອງສະພາບການ. ນີ້ຈະຊ່ວຍໃຫ້ເວລາໃນການ ກຳ ນົດການປະກົດຕົວຂອງຄລີນິກ.
ຮຽນຮູ້ກ່ຽວກັບ hyperplasia adrenal ເກີດແລະຜົນສະທ້ອນຂອງມັນຈາກວິດີໂອ:
ໂລກເບົາຫວານ Adrenal
ພະຍາດດັ່ງກ່າວ, ເຊິ່ງເກີດຂື້ນຈາກລະດັບຂອງຮໍໂມນໃນລະດັບເລືອດໃນ adrenal cortex ຫຼາຍເກີນໄປ, ເອີ້ນວ່າພະຍາດເບົາຫວານ steroid. ໄລຍະທາງການແພດທີສອງ ສຳ ລັບພະຍາດແມ່ນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນທີ່ຂື້ນກັບມັດທະຍົມ 1.ໝາຍ ເຖິງຮູບແບບທີ່ຮຸນແຮງຂອງຮູບແບບທາດອິນຊູລິນທີ່ຂື້ນກັບພະຍາດນ້ ຳ ຕານ.
ໂຣກເບົາຫວານປະເພດ 2
ໂຣກເບົາຫວານປະເພດ 2 - ພະຍາດ endocrine ຊໍາເຮື້ອທີ່ພັດທະນາເປັນຜົນມາຈາກການຕໍ່ຕ້ານຂອງອິນຊູລິນແລະການເຮັດວຽກທີ່ເສີຍຫາຍຂອງຈຸລັງ pancreatic beta, ມີລັກສະນະສະພາບຂອງໂລກ hyperglycemia.
ມັນເຮັດໃຫ້ຕົວເອງມີອາການປັດສະວະທີ່ອຸດົມສົມບູນ (polyuria), ຄວາມຢາກອາຫານເພີ່ມຂື້ນ (polydipsia), ອາການຄັນຂອງຜິວຫນັງແລະເຍື່ອເມືອກ, ຄວາມຢາກອາຫານເພີ່ມຂື້ນ, ກະແສຮ້ອນ, ກ້າມເນື້ອອ່ອນເພຍ. ການບົ່ງມະຕິແມ່ນອີງໃສ່ການຄົ້ນພົບໃນຫ້ອງທົດລອງ.
ການກວດເລືອດແມ່ນປະຕິບັດ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານ, ລະດັບ hemoglobin glycosylated, ການທົດສອບຄວາມທົນທານຂອງ glucose. ໃນການປິ່ນປົວ, ຢາທີ່ໃຊ້ໃນລະດັບນ້ ຳ ຕານໃນເລືອດ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ແລະກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ເພີ່ມຂື້ນແມ່ນຖືກ ນຳ ໃຊ້.
ຄຳ ວ່າພະຍາດເບົາຫວານແມ່ນຖືກແປມາຈາກພາສາກະເຣັກວ່າ "ໝົດ ຕົວ, ຮົ່ວ", ໃນຄວາມເປັນຈິງ, ຊື່ຂອງພະຍາດ ໝາຍ ເຖິງ "ການລະລາຍຂອງນ້ ຳ ຕານ", "ການສູນເສຍນ້ ຳ ຕານ", ເຊິ່ງ ໝາຍ ເຖິງອາການທີ່ ສຳ ຄັນ - ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ.
ໂຣກເບົາຫວານປະເພດ 2, ຫຼືໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ເປັນການພັດທະນາຕໍ່ກັບພື້ນຫລັງຂອງການຕໍ່ຕ້ານຂອງເນື້ອເຍື່ອທີ່ເພີ່ມຂື້ນກັບການກະ ທຳ ຂອງອິນຊູລິນແລະການຫຼຸດລົງໃນ ໜ້າ ທີ່ຂອງຈຸລັງຂອງ islets ຂອງ Langerhans.
ບໍ່ຄືກັບພະຍາດເບົາຫວານຊະນິດ 1, ເຊິ່ງການຂາດອິນຊູລິນແມ່ນປະຖົມ, ໃນພະຍາດປະເພດ 2, ການຂາດຮໍໂມນແມ່ນຜົນມາຈາກການຕໍ່ຕ້ານອິນຊູລິນເປັນເວລາດົນ. ຂໍ້ມູນກ່ຽວກັບພະຍາດລະບາດແມ່ນມີລັກສະນະແຕກຕ່າງກັນຫຼາຍ, ຂື້ນກັບລັກສະນະຂອງຊົນເຜົ່າ, ຊີວິດການເປັນຢູ່ດ້ານເສດຖະກິດ - ສັງຄົມ
ໃນປະເທດຣັດເຊຍ, ອັດຕາການເກີດທີ່ຄາດຄະເນແມ່ນ 7%, ເຊິ່ງເປັນ 85-90% ຂອງທຸກໆຮູບແບບຂອງໂລກເບົາຫວານ. ຜູ້ທີ່ມີອາຍຸ 40-45 ປີແມ່ນສູງຂື້ນ.
ສາເຫດຂອງໂລກເບົາຫວານປະເພດ 2
ການພັດທະນາຂອງພະຍາດດັ່ງກ່າວແມ່ນຖືກກະຕຸ້ນຈາກການລວມຕົວຂອງອາການທີ່ມີເຊື້ອໄວຣັດແລະປັດໃຈຕ່າງໆທີ່ສົ່ງຜົນກະທົບຕໍ່ຮ່າງກາຍຕະຫຼອດຊີວິດ. ໂດຍການເປັນຜູ້ໃຫຍ່, ຜົນກະທົບທາງລົບທີ່ບໍ່ດີຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງຈຸລັງຂອງຮ່າງກາຍໃນການເປັນອິນຊູລິນ, ເຊິ່ງຜົນຈາກການທີ່ພວກເຂົາຢຸດເຊົາການໄດ້ຮັບທາດນ້ ຳ ຕານພຽງພໍ. ສາເຫດຂອງພະຍາດເບົາຫວານຊະນິດ II ສາມາດເປັນໄດ້:
- ໂລກອ້ວນ ເນື້ອເຍື່ອ Adipose ຊ່ວຍຫຼຸດຜ່ອນຄວາມສາມາດຂອງຈຸລັງໃນການ ນຳ ໃຊ້ອິນຊູລິນ. ນ້ ຳ ໜັກ ເກີນແມ່ນປັດໃຈສ່ຽງທີ່ ສຳ ຄັນ ສຳ ລັບການພັດທະນາພະຍາດ, ຖືກ ກຳ ນົດໃນ 80-90% ຂອງຄົນເຈັບ.
- ພະຍາດຕ່ ຳ ຫູກ. ການຂາດກິດຈະ ກຳ ຂອງມໍເຕີສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງອະໄວຍະວະສ່ວນໃຫຍ່ແລະຊ່ວຍເຮັດໃຫ້ຂະບວນການເຜົາຜານອາຫານໃນຈຸລັງຊ້າລົງ. ວິຖີຊີວິດທີ່ສົມເຫດສົມຜົນແມ່ນປະກອບດ້ວຍການບໍລິໂພກ glucose ທີ່ຕໍ່າໂດຍກ້າມແລະການສະສົມຂອງມັນໃນເລືອດ.
- ໂພຊະນາການທີ່ບໍ່ ເໝາະ ສົມ. ສາເຫດຕົ້ນຕໍຂອງໂລກອ້ວນໃນຄົນທີ່ເປັນໂລກເບົາຫວານແມ່ນການກິນຫຼາຍເກີນໄປ - ການກິນແຄລໍຣີ່ເກີນ. ປັດໄຈລົບອີກຢ່າງ ໜຶ່ງ ແມ່ນການໃຊ້ນ້ ຳ ຕານທີ່ຫລອມໂລຫະເປັນ ຈຳ ນວນຫລວງຫລາຍ, ເຊິ່ງເຂົ້າໄປໃນກະແສເລືອດຢ່າງໄວວາ, ເຊິ່ງກໍ່ໃຫ້ເກີດກະແສຄວາມລັບຂອງອິນຊູລິນ.
- ພະຍາດ endocrine. ການສະແດງອອກຂອງໂລກເບົາຫວານສາມາດເກີດມາຈາກພະຍາດ endocrine. ກໍລະນີຂອງໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ທີ່ກ່ຽວຂ້ອງກັບໂຣກຕັບ, ໂຣກເນື້ອງອກໃນໄຕ, ຄວາມບໍ່ພຽງພໍຂອງພະຍາດມະເລັງ, hypo- ຫຼື hyperfunction ຂອງຕ່ອມ thyroid ຫຼືຕ່ອມ adrenal ໄດ້ຖືກບັນທຶກໄວ້.
- ພະຍາດຕິດຕໍ່. ໃນຄົນທີ່ມີພາລະດ້ານມໍລະດົກ, ການສະແດງອອກເບື້ອງຕົ້ນຂອງໂລກເບົາຫວານແມ່ນຖືກບັນທຶກເປັນພາວະແຊກຊ້ອນຂອງພະຍາດໄວຣັດ. ອັນຕະລາຍທີ່ສຸດແມ່ນໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດແລະໂຣກຕັບອັກເສບ.
ໃນຫົວໃຈຂອງໂລກເບົາຫວານຊະນິດທີ 2 ແມ່ນການລະເມີດຕໍ່ການເຜົາຜານອາຫານຂອງທາດແປ້ງເນື່ອງຈາກຄວາມຕ້ານທານຂອງຈຸລັງເພີ່ມຂື້ນກັບອິນຊູລິນ.
ຄວາມສາມາດຂອງເນື້ອເຍື່ອໃນການ ນຳ ໃຊ້ແລະການ ນຳ ໃຊ້ນ້ ຳ ຕານແມ່ນຫຼຸດລົງ, ສະພາບຂອງ hyperglycemia, ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ, ກຳ ລັງພັດທະນາ, ວິທີການທາງເລືອກໃນການຜະລິດພະລັງງານຈາກກົດໄຂມັນຟຣີແລະກົດອະມິໂນໄດ້ຖືກກະຕຸ້ນ.
ເພື່ອຊົດເຊີຍ hyperglycemia, ຮ່າງກາຍຢ່າງເຂັ້ມຂົ້ນຈະ ກຳ ຈັດທາດນ້ ຳ ຕານທີ່ເຫລືອເກີນຜ່ານ ໝາກ ໄຂ່ຫຼັງ. ປະລິມານຂອງມັນຢູ່ໃນປັດສະວະເພີ່ມຂື້ນ, glucosuria ພັດທະນາ.
ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນທາດແຫຼວທາງຊີວະວິທະຍາເຮັດໃຫ້ເກີດຄວາມກົດດັນ osmotic ເພີ່ມຂື້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດ polyuria - ຍ່ຽວເລື້ອຍໆພ້ອມດ້ວຍການສູນເສຍນ້ ຳ ແລະເກືອ, ເຮັດໃຫ້ຂາດນ້ ຳ ແລະຄວາມບໍ່ສົມດຸນຂອງນ້ ຳ. ອາການຂອງພະຍາດເບົາຫວານສ່ວນໃຫຍ່ແມ່ນຖືກອະທິບາຍໂດຍກົນໄກເຫຼົ່ານີ້ - ຄວາມຫິວໂຫຍທີ່ສຸດ, ຜິວແຫ້ງ, ຄວາມອ່ອນເພຍ, ຄວາມຜິດປົກກະຕິ.
hyperglycemia ປ່ຽນແປງຂະບວນການຂອງການເຜົາຜານ peptide ແລະ lipid.
ສານຕົກຄ້າງຂອງນ້ ຳ ຕານຕິດກັບໂມເລກຸນຂອງທາດໂປຣຕີນແລະໄຂມັນ, ລົບກວນການເຮັດວຽກຂອງມັນ, ການຜະລິດທາດ glucagon ໃນກະຕ່າເກີດຂື້ນ, ການລະລາຍຂອງໄຂມັນທີ່ເປັນແຫລ່ງພະລັງງານໄດ້ຖືກກະຕຸ້ນ, ການ reabsorption ຂອງ glucose ໂດຍ ໝາກ ໄຂ່ຫຼັງໄດ້ຖືກປັບປຸງ, ຕົວສົ່ງສັນຍານຖືກບົກຜ່ອງໃນລະບົບປະສາດ, ແລະເນື້ອເຍື່ອໃນ ລຳ ໄສ້ຈະອັກເສບ. ດັ່ງນັ້ນ, ກົນໄກທາງດ້ານເຊື້ອພະຍາດຂອງໂລກເບົາຫວານກະຕຸ້ນໃຫ້ພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ (ເສັ້ນປະສາດເສັ້ນເລືອດ), ລະບົບປະສາດ (ລະບົບປະສາດ), ລະບົບຍ່ອຍອາຫານແລະຕ່ອມ endocrine. ກົນໄກດ້ານເຊື້ອພະຍາດຕໍ່ມາແມ່ນການຂາດອິນຊູລິນ. ມັນໄດ້ຖືກສ້າງຕັ້ງຂື້ນຄ່ອຍໆໃນໄລຍະເວລາຫຼາຍປີ, ເນື່ອງຈາກການເສື່ອມໂຊມແລະການເສຍຊີວິດຂອງໂປແກຼມທໍາມະຊາດຂອງໂປແກຼມβ. ເມື່ອເວລາຜ່ານໄປ, ການຂາດສານອິນຊູລິນປານກາງຈະຖືກແທນທີ່ດ້ວຍການອອກສຽງ. ການເພິ່ງພາອາໃສຂອງອິນຊູລິນຂັ້ນສອງພັດທະນາ, ຄົນເຈັບໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາອິນຊູລິນ.
ພາວະແຊກຊ້ອນ
ຫຼັກສູດທີ່ເສື່ອມໂຊມຂອງໂລກເບົາຫວານປະເພດ 2 ແມ່ນມາພ້ອມກັບການພັດທະນາຂອງອາການແຊກຊ້ອນສ້ວຍແຫຼມແລະຊໍາເຮື້ອ. ສະພາບອາການຮຸນແຮງແມ່ນສິ່ງທີ່ເກີດຂື້ນຢ່າງໄວວາ, ທັນທີທັນໃດແລະມີສ່ວນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດ - ສະພາບ hyperglycemic, ອາການເສື່ອມຂອງກົດ lactic ແລະອາການເລືອດໄຫຼໃນສະມອງ.
ອາການແຊກຊ້ອນຊໍາເຮື້ອແມ່ນຖືກສ້າງຕັ້ງຂື້ນເທື່ອລະກ້າວ, ລວມທັງໂຣກເບົາຫວານ - ແລະໂຣກມະເຮັງ macroangiopathies, ສະແດງໂດຍໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ໂຣກ polyneuropathies ທີ່ເປັນໂຣກເບົາຫວານແມ່ນຖືກກວດພົບ, ຄື, ໂຣກເສັ້ນປະສາດເສັ້ນປະສາດຂ້າງນອກ, paresis, ເປັນ ອຳ ມະພາດ, ຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນ.
ໂລກຂໍ້ອັກເສບໂລກເບົາຫວານແມ່ນໄດ້ຖືກສັງເກດເຫັນ - ຄວາມເຈັບປວດຮ່ວມກັນ, ຂໍ້ຈໍາກັດໃນການເຄື່ອນໄຫວ, ການຫຼຸດລົງຂອງປະລິມານນ້ໍາ synovial, ເຊັ່ນດຽວກັນກັບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ - ຄວາມຜິດປົກກະຕິທາງຈິດທີ່ສະແດງອອກໂດຍການຊຶມເສົ້າແລະຄວາມບໍ່ສະຖຽນລະພາບທາງດ້ານອາລົມ.
ໂຣກເບົາຫວານປະເພດ 2
ໃນ endocrinology, ວິທີການທີ່ເປັນລະບົບຕໍ່ການປິ່ນປົວແມ່ນມີຢູ່ທົ່ວໄປ. ໃນໄລຍະຕົ້ນໆຂອງພະຍາດ, ຈຸດສຸມຕົ້ນຕໍແມ່ນການປ່ຽນແປງວິຖີຊີວິດຂອງຄົນເຈັບແລະການປຶກສາຫາລືທີ່ຜູ້ຊ່ຽວຊານກ່າວເຖິງພະຍາດເບົາຫວານແລະວິທີການຄວບຄຸມນໍ້າຕານ. ດ້ວຍ hyperglycemia ຢ່າງຕໍ່ເນື່ອງ, ຄໍາຖາມຂອງການນໍາໃຊ້ການແກ້ໄຂຢາໄດ້ຖືກແກ້ໄຂແລ້ວ. ມາດຕະການປິ່ນປົວຄົບຊຸດລວມມີ:
- ອາຫານການກິນ. ຫຼັກການພື້ນຖານຂອງໂພຊະນາການແມ່ນຫຼຸດຜ່ອນປະລິມານອາຫານທີ່ມີໄຂມັນແລະຄາໂບໄຮເດຣດ. ໂດຍສະເພາະ“ ອັນຕະລາຍ” ແມ່ນຜະລິດຕະພັນນ້ ຳ ຕານທີ່ຫລອມໂລຫະ - ເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ຫວານ, ຊັອກໂກແລັດ, ເຄື່ອງດື່ມທີ່ມີກາກບອນຫວານ. ຄາບອາຫານຂອງຄົນເຈັບປະກອບມີຜັກ, ຜະລິດຕະພັນນົມ, ຊີ້ນ, ໄຂ່, ມີປະລິມານທັນຍາຫານປານກາງ. ອາຫານທີ່ມີສ່ວນປະກອບ, ການບໍລິໂພກເປັນ ຈຳ ນວນ ໜ້ອຍ, ການປະຕິເສດເຫຼົ້າແລະເຄື່ອງເທດແມ່ນ ຈຳ ເປັນ.
- ອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ. ຄົນເຈັບທີ່ບໍ່ມີພະຍາດເບົາຫວານຮຸນແຮງແມ່ນສະແດງໃຫ້ເຫັນກິດຈະ ກຳ ກິລາທີ່ຊ່ວຍເພີ່ມຂະບວນການຜຸພັງ (ອອກ ກຳ ລັງກາຍແບບແອໂລບິກ). ຄວາມຖີ່, ໄລຍະເວລາແລະຄວາມຮຸນແຮງຂອງພວກເຂົາແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນ. ຄົນເຈັບສ່ວນຫຼາຍແມ່ນໄດ້ຮັບອະນຸຍາດໃຫ້ຍ່າງ, ລອຍນໍ້າແລະຍ່າງ. ເວລາສະເລ່ຍ ສຳ ລັບບົດຮຽນ ໜຶ່ງ ແມ່ນ 30-60 ນາທີ, ຄວາມຖີ່ແມ່ນ 3-6 ເທື່ອຕໍ່ອາທິດ.
- ການປິ່ນປົວດ້ວຍຢາ. ຢາທີ່ ນຳ ໃຊ້ໃນຫຼາຍກຸ່ມ. ການ ນຳ ໃຊ້ຢາ Biguanides ແລະ thiazolidinediones, ຢາທີ່ຊ່ວຍຫຼຸດຜ່ອນການຕໍ່ຕ້ານອິນຊູລິນຂອງຈຸລັງ, ການດູດຊຶມຂອງທາດນ້ ຳ ຕານໃນລະບົບຍ່ອຍອາຫານແລະການຜະລິດຢູ່ໃນຕັບແມ່ນແຜ່ລາມໄປທົ່ວ. ດ້ວຍການຂາດປະສິດທິຜົນຂອງພວກມັນ, ຢາແມ່ນຖືກ ກຳ ນົດໃຫ້ເສີມຂະຫຍາຍການເຄື່ອນໄຫວຂອງອິນຊູລິນ: DPP-4 inhibitors, sulfonylureas, meglitinides.
ການພະຍາກອນແລະການປ້ອງກັນ
ການບົ່ງມະຕິໃຫ້ທັນເວລາແລະທັດສະນະຄະຕິທີ່ມີຄວາມຮັບຜິດຊອບຂອງຄົນເຈັບຕໍ່ການຮັກສາໂລກເບົາຫວານສາມາດບັນລຸສະພາບການຊົດເຊີຍແບບຍືນຍົງ, ໃນນັ້ນການເປັນໂຣກ normoglycemia ຍັງຄົງຢູ່ເປັນເວລາດົນນານ, ແລະຄຸນນະພາບຊີວິດຂອງຄົນເຈັບຍັງສູງ.
ສຳ ລັບການປ້ອງກັນພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງຍຶດ ໝັ້ນ ກັບອາຫານທີ່ສົມດຸນດ້ວຍເນື້ອໃນທີ່ມີເສັ້ນໃຍສູງ, ຈຳ ກັດອາຫານຫວານແລະໄຂມັນ, ເປັນອາຫານທີ່ມີສ່ວນປະກອບສ່ວນ ໜ້ອຍ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຫລີກລ້ຽງການກະ ທຳ ຂອງຮ່າງກາຍ, ໃຫ້ຮ່າງກາຍມີການອອກ ກຳ ລັງກາຍໃນຮູບແບບການຍ່າງທຸກໆມື້, ຫຼີ້ນກິລາ 2-3 ຄັ້ງຕໍ່ອາທິດ.
ການຕິດຕາມປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານແມ່ນ ຈຳ ເປັນ ສຳ ລັບຄົນທີ່ມີຄວາມສ່ຽງ (ຜູ້ສູງອາຍຸ, ຜູ້ສູງອາຍຸແລະຜູ້ສູງອາຍຸ, ກໍລະນີພະຍາດເບົາຫວານໃນບັນດາຍາດພີ່ນ້ອງ).
ຮໍໂມນແລະພະຍາດເບົາຫວານ
ຮ່າງກາຍຂອງມະນຸດປະກອບມີຮໍໂມນ ຈຳ ນວນຫລາຍ, ແຕ່ລະມັນເຮັດ ໜ້າ ທີ່ຂອງມັນ. Melatonin ໃນໂລກເບົາຫວານແມ່ນມີຄວາມ ສຳ ຄັນເຊັ່ນດຽວກັນກັບ insulin ຫຼືຮໍໂມນການຈະເລີນເຕີບໂຕ. ລາວມີ ໜ້າ ທີ່ຮັບຜິດຊອບຕໍ່ກິດຈະ ກຳ ການເຮັດວຽກທາງເດີນອາຫານແລະລະບົບປະສາດ.
ການຂາດຮໍໂມນສາມາດນໍາໄປສູ່ການພັດທະນາໂຣກເບົາຫວານຫລືພະຍາດທາງເດີນປັດສະວະອື່ນໆໃນອະໄວຍະວະແລະລະບົບຕ່າງໆ. ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມສະພາບຂອງຮ່າງກາຍແລະໃນອາການ ທຳ ອິດຂອງພະຍາດ, ໃຫ້ປຶກສາຜູ້ຊ່ຽວຊານ.
ທ່ານ ໝໍ ຈະ ກຳ ນົດລັກສະນະຂອງພະຍາດແລະ ກຳ ນົດການປິ່ນປົວທີ່ມີຄຸນນະພາບເຊິ່ງຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງພະຍາດໃດໆ.
ເຫດຜົນຂອງການພັດທະນາພະຍາດວິທະຍາ
ໂຣກໂຣກເບົາຫວານໂຣກສະເຕີຣອຍເປັນປະເພດພະຍາດທາງດ້ານອິນຊູລິນທີ່ຂື້ນກັບຂັ້ນສອງ. Corticosteroids, ເຊິ່ງຖືກຜະລິດໂດຍ adrenal cortex, ຖືກອອກແບບມາເພື່ອຄວບຄຸມຂະບວນການເຜົາຜານແລະການປ້ອງກັນຂອງຮ່າງກາຍ.
ໃນຫຼາຍເກີນໄປ, ຮໍໂມນສະເຕີຣອຍສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ອະໄວຍະວະແລະກະຕຸ້ນການພັດທະນາຂອງພະຍາດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ສາເຫດຫຼັກຂອງການພັດທະນາພະຍາດແມ່ນການໃຊ້ຢາຮໍໂມນ, ເຊິ່ງເປັນເຫດຜົນທີ່ພະຍາດເບົາຫວານຊະນິດຂອງຢາ.
ສາມາດ provoke ພະຍາດເບົາຫວານ steroid:
- ຢາຕ້ານອັກເສບ. ຖືກ ນຳ ໃຊ້ເຂົ້າໃນການພັດທະນາໂຣກຫອບຫືດ, ພະຍາດ autoimmune. ເຫຼົ່ານີ້ລວມມີ Dexamethasone, Hydrocortisone, Prednisolone.
- ຮໍໂມນການຈະເລີນເຕີບໂຕ. ຊ່ວຍເລັ່ງການສັງເຄາະທາດໂປຼຕີນແລະລົບລ້າງການຝາກໄຂມັນ subcutaneous ຢ່າງຫ້າວຫັນ. ມັນຖືກນໍາໃຊ້ໂດຍນັກກິລາທີ່ມີສ່ວນຮ່ວມໃນການສ້າງແບບຈໍາລອງຂອງຮ່າງກາຍຂອງພວກເຂົາ. ສ່ວນເກີນຂອງມັນໃນຮ່າງກາຍສົ່ງຜົນກະທົບຕໍ່ການສ້າງໂລກເບົາຫວານ.
- ຢາ diuretics. Thiazide diuretics: Dichlothiazide, Hypothiazide, Nephrix ສາມາດເຮັດໃຫ້ເກີດໂຣກເບົາຫວານ.
- ສານທີ່ເຮັດໃຫ້ນອນຫຼັບດີ. ໂດຍສະເພາະແມ່ນຢາ "Melaxen", ເຊິ່ງກໍ່ໃຫ້ເກີດການເພີ່ມຂື້ນຫຼືຫຼຸດລົງໃນລະດັບ glucose.
ໂລກເບົາຫວານຊະນິດ Steroid ບໍ່ແມ່ນສ່ວນ ໜຶ່ງ ຂອງກຸ່ມພະຍາດ pancreatic ແລະບໍ່ມີສ່ວນກ່ຽວຂ້ອງກັບການເຮັດວຽກຂອງຕ່ອມໄທລໍທີ່ອ່ອນແອ.
ອາການຂອງການພັດທະນາຂອງພະຍາດ
ໃນຕອນເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ, ຈຸລັງທົດລອງເຮັດວຽກ.
mellitus ພະຍາດເບົາຫວານ Steroid ປະສົມປະສານກັບລັກສະນະຂອງການສະແດງອອກຂອງພະຍາດທາງດ້ານພະຍາດປະເພດ 1 ແລະ 2. ຫນ້າທໍາອິດ, ການຜິດປົກກະຕິຂອງຈຸລັງທົດລອງທີ່ປະກອບເປັນໂຣກກະຕ່າຍເກີດຂື້ນ.
ໃນໂລກເບົາຫວານປະເພດ 1, ຈຸລັງສືບຕໍ່ເຮັດວຽກໄດ້ໃນໄລຍະເວລາ ໜຶ່ງ. ມີຄວາມຄືບ ໜ້າ, ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ insulin ຫຼຸດລົງແລະເປັນການລະເມີດຕໍ່ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອ, ພະຍາດຊະນິດທີ 2 ພັດທະນາ. ຫຼັງຈາກນັ້ນກໍ່ມີການຢຸດການຜະລິດອິນຊູລິນທີ່ສົມບູນເຊິ່ງເປັນລັກສະນະຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ.
ຮູບພາບທາງຄລີນິກທີ່ມີໂລກເບົາຫວານແມ່ນຄ້າຍຄືກັບຮູບແບບອື່ນໆ:
- ການຍ່ຽວເພີ່ມຂື້ນ
- ຄວາມຕ້ອງການນ້ ຳ ກຳ ລັງເພີ່ມຂື້ນ
- ມີຄວາມເມື່ອຍລ້າຢ່າງໄວວາຂອງຮ່າງກາຍ.
ອິນຊູລິນແລະການຂາດຂອງມັນໃນຮ່າງກາຍ
ຈຳ ນວນຂອງຮໍໂມນທີ່ຜະລິດໂດຍຕ່ອມ adrenal ເພີ່ມຂື້ນເປັນສ່ວນບຸກຄົນ. ຫຼັງຈາກການໃຊ້ glucocorticoids, ບໍ່ແມ່ນທຸກຄົນທີ່ຈະເປັນໂລກເບົາຫວານ.
ສານດັ່ງກ່າວພ້ອມໆກັນສົ່ງຜົນກະທົບຕໍ່ກະຕຸກແລະຫຼຸດການຜະລິດອິນຊູລິນ. ເພື່ອຮັກສາລະດັບ glucose ປົກກະຕິ, ຮ່າງກາຍຕ້ອງເຮັດວຽກ ໜັກ ກວ່າເກົ່າ.
ໃນເວລາດຽວກັນ, ພະຍາດເບົາຫວານໄດ້ກະທົບກະເທືອນທາດແປ້ງທາດແປ້ງທີ່ມີຢູ່ແລ້ວແລະທາດເຫຼັກກໍ່ເຮັດວຽກໄດ້ດ້ວຍຄວາມແຂງແຮງທີ່ບໍ່ສົມບູນເຊິ່ງເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນດ້ວຍການໃຊ້ steroids ໂດຍບໍ່ສົນໃຈ.
ການທົດສອບພະຍາດ
ທີ່ການຕ້ອນຮັບ, ນັກຊ່ຽວຊານພະຍາດ endocrinologist ຈະແຕ້ມບັນຊີກວດທີ່ ຈຳ ເປັນ.
ຖ້າມີອາການຂອງພະຍາດກ່ຽວກັບໂຣກເກີດຂື້ນ, ໃຫ້ປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist. ລາວຈະເຮັດປະຫວັດຕົ້ນຕໍຂອງພະຍາດແລະ ກຳ ນົດມາດຕະການວິນິດໄສຕໍ່ໄປນີ້:
- ກວດເລືອດແລະປັດສະວະ,
- ການສຶກສາຂອງຄວາມເຂັ້ມຂຸ້ນ glucose ໃນເລືອດກ່ອນທີ່ຈະກິນອາຫານ,
- ກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານຫລັງກິນເຂົ້າ,
- ກວດສອບລະດັບຂອງອົງການ ketone,
- ການກວດຮໍໂມນ.
ຢາຊະນິດໃດທີ່ຊ່ວຍເພີ່ມລະດັບອິນຊູລິນໃນຮ່າງກາຍ
ການຂາດສານຮໍໂມນທີ່ຜະລິດຢູ່ໃນໂຣກເບົາຫວານຕ້ອງໄດ້ຮັບການທົດແທນ. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານສາມາດໃຊ້:
- ລະລາຍອິນຊູລິນເປັນເຄື່ອງມືທີ່ຂາດບໍ່ໄດ້ໃນການຕໍ່ສູ້ກັບໂລກໄພໄຂ້ເຈັບ. ປະໂຫຍດຂອງມັນແມ່ນຄວາມເປັນໄປໄດ້ຂອງການບໍລິຫານ subcutaneous, intravenous ແລະ intramuscular. ຫຼັງຈາກການບໍລິຫານ, ມັນເລີ່ມຕົ້ນປະຕິບັດພາຍໃນ 15-30 ນາທີແລະສິ້ນສຸດລົງໃນເວລາ 6-8 ຊົ່ວໂມງ.
- Analogues ຂອງແບບຟອມທີ່ສົມທົບ ໃໝ່. ມອບຫມາຍຖ້າການປິ່ນປົວຕ້ອງການການບໍລິຫານ subcutaneous ຢ່າງຕໍ່ເນື່ອງ. ຄວາມເປັນເອກະລັກຂອງກອງທຶນດັ່ງກ່າວແມ່ນຢູ່ໃນຄວາມເປັນໄປໄດ້ຂອງການ ນຳ ໃຊ້ທັນທີກ່ອນອາຫານ. ເວລາ ສຳ ຜັດຂອງຮ່າງກາຍບໍ່ເກີນ 3 ຊົ່ວໂມງ.
- "Isofan-Insulin PE" - ປ່ຽນການຂົນສົ່ງເຍື່ອຂອງ glucose ແລະ ions.
- ສ່ວນປະສົມຂອງສານທີ່ເປັນຢາຕ່າງໆ. ພວກມັນມີຢູ່ໃນກະຕ່າຍພິເສດ ສຳ ລັບກະດຸມ syringe. ໃຊ້ງ່າຍຫຼາຍ.
ພະຍາດທາງດ້ານເຊື້ອພະຍາດມີຈັກແນວແລະລັກສະນະຂອງມັນ?
ຄວາມຜິດປົກກະຕິຂອງຮໍໂມນໃນພະຍາດມີຄວາມແຕກຕ່າງຂອງຕົນເອງ. ປະເພດຕໍ່ໄປນີ້ແມ່ນ ຈຳ ແນກ:
ພະຍາດປະເພດ MODY ແມ່ນຕິດຕໍ່ທາງພັນທຸ ກຳ ໂດຍມີຄວາມເປັນໄປໄດ້ສູງ.
- ໂຣກເບົາຫວານ MODY. ນີ້ແມ່ນການບ່ຽງເບນຂອງຊະນິດທີ 2, ເຊິ່ງສະແດງອອກໃນຕົວຂອງມັນເອງຕອນຍັງ ໜຸ່ມ (ໃນລະຫວ່າງ 15-30 ປີ). ປັດໃຈຕົ້ນຕໍທີ່ມີອິດທິພົນຕໍ່ການພັດທະນາຂອງມັນແມ່ນຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາຂອງຄວາມລັບຂອງອິນຊູລິນ. ມັນແມ່ນອັດຕະໂນມັດ - ໂດດເດັ່ນ (ຄວາມສ່ຽງຕໍ່ການພັດທະນາແມ່ນ 75% ຖ້າວ່າພໍ່ແມ່ປະສົບກັບໂຣກນີ້) ແລະ mitochondrial (ມີພຽງແຕ່ແມ່ເທົ່ານັ້ນທີ່ສາມາດສົ່ງເຊື້ອພະຍາດທາງເຊື້ອພະຍາດ).
- ໂລກເບົາຫວານ LADA. ພະຍາດທາງລະບົບອັດຕະໂນມັດທີ່ສົ່ງຜົນກະທົບຕໍ່ປະຊາກອນຜູ້ໃຫຍ່ (35-45 ປີ). ສ່ວນໃຫຍ່ແມ່ນຖືກບົ່ງມະຕິໃນຜູ້ທີ່ບໍ່ມີຄວາມສ່ຽງຕໍ່ກັບນ້ ຳ ໜັກ ເກີນແລະຄວາມດັນໃນໄລຍະທີ່ເປັນພະຍາດ. ການປິ່ນປົວຕ້ອງການການປິ່ນປົວດ້ວຍອິນຊູລິນຢ່າງຫ້າວຫັນ, ເພາະວ່າຕົວແທນທາງປາກບໍ່ໄດ້ ນຳ ຜົນທີ່ຕ້ອງການແລະມັກຈະບໍ່ມີປະໂຫຍດຫຍັງເລີຍ.
Melatonin ໃນໂລກເບົາຫວານ, ເຊັ່ນດຽວກັນກັບຮໍໂມນໃດກໍ່ຕາມ, ຄວນໃຊ້ຢ່າງລະມັດລະວັງ. ດ້ວຍການ ນຳ ໃຊ້ໃນໄລຍະສັ້ນ, ຢາດັ່ງກ່າວຊ່ວຍຢ່າງຈິງຈັງເພື່ອຕ້ານການນອນຫຼັບແລະປັບປຸງສະພາບຂອງຄົນເຈັບ.
ແຕ່ຜົນກະທົບໃນໄລຍະຍາວຂອງມັນຊ່ວຍຫຼຸດຜ່ອນ hemoglobin glycated ແລະສາມາດ provoke ອາການແຊກຊ້ອນ.
ດັ່ງນັ້ນ, ໃນການປະກົດຕົວຄັ້ງ ທຳ ອິດຂອງຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ ຂອງທ່ານຜູ້ທີ່ຈະວິນິດໄສແລະສັ່ງການປິ່ນປົວແຕ່ລະບຸກຄົນ, ໂດຍ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງພະຍາດ.