ອາການແລະການຮັກສາໂລກເບົາຫວານໃນໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ
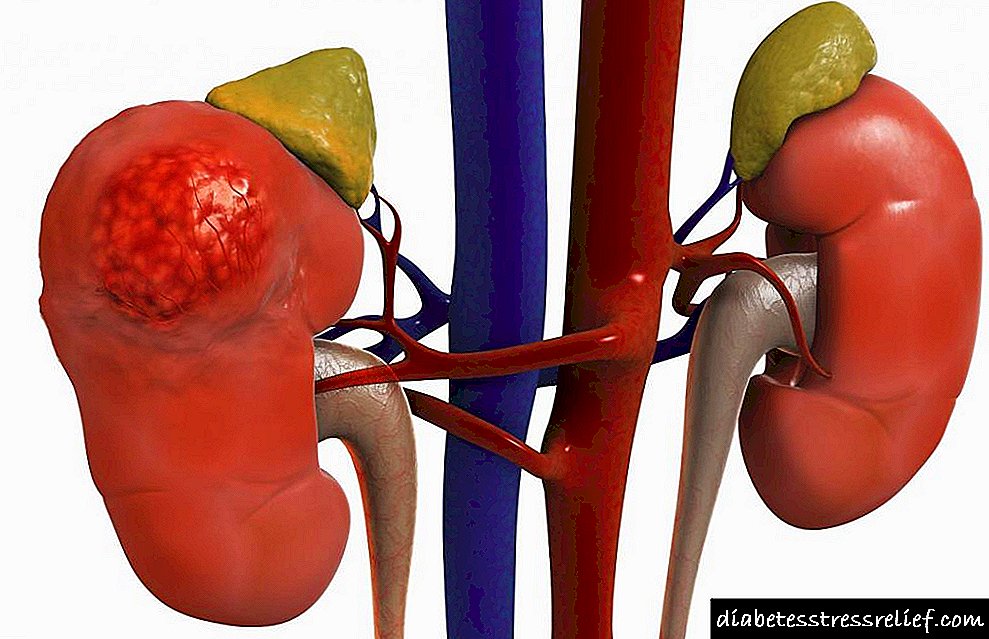
Focal segmental glomerulosclerosis (FSH) ແມ່ນສາເຫດຕົ້ນຕໍຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງທົ່ວໂລກ. ນິເວດວິທະຍາຂອງ FSHC ປະຖົມແມ່ນປັດໄຈ plasma ທີ່ມີປະຕິກິລິຍາກັບການປິ່ນປົວດ້ວຍພູມຕ້ານທານແລະມີຄວາມສ່ຽງຕໍ່ການຟື້ນຕົວພາຍຫຼັງການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. FSGS ທີ່ສາມາດປັບຕົວໄດ້ມີສ່ວນພົວພັນກັບການໂຫຼດຂອງ nephron ຫຼາຍເກີນໄປເນື່ອງຈາກຂະ ໜາດ ຂອງຮ່າງກາຍເພີ່ມຂຶ້ນ, ຄວາມສາມາດຂອງ nephron ຫຼຸດລົງ, ຫຼືຄວາມດັນເລືອດສູງດຽວທີ່ກ່ຽວຂ້ອງກັບພະຍາດບາງຊະນິດ.
Focal segmental glomerulosclerosis ແມ່ນສາເຫດພາໃຫ້ເກີດໂລກຕ່ອມຂົມ ນຳ. ລາວກ່າວເຖິງຮູບພາບປະຫວັດສາດທີ່ມີລັກສະນະ 6 ຄວາມເປັນໄປໄດ້ຂອງການສຶກສາດ້ານນິເວດວິທະຍາ, ການແລກປ່ຽນຫົວຂໍ້ທົ່ວໄປຂອງການກັດແລະການເສື່ອມໂຊມຂອງ podocytes.
ການບົ່ງມະຕິພະຍາດ glomerulosclerosis focal segmental ແມ່ນຂື້ນກັບການລວມຕົວຂອງປະຫວັດສາດທາງຄລີນິກ (ພະຍາດຄອບຄົວ, ປະຫວັດການເກີດ, ນ້ ຳ ໜັກ ສູງສຸດແລະນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ, ຜົນປະໂຫຍດຂອງຢາ), ການຄົ້ນຄ້ວາໃນຫ້ອງທົດລອງ (serum albumin, ທາດໂປຼຕີນໃນປັດສະວະ, ແລະພະຍາດໄວຣັດ). Proteinuria ອາດຈະຢູ່ໃນລະດັບ nephrotic ຫຼື subnephrotic. ຄວາມ ສຳ ຄັນທີ່ຕັດສິນແມ່ນການ ກຳ ຈັດບັນດາພະຍາດທີ່ເປັນລະບົບອື່ນຫລືພະຍາດເບື້ອງຕົ້ນຂອງ ໝາກ ໄຂ່ຫຼັງເຊິ່ງສາມາດ ນຳ ໄປສູ່ການ ນຳ ສະ ເໜີ ທີ່ຄ້າຍຄືກັນນີ້.
ໂລກລະບາດແລະພາລະໂລກ
ອັດຕາສ່ວນຂອງພະຍາດ glomerulosclerosis ຈຸດສຸມ, ເມື່ອທຽບໃສ່ກັບການບົ່ງມະຕິອື່ນໆຂອງພະຍາດດັ່ງກ່າວ, ກຳ ລັງຂະຫຍາຍຕົວໃນທົ່ວໂລກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມຖີ່ແລະອັດຕາສ່ວນຫຼາຍແມ່ນມີຄວາມຫຍຸ້ງຍາກໃນການສ້າງຕັ້ງ, ຍ້ອນວ່າຄວາມແຕກຕ່າງຂອງໂລກທີ່ໃຫຍ່ຫຼວງໃນການຊີ້ບອກ, ຄວາມພ້ອມແລະການສະ ໜັບ ສະ ໜູນ ທາງດ້ານ pathological ຂອງ biopsy renal.
ການທົບທວນວັນນະຄະດີທີ່ເຜີຍແຜ່ໃນທົ່ວໂລກໄດ້ຖືກ ດຳ ເນີນ, ເຊິ່ງສະແດງໃຫ້ເຫັນວ່າອັດຕາການເກີດປະ ຈຳ ປີແມ່ນຢູ່ໃນລະດັບປະມານ 0.2 ຫາ 1,8 ຕໍ່ 100,000 ຄົນໃນ ໜຶ່ງ ປີ. ອັດຕາການເກີດໂດຍສະເລ່ຍແມ່ນຄົນເຈັບ 2,7 ຕໍ່ຄົນຕໍ່ລ້ານຄົນ. ມີການ ຈຳ ແນກເຊື້ອຊາດແລະຊົນເຜົ່າທີ່ ສຳ ຄັນ. ນອກຈາກນັ້ນ, ອາການຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງໃນແມ່ຍິງແມ່ນມີ ໜ້ອຍ ກວ່າຜູ້ຊາຍ.
ການຈັດປະເພດຂອງ glomerulosclerosis ປະສານງານແມ່ນມີຫຼາຍຮູບແບບ. ມັນປະກອບມີລັກສະນະທາງດ້ານ pathophysiological, histological ແລະ genetic. ໃນເບື້ອງຕົ້ນ, FSGS ໄດ້ແບ່ງອອກເປັນຮູບແບບປະຖົມ (idiopathic) ແລະມັດທະຍົມ. ອັນທີສອງສາມາດປະກອບມີຄອບຄົວ (ພັນທຸ ກຳ), ເຊື້ອໄວຣັສ, ຮູບແບບທີ່ເກີດຈາກຢາ.
ຂໍ້ສະ ເໜີ ແນະທາງຄລີນິກ ສຳ ລັບພະຍາດ glomerulosclerosis ທີ່ປະສານງານອາດກ່ຽວຂ້ອງກັບການປ່ຽນແປງທາງດ້ານປະຫວັດສາດ, ຕົ້ນຕໍແມ່ນປະຕິກິລິຍາ glucocorticoid ຂອງການເກີດຂື້ນຂອງປາຍແລະລັກສະນະການຮຸກຮານ, ແຂງແຮງຂອງຕົວປ່ຽນແປງທີ່ພັງທະລາຍ.

6 ຮູບແບບທາງດ້ານການຊ່ວຍ
ສົມທົບຄວາມອ່ອນໄຫວທາງພັນທຸ ກຳ, ປັດໄຈທາງດ້ານເຊື້ອພະຍາດ, ປະຫວັດສາດທາງຄລີນິກແລະການຕອບສະ ໜອງ ຕໍ່ການປິ່ນປົວ, ມັນຄວນແນະ ນຳ ໃຫ້ຈັດກຸ່ມ FSGS ອອກເປັນ 6 ແບບຟອມທາງຄລີນິກ. ພວກເຂົາປະກອບມີ:
- ປະຖົມ
- ສາມາດປັບຕົວໄດ້
- ພັນທຸ ກຳ
- ໄວຣັດ - ໄກ່ເກ່ຍ
- ກ່ຽວຂ້ອງກັບຢາເສບຕິດ
- ທີ່ເຊື່ອມໂຍງກັບ APOL1.
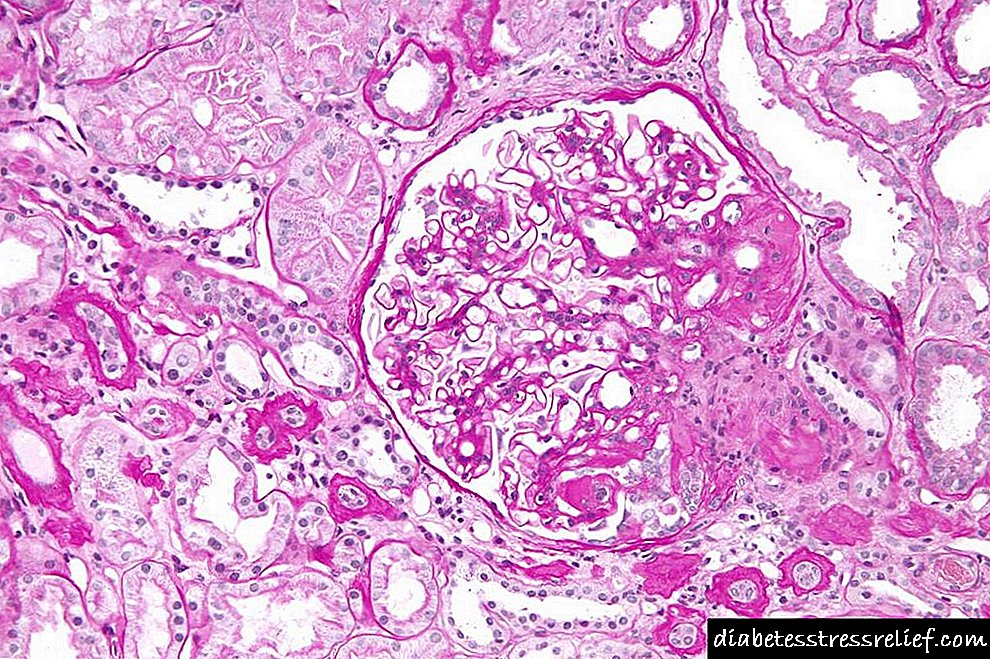
Histopathology ຂອງພະຍາດ
ອາການຫນ້ອຍທີ່ສຸດຂອງໂຣກ glomerulonephritis ໃນຜູ້ໃຫຍ່ແມ່ນສະແດງອອກໂດຍການຂາດການເປັນໂຣກຂອງ tubulointerzital. ຄວາມພ່າຍແພ້ຂອງປາຍແມ່ນການປະສານເຂົ້າກັນຂອງສ່ວນປະກອບຂອງໂກລເມີກັບແບບແຄບຊູນ Bowman ໃກ້ກັບໄລຍະໃກ້ໆຂອງທໍ່ຫຼອດຊີ.
ຕົວເລືອກທີ່ມີລັກສະນະທີ່ສຸດແມ່ນການລົ້ມລົງ. ຕົວຢ່າງສະເພາະສາມາດໄດ້ຮັບການປະເມີນຜົນໃນການຕິດຕັ້ງທໍ່ຫຼອດລົມຂອງທໍ່ endothelial ທີ່ໄດ້ສັງເກດເຫັນໃນການວິເຄາະດ້ານໂຄງສ້າງທີ່ທັນສະ ໄໝ. ພວກເຂົາສາມາດຖືກສັງເກດເຫັນຢູ່ໃນລັດທີ່ມີການແຊກແຊງສູງ, ລວມທັງການຕິດເຊື້ອໄວຣັດ. ການປ່ຽນແປງຂອງພະຍາດ ໜ້ອຍ ທີ່ສຸດແລະຄວາມເສຍຫາຍປາຍແມ່ນການຕອບສະ ໜອງ ທີ່ສຸດແລະມີຄວາມຄືບ ໜ້າ ໜ້ອຍ ທີ່ສຸດ, ແລະລົ້ມລົງໃນກະເພາະອາຫານ, ທົນທານຕໍ່ການຮັກສາແລະມີຄວາມຄືບ ໜ້າ ຢ່າງໄວວາ.
ອາການຕ່າງໆທີ່ບົ່ງບອກເຖິງອາການຄັນ
ອາການແລະອາການຂອງໂຣກ glomerulonephritis ໃນຜູ້ໃຫຍ່ແມ່ນຂື້ນກັບການປະກົດຕົວຂອງຮູບແບບສ້ວຍແຫຼມຫຼືໂຣກ ຊຳ ເຮື້ອ. ພວກເຂົາປະກອບມີ:
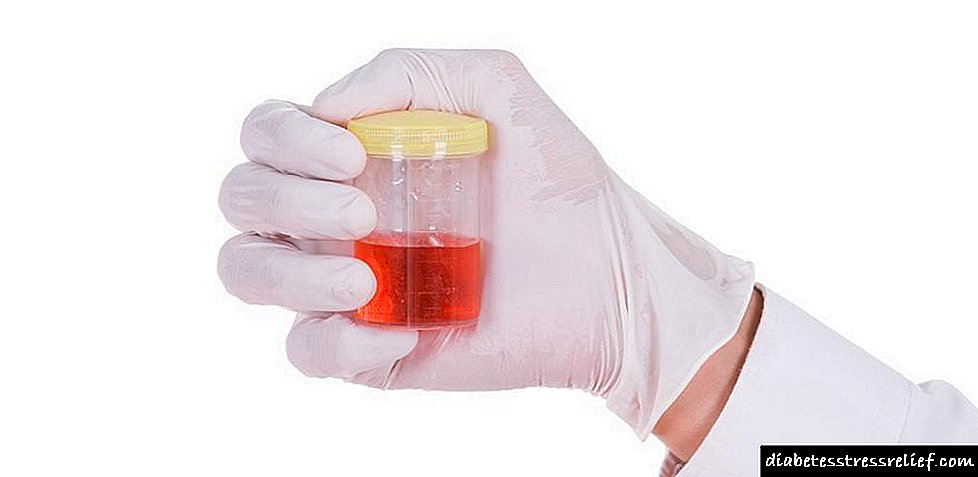
- ປັດສະວະທີ່ມີສີບົວຫຼືສີນ້ ຳ ຕານເນື່ອງມາຈາກການນັບ ຈຳ ນວນເມັດເລືອດແດງເພີ່ມຂື້ນ (hematuria).
- ປັດສະວະໂຟມເນື່ອງຈາກມີທາດໂປຼຕີນຫຼາຍເກີນໄປ (ທາດໂປຣຕີນ).
- ຄວາມດັນເລືອດສູງ (hypertension).
- ການຮັກສາທາດແຫຼວ ມັນປະກົດຢູ່ເທິງ ໜ້າ, ແຂນ, ຂາແລະກະເພາະອາຫານ.
ແຍກຕ່າງຫາກ, ອາການຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງໃນແມ່ຍິງແມ່ນແຕກຕ່າງກັນ:
- ຜົນຜະລິດປັດສະວະຫຼຸດລົງ.
- ການຮັກສາໄວ້ຂອງແຫຼວເຮັດໃຫ້ຂາບວມ.
- ລົມຫາຍໃຈສັ້ນ.
- ເມື່ອຍລ້າ
- ສະຕິສັບສົນ.
- ປວດຮາກ
- ຄວາມອ່ອນແອ.
- ຫົວໃຈເຕັ້ນສະຫມໍ່າສະເຫມີ.
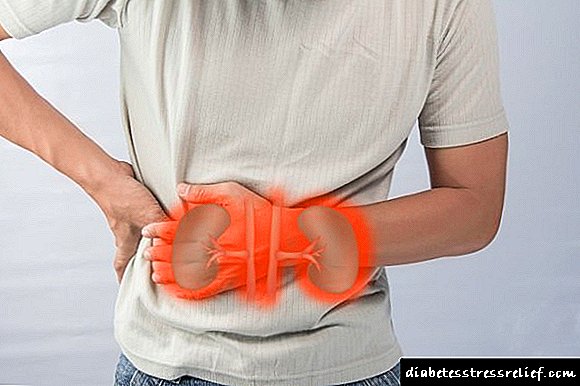
- ເຈັບບໍລິເວນ ໝາກ ໄຂ່ຫຼັງ.
- ຄວາມລົ້ມເຫຼວຫຼືເສຍສະຕິໃນກໍລະນີຮ້າຍແຮງ.

ວິທີທີ່ແນ່ນອນທີ່ສຸດໃນການລະບຸ FSGS
ສິ່ງ ທຳ ອິດທີ່ຕ້ອງເຮັດແມ່ນການທົດສອບປັດສະວະ ໝາກ ໄຂ່ຫຼັງ. ມັນປະກອບມີສອງການທົດສອບ:
- ອັດຕາສ່ວນຂອງ albumin ກັບ creatinine. ການມີສານ albumin ຫຼາຍເກີນໄປໃນນໍ້າຍ່ຽວແມ່ນອາການເລີ່ມຕົ້ນຂອງການເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງ. ຜົນໄດ້ຮັບໃນທາງບວກສາມເດືອນສາມເດືອນຫຼືຫຼາຍກວ່ານັ້ນແມ່ນອາການຂອງພະຍາດ.
- ອັດຕາການກັ່ນຕອງ Glomerular. ເລືອດຖືກທົດສອບ ສຳ ລັບສິ່ງເສດເຫຼືອທີ່ມີຊື່ວ່າ creatinine. ມັນມາຈາກເນື້ອເຍື່ອກ້າມເນື້ອ. ເມື່ອ ໝາກ ໄຂ່ຫຼັງຖືກເສຍຫາຍ, ບັນຫາກໍ່ເກີດຂື້ນກັບການ ກຳ ຈັດ creatinine ອອກຈາກເລືອດ. ຜົນການທົດສອບແມ່ນໃຊ້ໃນສູດຄະນິດສາດທີ່ມີອາຍຸ, ເຊື້ອຊາດແລະເພດເພື່ອຊອກຫາອັດຕາການກັ່ນຕອງຂອງ glomerular.
ສາເຫດຫຼັກໆ
ເງື່ອນໄຂທີ່ສາມາດນໍາໄປສູ່ການອັກເສບຂອງ glomeruli ຂອງຫມາກໄຂ່ຫຼັງແມ່ນ:
- ພະຍາດຕິດຕໍ່. ໂຣກ Glomerulonephritis ສາມາດພັດທະນາ 7-14 ມື້ຫຼັງຈາກການຕິດເຊື້ອຜິວ ໜັງ ກ່ອນ (ເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ) ຫຼືໂຣກຄໍຄໍ. ເພື່ອຕໍ່ສູ້ກັບພວກມັນ, ຮ່າງກາຍຖືກບັງຄັບໃຫ້ຜະລິດພູມຕ້ານທານເພີ່ມເຕີມ, ເຊິ່ງໃນທີ່ສຸດກໍ່ສາມາດຕົກລົງຢູ່ໃນກະເພາະອາຫານ, ເຮັດໃຫ້ເກີດການອັກເສບ.
- endocarditis ເຊື້ອແບັກທີເຣັຍ. ເຊື້ອແບັກທີເຣັຍສາມາດແຜ່ລາມໄປຕາມກະແສເລືອດແລະຕົກລົງຢູ່ໃນຫົວໃຈ, ເຊິ່ງກໍ່ໃຫ້ເກີດການຕິດເຊື້ອຂອງຫົວໃຈວາຍ ໜຶ່ງ ຫລືຫລາຍເສັ້ນ. ໂຣກ endocarditis ຂອງເຊື້ອແບັກທີເຣັຍແມ່ນກ່ຽວຂ້ອງກັບໂຣກ glomerular, ແຕ່ວ່າການພົວພັນລະຫວ່າງພວກມັນແມ່ນບໍ່ຈະແຈ້ງ.
- ການຕິດເຊື້ອໄວຣັດ. ໄວຣັສພູມຕ້ານທານຂອງມະນຸດ (HIV), ຕັບອັກເສບ B ແລະ C ສາມາດເຮັດໃຫ້ເກີດພະຍາດ.
- ໂລເປຍ ມັນສາມາດສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະແລະພາກສ່ວນຕ່າງໆຂອງຮ່າງກາຍ, ລວມທັງຈຸລັງເລືອດ, ຜິວ ໜັງ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ, ຂໍ້ຕໍ່ແລະປອດ.
- ໂຣກ Goodpasture. ນີ້ແມ່ນພະຍາດປອດທີ່ຫາຍາກທີ່ເຮັດໃຫ້ເປັນໂຣກປອດອັກເສບ. ມັນສາມາດເຮັດໃຫ້ເກີດໂຣກ glomerulonephritis ແລະມີເລືອດອອກໃນປອດ.
- ໂຣກປອດໂປ່ງ ໂຣກ glomerular ປະຖົມນີ້ເກີດຂື້ນຍ້ອນການຮັກສາລະບົບພູມຕ້ານທານຂອງພູມຕ້ານທານໃນເລືອດ. ມັນສາມາດກ້າວ ໜ້າ ເປັນເວລາຫລາຍປີໂດຍບໍ່ມີອາການທີ່ສັງເກດເຫັນ.
ເຫດຜົນເພີ່ມເຕີມ
ສາເຫດເພີ່ມເຕີມຂອງພະຍາດດັ່ງກ່າວປະກອບມີ:
- Polyesteritis. ຮູບແບບຂອງ vasculitis ນີ້ມີຜົນຕໍ່ເສັ້ນເລືອດຂະຫນາດນ້ອຍແລະກາງ. ຮູ້ກັນໃນນາມ Wegener’s granulomatosis.
- ຄວາມດັນເລືອດສູງ. ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ ກຳ ລັງຫຼຸດລົງ. ພວກມັນປຸງແຕ່ງທາດໂຊດຽມຮ້າຍແຮງກວ່າເກົ່າ.
- ຈຸດປະສົງສ່ວນປະກອບ glomerulosclerosis. ມັນຖືກສະແດງໂດຍການແຜ່ກະຈາຍຂອງບາງ glomeruli. ສະພາບການນີ້ອາດຈະເປັນຜົນມາຈາກພະຍາດອື່ນຫຼືອາດຈະເກີດຂື້ນໂດຍບໍ່ຮູ້ສາເຫດ.
- ພະຍາດ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານ (ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ).
- ໂຣກ Alport. ແບບຟອມຮັບມໍລະດົກ. ມັນຍັງອາດຈະກະທົບຕໍ່ການໄດ້ຍິນຫລືສາຍຕາ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.

ກົນໄກພະຍາດ
Focal segmental glomerulosclerosis ແມ່ນໂຣກທີ່ຫລາກຫລາຍທີ່ເກີດຂື້ນຫຼັງຈາກຄວາມເຈັບປວດກັບໂຣກ podocytes ດ້ວຍເຫດຜົນຕ່າງໆ. ແຫລ່ງຄວາມເສຍຫາຍແຕກຕ່າງກັນ:
- ປັດໄຈການໄຫຼວຽນ
- ຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ
- ການຕິດເຊື້ອໄວຣັດ
- ການຮັກສາຢາ.
ສຳ ລັບສ່ວນໃຫຍ່, ການພົວພັນລະຫວ່າງຄົນຂັບເຫຼົ່ານີ້ແມ່ນບໍ່ຈະແຈ້ງແລະສັບສົນ. ຍົກຕົວຢ່າງ, FSGS ທີ່ສາມາດປັບຕົວໄດ້ປະກອບມີທັງຄວາມກົດດັນຂອງ podocyte (ຄວາມບໍ່ສອດຄ່ອງກັນລະຫວ່າງພາວະ glomerular ແລະຄວາມສາມາດຂອງ glomerular) ແລະຄວາມອ່ອນໄຫວທາງພັນທຸກໍາ.
ຄວາມເສຍຫາຍຂອງ podocytes ຈາກທຸກຮູບແບບຂອງ FSHC (ຫຼືຈາກພະຍາດກ່ຽວກັບໂລກມະເລັງອື່ນໆ) ເລີ່ມຕົ້ນຂະບວນການທີ່ນໍາໄປສູ່ໂຣກ nephritic ສ້ວຍແຫຼມ. ການສູນເສຍຂອງ podocytes ທີ່ຖືກ ທຳ ລາຍໄປໃນຊ່ອງຍ່ຽວແມ່ນເກີດຂື້ນ. ເພື່ອດຸ່ນດ່ຽງການຂາດດຸນ, ຈຸລັງເຫຼົ່ານີ້ຈະຊົດເຊີຍການ hypertrophy, ເຊິ່ງກວມເອົາພື້ນຜິວຂອງເສັ້ນປະສາດເສັ້ນເລືອດ.
ດ້ວຍ FSGS ທີ່ສາມາດປັບຕົວໄດ້, hypertrophy glomerular ເກີດຂື້ນໃນຕອນເລີ່ມຕົ້ນຂອງຂະບວນການພະຍາດ. ໃນຮູບແບບອື່ນໆ, ໂຣກ hypertrophy ທີ່ເກີດຂື້ນໃນເສັ້ນເລືອດເກີດຂື້ນກັບການສູນເສຍຂອງໂຣກ nephron. ນີ້ເຮັດໃຫ້ຄວາມກົດດັນເພີ່ມຂຶ້ນແລະກະແສໄຟຟ້າໃນ glomeruli ທີ່ຍັງເຫຼືອຂອງສິດທິບັດ.
ພາກສ່ວນຕໍ່ໄປນີ້ປຶກສາຫາລືກ່ຽວກັບກົນໄກທາງດ້ານພະຍາດ, ການຮັກສາ, ແລະການຮັກສາໂລກສ່ວນປະກອບຂອງໂລກໂມເລກຸນ.
ປະຖົມ FSGS
ປະກອບມີ FSGS ກ່ຽວກັບພັນທຸ ກຳ, ໄວຣັດແລະຢາທີ່ກ່ຽວຂ້ອງກັບຢາ. ກົນໄກຂອງຄວາມເສຍຫາຍຕໍ່ podocytes ລວມມີປັດໃຈທີ່ ໝູນ ວຽນ, ອາດຈະແມ່ນ cytokine, ເຊິ່ງເຮັດໃຫ້ຄົນເຈັບສະເພາະເຈາະຈົງ. ນີ້ແມ່ນຮູບແບບທົ່ວໄປທີ່ສຸດໃນໄວລຸ້ນແລະຜູ້ໃຫຍ່ໄວ ໜຸ່ມ. ມັນມັກຈະກ່ຽວຂ້ອງກັບທາດໂປຼຕີນໃນໄລຍະ nephrotic (ບາງຄັ້ງກໍ່ໃຫຍ່), ການຫຼຸດລົງຂອງລະດັບ albumin plasma, ແລະ hyperlipidemia.
ໃນປະຈຸບັນ, ການປິ່ນປົວ FSGS ຕົ້ນຕໍແມ່ນອີງໃສ່ຕົວແທນທີ່ຊ່ວຍພູມຕ້ານທານ. ເຫຼົ່ານີ້ແມ່ນຕົວຍັບຍັ້ງ glucocorticoids ແລະ calcineurin ທີ່ປັບຕົວໂດຍກົງກັບ phenotype ຂອງ podocytes. FSHFs ປະ ຈຳ ຍັງຄົງເປັນບັນຫາທາງດ້ານການຊ່ວຍ. ພຽງແຕ່ ໜຶ່ງ ໃນບັນດາການກວດພະຍາດ ໝາກ ໄຂ່ຫລັງໃນເບື້ອງຕົ້ນຂອງຜູ້ປ່ວຍ 77 ຄົນທີ່ເປັນໂຣກຊືມເສົ້າຫລັງຈາກນັ້ນໄດ້ສະແດງໃຫ້ເຫັນວ່າມີການປ່ຽນແປງທາງເສັ້ນປະສາດ. ການຮັກສາການແລກປ່ຽນ Plasma ອາດຈະເຮັດໃຫ້ມີການແກ້ໄຂຊົ່ວຄາວ.
ປັບຕົວ FSGS
ມັນເກີດຂື້ນຫຼັງຈາກໄລຍະເວລາຂອງການ hyperfiltration glomerular ໃນລະດັບ nephron ແລະ hypertension ຫຼັງຈາກ pathophysiology. ເງື່ອນໄຂຕ່າງໆທີ່ພົວພັນກັບການພັດທະນາຂອງມັນລວມມີ:
- ໂລກຫົວໃຈ cyanotic congenital,
- ພະຍາດເລືອດຈາງຫ້ອງ sickle,
- ໂລກອ້ວນ
- ການລ່ວງລະເມີດ androgen
- ນອນຫຼັບ
- ອາຫານທາດໂປຼຕີນສູງ.
ໄລຍະເວລາຂອງການເຮັດໃຫ້ເກີດຄວາມດັນເລືອດສູງດຽວແມ່ນປົກກະຕິແລ້ວແມ່ນມີການວັດແທກຫລາຍທົດສະວັດກ່ອນທີ່ຈະເປັນໂຣກ glomerulosclerosis ມີຄວາມຄືບຫນ້າ. ການປັບຕົວ FSGS ເຮັດໃຫ້ຮອບວຽນ hypertrophy glomerular ກ້າວຫນ້າ, ຄວາມກົດດັນແລະຄວາມອິດເມື່ອຍ, ການວາງເງິນຫຼາຍເກີນໄປຂອງຕາຕະລາງ extracellular ໃນ glomerulus. ຄຸນລັກສະນະການບົ່ງມະຕິຂອງການຜ່າຕັດຂອງ ໝາກ ໄຂ່ຫຼັງປະກອບມີ glomeruli ຂະ ໜາດ ໃຫຍ່, ເຊິ່ງເປັນຈຸດເດັ່ນຂອງຮອຍແປ້ວທີ່ຢູ່ບໍລິເວນໃກ້ຄຽງເຊິ່ງສະແດງໃຫ້ເຫັນການປ່ຽນແປງຂອງ sclerotic. ຄຸນລັກສະນະທາງດ້ານການຊ່ວຍປະກອບມີ albumin serum ປົກກະຕິ, ເຊິ່ງຜິດປົກກະຕິໃນ FSHS ປະຖົມ.

ພັນທຸ ກຳ FSGS
ມັນໃຊ້ເວລາສອງຮູບແບບ. ຄົນເຈັບບາງຄົນທີ່ມີອາການທາງພັນທຸ ກຳ ສະເພາະໃດ ໜຶ່ງ ຈະພັດທະນາໂລກນີ້, ໃນຂະນະທີ່ຄົນອື່ນຈະບໍ່ເປັນ. ຈຳ ນວນເຊື້ອສາຍພັນທຸ ກຳ ທີ່ກ່ຽວຂ້ອງກັບ FSHC ກຳ ລັງເຕີບໃຫຍ່ຂື້ນທຸກໆປີ, ສ່ວນໃຫຍ່ແມ່ນຍ້ອນການແຜ່ລາມຂອງ ລຳ ດັບຂອງທັງພາຍໃນ. ມາຮອດປະຈຸບັນ, ໄດ້ມີການ ກຳ ນົດຢ່າງ ໜ້ອຍ 38 ຄົນ.
ອະໄວຍະວະບາງຊະນິດມີສ່ວນກ່ຽວຂ້ອງກັບໂຣກທີ່ປະກອບມີການສະແດງອອກທາງນອກ. ນີ້ອາດຈະສະ ໜອງ ຂໍ້ຄຶດດ້ານຄລີນິກທີ່ຄົນເຈັບອາດຈະມີການກາຍພັນໃນພັນທຸ ກຳ ສະເພາະ. ຄົນອື່ນມີສ່ວນກ່ຽວຂ້ອງກັບການປ່ຽນແປງລັກສະນະທາງດ້ານໂມຄະວິທະຍາຂອງເຍື່ອໃຕ້ດິນຫລືໂມຄະວິທະຍາຂອງ mitochondria.
ຖ້າຄອບຄົວບໍ່ໄດ້ຜ່ານການທົດສອບທາງພັນທຸ ກຳ ມາກ່ອນ, ວິທີການທີ່ມີປະສິດທິຜົນທີ່ສຸດແມ່ນການ ນຳ ໃຊ້ກະດານທີ່ສຸມໃສ່ FSGS ຕົ້ນ (ເດັກນ້ອຍແລະເດັກນ້ອຍ). ຊັບພະຍາກອນການທົດສອບທາງພັນທຸ ກຳ ທົ່ວໂລກມີຢູ່ສູນຂໍ້ມູນຂ່າວສານດ້ານຊີວະວິທະຍາແຫ່ງຊາດແລະສະຖາບັນສຸຂະພາບແຫ່ງຊາດ.
ນິຍາມຂອງແນວຄິດ
ໂລກເບົາຫວານໃນລະດັບໂລກເບົາຫວານຍັງເອີ້ນວ່າໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເຮັງ - Kimmelstil-Wilson. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານພາຍຫຼັງ 20 ປີ, ພະຍາດນີ້ເກີດຂື້ນໃນ 20-60% ຂອງກໍລະນີ (ໃນແຫຼ່ງຂໍ້ມູນທີ່ແຕກຕ່າງກັນຫຼາຍຂໍ້ມູນ), ແລະແມ່ຍິງມີຄວາມອ່ອນໄຫວຕໍ່ກັບມັນຫຼາຍຂື້ນ.
ໂດຍທົ່ວໄປ, ໂລກເບົາຫວານໃນລະດັບໂລກເບົາຫວານຈະເກີດຂື້ນໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີອິນຊູລິນ, ແລະຄົນທີ່ບໍ່ແມ່ນອິນຊູລິນກໍ່ຈະທົນທຸກທໍລະມານເລື້ອຍໆ.
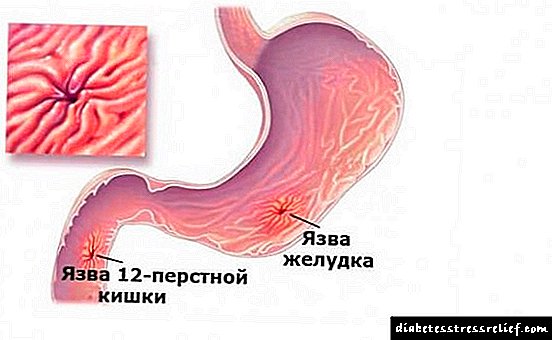
ຫມາກໄຂ່ຫຼັງຖືກປົກຄຸມດ້ວຍເນື້ອເຍື່ອພິເສດ - fascia, ເຊິ່ງເຮັດ ໜ້າ ທີ່ປ້ອງກັນຄວາມເສຍຫາຍທາງກົນຈັກ. ພາຍໃຕ້ fascia, ຫມາກໄຂ່ຫຼັງແມ່ນຕົວແທນໂດຍ medulla ແລະ cortex. ສະຖານທີ່ທີ່ສານ cortical ເຮັດໃຫ້ໂຄງສ້າງຂອງສະ ໝອງ ເສື່ອມໂຊມຖືກເອີ້ນວ່າ pyramids renal. ພວກມັນຄ້າຍກັບ lobules ແລະປະກອບມີ glomeruli ທີ່ເອີ້ນວ່າ glomeruli. ມັນແມ່ນ glomeruli ທີ່ໃຫ້ຊື່ພະຍາດດັ່ງກ່າວ.

ມີຄວາມຫຼົງໄຫຼແລະຄວາມຫຍຸ້ງຍາກຫຼາຍຢ່າງໃນພາວະໂລກພະຍາດເບົາຫວານຂອງໂລກເບົາຫວານ. ບໍ່ມີຄວາມເຫັນດີເຫັນພ້ອມກ່ຽວກັບຕົ້ນ ກຳ ເນີດຂອງບັນຫານີ້. ມີທິດສະດີຫຼາຍຢ່າງກ່ຽວກັບການພັດທະນາຂອງພະຍາດ, ລວມທັງ:
- ປັດໄຈທາງພັນທຸກໍາ
- ພູມຕ້ານທານ
- hemodynamics
- ສົມມຸດຕິຖານ neuroendocrine
- ສາເຫດການຍ່ອຍອາຫານ.
ທິດສະດີທາງພັນທຸ ກຳ ແມ່ນອີງໃສ່ພູມຕ້ານທານທີ່ຕິດພັນກັບໂຣກເບົາຫວານ, ນັ້ນແມ່ນການມີໂຣກນີ້ຢູ່ໃນຍາດພີ່ນ້ອງ. ທິດສະດີນີ້ຊີ້ໃຫ້ເຫັນວ່າຄວາມຜິດປົກກະຕິທາງເສັ້ນເລືອດແລະການຍ່ອຍອາຫານ, ພ້ອມທັງປ່ຽນແປງຄວາມທົນທານຂອງຄາໂບໄຮເດຣດ, ແມ່ນສືບທອດ.
ທິດສະດີພູມຕ້ານທານຍັງກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບປັດໃຈທາງພັນທຸ ກຳ. ສາຍພົວພັນລະຫວ່າງຄວາມຮຸນແຮງແລະຄວາມຖີ່ຂອງການເປັນໂຣກ microangiopathy (ໂຣກຂອງເຮືອນ້ອຍ) ແລະຄວາມເຂັ້ມຂົ້ນຂອງສະລັບສັບຊ້ອນຂອງພູມຕ້ານທານທີ່ໄຫລວຽນຢູ່ໃນເລືອດໄດ້ຖືກຢືນຢັນ.
ສົມມຸດຕິຖານ neuroendocrine ຊີ້ໃຫ້ເຫັນວ່າອາການແຊກຊ້ອນທາງເສັ້ນເລືອດຂອງໂລກເບົາຫວານເກີດຂື້ນໃນເວລາທີ່ hypothalamus, ຕ່ອມ pituitary ກ່ອນ, ແລະ glucocorticosteroids ແມ່ນມີຫຼາຍເກີນໄປ. ດັ່ງນັ້ນ, ຄວາມອ່ອນແອຂອງ capillary ເພີ່ມຂື້ນ, ແລະໂມເລກຸນ peptide ຈະຖືກຝາກໄວ້ໃນຝາ vascular.
ອີງຕາມທິດສະດີກ່ຽວກັບທາດແປ້ງ, ໃນເວລາທີ່ການສັງເຄາະທາດໂປຼຕີນແລະຂະບວນການ E -book ຂອງ glycoproteins ຖືກລົບກວນ, paraproteins (immunoglobulins) ກໍ່ຖືກສ້າງຕັ້ງຂຶ້ນ. ການເພີ່ມຂື້ນຂອງ permeability ຂອງເຍື່ອໃນຊັ້ນໃຕ້ດິນເຮັດໃຫ້ເກີດການສະສົມຂອງ paraproteins ໃນ glomeruli renal ແລະການຫັນເປັນສານທີ່ຄ້າຍຄືກັບ hyaline.
ຮູບແບບຂອງໂລກເບົາຫວານໂລກເບົາຫວານສາມາດເປັນໄດ້:
ຮູບຮ່າງ Nodular ສະເພາະ ສຳ ລັບໂຣກເບົາຫວານ. ມັນແມ່ນນາງຜູ້ທີ່ຖືກອະທິບາຍໂດຍ Kimmelstil ແລະ Wilson, ຫຼັງຈາກນັ້ນຜູ້ທີ່ມີຊື່ວ່າໂຣກນີ້. ດ້ວຍຮູບແບບຂອງພະຍາດດັ່ງກ່າວນີ້, ໜິ້ວ ໄຂ່ຫຼັງແມ່ນຖືກສ້າງຕັ້ງຂື້ນໃນໂລກ ໝາກ ໄຂ່ຫຼັງ - ຮູບແບບ eosinophilic. ພວກມັນສາມາດມີຮູບຊົງກົມຫລືຮູບໄຂ່, ຄອບຄອງໂກລເມີຣອສທັງ ໝົດ ຫຼືບາງສ່ວນຂອງມັນ. Nodules ຖືກເອີ້ນວ່າຄ້າຍຄືກັບເຍື່ອ, ເນື່ອງຈາກວ່າມັນຄ້າຍຄືກັນກັບທາດຂອງເຍື່ອໃຕ້ດິນ.
ທີ່ ຮູບແບບແຜ່ກະຈາຍ ການຂະຫຍາຍແລະການແຜ່ກະຈາຍຂອງເນື້ອເຍື່ອ homogeneous ເກີດຂື້ນໃນພະຍາດ, ແຕ່ກະດູກສັນຫຼັງປົກກະຕິບໍ່ໄດ້ເກີດຂື້ນ, ເຖິງແມ່ນວ່າເຍື່ອໃຕ້ດິນຂອງເສັ້ນປະສາດຈະມີສ່ວນຮ່ວມ.
ທີ່ ແບບຟອມ exudative ຢູ່ດ້ານຂ້າງຂອງແຜ່ນໃບຄ້າຍຄືກ້ຽງ, ຮູບຊົງມົນຄ້າຍຄືກັບ ໝວກ. ການສຶກສາກ່ຽວກັບພູມຕ້ານທານສະແດງໃຫ້ເຫັນວ່າຮູບແບບເຫຼົ່ານີ້ມີສານຕ້ານພູມຕ້ານທານທີ່ມີສ່ວນປະກອບຫຼາຍຢ່າງ, ເຊິ່ງເປັນສັບຊ້ອນຂອງພູມຕ້ານທານ.
ແບບຟອມປະສົມ ພະຍາດຕ່າງໆ ໝາຍ ຄວາມວ່າມີອາການກະຈົກປົກກະຕິ, ແລະແຜ່ກະຈາຍຄວາມ ໜາ ແໜ້ນ ຂອງ mesangium, ແລະຄວາມ ໜາ ຂອງຊັ້ນໃຕ້ດິນ.
ໂດຍບໍ່ສົນເລື່ອງຂອງຮູບແບບຂອງພະຍາດ, ມັນຈະເຮັດໃຫ້ການເສຍຊີວິດຂອງໂຣກ glomeruli ແລະການພັດທະນາຂອງເສັ້ນປະສາດ periglomerular.
ອາການຂອງໂລກເບົາຫວານໃນໂລກເບົາຫວານ
ພະຍາດດັ່ງກ່າວມີຫລາຍອາການ, ແຕ່ການສະແດງອອກຂອງພວກມັນທັງ ໝົດ ໃນເວລາດຽວກັນແມ່ນເປັນທາງເລືອກ:
- ໂລກຄວາມດັນເລືອດສູງ. ນີ້ແມ່ນອາການທາງຄລີນິກຕົ້ນຕໍໃນໂຣກ Kimmelstil-Wilson. ຄວາມດັນເລືອດສູງໃນໂຣກເບົາຫວານແຕກຕ່າງຈາກຄວາມກົດດັນເພີ່ມຂື້ນໃນໂລກ atherosclerosis ຫຼື hypertension ໃນນັ້ນມັນປະກອບດ້ວຍທາດໂປຼຕີນແລະໂຣກ retinopathy.
- ອາການໃຄ່ບວມ. ໂດຍພື້ນຖານແລ້ວ, ໃບ ໜ້າ, ຕີນແລະຂາໄດ້ຮັບຜົນກະທົບ. ໃນຕອນເຊົ້າ, ອາການໃຄ່ບວມຈະຖືກອອກສຽງຂື້ນທົ່ວຕາ.
- ທາດໂປຼຕີນ ຄຳ ສັບນີ້ ໝາຍ ເຖິງທາດໂປຼຕີນທີ່ເກີນປົກກະຕິໃນຍ່ຽວ. ໃນຄັ້ງທໍາອິດ, ມາດຕະຖານແມ່ນເກີນເລັກນ້ອຍ - ສູງເຖິງ 0.033 g / l, ແລະຫຼັງຈາກນັ້ນທາດໂປຼຕີນທີ່ຈະກາຍເປັນຄົງທີ່, ປານກາງຫຼືມີສຽງຢ່າງຫຼວງຫຼາຍ - 1-30 g / l.ທາດໂປຼຕີນທີ່ມີຄວາມ ສຳ ຄັນມັກຈະເປັນລັກສະນະຂອງຮູບແບບຂອງໂຣກນີ້.
- Retinopathy ຄຳ ສັບນີ້ ໝາຍ ຄວາມວ່າຄວາມເສຍຫາຍຕໍ່ດວງຕາຂອງສາຍຕາ. ອາການນີ້ສະແດງອອກໃນຕົວຂອງມັນເອງໃນ 80% ຂອງຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ. ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກໄດ້.
- ຄວາມຜິດກະຕິທາງເມຕິນ. ມັນສາມາດສົ່ງຜົນກະທົບຕໍ່ lipids, ທາດໂປຼຕີນ, ສະລັບສັບຊ້ອນທາດໂປຼຕີນ - polysaccharide.
- Microangiopathy ແມ່ນໂຣກຂອງເຮືອນ້ອຍ. ໃນພະຍາດເບົາຫວານ glomerulosclerosis, ນີ້ແມ່ນລັກສະນະພິເສດຂອງຈຸດສຸດຍອດແລະທຶນຮອນ.
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ. ໃນກໍລະນີນີ້, ປັດສະວະຈະຖືກປ່ອຍອອກມາ ໜ້ອຍ, ລົມຫາຍໃຈສັ້ນຈະປາກົດ, ຜິວແຫ້ງ. ມັກມີອາການເມົາເຫຼົ້າ, ຖອກທ້ອງເລີ່ມຕົ້ນ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ. ອາດຈະເກີດຂື້ນໃນໄລຍະທ້າຍຂອງພະຍາດເບົາຫວານ glomerulosclerosis. ໃນກໍລະນີນີ້, ທາດໂປຼຕີນຈາກທາດໂປຼຕີນໃຫຍ່ຈະປາກົດຂື້ນ (ຫຼາຍກ່ວາ 50 g / l), ໂຣກຜິວ ໜັງ ທົ່ວໄປ, ໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດ (ທາດໂປຼຕີນຕ່ ຳ ຜິດປົກກະຕິໃນ plasma), hypoalbuminemia (ທາດໂປຼຕີນໃນເລືອດຕ່ ຳ ໃນເລືອດ).
- ອຸດອນ. ໝາກ ໄຂ່ຫຼັງທີ່ຖືກກະທົບບໍ່ອອກສານບາງຢ່າງ, ສະນັ້ນຮ່າງກາຍຈະເປັນພິດ. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຍ້ອນໂຣກເບົາຫວານໃນເວລາຍັງ ໜຸ່ມ ແລະໄວກາງຄົນມັກຈະຕາຍຢ່າງແນ່ນອນຍ້ອນເປັນໂຣກ uremia.
- Cylindruria (ການອອກລິດຂອງທໍ່ຍ່ຽວຈາກທາດໂປຼຕີນ).
- glucose ຫຼຸດລົງໃນເລືອດແລະຍ່ຽວ (glucosuria). ປະກົດການນີ້ໄດ້ຖືກສັງເກດເຫັນດ້ວຍໂຣກ glomerulosclerosis ທີ່ກ້າວຫນ້າ.
- ມີພະຍາດທີ່ມີຄວາມຄືບ ໜ້າ - ມີອາການຄັນໃນເສັ້ນເລືອດ. ເລື້ອຍໆນີ້ຈະພາໃຫ້ເກີດໂຣກ polyneuritis.
- Pyelonephritis ໃນຮູບແບບສ້ວຍແຫຼມຫຼືຊໍາເຮື້ອ. ມັນມັກຈະສະແດງຕົນເອງໃນໄລຍະທ້າຍຂອງພະຍາດ.
ການວິນິດໄສ
ໂຣກ Glomerulosclerosis ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານໃນຫລາຍວິທີ:
- ການກວດກາທົ່ວໄປ. ມັນປະກອບມີການກວດຜິວ, palpation ໃນຫມາກໄຂ່ຫຼັງ, ການກວດຄວາມດັນເລືອດ.
- ການກວດເລືອດທາງຄິນິກ. ການເພີ່ມຂື້ນຂອງເມັດເລືອດຂາວ, ການຫຼຸດລົງຂອງລະດັບຂອງ lymphocytes ແລະການປ່ຽນແປງຂອງຕົວກໍານົດການເລືອດອື່ນໆຈະສະແດງເຖິງຄວາມຮ້າຍແຮງຂອງພະຍາດ.
- ປັດສະວະ ການສຶກສາທີ່ຄ້າຍຄືກັນສາມາດກວດພົບທາດໂປຼຕີນແລະອາຊິດບີລິນລູເຣຍ (ທາດໂປຼຕີນທີ່ເພີ່ມຂື້ນໃນຍ່ຽວ). ເກີນມູນຄ່າປົກກະຕິແມ່ນຖືວ່າມາຈາກ 30 ມລກ / ມື້. ຕົວຊີ້ວັດໃນລະດັບ 30-300 ມລກ / ມື້ຊີ້ບອກເຖິງ microalbuminuria, ແລະຫຼາຍກວ່າ 300 ມກ / ມື້ - ກ່ຽວກັບ macroalbuminuria. ການຈັດປະເພດ KDIGO ໃນປະຈຸບັນແມ່ນ ກຳ ນົດເງື່ອນໄຂເຫຼົ່ານີ້ເປັນຊັ້ນຂອງ A2 ແລະ A3.
- ອັດຕາການກັ່ນຕອງ Glomerular (ຖືກ ກຳ ນົດໂດຍການແບ່ງແຍກຂອງ Reberg-Tareev ແລະການສຶກສາອື່ນໆ ຈຳ ນວນ ໜຶ່ງ). ຕົວຊີ້ວັດທີ່ຖືກພິຈາລະນາເພີ່ມຂື້ນຈາກ 130-140 ml / ນາທີ. ຖ້າຄວາມຜິດປົກກະຕິຂອງຫມາກໄຂ່ຫຼັງມີຄວາມຄືບຫນ້າ, ຫຼັງຈາກນັ້ນຕົວຊີ້ວັດນີ້ຫຼຸດລົງ.
- ຜົນໄດ້ຮັບຂອງການວິນິດໄສ ultrasound (ລວມທັງການກວດເສັ້ນເລືອດ).
- ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ການສຶກສາດັ່ງກ່າວເຮັດໃຫ້ເກີດຜົນໃນ 80-90% ຂອງຄົນເຈັບ. ການກວດຮ່າງກາຍສາມາດກວດພົບໂຣກ microangiopathy ພະຍາດເບົາຫວານ.
- Ophthalmoscopy ສໍາລັບການກວດພົບຂອງໂຣກ retinopathy.
- Aortography. ມັນອະນຸຍາດໃຫ້ລະບຸ lumen ແຄບຂອງເສັ້ນເລືອດແດງ.
- ວິທີການ Radionuclide.

ການບົ່ງມະຕິພະຍາດເບົາຫວານຂອງໂລກເບົາຫວານແມ່ນມີຄວາມຫຍຸ້ງຍາກໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ຍ້ອນວ່າອາການບາງຢ່າງມັກຈະເປັນພະຍາດອື່ນໆ.
ການຮັກສາໂລກເບົາຫວານຂອງໂຣກເບົາຫວານ
ບໍ່ວ່າຈະເປັນຮູບແບບໃດກໍ່ຕາມ, ການຮັກສາພະຍາດຕ້ອງເລີ່ມຕົ້ນດ້ວຍການຮັກສາສາເຫດຂອງມັນ, ນັ້ນກໍ່ຄືພະຍາດເບົາຫວານ mellitus.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ເມື່ອ ໝາກ ໄຂ່ຫຼັງສາມາດເຮັດວຽກໄດ້, ເປົ້າ ໝາຍ ຕົ້ນຕໍຂອງການປິ່ນປົວແມ່ນການຊົດເຊີຍພະຍາດເບົາຫວານ. ການປິ່ນປົວໃນໄລຍະອື່ນຂອງໂຣກ glomerulosclerosis ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການລົບລ້າງທີ່ສົມບູນຫລືຢ່າງ ໜ້ອຍ ການຫຼຸດຜ່ອນໂຣກຂອງໂຣກສ່ວນບຸກຄົນຂອງມັນ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ).
ຖ້າຫາກວ່າພະຍາດດັ່ງກ່າວປະກອບດ້ວຍການລະເມີດຂອງ metabolism lipid, ຫຼັງຈາກນັ້ນຄົນເຈັບຕ້ອງການຢາທີ່ມີຜົນກະທົບ lipolytic ແລະ hypocholesterolemic. ເຫຼົ່ານີ້ລວມມີ Atromide, Cetamifen, Nigeskin.
ໃນກໍລະນີຂອງການແລກປ່ຽນທີ່ຫຍຸ້ງຍາກ, ວິທີການອື່ນໆແມ່ນມີຄວາມ ຈຳ ເປັນເຊັ່ນກັນ:
- ວິຕາມິນ (A, B, C, P),
- anabolic steroids (Retabolil, Nerobol).
ໃນການຮັກສາໂຣກເບົາຫວານ microangiopathy, ຢາ antispasmodic ເຊັ່ນ Nigexin, Anginin ຫລື Complamine ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ laser. ຂັ້ນຕອນນີ້ຍັງອະນຸຍາດໃຫ້ທ່ານສ້າງເສັ້ນທາງຊົ່ວຄາວ ສຳ ລັບການໄຫຼຂອງທາດແຫຼວທີ່ສະສົມຢູ່ໃນ retina.
ຖ້າຫາກວ່າພະຍາດດັ່ງກ່າວສັບສົນໂດຍການຕິດເຊື້ອໃນທໍ່ຍ່ຽວ, ຫຼັງຈາກນັ້ນ, ຢາຕ້ານເຊື້ອທີ່ມີການປະຕິບັດຢ່າງກວ້າງຂວາງແມ່ນຖືກ ກຳ ນົດໄວ້. ນອກຈາກນັ້ນ, ຢາ sulfonamides ຫຼື nitrofuran ຊຸດແມ່ນ ຈຳ ເປັນ.
ໃນການຮັກສາໂລກເບົາຫວານໂລກເບົາຫວານ, ພະຍາດ heparin ແມ່ນໃຊ້. ໂດຍປົກກະຕິແລ້ວມັນຖືກປະຕິບັດເປັນເວລາ ໜຶ່ງ ເດືອນໂດຍ intramuscularly ຫຼື intravenously. ຢາດັ່ງກ່າວມີຜົນກະທົບທີ່ມີລະດັບການອັກເສບ hypolipemic, anticoagulant, hypotensive ແລະ hypohistamine. ການໄຫຼວຽນຂອງເລືອດທີ່ມີປະສິດຕິຜົນເພີ່ມຂື້ນ, ທາດໂປຼຕີນຈາກພະຍາດຫຼຸດລົງ, ແລະຄວາມອ່ອນເພຍຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດປົກກະຕິ.
ຖ້າຄຸນລັກສະນະທາງດ້ານ rheological ຂອງຄົນເຈັບຖືກລະເມີດ, ນັ້ນແມ່ນ, hypercoagulation ແມ່ນສະແດງອອກແລະ microthrombosis ພັດທະນາ, ຫຼັງຈາກນັ້ນ, reocorrectors ຖືກນໍາໃຊ້. ມັນສາມາດເປັນ Hemodez ຫຼື Reopoliglyukin.
ໃນເວລາທີ່ hypertension ເສັ້ນໂລຫິດແດງແມ່ນປະກອບດ້ວຍໂລກເບົາຫວານ glomerulosclerosis, ຢາຕ້ານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແມ່ນຖືກນໍາໃຊ້. ເລື້ອຍກວ່າພວກເຂົາມັກ Reserpine, Klofelin ຫຼື Dopegit.
ຖ້າໂຣກ nephrotic ຖືກສະແດງອອກ, ຫຼັງຈາກນັ້ນພວກມັນຫັນໄປສູ່ການໂອນເລືອດຫຼືທາດໂປຼຕີນຂອງມັນ - albumin.
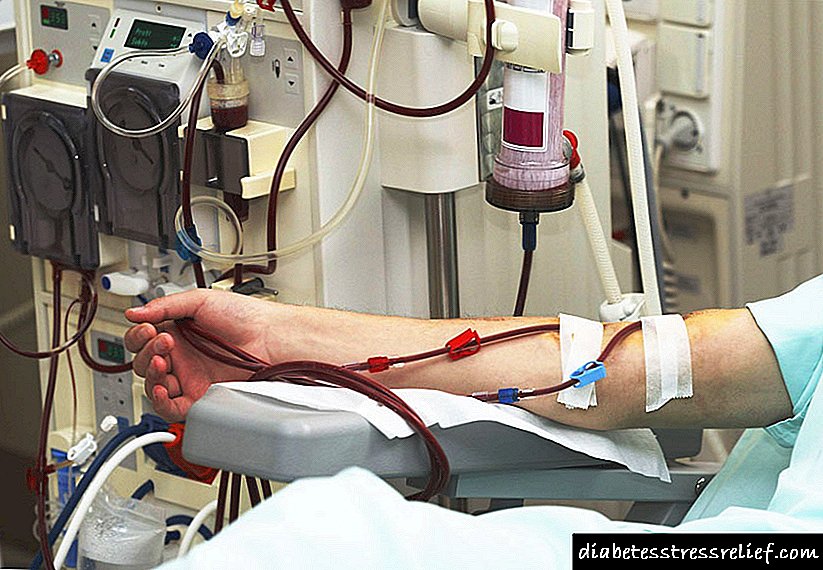
ຖ້າການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງໄດ້ຊຸດໂຊມລົງຢ່າງຈະແຈ້ງແລະຄວາມລົ້ມເຫຼວຂອງຕັບໄດ້ພັດທະນາ, ຫຼັງຈາກນັ້ນ, ກໍ່ຈະມີມາດຕະການທີ່ຮຸນແຮງ:
- hemodialysis (ການກັ່ນຕອງເລືອດຮາດແວ),
- dialysis peritoneal ຢ່າງຕໍ່ເນື່ອງ (ການແກ້ໄຂ dialysis ແມ່ນຖືກປະຕິບັດຫຼາຍໆຄັ້ງຕໍ່ມື້)
- ການເປັນ ໜິ້ວ ໃນ ໝາກ ໄຂ່ຫຼັງ (ບາງຄັ້ງພ້ອມໆກັນກັບກະຕຸກ).
ການປິ່ນປົວດ້ວຍອາຫານ
ໃນພະຍາດເບົາຫວານໂລກເບົາຫວານ, ຕ້ອງປະຕິບັດຕາມຫຼັກການບາງຢ່າງຂອງການປິ່ນປົວດ້ວຍອາຫານ:
- ໂພຊະນາການຄວນຈະເປັນ hypocaloric. ນີ້ ໝາຍ ຄວາມວ່າການຫຼຸດຜ່ອນອັດຕາສ່ວນຂອງໄຂມັນແລະທາດແປ້ງ. ໂດຍພື້ນຖານແລ້ວ, ທ່ານຈໍາເປັນຕ້ອງຈໍາກັດໄຂມັນ - ເຖິງ 30-50 ກຼາມຕໍ່ມື້. ອ່ານເພີ່ມເຕີມກ່ຽວກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ ຢູ່ນີ້.
- ຮັບປະກັນການໄດ້ຮັບທາດໂປຼຕີນທີ່ ເໝາະ ສົມ. ບັນດາມາດຕະຖານແມ່ນຖືກຄິດໄລ່ຕາມນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ. ໂດຍສະເລ່ຍ, ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກຣາມຕໍ່ມື້ຄວນຄິດເປັນໂປຣຕີນ 0,8 ກຼາມ.
- ຖ້າອັດຕາການຕອງຂອງ glomerular ຖືກຫຼຸດລົງ, ຫຼັງຈາກນັ້ນ, ອາຫານທີ່ມີທາດໂປຼຕີນຕ່ໍາຈະຕ້ອງມີ. ໃນກໍລະນີນີ້, ຄົນເຈັບຄວນປະກອບມີໂປຕີນຢ່າງ ໜ້ອຍ 30-40 ກຣາມຕໍ່ມື້. ມັນເປັນສິ່ງສໍາຄັນທີ່ວ່າໃນກໍລະນີນີ້ມີປະລິມານແຄລໍລີ່ທີ່ພຽງພໍຂອງຜະລິດຕະພັນ, ຖ້າບໍ່ດັ່ງນັ້ນຄົນເຈັບອາດຈະພັດທະນາການຂາດທາດໂປຼຕີນ - ພະລັງງານ. ຂະບວນການດັ່ງກ່າວຕ້ອງໄດ້ຮັບການຕິດຕາມກວດກາຈາກທ່ານ ໝໍ.
- ຈຳ ກັດການໄດ້ຮັບອາຫານທີ່ມີທາດ cholesterol. ມັນຕ້ອງໄດ້ຖືກທົດແທນດ້ວຍນ້ໍາມັນຜັກ.
- ອາຫານຄວນມີແຕ່ສ່ວນ ໜຶ່ງ - 5-6 ອາຫານຕໍ່ມື້ແມ່ນ ຈຳ ເປັນ. ນີ້ຊ່ວຍໃຫ້ທ່ານຮັບປະກັນລະດັບນໍ້າຕານໃນເລືອດເປັນເອກະພາບຕະຫຼອດມື້, ຍ້ອນວ່າການ ເໜັງ ຕີງຢ່າງຮຸນແຮງຂອງຕົວຊີ້ວັດນີ້ມີຜົນກະທົບຕໍ່ເຮືອ.
- ຖ້າຄວາມດັນໂລຫິດແດງກ່ຽວຂ້ອງກັບພະຍາດເບົາຫວານໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງການອາຫານທີ່ມີເກືອຕໍ່າ. ໃນມື້ ໜຶ່ງ, ລາວຄວນກິນເກືອໂຕະອາຫານບໍ່ເກີນ 4-5 ກຼາມ.
- ການ ຈຳ ກັດທາດແຫຼວ. ມີໂລກເບົາຫວານ, ມັນສາມາດເມົາໄດ້ໂດຍບໍ່ມີຂໍ້ ຈຳ ກັດ, ແຕ່ບັນຫາ ໝາກ ໄຂ່ຫຼັງທີ່ປະສົມປະສານຈະຍົກເລີກການອະນຸຍາດນີ້. ເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າແລະກາກບອນຕ້ອງຖືກປະຖິ້ມທັງ ໝົດ.
- ການຍົກເວັ້ນຜະລິດຕະພັນທີ່ມີຜົນກະທົບ diuretic. ກົດລະບຽບນີ້ຕ້ອງໄດ້ຮັບການຈົດຈໍາໃນເວລາທີ່ກິນການປຸງແຕ່ງເປັນຢາ, ເຊິ່ງມີໂຣກເບົາຫວານໄດ້ຖືກອະນຸຍາດແລະແນະນໍາ.
ຫຼັກສູດຂອງໂລກເບົາຫວານໂລກເບົາຫວານແມ່ນຂື້ນກັບຫຼາຍປັດໃຈ:
- ອາຍຸຂອງຄົນເຈັບ
- ຄວາມຮຸນແຮງຂອງພະຍາດ
- ການແກ້ໄຂໂຣກເບົາຫວານ
- ພະຍາດຕິດຕໍ່
- ຮູບພາບທາງດ້ານການຊ່ວຍ.
ໃນໂລກເບົາຫວານໂລກເບົາຫວານ, ອາຍຸຍືນສະເລ່ຍແມ່ນ 5-8 ປີນັບແຕ່ເລີ່ມມີອາການ ທຳ ອິດ.
ມີພະຍາດຢູ່ໃນຂັ້ນຕອນຂອງການເປັນທາດໂປຼຕີນ, ຄວາມຄືບຫນ້າຂອງມັນສາມາດປ້ອງກັນໄດ້. ຖ້າມີໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຈອນໃນເວລາທີ່ຢູ່ປາຍຍອດ, ຫຼັງຈາກນັ້ນສະພາບນີ້ບໍ່ເຫມາະສົມກັບຊີວິດ.
ຖ້າໂຣກ nephropathy ພະຍາດເບົາຫວານທີ່ມີໂລກກະເພາະອາຫານແລະໂລກເບົາຫວານຊະນິດ I ຈະເຮັດໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ຫຼັງຈາກນັ້ນ, ໃນ 15% ຂອງກໍລະນີຜົນໄດ້ຮັບຄວາມຕາຍຈະຖືກສັງເກດເຫັນ.
ຜົນໄດ້ຮັບທີ່ເປັນອັນຕະລາຍເຖິງ 50 ປີສ່ວນໃຫຍ່ແມ່ນກ່ຽວພັນກັບ uremia. ຫຼັງຈາກ 50 ປີ, ອັດຕາການຕາຍມັກຈະເກີດຂື້ນກັບຄວາມເປັນມາຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບ cardiovascular. ສຳ ລັບທັງສອງ ໝວດ ອາຍຸ, ສາເຫດຂອງການຕາຍເລື້ອຍໆແມ່ນການລົ້ມເຫຼວຂອງການ ໝູນ ວຽນໃນຮູບແບບ ຊຳ ເຮື້ອ.
ການປ້ອງກັນໂຣກເບົາຫວານໂລກເບົາຫວານ
ມາດຕະການປ້ອງກັນຂັ້ນພື້ນຖານ: ການກວດພົບ, ການປິ່ນປົວແລະການຊົດເຊີຍພະຍາດເບົາຫວານ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດຢ່າງລະມັດລະວັງແລະປ້ອງກັນບໍ່ໃຫ້ມີການ ເໜັງ ຕີງຂອງ glycemia. ສຳ ລັບຈຸດປະສົງເຫຼົ່ານີ້, ມັນ ຈຳ ເປັນຕ້ອງເລືອກປະລິມານຢາອິນຊູລິນຫຼືຕົວແທນຫຼຸດນ້ ຳ ຕານອີກຢ່າງ ໜຶ່ງ ແລະສົມທົບມາດຕະການນີ້ກັບໂພຊະນາການສ່ວນປະສົມ.
ຄົນເຈັບຕ້ອງປະຕິບັດຕາມອາຫານການກິນ - ນີ້ແມ່ນສ່ວນປະກອບທີ່ ຈຳ ເປັນຂອງການປິ່ນປົວທີ່ສົມບູນແບບ.
ໃນໂລກເບົາຫວານໂລກເບົາຫວານ, ການຕິດຕາມແມ່ນ ຈຳ ເປັນ. ຫຼັກສູດຂອງພະຍາດດັ່ງກ່າວແມ່ນຖືກຕິດຕາມໂດຍນັກ ບຳ ບັດ, ພະຍາດ endocrinologist, urologist ແລະ nephrologist. ຄົນເຈັບຕ້ອງໄດ້ຮັບການສຶກສາບາງຢ່າງຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 6 ເດືອນ.
ໂລກເບົາຫວານເປັນໂລກເບົາຫວານ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະບົ່ງມະຕິພະຍາດດັ່ງກ່າວໃຫ້ທັນເວລາແລະ ດຳ ເນີນການປິ່ນປົວທີ່ຖືກຕ້ອງ. ດ້ວຍການກວດພົບພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ, ການຮັກສາແລະການຮັກສາອາຫານທີ່ ເໝາະ ສົມ, ການຄາດຄະເນແມ່ນມີຜົນດີຫຼາຍ. ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນການກວດກາຫຼາຍໆຊຸດເພື່ອ ກຳ ນົດອາການແຊກຊ້ອນຂອງພະຍາດໃນໄລຍະເລີ່ມຕົ້ນ.
ໂລກເບົາຫວານ Glomerulosclerosis ແມ່ນຫຍັງ -
ໂລກເບົາຫວານ Glomerulosclerosis - ໜຶ່ງ ໃນຫຼາຍຮູບແບບທີ່ຮ້າຍແຮງທີ່ສຸດແລະສັບສົນຂອງຈຸລິນຊີໂລກເບົາຫວານ. ມັນຖືກເອີ້ນວ່າໂຣກ Kimmelstil-Wilson, ຫຼັງຈາກຜູ້ຂຽນທີ່ໄດ້ອະທິບາຍເຖິງມັນຄັ້ງ ທຳ ອິດໃນປີ 1936. ມີຊື່ອື່ນໆອີກ ຈຳ ນວນ ໜຶ່ງ ສຳ ລັບພະຍາດນີ້ - ເປັນ ໜິ້ວ ໃນ ໝາກ ໄຂ່ຫຼັງ, ພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານ.
A. S. Efimov (1989) ພິຈາລະນາ ຄຳ ສັບທີ່ວ່າ "ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ" ແມ່ນມີຄວາມຍຸຕິ ທຳ ຫລາຍຂື້ນ, ເພາະວ່າບໍ່ມີການຜ່າຕັດຫົວໃຈຂອງຫລອດເລືອດໃນກະດູກສັນຫຼັງໂດຍບໍ່ມີສ່ວນກ່ຽວຂ້ອງກັບເຮືອແລະຫຼອດອື່ນໆ, ແລະມັນຍາກທີ່ຈະ ກຳ ນົດດ້ວຍການຊ່ວຍເຫລືອຂອງວິທີການກວດກາທີ່ທັນສະ ໄໝ ທີ່ເປັນໂຣກນີ້ແລະສ່ວນໃດຂອງ ໝາກ ໄຂ່ຫລັງຈະເກີດຂື້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄຳ ວ່າ "ພະຍາດເບົາຫວານໂລກເບົາຫວານ" ແມ່ນຍັງຖືກຕ້ອງ.
ຄວາມຖີ່ຂອງການປະກົດຕົວທາງຄລີນິກຂອງໂຣກເບົາຫວານໃນໂລກເບົາຫວານ, ອີງຕາມຜູ້ຂຽນຕ່າງໆ, ຕັ້ງແຕ່ 6 ເຖິງ 64% (Burger, 1970, A.S. Efimov, 1973, A. Astrug, 1976, ແລະອື່ນໆ). ໂຣກເບົາຫວານໃນໂລກເບົາຫວານແມ່ນພົບເລື້ອຍໃນຜູ້ຍິງຫລາຍກວ່າຜູ້ຊາຍ - 30% ແລະ 19,5% ຕາມ ລຳ ດັບ (A. S. Efimov, 1973, A. Astrug, 1976).
ນັກຄົ້ນຄວ້າທີ່ທັນສະ ໄໝ ສ່ວນໃຫຍ່ໃຫ້ຂໍ້ສັງເກດເຖິງຄວາມ ສຳ ພັນລະຫວ່າງຮູບລັກສະນະຂອງພະຍາດເບົາຫວານແລະໄລຍະເວລາຂອງໂລກເບົາຫວານ. ເລື້ອຍໆມັນບໍ່ໄດ້ຢູ່ໂດດດ່ຽວ, ແຕ່ປະສົມປະສານກັບ microangiopathies ຂອງສະຖານທີ່ອື່ນໆ, ຍົກຕົວຢ່າງ, ກັບໂຣກ retinopathy, ລົງທະບຽນໃນ 70-90% ຂອງກໍລະນີ.
Pathogenesis (ແມ່ນຫຍັງ ກຳ ລັງເກີດຂື້ນ?) ໃນໄລຍະໂລກເບົາຫວານຂອງໂຣກເບົາຫວານ:
ຕົ້ນກໍາເນີດຂອງໂລກເບົາຫວານ glomerulosclerosis ແມ່ນບໍ່ເຂົ້າໃຈຢ່າງເຕັມສ່ວນ. ມີແນວຄິດທີ່ແຕກຕ່າງກັນ, ຜູ້ຂຽນທີ່ສະແຫວງຫາເພື່ອອະທິບາຍກົນໄກທີ່ສັບສົນທີ່ ນຳ ໄປສູ່ການພັດທະນາພະຍາດນີ້. ດັ່ງນັ້ນ, ທິດສະດີກ່ຽວກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານເບື້ອງຕົ້ນໄດ້ອະທິບາຍເຖິງຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດໃນໂລກເບົາຫວານໂດຍການ ໝູນ ວຽນໃນເລືອດໃນລະດັບຄວາມເຂັ້ມຂົ້ນຂອງຜະລິດຕະພັນຫຼາຍຢ່າງຂອງທາດໂປຼຕີນທີ່ຂາດທາດໂປຼຕີນ, lipid ແລະທາດແປ້ງຄາໂບໄຮເດຣດທີ່ມີຄວາມເສຍຫາຍຕໍ່ເຍື່ອໃຕ້ດິນຂອງເສັ້ນເລືອດ, ໂດຍສະເພາະ, ເນື້ອງອກໃນ ໝາກ ໄຂ່ຫຼັງ. V. Serov, ປີ 1962, V.V. Serov et al., 1981). ຍົກຕົວຢ່າງ, ການສັງເຄາະທາດໂປຼຕີນທີ່ເສື່ອມສະພາບແລະ metabolism glycoprotein ເຮັດໃຫ້ເກີດການສ້າງ paraproteins, ເຊິ່ງເນື່ອງຈາກການເພີ່ມຄວາມອ່ອນເພຍຂອງເຍື່ອໃນຊັ້ນໃຕ້ດິນ, ສະສົມໃນ glomeruli renal, ບ່ອນທີ່ພວກມັນປ່ຽນເປັນສານຄ້າຍຄື hyaline. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທິດສະດີການເຜົາຜະຫລານຂອງຈຸລິນຊີພະຍາດເບົາຫວານບໍ່ໄດ້ໃຫ້ ຄຳ ອະທິບາຍທີ່ ໜ້າ ເຊື່ອຖື ສຳ ລັບການພັດທະນາຂອງພວກເຂົາໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ, ໃນເວລາທີ່ຄວາມຜິດປົກກະຕິກ່ຽວກັບການຍ່ອຍອາຫານເຫຼົ່ານີ້ຍັງບໍ່ຖືກກວດພົບເທື່ອ.
ແນວຄວາມຄິດດ້ານພູມຕ້ານທານຂອງຈຸລິນຊີພະຍາດເບົາຫວານແລະພະຍາດເບົາຫວານ glomerulosclerosis ແມ່ນໄດ້ຖືກປຶກສາຫາລື, ໂດຍອີງໃສ່ແນວຄິດທີ່ມີຢູ່ແລ້ວຂອງການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ ກັບໂລກເບົາຫວານ. ມີຫຼັກຖານກ່ຽວກັບຄວາມ ສຳ ພັນລະຫວ່າງຄວາມເຂັ້ມຂຸ້ນຂອງການ ໝູນ ວຽນຂອງພູມຕ້ານທານທີ່ ໝູນ ວຽນກັບຄວາມຖີ່ແລະຄວາມຮຸນແຮງຂອງຈຸລິນຊີ.
ສົມມຸດຕິຖານ neuroendocrine ເຊື່ອມຕໍ່ອາການແຊກຊ້ອນ vascular ຂອງພະຍາດເບົາຫວານກັບການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງ glucocorticoids, adenohypophysis ແລະ hypothalamus, ເຊິ່ງ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງ permeability capillary ແລະການລຸດລົງຂອງໂມເລກຸນ peptide ເຂົ້າໄປໃນກໍາແພງ vascular.
ທິດສະດີທາງພັນທຸ ກຳ ແມ່ນອີງໃສ່ການ ກຳ ນົດທິດສະດີຂອງຄອບຄົວຕໍ່ໂຣກເບົາຫວານ, ເຊິ່ງພົບຢູ່ໃນຍາດພີ່ນ້ອງຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ຜູ້ສະ ໜັບ ສະ ໜູນ ດ້ານທິດສະດີນີ້ຍອມຮັບຄວາມເປັນໄປໄດ້ຂອງການສົ່ງຕໍ່ທາງເສັ້ນເລືອດແລະການຜິດປົກກະຕິທາງເດີນອາຫານໃນໂລກເບົາຫວານ, ການປ່ຽນແປງຂອງຄວາມທົນທານຂອງທາດແປ້ງ.
ດັ່ງນັ້ນ, ບໍ່ມີທິດສະດີອັນດຽວຂອງການເກີດພະຍາດຂອງໂລກເບົາຫວານໃນໂລກເບົາຫວານ. ປາກົດຂື້ນ, ກົນໄກເຊື້ອພະຍາດຕົ້ນຕໍແມ່ນກ່ຽວຂ້ອງກັບພະຍາດ polymetabolic ຕົວຂອງມັນເອງ - ພະຍາດເບົາຫວານ mellitus. ຜະລິດຕະພັນຂອງຂະບວນການ E -book ທີ່ຖືກລົບກວນຂອງທາດໂປຼຕີນ, glycoproteins, lipids ເຂົ້າໄປໃນຫມາກໄຂ່ຫຼັງຜ່ານເສັ້ນທາງຂອງ hematogenous ແລະຖືກຝາກໄວ້ໃນເນື້ອເຍື່ອຂອງມັນ.
ການວິພາກທາງດ້ານພະຍາດຂອງໂລກເບົາຫວານໃນກະເພາະອາຫານແມ່ນໂລກມະເລັງ. ຈຳ ແນກຮູບແບບໂມຄະວິທະຍາທີ່ແປກປະຫຼາດ, ແຜ່ກະຈາຍແລະແບບແປກໆ. ຜູ້ຂຽນບາງຄົນຍັງແຍກແບບຟອມປະສົມ (A.M. Wichert, 1972). ຮູບແບບ nodular ແມ່ນອະທິບາຍໂດຍ Kimmelstil ແລະ Wilson ແລະຖືກພິຈາລະນາສະເພາະ ສຳ ລັບໂຣກເບົາຫວານ. ມັນມີລັກສະນະໂດຍການມີຢູ່ໃນ glomeruli renal ຂອງຮູບແບບ eosinophilic (nodules) ຂອງຮູບຊົງກົມຫລືຮູບໄຂ່, ຢຶດເອົາສ່ວນ ໜຶ່ງ ຫຼືທັງ ໝົດ ຂອງ glomerulus. Nodules ແມ່ນການສະສົມຢູ່ໃນບ່ອນທີ່ມີຂະ ໜາດ ຕ່າງໆ, ຄ້າຍຄືກັນກັບສານຂອງເຍື່ອໃຕ້ດິນ glomerular ແລະດັ່ງນັ້ນຈິ່ງເອີ້ນວ່າເຍື່ອ. ໃນເວລາດຽວກັນ, ການຂະຫຍາຍແລະການວິພາກໂລກຂອງເສັ້ນປະສາດຮູບຊົງ, ຄວາມ ໜາ ຂອງເຍື່ອໃຕ້ດິນຂອງພວກມັນຖືກສັງເກດເຫັນ. ດ້ວຍຮູບແບບການແຜ່ກະຈາຍຂອງໂລກເບົາຫວານ glomerulosclerosis, ການປ່ຽນແປງ morphological ໃນ glomerulus ໄດ້ຖືກສະແດງອອກໃນການຂະຫຍາຍເອກະພາບແລະຄວາມຫນາແຫນ້ນຂອງ mesangium ໂດຍບໍ່ມີການສ້າງຕັ້ງຂອງ nodules ປົກກະຕິ, ແຕ່ວ່າມີການມີສ່ວນຮ່ວມຂອງເຍື່ອໃຕ້ດິນ capillary ທີ່ຫນາແຫນ້ນ. ການປ່ຽນແປງທີ່ແປກປະຫຼາດແມ່ນມີລັກສະນະໂດຍລັກສະນະຂອງເສັ້ນຂອບຂອງເສັ້ນກ່າງໃບປະກາຍຂອງໂກລໂມນຂອງຮູບຊົງກົມໃນຮູບແບບຂອງ ໝວກ ໃສ່ວົງ capillary. ການສຶກສາກ່ຽວກັບພູມຄຸ້ມກັນໃນຮູບແບບເຫຼົ່ານີ້ໄດ້ສັງເກດເຫັນ ຈຳ ນວນຂອງພູມຕ້ານທານທີ່ຊ່ວຍເສີມສ້າງເຊິ່ງມັນໄດ້ໃຫ້ເຫດຜົນໃນການພິຈາລະນາສະລັບສັບຊ້ອນຂອງພູມຕ້ານທານ. ການປະກົດຕົວຂອງ nodules ປົກກະຕິໃນການປະສົມປະສານກັບຄວາມຫນາແຫນ້ນຂອງ mesangium ທີ່ແຜ່ກະຈາຍແລະຄວາມຫນາຂອງເຍື່ອຫຸ້ມຂອງຊັ້ນໃຕ້ດິນແມ່ນເປັນລັກສະນະຂອງຮູບແບບປະສົມ.
ການປ່ຽນແປງຄັ້ງທີສອງຂອງໂລກເບົາຫວານ glomerulosclerosis ປະກອບມີຄວາມເສຍຫາຍຂອງຫລອດຫລອດໄຂ່ຫຼັງທີ່ມີການປ່ຽນແປງທີ່ເສີຍຫາຍໃນ epithelium, ການປະສົມຂອງເຍື່ອຫຸ້ມໃຕ້ດິນແລະການເສື່ອມສະພາບໄຂມັນ. ຄຽງຄູ່ກັບການລົ້ມເຫຼວຂອງເສັ້ນເລືອດໃນກະດູກສັນຫຼັງ, ເຊິ່ງເປັນສິ່ງ ສຳ ຄັນຂອງໂລກເບົາຫວານໃນລະດັບໂລກເບົາຫວານ, ອາການຂອງເສັ້ນເລືອດແດງແລະ atherosclerosis ຂອງເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນຖືກກວດພົບ. ຜົນໄດ້ຮັບຂອງທຸກໆຮູບແບບຂອງໂລກເບົາຫວານ glomerulosclerosis ແມ່ນການສູນເສຍທີ່ສົມບູນຂອງ (glomeruli) ແລະການພັດທະນາຂອງເສັ້ນປະສາດ periglomerular.
ອາການຂອງໂລກເບົາຫວານ Glomerulosclerosis:
ບໍ່ມີການຈັດປະເພດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໄດ້. ພວກມັນຖືກສ້າງຂຶ້ນໂດຍສ່ວນໃຫຍ່ແມ່ນ ຄຳ ນຶງເຖິງການປະກົດຕົວທາງຄລີນິກຂອງໂຣກເສັ້ນເລືອດໃນເນື້ອເຍື່ອ (ໂຣກເບົາຫວານໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ).
ອີງຕາມການຈັດປະເພດຂອງ N. F.Skopichenko (1973), ຈຳ ແນກລະຫວ່າງອາການເບື້ອງຕົ້ນ (ອາການຕ່ ຳ), ໄລຍະຂ້າມຜ່ານ (ທີ່ແຕກຕ່າງກັນທາງຄລີນິກ) ແລະຂັ້ນສຸດທ້າຍ (nephrotic-azotemic) ຂັ້ນສຸດທ້າຍຂອງພະຍາດເບົາຫວານ glomerulosclerosis. ໂດຍລັກສະນະຂອງຫຼັກສູດ - ຮູບແບບທີ່ກ້າວ ໜ້າ ຊ້າແລະໄວ (ຕົວເລືອກ). ຈຸດຕໍ່ໄປນີ້ຂອງການຈັດປະເພດນີ້ສັງເກດຄວາມເປັນໄປໄດ້ຂອງການປະສົມປະສານພະຍາດເບົາຫວານຂອງໂລກເບົາຫວານກັບ microangiopathies ຂອງທ້ອງຖິ່ນຕ່າງໆແລະການລະລາຍຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງອື່ນໆ (pyelonephritis, amyloidosis).
ອາການຕົ້ນຕໍຂອງພະຍາດແມ່ນໂຣກໂປຼຕີນ, ໂຣກ retinopathy ແລະຄວາມດັນເລືອດສູງ. ທາດໂປຼຕີນໃນເບື້ອງຕົ້ນແມ່ນຂະຫນາດນ້ອຍແລະບໍ່ສະຖຽນລະພາບ (ຈາກຮ່ອງຮອຍເຖິງ 0.033 g / l), ຫຼັງຈາກນັ້ນກາຍເປັນຄົງທີ່, ປານກາງຫລືເດັ່ນຊັດ (ແຕ່ 1.0-2.0 ຫາ 30 g / l). ທາດໂປຼຕີນຈາກທາດໂປຼຕີນທີ່ອອກສຽງຫລາຍທີ່ສຸດແມ່ນສັງເກດເຫັນດ້ວຍເຍື່ອເມືອກປະເພດທີ່ມີກະດູກສັນຫຼັງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນບາງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນໄລຍະຍາວ, ທາດໂປຼຕີນຈາກທາດໂປຼຕີນອາດຈະຂາດ (N.F. Skopichenko, 1972). ໜຶ່ງ ໃນບັນດາເງື່ອນໄຂ ສຳ ລັບການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງທາດໂປຼຕີນຈາກພະຍາດເບົາຫວານແລະທາດໂປຼຕີນໃນພະຍາດ pyelonephritis, ໜິ້ວ ໃນ ໝາກ ໄຂ່ຫຼັງແລະ hypertension ສາມາດເປັນລະດັບຂອງຄວາມຮຸນແຮງຂອງມັນໄດ້ (ກັບພະຍາດເບົາຫວານ glomerulosclerosis ມັນຍິ່ງໃຫຍ່ກ່ວາກັບພະຍາດ pyelonephritis ແລະ hypertension).
ການປ່ຽນແປງຂອງການຕົກຕະກອນທາງເດີນປັດສະວະ (hematuria, cylindruria), ໂດຍສະເພາະແມ່ນໄລຍະເວລາທີ່ມີພະຍາດຕໍ່າກວ່າ 10 ປີ, ແມ່ນບໍ່ມີຄວາມ ໝາຍ ຫຍັງເລີຍ. ພຽງແຕ່ຢູ່ໃນຂັ້ນຕອນທີ່ຮ້າຍແຮງຂອງພະຍາດ, ໂດຍສະເພາະກັບໂຣກ nephrotic, ແມ່ນ cylindruria ທີ່ສອດຄ້ອງກັນທີ່ສັງເກດເຫັນ, ໃນຂະນະທີ່ hematuria ແມ່ນມີຄວາມລະເລີຍ. ກະບອກສູບ Waxy ຖືກສັງເກດເຫັນພຽງແຕ່ຢູ່ໃນຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. Microaneurysms ຂອງເສັ້ນປະສາດຕາແມ່ນສະເພາະເຈາະຈົງເຖິງແມ່ນວ່າພວກເຂົາຈະຖືກກວດພົບໂດຍບັງເອີນ, ການມີໂຣກເບົາຫວານບໍ່ ຈຳ ເປັນຕ້ອງຖືກຍົກເວັ້ນ. ການຖອກຖອນ cicatricial ຕໍ່ມາອາດຈະເຮັດໃຫ້ເກີດຄວາມແຕກແຍກຂອງມັນ. ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ຄວາມອ່ອນແອແລະການສູນເສຍສາຍຕາທີ່ ສຳ ຄັນ. ມັນໄດ້ຖືກເຊື່ອວ່າການປ່ຽນແປງຂອງເຮືອຂອງ retina ມີຄວາມເປັນໂຣກທົ່ວໄປທີ່ມີຄວາມເສຍຫາຍຕໍ່ເສັ້ນປະສາດດ້ານກະດູກສັນຫຼັງ, ແມ່ນເກີດມາຈາກຄວາມເສຍຫາຍຕໍ່ເຍື່ອໃຕ້ດິນ. ບາງຄັ້ງໂຣກ retinopathy ແມ່ນຢູ່ລ່ວງ ໜ້າ ຂອງໂຣກ nephropathy.
ດ້ວຍການພັດທະນາຂອງໂລກເບົາຫວານ glomerulosclerosis, ອາການທາງຄລີນິກຕົ້ນຕໍແມ່ນຄວາມດັນໂລຫິດແດງ. ໃນທາງກົງກັນຂ້າມກັບຄວາມດັນໂລຫິດເນື່ອງຈາກຄວາມດັນໂລຫິດແລະໂລກ atherosclerosis, ມັນມີລັກສະນະປະສົມປະສານກັບທາດໂປຼຕີນທີ່ມີຄວາມຄືບຫນ້າແລະໂຣກໂຣກເບົາຫວານ. ຖ້າການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດເກີດຂື້ນກ່ອນທີ່ຈະເປັນໂລກເບົາຫວານຫຼືເກີດຂື້ນພ້ອມໆກັນກັບມັນ, ຫຼັງຈາກນັ້ນນີ້ສະແດງເຖິງຄວາມດັນເລືອດສູງ.
ພະຍາດເສັ້ນເລືອດອຸດຕັນໃນເສັ້ນເລືອດໃນໂລກເບົາຫວານໃນກະເພາະອາຫານໂລກເບົາຫວານແມ່ນສັບສົນແລະມີສ່ວນກ່ຽວຂ້ອງ, ໂດຍສະເພາະ, ການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງລະບົບ renin-angiotensin-aldosterone, ເຊິ່ງເປັນຜົນມາຈາກຄວາມເສຍຫາຍຂອງເຮືອນ້ອຍຂອງ ໝາກ ໄຂ່ຫຼັງ - ເຮັດໃຫ້ຫລອດເລືອດປະສາດ, ການ ທຳ ລາຍຂອງຫລອດເລືອດສ່ວນໃຫຍ່ແລະການຫຼຸດລົງຂອງການໄຫຼວຽນຂອງເລືອດໃນຫລອດເລືອດ. , A. Ts. Anasashvili, ປີ 1983).
ໃນຂັ້ນສຸດທ້າຍ, ໂລກເບົາຫວານໃນໂລກເບົາຫວານມັກຈະກ່ຽວຂ້ອງກັບໂຣກ nephrotic, ຫ້ອງການຊ່ວຍເຫຼືອເຊິ່ງເກືອບວ່າບໍ່ແຕກຕ່າງຈາກໂຣກນີ້ໃນ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມຜິດປົກກະຕິ.
ໂຣກ Uremic ໃນໂລກເບົາຫວານ glomerulosclerosis ເກີດຂື້ນຍ້ອນຄວາມຜິດປົກກະຕິຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທັງ ໝົດ ແລະຖືກສະແດງໂດຍທາງຄລີນິກໂດຍອາການທັງ ໝົດ ທີ່ປະກົດຂຶ້ນຢູ່ໃນຂັ້ນຕອນສຸດທ້າຍຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. Uremia ໄດ້ຖືກພິຈາລະນາເປັນສາເຫດຕົ້ນຕໍຂອງການເສຍຊີວິດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຍ້ອນໂຣກເບົາຫວານສ່ວນໃຫຍ່ແມ່ນໃນໄວ ໜຸ່ມ ແລະໄວກາງ. ຄົນເຈັບທີ່ມີອາຍຸຫຼາຍກວ່າຈະເສຍຊີວິດຍ້ອນອາການແຊກຊ້ອນຕ່າງໆຂອງໂຣກ atherosclerosis, ບໍ່ລອດຊີວິດຢູ່ໃນຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໂລກເບົາຫວານໃນກະເພາະອາຫານແມ່ນປະກອບດ້ວຍຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງຕໍ່ເສັ້ນເລືອດຂອງຫົວໃຈ, ສະ ໝອງ, ສ່ວນຕ່ ຳ, ຈົນເຖິງການພັດທະນາຂອງເສັ້ນເລືອດຕີບໃນ myocardial infarction, stroke ແລະ thrombosis, ແລະພະຍາດເບົາຫວານໃນແຂນຂາ. ມັກມີໂຣກ polyneuritis. ໃນໄລຍະທ້າຍຂອງພະຍາດ, ໂຣກ pyelonephritis ສ້ວຍແຫຼມຫຼືຊໍາເຮື້ອສາມາດເຂົ້າຮ່ວມໄດ້.
ໜຶ່ງ ໃນຄຸນລັກສະນະຂອງໂລກເບົາຫວານທີ່ເປັນໂລກເບົາຫວານແມ່ນທ່າອຽງ, ຍ້ອນວ່າພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ເຖິງການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະການຫຼຸດລົງ, ຈົນເຖິງຂັ້ນສິ້ນສຸດ, ຂອງ glucosuria. ການ“ ແກ້ຕົວ” ຂອງໂຣກເບົາຫວານແມ່ນຖືກສັງເກດເຫັນໃນບາງຄົນເຈັບແລະບໍ່ຖືວ່າເປັນອາການທີ່ບັງຄັບຂອງພະຍາດ. ເຫດຜົນ ສຳ ລັບການຫາຍຕົວຂອງ hyperglycemia ແມ່ນບໍ່ຈະແຈ້ງ. ມັນເຊື່ອວ່າການຫຼຸດລົງຂອງ glycemia ສາມາດຖືກອະທິບາຍໂດຍການຫຼຸດລົງຂອງກິດຈະກໍາຂອງ insulinase renal, ການຫຼຸດລົງຂອງກິດຈະກໍາການເຜົາຜະຫລານຂອງ insulin ທີ່ມີທາດໂປຼຕີນຈາກທາດໂປຼຕີນແລະການສ້າງຕັ້ງພູມຕ້ານທານຕໍ່ຕ້ານ insulin, ຜົນກະທົບ hypoglycemic ຂອງຜະລິດຕະພັນ metabolism ໄນໂຕຣເຈນ, ການບໍ່ພຽງພໍ glucocorticoid ເນື່ອງຈາກການເປັນຫມັນຂອງການຜູກມັດ cortical adrenal (E. M. Tareev, 1972, R. Klyachko, ປີ 1974).
ໃນພະຍາດເບົາຫວານ glomerulosclerosis, ຍັງມີການລະເມີດຂອງການເຜົາຜະຫລານຂອງໂປຣຕີນ, ໄຂມັນ, ທາດ ບຳ ລຸງທາດໂປຼຕີນ - ໂປລີຊີນ. ໃນຂະນະທີ່ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, hypoalbuminemia, hypergammaglobulinemia ເພີ່ມຂື້ນ, ປະລິມານທາດໂປຼຕີນໃນເລືອດຫຼຸດລົງ, ສ່ວນໃຫຍ່ແມ່ນມີການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ພະຍາດທີ່ເປັນພະຍາດຂອງພະຍາດຂາດເລືອດໃນໂລກເບົາຫວານແມ່ນບໍ່ຈະແຈ້ງພຽງພໍ, ແຕ່ອາດຈະກ່ຽວຂ້ອງກັບການຂາດອິນຊູລິນທີ່ ຈຳ ເປັນເພື່ອຮັກສາການສັງເຄາະທາດໂປຼຕີນປົກກະຕິ, ການສູນເສຍທາດໂປຼຕີນໃນປັດສະວະແລະການສັງເຄາະທີ່ບົກຜ່ອງເນື່ອງຈາກຄວາມເສຍຫາຍຕັບເລື້ອຍໆໃນໂລກເບົາຫວານ (P. N. Bodnar, 1974, B. S Jonushas, N.A. Mkrtumova, ປີ 1976). ນອກນັ້ນຍັງມີການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງໂພແທດຊຽມໃນເລືອດ, ການເພີ່ມຂື້ນຂອງ cholesterol ແລະການລະເມີດຂອງຄວາມສົມດຸນຂອງ electrolyte ກັບຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາ hyperkalemia.
ລັກສະນະຕ່າງໆຂອງການເປັນໂຣກເບົາຫວານໃນໂລກເບົາຫວານປະກອບມີສັນຍານດັ່ງກ່າວເປັນການພັດທະນາເທື່ອລະກ້າວຂອງພະຍາດ, ສະນັ້ນການເລີ່ມຕົ້ນຂອງມັນມັກຈະບໍ່ສັງເກດເຫັນ, ຄວາມຂາດແຄນຂອງ ໜິ້ວ ທາງເດີນປັດສະວະ, ການຫຼຸດລົງຂອງຄວາມຮຸນແຮງຂອງໂລກເບົາຫວານໃນຄົນເຈັບບາງຄົນ, ແລະການປະສົມປະສານຂອງໂລກເບົາຫວານກັບໂຣກ microangiopathies ອື່ນໆ (ໂດຍສະເພາະກັບໂຣກ retinopathy ແລະ microangiopathies ຂອງສຸດທ້າຍ).
ໃນໂລກເບົາຫວານໃນໂລກເບົາຫວານ, ພະຍາດເບົາຫວານ, ເຖິງວ່າຈະມີການປິ່ນປົວຢ່າງຫ້າວຫັນ, ໂດຍທົ່ວໄປແລ້ວກໍ່ຍັງບໍ່ເອື້ອ ອຳ ນວຍ.
ການຮັກສາໂລກເບົາຫວານ Glomerulosclerosis:
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໂລກເບົາຫວານ, ການຮັກສາແມ່ນຂື້ນກັບສະພາບທີ່ເປັນປະໂຫຍດຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມຮ້າຍແຮງຂອງພະຍາດ, ແລະການປະກົດຕົວຂອງອາການແຊກຊ້ອນຕ່າງໆ. ໃນໄລຍະຕົ້ນໆ, ໂດຍມີຄວາມສາມາດໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ການຮັກສາແມ່ນອີງໃສ່ມາດຕະການຕ່າງໆທີ່ແນໃສ່ການຊົດເຊີຍທີ່ເປັນໄປໄດ້ຂອງໂຣກເບົາຫວານ. ໃນອະນາຄົດ, ການປິ່ນປົວແມ່ນແນໃສ່ການ ກຳ ຈັດຫຼືຫຼຸດຜ່ອນໂຣກສ່ວນຕົວ - ໂຣກ hypertensive, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ. ມັນຍັງມີຄວາມຈໍາເປັນທີ່ຈະຕ້ອງພິຈາລະນາຄວາມເປັນໄປໄດ້ຂອງການຕິດເຊື້ອຂອງ ໝາກ ໄຂ່ຫຼັງແລະທໍ່ຍ່ຽວໃນໂຣກເບົາຫວານ.
ຄາບອາຫານໃນການຮັກສາໂລກເບົາຫວານຄວນເປັນສ່ວນປະກອບ hypocaloric, ຂ້ອນຂ້າງອຸດົມສົມບູນໃນຄາໂບໄຮເດຣດແລະໄຂມັນທີ່ບໍ່ດີ (30 - 50 ກຣາມຕໍ່ມື້) ດ້ວຍການ ຈຳ ກັດຜະລິດຕະພັນທີ່ເປັນໂລກຄໍເລສເຕີໂຣນແລະປ່ຽນແທນດ້ວຍນ້ ຳ ມັນຜັກ. ຄາບອາຫານທີ່ຄ້າຍຄືກັນແມ່ນຖືກ ກຳ ນົດບົນພື້ນຖານວ່າການກິນໄຂມັນສັດຫຼາຍເກີນໄປໃນຄາບອາຫານຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະກອບສ່ວນເຂົ້າໃນການພັດທະນາອາການແຊກຊ້ອນຂອງຫລອດເລືອດ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງພະຍາຍາມເຮັດໃຫ້ນ້ ຳ ໜັກ ໃນຮ່າງກາຍຂອງຜູ້ປ່ວຍເປັນໂລກເບົາຫວານ, ປົກກະຕິ, ເນື່ອງຈາກວ່າໂລກອ້ວນແມ່ນ ໜຶ່ງ ໃນປັດໃຈສ່ຽງທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບພະຍາດເບົາຫວານ microangiopathies. ເນື່ອງຈາກຜົນກະທົບທາງດ້ານ pathological ຕໍ່ເຮືອ, ມັນບໍ່ແມ່ນ hyperglycemia ຫຼາຍເທົ່າທີ່ເປັນການເຫນັງຕີງຂອງລະດັບນໍ້າຕານໃນເລືອດທີ່ມີສ່ວນປະກອບ, ໂພຊະນາການ 5- ຫົກຄັ້ງຂອງຄົນເຈັບ, ເຊິ່ງສະ ໜອງ ລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ເປັນເອກະພາບຫຼາຍຂຶ້ນໃນເວລາກາງເວັນ. ເນື່ອງຈາກຄວາມອ່ອນໄຫວທີ່ເພີ່ມຂື້ນຂອງຄົນເຈັບຕໍ່ກັບ insulin, ການບໍລິຫານສ່ວນປະກອບຂອງມັນແລະສອງອາຫານຫຼັງຈາກການສັກແຕ່ລະຄັ້ງແມ່ນແນະ ນຳ ໃຫ້ເຮັດ (ຫຼັງຈາກ 15-20 ນາທີແລະ 1.5-2 ຊົ່ວໂມງ). ສິ່ງທີ່ເປັນສັນຍາລັກແມ່ນລະບອບການ ບຳ ບັດດ້ວຍອິນຊູລິນ, ເຊິ່ງໃກ້ຄຽງກັບຈັງຫວະການ ບຳ ບັດທາງດ້ານສະລິລະສາດຂອງຄວາມລັບຂອງອິນຊູລິນ, ໂດຍໃຊ້ອຸປະກອນສັກຢາຂອງຊະນິດ Novo Reu, ເຄື່ອງອຸປະກອນຊີວະພາບ (A. S. Efimov, 1989).
ການຮັກສາດ້ວຍອາຫານໃນການພັດທະນາຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອບໍ່ແຕກຕ່າງຈາກວິທີການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງຊຸດໂຊມໂດຍບໍ່ມີໂຣກເບົາຫວານ.
ການນໍາໃຊ້ຢ່າງກວ້າງຂວາງຫມາຍຄວາມວ່າການແກ້ໄຂປະເພດ metabolism ທີ່ຖືກລົບກວນ. ເຫຼົ່ານີ້ປະກອບມີວິຕາມິນຂອງກຸ່ມ C, A, B, rutin ເປັນເວລາ 10-20 ມື້ໃນແຕ່ລະເດືອນ (V. R. Klyachko, 1974), ຢາສະເຕີຣອຍ anabolic - nerobol, retabolil, silabolin, ການປິ່ນປົວດົນເຖິງ 1-3 ເດືອນ, ຖັດມາແມ່ນພັກຜ່ອນ 2 ເດືອນໃນ 1-2 ປີ (A.F. Malenchenko, ປີ 1965, A.S. Efimov, 1973).
ເນື່ອງຈາກການລະເມີດຂອງ metabolism lipid, ຢາທີ່ມີຜົນກະທົບ lipolytic ແລະ hypocholesterolemic ແມ່ນຖືກກໍານົດໄວ້:: atromide, miscleron, cetamiphene, ການຍ້ອງຍໍ, nigexin, ຜົນກະທົບໃນທາງບວກຂອງ miskleron ກ່ຽວກັບການກັ່ນຕອງ glomerular ຖືກສັງເກດເຫັນ (V. G. Spesivtsev et al., 1974). ຜູ້ຂຽນບາງຄົນ (P. N. Bodnar et al., 1973, A. S. Efimov et al., 1974) ສັງເກດເຫັນຜົນກະທົບໃນທາງບວກຂອງ heparin, ເຊິ່ງມີຄຸນສົມບັດ anticoagulant, hypotensive, hypolipemic, ແລະ hypohistamine. ນອກຈາກນັ້ນ, heparin ມີຜົນກະທົບໃນທາງບວກຕໍ່ຄວາມອ່ອນເພຍຂອງເສັ້ນເລືອດ), ເພີ່ມການໄຫຼວຽນຂອງເລືອດທີ່ມີປະສິດຕິຜົນ, ແລະຫຼຸດຜ່ອນທາດໂປຼຕີນ. Heparin ຖືກປະຕິບັດໃນປະລິມານປະລິມານປະມານ 10-20 ພັນ ໜ່ວຍ ຕໍ່ມື້ຫຼື intramuscularly ໃນໄລຍະ 3-4 ອາທິດ.
ຢາ Antispasmodic ຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ microangiopathy: anginin (prodectin), ການປະຕິບັດຕາມ, nigexin, ແລະອື່ນໆ Anginin ຫຼຸດຜ່ອນການແຊກຊຶມເຂົ້າຂອງ ກຳ ແພງຂອງເສັ້ນເລືອດທີ່ມີ J3-lipoproteins, ຫຼຸດຜ່ອນຄວາມອ່ອນເພຍຂອງຫລອດເລືອດ, ແລະມີຜົນກະທົບໃນທາງບວກຕໍ່ວິທີການເປັນໂຣກເບົາຫວານແລະໂຣກ nephropathy (V.R. Klyachko, 1972 T.N. Tirkina et al,, 1974). ການຮວບຮວມເລເຊີແລະ hemocarbperfusion ມີປະສິດຕິຜົນ. ວິທີສຸດທ້າຍສະແດງທິດທາງ ໃໝ່ ໃນການປິ່ນປົວໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ (L. A. Katznelson et al., 1991). Dicinon ຊ່ວຍຫຼຸດຜ່ອນຄວາມເສີຍເມີຍຂອງເສັ້ນເລືອດ, ສົ່ງເສີມການຢັບຢັ້ງເສັ້ນເລືອດ, ເພີ່ມຄວາມແຂງແຮງທາງສາຍຕາ (V.R. Klyachko et al., 1972).
ໃນການເຊື່ອມຕໍ່ກັບການລະເມີດທີ່ ສຳ ຄັນກ່ຽວກັບຄຸນລັກສະນະທາງດ້ານ rheological ຂອງເລືອດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, hypercoagulation ທີ່ຮ້າຍແຮງແລະການພັດທະນາຂອງ microthrombosis, ຜູ້ຟື້ນຟູ - hemodesis, reopoliglyukin ປະສົມປະສານກັບຢາທີ່ຊ່ວຍປັບປຸງອົກຊີເຈນຂອງຈຸລັງ (solcoseryl), ແລະຍັງຊ່ວຍຫຼຸດຜ່ອນທ່າແຮງລວມຂອງຈຸລັງເລືອດ (trental, chimes, ຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງ). )
ຍັງມີປະສິດຕິຜົນຄື angioprotectors - Doxium, Prodectin, Essential, ຄຳ ນຶງເຖິງການລະເມີດຂອງ peroxidation lipid ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ສັນຍາວ່າສານຕ້ານອະນຸມູນອິດສະຫຼະແມ່ນວິຕາມິນ B, ວິທີແກ້ໄຂ 30% (ນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບ 8 mg / kg ເປັນເວລາ 14 ມື້).
ການ ນຳ ໃຊ້ມັນໃນໄລຍະເລີ່ມຕົ້ນຂອງຄວາມຜິດປົກກະຕິຂອງ tubuloglomerular ສາມາດເຮັດ ໜ້າ ທີ່ເປັນ prophylaxis ຂອງໂຣກ nephroangiopathy (3. S. Mehdiyeva, 1989).
ຢາພື້ນຖານ ໃໝ່ ໃນການຮັກສາໂລກຫຼອດເລືອດໃນໂລກເບົາຫວານແມ່ນ isodibut - ຕົວຍັບຍັ້ງຂອງ enzyme aldoreductase ທີ່ຮັບຜິດຊອບໃນການປ່ຽນ glucose intracellular ກັບ sorbitol ແມ່ນຖືກ ກຳ ນົດໃນເມັດ 0.5 g 3-4 ເທື່ອຕໍ່ມື້ເປັນເວລາ 2 - 6 ອາທິດ (I. M. Kakhnovsky , T.V. Koroleva, 1990). ຢານີ້ຖືກພັດທະນາໂດຍສະຖາບັນຄົ້ນຄ້ວາ Kiev ຂອງ Endocrinology ແລະເຄມີສາດຂອງຮໍໂມນ. ໃນບັນດາວິທີການຂອງການ ບຳ ບັດທີ່ບໍ່ແມ່ນຢາ, ການອົກຊີແຊນ hyperbaric ແມ່ນມີປະສິດຕິຜົນ, ເຊິ່ງຊ່ວຍປັບປຸງສະພາບການທີ່ເປັນປະໂຫຍດຂອງ ໝາກ ໄຂ່ຫຼັງ (T. A. Malkova, 1990).
ມີໂຣກ hypertension ໃນເສັ້ນເລືອດແດງ, ຢາຕ້ານໂຣກຕັບອັກເສບແມ່ນໃຊ້ (dopegitis, hemiton, clonidine, reserpine, ແລະອື່ນໆ). ເພື່ອຕ້ານການ edema, saluretics ແມ່ນແນະ ນຳ ໃຫ້ປະສົມປະສານກັບ aldosterone antagonists (aldactone, veroshpiron). ໃນເວລາທີ່ກິນຢາ thiazide, ຄວາມລະມັດລະວັງແມ່ນມີຄວາມຈໍາເປັນ, ເນື່ອງຈາກວ່າມີການໃຊ້ເວລາດົນພວກມັນກໍ່ເຮັດໃຫ້ໂລກເບົາຫວານຊຸດໂຊມລົງຍ້ອນການຫຼຸດລົງຂອງກິດຈະກໍາອິນຊູລິນໃນເລືອດ. ຂອງຢາ diuretics, ຄວາມຕ້ອງການຄວນໄດ້ຮັບການກະກຽມກ່ຽວກັບອາຊິດ anthranilic (furosemide, lasix). ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ.
ເພື່ອຫຼຸດຜ່ອນການເປັນກົດໃນລະຫວ່າງການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ນ້ໍາແຮ່ທາດທີ່ເປັນດ່າງ, ນ້ໍາຜົນລະໄມ້, ການດູດຊືມໃນກະເພາະອາຫານ, ການດູດນ້ໍາເຂົ້າເສັ້ນເລືອດຂອງໂຊລູຊຽມໄບຄາບອນ 5%, ການແກ້ໄຂ hemodesis ຖືກນໍາໃຊ້. ດ້ວຍການພັດທະນາຂອງ CPI, ອາຫານທີ່ບໍ່ຖືກຕ້ອງແລະວິທີອາການ, ຄົນເຈັບໄດ້ຖືກໂອນໄປສູ່ຕັບອັກເສບ. ໃນໂລກເບົາຫວານໂລກເບົາຫວານທີ່ສັບສົນໂດຍການຕິດເຊື້ອທາງເດີນປັດສະວະ, ຢາຕ້ານເຊື້ອທີ່ກວ້າງຂວາງຄວນໄດ້ຮັບການ ກຳ ນົດ, ຖ້າ ຈຳ ເປັນໃນການປະສົມປະສານກັບ sulfonamides, ຢາຊຸດ nitrofuran.
ການປ້ອງກັນໂຣກເບົາຫວານ Glomerulosclerosis:
ມັນຖືກປະຕິບັດໂດຍການກວດພົບແລະຮັກສາໂລກເບົາຫວານໃນຂັ້ນຕົ້ນ, ຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດແລະການ ກຳ ຈັດການ ເໜັງ ຕີງຂອງ glycemia ທີ່ບັນລຸໄດ້ໂດຍການຮັບປະທານອາຫານຫຼາຍໆຄັ້ງດ້ວຍການເລືອກຢາອິນຊູລິນຫຼືຢາຫຼຸດນ້ ຳ ຕານອື່ນໆ. ຄົນເຈັບຕ້ອງການການຮັກສາອາຫານທີ່ ເໝາະ ສົມ, ການຈ້າງງານທີ່ ເໝາະ ສົມ. ການປ້ອງກັນພະຍາດຕິດຕໍ່ທາງເດີນປັດສະວະຢ່າງລະມັດລະວັງກໍ່ແມ່ນຄວາມ ຈຳ ເປັນ.
ການສັງເກດທາງຄລີນິກຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດໂດຍຜູ້ປະຕິບັດໂດຍທົ່ວໄປໃນທ້ອງຖິ່ນໂດຍສົມທົບກັບແພດຊ່ຽວຊານດ້ານ endocrinologist. ປະລິມານການຄົ້ນຄ້ວາດຽວກັນແມ່ນໄດ້ຖືກແນະ ນຳ ໃຫ້ເຮັດຄືກັບຮູບແບບທີ່ສອດຄ້ອງກັນຂອງໂລກຕັບອັກເສບ ຊຳ ເຮື້ອ - ໜຶ່ງ ຄັ້ງທຸກໆ 3-6 ເດືອນ. ຄວນເອົາໃຈໃສ່ເປັນພິເສດໃນການກວດສອບຄວາມດັນເລືອດ, ນ້ ຳ ຕານໃນປັດສະວະແລະເລືອດ.
ທ່ານ ໝໍ ໃດຄວນປຶກສາຖ້າທ່ານມີໂລກເບົາຫວານ:
ມີບາງສິ່ງບາງຢ່າງລົບກວນທ່ານບໍ? ທ່ານຕ້ອງການຮູ້ຂໍ້ມູນລະອຽດເພີ່ມເຕີມກ່ຽວກັບໂລກເບົາຫວານໂລກເບົາຫວານ, ສາເຫດ, ອາການ, ວິທີການປິ່ນປົວແລະການປ້ອງກັນ, ຫຼັກສູດຂອງພະຍາດແລະອາຫານຫຼັງຈາກມັນບໍ? ຫຼືທ່ານຕ້ອງການກວດກາບໍ? ເຈົ້າສາມາດ ນັດ ໝາຍ ກັບທ່ານ ໝໍ - ຄລີນິກເອີໂຣ ຫ້ອງທົດລອງ ສະເຫມີໃນການບໍລິການຂອງທ່ານ! ທ່ານ ໝໍ ທີ່ດີທີ່ສຸດຈະກວດກາທ່ານ, ກວດຫາອາການພາຍນອກແລະຊ່ວຍໃນການ ກຳ ນົດພະຍາດໂດຍອາການ, ແນະ ນຳ ແລະໃຫ້ການຊ່ວຍເຫຼືອທີ່ ຈຳ ເປັນແລະເຮັດການບົ່ງມະຕິ. ທ່ານສາມາດເຮັດໄດ້ເຊັ່ນກັນ ໂທຫາທ່ານ ໝໍ ຢູ່ເຮືອນ. ຫ້ອງການເອີຣົບ ຫ້ອງທົດລອງ ເປີດໃຫ້ທ່ານອ້ອມໂມງໄດ້.
ວິທີຕິດຕໍ່ຄລີນິກ:
ໂທລະສັບຂອງຄລີນິກຂອງພວກເຮົາໃນຄຽຟ: (+38 044) 206-20-00 (ຫລາຍຊ່ອງທາງ). ເລຂານຸການຂອງຄລີນິກຈະເລືອກເອົາມື້ແລະຊົ່ວໂມງທີ່ສະດວກຂອງການໄປຢ້ຽມຢາມທ່ານ ໝໍ. ຈຸດປະສານງານແລະທິດທາງຂອງພວກເຮົາແມ່ນບົ່ງບອກຢູ່ທີ່ນີ້. ເບິ່ງລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບການບໍລິການທັງ ໝົດ ຂອງຄລີນິກໃນ ໜ້າ ເວັບສ່ວນຕົວ.
ຖ້າທ່ານເຄີຍເຮັດການຄົ້ນຄ້ວາໃດໆ, ໃຫ້ແນ່ໃຈວ່າເອົາຜົນໄດ້ຮັບຂອງພວກເຂົາໄປປຶກສາກັບທ່ານ ໝໍ. ຖ້າການສຶກສາບໍ່ໄດ້ ສຳ ເລັດ, ພວກເຮົາຈະເຮັດທຸກຢ່າງທີ່ ຈຳ ເປັນໃນຫ້ອງການຊ່ວຍເຫຼືອຂອງພວກເຮົາຫຼືກັບເພື່ອນຮ່ວມງານຂອງພວກເຮົາໃນຫ້ອງການຊ່ວຍເຫຼືອອື່ນໆ.
ກັບເຈົ້າບໍ? ທ່ານຕ້ອງລະມັດລະວັງກ່ຽວກັບສຸຂະພາບໂດຍລວມຂອງທ່ານ. ປະຊາຊົນບໍ່ເອົາໃຈໃສ່ພຽງພໍ ອາການຂອງພະຍາດ ແລະພວກເຂົາບໍ່ຮູ້ວ່າພະຍາດເຫຼົ່ານີ້ອາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້. ມີພະຍາດຫຼາຍຢ່າງທີ່ ທຳ ອິດບໍ່ໄດ້ສະແດງຕົວເອງໃນຮ່າງກາຍຂອງພວກເຮົາ, ແຕ່ໃນທີ່ສຸດມັນກໍ່ຫັນອອກວ່າ, ແຕ່ ໜ້າ ເສຍດາຍ, ມັນຊ້າເກີນໄປທີ່ຈະປິ່ນປົວພວກມັນ. ພະຍາດແຕ່ລະຕົວມີອາການສະເພາະຂອງຕົນເອງ, ການສະແດງອອກພາຍນອກທີ່ມີລັກສະນະ - ອັນທີ່ເອີ້ນວ່າ ອາການຂອງພະຍາດ. ການ ກຳ ນົດອາການແມ່ນບາດກ້າວ ທຳ ອິດໃນການບົ່ງມະຕິພະຍາດໂດຍທົ່ວໄປ. ເພື່ອເຮັດສິ່ງນີ້, ມັນ ຈຳ ເປັນຫຼາຍຄັ້ງຕໍ່ປີ ໄດ້ຮັບການກວດຈາກທ່ານ ໝໍ, ບໍ່ພຽງແຕ່ປ້ອງກັນພະຍາດທີ່ຮ້າຍແຮງ, ແຕ່ຍັງຮັກສາຈິດໃຈທີ່ມີສຸຂະພາບແຂງແຮງຢູ່ໃນຮ່າງກາຍແລະຮ່າງກາຍໂດຍລວມ.
ຖ້າທ່ານຕ້ອງການຖາມທ່ານ ໝໍ - ໃຫ້ໃຊ້ ຄຳ ປຶກສາທາງອິນເຕີເນັດ, ບາງທີທ່ານອາດຈະພົບ ຄຳ ຕອບ ສຳ ລັບ ຄຳ ຖາມຂອງທ່ານຢູ່ທີ່ນັ້ນແລະອ່ານ ຄຳ ແນະ ນຳ ກ່ຽວກັບການເບິ່ງແຍງສ່ວນຕົວ. ຖ້າທ່ານສົນໃຈກ່ຽວກັບການທົບທວນຄືນຂອງຄລີນິກແລະທ່ານ ໝໍ, ພະຍາຍາມຊອກຫາຂໍ້ມູນທີ່ທ່ານຕ້ອງການໃນພາກສ່ວນຢາທັງ ໝົດ. ຍັງລົງທະບຽນຢູ່ໃນປະຕູທາງການແພດຂອງເອີໂຣ ຫ້ອງທົດລອງເພື່ອຮັກສາຂ່າວຄາວແລະຂໍ້ມູນຂ່າວສານລ້າສຸດໃນເວັບໄຊທ໌້, ເຊິ່ງຈະຖືກສົ່ງໄປຫາອີເມວຂອງທ່ານໂດຍອັດຕະໂນມັດ.
ການວິພາກທາງພະຍາດ
ການປ່ຽນແປງທາງດ້ານປະຫວັດສາດຂອງ ໝາກ ໄຂ່ຫຼັງໃນໄລຍະຂອງ G. ມີຫຼາຍໂພລິເມີຣີນ, ສາມຮູບແບບຕົ້ນຕໍຂອງຄວາມເສຍຫາຍແມ່ນມີລັກສະນະແຕກຕ່າງກັນ - ດັງ, ກະແຈກກະຈາຍແລະແປກປະຫຼາດ. ຜູ້ຂຽນບາງຄົນແທນທີ່ຈະ exudative ປ່ອຍແບບຟອມປະສົມ.
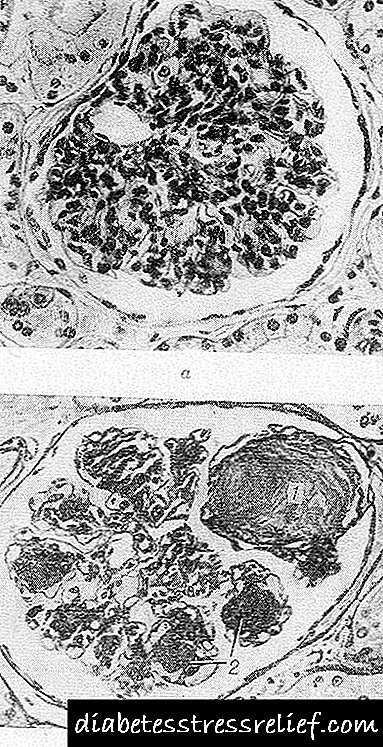

ຮູບແບບ nodular ແມ່ນມີລັກສະນະໂດຍການມີຢູ່ໃນ glomeruli ຂອງຮູບແບບ eosinophilic (nodules) ຂອງຮູບຊົງກົມຫລືຮູບໄຂ່ທີ່ບັນຈຸ vacuoles. ພວກມັນສາມາດຄອບຄອງສ່ວນ ໜຶ່ງ ຂອງ glomerulus ໄດ້, ຢູ່ບໍລິເວນອ້ອມຂ້າງ, ໃນກໍລະນີສຸດທ້າຍ, ວົງແຫວນທີ່ຖືກຮັກສາໄວ້ແມ່ນຖືກຕັ້ງຢູ່. ໃນເວລາດຽວກັນ, ການຂະຫຍາຍແລະການວິພາກໂລກຂອງເສັ້ນປະສາດຮູບຊົງ, ຄວາມ ໜາ ຂອງເຍື່ອໃຕ້ດິນຂອງພວກມັນຖືກສັງເກດເຫັນ. ໃນເວລາທີ່ການກວດສອບ histochemical ຂອງ nodules, ພວກມັນຖືກທໍາລາຍເປັນ fibrin, ແລະຕໍ່ມາເປັນ collagen. Nodules ປະກອບດ້ວຍສານໂມເລກຸນນ້ ຳ ໜັກ ໂມເລກຸນຫຼາຍ, ສ່ວນປະກອບຂອງກົດໄຂມັນສ່ວນໃຫຍ່ແມ່ນສານກົດໄຂມັນ, ສານໄຂມັນ, ສ່ວນໃຫຍ່ແມ່ນກົດໄຂມັນທີ່ບໍ່ມີທາດໄຂມັນແລະກົດໄຂມັນໃນຄໍເລສເຕີໂຣນ. ການກວດສອບກ້ອງຈຸລະທັດເອເລັກໂຕຣນິກສະແດງໃຫ້ເຫັນວ່າການເກີດຂື້ນຂອງ nodules ເກີດຂື້ນໃນ mesangium ໃນຮູບແບບຂອງການສະສົມຂອງກ້ອນແລະເນື້ອໃນຂອງມັນຄ້າຍຄືກັບສານຂອງເຍື່ອໃຕ້ດິນ.
ຮູບແບບການແຜ່ກະຈາຍແມ່ນສະແດງອອກໃນການຂະຫຍາຍແລະຄວາມຫນາແຫນ້ນຂອງ mesangium ດ້ວຍການມີສ່ວນຮ່ວມຂອງ capillaries ໃນເຍື່ອໃຕ້ດິນ, ເຊິ່ງມີຄວາມຫນາແຫນ້ນຫນາ. ໂຄງສ້າງຄ້າຍຄືຄ້າຍຄືກັນຂອງ Membrane ບໍ່ໄດ້ປະສົມເຂົ້າໄປໃນມະຫາຊົນຢ່າງຕໍ່ເນື່ອງ, ແລະການສ້າງຕັ້ງ nodule ກໍ່ບໍ່ໄດ້ເກີດຂື້ນ. ເຍື່ອໃຕ້ດິນຂອງວົງຈອນ capillary ຂອງ glomeruli ແມ່ນຫນາ, ໂຄງສ້າງຂອງພວກມັນຫາຍໄປ.
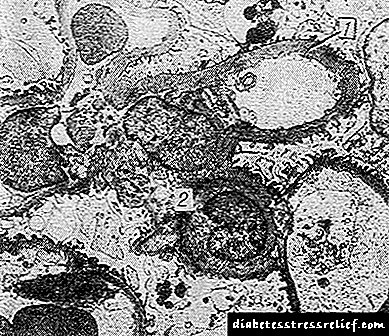
ຮູບແບບປະສົມແມ່ນມີລັກສະນະປະສົມປະສານຂອງ nodules ປົກກະຕິທີ່ມີຄວາມຫນາແຫນ້ນຂອງ mesangium ທີ່ແຜ່ກະຈາຍແລະຫນາຂອງເຍື່ອຫຸ້ມຂອງເສັ້ນກ່າງໃບຂັ້ນ. ອີງຕາມການສຶກສາກ້ອງຈຸລະທັດອິເລັກໂທຣນິກ, ຄວາມ ໜາ ຂອງເຍື່ອຫຸ້ມກະດູກສັນຫຼັງເກີດຂື້ນໃນຊ່ວງຕົ້ນໆ, ມັກຈະເກີດຂື້ນກ່ອນການສະແດງທາງຄລີນິກໃດໆກ່ຽວກັບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ແລະເກີດຂື້ນ, ປາກົດຂື້ນ, ດ້ວຍທຸກຮູບແບບຂອງ G. e. ຄົນຈາກຄອບຄົວເບົາຫວານ.
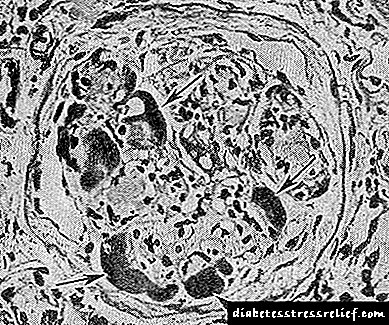
ແບບຟອມ exudative ແມ່ນຫນ້ອຍທົ່ວໄປກ່ວາແບບທີ່ຜ່ານມາ, ແລະມີລັກສະນະຕົ້ນຕໍໂດຍອັນທີ່ເອີ້ນວ່າ. “ ໝວກ Fibrinoid”, ເຊິ່ງແມ່ນເງິນຝາກຂອງວັດສະດຸ PAS - ລົບລະຫວ່າງ endothelium ແລະເຍື່ອໃຕ້ດິນຂອງເສັ້ນເລືອດ. ການສຶກສາກ່ຽວກັບພູມຄຸ້ມກັນໃນຮູບແບບເຫຼົ່ານີ້ສະແດງໃຫ້ເຫັນ ຈຳ ນວນປະລິມານທີ່ ສຳ ຄັນຂອງພູມຕ້ານທານທີ່ຊ່ວຍເສີມສ້າງເຊິ່ງມັນຊີ້ໃຫ້ເຫັນວ່າມັນເປັນສານຕ້ານອະນຸມູນອິດສະຫຼະ, ແລະບໍ່ແມ່ນສານຕ້ານອະນຸມູນອິດສະຫຼະ. "ໝວກ Fibrinoid" ບໍ່ແມ່ນສະເພາະ ສຳ ລັບ G. d., ແຕ່ໃນເວລາດຽວກັນມັນພົບຢູ່ໃນຮູບແບບທີ່ ໜັກ ແລະໄວທີ່ ກຳ ລັງຈະເລີນເຕີບໂຕ. ພວກມັນມັກຈະຖືກລວມເຂົ້າກັບອັນທີ່ເອີ້ນວ່າ. "ເມັດຫຼຸດລົງ" ຕັ້ງຢູ່ດ້ານໃນຂອງເປືອກແຫ້ງ.
ການປ່ຽນແປງຂອງ tubules ແມ່ນມີລັກສະນະໂດຍການແຊກຊຶມເຂົ້າກັບ glycogen ກັບການຂະຫຍາຍທ້ອງຖິ່ນຂອງຂະບວນການໃນເຂດ corticomedullary, ທຳ ອິດໃນພາກສ່ວນປາຍຂອງ tubules convoluted ໃກ້ຄຽງກັບການແຜ່ລາມໄປຫາບາງສ່ວນຂອງວົງຈອນ Henle. ຂອບເຂດແປງຂອງ epithelium ແມ່ນພວນ, ເມັດທາດໂປຼຕີນຍັງພົບຢູ່ໃນ cytoplasm. ໃນກໍລະນີທີ່ຮຸນແຮງ, ໄກເຖິງປະຈຸບັນຂອງ G. d. ມີການຫົດສົງຂອງທໍ່ຫຼອດລົມ, ການຂະຫຍາຍຊ່ອງຫວ່າງຂອງພວກມັນພ້ອມກັບການມີກະບອກສູບຢູ່ໃນພວກມັນ. ເຍື່ອຂອງຫ້ອງໃຕ້ດິນຂອງທໍ່ນັ້ນແບ່ງອອກເປັນສ່ວນໆແລະ ໜາ. ໃນເສັ້ນເລືອດຂະ ໜາດ ນ້ອຍຂອງ ໝາກ ໄຂ່ຫຼັງແລະອະໄວຍະວະອື່ນໆ, plasma impregnation, ການຂະຫຍາຍຕົວຂອງ endothelium, ຄວາມ ໜາ ຂອງເຍື່ອໃຕ້ດິນໂດຍມີການເພີ່ມຂື້ນເທື່ອລະກ້າວໃນທັງສອງການປ່ຽນແປງທີ່ຂຶ້ນກັບການປະສົມຂອງເສັ້ນເລືອດແດງແມ່ນຖືກສັງເກດ.
ພະຍາດເກີດ. G. d. - ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງສະເພາະ ສຳ ລັບໂຣກເບົາຫວານແລະມີສ່ວນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິຂອງໂລກ endocrine-metabolism.
Dysproteinemia ທີ່ເກີດຂື້ນໃນຄົນເຈັບທີ່ມີການເພີ່ມຂື້ນຂອງ alpha2-globulins ແລະຮູບລັກສະນະຂອງ paraproteins pathological, ການເພີ່ມຂື້ນຂອງລະດັບຂອງ mucopolysaccharides, lipids ທັງຫມົດ, triglycerides, p-lipoproteins ໃນການປະສົມປະສານກັບການເພີ່ມຂື້ນຂອງຄວາມອ່ອນເພຍຂອງເສັ້ນເລືອດສາມາດນໍາໄປສູ່ການແຊກຊ້ອນຂອງພວກມັນເຂົ້າໄປໃນຕາຕະລາງ mesangial, ການຊັກຊ້າໃນການ, polymerization ແລະໂດຍສະເພາະ. ການສ້າງຕັ້ງຂອງ nodules ໄດ້. ຄວາມຄ້າຍຄືກັນຂອງແຜໃນເນື້ອງອກໃນ G. d. ດ້ວຍການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ສັງເກດເຫັນດ້ວຍການບໍລິຫານ corticosteroids ເປັນ ຈຳ ນວນຫຼວງຫຼາຍຕໍ່ສັດຊີ້ໃຫ້ເຫັນວ່າແຜເຫຼົ່ານີ້ມີສ່ວນກ່ຽວຂ້ອງກັບ hyperfunction ຂອງຕ່ອມ adrenal, ໂດຍສະເພາະກັບການເພີ່ມຄວາມລັບຂອງ aldosterone.
ຮູບພາບທາງດ້ານການຊ່ວຍ
ການມີທາດໂປຼຕີນ, ຄວາມດັນໂລຫິດແດງ, ແລະໂຣກຜິວ ໜັງ ມີລັກສະນະເດັ່ນ. Proteinuria (ເບິ່ງ) ແມ່ນການສະແດງຄັ້ງ ທຳ ອິດແລະເປັນປະ ຈຳ ທີ່ສຸດຂອງ G. D. ການສູນເສຍທາດໂປຼຕີນສູງເຖິງ 40 g ຕໍ່ມື້. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກສະສະສະສະສະ yog ການຕົກຕະກອນທາງເດີນປັດສະວະແມ່ນບໍ່ສະດວກ. ຄວາມດັນເລືອດສູງເກີດຂື້ນໃນ 60% ຂອງຄົນເຈັບແລະ, ຄືກັບທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, ອາດຈະເປັນການສະແດງທາງຄິນິກຄັ້ງ ທຳ ອິດ. ການເກີດໂລກຄວາມດັນເລືອດສູງຂື້ນກັບໄລຍະເວລາຂອງພະຍາດ. ໃນໄວ ໜຸ່ມ ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈ ໃນກໍລະນີເຫຼົ່ານີ້, ໂຣກຜິວ ໜັງ ປະສົມ cardiopulmonary ໃນ ທຳ ມະຊາດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກຕັບອັກເສບປານກາງມັກຈະຖືກສັງເກດເຫັນ - ໃນ 47% ຂອງຄົນເຈັບອີງຕາມ Henderson (L. Henderson et al, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ - ໂຣກ nephrotic ໃນໂລກເບົາຫວານອາການ prognostications formidable ຫຼາຍ, ກ່ວາໃນຜູ້ປ່ວຍທີ່ມີ cron, nephritis.
ລະດັບທາດໂປຼຕີນແລະອັດຕາສ່ວນຂອງສ່ວນປະກອບຂອງທາດໂປຼຕີນຈາກ serum ເລືອດໃນເວລາທີ່ບໍ່ມີທາດໂປຼຕີນທີ່ອອກສຽງຍັງຄົງຢູ່ໃນຂອບເຂດປົກກະຕິ, ມີໂຣກ nephrotic, ພ້ອມກັບ hypoproteinemia ແລະ hypoalbuminemia, ການເພີ່ມຂື້ນຂອງລະດັບຂອງ alpha2 ແລະຫນ້ອຍທີ່ສຸດແມ່ນ gamma globulins ຖືກສັງເກດເຫັນ. ລະດັບ lipid ເພີ່ມຂື້ນດ້ວຍໂຣກ nephrotic. ລະດັບຂອງ mucopolysaccharides ແລະ mucoproteins ກໍ່ເພີ່ມຂື້ນເຊັ່ນກັນ.
ການປິ່ນປົວດ້ວຍເຊື້ອພະຍາດຂອງ G. ບໍ່ມີຢູ່. ມີບົດລາຍງານກ່ຽວກັບຜົນກະທົບທີ່ເປັນປະໂຫຍດຂອງຮໍໂມນ anabolic (retabolil, nerobol, ແລະອື່ນໆ), heparin. ຄວນແນະ ນຳ ໃຫ້ທົດແທນຄາໂບໄຮເດຣດທີ່ຍ່ອຍໄດ້ງ່າຍດ້ວຍທາດ fructose ດ້ວຍປະລິມານທາດແປ້ງແລະໂປຣຕີນທີ່ພຽງພໍ (ໃນກໍລະນີທີ່ບໍ່ມີຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ) ແລະຂໍ້ຫ້າມໄຂມັນ. ການປິ່ນປົວດ້ວຍອາການແມ່ນຖືກ ກຳ ນົດໂດຍກະຕຸນ, ການສະແດງອອກ: ຄວາມດັນເລືອດສູງ, ໂຣກຜິວ ໜັງ, ຄວາມສາມາດໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະລະບົບຫຼອດເລືອດຫົວໃຈ. ວິທີການຜ່າຕັດໃນການຮັກສາ - ການຜ່າຕັດໃນເນື້ອງອກແລະໂຣກ adrenalectomy, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງພ້ອມໆກັນກັບກະຕຸກແມ່ນບໍ່ແຜ່ຂະຫຍາຍ.
ວິຊາ G. ຂອງງ. ແມ່ນແຕກຕ່າງກັນໄປຕາມອາຍຸຂອງຄົນເຈັບ, ຄວາມຮຸນແຮງຂອງໂລກເບົາຫວານແລະການກວດແກ້ຂອງມັນ. ໃນຄົນ ໜຸ່ມ, ໂຣກນີ້ຈະກ້າວ ໜ້າ ໄວຂຶ້ນ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງປະກອບສ່ວນໃນການເພີ່ມໂຣກ pyelonephritis. ອາຍຸຍືນສະເລ່ຍຂອງຄົນເຈັບຫຼັງຈາກການເລີ່ມຕົ້ນຂອງອາການ ທຳ ອິດຂອງ G. ແມ່ນ 5-6 ປີ, ແຕ່ສາມາດມີອາຍຸແຕ່ 2 ເຖິງ 12 ປີ.
ໂລກເບົາຫວານໃນໂລກເບົາຫວານແລະໂລກກະເພາະອາຫານ: ມັນແມ່ນຫຍັງ?
ພະຍາດເບົາຫວານຂອງ ໝາກ ໄຂ່ຫຼັງກວມເອົາການປ່ຽນແປງທາງດ້ານ pathological ເຫຼົ່ານັ້ນສ່ວນໃຫຍ່ແມ່ນຕົ້ນ ກຳ ເນີດຂອງເສັ້ນເລືອດ (microangiopathies) ແລະມີຄວາມສະເພາະເຈາະຈົງທີ່ພຽງພໍ ສຳ ລັບໂລກເບົາຫວານ (ຄວາມບົກຜ່ອງດ້ານ metabolism ໃນເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງ).
ພິຈາລະນາວ່າບໍ່ພຽງແຕ່ເຄື່ອງອຸປະກອນໄຟຟ້າທີ່ມີຜົນກະທົບເທົ່ານັ້ນ, ແຕ່ກໍ່ຍັງມີໂຄງສ້າງຂອງ ໝາກ ໄຂ່ຫຼັງອື່ນໆອີກ, ຊື່ກໍ່ມີຄວາມສົມເຫດສົມຜົນ - ເປັນພະຍາດກ່ຽວກັບໂລກເບົາຫວານ.
ດ້ວຍພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ອາການແຊກຊ້ອນຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນມີຫຼາຍຂື້ນເລື້ອຍໆກ່ວາໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ (30% ແລະ 20%). ການພັດທະນາຂອງ glomerulosclerosis ແມ່ນກ່ຽວຂ້ອງກັບຕົວຊີ້ວັດຊົ່ວຄາວຂອງໂຣກເບົາຫວານ. ອາການທີ່ແນ່ນອນຂອງພະຍາດ (ທາດໂປຼຕີນ, ພະຍາດ hypertension) ຖືກກວດພົບ, ຕາມກົດລະບຽບ, ພາຍຫຼັງ 15 ປີຈາກການກວດພົບຂອງມັນ.
ແຕ່ແລ້ວແມ່ນການປ່ຽນແປງຄັ້ງ ທຳ ອິດ - ການເພີ່ມຂື້ນຂອງຄວາມກົດດັນໃນກະເພາະອາຫານແລະການເພີ່ມຂື້ນຂອງອັດຕາການ ໜິ້ວ glomerular ປາກົດຂື້ນເກືອບພ້ອມໆກັນກັບພະຍາດເບົາຫວານ. ການສູນເສຍຂອງ albumin (microalbuminuria) ເລີ່ມຕົ້ນທີ່ຈະເກີດຂື້ນຫຼັງຈາກ 5 ປີ, ແຕ່ວ່າມັນຍັງບໍ່ແຂງແຮງຕໍ່ການທົດສອບ ທຳ ມະດາ.
ຂັ້ນຕອນທີ່ໄດ້ຮັບການພັດທະນາ (ທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, ຄວາມກົດດັນ, ການ ທຳ ງານຂອງການກັ່ນຕອງໂລກກະເພາະອາຫານທີ່ມີຜົນກະທົບ) ແມ່ນຖືກກວດພົບຫຼັງຈາກອີກ 5-10 ປີ. Uremia ພັດທະນາຫຼັງຈາກ 5 ປີຈາກການບົ່ງມະຕິຂອງການສູນເສຍທາດໂປຼຕີນທີ່ປາກົດຂື້ນ.
ໃນເວລາທີ່ ກຳ ນົດອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງເຮັດການທົດສອບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງເປັນປະ ຈຳ ເພື່ອປ້ອງກັນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງໃນເວລາ.
ເຫດຜົນຂອງການພັດທະນາພະຍາດວິທະຍາ



ໃນໂລກເບົາຫວານ, ການຕິດເຊື້ອ etiopathogenesis ຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນພົວພັນກັບສອງຂະບວນການທາງພະຍາດທີ່ເພິ່ງພາ:

- ຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ (ແລກປ່ຽນ),
- ການລົບກວນ hemodynamic.
ຄວາມບໍ່ສົມດຸນໄດ້ຖືກຫຼຸດລົງ, ກ່ອນອື່ນ ໝົດ, ການເພີ່ມຂື້ນຂອງ glycosylation ຂອງຜະລິດຕະພັນສຸດທ້າຍຍ້ອນການຂາດອິນຊູລິນ.
ນັ້ນແມ່ນ, ມີການຕິດນ້ ຳ ຕານເພີ່ມຂື້ນກັບໂມເລກຸນອິນຊີ, ເຊິ່ງເຮັດໃຫ້ພວກມັນ ໜັກ ແລະຜິດປົກກະຕິ. ນີ້ເຮັດໃຫ້ເກີດຄວາມຫນາແຫນ້ນຂອງເຍື່ອຕົ້ນຕໍຂອງເສັ້ນປະສາດເສັ້ນເລືອດແລະການເພີ່ມຂື້ນຂອງຊັ້ນ intervascular (ມາຕຣິກເບື້ອງ mesangial).
ປັດໄຈ hemodynamic ເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງອັດຕາການກັ່ນຕອງຂອງກະເພາະອາຫານແລະການແຜ່ກະຈາຍຂອງພື້ນທີ່ຂອງມັນ, ເຊິ່ງເກີດຂື້ນໃນການຕອບສະ ໜອງ ຕໍ່ hypoxia ຂອງເນື້ອເຍື່ອ.
ດ້ວຍເຫດນີ້, ຄວາມກົດດັນພາຍໃນຂອງເສັ້ນເລືອດໃນກະເພາະອາຫານເພີ່ມຂື້ນ, ເຊິ່ງເປັນສາເຫດຂອງໂລກຕ່ອມນ້ ຳ ເຫຼືອງ. ການເພີ່ມຂື້ນຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດສູງສົ່ງເສີມການເຈາະລົງຂອງທາດໂປຣຕີນທາງ pathological, lipids ແລະໂມເລກຸນອື່ນໆເຂົ້າໄປໃນຕາຕະລາງ mesangium.
ມັນຍັງມີແນວຄິດຕ່າງໆທີ່ມີຈຸດປະສົງເພື່ອອະທິບາຍ pathogenesis ຂອງຄວາມເສຍຫາຍຂອງຫມາກໄຂ່ຫຼັງໃນໂຣກເບົາຫວານ:
- ພູມຕ້ານທານ, ອະທິບາຍຄວາມຮ້າຍແຮງຂອງໂຣກ angiopathies ໂດຍການ ໝູນ ວຽນຂອງສະລັບສັບຊ້ອນພູມຕ້ານທານທີ່ສາມາດ ທຳ ລາຍເສັ້ນເລືອດ,
- neuroendocrine, ການເຊື່ອມຕໍ່ໂຣກ angiopathy ກັບການເພີ່ມຂື້ນຂອງການຜະລິດຮໍໂມນຂອງຕ່ອມ adrenal, hypothalamus, adenohypophysis,
- ພັນທຸກໍາ, ອະນຸຍາດໃຫ້ເຊື່ອມຕໍ່ຂອງຄວາມຜິດກະຕິ E -book ໃນພະຍາດເບົາຫວານກັບການໂອນຍ້າຍຂອງບາງທ້ອງຖິ່ນໃນພັນທຸກໍາ.
ມັນເປັນສິ່ງ ສຳ ຄັນ, ຖ້າວ່າມີພະຍາດເບົາຫວານໃນຄອບຄົວ, ໂດຍສະເພາະແມ່ນປະເພດ 1, ໃຫ້ມີຄວາມລະມັດລະວັງໃນແງ່ຂອງການກະຕຸ້ນໃຫ້ເກີດການຜິດປົກກະຕິທາງເດີນອາຫານທີ່ສືບທອດ: ມັນມີຄວາມລະອຽດກວ່າທີ່ຈະໄດ້ຮັບການກວດສຸຂະພາບ, ເພື່ອປ້ອງກັນບໍ່ໃຫ້ນ້ ຳ ໜັກ ເພີ່ມຂື້ນ.
ອາການຕ່າງໆໃນໂຣກເບົາຫວານ
ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານແມ່ນໄດ້ຮັບຄວາມເອົາໃຈໃສ່ທີ່ບໍ່ພຽງພໍຍ້ອນການພັດທະນາທີ່ຍາວນານຂອງການປ່ຽນແປງ, ທ່າອ່ຽງຂອງການຮັກສາດ້ວຍຕົນເອງໂດຍສະເພາະ, ແລະຄວາມ paucity ຂອງການສະແດງອອກພາຍນອກ.
ການບົ່ງມະຕິມັກຈະຖືກສ້າງຕັ້ງຂື້ນໃນຂັ້ນຕອນຂອງການສະແດງອອກຢ່າງລະອຽດ:
- ພະຍາດ hypoproteinemia,
- albuminuria
- hypertension ລະດັບປານກາງ (ໃນໄລຍະເບື້ອງຕົ້ນ),
- ພະຍາດປີ່ນປົວ
- ແນວໂນ້ມທີ່ຈະໃຄ່ບວມ.
ອາການທີ່ ສຳ ຄັນຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂລກເບົາຫວານແມ່ນໂຣກ retinopathy, ເຊິ່ງໄດ້ສັງເກດເຫັນໃນ 90% ຂອງຜູ້ທີ່ອາໃສອິນຊູລິນແລະ 60% ຂອງຄົນເຈັບທີ່ບໍ່ແມ່ນອິນຊູລິນ.
ການປ່ຽນແປງຂອງການລະດົມທຶນແມ່ນມີລັກສະນະຫຼາຍຢ່າງ (ຈຸລິນຊີ, ຈຸດດ່າງ ດຳ ທີ່ຢູ່ອ້ອມແອ້ມເຮືອ, ເມກາໂນ, ເສັ້ນເລືອດໃນຮູບຮ່າງຂອງເມັດສີແດງຢູ່ໃນ Retina) ວ່າພະຍາດເບົາຫວານໃນໂລກເບົາຫວານມີຄວາມສົງໃສວ່າເປັນພະຍາດເບົາຫວານ.
ໄລຍະຂອງການພັດທະນາພະຍາດໄດ້ແບ່ງອອກເປັນ:
- ເບື້ອງຕົ້ນ (ດ້ວຍການສະແດງນ້ອຍໆ),
- transient (ມີທາດໂປຼຕີນທີ່ຈະແຈ້ງ),
- ສຸດທ້າຍ (ກັບຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ).
ດ້ວຍໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
ໃນກໍລະນີຮ້າຍແຮງ, ບົດບາດ ນຳ ໃນຮູບພາບຂອງພະຍາດແມ່ນໂຣກໂຣກ ໝາກ ໄຂ່ຫລັງ, ແລະຄວາມຜິດປົກກະຕິຂອງໂຣກເບົາຫວານຍັງຄົງຢູ່ໃນພື້ນຫລັງ.
ມັນອາດຈະມີການປັບປຸງທີ່ເຫັນໄດ້ໃນການກວດພະຍາດເບົາຫວານ (ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນປັດສະວະແລະເລືອດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງ). ຄວາມຄືບຫນ້າຂອງໂຣກ nephropathy ສາມາດເຮັດໃຫ້ເກີດໂຣກ nephrotic, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີການວິນິດໄສທີ່ແຕກຕ່າງກັນກັບໂຣກ glomerulonephritis ແລະພະຍາດທາງເສັ້ນປະສາດແລະລະບົບອື່ນໆ.
ຖ້າພົບວ່າມີການປ່ຽນແປງສະເພາະຂອງໂລກເບົາຫວານໃນເຮືອ ລຳ ໄສ້, ຄວນເອົາໃຈໃສ່ກວດກາ ໝາກ ໄຂ່ຫຼັງຢ່າງໃກ້ຊິດ.
ຫຼັກການວິນິດໄສ

ໂລກເບົາຫວານຢ້ານການຮັກສານີ້, ຄືກັບໄຟ!
ທ່ານພຽງແຕ່ຕ້ອງການສະ ໝັກ ...
ມັນບໍ່ເປັນໄປໄດ້ທີ່ຈະກວດພົບອາການ ທຳ ອິດຂອງການປ່ຽນແປງຂອງໂລກເບົາຫວານໂດຍວິທີທາງການແພດແບບ ທຳ ມະດາ. ຄວາມຕ້ອງການໃນການບົ່ງມະຕິແມ່ນມີຄວາມ ສຳ ຄັນ, ເພາະວ່າການກວດພົບທີ່ທັນເວລາຊ່ວຍໃຫ້ທ່ານສາມາດເລີ່ມຕົ້ນການປິ່ນປົວແລະປ້ອງກັນການພັດທະນາຂອງພະຍາດ.
ກ່ອນທີ່ອາການທາງດ້ານຄລີນິກຂອງໂລກກະເພາະອາຫານຈະປາກົດ, ວິທີການຕໍ່ໄປນີ້ ສຳ ລັບການກວດຫາພະຍາດທາງເດີນອາຫານແມ່ນໃຊ້:
- ການ ກຳ ນົດຂອງການກັ່ນຕອງກົດ ໜາວ (ມັນຫຼຸດລົງໃນເດືອນ ທຳ ອິດຂອງພະຍາດ),
- ການ ກຳ ນົດຄວາມລັບຂອງແມັກນີຊຽມ (ການເກັບກູ້ຂອງມັນຫຼຸດລົງ),
- ການສຶກສາ radionuclide
- ການຄວບຄຸມຂອງ albumin ດ້ວຍ creatinine ໃນປັດສະວະຂອງຕອນເຊົ້າ (ການສູນເສຍຂອງ albumin ແມ່ນຖືກກວດພົບ).
ຄຸນຄ່າຂອງການກວດຮ່າງກາຍໃນໄລຍະເລີ່ມຕົ້ນແມ່ນການຮັບຮູ້ເຖິງການເປັນໂຣກຜິວ ໜັງ ທີ່ເປັນໂຣກສະເພາະ. ສິ້ນສ່ວນຂອງເນື້ອເຍື່ອຖືກເອົາໄປໃຊ້ໃນປະຫວັດສາດ.
ການເພີ່ມຂື້ນພາຍໃຕ້ກ້ອງຈຸລະທັດສະແດງໃຫ້ເຫັນຄວາມ ໜາ ຂອງຊັ້ນໃຕ້ດິນຂອງຫລອດເລືອດໃນເສັ້ນເລືອດໃນຊ່ວງ 1-2 ປີ ທຳ ອິດນັບແຕ່ເລີ່ມເປັນໂລກເບົາຫວານ. ພະຍາດທາງດ້ານເຊື້ອພະຍາດເພີ່ມເຕີມແມ່ນສະແດງອອກໃນການເພີ່ມຂື້ນຂອງຄວາມ ໜາ ຂອງເຟີນີເຈີ, ຄວາມພ່າຍແພ້ຂອງ mesangium.
ການປ່ຽນແປງທາງດ້ານ Morphological ແມ່ນເປັນຕົວແທນໂດຍ 4 ຮູບແບບ:
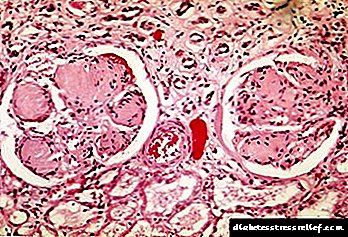
Nodular ແມ່ນພົບເລື້ອຍທີ່ສຸດ. ມັນມີລັກສະນະການສ້າງຕັ້ງຂອງ nodules ມົນທີ່ບັນຈຸສານນ້ ຳ ໜັກ ໂມເລກຸນສູງ, ສານໄຂມັນຕ່າງໆ.
ພວກມັນຈະເຕັມສ່ວນທັງສ່ວນ ໜື່ງ ຫຼືທັງ ໝົດ ຂອງໂກມໂມວລູ, ປະສົມວົງແຫວນເສັ້ນເລືອດ. Aneurysms ຖືກກວດພົບໃນເຮືອ, ເຍື່ອຕົ້ນຕໍແມ່ນຫນາ.
ດ້ວຍຮູບແບບການແຜ່ກະຈາຍ, ການປ່ຽນແປງທີ່ເປັນເອກະພາບໃນຊັ້ນ intervascular ເກີດຂື້ນກັບການສ້າງໂຄງສ້າງທີ່ຄ້າຍຄືກັບເຍື່ອໃນມັນ. ເຍື່ອລຸ່ມຂອງເຮືອແມ່ນ ໜາ ຫຼາຍ. ໂຄງສ້າງຂອງກະແສເລືອດເສັ້ນເລືອດສູນຫາຍໄປ.
ຮູບແບບ exudative ແມ່ນມັກຈະມີຮູບແບບທີ່ຮຸນແຮງແລະມີຄວາມຄືບຫນ້າຢ່າງໄວວາ. "ເສັ້ນໃຍ fibrinoid" ລະຫວ່າງ endothelium ແລະເຍື່ອ capillary ຕົ້ນຕໍ, ທີ່ນໍາສະເຫນີໃນ micropreparation, ປະກອບດ້ວຍ immunoglobulins ທີ່ມີການຜູກມັດ (ສະລັບສັບຊ້ອນຂອງພູມຕ້ານທານ), ເຊິ່ງບໍ່ແມ່ນສະເພາະສໍາລັບໂຣກເບົາຫວານ. "ຢອດເມັດແຄບຊູນ" ຍັງອາດຈະຖືກກວດພົບພາຍໃນແຄບຊູນ Bowman.
ການປະສົມປະສານຂອງ nodules ກັບການປ່ຽນແປງທີ່ແຜ່ລາມຂອງຊັ້ນ mesangial ແມ່ນລັກສະນະຂອງຮູບແບບປະສົມ. ເຍື່ອ capillary ຫນາແມ່ນພົບເຫັນຢູ່ໃນທຸກຮູບແບບ morphological. ການຈະເລີນເຕີບໂຕຂອງການປ່ຽນແປງທາງດ້ານໂມຄະວິທະຍາເຮັດໃຫ້ເກີດ ໝາກ ໄຂ່ຫຼັງທີ່ຫົດຕົວຕາມເວລາ.
ການປ່ຽນແປງຂອງການວິພາກຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນຖືກນໍາສະເຫນີໃນຄໍາອະທິບາຍຂອງມະຫາພາກ:
- ຂະ ໜາດ ຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງ
- ເນື່ອງຈາກການຂະຫຍາຍຕົວຂອງຈຸລັງເຊື່ອມຕໍ່, ຄວາມຫນາແຫນ້ນແມ່ນເພີ່ມຂື້ນ,
- ຊັ້ນບາງໆ
- ພື້ນຜິວເບິ່ງດີ.
ການປິ່ນປົວດ້ວຍພະຍາດເບົາຫວານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານແມ່ນເປັນໄປໄດ້ພຽງແຕ່ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປ່ຽນແປງ.
ຄວາມສັບສົນທີ່ເປັນໄປໄດ້ຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ
ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງກັບພະຍາດເບົາຫວານແມ່ນສາເຫດສ່ວນໃຫຍ່ທີ່ເຮັດໃຫ້ຄົນເຈັບເສຍຊີວິດ. ອາການແຊກຊ້ອນຂອງໂຣກ nephropathy ສາມາດເກີດຂື້ນໄດ້ທັງໃນປີ ທຳ ອິດແລະຫຼັງຈາກໄລຍະເວລາທີ່ ສຳ ຄັນ.
ພາວະແຊກຊ້ອນປະກອບມີ:
- ໂລກເລືອດຈາງ
- ຄວາມກົດດັນເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ,
- ການປ່ຽນແປງຂອງຫລອດເລືອດ
- ການພັດທະນາຂອງການໂຈມຕີຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນ.
ດ້ວຍການພັດທະນາທາດໂປຼຕີນທີ່ທົນທານ, ຜົນໄດ້ຮັບຂອງພະຍາດແມ່ນບໍ່ເອື້ອ ອຳ ນວຍຫຼາຍ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງເຮັດໃຫ້ uremia ມີອັດຕາການຕາຍສູງ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທີ່ໄດ້ ກຳ ນົດໄວ້, ຕ້ອງຜ່ານການກວດກາເປັນປະ ຈຳ.
ວິທີການຮັກສາ
ການປິ່ນປົວ, ກ່ອນອື່ນ ໝົດ, ຄວນມີຈຸດປະສົງເພື່ອແກ້ໄຂພະຍາດທີ່ຕິດພັນ.
ຫຼັກການຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ ແມ່ນມີດັ່ງນີ້:
- ຄາບອາຫານທີ່ມີປະລິມານຄາໂບໄຮເດຣດງ່າຍທີ່ສຸດ, ມີການຫຼຸດລົງຂອງການກັ່ນຕອງ ໝາກ ໄຂ່ຫຼັງ - ປະລິມານໂປຣຕິນ ໜ້ອຍ ສຸດ.
- ຕໍ່ສູ້ຕ້ານກັບໂລກເລືອດຈາງ,
- ຄວາມເປັນປົກກະຕິຂອງຄວາມກົດດັນໂດຍການໃຊ້ຢາ (ACE inhibitors),
- ປົກກະຕິຂອງ metabolism metabolism,
- angioprotectors
- ກັບການພັດທະນາຂອງອາການຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ - ການໂອນໄປ insulin,
- ມີອາການຂອງ uremia - hemodialysis.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງຕິດຕາມກວດກາທຸກໆຕົວຊີ້ວັດຂອງຫ້ອງທົດລອງທີ່ຈໍາເປັນ, ປຶກສາກັບ ໝໍ ຜີວ ໜັງ endocrinologist, nephrologist.
ການພະຍາກອນແລະການປ້ອງກັນ
ຕົວຊີ້ວັດທີ່ ສຳ ຄັນ ສຳ ລັບການສ້າງການຄາດຄະເນແມ່ນ:
- ລະດັບຂອງ albuminuria-proteinuria,
- ຄວາມດັນເລືອດ
- ຄວບຄຸມໂລກເບົາຫວານ.
ການ ກຳ ນົດ microalbuminuria ແລະ proteinuria ພ້ອມດ້ວຍຄວາມຄືບ ໜ້າ ຕໍ່ມາຊ່ວຍໃຫ້ພວກເຮົາສາມາດປະເມີນວ່າຄວາມສ່ຽງຂອງຜົນໄດ້ຮັບທີ່ຮ້າຍແຮງຈະສູງເທົ່າໃດ.
ການປ້ອງກັນໂຣກ nephropathy ແມ່ນຫຼຸດລົງໃນມາດຕະການດັ່ງຕໍ່ໄປນີ້:
- ການຄວບຄຸມນ້ ຳ ຕານແລະ lipid,
- ຕໍ່ສູ້ກັບນ້ ຳ ໜັກ ເກີນ
- ການຍົກເວັ້ນການສູບຢາ
- ອອກ ກຳ ລັງກາຍປານກາງ,
- ຄວບຄຸມໂດຍຜູ້ຊ່ຽວຊານ.
ການປະຕິບັດຕາມທຸກມາດຕະການປ້ອງກັນ, ການຕິດຕາມກວດກາແຕ່ລະໄລຍະຂອງຕົວ ກຳ ນົດການໃນຫ້ອງທົດລອງຈະຊ່ວຍຂະຫຍາຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຊ່ວຍຊີວິດ.