Rosinsulin R, C ແລະ M - ລັກສະນະສັ້ນໆແລະ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້
ແພດການຢາ
Rinsulin P ແມ່ນ insulin ຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່. ການສະແດງອິນຊູລິນສັ້ນ. ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງຊ່ວຍກະຕຸ້ນຂະບວນການ intracellular, ລວມທັງການສັງເຄາະຂອງເອນໄຊ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງພາຍໃນຂອງມັນ, ການດູດຊືມເພີ່ມຂື້ນແລະການດູດຊືມຂອງເນື້ອເຍື່ອຕ່າງໆ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ, ແລະອື່ນໆ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ ບຸກຄົນ. ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ subcutaneous, Rinsulin P ເລີ່ມປະຕິບັດຫຼັງຈາກ 30 ນາທີ, ຜົນກະທົບສູງສຸດພັດທະນາລະຫວ່າງ 1 ຫາ 3 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 8 ຊົ່ວໂມງ.
ແພດການຢາ
ຄວາມສົມບູນຂອງການດູດຊືມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງ insulin ແມ່ນຂື້ນກັບເສັ້ນທາງຂອງການບໍລິຫານ (subcutaneously, intramuscularly, intravenously), ສະຖານທີ່ຂອງການບໍລິຫານ (ທ້ອງ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາ insulin), ຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນຢາເສບຕິດ, ແລະອື່ນໆມັນຖືກແຈກຢາຍຢ່າງບໍ່ສົມດຸນທົ່ວເນື້ອເຍື່ອແລະບໍ່ແຊກຊຶມຜ່ານເນື້ອເຍື່ອ ອຸປະສັກ placental ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ການລົບລ້າງເຄິ່ງຊີວິດເຮັດໃຫ້ຫລາຍນາທີ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
- ໂຣກເບົາຫວານປະເພດ 1
- ໂຣກເບົາຫວານຊະນິດທີ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນນ້ ຳ ຕານໃນເລືອດ, ການຕໍ່ຕ້ານບາງສ່ວນຕໍ່ຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕ່າງໆ
- ໂຣກເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ
- ສະພາບການສຸກເສີນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະກອບດ້ວຍການເສື່ອມສະພາບຂອງທາດແປ້ງທາດແປ້ງ
ປະລິມານຢາແລະການບໍລິຫານ
ປະລິມານຢາແລະເສັ້ນທາງການບໍລິຫານ
ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ subcutaneous, intramuscular ແລະ intravenous.
ປະລິມານແລະເສັ້ນທາງໃນການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ຢາຖືກປະຕິບັດ 30 ນາທີກ່ອນອາຫານຫຼືອາຫານຫວ່າງທີ່ມີຄາໂບໄຮເດຣດ.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ. ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy ກັບຢາ, ຄວາມຖີ່ຂອງການບໍລິຫານແມ່ນ 3 ຄັ້ງຕໍ່ມື້ (ຖ້າ ຈຳ ເປັນ, ເຖິງ 5-6 ຄັ້ງຕໍ່ມື້). ໃນປະລິມານປະ ຈຳ ວັນທີ່ເກີນ 0,6 IU / kg, ຢາຕ້ອງໄດ້ຮັບການປະຕິບັດໃນຮູບແບບ 2 ຫຼືຫຼາຍກ່ວາການສັກຢາໃນບໍລິເວນຕ່າງໆຂອງຮ່າງກາຍ. ໂດຍປົກກະຕິແລ້ວຢາດັ່ງກ່າວຈະຖືກສີດເຂົ້າໄປໃນບໍລິເວນ ໜ້າ ທ້ອງນ້ອຍ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ຢູ່ຂາ, ກົ້ນຫລືບ່າໃນການຄາດຄະເນຂອງກ້າມເນື້ອ deltoid.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຮີມສົບ. ດ້ວຍການບໍລິຫານຢາອິນຊູລິນ subcutaneous, ການດູແລຕ້ອງໄດ້ຮັບການດູແລບໍ່ໃຫ້ເຂົ້າໄປໃນເສັ້ນເລືອດໃນລະຫວ່າງການສີດ. ຫຼັງຈາກການສີດ, ສະຖານທີ່ສັກບໍ່ຄວນຖືກນວດ. ຄົນເຈັບຄວນໄດ້ຮັບການຝຶກອົບຮົມໃນການ ນຳ ໃຊ້ອຸປະກອນສົ່ງອິນຊູລິນທີ່ຖືກຕ້ອງ.
Intramuscularly ແລະ intravenously, ຢາສາມາດປະຕິບັດໄດ້ພຽງແຕ່ພາຍໃຕ້ການຊີ້ນໍາຂອງແພດ.
ຕຸກກະຕາສາມາດ ນຳ ໃຊ້ໄດ້ຖ້າເນື້ອໃນຂອງມັນເປັນຂອງແຫຼວທີ່ບໍ່ແຈ້ງແລະບໍ່ມີສີໂດຍບໍ່ມີອະນຸພາກທີ່ເບິ່ງເຫັນ. ທ່ານບໍ່ສາມາດໃຊ້ຢາໄດ້ຖ້າວ່ານໍ້າຝົນຕົກລົງໃນວິທີແກ້ໄຂ. Rinsulin ® P ແມ່ນອິນຊູລິນທີ່ເຮັດວຽກສັ້ນໆແລະມັກຈະຖືກ ນຳ ໃຊ້ໃນການປະສົມປະສານກັບອິນຊູລິນໃນລະດັບປານກາງ (Rinsulin ® NPH).
ສາມາດເກັບມ້ຽນຢາທີ່ໃຊ້ຢູ່ໃນອຸນຫະພູມຫ້ອງ (ຈາກ 15 ເຖິງ 25 ° C) ບໍ່ເກີນ 28 ວັນ.
ຜົນຂ້າງຄຽງ
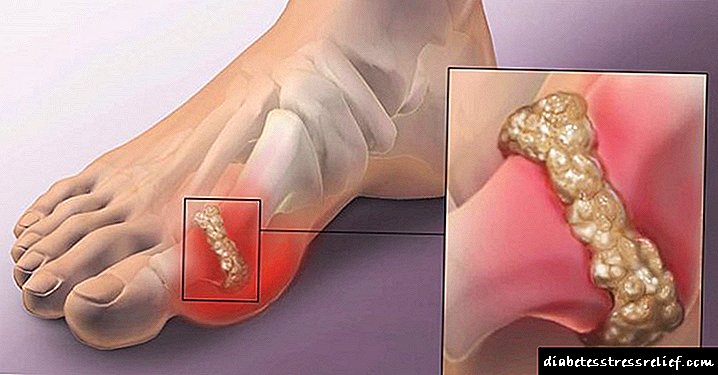
ເນື່ອງຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບການທີ່ມີອາການເລືອດໄຫຼ (ໂລກຜິວ ໜັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, ຄວາມອຸກອັ່ງ, ການສັ່ນສະເທືອນ, ໜາວ ສັ່ນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ໂຣກເຍື່ອເມືອກຂອງປາກ, ຄວາມອ່ອນເພຍ, ເຈັບຫົວ, ວິນຫົວ, ຫຼຸດລົງໃນສາຍຕາ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
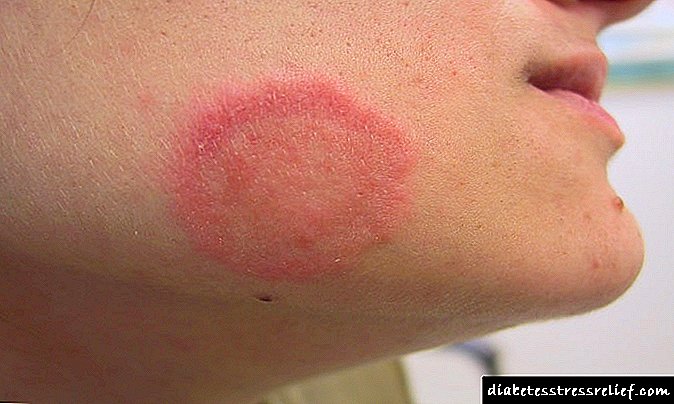
ອາການແພ້: ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: edema, ການຫຼຸດລົງໃນໄລຍະຊົ່ວຄາວຂອງ acuity ສາຍຕາ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວດ້ວຍ).
ຖ້າຄົນເຈັບໄດ້ສັງເກດເຫັນການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດຫຼືມີອາການຂາດສະຕິ, ລາວຕ້ອງການທີ່ຈະແຈ້ງໃຫ້ທ່ານຫມໍທັນທີ.
ຖ້າມີຜົນຂ້າງຄຽງອື່ນໆທີ່ບໍ່ໄດ້ອະທິບາຍຂ້າງເທິງ, ແມ່ນຄົນເຈັບ ທ່ານກໍ່ຄວນປຶກສາທ່ານ ໝໍ.
ຄຳ ແນະ ນຳ ພິເສດ
ຂໍ້ຄວນລະວັງ ສຳ ລັບການ ນຳ ໃຊ້
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຫຼອດເລືອດໃນຕ່ອມຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິອາການທໍາອິດຂອງ hyperglycemia ພັດທະນາຄ່ອຍໆໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີການຫິວນໍ້າ, ປັດສະວະເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ແດງແລະຜິວ ໜັງ ແຫ້ງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການໂອນຄົນເຈັບໃຫ້ໄປປະເພດ insulin ຊະນິດ ໃໝ່ ຫຼືການກະກຽມອິນຊູລິນຂອງຜູ້ຜະລິດຄົນອື່ນຕ້ອງໄດ້ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ.
ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການຕົກໃນບາງບ່ອນ, ການໃຊ້ຢາໃນເຄື່ອງສູບອິນຊູລິນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້.
ຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກ
ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນ, ຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນອາດຈະກະທົບຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະຫລືກົນໄກການເຄື່ອນຍ້າຍຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ອາດເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງການເພີ່ມຂື້ນ.
ຜູ້ຜະລິດ
ທີ່ຢູ່ຂອງສະຖານທີ່ການຜະລິດ:
- 142279, ພາກພື້ນມອດໂກ, ເມືອງ Serpukhov, r.p. Obolensk, ອາຄານ 82, ໜ້າ 4.
- 142279, ພາກພື້ນມອດໂກ, ເມືອງ Serpukhov, pos. Obolensk, ອາຄານ 83, lit. AAN.
GEROPHARM-Bio OJSC
142279, ພາກພື້ນມອດໂກ, ເມືອງ Serpukhov, r.p. Obolensk, ອາຄານ 82, ທ. .
ຄຳ ແນະ ນຳ ທີ່ຈະໃຫ້ແກ່ຄົນເຈັບ
ທ່ານບໍ່ສາມາດໃຊ້ຢາໄດ້ຖ້າວ່ານໍ້າຝົນຕົກລົງໃນວິທີແກ້ໄຂ.
ເຕັກນິກການສີດຢາອິນຊູລິນໃນຫຼອດ
ຖ້າຄົນເຈັບໃຊ້ພຽງແຕ່ປະເພດ ໜຶ່ງ ຂອງອິນຊູລິນ
- ເຮັດຄວາມສະອາດເຍື່ອຢາງຂອງກະປialອງ
- ແຕ້ມອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານທີ່ຕ້ອງການຂອງ insulin. ແນະ ນຳ ອາກາດເຂົ້າໄປໃນບໍລິເວນອິນຊູລິນ.
- ປ່ຽນໂຖທີ່ໃຊ້ເຂັມຂັດລົງແລະແຕ້ມປະລິມານທີ່ຕ້ອງການຂອງອິນຊູລິນເຂົ້າໄປໃນ syringe. ຖອດເຂັມອອກຈາກຂວດແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງວ່າປະລິມານອິນຊູລິນແມ່ນຖືກຫຼືບໍ່.
- ສັກທັນທີ.
- ເຮັດຄວາມສະອາດເຍື່ອຢາງຂອງແກ້ວ.
- ທັນທີກ່ອນທີ່ຈະກົດ, ກົດຈອກອິນຊູລິນທີ່ມີການປະຕິບັດ (“ ຄຸ້ນ”) ຢູ່ໃນຝາມືຂອງທ່ານຈົນກວ່າອິນຊູລິນຈະກາຍເປັນສີຂາວແລະມີເມກ.
- ເກັບເອົາອາກາດເຂົ້າໄປໃນ syringe ໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງອິນຊູລິນ. ເອົາອາກາດເຂົ້າໄປໃນແກ້ວອິນຊູລິນທີ່ມີເມກແລະເອົາເຂັມອອກຈາກຂວດ.
- ແຕ້ມອາກາດເຂົ້າໄປໃນເຂັມສັກຢາໃນປະລິມານທີ່ສອດຄ້ອງກັບປະລິມານຂອງອິນຊູລິນສັ້ນ (“ ໂປ່ງໃສ”). ແນະ ນຳ ອາກາດເຂົ້າໄປໃນຕຸກອິນຊູລິນ. ຫັນຂວດທີ່ໃຊ້ syringe ຂື້ນລົງແລະກົດປະລິມານທີ່ຕ້ອງການຂອງ insulin. ເອົາເຂັມອອກແລະເອົາອາກາດອອກຈາກເຂັມ. ກວດເບິ່ງປະລິມານທີ່ຖືກຕ້ອງ.
- ເອົາເຂັມເຂົ້າໄປໃນແກ້ວທີ່ມີອິນຊູລິນທີ່“ ຄຸ້ນ”, ເຮັດໃຫ້ຫຼອດພ້ອມກັບ syringe ຂື້ນລົງແລະກົດປະລິມານທີ່ຕ້ອງການຂອງ insulin. ເອົາອາກາດອອກຈາກ syringe ແລະກວດເບິ່ງວ່າປະລິມານທີ່ຖືກຕ້ອງຫຼືບໍ່. ສັກຢາປະສົມອິນຊູລິນທີ່ເກັບໄວ້ທັນທີ.
- ກິນຢາອິນຊູລິນຢູ່ໃນ ລຳ ດັບດຽວກັນຕາມທີ່ໄດ້ອະທິບາຍຂ້າງເທິງ.
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຂ້າເຊື້ອໃນບໍລິເວນຜິວ ໜັງ ບ່ອນທີ່ອິນຊູລິນຈະຖືກສັກ.
- ດ້ວຍນິ້ວມືສອງນີ້, ລວບລວມເອົາຜິວ ໜັງ ຂື້ນ, ເອົາເຂັມເຂົ້າໄປໃນພື້ນຖານຂອງພັບໃນມຸມປະມານ 45 ອົງສາ, ແລະສັກຢາອິນຊູລິນພາຍໃຕ້ຜິວ ໜັງ.
- ຫຼັງຈາກສັກຢາແລ້ວເຂັມຄວນຈະຢູ່ໃຕ້ຜິວ ໜັງ ຢ່າງ ໜ້ອຍ 6 ວິນາທີ, ເພື່ອຮັບປະກັນວ່າອິນຊູລິນຖືກແຊກຊຶມເຂົ້າຢ່າງເຕັມສ່ວນ.
- ຖ້າເລືອດປະກົດຢູ່ບ່ອນສັກຢາຫລັງຈາກຖອດເຂັມອອກ, ໃຫ້ບີບບໍລິເວນບ່ອນສີດຄ່ອຍໆໂດຍການບວມບ່ອນທີ່ມີຄວາມຊຸ່ມຊື່ນດ້ວຍວິທີແກ້ໄຂທີ່ຂ້າເຊື້ອ (ເຊັ່ນ: ເຫຼົ້າ).
- ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາ.
ຂໍ້ມູນທົ່ວໄປ
ຢາມີຈຸດປະສົງເພື່ອຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານ. ສ່ວນປະກອບຫຼັກຂອງມັນແມ່ນອິນຊູລິນຂອງມະນຸດ.
ນອກເຫນືອໄປຈາກມັນ, ອົງປະກອບຂອງຢາປະກອບມີ:
Rosinsulin ແມ່ນມີໃຫ້ເປັນການສີດ. ມັນບໍ່ມີສີແລະບໍ່ມີກິ່ນ.
ຢານີ້ມີຫລາຍຊະນິດ:
- P - ມັນຖືກສະແດງໂດຍຄວາມແຕກຕ່າງຂອງການ ສຳ ຜັດ.
- C - ການກະ ທຳ ຂອງມັນແມ່ນໄລຍະກາງ.
- M - ຊື່ອື່ນ - Rosinsulin ປະສົມ 30-70. ມັນປະສົມປະສານກັບສອງສ່ວນປະກອບ: ທາດລະລາຍອິນຊູລິນ (30%) ແລະອິນຊູລິນ isulin (70%).
ໃນເລື່ອງນີ້, ຢາທີ່ລະບຸໄວ້ມີຄວາມແຕກຕ່າງແນ່ນອນ, ເຖິງແມ່ນວ່າໂດຍທົ່ວໄປແລ້ວຫຼັກການຂອງການກະ ທຳ ຂອງພວກມັນແມ່ນຄືກັນ.
ຢານັ້ນຄວນຈະຖືກ ນຳ ໃຊ້ເທົ່າທີ່ແພດສັ່ງ, ເພາະວ່າພຽງແຕ່ຈາກລາວທ່ານສາມາດໄດ້ຮັບ ຄຳ ແນະ ນຳ ທີ່ຖືກຕ້ອງ. ຖ້າບໍ່ມີມັນ, ຢານີ້ສາມາດເປັນອັນຕະລາຍເຖິງແມ່ນວ່າຜູ້ປ່ວຍເຫລົ່ານັ້ນຈະຖືກກ່າວເຖິງ.
ປ່ອຍແບບຟອມແລະສ່ວນປະກອບ
"Rosinsulin" ຫມາຍເຖິງຢາເສບຕິດ hypoglycemic. ອີງຕາມຄວາມໄວຂອງການ ສຳ ຜັດກັບຢາແລະໄລຍະເວລາ, ມີ:
- “ Rosinsulin S” ໝາຍ ເຖິງຢາເສບຕິດປະເພດກາງ,
- "Rosinsulin R" - ການກະ ທຳ ສັ້ນ,
- Rosinsulin M ແມ່ນການກະກຽມຮ່ວມກັນ.
ຢາແມ່ນອິນຊູລິນ, ໄດ້ຮັບສະເພາະຈາກຮ່າງກາຍຂອງມະນຸດໂດຍຜ່ານການປ່ຽນແປງ DNA. ດັ່ງທີ່ໄດ້ກ່າວໄວ້ໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ Rosinsulin C, ຫຼັກການຂອງການປະຕິບັດແມ່ນອີງໃສ່ການພົວພັນຂອງສ່ວນປະກອບ ສຳ ຄັນຂອງຢາກັບຈຸລັງ. ເປັນຜົນມາຈາກການນີ້, ສະລັບສັບຊ້ອນອິນຊູລິນຖືກສ້າງຕັ້ງຂຶ້ນ.

ຢາແມ່ນການໂຈະທີ່ມີຈຸດປະສົງໃນການບໍລິຫານຍ່ອຍ. ຜົນກະທົບຂອງມັນສ່ວນໃຫຍ່ແມ່ນຍ້ອນເນື້ອໃນຂອງອິນຊູລິນ - isophan ໃນສ່ວນປະກອບ. ນີ້ແມ່ນຢາຂາວທີ່ມີສີເທົາອ່ອນໆ. ຖ້າມັນບໍ່ໄດ້ສັ່ນສະເທືອນ, ຫຼັງຈາກນັ້ນມັນຈະຖືກແຈກຢາຍໃສ່ແຫຼວແລະຕະກອນທີ່ຊັດເຈນ. ນັ້ນແມ່ນເຫດຜົນທີ່ອີງຕາມຄໍາແນະນໍາ, ກ່ອນທີ່ຈະແນະນໍາຢາທີ່ທ່ານຈໍາເປັນຕ້ອງສັ່ນເລັກຫນ້ອຍ.
ຢານີ້ມີລາຄາທີ່ ເໝາະ ສົມພໍສົມຄວນ. ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ "Rosinsulin R" ຊີ້ໃຫ້ເຫັນວ່າເຄື່ອງມືນີ້ແມ່ນອິນຊູລິນທີ່ລະລາຍໃນໄລຍະສັ້ນ. ມັນພົວພັນໄດ້ງ່າຍທີ່ສຸດກັບຕົວຮັບພິເສດກ່ຽວກັບເຍື່ອຂອງຈຸລັງ, ໃນຂະນະທີ່ປະກອບເປັນສະລັບສັບຊ້ອນຂອງ receptor insulin.
ໃນລະຫວ່າງການປິ່ນປົວດ້ວຍຢານີ້, ການສັງເຄາະ glucose ໃນຈຸລັງໄຂມັນແລະຕັບຈະເພີ່ມຂື້ນ. ສ່ວນປະກອບຕົ້ນຕໍແມ່ນແຊກຊຶມເຂົ້າສູ່ຈຸລັງກ້າມເນື້ອ, ກະຕຸ້ນກິດຈະ ກຳ ຂອງຂະບວນການ intracellular.
ເນື່ອງຈາກການສັງເຄາະທາດໂປຼຕີນເພີ່ມຂື້ນ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະການແບ່ງແຍກຂອງ glycogen ຫຼຸດລົງ. ຫຼັງຈາກການສີດ, ຜົນກະທົບດ້ານການປິ່ນປົວເລີ່ມຕົ້ນພາຍໃນ 30 ນາທີ. ໄລຍະເວລາຂອງການປະຕິບັດຈາກຄັ້ງດຽວແມ່ນປະມານ 8 ຊົ່ວໂມງ. ມູນຄ່າສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຂະ ໜາດ ບໍລິມາດ, ວິທີການແລະພື້ນທີ່ຂອງການບໍລິຫານ.
ຢາ "Rosinsulin C" ຖືກນໍາສະເຫນີໃນຮູບແບບຂອງ isophane ທີ່ມີໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ. ຢາຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ເພີ່ມການດູດຊືມຂອງມັນໂດຍແພຈຸລັງ. ນີ້ຊ່ວຍຫຼຸດຜ່ອນອັດຕາການຜະລິດນ້ ຳ ຕານໂດຍຕັບ. ຫຼັງຈາກການແນະ ນຳ ຢາດັ່ງກ່າວ, ສ່ວນປະກອບຂອງການ ບຳ ບັດເລີ່ມປະຕິບັດໃນ 2 ຊົ່ວໂມງ. ຜົນໄດ້ຮັບສູງສຸດແມ່ນບັນລຸໄດ້ຫຼັງຈາກ 12 ຊົ່ວໂມງ. ຜົນກະທົບດ້ານການປິ່ນປົວຈະແກ່ຍາວເຖິງມື້.
ຜູ້ທີ່ຖືກມອບ ໝາຍ
ກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວ, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະລາຍລະອຽດຂອງ“ Rosinsulin S” ຕ້ອງໄດ້ສຶກສາເພື່ອຮູ້ຢ່າງແນ່ນອນວ່າຢານັ້ນຖືກ ກຳ ນົດໃຫ້ໃຊ້ແລະວິທີການໃຊ້ຢ່າງຖືກຕ້ອງ. ໃຫ້ແນ່ໃຈວ່າປຶກສາກັບທ່ານຫມໍ, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງກໍານົດຄວາມເຫມາະສົມຂອງການນໍາໃຊ້ຂອງມັນ. ມັນຖືກຫ້າມບໍ່ໃຫ້ຊື້ແລະໃຊ້ຢາຢ່າງເປັນອິດສະຫຼະ, ເພາະວ່າມັນມີຄວາມເປັນໄປໄດ້ຂອງຜົນກະທົບທາງລົບ. ແພດແນະ ນຳ ໃຫ້ກິນຢາໃນເວລາທີ່ມີການບົ່ງມະຕິດັ່ງນີ້:
- ພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2
- ພະຍາດເບົາຫວານໃນລະຫວ່າງການຖືພາ
- ໃນໄລຍະຫຼັງການເກີດແລະຫຼັງເກີດ.

ນອກຈາກນັ້ນ, ວິທີການປິ່ນປົວນີ້ແມ່ນຖືກ ກຳ ນົດໄວ້ໃນກໍລະນີທີ່ບໍ່ມີຜົນໄດ້ຮັບຈາກການກິນຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດພ້ອມທັງນອກ ເໜືອ ຈາກການ ບຳ ບັດຫລັກ.
ຢາ
ອີງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້,“ Rosinsulin C” ໝາຍ ເຖິງການກະກຽມທີ່ໃຊ້ ສຳ ລັບການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ. ຂະ ໜາດ ແມ່ນໄດ້ຖືກຄັດເລືອກໂດຍ ຄຳ ນຶງເຖິງການບົ່ງມະຕິແລະລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ. ກ່ອນທີ່ຈະເລີ່ມການປິ່ນປົວ, ທ່ານ ຈຳ ເປັນຕ້ອງໄປຫາທ່ານ ໝໍ ເພື່ອຄິດໄລ່ລະບຽບການຮັກສາ. ຂະ ໜາດ ທີ່ແນະ ນຳ ໂດຍສະເລ່ຍສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຮູບແບບຂອງຢາ. ການລະງັບ 1 ມລມີເຖິງ 100 IU.
ອີງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້, Rosinsulin M ແມ່ນຖືກ ກຳ ນົດໃນປະລິມານ 0.5-1 IU ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ ຄົນເຈັບ. ຕໍ່ມາ, ຄຸນລັກສະນະຂອງສ່ວນປະກອບຂອງເລືອດແລະທາດນ້ ຳ ຕານແມ່ນໄດ້ຖືກສຶກສາ, ແລະປະລິມານທີ່ດີທີ່ສຸດແມ່ນຖືກເລືອກ.
ດັ່ງທີ່ໄດ້ກ່າວໄວ້ໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້, "Rosinsulin R" ແມ່ນ ກຳ ນົດຢູ່ 40 ໜ່ວຍ ຕໍ່ມື້. ວິທີການໃນການບໍລິຫານແມ່ນຂື້ນກັບການນັບເລືອດກ່ອນແລະຫຼັງການໄດ້ຮັບອາຫານ. ຢາອາດຈະຖືກປະຕິບັດ:
- subcutaneously
- intramuscularly
- ຢ່າງເຂັ້ມງວດ.
ສ່ວນຫຼາຍມັກ, Rosinsulin R ຖືກຄຸ້ມຄອງໂດຍ subcutaneously. ຖ້າຫາກວ່າເປັນໂຣກເບົາຫວານທີ່ຖືກກວດພົບວ່າມີການວິນິດໄສຫລືການຜ່າຕັດໄດ້ຖືກຊີ້ບອກ, ຢານີ້ຈະຖືກປະຕິບັດໃນທາງ intramuscularly ຫຼື intravenously. ດ້ວຍການປິ່ນປົວດ້ວຍຢາ monotherapy, ຢານີ້ໃຊ້ 3 ຄັ້ງຕໍ່ມື້. ໃນບາງກໍລະນີ, ຄວາມຖີ່ຂອງການບໍລິຫານຢາແມ່ນສູງເຖິງຫົກຄັ້ງຕໍ່ມື້. ເພື່ອຫລີກລ້ຽງ lipodystrophy ແລະ atrophy, ບ່ອນສັກຢາຕ້ອງມີການປ່ຽນແປງທຸກໆຄັ້ງ.
ອີງຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້, Rosinsulin S ຖືກ ກຳ ນົດໃນຂະ ໜາດ ທີ່ບໍ່ເກີນ 24 IU. ຢາໄດ້ຖືກປະຕິບັດ 1-2 ຄັ້ງຕໍ່ມື້ໂດຍ subcutaneously. ຜູ້ຜະລິດແນະ ນຳ ໃຫ້ປ່ຽນພື້ນທີ່ສັກຢາໃນແຕ່ລະຄັ້ງ. ຢາດັ່ງກ່າວແມ່ນກິນ 30 ນາທີກ່ອນອາຫານເຊົ້າ. ໃນບາງກໍລະນີ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ສັກຢາ intramuscular, ແລະການບໍລິຫານທາງເສັ້ນເລືອດແມ່ນຖືກຫ້າມ.
ກ່ອນທີ່ຈະໃຊ້ຢາ, ທ່ານຈໍາເປັນຕ້ອງອົບອຸ່ນມັນໃຫ້ອຸນຫະພູມໃນຫ້ອງ.ທ່ານຍັງ ຈຳ ເປັນຕ້ອງສັ່ນຂວດ ສຳ ລັບການແຈກຢາຍຢາຕື່ມອີກ. ສະຖານທີ່ບໍລິຫານແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ. ນີ້ສ່ວນໃຫຍ່ແມ່ນຝາບໍລິເວນ ໜ້າ ທ້ອງ, ຂາ, ບ່າໄຫລ່ຫລືກົ້ນ.
ໃນສະຖານະການມາດຕະຖານ, ອີງຕາມຄໍາແນະນໍາສໍາລັບການນໍາໃຊ້, Rosinsulin N ຖືກກໍານົດໃຫ້ 8-24 IU ຫນຶ່ງຄັ້ງຕໍ່ມື້. ຖ້າຄົນເຈັບມີຄວາມອ່ອນໄຫວສູງຕໍ່ຢາອິນຊູລິນ, ຫຼັງຈາກນັ້ນຢາດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໄວ້ໃນປະລິມານ ຕຳ ່ສຸດ, ແລະດ້ວຍຄວາມອ່ອນໄຫວທີ່ຫຼຸດລົງ, ປະລິມານແມ່ນສູງກວ່າ 24 IU ຕໍ່ມື້.
ການຖືພາ
ດັ່ງທີ່ໄດ້ກ່າວໄວ້ໃນ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້, Rosinsulin C ໃນໄລຍະຖືພາແລະການລ້ຽງລູກດ້ວຍນົມແມ່ສາມາດໃຊ້ໃນການຮັກສາ, ເພາະວ່າສ່ວນປະກອບທີ່ເຄື່ອນໄຫວບໍ່ໄດ້ເຂົ້າໄປໃນແຮ່.

ກ່ອນທີ່ຈະວາງແຜນການຖືພາ, ແນະ ນຳ ໃຫ້ກວດເລືອດ ສຳ ລັບເນື້ອໃນຂອງນ້ ຳ ຕານ. ໃນກໍລະນີທີ່ມີຕົວຊີ້ວັດທີ່ເພີ່ມຂື້ນ, ທ່ານຫມໍສັ່ງໃຫ້ Rosinsulin. ໃນເວລາໃຫ້ນົມລູກ, ມັນໄດ້ຖືກອະນຸຍາດໃຫ້ໃຊ້ຢານີ້, ເພາະວ່າມັນບໍ່ມີຂໍ້ມູນກ່ຽວກັບການແຊກຊຶມເຂົ້າໃນນົມແມ່.
ໃຊ້ໃນໄວເດັກແລະເຖົ້າແກ່
"Rosinsulin" ສາມາດໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານ ຈຳ ເປັນຕ້ອງປັບຂະ ໜາດ ຢາ. ມັນຍັງມີຄວາມ ສຳ ຄັນໃນການຕິດຕາມສະຖານະພາບສຸຂະພາບແລະປະຈັກພະຍານ.
ຢາທີ່ຖືກອະນຸຍາດໃຫ້ປິ່ນປົວຜູ້ສູງອາຍຸ, ແຕ່ວ່າມັນຕ້ອງໄດ້ຮັບການ ນຳ ໃຊ້ຢ່າງລະມັດລະວັງ, ເພາະວ່າພວກມັນມີຄວາມສ່ຽງສູງຕໍ່ການພັດທະນາການເປັນໂລກເບົາຫວານແລະເຮັດໃຫ້ພະຍາດຕິດຕໍ່ຮ້າຍແຮງຂື້ນ.
Contraindications
ກ່ອນທີ່ຈະໃຊ້ຢາ, ມັນຈໍາເປັນຕ້ອງສຶກສາຄໍາແນະນໍາສໍາລັບການໃຊ້ "Rosinsulin C". ລາຄາຂອງຢາໂດຍສະເລ່ຍແມ່ນ 926 ຮູເບີນ. ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການໃຊ້ມັນໂດຍບໍ່ໄດ້ປຶກສາກັບທ່ານ ໝໍ. ນີ້ແມ່ນເນື່ອງມາຈາກການຫຼຸດລົງຂອງ glucose ທີ່ເປັນໄປໄດ້ກັບຄຸນຄ່າທີ່ສໍາຄັນ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຢ່າງຈະແຈ້ງ, ແລະຍັງໃຊ້ຢາຄຸມ ກຳ ເນີດ. ຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການໃຊ້ເຄື່ອງມືນີ້ໃນເວລາທີ່ມີຄວາມກົດດັນອາການແພ້ຕໍ່ສ່ວນປະກອບຂອງຢາ, ເຊັ່ນດຽວກັນກັບກໍລະນີທີ່ມີນ້ ຳ ຕານໃນເລືອດຕໍ່າ.
ຜົນຂ້າງຄຽງ
ການໃຊ້ "Rosinsulin" ທີ່ບໍ່ຖືກຕ້ອງແມ່ນມີຜົນຂ້າງຄຽງທີ່ບໍ່ດີຕໍ່ຮ່າງກາຍ. ເພື່ອເຮັດສິ່ງນີ້, ແນະ ນຳ ໃຫ້ທ່ານປະຕິບັດຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ ຢ່າງຈະແຈ້ງ, ຢ່າປ່ຽນແປງລະບຽບການຮັກສາຕົວເອງ. ຜົນຂ້າງຄຽງທີ່ອາດເປັນໄປໄດ້ແມ່ນ:
- ການລົບກວນຈັງຫວະຫົວໃຈ,
- ຜື່ນຜິວຫນັງ,
- pallor
- ເຈັບຫົວ
- ໃຄ່ບວມແລະລຸກ ໄໝ້ ຢູ່ບ່ອນສັກຢາ,
- ເສັ້ນເລືອດໄຫຼລົ້ນ.

ຖ້າມີອາການບໍ່ດີເກີດຂື້ນ, ທ່ານຕ້ອງປຶກສາທ່ານ ໝໍ ຕະຫຼອດເວລາເພື່ອດັດປັບການປິ່ນປົວ.
ການພົວພັນຢາ
ຢາ "Rosinsulin" ແມ່ນ ເໝາະ ສົມ ສຳ ລັບການຮັກສາທີ່ສັບສົນພ້ອມກັບຢາອື່ນໆ. ກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍການປະສົມປະສານ, ທ່ານຈໍາເປັນຕ້ອງປຶກສາທ່ານຫມໍ. ລາວຈະນັດ ໝາຍ, ພ້ອມທັງຄິດໄລ່ປະລິມານຢາ, ຄຳ ນຶງເຖິງການພົວພັນຂອງອົງປະກອບທີ່ໃຊ້ວຽກ.
ດ້ວຍຄວາມລະມັດລະວັງ, ທ່ານຈໍາເປັນຕ້ອງກິນ "Rosinsulin" ພ້ອມກັບວິທີອື່ນທີ່ມີຈຸດປະສົງເພື່ອເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ. ການອ່ອນເພຍຂອງຜົນໄດ້ຮັບທີ່ຕ້ອງການໄດ້ຖືກສັງເກດເຫັນດ້ວຍການບໍລິຫານພ້ອມໆກັນກັບການປິ່ນປົວດ້ວຍຢາ diuretics, ການຄຸມ ກຳ ເນີດ, ຢາຕ້ານໂລກເອດສ.
Analogues ຂອງຢາ
ກ່ອນທີ່ຈະຊື້ຢາດັ່ງກ່າວ, ທ່ານ ຈຳ ເປັນຕ້ອງສຶກສາ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະການກວດກາກ່ຽວກັບ "Rosinsulin" ລາຄາຂອງຢາແມ່ນປະມານ 100 ຮູເບີນ. ລາວມີ ຈຳ ນວນຢາຄ້າຍຄືກັນທີ່ຖືກ ກຳ ນົດໄວ້ຖ້າມີ contraindications. ໃນບັນດາຂໍ້ຄ້າຍຄືກັນ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງເນັ້ນໃຫ້ເຫັນເຊັ່ນ:
ຢາ "Novomix" ແມ່ນຢາອິນຊູລິນສອງໄລຍະ. ມັນຖືກ ຈຳ ແນກໂດຍຄວາມໄວແລະປະສິດທິຜົນຂອງມັນ. ມັນບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 6 ປີ. ເລື້ອຍໆຢູ່ບ່ອນສັກຢາ, ມີອາການແພ້ເກີດຂື້ນ.
ຢາເສບຕິດ "Insuman" 3 ປະເພດຂອງການປະຕິບັດ. ມັນຖືກນໍາໃຊ້ໃນການປິ່ນປົວເດັກນ້ອຍແລະຜູ້ໃຫຍ່. ເຄື່ອງມືນີ້ບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງ.
ຢາ "Protafan" ໄດ້ຖືກປະຕິບັດພຽງແຕ່ subcutaneously, ມັນຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວຄົນເຈັບອາຍຸໃດກໍ່ຕາມ. ມັນສາມາດຖືກນໍາໃຊ້ໂດຍແມ່ຍິງຖືພາແລະໃນລະຫວ່າງການດູດນົມ.
ຄຳ ແນະ ນຳ ຂອງແພດ
ທ່ານຫມໍກ່າວວ່າໃນລະຫວ່າງແລະຫຼັງການເກີດລູກ, ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ໃນກໍລະນີນີ້, ແມ່ຍິງຕ້ອງຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ. ທ່ານ ໝໍ ກ່າວວ່າຢາຊະນິດນີ້ມີຜົນດີກັບການໃຊ້ເປັນປະ ຈຳ.
ພວກເຂົາໂຕ້ຖຽງວ່າຢານີ້ບໍ່ມີ contraindications ແລະຜົນຂ້າງຄຽງຖ້າໃຊ້ຢ່າງຖືກຕ້ອງ.
ຄວາມຄິດເຫັນຂອງຄົນເຈັບ
ການທົບທວນຄືນຂອງຜູ້ປ່ວຍໂລກເບົາຫວານທີ່ມີປະສົບການກ່ຽວກັບຢານີ້ສ່ວນຫຼາຍແມ່ນມີຜົນບວກ. ພວກເຂົາສັງເກດເຫັນຄວາມສະດວກໃນການໃຊ້, ຄວາມສາມາດໃນການສົມທົບອິນຊູລິນຫລາຍປະເພດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີຜູ້ຄົນທີ່ມັນບໍ່ ເໝາະ ສົມທັງ ໝົດ.
ຫຼາຍຄົນເວົ້າວ່ານີ້ແມ່ນຜະລິດຕະພັນພາຍໃນປະເທດ, ແຕ່ວ່າໃນຄຸນນະພາບມັນກໍ່ບໍ່ຕໍ່າກວ່າຜະລິດຕະພັນຈາກຕ່າງປະເທດແທ້ໆ. ແຕ່ໃນບາງກໍລະນີ, ມັນເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດຕ່ ຳ ຮຸນແຮງ.
ວິທີໃຊ້: ຂະ ໜາດ ແລະວິທີການຮັກສາ
ປະລິມານແລະເສັ້ນທາງໃນການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນໃນແຕ່ລະກໍລະນີບົນພື້ນຖານຂອງເນື້ອໃນນ້ ຳ ຕານໃນເລືອດກ່ອນອາຫານແລະ 1-2 ຊົ່ວໂມງຫຼັງອາຫານພ້ອມທັງຂື້ນກັບລະດັບຂອງລະດັບ glucosuria ແລະຄຸນລັກສະນະຂອງວິຊາຂອງພະຍາດ.
ຢາຖືກປະຕິບັດ s / c, ໃນ / m, ໃນ / ໃນ, 15-30 ນາທີກ່ອນທີ່ຈະກິນ. ເສັ້ນທາງການບໍລິຫານທົ່ວໄປທີ່ສຸດແມ່ນ sc. ມີພະຍາດເບົາຫວານ ketoacidosis, ເປັນໂຣກເບົາຫວານ, ໃນເວລາທີ່ມີການແຊກແຊງທາງການຜ່າຕັດ - ໃນ / ໃນແລະ / ມ.
ດ້ວຍການຮັກສາດ້ວຍ monotherapy, ຄວາມຖີ່ຂອງການບໍລິຫານແມ່ນປົກກະຕິ 3 ຄັ້ງຕໍ່ມື້ (ຖ້າ ຈຳ ເປັນ, ສູງເຖິງ 5-6 ຄັ້ງຕໍ່ມື້), ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງໃນແຕ່ລະຄັ້ງເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງ lipodystrophy (atrophy ຫຼື hypertrophy ຂອງໄຂມັນ subcutaneous).
ປະລິມານສະເລ່ຍຕໍ່ມື້ແມ່ນ 30-40 PIECES, ໃນເດັກນ້ອຍ - 8 PIECES, ຫຼັງຈາກນັ້ນໃນປະລິມານສະເລ່ຍຕໍ່ມື້ - 0.5-1 PIECES / kg ຫຼື 30-40 PIECES 1-3 ຄັ້ງຕໍ່ມື້, ຖ້າ ຈຳ ເປັນ - 5-6 ເທື່ອຕໍ່ມື້. ໃນປະລິມານປະ ຈຳ ວັນທີ່ເກີນ 0.6 U / kg, insulin ຕ້ອງໄດ້ຮັບການປະຕິບັດໃນຮູບແບບຂອງການສັກຢາ 2 ຫຼືຫຼາຍກວ່ານັ້ນໃນບໍລິເວນຕ່າງໆຂອງຮ່າງກາຍ.
ມັນເປັນໄປໄດ້ທີ່ຈະປະສົມປະສານກັບ insulins ທີ່ປະຕິບັດໄດ້ດົນນານ.
ວິທີແກ້ໄຂອິນຊູລິນແມ່ນລວບລວມຈາກຂວດໂດຍການເຈາະດ້ວຍເຂັມສັກຢາທີ່ບໍ່ເປັນລະບຽບແລ້ວຕົວຢາງຢຸດເຊັດຫຼັງຈາກຖອດຝາອາລູມີນຽມກັບເອທານອນ.
ການປະຕິບັດດ້ານການຢາ
ການກະກຽມອິນຊູລິນສັ້ນ. ການພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນຂອງຕົວຮັບອິນຊູລິນ. ໂດຍການເພີ່ມການສັງເຄາະຂອງ cAMP (ໃນຈຸລັງໄຂມັນແລະຈຸລັງຕັບ) ຫຼືແຊກເຂົ້າໄປໃນຈຸລັງ (ກ້າມ) ໂດຍກົງ, ສະລັບສັບຊ້ອນການຮັບສານອິນຊູລິນຊ່ວຍກະຕຸ້ນຂະບວນການທາງອິນເຕີເນັດ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງໃນລະບົບຂອງມັນ, ການດູດຊືມແລະການດູດຊືມຂອງເນື້ອເຍື່ອຫຼາຍຂື້ນ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ (ຫຼຸດລົງໃນການແບ່ງແຍກຂອງ glycogen), ແລະອື່ນໆ.
ຫລັງຈາກສັກຢາ sc, ຜົນກະທົບຈະເກີດຂື້ນພາຍໃນ 20-30 ນາທີ, ສູງສຸດພາຍຫຼັງ 1-3 ຊົ່ວໂມງແລະແກ່ຍາວ, ຂື້ນກັບປະລິມານ, 5-8 ຊົ່ວໂມງໄລຍະເວລາຂອງຢາແມ່ນຂື້ນກັບປະລິມານ, ວິທີການ, ສະຖານທີ່ບໍລິຫານແລະມີຄຸນລັກສະນະສ່ວນບຸກຄົນທີ່ ສຳ ຄັນ .
ຜົນຂ້າງຄຽງ
ອາການແພ້ທີ່ເກີດຂື້ນ (urticaria, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໄຂ້ - ໄຂ້, ຫາຍໃຈສັ້ນ, ຫຼຸດລົງຄວາມດັນເລືອດ),
ໂລກເລືອດຈາງ (ໂລກຜິວ ໜັງ ເພີ່ມຂື້ນ, ເຫື່ອອອກ, ເຫື່ອອອກ, ເພດານປາກ, ຄວາມອຸກອັ່ງ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ຄວາມກັງວົນ, ໂຣກກະເພາະໃນປາກ, ເຈັບຫົວ, ເຫງົານອນ, ນອນບໍ່ຫຼັບ, ຄວາມຢ້ານກົວ, ອາລົມເສົ້າສະຫລົດໃຈ, ອາການຄັນຄາຍ, ພຶດຕິ ກຳ ຜິດປົກກະຕິ, ຂາດການເຄື່ອນໄຫວ, ຄວາມເວົ້າແລະຄວາມເວົ້າທີ່ບໍ່ເປັນລະບຽບແລະ ວິໄສທັດ), coma hypoglycemic,
hyperglycemia ແລະ acidosis ພະຍາດເບົາຫວານ (ໃນລະດັບທີ່ຕໍ່າ, ການສັກຢາ, ອາຫານທີ່ບໍ່ດີ, ຕໍ່ກັບຄວາມເປັນມາຂອງອາການໄຂ້ແລະການຕິດເຊື້ອ): ອາການງ້ວງຊຶມ, ກະຫາຍນ້ ຳ, ຄວາມຢາກອາຫານຫຼຸດລົງ, ກະແສໃບ ໜ້າ),
ສະຕິເສີຍ (ຂື້ນກັບການພັດທະນາຂອງ precomatose ແລະເສຍສະຕິ),
ຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວ (ປົກກະຕິແມ່ນໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ),
ຕິກິລິຍາຂ້າມພູມຕ້ານທານກັບ insulin ຂອງມະນຸດ, ການເພີ່ມຂື້ນຂອງໂຕະຂອງພູມຕ້ານທານຕໍ່ຕ້ານອິນຊູລິນ, ຕິດຕາມມາດ້ວຍການເພີ່ມຂື້ນຂອງ glycemia,
hyperemia, ອາການຄັນແລະ lipodystrophy (ໂຣກໄຂມັນອັກເສບຫຼື hypertrophy ຂອງໄຂມັນ subcutaneous) ຢູ່ບ່ອນສັກຢາ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ - ການໄຄ່ບວມແລະການພິການທາງລົບ (ແມ່ນຊົ່ວຄາວແລະຫາຍໄປດ້ວຍການຮັກສາຕໍ່ເນື່ອງ).
ການໂຕ້ຕອບ
ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ.
ຜົນກະທົບຂອງ hypoglycemic ແມ່ນຖືກປັບປຸງໂດຍ sulfonamides (ລວມທັງຢາເສບຕິດ hypoglycemic ທາງປາກ, sulfonamides), ຢາຍັບຍັ້ງ MAO (ລວມທັງ furazolidone, procarbazine, selegiline), ຕົວຍັບຍັ້ງການດູດຊຶມ anhydrase carbonic, ACE inhibitors, NSAIDs (ລວມທັງ salicylates), anabolic (ລວມທັງ stanozolol, oxandrolone, methanedienone), androgens, bromocriptine, tetracyclines, clofibrate, ketoconazole, mebendazole, theophylline, cyclophosphamide, phenfluramine, Li + ການກະກຽມ, pyridoxine, quinidine, quinine, chloroneinine.
ຜົນ hypoglycemic ຂອງ glucagon ຄວາມບົກຜ່ອງດ້ານ, ຮໍໂມນການຂະຫຍາຍຕົວ, corticosteroids, ຢາຄຸມກໍາເນີດ, estrogens, thiazide ແລະ "loop" ໃຫ້ຢາໄລ່ຍ່ຽວ, BCCI, ຮໍໂມນ thyroid, heparin, sulfinpyrazone, sympathomimetics, danazol, ລົດສາມລໍ້, clonidine, BCCI, diazoxide, morphine, marijuana, ນິໂກຕີນ, ເຟນີໂຕອີນ , epinephrine, ຕົວຍັບຍັ້ງ receptor H1-histamine.
Beta-blockers, reserpine, octreotide, pentamidine ທັງສາມາດເສີມຂະຫຍາຍແລະເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງ.
Rinsulin P - ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
Rinsulin P ແມ່ນຖືວ່າອິນຊູລິນຂອງມະນຸດ. ມັນໄດ້ຮັບຍ້ອນການ ນຳ ໃຊ້ເຕັກໂນໂລຢີ DNA ທີ່ສົມທົບ ໃໝ່. ທາດແຫຼວລະລາຍເປັນທາດແຫຼວທີ່ບໍ່ມີສີ, ແຈ້ງ. ຢາດັ່ງກ່າວແມ່ນມີຈຸດປະສົງໃນການສີດເຂົ້າເສັ້ນເລືອດ, ກ້າມແລະກ້າມ. ຕົວແທນໃນການລະລາຍທາດເລືອດແມ່ນແນໃສ່ຜູ້ທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງໃນລະດັບທີ່ ສຳ ຄັນ.
ສ່ວນປະກອບແລະຮູບແບບຂອງການປ່ອຍຕົວ
ການແກ້ໄຂ ສຳ ລັບການສີດ
ທາດລະລາຍອິນຊູລິນ
ຜູ້ທີ່ມີຄວາມຕື່ນເຕັ້ນແມ່ນມີຢູ່ໃນການກະກຽມ: glycerol (glycerin) - 16 ມລ, metacresol - 3 ມລ, ນ້ ຳ d / i - ເຖິງ 1 ມລ. ປະລິມານຂອງຂວດແມ່ນ 10 ml. ວາງຢູ່ໃນກ່ອງກະດານ cardboard, ການຫຸ້ມຫໍ່ແຜ່ນໃບໂພງມີ 5 ໄສ້ຕອງ. ຂວດແກ້ວທີ່ຕິດຢູ່ໃນປາກກາ syringe ຫຼາຍຄັ້ງ, ຖືກອອກແບບມາ ສຳ ລັບສັກອີກເທື່ອ ໜຶ່ງ, ຖື 3 ມລ.
ເພສັດຕະວະແພດແລະ pharmacokinetics
ໄລຍະເວລາຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍອັດຕາການດູດຊຶມຂອງອິນຊູລິນໃນເລືອດແລະຂື້ນກັບ 4 ປັດໃຈດັ່ງນີ້:
- ຈາກປະລິມານຂອງຢາ (ປະລິມານການສັກຢາອິນຊູລິນ),
- ຈາກຄວາມເຂັ້ມຂົ້ນຂອງ insulin ໃນຢາ,
- ສະຖານທີ່ສັກ (ຂາ, ກົ້ນ, ທ້ອງ,),
- ວິທີການໃນການບໍລິຫານ (intramuscularly, intravenously, subcutaneously).
ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ, insulin ເລີ່ມປະຕິບັດໃນ 20-30 ນາທີ, ຜົນກະທົບສູງສຸດແມ່ນບັນລຸໄດ້ລະຫວ່າງ 1-3 ຊົ່ວໂມງ. ຜົນກະທົບຂອງຢາ, ຂື້ນກັບປະລິມານ, ໃຊ້ເວລາສະເລ່ຍ 8 ຊົ່ວໂມງ. ຂໍ້ເສຍປຽບຂອງຢາແມ່ນວ່າວິທີແກ້ໄຂແມ່ນແຈກຢາຍບໍ່ສະ ໝໍ່າ ສະ ເໝີ ທົ່ວເນື້ອເຍື່ອກ້າມເນື້ອ. ໂມເລກຸນອິນຊູລິນຖືກ ທຳ ລາຍໂດຍອິນຊູລິນໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. Rinsulin ແມ່ນອອກລິດ, ຕາມກົດລະບຽບ, ໂດຍ ໝາກ ໄຂ່ຫຼັງ.
ປະລິມານຢາແລະການບໍລິຫານ
ປະລິມານແລະເສັ້ນທາງໃນການບໍລິຫານຢາຄວນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ.
ການບໍລິຫານ Subcutaneous ແມ່ນວິທີທົ່ວໄປທີ່ສຸດ. ໃນທາງລົບແລະ intramuscularly, ຢາໄດ້ຖືກປະຕິບັດໃນກໍລະນີທີ່ຮ້າຍແຮງ, ຍົກຕົວຢ່າງ, ກັບການຜ່າຕັດທີ່ຈະມາເຖິງຫຼືເປັນໂຣກເບົາຫວານ.
Insulin ແມ່ນໃຫ້ປະຕິບັດ 20-30 ນາທີກ່ອນອາຫານທີ່ມີຄາໂບໄຮເດຣດ. ການແກ້ໄຂຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ຢາດັ່ງກ່າວຖືກສີດເຂົ້າໄປໃນ ກຳ ແພງທ້ອງນ້ອຍ, ບ່ອນທີ່ການດູດຊືມສູງສຸດແມ່ນບັນລຸໄດ້. ທ່ານສາມາດແທງເຂົ້າໄປໃນບໍລິເວນບ່າກົ້ນ, ກົ້ນ, ຫຼືພື້ນທີ່ຂອງບ່າໄຫລ່. ໃນເວລາທີ່ການບໍລິຫານອິນຊູລິນ subcutaneously, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະບໍ່ທໍາຮ້າຍເສັ້ນເລືອດ. ທ່ານບໍ່ສາມາດຖີ້ມໄດ້ຢູ່ບ່ອນດຽວກັນຫຼາຍຄັ້ງຕິດຕໍ່ກັນ, ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຜີວ ໜັງ.
ໃນກໍລະນີຂອງການປິ່ນປົວດ້ວຍ monotherapy, ຢາຄວນໄດ້ຮັບການແນະນໍາເຂົ້າໄປໃນຮ່າງກາຍ 3 ຄັ້ງຕໍ່ມື້ (ສໍາລັບຄົນເຈັບບາງຄົນ - 5-6 ຄັ້ງ). ອີງຕາມຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ປະລິມານປະ ຈຳ ວັນຂອງຢາແມ່ນຈາກ 0.3 ຫາ 1 IU / kg ຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ.
ການ ນຳ ໃຊ້ລົດເຂັນແມ່ນບໍ່ສາມາດຍອມຮັບໄດ້ຖ້າວິທີແກ້ໄຂໄດ້ຖືກແຊ່ແຂງຫລືນໍ້າຝົນຕົກກໍ່ໄດ້ປະກົດຕົວຢູ່ໃນນັ້ນ. ໄສ້ຕອງແລະເຂັມສາມາດໃຊ້ໄດ້ຄັ້ງດຽວ.
ການໃຊ້ປາກກາ syringe ຕ້ອງເກີດຂື້ນຢ່າງເຂັ້ມງວດຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດ. ກ່ອນທີ່ຈະປະຕິບັດຂັ້ນຕອນດັ່ງກ່າວ, ທ່ານ ຈຳ ເປັນຕ້ອງເອົາປາກກາ syringe ອອກຈາກຕູ້ເຢັນແລະລໍຖ້າຈົນກ່ວາວິທີແກ້ໄຂອິນຊູລິນບັນລຸອຸນຫະພູມໃນຫ້ອງ, ຫຼັງຈາກນັ້ນໃຊ້ເຂັມທີ່ທ່ານສາມາດເຂົ້າໄປໃນຢາໄດ້. ຫຼັງຈາກສັກແລ້ວເຂັມຄວນຖືກປັກດ້ວຍຝາແລະເອົາອອກທັນທີເພື່ອຄວາມປອດໄພ.
ອານາລັອກ Rinsulin P
ມີ ຈຳ ນວນຢາເສບຕິດ ຈຳ ນວນ ໜຶ່ງ ທີ່ພຽງພໍ, ທັງຂອງຣັດເຊຍແລະຕ່າງປະເທດ.
- Actrapid NM (Novo Nordisk, ເດນມາກ),
- Biosulin (Pharmstandard-UfaVITA, ຣັດເຊຍ),
- Gensulin R ("Bioton S. A. ", ໂປໂລຍ),
- Vosulim-R (Wokhard Ltd, ອິນເດຍ),
- Insuran R (ສະຖາບັນເຄມີຊີວະວິທະຍາ RAS, ຣັດເຊຍ),
- Rosinsulin R (ການສັງເຄາະນໍ້າເຜິ້ງ, ຣັດເຊຍ),
- Monoinsulin CR (Belmedpreparaty, ເບລາຣູດ),
- ແມ່ນ້ ຳ Humodar R 100 (Indar, Ukraine),
- Humulin ປົກກະຕິ (Lilly ປະເທດຝຣັ່ງ, ປະເທດຝຣັ່ງ).
Rinsulin R ແມ່ນຢາທີ່ຜະລິດໂດຍ GEROPHARM-Bio. ລາຄາຕົວຢ່າງຂອງຢາໃນຮ້ານຂາຍຢາໃນມອດໂກ:
ສ່ວນປະກອບທີ່ຫ້າວຫັນຂອງກຸ່ມ P ແລະ C
 Rosinsulin P ຖືກພິຈາລະນາ ອິນຊູລິນລະລາຍສັ້ນ. ມັນສາມາດພົວພັນໄດ້ງ່າຍກັບຕົວຮັບພິເສດໃສ່ເຍື່ອນອກຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນຮັບເອົາອິນຊູລິນ. ຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາ, ການສັງເຄາະ cAMP ໃນຕັບແລະຈຸລັງໄຂມັນເພີ່ມຂື້ນ. ສ່ວນປະກອບສ່ວນປະກອບຂອງຢາຍັງແຊກເຂົ້າໄປໃນຈຸລັງກ້າມເນື້ອ, ກະຕຸ້ນກິດຈະ ກຳ ຂອງ hexokinase ແລະຂະບວນການອື່ນໆທີ່ກ່ຽວຂ້ອງ.
Rosinsulin P ຖືກພິຈາລະນາ ອິນຊູລິນລະລາຍສັ້ນ. ມັນສາມາດພົວພັນໄດ້ງ່າຍກັບຕົວຮັບພິເສດໃສ່ເຍື່ອນອກຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນຮັບເອົາອິນຊູລິນ. ຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາ, ການສັງເຄາະ cAMP ໃນຕັບແລະຈຸລັງໄຂມັນເພີ່ມຂື້ນ. ສ່ວນປະກອບສ່ວນປະກອບຂອງຢາຍັງແຊກເຂົ້າໄປໃນຈຸລັງກ້າມເນື້ອ, ກະຕຸ້ນກິດຈະ ກຳ ຂອງ hexokinase ແລະຂະບວນການອື່ນໆທີ່ກ່ຽວຂ້ອງ.
ເນື່ອງຈາກການສັງເຄາະທາດໂປຼຕີນເພີ່ມຂື້ນ, ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະການແບ່ງແຍກຂອງ glycogen ຫຼຸດລົງ. ຫຼັງຈາກການສີດ, ການ ສຳ ຜັດຈະຖືກສັງເກດເປັນເວລາ 30 ນາທີ. ໄລຍະເວລາຂອງການປະຕິບັດຈາກ ໜຶ່ງ ຄັ້ງຮອດ 8 ຊົ່ວໂມງ. ມູນຄ່າຂອງຕົວຊີ້ວັດນີ້ຂື້ນກັບຂະ ໜາດ ບໍລິມາດ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ.
Rosinsulin C ຖືກນໍາສະເຫນີເປັນ insulin-isophan ທີ່ມີຜົນກະທົບໃນທາງບວກໂດຍສະເລ່ຍ. ຢາຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ເພີ່ມການດູດຊືມຂອງມັນໂດຍແພຈຸລັງ, ຊ່ວຍເພີ່ມ lipogenesis. ນີ້ຊ່ວຍຫຼຸດຜ່ອນອັດຕາການຜະລິດນ້ ຳ ຕານໂດຍຕັບ.
ຫຼັງຈາກການສີດ, ສ່ວນປະກອບຈະເລີ່ມປະຕິບັດພາຍຫຼັງ 2 ຊົ່ວໂມງ. ປະສິດທິພາບສູງສຸດແມ່ນບັນລຸໄດ້ຫຼັງຈາກ 12 ຊົ່ວໂມງ. ຜົນກະທົບດ້ານການປິ່ນປົວຈະແກ່ຍາວເຖິງມື້. ຄຸນຄ່າຂອງຕົວຊີ້ວັດນີ້ແມ່ນໄດ້ຮັບຜົນກະທົບໂດຍກົງຈາກປະລິມານແລະສ່ວນປະກອບຂອງຢາ.
ຕົວຊີ້ບອກແລະ contraindications
ຕົວຊີ້ບອກ ສຳ ລັບການແຕ່ງຕັ້ງຢານີ້ແມ່ນມີຫຼາຍຢ່າງ.
ເຫຼົ່ານີ້ລວມມີ:
- ໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2 (ໃນກໍລະນີທີ່ບໍ່ມີຜົນໄດ້ຮັບຈາກການຮັກສາດ້ວຍຕົວແທນໃນການລະລາຍເລືອດໃນປາກຫຼືມີປະສິດທິພາບທີ່ບໍ່ພຽງພໍ),
- ໂລກເບົາຫວານທີ່ເກີດຂື້ນໃນໄລຍະເວລາຂອງການມີທ້ອງ,
- ketoacidosis
- ketoacidotic ເສຍສະຕິ,
- ການປິ່ນປົວ insulin ການສະແດງຍາວການວາງແຜນ,
- ພະຍາດຕິດຕໍ່ໃນໂລກເບົາຫວານ.
ຄຸນລັກສະນະເຫຼົ່ານີ້ຕ້ອງການການຮັກສາດ້ວຍຕົວແທນທີ່ບັນຈຸອິນຊູລິນ, ແຕ່ການມີຂອງພວກມັນບໍ່ໄດ້ ໝາຍ ຄວາມວ່າການປິ່ນປົວແບບນີ້ຄວນຈະເລີ່ມຕົ້ນໃນທັນທີ. ຫນ້າທໍາອິດ, ໃຫ້ແນ່ໃຈວ່າບໍ່ມີ contraindications. ເນື່ອງຈາກວ່າພວກມັນ, ທ່ານມັກຈະຕ້ອງປະຖິ້ມການໃຊ້ Rosinsulin.
ການ contraindications ຕົ້ນຕໍແມ່ນເອີ້ນວ່າ:
ການຄົ້ນພົບລັກສະນະເຫຼົ່ານີ້ຮຽກຮ້ອງໃຫ້ມີການເລືອກເອົາວິທີອື່ນ, ເພາະວ່າການ ນຳ ໃຊ້ Rosinsulin ສາມາດເຮັດໃຫ້ເສື່ອມໂຊມ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
ເພື່ອໃຫ້ໄດ້ຜົນ, ຄວນໃຊ້ຢາຊະນິດໃດ ໜຶ່ງ ຕາມ ຄຳ ແນະ ນຳ. ບົດຄັດຫຍໍ້ກັບ Rosinsulin ບໍ່ໄດ້ຊ່ວຍຫຍັງຫຼາຍ, ເພາະວ່າຄົນເຈັບແຕ່ລະຄົນອາດມີຄຸນລັກສະນະຕ່າງໆທີ່ຕ້ອງການການແກ້ໄຂຕາຕະລາງເວລາແລະປະລິມານຢາ. ດັ່ງນັ້ນ, ຄຳ ແນະ ນຳ ທີ່ຈະແຈ້ງຈາກທ່ານ ໝໍ ແມ່ນ ຈຳ ເປັນ.
ຢານີ້ຖືກໃຊ້ເປັນການສັກຢາ, ເຊິ່ງໄດ້ຖືກມອບໃຫ້ຍ່ອຍ. ບາງຄັ້ງການໃຫ້ການບໍລິຫານແບບທາງເສັ້ນຫຼື intramuscular ແມ່ນຖືກອະນຸຍາດ, ແຕ່ວ່າມັນຖືກປະຕິບັດໂດຍຜູ້ຊ່ຽວຊານເທົ່ານັ້ນ.
ຄວາມຖີ່ຂອງການສັກຢາແລະປະລິມານຢາແມ່ນຖືກຄິດໄລ່ເປັນສ່ວນບຸກຄົນໂດຍອີງໃສ່ຄຸນລັກສະນະຂອງຮູບພາບທາງຄລີນິກ.ຖ້າບໍ່ມີຄຸນລັກສະນະເພີ່ມເຕີມ, ນໍ້າ ໜັກ 0.5-1 IU / kg ແມ່ນໃຊ້ຕໍ່ມື້. ໃນອະນາຄົດ, ການສຶກສາການປ່ຽນແປງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນໄດ້ຖືກສຶກສາແລະປະລິມານທີ່ຖືກປັບຖ້າ ຈຳ ເປັນ.
ບາງຄັ້ງ Rosinsulin ຖືກໃຊ້ໃນການປະສົມປະສານກັບການກະກຽມອິນຊູລິນຍາວ. ໃນກໍລະນີນີ້, ປະລິມານຢາຕ້ອງມີການປ່ຽນແປງ.
ການສັກຢາຄວນໃຫ້ກ່ອນອາຫານ (ປະມານ 20-30 ນາທີ). ຢູ່ເຮືອນ, ຢາເສບຕິດໄດ້ຖືກປະຕິບັດຢ່າງແຜ່ຫຼາຍໃນບໍລິເວນຂາ, ບ່າໄຫລ່ຫລືຝາຜະ ໜັງ ທ້ອງນ້ອຍ. ຖ້າປະລິມານທີ່ແພດສັ່ງໄວ້ເກີນ 0.6 IU / kg, ມັນຄວນແບ່ງອອກເປັນຫຼາຍພາກສ່ວນ. ສະຖານທີ່ສັກຢາຄວນໄດ້ຮັບການສະລັບກັນເພື່ອວ່າບໍ່ມີບັນຫາຜິວຫນັງ.
ວິດີໂອແນະ ນຳ ສຳ ລັບການແນະ ນຳ ອິນຊູລິນໂດຍໃຊ້ເຂັມສັກຢາ:
ຄົນເຈັບພິເສດແລະທິດທາງ
ຄົນເຈັບບາງຄົນຕ້ອງການຄວາມລະມັດລະວັງເປັນພິເສດ. ນີ້ແມ່ນຍ້ອນຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງພວກເຂົາ, ເພາະວ່າ Rosinsulin ສາມາດສົ່ງຜົນກະທົບຕໍ່ພວກມັນໃນທາງທີ່ຜິດປົກກະຕິ.
ຄົນເຈັບເຫຼົ່ານີ້ລວມມີ:
- ເດັກນ້ອຍ. ໃນໄວເດັກ, ການຮັກສາອິນຊູລິນບໍ່ໄດ້ຖືກຫ້າມ, ແຕ່ຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງຈາກແພດ. ປະລິມານຂອງຢາແມ່ນຖືກ ກຳ ນົດໃຫ້ພວກເຂົາ ໜ້ອຍ ກ່ວາເບົາຫວານຂອງຜູ້ໃຫຍ່.
- ຖືພາ ຢານີ້ບໍ່ເປັນອັນຕະລາຍຕໍ່ແມ່ຍິງໃນເວລາທີ່ລ້ຽງລູກ, ສະນັ້ນມັນມັກຖືກໃຊ້ເພື່ອເຮັດໃຫ້ອາການຂອງໂລກເບົາຫວານຫລຸດລົງ. ແຕ່ໃນລະຫວ່າງການຖືພາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະແຕກຕ່າງກັນໄປຕາມແຕ່ລະໄລຍະ, ດັ່ງນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມການອ່ານຂອງນ້ ຳ ຕານແລະການປັບສ່ວນຂອງຢາ.
- ແມ່ພະຍາບານ. ພວກມັນຍັງບໍ່ຖືກຫ້າມຈາກການປິ່ນປົວດ້ວຍອິນຊູລິນ. ສ່ວນປະກອບທີ່ຫ້າວຫັນຂອງຢາສາມາດສົ່ງເຂົ້າໄປໃນນົມແມ່, ແຕ່ມັນກໍ່ບໍ່ມີຜົນສະທ້ອນຫຍັງຕໍ່ເດັກ. Insulin ແມ່ນທາດປະສົມທາດໂປຼຕີນທີ່ຮ່າງກາຍຂອງເດັກດູດຊຶມໄດ້ງ່າຍ. ແຕ່ເມື່ອໃຊ້ Rosinsulin, ຜູ້ຍິງທີ່ປະຕິບັດການໃຫ້ອາຫານແບບ ທຳ ມະຊາດຕ້ອງປະຕິບັດຕາມອາຫານ.
- ຄົນເຖົ້າແກ່. ກ່ຽວກັບຄວາມຕ້ອງການຄວາມລະມັດລະວັງຂອງພວກເຂົາແມ່ນຍ້ອນການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບອາຍຸ. ການປ່ຽນແປງເຫຼົ່ານີ້ສາມາດສົ່ງຜົນກະທົບຕໍ່ອະໄວຍະວະຫຼາຍຢ່າງ, ລວມທັງຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ໃນເວລາທີ່ມີການລະເມີດໃນການເຮັດວຽກຂອງອະໄວຍະວະເຫຼົ່ານີ້, ການລະລາຍຂອງອິນຊູລິນຊ້າລົງ. ດັ່ງນັ້ນ, ຄົນເຈັບທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປຈຶ່ງຖືກ ກຳ ນົດໃຫ້ປະລິມານຢາທີ່ຕ່ ຳ ກວ່າ.
ນອກນັ້ນທ່ານຍັງຕ້ອງໄດ້ປະຕິບັດຢ່າງລະມັດລະວັງໃນການຮັກສາຄົນທີ່ມີພະຍາດວິທະຍາຕ່າງໆ. ບາງສ່ວນຂອງພວກມັນມີຜົນກະທົບຕໍ່ການກະທໍາຂອງ Rosinsulin.
ໃນນັ້ນມີຊື່ວ່າ:
- ຄວາມຜິດປົກກະຕິໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ຍ້ອນພວກມັນ, ການຂັບຖ່າຍຂອງສານທີ່ມີການເຄື່ອນໄຫວຈະຊ້າລົງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການສະສົມຂອງພວກມັນແລະການປະກົດຕົວຂອງໂລກເອດສໃນເລືອດ. ສະນັ້ນ, ຄົນດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງໄດ້ຄິດໄລ່ປະລິມານຢາຢ່າງລະມັດລະວັງ.
- ພະຍາດໂລກຕັບ. ພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນ, ຕັບເຮັດໃຫ້ການຜະລິດນ້ ຳ ຕານຊ້າລົງ. ຖ້າມີບັນຫາໃນການເຮັດວຽກຂອງມັນ, ທາດນ້ ຳ ຕານສາມາດຜະລິດໄດ້ຊ້າກວ່າ, ເຊິ່ງເປັນສາເຫດຂອງການຂາດຂອງມັນ. ໝາຍ ຄວາມວ່າໃນກໍລະນີມີການລະເມີດໃນກິດຈະ ກຳ ຂອງຮ່າງກາຍນີ້, ປະລິມານຢາຄວນຈະຫຼຸດລົງ.
ຢາ Rosinsulin ຢ່າງດຽວບໍ່ກໍ່ໃຫ້ເກີດຄວາມແຕກຕ່າງໃນຄວາມສາມາດໃນການສຸມໃສ່ແລະບໍ່ເຮັດໃຫ້ປະຕິກິລິຍາຊ້າລົງ. ພວກເຂົາສາມາດຖືກກະຕຸ້ນໂດຍສະພາບ hypoglycemic ທີ່ເກີດຈາກການໃຊ້ຕົວແທນນີ້ທີ່ບໍ່ຖືກຕ້ອງ. ໃນເລື່ອງນີ້, ການຂັບຂີ່ແລະກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍເມື່ອ ນຳ ໃຊ້ຢານີ້ແມ່ນບໍ່ຕ້ອງການ.
ການ ບຳ ບັດ
ຢາຂອງກຸ່ມ C ແມ່ນໃຊ້ 1-2 ຄັ້ງຕໍ່ມື້. ຜູ້ຜະລິດແນະ ນຳ ທຸກໆຄັ້ງຕໍ່ໄປເພື່ອປ່ຽນພື້ນທີ່ສີດ. ຢາດັ່ງກ່າວແມ່ນກິນ 30 ນາທີກ່ອນອາຫານເຊົ້າ. ຫາຍາກ, ການສັກຢາ intramuscular ດ້ວຍ Rosinsulin C ແມ່ນຖືກສັ່ງໃຫ້ຄົນເຈັບ.
ປະລິມານຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ. ມັນຂື້ນກັບເນື້ອໃນນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວແລະເລືອດ, ລັກສະນະຂອງວິຊາຂອງພະຍາດ. ໃນສະຖານະການມາດຕະຖານ, ມັນພຽງພໍທີ່ຈະເຂົ້າ 8-24 IU ຫນຶ່ງຄັ້ງຕໍ່ມື້. ຖ້າຄົນເຈັບມີຄວາມອ່ອນໄຫວສູງຕໍ່ອິນຊູລິນ, ຢາຈະຖືກ ກຳ ນົດໃນປະລິມານຕ່ ຳ ສຸດ, ແລະມີຄວາມອ່ອນໄຫວຫຼຸດລົງ - ໃນປະລິມານທີ່ສູງກ່ວາ 24 IU ຕໍ່ມື້. ຖ້າໃນຕອນບ່າຍປະລິມານທີ່ເກີນ 0.6, ການສັກສອງຄັ້ງແມ່ນໃຊ້ໃນສະຖານທີ່ແຕກຕ່າງກັນ. ຄົນເຈັບທີ່ໄດ້ຮັບປະລິມານຫຼາຍກວ່າ 100 IU ຕໍ່ມື້ແມ່ນເຂົ້າໂຮງ ໝໍ ດ້ວຍການທົດແທນອິນຊູລິນ.
ການປິ່ນປົວດ້ວຍ Rosinsulin P ແມ່ນເປັນສ່ວນບຸກຄົນ. ວິທີໃຊ້ຢາແລະວິທີການປ້ອນຂໍ້ມູນແມ່ນຂື້ນກັບການນັບເລືອດກ່ອນແລະຫຼັງອາຫານ, ລະດັບຂອງ glycosuria. ວິທີການບໍລິຫານ:
 ສ່ວນຫຼາຍແລ້ວແມ່ນ Rosinsulin P ຖືກຄຸ້ມຄອງໂດຍ subcutaneously. ຖ້າຫາກວ່າອາການເປັນໂຣກເບົາຫວານໄດ້ຖືກຢືນຢັນຫລືການຜ່າຕັດໄດ້ຖືກຊີ້ບອກ, ສ່ວນປະກອບແມ່ນຖືກປະຕິບັດໂດຍ intramuscularly ຫຼື intravenously. ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy, ຢານີ້ຖືກ ນຳ ໃຊ້ສາມຄັ້ງຕໍ່ມື້. ໃນກໍລະນີທີ່ຫາຍາກ, ຄວາມຖີ່ຂອງການບໍລິຫານຮອດ 6 ເທື່ອຕໍ່ມື້. ເພື່ອຫລີກລ້ຽງການຫົດຫູ່, lipodystrophy, ບ່ອນສັກຢາຈະປ່ຽນແປງທຸກໆຄັ້ງ.
ສ່ວນຫຼາຍແລ້ວແມ່ນ Rosinsulin P ຖືກຄຸ້ມຄອງໂດຍ subcutaneously. ຖ້າຫາກວ່າອາການເປັນໂຣກເບົາຫວານໄດ້ຖືກຢືນຢັນຫລືການຜ່າຕັດໄດ້ຖືກຊີ້ບອກ, ສ່ວນປະກອບແມ່ນຖືກປະຕິບັດໂດຍ intramuscularly ຫຼື intravenously. ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy, ຢານີ້ຖືກ ນຳ ໃຊ້ສາມຄັ້ງຕໍ່ມື້. ໃນກໍລະນີທີ່ຫາຍາກ, ຄວາມຖີ່ຂອງການບໍລິຫານຮອດ 6 ເທື່ອຕໍ່ມື້. ເພື່ອຫລີກລ້ຽງການຫົດຫູ່, lipodystrophy, ບ່ອນສັກຢາຈະປ່ຽນແປງທຸກໆຄັ້ງ.
ຂະ ໜາດ ປະລິມານປະ ຈຳ ວັນໂດຍສະເລ່ຍບໍ່ຄວນເກີນ 40 ໜ່ວຍ. ເດັກນ້ອຍຖືກ ກຳ ນົດໄວ້ໃນປະລິມານ 8 ໜ່ວຍ. ຖ້າຫາກວ່າມີນໍ້າ ໜັກ ຫຼາຍກ່ວາ 0,6 ໜ່ວຍ ຕໍ່ 1 ກິໂລກຣາມຂອງນໍ້າ ໜັກ ທີ່ຖືກ ກຳ ນົດ, ອິນຊູລິນຈະຖືກປະຕິບັດ 2 ຄັ້ງແລະໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍ. ຖ້າ ຈຳ ເປັນ, Rosinsulin C ແມ່ນປະສົມປະສານກັບອິນຊູລິນທີ່ໃຊ້ໄດ້ດົນ.
ຕິກິລິຍາທາງລົບ
ຢາຂອງກຸ່ມໃດ ໜຶ່ງ ໃນ ຄຳ ຖາມສາມາດເຮັດໃຫ້ເກີດອາການແພ້ໃນຮູບແບບຂອງ urticaria. ພະຍາດຕາບອດປະກົດຕົວເລື້ອຍໆ, ຄວາມກົດດັນຫຼຸດລົງ. ອາການທາງລົບອື່ນໆຂອງ Rosinsulin P ແລະ C:
- ນອນໄມ່ຫລັບ
- migraine
- ກິນເຂົ້າບໍ່ແຊບ
- ບັນຫາສະຕິ
- ເພີ່ມຂຶ້ນ titer ຂອງພູມຕ້ານທານຕ້ານ insulin.
 ໃນໄລຍະການປິ່ນປົວໃນໄລຍະເລີ່ມຕົ້ນ, ຄົນເຈັບມັກຈະຈົ່ມກ່ຽວກັບໂຣກຜິວ ໜັງ ແລະຄວາມບົກຜ່ອງດ້ານສະ ໝອງ. ອາການຈະຫາຍໄປໄວທີ່ສຸດ. ເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ສະພາບຂອງຂວດ. ກ່ອນການບໍລິຫານ, ການແກ້ໄຂແມ່ນກວດກາເພື່ອຄວາມໂປ່ງໃສ. ຖ້າມີອົງການຕ່າງປະເທດຢູ່ໃນທາດແຫຼວ, Rosinsulin ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ໃນໄລຍະການປິ່ນປົວໃນໄລຍະເລີ່ມຕົ້ນ, ຄົນເຈັບມັກຈະຈົ່ມກ່ຽວກັບໂຣກຜິວ ໜັງ ແລະຄວາມບົກຜ່ອງດ້ານສະ ໝອງ. ອາການຈະຫາຍໄປໄວທີ່ສຸດ. ເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ສະພາບຂອງຂວດ. ກ່ອນການບໍລິຫານ, ການແກ້ໄຂແມ່ນກວດກາເພື່ອຄວາມໂປ່ງໃສ. ຖ້າມີອົງການຕ່າງປະເທດຢູ່ໃນທາດແຫຼວ, Rosinsulin ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ຂະ ໜາດ ຂອງຢາແມ່ນປັບໃຫ້ ເໝາະ ສົມກັບການຕິດເຊື້ອ, ພະຍາດຕ່ອມໄທລໍ, ໂຣກ Addison. ການເປັນໂລກເບົາຫວານມັກຈະພັດທະນາເປັນອາການຂອງການກິນເກີນ. ອາການທີ່ຄ້າຍຄືກັນນີ້ແມ່ນສະແດງອອກເມື່ອປ່ຽນແທນ Rosinsulin C ແລະ P ກັບຕົວແທນອື່ນ. ອາການອື່ນໆຂອງການກິນເພາະຖ້າກິນ:
- ຮາກ
- ຖອກທ້ອງ
- ຫຼຸດລົງໃນກິດຈະ ກຳ ແຮງງານ.
 ຖ້າຄລີນິກຂ້າງເທິງປະກົດຕົວ, ແນະ ນຳ ໃຫ້ແຈ້ງແພດທີ່ເຂົ້າຮ່ວມ. ສ່ວນຫຼາຍແລ້ວຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ໄປໂຮງ ໝໍ. ໂຄງການຕໍ່ໄປນີ້ແມ່ນຖືກເລືອກຫຼັງຈາກການກວດກາຢ່າງລະອຽດຂອງຄົນເຈັບ.
ຖ້າຄລີນິກຂ້າງເທິງປະກົດຕົວ, ແນະ ນຳ ໃຫ້ແຈ້ງແພດທີ່ເຂົ້າຮ່ວມ. ສ່ວນຫຼາຍແລ້ວຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ໄປໂຮງ ໝໍ. ໂຄງການຕໍ່ໄປນີ້ແມ່ນຖືກເລືອກຫຼັງຈາກການກວດກາຢ່າງລະອຽດຂອງຄົນເຈັບ.
ຖ້າຄົນເຈັບເປັນໂຣກຕັບແລະ ໝາກ ໄຂ່ຫລັງ, ຄວາມຕ້ອງການຢາແມ່ນຫຼຸດລົງ. ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານອາດຈະປ່ຽນໄປເມື່ອຄົນເຈັບຖືກໂອນຈາກສັດໄປສູ່ອິນຊູລິນ. ການໂອນຍ້າຍດັ່ງກ່າວຕ້ອງໄດ້ຮັບການຮັກສາທາງການແພດ. ມັນຖືກປະຕິບັດພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ.
ຄຳ ແນະ ນຳ ດ້ານການແພດ
ຜູ້ເປັນໂລກເບົາຫວານຢຸດຄວາມຮູ້ສຶກຂອງການເປັນໂລກເບົາຫວານໂດຍການກິນນ້ ຳ ຕານ. ເມື່ອສະພາບການຊຸດໂຊມລົງ, ການປິ່ນປົວຈະຖືກປັບຂື້ນ. ຖ້າຄົນເຈັບຖືພາ, ຕໍ່ໄປນີ້ແມ່ນໄດ້ພິຈາລະນາ:
- ໃນ 1 ເດືອນ, ປະລິມານຫຼຸດລົງ.
- ໃນເຄື່ອງຕັດຫຍິບທີ່ 2 ແລະ 3, ຄວາມຕ້ອງການຂອງ Rosinsulin ເພີ່ມຂື້ນ.
 ໃນລະຫວ່າງແລະຫຼັງການເກີດລູກ, ຄວາມຕ້ອງການຢາແມ່ນຫຼຸດລົງຢ່າງໄວວາ. ດ້ວຍການດູດນົມ, ແມ່ຍິງແມ່ນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ປະ ຈຳ ວັນຂອງແພດ ໝໍ.
ໃນລະຫວ່າງແລະຫຼັງການເກີດລູກ, ຄວາມຕ້ອງການຢາແມ່ນຫຼຸດລົງຢ່າງໄວວາ. ດ້ວຍການດູດນົມ, ແມ່ຍິງແມ່ນຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ປະ ຈຳ ວັນຂອງແພດ ໝໍ.
ຈາກມຸມມອງຢາ, Rosinsulin R ແລະ C ບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ. ຜົນກະທົບຂອງ hypoglycemic ແມ່ນຖືກປັບປຸງໂດຍການໄດ້ຮັບສານ sulfonamides, monoamine oxidase inhibitors ແລະ enzyme angiotensin-converting. ຜົນກະທົບດ້ານການປິ່ນປົວແມ່ນອ່ອນເພຍໂດຍ glucagon, glucocorticoids, ຢາຄຸມ ກຳ ເນີດທາງປາກ, Danazole. Beta-blockers ເສີມຂະຫຍາຍແລະເຮັດໃຫ້ຜົນກະທົບຂອງ Rosinsulin ຫຼຸດລົງ.