ໂຣກເຍື່ອຫຸ້ມສະຫມອງຕັນ
ໂຣກເຍື່ອຫຸ້ມສະຫມອງແມ່ນເປັນໂຣກທາງເດີນທາງໂຣກທີ່ປະກອບດ້ວຍການລະເມີດຂອງການໄຫຼອອກຂອງຕັບອັກເສບຕັບອັກເສບໂດຍຜ່ານທໍ່ນ້ ຳ ບີເຂົ້າໄປໃນ duodenum ເນື່ອງຈາກການອຸດຕັນທາງກົນຈັກ.
ສັບຄ້າຍຄືກັນຂອງພະຍາດ: ພະຍາດວຸ້ນໃນການເປັນພະຍາດ, ໂຣກເຍື່ອຫຸ້ມສະຫມອງ subhepatic, ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ, ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ, ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບ.
ການກີດຂວາງທາງກົນຈັກຂອງທໍ່ນ້ ຳ ບີພັດທະນາເປັນອາການແຊກຊ້ອນຂອງກຸ່ມໃຫຍ່ຂອງພະຍາດຂອງລະບົບຕ່ອມຂົມແລະລະບົບນໍ້າບີ (ລະບົບຂອງທໍ່ນ້ ຳ ບີແລະ ລຳ ໄສ້ທີ່ຄວບຄຸມການໄຫລວຽນຂອງນ້ ຳ ບີ) ແລະມີອາການທົ່ວໄປເຊັ່ນ: ຮອຍເປື້ອນຂອງຜິວ ໜັງ, ເຍື່ອເມືອກແລະ sclera, ປັດສະວະຊ້ ຳ, ການລະລາຍຂອງອາຈົມ, ຜິວ ໜັງ ອາການຄັນ, ເຈັບທ້ອງ.
ຜົນຂອງການເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ທີ່ມີຄວາມຄືບ ໜ້າ ສາມາດເປັນໂຣກຕັບ, ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ໂຣກ cholangitis purulent, ໂຣກ sepsis, ໂຣກຕັບ biliary ຫຼືໂຣກ cholangitis ຂອງຕັບ, ໂດຍສະເພາະກໍລະນີທີ່ຮຸນແຮງແລະໃນກໍລະນີທີ່ບໍ່ມີການເບິ່ງແຍງທາງການແພດທີ່ມີຄຸນນະພາບ - ການເສຍຊີວິດ.
ໃນບັນດາສາເຫດທົ່ວໄປທີ່ສຸດຂອງໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ໂຣກຕ່ອມຂົມ (29% ຂອງກໍລະນີ) ແລະເນື້ອງອກທີ່ເປັນໂຣກ (67% ຂອງກໍລະນີ) ແມ່ນມີຄວາມແຕກຕ່າງ. ໃນເວລາອາຍຸ 30 ປີ, ພະຍາດຕ່ອມຂົມສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນກຸ່ມອາຍຸ 30-40 ປີ, ໂຣກເນື້ອງອກແລະໂຣກຕ່ອມຂົມເປັນສາເຫດຂອງໂຣກເຍື່ອຫຸ້ມເຫຼືອງມັກເກີດຂື້ນເທົ່າທຽມກັນ. ໃນຄົນເຈັບທີ່ມີອາຍຸຫລາຍກ່ວາ 40 ປີ, ໂຣກ neoplasms ໃຫຍ່ຂື້ນ.
ໂດຍທົ່ວໄປ, ໂຣກເຍື່ອຫຸ້ມສະຫມອງອຸດຕັນມັກຈະຖືກກວດພົບໃນແມ່ຍິງ (82%). ເຖິງຢ່າງໃດກໍ່ຕາມ, ເນື້ອງອກຂອງເນື້ອງອກໃນກະເພາະອາຫານແມ່ນພົບເລື້ອຍໃນຜູ້ຊາຍ (54%).
ສາເຫດຂອງພະຍາດວຸ້ນ

ມາຮອດປະຈຸບັນ, ສາຍເຫດທີ່ພາໃຫ້ເກີດພະຍາດ ໝາກ ເຫຼືອງເນື່ອງຈາກການບີບອັດຂອງທໍ່ ລຳ ໄສ້ໄດ້ຖືກສຶກສາເປັນຢ່າງດີ.
ອີງຕາມປັດໃຈດ້ານນິເວດວິທະຍາ, ພວກມັນແບ່ງອອກເປັນ 5 ກຸ່ມ:
ການຜິດປົກກະຕິຂອງລະບົບ biliary: ເສັ້ນເລືອດໃນຕ່ອມອັກເສບແລະ atresia ຂອງກະເພາະລໍາໄສ້,
Benign ການປ່ຽນແປງຂອງລະບົບ biliary ແລະ pancreas ເນື່ອງຈາກ cholelithiasis: calculi (ແກນ) ໃນທໍ່ລະລາຍ, diverticulum (protrusion ຂອງຝາ) ຂອງ duodenum ແລະ stenosis ຂອງ duodenal papilla (BDS) ທີ່ຕັ້ງຢູ່ພາຍໃນສ່ວນທີ່ສືບເຊື້ອສາຍຂອງ duodenum, rub pancreatitis inductive ຊໍາເຮື້ອ, cholangitis sclerosing,
ຄວາມເຂັ້ມງວດຂອງທໍ່ນ້ ຳ ບີຫລັກທີ່ເປັນຜົນມາຈາກການແຊກແຊງທາງການຜ່າຕັດ (ສ້າງຕັ້ງຂື້ນເນື່ອງຈາກຄວາມເສຍຫາຍຂອງອຸບັດຕິເຫດທີ່ເກີດຂື້ນກັບທໍ່ແລະການດູດຊືມທີ່ບໍ່ຖືກຕ້ອງ),
ເນື້ອງອກໃນຊັ້ນປະຖົມແລະມັດທະຍົມຂອງລະບົບ pancreato-hepatobiliary: ມະເລັງພົກຍ່ຽວຕ່ອມຂົມ, ມະເລັງຫົວກະເພາະແລະໂຣກ BDS, ພ້ອມທັງມີເນື້ອງອກຂອງ metastases ຂອງທ້ອງຖິ່ນຕ່າງໆໃນຕັບ (ມະເລັງທົ່ວໄປຂອງກະເພາະອາຫານ, lymphogranulomatosis),
ຄວາມເສຍຫາຍຕໍ່ຕັບແລະລະບົບທາງເດີນອາຫານ biliary ກັບແມ່ກາຝາກ (alveococcosis, cyst hydatid, ແລະອື່ນໆ).
ສາເຫດທົ່ວໄປທີ່ສຸດຂອງການເປັນພະຍາດວຸ້ນວາຍແມ່ນໂຣກ neoplasms ເນື້ອງອກ (ຕັບ, ກະເພາະ ລຳ ໄສ້, ຫົວກະເພາະ ລຳ ໄສ້) ແລະພະຍາດຕ່ອມຂົມ. ການຜິດປົກກະຕິຂອງລະບົບເກີດຈາກລະບົບນໍ້າບີແລະພະຍາດກາຝາກແມ່ນພົບ ໜ້ອຍ ຫຼາຍ. ໃນເວລາເຖົ້າແກ່, ການຄິດໄລ່ (ຍ້ອນພະຍາດຕ່ອມຂົມ) ແລະບັນດາເນື້ອງອກໃນເນື້ອງອກສ່ວນໃຫຍ່ຈະພົບເຫັນ, ໃນອາຍຸຕ່ ຳ ກ່ວາ 40 ປີ, ສາເຫດສ່ວນໃຫຍ່ມັກຈະເປັນໂຣກ cholelithiasis.
ແຜ Duodenal ແລະອາການຕິ່ງອັກເສບສ້ວຍແຫຼມ (ໃນກໍລະນີທີ່ຕັ້ງຂອງເອກະສານຊ້ອນຢູ່ບໍລິເວນປະຕູຕັບ) ແມ່ນສາເຫດທີ່ຫາຍາກທີ່ສຸດຂອງໂຣກທາງເດີນທາງນີ້.
Cholestasis (ການຫຼຸດລົງຂອງການໄຫລຂອງນໍ້າບີເຂົ້າໄປໃນ duodenum) ເກີດຂື້ນເລື້ອຍໆຍ້ອນການເຄື່ອນຍ້າຍຂອງຄິດໄລ່ເຂົ້າໄປໃນທໍ່ຈາກຕ່ອມຂົມ. ການສ້າງຕັ້ງຂອງເຄື່ອງຄິດໄລ່ໃນທໍ່ຕົວເອງແມ່ນຖືກສັງເກດເຫັນຫຼາຍເລື້ອຍໆ. ໂດຍປົກກະຕິພວກມັນຈະເຂົ້າໄປໃນຕ່ອມຂົມໃນທໍ່ນ້ ຳ ບີ (ທໍ່ນ້ ຳ ບີທົ່ວໄປ) ໃນເວລາ ທຳ ຮ້າຍຕັບອັກເສບ. ການອຸດຕັນທໍ່ລະລາຍເກີດຂື້ນເມື່ອກ້ອນຫີນໃຫຍ່ບໍ່ສາມາດຜ່ານມັນໄດ້. ບາງຄັ້ງ, ເນື່ອງຈາກການກະຕຸ້ນຂອງ sphincter ທີ່ແກ່ຍາວຂອງ Oddi (ກ້າມເນື້ອລຽບຢູ່ໃນ BDS), ເຖິງແມ່ນວ່າກ້ອນຫີນນ້ອຍໆກໍ່ຈະຕິດຢູ່ໃນສ່ວນປາຍຂອງທໍ່ນ້ ຳ ບີທົ່ວໄປ.
ການປະກົດຕົວຂອງກ້ອນຫີນໃນທໍ່ນັ້ນຖືກກວດພົບໃນປະມານ 20% ຂອງຄົນເຈັບທີ່ເປັນພະຍາດຕ່ອມຂົມ. ໂຣກເຍື່ອຫຸ້ມສະຫມອງອັກເສບທີ່ມີໂຣກ cholestasis ຍ້ອນໂຣກ cholelithiasis ໃນ 65% ຂອງກໍລະນີແມ່ນມີການປ່ຽນແປງ. ອາການຂອງນາງງຽບລົງຫລັງຈາກຖ່າຍທອດກ້ອນຫີນເຂົ້າໄປໃນ ລຳ ໄສ້. ຄວາມຖີ່ຂອງການພັດທະນາໂຣກກະດູກສັນຫຼັງ (ແຄບ) ຂອງ BDS ແມ່ນ 25%.
ເນື້ອງອກໃນເຂດທີ່ເປັນໂຣກ pancreatic-hepatobiliary ເຮັດໃຫ້ເກີດເປັນໂຣກເຫຼືອງໃນ 37% ຂອງຄະດີ. ໃນສະຖານທີ່ ທຳ ອິດໃນຄວາມຖີ່ແມ່ນໂຣກມະເລັງຂອງຫົວຂອງກະຕຸກແລະບີບີຊີ, ໃນອັນດັບສອງ - ເນື້ອງອກຂອງທໍ່ນ້ ຳ ບີຫລັກແລະພົກຍ່ຽວ. ເນື້ອງອກຂອງຕັບແລະທໍ່ຂອງມັນແມ່ນຫາຍາກ.
ອາການຂອງໂຣກເຫຼືອງ
ອາການທົ່ວໄປຂອງພະຍາດລວມມີ:
ອາການເຈັບປວດຈືດໆໃນບໍລິເວນ epigastric ແລະພາຍໃຕ້ກະດູກຂ້າງຂວາ, ເຊິ່ງເພີ່ມຂື້ນເທື່ອລະກ້າວ,
ປັດສະວະມືດແລະມີສີຍ່ຽວ, ອາຈົມວ່າງ,
ສີເຫຼືອງຂອງຜິວ ໜັງ, ເຍື່ອເມືອກແລະຮອຍຂິ້ມຂອງດວງຕາ, ສີຜິວເຂັ້ມຂົ້ນຂື້ນເລື້ອຍໆ,
ການສູນເສຍຄວາມຢາກອາຫານ, ການສູນເສຍນ້ໍາຫນັກ
ໄຂ້
ໃນບາງກໍລະນີ, ການຍັບຍັ້ງຄໍເລດເຕີຣອນທີ່ມີສີເຫຼືອງຢູ່ໃນຫນັງຕາໃນຮູບແບບຂອງຮູບແບບທີ່ຖືກ ກຳ ນົດຢ່າງຊັດເຈນເຊິ່ງລອກອອກມາ ເໜືອ ໜ້າ ຜິວ,
ດ້ວຍການອຸດຕັນໂດຍການຄິດໄລ່ຂອງທໍ່ນ້ ຳ ບີ, ອາການເຈັບແມ່ນມີລັກສະນະສະຫງ່າ, ຄົມ, ສາມາດໃຫ້ເອິກ, ແຂນເບື້ອງຂວາແລະມີດບ່າໄຫລ່. ອາການພາຍນອກຂອງໂຣກເຍື່ອຫຸ້ມເຫຼືອງຈະປາກົດຂື້ນພາຍໃນ 1-2 ມື້ຫຼັງຈາກທີ່ມີໂຣກຕັບອ່ອນລົງ. Palpation ຂອງຕັບແມ່ນເຈັບປວດ. ພົກຍ່ຽວຕ່ອມຂົມບໍ່ສາມາດເບິ່ງໄດ້. ການກົດທີ່ບໍລິເວນດ້ານຂວາມືພາຍໃຕ້ກະດູກເຮັດໃຫ້ມີລົມຫາຍໃຈແບບບໍ່ສະ ໝັກ ໃຈ. ປວດຮາກແລະຮາກເປັນໄປໄດ້.
ດ້ວຍເນື້ອງອກຂອງຕ່ອມໃຕ້ສະ ໝອງ, BDS, ກະເພາະ ລຳ ໃສ້, ອາການເຈັບແມ່ນຈືດໆ, ທ້ອງຖິ່ນຢູ່ໃນບໍລິເວນ epigastric, ເຮັດໃຫ້ກັບຄືນ. ກ່ຽວກັບ palpation, ຕ່ອມຂົມຂະຫຍາຍໃຫຍ່ຂື້ນໄດ້ຖືກພົບ, ກົດທີ່ບໍ່ເຈັບປວດ. ຕັບມີຂະ ໜາດ ໃຫຍ່, ມີໂຄງສ້າງທີ່ຍືດຫຍຸ່ນຫຼື ໜາ, ມີຂະບວນການທີ່ເປັນອັນຕະລາຍມີໂຄງປະກອບທີ່ບໍ່ມີຕົວຕົນ. ກະດູກສັນຫຼັງບໍ່ຄ່ອຍຮູ້ສຶກເລີຍ. ອາການພາຍນອກຂອງໂຣກເຫຼືອງແມ່ນເກີດມາຈາກການຫຼຸດລົງຂອງຄວາມຢາກອາຫານ, ອາການຄັນຕາມຜິວຫນັງ.
ຕັບຂະຫຍາຍໃຫຍ່ຂື້ນແມ່ນອາການທົ່ວໄປຂອງໂຣກເຍື່ອຫຸ້ມສະຫມອງທີ່ເປັນໂຣກເປັນເວລາດົນ. ຕັບໃຫຍ່ຂື້ນເນື່ອງຈາກມັນໄຫຼລົ້ນໄປດ້ວຍນ້ ຳ ບີທີ່ແອອັດແລະການອັກເສບຂອງ ລຳ ໄສ້ໃຫຍ່.
ການເພີ່ມຂື້ນຂອງຕ່ອມຂົມແມ່ນລັກສະນະຂອງເນື້ອງອກຂອງ BDS, ຫົວຂອງກະຕຸກແລະສ່ວນປາຍຂອງທໍ່ນ້ ຳ ບີທົ່ວໄປ. ການເພີ່ມຂື້ນຂອງຕັບເກີດຂື້ນໃນ 75% ຂອງຄົນເຈັບ, ການເພີ່ມຂື້ນຂອງຕ່ອມຂົມໃນ 65%, ແຕ່ວ່າດ້ວຍ laparoscopy ມັນໄດ້ຖືກກວດພົບໃນເກືອບ 100% ຂອງຄົນເຈັບ.
ຜິວ ໜັງ ທີ່ມີອາການຄັນມັກຈະເລີ່ມລົບກວນແມ່ນແຕ່ກ່ອນທີ່ຈະມີອາການຂອງຕຸ່ມຄັນ, ໂດຍສະເພາະກັບການ ກຳ ເນີດຂອງເນື້ອງອກຂອງພະຍາດ. ລາວແຂງແຮງ, ອ່ອນແອ, ບໍ່ແມ່ນເລື່ອງທີ່ ເໝາະ ສົມກັບການ ກຳ ຈັດໂດຍຕົວແທນ ບຳ ບັດ. ຮອຍຂີດຂ່ວນຈະປາກົດຢູ່ເທິງຜິວ ໜັງ, ຮູບແບບ hematomas ຂະ ໜາດ ນ້ອຍ. ການສູນເສຍນ້ ຳ ໜັກ ມັກຈະຖືກສັງເກດເຫັນດ້ວຍໂຣກເຫຼືອງຍ້ອນໂຣກມະເຮັງ.
ການເພີ່ມຂື້ນຂອງອຸນຫະພູມສ່ວນໃຫຍ່ແມ່ນກ່ຽວຂ້ອງກັບການຕິດເຊື້ອຂອງຕ່ອມຂົມ, ສ່ວນຫຼາຍບໍ່ຄ່ອຍຈະມີການເສື່ອມຂອງເນື້ອງອກ. ການເພີ່ມຂື້ນຂອງອຸນຫະພູມທີ່ຍາວນານແມ່ນອາການທີ່ແຕກຕ່າງກັນທີ່ເຮັດໃຫ້ເກີດການເປັນໂຣກຕັບອັກເສບ subhepatic ຈາກໂລກຕັບອັກເສບໄວຣັດ, ໃນນັ້ນ, ໃນຊ່ວງໄລຍະອາການຂອງໂຣກເຫຼືອງ, ອຸນຫະພູມຫຼຸດລົງເຖິງຂີດ ຈຳ ກັດປົກກະຕິ.
ການບົ່ງມະຕິພະຍາດເຫຼືອງ

ການບົ່ງມະຕິເບື້ອງຕົ້ນບໍ່ແມ່ນເລື່ອງຍາກໃນເວລາທີ່ມີເນື້ອງອກທີ່ແລ່ນ, ເຊິ່ງເປັນ palpated ໄດ້ງ່າຍ. ແຕ່ດ້ວຍການສະແດງອອກຂອງ cholestasis ໃນເບື້ອງຕົ້ນ, ການບົ່ງມະຕິກໍ່ໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກບາງຢ່າງ, ເພາະວ່າການຮ້ອງທຸກຂອງຄົນເຈັບແລະອາການທາງຄລີນິກທົ່ວໄປສາມາດເປັນສັນຍານຂອງພະຍາດຫຼາຍຢ່າງ. ວິທີການໃນຫ້ອງທົດລອງແມ່ນບໍ່ມີປະໂຫຍດຫຍັງເລີຍ ສຳ ລັບການກວດຫາໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ເບື້ອງຕົ້ນ. ການເພີ່ມຂື້ນຂອງ cholesterol, bilirubin, ກິດຈະກໍາ phosphatase ທີ່ເປັນດ່າງແມ່ນລັກສະນະຂອງທັງ cholestasis ໃນໂລກແລະຕັບອັກເສບໄວຣັດ.
ສະນັ້ນ, ບົດບາດທີ່ຕັດສິນແມ່ນຂຶ້ນກັບວິທີການຄົ້ນຄ້ວາເຄື່ອງມື, ໃນນັ້ນມີການ ນຳ ໃຊ້ດັ່ງຕໍ່ໄປນີ້:
ການບົ່ງມະຕິ ultrasound. ມັນສະແດງໃຫ້ເຫັນເຖິງການຂະຫຍາຍຕົວຂອງທໍ່ນ້ ຳ ບີ, ການມີຕົວເລກຂອງພວກມັນແລະຄວາມເສຍຫາຍຕັບປະສານງານ. ດ້ວຍການຄົ້ນຫາທ້ອງຖິ່ນຂອງກ້ອນຫີນໃນຕ່ອມຂົມ, ຄວາມເປັນໄປໄດ້ຂອງການຊອກຄົ້ນຫາຂອງພວກມັນແມ່ນ 90%, ໂດຍມີການຂະຫຍາຍທ້ອງຖິ່ນໃນສ່ວນປາຍຂອງທໍ່ນ້ ຳ ບີທົ່ວໄປ - 25-30%. ຂໍ້ຜິດພາດທີ່ຫາຍາກປະກອບມີການ ກຳ ນົດເນື້ອງອກໃນຕ່ອມຂົມເປັນການສະສົມຂອງຄິດໄລ່.
ການພັກຜ່ອນ duodenography. ວິທີການແມ່ນ x-ray ຂອງ duodenum ໃນເງື່ອນໄຂຂອງ hypotension ປອມຂອງມັນ. ມັນຖືກ ນຳ ໃຊ້ໃນການວິນິດໄສອາການຂອງ Frostberg (ຜິດປົກກະຕິດ້ານໃນຂອງສ່ວນທີ່ສືບເຊື້ອສາຍຂອງ duodenum, ເປັນຜົນມາຈາກການທີ່ contour ຂອງມັນຄ້າຍຄືກັບຕົວອັກສອນ“ E”) ແລະ duodenal diverticulum. ອາການຂອງ Frostberg ແມ່ນອາການຂອງການເປັນໂຣກມະເລັງໃນກະເພາະຫຼືໂຣກມະເລັງທີ່ມີໂຣກ metastases ໃນ duodenum.
cholangiopancreatography (RCP) Endoscopic retrograde. ມັນຖືກນໍາໃຊ້ໃນກໍລະນີຂອງຜົນໄດ້ຮັບທີ່ບໍ່ພຽງພໍຂອງ ultrasound, ໃນເວລາທີ່ການສະກັດກັ້ນຂອງ BDS ຖືກສົງໃສວ່າ. ດ້ວຍວິທີການນີ້, ຕົວແທນກົງກັນຂ້າມຈະຖືກສີດເຂົ້າໄປໃນທໍ່ໂດຍໃຊ້ cannula (ທໍ່ພິເສດ), ແລະຈາກນັ້ນກໍ່ມີການຖ່າຍ x-ray ຫຼາຍໆຊຸດ. RCHP ຊ່ວຍໃຫ້ທ່ານສາມາດວິນິດໄສເນື້ອງອກນ້ອຍໆ, ເຮັດການວິເຄາະ cytological ແລະ histological ຂອງ epithelium ແລະເນື້ອໃນຂອງ duct. ນີ້ແມ່ນວິທີການທີ່ມີຂໍ້ມູນສູງ, ແຕ່ຍ້ອນວ່າມັນເປັນການບຸກລຸກ, ມັນສາມາດປະກອບໄປດ້ວຍອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ.
cholangiography transhepatic transhepatic. ມັນໄດ້ຖືກຊີ້ໃຫ້ເຫັນສໍາລັບການອຸດຕັນຂອງສັນຍາ biliary ຢູ່ປະຕູຮົ້ວຕັບ. ໃນກໍລະນີນີ້, ພາຍໃຕ້ອາການສລົບໃນທ້ອງຖິ່ນທີ່ຢູ່ພາຍໃຕ້ການຄວບຄຸມຂອງ ultrasound, ເຂັມບາງໆທີ່ມີຂະຫນາດກາງກົງກັນຂ້າມແມ່ນຖືກໃສ່ເຂົ້າໄປໃນທໍ່ນ້ ຳ ຕັບ ໜຶ່ງ ໃນເນື້ອເຍື່ອຜິວ ໜັງ ແລະຕັບ. ຈໍານວນຂອງອາການແຊກຊ້ອນທີ່ມີວິທີການນີ້ແມ່ນຫຼາຍກ່ວາທີ່ມີ RCHP (ເລືອດໄຫຼພາຍໃນ, ການຮົ່ວໄຫລຂອງ bile, peritonitis).
Radioisotope scan ຂອງຕັບ. ມັນຖືກ ນຳ ໃຊ້ໃນການວິນິດໄສເນື້ອງອກແລະມີຕຸ່ມເປື່ອຍຂອງຕັບ (alveococcosis), ໃນເວລາທີ່ມັນຍາກທີ່ຈະ ກຳ ນົດການອຸດຕັນທາງກົນຈັກຢູ່ໃນທໍ່ ລຳ ໄສ້ໃນທາງອື່ນ.
Laparoscopy ນີ້ແມ່ນວິທີການສະແດງທີ່ສຸດ, ແລະມັນຖືກ ນຳ ໃຊ້ເມື່ອວິທີການອື່ນໆບໍ່ມີປະສິດຕິພາບໃນແງ່ຂອງການບົ່ງມະຕິທີ່ຖືກຕ້ອງ. ການ ນຳ ໃຊ້ laparoscopy ແມ່ນແນະ ນຳ ໃນການ ກຳ ນົດ metastases, ເພື່ອ ກຳ ນົດລະດັບຂອງຄວາມເສຍຫາຍຕັບໃນ alveococcosis, ອື່ນໆ.
ການປິ່ນປົວດ້ວຍການອະນຸລັກ
ປະກອບມີຄາບອາຫານທີ່ສຸມໃສ່ຜັກ, ໝາກ ໄມ້, ຜະລິດຕະພັນນົມ. ອາຫານຄວນຈະເປັນແຕ່ສ່ວນ ໜຶ່ງ, ຖ້ວຍ - ຕົ້ມແລະ mashed. ແນະ ນຳ ໃຫ້ດື່ມຂອງແຫຼວໃຫ້ຫຼາຍເທົ່າທີ່ເປັນໄປໄດ້ (ນ້ ຳ, ນ້ ຳ).
ການບໍລິຫານລະບົບນໍ້າຕານໃນເລືອດ, ວິຕາມິນ B, Essentiale, methionine ຫຼື lipocaine (ເພື່ອກະຕຸ້ນການໄຫຼວຽນຂອງເລືອດໃນຕັບ), Vikasol (ເພື່ອປ້ອງກັນການເລືອດໄຫຼ), Trental, ກົດ glutamic ແມ່ນປະຕິບັດ. ຖ້າ ຈຳ ເປັນ, ຢາຕ້ານເຊື້ອ, plasmapheresis (ການ ຊຳ ລະລ້າງເລືອດ), enterosorption (ຂັ້ນຕອນການ ກຳ ຈັດສານພິດ) ແມ່ນຖືກ ກຳ ນົດ.
ສາເຫດຂອງພະຍາດວຸ້ນ
ສາເຫດທີ່ພາໃຫ້ເກີດໂລກວຸ້ນໃນທັນທີແມ່ນການອຸດຕັນ (ອຸດຕັນ) ຂອງກະເພາະ ລຳ ໄສ້. ມັນສາມາດເປັນບາງສ່ວນຫລືຄົບຖ້ວນ, ເຊິ່ງ ກຳ ນົດຄວາມຮ້າຍແຮງຂອງການສະແດງອອກທາງຄລີນິກຂອງໂຣກ.
ໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບສາມາດເປັນຜົນມາຈາກພະຍາດດັ່ງຕໍ່ໄປນີ້:
- ໂຣກອະຫິວາ
- cholangitis
- cysts ຂອງສັນຍາ biliary ໄດ້
- ພະຍາດຕ່ອມຂົມ
- ຄວາມເຄັ່ງຄັດຫຼືຮອຍແປ້ວຂອງທໍ່ນ້ ຳ ບີ
- ໂລກຕັບອັກເສບ, ໂຣກຕັບແຂງຂອງຕັບ,
- ໂຣກກະເພາະ
- ເນື້ອງອກຂອງຕັບ, duodenum, ກະເພາະອາຫານ, ຫຼືໂຣກກະເພາະ
- ການລະບາດຂອງແມ່ກາຝາກ,
- ໂຣກ Mirizzy
- ຕ່ອມໃຫຍ່ໆຕັ້ງຢູ່ບໍລິເວນຂອງປະຕູຮົ້ວຕັບ,
- ຂັ້ນຕອນການຜ່າຕັດໃນກະເພາະ ລຳ ໄສ້.
ກົນໄກທາງເດີນທາງໄປສູ່ການພັດທະນາໂຣກຫມາກໄຂ່ຫຼັງອຸດຕັນແມ່ນສັບສົນ. ມັນແມ່ນຢູ່ໃນກໍລະນີຫຼາຍທີ່ສຸດໂດຍອີງໃສ່ຂະບວນການອັກເສບທີ່ມີຜົນກະທົບຕໍ່ທໍ່ລໍາໄສ້. ຕໍ່ກັບຄວາມເປັນມາຂອງການອັກເສບ, ການບວມແລະຄວາມ ໜາ ຂອງເຍື່ອເມືອກຈະເກີດຂື້ນ, ເຊິ່ງຈະເຮັດໃຫ້ lumen ຂອງພວກເຂົາຫຼຸດລົງ. ໃນຕົວຂອງມັນເອງ, ຂະບວນການນີ້ແມ່ນການລະເມີດເສັ້ນທາງຂອງ ໜິ້ວ ນໍ້າບີ. ຖ້າຫາກວ່າໃນເວລານີ້ເຖິງແມ່ນວ່າເຄື່ອງຄິດໄລ່ນ້ອຍໆເຂົ້າໄປໃນທໍ່, ການໄຫລຂອງນໍ້າບີທີ່ຜ່ານເຂົ້າໄປໃນນັ້ນອາດຈະ ໝົດ ໄປ ໝົດ. ການສະສົມແລະຢຸດຢູ່ໃນທໍ່ນ້ ຳ ບີ, ໜິ້ວ ນໍ້າບີປະກອບສ່ວນເຂົ້າໃນການຂະຫຍາຍຂອງມັນ, ການ ທຳ ລາຍຂອງຕັບອັກເສບ hepatocytes, ແລະອາຊິດ bilirubin ແລະອາຊິດ bile ເຂົ້າສູ່ລະບົບການໄຫຼວຽນຂອງລະບົບ. Bilirubin, ເຊິ່ງເຂົ້າໄປໃນເລືອດຈາກທໍ່ນ້ ຳ ບີ, ບໍ່ໄດ້ຖືກຜູກມັດກັບໂປຣຕີນ - ສິ່ງນີ້ອະທິບາຍເຖິງຄວາມເປັນພິດສູງຂອງມັນຕໍ່ຈຸລັງແລະແພຈຸລັງຂອງຮ່າງກາຍ.
ຄົນເຈັບໄດ້ຮັບການແນະ ນຳ ໃຫ້ດື່ມນ້ ຳ ຢ່າງ ໜ້ອຍ ສອງລິດຕໍ່ມື້, ສິ່ງນີ້ປະກອບສ່ວນໃນການ ກຳ ຈັດທາດ bilirubin ຢ່າງໄວວາ, ເຮັດໃຫ້ມັນມີຜົນກະທົບທາງລົບຕໍ່ລະບົບປະສາດສ່ວນກາງ, ໝາກ ໄຂ່ຫຼັງ, ປອດ.
ການຢຸດເຊົາການໄຫຼຂອງອາຊິດບີໃນ ລຳ ໄສ້ລົບກວນການດູດຊຶມຂອງໄຂມັນແລະວິຕາມິນທີ່ລະລາຍໄຂມັນ (K, D, A, E). ດັ່ງນັ້ນ, ຂະບວນການ coagulation ເລືອດຈະຖືກລົບກວນ, hypoprothrombinemia ພັດທະນາ.
ການຢຸດເຊົາຍາວຂອງ ໜິ້ວ ນໍ້າບີໃນທໍ່ລະບົບຖ່າຍເທເຮັດໃຫ້ມີການ ທຳ ລາຍຕັບອັກເສບ hepatocytes ຢ່າງຮຸນແຮງ, ຄ່ອຍໆ ນຳ ໄປສູ່ການເກີດຂອງຕັບ.
ປັດໄຈທີ່ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫມາກໄຂ່ຫຼັງອຸດຕັນແມ່ນ:
- ການສູນເສຍນ້ໍາຫນັກກະທັນຫັນຫຼື, ໃນທາງກັບກັນ, ໂລກອ້ວນ,
- ການຕິດເຊື້ອຂອງຕັບແລະພະຍາດ ໜອງ ໃນ,
- ການແຊກແຊງໃນການຜ່າຕັດກ່ຽວກັບຕັບແລະກະເພາະ ລຳ ໄສ້.
- ການບາດເຈັບຂອງຂາເບື້ອງຂວາຂອງທ້ອງ.
ການປິ່ນປົວໂຣກຜີວ ໜັງ ອຸດຕັນ
ວິທີການຕົ້ນຕໍຂອງການຮັກສາໂຣກວຸ້ນໃນການຜ່າຕັດແມ່ນການຜ່າຕັດ, ຈຸດປະສົງຂອງມັນແມ່ນເພື່ອຟື້ນຟູການໄຫລຂອງນໍ້າບີລົງໃນ duodenum. ເພື່ອຮັກສາສະຖຽນລະພາບຂອງຄົນເຈັບ, ການຮັກສາສານພິດ, ການ້ໍາຕົ້ມແລະການປິ່ນປົວດ້ວຍເຊື້ອແບັກທີເຣຍແມ່ນຖືກປະຕິບັດ. ວິທີການຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້ເພື່ອປັບປຸງການໄຫຼຂອງນ້ ຳ ບີຊົ່ວຄາວ:
- choledochostomy - ການສ້າງລະບາຍນ້ ຳ ໂດຍການໃຊ້ fistula ພາຍນອກກັບທໍ່ນ້ ຳ ບີ,
- cholecystostomy - ການສ້າງຕັ້ງຂອງ fistula ພາຍນອກຂອງຕ່ອມຂົມ,
- ບາດແຜໃນຕ່ອມຂໍ່ percutaneous
- ການລະບາຍຂອງ nasobiliary (ການໃສ່ທໍ່ຍ່ຽວເຂົ້າໄປໃນທໍ່ລະບາຍນ້ ຳ ໃນລະຫວ່າງການລະລາຍຂອງ cholangiopancreatography).
ຖ້າເຖິງວ່າຈະມີການປິ່ນປົວໂຣກຜີວ ໜັງ ອຸດຕັນ, ສະພາບຂອງຄົນເຈັບບໍ່ດີຂື້ນ, ການລະບາດຂອງຕ່ອມນ້ ຳ ເປື້ອນຂອງທໍ່ລໍາໄສ້ແມ່ນຖືກບົ່ງບອກ.
ຫຼັງຈາກສະຖຽນລະພາບຂອງສະພາບຂອງຄົນເຈັບ, ຄຳ ຖາມຂອງຂັ້ນຕອນຕໍ່ໄປຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ ອຸດຕັນໄດ້ຖືກແກ້ໄຂແລ້ວ. ວິທີການຮັກສາດ້ວຍເສັ້ນປະສາດແມ່ນມັກເພາະວ່າມັນມີອາການເຈັບ ໜ້ອຍ. ໃນກໍລະນີທີ່ມີຄວາມເຄັ່ງຕຶງຂອງເນື້ອງອກແລະເນື້ອງອກໃນກະດູກສັນຫຼັງ, ການຕິດພະຍາດໃນກະເພາະ ລຳ ໄສ້ແມ່ນຖືກປະຕິບັດ, ຕິດຕາມດ້ວຍການຕິດຕັ້ງສ່ວນປະກອບໃນ ລຳ ຕົ້ນຂອງມັນ, ຕົວຢ່າງ, ການຍັບຍັ້ງ endoscopic ຂອງທໍ່ນ້ ຳ ບີແມ່ນເຮັດ. ໃນເວລາທີ່ກີດຂວາງ sphincter ດ້ວຍກ້ອນຫີນ, Oddi resort ກັບການລະລາຍຂອງປູມເປົ້າໂດຍລະບົບປະສາດ.
ໃນກໍລະນີທີ່ວິທີການ endoscopic ລົ້ມເຫລວທີ່ຈະເອົາສິ່ງກີດຂວາງອອກໄປສູ່ການໄຫລຂອງນໍ້າບີ, ໃຫ້ໃຊ້ວິທີການຜ່າຕັດທ້ອງເປີດ. ເພື່ອປ້ອງກັນການຮົ່ວໄຫຼຂອງນໍ້າບີເຂົ້າໄປໃນທ້ອງໃນໄລຍະຜ່ານມາໃນໄລຍະຫຼັງການຜ່າຕັດ, ການລະບາຍພາຍນອກຂອງທໍ່ນ້ ຳ ບີຕາມ Halstead (ການຕິດຕັ້ງທໍ່ລະອອງ polyvinyl chloride ໃນທໍ່ທໍ່ cystic duct) ຫຼືການລະບາຍນ້ ຳ ພາຍນອກຂອງທໍ່ນ້ ຳ ບີຕາມ Keru (ການຕິດຕັ້ງທໍ່ T ຮູບຊົງພິເສດໃນພວກມັນ) ແມ່ນປະຕິບັດ.
ຖ້າຄົນເຈັບບໍ່ໄດ້ຮັບການດູແລທາງການແພດ, ຫຼັງຈາກນັ້ນຕໍ່ກັບຄວາມເປັນມາຂອງການເສຍຊີວິດມະຫາຊົນຂອງ hepatocytes, ການເຮັດວຽກຂອງຕັບອ່ອນເພຍ, ແລະຄວາມລົ້ມເຫຼວຂອງຕັບຈະພັດທະນາ.
ອາຫານ ສຳ ລັບໂຣກ ໝາກ ເຫຼືອງ
ໃນການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ສັບສົນ, ການຮັກສາ ບຳ ບັດແມ່ນບໍ່ມີຄວາມ ສຳ ຄັນ ໜ້ອຍ.ໃນໄລຍະເວລາກ່ອນ ໜ້າ ນີ້, ອາຫານການກິນຄວນໃຫ້ການໂຫຼດຫຼຸດລົງໃນຈຸລັງຕັບ, ແລະຫຼັງຈາກການແຊກແຊງທາງການຜ່າຕັດ, ມັນຄວນປະກອບສ່ວນເຂົ້າໃນການຟື້ນຕົວຂອງຮ່າງກາຍທີ່ໄວ.
ຄົນເຈັບໄດ້ຮັບການແນະ ນຳ ໃຫ້ດື່ມນ້ ຳ ຢ່າງ ໜ້ອຍ ສອງລິດຕໍ່ມື້, ສິ່ງນີ້ປະກອບສ່ວນໃນການ ກຳ ຈັດທາດ bilirubin ຢ່າງໄວວາ, ເຮັດໃຫ້ມັນມີຜົນກະທົບທາງລົບຕໍ່ລະບົບປະສາດສ່ວນກາງ, ໝາກ ໄຂ່ຫຼັງ, ປອດ.
ລາຍການອາຫານຂອງຄົນເຈັບໃນໄລຍະເບື້ອງຕົ້ນຄວນປະກອບມີເຄື່ອງດື່ມທີ່ມີຄາໂບໄຮເດຣດ (ແກ້ໄຂບັນຫານ້ ຳ ຕານ, ທາດ compote, ຊາອ່ອນຫວານ). ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດຕອບສະ ໜອງ ຄວາມຕ້ອງການດ້ານພະລັງງານຂອງຮ່າງກາຍແລະໃນເວລາດຽວກັນບໍ່ກໍ່ໃຫ້ເກີດຄວາມຕັບຂອງຕັບ, ຊ່ວຍໃນການປັບປຸງຂະບວນການທາງເດີນອາຫານ.
ພາຍຫຼັງປະຕິບັດການແຊກແຊງໃນການຜ່າຕັດແລະປັບປຸງສະພາບຂອງຄົນເຈັບ, ອາຫານການກິນກໍ່ຄ່ອຍໆຂະຫຍາຍຕົວ, ຄ່ອຍໆແນະ ນຳ ນ້ ຳ ໝາກ ໄມ້, ເຕົ້ານົມ, ແກງຜັກເຂົ້າໃນອາຫານ. ອາຫານຄວນກິນໃນຮູບແບບທີ່ບໍລິສຸດ, ແລະມີອຸນຫະພູມໃນຫ້ອງ. ດ້ວຍຄວາມທົນທານຂອງອາຫານປົກກະຕິ, ອາຫານປາຫຼືຊີ້ນ (ໜື້ງ ຫຼືຕົ້ມ) ແມ່ນລວມຢູ່ໃນຄາບອາຫານ.
ໄຂມັນໃນຄາບອາຫານແມ່ນຖືກ ຈຳ ກັດຢ່າງຫຼວງຫຼາຍ. ດ້ວຍຄວາມທົນທານທີ່ດີ, ຄົນເຈັບສາມາດໃຫ້ນ້ ຳ ມັນເບີແລະນ້ ຳ ມັນຜັກ ໜ້ອຍ ໜຶ່ງ. ໄຂມັນສັດແມ່ນ contraindicated.
ຫຼັງຈາກສະພາບຂອງຄົນເຈັບມີສະຖຽນລະພາບຢ່າງບໍ່ຢຸດຢັ້ງ, ເຂົ້າຈີ່ຂາວແລະນົມຂາວມື້ວານຫລືຜະລິດຕະພັນນົມທີ່ມີເນື້ອໃນໄຂມັນຕໍ່າແມ່ນອະນຸຍາດໃຫ້ລວມເຂົ້າໃນອາຫານການກິນ.
ການປ້ອງກັນ
ການປ້ອງກັນໂຣກຜິວ ໜັງ ອຸດຕັນລວມມີພື້ນທີ່ດັ່ງຕໍ່ໄປນີ້:
- ການກວດພົບທີ່ທັນເວລາແລະການປິ່ນປົວຢ່າງຈິງຈັງຂອງພະຍາດ gallstone, ການຕິດເຊື້ອຊ້ ຳ ເຮື້ອຂອງລະບົບ hepatobiliary,
- ໂພຊະນາການທີ່ ເໝາະ ສົມ (ການ ຈຳ ກັດຂົ້ວ, ໄຂມັນແລະອຸດົມໄປດ້ວຍສານອາຫານທີ່ສະກັດອອກ, ການຍຶດ ໝັ້ນ ກັບອາຫານ)
- ການປະຕິເສດການຕິດເຫຼົ້າ,
- ຊີວິດການເຄື່ອນໄຫວ
- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍເປັນປົກກະຕິ.
ອາການອື່ນໆທີ່ເປັນໂລກວຸ້ນວາຍແມ່ນການຍ່ຽວຊ້ ຳ, ການຖ່າຍອາຈົມ, ອາການຄັນຕາມຜິວ ໜັງ.
ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້
ດ້ວຍການເລີ່ມຕົ້ນການປິ່ນປົວໃຫ້ທັນເວລາ, ການຄາດຄະເນແມ່ນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ມັນຮ້າຍແຮງກວ່າເກົ່າໃນກໍລະນີຂອງການບີບອັດຂອງທໍ່ນ້ ຳ ບີທີ່ເປັນໂຣກມະເລັງ. ຖ້າຄົນເຈັບບໍ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການຜ່າຕັດທີ່ທັນເວລາ, ອາການແຊກຊ້ອນຮ້າຍແຮງຈະເກີດຂື້ນ:
- ໂຣກຕັບແຂງຂອງຕັບ
- ໂຣກຜີວ ໜັງ
- sepsis
- ສ້ວຍແຫຼມ (ມີການອຸດຕັນຂອງທໍ່ນ້ ຳ ບີ) ຫຼືເປັນໂຣກ ຊຳ ເຮື້ອ (ມີການອຸດຕັນບາງສ່ວນ) ຄວາມລົ້ມເຫຼວຂອງຕັບ.
ນີ້ແມ່ນຫຍັງ
 ອາການຈະປາກົດຢູ່ໃນຄົນທີ່ມີປັນຫາກ່ຽວກັບການໄຫລຂອງນໍ້າບີ.
ອາການຈະປາກົດຢູ່ໃນຄົນທີ່ມີປັນຫາກ່ຽວກັບການໄຫລຂອງນໍ້າບີ.
ໂຣກເຍື່ອຫຸ້ມສະຫມອງແມ່ນເປັນໂຣກທາງຕັບ. ກັບມັນ, ການໄຫຼອອກຂອງນໍ້າບີແມ່ນຖືກລົບກວນ, ຜິວຫນັງແລະເຍື່ອເມືອກກາຍເປັນສີເຫຼືອງ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າເມັດສີນໍ້າບີເຂົ້າສູ່ກະແສເລືອດ. ພະຍາດດັ່ງກ່າວມີລັກສະນະຂອງເນື້ອງອກໃນກໍລະນີຫຼາຍທີ່ສຸດ.
ເນື້ອງອກທີ່ເປັນມະເລັງມັກຈະພົບໃນຄົນເຈັບເລື້ອຍກວ່າໂຣກເບົາ. ໃນບາງກໍລະນີ, ໂຣກ ໝາກ ເຫຼືອງນີ້ບໍ່ແມ່ນເນື້ອງອກໃນ ທຳ ມະຊາດ.
ຮູບພາບທາງຄລີນິກຂອງພະຍາດມັກຈະພັດທະນາເທື່ອລະກ້າວ. ອາການເລີ່ມຕົ້ນສ້ວຍແຫຼມແມ່ນສັງເກດເຫັນຂ້ອນຂ້າງບໍ່ຄ່ອຍ, ສ່ວນຫຼາຍມັກມີອາການວຸ້ນວາຍແມ່ນຜົນຂອງການອັກເສບຂອງ ລຳ ໄສ້.
ສາເຫດຂອງການປະກົດຕົວ
ສາເຫດທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນໂຣກເນື້ອງອກແລະໂຣກຕ່ອມຂົມ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຄົນ ໂຣກເຍື່ອຫຸ້ມສະຫມອງສ່ວນໃຫຍ່ມັກເກີດຂື້ນໃນແມ່ຍິງ.
ໃນເວລາດຽວກັນ, ການອຸດຕັນຂອງເນື້ອງອກໃນ ລຳ ໄສ້ໃຫຍ່ແມ່ນມີລັກສະນະພິເສດ ສຳ ລັບຜູ້ຊາຍ.
ສາເຫດຂອງການປະກົດຕົວສາມາດແບ່ງອອກເປັນກຸ່ມ:
- ການປ່ຽນແປງທີ່ອ່ອນເພຍໃນລະບົບ ໜິ້ວ ນໍ້າບີແລະຕ່ອມຂົມທີ່ເກີດຂື້ນຍ້ອນເປັນພະຍາດຂອງຕ່ອມຂົມ, ຕົວຢ່າງໃນການມີກ້ອນຫີນໃນທໍ່ນໍ້າບີ.
- ຜິດປົກກະຕິ congenital ຂອງລະບົບ biliary,
- ເນື້ອງອກຂອງລະບົບປະສາດສະເພາະ, ເຊັ່ນ: ມະເຮັງຕ່ອມຂົມ,
- ຄວາມເສຍຫາຍຕໍ່ຕັບແລະລະບົບທາງເດີນອາຫານ biliary ກັບແມ່ກາຝາກ,
- ຄວາມເຄັ່ງຄັດຂອງທໍ່ນ້ ຳ ບີຫຼັງຈາກການຜ່າຕັດ,
- ແຜ duodenal ແລະແຜໃນຕຸ່ມ,
- ການຫຼຸດລົງຂອງການໄຫຼຂອງນໍ້າບີລົງໃນ duodenum - cholestasis.
ອາການຕ່າງໆ
- ເລືອດໄຫຼ, ອາຈົມວ່າງແລະປັດສະວະມືດ,
- ປວດຮາກ, ຮາກທີ່ຫາຍາກ,
- ອາການເຈັບໃນເຂດ epigastric ແລະພາຍໃຕ້ ribs ກ່ຽວກັບສິດທິໃນການ,
- ຜິວຫນັງຄັນ
- icteric colour of the skin, ເຍື່ອເມືອກແລະເກັດຕາ.
- ຕັບໃຫຍ່
- ການສູນເສຍນ້ໍາຫນັກແລະຄວາມຢາກອາຫານທີ່ບໍ່ດີ,
- ໄຂ້.
2 ມື້ຫຼັງຈາກໂຣກຕັບອັກເສບຕັບອັກເສບ, ອາການພາຍນອກຂອງອາການເຫຼືອງ. ປວດຮາກແລະອາການຮາກກໍ່ອາດຈະເກີດຂື້ນ. ອາການເຈັບປວດຈືດໆແມ່ນຖືກທ້ອງຖິ່ນຢູ່ໃນບໍລິເວນ epigastric ແລະ radiates ໄປທາງຫລັງໃນກໍລະນີທີ່ມີເນື້ອງອກຂອງເນື້ອງອກແລະຕ່ອມນ້ ຳ ບີ. ອາການທົ່ວໄປຂອງການເປັນໂຣກຕັບແຂງເປັນເວລາດົນແມ່ນຕັບໃຫຍ່ຍ້ອນການອັກເສບຂອງ ລຳ ໄສ້ແລະການໄຫລວຽນຂອງມັນທີ່ມີຕ່ອມນ້ ຳ ບີ.
 ຮູບພາບດັ່ງກ່າວສະແດງໃຫ້ເຫັນລະບົບ biliary. ໃນກໍລະນີຂອງຄວາມລົ້ມເຫຼວໃນການເຮັດວຽກຂອງມັນ, ໂຣກເຍື່ອຫຸ້ມກົນຈັກອາດຈະປາກົດ.
ຮູບພາບດັ່ງກ່າວສະແດງໃຫ້ເຫັນລະບົບ biliary. ໃນກໍລະນີຂອງຄວາມລົ້ມເຫຼວໃນການເຮັດວຽກຂອງມັນ, ໂຣກເຍື່ອຫຸ້ມກົນຈັກອາດຈະປາກົດ.
ອາການຄັນຕາມຜິວ ໜັງ ທີ່ຮຸນແຮງມັກຈະເປັນການລົບກວນຄົນເຈັບກ່ອນທີ່ຈະມີອາການພາຍນອກຂອງອາການເຫຼືອງ, ເຊິ່ງອອກສຽງໂດຍສະເພາະແມ່ນສາເຫດຂອງເນື້ອງອກຂອງພະຍາດ. ມັນບໍ່ສົມຄວນທີ່ຈະຖອນຕົວໂດຍຕົວແທນ ບຳ ບັດ. ດ້ວຍເຫດນັ້ນ, ກ້າມແລະຮອຍຂູດຈະປາກົດຢູ່ເທິງຜິວ ໜັງ. ມີອາການເຫຼືອງທີ່ເກີດຈາກເນື້ອງອກມະເລັງ, ການຫຼຸດນ້ ຳ ໜັກ ທີ່ສັງເກດເຫັນແມ່ນຖືກສັງເກດເຫັນ. ການຕິດເຊື້ອໃນກະເພາະ ລຳ ໄສ້ຫລືທະລາຍ ນຳ ໄປສູ່ການເປັນໄຂ້.
ວິທີການວິນິດໄສ
ໃນທີ່ປະທັບຂອງເນື້ອງອກທີ່ແລ່ນໄດ້ງ່າຍທີ່ສຸດ, ມັນງ່າຍທີ່ຈະເຮັດການວິນິດໄສເບື້ອງຕົ້ນ. ການບົ່ງມະຕິກໍ່ໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກບາງຢ່າງກັບການສະແດງອອກຂອງ cholestasis. ການຮ້ອງທຸກຂອງຜູ້ປ່ວຍແລະອາການທາງຄລີນິກທົ່ວໄປອາດຈະຊີ້ບອກເຖິງພະຍາດອື່ນໆອີກຫລາຍຢ່າງ. ໃນຂັ້ນຕອນນີ້, ວິທີການຫ້ອງທົດລອງບໍ່ໃຫ້ຜົນທີ່ຕ້ອງການ.
ຕົ້ນຕໍແມ່ນວິທີການຄົ້ນຄວ້າເຄື່ອງມື:
- duodenography ຜ່ອນຄາຍຫຼື x-ray ຂອງ duodenum,
- ການບົ່ງມະຕິພະຍາດ ultrasound ສາມາດກວດພົບຄວາມເສຍຫາຍຕັບຈຸດສຸມ, ການຂະຫຍາຍຕົວຂອງທໍ່ນ້ ຳ ບີແລະການຄິດໄລ່ຂອງພວກມັນ,
- cholangiography transhepatic transhepatic ແມ່ນຖືກປະຕິບັດດ້ວຍການກີດຂວາງຂອງກະດູກສັນຫຼັງ. ແຕ່ວິທີການນີ້ມີຫລາຍພາວະແຊກຊ້ອນ, ຍົກຕົວຢ່າງ, ການຮົ່ວໄຫລຂອງນ້ ຳ ບີ, ໂຣກເຍື່ອຫຸ້ມສມອງອັກເສບຫລືເລືອດອອກພາຍໃນ,
- endoscopic retrograde cholangiopancreatography ແມ່ນໃຊ້ ສຳ ລັບການສົງໄສວ່າເປັນການສະກັດກັ້ນຂອງ BDS. ວິທີການທີ່ມີຂໍ້ມູນສູງນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດວິນິດໄສເນື້ອງອກນ້ອຍແລະວິເຄາະເນື້ອໃນຂອງ ໜິ້ວ ນໍ້າບີແລະ epithelium, ແຕ່ສາມາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຮ້າຍແຮງ,
- ວິທີການສະແດງທີ່ສຸດແມ່ນ laparoscopy. ມັນຖືກ ນຳ ໃຊ້ໃນກໍລະນີທີ່ບໍ່ມີຜົນໄດ້ຮັບຈາກວິທີການຄົ້ນຄ້ວາອື່ນໆ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງ ກຳ ນົດລະດັບຂອງຄວາມເສຍຫາຍຕັບໃນ alveococcosis ແລະກວດພົບ metastases,
- ການກວດວິທະຍຸຂອງຕັບ radioisotope ແມ່ນຖືກປະຕິບັດດ້ວຍການເປັນໂຣກແມ່ກາຝາກໃນຕັບແລະການວິນິດໄສຂອງເນື້ອງອກ.
ໂຣກເຍື່ອຫຸ້ມສະຫມອງທີ່ຖືກກັກຂັງແມ່ນປິ່ນປົວເປັນສອງໄລຍະ. ໃນໄລຍະ ທຳ ອິດ, ວິທີການສະແດງທີ່ ໜ້ອຍ ທີ່ສຸດແມ່ນໃຊ້ເພື່ອ ກຳ ຈັດການຢຸດຂອງນ້ ຳ ບີ, ນັ້ນແມ່ນ cholestasis. ການປິ່ນປົວດ້ວຍການອະນຸລັກກໍ່ຖືກແນະ ນຳ.
ການຮັກສາແບບອະນຸລັກປະກອບມີການປິ່ນປົວດ້ວຍວິຕາມິນແລະຢາເພື່ອປັບປຸງການເຮັດວຽກຂອງຕັບ: Cirepar, Essentiale, Cocarboxylase. ນອກຈາກນັ້ນ, ທ່ານ ໝໍ ອາດຈະ ກຳ ນົດຢາ Prednisolone, ເປັນໂຕກະຕຸ້ນການເຜົາຜະຫລານຂອງ Pentoxyl ແລະກົດ amino ໃນຮູບແບບຂອງ methionine. ຄົນເຈັບໄດ້ຮັບການ ກຳ ນົດລະດັບນ້ ຳ ຕານໃນເລືອດ, ກົດ Glutamic, Vikasol, ວິຕາມິນ B, Trental. ຢາຕ້ານເຊື້ອ, detoxification ແລະການກັ່ນຕອງເລືອດ - plasmapheresis ແມ່ນຖືກ ນຳ ໃຊ້ຖ້າ ຈຳ ເປັນ.
ການຮັກສາຜ່າຕັດ
ການແຊກແຊງການຜ່າຕັດໂດຍກົງແມ່ນຖືກ ກຳ ນົດໃນກໍລະນີທີ່ບໍ່ມີຜົນກະທົບທີ່ຖືກຕ້ອງຂອງວິທີການສະແດງ ໜ້ອຍ ທີ່ສຸດ. ພວກເຂົາປະກອບມີ:
- lithoextraction
- ທໍ່ລະບາຍນ້ ຳ
- cholangiostomy percutaneous ມີການລະບາຍພາຍນອກຫຼືພາຍໃນ,
- ການລະບາຍ laparoscopic,
- ການຜ່າຕັດແບບສ້າງສັນໃນກະເພາະ ລຳ ໄສ້ແລະການຈັດວາງຂອງ anilomoses ໃນ ລຳ ໃສ້.
- laparotomy ດ້ວຍການ ກຳ ຈັດຕ່ອມຂົມ.
ໃນຂັ້ນຕອນທີສອງ ການຮັກສາດ້ວຍນ້ ຳ ຕົ້ມແບບເຂັ້ມຂຸ້ນແລະຢາ diuresis ທີ່ຖືກບັງຄັບຈະຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວ. ພ້ອມກັນນັ້ນ, ຄົນເຈັບໄດ້ຮັບການປິ່ນປົວແບບຢັບຢັ້ງເສັ້ນເລືອດ, ການທົດແທນເລືອດ, ວິທີແກ້ໄຂທາດນ້ ຳ ຕານກັບອິນຊູລິນ, ວິທີແກ້ໄຂເກືອ.
 ມີພຽງແຕ່ຜູ້ຊ່ຽວຊານເທົ່ານັ້ນທີ່ສາມາດວິນິດໄສແລະສັ່ງການປິ່ນປົວ. ໃຫ້ແນ່ໃຈວ່າຕ້ອງໄດ້ຜ່ານການທົດສອບທີ່ ຈຳ ເປັນທັງ ໝົດ ເພື່ອໃຫ້ທ່ານ ໝໍ ສາມາດເຂົ້າໃຈເຖິງສະພາບສຸຂະພາບຂອງທ່ານຢ່າງເຕັມທີ່.
ມີພຽງແຕ່ຜູ້ຊ່ຽວຊານເທົ່ານັ້ນທີ່ສາມາດວິນິດໄສແລະສັ່ງການປິ່ນປົວ. ໃຫ້ແນ່ໃຈວ່າຕ້ອງໄດ້ຜ່ານການທົດສອບທີ່ ຈຳ ເປັນທັງ ໝົດ ເພື່ອໃຫ້ທ່ານ ໝໍ ສາມາດເຂົ້າໃຈເຖິງສະພາບສຸຂະພາບຂອງທ່ານຢ່າງເຕັມທີ່.
ການຮັກສາດ້ວຍວິທີແກ້ໄຂອື່ນໆ
ໃນກໍລະນີທີ່ມີອາການເປັນຕຸ່ມຂອງຜິວ ໜັງ ຫລືເກັດຜິວ ໜັງ, ທ່ານຄວນຕິດຕໍ່ຜູ້ຊ່ຽວຊານທີ່ມີຄຸນນະພາບ. ການ ນຳ ໃຊ້ຢາພື້ນເມືອງປະສົມກັບຢາພື້ນເມືອງຈະສ້າງເງື່ອນໄຂໃຫ້ກັບການຟື້ນຟູຢ່າງໄວວາ. ພືດຮັກສາຊ່ວຍເຮັດໃຫ້ລະບົບພູມຄຸ້ມກັນແຂງແຮງແລະຟື້ນຟູຄວາມແຂງແຮງ.
ແຕ່ການຮັກສາດ້ວຍຢາສະ ໝຸນ ໄພຄວນເປັນການເສີມໃຫ້ແກ່ຢາພື້ນເມືອງເທົ່ານັ້ນ, ແລະການຮັກສາດ້ວຍຢາພື້ນເມືອງຄວນໄດ້ຮັບການອະນຸມັດຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ຢາພື້ນເມືອງ ສຳ ລັບໂຣກ ໝາກ ເຫຼືອງທີ່ອຸດຕັນ:
- immortelle broth
- ການຕົ້ມ ໝາກ ຫຸ່ງ, ດອກໄມ້ທີ່ເປັນອະມະຕະ, ໂມງສາມໃບ, ໝາກ ໄມ້ທີ່ຕິດກັນ,
- tincture wormwood,
- tincture ຂອງໃບ hazel ກ່ຽວກັບເຫລົ້າທີ່ເຮັດຈາກສີຂາວ,
- ການລະລາຍຮາກຂອງຮາກ horseradish, ແຕ່ທ່ານບໍ່ຄວນໃຊ້ວິທີແກ້ໄຂ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກກະເພາະ, ອັກເສບ enterocolitis ແລະໂຣກປອດອັກເສບ,
- ນ້ໍາ sauerkraut,
- ້ໍາຕົ້ມຂອງໃບ sage,
- ້ໍາຕົ້ມຂອງໂກນດອກ hop,
- ້ໍາຕົ້ມຂອງ stigmas ສາລີ.
ຜັກ, ໝາກ ໄມ້, ຜະລິດຕະພັນນົມຄວນຈະມີຢູ່ໃນຄາບອາຫານ. ອາຫານຄວນຈະເປັນແຕ່ສ່ວນ ໜຶ່ງ. ມັນດີກວ່າທີ່ຈະຕົ້ມຫຼືເຊັດຖ້ວຍ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະດື່ມນໍ້າໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.
ເງື່ອນໄຂແລະພະຍາດໃດທີ່ເປັນສາເຫດຂອງໂຣກເຍື່ອຫຸ້ມເຫຼືອງໃນຜູ້ໃຫຍ່
ເພື່ອໃຫ້ມີຄວາມເຂົ້າໃຈທີ່ຖືກຕ້ອງກ່ຽວກັບກົນໄກຂອງການພັດທະນາໂຣກ ໝາກ ເຫຼືອງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ສ້າງການເອື່ອຍອີງສາເຫດຂອງຮູບແບບຕົ້ນຕໍຂອງສະພາບການນີ້.
ສຸພານຸວົງ ໂຣກ ໝາກ ສຸກແມ່ນຜົນມາຈາກຂະບວນການຂອງການເສື່ອມສະພາບແລະການເສື່ອມສະພາບຂອງເມັດເລືອດແດງ. ມັນນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງເນື້ອໃນຂອງ bilirubin ໃນເລືອດ, ດ້ວຍ "ການ ນຳ ໃຊ້" ທີ່ຕັບບໍ່ສາມາດຄວບຄຸມໄດ້ຢ່າງເຕັມສ່ວນ.
ເອົາໃຈໃສ່: bilirubin ປະກອບມີສອງປະເພດຕົ້ນຕໍ. ທຳ ອິດແມ່ນ ວ່າງ ສະລັບສັບຊ້ອນທີ່ເປັນສານພິດ (ທາງອ້ອມ, ບໍ່ລະລາຍ, ບໍ່ແມ່ນການເຊື່ອມໂລຫະ) ທີ່ກ່ຽວຂ້ອງກັບທາດໂປຣຕີນໃນເລືອດແລະການໄຫຼວຽນໃນເສັ້ນເລືອດຢ່າງເສລີ. ຄັ້ງທີສອງ - ບໍ່ເສຍຄ່າ (ໂດຍກົງ, ລະລາຍ, conjugated), ສ້າງຕັ້ງຂຶ້ນໂດຍການຜູກມັດໃນຈຸລັງຕັບຂອງປະເພດທໍາອິດທີ່ມີກົດ glucuronic. ມັນບໍ່ແມ່ນສານພິດແລະຖືກຂັບຖ່າຍເຂົ້າໄປໃນ ລຳ ໄສ້ເຊິ່ງເປັນສ່ວນ ໜຶ່ງ ຂອງນໍ້າບີ.
ດ້ວຍອາການຂອງໂຣກເຫຼືອງ, ການເຕີບໂຕຂອງ bilirubin ທັງ ໝົດ ແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງ bilirubin ທີ່ບໍ່ເສຍຄ່າ, ເພາະວ່າຈຸລັງຕັບບໍ່ສາມາດຮັບມືກັບການຜູກມັດຂອງມັນ. ສານພິດນີ້ ນຳ ໄປສູ່ການເປັນພິດຂອງຮ່າງກາຍ.
ປະເພດພະຍາດຕົ້ນຕໍທີ່ພາໃຫ້ເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບແມ່ນພະຍາດເລືອດຈາງ hemolytic (ມີການ ທຳ ລາຍຂອງຈຸລັງເລືອດ): ພະຍາດເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບໃນຄອບຄົວ, ພະຍາດເລືອດຈາງ, ໂລກເລືອດຈາງໃນເລືອດແລະອື່ນໆ.
ພະຍາດໄຂ້ຍຸງ ນຳ ໄປສູ່ໂລກ hemolysis, ບາງຂະບວນການຂອງລະບົບພູມຕ້ານທານ.
Hepatic ໂຣກເຍື່ອຫຸ້ມເຫຼືອງແມ່ນເກີດມາຈາກຄວາມເສຍຫາຍ (ການປ່ຽນແປງ) ຂອງຈຸລັງຕັບ (hepatocytes), ໂຣກເສັ້ນເລືອດໃນກະເພາະອາຫານ. ຂະບວນການຂອງການທໍາລາຍຂອງ hepatocytes ແມ່ນປະກອບດ້ວຍການເພີ່ມຂື້ນຂອງເນື້ອໃນຂອງ bilirubin ທັງຫມົດໃນເລືອດ, ຕໍ່ກັບຄວາມເປັນມາຂອງການເພີ່ມຂື້ນຂອງ bilirubin ທີ່ບໍ່ເສຍຄ່າ.

ການພັດທະນາຂອງໂຣກຕັບອັກເສບຕັບອັກເສບແມ່ນເກີດມາຈາກ:
- ຕັບອັກເສບໄວຣັດທີ່ຕິດເຊື້ອ (ຮູບແບບສ້ວຍແລະແບບຊໍາເຮື້ອ),
- ໂລກຕັບອັກເສບຂອງ etiologies ຕ່າງໆ,
- ການປ່ຽນແປງຂອງຕັບໃນຕັບຕໍ່ກັບຄວາມເປັນມາຂອງການເປັນພິດຂອງເຫຼົ້າເຮື້ອຮັງ, ໂຣກອື່ນໆທີ່ເປັນພິດແລະເປັນຢາ,
- mononucleosis ຕິດເຊື້ອ,
- ໂຣກໂຣກ Gilbert
- leptospirosis,
- ມະເລັງ (ຕັບອັກເສບ) ຂອງຕັບ,
- ພະຍາດ autoimmune ທີ່ ທຳ ລາຍເນື້ອເຍື່ອຕັບ.
Subhepatic ພະຍາດ ໝາກ ເຫຼືອງເກີດຂື້ນໂດຍການລະເມີດຂອງການໄຫຼອອກຂອງ ໜິ້ວ ຈາກລະບົບທໍ່ລະບາຍນ້ ຳ ບີແລະລະບົບຖ່າຍເທ. ການລະເມີດນີ້ເຮັດໃຫ້ເກີດການອຸດຕັນທາງກົນຈັກໃນເສັ້ນທາງຂອງຄວາມລັບຂອງນ້ ຳ ບີ (ອຸດຕັນ, ອຸດຕັນ).
ການອອກຈາກປົກກະຕິຂອງ ໜິ້ວ ນໍ້າບີສາມາດຍັບຍັ້ງໄດ້ໂດຍ:
- ຕ່ອມຂົມ
- ຮູບແບບ cystic
- pancreatitis (ການອັກເສບຂອງໂຣກຕັບ),
- ເນື້ອງອກຂອງຕ່ອມຂົມ, ຕັບ, ພົກຍ່ຽວຕັບ, 12 - duodenum,
- ການສະສົມຂອງແມ່ກາຝາກ,
- lymphogranulomatosis,
- ອາການແຊກຊ້ອນຫຼັງຈາກການຜ່າຕັດກ່ຽວກັບຕັບ, ທໍ່ນ້ ຳ ບີ, ລຳ ໄສ້,
- ຂະບວນການ atrophic ໃນສັນຍາ biliary,
- spasm ແລະແຄບ (stenosis) ຂອງ sphincter ຂອງ Oddi (ກ້າມເນື້ອວົງທີ່ຄວບຄຸມຜົນຜະລິດຂອງ bile ຈາກທໍ່ນ້ ຳ ບີທົ່ວໄປ - choledoch ເຂົ້າໄປໃນ ລຳ ໄສ້).
ໂຣກເຍື່ອຫຸ້ມສະຫມອງຕັນຈະຊ່ວຍໃຫ້ມີການປ່ຽນແປງລັກສະນະຂອງການວິເຄາະທາງຊີວະວິທະຍາຂອງເລືອດ. ລະດັບ Bilirubin ເພີ່ມຂື້ນສ່ວນໃຫຍ່ແມ່ນຍ້ອນສ່ວນປະກອບໂດຍກົງ. ແບບຟອມທາງອ້ອມອາດຈະຢູ່ໃນຂອບເຂດປົກກະຕິ, ຫຼືເພີ່ມຂື້ນເລັກນ້ອຍ. Bilirubin ຍັງຖືກກວດພົບໃນປັດສະວະ.
ການບົ່ງມະຕິພະຍາດຕ່າງໆທີ່ພາໃຫ້ເປັນໂຣກຫມາກເຫຼືອງ
ຄົນເຈັບ, ໃນເວລາທີ່ ກຳ ນົດສາເຫດຂອງການເປັນຕຸ່ມ, ຈະຜ່ານການກວດ, ເຊິ່ງເລີ່ມຕົ້ນດ້ວຍການກວດແລະການສອບຖາມຈາກທ່ານ ໝໍ.
ແຕ່ງຕັ້ງເພີ່ມເຕີມ:
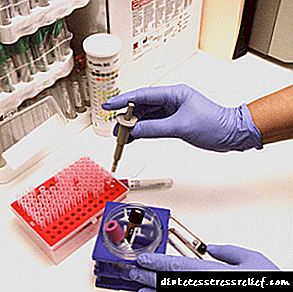 ການກວດເລືອດ biochemical (ໂດຍສະເພາະ, ການສຶກສາຂອງລະດັບ bilirubin). ໂດຍປົກກະຕິ, ທາດ bilirubin ທັງ ໝົດ ຂອງເຂດແດນສູງສຸດບໍ່ເກີນ 20 μmol / L, ໂດຍທາງອ້ອມ - 17 μmol / L, ແລະໂດຍກົງ - ບໍ່ສູງກວ່າ 2.5 μmol / L,
ການກວດເລືອດ biochemical (ໂດຍສະເພາະ, ການສຶກສາຂອງລະດັບ bilirubin). ໂດຍປົກກະຕິ, ທາດ bilirubin ທັງ ໝົດ ຂອງເຂດແດນສູງສຸດບໍ່ເກີນ 20 μmol / L, ໂດຍທາງອ້ອມ - 17 μmol / L, ແລະໂດຍກົງ - ບໍ່ສູງກວ່າ 2.5 μmol / L,- fibrogastroduodenoscopy (FGDS),
- Ultrasound ຂອງຕັບ, ຫລອດເລືອດ, ພົກຍ່ຽວ, ພົກຍ່ຽວ,
- ການກວດເຊັກ X-ray ຂອງຕັບແລະຕ່ອມນ້ ຳ ບີ,
- MRI
- ການທົດສອບພູມຕ້ານທານເພື່ອ ກຳ ນົດການມີແລະລະດັບຂອງພູມຕ້ານທານຂອງພູມຄຸ້ມກັນໂຣກຕັບອັກເສບ.
ລັກສະນະຂອງພະຍາດ
ສະພາບການທີ່ ກຳ ລັງພິຈາລະນາ, ຍັງເອີ້ນວ່າໂຣກເຍື່ອຫຸ້ມສະ ໝອງ resorption (acholytic, obstructive, subhepatic), ຫຼື cholestasis extrahepatic, ພັດທະນາເນື່ອງຈາກລັກສະນະຂອງອຸປະສັກທາງກົນຈັກທີ່ຊ່ວຍປ້ອງກັນການໄຫຼຂອງນໍ້າບີທີ່ບໍ່ເປັນອິດສະຫຼະເຂົ້າໄປໃນກ້ອນຫີນຂອງ duodenum. ໃນເວລາດຽວກັນ, ເນື້ອໃນຂອງ plasma ຂອງ bilirubin, ທາດປະສົມເມັດສີເຫລືອງແດງທີ່ຖືກສ້າງຕັ້ງຂື້ນໃນລະຫວ່າງການແຕກແຍກຂອງເມັດເລືອດແດງແລະອອກຜ່ານ ລຳ ໄສ້ດ້ວຍຄວາມລັບຂອງ ລຳ ໄສ້, ສູງຂື້ນ. hyperbilirubinemia ພັດທະນາ, ສະຫນອງການສະແດງອອກຈາກພາຍນອກ.

ອາການຂອງໂຣກເຫຼືອງໃນຜູ້ໃຫຍ່ຊີ້ບອກເຖິງຄວາມຮ້າຍແຮງຂອງພະຍາດ. ແລະ ສຳ ລັບເດັກເກີດ ໃໝ່ ສ່ວນໃຫຍ່, ນີ້ແມ່ນປະກົດການດ້ານສະລິລະສາດທີ່ຄຸ້ນເຄີຍເຊິ່ງພັດທະນາໃນ 60% ຂອງກໍລະນີ. ມັນປອດໄພຕໍ່ຮ່າງກາຍແລະບໍ່ຕ້ອງການການແຊກແຊງທາງການແພດ. ໂຣກເຍື່ອຫຸ້ມສະມອງທີ່ຕິດຢູ່ໃນເດັກແມ່ນຫາຍາກແລະເກີດມາຈາກຄວາມຜິດປົກກະຕິໃນທ້ອງ. ໃນທີ່ນີ້, ການປິ່ນປົວເປົ້າ ໝາຍ ແມ່ນ ຈຳ ເປັນ, ການແຊກແຊງທາງການຜ່າຕັດອາດຈະ ຈຳ ເປັນ.
ການຮັກສາຜ່າຕັດ
ຂື້ນກັບພະຍາດຕົ້ນຕໍທີ່ກໍ່ໃຫ້ເກີດພະຍາດວຸ້ນ. ອີງຕາມສິ່ງນີ້ສາມາດ ດຳ ເນີນການໄດ້:
ການລະບາຍພາຍນອກຂອງທໍ່ລະບາຍນໍ້າບີ - ການຟື້ນຟູການໄຫຼອອກຂອງນໍ້າບີໃນເວລາອຸດຕັນລະບົບ ໜິ້ວ ນໍ້າບີ. ນີ້ແມ່ນວິທີການສະແດງ ໜ້ອຍ ທີ່ສຸດທີ່ສາມາດ ນຳ ໃຊ້ໄດ້ຕາມແຜນການ.
cholecystectomy Endoscopic - ການ ກຳ ຈັດຕ່ອມຂົມຜ່ານຮູ endoscopic ໃນ ກຳ ແພງທ້ອງ.
papillosphincterotomy Endoscopic - ການເອົາກ້ອນຫີນອອກມາຈາກຕ່ອມຂົມ.
Choledocholithotomy - ແມ່ນປະຕິບັດຮ່ວມກັນກັບການ ກຳ ຈັດຕ່ອມຂົມແລະປະກອບດ້ວຍການເອົາກ້ອນຫີນອອກຈາກທໍ່ນ້ ຳ ບີ ທຳ ມະດາ, ເຊິ່ງຝາດ້ານ ໜ້າ ຂອງມັນຖືກເປີດ.
ຕັບອັກເສບບາງສ່ວນ - ການ ກຳ ຈັດພື້ນທີ່ຂອງເນື້ອເຍື່ອຕັບທີ່ໄດ້ຮັບຜົນກະທົບຈາກຂະບວນການທາງ pathological.

ການສຶກສາ: ໄດ້ຮັບໃບປະກາດສະນີຍະບັດໃນວິຊາສະເພາະ "ການແພດທົ່ວໄປ" ທີ່ໄດ້ຮັບຈາກມະຫາວິທະຍາໄລການແພດແຫ່ງລັດລັດເຊຍ. N.I. Pirogova (2005). ການສຶກສາຫຼັງປະລິນຍາຕີໃນພິເສດ "Gastroenterology" - ສູນການແພດແລະການແພດວິທະຍາສາດ.
ຄວາມຈິງທັງ ໝົດ ກ່ຽວກັບໄຂມັນໃນກະເພາະອາຫານ - 8 ຂໍ້ເທັດຈິງ!
5 ຄາບອາຫານ, ປະສິດທິຜົນຂອງການທີ່ໄດ້ຖືກຢືນຢັນໂດຍວິທະຍາສາດທີ່ທັນສະໄຫມ
ພະຍາດ ໝາກ ເຫຼືອງແມ່ນຊຸດຂອງອາການຕ່າງໆທີ່ສະແດງອອກມາວ່າເປັນຮອຍດ່າງ ດຳ ຂອງຜິວ ໜັງ, ເຍື່ອເມືອກແລະເຍື່ອເມືອກໃນສີເຫຼືອງ, ເຊິ່ງກ່ຽວຂ້ອງກັບການສະສົມທາດ bilirubin ໃນຮ່າງກາຍຫຼາຍເກີນໄປ. ໂດຍປົກກະຕິ, ສານນີ້ຈະຖືກປ່ອຍອອກມາໃນລະຫວ່າງການແຕກແຍກຂອງເມັດເລືອດແດງທີ່ເກີດຂື້ນໃນກະດູກສັນຫຼັງ.
ພະຍາດ ໝາກ ເຫຼືອງແມ່ນສະແດງອອກດ້ວຍການເປັນສີເຫຼືອງຂອງຜິວ ໜັງ, ເຍື່ອເມືອກແລະຕາເນື່ອງຈາກການອຸດຕັນຂອງທໍ່ນ້ ຳ ບີທີ່ເຮັດວຽກກັບຕັບແລະຕ່ອມຂົມທີ່ພິການ. ພະຍາດ ໝາກ ເຫຼືອງເກີດຂື້ນເມື່ອການໄຫຼຂອງນໍ້າບີໃນ duodenum ແມ່ນຊັກຊ້າ, ແລະມັນຈະເຂົ້າສູ່ກະແສເລືອດ. ນອກເຫນືອຈາກວິທີການແບບດັ້ງເດີມ.
ຄວາມເສຍຫາຍໄວຣັດທີ່ຮ້າຍແຮງຕໍ່ຕັບ - ພະຍາດຂອງ Botkin. ໃນປະຈຸບັນ, ພະຍາດດັ່ງກ່າວຖືກລະບຸວ່າເປັນໂຣກຕັບອັກເສບ A. ອາການຕົ້ນຕໍຂອງພະຍາດ: ອ່ອນເພຍ, ໄຂ້, ໜາວ ສັ່ນ, ເຫື່ອອອກຢ່າງຮຸນແຮງ, ຮອຍເປື້ອນຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກທີ່ເຫັນໄດ້, ຍ່ຽວສີຂອງເບຍເຂັ້ມ, ອາຈົມບໍ່ມີສີ.
ໜຶ່ງ ໃນ ໜ້າ ທີ່ທີ່ ສຳ ຄັນທີ່ສຸດຂອງຕັບແມ່ນການຜູກມັດ bilirubin ໃນເລືອດແລະຄວາມເປັນກາງຂອງມັນ. ໂດຍສິ່ງນີ້, ເນື້ອເຍື່ອຂອງຮ່າງກາຍ, ສ່ວນໃຫຍ່ແມ່ນສະ ໝອງ, ໄດ້ຮັບການປົກປ້ອງຈາກຜົນກະທົບທີ່ເປັນພິດຂອງມັນ. ຄວາມສາມາດຂອງຕັບນີ້ສາມາດໄດ້ຮັບການປະເມີນຜົນຍ້ອນການກວດເລືອດທາງຊີວະເຄມີເພື່ອ ກຳ ນົດລະດັບຂອງ bilirubin ທັງ ໝົດ, ແລະຖ້າ ຈຳ ເປັນ, ແຕ່ລະສ່ວນຂອງແຕ່ລະສ່ວນ.
ອາການຂອງໂຣກເຫຼືອງ
ຄຸນລັກສະນະຂອງພະຍາດແມ່ນການປ່ຽນແປງຂອງການໃສ່ເມັດສີຜິວ, ເຊິ່ງຜົນຈາກການປະສົມປະສານດັ່ງກ່າວກາຍເປັນສີເຫຼືອງອ່ອນໆ. ຜິວເນື້ອສີຂາວຂອງຕາແລະ ໜ້າ ຜື່ນຍັງປ່ຽນເປັນສີເຫຼືອງ. ມີ cholestasis ແກ່ຍາວ, ຜິວ ໜັງ ຈະກາຍເປັນສີເຫຼືອງ. ໂຕນສີແມ່ນສະ ໜອງ ໃຫ້ໂດຍເມັດສີ bilirubin, ເຊິ່ງໃນປະລິມານຫຼາຍຂອງຕຸ່ມເຫຼືອງຈະສະສົມຢູ່ພາຍໃນຕ່ອມຂົມ, ຈາກບ່ອນທີ່ມັນເຂົ້າສູ່ກະແສເລືອດອີກຄັ້ງ, ຜູກກັບ albumin.
ມີອາການອື່ນໆຂອງພະຍາດ:
- ຄວາມເຈັບປວດໃນ epigastrium ແລະ / ຫຼື hypochondrium ທີ່ຖືກຕ້ອງ, ເຊິ່ງອາດຈະເພີ່ມຂື້ນໃນໄລຍະເວລາ,
- ຍ່ຽວເຂັ້ມ
- liquefaction ຂອງອາຈົມ, ການປ່ຽນແປງຂອງອາຈົມ,
- ອາການປວດຮາກ, ປວດຮາກເປັນໄປໄດ້,
- ການສູນເສຍຄວາມຢາກອາຫານ, ເຊິ່ງສາມາດນໍາໄປສູ່ການ anorexia,
- ໄຂ້, ໜາວ ສັ່ນ,
- ອ່ອນເພຍ, ເມື່ອຍລ້າ,
- ອາການຄັນທີ່ບໍ່ສາມາດຕ້ານທານໄດ້, ເຮັດໃຫ້ມີລັກສະນະຂອງການຂູດແລະເປັນຕຸ່ມນ້ອຍໆ,
- ການຂະຫຍາຍຕັບໃນຂະ ໜາດ.

Xanthelasms ບາງຄັ້ງປາກົດຢູ່ໃນຫນັງຕາ - ໃບສີເຫລືອງ, ເຊິ່ງເປັນເງິນຝາກ cholesterol. ການສ້າງຕັ້ງຂອງພວກມັນແມ່ນກ່ຽວຂ້ອງກັບການລະເມີດການລະລາຍຂອງ cholesterol, ສ່ວນໃຫຍ່ແມ່ນຖືກຍົກຍ້າຍດ້ວຍນໍ້າບີ.
ລັກສະນະຂອງຄວາມເຈັບປວດອາດຈະແຕກຕ່າງກັນ. ສະນັ້ນ, ດ້ວຍຄວາມຄົງຕົວຂອງ ໜິ້ວ ນໍ້າບີເນື່ອງຈາກການປະກອບຮູບແບບຫີນປູນ, ອາການເຈັບປວດຢ່າງແຮງເຊິ່ງສາມາດແຜ່ລາມໄປທາງເບື້ອງຂວາເຂົ້າໄປໃນພື້ນທີ່ sternum, axillary ແລະ scapular. ອາການເຈັບປວດເກີດຂື້ນໃນໄລຍະ palpation ຂອງຕັບ. ແລະດ້ວຍແຜໃນເນື້ອງອກຂອງໂຄງສ້າງຂອງ pancreato-hepatobiliary, ອາການເຈັບແມ່ນຈືດໆ. ພວກມັນເຂັ້ມຂຸ້ນຂື້ນພາຍໃຕ້ຂຸມ, ແຕ່ມັກຈະໃຫ້ກັບທາງຫລັງ. Palpation ຂອງບໍລິເວນຕັບແມ່ນບໍ່ເຈັບປວດ.
ອາການຄັນທີ່ປາກົດບໍ່ສາມາດຖືກ ກຳ ຈັດໄດ້ໂດຍການກະ ທຳ ທາງກົນຈັກຫລືວິທີພິເສດ. ຜິວຫນັງເລີ່ມມີອາການຄັນເຖິງແມ່ນວ່າກ່ອນທີ່ຈະມີສີເຫຼືອງ. ອາການຄັນແລະການສູນເສຍນ້ ຳ ໜັກ ແມ່ນລັກສະນະຂອງເນື້ອງອກ. ຖ້າຄວາມຢາກອາຫານໄດ້ຫາຍໄປດົນກ່ອນທີ່ຈະສະແດງອາການອື່ນໆ, ນີ້ແມ່ນຫຼັກຖານທີ່ວ່າເນື້ອງອກອາດເປັນໂຣກຮ້າຍແຮງ.
ໃນໂຣກເຍື່ອຫຸ້ມເຫຼືອງ, ການເພີ່ມຂື້ນຂອງຕັບແມ່ນກ່ຽວຂ້ອງກັບການໄຫຼລົ້ນຂອງພົກຍ່ຽວດ້ວຍການລະລາຍແລະໂຣກ cholecystitis / cholangitis. ດ້ວຍຮູບລັກສະນະຂອງໂຣກ neoplasms, ຕ່ອມຂົມຈະຮູ້ສຶກດີແລະເຈັບປວດເມື່ອຖືກກົດ.
ການມີອາການໄຂ້ມັກຈະຊີ້ບອກເຖິງການພັດທະນາຂອງການຕິດເຊື້ອ. ໄຂ້ເປັນເວລາດົນແມ່ນອາການຂອງໂຣກວຸ້ນ. ມັນໄດ້ຖືກພິຈາລະນາໃນການບົ່ງມະຕິຄວາມແຕກຕ່າງເພື່ອຍົກເວັ້ນໂຣກຕັບອັກເສບໄວຣັດ, ເຊິ່ງອຸນຫະພູມຈະລຸດລົງພາຍຫຼັງສອງສາມມື້.
ທິດທາງໃນການປິ່ນປົວພະຍາດທີ່ເປັນໂຣກ ໝາກ ເຫຼືອງໃນຜູ້ໃຫຍ່

ທາງເລືອກຂອງແຜນການປິ່ນປົວແມ່ນຂື້ນກັບພະຍາດທີ່ຕິດພັນທີ່ເຮັດໃຫ້ເກີດອາການເຫຼືອງ, ແລະຄວາມຮຸນແຮງຂອງສະພາບຂອງຄົນເຈັບ. ໃນກໍລະນີນີ້, ຄວາມຕ້ອງການໃນການປິ່ນປົວຄົນເຈັບ (ໃນພະແນກການປິ່ນປົວຫລືການຜ່າຕັດ) ຫຼືຄວາມເປັນໄປໄດ້ຂອງການປິ່ນປົວຄົນເຈັບພາຍນອກແມ່ນຖືກ ກຳ ນົດ.
ຄົນເຈັບໄດ້ຮັບ:
- ການ ບຳ ບັດ detoxification - ມັນຖືກ ກຳ ນົດໃຫ້ເປັນພະຍາດທາງດ້ານເຊື້ອພະຍາດຕາມແບບສ້ວຍແຫຼມ, ປະກອບໄປດ້ວຍການຕິດເຫຼົ້າຢ່າງຮຸນແຮງ. ໄລຍະເວລາແລະປະລິມານຂອງການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມແມ່ນການຕັດສິນໃຈເປັນສ່ວນບຸກຄົນ, ໂດຍອີງໃສ່ຂໍ້ມູນສະພາບຂອງຄົນເຈັບແລະການວິນິດໄສຫ້ອງທົດລອງ (ໂດຍສະເພາະແມ່ນພະຍາດຕັບອັກເສບຕິດເຊື້ອ, ການເປັນພິດເຫຼົ້າແລະອາການຊ້ ຳ ເຮື້ອ, ຄວາມເສຍຫາຍຕັບຢາ, ອາການແຊກຊ້ອນທາງການແພດ).
- ການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອ - ສະແດງໃຫ້ເຫັນໃນກໍລະນີຂອງປັດໃຈຕິດເຊື້ອແລະແບັກທີເລຍທີ່ພາໃຫ້ເກີດອາການເຫຼືອງ. ໃຫ້ແນ່ໃຈວ່າປະຕິບັດການຕັດສິນໃຈທີ່ຜ່ານມາກ່ຽວກັບຄວາມອ່ອນໄຫວຂອງພືດພັນຈຸລິນຊີກັບຕົວແທນຕ້ານເຊື້ອຈຸລິນຊີ. ການປະຕິບັດຕາມລະບຽບການຮັກສາ, ການໃຫ້ຢາສູງແລະການປິ່ນປົວດ້ວຍການຕ້ານເຊື້ອໄວຣັດແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ.
- ໃນພະຍາດຕ່າງໆທີ່ ນຳ ໄປສູ່ການເປັນຕຸ່ມໃນພື້ນຫລັງຂອງຄວາມເສຍຫາຍ hepatocyte, ມີຜົນໃນທາງບວກ hepatoprotectors ປົກປ້ອງແລະຟື້ນຟູເນື້ອເຍື່ອຕັບ.
- ໂລກເລືອດຈາງໃນກໍລະນີຫຼາຍທີ່ສຸດຕ້ອງການ ການຮັກສາເສັ້ນເລືອດ (ເລືອດ ທຳ ມະຊາດແລະການກຽມພ້ອມຂອງມັນພ້ອມທັງການສົ່ງເລືອດແລະການທົດແທນເລືອດ).
- ນັກຊ່ຽວຊານທາງດ້ານການວິໄຈເລືອກກົນລະຍຸດໃນການຮັກສາຂະບວນການ neoplasm (ການປິ່ນປົວດ້ວຍການຜ່າຕັດ, ການຮັກສາດ້ວຍທາງເຄມີ, ການຮັກສາດ້ວຍລັງສີ).
- ການຮັກສາຜ່າຕັດ - ສະແດງໂດຍມີກ້ອນຫີນໃຫຍ່ ຈຳ ນວນຫຼວງຫຼາຍຢູ່ໃນຕ່ອມຂົມ, ຕ່ອມຂົມ. ການຜ່າຕັດປລັດສະຕິກຖືກປະຕິບັດ ສຳ ລັບການຜິດປົກກະຕິຂອງ ລຳ ໄສ້ແລະຫຼັງຈາກມີອາການແຊກຊ້ອນຕໍ່ກັບຄວາມເປັນມາຂອງການຜ່າຕັດກ່ອນ ໜ້າ ນີ້. ບາງຄັ້ງກໍ່ໃຊ້ທົດແທນຕັບ.
- ການ ບຳ ບັດດ້ວຍພູມຕ້ານທານ.
- ໃນກໍລະນີທີ່ຮຸນແຮງ - ການປິ່ນປົວ ຢາຮໍໂມນ.
ອາການແຊກຊ້ອນຕ່າງໆຂອງພະຍາດທີ່ເຮັດໃຫ້ຄົນເຈັບເປັນໂຣກເຫຼືອງ
ການສະແດງອອກຂອງໂຣກເຫຼືອງໃນຄວາມເປັນຈິງຍັງສາມາດສະແດງໃຫ້ເຫັນວ່າເປັນໂຣກແຊກຊ້ອນຕ່າງໆ. ແລະຜົນສະທ້ອນທີ່ສາມາດເກີດຂື້ນກັບຄວາມເປັນມາຂອງໂຣກຫມາກໄຂ່ຫຼັງທີ່ມີຢູ່ສາມາດແຕກຕ່າງກັນ.
ສ່ວນຫຼາຍມັກ, ພະຍາດທາງເດີນທາງທີ່ເກີດຂື້ນກັບໂຣກຫມາກເຫຼືອງມັກຈະພາໃຫ້:
- ໂລກເລືອດຈາງ
- ຊໍາເຮື້ອຂອງຂະບວນການຕົ້ນຕໍ,
- ການພັດທະນາຂອງຂະບວນການ benign ແລະ malignant,
- ຄວາມລົ້ມເຫຼວຂອງຕັບສ້ວຍແຫຼມແລະຊໍາເຮື້ອ,
- ອາການຊshockອກ, ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມເຈັບປວດ,
- ພະຍາດຕັບອັກເສບຕັບອັກເສບ,
- ຄວາມຕາຍໃນກໍລະນີຮ້າຍແຮງ.
ອາຫານ ສຳ ລັບໂຣກ ໝາກ ເຫຼືອງແລະປ້ອງກັນລັກສະນະຂອງມັນ
ຢູ່ບັນດາໂຮງ ໝໍ, ຄົນເຈັບທີ່ປະສົບກັບພະຍາດທີ່ມີອາການຄັນໄດ້ຮັບສານອາຫານທີ່ເປັນອັນດັບ 5 ຕາມ Pevzner.
ຄາບອາຫານປະກອບມີ:
 ປະລິມານຂອງແຫຼວທີ່ເພີ່ມຂື້ນ - ນ້ ຳ ແລະເຄື່ອງດື່ມຈາກ ໝາກ ໄມ້ທີ່ເປັນກາງແລະຫວານ, ນ້ ຳ ແຮ່ທາດໂດຍບໍ່ມີອາຍແກັສ, ເຄື່ອງດື່ມຫວານ,
ປະລິມານຂອງແຫຼວທີ່ເພີ່ມຂື້ນ - ນ້ ຳ ແລະເຄື່ອງດື່ມຈາກ ໝາກ ໄມ້ທີ່ເປັນກາງແລະຫວານ, ນ້ ຳ ແຮ່ທາດໂດຍບໍ່ມີອາຍແກັສ, ເຄື່ອງດື່ມຫວານ,- ທັນຍະພືດທີ່ມີ viscous ແລະອ່ອນໂຍນ, ວຸ້ນ, ມັນຕົ້ນ, mashed,
- ເຂົ້າຈີ່ແຫ້ງ, ຊີ້ນປີ້ງໃນຮູບແບບຕົ້ມ, ຫຼື ໜື້ງ (ຊີ້ນ ໝູ, ຊີ້ນລູກຊີ້ນ), ປາຕົ້ມແລະໄຂມັນຕ່ ຳ,
- ເນີຍແຂງແລະເນີຍແຂງ ສຳ ລັບຕ່ ຳ ໄຂມັນ, ມັນຝະລັ່ງ, ເຂົ້າ ໜົມ ປັງ,
- marmalade ແລະ marshmallows ຫມາກໄມ້,
- ຈຳ ກັດຕໍ່ນ້ ຳ ມັນ
- ໝາກ ໄມ້ສົດ, ຫວານ.
ໃນເວລາເຈັບເປັນ, ທ່ານຄວນປະຕິເສດ:
- ການອະນຸລັກທຸກປະເພດ
- ອາຫານທີ່ມີໄຂມັນ (ຊີ້ນແລະນົມ, ປາ),
- ຂົ້ວ, ເຊິ່ງກັບພະຍາດ ໝາກ ເຫຼືອງແມ່ນມີສານຕົກຄ້າງຢ່າງເຂັ້ມງວດ,
- ຊັອກໂກແລດ, ໂກໂກ້, ກາເຟ, pastry, seasonings, ເຄື່ອງເທດ,
- ເຫຼົ້າປະເພດໃດ.
ການຄາດເດົາແລະການປ້ອງກັນໂຣກຫມາກເຫຼືອງໃນຜູ້ໃຫຍ່
ຜົນຂອງການເປັນພະຍາດ, ພ້ອມດ້ວຍອາການເຫຼືອງ, ຂື້ນກັບສາເຫດ, ຮູບແບບແລະຄວາມຮຸນແຮງຂອງຂະບວນການ. ດ້ວຍການຮັກສາທີ່ມີການຈັດຕັ້ງທີ່ດີ, ໃນກໍລະນີຫຼາຍທີ່ສຸດແມ່ນສາມາດບັນລຸການປິ່ນປົວຄົນເຈັບຫລືການປັບປຸງສະພາບການຂອງລາວໃຫ້ດີຂື້ນ.
ສຳ ລັບຈຸດປະສົງປ້ອງກັນ, ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງອາການເຫຼືອງ, ມັນ ຈຳ ເປັນຕ້ອງປຶກສາຜູ້ຊ່ຽວຊານຢ່າງທັນການ. ໃນພະຍາດຊໍາເຮື້ອ - ປະຕິບັດຕາມແນວທາງການຮັກສາແລະອາຫານ.
Lotin Alexander, ນັກສັງເກດການດ້ານການແພດ
12,241 views ທັງຫມົດ, 3 views ໃນມື້ນີ້
ໂຣກເຍື່ອຫຸ້ມສະກັດກັ້ນ - ມັນແມ່ນຫຍັງ
ເນື່ອງຈາກການອຸດຕັນຂອງທໍ່ນ້ ຳ ບີ, ສະພາບການອາດຈະເກີດຂື້ນເຊິ່ງປະກອບດ້ວຍການເພີ່ມຂື້ນຂອງ bilirubin (hyperbilirubinemia). ໂຣກເຍື່ອຫຸ້ມສະຫມອງແມ່ນເປັນໂຣກທາງເດີນທາງໃນເວລາທີ່ຜິວ ໜັງ, ເຍື່ອເມືອກ, ແລະເກັດຈະກາຍເປັນສີເຫລືອງຍ້ອນທາດບີລາຍ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຈອນ. ມີພະຍາດທີ່ແຕກຕ່າງກັນຄື: ການບີບອັດ, ແອອັດ, ເປັນໂຣກເຍື້ອຫຸ້ມສະ ໝອງ, ພະຍາດວຸ້ນ. ການປິ່ນປົວຄວນຈະເລີ່ມຕົ້ນໄວເທົ່າທີ່ຈະເປັນໄປໄດ້, ຖ້າບໍ່ດັ່ງນັ້ນການຄາດຄະເນທີ່ ໜ້າ ຜິດຫວັງກໍ່ເປັນໄປໄດ້.
ພະຍາດວຸ້ນ - ອຸປະສັກ
ເປັນຜົນມາຈາກການອຸດຕັນໃນກະເພາະ ລຳ ໄສ້, ໂຣກເຍື່ອຫຸ້ມສະມອງຕັນຈະພັດທະນາໃນຜູ້ໃຫຍ່. ສິ່ງກີດຂວາງ, ກ້ອນຫີນທີ່ເຮັດດ້ວຍນ້ ຳ ບີແຊກແຊງເຂົ້າໃນການໄຫລຂອງນ້ ຳ ບີ. ປັດໃຈຂອງການເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນມີຄວາມເຂົ້າໃຈດີ. ໃນເວລາທີ່ກືນກິນ, ເມັດສີນໍ້າບີເຮັດໃຫ້ຜິວ ໜັງ, ເຍື່ອເມືອກ. ສາເຫດຂອງພະຍາດວຸ້ນ
- ແມ່ກາຝາກໃນກະເພາະ ລຳ ໄສ້, ຕັບ (ຕັບອັກເສບ echinococcal, alveococcosis).
- ຄວາມເຄັ່ງຄັດຂອງທໍ່ນ້ ຳ ບີຫລັກຫຼັງຈາກການຜ່າຕັດ (ການ ບຳ ບັດທີ່ບໍ່ຖືກຕ້ອງ, ຄວາມເສຍຫາຍໂດຍບັງເອີນຕໍ່ທໍ່).
- ພະຍາດທາງເດີນທາງໃນທ້ອງເກີດຂື້ນຈາກການພັດທະນາຂອງລະບົບ ໜິ້ວ ນໍ້າບີ (atresia of the bile ducts, hypoplasia).
- ເນື້ອງອກທີ່ເປັນມະເລັງ: ເນື້ອງອກ metastatic ໃນລະບົບ pancreato-hepatobiliary (ໂຣກມະເຮັງໃນຫົວ, pancreatic, ມະເລັງ papilla duodenal ຂະ ໜາດ ໃຫຍ່, ເຊັ່ນດຽວກັນກັບເນື້ອງອກໃນ ໜິ້ວ ນໍ້າບີ, ມະເລັງພົກຍ່ຽວ) ແລະຕັບ metastases ຂອງສະຖານທີ່ຕ່າງໆ (lymphogranulomatosis, ມະເລັງກະເພາະອາຫານ).
- ຮູບແບບ Benign, ພະຍາດທີ່ເກີດຈາກ cholelithiasis: ແຄບ (ໂຣກແຄບຊູນຂອງທໍ່ນ້ ຳ ບີ), ໂຣກປອດອັກເສບ, ຕຸ່ມເປື່ອຍຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ.

ໂຣກເຍື່ອຫຸ້ມສະຫມອງຕັນ - ອາການ
ຮູບພາບທາງຄລີນິກແມ່ນຖືກ ກຳ ນົດໂດຍສາເຫດສະ ເໝີ. ການປ່ຽນແປງ Cicatricial, ເນື້ອງອກແມ່ນສະແດງໂດຍການເພີ່ມຂື້ນຂອງອາການຄ່ອຍໆ. ໃນກໍລະນີຂອງແກນວາວທີ່ກີດຂວາງເສັ້ນເລືອດຂອງທໍ່, ໂຣກນີ້ຈະປ່ຽນແປງ: ມັນສາມາດຫາຍໄປ, ປາກົດຕົວອີກ. ອາການຫຼັກແມ່ນການເປັນຕາເຫລື້ອມຂອງເຍື່ອເມືອກແລະເຍື່ອເມືອກຂອງຕາ, ຜິວ ໜັງ. ເມື່ອເວລາຜ່ານໄປ, ສີເຫລືອງປ່ຽນເປັນສີເຫລືອງໆ. ອາການອື່ນໆຂອງໂຣກເຍື່ອຫຸ້ມສະມອງທີ່ເປັນໂຣກອຸດຕັນໃນຜູ້ໃຫຍ່ແລະເດັກເກີດ ໃໝ່:
- ລົດນ້ ຳ ໜັກ, ລົດນ້ ຳ ໜັກ, ຄວາມຢາກອາຫານຫຼຸດລົງ,
- ຈືດໆ, ຄ່ອຍໆມີອາການເຈັບຢູ່ເບື້ອງຂວາພາຍໃຕ້ກະດູກຂ້າງ, ໃນບໍລິເວນ epigastric,
- ຕັບໃຫຍ່
- ວ່າງ, ເປັນອາຈົມມີສີຍ່ຽວ, ຍ່ຽວຊ້ ຳ,
- ຜິວຫນັງຄັນ
- ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ,
- ປວດຮາກ
- ໃນກໍລະນີທີ່ຫາຍາກ, ມີອາການຮາກ, ມີ cholesterol ເປັນສີເຫຼືອງຢູ່ໃນຕາ.
ໂຣກເຍື່ອຫຸ້ມສະຫມອງທີ່ອຸດຕັນ - ການຮັກສາ
ການຮັກສາການຮັກສາໂລກຜິວ ໜັງ ອຸດຕັນ - ອາຫານ, ຢາ. ການຮັກສາດ້ວຍການຜ່າຕັດໃນການຜ່າຕັດແມ່ນຂື້ນກັບພະຍາດທີ່ກໍ່ໃຫ້ເກີດໂຣກດັ່ງກ່າວ. ໃຊ້ວິທີ stenting ແລະການລະບາຍນ້ ຳ ດ້ວຍວິທີ endoscopic ຫຼື transdermal. ຄົນສຸດທ້າຍປະກອບມີ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ. ໃນບັນດາປະເພດຂອງການລະບາຍຂອງ endoscopic, papillosphincterotomy (EPST), ການລະບາຍ duodeno-biliary ແມ່ນແຕກຕ່າງກັນ.
ການລະບາຍນ້ ຳ ໃນກະເພາະ ລຳ ໃສ້ມີອາການເຫຼືອງ
ການລະບາຍນ້ ຳ ຕາມເສັ້ນປະສາດທີ່ປະກອບສ່ວນເຂົ້າໃນການໄຫຼຂອງນໍ້າບີ. ການລະບາຍທາງນອກເຮັດໃຫ້ການດູດນ້ ຳ ບີຜ່ານທໍ່ຍ່ຽວເຂົ້າໄປໃນລະບົບຍ່ອຍອາຫານເພື່ອໃຫ້ການສູນເສຍບໍ່ໄດ້ ນຳ ໄປສູ່ການຍ່ອຍ. ການລະບາຍຂອງຕ່ອມຂົມທີ່ມີອາການວຸ້ນວາຍທີ່ອຸດຕັນ (ພາຍໃນ - ພາຍໃນ) ຮຽກຮ້ອງໃຫ້ມີການຕິດທໍ່ລະບາຍຈາກພາຍນອກ. ໃນເວລາທີ່ edema ໃນພື້ນທີ່ແຄບໄດ້ຖືກຫຼຸດລົງ, ມັນຖືກປະຕິບັດຢູ່ໃນ duodenum, ແລະ້ໍາບີຖືກສົ່ງໄປຫາເຄື່ອງຍ່ອຍ. Endoprosthetics Percutaneous: ແພດໃສ່ທໍ່ທຽມທີ່ພາດສະຕິກເຊິ່ງທົດແທນສ່ວນ ໜຶ່ງ ຂອງຝາ.


 ການກວດເລືອດ biochemical (ໂດຍສະເພາະ, ການສຶກສາຂອງລະດັບ bilirubin). ໂດຍປົກກະຕິ, ທາດ bilirubin ທັງ ໝົດ ຂອງເຂດແດນສູງສຸດບໍ່ເກີນ 20 μmol / L, ໂດຍທາງອ້ອມ - 17 μmol / L, ແລະໂດຍກົງ - ບໍ່ສູງກວ່າ 2.5 μmol / L,
ການກວດເລືອດ biochemical (ໂດຍສະເພາະ, ການສຶກສາຂອງລະດັບ bilirubin). ໂດຍປົກກະຕິ, ທາດ bilirubin ທັງ ໝົດ ຂອງເຂດແດນສູງສຸດບໍ່ເກີນ 20 μmol / L, ໂດຍທາງອ້ອມ - 17 μmol / L, ແລະໂດຍກົງ - ບໍ່ສູງກວ່າ 2.5 μmol / L, ປະລິມານຂອງແຫຼວທີ່ເພີ່ມຂື້ນ - ນ້ ຳ ແລະເຄື່ອງດື່ມຈາກ ໝາກ ໄມ້ທີ່ເປັນກາງແລະຫວານ, ນ້ ຳ ແຮ່ທາດໂດຍບໍ່ມີອາຍແກັສ, ເຄື່ອງດື່ມຫວານ,
ປະລິມານຂອງແຫຼວທີ່ເພີ່ມຂື້ນ - ນ້ ຳ ແລະເຄື່ອງດື່ມຈາກ ໝາກ ໄມ້ທີ່ເປັນກາງແລະຫວານ, ນ້ ຳ ແຮ່ທາດໂດຍບໍ່ມີອາຍແກັສ, ເຄື່ອງດື່ມຫວານ,