ຈະມີຫຍັງເກີດຂື້ນຖ້າທ່ານບໍ່ສັກອິນຊູລິນໃນພະຍາດເບົາຫວານ?
ພະຍາດເບົາຫວານແມ່ນຢູ່ໃນ ໝວດ ຂອງພະຍາດ endocrine ທີ່ເກີດຂື້ນໃນເວລາທີ່ພະຍາດມະເລັງຢຸດເຊົາຜະລິດອິນຊູລິນ. ນີ້ແມ່ນຮໍໂມນທີ່ ຈຳ ເປັນ ສຳ ລັບການເຮັດວຽກຂອງຮ່າງກາຍ. ມັນ ທຳ ມະດາການເຜົາຜະຫລານ້ ຳ ຕານ - ສ່ວນປະກອບທີ່ກ່ຽວຂ້ອງກັບວຽກງານຂອງສະ ໝອງ ແລະອະໄວຍະວະອື່ນໆ.
ດ້ວຍການພັດທະນາຂອງໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງໄດ້ທົດແທນທາດອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ. ເພາະສະນັ້ນ, ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍຄົນສົງໄສວ່າພວກເຂົາຈະຕິດຢາອິນຊູລິນ. ເພື່ອເຂົ້າໃຈເຖິງປະເດັນນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ກ່ຽວກັບລັກສະນະຂອງພະຍາດແລະເຂົ້າໃຈໃນກໍລະນີທີ່ມີການ ກຳ ນົດອິນຊູລິນ.
ພະຍາດເບົາຫວານມີສອງຊະນິດຕົ້ນຕໍ - 1 ແລະ 2. ພະຍາດເບົາຫວານຊະນິດນີ້ມີຄວາມແຕກຕ່າງບາງຢ່າງ. ມີປະເພດພະຍາດສະເພາະອື່ນໆ, ແຕ່ພວກມັນແມ່ນຫາຍາກ.
ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແມ່ນມີລັກສະນະການຜະລິດທີ່ບໍ່ພຽງພໍຂອງ proinsulin ແລະສະພາບຂອງໂລກ hyperglycemic. ການປິ່ນປົວໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນກ່ຽວຂ້ອງກັບການປິ່ນປົວທົດແທນຮໍໂມນໃນຮູບແບບຂອງການສັກຢາອິນຊູລິນ.
ມີພະຍາດປະເພດ 1, ທ່ານບໍ່ຄວນຢຸດສັກຢາຮໍໂມນ. ການປະຕິເສດຈາກມັນສາມາດນໍາໄປສູ່ການພັດທະນາຂອງສະຕິແລະເຖິງແມ່ນວ່າຈະເສຍຊີວິດ.
ປະເພດທີສອງຂອງພະຍາດແມ່ນພົບເລື້ອຍກວ່າ. ມັນຖືກກວດພົບໃນ 85-90% ຂອງຄົນເຈັບອາຍຸ 40 ປີທີ່ມີນ້ ຳ ໜັກ ເກີນ.
ດ້ວຍພະຍາດຊະນິດນີ້, ກະເພາະເຮັດໃຫ້ຮໍໂມນຜະລິດຮໍໂມນ, ແຕ່ມັນບໍ່ສາມາດປຸງແຕ່ງນ້ ຳ ຕານໄດ້, ເນື່ອງຈາກວ່າຈຸລັງຂອງຮ່າງກາຍບໍ່ໄດ້ດູດຊຶມທາດອິນຊູລິນສ່ວນ ໜຶ່ງ.
ຂີ້ກະເດືອນແມ່ນຄ່ອຍໆ ໝົດ ໄປແລະເລີ່ມຕົ້ນສັງເຄາະຮໍໂມນ ໜ້ອຍ ລົງ.
ເວລາອິນຊູລິນຖືກ ກຳ ນົດແລະມັນສາມາດປະຕິເສດໄດ້ບໍ?
ໃນພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ, ສະນັ້ນພະຍາດຊະນິດນີ້ຖືກເອີ້ນວ່າຂື້ນກັບອິນຊູລິນ. ໃນພະຍາດຊະນິດທີສອງ, ເປັນເວລາດົນນານ, ທ່ານບໍ່ສາມາດສັກອິນຊູລິນ, ແຕ່ຄວບຄຸມ glycemia ໂດຍປະຕິບັດຕາມອາຫານແລະກິນຕົວແທນ hypoglycemic. ແຕ່ຖ້າສະພາບຂອງຄົນເຈັບຊຸດໂຊມລົງແລະຂໍ້ແນະ ນຳ ທາງການແພດບໍ່ຖືກປະຕິບັດຕາມ, ການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນເປັນທາງເລືອກທີ່ເປັນໄປໄດ້.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນເປັນໄປໄດ້ບໍທີ່ຈະຢຸດການສັກຢາອິນຊູລິນໃນອະນາຄົດເມື່ອສະພາບການເປັນປົກກະຕິ? ໃນຮູບແບບ ທຳ ອິດຂອງໂລກເບົາຫວານ, ການສັກຢາອິນຊູລິນແມ່ນ ສຳ ຄັນຫຼາຍ. ໃນກໍລະນີກົງກັນຂ້າມ, ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຈະໄປເຖິງລະດັບທີ່ ສຳ ຄັນເຊິ່ງຈະ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງ. ສະນັ້ນ, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຢຸດການສັກຢາອິນຊູລິນໃນຮູບແບບເບົາຫວານແບບ ທຳ ອິດ.
ແຕ່ດ້ວຍພະຍາດຊະນິດທີສອງ, ການປະຕິເສດຂອງ insulin ແມ່ນເປັນໄປໄດ້, ເນື່ອງຈາກວ່າການປິ່ນປົວດ້ວຍ insulin ມັກຈະຖືກ ກຳ ນົດພຽງແຕ່ຊົ່ວຄາວເທົ່ານັ້ນເພື່ອຮັກສາຄວາມເຂັ້ມຂົ້ນຂອງ glucose ໃນເລືອດ.
ບັນດາກໍລະນີທີ່ຕ້ອງການການບໍລິຫານຮໍໂມນ:
- ການຂາດ insulin ສ້ວຍແຫຼມ,
- ເສັ້ນເລືອດຕັນໃນຫຼື infarction myocardial,
- glycemia ຫຼາຍກ່ວາ 15 mmol / l ໃນນ້ໍາຫນັກໃດກໍ່ຕາມ,
- ການຖືພາ
- ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານທີ່ສູງກວ່າ 7.8 mmol / l ທີ່ມີນ້ ຳ ໜັກ ປົກກະຕິຫຼືຫຼຸດລົງ,
- ການແຊກແຊງໃນການຜ່າຕັດ.
ໃນສະຖານະການດັ່ງກ່າວ, ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດເປັນເວລາຈົນກ່ວາປັດໃຈລົບຈະຖືກລົບລ້າງ. ຍົກຕົວຢ່າງ, ແມ່ຍິງຮັກສາ glycemia ໂດຍປະຕິບັດຕາມອາຫານພິເສດ, ແຕ່ວ່າໃນເວລາທີ່ຖືພາລາວຕ້ອງປ່ຽນອາຫານ. ສະນັ້ນ, ເພື່ອບໍ່ເປັນອັນຕະລາຍຕໍ່ເດັກແລະສະ ໜອງ ສານທີ່ ຈຳ ເປັນທັງ ໝົດ ໃຫ້, ທ່ານ ໝໍ ຕ້ອງໄດ້ໃຊ້ມາດຕະການຕ່າງໆແລະສັ່ງການປິ່ນປົວດ້ວຍອິນຊູລິນໃຫ້ຄົນເຈັບ.
ແຕ່ການປິ່ນປົວດ້ວຍ insulin ແມ່ນສະແດງອອກພຽງແຕ່ເມື່ອຮ່າງກາຍຂາດຮໍໂມນຮໍໂມນ. ແລະຖ້າຕົວຮັບອິນຊູລິນບໍ່ຕອບສະ ໜອງ, ເນື່ອງຈາກຈຸລັງບໍ່ຮັບຮູ້ຮໍໂມນ, ຫຼັງຈາກນັ້ນການຮັກສາກໍ່ຈະບໍ່ມີຄວາມ ໝາຍ ຫຍັງເລີຍ.
ສະນັ້ນ, ການໃຊ້ຢາອິນຊູລິນສາມາດຢຸດໄດ້, ແຕ່ວ່າພຽງແຕ່ມີໂຣກເບົາຫວານປະເພດ 2 ເທົ່ານັ້ນ. ແລະສິ່ງທີ່ ຈຳ ເປັນ ສຳ ລັບການປະຕິເສດອິນຊູລິນ?
ຢຸດການບໍລິຫານຮໍໂມນໂດຍອີງຕາມ ຄຳ ແນະ ນຳ ຂອງແພດ. ຫຼັງຈາກການປະຕິເສດ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຍຶດ ໝັ້ນ ກັບອາຫານການກິນແລະ ນຳ ພາຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ.
ສ່ວນປະກອບ ສຳ ຄັນໃນການຮັກສາໂລກເບົາຫວານ, ຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມໂຣກ glycemia, ແມ່ນການອອກ ກຳ ລັງກາຍ. ກິລາບໍ່ພຽງແຕ່ຊ່ວຍປັບປຸງຮູບແບບທາງກາຍະພາບແລະສະຫວັດດີການທົ່ວໄປຂອງຄົນເຈັບ, ແຕ່ມັນຍັງປະກອບສ່ວນເຂົ້າໃນການປຸງແຕ່ງໄວຂອງ glucose.
ເພື່ອຮັກສາລະດັບຂອງ glycemia ໃນມາດຕະຖານ, ການນໍາໃຊ້ວິທີແກ້ໄຂອື່ນໆແມ່ນເປັນໄປໄດ້. ຕໍ່ບັນຫານີ້, ພວກເຂົາໃຊ້ດອກໄມ້ສີຟ້າແລະດື່ມຕົ້ມດອກໄມ້.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຢຸດການບໍລິຫານຢາອິນຊູລິນເທື່ອລະກ້າວ, ດ້ວຍການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງໃນປະລິມານຢາ.
ຖ້າຄົນເຈັບປະຕິເສດຮໍໂມນຢ່າງກະທັນຫັນ, ຫຼັງຈາກນັ້ນລາວຈະມີຈັງຫວະກະໂດດຂັ້ນໃນລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຈະເກີດຫຍັງຂື້ນຖ້າໂຣກເບົາຫວານບໍ່ສັກອິນຊູລິນ
ພະຍາດເບົາຫວານແມ່ນຢູ່ໃນ ໝວດ ຂອງພະຍາດ endocrine ທີ່ເກີດຂື້ນໃນເວລາທີ່ພະຍາດມະເລັງຢຸດເຊົາຜະລິດອິນຊູລິນ. ນີ້ແມ່ນຮໍໂມນທີ່ ຈຳ ເປັນ ສຳ ລັບການເຮັດວຽກຂອງຮ່າງກາຍ. ມັນ ທຳ ມະດາການເຜົາຜະຫລານ້ ຳ ຕານ - ສ່ວນປະກອບທີ່ກ່ຽວຂ້ອງກັບວຽກງານຂອງສະ ໝອງ ແລະອະໄວຍະວະອື່ນໆ.
ດ້ວຍການພັດທະນາຂອງໂລກເບົາຫວານ, ຄົນເຈັບຕ້ອງໄດ້ທົດແທນທາດອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ. ເພາະສະນັ້ນ, ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍຄົນສົງໄສວ່າພວກເຂົາຈະຕິດຢາອິນຊູລິນ. ເພື່ອເຂົ້າໃຈເຖິງປະເດັນນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ກ່ຽວກັບລັກສະນະຂອງພະຍາດແລະເຂົ້າໃຈໃນກໍລະນີທີ່ມີການ ກຳ ນົດອິນຊູລິນ.
ພະຍາດເບົາຫວານມີສອງຊະນິດຕົ້ນຕໍ - 1 ແລະ 2. ພະຍາດເບົາຫວານຊະນິດນີ້ມີຄວາມແຕກຕ່າງບາງຢ່າງ. ມີປະເພດພະຍາດສະເພາະອື່ນໆ, ແຕ່ພວກມັນແມ່ນຫາຍາກ.
ພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດແມ່ນມີລັກສະນະການຜະລິດທີ່ບໍ່ພຽງພໍຂອງ proinsulin ແລະສະພາບຂອງໂລກ hyperglycemic. ການປິ່ນປົວໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນກ່ຽວຂ້ອງກັບການປິ່ນປົວທົດແທນຮໍໂມນໃນຮູບແບບຂອງການສັກຢາອິນຊູລິນ.
ມີພະຍາດປະເພດ 1, ທ່ານບໍ່ຄວນຢຸດສັກຢາຮໍໂມນ. ການປະຕິເສດຈາກມັນສາມາດນໍາໄປສູ່ການພັດທະນາຂອງສະຕິແລະເຖິງແມ່ນວ່າຈະເສຍຊີວິດ.
ປະເພດທີສອງຂອງພະຍາດແມ່ນພົບເລື້ອຍກວ່າ. ມັນຖືກກວດພົບໃນ 85-90% ຂອງຄົນເຈັບອາຍຸ 40 ປີທີ່ມີນ້ ຳ ໜັກ ເກີນ.
ດ້ວຍພະຍາດຊະນິດນີ້, ກະເພາະເຮັດໃຫ້ຮໍໂມນຜະລິດຮໍໂມນ, ແຕ່ມັນບໍ່ສາມາດປຸງແຕ່ງນ້ ຳ ຕານໄດ້, ເນື່ອງຈາກວ່າຈຸລັງຂອງຮ່າງກາຍບໍ່ໄດ້ດູດຊຶມທາດອິນຊູລິນສ່ວນ ໜຶ່ງ.
ຂີ້ກະເດືອນແມ່ນຄ່ອຍໆ ໝົດ ໄປແລະເລີ່ມຕົ້ນສັງເຄາະຮໍໂມນ ໜ້ອຍ ລົງ.
ການປິ່ນປົວດ້ວຍ Insulin: Myths ແລະຄວາມເປັນຈິງ
ຊີ້ບອກນ້ ຳ ຕານຂອງທ່ານຫຼືເລືອກເພດ ສຳ ລັບ ຄຳ ແນະ ນຳ. ການຄົ້ນຫາ. ບໍ່ພົບ. ສະແດງ. ຄົ້ນຫາ. ບໍ່ພົບ. ສະແດງ. ການຄົ້ນຫາ.
ໃນບັນດາພະຍາດເບົາຫວານ, ຄວາມຄິດເຫັນຫຼາຍຢ່າງໄດ້ເກີດຂື້ນກ່ຽວກັບການປິ່ນປົວດ້ວຍ insulin. ດັ່ງນັ້ນ, ຄົນເຈັບບາງຄົນຄິດວ່າຮໍໂມນປະກອບສ່ວນເຮັດໃຫ້ນ້ ຳ ໜັກ, ໃນຂະນະທີ່ຄົນອື່ນເຊື່ອວ່າການແນະ ນຳ ຂອງມັນເຮັດໃຫ້ທ່ານບໍ່ຕິດກັບອາຫານ. ແລະສິ່ງຂອງມີຈິງແນວໃດ?
ການສັກຢາອິນຊູລິນສາມາດຮັກສາໂລກເບົາຫວານໄດ້ບໍ? ພະຍາດນີ້ແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້, ແລະການປິ່ນປົວດ້ວຍຮໍໂມນພຽງແຕ່ຊ່ວຍໃຫ້ທ່ານສາມາດຄວບຄຸມພະຍາດດັ່ງກ່າວໄດ້.
ການປິ່ນປົວດ້ວຍອິນຊູລິນ ຈຳ ກັດຊີວິດຂອງຄົນເຈັບບໍ? ຫຼັງຈາກໄລຍະເວລາສັ້ນໆຂອງການປັບຕົວແລະໄດ້ຮັບການ ນຳ ໃຊ້ເຂົ້າໃນຕາຕະລາງການສີດຢາ, ທ່ານສາມາດເຮັດທຸກມື້. ຍິ່ງໄປກວ່ານັ້ນ, ໃນປະຈຸບັນນີ້ມີກະເປົາ syringe ພິເສດແລະຈັກສູບອິນຊູລິນ Accu Chek Combo ທີ່ຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ຂະບວນການບໍລິຫານຢາ.
ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍກັງວົນກ່ຽວກັບຄວາມເຈັບປວດຂອງການສັກຢາ. ການສັກຢາແບບມາດຕະຖານກໍ່ເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍບາງຢ່າງ, ແຕ່ຖ້າທ່ານໃຊ້ອຸປະກອນ ໃໝ່, ຕົວຢ່າງ, ເຂັມສັກຢາ, ຫຼັງຈາກນັ້ນກໍ່ຈະບໍ່ມີຄວາມຮູ້ສຶກທີ່ບໍ່ດີ.
ນິທານກ່ຽວກັບການເພີ່ມນ້ ຳ ໜັກ ຍັງບໍ່ແມ່ນຄວາມຈິງທັງ ໝົດ. Insulin ສາມາດເພີ່ມຄວາມຢາກອາຫານ, ແຕ່ໂລກອ້ວນເຮັດໃຫ້ຂາດສານອາຫານ. ປະຕິບັດຕາມຄາບອາຫານປະສົມກັບກິລາຈະຊ່ວຍເຮັດໃຫ້ນໍ້າ ໜັກ ຂອງທ່ານເປັນປົກກະຕິ.
ການປິ່ນປົວດ້ວຍຮໍໂມນແມ່ນເສບຕິດບໍ? ທຸກໆຄົນທີ່ກິນຮໍໂມນໃນເວລາຫຼາຍປີຮູ້ວ່າການເພິ່ງພາອາໄສອິນຊູລິນບໍ່ປາກົດ, ເພາະວ່າມັນແມ່ນສານ ທຳ ມະຊາດ.
ມັນຍັງມີຄວາມຄິດເຫັນວ່າຫຼັງຈາກການເລີ່ມຕົ້ນການໃຊ້ຢາອິນຊູລິນ, ມັນຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະສັກຢາຢູ່ເລື້ອຍໆ. ດ້ວຍໂຣກເບົາຫວານປະເພດ 1, ການປິ່ນປົວດ້ວຍອິນຊູລິນຄວນເປັນລະບົບແລະຕໍ່ເນື່ອງ, ເພາະວ່າ ໝາກ ພ້າວບໍ່ສາມາດຜະລິດຮໍໂມນໄດ້.
ແຕ່ວ່າໃນພະຍາດຊະນິດທີສອງ, ອະໄວຍະວະດັ່ງກ່າວສາມາດຜະລິດຮໍໂມນໄດ້, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນບາງຄົນເຈັບ, ຈຸລັງເບຕ້າຈະສູນເສຍຄວາມສາມາດໃນການປິດລັບມັນໃນລະຫວ່າງຄວາມຄືບ ໜ້າ ຂອງພະຍາດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າສາມາດບັນລຸສະຖຽນລະພາບໃນລະດັບຂອງ glycemia, ຫຼັງຈາກນັ້ນ, ຄົນເຈັບໄດ້ຖືກໂອນໄປຫາຢາຫຼຸດນ້ ຳ ຕານໃນປາກ.
ບາງລັກສະນະເພີ່ມເຕີມ
ນິທານອື່ນໆທີ່ກ່ຽວຂ້ອງກັບການປິ່ນປົວດ້ວຍ insulin:
- ການສັ່ງຢາອິນຊູລິນບອກວ່າຄົນດັ່ງກ່າວບໍ່ສາມາດຮັບມືກັບການຄວບຄຸມໂຣກເບົາຫວານ. ນີ້ບໍ່ແມ່ນຄວາມຈິງ, ເພາະວ່າດ້ວຍໂຣກເບົາຫວານໃນຮູບແບບ ທຳ ອິດ, ຄົນເຈັບບໍ່ມີທາງເລືອກ, ແລະລາວຖືກບັງຄັບໃຫ້ສັກຢາຕະຫຼອດຊີວິດ, ແລະໃນກໍລະນີປະເພດ 2, ຮໍໂມນດັ່ງກ່າວແມ່ນຖືກຄວບຄຸມເພື່ອຄວບຄຸມຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດໃຫ້ດີຂື້ນ.
- Insulin ຈະເພີ່ມຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານ. ໃນບາງສະຖານະການ, ການສັກຢາສາມາດເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການເຮັດໃຫ້ລະດັບນໍ້າຕານຫຼຸດລົງ, ແຕ່ວ່າໃນມື້ນີ້ມີຢາທີ່ປ້ອງກັນການເລີ່ມຕົ້ນຂອງການເປັນໂລກເບົາຫວານ.
- ບໍ່ວ່າສະຖານທີ່ບໍລິຫານຮໍໂມນແມ່ນຫຍັງ. ໃນຄວາມເປັນຈິງ, ອັດຕາການດູດຊຶມຂອງສານແມ່ນຂື້ນກັບພື້ນທີ່ທີ່ຈະສັກຢາ. ການດູດຊືມສູງສຸດແມ່ນເກີດຂື້ນເມື່ອຢາຖືກສັກເຂົ້າໄປໃນກະເພາະອາຫານ, ແລະຖ້າການສັກຢາໃສ່ບໍລິເວນກົ້ນຫລືຂາ, ຢາຈະຖືກດູດຊຶມຊ້າລົງຫຼາຍ.
ໃນກໍລະນີໃດກໍ່ຕາມການປິ່ນປົວດ້ວຍ insulin ຖືກ ກຳ ນົດແລະຍົກເລີກໂດຍຜູ້ຊ່ຽວຊານໃນວິດີໂອໃນບົດຂຽນນີ້.
ຊີ້ບອກນ້ ຳ ຕານຂອງທ່ານຫຼືເລືອກເພດ ສຳ ລັບ ຄຳ ແນະ ນຳ. ການຄົ້ນຫາ. ບໍ່ພົບ. ສະແດງ. ຄົ້ນຫາ. ບໍ່ພົບ. ສະແດງ. ການຄົ້ນຫາ.
ຄຳ ຖາມທີ່ ໜ້າ ອາຍກ່ຽວກັບໂລກເບົາຫວານ: ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະກິນນ້ ຳ ຕານ, ແລະອິນຊູລິນຕ້ອງການສັກຢາຕະຫຼອດຊີວິດຂອງທ່ານບໍ? - Meduza
ໂລກເບົາຫວານແມ່ນເວລາທີ່ທ່ານບໍ່ສາມາດກິນເຂົ້າ ໜົມ ຫວານແລະທ່ານ ຈຳ ເປັນຕ້ອງກວດເບິ່ງລະດັບນ້ ຳ ຕານໃນເລືອດບໍ?
ເວົ້າໂດຍຫຍໍ້, ນີ້ແມ່ນດັ່ງນັ້ນ. ໂດຍວິທີທາງການ, ອາຫານທີ່ເປັນໂລກເບົາຫວານທີ່ມີນໍ້າຕານສາມາດກິນໄດ້, ແຕ່ໃນປະລິມານທີ່ ຈຳ ກັດ, ສິ່ງທີ່ ສຳ ຄັນແມ່ນການຕິດຕາມລະດັບນ້ ຳ ຕານໃນເລືອດ. ທ່ານຕ້ອງໄດ້ຮັບການກວດກາຫຼາຍໆຄັ້ງຕໍ່ມື້. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຂົ້າໃຈວ່າພະຍາດເບົາຫວານບໍ່ແມ່ນພະຍາດຂອງແຂ້ວຫວານ. ສະນັ້ນ, ການປະກົດຕົວຂອງໂຣກເບົາຫວານປະເພດ 1 ບໍ່ໄດ້ກ່ຽວຂ້ອງກັບການກິນຂອງຫວານຫຼາຍເກີນໄປ.
ມັນຈະພັດທະນາໃນເວລາທີ່ລະບົບພູມຕ້ານທານຂອງຄົນເຮົາ ທຳ ຮ້າຍຕັບຂອງຕົນເອງ, ເຮັດໃຫ້ມັນບໍ່ສາມາດຜະລິດອິນຊູລິນໄດ້ອີກຕໍ່ໄປ. ໃນກໍລະນີຂອງໂລກເບົາຫວານຊະນິດທີ 2, ນ້ ຳ ຕານແມ່ນພຽງແຕ່ເປັນສາເຫດທາງອ້ອມຂອງພະຍາດ - ໃນຕົວມັນເອງ, ມັນບໍ່ກໍ່ໃຫ້ເກີດພະຍາດເບົາຫວານ.
ຕາມກົດລະບຽບ, ພະຍາດເບົາຫວານປະເພດ 2 ຈະປາກົດຢູ່ໃນຜູ້ທີ່ມີນ້ ຳ ໜັກ ຫຼາຍເກີນໄປ, ເຊິ່ງມັກຈະເຮັດໃຫ້ການບໍລິໂພກອາຫານທີ່ມີແຄລໍລີ່ສູງບໍ່ ຈຳ ກັດ, ລວມທັງຂອງຫວານ.
ມີຫຍັງອີກແດ່ນອກຈາກນ້ ຳ ຕານຄວນ ຈຳ ກັດ? ຍົກຕົວຢ່າງ, ທ່ານພຽງແຕ່ສາມາດທົດແທນນ້ ຳ ຕານກັບນ້ ຳ ເຜິ້ງ - ມັນມີສຸຂະພາບແຂງແຮງບໍ?
ເພື່ອວາງແຜນອາຫານທີ່ດີຕໍ່ພະຍາດເບົາຫວານແລະ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຕ່າງໆຂອງຮ່າງກາຍຂອງທ່ານ, ມັນດີທີ່ສຸດທີ່ທ່ານຄວນປຶກສາກັບນັກໂພຊະນາການ. ແຕ່ມີ ຄຳ ແນະ ນຳ ທົ່ວໄປ.
ຍົກຕົວຢ່າງ, ຄວນກິນສາມເທື່ອຕໍ່ມື້ໃນເວລາດຽວກັນແລະປະຕິເສດອາຫານທີ່ມີໄຂມັນແລະແຄລໍລີ່ສູງ.
ພວກເຮົາ ຈຳ ເປັນຕ້ອງປ່ຽນເປັນຄາໂບໄຮເດຣດ "ທີ່ມີສຸຂະພາບດີ" ທີ່ພົບໃນ ໝາກ ໄມ້, ພືດຜັກ (ຖົ່ວເຫຼືອງ, ຖົ່ວແລະຖົ່ວ) ແລະຜະລິດຕະພັນນົມທີ່ມີໄຂມັນຕໍ່າ.
"ວິທີການພຽງແຕ່ເຂົ້າໃຈໃນ, ຫຼັງຈາກນັ້ນທຸກສິ່ງທຸກຢ່າງ ... "

ເພາະສະນັ້ນ, ຂ້າພະເຈົ້າໄດ້ຕັດສິນໃຈຂໍທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມຂອງຂ້າພະເຈົ້າ Valery Vasilyevich SEREGIN - ເປັນເວລາຫລາຍປີທີ່ລາວໄດ້ເຮັດວຽກຢູ່ພະແນກ endocrinology ຂອງໂຮງ ໝໍ ເມືອງໃຫຍ່, ແລະຄົນເຈັບສ່ວນໃຫຍ່ຂອງລາວແມ່ນຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2.
- ສຳ ລັບການ ບຳ ບັດອິນຊູລິນໃນໂລກເບົາຫວານປະເພດ 2, ມີຄວາມເຫັນແຕກຕ່າງກັນ. ຊາວອາເມລິກາສະເຫມີເລີ່ມສັກຢາອິນຊູລິນກ່ອນໄວອັນຄວນ. ພວກເຂົາເວົ້າວ່າ: ຖ້າຄົນຜູ້ ໜຶ່ງ ເປັນໂລກເບົາຫວານ (ບໍ່ວ່າຈະເປັນປະເພດໃດກໍ່ຕາມ), ມັນ ໝາຍ ຄວາມວ່າລາວບໍ່ມີ insulin ພຽງພໍ.
ອິນຊູລິນແຍກອອກຈາກສັດທະເລຂອງສັດໄດ້ເລີ່ມຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວຄົນເປັນໂລກເບົາຫວານໃນປີ 1921. ໃນປີ 1959, ພວກເຂົາໄດ້ຮຽນຮູ້ການ ກຳ ນົດລະດັບອິນຊູລິນໃນເລືອດ.
ແລະຫຼັງຈາກນັ້ນມັນໄດ້ຫັນອອກວ່າໃນຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ເນື້ອໃນຂອງອິນຊູລິນອາດຈະຄືກັນກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຫຼືແມ່ນແຕ່ເພີ່ມຂື້ນ. ນັ້ນແມ່ນຫນ້າປະຫລາດໃຈຫລາຍ. ພວກເຂົາເລີ່ມສຶກສາຂັ້ນຕອນຕ່າງໆທີ່ເກີດຂື້ນໃນຮ່າງກາຍກັບໂລກເບົາຫວານຊະນິດນີ້.
ໃນການຊອກຫາ ຄຳ ຕອບຕໍ່ ຄຳ ຖາມວ່າເປັນຫຍັງ, ດ້ວຍຄວາມພໍພຽງ, ແລະຍິ່ງກວ່ານັ້ນກັບລະດັບອິນຊູລິນເພີ່ມຂື້ນ, ທາດນ້ ຳ ຕານໃນເລືອດບໍ່ເຂົ້າສູ່ຈຸລັງເນື້ອເຍື່ອ, ແນວຄິດຂອງ "ການຕໍ່ຕ້ານອິນຊູລິນ" ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ໄລຍະນີ້ ໝາຍ ເຖິງຄວາມຕ້ານທານຂອງເນື້ອເຍື່ອຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ. ມັນໄດ້ຫັນອອກວ່ານາງສ່ວນໃຫຍ່ແມ່ນກ່ຽວຂ້ອງກັບນໍ້າ ໜັກ ເກີນ.
ບໍ່ແມ່ນຄົນອ້ວນທັງ ໝົດ ມີພູມຕ້ານທານກັບອິນຊູລິນ, ແຕ່ກໍ່ມີຫລາຍ, ປະມານ 65-70%.
ແຕ່ໃນສະພາບການນີ້, ໃນຂະນະທີ່ກະຕ່າຍຜະລິດອິນຊູລິນພຽງພໍຫຼືຫຼາຍກວ່າປົກກະຕິ, ນ້ ຳ ຕານໃນເລືອດບໍ່ເພີ່ມຂື້ນເລື້ອຍໆ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂຣກ ໝາກ ພ້າວບໍ່ສາມາດເຮັດວຽກໄດ້ເປັນເວລາດົນນານດ້ວຍການເຮັດວຽກ ໜັກ ເກີນໄປ - ອີກບໍ່ດົນກໍ່ຈະມີໃນເວລານີ້ໃນເວລາທີ່ມັນຈະບໍ່ຊົດເຊີຍຄວາມຕ້ອງການທີ່ເພີ່ມຂື້ນຂອງຮ່າງກາຍ ສຳ ລັບອິນຊູລິນ.
ແລະຫຼັງຈາກນັ້ນລະດັບນ້ ຳ ຕານໃນເລືອດສູງກໍ່ຈະຄົງທີ່.
ມີການປິ່ນປົວຫຼາຍໆຢ່າງທີ່ມີໃນຂັ້ນຕອນນີ້.
- ວິທະຍາສາດຫຼາຍທີ່ສຸດແມ່ນການຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງຄົນຕໍ່ອິນຊູລິນ. ແລະມັນສາມາດເຮັດໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສອງວິທີການທີ່ດີທີ່ສຸດໃນປະຈຸບັນແລະວິທີທີ່ບໍ່ນິຍົມທີ່ສຸດ:
- ຫຼຸດນ້ ຳ ໜັກ ດ້ວຍອາຫານທີ່ມີພະລັງງານຕໍ່າ,
- ເພີ່ມການອອກ ກຳ ລັງກາຍ.
ອາຫານແມ່ນຫຍັງ? ນີ້ແມ່ນເວລາທີ່ຄົນຍ່າງຫິວຕະຫຼອດເວລາ. ກ່ຽວກັບອາຫານການກິນ, ທ່ານບໍ່ຮູ້ສຶກດີຖ້າວ່າເປັນແນວນັ້ນ, ທຸກໆຄົນກໍ່ຈະເຮັດຕາມມັນໂດຍບໍ່ມີບັນຫາຫຍັງເລີຍ. ອາຫານໃດກໍ່ບໍ່ໃຫ້ສຸຂະພາບແລະອາລົມດີ.
ຖ້າຄົນຜູ້ ໜຶ່ງ ເວົ້າອີກເລື່ອງ ໜຶ່ງ, ລາວ ກຳ ລັງເວົ້າຕົວະ. Margaret Thatcher ບໍ່ເຄີຍກິນຢາ. ນາງຫິວເຂົ້າຕະຫຼອດເວລາ, ເຊິ່ງອາດຈະເປັນເຫດຜົນທີ່ວ່ານາງມີໃບ ໜ້າ ທີ່ຊົ່ວຮ້າຍດັ່ງກ່າວ.
ໜ້າ ຂອງເຈົ້າຈະເປັນແນວໃດຖ້າເຈົ້າຫິວເຂົ້າ?
ໃນຊ່ວງໄລຍະສົງຄາມ, ມີພຽງແຕ່ 30–40% ຂອງຜູ້ເປັນໂຣກເບົາຫວານເທົ່ານັ້ນ, ສ່ວນທີ່ເຫຼືອແມ່ນໄດ້ຮັບຄ່າຊົດເຊີຍ. ຍ້ອນວ່າທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກິນອາຫານ, ບໍ່ມີອາຫານພຽງພໍ, ແລະມີການອອກ ກຳ ລັງກາຍຫຼາຍ. ໃນມະນຸດ, ຄວາມຕ້ອງການຂອງ insulin ຫຼຸດລົງ.
ພະຍາຍາມໃຫ້ຄົນເຈັບເຕັມຮ່າງກາຍ - ລາວອາດຈະກິນເຂົ້າເປັນເວລາຫຼາຍທົດສະວັດແລະຍ້າຍອອກໄປເລັກ ໜ້ອຍ. ລາວມີລົມຫາຍໃຈແບບສັ້ນໆ, ກະທົບກະເທືອນ, ຄວາມດັນ, ກ້າມເນື້ອທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວ, ປວດຕາມຂໍ້ຕໍ່…
ໂດຍທົ່ວໄປ, ອອກຈາກຄົນເຈັບຂອງຂ້ອຍມີພຽງແຕ່ ຈຳ ນວນ ໜ້ອຍ ເທົ່ານັ້ນທີ່ບັນລຸຜົນທີ່ແທ້ຈິງກັບອາຫານແລະການສຶກສາທາງດ້ານຮ່າງກາຍ.
- ເພື່ອຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງ insulin, metformin ແມ່ນຖືກ ກຳ ນົດໃນໄລຍະ ທຳ ອິດຂອງການຮັກສາ. ວາລະສານຂອງທ່ານໄດ້ຂຽນກ່ຽວກັບມັນແລ້ວ. ຄວາມຕ້ອງການອາຫານການກິນຍັງຄົງຢູ່. ແຕ່ໂຊກບໍ່ດີ, ຢາ metformin ບໍ່ໄດ້ຜົນດີໃນຄົນເຈັບທຸກຄົນ.
- ຖ້າມັນ ກຳ ລັງ "ກຳ ລັງປະຕິບັດ", ຫຼັງຈາກນັ້ນຕື່ມຢາທີ່ກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໂດຍກະເພາະອາຫານ, ຢາທີ່ມາຈາກກຸ່ມ sulfonamides (ໂລກເບົາຫວານ, glibenclamide). ໃນເອີຣົບ, sulfanilamides ເລີ່ມຕົ້ນໃຫ້ທັນທີ, ແລະແພດ ໝໍ ອາເມລິກາກ່າວວ່າ: ຖ້າທາດເຫຼັກ ກຳ ລັງເຮັດວຽກບໍ່ດີ, ເປັນຫຍັງມັນຄວນກະຕຸ້ນ, ມັນຈະ ນຳ ໄປສູ່ການເສື່ອມສະມັດຕະພາບຂອງມັນໄວຂຶ້ນບໍ? ພວກເຂົາຍັງໂຕ້ຖຽງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, sulfonamides ແມ່ນ ໜຶ່ງ ໃນຢາທີ່ໃຊ້ຫຼາຍທີ່ສຸດໃນການຮັກສາໂລກເບົາຫວານ, ພວກມັນຖືກ ນຳ ໃຊ້ໂດຍປະຊາຊົນຫຼາຍສິບພັນຄົນໃນທົ່ວໂລກ.
- ຖ້າການປິ່ນປົວແບບນີ້ລົ້ມເຫລວທີ່ຈະເຮັດໃຫ້ນ້ ຳ ຕານກັບຄືນສູ່ສະພາບປົກກະຕິ, ບາດກ້າວຕໍ່ໄປແມ່ນ: ການນັດພົບຂອງອິນຊູລິນ. ສຳ ລັບຄົນເຈັບບາງຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໂດຍປະສົມປະສານກັບຢາຫຼຸດນ້ ຳ ຕານ, ແລະ ສຳ ລັບຄົນອື່ນ, ມີພຽງແຕ່ insulin ເທົ່ານັ້ນ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານຊະນິດ 1. ມັນຂື້ນກັບຫຍັງ? ຈາກນໍ້າຕານໃນເລືອດ. ໜ້າ ວຽກທີ່ ສຳ ຄັນທີ່ສຸດ: ຕ້ອງບັນລຸການຫຼຸດລົງຂອງມັນໃນລະດັບປົກກະຕິເພື່ອປ້ອງກັນການພັດທະນາຂອງພະຍາດແຊກຊ້ອນໃນສາຍຕາ, ຂາ, ເສັ້ນເລືອດ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ. ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ອາການແຊກຊ້ອນເຫລົ່ານີ້ມີຢູ່ແລ້ວ - ພວກມັນພັດທະນາກ່ອນ ໜ້າ ນີ້ກ່ວາກວດພົບໂຣກເບົາຫວານ. ພວກເຂົາທຸກຄົນຕ້ອງມີນໍ້າຕານທີ່ດີເພື່ອຊ່ວຍໃຫ້ຄວາມຄືບ ໜ້າ ຂອງອາການແຊກຊ້ອນຊ້າລົງແລະມີອາຍຸຍືນ. ດັ່ງນັ້ນພວກເຂົາຕ້ອງການການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ມີຄວາມຢ້ານກົວຫຍັງເມື່ອຖືກ ກຳ ນົດໃຫ້ອິນຊູລິນ? ດີ, ກ່ອນອື່ນ ໝົດ, ວ່າມັນຈະມີປັນຫາຫຼາຍໃນການສັກຢາ. ແນ່ນອນ, ຄວາມກັງວົນຈະເພີ່ມຂື້ນ.
ຫນຶ່ງໃນການສຶກສາສາກົນທີ່ໃຫຍ່ທີ່ສຸດສະແດງໃຫ້ເຫັນວ່າ, ອີງຕາມຄົນເຈັບຕົວເອງ, ການຫັນປ່ຽນໄປສູ່ການປິ່ນປົວດ້ວຍອິນຊູລິນຕ້ອງການຄວາມເອົາໃຈໃສ່ຕົວເອງຫຼາຍຂື້ນ. ແຕ່ໃນເວລາດຽວກັນ, ລະດັບນໍ້າຕານໃນເລືອດກໍ່ດີຂຶ້ນ, ຈຳ ນວນອາການແຊກຊ້ອນຮ້າຍແຮງແລະການເຂົ້າໂຮງ ໝໍ ທີ່ຍາວນານກໍ່ຫຼຸດລົງ.
ຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວແມ່ນຫຼຸດລົງ (ລວມທັງຈາກກະເປົofາຂອງຄົນເຈັບເອງ), ອາຍຸຍືນເພີ່ມຂື້ນ.
ຄົນເຈັບຂອງຂ້ອຍຍັງຍອມຮັບວ່າພວກເຂົາຢ້ານການຕື່ມອິນຊູລິນໃນອິນຊູລິນ. ສິ່ງດຽວທີ່ຂ້ອຍສາມາດເວົ້າກ່ຽວກັບເລື່ອງນີ້ແມ່ນພະຍາຍາມ ຈຳ ກັດຕົວເອງໃນອາຫານທີ່ມີພະລັງງານສູງແລະເພີ່ມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ. ບຸກຄົນໃດ ໜຶ່ງ ຄວນໃຫ້ພາລະ ໜັກ ຕົນເອງເທົ່າກັບພະລັງງານທີ່ກິນ. ຜູ້ໃດທີ່ເຂົ້າໃຈເລື່ອງນີ້ແລະບໍ່ຍອມໃຫ້ຕົວເອງອວດອ້າງ, ລາວບໍ່ໄດ້ພົບບັນຫາແບບນີ້.
ມາຮອດປະຈຸ, ອິນຊູລິນແມ່ນຢາດຽວທີ່ສາມາດຮັກສາລະດັບນໍ້າຕານໃນເລືອດໄດ້ໃນຂອບເຂດປົກກະຕິ.
ເງື່ອນໄຂຂອງການຮັກສາທີ່ ເໝາະ ສົມແມ່ນການບົ່ງບອກເຖິງທາດອີໂມໂກແລັດລິນ glycated ຫຼືນໍ້າຕານດີກ່ອນແລະຫລັງອາຫານ. ຖ້າຄົນຜູ້ ໜຶ່ງ ກວດເລືອດ hemoglobin glycated ສູງກວ່າ 6,5% ເປັນເວລາຫຼາຍກວ່າ 3 ເດືອນ, ທ່ານສາມາດແນ່ໃຈວ່າລາວເລີ່ມມີອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ.
ແຕ່ຫນ້າເສຍດາຍ, ໃນທົ່ວໂລກ, ອີງຕາມການສຶກສາ, ມີພຽງແຕ່ 20-30% ຂອງຄົນທີ່ເປັນໂລກເບົາຫວານໄດ້ມີ hemoglobin glycated ຫນ້ອຍກວ່າ 6,5%. ແຕ່ພວກເຮົາຕ້ອງພະຍາຍາມເພື່ອສິ່ງນີ້. ພວກເຮົາ ດຳ ເນີນການທົດສອບນີ້ຢູ່ Minsk ແລະໃນສູນກາງພາກພື້ນ. ມັນເປັນໄປໄດ້ແລະ ຈຳ ເປັນໂດຍການຊ່ວຍເຫຼືອຂອງ glucometer ເພື່ອຄວບຄຸມແລະຕິດຕາມຕົວທ່ານເອງເພື່ອໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດກ່ອນແລະຫຼັງອາຫານແມ່ນປົກກະຕິ.
- ທ່ານໃຫ້ຄະແນນຄວາມຮູ້ກ່ຽວກັບໂລກເບົາຫວານໃນຄົນເຈັບຂອງທ່ານແນວໃດ?
- ຂ້າພະເຈົ້າໄດ້ສັງເກດເຫັນລັກສະນະດັ່ງກ່າວ: ຄົນເຮົາໄດ້ປ່ວຍເປັນເວລາດົນນານຫລືບໍ່ດົນມານີ້, ຄວາມຮູ້ຂອງທຸກໆຄົນແມ່ນເກືອບຄືກັນແລະບໍ່ພຽງພໍ.
ປະຊາຊົນບໍ່ໄດ້ຮັບການກະຕຸ້ນໃຫ້ຮູ້ແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ໃນກໍລະນີເມື່ອພວກເຂົາມີພະຍາດຮ້າຍແຮງອື່ນໆ. ຍົກຕົວຢ່າງ, ຄົນເຈັບທີ່ເປັນພະຍາດຕັບແຂງບໍ່ຄວນດື່ມສິ່ງມຶນເມົາເລີຍ. ແລະມີພຽງແຕ່ ຈຳ ນວນ ໜ້ອຍ ເທົ່ານັ້ນທີ່ປະຕິບັດຕາມຂໍ້ ກຳ ນົດນີ້.
ໃນພາກຕາເວັນຕົກ, ປະຊາຊົນມີແຮງຈູງໃຈຫຼາຍທີ່ຈະມີສຸຂະພາບແຂງແຮງແລະຮຽນຮູ້ສິ່ງນີ້. ຕັ້ງແຕ່ອະດີດຕະການໄດ້ມີການວາງບູລິມະສິດຂອງສຸຂະພາບ, ຄອບຄົວ, ຄວາມ ສຳ ເລັດໃນການເຮັດວຽກ. ເພາະສະນັ້ນຈຶ່ງມີທັດສະນະຄະຕິອີກຕໍ່ທ່ານ ໝໍ: ຖ້າທ່ານ ໝໍ ເວົ້າ, ຫຼັງຈາກນັ້ນຄົນເຈັບເຊື່ອລາວ. ພວກເຮົາຫຼາຍຄົນເຮັດໃນສິ່ງທີ່ພວກເຮົາຕ້ອງການ, ກົງກັນຂ້າມກັບ ຄຳ ແນະ ນຳ ຂອງແພດ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດຄວບຄຸມຕົນເອງໄດ້. ລາວໄດ້ຜ່ານໂຮງຮຽນໂຣກເບົາຫວານ, ລາວໄດ້ຮັບການສິດສອນຈາກທ່ານ ໝໍ, ແຕ່ລາວຕັດສິນໃຈປະ ຈຳ ວັນວ່າຈະສັກຢາອິນຊູລິນຫຼາຍປານໃດ, ລາວຈະກິນຫຍັງແລະກິດຈະ ກຳ ຫຍັງທີ່ລາວຈະໃຫ້. ສະນັ້ນ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະເຂົ້າໃຈແລະຍອມຮັບສະພາບການດັ່ງກ່າວ: ທ່ານຕ້ອງປະຕິບັດຕໍ່ພະຍາດເບົາຫວານຂອງທ່ານຢ່າງສັດຊື່ແລະຖືກຕ້ອງ, ຫລີກລ້ຽງການດູດນ້ ຳ ຕານສູງ, ຖ້າບໍ່ດັ່ງນັ້ນອາການແຊກຊ້ອນກໍ່ຈະພັດທະນາຢ່າງຫຼີກລ່ຽງບໍ່ໄດ້.
ອັດຕາການເປັນໂຣກເບົາຫວານປະເພດ 2 ກຳ ລັງເພີ່ມຂື້ນໃນທຸກໆປະເທດໃນອັດຕາສ່ວນຂອງການເຕີບໂຕຂອງຄວາມຮັ່ງມີ. ພະຍາດເບົາຫວານປະເພດ 1 ເທົ່ານັ້ນບໍ່ໄດ້ຂື້ນກັບ ຈຳ ນວນອາຫານທີ່ກິນ, ແລະພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນຂື້ນກັບ ຈຳ ນວນນີ້ຫຼາຍ.
ຄົນທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາບໍ່ຄ່ອຍຈະເປັນໂລກເບົາຫວານປະເພດ 2. ຄົນທີ່ເປັນໄຂມັນມັກຈະເຈັບ 5 ຄັ້ງເລື້ອຍກວ່າ, ຄົນທີ່ເຕັມໄປຫຼາຍ 10-15 ເທື່ອມັກຈະເປັນຄົນຕຸ້ຍ.
Lyudmila MARUSHKEVICH
ຖ້າທ່ານບໍ່ສັກຢາອິນຊູລິນເພື່ອເປັນໂລກເບົາຫວານ

Aline ປູ່ ຝຶກຫັດງານ (111), ປິດ 4 ປີກ່ອນ
ກ່ອນອື່ນ ໝົດ ສະຕິສູງ (101175) 4 ປີກ່ອນ
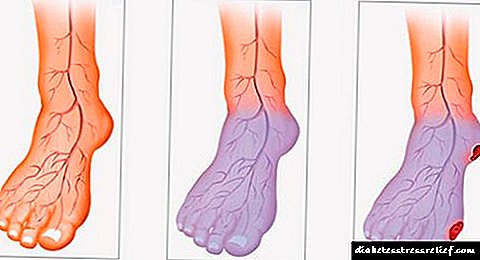
ການພັດທະນາຂອງໂຣກ pancreatic ສ້ວຍແຫຼມແລະການເສຍຊີວິດຈະປະຕິບັດຕາມ. ອາການແຊກຊ້ອນອາດຈະໄວແລະຊ້າ, ມີຄວາມເສຍຫາຍຕໍ່ເຮືອນ້ອຍ (microangiopathy) ຫຼືເຮືອຂະຫນາດໃຫຍ່ (macroangiopathy).
ອາການແຊກຊ້ອນໃນຂັ້ນຕົ້ນປະກອບມີດັ່ງຕໍ່ໄປນີ້: hyperglycemia ກັບການສູນເສຍນ້ ຳ (ດ້ວຍການຮັກສາທີ່ບໍ່ດີ, ພະຍາດເບົາຫວານສາມາດ ນຳ ໄປສູ່ການຂາດນ້ ຳ ໃນຮ່າງກາຍ, ພ້ອມທັງຍັງບໍ່ໄດ້ຮັບການຮັກສາ).
ketoacidosis (ໃນຄວາມບໍ່ສົມບູນຂອງອິນຊູລິນ, ອົງການຈັດຕັ້ງ ketone ແມ່ນຖືກສ້າງຕັ້ງຂຶ້ນ - ຜະລິດຕະພັນຂອງການເຜົາຜະຫລານໄຂມັນ, ເຊິ່ງຮ່ວມກັນກັບທາດ ນຳ ້ຕານໃນເລືອດສູງສາມາດ ນຳ ໄປສູ່ການເຮັດວຽກທີ່ບົກຜ່ອງຂອງລະບົບຊີວະພາບຕົ້ນຕໍຂອງຮ່າງກາຍດ້ວຍໄພຂົ່ມຂູ່ການສູນເສຍສະຕິແລະການເສຍຊີວິດ).
ການລະລາຍໃນເລືອດ (ປະລິມານຢາອິນຊູລິນແລະຢາຕ້ານພະຍາດເບົາຫວານອື່ນໆແມ່ນສູງກ່ວາປະລິມານນ້ ຳ ຕານທີ່ຕ້ອງໄດ້ຮັບການປຸງແຕ່ງ, ລະດັບນ້ ຳ ຕານຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ມີຄວາມຮູ້ສຶກອຶດຫິວ, ເຫື່ອອອກ, ສູນເສຍສະຕິ, ເສຍຊີວິດແມ່ນເປັນໄປໄດ້).
ອາການແຊກຊ້ອນຕໍ່ມາເກີດຂື້ນກັບພະຍາດເບົາຫວານທີ່ໄດ້ຮັບການຊົດເຊີຍເປັນເວລາດົນນານ (ມີລະດັບນໍ້າຕານສູງຫຼືການ ເໜັງ ຕີງຂອງມັນ). ຕາອາດຈະໄດ້ຮັບຜົນກະທົບ (ການປ່ຽນແປງຂອງກະດູກສັນຫຼັງກັບຄວາມອັນຕະລາຍຂອງຕາບອດໃນຂັ້ນສຸດທ້າຍ).
ຫມາກໄຂ່ຫຼັງ (ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງອາດຈະພັດທະນາດ້ວຍຄວາມຕ້ອງການຂອງໂຣກ hemodialysis, i.e. , ການເຊື່ອມຕໍ່ກັບຫມາກໄຂ່ຫຼັງປອມ, ຫຼືການຜ່າຕັດຫມາກໄຂ່ຫຼັງ). ນອກຈາກນັ້ນ, ເຮືອແລະເສັ້ນປະສາດຂອງຂາກໍ່ໄດ້ຮັບຜົນກະທົບ (ເຊິ່ງສາມາດ ນຳ ໄປສູ່ການເປັນໂຣກບ້າຍ້ອນຄວາມ ຈຳ ເປັນຂອງການຕັດຂາ).
ໂລກກະເພາະລໍາໄສ້ກໍ່ໄດ້ຮັບຜົນກະທົບເຊັ່ນກັນ, ໜ້າ ທີ່ທາງເພດໃນຜູ້ຊາຍ (impotence) ອາດຈະກະທົບກະເທືອນ.
ສັດ Boris ສະຫວ່າງ (24847) 4 ປີກ່ອນ
ນາງ Irina Nafikova ສະຫວ່າງ (22994) 4 ປີກ່ອນ
Nyata Kupavina Guru (3782) 4 ປີກ່ອນ
ພະຍາດເບົາຫວານເສຍສະຕິແລະເສຍຊີວິດ.
ໄຊຊະນະ Zelenkin ປັນຍາທຽມ (139299) 4 ປີກ່ອນ
ຕົກເຂົ້າໄປໃນສະພາບທີ່ມີອາການຫົດຫູ່ແລະເສຍຊີວິດຢ່າງໄວວາ.
Lyudmila Salnikova ປະລິນຍາໂທ (2193) 4 ປີກ່ອນ
ເປັນຫຍັງ insulin ທັນທີ? ກ່ອນອື່ນ ໝົດ, ນ້ ຳ ຕານຄວນໄດ້ຮັບການຮັກສາໄວ້ໃນຢາຄຸມ ກຳ ເນີດ, ທ່ານ ໝໍ ສັ່ງໃຫ້ເຂົາເຈົ້າ, ແລະພະຍາຍາມຢູ່ກັບພວກມັນ, ຕິດກັບອາຫານ, ຢ່າກິນອາຫານຂົ້ວ, ເຂົ້າຈີ່ຂາວ, ເຂົ້າ ໜົມ ຫວານ, ດອງ, ທຸກຢ່າງຄວນຢູ່ໃນລະດັບປານກາງ, ຍ້າຍອອກຫຼາຍ, ແຕ່ບໍ່ແລ່ນ, ແຕ່ຍ່າງພຽງ 2-3 ຊົ່ວໂມງ ຢູ່ຖະ ໜົນ, ກວດເບິ່ງນ້ ຳ ຕານທຸກໆ 2 ອາທິດ. ຖ້າຢາຄຸມ ກຳ ເນີດບໍ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດລົດລົງ, ມັນກໍ່ຈະປ່ຽນເປັນອິນຊູລິນ, ແຕ່ມັນຈະມີຄວາມ ສຳ ຄັນ,
irina konstantinova ມີແສງສະຫວ່າງ (27530) 4 ປີກ່ອນ
Elena Shishkina Pupil (117) 7 ເດືອນກ່ອນ
ສິ່ງທີ່ດີກວ່າ ສຳ ລັບໂຣກເບົາຫວານທີ່ມີ glucovans ຫຼື insulin?
daniil telenkov Pupil (162) 4 ເດືອນກ່ອນ
ແມ່ນພວກເຂົາ @ ຂ້ອຍຈະບໍ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ຂ້ອຍບໍ່ສັກໃນ 2 ປີ. ນໍ້າຕານສູງແລະນັ້ນແມ່ນມັນ. ເຖິງແມ່ນວ່າປະເພດ 1 ຂ້ອຍມີຄວາມສ່ຽງຕໍ່ຊີວິດ. ຂ້ອຍສາມາດຕີ 2-4 ຄັ້ງຕໍ່ປີ. ສູງສຸດ
ໃນເວລາທີ່ຕ້ອງການ insulin ສໍາລັບພະຍາດເບົາຫວານປະເພດ 2?
ຜູ້ບໍລິຫານ: Aina Suleymanova | ວັນທີ: 1 ພະຈິກ 2013
ການປິ່ນປົວດ້ວຍ insulin ເບົາຫວານປະເພດ 2 ມັນຖືກ ນຳ ໃຊ້ເລື້ອຍໆໃນມໍ່ໆນີ້. ມື້ນີ້ຂໍປຶກສາຫາລືກ່ຽວກັບສະຖານະການທີ່ຕ້ອງການການປິ່ນປົວດ້ວຍ insulin ຂອງໂຣກເບົາຫວານປະເພດ 2.
ສະບາຍດີ ໝູ່ ເພື່ອນ! ມີຫລາຍບົດຄວາມກ່ຽວກັບການຮັກສາໂລກເບົາຫວານໂດຍມີການແນະ ນຳ ຮໍໂມນອິນຊູລິນໃນສະຖານທີ່, ແຕ່ວ່າມັນບໍ່ໄດ້ຖືກກ່າວເຖິງກ່ຽວກັບກໍລະນີທີ່ຄົນເຈັບທີ່ເປັນໂລກປະເພດທີ 2 ຕ້ອງໄດ້ຮັບການຍົກຍ້າຍຢ່າງຮີບດ່ວນໃຫ້ກັບລະບຽບການຮັກສາໂຣກອິນຊູລິນ.
ການແກ້ໄຂຂໍ້ຜິດພາດ, ບົດຂຽນມື້ນີ້ແມ່ນອຸທິດໃຫ້ກັບຕົວຊີ້ບອກຢ່າງແທ້ຈິງ ສຳ ລັບການປິ່ນປົວດ້ວຍອິນຊູລິນໃນຄົນເຈັບທີ່ເປັນພະຍາດຊະນິດທີສອງ.
ແຕ່ໂຊກບໍ່ດີ, ມັນບໍ່ແມ່ນພຽງແຕ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ ທຳ ອິດເທົ່ານັ້ນທີ່ຕ້ອງຫັນໄປໃຊ້ການປິ່ນປົວດ້ວຍອິນຊູລິນ. ຄວາມຕ້ອງການດັ່ງກ່າວມັກເກີດຂື້ນກັບປະເພດທີສອງ.
ມັນບໍ່ແມ່ນເລື່ອງບັງເອີນທີ່ຂໍ້ ກຳ ນົດເຊັ່ນ: ພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແລະພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນແມ່ນຖືກຍົກເວັ້ນຈາກການຈັດປະເພດໂລກເບົາຫວານທີ່ທັນສະ ໄໝ, ເພາະວ່າມັນບໍ່ໄດ້ສະທ້ອນເຖິງກົນໄກເຊື້ອພະຍາດຂອງການພັດທະນາພະຍາດດັ່ງກ່າວຢ່າງເຕັມສ່ວນ.
ການເພິ່ງພາອາໄສ (ບາງສ່ວນຫລືຄົບຖ້ວນ) ສາມາດສັງເກດໄດ້ທັງສອງຊະນິດ, ແລະດ້ວຍເຫດນັ້ນ, ຈົນຮອດປະຈຸບັນ, ມີພຽງແຕ່ພະຍາດເບົາຫວານຊະນິດ 1 ແລະຊະນິດທີ 2 ເທົ່ານັ້ນທີ່ຖືກ ນຳ ໃຊ້ເພື່ອອອກແບບປະເພດຂອງພະຍາດ.
ເສົ້າແຕ່ຄວາມຈິງ!
ໂດຍບໍ່ມີຂໍ້ຍົກເວັ້ນ, ຜູ້ປ່ວຍທຸກຄົນທີ່ຂາດເຂີນຢ່າງສົມບູນ, ບໍ່ສາມາດກະຕຸ້ນ, ຫຼືຄວາມລັບຂອງຮໍໂມນຂອງຕົວເອງແມ່ນບໍ່ພຽງພໍ, ການປິ່ນປົວດ້ວຍອິນຊູລິນຕະຫຼອດຊີວິດແລະການປິ່ນປົວອິນຊູລິນໂດຍໄວແມ່ນ ຈຳ ເປັນ.
ເຖິງແມ່ນວ່າການຊັກຊ້າເລັກນ້ອຍໃນການຫັນໄປສູ່ການປິ່ນປົວດ້ວຍອິນຊູລິນສາມາດປະກອບໄປດ້ວຍຄວາມຄືບ ໜ້າ ຂອງອາການຂອງການເສື່ອມສະພາບຂອງພະຍາດ.
ສິ່ງເຫຼົ່ານີ້ລວມມີ: ການພັດທະນາ ketoacidosis, ketosis, ການສູນເສຍນ້ ຳ ໜັກ, ອາການຂອງການຂາດນ້ ຳ (ການຂາດນ້ ຳ), adynamia.
ການພັດທະນາຂອງໂຣກເບົາຫວານແມ່ນເປັນ ໜຶ່ງ ໃນເຫດຜົນຂອງການປ່ຽນແປງຊ້າຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ ສຳ ລັບໂລກເບົາຫວານປະເພດ 2.
ນອກຈາກນັ້ນ, ດ້ວຍການເສື່ອມໂຊມຂອງໂຣກເປັນເວລາດົນ, ອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານເກີດຂື້ນຢ່າງໄວວາແລະມີຄວາມຄືບ ໜ້າ, ຕົວຢ່າງເຊັ່ນໂຣກ neuropathy ພະຍາດເບົາຫວານແລະໂຣກເສັ້ນປະສາດ. ໃຫ້ແນ່ໃຈວ່າໄດ້ອ່ານບົດຄວາມສັບສົນຂອງໂຣກເບົາຫວານ.
ພວກເຂົາຄວນຢ້ານກົວແທ້ໆ. ປະມານ 30% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕ້ອງການການປິ່ນປົວດ້ວຍ insulin ໃນມື້ນີ້.
ຕົວຊີ້ບອກການປິ່ນປົວດ້ວຍ insulin ຂອງໂຣກເບົາຫວານປະເພດ 2
ນັກຊ່ຽວຊານດ້ານໂຣກ endocrinologist ທຸກຄົນຕັ້ງແຕ່ເວລາບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ 2 ຄວນແຈ້ງໃຫ້ຜູ້ປ່ວຍລາວຮູ້ວ່າການປິ່ນປົວດ້ວຍ insulin ໃນມື້ນີ້ແມ່ນ ໜຶ່ງ ໃນວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນສູງ. ຍິ່ງໄປກວ່ານັ້ນ, ໃນບາງກໍລະນີ, ການປິ່ນປົວດ້ວຍ insulin ອາດຈະເປັນວິທີດຽວເທົ່ານັ້ນທີ່ເປັນໄປໄດ້, ວິທີການທີ່ພຽງພໍໃນການບັນລຸບັນດາໂຣກ normoglycemia, ນັ້ນແມ່ນການຊົດເຊີຍ ສຳ ລັບພະຍາດ.
ທ່ານຕ້ອງຈື່ໄວ້ວ່າພວກມັນບໍ່ເຄີຍໃຊ້ອິນຊູລິນ! ຢ່າຄິດວ່າໂດຍການປ່ຽນໄປໃຊ້ການສັກຢາອິນຊູລິນ, ໃນອະນາຄົດທ່ານຈະໄດ້ຮັບສະຖານະພາບທີ່ຂື້ນກັບອິນຊູລິນ.
ເຊັ່ນດຽວກັນກັບກໍລະນີຂອງພະຍາດຕົວເອງ, ສະຖານະພາບນີ້ບໍ່ມີ, ຖິ້ມມັນອອກຈາກຫົວຂອງທ່ານ! ອີກຢ່າງ ໜຶ່ງ, ບາງຄັ້ງຜົນຂ້າງຄຽງຫລືອາການແຊກຊ້ອນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນສາມາດສັງເກດໄດ້, ໂດຍສະເພາະໃນຕອນເລີ່ມຕົ້ນ.
ກ່ຽວກັບພວກມັນ, ພຽງແຕ່ດຽວນີ້ຂ້ອຍ ກຳ ລັງກະກຽມເອກະສານ, ໃຫ້ແນ່ໃຈວ່າຈະສະ ໝັກ. ເພື່ອບໍ່ໃຫ້ພາດ.
ການເພີ່ມເຕີມ: ເອກະສານກ່ຽວກັບອາການແຊກຊ້ອນຂອງການປິ່ນປົວດ້ວຍ insulin ແມ່ນກຽມພ້ອມແລ້ວໃນ blog. ຕິດຕາມລິງແລະອ່ານເພື່ອສຸຂະພາບ!
ບົດບາດຕົ້ນຕໍໃນການແຕ່ງຕັ້ງການປິ່ນປົວດ້ວຍ insulin ຄວນຈະມີບົດບາດ ສຳ ຮອງຂອງຈຸລັງທົດລອງຂອງຕ່ອມ. ຄ່ອຍໆ, ເມື່ອໂຣກເບົາຫວານຊະນິດ 2 ມີຄວາມຄືບ ໜ້າ, ການລຸດລົງຂອງ beta-cell ພັດທະນາ, ຮຽກຮ້ອງໃຫ້ມີການປ່ຽນແປງທັນທີຕໍ່ການປິ່ນປົວຮໍໂມນ. ປົກກະຕິແລ້ວ, ພຽງແຕ່ການຊ່ວຍເຫຼືອຂອງການປິ່ນປົວດ້ວຍ insulin ສາມາດບັນລຸແລະຮັກສາລະດັບ glycemia ທີ່ຕ້ອງການ.
ນອກຈາກນັ້ນ, ການປິ່ນປົວດ້ວຍ insulin ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2 ອາດຈະ ຈຳ ເປັນເປັນການຊົ່ວຄາວ ສຳ ລັບສະພາບທາງດ້ານພະຍາດແລະສະ ໝອງ ພິເສດ. ຂ້າງລຸ່ມນີ້ຂ້າພະເຈົ້າບອກສະຖານະການໃນເວລາທີ່ການປິ່ນປົວດ້ວຍ insulin ຂອງພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນຕ້ອງການ.
- ການຖືພາ
- ອາການແຊກຊ້ອນຂອງໂຣກ macrovascular, ເຊັ່ນໂຣກ myocardial infarction ແລະເສັ້ນເລືອດຕັນໃນ,
- ການຂາດສານອິນຊູລິນທີ່ປາກົດຂື້ນແມ່ນການສູນເສຍນ້ ຳ ໜັກ ທີ່ກ້າວ ໜ້າ ດ້ວຍຄວາມຢາກອາຫານປົກກະຕິ, ການພັດທະນາຂອງ ketoacidosis,
- ການຜ່າຕັດ
- ພະຍາດຕິດແປດຕ່າງໆແລະ ເໜືອ ສິ່ງອື່ນໃດ, ເປັນຂີ້ເຫຍື່ອ - ເປັນນໍ້າໃນທໍາມະຊາດ,
- ຕົວຊີ້ວັດທີ່ບໍ່ດີຂອງວິທີການຄົ້ນຄວ້າວິນິດໄສທີ່ແຕກຕ່າງກັນ, ຍົກຕົວຢ່າງ:
- glycemia ໄວຫຼາຍກ່ວາ 7.8 mmol / l ທີ່ມີນ້ໍາຫນັກປົກກະຕິຫຼືບໍ່ພຽງພໍ, ຫຼືຫຼາຍກວ່າ 15 mmol / l, ໂດຍບໍ່ສົນເລື່ອງນໍ້າ ໜັກ ຂອງຮ່າງກາຍ.
- ການແກ້ໄຂລະດັບ C-peptide ໃນລະດັບຕ່ ຳ ໃນ plasma ໃນລະຫວ່າງການທົດສອບ glucagon.
- hyperglycemia ໄວທີ່ກໍານົດຫຼາຍຄັ້ງ (7.8 mmol / l) ໃນກໍລະນີເມື່ອຄົນເຈັບກິນຢາໃນເລືອດໃນຮ່າງກາຍໂດຍປາກ, ສັງເກດເບິ່ງລະບອບກິດຈະກໍາທາງດ້ານຮ່າງກາຍແລະອາຫານ.
- hemoglobin glycosylated ຫຼາຍກ່ວາ 9.0%. ຖ້າທ່ານບໍ່ຮູ້ວ່າມັນແມ່ນຫຍັງ, ຕິດຕາມການເຊື່ອມຕໍ່ແລະອ່ານ, ມີບົດຂຽນແຍກຕ່າງຫາກຢູ່ໃນເວັບໄຊທ໌້ກ່ຽວກັບ hemoglobin glycosylated.
ລາຍການທີ 1, 2, 4, ແລະ 5 ຮຽກຮ້ອງໃຫ້ມີການປ່ຽນຊົ່ວຄາວໄປສູ່ອິນຊູລິນ. ຫຼັງຈາກສະຖຽນລະພາບຫຼືການຈັດສົ່ງ, insulin ສາມາດຖືກຍົກເລີກ. ໃນກໍລະນີຂອງ hemoglobin glycosylated, ການຄວບຄຸມຂອງມັນຕ້ອງໄດ້ຖືກເຮັດຊ້ໍາຫຼັງຈາກ 6 ເດືອນ.
ຖ້າໃນຊ່ວງເວລານີ້ລະດັບຂອງລາວຫຼຸດລົງຫຼາຍກ່ວາ 1.5%, ທ່ານສາມາດສົ່ງຄົນເຈັບຄືນມາກິນຢາຫຼຸດນ້ ຳ ຕານ, ແລະປະຕິເສດອິນຊູລິນ.
ຖ້າຕົວຊີ້ວັດທີ່ຫຼຸດລົງທີ່ບໍ່ໄດ້ສັງເກດເຫັນ, ການປິ່ນປົວດ້ວຍ insulin ຈະຕ້ອງສືບຕໍ່.
ການ ນຳ ໃຊ້ອິນຊູລິນບໍ່ແມ່ນໃນພະຍາດ endocrinology
ໃນທີ່ສຸດ, ຂ້ອຍຢາກບອກເຈົ້າວ່າອິນຊູລິນສາມາດໃຊ້ໄດ້ບໍ່ພຽງແຕ່ໃນ endocrinology, ເຖິງແມ່ນວ່າ, ແນ່ນອນ, ພະຍາດເບົາຫວານແມ່ນຕົວຊີ້ບອກຫຼັກໃນການໃຊ້ມັນ. ຍົກຕົວຢ່າງ, ການແນະ ນຳ ອິນຊູລິນສັ້ນອາດຈະມີຄວາມ ຈຳ ເປັນໃນຮ່າງກາຍທີ່ເສື່ອມສະພາບທົ່ວໄປ.
ໃນກໍລະນີເຫຼົ່ານີ້, ມັນເຮັດ ໜ້າ ທີ່ເປັນຢາ anabolic, ແລະຖືກ ກຳ ນົດໃນປະລິມານ 4-8 ໜ່ວຍ 2 ຄັ້ງຕໍ່ມື້. ນອກຈາກນັ້ນ, ການສັກຢາອິນຊູລິນບາງຄັ້ງກໍ່ ຈຳ ເປັນ ສຳ ລັບພະຍາດທາງຈິດບາງຊະນິດ, ນີ້ແມ່ນສິ່ງທີ່ເອີ້ນວ່າການ ບຳ ບັດ insulinocomatous.
Insulin ສາມາດໃຊ້ ສຳ ລັບພະຍາດເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ເຊັ່ນດຽວກັນກັບໃນສ່ວນປະກອບຂອງວິທີແກ້ໄຂຂົ້ວໂລກ, ເຊິ່ງມັກຈະຖືກ ນຳ ໃຊ້ໃນການຜ່າຕັດຫົວໃຈ.
ນັ້ນແມ່ນ ສຳ ລັບມື້ນີ້. ຂ້າພະເຈົ້າຄິດວ່າຕອນນີ້ທ່ານຮູ້ກັນແລ້ວໃນເວລາທີ່ການປິ່ນປົວດ້ວຍ insulin ຂອງໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຕ້ອງການ. ເບິ່ງທ່ານ, ຫມູ່ເພື່ອນ!
ອອກ ຄຳ ເຫັນແລະໄດ້ຮັບ GIFT!
ແບ່ງປັນກັບ ໝູ່ ເພື່ອນ:
ໂລກເບົາຫວານບໍ? Insulin ຈະຊ່ວຍໄດ້!
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສ່ວນໃຫຍ່ບໍ່ເຂົ້າໃຈເຖິງລະດັບປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃນຄວາມເຂົ້າໃຈຂອງພວກເຂົາ, ມັນພຽງພໍທີ່ພວກເຂົາປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາບອນຕ່ ຳ ແລະກິນຢາຫຼຸດ ນຳ ້ຕານ.
Insulin ສຳ ລັບພະຍາດເບົາຫວານແມ່ນມາດຕະການທີ່ຮ້າຍແຮງທີ່ສຸດທີ່ແພດປິ່ນປົວເພື່ອຊ່ວຍຊີວິດຄົນເຈັບຂອງພວກເຂົາ. ຖ້າທ່ານເລີ່ມປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທີ່ ຈຳ ເປັນ, ຫຼັງຈາກນັ້ນກໍ່ຈະບໍ່ມີບັນຫາຫຍັງກັບການແນະ ນຳ ຢາ. ໃນທາງກົງກັນຂ້າມ, ໃນໄວໆນີ້ຄົນເຈັບຈະສາມາດມີຄວາມສຸກກັບຊີວິດອີກຄັ້ງ, ບໍ່ຢ້ານຜົນຮ້າຍຂອງພະຍາດເບົາຫວານ.
ເຫດຜົນໃນການ ກຳ ນົດແລະກິນຢາອິນຊູລິນ
ຄຳ ຖາມ ທຳ ອິດທີ່ເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເມື່ອ ກຳ ນົດການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນເປັນຫຍັງຂ້ອຍ ຈຳ ເປັນຕ້ອງໃຊ້ຢານີ້? ໃນຈຸດນີ້, ທ່ານ ໝໍ ຕ້ອງອະທິບາຍຢ່າງຈະແຈ້ງຕໍ່ຄົນເຈັບຂອງລາວວ່າບາດກ້າວນີ້ແມ່ນພຽງແຕ່ຮັກສາສຸຂະພາບຂອງລາວໃນຮູບແບບທີ່ ຈຳ ເປັນ. ສິ່ງ ສຳ ຄັນແມ່ນການ ກຳ ນົດຄົນເຈັບໃຫ້ຮູ້ວ່າການແຕ່ງຕັ້ງອິນຊູລິນອາດຈະເປັນພຽງແຕ່ມາດຕະການຊົ່ວຄາວເທົ່ານັ້ນ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະສິດທິຜົນຂອງການ ນຳ ໃຊ້ມັນບໍ່ພຽງແຕ່ຂຶ້ນກັບລະບຽບວິໄນຂອງຄົນເຈັບເທົ່ານັ້ນ, ແຕ່ມັນກໍ່ຂື້ນກັບສະພາບຂອງໂຣກ ໝາກ ພ້າວຂອງລາວ ນຳ ອີກ.
ຖ້າການຜະລິດອິນຊູລິນ ທຳ ມະຊາດເປັນໄປບໍ່ໄດ້ແລ້ວ, ຖ້າບໍ່ມີການແນະ ນຳ ຂອງອິນຊູລິນໃນການປິ່ນປົວຂອງລາວ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານກໍ່ສາມາດເສຍຊີວິດໄດ້. ນີ້ສ່ວນໃຫຍ່ແມ່ນໃຊ້ກັບຄົນທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 1.
ເພື່ອໃຫ້ມີຄວາມຊັດເຈນຄົບຖ້ວນ, ມັນສົມຄວນທີ່ຈະອະທິບາຍເຖິງຄວາມແຕກຕ່າງລະຫວ່າງໂລກເບົາຫວານຊະນິດ 1 ແລະປະເພດ 2.
ໃນກໍລະນີ ທຳ ອິດ, ພະຍາດຕ່ອມໃຕ້ສະ ໝອງ ຖືກເສື່ອມໂຊມໂດຍການຜະລິດອິນຊູລິນ ທຳ ມະຊາດທີ່ເຮັດໃຫ້ຈຸລັງເບຕ້າທີ່ກ່ຽວຂ້ອງກັບຂະບວນການທີ່ ສຳ ຄັນນີ້ ກຳ ລັງຈະຄ່ອຍໆຕາຍໄປ.
ດັ່ງນັ້ນ, ຮ່າງກາຍຂອງຄົນເຈັບບໍ່ສາມາດພັດທະນາປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ. ດ້ວຍໂຣກເບົາຫວານຊະນິດທີສອງ, ທຸກສິ່ງທຸກຢ່າງແມ່ນລຽບງ່າຍກວ່າເກົ່າ: ກະຕຸກຍັງສາມາດຜະລິດອິນຊູລິນ, ແຕ່ມີການຂັດຂວາງແລະຄວາມຜິດປົກກະຕິບາງຢ່າງ. ຍິ່ງໄປກວ່ານັ້ນ, ຂະບວນການນີ້ສາມາດສັບສົນໄດ້ໂດຍການສູນເສຍຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຂອງອະໄວຍະວະທີ່ໄດ້ກ່າວມາສູ່ insulin ລັບ.
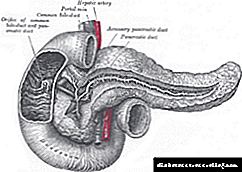
ໝາກ ຂີ້ຫູດແມ່ນຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ.
Insulin ສຳ ລັບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຊະນິດທີສອງແມ່ນມີຄວາມ ຈຳ ເປັນ, ກ່ອນອື່ນ ໝົດ, ເພື່ອທີ່ຈະຟື້ນຟູປັນຫາຂອງຕ່ອມໃຕ້ສະ ໝອງ, ແລະຍັງຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານທີ່ມີຢູ່ໃນສະ ໝອງ. ຖ້າຄົນເຈັບມີຈຸລັງເບຕ້າຂອງຕົນເອງ, ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າການຮັກສາດ້ວຍອິນຊູລິນສາມາດຖືກຍົກເວັ້ນ.
ຖ້າທ່ານບໍ່ເລີ່ມກິນຢານີ້ຕາມເວລາ, ທ່ານກໍ່ສ່ຽງທີ່ຈະອອກຈາກຮ່າງກາຍໂດຍບໍ່ມີການຜະລິດອິນຊູລິນ ທຳ ມະຊາດ. ແນ່ນອນວ່າ, ກັບພະຍາດເບົາຫວານປະເພດ 2, ປະລິມານຂອງຢາສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ເນື່ອງຈາກວ່າວຽກງານຕົ້ນຕໍຂອງມັນແມ່ນເພື່ອເຮັດໃຫ້ສະພາບສຸຂະພາບປົກກະຕິ.
ເຖິງແມ່ນວ່າໃນໄລຍະການບົ່ງມະຕິມັນໄດ້ພົບວ່າບໍ່ມີຈຸລັງທີ່ມີຊີວິດຢູ່ໃນຕ່ອມລູກ ໝາກ, ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າພະຍາດເບົາຫວານຈະແຂງແຮງກວ່າທ່ານ. ໃນທາງກົງກັນຂ້າມ, ທ່ານ ຈຳ ເປັນຕ້ອງປອງດອງເພື່ອຕ້ານກັບພະຍາດນີ້ແລະເລີ່ມກິນຢາອິນຊູລິນໄວເທົ່າທີ່ຈະໄວໄດ້.
ແນ່ນອນແພດບໍ່ສາມາດບັງຄັບໃຫ້ຄົນເຈັບກິນຢານີ້ຫຼືຢານັ້ນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າທ່ານຕ້ອງການທີ່ຈະມີຊີວິດທີ່ຍາວນານແລະມີຄວາມສຸກ, ທ່ານຈະຕ້ອງຕົກລົງກັບການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃນໄລຍະເວລາ, ທ່ານຈະບໍ່ຮັບຮູ້ວ່າຂັ້ນຕອນດັ່ງກ່າວເປັນສິ່ງທີ່ຂີ້ຮ້າຍແລະບໍ່ເປັນຕາ ໜ້າ ກຽດ.
ຄວາມຢ້ານກົວຂອງຄົນເຈັບຂອງ insulin
ບາງທີຄົນເຈັບທຸກຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນແມ່ນ ໜ້າ ຢ້ານກົວຕໍ່ຂັ້ນຕອນທີ່ຈະມາເຖິງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມຢ້ານກົວທົ່ວໄປສ່ວນໃຫຍ່ໃນເລື່ອງນີ້ແມ່ນບໍ່ມີມູນຄວາມຈິງ.
ຍົກຕົວຢ່າງ, ອັດຕາສ່ວນໃຫຍ່ຂອງພະຍາດເບົາຫວານກັງວົນວ່າໃນໄລຍະປິ່ນປົວດ້ວຍ insulin ພວກເຂົາສາມາດຮັບນ້ ຳ ໜັກ ໄດ້.
ສິ່ງນີ້ຈະບໍ່ເກີດຂື້ນຖ້າທ່ານອອກ ກຳ ລັງກາຍເປັນພິເສດແລະເລີ່ມຫລິ້ນກິລາ.
Insulin ສຳ ລັບໂລກເບົາຫວານບໍ່ແມ່ນສິ່ງເສບຕິດ. ຄວາມຄິດເຫັນທີ່ກົງກັນຂ້າມແມ່ນບໍ່ມີຫຍັງນອກ ເໜືອ ຈາກນິທານທີ່ເຮັດໃຫ້ຢ້ານເບົາຫວານ.ແນ່ນອນ, ມັນເປັນໄປໄດ້ວ່າທ່ານຈະຕ້ອງກິນຢາອິນຊູລິນຕະຫຼອດຊີວິດຂອງທ່ານ (ໂດຍສະເພາະພະຍາດເບົາຫວານປະເພດ 1).
ການໃຊ້ຢາດັ່ງກ່າວຈະບໍ່ໄດ້ອີງໃສ່ສິ່ງເສບຕິດ, ແຕ່ອີງໃສ່ການຕັດສິນໃຈຂອງຄົນເຈັບທີ່ຈະໃຊ້ຊີວິດໂດຍບໍ່ມີອາການແຊກຊ້ອນຮ້າຍແຮງ.
ມີຂໍ້ແນະ ນຳ ຈຳ ນວນ ໜຶ່ງ ທີ່ຈະຊ່ວຍຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃຫ້ທົນທານຕໍ່ການປິ່ນປົວດ້ວຍອິນຊູລິນ:
- ຕິດກັບພື້ນຖານຂອງຄາບອາຫານທີ່ມີຄາບອນຕ່ ຳ,
- ນຳ ພາຊີວິດການເຄື່ອນໄຫວສູງສຸດທີ່ເປັນໄປໄດ້,
- ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານເປັນປະ ຈຳ,
- ໂປຣໄຟລໃນທາງບວກ ສຳ ລັບການສັກຢາອິນຊູລິນ. ນີ້ບໍ່ແມ່ນເລື່ອງຍາກທີ່ຈະເຮັດ, ຍ້ອນວ່າປັດຈຸບັນມີຫລາຍເຕັກນິກ ສຳ ລັບການບໍລິຫານຢາທີ່ບໍ່ເຈັບປວດພາຍໃຕ້ຜິວ ໜັງ,
- ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ທັງ ໝົດ.
ສຳ ລັບຄົນເຈັບບາງຄົນ, ມັນຍາກທີ່ຈະເອົາຊະນະສິ່ງທີ່ເອີ້ນວ່າຄວາມຢ້ານທາງຈິດໃຈກ່ວາທີ່ຈະຮັກສາການຄວບຄຸມຕົວເອງແລະລະບຽບວິໄນຢ່າງເຂັ້ມງວດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອິນຊູລິນຍັງເປັນນິໄສທີ່ດີ, ເຊິ່ງໃນໄລຍະເວລາມັນຈະກາຍເປັນສິ່ງທີ່ ທຳ ມະດາ ສຳ ລັບທ່ານ. ສະນັ້ນຖ້າທ່ານ ໝໍ ຂອງທ່ານບອກທ່ານກ່ຽວກັບຄວາມ ຈຳ ເປັນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ຫຼັງຈາກນັ້ນທ່ານບໍ່ຄວນເອົາຂໍ້ສະ ເໜີ ຂອງລາວວ່າ“ ມີຄວາມເປັນສັດຕູ”.
ຄິດໃຫ້ລະອຽດກ່ອນທີ່ຈະຕັດສິນໃຈທີ່ຖືກຕ້ອງ, ເພາະວ່າຊີວິດຂອງທ່ານຂື້ນກັບມັນ.
ບໍ່ມີ ຄຳ ເຫັນເທື່ອ!
ໜ້າ ຫຼັກ

ທີ່ສະຖາບັນດູແລສຸຂະພາບ "ສູນກວດພະຍາດແລະປິ່ນປົວລະດັບພາກພື້ນ Mogilev" ວັນທີ 1 ສິງຫາ 2014 ແມ່ນວັນຄົບຮອບ 25 ປີແຫ່ງການສ້າງຕັ້ງ.
ໃນມື້ນີ້, ສະຖາບັນດັ່ງກ່າວແມ່ນອົງການຫຼາຍຝ່າຍ, ການແພດແລະການປ້ອງກັນທີ່ໃຫ້ການຊ່ວຍເຫຼືອດ້ານການວິນິດໄສ, ການໃຫ້ ຄຳ ປຶກສາ, ການແພດແລະການຟື້ນຟູໃຫ້ແກ່ປະຊາກອນໃນຂົງເຂດ.
ບັນດາຂົງເຂດບຸລິມະສິດຂອງກິດຈະ ກຳ ແມ່ນປຶກສາແລະວິນິດໄສການຮັກສາແລະປິ່ນປົວພະຍາດຂອງຄົນເຈັບທີ່ເປັນພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈ (ລວມທັງຄົນເຈັບ), ລຳ ໄສ້, ລຳ ໄສ້, endocrine, ລະບົບພູມຕ້ານທານແລະການຈະເລີນພັນ, ການປ້ອງກັນແລະບົ່ງມະຕິພະຍາດທີ່ຜິດປົກກະຕິໃນລະດັບເກີດຂອງພະຍາດຕິດເຊື້ອ, ເຊັ່ນດຽວກັນ ວຽກງານການຈັດຕັ້ງແລະວິທີການແລະການຊ່ວຍເຫຼືອແກ່ອົງການຈັດຕັ້ງສາທາລະນະສຸກຂອງພາກພື້ນ, ການຝຶກອົບຮົມໃຫ້ພວກເຂົາຜູ້ຊ່ຽວຊານດ້ານການແພດແລະວິຊາການ.
ໂຄງປະກອບຂອງສູນລວມມີ 13 ທີ່ປຶກສາແລະວິນິດໄສ, 12 ໜ່ວຍ ງານຊ່ວຍ, ລວມທັງສາຂາ ໂຮງ ໝໍ Cardiology ສຳ ລັບ 126 ຕຽງ ສູນປະຈໍາເຂດຂອງຂໍ້ມູນທາງການແພດເຊິ່ງເປັນຫໍສະ ໝຸດ ທາງການແພດວິທະຍາສາດລະດັບພາກພື້ນແລະພິພິທະພັນສຸຂະພາບຂອງພາກພື້ນ Mogilev.
ສູນດັ່ງກ່າວມີພະນັກງານ 615 ຄົນ, ໃນນັ້ນມີທ່ານ ໝໍ 141 ຄົນແລະພະຍາບານ 231 ຄົນ.
ໃນໄລຍະ ໜຶ່ງ ປີ, ຜູ້ປ່ວຍຫຼາຍກວ່າ 400 ພັນຄົນໄດ້ຮັບການເບິ່ງແຍງແລະກວດພະຍາດທາງການແພດ, ຫຼາຍກວ່າ 200 ພັນເຄື່ອງມືແລະການທົດລອງຫ້ອງທົດລອງ 1,5 ລ້ານ ໜ່ວຍ, ຄົນເຈັບ 4 ພັນກວ່າຄົນໄດ້ຮັບການປິ່ນປົວຄົນເຈັບໃນສາຂາໂຮງ ໝໍ.
ເປັນຫຍັງຄົນທີ່ເປັນໂລກເບົາຫວານຢ້ານການສັກຢາອິນຊູລິນ?

ໂລກເບົາຫວານບໍ່ພຽງແຕ່ເປັນພະຍາດທົ່ວໄປ, ແຕ່ເປັນການລະບາດທີ່ແທ້ຈິງ. ພຽງແຕ່ໃນປະເທດຣັດເຊຍ 4 ລ້ານຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນລົງທະບຽນ, ແຕ່ມີຈັກຄົນທີ່ຍັງບໍ່ໄດ້ລວມເຂົ້າໃນສະຖິຕິ? ພະຍາດນີ້ມີອາການແຊກຊ້ອນຮ້າຍແຮງໃນເວລາທີ່ຄົນເຈັບຕ້ອງປ່ຽນຈາກຢາເປັນອິນຊູລິນ, ເຊິ່ງທຸກຄົນຢ້ານຄືກັບໄຟ. ເປັນຫຍັງເຫດການນີ້ເກີດຂື້ນ?
ໃນທົ່ວໂລກ, ຜູ້ປ່ວຍຫຼາຍກວ່າສາມຮ້ອຍລ້ານຄົນໄດ້ຖືກກວດພົບວ່າມີການບົ່ງມະຕິທີ່ຫວານ. ຕົວເລກນີ້ບໍ່ໄດ້ຢືນຢູ່. ພະຍາດດັ່ງກ່າວເພີ່ມຂຶ້ນເປັນການລະບາດ, ແລະໄດ້ຈັດອັນດັບທີສາມແລ້ວໃນ ຈຳ ນວນຜູ້ເສຍຊີວິດ. ບໍ່, ພວກມັນຈະບໍ່ເສຍຊີວິດຍ້ອນໂຣກເບົາຫວານ, ແລະຄວາມຕາຍແມ່ນມາຈາກອາການແຊກຊ້ອນຂອງມັນໃນຮູບແບບຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ໂຣກບ້າ, ໂຣກຫົວໃຈແລະເສັ້ນເລືອດຕັນໃນ.
ພະຍາດເບົາຫວານເກີດຂື້ນຍ້ອນເຊື້ອໄວຣັດ, ພະຍາດຕິດຕໍ່, ແລະຄວາມກົດດັນປະສາດ.
ກັບຄືນໄປບ່ອນໃນປີ 1922, insulin ໄດ້ຖືກນໍາສະເຫນີຄັ້ງທໍາອິດກັບມະນຸດ. ມັນຍັງຊ່ວຍຊີວິດຄົນໃຫ້ພົ້ນຈາກຄວາມຕາຍທີ່ໃກ້ຈະສູນພັນ.
ຄົນທີ່ເປັນໂຣກ ໝາກ ພ້າວຂອງຕົວເອງບໍ່ສາມາດຜະລິດອິນຊູລິນບໍ່ສາມາດຢູ່ລອດໄດ້ໂດຍບໍ່ໄດ້ສັກຮໍໂມນຊີວິດນີ້.
ໃນຜູ້ປ່ວຍປະເພດ I, insulin ບໍ່ໄດ້ຜະລິດຢູ່ທັງ ໝົດ ຫລືຂາດແຄນ. ແລະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ II, ປະລິມານອິນຊູລິນຂອງພວກເຂົາແມ່ນເປັນເລື່ອງປົກກະຕິ, ແຕ່ວ່າມັນບໍ່ສາມາດ ທຳ ລາຍລະດັບນ້ ຳ ຕານໄດ້ຢ່າງຖືກຕ້ອງ.
ວິສະວະ ກຳ ພັນທຸ ກຳ ທີ່ທັນສະ ໄໝ ສະ ໜອງ insulins ມະນຸດທີ່ຖືກກັ່ນຕອງທີ່ດີເລີດ ສຳ ລັບການໃຊ້ສີດ. ແຕ່ວ່າ, ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຢ້ານທີ່ຈະສັກຢາດັ່ງກ່າວ. ນິທານກ່ຽວກັບ insulin ແມ່ນຫຍັງ?
ປະຊາຊົນມີຄວາມຢ້ານກົວທີ່ຈະສັກຢາ, ຍ້ອນວ່າມັນເຈັບແລະບໍ່ສະບາຍ.
ແມ່ນແລ້ວ, ບໍ່ມີໃຜຍອມຮັບວ່າການຢຽບຜິວ ໜັງ ເປັນຂັ້ນຕອນທີ່ບໍ່ເຈັບປວດ. ແຕ່ວ່າ, ມັນບໍ່ໄດ້ເຈັບຫຼາຍປານໃດ. ເປັນການສີດເຂົ້າເສັ້ນຫຼືກ້າມ.
ດ້ວຍການແນະ ນຳ ຂອງອິນຊູລິນບໍ່ມີອາການເຈັບປວດທີ່ບໍ່ສາມາດຕ້ານທານໄດ້, ສະນັ້ນທ່ານບໍ່ຄວນຊັກຊ້າດ້ວຍວິທີການປິ່ນປົວທີ່ຖືກຕ້ອງ, ນຳ ຕົວທ່ານເຂົ້າສູ່ສະພາບທີ່ ສຳ ຄັນ. ການສັກຢາອິນຊູລິນແມ່ນງ່າຍກວ່າການສັກຢາທັງ ໝົດ. ຢາປົວພະຍາດສະ ໄໝ ໃໝ່ ຊີ້ໃຫ້ເຫັນວ່າຜູ້ເປັນໂລກເບົາຫວານບໍ່ໄດ້ໃຊ້ເຂັມສັກຢາ ທຳ ມະດາ, ແຕ່ວ່າເຂັມອິນຊູລິນຫຼືເຂັມສັກຢາ, ເຊິ່ງມີເຂັມບາງໆ.
ມີຄວາມຄິດເຫັນໃນບັນດາຄົນເຈັບວ່າຖ້າໃຊ້ອິນຊູລິນແລ້ວ, ມັນຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະປະຕິເສດມັນ.
ແມ່ນແລ້ວ, ຖ້າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານຊະນິດ I ຍົກເລີກການຍັບຍັ້ງອິນຊູລິນ, ພວກເຂົາຈະບໍ່ສາມາດຮັບປະກັນວ່າພະຍາດຂອງພວກເຂົາຈະໄດ້ຮັບຄ່າຕອບແທນ. ແລະສິ່ງນີ້ຈະ ນຳ ໄປສູ່ການປາກົດຕົວຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງໃນຮູບແບບຂອງຕີນໂລກເບົາຫວານ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕາບອດ, ຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງເບື້ອງລຸ່ມ, ຫົວໃຈວາຍແລະເສັ້ນເລືອດຕັນໃນ.
ຂ້ອຍເຮັດຊ້ ຳ ອີກເທື່ອ ໜຶ່ງ ວ່າຄົນເຮົາບໍ່ຕາຍຍ້ອນໂຣກເບົາຫວານ, ແຕ່ຍ້ອນມັນມີອາການແຊກຊ້ອນຮ້າຍແຮງທີ່ສຸດ.
ມີຄວາມລຶກລັບວ່າການບໍລິຫານປະ ຈຳ ວັນຂອງອິນຊູລິນມີຜົນຕໍ່ລັກສະນະຂອງນ້ ຳ ໜັກ ເກີນ.
ແມ່ນແລ້ວ, ມີການທົດລອງດັ່ງກ່າວ, ອີງຕາມຜົນຂອງການພິສູດວ່າຜູ້ທີ່ເຜົາຜານອິນຊູລິນມີນໍ້າ ໜັກ ເພີ່ມຂື້ນ, ແຕ່ນີ້ແມ່ນຍ້ອນຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ. ແຕ່ວ່າ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ II ແມ່ນມີນ້ ຳ ໜັກ ເກີນຍ້ອນອາຍຸແລະຂາດການອອກ ກຳ ລັງກາຍ.
ທ່ານບໍ່ຄວນເຊົາສັກຢາອິນຊູລິນ, ພຽງແຕ່ຕິດຕາມອາຫານ, ແລະຢ່າກິນຫຼາຍ. ເນື່ອງຈາກວ່າມັນ ຈຳ ເປັນທີ່ຈະເຈາະອິນຊູລິນເພື່ອໃຫ້ມັນປ່ຽນປະລິມານທີ່ເພີ່ມຂື້ນທັງ ໝົດ ຂອງລະດັບນ້ ຳ ຕານ, ແລະໃກ້ຄຽງກັບການກິນເກີນຂອງຮໍໂມນ.
ມີຄວາມລຶກລັບໃນບັນດາຄົນທີ່ວ່າອິນຊູລິນຮຽກຮ້ອງໃຫ້ມີການສັກຢາແລະການກິນອາຫານທີ່ເຂັ້ມງວດ.
ໃນເວລາທີ່ບຸກຄົນໃດຫນຶ່ງຄົ້ນພົບກ່ຽວກັບການບົ່ງມະຕິທີ່ຫວານຂອງລາວ, ລາວໄດ້ຖືກເຕືອນທັນທີວ່າຊີວິດບໍ່ໄດ້ສິ້ນສຸດລົງ, ແຕ່ວ່າມັນຈະປ່ຽນໄປ.
ແມ່ນແລ້ວ, ສະຫວັດດີການແມ່ນຂື້ນກັບການເຮັດວຽກປະ ຈຳ ວັນ. ໃຫ້ແນ່ໃຈວ່າມີອາຫານ 3 ຄາບຕໍ່ມື້. ຢ່າພັກຜ່ອນໃຫຍ່ໆລະຫວ່າງອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ ຳ. ນີ້ສາມາດເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງໄວວາແລະການພັດທະນາຂອງອາການຕ່ ຳ ໃນເລືອດຕົກຕ່ ຳ.
ຕາຕະລາງການໃຊ້ຢາອິນຊູລິນຍັງມີ ກຳ ນົດເວລາທີ່ຊັດເຈນຂອງມັນເອງ. ຮູບແບບນີ້ແມ່ນລາຍງານໂດຍທ່ານ ໝໍ.
ການປິ່ນປົວດ້ວຍ Insulin ບໍ່ໄດ້ຜູກມັດຄົນເຂົ້າໄປໃນເຮືອນ, ພວກເຂົາສາມາດເຮັດວຽກ, ເດີນທາງເຖິງແມ່ນວ່າດິນແດນທີ່ຫ່າງໄກ. ທ່ານພຽງແຕ່ຕ້ອງມີເຂັມສັກຢາຫຼືເຂັມສັກຢາພິເສດສະ ເໝີ ກັບທ່ານ, ແລະຢ່າລືມທີ່ຈະກິນອາຫານຕາມເວລາ.
ຢາອິນຊູລິນສັ້ນຖືກປະຕິບັດ 3 ຄັ້ງກ່ອນອາຫານ, ແລະຂະຫຍາຍການສະແດງສອງຄັ້ງຕໍ່ມື້, ຫຼືພຽງແຕ່ໃນຕອນແລງ.
ຄົນເຈັບຫຼາຍຄົນຄິດວ່າການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນແຫຼ່ງຂອງອາການເລືອດໄຫຼໃນສະ ໝອງ ທີ່ ຈຳ ເປັນ. ແຕ່ວ່າ, ອິນຊູລິນຂອງມະນຸດເຮົາຖືກສ້າງຂື້ນເພື່ອບໍ່ໃຫ້ມີຈຸດສູງສຸດຂອງມັນເອງ, ແຕ່ຖືກ ກຳ ນົດໃຫ້ຖືກຕ້ອງຕາມໂຄງການທີ່ໄດ້ຮັບການຄັດເລືອກເປັນພິເສດທີ່ສອດຄ້ອງກັບຂະບວນການສະລິຍະວິທະຍາ.
ນ້ ຳ ຕານໃນເລືອດຕໍ່າສາມາດເປັນໄປໄດ້ຫຼັງຈາກອອກ ກຳ ລັງກາຍຢ່າງຈິງຈັງ, ເຮັດວຽກຢູ່ສວນ. ຖ້າຜູ້ເປັນໂຣກເບົາຫວານ ກຳ ລັງເດີນທາງໄກ, ລາວ ຈຳ ເປັນຕ້ອງມີນ້ ຳ ຕານ້ ຳ ຕານຫລືເຂົ້າ ໜົມ ຫວານໃນກະເປົາເພື່ອຊ່ວຍຕົນເອງໃນກໍລະນີທີ່ມີນ້ ຳ ຕານໃນເລືອດຕໍ່າ.
ມີພະຍາດເບົາຫວານ, ທ່ານສາມາດ ດຳ ລົງຊີວິດໂດຍບໍ່ໄດ້ສັງເກດເຫັນພະຍາດ, ຖ້າທ່ານຄວບຄຸມລະດັບ glucose ໃນເລືອດ. ສຳ ລັບຂັ້ນຕອນດັ່ງກ່າວ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງຟ້າວໄປຫາຫ້ອງທົດລອງຫຼາຍໆຄັ້ງ, ແຕ່ທ່ານສາມາດໃຊ້ glucometer ສ່ວນຕົວຂອງທ່ານ. ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງໄດ້ວັດແທກໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ, ສອງຊົ່ວໂມງຫຼັງອາຫານແລະກ່ອນນອນ.
ຖ້າທ່ານປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງທ່ານ ໝໍ, ຍຶດ ໝັ້ນ ການຮັກສາແລະໂພຊະນາການປະ ຈຳ ວັນ, ຄວບຄຸມສະພາບຂອງທ່ານ, ຈາກນັ້ນພະຍາດເບົາຫວານຈະບໍ່ ນຳ ໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງແລະຈະບໍ່ປ່ຽນແປງຊີວິດ ທຳ ມະດາ.
ແຕ່ແລ້ວ, ຖ້າຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ໂອນໃຫ້ທ່ານໄປ insulin, ຫຼັງຈາກນັ້ນໃຫ້ປະຕິບັດຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ, ແລະຢ່າທົດສອບຮ່າງກາຍຂອງທ່ານເພື່ອຄວາມແຂງແຮງ.
ໂລກເບົາຫວານແມ່ນພະຍາດທົ່ວໄປໃນໂລກທີ່ສາມາດ ນຳ ໄປສູ່ພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ພາໃຫ້ເກີດຄວາມຕາຍ.
ຜູ້ທີ່ຕ້ອງການແລະວິທີການສັກຢາປ້ອງກັນພະຍາດເບົາຫວານ
ການສັກຢາອິນຊູລິນ ສຳ ລັບພະຍາດນ້ ຳ ຕານຄວນເຮັດຕະຫຼອດຊີວິດ. ມາຮອດປະຈຸບັນ, ຢາຍັງບໍ່ຮູ້ອີກວິທີ ໜຶ່ງ ທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນໂລກເບົາຫວານຂອງຊະນິດທີ່ຂື້ນກັບອິນຊູລິນແລະບໍ່ແມ່ນອິນຊູລິນ. ຄົນເຈັບ ຈຳ ເປັນຕ້ອງປ່ຽນທັດສະນະຂອງຕົນເອງເປັນການສັກຢາແລະປະຕິບັດຕໍ່ພວກມັນບໍ່ແມ່ນ ຄຳ ສາບແຊ່ງ, ແຕ່ເປັນວິທີໃນການຮັກສາຊີວິດ.
ເມື່ອສັກ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ຖືກຕ້ອງ. ດ້ວຍຄວາມຊ່ວຍເຫຼືອຂອງມັນ, ມັນຈະເປັນໄປໄດ້ທີ່ຈະຄວບຄຸມພະຍາດ. ຢ່າປະຫຍັດສາຍຮັດເຂົ້າໄປໃນແມັດ, ຖ້າບໍ່ດັ່ງນັ້ນທ່ານອາດຈະຕ້ອງໃຊ້ເງິນຫຼາຍໃນອະນາຄົດໃນການຮັກສາອາການແຊກຊ້ອນທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ມີ insulin ປະເພດໃດຢູ່ໃນຕະຫຼາດ?
ຈົນກ່ວາ 1978, insulin ໄດ້ມາຈາກສັດໄດ້ຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວພະຍາດເບົາຫວານທີ່ອີງໃສ່ insulin. ແລະໃນປີທີ່ລະບຸໄວ້, ຍ້ອນການປະດິດຄິດສ້າງຂອງວິສະວະ ກຳ ພັນທຸ ກຳ, ສາມາດສັງເຄາະອິນຊູລິນໂດຍການໃຊ້ Escherichia coli ທຳ ມະດາ. ໃນມື້ນີ້, ອິນຊູລິນສັດບໍ່ໄດ້ຖືກນໍາໃຊ້. ໂລກເບົາຫວານແມ່ນປິ່ນປົວດ້ວຍຢາດັ່ງກ່າວ.
- ອິນຊູລິນອິນຊູລິນ. ການເລີ່ມຕົ້ນຂອງການກະ ທຳ ຂອງມັນແມ່ນເກີດຂື້ນພາຍໃນ 5-15 ນາທີຫຼັງຈາກການບໍລິຫານແລະມີເວລາເຖິງຫ້າຊົ່ວໂມງ. ໃນນັ້ນມີ Humalog, Apidra ແລະອື່ນໆ.
- ອິນຊູລິນສັ້ນ. ເຫຼົ່ານີ້ແມ່ນ Humulin, Aktrapid, Regulan, Insuran R ແລະອື່ນໆ. ການເລີ່ມຕົ້ນຂອງການເຄື່ອນໄຫວຂອງອິນຊູລິນດັ່ງກ່າວແມ່ນ 20-30 ນາທີຫຼັງຈາກສັກດ້ວຍໄລຍະເວລາເຖິງ 6 ຊົ່ວໂມງ.
- ອິນຊູລິນຂະ ໜາດ ກາງຖືກກະຕຸ້ນຢູ່ໃນຮ່າງກາຍສອງຊົ່ວໂມງຫຼັງຈາກສັກ. ໄລຍະເວລາ - ເຖິງ 16 ຊົ່ວໂມງ. ເຫຼົ່ານີ້ແມ່ນ Protafan, Insuman, NPH ແລະອື່ນໆ.
- insulin ຍາວນານເລີ່ມຕົ້ນກິດຈະ ກຳ ໜຶ່ງ ຫາສອງຊົ່ວໂມງຫຼັງຈາກສັກແລະຈະແກ່ຍາວເຖິງ 1 ມື້. ເຫຼົ່ານີ້ແມ່ນຢາເສບຕິດເຊັ່ນ: Lantus, Levemir.
ເປັນຫຍັງຕ້ອງໃຊ້ອິນຊູລິນ?
ການສັກຢາຂອງຮໍໂມນນີ້ຊ່ວຍໃຫ້ຈຸລັງ pancreatic ສາມາດຟື້ນຕົວໄດ້. ຖ້າການປິ່ນປົວພະຍາດດ້ວຍ insulin ໃຫ້ທັນເວລາ, ຫຼັງຈາກນັ້ນອາການແຊກຊ້ອນຈະເກີດຂື້ນໃນພາຍຫຼັງ. ແຕ່ສິ່ງນີ້ສາມາດບັນລຸໄດ້ຖ້າຄົນເຈັບຢູ່ໃນຄາບອາຫານພິເສດທີ່ມີປະລິມານຄາໂບໄຮເດຣດຫຼຸດລົງ.
ຄົນເຈັບຫຼາຍຄົນບໍ່ມີເຫດຜົນຢ້ານທີ່ຈະເລີ່ມການປິ່ນປົວດ້ວຍອິນຊູລິນ, ເພາະວ່າຕໍ່ມາກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະເຮັດໂດຍບໍ່ມີມັນ. ແນ່ນອນ, ມັນດີກວ່າທີ່ຈະສັກຢາຮໍໂມນນີ້ດີກ່ວາຈະສ່ຽງແລະເຮັດໃຫ້ຮ່າງກາຍຂອງທ່ານພົບກັບອາການແຊກຊ້ອນຕ່າງໆທີ່ອາດຈະເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຮ້າຍແຮງ.
ມີຈຸລັງເບຕ້າໃນກະຕຸກທີ່ຜະລິດອິນຊູລິນ. ຖ້າທ່ານຍອມໃຫ້ພວກເຂົາ ໜັກ ໜັກ, ພວກເຂົາກໍ່ຈະເລີ່ມຕາຍ. ພວກມັນກໍ່ຖືກ ທຳ ລາຍໂດຍນ້ ຳ ຕານສູງຕະຫຼອດເວລາ.
ໃນໄລຍະເບື້ອງຕົ້ນຂອງໂລກເບົາຫວານ, ຈຸລັງບາງຈຸລັງບໍ່ສາມາດເຮັດວຽກໄດ້, ສ່ວນອື່ນໆແມ່ນອ່ອນເພຍ, ແລະອີກພາກສ່ວນ ໜຶ່ງ ເຮັດວຽກໄດ້ດີ. ການສັກຢາອິນຊູລິນພຽງແຕ່ຊ່ວຍລຸດຈຸລັງເບຕ້າທີ່ຍັງເຫຼືອ. ສະນັ້ນການສັກຢາອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທຸກຊະນິດ.
ແມ່ນຫຍັງທີ່ເຮັດນໍ້າເຜິ້ງ
ໃນເວລາທີ່ບຸກຄົນໃດຫນຶ່ງຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ດັ່ງນັ້ນ, ຕາມກົດລະບຽບ, ລາວມີເນື້ອໃນ glucose ທີ່ຜິດປົກກະຕິ. ນັ້ນແມ່ນເຫດຜົນທີ່ພວກເຂົາປະສົບອາການລັກສະນະເປັນພະຍາດເບົາຫວານຢ່າງບໍ່ຢຸດຢັ້ງເຊັ່ນ: ການສູນເສຍນ້ ຳ ໜັກ, ການຫິວນໍ້າແລະການຖ່າຍເບົາເລື້ອຍໆ. ພວກມັນຜ່ານໄປຖ້າຄົນເຈັບເລີ່ມສັກຢາອິນຊູລິນ. ຄວາມຕ້ອງການຂອງມັນຫຼັງຈາກການເລີ່ມຕົ້ນການປິ່ນປົວຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ຖ້າທ່ານຢຸດການສັກຢາອິນຊູລິນ, ຫຼັງຈາກນັ້ນນໍ້າຕານຂອງຄົນເຈັບກໍ່ຍັງ ໝັ້ນ ຄົງແລະຢູ່ໃນຂອບເຂດປົກກະຕິ. ຄວາມປະທັບໃຈທີ່ບໍ່ຖືກຕ້ອງແມ່ນວ່າການຮັກສາຈາກພະຍາດຮ້າຍແຮງໄດ້ມາເຖິງແລ້ວ. ນີ້ແມ່ນອັນທີ່ເອີ້ນວ່າ honeymoon.
ຖ້າຄົນເຈັບຢູ່ໃນອັນທີ່ເອີ້ນວ່າອາຫານທີ່ສົມດຸນ (ແລະມັນມີຄາໂບໄຮເດຣດໃນປະລິມານຫຼາຍ), ສະພາບການນີ້ຈະສິ້ນສຸດລົງໃນເວລາປະມານ ໜຶ່ງ ເດືອນຫລືສອງເດືອນ, ໃນເວລາຫຼາຍທີ່ສຸດ. ຫຼັງຈາກນັ້ນ, ນໍ້າຕານກໍ່ຈະເລີ່ມຂື້ນ - ຈາກຕ່ ຳ ຈົນເຖິງທີ່ສຸດ.
ຖ້າທ່ານປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະໃນເວລາດຽວກັນສັກຢາອິນຊູລິນຫຼຸດລົງ, ຫຼັງຈາກນັ້ນການເຮັດນ້ ຳ ເຜິ້ງສາມາດຂະຫຍາຍອອກໄດ້. ບາງຄັ້ງມັນສາມາດໄດ້ຮັບຄວາມລອດເພື່ອຊີວິດ.
ມັນເປັນອັນຕະລາຍຖ້າຄົນເຈັບຢຸດການສັກຢາອິນຊູລິນແລະເຮັດຜິດຕໍ່ອາຫານ. ສະນັ້ນລາວຈຶ່ງເປີດເຜີຍກະຕ່າຂີ້ເຫຍື້ອໃຫ້ເປັນພາລະ ໜັກ.
ມັນ ຈຳ ເປັນທີ່ຈະວັດແທກນ້ ຳ ຕານແລະສັກອິນຊູລິນຢ່າງຖືກຕ້ອງແລະທັນສະ ໄໝ ເພື່ອໃຫ້ປັນຍາອ່ອນສາມາດຜ່ອນຄາຍໄດ້. ສິ່ງນີ້ຕ້ອງເຮັດ ສຳ ລັບໂຣກເບົາຫວານຊະນິດໃດ.
ຮ້ານຂາຍຢາອີກເທື່ອ ໜຶ່ງ ຕ້ອງການເງິນສົດ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານ. ມີຢາເສບຕິດທີ່ທັນສະໄຫມທີ່ມີປະສິດຕິພາບໃນປະເທດເອີຣົບ, ແຕ່ພວກເຂົາຮັກສາງຽບກ່ຽວກັບມັນ. ນີ້ແມ່ນ.
ວິທີບໍລິຫານອິນຊູລິນໂດຍບໍ່ເຈັບປວດ
ຄົນເຈັບຫຼາຍຄົນກັງວົນວ່າການສັກຢາອິນຊູລິນຈະເຈັບປວດ. ພວກເຂົາຢ້ານທີ່ຈະສັກຮໍໂມນທີ່ ສຳ ຄັນ, ເຮັດໃຫ້ພວກເຂົາຕົກຢູ່ໃນອັນຕະລາຍທີ່ສຸດ.
ເຖິງແມ່ນວ່າພວກເຂົາຈະບໍ່ສັກຢາອິນຊູລິນ, ພວກເຂົາກໍ່ອາໄສຢູ່ໃນຄວາມຢ້ານກົວວ່າມື້ໃດມື້ ໜຶ່ງ ພວກເຂົາຈະຕ້ອງໄດ້ສັກແລະອົດທົນກັບຄວາມເຈັບປວດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນຍ້ອນອິນຊູລິນ, ແຕ່ຍ້ອນວ່າມັນຖືກເຮັດບໍ່ຖືກຕ້ອງ.
ມີເຕັກນິກ ສຳ ລັບສັກທີ່ບໍ່ເຈັບປວດ, ຖ້າເຮັດໄດ້ຖືກຕ້ອງ.
ຄົນເຈັບທຸກຄົນຄວນເລີ່ມສັກຢາອິນຊູລິນ, ໂດຍສະເພາະແມ່ນປະເພດທີ່ບໍ່ແມ່ນອິນຊູລິນ. ດ້ວຍຄວາມ ໜາວ, ຂະບວນການອັກເສບ, ລະດັບນ້ ຳ ຕານຈະສູງຂື້ນ, ແລະທ່ານບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງສີດ. ນອກຈາກນັ້ນ, ກັບໂຣກເບົາຫວານຊະນິດນີ້, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຫຼຸດຜ່ອນພາລະໃນຈຸລັງທົດລອງ. ແລະດ້ວຍພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດ, ການສັກຢາດັ່ງກ່າວຄວນເຮັດຫຼາຍໆຄັ້ງຕໍ່ມື້.
Insulin ຖືກສີດເຂົ້າເສັ້ນ. ທ່ານ ໝໍ ສະແດງໃຫ້ຄົນເຈັບຮູ້ເຕັກນິກຂອງການສັກຢາດັ່ງກ່າວ. ພາກສ່ວນຂອງຮ່າງກາຍບ່ອນທີ່ທ່ານ ຈຳ ເປັນຕ້ອງແທງແມ່ນ:
- ທ້ອງນ້ອຍ, ບໍລິເວນອ້ອມສາຍບື - ຖ້າມີຄວາມຕ້ອງການການດູດຊືມໄວ,
- ດ້ານໃນຂອງຂາດ້ານນອກ - ເພື່ອການດູດຊືມຊ້າ,
- ພາກພື້ນ gluteal ເທິງ - ສໍາລັບການດູດຊຶມຊ້າ,
- ດ້ານນອກຂອງບ່າແມ່ນເພື່ອການດູດຊຶມໄວ.
ພື້ນທີ່ທັງ ໝົດ ນີ້ບັນຈຸເນື້ອເຍື່ອ adipose ທີ່ໃຫຍ່ທີ່ສຸດ. ຜິວຫນັງຢູ່ເທິງພວກມັນແມ່ນສະດວກທີ່ສຸດທີ່ຈະພັບດ້ວຍນິ້ວໂປ້ແລະນິ້ວຊີ້. ຖ້າພວກເຮົາຈັບກ້າມເນື້ອ, ພວກເຮົາໄດ້ຮັບການສັກເຂົ້າກ້າມ. ມັນກໍ່ໃຫ້ເກີດຄວາມເຈັບປວດຢ່າງຮຸນແຮງ. ໃນກໍລະນີນີ້, ອິນຊູລິນຈະປະຕິບັດຢ່າງວ່ອງໄວ, ເຊິ່ງບໍ່ ຈຳ ເປັນໃນບາງກໍລະນີ. ສິ່ງດຽວກັນຈະເກີດຂື້ນຖ້າທ່ານສັກຢາໃສ່ແຂນແລະຂາ.
ເພື່ອໃຫ້ສີດເຂົ້າຢ່າງຖືກຕ້ອງ, ເອົາຜິວ ໜັງ ທີ່ເປັນຝີ. ຖ້າຜິວ ໜັງ ມີໄຂມັນຊັ້ນໃຫຍ່, ສະນັ້ນມັນຖືກຕ້ອງທີ່ຈະຖີ້ມໂດຍກົງ. syringe ຕ້ອງໄດ້ຖືກຈັບດ້ວຍໂປ້, ແລະສອງຫຼືສາມຄົນອື່ນ. ສິ່ງທີ່ ສຳ ຄັນກໍ່ຄືທ່ານ ຈຳ ເປັນຕ້ອງຮຽນຮູ້ທີ່ຈະເຮັດຢ່າງໄວວາ, ຄືກັບການຖີ້ມຂີ້ເຫຍື່ອ.
ມັນຈະສະດວກກວ່າ ສຳ ລັບທ່ານທີ່ຈະສັກດ້ວຍເຂັມ ໃໝ່ ທີ່ມີເຂັມສັ້ນ. ໃນເວລານີ້ເມື່ອເຂັມຫຼຸດລົງໃຕ້ຜິວ ໜັງ, ໃຫ້ກົດກະບອກສູບໂດຍໄວເພື່ອແນະ ນຳ ທາດແຫຼວ. ຢ່າເອົາເຂັມອອກທັນທີ - ມັນດີກວ່າທີ່ຈະລໍຖ້າສອງສາມວິນາທີ, ແລະຫຼັງຈາກນັ້ນເອົາມັນອອກຢ່າງໄວວາ.