Gensulin P (Gensulin R)
ສານທີ່ມີການເຄື່ອນໄຫວ: 1 ml ຂອງການແກ້ໄຂບັນຈຸສານ isofan-insulin ຂອງມະນຸດ 100 PIECES
excipients: m cresol, phenol, glycerin protamine ສັງກະສີ sulfide oxide, sodium dihydrogen phosphate dihydrate, ກົດ hydrochloric (ນ້ ຳ ລາຍ) ສຳ ລັບສີດ.
ການຢຸດເຊົາການສີດຢາ.
ຄຸນສົມບັດທາງກາຍແລະສານເຄມີຂັ້ນພື້ນຖານ:
ການລະງັບສີຂາວ, ເຊິ່ງໃນເວລາທີ່ຢືນຢູ່ແຍກອອກເປັນນ້ ຳ ຕົກຂາວແລະແຫຼວທີ່ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີ. ຝາອັດຫລືໄສ້ຕອງບໍ່ສາມາດໃຊ້ໄດ້ຖ້າຫາກກະຕຸ້ນ, ການໂຈະຍັງບໍ່ຈະແຈ້ງຫລືຖ້າມີກະແສນໍ້າຂາວຕົກຢູ່ດ້ານລຸ່ມ. ທ່ານບໍ່ສາມາດໃຊ້ຢາດັ່ງກ່າວໄດ້ຖ້າຫາກວ່າຫຼັງຈາກປະສົມໃສ່ໃນກະຕຸກຫຼືລົດເຂັນທີ່ເລື່ອນອອກມາມີປັນຫາຫຼືແປ້ງສີຂາວຍັງຄົງຢູ່ໃນຝາຂອງພາຊະນະ, ເປັນຜົນມາຈາກການໃຊ້ຢາດັ່ງກ່າວເບິ່ງຄືວ່າເປັນກ້ອນ.
ຄຸນສົມບັດທາງການຢາ.
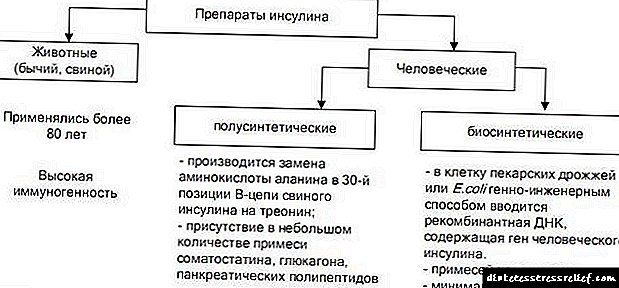
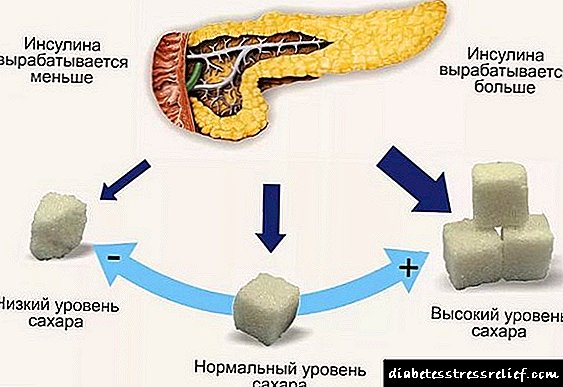
Gensulin H ແມ່ນການກະກຽມຂອງທາດ isofan-insulin ຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍການວິສະວະ ກຳ ທາງພັນທຸ ກຳ ໂດຍໃຊ້ພັນທຸ ກຳ, ແຕ່ບໍ່ແມ່ນເຊື້ອພະຍາດ E. coli. Insulin ແມ່ນຮໍໂມນທີ່ຜະລິດໂດຍຈຸລັງຂອງ pancreatic. ອິນຊູລິນມີສ່ວນກ່ຽວຂ້ອງກັບການເຜົາຜະຫລານທາດແປ້ງ, ທາດໂປຣຕີນແລະໄຂມັນ, ປະກອບສ່ວນ, ໂດຍສະເພາະ, ເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ການຂາດສານອິນຊູລິນໃນຮ່າງກາຍເຮັດໃຫ້ເປັນໂລກເບົາຫວານ. Insulin, ປະຕິບັດໂດຍການສັກຢາ, ເຮັດຄືກັນກັບຮໍໂມນທີ່ຜະລິດໂດຍຮ່າງກາຍ.
Gensulin N ເລີ່ມຕົ້ນປະຕິບັດພາຍໃນ 30 ນາທີຫຼັງຈາກການບໍລິຫານ, ຜົນກະທົບສູງສຸດແມ່ນສັງເກດຈາກ 2 ເຖິງ 8:00, ແລະໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງແລະຂື້ນກັບປະລິມານ. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ເຖິງ 5% ຂອງອິນຊູລິນແມ່ນພົວພັນກັບໂປຣຕີນໃນເລືອດ. ການປະກົດຕົວຂອງອິນຊູລິນໃນສານ cerebrospinal ໃນປະລິມານຄວາມເຂັ້ມຂຸ້ນປະມານ 25% ຂອງຄວາມເຂັ້ມຂຸ້ນທີ່ກວດພົບໃນເຊລັ່ມເລືອດແມ່ນໄດ້ຮັບການພິສູດ.
Insulin ແມ່ນທາດປະສົມໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ປະລິມານຫນ້ອຍແມ່ນຖືກຍ່ອຍຢູ່ໃນເນື້ອເຍື່ອກ້າມເນື້ອແລະ adipose. ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ທາດແປ້ງຈະແຜ່ລາມໄປໃນຕົວຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. Insulin ແມ່ນອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ. ຮ່ອງຮອຍແມ່ນຖືກຂັບອອກມາໃນ ໜິ້ວ ນໍ້າບີ. ເວລາເຄິ່ງຊີວິດຂອງ insulin ຂອງມະນຸດແມ່ນເກືອບ 4 ນາທີ. ພະຍາດຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບສາມາດຊັກຊ້າການປ່ອຍອິນຊູລິນ. ໃນຜູ້ເຖົ້າຜູ້ແກ່, ການປ່ອຍທາດອິນຊູລິນແມ່ນຊ້າລົງແລະເວລາຂອງຜົນກະທົບຂອງການຫລັ່ງເລືອດຂອງຢາກໍ່ເພີ່ມຂື້ນ.
ຄຸນລັກສະນະທາງດ້ານການຊ່ວຍ
ການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານ, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີການ ນຳ ໃຊ້ອິນຊູລິນ.
ໂລກເອດສ໌ໃນເລືອດ. ຄວາມອ່ອນແອລົງກັບຢາ Gensulin N ແລະສ່ວນປະກອບໃດໆຂອງມັນ, ຍົກເວັ້ນກໍລະນີຂອງການປິ່ນປົວທີ່ເສີຍເມີຍ. ຫ້າມບໍລິຫານຢ່າງເຂັ້ມງວດ.
ມາດຕະການຄວາມປອດໄພພິເສດ
ຢ່າໃຊ້ Gensulin H:
- ຖ້າຫາກວ່າໄສ້ຕອງຫລືເຂັມສັກຢາໄດ້ຫຼຸດລົງຫລືມີຄວາມກົດດັນຈາກພາຍນອກ, ເນື່ອງຈາກວ່າມັນມີຄວາມສ່ຽງຕໍ່ຄວາມເສຍຫາຍຕໍ່ພວກມັນແລະການຮົ່ວໄຫຼຂອງອິນຊູລິນ.
- ຖ້າມັນຖືກເກັບໄວ້ບໍ່ຖືກຕ້ອງຫຼືຖືກແຊ່ແຂງ,
- ຖ້າທາດແຫຼວບັນຈຸຢູ່ໃນນັ້ນບໍ່ມີຄວາມສັບສົນຄືກັນ.
ການດື່ມເຫຼົ້າສາມາດເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດຫຼຸດລົງ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດແລະປະເພດອື່ນໆຂອງການໂຕ້ຕອບ.
ທ່ານ ໝໍ ຄວນໄດ້ຮັບການແຈ້ງບອກກ່ຽວກັບການປິ່ນປົວແບບບໍ່ສະດວກຕ່າງໆທີ່ປະຕິບັດໂດຍສົມທົບກັບການ ນຳ ໃຊ້ອິນຊູລິນ.
Gensulin N ບໍ່ຄວນປະສົມກັບອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ເຊັ່ນດຽວກັນກັບ insulins ຊີວະພາບຂອງຜູ້ຜະລິດອື່ນໆ. ຢາຫຼາຍຊະນິດ (ໂດຍສະເພາະ, ຢາຕ້ານພະຍາດບາງຊະນິດແລະຢາ ບຳ ລຸງຫົວໃຈ, ຢາທີ່ຊ່ວຍຫຼຸດໄຂມັນໃນເສັ້ນເລືອດໃນເລືອດ, ຢາທີ່ໃຊ້ ສຳ ລັບພະຍາດ pancreatic, ຢາຕ້ານພະຍາດບາງຊະນິດ, ຢາຕ້ານໄວຣັດ, ຢາລະລາຍ, ຢາຕ້ານເຊື້ອ, ຢາຕ້ານເຊື້ອ) ສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນກະທົບຂອງອິນຊູລິນແລະ ປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍ insulin.
ຢາແລະສານທີ່ເພີ່ມທະວີການກະ ທຳ ຂອງ insulin b-adrenolytics, chloroquine, angiotensin convertase inhibitors, MAO inhibitors (ຢາຕ້ານອາການຊຶມເສົ້າ), methyldopa, clonidine, pentamidine, salicylates, anabolic steroids, cyclophosphamide, sulfanilamides, ຢາເຕຕຣາຊີກລິນ, ຢາຕ້ານເຊື້ອເອຕາໂນນ.
ຢາທີ່ຫຼຸດຜ່ອນຜົນກະທົບຂອງ insulin, diltiazem, dobutamine, estrogens (ຍັງເປັນຢາຄຸມ ກຳ ເນີດທາງປາກ), phenothiazines, phenytoin, ຮໍໂມນ pancreatic, heparin, calcitonin, corticosteroids, ຢາຕ້ານໄວຣັດທີ່ໃຊ້ໃນການປິ່ນປົວການຕິດເຊື້ອ HIV, niacin, thiazide diuretics.
ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະເພີ່ມຂື້ນດ້ວຍການໃຊ້ຢາທີ່ມີກິດຈະ ກຳ hyperglycemic, ຍົກຕົວຢ່າງ, glucocorticoids, ຮໍໂມນ thyroid ແລະຮໍໂມນການຈະເລີນເຕີບໂຕ, danazol, b 2 sympathomimetics (ຕົວຢ່າງ, ritodrin, salbutamol, terbutaline), thiazides.
ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງດ້ວຍການໃຊ້ຢາທີ່ມີກິດຈະ ກຳ ທີ່ເປັນທາດນ້ ຳ ຕານໃນເລືອດເຊັ່ນ: ຢາລະລາຍທາດ ນຳ ້ຕານໃນປາກ, salicylates (ເຊັ່ນ: ກົດ acetylsalicylic), ຢາຕ້ານອາການຊຶມເສົ້າ (MAO inhibitors), ຢາຕ້ານເຊື້ອ ACE ບາງຊະນິດ (captopril, enalapril), ຢາຕ້ານເຊື້ອທີ່ບໍ່ເລືອກຕົວຫຼືເຫຼົ້າ.
ໃນກໍລະນີທີ່ໃຊ້ຮ່ວມກັນ Gensulin MZ0 ກັບ pioglitazone, ການສະແດງອອກຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແມ່ນເປັນໄປໄດ້, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ມີປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍ. ຖ້າການປະສົມປະສານນີ້ຖືກໃຊ້, ຄົນເຈັບຄວນໄດ້ຮັບການສັງເກດເບິ່ງອາການແລະອາການຂອງໂຣກຫົວໃຈລົ້ມເຫຼວ, ນໍ້າ ໜັກ ເພີ່ມຂື້ນ, ແລະເປັນໂຣກຖ່າຍ. ການຮັກສາດ້ວຍຢາ pioglitazone ຄວນຢຸດຖ້າອາການຫົວໃຈຊຸດໂຊມລົງ.
ຄຸນລັກສະນະຂອງການສະ ໝັກ.
ມີພຽງແຕ່ທ່ານ ໝໍ ເທົ່ານັ້ນທີ່ສາມາດຕັດສິນໃຈກ່ຽວກັບການປ່ຽນປະລິມານຢາ, ປະສົມການກະກຽມອິນຊູລິນ, ແລະຍັງປ່ຽນຈາກ ໜຶ່ງ ຫາການກະກຽມອິນຊູລິນອີກ. ການຕັດສິນໃຈດັ່ງກ່າວແມ່ນເຮັດພາຍໃຕ້ການຄວບຄຸມທາງການແພດໂດຍກົງແລະອາດຈະສົ່ງຜົນກະທົບຕໍ່ການປ່ຽນແປງຂອງປະລິມານທີ່ໃຊ້. ຖ້າມີຄວາມ ຈຳ ເປັນໃນການດັດປັບປະລິມານ, ການປັບຕົວດັ່ງກ່າວສາມາດ ດຳ ເນີນການໄດ້ຈາກຄັ້ງ ທຳ ອິດຫຼືຫຼັງຈາກນັ້ນເປັນເວລາຫຼາຍອາທິດຫລືຫຼາຍເດືອນ. ຄົນເຈັບຄວນໄດ້ຮັບການກວດຜິວກ່ອນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍຢາຊະນິດ ໃໝ່, ລວມທັງຜູ້ທີ່ມີປະຕິກິລິຍາທົ່ວໄປກັບອິນຊູລິນກ່ອນ ໜ້າ ນີ້. ເມື່ອໃຊ້ອິນຊູລິນ, ຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເຊລັ່ມແລະຍ່ຽວ, ຄວາມເຂັ້ມຂຸ້ນຂອງຮີໂມໂກຼໂມລິນ glycylated (HLA1c) ແລະ fructosamine. ຜູ້ປ່ວຍຄວນໄດ້ຮັບການສິດສອນໃຫ້ກວດກາອິດສະຫຼະໃນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະໂດຍໃຊ້ການທົດສອບງ່າຍໆ (ຕົວຢ່າງ, ເສັ້ນເລືອດທົດສອບ). ໃນບຸກຄົນທີ່ແຕກຕ່າງກັນ, ອາການຂອງການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ (ທາດ ນຳ ້ຕານໃນເລືອດ) ອາດຈະປາກົດໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນແລະອາດຈະມີຄວາມຮຸນແຮງແຕກຕ່າງກັນ. ດັ່ງນັ້ນ, ຄົນເຈັບຄວນໄດ້ຮັບການສິດສອນໃຫ້ຮູ້ເຖິງອາການທີ່ເປັນລັກສະນະຂອງການເປັນໂລກເບົາຫວານ. ໃນຄົນເຈັບທີ່ປ່ຽນປະເພດອິນຊູລິນທີ່ຖືກ ນຳ ໃຊ້, ນັ້ນແມ່ນພວກມັນຖືກຍົກຍ້າຍຈາກອິນຊູລິນສັດໄປເປັນອິນຊູລິນ, ມັນອາດຈະ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານຢາອິນຊູລິນ (ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການລະລາຍເລືອດໃນເລືອດ). ໃນຜູ້ປ່ວຍບາງຄົນ, ອາການເບື້ອງຕົ້ນຂອງການເປັນໂລກລະລາຍໃນເລືອດຫລັງຈາກປ່ຽນໄປໃຊ້ອິນຊູລິນຂອງມະນຸດອາດຈະອ່ອນເພຍກວ່າເມື່ອ ນຳ ໃຊ້ອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ.
ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດປ່ຽນແປງໄດ້ເນື່ອງຈາກເປັນໄຂ້ສູງ, ການຕິດເຊື້ອຮຸນແຮງ (ຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ), ປະສົບການທາງດ້ານອາລົມ, ພະຍາດແລະຄວາມຜິດປົກກະຕິຂອງ ລຳ ໄສ້, ປະກອບດ້ວຍອາການປວດຮາກແລະຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ, ແລະເປັນໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ. ການມີຢູ່ໃນເງື່ອນໄຂດັ່ງກ່າວສະເຫມີຮຽກຮ້ອງໃຫ້ມີການແຊກແຊງຈາກທ່ານຫມໍ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວນຈະມີການກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະຍ່ຽວ. ໃນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ຄວາມລັບຂອງ insulin ຫຼຸດລົງ, ແລະໄລຍະເວລາຂອງມັນເພີ່ມຂື້ນ.
ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານທີ່ກ່ຽວຂ້ອງກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຮ່ວມຫລືຮ່ວມກັນກັບໂຣກ Addison ຫລືໂຣກຕ່ອມໃນກະເພາະແມ່ນມີຄວາມອ່ອນໄຫວຫລາຍຕໍ່ອິນຊູລິນແລະຕາມກົດລະບຽບພວກມັນຄວນຈະຖືກ ກຳ ນົດໃຫ້ກິນໃນປະລິມານ ໜ້ອຍ.
ດ້ວຍການເຮັດວຽກທີ່ບົກຜ່ອງຂອງຕ່ອມໃຕ້ສະ ໝອງ, ຕັບໄຕ, ຕ່ອມ adrenal, ຕ່ອມ thyroid, ຫຼືມີຄວາມລົ້ມເຫຼວຂອງຕັບຫຼື ໝາກ ໄຂ່ຫຼັງ, ຄວາມຕ້ອງການຂອງຮ່າງກາຍຂອງອິນຊູລິນອາດຈະປ່ຽນໄປ.
ຢາຕ້ານເຊື້ອສາມາດຜະລິດເຂົ້າໃນການຮັກສາອິນຊູລິນຂອງມະນຸດ, ເຖິງວ່າຈະຢູ່ໃນລະດັບຄວາມເຂັ້ມຂຸ້ນຕໍ່າກວ່າສານອິນຊູລິນສັດທີ່ບໍລິສຸດ.
ໃນໄລຍະການຮັກສາເປັນເວລາດົນກັບອິນຊູລິນ, ການຕໍ່ຕ້ານອິນຊູລິນອາດຈະພັດທະນາ. ໃນກໍລະນີຂອງຄວາມຕ້ານທານຕໍ່ອິນຊູລິນ, ຄວນໃຊ້ຢາອິນຊູລິນຫຼາຍໆຄັ້ງ.
ປະລິມານທີ່ບໍ່ ເໝາະ ສົມຫຼືການຢຸດເຊົາການຮັກສາ (ໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີອິນຊູລິນ) ສາມາດ ນຳ ໄປສູ່ໂລກ hypertcemia ແລະ ketoacetosis ທີ່ເປັນພະຍາດເບົາຫວານທີ່ເປັນອັນຕະລາຍ. ຄວາມຕ້ອງການ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານອາດຈະເກີດຂື້ນໃນກໍລະນີທີ່ມີການປ່ຽນແປງຄວາມຮຸນແຮງຂອງກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍຫຼືອາຫານປົກກະຕິ.
ບຸກຄົນທີ່ວາງແຜນທີ່ຈະເດີນທາງໄກໂດຍການປ່ຽນເຂດເວລາຫຼາຍໆຄັ້ງຄວນປຶກສາກັບທ່ານ ໝໍ ກ່ຽວກັບການດັດປັບຕາຕະລາງການໃຊ້ຢາອິນຊູລິນ.
ໃຊ້ໃນໄລຍະຖືພາຫຼື lactation.
Insulin ບໍ່ໄດ້ຜ່ານອຸປະສັກຂອງ placental.
ສຳ ລັບຄົນເຈັບທີ່ພະຍາດເບົາຫວານພັດທະນາກ່ອນຖືພາຫຼືໃນໄລຍະຖືພາ (ພະຍາດເບົາຫວານໃນທ້ອງ), ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຮັກສາການຄວບຄຸມທາດແປ້ງທາດແປ້ງທີ່ ເໝາະ ສົມຕະຫຼອດການຖືພາ.
ບໍ່ມີຂໍ້ ຈຳ ກັດໃນການໃຊ້ຢາ Gensulin N ໃນໄລຍະໃຫ້ນົມລູກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ແມ່ຍິງໃນໄລຍະໃຫ້ນົມລູກອາດ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ແລະອາຫານ.
ຄວາມສາມາດໃນການມີອິດທິພົນຕໍ່ອັດຕາການປະຕິກິລິຍາໃນເວລາຂັບຂີ່ພາຫະນະຫລືກົນໄກອື່ນໆ
ຄວາມສາມາດໃນການຂັບຂີ່ຍານພາຫະນະສາມາດບົກຜ່ອງໂດຍຜ່ານການເປັນໂຣກຕ່ ຳ ໃນເລືອດເຊິ່ງ ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດສ່ວນຕ່າງໆແລະປະກອບດ້ວຍອາການເຈັບຫົວ, ຄວາມກັງວົນໃຈ, ຊັ້ນສູງ, ຄວາມບົກຜ່ອງດ້ານການສົມທົບແລະການປະເມີນໄລຍະທາງ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການຮັກສາອິນຊູລິນ, ເມື່ອປ່ຽນຢາ (ໃນກໍລະນີທີ່ມີຄວາມເຄັ່ງຄຽດຫລືການອອກ ກຳ ລັງກາຍຫຼາຍເກີນໄປ, ເມື່ອມີການ ເໜັງ ຕີງຂອງລະດັບ glucose ໃນເລືອດຫຼາຍ), ຄວາມອ່ອນແອຂອງຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະຮັກສາອຸປະກອນໃນການເຄື່ອນໄຫວອາດຈະປາກົດ. ແນະ ນຳ ໃຫ້ຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນເວລາເດີນທາງໄກ.
ປະລິມານຢາແລະການບໍລິຫານ.
ໃນການປະຕິບັດທາງດ້ານຄລີນິກ, ລະບຽບການປິ່ນປົວຫຼາຍຢ່າງ ສຳ ລັບອິນຊູລິນແມ່ນເປັນທີ່ຮູ້ຈັກ. ທາງເລືອກໃນບັນດາພວກມັນ, ໂຄງການສ່ວນບຸກຄົນທີ່ ເໝາະ ສົມກັບຄົນເຈັບໂດຍສະເພາະ, ຄວນເຮັດໂດຍທ່ານ ໝໍ ໂດຍອີງໃສ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ. ອີງຕາມຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ທ່ານ ໝໍ ກຳ ນົດປະລິມານທີ່ ຈຳ ເປັນແລະປະເພດຂອງການກະກຽມອິນຊູລິນ ສຳ ລັບຄົນເຈັບໂດຍສະເພາະ.
Gensulin N ແມ່ນ ສຳ ລັບສັກສີ subcutaneous. ໃນກໍລະນີທີ່ມີການຍົກເວັ້ນ, ມັນສາມາດຖືກປະຕິບັດໂດຍ intramuscularly. Gensulin N ຖືກປະຕິບັດ 15-30 ນາທີກ່ອນອາຫານ. 10-20 ນາທີກ່ອນການບໍລິຫານທີ່ວາງແຜນ, ອິນຊູລິນຄວນໄດ້ຮັບຈາກຕູ້ເຢັນເພື່ອໃຫ້ມັນອົບອຸ່ນອຸນຫະພູມໃນຫ້ອງ.
ກ່ອນການບໍລິຫານ, ທ່ານຄວນກວດກາ vial ຫຼື cartridge ຢ່າງລະມັດລະວັງດ້ວຍ insulin. ການໂຈະ Gensulin H ຄວນຈະເປັນສີທີ່ແຕກຕ່າງກັນ (ມີເມກປົກກະຕິຫຼືມີນ້ ຳ ມຸ່ນ). ຝາອັດຫລືໄສ້ຕອງບໍ່ສາມາດໃຊ້ໄດ້ຖ້າວ່າຫຼັງຈາກກະຕຸ້ນ, ການໂຈະຍັງບໍ່ຈະແຈ້ງຫຼືຮູບແບບຂອງນ້ ຳ ຝົນທີ່ຢູ່ດ້ານລຸ່ມ. ທ່ານຍັງບໍ່ສາມາດໃຊ້ຢາດັ່ງກ່າວໄດ້ເຊັ່ນກັນ, ຫຼັງຈາກທີ່ປະສົມໃສ່ໃນກະຕຸກຫຼືລົດເຂັນ, ແປ້ງສີຂາວທີ່ເລື່ອນຫຼືອະນຸພາກສີຂາວຍັງຄົງຢູ່ໃນຝາຂອງພາຊະນະ, ເປັນຜົນມາຈາກການທີ່ຢາດັ່ງກ່າວເບິ່ງຄືວ່າຈະຖືກແຊ່ແຂງ. ຄວນເອົາໃຈໃສ່ເປັນພິເສດເພື່ອຮັບປະກັນວ່າໃນໄລຍະສັກຢາອິນຊູລິນເຂັມບໍ່ໄດ້ຖືກໃສ່ເຂົ້າໄປໃນຫລອດເລືອດຂອງເສັ້ນເລືອດ.
ການແນະ ນຳ ການໃຊ້ຢາໂດຍໃຊ້ syringes.
ສຳ ລັບການແນະ ນຳ ຂອງອິນຊູລິນ, ມີເຂັມສັກຢາພິເສດທີ່ມີເຄື່ອງ ໝາຍ ການສັກຢາ. ໃນກໍລະນີທີ່ບໍ່ມີເຂັມແລະເຂັມສັກທີ່ໃຊ້ພຽງແຕ່ດຽວ, ສາມາດໃຊ້ເຂັມແລະເຂັມທີ່ໃຊ້ໄດ້ຫຼາຍຊະນິດ, ເຊິ່ງຄວນຈະຖືກຂ້າເຊື້ອກ່ອນການສັກແຕ່ລະຄັ້ງ. ມັນຖືກແນະນໍາໃຫ້ໃຊ້ເຂັມທີ່ມີປະເພດດຽວກັນແລະຜູ້ຜະລິດ. ມັນເປັນສິ່ງ ຈຳ ເປັນສະ ເໝີ ໄປທີ່ຈະກວດເບິ່ງ syringe ທີ່ຈົບການສຶກສາທີ່ ນຳ ໃຊ້, ໂດຍໃຫ້ສອດຄ່ອງກັບຂະ ໜາດ ຂອງການກະກຽມອິນຊູລິນທີ່ໃຊ້.
ມັນຈໍາເປັນຕ້ອງແຕ້ມຂວດ Gensulin N ໃນຝາມືຈົນກ່ວາການລະງັບກາຍເປັນເອກະພາບ, ມີເມຄຫຼືເມົາຄ້າງ.
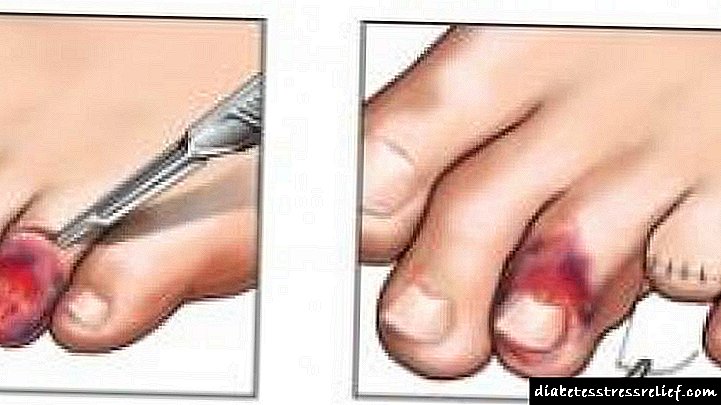
ຄໍາສັ່ງຂອງການສີດ:
- ຖອດແຫວນປ້ອງກັນທີ່ຕັ້ງຢູ່ໃຈກາງຂອງ ໝວກ,
- ແຕ້ມເຂົ້າໄປໃນຫຼອດລົມທາງອາກາດທີ່ມີປະລິມານເທົ່າກັບປະລິມານທີ່ເລືອກຂອງອິນຊູລິນ,
- ເຈາະທໍ່ຢາງແລະແນະ ນຳ ອາກາດເຂົ້າໄປໃນແກ້ວ
- ເຮັດໃຫ້ແກ້ວກັບ syringe upside ລົງ,
- ໃຫ້ແນ່ໃຈວ່າປາຍເຂັມແມ່ນຢູ່ໃນອິນຊູລິນ,
- ແຕ້ມປະລິມານທີ່ ຈຳ ເປັນຂອງວິທີແກ້ໄຂອິນຊູລິນເຂົ້າໄປໃນ syringe,
- ເອົາຟອງອາກາດອອກຈາກ syringe ເຂົ້າໄປໃນແກ້ວໂດຍການສັກຢາອິນຊູລິນ,
- ກວດຄືນຄວາມຖືກຕ້ອງຂອງປະລິມານແລະເອົາເຂັມອອກຈາກຂວດ,
- ຂ້າເຊື້ອຜິວ ໜັງ ຢູ່ບ່ອນສັກຢາທີ່ວາງແຜນໄວ້,
- ເຮັດໃຫ້ຜິວ ໜັງ ສະຫວ່າງສະບາຍດ້ວຍມືດຽວ, ນັ້ນແມ່ນພັບມັນ,
- ເອົາ syringe ໃນອີກດ້ານຫນຶ່ງແລະຖືມັນຄືກັບດິນສໍ. ໃສ່ເຂັມເຂົ້າໄປໃນຜິວຫນັງຢູ່ໃນມຸມສິດ (ມຸມ 90 °).
ປະສົມການໂຈະ Gensulin N ກັບວິທີແກ້ໄຂຂອງ Gensulin R.
ການຕັດສິນໃຈທີ່ຈະປະສົມ Gensulin H ກັບວິທີແກ້ໄຂແລະການລະງັບຂ້າງເທິງນີ້ສາມາດເຮັດໄດ້ໂດຍທ່ານ ໝໍ ເທົ່ານັ້ນ.
ການ ນຳ ໃຊ້ Gensulin N ໃນໄສ້ຕອງ ສຳ ລັບ pens syringe.
ໄສ້ຕອງ Gensulin H ສາມາດໃຊ້ກັບເຂັມຂັດທີ່ໃຊ້ຄືນໄດ້. ໃນເວລາທີ່ໃສ່ປາກກາ syringe, ຕິດເຂັມແລະຂັ້ນຕອນໃນການສັກຢາ, ຄຳ ແນະ ນຳ ຂອງຜູ້ຜະລິດປາກກາ syringe ຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງເຂັ້ມງວດ. ຖ້າ ຈຳ ເປັນ, ທ່ານສາມາດແຕ້ມອິນຊູລິນຈາກກ່ອງເຂົ້າໄປໃນເຂັມສັກຢາອິນຊູລິນປົກກະຕິແລະເຮັດຕາມທີ່ໄດ້ອະທິບາຍໄວ້ຂ້າງເທິງ (ອີງຕາມຄວາມເຂັ້ມຂອງອິນຊູລິນແລະປະເພດຢາ).
ການໂຈະ Gensulin N ຕ້ອງໄດ້ປະສົມກ່ອນການສັກແຕ່ລະຄັ້ງໂດຍການສັ່ນແລະຢ່ອນລົງ 10 ເທື່ອຫລື ໝຸນ ຢູ່ໃນຝາມືຈົນກ່ວາການໂຈະຈະກາຍເປັນເອກະພາບ, ມີເມຄຫຼືເມກສະຫຼົບ.
ບໍ່ມີປະສົບການພຽງພໍກັບຢາໃນເດັກນ້ອຍ.
ກິນເພາະຖ້າກິນ.
ໃນກໍລະນີທີ່ກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ອາການຂອງໂລກລະລາຍໃນເລືອດຈະປະກົດຕົວ, ໂດຍສະເພາະແມ່ນຄວາມຮູ້ສຶກອຶດຫິວ, ຄວາມອຶດອັດ, ວິນຫົວ, ກ້າມເນື້ອສັ່ນ, ສັບສົນ, ກັງວົນໃຈ, ກັງວົນໃຈ, ເພີ່ມຂຶ້ນເຫື່ອອອກ, ຮາກ, ເຈັບຫົວແລະສັບສົນ.
ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດເຮັດໃຫ້ເກີດອາການຊັກແລະສູນເສຍສະຕິ, ແລະເຖິງແກ່ຄວາມຕາຍ. ຖ້າຄົນເຈັບມີສະຕິ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຄວບຄຸມນ້ ຳ ຕານໃນເສັ້ນເລືອດ. ຫຼັງຈາກກິນຢາອິນຊູລິນຫຼາຍເກີນໄປຈົນເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດ, ອາການຂອງໂລກ hypokalemia (ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງໂພແທດຊຽມໃນເລືອດ) ອາດຈະເຂົ້າຮ່ວມ, ຕິດຕາມດ້ວຍ myopathy. ດ້ວຍໂຣກ hypokalemia ທີ່ ສຳ ຄັນ, ໃນເວລາທີ່ຄົນເຈັບບໍ່ສາມາດກິນອາຫານທາງປາກໄດ້, glucagon 1 ມລກຄວນໄດ້ຮັບການປະຕິບັດໃນ intramuscularly ແລະ / ຫຼືວິທີແກ້ໄຂທາດນ້ ຳ ຕານໃນເລືອດ. ຫລັງຈາກໄດ້ຮູ້ສະຕິ, ຄົນເຮົາຄວນກິນອາຫານ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງສືບຕໍ່ໃຫ້ທາດແປ້ງໃນຄົນເຈັບແລະ ດຳ ເນີນການຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່ໆໄປ, ເພາະວ່າທາດ ນຳ ້ຕານໃນເລືອດອາດຈະປາກົດພາຍຫຼັງການຟື້ນຟູທາງຄລີນິກ.
ປະຕິກິລິຍາທາງລົບ
ໂລກເອດສ໌ໃນເລືອດ. ການເປັນໂຣກເບົາຫວານມັກຈະເປັນຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດທີ່ເກີດຂື້ນກັບການປິ່ນປົວດ້ວຍ insulin.ມັນເກີດຂື້ນເມື່ອປະລິມານຂອງອິນຊູລິນຄວບຄຸມເກີນຄວາມຕ້ອງການຂອງມັນ. ການໂຈມຕີທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານຢ່າງຮຸນແຮງ, ໂດຍສະເພາະຖ້າມັນເກີດຂື້ນເລື້ອຍໆ, ສາມາດສ້າງຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດໄດ້. ການລະລາຍໃນເລືອດດົນເກີນໄປຫຼືຮຸນແຮງສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດຂອງຄົນເຈັບໄດ້.
ອາການຂອງການເປັນໂລກເບົາຫວານປານກາງ: ການເຫື່ອອອກຫຼາຍເກີນໄປ, ວິນຫົວ, ວຸ້ນວາຍ, ຄວາມອຶດຢາກ, ຄວາມອຶດອັດ, ຄວາມຮູ້ສຶກເບື່ອຫນ່າຍໃນຝາມື, ຕີນ, ຮີມສົບຫລືລີ້ນ, ຄວາມບົກຜ່ອງດ້ານຄວາມສົນໃຈ, ຄວາມເຫງົານອນ, ຄວາມວຸ້ນວາຍໃນການນອນຫລັບ, ຄວາມສັບສົນ, ໂຣກເບົາຫວານ, ສາຍຕາທີ່ບໍ່ສະບາຍ, ຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າ, ຄວາມຜິດປົກກະຕິ. ອາການຄັນຄາຍ. ອາການຂອງການເປັນໂລກເບົາຫວານຮຸນແຮງ: ຄວາມສັບສົນ, ການສູນເສຍສະຕິ, ອາການຊັກ.
ໃນຜູ້ປ່ວຍ ຈຳ ນວນຫຼາຍ, ການເລີ່ມຕົ້ນຂອງອາການທີ່ບົ່ງບອກວ່າການສະ ໜອງ ທາດນ້ ຳ ຕານບໍ່ພຽງພໍຕໍ່ເນື້ອເຍື່ອສະ ໝອງ (neuroglycopenia) ແມ່ນຢູ່ກ່ອນອາການຂອງກົດລະບຽບຕ້ານ adrenergic.
ຈາກດ້ານຂ້າງຂອງອະໄວຍະວະຂອງສາຍຕາ. ການປ່ຽນແປງທີ່ ສຳ ຄັນຂອງນ້ ຳ ຕານໃນເລືອດສາມາດ ນຳ ໄປສູ່ຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວເນື່ອງຈາກການປ່ຽນແປງຊົ່ວຄາວຂອງ turgor ແລະການສະທ້ອນຂອງເລນທີ່ພິການ.
ຄວາມສ່ຽງຂອງຄວາມຄືບ ໜ້າ ຂອງໂຣກເບົາຫວານໃນໂຣກເບົາຫວານຫຼຸດລົງເມື່ອການຄວບຄຸມ glycemic ໃນໄລຍະຍາວບັນລຸ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງກະທັນຫັນສາມາດເຮັດໃຫ້ມີຄວາມວິຕົກກັງວົນໃນການເປັນໂຣກເບົາຫວານ. ໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະຜູ້ທີ່ບໍ່ໄດ້ຜ່ານການຖ່າຍພາບເລເຊີ, ໂຣກສະພາບອັກເສບ hypoglycemic ຮ້າຍແຮງສາມາດເຮັດໃຫ້ຕາບອດຊົ່ວຄາວ.
Lipodystrophy. ເຊັ່ນດຽວກັນກັບ insulin ອື່ນໆ, lipodystrophy ສາມາດເກີດຂື້ນຢູ່ບ່ອນສັກຢາ, ເປັນຜົນມາຈາກການທີ່ອັດຕາການດູດຊຶມຂອງ insulin ຢູ່ບ່ອນສັກຢາຫຼຸດລົງ. ການປ່ຽນສະຖານທີ່ສັກຢາຄົງທີ່ພາຍໃນສະຖານທີ່ສັກຢາດຽວສາມາດຫຼຸດຜ່ອນປະກົດການເຫຼົ່ານີ້ຫຼືປ້ອງກັນການເກີດຂື້ນຂອງມັນ.
ປະຕິກິລິຍາຢູ່ບ່ອນສັກຢາແລະອາການແພ້. ປະຕິກິລິຍາທີ່ບໍ່ດີຢູ່ບ່ອນສັກຢາແລະອາການແພ້ຕ່າງໆ, ລວມທັງອາການແດງ, ຜິວ ໜັງ ໃຄ່, ບວມ, ເຈັບ, ຄັນ, ຄັນ, ຄັນ, ພະຍາດອັກເສບ, ອາດຈະເກີດຂື້ນ. ປະຕິກິລິຍາເບົາບາງທີ່ສຸດຕໍ່ອິນຊູລິນທີ່ເກີດຂື້ນຢູ່ບ່ອນສັກຢາໂດຍປົກກະຕິຈະຫາຍໄປພາຍໃນໄລຍະເວລາສອງສາມມື້ຫາຫຼາຍອາທິດ.
ຮູບແບບທົ່ວໄປຂອງອາການແພ້ ອິນຊູລິນ, ໃນກໍລະນີທີ່ຮຸນແຮງລວມທັງມີຕຸ່ມຜື່ນທົ່ວບໍລິເວນຮ່າງກາຍ, ຫາຍໃຈສັ້ນ, ຫາຍໃຈຫອບຫືດ, ຄວາມດັນເລືອດຫລຸດລົງ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈເພີ່ມຂຶ້ນ, ເຫື່ອອອກຫຼາຍ.
ປະຕິກິລິຍາຕ່ ຳ ໃນອາການແພ້ທີ່ຫາຍາກແມ່ນຫາຍາກທີ່ສຸດ. ການສະແດງອອກຂອງປະຕິກິລິຍາດັ່ງກ່າວຕໍ່ອິນຊູລິນຫຼື excipients ສາມາດເປັນຕົວຢ່າງ, ປະຕິກິລິຍາຜິວ ໜັງ ທົ່ວໄປ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ປະຕິກິລິຍາອື່ນໆ. ການແນະ ນຳ ການກະກຽມອິນຊູລິນສາມາດ ນຳ ໄປສູ່ການສ້າງພູມຕ້ານທານກັບມັນ. ໃນກໍລະນີທີ່ຫາຍາກ, ຍ້ອນການມີພູມຕ້ານທານກັບອິນຊູລິນ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ປະລິມານເພື່ອປ້ອງກັນການຕິດເຊື້ອໂຣກ hypo- ຫຼື hyperglycemia.
Insulin ສາມາດ ນຳ ໄປສູ່ການຊັກຊ້າຂອງໂຊດຽມຂອງຮ່າງກາຍແລະການປາກົດຕົວໂດຍສະເພາະໃນກໍລະນີທີ່, ຍ້ອນການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ສາມາດປັບປຸງການຄວບຄຸມ glycemic, ເຊິ່ງຈົນກ່ວານັ້ນບໍ່ພຽງພໍ.
ເງື່ອນໄຂການເກັບຮັກສາ
ຫຼັງຈາກເປີດ, ເກັບມ້ຽນເຄື່ອງຫຸ້ມຫໍ່ໄວ້ເປັນເວລາ 42 ວັນໃນອຸນຫະພູມບໍ່ເກີນ 25 ° C. ເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ 2-8 ° C ໃນບ່ອນມືດ. ຢ່າແຊ່ແຂງ. ຮັກສາໃຫ້ໄກຈາກເດັກນ້ອຍ.
ຕາມກົດລະບຽບ, insulin ສາມາດຖືກເພີ່ມເຂົ້າສານທີ່ປະຕິກິລິຍາທີ່ເຂົ້າກັນໄດ້. ຢາເສບຕິດທີ່ເພີ່ມເຂົ້າໃນອິນຊູລິນສາມາດເຮັດໃຫ້ມັນ ທຳ ລາຍໄດ້, ຕົວຢ່າງ, ການກຽມພ້ອມທີ່ມີທາດ thiols ຫຼື sulfites.
ຂວດແກ້ວຂະ ໜາດ 10 ມລພ້ອມຝາອັດຢາງແລະຝາອະລູມີນຽມອັນດັບ 1, 3 ມລໃນລົດເຂັນເລກ 5.
ສະຖານທີ່
ທີ່ຢູ່ທາງດ້ານກົດ ໝາຍ: Bioton S.A. , ໂປໂລຍ, 02-516, Warsaw, ul. Starochinska, 5 (VIOTON SA, ໂປໂລຍ, 02-516, Warsaw, 5 Staroscinska str.).
ທີ່ຢູ່ການຜະລິດ: Bioton S.A. , Machezhish, ul. Poznan, 12 05-850, Ozarow Mazowiecki, ໂປແລນ (BIOTON SA, Macierzysz, 12 ຖະ ໜົນ Poznanska, 05-850 Ozarow Mazowiecki).
ການຈັດປະເພດ Nosological (ICD-10)
| ການແກ້ໄຂ ສຳ ລັບການສີດ | 1 ມລ |
| ສານທີ່ຫ້າວຫັນ: | |
| ທາດ insulin ສົມທົບຂອງມະນຸດ | 100 IU |
| ຜູ້ຊ່ຽວຊານ: metacresol - 3 mg, glycerol - 16 ມລ, ກົດ hydrochloric / sodium hydroxide - q.s. ເຖິງ pH 7-7.6, ນ້ ຳ ສຳ ລັບສັກ - ສູງເຖິງ 1 ມລ |
ແພດການຢາ
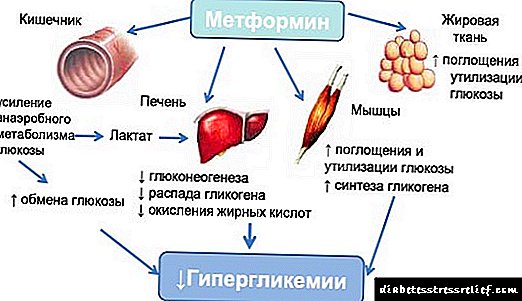
Gensulin P - insulin ຂອງມະນຸດໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່. ມັນແມ່ນການກະກຽມອິນຊູລິນສັ້ນ. ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ຊັ້ນນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງຕົວຮັບອິນຊູລິນທີ່ກະຕຸ້ນໃຫ້ມີຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (ລວມທັງ hexokinase, pyruvate kinase, glycogen synthetase). ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການລວມທັງ ເພີ່ມທະວີການຂົນສົ່ງແບບພິເສດ, ປັບປຸງການດູດຊືມເນື້ອເຍື່ອແລະການດູດຊືມ, ກະຕຸ້ນ lipogenesis, glycogenogenesis, ແລະຫຼຸດອັດຕາການຜະລິດນ້ ຳ ຕານໂດຍຕັບ.
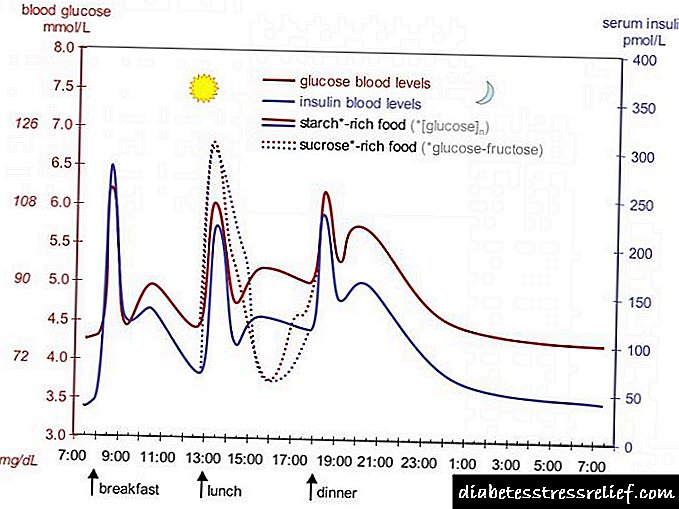
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ຂະ ໜາດ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງ insulin ແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ .
ໂປຣໄຟລ໌ປະຕິບັດງານ ດ້ວຍການສັກຢາ subcutaneous (ຕົວເລກປະມານ): ການເລີ່ມຕົ້ນຂອງການປະຕິບັດຫຼັງຈາກ 30 ນາທີ, ຜົນກະທົບສູງສຸດແມ່ນຢູ່ໃນໄລຍະຫ່າງລະຫວ່າງ 1 ເຖິງ 3 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 8 ຊົ່ວໂມງ.
ແພດການຢາ
ຄວາມສົມບູນຂອງການດູດຊຶມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງ insulin ແມ່ນຂື້ນກັບ ຈາກບ່ອນສັກຢາ (ກະເພາະ, ກະໂພກ, ກົ້ນ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາອິນຊູລິນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ. ມັນໄດ້ຖືກແຈກຢາຍຢ່າງບໍ່ສະ ໝໍ່າ ສະ ເໝີ ໃນທົ່ວແພຈຸລັງ: ມັນບໍ່ໄດ້ເຈາະເຂົ້າໄປໃນຮ່ອງຮອຍຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase, ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນແມ່ນ excreted ໂດຍຫມາກໄຂ່ຫຼັງ (30-80%).
ຕົວຊີ້ບອກຂອງຢາ Gensulin P
ໂລກເບົາຫວານປະເພດ 1
ໂຣກເບົາຫວານປະເພດ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນເລືອດໃນເລືອດໂດຍປາກ, ການຕໍ່ຕ້ານບາງສ່ວນກັບຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕິດຕໍ່,
ສະພາບການສຸກເສີນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ພ້ອມດ້ວຍການເສື່ອມສະພາບຂອງທາດແປ້ງທາດແປ້ງ.
ຜົນຂ້າງຄຽງ
ເນື່ອງຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ໂຣກ parsthesia ໃນປາກ, ເຈັບຫົວ). ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງ ນຳ ້ຕານໃນເລືອດ.
ອາການແພ້: ບໍ່ຄ່ອຍ - ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ຫາຍາກທີ່ສຸດ - ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: ອາການໃຄ່ບວມ, ຂໍ້ຜິດພາດຂອງການປ່ຽນແປງໃນໄລຍະຂ້າມຜ່ານ (ໂດຍປົກກະຕິໃນຊ່ວງຕົ້ນຂອງການປິ່ນປົວ).
ການໂຕ້ຕອບ
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນຖືກປັບປຸງໂດຍຢາ hypoglycemic ທາງປາກ, ຕົວຍັບຍັ້ງ MAO, ຕົວຍັບຍັ້ງ ACE, ທາດຍັບຍັ້ງການ carbonic anhydrase, ຕົວແທນທາງຕັນβ-adrenergic, ສານປະສົມທາດການຊືມທາດໂປຼຕີນທາດໂປຼຕີນດິນຊາຍ ການກະກຽມບັນຈຸມີທາດເອທານອນ.
ຢາຄຸມ ກຳ ເນີດທາງປາກ, corticosteroids, ຮໍໂມນ thyroid, thiazide diuretics, heparin, ທາດແກ້ອາການ tricyclic, ຢາ sympathomimetics, danazole, clonidine, BKK, diazoxide, morphine, phenytoin, ທາດໄນໂຕຣເຈນເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ຫຼຸດລົງ.
ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງການປະຕິບັດຂອງຢາແມ່ນເປັນໄປໄດ້.
ປະລິມານຢາແລະການບໍລິຫານ
P / K / ໃນ / m ແລະ / ໃນ. ປົກກະຕິແລ້ວ s / c ຢູ່ໃນຝາທ້ອງນ້ອຍຂ້າງຫນ້າ. ການສັກຢາຍັງສາມາດເຮັດໄດ້ຢູ່ບໍລິເວນກົກ, ກົ້ນ, ຫຼືສ່ວນທີ່ບວມຂອງບ່າ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຕາ.
Intensuscular ແລະ intravenous Gensulin P ສາມາດປະຕິບັດໄດ້ພາຍໃຕ້ການຄວບຄຸມທາງການແພດເທົ່ານັ້ນ.
ປະລິມານແລະເສັ້ນທາງໃນການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງໃສ່ລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0.5 ເຖິງ 1 IU / kg (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ຢາຖືກປະຕິບັດ 30 ນາທີກ່ອນອາຫານຫຼືອາຫານຫວ່າງທີ່ມີຄາໂບໄຮເດຣດ.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy ກັບຢາ, ຄວາມຖີ່ຂອງການບໍລິຫານແມ່ນ 3 ຄັ້ງຕໍ່ມື້ (ຖ້າ ຈຳ ເປັນ, 5-6 ຄັ້ງຕໍ່ມື້). ໃນປະລິມານປະ ຈຳ ວັນເກີນ 0.6 IU / kg, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໃສ່ໃນຮູບແບບຂອງການສັກຢາ 2 ຊະນິດຂຶ້ນໄປໃນຂົງເຂດຕ່າງໆຂອງຮ່າງກາຍ.
Gensulin P ແມ່ນອິນຊູລິນທີ່ເຮັດວຽກສັ້ນໆແລະໂດຍທົ່ວໄປແມ່ນໃຊ້ຮ່ວມກັບ Insulin ຂະ ໜາດ ກາງ (Gensulin H).
ຄຳ ແນະ ນຳ ພິເສດ
ທ່ານບໍ່ສາມາດໃຊ້ Gensulin N, ຖ້າວ່າຫລັງຈາກສັ່ນສະເທືອນບໍ່ເຮັດໃຫ້ສີຂາວແລະມີເມກເປັນປົກກະຕິ.
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຫຼອດເລືອດໃນຕ່ອມຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ສິ່ງເຫລົ່ານີ້ປະກອບມີຄວາມຫິວນໍ້າ, ການຖ່າຍເບົາເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ຜິວ ໜັງ ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ. ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີຂຶ້ນໄປ.
ການແກ້ໄຂປະລິມານຂອງອິນຊູລິນກໍ່ອາດຈະເປັນສິ່ງ ຈຳ ເປັນຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫຼືປ່ຽນອາຫານປົກກະຕິ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການຫັນປ່ຽນຈາກປະເພດອິນຊູລິນໄປຫາອີກປະເພດ ໜຶ່ງ ຄວນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດ.
ຢາດັ່ງກ່າວເຮັດໃຫ້ຄວາມບໍ່ພໍໃຈຂອງເຫຼົ້າຫຼຸດລົງ.
ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ຂອງການຕົກໃນບາງບ່ອນ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ຢານີ້ໃນເຄື່ອງດູດອິນຊູລິນ.
ມີອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະເຮັດວຽກກັບກົນໄກ. ໃນການເຊື່ອມຕໍ່ກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ມັນສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອັນຕະລາຍອື່ນໆທີ່ຕ້ອງການຄວາມສົນໃຈແລະຄວາມໄວຂອງຕິກິລິຍາທາງຈິດແລະມໍເຕີ.
ແບບຟອມການປ່ອຍ
ການສີດ, 100 IU / ml. ຢູ່ໃນແກ້ວແກ້ວທີ່ບໍ່ມີສີໂປ່ງໃສ (ປະເພດ 1), ຖັກດ້ວຍກະຕ່າຢາງ, ລອກໃສ່ຝາອາລູມີນຽມທີ່ມີຝາປິດຫຼືບໍ່ມີມັນ, 10 ມລ. 1 ໄຟ. ໃນມັດກະດາດຊາຍ.
ໃນກະຕ່າແກ້ວ (ປະເພດ 1), ຕິດກັບກະບອກສຽງຢາງ, ແຜ່ນຢາງ, ລອກໃສ່ຝາອາລູມີນຽມ, ຂະ ໜາດ 3 ມລ. 5 ໄສ້ຕອງໃນຕຸ່ມ. 1 ແຜ່ນພັບໃນມັດກະດານ.
ຮູບແບບການປ່ອຍແລະສ່ວນປະກອບ
ວິທີແກ້ໄຂທີ່ຊັດເຈນ, ການໂຈະສີຂາວ, ຄຸ້ມຄອງຢ່າງລະອຽດ. precipitate ອາດຈະປາກົດວ່າລະລາຍໄດ້ຢ່າງງ່າຍດາຍໃນເວລາທີ່ສັ່ນ. ຢາດັ່ງກ່າວຖືກຫຸ້ມໄວ້ໃນຕຸກ 10 ມລຫລືໄສ້ຕອງ 3 ມລ.
ໃນ 1 ມລຂອງຢາ, ສ່ວນປະກອບທີ່ມີການເຄື່ອນໄຫວແມ່ນມີຢູ່ໃນຮູບແບບຂອງອິນຊູລິນອິນຊີນ 100 IU. ສ່ວນປະກອບເພີ່ມເຕີມແມ່ນ glycerol, sodium hydroxide ຫຼືກົດ hydrochloric, metacresol, ນໍ້າສີດ.

ໃນ 1 ມລຂອງຢາ, ສ່ວນປະກອບທີ່ມີການເຄື່ອນໄຫວແມ່ນມີຢູ່ໃນຮູບແບບຂອງອິນຊູລິນອິນຊີນ 100 IU.
ການປະຕິບັດດ້ານການຢາ
ໝາຍ ເຖິງ insulins ທີ່ສະແດງສັ້ນ. ໂດຍປະຕິກິລິຍາກັບຕົວຮັບພິເສດໃສ່ເຍື່ອຂອງຈຸລັງ, ມັນສົ່ງເສີມການສ້າງສະລັບສັບຊ້ອນຂອງອິນຊູລິນ, ເຊິ່ງຊ່ວຍກະຕຸ້ນການເຮັດວຽກຕ່າງໆພາຍໃນຫ້ອງແລະການສັງເຄາະສານປະກອບຂອງເອນໄຊບາງຊະນິດ.
ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດມີຄວາມສົມດຸນໂດຍການເພີ່ມການຂົນສົ່ງຂອງມັນໃນຈຸລັງ, ການດູດຊືມທີ່ດີຂື້ນໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍທັງ ໝົດ, ຫຼຸດຜ່ອນການຜະລິດນ້ ຳ ຕານໂດຍຕັບ, ແລະກະຕຸ້ນໃຫ້ glycogenogenesis.
ໄລຍະເວລາຂອງຜົນກະທົບດ້ານການປິ່ນປົວຂອງຢາແມ່ນຂື້ນກັບ:
- ອັດຕາການດູດຊຶມຂອງສ່ວນປະກອບທີ່ໃຊ້ງານ,
- ເຂດແລະວິທີການບໍລິຫານກ່ຽວກັບຮ່າງກາຍ,
- ຂະ ໜາດ
Contraindications
- ຄວາມບໍ່ທົນທານຕໍ່ສ່ວນປະກອບສ່ວນຕົວຂອງຢາ.
- ໂລກເອດສ໌ໃນເລືອດ.






ວິທີການກິນ Gensulin?
ຢາຖືກປະຕິບັດໃນຫຼາຍວິທີທາງ - intramuscularly, subcutaneously, intravenously. ປະລິມານແລະເຂດ ສຳ ລັບການສີດແມ່ນຖືກຄັດເລືອກໂດຍແພດທີ່ເຂົ້າຮ່ວມ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ຂະ ໜາດ ຂອງມາດຕະຖານແຕກຕ່າງກັນຈາກ 0.5 ເຖິງ 1 IU / kg ຂອງນ້ ຳ ໜັກ ຂອງຄົນ, ໂດຍ ຄຳ ນຶງເຖິງລະດັບນ້ ຳ ຕານ.
ອິນຊູລິນຄວນໄດ້ຮັບການປະຕິບັດເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານຫລືອາຫານຫວ່າງອ່ອນໆໂດຍອີງໃສ່ທາດແປ້ງ. ການແກ້ໄຂແມ່ນ preheated ກັບອຸນຫະພູມຫ້ອງ. ການຮັກສາດ້ວຍການປິ່ນປົວດ້ວຍການຮັກສາດ້ວຍການຮັກສາດ້ວຍການປິ່ນປົວດ້ວຍການສັກຈົນເຖິງ 3 ຄັ້ງ / ມື້ (ໃນກໍລະນີພິເສດ, ການຄູນເພີ່ມຂື້ນເຖິງ 6 ເທົ່າ).
ຖ້າປະລິມານປະ ຈຳ ວັນສູງເກີນ 0.6 IU / kg, ມັນແບ່ງອອກເປັນຫຼາຍໆຄັ້ງ, ການສັກຢາແມ່ນຖືກຈັດໃສ່ໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍ - ກ້າມເນື້ອເບຕົງ deltoid, ຝາທາງ ໜ້າ ຂອງທ້ອງ. ໃນຄໍາສັ່ງທີ່ຈະບໍ່ພັດທະນາ lipodystrophy, ສະຖານທີ່ສໍາລັບການສັກຢາແມ່ນມີການປ່ຽນແປງເລື້ອຍໆ. ເຂັມ ໃໝ່ ແມ່ນໃຊ້ ສຳ ລັບການສີດແຕ່ລະຄັ້ງ. ສຳ ລັບການບໍລິຫານຂອງ IM ແລະ IV, ມັນຖືກປະຕິບັດໃນສະຖານທີ່ໂຮງ ໝໍ ໂດຍພະນັກງານແພດ.
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation
ຜູ້ປ່ວຍທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານໃນໄລຍະວາງແຜນການຖືພາ, ການມີທ່າທາງຕໍ່ມາຄວນຕິດຕາມປະລິມານນ້ ຳ ຕານໃນເລືອດ, ເພາະວ່າ ທ່ານອາດ ຈຳ ເປັນຕ້ອງປ່ຽນປະລິມານຢາ.
ການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນອະນຸຍາດໃຫ້ປະສົມປະສານກັບການ ນຳ ໃຊ້ອິນຊູລິນ, ຖ້າສະພາບຂອງເດັກຍັງພໍໃຈ, ກໍ່ຈະບໍ່ມີອາການອ້ວນ. ຂະ ໜາດ ຢາຍັງຖືກປັບຂື້ນກັບການອ່ານຂອງນ້ ຳ ຕານ.
Gensulin ກິນເພາະຖ້າກິນ
ການໃຊ້ຢາອິນຊູລິນໃນປະລິມານຫຼາຍຈະ ນຳ ໄປສູ່ການເປັນໂລກເບົາຫວານ. ລະດັບພະຍາດເບົາຫວານແມ່ນຖືກ ກຳ ຈັດໂດຍການກິນນ້ ຳ ຕານ, ກິນອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ປະຊາຊົນສະເຫມີມີອາຫານຫວານແລະເຄື່ອງດື່ມຢູ່ກັບພວກເຂົາ.
ລະດັບທີ່ຮຸນແຮງສາມາດເຮັດໃຫ້ເກີດການສູນເສຍສະຕິ. ໃນກໍລະນີນີ້, ການແກ້ໄຂ iv dextrose ແມ່ນຖືກປະຕິບັດຢ່າງຮີບດ່ວນຕໍ່ບຸກຄົນ. ນອກຈາກນັ້ນ, glucagon ແມ່ນຄຸ້ມຄອງ iv ຫຼື s / c. ເມື່ອຄົນເຮົາມາຮອດ, ລາວ ຈຳ ເປັນຕ້ອງກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດພຽງພໍເພື່ອປ້ອງກັນການໂຈມຕີຄັ້ງທີສອງ.

ລະດັບທີ່ຮຸນແຮງສາມາດເຮັດໃຫ້ເກີດການສູນເສຍສະຕິ.