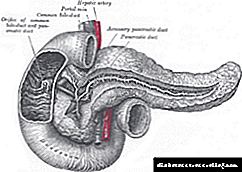
ຕົວຊີ້ບອກການວິເຄາະປັດສະວະທີ່ UIA, ເຫດຜົນຂອງການເພີ່ມຂື້ນຂອງເນື້ອໃນຂອງ albumin, ການກະກຽມການກວດ, ການຕີລາຄາຂອງຜົນແລະມາດຕະຖານຂອງໂລກເບົາຫວານ

ທ່ານ ໝໍ ສັ່ງການກວດປັດສະວະ ສຳ ລັບນ້ ຳ ຕານບໍ່ພຽງແຕ່ຈະ ກຳ ນົດປະລິມານນ້ ຳ ຕານໃນມັນເທົ່ານັ້ນ, ແຕ່ຍັງຕ້ອງຕິດຕາມການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ ນຳ ອີກ.
ການຖອດລະຫັດຂໍ້ມູນມີຂໍ້ມູນກ່ຽວກັບຕົວຊີ້ວັດຕົ້ນຕໍຂອງປັດສະວະ: ສີ, ກິ່ນ, ຄວາມໂປ່ງໃສແລະຄວາມເຂັ້ມຂອງສານຕ່າງໆ.
ຕົວຊີ້ບອກ ສຳ ລັບການສົ່ງປັດສະວະ
ສ່ວນຫຼາຍມັກ, ການທົດສອບນ້ ຳ ຕານແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ໃນກໍລະນີທີ່ສົງໃສວ່າມີຄວາມຜິດປົກກະຕິໃນລະບົບ endocrine. ການກວດກາແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ມີສຸຂະພາບແຂງແຮງໃນທຸກໆສາມປີ. ການປ່ຽນແປງຂອງລະດັບນໍ້າຕານສາມາດເຕືອນເຖິງການພັດທະນາຂອງພະຍາດຮ້າຍແຮງໃນໄລຍະເລີ່ມຕົ້ນ.

ການວິເຄາະປົກກະຕິແມ່ນຖືກ ກຳ ນົດໃຫ້:
- ກວດພະຍາດເບົາຫວານ
- ການປະເມີນຜົນຂອງປະສິດທິຜົນຂອງການປິ່ນປົວ,
- ການແກ້ໄຂການປິ່ນປົວດ້ວຍຮໍໂມນ,
- ການ ກຳ ນົດປະລິມານຂອງນ້ ຳ ຕານທີ່ສູນເສຍໄປໃນປັດສະວະ.
ການກວດປັດສະວະ ສຳ ລັບນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໃຫ້ຜູ້ປ່ວຍທີ່ເປັນພະຍາດຂອງຕັບໄຕ, ຕ່ອມໄທລໍ. ມັນຍັງ ຈຳ ເປັນ ສຳ ລັບແມ່ຍິງຖືພາ.
ຄົນເຈັບທີ່ມີນ້ ຳ ໜັກ ເກີນ, ການຕໍ່ຕ້ານອິນຊູລິນແມ່ນຖືກ ກຳ ນົດໃຫ້ຍ່ຽວຢູ່ MAU. ມັນສະແດງປະລິມານຂອງ albumin ໃນມັນ. ການປະກົດຕົວຂອງສານທີ່ມີມູນຄ່າຫຼາຍໃນປັດສະວະບົ່ງບອກເຖິງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ໄລຍະເລີ່ມຕົ້ນຂອງໂລກ atherosclerosis. ຜູ້ຊາຍຫຼາຍກວ່າໄດ້ຮັບຜົນກະທົບຈາກພະຍາດ, ຜູ້ປ່ວຍຜູ້ສູງອາຍຸ.
ການກະກຽມການສຶກສາ



ເພື່ອໃຫ້ຜົນໄດ້ຮັບຂອງການສຶກສາມີຄວາມ ໜ້າ ເຊື່ອຖື, ກົດລະບຽບສະເພາະ ສຳ ລັບການກະກຽມມັນຄວນຈະຖືກສັງເກດເຫັນ:

- ໃນສະມາດ Eve ຂອງການວິເຄາະ, ອາຫານທີ່ເຄັມ, ເຄັມແລະເຄັມແມ່ນຖືກໄລ່ອອກຈາກຄາບອາຫານ. ປະລິມານຂອງຫວານທີ່ບໍລິໂພກຄວນໄດ້ຮັບການຫຼຸດຜ່ອນ ໜ້ອຍ ທີ່ສຸດ. ມັນສົມຄວນທີ່ຈະຕິດກັບເມນູດັ່ງກ່າວສອງມື້ກ່ອນການວິເຄາະ,
- ຄົນເຈັບບໍ່ຄວນ ໜັກ ເກີນ ກຳ ລັງກາຍແລະກິລາ. ສະຖານະການທີ່ເຄັ່ງຕຶງກໍ່ຄວນຫລີກລ້ຽງ.
- ໃນສະມາດ Eve ມັນເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ຈະໄດ້ຮັບການສຶກສາທາງການແພດທີ່ເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍທາງຈິດໃຈແລະ physiological,
- ການເກັບຍ່ຽວໃນການວິເຄາະປະ ຈຳ ວັນທີ່ຜະລິດພາຍໃນ 24 ຊົ່ວໂມງ. ນີ້ແມ່ນສິ່ງ ຈຳ ເປັນເພື່ອປະເມີນການປ່ຽນແປງທີ່ເກີດຂື້ນກັບປັດສະວະໃນໄລຍະນີ້. ໃນກໍລະນີນີ້, ສ່ວນຕອນເຊົ້າບໍ່ໄດ້ຖືກປະຕິບັດ, ເພາະວ່າມັນມີຈໍານວນ glucose ຫຼາຍທີ່ສຸດ.
ຮົ້ວເລີ່ມຕົ້ນທີ່ຈະຜະລິດດ້ວຍນ້ ຳ ຍ່ຽວສ່ວນ ໜຶ່ງ. ທາດແຫຼວທີ່ເກັບມາທຸກໆມື້ຈະຖືກເອົາລົງໃສ່ຖັງ ທຳ ມະດາທີ່ວາງໄວ້ໃນຕູ້ເຢັນ.
ເພື່ອຄວາມສະດວກສະບາຍ, ທ່ານສາມາດໃຊ້ກະປglassອງແກ້ວ. ພາຍຫຼັງ 24 ຊົ່ວໂມງ, ບັນດາເນື້ອໃນຂອງພາຊະນະຖືກບີບ, ຖອກປັດສະວະ 100 ມລໃສ່ຖັງທີ່ສະອາດແລະ ນຳ ມາວິເຄາະ.
Albumin ແມ່ນຫຍັງ?
Albumin ແມ່ນທາດໂປຼຕີນທີ່ພົບໃນເຊລັ່ມເລືອດ. ມັນຖືກສ້າງຕັ້ງຂື້ນເປັນສ່ວນໃຫຍ່ໃນຈຸລັງຕັບ (hepatocytes). ທາດໂປຼຕີນຈາກເລືອດສະຫນັບສະຫນູນອັນທີ່ເອີ້ນວ່າຄວາມກົດດັນ osmotic colloid. ມັນແມ່ນປະມານ 25 ມມ RT. ສິນລະປະ. ໃນ plasma (ເຊິ່ງເທົ່າກັບປະມານ 3,3 kPa) ແລະເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບການສ້າງຄວາມສົມດຸນລະຫວ່າງອະນຸພາກທີ່ລະລາຍ (colloids) ພາຍໃນແລະພາຍນອກຂອງຈຸລັງ.
ຖ້າຄວາມກົດດັນ osmotic ຫຼຸດລົງ, ຄວາມເປັນໄປໄດ້ຂອງໂຣກ edema ເພີ່ມຂື້ນ. ເນື່ອງຈາກວ່າ albumin ມີສ່ວນປະກອບສ່ວນໃຫຍ່ຂອງທາດໂປຣຕີນໃນເລືອດ, ມັນກໍ່ແມ່ນປັດໃຈທີ່ ສຳ ຄັນທີ່ສຸດໃນການຮັກສາຄວາມດັນນີ້.
Albumin ແມ່ນຜູ້ຂົນສົ່ງສານທີ່ ສຳ ຄັນໃນກະແສເລືອດ. Albumin ຜູກມັດແລະໂອນຍ້າຍ:
- ຮໍໂມນ: cortisol ແລະ thyroxine,
- ວິຕາມິນ D
- ອາຊິດໄຂມັນ
- Bilirubin (ຜະລິດຕະພັນຂອງການເຊື່ອມໂຊມຂອງເມັດເລືອດແດງ),
- Enzymes
- ກົດອະມິໂນ (ທາດກໍ່ສ້າງຂອງເອນໄຊ),
- ເອເລັກໂຕຣນິກ (ແມກນີຊຽມ, ແຄວຊຽມ),
- ໂລຫະ (ions ທອງແດງ),
- Anticoagulants, immunosuppressants ຫຼືຢາຕ້ານເຊື້ອ.
ທ່ານ ໝໍ ສາມາດ ກຳ ນົດ albumin ໃນທັງ serum ແລະຍ່ຽວ.

Microalbuminuria - ມັນແມ່ນຫຍັງ
Microalbuminuria - ການລະບາຍສານ albumin ໃນປະລິມານ ໜ້ອຍ (ແຕ່ 20 ຫາ 200 ມກ / ລິດຫຼືຈາກ 30 ຫາ 300 ມລກຕໍ່ມື້) ມີປັດສະວະ. ໃນໂລກເບົາຫວານຫຼືໂລກຫຼອດເລືອດໃນເສັ້ນເລືອດ, microalbuminuria ເກີດຂື້ນໃນປະມານ 10–40% ຂອງຄົນເຈັບ. ຄວາມຖີ່ຂອງ microalbuminuria ແມ່ນປະມານ 5-7%. ລະດັບຂອງການລະງັບ albumin ແມ່ນປັດໃຈສ່ຽງທີ່ເປັນເອກະລາດ ສຳ ລັບການພັດທະນາພະຍາດຂອງ ໝາກ ໄຂ່ຫຼັງແລະລະບົບຫຼອດເລືອດຫົວໃຈ - ການອັກເສບ myocardial, ເສັ້ນເລືອດຕັນໃນ, ຫຼືຄວາມຜິດປົກກະຕິຂອງການ ໝູນ ວຽນ. ຄວາມແຕກຕ່າງສ່ວນບຸກຄົນໃນລະດັບຂອງ albuminuria ສາມາດຖືກກວດພົບຫຼັງຈາກເກີດບໍ່ດົນ, ແລະອາດຈະສະທ້ອນໃຫ້ເຫັນຄວາມແຕກຕ່າງຂອງບຸກຄົນໃນການເຮັດວຽກຂອງຈຸລັງ endothelial - ຊັ້ນໃນຂອງເສັ້ນເລືອດ.

Albumin ແມ່ນໂປຣຕີນທີ່ມີຂະ ໜາດ ໃຫຍ່ພໍສົມຄວນໃນທາງລົບ. 99% ຂອງ albumin ທີ່ ກຳ ລັງຜ່ານອຸບປະສັກເລືອດຈະຖືກຈັບໂດຍຈຸລັງທີ່ຢູ່ທາງເທິງຂອງຫຼອດຫລອດເລືອດຫົວໃຈ. ຄວາມດັນເລືອດສູງແລະພະຍາດເບົາຫວານເພີ່ມຄວາມກົດດັນໃນຮ່າງກາຍຂອງ ໝາກ ໄຂ່ຫຼັງແລະດັ່ງນັ້ນຈຶ່ງເຮັດໃຫ້ປະລິມານອໍຣິນທີ່ກັ່ນຕອງລົງ. hyperglycemia ສາມາດຫຼຸດຜ່ອນການຮັບຜິດຊອບທາງລົບຂອງຈຸລັງ endothelial glomerular capillary ແລະ, ດັ່ງນັ້ນ, ເພີ່ມທະວີການ permeability ຂອງອຸປະສັກເລືອດກັບ albumin.
ໂຣກເບົາຫວານແມ່ນຫຍັງ
ນີ້ແມ່ນພະຍາດຂອງລະບົບ endocrine, ເຊິ່ງການຜະລິດອິນຊູລິນຫຼືຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ມັນແມ່ນຖືກລົບກວນ. ຊື່ທີ່ເປັນທີ່ນິຍົມຂອງໂຣກເບົາຫວານ (ໂຣກເບົາຫວານ) ແມ່ນ“ ພະຍາດຫວານ”, ເພາະວ່າເຊື່ອກັນວ່າເຂົ້າ ໜົມ ຫວານສາມາດ ນຳ ໄປສູ່ໂລກພະຍາດນີ້. ໃນຄວາມເປັນຈິງແລ້ວ, ໂລກອ້ວນແມ່ນປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານ. ພະຍາດຕົວເອງແບ່ງອອກເປັນສອງປະເພດໃຫຍ່:
- ໂຣກເບົາຫວານປະເພດ 1 (ຂື້ນກັບອິນຊູລິນ). ນີ້ແມ່ນພະຍາດທີ່ມີການສັງເຄາະອິນຊູລິນບໍ່ພຽງພໍ. ພະຍາດວິທະຍາແມ່ນລັກສະນະຂອງຄົນ ໜຸ່ມ ອາຍຸຕໍ່າກວ່າ 30 ປີ.
- ໂຣກເບົາຫວານປະເພດ 2 (ຜູ້ທີ່ບໍ່ຂື້ນກັບອິນຊູລິນ). ມັນແມ່ນເກີດມາຈາກການພັດທະນາຂອງພູມຕ້ານທານຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ, ເຖິງແມ່ນວ່າລະດັບຂອງມັນໃນເລືອດຍັງປົກກະຕິ. ຄວາມຕ້ານທານຂອງ Insulin ແມ່ນຖືກວິນິດໄສໃນ 85% ຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານ. ມັນເຮັດໃຫ້ໂລກອ້ວນ, ໃນນັ້ນໄຂມັນກີດຂວາງຄວາມອ່ອນແອຂອງເນື້ອເຍື່ອທີ່ຈະເປັນອິນຊູລິນ. ໂຣກເບົາຫວານປະເພດ 2 ແມ່ນມີຄວາມສ່ຽງຕໍ່ຜູ້ສູງອາຍຸ, ຍ້ອນວ່າຄວາມທົນທານຂອງນ້ ຳ ຕານຈະຄ່ອຍໆຫຼຸດລົງຍ້ອນວ່າພວກເຂົາໃຫຍ່ຂື້ນ.
ສາເຫດຂອງ Albumin ສູງ
ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຮູບລັກສະນະຂອງ microalbuminuria ແມ່ນການຫັນປ່ຽນຈາກໄລຍະຕົ້ນຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງດ້ວຍການເພີ່ມຂື້ນຂອງອັດຕາການ ໜິ້ວ ຂອງໂລກກະເພາະອາຫານ (ຂັ້ນສູງຂອງ hyperfiltration) ໄປສູ່ຂັ້ນຕອນຂອງການຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ກ້າວ ໜ້າ. ໃນຜູ້ທີ່ບໍ່ເປັນໂລກເບົາຫວານ, ໂຣກ microalbuminuria ຊີ້ໃຫ້ເຫັນຄວາມສ່ຽງເພີ່ມຂຶ້ນຂອງການພັດທະນາພະຍາດ ໝາກ ໄຂ່ຫຼັງທີ່ຈະແຈ້ງໃນອີກສອງສາມປີຂ້າງ ໜ້າ. ທາດໂປຼຕີນໃນຍ່ຽວ ສຳ ລັບໂຣກເບົາຫວານແມ່ນສັນຍານອັນຕະລາຍ.
ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີໂຣກ microalbuminuria ມີຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດເພີ່ມຂື້ນປະມານ 2.4 ເທົ່າຂອງໂຣກຫົວໃຈເມື່ອປຽບທຽບກັບຄົນເຈັບທີ່ບໍ່ມີມັນ. ເຖິງແມ່ນວ່າໃນຄົນທີ່ມີຄວາມດັນເລືອດສູງ (hypertension) ແລະປະຊາກອນປົກກະຕິ, ຄວາມສ່ຽງຕໍ່ການເກີດເປັນໂຣກຫົວໃຈວາຍ (ໂຣກຫົວໃຈ) ເພີ່ມຂື້ນໃນໄລຍະ 5 ປີຂ້າງ ໜ້າ. Microalbuminuria ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກສະ ໝອງ ເສີຍແລະໂຣກຫລອດເລືອດ.
ໃນບັນດາປະເທດອຸດສາຫະ ກຳ, ພະຍາດ nephropathy ພະຍາດເບົາຫວານແມ່ນສາເຫດຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກຜີວ ໜັງ. ໃນເບື້ອງຕົ້ນ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິແມ່ນບໍ່ມີປະໂຫຍດແລະອັດຕາການກັ່ນຕອງກົດ ໜິ້ວ ແມ່ນປົກກະຕິ, ແລະມີພຽງແຕ່ microalbuminuria ເທົ່ານັ້ນທີ່ບົ່ງບອກເຖິງການເລີ່ມຕົ້ນຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ. 10-50% ຂອງຜູ້ເປັນໂລກເບົາຫວານພັດທະນາ microalbuminuria ຂື້ນກັບໄລຍະເວລາຂອງພະຍາດ.

ຫຼັງຈາກສອງສາມປີ, ໂຣກ macroalbuminuria (> 300 ມລກ / ມື້) ສາມາດ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ. ມີພຽງແຕ່ການກວດພົບແລະການປິ່ນປົວຕາມ ລຳ ດັບຂອງ microalbuminuria ເທົ່ານັ້ນທີ່ສາມາດປ້ອງກັນຜົນກະທົບດັ່ງກ່າວໄດ້. ໃນຜູ້ເປັນໂລກເບົາຫວານປະເພດ I, ໂຣກ microalbuminuria ແມ່ນປັດໄຈການຄາດຄະເນທີ່ແຂງແຮງຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ;
ປະມານ 5-32% ຂອງຄົນເຈັບທຸກຄົນທີ່ເປັນໂລກ hypertension ມີ microalbuminuria. ອັດຕາສ່ວນທີ່ສູງຂື້ນແມ່ນເກີດຂື້ນໃນໂລກເບົາຫວານແລະໂລກ hypertension.
ນອກ ເໜືອ ຈາກການເພີ່ມຂື້ນຂອງອັດຕາການຕາຍ, ຄົນເຈັບຍັງປະສົບກັບໂຣກ hyperlipidemia, ພະຍາດຫລອດເລືອດໃນຫລອດເລືອດປະສາດທີ່ຖືກປະໄວ້, ພະຍາດປົວແປງ ໃໝ່ ແລະພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ. ນອກຈາກນັ້ນ, ຄວາມດັນເລືອດສູງຂອງ ໝາກ ໄຂ່ຫຼັງຍັງສາມາດ ນຳ ໄປສູ່ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກ ຊຳ ເຮື້ອທັງໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່.
ນັບຕັ້ງແຕ່ຄົນເຈັບມັກຈະເປັນໂຣກທີ່ບໍ່ເປັນທາງການແພດ, microalbuminuria ມັກຈະຖືກກວດຫາໂຣກນີ້ພຽງແຕ່ໃນໄລຍະທ້າຍຂອງການພັດທະນາເທົ່ານັ້ນ. ສຳ ລັບການບົ່ງມະຕິ, ແນະ ນຳ ໃຫ້ ດຳ ເນີນການວິເຄາະພິເສດພາຍໃນ 24 ຊົ່ວໂມງ.
ສຳ ລັບການບົ່ງມະຕິໂຣກ nephropathy ທີ່ບໍ່ສະດວກ, ຕົວເລືອກດຽວທີ່ມີຢູ່ແມ່ນການກວດພົບຂອງ microalbuminuria. ຜູ້ທີ່ເປັນໂລກເບົາຫວານຊະນິດ I ຄາດວ່າຈະມີຄວາມເສຍຫາຍ ໝາກ ໄຂ່ຫຼັງຈາກ 5 ປີຫາ 10 ປີທີ່ເປັນພະຍາດ. ນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານຊະນິດ II ມັກຈະເປັນເວລາກ່ອນການບົ່ງມະຕິ, ຄົນເຈັບຄວນໄດ້ຮັບການກວດຫາໂຣກ microalbuminuria ເປັນປົກກະຕິຕັ້ງແຕ່ເວລາກວດພະຍາດ. ຄົນເຈັບຄວນຈະໄປຫາທ່ານ ໝໍ ທຸກໆ 3 ເດືອນ. ພະຍາດ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ແມ່ນພະຍາດເບົາຫວານຍັງສາມາດເຮັດໃຫ້ເກີດທາດໂປຼຕີນໃນໂຣກເບົາຫວານ.
ວິທີການກຽມຕົວ ສຳ ລັບ UIA ປະ ຈຳ ວັນ
Microalbuminuria ບໍ່ໄດ້ຖືກກວດພົບໂດຍໃຊ້ແຖບທົດລອງຍ່ຽວ. ການກວດປັດສະວະຢ່າງໄວວາ ທຳ ອິດກວດພົບວ່າມີສານ albumin ຫຼາຍກວ່າ 300-500 ມລກຕໍ່ມື້. ມີວິທີການຕ່າງໆໃນການຄົ້ນຫາພະຍາດທາງວິທະຍາ: ການຄົ້ນຄວ້າທາງວິທະຍຸ, ການສຶກສາທາງດ້ານເຊື້ອໄວຣັດ, ການປ້ອງກັນພະຍາດພູມຕ້ານທານ. ມາດຕະຖານ ຄຳ ແມ່ນການ ກຳ ນົດຂອງ albumin ໃນນ້ ຳ ຍ່ຽວ, ເຊິ່ງເກັບຂື້ນພາຍໃນ 24 ຊົ່ວໂມງ. Urinalysis ສຳ ລັບການມີ microalbuminuria ໃນໂລກເບົາຫວານແມ່ນການກວດທີ່ ສຳ ຄັນທີ່ຊ່ວຍໃນການລະບຸພາວະແຊກຊ້ອນຕ່າງໆ.
ຍ່ຽວຢູ່ UIA - ບັນດາມາດຕະຖານຂອງຜູ້ເປັນໂລກເບົາຫວານ:
- ປັດສະວະດຽວ: ບໍ່ເກີນ 20 ມກ
- ປັດສະວະປະ ຈຳ ວັນ: ບໍ່ເກີນ 30 ມກ.
ຖ້າກວດພົບຄວາມເຂັ້ມຂົ້ນຂອງທາດໂປຼຕີນນີ້ເພີ່ມຂື້ນ, ແມ່ຍິງແລະຜູ້ຊາຍຕ້ອງໄດ້ຕິດຕໍ່ກັບ ໝໍ ປະສາດທາງວິທະຍາສາດຢ່າງໄວວາເຊິ່ງຈະ ກຳ ນົດການປິ່ນປົວທີ່ ຈຳ ເປັນ.
ການໃຫ້ອະໄພດ້ວຍຕົວເອງແລະການຮັກສາດ້ວຍໂຣກ sartans
ຜູ້ປ່ວຍ 386 ທີ່ເປັນພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແລະ microalbuminuria ໄດ້ຖືກສັງເກດເປັນເວລາ 6 ປີ. ໃນຫລາຍກ່ວາເຄິ່ງ ໜຶ່ງ (58%) ຂອງກໍລະນີ, microalbuminuria ຖອກອອກເປັນປົກກະຕິໂດຍບໍ່ໄດ້ຮັບການຮັກສາ. Regression ມີແນວໂນ້ມຫຼາຍໃນຜູ້ປ່ວຍທີ່ HbA1c ຕໍ່າກວ່າ 8%, ຄວາມດັນເລືອດ systolic ຕໍ່າກວ່າ 115 mm Hg, cholesterol ທັງ ໝົດ ແມ່ນຕໍ່າກວ່າ 5.1 mmol / L, ແລະ triglycerides ຕໍ່າກວ່າ 1.6 mmol / L. ການຮັກສາດ້ວຍຕົວຍັບຍັ້ງ ACE ບໍ່ໄດ້ເພີ່ມ ຈຳ ນວນການແກ້ໄຂ. ຢ່າງໃດກໍ່ຕາມ, ສິ່ງ ສຳ ຄັນ ສຳ ລັບການວິນິດໄສ, ແມ່ນການຄວບຄຸມທີ່ດີຕໍ່ປັດໃຈສ່ຽງຂອງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ.
ນັກຄົ້ນຄວ້າໄດ້ໃຫ້ຂໍ້ສັງເກດວ່າການ ກຳ ຈັດອາຫານແມ່ນມັກຈະເກີດຂື້ນເລື້ອຍໆໃນຜູ້ປ່ວຍທີ່ ນຳ ພາຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນກໍ່ມີຄວາມ ສຳ ຄັນທີ່ຈະໃຊ້ຢາເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ.
ເຖິງແມ່ນວ່າຜົນກະທົບໃນທາງບວກຂອງຕົວຍັບຍັ້ງ ACE ກ່ຽວກັບ microalbuminuria ໃນຄົນທີ່ເປັນໂລກເບົາຫວານແລະຄວາມດັນເລືອດປົກກະຕິແມ່ນຖືກບັນທຶກໄວ້ເປັນຢ່າງດີ, ນີ້ບໍ່ໄດ້ ນຳ ໃຊ້ກັບຢາຕ້ານໂຣກ angiotensin II. ໃນການສຶກສາຕາບອດຂອງປະເທດໂຮນລັງ, ເຊິ່ງໃຊ້ເວລາພຽງແຕ່ 10 ອາທິດ, ມັນໄດ້ຖືກສືບສວນວ່າ losartan ສາມາດບັນລຸຜົນທີ່ສອດຄ້ອງກັນໄດ້ບໍ. ການສຶກສາມີສ່ວນຮ່ວມ 147 ຄົນທີ່ເປັນໂລກເບົາຫວານແລະ microalbuminuria, ແຕ່ວ່າມີຄວາມກົດດັນປົກກະຕິ. Losartan ຫຼຸດລົງເລັກນ້ອຍຄວາມດັນເລືອດ, ແລະການກວດລ້າງ creatinine ຍັງບໍ່ປ່ຽນແປງ. ໃນຖານະເປັນການສຶກສາສະແດງໃຫ້ເຫັນ, losartan ບໍ່ມີອິດທິພົນທາງສະຖິຕິຢ່າງຫຼວງຫຼາຍ, ເຊັ່ນ: sartans ອື່ນໆ, ກ່ຽວກັບຄວາມເຂັ້ມຂົ້ນຂອງ albumin ໃນ plasma ເລືອດ.

ໂລກລະບາດ
ໃນ 20–40% ຂອງຜູ້ເປັນໂລກເບົາຫວານທີ່ເປັນພະຍາດ ໝາກ ໄຂ່ຫຼັງ, microalbumin ສາມາດກວດພົບໃນຕົວຢ່າງຍ່ຽວ. ໃນ 2-2.5% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີການຂັບຖ່າຍໂດຍປົກກະຕິຂອງ albumin, microalbuminuria ປາກົດຢູ່ໃນປີ ທຳ ອິດຂອງການເປັນພະຍາດ. ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນມີຄວາມສ່ຽງເປັນພະຍາດໂດຍສະເພາະ.
ຄຳ ແນະ ນຳ! ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ວິທີແກ້ໄຂແບບພື້ນເມືອງຫຼືວິທີການທີ່ບໍ່ໄດ້ຮັບການຢັ້ງຢືນ (ຄາບອາຫານ) ເພື່ອ "ເອົາ" ທາດໂປຼຕີນທີ່ເກີນ. ດ້ວຍນໍ້າຕານໃນເລືອດສູງແລະຄວາມດັນເລືອດສູງ, ທ່ານຕ້ອງໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ.
ລັກສະນະການວິເຄາະ

ການປະດິດສ້າງທາງການແພດທີ່ທັນສະ ໄໝ ໄດ້ເຮັດໃຫ້ຊີວິດຂອງຜູ້ປ່ວຍເປັນໂລກເບົາຫວານງ່າຍຂຶ້ນ. ມື້ນີ້ທ່ານສາມາດກວດເບິ່ງສ່ວນປະກອບຂອງປັດສະວະຢູ່ເຮືອນ, ທຸກສິ່ງທີ່ທ່ານຕ້ອງການ ສຳ ລັບສິ່ງນີ້ແມ່ນຂາຍໃນຮ້ານຂາຍຢາ. ໂດຍປະຕິບັດຕາມ ຄຳ ແນະ ນຳ, ທ່ານສາມາດຕິດຕາມສຸຂະພາບຂອງທ່ານໄດ້ງ່າຍແລະຄວບຄຸມລະດັບນ້ ຳ ຕານໃນປັດສະວະຂອງທ່ານ. ສຳ ລັບສິ່ງນີ້, ລວດລາຍງ່າຍໆແມ່ນຖືກ ນຳ ໃຊ້, ເຊິ່ງສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບທີ່ແນ່ນອນໃນເວລານີ້.
ຕົວຊີ້ວັດຕົ້ນຕໍ ສຳ ລັບການບົ່ງມະຕິຢ່າງລະອຽດແມ່ນ ຈຳ ແນກໂດຍຈຸດດັ່ງກ່າວ:
- ນ້ ຳ ໜັກ ຫຼຸດລົງ,
- ຄວາມຜັນຜວນຂອງລະດັບນໍ້າຕານ,
- ການເສື່ອມສະພາບຂອງສຸຂະພາບ
- ຄວາມອິດເມື່ອຍ.
ເງື່ອນໄຂນີ້ ຈຳ ເປັນຕ້ອງມີການກວດຫາແລະກວດສອບຢ່າງລະອຽດ. ຢ່າໃຊ້ຢາດ້ວຍຕົນເອງ, ການບົ່ງມະຕິທີ່ແທ້ຈິງແລະສະພາບທົ່ວໄປຂອງຄົນເຈັບຈະຖືກປະເມີນໂດຍແພດ ໝໍ endocrinologist ເທົ່ານັ້ນ. ນອກເຫນືອໄປຈາກ urinalysis ປົກກະຕິ, ທ່ານຈໍາເປັນຕ້ອງຜ່ານການທົດສອບແລະຫ້ອງທົດລອງເຄື່ອງມືອື່ນໆຈໍານວນຫນຶ່ງ.
ໂລກເບົາຫວານບໍ່ສາມາດລົບກວນຄົນເປັນເວລາດົນ, ສະນັ້ນທ່ານ ໝໍ ພຽງແຕ່ສາມາດຢັ້ງຢືນການບົ່ງມະຕິ.
ຍ່ຽວຢູ່ UIA
UIA ແມ່ນການທົດລອງໃນຫ້ອງທົດລອງທີ່ວັດແທກປະລິມານຂອງທາດໂປຼຕີນໃນ albumin ໃນຍ່ຽວ. ຕົວຊີ້ວັດດັ່ງກ່າວສະແດງເຖິງການປະກົດຕົວຂອງການປ່ຽນແປງທີ່ຮ້າຍແຮງແລະພະຍາດຕ່າງໆໃນຄົນເຈັບ. ການວິເຄາະຂອງ UIA ແມ່ນເຄື່ອງ ໝາຍ ບົ່ງມະຕິທີ່ມີຄຸນຄ່າ, ເພາະວ່າຍ້ອນການສຶກສານີ້, ການລະເມີດໄດ້ຖືກກວດພົບໃນໄລຍະເລີ່ມຕົ້ນ, ເຊິ່ງແນ່ນອນວ່າມັນຈະຊ່ວຍຊີວິດຂອງຄົນ.
ການສຶກສາມີລັກສະນະເປັນຂອງຕົວເອງ, ປັດສະວະຕ້ອງໄດ້ປະຕິບັດພາຍໃນ 2-3 ເດືອນເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງທີ່ສຸດ. ຂັ້ນຕອນ ໜຶ່ງ ຄັ້ງອາດຈະບໍ່ຮັບປະກັນຄວາມຖືກຕ້ອງ 100%.
ມີຫລາຍໆປັດໃຈທີ່ສົ່ງຜົນກະທົບຕໍ່ການເຫນັງຕີງຂອງ UIA: 
- ການອອກ ກຳ ລັງກາຍທີ່ແຂງແຮງ,
- ການໄດ້ຮັບທາດໂປຼຕີນ
- ລັກສະນະບົດບາດຍິງຊາຍ
- ຕົວຕົນຂອງບົດບາດຍິງຊາຍ.
ແນ່ນອນ, ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງຍົກເວັ້ນທຸກໆປັດໃຈທີ່ມີອິດທິພົນທີ່ເປັນໄປໄດ້.
ການວິເຄາະ UIA ແມ່ນແນະ ນຳ ສຳ ລັບຜູ້ທີ່ມີຄວາມສ່ຽງຫຼືມີພະຍາດວິທະຍາດັ່ງຕໍ່ໄປນີ້:
- ພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈ,
- ນິໄສທີ່ບໍ່ດີ
- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍເພີ່ມຂື້ນ
- ຜູ້ສູງອາຍຸ.
ການວິເຄາະຍັງຖືກປະຕິບັດ ສຳ ລັບຜູ້ທີ່ເປັນໂຣກເບົາຫວານຊະນິດແຕກຕ່າງກັນ. ການປະກົດຕົວຂອງຕົວຊີ້ວັດທີ່ເພີ່ມຂື້ນສະແດງເຖິງການພັດທະນາຂອງພະຍາດທີ່ອາດຈະບໍ່ກະທົບກະເທືອນຕໍ່ລະບົບຖ່າຍເບົາ.
UIA - ການວິເຄາະຫ້ອງທົດລອງທີ່ຂາດບໍ່ໄດ້ເພື່ອ ກຳ ນົດການປ່ຽນແປງຂອງຮ່າງກາຍ.
ຄຸນລັກສະນະຂອງການເກັບຍ່ຽວ
Urinalysis ສຳ ລັບໂຣກເບົາຫວານ, ຕົວຊີ້ວັດຂອງມັນແມ່ນພື້ນຖານ ສຳ ລັບການຕິດຕາມກວດກາແລະແກ້ໄຂສະພາບພະຍາດຂອງຄົນເຈັບ. ມີກົດລະບຽບ ຈຳ ນວນ ໜຶ່ງ ສຳ ລັບການເກັບ ກຳ ເອກະສານດ້ານຄຸນນະພາບ.
ວິທີການນີ້ຈະຫລີກລ້ຽງຕົວຊີ້ວັດທີ່ບໍ່ຖືກຕ້ອງແລະສະແດງໃຫ້ເຫັນຜົນທີ່ແນ່ນອນ: 
- ຖັງເກັບຍ່ຽວຕ້ອງເປັນ ໝັນ ເພື່ອຫລີກລ້ຽງຄວາມເປັນໄປໄດ້ຂອງຄວາມບໍ່ຖືກຕ້ອງ.
- ກ່ອນທີ່ຈະ ດຳ ເນີນຂັ້ນຕອນ, ດຳ ເນີນການອະນາໄມສ່ວນຕົວຂອງອະໄວຍະວະພາຍນອກ.
- ສ່ວນປະກອບທາງເດີນປັດສະວະທີ່ມີຄຸນນະພາບຖືກຮັກສາໄວ້ເປັນເວລາ 2 ຊົ່ວໂມງ, ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສົ່ງວັດຖຸດັ່ງກ່າວໄປຫ້ອງທົດລອງ.
- ຍົກເວັ້ນການໃຊ້ຢາໃດໆ, ໂດຍສະເພາະຢາທີ່ມີສັກຍະພາບ.
- ຢຸດການເສີມສ້າງຄວາມເຄັ່ງຕຶງທາງຮ່າງກາຍແລະຈິດໃຈ.
- ຕິດຕາມຢ່າງໃກ້ຊິດກ່ຽວກັບຄາບອາຫານ, ຍົກເວັ້ນອາຫານຂົ້ວ, ເຂົ້າ ໜົມ ຫວານໃນຄ່ ຳ ຄືນຂອງການທົດສອບ.
ໂດຍປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທຸກຢ່າງທ່ານສາມາດໄດ້ຮັບ ໝາກ ຜົນທີ່ມີປະສິດຕິຜົນ. ສີຂອງນໍ້າຍ່ຽວຍັງໄດ້ເອົາໃຈໃສ່ໃນໄລຍະການສຶກສາ, ຄວາມບໍ່ສະອາດສະແດງເຖິງພະຍາດຕິດຕໍ່ຂອງລະບົບຖ່າຍເທ.
ການລວບລວມເອກະສານແມ່ນຂັ້ນຕອນ ສຳ ຄັນ, ສະນັ້ນມັນຄວນຈະມີຄຸນຄ່າໃນການກວດສອບກັບທ່ານ ໝໍ ທຸກຢ່າງ. ສີຂອງນໍ້າຍ່ຽວໃນພະຍາດເບົາຫວານສາມາດແຕກຕ່າງກັນໄປຕາມປັດໃຈຕ່າງໆ, ລວມທັງອາຫານ.
ຄໍາອະທິບາຍຂອງຕົວຊີ້ວັດ
ຕົວຊີ້ວັດການຕັດສິນໃຈແມ່ນຂະບວນການທີ່ສັບສົນທີ່ຕ້ອງ ຄຳ ນຶງເຖິງຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍທັງ ໝົດ.
ມາດຕະຖານແມ່ນປະລິມານທີ່ຂ້ອນຂ້າງຂ້ອນຂ້າງ, ເຊິ່ງຂື້ນກັບລັກສະນະດັ່ງກ່າວ:
- ອາຍຸຂອງຄົນເຈັບ
- ເພດ
- ເຊື້ອຊາດ
ໃນຜູ້ໃຫຍ່, ລະດັບຂອງທາດກົດ uric ສາມາດເພີ່ມຂື້ນ, ແຕ່ເຊື້ອແບັກທີເຣັຍ, ເຊື້ອເຫັດ, ແລະຈຸລິນຊີທີ່ເປັນອັນຕະລາຍຄວນຈະບໍ່ມີ. ມາດຕະຖານຄວນຈະຊີ້ບອກເຖິງການບໍ່ມີກິ່ນແລະຄວາມບໍ່ສະອາດ. ຖ້າມີການປ່ຽນແປງ, ຫຼັງຈາກນັ້ນຕ້ອງມີການວິເຄາະເພີ່ມເຕີມແລະມີມາດຕະການວິນິດໄສຢ່າງລະອຽດກວ່າ.
ໂລກເບົາຫວານແມ່ນພະຍາດທີ່ສາມາດຄວບຄຸມຢູ່ເຮືອນໄດ້ຫຼັງຈາກການກວດຫາພະຍາດສຸດທ້າຍແລະມີລັກສະນະພິເສດທັງ ໝົດ. ສຳ ລັບຄົນເຈັບຄວນແນະ ນຳ ໃຫ້ເກັບຮັກສາຕາຕະລາງພິເສດເຊິ່ງທ່ານສາມາດເຫັນໄດ້ເຖິງຄວາມຄ່ອງແຄ້ວຂອງຕົວຊີ້ບອກພ້ອມທັງຕິດຕາມການພັດທະນາຂອງພະຍາດ.
ຖ້າມີການປ່ຽນແປງຫລືເສື່ອມໂຊມໃນສະຫວັດດີການ, ທ່ານ ຈຳ ເປັນຕ້ອງໄປຫາທ່ານ ໝໍ ຜູ້ທີ່ສາມາດຫຼຸດຜ່ອນອາການດັ່ງກ່າວໄດ້.
Urinalysis ແມ່ນຕໍາ່ສຸດທີ່ບົ່ງມະຕິໃນການ ກຳ ນົດສະພາບຂອງຄົນ. ໂລກເບົາຫວານແມ່ນ ກຳ ນົດໂດຍໃຊ້ຫ້ອງທົດລອງປັດສະວະແລະເລືອດ. ມາດຕະຖານໃນກໍລະນີນີ້ແມ່ນການວັດແທກຂອງແຕ່ລະບຸກຄົນ, ສຳ ລັບການສ້າງຕັ້ງມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍທັງ ໝົດ.
ການສຶກສາໃນຫ້ອງທົດລອງຍ່ຽວໃນຜູ້ປ່ວຍເປັນໂຣກເບົາຫວານ
ການປິ່ນປົວໃດໆເລີ່ມຕົ້ນດ້ວຍການບົ່ງມະຕິຢ່າງລະອຽດ. ຖ້າວ່າສະພາບສຸຂະພາບບໍ່ແມ່ນຄວາມກັງວົນ, ການກວດປັດສະວະເປັນໂຣກເບົາຫວານຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 6 ເດືອນ. ໃນກໍລະນີທີ່ມີການເສື່ອມໂຊມໃນສະພາບທີ່ດີ, ລະດັບນໍ້າຕານຄວນໄດ້ຮັບການຕິດຕາມເປັນປະ ຈຳ ແລະເລື້ອຍໆ. ມາດຕະການນີ້ຈະເປີດເຜີຍການລະເມີດຂອງທາດແປ້ງກ່ຽວກັບທາດແປ້ງແລະການຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບໄຕ, ພ້ອມທັງເວລາເພື່ອສະແດງຄວາມເປັນໄປໄດ້ຂອງໂຣກຫົວໃຈວາຍຫລືເສັ້ນເລືອດຕັນໃນ.
ເປົ້າ ໝາຍ ປາຍທາງ
ໂລກເບົາຫວານແມ່ນ insidious ແລະບໍ່ຂື້ນກັບເພດຫຼືອາຍຸ. ທັງຍິງແລະຊາຍແມ່ນມີແນວໂນ້ມທີ່ຈະໄດ້ຮັບຜົນກະທົບຈາກພະຍາດນີ້. ຜູ້ຊ່ຽວຊານກ່າວວ່າກ່ອນ ໜ້າ ນີ້ການພັດທະນາຂອງພະຍາດທາງວິທະຍາສາດເລີ່ມຕົ້ນ, ໄພຂົ່ມຂູ່ຫຼາຍກວ່າເກົ່າຕໍ່ກິດຈະ ກຳ ຊີວິດປົກກະຕິທີ່ມັນເກີດຂື້ນ. ດັ່ງນັ້ນ, ພວກເຂົາແນະ ນຳ ໃຫ້ຕິດຕາມສະພາບສຸຂະພາບຂອງເດັກນ້ອຍບໍ່ພຽງແຕ່ເດັກນ້ອຍເທົ່ານັ້ນ, ແຕ່ໃຫ້ຕົວຂອງພວກເຂົາເອງ ນຳ ອີກ, ແລະໃຫ້ກວດປັດສະວະແລະເລືອດເປັນປະ ຈຳ. ແທ້ຈິງແລ້ວ, ການບົ່ງມະຕິໃນຂັ້ນຕົ້ນຊ່ວຍເລີ່ມຕົ້ນມາດຕະການປິ່ນປົວຢ່າງທັນການແລະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ອັນຕະລາຍ.
ການກວດຫາປັດສະວະທົ່ວໄປ ສຳ ລັບໂຣກເບົາຫວານແມ່ນແນະ ນຳ ໃນກໍລະນີຕໍ່ໄປນີ້:
 ຖ້າ ຈຳ ເປັນ, ຄວບຄຸມເສັ້ນທາງຂອງພະຍາດແລະສະພາບຂອງຄົນເຈັບ,
ຖ້າ ຈຳ ເປັນ, ຄວບຄຸມເສັ້ນທາງຂອງພະຍາດແລະສະພາບຂອງຄົນເຈັບ,- ເພື່ອ ກຳ ນົດປະສິດທິຜົນຂອງການປິ່ນປົວ,
- ປະເມີນຜົນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ໃນທີ່ປະທັບຂອງອາການທີ່ສະແດງເຖິງການພັດທະນາຂອງໂລກເບົາຫວານ.
ການພັດທະນາຂອງພະຍາດເບົາຫວານຫຼືໂຣກເບົາຫວານສາມາດສະແດງໂດຍອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຊອກຫາໄດ້
- ຍ່ຽວຫຼາຍເກີນໄປແລະເລື້ອຍໆ,
- ຄວາມແຫ້ງແລະການປອກເປືອກຂອງຜິວຫນັງ,
- ຈຸດອ່ອນ, ວິໄສທັດທີ່ມົວ,
- ອາລົມປ່ຽນແປງເລື້ອຍໆ
- ເມື່ອຍລ້າ,
- ການຕິດເຊື້ອຂອງເຊື້ອເຫັດ.
ບໍ່ມີຂໍ້ ຈຳ ກັດໃນການສຶກສາກ່ຽວກັບປັດສະວະແລະເລືອດ. ທຸກໆຄົນສາມາດຕິດຕໍ່ສະຖາບັນການແພດແລະຂໍການວິນິດໄສທີ່ ຈຳ ເປັນ. ການກວດກາເພື່ອຈຸດປະສົງໃນການປ້ອງກັນຊ່ວຍໃນການລະບຸອາການເລີ່ມຕົ້ນຂອງການປ່ຽນແປງຂອງໂລກເບົາຫວານເຊິ່ງຈະຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃນການຮັກສາແລະເພີ່ມໂອກາດໃນການຟື້ນຟູການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນຢ່າງເຕັມສ່ວນ.
ລາຍລະອຽດຂອງຕົວຊີ້ວັດທີ່ ສຳ ຄັນ
ຢູ່ໃນສະພາບປົກກະຕິ, ໃນຄົນເຈັບທີ່ມີໄລຍະການຊົດເຊີຍແລະຮູບແບບທີ່ບໍ່ເປັນລະບຽບຂອງການລະລາຍຂອງ endocrine, ຕົວຊີ້ວັດປັດສະວະແມ່ນໃກ້ຄຽງເທົ່າທີ່ຈະເປັນໄປໄດ້ກັບຜົນຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ຂຶ້ນຢູ່ກັບສິ່ງທີ່ຍ່ຽວສີອາດຈະເປັນກັບພະຍາດເບົາຫວານ, ຜູ້ຊ່ຽວຊານຕັດສິນຄວາມຮ້າຍແຮງຂອງພະຍາດ. ຄ່ານິຍົມຂອງການວິເຄາະທົ່ວໄປຂອງປັດສະວະ ສຳ ລັບການເສີຍຫາຍຂອງ endocrine ແລະເງື່ອນໄຂຊາຍແດນແມ່ນໄດ້ສະແດງໃຫ້ເຫັນຢ່າງຈະແຈ້ງໃນຕາຕະລາງ.
ຕົວຊີ້ວັດທີ່ ສຳ ຄັນແມ່ນການວິເຄາະປັດສະວະຂອງ UIA, ແລະເນື້ອໃນຂອງ albumin ໃນຄົນເຈັບປົກກະຕິທີ່ເປັນໂລກເບົາຫວານບໍ່ຄວນເກີນ 30 ມລກ.
ຄວາມສ່ຽງຂອງຄວາມຜິດປົກກະຕິ
ການບົ່ງມະຕິທີ່ທັນສະ ໄໝ ຖືວ່າເປັນໄລຍະ ສຳ ຄັນໃນການກວດແລະປິ່ນປົວພະຍາດໃດໆ. ໂລກເບົາຫວານໂດຍສະເພາະແມ່ນຕ້ອງການການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງເນື່ອງຈາກມີຄວາມສ່ຽງຕໍ່ການພັດທະນາອາການແຊກຊ້ອນໃນຊີວິດ. ທີ່ຮ້າຍແຮງທີ່ສຸດໃນບັນດາພວກມັນແມ່ນ hypo- ແລະ coma hyperglycemic, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ. ໃນກໍລະນີ ທຳ ອິດ, ບັນຫາສາມາດຫລີກລ້ຽງໄດ້ໂດຍປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງການປິ່ນປົວທີ່ແພດສັ່ງ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ເສື່ອມເສີຍໃນການເຮັດວຽກຂອງອະໄວຍະວະທີ່ມີຄູ່, ການກວດພົບລະດັບໂປຣຕີນສູງຂື້ນໃຫ້ທັນເວລາຈະຊ່ວຍໄດ້.
ສາເຫດຂອງການເພີ່ມນໍ້າຕານໃນນໍ້າຍ່ຽວ
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ທາດນ້ ຳ ຕານຈາກອາຫານຈະຖືກດູດຊຶມເຂົ້າໄປໃນເລືອດເກືອບຮອດທີ່ສຸດ. ສ່ວນທີ່ເຫຼືອ, ບໍ່ໄດ້ດູດຊຶມຈາກຈຸລັງ, ຈະເຂົ້າໄປໃນ ໝາກ ໄຂ່ຫຼັງ, ບ່ອນທີ່ມັນຖືກກັ່ນຕອງໂດຍລະບົບກະເພາະອາຫານ. ສະນັ້ນ, ມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນມີພຽງແຕ່ 0.06-0.083 mmol / L ເທົ່ານັ້ນ. ຈຳ ນວນນີ້ຖືວ່ານ້ອຍຫຼາຍຈົນບໍ່ໄດ້ ກຳ ນົດເຖິງແມ່ນວ່າໃນໄລຍະການວິເຄາະທົ່ວໄປແລະຊີວະວິທະຍາ.
ຖ້າວ່າລະດັບນີ້ແມ່ນເກີນກວ່າຢ່າງຫຼວງຫຼາຍ, ການກວດບໍ່ພຽງແຕ່ສາມາດເບິ່ງເຫັນນ້ ຳ ຕານ, ແຕ່ຍັງມີຄຸນຄ່າຂອງມັນ ນຳ ອີກ. ເກີນມາດຕະຖານຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວສາມາດເກີດຈາກຫຼາຍສາເຫດ:
- ພະຍາດເບົາຫວານ
- ເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ
- ຂັ້ນຕອນຂອງການ exacerbation ຂອງ pancreatitis,
- glucosuria ກ່ຽວກັບສະຫມອງຫຼື renal,
- ເນື້ອງອກໃນສະ ໝອງ
 ບ້າ ໝູ
ບ້າ ໝູ- ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດ.
ເກີນຕົວຊີ້ວັດມາດຕະຖານຍັງຖືກຍົກໃຫ້ເຫັນວ່າມີການຜະລິດຮໍໂມນການຈະເລີນເຕີບໂຕເພີ່ມຂື້ນ - ຮໍໂມນການຈະເລີນເຕີບໂຕ, ຮໍໂມນ adrenaline ແລະ glucocorticoid. ເຊື້ອພະຍາດຕັບມີຄວາມສາມາດທີ່ຈະເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນນໍ້າຍ່ຽວ.
ປະເພດຂອງການສຶກສາຂັ້ນພື້ນຖານແລະເພີ່ມເຕີມຂອງຍ່ຽວ
ໃນພະຍາດເບົາຫວານ, ການກວດເລືອດແລະປັດສະວະແມ່ນມີຄວາມ ຈຳ ເປັນ, ເຊິ່ງສາມາດເຮັດໄດ້ໂດຍຫຼາຍວິທີ. ປະຈຸບັນ, ການຄົ້ນຄວ້າປະເພດຕ່າງໆຖືກ ນຳ ໃຊ້:
- ການວິເຄາະທົ່ວໄປ
- ການທົດສອບສາມແກ້ວ
- ການຄົ້ນຄວ້າ Nechiporenko
- ການວິເຄາະປະ ຈຳ ວັນ
- ຄວາມຕັ້ງໃຈຂອງ microalbumin,
- ການທົດສອບ Zimnitsky.
ເພື່ອຮັບຮູ້ພະຍາດດັ່ງກ່າວໃນໄລຍະເບື້ອງຕົ້ນ, ການສະແດງການບົ່ງມະຕິທີ່ປະຕິບັດຢູ່ເຮືອນຈະຊ່ວຍໄດ້. ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງມີແຖບທົດສອບ, ຊຸດ A1C ແລະກະຈົກ. ທັງ ໝົດ ນີ້ສາມາດຫາຊື້ໄດ້ຢູ່ຮ້ານຂາຍຢາໃດໆ. ແຕ່ຖ້າການເດີນທາງໄປຫ້ອງນ້ ຳ ເລື້ອຍໆ, ແລະປັດສະວະກໍ່ເລີ່ມມີກິ່ນ ເໝັນ ແລະນ້ ຳ ໜັກ ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ທ່ານຄວນປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະ ທຳ ການກວດ.
ການກະກຽມການວິເຄາະແລະການເກັບ ກຳ ເອກະສານທີ່ ເໝາະ ສົມ
ການກະກຽມທີ່ຖືກຕ້ອງ ສຳ ລັບການວິເຄາະແມ່ນກຸນແຈເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງທີ່ສຸດ. ສຳ ລັບການທົດລອງໃນຫ້ອງທົດລອງ, ທ່ານ ໝໍ ມັກຈະ ກຳ ນົດການເກັບຍ່ຽວໃນຕອນເຊົ້າຫຼືປັດສະວະປະ ຈຳ ວັນ.
ການບັນລຸຮູບພາບທີ່ໃຫ້ຂໍ້ມູນທີ່ຖືກຕ້ອງໃນທັງສອງກໍລະນີແມ່ນເປັນໄປໄດ້ຕາມກົດລະບຽບຕໍ່ໄປນີ້.
 2-3 ມື້ກ່ອນເວລາທີ່ຖືກແຕ່ງຕັ້ງຄວນຖືກຍົກເວັ້ນຈາກອາຫານທີ່ມີຄາບອາຫານທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ການປ່ຽນສີ - beets, blueberries, carrots, cherries, currants.
2-3 ມື້ກ່ອນເວລາທີ່ຖືກແຕ່ງຕັ້ງຄວນຖືກຍົກເວັ້ນຈາກອາຫານທີ່ມີຄາບອາຫານທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ການປ່ຽນສີ - beets, blueberries, carrots, cherries, currants.- ໃນເວລາດຽວກັນ, ຢຸດເຊົາການໃຊ້ຢາ diuretic, ເຊັ່ນດຽວກັນກັບຢຸດເຊົາການດື່ມເຫຼົ້າຂອງຄວາມເຂັ້ມແຂງໃດໆ, ເຖິງແມ່ນວ່າເບຍ.
- ມື້ກ່ອນການສຶກສາທີ່ສະເຫນີ, ຄົນເຈັບຄວນຍົກເວັ້ນກິດຈະກໍາທາງດ້ານຮ່າງກາຍ, ຈໍາກັດຄວາມກົດດັນແລະຄວາມກົດດັນປະສາດ.
- ກ່ອນທີ່ຈະລວບລວມເອກະສານດັ່ງກ່າວ, ມັນ ຈຳ ເປັນຕ້ອງເຮັດຫ້ອງນ້ ຳ ຂອງອະໄວຍະວະເພດຂອງອະໄວຍະວະເພດພາຍນອກ; ເພື່ອຄວາມຖືກຕ້ອງ, ແມ່ຍິງຄວນຈະປິດທາງເຂົ້າໄປໃນຊ່ອງຄອດດ້ວຍເສັ້ນຫວຍ.
- ຢູ່ຮ້ານຂາຍຢາ, ຊື້ຕູ້ຄອນເທນເນີທີ່ຖິ້ມບໍ່ເປັນລະບຽບ.
- ການປ່ຽນແປງນິໄສຂອງນ້ ຳ ບໍ່ໄດ້ຖືກແນະ ນຳ, ເພາະວ່າສິ່ງນີ້ສາມາດເຮັດໃຫ້ຮ່າງກາຍຕົກຢູ່ໃນສະພາບເຄັ່ງຕຶງແລະ ນຳ ໄປສູ່ການປ່ຽນແປງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ລົບກວນຜົນໄດ້ຮັບ.
ເພື່ອປະຕິບັດລະບຽບການຢ່າງຖືກຕ້ອງ, ມັນ ຈຳ ເປັນຕ້ອງເກັບເອົາປັດສະວະຕອນເຊົ້າທີ່ໄດ້ສະສົມໃນເວລາກາງຄືນ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ສ່ວນນ້ອຍລົງໃນຫ້ອງນ້ ຳ, ຫຼັງຈາກນັ້ນ, ໂດຍບໍ່ຕ້ອງຢຸດຂະບວນການຖ່າຍເບົາ, ຈົ່ງຕື່ມໃສ່ຖັງ. ສຳ ລັບການຄົ້ນຄ້ວາທ່ານຈະຕ້ອງການທາດແຫຼວບໍ່ເກີນ 50 ມລ. ປິດຖັງດ້ວຍຝາປິດແລະເອົາໄປຫ້ອງທົດລອງ. ເອກະສານທີ່ເກັບ ກຳ ໄດ້ຄວນເກັບໄວ້ເປັນເວລາສອງຊົ່ວໂມງ, ນັບແຕ່ຂັ້ນຕອນຕໍ່ມາບໍ່ສາມາດປ່ຽນແປງໄດ້ເຊິ່ງສາມາດບິດເບືອນຂໍ້ມູນການວິເຄາະເລີ່ມຕົ້ນເກີດຂື້ນໃນມັນ.
ການກະກຽມເອກະສານເລີ່ມຕົ້ນມື້ກ່ອນຂັ້ນຕອນການປະຕິບັດ. ສໍາລັບຈຸດປະສົງນີ້, ທ່ານຈໍາເປັນຕ້ອງເລືອກຖັງແກ້ວທີ່ມີຄວາມສາມາດ. ປັດສະວະຕອນເຊົ້າເຂົ້າໄປໃນຫ້ອງນ້ ຳ. ເລີ່ມຈາກພາກສ່ວນຕໍ່ໄປ, ເກັບເອົາປັດສະວະທັງ ໝົດ ໃນ ໜຶ່ງ ຖັງ. ໃນຕອນເຊົ້າ, ປະສົມນໍ້າປັດສະວະທັງ ໝົດ ແລະຖອກໃສ່ 150-200 ມລໃສ່ຖັງທີ່ບໍ່ເປັນຫມັນ. ປິດມັນດ້ວຍຝາປິດແລະສົ່ງໄປຄົ້ນຄ້ວາ.
ຕົວຢ່າງບໍ່ໄດ້ຖືກແນະ ນຳ ໃນກໍລະນີດັ່ງກ່າວ:
- ໃນອຸນຫະພູມຮ່າງກາຍສູງ,
- ໃນກໍລະນີຂອງຄວາມບໍ່ຫມັ້ນຄົງຂອງຄວາມດັນເລືອດ,
- ໃນໄລຍະຮອບວຽນປະ ຈຳ ເດືອນຂອງແມ່ຍິງ.
ການຖອດລະຫັດຂໍ້ມູນ
ພາຍໃຕ້ສະພາບປົກກະຕິ, ນໍ້າຍ່ຽວມີສີເຟືອງຫຼືສີອໍາພັນແລະມີຄວາມໂປ່ງໃສຢ່າງແທ້ຈິງ, ບໍ່ມີຄວາມບົກຜ່ອງດ້ານການຕົກຕະກອນທີ່ເຫັນໄດ້. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຄ່ານິຍົມເຫຼົ່ານີ້ຈະປ່ຽນໄປ, ຍ້ອນລະດັບຂອງການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງແລະສະພາບຂອງຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍ. ການກວດປັດສະວະໂຣກເບົາຫວານມີຕົວຊີ້ວັດດັ່ງກ່າວ.
| ຕົວຊີ້ວັດ | ການຖອດລະຫັດ |
|---|---|
| ສີ | ການລະລາຍຂອງແຫຼວບາງສ່ວນຫລືສົມບູນແມ່ນເປັນໄປໄດ້. ກົງກັນຂ້າມ, ສີຂອງນ້ ຳ ປັດສະວະໃນໂລກເບົາຫວານຈະອີ່ມຕົວດ້ວຍການຂາດນ້ ຳ ຫຼືດ້ວຍການກິນຢາບາງຊະນິດຫຼືອາຫານທີ່ບັນຈຸເມັດສີ. |
| ຄວາມໂປ່ງໃສ | ຄວາມວຸ່ນວາຍສະແດງເຖິງການມີສ່ວນປະກອບຂອງທາດໂປຼຕີນໃນປັດສະວະ. |
| ກິ່ນ | Acetone ຫວານຫລືເຄັ່ງຄັດ. ສິ່ງສຸດທ້າຍສະແດງເຖິງການມີຕົວຂອງ ketone ໃນການຍ່ຽວ, ເຊິ່ງສະແດງເຖິງຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາ ketoacidosis. |
| ຄວາມ ໜາ ແໜ້ນ | ເກີນຂອບເຂດທີ່ອະນຸຍາດໃຫ້ສະແດງໃຫ້ເຫັນການປ່ອຍສານຫຼາຍໆຢ່າງຂອງແຫຼ່ງ ກຳ ເນີດຂອງອິນຊີ. ຕົວຊີ້ບອກທີ່ຕໍ່າຊີ້ໃຫ້ເຫັນເຖິງການໄດ້ຮັບທາດແຫຼວຫລາຍເກີນໄປ. |
| ປະຕິກິລິຍາຍ່ຽວ (pH) | ການພັດທະນາຂອງໂຣກເບົາຫວານຫຼືການຂາດແຄນໂພແທດຊຽມສາມາດຖືກຕັດສິນໄດ້ຖ້າ pH ບໍ່ເກີນ 4.5 |
| ການມີທາດໂປຼຕີນ | ບາງທີຫຼັງຈາກການອອກ ກຳ ລັງກາຍຫຼືຄວາມຕຶງຄຽດຫຼາຍ. ໃນເວລາທີ່ບໍ່ມີສະພາບການເຫຼົ່ານີ້, ຄົນເຮົາຄວນຄິດກ່ຽວກັບຫຼັກສູດຂອງຂະບວນການທາງ pathological ທີ່ເຊື່ອງໄວ້ຫຼືກ່ຽວກັບບັນຫາກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງ. |
| ກູໂກ | ຕົວຊີ້ບອກທີ່ ສຳ ຄັນ ສຳ ລັບພະຍາດເບົາຫວານ. ທຸກໆເນື້ອໃນຂອງມັນຍັງບົ່ງບອກເຖິງຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກ pancreatitis ແລະຄວາມຜິດປົກກະຕິຂອງໂຣກ pancreatic. |
| ເມັດເລືອດຂາວ | ລະດັບທີ່ເພີ່ມຂື້ນສະແດງເຖິງຂະບວນການອັກເສບໃນລະບົບ genitourinary. |
| ອົງການຈັດຕັ້ງຂອງ Ketone | ຜົນສະທ້ອນຂອງຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ເກີດຈາກການຂາດອິນຊູລິນ. ພວກມັນແມ່ນແຫຼ່ງຂອງກິ່ນ ເໝັນ. |
ຂໍ້ສະ ເໜີ ແນະເພື່ອໃຫ້ໄດ້ຮັບຜົນທີ່ບໍ່ດີ
ສ່ວນປະກອບ ສຳ ຄັນຂອງການຮັກສານ້ ຳ ຕານໃນລະດັບສູງແມ່ນອາຫານ. ນອກເຫນືອໄປຈາກຢາທີ່ຖືກກໍານົດໂດຍຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ຫຼື therapist, ການຮັກສາໂພຊະນາການຊ່ວຍໃຫ້ການປັບປຸງສະຫວັດດີພາບຂອງຄົນເຈັບ, ແລະໃນບາງກໍລະນີຊ່ວຍໃຫ້ທ່ານສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ຢາ.

ເພື່ອເຮັດສິ່ງນີ້, ທ່ານຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ດ້ານການແພດແລະປະຕິບັດຕາມກົດລະບຽບງ່າຍໆ.
- ກິນເປັນສ່ວນໆໃນສ່ວນນ້ອຍ 5-6 ຄັ້ງຕໍ່ມື້.
- ຫລີກລ້ຽງການໃຊ້ອາຫານຂົ້ວໃນຄາບອາຫານ. ຄວາມມັກທີ່ຈະໃຫ້ອາຫານອົບໃນເຕົາອົບ, ຕົ້ມຫຼື ໜື້ງ.
- ຍົກເວັ້ນຄາໂບໄຮເດຣດງ່າຍໆຈາກເມນູ - ນໍ້າເຜິ້ງ, ນໍ້າຕານ, ເຂົ້າ ໜົມ ທຸກປະເພດ, ທັນຍາພືດສີຂາວ, ແປ້ງສາລີ, ສີຄີມກ້ອນ.
- ເພີ່ມການບໍລິໂພກ ໝາກ ໄມ້, ຜັກ, ຜະລິດຕະພັນຈາກແປ້ງ oat ຫຼື rye.
- ເພື່ອຟື້ນຟູລະດັບນ້ ຳ ຕານ, sauerkraut, ໝາກ ແຕງ, ໝາກ ຂາມ, ຖືວ່າເປັນປະໂຫຍດ.
- ຈຳ ກັດການບໍລິໂພກຊາໂດຍການທົດແທນມັນດ້ວຍການປະສົມພັນຂອງພືດສະ ໝຸນ ໄພທີ່ເປັນຢາ (wort ຂອງ John, ໃບ lingonberry, blackcurrant, nettle) ແລະຄ່າ ທຳ ນຽມຕ່າງໆ.
ແພດທີ່ເຂົ້າຮ່ວມຈະສາມາດອະທິບາຍກ່ຽວກັບອາຫານການກິນແລະໃຫ້ ຄຳ ແນະ ນຳ ກ່ຽວກັບການແກ້ໄຂເມນູໃນການປຶກສາຫາລືຄັ້ງຕໍ່ໄປ, ໂດຍ ຄຳ ນຶງເຖິງອາຍຸຂອງຄົນເຈັບ, ປະເພດພະຍາດເບົາຫວານແລະຂັ້ນຕອນຂອງການ.
ສະຫຼຸບ
ການທົດລອງໃນຫ້ອງທົດລອງຍ່ຽວ ສຳ ລັບນ້ ຳ ຕານແມ່ນຂັ້ນຕອນງ່າຍໆ, ແຕ່ຂ້ອນຂ້າງມີຂໍ້ມູນ. ເກີນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານປົກກະຕິບໍ່ໄດ້ສະແດງໃຫ້ເຫັນເຖິງການພັດທະນາຂອງໂລກເບົາຫວານເລື້ອຍໆ. ການປ່ຽນແປງຂອງຕົວຊີ້ວັດແມ່ນໄດ້ຮັບຜົນກະທົບຈາກການ ນຳ ໃຊ້ອາຫານບາງຢ່າງ, ການອອກ ກຳ ລັງກາຍຫຼາຍເກີນໄປແລະພື້ນຖານທາງດ້ານຈິດໃຈ - ທາງລົບ. ແຕ່ການປຶກສາຫາລືກັບແພດ ໝໍ endocrinologist ໃຫ້ທັນເວລາ, ການວິເຄາະຊ້ ຳ ໆ ຈະຊ່ວຍໃນການລະບຸພະຍາດໃນໄລຍະເລີ່ມຕົ້ນແລະປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນ.
ເຫດຜົນຂອງການບ່ຽງເບນຜົນໄດ້ຮັບຈາກມາດຕະຖານ

ບັນດາ Glucose ພົບໃນຍ່ຽວໃນຜູ້ປ່ວຍທີ່ມີ:
- ໂລກເບົາຫວານ
- ລົບກວນການເຜົາຜານອາຫານ,
- ພະຍາດຫມາກໄຂ່ຫຼັງ
- ປັນຫາຂອງຕຸ່ມຄັນ
- ໂຣກ Cushing.
ເມື່ອກວດກາຍ່ຽວ, ແມ່ຍິງຖືພາຫຼາຍຄົນພົບນ້ ຳ ຕານ, ແລະຜູ້ທີ່ລ່ວງລະເມີດ ນຳ ້ຕານແລະຜະລິດຕະພັນທີ່ບັນຈຸ ນຳ ້ຕານ.
ເສັ້ນທົດສອບຍ່ຽວໃນນໍ້າຍ່ຽວ
ການກະ ທຳ ຂອງພວກມັນແມ່ນອີງໃສ່ປະຕິກິລິຍາ enzymatic ຂອງ glucose oxidase ແລະ peroxidase.
ເປັນຜົນມາຈາກຂະບວນການ, ສີຂອງເຂດຕົວຊີ້ວັດປ່ຽນແປງ. ພວກມັນສາມາດໃຊ້ຢູ່ເຮືອນແລະໃນສະຖານທີ່ຄົງທີ່.
ເສັ້ນທົດລອງຖືກ ນຳ ໃຊ້ໂດຍຄົນເຈັບທີ່ມີສານຜິດປົກກະຕິຂອງໄຂມັນໄຂມັນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເພື່ອຄວາມສະດວກໃນການຕິດຕາມລະດັບນ້ ຳ ຕານ.
ການວິເຄາະປັດສະວະຂອງ UIA ແມ່ນຫຍັງ? ມາດຕະຖານຂອງໂລກເບົາຫວານແມ່ນຫຍັງ? ຄຳ ຕອບໃນວິດີໂອ:
ເພື່ອ ກຳ ນົດປະລິມານຂອງນ້ ຳ ຕານທີ່ມີຢູ່ໃນຮ່າງກາຍ, ທ່ານ ໝໍ ສັ່ງໃຫ້ຍ່ຽວເປັນ: ທັງ ໝົດ ຫຼືທຸກໆມື້. ຄັ້ງທີສອງອະນຸຍາດໃຫ້ມີການປະເມີນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບສະພາບຂອງ ໝາກ ໄຂ່ຫຼັງ, ເພື່ອ ກຳ ນົດເຫດຜົນທີ່ເກີນມູນຄ່າ ທຳ ມະດາ.
ຄົນເຮົາບໍ່ຄວນມີນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວຂອງລາວ. ເພື່ອຮັບປະກັນຄວາມ ໜ້າ ເຊື່ອຖືຂອງຜົນການທົດສອບ, ໃນວັນກ່ອນການສຶກສາ, ໝາກ ເຂືອ, ໝາກ ເລັ່ນ, ໝາກ ໄມ້ທີ່ມີ ໝາກ ນາວຄວນຫລີກລ້ຽງໄດ້ແລະອີກຢ່າງ ໜຶ່ງ ບໍ່ຄວນຫລີກລ້ຽງການອອກ ກຳ ລັງກາຍ.
ກ່ອນທີ່ຈະແຈກຢາຍເອກະສານ, ມັນຈໍາເປັນຕ້ອງປະຕິບັດຂັ້ນຕອນການອະນາໄມເພື່ອບໍ່ໃຫ້ເຊື້ອແບັກທີເຣັຍເຂົ້າໄປໃນມັນ. ຕົວຊີ້ບອກຫຼັກ ສຳ ລັບການສຶກສາແມ່ນພະຍາດ endocrine, ພະຍາດເບົາຫວານ.
Microalbumin ແມ່ນຫຍັງ?
 Microalbumin ແມ່ນທາດໂປຼຕີນທີ່ຂຶ້ນກັບກຸ່ມຂອງ albumin. ມັນຖືກຜະລິດຢູ່ໃນຕັບແລະຫຼັງຈາກນັ້ນໄຫຼວຽນຢູ່ໃນເລືອດ. ໝາກ ໄຂ່ຫຼັງແມ່ນຕົວກອງ ສຳ ລັບລະບົບ ໝູນ ວຽນ, ກຳ ຈັດສານທີ່ເປັນອັນຕະລາຍ (ຖານທາດໄນໂຕຣເຈນ), ເຊິ່ງສົ່ງໄປພົກຍ່ຽວໃນຮູບແບບຂອງຍ່ຽວ.
Microalbumin ແມ່ນທາດໂປຼຕີນທີ່ຂຶ້ນກັບກຸ່ມຂອງ albumin. ມັນຖືກຜະລິດຢູ່ໃນຕັບແລະຫຼັງຈາກນັ້ນໄຫຼວຽນຢູ່ໃນເລືອດ. ໝາກ ໄຂ່ຫຼັງແມ່ນຕົວກອງ ສຳ ລັບລະບົບ ໝູນ ວຽນ, ກຳ ຈັດສານທີ່ເປັນອັນຕະລາຍ (ຖານທາດໄນໂຕຣເຈນ), ເຊິ່ງສົ່ງໄປພົກຍ່ຽວໃນຮູບແບບຂອງຍ່ຽວ.
ໂດຍປົກກະຕິແລ້ວຄົນທີ່ມີສຸຂະພາບແຂງແຮງຈະສູນເສຍທາດໂປຼຕິນໃນ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ, ໃນການວິເຄາະມັນຖືກສະແດງເປັນ ຈຳ ນວນ (0,033 ກຣາມ) ຫຼື ຄຳ ວ່າ“ ຮ່ອງຮອຍຂອງທາດໂປຣຕີນແມ່ນພົບ” ຖືກຂຽນໄວ້.
ຖ້າເສັ້ນເລືອດຂອງຫມາກໄຂ່ຫຼັງຖືກທໍາລາຍ, ຫຼັງຈາກນັ້ນ, ທາດໂປຼຕີນຫຼາຍຈະສູນເສຍ. ນີ້ເຮັດໃຫ້ການສະສົມຂອງທາດແຫຼວໃນຊ່ອງ intercellular - edema. Microalbuminuria ແມ່ນເຄື່ອງ ໝາຍ ຂອງຂັ້ນຕອນເລີ່ມຕົ້ນຂອງຂະບວນການນີ້ກ່ອນການພັດທະນາການສະແດງອອກທາງຄລີນິກ.
ຕົວຊີ້ວັດການວິໄຈ - ມາດຕະຖານແລະພະຍາດວິທະຍາ
ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, UIA ມັກຈະຖືກກວດພົບໃນການກວດສຸຂະພາບເປັນປະ ຈຳ. ໂດຍເນື້ອແທ້ແລ້ວຂອງການສຶກສາແມ່ນການປຽບທຽບອັດຕາສ່ວນຂອງ albumin ແລະ creatinine ໃນຍ່ຽວ.
ຕາຕະລາງຂອງຕົວຊີ້ວັດການວິເຄາະປົກກະຕິແລະທາງດ້ານພະຍາດ:
| ເພດ | Norm | ພະຍາດວິທະຍາ |
|---|---|---|
| ຜູ້ຊາຍ | ຫນ້ອຍກ່ວາຫລືເທົ່າກັບ 2.5 mg / /mol | > 2.5 ມກ / μmol |
| ແມ່ຍິງ | ຫນ້ອຍກ່ວາຫລືເທົ່າກັບ 3.5 ມລກ / μmol | > ຂະ ໜາດ 3.5 ມກ / ມລ |
ຕົວຊີ້ວັດຂອງ albumin ໃນນໍ້າຍ່ຽວບໍ່ຄວນສູງກວ່າ 30 ມລກ.
ສຳ ລັບການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງແລະໂຣກ nephropathy ພະຍາດເບົາຫວານ, ມີສອງການທົດສອບ. ສໍາລັບຄັ້ງທໍາອິດ, ຕົວຢ່າງຍ່ຽວໄດ້ຖືກນໍາໃຊ້ແລະລະດັບທາດໂປຼຕີນແມ່ນຖືກກວດເບິ່ງ. ສຳ ລັບຄັ້ງທີສອງ, ພວກເຂົາເອົາເລືອດແລະກວດເບິ່ງອັດຕາການກັ່ນຕອງຂອງ ໜິ້ວ ໄຂ່ຫຼັງ.
nephropathy ພະຍາດເບົາຫວານແມ່ນຫນຶ່ງໃນສົນທີ່ມັກພົບຫຼາຍທີ່ສຸດຂອງພະຍາດເບົາຫວານ, ດັ່ງນັ້ນມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໄດ້ຮັບການກວດຢ່າງຫນ້ອຍຫນຶ່ງຄັ້ງຕໍ່ປີ. ມັນຈະກວດພົບໄດ້ໄວເທົ່າໃດ, ມັນກໍ່ງ່າຍຕໍ່ການຮັກສາໃນເວລາຕໍ່ມາ.

ສາເຫດຂອງພະຍາດ
Microalbuminuria ແມ່ນອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້ຂອງໂຣກເບົາຫວານຊະນິດ 1 ຫລືຊະນິດ 2, ເຖິງແມ່ນວ່າມັນຈະຄວບຄຸມໄດ້ດີ. ປະມານ ໜຶ່ງ ໃນຫ້າຄົນທີ່ເປັນໂຣກເບົາຫວານຈະພັດທະນາ UIA ພາຍໃນ 15 ປີ.
ແຕ່ມີປັດໃຈສ່ຽງອື່ນໆທີ່ສາມາດເຮັດໃຫ້ເກີດ microalbuminuria:
- hypertension
- ປະຫວັດຄອບຄົວທີ່ມີພາລະ ໜັກ ໃນການພັດທະນາໂຣກປອດໂຣກເບົາຫວານ,
- ສູບຢາ
 ,
, - ນໍ້າ ໜັກ ເກີນ
- ພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈ,
- gestosis ຊ້າໃນແມ່ຍິງຖືພາ,
- ຜິດປົກກະຕິ congenital ຂອງຫມາກໄຂ່ຫຼັງ,
- ໂຣກຜີວ ໜັງ ອັກເສບ,
- ໂລກກະເພາະອາຫານ
- amyloidosis
- ໂຣກ nephropathy IgA.
ອາການຂອງ microalbuminuria
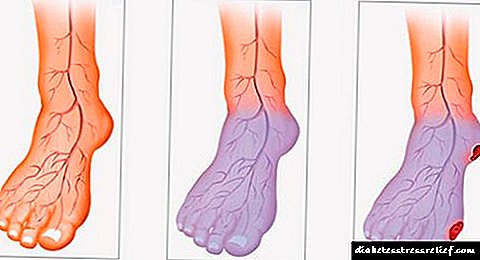
ໃນໄລຍະຕົ້ນໆ, ບໍ່ມີອາການຫຍັງ. ໃນໄລຍະຕໍ່ມາ, ເມື່ອ ໝາກ ໄຂ່ຫຼັງປະຕິບັດ ໜ້າ ທີ່ຂອງມັນບໍ່ດີ, ທ່ານສາມາດສັງເກດເຫັນການປ່ຽນແປງຂອງປັດສະວະແລະສັງເກດລັກສະນະຂອງອາການຄັນ.
ໂດຍທົ່ວໄປ, ຫລາຍອາການຕົ້ນຕໍສາມາດສັງເກດໄດ້:
- ການປ່ຽນແປງຂອງປັດສະວະ: ເປັນຜົນມາຈາກການເພີ່ມຂື້ນຂອງທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, creatinine ສາມາດກາຍເປັນໂຟມ.
- ໂຣກ Edema - ການຫຼຸດລົງຂອງລະດັບຂອງ albumin ໃນເລືອດເຮັດໃຫ້ມີການຮັກສາລະດັບນ້ ຳ ແລະການໃຄ່ບວມເຊິ່ງສ່ວນໃຫຍ່ແລ້ວແມ່ນສັງເກດເຫັນຢູ່ແຂນແລະຂາ. ໃນກໍລະນີທີ່ຮຸນແຮງກວ່າເກົ່າ, ການອັກເສບ ascites ແລະການໃຄ່ບວມຂອງໃບຫນ້າອາດຈະປາກົດ.
- ຄວາມດັນເລືອດເພີ່ມຂື້ນ - ມີການສູນເສຍນ້ ຳ ຈາກເສັ້ນເລືອດແລະເປັນຜົນໃຫ້ເລືອດ ໜາ.
ການສະແດງອອກທາງດ້ານພູມສາດ
ອາການສະແດງທາງກາຍຍະພາບແມ່ນຂື້ນກັບສາເຫດຂອງ microalbuminuria.
ເຫຼົ່ານີ້ລວມມີ:
- ເຈັບຢູ່ບໍລິເວນ ໜ້າ ເອິກເບື້ອງຊ້າຍ,
- ຄວາມເຈັບປວດໃນເຂດ lumbar
- ລົບກວນທົ່ວໄປ
 ,
, - tinnitus
- ເຈັບຫົວ
- ກ້າມເນື້ອອ່ອນເພຍ
- ກະຫາຍນ້ ຳ
- ກະແສແມງວັນກ່ອນຕາຂອງທ່ານ,
- ຜິວແຫ້ງ
- ການສູນເສຍນ້ໍາຫນັກ
- ກິນເຂົ້າບໍ່ແຊບ
- ໂລກເລືອດຈາງ
- ຖ່າຍເບົາເຈັບປວດແລະອື່ນໆ.
ວິທີການເກັບ ກຳ ການວິເຄາະ?
ວິທີການຖ່າຍເບົາໃນການວິເຄາະແມ່ນ ໜຶ່ງ ໃນ ຄຳ ຖາມທີ່ຖາມເລື້ອຍໆກັບທ່ານ ໝໍ.
ການທົດສອບ albumin ສາມາດເຮັດໄດ້ໃນຕົວຢ່າງຍ່ຽວທີ່ເກັບໄດ້:
- ໃນຊ່ວງເວລາແບບສຸ່ມ, ປົກກະຕິໃນຕອນເຊົ້າ,
- ໃນໄລຍະເວລາ 24 ຊົ່ວໂມງ,
- ໃນໄລຍະເວລາທີ່ແນ່ນອນ, ຕົວຢ່າງ, ເວລາ 16.00 ນ.
 ສຳ ລັບການວິເຄາະ, ຈຳ ເປັນຕ້ອງມີປັດສະວະສ່ວນ ໜຶ່ງ ຂອງປັດສະວະ. ຕົວຢ່າງໃນຕອນເຊົ້າໃຫ້ຂໍ້ມູນທີ່ດີທີ່ສຸດກ່ຽວກັບລະດັບຂອງ albumin.
ສຳ ລັບການວິເຄາະ, ຈຳ ເປັນຕ້ອງມີປັດສະວະສ່ວນ ໜຶ່ງ ຂອງປັດສະວະ. ຕົວຢ່າງໃນຕອນເຊົ້າໃຫ້ຂໍ້ມູນທີ່ດີທີ່ສຸດກ່ຽວກັບລະດັບຂອງ albumin.
ການທົດສອບ UIA ແມ່ນການກວດປັດສະວະແບບງ່າຍດາຍ. ການຝຶກອົບຮົມພິເສດ ສຳ ລັບລາວແມ່ນບໍ່ ຈຳ ເປັນ. ທ່ານສາມາດກິນແລະດື່ມໄດ້ຕາມປົກກະຕິ, ທ່ານບໍ່ຄວນ ຈຳ ກັດຕົວເອງ.
ເຕັກນິກໃນການເກັບຍ່ຽວໃນຕອນເຊົ້າ:
- ລ້າງມືຂອງທ່ານ.
- ຖອດຝາປິດອອກຈາກຖັງວິເຄາະ, ວາງມັນໃສ່ດ້ານໃນ. ຢ່າຈັບນິ້ວພາຍໃນຂອງທ່ານດ້ວຍນິ້ວມືຂອງທ່ານ.
- ເລີ່ມຍ່ຽວຢູ່ໃນຫ້ອງນ້ ຳ, ຈາກນັ້ນສືບຕໍ່ເຂົ້າໄປໃນກະສອບທົດສອບ. ເກັບນໍ້າຍ່ຽວກາງປະມານ 60 ມລ.
- ພາຍໃນ ໜຶ່ງ ຊົ່ວໂມງຫລືສອງຊົ່ວໂມງ, ການວິເຄາະຄວນຖືກສົ່ງໄປຫ້ອງທົດລອງເພື່ອຄົ້ນຄ້ວາ.
ເພື່ອເກັບຍ່ຽວໃນໄລຍະ 24 ຊົ່ວໂມງ, ຢ່າປະຫຍັດສ່ວນ ທຳ ອິດຂອງປັດສະວະຕອນເຊົ້າ. ໃນໄລຍະ 24 ຊົ່ວໂມງຕໍ່ໄປ, ເກັບເອົາປັດສະວະທັງ ໝົດ ໃສ່ຖັງຂະ ໜາດ ໃຫຍ່ພິເສດທີ່ຄວນເກັບໄວ້ໃນຕູ້ເຢັນ 1 ວັນ.
- ຫນ້ອຍກວ່າ 30 ມລກແມ່ນບັນທັດຖານ.
- ຈາກ 30 ຫາ 300 ມລກ - microalbuminuria.
- ຫຼາຍກ່ວາ 300 ມລກ - macroalbuminuria.
ມີຫລາຍປັດໃຈຊົ່ວຄາວທີ່ສົ່ງຜົນກະທົບຕໍ່ຜົນການທົດສອບ (ພວກເຂົາຄວນ ຄຳ ນຶງເຖິງ):
- hematuria (ເລືອດໃນຍ່ຽວ),
- ໄຂ້
- ອອກກໍາລັງກາຍຢ່າງແຂງແຮງບໍ່ດົນມານີ້
- ການຂາດນໍ້າ
- ການຕິດເຊື້ອທາງເດີນປັດສະວະ.
ຢາບາງຊະນິດກໍ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ລະດັບອໍລີນໃນຍ່ຽວ:
- ຢາຕ້ານເຊື້ອ, ລວມທັງ aminoglycosides, cephalosporins, penicillins,
- ຢາຕ້ານເຊື້ອ (Amphotericin B, Griseofulvin),
- ເປນີຊີລິນ
- Phenazopyridine
- ນ້ ຳ ເກືອ,
- ທູນໂບທາມ.
ວິດີໂອຈາກດຣ Malysheva ກ່ຽວກັບຕົວຊີ້ວັດຂອງການວິເຄາະປັດສະວະ, ອັດຕາແລະສາເຫດຂອງການປ່ຽນແປງ:
ການປິ່ນປົວພະຍາດ
 Microalbuminuria ແມ່ນສັນຍານວ່າທ່ານມີຄວາມສ່ຽງທີ່ຈະພັດທະນາສະພາບທີ່ເປັນອັນຕະລາຍແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດ, ເຊັ່ນວ່າໂຣກ ໝາກ ໄຂ່ຫຼັງຊໍາເຮື້ອແລະໂຣກຫົວໃຈ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການວິນິດໄສພະຍາດນີ້ຢູ່ໃນໄລຍະເລີ່ມຕົ້ນ.
Microalbuminuria ແມ່ນສັນຍານວ່າທ່ານມີຄວາມສ່ຽງທີ່ຈະພັດທະນາສະພາບທີ່ເປັນອັນຕະລາຍແລະເປັນອັນຕະລາຍຕໍ່ຊີວິດ, ເຊັ່ນວ່າໂຣກ ໝາກ ໄຂ່ຫຼັງຊໍາເຮື້ອແລະໂຣກຫົວໃຈ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການວິນິດໄສພະຍາດນີ້ຢູ່ໃນໄລຍະເລີ່ມຕົ້ນ.
Microalbuminuria ບາງຄັ້ງຖືກເອີ້ນວ່າ "ໂຣກ nephropathy ໃນເບື້ອງຕົ້ນ", ເພາະວ່າມັນສາມາດເປັນການເລີ່ມຕົ້ນຂອງໂຣກ nephrotic.
ໃນພະຍາດເບົາຫວານໃນການປະສົມປະສານກັບ UIA, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ທົດສອບປີລະຄັ້ງເພື່ອຕິດຕາມສະພາບຂອງທ່ານ.
ການປ່ຽນແປງຢາແລະວິຖີຊີວິດສາມາດຊ່ວຍປ້ອງກັນຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງຕື່ມອີກ. ມັນຍັງສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພະຍາດຕ່າງໆຂອງລະບົບຫຼອດເລືອດຫົວໃຈ.
ຂໍ້ສະ ເໜີ ແນະກ່ຽວກັບການປ່ຽນແປງວິຖີຊີວິດ:
- ອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ (150 ນາທີຕໍ່ອາທິດຂອງຄວາມຮຸນແຮງປານກາງ),
- ຕິດກັບອາຫານ
- ເຊົາສູບຢາ (ລວມທັງຢາສູບອີເລັກໂທຣນິກ)
- ຕັດກັບເຫຼົ້າ
- ຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດແລະຖ້າມີການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃຫ້ປຶກສາທ່ານ ໝໍ ດ່ວນ.
 ດ້ວຍຄວາມດັນເລືອດສູງ, ກຸ່ມຢາຫລາຍຊະນິດ ສຳ ລັບໂຣກ hypertension ແມ່ນຖືກ ກຳ ນົດ, ສ່ວນຫຼາຍມັນແມ່ນທາດຄວບຄຸມ angiotensin-converting enzyme (ACE) ແລະ angiotensin II receptor blockers (ARBs). ຈຸດປະສົງຂອງພວກມັນແມ່ນ ສຳ ຄັນ, ຍ້ອນວ່າຄວາມດັນເລືອດສູງເລັ່ງການພັດທະນາຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງ.
ດ້ວຍຄວາມດັນເລືອດສູງ, ກຸ່ມຢາຫລາຍຊະນິດ ສຳ ລັບໂຣກ hypertension ແມ່ນຖືກ ກຳ ນົດ, ສ່ວນຫຼາຍມັນແມ່ນທາດຄວບຄຸມ angiotensin-converting enzyme (ACE) ແລະ angiotensin II receptor blockers (ARBs). ຈຸດປະສົງຂອງພວກມັນແມ່ນ ສຳ ຄັນ, ຍ້ອນວ່າຄວາມດັນເລືອດສູງເລັ່ງການພັດທະນາຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງ.
ການປະກົດຕົວຂອງ microalbuminuria ສາມາດເປັນອາການຂອງຄວາມເສຍຫາຍຕໍ່ລະບົບ cardiovascular, ສະນັ້ນແພດທີ່ເຂົ້າຮ່ວມອາດຈະ ກຳ ນົດຢາ statins (Rosuvastatin, Atorvastatin). ຢາເຫຼົ່ານີ້ເຮັດໃຫ້ຄໍເລສເຕີຣອນຫລຸດລົງ, ເຮັດໃຫ້ຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈວາຍຫລືເສັ້ນເລືອດຕັນໃນຫລຸດລົງ.
ໃນການປະກົດຕົວຂອງໂຣກຜິວ ໜັງ, ຢາ diuretics, ຕົວຢ່າງ, Veroshpiron, ສາມາດ ກຳ ນົດໄດ້.
ໃນສະຖານະການຮ້າຍແຮງທີ່ມີການພັດທະນາຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງເຮື້ອຮັງ, ຕ້ອງມີການປ່ຽນຖ່າຍແບບຕັບແຂງຫຼືການປ່ຽນຖ່າຍໄຂ່ຫຼັງ. ໃນກໍລະນີໃດກໍ່ຕາມ, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະປິ່ນປົວພະຍາດທີ່ຕິດພັນທີ່ເຮັດໃຫ້ເກີດທາດໂປຼຕີນ.
ອາຫານທີ່ມີສຸຂະພາບດີຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມຄືບ ໜ້າ ຂອງບັນຫາ microalbuminuria ແລະ ໝາກ ໄຂ່ຫຼັງ, ໂດຍສະເພາະຖ້າມັນຍັງຊ່ວຍຫຼຸດຄວາມດັນເລືອດ, cholesterol ແລະປ້ອງກັນໂລກອ້ວນ.
ໂດຍສະເພາະ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຫຼຸດຜ່ອນຈໍານວນເງິນຂອງ:
- ໄຂມັນອີ່ມຕົວ
- ເກືອ
- ອາຫານທີ່ມີໂປຕີນສູງ, sodium, potassium ແລະ phosphorus.
ທ່ານສາມາດປຶກສາລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບໂພຊະນາການຈາກນັກຊ່ຽວຊານດ້ານ endocrinologist ຫຼືນັກໂພຊະນາການ. ການຮັກສາຂອງທ່ານແມ່ນວິທີການແບບປະສົມປະສານແລະມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຕ້ອງເພິ່ງພາອາໄສຢາເທົ່ານັ້ນ.
ການຈັດປະເພດຂອງຂັ້ນຕອນຂອງຄວາມຄືບ ໜ້າ ຂອງໂຣກ nephropathy
ຖ້າກວດພົບ microalbuminuria ຫຼື proteinuria ຫລາຍເທື່ອ, ທ່ານຕ້ອງຊອກຫາສາເຫດທາງດ້ານ pathological ຂອງສະພາບການນີ້.
ນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງໂຣກ nephropathy ມັກຈະຄ່ອຍໆ, ໂດຍບໍ່ມີການສະແດງທາງດ້ານການຊ່ວຍ, ຂັ້ນຕອນຂອງໂຣກ asymptomatic ແມ່ນບໍ່ຄ່ອຍຈະຖືກວິນິດໄສ. ມີພຽງແຕ່ການປ່ຽນແປງເລັກນ້ອຍໃນພາລາມິເຕີຫ້ອງທົດລອງເທົ່ານັ້ນ, ແລະບໍ່ມີການຮ້ອງທຸກໃນຫົວຂໍ້ຄົນເຈັບ.
ມັນເປັນໄປໄດ້ພຽງແຕ່ໃນການລະບຸ albumin ທີ່ເພີ່ມຂື້ນເລັກນ້ອຍໃນນໍ້າຍ່ຽວ. ສະນັ້ນ, ການກວດຫ້ອງທົດລອງປະເພດນີ້ແມ່ນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການບົ່ງມະຕິໂຣກ nephropathy ໃນໄລຍະເລີ່ມຕົ້ນ.
ເດັກນ້ອຍສາມາດເປັນໂລກເບົາຫວານໄດ້
ແຕ່ໂຊກບໍ່ດີ, ໂຣກເບົາຫວານຍັງພົບເຫັນຢູ່ໃນເດັກນ້ອຍ. ສ່ວນຫຼາຍມັກຈະເກີດຂື້ນໂດຍບັງເອີນໃນເວລາທີ່ກວດປັດສະວະຫລືເລືອດເພື່ອກວດຫາພະຍາດໃດ ໜຶ່ງ.
ພະຍາດປະເພດ 1 ແມ່ນເກີດມາແຕ່ເກີດມີຄວາມສ່ຽງທີ່ຈະຕິດເຊື້ອໃນໄວເດັກແລະໄວ ໜຸ່ມ.
ໂຣກເບົາຫວານທີ່ຂື້ນກັບ Insulin (ປະເພດ 2) ສາມາດພັດທະນາບໍ່ພຽງແຕ່ໃນຜູ້ໃຫຍ່, ແຕ່ໃນເດັກນ້ອຍ ນຳ ອີກ. ຖ້າຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານບໍ່ຢູ່ໃນລະດັບທີ່ ສຳ ຄັນທີ່ ກຳ ນົດພະຍາດເບົາຫວານ, ທ່ານສາມາດສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງພະຍາດຕໍ່ໄປ. ໃນກໍລະນີນີ້, ລະດັບນ້ ຳ ຕານແມ່ນສະຖຽນລະພາບໂດຍຜ່ານອາຫານພິເສດທີ່ທ່ານ ໝໍ ເລືອກ.
ການວິນິດໄສຫ້ອງທົດລອງ: ປັດສະວະທີ່ UIA
- ອອກກໍາລັງກາຍຢ່າງຮຸນແຮງ
- ອາຫານທີ່ມີໂປຣຕິນສູງ
- ເຊື້ອຊາດ
- ເພດ
- ສະຖານທີ່ຢູ່ອາໄສ
- ມີຂອງຂະບວນການທາງ pathological ອື່ນໆໃນຮ່າງກາຍ.
ເນື່ອງຈາກສະພາບການເຫຼົ່ານີ້, ມັນບໍ່ສາມາດທີ່ຈະໄດ້ຮັບຜົນການວິເຄາະ 100% ຫຼັງຈາກການທົດສອບທາດແຫຼວທາງຊີວະພາບຄັ້ງ ທຳ ອິດ. ອີງຕາມສິ່ງນີ້, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ມີການສຶກສາເປັນໄລຍະ 3 ເດືອນ. ຈຳ ນວນຂັ້ນຕອນທັງ ໝົດ ສາມາດບັນລຸໄດ້ 6 ຄັ້ງ.
ເພື່ອໃຫ້ການວິເຄາະທາງເດີນປັດສະວະຢູ່ MAU ໃຫ້ມີຄວາມ ໜ້າ ເຊື່ອຖືເທົ່າທີ່ເປັນໄປໄດ້, ກ່ອນທີ່ທ່ານຈະເອົາຢາ, ທ່ານຕ້ອງຍົກເວັ້ນປັດໃຈທີ່ເປັນໄປໄດ້ທັງ ໝົດ ທີ່ສາມາດບິດເບືອນການທົດລອງໃນຫ້ອງທົດລອງ.
- ຄວາມຄິດເຫັນຂອງຊ່ຽວຊານ: ມື້ນີ້ມັນແມ່ນ ໜຶ່ງ ໃນວິທີການທີ່ມີປະສິດຕິຜົນທີ່ສຸດໃນການຮັກສາໂລກ ໝາກ ໄຂ່ຫຼັງ. ຂ້ອຍໄດ້ໃຊ້ຢອດເຢຍລະມັນໃນການປະຕິບັດຂອງຂ້ອຍມາດົນແລ້ວ ...
- ວິທີທີ່ມີປະສິດທິຜົນໃນການເຮັດຄວາມສະອາດ ໝາກ ໄຂ່ຫຼັງຢູ່ເຮືອນ
ອີງຕາມສະຖິຕິ, ຜົນໄດ້ຮັບໃນທາງບວກແມ່ນໄດ້ຮັບໂດຍ 10-15% ຂອງຄົນເຈັບທັງຫມົດທີ່ໄດ້ຜ່ານການທົດສອບທາງການແພດນີ້.
ປະຊາຊົນມີຄວາມສ່ຽງ:
- ນໍ້າ ໜັກ ເກີນ
- ອິນຊູລິນທົນທານຕໍ່
- ນິໄສທີ່ບໍ່ດີ
- ກັບ dysfunction ຂອງ ventricle ຊ້າຍຂອງຫົວໃຈ,
- ຄົນເຖົ້າແກ່.

ບໍ່ຄືກັບແມ່ຍິງ, ຜູ້ຊາຍມັກຈະເປັນພະຍາດນີ້.
ມີຫລາຍໆອາການຫລືໂຣກຕ່າງໆບົນພື້ນຖານທີ່ທ່ານ ໝໍ ອາດແນະ ນຳ ໃຫ້ຖ່າຍເບົາໄປສູ່ UIA. ຖ້າມີຄວາມຕ້ອງການ ສຳ ລັບການສຶກສາດັ່ງກ່າວ, ທ່ານກໍ່ບໍ່ຄວນປະຕິເສດການວິນິດໄສທີ່ສະ ເໜີ ມາ.
ຕົວຊີ້ບອກ ສຳ ລັບການວິເຄາະອາດປະກອບມີ:
- ການບົ່ງມະຕິເບື້ອງຕົ້ນຂອງໂຣກເບົາຫວານປະເພດ 2,
- ພະຍາດເບົາຫວານປະເພດ 1, ເຊິ່ງໄດ້ ດຳ ເນີນມາເປັນເວລາຫຼາຍກວ່າ 5 ປີແລ້ວ,
- ຄວາມເປັນໂຣກເບົາຫວານໃນເດັກນ້ອຍ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈປະກອບໂດຍ edema,
- lupus erythematosus,
- ພະຍາດຫມາກໄຂ່ຫຼັງ
- amyloidosis.
ນອກເຫນືອໄປຈາກຄວາມຜິດປົກກະຕິຂອງຫມາກໄຂ່ຫຼັງ, ເນື້ອໃນທີ່ເພີ່ມຂື້ນຂອງທາດໂປຼຕີນນີ້ໃນນໍ້າຍ່ຽວອາດຈະຊີ້ບອກເຖິງຂະບວນການທາງດ້ານ pathological ອື່ນໆໃນຮ່າງກາຍ. ດັ່ງນັ້ນ, ຖ້າຕົວຊີ້ວັດ UIA ເກີນມາດຕະຖານ ສຳ ລັບກຸ່ມທັງ ໝົດ ຂອງການທົດສອບທີ່ ດຳ ເນີນ, ຫຼັງຈາກນັ້ນ, ປະເພດເພີ່ມເຕີມຂອງການກວດກາລະບົບແລະອະໄວຍະວະອື່ນໆ, ຕົວຢ່າງ, ດ້ວຍຄວາມດັນເລືອດສູງຫຼືການເປັນພິດຂອງໂລຫະ ໜັກ ອາດຈະຕ້ອງມີ.
ສິ່ງທີ່ການວິເຄາະຈະບອກ
ເປົ້າ ໝາຍ ຫຼັກແມ່ນເພື່ອເຮັດການບົ່ງມະຕິທີ່ຖືກຕ້ອງ. ຖ້າທ່ານສົງໃສວ່າເປັນໂຣກເບົາຫວານ, ທ່ານຄວນຕິດຕໍ່ຫາແພດຫຼື ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist - ຜູ້ຊ່ຽວຊານແລະສັ່ງການທົດລອງເຄື່ອງມືຫລືຫ້ອງທົດລອງທີ່ ຈຳ ເປັນ. ບັນຊີລາຍຊື່ຂອງວຽກງານການບົ່ງມະຕິຍັງປະກອບມີດັ່ງຕໍ່ໄປນີ້:
- ປະລິມານທີ່ຖືກຕ້ອງຂອງ insulin,
- ຕິດຕາມກວດການະໂຍບາຍດ້ານການປິ່ນປົວທີ່ໄດ້ ກຳ ນົດໄວ້, ລວມທັງອາຫານແລະການປະຕິບັດຕາມ,
- ຄວາມຕັ້ງໃຈຂອງການປ່ຽນແປງໃນຂັ້ນຕອນຂອງການຊົດເຊີຍແລະການເສື່ອມສະພາບຂອງໂລກເບົາຫວານ,
- ການກວດສອບລະດັບນໍ້າຕານຂອງຕົວເອງ,
- ຕິດຕາມກວດກາສະພາບການທີ່ເປັນປະໂຫຍດຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບໄຕ
- ຕິດຕາມກວດກາການຮັກສາໃນໄລຍະຖືພາທີ່ເປັນໂລກເບົາຫວານໃນທ້ອງ,
- ການ ກຳ ນົດອາການແຊກຊ້ອນທີ່ມີຢູ່ແລະລະດັບຂອງການເສື່ອມໂຊມຂອງຄົນເຈັບ.
ການທົດສອບຕົ້ນຕໍໃນການ ກຳ ນົດໂຣກເບົາຫວານແມ່ນກ່ຽວຂ້ອງກັບການສົ່ງເລືອດແລະປັດສະວະໃຫ້ຄົນເຈັບ. ເຫຼົ່ານີ້ແມ່ນທາດແຫຼວທາງຊີວະພາບຕົ້ນຕໍຂອງຮ່າງກາຍຂອງມະນຸດ, ເຊິ່ງການປ່ຽນແປງຕ່າງໆໄດ້ຖືກສັງເກດເຫັນໃນໂລກເບົາຫວານ - ການກວດຕ່າງໆແມ່ນຖືກປະຕິບັດເພື່ອ ກຳ ນົດພວກມັນ. ເລືອດໄດ້ຖືກປະຕິບັດເພື່ອກໍານົດລະດັບຂອງ glucose. ການວິເຄາະຕໍ່ໄປນີ້ຊ່ວຍໃນເລື່ອງນີ້:
- ສາມັນ
- ຊີວະເຄມີ
- ການທົດສອບ hemoglobin glycated,
- ການທົດສອບ peptide C
- ທົດສອບທາດ ferritin serum,
- ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ.
ນອກ ເໜືອ ຈາກການກວດເລືອດ, ການກວດປັດສະວະຍັງຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບ. ດ້ວຍມັນ, ທາດປະສົມທີ່ເປັນພິດທັງ ໝົດ, ສ່ວນປະກອບຂອງຈຸລັງ, ເກືອແລະໂຄງສ້າງອິນຊີທີ່ສັບສົນຖືກ ກຳ ຈັດອອກຈາກຮ່າງກາຍ. ຜ່ານການສຶກສາຕົວຊີ້ວັດປັດສະວະ, ສາມາດ ກຳ ນົດການປ່ຽນແປງຂອງສະພາບຂອງອະໄວຍະວະພາຍໃນ. ການກວດປັດສະວະຕົ້ນຕໍ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ສົງໃສແມ່ນ:
- ຄລີນິກທົ່ວໄປ
- ເງິນອຸດ ໜູນ ປະ ຈຳ ວັນ
- ຄວາມຕັ້ງໃຈຂອງການມີຂອງອົງການ ketone,
- ການຕັດສິນໃຈຂອງ microalbumin.
ມີການກວດສະເພາະ ສຳ ລັບການກວດຫາໂຣກເບົາຫວານ - ພວກມັນຜ່ານໄປນອກຈາກເລືອດແລະປັດສະວະ. ການສຶກສາດັ່ງກ່າວແມ່ນ ດຳ ເນີນໃນເວລາທີ່ທ່ານ ໝໍ ມີຄວາມສົງໄສກ່ຽວກັບການບົ່ງມະຕິຫຼືຢາກສຶກສາພະຍາດດັ່ງກ່າວໃຫ້ລະອຽດຕື່ມ. ສິ່ງເຫລົ່ານີ້ປະກອບມີດັ່ງຕໍ່ໄປນີ້:
- ສຳ ລັບການປະກົດຕົວຂອງພູມຕ້ານທານກັບຈຸລັງທົດລອງ. ໂດຍປົກກະຕິ, ພວກເຂົາບໍ່ຄວນຈະຢູ່ໃນເລືອດຂອງຄົນເຈັບ. ຖ້າກວດພົບພູມຕ້ານທານກັບຈຸລັງເບຕ້າ, ໂຣກເບົາຫວານຫລືໂຣກທີ່ມີອາການເສີຍເມີຍຖືກຢືນຢັນ.
- ສຳ ລັບພູມຕ້ານທານກັບອິນຊູລິນ. ພວກມັນແມ່ນ autoantibodies ທີ່ຮ່າງກາຍຜະລິດຕໍ່ຕ້ານນ້ ຳ ຕານຂອງຕົນເອງ, ແລະເຄື່ອງ ໝາຍ ສະເພາະຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ.
- ກ່ຽວກັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນ. ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ມາດຕະຖານແມ່ນລະດັບນ້ ຳ ຕານໃນລະດັບ 15-180 mmol / L. ຄຸນຄ່າຕໍ່າກ່ວາຂີດ ຈຳ ກັດຕ່ ຳ ສະແດງເຖິງໂລກເບົາຫວານປະເພດ 1, ເໜືອ ລະດັບໂລກເບົາຫວານປະເພດ 2.
- ກ່ຽວກັບການ ກຳ ນົດຂອງພູມຕ້ານທານຕໍ່ GAD (glutamate decarboxylase). ນີ້ແມ່ນເອນໄຊທີ່ເປັນຕົວກາງແກ້ໄຂຂອງລະບົບປະສາດ. ມັນມີຢູ່ໃນຈຸລັງຂອງມັນແລະຈຸລັງທົດລອງຂອງກະຕ່າຍ. ການກວດຫາໂຣກເບົາຫວານປະເພດ 1 ຊີ້ໃຫ້ເຫັນເຖິງຄວາມຕັ້ງໃຈຂອງພູມຕ້ານທານກັບ GAD, ຍ້ອນວ່າມັນຖືກກວດພົບໃນຄົນເຈັບສ່ວນໃຫຍ່ທີ່ເປັນໂຣກນີ້. ການປະກົດຕົວຂອງພວກມັນສະທ້ອນເຖິງຂັ້ນຕອນຂອງການ ທຳ ລາຍຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic. Anti-GAD ແມ່ນເຄື່ອງ ໝາຍ ສະເພາະທີ່ຢືນຢັນຕົ້ນ ກຳ ເນີດຂອງພະຍາດເບົາຫວານປະເພດ 1.
ກວດເລືອດ
ໃນເບື້ອງຕົ້ນ, ການກວດເລືອດທົ່ວໄປແມ່ນປະຕິບັດ ສຳ ລັບໂຣກເບົາຫວານ, ເຊິ່ງມັນແມ່ນເອົາມາຈາກນິ້ວມື. ການສຶກສາສະທ້ອນໃຫ້ເຫັນເຖິງລະດັບຂອງຕົວຊີ້ວັດທີ່ມີຄຸນນະພາບຂອງທາດແຫຼວທາງຊີວະພາບນີ້ແລະ ຈຳ ນວນ glucose.

ຖັດຈາກນັ້ນ, ການກວດທາດຊີວະເຄມີເລືອດແມ່ນເພື່ອ ກຳ ນົດບັນດາພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງ, ພົກຍ່ຽວຕັບ, ຕັບແລະຕັບ. ນອກຈາກນັ້ນ, ການກວດສອບທາດໄຂມັນ, ທາດໂປຼຕີນແລະທາດແປ້ງທາດແປ້ງແມ່ນຖືກກວດສອບ.
ນອກເຫນືອໄປຈາກການສຶກສາທົ່ວໄປແລະຊີວະເຄມີ, ການກວດເລືອດແມ່ນໃຊ້ເພື່ອການທົດສອບອື່ນໆ. ສ່ວນຫຼາຍມັກຈະຖືກສົ່ງໄປໃນຕອນເຊົ້າແລະທ້ອງເປົ່າ, ເພາະສະນັ້ນຄວາມຖືກຕ້ອງຂອງການບົ່ງມະຕິຈະສູງຂື້ນ.
Microalbuminuria ແມ່ນຄວາມຜິດປົກກະຕິທີ່ຮ້າຍແຮງທີ່ໃນໄລຍະຕໍ່ມາຂອງຄວາມຄືບ ໜ້າ ກໍ່ຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດມະນຸດ. ການລະເມີດດັ່ງກ່າວສາມາດຖືກ ກຳ ນົດໂດຍການທົດລອງໃນຫ້ອງທົດລອງປັດສະວະ ສຳ ລັບ albumin. ສານນີ້ມີຢູ່ໃນເລືອດຂອງມະນຸດ, ສະນັ້ນລັກສະນະຂອງມັນໃນນ້ ຳ ທາງຊີວະພາບບໍ່ມີຄວາມ ໝາຍ.
microalbuminuria ແມ່ນຫຍັງ, ມັນສາມາດເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງຄົນເຈັບໄດ້ແນວໃດ, ແລະວິທີການເກັບນ້ ຳ ປັດສະວະ ສຳ ລັບການຄົ້ນຄວ້າກ່ຽວກັບການມີ albumin ຢູ່ໃນນັ້ນ? ໃຫ້ຄິດໄລ່ຕາມ ລຳ ດັບ.
ຂັ້ນຕອນນີ້ແມ່ນ ເໝາະ ສົມໃນກໍລະນີຕໍ່ໄປນີ້:
- ຖ້າມີອາການສະແດງວ່າເປັນໂລກເບົາຫວານ
- ຖ້າ ຈຳ ເປັນ, ຄວບຄຸມເສັ້ນທາງຂອງພະຍາດ,
- ເພື່ອ ກຳ ນົດປະສິດທິຜົນຂອງສະລັບສັບຊ້ອນການປິ່ນປົວ,
- ເພື່ອປະເມີນຜົນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ.
ສອງມື້ກ່ອນການສຶກສາທີ່ສະເຫນີ, ມັນຈໍາເປັນຕ້ອງຍົກເວັ້ນການໃຊ້ຢາທີ່ມີຜົນກະທົບ diuretic. ການ ກຳ ຈັດຢາ diuretics ແມ່ນແນະ ນຳ ໃຫ້ຕົກລົງກັບແພດທີ່ເຂົ້າຮ່ວມ. ການດື່ມເຫຼົ້າຄວນຖືກຍົກເວັ້ນມື້ກ່ອນການວິເຄາະ. ເຄິ່ງຊົ່ວໂມງກ່ອນທີ່ຈະຜ່ານການວິເຄາະ, ມັນ ຈຳ ເປັນຕ້ອງໃຊ້ຄວາມສະຫງົບສຸກ, ກຳ ຈັດການອອກ ກຳ ລັງກາຍ.
ການວິເຄາະ ສຳ ລັບນ້ ຳ ຕານກ່ຽວຂ້ອງກັບການສົ່ງປັດສະວະສ່ວນດຽວ. ທ່ານສາມາດ ດຳ ເນີນການສຶກສາຢ່າງເປັນອິດສະຫຼະໂດຍໃຊ້ຫົວຂໍ້ທົດສອບພິເສດ.
ດ້ວຍຄວາມຊ່ວຍເຫຼືອຂອງພວກເຂົາເຈົ້າສາມາດ ກຳ ນົດວ່າປັດສະວະປ່ຽນແປງແນວໃດ. ເສັ້ນດ່າງຂອງຕົວຊີ້ວັດຊ່ວຍໃນການລະບຸການມີຂອງຜິດປົກກະຕິໃນການເຮັດວຽກຂອງ metabolism, ພ້ອມທັງຮຽນຮູ້ກ່ຽວກັບພະຍາດເສັ້ນທາງຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ມີຢູ່.
ການວິເຄາະແບບນີ້ໃຊ້ເວລາບໍ່ເກີນ 5 ນາທີແລະບໍ່ ຈຳ ເປັນຕ້ອງມີທັກສະພິເສດ. ຜົນໄດ້ຮັບຖືກກໍານົດສາຍຕາ.

ມັນພຽງພໍທີ່ຈະປຽບທຽບສີຂອງຕົວຊີ້ວັດສ່ວນ ໜຶ່ງ ຂອງແຖບພ້ອມກັບຂະ ໜາດ ທີ່ພິມໃສ່ເຄື່ອງບັນຈຸ.
ການສຶກສາຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດການມີ ນຳ ້ຕານໃນ ນຳ ້ຍ່ຽວ. ການປະກົດຕົວຂອງມັນສະແດງເຖິງ hyperglycemia ຂອງຮ່າງກາຍ (ຄວາມເຂັ້ມຂຸ້ນສູງຂອງທາດນ້ ຳ ຕານໃນເລືອດ) - ອາການຂອງພະຍາດເບົາຫວານ.
ໃນນໍ້າຍ່ຽວຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ປະລິມານນ້ ຳ ຕານບໍ່ມີຄວາມ ສຳ ຄັນແລະມີປະມານ 0.06 - 0.083 mmol / L. ປະຕິບັດການວິເຄາະທີ່ເປັນເອກະລາດໂດຍໃຊ້ແຖບຕົວຊີ້ວັດ, ມັນຕ້ອງມີສະຕິໃນໃຈວ່າການເປື້ອນເກີດຂື້ນຖ້າປະລິມານນ້ ຳ ຕານບໍ່ຕໍ່າກວ່າ 0.1 mmol / l.
ການຂາດການເປື້ອນເປິະຊີ້ໃຫ້ເຫັນວ່າຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວແມ່ນມີຄວາມລະເລີຍ.
ພະຍາດເບົາຫວານໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນພະຍາດ ໜຶ່ງ ທີ່ມີລັກສະນະສະແດງເຖິງຄວາມບໍ່ສົມດຸນໃນການຂົນສົ່ງນ້ ຳ ຕານຜ່ານທໍ່ຫຼອດໄຂ່ຫຼັງ. ປັດສະວະໄດ້ສະແດງໃຫ້ເຫັນການມີ glycosuria, ເຊິ່ງເປັນອາການຕົ້ນຕໍທີ່ກ່ຽວຂ້ອງກັບການເປັນພະຍາດ.
ການປິ່ນປົວໂຣກຜີວໃນໂຣກເບົາຫວານ
ດັ່ງນັ້ນພວກເຮົາໄດ້ຮັບຄວາມ ສຳ ຄັນທີ່ສຸດໃນບົດຂຽນນີ້. ສິ່ງທີ່ຄວນເຮັດໃນເວລາທີ່ມີໂຣກ nephropathy. ກ່ອນອື່ນ ໝົດ, ຄວນເຮັດໃຫ້ລະດັບນ້ ຳ ຕານເປັນປົກກະຕິ, ເພາະວ່າຖ້າເຮັດບໍ່ໄດ້ແລ້ວ, ການຮັກສາກໍ່ຈະເສຍໄປ. ສິ່ງທີສອງທີ່ຄວນເຮັດຄືການຮັກສາຄວາມດັນເລືອດໄວ້, ແລະຖ້າມັນເປັນເລື່ອງປົກກະຕິ, ຕິດຕາມກວດກາເປັນໄລຍະ. ຄວາມກົດດັນຂອງເປົ້າ ໝາຍ ຄວນບໍ່ເກີນ 130/80 ມມ Hg. ສິນລະປະ.
ການປະຕິບັດການປ້ອງກັນແລະການປິ່ນປົວ DN ທັງສອງຢ່າງນີ້ແມ່ນຖືກແນະ ນຳ ໃຫ້ຢູ່ໃນຂັ້ນຕອນໃດ ໜຶ່ງ ຂອງພະຍາດ. ຍິ່ງໄປກວ່ານັ້ນ, ຂື້ນກັບເວທີ, ວັກ ໃໝ່ ຈະຖືກເພີ່ມເຂົ້າໃນຂໍ້ສະ ເໜີ ແນະ.
ດັ່ງນັ້ນ, ດ້ວຍ microteinuria ທີ່ທົນທານ, ການໃຊ້ຢາ ACE ໃນໄລຍະຍາວ (enalapril, perindopril ແລະ“ bycatch” ອື່ນໆ) ແມ່ນແນະ ນຳ ໃຫ້ໃຊ້. ຕົວຍັບຍັ້ງ ACE ແມ່ນຢາຕ້ານການອັກເສບ, ແຕ່ວ່າໃນປະລິມານນ້ອຍພວກມັນບໍ່ມີຜົນໃນການຫຼຸດຜ່ອນຄວາມກົດດັນ, ແຕ່ພວກມັນຍັງມີຜົນກະທົບຕໍ່ໂຣກ angioprotective.
ຢາເສບຕິດຈາກກຸ່ມນີ້ມີຜົນກະທົບໃນທາງບວກຕໍ່ຝາທາງໃນຂອງເສັ້ນເລືອດ, ລວມທັງເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງ, ແລະຍ້ອນເຫດນີ້, ການພັດທະນາດ້ານຫຼັງຂອງຂະບວນການທາງພະຍາດໃນ ກຳ ແພງເຮືອກໍ່ເກີດຂື້ນ.
ຢາຊະນິດ ໜຶ່ງ ອີກທີ່ແນະ ນຳ ສຳ ລັບໂຣກ nephropathy ທີ່ເປັນໂລກເບົາຫວານແມ່ນ sulodexide (Wessel Du F). ມັນຍັງມີຜົນດີຕໍ່ microvasculature ຂອງ ໝາກ ໄຂ່ຫຼັງ. ໃນຂັ້ນຕອນນີ້, ຢາເຫຼົ່ານີ້ແມ່ນພຽງພໍແລະບໍ່ມີຂໍ້ ຈຳ ກັດກ່ຽວກັບອາຫານ.
ໃນຂັ້ນຕອນຂອງທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, ນອກເຫນືອໄປຈາກຄໍາແນະນໍາທີ່ຜ່ານມາ, ການຈໍາກັດການໄດ້ຮັບທາດໂປຼຕີນແລະການແກ້ໄຂໄຂມັນໃນເລືອດສູງແມ່ນຖືກເພີ່ມ.
ໃນຂັ້ນຕອນຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ການແກ້ໄຂຂອງ phosphorus-calcium calcium ແມ່ນຖືກປະຕິບັດ, ເພາະວ່າມີການສູນເສຍທາດການຊຽມກັບການພັດທະນາຂອງໂລກກະດູກພຸນ, ພ້ອມທັງການແກ້ໄຂໂລກເລືອດຈາງພ້ອມກັບການກຽມທາດເຫຼັກ. ໃນຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດ, ຄົນເຈັບດັ່ງກ່າວແມ່ນໄດ້ຮັບການຜ່າຕັດປ່ຽນໄຂ່ຫຼັງຫລືຕັບໄຕ.
ນັ້ນແມ່ນ ສຳ ລັບຂ້ອຍ. ເບິ່ງແຍງຕົວທ່ານເອງແລະ ໝາກ ໄຂ່ຫຼັງຂອງທ່ານ. ຈອງກັບການອັບເດດ blog ແລະຮັບຂ່າວສານ.

 ຖ້າ ຈຳ ເປັນ, ຄວບຄຸມເສັ້ນທາງຂອງພະຍາດແລະສະພາບຂອງຄົນເຈັບ,
ຖ້າ ຈຳ ເປັນ, ຄວບຄຸມເສັ້ນທາງຂອງພະຍາດແລະສະພາບຂອງຄົນເຈັບ, ບ້າ ໝູ
ບ້າ ໝູ 2-3 ມື້ກ່ອນເວລາທີ່ຖືກແຕ່ງຕັ້ງຄວນຖືກຍົກເວັ້ນຈາກອາຫານທີ່ມີຄາບອາຫານທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ການປ່ຽນສີ - beets, blueberries, carrots, cherries, currants.
2-3 ມື້ກ່ອນເວລາທີ່ຖືກແຕ່ງຕັ້ງຄວນຖືກຍົກເວັ້ນຈາກອາຫານທີ່ມີຄາບອາຫານທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ການປ່ຽນສີ - beets, blueberries, carrots, cherries, currants. ,
, ,
,