ການກະກຽມ Thiazolidinedione
Thiazolidinediones ສະແດງຜົນກະທົບໂດຍການຫຼຸດລົງຂອງການຕໍ່ຕ້ານອິນຊູລິນ. ມີ 2 thiazolidinediones ທີ່ມີຢູ່ໃນຕະຫຼາດ - rosiglitazone (Avandia) ແລະ pioglitazone (Actos). Troglitazone ແມ່ນຄົນ ທຳ ອິດໃນຫ້ອງຮຽນຂອງລາວ, ແຕ່ຖືກຍົກເລີກຍ້ອນວ່າມັນເຮັດໃຫ້ການເຮັດວຽກຂອງຕັບອ່ອນເພຍ.
ກົນໄກການປະຕິບັດ. Thiazolidinediones ຊ່ວຍເພີ່ມຄວາມລະອຽດຂອງອິນຊູລິນໂດຍການປະຕິບັດເນື້ອເຍື່ອ adipose, ກ້າມແລະຕັບ, ບ່ອນທີ່ພວກມັນເພີ່ມການ ນຳ ໃຊ້ນ້ ຳ ຕານແລະຫຼຸດການສັງເຄາະຂອງມັນ (1,2). ກົນໄກຂອງການກະ ທຳ ຍັງບໍ່ທັນເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
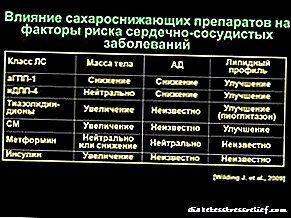
ປະສິດທິພາບ Pioglitazone ແລະ rosiglitazone ມີປະສິດທິຜົນດຽວກັນຫຼືມີປະສິດຕິຜົນຕໍ່າກວ່າຕົວແທນ hypoglycemic ອື່ນໆ. ມູນຄ່າສະເລ່ຍຂອງ hemoglobin glycosylated ໃນເວລາທີ່ກິນ rosiglitazone ຫຼຸດລົງໂດຍ 1.2-1.5%, ແລະຄວາມເຂັ້ມຂົ້ນຂອງ lipoproteins ຄວາມຫນາແຫນ້ນສູງແລະຕ່ໍາຈະເພີ່ມຂື້ນ.
ອີງຕາມຂໍ້ມູນ, ມັນສາມາດຖືວ່າການປິ່ນປົວ thiazolidinedione ບໍ່ຕໍ່າກວ່າໃນແງ່ຂອງປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍຢາ metformin, ແຕ່ຍ້ອນຄ່າໃຊ້ຈ່າຍສູງແລະຜົນຂ້າງຄຽງ, ຢາເຫຼົ່ານີ້ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນການປິ່ນປົວພະຍາດເບົາຫວານໃນເບື້ອງຕົ້ນ
ຜົນກະທົບຂອງ thiazolidinediones ໃນລະບົບ cardiovascular. ຢາໃນກຸ່ມນີ້ອາດຈະມີກິດຈະ ກຳ ຕ້ານການອັກເສບ, antithrombotic ແລະຕ້ານ atherogenic, ແຕ່ເຖິງວ່າຈະມີຂໍ້ມູນດັ່ງກ່າວ, ຂໍ້ມູນທີ່ສະແດງໃຫ້ເຫັນເຖິງການຫຼຸດລົງຂອງຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍບໍ່ແມ່ນ ໜ້າ ປະທັບໃຈ, ແລະ ຈຳ ນວນຜົນຂ້າງຄຽງກໍ່ເປັນຕາຢ້ານ.
(4,5,6,7) ຜົນຂອງການວິເຄາະ meta ສະແດງໃຫ້ເຫັນເຖິງຄວາມ ຈຳ ເປັນທີ່ຄວນລະມັດລະວັງໃນການໃຊ້ thiazolidinediones ແລະ rosiglitazone ໂດຍສະເພາະ, ຈົນກວ່າຂໍ້ມູນ ໃໝ່ ຈະຢືນຢັນຫຼືປະຕິເສດຂໍ້ມູນກ່ຽວກັບ cardiotoxicity.
ຍິ່ງໄປກວ່ານັ້ນ, ມັນຈໍາເປັນຕ້ອງພິຈາລະນາຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກຫົວໃຈວາຍ. ໃນສະຖານະການນີ້, ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ rosiglitazone ຖ້າມັນເປັນໄປໄດ້ທີ່ຈະໃຊ້ຢາທີ່ປອດໄພກວ່າ (metformin, sulfonylureas, insulin).
Lipids. ໃນລະຫວ່າງການປິ່ນປົວດ້ວຍ pioglitazone, ຄວາມເຂັ້ມຂົ້ນຂອງ lipids ທີ່ມີຄວາມຫນາແຫນ້ນຕ່ ຳ ຍັງບໍ່ປ່ຽນແປງ, ໃນຂະນະທີ່ການຮັກສາດ້ວຍ rosiglitazone, ການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງສ່ວນປະກອບ lipid ນີ້ແມ່ນສັງເກດໂດຍສະເລ່ຍປະມານ 8-16%. (3)
1. ເພີ່ມຄວາມລະອຽດຂອງເນື້ອເຍື່ອໃຫ້ອິນຊູລິນ.
2. ເພີ່ມການສັງເຄາະອິນຊູລິນໃນຈຸລັງທົດລອງຂອງກະຕ່າຍ.
3. ເພີ່ມ ຈຳ ນວນມະຫາສານຂອງ islet pancreatic (ບ່ອນທີ່ອິນຊູລິນຖືກສັງເຄາະຢູ່ໃນຈຸລັງທົດລອງ).
4. ເພີ່ມການລະລາຍຂອງ glycogen ໃນຕັບ (ທາດແປ້ງທາດແປ້ງທີ່ສ້າງຂື້ນຈາກນ້ ຳ ຕານໃນເລືອດ) ແລະຫຼຸດຜ່ອນ gluconeogenesis (ການສ້າງທາດນ້ ຳ ຕານຈາກທາດໂປຼຕີນ, ໄຂມັນແລະທາດແປ້ງອື່ນໆ). ໃນເວລາດຽວກັນ, ການໃຊ້ glucose ເພີ່ມຂື້ນ, ການສ້າງຕັ້ງແລະຄວາມເຂັ້ມຂົ້ນຂອງເລືອດຫຼຸດລົງ.
5. ຊ່ວຍຫຼຸດລະດັບຂອງ triglycerides (lipids, ໄຂມັນໃນຮ່າງກາຍຕົ້ນຕໍ).
6. ອາດຈະເຮັດໃຫ້ການສືບພັນຂອງການອອກໄຂ່ໃນແມ່ຍິງທີ່ມີຮອບວຽນ anovulatory ໃນໄລຍະເວລາຂອງການປະ ຈຳ ເດືອນ.
7. ຊ່ວຍເພີ່ມປະສິດທິພາບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງຕົວແທນ hypoglycemic ອື່ນໆໂດຍສະເພາະແມ່ນ metformin.
ຄວາມປອດໄພ
ນ້ ຳ ໜັກ ເພີ່ມຂື້ນ. ທຸກໆ thiazolidinediones ສາມາດເພີ່ມນ້ ຳ ໜັກ ໄດ້. ຜົນກະທົບນີ້ຂື້ນກັບປະລິມານແລະໄລຍະເວລາຂອງການປິ່ນປົວແລະສາມາດເປັນສິ່ງທີ່ ສຳ ຄັນ. ສ່ວນທີ່ ສຳ ຄັນຂອງການຮັບນ້ ຳ ໜັກ ແມ່ນເກີດຈາກການຮັກສານ້ ຳ ໃນຮ່າງກາຍ.
(8) ການເພີ່ມນ້ ຳ ໜັກ ກໍ່ອາດຈະເກີດຂື້ນຍ້ອນການເພີ່ມຂື້ນຂອງ adipocytes. ການຮັກສານໍ້າແລະຫົວໃຈວາຍ. ພະຍາດຕາຕໍ້ເກີດຂື້ນໃນ 4-6% ຂອງຄົນເຈັບທີ່ກິນ thiazolidinediones (ສຳ ລັບການປຽບທຽບ, ໃນກຸ່ມທີ່ໃຊ້ placebo ພຽງແຕ່ 1-2%).
ການສະສົມຂອງນ້ ຳ ນີ້ສາມາດ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ການຮັກສາໄວ້ຂອງແຫຼວສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກການກະຕຸ້ນການດູດຊືມ sodium ໂດຍຜ່ານຊ່ອງທາງ sodium epithelial, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນດ້ວຍການກະຕຸ້ນຂອງ RAPP-gamma. (9)
ລະບົບກ້າມເນື້ອ. ມີຫຼັກຖານຫຼາຍຢ່າງທີ່ວ່າຢາ thiazolidinediones ຊ່ວຍຫຼຸດຜ່ອນຄວາມ ໜາ ແໜ້ນ ຂອງກະດູກແລະເພີ່ມຄວາມສ່ຽງຂອງການກະດູກຫັກ, ໂດຍສະເພາະໃນແມ່ຍິງ.
ຢາຕັບອັກເສບ. ເຖິງແມ່ນວ່າ rosiglitazone ແລະ pioglitazone ບໍ່ໄດ້ພົວພັນກັບ hepatotoxicity ໃນການທົດລອງທາງຄລີນິກທີ່ປະກອບມີຜູ້ປ່ວຍ 5,000 ຄົນ, 4 ກໍລະນີຂອງໂຣກ hepatotoxicity ໄດ້ຖືກລາຍງານກັບ thiazolidinediones ເຫຼົ່ານີ້.
ໂຣກຜິວຫນັງ ການປິ່ນປົວດ້ວຍ Rosiglitazone ໄດ້ພົວພັນກັບໂຣກຜິວ ໜັງ.
Edema ຂອງ macula. ເຫດການຜົນຂ້າງຄຽງນີ້ຍັງບໍ່ຮູ້ເທື່ອ. ຄົນເຈັບທີ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນຂອງການເປັນໂຣກ edema ບໍ່ຄວນຈະໄດ້ຮັບຢາ thiazolidinediones.
Contraindications
- 1. ໂລກເບົາຫວານຊະນິດທີ 2, ເມື່ອການຮັກສາອາຫານແລະການອອກ ກຳ ລັງກາຍບໍ່ໄດ້ ນຳ ໄປສູ່ການຊົດເຊີຍ ສຳ ລັບພະຍາດ.
- 2. ສ້າງຄວາມເຂັ້ມແຂງໃຫ້ແກ່ການປະຕິບັດງານຂອງ biguanides ດ້ວຍປະສິດທິຜົນທີ່ບໍ່ພຽງພໍຂອງຄົນສຸດທ້າຍ.
- 1. ພະຍາດເບົາຫວານປະເພດ 1.
- 2. ພະຍາດເບົາຫວານ ketoacidosis (ລະດັບທີ່ເກີນຂອງເລືອດຂອງອົງການ ketone), ສະຕິ.
- 3. ການຖືພາແລະ lactation.
- 4. ພະຍາດຕັບຊໍາເຮື້ອແລະສ້ວຍແຫຼມທີ່ມີການເຮັດວຽກທີ່ພິການ.
- 5. ຫົວໃຈຊຸດໂຊມ.
- 6. ພະຍາດເບົາຫວານກັບຢາ.
Thiazolidinediones: ຄໍາແນະນໍາສໍາລັບການນໍາໃຊ້ແລະກົນໄກການປະຕິບັດ
ຢາປົວພະຍາດສະ ໄໝ ໃໝ່ ໃຊ້ກຸ່ມຢາຫລາຍຊະນິດເພື່ອຮັກສາໂລກເບົາຫວານປະເພດ 2.
ໜຶ່ງ ໃນກຸ່ມນີ້ແມ່ນ thiazolidinediones, ເຊິ່ງມີຜົນກະທົບທີ່ຄ້າຍຄືກັນກັບ metformin.
ມັນໄດ້ຖືກເຊື່ອວ່າ, ເມື່ອທຽບກັບສານທີ່ມີການເຄື່ອນໄຫວຂ້າງເທິງ, thiazolidinediones ແມ່ນປອດໄພກວ່າ.
ວັນນະຄະດີ
1) ຜົນກະທົບຂອງ troglitazone: ຕົວແທນ hypoglycemic ໃຫມ່ໃນຄົນເຈັບທີ່ມີ NIDDM ຄວບຄຸມບໍ່ດີໂດຍການຮັກສາອາຫານ. Iwamoto Y, Kosaka K, Kuzuya T, Akanuma Y, Shigeta Y, Kaneko T ພະຍາດເບົາຫວານການດູແລ 1996 Feb, 19 (2): 151-6.
2) ການປັບປຸງຄວາມທົນທານ glucose ແລະການຕໍ່ຕ້ານ insulin ໃນຫົວຂໍ້ທີ່ໂລກອ້ວນໄດ້ຮັບການປິ່ນປົວດ້ວຍ troglitazone. Nolan JJ, Ludvik B, Beerdsen P, Joyce M, Olefsky J N Engl J Med 1994 Nov 3,331 (18): 1188-93.
3) Yki-Jarvinen, H. ການປິ່ນປົວດ້ວຍຢາ: Thiazolidinediones. N Engl J Med 2004, 351: 1106.
4) ຄວາມ ສຳ ພັນລະຫວ່າງປະຕິກິລິຍາ Vascular ແລະ Lipids ໃນເມັກຊິໂກ - ອາເມລິກາທີ່ມີໂຣກເບົາຫວານປະເພດ 2 ໄດ້ຮັບການປິ່ນປົວກັບ Pioglitazone. Wajcberg E, Sriwijitkamol A, Musi N, Defronzo RA, Cersosimo E J Clin Endocrinol Metab. 2007 ເມສາ, 92 (4): 1256-62. Epub 2007 Jan 23
5) ການປຽບທຽບຂອງ pioglitazone vs glimepiride ກ່ຽວກັບຄວາມຄືບຫນ້າຂອງໂຣກ atherosclerosis ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2: ການທົດລອງຄວບຄຸມແບບ PERISCOPE ແບບສຸ່ມ. Nissen SE, Nicholls SJ, Wolski K, Nesto R, Kupfer S, Perez A, Jure H,
6) ການທົດລອງແບບສຸ່ມຂອງຜົນກະທົບຂອງ rosiglitazone ແລະ metformin ກ່ຽວກັບການອັກເສບແລະໂຣກ atherosclerosis subclinical ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. DJ Stocker, Taylor AJ, Langley RW, Jezior MR, Vigersky RA Am Heart J. 2007 Mar, 153 (3): 445.e1-6.
7) GlaxoSmithKline. ສຶກສາບໍ່. ZM2005 / 00181/01: ໂຄງການສ້າງແບບຈໍາລອງຂອງ Avandia Cardiovascular Event Modeling. (ເຂົ້າເບິ່ງວັນທີ 7 ມິຖຸນາ 2007, ທີ່ http://ctr.gsk.co.uk/summary/Rosiglitazone/III_CVmodeling.pdf).
8) ການ ບຳ ບັດດ້ວຍ Troglitazone ຊ່ວຍປັບປຸງການຄວບຄຸມ glycemic ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2: ການສຶກສາແບບຄວບຄຸມແບບສຸ່ມ. ກຸ່ມສຶກສາ Troglitazone. Fonseca VA, Valiquett TR, Huang SM, Ghazzi MN, Whitcomb RW J Clin Endocrinol Metab 1998 Sep, 83 (9): 3169-76.
9) Thiazolidinediones ຂະຫຍາຍປະລິມານນ້ ຳ ໃນຮ່າງກາຍໂດຍຜ່ານການກະຕຸ້ນຂອງ PPARgamma ຂອງການດູດຊຶມເກືອຂອງເກືອແດງທີ່ມີສານ ENaC. Guan Y, Hao C, Cha DR, Rao R, Lu W, Kohan DE, Magnuson MA, Redha R, Zhang Y, Breyer MD Nat Med 2005 Aug, 11 (8): 861-866. Epub 2005 Jul 10.
10) TI - ຜົນສະທ້ອນທາງສະເກັດສະຫມອງຂອງການປິ່ນປົວດ້ວຍ thiazolidinedione. ສີຂີ້ເຖົ່າ Osteoporos Int. 2008 Feb, 19 (2): 129-37. Epub 2007 Sep 28.
11) ຜົນກະທົບຂອງ rosiglitazone ກ່ຽວກັບຄວາມຖີ່ຂອງພະຍາດເບົາຫວານໃນຜູ້ປ່ວຍທີ່ມີຄວາມທົນທານຕໍ່ລະດັບນ້ ຳ ຕານໃນກະເພາະອາຫານຫຼືລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍທີ່ອ່ອນແອ: ການທົດລອງຄວບຄຸມແບບບັງເອີນ Gerstein HC, Yusuf S, Bosch J, Pogue J, Sheridan P, Dinccag N, Hanefeld M, Hoogwerf B, Laakso M, Mohan V, Shaw J, Zinman B, Holman RR Lancet. 2006 Sep 23.368 (9541): 1096-105
12) ກຸ່ມຄົ້ນຄ້ວາ DPP. ການປ້ອງກັນໂຣກເບົາຫວານປະເພດ 2 ກັບ troglitazone ໃນໂຄງການປ້ອງກັນໂຣກເບົາຫວານ. ພະຍາດເບົາຫວານປີ 2003, 52 ຜູ້ສະ ໜອງ 1: A58.
ພະຍາດວິທະຍາໄດ້ຮັບການຮັກສາຄືແນວໃດ?
ການປິ່ນປົວໂຣກເບົາຫວານທີ່ທັນສະ ໄໝ ແມ່ນມາດຕະການທີ່ສັບສົນ.
ມາດຕະການປິ່ນປົວປະກອບມີຫຼັກສູດການແພດ, ປະຕິບັດຕາມອາຫານການກິນທີ່ເຂັ້ມງວດ, ການຮັກສາຮ່າງກາຍ, ການຮັກສາທີ່ບໍ່ແມ່ນຢາແລະການໃຊ້ສູດສູດຢາພື້ນເມືອງ.
ການປິ່ນປົວໂຣກເບົາຫວານກ່ຽວຂ້ອງກັບການໃຊ້ຢາປິ່ນປົວພິເສດເພື່ອບັນລຸເປົ້າ ໝາຍ ການປິ່ນປົວທີ່ແນ່ນອນ.
ເປົ້າ ໝາຍ ການປິ່ນປົວເຫຼົ່ານີ້ແມ່ນ:
- ຮັກສາປະລິມານຂອງອິນຊູລິນໃນລະດັບທີ່ ຈຳ ເປັນ,
- ປົກກະຕິຂອງປະລິມານຂອງ glucose ໃນເລືອດ,
- ອຸປະສັກຕໍ່ກັບການພັດທະນາຕໍ່ໄປຂອງຂະບວນການທາງ pathological,
- ຄວາມເປັນກາງຂອງການສະແດງອອກຂອງອາການແຊກຊ້ອນແລະຜົນສະທ້ອນທາງລົບ.
ຫຼັກສູດການປິ່ນປົວແມ່ນກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ຢາດັ່ງຕໍ່ໄປນີ້:
- ການກະກຽມ Sulfonylurea, ເຊິ່ງເຮັດໃຫ້ປະມານເກົ້າສິບສ່ວນຮ້ອຍຂອງຢາທີ່ຫຼຸດລົງນ້ ຳ ຕານທັງ ໝົດ. ຢາເມັດຊະນິດນີ້ສາມາດລະລາຍຄວາມຕ້ານທານຂອງອິນຊູລິນໄດ້.
- Biguanides ແມ່ນຢາທີ່ມີສານທີ່ມີການເຄື່ອນໄຫວເຊັ່ນ metformin. ສ່ວນປະກອບດັ່ງກ່າວມີຜົນດີຕໍ່ການສູນເສຍນ້ ຳ ໜັກ, ແລະຍັງຊ່ວຍຫຼຸດນ້ ຳ ຕານໃນເລືອດໄດ້. ຕາມກົດລະບຽບ, ມັນບໍ່ໄດ້ຖືກນໍາໃຊ້ໃນກໍລະນີທີ່ມີຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງຫມາກໄຂ່ຫຼັງແລະຕັບ, ຍ້ອນວ່າມັນສະສົມຢ່າງໄວວາໃນອະໄວຍະວະເຫຼົ່ານີ້.
- ຕົວຍັບຍັ້ງ Alpha-glycosidase ຖືກນໍາໃຊ້ prophylactically ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານຊະນິດ 2. ປະໂຫຍດຕົ້ນຕໍຂອງຢາເສບຕິດຂອງກຸ່ມນີ້ແມ່ນວ່າພວກມັນບໍ່ ນຳ ໄປສູ່ການສະແດງຂອງໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດ. ຢາທີ່ມີເມັດມີຜົນກະທົບທີ່ເປັນປະໂຫຍດຕໍ່ການເຮັດໃຫ້ນໍ້າ ໜັກ ປົກກະຕິ, ໂດຍສະເພາະຖ້າມີການຮັກສາດ້ວຍອາຫານ.
- Thiazolidinediones ສາມາດຖືກນໍາໃຊ້ເປັນຢາຕົ້ນຕໍສໍາລັບການປິ່ນປົວພະຍາດທາງດ້ານເຊື້ອພະຍາດຫຼືຮ່ວມກັນກັບຢາຫຼຸດນໍ້າຕານອື່ນໆ. ຜົນກະທົບຕົ້ນຕໍຂອງເມັດແມ່ນເພື່ອເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບອິນຊູລິນ, ເຮັດໃຫ້ການຕໍ່ຕ້ານເປັນປົກກະຕິ. ຢາເຫຼົ່ານີ້ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ເຂົ້າໃນການພັດທະນາໂຣກເບົາຫວານປະເພດ 1, ເພາະວ່າມັນສາມາດປະຕິບັດໄດ້ພຽງແຕ່ຢູ່ໃນຕົວຂອງອິນຊູລິນ, ເຊິ່ງຜະລິດໂດຍເມັດກະຈົກ.
ນອກຈາກນັ້ນ, meglitinides ຖືກນໍາໃຊ້ - ຢາທີ່ເພີ່ມຄວາມລັບຂອງ insulin, ດັ່ງນັ້ນຜົນກະທົບຕໍ່ຈຸລັງ pancreatic.
ການຫຼຸດລົງຂອງລະດັບ glucose ແມ່ນສັງເກດເຫັນແລ້ວສິບຫ້ານາທີຫຼັງຈາກກິນຢາ.
ຜົນກະທົບຂອງ thiazolidinediones ໃນຮ່າງກາຍ?
ຢາທີ່ມາຈາກກຸ່ມຂອງ thiazolidinediones ແມ່ນແນໃສ່ການຕ້ານຄວາມຕ້ານທານຂອງອິນຊູລິນ.
ເຊື່ອກັນວ່າຢາຄຸມ ກຳ ເນີດແບບນີ້ສາມາດປ້ອງກັນຄວາມສ່ຽງໃນການເປັນໂລກເບົາຫວານຊະນິດທີ 2 ໄດ້.
ຮ້ານຂາຍຢາທີ່ທັນສະ ໄໝ ເປັນຕົວແທນໃຫ້ແກ່ສອງຢາທີ່ ສຳ ຄັນຈາກກຸ່ມນີ້ - Rosiglitazone ແລະ Pioglitazone.
ຜົນກະທົບຕົ້ນຕໍຂອງຢາໃນຮ່າງກາຍມີດັ່ງນີ້:
- ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ insulin,
- ປະກອບສ່ວນເຂົ້າໃນການເພີ່ມການສັງເຄາະໃນຈຸລັງທົດລອງແບບ pancreatic,
- ເພີ່ມຜົນກະທົບຂອງ metformin ໃນການປິ່ນປົວແບບປະສົມປະສານ.
ການກະກຽມຈາກກຸ່ມ thiazolidinediones ແມ່ນໃຊ້ໃນກໍລະນີຕໍ່ໄປນີ້:
- ສຳ ລັບການຮັກສາແລະປ້ອງກັນໂຣກເບົາຫວານປະເພດ 2.
- ເພື່ອເຮັດໃຫ້ນໍ້າ ໜັກ ປົກກະຕິເມື່ອມີການຮັກສາອາຫານເບົາຫວານແລະການອອກ ກຳ ລັງກາຍກໍ່ຕາມ.
- ເພື່ອເພີ່ມຜົນກະທົບຂອງຢາເສບຕິດຈາກກຸ່ມ biguanide, ຖ້າຫາກວ່າຄົນສຸດທ້າຍບໍ່ໄດ້ສະແດງອອກຢ່າງເຕັມທີ່.
ຢາ thiazolidinedione ແທັບເລັດສະ ໄໝ ໃໝ່ ສາມາດ ນຳ ສະ ເໜີ ໃນປະລິມານຢາຕ່າງໆ, ຂື້ນກັບລະດັບການພັດທະນາຂອງພະຍາດທາງເດີນທາງ - ສິບຫ້າ, ສາມສິບຫລືສີ່ສິບຫ້າມິນລີກຣາມຂອງສ່ວນປະກອບທີ່ໃຊ້. ຫຼັກສູດການປິ່ນປົວແມ່ນແນະ ນຳ ໃຫ້ເລີ່ມຕົ້ນດ້ວຍປະລິມານ ຕຳ ່ສຸດແລະກິນມື້ລະ ໜຶ່ງ ຄັ້ງ. ຫຼັງຈາກສາມເດືອນ, ຖ້າ ຈຳ ເປັນ, ໃຫ້ເພີ່ມຂະ ໜາດ ຢາ.
ສ່ວນຫຼາຍມັກ, ຢານີ້ຖືກ ນຳ ໃຊ້ເພື່ອຫຼຸດທາດນ້ ຳ ຕານໃນເລືອດ. ຍິ່ງໄປກວ່ານັ້ນ, ໃນການປະຕິບັດທາງການແພດ, ມັນເປັນປະເພນີທີ່ຈະແຍກຜູ້ປ່ວຍທີ່ກິນຢາຄຸມ ກຳ ເນີດເຂົ້າໃນການຕອບໂຕ້ແລະບໍ່ຕອບສະ ໜອງ ຕໍ່ຜົນກະທົບຂອງຢາ.
ມັນໄດ້ຖືກເຊື່ອວ່າຜົນກະທົບຂອງການໃຊ້ຢາ thiazolidinediones ແມ່ນຕໍ່າກ່ວາຢາທີ່ຫຼຸດລົງຂອງນ້ ຳ ຕານຂອງກຸ່ມອື່ນ.
ການກະກຽມ Thiazolidinedione
Troglitazone (Rezulin) ແມ່ນຢາຂອງຄົນລຸ້ນ ທຳ ອິດຂອງກຸ່ມນີ້. ລາວໄດ້ຖືກເອີ້ນຄືນຈາກການຂາຍ, ຍ້ອນວ່າຜົນກະທົບຂອງລາວໄດ້ຖືກສະທ້ອນໃນທາງລົບຕໍ່ຕັບ.
ຢາ Rosiglitazone (Avandia) ແມ່ນຢາລຸ້ນທີ 3 ໃນກຸ່ມນີ້. ມັນຢຸດເຊົາການນໍາໃຊ້ໃນປີ 2010 (ຖືກຫ້າມໃນສະຫະພາບເອີຣົບ) ຫຼັງຈາກມັນໄດ້ຖືກພິສູດວ່າມັນເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈ.
| ຊື່ສານທີ່ມີການເຄື່ອນໄຫວ | ຕົວຢ່າງການຄ້າ | ສັກໃນ 1 ເມັດມ |
| Pioglitazone | Pioglitazone Bioton | 15 30 45 |
ກົນໄກການປະຕິບັດງານຂອງ pioglitazone
ການປະຕິບັດຂອງ pioglitazone ແມ່ນເພື່ອເຊື່ອມຕໍ່ກັບເຄື່ອງຮັບ PPAR-gamma ພິເສດ, ເຊິ່ງຕັ້ງຢູ່ໃນແກນຂອງຈຸລັງ. ດັ່ງນັ້ນ, ຢາມີຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງຈຸລັງທີ່ກ່ຽວຂ້ອງກັບການປຸງແຕ່ງຂອງນ້ ຳ ຕານ. ຕັບ, ພາຍໃຕ້ອິດທິພົນຂອງມັນ, ຜະລິດມັນໄດ້ ໜ້ອຍ ຫຼາຍ. ໃນເວລາດຽວກັນ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບ insulin ເພີ່ມຂື້ນ.
ຕ້ອງຮູ້: ສິ່ງທີ່ເປັນການຕໍ່ຕ້ານອິນຊູລິນ
ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບໄຂມັນ, ກ້າມເນື້ອແລະຈຸລັງຕັບ. ແລະຫຼັງຈາກນັ້ນ, ມີການຫຼຸດລົງຂອງລະດັບ glucose plasma ທີ່ໄວແລະຜົນສໍາເລັດຂອງຄວາມເຂັ້ມຂົ້ນຂອງ glucose postprandial.
ຜົນກະທົບຂອງການສະ ໝັກ
ນອກຈາກນັ້ນ, ມັນໄດ້ຖືກພິສູດວ່າຢານີ້ມີຜົນກະທົບທີ່ເປັນປະໂຫຍດເພີ່ມເຕີມ:
- ຊ່ວຍໃຫ້ຄວາມດັນເລືອດສູງ
- ສົ່ງຜົນກະທົບຕໍ່ລະດັບຂອງຄໍເລສເຕີຣອນ (ເພີ່ມທະວີການມີ "ໄຂມັນທີ່ດີ", ນັ້ນແມ່ນ HDL, ແລະບໍ່ເພີ່ມ "cholesterol ທີ່ບໍ່ດີ" - LDL),
- ມັນຍັບຍັ້ງການສ້າງແລະການເຕີບໃຫຍ່ຂອງໂຣກ atherosclerosis,
- ຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງພະຍາດຫົວໃຈ (ເຊັ່ນ: ຫົວໃຈວາຍ, ເສັ້ນເລືອດຕັນໃນ).
ອ່ານຕໍ່: Jardins ຈະປົກປ້ອງຫົວໃຈ
ໃຜທີ່ຢາ pioglitazone ຖືກ ກຳ ນົດໃຫ້
Pioglitazone ສາມາດໃຊ້ເປັນຢາຊະນິດດຽວ, i.e. ການປິ່ນປົວໂຣກຜີວ ໜັງ. ນອກຈາກນີ້, ຖ້າທ່ານມີໂລກເບົາຫວານຊະນິດທີ 2, ການປ່ຽນແປງໃນການ ດຳ ລົງຊີວິດຂອງທ່ານບໍ່ໃຫ້ຜົນທີ່ຄາດຫວັງແລະມີ contraindications ກັບ metformin, ຄວາມທົນທານບໍ່ດີແລະຜົນຂ້າງຄຽງທີ່ອາດເກີດຂື້ນ
ການໃຊ້ pioglitazone ແມ່ນມີຄວາມເປັນໄປໄດ້ໃນການປະສົມປະສານກັບຢາຕ້ານໂຣກເບົາຫວານອື່ນໆ (ຕົວຢ່າງເຊັ່ນ: acarbose) ແລະ metformin ຖ້າການກະ ທຳ ອື່ນໆບໍ່ ນຳ ຜົນ ສຳ ເລັດ
Pioglitazone ຍັງສາມາດຖືກນໍາໃຊ້ກັບ insulin, ໂດຍສະເພາະກັບຄົນທີ່ຮ່າງກາຍມີປະຕິກິລິຍາທາງລົບຕໍ່ metformin.
ອ່ານເພິ່ມເຕິມ: ວິທີໃຊ້ຢາ metformin
ວິທີການກິນ pioglitazone
ຢາຄວນກິນມື້ລະເທື່ອ, ທາງປາກ, ໃນເວລາທີ່ ກຳ ນົດ. ນີ້ສາມາດເຮັດໄດ້ທັງກ່ອນແລະຫຼັງອາຫານ, ເພາະວ່າອາຫານບໍ່ມີຜົນຕໍ່ການດູດຊຶມຂອງຢາ. ການປິ່ນປົວໂດຍປົກກະຕິແລ້ວແມ່ນເລີ່ມຕົ້ນດ້ວຍປະລິມານທີ່ຕ່ ຳ. ໃນກໍລະນີທີ່ຜົນກະທົບຂອງການປິ່ນປົວບໍ່ພໍໃຈ, ມັນສາມາດເພີ່ມຂື້ນເທື່ອລະກ້າວ.
ປະສິດທິຜົນຂອງຢາດັ່ງກ່າວແມ່ນສັງເກດເຫັນໃນກໍລະນີທີ່ ຈຳ ເປັນໃນການຮັກສາໂລກເບົາຫວານຊະນິດທີ 2, ແຕ່ຢາ metformin ບໍ່ສາມາດໃຊ້ໄດ້, ການປິ່ນປົວດ້ວຍ monotherapy ກັບຢາ ໜຶ່ງ ຊະນິດບໍ່ໄດ້ຮັບອະນຸຍາດ.
ນອກເຫນືອຈາກຄວາມຈິງທີ່ວ່າ pioglitazone ຫຼຸດຜ່ອນ glycemia postprandial, plasma glucose ແລະຄົງຕົວ hemoglobin glycated, ມັນຍັງມີຜົນກະທົບໃນທາງບວກເພີ່ມເຕີມຕໍ່ຄວາມດັນເລືອດແລະ cholesterol ໃນເລືອດ. ນອກຈາກນັ້ນ, ມັນບໍ່ກໍ່ໃຫ້ເກີດຄວາມຜິດປົກກະຕິ.
ຜົນຂ້າງຄຽງ
ຜົນຂ້າງຄຽງທີ່ອາດເກີດຂື້ນກັບການປິ່ນປົວດ້ວຍ pioglitazone ປະກອບມີ:
- ເນື້ອໃນຂອງນ້ ຳ ທີ່ເພີ່ມຂື້ນໃນຮ່າງກາຍ (ໂດຍສະເພາະໃນເວລາທີ່ໃຊ້ອິນຊູລິນ)
- ການເພີ່ມຂື້ນຂອງຄວາມອ່ອນເພຍຂອງກະດູກ, ເຊິ່ງແມ່ນ fraught ກັບການບາດເຈັບທີ່ເພີ່ມຂຶ້ນ,
- ການຕິດເຊື້ອທາງເດີນຫາຍໃຈເລື້ອຍໆ
- ນ້ ຳ ໜັກ ເພີ່ມຂື້ນ.
- ລົບກວນການນອນຫລັບ.
- ຄວາມຜິດປົກກະຕິຂອງຕັບ.
ການກິນຢານີ້ອາດຈະເຮັດໃຫ້ມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກມະເຮັງເສັ້ນເລືອດ (ອາການ ທຳ ອິດອາດຈະເປັນການເສື່ອມໂຊມຂອງສາຍຕາ, ເຊິ່ງຄວນຈະລາຍງານໃຫ້ຜູ້ຊ່ຽວຊານດ້ານຕາບອດດ່ວນ) ແລະຄວາມສ່ຽງໃນການເປັນມະເຮັງພົກຍ່ຽວ.
ຢານີ້ບໍ່ໄດ້ເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ, ແຕ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການເກີດຂື້ນຂອງມັນເມື່ອໃຊ້ກັບຢາທີ່ມາຈາກອິນຊູລິນຫຼື sulfonylurea.
ອ່ານເພິ່ມເຕິມ: ຢາ ໃໝ່ ສຳ ລັບປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 (mulitus Trulicity) (dulaglutide)

| ຢາຄຸມ ກຳ ເນີດ | 1 ແຖບ |
| pioglitazone | 30 ມລກ |
| pioglitazone hydrochloride 33.06 ມລກ, |
- ແຜ່ນຮອງ (3) - ກະດານຫິ້ວ 10 ກ້ອນ. - ແຜ່ນໃບໂພງ (6) ໃບ - ກະດານ cardboard 30 ແຜ່ນ. - ກະປpolymerອງໂພລີເມີ (1) - ກ່ອງເຈ້ຍ.
- ຂວດໂພລີເມີ (1) - ກະດານຫິ້ວ.
ການປະຕິບັດດ້ານການຢາ
ຕົວແທນ hypoglycemic ທາງປາກ, ເປັນອະນຸພັນຂອງຊຸດ thiazolidinedione. agonist ທີ່ເລືອກທີ່ມີປະສິດຕິພາບແລະມີປະສິດຕິພາບສູງໃນການຮັບເອົາ gamma ທີ່ຖືກກະຕຸ້ນໂດຍ proliferator peroxisome (PPAR-gamma). PPAR gamma receptors ແມ່ນພົບຢູ່ໃນ adipose, ເນື້ອເຍື່ອກ້າມເນື້ອແລະໃນຕັບ.
ການກະຕຸ້ນຂອງຕົວຮັບນິວເຄຼຍ PPAR-gamma ເຮັດໃຫ້ມີການໂອນຍ້າຍຂອງ ຈຳ ນວນພັນທຸ ກຳ ທີ່ມີອິນຊູລິນທີ່ກ່ຽວຂ້ອງກັບການຄວບຄຸມນ້ ຳ ຕານແລະການເຜົາຜະຫລານໄຂມັນໃນໄຂມັນ. ຫຼຸດຜ່ອນການຕໍ່ຕ້ານອິນຊູລິນໃນແພຈຸລັງສ່ວນປະກອບໃນຕັບແລະໃນຕັບ, ເປັນຜົນມາຈາກການນີ້ມີການເພີ່ມຂື້ນຂອງການບໍລິໂພກຂອງທາດນ້ ຳ ຕານທີ່ຂຶ້ນກັບອິນຊູລິນແລະການຜະລິດນ້ ຳ ຕານໃນຕັບຫຼຸດລົງ.
ບໍ່ຄືກັບ sulfonylurea ອະນຸພັນ, pioglitazone ບໍ່ໄດ້ກະຕຸ້ນຄວາມລັບຂອງ insulin ໂດຍຈຸລັງ pancreatic beta.
ໃນພະຍາດເບົາຫວານປະເພດ 2 (ບໍ່ແມ່ນອິນຊູລິນ - ຂື້ນກັບ), ການຫຼຸດລົງຂອງການຕໍ່ຕ້ານອິນຊູລິນພາຍໃຕ້ອິດທິພົນຂອງ pioglitazone ເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງ glucose ຫຼຸດລົງ, ການຫຼຸດລົງຂອງ insulin plasma ແລະ hemoglobin A1c (glycated hemoglobin, HbA1c).
ໃນພະຍາດເບົາຫວານປະເພດ 2 (ບໍ່ແມ່ນອິນຊູລິນ - ຂື້ນກັບ) ທີ່ມີຄວາມບົກຜ່ອງດ້ານ metabolism metabolism ກ່ຽວຂ້ອງກັບການໃຊ້ pioglitazone, ມີການຫຼຸດລົງຂອງ TG ແລະການເພີ່ມຂື້ນຂອງ HDL. ໃນເວລາດຽວກັນ, ລະດັບຂອງ LDL ແລະ cholesterol ທັງ ໝົດ ໃນຄົນເຈັບເຫຼົ່ານີ້ບໍ່ປ່ຽນແປງ.
ແພດການຢາ
ຫຼັງຈາກກິນພາຍໃນກະເພາະອາຫານຫວ່າງເປົ່າ, pioglitazone ຖືກກວດພົບໃນ plasma ເລືອດພາຍຫຼັງ 30 ນາທີ. Cmax ໃນ plasma ແມ່ນບັນລຸໄດ້ພາຍຫຼັງ 2 ຊົ່ວໂມງ.ໃນເວລາທີ່ກິນເຂົ້າ, ມີເວລາໃນການເຂົ້າເຖິງ Cmax ສູງເຖິງ 3-4 ຊົ່ວໂມງ, ແຕ່ລະດັບຂອງການດູດຊຶມບໍ່ປ່ຽນແປງ.
ຫລັງຈາກກິນຢາຄັ້ງດຽວ, ປະລິມານ Vd ຂອງ pioglitazone ໂດຍສະເລ່ຍແມ່ນ 0.63 ± 0.41 ລິດ / ກລ. ການຜູກກັບໂປຣຕີນຂອງເຊວຂອງມະນຸດ, ສ່ວນໃຫຍ່ແມ່ນມີສານ albumin, ມີຫຼາຍກວ່າ 99%, ການຜູກກັບໂປຣຕີນ serum ອື່ນໆແມ່ນມີ ໜ້ອຍ. ທາດແປ້ງຂອງ pioglitazone M-III ແລະ M-IV ຍັງມີສ່ວນກ່ຽວຂ້ອງຢ່າງຫຼວງຫຼາຍກັບ serum albumin - ຫຼາຍກວ່າ 98%.
Pioglitazone ແມ່ນ metabolized ໃນຕັບຢ່າງກວ້າງຂວາງໂດຍການ hydroxylation ແລະການຜຸພັງ. Metabolites M-II, M-IV (ຕົວອະນຸພັນ hydroxy ຂອງ pioglitazone) ແລະ M-III (ອະນຸພັນ keto ຂອງ pioglitazone) ສະແດງກິດຈະ ກຳ ການຢາໃນຮູບແບບສັດຂອງພະຍາດເບົາຫວານປະເພດ 2. Metabolites ກໍ່ຖືກປ່ຽນເປັນບາງສ່ວນເປັນອາຊິດ glucuronic ຫຼື sulfuric.
ການເຜົາຜະຫລານຂອງ pioglitazone ໃນຕັບເກີດຂື້ນດ້ວຍການມີສ່ວນຮ່ວມຂອງ isoenzymes CYP2C8 ແລະ CYP3A4.
T1 / 2 ຂອງ pioglitazone ທີ່ບໍ່ປ່ຽນແປງແມ່ນ 3-7 ຊົ່ວໂມງ, pioglitazone ທັງຫມົດ (pioglitazone ແລະ metabolites ທີ່ໃຊ້ວຽກ) ແມ່ນ 16-24 ຊົ່ວໂມງການເກັບກູ້ຂອງ pioglitazone ແມ່ນ 5-7 l / h.
ຫຼັງຈາກການບໍລິຫານທາງປາກ, ປະມານ 15-30% ຂອງປະລິມານຂອງ pioglitazone ແມ່ນພົບໃນຍ່ຽວ. ຈຳ ນວນ pioglitazone ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ແມ່ນຖືກ ນຳ ອອກມາຈາກ ໜິ້ວ ໄຂ່ຫຼັງ, ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຮູບແບບຂອງການເຜົາຜານແລະສານປະສົມຂອງມັນ. ເຊື່ອກັນວ່າເມື່ອກິນເຂົ້າໄປ, ປະລິມານຢາສ່ວນໃຫຍ່ຈະຖືກຂັບຖ່າຍເປັນ ໜິ້ວ ໃນ ໜິ້ວ, ທັງບໍ່ປ່ຽນແປງແລະໃນຮູບແບບການເຜົາຜານ, ແລະຖ່າຍອອກຈາກຮ່າງກາຍດ້ວຍອາຈົມ.
ຄວາມເຂັ້ມຂົ້ນຂອງ pioglitazone ແລະທາດແປ້ງທີ່ມີການເຄື່ອນໄຫວໃນເຊລັ່ມເລືອດຍັງຄົງຢູ່ໃນລະດັບສູງພໍສົມຄວນ 24 ຊົ່ວໂມງຫຼັງຈາກໃຊ້ຢາດຽວກັນໃນປະລິມານປະ ຈຳ ວັນ.
ໂຣກເບົາຫວານປະເພດ 2 (ບໍ່ຂື້ນກັບອິນຊູລິນ).
ການພົວພັນຢາ
ໃນເວລາທີ່ນໍາໃຊ້ອະນຸພັນອື່ນຂອງ thiazolidinedione ພ້ອມໆກັນກັບການຄຸມ ກຳ ເນີດທາງປາກ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງເອທິໂອລິນ estradiol ແລະ norethindrone ໃນ plasma ໄດ້ຖືກສັງເກດເຫັນປະມານ 30%. ສະນັ້ນ, ດ້ວຍການ ນຳ ໃຊ້ຢາ pioglitazone ແລະຢາຄຸມ ກຳ ເນີດແບບພ້ອມກັນ, ສາມາດຫຼຸດຜ່ອນປະສິດທິຜົນຂອງການຄຸມ ກຳ ເນີດໄດ້.
Ketoconazole ຍັບຍັ້ງການເຜົາຜານຕັບໃນຕັບ vitro ຂອງ pioglitazone.
ຄຳ ແນະ ນຳ ພິເສດ
Pioglitazone ບໍ່ຄວນຖືກນໍາໃຊ້ໃນເວລາທີ່ມີການສະແດງອອກທາງຄລີນິກຂອງໂຣກຕັບໃນໄລຍະທີ່ມີການເຄື່ອນໄຫວຫຼືມີການເພີ່ມຂື້ນຂອງກິດຈະກໍາ ALT ສູງກວ່າ VGN 2.5 ເທົ່າ. ດ້ວຍກິດຈະ ກຳ ເພີ່ມຂື້ນປານກາງຂອງເອນໄຊຕັບ (ALT ໃນ ຈຳ ນວນຫນ້ອຍກວ່າ 2).
VGN ສູງກວ່າ 5 ເທົ່າ) ກ່ອນຫຼືໃນໄລຍະປິ່ນປົວຜູ້ປ່ວຍ pioglitazone ຄວນໄດ້ຮັບການກວດກາເພື່ອ ກຳ ນົດສາເຫດຂອງການເພີ່ມຂື້ນ. ດ້ວຍການເພີ່ມຂື້ນໃນລະດັບປານກາງຂອງກິດຈະ ກຳ ຂອງເອນໄຊຕັບ, ການປິ່ນປົວຄວນຈະເລີ່ມຕົ້ນດ້ວຍຄວາມລະມັດລະວັງຫຼືສືບຕໍ່.
ໃນກໍລະນີນີ້, ຄວນມີການຕິດຕາມກວດກາເລື້ອຍໆກ່ຽວກັບຮູບພາບທາງຄລີນິກແລະການສຶກສາລະດັບຂອງກິດຈະ ກຳ ຂອງເອນໄຊຕັບ.
ໃນກໍລະນີທີ່ມີການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງການປ່ຽນຖ່າຍທີ່ຢູ່ໃນລະດັບໂລຫິດເລືອດ (ALT> 2).
ການຕິດຕາມກວດກາການເຮັດວຽກຂອງຕັບ 5 ຄັ້ງສູງກວ່າ 5 ຄັ້ງຄວນໄດ້ຮັບການປະຕິບັດເລື້ອຍໆແລະຈົນກວ່າລະດັບຈະກັບຄືນສູ່ສະພາບປົກກະຕິຫລືກັບຕົວຊີ້ວັດທີ່ສັງເກດກ່ອນການຮັກສາ.
ຖ້າກິດຈະ ກຳ ຂອງ ALT ສູງກວ່າ VGN 3 ເທົ່າ, ຫຼັງຈາກນັ້ນ, ການທົດສອບຄັ້ງທີສອງເພື່ອ ກຳ ນົດກິດຈະ ກຳ ຂອງ ALT ຄວນຈະຖືກ ດຳ ເນີນໃນໄວທີ່ສຸດ. ຖ້າກິດຈະ ກຳ ຂອງ ALT ຍັງຄົງຢູ່ໃນລະດັບ 3 ເທື່ອ> VGN pioglitazone ຄວນຢຸດເຊົາ.
ໃນໄລຍະການຮັກສາ, ຖ້າມີຄວາມສົງໃສໃນການພັດທະນາການເຮັດວຽກຂອງຕັບທີ່ພິການ (ຮູບລັກສະນະຂອງອາການປວດຮາກ, ຮາກ, ເຈັບທ້ອງ, ເມື່ອຍລ້າ, ຂາດຄວາມຢາກອາຫານ, ປັດສະວະມືດ), ຄວນກວດສອບການເຮັດວຽກຂອງຕັບ. ການຕັດສິນໃຈກ່ຽວກັບການສືບຕໍ່ການປິ່ນປົວດ້ວຍ pioglitazone ຄວນໄດ້ຮັບການປະຕິບັດບົນພື້ນຖານຂອງຂໍ້ມູນທາງດ້ານການຊ່ວຍ, ໂດຍຄໍານຶງເຖິງຕົວກໍານົດການຫ້ອງທົດລອງ. ໃນກໍລະນີທີ່ເປັນໂຣກເຫຼືອງ, ຄວນຢຸດເຊົາການຢາ pioglitazone.
ດ້ວຍຄວາມລະມັດລະວັງ, ຢາ pioglitazone ຄວນຖືກ ນຳ ໃຊ້ໃນຄົນເຈັບທີ່ເປັນໂຣກຜິວ ໜັງ.
ການພັດທະນາຂອງພະຍາດເລືອດຈາງ, ການຫຼຸດລົງຂອງ hemoglobin ແລະການຫຼຸດລົງຂອງ hematocrit ອາດຈະກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງປະລິມານ plasma ແລະບໍ່ສະແດງໃຫ້ເຫັນຜົນກະທົບ hematological ທີ່ເປັນປະໂຫຍດທາງຄລີນິກ.
ຖ້າ ຈຳ ເປັນ, ການໃຊ້ ketoconazole ພ້ອມໆກັນຄວນຕິດຕາມລະດັບຂອງ glycemia ຫຼາຍຂື້ນເລື້ອຍໆ.
ກໍລະນີທີ່ຫາຍາກຂອງການເພີ່ມຂື້ນຊົ່ວຄາວໃນລະດັບຂອງກິດຈະ ກຳ CPK ໄດ້ຖືກສັງເກດເຫັນກ່ຽວກັບຄວາມເປັນມາຂອງການ ນຳ ໃຊ້ pioglitazone, ເຊິ່ງບໍ່ມີຜົນສະທ້ອນທາງດ້ານການຊ່ວຍ. ຄວາມ ສຳ ພັນຂອງປະຕິກິລິຍາເຫຼົ່ານີ້ກັບ pioglitazone ແມ່ນຍັງບໍ່ທັນຮູ້ເທື່ອ.
ຄ່າສະເລ່ຍຂອງ bilirubin, AST, ALT, phosphatase ທີ່ເປັນດ່າງແລະ GGT ຫຼຸດລົງໃນລະຫວ່າງການກວດກາໃນຕອນທ້າຍຂອງການປິ່ນປົວ pioglitazone ທຽບກັບຕົວຊີ້ວັດທີ່ຄ້າຍຄືກັນກ່ອນການຮັກສາ.
ກ່ອນທີ່ຈະເລີ່ມການປິ່ນປົວແລະໃນໄລຍະປີ ທຳ ອິດຂອງການຮັກສາ (ທຸກໆ 2 ເດືອນ) ແລະຫຼັງຈາກນັ້ນເປັນໄລຍະ, ຄວນມີການຕິດຕາມກວດກາກິດຈະ ກຳ ຂອງ ALT.
ໃນ ການຄົ້ນຄວ້າທົດລອງ pioglitazone ບໍ່ໄດ້ຖືກສະແດງໃຫ້ເຫັນວ່າເປັນ mutagenic.
ບໍ່ຄວນແນະ ນຳ ໃຫ້ໃຊ້ pioglitazone ໃນເດັກນ້ອຍ.
ການຖືພາແລະ lactation
Pioglitazone ແມ່ນ contraindicated ໃນການຖືພາແລະ lactation.
ໃນຄົນເຈັບທີ່ມີຄວາມຕ້ານທານຕໍ່ insulin ແລະວົງຈອນ anovulatory ໃນໄລຍະເວລາກ່ອນການປະຈໍາເດືອນ, ການປິ່ນປົວດ້ວຍ thiazolidinediones, ລວມທັງ pioglitazone, ສາມາດເຮັດໃຫ້ເກີດການຕົກໄຂ່. ນີ້ຈະເພີ່ມຄວາມສ່ຽງຕໍ່ການຖືພາຖ້າການຄຸມ ກຳ ເນີດທີ່ບໍ່ຖືກຕ້ອງ.
ໃນ ການຄົ້ນຄວ້າທົດລອງ ມັນໄດ້ຖືກສະແດງຢູ່ໃນສັດທີ່ pioglitazone ບໍ່ມີຜົນກະທົບ teratogenic ແລະບໍ່ມີຜົນກະທົບທາງລົບຕໍ່ການຈະເລີນພັນ.
ມີການເຮັດວຽກຂອງຕັບທີ່ພິການ
Pioglitazone ບໍ່ຄວນຖືກນໍາໃຊ້ໃນເວລາທີ່ມີການສະແດງອອກທາງຄລີນິກຂອງໂຣກຕັບໃນໄລຍະທີ່ມີການເຄື່ອນໄຫວຫຼືມີການເພີ່ມຂື້ນຂອງກິດຈະກໍາ ALT ສູງກວ່າ VGN 2.5 ເທົ່າ. ດ້ວຍກິດຈະ ກຳ ເພີ່ມຂື້ນປານກາງຂອງເອນໄຊຕັບ (ALT ໃນ ຈຳ ນວນຫນ້ອຍກວ່າ 2).
VGN ສູງກວ່າ 5 ເທົ່າ) ກ່ອນຫຼືໃນໄລຍະປິ່ນປົວຜູ້ປ່ວຍ pioglitazone ຄວນໄດ້ຮັບການກວດກາເພື່ອ ກຳ ນົດສາເຫດຂອງການເພີ່ມຂື້ນ. ດ້ວຍການເພີ່ມຂື້ນໃນລະດັບປານກາງຂອງກິດຈະ ກຳ ຂອງເອນໄຊຕັບ, ການປິ່ນປົວຄວນຈະເລີ່ມຕົ້ນດ້ວຍຄວາມລະມັດລະວັງຫຼືສືບຕໍ່.
ໃນກໍລະນີນີ້, ຄວນມີການຕິດຕາມກວດກາເລື້ອຍໆກ່ຽວກັບຮູບພາບທາງຄລີນິກແລະການສຶກສາລະດັບຂອງກິດຈະ ກຳ ຂອງເອນໄຊຕັບ.
ໃນກໍລະນີທີ່ມີການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງການປ່ຽນຖ່າຍທີ່ຢູ່ໃນລະດັບໂລຫິດເລືອດ (ALT> 2).
ການຕິດຕາມກວດກາການເຮັດວຽກຂອງຕັບ 5 ຄັ້ງສູງກວ່າ 5 ຄັ້ງຄວນໄດ້ຮັບການປະຕິບັດເລື້ອຍໆແລະຈົນກວ່າລະດັບຈະກັບຄືນສູ່ສະພາບປົກກະຕິຫລືກັບຕົວຊີ້ວັດທີ່ສັງເກດກ່ອນການຮັກສາ.
ຖ້າກິດຈະ ກຳ ຂອງ ALT ສູງກວ່າ VGN 3 ເທົ່າ, ຫຼັງຈາກນັ້ນ, ການທົດສອບຄັ້ງທີສອງເພື່ອ ກຳ ນົດກິດຈະ ກຳ ຂອງ ALT ຄວນຈະຖືກ ດຳ ເນີນໃນໄວທີ່ສຸດ. ຖ້າກິດຈະ ກຳ ຂອງ ALT ຍັງຄົງຢູ່ໃນລະດັບ 3 ເທື່ອ> VGN pioglitazone ຄວນຢຸດເຊົາ.
ໃນໄລຍະການຮັກສາ, ຖ້າມີຄວາມສົງໃສໃນການພັດທະນາການເຮັດວຽກຂອງຕັບທີ່ພິການ (ຮູບລັກສະນະຂອງອາການປວດຮາກ, ຮາກ, ເຈັບທ້ອງ, ເມື່ອຍລ້າ, ຂາດຄວາມຢາກອາຫານ, ປັດສະວະມືດ), ຄວນກວດສອບການເຮັດວຽກຂອງຕັບ. ການຕັດສິນໃຈກ່ຽວກັບການສືບຕໍ່ການປິ່ນປົວດ້ວຍ pioglitazone ຄວນໄດ້ຮັບການປະຕິບັດບົນພື້ນຖານຂອງຂໍ້ມູນທາງດ້ານການຊ່ວຍ, ໂດຍຄໍານຶງເຖິງຕົວກໍານົດການຫ້ອງທົດລອງ. ໃນກໍລະນີທີ່ເປັນໂຣກເຫຼືອງ, ຄວນຢຸດເຊົາການຢາ pioglitazone.
ລາຍລະອຽດຂອງຢາ ASTROZON ແມ່ນອີງໃສ່ ຄຳ ແນະ ນຳ ທີ່ຖືກຕ້ອງຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້ແລະອະນຸມັດຈາກຜູ້ຜະລິດ.
ພົບຂໍ້ຜິດພາດບໍ? ເລືອກມັນແລະກົດ Ctrl + Enter.
ການກະກຽມ Thiazolidinedione - ຄຸນລັກສະນະແລະລັກສະນະການ ນຳ ໃຊ້
ເນື່ອງຈາກວ່າເຊື້ອພະຍາດເບົາຫວານປະເພດ 2, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາໃນເລືອດທີ່ມີຜົນກະທົບທີ່ແຕກຕ່າງກັນ. ບາງຄົນກະຕຸ້ນການຜະລິດອິນຊູລິນໂດຍຈຸລັງ pancreatic, ໃນຂະນະທີ່ຄົນອື່ນແກ້ໄຂການຕໍ່ຕ້ານອິນຊູລິນ.
Thiazolidinediones ເປັນຂອງຢາສຸດທ້າຍ.
ຄຸນລັກສະນະຂອງ thiazolidinediones
Thiazolidinediones, ໃນຄໍາສັບຕ່າງໆອື່ນໆ glitazones, ແມ່ນກຸ່ມຂອງຢາທີ່ຫຼຸດລົງນ້ໍາຕານທີ່ມີຈຸດປະສົງເພື່ອເພີ່ມຜົນກະທົບທາງຊີວະພາບຂອງອິນຊູລິນ. ສຳ ລັບການຮັກສາໂຣກເບົາຫວານ mellitus ເລີ່ມຖືກ ນຳ ໃຊ້ຂ້ອນຂ້າງບໍ່ດົນມານີ້ - ຕັ້ງແຕ່ປີ 1996. ຜະລິດຢ່າງເຂັ້ມງວດຕາມໃບສັ່ງແພດ.
Glitazones, ນອກເຫນືອໄປຈາກການປະຕິບັດ hypoglycemic, ມີຜົນກະທົບທາງບວກຕໍ່ລະບົບ cardiovascular. ກິດຈະກໍາຕໍ່ໄປນີ້ໄດ້ຖືກສັງເກດເຫັນ: antithrombotic, antiatherogenic, ຕ້ານການອັກເສບ. ເມື່ອກິນ thiazolidinediones, ລະດັບຂອງ glycated hemoglobin ຫຼຸດລົງໂດຍສະເລ່ຍ 1.5%, ແລະລະດັບຂອງ HDL ເພີ່ມຂື້ນ.
ການຮັກສາດ້ວຍຢາໃນຫ້ອງຮຽນນີ້ແມ່ນບໍ່ມີປະສິດຕິຜົນ ໜ້ອຍ ກວ່າການປິ່ນປົວດ້ວຍ Metformin. ແຕ່ພວກມັນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນໄລຍະເລີ່ມຕົ້ນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ນີ້ແມ່ນຍ້ອນຄວາມຮ້າຍແຮງຂອງຜົນຂ້າງຄຽງແລະລາຄາທີ່ສູງຂຶ້ນ. ໃນມື້ນີ້, glitazones ໄດ້ຖືກນໍາໃຊ້ເພື່ອຫຼຸດລົງ glycemia ດ້ວຍ sulfonylurea ອະນຸພັນແລະ metformin. ພວກເຂົາສາມາດຖືກ ກຳ ນົດທັງສອງຢ່າງແຍກຕ່າງຫາກກັບແຕ່ລະຢາ, ແລະໃນການປະສົມປະສານ.
ໝາຍ ເຫດ! ມີຫຼັກຖານສະແດງວ່າການກິນ glitazones ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາພະຍາດ 50%. ອີງຕາມຜົນຂອງການສຶກສາ, ມັນໄດ້ຖືກພົບເຫັນວ່າການກິນຢາ thiazolidinediones ຊັກຊ້າການພັດທະນາຂອງພະຍາດໂດຍ 1,5 ປີ. ແຕ່ຫຼັງຈາກການຖອນຢາຂອງຫ້ອງຮຽນນີ້, ຄວາມສ່ຽງກໍ່ຄືກັນ.
ໃນບັນດາຄຸນລັກສະນະຂອງຢາມີທັງດ້ານບວກແລະດ້ານລົບ:
- ເພີ່ມນໍ້າ ໜັກ ຂອງຮ່າງກາຍໂດຍສະເລ່ຍ 2 ກິໂລ,
- ບັນຊີລາຍຊື່ໃຫຍ່ຂອງຜົນຂ້າງຄຽງ
- ປັບປຸງໂປຣໄຟລ໌ lipid
- ມີຜົນກະທົບຕໍ່ການຕໍ່ຕ້ານອິນຊູລິນ
- ກິດຈະ ກຳ ຫຼຸດນ້ ຳ ຕານຕ່ ຳ ເມື່ອທຽບໃສ່ກັບ metformin, sulfonylurea derivatives,
- ຄວາມດັນເລືອດຕໍ່າ
- ຫຼຸດຜ່ອນປັດໃຈທີ່ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງໂລກ atherosclerosis,
- ຮັກສານ້ ຳ, ແລະດ້ວຍເຫດນີ້, ຄວາມສ່ຽງຂອງໂຣກຫົວໃຈຈະເພີ່ມຂື້ນ,
- ຫຼຸດຜ່ອນຄວາມ ໜາ ແໜ້ນ ຂອງກະດູກ, ເພີ່ມຄວາມສ່ຽງຂອງກະດູກຫັກ,
- ໂຣກຕັບອັກເສບ.
ຕົວຊີ້ບອກແລະ contraindications
Thiazolidinediones ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ (ພະຍາດເບົາຫວານຊະນິດ 2):
- ເປັນ monotherapy ສຳ ລັບຄົນເຈັບຜູ້ທີ່ຄວບຄຸມລະດັບ glycemia ໂດຍບໍ່ມີຢາ (ອາຫານແລະການອອກ ກຳ ລັງກາຍ),
- ເປັນການປິ່ນປົວຄູ່ໂດຍສົມທົບກັບການກະກຽມ sulfonylurea,
- ເປັນການຮັກສາຄູ່ກັບ metformin ເພື່ອຄວບຄຸມ glycemic ທີ່ພຽງພໍ,
- ເປັນການຮັກສາສາມຄັ້ງຂອງ "glitazone + metformin + sulfonylurea",
- ປະສົມປະສານກັບ insulin
- ການປະສົມປະສານກັບ insulin ແລະ metformin.
ໃນບັນດາ contraindications ກັບການກິນຢາ:
- ຄວາມບໍ່ຍອມຮັບຂອງບຸກຄົນ,
- ການຖືພາ / lactation,
- ອາຍຸຮອດ 18 ປີ
- ຄວາມລົ້ມເຫຼວຂອງຕັບ - ຄວາມຮຸນແຮງຮ້າຍແຮງແລະປານກາງ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຮ້າຍແຮງ
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແມ່ນຮ້າຍແຮງ.
ເອົາໃຈໃສ່! ຢາ Thiazolidinediones ບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ແກ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1.
ການເກັບກໍາຢາຂອງກຸ່ມ thiazolidinedione:
ວິທີໃຊ້ຢາ, ວິທີການບໍລິຫານ
Glitazones ຖືກປະຕິບັດໂດຍບໍ່ສົນໃຈກັບອາຫານ. ການປັບປະລິມານຢາ ສຳ ລັບຜູ້ສູງອາຍຸທີ່ມີຄວາມແຕກຕ່າງ ໜ້ອຍ ໃນຕັບ / ໝາກ ໄຂ່ຫຼັງບໍ່ໄດ້ຖືກປະຕິບັດ. ປະເພດສຸດທ້າຍຂອງຄົນເຈັບແມ່ນຖືກ ກຳ ນົດໃຫ້ກິນປະ ຈຳ ວັນ ໜ້ອຍ ກວ່າຢາ. ປະລິມານຢາແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນ.
ການເລີ່ມຕົ້ນຂອງການປິ່ນປົວແມ່ນເລີ່ມຕົ້ນດ້ວຍປະລິມານທີ່ຕໍ່າ. ຖ້າ ຈຳ ເປັນ, ມັນກໍ່ຈະເພີ່ມຂື້ນໃນຄວາມເຂັ້ມຂົ້ນຂື້ນກັບຢາ. ເມື່ອປະສົມປະສານກັບ insulin, ຂະ ໜາດ ຂອງມັນຍັງບໍ່ປ່ຽນແປງຫຼືຫຼຸດລົງພ້ອມກັບລາຍງານສະພາບຂອງການເປັນໂລກເບົາຫວານ.
ລາຍຊື່ຢາ Thiazolidinedione
ຜູ້ຕາງຫນ້າສອງຄົນຂອງ glitazone ແມ່ນມີຢູ່ໃນຕະຫລາດການຢາໃນມື້ນີ້ - rosiglitazone ແລະ pioglitazone. ຄົນ ທຳ ອິດໃນກຸ່ມແມ່ນ troglitazone - ມັນຖືກຍົກເລີກໃນໄວໆນີ້ຍ້ອນການພັດທະນາຂອງຄວາມເສຍຫາຍຕັບຮ້າຍແຮງ.
ຢາທີ່ອີງໃສ່ rosiglitazone ປະກອບມີດັ່ງຕໍ່ໄປນີ້:
- avandia 4 ມລກ - ແອດສະປາຍ,
- Diagnitazone 4 ມລກ - ຢູແກຼນ,
- Roglit ໃນປະລິມານ 2 ມກແລະ 4 ມກ - ຮົງກາລີ.
ຢາພື້ນເມືອງ Piogitazone ປະກອບມີ:
- Glutazone 15 ມກ, 30 ມລກ, 45 ມລກ - ອູແກຣນ,
- Nilgar 15 ມກ, 30 ມກ - ປະເທດອິນເດຍ,
- Dropia-Sanovel 15 ມລກ, 30 ມລກ - ເທີກີ,
- Pioglar 15 ມກ, 30 ມກ - ປະເທດອິນເດຍ,
- Pyosis 15 ມກແລະ 30 ມກ - ປະເທດອິນເດຍ.
ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ
- Rosiglitazone. ການໃຊ້ເຫຼົ້າບໍ່ມີຜົນຕໍ່ການຄວບຄຸມ glycemic. ບໍ່ມີການພົວພັນທີ່ ສຳ ຄັນກັບຢາຄຸມ ກຳ ເນີດຂອງເມັດ, Nifedipine, Digoxin, Warfarin.
- Pioglitazone. ເມື່ອປະສົມປະສານກັບ rifampicin, ຜົນກະທົບຂອງ pioglitazone ຈະຫຼຸດລົງ. ບາງທີປະສິດທິຜົນຂອງການຄຸມ ກຳ ເນີດຫຼຸດລົງເລັກ ໜ້ອຍ ໃນຂະນະທີ່ກິນຢາຄຸມ ກຳ ເນີດຂອງເມັດ. ເມື່ອໃຊ້ ketoconazole, ການຄວບຄຸມ glycemic ແມ່ນມີຄວາມ ຈຳ ເປັນເລື້ອຍໆ.
Thiazolidinediones ບໍ່ພຽງແຕ່ຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານເທົ່ານັ້ນ, ແຕ່ຍັງມີຜົນກະທົບໃນທາງບວກຕໍ່ລະບົບຫຼອດເລືອດຫົວໃຈ ນຳ ອີກ. ນອກເຫນືອໄປຈາກຂໍ້ໄດ້ປຽບ, ພວກມັນມີລັກສະນະລົບຫຼາຍຢ່າງ, ເຊິ່ງສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈແລະການຫຼຸດລົງຂອງຄວາມຫນາແຫນ້ນຂອງກະດູກ.
ພວກເຂົາຖືກນໍາໃຊ້ຢ່າງຈິງຈັງໃນການປິ່ນປົວດ້ວຍສະລັບສັບຊ້ອນ, ການໃຊ້ຢາ thiazolidinediones ເພື່ອການປ້ອງກັນການພັດທະນາຂອງພະຍາດດັ່ງກ່າວຮຽກຮ້ອງໃຫ້ມີການສຶກສາຄົ້ນຄ້ວາຕື່ມອີກ.
ບົດແນະ ນຳ ອື່ນໆທີ່ກ່ຽວຂ້ອງ
ຢາຫລຸດ ນຳ ້ຕານ
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ພວກມັນຖືກ ນຳ ໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ໂດຍບໍ່ມີປະສິດຕິພາບໃນການປິ່ນປົວດ້ວຍອາຫານ, ທັງເປັນການ ບຳ ບັດດ້ວຍ monotherapy ແລະເມື່ອປະສົມກັບຢາທີ່ມີທາດ ນຳ ້ຕານຂອງກຸ່ມອື່ນ.
ການກະ ທຳ ຂອງຢາໃນກຸ່ມນີ້ແມ່ນແນໃສ່ເພື່ອເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງເນື້ອເຍື່ອໃຫ້ insulin. ດັ່ງນັ້ນ, ພວກມັນຫຼຸດຜ່ອນການຕໍ່ຕ້ານອິນຊູລິນ.
ໃນການປະຕິບັດດ້ານການແພດທີ່ທັນສະ ໄໝ, ສອງຢາຂອງກຸ່ມນີ້ແມ່ນໃຊ້: Rosiglitazone ແລະ Pioglitazone.
ກົນໄກການປະຕິບັດຂອງຢາເຫຼົ່ານີ້ມີດັ່ງນີ້: ພວກມັນຫຼຸດຜ່ອນການຕໍ່ຕ້ານອິນຊູລິນໂດຍເພີ່ມການສັງເຄາະຂອງຈຸລັງຂົນສົ່ງນ້ ຳ ຕານ.
ການກະ ທຳ ຂອງພວກເຂົາແມ່ນເປັນໄປໄດ້ຖ້າທ່ານມີອິນຊູລິນຂອງທ່ານເອງ.
ນອກຈາກນັ້ນ, ພວກມັນກໍ່ຍັງຫລຸດລະດັບຂອງ triglycerides ແລະກົດໄຂມັນທີ່ບໍ່ເສຍຄ່າໃນເລືອດ.
Pharmacokinetics: ຢາໄດ້ຖືກດູດຊຶມໄວໃນກະເພາະ ລຳ ໄສ້. ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງເລືອດແມ່ນບັນລຸໄດ້ 1-3 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ (rosiglitazone ຫຼັງຈາກ 1-2 ຊົ່ວໂມງ, pioglitazone ຫຼັງຈາກ 2-4 ຊົ່ວໂມງ).
ທາດແປ້ງໃນຕັບ. Pioglitazone ປະກອບເປັນ metabolites ຢ່າງຫ້າວຫັນ, ນີ້ສະຫນອງຜົນກະທົບທີ່ຍາວນານ.
Contraindications Type 1 ພະຍາດເບົາຫວານພະຍາດເບົາຫວານ, ການຖືພາແລະ lactation. ລະດັບ ALT ເກີນມາດຕະຖານ 2,5 ເທົ່າຫຼືຫຼາຍກວ່ານັ້ນ.
ອາຍຸຕໍ່າກວ່າ 18 ປີ.
ຜົນຂ້າງຄຽງບາງກໍລະນີຂອງການເພີ່ມຂື້ນຂອງລະດັບ ALT, ເຊັ່ນດຽວກັນກັບການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຕັບສ້ວຍແຫຼມແລະໂຣກຕັບອັກເສບດ້ວຍການໃຊ້ຢາ thiazolidinediones, ໄດ້ຖືກບັນທຶກແລ້ວ.
ດັ່ງນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງປະເມີນຜົນຂອງການເຮັດວຽກຂອງຕັບກ່ອນທີ່ຈະກິນຢາແລະ ດຳ ເນີນການກວດກາແຕ່ລະໄລຍະໃນຂະນະທີ່ກິນຢາ thiazolidinediones.
ການກິນຢາ thiazolidinediones ສາມາດປະກອບສ່ວນເພີ່ມນ້ ຳ ໜັກ. ນີ້ໄດ້ຖືກສັງເກດເຫັນດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy, ແລະດ້ວຍການປະສົມປະສານຂອງ thiazolidinediones ກັບຢາອື່ນໆ. ເຫດຜົນທີ່ເກີດຂື້ນນີ້ແມ່ນບໍ່ຮູ້ແນ່ນອນ, ແຕ່ສ່ວນຫຼາຍອາດຈະແມ່ນຍ້ອນການສະສົມຂອງທາດແຫຼວໃນຮ່າງກາຍ.
ການລະງັບນໍ້າບໍ່ພຽງແຕ່ສົ່ງຜົນຕໍ່ການເພີ່ມນ້ ຳ ໜັກ ເທົ່ານັ້ນ, ແຕ່ຍັງເຮັດໃຫ້ເກີດອາການຄັນແລະເຮັດໃຫ້ກິດຈະ ກຳ ຂອງຫົວໃຈຊຸດໂຊມລົງອີກ.
ມີອາການຄັນຢ່າງຮຸນແຮງ, ຄວນໃຊ້ຢາ diuretics.
ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈມັກຈະພັດທະນາໃນເວລາທີ່ thiazolidinediones ຖືກລວມເຂົ້າກັບຢາທີ່ມີທາດ ນຳ ້ຕານອື່ນໆ, ລວມທັງອິນຊູລິນ. ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy ກັບ thiazolidinediones ຫຼືອິນຊູລິນ, ຄວາມສ່ຽງຂອງຫົວໃຈວາຍແມ່ນມີ ໜ້ອຍ - ຕໍ່າກວ່າ 1%, ແລະເມື່ອລວມເຂົ້າກັນ, ຄວາມສ່ຽງຈະເພີ່ມຂື້ນເຖິງ 3%.
ບາງທີການພັດທະນາຂອງໂລກເລືອດຈາງໃນ 1-2% ຂອງກໍລະນີ.
ວິທີການສະ ໝັກ
Pioglitazone ແມ່ນກິນມື້ລະເທື່ອ, ຢາດັ່ງກ່າວບໍ່ມີສ່ວນກ່ຽວຂ້ອງກັບການກິນ.
ຂະ ໜາດ ຢາສະເລ່ຍແມ່ນ 15-30 ມລກ, ປະລິມານສູງສຸດແມ່ນ 45 ມລກຕໍ່ມື້.
ຢາ Rosiglitazone ກິນມື້ລະ 1-2 ຄັ້ງ, ຢາດັ່ງກ່າວບໍ່ມີສ່ວນກ່ຽວຂ້ອງກັບການກິນ.
ຂະ ໜາດ ຢາສະເລ່ຍແມ່ນ 4 ມລກ, ປະລິມານສູງສຸດແມ່ນ 8 ມລກຕໍ່ມື້.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ມັນຖືກນໍາໃຊ້ໃນຄົນເຈັບທີ່ມີໂລກເບົາຫວານປະເພດ 2, ໂລກອ້ວນ, ແລະໃນຄົນເຈັບທີ່ມີໂລກເບົາຫວານປະເພດ 1 ປະສົມກັບການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ໃນປະຈຸບັນ, ຢາຊະນິດ ໜຶ່ງ ຂອງກຸ່ມ Biguanide ຖືກ ນຳ ໃຊ້ - Metformin (Siofor, Avandamet, Bagomet, Glucofage, Metfogamma).
Metformin ຊ່ວຍຫຼຸດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍໂດຍສະເລ່ຍປະມານ 1-2 ກິໂລຕໍ່ປີ.
ກົນໄກການປະຕິບັດ
Metformin ປ່ຽນແປງການດູດຊຶມຂອງ glucose ໂດຍຈຸລັງໃນ ລຳ ໄສ້, ເຊິ່ງເຮັດໃຫ້ ນຳ ້ຕານໃນເລືອດຫຼຸດລົງ.
ພ້ອມກັນນັ້ນ, ຢາ metformin ຊ່ວຍຫຼຸດຄວາມຢາກອາຫານ, ເຊິ່ງເຮັດໃຫ້ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼຸດລົງ.
ແພດການຢາ
Metformin ບັນລຸລະດັບຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງມັນຫຼັງຈາກ 1.5-2 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ.
ມັນສັງເກດເຫັນວ່າການສະສົມຂອງມັນຢູ່ໃນຕັບ, ໝາກ ໄຂ່ຫຼັງແລະຕ່ອມນ້ ຳ ລາຍ.
ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ. ໃນກໍລະນີທີ່ມີການເຄື່ອນໄຫວຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການສະສົມຂອງຢາແມ່ນເປັນໄປໄດ້.
Contraindications: ພະຍາດເບົາຫວານກັບຢາເສບຕິດ, ການຖືພາແລະ lactation, ການລົບກວນຂອງຕັບ, ການຢຸດຂອງຫມາກໄຂ່ຫຼັງ, ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ຄວາມລົ້ມເຫຼວຂອງລະບົບຫາຍໃຈ.
ອາຍຸເກີນ 60 ປີ.
ຜົນຂ້າງຄຽງ
ບາງທີການພັດທະນາຂອງໂລກເລືອດຈາງ.
ໂລກເອດສ໌ໃນເລືອດ.
ທາງເລືອກ
ໃຊ້ຢາດັ່ງກ່າວດ້ວຍຄວາມລະມັດລະວັງໃນການຕິດເຊື້ອໄວ, ການແຊກແຊງໃນການຜ່າຕັດ, ແລະເຮັດໃຫ້ພະຍາດ ຊຳ ເຮື້ອຮ້າຍແຮງຂື້ນ.
ທ່ານຄວນຢຸດການໃຊ້ຢາ 2-3 ມື້ກ່ອນການປະຕິບັດງານແລະກັບມາຮັບອີກ 2 ມື້ຫຼັງຈາກການຜ່າຕັດ.
ບາງທີອາດມີການປະສົມປະສານຂອງ metformin ກັບຢາຫຼຸດນ້ ຳ ຕານອື່ນໆ, ລວມທັງອິນຊູລິນ.
ອະນຸພັນຂອງ sulfonylureas
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ໂຣກເບົາຫວານປະເພດ 2.
ກົນໄກການປະຕິບັດ
ການກະກຽມຂອງກຸ່ມຕົວແທນ sulfonylurea ແມ່ນລັບ. ພວກມັນເຮັດ ໜ້າ ທີ່ທົດລອງຂອງຈຸລັງທົດລອງແລະກະຕຸ້ນການສັງເຄາະຂອງອິນຊູລິນ.
ພວກເຂົາຍັງຊ່ວຍຫຼຸດຜ່ອນເງິນຝາກ glucose ໃນຕັບ.
ຜົນກະທົບທີສາມທີ່ຢາເຫຼົ່ານີ້ມີຕໍ່ຮ່າງກາຍແມ່ນພວກມັນປະຕິບັດກັບອິນຊູລິນ, ເສີມຂະຫຍາຍຜົນກະທົບຂອງມັນຕໍ່ຈຸລັງຂອງຈຸລັງ.
ແພດການຢາ
ໃນມື້ນີ້, ອະນຸພັນ sulfonylurea ຂອງລຸ້ນທີ 2 ແມ່ນຖືກ ນຳ ໃຊ້.
ຢາທີ່ຢູ່ໃນກຸ່ມນີ້ຈະຖືກຂັບຖ່າຍຜ່ານ ໝາກ ໄຂ່ຫຼັງແລະຕັບ, ມີຂໍ້ຍົກເວັ້ນຂອງພະຍາດຕາຕໍ້, ເຊິ່ງຖ່າຍອອກຜ່ານ ລຳ ໄສ້.
ການຄວບຄຸມພະຍາດເບົາຫວານ - ພະຍາດເບົາຫວານທີ່ເປັນໂຣກ Insulin.
ການຖືພາແລະ lactation.
ຜົນຂ້າງຄຽງ
ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າຢາເຫຼົ່ານີ້ເພີ່ມຄວາມລັບຂອງອິນຊູລິນ, ໃນກໍລະນີທີ່ກິນຫຼາຍເກີນໄປພວກມັນຈະເພີ່ມຄວາມຢາກອາຫານເຊິ່ງເຮັດໃຫ້ນ້ ຳ ໜັກ ໃນຮ່າງກາຍເພີ່ມຂື້ນ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງເລືອກປະລິມານ ຕຳ ່ສຸດທີ່ສາມາດເຮັດໃຫ້ມີຜົນກະທົບໃນເລືອດໃນລະດັບຕ່ ຳ, ເພື່ອຫລີກລ້ຽງການໃຊ້ຢາຫຼາຍເກີນໄປ.
ການໃຊ້ຢາຫຼາຍເກີນໄປໃນເວລາຕໍ່ມາສາມາດ ນຳ ໄປສູ່ການຕໍ່ຕ້ານກັບຢາທີ່ມີທາດ ນຳ ້ຕານ (ນັ້ນແມ່ນຜົນກະທົບຂອງຢາທີ່ມີທາດ ນຳ ້ຕານຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ).
ຢາໃນກຸ່ມນີ້ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດໄດ້. ທ່ານບໍ່ສາມາດເພີ່ມປະລິມານຢາໂດຍບໍ່ໄດ້ປຶກສາທ່ານ ໝໍ.
ການສະແດງອອກໃນ ລຳ ໄສ້ເປັນໄປໄດ້ໃນຮູບແບບຂອງອາການປວດຮາກ, ບໍ່ຄ່ອຍຈະຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ.
ອາການແພ້ໃນຮູບແບບຂອງ urticaria ແລະອາການຄັນບາງຄັ້ງກໍ່ເກີດຂື້ນ.
ບາງທີການພັດທະນາຂອງໂລກເລືອດຈາງຂອງລັກສະນະປີ້ນກັບກັນ.
ວິທີການສະ ໝັກ
ສ່ວນໃຫຍ່ຂອງການກະກຽມຂອງກຸ່ມ“ Derivatives of sulfanylureas” ມີຜົນກະທົບໃນການຮັກສາເລືອດໃນເວລາ 12 ຊົ່ວໂມງ, ສະນັ້ນພວກມັນມັກຈະກິນສອງຄັ້ງຕໍ່ມື້.
ສາມາດກິນມື້ລະ 3 ເທື່ອໃນຂະນະທີ່ຮັກສາປະລິມານປະ ຈຳ ວັນ. ນີ້ແມ່ນເຮັດເພື່ອຜົນກະທົບທີ່ອ່ອນກວ່າຂອງຢາ.
ທາງເລືອກ
Gliclazide ແລະ glimepiride ມີຜົນກະທົບທີ່ຍາວນານ, ສະນັ້ນພວກມັນຈະຖືກກິນມື້ລະ 1 ເທື່ອ.
Meglitinides (ເລຂາທິການ Nesulfanylurea)
ນີ້ແມ່ນບັນດາຜູ້ຄວບຄຸມລະດັບນ້ ຳ ຕານລະລາຍ, ພວກມັນກໍ່ໃຫ້ເກີດຄວາມລັບຂອງອິນຊູລິນເພີ່ມຂື້ນ, ສົ່ງຜົນກະທົບຕໍ່ຈຸລັງທົດລອງຂອງກະຕຸກ.
ຢາສອງຊະນິດຂອງກຸ່ມນີ້ແມ່ນໃຊ້ - Repaglinide (Novonorm) ແລະ Nateglinide (Starlix).
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນທີ່ມີປະສິດທິພາບດ້ານອາຫານ.
ກົນໄກການປະຕິບັດກະຕຸ້ນການຜະລິດອິນຊູລິນການປະຕິບັດຂອງພວກເຂົາແມ່ນແນໃສ່ຫຼຸດຜ່ອນການເປັນໂຣກຜິວ ໜັງ ຕັບແຂງເຊິ່ງ ໝາຍ ຄວາມວ່າ hyperglycemia ຫຼັງຈາກກິນພວກມັນບໍ່ ເໝາະ ສົມກັບການຫຼຸດນ້ ຳ ຕານໃນໄວ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງຢາເລີ່ມຕົ້ນ 7-15 ນາທີຫຼັງຈາກກິນຢາ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງຢາເຫຼົ່ານີ້ແມ່ນບໍ່ຍາວ, ເພາະສະນັ້ນມັນຈໍາເປັນຕ້ອງກິນພວກມັນຫຼາຍໆຄັ້ງຕໍ່ມື້.
ຕື່ນເຕັ້ນໂດຍຕັບ.
ການກວດຄຸມ ກຳ ເນີດ: ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin, ການຖືພາແລະ lactation, ອາຍຸຕ່ ຳ ກວ່າ 18 ປີ, ພະຍາດ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ພະຍາດຕັບ ຊຳ ເຮື້ອ.
ການສະແດງອອກໃນ ລຳ ໄສ້ເປັນໄປໄດ້ໃນຮູບແບບຂອງອາການປວດຮາກ, ບໍ່ຄ່ອຍຈະຮາກ, ຖອກທ້ອງ, ທ້ອງຜູກ.
ອາການແພ້ໃນຮູບແບບຂອງ urticaria ແລະອາການຄັນບາງຄັ້ງກໍ່ເກີດຂື້ນ.
ບໍ່ຄ່ອຍຈະ, ຢາໃນກຸ່ມນີ້ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
ບາງທີອາດມີການເພີ່ມນ້ ຳ ໜັກ ໃນຮ່າງກາຍໃນຂະນະທີ່ກິນຢາ.
ບາງທີການພັດທະນາສິ່ງເສບຕິດກັບ Meglitinides.
ວິທີການສະ ໝັກ
Repaglinide ແມ່ນກິນເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ 3 ເທື່ອຕໍ່ມື້ (ສ່ວນຫຼາຍແມ່ນກ່ອນອາຫານແຕ່ລະຄາບ).
ປະລິມານສູງສຸດດຽວແມ່ນ 4 ມລກ, ຕໍ່ມື້ - 16 ມກ.
Nateglinid B.yzftu ແມ່ນກິນກ່ອນອາຫານ 10 ນາທີ 3 ຄັ້ງຕໍ່ມື້.
ທາງເລືອກ
ບາງທີອາດມີການປະສົມປະສານກັບຢາທີ່ມີທາດ ນຳ ້ຕານໃນກຸ່ມອື່ນໆ, ຍົກຕົວຢ່າງ, ກັບ metformin.
Acarbose (hib Glycosidase Inhibitors)
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້: ພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນຕໍ່ໂຣກເບົາຫວານ.
ໃນຖານະເປັນ prophylaxis ຂອງພະຍາດເບົາຫວານປະເພດ 2 ໃນຄົນທີ່ມີຄວາມທົນທານຕໍ່ glucose ທີ່ພິການ.
ກົນໄກການປະຕິບັດ
ພວກມັນຫຼຸດຜ່ອນການດູດຊືມຂອງ glucose ໂດຍ ລຳ ໄສ້ເນື່ອງຈາກຄວາມຈິງທີ່ພວກມັນຜູກມັດກັບເອນໄຊທີ່ ທຳ ລາຍຄາໂບໄຮເດຣດແລະປ້ອງກັນບໍ່ໃຫ້ເອນໄຊເຫຼົ່ານີ້ລອກ. ທາດແປ້ງທີ່ບໍ່ສົມບູນບໍ່ໄດ້ຮັບການດູດຊຶມຈາກຈຸລັງໃນ ລຳ ໄສ້.
ມັນບໍ່ມີຜົນກະທົບຕໍ່ລະດັບຂອງຢາອິນຊູລິນທີ່ຖືກສັງເຄາະ, ສະນັ້ນ, ຄວາມສ່ຽງໃນການພັດທະນາການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານແມ່ນຖືກຍົກເວັ້ນ.
ມັນຊ່ວຍໃນການຫຼຸດຜ່ອນນໍ້າ ໜັກ ໃນຮ່າງກາຍເນື່ອງຈາກວ່າມັນແຊກແຊງການດູດຊຶມທາດແປ້ງໃນທາດໃນ ລຳ ໄສ້.
ແພດການຢາ
ມັນມີສອງຈຸດສູງສຸດຂອງກິດຈະກໍາ - ຫຼັງຈາກ 1.5 - 2 ຊົ່ວໂມງຫຼັງຈາກກິນຢາແລະຫຼັງຈາກ 16-20 ຊົ່ວໂມງ.
ມັນຖືກດູດຊືມໂດຍກະເພາະລໍາໄສ້. ມັນໄດ້ຖືກ excreted ສ່ວນໃຫຍ່ແມ່ນຜ່ານລໍາໄສ້, ຫນ້ອຍລົງໂດຍຜ່ານຫມາກໄຂ່ຫຼັງ.
Contraindications
ພະຍາດທີ່ເປັນໂຣກຊ້ ຳ ເຮື້ອແລະ ລຳ ໃສ້ອັກເສບ ຊຳ ເຮື້ອໃນໄລຍະທີ່ຮ້າຍແຮງ.
ພະຍາດຂອງຕັບ, ລວມທັງໂຣກຕັບແຂງ.
ການຖືພາແລະ lactation.
ອາຍຸສູງສຸດເຖິງ 18 ປີ - ລະມັດລະວັງ.
ຜົນຂ້າງຄຽງ
ຈາກກະເພາະ ລຳ ໄສ້ - ຄື່ນໄສ້, ຮາກ, ທ້ອງອືດ.
ໃນເວລາທີ່ການບໍລິໂພກທາດແປ້ງ, ອາຫານແປ້ງອາດຈະພັດທະນາໃນຂະນະທີ່ກິນຢາ.
ອາການແພ້ - urticaria, ຄັນ.
ຮູບລັກສະນະຂອງໂຣກຜິວ ໜັງ ແມ່ນເປັນໄປໄດ້.
ວິທີໃຊ້: ກິນ ໜຶ່ງ ຊົ່ວໂມງກ່ອນອາຫານ 3 ຄັ້ງຕໍ່ມື້.
ເລີ່ມຕົ້ນດ້ວຍປະລິມານຢາຂັ້ນຕ່ ຳ ແລະເພີ່ມປະລິມານເທື່ອລະກ້າວ.
ທາງເລືອກ
ການແຊກແຊງໃນການຜ່າຕັດ, ການບາດເຈັບ, ພະຍາດຕິດຕໍ່ອາດຈະຕ້ອງຢຸດການໃຊ້ຢາຊົ່ວຄາວແລະການຫັນປ່ຽນໄປສູ່ການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປະຕິບັດຕາມຄາບອາຫານທີ່ມີເນື້ອໃນຕໍ່າຂອງຄາໂບໄຮເດດ "ໄວ".
ຜົນກະທົບຂອງຢາມີຜົນກະທົບຕໍ່ປະລິມານຢາ - ປະລິມານທີ່ສູງກ່ວາ, ທາດແປ້ງ ໜ້ອຍ ຈະຖືກດູດຊຶມ.
ບາງທີອາດມີການປະສົມປະສານກັບຢາທີ່ມີທາດ ນຳ ້ຕານອື່ນໆ. ມັນຄວນຈະໄດ້ຮັບການຈົດຈໍາວ່າ acarbose ຊ່ວຍເພີ່ມຜົນກະທົບຂອງຢາທີ່ເຮັດໃຫ້ນ້ໍາຕານອື່ນໆ.