ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ, ການປຽບທຽບ, ການທົບທວນຄືນ
Insulin ແມ່ນຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານສະເພາະ, ມັນມີຄວາມສາມາດໃນການຄວບຄຸມທາດແປ້ງທາດແປ້ງ, ເພີ່ມປະສິດທິພາບການດູດຊືມໃນ glucose ໂດຍເນື້ອເຍື່ອຕ່າງໆແລະສົ່ງເສີມການປ່ຽນເປັນ glycogen, ແລະຍັງຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃນການແຊກຊຶມຂອງ glucose ເຂົ້າໄປໃນຈຸລັງຂອງຈຸລັງ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງ hypoglycemic (ຫຼຸດລົງນ້ໍາຕານໃນເລືອດ), insulin ມີຜົນກະທົບອື່ນໆອີກ: ມັນຊ່ວຍເພີ່ມຮ້ານ glycogen ກ້າມເນື້ອ, ກະຕຸ້ນການສັງເຄາະ peptide, ຫຼຸດຜ່ອນການບໍລິໂພກທາດໂປຼຕີນ, ແລະອື່ນໆ.
ການລະລາຍຂອງອິນຊູລິນແມ່ນມາພ້ອມກັບການກະຕຸ້ນຫລືການຍັບຍັ້ງ (ການສະກັດກັ້ນ) ຂອງເອນໄຊບາງຊະນິດ, glycogen synthetase, pyruvate dehydrogenase, hexokinase ແມ່ນກະຕຸ້ນ, lipase ຊ່ວຍກະຕຸ້ນອາຊິດໄຂມັນຂອງເນື້ອເຍື່ອ adipose, lipoprotein lipase, ຫຼຸດຜ່ອນການອຸດຕັນຂອງເລືອດຫຼັງຈາກອາຫານທີ່ອຸດົມໄປດ້ວຍໄຂມັນ, ຖືກຍັບຍັ້ງ.
ລະດັບຂອງ biosynthesis ແລະຄວາມລັບ (ຄວາມລັບ) ຂອງອິນຊູລິນແມ່ນຂື້ນກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍການເພີ່ມຂື້ນຂອງເນື້ອຫາຂອງມັນ, ຄວາມລັບຂອງອິນຊູລິນໂດຍກະຕຸກເພີ່ມຂື້ນ, ໃນທາງກົງກັນຂ້າມ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະເຮັດໃຫ້ຄວາມລັບຂອງ insulin ຫຼຸດລົງ.
ໃນການຈັດຕັ້ງປະຕິບັດຜົນກະທົບຂອງອິນຊູລິນ, ບົດບາດການ ນຳ ພາແມ່ນປະຕິບັດໂດຍການໂຕ້ຕອບຂອງມັນກັບຕົວຮັບສະເພາະທີ່ມີຢູ່ໃນທ້ອງຖິ່ນຂອງເຍື່ອຫຸ້ມ plasma ຂອງຈຸລັງ, ແລະການສ້າງຕັ້ງສະລັບສັບຊ້ອນຂອງຕົວຮັບ insulin. ຕົວຮັບ insulin ໃນການປະສົມປະສານກັບ insulin ເຂົ້າໄປໃນຈຸລັງ, ບ່ອນທີ່ມັນມີຜົນກະທົບຕໍ່ phospholation ຂອງທາດໂປຼຕີນຈາກຈຸລັງ, ປະຕິກິລິຍາທີ່ເພີ່ມຂື້ນຕື່ມອີກຍັງບໍ່ທັນເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
Insulin ແມ່ນວິທີການປິ່ນປົວສະເພາະຕົ້ນຕໍ ສຳ ລັບພະຍາດເບົາຫວານຍ້ອນວ່າມັນຊ່ວຍຫຼຸດຜ່ອນ hyperglycemia (ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ) ແລະ glycosuria (ການມີ ນຳ ້ຕານໃນປັດສະວະ), ເຮັດໃຫ້ພື້ນທີ່ຂອງ glycogen ຢູ່ໃນຕັບແລະກ້າມ, ຫຼຸດຜ່ອນການສ້າງທາດນ້ ຳ ຕານ, ແລະຫຼຸດຜ່ອນການເປັນໂຣກເບົາຫວານ (ມີໄຂມັນໃນເລືອດ) ປັບປຸງສະພາບທົ່ວໄປຂອງຄົນເຈັບ.
Insulin ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດແມ່ນໄດ້ມາຈາກຝູງງົວແລະ ໝູ. ມີວິທີການສັງເຄາະສານເຄມີຂອງອິນຊູລິນ, ແຕ່ມັນບໍ່ສາມາດເຂົ້າເຖິງໄດ້. ບໍ່ດົນມານີ້ໄດ້ພັດທະນາວິທີການເຕັກໂນໂລຢີຊີວະພາບເພື່ອຜະລິດອິນຊູລິນ. ອິນຊູລິນໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ ກົງກັບຊຸດອາຊິດ amino ຂອງອິນຊູລິນ.
ໃນກໍລະນີທີ່ອິນຊູລິນໄດ້ຮັບຈາກສັດທະເລ, ສັດທີ່ມີຄວາມບົກຜ່ອງຕ່າງໆ (ໂປຕີນ, glucagon, ສະເຕກຕິນຕົນເອງ, ທາດໂປຼຕີນ, polypeptides, ແລະອື່ນໆ) ອາດຈະມີຢູ່ໃນການກະກຽມເນື່ອງຈາກການບໍລິສຸດບໍ່ພຽງພໍ. ການກະກຽມອິນຊູລິນທີ່ບໍ່ຖືກກັ່ນຕອງສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາທາງລົບ.
ວິທີການທີ່ທັນສະ ໄໝ ເຮັດໃຫ້ມັນເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບການເຮັດຄວາມສະອາດ (ໂມເລກຸນ - ເຮັດໃຫ້ບໍລິສຸດດ້ວຍ chromatographically ດ້ວຍການປ່ອຍຕົວສູງສຸດ) ຂອງອິນຊູລິນ, ການເຮັດຄວາມສະອາດສູງ (monocomponent) ແລະການກະກຽມອິນຊູລິນ. ໃນປະຈຸບັນ, ອິນຊູລິນຂອງມະນຸດໄດ້ຖືກ ນຳ ໃຊ້ຫຼາຍຂື້ນ. ໃນການກະກຽມອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ຄວາມຕ້ອງການແມ່ນໃຫ້ກັບອິນຊູລິນທີ່ໄດ້ມາຈາກກະຕ່າຂອງຫມູ.
ກິດຈະ ກຳ ຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດທາງຊີວະວິທະຍາ (ໂດຍຄວາມສາມາດໃນການຫລຸດລະດັບນ້ ຳ ຕານໃນເລືອດໃນກະຕ່າຍທີ່ມີສຸຂະພາບດີ) ແລະໂດຍວິທີ ໜຶ່ງ ທາງດ້ານຟີຊິກສາດ (electrophoresis ໃນເຈ້ຍຫຼື chromatography ໃນເຈ້ຍ). ສຳ ລັບ ໜ່ວຍ ປະຕິບັດງານ ໜຶ່ງ ໜ່ວຍ (UNIT), ຫລື ໜ່ວຍ ງານສາກົນ (IE), ໃຊ້ກິດຈະ ກຳ ອິນຊູລິນ 0,04082 ມລກ.
ເຕັກນິກການສະ ໝັກ:
ໃນການປິ່ນປົວໂຣກເບົາຫວານ, ການກະກຽມອິນຊູລິນຂອງໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງການປະຕິບັດແມ່ນຖືກ ນຳ ໃຊ້ (ເບິ່ງຂ້າງລຸ່ມນີ້).
ຢາອິນຊູລິນສັ້ນຍັງຖືກ ນຳ ໃຊ້ໃນບາງຂະບວນການທາງດ້ານ pathological ອື່ນໆ: ເຮັດໃຫ້ເກີດພາວະເລືອດບວມໃນເລືອດ (ຫຼຸດ ນຳ ້ຕານໃນເລືອດ) ໃນຮູບແບບສະເພາະຂອງໂຣກຊືມເສົ້າ, ເປັນຢາ anabolic (ເສີມຂະຫຍາຍການສັງເຄາະທາດໂປຼຕີນ) ດ້ວຍຄວາມອິດເມື່ອຍທົ່ວໄປ, ຂາດສານອາຫານ, ພະຍາດຫລອດເລືອດຝອຍ (ການອັກເສບຂອງຜິວ ໜັງ) , thyrotoxicosis (ພະຍາດ thyroid), ກັບພະຍາດຂອງກະເພາະອາຫານ (atony / ສູນເສຍໂຕນ /, gastroptosis / prolapse ຂອງກະເພາະອາຫານ /), ໂຣກຕັບອັກເສບຊໍາເຮື້ອ (ການອັກເສບຂອງເນື້ອເຍື່ອຕັບ), nyh ຮູບແບບຂອງພະຍາດຕັບ cirrhosis, ເຊັ່ນດຽວກັນກັບອົງປະກອບ "polarizing" ວິທີແກ້ໄຂນໍາໃຊ້ເພື່ອປິ່ນປົວພະຍາດໃບສ້ວຍແຫຼມບໍ່ພຽງພໍ coronary (ບໍ່ກົງກັນລະຫວ່າງຄວາມຕ້ອງການອົກຊີເຈນທີ່ຫົວໃຈແລະການຈັດສົ່ງຂອງຕົນ).
ທາງເລືອກຂອງ insulin ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານແມ່ນຂື້ນກັບຄວາມຮ້າຍແຮງແລະຄຸນລັກສະນະຕ່າງໆຂອງພະຍາດ, ສະພາບທົ່ວໄປຂອງຄົນເຈັບ, ພ້ອມທັງຄວາມໄວຂອງການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງຜົນກະທົບຂອງ hypoglycemic ຂອງຢາ. ຈຸດປະສົງຕົ້ນຕໍຂອງຢາອິນຊູລິນແລະການສ້າງປະລິມານຢາແມ່ນຖືກ ດຳ ເນີນຢູ່ໃນໂຮງ ໝໍ (ໂຮງ ໝໍ).
ການກະກຽມອິນຊູລິນສັ້ນແມ່ນວິທີແກ້ໄຂ ສຳ ລັບການບໍລິຫານ subcutaneous ຫຼື intramuscular. ຖ້າ ຈຳ ເປັນ, ພວກມັນກໍ່ໄດ້ຮັບການຄຸ້ມຄອງຢ່າງເຂັ້ມງວດ. ພວກມັນມີຜົນໃນການຫຼຸດນ້ ຳ ຕານຢ່າງໄວວາແລະຂ້ອນຂ້າງສັ້ນ. ປົກກະຕິແລ້ວພວກມັນຖືກປະຕິບັດພາຍໃຕ້ subcutaneously ຫຼື intramuscularly 15-20 ນາທີກ່ອນທີ່ຈະກິນອາຫານຈາກຫນຶ່ງຫາຫຼາຍໆຄັ້ງໃນລະຫວ່າງມື້. ຜົນກະທົບຫຼັງຈາກການສັກຢາ subcutaneous ເກີດຂື້ນພາຍຫຼັງ 15-20 ນາທີ, ຮອດເວລາສູງສຸດພາຍຫຼັງ 2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດບໍ່ເກີນ 6 ຊົ່ວໂມງ, ພວກມັນຖືກ ນຳ ໃຊ້ຕົ້ນຕໍຢູ່ໃນໂຮງ ໝໍ ເພື່ອ ກຳ ນົດປະລິມານອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບ, ພ້ອມທັງໃນກໍລະນີທີ່ ຈຳ ເປັນໃຫ້ບັນລຸໄດ້ໄວ ການປ່ຽນແປງຂອງກິດຈະ ກຳ ຂອງອິນຊູລິນໃນຮ່າງກາຍ - ໂດຍມີອາການໂລກເບົາຫວານແລະອາການເບື້ອງຕົ້ນ (ການສູນເສຍສະຕິທັງ ໝົດ ຫຼືບາງສ່ວນຍ້ອນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງກະທັນຫັນ).
ນອກເຫນືອໄປຈາກ tog 9, ການກະກຽມ insulin ສັ້ນແມ່ນຖືກນໍາໃຊ້ເປັນຕົວແທນ anabolic ແລະຖືກກໍານົດໄວ້, ຕາມກົດລະບຽບ, ໃນປະລິມານຫນ້ອຍ (4-8 ຫນ່ວຍ 1-2 ຄັ້ງຕໍ່ມື້).
ການກະກຽມອິນຊູລິນທີ່ຍາວນານ (ໃຊ້ໄດ້ດົນ) ແມ່ນມີຢູ່ໃນຮູບແບບຂະ ໜາດ ຕ່າງໆໂດຍມີຄວາມຍາວແຕກຕ່າງກັນຂອງຜົນກະທົບທີ່ເຮັດໃຫ້ນ້ ຳ ຕານ (semylong, long, ultralong). ສຳ ລັບຢາທີ່ແຕກຕ່າງກັນ, ຜົນກະທົບຈະແກ່ຍາວເຖິງ 10 - 36 ຊົ່ວໂມງ. ຂໍຂອບໃຈກັບຢາເຫຼົ່ານີ້, ຈຳ ນວນການສັກຢາທຸກໆມື້ສາມາດຫລຸດລົງໄດ້. ພວກມັນຖືກຜະລິດເປັນປົກກະຕິໃນຮູບແບບຂອງການໂຈະ (ການໂຈະອະນຸພາກທີ່ແຂງຂອງຢາໃນທາດແຫຼວ), ປະຕິບັດພຽງແຕ່ subcutaneously ຫຼື intramuscularly, ການບໍລິຫານທາງເສັ້ນເລືອດແມ່ນບໍ່ໄດ້ຮັບອະນຸຍາດ. ໃນສະຖານະການທີ່ເປັນໂຣກເບົາຫວານແລະສະພາບທີ່ບໍ່ມັກ, ຢາທີ່ຍືດຍາວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ເມື່ອເລືອກການກະກຽມອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງຮັບປະກັນວ່າໄລຍະເວລາຂອງການຫຼຸດນ້ ຳ ຕານສູງສຸດແມ່ນກົງກັບເວລາທີ່ທ່ານກິນ. ຖ້າ ຈຳ ເປັນ, ຢາ 2 ຊະນິດຂອງການກະ ທຳ ທີ່ຍາວນານສາມາດປະຕິບັດໄດ້ໃນ ໜຶ່ງ syringe. ຄົນເຈັບບາງຄົນບໍ່ພຽງແຕ່ຕ້ອງການລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໂດຍໄວ. ພວກເຂົາຕ້ອງໄດ້ສັ່ງໃຫ້ມີການກະກຽມອິນຊູລິນທີ່ຍາວນານແລະສັ້ນ.
ໂດຍປົກກະຕິ, ຢາທີ່ໃຊ້ໄດ້ດົນແມ່ນໄດ້ຖືກປະຕິບັດກ່ອນອາຫານເຊົ້າ, ແຕ່ຖ້າ ຈຳ ເປັນ, ການສີດສາມາດເຮັດໄດ້ໃນຊົ່ວໂມງອື່ນ.
ການກະກຽມອິນຊູລິນທັງ ໝົດ ແມ່ນໃຊ້ກັບການປະຕິບັດຕາມອາຫານ. ຄຳ ນິຍາມຂອງຄ່າພະລັງງານຂຽນ (ຈາກ 1700 ເຖິງ 3000 Khal) ຄວນຈະຖືກ ກຳ ນົດໂດຍນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບໃນໄລຍະການປິ່ນປົວ, ໂດຍປະເພດກິດຈະ ກຳ. ສະນັ້ນ, ດ້ວຍສານອາຫານທີ່ຫຼຸດລົງແລະອອກ ກຳ ລັງກາຍ ໜັກ, ຈຳ ນວນແຄລໍລີ່ທີ່ ຈຳ ເປັນຕໍ່ມື້ ສຳ ລັບຄົນເຈັບແມ່ນຢ່າງ ໜ້ອຍ 3000, ໂດຍມີໂພຊະນາການຫລາຍເກີນໄປແລະມີວິຖີຊີວິດທີ່ບໍ່ສະບາຍ, ມັນບໍ່ຄວນເກີນ 2000.
ການແນະ ນຳ ປະລິມານທີ່ສູງເກີນໄປ, ພ້ອມທັງການຂາດແຄນທາດແປ້ງກັບອາຫານ, ສາມາດເຮັດໃຫ້ເກີດພາວະໂລກເອດສໃນເລືອດ (ຫຼຸດນ້ ຳ ຕານໃນເລືອດ), ພ້ອມດ້ວຍຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ, ອ່ອນເພຍ, ເຫື່ອອອກ, ຮ່າງກາຍວຸ້ນວາຍ, ເຈັບຫົວ, ວິນຫົວ, ວິນຫົວ, ອາການເສີຍເມີຍ (ອາລົມດີ) . ຕໍ່ມາ, ອາການເລືອດໄຫຼໃນສະ ໝອງ ເສີຍໆອາດຈະພັດທະນາ (ການສູນເສຍສະຕິ, ສະແດງອອກຈາກການຂາດປະຕິກິລິຍາຂອງຮ່າງກາຍຕໍ່ການກະຕຸ້ນຈາກພາຍນອກເນື່ອງຈາກການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ) ຢ່າງຊັດເຈນດ້ວຍການສູນເສຍສະຕິ, ການຊັກແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ຂອງຫົວໃຈ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະຖານະການທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງດື່ມຊາຫວານຫຼືກິນນ້ ຳ ຕານສອງສາມສ່ວນ.
ດ້ວຍອາການທີ່ມີອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດ (ມີສ່ວນກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ), ວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 40% ຈະຖືກສັກເຂົ້າເສັ້ນເລືອດໃນປະລິມານ 10 - 40 ມລ, ບາງຄັ້ງເຖິງ 100 ມລ, ແຕ່ບໍ່ມີອີກ.
ການແກ້ໄຂບັນຫາລະດັບທາດ ນຳ ້ຕານໃນເລືອດ (ການຫຼຸດນ້ ຳ ຕານໃນເລືອດ) ໃນຮູບແບບສ້ວຍແຫຼມສາມາດ ດຳ ເນີນການໄດ້ໂດຍ ນຳ ໃຊ້ການບໍລິຫານຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ເຫດການທີ່ບໍ່ດີ:
ມີການບໍລິຫານ subcutaneous ຂອງການກະກຽມອິນຊູລິນ, lipodystrophy (ການຫຼຸດລົງຂອງຈໍານວນຂອງເນື້ອເຍື່ອ adipose ໃນເນື້ອເຍື່ອ subcutaneous) ອາດຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ.
ການກະກຽມອິນຊູລິນທີ່ຖືກກັ່ນຕອງທັນສະ ໄໝ ຂ້ອນຂ້າງບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດປະກົດການແພ້, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ກໍລະນີດັ່ງກ່າວບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ການພັດທະນາຂອງປະຕິກິລິຍາແພ້ອາການແພ້ຕ້ອງການການຮັກສາແລະການທົດແທນຢາ.
ຂໍ້ມູນຄວບຄຸມ:
ການຂັດຂວາງການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນພະຍາດທີ່ເກີດຂື້ນກັບການເປັນໂລກຕັບເລືອດ, ຕັບອັກເສບຕັບອັກເສບ, ຕັບແຂງ, ໂລກຕັບອັກເສບເຍື້ອຫຸ້ມເຫຼືອງ (ເປັນສີເຫຼືອງຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກຂອງສາຍຕາທີ່ເກີດຈາກການລະລາຍຂອງເມັດເລືອດແດງ), ໂຣກປອດອັກເສບ (ອັກເສບຂອງຕັບ) ພະຍາດຫມາກໄຂ່ຫຼັງທີ່ກ່ຽວຂ້ອງກັບທາດໂປຼຕີນຈາກທາດໂປຼຕີນ / ທາດໂປຼຕິນທີ່ບໍ່ສົມປະກອບ), ໂຣກ urolithiasis, ກະເພາະອາຫານແລະແຜໃນ duodenal, ໂຣກຫົວໃຈເສື່ອມເສີຍ ພະຍາດຂອງປ່ຽງລາວ).
ຕ້ອງມີຄວາມລະມັດລະວັງທີ່ສຸດໃນການຮັກສາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມທຸກທໍລະມານຈາກຄວາມບໍ່ພຽງພໍຂອງພະຍາດຫຼອດເລືອດ (ຄວາມຜິດປົກກະຕິລະຫວ່າງຄວາມຕ້ອງການຂອງອົກຊີກັບການໃຫ້ແລະຫົວໃຈຂອງມັນ) ແລະສະ ໝອງ ພິການ | ການໄຫຼວຽນຂອງເລືອດ. ຂໍ້ຄວນລະວັງແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອ ນຳ ໃຊ້ອິນຊູລິນ! ໃນຄົນເຈັບທີ່ເປັນໂຣກ thyroid, ພະຍາດ Addison (ການເຮັດວຽກຂອງ adrenal ບໍ່ພຽງພໍ), ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ການປິ່ນປົວດ້ວຍ insulin ໃນໄລຍະຖືພາຄວນໄດ້ຮັບການຕິດຕາມຢ່າງລະມັດລະວັງ. ໃນຊ່ວງໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການຢາອິນຊູລິນຫຼຸດລົງເລັກນ້ອຍແລະເພີ່ມຂື້ນໃນ ລຳ ດັບທີສອງແລະທີສາມ.
ຕົວຍັບຍັ້ງ Alpha-adrenergic ແລະ beta-adrenostimulants, tetracyclines, salicylates ເພີ່ມຄວາມລັບຂອງສານອິນຊູລິນທີ່ມີຢູ່ໃນຮ່າງກາຍ. Thiazide diupetics (diuretics), beta-blockers, ເຫຼົ້າສາມາດນໍາໄປສູ່ການເປັນໂລກລະລາຍໃນເລືອດ.
ເງື່ອນໄຂການເກັບຮັກສາ:
ເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຈາກ +2 ເຖິງ + 10 * C. ບໍ່ໃຫ້ຢາເສບຕິດແຊ່ແຂງ.
Depo-N-insulin, Isofaninsulin, Iletin I, Insulinatard, Insulin B, Insulin-B SC, Insulin BP, Insulin M, Insulin Actrapid MS, Insulin Actrapid FM, Insulin Actrapid FM Penfill, Insulin Velosulin, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape. Insulin tape MK, Insulin monotard, Insulin monotard MK, Insulin monotard NM, Insulin protofan NM penfill, Insulin rapard, Insulin semilent MS, Insulin superlente, Insulin ultlente, Insulin ultlente MS, Insulin ultongardum, Insulinlingleng, Insulinlingleng, Insulinlingleng, Insulong, Insulrap GP , Insulrap R, Insulrap SPP, Insuman basal, Insuman comb, Insuman ຢ່າງໄວວາ, Insuman ຢ່າງໄວວາ ສຳ ລັບ optipena, Comb-N-insulin Hoechst, Tape ilethin I, Tape ilethin II, Monosuinsulin, N-Insulin Hoechst, N-Insulin Hoehst 100 Iletin I, NPH Iletin II, Iletin ປົກກະຕິ I, ປົກກະຕິ Iletin II, Suinsulin, Homorap-100, Homofan 100, Humulin L, Humulin Mi, Humulin Mj, Humulin Mz, Humulin M4, Humulin N, Humulin NPH, Humulin R Humulin S, ເທັບ Humulin, Humulin ປົກກະຕິ, Humulin ultralente.
1 ມລຂອງການແກ້ໄຂຫລືການລະງັບໂດຍປົກກະຕິມີ 40 ໜ່ວຍ.
ອີງຕາມແຫລ່ງທີ່ມາຂອງການຜະລິດ, ອິນຊູລິນແຍກອອກຈາກສັດທະເລຂອງສັດແລະສັງເຄາະໂດຍໃຊ້ວິທີທາງວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ອີງຕາມລະດັບຂອງການເຮັດໃຫ້ບໍລິສຸດ, ການກະກຽມອິນຊູລິນຈາກແພຈຸລັງຂອງສັດໄດ້ຖືກແບ່ງອອກເປັນ monopic (MP) ແລະ monocomponent (MK). ປະຈຸບັນໄດ້ຮັບຈາກກະຕ່າຍຫມູ, ພວກມັນໄດ້ຖືກ ກຳ ນົດເພີ່ມເຕີມດ້ວຍຕົວ ໜັງ ສື C (SMP - ຊີ້ນ ໝູ, ໝູ ນ້ອຍ, SMK - ຊີ້ນ ໝູ monocomponent), ງົວ - ຈົດ ໝາຍ G (ຊີ້ນງົວ: GMP - ຊີ້ນງົວ, ຊີ້ນງົວ, GMK - ຊີ້ນງົວຊີ້ນຄວາຍ monocomponent). ການກຽມຕົວຂອງອິນຊູລິນຢູ່ໃນມະນຸດແມ່ນຖືກບົ່ງບອກໂດຍຈົດ ໝາຍ C.
ອີງຕາມໄລຍະເວລາຂອງການກະ ທຳ, insulins ແບ່ງອອກເປັນ:
a) ການກະກຽມອິນຊູລິນສັ້ນ: ການເລີ່ມຕົ້ນຂອງການກະ ທຳ ພາຍຫຼັງ 15-30 ນາທີ, ການປະຕິບັດສູງສຸດພາຍຫຼັງ 1 / 2-2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການກະ ທຳ 4-6 ຊົ່ວໂມງ,
b) ການກະກຽມຢາອິນຊູລິນທີ່ຍາວນານປະກອບມີຢາເສບຕິດໃນໄລຍະກາງ (ເລີ່ມຕົ້ນຫຼັງຈາກ 1 / 2-2 ຊົ່ວໂມງ, ສູງສຸດພາຍຫຼັງ 3-12 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 8-12 ຊົ່ວໂມງ), ຢາທີ່ໃຊ້ໄດ້ດົນ (ເລີ່ມຕົ້ນຫຼັງຈາກ 4-8 ຊົ່ວໂມງ, ຈຸດສູງສຸດ ຫຼັງຈາກ 8-18 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 20-30 ຊົ່ວໂມງ).
ການກະກຽມຂອງການກະ ທຳ ທີ່ຄ້າຍຄືກັນ:
ຖ້າທ່ານມີປະສົບການໃນການອອກຢານີ້ໃຫ້ຄົນເຈັບຂອງທ່ານ - ແບ່ງປັນຜົນໄດ້ຮັບ (ອອກ ຄຳ ເຫັນ)! ຢານີ້ຊ່ວຍຄົນເຈັບໄດ້, ມີຜົນຂ້າງຄຽງຫຍັງເກີດຂື້ນໃນເວລາປິ່ນປົວບໍ? ປະສົບການຂອງທ່ານຈະເປັນທີ່ສົນໃຈຂອງເພື່ອນຮ່ວມງານແລະຄົນເຈັບຂອງທ່ານ.
ຖ້າຢານີ້ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບທ່ານແລະທ່ານໄດ້ຮັບການຮັກສາ, ບອກຂ້າພະເຈົ້າວ່າມັນມີປະສິດຕິຜົນບໍ່ວ່າຈະເປັນຜົນຂ້າງຄຽງ, ບໍ່ວ່າຈະມີຜົນຂ້າງຄຽງ, ສິ່ງທີ່ທ່ານມັກ / ບໍ່ມັກ. ຫລາຍພັນຄົນຂອງປະຊາຊົນກໍາລັງຊອກຫາການທົບທວນທາງອິນເຕີເນັດກ່ຽວກັບຢາຕ່າງໆ. ແຕ່ວ່າມີພຽງຄົນ ຈຳ ນວນຫນ້ອຍທີ່ປ່ອຍໃຫ້ພວກເຂົາ. ຖ້າທ່ານສ່ວນຕົວບໍ່ປ່ອຍ ຄຳ ຕຳ ນິຕິຊົມໃນຫົວຂໍ້ນີ້ - ສ່ວນທີ່ເຫຼືອຈະບໍ່ມີຫຍັງອ່ານ.
ຊື່: ອິນຊູລິນ
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້:
ຕົວຊີ້ບອກຕົ້ນຕໍ ສຳ ລັບການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນໂຣກເບົາຫວານປະເພດ I (ໂຣກເອື່ອຍອີງໃສ່ອິນຊູລິນ), ແຕ່ພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດ ໜຶ່ງ ມັນຍັງຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ II (ບໍ່ແມ່ນເພິ່ງພາອິນຊູລິນ).
ການປະຕິບັດດ້ານ Pharmacological:
Insulin ແມ່ນຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານສະເພາະ, ມັນມີຄວາມສາມາດໃນການຄວບຄຸມທາດແປ້ງທາດແປ້ງ, ເພີ່ມປະສິດທິພາບການດູດຊືມໃນ glucose ໂດຍເນື້ອເຍື່ອຕ່າງໆແລະສົ່ງເສີມການປ່ຽນເປັນ glycogen, ແລະຍັງຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃນການແຊກຊຶມຂອງ glucose ເຂົ້າໄປໃນຈຸລັງຂອງຈຸລັງ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງ hypoglycemic (ຫຼຸດລົງນ້ໍາຕານໃນເລືອດ), insulin ມີຜົນກະທົບອື່ນໆອີກ: ມັນຊ່ວຍເພີ່ມຮ້ານ glycogen ກ້າມເນື້ອ, ກະຕຸ້ນການສັງເຄາະ peptide, ຫຼຸດຜ່ອນການບໍລິໂພກທາດໂປຼຕີນ, ແລະອື່ນໆ.
ການລະລາຍຂອງອິນຊູລິນແມ່ນມາພ້ອມກັບການກະຕຸ້ນຫລືການຍັບຍັ້ງ (ການສະກັດກັ້ນ) ຂອງເອນໄຊບາງຊະນິດ, glycogen synthetase, pyruvate dehydrogenase, hexokinase ແມ່ນກະຕຸ້ນ, lipase ເຮັດໃຫ້ກົດໄຂມັນຂອງເນື້ອເຍື່ອ adipose, lipoprotein lipase, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນ“ haze” ຂອງ serum ເລືອດຫຼັງຈາກກິນໄຂມັນທີ່ມີໄຂມັນ, ຖືກກະຕຸ້ນ.
ລະດັບຂອງ biosynthesis ແລະຄວາມລັບ (ຄວາມລັບ) ຂອງອິນຊູລິນແມ່ນຂື້ນກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ດ້ວຍການເພີ່ມຂື້ນຂອງເນື້ອຫາຂອງມັນ, ຄວາມລັບຂອງອິນຊູລິນໂດຍເມັດກະຕຸນເພີ່ມຂື້ນ, ໃນທາງກົງກັນຂ້າມ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເຮັດໃຫ້ຄວາມລັບຂອງ insulin ຫຼຸດລົງ.
ໃນການຈັດຕັ້ງປະຕິບັດຜົນກະທົບຂອງອິນຊູລິນ, ບົດບາດການ ນຳ ພາແມ່ນປະຕິບັດໂດຍການໂຕ້ຕອບຂອງມັນກັບຕົວຮັບສະເພາະທີ່ມີຢູ່ໃນທ້ອງຖິ່ນຂອງເຍື່ອຫຸ້ມ plasma ຂອງຈຸລັງ, ແລະການສ້າງຕັ້ງສະລັບສັບຊ້ອນຂອງຕົວຮັບ insulin. ຕົວຮັບ insulin ໃນການປະສົມປະສານກັບ insulin ເຂົ້າໄປໃນຈຸລັງ, ບ່ອນທີ່ມັນມີຜົນກະທົບຕໍ່ phospholation ຂອງທາດໂປຼຕີນຈາກຈຸລັງ, ປະຕິກິລິຍາທີ່ເພີ່ມຂື້ນຕື່ມອີກຍັງບໍ່ທັນເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
Insulin ແມ່ນວິທີການປິ່ນປົວສະເພາະຕົ້ນຕໍ ສຳ ລັບພະຍາດເບົາຫວານຍ້ອນວ່າມັນຊ່ວຍຫຼຸດຜ່ອນ hyperglycemia (ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ) ແລະ glycosuria (ການມີ ນຳ ້ຕານໃນປັດສະວະ), ເຮັດໃຫ້ສານ glycogen ໃນຕັບແລະກ້າມຫຼຸດລົງ, ຫຼຸດຜ່ອນການຜະລິດນ້ ຳ ຕານ, ແລະຫຼຸດຜ່ອນການເປັນໂລກເບົາຫວານໃນເລືອດ (ມີໄຂມັນໃນເລືອດ) , ປັບປຸງສະພາບທົ່ວໄປຂອງຄົນເຈັບ.
Insulin ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດແມ່ນໄດ້ມາຈາກຝູງງົວແລະ ໝູ. ມີວິທີການສັງເຄາະສານເຄມີຂອງອິນຊູລິນ, ແຕ່ມັນບໍ່ສາມາດເຂົ້າເຖິງໄດ້. ໃນຊຸມປີມໍ່ໆມານີ້, ວິທີການເຕັກໂນໂລຢີຊີວະພາບໃນການຜະລິດອິນຊູລິນຂອງມະນຸດໄດ້ຖືກພັດທະນາ. ອິນຊູລິນທີ່ໄດ້ຮັບຈາກວິສະວະ ກຳ ພັນທຸ ກຳ ແມ່ນສອດຄ່ອງຢ່າງເຕັມສ່ວນກັບຊຸດອາຊິດ amino ຂອງອິນຊູລິນ.
ໃນກໍລະນີທີ່ອິນຊູລິນໄດ້ຮັບຈາກສັດທະເລ, ສັດທີ່ມີຄວາມບົກຜ່ອງຕ່າງໆ (ໂປຕີນ, glucagon, ສານສະເຕຼດຕິນຕົນເອງ, ທາດໂປຼຕີນ, polypeptides, ແລະອື່ນໆ) ອາດຈະມີຢູ່ໃນຜະລິດຕະພັນເນື່ອງຈາກການບໍລິສຸດບໍ່ພຽງພໍ. ຜະລິດຕະພັນອິນຊູລິນທີ່ຖືກກັ່ນຕອງບໍ່ດີສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາຮ້າຍແຮງຕ່າງໆ.
ວິທີການທີ່ທັນສະ ໄໝ ເຮັດໃຫ້ມັນເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບການເຮັດຄວາມສະອາດ (ໂມເລກຸນ - ເຮັດໃຫ້ບໍລິສຸດດ້ວຍ chromatographically ດ້ວຍການປ່ອຍຕົວສູງສຸດຂອງອິນຊູລິນ), ຜະລິດຕະພັນອິນຊູລິນທີ່ຖືກກັ່ນຕອງສູງແລະຜະລິດຕະພັນອິນຊູລິນ. ໃນປະຈຸບັນ, ອິນຊູລິນຂອງມະນຸດໄດ້ຖືກ ນຳ ໃຊ້ຫຼາຍຂື້ນ. ໃນບັນດາຜະລິດຕະພັນຂອງອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ຄວາມຕ້ອງການແມ່ນໃຫ້ກັບອິນຊູລິນທີ່ໄດ້ມາຈາກ ໝູ ຂອງ ໝູ.
ກິດຈະ ກຳ ຂອງອິນຊູລິນແມ່ນຖືກ ກຳ ນົດທາງຊີວະວິທະຍາ (ໂດຍຄວາມສາມາດໃນການຫລຸດລະດັບນ້ ຳ ຕານໃນເລືອດໃນກະຕ່າຍທີ່ມີສຸຂະພາບດີ) ແລະໂດຍວິທີ ໜຶ່ງ ທາງດ້ານຟີຊິກສາດ (electrophoresis ໃນເຈ້ຍຫຼື chromatography ໃນເຈ້ຍ). ສຳ ລັບ ໜ່ວຍ ປະຕິບັດງານ ໜຶ່ງ ໜ່ວຍ (UNIT), ຫລື ໜ່ວຍ ງານສາກົນ (IE), ໃຊ້ກິດຈະ ກຳ ອິນຊູລິນ 0,04082 ມລກ.
ປະລິມານຢາ Insulin ແລະການບໍລິຫານ:
ໃນການປິ່ນປົວໂຣກເບົາຫວານ, ຜະລິດຕະພັນອິນຊູລິນຂອງໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງການປະຕິບັດແມ່ນຖືກ ນຳ ໃຊ້ (ເບິ່ງຂ້າງລຸ່ມນີ້).
ຢາອິນຊູລິນສັ້ນຍັງຖືກ ນຳ ໃຊ້ໃນຂະບວນການທາງດ້ານພະຍາດອື່ນໆອີກຫຼາຍຢ່າງ: ເຮັດໃຫ້ເກີດພາວະເລືອດບວມໃນເລືອດ (ຫຼຸດ ນຳ ້ຕານໃນເລືອດ) ໃນບາງຊະນິດຂອງໂຣກຊືມເສົ້າ, ເປັນຢາ anabolic (ເສີມຂະຫຍາຍທາດໂປຼຕີນຈາກທາດໂປຼຕີນ) ດ້ວຍຄວາມອິດເມື່ອຍທົ່ວໄປ, ການຂາດສານອາຫານ, ໂລກຜິວ ໜັງ ອັກເສບ (ການອັກເສບຜິວ ໜັງ ບໍລິສຸດ) ), thyrotoxicosis (ພະຍາດ thyroid), ກັບພະຍາດຂອງກະເພາະອາຫານ (atony / ສູນເສຍໂຕນ /, gastroptosis / prolapse ຂອງກະເພາະອາຫານ /), ໂຣກຕັບອັກເສບຊໍາເຮື້ອ (ການອັກເສບຂອງເນື້ອເຍື່ອຕັບ), ຮູບແບບຂອງການເປັນພະຍາດຕັບແຂງໃນຕັບພ້ອມທັງສ່ວນປະກອບຂອງວິທີແກ້ໄຂ“ ຂົ້ວໂລກຂົ້ນ” ທີ່ໃຊ້ໃນການຮັກສາຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດໃນກະທັນຫັນ (ຄວາມບໍ່ສອດຄ່ອງລະຫວ່າງຄວາມຕ້ອງການອົກຊີເຈນຂອງຫົວໃຈແລະການສົ່ງຂອງມັນ).
ທາງເລືອກຂອງ insulin ສຳ ລັບການປິ່ນປົວພະຍາດເບົາຫວານແມ່ນຂື້ນກັບຄວາມຮຸນແຮງແລະຄຸນລັກສະນະຂອງຫຼັກສູດຂອງພະຍາດ, ສະພາບທົ່ວໄປຂອງຄົນເຈັບ, ພ້ອມທັງຄວາມໄວໃນການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງຜົນກະທົບຂອງການຫຼຸດນ້ ຳ ຕານຂອງຜະລິດຕະພັນ. ຈຸດປະສົງຕົ້ນຕໍຂອງຢາອິນຊູລິນແລະການສ້າງປະລິມານຢາແມ່ນຖືກ ດຳ ເນີນຢູ່ໃນໂຮງ ໝໍ (ໂຮງ ໝໍ).
ການກະກຽມອິນຊູລິນສັ້ນແມ່ນວິທີແກ້ໄຂ ສຳ ລັບການບໍລິຫານ subcutaneous ຫຼື intramuscular. ຖ້າ ຈຳ ເປັນ, ພວກມັນກໍ່ໄດ້ຮັບການຄຸ້ມຄອງຢ່າງເຂັ້ມງວດ. ພວກມັນມີຜົນໃນການຫຼຸດນ້ ຳ ຕານຢ່າງໄວວາແລະຂ້ອນຂ້າງສັ້ນ. ໂດຍປົກກະຕິແລ້ວພວກມັນຖືກບໍລິຫານແບບ subcutaneously ຫຼື intramuscularly 15-20 ນາທີກ່ອນອາຫານຈາກ ໜຶ່ງ ຫາຫຼາຍໆຄັ້ງຕະຫຼອດມື້. ຜົນກະທົບຫຼັງຈາກການສັກຢາ subcutaneous ເກີດຂື້ນພາຍຫຼັງ 15-20 ນາທີ, ຮອດເວລາສູງສຸດພາຍຫຼັງ 2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດບໍ່ເກີນ 6 ຊົ່ວໂມງ, ພວກມັນຖືກ ນຳ ໃຊ້ຕົ້ນຕໍຢູ່ໃນໂຮງ ໝໍ ເພື່ອ ກຳ ນົດປະລິມານອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບ, ກໍ່ຄືໃນກໍລະນີດັ່ງກ່າວເມື່ອ ຈຳ ເປັນຕ້ອງໄດ້ຮັບຜົນໄວ ການປ່ຽນແປງຂອງກິດຈະ ກຳ ຂອງອິນຊູລິນໃນຮ່າງກາຍ - ໂດຍມີອາການໂລກເບົາຫວານແລະອາການເບື້ອງຕົ້ນ (ການສູນເສຍສະຕິທັງ ໝົດ ຫຼືບາງສ່ວນຍ້ອນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງກະທັນຫັນ).
ນອກ ເໜືອ ຈາກຕົວເລກ 9, ຜະລິດຕະພັນອິນຊູລິນສັ້ນໆກໍ່ຖືກ ນຳ ໃຊ້ເປັນຕົວແທນ anabolic ແລະຖືກ ກຳ ນົດ, ຕາມກົດລະບຽບ, ໃນປະລິມານ ໜ້ອຍ (4-8 ໜ່ວຍ 1-2 ຄັ້ງຕໍ່ມື້).
ການກະກຽມອິນຊູລິນທີ່ຍາວນານ (ໃຊ້ໄດ້ດົນ) ແມ່ນມີຢູ່ໃນຮູບແບບຂະ ໜາດ ຕ່າງໆໂດຍມີຄວາມຍາວແຕກຕ່າງກັນຂອງຜົນກະທົບທີ່ເຮັດໃຫ້ນ້ ຳ ຕານ (semylong, long, ultralong). ສຳ ລັບຜະລິດຕະພັນທີ່ແຕກຕ່າງກັນ, ຜົນກະທົບຈະແກ່ຍາວເຖິງ 10 - 36 ຊົ່ວໂມງ. ຂໍຂອບໃຈກັບຜະລິດຕະພັນເຫຼົ່ານີ້, ຈຳ ນວນການສັກຢາທຸກໆມື້ສາມາດຫຼຸດລົງໄດ້. ພວກມັນຖືກຜະລິດເປັນປົກກະຕິໃນຮູບແບບຂອງການໂຈະ (ການໂຈະອະນຸພາກແຂງຂອງຜະລິດຕະພັນໃນສະພາບຄ່ອງ), ປະຕິບັດພຽງແຕ່ subcutaneously ຫຼື intramuscularly, ການບໍລິຫານແບບ intravenous ບໍ່ໄດ້ຮັບອະນຸຍາດ. ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານແລະສະພາບທີ່ບໍ່ມັກ, ຜະລິດຕະພັນທີ່ຍາວນານບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ເມື່ອເລືອກຜະລິດຕະພັນອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງຮັບປະກັນວ່າໄລຍະເວລາຂອງການຫຼຸດນ້ ຳ ຕານສູງສຸດແມ່ນກົງກັບເວລາທີ່ທ່ານຂຽນ. ຖ້າ ຈຳ ເປັນ, 2 ຜະລິດຕະພັນຂອງການກະ ທຳ ທີ່ຍາວນານສາມາດປະຕິບັດໄດ້ໃນ ໜຶ່ງ ເຂັມ. ຄົນເຈັບບາງຄົນບໍ່ພຽງແຕ່ຕ້ອງການລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໂດຍໄວ. ພວກເຂົາຕ້ອງອອກໃບສັ່ງແພດຜະລິດຕະພັນອິນຊູລິນທີ່ຍາວນານແລະສັ້ນ.
ໂດຍປົກກະຕິແລ້ວ, ຜະລິດຕະພັນທີ່ປ່ອຍອອກມາເປັນເວລາດົນແມ່ນໄດ້ຮັບການປະຕິບັດກ່ອນອາຫານເຊົ້າ, ແຕ່ຖ້າ ຈຳ ເປັນກໍ່ສາມາດສັກໄດ້ໃນຊ່ວງເວລາອື່ນ.
ຜະລິດຕະພັນອິນຊູລິນທັງ ໝົດ ແມ່ນຖືກ ນຳ ໃຊ້ຖ້າຕອບສະ ໜອງ ຄວາມຕ້ອງການກ່ຽວກັບອາຫານ. ຄຳ ນິຍາມຂອງຄ່າພະລັງງານຂຽນ (ຈາກ 1700 - 3000 Khal) ຄວນຈະຖືກ ກຳ ນົດໂດຍນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບໃນໄລຍະການປິ່ນປົວ, ໂດຍປະເພດກິດຈະ ກຳ. ສະນັ້ນ, ດ້ວຍການຂາດສານອາຫານແລະການອອກ ກຳ ລັງກາຍ ໜັກ, ຈຳ ນວນແຄລໍລີ່ທີ່ ຈຳ ເປັນຕໍ່ມື້ ສຳ ລັບຄົນເຈັບແມ່ນຢ່າງ ໜ້ອຍ 3000, ໂດຍມີໂພຊະນາການຫລາຍເກີນໄປແລະມີວິຖີຊີວິດທີ່ບໍ່ແຂງແຮງ, ມັນບໍ່ຄວນເກີນ 2000.
ການແນະ ນຳ ປະລິມານຢາທີ່ມີຂະ ໜາດ ໃຫຍ່ເກີນໄປ, ພ້ອມທັງການຂາດແຄນທາດແປ້ງກັບອາຫານ, ສາມາດເຮັດໃຫ້ເກີດສະພາບທີ່ເປັນໂລກເບົາຫວານ (ຫຼຸດນ້ ຳ ຕານໃນເລືອດ), ພ້ອມດ້ວຍຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ, ອ່ອນເພຍ, ເຫື່ອອອກ, ຄວາມວຸ້ນວາຍຂອງຮ່າງກາຍ, ເຈັບຫົວ, ວິນຫົວ, ວິນຫົວ, ອາການເສີຍເມີຍ (ຄວາມຮູ້ສຶກທີ່ບໍ່ດີ). ໃນອາການເລືອດໄຫຼໃນສະ ໝອງ ຕໍ່ໆໄປອາດຈະພັດທະນາ (ການສູນເສຍສະຕິ, ສະແດງອອກຈາກການຂາດປະຕິກິລິຍາຂອງຮ່າງກາຍຕໍ່ການກະຕຸ້ນຈາກພາຍນອກເນື່ອງຈາກການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ) ມີການສູນເສຍສະຕິ, ມີອາການຊັກແລະເຮັດໃຫ້ກິດຈະ ກຳ ຂອງຫົວໃຈຫລຸດລົງ. ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະຖານະການທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງດື່ມຊາຫວານຫຼືກິນນ້ ຳ ຕານສອງສາມສ່ວນ.
ດ້ວຍອາການທີ່ມີອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດ (ມີສ່ວນກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ), ວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 40% ຈະຖືກສັກເຂົ້າເສັ້ນເລືອດໃນປະລິມານ 10-40 ມລ, ບາງຄັ້ງເຖິງ 100 ມລ, ແຕ່ບໍ່ມີອີກ.
ການແກ້ໄຂບັນຫາລະດັບທາດ ນຳ ້ຕານໃນເລືອດ (ການຫຼຸດນ້ ຳ ຕານໃນເລືອດ) ໃນຮູບແບບສ້ວຍແຫຼມສາມາດ ດຳ ເນີນການໄດ້ໂດຍ ນຳ ໃຊ້ການບໍລິຫານຂອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ.
ຢາຕ້ານເຊື້ອອິນຊູລິນ:
ການຂັດຂວາງການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນພະຍາດທີ່ເກີດຂື້ນກັບພະຍາດຫຼອດເລືອດໃນເລືອດ, ຕັບອັກເສບຕັບອັກເສບ, ໂຣກຕັບແຂງ, ໂລກຕັບອັກເສບເຍື້ອຫຸ້ມເຫຼືອງ (ເປັນສີເຫຼືອງຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກຂອງສາຍຕາທີ່ເກີດຈາກການລະລາຍຂອງເມັດເລືອດແດງ), ໂຣກປອດອັກເສບ (ອັກເສບຂອງຕັບ) ພະຍາດຫມາກໄຂ່ຫຼັງທີ່ກ່ຽວຂ້ອງກັບທາດໂປຼຕີນຈາກທາດໂປຼຕີນ / ກະເພາະອາຫານທີ່ບົກຜ່ອງ), ໂຣກ urolithiasis, ກະເພາະອາຫານແລະແຜໃນ duodenal, ຄວາມຜິດປົກກະຕິຂອງຫົວໃຈຊຸດໂຊມ (ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຍ້ອນການອຸດຕັນ levania ຂອງປ່ຽງຂອງມັນ).
ຕ້ອງມີຄວາມລະມັດລະວັງທີ່ສຸດໃນການຮັກສາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມທຸກທໍລະມານຈາກຄວາມບໍ່ພຽງພໍຂອງພະຍາດຫຼອດເລືອດ (ຄວາມຜິດປົກກະຕິລະຫວ່າງຄວາມຕ້ອງການອົກຊີເຈນໃນຫົວໃຈແລະການເກີດຂອງມັນ) ແລະສະ ໝອງ ພິການ | ການໄຫຼວຽນຂອງເລືອດ. ຂໍ້ຄວນລະວັງແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອໃຊ້ອິນຊູລິນ! ໃນຄົນເຈັບທີ່ເປັນໂຣກ thyroid, ພະຍາດ Addison (ການເຮັດວຽກຂອງ adrenal ບໍ່ພຽງພໍ), ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ການປິ່ນປົວດ້ວຍ insulin ໃນໄລຍະຖືພາຕ້ອງໄດ້ຮັບການປະຕິບັດ> ພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງໃກ້ຊິດ. ໃນຊ່ວງໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການຢາອິນຊູລິນຫຼຸດລົງເລັກນ້ອຍແລະເພີ່ມຂື້ນໃນ ລຳ ດັບທີສອງແລະທີສາມ.
ຕົວຍັບຍັ້ງ Alpha-adrenergic ແລະ beta-adrenostimulants, tetracyclines, salicylates ເພີ່ມຄວາມລັບຂອງສານອິນຊູລິນທີ່ມີຢູ່ໃນຮ່າງກາຍ. Thiazide diupetics (diuretics), beta-blockers, ເຫຼົ້າສາມາດນໍາໄປສູ່ການເປັນໂລກລະລາຍໃນເລືອດ.
ຜົນຂ້າງຄຽງຂອງ Insulin:
ດ້ວຍການບໍລິຫານ subcutaneous ຂອງຜະລິດຕະພັນອິນຊູລິນ, lipodystrophy (ການຫຼຸດລົງຂອງປະລິມານຂອງເນື້ອເຍື່ອ adipose ໃນເນື້ອເຍື່ອ subcutaneous) ອາດຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ.
ຜະລິດຕະພັນອິນຊູລິນທີ່ມີຄວາມບໍລິສຸດສູງທີ່ທັນສະ ໄໝ ຂ້ອນຂ້າງບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດປະກົດການແພ້, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ກໍລະນີດັ່ງກ່າວບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ການພັດທະນາຂອງປະຕິກິລິຍາແພ້ຢ່າງຮຸນແຮງຮຽກຮ້ອງໃຫ້ມີການ ບຳ ບັດແລະການທົດແທນຜະລິດຕະພັນ.
ແບບຟອມການປ່ອຍ:
ແຊນອິນຊູລິນມີຢູ່ໃນ | ຂວດແກ້ວປະທັບຕາດ້ວຍຢາງປ້ອງກັນຢາງພ້ອມດ້ວຍອາລູມິນຽມແຕກແຍກ.
ຄຳ ສັບຄ້າຍຄືກັນ:
Depo-N-insulin, Isofaninsulin, Iletin I, Insulinatard, Insulin B, Insulin-B SC, Insulin BP, Insulin M, Insulin Actrapid MS, Insulin Actrapid FM, Insulin Actrapid FM Penfill, Insulin Velosulin, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape, Insulin Tape. Insulin tape MK, Insulin monotard, Insulin monotard MK, Insulin monotard NM, Insulin protofan NM penfill, Insulin rapard, Insulin semilent MS, Insulin superlente, Insulin ultlente, Insulin ultlente MS, Insulin ultongardum, Insulinlingleng, Insulinlingleng, Insulinlingleng, Insulong, Insulrap GP , Insulrap R, Insulrap SPP, Insuman basal, Insuman comb, Insuman ຢ່າງໄວວາ, Insuman ຢ່າງໄວວາ ສຳ ລັບ optipena, Comb-N-insulin Hoechst, Tape ilethin I, Tape ilethin II, Monosuinsulin, N-Insulin Hoechst, N-Insulin Hoehst 100 Iletin I, NPH Iletin II, Iletin ປົກກະຕິ I, ປົກກະຕິ Iletin II, Suinsulin, Homorap-100, Homofan 100, Humulin L, Humulin Mi, Humulin Mj, Humulin Mz, Humulin M4, Humulin N, Humulin NPH, Humulin R Humulin S, ເທັບ Humulin, Humulin ປົກກະຕິ, Humulin ultralente.
ເງື່ອນໄຂການເກັບຮັກສາ:
ເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຈາກ +2 ເຖິງ + 10 * C. ບໍ່ອະນຸຍາດໃຫ້ຜະລິດຕະພັນແຊ່ແຂງ.
ສ່ວນປະກອບຂອງ Insulin:
1 ມລຂອງການແກ້ໄຂຫລືການລະງັບໂດຍປົກກະຕິມີ 40 ໜ່ວຍ.
ອີງຕາມແຫລ່ງທີ່ມາຂອງການຜະລິດ, ອິນຊູລິນແຍກອອກຈາກສັດທະເລຂອງສັດແລະສັງເຄາະໂດຍໃຊ້ວິທີທາງວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ອີງຕາມລະດັບຂອງການເຮັດໃຫ້ບໍລິສຸດ, ການກະກຽມອິນຊູລິນຈາກແພຈຸລັງຂອງສັດໄດ້ຖືກແບ່ງອອກເປັນ monopic (MP) ແລະ monocomponent (MK). ປະຈຸບັນໄດ້ຮັບຈາກກະຕ່າຍຫມູ, ພວກມັນໄດ້ຖືກ ກຳ ນົດເພີ່ມເຕີມດ້ວຍຕົວ ໜັງ ສື C (SMP - ຊີ້ນ ໝູ, ໝູ ນ້ອຍ, SMK - ຊີ້ນ ໝູ monocomponent), ງົວ - ຈົດ ໝາຍ G (ຊີ້ນງົວ: GMP - ຊີ້ນງົວ, ຊີ້ນງົວ, GMK - ຊີ້ນງົວຊີ້ນຄວາຍ monocomponent). ການກຽມຕົວຂອງອິນຊູລິນຢູ່ໃນມະນຸດແມ່ນຖືກບົ່ງບອກໂດຍຈົດ ໝາຍ C.
ອີງຕາມໄລຍະເວລາຂອງການກະ ທຳ, insulins ແບ່ງອອກເປັນ:
a) ຜະລິດຕະພັນອິນຊູລິນສັ້ນ: ການເລີ່ມຕົ້ນການກະ ທຳ ພາຍຫຼັງ 15-30 ນາທີ, ການປະຕິບັດສູງສຸດພາຍຫຼັງ 1 / 2-2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດ 4-6 ຊົ່ວໂມງ,
b) ຜະລິດຕະພັນອິນຊູລິນທີ່ຍາວນານປະກອບມີຜະລິດຕະພັນໄລຍະກາງ (ເລີ່ມຕັ້ງແຕ່ 1 / 2-2 ຊົ່ວໂມງ, ສູງສຸດພາຍຫຼັງ 3-12 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 8-12 ຊົ່ວໂມງ), ຜະລິດຕະພັນທີ່ໃຊ້ໄດ້ດົນ (ເລີ່ມຕົ້ນພາຍຫຼັງ 4-8 ຊົ່ວໂມງ, ຈຸດສູງສຸດ ຫຼັງຈາກ 8-18 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 20-30 ຊົ່ວໂມງ).
ເອົາໃຈໃສ່!
ກ່ອນທີ່ຈະໃຊ້ຢາ, ທ່ານຕ້ອງປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານ.
ຄຳ ແນະ ນຳ ແມ່ນສະ ໜອງ ໃຫ້ເພື່ອເຮັດໃຫ້ຕົນເອງຄຸ້ນເຄີຍກັບ "".
ໜ້າ ທີ່ຕົ້ນຕໍຂອງຮໍໂມນອິນຊູລິນບໍ່ພຽງແຕ່ຈະເຮັດໃຫ້ລະດັບ glucose ສູງເກີນໄປໃນລະດັບປົກກະຕິເທົ່ານັ້ນ, ແຕ່ຍັງຈະສົ່ງສານພ້ອມທັງສານອາຫານອື່ນໆທີ່ຄົນເຮົາໄດ້ຮັບກັບອາຫານ, ໄປຍັງຈຸລັງທັງ ໝົດ ຂອງຮ່າງກາຍ. ຕົວຮັບສານອິນຊູລິນຕັ້ງຢູ່ພື້ນຜິວຂອງແຕ່ລະຫ້ອງແລະ ໜ້າ ທີ່ຂອງມັນແມ່ນເພື່ອຖ່າຍທອດສານອາຫານແລະອິນຊູລິນຊ່ວຍໃຫ້ຈຸລັງດູດຊຶມສານຕ່າງໆ.
ຖ້າຫາກວ່າພະຍາດຕັບ, ບ່ອນທີ່ຮໍໂມນທີ່ຜະລິດອອກມາ, ບໍ່ຮັບຜິດຊອບກັບ ໜ້າ ທີ່ແລະບໍ່ຜະລິດມັນໃນປະລິມານທີ່ ເໝາະ ສົມ, ຄົນນັ້ນຈະບໍ່ໄດ້ຮັບພະລັງງານຈາກອາຫານທີ່ບໍລິໂພກ. ເຖິງແມ່ນວ່າລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດສູງແຕ່ວ່າມັນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອຈຸດປະສົງທີ່ໄດ້ ກຳ ນົດໄວ້, ແລະຈຸລັງທີ່ບໍ່ໄດ້ຮັບກໍ່ເລີ່ມປະສົບກັບຄວາມອຶດຫິວແລະຕາຍຫຼັງຈາກນັ້ນ.
ຫນ້າທໍາອິດ, ນີ້ນໍາໄປສູ່ການຜິດປົກກະຕິໃນຮ່າງກາຍ, ຫຼັງຈາກນັ້ນກັບການເສຍຊີວິດ. ປະມານ ໜຶ່ງ ສະຕະວັດທີ່ຜ່ານມາ, ຄົນເຈັບທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານຈະຖືກ ທຳ ລາຍ. ແຕ່ຫຼັງຈາກການຄົ້ນພົບອິນຊູລິນແລ້ວ, ຜູ້ເປັນໂລກເບົາຫວານມີໂອກາດທີ່ຈະ ນຳ ພາຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ, ໂດຍສະເພາະແມ່ນຍ້ອນວ່າການກຽມຕົວຂອງອິນຊູລິນແມ່ນກຽມພ້ອມ ສຳ ລັບຂາຍ: ລາຄາຂອງພວກມັນຂ້ອນຂ້າງບໍ່ແພງແລະສາມາດຫາຊື້ໄດ້ຢູ່ຮ້ານຂາຍຢາໃດໆ.
ຢາຂອງກຸ່ມ pharmacological ບໍ່ໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາອິນຊູລິນທັນທີ: ພວກມັນກໍ່ເຮັດຫຼັງຈາກເມັດທີ່ຫຼຸດລະດັບນ້ ຳ ຕານບໍ່ມີປະສິດຕິຜົນ. ຮູບແບບຂອງຢາແມ່ນທາດແຫຼວທີ່ບໍ່ມີສີຫລືສີເຫລືອງ. ຜະລິດຕະພັນທີ່ມີຈຸດປະສົງໃນການສັກຢາຢູ່ເຮືອນແມ່ນຜະລິດໃນຂວດ, ແບບຟອມປ່ອຍແມ່ນຫ້າແລະສິບມິນລີລິດ. Insulin ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດແມ່ນຮູບແບບການປ່ອຍຜົງ hygroscopic, ຜົງລະລາຍໃນນ້ ຳ.
ໃນປະຈຸບັນບໍ່ມີທາງເລືອກອື່ນໃນການສັກຢາ, ພວກມັນຖືກຄຸ້ມຄອງແບບ subcutaneously, intramuscularly ຫຼື intravenously (ພຽງແຕ່ເປັນກາງ, ການລະລາຍຂອງ insulin ສັ້ນໃນນ້ ຳ ຈະຖືກສັກເຂົ້າທາງເສັ້ນ). ການສັກຢາ subcutaneous ແລະ intramuscular ແມ່ນຖືກປະຕິບັດດ້ວຍເຂັມອິນຊູລິນຫຼືສັກຢາອິນຊູລິນ. ອຸປະກອນມີຮູບຊົງຈັບທີ່ສະດວກ, ຮໍໂມນຖືກແນະ ນຳ ໂດຍການໃຊ້ປຸ່ມ, ສະນັ້ນມັນສາມາດຖືກ ນຳ ໄປ ນຳ ທ່ານແລະແມ່ນແຕ່ເດັກນ້ອຍກໍ່ສາມາດສັກຢາໄດ້.
ດ້ວຍມັນ, ຜູ້ເປັນໂລກເບົາຫວານບໍ່ພຽງແຕ່ສາມາດໃຫ້ຕົວເອງສັກຢາ, ແຕ່ສາມາດໃຫ້ຢາຢ່າງເປັນອິດສະຫຼະ. ອຸປະກອນດັ່ງກ່າວແມ່ນໃຊ້ຄືນໄດ້, ມັນໃຊ້ໄດ້ສະເພາະໃນລົດເຂັນຕົ້ນສະບັບ, ມັນມີລາຄາແພງຫຼາຍ, ສະນັ້ນທຸກຄົນບໍ່ສາມາດຈ່າຍໄດ້, ໂດຍສະເພາະເມື່ອທ່ານພິຈາລະນາວ່າຜູ້ປ່ວຍເບົາຫວານຕ້ອງການອຸປະກອນ 3 ຢ່າງດັ່ງກ່າວ.
Insulin ໃນຢາເມັດບໍ່ໄດ້ຖືກປະຕິບັດໃນທາງການແພດ, ເພາະວ່າຮູບແບບຂອງການປ່ອຍຕົວນີ້ບໍ່ມີຜົນສະທ້ອນຕໍ່ຮ່າງກາຍຄືການສັກຢາ subcutaneous, intramuscular ຫຼື intravenous. ແມ່ນແລ້ວ, ນັກວິທະຍາສາດອ້າງວ່າພວກເຂົາສາມາດພັດທະນາຢາ ສຳ ລັບການບໍລິຫານທາງປາກເຊິ່ງຈະເຮັດວຽກບໍ່ຮ້າຍແຮງກວ່າການສັກຢາ, ແຕ່ຮູບແບບການປ່ອຍຢານີ້ໃນການທົດລອງທາງດ້ານຄລີນິກຍັງບໍ່ທັນໄດ້ຜ່ານແລະ ກຳ ລັງພັດທະນາ.
ຕົ້ນ ກຳ ເນີດ
ອີງຕາມການຈັດປະເພດ, ການກະກຽມອິນຊູລິນແມ່ນຖືກ ຈຳ ແນກຕາມຕົ້ນ ກຳ ເນີດ, ໄລຍະເວລາຂອງການກະ ທຳ, ລະດັບການກັ່ນຕອງ. ຜະລິດຕະພັນ Insulin ແມ່ນຜະລິດຂື້ນຈາກພື້ນຖານຂອງຮໍໂມນທີ່ໄດ້ມາຈາກກະຕ່າຍຂອງງົວ, ໝູ ແລະໂດຍວິທີການປອມ, ເປັນຕົວຄ້າຍຂອງຮໍໂມນມະນຸດ. ອິນຊູລິນຊີ້ນງົວແຕກຕ່າງຈາກຮໍໂມນມະນຸດໃນສາມອາຊິດ amino, ເຊິ່ງຕໍ່ມາສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາແພ້ຢ່າງຮຸນແຮງແລະເຮັດໃຫ້ເກີດພະຍາດເບົາຫວານໃນອະນາຄົດ.
ຮ່າງກາຍຂອງມະນຸດດູດຊືມອິນຊູລິນຫຼາຍດີກວ່າ: ມັນແຕກຕ່າງຈາກຮໍໂມນຂອງມະນຸດໂດຍພຽງແຕ່ກົດອາມິໂນພຽງ ໜຶ່ງ ດຽວ, ສະນັ້ນມັນບໍ່ມີອາການແພ້ ໜ້ອຍ, ເຖິງແມ່ນວ່າມັນຍັງມີໂປຕີນ proinsulin ແລະ C-peptide ທີ່ເຮັດໃຫ້ເກີດອາການແພ້. ດັ່ງນັ້ນ, ໂດຍສະເພາະ ສຳ ລັບຜູ້ທີ່ມີອາການແພ້, ການກະກຽມອິນຊູລິນທີ່ຖືກກັ່ນຕອງໄດ້ຖືກພັດທະນາເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການເກີດຂື້ນຂອງມັນ, ເຊັ່ນດຽວກັນກັບການປຽບທຽບຂອງຮໍໂມນຂອງມະນຸດ, ເຊິ່ງໄດ້ຮັບຄວາມຂອບໃຈຈາກວິສະວະ ກຳ ທາງພັນທຸ ກຳ (ພວກມັນຖືກເອີ້ນວ່າ "ອິນຊູລິນຂອງມະນຸດ", ໂດຍເນັ້ນ ໜັກ ເຖິງຕົວຕົນທີ່ສົມບູນ).

ຮໍໂມນສັງເຄາະຂາດທາດໂປຼຕີນທີ່ເຮັດໃຫ້ເກີດອາການແພ້, ສະນັ້ນຮ່າງກາຍຈະດູດຊືມໄດ້ດີຂື້ນ, ປະຕິກິລິຍາແພ້ຕໍ່ມັນແມ່ນຫາຍາກຫຼາຍແລະຜະລິດຕະພັນບໍ່ມີສານຕ້ານທານ.
ຮໍໂມນນີ້ແມ່ນຜະລິດໂດຍສາຍພັນຂອງເຊື້ອລາແລະມີການປ່ຽນແປງທາງພັນທຸ ກຳ Escherichia coli ວາງຢູ່ໃນສານອາຫານທີ່ມີສານອາຫານພິເສດ, ສາມາດຜະລິດອິນຊູລິນທີ່ໄດ້ຮັບການອອກແບບໂດຍ ກຳ ມະພັນ. ເນື່ອງຈາກປະລິມານຂອງສານທີ່ຜະລິດອອກມາແມ່ນໃຫຍ່, ນັກວິທະຍາສາດມີແນວໂນ້ມທີ່ຈະຄິດວ່າອິນຊູລິນຂອງສັດຈະຖືກປ່ຽນແທນ ໃໝ່ ໃນໄວໆນີ້.
ໄລຍະເວລາທີ່ຖືກຕ້ອງ
ຢາຂອງກຸ່ມ pharmacological ຂອງ insulin ແຕກຕ່າງກັນໃນໄລຍະເວລາຂອງການປະຕິບັດ: ພວກມັນສັ້ນ, ກາງແລະຍາວ.ຜະລິດຕະພັນທີ່ມີການກະ ທຳ ສັ້ນໆ (ປະມານຫົກຊົ່ວໂມງ) ແມ່ນມີລັກສະນະໂດຍຄວາມໄວຂອງການ ສຳ ຜັດກັບຮ່າງກາຍ: ພວກມັນເລີ່ມມີຜົນກະທົບຕໍ່ມັນພາຍໃນເຄິ່ງຊົ່ວໂມງຫລັງການບໍລິຫານແລະມີຜົນສູງສຸດສອງຫາສາມຊົ່ວໂມງຫຼັງຈາກສັກ.
ຜະລິດຕະພັນທີ່ຖືກຈັດປະເພດເປັນຢາໃນໄລຍະກາງໃນການຈັດປະເພດປະກອບມີສັງກະສີ, ຍ້ອນຮໍໂມນທີ່ຖືກປ່ອຍອອກມາຊ້າຫຼາຍ. ພວກເຂົາເລີ່ມປະຕິບັດຕໍ່ມາ - ຫຼັງຈາກສອງຊົ່ວໂມງ, ອັດຕາສູງສຸດສາມາດສັງເກດໄດ້ຫຼັງຈາກ 8-14 ຊົ່ວໂມງ, ຜົນກະທົບຈະແກ່ຍາວເຖິງປະມານ 1 ມື້.
ການພັດທະນາຂອງຢາເປັນເວລາດົນກວ່າເກົ່າແມ່ນເກີດມາຈາກຄວາມ ຈຳ ເປັນທີ່ຈະຊ່ວຍບັນເທົາຜູ້ປ່ວຍດ້ວຍການສັກຢາອິນຊູລິນເລື້ອຍໆ (ປະມານສາມຫາສີ່ເທື່ອຕໍ່ມື້): ນັບຕັ້ງແຕ່ໂຣກຈິດມີປະຕິກິລິຍາໃນທາງລົບຕໍ່ການສີດແຕ່ລະຄັ້ງ, ແລະດັ່ງນັ້ນມັນຈະເຮັດໃຫ້ເຈັບ. ນອກຈາກນັ້ນ, ຫຼັງຈາກການສັກອີກເທື່ອ ໜຶ່ງ ໃນບໍລິເວນສັກ, hematomas ອາດຈະເກີດຂື້ນຫຼືຕິດເຊື້ອ.
ໃນບາງກໍລະນີ, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ສົມທົບຜະລິດຕະພັນອິນຊູລິນຂະ ໜາດ ກາງແລະສັ້ນ. ໃນກໍລະນີນີ້, ຄວນຊື້ຢາຈາກຜູ້ຜະລິດດຽວກັນໃນຮ້ານຂາຍຢາ, ເພາະວ່າຮູບແບບຂອງການປ່ອຍຢາຈາກບັນດາບໍລິສັດທີ່ແຕກຕ່າງກັນ, ເຖິງວ່າມັນບໍ່ແຕກຕ່າງກັນ, ແມ່ນການສີດຢາ; ເປັນສ່ວນປະກອບ, ສານຫຼາກຫຼາຍຊະນິດໄດ້ຖືກເພີ່ມເຕີມທີ່ ຈຳ ເປັນຕ້ອງເປັນກາງຖ້າຫາກຊື້ຈາກຜູ້ຜະລິດທີ່ແຕກຕ່າງກັນ.
ມີການກະກຽມອິນຊູລິນ, ໄລຍະເວລາຂອງມັນແມ່ນຈາກ 24 ຫາ 36 ຊົ່ວໂມງ. ພວກເຂົາເລີ່ມສົ່ງຜົນກະທົບຕໍ່ຮ່າງກາຍສອງຊົ່ວໂມງຫຼັງຈາກການປ້ອນຂໍ້ມູນ, ໄລຍະເວລາຂອງການກະ ທຳ ສູງສຸດແມ່ນ 16-20 ຊົ່ວໂມງ, ຫຼັງຈາກນັ້ນມັນກໍ່ເລີ່ມຫຼຸດລົງ.
ຢາຊະນິດນີ້ມັກຖືກສັ່ງໃຫ້ຄົນເຈັບທີ່ມີຄວາມອ່ອນໄຫວຕໍ່າຕໍ່ອິນຊູລິນ, ພວກມັນກໍ່ສະດວກຕໍ່ຜູ້ເຖົ້າຜູ້ແກ່ຫຼືຜູ້ທີ່ມີບັນຫາທາງສາຍຕາທີ່ບໍ່ສາມາດສັກຢາດ້ວຍຕົນເອງແລະຂື້ນກັບການມາຮອດຂອງພະຍາບານ. ຮູບແບບຂອງຢາທີ່ໃຊ້ໃນໄລຍະຍາວແມ່ນບໍ່ເປັນຫມັນ 5 ແລະ 10 ມລກັບກະປmetອງຢາງທີ່ປິດຢ່າງສະນິດ.
ເຖິງແມ່ນວ່າຜົນກະທົບຂອງຢາທີ່ມີປະສິດຕິພາບຍາວນານຈະຍາວນານ, ແຕ່ແພດກໍ່ມັກ insulins ສັ້ນແລະກາງ. ຄົນເຈັບທົນທານຕໍ່ພວກມັນໄດ້ດີກວ່າ: ຖ້າຜົນກະທົບຂອງຢາທີ່ໄດ້ຮັບການປະຕິບັດເກີນກວ່າສີ່ສິບຊົ່ວໂມງ, ໃນຕອນເຊົ້າອາດຈະມີບັນຫາກ່ຽວກັບການເປັນໂລກເບົາຫວານ.
ແຜນການຕ້ອນຮັບ
ຢາປະເພດໃດແດ່ຈາກກຸ່ມຂອງອິນຊູລິນທີ່ຈະໃຊ້, ແລະໃນປະລິມານໃດ, ຄວນຈະຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ແລະໃຫ້ ຄຳ ແນະ ນຳ ສະເພາະ: ຕົວຊີ້ວັດໃນແຕ່ລະກໍລະນີແມ່ນເປັນສ່ວນບຸກຄົນແລະບໍ່ມີວິທີການແກ້ໄຂແຕ່ຢ່າງໃດ. ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຕ້ອງໄດ້ຮັບການຕິດຕາມຢ່າງຕໍ່ເນື່ອງແລະຖ້າ ຈຳ ເປັນກໍ່ຕ້ອງປັບຕົວ.
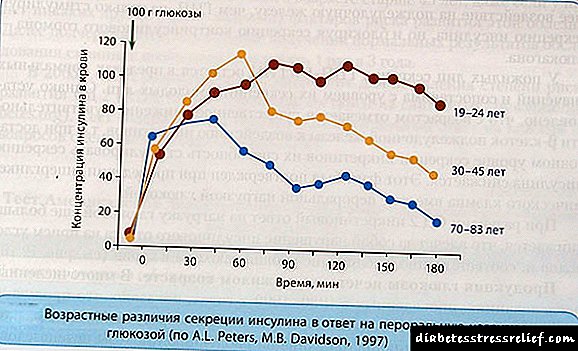
 ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບຮໍໂມນທີ່ກະຕຸກຂອງຄົນທີ່ມີສຸຂະພາບດີຜະລິດ, ປະລິມານຂອງມັນຕໍ່ມື້ແມ່ນຈາກ 30 ຫາ 40 ໜ່ວຍ. ມາດຕະຖານດຽວກັນ (ຈາກ 30 ຫາ 50 ໜ່ວຍ) ແມ່ນ ຈຳ ເປັນ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ, ໂດຍບໍ່ສົນເລື່ອງຕົ້ນ ກຳ ເນີດຂອງອິນຊູລິນ. ໃນກໍລະນີນີ້, 2/3 ຂອງມາດຕະຖານຄວນໄດ້ຮັບການປະຕິບັດໃນຕອນເຊົ້າ, ສ່ວນທີ່ເຫຼືອ - ໃນຕອນແລງ. ເຮັດໃຫ້ການຫັນປ່ຽນຈາກສັດໄປສູ່ອິນຊູລິນຂອງມະນຸດ, ຕາມ ຄຳ ແນະ ນຳ, ປະລິມານດັ່ງກ່າວແມ່ນຫຼຸດລົງສະ ເໝີ, ເນື່ອງຈາກວ່າຮໍໂມນທີ່ໄດ້ຮັບການ ກຳ ເນີດທາງພັນທຸ ກຳ ຈະຖືກດູດຊຶມດີຂື້ນຈາກຮ່າງກາຍ.
ຖ້າພວກເຮົາສົນທະນາກ່ຽວກັບຮໍໂມນທີ່ກະຕຸກຂອງຄົນທີ່ມີສຸຂະພາບດີຜະລິດ, ປະລິມານຂອງມັນຕໍ່ມື້ແມ່ນຈາກ 30 ຫາ 40 ໜ່ວຍ. ມາດຕະຖານດຽວກັນ (ຈາກ 30 ຫາ 50 ໜ່ວຍ) ແມ່ນ ຈຳ ເປັນ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ, ໂດຍບໍ່ສົນເລື່ອງຕົ້ນ ກຳ ເນີດຂອງອິນຊູລິນ. ໃນກໍລະນີນີ້, 2/3 ຂອງມາດຕະຖານຄວນໄດ້ຮັບການປະຕິບັດໃນຕອນເຊົ້າ, ສ່ວນທີ່ເຫຼືອ - ໃນຕອນແລງ. ເຮັດໃຫ້ການຫັນປ່ຽນຈາກສັດໄປສູ່ອິນຊູລິນຂອງມະນຸດ, ຕາມ ຄຳ ແນະ ນຳ, ປະລິມານດັ່ງກ່າວແມ່ນຫຼຸດລົງສະ ເໝີ, ເນື່ອງຈາກວ່າຮໍໂມນທີ່ໄດ້ຮັບການ ກຳ ເນີດທາງພັນທຸ ກຳ ຈະຖືກດູດຊຶມດີຂື້ນຈາກຮ່າງກາຍ.
ມັນເຊື່ອວ່າຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດສາມາດບັນລຸໄດ້ໂດຍການສົມທົບຢາປິ່ນປົວຊູນສັ້ນແລະກາງ; ຕາມນັ້ນ, ຕາຕະລາງການບໍລິຫານຢາແມ່ນຂື້ນກັບມັນ. ໃນບັນດາລະບອບການປິ່ນປົວ ຈຳ ນວນຫຼວງຫຼາຍ, ປະຈຸບັນໄດ້ມີການປະຕິບັດດັ່ງນີ້:
- ໃນຕອນເຊົ້າໃນເວລາອາຫານເຊົ້າ, ກິນຢາທີ່ມີໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ, ເຊັ່ນດຽວກັນກັບໄລຍະເວລາປານກາງ (ວິທີເຮັດແນວນີ້, ທ່ານ ໝໍ ຈະບອກ). ກ່ອນອາຫານຄໍ່າ - ການສະແດງສັ້ນ, ໃນຕອນກາງຄືນ, ເວລາ 22 ຫລື 23 ຊົ່ວໂມງ - ການກະກຽມຍາວປານກາງ,
- ອິນຊູລິນກັບໄລຍະເວລາສັ້ນໆຂອງການປະຕິບັດ, ສັກກ່ອນອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ ຳ, ກ່ອນນອນ, ເວລາ 23 ໂມງແລງ - ການກະກຽມອິນຊູລິນຂອງໄລຍະເວລາດົນຫຼືປານກາງ,
- insulin ຂະ ໜາດ ກາງຫຼືຍາວໃນເວລາອາລຸນ, ສັ້ນ - ກ່ອນອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ ຳ (ວິທີການແມ່ນບໍ່ສະດວກກວ່າວິທີທີ່ຜ່ານມາ).
ຖ້າທ່ານ ໝໍ ສັ່ງພຽງແຕ່ຢາດຽວເທົ່ານັ້ນ, ຢາທີ່ມີໄລຍະເວລາສັ້ນໆແມ່ນແນະ ນຳ ໃຫ້ສັກ 3 ເທື່ອຕໍ່ມື້, ເປັນໄລຍະເວລາສະເລ່ຍ - ສອງເທື່ອຕໍ່ມື້: ສັກຢາຄວນໃຫ້ 45 ນາທີກ່ອນອາຫານເຊົ້າແລະກ່ອນຄ່ ຳ. ອີກຈຸດ ໜຶ່ງ ທີ່ບໍ່ຄວນລືມໃນເວລາເວົ້າກ່ຽວກັບການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນວ່າອິນຊູລິນທີ່ເປັນກາງສາມາດສັກໄດ້ບໍ່ພຽງແຕ່ໃສ່ໃນເສັ້ນເລືອດແດງຫຼືເສັ້ນເລືອດແດງເທົ່ານັ້ນ, ແຕ່ກໍ່ຍັງເປັນການໃສ່ເສັ້ນເລືອດ. ຢາທີ່ໃຊ້ໄດ້ດົນ (ຮູບແບບ 5 ແລະ 10 ມລ) ບໍ່ໄດ້ຖືກປະຕິບັດໃນທາງເສັ້ນເລືອດ.
ຜົນຂ້າງຄຽງ
Insulin ມີເກືອບບໍ່ມີຂໍ້ບົກຜ່ອງ: ຖ້າຜະລິດຕະພັນ ໜຶ່ງ ບໍ່ ເໝາະ ສົມ, ກໍ່ສາມາດທົດແທນດ້ວຍຜະລິດຕະພັນອື່ນໄດ້, ແຕ່ຜົນຂ້າງຄຽງອາດຈະເກີດຂື້ນ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການຮັກສາໂລກເບົາຫວານເພື່ອສັງເກດປະລິມານ: ການກິນເກີນຕົວຂອງມັນເອງຫຼືຫຼຸດລົງໃນປະລິມານແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ. ທັງເນື່ອງຈາກການຂາດນ້ ຳ ຕານແລະເກີນມາດຕະຖານ, ທ່ານສາມາດຕົກຢູ່ໃນສະຕິແລະເສຍຊີວິດ (ອີງຕາມສະຖິຕິ, 4 ເປີເຊັນຂອງຄົນເຈັບທີ່ອາຍຸຕ່ ຳ ກວ່າຫ້າສິບປີເສຍຊີວິດຍ້ອນເຫດຜົນນີ້).
ບັນຫາທົ່ວໄປອີກອັນ ໜຶ່ງ ແມ່ນອາການແພ້, ເຊິ່ງສາມາດເກີດຂື້ນໃນການກະກຽມອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ໃນອາການ ທຳ ອິດ (ລັກສະນະຂອງອາການຄັນ, ເຮັດໃຫ້ສຸຂະພາບດີຂື້ນ), ທ່ານຕ້ອງປຶກສາທ່ານ ໝໍ ແລະປ່ຽນໄປໃຊ້ອິນຊູລິນ. ຄວນມີການປ່ຽນແປງດັ່ງກ່າວໃນໂຮງ ໝໍ ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ, ບ່ອນທີ່ສາມາດກວດສອບລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆແລະປັບປະລິມານທີ່ຖືກຕ້ອງ.
ປະຕິກິລິຍາຂ້າງຄຽງອີກອັນ ໜຶ່ງ ອາດຈະເປັນໂຣກຫົດຫູ່ຫລື hypertrophy ຂອງເນື້ອເຍື່ອ adipose ຢູ່ບ່ອນສັກຢາ. ບັນຫານີ້ມັກຈະເກີດຂື້ນກັບການ ນຳ ໃຊ້ອິນຊູລິນຊີ້ນງົວແລະເປັນສິ່ງທີ່ຫາຍາກໃນເວລາທີ່ໃຊ້ນ້ ຳ ມັນບໍລິສຸດຫຼືອິນຊູລິນ. ສິ່ງນີ້ບໍ່ໄດ້ ນຳ ຜົນເສຍຫາຍຫຼາຍປານໃດ, ແຕ່ພື້ນທີ່ສັກຢາຕ້ອງໄດ້ມີການປ່ຽນແປງ, ເພາະວ່າການດູດຊຶມຂອງອິນຊູລິນຂາດ. ສິ່ງນີ້ຄວນເຮັດໄດ້ພຽງແຕ່ປຶກສາຫາລືກັບທ່ານ ໝໍ, ເພາະວ່າແຕ່ລະພື້ນທີ່ຂອງຮ່າງກາຍມີການຍ່ອຍອາຫານທີ່ແຕກຕ່າງກັນ.
Insulin ແມ່ນຢາຫຼຸດນ້ ຳ ຕານສະເພາະ. , ມີຄວາມສາມາດໃນການຄວບຄຸມລະດັບທາດແປ້ງທາດແປ້ງ, ເພີ່ມປະສິດທິພາບການດູດຊືມເນື້ອເຍື່ອ glucose ແລະສົ່ງເສີມການປ່ຽນເປັນ glycogen, ຍັງຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃນການເຈາະຂອງ glucose ເຂົ້າໄປໃນຈຸລັງຂອງຈຸລັງ.
ນອກເຫນືອໄປຈາກຜົນກະທົບຂອງ hypoglycemic (ຫຼຸດລົງນ້ໍາຕານໃນເລືອດ), insulin ມີຜົນກະທົບອື່ນໆອີກ: ມັນຊ່ວຍເພີ່ມຮ້ານ glycogen ກ້າມເນື້ອ, ກະຕຸ້ນການສັງເຄາະ peptide, ຫຼຸດຜ່ອນການບໍລິໂພກທາດໂປຼຕີນ, ແລະອື່ນໆ.
ການສະແດງອິນຊູລິນແມ່ນມາພ້ອມກັບການກະຕຸ້ນຫລືການຍັບຍັ້ງ (ການສະກັດກັ້ນ) ຂອງເອນໄຊບາງຊະນິດ , glycogen synthetase, pyruvate dehydrogenase, hexokinase ແມ່ນກະຕຸ້ນ, lipase ກະຕຸ້ນອາຊິດໄຂມັນຂອງເນື້ອເຍື່ອ adipose, lipoprotein lipase, ຫຼຸດຜ່ອນການອຸດຕັນຂອງເລືອດຫຼັງຈາກອາຫານທີ່ອຸດົມໄປດ້ວຍໄຂມັນ, ຖືກຍັບຍັ້ງ.
ລະດັບຂອງ biosynthesis ແລະຄວາມລັບ (ຄວາມລັບ) ຂອງອິນຊູລິນແມ່ນຂື້ນກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ດ້ວຍການເພີ່ມຂື້ນຂອງເນື້ອຫາຂອງມັນ, ຄວາມລັບຂອງອິນຊູລິນໂດຍເມັດກະຕຸນເພີ່ມຂື້ນ, ໃນທາງກົງກັນຂ້າມ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເຮັດໃຫ້ຄວາມລັບຂອງ insulin ຫຼຸດລົງ.
ໃນການຈັດຕັ້ງປະຕິບັດຜົນກະທົບຂອງອິນຊູລິນ, ບົດບາດການ ນຳ ພາແມ່ນປະຕິບັດໂດຍການໂຕ້ຕອບຂອງມັນກັບຕົວຮັບສະເພາະທີ່ມີຢູ່ໃນທ້ອງຖິ່ນຂອງເຍື່ອຫຸ້ມ plasma ຂອງຈຸລັງ, ແລະການສ້າງຕັ້ງສະລັບສັບຊ້ອນຂອງຕົວຮັບ insulin.
ຕົວຮັບ insulin ໃນການປະສົມປະສານກັບ insulin ເຂົ້າສູ່ຈຸລັງ , ບ່ອນທີ່ມັນມີຜົນກະທົບຕໍ່ phospholation ຂອງທາດໂປຼຕີນຈາກຈຸລັງ, ປະຕິກິລິຍາທີ່ເພີ່ມຂື້ນຕື່ມອີກຍັງບໍ່ທັນເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
Insulin ແມ່ນວິທີການປິ່ນປົວສະເພາະຕົ້ນຕໍ ສຳ ລັບພະຍາດເບົາຫວານຍ້ອນວ່າມັນຊ່ວຍຫຼຸດຜ່ອນ hyperglycemia (ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ) ແລະ glycosuria (ການມີ ນຳ ້ຕານໃນປັດສະວະ), ເຮັດໃຫ້ສານ glycogen ໃນຕັບແລະກ້າມຫຼຸດລົງ, ຫຼຸດຜ່ອນການຜະລິດນ້ ຳ ຕານ, ແລະຫຼຸດຜ່ອນການເປັນໂລກເບົາຫວານໃນເລືອດ (ມີໄຂມັນໃນເລືອດ) , ປັບປຸງສະພາບທົ່ວໄປຂອງຄົນເຈັບ .
Insulin ສຳ ລັບການ ນຳ ໃຊ້ທາງການແພດແມ່ນໄດ້ມາຈາກຝູງງົວແລະ ໝູ . ມີວິທີການສັງເຄາະສານເຄມີຂອງອິນຊູລິນ, ແຕ່ມັນບໍ່ສາມາດເຂົ້າເຖິງໄດ້.
ບໍ່ດົນມານີ້ໄດ້ພັດທະນາວິທີການເຕັກໂນໂລຢີຊີວະພາບເພື່ອຜະລິດອິນຊູລິນ. ອິນຊູລິນທີ່ໄດ້ຮັບຈາກວິສະວະ ກຳ ພັນທຸ ກຳ ແມ່ນສອດຄ່ອງຢ່າງເຕັມສ່ວນກັບຊຸດອາຊິດ amino ຂອງອິນຊູລິນ.
ໃນກໍລະນີທີ່ອິນຊູລິນໄດ້ຮັບຈາກສັດທະເລ, ສັດທີ່ມີຄວາມບົກຜ່ອງຕ່າງໆ (ໂປຕີນ, glucagon, ສະເຕກຕິນຕົນເອງ, ທາດໂປຼຕີນ, polypeptides, ແລະອື່ນໆ) ອາດຈະມີຢູ່ໃນການກະກຽມເນື່ອງຈາກການບໍລິສຸດບໍ່ພຽງພໍ.
ການກະກຽມອິນຊູລິນທີ່ບໍ່ຖືກກັ່ນຕອງສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາທາງລົບ.
ວິທີການທີ່ທັນສະ ໄໝ ເຮັດໃຫ້ມັນເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບການເຮັດຄວາມສະອາດ (ໂມເລກຸນ - ເຮັດໃຫ້ບໍລິສຸດດ້ວຍ chromatographically ດ້ວຍການປ່ອຍຕົວສູງສຸດ) ຂອງອິນຊູລິນ, ການເຮັດຄວາມສະອາດສູງ (monocomponent) ແລະການກະກຽມອິນຊູລິນ.
ໃນປະຈຸບັນ, ອິນຊູລິນຂອງມະນຸດໄດ້ຖືກ ນຳ ໃຊ້ຫຼາຍຂື້ນ.
ໃນການກະກຽມອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ, ຄວາມຕ້ອງການແມ່ນໃຫ້ກັບອິນຊູລິນທີ່ໄດ້ມາຈາກກະຕ່າຂອງຫມູ.
ກິດຈະກໍາຂອງ insulin ແມ່ນຖືກກໍານົດທາງຊີວະພາບ (ໂດຍຄວາມສາມາດໃນການຫລຸດລະດັບນ້ ຳ ຕານໃນເລືອດໃນກະຕ່າຍທີ່ມີສຸຂະພາບດີ) ແລະ ໜຶ່ງ ໃນວິທີການທາງດ້ານຟີຊິກສາດ (electrophoresis ໃນເຈ້ຍຫຼື chromatography ໃນເຈ້ຍ). ສຳ ລັບ ໜ່ວຍ ປະຕິບັດງານ ໜຶ່ງ ໜ່ວຍ (UNIT), ຫລື ໜ່ວຍ ງານສາກົນ (IE), ໃຊ້ກິດຈະ ກຳ ອິນຊູລິນ 0,04082 ມລກ.
ຕົວຊີ້ບອກຕົ້ນຕໍ ສຳ ລັບການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນໂຣກເບົາຫວານປະເພດ I (ໂຣກເອື່ອຍອີງໃສ່ອິນຊູລິນ), ແຕ່ພາຍໃຕ້ເງື່ອນໄຂສະເພາະໃດ ໜຶ່ງ ມັນຍັງຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ II (ບໍ່ແມ່ນເພິ່ງພາອິນຊູລິນ).
ໃນການຮັກສາໂລກເບົາຫວານ ໃຊ້ການກະກຽມອິນຊູລິນຂອງໄລຍະເວລາທີ່ແຕກຕ່າງກັນຂອງການປະຕິບັດ .
ອິນຊູລິນສັ້ນ ຍັງຢູ່ໃນບາງຂະບວນການທາງດ້ານ pathological ອື່ນໆ ສຳ ລັບເຮັດໃຫ້ເກີດພາວະເລືອດໃນເລືອດໃນເລືອດ (ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ) ໃນຮູບແບບສະເພາະຂອງໂຣກ schizophrenia, ເປັນຕົວແທນ anabolic (ເສີມຂະຫຍາຍທາດໂປຼຕີນຈາກທາດໂປຼຕີນ) ທີ່ມີຄວາມອິດເມື່ອຍທົ່ວໄປ, ຂາດສານອາຫານ, ພະຍາດ furunculosis (ໂລກຜິວ ໜັງ ອັກເສບຫຼາຍ), thyrotoxicosis (ພະຍາດ thyroid) ຕ່ອມ), ໃນບັນດາພະຍາດຂອງກະເພາະອາຫານ (atony / ການສູນເສຍຂອງໂຕນ /, gastroptosis / prolapse ຂອງກະເພາະອາຫານ /), ໂຣກຕັບອັກເສບຊໍາເຮື້ອ (ການອັກເສບຂອງເນື້ອເຍື່ອຕັບ), ຮູບແບບເບື້ອງຕົ້ນຂອງໂຣກຕັບແຂງ, ເຊັ່ນດຽວກັນກັບ ອົງປະກອບ "polarizing" ວິທີແກ້ໄຂນໍາໃຊ້ເພື່ອປິ່ນປົວພະຍາດໃບສ້ວຍແຫຼມບໍ່ພຽງພໍ coronary (ບໍ່ກົງກັນລະຫວ່າງຄວາມຕ້ອງການອົກຊີເຈນທີ່ຫົວໃຈແລະການຈັດສົ່ງຂອງຕົນ).
ທາງເລືອກຂອງ insulin ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານແມ່ນຂື້ນກັບຄວາມຮ້າຍແຮງແລະຄຸນລັກສະນະຕ່າງໆຂອງພະຍາດ, ສະພາບທົ່ວໄປຂອງຄົນເຈັບ, ພ້ອມທັງຄວາມໄວຂອງການເລີ່ມຕົ້ນແລະໄລຍະເວລາຂອງຜົນກະທົບຂອງ hypoglycemic ຂອງຢາ.
ການນັດພົບໃນເບື້ອງຕົ້ນຂອງອິນຊູລິນແລະການສ້າງຕັ້ງປະລິມານແມ່ນຖືກ ດຳ ເນີນຢູ່ໂຮງ ໝໍ (ໂຮງ ໝໍ).
ການກະກຽມອິນຊູລິນສັ້ນ - ເຫຼົ່ານີ້ແມ່ນວິທີແກ້ໄຂທີ່ມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ subcutaneous ຫຼື intramuscular.
ຖ້າ ຈຳ ເປັນ, ພວກມັນກໍ່ໄດ້ຮັບການຄຸ້ມຄອງຢ່າງເຂັ້ມງວດ.
ພວກມັນມີຜົນໃນການຫຼຸດນ້ ຳ ຕານຢ່າງໄວວາແລະຂ້ອນຂ້າງສັ້ນ.
ປົກກະຕິແລ້ວພວກມັນຖືກປະຕິບັດພາຍໃຕ້ subcutaneously ຫຼື intramuscularly 15-20 ນາທີກ່ອນທີ່ຈະກິນອາຫານຈາກຫນຶ່ງຫາຫຼາຍໆຄັ້ງໃນລະຫວ່າງມື້.
ຜົນກະທົບຫຼັງຈາກການສັກຢາ subcutaneous ເກີດຂື້ນໃນເວລາ 15-20 ນາທີ, ຮອດເວລາສູງສຸດພາຍຫຼັງ 2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດບໍ່ເກີນ 6 ຊົ່ວໂມງ.
ພວກມັນຖືກ ນຳ ໃຊ້ເປັນສ່ວນໃຫຍ່ໃນໂຮງ ໝໍ ເພື່ອ ກຳ ນົດປະລິມານຢາອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບ, ເຊັ່ນດຽວກັນກັບໃນກໍລະນີທີ່ ຈຳ ເປັນຕ້ອງໄດ້ບັນລຸການປ່ຽນແປງຢ່າງໄວວາຂອງກິດຈະ ກຳ ອິນຊູລິນໃນຮ່າງກາຍ - ມີອາການໂລກເບົາຫວານແລະອາການເບື້ອງຕົ້ນ (ການສູນເສຍສະຕິທັງ ໝົດ ຫຼືບາງສ່ວນຍ້ອນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງກະທັນຫັນ) .
ນອກຈາກນັ້ນ, ການກະກຽມອິນຊູລິນສັ້ນແມ່ນໃຊ້ເປັນຕົວແທນ anabolic ແລະຖືກ ກຳ ນົດ, ຕາມກົດລະບຽບ, ໃນປະລິມານ ໜ້ອຍ (4-8 ໜ່ວຍ 1-2 ຄັ້ງຕໍ່ມື້).
ການກະກຽມອິນຊູລິນ (ຍາວນານ) ກະກຽມ ແມ່ນມີຢູ່ໃນຮູບແບບປະລິມານຢາທີ່ມີໄລຍະເວລາແຕກຕ່າງກັນຂອງຜົນກະທົບຂອງການຫຼຸດນ້ ຳ ຕານ (semylong, long, ultralong).
ສຳ ລັບຢາທີ່ແຕກຕ່າງກັນ, ຜົນກະທົບຈະແກ່ຍາວເຖິງ 10 - 36 ຊົ່ວໂມງ.
ຂໍຂອບໃຈກັບຢາເຫຼົ່ານີ້, ທ່ານສາມາດຫຼຸດຜ່ອນ ຈຳ ນວນການສັກຢາທຸກໆມື້.
ປົກກະຕິແລ້ວພວກມັນຖືກຜະລິດໃນຮູບແບບຂອງການໂຈະ. (ການໂຈະອະນຸພາກທີ່ແຂງຂອງຢາໃນຂອງແຫຼວ), ປະຕິບັດພຽງແຕ່ subcutaneously ຫຼື intramuscularly, ການບໍລິຫານທາງເສັ້ນເລືອດແມ່ນບໍ່ໄດ້ຮັບອະນຸຍາດ. ໃນສະຖານະການທີ່ເປັນໂຣກເບົາຫວານແລະສະພາບທີ່ບໍ່ມັກ, ຢາທີ່ຍືດຍາວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ເມື່ອເລືອກການກະກຽມອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງຮັບປະກັນວ່າໄລຍະເວລາຂອງການຫຼຸດນ້ ຳ ຕານສູງສຸດແມ່ນກົງກັບເວລາທີ່ທ່ານກິນ.
ຖ້າ ຈຳ ເປັນ, ຢາ 2 ຊະນິດຂອງການກະ ທຳ ທີ່ຍາວນານສາມາດປະຕິບັດໄດ້ໃນ ໜຶ່ງ syringe.
ຄົນເຈັບບາງຄົນບໍ່ພຽງແຕ່ຕ້ອງການລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ເປັນປົກກະຕິໂດຍໄວ. ພວກເຂົາຕ້ອງໄດ້ສັ່ງໃຫ້ມີການກະກຽມອິນຊູລິນທີ່ຍາວນານແລະສັ້ນ.
ປົກກະຕິແລ້ວ ຢາທີ່ໃຊ້ໄດ້ຍາວແມ່ນໃຊ້ກ່ອນອາຫານເຊົ້າ ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າ ຈຳ ເປັນ, ການສີດສາມາດເຮັດໄດ້ໃນຊ່ວງເວລາອື່ນ.
ການກະກຽມອິນຊູລິນທັງ ໝົດ ແມ່ນໃຊ້ກັບການປະຕິບັດຕາມອາຫານ.
ຄຳ ນິຍາມຂອງຄ່າພະລັງງານຂຽນ (ຈາກ 1700 ເຖິງ 3000 Khal) ຄວນຈະຖືກ ກຳ ນົດໂດຍນ້ ຳ ໜັກ ຮ່າງກາຍຂອງຄົນເຈັບໃນໄລຍະການປິ່ນປົວ, ໂດຍປະເພດກິດຈະ ກຳ. ສະນັ້ນ, ດ້ວຍສານອາຫານທີ່ຫຼຸດລົງແລະອອກ ກຳ ລັງກາຍ ໜັກ, ຈຳ ນວນແຄລໍລີ່ທີ່ ຈຳ ເປັນຕໍ່ມື້ ສຳ ລັບຄົນເຈັບແມ່ນຢ່າງ ໜ້ອຍ 3000, ໂດຍມີໂພຊະນາການຫລາຍເກີນໄປແລະມີວິຖີຊີວິດທີ່ບໍ່ສະບາຍ, ມັນບໍ່ຄວນເກີນ 2000.
ການແນະ ນຳ ຂອງປະລິມານທີ່ສູງເກີນໄປ, ພ້ອມທັງການຂາດແຄນທາດແປ້ງກັບອາຫານ, ສາມາດເຮັດໃຫ້ເກີດສະພາບທີ່ເປັນໂລກເບົາຫວານ (ການຫຼຸດນໍ້າຕານໃນເລືອດ) ປະກອບດ້ວຍຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ, ຄວາມອ່ອນເພຍ, ເຫື່ອອອກ, ຄວາມວຸ້ນວາຍຂອງຮ່າງກາຍ, ເຈັບຫົວ, ວິນຫົວ, ວຸ້ນວາຍ, ຄວາມອຸກອັ່ງ (ຄວາມບໍ່ພໍໃຈທີ່ບໍ່ມີເຫດຜົນ) ຫຼືການຮຸກຮານ.
ຕໍ່ມາ, ອາການເລືອດໄຫຼໃນສະ ໝອງ ເສີຍໆອາດຈະພັດທະນາ (ການສູນເສຍສະຕິ, ສະແດງອອກຈາກການຂາດປະຕິກິລິຍາຂອງຮ່າງກາຍຕໍ່ການກະຕຸ້ນຈາກພາຍນອກເນື່ອງຈາກການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ) ຢ່າງຊັດເຈນດ້ວຍການສູນເສຍສະຕິ, ການຊັກແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ຂອງຫົວໃຈ.
ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະຖານະການທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງດື່ມຊາຫວານຫຼືກິນນ້ ຳ ຕານສອງສາມສ່ວນ.
ມີລະດັບທາດ ນຳ ້ຕານໃນເລືອດ (ທີ່ກ່ຽວຂ້ອງກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ) ສະຕິ ວິທີແກ້ໄຂ glucose 40% ແມ່ນຖືກສັກເຂົ້າເສັ້ນເລືອດໃນປະລິມານ 10-40 ມລ, ບາງຄັ້ງເຖິງ 100 ມລ, ແຕ່ບໍ່ມີອີກ.
ການແກ້ໄຂບັນຫາລະດັບນ້ ຳ ຕານໃນເລືອດ (ຫຼຸດ ນຳ ້ຕານໃນເລືອດ) ໃນຮູບແບບສ້ວຍແຫຼມ ສາມາດໄດ້ຮັບການປະຕິບັດການນໍາໃຊ້ intramuscular ຫຼື subcutaneous ການບໍລິຫານຂອງ glucagon.
ມີການບໍລິຫານ subcutaneous ຂອງການກະກຽມອິນຊູລິນ, lipodystrophy (ການຫຼຸດລົງຂອງຈໍານວນຂອງເນື້ອເຍື່ອ adipose ໃນເນື້ອເຍື່ອ subcutaneous) ອາດຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ.
ການກະກຽມອິນຊູລິນທີ່ຖືກກັ່ນຕອງທັນສະ ໄໝ ຂ້ອນຂ້າງບໍ່ຄ່ອຍຈະເຮັດໃຫ້ເກີດປະກົດການແພ້, ແຕ່ເຖິງຢ່າງໃດກໍ່ຕາມ, ກໍລະນີດັ່ງກ່າວບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ການພັດທະນາຂອງປະຕິກິລິຍາແພ້ອາການແພ້ຕ້ອງການການຮັກສາແລະການທົດແທນຢາ.
ການຂັດຂວາງການ ນຳ ໃຊ້ອິນຊູລິນແມ່ນພະຍາດທີ່ເກີດຂື້ນກັບການເປັນໂລກຕັບເລືອດ, ຕັບອັກເສບຕັບອັກເສບ, ຕັບແຂງ, ໂລກຕັບອັກເສບເຍື້ອຫຸ້ມເຫຼືອງ (ເປັນສີເຫຼືອງຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກຂອງສາຍຕາທີ່ເກີດຈາກການລະລາຍຂອງເມັດເລືອດແດງ), ໂຣກປອດອັກເສບ (ອັກເສບຂອງຕັບ) ພະຍາດຫມາກໄຂ່ຫຼັງທີ່ກ່ຽວຂ້ອງກັບທາດໂປຼຕີນຈາກທາດໂປຼຕີນ / ທາດໂປຼຕິນທີ່ບໍ່ສົມປະກອບ), ໂຣກ urolithiasis, ກະເພາະອາຫານແລະແຜໃນ duodenal, ໂຣກຫົວໃຈເສື່ອມເສີຍ ພະຍາດຂອງປ່ຽງລາວ).
ຕ້ອງມີການດູແລທີ່ດີໃນການຮັກສາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຄວາມທຸກທໍລະມານຈາກຄວາມບໍ່ພຽງພໍຂອງພະຍາດຫຼອດເລືອດ (ຄວາມຜິດປົກກະຕິລະຫວ່າງຫົວໃຈຂອງອົກຊີເຈນທີ່ຕ້ອງການແລະການສົ່ງຕໍ່) ແລະຄວາມເສຍຫາຍຂອງສະ ໝອງ | ການໄຫຼວຽນຂອງເລືອດ.
ຄວາມລະມັດລະວັງແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອ ນຳ ໃຊ້ອິນຊູລິນໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກ thyroid, ພະຍາດ Addison (ການເຮັດວຽກຂອງ adrenal ບໍ່ພຽງພໍ), ແລະຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ການປິ່ນປົວດ້ວຍ insulin ໃນໄລຍະຖືພາຄວນໄດ້ຮັບການຕິດຕາມຢ່າງໃກ້ຊິດ.
ໃນຊ່ວງໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງເລັກນ້ອຍແລະເພີ່ມຂື້ນໃນ ລຳ ດັບທີສອງແລະທີສາມ.
ຕົວຍັບຍັ້ງ Alpha-adrenergic ແລະ beta-adrenostimulants, tetracyclines, salicylates ເພີ່ມຄວາມລັບຂອງສານອິນຊູລິນທີ່ມີຢູ່ໃນຮ່າງກາຍ.
Thiazide diupetics (diuretics), beta-blockers, ເຫຼົ້າສາມາດນໍາໄປສູ່ການເປັນໂລກລະລາຍໃນເລືອດ.
ຕິດຕໍ່ພົວພັນກັບ
ເປັນຢາອື່ນໆ
ໂດຍ:
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນຖືກປັບປຸງ ຢາເສບຕິດປາກ hypoglycemic, ສານຍັບຍັ້ງ MAO, ທາດຍັບຍັ້ງການ ACE, inhibitors anhydrase ກາກບອນ, ເລືອກ, ຕົວທົດລອງ, bromocriptine, octreotide, ຊັນໂພນາໄມສະເຕີຣອຍ anabolic, ເຕຕຣາຊີກລິນ clofibrate, ເກໂຕໂກນາ, ເມເບນດາໂຊນ, pyridoxine, theophylline, cyclophosphamide, fenfluramine, lithium, ຢາເສບຕິດທີ່ມີເອທານອນ .
ຜົນກະທົບຕໍ່ລະບົບກົດຂອງ insulin ອ່ອນແອລົງ ຢາຄຸມ ກຳ ເນີດທາງປາກ, corticosteroids, ຮໍໂມນ thyroid, thiazide diuretics, heparin, ຢາແກ້ໄຂ້ tricyclic, ຢາ sympathomimetics, danazole, clonidine, ທາດການຊຽມທາງຊ່ອງແຄວຊຽມ, diazoxide, morphine, phenytoin, nicotine.
ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງການປະຕິບັດຂອງຢາແມ່ນເປັນໄປໄດ້.
ຢາທີ່ມີທາດ thiol ຫຼື sulfite, ເມື່ອຖືກເພີ່ມໃສ່ອິນຊູລິນ, ກໍ່ໃຫ້ເກີດການ ທຳ ລາຍຂອງມັນ.
ໃນລະຫວ່າງການຖືພາ, ປະເພດຂອງ insulin, ປະລິມານແລະລະບຽບການບໍລິຫານຂອງມັນແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ.
ຖ້າລະບຽບການປິ່ນປົວທີ່ຖືກຄັດເລືອກໃນເບື້ອງຕົ້ນບໍ່ ເໝາະ ສົມ, ຈຳ ເປັນຕ້ອງປຶກສາທ່ານ ໝໍ ອີກເທື່ອ ໜຶ່ງ ແລະເລືອກທີ່ສຸດ, ລະບຽບການປິ່ນປົວທີ່ສະດວກແລະມີປະສິດຕິຜົນສູງສຸດ.
ອາການຕ່າງໆ : ກ້າມເນື້ອອ່ອນເພຍ, ອ່ອນເພຍເບົາບາງ, ຄວາມອຶດຫິວ, ຄວາມກະຫາຍນ້ ຳ ຢ່າງກະວົນກະວາຍ, ວຸ່ນວາຍ, ບວມນິ້ວມື, ສັ່ນ, palpitations, ເຈືອປົນຂອງນັກຮຽນ, ຕາມົວ, ຫົວ, ມັກຮ້ອງຄາງເລື້ອຍໆ, ຈົ່ມ, ເຮັດໃຫ້ມືດມົວຂອງສະຕິ, ການກົດຂີ່ຂູດຮີດຫລືວຸ່ນວາຍ ແລະສຸດທ້າຍ, ເສຍສະຕິ.
ການປິ່ນປົວໂຣກຜີວ ໜັງ ຄວນຈະເລີ່ມຕົ້ນທັນທີ.
ໃນກໍລະນີທີ່ບໍ່ຮຸນແຮງ, ມັນພຽງພໍທີ່ຈະໃຫ້ພາຍໃນຊາຫວານ, ນ້ ຳ ໝາກ ໄມ້, ນໍ້າເຜິ້ງ.
ດ້ວຍການສູນເສຍສະຕິ (ໝົດ ສະຕິ) ຈະເອົາວິທີແກ້ໄຂທາດນ້ ຳ ຕານເຂັ້ມຂຸ້ນ (10-20 ມລຂອງ glucose 20-40%).
ໃນກໍລະນີທີ່ບໍ່ມີຄວາມເປັນໄປໄດ້ຂອງການສີດເຂົ້າເສັ້ນເລືອດໃນການແກ້ໄຂບັນຫານ້ ຳ ຕານ, ແນະ ນຳ ໃຫ້ບໍລິຫານຢ່າງລະອຽດ 0.001-0.002 g ຂອງ glucagon ຫຼື 0.5 ml ຂອງການແກ້ໄຂ 0.1% ຂອງ adrenaline hydrochloride ພາຍໃຕ້ຜິວ ໜັງ.
ມັນຄວນຈະລະມັດລະວັງວ່າດ້ວຍການແນະ ນຳ adrenaline, ຜົນຂ້າງຄຽງສາມາດເກີດຂື້ນໄດ້ - ຄວາມອຸກອັ່ງ, ກະຕຸ້ນ, ຄວາມດັນເລືອດເພີ່ມຂື້ນ, ຄວາມກັງວົນໃຈແລະອື່ນໆ.
Insulin syringe ແມ່ນມີຢູ່ໃນກະປsealedອງປິດປະທັບຕາກັບຢາງຢຸດພ້ອມກັບອາລູມີນຽມແຕກ.
ໃນຂວດ 10 ml, ໃນກ່ອງ 5 pcs ຫຼື ໃນຕະປູ 1.5 ແລະ 3 ml ສຳ ລັບ pens syringe .
ການກະກຽມ Insulin (ທັງກະຕຸກແລະລົດເຂັນ) ທີ່ບໍ່ໄດ້ໃຊ້, ຄວນເກັບຮັກສາໄວ້ໃນອຸນຫະພູມ 2-8 ° C ໃນບ່ອນມືດ , i.e. ໃນຕູ້ເຢັນ (ມັກໃນຊັ້ນລຸ່ມ), ຫ່າງຈາກຕູ້ແຊ່ແຂງ.
ໃນອຸນຫະພູມນີ້, ພວກມັນຈະຮັກສາຄຸນລັກສະນະທາງຊີວະພາບແລະສານເຄມີຈົນກ່ວາຊີວິດຂອງຊັ້ນວາງທີ່ລະບຸໄວ້ໃນຊຸດ. ອິນຊູລິນບໍ່ຕ້ອງຖືກເຊັກອິນໃນເວລາບິນຢູ່ເທິງເຮືອບິນເພື່ອຫລີກລ້ຽງຄວາມສ່ຽງຂອງການແຊ່ແຂງ.
ອຸນຫະພູມໃນການເກັບຮັກສາສູງເກີນໄປຈະເຮັດໃຫ້ກິດຈະ ກຳ ທາງຊີວະພາບຂອງຢາຫຼຸດລົງເທື່ອລະກ້າວ. ແສງແດດໂດຍກົງກໍ່ສົ່ງຜົນກະທົບທີ່ບໍ່ດີ, ເລັ່ງການສູນເສຍກິດຈະ ກຳ ທາງຊີວະພາບໄດ້ 100 ເທົ່າ.
ອິນຊູລິນລະລາຍທີ່ໂປ່ງໃສອາດຈະເຮັດໃຫ້ມີຝົນຕົກແລະກາຍເປັນເມກ . Granules ແລະ flakes ປະກອບຢູ່ໃນການລະງັບຂອງ insulin. ການປະສົມປະສານຂອງຄວາມຮ້ອນແລະການສັ່ນສະເທືອນດົນນານເລັ່ງຂະບວນການນີ້.
ຕຸກອິນຊູລິນໃຊ້ໂດຍຄົນເຈັບສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຫ້ອງບໍ່ສູງກວ່າ 25 ອົງສາເຊ, ໃນບ່ອນມືດຈົນເຖິງ 6 ອາທິດ. ໄລຍະເວລານີ້ແມ່ນຫຼຸດລົງເປັນ 4 ອາທິດເມື່ອ ນຳ ໃຊ້ໄສ້ຕອງ Penfill, ເນື່ອງຈາກວ່າກະດຸມ syringe ມັກຈະຖືກ ນຳ ໄປໃສ່ຖົງຂອງທ່ານໃນອຸນຫະພູມໃກ້ກັບອຸນຫະພູມຮ່າງກາຍ. ຢາອິນຊູລິນສາມາດເກັບຮັກສາໄວ້ໃນຕູ້ເຢັນໄດ້ 3 ເດືອນຫຼັງຈາກການໃຊ້ຄັ້ງ ທຳ ອິດ.
ໃຊ້ອິນຊູລິນແຊ່ແຂງບໍ່ສາມາດໃຊ້ໄດ້ຫຼັງຈາກຖອກມັນແລ້ວ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບການໂຈະ. ໃນໄລຍະ ໜາວ, ໄປເຊຍກັນຫຼືອະນຸພາກຕ່າງໆຈະລວບລວມແລະບໍ່ລະລາຍຫຼັງຈາກທີ່ລະລາຍ, ເຊິ່ງເຮັດໃຫ້ມັນບໍ່ສາມາດທີ່ຈະໄດ້ຮັບການລະງັບຄວາມເປັນເອກະພາບກັນອີກຄັ້ງ. ດັ່ງນັ້ນ, ຄວາມສ່ຽງໃນການແນະ ນຳ ປະລິມານທີ່ບໍ່ພຽງພໍແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
Insulin ຄວນຖືວ່າເສຍຫາຍຫຼັງຈາກທີ່ລະລາຍ. ປະເພດ insulin ທີ່ໂປ່ງໃສບໍ່ສາມາດຖືກ ນຳ ໃຊ້ໃນເວລາທີ່ເຮັດໃຫ້ເປັນດ່າງ, ຄວາມວຸ່ນວາຍຫຼືລັກສະນະຂອງອະນຸພາກໂຈະ.
ການລະງັບການເຄື່ອນໄຫວຂອງອິນຊູລິນ, ເຊິ່ງຫລັງຈາກປະສົມບໍ່ໄດ້ເຮັດໃຫ້ມີການລະງັບສີຂາວເປັນເອກະພາບຫລືບັນຈຸກ້ອນ, ເສັ້ນໃຍ, ສີປ່ຽນ, ບໍ່ ເໝາະ ສົມກັບການ ນຳ ໃຊ້.
1 ມລຂອງການແກ້ໄຂຫລືການລະງັບໂດຍປົກກະຕິມີ 40 ໜ່ວຍ.
ອີງຕາມແຫລ່ງທີ່ມາຂອງການຜະລິດ, ອິນຊູລິນແຍກອອກຈາກສັດທະເລຂອງສັດແລະສັງເຄາະໂດຍໃຊ້ວິທີທາງວິສະວະ ກຳ ທາງພັນທຸ ກຳ.
ອີງຕາມລະດັບຂອງການເຮັດໃຫ້ບໍລິສຸດ, ການກະກຽມອິນຊູລິນຈາກແພຈຸລັງຂອງສັດໄດ້ຖືກແບ່ງອອກເປັນ monopic (MP) ແລະ monocomponent (MK).
ປະຈຸບັນໄດ້ຮັບຈາກກະຕ່າຍຫມູ, ພວກມັນໄດ້ຖືກ ກຳ ນົດເພີ່ມເຕີມດ້ວຍຕົວ ໜັງ ສື C (SMP - ຊີ້ນ ໝູ, ໝູ ນ້ອຍ, SMK - ຊີ້ນ ໝູ monocomponent), ງົວ - ຈົດ ໝາຍ G (ຊີ້ນງົວ: GMP - ຊີ້ນງົວ, ຊີ້ນງົວ, GMK - ຊີ້ນງົວຊີ້ນຄວາຍ monocomponent).
ການກຽມຕົວຂອງອິນຊູລິນຢູ່ໃນມະນຸດແມ່ນຖືກບົ່ງບອກໂດຍຈົດ ໝາຍ C.
ອີງຕາມໄລຍະເວລາຂອງການກະ ທຳ, insulins ແບ່ງອອກເປັນ:
- ການກະກຽມອິນຊູລິນສັ້ນ : ການເລີ່ມຕົ້ນການກະ ທຳ ພາຍຫຼັງ 15-30 ນາທີ, ການປະຕິບັດສູງສຸດພາຍຫຼັງ 1 / 2-2 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດ 4-6 ຊົ່ວໂມງ,
- ການກະກຽມອິນຊູລິນຍາວນານ ປະກອບມີຢາທີ່ມີໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ (ເລີ່ມຕົ້ນພາຍຫຼັງ 1 / 2-2 ຊົ່ວໂມງ, ສູງສຸດພາຍຫຼັງ 3-12 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 8-12 ຊົ່ວໂມງ), ຢາທີ່ມີໄລຍະເວລາຍາວນານ (ເລີ່ມແຕ່ 4-8 ຊົ່ວໂມງ, ສູງສຸດພາຍຫຼັງ 8-18 ຊົ່ວໂມງ, ໄລຍະເວລາທັງ ໝົດ 20-30 ຊົ່ວໂມງ).
ມື້ນີ້, ອຸດສາຫະ ກຳ ການຢາຜະລິດອິນຊູລິນໃນຮູບແບບຕ່າງໆ. ປະຈຸບັນ, ຢາອິນຊູລິນຫຼາຍຊະນິດຖືກ ນຳ ໃຊ້ເຂົ້າໃນການຢາ.
ກຸ່ມຂອງ insulins ແມ່ນຖືກກໍານົດຫຼາຍທີ່ສຸດໂດຍອີງຕາມໄລຍະເວລາຂອງການປະຕິບັດຂອງພວກເຂົາຫຼັງຈາກການບໍລິຫານກັບຮ່າງກາຍຂອງມະນຸດ. ໃນຢາ, ຢາໃນໄລຍະຕໍ່ໄປນີ້ແມ່ນ ຈຳ ແນກ:
- ພະລັງງານ
- ສັ້ນ
- ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ
- ຢາທີ່ໃຊ້ໄດ້ດົນ.
ການໃຊ້ຢາອິນຊູລິນຊະນິດ ໜຶ່ງ ຫຼືອີກປະເພດ ໜຶ່ງ ແມ່ນຂື້ນກັບຄຸນລັກສະນະສ່ວນຕົວຂອງຄົນເຈັບແລະລະບຽບການປິ່ນປົວໂຣກເບົາຫວານດ້ວຍໂຣກອິນຊູລິນ.
ປະເພດອິນຊູລິນຕ່າງກັນແຕກຕ່າງກັນທັງໃນສ່ວນປະກອບແລະວິທີການສັງເຄາະ. ສຳ ລັບການກະກຽມອິນຊູລິນແຕ່ລະປະເພດ, ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແມ່ນຖືກພັດທະນາຕາມລັກສະນະຂອງສ່ວນປະກອບແລະວິທີການກະກຽມ.
ນອກຈາກນັ້ນ, ຍັງມີຂໍ້ ກຳ ນົດທົ່ວໄປທີ່ຄວນປະຕິບັດໃນເວລາ ດຳ ເນີນການປິ່ນປົວດ້ວຍອິນຊູລິນ. ການກະກຽມອິນຊູລິນແຕ່ລະຕົວມີຕົວຊີ້ບອກທີ່ແນ່ນອນແລະ contraindications ສໍາລັບການນໍາໃຊ້.
ຄຸນສົມບັດທາງການຢາ
Detemir insulin ແມ່ນສານປະສົມນ້ ຳ ຍ່ອຍທີ່ລະລາຍຂອງອິນຊູລິນ, ການປະຕິບັດຍາວນານກັບຮູບແບບການປະຕິບັດງານແບບຮາບພຽງ, ເຊິ່ງຜະລິດໂດຍວິທີການ ນຳ ໃຊ້ເຕັກໂນໂລຍີຊີວະພາບ DNA ທີ່ສົມບູນແບບໂດຍໃຊ້ສາຍພັນ Saccharomyces cerevisiae. Insulin ຜູກພັນກັບຕົວຮັບສະເພາະ, ເພາະສະນັ້ນການໄກ່ເກ່ຍຜົນກະທົບທາງຊີວະພາບ. ອິນຊູລິນຄວບຄຸມການເຜົາຜານ metabolism. ມັນຊ່ວຍລົດລະດັບ glucose ໃນເລືອດ, ກະຕຸ້ນການບໍລິໂພກຂອງມັນໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍແລະຍັບຍັ້ງ gluconeogenesis. Insulin ປັບປຸງ biosynthesis ທາດໂປຼຕີນ, inhibits proteolysis ແລະ lipolysis ໃນຈຸລັງໄຂມັນ. ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງສານອິນຊູລິນໃນເຊລັ່ມເລືອດຈະບັນລຸພາຍຫຼັງ 6 - 8 ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ. ດ້ວຍການຄວບຄຸມການບໍລິຫານສອງຄັ້ງຕໍ່ມື້, ຄວາມເຂັ້ມຂຸ້ນສົມດຸນຂອງອິນຊູລິນໃນເຊລັ່ມເລືອດຈະບັນລຸໄດ້ພາຍຫຼັງການສັກ 2 ຫາ 3 ຄັ້ງ. ຄວາມແຕກຕ່າງໃນການດູດຊຶມຂອງ insulin detemir ແມ່ນຕໍ່າກວ່າເມື່ອທຽບກັບການກະກຽມອິນຊູລິນອື່ນໆ. ໃນ pharmacokinetics ຂອງ insulin detemir, ບໍ່ມີການກວດພົບຄວາມແຕກຕ່າງລະຫວ່າງເພດ ສຳ ຄັນທາງຄລີນິກ. ປະລິມານການແຈກຢາຍຢາອິນຊູລິນແມ່ນປະມານ 0,1 ລິດ / ກລ. ການເຄື່ອນໄຫວຂອງສານອິນຊູລິນບໍ່ຄືກັນກັບການກະກຽມອິນຊູລິນຂອງມະນຸດ, ຜະລິດຕະພັນການເຜົາຜານອາຫານທັງ ໝົດ ແມ່ນບໍ່ມີປະໂຫຍດ. ບໍ່ມີປະຕິກິລິຍາໃດໆທີ່ ສຳ ຄັນທາງຄລີນິກລະຫວ່າງ insulin detemir ແລະກົດໄຂມັນຫຼືຢາອື່ນໆທີ່ຜູກພັນກັບໂປຣຕີນ. ຊີວິດເຄິ່ງສຸດທ້າຍຂອງການສັກຢາ subcutaneous ແມ່ນຂື້ນກັບປະລິມານຂອງຢາແລະລະດັບຂອງການດູດຊືມຈາກເນື້ອເຍື່ອ subcutaneous ແລະແມ່ນ 5 ຫາ 7 ຊົ່ວໂມງ.
ໂຣກເບົາຫວານໃນຜູ້ປ່ວຍທີ່ມີອາຍຸຫລາຍກວ່າ 2 ປີ.
ປະລິມານຢາຂອງ insulin detemir ແລະຄັ້ງ
Insemir insulin ແມ່ນມີຈຸດປະສົງພຽງແຕ່ ສຳ ລັບການບໍລິຫານ subcutaneous ເທົ່ານັ້ນ, ຢານີ້ບໍ່ສາມາດປະຕິບັດໄດ້ໂດຍຜ່ານເສັ້ນເລືອດຂອດ, ເພາະວ່າສິ່ງນີ້ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເບົາຫວານໃນເລືອດຢ່າງຮຸນແຮງ. ຂະ ໜາດ ຢາແມ່ນ ກຳ ນົດໂດຍອີງໃສ່ຄວາມຕ້ອງການຂອງຄົນເຈັບ. ຕ້ອງມີການດັດປັບປະລິມານຢາຖ້າອາຫານການປ່ຽນແປງຂອງຄົນເຈັບເປັນປົກກະຕິ, ການອອກ ກຳ ລັງກາຍຂອງລາວເພີ່ມຂື້ນ, ຫຼືມີພະຍາດທີ່ບໍ່ສະບາຍ. ຢາ Insemir Detemir ສາມາດໃຊ້ໄດ້ທັງຮູບແບບຂອງການ ບຳ ບັດດ້ວຍ monotherapy ແລະດ້ວຍ bolus insulin, ພ້ອມທັງຢາທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດ ສຳ ລັບການບໍລິຫານທາງປາກ. Detemir insulin ສາມາດປະຕິບັດໄດ້ທຸກເວລາທີ່ສະດວກໃນເວລາກາງເວັນ, ແຕ່ວ່າຫຼັງຈາກ ກຳ ນົດເວລາສັກ, ທ່ານຕ້ອງຍຶດ ໝັ້ນ ທຸກໆມື້. Insemir insulin ຖືກສີດເຂົ້າໄປໃນບໍລິເວນທ້ອງນ້ອຍ, ກົກຂາ, ບ່າໄຫລ່, ພື້ນທີ່ກຽວຫລືເຂດ deltoid. ສະຖານທີ່ສັກຢາຕ້ອງໄດ້ມີການປ່ຽນແປງເປັນປະ ຈຳ ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຜີວ ໜັງ. ເຊັ່ນດຽວກັນກັບການກະກຽມອິນຊູລິນອື່ນໆ, ໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸແລະຄົນເຈັບທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບອັກເສບ, ການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງກ່ຽວກັບລະດັບນ້ ຳ ຕານໃນເລືອດແລະການດັດປັບປະລິມານການກວດພົບໂດຍສ່ວນຕົວແມ່ນມີຄວາມ ຈຳ ເປັນ. ເຊັ່ນດຽວກັບການກະກຽມອິນຊູລິນອື່ນໆ, ແນະ ນຳ ໃຫ້ທ່ານຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະຫວ່າງການແປແລະໃນອາທິດ ທຳ ອິດຂອງການອອກຢາ ໃໝ່.
ການລະລາຍຂອງ Insulin ມີຜົນກະທົບຕໍ່ເວລາດົນ (ເຖິງມື້).
ການປິ່ນປົວດ້ວຍ Insulin Detemir ບໍ່ເຮັດໃຫ້ນ້ ຳ ໜັກ ຕົວເພີ່ມຂື້ນ.
ກ່ອນການເດີນທາງໄກເຊິ່ງກ່ຽວຂ້ອງກັບການປ່ຽນແປງຂອງເຂດເວລາ, ຄົນເຈັບຄວນປຶກສາກັບທ່ານ ໝໍ, ເພາະວ່າການປ່ຽນເຂດເວລານັ້ນ ໝາຍ ຄວາມວ່າຄົນເຈັບຈະສັກອິນຊູລິນແລະກິນໃນເວລາອື່ນ.
ການຢຸດເຊົາການຮັກສາຫຼືປະລິມານທີ່ບໍ່ພຽງພໍຂອງຢາສາມາດເຮັດໃຫ້ hypertcemia ຫຼື ketoacidosis ໂລກເບົາຫວານ. hyperglycemia ມັກຈະພັດທະນາເທື່ອລະກ້າວໃນຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້. ອາການຂອງ hyperglycemia ປະກອບມີການຖ່າຍເບົາເລື້ອຍໆ, ກະຫາຍນ້ ຳ, ປວດຮາກ, ຮາກ, ແດງແລະແຫ້ງຂອງຜິວ ໜັງ, ອາການງ່ວງເຫງົາ, ປາກແຫ້ງ, ກິ່ນຂອງອາຊິດໂຕນໃນອາກາດຫາຍໃຈ, ສູນເສຍຄວາມຢາກອາຫານ. ຖ້າບໍ່ມີການປິ່ນປົວທີ່ ເໝາະ ສົມ, hyperglycemia ຈະພາໃຫ້ໂຣກເບົາຫວານ ketoacidosis ແລະການຕາຍ.
ການມີລະດັບຕ່ ຳ ໃນເລືອດສາມາດພັດທະນາໄດ້ດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ບໍ່ໄດ້ວາງແຜນຫຼືການກິນອາຫານຂ້າມຖ້າປະລິມານອິນຊູລິນສູງເກີນໄປທີ່ກ່ຽວຂ້ອງກັບຄວາມຕ້ອງການຂອງອິນຊູລິນ. ໃນເວລາທີ່ການຊົດເຊີຍສໍາລັບທາດແປ້ງທາດແປ້ງໃນຄົນເຈັບ, ອາການປົກກະຕິຂອງພວກມັນ - ອາການເບື້ອງຕົ້ນຂອງການລະລາຍໃນເລືອດອາດຈະມີການປ່ຽນແປງ, ຜູ້ປ່ວຍຄວນໄດ້ຮັບແຈ້ງກ່ຽວກັບເລື່ອງນີ້. ດ້ວຍການເປັນໂຣກເບົາຫວານເປັນເວລາດົນ, ອາການທີ່ບອກລ່ວງ ໜ້າ ຕາມປົກກະຕິອາດຈະຫາຍໄປ.
ພະຍາດຕິດຕໍ່ທີ່ສະຫຼັບສັບສົນໂດຍສະເພາະແມ່ນເປັນໄຂ້ແລະເປັນພະຍາດຕິດຕໍ່, ໂດຍປົກກະຕິຈະເພີ່ມຄວາມຕ້ອງການໃນຮ່າງກາຍຂອງອິນຊູລິນ.
ການດັດປັບປະລິມານຂອງສານລະລາຍອິນຊູລິນຍັງ ຈຳ ເປັນຖ້າຄົນເຈັບມີພະຍາດຕິດຕໍ່ຂອງຕັບ, ໝາກ ໄຂ່ຫຼັງ, ຕ່ອມ adrenal, ຕ່ອມໄທລອຍ, ຕ່ອມໄທລອຍ.
ມີລາຍງານກ່ຽວກັບການພັດທະນາຂອງໂຣກຫົວໃຈຊຸດໂຊມໃນການປິ່ນປົວຄົນເຈັບທີ່ມີ thiazolidinediones ພ້ອມກັບການກະກຽມອິນຊູລິນໂດຍສະເພາະຖ້າຄົນເຈັບມີປັດໃຈສ່ຽງຕໍ່ການພັດທະນາໂຣກຫົວໃຈຊຸດໂຊມ. ຂໍ້ເທັດຈິງນີ້ຕ້ອງໄດ້ຮັບການພິຈາລະນາໃນເວລາທີ່ສັ່ງຢາຄົນເຈັບດ້ວຍການປິ່ນປົວແບບປະສົມປະສານກັບການກະກຽມອິນຊູລິນແລະ thiazolidinediones. ດ້ວຍການປິ່ນປົວແບບປະສົມປະສານດັ່ງກ່າວ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການກວດສຸຂະພາບຂອງຄົນເຈັບເພື່ອ ກຳ ນົດອາການແລະອາການຂອງໂຣກຫົວໃຈວາຍເຮື້ອຮັງ, ການມີອາການຄັນ, ນ້ ຳ ໜັກ ເພີ່ມຂື້ນ. ຖ້າຫາກວ່າອາການຂອງໂຣກຫົວໃຈຊຸດໂຊມຖືກກວດພົບຫລືຊຸດໂຊມລົງ, ການຮັກສາດ້ວຍຢາ thiazolidinedione ຄວນຢຸດ.
ດ້ວຍການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານເຊິ່ງສາມາດພັດທະນາໃນຂະນະທີ່ກິນຢາ Detemir, ຄວາມໄວໃນການປະຕິກິລິຍາແລະຄວາມສາມາດໃນການສຸມໃສ່ແມ່ນຖືກລົບກວນ. ດັ່ງນັ້ນ, ດ້ວຍການພັດທະນາຂອງມັນ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງຫຼີກລ່ຽງຈາກການເຮັດກິດຈະ ກຳ ຕ່າງໆທີ່ຕ້ອງການຄວາມສົນໃຈເພີ່ມຂື້ນແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດຕະສາດ (ລວມທັງພາຫະນະຂັບຂີ່).
ການຖືພາແລະ lactation
ເມື່ອໃຊ້ຢາດັ່ງກ່າວໃນລະຫວ່າງການຖືພາ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງຜົນປະໂຫຍດທີ່ຄາດໄວ້ ສຳ ລັບແມ່ແລະຄວາມສ່ຽງທີ່ເປັນໄປໄດ້ຕໍ່ລູກໃນທ້ອງ. ໃນການທົດລອງທາງຄລີນິກແບບຄວບຄຸມແບບສຸ່ມ, ບໍ່ມີຄວາມແຕກຕ່າງໃດໆໃນຜົນໄດ້ຮັບຂອງການຖືພາ, ໃນຂໍ້ມູນຄວາມປອດໄພໂດຍລວມໃນລະຫວ່າງການຖືພາ, ໃນສຸຂະພາບຂອງເດັກເກີດ ໃໝ່ ແລະລູກໃນທ້ອງເມື່ອປຽບທຽບການກະກຽມອິນຊູລິນກັບ detemir ແລະ insulin aspart. ຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບຄວາມປອດໄພແລະປະສິດທິຜົນຂອງການປິ່ນປົວດ້ວຍຢາໃນໄລຍະການ ນຳ ໃຊ້ຫຼັງການຕະຫຼາດຊີ້ໃຫ້ເຫັນເຖິງການບໍ່ມີປະຕິກິລິຍາທາງລົບທີ່ບໍ່ຕ້ອງການເຊິ່ງສາມາດເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິໃນທ້ອງຫຼືຄວາມເປັນພິດຕໍ່ລູກໃນທ້ອງ. ໃນສັດ, ຜົນກະທົບທີ່ເປັນພິດຂອງຢາໃນລະບົບສືບພັນບໍ່ໄດ້ຖືກກວດພົບ. ແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງມີການຕິດຕາມກວດກາຢ່າງລະມັດລະວັງຕະຫຼອດການຖືພາ, ພ້ອມທັງໃນໄລຍະວາງແຜນການຖືພາ. ໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາ, ຄວາມຕ້ອງການຂອງອິນຊູລິນມັກຈະຫຼຸດລົງແລະອາຍຸໃນໄລຍະສອງແລະສາມ. ຄວາມຕ້ອງການຂອງ insulin ຫຼັງຈາກການເກີດລູກຈະກັບຄືນສູ່ລະດັບທີ່ເຄີຍມີມາກ່ອນການຖືພາ. ບໍ່ມີຂໍ້ມູນກ່ຽວກັບວ່າອິນຊູລິນແຊກຊຶມເຂົ້າ Detemir ເຂົ້າໃນນົມແມ່ບໍ່. ມີການສັນນິຖານວ່າຢາດັ່ງກ່າວບໍ່ມີຜົນກະທົບຕໍ່ການເຜົາຜະຫລານໃນຮ່າງກາຍຂອງເດັກໃນເວລາໃຫ້ນົມລູກ, ເພາະວ່າຢານີ້ແມ່ນສານ peptide ທີ່ ທຳ ລາຍຢ່າງງ່າຍດາຍໃນ ລຳ ໄສ້ໃຫຍ່ເຂົ້າໄປໃນກົດອະມິໂນທີ່ດູດຊຶມຈາກຮ່າງກາຍ. ໃນຊ່ວງໄລຍະການລ້ຽງລູກດ້ວຍນົມແມ່ໃນແມ່ຍິງ, ຕ້ອງມີການແກ້ໄຂອາຫານແລະປະລິມານຂອງອິນຊູລິນ.
ຜົນຂ້າງຄຽງຂອງສານລະລາຍອິນຊູລິນ
ຄວາມຜິດກະຕິທາງເມຕິນ: ໂລກເອດສ (hypoglycemia) (ອາການຂອງໂລກລະດັບນ້ ຳ ຕານໃນເລືອດ: ເຫື່ອເຢັນ, ຄວາມເມື່ອຍລ້າທີ່ເພີ່ມຂື້ນ, ຜິວ ໜັງ ທີ່ສັ່ນສະເທືອນ, ຄວາມສັ່ນສະເທືອນ, ປະສາດ ການສູນເສຍສະຕິ, ອາການຊັກ, ຄວາມບົກຜ່ອງຊົ່ວຄາວຫຼືບໍ່ສາມາດປ່ຽນແປງໄດ້ຂອງການເຮັດວຽກຂອງສະ ໝອງ, ການຕາຍ).
ຄວາມຜິດປົກກະຕິແລະຕິກິລິຍາທົ່ວໄປຢູ່ບ່ອນສັກຢາ: ປະຕິກິລິຍາຂອງໂຣກພູມຕ້ານທານໃນທ້ອງຖິ່ນ (ອາການໃຄ່ບວມ, ແດງ, ຄັນຢູ່ບ່ອນສັກຢາ), lipodystrophy, edema.
ຄວາມຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານ: urticaria, ອາການແພ້, ຜື່ນຜິວ ໜັງ, ມີອາການຄັນ, ເຫື່ອອອກ, ໂຣກຊືມເສົ້າ, ໂຣກກະເພາະລໍາໄສ້, ຄວາມຫຍຸ້ງຍາກໃນລະບົບຫາຍໃຈ, ຫຼຸດຄວາມດັນເລືອດ.
ຄວາມບົກຜ່ອງດ້ານສາຍຕາ: ຄວາມຜິດກະຕິ refraction, retinopathy ພະຍາດເບົາຫວານ.
ລະບົບປະສາດ: ໂຣກເສັ້ນປະສາດຂ້າງນອກ.
ປະຕິ ສຳ ພັນຂອງສານລະລາຍອິນຊູລິນກັບສານອື່ນໆ
ມີຢາທີ່ສົ່ງຜົນຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ. ຜົນກະທົບຂອງການລະລາຍຂອງອິນຊູລິນແມ່ນເອົາໃຈໃສ່ໂດຍ glucocorticosteroids, ຢາຄຸມ ກຳ ເນີດໃນປາກ, ຮໍໂມນ thyroid ທີ່ບັນຈຸທາດທາດໄອໂອໂຕ, thiazide diuretics, somatropin, heparin, sympathomimetics, tricyclic antidepressants, danazole, ທາດໂປຼຕີນຈາກຮໍໂມນໃນເລືອດຊ້າ, clonidine, diafin oxide,. ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນຖືກປັບປຸງໂດຍຕົວຍັບຍັ້ງການ monoamine oxidase, ຢາເສບຕິດ hypoglycemic ໃນປາກ, ຢາ angiotensin ປ່ຽນທາດ enzyme inhibitors, ບໍ່ແມ່ນຕົວເລືອກ beta-blockers, carbonic anhydrase inhibitors, bromocriptine, anabolic steroids, sulfonamide drug, tetracycline phospholife, phenol phospholife ທີ່ບັນຈຸເອທານອນ. Octreotide ແລະ lanreotide ທັງສາມາດຫຼຸດຜ່ອນແລະເພີ່ມຄວາມຕ້ອງການໃນຮ່າງກາຍຂອງອິນຊູລິນ. ພາຍໃຕ້ອິດທິພົນຂອງ salicylates ແລະ reserpine, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະຊ່ວຍປັບປຸງແລະເຮັດໃຫ້ການກະ ທຳ ຂອງຢາຫຼຸດລົງ. ເຄື່ອງດື່ມແອນກໍຮໍສາມາດເຮັດໃຫ້ທາດອິນຊູລິນແຂງແຮງແລະຍືດຍາວ. Beta-blockers ສາມາດເຮັດ ໜ້າ ກາກການສະແດງອອກຂອງການເປັນໂຣກໃນເລືອດຕໍ່າແລະຊັກຊ້າໃນການຟື້ນຕົວຫລັງຈາກທີ່ມີລະດັບນ້ ຳ ຕານໃນເລືອດ. ຢາບາງຊະນິດ, ຍົກຕົວຢ່າງ, ເຊິ່ງມີກຸ່ມ sulfite ຫຼືກຸ່ມ thiol, ເມື່ອຖືກເພີ່ມເຂົ້າໃນອິນຊູລິນ, ຢາ detemir ສາມາດ ທຳ ລາຍມັນໄດ້. ສານອິນຊູລິນບໍ່ຄວນເພີ່ມເຂົ້າໃນວິທີແກ້ໄຂບັນຫາ.
ກິນເພາະຖ້າກິນ
ປະລິມານທີ່ສະເພາະໃນເວລາທີ່ການກິນຢາເກີນໄປຂອງ insulin detemir ພັດທະນາບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ແຕ່ວ່າການລະລາຍເລືອດໃນເລືອດສາມາດພັດທະນາຄ່ອຍໆດ້ວຍການແນະ ນຳ ປະລິມານທີ່ສູງ ສຳ ລັບຄົນເຈັບໂດຍສະເພາະ. ການຮັກສາ: ຄົນເຈັບສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນເລືອດຕົວເອງໂດຍການດື່ມນ້ ຳ ຕານ, ນ້ ຳ ຕານແລະອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງ. ສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນ ນຳ ເອົາຂອງຫວານ, ນ້ ຳ ຕານ, ນ້ ຳ ໝາກ ໄມ້ຫວານ, ຄຸກກີ້ໄປ ນຳ.
ໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດຮຸນແຮງ, ໃນເວລາທີ່ຄົນເຈັບ ໝົດ ສະຕິ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ສັກ glucagon ລົງໃນລະດັບ 0,5 - 1 ມລກຫຼືຢ່າງຮຸນແຮງ, ຫຼືສັກວິທີແກ້ໄຂບັນຫາ glucose (dextrose) ເຂົ້າເສັ້ນເລືອດ. ມັນຍັງມີຄວາມຈໍາເປັນທີ່ຈະປະຕິບັດການຄວບຄຸມນ້ໍາຕານໃນເລືອດຖ້າຄົນເຈັບບໍ່ຮູ້ສຶກສະຕິ 10 ຫາ 15 ນາທີຫຼັງຈາກການບໍລິຫານ glucagon. ເມື່ອຟື້ນຟູສະຕິເພື່ອປ້ອງກັນບໍ່ໃຫ້ໂຣກຊ້ ຳ ເຮ້ຍເກີດຂື້ນ, ຄົນເຈັບຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ.
ອິນຊູລິນແມ່ນຫຍັງ?
Insulin ແມ່ນການກະກຽມທາດໂປຼຕີນຈາກ peptide ຂອງຕົ້ນກໍາເນີດຂອງຮໍໂມນ. ອິນຊູລິນຖືກໃຊ້ເປັນເຄື່ອງມືສະເພາະໃນການຮັກສາໂລກເບົາຫວານ.
Insulin ແມ່ນຮໍໂມນທີ່ມີສ່ວນຮ່ວມຢ່າງຈິງຈັງໃນການເຜົາຜະຫລານທາດແປ້ງແລະຊ່ວຍຫຼຸດຜ່ອນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນ plasma ໃນເລືອດຂອງຄົນເຈັບ. ການຫຼຸດຜ່ອນທາດແປ້ງໃນເລືອດແມ່ນບັນລຸໄດ້ໂດຍການເພີ່ມການບໍລິໂພກຂອງນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອທີ່ມີອິນຊູລິນພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນ. Insulin ປະກອບສ່ວນເຂົ້າໃນການສັງເຄາະ glycogen ໂດຍຈຸລັງຕັບແລະປ້ອງກັນການປ່ຽນໄຂມັນແລະອາຊິດ amino ໃນທາດແປ້ງ.
ດ້ວຍການຂາດອິນຊູລິນໃນຮ່າງກາຍຂອງມະນຸດ, ການເພີ່ມຂື້ນຂອງລະດັບນໍ້າຕານໃນເລືອດແມ່ນໄດ້ຖືກສັງເກດເຫັນ. ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂລກເບົາຫວານແລະອາການແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງ. ການຂາດສານອິນຊູລິນໃນຮ່າງກາຍເກີດຂື້ນຍ້ອນຄວາມຜິດປົກກະຕິຂອງກະດູກສັນຫຼັງ, ເຊິ່ງປະກົດວ່າຍ້ອນການເຮັດວຽກຂອງລະບົບ endocrine ທີ່ບໍ່ຖືກຕ້ອງ, ຫຼັງຈາກໄດ້ຮັບບາດເຈັບຫຼືມີພາລະທາງດ້ານຈິດໃຈທີ່ແຂງແຮງຢູ່ໃນຮ່າງກາຍທີ່ກ່ຽວຂ້ອງກັບການປະກົດຕົວຂອງສະຖານະການທີ່ຄຽດ.
ການກະກຽມທີ່ບັນຈຸອິນຊູລິນແມ່ນຜະລິດຈາກເນື້ອເຍື່ອກະດູກສັນຫຼັງຂອງສັດ.
ສ່ວນຫຼາຍແລ້ວການຜະລິດຢາແມ່ນໃຊ້ເນື້ອເຍື່ອຂອງຝູງງົວແລະ ໝູ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ການກະກຽມອິນຊູລິນ
ເພື່ອ ກຳ ຈັດການກິນຢາເກີນປະລິມານທີ່ບັນຈຸສານອິນຊູລິນ, ມັນ ຈຳ ເປັນຕ້ອງກິນເຂົ້າຈີ່ຂາວ 100 ກຣາມ, ຊາຫວານຫຼືນ້ ຳ ຕານສອງສາມບ່ວງນ້ອຍໃນອາການ ທຳ ອິດຂອງການກິນ.
ໃນເວລາທີ່ມີອາການທີ່ຖືກປະກາດວ່າມີອາການຊshockອກ, ທາດນ້ ຳ ຕານຄວນໄດ້ຮັບການປະຕິບັດຕໍ່ຄົນເຈັບຢ່າງຈິງຈັງ. ຖ້າ ຈຳ ເປັນ, ທ່ານສາມາດບໍລິຫານ adrenaline ຕື່ມອີກ.
ຕ້ອງລະມັດລະວັງເປັນພິເສດໃນກໍລະນີຂອງການ ນຳ ໃຊ້ອິນຊູລິນສັງເຄາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໃນເວລາທີ່ມີຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດແລະໃນການກວດພົບຄວາມຜິດປົກກະຕິໃນການໄຫຼວຽນຂອງສະຫມອງ. ໃນກໍລະນີຂອງການ ນຳ ໃຊ້ອິນຊູລິນເປັນເວລາດົນ, ການກວດກາລະບົບຍ່ຽວແລະເລືອດຂອງຄົນເຈັບຢ່າງເປັນລະບົບ ສຳ ລັບເນື້ອໃນຂອງນ້ ຳ ຕານໃນນັ້ນແມ່ນ ຈຳ ເປັນ. ການສຶກສາດັ່ງກ່າວເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບເວລາທີ່ດີທີ່ສຸດ ສຳ ລັບການໃຊ້ຢາເພື່ອບັນລຸຜົນໃນທາງບວກສູງສຸດ.
ໃນການບໍລິຫານຢາ, ການສັກຢາອິນຊູລິນພິເສດຫຼືເຂັມສັກຢາພິເສດແມ່ນໃຊ້ຫຼາຍທີ່ສຸດ.
ການໃຊ້ເຂັມສັກຢາຫຼືເຂັມສັກຢາແມ່ນຂື້ນກັບຊະນິດຂອງອິນຊູລິນທີ່ໃຊ້ໃນໄລຍະການປິ່ນປົວດ້ວຍອິນຊູລິນ.