ນັບ ຈຳ ນວນເລືອດທີ່ສົມບູນຈາກເສັ້ນເລືອດຫຼືນິ້ວມື
 ເຖິງວ່າຈະມີຄວາມແຕກຕ່າງຫຼາຍລະຫວ່າງເລືອດ venous ແລະ capillary, ໃນພະຍາດເບົາຫວານ mellitus, ມີພຽງແຕ່ປັດໄຈ ໜຶ່ງ ທີ່ຖືກປະເມີນຜົນ - ຈຳ ນວນເລືອດ ສຳ ລັບນ້ ຳ ຕານຈາກເສັ້ນເລືອດ (ປົກກະຕິຫຼືພະຍາດທາງເສັ້ນເລືອດ).
ເຖິງວ່າຈະມີຄວາມແຕກຕ່າງຫຼາຍລະຫວ່າງເລືອດ venous ແລະ capillary, ໃນພະຍາດເບົາຫວານ mellitus, ມີພຽງແຕ່ປັດໄຈ ໜຶ່ງ ທີ່ຖືກປະເມີນຜົນ - ຈຳ ນວນເລືອດ ສຳ ລັບນ້ ຳ ຕານຈາກເສັ້ນເລືອດ (ປົກກະຕິຫຼືພະຍາດທາງເສັ້ນເລືອດ).
ແຕ່ການສຶກສາແມ່ນບໍ່ຄົບຖ້ວນ - ມັນໃຫ້ຄວາມຄິດພຽງແຕ່ກ່ຽວກັບລະດັບທົ່ວໄປ, ໂດຍສະເລ່ຍໃນເວລາທີ່ການໄຫຼຂອງເລືອດຜ່ານເຮືອ.
ໃນເວລາດຽວກັນ, ການວິເຄາະນິ້ວມືສະແດງໃຫ້ເຫັນເນື້ອໃນຂອງນ້ ຳ ຕານໂດຍກົງໃນເນື້ອເຍື່ອ, ເຊິ່ງເປັນເປົ້າ ໝາຍ ສຸດທ້າຍຂອງການເດີນທາງ ນຳ ້ຕານ - ໃນທີ່ນີ້ມັນບໍລິໂພກ.
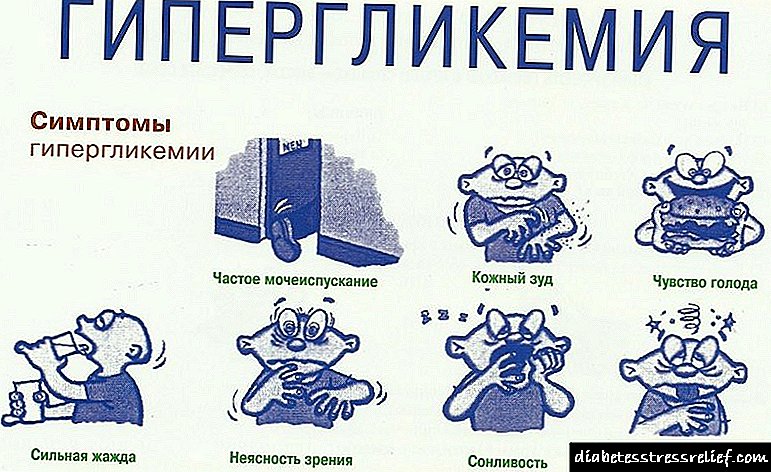
ອາການຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ
ອາການຂອງ hyperglycemia (ນໍ້າຕານໃນເລືອດຫຼາຍເກີນໄປ, ທີ່ຊັດເຈນກວ່າ, glucose) ແມ່ນຕົວຊີ້ວັດພາຍນອກແລະພາຍໃນ.
ອາການພາຍນອກໃນເບື້ອງຕົ້ນປະກອບມີການເພີ່ມຂື້ນຢ່າງເປັນລະບົບ:
- ຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ (ຢູ່ໃນສະພາບທີ່ຮ່າງກາຍຍອມຮັບໄດ້),
- ກະຫາຍນ້ ຳ
- ຄວາມຖີ່ຂອງການຍ່ຽວ
- emaciation (ການສູນເສຍນ້ໍາຫນັກຂອງຮ່າງກາຍ), ໂດຍບໍ່ສົນເລື່ອງຂອງໂພຊະນາການເລື້ອຍໆແລະຫນ້າພໍໃຈ.
ໜຶ່ງ ໃນອາການເກົ່າແກ່ແມ່ນ ໜິ້ວ ປັດສະວະຍັງເຫຼືອຢູ່ໃນຊຸດຊັ້ນໃນເຊິ່ງເມື່ອແຫ້ງແລ້ວປ່ຽນສີຂອງຜ້າໃຫ້ເປັນສີຂາວ, ແຕ່ພື້ນທີ່ທີ່ມີຢູ່ນັ້ນກາຍເປັນດາວ (ຖ້າວ່າເຄື່ອງນຸ່ງດັ່ງກ່າວຍາວນານພໍສົມຄວນ, ພວກມັນບອກວ່າມັນແຫ້ງ "ຄ້າຍຄືໂຄລາ"). ແລະຖ້າຂ້ອຍຍ່ຽວເພື່ອທົດລອງໃຊ້ພາສາ (ຜູ້ຮັກສາເກົ່າແກ່ໄດ້ເຮັດແນວນັ້ນ), ນາງຈະມີລົດຊາດຫວານທີ່ໂດດເດັ່ນ.
ການປ່ຽນແປງຈາກລະບົບປະສາດແລະການປະສົມປະສານ (ຜິວ ໜັງ ແລະເຍື່ອເມືອກ) ແມ່ນ ໜ້າ ສັງເກດ. ທຳ ອິດແມ່ນການປ່ຽນແປງໃນຄວາມຮັບຮູ້ (ຍ້ອນການເຮັດວຽກຂອງສະ ໝອງ ເສື່ອມ), ຕົ້ນຕໍແມ່ນມາຈາກຂ້າງຂອງວິໄສທັດ. ນີ້ແມ່ນເຮັດໃຫ້ມົວ, ມົວຂອງຮູບພາບ, ລັກສະນະຂອງອາການຄັນ, ຄວາມເຈັບປວດ, "ຊາຍໃນດວງຕາ" ໃນໄລຍະເລີ່ມຕົ້ນຂອງ hyperglycemia - ແລະການສູນເສຍທົ່ງນາທີ່ເບິ່ງເຫັນ, ການປະກົດຕົວຂອງໂຣກບ້າແລະຕາບອດເກືອບສົມບູນໃນຂັ້ນສຸດທ້າຍ.
ຈິດໃຈປ່ຽນແປງ, ຄົນເຈັບຈະກາຍເປັນ:
- ປະສາດ
- ລະຄາຍເຄືອງ
- ສຳ ພັດ
- ນ້ ຳ ຕາ
- ເມື່ອຍບໍ່ສົມເຫດສົມຜົນ (ຈົນເຖິງຄວາມແຕກແຍກສົມບູນ).
ຄວາມຜິດປົກກະຕິຂອງການເຜົາຜະຫລານຂອງເນື້ອເຍື່ອເຮັດໃຫ້ມີການປ່ຽນແປງຂອງຄວາມອ່ອນໄຫວຂອງຜິວຫນັງ (ຈາກສະພາບທີ່ເກີນຂອງມັນຈົນເຖິງ "ຄວາມອ່ອນແອຂອງໄມ້"), ໂດຍສະເພາະອາການຄັນຂອງຄົນເຈັບທີ່ມີອາການຄັນຕາມຜິວ ໜັງ ຢູ່ໃນສະຖານທີ່ທີ່ອ່ອນໂຍນໂດຍສະເພາະ (ໃນຂີ້ແຮ້, ບໍລິເວນໃກ້ຊິດ).
ເປັນຜົນມາຈາກຄວາມຜິດປົກກະຕິທີ່ຍາວນານຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງ, ການປ່ຽນແປງຂອງ trophic ໃນເຍື່ອເມືອກຈະເກີດຂື້ນ:
- ອາການຊັກ (ຮອຍແຕກຢູ່ແຈຂອງປາກ),
- ມີເນື້ອເຍື່ອທີ່ຊ້ ຳ ຊ້ອນຫລືເລິກຂື້ນ (ເປັນແຜ) ໃນຜົ້ງປາກ,
- ຈຸດປະສານງານຫຼືຂໍ້ຄຶດທົ່ວໄປຂອງແກ້ວຕາ.
ເຖິງແມ່ນວ່າດົນກວ່ານີ້ (ໃນຫລາຍປີຜ່ານມາ) ຄວາມເປັນຢູ່ຂອງການມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປກໍ່ຈະເຮັດໃຫ້ຄວາມລົ້ມເຫຼວຂອງລະບົບຕ່າງໆຂອງຮ່າງກາຍ - ຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະຕ່າງໆ
- ໂລກຕັບອັກເສບ
- renal
- cardiopulmonary
- ເສັ້ນເລືອດແດງ
- endocrine.
ຜົນໄດ້ຮັບຂອງ hyperglycemia, ເຊິ່ງໄດ້ບັນລຸສະພາບຂອງໂລກເບົາຫວານທີ່ມີຢູ່ດົນນານ, ແມ່ນ:
- ຕັບໄຂມັນຕັບໄຂມັນ,
- dystrophy myocardial,
- ຫົວໃຈວາຍຂອງອະໄວຍະວະຕ່າງໆ (ຫົວໃຈ, ສະ ໝອງ, ປອດ),
- ໂຣກຕີນໂລກເບົາຫວານ
- ບາດແຜຂອງຕີນແລະຂາ,
- ໂລກຂໍ້ບົກຜ່ອງດ້ານໂລກເບົາຫວານດ້ວຍຄວາມ ຈຳ ເປັນທີ່ຈະຕັດແຂນຂາເບື້ອງລຸ່ມລົງທັນທີໃນລະດັບຂອງຂໍ້ຕໍ່ຂອງຫົວເຂົ່າ (ປ່ອຍໃຫ້ເຫງົ້າຂອງຄວາມຍາວໃຫຍ່ຂື້ນຕໍ່ມາກໍ່ຍັງມີຜົນໃນຄວາມ ຈຳ ເປັນທີ່ຈະຕັດແຂນຂາໃຫ້ຢູ່ໃນລະດັບທີ່ ກຳ ນົດໄວ້).
ຜົນກະທົບຂອງຄວາມຜິດປົກກະຕິຂອງ endocrine ແລະຄວາມບໍ່ພຽງພໍຂອງການສະ ໜອງ ເນື້ອເຍື່ອປະສາດແລະເສັ້ນເລືອດເຮັດໃຫ້ເກີດບັນຫາຊາຍແລະຍິງ, ຄວາມເປັນ ໝັນ ຫຼືການເກີດຂອງເດັກທີ່ເຈັບປ່ວຍຢ່າງແນ່ນອນ.

ຕົວຊີ້ວັດຂອງຄວາມຫຍຸ້ງຍາກພາຍໃນປະກອບມີການຄົ້ນຄ້ວາ:
- ເລືອດ - ໃນລະດັບຂອງນໍ້າຕານໃນມັນ,
- ປັດສະວະ: ຄຸນນະພາບ - ສຳ ລັບນ້ ຳ ຕານ, ປະລິມານ - ສຳ ລັບການ ກຳ ນົດປະລິມານຂອງທາດນ້ ຳ ຕານທີ່ສູນເສຍໄປໃນຮ່າງກາຍດ້ວຍປັດສະວະ.
ບໍລິຈາກເລືອດແນວໃດ?
ການກະກຽມ ສຳ ລັບການທົດສອບແມ່ນກ່ຽວຂ້ອງກັບກະເພາະອາຫານຫວ່າງເປົ່າ, ອາຫານສຸດທ້າຍຄວນ ສຳ ເລັດ 8 ຊົ່ວໂມງກ່ອນການ ໝູນ ໃຊ້.
ການດື່ມແມ່ນກ່ຽວຂ້ອງກັບເຄື່ອງດື່ມທີ່ບໍ່ມີນໍ້າຫວານ - ນ້ ຳ ແຮ່ທາດຫຼືນ້ ຳ ທຳ ມະດາ. ຜະລິດຕະພັນເຫລົ້າແມ່ນຖືກຍົກເວັ້ນປະເພດ, ເຖິງວ່າຈະມີການດື່ມເຫຼົ້າທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ນັກຄົ້ນຄວ້າຄວນຢຸດດື່ມເຫຼົ້າ 2 ມື້ກ່ອນການວິເຄາະ. ຄວາມຕ້ອງການດຽວກັນໃຊ້ກັບການສູບຢາ (ຢຸດເຄິ່ງມື້ກ່ອນຂັ້ນຕອນ). ການ ນຳ ໃຊ້ ໝາກ ຂາມ chewing ຍັງຄວນຈະຖືກຊັກຊ້າເປັນການຊົ່ວຄາວ.
ຜູ້ອອກ ກຳ ລັງກາຍແລະນັກກິລາໃນເວລານີ້ຄວນຍົກເລີກການໂຫຼດແລະການຝຶກແອບພະລັງງານ.
ໂດຍບໍ່ສົນເລື່ອງຂອງການບໍລິການ (ການເຮັດວຽກ), ສະຖານະການທີ່ມີຄວາມກົດດັນຄວນຫລີກລ້ຽງ.
ຜົນຂອງການວິເຄາະອາດຈະໄດ້ຮັບຜົນກະທົບຈາກການປະພຶດໃນມື້ທີ່ສຶກສາ:
- ກອງປະຊຸມນວດ
- ການ ບຳ ບັດຮ່າງກາຍ
- ການກວດເຊັກ X-ray.
ຖ້າເປັນໄປໄດ້ (ແລະໂດຍໄດ້ຮັບການອະນຸຍາດຈາກແພດທີ່ເຂົ້າຮ່ວມ), ຢາຄວນຈະຖືກຍົກເລີກໃນເວລານີ້, ຖ້າເປັນໄປບໍ່ໄດ້, ມັນຄວນໄດ້ຮັບການເຕືອນຈາກຜູ້ຊ່ວຍຫ້ອງທົດລອງ.
ຖ້າເງື່ອນໄຂເຫຼົ່ານີ້ຕອບສະ ໜອງ ໄດ້, ຄວາມ ໜ້າ ເຊື່ອຖືຂອງການກວດເລືອດໂດຍວິທີການສະແດງອອກ (ກະຈົກ) ຈະສູງຂື້ນ. ສຳ ລັບການປະເມີນຕົວຊີ້ວັດທີ່ຖືກຕ້ອງກວ່າ, ທ່ານຄວນເອົາເລືອດຈາກນິ້ວມືຫລືເສັ້ນເລືອດ (ຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ).
ວິດີໂອຈາກຜູ້ຊ່ຽວຊານ:
ຄວາມແຕກຕ່າງກັນລະຫວ່າງການກວດເລືອດ capillary ແລະ venous ແມ່ນຫຍັງ?
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານໂດຍການເອົາເລືອດຈາກນິ້ວມື (ຈາກເຄືອຂ່າຍເສັ້ນເລືອດ) ແມ່ນການສຶກສາທີ່ບໍ່ຖືກຕ້ອງເນື່ອງຈາກມີຫລາຍໆປັດໃຈທີ່ມີອິດທິພົນຕໍ່ມັນ - ຈາກການຈ່ອຍໃນມືແລະສິ້ນສຸດລົງດ້ວຍອາການຖອນຫລືເສັ້ນເລືອດແຕກ.
ດ້ອຍໂອກາດຂອງອິດທິພົນຂອງການຍ່ອຍສະຫຼາຍຂອງເນື້ອເຍື່ອ, ເນື້ອໃນຂອງເລືອດມີຂໍ້ມູນກ່ຽວກັບດັດຊະນີນ້ ຳ ຕານໃນເລືອດສະເລ່ຍຕໍ່ອົງການຈັດຕັ້ງທັງ ໝົດ.
ຕົວເລກທີ່ບໍ່ສົມບູນແບບ ສຳ ລັບນ້ ຳ ຕານໃນເລືອດ (ເລືອດຈາງ) ແມ່ນຂີດ ຈຳ ກັດຈາກ 4,6 ເຖິງ 6.1, ສຳ ລັບເສັ້ນເລືອດແດງ capillary (ຈາກນິ້ວມື) - ຈາກ 3,3 - 5.5 mmol / L.
ການສຶກສາສາມາດ ດຳ ເນີນຢູ່ຫ້ອງທົດລອງຂອງສະຖາບັນການແພດໃດ ໜຶ່ງ ຕາມທິດທາງທີ່ໄດ້ຮັບຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ (ແພດຊ່ຽວຊານດ້ານການແພດ, ນັກ ບຳ ບັດ, ແພດເດັກ).
ມາດຕະຖານໃນເດັກແລະແມ່ຍິງຖືພາ
ຜົນກະທົບຕໍ່ຕົວຊີ້ວັດນີ້ຖືກ ນຳ ໃຊ້ບໍ່ພຽງແຕ່ຈາກການອອກ ກຳ ລັງກາຍຫຼືຄວາມເຄັ່ງຄຽດໃນປະຈຸບັນ, ແຕ່ຍັງມີອາຍຸ, ເພດ, ແລະສະພາບຂອງອະໄວຍະວະທີ່ແນ່ນອນພາຍໃຕ້ການສຶກສາ (ຕົວຢ່າງ, ການຖືພາ).
ປົກກະຕິ ສຳ ລັບແມ່ຍິງຖືພາແມ່ນສູງຂື້ນຍ້ອນການເຮັດວຽກທີ່ໃຫຍ່ຫຼວງຂອງຮ່າງກາຍ, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີລະບົບຍ່ອຍອາຫານທີ່ເຂັ້ມຂົ້ນແລະມີຄວາມຕ້ອງການທາດນ້ ຳ ຕານສູງຂື້ນ.
ການສຶກສາ ດຳ ເນີນການຢ່າງ ໜ້ອຍ ສອງຄັ້ງ (ໃນ 8-12 ແລະ 30 ອາທິດ) ການສຶກສາຊ່ວຍໃຫ້ແມ່ຍິງຖືພາມີຕົວເລກ (ໃນ mmol / l) ເຖິງ:
- 6.0 ສຳ ລັບເສັ້ນເລືອດແດງ,
- 7.0 ສຳ ລັບເລືອດ venous.
ໃນທຸກໆກໍລະນີທີ່ມີຄວາມສົງໃສ, ການທົດສອບຄວາມທົນທານຂອງ glucose ແມ່ນຖືກປະຕິບັດຫຼືການທົດສອບອື່ນແມ່ນໃຊ້ (ຕົວຢ່າງ: fructosamine ຫຼື ສຳ ລັບເນື້ອໃນຂອງ glycated hemoglobin).

ຖ້າມາດຕະຖານຂອງຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດ ສຳ ລັບຜູ້ຊາຍແລະແມ່ຍິງທີ່ບໍ່ຖືພາແມ່ນຄືກັນ (ຈາກ 3,3 ຫາ 5.5 ສຳ ລັບເສັ້ນເລືອດຫົວໃຈແລະຈາກ 3,7 ຫາ 6,1 mmol / l ສຳ ລັບເສັ້ນເລືອດ), ຫຼັງຈາກນັ້ນ ສຳ ລັບເດັກນ້ອຍກໍ່ມີຂອບເຂດ ຈຳ ກັດແນ່ນອນເນື່ອງຈາກອາຍຸ.
ດັ່ງນັ້ນ, ຕົວຊີ້ວັດນີ້ ສຳ ລັບເສັ້ນເລືອດໃນເສັ້ນເລືອດໃນເດັກແມ່ນເທົ່າກັບ:
- ເຖິງ 1 ປີ 2.8-4.4,
- ຈາກ 1 ປີເຖິງ 5 ປີ 3.3-5.0,
- ຫຼາຍກ່ວາ 5 ປີເທົ່າກັບຕົວຊີ້ວັດ ສຳ ລັບຜູ້ໃຫຍ່ (3.3-5,5 mol / l).
ການກວດສອບເດັກນ້ອຍທີ່ສົງໃສວ່າເປັນໂຣກ hyperglycemia ແລະພະຍາດເບົາຫວານ, ເຊັ່ນດຽວກັນກັບແມ່ຍິງຖືພາ (ຄວາມສ່ຽງທີ່ຈະເປັນພະຍາດທີ່ສູງກວ່າແມ່ຍິງທີ່ບໍ່ຖືພາ) ແມ່ນບໍ່ ຈຳ ກັດໃນການກວດເລືອດແລະປັດສະວະ ສຳ ລັບລະດັບນ້ ຳ ຕານ.
ການສຶກສາຢ່າງສົມບູນກ່ຽວກັບພື້ນຫລັງຂອງຮໍໂມນທັງ ໝົດ ແລະການເຮັດວຽກຂອງແຕ່ລະຕ່ອມ endocrine, ລວມທັງເນື້ອໃນຂອງຮໍໂມນເພດຊາຍແລະຕ່ອມ adrenal ແມ່ນ ດຳ ເນີນ. ເນື່ອງຈາກວ່າຄວາມສ່ຽງໃນການສືບທອດພະຍາດນີ້ແມ່ນຂ້ອນຂ້າງສູງແລະເພີ່ມຂື້ນກັບແຕ່ລະລຸ້ນ, ມາດຕະການຕ່າງໆໄດ້ຖືກປະຕິບັດເພື່ອຍົກເວັ້ນການມີຢູ່ຂອງຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ທີ່ເປັນພື້ນຖານຂອງການມີຢູ່ຂອງໂຣກເບົາຫວານທີ່ຫາຍາກເຊັ່ນໂຣກ DIAMOND.
ວິທີການຂອງການກວດກາພັນທຸ ກຳ ແລະການສຶກສາທີ່ແປກ ໃໝ່ ຍິ່ງສາມາດຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ໂຣກເບົາຫວານແລະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກອື່ນ.
ຄຽງຄູ່ກັບການແກ້ໄຂບັນຫາທາງຍຸດທະສາດ (ການປິ່ນປົວຄົນເຈັບ, ການຄຸ້ມຄອງການຖືພາຢ່າງລະມັດລະວັງທີ່ສຸດເທົ່າທີ່ຈະເປັນໄປໄດ້, ຄວບຄຸມຄວາມກ້າວ ໜ້າ ຂອງມັນໂດຍໃຊ້ວິທີການ ultrasound, ຊ່ວຍໃນການວາງແຜນຄອບຄົວ), ແລະປະຕິບັດມາດຕະການທີ່ມີປະສິດຕິຜົນທີ່ສຸດເພື່ອ ນຳ ເອົາວັດທະນະ ທຳ ໂພຊະນາການແລະຮ່າງກາຍກັບຄືນມາ, ການວິນິດໄສຫ້ອງທົດລອງຍັງເປັນ ໜຶ່ງ ໃນ ໜ້າ ທີ່ຕົ້ນຕໍຂອງຢາ ພະຍາດທີ່ວິທີການທີ່ງ່າຍດາຍແລະພະຍາຍາມໃຊ້ໄດ້ - ການສຶກສາຂອງເລືອດທີ່ເອົາມາຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມື.
ມັນເຈັບຫຼາຍປານໃດເມື່ອພວກເຂົາເອົາເລືອດຈາກນິ້ວມື?
ມັນໄດ້ຖືກປະຕິບັດໂດຍແຕ່ລະຄົນໃນວິທີທີ່ແຕກຕ່າງກັນ. ແລະມັນຈະເຈັບປວດຫຼາຍປານໃດໃນລະຫວ່າງການວິເຄາະແມ່ນຂື້ນກັບຫຼາຍປັດໃຈ:
- ຈາກ ຈຳ ນວນຄົນທີ່ຜ່ານການວິເຄາະທົນຕໍ່ຄວາມເຈັບປວດ. ການເຈາະນິ້ວມືແມ່ນຂ້ອນຂ້າງເຈັບປວດ, ແຕ່ມັນກໍ່ເກີດຂື້ນຢ່າງໄວວາ - ພາຍໃນ ໜຶ່ງ ວິນາທີ, ຄວາມເຈັບປວດນີ້ສາມາດປຽບທຽບກັບການຕັດນິ້ວມື.

- ລາວມີຄວາມພ້ອມດ້ານຈິດຕະວິທະຍາແນວໃດ - ເມື່ອການວິເຄາະຖືກສົ່ງເປັນເທື່ອ ທຳ ອິດ, ຫຼັງຈາກນັ້ນບໍ່ຮູ້ວ່າທຸກຢ່າງຈະໄປແນວໃດ, ທ່ານສາມາດຢ້ານກົວຫຼາຍແລະຈາກນັ້ນຄວາມເຈັບປວດຈະເບິ່ງຄືວ່າແຂງແຮງຫຼາຍ,
- ຈາກຄວາມເປັນມືອາຊີບຂອງພະຍາບານຜູ້ທີ່ຈະກວດເລືອດຈາກນິ້ວມື.
ການວິເຄາະຜ່ານໄປໄດ້ແນວໃດ?
ຂັ້ນຕອນການວິເຄາະແມ່ນງ່າຍດາຍຫຼາຍແລະບໍ່ຕ້ອງມີການກະກຽມພິເສດ. ແຕ່ຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ເລືອດແມ່ນໃຫ້ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ໃນຕອນເຊົ້າ, ກ່ອນກິນຢາຫຼື ດຳ ເນີນຂັ້ນຕອນອື່ນໆເຊິ່ງສານທີ່ມີການເຄື່ອນໄຫວສາມາດເຂົ້າໄປໃນກະແສເລືອດແລະເຮັດໃຫ້ຜົນຂອງການວິເຄາະບໍ່ຖືກຕ້ອງຫລືສົ່ງຜົນກະທົບຕໍ່ພາລາມິເຕີໃດໆ.
ການວິເຄາະແມ່ນຖືກເອົາມາຈາກນີ້ວມືເບື້ອງຊ້າຍ. ກ່ອນທີ່ຈະເຈາະນິ້ວມືທີ່ມີເຄື່ອງປະດັບເຂັມທີ່ສາມາດຖີ້ມໄດ້, ເຊັດນິ້ວມືດ້ວຍເຫຼົ້າແລະເຮັດໃຫ້ມີດ, ເລິກປະມານ 2 ມມ. ເລືອດຈາກນິ້ວມືບອກກ່ຽວກັບ ຈຳ ນວນຂອງສ່ວນປະກອບຕ່າງໆຂອງມັນ: ເມັດເລືອດຂາວ, ເມັດເລືອດແດງ, hemoglobin ແລະອື່ນໆ.
ມັນເຈັບຫຼາຍປານໃດເມື່ອເອົາເລືອດອອກຈາກເສັ້ນເລືອດ?
ຫຼາຍຄົນມີຄວາມສະຫງົບໃຈໃນການບໍລິຈາກເລືອດຈາກເສັ້ນເລືອດ. ແຕ່ມີຜູ້ທີ່ຢ້ານກົວລໍຖ້າການເລີ່ມຕົ້ນຂອງຂັ້ນຕອນດັ່ງກ່າວ.


ຈຸດຕໍ່ໄປນີ້ມັກຈະເປັນຕາຕົກໃຈ:
- ອາການເຈັບປວດຕາມຜິວ ໜັງ - ຕາມກົດລະບຽບ, ພວກນີ້ແມ່ນຄົນທີ່ຢ້ານການສັກຢາ,
- ຄວາມຢ້ານກົວຂອງການຕິດເຊື້ອ
- “ ເສັ້ນເລືອດ ດຳ ບໍ່ດີ” - ຜູ້ທີ່ມີຄວາມຫຍຸ້ງຍາກໃນການຊອກຫາເສັ້ນເລືອດ ດຳ ບໍ່ມັກທີ່ຈະເຮັດການທົດສອບນີ້ເພາະວ່າລາວຕ້ອງເຈາະຜິວ ໜັງ ລາວຫຼາຍໆຄັ້ງແລະຢູ່ບ່ອນທີ່ແຕກຕ່າງກັນ: ຢູ່ແຂນໂຄ້ງ, ແຂນ, ແຂນຫຼືແຂນຂາ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະຊາຊົນສ່ວນຫຼາຍເຫັນດີວ່າມັນບໍ່ເຈັບປວດທີ່ຈະເອົາເລືອດຈາກເສັ້ນເລືອດ, ມັນຈະເຈັບຫຼາຍຈາກນິ້ວມື.
ຂັ້ນຕອນປະຕິບັດແນວໃດ?
ຄວາມ ໜ້າ ເຊື່ອຖືຂອງຜົນໄດ້ຮັບແລະການຮັກສາຕໍ່ໄປແມ່ນຂື້ນກັບວ່າວິທີການ ດຳ ເນີນການໄດ້ຖືກຕ້ອງແນວໃດ. ຂໍ້ຜິດພາດໃນການກິນຊີວະພາບສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນ:
- ແຜ່ນເຈາະຂອງເຮືອທີ່ມີການສ້າງຕັ້ງຂອງ hematoma ຢ່າງກວ້າງຂວາງທີ່ມີການແຜ່ລາມໄປສູ່ແພຈຸລັງອ້ອມຂ້າງ,
- - ເຂັມເຮັດໃຫ້ເກີດການລະຄາຍເຄືອງທາງຝາຂອງເສັ້ນເລືອດແລະຈຸດຈົບຂອງເສັ້ນປະສາດ, ການສຽດສີອາດຈະເກີດຂື້ນເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນການໄຫຼວຽນຂອງເລືອດ. ນີ້ສາມາດນໍາໄປສູ່ການເປັນໂຣກ thrombophlebitis,
- ການຕິດເຊື້ອ - ອາດຈະພັດທະນາ.
ຂັ້ນຕອນການວິເຄາະບໍ່ສັບສົນຖ້າວ່ານາງພະຍາບານທີ່ມີປະສົບການຈະວິເຄາະ. ສຳ ລັບການເກັບຕົວຢ່າງຂອງເລືອດ, ພວກເຂົາເອົາຫຼອດຫຼືຫຼອດດູດທີ່ພິເສດທີ່ຍົກເວັ້ນການຕິດຕໍ່ຂອງເລືອດທີ່ເອົາໄປນັ້ນດ້ວຍເຄື່ອງນຸ່ງຫຼືມືຂອງນາງພະຍາບານ. ສຳ ລັບການວິເຄາະທີ່ຖືກຕ້ອງແມ່ນມີຄວາມ ຈຳ ເປັນ:
- ກະກຽມພາຊະນະ ສຳ ລັບການເກັບ ກຳ ການວິເຄາະ,
- ວາງ roller ພາຍໃຕ້ສອກແລະແກ້ໄຂດ້ວຍມືທີ່ລວດ,
- ນຳ ໃຊ້ທົວໄປຢູ່ເຄິ່ງບ່າໄຫລ່,
- ລະມັດລະວັງປິ່ນປົວພັບສອກຢ່າງລະມັດລະວັງດ້ວຍຜ້າຝ້າຍທີ່ຈຸ່ມໃນເຫຼົ້າ.
- ຂໍໃຫ້ຄົນເຈັບເຮັດວຽກກັບ ກຳ ປັ້ນຂອງລາວເພື່ອເຮັດໃຫ້ເສັ້ນເລືອດແຂງແລະຫຼັງຈາກນັ້ນເຮັດໃຫ້ກົ້ນຂອງລາວ,
- ເຮັດຕົວຢ່າງເລືອດ.
ບາງຄັ້ງ, ຍ້ອນຄວາມຈິງທີ່ວ່າຄົນເຈັບມັກບໍລິຈາກເລືອດຈາກເສັ້ນເລືອດຫຼືລັກສະນະທາງຮ່າງກາຍ, ມັນບໍ່ສາມາດເຂົ້າເສັ້ນເລືອດແດງໄດ້ໃນທັນທີ. ຫຼັງຈາກນັ້ນ, ການເກັບ ກຳ ຂໍ້ມູນດ້ານຊີວະວິທະຍາຈະຖືກປະຕິບັດຢູ່ໃນສ່ວນອື່ນຂອງຮ່າງກາຍ, ບ່ອນທີ່ເສັ້ນເລືອດ ດຳ ຈະເຫັນໄດ້ດີກວ່າ.
ສິ່ງທີ່ຄວນເຮັດຫຼັງຈາກເອົາເລືອດອອກຈາກເສັ້ນເລືອດເພື່ອບໍ່ໃຫ້ມີຮອຍແຕກ?
ຫລັງຈາກກິນແລ້ວ, ບາງຄົນກໍ່ມີບາດແຜນ້ອຍໆຢູ່ບໍລິເວນຈຸດແຕກ, ໃນຂະນະທີ່ຄົນອື່ນມີອາການຄັນ. ນີ້ແມ່ນເນື່ອງມາຈາກການກິນຂອງເລືອດ venous ພາຍໃຕ້ຜິວຫນັງ. ສິ່ງນີ້ສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກການສັກເສັ້ນເລືອດຫຼືເມື່ອຄົນເຈັບເປີດມືຂອງລາວຢ່າງໄວວາຫຼັງຈາກສິ້ນສຸດການບໍລິຈາກເລືອດ.
ເພື່ອຫລີກລ້ຽງການລັກສະນະຂອງການມີຮອຍແຕກ, ມັນ ຈຳ ເປັນຕ້ອງປ້ອງກັນບໍ່ໃຫ້ເລືອດເຂົ້າມາພາຍໃຕ້ຜິວ ໜັງ. ເມື່ອພະຍາບານໄດ້ ສຳ ເລັດການເອົາເລືອດແລະເອົາຝ້າຍຝ້າຍໃສ່ບໍລິເວນເສັ້ນເລືອດແຕກ, ມັນກໍ່ ຈຳ ເປັນທີ່ຈະເຮັດໃຫ້ແຂນງໍແຂນຈົນກວ່າເລືອດຈະເຊົາແລະບາດແຜຈະຫາຍດີ. hematoma ຍັງສາມາດປາກົດຂື້ນເນື່ອງຈາກຜິວ ໜັງ ບາງໆຫຼືເສັ້ນເລືອດ ດຳ ເລິກ. ໃນກໍລະນີທີ່ມີການບິດເບືອນ, ມັນກໍ່ດີກວ່າທີ່ຈະບໍ່ໃຊ້ມືຂອງທ່ານເພື່ອຍົກນ້ ຳ ໜັກ ຫລືການກະ ທຳ ອື່ນໆທີ່ຕ້ອງການຄວາມກົດດັນຫລືການໂຫຼດ ໜັກ.
ອາການຂອງທາດນ້ ຳ ຕານເພີ່ມຂື້ນ
ສ່ວນຫຼາຍມັກ, ຖ້າວ່າລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຖືກລະເມີດ, ອາການລັກສະນະຂອງ hyperglycemia ຈະພັດທະນາ.
ອາການລັກສະນະຂອງລະດັບນ້ ຳ ຕານສູງຂື້ນຂື້ນກັບລະດັບຂອງການພັດທະນາຂອງຄວາມຜິດປົກກະຕິໃນຮ່າງກາຍ.
ມີອາການທັງ ໝົດ ເຊິ່ງຄົນເຮົາສາມາດ ກຳ ນົດຄວາມເປັນໄປໄດ້ຂອງການມີລະດັບນ້ ຳ ຕານສູງໃນຮ່າງກາຍ.
ກ່ອນອື່ນ ໝົດ, ອາການທີ່ຄວນແຈ້ງເຕືອນຜູ້ປ່ວຍມີດັ່ງນີ້:
- ການມີຢູ່ຂອງຄວາມຮູ້ສຶກຄົງທີ່ຂອງການຫິວນ້ ຳ ແລະປາກແຫ້ງ.
- ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຄວາມຢາກອາຫານຫຼືຮູບລັກສະນະຂອງຄວາມຮູ້ສຶກທີ່ອຶດຫິວ.
- ຮູບລັກສະນະຂອງການຖ່າຍເບົາເລື້ອຍໆແລະການເພີ່ມປະລິມານຂອງປັດສະວະທີ່ຖ່າຍອອກມາ.
- ຮູບລັກສະນະຂອງຄວາມຮູ້ສຶກຂອງຄວາມແຫ້ງແລະອາການຄັນໃນຜິວຫນັງ.
- ເມື່ອຍລ້າແລະອ່ອນເພຍທົ່ວຮ່າງກາຍ.
ຖ້າອາການເຫຼົ່ານີ້ຖືກລະບຸ, ທ່ານ ຈຳ ເປັນຕ້ອງປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist ເພື່ອຂໍ ຄຳ ແນະ ນຳ. ຫຼັງຈາກການ ສຳ ຫຼວດ, ທ່ານ ໝໍ ຈະຊີ້ ນຳ ຄົນເຈັບບໍລິຈາກເລືອດເພື່ອວິເຄາະເນື້ອໃນຂອງນ້ ຳ ຕານໃນນັ້ນ.
ອີງຕາມປະເພດຂອງການທົດລອງໃນຫ້ອງທົດລອງ, ເລືອດຈະຖືກເອົາມາຈາກນິ້ວມືຫລືເສັ້ນເລືອດ.
ວິທີການກຽມຕົວ ສຳ ລັບການບໍລິຈາກເລືອດ?
ເພື່ອໃຫ້ການກວດທີ່ໄດ້ຮັບຈາກການກວດເລືອດໃຫ້ຖືກຕ້ອງເທົ່າທີ່ເປັນໄປໄດ້, ຕ້ອງມີກົດລະບຽບງ່າຍໆ ຈຳ ນວນ ໜຶ່ງ. ສອງສາມມື້ກ່ອນທີ່ພວກເຂົາຈະເອົາເລືອດໄປວິເຄາະ, ທ່ານຄວນຢຸດການໃຊ້ຢາທີ່ສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມຖືກຕ້ອງຂອງຜົນໄດ້ຮັບ.
ນອກຈາກນັ້ນ, ກ່ອນທີ່ຈະບໍລິຈາກເລືອດເພື່ອວິເຄາະນ້ ຳ ຕານ, ທ່ານຄວນປະຕິເສດທີ່ຈະດື່ມເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າເປັນເວລາຫຼາຍມື້.
ນອກຈາກນັ້ນ, ກ່ອນທີ່ເລືອດຈະຖືກ ນຳ ມາວິເຄາະ, ທ່ານຄວນປະຖິ້ມການເຮັດກິດຈະ ກຳ ຫຼາຍເກີນໄປແລະການອອກ ກຳ ລັງກາຍຢູ່ໃນຮ່າງກາຍ. ປະຕິເສດຢ່າງເຕັມທີ່ຈາກການໄດ້ຮັບອາຫານຄວນຈະເປັນ 12 ຊົ່ວໂມງກ່ອນທີ່ຈະເອົາຊີວະວິທະຍາມາວິເຄາະ. ກ່ອນການວິເຄາະແມ່ນຖືກຫ້າມຫ້າມຖູແຂ້ວ.
ນອກຈາກນັ້ນ, ມັນຍັງຖືກຫ້າມບໍ່ໃຫ້ຄ້ ຳ ຂີ້ເຫງືອກແລະການສູບຢາກ່ອນທີ່ຈະບໍລິຈາກເລືອດ.
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານສາມາດປະຕິບັດໄດ້ໃນເກືອບທຸກຫ້ອງການແພດ, ຖ້າມີທິດທາງທີ່ອອກໂດຍທ່ານ ໝໍ ຂອງທ່ານ. ມັນຍັງສາມາດເຮັດໄດ້ສໍາລັບຄ່າທໍານຽມນ້ອຍໆໃນສະຖາບັນການແພດເອກະຊົນ, ເຊິ່ງໃນໂຄງສ້າງຂອງມັນມີຫ້ອງທົດລອງທາງດ້ານການຊ່ວຍ.
ເລືອດ ສຳ ລັບການວິເຄາະແມ່ນກິນໃນຕອນເຊົ້າທ້ອງເປົ່າ. ສຳ ລັບການວິເຄາະ, ຕ້ອງເອົາເລືອດອອກຈາກນິ້ວມືຫຼືຈາກເສັ້ນເລືອດ.
ມາດຕະຖານຂອງການວິເຄາະໃນເດັກແລະແມ່ຍິງຖືພາ
ຖ້າວ່າເລືອດ ສຳ ລັບການທົດສອບນ້ ຳ ຕານໄດ້ຖືກ ນຳ ມາຈາກແມ່ຍິງຖືພາ, ຫຼັງຈາກນັ້ນອັດຕາສ່ວນຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນຂ້ອນຂ້າງທີ່ຍອມຮັບໄດ້. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າຮ່າງກາຍຂອງແມ່ຍິງແມ່ນຢູ່ໃນສະພາບພິເສດແລະມັນຮຽກຮ້ອງໃຫ້ມີ ຈຳ ນວນພະລັງງານທີ່ໃຫຍ່ກວ່າ ສຳ ລັບການເຮັດວຽກປົກກະຕິ.
ຈຸລັງຂອງຮ່າງກາຍຖືພາຕ້ອງການສານອາຫານຫຼາຍຂື້ນເພື່ອການເຮັດວຽກເຕັມທີ່ແລະການພັດທະນາປົກກະຕິຂອງລູກໃນທ້ອງ. ຂໍ້ ກຳ ນົດນີ້ໃຊ້ກັບທຸກໆສານທີ່ ຈຳ ເປັນ, ລວມທັງນ້ ຳ ຕານ.
ການກວດເລືອດຂອງແມ່ຍິງຖືພາ ສຳ ລັບນ້ ຳ ຕານແມ່ນ ດຳ ເນີນໃນກໍລະນີທີ່ບໍ່ມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນຂອງຕົວຊີ້ວັດສອງຄັ້ງໃນລະຫວ່າງການຖືພາ. ຄັ້ງ ທຳ ອິດທີ່ມີການວິເຄາະດັ່ງກ່າວແມ່ນຖືກປະຕິບັດເມື່ອລົງທະບຽນໃນເວລາ 8-12 ອາທິດຂອງການຖືພາແລະເປັນຄັ້ງທີສອງໃນເດືອນສຸດທ້າຍຂອງການມີລູກ. ສ່ວນຫຼາຍມັກ, ການວິເຄາະຄັ້ງທີສອງແມ່ນປະຕິບັດໃນເວລາ 30 ອາທິດຂອງການກະຕຸ້ນ.
ໃນລະຫວ່າງການຖືພາ, ລະດັບ glucose ປົກກະຕິໄດ້ຖືກພິຈາລະນາເຖິງ 6.0 mmol / L ໃນເລືອດ capillary ແລະສູງເຖິງ 7.0 mmol / L ໃນ venous. ຖ້າຄຸນຄ່າເຫລົ່ານີ້ເກີນຄ່າຄວນແນະ ນຳ ໃຫ້ແມ່ຍິງຖືພາຕ້ອງໄດ້ທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ.
ໃນຮ່າງກາຍຂອງເດັກ, ຕົວຊີ້ວັດຂອງປະລິມານນ້ ຳ ຕານແມ່ນຂື້ນກັບອາຍຸ. ຕົວຢ່າງ, ມັນມີອາຍຸຕ່ ຳ ກວ່າຜູ້ໃຫຍ່, ແລະຕັ້ງແຕ່ອາຍຸ 14 ປີ, ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຂອງຮ່າງກາຍຂອງເດັກແມ່ນເທົ່າກັບໃນຜູ້ໃຫຍ່.
ຖ້າກວດພົບລະດັບນ້ ຳ ຕານສູງໃນຮ່າງກາຍຂອງເດັກ, ເດັກຕ້ອງໄດ້ຮັບການກວດເພີ່ມເຕີມເພື່ອໃຫ້ໄດ້ຮູບທີ່ສົມບູນກວ່າເກົ່າກ່ຽວກັບສະພາບຂອງເດັກ. ວິດີໂອໃນບົດຄວາມນີ້ຈະສະແດງວິທີການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານເກີດຂື້ນ.
ເຖິງແມ່ນວ່າລະບົບການບິດເບືອນບໍ່ແມ່ນກົນໄກດຽວທີ່ຈະສະ ໜັບ ສະ ໜູນ ຮ່າງກາຍ. hemostasis ປະຖົມແມ່ນສະຫນອງໂດຍ platelets ແລະຄຸນສົມບັດຂອງເສັ້ນເລືອດ.
ການເພີ່ມຂື້ນຂອງ coagulability (hypercoagulation) ນໍາໄປສູ່ການເປັນໂຣກ thrombosis ໃນເວລາທີ່ມີເລືອດໄຫຼ, ແຕ່ສາມາດເຮັດໃຫ້ເກີດພະຍາດທາງດ້ານໂຣກໃນຮູບແບບຂອງໂຣກ thrombosis ແລະ thromboembolism.
ການຫຼຸດຜ່ອນ (hypocoagulation) ຖືກສັງເກດເຫັນດ້ວຍການມີເລືອດໄຫຼ, ແຕ່ຖືກນໍາໃຊ້ພາຍໃຕ້ການຄວບຄຸມໃນການປິ່ນປົວໂຣກຜີວ ໜັງ.
ຕົວຊີ້ວັດທັງ ໝົດ ທີ່ປະກອບເປັນ coagulogram ໃນເລືອດແມ່ນເປັນຕົວຊີ້ບອກ. ສຳ ລັບການປະເມີນຜົນທີ່ສົມບູນ, ການສຶກສາກ່ຽວກັບປັດໃຈການ coagulation ແມ່ນມີຄວາມ ຈຳ ເປັນ. ມີສິບສາມຂອງພວກເຂົາ, ແຕ່ວ່າຄວາມລົ້ມເຫລວແຕ່ລະອັນກໍ່ໃຫ້ເກີດບັນຫາຮ້າຍແຮງ.
ຕົວຊີ້ບອກ ສຳ ລັບການຄົ້ນຄ້ວາ
ໃນການປະຕິບັດດ້ານການແພດ, ມີສະຖານະການໃນເວລາທີ່ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງສຸມໃສ່ການເຕົ້າໂຮມເລືອດຂອງຄົນເຈັບ. ການກວດເລືອດ ສຳ ລັບ coagulogram ແມ່ນຖືກ ກຳ ນົດ:
- ຖ້າບຸກຄົນໃດ ໜຶ່ງ ມີອາການເລືອດໄຫຼອອກເລື້ອຍໆ, ມີບາດແຜຕາມຜິວ ໜັງ ຈາກບາດແຜເລັກນ້ອຍ,
- ໃນການກະກຽມການປິ່ນປົວຜ່າຕັດ,
- ມີພະຍາດຂອງຕັບ, ຫົວໃຈແລະຫຼອດເລືອດ,
- ສຶກສາສາເຫດຂອງຄວາມເສຍຫາຍຕໍ່ກົນໄກປ້ອງກັນພູມຕ້ານທານ,
- ເພື່ອຕິດຕາມສະພາບຂອງແມ່ຍິງຖືພາ.
ການສຶກສາກ່ຽວກັບການ ໝູນ ວຽນແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການເລືອກວິທີການປິ່ນປົວດ້ວຍຢາທີ່ຊ່ວຍຫຼຸດຜ່ອນຊັບສົມບັດຂອງເລືອດນີ້, ມີແນວໂນ້ມທີ່ຈະເປັນໂຣກຫລອດເລືອດໃນເສັ້ນເລືອດ (ໂລກຫຼອດເລືອດຫົວໃຈ, ເສັ້ນເລືອດຕັນໃນ, ເສັ້ນເລືອດຂອດ, ເສັ້ນເລືອດຫົວໃຈເຕັ້ນ). ໃນພະຍາດເຫຼົ່ານີ້, ການວິເຄາະຄວບຄຸມໄດ້ຖືກປະຕິບັດເພື່ອກວດສອບຜົນກະທົບຂອງຢາ.
ກົດລະບຽບກ່ຽວກັບການບໍລິຈາກເລືອດ ສຳ ລັບ coagulogram
ລາຄາຂອງການວິເຄາະທີ່ຜິດພາດແມ່ນການຕົກເລືອດຢ່າງຮຸນແຮງຫຼືໃນທາງກັບກັນ, ການເປັນໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດໂດຍມີການພັດທະນາຂອງພະຍາດການໄຫຼວຽນຂອງອະໄວຍະວະ.
ເພື່ອຮັບປະກັນຄວາມ ໜ້າ ເຊື່ອຖືຂອງການໄດ້ຮັບຕົວຊີ້ວັດ, ການເກັບຕົວຢ່າງເລືອດໃນ coagulogram ແມ່ນຖືກປະຕິບັດພຽງແຕ່ຖ້າມີເງື່ອນໄຂທີ່ ຈຳ ເປັນ:
- ພວກເຂົາເອົາເລືອດໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າ - ນີ້ ໝາຍ ຄວາມວ່າຄົນເຈັບບໍ່ສາມາດກິນອາຫານໄດ້ 8 ຫາ 12 ຊົ່ວໂມງ, ອາຫານແລງທີ່ອະນຸຍາດໃນຕອນກາງຄືນກ່ອນ, ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການດື່ມເຄື່ອງດື່ມທີ່ມີທາດເຫຼົ້າ (ລວມທັງເບຍ),
- ທ່ານບໍ່ສາມາດດື່ມນ້ ຳ ຊາ, ກາເຟ, ນ້ ຳ ໝາກ ໄມ້ ໜຶ່ງ ຊົ່ວໂມງກ່ອນກິນເລືອດ,
- ມີການແນະ ນຳ ໃຫ້ທ່ານດື່ມນ້ ຳ ທຳ ມະດາ 1 ຈອກທັນທີກ່ອນເຂົ້າຫ້ອງປິ່ນປົວ,
- ບໍ່ໄດ້ແນະ ນຳ ໃຫ້ອອກ ກຳ ລັງກາຍ, ເຮັດວຽກ ໜັກ,
- ຄວນໄດ້ຮັບການຕັກເຕືອນກ່ຽວກັບການສືບຕໍ່ ນຳ ໃຊ້ຢາຕ້ານເຊື້ອ.
ການວິເຄາະການບີບອັດແມ່ນປະຕິບັດຈາກເລືອດທີ່ມີເລືອດ
ຄວາມຕ້ອງການທົ່ວໄປ ສຳ ລັບການວິເຄາະໃດໆ:
- ຢ່າໃຫ້ເລືອດຕ້ານກັບຄວາມເປັນມາຂອງຄວາມກົດດັນ, ຄວາມອິດເມື່ອຍ,
- ໃນກໍລະນີທີ່ມີອາການວິນຫົວຈາກປະເພດເລືອດແລະການສັກຢາ, ມັນ ຈຳ ເປັນຕ້ອງເຕືອນພະນັກງານແພດ (ການວິເຄາະແມ່ນປະຕິບັດໃນ ຕຳ ແໜ່ງ ຂອງຄົນເຈັບນອນຢູ່ເທິງຕຽງ).
ເວລາທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການສອບເສັງແມ່ນຕອນເຊົ້າ, ຫຼັງຈາກນອນຫຼັບດີ, ກ່ອນອາຫານເຊົ້າ.
ຕົວຊີ້ວັດທີ່ ກຳ ນົດໄວ້ຂັ້ນຕ່ ຳ ສຸດ
coagulogram ຂະຫຍາຍຕົວລວມມີຕົວຊີ້ວັດຫຼາຍຢ່າງ. ມັນຖືກ ນຳ ໃຊ້ໃນການບົ່ງມະຕິພະຍາດທີ່ມີເຊື້ອໄວຣັດ ຈຳ ນວນ ໜຶ່ງ.ບໍ່ແມ່ນທຸກຫ້ອງທົດລອງໃນໂຮງ ໝໍ ສາມາດ ກຳ ນົດແຕ່ລະການທົດສອບ. ນີ້ຕ້ອງມີອຸປະກອນພິເສດ.
ດັ່ງນັ້ນ, ໃນພາກປະຕິບັດຕົວຈິງ, ການວິເຄາະລວມມີຊຸດທີ່ດີທີ່ສຸດ, ເຊິ່ງຊ່ວຍໃຫ້ການຕັດສິນຮ່ວມກັນກັບຕົວຊີ້ວັດຂອງ hemostasis ຂັ້ນຕົ້ນ (ຈຳ ນວນເມັດເລືອດ, ເວລາທີ່ມີເລືອດ, ຄວາມຕ້ານທານຂອງເສັ້ນເລືອດ, ການລວບລວມ platelet, ການຍຶດຂອງກ້າມ) ກ່ຽວກັບຄຸນລັກສະນະ coagulation ຂອງເລືອດ.
ສິ່ງທີ່ໃຫ້ຂໍ້ມູນ coagulation ຫນ້ອຍທີ່ສຸດ? ພິຈາລະນາຕົວຊີ້ວັດທີ່ນິຍົມທີ່ສຸດ, ມາດຕະຖານແລະຕົວເລືອກການບ່ຽງເບນ.
ເວລາການ coagulation ເລືອດ
ເລືອດ 2 ml ແມ່ນເອົາມາຈາກເສັ້ນເລືອດ ulnar. ມັນ, ໂດຍບໍ່ມີສານເພີ່ມສະຖຽນລະພາບ, ມັນຖືກແຈກຢາຍໃນ 1 ມລໃນສອງທໍ່, ເຊິ່ງຖືກຈັດໃສ່ໃນຫ້ອງນ້ໍາເພື່ອເຮັດໃຫ້ອຸນຫະພູມຂອງຮ່າງກາຍສົມມຸດ. ໂມງຢຸດເລີ່ມຕົ້ນໃນທັນທີ. ທໍ່ແມ່ນອຽງເລັກນ້ອຍແລະຕິດຕາມກວດກາການສ້າງກ້າມ. ສໍາລັບຜົນໄດ້ຮັບທີ່ເຊື່ອຖືໄດ້, ໂດຍສະເລ່ຍທີ່ໄດ້ຮັບໂດຍເວລາຂອງສອງທໍ່ທົດສອບແມ່ນຖືກພິຈາລະນາ.
ມາດຕະຖານຕັ້ງແຕ່ຫ້າຫາສິບນາທີ.
ການຍືດເວລາກ້າມໃຫ້ 15 ນາທີຫຼືຫຼາຍກວ່ານັ້ນສະແດງໃຫ້ເຫັນເຖິງການຂາດທາດໂປຼຕີນຈາກ prothrombinase, ການຂາດແຄນ prothrombin ແລະ fibrinogen, ວິຕາມິນຊີ.
ວິທີທີ່ງ່າຍດາຍແມ່ນການໃຊ້ທໍ່ດຽວ, ຜົນໄດ້ຮັບຈະບໍ່ຖືກຕ້ອງ.
ດັດຊະນີ Prothrombin (ເວລາ prothrombin)
ເນື້ອໃນ ສຳ ຄັນຂອງວິທີການ: ການສຶກສາແມ່ນປະຕິບັດຕາມໂຄງການທີ່ຜ່ານມາ, ແຕ່ວິທີແກ້ໄຂດ້ວຍທາດການຊຽມ chloride ແລະວິທີແກ້ໄຂມາດຕະຖານຂອງ thromboplastin ຈະຖືກເພີ່ມເຂົ້າທໍ່ທົດລອງ. ຄວາມສາມາດໃນການ coagulate ໃນເວລາທີ່ມີຈໍານວນທີ່ພຽງພໍຂອງ thromboplastin ໄດ້ຖືກທົດສອບ.
ການຍືດເວລາສະແດງໃຫ້ເຫັນເຖິງຄວາມເສີຍຫາຍໃນການສັງເຄາະຂອງທາດໂປຣຕີນ prothrombinase, ການສ້າງທາດ prothrombin ແລະ fibrinogen. ພະຍາດຕັບຊໍາເຮື້ອ, ການຂາດວິຕາມິນ, ການຊຶມເຊື້ອ malabsorption ໃນລໍາໄສ້, ແລະໂຣກ dysbiosis ນໍາໄປສູ່ໂຣກທາງຄ້າຍຄືກັນ.
ຜົນໄດ້ຮັບໃນຮູບແບບຂອງດັດຊະນີສະແດງອອກເປັນເປີເຊັນຂອງເວລາ prothrombin ຂອງ plasma ມາດຕະຖານຕໍ່ຜົນໄດ້ຮັບຂອງຄົນເຈັບ. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ມັນແມ່ນ%. ການຫຼຸດລົງຂອງດັດຊະນີມີມູນຄ່າຄ້າຍຄືກັນກັບການຍືດເວລາ prothrombin.
ເວລາ Thromboplastin ບາງສ່ວນທີ່ເປີດໃຊ້ (APTT)
ຄໍານິຍາມຂອງ APTT ແມ່ນການດັດແປງປະຕິກິລິຍາການກວດກາຄືນຂອງ plasma ກັບການເພີ່ມ phospholipids (ການແກ້ໄຂມາດຕະຖານຂອງ erythrophosphatide ຫຼື cephalin). ມັນອະນຸຍາດໃຫ້ລະບຸປັດໄຈທີ່ບໍ່ພຽງພໍຂອງ plasma coagulation; ມັນໄດ້ຖືກພິຈາລະນາເປັນຕົວຊີ້ວັດທີ່ລະອຽດອ່ອນທີ່ສຸດຂອງ coagulogram.
ການຄົ້ນຄ້ວາບາງຄັ້ງ ຈຳ ເປັນຕ້ອງມີເລືອດສອງສາມຢອດ
ການເຮັດໃຫ້ມູນຄ່າສັ້ນລົງແມ່ນຖືວ່າເປັນປັດໃຈສ່ຽງຕໍ່ການພັດທະນາຂອງໂຣກ thrombosis. ການຍືດຍາວໄດ້ຖືກສັງເກດເຫັນດ້ວຍການປິ່ນປົວ heparin ຫຼືມີການຂາດຂອງເກີດຈາກປັດໃຈ coagulation.
Fibrinogen Plasma
ຄໍານິຍາມຂອງ fibrinogen ແມ່ນອີງໃສ່ຄຸນສົມບັດຂອງການຫັນເປັນ fibrin ດ້ວຍການເພີ່ມຕົວແທນພິເສດ. ການກັ່ນຕອງ fibrin ໄດ້ຖືກໂອນເຂົ້າໄປໃນຕົວກອງແລະຊັ່ງນໍ້າ ໜັກ, ໂດຍການລະລາຍ, ປ່ຽນເປັນສີແກ້. ທັງສອງວິທີການຊ່ວຍໃຫ້ທ່ານສາມາດປະລິມານຕົວຊີ້ວັດ.
ປົກກະຕິແມ່ນຖືວ່າມາຈາກ 5.9 ເຖິງ 11.7 μmol / L (2.0-3.5 g / L).
ການຫຼຸດລົງຂອງໂຣກ fibrinogen ແມ່ນຖືກສັງເກດເຫັນໃນພະຍາດທີ່ເກີດຈາກການເກີດຂື້ນທີ່ເອີ້ນວ່າໂຣກ fibrinogenemia, ຄວາມເສຍຫາຍຕັບຮ້າຍແຮງ.
ຕົວຊີ້ວັດດັ່ງກ່າວເພີ່ມຂື້ນດ້ວຍພະຍາດຕິດຕໍ່, ໂຣກເນື້ອງອກ, ພະຍາດອັກເສບ ຊຳ ເຮື້ອ, ພະຍາດຫຼອດເລືອດໃນຕັບແລະຫຼັງຈາກການບາດເຈັບ, ການເກີດລູກແລະການຜ່າຕັດ, ໂດຍມີໂຣກ hypothyroidism.
ໃນເດັກນ້ອຍ, ມາດຕະຖານແມ່ນຕໍ່າກວ່າ, ສະນັ້ນໃນເດັກເກີດ ໃໝ່, ປະລິມານ fibrinogen ແມ່ນ 1,25-3.0 g / l.
ການທົດສອບໂຣກ fibrinogen B. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ມັນເປັນສິ່ງລົບ.
ເວລາ Thrombin
ໂດຍເນື້ອແທ້ແລ້ວຂອງເຕັກນິກ: ຄວາມສາມາດຂອງ plasma ເພື່ອ coagulate ແມ່ນຖືກກໍານົດໂດຍການເພີ່ມມາດຕະການແກ້ໄຂທີ່ມີການເຄື່ອນໄຫວຂອງ thrombin.
ການເພີ່ມຂື້ນຂອງເວລາແມ່ນການສັງເກດເຫັນກັບການຂາດແຄນ fibrinogen, ການເພີ່ມຂື້ນຂອງກ້າມໃນ intravascular, ແລະຄວາມເສຍຫາຍຂອງເນື້ອເຍື່ອຕັບ.ວິທີການດັ່ງກ່າວແມ່ນມີຢູ່ທົ່ວໄປໃນການປິ່ນປົວຢາຈາກກຸ່ມຂອງ fibrinolytics ແລະ heparin.
ຮູບແບບຕົວຢ່າງລາຍຊື່ຜົນໄດ້ຮັບທັງ ໝົດ ຂອງການສຶກສາທີ່ຂະຫຍາຍ
ການຍັບຍັ້ງກ້າມເລືອດ
ວິທີການແມ່ນຄ້າຍຄືກັນກັບວິທີການທີ່ຜ່ານມາ, ແຕ່ວ່າການ ກຳ ນົດບໍ່ພຽງແຕ່ຄວາມແຂງແກ່ນຂອງຊໍ່ເທົ່ານັ້ນ, ແຕ່ຍັງມີອັດຕາສ່ວນການບີບອັດຂອງມັນ ນຳ ອີກ. ຄຳ ຕອບແມ່ນໃຫ້ໃນ ຄຳ ນິຍາມດ້ານຄຸນນະພາບ (0 - ບໍ່ມີ, 1 - ມີ) ແລະໃນປະລິມານ (ມາດຕະຖານຈາກ 40 ເຖິງ 95%).
ການຫຼຸດລົງຂອງການດຶງຂື້ນເກີດຂື້ນກັບໂຣກ thrombocytopenia. ການເຕີບໃຫຍ່ແມ່ນລັກສະນະຂອງໂລກເລືອດຈາງຕ່າງໆ.
ເວລາການປະເມີນຄືນ Plasma
ເນື້ອແທ້ຂອງວິທີການ: plasma ແລະວິທີແກ້ໄຂຂອງທາດການຊຽມ chloride ແມ່ນປະສົມຢູ່ໃນຫ້ອງນ້ ຳ ໃນອັດຕາສ່ວນ 1: 2 ໃນຫ້ອງນ້ ຳ, ເວລາຂອງການປາກົດຕົວຂອງກ້າມຈະຖືກກວດພົບໂດຍໂມງຢຸດ. ການສຶກສາໄດ້ຖືກຊ້ ຳ ອີກເຖິງສາມຄັ້ງແລະຜົນໄດ້ຮັບສະເລ່ຍແມ່ນຖືກຄິດໄລ່.
ຄ່າ ທຳ ມະດາແມ່ນ 1-2 ນາທີ.
ເວລາສັ້ນໆສະແດງເຖິງຄຸນສົມບັດ hypercoagulative ຂອງເລືອດ.
ການຍັບຍັ້ງການແມ່ນບັນທຶກດ້ວຍຄວາມບໍ່ພຽງພໍຂອງພະຍາດເກີດຈາກປັດໃຈ coagulation plasma, ການປະກົດຕົວຂອງຢາເຊັ່ນ: heparin ໃນເລືອດ, ແລະມີ thrombocytopenia.
ຄວາມທົນທານຕໍ່ Plasma ກັບ heparin
ການທົດສອບດັ່ງກ່າວສະແດງໃຫ້ເຫັນວ່າກ້າມຂອງ fibrin ປະກອບດ້ວຍການເພີ່ມສານ heparin ເຂົ້າໃນເລືອດຂອງການທົດສອບ.
ຕາມປົກກະຕິ, ສິ່ງນີ້ເກີດຂື້ນພາຍຫຼັງ 7-15 ນາທີ.
ດ້ວຍການຂະຫຍາຍຕົວຊີ້ວັດທີ່ຍາວນານ, ພວກເຂົາເວົ້າເຖິງການຫຼຸດຜ່ອນຄວາມອົດທົນຕໍ່ພະຍາດ heparin. ມັກຈະສັງເກດເຫັນໃນພະຍາດຕັບ. ຖ້າຄວາມທົນທານຕໍ່າກວ່າເຈັດນາທີ, hypercoagulation ສາມາດແນະນໍາ.
ຄຸນຄ່າຂອງ coagulogram ໃນລະຫວ່າງການຖືພາ
ໃນເວລາດຽວກັນກັບຕົວຊີ້ວັດ coagulogram ໃນແມ່ຍິງຖືພາ, ກຸ່ມແລະປັດໃຈ Rh ໄດ້ຖືກກວດສອບ
ການປັບສະພາບທາງກາຍຍະພາບຂອງການໄຫຼວຽນຂອງເລືອດຂອງແມ່ຍິງຖືພາຕ້ອງມີປະລິມານເລືອດເພີ່ມ, ວົງຈອນເລືອດສະ ໝອງ ທີ່ ໃໝ່, ການພັດທະນາຂອງຈຸລັງເພີ່ມເຕີມແລະສານທີ່ຮັບຜິດຊອບໃນການເປັນແມ່ຂອງເດັກແລະເດັກໃນທ້ອງ.
ເພື່ອຕິດຕາມການພັດທະນາຕາມປົກກະຕິໃນລະຫວ່າງການຖືພາ, ການວິເຄາະ coagulogram ແມ່ນຖືກ ກຳ ນົດໃນທຸກໆສາມເດືອນ. ຕາມກົດລະບຽບ, coagulability ເພີ່ມຂື້ນເລັກນ້ອຍ. ຮ່າງກາຍຂອງແມ່ຍິງຖືພານີ້ປົກປ້ອງຕົນເອງຈາກການສູນເສຍເລືອດ. ຕົວຊີ້ວັດການຕັດລະຫັດອະນຸຍາດໃຫ້ທ່ານສາມາດປ້ອງກັນ:
- ພາວະແຊກຊ້ອນ thrombotic (ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດຢູ່ປີກ),
- ຫຼຸລູກທີ່ເປັນໄປໄດ້
- ກວດພະຍາດຂອງ placental ໃຫ້ທັນເວລາ,
- ກຽມຕົວ ສຳ ລັບການຄຸມ ກຳ ເນີດ.
ເຖິງແມ່ນວ່າປະລິມານທີ່ໃຫຍ່ຂອງຕົວຊີ້ວັດ coagulogram ກໍ່ຍັງບໍ່ພຽງພໍ ສຳ ລັບການບົ່ງມະຕິພະຍາດເກີດ ໃໝ່. ການສຶກສາກ່ຽວກັບປັດໃຈການບິດເບືອນແມ່ນຖືກເພີ່ມ.
ການປະເມີນຕົວຊີ້ວັດຮຽກຮ້ອງໃຫ້ມີການປຽບທຽບຂອງແຕ່ລະກຸ່ມຂອງການກວດ, ໂດຍ ຄຳ ນຶງເຖິງການກວດເລືອດທາງຊີວະເຄມີ, ຄວາມຮູ້ກ່ຽວກັບການປ່ຽນແປງລັກສະນະຂອງພະຍາດ ຊຳ ເຮື້ອ.
ເດັກຍິງ ດ່ວນ. Coagulogram.
ກະລຸນາບອກພວກເຮົາວ່າມັນໄປໄດ້ແນວໃດ! ເອົາມັນມື້ອື່ນເຊົ້າ.
ຈາກເສັ້ນເລືອດ, ແລະເຂັມທີ່ ໜາ ຫຼາຍ, ແຕ່ ສຳ ລັບຂ້ອຍມັນກໍ່ດີກວ່າທີ່ຈະເອົາມັນຈາກເສັ້ນກ່າງ 20 ຄັ້ງກ່ວາ 1 ຄັ້ງຈາກນິ້ວມືແລະຄຸ້ນເຄີຍກວ່າ.
ດີ, ມັນອາດເບິ່ງຄືວ່າເປັນເລື່ອງຕະຫຼົກ - ແຕ່ ສຳ ລັບຂ້ອຍບໍ່ມີສິ່ງໃດຮ້າຍໄປກວ່າການບໍລິຈາກເລືອດຈາກນິ້ວມື, ມັນດີກວ່າທີ່ຈະມີ 30 ຈາກເສັ້ນເລືອດ) ()
ເຈົ້າຢ່າຢ້ານ! ຂ້າພະເຈົ້າໄດ້ມອບ 2 ຄັ້ງແລະຂ້າພະເຈົ້າກໍ່ບໍ່ຈື່ບ່ອນທີ່))) ເບິ່ງຄືວ່າຈາກເສັ້ນເລືອດ. ດີ, ພວກເຂົາເອົາໂຣກເອດສ໌ແລະໂຣກໂຣກໂຣກປອດແຫ້ງບໍ? ສະນັ້ນສິ່ງນີ້ບໍ່ເຈັບອີກແລ້ວ! ສິ່ງທີ່ ສຳ ຄັນແມ່ນບໍ່ຕ້ອງຊັກຊ້າແລະເບິ່ງຄືວ່າມັນ ຈຳ ເປັນຢູ່ໃນທ້ອງເປົ່າ.
ການອອກແບບແນວຄວາມຄິດ
ພວກເຮົາຈະຈັດການກັບແນວຄິດພື້ນຖານທີ່ຈະຖືກ ນຳ ໃຊ້ຢ່າງຈິງຈັງໃນບົດຄວາມນີ້. ດັ່ງນັ້ນ, ການ coagulogram ເລືອດແມ່ນການວິເຄາະຂອງມັນ ສຳ ລັບ homeostasis. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ລະບົບການກ້າມຂອງເລືອດເອງກໍ່ຈະຖືກສືບສວນ.
ການກ້າມເລືອດແມ່ນຂະບວນການຂອງມັນຫນາຈາກຄວາມສອດຄ່ອງຂອງແຫຼວກັບສະພາບຂອງອັນທີ່ເອີ້ນວ່າກ້າມ. ນີ້ແມ່ນປະກົດການ ທຳ ມະຊາດ, ເປັນປະຕິກິລິຍາປ້ອງກັນທີ່ແນ່ນອນຂອງຮ່າງກາຍຕໍ່ການສູນເສຍເລືອດ. ຂະບວນການ coagulation ຕົວຂອງມັນເອງແມ່ນຖືກຄວບຄຸມໂດຍລະບົບທີ່ ສຳ ຄັນເຊັ່ນ endocrine ແລະລະບົບປະສາດ.
ການກະກຽມ ສຳ ລັບການທົດສອບ
ວິທີການບໍລິຈາກເລືອດໃຫ້ coagulogram, ສິ່ງທີ່ ຈຳ ເປັນຕ້ອງຮູ້ ສຳ ລັບເລື່ອງນີ້? ກ່ອນອື່ນ ໝົດ, ມັນເປັນມູນຄ່າທີ່ບອກວ່າມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງກະກຽມ ສຳ ລັບຂັ້ນຕອນນີ້ລ່ວງ ໜ້າ. ພຽງແຕ່ໃນວິທີນີ້ຜົນທີ່ໄດ້ຮັບຈະຖືກຕ້ອງແລະຈະສາມາດຊີ້ບອກວ່າມີບັນຫາຫລືການບໍ່ຢູ່ຂອງມັນ.
- ກ່ອນທີ່ຈະທົດສອບ, ທ່ານບໍ່ສາມາດກິນອາຫານເປັນເວລາຫລາຍຊົ່ວໂມງ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າການວິເຄາະນີ້ຖືກປະຕິບັດໃນຕອນເຊົ້າ. ຄົນເຈັບໄດ້ຖືກບອກວ່າທ່ານບໍ່ສາມາດກິນເຂົ້າເຊົ້າໄດ້. ນັ້ນແມ່ນ, ການວິເຄາະແມ່ນໃຫ້ຢູ່ໃນທ້ອງເປົ່າ.
- ໃນຕອນແລງ, ໃນມື້ກ່ອນການບໍລິຈາກເລືອດ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ຮັບປະທານອາຫານແລງໂດຍບໍ່ມີອາຫານທີ່ມີໄຂມັນ, ຊີ້ນຄວັນ, ອາຫານຂົ້ວ.
- ທ່ານສາມາດດື່ມໃນຕອນເຊົ້າກ່ອນການວິເຄາະ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີພຽງແຕ່ນໍ້າສະອາດໂດຍບໍ່ມີອາຍແກັສ. ພາຍໃຕ້ການເກືອດຫ້າມກາເຟ, ຊາ, ນ້ ຳ ໝາກ ໄມ້.
- ຖ້າຄົນເຈັບສູບຢາ, ໃຫ້ເຊົາສູບຢາເປັນເວລາ ໜຶ່ງ ຊົ່ວໂມງກ່ອນທີ່ຈະກວດ.
- ແພດແນະ ນຳ ວ່າ: ກ່ອນທີ່ຈະກວດເລືອດ ສຳ ລັບ coagulogram, ທ່ານ ຈຳ ເປັນຕ້ອງດື່ມນ້ ຳ ສະອາດ (ml).
- ໃນມື້ສອບເສັງ, ມັນບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ອອກ ກຳ ລັງກາຍຫລືທາງດ້ານອາລົມ.
- ທັນທີກ່ອນການກວດເລືອດ, ຄົນເຈັບຄວນຈະສະຫງົບ, ສົມດຸນ. ກຳ ມະຈອນຄວນກັບມາເປັນປົກກະຕິ.
- ຖ້າບຸກຄົນໃດ ໜຶ່ງ ກິນຢາທີ່ມີຜົນກະທົບຕໍ່ການແຂງຕົວຂອງເລືອດ, ທ່ານ ໝໍ ຄວນຈະຖືກບອກກ່ຽວກັບເລື່ອງນີ້ຢ່າງແນ່ນອນ.
- ຖ້າຄົນເຈັບບໍ່ຍອມຕໍ່ຂັ້ນຕອນການກວດເລືອດ, ຜູ້ຊ່ຽວຊານກໍ່ຄວນໄດ້ຮັບການເຕືອນກ່ຽວກັບເລື່ອງນີ້.
ການດູດນ້ ຳ ຕານໃນເລືອດຈາກເສັ້ນເລືອດຫຼືນິ້ວມື

"ນ້ ຳ ຕານໃນເລືອດ" ແມ່ນ ຄຳ ສັບທີ່ຄົນທົ່ວໄປໃຊ້. ໃນການປະຕິບັດດ້ານການແພດ, ວິທີການຄົ້ນຄ້ວານີ້ເອີ້ນວ່າການວິເຄາະທີ່ ກຳ ນົດສິ່ງທີ່ຄວນຈະເປັນປະລິມານຂອງທາດນ້ ຳ ຕານໃນຊີວະປະຫວັດເນື້ອໄວ.
ເຊື່ອກັນວ່ານໍ້າຕານໃນເລືອດໄວຂອງມັນຈາກເສັ້ນເລືອດ, ບໍ່ວ່າຈະເປັນເພດ, ບໍ່ຄວນເກີນ 5.5 mmol / l.
ແຕ່ປັດໃຈຫຼາຍຢ່າງສາມາດມີອິດທິພົນຕໍ່ການຊີ້ບອກເຫລົ່ານີ້, ເລີ່ມຈາກການເອົາເລືອດປະເພດໃດມາໃຊ້ໃນການວິເຄາະ, ການບໍລິຈາກທາງເພດ, ແລະເວລາຂອງມື້ (ມັກໃນຕອນເຊົ້າ) ໃນເວລາທີ່ເອົາຊີວະພາບ.
ເຮັດແນວໃດແລະຢູ່ໃສ?
ຖ້າ coagulogram ຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບ, ເລືອດຈະມາຈາກໃສ? ຮົ້ວຈະເຮັດຈາກເສັ້ນກ່າງ. ທາດແຫຼວທີ່ໄດ້ຮັບແມ່ນຖືກຈັດໃສ່ໃນຫຼອດທົດລອງ (ຈົນເຖິງປ້າຍທີ່ແນ່ນອນ) ເຊິ່ງສານທີ່ຮັກສາໄວ້ໄດ້ຖືກເພີ່ມໃນມື້ກ່ອນ.
- ສະຖານທີ່ເຈາະແມ່ນຖືກປະຕິບັດກ່ອນດ້ວຍເຫຼົ້າ (ແຕ່ບໍ່ແມ່ນກັບອີເທີ!).
- puncture ແມ່ນເຮັດໄດ້ພຽງແຕ່ຫຼັງຈາກເຫຼົ້າໄດ້ແຫ້ງຫມົດ.
- ກ່ອນທີ່ຈະເອົາເລືອດ, ມັນດີທີ່ສຸດທີ່ຈະບໍ່ໃສ່ຜ້າອ້ອມ. ສິ່ງທີ່ກໍ່ຄືວ່າການ ຈຳ ກັດຂອງແຂນຂາຂອງມະນຸດຈະເຮັດໃຫ້ເກີດການແຂງຕົວຂອງເລືອດ, ໃນກໍລະນີທີ່ຜົນໄດ້ຮັບອາດຈະຖືກບິດເບືອນ.
- ເລືອດຄັ້ງ ທຳ ອິດປະມານ 5-6 ຢອດບໍ່ໄດ້ຖືກອະນຸຍາດໃຫ້ເຂົ້າໄປໃນທໍ່ (ເຮັດໃຫ້ມີຄວາມປຽກ) ໂດຍມັນອາດຈະມີເນື້ອເຍື່ອ thromboplastin.
ສິ່ງ ສຳ ຄັນ: ຖ້າຄົນເຈັບໄດ້ຮັບການກວດຫລາຍໆຄັ້ງ, ໃນຕອນເລີ່ມຕົ້ນຈະມີຕົວຢ່າງການກວດເລືອດ ສຳ ລັບດັດຊະນີ coagulogram, fibrinogen ແລະ prothrombin.
ໃນເວລາທີ່ສາມາດກໍານົດ coagulogram ເລືອດ?
- ຖ້າຄົນເຈັບມີບັນຫາກ່ຽວກັບການກ້າມເລືອດ.
- ການວິເຄາະນີ້ແມ່ນ ຈຳ ເປັນຕ້ອງໄດ້ສັ່ງໃຫ້ຄົນເຈັບທີ່ໄປຮັບການຜ່າຕັດ.
- ຖ້າຄົນເຈັບມີມົດລູກຫຼືມີເລືອດອອກອື່ນໆ.
- ການວິເຄາະນີ້ແມ່ນ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບທີ່ ກຳ ລັງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອ.
- ຖ້າຄົນເຈັບມີປະຫວັດການເປັນໂຣກຫົວໃຈວາຍຫລືໂຣກຫົວໃຈຕີບ.
- ການວິເຄາະນີ້ແມ່ນ ຈຳ ເປັນ ສຳ ລັບຄົນທີ່ມີປັນຫາກ່ຽວກັບຕັບຫລືເສັ້ນເລືອດ.
- ມີພະຍາດ autoimmune, ມັນຍັງມີຄວາມຈໍາເປັນທີ່ຈະບໍລິຈາກເລືອດໃຫ້ກັບ coagulogram.
- ການວິເຄາະມັກຈະຖືກ ກຳ ນົດໄວ້ ສຳ ລັບແມ່ຍິງຖືພາ.
- ການບົ່ງຊີ້ ສຳ ລັບການຈັດສົ່ງຂອງມັນແມ່ນເສັ້ນເລືອດຂອດຂອງຕ່ ຳ ສຸດ.
ການເຮັດວຽກຂອງທາດນ້ ຳ ຕານແມ່ນຫຍັງແລະມັນຈະເຂົ້າສູ່ຮ່າງກາຍໄດ້ແນວໃດ?
ເມື່ອໄດ້ຮັບອາຫານ, ມັນກໍ່ແຕກອອກເປັນນ້ ຳ ຕານງ່າຍໆ. ມັນຢູ່ໃນຮ່າງກາຍຂອງມະນຸດເຮັດ ໜ້າ ທີ່ພະລັງງານຕົ້ນຕໍຂອງເນື້ອເຍື່ອທັງ ໝົດ. ທາດນ້ ຳ ຕານສ່ວນຫຼາຍແມ່ນບໍລິໂພກໂດຍຈຸລັງສະ ໝອງ. ຖ້າການສະ ໜອງ ສານນີ້ບໍ່ພຽງພໍຕໍ່ຮ່າງກາຍ, ມັນຈະໃຊ້ພະລັງງານທີ່ ຈຳ ເປັນທັງ ໝົດ ຈາກເນື້ອເຍື່ອໄຂມັນທີ່ມີຢູ່ໃນຮ່າງກາຍ.
ນີ້ແມ່ນອັນຕະລາຍທັງ ໝົດ.
ດ້ວຍການລະລາຍຂອງໄຂມັນ, ຮ່າງກາຍ ketone ຖືກສ້າງຕັ້ງຂຶ້ນ, ເຊິ່ງເປັນສານທີ່ເປັນພິດຕໍ່ຮ່າງກາຍລວມທັງສະ ໝອງ. ໃນເວລາດຽວກັນ, ບຸກຄົນໃດ ໜຶ່ງ ຮູ້ສຶກເຫງົານອນແລະອ່ອນເພຍເລື້ອຍໆ, ໂດຍສະເພາະແມ່ນເຫັນໄດ້ຢ່າງຈະແຈ້ງໃນເດັກນ້ອຍ.ພວກມັນມີຄວາມບໍ່ສົມດຸນຂອງນ້ ຳ ຕານໃນຮ່າງກາຍສາມາດເຮັດໃຫ້ເກີດອາການຊັກ, ຮາກເປັນປະ ຈຳ.
ຜົນສະທ້ອນທີ່ບໍ່ດີຕໍ່ຮ່າງກາຍຂອງມະນຸດມີທັງການຂາດແລະສ່ວນເກີນຂອງນ້ ຳ ຕານ. ສະນັ້ນ, ຜົນງານຂອງມັນຄວນໄດ້ຮັບການຕິດຕາມ.
ໂພຊະນາການຂອງພະລັງງານຂອງເນື້ອເຍື່ອເກີດຂື້ນປະມານຕາມໂຄງການນີ້:
- ນ້ ຳ ຕານແມ່ນກິນກັບອາຫານ.
- ສານສ່ວນໃຫຍ່ຈະຕົກລົງໃນຕັບ, ສ້າງເປັນ glycogen, ເຊິ່ງເປັນຄາໂບໄຮເດຣດທີ່ສັບສົນ.
- ເມື່ອຮ່າງກາຍໃຫ້ສັນຍານກ່ຽວກັບຄວາມຕ້ອງການຂອງສານນີ້ເພື່ອຮັບປະກັນການເຮັດວຽກຂອງຈຸລັງປົກກະຕິ, ຮໍໂມນພິເສດປ່ຽນມັນເປັນທາດນ້ ຳ ຕານເຊິ່ງໃຫ້ອະໄວຍະວະທັງ ໝົດ ມີພະລັງງານທີ່ ຈຳ ເປັນ.
- ນີ້ເກີດຂື້ນພາຍໃຕ້ອິດທິພົນຂອງຮໍໂມນພິເສດ.
ລະດັບນ້ ຳ ຕານແມ່ນຖືກຮັກສາແລະຄວບຄຸມໂດຍອິນຊູລິນ, ເຊິ່ງຜະລິດໂດຍກະຕ່າຍ. ພາຍໃຕ້ປັດໃຈບາງຢ່າງ, ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະເພີ່ມຂື້ນ. ແຕ່ຜົນກະທົບຂອງ adrenaline ແລະ norepinephrine (ຜະລິດໂດຍຕ່ອມ adrenal) ສາມາດຫຼຸດລະດັບ glucose ໄດ້. ສິ່ງທີ່ເອີ້ນວ່າສານຄ້າຍຄືຮໍໂມນຍັງສາມາດມີຜົນກະທົບບາງຢ່າງ.
ມັນໄດ້ຖືກກ່າວເຖິງແລ້ວວ່າປັດໃຈຫຼາຍຢ່າງມີອິດທິພົນຕໍ່ຜົນຂອງການທົດລອງໃນຫ້ອງທົດລອງ. ແລະ, ມັນຈະເບິ່ງຄືວ່າ, ການກວດເລືອດ ທຳ ມະດາ ສຳ ລັບການ ກຳ ນົດນ້ ຳ ຕານໃນຊີວະພາບສາມາດແຕກຕ່າງກັນ.
ອຸປະກອນການທາງຊີວະພາບສາມາດຖືກເອົາໄປໃສ່ກະເພາະອາຫານຫວ່າງເປົ່າຫຼື "ດ້ວຍການໂຫຼດ":
- ຈາກເສັ້ນເລືອດ (ເສັ້ນເລືອດ, ເຊິ່ງສະແດງໃຫ້ເຫັນປະລິມານ plasma ໃນເລືອດຂອງຄົນເຈັບ)
- ຈາກນິ້ວມື (ເລືອດ capillary),
- ມີ glucometer, ເຊິ່ງສາມາດສະແດງໃຫ້ເຫັນລະດັບ glucose venous ແລະ capillary.
ເລືອດຈາກເສັ້ນເລືອດຈະສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບປະມານ 11% ຫຼາຍກ່ວາຈາກນິ້ວມື. ນີ້ແມ່ນບັນທັດຖານ ສຳ ລັບການ ນຳ ໃຊ້ຊີວະວິທະຍາ venous.
ຍົກຕົວຢ່າງ, ລະດັບນໍ້າຕານສູງສຸດໃນຊີວະພາບ venous ແມ່ນ 6.1 mmol / L, ແລະໃນເສັ້ນເລືອດແດງ, ຕົວຊີ້ວັດເຫລົ່ານີ້ຖືກ ກຳ ນົດໄວ້ໃນຂອບເຂດ 5.5 mmol / L.
ຄ່ານິຍົມສາມາດແຕກຕ່າງກັນໄປຕາມຕົວແທນທີ່ໄດ້ຖືກຊື້ໂດຍຫ້ອງທົດລອງ, ແລະສາມາດບັນລຸ 6.3 (ຈາກນິ້ວມື) ແລະ 5.7 (ຈາກເສັ້ນເລືອດ).
ຖ້າການວັດແທກໄດ້ຖືກປະຕິບັດຢ່າງເປັນອິດສະຫຼະໂດຍໃຊ້ເຫລັກ, ຫຼັງຈາກນັ້ນເລືອດຈາກນິ້ວມືມັກຈະຖືກ ນຳ ໃຊ້ເພື່ອສິ່ງນີ້. ຕົວຊີ້ວັດທີ່ອຸປະກອນສະແດງຫຼັງຈາກການວິເຄາະການຫຼຸດລົງຂອງເລືອດຄວນຖືກຖອດລະຫັດຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບມັນ.
ໃນທັນທີ, ພວກເຮົາສັງເກດວ່າເຂົ້າ ໜຽວ ໃນການ ກຳ ນົດນ້ ຳ ຕານໃນເລືອດບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເລືອດຈາງ, ຍ້ອນວ່າຜົນໄດ້ຮັບອາດຈະບໍ່ຖືກຕ້ອງແລະບິດເບືອນ. ບໍ່ ເໝາະ ສົມ ສຳ ລັບການສຶກສາແບບນີ້ໃນຫລາຍໆເມດ glucose ໃນເລືອດແລະເລືອດຈາກເສັ້ນເລືອດ.
ກ່ອນທີ່ຈະປະຕິບັດຂັ້ນຕອນນີ້ຢູ່ເຮືອນ, ທ່ານຕ້ອງອ່ານ ຄຳ ແນະ ນຳ ຢ່າງລະມັດລະວັງ ສຳ ລັບອຸປະກອນ, ເຊິ່ງສະແດງໃຫ້ເຫັນຢ່າງຈະແຈ້ງກ່ຽວກັບ ລຳ ດັບຂອງການວິເຄາະ, ພ້ອມທັງຂໍ້ ຈຳ ກັດຂອງຕົວຊີ້ວັດ. ແຕ່ຢ່າລືມວ່າການໃຊ້ເຂົ້າ ໜຽວ ຢູ່ເຮືອນ, ພ້ອມທັງຕົວຊີ້ບອກຂອງມັນ, ບໍ່ສາມາດເປັນຂັ້ນສຸດທ້າຍ ສຳ ລັບການວິນິດໄສ.
ໂດຍປົກກະຕິແລ້ວອຸປະກອນເຫລົ່ານີ້ແມ່ນແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ ສຳ ລັບຄວບຄຸມນ້ ຳ ຕານແລະການສັກຢາອິນຊູລິນ. ຖ້າມີຄວາມ ຈຳ ເປັນໃນການຄົ້ນພົບລະດັບນ້ ຳ ຕານ ສຳ ລັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ມັນກໍ່ດີກວ່າທີ່ຈະຜ່ານການກວດກາໃນຫ້ອງທົດລອງທີ່ຊ່ຽວຊານ.
ເພື່ອໃຫ້ລະດັບນ້ ຳ ຕານໄດ້ຖືກ ກຳ ນົດຢ່າງຖືກຕ້ອງ, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ກົດລະບຽບທີ່ຕ້ອງປະຕິບັດກ່ອນການບໍລິຈາກເລືອດໂດຍບໍ່ວ່າຈະເປັນການກວດຫ້ອງທົດລອງພາຍໃນສະຖາບັນການແພດຫຼືເປັນເອກະລາດຢູ່ເຮືອນ.
- ການໄດ້ຮັບອາຫານສຸດທ້າຍຄວນຈະແມ່ນ 8-10 ຊົ່ວໂມງກ່ອນການທົດສອບ. ນີ້ແມ່ນ ຄຳ ອະທິບາຍ ສຳ ລັບແນວຄິດຂອງ "ເຊົ້າໃນທ້ອງເປົ່າ." ສະນັ້ນ, ການຮັບປະທານອາຫານໃນຕອນກາງຄືນຫລືເດິກໃນຕອນແລງແມ່ນບໍ່ຕ້ອງການ.
- ຖ້າເປັນໄປໄດ້, ຍົກເລີກການອອກ ກຳ ລັງກາຍ ໜຶ່ງ ມື້ກ່ອນເຂົ້າຫ້ອງທົດລອງ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະຂອງກິດຈະກໍາກິລາທີ່ປະກອບສ່ວນເຂົ້າໃນການປ່ອຍ adrenaline.
- ພ້ອມກັນນັ້ນ, ລະດັບ glucose ໃນ biomaterial ເສັ້ນເລືອດສາມາດປ່ຽນແປງໃນສະຖານະການທີ່ມີຄວາມກົດດັນ. ສະນັ້ນ, ສິ່ງນີ້ກໍ່ຄວນ ຄຳ ນຶງເຖິງ.
ໃນຜູ້ໃຫຍ່, ລະດັບທາດ ນຳ ້ຕານໃນເລືອດທີ່ບໍລິຈາກໃນຕອນເຊົ້າໃນຊ່ວງທ້ອງເປົ່າຈາກ 3,3 ຫາ 5.5 ໜ່ວຍ ສຳ ລັບສານຊີວະພາບ capillary ທີ່ເອົາມາຈາກນິ້ວມື. ຖ້າເລືອດຖືກເອົາມາຈາກເສັ້ນເລືອດ, ຫຼັງຈາກນັ້ນຂໍ້ມູນປົກກະຕິຈະຢູ່ໃນລະດັບຂອງຕົວຊີ້ວັດຈາກ 3.7 ເຖິງ 6.1 mmol / L.
ຖ້າຕົວຊີ້ວັດຢູ່ໃກ້ກັບຕົວຊີ້ວັດສູງສຸດ (6 ໜ່ວຍ ວັດຖຸທີ່ເອົາມາຈາກນິ້ວມືຫຼື 6.9 ສຳ ລັບເລືອດເນື້ອງອກ), ສະພາບການຂອງຄົນເຈັບຕ້ອງການການປຶກສາຂອງຜູ້ຊ່ຽວຊານ (endocrinologist) ແລະຖືວ່າເປັນພະຍາດເບົາຫວານ.
ການບົ່ງມະຕິພະຍາດເບົາຫວານແມ່ນເຮັດຖ້າຜູ້ໃຫຍ່ມີປະຈັກພະຍານໃນຕອນເຊົ້າກ່ຽວກັບກະເພາະອາຫານທີ່ຫວ່າງຫຼາຍກ່ວາ 6.1 (ເລືອດ capillary) ແລະ 7.0 (blood venous).
ໃນບາງຄົນເຈັບ, ເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບການບົ່ງມະຕິພະຍາດ, ຊີວະພາບບໍ່ໄດ້ຖືກປະຕິບັດຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ແຕ່ວ່າມີພາລະ ໜັກ. ນີ້ ໝາຍ ຄວາມວ່າທ່ານຕ້ອງມາຫ້ອງທົດລອງເພື່ອເຮັດການທົດສອບ 2 ຊົ່ວໂມງຫຼັງອາຫານສຸດທ້າຍ.
ໃນກໍລະນີນີ້, ຜົນໄດ້ຮັບປົກກະຕິຈະຢູ່ໃນລະດັບຕັ້ງແຕ່ 4 ເຖິງ 7.8 ໜ່ວຍ. ຖ້າຫາກວ່າຕົວຊີ້ບອກພາຍຫຼັງການໂຫຼດຖືກປ່ຽນຂື້ນຫລືລົງ, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການກວດກາເພີ່ມເຕີມຫຼືທົດສອບ ໃໝ່.
ທ່ານ ໝໍ ຕັດສິນໃຈກ່ຽວກັບເລື່ອງນີ້ຫລັງຈາກສຶກສາປະຫວັດການແພດຂອງຄົນເຈັບແລະການສຶກສາຫ້ອງທົດລອງຂອງລາວ.
ອັດຕາການກູໂກໃນເດັກມີຄວາມ ໝາຍ ທີ່ແຕກຕ່າງກັນເລັກນ້ອຍ. ພະຍາດເບົາຫວານແລະການຜິດປົກກະຕິໃນການຜະລິດອິນຊູລິນໃນຮ່າງກາຍຂອງເດັກສາມາດເລີ່ມຕົ້ນໄດ້ທຸກເວລາ.
ເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບການພັດທະນາພະຍາດອາດຈະແມ່ນ:
- ອອກກໍາລັງກາຍຫຼາຍເກີນໄປ
- ດັດຊະນີມະຫາຊົນທີ່ເພີ່ມຂຶ້ນຂອງຮ່າງກາຍ,
- ສະພາບຄວາມກົດດັນ.
ດັ່ງນັ້ນ, ການກວດກາຄວນ ດຳ ເນີນດ້ວຍຄວາມຖີ່ທີ່ແນ່ນອນ.
ແລະຖ້າມີອາການທີ່ຈະແຈ້ງທີ່ຊີ້ບອກເຖິງບັນຫາ, ຫຼັງຈາກນັ້ນ, ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນຖືວ່າເປັນຕົວບົ່ງຊີ້ຫຼາຍແລະ ຈຳ ເປັນ ສຳ ລັບການບົ່ງມະຕິ.
ຕັ້ງແຕ່ເກີດຮອດ 1 ປີ, ການອ່ານກລູໂຄສໃນລະບົບຊີວະພາບຕັ້ງແຕ່ 2,8 ເຖິງ 4.4 ແມ່ນມີລັກສະນະປົກກະຕິ.
ຍິ່ງໄປກວ່ານັ້ນ, ສຳ ລັບເດັກນ້ອຍອາຍຸຕ່ ຳ ກວ່າ 5 ປີ, ລະດັບນ້ ຳ ຕານຂື້ນສູງແລະຢູ່ໃນລະດັບຈາກ 3.3 ຫາ 5,0 ເມື່ອ ນຳ ສົ່ງໄປທີ່ທ້ອງເປົ່າໃນຕອນເຊົ້າ, ແລະນີ້ແມ່ນບັນທັດຖານ. ເດັກນ້ອຍໃນອາຍຸນີ້ມີຕົວຊີ້ວັດດຽວກັນກັບຜູ້ໃຫຍ່.
ຖ້າພວກເຮົາເວົ້າກ່ຽວກັບທາດນ້ ຳ ຕານປົກກະຕິໃນຊີວະພາບຂອງແມ່ຍິງຖືພາ, ແລ້ວພວກມັນມີຂໍ້ ຈຳ ກັດທີ່ແຕກຕ່າງກັນເລັກນ້ອຍ.
ໃນ "ຕໍາແຫນ່ງທີ່ຫນ້າສົນໃຈ" ໃນຮ່າງກາຍຂອງແມ່ຍິງ, ການປ່ຽນແປງຂອງຮໍໂມນເກີດຂື້ນ, ເຊິ່ງສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນຂອງການກວດຫ້ອງທົດລອງ.
ມາດຕະຖານ ສຳ ລັບແມ່ຍິງຖືພາແມ່ນຖືກ ກຳ ນົດໃນຂອບເຂດຂອງຕົວຊີ້ວັດນ້ ຳ ຕານຈາກ 3,8 ເຖິງ 5,8 mmol / L ໃນເລືອດ capillary ທີ່ບໍລິຈາກໃນຕອນເຊົ້າໃນທ້ອງເປົ່າ, ແລະຈາກ 3,9 ເຖິງ 6,2 mmol / L ໃນຊີວະພາບທີ່ຖ່າຍຈາກເສັ້ນເລືອດ. ຖ້າລະດັບສູງກ່ວາມູນຄ່າສູງສຸດ, ສະນັ້ນແມ່ຍິງຕ້ອງໄດ້ຜ່ານການກວດກາເພີ່ມເຕີມແລະໃຫ້ ຄຳ ປຶກສາແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານ.
ໃນຊ່ວງໄລຍະເວລາຂອງການເຄື່ອນໄຫວ, ເດັກຄວນແຈ້ງເຕືອນແລະກາຍເປັນເຫດຜົນ ສຳ ລັບການຕິດຕໍ່ຫ້ອງທົດລອງ:
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ການປ່ຽນແປງແລະບັນຫາກ່ຽວກັບການຖ່າຍເບົາ,
- ເພີ່ມຂື້ນເລື້ອຍໆໃນຄວາມດັນເລືອດ.
ສະພາບການນີ້ບໍ່ສາມາດຊີ້ບອກໂດຍກົງເຖິງການພັດທະນາຂອງໂຣກເບົາຫວານ, ແຕ່ວ່າການກວດເພີ່ມເຕີມແມ່ນມີຄວາມ ຈຳ ເປັນໃນການ ກຳ ຈັດພະຍາດດັ່ງກ່າວແລະ ນຳ ເອົາຜົນຂອງນ້ ຳ ຕານໃນຂອບເຂດປົກກະຕິ.
ມັນຄວນຈະສັງເກດວ່າໃນໄຕມາດທີສອງແລະສາມຂອງການຖືພາ, ໂຣກເບົາຫວານໃນທ້ອງສາມາດເກີດຂື້ນ, ເຊິ່ງເກີດຂື້ນບາງຄັ້ງຫຼັງຈາກເກີດ. ແຕ່ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າມັນບໍ່ ຈຳ ເປັນຕ້ອງກວດກາແມ່ຍິງ.
ໃນຄົນເຈັບດັ່ງກ່າວ, ການຕິດຕາມກວດກາຢ່າງຕໍ່ເນື່ອງກ່ຽວກັບສະພາບແລະລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ (ເສັ້ນເລືອດແດງຫຼືເສັ້ນເລືອດແດງ) ຄວນໄດ້ຮັບການປະຕິບັດ, ເພາະວ່າໃນບາງກໍລະນີນີ້ສາມາດພັດທະນາໄປສູ່ໂລກເບົາຫວານ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ, ໃນໄລຍະທີ່ຈະເກີດລູກ, ແມ່ຍິງ ຈຳ ເປັນຕ້ອງໄດ້ ທຳ ການສຶກສາຫ້ອງທົດລອງດັ່ງກ່າວໃນແຕ່ລະໄລຍະ.
ຈົ່ງຈື່ໄວ້ວ່າລະດັບນໍ້າຕານສູງຫຼືຕໍ່າສາມາດນໍາໄປສູ່ພະຍາດຮ້າຍແຮງແລະບັນຫາສຸຂະພາບ.ນັ້ນແມ່ນເຫດຜົນທີ່ທຸກຄົນແນະ ນຳ ໃຫ້ທົດລອງຫ້ອງທົດລອງດັ່ງກ່າວໃນກໍລະນີທີ່ບໍ່ມີເງື່ອນໄຂເບື້ອງຕົ້ນແລະອາການຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງໃນ 12 ເດືອນ ນີ້ຈະຊ່ວຍໃຫ້ສາມາດ ກຳ ນົດບັນຫາໄດ້ທັນເວລາແລະປັບຮ່າງກາຍ.
ຄວາມເຂັ້ມຂົ້ນຂອງ Fibrinogen
ຕົວຊີ້ວັດປົກກະຕິ: ຈາກ 5,9 ເຖິງ 11.7 μmol / L. ມັນສາມາດຫຼຸດລົງດ້ວຍໂຣກຕັບຕ່າງໆ. ການເພີ່ມຂື້ນໃນສະຖານະການຕໍ່ໄປນີ້:
- ຖ້າຄົນເຈັບມີໂຣກເນື້ອງອກ.
- ໃນພະຍາດຕິດຕໍ່ສ້ວຍແຫຼມ.
- ດ້ວຍການຂາດຮໍໂມນ thyroid.
ຕົວຊີ້ວັດນີ້ແມ່ນ deciphered ດັ່ງຕໍ່ໄປນີ້: "ສະລັບສັບຊ້ອນ fibrin-monomer ລະລາຍ". ນີ້ແມ່ນເຄື່ອງ ໝາຍ ຂອງການລະງັບໃນ intravascular. ມັນສະແດງໃຫ້ເຫັນເຖິງການປ່ຽນແປງຂອງ fibrin ພາຍໃຕ້ອິດທິພົນຂອງ thrombin ແລະ plasmin. ຂີດ ຈຳ ກັດດ້ານເທິງຂອງມາດຕະຖານ: 4 mg / 100 ml. ມັນສາມາດແຕກຕ່າງກັນຂື້ນກັບເຫດຜົນດຽວກັນກັບ fibrinogen.
ຄວາມທົນທານຂອງ Plasma heparin
ຕົວຊີ້ວັດນີ້ບົ່ງບອກເຖິງປະລິມານຂອງ thrombin ໃນເລືອດ. ໃນກໍລະນີນີ້, ມັນຈະເປັນໄປໄດ້ທີ່ຈະເຫັນວ່າເສັ້ນເລືອດກ້າມໃນຮູບແບບເສັ້ນເລືອດໃນເລືອດເປັນເວລາດົນປານໃດ (ສິ່ງນີ້ຄວນຈະເກີດຂື້ນຫຼັງຈາກທີ່ heparin ຖືກ ນຳ ເຂົ້າສູ່ເລືອດ). ຄຸນຄ່າປົກກະຕິ: 7-15 ນາທີ. ຄວາມຕ້ານທານຂອງເລືອດກັບ heparin ຫຼຸດລົງຖ້າຄົນເຈັບມີບັນຫາກ່ຽວກັບຕັບ (15 ນາທີຫຼືຫຼາຍກວ່ານັ້ນ). hypercoagulation (ເຊິ່ງເປັນເລື່ອງປົກກະຕິ ສຳ ລັບແມ່ຍິງຖືພາ), ມີເນື້ອງອກມະເລັງ, ພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈ, ພ້ອມທັງໄລຍະເວລາຫຼັງການຜ່າຕັດ - ບັນຫາເຫຼົ່ານີ້ສາມາດເຮັດໃຫ້ຕົວຊີ້ບອກເຊິ່ງຄວາມທົນທານຂອງເລືອດບໍ່ຕໍ່າກວ່າ 7 ນາທີ.
ກິດຈະ ກຳ Fibrinolytic
ຕົວຊີ້ວັດນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດລະບຸໄດ້ວ່າເລືອດສາມາດລະລາຍກ້ອນເລືອດໄດ້ຢ່າງອິດສະຫຼະ. Fibrinolysin, ເຊິ່ງຢູ່ໃນ plasma ແລະສາມາດ ທຳ ລາຍໂຄງສ້າງຂອງເສັ້ນເລືອດ, ແມ່ນມີຄວາມຮັບຜິດຊອບຕໍ່ສິ່ງນີ້. ຖ້າຄົນເຈັບມີເລືອດກ້າມທີ່ລະລາຍໄວກ່ວາປົກກະຕິ, ລາວຈະມີຄວາມສ່ຽງເປັນເລືອດ.
ຕົວຊີ້ວັດຂອງ Duke
ຖ້າຄົນເຈັບຕ້ອງການກວດເລືອດ ສຳ ລັບ coagulogram, ໄລຍະເວລາຂອງການລົງເລືອດຂອງ Duke ກໍ່ສາມາດກວດໄດ້. ໃນກໍລະນີນີ້, ຄົນເຈັບຈະກວດນິ້ວມືຂອງລາວ. ຄວາມເລິກເຈາະຂອງ lancet (ເຄື່ອງມືພິເສດ) ແມ່ນ 4 ມມ. ຫຼັງຈາກນັ້ນ, ປະມານທຸກໆວິນາທີ, ການຢອດເລືອດຈະຖືກເອົາອອກຈາກຄົນເຈັບດ້ວຍເຈ້ຍພິເສດ. ຫຼັງຈາກຖອດເອົາຢອດ 1 ຢອດ, ທ່ານ ໝໍ ກວດພົບເວລາໃນໄລຍະທີ່ຕໍ່ໄປປະກົດວ່າຈາກບາດແຜ. ດ້ວຍວິທີນີ້, ການກວດເລືອດໃນເສັ້ນເລືອດແດງຈະຖືກກວດຢູ່ໃນຄົນເຈັບ. ໂດຍຫລັກການແລ້ວ, ຕົວຊີ້ວັດນີ້ຄວນ ເໜັງ ຕີງພາຍໃນເຄິ່ງຫາສອງນາທີ.
ການຍັບຍັ້ງກ້າມເລືອດ
ໃນເວລາທີ່ຖ່າຍທອດ coagulogram ເລືອດ, ມາດຕະຖານຂອງຕົວຊີ້ວັດນີ້ຄວນຈະມາຈາກ 45 ຫາ 65%. ໃນກໍລະນີນີ້, ພວກເຮົາສຶກສາການຫຼຸດລົງຂອງປະລິມານກ້າມເລືອດ, ການຫຼຸດລົງຂອງມັນ, ພ້ອມກັນກັບການປ່ອຍ serum ເລືອດ. ອັດຕາ ກຳ ລັງເພີ່ມຂື້ນຍ້ອນເປັນໂລກເລືອດຈາງ. ຫຼຸດຜ່ອນຖ້າ ຈຳ ນວນເມັດເລືອດຂອງຄົນເຈັບຫຼຸດລົງຫຼືມີເມັດເລືອດແດງເພີ່ມຂື້ນ.
ຕົວຊີ້ວັດນີ້ໃຫ້ຂໍ້ມູນກ່ຽວກັບເວລາການຄິດໄລ່ຄືນ ໃໝ່ ຂອງ plasma. Norm: ຈາກ 60 ເຖິງ 120 ວິນາທີ. ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາຕົວຊີ້ວັດທີ່ ສຳ ຄັນທີ່ສຸດຂອງການເຮັດວຽກຂອງຄົນເຮົາ. ຖ້າເວລາມີ ໜ້ອຍ ກວ່າທີ່ໄດ້ລະບຸ, ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າຄົນເຈັບມີການວຸ້ນວາຍໃນເລືອດ.
ສອງສາມ ຄຳ ກ່ຽວກັບເດັກນ້ອຍ
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເວົ້າວ່າໃນຄົນເຈັບຫນຸ່ມ, ຕົວຊີ້ວັດບາງຢ່າງຈະແຕກຕ່າງຈາກມາດຕະຖານຂ້າງເທິງເລັກນ້ອຍ, ອື່ນໆ - ຢ່າງຫລວງຫລາຍ. ດັ່ງນັ້ນ, ຕົວຢ່າງ, ປະລິມານທີ່ດີທີ່ສຸດຂອງ fibrinogen ໃນເລືອດຂອງເດັກແມ່ນປະມານ 1,25-3.00 g / l. ໃນເວລາດຽວກັນ, ໃນຜູ້ໃຫຍ່ - 2-4 g / l. ການວິເຄາະນີ້ສາມາດຖືກມອບ ໝາຍ ໃຫ້ກັບເດັກນ້ອຍໃນສະຖານະການດັ່ງຕໍ່ໄປນີ້:
- ກ່ອນການຜ່າຕັດ.
- ມີເລືອດອອກເລື້ອຍໆ.
- ຖ້າມີຂໍ້ສົງໃສກ່ຽວກັບໂຣກ hemophilia ຫຼືພະຍາດອື່ນໆທີ່ກ່ຽວຂ້ອງກັບລະບົບການ ໝູນ ວຽນ.
ສອງສາມ ຄຳ ກ່ຽວກັບແມ່ຍິງຖືພາ
ບັນດາແມ່ຍິງທີ່ລ້ຽງລູກ, ການວິເຄາະນີ້ແມ່ນເຮັດສາມຄັ້ງໃນ 9 ເດືອນ (1 ຄັ້ງໃນແຕ່ລະໄຕມາດ).ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນຫຼາຍ, ເພາະວ່າລະບົບຮໍໂມນຂອງແມ່ຍິງຖືພາມີການປ່ຽນແປງ, ເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກພາຍໃນບ້ານ (ການປ່ຽນແປງບໍ່ແມ່ນພະຍາດທາງດ້ານຮ່າງກາຍ, ແຕ່ແມ່ນການອອກ ກຳ ລັງກາຍ, ຕົວຢ່າງ ທຳ ມະດາ). ພ້ອມກັນນີ້, ການສຶກສານີ້ຈະຊ່ວຍໃຫ້ຮູ້ເຖິງໄພຂົ່ມຂູ່ຂອງການຫຼຸລູກຫຼືການເກີດກ່ອນ ກຳ ນົດ (ເຊິ່ງມັກຈະເກີດຂື້ນຍ້ອນການເປັນໂຣກເລືອດຈາງ). ໃນໄຕມາດ ທຳ ອິດ, ຕົວຊີ້ວັດການແຂງຕົວຂອງເລືອດອາດຈະເພີ່ມຂື້ນ, ໃກ້ຊິດກັບການເກີດລູກ - ຫຼຸດລົງ. ທັງ ໝົດ ນີ້ແມ່ນເລື່ອງປົກກະຕິ, ເພາະໃນລັກສະນະນີ້ຮ່າງກາຍພະຍາຍາມປ້ອງກັນຕົນເອງຈາກການເປັນໄປໄດ້ຂອງເລືອດແລະການສູນເສຍເລືອດໃຫຍ່. ຖ້າທ່ານຫມໍບໍ່ພໍໃຈກັບຜົນໄດ້ຮັບ, ແມ່ຍິງຈະຕ້ອງຜ່ານການວິເຄາະນີ້ອີກຄັ້ງ. ຖ້າວ່າແມ່ຍິງຖືພາຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາ coagulogram (ການກວດເລືອດ), ມາດຕະຖານຂອງຕົວຊີ້ວັດຈະແຕກຕ່າງກັນ ໜ້ອຍ ກ່ວາຄົນທີ່ມີສຸຂະພາບແຂງແຮງ:
- ເວລາ Thrombin: ວິນາທີ.
- Fibrinogen: 6 g / l.
- Prothrombin:%.
- APTT: ວິນາທີ.
ຖ້າແມ່ຍິງຢູ່ໃນ ຕຳ ແໜ່ງ, ການສຶກສາຕົວຊີ້ວັດດັ່ງກ່າວວ່າ prothrombin ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບລາວ. ຄວາມແຕກຕ່າງຂອງມັນຈາກມາດຕະຖານອາດຈະສະແດງໃຫ້ເຫັນວ່າຄົນເຈັບມີຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອພະຍາດຂອງແຮ່.
Coagulogram ແມ່ນການທົດສອບການ coagulation ເລືອດທີ່ເຕືອນຂອງພະຍາດທີ່ເຊື່ອງໄວ້ແລະ overt.
coagulogram ແມ່ນການສຶກສາລາຍລະອຽດທີ່ສັບຊ້ອນເພື່ອ ກຳ ນົດປັດໃຈຕົ້ນຕໍຂອງເລືອດທີ່ສະແດງອອກເຖິງຄວາມສາມາດໃນການກ້າມ. ການ ໝູນ ວຽນເລືອດແມ່ນ ໜຶ່ງ ໃນ ໜ້າ ທີ່ພື້ນຖານທີ່ຮັບປະກັນການເຮັດວຽກປົກກະຕິຂອງຮ່າງກາຍ, ແລະການບ່ຽງເບນຈາກຕົວປົກກະຕິຂອງຫຼາຍຕົວ ກຳ ນົດຈະເປັນໄພຂົ່ມຂູ່ບໍ່ວ່າຈະມີການເພີ່ມຂື້ນຂອງເລືອດຫຼືການແຂງຕົວຂອງເລືອດຢ່າງໄວວາໃນກ້າມ ໜາ. ການປະເມີນຂໍ້ມູນ coagulogram ຢ່າງລະອຽດ, ທ່ານ ໝໍ ທີ່ມີຄວາມສາມາດຈະວິນິດໄສແລະ ກຳ ນົດການປິ່ນປົວໃຫ້ທັນເວລາ, ປ້ອງກັນການພັດທະນາຂອງເສັ້ນເລືອດສະ ໝອງ, ຫົວໃຈວາຍ, ໂຣກເສັ້ນປະສາດ renal- ພະຍາດຕັບອັກເສບແລະອາການແຊກຊ້ອນອັນຕະລາຍໃນເວລາຖືພາ.
Coagulogram - ການກວດເລືອດນີ້ແມ່ນຫຍັງ
coagulogram ແມ່ນການກວດເລືອດແບບພິເສດໃນຫ້ອງທົດລອງເຊິ່ງຕິດຕາມການເຮັດວຽກຂອງ hemostasis, ລະບົບຊີວະພາບທີ່ສັບສົນເພື່ອຮັກສາການໄຫຼວຽນຂອງເລືອດ, ຮັກສາຂະບວນການຢຸດເລືອດ, ແລະການລະລາຍຂອງກ້າມທີ່ດົກ ໜາ (ໃຫ້ກ້າມເລືອດ) ໃຫ້ທັນເວລາ.
ອີກວິທີ ໜຶ່ງ, ການວິເຄາະທີ່ເຮັດວຽກກ່ຽວກັບ hemostasis ເອີ້ນວ່າ hemostasiogram.
ເພື່ອຮັກສາ ໜ້າ ທີ່ພື້ນຖານ, ເລືອດຄວນຈະ:
- ທາດແຫຼວພຽງພໍທີ່ຈະ ນຳ ເອົາອົກຊີເຈນແລະສານອາຫານຜ່ານເຮືອໄປສູ່ເນື້ອເຍື່ອແລະອະໄວຍະວະຕ່າງໆ, ກຳ ຈັດຜະລິດຕະພັນແລະສານພິດຕ່າງໆອອກ, ສະ ໜັບ ສະ ໜູນ ການເຮັດວຽກຂອງລະບົບພູມຕ້ານທານແລະອຸນຫະພູມ,
- ມີລະດັບຄວາມຫນືດຂອງລະດັບ ໜຶ່ງ ເພື່ອປິດຊ່ອງຫວ່າງໃນເຮືອຂະ ໜາດ ໃຫຍ່ແລະນ້ອຍໃນກໍລະນີຂອງການບາດເຈັບ.
ຖ້າການແຂງຕົວຂອງເລືອດຫຼຸດລົງເຖິງຄຸນຄ່າທີ່ ສຳ ຄັນ, ໃນກໍລະນີທີ່ມີເລືອດນີ້ຈະເຮັດໃຫ້ການສູນເສຍເລືອດແລະການຕາຍຂອງຮ່າງກາຍ.
ຄວາມ ໜາ ແໜ້ນ ເກີນໄປແລະການເພີ່ມຂື້ນຂອງ coagulability (hypercoagulation), ໃນທາງກົງກັນຂ້າມ, ນຳ ໄປສູ່ການສ້າງກ້ອນກ້າມທີ່ສາມາດສະກັດເຮືອທີ່ ສຳ ຄັນທີ່ສຸດ (ປອດ, ຫຼອດເລືອດສະຫມອງ, ສະ ໝອງ) ແລະ ນຳ ໄປສູ່ການເປັນໂຣກເລືອດຈາງ, ຫົວໃຈວາຍແລະເສັ້ນເລືອດຕັນໃນ.
ການວິເຄາະ hemostasiogram ແມ່ນມີຄວາມ ສຳ ຄັນສູງ, ເພາະວ່າລະບົບ hemostasis ທີ່ເຮັດວຽກຢ່າງຖືກຕ້ອງສາມາດປ້ອງກັນການສູນເສຍເລືອດທັງຊີວິດ, ແລະເປັນໂຣກຫຼອດເລືອດສະ ໝອງ ໂດຍອັດຕະໂນມັດແລະອຸດຕັນຕຽງເສັ້ນເລືອດທີ່ມີກ້ອນເລືອດ.
ການສຶກສາຖືວ່າມີຄວາມຫຍຸ້ງຍາກ, ເພາະວ່າເພື່ອທີ່ຈະເຂົ້າໃຈວຽກງານຂອງລະບົບການກ້າມເລືອດ, ທ່ານ ໝໍ ຕ້ອງສາມາດປະເມີນຄ່າພາລາມິເຕີແຕ່ລະສ່ວນບຸກຄົນແລະວິເຄາະຕົວຊີ້ວັດທັງ ໝົດ.
coagulogram ມີຕົວກໍານົດການຈໍານວນຫລາຍ, ແຕ່ລະສະທ້ອນໃຫ້ເຫັນເຖິງຫນ້າທີ່ສະເພາະຂອງ hemostasis.
hemostasiograms ມີສອງຊະນິດ:
- ງ່າຍດາຍ (ພື້ນຖານ, ຕົວຊີ້ວັດ, ການຄັດເລືອກ, ມາດຕະຖານ),
- ຂະຫຍາຍ (ຂະຫຍາຍ).
ການສຶກສາຂັ້ນພື້ນຖານເປີດເຜີຍຫລືຍົກເວັ້ນຄວາມຈິງຂອງການລະເມີດໃນການເຮັດວຽກຂອງລະບົບກ້າມເລືອດ.ການວິເຄາະຊ່ວຍໃນການຄົ້ນຫາທີ່ເຊື່ອມໂຍງຄວາມແຕກຕ່າງຈາກມາດຕະຖານທີ່ຖືກ ກຳ ນົດ, ແລະຫຼັງຈາກນັ້ນ - ຖ້າມີຄວາມສົງໃສກ່ຽວກັບການພັດທະນາຂອງພະຍາດ, ການວິເຄາະຂະຫຍາຍແມ່ນຖືກ ກຳ ນົດ.
coagulogram ມາດຕະຖານປະກອບມີ: prothrombin ໃນ% ໂດຍດ່ວນຫຼື PTI, INR, fibrinogen, APTT, ໂທລະພາບ.
ການວິເຄາະລາຍລະອຽດໃຫ້ການສຶກສາຂະຫຍາຍ, ໃນໄລຍະທີ່ບໍ່ພຽງແຕ່ຄວາມຈິງຂອງການປ່ຽນແປງດ້ານຄຸນນະພາບ, ແຕ່ຍັງມີຕົວຊີ້ວັດດ້ານປະລິມານທີ່ຖືກ ກຳ ນົດ.
ການວິເຄາະຢ່າງເຕັມທີ່ຂອງ coagulogram ແມ່ນໄດ້ຖືກປະຕິບັດໂດຍ ຄຳ ນຶງເຖິງຫລາຍໆປັດໃຈການບິດເບືອນ, ຄວາມແຕກຕ່າງຂອງແຕ່ລະອັນຈາກຄ່ານິຍົມປົກກະຕິ ນຳ ໄປສູ່ບັນຫາທີ່ຮ້າຍແຮງ. ຖ້າບໍ່ມີສິ່ງນີ້, ການສຶກສາແມ່ນຖືວ່າເປັນຕົວຊີ້ບອກ.
hemostasiogram ຂະຫຍາຍ, ນອກເຫນືອໄປຈາກຕົວຊີ້ວັດຂອງ coagulogram ພື້ນຖານ, ປະກອບມີໂທລະທັດ - ເວລາ Thrombin, Antithrombin III, D-dimer.
ນອກເຫນືອໄປຈາກພວກມັນ, ຫຼາຍໆປະເພດຂອງຢາຖ່ານຫີນມາດຕະຖານແມ່ນຖືກປະຕິບັດ, ລວມທັງຕົວຊີ້ວັດບາງຢ່າງທີ່ ຈຳ ເປັນ ສຳ ລັບການປະເມີນ hemostasis ໃນສະພາບທີ່ຮູ້ຈັກ (ກ່ອນການ ດຳ ເນີນງານ, ໃນເວລາຖືພາ, ການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອ).
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນຫຍັງທີ່ຖືກຕ້ອງກວ່າຈາກນິ້ວມືຫລືຈາກເສັ້ນເລືອດ?

ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນມີຄຸນຄ່າສູງຕໍ່ການວິນິດໄສໃນການບົ່ງມະຕິແລະ ກຳ ນົດລະດັບການພັດທະນາຂອງໂລກເບົາຫວານໃນຄົນເຈັບ. ການສຶກສາປະເພດນີ້ເຮັດໃຫ້ສາມາດ ກຳ ນົດຄວາມແຕກຕ່າງຂອງຕົວຊີ້ວັດຂອງຕົວຊີ້ວັດຂອງຄຸນຄ່ານີ້ໃນມະນຸດເມື່ອທຽບກັບລະດັບນ້ ຳ ຕານທີ່ມີການ ກຳ ນົດທາງດ້ານພູມສາດໃນມະນຸດ.
ສຳ ລັບການກວດ, ເລືອດແມ່ນເອົາມາຈາກນິ້ວມືແລະເລືອດຈາກເສັ້ນເລືອດ. ການ ນຳ ໃຊ້ການວິເຄາະນີ້ແມ່ນວິທີທີ່ມີປະສິດຕິຜົນໃນການວິນິດໄສໂຣກເບົາຫວານຂອງຄົນເຮົາ.
ສ່ວນຫຼາຍແລ້ວ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານສົງໄສວ່າການກວດເລືອດໃດ, ຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມື, ແມ່ນຖືກຕ້ອງແລະຂໍ້ມູນທີ່ສຸດ. ແຕ່ລະການທົດລອງໃນຫ້ອງທົດລອງເຫຼົ່ານີ້ບັນຈຸຂໍ້ມູນສະເພາະກ່ຽວກັບຮ່າງກາຍ.
ນອກເຫນືອໄປຈາກຕົວຊີ້ວັດລະດັບນໍ້າຕານ, ການ ດຳ ເນີນການສຶກສາດັ່ງກ່າວເຮັດໃຫ້ມັນສາມາດ ກຳ ນົດໄດ້, ນອກ ເໜືອ ຈາກໂລກເບົາຫວານ, ບາງຄວາມແຕກຕ່າງອື່ນໆໃນການເຮັດວຽກຂອງລະບົບ endocrine ຂອງຮ່າງກາຍ.
ວິທີການໃນການກິນເລືອດ ສຳ ລັບນ້ ຳ ຕານຈາກເສັ້ນເລືອດແລະຈາກນິ້ວມືແມ່ນມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນ. ຄວາມແຕກຕ່າງນີ້ແມ່ນວ່າໃນເວລາທີ່ ກຳ ນົດນ້ ຳ ຕານໃນເລືອດຈາກນິ້ວມື, ເລືອດທັງ ໝົດ ຖືກ ນຳ ໃຊ້, ເລືອດດັ່ງກ່າວແມ່ນເອົາມາຈາກລະບົບເສັ້ນເລືອດຫົວຂອງນິ້ວມືກາງ, ແລະໃນເວລາທີ່ວິເຄາະ ນຳ ້ຕານໃນເລືອດ venous, ເລືອດ Plasma ແມ່ນໃຊ້ ສຳ ລັບການຄົ້ນຄວ້າ.
ຄວາມແຕກຕ່າງນີ້ແມ່ນຍ້ອນຄວາມຈິງທີ່ວ່າເລືອດຈາກເສັ້ນເລືອດຮັກສາຄຸນສົມບັດຂອງມັນເປັນເວລາສັ້ນໆ. ການປ່ຽນແປງຄຸນສົມບັດຂອງເລືອດຈາກເສັ້ນເລືອດເຮັດໃຫ້ເກີດຄວາມຈິງທີ່ວ່າໃນໄລຍະການທົດລອງໃນຫ້ອງທົດລອງຕົວຊີ້ວັດສຸດທ້າຍແມ່ນບິດເບືອນ.
ມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດຈາກນິ້ວມືແລະເລືອດ venous ມີຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນ, ເຊິ່ງກ່ຽວຂ້ອງກັບລັກສະນະການວິທະຍາສາດ. ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານຄວນເຮັດທັນທີຫຼັງຈາກອາການ ທຳ ອິດຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ.
ວິທີການກວດເລືອດ ສຳ ລັບ ນຳ ້ຕານຈາກເສັ້ນເລືອດແລະນິ້ວມື
ການທົດສອບນ້ ຳ ຕານໃນເລືອດມີບົດບາດ ສຳ ຄັນໃນການວິນິດໄສ. ມັນຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດລະດັບແລະລັກສະນະຂອງການພັດທະນາຂອງໂລກເບົາຫວານ, ເພື່ອ ກຳ ນົດພະຍາດຂອງລະບົບ endocrine. ຊີວະພາບຖືກປະຕິບັດໃນສອງທາງ: ຈາກນິ້ວມືແລະເສັ້ນເລືອດ. ແມ່ນຫຍັງຄືຄວາມແຕກຕ່າງລະຫວ່າງວິທີການແລະມາດຕະຖານຂອງນ້ ຳ ຕານໃນເລືອດຈາກເສັ້ນເລືອດແລະຈາກນິ້ວມື.
ສາເຫດຂອງການເພີ່ມຂື້ນຂອງກາວ
ໃນບາງກໍລະນີ, ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນປະຕິກິລິຍາປົກກະຕິຂອງຮ່າງກາຍ. ນີ້ເກີດຂື້ນໃນເວລາທີ່ໄດ້ຮັບບາດເຈັບ, ມີຄວາມຮູ້ສຶກທີ່ເຂັ້ມແຂງ, ການຖືພາ, ການອອກກໍາລັງກາຍຢ່າງຮຸນແຮງ.
hyperglycemia ຈະແກ່ຍາວເຖິງໃນກໍລະນີດັ່ງກ່າວເປັນເວລາສັ້ນໆ. ລັກສະນະທາງດ້ານພະຍາດແມ່ນສະແດງໂດຍການເພີ່ມຂື້ນຂອງຕົວຊີ້ວັດທີ່ຍາວນານ.
ເຫດຜົນ ສຳ ລັບສິ່ງນີ້ແມ່ນຄວາມຜິດປົກກະຕິຂອງ endocrine, ເຊິ່ງມາພ້ອມກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ.
ປັດໄຈກະຕຸ້ນຕໍ່ໄປແມ່ນພະຍາດຕັບ. ໃນກໍລະນີຂອງການຜິດປົກກະຕິຂອງອະໄວຍະວະ, glucose ຖືກຝາກໄວ້ໃນຮູບແບບຂອງ glycogen. ສາເຫດທົ່ວໄປທີ່ເທົ່າທຽມກັນແມ່ນການກິນເກີນ.ໃນເວລາທີ່ການບໍລິໂພກນ້ ຳ ຕານໃນປະລິມານຫລາຍ, ກະຕ່າບໍ່ມີເວລາທີ່ຈະປຸງແຕ່ງມັນ. ດ້ວຍເຫດນັ້ນ, ມັນຈະສະສົມໃນເລືອດແລະ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານ.
ຄວາມກົດດັນທີ່ຮ້າຍແຮງຍັງສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະພາບຂອງຮ່າງກາຍ. ຄວາມກົດດັນທາງຈິດຢ່າງຕໍ່ເນື່ອງກະຕຸ້ນໃຫ້ຕ່ອມ adrenal. ສຸດທ້າຍເກັບຮໍໂມນຫຼາຍເກີນໄປທີ່ ຈຳ ເປັນ ສຳ ລັບການປັບຕົວຂອງຮ່າງກາຍ. ໃນເວລາດຽວກັນ, ລະດັບນໍ້າຕານສູງຂື້ນຢ່າງໄວວາ.
ພະຍາດຕິດຕໍ່ຕ່າງໆສາມາດນໍາໄປສູ່ການພັດທະນາຂອງ hyperglycemia. ເລື້ອຍໆນີ້ເກີດຂື້ນກັບຂະບວນການອັກເສບໃນແພຈຸລັງ. ປັດໄຈຄວາມສ່ຽງເພີ່ມເຕີມບໍ່ໄດ້ຖືກຍົກເວັ້ນ: ການອັກເສບສ້ວຍແຫຼມແລະໂຣກເຮື້ອຮັງໃນຕັບໄຕ, ໂຣກເສັ້ນເລືອດໃນເສັ້ນເລືອດຕີບ, ເສັ້ນເລືອດຕັນໃນ, ການກິນຢາຮໍໂມນສະເຕີຣອຍແລະຢາທີ່ມີສານຄາເຟອີນ.
ອາການຂອງ Hyperglycemia
ອາການ, ເມື່ອພວກເຂົາຄວນກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານຈາກເສັ້ນເລືອດຫຼືນິ້ວມື:
- ປາກແຫ້ງແລະຫິວ
- ອ່ອນເພຍແລະອ່ອນເພຍ,
- ບາດແຜທີ່ບໍ່ຫາຍດີເປັນເວລາດົນນານ,
- ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຄວາມຢາກອາຫານແລະຄວາມອຶດຫິວ insatiable,
- ຄວາມແຫ້ງແລະອາການຄັນຂອງໂລກລະບາດ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, ການຫາຍໃຈບໍ່ສະຫມໍ່າສະເຫມີ,
- ຖ່າຍເບົາເລື້ອຍໆແລະຜົນຜະລິດຍ່ຽວເພີ່ມຂື້ນ.
ຖ້າມີອາການດັ່ງກ່າວປະກົດຕົວ, ມັນ ຈຳ ເປັນຕ້ອງປຶກສາແພດຊ່ຽວຊານດ້ານ endocrinologist ໄວເທົ່າທີ່ຈະໄວໄດ້.
ການກວດເລືອດ Capillary ແລະ venous
ການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນຖືກປະຕິບັດຢູ່ຄລີນິກ, ຫລັງຈາກໄດ້ຮັບການຊີ້ ນຳ ຈາກແພດທີ່ເຂົ້າຮ່ວມ. ການກວດຫາໂຣກເບົາຫວານຍັງສາມາດເຮັດໄດ້ໃນຫ້ອງທົດລອງສ່ວນຕົວ.
ໃນຜູ້ໃຫຍ່, ການລວບລວມເອກະສານທາງຊີວະພາບແມ່ນ ດຳ ເນີນຈາກນິ້ວມືຫລືເສັ້ນເລືອດ. ໃນເດັກນ້ອຍ - ສ່ວນໃຫຍ່ແມ່ນມາຈາກນິ້ວມື. ໃນເດັກນ້ອຍເຖິງ ໜຶ່ງ ປີ, ເລືອດແມ່ນເອົາມາຈາກຕີນຫຼືສົ້ນ. ຄວາມແຕກຕ່າງລະຫວ່າງວິທີການແມ່ນຂື້ນກັບຄວາມຖືກຕ້ອງຂອງພວກເຂົາ. ການໃຊ້ເລືອດ capillary ໃຫ້ຂໍ້ມູນ ໜ້ອຍ ກ່ວາເສັ້ນເລືອດ. ນີ້ແມ່ນຍ້ອນອົງປະກອບຂອງມັນ.
ເລືອດ Venous ແມ່ນເອົາມາຈາກເສັ້ນເລືອດ cubital ສໍາລັບການວິເຄາະ້ໍາຕານໃນເລືອດ. ມັນມີລັກສະນະໂດຍການເປັນຫມັນສູງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນບໍ່ໄດ້ຖືກເກັບໄວ້ທັງ ໝົດ ເປັນເວລາດົນນານ. ເພາະສະນັ້ນ, plasma ແມ່ນໃຊ້ ສຳ ລັບການຄົ້ນຄວ້າ.
ການ ກຳ ນົດຜົນໄດ້ຮັບ
ຖ້າຕົວຊີ້ວັດນ້ ຳ ຕານແຕກຕ່າງກັນລະຫວ່າງ 5.6–6.0 mmol / l, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ຮູ້ວ່າເປັນໂລກເບົາຫວານ. ຖ້າຂໍ້ ຈຳ ກັດເຫຼົ່ານີ້ເກີນ, ຜູ້ໃຫຍ່ແລະຜູ້ຊາຍຈະກວດພົບວ່າເປັນພະຍາດເບົາຫວານ. ເພື່ອຢືນຢັນການບົ່ງມະຕິ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການສຶກສາຄັ້ງທີສອງ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ເຮັດການກວດເລືອດສໍາລັບ hemoglobin glycated.
ບາງຄັ້ງທ່ານ ໝໍ ຂໍໃຫ້ທ່ານກວດຄວາມກົດດັນດ້ວຍນ້ ຳ ຕານ. ພວກເຂົາຖືກປະຕິບັດດັ່ງທີ່ໄດ້ອະທິບາຍຂ້າງລຸ່ມນີ້.
- ເປັນຕົວບົ່ງບອກເບື້ອງຕົ້ນ, ການເອົາເລືອດອອກໄວ.
- ຫຼັງຈາກນັ້ນ 75 ກຣາມຂອງລະລາຍໃນນ້ ຳ 200 ml. ທາດແຫຼວດັ່ງກ່າວແມ່ນມອບໃຫ້ຄົນເຈັບດື່ມ. ຖ້າການທົດສອບຜ່ານເດັກອາຍຸຕ່ ຳ ກວ່າ 14 ປີ, ປະລິມານທີ່ຖືກເລືອກໃນອັດຕາ 1,75 g ຂອງສານຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກິໂລ.
- ຫຼັງຈາກ 30 ນາທີ, 1 ຊົ່ວໂມງ, 2 ຊົ່ວໂມງ, ຕົວຢ່າງເລືອດຊ້ ຳ ຊ້ ຳ ຊ້ ຳ ແມ່ນເອົາມາຈາກເສັ້ນເລືອດ.
ຜົນຂອງການກວດເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນຖືກ ກຳ ນົດໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ລະດັບນ້ ຳ ຕານກ່ອນທີ່ຈະກິນຢານ້ ຳ ຄວນຈະຖືກຫຼຸດລົງຫຼືສອດຄ່ອງກັບມາດຕະຖານ.
ຖ້າຄວາມທົນທານຂອງລະດັບນ້ ຳ ຕານມີຄວາມບົກຜ່ອງ, ການທົດສອບລະດັບປານກາງຈະຊີ້ບອກ 10.0 mmol / L ໃນເລືອດເນື້ອງອກແລະ 11,1 mmol / L ໃນ plasma (ເລືອດຈາກນິ້ວມື). ຫຼັງຈາກ 2 ຊົ່ວໂມງ, ຕົວຊີ້ວັດຍັງຄົງຢູ່ ເໜືອ ປົກກະຕິ.
ນີ້ສະແດງໃຫ້ເຫັນວ່າທາດນ້ ຳ ຕານທີ່ບໍລິໂພກຍັງຄົງຢູ່ໃນ plasma ແລະເລືອດ.
ໂພຊະນາການທີ່ ເໝາະ ສົມຈະຊ່ວຍປ້ອງກັນຜົນກະທົບທີ່ບໍ່ດີຂອງນ້ ຳ ຕານຕໍ່ຮ່າງກາຍ. ຈຳ ກັດອາຫານທີ່ມີຄາໂບໄຮເດຣດໃນອາຫານຂອງທ່ານ.
ຫລີກລ້ຽງເຄື່ອງດື່ມທີ່ມີນໍ້າຕານແລະເຂົ້າ ໜົມ ຫວານ. ເຮັດການທົດສອບນ້ ຳ ຕານໃນເລືອດຈາກເສັ້ນເລືອດເປັນປະ ຈຳ, ຄືກັບ ຜົນໄດ້ຮັບຈະຖືກຕ້ອງຫຼາຍກ່ວາຈາກນິ້ວມື. ກຽມຕົວຕົວເອງເພື່ອຄົ້ນຄ້ວາ.
ພຽງແຕ່ໃນກໍລະນີນີ້ທ່ານຈະໄດ້ຮັບຜົນທີ່ ເໝາະ ສົມທີ່ສຸດ.
ຈາກນິ້ວມືຫຼືຈາກເສັ້ນເລືອດ - ເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນມາຈາກໃສ?

ການທົດສອບນ້ ຳ ຕານໃນເລືອດແມ່ນເຄື່ອງມືການວິນິດໄສທີ່ໃຫ້ຂໍ້ມູນ.
ໂດຍໄດ້ສຶກສາຊີວະວິທະຍາທີ່ໄດ້ຮັບໃນສະພາບການຫ້ອງທົດລອງ, ຜູ້ຊ່ຽວຊານສາມາດປະເມີນຜົນບໍ່ພຽງແຕ່ປະເພດພະຍາດເບົາຫວານ, ແຕ່ຍັງມີຄວາມສັບສົນຂອງຂະບວນການວິຊາຂອງພະຍາດ ນຳ ອີກ.
ອ່ານກ່ຽວກັບວິທີການເກັບຕົວຢ່າງເລືອດ, ວິທີການກຽມຕົວ ສຳ ລັບການທົດສອບ, ແລະຜົນໄດ້ຮັບທີ່ແນ່ນອນ ໝາຍ ຄວາມວ່າແນວໃດ, ໃຫ້ອ່ານຢູ່ຂ້າງລຸ່ມ.
ໃນຜູ້ໃຫຍ່
ເລືອດ ສຳ ລັບນ້ ຳ ຕານໃນຜູ້ໃຫຍ່ມັກຈະຖືກເອົາມາຈາກນິ້ວມື.
ຕົວເລືອກນີ້ມີລັກສະນະທົ່ວໄປ, ສະນັ້ນມັນຖືກສັ່ງໃຫ້ເປັນສ່ວນ ໜຶ່ງ ຂອງການກວດກາທາງຄລີນິກໃຫ້ຜູ້ມາຢ້ຽມຢາມຫ້ອງກວດຄົນເຈັບຢ່າງແທ້ຈິງ. ເອກະສານ ສຳ ລັບການວິເຄາະແມ່ນຖືກປະຕິບັດ, ຄືກັບການວິເຄາະທົ່ວໄປ, ເຈາະປາຍນິ້ວ.
ກ່ອນທີ່ຈະປະຕິບັດການສັກຢາ, ຜິວ ໜັງ ຕ້ອງຖືກຂ້າເຊື້ອດ້ວຍສ່ວນປະສົມຂອງເຫຼົ້າ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກວດສອບປະເພດນີ້ບໍ່ໄດ້ຮັບປະກັນຄວາມຖືກຕ້ອງຂອງຜົນໄດ້ຮັບ. ຄວາມຈິງກໍ່ຄືວ່າສ່ວນປະກອບຂອງເລືອດ capillary ແມ່ນມີການປ່ຽນແປງເລື້ອຍໆ.
ດັ່ງນັ້ນ, ຜູ້ຊ່ຽວຊານຈະບໍ່ສາມາດ ກຳ ນົດລະດັບນ້ ຳ ຕານໄດ້ຢ່າງຖືກຕ້ອງແລະຍິ່ງໄປກວ່ານັ້ນ, ຖືຜົນຂອງການກວດເປັນພື້ນຖານໃນການບົ່ງມະຕິ. ຖ້າຜູ້ຊ່ຽວຊານຕ້ອງການຜົນໄດ້ຮັບທີ່ຖືກຕ້ອງກວ່າ, ຄົນເຈັບຈະໄດ້ຮັບທິດທາງໃນການບໍລິຈາກເລືອດ ສຳ ລັບນ້ ຳ ຕານຈາກເສັ້ນເລືອດ.
ເນື່ອງຈາກການເກັບ ກຳ ຊີວະພາບໃນສະພາບການເປັນ ໝັນ ສົມບູນ, ຜົນຂອງການສຶກສາຈະມີຄວາມຖືກຕ້ອງເທົ່າທີ່ຈະເປັນໄປໄດ້. ຍິ່ງໄປກວ່ານັ້ນ, ເລືອດໃນເລືອດບໍ່ປ່ຽນແປງສ່ວນປະກອບຂອງມັນເລື້ອຍໆຄືກັບເສັ້ນເລືອດແດງ.
ດັ່ງນັ້ນ, ຜູ້ຊ່ຽວຊານຈຶ່ງຖືວ່າວິທີການກວດສອບນີ້ມີຄວາມ ໜ້າ ເຊື່ອຖືຫຼາຍ.
ເລືອດຈາກການກວດດັ່ງກ່າວແມ່ນເອົາມາຈາກເສັ້ນເລືອດທີ່ຢູ່ທາງໃນຂອງແຂນສອກ. ສຳ ລັບການກວດກາ, ຜູ້ຊ່ຽວຊານຈະຕ້ອງການວັດຖຸພຽງແຕ່ 5 ມລທີ່ເອົາມາຈາກເຮືອດ້ວຍເຂັມ.
ໃນເດັກນ້ອຍ, ການກວດເລືອດໃນກໍລະນີຫຼາຍທີ່ສຸດແມ່ນຍັງປະຕິບັດຈາກປາຍນິ້ວມື.
ຕາມກົດລະບຽບ, ເລືອດ capillary ແມ່ນພຽງພໍທີ່ຈະກວດພົບຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງທາດແປ້ງທາດແປ້ງຂອງເດັກ.
ສຳ ລັບຜົນໄດ້ຮັບທີ່ ໜ້າ ເຊື່ອຖື, ການວິເຄາະແມ່ນ ດຳ ເນີນໃນສະພາບຫ້ອງທົດລອງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ພໍ່ແມ່ສາມາດປະຕິບັດການວິເຄາະຢູ່ເຮືອນ, ໂດຍໃຊ້ເຄື່ອງກາວ.
ແມ່ນຫຍັງຄືຄວາມແຕກຕ່າງ?
ດັ່ງທີ່ພວກເຮົາໄດ້ກ່າວມາຂ້າງເທິງ, ການເອົາເລືອດຈາກນິ້ວມືບໍ່ໄດ້ໃຫ້ຜົນຄືກັນກັບການສຶກສາເອກະສານທີ່ເອົາມາຈາກເສັ້ນເລືອດ. ດ້ວຍເຫດຜົນນີ້, ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກ ກຳ ນົດທັງການວິເຄາະຄັ້ງ ທຳ ອິດແລະທີສອງ.
ເລືອດ Venous, ບໍ່ຄືກັບເລືອດ capillary, ປ່ຽນແປງລັກສະນະຂອງມັນຢ່າງໄວວາ, ບິດເບືອນຜົນຂອງການສຶກສາ.
ເພາະສະນັ້ນ, ໃນກໍລະນີຂອງມັນ, ບໍ່ແມ່ນການສຶກສາຊີວະວິທະຍາຂອງມັນເອງ, ແຕ່ວ່າ plasma ໄດ້ສະກັດຈາກມັນ.
ໃນເລືອດທີ່ມີລະດັບນ້ ຳ ຕານສູງຂື້ນ: ເສັ້ນເລືອດແດງຫຼືເນື້ອໃນເລືອດ?
ຄໍາຕອບຂອງຄໍາຖາມນີ້ສາມາດໄດ້ຮັບໂດຍການອ່ານຕົວຊີ້ວັດຂອງມາດຕະຖານ.
ຖ້າເນື້ອໃນນ້ ຳ ຕານໃນເລືອດ capillary ຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງຢູ່ໃນລະດັບ 3,3 - 5.5 mmol / L, ຫຼັງຈາກນັ້ນ ສຳ ລັບປະລິມານເລືອດມັນຈະຢູ່ໃນລະດັບ 4,4-6,1 mmol / L.
ດັ່ງທີ່ທ່ານສາມາດເຫັນໄດ້, ເນື້ອໃນນ້ ຳ ຕານໃນເລືອດ venous ຈະສູງກວ່າເລືອດ capillary. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຫນາແຫນ້ນຂອງຄວາມຫນາແຫນ້ນຂອງວັດສະດຸ, ເຊັ່ນດຽວກັນກັບສ່ວນປະກອບທີ່ຫມັ້ນຄົງຂອງມັນ (ເມື່ອທຽບກັບ capillary).
ການກະກຽມເກັບ ກຳ ເອກະສານ ສຳ ລັບການຄົ້ນຄວ້າ
ເພື່ອໃຫ້ການວິເຄາະໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງທີ່ສຸດ, ກ່ອນອື່ນ ໝົດ ທ່ານຄວນກຽມຕົວໄວ້ກ່ອນ. ທ່ານຈະບໍ່ຕ້ອງປະຕິບັດການກະ ທຳ ທີ່ສັບສົນໃດໆ.
ມັນພຽງພໍທີ່ຈະປະຕິບັດຕາມການ ໝູນ ໃຊ້ແບບງ່າຍໆຕໍ່ໄປນີ້:
- 2 ມື້ກ່ອນການສຶກສາ, ທ່ານຕ້ອງປະຖິ້ມເຫຼົ້າ, ພ້ອມທັງເຄື່ອງດື່ມທີ່ມີຄາເຟອີນ,
- ຄາບສຸດທ້າຍກ່ອນການບໍລິຈາກເລືອດຕ້ອງມີກ່ອນລ່ວງ ໜ້າ ຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງ. ມັນຈະດີກວ່າຖ້າລະຫວ່າງອາຫານສຸດທ້າຍແລະການເກັບຕົວຢ່າງຂອງວັດສະດຸ ສຳ ລັບການສຶກສາໃຊ້ເວລາ 8 ຫາ 12 ຊົ່ວໂມງ,
- ກ່ອນທີ່ທ່ານຈະໄປຫ້ອງທົດລອງ, ຢ່າຖູແຂ້ວຫຼືໃຊ້ຄຣີມແກ້ມ. ພວກມັນຍັງມີນ້ ຳ ຕານ, ເຊິ່ງສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ຜົນຂອງການວິເຄາະ,
- ນ້ ຳ ສາມາດດື່ມໄດ້ໃນປະລິມານທີ່ບໍ່ ຈຳ ກັດ, ແຕ່ມີພຽງແຮ່ທາດ ທຳ ມະດາຫຼືແຮ່ທາດທີ່ບໍ່ມີອາຍແກັສ,
- ທ່ານບໍ່ຄວນໃຊ້ການວິເຄາະຫຼັງຈາກການຝຶກອົບຮົມຢ່າງຫ້າວຫັນ, ການປິ່ນປົວດ້ວຍການປິ່ນປົວທາງດ້ານຮ່າງກາຍ, ການໃຊ້ x-x ຫຼືຄວາມກົດດັນທີ່ມີປະສົບການ.ສະພາບການເຫຼົ່ານີ້ອາດຈະບິດເບືອນຜົນໄດ້ຮັບ. ເພາະສະນັ້ນ, ໃນກໍລະນີດັ່ງກ່າວ, ມັນກໍ່ດີກວ່າທີ່ຈະເລື່ອນການວິເຄາະເປັນເວລາສອງມື້.
ເພື່ອໃຫ້ຜົນໄດ້ຮັບຖືກຕ້ອງຕາມຄວາມເປັນໄປໄດ້, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຜ່ານການກວດກາໃນຫ້ອງທົດລອງດຽວກັນ, ເພາະວ່າສູນຕ່າງໆໃຊ້ວິທີການຕ່າງໆໃນການປະເມີນຜົນ.
ລະບົບການກວດຫາທາດ ນຳ ້ຕານ
ເມື່ອໄດ້ຮັບຊີວະພາບໃນຫ້ອງທົດລອງ, ການ ໝູນ ໃຊ້ທຸກຢ່າງແມ່ນປະຕິບັດໂດຍທ່ານ ໝໍ ຫ້ອງທົດລອງ.
ການເກັບຕົວຢ່າງເລືອດແມ່ນ ດຳ ເນີນພາຍໃຕ້ສະພາບການທີ່ບໍ່ເປັນຫມັນໂດຍໃຊ້ເຄື່ອງມືທີ່ ກຳ ຈັດ (ເຄື່ອງຕັດ, ຫຼອດທົດສອບ, ເສັ້ນເລືອດແດງ, syringe ແລະອື່ນໆ).
ກ່ອນທີ່ຈະເຮັດໃຫ້ຜິວ ໜັງ ຫຼືເຮືອແຕກ, ຜູ້ຊ່ຽວຊານໄດ້ຂ້າເຊື້ອຜິວ ໜັງ, ປິ່ນປົວບໍລິເວນທີ່ມີເຫຼົ້າ.
ຖ້າວັດສະດຸຖືກເອົາມາຈາກເສັ້ນເລືອດ, ແຂນຂ້າງເທິງແຂນສອກຖືກດຶງດ້ວຍທົວເພື່ອຮັບປະກັນຄວາມກົດດັນສູງສຸດພາຍໃນເຮືອໃນຈຸດນີ້. ເລືອດຈະຖືກເອົາມາຈາກນິ້ວມືໃນແບບມາດຕະຖານ, ເຈາະປາຍນິ້ວດ້ວຍຮອຍແຜ.
ຖ້າທ່ານຕ້ອງການເລືອດເພື່ອກວດລະດັບນ້ ຳ ຕານຢູ່ເຮືອນ, ທ່ານຕ້ອງວາງທຸກສ່ວນປະກອບ (ເຂົ້າ ໜຽວ, diary ຂອງພະຍາດເບົາຫວານ, ປາກກາ, ເຂັມ, ເສັ້ນທົດສອບແລະສິ່ງຂອງທີ່ ຈຳ ເປັນອື່ນໆ) ໃສ່ໂຕະ, ປັບຄວາມເລິກຂອງການເຈາະແລະລ້າງມືຂອງທ່ານໃຫ້ສະອາດດ້ວຍສະບູແລະນ້ ຳ.
ສຳ ລັບການປິ່ນປົວສະຖານທີ່ເຈາະດ້ວຍເຫຼົ້າ, ຄວາມຄິດເຫັນຂອງຜູ້ຊ່ຽວຊານກ່ຽວກັບຈຸດນີ້ແມ່ນແຕກຕ່າງກັນ. ດ້ານ ໜຶ່ງ, ເຫຼົ້າສ້າງເງື່ອນໄຂທີ່ບໍ່ເປັນຫມັນ, ແລະໃນທາງກັບກັນ, ເກີນປະລິມານການແກ້ໄຂບັນຫາເຫຼົ້າສາມາດ ທຳ ລາຍແຖບທົດສອບ, ເຊິ່ງຈະບິດເບືອນຜົນໄດ້ຮັບ.
ຫຼັງຈາກ ສຳ ເລັດການກະກຽມແລ້ວ, ໃຫ້ຕິດປາກກາໃສ່ປາຍນິ້ວມື (ໃສ່ຕົ້ນປາມຫລືຕົ້ນ) ແລ້ວກົດປຸ່ມ.
ເຊັດການຫຼຸດລົງຂອງເລືອດຄັ້ງ ທຳ ອິດທີ່ໄດ້ຮັບຫຼັງຈາກການໃສ່ບາດດ້ວຍຜ້າອະເຊື້ອ, ແລະການຫຼຸດລົງຄັ້ງທີສອງໃນແຖບທົດສອບ.
ຖ້າທ່ານຕ້ອງການໃສ່ເຄື່ອງທົດສອບເຂົ້າໄປໃນແມັດລ່ວງຫນ້າ, ນີ້ແມ່ນເຮັດກ່ອນທີ່ຈະເຮັດໃຫ້ມີການເຈາະ. ລໍຖ້າຈົນກ່ວາອຸປະກອນຈະສະແດງຜົນສຸດທ້າຍ, ແລະໃສ່ເລກທີ່ໄດ້ຮັບໃນປື້ມບັນທຶກຂອງຜູ້ເປັນໂລກເບົາຫວານ.
ການວິເຄາະລາຄາ
ຄຳ ຖາມນີ້ສົນໃຈທຸກຄົນທີ່ເປັນໂຣກເບົາຫວານ. ຄ່າໃຊ້ຈ່າຍຂອງການບໍລິການອາດຈະແຕກຕ່າງກັນ.
ມັນຈະຂື້ນກັບຂົງເຂດທີ່ຫ້ອງທົດລອງຕັ້ງຢູ່, ປະເພດຂອງການຄົ້ນຄວ້າພ້ອມທັງນະໂຍບາຍການ ກຳ ນົດລາຄາຂອງສະຖາບັນ.
ເພາະສະນັ້ນ, ກ່ອນທີ່ຈະຕິດຕໍ່ສູນການແພດ, ໃຫ້ແນ່ໃຈວ່າກວດເບິ່ງຄ່າໃຊ້ຈ່າຍຂອງປະເພດການວິເຄາະທີ່ທ່ານຕ້ອງການ.
ເລືອດ ສຳ ລັບນ້ ຳ ຕານແມ່ນມາຈາກໃສ? ວິທີການກຽມຕົວ ສຳ ລັບການວິເຄາະ? ຄຳ ຕອບທັງ ໝົດ ໃນວິດີໂອ:
ສຳ ລັບການຄວບຄຸມຢ່າງສົມບູນກ່ຽວກັບລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ບໍລິການໃນຫ້ອງທົດລອງເປັນປະ ຈຳ, ແຕ່ຍັງຕ້ອງຄວບຄຸມລະດັບຂອງນ້ ຳ ຕານຢູ່ເຮືອນໂດຍ ນຳ ໃຊ້ເຂົ້າ ໜຽວ.
ລາວສາມາດໄດ້ຮັບການແຕ່ງຕັ້ງໃຫ້ກັບໃຜແລະພາຍໃຕ້ສະຖານະການໃດແດ່
hemostasiogram ແມ່ນຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບດ້ວຍການກວດວິນິດໄສ, ພະຍາດ, ເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ແນວຄວາມຄິດທົ່ວໄປຂອງການເຮັດວຽກຂອງລະບົບຄວາມຮ້ອນສູງສຸດ,
- ຄວາມແຕກຕ່າງຈາກຕົວຊີ້ວັດປົກກະຕິຂອງການແຂງຕົວຂອງເລືອດ,
- ການປະຕິບັດງານທີ່ໄດ້ວາງແຜນໄວ້ແລະສຸກເສີນ (ເພື່ອຫລີກລ້ຽງຄວາມສ່ຽງຂອງການສູນເສຍເລືອດຢ່າງໃຫຍ່ຫຼວງຫຼືໃນທາງກັບກັນ, ການເຕັ້ນຂອງເລືອດຈາງ).
- ຄວາມຜິດປົກກະຕິຂອງຫລອດເລືອດໃນສ່ວນລຸ່ມ (ເສັ້ນເລືອດໃນເສັ້ນເລືອດເລິກ, ເສັ້ນເລືອດຂອດ), ອະໄວຍະວະທ້ອງ, ລຳ ໄສ້, ຫລອດເລືອດໃນປອດ.
- ພະຍາດເສັ້ນເລືອດຝອຍ (ເປັນໂລກເລືອດຈາງ, ໄຂ້ເລືອດອອກ, ໄຂ້ເລືອດອອກ, ຫຼອດເລືອດໃນຕັບ, ພະຍາດຫລອດເລືອດສະ ໝອງ, ພະຍາດເສັ້ນເລືອດຝອຍເລື້ອຍໆ, ເສັ້ນເລືອດຝອຍໃຕ້ສະ ໝອງ),
- ເສັ້ນເລືອດຕັນໃນ, atrial fibrillation, ການໂຈມຕີຫົວໃຈ, ໂຣກຫົວໃຈ,
- ການຖືພາ, ການເກີດລູກ, ການຜ່າຕັດ,
- toxicosis ຮ້າຍແຮງ,
- ຄວາມສົງໃສຂອງ DIC (ການລະງັບການລະລາຍຂອງເລືອດໃນເລືອດ),
- ການວິນິດໄສສາເຫດຂອງການຫຼຸລູກ,
- ຄວບຄຸມການປິ່ນປົວດ້ວຍຢາຕ້ານໄວຣັດທີ່ເຮັດໃຫ້ຫລຸດລົງ (Warfarin, Dabigatran, Trental, Heparin, Kleksan, Fraksiparin, ຢາທີ່ໃຊ້ໃນແອດສະໄພລິນ),
- ການກິນຢາຄຸມ ກຳ ເນີດທຸກຊະນິດ (ການວິເຄາະ ໜຶ່ງ ຄັ້ງໃນທຸກໆ 3 ເດືອນ), ເນື່ອງຈາກສານທີ່ຜະລິດຢາຄຸມ ກຳ ເນີດໃນປາກສາມາດເຮັດໃຫ້ເກີດການເປັນໂຣກສັ່ນສະເທືອນໃນແມ່ຍິງໄວ ໜຸ່ມ, ເຊິ່ງມັກຈະເຮັດໃຫ້ເກີດອາການຮຸນແຮງ,
- ພະຍາດຕັບຊໍາເຮື້ອ, ລວມທັງໂຣກຕັບແຂງ, ການປະເມີນຜົນຂອງການເຮັດວຽກຂອງການສັງເຄາະທາດໂປຼຕີນສະລັບສັບຊ້ອນ - ປັດໄຈການບິດບັ່ນ,
- ພະຍາດທາງດ້ານລະບົບປະຕິບັດງານກ່ຽວກັບລະບົບພູມຕ້ານທານ (lupus erythematosus, ໂລກຂໍ້ອັກເສບຂໍ່, ໂລກຂໍ້ອັກເສບ),
- ກິນຮໍໂມນ, ຢາ anabolics,
- hirudotherapy (ການປິ່ນປົວດ້ວຍ leeches) ເພື່ອປ້ອງກັນການເປັນໂຣກເສັ້ນເລືອດຝອຍ (ເລືອດໄຫຼ, ເສັ້ນເລືອດໃນເສັ້ນເລືອດ).
ວິທີການກະກຽມການວິເຄາະ
ລາຄາຂອງການວິເຄາະການບິດເບືອນທີ່ບໍ່ຖືກຕ້ອງແມ່ນການໄຫຼວຽນຂອງເລືອດທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດຫຼືອຸດຕັນຂອງເສັ້ນເລືອດໂດຍການອຸດຕັນຂອງເລືອດໂດຍການລະເມີດການສະ ໜອງ ເລືອດໃຫ້ອະໄວຍະວະທີ່ ສຳ ຄັນ.
ເພື່ອໃຫ້ການສຶກສາມີຄວາມ ໜ້າ ເຊື່ອຖື, ຕ້ອງມີມາດຕະການປະຖົມ, ເຊິ່ງປະກອບມີກົດລະບຽບການກະກຽມດັ່ງຕໍ່ໄປນີ້:
- ເດັກນ້ອຍເຖິງ 12 ເດືອນຂອງຊີວິດບໍ່ໃຫ້ອາຫານໃນໄລຍະຫ່າງ 30 - 40 ນາທີກ່ອນການກວດເລືອດ,
- ເດັກອາຍຸ 1 ຫາ 5 ປີບໍ່ໄດ້ລ້ຽງໃນຊ່ວງ 2 ຫາ 3 ຊົ່ວໂມງກ່ອນການສຶກສາ,
- ສຳ ລັບຜູ້ໃຫຍ່ແລະຄົນເຈັບ ໜຸ່ມ ອາຍຸ 5 ປີຂຶ້ນໄປ, ໃຫ້ຢຸດກິນ 12 ຊົ່ວໂມງກ່ອນການວິເຄາະ,
- ຍົກເວັ້ນການອອກ ກຳ ລັງກາຍແລະຄວາມເຄັ່ງຄຽດທາງຈິດໃຈ 30 ນາທີກ່ອນການບໍລິຈາກເລືອດ,
- ຍົກເວັ້ນການສູບຢາ 30 ນາທີກ່ອນການສຶກສາ,
- ເຕືອນທ່ານຫມໍກ່ຽວກັບການກິນຢາຕ້ານເຊື້ອໃດໆ.
ຂ້ອຍສາມາດບໍລິຈາກເລືອດໄດ້ຢູ່ໃສ? ຊ່ວງລາຄາປານກາງ
hemostasiogram ແມ່ນປະຕິບັດໂດຍຜູ້ຊ່ວຍຫ້ອງທົດລອງທີ່ມີຄຸນວຸດທິຢູ່ໃນຫ້ອງທົດລອງ, ສູນການແພດ, ຫ້ອງທົດລອງ, ໃນນັ້ນມີອຸປະກອນທີ່ ຈຳ ເປັນ, ເຄື່ອງປະຕິກິລິຍາ.
ຄ່າໃຊ້ຈ່າຍຂອງການກວດແມ່ນຖືກ ກຳ ນົດໂດຍປະເພດຂອງ coagulogram (ພື້ນຖານຫຼືລາຍລະອຽດ), ຈຳ ນວນຕົວ ກຳ ນົດທີ່ ກຳ ນົດແລະຕັ້ງແຕ່ 350 ເຖິງ 3000 ຮູເບີນ. ຄົນເຈັບທີ່ລໍຖ້າການເກີດຂອງເດັກແມ່ນໄດ້ຮັບການສຶກສາໂດຍບໍ່ເສຍຄ່າໃນການມີນະໂຍບາຍຂອງ MHI, ເນື່ອງຈາກວ່າການສຶກສາດັ່ງກ່າວແມ່ນຂຶ້ນກັບປະເພດຂອງການຖືພາແບບບັງຄັບ.
ການວິເຄາະແມ່ນແນວໃດ
ເລືອດແມ່ນເອົາມາຈາກເສັ້ນເລືອດ ສຳ ລັບ hemostasiogram. ສະຖານທີ່ເກັບຕົວຢ່າງເລືອດແມ່ນຂ້າເຊື້ອດ້ວຍຢາຂ້າເຊື້ອໂລກແລະຜິວ ໜັງ ຖືກເຈາະດ້ວຍການໃຊ້ເຂັມຫຼືລະບົບດູດຝຸ່ນ. ການບາດເຈັບຕໍ່ເສັ້ນເລືອດແລະເນື້ອເຍື່ອອ້ອມບໍ່ໄດ້ຮັບອະນຸຍາດໃຫ້ປ້ອງກັນຜົນທີ່ບໍ່ ໜ້າ ເຊື່ອຖືເນື່ອງຈາກການເຂົ້າໄປໃນສ່ວນທີ່ເປັນໄປໄດ້ຂອງຊິ້ນສ່ວນຂອງ thromboplastin ຈາກເນື້ອເຍື່ອທີ່ຖືກ ທຳ ລາຍລົງໃນຊີວະພາບ.
ສຳ ລັບຈຸດປະສົງດຽວກັນ, 2 ຫຼອດແມ່ນເຕັມໄປດ້ວຍເລືອດ, ອັນສຸດທ້າຍຂອງທໍ່ສົ່ງໄປວິເຄາະ.
ຕົວຊີ້ວັດແລະມາດຕະຖານຂອງການວິເຄາະໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ
ເນື່ອງຈາກວ່າຂະບວນການ hemostasis ໄດ້ຖືກປະເມີນໃນຫລາຍໆລະບົບຂອງຫລາຍຫນ່ວຍແລະຫລາຍວິທີ, ຕົວຊີ້ວັດ coagulogram ໃນຫ້ອງທົດລອງທີ່ແຕກຕ່າງກັນອາດຈະແຕກຕ່າງກັນ.
ມັນເປັນສິ່ງທີ່ບໍ່ມີປະໂຫຍດແລະເປັນອັນຕະລາຍໃນການວິເຄາະ coagulogram ດ້ວຍຕົວມັນເອງ, ເພາະວ່າຜູ້ຊ່ຽວຊານ, ໃນເວລາທີ່ການຖອດລະຫັດຕົວຊີ້ວັດ, ຄຳ ນຶງເຖິງຫຼາຍປັດໃຈທີ່ບໍ່ຮູ້ຈັກກັບຄົນເຈັບ, ແລະການປະສົມປະສານຂອງມັນ. ບາງຄັ້ງການຫຼຸ້ຍຫ້ຽນຂອງຕົວຊີ້ວັດບາງຢ່າງກໍ່ເປັນອັນຕະລາຍ, ແຕ່ໃນເວລາດຽວກັນການຜິດປົກກະຕິຂອງຄົນອື່ນອາດຈະບໍ່ສະແດງເຖິງພະຍາດຮ້າຍແຮງ.
ຕົວຊີ້ວັດການຕັດສິນໃຈ - ສິ່ງທີ່ຮັບຜິດຊອບແລະມັນ ໝາຍ ຄວາມວ່າແນວໃດ
ຂໍຂອບໃຈກັບການປະເມີນຂອງຕົວ ກຳ ນົດທີ່ໄດ້ຮັບໃນ hemostasiogram, ທ່ານ ໝໍ ສາມາດ ກຳ ນົດສາເຫດຂອງຄວາມແຕກຕ່າງຂອງຄຸນຄ່າຈາກມາດຕະຖານແລະເຂົ້າໃຈວ່າມັນເກີດຂື້ນຍ້ອນເຊື້ອພະຍາດໃນລະບົບການ coagulation ຫຼືຍ້ອນພະຍາດອື່ນໆທີ່ສະແດງຕົວຊີ້ວັດທີ່ຄ້າຍຄືກັນໃນ coagulogram, ນັ້ນແມ່ນການ ດຳ ເນີນການບົ່ງມະຕິຄວາມແຕກຕ່າງ.
ເວລາ thromboplastin ທີ່ໃຊ້ເປັນບາງສ່ວນ (Activated) ແມ່ນ ໜຶ່ງ ໃນຕົວ ກຳ ນົດທີ່ ສຳ ຄັນທີ່ສຸດຂອງ hemostasis (ຕົວຫຍໍ້ອື່ນໆ, APTT, ARTT). ມັນສະແດງເຖິງເວລາທີ່ ຈຳ ເປັນ ສຳ ລັບການສ້າງເສັ້ນເລືອດຂອດຫຼັງຈາກການ ນຳ ເອົາສານປະຕິກິລິຍາບາງຢ່າງເຂົ້າໄປໃນ plasma ເລືອດ. ຄຸນຄ່າຂອງຕົວຊີ້ວັດນີ້ແມ່ນກ່ຽວຂ້ອງໂດຍກົງກັບການປ່ຽນແປງຂອງຕົວຊີ້ວັດ hemostasiogram ອື່ນໆ.
ເສັ້ນທາງເດີນທາງທີ່ເປັນໄປໄດ້ດ້ວຍການບ່ຽງເບນຂອງ APTT
- ເນື້ອໃນຕ່ ຳ ຂອງວິຕາມິນ K, ປັດໃຈການບິດເບືອນ, fibrinogen,
- ການກິນຢາທີ່ເປັນປໍລະປັກ, streptokinase,
- ພະຍາດຕັບ, glomerulonephritis,
- ການບໍລິຈາກເລືອດລະດັບເລືອດ (ການສົ່ງເລືອດ),
- ການປະກົດຕົວຂອງ lupus anticoagulant,
- ໂຣກ hemophilia, ໂຣກ antiphospholipid, ໂຣກ lupus erythematosus ທີ່ເປັນລະບົບ,
- ພະຍາດຂອງ Willebrand
- ຂະບວນການ malignant ຢ່າງຫ້າວຫັນ,
- ການສູນເສຍເລືອດສ້ວຍແຫຼມ.
ລະດັບ Fibrinogen (Fib)
Fibrinogen (ປັດໄຈ I) ແມ່ນທາດໂປຼຕີນພິເສດທີ່ຜະລິດໂດຍຈຸລັງຕັບ. ຢູ່ບ່ອນທີ່ມີຮອຍແຕກຂອງເຮືອ, ມັນຈະກາຍເປັນສານລະລາຍທີ່ບໍ່ຊືມເສົ້າຂອງ fibrin, ເຊິ່ງເຮັດໃຫ້ມວນມະຫາຊົນຂອງກ້ອນເບົ້າທີ່ອຸດຕັນ, ເຊິ່ງອຸດຕັນເຮືອ, ແລະຍັງຄົງຢູ່ຈົນກ່ວາຄວາມເສຍຫາຍຈະຫາຍດີ.
ເງື່ອນໄຂທີ່ເປັນໄປໄດ້ແລະພະຍາດຕ່າງໆທີ່ມີການປ່ຽນແປງໃນລະດັບຂອງ fibrinogen
- ຂັ້ນຕອນຂອງການ postoperative
- ການຖືພາ
- ກິນຢາຄຸມ ກຳ ເນີດ
- ຂະບວນການອັກເສບໃນໄລຍະຍາວ
- ໂລກເລືອດຈາງ, ການສູບຢາ,
- ການໂຈມຕີຫົວໃຈ
- ການບາດເຈັບທີ່ມີຄວາມເສຍຫາຍທາງເສັ້ນເລືອດ, ບາດແຜ,
- ໂລກຂໍ້ອັກເສບ, ໂລກຂໍ້ອັກເສບ nephrosis,
- ຂະບວນການ malignant
- ເດັກນ້ອຍອາຍຸຕໍ່າກວ່າ 6 ເດືອນ
- ການໃຊ້ຢາ thrombolytics (ໝາຍ ເຖິງການ ທຳ ລາຍກ້ອນເລືອດ), ຢາຕ້ານເຊື້ອແລະຕົວແທນ antiplatelet,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, ຄວາມລົ້ມເຫຼວຂອງຕັບ
- ການເປັນພິດ, ລວມທັງສານພິດ,
- gestosis ໃນແມ່ຍິງຖືພາ, DIC
- ພາວະແຊກຊ້ອນຫລັງຈາກເກີດລູກ,
- mononucleosis
- ການຈະເລີນເຕີບໂຕຂອງເນື້ອງອກ
- ການຂາດສານ fibrinogen.
Prothrombin (ປັດໄຈ F II)
ມັນ ໝາຍ ເຖິງປັດໃຈ coagulation ຂັ້ນພື້ນຖານແລະເປັນຕົວແທນຂອງສ່ວນປະກອບທີ່ບໍ່ມີປະໂຫຍດຂອງທາດໂປຼຕີນ, ເຊິ່ງພາຍໃຕ້ການປະຕິບັດຂອງວິຕາມິນ K ປ່ຽນເປັນ thrombin ທີ່ມີການເຄື່ອນໄຫວ, ເຊິ່ງຍັງມີສ່ວນຮ່ວມໃນການສ້າງກ້າມທີ່ຢຸດເລືອດ.
ຖ້າຫາກວ່າມີຄວາມຜິດປົກກະຕິຂອງປັດໃຈ I - II ຈາກມາດຕະຖານ, ສິ່ງນີ້ຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ການພັດທະນາທັງການໄຫຼວຽນຂອງເລືອດແລະກະແສເລືອດໂດຍບໍ່ມີຄວາມເສຍຫາຍແລະດ້ວຍການສ້າງເສັ້ນເລືອດຂອດທາງເສັ້ນເລືອດທີ່ສາມາດແຍກອອກຈາກ ກຳ ແພງເສັ້ນເລືອດຫຼືເສັ້ນເລືອດແດງແລະຕັນການໄຫຼວຽນຂອງເລືອດ.
ເພື່ອເຂົ້າໃຈການປ່ຽນແປງຂອງຂະບວນການຂອງ hemostasis, ຖືກ ກຳ ນົດໂດຍຄວາມເຂັ້ມຂົ້ນຂອງ prothrombin, ໃຫ້ໃຊ້ການທົດສອບ coagulation:
- PTI (ດັດຊະນີ prothrombin). ນີ້ແມ່ນອັດຕາສ່ວນຮ້ອຍລະຫວ່າງເວລາສ່ວນບຸກຄົນທີ່ ຈຳ ເປັນ ສຳ ລັບການ coagulation ຂອງເລືອດຂອງຄົນເຈັບຕໍ່ກັບດັດຊະນີ coagulation ຊົ່ວຄາວຂອງ plasma ຄວບຄຸມ. ມູນຄ່າ ທຳ ມະດາແມ່ນ 97 - 107%. ຕົວຊີ້ວັດທີ່ຕໍ່າແມ່ນຊີ້ໃຫ້ເຫັນເຖິງການໄຫຼວຽນເລືອດຫຼາຍເກີນໄປ, ພະຍາດຕັບ, ການຂາດວິຕາມິນ K, ການກິນຢາ diuretics, ຢາຕ້ານເຊື້ອ. ການປ່ຽນທິດທາງທາງດ້ານພະຍາດໄປທາງຂ້າງໃຫຍ່ (ມັກຈະມີຢາຄຸມ ກຳ ເນີດ) ສະແດງໃຫ້ເຫັນເຖິງຄວາມ ໜາ ແໜ້ນ ຂອງເລືອດແລະການຂົ່ມຂູ່ຂອງພະຍາດເລືອດຈາງ.
- PO (ອັດຕາສ່ວນ prothrombin) - ຕົວຊີ້ວັດທີ່ເປັນການປ່ຽນແປງຂອງພາລາມິເຕີ PTI,
- INR (ອັດຕາສ່ວນປົກກະຕິຂອງສາກົນ). ສະແດງອັດຕາການສ້າງຕັ້ງ thrombus ເປັນເປີເຊັນ. ກໍລະນີປົກກະຕິທີ່ຮຽກຮ້ອງໃຫ້ມີການປະເມີນ INR ແມ່ນຄົນເຈັບທີ່ໄດ້ຮັບ Warfarin, Warfarex, Finilin, Sinkumar.
- PTV ຫຼື Prothrombin ເວລາ (PT, PV, RECOMBIPL-PT). ກຳ ນົດໄລຍະຫ່າງ (ໃນວິນາທີ) ທີ່ ຈຳ ເປັນ ສຳ ລັບ prothrombin ເພື່ອຫັນເປັນ thrombin ທີ່ໃຊ້ວຽກ.
Coagulogram - ການວິເຄາະນີ້ແມ່ນຫຍັງ, ການຕີຄວາມ ໝາຍ ທີ່ຖືກຕ້ອງຂອງຜົນໄດ້ຮັບ
coagulogram ຫຼື hemostasiogram ແມ່ນຖືກ ກຳ ນົດເມື່ອ ຈຳ ເປັນໃນການ ກຳ ນົດຕົວ ກຳ ນົດການ coagulation ຂອງເລືອດ.
ສ່ວນຫຼາຍມັກ, ຄວາມຕ້ອງການດັ່ງກ່າວເກີດຂື້ນກ່ອນການຜ່າຕັດເພື່ອປ້ອງກັນການສູນເສຍເລືອດ. ພ້ອມກັນນັ້ນ, ແມ່ຍິງຖືພາ, ຜູ້ທີ່ມີຄວາມບົກຜ່ອງດ້ານການເຮັດວຽກຂອງຫົວໃຈ, ຕັບ, ແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນຖືກທົດສອບ.
ດ້ວຍເຫດນັ້ນ, ຈຶ່ງໄດ້ຮັບຕົວຊີ້ວັດ ຈຳ ນວນ ໜຶ່ງ. ແຕ່ລະພາລາມິເຕີແຕ່ລະບຸກຄົນແລະການປະສົມປະສານຂອງມັນແມ່ນ ສຳ ຄັນ. ນີ້ແມ່ນການວິເຄາະປະເພດໃດ, ເລືອດຈະມາຈາກໃສ, ການກຽມຕົວຂອງ coagulogram, ມີການສຶກສາຫຼາຍປານໃດມື້ແລ້ວ, ແລະມີກົດລະບຽບໃດແດ່ໃນການຕັດສິນຜົນໄດ້ຮັບ?
ເປັນຫຍັງພວກເຂົາຈຶ່ງຕ້ອງຜ່ານການກວດເລືອດລາຍລະອຽດ
ເລືອດໄຫຼວຽນຜ່ານເຮືອໃນຮູບແບບຂອງແຫຼວ, ແຕ່ເມື່ອຖືກ ທຳ ລາຍ, ມັນ ໜາ, ສ້າງເປັນກ້າມກ້າມເພື່ອປິດບາດແຜແລະເຮັດໃຫ້ເນື້ອເຍື່ອທີ່ເສຍຫາຍສາມາດຟື້ນຕົວໄດ້. ຄວາມສາມາດນີ້ຖືກຄວບຄຸມໂດຍລະບົບ hemostatic. ການປິດ ໜີ້ ເກີດຂື້ນເປັນສາມໄລຍະ:
- ພື້ນຜິວພາຍໃນຂອງເຮືອທີ່ມີຄວາມເສຍຫາຍກະຕຸ້ນຂະບວນການຂອງໂຣກ thrombosis. ຝາຂອງເຮືອແມ່ນ spasmodic ເພື່ອຫຼຸດຜ່ອນການສູນເສຍເລືອດ.
- Platelets ແມ່ນຜະລິດຢູ່ໃນກະດູກ. ເຊິ່ງແມ່ນແຜ່ນທີ່ຮີບຟ້າວໄປບໍລິເວນທີ່ເສຍຫາຍແລະຕິດກັນເພື່ອປິດບາດແຜ.
- ຢູ່ໃນຕັບ, 15 ປັດໃຈ coagulation ຖືກສ້າງຕັ້ງຂຶ້ນ (ສ່ວນໃຫຍ່ແມ່ນ enzymes). ປະຕິກິລິຍາຕໍ່ກັນແລະກັນ, ສ້າງເປັນກ້າມ fibrin, ໃນທີ່ສຸດກໍ່ຢຸດເຊົາການເປັນເລືອດ.
hemostasiogram ສະແດງໃຫ້ເຫັນສະພາບຂອງ hemostasis. ແຕ່ງຕັ້ງໃນກໍລະນີຕໍ່ໄປນີ້:
- ກ່ອນການ ດຳ ເນີນງານໃດໆເພື່ອ ກຳ ນົດເວລາການ coagulation,
- ໃນລະຫວ່າງການຖືພາກ່ອນການເກີດປະເພດໃດ ໜຶ່ງ,
- pathology ຂອງເລືອດປະກອບອະໄວຍະວະແລະການຄວບຄຸມການປິ່ນປົວຂອງເຂົາເຈົ້າ,
- ເສັ້ນເລືອດຂອດ
- ພະຍາດຕັບ
- ມີພະຍາດ cardiovascular ທີ່ມີຄວາມສ່ຽງສູງຂອງກ້າມເລືອດ,
- ເມື່ອກິນຢາບາງຊະນິດ,
- ການສູນເສຍເລືອດຂອງລັກສະນະຕ່າງໆ,
- foci ຊໍາເຮື້ອຂອງການອັກເສບໃນຮ່າງກາຍ.
ກ່ອນການຜ່າຕັດ, ໄລຍະເວລາທີ່ມີການບົ່ມຊ້ອນແມ່ນຖືກ ກຳ ນົດເພື່ອຫລີກລ້ຽງການສູນເສຍເລືອດ. ແລະດ້ວຍພະຍາດຫົວໃຈ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະປ້ອງກັນບໍ່ໃຫ້ ໜາ ເພື່ອປ້ອງກັນໂຣກຫົວໃຈວາຍ, ເສັ້ນເລືອດຕັນໃນຫລືໂຣກຫົວໃຈຕີບ.
ເບິ່ງວີດີໂອພາບເຄື່ອນໄຫວທີ່ໃຫ້ຂໍ້ມູນກ່ຽວກັບລະບົບ hemostasis ຂອງມະນຸດ:
ການກະກຽມ ສຳ ລັບຂັ້ນຕອນດັ່ງກ່າວເປັນວິທີທີ່ຈະຜ່ານມັນໄດ້ຢ່າງຖືກຕ້ອງ
ເພື່ອໃຫ້ໄດ້ຜົນທີ່ ໜ້າ ເຊື່ອຖື, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສົ່ງເອກະສານເຂົ້າໃນການກວດກາຢ່າງຖືກຕ້ອງ.
- ການເກັບຕົວຢ່າງເລືອດແມ່ນປະຕິບັດໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ອາຫານສຸດທ້າຍຄວນຈະເປັນຢ່າງ ໜ້ອຍ 8 ຊົ່ວໂມງກ່ອນການສຶກສາ (ມັກ 12). ໃນສະມາດ Eve ທ່ານບໍ່ສາມາດກິນເຄື່ອງດື່ມທີ່ເຜັດ, ສູບຢາ, ໄຂມັນແລະເຫຼົ້າ.
- ຢ່າສູບຢາກ່ອນທີ່ຈະທົດສອບ.
- ເຈົ້າສາມາດດື່ມມັນໄດ້. ແຕ່ມີພຽງນໍ້າສະອາດເທົ່ານັ້ນ.
- ຢາບາງຊະນິດສົ່ງຜົນກະທົບຕໍ່ການບິດເບືອນແລະອາດເຮັດໃຫ້ຜົນໄດ້ຮັບທີ່ບໍ່ ໜ້າ ເຊື່ອຖື. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງໃຫ້ລາຍຊື່ຢາທີ່ທ່ານຕ້ອງໄດ້ປະຕິບັດ. ຖ້າເປັນໄປໄດ້, 2 ມື້ກ່ອນການກວດ, ທ່ານ ຈຳ ເປັນຕ້ອງຢຸດການໃຊ້ຢາ.
ຮົ້ວແມ່ນເຮັດຈາກເສັ້ນກ່າງໂດຍບໍ່ໃຊ້ວົງຈອນປິດ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ວັດສະດຸທົດສອບແມ່ນເປັນຫມັນ. ຜົນໄດ້ຮັບແມ່ນກຽມພ້ອມໃນ 1-2 ມື້.
Hemostasiogram ແມ່ນ ໜຶ່ງ ໃນການສຶກສາທີ່ສັບສົນທີ່ສຸດ. ເພື່ອເຮັດການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, ຄວນມີການກວດເລືອດທົ່ວໄປ (ມັນລວມມີຫຍັງແດ່?). ຫຼັງຈາກນັ້ນຮູບກໍ່ຈະ ສຳ ເລັດ.
ການລະເມີດກົດລະບຽບໃນການເອົາເອກະສານເຂົ້າໃນການວິເຄາະ, ການໃສ່ເລືອດເມື່ອບໍ່ດົນມານີ້, ຫຼືການເຂົ້າໄປໃນຕົວຢ່າງຂອງເນື້ອເຍື່ອຈາກເລືອດ capillary ສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບ.
ການກວດເລືອດກ້າມບໍ່ສະແດງໃຫ້ເຫັນແນວໃດ?
hemostasiogram ອາດຈະປະກອບມີຕົວຊີ້ວັດທີ່ແຕກຕ່າງກັນ. ມັນທັງ ໝົດ ແມ່ນຂື້ນກັບຈຸດປະສົງຂອງການສຶກສາ. ທ່ານຫມໍຊີ້ບອກເຖິງຕົວກໍານົດການທີ່ຈໍາເປັນໃນແຕ່ລະກໍລະນີ.
ໂດຍປົກກະຕິແລ້ວ, ເປັນຜົນມາຈາກ hemostasiograms, ມັນຖືກກໍານົດ:
- ລະດັບ Prothrombin. Prothrombin ແມ່ນທາດໂປຼຕີນທີ່ສັບສົນ. ປະລິມານຂອງມັນສະແດງໃຫ້ເຫັນເຖິງສະພາບຂອງລະບົບຄວາມຮ້ອນທີ່ສຸດ. ດ້ວຍການເພີ່ມຂື້ນຂອງມາດຕະຖານ, ມີທ່າອ່ຽງໃນການເປັນໂຣກເລືອດຈາງ, ແລະມີຕ່ ຳ ລົງ, ມີເລືອດອອກ.
- ດັດຊະນີ Prothrombin. ອັດຕາສ່ວນເປັນເປີເຊັນຂອງເວລາທີ່ coagulation ຂອງຄົນເຈັບຕໍ່ກັບຕົວຊີ້ວັດປົກກະຕິ.
- INR ແມ່ນອັດຕາສ່ວນປົກກະຕິຂອງສາກົນຂອງເວລາ prothrombin ຂອງວັດສະດຸທີ່ຖືກສືບສວນໄປຫາຕົວຊີ້ວັດສະເລ່ຍຂອງເວລານີ້. ຖ້າມາດຕະຖານເກີນ, ຄົນເຈັບມັກຈະມີເລືອດໄຫຼ, ໃນຂະນະທີ່ຫຼຸດລົງ, ເຖິງຂັ້ນເປັນກ້ອນເລືອດ.
- APTT - ໃຊ້ເວລາ thromboplastin ບາງສ່ວນ. ເວລາສ້າງກ້າມກ້າມ. ມີການສືບສວນເລື້ອຍໆເມື່ອ ສຳ ຜັດກັບປັດໃຈຕ່າງໆ.
ທ່ານສາມາດຮຽນຮູ້ສິ່ງທີ່ມີປະໂຫຍດຫຼາຍກວ່າກ່ຽວກັບການຖ່າຍທອດການວິເຄາະນີ້ເພື່ອສຸຂະພາບຂອງແມ່ຍິງໃນຊ່ວງການເກີດລູກຈາກວິດີໂອ:
Coagulogram. ວິທີການເຊົ່າອອກ?
VTC ໃນການວິເຄາະປັດສະວະ
ຊ່ວຍຖອດລະຫັດກວດເລືອດທົ່ວໄປ
ເລືອດແລະສ່ວນປະກອບຂອງມັນແມ່ນຕົວຊີ້ບອກທີ່ຖືກຕ້ອງທີ່ສຸດຂອງສຸຂະພາບຂອງຄົນເຮົາ. ການສຶກສາເອກະສານທີ່ເກັບ ກຳ ໄດ້ອະນຸຍາດໃຫ້ອີງຕາມຂໍ້ມູນທີ່ມີຢູ່ໃນລະດັບມືຖືເພື່ອສັງເກດການປ່ຽນແປງທາງລົບແລະການບົ່ງມະຕິພະຍາດຕ່າງໆໃຫ້ທັນເວລາ.
ການກວດເລືອດທົ່ວໄປຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມືແມ່ນຖືກ ກຳ ນົດໂດຍບໍ່ຕ້ອງລົ້ມເຫລວເມື່ອຄົນເຈັບໄປຫາທ່ານ ໝໍ ດ້ວຍ ຄຳ ຮ້ອງທຸກ. ນີ້ເຮັດໃຫ້ມັນສາມາດສະກັດກັ້ນຂະບວນການອັກເສບ, ສັ່ງຢາທີ່ເຫມາະສົມສໍາລັບຫຼັກສູດການປິ່ນປົວໃນປະລິມານທີ່ຖືກຕ້ອງ, ແລະຕິດຕາມຜົນກະທົບຂອງມັນຕໍ່ຮ່າງກາຍຂອງຄົນເຈັບໃນໄລຍະການປິ່ນປົວ.
ການວິເຄາະທົ່ວໄປຫຼືທາງຄລີນິກແມ່ນຖືກ ກຳ ນົດໂດຍທ່ານ ໝໍ ທຸກຄົນ, ໂດຍບໍ່ມີຂໍ້ຍົກເວັ້ນ, ໃນເວລາທີ່ບຸກຄົນ ນຳ ໃຊ້ ຄຳ ຮ້ອງທຸກກ່ຽວກັບການປ່ຽນແປງຂອງສະຫວັດດີພາບແລະຖືວ່າເປັນການສຶກສາຂັ້ນພື້ນຖານ. ມັນຊ່ວຍໃຫ້ທ່ານ ໝໍ ສາມາດສະຫລຸບເບື້ອງຕົ້ນກ່ຽວກັບສະພາບສຸຂະພາບຂອງຄົນເຈັບໃນໄລຍະປະຫວັດສາດການແພດ, ແລະຕັດສິນໃຈວ່າການກວດສຸຂະພາບໃດຈະຕ້ອງຜ່ານ.
ການວິເຄາະທາງຊີວະວິທະຍາແມ່ນວິທີການຄົ້ນຄ້ວາທີ່ມີຄວາມເລິກເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດໄດ້ຮັບຂໍ້ມູນກ່ຽວກັບວຽກງານຂອງອະໄວຍະວະພາຍໃນ, ການເຜົາຜານອາຫານແລະຖືກມອບ ໝາຍ ໃຫ້ຊີ້ແຈງການວິນິດໄສ.
ສ່ວນປະກອບຂອງເລືອດຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນມີຄວາມ ໝັ້ນ ຄົງແລະປະສົບການປ່ຽນແປງພຽງແຕ່ມີການຕິດເຊື້ອ, ຈຸດສຸມຂອງການອັກເສບ, ເລືອດອອກແລະນໍ້າຕານເພີ່ມຂຶ້ນ. ການກວດເລືອດທົ່ວໄປທີ່ເອົາມາຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມືຊ່ວຍໃຫ້ທ່ານສາມາດຊອກຫາຕົ້ນ ກຳ ເນີດຂອງພະຍາດໄດ້ກ່ອນການສະແດງອາການລັກສະນະຂອງມັນ.
ການວິເຄາະທົ່ວໄປຊ່ວຍໃຫ້ທ່ານສາມາດຂະຫຍາຍຮູບພາບທາງຄລີນິກແລະຄຸນລັກສະນະ:
- ຕົວຊີ້ວັດສີ
- ອັດຕາການຕົກຕະກອນ erythrocyte,
- ລະດັບ hemoglobin
- ປະລິມານແລະຄຸນນະພາບຂອງ granulocytes ແລະ agranulocytes,
- ຈຳ ນວນແລະຄຸນນະພາບຂອງເມັດເລືອດແດງ, ເມັດເລືອດ,
- ປະລິມານ hematocrit
- ອັດຕາສ່ວນຂອງກຸ່ມທີ່ແຕກຕ່າງກັນຂອງ leukocytes - leukoformula.
ຖ້າມີຄວາມ ຈຳ ເປັນຕ້ອງໄດ້ຮັບຂໍ້ມູນທີ່ຖືກຕ້ອງແລະສຸມໃສ່ຫລາຍຂຶ້ນ, ການວິເຄາະທາງເຄມີຊີວະວິທະຍາເພີ່ມເຕີມແມ່ນສະແດງຢູ່ໃນ ຕຳ ແໜ່ງ ທີ່ ຈຳ ເປັນ.
ການວິເຄາະທົ່ວໄປຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມືແມ່ນແນະນໍາໃຫ້ປະຕິບັດໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ແຕ່ວ່າຄວາມຕ້ອງການນີ້ບໍ່ ຈຳ ເປັນ. ເງື່ອນໄຂຕົ້ນຕໍແມ່ນການຍົກເວັ້ນອາຫານທີ່ມີໄຂມັນແລະເຫຼົ້າຈາກອາຫານ 12 ຊົ່ວໂມງກ່ອນການທົດສອບ. ທ່ານບໍ່ສາມາດໄດ້ຮັບການຄົ້ນຄ້ວາຫຼັງຈາກການຮັກສາກາຍະພາບ, ການອາບແດດແລະການກວດກາ x-ray.
ເລືອດ Capillary ສໍາລັບການວິເຄາະ
ຄວາມແຕກຕ່າງລະຫວ່າງເລືອດ venous ແລະ capillary
ການວິເຄາະຈາກຫຼືຈາກເສັ້ນເລືອດຊ່ວຍໃນການລະບຸພະຍາດຕ່າງໆທີ່ກ່ຽວຂ້ອງໂດຍກົງກັບລະບົບການ ໝູນ ວຽນ, ແລະຂະບວນການອັກເສບທີ່ຍັງຊ້າ. ນີ້ແມ່ນການ ອຳ ນວຍຄວາມສະດວກໂດຍການພັດທະນາເຕັກໂນໂລຢີຂອງອຸປະກອນແລະການອັດຕະໂນມັດຂອງທຸກໆຂະບວນການໃນຫ້ອງທົດລອງ.
ເພື່ອສ້າງພາບພົດຂອງການພັດທະນາແລະວິຊາການຂອງພະຍາດຢ່າງເຕັມສ່ວນ, ອາດຈະຕ້ອງມີການຈັດສົ່ງເອກະສານເພື່ອການຄົ້ນຄວ້າເລື້ອຍໆ. ການກວດເລືອດແມ່ນເອົາມາຈາກນິ້ວມືຫລືຈາກເສັ້ນເລືອດ, ຈຳ ນວນຮົ້ວຕໍ່ປີແມ່ນ ຈຳ ກັດ.
ການເອົາເອກະສານຕ້ອງໃຊ້ເວລາສັ້ນໆ. ຜົນໄດ້ຮັບຈະກາຍເປັນທີ່ຮູ້ຈັກໃນສອງສາມຊົ່ວໂມງ. ໃນກໍລະນີຜູ້ປ່ວຍກິນຢາ, ມັນ ຈຳ ເປັນຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບ, ເພາະວ່າສິ່ງນີ້ສາມາດເຮັດໃຫ້ເກີດການບິດເບືອນຂອງຮູບສຸດທ້າຍ.
ຕົວຊີ້ວັດການຄົ້ນຄວ້າແມ່ນ ກຳ ນົດໂດຍພະນັກງານຂອງສະຖາບັນການແພດໂດຍມີການຝຶກອົບຮົມພິເສດ. ການວິເຄາະທີ່ເອົາມາຈາກນິ້ວມືຫຼືຈາກເສັ້ນເລືອດອາດຈະມີຄວາມແຕກຕ່າງໃນການປະຕິບັດງານໃນຄົນເຈັບທີ່ມີອາຍຸແຕກຕ່າງກັນແລະເພດ. ຄຸນຄ່າຂອງແມ່ຍິງໃນໄລຍະຖືພາແລະຮອບວຽນປະ ຈຳ ເດືອນມັກຈະແຕກຕ່າງຈາກມາດຕະຖານ.
ການກວດເລືອດທົ່ວໄປທີ່ເອົາມາຈາກເສັ້ນເລືອດຫຼືຈາກນິ້ວມືແມ່ນບໍ່ແຕກຕ່າງກັນຫຼາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີສອງຈຸດຄື:
- ເສັ້ນເລືອດແດງປະກອບດ້ວຍ platelets ຫນ້ອຍແລະ basophils,
- ເນື້ອໃນຂອງ leukocytes, neutrophils ແລະ lymphocytes ໃນເລືອດ venous ແມ່ນສູງກ່ວາໃນວັດຖຸທີ່ເອົາມາຈາກນິ້ວມື, ເຊິ່ງກໍ່ໃຫ້ເກີດການຫຼຸດລົງຂອງ ຈຳ ນວນພີ່ນ້ອງຂອງ monocytes.
ການກວດເລືອດທົ່ວໄປຈາກນິ້ວມືຫຼືຈາກເສັ້ນເລືອດແມ່ນຖືກຖອດລະຫັດຕາມມາດຕະຖານທີ່ຍອມຮັບ. ການບ່ຽງເບນນ້ອຍໆຈາກມາດຕະຖານກ່ອນທີ່ຈະເຮັດການບົ່ງມະຕິຕ້ອງມີການຄົ້ນຄ້ວາເພີ່ມເຕີມ.
 ຮົ້ວຊີວະພາບ
ຮົ້ວຊີວະພາບ
ປະເພດເລືອດແລະການສຶກສາປັດໄຈ Rh
ເລື້ອຍໆໃນໄລຍະການຮັກສາ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ນົດຄົນເຈັບເປັນຂອງກຸ່ມຄົນໃດ ໜຶ່ງ, ເພື່ອ ກຳ ນົດລັກສະນະພູມຕ້ານທານຂອງເລືອດຂອງລາວ. ທ່ານສາມາດຄົ້ນພົບປັດໄຈ Rh ໂດຍການເອົາເລືອດຈາກນິ້ວມືແລະຈາກເສັ້ນເລືອດ, ແລະມັນກໍ່ມີຄວາມແຕກຕ່າງໃນຜົນສຸດທ້າຍ.
ໃນຜູ້ໃຫຍ່, ມັນເປັນການດີກວ່າທີ່ຈະເຈາະເສັ້ນເລືອດ, ໃນຂະນະທີ່ເດັກນ້ອຍສາມາດໃຫ້ນິ້ວມື. ການກວດນິ້ວມືແມ່ນພຽງພໍທີ່ຈະຊອກຫາປະເພດເລືອດຂອງທ່ານ; ມັນດີກວ່າທີ່ຈະບໍລິຈາກເລືອດຈາກເສັ້ນເລືອດເພື່ອ ກຳ ນົດປັດໄຈ Rh ຢ່າງຖືກຕ້ອງ.
ຂັ້ນຕອນຕ້ອງໃຊ້ເວລາ ໜ້ອຍ ໜຶ່ງ. ມັນຮຽກຮ້ອງໃຫ້ມີ ຈຳ ນວນ ໜ້ອຍ ຂອງວັດສະດຸ:
- ເພື່ອ ກຳ ນົດວ່າຄົນກຸ່ມໃດ, 4 ຢອດຫລືຈາກເສັ້ນເລືອດແມ່ນໃຊ້ເປັນສ່ວນບຸກຄົນໃສ່ແຜ່ນສະໄລ້,
- ອຸປະກອນການກະກຽມແມ່ນປະສົມກັບ reagents ພິເສດ,
- ມີຫຼືບໍ່ມີຂອງ agglutination ຊີ້ບອກວ່າເປັນຂອງກຸ່ມ.
 ການວິນິດໄສຫ້ອງທົດລອງ
ການວິນິດໄສຫ້ອງທົດລອງການກະກຽມພິເສດກ່ອນຮົ້ວບໍ່ ຈຳ ເປັນ. ເມື່ອເອົາເອກະສານ ສຳ ລັບການວິເຄາະ, ແພດແນະ ນຳ ໃຫ້ບໍລິຈາກເລືອດຈາກເສັ້ນເລືອດ, ເພາະວ່າສິ່ງນີ້ຊ່ວຍໃຫ້ການສະຫລຸບທີ່ຖືກຕ້ອງທີ່ສຸດ. ເມື່ອເອົາວັດຖຸຈາກເສັ້ນເລືອດ, ເມັດເລືອດແດງບໍ່ໄດ້ ທຳ ລາຍໃນທໍ່ທົດລອງ, ບໍ່ປະກອບເປັນຈຸລິນຊີ, ຄືກັບການເກັບຕົວຢ່າງເສັ້ນເລືອດ, ເຊິ່ງຊ່ວຍໃຫ້ໄດ້ຮັບຂໍ້ມູນທີ່ ໜ້າ ເຊື່ອຖືກ່ຽວກັບສະພາບສຸຂະພາບຢ່າງເຕັມທີ່.
ຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບຕົວຊີ້ວັດທີ່ກວດພົບວ່າການກວດເລືອດ venous ຫຼືເສັ້ນເລືອດແດງແມ່ນສາມາດພົບໄດ້ໃນວິດີໂອ:
ຄົນເຈັບແຕ່ລະຄົນຕ້ອງຮູ້ຫຍັງກ່ຽວກັບການເອົາເລືອດຈາກເສັ້ນເລືອດ? ມີການກວດກາຫຍັງແດ່? ຄຳ ຕອບຂອງການກວດເລືອດທົ່ວໄປແລະການສຶກສາວິໄຈຊີວະເຄມີແມ່ນຖືກຕ້ອງແນວໃດ?
| ບົດຄວາມທີ່ກ່ຽວຂ້ອງ: | |