Psychosomatics ໂລກເບົາຫວານຂອງເດັກນ້ອຍ
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ໂຣກເບົາຫວານ Mody ແມ່ນໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ເກີດຂື້ນພາຍໃຕ້ອິດທິພົນຂອງຮູບແບບທີ່ສືບທອດມາທາງພັນທຸ ກຳ. ການສະແດງອອກຂອງພະຍາດນີ້ແມ່ນຄ້າຍຄືກັບພະຍາດເບົາຫວານ ທຳ ມະດາ, ແຕ່ວິທີການປິ່ນປົວແມ່ນແຕກຕ່າງກັນຫຼາຍ. ພະຍາດວິທະຍາແມ່ນໄດ້ຖືກຮັບຮູ້ຫຼາຍທີ່ສຸດໂດຍການປ່ຽນແປງໃນໄລຍະໄວລຸ້ນ.
ຫຼັງຈາກການບົ່ງມະຕິພະຍາດເບົາຫວານ modi, ຄວາມຕ້ອງການໃນການຄຸ້ມຄອງອິນຊູລິນຍັງຄົງມີຊີວິດຢູ່. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າໂຣກກະຕ່າຍຕາຍໃນໄລຍະເວລາແລະບໍ່ສາມາດຜະລິດຮໍໂມນນີ້ໄດ້ໂດຍບໍ່ເປັນເອກະລາດ.
ໂຣກເບົາຫວານ Modi ແມ່ນຫຍັງ?
ພະຍາດເບົາຫວານ Mody, ຫຼືໂຣກເບົາຫວານ Onset ຂອງພະຍາດເບົາຫວານຂອງໄວ ໜຸ່ມ, ແມ່ນພະຍາດທາງພັນທຸ ກຳ ທີ່ສືບທອດມາ. ມັນໄດ້ຖືກກວດຫາໂຣກຄັ້ງ ທຳ ອິດໃນປີ 1975 ໂດຍນັກວິທະຍາສາດອາເມລິກາ.
 ຮູບແບບຂອງໂຣກເບົາຫວານນີ້ແມ່ນ atypical, ມີລັກສະນະໂດຍຄວາມຄືບຫນ້າທີ່ຍາວນານແລະຊ້າ. ຍ້ອນສິ່ງນີ້, ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະບົ່ງມະຕິການບ່ຽງເບນໃນໄລຍະຕົ້ນໆ. ໂຣກເບົາຫວານ Mody ແມ່ນພົບແຕ່ເດັກນ້ອຍເທົ່ານັ້ນທີ່ພໍ່ແມ່ປະສົບກັບໂຣກເບົາຫວານ.
ຮູບແບບຂອງໂຣກເບົາຫວານນີ້ແມ່ນ atypical, ມີລັກສະນະໂດຍຄວາມຄືບຫນ້າທີ່ຍາວນານແລະຊ້າ. ຍ້ອນສິ່ງນີ້, ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະບົ່ງມະຕິການບ່ຽງເບນໃນໄລຍະຕົ້ນໆ. ໂຣກເບົາຫວານ Mody ແມ່ນພົບແຕ່ເດັກນ້ອຍເທົ່ານັ້ນທີ່ພໍ່ແມ່ປະສົບກັບໂຣກເບົາຫວານ.
ພະຍາດ endocrine ຊະນິດນີ້ພັດທະນາຍ້ອນການປ່ຽນແປງຂອງພັນທຸ ກຳ ທີ່ແນ່ນອນ. ຈຸລັງທີ່ແນ່ນອນຈະຖືກສົ່ງໄປຫາເດັກຈາກພໍ່ແມ່ຄົນ ໜຶ່ງ. ຕໍ່ມາ, ໃນລະຫວ່າງການເຕີບໃຫຍ່, ພວກມັນເລີ່ມມີຄວາມຄືບ ໜ້າ, ເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງກະດູກສັນຫຼັງ. ໃນໄລຍະເວລາ, ມັນອ່ອນເພຍ, ການເຮັດວຽກຂອງມັນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ໂຣກເບົາຫວານໂຣກ Modi ສາມາດກວດຫາໄດ້ໃນໄວເດັກ, ແຕ່ສ່ວນຫຼາຍມັນສາມາດຮັບຮູ້ໄດ້ໃນໄລຍະໄວ ໜຸ່ມ. ເພື່ອໃຫ້ທ່ານ ໝໍ ສາມາດ ກຳ ນົດໄດ້ຢ່າງ ໜ້າ ເຊື່ອຖືວ່ານີ້ແມ່ນພະຍາດເບົາຫວານຊະນິດເບົາຫວານ, ລາວ ຈຳ ເປັນຕ້ອງໄດ້ ທຳ ການສຶກສາກ່ຽວກັບ ກຳ ມະພັນຂອງເດັກ.
ມີ 8 ພັນທຸ ກຳ ແຍກຕ່າງຫາກເຊິ່ງການກາຍພັນສາມາດເກີດຂື້ນໄດ້. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງ ກຳ ນົດຢ່າງແນ່ນອນວ່າບ່ອນທີ່ມີການບ່ຽງເບນເກີດຂື້ນ, ເພາະວ່າກົນລະຍຸດການຮັກສາແມ່ນຂື້ນກັບປະເພດຂອງພັນທຸ ກຳ ທີ່ມີການປ່ຽນແປງ.
ມໍລະດົກເຮັດວຽກໄດ້ແນວໃດ?
ຄຸນລັກສະນະທີ່ແຕກຕ່າງຂອງພະຍາດເບົາຫວານໂດຍປະເພດ modi ແມ່ນການມີພັນທຸ ກຳ ທີ່ມີການປ່ຽນແປງ. ພຽງແຕ່ຍ້ອນວ່າພວກມັນມີຢູ່. ມັນເປັນສິ່ງທີ່ມີຢູ່ໃນຮ່າງກາຍ, ສະນັ້ນມັນກໍ່ຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຮັກສາມັນ.
ມູນມໍລະດົກອາດຈະມີດັ່ງນີ້:
- Autosomal ແມ່ນມໍລະດົກທີ່ gene ໄດ້ຖືກຖ່າຍທອດດ້ວຍໂຄໂມໂຊມ ທຳ ມະດາ, ແລະບໍ່ແມ່ນກັບເພດ. ໃນກໍລະນີນີ້, ໂຣກເບົາຫວານໃນລະດັບ ໜຶ່ງ ສາມາດພັດທະນາໄດ້ທັງເດັກຊາຍແລະເດັກຍິງ. ປະເພດນີ້ແມ່ນພົບເລື້ອຍທີ່ສຸດ, ມັນສາມາດປິ່ນປົວໄດ້ງ່າຍໃນກໍລະນີຫຼາຍທີ່ສຸດ.
- ເດັ່ນ - ມໍລະດົກທີ່ເກີດຂື້ນຕາມເຊື້ອ. ຖ້າຢ່າງ ໜ້ອຍ ໜຶ່ງ ທີ່ໂດດເດັ່ນປາກົດຢູ່ໃນເຊື້ອສາຍທີ່ສົ່ງຕໍ່, ຫຼັງຈາກນັ້ນເດັກກໍ່ ຈຳ ເປັນຕ້ອງເປັນໂລກເບົາຫວານ.
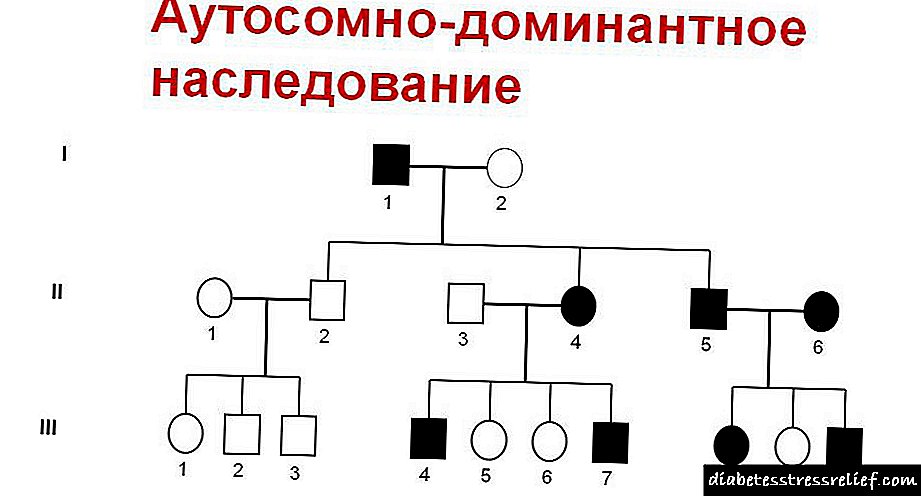
ຖ້າເດັກນ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານໃນລະດັບ ໜຶ່ງ, ຫຼັງຈາກນັ້ນພໍ່ແມ່ຂອງລາວຫຼືຍາດພີ່ນ້ອງທີ່ຢູ່ໃກ້ເລືອດກໍ່ຈະເປັນໂລກເບົາຫວານປົກກະຕິ.
ສິ່ງທີ່ອາດສະແດງໃຫ້ເຫັນໂຣກເບົາຫວານ?
ການຮັບຮູ້ພະຍາດເບົາຫວານ modi ແມ່ນຍາກຫຼາຍ. ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະເຮັດແບບນີ້ໃນໄລຍະເລີ່ມຕົ້ນ, ເພາະວ່າເດັກບໍ່ສາມາດອະທິບາຍໄດ້ຢ່າງຖືກຕ້ອງວ່າອາການໃດທີ່ທໍລະມານລາວ.
ໂດຍປົກກະຕິ, ການສະແດງອອກຂອງພະຍາດເບົາຫວານ modi ແມ່ນຄ້າຍຄືກັບປະເພດປົກກະຕິຂອງພະຍາດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອາການດັ່ງກ່າວສ່ວນຫຼາຍມັກຈະເກີດຂື້ນໃນໄວແກ່.
ທ່ານສາມາດສົງໃສວ່າການພັດທະນາຂອງໂຣກເບົາຫວານຂອງໂຣກ mody ໃນກໍລະນີຕໍ່ໄປນີ້:
- ສຳ ລັບການຮັກສາພະຍາດເບົາຫວານເປັນເວລາດົນໂດຍການຂາດອາການຂາດນ້ ຳ ໃນໄລຍະເວລາ.
- ໂດຍບໍ່ມີການພົວພັນກັບລະບົບ CLA,
- ເມື່ອລະດັບຂອງ glycated hemoglobin ຕໍ່າກວ່າ 8%,
- ໃນເມື່ອບໍ່ມີ ketoacidosis ໃນໄລຍະການສະແດງອອກ,
- ໃນກໍລະນີທີ່ບໍ່ມີການສູນເສຍການເຮັດວຽກຂອງຈຸລັງອິນຊູລິນທີ່ປິດລັບຢ່າງສົມບູນ,
- ເມື່ອຊົດເຊີຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານແລະໃນເວລາດຽວກັນຄວາມຕ້ອງການອິນຊູລິນຕ່ ຳ.
- ໃນກໍລະນີທີ່ບໍ່ມີພູມຕ້ານທານກັບຈຸລັງ beta ຫຼື insulin.
ເພື່ອໃຫ້ທ່ານ ໝໍ ສາມາດບົ່ງມະຕິພະຍາດເບົາຫວານໄດ້, ລາວ ຈຳ ເປັນຕ້ອງຊອກຫາຍາດພີ່ນ້ອງທີ່ໃກ້ຊິດຂອງເດັກທີ່ເປັນໂລກເບົາຫວານຫຼືສະຖານທີ່ຂອງມັນ. ເຊັ່ນດຽວກັນ, ພະຍາດດັ່ງກ່າວແມ່ນຖືກ ນຳ ໄປສູ່ຄົນທີ່ປະສົບພົບກັບການເປັນພະຍາດກ່ຽວກັບເຊື້ອພະຍາດເປັນຄັ້ງ ທຳ ອິດພາຍຫຼັງ 25 ປີ, ໃນຂະນະທີ່ພວກມັນບໍ່ມີນ້ ຳ ໜັກ ເກີນ.
ເນື່ອງຈາກການສຶກສາບໍ່ພຽງພໍກ່ຽວກັບພະຍາດເບົາຫວານ, ມັນເປັນການຍາກທີ່ຈະບົ່ງມະຕິພະຍາດເສັ້ນເລືອດ. ໃນບາງກໍລະນີ, ພະຍາດນີ້ບົ່ງບອກຕົວເອງໃນອາການທີ່ຄ້າຍຄືກັນ, ໃນບາງກໍລະນີມັນແຕກຕ່າງກັນຢ່າງສິ້ນເຊີງຈາກພະຍາດເບົາຫວານ.
ສົງໃສວ່າເປັນໂຣກເບົາຫວານໃນເດັກໂດຍອາການຕໍ່ໄປນີ້:
- ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ,
- ຄວາມດັນເລືອດສູງ
 ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ,
ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ,- ນໍ້າ ໜັກ ໃນຮ່າງກາຍຕໍ່າເນື່ອງຈາກການເຜົາຜານ metabolism ຢ່າງໄວວາ,
- ຜິວ ໜັງ ແດງ,
- ຄວາມຮູ້ສຶກທີ່ອຶດຫິວຄົງທີ່
- ໜິ້ວ ທາງເດີນປັດສະວະເປັນ ຈຳ ນວນຫຼວງຫຼາຍ.
ການວິນິດໄສ
ການກວດຫາໂຣກເບົາຫວານ modi ແມ່ນຂ້ອນຂ້າງຍາກ. ເພື່ອໃຫ້ທ່ານ ໝໍ ຮັບປະກັນວ່າເດັກມີພະຍາດນີ້ໂດຍສະເພາະການສຶກສາເປັນ ຈຳ ນວນຫລວງຫລາຍ.
ນອກເຫນືອໄປຈາກມາດຕະຖານ, ມັນຖືກສົ່ງໄປຫາ:
- ປຶກສາຫາລືກັບນັກ ກຳ ມະພັນທາງພັນທຸ ກຳ ທີ່ ກຳ ນົດການກວດເລືອດ ສຳ ລັບຍາດພີ່ນ້ອງໃກ້ຊິດທຸກຄົນ,
- ກວດເລືອດທົ່ວໄປແລະຊີວະເຄມີສາດ,
- ກວດເລືອດຮໍໂມນ
- ການກວດເລືອດແບບພັນທຸ ກຳ ຂັ້ນສູງ,
- ກວດເລືອດ HLA.
ອາການແລະອາການຂອງໂລກເບົາຫວານ
- ອາການຕົ້ນຕໍຂອງພະຍາດໃນແມ່ຍິງແລະຜູ້ຊາຍ
- ໂຣກເບົາຫວານປະເພດ 1
- ໂຣກເບົາຫວານປະເພດ 2
- ອາການຂອງໂລກເບົາຫວານໃນທ່າທາງ
- ອາການຂອງໂຣກເບົາຫວານ Mody
- ອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍແລະໄວລຸ້ນ
- ປັດໃຈສ່ຽງ
- ວິທີການກວດຫາໂຣກເບົາຫວານ?
- ການຮັກສາໂລກເບົາຫວານ
- ອາການແຊກຊ້ອນທີ່ອາດເປັນໄປໄດ້ແລະການປ້ອງກັນ

ເປັນເວລາຫລາຍປີທີ່ປະສົບກັບຄວາມຫຍຸ້ງຍາກກັບ DIABETES ບໍ?
ຫົວ ໜ້າ ສະຖາບັນ:“ ທ່ານຈະປະຫລາດໃຈວ່າມັນງ່າຍທີ່ຈະປິ່ນປົວພະຍາດເບົາຫວານໂດຍການກິນມັນທຸກໆມື້.
ການຮັບຮູ້ພະຍາດເບົາຫວານແມ່ນບໍ່ງ່າຍປານໃດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າພະຍາດທີ່ ນຳ ສະ ເໜີ ນີ້ມັກຈະຖືກກວດຫາໃນໄລຍະຕໍ່ມາ. ອາການຂອງໂຣກເບົາຫວານແຕກຕ່າງກັນຢ່າງຫຼວງຫຼາຍຂື້ນກັບຮູບແບບຂອງພະຍາດທາງເດີນໂຣກ - ການເພິ່ງພາອາໄສອິນຊູລິນຫຼືບໍ່ຂຶ້ນກັບສ່ວນປະກອບຂອງຮໍໂມນ. ເພື່ອໃຫ້ເຂົ້າໃຈວ່າອາການໃດທີ່ກົງກັບໂລກພະຍາດນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ຜູ້ຊ່ຽວຊານ.
ອາການຕົ້ນຕໍຂອງພະຍາດໃນແມ່ຍິງແລະຜູ້ຊາຍ

ບາງອາການແລະອາການທົ່ວໄປຂອງໂຣກເບົາຫວານສາມາດ ຈຳ ແນກໄດ້, ເຊິ່ງອາດຈະແຕກຕ່າງກັນໄປຕາມອາຍຸ. ຍົກຕົວຢ່າງ, ຄວາມແຫ້ງແລ້ງຄົງທີ່ໃນປາກ. ນອກຈາກນັ້ນ, ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນຜູ້ຊາຍແລະແມ່ຍິງພາຍຫຼັງ 50 ປີສາມາດພົວພັນກັບຄວາມຮູ້ສຶກຢາກອາຫານ, ເຊິ່ງເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະເຮັດໃຫ້ພໍໃຈ. ໃນເລື່ອງນີ້, ຄົນເຈັບບໍລິໂພກນໍ້າຫຼາຍໆລິດຕໍ່ມື້ຫຼືຫຼາຍກວ່ານັ້ນ - ສູງເຖິງ 10.
ອາການຂອງໂຣກເບົາຫວານໃນແມ່ຍິງພາຍຫຼັງ 30 ປີ, ຄືກັບຜູ້ຊາຍ, ສາມາດພົວພັນກັບ:
- ຜົນຜະລິດທີ່ເພີ່ມຂື້ນຂອງປັດສະວະ, ຄືການເພີ່ມຂື້ນຂອງບາງສ່ວນແລະປັດສະວະທັງ ໝົດ ທີ່ອອກໃນຕອນກາງເວັນ,
- ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງພາຍຫຼັງ 40 ປີບໍ່ຄ່ອຍມີສ່ວນກ່ຽວຂ້ອງກັບການຫຼຸດລົງຫຼືການເພີ່ມຂື້ນຂອງນ້ ຳ ໜັກ, ລວມທັງ ຈຳ ນວນໄຂມັນໃນຮ່າງກາຍ,
- ອາການຄັນຕາມຜິວ ໜັງ ຢ່າງຮຸນແຮງ, ຄວາມແຫ້ງແລ້ງທີ່ຮ້າຍແຮງຂອງ ໜ້າ ປົກ,
- ມີແນວໂນ້ມເພີ່ມຂື້ນຕໍ່ແຜໃນເນື້ອເຍື່ອຜິວ ໜັງ ແລະເນື້ອເຍື່ອອ່ອນ.
ຜູ້ຊາຍທີ່ມີອາຍຸຫຼາຍກວ່າ 30 ປີສາມາດພັດທະນາກ້າມເນື້ອອ່ອນເພຍແລະມີເຫື່ອອອກຫຼາຍ. ນອກຈາກນັ້ນ, ການຮັກສາບາດແຜທີ່ບໍ່ດີ, ເຖິງແມ່ນວ່າຄົນສ່ວນ ໜ້ອຍ ຈະຖືກ ກຳ ນົດ. ໂດຍປົກກະຕິ, ອາການທີ່ຕິດພັນເຫຼົ່ານີ້ແມ່ນລະຄັງ ທຳ ອິດທີ່ເລີ່ມເປັນພະຍາດ. ການສະແດງອອກຂອງພວກມັນຄວນເປັນເຫດຜົນທີ່ ຈຳ ເປັນໃນການກວດເລືອດ ສຳ ລັບ glycemia (ການມີຂອງນ້ ຳ ຕານ). ນອກຈາກນັ້ນ, ທຸກໆຄົນທີ່ມີຄວາມສ່ຽງຕ້ອງຮູ້ລ່ວງ ໜ້າ ວ່າພະຍາດເບົາຫວານຈະສະແດງອອກໃນແມ່ຍິງແນວໃດ, ແລະອາການເພີ່ມຂື້ນຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງຫຼັງຈາກ 60 ປີທີ່ມີພະຍາດປະເພດ 1 ແລະປະເພດ 2 ແມ່ນຫຍັງ.
ໂຣກເບົາຫວານປະເພດ 1
 ພະຍາດຊະນິດນີ້ແມ່ນສະແດງໂດຍການເພິ່ງພາອິນຊູລິນ. ນີ້ມີຜົນກະທົບຕໍ່ອາການທີ່ປາກົດຢູ່ໃນຄົນເຈັບ. ດັ່ງນັ້ນ, ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງໃນກໍລະນີນີ້, ເຊັ່ນດຽວກັນກັບຜູ້ຊາຍ, ແມ່ນສະແດງອອກໃນຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ປາກແຫ້ງຕະຫຼອດເວລາ. ການສູນເສຍນ້ ຳ ໜັກ ແຕ່ 10 ເຖິງ 15 ກິໂລແມ່ນຖືກສັງເກດເຫັນເຖິງແມ່ນວ່າຈະມີສານອາຫານ ທຳ ມະດາ. ອາການຂອງໂຣກເບົາຫວານໃນຜູ້ຊາຍແມ່ນກ່ຽວຂ້ອງກັບຄວາມຮູ້ສຶກອຶດຫິວເລື້ອຍໆ, ການຖ່າຍເບົາເລື້ອຍໆ.
ພະຍາດຊະນິດນີ້ແມ່ນສະແດງໂດຍການເພິ່ງພາອິນຊູລິນ. ນີ້ມີຜົນກະທົບຕໍ່ອາການທີ່ປາກົດຢູ່ໃນຄົນເຈັບ. ດັ່ງນັ້ນ, ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງໃນກໍລະນີນີ້, ເຊັ່ນດຽວກັນກັບຜູ້ຊາຍ, ແມ່ນສະແດງອອກໃນຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້, ປາກແຫ້ງຕະຫຼອດເວລາ. ການສູນເສຍນ້ ຳ ໜັກ ແຕ່ 10 ເຖິງ 15 ກິໂລແມ່ນຖືກສັງເກດເຫັນເຖິງແມ່ນວ່າຈະມີສານອາຫານ ທຳ ມະດາ. ອາການຂອງໂຣກເບົາຫວານໃນຜູ້ຊາຍແມ່ນກ່ຽວຂ້ອງກັບຄວາມຮູ້ສຶກອຶດຫິວເລື້ອຍໆ, ການຖ່າຍເບົາເລື້ອຍໆ.
ສັນຍາລັກທີ່ມີລັກສະນະ ໜຶ່ງ ອີກແມ່ນກິ່ນຂອງ acetone ຈາກປາກ, ປວດຮາກແລະຮາກ. ອາການຂອງໂຣກເບົາຫວານໃນຜູ້ຊາຍສາມາດພົວພັນກັບຄວາມອິດເມື່ອຍ, ອາການຄັນຄາຍແລະຄວາມອ່ອນເພຍທັງ ໝົດ. ນອກຈາກນັ້ນ, ພວກເຮົາບໍ່ຄວນລືມວ່າເຖິງແມ່ນວ່າຈະບໍ່ແມ່ນຄັ້ງ ທຳ ອິດ, ແຕ່ ໜຶ່ງ ໃນສັນຍານທີ່ ສຳ ຄັນແມ່ນຄວາມຮູ້ສຶກຂອງຜ້າມ່ານຢູ່ທາງ ໜ້າ ຂອງຕາ, ປວດແລະ ໜັກ ໃນແຂນຂາ.
ອາການຕ່າງໆໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານສາມາດພົວພັນກັບອຸນຫະພູມໃນຮ່າງກາຍຕໍ່າ, ວິນຫົວແລະເປັນໂລກຕິດຕໍ່ທີ່ຍາວນານ. ເດັກມັກຈະເປັນໂຣກຍ່ຽວໃນເວລາກາງຄືນ. ໂດຍທົ່ວໄປ, ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນຜູ້ຊາຍແລະແມ່ຍິງພັດທະນາຢ່າງໄວວາ.
ມັນຄວນຈະເຂົ້າໃຈວ່າສັນຍານທີ່ ນຳ ສະ ເໜີ ແມ່ນຫາຍາກທີ່ສຸດໃນເວລາດຽວກັນ. ໂດຍປົກກະຕິແລ້ວພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບການສະແດງອອກທີ່ເດັ່ນທີ່ສຸດ.
ໂຣກເບົາຫວານປະເພດ 2
ກັບພະຍາດຂອງປະເພດນີ້, ການສະແດງອອກທີ່ແຕກຕ່າງກັນຫມົດແມ່ນກ່ຽວຂ້ອງ. ກ່ອນອື່ນ ໝົດ, ຕ້ອງເອົາໃຈໃສ່ກັບບາງອາການພາຍນອກຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງແລະຜູ້ຊາຍ, ຍົກຕົວຢ່າງ, ລັກສະນະຂອງນ້ ຳ ໜັກ ຂອງຮ່າງກາຍສ່ວນເກີນ. ມັນຍັງມີຄວາມຈໍາເປັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ກັບອາການຕ່າງໆເຊັ່ນ:
- ການຕິດເຊື້ອຜິວ ໜັງ ຊະນິດຕ່າງໆທີ່ບໍ່ໄດ້ປະກອບມາກ່ອນ,
- ພິການທາງສາຍຕາ,
- ກະຫາຍນ້ ຳ insatiable ແລະປາກແຫ້ງ
- ອາການຄັນ
ອາການຂອງພະຍາດເບົາຫວານໃນແມ່ຍິງແມ່ນມີສ່ວນກ່ຽວຂ້ອງກັບແຂນຂາແລະແຂນ, ມີອາການຊັກໃນແຕ່ລະໄລຍະ. ລັກສະນະຂອງອາການໃນກໍລະນີນີ້ແມ່ນການພັດທະນາຊ້າຂອງສະພາບ, ເຊິ່ງສາມາດແກ່ຍາວເປັນເວລາຫລາຍປີ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານບໍ່ຄວນຈະຖືກປະໄວ້ໂດຍບໍ່ມີການເອົາໃຈໃສ່ຢ່າງຖືກຕ້ອງ.
ອາການຂອງໂລກເບົາຫວານໃນທ່າທາງ
 ປະເພດພະຍາດກ່ຽວກັບການເກີດແມ່ນເກີດຂື້ນໃນແມ່ຍິງຖືພາ. ນີ້ເກີດຂື້ນຍ້ອນການລະເມີດທາດແປ້ງທາດແປ້ງແລະມັກຈະກ່ຽວຂ້ອງກັບອາຫານທີ່ບໍ່ຖືກຕ້ອງເປັນເວລາດົນ (ໃນລະດັບຂອງນິໄສບໍ່ດີ). ການສະແດງອອກລັກສະນະຂອງພະຍາດຊະນິດນີ້ຄວນຖືວ່າເປັນການເຄື່ອນໄຫວເກີນໄປ, ແມ່ນແຕ່ແມ່ຍິງຖືພາ, ການເພີ່ມນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ອາການຕໍ່ໄປແມ່ນການເພີ່ມຂື້ນຂອງປັດສະວະໃນປະລິມານຢ່າງກະທັນຫັນ.
ປະເພດພະຍາດກ່ຽວກັບການເກີດແມ່ນເກີດຂື້ນໃນແມ່ຍິງຖືພາ. ນີ້ເກີດຂື້ນຍ້ອນການລະເມີດທາດແປ້ງທາດແປ້ງແລະມັກຈະກ່ຽວຂ້ອງກັບອາຫານທີ່ບໍ່ຖືກຕ້ອງເປັນເວລາດົນ (ໃນລະດັບຂອງນິໄສບໍ່ດີ). ການສະແດງອອກລັກສະນະຂອງພະຍາດຊະນິດນີ້ຄວນຖືວ່າເປັນການເຄື່ອນໄຫວເກີນໄປ, ແມ່ນແຕ່ແມ່ຍິງຖືພາ, ການເພີ່ມນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ອາການຕໍ່ໄປແມ່ນການເພີ່ມຂື້ນຂອງປັດສະວະໃນປະລິມານຢ່າງກະທັນຫັນ.
ແມ່ຍິງຕ້ອງເອົາໃຈໃສ່ກັບການຫຼຸດລົງຂອງລະດັບຂອງກິດຈະ ກຳ, ການຂາດແຄນຄວາມຢາກອາຫານ. ຮູບແບບກ່ຽວກັບພູມສາດຂອງພະຍາດແມ່ນໄດ້ຮັບການປິ່ນປົວຢ່າງງ່າຍດາຍ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການເຮັດໃຫ້ຄາບອາຫານປະ ຈຳ ວັນເປັນປົກກະຕິ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງວ່າບໍ່ມີຫຼັກສູດການຟື້ນຟູ, ອາການອາດຈະຫາຍໄປຫຼັງຈາກທີ່ເດັກເກີດ.
ວິທີການຮັກສາ
ດ້ວຍວິທີການທີ່ມີຄວາມສາມາດ, ການວິນິດໄສໂຣກເບົາຫວານແມ່ນຂ້ອນຂ້າງງ່າຍດາຍ. ສຳ ລັບສິ່ງນີ້, ມັນ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການສຶກສາທາງພັນທຸ ກຳ ທີ່ຂະຫຍາຍເລືອດບໍ່ພຽງແຕ່ຂອງເດັກນ້ອຍເທົ່ານັ້ນ, ແຕ່ກໍ່ແມ່ນຂອງຄອບຄົວຂອງລາວເຊັ່ນກັນ. ການບົ່ງມະຕິດັ່ງກ່າວແມ່ນເຮັດໄດ້ພຽງແຕ່ຫຼັງຈາກການ ກຳ ນົດເຊື້ອສາຍພັນທຸ ກຳ ຂອງການກາຍພັນ.
 ເພື່ອຄວບຄຸມລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ, ມັນເປັນສິ່ງ ສຳ ຄັນຫຼາຍທີ່ເດັກຄວນປະຕິບັດຕາມອາຫານພິເສດ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງໃຫ້ລາວມີກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ ເໝາະ ສົມເພື່ອທີ່ຈະຟື້ນຟູຂະບວນການທາງເດີນອາຫານ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະໄປຢ້ຽມຢາມການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງໂຣກແຊກຊ້ອນຕ່າງໆ.
ເພື່ອຄວບຄຸມລະດັບຂອງນ້ ຳ ຕານໃນເລືອດ, ມັນເປັນສິ່ງ ສຳ ຄັນຫຼາຍທີ່ເດັກຄວນປະຕິບັດຕາມອາຫານພິເສດ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງໃຫ້ລາວມີກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍທີ່ ເໝາະ ສົມເພື່ອທີ່ຈະຟື້ນຟູຂະບວນການທາງເດີນອາຫານ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະໄປຢ້ຽມຢາມການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍເພື່ອປ້ອງກັນການເກີດຂື້ນຂອງໂຣກແຊກຊ້ອນຕ່າງໆ.
ເພື່ອຫຼຸດຜ່ອນລະດັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ເດັກໄດ້ຖືກ ກຳ ນົດໃຫ້ເປັນຢາເສບຕິດທີ່ເປັນນ້ ຳ ຕານພິເສດ: Glucofage, Siofor, Metformin. ລາວຍັງໄດ້ຮັບການສິດສອນອອກ ກຳ ລັງກາຍຫາຍໃຈແລະອອກ ກຳ ລັງກາຍ ບຳ ບັດ.
ຖ້າຫາກວ່າສະຫວັດດີພາບຂອງເດັກຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ການປິ່ນປົວນັ້ນແມ່ນໄດ້ຮັບການເສີມໂດຍການກິນຢາ. ໂດຍປົກກະຕິ, ເມັດພິເສດແມ່ນໃຊ້ເພື່ອມັດແລະ ກຳ ຈັດທາດນ້ ຳ ຕານທີ່ອອກຈາກຮ່າງກາຍໄດ້ໄວ.
ເມື່ອເວລາຜ່ານໄປ, ການປິ່ນປົວແບບນີ້ຢຸດເຮັດໃຫ້ເກີດຜົນປະໂຫຍດໃດໆ, ສະນັ້ນ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກ ກຳ ນົດໄວ້. ຕາຕະລາງການບໍລິຫານຢາແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ, ເຊິ່ງຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການປ່ຽນແປງ.
 ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຊ່ຽວຊານເພື່ອປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນ. ໃນກໍລະນີທີ່ຂາດເຂີນຢາທີ່ ຈຳ ເປັນເປັນເວລາດົນ, ພະຍາດເບົາຫວານແມ່ນສັບສົນໂດຍໄລຍະເວລາທີ່ເປັນຜູ້ໃຫຍ່. ນີ້ສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ພື້ນຫລັງຂອງຮໍໂມນ, ເຊິ່ງເປັນອັນຕະລາຍໂດຍສະເພາະຕໍ່ອົງການຈັດຕັ້ງທີ່ ກຳ ລັງພັດທະນາ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງຜູ້ຊ່ຽວຊານເພື່ອປ້ອງກັນການພັດທະນາຂອງອາການແຊກຊ້ອນ. ໃນກໍລະນີທີ່ຂາດເຂີນຢາທີ່ ຈຳ ເປັນເປັນເວລາດົນ, ພະຍາດເບົາຫວານແມ່ນສັບສົນໂດຍໄລຍະເວລາທີ່ເປັນຜູ້ໃຫຍ່. ນີ້ສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ພື້ນຫລັງຂອງຮໍໂມນ, ເຊິ່ງເປັນອັນຕະລາຍໂດຍສະເພາະຕໍ່ອົງການຈັດຕັ້ງທີ່ ກຳ ລັງພັດທະນາ.
ວິທີການບົ່ງມະຕິແລະຮັກສາພະຍາດເບົາຫວານຟອສເຟດໃນເດັກນ້ອຍ?
ພະຍາດເບົາຫວານ ໝາຍ ເຖິງບັນຫາຕ່າງໆທີ່ມີການດູດຊຶມສານທີ່ ຈຳ ເປັນໃນຮ່າງກາຍເຊິ່ງ ນຳ ໄປສູ່ການເຮັດວຽກຜິດປົກກະຕິໃນວຽກງານຂອງມັນ. ໃນກໍລະນີຂອງໂລກເບົາຫວານຟອສເຟດ, ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງບັນຫາຕ່າງໆກ່ຽວກັບການດູດຊຶມທາດປະສົມຟອສເຟດ. ມີຫຍັງເກີດຂື້ນໃນຮ່າງກາຍຍ້ອນໂຣກນີ້? ເປັນຫຍັງນາງຈຶ່ງສາມາດປະກົດຕົວ? ພະຍາດດັ່ງກ່າວສະແດງອອກແນວໃດ? ຕ້ອງມີການສອບເສັງຫຍັງແດ່?
- ລັກສະນະຂອງພະຍາດ
- ສາເຫດຂອງໂລກເບົາຫວານຟອສເຟດ
- ອາການຂອງພະຍາດ
- ການບົ່ງມະຕິພະຍາດ, ກວດກາ, ວິເຄາະ
- ການຮັກສາໂລກເບົາຫວານໃນຟອສເຟດໃນເດັກນ້ອຍ
- ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້
- ການພະຍາກອນ, ການປ້ອງກັນ
ລັກສະນະຂອງພະຍາດ
ໃນສະພາບປົກກະຕິ, ການດູດຊືມ phosphorus ເກີດຂື້ນໃນຫຼອດລີ້ນແລະຖືກຄວບຄຸມໂດຍວິຕາມິນດີ.
ໃນພະຍາດເບົາຫວານຟອສເຟດ, ຂະບວນການນີ້ລົ້ມເຫລວ: ຮ່າງກາຍບໍ່ສາມາດປຸງແຕ່ງວິຕາມິນແລະສະກັດສານທີ່ ຈຳ ເປັນຈາກມັນ, ຫຼືມີສານເຫຼົ່ານີ້, ແຕ່ເນື້ອເຍື່ອບໍ່ມີຄວາມອ່ອນໄຫວຕໍ່ພວກມັນ. ຍ້ອນເຫດນີ້, ທາດໄອໂຊສຟໍຣັດບໍ່ໄດ້ຖືກດູດຊຶມຈາກຮ່າງກາຍ. ສິ່ງນີ້ສົ່ງຜົນກະທົບທາງລົບຕໍ່ອະໄວຍະວະເກືອບທັງ ໝົດ, ໂດຍສະເພາະແມ່ນລະບົບກ້າມເນື້ອ.

ນີ້ແມ່ນຍ້ອນວ່າການດູດຊຶມຂອງ phosphorus ແລະດ້ວຍທາດການຊຽມແມ່ນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດ. ຖ້າສອງອົງປະກອບດັ່ງກ່າວບໍ່ດູດຊຶມເຂົ້າໄປໃນຮ່າງກາຍ, ກະດູກແລະຂໍ້ຕໍ່ບໍ່ສາມາດໄດ້ຮັບຄວາມເຂັ້ມແຂງທີ່ ຈຳ ເປັນ. ເປັນຫຍັງເຫດການນີ້ຈຶ່ງເກີດຂື້ນ?
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ສາເຫດຂອງໂລກເບົາຫວານຟອສເຟດ
ຄວາມຜິດປົກກະຕິທີ່ເກີດຂື້ນໃນໂລກເບົາຫວານຟອສເຟດແມ່ນຖືກ ກຳ ນົດທາງພັນທຸ ກຳ. ພະຍາດທີ່ຜິດປົກກະຕິເຫຼົ່ານີ້ຖືກແບ່ງອອກເປັນ 5 ກຸ່ມ:
- ປະເພດ ທຳ ອິດປະກອບມີກໍລະນີຕ່າງໆເມື່ອ gene "ຜິດ" ຖືກເຊື່ອມໂຍງເຂົ້າກັບໂຄໂມໂຊມ X ແລະຄອບ ງຳ. ມັນໄດ້ຖືກເຊື່ອວ່າດ້ວຍການລົບກວນແບບນີ້, ການຂົນສົ່ງຂອງທາດ phosphorus ໄປຫາຈຸລັງແມ່ນມີຄວາມຫຍຸ້ງຍາກ. ຂະບວນການນີ້ຈະຊ້າລົງຢ່າງຫຼວງຫຼາຍແລະຟອສເຟດໄດ້ຖືກຂັບຖ່າຍອອກມາຢ່າງໄວວາໂດຍບໍ່ຕ້ອງໄປຫາເນື້ອເຍື່ອກະດູກ. ຄວາມເປັນໄປໄດ້ທີ່ແມ່ຍິງຈະຖ່າຍທອດເຊື້ອສາຍນີ້ແມ່ນ 50% - ແຕ່ວ່າລາວຈະສົ່ງເຊື້ອດັ່ງກ່າວໄປສູ່ເດັກນ້ອຍທັງສອງເພດ; ຜູ້ຊາຍຈະສົ່ງເຊື້ອດັ່ງກ່າວໃນ 100% ຂອງກໍລະນີ - ແຕ່ສະເພາະລູກສາວ.
- ປະເພດທີສອງແມ່ນປະຕິເສດບໍ່ໄດ້, ເຊື້ອສາຍທີ່ມີຂໍ້ບົກພ່ອງຍັງເຊື່ອມໂຍງກັບໂຄໂມໂຊມ X, ແຕ່ມີຜົນກະທົບຕໍ່ຜູ້ຊາຍ, ຜູ້ຍິງເທົ່ານັ້ນທີ່ປະຕິບັດເປັນຜູ້ຂົນສົ່ງ. ຂໍ້ບົກຜ່ອງຂອງເຊື້ອສາຍນີ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຂະບວນການຂອງການສົມທຽບທາດໄອອອນທັງ ໝົດ ຕາມຫຼັກການແມ່ນຖືກລົບກວນ, ແລະຟອສເຟດບໍ່ມີຂໍ້ຍົກເວັ້ນ.
- ແບບງ່າຍທີ່ສຸດຂອງໂຣກເບົາຫວານຊະນິດນີ້ແມ່ນຊະນິດທີສາມ. ເປັນຜົນມາຈາກການປ່ຽນແປງທາງພັນທຸ ກຳ, ທາດໂປຼຕີນຖືກສ້າງຕັ້ງຂື້ນເຊິ່ງເລັ່ງການລະລາຍຂອງຟອສເຟດຜ່ານຮູຍ່ຽວ.
- ປະເພດໂຣກຊົດເຊີຍແບບອັດຕະໂນມັດແມ່ນເປັນໄປໄດ້ພຽງແຕ່ວ່າພໍ່ແມ່ທັງສອງເປັນຜູ້ ກຳ ລັງຜະລິດເຊື້ອທີ່ມີບັນຫາ. ໂຣກເບົາຫວານຊະນິດນີ້ບໍ່ເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
- ໂຣກເບົາຫວານຊະນິດສຸດທ້າຍແມ່ນ ຈຳ ແນກໄດ້ໂດຍການຂັບຖ່າຍປັດສະວະບໍ່ພຽງແຕ່ຟອສຟໍຣັດ, ແຕ່ຍັງມີແຄວຊຽມ ນຳ ອີກ. ໃນເວລາດຽວກັນ, ເນື້ອໃນຂອງພວກມັນໃນເລືອດຫຼຸດລົງຢ່າງໄວວາ.
ສອງປະເພດສຸດທ້າຍແມ່ນຫາຍາກທີ່ສຸດ.

ໃນກໍລະນີທີ່ຫາຍາກທີ່ສຸດ, ພະຍາດເບົາຫວານຟອສເຟດສາມາດພັດທະນາໃນຜູ້ໃຫຍ່ເຊິ່ງເປັນຜົນມາຈາກພະຍາດ ໝາກ ໄຂ່ຫຼັງ.
ອາການຂອງພະຍາດ
ພະຍາດເຍື່ອຫຸ້ມສະແດງທີ່ບໍ່ສົມເຫດສົມຜົນ, ບໍ່ຄືກັບປົກກະຕິ, ບໍ່ໄດ້ສະແດງອອກໃນທັນທີ, ແຕ່ໃນເວລາ 1.5-2 ປີ, ໃນເວລາທີ່ເດັກເລີ່ມຕົ້ນຍ່າງ. ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານຟອສເຟດທີ່ແຕກຕ່າງກັນໃນເດັກແມ່ນແຕກຕ່າງກັນຫຼາຍ - ບາງຄັ້ງມັນສາມາດຖືກ ກຳ ນົດໂດຍການວິເຄາະເທົ່ານັ້ນ, ໃນສະຖານະການອື່ນໆ, ການປະກົດຕົວຂອງຄວາມຜິດປົກກະຕິຢ່າງວ່ອງໄວຈະກາຍເປັນປາກົດຂື້ນ, ຄ້າຍຄືກັບ rickets ທຳ ມະດາ.ພໍ່ແມ່ແລະທ່ານ ໝໍ ອາດຈະສັງເກດອາການດັ່ງຕໍ່ໄປນີ້:
- ເສັ້ນໂຄ້ງຂອງຂາ, ປະກົດອອກໃນຂະບວນການຂອງເດັກຮຽນຮູ້ທີ່ຈະຍ່າງ,
- stunting, ບັນຫາກ່ຽວກັບຮູບລັກສະນະຂອງແຂ້ວ, ການດຸ່ນດ່ຽງ,
- ເດັກນ້ອຍລັ່ງເລໃຈຈາກຂ້າງຂ້າງຫຼືບໍ່ສາມາດຍ່າງໄປມາໄດ້ໂດຍບໍ່ໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ,
- ກະດູກທີ່ແຕກ, ເຊິ່ງ ນຳ ໄປສູ່ກະດູກຫັກເລື້ອຍໆ,
- ກິດຈະ ກຳ ຂອງເດັກນ້ອຍຈະຖືກຫຼຸດລົງ, ລາວບໍ່ດີເມື່ອພວກເຂົາພະຍາຍາມບັງຄັບໃຫ້ລາວອອກ ກຳ ລັງກາຍ,
- ຫນາຂອງກະດູກຂອງຂາໃກ້ກັບຂໍ້ຕໍ່.
ແນ່ນອນ, ໜຶ່ງ ຫຼືຫຼາຍອາການເຫຼົ່ານີ້ອາດຈະປາກົດຢູ່ໃນເດັກທີ່ມີສຸຂະພາບແຂງແຮງ, ສະນັ້ນພໍ່ແມ່ບໍ່ຄວນຕົກໃຈໃນທັນທີ. ແຕ່ຖ້າເດັກນ້ອຍຮ້ອງໄຫ້ດ້ວຍຄວາມເຈັບປວດທຸກຄັ້ງທີ່ຖືກໃສ່ຕີນ, ນີ້ແມ່ນໂອກາດທີ່ຈະປຶກສາທ່ານ ໝໍ ແລະຜ່ານການກວດ.
ມັນຈະບໍ່ເປັນເລື່ອງຍາກ ສຳ ລັບຜູ້ຊ່ຽວຊານໃນການ ຈຳ ແນກພະຍາດເບົາຫວານຟອສເຟດຈາກໂຣກຮ້າຍທົ່ວໄປ: ດ້ວຍການປ່ຽນແປງທີ່ເຈັບປວດສຸດທ້າຍ, ກະດູກທັງ ໝົດ ຈະປ່ຽນໄປ, ແລະມີພຽງແຕ່ກະດູກແລະຂໍ້ຕໍ່ຂອງຂາເທົ່ານັ້ນທີ່ປະສົບກັບໂລກ hypophosphatemic.
ການຮັກສາໂລກເບົາຫວານໃນຟອສເຟດໃນເດັກນ້ອຍ
ຫຼັກສູດການປິ່ນປົວໂດຍປົກກະຕິແມ່ນເລີ່ມຕົ້ນດ້ວຍການບໍລິຫານການກະກຽມ phosphorus ເຖິງ 2 g ຕໍ່ມື້, ຕໍ່ມາແມ່ນການແນະ ນຳ ວິຕາມິນ D ໃນປະລິມານປົກກະຕິ - ເລີ່ມຕົ້ນດ້ວຍ 20,000 IU ທຸກໆ 24 ຊົ່ວໂມງ. ຕໍ່ມາພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ, ປະລິມານວິຕາມິນເພີ່ມຂື້ນທຸກໆມື້ໂດຍ 10,000 ຫຼືຫຼາຍກວ່າ IU ຕໍ່ມື້. ໃນເວລາດຽວກັນ, ທ່ານຫມໍຕິດຕາມສະພາບຂອງຄົນເຈັບແລະຜົນຂອງການກວດຂອງລາວ: ອາການເຈັບກະດູກຄວນຫາຍໄປ, ແລະໂຄງສ້າງຂອງມັນຄວນຈະໄດ້ຮັບການຟື້ນຟູ. ການເຕີບໃຫຍ່ເລັ່ງ, ສຸຂະພາບໂດຍລວມດີຂື້ນ. ລະດັບຂອງຟອສຟໍຣັດໃນເລືອດຄວນຈະກັບສູ່ສະພາບປົກກະຕິ. ຖ້າບໍ່ມີອາການເມົາເຫລົ້າ, ແຕ່ວ່າມີຄວາມເຂັ້ມຂົ້ນຂອງແຄວຊ້ຽມໃນປັດສະວະ, ປະລິມານຂອງວິຕາມິນດີຍັງສືບຕໍ່ເພີ່ມຂື້ນ. ໃນຮູບແບບທີ່ຮ້າຍແຮງຂອງພະຍາດ, ຕ້ອງໄດ້ກິນວິຕາມິນຕະຫຼອດຊີວິດ.
ສຳ ລັບການຮັກສາ, ພວກມັນມັກຈະໃຊ້ຢາ Rockaltrol, ເຊິ່ງເປັນວິຕາມິນ D ທີ່ມີການເຄື່ອນໄຫວ, ແລະສ່ວນປະສົມຂອງ Albright ທີ່ບັນຈຸທາດ phosphorus ທາດປະສົມ. ດ້ວຍການພິການຂອງກະດູກຢ່າງຮຸນແຮງ, ການປິ່ນປົວຫຼືຜ່າຕັດກະດູກສັນຫຼັງແມ່ນຖືກບົ່ງບອກ. ຖ້າຫາກວ່າໂຣກນີ້ຖືກກວດພົບໃນຕອນຕົ້ນ, ຄວນແນະ ນຳ ໃຫ້ໃສ່ຜ້າພັນບາດຫລື corset ສຳ ລັບກະດູກສັນຫຼັງ.
ຖ້າວ່າພະຍາດດັ່ງກ່າວ ດຳ ເນີນໄປໂດຍບໍ່ມີອາການ, ຜູ້ຊ່ຽວຊານສ່ວນຫຼາຍບໍ່ເຫັນຄວາມ ຈຳ ເປັນໃນການປິ່ນປົວແບບສຸມ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງຜ່ອນຄາຍ: ທ່ານຄວນກວດກາແລະຕິດຕາມສະພາບຂອງເດັກເປັນປະ ຈຳ.
ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້
ດ້ວຍການຮັກສາໃຫ້ທັນເວລາ, ອາການແຊກຊ້ອນສາມາດລົບລ້າງໄດ້. ແຕ່ຖ້າຫາກວ່າການຜິດປົກກະຕິຂອງໂຄງກະດູກບໍ່ໄດ້ຖືກຢຸດແລະບໍ່ມີການສ້ອມແຊມທັນທີ, ມັນຈະຍັງມີຊີວິດຢູ່. ນີ້ອາດຈະເປັນຄວາມໂຄ້ງຂອງຂາຫຼືຄວາມສູງທີ່ສັ້ນຫຼາຍ. ຄວາມຜິດປົກກະຕິຂອງກະດູກຊາມໃນແມ່ຍິງອາດຈະເປັນສາເຫດຂອງສ່ວນທີ່ຜ່າຕັດໃນເວລາຖືພາ. ສຳ ລັບການຖືພາ, ຄວາມສ່ຽງຕໍ່ການຖ່າຍທອດພະຍາດນີ້ໃຫ້ເດັກແມ່ນສູງຫຼາຍ.

ການພະຍາກອນ, ການປ້ອງກັນ
ດ້ວຍການຮັກສາທີ່ ເໝາະ ສົມໃນໄວເດັກ, ພະຍາດດັ່ງກ່າວສາມາດສະແດງຕົນເອງໃນໄລຍະດັ່ງກ່າວເມື່ອຄວາມຕ້ອງການຂອງຟົດສະຟໍຣັດແລະແຄວຊ້ຽມເພີ່ມຂື້ນ. ນີ້ໃຊ້ໄດ້ກັບໄວລຸ້ນ, ການຖືພາແລະ lactation. ໃນເວລານີ້, ມັນຄຸ້ມຄ່າທີ່ຈະໄດ້ຮັບວິຕາມິນແລະແຮ່ທາດທີ່ ຈຳ ເປັນແລະຢູ່ພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ ຕະຫຼອດເວລາ. ລາວຕ້ອງໄດ້ສັງເກດເບິ່ງຮູບຂອງການທົດສອບເພື່ອບໍ່ໃຫ້ມີທາດແຄວຊ້ຽມ, ຟອສຟໍຣັດຫຼືວິຕາມິນເກີນ.
ຜູ້ທີ່ເປັນພະຍາດທາງພັນທຸ ກຳ ນີ້ຄວນພິຈາລະນາຢ່າງຈິງຈັງເຖິງຄວາມຈິງທີ່ວ່າພະຍາດດັ່ງກ່າວໄດ້ຮັບການສືບທອດ, ແລະສົນທະນາເລື່ອງນີ້ເຖິງແມ່ນວ່າຢູ່ໃນຂັ້ນຕອນຂອງການສ້າງຄອບຄົວ. ຖ້າແມ່ຍິງປະສົບກັບໂຣກເບົາຫວານຟອສເຟດແລະຖືພາ, ລາວຕ້ອງບອກທ່ານ ໝໍ ຂອງລາວກ່ຽວກັບການມີໂຣກນີ້. ສິ່ງນີ້ຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງ ສຳ ລັບແມ່ແລະດ້ວຍການດູແລພິເສດເພື່ອຕິດຕາມສຸຂະພາບຂອງເດັກ.
ມີບາງຄົນອາດຈະເຊື່ອຜິດວ່າຖ້າຄວາມເປັນໄປໄດ້ຂອງການມີລູກທີ່ມີເຊື້ອສາຍຜິດປົກກະຕິແມ່ນ 50%, ຫຼັງຈາກນັ້ນການຖືພາຄັ້ງທີສອງແມ່ນຖືວ່າມີສຸຂະພາບສົມບູນໂດຍອັດຕະໂນມັດ. ນີ້ບໍ່ແມ່ນແນວນັ້ນ, ຄວາມເປັນໄປໄດ້ຂອງການຖ່າຍທອດພະຍາດເບົາຫວານຟອສເຟດໃຫ້ກັບເດັກຄົນທີສອງຍັງຢູ່ໃນລະດັບສູງຫຼາຍ.
ເຖິງແມ່ນວ່າພະຍາດເບົາຫວານຟອສເຟດຍັງຄົງເປັນພະຍາດທາງພັນທຸ ກຳ ທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້, ໂດຍມີການໄປຢ້ຽມຢາມທ່ານ ໝໍ ຢ່າງທັນເວລາ, ການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, ການຮັກສາທີ່ຖືກຕ້ອງແລະວິທີການທີ່ຮ້າຍແຮງໃນການກິນຢາຕະຫຼອດເວລາ, ມັນເປັນໄປໄດ້ທີ່ຈະ ນຳ ໄປສູ່ຊີວິດທີ່ມີຊີວິດຊີວາທີ່ອີ່ມຕົວ.
ເປັນຫຍັງໂລກເບົາຫວານຈຶ່ງເປັນອັນຕະລາຍ?
ໂລກເບົາຫວານແມ່ນລະດັບທີ່ເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງຂອງນ້ ຳ ຕານໃນເລືອດ. ແລະ ຄຳ ນິຍາມດັ່ງກ່າວແມ່ນໄກຈາກອຸປະຕິເຫດ, ເພາະວ່າຄວາມຮ້າຍແຮງໃນຮ່າງກາຍຂອງຄົນເຈັບສ່ວນຫຼາຍແມ່ນກ່ຽວຂ້ອງກັບທາດ ນຳ ້ຕານໃນເລືອດສູງ. ແລະຄວາມສາມາດຂອງຄົນເຈັບໃນການຄຸ້ມຄອງສະຫວັດດີການຂອງເຂົາເຈົ້າ, ຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບ ທຳ ມະຊາດ, ຈະເຮັດໃຫ້ພະຍາດດັ່ງກ່າວເປັນໂລກຮ້າຍແຮງກາຍເປັນຊີວິດພິເສດຂອງຊີວິດພິເສດ, ຍຶດ ໝັ້ນ ໃນສິ່ງທີ່ສາມາດຫລີກລ້ຽງບັນຫາສຸຂະພາບທີ່ຮ້າຍແຮງ.
ພະຍາດນີ້ປະກອບມີຫຼາຍຊະນິດທີ່ກ່ຽວຂ້ອງກັບການເຮັດວຽກຜິດປົກກະຕິຂອງຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍຂອງຄົນເຈັບ.
 ພະຍາດເບົາຫວານຂອງຊະນິດຕ່າງໆ, ນອກ ເໜືອ ໄປຈາກ hyperglycemia, ສະແດງຕົວຂອງມັນເອງໂດຍການລະເຫີຍໃນນ້ ຳ ຍ່ຽວ. ນີ້ແມ່ນເນື້ອແທ້ຂອງພະຍາດໃນ ຄຳ ຖາມ. ໃນເວລາດຽວກັນ, ຄວາມຫິວໂຫຍຂອງຄົນເຈັບທີ່ໄດ້ ນຳ ໃຊ້ແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຄວາມຢາກອາຫານຂອງລາວ ກຳ ລັງເພີ່ມຂື້ນຢ່າງໄວວາ, ທາດໄຂມັນໃນຮ່າງກາຍຈະຖືກລົບກວນໃນຮູບແບບ hyper-and dyslipidemia, ທາດໂປຼຕີນຫຼືແຮ່ທາດທີ່ຖືກລົບກວນ, ແລະອາການແຊກຊ້ອນກໍ່ຈະເກີດຂື້ນຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມຜິດປົກກະຕິທັງ ໝົດ ຂ້າງເທິງ.
ພະຍາດເບົາຫວານຂອງຊະນິດຕ່າງໆ, ນອກ ເໜືອ ໄປຈາກ hyperglycemia, ສະແດງຕົວຂອງມັນເອງໂດຍການລະເຫີຍໃນນ້ ຳ ຍ່ຽວ. ນີ້ແມ່ນເນື້ອແທ້ຂອງພະຍາດໃນ ຄຳ ຖາມ. ໃນເວລາດຽວກັນ, ຄວາມຫິວໂຫຍຂອງຄົນເຈັບທີ່ໄດ້ ນຳ ໃຊ້ແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຄວາມຢາກອາຫານຂອງລາວ ກຳ ລັງເພີ່ມຂື້ນຢ່າງໄວວາ, ທາດໄຂມັນໃນຮ່າງກາຍຈະຖືກລົບກວນໃນຮູບແບບ hyper-and dyslipidemia, ທາດໂປຼຕີນຫຼືແຮ່ທາດທີ່ຖືກລົບກວນ, ແລະອາການແຊກຊ້ອນກໍ່ຈະເກີດຂື້ນຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມຜິດປົກກະຕິທັງ ໝົດ ຂ້າງເທິງ.
ຈຳ ນວນຄົນເຈັບທີ່ເປັນພະຍາດນ້ ຳ ຕານເພີ່ມຂື້ນທົ່ວໂລກໄດ້ບັງຄັບໃຫ້ນັກວິທະຍາສາດຈາກປະເທດຕ່າງໆແກ້ໄຂບັນຫາທີ່ ໜັກ ໜ່ວງ ໃນການ ກຳ ນົດຊະນິດຂອງພະຍາດທີ່ແຕກຕ່າງກັນຢ່າງຈະແຈ້ງເພື່ອແຍກປະເພດ ໜຶ່ງ ອອກຈາກຊະນິດອື່ນຢ່າງຈະແຈ້ງ. ດັ່ງນັ້ນ, ຈົນກ່ວາບໍ່ດົນມານີ້, ມັນໄດ້ຖືກເຊື່ອວ່າພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນພະຍາດທີ່ສ່ວນໃຫຍ່ແມ່ນລັກສະນະສະເພາະສໍາລັບຄົນເຈັບທີ່ມີອາຍຸຕໍ່າກວ່າ 45 ປີ. ມາຮອດປະຈຸບັນ, ຄວາມແນ່ນອນດັ່ງກ່າວໄດ້ແຜ່ຂະຫຍາຍໄປແລ້ວ. ມັນຄວນຈະເນັ້ນ ໜັກ ແລະຄວາມຈິງທີ່ວ່າໃນແຕ່ລະປີມີຜູ້ທີ່ມີການບົ່ງມະຕິດັ່ງກ່າວໃນເວລາຍັງນ້ອຍ (ເຖິງ 35 ປີ). ແລະສິ່ງນີ້ຄວນເຮັດໃຫ້ເຍົາວະຊົນທັນສະ ໄໝ ຄິດກ່ຽວກັບຄວາມຖືກຕ້ອງຂອງ ຕຳ ແໜ່ງ ໃນຊີວິດແລະຄວາມສົມເຫດສົມຜົນຂອງພຶດຕິ ກຳ ປະ ຈຳ ວັນ (ໂພຊະນາການ, ກິດຈະ ກຳ, ແລະອື່ນໆ).
ການຈັດປະເພດຫຼາກຫຼາຍຊະນິດ
ພະຍາດເບົາຫວານມີ 2 ຊະນິດຕົ້ນຕໍ:

- ປະເພດ I - ການເພິ່ງພາອາໃສຂອງອິນຊູລິນ, ຖືກສ້າງຕັ້ງຂື້ນໃນຄົນທີ່ມີການຜະລິດອິນຊູລິນໃນຮ່າງກາຍຫຼຸດລົງ. ສ່ວນຫຼາຍມັກ, ມັນຖືກສ້າງຕັ້ງຂື້ນໃນເດັກນ້ອຍ, ໄວລຸ້ນແລະໄວ ໜຸ່ມ. ດ້ວຍໂຣກເບົາຫວານຊະນິດນີ້, ຄົນເຮົາຕ້ອງຄວບຄຸມອິນຊູລິນສະ ເໝີ.
- ປະເພດ II - ບໍ່ຂື້ນກັບອິນຊູລິນ, ສາມາດເກີດຂື້ນໄດ້ເຖິງແມ່ນວ່າມີອິນຊູລິນຫຼາຍເກີນໄປໃນເລືອດ. ດ້ວຍໂຣກເບົາຫວານຊະນິດນີ້, ອິນຊູລິນບໍ່ພຽງພໍທີ່ຈະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ. ໂຣກເບົາຫວານຊະນິດນີ້ມີອາຍຸຫຼາຍຂື້ນ, ເຊິ່ງມັກຈະເປັນຫຼັງຈາກ 40 ປີ. ການສ້າງຕັ້ງຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ. ໃນພະຍາດຊະນິດ II, ບາງຄັ້ງມັນພຽງພໍທີ່ຈະປ່ຽນອາຫານ, ຫຼຸດນ້ ຳ ໜັກ ແລະເພີ່ມການອີ່ມຕົວຂອງການອອກ ກຳ ລັງກາຍ, ແລະມີອາການຂອງພະຍາດເບົາຫວານຫາຍໄປ. ປະເພດເບົາຫວານຊະນິດທີສອງ, ແບ່ງອອກເປັນ subtype A, ເຊິ່ງຖືກສ້າງຕັ້ງຂື້ນເພື່ອຕ້ານກັບຄວາມເປັນມາຂອງໂລກອ້ວນ, ແລະ subtype B, ເຊິ່ງພັດທະນາໃນຄົນເຈັບບາງ.
ປະເພດສະເພາະຂອງໂຣກເບົາຫວານແມ່ນພົບ ໜ້ອຍ ເຊັ່ນວ່າ:
- ພະຍາດເບົາຫວານ LADA (ຊື່ທີ່ລ້າສະ ໄໝ), ມື້ນີ້ພະຍາດເບົາຫວານທີ່ອ່ອນແອ (ໃນອີກແງ່ ໜຶ່ງ, ອັດຕະໂນມັດ), ລັກສະນະຕົ້ນຕໍຂອງມັນແມ່ນຄວາມຄ້າຍຄືກັນກັບພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ແຕ່ພະຍາດເບົາຫວານ LADA ພັດທະນາຊ້າຫຼາຍ, ໃນໄລຍະສຸດທ້າຍຂອງພະຍາດນີ້ມັກຈະຖືກກວດພົບວ່າເປັນໂລກເບົາຫວານ 2 ປະເພດ.
- ເກ -. ປະເພດຂອງພະຍາດເບົາຫວານປະເພດຮອງ A, ຊຶ່ງເປັນອາການສະແດງແລະຖືກສ້າງຕັ້ງຂຶ້ນໃນຄວາມເປັນມາຂອງໂລກພະຍາດຂອງ pancreas ໄດ້, fibrosis cystic ຫລື hemochromatosis ໄດ້
- ໂລກເບົາຫວານທີ່ເກີດຈາກຢາ, ຫຼືພະຍາດເບົາຫວານຊະນິດ B.
- ໂລກເບົາຫວານຊະນິດ C ພັດທະນາດ້ວຍຄວາມຜິດປົກກະຕິໃນລະບົບ endocrine.
ຄວາມແຕກຕ່າງແລະຄຸນລັກສະນະຂອງໂຣກເບົາຫວານ LADA ແມ່ນຫຍັງ?
 ໄລຍະ LADA ໄດ້ຖືກມອບ ໝາຍ ໃຫ້ເປັນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານໃນຜູ້ປ່ວຍຜູ້ໃຫຍ່. ຄົນທີ່ຕົກຢູ່ໃນ ໝວດ ນີ້ພ້ອມກັບຄົນເຈັບທີ່ມີປະເພດ 1 ແມ່ນຕ້ອງການການປິ່ນປົວດ້ວຍ insulin ຢ່າງຮີບດ່ວນ. ໃນເວລາດຽວກັນ, ຈຸລັງຂອງ pancreas ທີ່ຜະລິດອິນຊູລິນຈະ ທຳ ລາຍຮ່າງກາຍຂອງຄົນເຈັບ, ຂະບວນການທີ່ເອີ້ນວ່າ autoimmune ເກີດຂື້ນ.
ໄລຍະ LADA ໄດ້ຖືກມອບ ໝາຍ ໃຫ້ເປັນໂຣກເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານໃນຜູ້ປ່ວຍຜູ້ໃຫຍ່. ຄົນທີ່ຕົກຢູ່ໃນ ໝວດ ນີ້ພ້ອມກັບຄົນເຈັບທີ່ມີປະເພດ 1 ແມ່ນຕ້ອງການການປິ່ນປົວດ້ວຍ insulin ຢ່າງຮີບດ່ວນ. ໃນເວລາດຽວກັນ, ຈຸລັງຂອງ pancreas ທີ່ຜະລິດອິນຊູລິນຈະ ທຳ ລາຍຮ່າງກາຍຂອງຄົນເຈັບ, ຂະບວນການທີ່ເອີ້ນວ່າ autoimmune ເກີດຂື້ນ.
ຜູ້ປະຕິບັດທາງການແພດບາງຄົນເອີ້ນວ່າໂຣກເບົາຫວານ LADA ມີຄວາມຄືບ ໜ້າ ຊ້າໆແລະບາງຄັ້ງກໍ່ໃຫ້ຊື່ວ່າ "1.5". ຊື່ນີ້ແມ່ນງ່າຍທີ່ຈະອະທິບາຍໄດ້ວ່າ: ການເສຍຊີວິດຂອງ ຈຳ ນວນຈຸລັງຢ່າງແທ້ຈິງຂອງອຸປະກອນທີ່ບໍ່ມີຕົວຕົນຫຼັງຈາກທີ່ມີອາຍຸໄດ້ 35 ປີຂື້ນໄປຊ້າຫຼາຍ, ມັນຄ້າຍຄືກັນກັບວິທີການເປັນໂລກເບົາຫວານຊະນິດ 2. ແຕ່, ບໍ່ຄືກັນກັບລາວ, ຈຸລັງທົດລອງທັງ ໝົດ ຂອງເມັດກະຈົກເສຍຊີວິດຢ່າງຫຼີກລ່ຽງບໍ່ໄດ້ຕາມ ລຳ ດັບ, ການຜະລິດຮໍໂມນຈະສູນຫາຍໄປ, ແລະຕໍ່ມາກໍ່ຢຸດເຊົາ.
ໃນກໍລະນີປົກກະຕິ, ການເອື່ອຍອີງຂອງອິນຊູລິນແມ່ນຖືກສ້າງຕັ້ງຂຶ້ນພາຍຫຼັງ 1 ຫາ 3 ປີນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງພະຍາດແລະຖ່າຍທອດໂດຍມີອາການລັກສະນະທັງໃນຜູ້ຊາຍແລະແມ່ຍິງ. ຫຼັກສູດຂອງພະຍາດແມ່ນຄ້າຍຄືກັບປະເພດ 2, ເປັນເວລາດົນນານສາມາດ ກຳ ນົດລະບຽບຂອງຂະບວນການໂດຍການອອກ ກຳ ລັງກາຍແລະອາຫານທີ່ສົມເຫດສົມຜົນ.
 ຫຼັກສູດຂ້ອນຂ້າງຂ້ອນຂ້າງດີຂອງພະຍາດເຮັດໃຫ້ມີໂອກາດທີ່ຈະສົມມຸດວ່າມັນຈະລຸດລົງຫລືຖືກຊັກຊ້າເປັນເວລາທີ່ຫ່າງໄກຫຼາຍກວ່າການພັດທະນາຂອງອາການແຊກຊ້ອນທີ່ຮູ້ຈັກທັງ ໝົດ. ວຽກງານຕົ້ນຕໍແມ່ນໄດ້ຮັບໃນສະຖານະການດັ່ງກ່າວ - ການຄວບຄຸມ glycemic.
ຫຼັກສູດຂ້ອນຂ້າງຂ້ອນຂ້າງດີຂອງພະຍາດເຮັດໃຫ້ມີໂອກາດທີ່ຈະສົມມຸດວ່າມັນຈະລຸດລົງຫລືຖືກຊັກຊ້າເປັນເວລາທີ່ຫ່າງໄກຫຼາຍກວ່າການພັດທະນາຂອງອາການແຊກຊ້ອນທີ່ຮູ້ຈັກທັງ ໝົດ. ວຽກງານຕົ້ນຕໍແມ່ນໄດ້ຮັບໃນສະຖານະການດັ່ງກ່າວ - ການຄວບຄຸມ glycemic.
ເພື່ອເພີ່ມຄວາມຮັບຮູ້ຂອງຄົນເຈັບ, ໂຮງຮຽນພິເສດຂອງພະຍາດເບົາຫວານ ກຳ ລັງຖືກສ້າງຂື້ນ, ຈຸດປະສົງຕົ້ນຕໍແມ່ນເພື່ອລາຍງານເອກະສານທີ່ຖືກຕ້ອງກ່ຽວກັບວິທີຄົນເຈັບຄວນວັດແທກຕົວຊີ້ວັດທີ່ ຈຳ ເປັນແລະວິທີທີ່ລາວຄວນປະຕິບັດຕົວໃນສະຖານະການທີ່ສັບສົນ.
ວິທີການແລະວິທີການປິ່ນປົວ
ດັ່ງທີ່ໄດ້ກ່າວມາແລ້ວ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນເກືອບຈະຫຼີກລ່ຽງໄດ້ ສຳ ລັບຄົນເຈັບໃນ ໝວດ ນີ້. ຜູ້ຊ່ຽວຊານດ້ານການແພດໃຫ້ ຄຳ ແນະ ນຳ ຕໍ່ຕ້ານການຊັກຊ້າການບໍລິຫານອິນຊູລິນ. ທີ່ ສຳ ຄັນ! ດ້ວຍການເປັນໂຣກເບົາຫວານ LADA ທີ່ຖືກກວດພົບຢ່າງຖືກຕ້ອງ, ການປິ່ນປົວແມ່ນອີງໃສ່ຫຼັກການນີ້.
ຜູ້ປ່ວຍທີ່ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ LADA ຕ້ອງການການຮັບຮູ້ພະຍາດທີ່ເປັນໄປໄດ້ແລະການບໍລິຫານອິນຊູລິນທີ່ ເໝາະ ສົມ, ເຊິ່ງຕົ້ນຕໍແມ່ນຍ້ອນຄວາມເປັນໄປໄດ້ທີ່ຍິ່ງໃຫຍ່ຂອງການຂາດຄວາມລັບຂອງອິນຊູລິນ. ໂດຍປົກກະຕິແລ້ວ, ການຂາດອິນຊູລິນໃນຄົນເຈັບ, ໂດຍສະເພາະ, ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ, ແມ່ນລວມກັບການຕໍ່ຕ້ານອິນຊູລິນ.
ໃນກໍລະນີດັ່ງກ່າວ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານໃນປາກທີ່ບໍ່ລະບາຍນ້ ຳ ຕານ, ແຕ່ໃນເວລາດຽວກັນເພີ່ມລະດັບຄວາມອ່ອນໄຫວຂອງວັດສະດຸອຸປະກອນເສີມທີ່ກ່ຽວຂ້ອງກັບອິນຊູລິນ. ຢາທີ່ຖືກ ກຳ ນົດໄວ້ໃນກໍລະນີດັ່ງກ່າວປະກອບມີສານອະນຸພາກ Biguanide (metformin) ແລະ glitazones (avandium).
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ໂດຍບໍ່ມີຂໍ້ຍົກເວັ້ນ, ຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ LADA ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍຕໍ່ການປິ່ນປົວດ້ວຍອິນຊູລິນ, ໃນກໍລະນີທີ່ການແນະ ນຳ ຂອງອິນຊູລິນແມ່ນແນໃສ່ປະຫຍັດຄວາມລັບພື້ນຖານຂອງ ທຳ ມະຊາດຂອງອິນຊູລິນໃນໄລຍະທີ່ຍາວທີ່ສຸດ. ຄົນເຈັບທີ່ກ່ຽວຂ້ອງກັບບັນທຸກຂອງພະຍາດເບົາຫວານ LADA ແມ່ນຖືກ ນຳ ໄປໃຊ້ໃນການໃຊ້ secretogens, ເຊິ່ງກະຕຸ້ນການປ່ອຍອິນຊູລິນ, ເພາະວ່ານີ້ຈະ ນຳ ໄປສູ່ການເສື່ອມສະມັດຕະພາບຂອງກະດູກສັນຫຼັງແລະຕໍ່ມາກໍ່ໃຫ້ເກີດການຂາດອິນຊູລິນເພີ່ມຂື້ນ.
ໃນການຮັກສາພະຍາດເບົາຫວານ LADA, ການອອກ ກຳ ລັງກາຍສະເພາະ, ການອອກ ກຳ ລັງກາຍ, ແລະການອອກ ກຳ ລັງກາຍ ບຳ ລຸງຮ່າງກາຍໃຫ້ຄົບຖ້ວນຕາມການນັດ ໝາຍ ຂອງແພດທີ່ເຂົ້າຮ່ວມ.
ນອກຈາກນັ້ນ, ວິທີການປິ່ນປົວທາງເລືອກອື່ນເຮັດໃຫ້ຄວາມຄືບ ໜ້າ ຂອງ hyperglycemia ຊ້າລົງ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນຕ້ອງຈື່ໄວ້ວ່າມັນເປັນໄປໄດ້ທີ່ຈະ ນຳ ໃຊ້ວິທີການປິ່ນປົວໃດໆໂດຍການຍິນຍອມຈາກແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ. ການໃຊ້ຢາດ້ວຍຕົນເອງສາມາດເປັນໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບຂອງທ່ານ.
ໂຣກເບົາຫວານ Mody: ອາການແລະການບົ່ງມະຕິ, ການຮັກສາເດັກນ້ອຍແລະການປ້ອງກັນ
ຫຼາຍຄົນໄດ້ຍິນກ່ຽວກັບພະຍາດເຊັ່ນ: ພະຍາດເບົາຫວານຂອງແມ່. ມັນໄດ້ຖືກບັນທຶກໄວ້ໃນເດັກນ້ອຍ, ມີຄຸນລັກສະນະຂອງມັນເອງ, ແລະດັ່ງນັ້ນລະບຽບການປິ່ນປົວ ສຳ ລັບໂລກພະຍາດດັ່ງກ່າວຍັງແຕກຕ່າງຈາກທີ່ແນະ ນຳ ຈາກຄົນເຈັບຄົນອື່ນໆ.
ມັນຄວນຈະສັງເກດວ່າມີ 6 ຮູບແບບທີ່ແຕກຕ່າງກັນຂອງໂຣກເບົາຫວານຊະນິດນີ້. ພວກເຂົາທຸກຄົນມີອາການແຕກຕ່າງກັນແລະແຕກຕ່າງກັນຫຼາຍ. ດັ່ງນັ້ນ, ເພື່ອ ກຳ ນົດຢ່າງຖືກຕ້ອງກ່ຽວກັບວິທີການຮັກສາຮູບແບບນີ້ຫຼືແບບນັ້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າມັນມີອາການຫຍັງແດ່.
ຕົວຢ່າງ, Modi 2 ຖືກພິຈາລະນາເປັນຮູບແບບທີ່ອ່ອນໂຍນທີ່ສຸດ. ໃນກໍລະນີນີ້, ເກືອບບໍ່ມີໂອກາດທີ່ຈະພັດທະນາ hyperglycemia ໄວ, ມັນກໍ່ເປັນທີ່ຮູ້ກັນວ່າມີພຽງແຕ່ 8% ຂອງ ຈຳ ນວນຄົນເຈັບຈາກ ຈຳ ນວນຄົນເຈັບທັງ ໝົດ ສາມາດເປັນໂຣກ ketoacidosis. ອາການອື່ນໆທີ່ເປັນລັກສະນະຂອງພະຍາດນີ້ແລະມັກທໍລະມານຄົນເຈັບທີ່ເປັນພະຍາດນີ້ບໍ່ມັກຈະປະກົດຕົວຢູ່ໃນຮ່າງກາຍ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ແຕ່ວ່າມັນອາດຈະເປັນເຊັ່ນນັ້ນ, ຄົນເຈັບທີ່ເປັນພະຍາດນີ້ຕ້ອງການການສະ ໜັບ ສະ ໜູນ ເປັນປະ ຈຳ, ສະນັ້ນລາວຄວນຈະສັກຢາອິນຊູລິນໃນການສັກຢາ, ໃນປະລິມານທີ່ເຈັບຫຼາຍ. ແລະ, ສິ່ງທີ່ ໜ້າ ສົນໃຈທີ່ສຸດ, ບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານນີ້.
ຊາວເມືອງໃນເຂດພາກ ເໜືອ ຂອງເອີຣົບ, ເຊັ່ນດຽວກັບຊາວອັງກິດ, ໂຮນລັງແລະເຢຍລະມັນ, ມີແນວໂນ້ມທີ່ຈະມີ Moby-ສາມ. ຄຸນລັກສະນະຂອງມັນແມ່ນວ່າມັນເລີ່ມສະແດງອອກໃນຕົວຜູ້ໃຫຍ່. ໂດຍປົກກະຕິແລ້ວ, ຄົນເຈັບສັງເກດເຫັນອາການ ທຳ ອິດໃນປີທີ 10 ຂອງການພັດທະນາຂອງພະຍາດ. ແຕ່ວ່າມັນມີລັກສະນະຕົວຂອງມັນເອງຢ່າງໄວວາແລະມັກຈະປະກອບດ້ວຍຜົນສະທ້ອນທີ່ສັບສົນ.
ມັນເປັນທີ່ຈະແຈ້ງວ່າເພື່ອ ກຳ ນົດຢ່າງຖືກຕ້ອງວ່າຄົນເຈັບເປັນໂຣກເບົາຫວານຊະນິດໃດ, ມີພຽງແຕ່ການບົ່ງມະຕິທີ່ຖືກຕ້ອງຈະຊ່ວຍໄດ້ເທົ່ານັ້ນ.
ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າໂຣກເບົາຫວານ 1 ແມ່ນມີຫນ້ອຍທີ່ສຸດທີ່ຈະເກີດຂື້ນ. ແຕ່ມັນມີລັກສະນະເປັນອາການທີ່ຮ້າຍແຮງ. ສະນັ້ນ, ມັນຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວແລະການເຂົ້າໂຮງ ໝໍ ຂອງຄົນເຈັບຢ່າງຮີບດ່ວນ.
4 ຮູບແບບການພິສູດຕົວຂອງມັນເອງສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຄົນເຈັບຫນຸ່ມ, ຄື, ຫຼັງຈາກອາຍຸ 17 ປີ. ນອກຈາກນີ້, ຄົນເຮົາບໍ່ສາມາດງຽບກ່ຽວກັບຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານ 5 ແມ່ນຄ້າຍຄືກັນໃນລັກສະນະຂອງມັນກັບ modi 2.
ລາວບໍ່ມີຄວາມຄືບ ໜ້າ, ພຽງແຕ່ບໍ່ຄືກັບຮູບແບບທີສອງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກສາມາດພັດທະນາຢູ່ທີ່ນີ້.
ຄຳ ຫຍໍ້ຂອງການບົ່ງມະຕິນີ້ເອງກໍ່ສະແດງວ່າມັນເປັນໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ເກີດຂື້ນໃນໄວ ໜຸ່ມ. ເປັນຄັ້ງ ທຳ ອິດທີ່ ຄຳ ສັບນີ້ເລີ່ມໃຊ້ໃນປີ 1975, ມັນຖືກ ກຳ ນົດໂດຍນັກຄົ້ນຄວ້າຊາວອາເມລິກາ. ພວກເຂົາເຈົ້າໄດ້ຄົ້ນພົບໂຣກເບົາຫວານທີ່ມີຄວາມຄືບ ໜ້າ ທີ່ອ່ອນແອໃນຜູ້ປ່ວຍໄວ ໜຸ່ມ, ໃນຜູ້ທີ່ມີອາການຕິດເຊື້ອພະຍາດ.
ຫຼາຍຄົນສົນໃຈ ຄຳ ຖາມວ່າໂລກພະຍາດຊະນິດນີ້ເປັນອັນຕະລາຍແນວໃດ. ອັນຕະລາຍຕົ້ນຕໍແມ່ນພະຍາດນີ້ລົບກວນການເຮັດວຽກຂອງອະໄວຍະວະອື່ນໆທັງ ໝົດ ໃນຮ່າງກາຍ, ເຊິ່ງເປັນອັນຕະລາຍໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບໃນໄວ ໜຸ່ມ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ມັນເປັນທີ່ຮູ້ກັນວ່າໃນຊ່ວງເວລາທີ່ຍັງເປັນເດັກນ້ອຍມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຕິດຕາມການເຮັດວຽກທີ່ຖືກຕ້ອງຂອງອະໄວຍະວະທັງ ໝົດ ຂອງມັນແລະປ້ອງກັນການພັດທະນາຂອງໂລກພະຍາດອື່ນໆ.
ດີ, ພະຍາດເບົາຫວານມັກຈະປະກອບດ້ວຍຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ, ເຊິ່ງສາມາດເປັນອັນຕະລາຍຕໍ່ພື້ນຫລັງຮໍໂມນຂອງຄົນເຈັບຫນຸ່ມ. ຄົນເຈັບກຸ່ມນີ້ແມ່ນໄດ້ລົງທະບຽນເປັນພິເສດກັບທ່ານ ໝໍ.
ພະຍາດຕົວເອງພັດທະນາຍ້ອນການກາຍພັນທີ່ແນ່ນອນທີ່ເກີດຂື້ນໃນ ກຳ ມະພັນ. ເປັນຜົນມາຈາກການນີ້, ການຜິດປົກກະຕິຂອງຕ່ອມຂົມ. ການກາຍພັນຊະນິດນີ້ເຮັດໃຫ້ຂະບວນການວິນິດໄສສັບສົນຂື້ນ. ການກວດຫາໂຣກເບົາຫວານ mody ແມ່ນເປັນໄປໄດ້ເທົ່ານັ້ນໂດຍໃຊ້ວິທີການວິນິດໄສໂມເລກຸນ. ເພື່ອຢືນຢັນການບົ່ງມະຕິ, ທ່ານ ຈຳ ເປັນຕ້ອງຮັບປະກັນວ່າການປ່ຽນພັນທຸ ກຳ ເນີດໄດ້ເກີດຂື້ນ.
ການວິເຄາະຂ້າງເທິງນີ້ຈະສະແດງໃຫ້ເຫັນວ່າໃນ 8 ເຊື້ອສາຍພັນໃດໄດ້ກາຍພັນກັນ, ແລະບາງທີອາດຈະຢັ້ງຢືນວ່າພວກມັນທັງ ໝົດ ໄດ້ປ່ຽນໄປແລ້ວ. ຜົນໄດ້ຮັບເຫຼົ່ານີ້, ເມື່ອປຽບທຽບກັບອາການແລະຂໍ້ມູນທາງຄລີນິກອື່ນໆ, ຈະຊ່ວຍໃນການສ້າງລະບອບການປິ່ນປົວທີ່ຖືກຕ້ອງ.
ພະຍາດ ໜຸ່ມ - ວິທີການຮັບຮູ້ອາການຂອງໂຣກເບົາຫວານ MODY ໃນເດັກ?
ເກືອບວ່າທຸກໆຄົນທີ່ອາໄສຢູ່ໃນໂລກຮູ້ກ່ຽວກັບພະຍາດ endocrine ທີ່ເອີ້ນວ່າໂຣກເບົາຫວານ mellitus (ໂລກເບົາຫວານ).
ຢາປົວພະຍາດສະ ໄໝ ໃໝ່ ຈຳ ແນກ 2 ຮູບແບບຂອງຫຼັກສູດຂອງພະຍາດ:
ໂຣກເບົາຫວານປະເພດ I - ເພິ່ງພາອາໄສອິນຊູລິນ
ໂຣກເບົາຫວານປະເພດ II - ບໍ່ມີອິນຊູລິນເອກະລາດ.
ຄຽງຄູ່ກັບບັນດາພື້ນຖານ, ມີປະເພດສະເພາະຂອງພະຍາດທີ່ແບ່ງປັນໂດຍວິຊາແລະຮູບແບບຂອງມໍລະດົກຂ້າງລຸ່ມນີ້ພວກເຮົາຈະເວົ້າກ່ຽວກັບປະເພດ ໜຶ່ງ ຂອງປະເພດນີ້.
ການເລີ່ມຕົ້ນຂອງໂຣກເບົາຫວານຊະນິດ I ມີລັກສະນະໂດຍການສະແດງອອກໃນໄວເດັກແລະໄວລຸ້ນ, ແລະການເອື່ອຍອີງຂອງອິນຊູລິນຈະຖືກສ້າງຕັ້ງຂຶ້ນທັນທີແລະ ສຳ ລັບຊີວິດ. ສາເຫດຂອງພະຍາດເບົາຫວານແມ່ນຢູ່ໃນການເສຍຊີວິດຂອງຈຸລັງ pancreatic ທີ່ສາມາດຜະລິດອິນຊູລິນ.
ໂຣກເບົາຫວານປະເພດ II ສ່ວນຫຼາຍມັກຈະພັດທະນາໃນໄວແກ່ແລ້ວ. ຂຶ້ນກັບອາຫານທີ່ສົມດຸນ, ການອອກ ກຳ ລັງກາຍປານກາງ, ເຊັ່ນດຽວກັນກັບເມື່ອກິນຢາທີ່ຫຼຸດຜ່ອນທາດນ້ ຳ ຕານ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງມີສ່ວນປະກອບຂອງຮໍໂມນ.
ຕັ້ງແຕ່ປີ 2010, ການຈັດແບ່ງປະເພດນິເວດວິທະຍາຕໍ່ໄປນີ້ແມ່ນເປັນທີ່ຮູ້ຈັກກັບຢາ:
- ພະຍາດເບົາຫວານປະເພດ 1: autoimmune (LADA) ແລະໂຣກເບົາຫວານປະເພດ 2: ໂດຍສະເພາະ, ພະຍາດເບົາຫວານ modi (ການເຮັດວຽກທີ່ບໍ່ພຽງພໍຂອງຈຸລັງ pancreatic)),
- ໂລກເບົາຫວານໃນສານອາຫານ
- ພະຍາດເບົາຫວານໃນທ້ອງຖືພາ (HD),
- ຮູບແບບອື່ນໆທີ່ເກີດຈາກ: ຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ, ພະຍາດຂອງລະບົບ endocrine, ຢາ, ການຕິດເຊື້ອ, ໂຣກໂຄໂມໂຊມແລະອື່ນໆ.
ຄວາມນິຍົມຂອງພະຍາດສອງຢ່າງ ທຳ ອິດແມ່ນຍ້ອນສາເຫດແລະຄວາມເປັນມາ.
ຄວາມສົນໃຈແມ່ນຄວາມຫລາກຫລາຍຂອງຮູບແບບທີສອງຂອງຄວາມຜິດປົກກະຕິຂອງການແລກປ່ຽນນ້ ຳ ຕານ - ພະຍາດເບົາຫວານ MODY, ການແຜ່ລາມຂອງມັນມີການຂະຫຍາຍຕົວຢ່າງຕໍ່ເນື່ອງ.
ມັນເປັນໄປໄດ້ວ່າເປີເຊັນຂອງໂຣກເບົາຫວານຊະນິດນີ້ມີຄວາມ ສຳ ຄັນຫລາຍ, ແຕ່ບັນຫາໃນການລະບຸ MODY ແມ່ນຢູ່ໃນຄວາມສັບສົນໃນການວິນິດໄສຂອງມັນ. ພະຍາດນີ້ແມ່ນຄ້າຍຄືກັບຮູບແບບຄລາສສິກ ທຳ ອິດແລະທີສອງ, ແຕ່ມີວິຊາທີ່ແຕກຕ່າງກັນ.
MODY (ໂຣກເບົາຫວານ Onset ຂອງຜູ້ໃຫຍ່ເຕັມຕົວ) - ຄຳ ຫຍໍ້, ເຊິ່ງ ໝາຍ ເຖິງ "ພະຍາດເບົາຫວານໃນໄວ ໜຸ່ມ ເພດ." ເປັນຄັ້ງ ທຳ ອິດ, ພວກເຂົາເລີ່ມເວົ້າກ່ຽວກັບພະຍາດກ່ຽວກັບພະຍາດໃນປີ 74 ຂອງສະຕະວັດທີ່ຜ່ານມາໃນປະເທດອັງກິດ. ແລ້ວໃນປີ 75, ລາວໄດ້ຖືກມອບ ໝາຍ ໃຫ້ເປັນກຸ່ມຜິດປົກກະຕິທາງພັນທຸ ກຳ ແຍກຕ່າງຫາກເພື່ອ ກຳ ນົດພະຍາດຄອບຄົວທີ່ຊ້າລົງ.
ໂຣກເບົາຫວານ MODY ແມ່ນຫຍັງ, ມີການບົ່ງມະຕິຄືແນວໃດແລະການຮັກສາແບບໃດ?
ພະຍາດດັ່ງກ່າວແມ່ນເກີດມາຈາກການປ່ຽນພັນທຸ ກຳ ຂອງໂຕ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລົບກວນການເຮັດວຽກປົກກະຕິຂອງໂລກກະເພາະ (ໂລກກະເພາະ.
ໂດຍສະເພາະ, ມັນມີຄວາມຜິດປົກກະຕິໃນອຸປະກອນ islet ທີ່ມີຈຸລັງ beta ທີ່ຜະລິດອິນຊູລິນ.
Pathology manifests ຕົວຂອງມັນເອງກ່ຽວກັບຫຼັກການຂອງມໍລະດົກເດັ່ນ autogenomal ໄດ້.
ໃນ ຄຳ ສັບທີ່ງ່າຍໆ, ນີ້ ໝາຍ ຄວາມວ່າພະຍາດວິທະຍາໄດ້ຖືກສົ່ງດ້ວຍໂຄໂມໂຊມ ທຳ ມະດາ, ເຊິ່ງເປັນເຫດຜົນທີ່ທັງເດັກຊາຍແລະເດັກຍິງມີຄວາມສ່ຽງເທົ່າທຽມກັນ.
ມໍລະດົກທີ່ມີຄວາມ ໝາຍ ສູງສຸດ ໝາຍ ເຖິງສິ່ງຕໍ່ໄປນີ້: ຖ້າອອກຈາກສອງພັນທຸ ກຳ ທີ່ໄດ້ຮັບຈາກພໍ່ແມ່, ຢ່າງ ໜ້ອຍ ກໍ່ມີອັນດັບ ໜຶ່ງ, ຫຼັງຈາກນັ້ນເດັກຈະໄດ້ຮັບຜົນກະທົບໃນ 100% ຂອງຄະດີ. ແລະໃນທາງກັບກັນ: ເພື່ອຫລີກລ້ຽງຄວາມຄືບ ໜ້າ ຂອງພະຍາດ, ທັງສອງພັນທຸ ກຳ ຕ້ອງໄດ້ຮັບການຊົດເຊີຍ.
ມັນສະແດງໃຫ້ເຫັນວ່າການບົ່ງມະຕິຂອງ "ໂຣກເບົາຫວານ - ເບົາຫວານ" ແມ່ນຖືກສ້າງຕັ້ງຂື້ນເທົ່ານັ້ນຖ້າຫາກວ່າການເຜົາຜະຫລານທາດນ້ ຳ ຕານໃນກະເພາະແມ່ນ ໜຶ່ງ ໃນພີ່ນ້ອງໂດຍກົງ:
- ກັບພະຍາດເບົາຫວານແລະພະຍາດເບົາຫວານໃນທ້ອງ,
- glycemia ໄວທີ່ພິການ,
- ຄວາມບົກຜ່ອງດ້ານ glycemic ພິການ,
ໃນກໍລະນີນີ້, ການຫັນປ່ຽນພັນທຸ ກຳ ຂອງ ໜຶ່ງ ໃນ ກຳ ມະພັນຕ້ອງໄດ້ຮັບການຢັ້ງຢືນ. ຂື້ນກັບວ່າເຊື້ອສາຍໃດທີ່ປະສົບຜົນ ສຳ ເລັດກັບການກາຍພັນ, ການດັດແປງ MODY-D ຈຳ ນວນ ໜຶ່ງ ແມ່ນແຕກຕ່າງກັນ, ເຊິ່ງແຕກຕ່າງກັນໃນການສະແດງອາການແລະການ ນຳ ສະ ເໜີ ທາງຄລີນິກ. ແຕ່ລັກສະນະ ທຳ ມະດາໃນບັນດາພວກມັນກໍ່ເກີດຂື້ນ.
ການສະແດງອອກຂອງພະຍາດເບົາຫວານໃນລະດັບ ໜຶ່ງ ແມ່ນຍ້ອນອາການລັກສະນະ ຈຳ ນວນ ໜຶ່ງ:
- ເພີ່ມຂື້ນນ້ ຳ ຕານໃນມໍລະດົກ 2-3 ລຸ້ນ,
- ການສະແດງອອກບໍ່ໄດ້ມາພ້ອມກັບ ketoacidosis ໃນການວິເຄາະທາງເດີນປັດສະວະ (ກິ່ນຂອງ acetone ແລະການປະກົດຕົວຂອງອົງການ ketone),
- ຄວາມຄືບ ໜ້າ ໃນຕົ້ນໆຂອງພະຍາດ (ເຖິງ 25 ປີ),
- ການໃຫ້ອະໄພຍາວ - ເຖິງ 1 ປີ,
- ການຊົດເຊີຍທີ່ມີປະສິດຕິຜົນດ້ວຍຢາອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ
- ບໍ່ມີນ້ ຳ ໜັກ ເກີນ
- ການຜະລິດອິນຊູລິນໂດຍຈຸລັງ pancreatic ຖືກຮັກສາໄວ້,
- ບໍ່ມີພູມຕ້ານທານຕ້ານຈຸລັງ pancreatic,-cells,
- ລະບົບ HLA ບໍ່ກ່ຽວຂ້ອງ,
- ລະດັບປົກກະຕິຂອງ C-peptide, ເຊິ່ງສະແດງໃຫ້ເຫັນຄວາມລັບຂອງຈຸລັງ pancreatic,
- ດັດຊະນີ glycemic ບໍ່ເກີນເຄື່ອງ ໝາຍ 8%.
ຄຳ ຮ້ອງທຸກຈາກຜູ້ປ່ວຍກ່ຽວກັບສະພາບການທີ່ດີຂື້ນຂອງສຸຂະພາບບໍ່ໄດ້ຮັບ, ແລະບໍ່ມີຮູບພາບທາງຄລີນິກທີ່ອອກສຽງ, ແຕ່ວ່າອາການທີ່ມາພ້ອມແມ່ນຮຽກຮ້ອງໃຫ້ມີການບົ່ງມະຕິໃນທັນທີ.
ການແບ່ງແຍກເພດໃນໂຣກເບົາຫວານໃນສະພາບມີຢູ່: ແມ່ຍິງໄດ້ຮັບຜົນກະທົບເລື້ອຍໆ. ຄວາມຜິດປົກກະຕິຂອງພະຍາດ endocrine ທີ່ເປັນເພດຍິງແມ່ນມີຮູບແບບທີ່ຮຸນແຮງກວ່າເກົ່າ, ກົງກັນຂ້າມກັບເພດຊາຍ.
ໃນເລື່ອງນີ້, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະບໍ່ພາດໃນເວລາທີ່ພະຍາດບໍ່ເຂົ້າສູ່ຂັ້ນຕອນທີ່ເສື່ອມໂຊມ, ເຊິ່ງຍາກທີ່ຈະຄວບຄຸມແລະຮັກສາ.
ເພາະສະນັ້ນ, ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງພາວະແຊກຊ້ອນຮ້າຍແຮງ, ໃນສັນຍານອັນນ້ອຍໆຂອງການປາກົດຕົວຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດ, ພວກເຂົາໄດ້ຜ່ານການກວດກາຢ່າງລະອຽດ.
ມັນໄດ້ຖືກກ່າວມາຂ້າງເທິງແລ້ວວ່າມັນຍາກທີ່ຈະບົ່ງມະຕິພະຍາດເບົາຫວານ MODY, ຍ້ອນລັກສະນະຜິດປົກກະຕິຂອງຫຼັກສູດຂອງມັນ. ແຕ່ວ່າອຸປະສັກອີກອັນ ໜຶ່ງ ໃນການບົ່ງມະຕິແມ່ນການມີຢູ່ຂອງອະໄວຍະວະຂອງໂຣກ endocrine.
ໃນປີ 2018, ມີ 13 ປະເພດການສະແດງອອກທາງຄລີນິກ.
- ພົບເລື້ອຍກວ່າຄົນອື່ນ ການດັດແປງ MODY-3 ແລະປະກອບເປັນ 70% ຂອງຄະດີທັງ ໝົດ. ມີຄວາມຄືບ ໜ້າ ຢ່າງໄວວາຫຼັງຈາກທີ່ມີອາຍຸ 10 ປີໃນເດັກແລະປະກອບດ້ວຍອາການແຊກຊ້ອນຮ້າຍແຮງ. ການຂາດອິນຊູລິນໃນກໍລະນີນີ້ແມ່ນໄດ້ຮັບການຊົດເຊີຍຈາກການໃຊ້ຢາ.
- MODY-2 ບໍ່ຄ່ອຍມີ, ມີລັກສະນະເປັນວິທີທີ່ອ່ອນໆແລະຄ່າຕອບແທນທີ່ດີ. ບໍ່ໄດ້ ນຳ ໄປສູ່ການພັດທະນາ ketoacidosis.
- Manifestations MODY-1 ມີຕົວຊີ້ວັດທາງສະຖິຕິ 1%, ບໍ່ຄ່ອຍຈະມີການສືບທອດແລະເກີດມາຈາກຫຼັກສູດທີ່ຮຸນແຮງ.
MODY-4 ຈະປະກົດຕົວພາຍຫຼັງທີ່ເປັນເດັກນ້ອຍ (ອາຍຸ 17 ປີ), ແລະ MODY-5 - ອາຍຸເຖິງ 10 ປີແລະປະກອບດ້ວຍໂຣກ nephropathy ຮ້າຍແຮງ. ໃນເວລາດຽວກັນ, ສ່ວນທີ່ເຫຼືອແລະສ່ວນທີ່ ສຳ ຄັນຂອງການດັດແປງແມ່ນຫາຍາກດັ່ງນັ້ນຄວາມ ສຳ ຄັນດ້ານການປະຕິບັດຂອງພວກມັນກໍ່ຫາຍໄປ.
ສຳ ລັບການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, modi-D ສຸມໃສ່ຕົວຊີ້ວັດທາງການແພດ ຈຳ ນວນ ໜຶ່ງ.
ວິທີທີ່ ໜ້າ ເຊື່ອຖືໃນການ ກຳ ນົດພະຍາດທາງວິທະຍາແມ່ນ ປະຕິກິລິຍາລະບົບຕ່ອງໂສ້ polymerase (PCR). ການສຶກສາທາງພັນທຸ ກຳ ໂມເລກຸນນີ້ ກຳ ນົດການຫັນປ່ຽນພັນທຸ ກຳ.
ນອກ ເໜືອ ຈາກ PCR, ລາຍຊື່ການສອບເສັງເພີ່ມເຕີມຍັງປະກອບມີ:
- ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ
- ultrasound pancreatic,
- ກວດເລືອດແລະປັດສະວະ,
- ທົດສອບລະດັບນ້ ຳ ຕານ, C-peptide ແລະລະດັບ insulin,
- ການສຶກສາຂອງ metabolism metabolism.
ໃນການ ກຳ ນົດໂຣກເບົາຫວານ MODY, ການຖືພາໄວ hyperglycemia ແມ່ນຕົວຊີ້ບອກຫຼັກ., ອັດຕາຂອງມັນແມ່ນ 8,5% (ສູງກ່ວາປົກກະຕິ, ແຕ່ຕໍ່າກ່ວາຄຸນຄ່າຂອງໂລກເບົາຫວານ) ແລະຄວາມບົກຜ່ອງດ້ານຄວາມທົນທານຂອງທາດແປ້ງ. ຖ້າຕົວຊີ້ວັດດັ່ງກ່າວເຮັດໃຫ້ຕົວເອງຮູ້ສຶກເປັນເວລາ 2 ປີ - ຍົກເວັ້ນການມີຢູ່ຂອງພະຍາດ.
ຍັງສຸມໃສ່ ຮູບລັກສະນະຂອງການໃຫ້ອະໄພດົນນານໂດຍບໍ່ມີອາການເນົ່າເປື່ອຍ. ປະກົດການນີ້ເອີ້ນວ່າ "ນ້ ຳ ເຜີ້ງ Honeymoon" ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ.
ຖ້າຄວາມສົງໃສຂອງໂຣກເບົາຫວານໄດ້ຖືກຢືນຢັນ, ການກວດຫາພັນທຸ ກຳ ແມ່ນແນະ ນຳ ໃຫ້ສົ່ງແລະຍາດພີ່ນ້ອງຂອງເດັກ.
ເນື່ອງຈາກວ່າເສັ້ນທາງວິທະຍາສາດມີອາການຄ້າຍຄືກັນກັບໂລກເບົາຫວານຊະນິດ II, ການປິ່ນປົວແມ່ນ ດຳ ເນີນໄປຕາມໂຄງການມາດຕະຖານນີ້:
- ຄາບອາຫານແລະການປົກກະຕິຂອງຄາບອາຫານ,
- ອອກ ກຳ ລັງກາຍປານກາງ
ການປະຕິບັດດ້ານການແພດໄດ້ຢືນຢັນເຖິງປະສິດທິຜົນຂອງເຕັກນິກດັ່ງກ່າວໃນການປິ່ນປົວພະຍາດ.
ການປິ່ນປົວດ້ວຍການຊ່ວຍ ບຳ ບັດແມ່ນ ດຳ ເນີນຜ່ານການອອກ ກຳ ລັງກາຍທາງເດີນຫາຍໃຈແລະຢາພື້ນເມືອງ.
ຖ້າວິທີການດັ່ງກ່າວບໍ່ໃຫ້ຜົນໄດ້ຮັບທີ່ຕ້ອງການ, ການປິ່ນປົວຕໍ່ໄປກໍ່ຖືກ ດຳ ເນີນດ້ວຍການ ນຳ ໃຊ້ອິນຊູລິນ.
ອາການແຊກຊ້ອນຕ່າງໆຂອງຄວາມເປັນຈິງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
- ພະຍາດຕິດແປດຮ້າຍແຮງ,
- pathology ຂອງຕາ, ລະບົບປະສາດສ່ວນກາງ, ຫມາກໄຂ່ຫຼັງ
- ຄວາມອ່ອນແອແລະຄວາມເປັນຫມັນ,
- ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດແລະກ້າມ,
- ການພັດທະນາຂອງ ketoacidosis ແລະ polyuria,
- ອາການທ້ອງອືດ
- ການຕິດເຊື້ອແລະພະຍາດທາງເດີນຫາຍໃຈຍ້ອນລະບົບພູມຕ້ານທານຫຼຸດລົງ (ການພັດທະນາຂອງວັນນະໂລກປອດ).
ເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງພາວະແຊກຊ້ອນ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ຜູ້ຊ່ຽວຊານໃນເວລາ ສຳ ລັບການບົ່ງມະຕິຂອງຂະບວນການທາງ pathological.
ມາດຕະການປ້ອງກັນແມ່ນອີງໃສ່ມາດຕະຖານ ສຳ ລັບການປ້ອງກັນໂຣກເບົາຫວານປະເພດຄລາສສິກແລະປະກອບມີ:
- ຊີວິດການເຄື່ອນໄຫວ
- ການປະຕິເສດຂອງທາດແປ້ງ“ ໄວ” ແລະອາຫານຄົບຖ້ວນ,
- ການປະຕິບັດຕາມກົດລະບຽບແລະການສະຫຼັບເວລາ ສຳ ລັບການເຮັດວຽກແລະການພັກຜ່ອນ.
ຮຽນຮູ້ກ່ຽວກັບການຮັກສາແບບ ໃໝ່ ຈາກວິດີໂອຂອງພວກເຮົາ:
ເຖິງວ່າຈະມີປັດໄຈທາງພັນທະຂອງການເລີ່ມຕົ້ນຂອງພະຍາດ, ມັນກໍ່ສາມາດໄດ້ຮັບການຊົດເຊີຍຢ່າງສໍາເລັດຜົນຖ້າທ່ານເອົາໃຈໃສ່ສຸຂະພາບຂອງທ່ານ.
ຮູບແບບທີ່ເປັນທີ່ຮູ້ຈັກຂອງພະຍາດເບົາຫວານ Mody ໄດ້ຮັບຊື່ຂອງມັນຈາກການສະແດງອອກຂອງພາສາອັງກິດ Maturity Onset Diabetes of the Young ຫຼືໂຣກເບົາຫວານໃນໄວ ໜຸ່ມ. ຄວາມສະເພາະຂອງມັນແມ່ນຢູ່ໃນຫຼັກສູດອະໄວຍະວະ, ເຊິ່ງເຮັດໃຫ້ການບົ່ງມະຕິສັບສົນເຊັ່ນດຽວກັນກັບຮູບພາບທາງຄລີນິກພິເສດທີ່ບໍ່ແມ່ນລັກສະນະຂອງພະຍາດຊະນິດອື່ນ.
ອາການສະເພາະທີ່ສຸດຂອງໂຣກເບົາຫວານ Mody ແມ່ນ:
- ການບົ່ງມະຕິພະຍາດໃນເດັກນ້ອຍແລະຊາວ ໜຸ່ມ ອາຍຸຕໍ່າກວ່າ 25 ປີ,
- ການຂາດຄວາມເປັນໄປໄດ້ຂອງການເອື່ອຍອີງອິນຊູລິນ,
- ຄວາມປະກົດຕົວຂອງໂຣກເບົາຫວານໃນ ໜຶ່ງ ຂອງພໍ່ແມ່ຫຼືໃນຍາດພີ່ນ້ອງເລືອດໃນສອງຫຼືຫລາຍລຸ້ນຄົນ.
ເປັນຜົນມາຈາກການກາຍພັນທຸ ກຳ, ການເຮັດວຽກຂອງຈຸລັງເບຕ້າຂອງໂຣກ endocrine ແມ່ນຖືກລົບກວນ. ການປ່ຽນແປງທາງພັນທຸກໍາທີ່ຄ້າຍຄືກັນສາມາດເກີດຂື້ນໃນເດັກນ້ອຍ, ໄວລຸ້ນ, ແລະໄວລຸ້ນ. ພະຍາດດັ່ງກ່າວສົ່ງຜົນກະທົບທາງລົບຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ອະໄວຍະວະຂອງສາຍຕາ, ລະບົບປະສາດ, ຫົວໃຈແລະເສັ້ນເລືອດ. ປະເພດໂຣກເບົາຫວານ Mody ທີ່ເຊື່ອຖືໄດ້ຈະສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບຂອງການບົ່ງມະຕິທາງພັນທຸກໍາໂມເລກຸນເທົ່ານັ້ນ.
ທຸກໆຮູບແບບຂອງພະຍາດເບົາຫວານ Mody, ຍົກເວັ້ນ Mody-2, ມີຜົນກະທົບທາງລົບຕໍ່ລະບົບປະສາດ, ອະໄວຍະວະຂອງສາຍຕາ, ໝາກ ໄຂ່ຫຼັງ, ຫົວໃຈ. ໃນເລື່ອງນີ້, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະຕິດຕາມກວດກາລະດັບຂອງນ້ ຳ ຕານໃນເລືອດເປັນປະ ຈຳ.
ມັນເປັນປະເພນີທີ່ຈະແຍກໂຣກເບົາຫວານ Mody 8 ຊະນິດ, ແຕກຕ່າງກັນໃນປະເພດພັນທຸ ກຳ ທີ່ແຕກຕ່າງກັນແລະຫຼັກສູດທາງການແພດຂອງພະຍາດ. ທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ:
- Mody-3. ມັນໄດ້ຖືກສັງເກດເຫັນຫຼາຍທີ່ສຸດ, ໃນ 70% ຂອງກໍລະນີ. ມັນແມ່ນເກີດມາຈາກການກາຍພັນໃນພັນ HNF1 ບໍ່ມີເພດ; ໂລກເບົາຫວານພັດທະນາເນື່ອງຈາກການຫຼຸດລົງຂອງລະດັບອິນຊູລິນທີ່ຜະລິດໂດຍກະຕຸກ. ຕາມກົດລະບຽບ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Mody ນີ້ແມ່ນຢູ່ໃນໄວລຸ້ນຫລືເດັກນ້ອຍແລະເກີດຂື້ນພາຍຫລັງ 10 ປີ. ຄົນເຈັບບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ຢາອິນຊູລິນປົກກະຕິ, ແລະການຮັກສາແມ່ນປະກອບດ້ວຍການບໍລິໂພກຢາ sulfonylurea (Glibenclamide ແລະອື່ນໆ).
- Mody-1. ມັນເກີດຈາກການກາຍພັນໃນພັນ HNF4 ບໍ່ມີເພດ; ຄົນທີ່ເປັນໂຣກເບົາຫວານຊະນິດນີ້, ຕາມກົດລະບຽບ, ໃຊ້ເວລາກຽມຕົວ sulfonylurea (Daonil, Maninil, ແລະອື່ນໆ), ເຖິງຢ່າງໃດກໍ່ຕາມ, ພະຍາດດັ່ງກ່າວອາດຈະກ້າວ ໜ້າ ເຖິງຄວາມຕ້ອງການຂອງອິນຊູລິນ. ມັນເກີດຂື້ນໃນພຽງແຕ່ 1% ຂອງທຸກໆກໍລະນີຂອງໂຣກເບົາຫວານ.
- Mody-2. ຫຼັກສູດຂອງປະເພດນີ້ແມ່ນອ່ອນກວ່າແບບເກົ່າ. ມັນເກີດຂື້ນຍ້ອນການກາຍພັນໃນພັນທຸ ກຳ ຂອງ enzyme glycolytic ພິເສດ - glucokinase. ເມື່ອເຊື້ອສາຍຢຸດເຮັດວຽກຂອງມັນໃນການຄວບຄຸມລະດັບ glucose ໃນຮ່າງກາຍ, ປະລິມານຂອງມັນຈະກາຍເປັນປົກກະຕິຫຼາຍກວ່າປົກກະຕິ. ຕາມກົດລະບຽບ, ຄົນເຈັບທີ່ມີຮູບແບບຂອງໂຣກເບົາຫວານ Mody ນີ້ບໍ່ໄດ້ສະແດງໃຫ້ເຫັນການປິ່ນປົວສະເພາະໃດໆ.
ຄຸນລັກສະນະທີ່ແຕກຕ່າງຂອງໂຣກ Mody-diabetes ແມ່ນການພັດທະນາທີ່ຄ່ອຍໆ, ກ້ຽງຂອງພະຍາດ, ແລະດັ່ງນັ້ນການຮັບຮູ້ມັນໃນໄລຍະເລີ່ມຕົ້ນແມ່ນຂ້ອນຂ້າງຍາກ. ອາການຕົ້ນຕໍຂອງໂຣກເບົາຫວານປະເພດ modi ປະກອບມີພະຍາດຕາມົວ, ຕາມົວ, ແລະການຕິດເຊື້ອພະຍາດຜິວ ໜັງ ແລະເຊື້ອລາ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສ່ວນຫຼາຍແລ້ວບໍ່ມີການສະແດງອອກຢ່າງຈະແຈ້ງກ່ຽວກັບອາການໃດໆ, ແລະເຄື່ອງ ໝາຍ ດຽວທີ່ຊີ້ບອກວ່າຄົນເຈັບເປັນໂຣກເບົາຫວານ Mody ແມ່ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນຫລາຍປີ.
ອາການທີ່ເປັນອັນຕະລາຍອາດປະກອບມີ:
- hyperglycemia fasting ໄວ, ໃນນັ້ນ້ໍາຕານໃນເລືອດໄດ້ເພີ່ມຂື້ນເປັນ 8 mmol / l ເປັນເວລາຫຼາຍກວ່າ 2 ປີຕິດຕໍ່ກັນ, ແລະອາການອື່ນໆຂອງພະຍາດກໍ່ບໍ່ເກີດຂື້ນ,
- ຂາດຄວາມ ຈຳ ເປັນ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານຂອງອິນຊູລິນເປັນເວລາດົນນານໃນຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1,
- ມີນໍ້າຕານໃນຍ່ຽວພ້ອມກັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ,
- ການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານສະແດງໃຫ້ເຫັນຄວາມຜິດປົກກະຕິ.
ໃນກໍລະນີທີ່ມີການຕິດຕໍ່ຫາທ່ານ ໝໍ ຢ່າງບໍ່ຖືກຕ້ອງເພື່ອໃຫ້ການປິ່ນປົວ, ລະດັບນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນເຊິ່ງຈະ ນຳ ໄປສູ່ບັນຫາດັ່ງຕໍ່ໄປນີ້:
- ຍ່ຽວໄວ
- ຄວາມຫິວໂຫຍຄົງທີ່
- ການສູນເສຍນ້ ຳ ໜັກ / ເພີ່ມຂື້ນ
- ບາດແຜທີ່ບໍ່ຫາຍດີ
- ການຕິດເຊື້ອເລື້ອຍໆ.
ຖ້າມີອາການໃດໆ, ທ່ານຕ້ອງໄປປຶກສາທ່ານ ໝໍ ເພື່ອບົ່ງມະຕິພະຍາດ. ການກວດເບື້ອງຕົ້ນ ສຳ ລັບໂຣກເບົາຫວານ Mody ລວມມີ:
- ກວດເລືອດ ້ໍາຕານໃນເລືອດພ້ອມທັງອາການຂອງການຕໍ່ຕ້ານອິນຊູລິນ. ໃນກໍລະນີທີ່ຜົນໄດ້ຮັບສະແດງໃຫ້ເຫັນຄວາມແຕກຕ່າງຈາກມາດຕະຖານໃນທິດທາງໃຫຍ່, ຂັ້ນຕອນຕໍ່ໄປແມ່ນການ ກຳ ນົດຊະນິດຂອງໂລກເບົາຫວານທີ່ມີຜົນຕໍ່ອະນຸສັນຍາການຮັກສາ.
- ກວດເລືອດ ການທົດສອບພັນທຸ ກຳການ ກຳ ນົດປະເພດທີ່ແນ່ນອນຂອງໂຣກເບົາຫວານ Mody ແມ່ນແຕ່ກ່ອນທີ່ອາການຈະປາກົດຂຶ້ນ. ຖ້າການກວດພົບການກາຍພັນໃນ ໜຶ່ງ ໃນພັນທຸ ກຳ ທີ່ກົງກັນ, ພະຍາດເບົາຫວານປະເພດ 1 ຫຼື 2 ຈະຖືກຍົກເວັ້ນ.
ຄົນເຈັບຜູ້ທີ່ໄດ້ພົບເຫັນທຸກອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ Mody ຄວນຈະຜ່ານການກວດກາເຕັມຮູບແບບ, ໃນໄລຍະນັ້ນຄວນ ກຳ ນົດດັ່ງຕໍ່ໄປນີ້:
- ຕົວຊີ້ວັດຂອງ insulin, ທາດໂປຼຕີນຈາກ C - peptide, amylase, glucose,
- ເຄື່ອງ ໝາຍ ຂອງຄວາມເສຍຫາຍໂດຍອັດຕະໂນມັດຕໍ່ຈຸລັງທົດລອງຜະລິດອິນຊູລິນ
- ລັດຂອງ pancreas ອີງຕາມຜົນໄດ້ຮັບຂອງການ ultrasound,
- ຄວາມບໍ່ທົນທານຕໍ່ນ້ ຳ ຕານ,
- trypsin ອາຈົມ,
- ປະລິມານຂອງນໍ້າຕານແລະ microalbumin ໃນເລືອດ,
- ໄຂມັນໃນເສັ້ນເລືອດ
- ຕົວຊີ້ບອກຂອງລະດັບຂອງສະລັບສັບຊ້ອນຂອງ glucose ແລະ hemoglobin ໄດ້,
- ພະຍາດເບົາຫວານ genotyping,
- coprogram.
ເນື່ອງຈາກຜົນກະທົບດ້ານລົບທີ່ເປັນໄປໄດ້ຂອງພະຍາດດັ່ງກ່າວຕໍ່ອະໄວຍະວະຂອງສາຍຕາ, ມັນຍັງໄດ້ຖືກແນະ ນຳ ໃຫ້ ດຳ ເນີນການກວດກາຂອງກອງທຶນດັ່ງກ່າວ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະບົ່ງມະຕິໂຣກເບົາຫວານ Mody ໃຫ້ທັນເວລາດ້ວຍເຫດຜົນຕໍ່ໄປນີ້:
- ເພື່ອໃຫ້ໄດ້ຮັບການປິ່ນປົວທີ່ຖືກຕ້ອງແລະຂໍ້ແນະ ນຳ ສຳ ລັບໂຣກເບົາຫວານຊະນິດນີ້,
- ເນື່ອງຈາກວ່າມີໂອກາດ 50% ທີ່ພໍ່ແມ່ ໜຶ່ງ ທີ່ເປັນພະຍາດເບົາຫວານ Mody ຈະສົ່ງເຊື້ອເຊື້ອພະຍາດໄປສູ່ລູກຂອງລາວ,
- ສະມາຊິກໃນຄອບຄົວອື່ນໆກໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຫ້ໄປທົດລອງທາງພັນທຸ ກຳ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າໂຣກເບົາຫວານ Mody ພັດທະນາເທື່ອລະກ້າວແລະເກືອບບໍ່ສະເຫມີກັນ. ເພາະສະນັ້ນ, ໃນກໍລະນີຂອງອາການ atypical, ທ່ານຄວນຕິດຕໍ່ທ່ານຫມໍຂອງທ່ານທັນທີ ຜູ້ປະຕິບັດທົ່ວໄປ ແລະ endocrinologist.
ອະນຸສັນຍາການປິ່ນປົວແມ່ນຂື້ນກັບປະເພດຂອງພະຍາດ:
- Mody-1 ມັນຖືກຮັກສາດ້ວຍປາກດ້ວຍການຊ່ວຍເຫຼືອຂອງ sulfonylureas ເຊັ່ນ Gliburid, Glipizid, Glimepirid. ການກິນຢາຊ່ວຍກະຕຸ້ນການຜະລິດອິນຊູລິນຫລາຍຂື້ນໂດຍກະຕຸນ, ເຊິ່ງຫລີກລ້ຽງການບໍລິຫານຮໍໂມນນີ້ເປັນປະ ຈຳ.
- Mody-2 ແມ່ນພະຍາດຊະນິດ ໜຶ່ງ ທີ່ຮຸນແຮງທີ່ສຸດ. ຕາມກົດລະບຽບ, ມັນບໍ່ຕ້ອງການການປິ່ນປົວທາງການແພດແລະການປິ່ນປົວດ້ວຍຮໍໂມນ. ຄວບຄຸມພະຍາດສາມາດຮັກສາໄດ້ດ້ວຍອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າແລະສະລັບສັບຊ້ອນອອກ ກຳ ລັງກາຍ.
- Mody-3 ແລະ Mody-4 ມັນຍັງຂ້ອນຂ້າງງ່າຍທີ່ຈະປິ່ນປົວດ້ວຍຢາ sulfonylurea (Glyclazide, Glimepiride), ເຊິ່ງຊ່ວຍໃຫ້ຜູ້ປ່ວຍສາມາດຊັກຊ້າຄວາມຕ້ອງການຂອງອິນຊູລິນ.
- Mody-5 ແລະ Mody-6 ແມ່ນພະຍາດເບົາຫວານຊະນິດທີ່ຫາຍາກ. ຄົນທີ່ເປັນໂຣກນີ້ຕ້ອງການການກິນອິນຊູລິນເປັນປະ ຈຳ.
ຜູ້ປ່ວຍທີ່ມີນ້ ຳ ໜັກ ເກີນທີ່ມີບາງໂລກເບົາຫວານ Mody ໄດ້ຮັບການປິ່ນປົວດີຂື້ນ. ເພາະສະນັ້ນ, ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນ, ໜຶ່ງ ໃນຈຸດປິ່ນປົວຄວນຈະເປັນ ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍເປັນປົກກະຕິ.
ໂຣກເບົາຫວານປະເພດ modi ແມ່ນຫຍັງ, ມັນສາມາດກວດຫາໂຣກນີ້ໄດ້ແນວໃດ, ແລະມີຄວາມ ໝາຍ ແນວໃດໃນການຮັກສາ, ເບິ່ງວີດີໂອນີ້.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກနယ် (NDD). ສຳ ລັບການເລືອກການປິ່ນປົວທີ່ຖືກຕ້ອງ, ການໃຊ້ຢາດ້ວຍຕົນເອງແມ່ນບໍ່ຖືກແນະ ນຳ ຢ່າງເຂັ້ມງວດ. ການເລືອກຢາ, ເຊິ່ງຂື້ນກັບຄວາມຮ້າຍແຮງຂອງພະຍາດແລະຮູບພາບທາງຄລີນິກໂດຍລວມຂອງຄົນເຈັບໂດຍສະເພາະ, ແມ່ນເຮັດໂດຍສະເພາະໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist.


 ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ,
ອຸນຫະພູມຮ່າງກາຍສູງຂື້ນ,