ອິນຊູລິນເບົາຫວານຫລືຢາຄຸມ ກຳ ເນີດ
ຫຼັງຈາກສຶກສາບົດຄວາມນີ້ແລ້ວ, ທ່ານຈະໄດ້ຮຽນຮູ້ວິທີການຮັກສາໂລກເບົາຫວານປະເພດ 2 ຢ່າງຖືກຕ້ອງແລະແມ່ນແຕ່ພະຍາດເບົາຫວານຊະນິດ 1 ທີ່ມີເມັດ. ຖ້າທ່ານເປັນໂລກເບົາຫວານ, ທ່ານໄດ້ເຫັນແລ້ວໃນຜິວ ໜັງ ຂອງທ່ານເອງວ່າທ່ານ ໝໍ ຍັງບໍ່ສາມາດອວດອ້າງເຖິງຜົນ ສຳ ເລັດທີ່ແທ້ຈິງໃນການຮັກສາໂລກເບົາຫວານ ... ຍົກເວັ້ນຜູ້ທີ່ຫຍຸ້ງຍາກໃນການສຶກສາເວັບໄຊທ໌ຂອງພວກເຮົາ. ຫຼັງຈາກອ່ານ ໜ້າ ນີ້, ທ່ານຈະຮູ້ກ່ຽວກັບຢາປິ່ນປົວພະຍາດເບົາຫວານຫຼາຍກ່ວາທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມຫ້ອງກວດພະຍາດ endocrinologist ຢູ່ຄລີນິກ. ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ, ທ່ານສາມາດ ນຳ ໃຊ້ພວກມັນຢ່າງມີປະສິດຕິຜົນ, ນັ້ນແມ່ນ ນຳ ້ຕານໃນເລືອດກັບຄືນສູ່ສະພາບປົກກະຕິແລະປັບປຸງສຸຂະພາບໂດຍລວມຂອງທ່ານ.

ຢາແມ່ນລະດັບທີສາມຂອງການຮັກສາໂຣກເບົາຫວານປະເພດ 2. ນີ້ ໝາຍ ຄວາມວ່າຖ້າສອງລະດັບ ທຳ ອິດ - ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະການສຶກສາທາງດ້ານຮ່າງກາຍດ້ວຍຄວາມສຸກ - ບໍ່ຊ່ວຍເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດປົກກະຕິ, ຫຼັງຈາກນັ້ນພຽງແຕ່ພວກເຮົາເຊື່ອມຕໍ່ເມັດ. ແລະຖ້າຢາບໍ່ໄດ້ຊ່ວຍພຽງພໍ, ລະດັບທີສີ່ສຸດທ້າຍແມ່ນການສັກຢາອິນຊູລິນ. ອ່ານເພີ່ມເຕີມກ່ຽວກັບການຮັກສາໂລກເບົາຫວານປະເພດ 2. ຂ້າງລຸ່ມນີ້ທ່ານຈະຮູ້ວ່າຢາປິ່ນປົວພະຍາດເບົາຫວານບາງຢ່າງທີ່ແພດມັກສັ່ງໃຫ້ມີຜົນຮ້າຍແທ້, ແລະມັນກໍ່ດີກວ່າທີ່ຈະເຮັດໂດຍບໍ່ມີພວກມັນ.
ເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິໃນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2, ສິ່ງທີ່ ສຳ ຄັນແມ່ນກິນຄາໂບໄຮເດດ ໜ້ອຍ. ອ່ານລາຍການອາຫານທີ່ຕ້ອງຫ້າມແລະລາຍຊື່ອາຫານທີ່ຖືກອະນຸຍາດ ສຳ ລັບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ໂດຍສະເລ່ຍຄົນ ໜຶ່ງ ກິນຄາໂບໄຮເດຣດສະເລ່ຍແຕ່ 250-400 ກຼາມຕໍ່ມື້. ທ່ານໄດ້ສືບທອດອະໄວຍະວະທີ່ບໍ່ສາມາດຮັບມືກັບເລື່ອງນີ້ທາງພັນທຸ ກຳ. ແລະນີ້ແມ່ນຜົນໄດ້ຮັບ - ທ່ານໄດ້ເປັນໂຣກເບົາຫວານ. ຖ້າທ່ານກິນຄາໂບໄຮເດດບໍ່ເກີນ 20-30 ກຣາມຕໍ່ມື້, ນ້ ຳ ຕານໃນເລືອດຂອງທ່ານຈະເປັນປົກກະຕິແລະທ່ານຈະຮູ້ສຶກດີຂື້ນ. ມັນອາດຈະເປັນໄປໄດ້ທີ່ຈະຫຼຸດຜ່ອນປະລິມານຢາ ສຳ ລັບພະຍາດເບົາຫວານແລະອິນຊູລິນໃນການສັກ. ດ້ວຍພະຍາດເບົາຫວານ, ມັນຈະເປັນປະໂຫຍດ ສຳ ລັບທ່ານທີ່ຈະກິນໂປຣຕີນແລະໄຂມັນຫຼາຍ, ແທນທີ່ຈະເປັນຄາໂບໄຮເດຣດ, ລວມທັງໄຂມັນສັດເຊິ່ງແພດແລະ ໜັງ ສືພິມຮັກທີ່ຈະເຮັດໃຫ້ເຮົາຢ້ານກົວ.
ຖ້າທ່ານໄດ້ພັດທະນາໂຣກ neuropathy ພະຍາດເບົາຫວານ, ຫຼັງຈາກນັ້ນໃຫ້ອ່ານບົດຄວາມ Alpha Lipoic Acid ສຳ ລັບໂຣກເບົາຫວານໃນໂຣກ neuropathy.
ຫລັງຈາກຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປ່ຽນມາເປັນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ຢາເມັດແລະອິນຊູລິນປົກກະຕິແລ້ວຕ້ອງໄດ້ຮັບການ ກຳ ນົດໃຫ້ສະເພາະຄົນທີ່ເປັນຄົນຕຸ້ຍເພື່ອອອກ ກຳ ລັງກາຍ. ຂ້າພະເຈົ້າຂໍແນະ ນຳ ບົດຄວາມຂອງທ່ານກ່ຽວກັບວິທີທີ່ຈະເພີດເພີນກັບການສຶກສາທາງດ້ານຮ່າງກາຍ. ມີຄວາມເປັນໄປໄດ້ເຖິງ 90%, ການສຶກສາທາງດ້ານຮ່າງກາຍຈະຊ່ວຍທ່ານເປັນໂລກເບົາຫວານປະເພດ 2 ເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິໂດຍບໍ່ຕ້ອງກິນເມັດແລະຍິ່ງກວ່ານັ້ນໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນ.
ຢາຄຸມ ກຳ ເນີດ: ຂໍ້ດີແລະຂໍ້ເສຍ
ໃນເວລາທີ່ປິ່ນປົວໂຣກເບົາຫວານດ້ວຍຢາຄຸມ ກຳ ເນີດ, ມັນ ຈຳ ເປັນທີ່ຈະ ຈຳ ແນກລະຫວ່າງຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານແລະອິນຊູລິນຫຼຸດລົງໃນຮູບແບບຂອງເມັດ.
ນໍ້າຕານຫຼຸດລົງທັນທີ! ໂລກເບົາຫວານໃນໄລຍະເວລາສາມາດ ນຳ ໄປສູ່ພະຍາດຕ່າງໆເປັນຕົ້ນແມ່ນບັນຫາກ່ຽວກັບສາຍຕາ, ສະພາບຜິວ ໜັງ ແລະຜົມ, ມີບາດແຜ, ເປັນໂຣກເບື່ອແລະແມ່ນແຕ່ເນື້ອງອກມະເລັງ! ປະຊາຊົນໄດ້ສອນປະສົບການທີ່ຂົມຂື່ນເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຂອງພວກເຂົາປົກກະຕິ. ອ່ານສຸດ.
ສຳ ລັບຢາອິນຊູລິນໃນຢາເມັດ, ມັນມີຄ່າໃຊ້ຈ່າຍຫລາຍກ່ວາການສັກຢາ, ແຕ່ການບໍລິຫານຂອງມັນມີຂໍ້ດີຫລາຍຢ່າງ:
- ການຄວບຄຸມຮໍໂມນ ທຳ ມະຊາດ. ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ອິນຊູລິນແມ່ນຜະລິດໂດຍກະຕ່າຍໃນປະລິມານທີ່ ຈຳ ເປັນ ສຳ ລັບການລະລາຍຂອງນ້ ຳ ຕານ. ຕັບຄວບຄຸມຄວາມສົມດຸນແລະ ກຳ ຈັດສ່ວນເກີນ. ເມື່ອກິນຮໍໂມນໃນເມັດ, ມັນຖືກປ່ອຍອອກຈາກເຍື່ອໃນ ລຳ ໄສ້ນ້ອຍແລະເຮັດ ໜ້າ ທີ່ຄວບຄຸມຕັບໃນແບບທີ່ຄ້າຍຄືກັບຂະບວນການ ທຳ ມະຊາດ. ເມື່ອຖືກສັກ, ອິນຊູລິນເຂົ້າສູ່ເສັ້ນເລືອດໂດຍກົງ. ຖ້າປະລິມານທີ່ຖືກເລືອກບໍ່ຖືກຕ້ອງ, ອາການແຊກຊ້ອນຈາກລະບົບຫຼອດເລືອດຫົວໃຈ, ການເຮັດວຽກຜິດປົກກະຕິຂອງສະ ໝອງ, ແລະຜົນຂ້າງຄຽງອື່ນໆກໍ່ເປັນໄປໄດ້.
- ຄວາມງ່າຍຂອງການ ນຳ ໃຊ້. ຢາເມັດສາມາດເມົາໄດ້ທຸກທີ່, ພວກມັນສະດວກໃນການເກັບແລະຖື, ການກິນບໍ່ໄດ້ເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍ, ບໍ່ຄືກັບການສີດ.
ຢາຫຼຸດນ້ ຳ ຕານບໍ່ສາມາດທົດແທນການປິ່ນປົວທົດແທນຮໍໂມນໄດ້ຢ່າງສິ້ນເຊີງ. ພວກເຂົາປະຕິບັດຕາມ 2 ທິດທາງ: ໜຶ່ງ ກຸ່ມປະກອບສ່ວນເຂົ້າໃນການຜະລິດອິນຊູລິນ, ແລະອີກກຸ່ມ ໜຶ່ງ ຕໍ່ສູ້ກັບການຕໍ່ຕ້ານອິນຊູລິນ. ການກິນຢາດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດຊັກຊ້າການຫັນປ່ຽນໄປສູ່ການປິ່ນປົວດ້ວຍອິນຊູລິນເປັນເວລາຫລາຍປີ, ບາງຄັ້ງກໍ່ເປັນປີ 10-15, ຊຶ່ງເປັນຜົນ ສຳ ເລັດທີ່ດີ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການປິ່ນປົວນີ້ແມ່ນ ເໝາະ ສົມ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ຈົນກ່ວາຈຸລັງທົດລອງທີ່ເປັນໂຣກຂອງຕົນເອງຈະສູນຫາຍໄປ.
ການສີດ: ຂໍ້ໄດ້ປຽບແລະຂໍ້ເສຍ
ຂໍ້ເສຍປຽບຂອງການສັກຢາອິນຊູລິນປະກອບມີຜົນຂ້າງຄຽງທີ່ພົ້ນເດັ່ນ, ບໍ່ສະບາຍເນື່ອງຈາກການສັກຢາ, ຄວາມຕ້ອງການທີ່ຈະປະຕິບັດຕາມເງື່ອນໄຂການເກັບຮັກສາ. ຜົນປະໂຫຍດຂອງການຮັກສາດ້ວຍການສັກຢາມີດັ່ງນີ້:
- ການປະຕິບັດທັນທີ
- ຄວາມສາມາດໃນການເລືອກຊະນິດຂອງອິນຊູລິນທີ່ ເໝາະ ສົມກັບບຸກຄົນໃດ ໜຶ່ງ,
- ມີ.
ເພື່ອຄວາມສະດວກສະບາຍ, ປະເພດຂອງອຸປະກອນສີດຫຼາຍຊະນິດໄດ້ຖືກພັດທະນາຄື: ເຂັມອິນຊູລິນທີ່ມີເຂັມບາງໆ, ເຂັມສັກຢາແລະເຂັມອິນຊູລິນ. ອຸປະກອນເຫຼົ່ານີ້ຊ່ວຍໃຫ້ທ່ານສາມາດກີນຢາໄດ້ຢ່າງຊັດເຈນ, ເຖິງວ່າຈະມີການແນະ ນຳ ໃຫ້ໃຊ້ ໜ້ອຍ (0.25 ໜ່ວຍ). ເຂັມບາງໆເຮັດໃຫ້ການສັກຢາບໍ່ມີຄວາມເຈັບປວດເທົ່າທີ່ຈະເປັນໄປໄດ້, ໄສ້ຕອງທີ່ປ່ຽນແປງໄດ້ໃນຈັກສູບຫລືພອກໃສ່ເຂັມສັກຢາຊ່ວຍໃຫ້ທ່ານສາມາດສັກໃນສະພາບໃດກໍ່ໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ຢາເຂົ້າໄປໃນ syringe.
ສິ່ງທີ່ດີກວ່າ ສຳ ລັບໂຣກເບົາຫວານ: ອິນຊູລິນຫຼືຢາຄຸມ ກຳ ເນີດ?
ໂຣກເບົາຫວານຊະນິດ 1 ແມ່ນປິ່ນປົວດ້ວຍອິນຊູລິນ, ປະເພດ 2 ຊ່ວຍໃຫ້ທ່ານເລືອກເອົາຢາທົດແທນ.
ຖ້າຄົນເຈັບຕ້ອງການປ່ຽນຈາກການສັກຢາໄປເປັນຢາເມັດ, ລາວຕ້ອງໄດ້ຮັບການຕິດຕາມກວດກາຈາກແພດຫມໍຢູ່ສະ ເໝີ ແລະຕິດຕາມລະດັບນໍ້າຕານຂອງລາວຢູ່ສະ ເໝີ. ແຕ່ດ້ວຍນ້ ຳ ຕານທີ່ສູງຂື້ນຢ່າງຕໍ່ເນື່ອງ, ຖ້າມີການວາງແຜນການຜ່າຕັດ, ຫຼືມີອາການ ໜັກ, ທ່ານ ໝໍ ກໍ່ຍັງໂອນໄປສັກ. ຢາທີ່ມີທາດ ນຳ ້ຕານບໍ່ສາມາດຖືວ່າເປັນການທົດແທນທາດອິນຊູລິນຢ່າງແທ້ຈິງ. ໃນແຕ່ລະກໍລະນີຂອງແຕ່ລະຄົນ, ການເລືອກຢາອິນຊູລິນຫຼືຢາຄຸມ ກຳ ເນີດຄວນໄດ້ຮັບການພິຈາລະນາຈາກແພດຜູ້ທີ່ປຽບທຽບຄວາມສ່ຽງທີ່ຖືກຮັບຮູ້ກັບຜົນປະໂຫຍດທີ່ເປັນໄປໄດ້.
ການຮັກສາໂຣກເບົາຫວານແມ່ນຫຍັງ?
ໃນກາງປີ 2012, ມີກຸ່ມຢາປິ່ນປົວພະຍາດເບົາຫວານດັ່ງຕໍ່ໄປນີ້ (ນອກ ເໜືອ ຈາກ insulin):
- ຢາທີ່ຊ່ວຍເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນ.
- ຢາທີ່ກະຕຸ້ນໃຫ້ຕ່ອມໃຕ້ສະ ໝອງ ຜະລິດອິນຊູລິນຫລາຍຂື້ນ.
- ຢາປົວພະຍາດເບົາຫວານ ໃໝ່ ຕັ້ງແຕ່ກາງຊຸມປີ 2000. ຢາເຫລົ່ານີ້ປະກອບມີຢາທີ່ເຮັດ ໜ້າ ທີ່ແຕກຕ່າງກັນທັງ ໝົດ, ແລະດັ່ງນັ້ນມັນຈຶ່ງເປັນການຍາກທີ່ຈະສົມທົບກັນຢ່າງສວຍງາມ. ເຫຼົ່ານີ້ແມ່ນຢາສອງກຸ່ມທີ່ມີກິດຈະ ກຳ ເພີ່ມຂື້ນ, ແລະບາງທີອາດມີອີກ ຈຳ ນວນ ໜຶ່ງ ທີ່ຈະປາກົດຂື້ນຕາມເວລາ.
ມັນຍັງມີເມັດ glucobai (acarbose) ທີ່ກີດຂວາງການດູດຊຶມຂອງ glucose ໃນກະເພາະ ລຳ ໄສ້. ພວກມັນມັກຈະເຮັດໃຫ້ເກີດການຍ່ອຍອາຫານ, ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ, ຖ້າທ່ານປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ຈາກນັ້ນກິນພວກມັນກໍ່ບໍ່ມີຄວາມ ໝາຍ ຫຍັງເລີຍ. ຖ້າທ່ານບໍ່ສາມາດຮັບປະທານກັບຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ເພາະວ່າທ່ານແຕກແຍກເປັນອາຫານກະເພາະອາຫານ, ຫຼັງຈາກນັ້ນໃຫ້ໃຊ້ຢາປິ່ນປົວພະຍາດເບົາຫວານທີ່ຊ່ວຍຄວບຄຸມຄວາມຢາກອາຫານ. ແລະ glucobaia ຈະບໍ່ມີປະໂຫຍດຫຼາຍ. ເພາະສະນັ້ນ, ການສົນທະນາຂອງລາວໃນຕອນທ້າຍນີ້.

ພວກເຮົາເຕືອນທ່ານອີກເທື່ອ ໜຶ່ງ: ຢາຄຸມ ກຳ ເນີດສາມາດເປັນປະໂຫຍດຕໍ່ພະຍາດເບົາຫວານປະເພດ 2 ເທົ່ານັ້ນ. ໃນໂລກເບົາຫວານປະເພດ 1, ບໍ່ມີຢາຫຍັງ, ມີແຕ່ສັກອິນຊູລິນ. ການຊີ້ແຈງ. ເມັດ Siofor ຫຼື Glucophage ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ 1 ສາມາດທົດລອງໄດ້ຖ້າຄົນເຈັບເປັນໂລກອ້ວນ, ຄວາມອ່ອນໄຫວຂອງເຊນຂອງລາວຕໍ່ກັບອິນຊູລິນຫຼຸດລົງ, ແລະດັ່ງນັ້ນລາວຈຶ່ງຖືກບັງຄັບໃຫ້ສັກຢາອິນຊູລິນ. ການແຕ່ງຕັ້ງ Siofor ຫຼື Glucofage ໃນສະຖານະການນີ້ຄວນປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານ.
ກຸ່ມຢາທີ່ເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດເປັນປົກກະຕິ
ຕໍ່ໄປນີ້ແມ່ນບັນຊີລາຍຊື່ຢາທີ່ສະດວກ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ນອກ ເໜືອ ຈາກອິນຊູລິນ. ປາກົດຂື້ນ, ມັນບໍ່ມີຫຼາຍຂອງພວກເຂົາ. ໃນອະນາຄົດອັນໃກ້ນີ້, ຂໍ້ມູນລາຍລະອຽດກ່ຽວກັບແຕ່ລະຢາເຫຼົ່ານີ້ຈະປາກົດຢູ່ໃນເວັບໄຊທ໌ຂອງພວກເຮົາ.
| ກຸ່ມຢາ | ຊື່ສາກົນ | ຈໍານວນເທົ່າໃດມື້ຕໍ່ມື້ທີ່ຈະໃຊ້ | ໄລຍະເວລາຂອງການປະຕິບັດ, ຊົ່ວໂມງ | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Sulfonylureas | Micronized Glibenclamide |
| 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| glibenclamide ທີ່ບໍ່ແມ່ນ micronized |
| 1-2 | 16-24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Gliclazide |
| 1-2 | 16-24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Gliclazide ລຸ້ນທີ່ຖືກປັບປຸງ (ຂະຫຍາຍ) |
| 1 | 24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glimepiride |
| 1 | 24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glycidone | 1-3 | 8-12 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glipizide | 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ຄວບຄຸມການປ່ອຍ Glipizide (ຂະຫຍາຍ) | 1 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glinids (meglitinides) | Repaglinide |
| 3-4 | 3-4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Nateglinide | 3-4 | 3-4 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Biguanides | Metformin |
| 1-3 | 8-12 | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| ຢາ metformin ທີ່ໃຊ້ໄດ້ຍາວນານ |
| 1-2 | 12-24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Thiazolidinediones (glitazones) | Pioglitazone |
| 1 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glucagon ຄ້າຍຄື Peptide-1 Receptor Agonists | Exenatide | 2 | 12 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Liraglutide | 1 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Dipeptyl Peptidase-4 Inhibitors (Gliptins) | Sitagliptin | 1 | 24 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Vildagliptin | 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Saxagliptin | 1 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Linagliptin | 1 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Alpha Glucosidase Inhibitors | Acarbose | 3 | 6-8 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ຢາປະສົມ | Glibenclamide + Metformin |
| 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glyclazide + Metformin | 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glimepiride + metformin | 1 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Glipizide + Metformin | 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Vildagliptin + Metformin | 1-2 | 16-24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Sitagliptin + metformin | 1-2 | 24 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Saxagliptin + Metformin | ຖ້າທ່ານສົນໃຈຕໍ່ອິນຊູລິນ, ເລີ່ມຕົ້ນດ້ວຍບົດຂຽນ“ ການປິ່ນປົວໂຣກເບົາຫວານກັບ insulin. ເຊິ່ງອິນຊູລິນທີ່ຈະເລືອກ. " ໃນໂລກເບົາຫວານປະເພດ 2, ຄົນເຈັບມີຄວາມຢ້ານກົວຕໍ່ການປິ່ນປົວດ້ວຍອິນຊູລິນ. ເນື່ອງຈາກວ່າການສັກຢາອິນຊູລິນເຮັດໃຫ້ປັນຍາຂອງທ່ານ“ ຜ່ອນຄາຍ” ແລະປົກປ້ອງມັນຈາກການ ທຳ ລາຍສຸດທ້າຍຂອງມັນ. ທ່ານສາມາດອ່ານເພີ່ມເຕີມກ່ຽວກັບສິ່ງນີ້ຂ້າງລຸ່ມນີ້. ຕາຕະລາງຕໍ່ໄປນີ້ຈະຊ່ວຍໃຫ້ທ່ານຮູ້ວ່າກຸ່ມຢາເສບຕິດມີກຸ່ມຫຍັງແດ່. ປະສິດທິພາບປຽບທຽບ, ຂໍ້ໄດ້ປຽບແລະຂໍ້ເສຍຂອງຢາປົວພະຍາດເບົາຫວານທີ່ທັນສະ ໄໝ
ການໃຊ້ຢາທີ່ຖືກຕ້ອງ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 - ນີ້ແມ່ນ ທຳ ອິດທີ່ຕ້ອງສັງເກດສອງຫລັກການພື້ນຖານ:
ພວກເຮົາຈະພິຈາລະນາຫຼັກການເຫຼົ່ານີ້ຢ່າງລະອຽດ, ເພາະວ່າມັນມີຄວາມ ສຳ ຄັນຫຼາຍ. ຢາປິ່ນປົວພະຍາດເບົາຫວານຊະນິດໃດທີ່ບໍ່ໄດ້ຜົນດີ, ແຕ່ເປັນອັນຕະລາຍມີຢາ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ ນຳ ຜົນປະໂຫຍດມາສູ່ຄົນເຈັບ, ແຕ່ເປັນອັນຕະລາຍຕໍ່ເນື່ອງ. ແລະດຽວນີ້ທ່ານຈະຮູ້ວ່າຢາເຫລົ່ານີ້ແມ່ນຫຍັງ. ຢາປິ່ນປົວພະຍາດເບົາຫວານທີ່ເປັນອັນຕະລາຍແມ່ນຢາຄຸມ ກຳ ເນີດທີ່ກະຕຸ້ນກະຕຸກໃຫ້ຜະລິດອິນຊູລິນຫຼາຍ. ໃຫ້ພວກເຂົາ! ມັນກໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຢ່າງຫຼວງຫຼາຍຕໍ່ສຸຂະພາບຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ຢາຄຸມ ກຳ ເນີດທີ່ກະຕຸ້ນການຜະລິດອິນຊູລິນໂດຍກະຕຸກລວມມີຢາຈາກກຸ່ມ sulfonylurea ແລະກຸ່ມ meglitinides. ບັນດາທ່ານ ໝໍ ຍັງມັກສັ່ງໃຫ້ພວກເຂົາເປັນໂຣກເບົາຫວານປະເພດ 2, ແຕ່ນີ້ແມ່ນສິ່ງທີ່ບໍ່ຖືກຕ້ອງແລະເປັນອັນຕະລາຍຕໍ່ຄົນເຈັບ. ມາເບິ່ງກັນວ່າເປັນຫຍັງ. ໃນໂລກເບົາຫວານຊະນິດທີ 2, ຄົນເຈັບ, ຕາມກົດລະບຽບ, ຍັງຜະລິດອິນຊູລິນບໍ່ ໜ້ອຍ ໂດຍບໍ່ມີຢາຄຸມ ກຳ ເນີດເຫຼົ່ານີ້, ແລະຫຼາຍກ່ວາຄົນທີ່ມີສຸຂະພາບແຂງແຮງ 2-3 ເທົ່າ. ທ່ານສາມາດຢັ້ງຢືນການກວດເລືອດນີ້ ສຳ ລັບ C-peptide. ບັນຫາຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນວ່າພວກມັນມີຄວາມອ່ອນໄຫວຂອງຈຸລັງຫຼຸດລົງຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ. ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍນີ້ເອີ້ນວ່າການຕໍ່ຕ້ານອິນຊູລິນ. ໃນສະຖານະການດັ່ງກ່າວ, ການກິນຢາຄຸມ ກຳ ເນີດທີ່ຊ່ວຍກະຕຸ້ນຄວາມລັບຂອງອິນຊູລິນໂດຍນອກຈາກນັ້ນຍັງຄືກັບການຕີມ້າທີ່ຖືກທໍລະມານ, ຂັບເຄື່ອນ, ເຊິ່ງດ້ວຍ ກຳ ລັງທັງ ໝົດ, ລາກລົດເຂັນ ໜັກ. ມ້າທີ່ໂຊກບໍ່ດີສາມາດຕາຍໄດ້ຢ່າງຖືກຕ້ອງຕາມໂກນ. ພາລະບົດບາດຂອງມ້າທີ່ຖືກຂັບເຄື່ອນແມ່ນຫມາກພ້າວຂອງທ່ານ. ມັນມີຈຸລັງເບຕ້າທີ່ຜະລິດອິນຊູລິນ. ພວກເຂົາເຮັດວຽກແລ້ວກັບການໂຫຼດເພີ່ມຂື້ນ. ພາຍໃຕ້ການກະ ທຳ ຂອງຢາເມັດ sulfonylurea ຫຼື meglitinides ທີ່ພວກເຂົາ“ ເຜົາ ໄໝ້”, ນັ້ນແມ່ນພວກມັນຈະຕາຍຢ່າງຫລວງຫລາຍ. ຫຼັງຈາກນີ້, ການຜະລິດອິນຊູລິນຫຼຸດລົງ, ແລະໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ສາມາດປິ່ນປົວໄດ້ກາຍເປັນໂຣກເບົາຫວານຊະນິດທີ 1 ທີ່ຮ້າຍແຮງແລະບໍ່ສາມາດປິ່ນປົວໄດ້.
ຂໍ້ບົກຜ່ອງໃຫຍ່ອີກອັນ ໜຶ່ງ ຂອງຢາຄຸມ ກຳ ເນີດໃນການຜະລິດອິນຊູລິນແມ່ນພວກມັນກໍ່ໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ. ນີ້ມັກຈະເກີດຂື້ນຖ້າຄົນເຈັບກິນຢາບໍ່ຖືກຕ້ອງຫຼືລືມກິນຕາມເວລາ. ວິທີການປິ່ນປົວພະຍາດເບົາຫວານປະເພດ 2 ທີ່ພວກເຮົາແນະ ນຳ ໃຫ້ຫຼຸດ ນຳ ້ຕານໃນເລືອດຢ່າງມີປະສິດທິຜົນ, ໃນຂະນະທີ່ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານແມ່ນປະຕິບັດໄດ້ສູນ. ການສຶກສາໃນຮູບແບບຂະ ໜາດ ໃຫຍ່ໄດ້ສະແດງໃຫ້ເຫັນວ່າຄວາມສັບສົນຂອງ sulfonylurea ເພີ່ມອັດຕາການຕາຍຈາກສາເຫດທັງ ໝົດ ໃນບັນດາຄົນເຈັບທີ່ກິນພວກເຂົາ, ລວມທັງອັດຕາການຕາຍຈາກການໂຈມຕີຫົວໃຈແລະໂຣກມະເຮັງ. ພວກມັນລົບກວນການໄຫຼວຽນຂອງເລືອດໃນເສັ້ນເລືອດແລະເສັ້ນເລືອດແດງອື່ນໆ, ກີດຂວາງຊ່ອງທາງແຄວຊ້ຽມທີ່ມີຄວາມອ່ອນໄຫວຂອງ ATP ເຊິ່ງເຮັດໃຫ້ເສັ້ນເລືອດຝອຍຜ່ອນຄາຍ. ຜົນກະທົບນີ້ບໍ່ໄດ້ຖືກພິສູດພຽງແຕ່ ສຳ ລັບຢາຊະນິດ ໃໝ່ໆ ຂອງກຸ່ມ. ແຕ່ພວກເຂົາບໍ່ຄວນຖືກປະຕິບັດ, ຍ້ອນເຫດຜົນທີ່ພວກເຮົາໄດ້ອະທິບາຍໄວ້ຂ້າງເທິງ. ຖ້າໂລກເບົາຫວານຊະນິດທີ 2 ຖືກຕິດຕາມຢ່າງລະມັດລະວັງດ້ວຍອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ອອກ ກຳ ລັງກາຍແລະສັກຢາອິນຊູລິນຖ້າ ຈຳ ເປັນ, ຈຸລັງເບຕ້າທີ່ເສຍຫາຍຫຼືອ່ອນແອກໍ່ສາມາດຟື້ນຟູການເຮັດວຽກຂອງມັນ. ຮຽນຮູ້ແລະປະຕິບັດຕາມແຜນງານ ໜຶ່ງ ໃນການຮັກສາໂລກເບົາຫວານປະເພດ 2 ຢ່າງມີປະສິດຕິຜົນ. ນີ້ແມ່ນດີກ່ວາການກິນຢາຄຸມ ກຳ ເນີດ - sulfonylurea ອະນຸພັນຫຼື meglitinides, ເຊິ່ງຈະຂ້າຈຸລັງທົດລອງແລະເຮັດໃຫ້ບັນຫາຂອງໂລກເບົາຫວານຮ້າຍແຮງກວ່າເກົ່າ. ພວກເຮົາບໍ່ສາມາດບອກຊື່ຂອງຢາທັງ ໝົດ ທີ່ນີ້, ເພາະວ່າມັນມີ ຈຳ ນວນຫລວງຫລາຍ. ສິ່ງຕໍ່ໄປນີ້ຄວນເຮັດ. ອ່ານ ຄຳ ແນະ ນຳ ສຳ ລັບຢາຄຸມ ກຳ ເນີດໂລກເບົາຫວານທີ່ທ່ານໄດ້ ກຳ ນົດ. ຖ້າມັນຫັນອອກວ່າພວກມັນເປັນຂອງຫ້ອງຮຽນຂອງ sulfonylurea ອະນຸພັນຫຼື meglitinides, ຢ່າກິນພວກມັນ. ແທນທີ່ຈະ, ສຶກສາແລະປະຕິບັດຕາມໂຄງການເບົາຫວານປະເພດ 2. ມັນຍັງມີເມັດປະສົມປະສານທີ່ບັນຈຸສອງສ່ວນປະກອບທີ່ມີການເຄື່ອນໄຫວຄື: sulfonylurea derivative ບວກກັບ metformin. ຖ້າທ່ານໄດ້ຮັບການແຕ່ງຕັ້ງຕົວເລືອກນີ້, ຫຼັງຈາກນັ້ນປ່ຽນຈາກມັນເປັນ metformin "ບໍລິສຸດ" (Siofor ຫຼື Glyukofazh). ວິທີທີ່ຖືກຕ້ອງໃນການຮັກສາໂລກເບົາຫວານປະເພດ 2 ແມ່ນພະຍາຍາມປັບປຸງຄວາມອ່ອນໄຫວຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນ. ອ່ານບົດຂຽນຂອງພວກເຮົາກ່ຽວກັບການຕໍ່ຕ້ານອິນຊູລິນ. ມັນບອກທ່ານວິທີເຮັດມັນ. ຫລັງຈາກນັ້ນ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງກະຕຸ້ນການຜະລິດອິນຊູລິນ. ຖ້າກໍລະນີຂອງໂລກເບົາຫວານບໍ່ໄດ້ກ້າວ ໜ້າ ເກີນໄປ, ສະນັ້ນລະດັບອິນຊູລິນຂອງຜູ້ປ່ວຍຈະພຽງພໍທີ່ຈະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້. ຢ່າພະຍາຍາມທົດແທນການສັກຢາອິນຊູລິນກັບຢາຄຸມ ກຳ ເນີດ.ປະຕິບັດການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ໜ້ອຍ 3 ມື້, ແລະດີກວ່າອາທິດ ໜຶ່ງ. ຖ້າຫາກວ່າຢ່າງ ໜ້ອຍ ນ້ ຳ ຕານຫລັງອາຫານໄດ້ກາຍເປັນ 9 mmol / L ຂຶ້ນໄປ, ຄວນເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນໂດຍສົມທົບກັບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. ເພາະວ່າບໍ່ມີຢາຫຍັງທີ່ຈະຊ່ວຍໄດ້ໃນທີ່ນີ້. ກ່ອນອື່ນ ໝົດ, ດ້ວຍການຊ່ວຍເຫຼືອໃນການສັກຢາອິນຊູລິນແລະອາຫານການກິນທີ່ຖືກຕ້ອງ, ໃຫ້ແນ່ໃຈວ່ານ້ ຳ ຕານໃນເລືອດຂອງທ່ານຫຼຸດລົງຕາມລະດັບຄາດ ໝາຍ. ແລະຫຼັງຈາກນັ້ນທ່ານກໍ່ຈະໄດ້ຄິດເຖິງວິທີການໃຊ້ຢາຄຸມ ກຳ ເນີດເພື່ອຫຼຸດປະລິມານອິນຊູລິນຫຼືແມ້ກະທັ້ງປະຖິ້ມມັນ ໝົດ. ຜູ້ເປັນໂລກເບົາຫວານປະເພດ 2 ມັກຊັກຊ້າໃນການເລີ່ມຕົ້ນຂອງການປິ່ນປົວອິນຊູລິນ. ແນ່ນອນ ສຳ ລັບຈຸດປະສົງນີ້ທ່ານໄດ້ໄປຫາ ໜ້າ ຢາກ່ຽວກັບພະຍາດເບົາຫວານ, ແມ່ນບໍ? ດ້ວຍເຫດຜົນບາງຢ່າງ, ທຸກຄົນເຊື່ອວ່າການຮັກສາອິນຊູລິນສາມາດຖືກລະເລີຍກັບການລົງໂທດ, ແລະໂຣກເບົາຫວານກໍ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຜູ້ອື່ນ, ແຕ່ມັນບໍ່ແມ່ນ. ແລະນີ້ແມ່ນພຶດຕິ ກຳ ທີ່ໂງ່ຫຼາຍ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ. ຖ້າຫາກວ່າ“ ຜູ້ມີຈິດໃຈດີທີ່ສຸດ” ຕາຍຍ້ອນໂຣກຫົວໃຈວາຍ, ຂ້ອຍຈະເວົ້າວ່າລາວໂຊກດີ. ເນື່ອງຈາກວ່າມີຕົວເລືອກທີ່ບໍ່ດີກວ່າ:
ເຫຼົ່ານີ້ແມ່ນອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານທີ່ສັດຕູທີ່ຮ້າຍແຮງທີ່ສຸດຈະບໍ່ຕ້ອງການ. ເມື່ອປຽບທຽບກັບພວກມັນ, ການເສຍຊີວິດຢ່າງໄວວາແລະງ່າຍຈາກການໂຈມຕີຫົວໃຈແມ່ນຜົນ ສຳ ເລັດທີ່ແທ້ຈິງ. ຍິ່ງໄປກວ່ານັ້ນ, ໃນປະເທດຂອງພວກເຮົາ, ເຊິ່ງບໍ່ໄດ້ສະ ໜັບ ສະ ໜູນ ພົນລະເມືອງພິການຂອງຕົນຫລາຍເກີນໄປ. ສະນັ້ນ, ອິນຊູລິນເປັນຢາແກ້ທີ່ດີ ສຳ ລັບໂລກເບົາຫວານປະເພດ 2. ຖ້າທ່ານຮັກລາວທີ່ຮັກແພງ, ຫຼັງຈາກນັ້ນລາວຈະຊ່ວຍປະຢັດທ່ານຈາກການຮູ້ຈັກຢ່າງໃກ້ຊິດກັບອາການແຊກຊ້ອນຂ້າງເທິງ. ຖ້າເຫັນໄດ້ຊັດເຈນວ່າ insulin ບໍ່ສາມາດແຈກຈ່າຍໄດ້, ຈາກນັ້ນກໍ່ເລີ່ມສັກໄວກວ່າເກົ່າ, ຢ່າເສຍເວລາ. ໃນກໍລະນີທີ່ຕາບອດຫລືຫລັງຈາກຕັດແຂນຂາ, ຜູ້ເປັນເບົາຫວານມັກຈະມີຄວາມພິການໃນອີກສອງສາມປີຂ້າງ ໜ້າ. ໃນຊ່ວງເວລານີ້, ລາວຈັດການໃຫ້ຄິດຢ່າງຮອບຄອບວ່າລາວເປັນຄົນໂງ່ແນວໃດໃນເວລາທີ່ລາວບໍ່ເລີ່ມສັກຢາອິນຊູລິນ ... ໃນບາງກໍລະນີ, ການສ້າງ ໝູ່ ກັບ insulin ແມ່ນ ສຳ ຄັນ, ແລະໄວ:
ຮັກອິນຊູລິນຢ່າງສຸດຫົວໃຈຂອງທ່ານເພາະວ່າມັນເປັນເພື່ອນທີ່ຍິ່ງໃຫຍ່ຂອງທ່ານ, ເປັນຜູ້ຊ່ວຍໃຫ້ລອດແລະເປັນຜູ້ປ້ອງກັນພະຍາດເບົາຫວານ. ທ່ານ ຈຳ ເປັນຕ້ອງຮຽນວິຊາການສັກຢາທີ່ບໍ່ເຈັບປວດ, ລອງສັກຢາອິນຊູລິນໃນຕາຕະລາງເວລາແລະໃນເວລາດຽວກັນ ດຳ ເນີນກິດຈະ ກຳ ຕ່າງໆເພື່ອໃຫ້ທ່ານສາມາດຫຼຸດປະລິມານຂອງມັນໄດ້. ຖ້າທ່ານປະຕິບັດໂຄງການປິ່ນປົວພະຍາດເບົາຫວານ (ມັນເປັນສິ່ງ ສຳ ຄັນໂດຍສະເພາະແມ່ນການອອກ ກຳ ລັງກາຍດ້ວຍຄວາມສຸກ), ຫຼັງຈາກນັ້ນທ່ານສາມາດຈັດການກັບອິນຊູລິນຂະ ໜາດ ນ້ອຍແນ່ນອນດ້ວຍຄວາມເປັນໄປໄດ້ສູງ, ທ່ານຈະສາມາດປະຕິເສດການສັກຢາໂດຍລວມ. ແຕ່ສິ່ງນີ້ບໍ່ສາມາດເຮັດໄດ້ດ້ວຍຄ່າໃຊ້ຈ່າຍໃນການພັດທະນາພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ. ຢາທີ່ຊ່ວຍເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນດັ່ງທີ່ທ່ານຮູ້, ໃນຜູ້ປ່ວຍສ່ວນໃຫຍ່ທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ໝາກ ພ້າວສາມາດຜະລິດອິນຊູລິນພຽງພໍ, ຫຼືແມ່ນແຕ່ 2-3 ເທົ່າກ່ວາປົກກະຕິ. ບັນຫາແມ່ນວ່າຄົນພວກນີ້ມີຄວາມອ່ອນໄຫວຕ່ ຳ ຂອງຈຸລັງຕໍ່ການກະ ທຳ ຂອງອິນຊູລິນ. ຈື່ໄດ້ວ່າບັນຫານີ້ເອີ້ນວ່າການຕໍ່ຕ້ານອິນຊູລິນ, i.e. , ການຕໍ່ຕ້ານອິນຊູລິນ. ມີຢາຫລາຍຊະນິດທີ່ແກ້ໄຂບາງສ່ວນ. ໃນບັນດາປະເທດທີ່ເວົ້າພາສາລັດເຊຍ, ມີຢາສອງຊະນິດດັ່ງກ່າວໃນປະຈຸບັນ - metformin (ແທັບເລັດ Siofor ຫຼື Glyukofazh) ແລະ pioglitazone (ຂາຍພາຍໃຕ້ຊື່ Aktos, Pioglar, Diaglitazone).
ໂຄງການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ເລີ່ມຕົ້ນດ້ວຍອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ພ້ອມທັງອອກ ກຳ ລັງກາຍທີ່ມີຄວາມສຸກ. ນີ້ແມ່ນວິທີທີ່ມີປະສິດທິພາບແລະມີປະສິດຕິຜົນໃນການເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ. ແຕ່ໃນບັນດາສັບຊ້ອນ, ພວກມັນບໍ່ໄດ້ຊ່ວຍພຽງພໍ, ຄືກັບວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານບໍ່ໄດ້ສັງເກດເບິ່ງລະບອບການແພດຢ່າງລະມັດລະວັງ. ຫຼັງຈາກນັ້ນ, ນອກເຫນືອໄປຈາກພວກມັນ, ເມັດຍັງຖືກກໍານົດວ່າເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບການກະທໍາຂອງອິນຊູລິນ. ຖ້າທ່ານ ນຳ ໃຊ້ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ອອກ ກຳ ລັງກາຍແລະຢາຕ້ານອິນຊູລິນ, ໂອກາດທີ່ທ່ານຈະສາມາດຄວບຄຸມໂລກເບົາຫວານໄດ້ດີໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນ. ແລະຖ້າທ່ານຍັງຕ້ອງສັກຢາອິນຊູລິນ, ຫຼັງຈາກນັ້ນຂະ ໜາດ ຢາຈະນ້ອຍ. ຈົ່ງຈື່ໄວ້ວ່າບໍ່ມີຢາຄຸມເບົາຫວານໃດໆສາມາດທົດແທນອາຫານແລະອອກ ກຳ ລັງກາຍໄດ້. ການສຶກສາທາງດ້ານຮ່າງກາຍດ້ວຍຄວາມສຸກແມ່ນເຄື່ອງມືທີ່ມີປະສິດທິຜົນແທ້ໆເພື່ອເພີ່ມຄວາມອ່ອນໄຫວຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນແລະຄວບຄຸມໂລກເບົາຫວານ. ຢາທີ່ມີປະສິດຕິຜົນບໍ່ສາມາດປຽບທຽບກັບມັນໄດ້. ແລະຍິ່ງໄປກວ່ານັ້ນ, ມັນຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຫລີກລ້ຽງອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານຖ້າທ່ານບໍ່ປະຕິບັດຕາມອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ. Siofor (Glucophage) - ເປັນຢາທີ່ນິຍົມໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2ຢາທີ່ນິຍົມໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນ metformin, ເຊິ່ງຂາຍໃນຮູບແບບຂອງເມັດ Siofor ແລະ Glyukofazh ໃນປະເທດທີ່ເວົ້າພາສາລັດເຊຍ. ອ່ານບົດຄວາມລະອຽດຂອງພວກເຮົາກ່ຽວກັບຢາຄຸມ ກຳ ເນີດເຫລົ່ານີ້. Metformin ຊ່ວຍເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບການກະ ທຳ ຂອງອິນຊູລິນ, ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງແລະຊ່ວຍຫຼຸດນ້ ຳ ໜັກ ໄດ້ຫຼາຍກິໂລກຼາມ. ມັນຍັງສະກັດກັ້ນການປະຕິບັດຂອງຮໍໂມນ ghrelin ແລະດັ່ງນັ້ນຈຶ່ງຊ່ວຍໃນການຕ້ານທານກັບການກິນເກີນ.
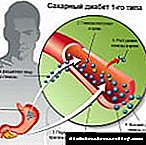
ພາຍໃຕ້ອິດທິພົນຂອງຢານີ້ຜົນໄດ້ຮັບຂອງການກວດເລືອດ ສຳ ລັບປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈຈະດີຂື້ນ. ມັນຍັງມີການພິສູດວ່າການໃຊ້ຢາ metformin ຊ່ວຍຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດຈາກໂຣກມະເຮັງແລະຫົວໃຈວາຍ. ພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານເກີດຂື້ນຍ້ອນວ່າມີທາດນ້ ຳ ຕານຫລາຍເກີນໄປ, ເຊິ່ງມີຢູ່ໃນເລືອດ, ຜູກພັນກັບໂປຣຕີນທີ່ແຕກຕ່າງກັນແລະກໍ່ກວນວຽກຂອງພວກມັນ. ດັ່ງນັ້ນ, ຢາ metformin ຂັດຂວາງການຜູກມັດນີ້, ແລະມັນກໍ່ເກີດຂື້ນໂດຍບໍ່ວ່າມັນຈະມີຜົນກະທົບຫຼັກຕໍ່ການຫຼຸດນ້ ຳ ຕານໃນເລືອດ. ມັນຍັງຊ່ວຍປັບປຸງການໄຫຼວຽນຂອງເລືອດໃນເຮືອ, ຫຼຸດຜ່ອນຄວາມອັນຕະລາຍແລະຄວາມອ່ອນແອຂອງເສັ້ນເລືອດ, ແລະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງການເປັນໂຣກເສັ້ນເລືອດໃນສາຍຕາດ້ວຍການເປັນໂຣກເບົາຫວານ. ຢາເມັດເບົາຫວານ Thiazolidinedioneຢາປິ່ນປົວໂຣກເບົາຫວານຈາກກຸ່ມ thiazolidinedione ຊ່ວຍຢັບຢັ້ງການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ນອກ ເໜືອ ຈາກຜົນກະທົບຂອງມັນໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດ. ສົມມຸດວ່າພວກເຂົາສະກັດກັ້ນການກະ ທຳ ຂອງພັນທຸ ກຳ ທີ່ມີຄວາມຮັບຜິດຊອບຕໍ່ການສະສົມໄຂມັນໃນຮ່າງກາຍ. ຍ້ອນເຫດຜົນນີ້, ຢາ thiazolinediones ຊ່ວຍໃນການຊັກຊ້າຫລືແມ່ນແຕ່ປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານຊະນິດ 2 ໃນຄົນທີ່ມີຄວາມສ່ຽງສູງ. ໃນທາງກົງກັນຂ້າມ, ມັນໄດ້ຖືກພິສູດວ່າຢາເຫຼົ່ານີ້ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກກະດູກພຸນໃນແມ່ຍິງຫຼັງຈາກຫມົດປະຈໍາເດືອນ. Thiazolinediones ຍັງເຮັດໃຫ້ເກີດການລະງັບນໍ້າໃນຮ່າງກາຍ. ນີ້ແມ່ນສິ່ງທີ່ຍອມຮັບບໍ່ໄດ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີໂຣກຫົວໃຈວາຍ, ເພາະວ່າຮ່າງກາຍຂອງພວກເຂົາມີນ້ ຳ ໜັກ ເກີນ. ກ່ອນ ໜ້າ ນີ້, ມີຢາສອງຊະນິດຈາກກຸ່ມ thiazolidinedione: rosiglitazone ແລະ pioglitazone. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການຂາຍ rosiglitazone ໄດ້ຖືກຫ້າມໃນເວລາທີ່ມັນໄດ້ຫັນອອກວ່າການນໍາໃຊ້ຂອງມັນເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍ, ແລະໃນປັດຈຸບັນມີພຽງແຕ່ຢາ pioglitazone ຖືກສັ່ງໃຫ້ຄົນເຈັບ. ເປັນຫຍັງຄົນເປັນໂລກເບົາຫວານຕ້ອງການອິນຊູລິນ?Insulin ແມ່ນຮໍໂມນທີ່ຖືກອອກແບບມາເພື່ອຄວບຄຸມລະດັບ glucose ໃນເລືອດ. ຖ້າມີເຫດຜົນບາງຢ່າງມັນຈະກາຍເປັນຂະ ໜາດ ນ້ອຍ, ໂລກເບົາຫວານກໍ່ຈະເກີດຂື້ນ. ໃນຮູບແບບທີສອງຂອງໂລກພະຍາດນີ້, ມັນບໍ່ສາມາດທີ່ຈະຊົດເຊີຍການຂາດແຄນດ້ວຍຢາຄຸມ ກຳ ເນີດຢ່າງດຽວຫຼືສານອາຫານທີ່ ເໝາະ ສົມ. ໃນກໍລະນີນີ້, ການສັກຢາອິນຊູລິນແມ່ນຖືກ ກຳ ນົດ.
ມັນຖືກອອກແບບມາເພື່ອຟື້ນຟູການເຮັດວຽກປົກກະຕິຂອງລະບົບລະບຽບການ, ເຊິ່ງ ໝາກ ເດື່ອທີ່ເສຍຫາຍບໍ່ສາມາດສະ ໜອງ ໄດ້ອີກຕໍ່ໄປ. ພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈລົບ, ອະໄວຍະວະນີ້ເລີ່ມອ່ອນລົງແລະບໍ່ສາມາດຜະລິດຮໍໂມນທີ່ພຽງພໍ. ໃນກໍລະນີນີ້, ຄົນເຈັບໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານປະເພດ 2. Provoke ເຊັ່ນ deviation ເປັນສາມາດ:
ຕົວຊີ້ບອກ ສຳ ລັບອິນຊູລິນ
ຈຸລັງເບຕ້າທີ່ເປັນເສັ້ນຂອງເສັ້ນເລືອດແດງຖືກອອກແບບມາເພື່ອຜະລິດອິນຊູລິນ ທຳ ມະຊາດ. ພາຍໃຕ້ອິດທິພົນຂອງອາຍຸຫລືພະຍາດອື່ນໆ, ພວກມັນຖືກ ທຳ ລາຍແລະຕາຍ - ພວກເຂົາບໍ່ສາມາດຜະລິດອິນຊູລິນອີກຕໍ່ໄປ. ຜູ້ຊ່ຽວຊານໃຫ້ຂໍ້ສັງເກດວ່າໃນຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດ ທຳ ອິດຫຼັງຈາກ 7-10 ປີ, ຍັງມີຄວາມຕ້ອງການການປິ່ນປົວແບບນີ້. ເຫດຜົນຫຼັກໃນການສັ່ງຢາອິນຊູລິນມີດັ່ງນີ້:
ເນື່ອງຈາກຄວາມໂງ່ຈ້າຂອງຕົວເອງ, ຄົນເຈັບຫຼາຍຄົນພະຍາຍາມບໍ່ເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນດົນເທົ່າທີ່ຈະໄວໄດ້. ພວກເຂົາເຊື່ອວ່ານີ້ແມ່ນຈຸດເວລາທີ່ບໍ່ມີຜົນຕອບແທນ, ເຊິ່ງສະແດງເຖິງພະຍາດວິທະຍາທີ່ຮ້າຍແຮງ. ໃນຄວາມເປັນຈິງແລ້ວ, ບໍ່ມີຫຍັງຜິດປົກກະຕິກັບການສັກຢາດັ່ງກ່າວ. Insulin ແມ່ນສານທີ່ຈະຊ່ວຍໃຫ້ຮ່າງກາຍຂອງທ່ານເຮັດວຽກຢ່າງເຕັມທີ່, ແລະທ່ານຄວນລືມກ່ຽວກັບໂຣກຊໍາເຮື້ອຂອງທ່ານ. ດ້ວຍການສັກຢາເປັນປະ ຈຳ, ທ່ານຈະສາມາດລືມກ່ຽວກັບການສະແດງອອກໃນແງ່ລົບຂອງໂລກເບົາຫວານປະເພດ 2. ປະເພດຂອງ insulin
ມາຮອດປະຈຸບັນ, insulin ແມ່ນມີດັ່ງຕໍ່ໄປນີ້:
ອິນຊູລິນຄັ້ງ ທຳ ອິດແມ່ນຖືກຝັງໂດຍຜູ້ຊາຍໃນປີ 1978. ໃນເວລານັ້ນນັກວິທະຍາສາດອັງກິດໄດ້ບັງຄັບໃຫ້ E. coli ຜະລິດຮໍໂມນນີ້. ການຜະລິດຢາ ampoules ຕັ້ງແຕ່ປີ 1982 ກັບສະຫະລັດ. ຈົນກ່ວາເວລານັ້ນ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ຖືກບັງຄັບໃຫ້ສັກອິນຊູລິນ. ການປິ່ນປົວແບບນີ້ເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງຢ່າງຕໍ່ເນື່ອງໃນຮູບແບບຂອງພູມແພ້ທີ່ຮຸນແຮງ. ໃນມື້ນີ້, insulin ທັງຫມົດແມ່ນມີຕົ້ນກໍາເນີດສັງເຄາະ, ສະນັ້ນຢາບໍ່ກໍ່ໃຫ້ເກີດຜົນຂ້າງຄຽງໃດໆ. ການ ກຳ ນົດວິທີການປິ່ນປົວດ້ວຍ Insulin
ເພື່ອເຮັດສິ່ງນີ້, ທຸກໆມື້ເປັນເວລາ ໜຶ່ງ ອາທິດທ່ານ ຈຳ ເປັນຕ້ອງບໍລິຈາກເລືອດເພື່ອນ້ ຳ ຕານ. ຫຼັງຈາກທີ່ທ່ານໄດ້ຮັບຜົນຂອງການສຶກສາ, ທ່ານສາມາດໄປຫາຊ່ຽວຊານ. ເພື່ອໃຫ້ໄດ້ຜົນທີ່ຖືກຕ້ອງທີ່ສຸດ, ກ່ອນຈະກິນເລືອດເປັນເວລາສອງສາມອາທິດ, ເລີ່ມຕົ້ນ ນຳ ພາວິຖີຊີວິດທີ່ ທຳ ມະດາແລະຖືກຕ້ອງ. ຖ້າຫາກປະຕິບັດຕາມອາຫານການກິນ, ກະຕິນຍັງຈະຕ້ອງໄດ້ໃຊ້ຢາອິນຊູລິນຕື່ມອີກ, ມັນຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຫລີກລ້ຽງການປິ່ນປົວ.ບັນດາທ່ານ ໝໍ, ເພື່ອແຕ້ມ ຄຳ ແນະ ນຳ ການປິ່ນປົວດ້ວຍ insulin ທີ່ຖືກຕ້ອງແລະມີປະສິດຕິຜົນ, ໃຫ້ຕອບ ຄຳ ຖາມຕໍ່ໄປນີ້:
ມັນເປັນສິ່ງ ສຳ ຄັນຫຼາຍທີ່ຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບທີ່ມີຄຸນນະພາບມີສ່ວນຮ່ວມໃນການພັດທະນາການປິ່ນປົວດ້ວຍອິນຊູລິນ. ການປິ່ນປົວດ້ວຍອິນຊູລິນຢ່າງຕໍ່ເນື່ອງໂຣກເບົາຫວານປະເພດ 2 ແມ່ນພະຍາດທີ່ມີຄວາມຄືບ ໜ້າ ຊຳ ເຮື້ອເຊິ່ງຄວາມສາມາດຂອງຈຸລັງ pancreatic ໃນການຜະລິດອິນຊູລິນຫຼຸດລົງເທື່ອລະກ້າວ. ມັນຮຽກຮ້ອງໃຫ້ມີການໃຊ້ຢາສັງເຄາະຢ່າງຕໍ່ເນື່ອງເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ພິຈາລະນາ. ວ່າປະລິມານຂອງສານທີ່ມີການເຄື່ອນໄຫວຕ້ອງໄດ້ຮັບການປັບຕົວຢ່າງຕໍ່ເນື່ອງ - ໂດຍປົກກະຕິຈະເພີ່ມຂື້ນ. ເມື່ອເວລາຜ່ານໄປ, ທ່ານຈະຮອດປະລິມານຢາທີ່ສູງສຸດ. ທ່ານ ໝໍ ຫຼາຍຄົນບໍ່ມັກຮູບແບບຂະ ໜາດ ນີ້, ຍ້ອນວ່າມັນເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຢູ່ໃນຮ່າງກາຍຢ່າງຕໍ່ເນື່ອງ. ເມື່ອປະລິມານຢາອິນຊູລິນສູງກ່ວາຢາຄຸມ ກຳ ເນີດ, ໃນທີ່ສຸດທ່ານ ໝໍ ຈະໂອນໃຫ້ທ່ານສັກຢາ. ຈົ່ງຈື່ໄວ້ວ່ານີ້ແມ່ນການປິ່ນປົວແບບຖາວອນທີ່ທ່ານຈະໄດ້ຮັບຕະຫຼອດຊີວິດ. ຂະ ໜາດ ຂອງຢາກໍ່ຈະມີການປ່ຽນແປງ, ເພາະວ່າຮ່າງກາຍໄດ້ຮັບການ ນຳ ໃຊ້ເຂົ້າໃນການປ່ຽນແປງຢ່າງໄວວາ.
ໃນກໍລະນີນີ້, ລະດັບດຽວກັນຂອງ insulin ຈະມີຜົນບັງຄັບໃຊ້ ສຳ ລັບລາວເປັນເວລາຫລາຍປີ. ໂດຍປົກກະຕິ, ປະກົດການນີ້ເກີດຂື້ນໃນຄົນທີ່ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານແຕ່ຫົວທີ. ພວກເຂົາກໍ່ຄວນມີກິດຈະ ກຳ ກ່ຽວກັບການເປັນໂຣກ pancreatic, ແລະການຜະລິດ beta-cell ແມ່ນມີຄວາມ ສຳ ຄັນເປັນພິເສດ. ຖ້າຜູ້ເປັນໂລກເບົາຫວານສາມາດເຮັດໃຫ້ນ້ ຳ ໜັກ ຂອງລາວກັບຄືນສູ່ສະພາບປົກກະຕິ, ລາວກິນອາຫານຢ່າງຖືກຕ້ອງ, ຫຼີ້ນກິລາ, ເຮັດທຸກຢ່າງທີ່ເປັນໄປໄດ້ເພື່ອຟື້ນຟູຮ່າງກາຍ - ລາວສາມາດເຮັດກັບອິນຊູລິນ ໜ້ອຍ ທີ່ສຸດ. ຮັບປະທານອາຫານທີ່ດີແລະ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ມີສຸຂະພາບແຂງແຮງ, ຈາກນັ້ນທ່ານຈະບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານອິນຊູລິນຂື້ນເລື້ອຍໆ. ປະລິມານ sulfonylurea ສູງເພື່ອຟື້ນຟູການເຄື່ອນໄຫວຂອງກະຕ່າຍແລະເກາະນ້ອຍທີ່ມີຈຸລັງທົດລອງ, ການກະກຽມ sulfonylurea ແມ່ນຖືກ ກຳ ນົດໄວ້. ສານປະສົມດັ່ງກ່າວກະຕຸ້ນອະໄວຍະວະ endocrine ນີ້ໃຫ້ຜະລິດອິນຊູລິນ, ເນື່ອງຈາກວ່າລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະຢູ່ໃນລະດັບທີ່ດີທີ່ສຸດ. ສິ່ງນີ້ຊ່ວຍຮັກສາທຸກຂັ້ນຕອນໃນຮ່າງກາຍໃຫ້ຢູ່ໃນສະພາບດີ. ໂດຍປົກກະຕິ, ຢາຕໍ່ໄປນີ້ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບຈຸດປະສົງນີ້:
ຢາທັງ ໝົດ ເຫລົ່ານີ້ມີຜົນກະທົບທີ່ມີປະສິດຕິພາບໃນການກະຕຸ້ນຕ່ອມຂົມ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຕ້ອງສັງເກດເບິ່ງປະລິມານທີ່ເລືອກໂດຍທ່ານ ໝໍ, ເພາະວ່າການ ນຳ ໃຊ້ sulfonylurea ຫຼາຍເກີນໄປສາມາດ ນຳ ໄປສູ່ການ ທຳ ລາຍຂອງຕັບໄດ້. ຖ້າການປິ່ນປົວດ້ວຍ insulin ຖືກປະຕິບັດໂດຍບໍ່ມີຢານີ້, ການເຮັດວຽກຂອງ pancreatic ຈະຖືກສະກັດກັ້ນຢ່າງສົມບູນໃນເວລາພຽງບໍ່ເທົ່າໃດປີ. ມັນຈະຮັກສາການເຮັດວຽກຂອງມັນໄດ້ດົນເທົ່າທີ່ຈະເປັນໄປໄດ້, ສະນັ້ນທ່ານບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານຢາອິນຊູລິນ. ຢາທີ່ຖືກອອກແບບມາເພື່ອຮັກສາຮ່າງກາຍທີ່ມີໂລກເບົາຫວານຊະນິດ 2 ຊ່ວຍໃນການຟື້ນຟູໂຣກຂອງຕັບ, ພ້ອມທັງປົກປ້ອງມັນຈາກຜົນກະທົບຂອງເຊື້ອພະຍາດຈາກປັດໃຈພາຍນອກແລະພາຍໃນ. ຜົນກະທົບດ້ານການປິ່ນປົວຂອງ insulinInsulin ແມ່ນສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນຂອງຊີວິດ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ຖ້າບໍ່ມີຮໍໂມນນີ້, ພວກມັນຈະເລີ່ມປະສົບກັບຄວາມບໍ່ສະບາຍຮ້າຍແຮງ, ເຊິ່ງຈະ ນຳ ໄປສູ່ການເປັນໂຣກຜີວ ໜັງ ແລະຜົນຮ້າຍທີ່ຮ້າຍແຮງກວ່າເກົ່າ. ທ່ານຫມໍໄດ້ສ້າງຕັ້ງຂື້ນມາດົນແລ້ວວ່າການປິ່ນປົວດ້ວຍ insulin ທີ່ຖືກຕ້ອງຊ່ວຍບັນເທົາຜູ້ປ່ວຍຈາກການສະແດງອອກໃນແງ່ລົບຂອງໂລກເບົາຫວານ, ພ້ອມທັງຊ່ວຍໃຫ້ອາຍຸຍືນ. ດ້ວຍການຊ່ວຍເຫຼືອຂອງຮໍໂມນນີ້, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງ hemoglobin glucose ແລະນໍ້າຕານໃນລະດັບທີ່ເຫມາະສົມ: ກ່ຽວກັບກະເພາະອາຫານຫວ່າງເປົ່າແລະຫຼັງຈາກກິນ. Insulin ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານແມ່ນວິທີດຽວທີ່ຈະຊ່ວຍໃຫ້ພວກເຂົາຮູ້ສຶກດີແລະລືມກ່ຽວກັບໂຣກຂອງພວກເຂົາ. ການປິ່ນປົວທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງສາມາດຢຸດຢັ້ງການພັດທະນາຂອງພະຍາດ, ພ້ອມທັງປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ. ຢາອິນຊູລິນໃນປະລິມານທີ່ຖືກຕ້ອງແມ່ນບໍ່ສາມາດເປັນອັນຕະລາຍຕໍ່ຮ່າງກາຍ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍການກິນຢາຫຼາຍເກີນໄປ, ໂລກລະລາຍໃນເລືອດແລະອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດເປັນໄປໄດ້, ເຊິ່ງຮຽກຮ້ອງໃຫ້ມີການເອົາໃຈໃສ່ດ້ານການປິ່ນປົວຢ່າງຮີບດ່ວນ. ການປິ່ນປົວດ້ວຍຮໍໂມນນີ້ເຮັດໃຫ້ເກີດຜົນກະທົບດ້ານການຮັກສາຕໍ່ໄປນີ້:
ການປິ່ນປົວດ້ວຍທາດອິນຊູລິນເຕັມໄປດ້ວຍຜົນດີສົ່ງຜົນກະທົບຕໍ່ຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍ: ໄຂມັນ lipid, ທາດແປ້ງ, ທາດໂປຼຕີນ. ນອກຈາກນີ້, ການກິນອິນຊູລິນຊ່ວຍກະຕຸ້ນການສະກັດກັ້ນແລະການລຸດຂອງນ້ ຳ ຕານ, ກົດອະມິໂນແລະ lipids. ຢາທີ່ຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງອິນຊູລິນຢາ Metformin ແລະ pioglitazone ຊ່ວຍເພີ່ມຄວາມລະອຽດຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນ. ແລະມັນບໍ່ ສຳ ຄັນວ່າມັນຈະເປັນ insulin ຊະນິດໃດກໍ່ຕາມ - ມັນແມ່ນໂຣກ ໝາກ ພ້າວທີ່ໄດ້ພັດທະນາຫລືຄົນທີ່ເປັນໂຣກເບົາຫວານທີ່ໄດ້ຮັບດ້ວຍການສັກຢາ. ເປັນຜົນມາຈາກການປະຕິບັດຂອງຢາເມັດຕ້ານການຕ້ານອິນຊູລິນ, ທາດ ນຳ ້ຕານໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ຫຼຸດລົງ, ແລະສ່ວນທີ່ດີທີ່ສຸດແມ່ນບໍ່ມີຜົນຂ້າງຄຽງທີ່ເປັນອັນຕະລາຍໃດໆ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜົນກະທົບທີ່ເປັນປະໂຫຍດຂອງ metformin ແລະ pioglitazone ບໍ່ໄດ້ຢຸດຢູ່ທີ່ນັ້ນ. ຈື່ໄດ້ວ່າອິນຊູລິນແມ່ນຮໍໂມນຫຼັກທີ່ຊ່ວຍກະຕຸ້ນການລຸດໄຂມັນແລະຢັບຢັ້ງການສູນເສຍນ້ ຳ ໜັກ. ເມື່ອຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແລະ / ຫຼືໂລກອ້ວນກິນຢາເຫຼົ່ານີ້, ຫຼັງຈາກນັ້ນຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນເລືອດຫຼຸດລົງແລະເຂົ້າຫາປົກກະຕິ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ຢ່າງຫນ້ອຍການເພີ່ມນ້ໍາຫນັກເພີ່ມຂື້ນ, ແລະເລື້ອຍໆມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະສູນເສຍນ້ໍາຫນັກຫຼາຍກິໂລ. ຖ້າໂຣກເບົາຫວານຊະນິດທີ 2 ຍັງບໍ່ໄດ້ພັດທະນາເທື່ອ, ແລະທ່ານພຽງແຕ່ຕ້ອງການຄວບຄຸມໂລກອ້ວນ, ສະນັ້ນຢາ metformin ແມ່ນຖືກ ກຳ ນົດໂດຍປົກກະຕິ. ເນື່ອງຈາກວ່າລາວມີຄວາມສ່ຽງທີ່ບໍ່ມີຜົນກະທົບຈາກຜົນຂ້າງຄຽງທີ່ເປັນອັນຕະລາຍ, ແລະ pioglitazone ມີມັນ, ເຖິງແມ່ນວ່າມັນຈະນ້ອຍ. ພວກເຮົາຍົກຕົວຢ່າງຈາກການປະຕິບັດຂອງທ່ານດຣ Bernstein. ລາວມີຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ແລະມີນ້ ຳ ໜັກ ທີ່ ສຳ ຄັນ. ຄົນເຈັບຄົນນີ້ ຈຳ ເປັນຕ້ອງໄດ້ສັກອິນຊູລິນຕື່ມອີກ 27 ໜ່ວຍ ໃນເວລາກາງຄືນ, ເຖິງແມ່ນວ່າລາວຈະຕິດຕາມອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ກໍ່ຕາມ. ລາວໄດ້ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທີ່ໄດ້ອະທິບາຍໄວ້ໃນພາກ“ ວິທີການສູບຢາ Insulin ຢ່າງຫຼວງຫຼາຍ”. ຫຼັງຈາກທີ່ລາວເລີ່ມກິນຢາ glucophage, ປະລິມານຂອງອິນຊູລິນຫຼຸດລົງເຫຼືອ 20 ໜ່ວຍ. ນີ້ຍັງແມ່ນປະລິມານທີ່ສູງ, ແຕ່ຍັງດີກ່ວາ 27 ໜ່ວຍ. ວິທີໃຊ້ຢາຄຸມ ກຳ ເນີດເຫຼົ່ານີ້ເມັດທີ່ເພີ່ມຄວາມລະອຽດອ່ອນຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນຄວນຈະຖືກ ກຳ ນົດໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ຖ້າພວກເຂົາບໍ່ສາມາດສູນເສຍນ້ ຳ ໜັກ ໃນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ແລະຍິ່ງກວ່ານັ້ນຖ້າພວກເຂົາບໍ່ສາມາດຫຼຸດນ້ ຳ ຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບປົກກະຕິ. ອ່ານວ່າເປົ້າ ໝາຍ ທີ່ ເໝາະ ສົມ ສຳ ລັບການດູແລຮັກສາໂລກເບົາຫວານຄວນຈະເປັນແນວໃດ. ກ່ອນທີ່ທ່ານຈະສ້າງລະບຽບໃນການໃຊ້ຢາປິ່ນປົວພະຍາດເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການຄວບຄຸມ ນຳ ້ຕານໃນເລືອດທັງ ໝົດ ເປັນເວລາ 3-7 ວັນແລະບັນທຶກຜົນຂອງມັນ. ພວກເຮົາເຕືອນທ່ານວ່າຖ້ານໍ້າຕານໃນເລືອດຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງຫຼັງອາຫານແມ່ນ 9.0 mmol / L ຫຼືສູງກວ່າ, ຫຼັງຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງເລີ່ມສັກຢາອິນຊູລິນໂດຍໄວ. ແລະພຽງແຕ່ຫຼັງຈາກນັ້ນຄິດກ່ຽວກັບວິທີຫຼຸດຜ່ອນປະລິມານຢາຂອງມັນກັບຢາເມັດ.
ທ່ານຈະເຫັນວ່ານໍ້າຕານໃນເລືອດສູງຂື້ນປົກກະຕິໃນເວລາສະເພາະໃດ ໜຶ່ງ, ຫຼືວ່າມັນເຮັດໃຫ້ສູງຂື້ນຕະຫຼອດເວລາ. ອີງຕາມສິ່ງນີ້, ກຳ ນົດເວລາທີ່ທ່ານຕ້ອງການກິນຢາຄຸມເບົາຫວານ. ຍົກຕົວຢ່າງ, ນ້ ຳ ຕານໃນເລືອດຂອງທ່ານສູງຂື້ນສະ ເໝີ ໃນຕອນເຊົ້າ. ນີ້ເອີ້ນວ່າ "ປະກົດການໃນຕອນເຊົ້າ." ໃນກໍລະນີນີ້, ລອງໃຊ້ Glucophage Extended-Night. ເລີ່ມຕົ້ນດ້ວຍປະລິມານ ຕຳ ່ສຸດແລະເພີ່ມຂື້ນເທື່ອລະກ້າວ. ອ່ານລາຍລະອຽດເພີ່ມເຕີມ“ ວິທີການຄວບຄຸມປະກົດການອາລຸນຕອນເຊົ້າ”. ຫຼືເຄື່ອງວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດຈະສະແດງໃຫ້ເຫັນວ່ານ້ ຳ ຕານໃນເລືອດຈະສູງຂື້ນຫຼັງຈາກກິນເຂົ້າ, ຍົກຕົວຢ່າງ, ຫລັງອາຫານທ່ຽງ. ໃນກໍລະນີນີ້, ໃຊ້ເວລາ Siofor ສະແດງໄວ 2 ຊົ່ວໂມງກ່ອນອາຫານຄາບນີ້. ຖ້າມີອາການຖອກທ້ອງຈາກລະບອບນີ້, ໃຫ້ກິນ Siofor ກັບອາຫານ. ຍັງໃຊ້ຢາຄຸມເບົາຫວານເພື່ອຊ່ວຍຄວບຄຸມຄວາມຢາກອາຫານຂອງທ່ານ. ຖ້າລະດັບນ້ ຳ ຕານໃນເລືອດຈະສູງຂື້ນປະມານຊົ່ວໂມງ, ຫຼັງຈາກນັ້ນທ່ານສາມາດທົດລອງໃຊ້ Siofor ປະລິມານ 500 ຫຼື 850 ມລກທຸກໆຄັ້ງກ່ອນກິນ, ພ້ອມທັງຕອນກາງຄືນ. ເຮັດແນວໃດແລະເປັນຫຍັງຈຶ່ງກິນ metformin ແລະ pioglitazone ຮ່ວມກັນMetformin (ເມັດ Siofor ແລະ Glucofage) ປະຕິບັດການກະ ທຳ ຂອງມັນ, ເຮັດໃຫ້ການຕໍ່ຕ້ານອິນຊູລິນໃນຈຸລັງຕັບຫຼຸດລົງ. ມັນຍັງມີຜົນກະທົບເລັກນ້ອຍຕໍ່ການດູດຊຶມຂອງທາດແປ້ງໃນ ລຳ ໄສ້. Pioglitazone ເຮັດແຕກຕ່າງກັນ. ມັນມີຜົນຕໍ່ກ້າມເນື້ອແລະເນື້ອເຍື່ອ adipose, ສົ່ງຜົນກະທົບຕໍ່ຕັບໃນລະດັບທີ່ ໜ້ອຍ ກວ່າ. ນີ້ ໝາຍ ຄວາມວ່າຖ້າ metformin ບໍ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງພຽງພໍ, ມັນກໍ່ມີຄວາມ ໝາຍ ທີ່ຈະເພີ່ມ pioglitazone ໃສ່ມັນ, ແລະໃນທາງກັບກັນ. ກະລຸນາສັງເກດວ່າ pioglitazone ບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຜົນຂອງມັນໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດທັນທີ, ແຕ່ວ່າສອງສາມອາທິດຫຼັງຈາກການບໍລິຫານເລີ່ມຕົ້ນ. ໃນຂະນະທີ່ກິນຢາ metformin, ປະລິມານປະ ຈຳ ວັນຂອງ pioglitazone ບໍ່ຄວນເກີນ 30 mg. ຜົນຂ້າງຄຽງຂອງ Metforminຢາເມັດ Siofor ແລະ Glucofage (ສານ metformin ທີ່ມີການເຄື່ອນໄຫວ) ໃນທາງປະຕິບັດບໍ່ໄດ້ເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງອັນຕະລາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນຜູ້ທີ່ກິນພວກມັນມັກຈະເປັນສາເຫດຂອງການຍ່ອຍອາຫານ - ອາການທ້ອງອືດ, ປວດຮາກ, ຖອກທ້ອງ. ສິ່ງນີ້ເກີດຂື້ນກັບຄົນເຈັບຢ່າງ ໜ້ອຍ who ຄົນທີ່ກິນຢາ Siofor.
ປະຊາຊົນສັງເກດເຫັນຢ່າງໄວວາວ່າ Siofor ຊ່ວຍລົດນ້ ຳ ໜັກ ໄດ້ຫຼາຍກິໂລກຼາມ, ແລະດ້ວຍພະຍາດເບົາຫວານຊະນິດທີ 2 ມັນຈະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດໃກ້ຊິດກັບປົກກະຕິ. ເພື່ອຜົນປະໂຫຍດເຫຼົ່ານີ້, ພວກເຂົາພ້ອມທີ່ຈະອົດທົນກັບບັນຫາກ່ຽວກັບ ລຳ ໄສ້ໃຫຍ່. ບັນຫາເຫຼົ່ານີ້ກາຍເປັນ ໜ້ອຍ ຫຼາຍຖ້າທ່ານປ່ຽນຈາກ Siofor ໄປຫາ Glucophage ການກະ ທຳ ທີ່ຍາວນານ. ພ້ອມກັນນີ້, ຜູ້ປ່ວຍສ່ວນໃຫຍ່ພົບວ່າຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍຈາກການກິນຢາ Siofor ເຮັດໃຫ້ອ່ອນເພຍກັບເວລາ, ເມື່ອຮ່າງກາຍໄດ້ຮັບຢາ. ມີພຽງແຕ່ຄົນ ຈຳ ນວນ ໜ້ອຍ ເທົ່ານັ້ນທີ່ບໍ່ສາມາດທົນຕໍ່ຢານີ້ໄດ້. ມື້ນີ້, Metformin ແມ່ນຢາທີ່ຄົນມັກເປັນໂລກເບົາຫວານຫລາຍຮ້ອຍພັນຄົນໃນທົ່ວໂລກ. ລາວມີຜູ້ທີ່ມີອາຍຸກ່ອນ - phenformin. ໃນຊຸມປີ 1950, ພວກເຂົາໄດ້ຄົ້ນພົບວ່າມັນສາມາດເຮັດໃຫ້ເກີດໂຣກ lactic acidosis, ເປັນອັນຕະລາຍ, ອາດຈະເປັນສະພາບການທີ່ເປັນອັນຕະລາຍ. ໃນຂະນະທີ່ກິນຢາ phenformin, ໂຣກ lactic acidosis ເກີດຂື້ນໃນຄົນເຈັບທີ່ອ່ອນແອເຊິ່ງເປັນໂຣກຫົວໃຈລົ້ມເຫຼວຫຼືເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງທີ່ຖືກ ທຳ ລາຍ. ກະຊວງສາທາລະນະສຸກເຕືອນວ່າ metformin ຍັງສາມາດເຮັດໃຫ້ເກີດເປັນກົດ lactic acidosis ຖ້າທ່ານເປັນໂລກຫົວໃຈວາຍ, ຕັບຫຼື ໝາກ ໄຂ່ຫຼັງ. ຖ້າອາການແຊກຊ້ອນເຫລົ່ານີ້ຂາດ, ຄວາມສ່ຽງຂອງການເປັນກົດຂອງ lactic ແມ່ນປະຕິບັດໄດ້. ຜົນຂ້າງຄຽງຂອງ pioglitazoneໃນບາງຄົນ, pioglitazone (Actos, Pioglar, Diaglitazone) ເຮັດໃຫ້ເກີດການລະງັບນໍ້າ. ນີ້ສະແດງອອກໂດຍການໄຄ່ບວມຂອງຂາແລະການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງເມັດເລືອດແດງໃນ plasma. ນອກຈາກນີ້, ໃນຂະນະທີ່ກິນ pioglitazone, ຄົນເຈັບອາດຈະມີນ້ ຳ ໜັກ ໜ້ອຍ ໜຶ່ງ. ນີ້ແມ່ນຍ້ອນການສະສົມຂອງທາດແຫຼວ, ແຕ່ບໍ່ແມ່ນໄຂມັນ. ໃນຜູ້ປ່ວຍໂລກເບົາຫວານທີ່ກິນຢາ pioglitazone ແລະຮັບການສັກຢາອິນຊູລິນ, ພ້ອມກັນນັ້ນ, ຄວາມສ່ຽງຂອງການເປັນໂຣກຫົວໃຈຈະເພີ່ມຂື້ນ. ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານດັ່ງກ່າວ, ຢາ pioglitazone ໃນປະລິມານປະ ຈຳ ວັນບໍ່ຄວນເກີນ 30 ມກ. ຖ້າຫາກວ່າ, ຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາອິນຊູລິນແລະການກິນຢາຄຸມ ກຳ ເນີດເຫລົ່ານີ້, ທ່ານຈະເຫັນວ່າຂາຂອງທ່ານເລີ່ມໃຄ່ບວມ, ຈາກນັ້ນຢຸດເຊົາກິນຢາໂປໂກລລິດຊາໂຊນທັນທີ.
ມັນໄດ້ຖືກລາຍງານໃນວາລະສານວ່າການກິນຢາ pioglitazone ຫຼາຍໆຄັ້ງເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ຕັບ. ໃນທາງກົງກັນຂ້າມ, ຢານີ້ຊ່ວຍປັບປຸງປະລິມານຄໍເລສເຕີຣອນ, ນັ້ນກໍ່ຄື, ເຮັດໃຫ້ລະດັບ cholesterol ທີ່ບໍ່ດີໃນເລືອດຫຼຸດລົງແລະເຮັດໃຫ້ລະດັບ cholesterol ດີຂື້ນ. ເນື່ອງຈາກ pioglitazone ສາມາດເຮັດໃຫ້ເກີດການລະງັບນ້ ຳ ໄດ້, ມັນບໍ່ສາມາດຖືກ ກຳ ນົດໃຫ້ຄົນເຈັບທີ່ເປັນໂຣກຫົວໃຈລົ້ມເຫຼວ, ໝາກ ໄຂ່ຫຼັງຫລືປອດ. ໃນຮ່າງກາຍ, pioglitazone ແມ່ນເປັນກາງຂອງຕັບ. ສຳ ລັບສິ່ງນີ້, ທາດ enzyme ດຽວກັນໄດ້ຖືກ ນຳ ໃຊ້, ເຊິ່ງເຮັດໃຫ້ເປັນປະໂຫຍດຕໍ່ຢາອື່ນໆອີກຫຼາຍຊະນິດ. ຖ້າທ່ານໃຊ້ຢາຫຼາຍຊະນິດໃນເວລາດຽວກັນແຂ່ງຂັນກັບເອນໄຊດຽວກັນ, ຫຼັງຈາກນັ້ນລະດັບຂອງຢາໃນເລືອດສາມາດເພີ່ມຂື້ນຢ່າງອັນຕະລາຍໄດ້. ມັນບໍ່ສົມຄວນທີ່ຈະໃຊ້ຢາ pioglitazone ຖ້າທ່ານ ກຳ ລັງໄດ້ຮັບການປິ່ນປົວດ້ວຍຢາຕ້ານອາການຊຶມເສົ້າ, ຢາຕ້ານເຊື້ອ, ຫຼືຢາຕ້ານເຊື້ອບາງຊະນິດ. ໃນ ຄຳ ແນະ ນຳ ສຳ ລັບ pioglitazone ສຶກສາຢ່າງລະມັດລະວັງໃນພາກ“ ປະຕິ ສຳ ພັນກັບຢາອື່ນໆ”. ຖ້າທ່ານມີ ຄຳ ຖາມ, ໃຫ້ປຶກສາກັບທ່ານ ໝໍ ຫຼືຮ້ານຂາຍຢາຂອງທ່ານຢູ່ຮ້ານຂາຍຢາ. ສິ່ງທີ່ຄວນເຮັດຖ້ານໍ້າຕານໃນເລືອດຍັງສູງຖ້າຢາຄຸມເບົາຫວານເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ແຕ່ວ່າບໍ່ພຽງພໍ, ນີ້ອາດຈະເປັນຍ້ອນບັນຫາກ່ຽວກັບອາຫານຂອງທ່ານ. ສ່ວນຫຼາຍອາດຈະ, ທ່ານກິນຄາໂບໄຮເດຣດຫຼາຍກ່ວາທີ່ທ່ານຄາດຫວັງ. ກ່ອນອື່ນ ໝົດ, ທ່ານ ຈຳ ເປັນຕ້ອງກວດກາອາຫານຂອງທ່ານຢ່າງລະມັດລະວັງເພື່ອຊອກຫາບ່ອນທີ່ມີຄາໂບໄຮເດຣດພິເສດລົງໃນມັນ. ອ່ານວິທີການຮັກສາສິ່ງເສບຕິດທາດແປ້ງທາດແປ້ງແລະຢາໃດທີ່ຊ່ວຍຄວບຄຸມຄວາມຢາກອາຫານຂອງທ່ານໄດ້ຢ່າງປອດໄພແລະມີປະສິດຕິຜົນ. ນ້ ຳ ຕານໃນເລືອດໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານກໍ່ຈະເພີ່ມການຕິດເຊື້ອຫຼືອັກເສບທີ່ຍັງຊ້າ. ສາເຫດທີ່ພາໃຫ້ເກີດບັນຫາຫຼາຍທີ່ສຸດແມ່ນພະຍາດແຂ້ວ, ເປັນຫວັດຫຼືຕິດເຊື້ອໃນ ໝາກ ໄຂ່ຫຼັງ. ສຳ ລັບລາຍລະອຽດເພີ່ມເຕີມ, ອ່ານບົດຄວາມວ່າ“ ເປັນຫຍັງນໍ້າຕານຈຶ່ງເຮັດໃຫ້ຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະວິທີແກ້ໄຂມັນ.”
ພວກເຮົາແນະ ນຳ ໃຫ້ການສຶກສາທາງດ້ານຮ່າງກາຍມີຄວາມສຸກໃນໂລກເບົາຫວານປະເພດ 2. ຖ້າຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ແລະຢາຄຸມ ກຳ ເນີດບໍ່ໄດ້ຊ່ວຍພຽງພໍ, ຫຼັງຈາກນັ້ນກໍ່ຍັງມີທາງເລືອກ - ການສຶກສາທາງດ້ານຮ່າງກາຍຫຼືການສັກຢາອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານບໍ່ສາມາດເຮັດໄດ້ດ້ວຍວິທີໃດ ໜຶ່ງ ຫຼືອີກດ້ານ ໜຶ່ງ, ແຕ່ຫຼັງຈາກນັ້ນຢ່າແປກໃຈວ່າທ່ານຈະຕ້ອງການທີ່ຈະຮູ້ຢ່າງຈະແຈ້ງກ່ຽວກັບອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ ... ພະຍາດເບົາຫວານໂດຍບໍ່ຕ້ອງສັກຢາອິນຊູລິນ. ຖ້າທ່ານຍັງຕ້ອງສັກຢາອິນຊູລິນ, ມັນກໍ່ ໝາຍ ຄວາມວ່າທ່ານມີໂລກເບົາຫວານປະເພດ 1 ແລ້ວ, ແລະບໍ່ແມ່ນໂຣກເບົາຫວານປະເພດ 2. ໃນກໍລະນີໃດກໍ່ຕາມ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະອອກ ກຳ ລັງກາຍຊ່ວຍໃຫ້ໄດ້ຜົນໂດຍການກິນອິນຊູລິນ ໜ້ອຍ ທີ່ສຸດ. ຢາເສບຕິດເພີ່ມເຕີມທີ່ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເຊນໃຫ້ອິນຊູລິນການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນວ່າວິຕາມິນເອໃນປະລິມານຫຼາຍກ່ວາ 25,000 IU ຕໍ່ມື້ເຮັດໃຫ້ການຕໍ່ຕ້ານອິນຊູລິນຫຼຸດລົງ. ມີການປະເມີນວ່າຖ້າກິນວິຕາມິນ A ເກີນ 5,000 IU ຕໍ່ມື້, ນີ້ອາດຈະເຮັດໃຫ້ການສະສົມທາດແຄວຊ້ຽມໃນກະດູກຫຼຸດລົງ. ແລະປະລິມານສູງຂອງວິຕາມິນເອແມ່ນຖືວ່າເປັນພິດຫຼາຍ. ເພາະສະນັ້ນ, ທ່ານສາມາດກິນຢາ Beta-carotene ໃນປະລິມານປານກາງ - ນີ້ແມ່ນ "ຄາຣະວານ", ເຊິ່ງຢູ່ໃນຮ່າງກາຍຂອງມະນຸດກາຍເປັນວິຕາມິນເອຕາມຄວາມຕ້ອງການ. ລາວແນ່ນອນບໍ່ເປັນອັນຕະລາຍ. ການຂາດແມກນີຊຽມໃນຮ່າງກາຍແມ່ນສາເຫດທີ່ເກີດຂື້ນເລື້ອຍໆແລະຮ້າຍແຮງຂອງການຕໍ່ຕ້ານອິນຊູລິນ. ຢູ່ສະຫະລັດອາເມລິກາ, ໃນມະນຸດ, ຮ້ານຂາຍແມັກນີຊຽມໃນຮ່າງກາຍແມ່ນຖືກກວດສອບໂດຍການວິເຄາະລະດັບແມກນີຊຽມໃນເມັດເລືອດແດງ. ພວກເຮົາເຮັດການທົດສອບເຊໂລໂມນເລືອດແຕ່ມັນບໍ່ຖືກຕ້ອງແລະບໍ່ມີປະໂຫຍດ. ການຂາດແຄນແມກນີຊຽມມີຜົນກະທົບຢ່າງ ໜ້ອຍ 80% ຂອງປະຊາກອນ. ສຳ ລັບທຸກໆຄົນທີ່ເປັນໂລກເບົາຫວານ, ພວກເຮົາຂໍແນະ ນຳ ໃຫ້ທ່ານກິນເມັດແມກນີຊຽມພ້ອມວິຕາມິນ B6. ຫຼັງຈາກ 3 ອາທິດ, ໃຫ້ປະເມີນຜົນທີ່ມັນມີຕໍ່ສຸຂະພາບແລະການກິນຂອງອິນຊູລິນ. ຖ້າຜົນກະທົບໃນທາງບວກ, ສືບຕໍ່. ໝາຍ ເຫດ ໃນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, magnesium ບໍ່ສາມາດປະຕິບັດໄດ້. ການຂາດທາດສັງກະສີໃນຮ່າງກາຍກະທົບຕໍ່ການຜະລິດ leptin. ນີ້ແມ່ນຮໍໂມນທີ່ປ້ອງກັນຄົນບໍ່ໃຫ້ກິນເກີນແລະແຊກແຊງກັບການເພີ່ມນ້ ຳ ໜັກ.ການຂາດສັງກະສີຍັງມີຜົນກະທົບທີ່ບໍ່ດີຕໍ່ຕ່ອມ thyroid. ປື້ມຂອງອາເມລິກາກ່ຽວກັບການຮັກສາໂລກເບົາຫວານແນະ ນຳ ໃຫ້ກວດເລືອດ ສຳ ລັບລະດັບສັງກະສີ, ແລະຫຼັງຈາກນັ້ນໃຫ້ກິນອາຫານເສີມຖ້າພົບວ່າຂາດສານ. ໃນບັນດາປະເທດທີ່ເວົ້າພາສາລັດເຊຍ, ການຄົ້ນພົບວ່າທ່ານມີສັງກະສີພຽງພໍໃນຮ່າງກາຍຂອງທ່ານແມ່ນມີບັນຫາ. ສະນັ້ນ, ພວກເຮົາແນະ ນຳ ໃຫ້ພະຍາຍາມກິນອາຫານເສີມສັງກະສີ, ຄືກັບແມັກນີຊຽມ. ເມັດສັງກະສີຫລືແຄບຊູນຕ້ອງໄດ້ກິນເປັນເວລາຢ່າງ ໜ້ອຍ 1 ເດືອນເພື່ອໃຫ້ເຂົ້າໃຈວ່າມັນມີຜົນກະທົບຫຍັງ. ດ້ວຍແມກນີຊຽມ, ໃນຄວາມຮູ້ສຶກນີ້ມັນງ່າຍກວ່າ, ເພາະວ່າຜົນກະທົບຂອງການບໍລິຫານຂອງມັນຈະປາກົດພາຍຫຼັງ 3 ອາທິດ. ຈາກການໄດ້ຮັບສານອາຫານເສີມສັງກະສີ, ປະຊາຊົນສ່ວນໃຫຍ່ສັງເກດເຫັນວ່າຕະປູແລະຜົມຂອງພວກເຂົາເລີ່ມດີຂື້ນ. ຖ້າທ່ານໂຊກດີ, ຫຼັງຈາກນັ້ນທ່ານສາມາດຫຼຸດປະລິມານຢາອິນຊູລິນໂດຍບໍ່ມີຜົນກະທົບຕໍ່ການຄວບຄຸມພະຍາດເບົາຫວານ. ການໃຊ້ສັງກະສີ ສຳ ລັບຮ່າງກາຍແມ່ນຫຍັງ, ຖືກອະທິບາຍໄວ້ໃນລາຍລະອຽດໃນປື້ມ Atkins "ອາຫານເສີມ: ທາງເລືອກ ທຳ ມະຊາດກັບຢາ." Vanadium Sulfateນອກນັ້ນຍັງມີສານດັ່ງກ່າວ - vanadium. ນີ້ແມ່ນໂລຫະ ໜັກ. ເກືອຂອງມັນ, ໂດຍສະເພາະແມ່ນ vanadium sulfate, ມີຜົນກະທົບດັ່ງຕໍ່ໄປນີ້: ພວກມັນຫຼຸດລົງການຕໍ່ຕ້ານອິນຊູລິນ, ເຮັດໃຫ້ຄວາມຢາກອາຫານອ່ອນແອລົງແລະບາງທີອາດເຮັດ ໜ້າ ທີ່ທົດແທນທາດອິນຊູລິນ. ພວກເຂົາມີຄວາມສາມາດທີ່ມີປະສິດທິພາບໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດໃນໂລກເບົາຫວານ. Vanadium ສາມາດເປັນຢາບັນເທົາທີ່ມີປະສິດຕິຜົນ ສຳ ລັບພະຍາດເບົາຫວານ, ແຕ່ແພດກໍ່ປິ່ນປົວມັນດ້ວຍຄວາມເປັນຫ່ວງຫຼາຍ, ຢ້ານວ່າຈະມີຜົນຂ້າງຄຽງ. ເກືອ Vanadium ມີຜົນຕໍ່ການຫຼຸດນ້ ຳ ຕານໃນເລືອດໂດຍການຍັບຍັ້ງການ enzyme phosphatase tyrosine. ເອນໄຊນີ້ມີບົດບາດ ສຳ ຄັນໃນຫລາຍໆຂະບວນການໃນຮ່າງກາຍຂອງມະນຸດ. ມັນຍັງບໍ່ທັນໄດ້ຮັບການພິສູດວ່າການສະກັດກັ້ນກິດຈະ ກຳ ຂອງມັນແມ່ນປອດໄພແລະບໍ່ມີຜົນຂ້າງຄຽງໃນໄລຍະຍາວທີ່ຮ້າຍແຮງ. ການທົດລອງທີ່ເປັນທາງການຂອງອາຫານເສີມ vanadium ໃນມະນຸດບໍ່ໄດ້ໃຊ້ເວລາດົນກວ່າ 3 ອາທິດ. ແລະອາສາສະ ໝັກ ຜູ້ທີ່ເຕັມໃຈທີ່ຈະເຂົ້າຮ່ວມໃນການທົດລອງທີ່ຍາວກວ່ານັ້ນກໍ່ບໍ່ສາມາດພົບເຫັນໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, vanadium sulfate ແມ່ນອາຫານເສີມທີ່ມີຂາຍຢ່າງກວ້າງຂວາງໃນສະຫະລັດ. ເປັນເວລາຫລາຍປີ, ບໍ່ມີການຮ້ອງທຸກໃດໆກ່ຽວກັບຜົນຂ້າງຄຽງຈາກຜູ້ທີ່ກິນຢານີ້. ມື້ນີ້ທ່ານດຣ Bernstein ແນະ ນຳ ໃຫ້ງົດການຮັກສາໂຣກເບົາຫວານດ້ວຍວິທີການປິ່ນປົວນີ້ຈົນກ່ວາຄວາມປອດໄພຂອງມັນໄດ້ຖືກພິສູດແລ້ວ. ນີ້ໃຊ້ໄດ້ກັບຄົນເຈັບທຸກປະເພດ, ຍົກເວັ້ນນັກບິນຂອງສາຍການບິນການຄ້າ. ພວກເຂົາບໍ່ມີທາງເລືອກອື່ນ, ເພາະວ່າພວກເຂົາ ຈຳ ເປັນຕ້ອງຄວບຄຸມໂຣກເບົາຫວານ, ແລະພວກເຂົາຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການໃຊ້ອິນຊູລິນ, ພາຍໃຕ້ໄພຂົ່ມຂູ່ທີ່ຈະສູນເສຍໃບອະນຸຍາດບິນໃນເຮືອບິນ.
ສອງສາມ ຄຳ ຕໍ່ໄປ ສຳ ລັບນັກບິນທີ່ເປັນໂລກເບົາຫວານ, ແຕ່ພວກເຂົາບໍ່ຄວນກິນຢາອິນຊູລິນ. ກ່ອນອື່ນ ໝົດ, ຕ້ອງກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ, ແລະຍັງເຂົ້າຮ່ວມການສຶກສາທາງດ້ານຮ່າງກາຍຢ່າງຈິງຈັງດ້ວຍຄວາມສຸກ. ໃຊ້ທຸກໆຢາທີ່ເປັນພະຍາດເບົາຫວານທີ່ຖືກຕ້ອງທີ່ພວກເຮົາໄດ້ລະບຸໄວ້ຂ້າງເທິງໃນບົດຂຽນ, ພ້ອມທັງອາຫານເສີມ - ວິຕາມິນເອ, ແມກນີຊຽມ, ສັງກະສີແລະແມ້ກະທັ້ງ vanadium sulfate. ແລະມີເຄື່ອງມືທີ່ຮູ້ຈັກເລັກນ້ອຍອີກອັນ ໜຶ່ງ ທີ່ອາດຈະເປັນປະໂຫຍດແກ່ທ່ານ. ຮ້ານທາດເຫຼັກທີ່ ສຳ ຄັນໃນຮ່າງກາຍໄດ້ຖືກສະແດງໃຫ້ເຫັນເຖິງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕໍ່າລົງຕໍ່ອິນຊູລິນ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະ ສຳ ລັບຜູ້ຊາຍ, ເພາະວ່າແມ່ຍິງເອົາທາດເຫຼັກອອກໃນໄລຍະມີປະ ຈຳ ເດືອນ. ເຮັດການກວດເລືອດ ສຳ ລັບ serum ferritin ເພື່ອ ກຳ ນົດລະດັບທາດເຫຼັກຂອງທ່ານ. ໃນບັນດາປະເທດທີ່ເວົ້າພາສາລັດເຊຍ, ການວິເຄາະນີ້ສາມາດຜ່ານໄດ້, ບໍ່ຄືກັບການວິເຄາະ ສຳ ລັບເນື້ອໃນຂອງແມກນີຊຽມແລະສັງກະສີ. ຖ້າຄວາມເຂັ້ມຂົ້ນຂອງທາດເຫຼັກໃນຮ່າງກາຍສູງກວ່າລະດັບສະເລ່ຍແລ້ວມັນຄວນຈະກາຍເປັນຜູ້ໃຫ້ບໍລິຈາກເລືອດ. ທ່ານ ຈຳ ເປັນຕ້ອງບໍລິຈາກເລືອດທີ່ບໍລິຈາກຫຼາຍເພື່ອໃຫ້ຮ້ານເຫລັກຂອງທ່ານໃກ້ຊິດກັບຂີດ ຈຳ ກັດທີ່ຍອມຮັບໄດ້ຕ່ ຳ. ບາງທີຍ້ອນວ່ານີ້, ຄວາມອ່ອນໄຫວຂອງຈຸລັງຂອງທ່ານຕໍ່ອິນຊູລິນຈະເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ. ຢ່າກິນວິຕາມິນ C ຫຼາຍກວ່າ 250 ມລກຕໍ່ມື້, ເພາະວ່າວິຕາມິນນີ້ຈະຊ່ວຍເພີ່ມການດູດຊຶມຂອງທາດເຫຼັກຈາກອາຫານ. ການຮັກສາໂລກເບົາຫວານ ໃໝ່ຢາປົວພະຍາດເບົາຫວານ ໃໝ່ ແມ່ນຢາຍັບຍັ້ງ dipeptyl peptidase-4 ແລະຢາປ້ອງກັນໂຣກ peptide-1 receptor agonists. ທາງທິດສະດີ, ພວກມັນຖືກອອກແບບມາເພື່ອຫຼຸດນ້ ຳ ຕານໃນເລືອດຫລັງຈາກກິນກັບພະຍາດເບົາຫວານປະເພດ 2. ໃນພາກປະຕິບັດຕົວຈິງ, ພວກມັນມີຜົນກະທົບທີ່ອ່ອນເພຍຕໍ່ນ້ ຳ ຕານໃນເລືອດ, ອ່ອນແອຫຼາຍກ່ວາ metformin (Siofor ຫຼື Glucofage). ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜົນກະທົບຂອງຕົວຍັບຍັ້ງ dipeptyl peptidase-4 (Galvus, Januvia ແລະ Onglisa) ໃນການຫຼຸດນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນກັບພະຍາດເບົາຫວານຊະນິດ 2 ສາມາດປະກອບຜົນກະທົບຂອງ metformin ແລະ pioglitazone. ທ່ານສາມາດໃຊ້ ໜຶ່ງ ໃນຢາເຫຼົ່ານີ້ເປັນຢາປິ່ນປົວພະຍາດເບົາຫວານຂອງທ່ານທີສາມຖ້າທ່ານ ໝໍ ສັ່ງວ່າຖ້າ metformin ບວກກັບ pioglitazone ບໍ່ໄດ້ຊ່ວຍພຽງພໍ.
agonists receptor peptide-1 ຄ້າຍຄື Glucagon ແມ່ນ Victoza ແລະ Baeta. ພວກມັນ ໜ້າ ສົນໃຈ ສຳ ລັບພວກເຮົາບໍ່ແມ່ນຍ້ອນວ່າພວກມັນຫຼຸດນ້ ຳ ຕານ ໜ້ອຍ ໜຶ່ງ, ແຕ່ຍ້ອນວ່າພວກມັນຊ່ວຍຄວບຄຸມຄວາມຢາກອາຫານ, ໂດຍສະເພາະແມ່ນ Viktoza. ນີ້ແມ່ນວິທີການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ ສຳ ລັບສິ່ງເສບຕິດທາດແປ້ງ. ທັງ Baeta ແລະ Viktoza ແມ່ນບໍ່ມີຢູ່ໃນຮູບແບບຂອງຢາເມັດ, ແຕ່ວ່າໃນທໍ່ syringe. ພວກເຂົາ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການ ກຳ ຈັດຄືກັບອິນຊູລິນ. ຕໍ່ກັບຄວາມເປັນມາຂອງການສັກຢາເຫຼົ່ານີ້, ຜູ້ປ່ວຍຈະມີອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ຫຼາຍ, ພວກມັນກໍ່ບໍ່ຄ່ອຍມີອາການເມົາຄ້າງ. ສຳ ລັບຂໍ້ມູນເພີ່ມເຕີມ, ເບິ່ງບົດຄວາມ“ ປິ່ນປົວໂຣກເບົາຫວານເພື່ອຄວບຄຸມຄວາມຢາກອາຫານຂອງທ່ານ.” Victoza ແລະ Baeta ແມ່ນຢາ ໃໝ່, ລາຄາແພງ, ແລະເປັນເຈົ້າຂອງ. ແລະທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ສັກຢາ, ແລະນີ້ບໍ່ແມ່ນຄວາມເພິງພໍໃຈ ສຳ ລັບທຸກໆຄົນ. ແຕ່ຢາເຫລົ່ານີ້ມີປະສິດທິຜົນເລັ່ງການເລີ່ມຕົ້ນຂອງຄວາມຮູ້ສຶກທີ່ເຕັມໄປດ້ວຍ. ທ່ານສາມາດຮັບປະທານໄດ້ໃນລະດັບປານກາງ, ແລະທ່ານກໍ່ຈະບໍ່ມີຄວາມຢາກອາຫານຫຼາຍເກີນໄປ. ຂໍຂອບໃຈກັບສິ່ງນີ້, ການຄວບຄຸມໂຣກເບົາຫວານຈະດີຂື້ນຫຼາຍ. ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ, ທັງ ໝົດ ນີ້ແມ່ນປອດໄພ, ໂດຍບໍ່ມີຜົນຂ້າງຄຽງພິເສດ. ຜົນປະໂຫຍດຂອງການໃຊ້ Victoza ຫຼື Baeta ເພື່ອຄວບຄຸມການໃຊ້ງານຫຼາຍເກີນໄປແມ່ນໃຫຍ່ຫຼວງຫຼາຍ. ນາງຈ່າຍຄ່າຄວາມບໍ່ສະດວກທີ່ກ່ຽວຂ້ອງກັບການ ນຳ ໃຊ້ທຶນເຫຼົ່ານີ້. ຢາຄຸມ ກຳ ເນີດໂລກເບົາຫວານເປັນແນວໃດທີ່ເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດຢາຄຸມ ກຳ ເນີດໂລກເບົາຫວານທີ່ກະຕຸ້ນໃຫ້ຕັບຜະລິດເພື່ອຜະລິດອິນຊູລິນຫຼາຍຂື້ນມັກຈະເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ. ຄົນເຈັບມັກຈະຕ້ອງປະສົບກັບອາການທີ່ບໍ່ດີຂອງມັນ, ແລະໃນກໍລະນີທີ່ມີລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຮ້າຍແຮງນີ້ອາດຈະເຮັດໃຫ້ມີຄວາມພິການຫຼືເສຍຊີວິດໄດ້. ພວກເຮົາແນະ ນຳ ໃຫ້ທ່ານຢຸດກິນຢາທີ່ກະຕຸ້ນໃຫ້ຈຸລັງທົດລອງຂອງກະຕ່າຍຜະລິດອິນຊູລິນ. ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານແມ່ນ ໜຶ່ງ ໃນເຫດຜົນ ສຳ ລັບສິ່ງນີ້, ເຖິງແມ່ນວ່າບໍ່ແມ່ນເຫດຜົນຫຼັກ, ສຳ ລັບລາຍລະອຽດ, ເບິ່ງບົດຂຽນຂ້າງເທິງ.
ໃນຢາທີ່ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃນການປະຕິບັດຂອງອິນຊູລິນ, ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານແມ່ນປະຕິບັດໄດ້ສູນ, ບໍ່ຄືກັບແທັບເລັດທີ່ກະຕຸ້ນໃຫ້ເປັນໂຣກຕັບ. ຢາທີ່ຕ້ານກັບການຕໍ່ຕ້ານອິນຊູລິນບໍ່ມີຜົນກະທົບຕໍ່ລະບົບການຄວບຄຸມດ້ວຍຕົນເອງຂອງ pancreatic. ຖ້າລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ກະຕຸກຈະຢຸດການເຮັດໃຫ້ເລືອດອີ່ມຕົວໂດຍອິນຊູລິນໂດຍອັດຕະໂນມັດ, ແລະຈະບໍ່ມີການລະລາຍເລືອດໃນເລືອດ. ທາງເລືອກທີ່ເປັນອັນຕະລາຍດຽວແມ່ນຖ້າທ່ານກິນຢາຄຸມ ກຳ ເນີດທີ່ເຮັດໃຫ້ການຕໍ່ຕ້ານອິນຊູລິນຫຼຸດລົງ, ບວກກັບການສັກຢາອິນຊູລິນ. ໃນກໍລະນີນີ້, ການເປັນໂຣກເບົາຫວານແມ່ນເປັນໄປໄດ້. ຢາປິ່ນປົວພະຍາດເບົາຫວານປະສົມ: ຢ່າໃຊ້ພວກມັນ!ບັນດາບໍລິສັດຜະລິດຢາ ກຳ ລັງປ່ອຍຢາປິ່ນປົວພະຍາດເບົາຫວານແບບປະສົມປະສານ, ພະຍາຍາມຫລີກລ້ຽງສິດທິບັດທີ່ຄູ່ແຂ່ງຂອງພວກເຂົາໄດ້ປ້ອງກັນ, ຫຼືພຽງແຕ່ຂະຫຍາຍສາຍຜະລິດຕະພັນຂອງພວກເຂົາແລະຖືເອົາພື້ນທີ່ຫຼາຍຂຶ້ນໃນຊັ້ນວາງຢາ. ທັງ ໝົດ ນີ້ບໍ່ຄ່ອຍໄດ້ເຮັດເພື່ອຜົນປະໂຫຍດຂອງຄົນເຈັບ, ແຕ່ວ່າພຽງແຕ່ມີຈຸດປະສົງເພື່ອເພີ່ມຍອດຂາຍແລະ ກຳ ໄລ. ການໃຊ້ຢາຄຸມ ກຳ ເນີດແບບປະສົມ ສຳ ລັບໂຣກເບົາຫວານແມ່ນບໍ່ເປັນການແນະ ນຳ. ໃນກໍລະນີທີ່ດີທີ່ສຸດ, ມັນຈະແພງເກີນໄປ, ແລະຮ້າຍແຮງທີ່ສຸດ - ມັນກໍ່ເປັນອັນຕະລາຍເຊັ່ນກັນ.
ການປະສົມທີ່ອັນຕະລາຍແມ່ນຜູ້ທີ່ມີທາດ sulfonylureas. ໃນຕອນຕົ້ນຂອງບົດຂຽນທີ່ພວກເຮົາໄດ້ອະທິບາຍຢ່າງລະອຽດວ່າເປັນຫຍັງມັນຈຶ່ງ ຈຳ ເປັນທີ່ຈະປະຕິເສດທີ່ຈະບໍ່ກິນຢາທີ່ເປັນຂອງກຸ່ມນີ້. ຮັບປະກັນວ່າທ່ານຢ່າເອົາສານທີ່ເປັນອັນຕະລາຍຕໍ່ການເກີດຂອງທ່ານເປັນສ່ວນ ໜຶ່ງ ຂອງຢາປະສົມປະສານກັບໂລກເບົາຫວານ. ການປະສົມຂອງ metformin ກັບຕົວຍັບຍັ້ງ DPP-4 ຍັງມີຢູ່ທົ່ວໄປ. ພວກມັນບໍ່ເປັນອັນຕະລາຍ, ແຕ່ວ່າມັນກໍ່ອາດຈະແພງຫຼາຍ. ປຽບທຽບລາຄາ. ມັນອາດຈະຫັນອອກວ່າສອງເມັດແຍກຕ່າງຫາກແມ່ນລາຄາຖືກກວ່າ ໜຶ່ງ ເມັດລວມກັນ. ທ່ານສາມາດຖາມ ຄຳ ຖາມກ່ຽວກັບຢາປິ່ນປົວພະຍາດເບົາຫວານໃນ ຄຳ ເຫັນ. ຜູ້ບໍລິຫານເວັບໄຊທ໌້ຕອບສະ ໜອງ ພວກເຂົາໂດຍໄວ. | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||





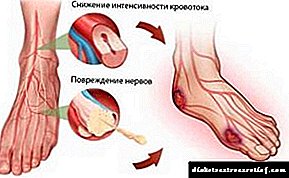
 ໂຣກ Pancreatic dysfunction ແມ່ນສາເຫດຫຼັກທີ່ຜູ້ຄົນຖືກບັງຄັບໃຫ້ສັກຢາອິນຊູລິນ. ອະໄວຍະວະ endocrine ນີ້ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບການຮັບປະກັນຂະບວນການທາງເດີນອາຫານທີ່ເປັນປົກກະຕິໃນຮ່າງກາຍ. ຖ້າມັນຢຸດເຮັດວຽກຫຼືເຮັດບາງສ່ວນ, ຄວາມລົ້ມເຫຼວໃນອະໄວຍະວະອື່ນໆແລະລະບົບຕ່າງໆກໍ່ເກີດຂື້ນ.
ໂຣກ Pancreatic dysfunction ແມ່ນສາເຫດຫຼັກທີ່ຜູ້ຄົນຖືກບັງຄັບໃຫ້ສັກຢາອິນຊູລິນ. ອະໄວຍະວະ endocrine ນີ້ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບການຮັບປະກັນຂະບວນການທາງເດີນອາຫານທີ່ເປັນປົກກະຕິໃນຮ່າງກາຍ. ຖ້າມັນຢຸດເຮັດວຽກຫຼືເຮັດບາງສ່ວນ, ຄວາມລົ້ມເຫຼວໃນອະໄວຍະວະອື່ນໆແລະລະບົບຕ່າງໆກໍ່ເກີດຂື້ນ. ບັນດາຜູ້ຜະລິດຢາທີ່ທັນສະ ໄໝ ກຳ ລັງເປີດຕົວຢາ ຈຳ ນວນຫຼວງຫຼາຍໂດຍອີງໃສ່ອິນຊູລິນ. ຮໍໂມນນີ້ມີຈຸດປະສົງສະເພາະໃນການ ບຳ ບັດຮັກສາໂຣກເບົາຫວານ. ເມື່ອເຂົ້າໄປໃນເລືອດ, ມັນຈະເຮັດໃຫ້ທາດນ້ ຳ ຕານເຊື່ອມຕົວແລະເອົາມັນອອກຈາກຮ່າງກາຍ.
ບັນດາຜູ້ຜະລິດຢາທີ່ທັນສະ ໄໝ ກຳ ລັງເປີດຕົວຢາ ຈຳ ນວນຫຼວງຫຼາຍໂດຍອີງໃສ່ອິນຊູລິນ. ຮໍໂມນນີ້ມີຈຸດປະສົງສະເພາະໃນການ ບຳ ບັດຮັກສາໂຣກເບົາຫວານ. ເມື່ອເຂົ້າໄປໃນເລືອດ, ມັນຈະເຮັດໃຫ້ທາດນ້ ຳ ຕານເຊື່ອມຕົວແລະເອົາມັນອອກຈາກຮ່າງກາຍ. ກ່ອນທີ່ທ່ານຈະໄປຫາທ່ານ ໝໍ ເພື່ອແຕ້ມລະບຽບການ ບຳ ບັດທາດອິນຊູລິນ, ທ່ານ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການສຶກສາແບບເຄື່ອນໄຫວກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ.
ກ່ອນທີ່ທ່ານຈະໄປຫາທ່ານ ໝໍ ເພື່ອແຕ້ມລະບຽບການ ບຳ ບັດທາດອິນຊູລິນ, ທ່ານ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການສຶກສາແບບເຄື່ອນໄຫວກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ. ຂໍ້ຍົກເວັ້ນພຽງແຕ່ແມ່ນເມື່ອຄົນເຮົາຍຶດ ໝັ້ນ ກັບອາຫານພິເສດຢ່າງສະ ໝໍ່າ ສະ ເໝີ.
ຂໍ້ຍົກເວັ້ນພຽງແຕ່ແມ່ນເມື່ອຄົນເຮົາຍຶດ ໝັ້ນ ກັບອາຫານພິເສດຢ່າງສະ ໝໍ່າ ສະ ເໝີ.