ໂລກເບົາຫວານ - ເປັນໂລກລະບົບຍ່ອຍອາຫານ
ຄວາມບໍ່ພຽງພໍຫຼືຄວາມບໍ່ພຽງພໍຂອງ insulin (ຄວາມຜິດປົກກະຕິທາງເດີນອາຫານໃນພະຍາດເບົາຫວານ) ເຮັດໃຫ້ເກີດການລະເມີດຂອງທາດ metabolism ທຸກຊະນິດ, ແລະ ເໜືອ ສິ່ງອື່ນໃດ - ທາດແປ້ງ:
gluconeogenesis ເພີ່ມຂື້ນເນື່ອງຈາກການສູນເສຍຜົນກະທົບຂອງ insulin ໃນ enzymes gluconeogenesis ທີ່ ສຳ ຄັນ,
glycogenolysis ເພີ່ມຂື້ນພາຍໃຕ້ອິດທິພົນຂອງ glucagon, gluconeogenesis ເພີ່ມຂື້ນແລະ glycogenolysis ສ້າງ glucose ຫຼາຍເກີນໄປໃນເລືອດ, ແລະ
ການຍົກຍ້າຍຂອງມັນຜ່ານເຍື່ອໃນແພຈຸລັງທີ່ຂື້ນກັບອິນຊູລິນແມ່ນມີຄວາມບົກຜ່ອງຍ້ອນຂາດອິນຊູລິນ.
ດັ່ງນັ້ນ, peculiar ເປັນ ປະກົດການເມື່ອຮ່າງກາຍປະສົບກັບຄວາມອຶດຢາກດ້ານພະລັງງານດ້ວຍເນື້ອໃນຫຼາຍເກີນໄປຂອງແຫຼ່ງພະລັງງານໃນເລືອດ.
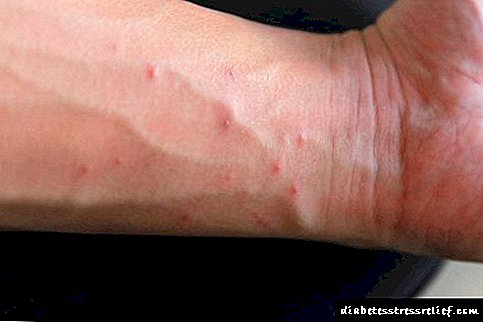
hyperglycemia - ອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ - ເພີ່ມຂື້ນ osmolarity plasmaແລະ ນຳ ໄປສູ່ການສູນເສຍຂອງເຊນ. ທັນທີທີ່ຂອບເຂດ renal ສຳ ລັບ glucose (8-10 mmol / L) ແມ່ນເກີນ, ມັນປະກົດຢູ່ໃນປັດສະວະ, ເຊິ່ງກໍ່ໃຫ້ເກີດglucosuriaແລະpolyuria(ອາການຂອງການເສື່ອມໂຊມຂອງ DM). Polyuria ແມ່ນກ່ຽວຂ້ອງກັບການດູດຊືມນ້ ຳ ແລະ electrolytes ທີ່ກະທົບກະເທືອນຍ້ອນການຢ່ອນຢຸ່ນສູງຂອງປັດສະວະເບື້ອງຕົ້ນ. ສາເຫດ Polyuria ແລະ hyperosmiaກະຫາຍນ້ ຳແລະpolydipsiaເຊັ່ນດຽວກັນnocturia(ອາການຂອງການເສື່ອມໂຊມຂອງ DM).
Osmotic diuresis ນຳ ໄປສູ່ການເປັນໂຣກຮ້າຍແຮງ ຂາດນໍ້າທັງ ໝົດແລະພະຍາດຂາດເລືອດ. ຜົນຂອງການຂາດນໍ້າແມ່ນໂລກຂໍ້ອັກເສບ hypovolemia, ການຫຼຸດລົງຂອງຄວາມດັນເລືອດ, ການເຮັດໃຫ້ນ້ ຳ ມັນສະ ໝອງ ທີ່ຊຸດໂຊມລົງ, ເຮັດໃຫ້ຄວາມດັນຫຼຸດລົງ,oliguria(ເຖິງການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງສ້ວຍແຫຼມ). ນອກຈາກນັ້ນ, ເນື່ອງຈາກການຂາດນ້ ຳ, ການເກີດຂອງເລືອດ ໜາ, ການເສື່ອມໂຊມ, ICE ພັດທະນາ, ແລະຄວາມຜິດປົກກະຕິຂອງຈຸລິນຊີເຮັດໃຫ້hypoxiaແພຈຸລັງ.
hyperglycemia ຍັງນໍາໄປສູ່ການກະຕຸ້ນ ວົງຈອນ polyol(ຜ່ານການເຄື່ອນໄຫວຂອງ aldoreductase). ມັນແມ່ນທາດແປ້ງ glucose ທີ່ບໍ່ເປັນເອກະລາດກັບການສ້າງຕັ້ງຂອງ sorbitol ແລະ fructose. ຜະລິດຕະພັນເຫຼົ່ານີ້ສະສົມຢູ່ໃນເນື້ອເຍື່ອທີ່ບໍ່ແມ່ນທາດອິນຊູລິນ (ເລນ, ເນື້ອເຍື່ອປະສາດ, ຈຸລັງຕັບ, ເມັດເລືອດແດງ, ຝາເສັ້ນເລືອດ, insulocytes basophilic) ແລະ, ເປັນ osmotic, ດຶງດູດນ້ ຳ ເຊິ່ງ ນຳ ໄປສູ່ຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອເຫຼົ່ານີ້.
hyperglycemia ຜ່ານການສະສົມຂອງ sorbitol (ແລະເພາະສະນັ້ນ, ການເສື່ອມສະພາບຂອງການສະຫງວນ NADPH2), ແລະຍັງຍ້ອນການຫຼຸດລົງຂອງກິດຈະ ກຳ ຂອງໂປຕີນ kinase C ເຮັດໃຫ້ການສັງເຄາະຫຼຸດລົງຜຸພັງ nitric (ປັດໄຈການຜ່ອນຄາຍ endothelial), ເຊິ່ງນໍາໄປສູ່ໂຣກ vasoconstriction ແລະ ischemia ເນື້ອເຍື່ອ,
hyperglycemia ຍັງນໍາໄປສູ່ hyalinosisແລະຫນາຂອງຝາຂອງເສັ້ນເລືອດ (hyalinosis - ການສ້າງຕັ້ງຂອງ glycoproteins, ເຊິ່ງ, ໂດຍຜ່ານການຜ່ານເຍື່ອໃຕ້ດິນຂອງ capillaries, ໄດ້ຢ່າງງ່າຍດາຍອອກແລະຖືກ hyalinized).
Hyperglycemia ກະຕຸ້ນຂະບວນການ glycosylation ທາດໂປຼຕີນ(glycosylation ແມ່ນຂະບວນການຂອງການເຊື່ອມຕໍ່ທີ່ບໍ່ແມ່ນ enzymatic ຂອງ glucose ກັບກຸ່ມ amino ຂອງທາດໂປຼຕີນ). ດັ່ງນັ້ນ, ຜະລິດຕະພັນ glycosylation ຄົງທີ່ກໍ່ຕັ້ງຂື້ນ:
hemoglobin glycosylated. ມີຄວາມເປັນເອກະພາບສູງຕໍ່ອົກຊີເຈນ, ບໍ່ໃຫ້ມັນກັບເນື້ອເຍື່ອ, hypoxia ພັດທະນາ,
apoproteins glycosylated ຂອງ LDL ແລະ HDL, ເຊິ່ງນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງອັດຕາສ່ວນຂອງ LDL / HDL.
glycosylation ຂອງທາດໂປຼຕີນຂອງລະບົບ coagulation ແລະ anticoagulation, ເຊິ່ງນໍາໄປສູ່ການເພີ່ມຂື້ນຂອງໂຣກ thrombosis,
glycosylation ຂອງທາດໂປຼຕີນຈາກພື້ນຖານຂອງເຍື່ອໃຕ້ດິນແລະ collagen,
glycosylation ຂອງ myelin, ເຊິ່ງນໍາໄປສູ່ການປ່ຽນແປງໂຄງສ້າງຂອງ idemyelination ຂອງມັນ,
glycosylation ຂອງໂປຣຕີນເລນ, ເຊິ່ງ ນຳ ໄປສູ່ການພັດທະນາຂອງໂຣກຕາຕໍ້,
glycosylation ຂອງທາດໂປຼຕີນຈາກການສົ່ງຕໍ່ insulin, ເຊິ່ງນໍາໄປສູ່ການຕໍ່ຕ້ານ insulin, ແລະອື່ນໆ.
ຜະລິດຕະພັນ glycosylation ທັງ ໝົດ ມີໂຄງສ້າງທີ່ມີການປ່ຽນແປງ, ຊຶ່ງ ໝາຍ ຄວາມວ່າພວກມັນສາມາດໄດ້ຮັບຄຸນສົມບັດຂອງເຊື້ອຈຸລິນຊີ, ເຊິ່ງຜົນຈາກຄວາມເສຍຫາຍຂອງ autoimmune ຕໍ່ອະໄວຍະວະແລະເນື້ອເຍື່ອທີ່ກ່ຽວຂ້ອງພັດທະນາ.
ການຂາດອິນຊູລິນກໍ່ ນຳ ໄປສູ່ການພັດທະນາ lactic acidosis. ກົນໄກດັ່ງກ່າວ:
ການຂາດສານອິນຊູລິນເຮັດໃຫ້ການສະກັດກັ້ນ pyruvate dehydrogenase, ເປັນຜົນມາຈາກການທີ່ PVA ບໍ່ປ່ຽນເປັນ AcCoA (ເພື່ອເຜົາໃນ cre Krebs). ໃນສະຖານະການນີ້, ການເກີນຂອງ PVC ປ່ຽນເປັນ lactate,
ການຂາດສານອິນຊູລິນຊ່ວຍເພີ່ມທາດໂປຼຕີນຈາກທາດໂປຼຕິນ, ເຊິ່ງ ນຳ ໄປສູ່ການສ້າງອະນຸພາກສ່ວນເກີນ ສຳ ລັບການຜະລິດ pyruvate ແລະ lactate,
hypoxia ເນື້ອເຍື່ອ, ເຊັ່ນດຽວກັນກັບການເພີ່ມຂື້ນຂອງກິດຈະກໍາຂອງຮໍໂມນ contrainsular (ໂດຍສະເພາະ adrenaline ແລະ STH) ນໍາໄປສູ່ການກະຕຸ້ນຂອງ glycolysis anaerobic, ຊຶ່ງຫມາຍຄວາມວ່າການເພີ່ມຂື້ນຂອງການສ້າງຕັ້ງຂອງ lactate.
ການເຜົາຜະຫລານໄຂມັນກັບໂຣກເບົາຫວານປະເພດ 1, ພວກມັນມີສ່ວນກ່ຽວຂ້ອງກັບການຂາດອິນຊູລິນແລະການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງຮໍໂມນເພດ. ນີ້ເຮັດໃຫ້ການຫຼຸດລົງຂອງການນໍາໃຊ້ glucose ໂດຍຈຸລັງ adipose ໃນຂະນະທີ່ຫຼຸດຜ່ອນ lipogenesis ແລະເສີມຂະຫຍາຍ lipolysis. (ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແມ່ນບາງໆ).
ດັ່ງນັ້ນ, ອາຊິດ amino ketogenic (leucine, isoleucine, valine) ແລະ FFA ເຂົ້າສູ່ຕັບ, ບ່ອນທີ່ພວກມັນກາຍເປັນອະນຸພາກ ສຳ ລັບການສັງເຄາະຫຼາຍເກີນໄປຂອງຮ່າງກາຍ ketone (acetoacetic, b-hydroxybutyric, acetone). ກຳ ລັງພັດທະນາhyperketonemia.
ຄວາມເຂັ້ມຂຸ້ນຂອງສານພິດຂອງຮ່າງກາຍ ketone:
ຍັບຍັ້ງການສັງເຄາະອິນຊູລິນແລະເຮັດໃຫ້ມັນບໍ່ມີປະໂຫຍດ,
ລະລາຍ lipids ໂຄງສ້າງຂອງເຍື່ອ, ເຊິ່ງຊ່ວຍເພີ່ມຄວາມເສຍຫາຍຂອງຈຸລັງ,
ຍັບຍັ້ງກິດຈະ ກຳ ຂອງເອນໄຊຫຼາຍຊະນິດ,
ສະກັດກັ້ນການເຮັດວຽກຂອງລະບົບປະສາດສ່ວນກາງ,
ເຮັດໃຫ້ເກີດການພັດທະນາ ketoacidosis,
ເຮັດໃຫ້ການພັດທະນາຂອງ hyperventilation ການຊົດເຊີຍ,
ລະເມີດເສັ້ນເລືອດໃນເສັ້ນເລືອດ: ຢັບຢັ້ງການສັນຍາ myocardial ແລະຫຼຸດຜ່ອນຄວາມດັນເລືອດເນື່ອງຈາກການຂະຫຍາຍເສັ້ນປະສາດຂ້າງນອກ.
ຄວາມຜິດປົກກະຕິຂອງທາດໂປຣຕີນໃນໂປຣຕີນພະຍາດເບົາຫວານແມ່ນສະແດງໂດຍ:
inhibition ຂອງການສັງເຄາະທາດໂປຼຕີນ (insulin activates enzymes ສັງເຄາະ) ແລະ
ການເພີ່ມຂື້ນຂອງການ ທຳ ລາຍກ້າມຂອງມັນ (insulin ຍັບຍັ້ງການຍັບຍັ້ງ gluconeogenesis, ໂດຍການຂາດອິນຊູລິນ, AK ໄປຫາການສ້າງທາດນ້ ຳ ຕານ),
ນອກຈາກນັ້ນ, ການປະຕິບັດ AK ໂດຍຜ່ານເຍື່ອຫ້ອງແມ່ນຖືກລົບກວນ.
ດັ່ງນັ້ນ, ການຂາດທາດໂປຼຕີນແມ່ນຖືກສ້າງຕັ້ງຂື້ນໃນຮ່າງກາຍ, ເຊິ່ງເຮັດໃຫ້:
stunted ການຂະຫຍາຍຕົວໃນເດັກນ້ອຍ
ບໍ່ພຽງພໍຂອງຂະບວນການສຕິກ,
ການຮັກສາບາດແຜ
ຫຼຸດຜ່ອນຜະລິດຕະພັນ Ati
ຫຼຸດຜ່ອນຄວາມຕ້ານທານກັບການຕິດເຊື້ອ,
ນອກຈາກນັ້ນ, ການປ່ຽນແປງຂອງຄຸນສົມບັດ antigenic ຂອງທາດໂປຼຕີນໃນຮ່າງກາຍສາມາດກະຕຸ້ນຂະບວນການຂອງລະບົບພູມຕ້ານທານ.
ພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານແບ່ງອອກເປັນສ້ວຍແຫຼມແລະຊໍາເຮື້ອ. ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ - ສະຕິ. ໂຣກເຮື້ອຮັງ - ໂຣກເສັ້ນປະສາດແລະໂຣກປະສາດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກມະເລັງແບ່ງອອກເປັນຈຸລະພາກແລະມະຫາພາກ.
ໂຣກເບົາຫວານ Microangiopathies - ການປ່ຽນແປງທາງດ້ານ pathological ໃນເຮືອຂອງ microvasculature.
ການສະສົມຂອງ sorbitol ແລະ fructose ໃນກໍາແພງເຮືອ,
ຜະລິດຕະພັນ glycosylation ຂອງໂປຣຕີນຂອງເຍື່ອໃຕ້ດິນ,
hyalinosis ຂອງກໍາແພງເຮືອ,
ດັ່ງນັ້ນ, ໂຄງສ້າງ, ການເຜົາຜານອາຫານແລະ ໜ້າ ທີ່ຂອງ ກຳ ແພງເຮືອແມ່ນຖືກລະເມີດ, ischemia ເນື້ອເຍື່ອພັດທະນາ. ຮູບແບບຕົ້ນຕໍຂອງ microangiopathies: retinopathy ແລະໂຣກ nephropathy.
ໂຣກໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ- microangiopathy ຂອງເຮືອ retinal, ໃນຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດນໍາໄປສູ່ການສູນເສຍວິໄສທັດທີ່ສົມບູນ. Microaneurysms, maculopathy, ໂລກເລືອດຈາງ. ອາການແຊກຊ້ອນຕ່າງໆ - ການດຶງກະດູກສັນຫຼັງ, ໂຣກຕາຕໍ້.
ພະຍາດເບົາຫວານໂຣກເບົາຫວານ- ຄວາມເສຍຫາຍສະເພາະຕໍ່ microvasculature ຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງ, ປະກອບດ້ວຍການສ້າງ glomerulosclerosis nodular ຫຼື diffuse ແລະ CRF ໃນຂັ້ນສຸດທ້າຍ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣນ- ຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດຂອງເສັ້ນປະສາດຂະ ໜາດ ກາງ.ກົນໄກດັ່ງກ່າວ:
glycosylation ຂອງທາດໂປຼຕີນຈາກເຍື່ອໃຕ້ດິນ,
ການສະສົມຂອງ sorbitol ແລະ fructose ໃນກໍາແພງເຮືອ,
ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການ ໜາ, ຫຼຸດລົງຄວາມຍືດຍຸ່ນຂອງ ກຳ ແພງຂອງເຮືອ, ເພີ່ມຄວາມທົນທານຕໍ່ການເພີ່ມຂື້ນ, ການຫາຍຕົວຂອງຕົວຮັບສານ heparin, ການຍັບຍັ້ງການຍັບຍັ້ງການເພີ່ມຂື້ນຂອງກະດູກແລະການກະຕຸ້ນຂອງການຂະຫຍາຍຈຸລັງກ້າມເນື້ອລຽບ, ຊຶ່ງ ໝາຍ ຄວາມວ່າ ກັບກ່ອນຫນ້ານີ້ແລະການປັບປຸງການພັດທະນາໂລກເອດສ໌. ຮູບແບບຕົ້ນຕໍຂອງໂລກມະເລັງໂຣກເບົາຫວານ:
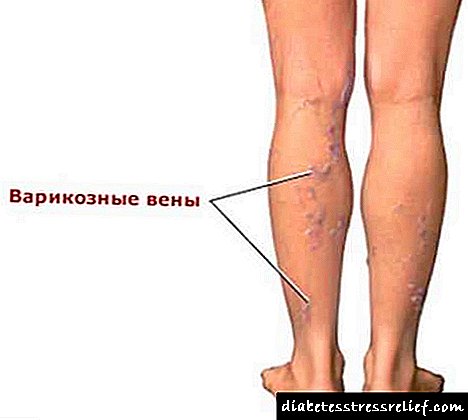
ຄວາມເສຍຫາຍຂອງຫຼອດເລືອດ, ສະນັ້ນ, ພະຍາດຫົວໃຈຫຼອດເລືອດຫົວໃຈແລະຄວາມລົ້ມເຫຼວຂອງຫົວໃຈເປັນອາການແຊກຊ້ອນຂອງມັນ,
ຄວາມເສຍຫາຍຂອງເຮືອສະຫມອງໃນຮູບແບບຂອງເສັ້ນເລືອດຕັນໃນ, ຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງການໄຫຼວຽນຂອງສະຫມອງແລະໂຣກສະຫມອງເສີຍ,
lesions occlusive ຂອງເຮືອຂອງຕ່ໍາສຸດໃນຮູບແບບຂອງ claudication intermittent, necrosis, gangrene.
ໂຣກ neuropathy ໂລກເບົາຫວານ- ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດໃນໂລກເບົາຫວານ.
glycosylation ທາດໂປຼຕີນຈາກເສັ້ນປະສາດ peripheral,
ການສ້າງຕັ້ງຂອງພູມຕ້ານທານໃນການແກ້ໄຂທາດໂປຣຕີນແລະ autoaggression ກ່ຽວຂ້ອງກັບ antigens ຂອງເນື້ອເຍື່ອປະສາດ,
ການສະສົມຂອງ sorbitol ແລະ fructose ໃນລະບົບປະສາດແລະຈຸລັງ Schwann,
ຫຼຸດລົງການສັງເຄາະ NO ໃນ ກຳ ແພງເຮືອ.
ທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການລົບກວນການສະ ໜອງ ເລືອດແບບກະຕຸ້ນ, ການຫຼຸດລົງຂອງການສັງເຄາະ myelin, ແລະການເຮັດໃຫ້ການກະຕຸ້ນຂອງເສັ້ນປະສາດຊ້າລົງ. ຮູບແບບຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ:
ຄວາມເສຍຫາຍຂອງ CNS (encephalopathy, myelopathy),
ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດສ່ວນປະກອບ (polyneuropathy, mononeuropathy): ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຈັກແລະຄວາມຮູ້ສຶກ,
ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດໂດຍຕົນເອງ (neuropathy autonomic): ຄວາມຜິດປົກກະຕິຂອງລະບຽບການຂອງກິດຈະ ກຳ ກ່ຽວກັບຫົວໃຈ, ໂຕນໃນເສັ້ນເລືອດ, ພົກຍ່ຽວ, ລຳ ໄສ້ໃຫຍ່.
Angiopathies ແລະໂຣກ neuropathies ສາມາດເຮັດໃຫ້ເກີດໂຣກເບົາຫວານເຊັ່ນໂຣກຕີນເບົາຫວານ.
ຕີນເບົາຫວານ- ສະພາບທາງດ້ານເຊື້ອພະຍາດຂອງຕີນໃນໂລກເບົາຫວານ, ມີລັກສະນະຈາກຄວາມເສຍຫາຍຕໍ່ຜິວ ໜັງ ແລະເນື້ອເຍື່ອອ່ອນ, ກະດູກແລະຂໍ້ຕໍ່ແລະສະແດງອອກໃນຮູບແບບຂອງແຜໃນກະດູກຜ່ອຍ, ການປ່ຽນແປງຮ່ວມຂອງກະດູກແລະຂະບວນການ purulent-necrotic (ຂຶ້ນກັບໂຣກເບື່ອ).
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ - ສະຕິ.
ອາການທ້ອງອືດ. ສາເຫດໂດຍກົງຂອງການພັດທະນາສະຕິຂອງໂລກເບົາຫວານໃນໂລກເບົາຫວານບໍ່ແມ່ນພະຍາດເບົາຫວານໃນຕົວຂອງມັນເອງ, ເພາະວ່າຫຼັກສູດຂອງມັນບໍ່ ຈຳ ເປັນຕ້ອງສັບສົນຍ້ອນການພັດທະນາຂອງສະຕິ, ແຕ່ວ່າdecompensation.
ພະຍາດເບົາຫວານທີ່ເສື່ອມໂຊມ- ສະພາບການທີ່ຄວາມຜິດປົກກະຕິຂອງລະບົບທາງເດີນອາຫານແລະການເຮັດວຽກຂອງອະໄວຍະວະທີ່ປະກົດຂື້ນໃນລະດັບພະຍາດເຖິງລະດັບທີ່ ສຳ ຄັນແລະປະກອບດ້ວຍຄວາມຜິດປົກກະຕິຂອງໂລກໃນໂລກ: hyperosmolarity ແລະການຂາດນ້ ຳ ໃນຮ່າງກາຍ, dyselectrolythemia, ketoacidosis, acidosis lactic, hypoxia ຮ້າຍແຮງ, ແລະອື່ນໆ.ລົບກວນສະ ໝອງ, ຊຶ່ງຫມາຍຄວາມວ່ານໍາໄປສູ່ການພັດທະນາຂອງສະຕິ.
ໂດຍອີງຕາມປະເພດຂອງໂລກເບົາຫວານແລະຄຸນລັກສະນະຂອງປັດໃຈທີ່ກະຕຸ້ນ, ບໍ່ວ່າຈະເປັນ ketoacidosis, ຫຼື hyperosmolarity, ຫຼື acidactic lactic ອາດຈະເກີດຂື້ນໃນຄົນເຈັບໂດຍສະເພາະ. ໃນເລື່ອງນີ້, ມີ 3 ທາງເລືອກ ສຳ ລັບ DC:
comet ketoacidotic ສະຕິປັນຍາ hyperglycemic,
ສະຕິ hyperosmolar hyperglycemic,
3 ຕົວປ່ຽນແປງຂອງ DC ນີ້ມີເຊື້ອພະຍາດທີ່ຄ້າຍຄືກັນທີ່ກ່ຽວຂ້ອງກັບການເສື່ອມໂຊມຂອງພະຍາດເບົາຫວານ, ແຕ່ວ່າມີຄວາມໂດດເດັ່ນຂອງອາການສະເພາະໃດ ໜຶ່ງ ໃນແຕ່ລະກໍລະນີ.
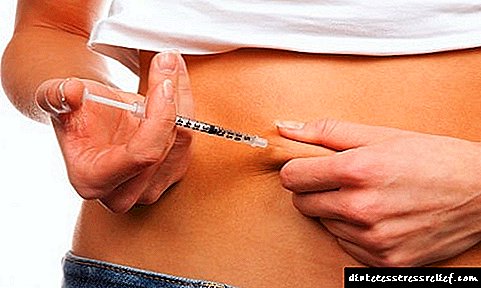
ໂຣກເບົາຫວານປະເພດ 1 (IDDM)
 ຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນ. ບາງຄົນອ້າງອີງໃສ່ປະເພດນີ້ເປັນພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ພະຍາດເບົາຫວານໃນໄວ ໜຸ່ມ ຫຼືພະຍາດເບົາຫວານເລີ່ມຕົ້ນ. ໂຣກເບົາຫວານປະເພດ 1 ມັກຈະມີສັນຍາກ່ອນອາຍຸ 40 ປີ, ສ່ວນຫຼາຍມັກຈະເປັນຜູ້ໃຫຍ່ໄວ ໜຸ່ມ ແລະໄວລຸ້ນ. ໂຣກເບົາຫວານປະເພດ 1 ບໍ່ ທຳ ມະດາຄືກັບຊະນິດທີສອງ. ປະມານເກືອບ 10% ຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານແມ່ນປະເພດ 1. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຄວນສັກຢາອິນຊູລິນຕະຫຼອດຊີວິດ. ພວກເຂົາຄວນຮັບປະກັນລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຖືກຕ້ອງໂດຍການກວດເລືອດເປັນປະ ຈຳ ແລະປະຕິບັດຕາມອາຫານພິເສດ. ແຕ່ໂຊກບໍ່ດີ, ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນຍັງບໍ່ສາມາດປິ່ນປົວໄດ້, ຖ້າບໍ່ມີອິນຊູລິນໃນພະຍາດນີ້, ຄວາມພິການທີ່ຮຸນແຮງຈະເກີດຂື້ນຢ່າງໄວວາ, ແລະຫຼັງຈາກນັ້ນກໍ່ຈະມີຜົນເສຍຊີວິດ. ອາການແຊກຊ້ອນໃນໄລຍະຍາວຂອງໂຣກເບົາຫວານປະເພດ 1 (ຜົນສະທ້ອນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈ) ສາມາດ: ໂຣກຕາບອດ, ໂຣກຫົວໃຈວາຍ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ການຫາຍໃຈຂອງແຂ້ວ, ຄວາມເສື່ອມໂຊມ, ແຜໃນ trophic (ເຖິງແກ່ການຕັດແຂນຂາ).
ຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນ. ບາງຄົນອ້າງອີງໃສ່ປະເພດນີ້ເປັນພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ພະຍາດເບົາຫວານໃນໄວ ໜຸ່ມ ຫຼືພະຍາດເບົາຫວານເລີ່ມຕົ້ນ. ໂຣກເບົາຫວານປະເພດ 1 ມັກຈະມີສັນຍາກ່ອນອາຍຸ 40 ປີ, ສ່ວນຫຼາຍມັກຈະເປັນຜູ້ໃຫຍ່ໄວ ໜຸ່ມ ແລະໄວລຸ້ນ. ໂຣກເບົາຫວານປະເພດ 1 ບໍ່ ທຳ ມະດາຄືກັບຊະນິດທີສອງ. ປະມານເກືອບ 10% ຂອງທຸກໆກໍລະນີຂອງໂລກເບົາຫວານແມ່ນປະເພດ 1. ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຄວນສັກຢາອິນຊູລິນຕະຫຼອດຊີວິດ. ພວກເຂົາຄວນຮັບປະກັນລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ຖືກຕ້ອງໂດຍການກວດເລືອດເປັນປະ ຈຳ ແລະປະຕິບັດຕາມອາຫານພິເສດ. ແຕ່ໂຊກບໍ່ດີ, ພະຍາດເບົາຫວານຊະນິດ 1 ແມ່ນຍັງບໍ່ສາມາດປິ່ນປົວໄດ້, ຖ້າບໍ່ມີອິນຊູລິນໃນພະຍາດນີ້, ຄວາມພິການທີ່ຮຸນແຮງຈະເກີດຂື້ນຢ່າງໄວວາ, ແລະຫຼັງຈາກນັ້ນກໍ່ຈະມີຜົນເສຍຊີວິດ. ອາການແຊກຊ້ອນໃນໄລຍະຍາວຂອງໂຣກເບົາຫວານປະເພດ 1 (ຜົນສະທ້ອນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈ) ສາມາດ: ໂຣກຕາບອດ, ໂຣກຫົວໃຈວາຍ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ການຫາຍໃຈຂອງແຂ້ວ, ຄວາມເສື່ອມໂຊມ, ແຜໃນ trophic (ເຖິງແກ່ການຕັດແຂນຂາ).
ໂຣກເບົາຫວານປະເພດ 2 (NIDDM)
 ຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນພຽງພໍ ສຳ ລັບການ ທຳ ງານທີ່ ເໝາະ ສົມ, ຫຼືຈຸລັງໃນຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ຕໍ່ອິນຊູລິນ (ການຕໍ່ຕ້ານອິນຊູລິນ). ປະມານ 90% ຂອງທຸກໆກໍລະນີໂຣກເບົາຫວານທົ່ວໂລກມີໂຣກເບົາຫວານປະເພດ 2.
ຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນພຽງພໍ ສຳ ລັບການ ທຳ ງານທີ່ ເໝາະ ສົມ, ຫຼືຈຸລັງໃນຮ່າງກາຍບໍ່ຕອບສະ ໜອງ ຕໍ່ອິນຊູລິນ (ການຕໍ່ຕ້ານອິນຊູລິນ). ປະມານ 90% ຂອງທຸກໆກໍລະນີໂຣກເບົາຫວານທົ່ວໂລກມີໂຣກເບົາຫວານປະເພດ 2.
ບາງຄົນສາມາດຈັດການກັບອາການຂອງພະຍາດເບົາຫວານປະເພດ 2, ລົດນ້ ຳ ໜັກ, ຮັກສາອາຫານທີ່ມີປະໂຫຍດ, ອອກ ກຳ ລັງກາຍແລະຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະເພດ 2 ມັກຈະເປັນພະຍາດທີ່ມີຄວາມຄືບ ໜ້າ - ມັນຄ່ອຍໆຮ້າຍແຮງຂື້ນ - ແລະໃນທີ່ສຸດຄົນເຈັບຕ້ອງໄດ້ກິນຢາຫຼຸດນ້ ຳ ຕານ, ຫຼືແມ່ນແຕ່ການສັກຢາອິນຊູລິນ.
ຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນແລະອ້ວນມີຄວາມສ່ຽງສູງຕໍ່ການພັດທະນາປະເພດ 2 ທຽບກັບຄົນທີ່ມີນ້ ຳ ໜັກ ຮ່າງກາຍທີ່ແຂງແຮງ. ຜູ້ທີ່ມີໄຂມັນພາຍໃນຫຼາຍ, ເຊິ່ງເອີ້ນກັນວ່າໂລກອ້ວນສ່ວນກາງ, ໄຂມັນໃນທ້ອງ, ຫຼືໂລກອ້ວນທ້ອງໂດຍສະເພາະແມ່ນມີຄວາມສ່ຽງສູງ.
ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານຊະນິດທີ 2 ກໍ່ຈະມີຄວາມສ່ຽງຫຼາຍຂຶ້ນເມື່ອເຮົາມີອາຍຸຫລາຍຂື້ນ. ຜູ້ຊ່ຽວຊານບໍ່ແນ່ໃຈວ່າເປັນຫຍັງ, ແຕ່ພວກເຂົາເວົ້າວ່າເມື່ອພວກເຮົາມີອາຍຸຫລາຍຂຶ້ນ, ພວກເຮົາມັກຈະມີນ້ ຳ ໜັກ ແລະກາຍເປັນຄົນທີ່ບໍ່ແຂງແຮງທາງຮ່າງກາຍ. ຄົນທີ່ມີຍາດພີ່ນ້ອງໃກ້ຊິດເຈັບປ່ວຍຫລືມີປະເພດ 2 ແມ່ນມີຄວາມສ່ຽງສູງທີ່ຈະຕິດເຊື້ອໂຣກນີ້.
ໂລກເບົາຫວານໃນລະຫວ່າງການຖືພາ (ໂລກເບົາຫວານໃນທ້ອງ)
ປະເພດນີ້ມີຜົນຕໍ່ແມ່ຍິງໃນເວລາຖືພາ. ແມ່ຍິງບາງຄົນມີລະດັບ glucose ໃນເລືອດສູງຫຼາຍ, ຮ່າງກາຍຂອງພວກເຂົາບໍ່ສາມາດຜະລິດອິນຊູລິນພຽງພໍໃນການຂົນສົ່ງ glucose ທັງ ໝົດ ໄປສູ່ຈຸລັງ, ສົ່ງຜົນໃຫ້ລະດັບ glucose ເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ. ພະຍາດເບົາຫວານໃນທ້ອງແມ່ນກວດພົບໃນເວລາຖືພາ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຫຼາຍທີ່ສຸດໃນລະຫວ່າງການຖືພາສາມາດຄວບຄຸມພະຍາດຂອງເຂົາເຈົ້າໄດ້ໂດຍຜ່ານການອອກ ກຳ ລັງກາຍແລະອາຫານ. ແຕ່ວ່າຍັງມີປະມານ 10% -20% ຂອງພວກເຂົາຄວນໃຊ້ຢາບາງຊະນິດເພື່ອຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ. ພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ຄວບຄຸມຫຼືຄວບຄຸມບໍ່ໄດ້ໃນລະຫວ່າງການຖືພາສາມາດເພີ່ມຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຕ່າງໆໃນເວລາເກີດລູກ. ເດັກນ້ອຍສາມາດເກີດມາໄດ້ໃຫຍ່.
ພະຍາດເບົາຫວານເບື້ອງຕົ້ນ
ມັນຄວນຈະສັງເກດວ່າການສູນເສຍນ້ໍາຫນັກ (ຢ່າງຫນ້ອຍ 5 ຫາ 10 ເປີເຊັນຂອງນ້ໍາຫນັກເລີ່ມຕົ້ນຂອງທ່ານ) ສາມາດປ້ອງກັນຫຼືຊັກຊ້າພະຍາດເບົາຫວານຫຼືແມ້ກະທັ້ງຮັກສາໂລກເບົາຫວານກ່ອນ. ເບິ່ງ: Probiotics ຕ້ານໂລກອ້ວນ
ຜູ້ປ່ວຍສ່ວນໃຫຍ່ທີ່ມີປະເພດ 2 ສ່ວນໃຫຍ່ເປັນພະຍາດເບົາຫວານເບື້ອງຕົ້ນ. ຄົນສ່ວນໃຫຍ່ທີ່ເປັນໂຣກເບົາຫວານຂັ້ນສູງບໍ່ມີອາການຫຍັງເລີຍ. ທ່ານ ໝໍ ຂອງທ່ານອາດຈະກວດເລືອດຂອງທ່ານເພື່ອເບິ່ງວ່າລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານສູງກວ່າປົກກະຕິ. ໃນສະພາບກ່ອນເປັນໂລກເບົາຫວານ, ລະດັບນ້ ຳ ຕານໃນເລືອດສູງກວ່າປົກກະຕິ, ແຕ່ບໍ່ສູງພໍ ສຳ ລັບການບົ່ງມະຕິພະຍາດເບົາຫວານ. ຈຸລັງຂອງຮ່າງກາຍກາຍເປັນພູມຕ້ານທານກັບອິນຊູລິນ. ການສຶກສາໄດ້ຊີ້ໃຫ້ເຫັນວ່າເຖິງແມ່ນວ່າໃນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ຄວາມເສຍຫາຍບາງຢ່າງຕໍ່ລະບົບ cardiovascular ແລະຫົວໃຈໄດ້ເກີດຂື້ນແລ້ວ.
* ສຳ ລັບການ ນຳ ໃຊ້ພາກປະຕິບັດຂອງຄຸນສົມບັດຂອງຈຸລິນຊີ probiotic ໃນການສ້າງຢາທີ່ມີນະວັດຕະ ກຳ ໃນການຮັກສາແລະປ້ອງກັນພະຍາດເລືອດຈາງແລະໂລກເບົາຫວານ, ເບິ່ງລາຍລະອຽດ ສຳ ລັບ probiotic "Bifikardio":
ຈຸດປະສົງ, ພາຍໃນແລະສິນຄ້າພາຍໃນ
ຫຼື 12 ຂັ້ນຕອນກ່ຽວກັບວິທີການເພື່ອຄວາມຢູ່ລອດ
ເນື່ອງຈາກນໍ້າ ໜັກ ເກີນແມ່ນ ໜຶ່ງ ໃນປັດໃຈທີ່ ກຳ ນົດໃນການພັດທະນາໂລກເບົາຫວານ, ມັນຈະເປັນປະໂຫຍດທີ່ຈະເຂົ້າໃຈວ່າຂະບວນການນີ້ເກີດຂື້ນໃນຮ່າງກາຍແລະສິ່ງທີ່ກະຕຸ້ນມັນ.
ວິທີການກ່ຽວກັບໂລກອ້ວນ ສາມາດເປັນຕົວແທນໄດ້ດັ່ງຕໍ່ໄປນີ້: 1. ທ່ານຄິດກ່ຽວກັບອາຫານ, 2. ທ່ານເລີ່ມປ່ອຍທາດອິນຊູລິນ, 3. ອິນຊູລິນໃຫ້ສັນຍານໃຫ້ຮ່າງກາຍເກັບອາຊິດໄຂມັນແລະບໍ່ເຜົາຜານມັນ, ປ່ອຍພະລັງງານ, 4. ທ່ານຮູ້ສຶກຫິວ, 5. ນໍ້າຕານໃນເລືອດສູງຂື້ນ, 6. ຄາໂບໄຮເດຣດງ່າຍໆແຊກຊຶມເຂົ້າໃນເລືອດຂອງທ່ານໃນຮູບແບບຂອງນ້ ຳ ຕານ; 7. ທ່ານເລີ່ມດູດຊືມສານອິນຊູລິນຫຼາຍຂຶ້ນ; 8 ທ່ານເລີ່ມກິນເຂົ້າ; ເຮັດໃຫ້ທ່ານອ້ວນ
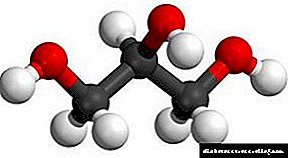
ໄຂມັນ ມາຢູ່ສະເຫມີແລະໄປຈາກຈຸລັງຂອງຮ່າງກາຍ. ແລະພວກເຮົາ ກຳ ລັງຟື້ນຕົວຈາກໄຂມັນເຫລົ່ານັ້ນທີ່ຍັງຄົງຢູ່ໃນຮ່າງກາຍ. ໄຂມັນແມ່ນເກັບຢູ່ໃນຈຸລັງໄຂມັນໃນຮູບແບບຂອງ triglycerides. Triglycerides ແມ່ນຖືກສ້າງຕັ້ງຂື້ນຈາກສາມກົດໄຂມັນທີ່ເຊື່ອມຕໍ່ໂດຍໂມເລກຸນ glycerol ໜຶ່ງ ພາຍໃນຈຸລັງໄຂມັນ. ພວກມັນໃຫຍ່ເກີນໄປທີ່ຈະອອກຜ່ານເຍື່ອຂອງຈຸລັງໄຂມັນ, ແຕກຕ່າງຈາກກົດໄຂມັນ, ເຊິ່ງອອກຈາກງ່າຍ. I.e. ທາດ triglycerides ຫຼາຍສະສົມ, ຈຸລັງໃຫຍ່ຂື້ນ, ພວກເຮົາຈະກາຍເປັນໃຫຍ່ຂື້ນ.
ທາດແປ້ງ ມີງ່າຍດາຍ (ໄວ) ແລະສັບຊ້ອນ. ທາດແປ້ງທີ່ໄວຫຼືງ່າຍດາຍແມ່ນທາດປະສົມທີ່ປະກອບດ້ວຍໂມເລກຸນໂມໂນໂມໄຊທ໌ຫນຶ່ງຫລືສອງຊະນິດ, ແລະມັນກໍ່ເປັນອັນຕະລາຍທີ່ສຸດໃນການກໍ່ໃຫ້ເກີດໂລກອ້ວນ.
ທາດແປ້ງງ່າຍໆແບ່ງອອກເປັນສອງກຸ່ມ:
- ໂມໂນໂມຊາຊາຣາ (glucose, fructose, galactose),
- ຄວາມບໍ່ເປັນເອກະພາບ (sucrose, lactose, maltose)
ທາດແປ້ງງ່າຍໆ ຖືກດູດຊຶມໂດຍການສັກທາດນ້ ຳ ຕານເຂົ້າໃນເລືອດ. ນີ້ເຮັດໃຫ້ປະກອບສ່ວນເຂົ້າໃນການຜະລິດອິນຊູລິນ.
ອິນຊູລິນ - ນີ້ແມ່ນຜູ້ຄວບຄຸມການເຜົາຜານອາຫານຫຼັກ. ມັນຂື້ນກັບລະດັບຂອງມັນບໍ່ວ່າຈະເປັນຈຸລັງໄຂມັນຈະຖືກສັງເຄາະຫລືແບ່ງປັນ. ເມື່ອລະດັບອິນຊູລິນເພີ່ມຂື້ນ, lipoprotein lipase enzyme - (LPL) ຖືກກະຕຸ້ນ, ເຊິ່ງມີຄວາມຮັບຜິດຊອບຕໍ່ການໄຫລວຽນຂອງໄຂມັນເຂົ້າໄປໃນຫ້ອງ. I.e. ໃນການຜະລິດອິນຊູລິນຫຼາຍ, ທາດ LPL ທີ່ມີການເຄື່ອນໄຫວຫຼາຍແມ່ນການດູດເອົາຈຸລັງທີ່ມີໄຂມັນ.
ສະນັ້ນ, ການຜະລິດ isulin ແມ່ນເກີດມາຈາກທາດແປ້ງ. ປະລິມານແລະຄຸນນະພາບຂອງຄາໂບໄຮເດຣດທີ່ບໍລິໂພກຈະ ກຳ ນົດ ຈຳ ນວນໄຂມັນທີ່ຖືກຝາກໄວ້.
ແລະນັ້ນ ໝາຍ ຄວາມວ່າ
ທາດແປ້ງເພີ່ມຂື້ນ insulin -
- ອິນຊູລິນສົ່ງເສີມການລຸດໄຂມັນ
ໃນຫົວຂໍ້, ເບິ່ງຕື່ມ:
ມີສຸຂະພາບແຂງແຮງ!
ຂໍ້ອ້າງອີງກ່ຽວກັບຢາເສບຕິດທີ່ເປັນບັນຫາ