ໂຣກເບົາຫວານແມ່ນຫຍັງ: ຄຳ ອະທິບາຍ, ອາການ, ການປ້ອງກັນ
ພະຍາດເບົາຫວານ Steroid ແມ່ນຮູບແບບ ສຳ ຮອງຂອງໂຣກເບົາຫວານຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ. ການພັດທະນາຂອງມັນແມ່ນຍ້ອນການກິນ corticosteroids ຫຼາຍເກີນໄປໃນເລືອດຂອງຄົນເຈັບທີ່ຜະລິດໂດຍ adrenal cortex, ຫຼືຫຼັງຈາກກິນຢາໂດຍອີງໃສ່ພວກມັນ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ຮັກສາພະຍາດ ຈຳ ນວນ ໜຶ່ງ ແລະເປີດໂອກາດໃນການຫຼຸດຜ່ອນຄວາມຮຸນແຮງຂອງອາການເຈັບ. ພະຍາດວິທະຍາບໍ່ກ່ຽວຂ້ອງກັບການຜິດປົກກະຕິຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans ຂອງຕັບ.

ພື້ນຖານຂອງການພັດທະນາຂອງພະຍາດ
ໂຣກເບົາຫວານໃນຢາມີການພັດທະນາພາຍໃຕ້ອິດທິພົນຂອງຫລາຍໆປັດໃຈ. ເຫຼົ່ານີ້ລວມມີ:
- ການກິນຫຼາຍເກີນໄປຂອງຢາທີ່ອີງໃສ່ glucocorticoid, ເຊິ່ງເຮັດໃຫ້ການກວດຫາໂຣກເບົາຫວານເບົາຫວານໃນຄົນເຈັບທີ່ບໍ່ໄດ້ເປີດເຜີຍການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ.
- ການຫັນປ່ຽນໂຣກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນຕໍ່ຮູບແບບທີ່ເພິ່ງພາອາໄສຂອງອິນຊູລິນ.
- ຄວາມບໍ່ສົມດຸນໃນພື້ນຫລັງຂອງຮໍໂມນເນື່ອງມາຈາກກິດຈະກໍາທີ່ກະທົບກະເທືອນຂອງຕ່ອມ hypothalamus ແລະຕ່ອມໃຕ້ສະຫມອງແລະການຫຼຸດຜ່ອນຄວາມຕ້ານທານຂອງຈຸລັງແລະແພຈຸລັງກັບອິນຊູລິນ.
- ການບົ່ງມະຕິພະຍາດກະເພາະທີ່ເປັນພິດ, ສະແດງໃຫ້ເຫັນໂຣກ hypertrophy thyroid ແລະກະທົບຕໍ່ການປຸງແຕ່ງຂອງ monosaccharide ໂດຍເນື້ອເຍື່ອໃນຮ່າງກາຍຂອງຄົນເຈັບ.
- ການ ກຳ ນົດຄວາມບໍ່ສົມດຸນລະຫວ່າງຮໍໂມນ, ເຊິ່ງກາຍເປັນເຫດຜົນຂອງການຂາດປະຕິກິລິຍາຂອງເນື້ອເຍື່ອຂອງຮ່າງກາຍຕໍ່ອິນຊູລິນ.
- ໂລກອ້ວນຂອງຄົນເຈັບ, ເຊັ່ນດຽວກັນກັບການຜະລິດ hydrocortisone ຫຼາຍເກີນໄປໂດຍຮ່າງກາຍ - ຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex.
ຮູບແບບຂອງພະຍາດທາງດ້ານເຊື້ອພະຍາດເບົາຫວານ, ການພັດທະນາເຊິ່ງກ່ຽວຂ້ອງກັບການກິນຢາ glucocorticoids ຫຼາຍເກີນໄປ, ອາດຈະຫາຍໄປເອງຫຼັງຈາກຍົກເລີກການກິນເຂົ້າຂອງພວກມັນ. ປັດໃຈດັ່ງກ່າວສ້າງພື້ນຖານທີ່ເອື້ອ ອຳ ນວຍໃຫ້ແກ່ການພັດທະນາຂອງໂລກເບົາຫວານສະເຕີຣອຍ, ຖືກວິນິດໄສເນື່ອງຈາກຄວາມແຕກຕ່າງໃນລະດັບຂອງ monosaccharide ໃນເລືອດ.
ການຮັກສາພະຍາດໃຫ້ທັນເວລາຈະລົບລ້າງຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນທີ່ກໍ່ໃຫ້ເກີດໄພຂົ່ມຂູ່ຢ່າງຮ້າຍແຮງຕໍ່ສຸຂະພາບແລະຊີວິດຂອງຄົນເຈັບ.
ຢາ glucocorticoid ທີ່ຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງ, ການກິນຫຼາຍເກີນໄປເຊິ່ງນໍາໄປສູ່ການພັດທະນາໂຣກເບົາຫວານ, ມີຜົນຕໍ່ຕ້ານອັກເສບ. ພວກມັນຖືກ ກຳ ນົດໃຫ້ແກ້ໄຂບັນຫາຂອງໂລກຂໍ້ອັກເສບຂໍ່, ໂລກຫອບຫືດ, ໂລກຊືມເຊື້ອ ຈຳ ນວນຫລາຍ. ນອກເຫນືອໄປຈາກ glucocorticoids, ພະຍາດເບົາຫວານ steroid ສາມາດເກີດຈາກການໃຊ້ຢາ diuretics ໃນຮູບແບບຂອງ Nefriks, Navidrex, Hypothiazide, Dichlothiazide ແລະບາງຊະນິດຂອງຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ.
ການສະແດງອອກຂອງພະຍາດ
ໂຣກເບົາຫວານ Steroid ລວມອາການຂອງໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ເຫຼົ່ານີ້ລວມມີ:
- ຮູບລັກສະນະຂອງຄວາມຫິວແລະຄວາມຮູ້ສຶກທີ່ມີອາການຄັນຢູ່ຊັ້ນຊັ້ນຂອງໂລກລະບາດ.
- ຄວາມຖີ່ຂອງການຍ່ຽວສູງ.
- ການລະເມີດພື້ນຖານທາງດ້ານອາລົມ, ການຫຼຸດລົງຂອງລະດັບຂອງການອອກກໍາລັງກາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມເມື່ອຍລ້າ, ຄວາມອ່ອນເພຍຂອງຄົນເຈັບ.
- ບັນດາກໍລະນີທີ່ຫາຍາກຂອງການກວດພົບທາດ ນຳ ້ຕານສູງ, ອາເຊໂຕນໃນເລືອດແລະປັດສະວະ.
- ການສູນເສຍນ້ໍາຫນັກຊ້າ.
ອາການ ສຳ ຄັນຂອງພະຍາດວິທະຍາບໍ່ແຕກຕ່າງກັນໃນພາບທີ່ຖືກສະແດງອອກ. ມັນເກີດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງຈຸລັງβຂອງບັນດາ islets ຂອງ Langerhans ຂອງກະດູກສັນຫຼັງທີ່ມີຈໍານວນຫລາຍຂອງ corticosteroids. ບໍລິມາດຂອງອິນຊູລິນໃນຮ່າງກາຍຂອງຄົນເຈັບແມ່ນຫຼຸດລົງ, ແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກໍ່ຫຼຸດລົງ. ຍ້ອນເຫດນັ້ນ, ຍ້ອນການ ທຳ ລາຍຈຸລັງβ, ການຜະລິດຮໍໂມນຂອງຕົ້ນ ກຳ ເນີດທາດໂປຼຕີນທີ່ຜະລິດໂດຍກະຕ່າຍແມ່ນຢຸດ. ການພັດທະນາຂອງພະຍາດແມ່ນບໍ່ແຕກຕ່າງຈາກການເປັນໂຣກເບົາຫວານປະເພດ 1 ແລະ ກຳ ນົດອາການທົ່ວໄປ.
ຍຸດທະວິທີ ສຳ ລັບ ກຳ ຈັດເຊື້ອພະຍາດ
ການປິ່ນປົວແບບສະລັບສັບຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນຄ້າຍຄືກັນກັບການແກ້ໄຂບັນຫາຂອງໂຣກເບົາຫວານທີ່ບໍ່ຂຶ້ນກັບປະເພດອິນຊູລິນ. ມັນຖືກລະບຸໄວ້ເປັນສ່ວນບຸກຄົນ, ສອດຄ່ອງກັບຄຸນລັກສະນະຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ຕົວຊີ້ວັດຂອງລະດັບຂອງ monosaccharide ໃນເລືອດຂອງລາວ. ພະຍາດເບົາຫວານ Steroid ໄດ້ຮັບການປິ່ນປົວໂດຍບໍ່ມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ການຍຶດ ໝັ້ນ ຢ່າງເຂັ້ມງວດຕໍ່ ຄຳ ແນະ ນຳ, ຄຳ ແນະ ນຳ ຂອງແພດຊ່ຽວຊານ endocrinologist ແມ່ນກຸນແຈ ສຳ ຄັນໃນການໄດ້ຮັບຜົນໃນທາງບວກ. ການປິ່ນປົວລວມມີມາດຕະການປິ່ນປົວບາງຢ່າງ. ເຫຼົ່ານີ້ລວມມີ:

ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆທີ່ອາດເປັນອັນຕະລາຍຕໍ່ຊີວິດແລະສຸຂະພາບຂອງຄົນເຈັບ, ມັນ ຈຳ ເປັນຕ້ອງກວດພົບພະຍາດດັ່ງກ່າວໃຫ້ທັນເວລາແລະເລີ່ມການປິ່ນປົວພາຍໃຕ້ການຊີ້ ນຳ ຂອງທ່ານ ໝໍ!
- ການຈັດຕັ້ງອາຫານທີ່ຖືກຕ້ອງໂດຍອີງໃສ່ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
- ກິນຢາລົດນ້ ຳ ຕານ.
- ການແນະ ນຳ ການປິ່ນປົວດ້ວຍອິນຊູລິນໃນກໍລະນີທີ່ບໍ່ມີຜົນສະທ້ອນໃນເລືອດໃນການກິນຢາຄຸມ ກຳ ເນີດທີ່ເຮັດໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດປົກກະຕິ.
- ແກ້ໄຂ ໜັກ ເກີນ.
- ການຍົກເລີກການໃຊ້ຢາ corticosteroid ທີ່ເຮັດໃຫ້ເກີດການພັດທະນາຂອງພະຍາດທາງເດີນທາງ.
ບາງຄັ້ງການຜ່າຕັດອາດຈະຖືກ ກຳ ນົດໃຫ້ເອົາເນື້ອເຍື່ອສ່ວນເກີນໃນຕ່ອມ adrenal ແລະຫຼຸດຜ່ອນການຜະລິດ corticosteroids.
ການຮັກສາພະຍາດມີຫຼາຍເປົ້າ ໝາຍ. ຫຼັງຈາກການປະຕິບັດຂອງມັນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເຮັດໃຫ້ລະດັບຂອງ monosaccharide ປົກກະຕິ, ເຊັ່ນດຽວກັນກັບການລົບລ້າງສາເຫດທີ່ກໍານົດການເພີ່ມຂື້ນຂອງຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນທີ່ຜະລິດໂດຍ adrenal cortex. ນີ້ຊ່ວຍເພີ່ມໂອກາດໃນການຟື້ນຟູ ໜ້າ ທີ່ຂອງຈຸລັງβ - ຈຸລັງຂອງບັນດາ islet ຂອງ Langerhans ຂອງກະຕ່າຍ, ຮັບຜິດຊອບໃນການຜະລິດອິນຊູລິນ ທຳ ມະຊາດ. ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ກ່ຽວກັບຄວາມເປັນມາຂອງຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ການ ດຳ ລົງຊີວິດທີ່ຫ້າວຫັນ, ປະຖິ້ມນິໄສທີ່ບໍ່ດີກໍ່ໃຫ້ໂອກາດທີ່ຈະໄດ້ຮັບຜົນໃນທາງບວກທີ່ຮັບປະກັນແລະຍົກເວັ້ນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ.
ຢາປິ່ນປົວພະຍາດເບົາຫວານສະເຕີຣອຍ
ຢາ Glucocorticoid, ເຊັ່ນ: dexamethasone, prednisone ແລະ hydrocortisone ແມ່ນໃຊ້ເປັນຢາຕ້ານການອັກເສບ ສຳ ລັບ:
- ໂລກຫອບຫືດ,
- ໂລກຂໍ້ອັກເສບຂໍ່,
- ພະຍາດທີ່ກ່ຽວຂ້ອງກັບພູມຕ້ານທານ: pemphigus, eczema, lupus erythematosus.
- ໂຣກ Sclerosis ຫຼາຍ.
ໂລກເບົາຫວານທີ່ເປັນຢາສາມາດປະກົດຕົວດ້ວຍການໃຊ້ຢາ diuretics:
- ຢາຕ້ານເຊື້ອ thiazide: dichlothiazide, hypothiazide, nephrix, Navidrex,
- ຢາຄຸມ ກຳ ເນີດ.
ຢາ corticosteroids ຂະ ໜາດ ໃຫຍ່ຍັງຖືກ ນຳ ໃຊ້ເປັນສ່ວນ ໜຶ່ງ ຂອງການປິ່ນປົວຕ້ານການອັກເສບພາຍຫຼັງການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງ.
ຫຼັງຈາກການຖ່າຍທອດ, ຄົນເຈັບຄວນເອົາເງິນເພື່ອສະກັດກັ້ນພູມຕ້ານທານ ສຳ ລັບຊີວິດ. ຄົນດັ່ງກ່າວມັກຈະເປັນພະຍາດອັກເສບ, ເຊິ່ງໃນຄັ້ງ ທຳ ອິດຈະເປັນໄພຂົ່ມຂູ່ຕໍ່ອະໄວຍະວະທີ່ຖືກຖ່າຍທອດອອກມາຢ່າງແນ່ນອນ.
ພະຍາດເບົາຫວານທີ່ເປັນຢາບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂື້ນໃນຄົນເຈັບທຸກຄົນ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ດ້ວຍການໃຊ້ຮໍໂມນທີ່ໃຊ້ເລື້ອຍໆ, ຄວາມເປັນໄປໄດ້ຂອງການເກີດຂື້ນຂອງມັນແມ່ນສູງກ່ວາເມື່ອພວກເຂົາປິ່ນປົວພະຍາດອື່ນໆ.
ອາການຂອງພະຍາດເບົາຫວານທີ່ເກີດຈາກສະເຕີຣອຍຊີ້ໃຫ້ເຫັນວ່າຄົນເຮົາມີຄວາມສ່ຽງ.
ເພື່ອບໍ່ໃຫ້ເຈັບປ່ວຍ, ຜູ້ທີ່ມີນ້ ຳ ໜັກ ເກີນຄວນສູນເສຍນ້ ຳ ໜັກ; ຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາຕ້ອງອອກ ກຳ ລັງກາຍແລະປ່ຽນແປງອາຫານ.
ໃນເວລາທີ່ບຸກຄົນໃດຫນຶ່ງຄົ້ນພົບກ່ຽວກັບຄວາມສ່ຽງຂອງລາວທີ່ເປັນໂຣກເບົາຫວານ, ບໍ່ວ່າທ່ານຄວນຈະໃຊ້ຢາຮໍໂມນໂດຍອີງໃສ່ການພິຈາລະນາຂອງທ່ານເອງ.
ຄຸນລັກສະນະຂອງພະຍາດແລະອາການ
 ພະຍາດເບົາຫວານ Steroid ແມ່ນພິເສດໃນນັ້ນມັນລວມເອົາອາການຂອງພະຍາດເບົາຫວານທັງ 2 ຊະນິດແລະພະຍາດເບົາຫວານຊະນິດ 1, ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນເມື່ອ ຈຳ ນວນ corticosteroids ເລີ່ມ ທຳ ລາຍຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic.
ພະຍາດເບົາຫວານ Steroid ແມ່ນພິເສດໃນນັ້ນມັນລວມເອົາອາການຂອງພະຍາດເບົາຫວານທັງ 2 ຊະນິດແລະພະຍາດເບົາຫວານຊະນິດ 1, ພະຍາດດັ່ງກ່າວເລີ່ມຕົ້ນເມື່ອ ຈຳ ນວນ corticosteroids ເລີ່ມ ທຳ ລາຍຈຸລັງທົດລອງທີ່ເປັນໂຣກ pancreatic.
ນີ້ແມ່ນສອດຄ່ອງກັບອາການຂອງໂລກເບົາຫວານປະເພດ 1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຈຸລັງ beta ຍັງສືບຕໍ່ຜະລິດອິນຊູລິນໃນຊ່ວງເວລາໃດ ໜຶ່ງ.
ຕໍ່ມາ, ປະລິມານອິນຊູລິນຫຼຸດລົງ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອກັບຮໍໂມນນີ້ກໍ່ຖືກລົບກວນ, ເຊິ່ງເກີດຂື້ນກັບພະຍາດເບົາຫວານ 2.
ເມື່ອເວລາຜ່ານໄປ, ຈຸລັງເບຕ້າຫລືບາງສ່ວນຂອງມັນຖືກ ທຳ ລາຍ, ຊຶ່ງເຮັດໃຫ້ການຢຸດການຜະລິດອິນຊູລິນ. ດັ່ງນັ້ນ, ພະຍາດເລີ່ມຕົ້ນ ດຳ ເນີນການຄ້າຍຄືກັນກັບພະຍາດເບົາຫວານທີ່ມີອິນຊູລິນປົກກະຕິ 1. ສະແດງອາການຄືກັນ.
ອາການ ສຳ ຄັນຂອງໂຣກເບົາຫວານແມ່ນຄືກັນກັບໂຣກເບົາຫວານຊະນິດໃດ:
- ການຍ່ຽວເພີ່ມຂື້ນ
- ຫິວໂຫຍ
- ເມື່ອຍລ້າ
ໂດຍປົກກະຕິ, ອາການທີ່ລະບຸບໍ່ໄດ້ສະແດງໃຫ້ເຫັນຫຼາຍ, ສະນັ້ນພວກເຂົາບໍ່ຄ່ອຍໄດ້ເອົາໃຈໃສ່. ຄົນເຈັບບໍ່ໄດ້ສູນເສຍນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1, ການກວດເລືອດບໍ່ໄດ້ເຮັດໃຫ້ການກວດພະຍາດເປັນປະ ຈຳ.
ຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະແມ່ນບໍ່ຄ່ອຍສູງ. ນອກຈາກນັ້ນ, ການພົບເຫັນມີ ຈຳ ນວນ ຈຳ ກັດຂອງ acetone ໃນເລືອດຫຼືປັດສະວະແມ່ນບໍ່ຄ່ອຍຈະຖືກສັງເກດເຫັນ.
ໂລກເບົາຫວານເປັນປັດໃຈສ່ຽງຂອງໂລກເບົາຫວານ steroid
ປະລິມານຂອງຮໍໂມນ adrenal ເພີ່ມຂື້ນໃນທຸກໆຄົນໃນຮູບແບບຕ່າງໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ແມ່ນທຸກຄົນທີ່ກິນ glucocorticoids ມີໂລກເບົາຫວານ steroid.
ຄວາມຈິງກໍ່ຄືວ່າໃນອີກດ້ານ ໜຶ່ງ, corticosteroids ປະຕິບັດຕໍ່ໂຣກຕັບ, ແລະໃນທາງກົງກັນຂ້າມ, ຫຼຸດຜ່ອນຜົນກະທົບຂອງອິນຊູລິນ. ເພື່ອໃຫ້ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດຍັງຢູ່ໃນລະດັບປົກກະຕິ, ພະຍາດ ໝາກ ພ້າວແມ່ນຖືກບັງຄັບໃຫ້ເຮັດວຽກ ໜັກ.
ຖ້າຄົນເຮົາເປັນໂລກເບົາຫວານ, ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອຕ່າງໆຕໍ່ອິນຊູລິນແມ່ນຫຼຸດລົງແລ້ວ, ແລະຕ່ອມບໍ່ໄດ້ຮັບຜົນ 100%. ການຮັກສາສະເຕີຣອຍຄວນເຮັດເປັນວິທີສຸດທ້າຍ. ຄວາມສ່ຽງແມ່ນເພີ່ມຂື້ນດ້ວຍ:
- ການໃຊ້ຢາ steroids ໃນປະລິມານສູງ,
- ການໃຊ້ steroids ດົນ,
- ຄົນເຈັບ overweight.
 ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຕັດສິນໃຈກັບຜູ້ທີ່ມີບາງລະດັບນ້ ຳ ຕານໃນເລືອດສູງຍ້ອນເຫດຜົນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້.
ຕ້ອງໄດ້ເອົາໃຈໃສ່ໃນການຕັດສິນໃຈກັບຜູ້ທີ່ມີບາງລະດັບນ້ ຳ ຕານໃນເລືອດສູງຍ້ອນເຫດຜົນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້.
ການນໍາໃຊ້ glucocorticoids, ການສະແດງອອກຂອງພະຍາດເບົາຫວານເພີ່ມຂື້ນ, ແລະນີ້ແມ່ນຄວາມແປກໃຈສໍາລັບບຸກຄົນ, ເພາະວ່າລາວບໍ່ສາມາດຮູ້ກ່ຽວກັບໂລກເບົາຫວານຂອງລາວ.
ໃນກໍລະນີນີ້, ກ່ອນທີ່ຈະກິນ glucocorticoids, ພະຍາດເບົາຫວານແມ່ນບໍ່ຮຸນແຮງ, ຊຶ່ງຫມາຍຄວາມວ່າຢາຮໍໂມນດັ່ງກ່າວຈະເຮັດໃຫ້ສະພາບຊຸດໂຊມໄວຂື້ນແລະອາດເຮັດໃຫ້ເກີດອາການເຊັ່ນ: ເປັນໂຣກເບົາຫວານ.
ກ່ອນທີ່ຈະ ກຳ ນົດຢາທີ່ໃຊ້ຮໍໂມນ, ຜູ້ສູງອາຍຸແລະຜູ້ຍິງທີ່ມີນ້ ຳ ໜັກ ເກີນຕ້ອງໄດ້ຮັບການກວດຫາໂຣກເບົາຫວານ.
ການຮັກສາໂລກເບົາຫວານ
ຖ້າຮ່າງກາຍບໍ່ຜະລິດອິນຊູລິນແລ້ວພະຍາດເບົາຫວານຂອງຢາເຊັ່ນພະຍາດເບົາຫວານຊະນິດ 1, ແຕ່ມັນມີລັກສະນະຂອງໂລກເບົາຫວານປະເພດ 2, ນັ້ນແມ່ນການຕໍ່ຕ້ານອິນຊູລິນຂອງແພຈຸລັງ. ພະຍາດເບົາຫວານດັ່ງກ່າວແມ່ນໄດ້ຮັບການຮັກສາຄືກັບໂລກເບົາຫວານ 2.
ການປິ່ນປົວແມ່ນຂື້ນກັບໃນບັນດາສິ່ງອື່ນໆ, ເຊິ່ງມັນແມ່ນສິ່ງທີ່ຜູ້ປ່ວຍມີຄວາມຜິດປົກກະຕິ. ຍົກຕົວຢ່າງ, ສຳ ລັບຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນທີ່ຍັງຜະລິດອິນຊູລິນ, ອາຫານແລະຢາທີ່ມີທາດ ນຳ ້ຕານເຊັ່ນ: thiazolidinedione ແລະ glucophage ແມ່ນຖືກລະບຸ. ນອກຈາກນັ້ນ:
- ຖ້າມີການເຮັດວຽກຂອງ pancreatic ຫຼຸດລົງ, ຫຼັງຈາກນັ້ນການແນະ ນຳ ຂອງອິນຊູລິນຈະເຮັດໃຫ້ນາງມີໂອກາດຫຼຸດຜ່ອນພາລະ.
- ໃນກໍລະນີທີ່ບໍ່ສົມບູນຂອງຈຸລັງທົດລອງ, ໃນໄລຍະເວລາ, ການເຮັດວຽກຂອງ pancreatic ເລີ່ມຕົ້ນທີ່ຈະຟື້ນຕົວ.
- ສຳ ລັບຈຸດປະສົງດຽວກັນ, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແມ່ນຖືກ ກຳ ນົດໄວ້.
- ສຳ ລັບຜູ້ທີ່ມີນ້ ຳ ໜັກ ທຳ ມະດາ, ຄວນແນະ ນຳ ອາຫານເລກ 9;
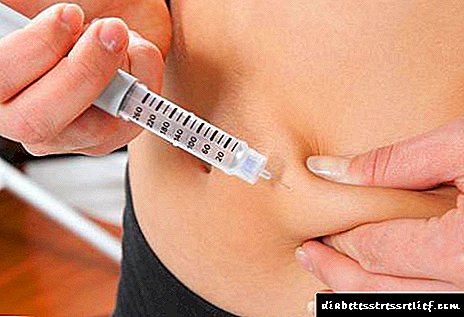
 ຖ້າວ່າກະຕຸກບໍ່ຜະລິດອິນຊູລິນ, ຫຼັງຈາກນັ້ນມັນຖືກ ກຳ ນົດໂດຍການສັກຢາແລະຄົນເຈັບຈະຕ້ອງຮູ້ວິທີສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ. ການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດແລະການຮັກສາແມ່ນປະຕິບັດຄືກັນກັບໂລກເບົາຫວານ 1. ຍິ່ງໄປກວ່ານັ້ນ, ຈຸລັງທົດລອງທີ່ຕາຍແລ້ວບໍ່ສາມາດຟື້ນຟູໄດ້.
ຖ້າວ່າກະຕຸກບໍ່ຜະລິດອິນຊູລິນ, ຫຼັງຈາກນັ້ນມັນຖືກ ກຳ ນົດໂດຍການສັກຢາແລະຄົນເຈັບຈະຕ້ອງຮູ້ວິທີສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ. ການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດແລະການຮັກສາແມ່ນປະຕິບັດຄືກັນກັບໂລກເບົາຫວານ 1. ຍິ່ງໄປກວ່ານັ້ນ, ຈຸລັງທົດລອງທີ່ຕາຍແລ້ວບໍ່ສາມາດຟື້ນຟູໄດ້.
ກໍລະນີທີ່ແຍກຕ່າງຫາກຂອງການປິ່ນປົວໂຣກເບົາຫວານທີ່ເກີດຈາກຢາແມ່ນສະຖານະການເມື່ອມັນບໍ່ສາມາດປະຕິເສດການປິ່ນປົວຮໍໂມນ, ແຕ່ວ່າຄົນເຮົາພັດທະນາໂຣກເບົາຫວານ. ນີ້ອາດຈະແມ່ນຫຼັງຈາກການເປັນ ໜິ້ວ ໄຂ່ຫຼັງຫຼືໃນເວລາທີ່ມີໂຣກຫອບຫືດຮ້າຍແຮງ.
ລະດັບນ້ ຳ ຕານແມ່ນຖືກຮັກສາຢູ່ທີ່ນີ້, ໂດຍອີງໃສ່ຄວາມປອດໄພຂອງກະຕຸກແລະລະດັບຂອງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ຈະເປັນອິນຊູລິນ.
ໃນຖານະເປັນການສະຫນັບສະຫນູນເພີ່ມເຕີມ, ຄົນເຈັບສາມາດຖືກກໍານົດໂດຍຮໍໂມນ anabolic ທີ່ສົມດຸນຜົນກະທົບຂອງຮໍໂມນ glucocorticoid.
ພະຍາດເບົາຫວານ Steroid - ມັນແມ່ນຫຍັງ?
ໂຣກສະເຕີຣອຍຫລືຢາທີ່ຜະລິດ, ພະຍາດເບົາຫວານແມ່ນພະຍາດທີ່ ນຳ ໄປສູ່ໂລກ hyperglycemia. ເຫດຜົນຂອງມັນແມ່ນຜົນຂ້າງຄຽງຂອງຮໍໂມນ glucocorticoid, ເຊິ່ງຖືກ ນຳ ໃຊ້ຢ່າງກວ້າງຂວາງໃນທຸກສາຂາຂອງຢາ. ພວກມັນຫຼຸດຜ່ອນການເຄື່ອນໄຫວຂອງລະບົບພູມຕ້ານທານ, ມີຜົນຕໍ່ຕ້ານອັກເສບ. Glucocorticosteroids ປະກອບມີ Hydrocortisone, Dexamethasone, Betamethasone, Prednisolone.
ບໍ່ດົນ, ບໍ່ເກີນ 5 ວັນ, ການປິ່ນປົວດ້ວຍຢາເຫຼົ່ານີ້ແມ່ນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດຕ່າງໆ:
- ເນື້ອງອກເນື້ອງອກ
- ເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ
- ໂຣກ COPD ແມ່ນໂຣກປອດແຫ້ງ
- gout ໃນຂັ້ນຕອນຂອງການສ້ວຍແຫຼມ.
ໄລຍະຍາວ, ຫຼາຍກ່ວາ 6 ເດືອນ, ການປິ່ນປົວດ້ວຍຢາສະເຕີຣອຍສາມາດໃຊ້ ສຳ ລັບໂຣກປອດອັກເສບ interstitial, ພະຍາດ autoimmune, ການອັກເສບໃນ ລຳ ໄສ້, ບັນຫາຜິວ ໜັງ ແລະການປ່ຽນຖ່າຍອະໄວຍະວະ. ອີງຕາມສະຖິຕິ, ການເກີດຂອງພະຍາດເບົາຫວານຫຼັງຈາກການໃຊ້ຢາເຫຼົ່ານີ້ບໍ່ເກີນ 25%. ຍົກຕົວຢ່າງ, ໃນການຮັກສາໂລກປອດ, hyperglycemia ແມ່ນສັງເກດເຫັນໃນ 13%, ບັນຫາຜິວຫນັງ - ໃນ 23,5% ຂອງຄົນເຈັບ.
ຄວາມສ່ຽງຂອງໂຣກເບົາຫວານ steroid ແມ່ນເພີ່ມຂື້ນໂດຍ:
- ພະຍາດເບົາຫວານແບບປະເພດເຊື່ອມຕໍ່ກັບໂລກເບົາຫວານປະເພດ 2, ຍາດພີ່ນ້ອງສາຍ ທຳ ອິດທີ່ເປັນໂລກເບົາຫວານ,
- ໂລກເບົາຫວານໃນໄລຍະຖືພາຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງ,
- ໂລກເບົາຫວານ
- ໂລກອ້ວນ, ໂດຍສະເພາະທ້ອງ
- ຮວຍໄຂ່ polycystic,
- ອາຍຸກ້າວ ໜ້າ.
ປະລິມານຢາທີ່ໃຊ້ໃນປະລິມານສູງ, ຄວາມເປັນໄປໄດ້ສູງຂອງໂຣກເບົາຫວານ:
| ສັກຢາ hydrocortisone, mg ຕໍ່ມື້ | ຄວາມສ່ຽງເພີ່ມຂື້ນຂອງພະຍາດ, ເວລາ | |||||||||||||
| ພຽງແຕ່ 147 ຮູເບີນເທົ່ານັ້ນ!
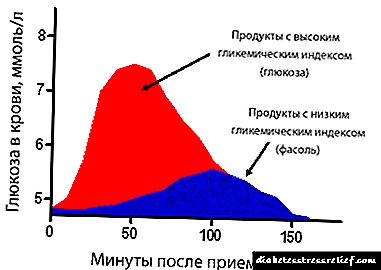
ອາການຕ່າງໆຂອງໂຣກເບົາຫວານອາດຈະບໍ່ມີຢູ່, ສະນັ້ນມັນເປັນປະເພນີທີ່ຈະຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃນສອງມື້ ທຳ ອິດຫລັງຈາກໃຊ້ glucocorticoids. ດ້ວຍການໃຊ້ຢາໃນໄລຍະຍາວ, ຕົວຢ່າງ, ຫຼັງຈາກການຖ່າຍທອດ, ການທົດສອບແມ່ນໃຫ້ໃນແຕ່ລະອາທິດໃນເດືອນ ທຳ ອິດ, ຫຼັງຈາກນັ້ນພາຍຫຼັງ 3 ເດືອນແລະຫົກເດືອນ, ບໍ່ວ່າຈະມີອາການ. ວິທີການຮັກສາໂລກເບົາຫວານ steroidພະຍາດເບົາຫວານ Steroid ເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານຫຼັງຈາກກິນ. ໃນຕອນກາງຄືນແລະໃນຕອນເຊົ້າກ່ອນອາຫານ, glycemia ແມ່ນປົກກະຕິເປັນຄັ້ງທໍາອິດ. ສະນັ້ນ, ການຮັກສາທີ່ໃຊ້ຄວນຫຼຸດຜ່ອນນ້ ຳ ຕານໃນເວລາກາງເວັນ, ແຕ່ບໍ່ຄວນເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດໃນເວລາກາງເວັນ. ສຳ ລັບການປິ່ນປົວໂຣກຜີວເບົາຫວານ, ຢາຊະນິດດຽວກັນແມ່ນໃຊ້ ສຳ ລັບປະເພດອື່ນໆຂອງພະຍາດ: ຕົວແທນທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານແລະອິນຊູລິນ. ຖ້າ glycemia ແມ່ນຫນ້ອຍກວ່າ 15 mmol / l, ການປິ່ນປົວເລີ່ມຕົ້ນດ້ວຍຢາທີ່ໃຊ້ສໍາລັບໂຣກເບົາຫວານປະເພດ 2. ຕົວເລກນ້ ຳ ຕານສູງຂື້ນສະແດງໃຫ້ເຫັນເຖິງການເສື່ອມໂຊມທີ່ ສຳ ຄັນຂອງການເຮັດວຽກຂອງ pancreatic, ຄົນເຈັບດັ່ງກ່າວແມ່ນຖືກ ກຳ ນົດໃຫ້ສັກຢາອິນຊູລິນ. ຢາທີ່ມີປະສິດຕິຜົນ:
ການປ້ອງກັນການປ້ອງກັນແລະກວດພົບໂຣກເບົາຫວານສະເຕີຣອຍຢ່າງທັນເວລາແມ່ນພາກສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນຂອງການຮັກສາດ້ວຍ glucocorticoids, ໂດຍສະເພາະໃນເວລາທີ່ການ ນຳ ໃຊ້ໃນໄລຍະຍາວຂອງພວກເຂົາຄາດຫວັງ. ມາດຕະການດຽວກັນທີ່ໃຊ້ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2, ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ແລະເພີ່ມກິດຈະ ກຳ ອອກ ກຳ ລັງກາຍ, ຫຼຸດຜ່ອນຄວາມສ່ຽງຈາກການລະເມີດທາດແປ້ງທາດແປ້ງ. ແຕ່ຫນ້າເສຍດາຍ, prophylaxis ນີ້ແມ່ນຍາກທີ່ຈະບັນລຸ, ເນື່ອງຈາກວ່າຢາ steroids ເພີ່ມຄວາມຢາກອາຫານ, ແລະພະຍາດຫຼາຍຢ່າງທີ່ປິ່ນປົວພວກມັນຍົກເວັ້ນຫຼືຈໍາກັດຢ່າງຫຼວງຫຼາຍຕໍ່ກິລາ. ດັ່ງນັ້ນ, ໃນການປ້ອງກັນພະຍາດເບົາຫວານສະເຕີຣອຍ, ບົດບາດຕົ້ນຕໍແມ່ນມາຈາກການບົ່ງມະຕິພະຍາດທີ່ຜິດປົກກະຕິແລະການແກ້ໄຂຂອງພວກເຂົາໃນລະດັບເລີ່ມຕົ້ນໂດຍການຊ່ວຍເຫຼືອຂອງຢາຫຼຸດນໍ້າຕານ. ໃຫ້ແນ່ໃຈວ່າໄດ້ຮຽນຮູ້! ທ່ານຄິດວ່າການບໍລິຫານຢາຄຸມ ກຳ ເນີດແລະອິນຊູລິນຕະຫຼອດຊີວິດແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມນ້ ຳ ຕານຢູ່ບໍ? ບໍ່ແມ່ນຄວາມຈິງ! ທ່ານສາມາດພິສູດຕົວທ່ານເອງໂດຍເລີ່ມໃຊ້ມັນ. ອ່ານຕໍ່ >> ຂໍ້ມູນທົ່ວໄປໂຣກເບົາຫວານ mellitus (SJS) ສາມາດເກີດຂື້ນຍ້ອນການເພີ່ມຂື້ນຂອງການຮັກສາ corticosteroids ທີ່ຍືດເຍື້ອຍາວນານຫຼືໂດຍການກິນຢາໃນຮູບແບບຂອງຢາ. ໃນກໍລະນີທີສອງ, ພະຍາດດັ່ງກ່າວມີຊື່ເອີ້ນວ່າພະຍາດເບົາຫວານຂອງຢາ. ໃນເບື້ອງຕົ້ນ, ມັນບໍ່ມີສ່ວນກ່ຽວຂ້ອງກັບສະພາບການທີ່ເປັນປະໂຫຍດຂອງກະຕັບ, ພັດທະນາກັບພື້ນຫລັງຂອງການຮັກສາຮໍໂມນ, ແລະສາມາດແຜ່ລາມໄດ້ດ້ວຍຕົວເອງຫຼັງຈາກເລີກຢາ. SSD, ເຊິ່ງກໍ່ໃຫ້ເກີດຈາກການເພີ່ມຂື້ນຂອງຮໍໂມນ ທຳ ມະຊາດ, ສ່ວນຫຼາຍມັກຈະຖືກສັງເກດເຫັນໃນພະຍາດຂອງ Itsenko-Cushing. ໃນກຸ່ມຄົນເຈັບກຸ່ມນີ້, ຕົວຊີ້ບອກການລະບາດສາມາດບັນລຸໄດ້ 10-12%. ບໍ່ມີຂໍ້ມູນທີ່ແນ່ນອນກ່ຽວກັບອັດຕາການແຜ່ກະຈາຍຂອງ SJS ໃນບັນດາປະຊາກອນທົ່ວໄປ.
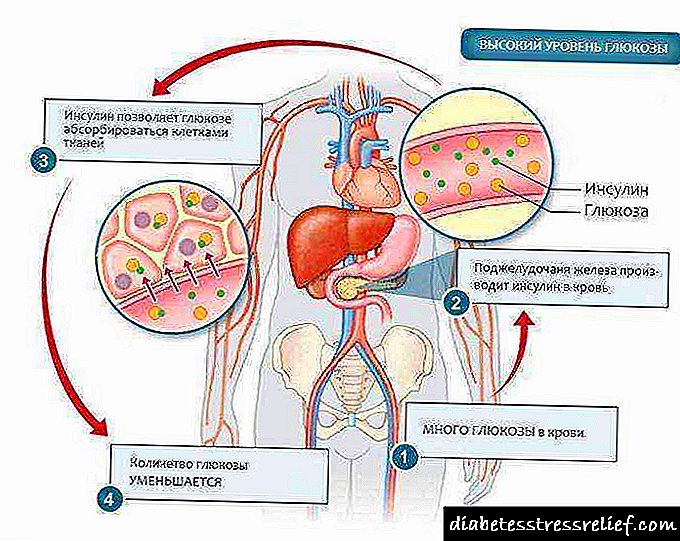
ອີງຕາມລັກສະນະ etiological, ພະຍາດເບົາຫວານ steroid ແບ່ງອອກເປັນ endogenous ແລະ exogenous. ໃນຮູບແບບອັນຕະລາຍ, ໂຣກຜິດປົກກະຕິຂອງ pancreatic ແມ່ນເກີດມາຈາກ hypercorticism ຂັ້ນຕົ້ນຫຼືມັດທະຍົມ. ເຫດຜົນ ສຳ ລັບກຸ່ມນີ້ລວມມີ:
ຕົວແປທີ່ສອງຂອງຕົ້ນ ກຳ ເນີດຂອງພະຍາດເບົາຫວານສະເຕີຣອຍແມ່ນມີຜົນຫຼາຍ. ກຸ່ມສ່ຽງທີ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນລວມມີຄົນເຈັບທີ່ມີພະຍາດທາງລະບົບພູມຕ້ານທານ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ແລະໂລກຄວາມດັນໂລຫິດແດງ. ໂລກເບົາຫວານພັດທະນາດ້ວຍການ ບຳ ບັດທີ່ຍາວນານກັບຢາທີ່ຢັບຢັ້ງຄວາມລັບຂອງອິນຊູລິນໂດຍຈຸລັງທົດລອງໃນກະເພາະ. ຢາດັ່ງກ່າວແມ່ນ glucocorticoids, thiazide diuretics, ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ. ພື້ນຖານສໍາລັບການພັດທະນາຂອງ SJS ແມ່ນຜົນກະທົບທີ່ຍາວນານຂອງການເພີ່ມຂື້ນຂອງ glucocorticoids ກ່ຽວກັບອະໄວຍະວະພາຍໃນແລະຂະບວນການ E -book. ຮໍໂມນ Steroid ຍັບຍັ້ງການສັງເຄາະແລະເສີມຂະຫຍາຍການແຕກແຍກຂອງໂປຣຕີນ. ການປ່ອຍອາຊິດ amino ຈາກເນື້ອເຍື່ອເພີ່ມຂື້ນ, ໃນຕັບ, ປະຕິກິລິຍາຂອງການເລັ່ງແລະການຫລອກລວງຂອງມັນ, ເຊິ່ງກໍ່ໃຫ້ເກີດອັດຕາການເພີ່ມຂື້ນຂອງ gluconeogenesis - ການສັງເຄາະຂອງ glucose ຈາກທາດທີ່ບໍ່ແມ່ນທາດແປ້ງ. ໃນຈຸລັງຕັບ, glycogen ແມ່ນຖືກ ນຳ ໃຊ້ຢ່າງຫ້າວຫັນ. ຜົນກະທົບຂອງ corticoids ກ່ຽວກັບທາດແປ້ງທາດແປ້ງແມ່ນຖືກສະແດງໂດຍຜ່ານການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງ glucose-6-phosphatase, ເຊິ່ງຮັບຜິດຊອບຕໍ່ການສ້າງກຸ່ມ glucose ແລະກຸ່ມຟອສເຟດ, ແລະຜ່ານການສະກັດກັ້ນກິດຈະ ກຳ glucokinase, ນັ້ນແມ່ນການຊ້າລົງຂອງການປຸງແຕ່ງ glucose ເຂົ້າໃນ glycogen. ກ່ຽວກັບຂອບເຂດ, ການ ນຳ ໃຊ້ນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອຈະຖືກຫຼຸດລົງ. ການປ່ຽນແປງຂອງການເຜົາຜະຫລານໄຂມັນແມ່ນຕົວແທນໂດຍການກະຕຸ້ນຂອງ lipogenesis, ເພາະສະນັ້ນ, ລັກສະນະການສູນເສຍນ້ ຳ ໜັກ ຂອງພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2 ແມ່ນບໍ່ໄດ້ສັງເກດເຫັນ. ຜົນກະທົບ antiketogenic ຂອງ steroids ແມ່ນອຸປະສັກຕໍ່ການຜຸພັງຂອງກົດ pyruvic, ການເພີ່ມຂື້ນຂອງກະແສເລືອດຂອງອາຊິດ lactic. ໂດຍລັກສະນະຂອງຫຼັກສູດຂອງ SJS ໃນໄລຍະເລີ່ມຕົ້ນ, ມັນຄ້າຍຄືກັບໂຣກເບົາຫວານປະເພດ 1: ຈຸລັງ are ໄດ້ຮັບຜົນກະທົບ, ການຜະລິດອິນຊູລິນຫຼຸດລົງ. ເມື່ອເວລາຜ່ານໄປ, ການຕໍ່ຕ້ານ insulin ຂອງແພຈຸລັງເພີ່ມຂື້ນ, ເຊິ່ງເປັນເລື່ອງປົກກະຕິຂອງໂລກເບົາຫວານຊະນິດ II. ອາການຂອງພະຍາດເບົາຫວານ Steroidຮູບພາບທາງຄລີນິກແມ່ນສະແດງໂດຍພະຍາດເບົາຫວານ - ພະຍາດ polydipsia, polyuria ແລະຄວາມອິດເມື່ອຍ. ໂດຍທົ່ວໄປ, ອາການບໍ່ຄ່ອຍຈະແຈ້ງປານໃດກັບໂລກເບົາຫວານປະເພດ 1. ຄົນເຈັບສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຄວາມຫິວ, ປາກແຫ້ງເລື້ອຍໆ. ປະລິມານຂອງແຫຼວທີ່ບໍລິໂພກເພີ່ມຂື້ນຫຼາຍຄັ້ງ, ສູງເຖິງ 4-8 ລິດຕໍ່ມື້. ຄວາມຫິວໂຫຍບໍ່ງຽບແມ້ແຕ່ຕອນກາງຄືນ. ຄວາມຢາກອາຫານແມ່ນເພີ່ມຂື້ນ, ນ້ ຳ ໜັກ ຍັງຄືເກົ່າຫຼືເພີ່ມຂື້ນ. ກະຕຸ້ນໃຫ້ຍ່ຽວ. ປັດສະວະ 3-4 ລິດຈະຖືກຂັບຖ່າຍໃນແຕ່ລະມື້; ຄົນເຈັບຫຼາຍຄົນມີອາການນອນບໍ່ຫຼັບ, ຮູ້ສຶກເມື່ອຍໃນຕອນກາງເວັນ, ບໍ່ສາມາດຮັບມືກັບກິດຈະ ກຳ ປົກກະຕິຂອງພວກເຂົາ, ແລະປະສົບກັບຄວາມເຫງົານອນ. ໃນການເລີ່ມຕົ້ນຂອງພະຍາດ, ອາການຕ່າງໆເພີ່ມຂື້ນຢ່າງໄວວາ, ເຊັ່ນດຽວກັບພະຍາດເບົາຫວານປະເພດ 1: ສະພາບການສຸຂະພາບທົ່ວໄປນັບມື້ນັບຮ້າຍແຮງຂຶ້ນ, ອາການເຈັບຫົວ, ອາການຄັນຄາຍ, ກະແສຮ້ອນຈະປາກົດ. ໄລຍະຍາວຂອງພະຍາດແມ່ນປະກອບດ້ວຍລັກສະນະຂອງອາການຄັນຂອງຜິວ ໜັງ ແລະເຍື່ອເມືອກ. ສ່ວນຫຼາຍມັກຈະມີແຜໃນຕຸ່ມ, ເປັນຕຸ່ມຜື່ນ, ບາດແຜບໍ່ເຊົາເປັນເວລາດົນ. ຜົມກາຍເປັນແຫ້ງ, ເລັບ exfoliate ແລະແຕກແຍກ. ການເສື່ອມສະພາບຂອງການໄຫຼວຽນຂອງເລືອດແລະການສົ່ງຕໍ່ລະບົບປະສາດແມ່ນສະແດງອອກໂດຍການລະເມີດຂອງ thermoregulation ຢູ່ໃນຂາ, ຄວາມຮູ້ສຶກທີ່ເຄັ່ງຕຶງ, ຄວາມບວມແລະການຈ່ອຍໃນຕີນ, ມັກຈະເປັນນິ້ວມື. ພາວະແຊກຊ້ອນhyperglycemia ດົນນານເຮັດໃຫ້ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຍັກ - ຄວາມເສຍຫາຍຕໍ່ເຮືອຂະຫນາດໃຫຍ່ແລະນ້ອຍ. ການລົບກວນໃນການໄຫຼວຽນຂອງເສັ້ນເລືອດໃນເສັ້ນປະສາດຂອງ retina ແມ່ນສະແດງໂດຍການຫຼຸດລົງຂອງວິໄສທັດ - ໂຣກເບົາຫວານ. ຖ້າເຄືອຂ່າຍຂອງຫລອດເລືອດຂອງຫມາກໄຂ່ຫຼັງປະສົບ, ຫຼັງຈາກນັ້ນການເຮັດວຽກຂອງການກັ່ນຕອງຂອງມັນກໍ່ຮ້າຍແຮງຂຶ້ນ, ອາການໃຄ່ບວມເກີດຂື້ນ, ຄວາມດັນເລືອດສູງຂື້ນແລະໂຣກໂຣກເບົາຫວານພັດທະນາ. ການປ່ຽນແປງຂອງເຮືອຂະຫນາດໃຫຍ່ແມ່ນເປັນຕົວແທນໂດຍ atherosclerosis. ໂລກ atherosclerotic ທີ່ເປັນອັນຕະລາຍທີ່ສຸດຂອງເສັ້ນເລືອດແດງຂອງຫົວໃຈແລະຫົວເຂົ່າຕ່ ຳ. ຄວາມບໍ່ສົມດຸນຂອງ electrolytes ແລະການສະຫນອງເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ເນື້ອເຍື່ອປະສາດເຮັດໃຫ້ການພັດທະນາຂອງໂຣກ neuropathy ພະຍາດເບົາຫວານ. ມັນສາມາດສະແດງອອກໂດຍອາການຊັກ, ຂໍ້ບວມຂອງຕີນແລະນິ້ວມືໃນມື, ການຜິດປົກກະຕິຂອງອະໄວຍະວະພາຍໃນ, ຄວາມເຈັບປວດຂອງການທ້ອງຖິ່ນຕ່າງໆ. ການວິນິດໄສມີຄວາມສ່ຽງຕໍ່ການພັດທະນາຮູບແບບໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນບຸກຄົນທີ່ມີໂຣກ hypercorticism ທີ່ເປັນມະເລັງແລະແຜ່ລາມ. ການສຶກສາແຕ່ລະໄລຍະຂອງລະດັບນ້ ຳ ຕານໃນການກວດຫາໂຣກ hyperglycemia ແມ່ນໄດ້ຖືກບົ່ງບອກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ Cushing, ໂຣກເນື້ອງອກ, ຜູ້ທີ່ກິນຢາ glucocorticoid, thiazide diuretics, ຢາຄຸມ ກຳ ເນີດຂອງຮໍໂມນ. ການກວດສອບຢ່າງເຕັມທີ່ແມ່ນດໍາເນີນໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ວິທີການຄົ້ນຄວ້າສະເພາະປະກອບມີ:
ການປິ່ນປົວໂຣກເບົາຫວານ Steroidການປິ່ນປົວດ້ວຍ Etiotropic ແມ່ນການລົບລ້າງສາເຫດຂອງ hypercorticism. ໃນເວລາດຽວກັນ, ມາດຕະການຕ່າງໆທີ່ແນໃສ່ການຟື້ນຟູແລະຮັກສາໂລກເລືອດແດງ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງເນື້ອເຍື່ອໃຫ້ກັບການກະ ທຳ ຂອງອິນຊູລິນ, ແລະກະຕຸ້ນກິດຈະ ກຳ ຂອງຈຸລັງທີ່ຮັກສາໄວ້ are ກຳ ລັງ ດຳ ເນີນຢູ່. ດ້ວຍວິທີການປະສົມປະສານ, ການດູແລທາງການແພດ ສຳ ລັບຄົນເຈັບແມ່ນ ດຳ ເນີນຢູ່ໃນຂົງເຂດຕໍ່ໄປນີ້:
ການພະຍາກອນແລະການປ້ອງກັນພະຍາດເບົາຫວານ Steroid, ຕາມກົດລະບຽບ, ດຳ ເນີນໄປໃນຮູບແບບທີ່ເບົາບາງແລະປິ່ນປົວງ່າຍກວ່າໂລກເບົາຫວານຊະນິດ ທຳ ອິດແລະທີສອງ. ການວິນິດໄສແມ່ນຂື້ນກັບສາເຫດຂອງການພັດທະນາ hypercorticism, ໃນກໍລະນີສ່ວນໃຫຍ່ມັນເປັນສິ່ງທີ່ເອື້ອ ອຳ ນວຍ. ການປ້ອງກັນປະກອບມີການຮັກສາໃຫ້ທັນເວລາແລະພຽງພໍຂອງພະຍາດ Cushing ແລະພະຍາດເນື້ອງອກ adrenal, ການ ນຳ ໃຊ້ glucocorticoids ທີ່ຖືກຕ້ອງ, ຢາ diiaiside thiazide ແລະຢາຄຸມ ກຳ ເນີດໃນປາກ. ບຸກຄົນທີ່ມີຄວາມສ່ຽງຄວນໄດ້ຮັບການກວດກາເປັນປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ. ນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນຂັ້ນຕອນຂອງການເປັນໂລກເບົາຫວານ, ປັບການປິ່ນປົວຕົ້ນຕໍ, ເລີ່ມປະຕິບັດຕາມຫຼັກການຂອງໂພຊະນາການອາຫານ. ອາການຂອງພະຍາດເບົາຫວານ Steroidດັ່ງທີ່ພວກເຮົາໄດ້ເວົ້າມາແລ້ວ, ອາການໃນຂະບວນການທາງ pathological ນີ້ບໍ່ມີຄວາມແນ່ນອນໃດໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຕາມກົດລະບຽບ, ພວກມັນບໍ່ໄດ້ຖືກສະແດງອອກຢ່າງຮຸນແຮງຄືກັບພະຍາດເບົາຫວານຊະນິດ 1 ຫລືຊະນິດ 2. ຫນ້າທໍາອິດ, ຄົນເຈັບປ່ວຍເອົາໃຈໃສ່ກັບຄວາມຈິງທີ່ວ່າຄວາມຫິວກະຫາຍຂອງລາວໄດ້ເພີ່ມຂື້ນ. ປະລິມານການດື່ມເຫລົ້າໃນແຕ່ລະມື້ເພີ່ມຂື້ນຢ່າງຫລວງຫລາຍ, ໃນບາງກໍລະນີມັນຮອດ 5 ລິດຂຶ້ນໄປ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຖິງວ່າຈະດື່ມຫຼາຍ, ປາກແຫ້ງເກືອບຈະບໍ່ອ່ອນແອ. ຕໍ່ກັບຄວາມເປັນມາຂອງການລົບກວນທີ່ເກີດຂື້ນ, ອາການເຊັ່ນ: ຄວາມຢາກເພີ່ມຂື້ນໃນການຍ່ຽວແມ່ນເພີ່ມ. ປະລິມານຂອງປັດສະວະປະ ຈຳ ວັນຮອດສາມຫາສີ່ລິດ. ໃນໄວເດັກ, ການຖ່າຍເບົາໂດຍບໍ່ສະ ໝັກ ໃຈໃນຕອນກາງຄືນແມ່ນເປັນໄປໄດ້. ຄົນເຈັບຈົ່ມວ່າມີຄວາມອິດເມື່ອຍ, ເຫງົານອນແລະອາການຄັນຄາຍທີ່ບໍ່ມີເຫດຜົນ. ຄວາມຢາກອາຫານຂອງລາວສູງຂື້ນ, ແຕ່ວ່ານ້ ຳ ໜັກ ຂອງລາວຍັງບໍ່ປ່ຽນແປງ. ປົກກະຕິແລ້ວຮູບພາບທາງຄລີນິກໄດ້ຮັບການເສີມດ້ວຍອາການເຈັບຫົວ. ອາການລັກສະນະຕ່າງໆຍັງຖືກສັງເກດຈາກດ້ານຂ້າງຂອງຮູບລັກສະນະ. ຜິວ ໜັງ ຂອງຄົນປ່ວຍຈະແຫ້ງດີ. ແຜ່ນເລັບທີ່ຍືດອອກແລະແຕກ, ແລະຜົມກໍ່ຫຼົ່ນອອກ. ມັກຈະມີຄວາມຜິດປົກກະຕິທີ່ລະອຽດອ່ອນໃນດ້ານລຸ່ມຫຼືດ້ານເທິງ. |