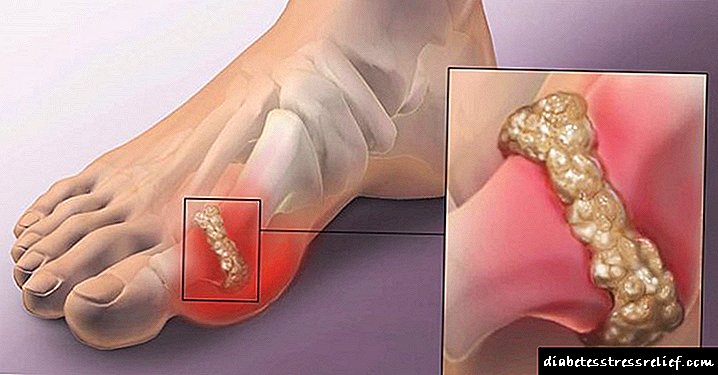
ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ: ການຮັກສາໂປຣຕີນ

ໃນບັນດາພາວະແຊກຊ້ອນທັງ ໝົດ ທີ່ພະຍາດເບົາຫວານເປັນໄພຂົ່ມຂູ່ຕໍ່ບຸກຄົນ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເປັນອັນດັບ ໜຶ່ງ.
ການປ່ຽນແປງຄັ້ງ ທຳ ອິດຂອງ ໝາກ ໄຂ່ຫຼັງປະກົດຕົວຢູ່ແລ້ວໃນຊຸມປີ ທຳ ອິດຫຼັງຈາກເປັນໂລກເບົາຫວານ, ແລະຂັ້ນຕອນສຸດທ້າຍແມ່ນຄວາມລົ້ມເຫຼວຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ (CRF).
ແຕ່ການປະຕິບັດຢ່າງລະມັດລະວັງຕໍ່ມາດຕະການປ້ອງກັນ, ການບົ່ງມະຕິໃຫ້ທັນເວລາແລະການຮັກສາທີ່ພຽງພໍຊ່ວຍໃນການຊັກຊ້າການພັດທະນາຂອງພະຍາດນີ້ໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.
ສາເຫດຂອງພະຍາດ
ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເສີຍຫາຍແມ່ນ ໜຶ່ງ ໃນຜົນສະທ້ອນ ທຳ ອິດຂອງພະຍາດເບົາຫວານ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ມັນແມ່ນ ໝາກ ໄຂ່ຫຼັງທີ່ມີຜົນງານຕົ້ນຕໍໃນການ ຊຳ ລະລ້າງເລືອດຈາກຄວາມບໍ່ສະອາດແລະສານພິດ.
ເມື່ອລະດັບນ້ ຳ ຕານໃນເລືອດໂດດລົງຢ່າງໄວວາໃນໂລກເບົາຫວານ, ມັນເຮັດ ໜ້າ ທີ່ໃນອະໄວຍະວະພາຍໃນເປັນສານພິດທີ່ອັນຕະລາຍ. ໝາກ ໄຂ່ຫຼັງພົບວ່າມັນມີຄວາມຫຍຸ້ງຍາກຫຼາຍຂື້ນໃນການຮັບມືກັບ ໜ້າ ທີ່ການຕອງຂອງພວກເຂົາ.
ດັ່ງນັ້ນ, ການໄຫລວຽນຂອງເລືອດອ່ອນລົງ, ທາດໂຊດຽມໂຊດຽມສະສົມຢູ່ໃນນັ້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຊ່ອງແຄບຂອງເຮືອ renal.
ຄວາມກົດດັນໃນພວກມັນເພີ່ມຂື້ນ (ຄວາມດັນເລືອດສູງ), ໜິ້ວ ໄຂ່ຫຼັງເລີ່ມແຕກ, ເຊິ່ງເປັນສາເຫດຂອງຄວາມກົດດັນເພີ່ມຂື້ນ.
ແຕ່, ເຖິງວ່າຈະມີວົງກົມທີ່ໂຫດຮ້າຍດັ່ງກ່າວ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງບໍ່ພັດທະນາໃນຄົນເຈັບທຸກຄົນທີ່ເປັນໂລກເບົາຫວານ.
ສະນັ້ນ, ທ່ານ ໝໍ ຈຳ ແນກ 3 ທິດສະດີພື້ນຖານທີ່ຕັ້ງຊື່ສາເຫດຂອງການພັດທະນາໂລກ ໝາກ ໄຂ່ຫຼັງ.
- ພັນທຸ ກຳ. ໜຶ່ງ ໃນບັນດາເຫດຜົນ ທຳ ອິດທີ່ຄົນພັດທະນາໂຣກເບົາຫວານໃນປະຈຸບັນນີ້ຖືກເອີ້ນວ່າເປັນພະຍາດຕິດຕໍ່ທາງພັນທຸ ກຳ. ກົນໄກດຽວກັນແມ່ນຍ້ອນໂຣກ nephropathy. ທັນທີທີ່ຄົນເຮົາພັດທະນາໂຣກເບົາຫວານ, ກົນໄກການ ກຳ ມະພັນທີ່ລຶກລັບເລັ່ງການພັດທະນາຂອງຄວາມເສຍຫາຍທາງຫລອດເລືອດໃນ ໝາກ ໄຂ່ຫຼັງ.
- Hemodynamic. ໃນໂລກເບົາຫວານ, ມີການລະເມີດຂອງການ ໝູນ ວຽນຂອງລະບົບປະສາດຄືນ ໃໝ່ (ຄວາມດັນເລືອດສູງດຽວກັນ). ດັ່ງນັ້ນ, ທາດໂປຼຕີນໃນອໍຣີນໃນປະລິມານຫຼາຍແມ່ນພົບຢູ່ໃນນໍ້າຍ່ຽວ, ເຮືອທີ່ຢູ່ພາຍໃຕ້ຄວາມກົດດັນດັ່ງກ່າວຈະຖືກ ທຳ ລາຍ, ແລະສະຖານທີ່ທີ່ເສຍຫາຍແມ່ນຖືກດຶງດ້ວຍເນື້ອເຍື້ອທີ່ເປັນຮອຍຫ່ຽວ (sclerosis).
- ແລກປ່ຽນ. ທິດສະດີນີ້ ກຳ ນົດບົດບາດ ທຳ ລາຍຕົ້ນຕໍຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ເຮືອທັງ ໝົດ ໃນຮ່າງກາຍ (ລວມທັງ ໝາກ ໄຂ່ຫຼັງ) ແມ່ນໄດ້ຮັບຜົນກະທົບຈາກສານພິດ“ ຫວານ”. ການໄຫລວຽນຂອງເລືອດ vascular ແມ່ນຖືກລົບກວນ, ການປ່ຽນແປງຂອງຂະບວນການຍ່ອຍອາຫານປົກກະຕິ, ໄຂມັນໄດ້ຖືກຝາກໄວ້ໃນເຮືອ, ເຊິ່ງເຮັດໃຫ້ເກີດໂຣກ nephropathy.
ການຈັດປະເພດ
ມື້ນີ້, ແພດໃນການເຮັດວຽກຂອງພວກເຂົາໃຊ້ການຈັດປະເພດທີ່ຍອມຮັບໂດຍທົ່ວໄປຕາມຂັ້ນຕອນຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານຕາມ Mogensen (ພັດທະນາໃນປີ 1983):
| hyperfunction Renal | hyperfiltration ແລະ hypertrophy renal | ໃນໄລຍະ ທຳ ອິດຂອງພະຍາດ |
| ການປ່ຽນແປງໂຄງສ້າງຄັ້ງ ທຳ ອິດ | hyperfiltration, ເຍື່ອໃຕ້ດິນຂອງຫມາກໄຂ່ຫຼັງຫນາ, ແລະອື່ນໆ. | ອາຍຸ 2-5 ປີ |
| ເລີ່ມຕົ້ນໂຣກ nephropathy | Microalbuminuria, ອັດຕາການກັ່ນຕອງຂອງ glomerular (GFR) ເພີ່ມຂື້ນ | ໃນໄລຍະ 5 ປີ |
| ໂຣກ nephropathy ຮ້າຍແຮງ | Proteinuria, ໂຣກ sclerosis ກວມເອົາ 50-75% ຂອງ glomeruli | 10-15 ປີ |
| ອຸດອນ | ເປັນໂຣກ glomerulosclerosis ທີ່ສົມບູນ | 15-20 ປີ |
ແຕ່ສ່ວນຫຼາຍໃນວັນນະຄະດີອ້າງອີງຍັງມີການແຍກໄລຍະຂອງໂຣກ nephropathy ທີ່ເປັນໂຣກເບົາຫວານໂດຍອີງໃສ່ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງ. ໄລຍະດັ່ງຕໍ່ໄປນີ້ຂອງພະຍາດແມ່ນມີການ ຈຳ ແນກຢູ່ທີ່ນີ້:
- hyperfiltration. ໃນເວລານີ້, ການໄຫລວຽນຂອງເລືອດໃນຫລອດເລືອດຫົວໃຈເລັ່ງ (ພວກມັນແມ່ນຕົວກັ່ນຕອງຕົ້ນຕໍ), ປະລິມານນໍ້າຍ່ຽວເພີ່ມຂື້ນ, ອະໄວຍະວະຂອງຕົວເອງກໍ່ເພີ່ມຂື້ນເລັກນ້ອຍ. ຂັ້ນຕອນຂອງການຈະແກ່ຍາວເຖິງ 5 ປີ.
- Microalbuminuria ນີ້ແມ່ນການເພີ່ມຂື້ນເລັກນ້ອຍໃນລະດັບຂອງໂປຕີນໃນ albumin ໃນນໍ້າຍ່ຽວ (30-300 ມກ / ມື້), ເຊິ່ງວິທີການຫ້ອງທົດລອງ ທຳ ມະດາຍັງບໍ່ສາມາດຄິດໄລ່ໄດ້. ຖ້າທ່ານວິນິດໄສການປ່ຽນແປງເຫຼົ່ານີ້ໃຫ້ທັນເວລາແລະຈັດການການປິ່ນປົວ, ເວທີສາມາດປະມານ 10 ປີ.
- Proteinuria (ໃນຄໍາສັບຕ່າງໆອື່ນໆ - macroalbuminuria). ໃນນີ້, ອັດຕາການກັ່ນຕອງຂອງເລືອດຜ່ານ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ສ່ວນຫຼາຍແມ່ນຄວາມກົດດັນຂອງເສັ້ນເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ (BP). ລະດັບຂອງ albumin ໃນຍ່ຽວໃນຂັ້ນຕອນນີ້ສາມາດຈາກ 200 ເຖິງຫຼາຍກ່ວາ 2000 ມລກ / ມື້. ໄລຍະນີ້ຖືກກວດຫາໂຣກນີ້ໃນປີທີ 10-15 ຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ.
- ໂຣກ nephropathy ຮ້າຍແຮງ. GFR ຫຼຸດລົງຫຼາຍກວ່າເກົ່າ, ເຮືອຖືກປົກຄຸມດ້ວຍການປ່ຽນແປງ sclerotic. ມັນຖືກກວດຫາໂຣກນີ້ 15-20 ປີຫຼັງຈາກການປ່ຽນແປງຄັ້ງ ທຳ ອິດຂອງເນື້ອງອກຂອງເນື້ອງອກ.
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ. ປາກົດພາຍຫຼັງ 20-25 ປີຂອງຊີວິດທີ່ເປັນໂລກເບົາຫວານ.
ແຜນພັດທະນາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ
ສາມໄລຍະ ທຳ ອິດຂອງພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງອີງຕາມ Mogensen (ຫຼືໄລຍະເວລາຂອງ hyperfiltration ແລະ microalbuminuria) ຖືກເອີ້ນວ່າ preclinical. ໃນເວລານີ້, ອາການພາຍນອກແມ່ນຂາດ ໝົດ, ປະລິມານການຍ່ຽວແມ່ນປົກກະຕິ. ພຽງແຕ່ໃນບາງກໍລະນີ, ຄົນເຈັບສາມາດສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຄວາມກົດດັນໃນແຕ່ລະໄລຍະໃນຕອນທ້າຍຂອງຂັ້ນຕອນຂອງ microalbuminuria.
ໃນເວລານີ້, ມີພຽງແຕ່ການທົດສອບພິເສດ ສຳ ລັບການ ກຳ ນົດປະລິມານຂອງ albumin ໃນນ້ ຳ ຍ່ຽວຂອງຜູ້ປ່ວຍໂລກເບົາຫວານເທົ່ານັ້ນທີ່ສາມາດກວດຫາໂຣກນີ້ໄດ້.
ຂັ້ນຕອນຂອງການມີທາດໂປຼຕີນແມ່ນມີອາການພາຍນອກສະເພາະແລ້ວ:
- ຄວາມດັນເລືອດເປັນປົກກະຕິ,
- ຄົນເຈັບຈົ່ມວ່າມີອາການໃຄ່ບວມ (ອາການໃຄ່ບວມຂອງໃບ ໜ້າ ແລະຂາເບື້ອງຕົ້ນ, ຫຼັງຈາກນັ້ນນໍ້າຈະສະສົມຢູ່ຕາມໂກນຂອງຮ່າງກາຍ),
- ນ້ ຳ ໜັກ ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະຄວາມຢາກອາຫານຫຼຸດລົງ (ຮ່າງກາຍເລີ່ມຕົ້ນທີ່ຈະສະຫງວນທາດໂປຼຕີນເພື່ອເຮັດໃຫ້ຂາດແຄນ),
- ອ່ອນເພຍຮຸນແຮງ, ເຫງົານອນ,
- ຫິວແລະປວດຮາກ.
ໃນຂັ້ນສຸດທ້າຍຂອງພະຍາດ, ທຸກໆອາການຂ້າງເທິງແມ່ນຖືກຮັກສາແລະຂະຫຍາຍອອກ. ອາການໃຄ່ບວມ ກຳ ລັງຈະແຂງແຮງ, ເສັ້ນເລືອດຂອດມີການສັງເກດເຫັນໃນຍ່ຽວ. ຄວາມດັນເລືອດໃນເຮືອ renal ເພີ່ມຂື້ນເປັນຕົວເລກທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
ການວິນິດໄສຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງເບົາຫວານແມ່ນອີງໃສ່ສອງຕົວຊີ້ວັດຕົ້ນຕໍ. ຂໍ້ມູນນີ້ແມ່ນປະຫວັດຂອງຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານ (ປະເພດຂອງໂຣກເບົາຫວານ, ໂຣກນີ້ຈະແກ່ຍາວໄດ້ແນວໃດ, ແລະອື່ນໆ) ແລະຕົວຊີ້ວັດຂອງວິທີການຄົ້ນຄວ້າໃນຫ້ອງທົດລອງ.
ໃນຂັ້ນຕອນ preclinical ຂອງການພັດທະນາຂອງຄວາມເສຍຫາຍ vascular ກັບຫມາກໄຂ່ຫຼັງ, ວິທີການຕົ້ນຕໍແມ່ນການກໍານົດປະລິມານຂອງ albumin ໃນນໍ້າຍ່ຽວ. ສຳ ລັບການວິເຄາະ, ບໍ່ວ່າຈະເປັນປະລິມານຂອງປັດສະວະທັງ ໝົດ ຕໍ່ມື້, ຫຼືປັດສະວະຕອນເຊົ້າ (ນັ້ນແມ່ນສ່ວນຕອນກາງຄືນ).
ຕົວຊີ້ວັດ Albumin ຖືກຈັດປະເພດດັ່ງຕໍ່ໄປນີ້:
| Normoalbuminuria | |||
| Microalbuminuria | 20-200 ມກ / ນາທີ. | 30-300 | 20-200 ມກ / ລິດ |
| Macroalbuminuria | > 200 ມກ / ນາທີ. | > 300 ມລກ | > 200 ມກ / ລິດ |
ວິທີການບົ່ງມະຕິທີ່ ສຳ ຄັນອີກຢ່າງ ໜຶ່ງ ແມ່ນການ ກຳ ນົດສະຫງວນຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ມີປະໂຫຍດ (GFR ເພີ່ມຂື້ນເພື່ອຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນພາຍນອກ, ຕົວຢ່າງ: ການແນະ ນຳ ທາດ dopamine, ການໂຫຼດໂປຕີນແລະອື່ນໆ). ບັນດາມາດຕະຖານແມ່ນຖືວ່າເປັນການເພີ່ມຂື້ນ 10% ໃນ GFR ຫຼັງຈາກຂັ້ນຕອນ.
ມາດຕະຖານຂອງດັດສະນີ GFR ຕົວມັນເອງແມ່ນ≥90 ml / ນາທີ / 1,73 m2. ຖ້າຕົວເລກນີ້ຕົກຢູ່ລຸ່ມ, ນີ້ສະແດງເຖິງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງ.
ຂັ້ນຕອນການບົ່ງມະຕິເພີ່ມເຕີມຍັງຖືກ ນຳ ໃຊ້:
- ການທົດສອບ Reberg (ການ ກຳ ນົດ GFR),
- ການວິເຄາະທົ່ວໄປຂອງເລືອດແລະປັດສະວະ,
- ultrasound ຂອງຫມາກໄຂ່ຫຼັງກັບ Doppler (ເພື່ອກໍານົດຄວາມໄວຂອງການໄຫຼຂອງເລືອດໃນເຮືອ),
- biopsy ຫມາກໄຂ່ຫຼັງ (ອີງຕາມການບົ່ງຊີ້ຂອງບຸກຄົນ).
ໃນໄລຍະຕົ້ນໆ, ໜ້າ ທີ່ຕົ້ນຕໍໃນການປິ່ນປົວໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນການຮັກສາລະດັບ glucose ທີ່ພຽງພໍແລະຮັກສາໂລກຄວາມດັນໂລຫິດແດງ. ໃນເວລາທີ່ຂັ້ນຕອນຂອງທາດໂປຼຕີນຈາກໂລກພັດທະນາ, ທຸກໆມາດຕະການຮັກສາຄວນມີຈຸດປະສົງເພື່ອສະກັດກັ້ນການຫຼຸດລົງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແລະການປະກົດຕົວຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຢາດັ່ງຕໍ່ໄປນີ້ແມ່ນໃຊ້:
- ACE ຕົວຍັບຍັ້ງ - ການປ່ຽນທາດ angiotensin ໃນການແກ້ໄຂຄວາມດັນ (Enalapril, Captopril, Fosinopril, ແລະອື່ນໆ),
- ຢາ ສຳ ລັບການແກ້ໄຂ hyperlipidemia, ນັ້ນແມ່ນລະດັບໄຂມັນໃນເລືອດເພີ່ມຂື້ນ ("Simvastatin" ແລະ statins ອື່ນໆ),
- diuretics ("Indapamide", "Furosemide"),
- ການກະກຽມທາດເຫຼັກ ສຳ ລັບການແກ້ໄຂໂລກເລືອດຈາງ, ແລະອື່ນໆ.
ຄາບອາຫານທີ່ມີທາດໂປຼຕີນຕ່ໍາພິເສດແມ່ນແນະນໍາໃຫ້ຢູ່ໃນໄລຍະ preclinical ຂອງ nephropathy ພະຍາດເບົາຫວານ - ມີ hyperfiltration ຂອງຫມາກໄຂ່ຫຼັງແລະ microalbuminuria.
ໃນລະຫວ່າງໄລຍະເວລານີ້, ມັນ ຈຳ ເປັນຕ້ອງຫຼຸດສ່ວນ“ ສ່ວນ” ຂອງໂປຣຕີນສັດໃນອາຫານປະ ຈຳ ວັນລົງມາເປັນ 15-18% ຂອງເນື້ອໃນແຄລໍຣີ່ທັງ ໝົດ. ນີ້ແມ່ນ 1 g ຕໍ່ 1 ກິໂລກຣາມຂອງນໍ້າ ໜັກ ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ປະລິມານເກືອປະ ຈຳ ວັນຍັງ ຈຳ ເປັນຕ້ອງໄດ້ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ - ເປັນ 3-5 g.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະ ຈຳ ກັດການໄດ້ຮັບນ້ ຳ ເພື່ອຫຼຸດຜ່ອນອາການບວມ.
ຖ້າຫາກວ່າຂັ້ນຕອນຂອງທາດໂປຣຕີນໄດ້ພັດທະນາແລ້ວ, ໂພຊະນາການພິເສດແມ່ນວິທີການ ບຳ ບັດຄົບຖ້ວນແລ້ວ. ຄາບອາຫານກາຍເປັນທາດໂປຼຕີນຕ່ ຳ - ໂປຣຕີນ 0,7 ກຣາມຕໍ່ 1 ກິໂລ. ປະລິມານເກືອທີ່ບໍລິໂພກຄວນໄດ້ຮັບການຫຼຸດລົງເທົ່າທີ່ຈະຫຼາຍໄດ້, ເປັນ 2-2,5 ກຣາມຕໍ່ມື້, ນີ້ຈະປ້ອງກັນການໄຄ່ບວມຢ່າງຮຸນແຮງແລະຫຼຸດຜ່ອນຄວາມດັນ.
ໃນບາງກໍລະນີ, ຄົນເຈັບທີ່ເປັນໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນຖືກກໍານົດໃຫ້ເປັນຕົວອະນຸພາກ ketone ຂອງກົດອະມິໂນເພື່ອບໍ່ໃຫ້ຮ່າງກາຍແຍກຕົວອອກຈາກທາດໂປຼຕີນຈາກສານສະຫງວນຂອງພວກມັນເອງ.
Hemodialysis ແລະເຍື່ອຫຸ້ມປອດ peritoneal
ການ ຊຳ ລະລ້າງເລືອດທຽມໂດຍ hemodialysis (“ ໄຂ່ຫຼັງທຽມ”) ແລະການລ້າງເລືອດໂດຍປົກກະຕິແມ່ນເຮັດໃນໄລຍະທ້າຍຂອງໂຣກ nephropathy, ໃນເວລາທີ່ ໝາກ ໄຂ່ຫຼັງພື້ນເມືອງບໍ່ສາມາດຮັບມືກັບການກັ່ນຕອງໄດ້. ບາງຄັ້ງໂຣກ hemodialysis ແມ່ນຖືກ ກຳ ນົດຢູ່ໃນໄລຍະຕົ້ນໆ, ໃນເວລາທີ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈ
ໃນໄລຍະ hemodialysis, ທໍ່ລະບາຍນ້ ຳ ເຂົ້າໄປໃນເສັ້ນເລືອດຂອງຄົນເຈັບ, ເຊື່ອມຕໍ່ກັບ hemodialyzer - ອຸປະກອນກັ່ນຕອງ. ແລະລະບົບທັງ ໝົດ ເຮັດຄວາມສະອາດເລືອດຂອງສານພິດແທນ ໝາກ ໄຂ່ຫຼັງເປັນເວລາ 4-5 ຊົ່ວໂມງ.
ຂັ້ນຕອນການຍັບຍ່ຽວຂອງ peritoneal ແມ່ນຖືກປະຕິບັດຕາມແບບແຜນທີ່ຄ້າຍຄືກັນ, ແຕ່ທໍ່ຍ່ຽວທີ່ເຮັດຄວາມສະອາດບໍ່ໄດ້ຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດແດງ, ແຕ່ເຂົ້າໄປໃນ peritoneum. ວິທີການນີ້ແມ່ນໃຊ້ໃນເວລາທີ່ hemodialysis ເປັນໄປບໍ່ໄດ້ຍ້ອນເຫດຜົນຕ່າງໆ.
ຂັ້ນຕອນການ ຊຳ ລະລ້າງເລືອດເລື້ອຍປານໃດ, ມີພຽງແຕ່ທ່ານ ໝໍ ຕັດສິນໃຈບົນພື້ນຖານຂອງການກວດແລະສະພາບຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ຖ້າໂຣກ nephropathy ຍັງບໍ່ທັນໄດ້ໂອນໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ທ່ານສາມາດເຊື່ອມຕໍ່ກັບ "ຫມາກໄຂ່ຫຼັງທຽມ" ຫນຶ່ງຄັ້ງຕໍ່ອາທິດ. ໃນເວລາທີ່ການເຮັດວຽກຂອງຫມາກໄຂ່ຫຼັງຫມົດໄປແລ້ວ, hemodialysis ຖືກປະຕິບັດສາມຄັ້ງຕໍ່ອາທິດ. ການຜ່າຕັດລ້າງເນື້ອເຍື່ອຫຸ້ມໃນ peritoneal ສາມາດເຮັດໄດ້ທຸກໆວັນ.
ການ ຊຳ ລະເລືອດທຽມ ສຳ ລັບໂຣກ nephropathy ແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອດັດຊະນີ GFR ຫຼຸດລົງເຖິງ 15 ml / ນາທີ / 1,73 m2 ແລະມີລະດັບໂພແທດຊຽມສູງຜິດປົກກະຕິ (ຫຼາຍກ່ວາ 6,5 mmol / l) ຖືກບັນທຶກໄວ້ດ້ານລຸ່ມ. ແລະຍັງຖ້າມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກປອດແຫ້ງຍ້ອນນ້ ຳ ສະສົມ, ພ້ອມທັງອາການທັງ ໝົດ ຂອງການຂາດທາດໂປຼຕີນ.
ການປ້ອງກັນ
ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ການປ້ອງກັນໂຣກ nephropathy ຄວນປະກອບມີຫຼາຍຈຸດ ສຳ ຄັນ:
- ສະ ໜັບ ສະ ໜູນ ໃນລະດັບນໍ້າຕານໃນລະດັບທີ່ປອດໄພ (ຄວບຄຸມການອອກ ກຳ ລັງກາຍ, ຫລີກລ້ຽງຄວາມກົດດັນແລະວັດແທກລະດັບນ້ ຳ ຕານຢູ່ສະ ເໝີ),
- ໂພຊະນາການທີ່ ເໝາະ ສົມ (ຄາບອາຫານທີ່ມີອັດຕາສ່ວນຕໍ່າຂອງໂປຣຕີນແລະທາດແປ້ງ, ປະຕິເສດການສູບຢາແລະເຫຼົ້າ),
- ຕິດຕາມອັດຕາສ່ວນຂອງໄຂມັນໃນເລືອດ,
- ການກວດສອບລະດັບຄວາມດັນເລືອດ (ຖ້າມັນສູງກວ່າ 140/90 ມມ Hg, ຄວາມຕ້ອງການອັນຮີບດ່ວນໃນການປະຕິບັດ).
ທຸກໆມາດຕະການປ້ອງກັນຕ້ອງໄດ້ຕົກລົງເຫັນດີກັບແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ. ອາຫານ ບຳ ບັດຄວນໄດ້ຮັບການປະຕິບັດພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງແພດຊ່ຽວຊານດ້ານ endocrinologist ແລະພະຍາດ nephrologist.
ໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແລະໂຣກເບົາຫວານ
ການຮັກສາໂຣກ nephropathy ພະຍາດເບົາຫວານບໍ່ສາມາດແຍກອອກຈາກການຮັກສາສາເຫດ - ເບົາຫວານເອງ. ຂະບວນການທັງສອງຢ່າງນີ້ຄວນໄປພ້ອມກັນແລະດັດປັບຕາມຜົນຂອງການວິເຄາະຂອງຜູ້ປ່ວຍໂລກເບົາຫວານແລະຂັ້ນຕອນຂອງພະຍາດ.
ວຽກງານຕົ້ນຕໍໃນທັງພະຍາດເບົາຫວານແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນມີຄວາມຄືກັນ - ການກວດສອບຕະຫຼອດເວລາໃນການກວດກາທາດນ້ ຳ ຕານແລະຄວາມດັນເລືອດ. ຕົວແທນຕົ້ນຕໍທີ່ບໍ່ແມ່ນຢາກໍ່ຄືກັນໃນທຸກຂັ້ນຕອນຂອງໂລກເບົາຫວານ. ນີ້ແມ່ນການຄວບຄຸມລະດັບນໍ້າ ໜັກ, ສານອາຫານ ບຳ ບັດ, ການຫຼຸດຜ່ອນຄວາມຕຶງຄຽດ, ການປະຕິເສດນິໄສທີ່ບໍ່ດີ, ການອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ.
ສະຖານະການກັບການກິນຢາແມ່ນມີຄວາມສັບສົນຫຼາຍ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານແລະໂຣກ nephropathy, ກຸ່ມຢາຫຼັກແມ່ນເພື່ອແກ້ໄຂຄວາມດັນ. ໃນທີ່ນີ້ທ່ານ ຈຳ ເປັນຕ້ອງເລືອກຢາທີ່ປອດໄພ ສຳ ລັບ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ສະບາຍ, ໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບອາການແຊກຊ້ອນອື່ນໆຂອງໂລກເບົາຫວານ, ມີທັງຄຸນສົມບັດກ່ຽວກັບ cardioprotective ແລະ nephroprotective. ເຫຼົ່ານີ້ແມ່ນຕົວຍັບຍັ້ງ ACE ສ່ວນໃຫຍ່.
ໃນກໍລະນີທີ່ເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ຕົວຍັບຍັ້ງ ACE ໄດ້ຖືກອະນຸຍາດໃຫ້ຖືກທົດແທນໂດຍຢາຕ້ານໂຣກ angiotensin II ຖ້າມີຜົນຂ້າງຄຽງຈາກກຸ່ມຢາ ທຳ ອິດ.
ໃນເວລາທີ່ການທົດສອບໄດ້ສະແດງໃຫ້ເຫັນທາດໂປຣຕີນແລ້ວ, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງແລະຄວາມດັນເລືອດສູງຄວນໄດ້ຮັບການພິຈາລະນາໃນການຮັກສາໂລກເບົາຫວານ.
ຂໍ້ ຈຳ ກັດໂດຍສະເພາະແມ່ນ ນຳ ໃຊ້ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີພະຍາດວິທະຍາປະເພດ 2: ສຳ ລັບພວກເຂົາ, ບັນຊີລາຍຊື່ຂອງຕົວແທນທີ່ມີທາດໂປຼຕີນໃນເລືອດທີ່ຖືກອະນຸຍາດ (PSSS) ທີ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ.
ຢາທີ່ປອດໄພທີ່ສຸດແມ່ນ Glycvidon, Gliclazide, Repaglinide. ຖ້າ GFR ໃນໄລຍະໂຣກ nephropathy ຫຼຸດລົງເຖິງ 30 ml / ນາທີຫຼືຕໍ່າກວ່າ, ການໂອນຄົນເຈັບໄປຫາການບໍລິຫານອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ມັນຍັງມີລະບຽບການໃຊ້ຢາພິເສດ ສຳ ລັບຜູ້ເປັນເບົາຫວານຂື້ນກັບຂັ້ນຕອນຂອງໂຣກ nephropathy, ຕົວຊີ້ວັດຂອງ albumin, creatinine ແລະ GFR.
ດັ່ງນັ້ນ, ຖ້າ creatinindo ສູງເຖີງ 300 μmol / L, ປະລິມານຂອງຕົວຍັບຍັ້ງຂອງ ATP ແມ່ນຫຼຸດລົງເຄິ່ງ ໜຶ່ງ, ຖ້າມັນສູງຂື້ນ, ມັນຈະຖືກຍົກເລີກ ໝົດ ກ່ອນທີ່ຈະເປັນ hemodialysis.
ນອກຈາກນັ້ນ, ໃນຢາປົວພະຍາດທີ່ທັນສະ ໄໝ ຍັງມີການຄົ້ນຫາແບບບໍ່ຢຸດຢັ້ງ ສຳ ລັບຢາ ໃໝ່ ແລະລະບຽບການຮັກສາທີ່ຊ່ວຍໃຫ້ການຮັກສາພະຍາດເບົາຫວານແລະໂຣກໂຣກໂຣກເບົາຫວານພ້ອມກັນມີອາການແຊກຊ້ອນ ໜ້ອຍ ທີ່ສຸດ.
ໃນວິດີໂອກ່ຽວກັບສາເຫດ, ອາການແລະການປິ່ນປົວໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ:
ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ: ການຮັກສາໂປຣຕີນ
ໃນພະຍາດເບົາຫວານ, ການຜະລິດອິນຊູລິນແມ່ນຖືກລົບກວນຫຼືຄວາມຕ້ານທານຂອງເນື້ອເຍື່ອກັບມັນພັດທະນາ. ທາດກາວບໍ່ສາມາດເຂົ້າໄປໃນອະໄວຍະວະແລະໄຫຼວຽນໃນເລືອດ.
ການຂາດທາດນ້ ຳ ຕານ, ເຊິ່ງເປັນ ໜຶ່ງ ໃນວັດສະດຸພະລັງງານ, ນຳ ໄປສູ່ການລົບກວນການເຮັດວຽກຂອງອະໄວຍະວະແລະລະບົບຕ່າງໆໃນຮ່າງກາຍ, ແລະສ່ວນເກີນຂອງມັນໃນເລືອດຈະ ທຳ ລາຍເສັ້ນເລືອດ, ເສັ້ນປະສາດ, ຕັບແລະ ໝາກ ໄຂ່ຫຼັງ.
ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານແມ່ນລະດັບສູງສຸດຂອງພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍ, ຄວາມລົ້ມເຫຼວຂອງການເຮັດວຽກຂອງມັນ ນຳ ໄປສູ່ຄວາມ ຈຳ ເປັນຂອງການເປັນໂຣກ hemodialysis ແລະການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ສິ່ງດຽວນີ້ສາມາດຊ່ວຍຊີວິດຄົນເຈັບໄດ້.
ໝາກ ໄຂ່ຫຼັງຖືກເສຍຫາຍແນວໃດໃນໂລກເບົາຫວານ?
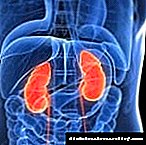 ການບໍລິຈາກເລືອດຈາກສິ່ງເສດເຫຼືອແມ່ນເກີດຂື້ນໂດຍຜ່ານການກັ່ນຕອງ ໝາກ ໄຂ່ຫຼັງພິເສດ.
ການບໍລິຈາກເລືອດຈາກສິ່ງເສດເຫຼືອແມ່ນເກີດຂື້ນໂດຍຜ່ານການກັ່ນຕອງ ໝາກ ໄຂ່ຫຼັງພິເສດ.
ພາລະບົດບາດຂອງມັນຖືກປະຕິບັດໂດຍ glomeruli renal.
ເລືອດຈາກເຮືອທີ່ຢູ່ອ້ອມແອ້ມ glomeruli ຜ່ານພາຍໃຕ້ຄວາມກົດດັນ.
ນ້ ຳ ແລະສານອາຫານສ່ວນໃຫຍ່ຈະຖືກສົ່ງຄືນ, ແລະຜະລິດຕະພັນທີ່ຍ່ອຍສະຫຼາຍໂດຍຜ່ານທໍ່ຍ່ຽວແລະພົກຍ່ຽວຈະຖືກປ່ອຍອອກ.
ນອກເຫນືອໄປຈາກການເຮັດຄວາມສະອາດເລືອດ, ຫມາກໄຂ່ຫຼັງປະຕິບັດຫນ້າທີ່ທີ່ສໍາຄັນເຊັ່ນ:
- ການຜະລິດ erythropoietin, ເຊິ່ງມີຜົນຕໍ່ການສ້າງເລືອດ.
- ການສັງເຄາະຂອງ renin, ເຊິ່ງຄວບຄຸມຄວາມດັນເລືອດ.
- ກົດລະບຽບກ່ຽວກັບການແລກປ່ຽນທາດແຄວຊ້ຽມແລະຟອສຟໍ, ເຊິ່ງລວມຢູ່ໃນໂຄງສ້າງຂອງເນື້ອເຍື່ອກະດູກ.
ນ້ ຳ ຕານໃນເລືອດເຮັດໃຫ້ເກີດທາດໂປຼຕີນ. ສຳ ລັບພວກມັນ, ພູມຕ້ານທານເລີ່ມຜະລິດໃນຮ່າງກາຍ. ນອກຈາກນັ້ນ, ດ້ວຍປະຕິກິລິຍາດັ່ງກ່າວ, ຈຳ ນວນເມັດເລືອດອອກໃນຮູບແບບຂອງເລືອດແລະກ້າມເປັນກ້ອນນ້ອຍ.
ທາດໂປຼຕີນໃນຮູບແບບ glycated ສາມາດຮົ່ວໄຫຼຜ່ານຫມາກໄຂ່ຫຼັງ, ແລະຄວາມກົດດັນເພີ່ມຂື້ນເລັ່ງຂະບວນການນີ້. ທາດໂປຼຕີນສະສົມຢູ່ໃນຝາຂອງເສັ້ນເລືອດແດງແລະລະຫວ່າງພວກມັນຢູ່ໃນເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງ. ທັງ ໝົດ ນີ້ສົ່ງຜົນກະທົບຕໍ່ຄວາມອ່ອນແອຂອງເສັ້ນເລືອດ.
ໃນເລືອດຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານກໍ່ມີທາດນ້ ຳ ຕານຫຼາຍເກີນໄປ, ເຊິ່ງ, ໂດຍຜ່ານເສັ້ນເລືອດໃນກະເພາະອາຫານ, ຈະມີທາດແຫຼວຫຼາຍ. ນີ້ເພີ່ມຄວາມກົດດັນພາຍໃນ glomerulus. ອັດຕາການຕອງຂອງ glomerular ແມ່ນເພີ່ມຂື້ນ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ, ມັນເພີ່ມຂື້ນ, ແລະຫຼັງຈາກນັ້ນຄ່ອຍໆເລີ່ມຫຼຸດລົງ.
ໃນອະນາຄົດ, ຍ້ອນການເພີ່ມຂື້ນເລື້ອຍໆຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂລກເບົາຫວານ, ບາງສ່ວນຂອງກະເພາະອາຫານບໍ່ສາມາດຕ້ານທານກັບຄວາມ ໜັກ ເກີນແລະຕາຍໄດ້. ໃນທີ່ສຸດນີ້ຈະເຮັດໃຫ້ການບໍລິສຸດຂອງເລືອດຫຼຸດລົງແລະການພັດທະນາອາການຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ໝາກ ໄຂ່ຫຼັງມີການສະ ໜອງ glomeruli ຢ່າງຫຼວງຫຼາຍ, ສະນັ້ນຂະບວນການນີ້ຂ້ອນຂ້າງຊ້າ, ແລະອາການ ທຳ ອິດຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນພະຍາດເບົາຫວານມັກຈະຖືກກວດພົບກ່ອນໄວກວ່າ 5 ປີນັບແຕ່ເລີ່ມຕົ້ນຂອງພະຍາດ. ເຫຼົ່ານີ້ລວມມີ:
- ຄວາມອ່ອນເພຍທົ່ວໄປ, ລົມຫາຍໃຈສັ້ນໃນເວລາອອກ ກຳ ລັງກາຍເລັກນ້ອຍ.
- ເຫງົານອນແລະເຫງົານອນ.
- ອາການໃຄ່ບວມຂອງຂາແລະໃຕ້ຕາຢ່າງຕໍ່ເນື່ອງ.
- ຄວາມດັນເລືອດສູງ.
- ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ.
- ປວດຮາກ, ຮາກ.
- ເກົ້າອີ້ທີ່ບໍ່ສະຖຽນລະພາບທີ່ມີອາການທ້ອງຜູກສະຫຼັບແລະມີອາການຖອກທ້ອງ.
- ກ້າມຊີ້ນງົວແມ່ນເຈັບ, ປວດຂາ, ໂດຍສະເພາະໃນຕອນແລງ.
- ອາການຄັນຂອງຜິວຫນັງ.
- ລົດຊາດຂອງໂລຫະໃນປາກ.
- ມັນອາດຈະມີກິ່ນຍ່ຽວຈາກປາກ.
ຜິວຫນັງຈະກາຍເປັນສີຂີ້ເຖົ່າຈາງ, ມີສີເຫລືອງຫລືສີເຫລືອງ.
ການວິນິດໄສຫ້ອງທົດລອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ
 ການ ກຳ ນົດອັດຕາການກັ່ນຕອງຂອງ glomerular (ການທົດສອບ Reberg). ເພື່ອ ກຳ ນົດປະລິມານຂອງປັດສະວະທີ່ປ່ອຍອອກມາຕໍ່ນາທີ, ປັດສະວະປະ ຈຳ ວັນຈະຖືກເກັບ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງຮູ້ເວລາ ສຳ ລັບການເກັບຍ່ຽວ. ຈາກນັ້ນ, ອັດຕາການກັ່ນຕອງແມ່ນຖືກຄິດໄລ່ໂດຍໃຊ້ສູດ.
ການ ກຳ ນົດອັດຕາການກັ່ນຕອງຂອງ glomerular (ການທົດສອບ Reberg). ເພື່ອ ກຳ ນົດປະລິມານຂອງປັດສະວະທີ່ປ່ອຍອອກມາຕໍ່ນາທີ, ປັດສະວະປະ ຈຳ ວັນຈະຖືກເກັບ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງຮູ້ເວລາ ສຳ ລັບການເກັບຍ່ຽວ. ຈາກນັ້ນ, ອັດຕາການກັ່ນຕອງແມ່ນຖືກຄິດໄລ່ໂດຍໃຊ້ສູດ.
ອັດຕາປົກກະຕິຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນຫຼາຍກ່ວາ 90 ມລຕໍ່ນາທີ, ສູງສຸດ 60 ມລ - ໜ້າ ທີ່ມີຄວາມບົກຜ່ອງເລັກນ້ອຍ, ສູງເຖິງ 30 - ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງປານກາງ. ຖ້າຄວາມໄວຫຼຸດລົງເຖິງ 15, ຫຼັງຈາກນັ້ນການວິນິດໄສຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອຈະຖືກເຮັດ.
ການວິເຄາະປັດສະວະສໍາລັບ albumin. Albumin ແມ່ນນ້ອຍທີ່ສຸດຂອງທາດໂປຼຕີນທັງ ໝົດ ທີ່ອອກມາຈາກຍ່ຽວ. ສະນັ້ນ, ການກວດພົບຂອງ microalbuminuria ໃນນໍ້າຍ່ຽວ ໝາຍ ຄວາມວ່າ ໝາກ ໄຂ່ຫຼັງຖືກ ທຳ ລາຍ. Albuminuria ພັດທະນາດ້ວຍໂຣກ nephropathy ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ມັນຍັງມີລັກສະນະຕົວຂອງມັນເອງກັບໄພຂົ່ມຂູ່ຂອງການອັກເສບ myocardial infarction ແລະເສັ້ນເລືອດຕັນໃນ.
ມາດຕະຖານຂອງ albumin ໃນຍ່ຽວແມ່ນສູງເຖິງ 20 mg / l, ເຖິງ 200 ມລກ / ລິດແມ່ນຖືກກວດພົບວ່າມີ microalbuminuria, ສູງກວ່າ 200 - macroalbuminuria ແລະຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ.
ນອກຈາກນັ້ນ, albuminuria ສາມາດເກີດຂື້ນກັບຄວາມບໍ່ເປັນລະບຽບ glucose ໃນລະດັບເກີດ, ພະຍາດ autoimmune, hypertension. ມັນສາມາດເຮັດໃຫ້ເກີດການອັກເສບ, ໜິ້ວ ໄຂ່ຫຼັງ, ໜິ້ວ, ໂລກເຮື້ອຮັງ glomerulonephritis.
ເພື່ອ ກຳ ນົດລະດັບຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນພະຍາດເບົາຫວານ, ທ່ານ ຈຳ ເປັນຕ້ອງ ດຳ ເນີນການສຶກສາ:
- ການກວດເລືອດທາງຊີວະເຄມີ ສຳ ລັບ creatinine.
- ການ ກຳ ນົດອັດຕາການກັ່ນຕອງຂອງ glomerular.
- ການວິເຄາະປັດສະວະສໍາລັບ albumin.
- Urinalysis ສຳ ລັບ creatinine.
- ກວດເລືອດ ສຳ ລັບ creatinine. ຜະລິດຕະພັນສຸດທ້າຍຂອງການເຜົາຜະຫລານທາດໂປຼຕີນແມ່ນ creatinine. ລະດັບ Creatinine ອາດຈະເພີ່ມຂື້ນດ້ວຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຫຼຸດລົງແລະການບໍລິສຸດຂອງເລືອດບໍ່ພຽງພໍ. ສຳ ລັບພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງ, creatinine ສາມາດເພີ່ມຂື້ນດ້ວຍການອອກ ກຳ ລັງກາຍຢ່າງແຂງແຮງ, ຄວາມໂດດເດັ່ນຂອງອາຫານຊີ້ນໃນອາຫານ, ການຂາດນ້ ຳ ແລະການໃຊ້ຢາທີ່ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງ.
ຄ່າ ທຳ ມະດາ ສຳ ລັບແມ່ຍິງແມ່ນຈາກ 53 ເຖິງ 106 micromol / l, ສຳ ລັບຜູ້ຊາຍຈາກ 71 ເຖິງ 115 micromol / l.
4. ການວິເຄາະຍ່ຽວ ສຳ ລັບ creatinine. Creatinine ຈາກເລືອດຖືກໄລ່ອອກຈາກ ໜິ້ວ ໄຂ່ຫຼັງ. ໃນກໍລະນີຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ໂດຍມີການອອກ ກຳ ລັງກາຍທີ່ ສຳ ຄັນ, ການຕິດເຊື້ອ, ການກິນອາຫານຜະລິດຕະພັນຊີ້ນສ່ວນໃຫຍ່, ພະຍາດ endocrine, ລະດັບ creatinine ເພີ່ມຂື້ນ.
ມາດຕະຖານໃນ mmol ຕໍ່ມື້ ສຳ ລັບແມ່ຍິງແມ່ນ 5.3-15.9, ສຳ ລັບຜູ້ຊາຍ 7.1-17.7.
ການປະເມີນຂໍ້ມູນຈາກການສຶກສາເຫຼົ່ານີ້ເຮັດໃຫ້ມີການຄາດຄະເນວ່າ: ໝາກ ໄຂ່ຫຼັງລົ້ມເຫລວແລະໃນຂັ້ນຕອນໃດທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ (CKD). ການບົ່ງມະຕິດັ່ງກ່າວແມ່ນຍັງມີຄວາມ ຈຳ ເປັນເພາະວ່າອາການທາງຄລີນິກຮ້າຍແຮງເລີ່ມປາກົດຂື້ນໃນເວລາທີ່ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້.
Albuminuria ປາກົດຢູ່ໃນໄລຍະເບື້ອງຕົ້ນ, ສະນັ້ນຖ້າການປິ່ນປົວເລີ່ມຕົ້ນ, ຫຼັງຈາກນັ້ນຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຊໍາເຮື້ອສາມາດປ້ອງກັນໄດ້.
ການປິ່ນປົວ ໝາກ ໄຂ່ຫຼັງເພື່ອຮັກສາໂລກເບົາຫວານ
 ຫມາກໄຂ່ຫຼັງແມ່ນໄດ້ຮັບການປິ່ນປົວທີ່ສຸດ ສຳ ລັບໂຣກເບົາຫວານໃນຂັ້ນຕອນທີ່ albuminuria ບໍ່ເກີນ 200 ມລກ / ລິດ.
ຫມາກໄຂ່ຫຼັງແມ່ນໄດ້ຮັບການປິ່ນປົວທີ່ສຸດ ສຳ ລັບໂຣກເບົາຫວານໃນຂັ້ນຕອນທີ່ albuminuria ບໍ່ເກີນ 200 ມລກ / ລິດ.
ການປິ່ນປົວຕົ້ນຕໍແມ່ນການຊົດເຊີຍໂຣກເບົາຫວານ, ຮັກສາລະດັບ glycemia ທີ່ແນະ ນຳ. ນອກຈາກນັ້ນ, ຢາທີ່ມາຈາກກຸ່ມຂອງເອນໄຊ໌ການປ່ຽນທາດ angiotensin ແມ່ນຖືກ ກຳ ນົດ. ຈຸດປະສົງຂອງພວກມັນແມ່ນສະແດງຢູ່ໃນລະດັບຄວາມກົດດັນປົກກະຕິ.
ການກິນຢານ້ອຍໆດັ່ງກ່າວສາມາດຫຼຸດຜ່ອນທາດໂປຼຕີນໃນນໍ້າຍ່ຽວ, ປ້ອງກັນການ ທຳ ລາຍຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຖືກ ທຳ ລາຍ. ໂດຍປົກກະຕິ, ແພດທີ່ເຂົ້າຮ່ວມໄດ້ອອກໃບສັ່ງແພດດັ່ງກ່າວ:
ທາດໂປຼຕີນຈາກຂັ້ນຕອນຮຽກຮ້ອງໃຫ້ມີການ ຈຳ ກັດທາດໂປຼຕີນຈາກສັດໃນອາຫານ. ນີ້ບໍ່ໄດ້ໃຊ້ກັບເດັກນ້ອຍແລະແມ່ຍິງຖືພາ. ທຸກໆຄົນທີ່ຖືກແນະ ນຳ ໃຫ້ປະຖິ້ມຜະລິດຕະພັນຊີ້ນ, ປາ, ເນີຍແຂງແລະຊີດ.
ດ້ວຍຄວາມດັນເລືອດສູງ, ອາຫານເຄັມຄວນຫລີກລ້ຽງ, ຄວນແນະ ນຳ ໃຫ້ບໍລິໂພກເກືອໂຕະອາຫານບໍ່ເກີນ 3 ກຣາມຕໍ່ມື້. ທ່ານສາມາດໃຊ້ນ້ ຳ ໝາກ ນາວແລະສະ ໝຸນ ໄພເພື່ອເພີ່ມລົດຊາດ.
ເພື່ອຫຼຸດຜ່ອນຄວາມກົດດັນໃນຂັ້ນຕອນນີ້, ຢາປົກກະຕິແມ່ນໃຊ້:
ໃນກໍລະນີຂອງການຕໍ່ຕ້ານ, ຢາ diuretics ແມ່ນເຊື່ອມຕໍ່ກັບພວກມັນຫຼືໃຊ້ຢາປະສົມກັນ.
ຖ້າໂຣກເບົາຫວານແລະ ໝາກ ໄຂ່ຫຼັງບໍ່ໄດ້ຮັບການປິ່ນປົວມາເປັນເວລາດົນນານ, ແລ້ວສິ່ງນີ້ຈະ ນຳ ໄປສູ່ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ. ເມື່ອເວລາຜ່ານໄປ, glomeruli ໃນເນື້ອເຍື່ອ ໝາກ ໄຂ່ຫຼັງຈະມີ ໜ້ອຍ ລົງແລະ ໝາກ ໄຂ່ຫຼັງກໍ່ເລີ່ມລົ້ມເຫລວ.
ສະພາບການນີ້ຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານຫລາຍໆມື້, ເພາະວ່າການຊົດເຊີຍໂຣກເບົາຫວານສາມາດປ້ອງກັນການພັດທະນາສະຕິແລະການຕິດເຊື້ອທີ່ມັກຈະເປັນພະຍາດເບົາຫວານໃນຂັ້ນນີ້.
ຖ້າເມັດບໍ່ໃຫ້ຜົນ, ຄົນເຈັບດັ່ງກ່າວຈະຖືກໂອນໄປປິ່ນປົວດ້ວຍອິນຊູລິນ. ດ້ວຍລະດັບນ້ ຳ ຕານທີ່ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ຕ້ອງມີການຟື້ນຟູຢ່າງຮີບດ່ວນໃນຫ້ອງກວດພະຍາດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ne ຂໍ້ ຈຳ ກັດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງງ່າຍໆໃນຂັ້ນນີ້ແມ່ນບໍ່ມີປະໂຫຍດຫຍັງເລີຍ. ນອກຈາກນັ້ນ, ກົດລະບຽບດັ່ງກ່າວຖືກ ນຳ ສະ ເໜີ ໃນອາຫານ:
- ໃນຂັ້ນຕອນນີ້, ທາດໂປຼຕີນຈາກສັດແມ່ນຖືກຈໍາກັດຫຼືຖືກຍົກເວັ້ນຫມົດ.
- ນອກຈາກນັ້ນ, ຍັງມີຄວາມສ່ຽງຕໍ່ການເພີ່ມໂພແທດຊຽມໃນເລືອດ. ອາຫານທີ່ມີໂພແທດຊຽມສູງແມ່ນຖືກຍົກເວັ້ນຈາກອາຫານ: ມັນຝະລັ່ງ, raisins, prunes, apricots ແຫ້ງ, ວັນທີແລະສີ ດຳ.
- ໃນຄາບອາຫານ, ມັນຍັງ ຈຳ ເປັນຕ້ອງ ຈຳ ກັດອາຫານທີ່ມີປະລິມານ phosphorus ສູງ (ປາ, ເນີຍ, buckwheat), ໃສ່ທາດແຄວຊ້ຽມຈາກເຄື່ອງດື່ມນົມທີ່ ໝັກ, ໝາກ ງາ, ຜັກຊີໃນເມນູ.
ສະພາບທີ່ ສຳ ຄັນໃນຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນການຄວບຄຸມຄວາມກົດດັນແລະການລະລາຍຂອງໂພແທດຊຽມໂດຍການຊ່ວຍເຫຼືອຂອງຢາ diuretics - Furosemide, Uregit. ການຕິດຕາມກວດກາແບບບັງຄັບກ່ຽວກັບການດື່ມເຫຼົ້າແລະການຖອກນ້ ຳ, ຫຼຸດຜ່ອນອາການຄັນ.
ພະຍາດເລືອດຈາງໃນຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງຮຽກຮ້ອງໃຫ້ໃຊ້ຢາທີ່ບັນຈຸທາດອີຣີໂຕຣໂປເປຕິນແລະທາດເຫຼັກ. ເພື່ອຜູກສານພິດໃນ ລຳ ໄສ້, ສານພິດແມ່ນໃຊ້: Enterodesis, ກາກບອນທີ່ຖືກກະຕຸ້ນ, Polysorb.
ດ້ວຍຄວາມກ້າວ ໜ້າ ຕໍ່ໄປຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄົນເຈັບໄດ້ເຊື່ອມຕໍ່ກັບເຄື່ອງຈັກເຮັດຄວາມສະອາດເລືອດ. ຕົວບົ່ງຊີ້ ສຳ ລັບການລ້າງເລືອດແມ່ນລະດັບ creatinine ສູງກວ່າ 600 μmol / L. ກອງປະຊຸມດັ່ງກ່າວແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມພາລາມິເຕີເຄມີສາດແລະເປັນວິທີດຽວທີ່ຈະຮັກສາກິດຈະ ກຳ ທີ່ ສຳ ຄັນ.
Hemodialysis ຫຼື peritoneal dialysis ແມ່ນປະຕິບັດ. ແລະໃນອະນາຄົດ, ການຖ່າຍທອດ ໝາກ ໄຂ່ຫຼັງແມ່ນສະແດງໃຫ້ເຫັນ ສຳ ລັບຄົນເຈັບດັ່ງກ່າວ, ເຊິ່ງສາມາດຟື້ນຟູຄວາມສາມາດໃນການເຮັດວຽກແລະກິດຈະ ກຳ ຂອງຄົນເຈັບ.
ໃນວິດີໂອໃນບົດຂຽນນີ້, ຫົວຂໍ້ກ່ຽວກັບໂຣກ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານຍັງສືບຕໍ່.
ການວິພາກທາງດ້ານພະຍາດຂອງໂລກກະເພາະອາຫານ
ຮູບແບບ morphological ຕໍ່ໄປນີ້ຂອງ glomerulosclerosis ແມ່ນໂດດເດັ່ນ:
- ຮູບແບບ nodular ແມ່ນສະແດງອອກໃນຮູບແບບຂອງໂງ່ນຫອຍ sclerotic ຂອງຮູບຊົງຮູບໄຂ່ຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງ renal ແລະມັກຈະຖືກສັງເກດເຫັນເລື້ອຍໆໃນໂຣກເບົາຫວານຊະນິດເບົາຫວານຊະນິດ I. Nodules ສາມາດຄອບຄອງສ່ວນໃຫຍ່ຂອງເນື້ອງອກໃນ ໝາກ ໄຂ່ຫຼັງ, ເຊິ່ງກໍ່ໃຫ້ເກີດລັກສະນະຂອງໂລກປະສາດແລະເນື້ອເຍື່ອ ໜາ ໃນເນື້ອເຍື່ອຂອງເຍື່ອຫຸ້ມໃຕ້ດິນອ້ອມຂ້າງ,
- ຮູບແບບການແຜ່ກະຈາຍຂອງພະຍາດແມ່ນສະແດງອອກດ້ວຍຄວາມ ໜາ ແໜ້ນ ເປັນເອກະພາບຂອງເນື້ອເຍື່ອຂອງ glomeruli ແລະເຍື່ອໂດຍບໍ່ມີການປະກອບຂອງ nodules,
- ຮູບແບບ exudative ແມ່ນປະກອບດ້ວຍການສ້າງຮູບແບບຮອບດ້ານເທິງ ໜ້າ ຜີວ ໜັງ.
ໃນບາງກໍລະນີ, ການພັດທະນາພ້ອມໆກັນຂອງຮູບແບບກ່ຽວກັບກະດູກສັນຫຼັງແລະການແຜ່ກະຈາຍຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງແມ່ນເປັນໄປໄດ້.
ໃນໄລຍະການພັດທະນາຂອງໂລກເບົາຫວານ, ໂຣກ ໝາກ ໄຂ່ຫຼັງມີຄວາມຄືບ ໜ້າ, ການປ່ຽນແປງທີ່ເສື່ອມໂຊມຂອງ epithelium ເກີດຂື້ນ, ເຍື່ອອອກຈາກກະເພາະໄດ້ສະສົມ paraproteins ແລະກາຍເປັນຄ້າຍຄື hyaline, ແລະເນື້ອເຍື່ອຈະຖືກທົດແທນໂດຍຕົວເຊື່ອມຕໍ່ແລະໄຂມັນ.
ເປັນຜົນມາຈາກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະລາຍຫາຍໃຈ.
ອາການຂອງພະຍາດ
ໃນໂລກເບົາຫວານ mellitus, ທຸກໆການປ່ຽນແປງທາງ pathological ໃນຫມາກໄຂ່ຫຼັງພັດທະນາກັບພື້ນຫລັງຂອງການກັ່ນຕອງເລືອດທີ່ມີປະລິມານນ້ ຳ ຕານສູງ - ປັດໃຈທີ່ເປັນຜົນກະທົບຕົ້ນຕໍ. ນ້ ຳ ຕານຫຼາຍເກີນໄປມີຜົນກະທົບທີ່ເປັນພິດໂດຍກົງຕໍ່ເນື້ອເຍື່ອຂອງອະໄວຍະວະ, ຫຼຸດຜ່ອນຄວາມສາມາດໃນການກັ່ນຕອງຂອງມັນ.
ເນື່ອງຈາກການເພີ່ມຂື້ນຂອງເຍື່ອຫຸ້ມຈຸລັງ, ທາດໂປຼຕີນ (albumin), ເຊິ່ງມີ ໜ້າ ທີ່ ທຳ ມະຊາດ, ຍັງຄົງຢູ່ໃນເລືອດ, ເຂົ້າສູ່ປັດສະວະ. ການປະກົດຕົວຂອງປະລິມານອໍຣິນໃນ ຈຳ ນວນທີ່ເພີ່ມຂື້ນໃນຍ່ຽວແມ່ນ ໜຶ່ງ ໃນບັນດາມາດຖານການບົ່ງມະຕິຕົ້ນຕໍຂອງໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
ສັນຍານລັກສະນະຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງປະກອບມີ:
- proteinuria - ການກວດຫາທາດໂປຼຕີນໃນການວິເຄາະປັດສະວະ,
- retinopathy - ຄວາມເສຍຫາຍຕໍ່ retina ຕາ,
- hypertension - ຄວາມດັນເລືອດສູງ.
ການປະສົມປະສານຂອງບັນດາອາການທີ່ລະບຸໄວ້ຂອງພະຍາດ ໝາກ ໄຂ່ຫລັງໃນພະຍາດເບົາຫວານຊ່ວຍເພີ່ມຄວາມຮຸນແຮງຂອງພວກມັນ, ດັ່ງນັ້ນຈຶ່ງເປັນມາດຖານ ສຳ ລັບການບົ່ງມະຕິພະຍາດດັ່ງກ່າວ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນບໍ່ສະ ໝ ່ ຳ ສະ ເໝີ. ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນທີ່ອາດຈະເກີດຂື້ນ, ທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ມີການກວດປະ ຈຳ ປີ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ການບັງຄັບແມ່ນການກວດເລືອດແລະປັດສະວະ ສຳ ລັບ creatinine, ການຄິດໄລ່ອັດຕາການກັ່ນຕອງຂອງ glomerular, ແລະການກວດປັດສະວະ ສຳ ລັບ albumin.
ຄົນເຈັບຜູ້ທີ່, ຍ້ອນຜົນກະທົບທາງພັນທຸ ກຳ ຂອງພວກເຂົາ, ມີຄວາມສ່ຽງ, ຄວນເອົາໃຈໃສ່ກັບການປະສົມປະສານຂອງອາການທີ່ເປັນລັກສະນະຂອງໂລກເບົາຫວານແລະໂລກກະເພາະອາຫານ:
- ການເພີ່ມຂື້ນຂອງປະລິມານຂອງປັດສະວະ (polyuria),
- ງ້ວງຊຶມ, ອ່ອນເພຍ, ຫາຍໃຈສັ້ນ,
- ອາການຄັນ, ຕິດເຊື້ອຕາມຜິວ ໜັງ,
- ຄວາມດັນເລືອດສູງ
- ຮູບລັກສະນະຂອງລົດຊາດຂອງໂລຫະຢູ່ໃນປາກ,
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ປວດຂາເລື້ອຍໆ
- ໃຄ່ບວມ
- ການສູນເສຍນ້ ຳ ໜັກ ໂດຍບໍ່ມີເຫດຜົນຫຍັງ
- ການຮັກສາບາດແຜຊ້າ
- ຖອກທ້ອງ, ປວດຮາກ, ຫລືຮາກ,
- ການຕິດເຊື້ອທາງເດີນປັດສະວະ
- ການສູນເສຍສະຕິ.
ການກວດສຸຂະພາບຢ່າງທັນເວລາແມ່ນວິທີດຽວທີ່ຈະບໍ່ພາດການເລີ່ມຕົ້ນຂອງໂຣກ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານແລະປ້ອງກັນການພັດທະນາຂອງການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງໃນຮ່າງກາຍ.
ຂັ້ນຕອນແລະການປະກົດຕົວທາງຄລີນິກ
ມີໂລກເບົາຫວານ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງຈະພັດທະນາເປັນໄລຍະ:
- ໄລຍະເບື້ອງຕົ້ນຈະຜ່ານໄປໂດຍບໍ່ມີສັນຍານທີ່ສັງເກດເຫັນຂອງພະຍາດ. ຄວາມເສຍຫາຍຂັ້ນຕົ້ນຕໍ່ ໜິ້ວ ໄຂ່ຫຼັງອາດຈະຖືກສະແດງໂດຍອັດຕາການຕອງເລືອດສູງແລະຄວາມ ໜາ ແໜ້ນ ຂອງການໄຫຼຂອງເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ການສະແດງອອກທາງຄລີນິກທີ່ແຕກຕ່າງກັນຂອງໂຣກ glomerulosclerosis ແມ່ນຖືກສັງເກດເຫັນໃນໄລຍະຂ້າມຜ່ານ. ໂຄງປະກອບຂອງ glomeruli renal ໄດ້ຄ່ອຍໆປ່ຽນແປງ, ຝາຂອງ capillaries ຫນາ. Microalbumin ຍັງຢູ່ໃນຂອບເຂດປົກກະຕິ. ຄວາມເຂັ້ມຂອງການໄຫຼວຽນຂອງເລືອດແລະອັດຕາການກັ່ນຕອງເລືອດຍັງຢູ່ໃນລະດັບສູງ,
- ຂັ້ນຕອນຂອງການ pre-nephrotic ຂອງຄວາມເສຍຫາຍຂອງຫມາກໄຂ່ຫຼັງຍ້ອນພະຍາດເບົາຫວານແມ່ນສະແດງໂດຍການເພີ່ມຂື້ນຂອງລະດັບຂອງ albumin. ມີຄວາມດັນເລືອດເພີ່ມຂື້ນເປັນໄລຍະ,
- ກັບຂັ້ນຕອນຂອງໂຣກ nephrotic, ທຸກໆອາການທີ່ເປັນລັກສະນະຂອງພະຍາດຫມາກໄຂ່ຫຼັງແມ່ນສັງເກດເຫັນຢ່າງຫມັ້ນຄົງ - ທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, ການຫຼຸດລົງຂອງການໄຫຼວຽນຂອງເລືອດຂອງຫມາກໄຂ່ຫຼັງແລະອັດຕາການກັ່ນຕອງເລືອດ, ການເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງຂອງຄວາມດັນເລືອດ. ລະດັບ creatinine ໃນເລືອດແມ່ນເພີ່ມຂື້ນເລັກນ້ອຍ. ການກວດເລືອດສະແດງໃຫ້ເຫັນການເພີ່ມຂື້ນຂອງຕົວຊີ້ວັດ - ESR, cholesterol, ແລະອື່ນໆບາງທີການປາກົດຕົວຂອງເລືອດໃນການກວດປັດສະວະ,
- ຂັ້ນຕອນສຸດທ້າຍໃນການພັດທະນາພະຍາດເບົາຫວານຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນໄລຍະ nephrosclerotic (uremic). ມັນມີລັກສະນະໂດຍການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ການເພີ່ມຂື້ນຂອງປະລິມານອູຍອໍແລະ creatinine ໃນການກວດເລືອດທຽບກັບຄວາມເປັນມາຂອງການຫຼຸດລົງຂອງຕົວຊີ້ວັດທາດໂປຼຕີນ. ມີເລືອດແລະທາດໂປຼຕີນໃນຍ່ຽວ, ເລືອດຈາງຮ້າຍແຮງ. ລະດັບຂອງການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດບັນລຸຄຸນຄ່າຂອງຂີດ ຈຳ ກັດ. ລະດັບນ້ ຳ ຕານໃນເລືອດອາດຈະຫຼຸດລົງ.
ໄລຍະສຸດທ້າຍຂອງການພັດທະນາຂອງພາວະແຊກຊ້ອນໃນໂຣກເບົາຫວານຖືກຖືວ່າເປັນສິ່ງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ແລະ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ໃນນັ້ນຮ່າງກາຍໄດ້ຮັບການຮັກສາໂດຍການເຮັດຄວາມສະອາດເລືອດໂດຍການລ້າງເລືອດຫຼືໃຊ້ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ໂຣກເບົາຫວານມີຜົນຕໍ່ ໝາກ ໄຂ່ຫຼັງແນວໃດ?
ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງໃນພະຍາດເບົາຫວານເລີ່ມຕົ້ນດ້ວຍການອັດ ແໜ້ນ ຂອງ ກຳ ແພງ.
ອະໄວຍະວະມີ glomeruli ທີ່ກັ່ນຕອງທາດແຫຼວໃນຮ່າງກາຍຂອງມະນຸດ. ເນື່ອງຈາກຄວາມຫນາແຫນ້ນຂອງຝາຂອງອະໄວຍະວະ, glomeruli ເຫຼົ່ານີ້ກາຍເປັນຂະຫນາດນ້ອຍກວ່າ (ພວກມັນຈະສູນເສຍເສັ້ນເລືອດແດງ), ພະຍາດເສັ້ນທາງ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າພວກເຂົາບໍ່ສາມາດ ທຳ ຄວາມສະອາດຮ່າງກາຍອີກຕໍ່ໄປ. ຮ່າງກາຍບໍ່ໄດ້ເອົາສິ່ງເສດເຫຼືອທີ່ເປັນຂອງແຫຼວອອກຈາກຮ່າງກາຍ, ແລະເລືອດຈະ ໜ້ອຍ ລົງ.
ໂລກເບົາຫວານໃນ ໝາກ ໄຂ່ຫຼັງເຮັດໃຫ້ອະໄວຍະວະອື່ນໆປະສົບ. ມັກໂຣກນີ້ຈະຫາຍໄປໂດຍບໍ່ມີອາການຫຍັງ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າໃນຮ່າງກາຍຂອງມະນຸດມີ nodules ອື່ນໆທີ່ເຮັດຄວາມສະອາດເລືອດ. ເມື່ອພວກເຂົາປະຕິບັດ ໜ້າ ທີ່ຂອງພວກເຂົາ, ຄົນນັ້ນມີອາການ ທຳ ອິດ, ແຕ່ວ່າສະພາບຂອງອະໄວຍະວະແມ່ນຍັງທຸກຍາກຢູ່.
ສະນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ກວດຫາໂຣກຕ່າງໆຂອງອະໄວຍະວະນີ້ເປັນປະ ຈຳ.
ສາເຫດຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ
ສາເຫດຕົ້ນຕໍທີ່ເຮັດໃຫ້ອະໄວຍະວະສ່ວນ ໜຶ່ງ ທຳ ລາຍທາດ ນຳ ້ຕານໃນເລືອດ, ແຕ່ນອກຈາກນັ້ນ, ພວກມັນຍັງໄດ້ຮັບຜົນກະທົບຈາກປັດໃຈດັ່ງກ່າວ:
- ອາຫານໄວ
- ມໍລະດົກ
- ຄວາມດັນເລືອດສູງ.
ມີ 3 ປະເພດຂອງພະຍາດອະໄວຍະວະ. ພວກເຂົາຖືກພິຈາລະນາຢູ່ໃນຕາຕະລາງ:
| ເບິ່ງ | ລາຍລະອຽດ |
| ໂຣກປອດອັກເສບ | ອະໄວຍະວະດັ່ງກ່າວປະສົບກັບຄວາມອຶດຫິວອົກຊີເຈນ |
| ຕໍ່ກັບຄວາມເປັນມານີ້, ຄວາມດັນເລືອດສູງແມ່ນບັນທຶກໄວ້. | |
| ພະຍາດເບົາຫວານໂຣກເບົາຫວານ | ຮ່າງກາຍບໍ່ສາມາດກັ່ນຕອງທາດແຫຼວໄດ້ເນື່ອງຈາກການປ່ຽນແປງຂອງເສັ້ນເລືອດ |
| ບົ່ງມະຕິໂດຍການກວດສອບເງິນທຶນ | |
| ການຕິດເຊື້ອທາງເດີນປັດສະວະ ຊຳ ເຮື້ອ | ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນປັດສະວະປະກອບສ່ວນໃນການພັດທະນາຢ່າງຫ້າວຫັນຂອງຈຸລິນຊີເຊື້ອພະຍາດ |
ອາການຂອງການພັດທະນາຂອງ pathology
Edema ເປັນອາການຂອງບັນຫາ ໝາກ ໄຂ່ຫຼັງ.
ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດຖືກຄົ້ນພົບໂດຍອາການດັ່ງຕໍ່ໄປນີ້:
- ຄວາມດັນເລືອດສູງ
- ໃຄ່ບວມ (ຂາກາງເວັນ, ໃບ ໜ້າ ເວລາກາງເວັນແລະມື),
- ຍ່ຽວແດງ
- ຍ່ຽວເລື້ອຍໆມີອາການຄັນແລະ ໄໝ້,
- ປວດຫລັງ
- ອາການຄັນຕາມຜິວ ໜັງ ໂດຍບໍ່ມີຕຸ່ມ.
ເລືອດໃນປັດສະວະທີ່ເປັນໂລກເບົາຫວານຊີ້ໃຫ້ເຫັນວ່າມີພະຍາດ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ (CPD). ອາການທາງດ້ານການຊ່ວຍອື່ນໆປະກອບມີ:
- ເມັດເລືອດຂາວໃນຍ່ຽວ. Jade ໄດ້ຖືກກວດຫາໂຣກນີ້.
- ເມັດເລືອດແດງ. ປະສົມປະສານກັບທາດໂປຼຕີນໃນປັດສະວະ, ເມັດເລືອດແດງຊ່ວຍໃນການວິນິດໄສໂຣກ glomerulonephritis,
- ທາດໂປຼຕີນໃນຍ່ຽວ.
ການບົ່ງມະຕິພະຍາດ
ທ່ານສາມາດວິນິດໄສ CKD ໂດຍໃຊ້ວິທີຕ່າງໆ:
- ການວິເຄາະທາງດ້ານຄລີນິກທາງເດີນປັດສະວະ. ກວດພົບກັບ albuminuria (ຮູບລັກສະນະໃນຍ່ຽວຂອງ albumin, ໂປຣຕີນໃນເລືອດ).
- urography Excretory. X-ray ຂອງ ໝາກ ໄຂ່ຫຼັງດ້ວຍການແນະ ນຳ ຕົວແທນກົງກັນຂ້າມຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນຂະ ໜາດ ແລະທີ່ຕັ້ງຂອງອະໄວຍະວະແລະຍ່ຽວໄດ້.
- ultrasound ຂອງຫມາກໄຂ່ຫຼັງ. ມັນຖືກ ກຳ ນົດໃຫ້ເປັນ ໜິ້ວ ໄຂ່ຫຼັງ, ໜິ້ວ ແມ່ນກວດພົບ.
- ການຜ່າຕັດ biopsy ຂອງຫມາກໄຂ່ຫຼັງ. ອະນຸພາກຂອງອະໄວຍະວະໄດ້ຖືກປະຕິບັດເພື່ອການວິເຄາະແລະກວດເບິ່ງວ່າມີການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດ.
- ການສະແກນ tomogram (CT). ປະເມີນສະພາບຂອງເສັ້ນເລືອດ, ການປະກົດຕົວຂອງເນື້ອງອກແລະກ້ອນຫີນ.
ການຮັກສາພະຍາດ
ທ່ານ ໝໍ ສັ່ງໃຫ້ການປິ່ນປົວ, ໜຶ່ງ ໃນຢາທີ່ລວມຢູ່ໃນສະຖານທີ່ປິ່ນປົວແມ່ນ Captopril.
ການຮັກສາໂຣກ ໝາກ ໄຂ່ຫຼັງເພື່ອເປັນໂຣກເບົາຫວານແມ່ນມີຄວາມສັບສົນຍ້ອນວ່າຢາຫຼາຍຊະນິດມີຄວາມຕ້ານທານ. ຕົວຍັບຍັ້ງ ACE (Benazepril, Captopril, Enalapril) ແມ່ນຢາທີ່ອະນຸຍາດໃນການຮັກສາພະຍາດນີ້. ພວກມັນຫຼຸດລົງຄວາມດັນເລືອດ, ແລະເຮັດໃຫ້ປະລິມານຂອງ albumin ໃນເລືອດເປັນປົກກະຕິ. ພວກມັນຈະບໍ່ຮັກສາໂລກເບົາຫວານ, ແຕ່ພວກມັນຈະຊ່ວຍຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການເສຍຊີວິດຈາກພະຍາດອະໄວຍະວະຕ່າງໆໃຫ້ໄດ້ 50%.
ເນື່ອງຈາກວ່າຢາເຫຼົ່ານີ້, ຄວາມບໍ່ສົມດຸນຂອງແຮ່ທາດຕ່າງໆ (phosphorus, potassium) ປາກົດ, ເຊິ່ງ ນຳ ໄປສູ່ພະຍາດອື່ນໆຂອງອະໄວຍະວະແລະຫົວໃຈ. ຕົວຍັບຍັ້ງ ACE ບໍ່ໄດ້ຖືກນໍາໃຊ້ແລະຕົວສະກັດ angiotensin 2 ແມ່ນຖືກກໍານົດ ("Losartan", "Valsartan"). ຖ້າເມັດບໍ່ສາມາດຊ່ວຍໄດ້, ແລະອາການແຊກຊ້ອນຕ່າງໆກໍ່ຈະເກີດຂື້ນ, ຫຼັງຈາກນັ້ນການລ້າງເລືອດ (ການເຮັດຄວາມສະອາດຂອງ ໝາກ ໄຂ່ຫຼັງ) ຫຼືການປ່ຽນຖ່າຍອະໄວຍະວະທີ່ເປັນພະຍາດແມ່ນຖືກ ກຳ ນົດ.
ການລ້າງເລືອດມີ 2 ປະເພດ:
- ເປເພ. ຢາແຫຼວ ຈຳ ນວນຫລວງຫລາຍຖືກສັກຜ່ານທໍ່ຍ່ຽວເຂົ້າໄປໃນຜົ້ງທ້ອງ. ມັນ ທຳ ລາຍສານພິດແລະ ກຳ ຈັດທຸກສິ່ງທີ່ບໍ່ດີໃນຮ່າງກາຍ. ມັນຖືກປະຕິບັດ 1 ຄັ້ງຕໍ່ມື້ຕະຫຼອດຊີວິດຂອງຄົນເຈັບ (ຫຼືກ່ອນການຖ່າຍທອດ).
- ໂລກມະເລັງ ວິທີການນີ້ຍັງຖືກເອີ້ນວ່າ "ໝາກ ໄຂ່ຫຼັງທຽມ." ທໍ່ຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດແດງຂອງຄົນ, ເຊິ່ງດູດເລືອດ, ຕົວກອງຈະເຮັດໃຫ້ມັນສະອາດແລະເຂົ້າສູ່ຮ່າງກາຍຂອງຄົນອີກຄັ້ງ. ວິທີການນີ້ເຮັດໃຫ້ຄວາມດັນເລືອດຫຼຸດລົງຢ່າງແຮງແລະມີຄວາມສ່ຽງສູງໃນການຕິດເຊື້ອ.
ຖ້າເຈົ້າ ໜ້າ ທີ່ປະຕິເສດຫຼືປະຕິເສດ, ຢ່າເສຍເວລາ: ການກະກຽມຈະບໍ່ຊ່ວຍເຫຼືອອີກຕໍ່ໄປ. ການປິ່ນປົວ ໝາກ ໄຂ່ຫຼັງໃຫ້ກັບໂຣກເບົາຫວານຈະບໍ່ມີປະສິດຕິຜົນ.
ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງແມ່ນວິທີດຽວທີ່ຈະຊ່ວຍຊີວິດຄົນເຮົາໃຫ້ເປັນປົກກະຕິແລະເຮັດໃຫ້ສະພາບຂອງລາວເປັນປົກກະຕິເປັນເວລາດົນ.
ແຕ່ການປະຕິບັດງານມີຂໍ້ບົກຜ່ອງຂອງມັນ: ອະໄວຍະວະອາດຈະບໍ່ຮາກ, ຄ່າໃຊ້ຈ່າຍໃນການປະຕິບັດງານສູງ, ຜົນກະທົບຂອງພະຍາດເບົາຫວານຈະ ທຳ ລາຍອະໄວຍະວະ ໃໝ່, ຢາທີ່ເຮັດໃຫ້ລະບົບພູມຕ້ານທານອ່ອນແອ ນຳ ໄປສູ່ການເປັນໂລກເບົາຫວານທີ່ຮ້າຍແຮງ.
ພາວະແຊກຊ້ອນ
ດ້ວຍບັນຫາ ທຳ ອິດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງ, ຜູ້ເປັນໂລກເບົາຫວານຄວນປຶກສາທ່ານ ໝໍ ເພື່ອປ້ອງກັນຜົນສະທ້ອນທີ່ບໍ່ດີ.
ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງກັບພະຍາດເບົາຫວານເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນເປັນ ຈຳ ນວນຫຼວງຫຼາຍ. ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ ຢ່າງໄວວາແລະ ນຳ ໄປສູ່ຜົນສະທ້ອນດັ່ງຕໍ່ໄປນີ້:
- retinopathy (ເຮືອຂົນສົ່ງເງິນແມ່ນຜິດປົກກະຕິ),
- neuropathy (ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດ),
- ການຕິດເຊື້ອຊ້ ຳ ເຮື້ອຂອງລະບົບ genitourinary,
- ຄວາມລົ້ມເຫຼວຂອງ renal.
ວິກິດການໂລກເບົາຫວານ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າພະຍາດທາງເດີນຂອງ ໝາກ ໄຂ່ຫຼັງພັດທະນາ. ຄວາມເສຍຫາຍຕໍ່ ໝາກ ໄຂ່ຫຼັງຂອງຜູ້ເປັນໂລກເບົາຫວານເຮັດໃຫ້ສະພາບການຂອງລາວຊຸດໂຊມລົງ. ໃນບັນດາອາການຄື:
- ໝາກ ໄຂ່ຫຼັງເຈັບ
- ອຸນຫະພູມໃນຮ່າງກາຍສູງ (ການອັກເສບຂອງ ໝາກ ໄຂ່ຫຼັງ),
- ອາການຄັນ
- ຈຸດອ່ອນ.
ໂຣກ nephrotic ໃນໂລກເບົາຫວານ

ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເລັງ. ໂຣກໂຣກຜີວພັນພັດທະນາຍ້ອນອິດທິພົນຂອງປັດໃຈຕ່າງໆທີ່ເປັນຄູ່ຮ່ວມງານຂອງໂລກເບົາຫວານ. ເຫດຜົນຂອງການພັດທະນາແລະຜົນທີ່ອາດຈະເກີດຂື້ນຂອງໂຣກ nephrotic ໃນໂຣກເບົາຫວານຈະໄດ້ຮັບການປຶກສາຫາລືຂ້າງລຸ່ມນີ້.
ເຫດຜົນຂອງການພັດທະນາໂຣກ nephrotic.
ຮູບພາບທາງດ້ານການຊ່ວຍ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ.
ໃນການພັດທະນາການລະເມີດດັ່ງກ່າວ, ຫຼາຍຂັ້ນຕອນແມ່ນມີຄວາມໂດດເດັ່ນ:
- microalbuminuria,
- ທາດໂປຼຕີນ
- ຂັ້ນຕອນສຸດທ້າຍຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
ໃນເວລາດົນນານ, ຄວາມກ້າວຫນ້າທາງດ້ານ pathological ແມ່ນບໍ່ສະບາຍ. ໃນໄລຍະເລີ່ມຕົ້ນ, ຂະ ໜາດ ຂອງ glomeruli ຂອງ ໝາກ ໄຂ່ຫຼັງມີການເພີ່ມຂື້ນເລັກນ້ອຍ, ການໄຫຼວຽນຂອງເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງເພີ່ມຂຶ້ນແລະອັດຕາການກັ່ນຕອງຂອງກະດູກສັນຫຼັງເພີ່ມຂື້ນ.
Edema ທີ່ມີໂຣກ nephrotic.
ເອົາໃຈໃສ່! ການປ່ຽນແປງທາງດ້ານໂຄງສ້າງໃນເບື້ອງຕົ້ນໃນອຸປະກອນຕ່ອມຂົມຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດຕິດຕາມໄດ້ຫລາຍປີຫລັງຈາກທີ່ເລີ່ມເປັນໂຣກ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໄດ້. ອັດຕາການກັ່ນຕອງກົດ ໜິ້ວ ແລະການໄຫຼວຽນຂອງເລືອດໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນຍາກທີ່ຈະແກ້ໄຂໄດ້. ລະດັບການຍ່ຽວ creatinine ຍັງປົກກະຕິຫຼືເພີ່ມຂື້ນເລັກນ້ອຍ.
ໃນຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນການກັ່ນຕອງແລະ ໜ້າ ທີ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຖືກສັງເກດ. ມີການສັງເກດເຫັນທາດໂປຼຕີນຫຼາຍແລະມີອັດຕາການກັ່ນຕອງຕ່ອມໃນລະດັບຕ່ ຳ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກກ້າວຫນ້າ, ໃນຂະນະທີ່ຕົວຊີ້ວັດຄວາມດັນເລືອດຂອງຄົນເຈັບມັກຈະເຕີບໃຫຍ່ຢ່າງໄວວາ. ມັນບໍ່ໄດ້ຖືກຍົກເວັ້ນການພັດທະນາຂອງໂຣກ dyspeptic, uremia ແລະຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ສະແດງໃຫ້ເຫັນວ່າມີອາການຂອງການເປັນພິດຂອງຮ່າງກາຍຂອງມະນຸດດ້ວຍຜະລິດຕະພັນເນົ່າເປື່ອຍທີ່ເປັນພິດ.
ການປິ່ນປົວຄວນໄດ້ຮັບການຄວບຄຸມຈາກຜູ້ຊ່ຽວຊານ.
ຢາປົວພະຍາດທີ່ທັນສະ ໄໝ ຈຳ ແນກ 5 ຂັ້ນຕອນ, ປ່ຽນແທນກັນຢ່າງຕໍ່ເນື່ອງດ້ວຍໂຣກ nephropathy ພະຍາດເບົາຫວານ. ຂະບວນການທີ່ຄ້າຍຄືກັນສາມາດປັບໄດ້. ຖ້າການປິ່ນປົວເລີ່ມຕົ້ນຢ່າງຖືກຕ້ອງ, ເວລາເຄື່ອນໄຫວຂອງພະຍາດທາງວິທະຍາແມ່ນບໍ່ມີປະໂຫຍດ.
| ຂັ້ນຕອນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ | |
| ຂັ້ນຕອນ | ລາຍລະອຽດ |
| hyperfunction Renal | ອາການພາຍນອກບໍ່ໄດ້ຖືກຕາມມາ, ການເພີ່ມຂື້ນຂອງຂະ ໜາດ ຂອງຈຸລັງຫລອດເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດ ກຳ ນົດໄດ້. ຂັ້ນຕອນຂອງການກັ່ນຕອງແລະຍ່ຽວຍ່ຽວໄດ້ຖືກກະຕຸ້ນ. ບໍ່ມີທາດໂປຼຕີນໃນຍ່ຽວ. |
| ການປ່ຽນແປງໂຄງສ້າງເບື້ອງຕົ້ນ | ພວກມັນປາກົດຢູ່ໃນ 2 ປີຫລັງຈາກກວດພົບໂຣກເບົາຫວານໃນຄົນເຈັບ. ອາການຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນບໍ່ມີ. ມີຈຸລັງຫລອດເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ ໜາ, ບໍ່ມີທາດໂປຼຕີນໃນຍ່ຽວ. |
| ເລີ່ມຕົ້ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ | ມັນເກີດຂື້ນຫຼັງຈາກ 5 ປີແລະມັນແມ່ນຢູ່ໃນຂັ້ນຕອນນີ້ທີ່ຂະບວນການທາງ pathological ສາມາດຖືກກວດພົບໃນລະຫວ່າງການກວດສອບເປັນປະ ຈຳ. ຄວາມເຂັ້ມຂຸ້ນຂອງໂປຕີນໃນປັດສະວະແມ່ນປະມານ 300 ມກ / ມື້. ປະກົດການທີ່ຄ້າຍຄືກັນນີ້ສະແດງໃຫ້ເຫັນຄວາມເສຍຫາຍເລັກນ້ອຍຕໍ່ເຮືອກົກ. |
| ໂຣກ nephropathy ເບົາຫວານທີ່ຮ້າຍແຮງ | ຂະບວນການທາງດ້ານພະຍາດມີຮູບພາບທາງຄລີນິກທີ່ອອກສຽງແລະພັດທະນາປະມານ 12-15 ປີຫຼັງຈາກການກວດພົບໂຣກເບົາຫວານ. ທາດໂປຼຕີນຈາກຍ່ຽວໃນລັກສະນະໃນປະລິມານທີ່ພຽງພໍ, ທາດໂປຣຕີນ. ໃນເລືອດ, ຄວາມເຂັ້ມຂົ້ນຂອງໂປຕີນຫຼຸດລົງ, ໂຣກຜິວ ໜັງ ເກີດຂື້ນ. ໃນໄລຍະຕົ້ນໆ, ອາການຄັນແມ່ນແຜ່ລາມອອກໄປທາງດ້ານລຸ່ມແລະທາງ ໜ້າ. ໃນຂະນະທີ່ພະຍາດທາງດ້ານຮ່າງກາຍກ້າວ ໜ້າ, ທາດແຫຼວຈະສະສົມຢູ່ຕາມໂກນຕ່າງໆຂອງຮ່າງກາຍ, ໜ້າ ເອິກ, ທ້ອງ, pericardium - ອາການໃຄ່ບວມ. ມີຄວາມເສຍຫາຍຂອງຫມາກໄຂ່ຫຼັງທີ່ຮ້າຍແຮງ, ຢາ diuretic ແມ່ນຖືກລະບຸ. ທາງເລືອກໃນການປິ່ນປົວແມ່ນການຜ່າຕັດ, ໃນຂັ້ນຕອນນີ້ຄົນເຈັບຕ້ອງການເຂັມຂັດ. ການແຕ່ງຕັ້ງຢາ diuretic ຈະບໍ່ໃຫ້ຜົນໄດ້ຮັບທີ່ມີປະສິດຕິຜົນ. |
| ໂຣກ nephropathy ພະຍາດເບົາຫວານສຸດທ້າຍ, ຂັ້ນຕອນສຸດທ້າຍຂອງພະຍາດ | ມີສານສະແຕນເລດຢ່າງແທ້ຈິງ. ອັດຕາການກັ່ນຕອງແມ່ນຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ຖືກ ນຳ ໃຊ້ແມ່ນບໍ່ສະ ໜອງ ໃຫ້ໃນວິທີທີ່ ຈຳ ເປັນ. ມີໄພຂົ່ມຂູ່ຢ່າງຈະແຈ້ງຕໍ່ຊີວິດຂອງຄົນເຈັບ. |
ສາມໄລຍະ ທຳ ອິດສາມາດພິຈາລະນາເປັນ preclinical. ກັບພວກເຂົາ, ຄົນເຈັບບໍ່ໄດ້ສະແດງ ຄຳ ຮ້ອງທຸກໃດໆກ່ຽວກັບການສະແດງອາການຂອງແຕ່ລະຄົນ.
ການ ກຳ ນົດຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນມີຄວາມເປັນໄປໄດ້ຖ້າມີການກວດຫ້ອງທົດລອງພິເສດແລະກ້ອງຈຸລະທັດຂອງຈຸລັງ ໝາກ ໄຂ່ຫຼັງ. ມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການ ກຳ ນົດຂະບວນການທາງ pathological ໃນໄລຍະເລີ່ມຕົ້ນ. ນັບຕັ້ງແຕ່ໃນກໍລະນີທີ່ກ້າວຫນ້າ, ການປິ່ນປົວທີ່ພຽງພໍແມ່ນເປັນໄປບໍ່ໄດ້.
ບົດຂຽນນີ້ຈະແນະ ນຳ ໃຫ້ຜູ້ອ່ານຮູ້ເຖິງຄວາມສ່ຽງຕົ້ນຕໍຂອງການສະແດງອອກຂອງພະຍາດ ໝາກ ໄຂ່ຫລັງໃນຜູ້ເປັນໂລກເບົາຫວານ.
ລັກສະນະການຮັກສາ
ນ້ ຳ ຕານໃນເລືອດຄວນໄດ້ຮັບການຕິດຕາມຢ່າງຕໍ່ເນື່ອງ.
ຄຳ ແນະ ນຳ ສຳ ລັບການຮັກສາແລະປ້ອງກັນການເກີດຂື້ນຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນມີດັ່ງນີ້:
ເອົາໃຈໃສ່! ໃນໄລຍະການກວດກາ, ມັນໄດ້ພົບວ່າ hyperglycemia ແມ່ນປັດໄຈທີ່ກະຕຸ້ນຫຼັກທີ່ສະ ໜອງ ຮູບລັກສະນະຂອງການປ່ຽນແປງທາງດ້ານໂຄງສ້າງແລະການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ.
ການສຶກສາໄດ້ຢືນຢັນວ່າການຄວບຄຸມ glycemic ຄົງທີ່ເຮັດໃຫ້ມີການຫຼຸດຜ່ອນການເກີດຂອງ microalbuminuria ແລະ albuminuria ໃນຄົນທີ່ເປັນໂລກເບົາຫວານ. ບໍ່ມີຄວາມ ສຳ ຄັນ ໜ້ອຍ ກວ່ານັ້ນແມ່ນການຄວບຄຸມຄວາມດັນເລືອດ, ມັນ ຈຳ ເປັນ ສຳ ລັບການປ້ອງກັນໂຣກ nephropathy ແລະການຫຼຸດຜ່ອນອັດຕາການກ້າວ ໜ້າ ຂອງມັນຢ່າງຫລວງຫລາຍ.
ເມື່ອກວດພົບຄວາມດັນເລືອດສູງໃນເສັ້ນເລືອດແດງ, ຜູ້ເປັນໂລກເບົາຫວານຕ້ອງປະຕິບັດຕາມກົດລະບຽບດັ່ງຕໍ່ໄປນີ້:
- ການປະຕິເສດທີ່ຈະກິນເກືອ,
- ເພີ່ມຂຶ້ນຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ,
- ການຟື້ນຟູຂອງນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຕາມປົກກະຕິ,
- ການປະຕິເສດທີ່ຈະດື່ມເຫຼົ້າ,
- ເຊົາສູບຢານິໂກຕິນ,
- ຫຼຸດລົງໃນການໄດ້ຮັບໄຂມັນອີ່ມຕົວ,
- ຫຼຸດລົງໃນຄວາມກົດດັນທາງຈິດ.
ໃນເວລາທີ່ເລືອກຢາຕ້ານໂຣກເບົາຫວານ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ມັນຄວນຈະເອົາໃຈໃສ່ກັບຜົນກະທົບຂອງຢາດັ່ງກ່າວຕໍ່ທາດແປ້ງທາດແປ້ງທາດໄຂມັນແລະທາດໄຂມັນ. ຢາດັ່ງກ່າວຄວນມີຄວາມສ່ຽງ ໜ້ອຍ ທີ່ສຸດຂອງການເກີດປະຕິກິລິຍາທີ່ບໍ່ດີຕໍ່ຄົນເຈັບໃນລະຫວ່າງການໃຊ້ຢາ.
ໃນພະຍາດເບົາຫວານ, ຢາຕໍ່ໄປນີ້ແມ່ນຖືກ ນຳ ໃຊ້ເລື້ອຍໆເພື່ອຮັບປະກັນຄວາມດັນເລືອດຫຼຸດລົງ:
- Captopril (ຮູບພາບ),
- Ramipril
- Hinapril
- ເປເຣນາໂປລິ,
- Thrandolapril, ທ.
- Fosinopril
- Enalapril.
ຢາທີ່ລະບຸໄວ້ແມ່ນຢູ່ໃນຮູບແບບຂອງຢາເມັດທີ່ມີຈຸດປະສົງໃນການບໍລິຫານທາງປາກ. ຄຳ ແນະ ນຳ ທີ່ ກຳ ນົດຂັ້ນຕອນການ ນຳ ໃຊ້ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມເປັນສ່ວນບຸກຄົນ.
ສ່ວນໃຫຍ່ຂອງຜູ້ປ່ວຍໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດສະຫມອງສະມອງ. ຖ້າພົບວ່າມີຄວາມຜິດປົກກະຕິກ່ຽວກັບການເຜົາຜານໄຂມັນໃນ lipid, ການແກ້ໄຂແມ່ນ ຈຳ ເປັນ. ໃນໄລຍະເລີ່ມຕົ້ນ, ອາຫານທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດຖືກສະແດງອອກ. ໃນກໍລະນີທີ່ກ້າວ ໜ້າ, ພວກເຂົາໃຊ້ວິທີການກິນຢາຫຼຸດໄຂມັນ.
ຖ້າຄວາມເຂັ້ມຂົ້ນຂອງ lipoproteins ທີ່ມີຄວາມຫນາແຫນ້ນຕ່ໍາໃນເລືອດຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສູງກວ່າ 3 mmol / L, statins ແມ່ນຊີ້ໃຫ້ເຫັນ.
ໃນການປະຕິບັດທາງການແພດ, ພວກມັນມັກໃຊ້:
ດ້ວຍ hypertriglyceridemia ທີ່ໂດດດ່ຽວ, ການໃຊ້ເສັ້ນໃຍອາຫານແມ່ນຖືກລະບຸ, ຄື Fenofibrate ຫຼື Cyprofibrate. ການຂັດຂວາງການແຕ່ງຕັ້ງຂອງພວກເຂົາແມ່ນການປ່ຽນແປງໃນ GFR.
ຄຸນລັກສະນະຂອງການປິ່ນປົວໂຣກ nephrotic ໃນຜູ້ເປັນໂລກເບົາຫວານ.
ໃນຂັ້ນຕອນຂອງ microalbuminuria, ການຟື້ນຟູສາມາດບັນລຸໄດ້ໂດຍການຫຼຸດຜ່ອນການບໍລິໂພກຂອງທາດໂປຼຕີນຈາກສັດ.
ໂພຊະນາການທີ່ ເໝາະ ສົມ
ການປະຕິເສດການຮັບເກືອ.
ໃນໄລຍະຕົ້ນຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານ, ຜົນຂອງການຟື້ນຟູການເຮັດວຽກຂອງອະໄວຍະວະສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບການປະຕິບັດຂອງຄົນເຈັບຕາມມາດຕະຖານພື້ນຖານຂອງໂພຊະນາການທີ່ ເໝາະ ສົມ. ປົກກະຕິແລ້ວ, ຄົນເຈັບໄດ້ຖືກແນະ ນຳ ໃຫ້ ຈຳ ກັດ ຈຳ ນວນທາດໂປຼຕີນທີ່ບໍລິໂພກ, ມວນທີ່ບໍລິໂພກບໍ່ຄວນຈະເກີນ 12 15% ຂອງ ຈຳ ນວນແຄລໍຣີ່ທັງ ໝົດ.
ດ້ວຍການເລີ່ມຕົ້ນຂອງອາການຂອງໂລກ hypertension, ການໄດ້ຮັບເກືອຄວນຈະຖືກຫຼຸດລົງເປັນ 3-4 ກຣາມຕໍ່ມື້. ປະລິມານແຄລໍລີ່ທັງ ໝົດ ຕໍ່ມື້ ສຳ ລັບຜູ້ຊາຍຄວນຈະເປັນ 2500 kcal, ສຳ ລັບແມ່ຍິງ - 2000 kcal.
ດ້ວຍໂຣກ nephropathy ພະຍາດເບົາຫວານໃນຂັ້ນຕອນຂອງການທາດໂປຼຕີນ, ອາຫານແມ່ນວິທີການທີ່ດີທີ່ສຸດ ສຳ ລັບການປິ່ນປົວດ້ວຍອາການ. ປະລິມານການບໍລິໂພກເກືອຄວນໄດ້ຮັບການຫຼຸດຜ່ອນ ໜ້ອຍ ທີ່ສຸດ. ເຄື່ອງປຸງລົດຊາດບໍ່ໄດ້ເພີ່ມເຂົ້າໃນອາຫານ;
ອາຫານເປັນວິທີການຮັກສາ.
Microalbuminuria ແມ່ນຂັ້ນຕອນຂອງການປີ້ນກັບກັນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ເຊິ່ງຂຶ້ນກັບການຮັກສາທີ່ມີຄຸນນະພາບ. ໃນຂັ້ນຕອນຂອງການທາດໂປຼຕີນ, ຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດແມ່ນການປ້ອງກັນຄວາມຄືບຫນ້າຂອງພະຍາດຕໍ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ທາງເລືອກໃນການປິ່ນປົວທີ່ຍອມຮັບໄດ້ແມ່ນການໂອນ ໝາກ ໄຂ່ຫຼັງ.
ຂັ້ນຕອນຂອງການສິ້ນສຸດສະແດງເຖິງການພັດທະນາຂອງລັດທີ່ບໍ່ສອດຄ່ອງກັບຊີວິດ. ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອທີ່ພັດທະນາກັບໂຣກເບົາຫວານປະເພດ 1 ແມ່ນສາເຫດທົ່ວໄປຂອງການເສຍຊີວິດໃນຄົນເຈັບອາຍຸຕໍ່າກວ່າ 50 ປີ.
ການປ້ອງກັນການພັດທະນາຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ne ຄົນເຈັບຄວນຈື່ ຈຳ ເຖິງຄວາມ ຈຳ ເປັນໃນການຕິດຕາມກວດກາຄວາມເຂັ້ມຂົ້ນນ້ ຳ ຕານໃນເລືອດຢ່າງຕໍ່ເນື່ອງແລະຍຶດ ໝັ້ນ ກັບ ຄຳ ແນະ ນຳ ທີ່ແພດຊ່ຽວຊານ ກຳ ນົດ. ລາຄາຂອງການບໍ່ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ດັ່ງກ່າວສ່ວນຫຼາຍແມ່ນສູງເກີນໄປ ສຳ ລັບຄົນເຈັບ.
ສາເຫດຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ
ໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນເກີດມາຈາກການປ່ຽນແປງທາງ pathological ໃນເຮືອ renal ແລະ glomeruli ຂອງ loops capillary (glomeruli) ທີ່ປະຕິບັດຫນ້າທີ່ຂອງການກັ່ນຕອງ.
ເຖິງວ່າຈະມີທິດສະດີຕ່າງໆກ່ຽວກັບເຊື້ອພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ຖືກພິຈາລະນາໃນພະຍາດ endocrinology, ປັດໃຈຕົ້ນຕໍແລະການເລີ່ມຕົ້ນເຊື່ອມຕໍ່ ສຳ ລັບການພັດທະນາຂອງມັນແມ່ນ hyperglycemia.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neolropathy ເກີດຂື້ນ.
ອີງຕາມທິດສະດີການເຜົາຜະຫລານຂອງໂຣກເບົາຫວານໃນໂຣກໂຣກເບົາຫວານ, hyperglycemia ຄົງທີ່ຄ່ອຍໆເຮັດໃຫ້ມີການປ່ຽນແປງໃນຂະບວນການທາງຊີວະເຄມີ: ເນື້ອເຍື່ອໃນ ໝາກ ໄຂ່ຫຼັງ, ເພີ່ມປະສິດທິພາບຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດ.
ທິດສະດີ Hemodynamic ໃນການພັດທະນາໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານມີບົດບາດຕົ້ນຕໍໃນການ hypertension ເສັ້ນໂລຫິດແດງແລະຄວາມບົກຜ່ອງດ້ານການໄຫຼວຽນຂອງເລືອດໃນເສັ້ນເລືອດ: ຄວາມບໍ່ສົມດຸນໃນສຽງຂອງການ ນຳ ແລະແບກເສັ້ນເລືອດແດງແລະການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດພາຍໃນ glomeruli.
ໂລກຄວາມດັນສູງໃນໄລຍະຍາວເຮັດໃຫ້ເກີດການປ່ຽນແປງທາງດ້ານໂຄງສ້າງໃນໂລກກະເພາະອາຫານ: ທຳ ອິດ, hyperfiltration ກັບການສ້າງປັດສະວະຂັ້ນຕົ້ນທີ່ເລັ່ງລັດແລະການປ່ອຍໂປຕີນ, ຈາກນັ້ນທົດແທນເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ທີ່ມີການເຊື່ອມຕໍ່ (ໂລກຫຼອດເລືອດສະ ໝອງ) ທີ່ມີໂຣກ glomerular ທີ່ສົມບູນ, ການຫຼຸດລົງຂອງຄວາມສາມາດໃນການກັ່ນຕອງຂອງມັນແລະການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
ທິດສະດີທາງພັນທຸ ກຳ ແມ່ນອີງໃສ່ການປະກົດຕົວຂອງຄົນເຈັບທີ່ເປັນໂຣກ nephropathy ທີ່ເປັນພະຍາດເບົາຫວານທີ່ ກຳ ນົດໂດຍ ກຳ ນົດປັດໃຈທີ່ສະແດງອອກ, ສະແດງອອກໃນຄວາມຜິດປົກກະຕິຂອງລະບົບທາງເດີນອາຫານແລະໂຣກເລືອດ. ໃນ pathogenesis ຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ, ທັງສາມກົນໄກການພັດທະນາມີສ່ວນຮ່ວມແລະພົວພັນເຊິ່ງກັນແລະກັນຢ່າງໃກ້ຊິດ.
ປັດໄຈສ່ຽງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງການປ່ຽນແປງທາງດ້ານພະຍາດ. ໃນການພັດທະນາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂປຼເວຍແລະໄລຍະປາຍຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອແມ່ນແຕກຕ່າງກັນ.
ໃນເວລາດົນນານ, ໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນ asymptomatic, ໂດຍບໍ່ມີການສະແດງອອກພາຍນອກ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ການເພີ່ມຂື້ນຂອງຂະ ໜາດ ຂອງ glomeruli ຂອງ ໜິ້ວ ໄຂ່ຫຼັງ (hyperfunctional hypertrophy), ການເພີ່ມຂື້ນຂອງການໄຫຼວຽນຂອງເລືອດໃນ ໝາກ ໄຂ່ຫຼັງແລະການເພີ່ມຂື້ນຂອງອັດຕາການ ໜິ້ວ glomerular (GFR) ແມ່ນໄດ້ຖືກບັນທຶກໄວ້.
ສອງສາມປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ, ການປ່ຽນແປງຂອງໂຄງສ້າງໃນເບື້ອງຕົ້ນໃນອຸປະກອນຕ່ອມຂົມຂອງຫມາກໄຂ່ຫຼັງໄດ້ຖືກສັງເກດເຫັນ. ປະລິມານທີ່ສູງຂອງການກັ່ນຕອງຂອງ glomerular ຍັງຄົງຢູ່; ການລະບາຍຂອງ albumin ໃນນໍ້າຍ່ຽວບໍ່ເກີນຄ່າປົກກະຕິ (
ການເລີ່ມຕົ້ນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງພັດທະນາຫຼາຍກວ່າ 5 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດທາງເສັ້ນເລືອດແລະສະແດງໂດຍ microalbuminuria ຄົງທີ່ (> 30-300 ມລກ / ມື້ຫຼື 20-200 ມລກ / ມລໃນຍ່ຽວຕອນເຊົ້າ).
ການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດໃນແຕ່ລະໄລຍະອາດຈະຖືກຍົກໃຫ້ເຫັນ, ໂດຍສະເພາະໃນເວລາອອກ ກຳ ລັງກາຍ.
ການເສື່ອມໂຊມຂອງຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ»
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ການໄຫຼວຽນຂອງເລືອດໃນເລືອດແລະ GFR ແມ່ນຫຼຸດລົງ, ຄວາມດັນໂລຫິດແດງຈະກາຍເປັນຄົງທີ່ແລະແກ້ໄຂຍາກ. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກພັດທະນາ.
ລະດັບນ້ ຳ ສ້າງໃນເລືອດແລະທາດຍັບຍັ້ງໃນເລືອດແມ່ນປົກກະຕິຫຼືສູງຂື້ນເລັກນ້ອຍ.
ໃນຂັ້ນຕອນສຸດທ້າຍຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ມີການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນ ໜ້າ ທີ່ການກັ່ນຕອງແລະຄວາມເຂັ້ມຂົ້ນຂອງ ໜິ້ວ ໄຂ່ຫຼັງ: ມີທາດໂປຣຕີນຫຼາຍ, GFR ຕ່ ຳ, ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງທາດຍັບຍັ້ງເລືອດແລະ creatinine, ການພັດທະນາຂອງໂລກເລືອດຈາງ, ໂລກເລືອດຈາງຮ້າຍແຮງ.
ໃນຂັ້ນຕອນນີ້, hyperglycemia, glucosuria, ປັດສະວະຖ່າຍເບົາຂອງອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິພາບ, ແລະຄວາມຕ້ອງການຂອງອິນຊູລິນສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neer- ຍິງອອກມາມີໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກດີ.
ການກວດຫາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຜີແມ່ນເປັນວຽກທີ່ ສຳ ຄັນ.ເພື່ອສ້າງຕັ້ງການບົ່ງມະຕິພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ການກວດເລືອດທາງຊີວະວິທະຍາແລະການກວດເລືອດ, ການກວດວິເຄາະທາງຊີວະເຄມີແລະການກວດປັດສະວະທົ່ວໄປ, ການທົດສອບ Rehberg, ການທົດສອບ Zimnitsky, ແລະການກວດເບິ່ງ ultrasound ຂອງເຮືອ renal ໄດ້ຖືກປະຕິບັດ.
ເຄື່ອງ ໝາຍ ຕົ້ນຕໍຂອງໄລຍະຕົ້ນຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານແມ່ນ microalbuminuria ແລະອັດຕາການກັ່ນຕອງຂອງກະເພາະອາຫານ. ມີການກວດປະ ຈຳ ປີຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ການກວດປະ ຈຳ ວັນຂອງ albumin ໃນປັດສະວະຫລືອັດຕາສ່ວນຂອງ albumin / creatinine ໃນສ່ວນຕອນເຊົ້າແມ່ນຖືກກວດກາ.
ການຫັນປ່ຽນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງແມ່ນຖືກກໍານົດໂດຍການມີທາດໂປຼຕີນໃນການວິເຄາະທົ່ວໄປຂອງປັດສະວະຫລືການຖ່າຍເບົາຂອງ albumin ກັບປັດສະວະສູງກວ່າ 300 ມລກ / ມື້. ມີການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດ, ອາການຂອງໂຣກ nephrotic.
ໄລຍະທ້າຍຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານບໍ່ແມ່ນເລື່ອງຍາກທີ່ຈະບົ່ງມະຕິ: ເຖິງທາດໂປຼຕີນໃຫຍ່ແລະການຫຼຸດລົງຂອງ GFR (ຕໍ່າກວ່າ 30 - 15 ມລ / ນາທີ), ການເພີ່ມຂື້ນຂອງລະດັບ creatinine ແລະລະດັບນໍ້າຍ່ຽວ (ໂຣກເລືອດຈາງ), ພະຍາດເລືອດຈາງ, ໂຣກຊືມເສົ້າ, ໂຣກເລືອດແດງ, hyperphosphatemia, hyperlipidemia, ແລະການໄຄ່ບວມຂອງໃບ ໜ້າ ແມ່ນເພີ່ມຂື້ນ. ແລະຮ່າງກາຍທັງ ໝົດ.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງ ດຳ ເນີນການບົ່ງມະຕິທີ່ແຕກຕ່າງກັນກ່ຽວກັບໂຣກ nephropathy ທີ່ເປັນໂຣກເບົາຫວານກັບພະຍາດ ໝາກ ໄຂ່ຫຼັງອື່ນໆ: ໂຣກ pyelonephritis ຊໍາເຮື້ອ, ວັນນະໂລກ, ໂຣກ glomerulonephritis ຊໍາເຮື້ອ.
ສຳ ລັບຈຸດປະສົງນີ້, ການກວດກາເຊື້ອແບັກທີເຣັຍໃນການກວດປັດສະວະ ສຳ ລັບ microflora, ultrasound ຂອງ ໝາກ ໄຂ່ຫຼັງ, ການຍ່ຽວຍ່ຽວສາມາດປະຕິບັດໄດ້.
ໃນບາງກໍລະນີ (ດ້ວຍທາດໂປຼຕີນທີ່ມີການພັດທະນາໄວແລະເພີ່ມຂື້ນຢ່າງໄວວາ, ການພັດທະນາຢ່າງກະທັນຫັນຂອງໂຣກ nephrotic, ໂຣກມະເລັງທີ່ຍັງຄົງຄ້າງ), ການຜ່າຕັດຄວາມຕ້ອງການເຂັມທີ່ດີຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນຖືກປະຕິບັດເພື່ອໃຫ້ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບການບົ່ງມະຕິ.
ການປິ່ນປົວໂຣກຜີວໃນໂຣກເບົາຫວານ
ເປົ້າ ໝາຍ ຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuro ແມ່ນ. ສາມັນໃນການປິ່ນປົວໃນໄລຍະທີ່ແຕກຕ່າງກັນຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນການຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ, ຄວາມດັນເລືອດ, ການຊົດເຊີຍຕໍ່ຄວາມຜິດປົກກະຕິຂອງແຮ່ທາດ, ທາດແປ້ງ, ທາດໂປຼຕີນແລະ metabolism lipid.
ຢາທີ່ເປັນທາງເລືອກ ທຳ ອິດໃນການຮັກສາໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນທາດຍັບຍັ້ງການປ່ຽນແປງຂອງ angiotensin-converting enzyme (ACE): ທາດຍັບຍັ້ງ enalapril, ramipril, trandolapril ແລະ angiotensin receptor antagonists (ARA): irbesartan, valsartan, losartan, ປົກກະຕິ dyspepsia ລະບົບແລະ intraocular dyspepsia. ຢາໄດ້ຖືກ ກຳ ນົດໄວ້ເຖິງແມ່ນວ່າຈະມີຄວາມດັນເລືອດ ທຳ ມະດາໃນປະລິມານທີ່ບໍ່ ນຳ ໄປສູ່ການພັດທະນາຂອງ hypotension.
ເລີ່ມຕົ້ນຈາກຂັ້ນຕອນຂອງຈຸລິນຊີທີ່ມີທາດໂປຼຕີນຈາກທາດໂປຼຕີນຈາກທາດໂປຼຕີນຕ່ ຳ, ເກືອ ໜ້ອຍ ແມ່ນຖືກລະບຸໄວ້: ຈຳ ກັດການໄດ້ຮັບທາດໂປຼຕີນຈາກສັດ, ໂພແທດຊຽມ, ຟົດສະຟໍຣັດແລະເກືອ. ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການພັດທະນາພະຍາດ cardiovascular, ການແກ້ໄຂຂອງ dyslipidemia ເນື່ອງຈາກອາຫານທີ່ມີໄຂມັນຕໍ່າແລະກິນຢາທີ່ເຮັດໃຫ້ລະດັບ lipid ໃນເລືອດປົກກະຕິ (L-arginine, ກົດ folic acid, statins) ແມ່ນມີຄວາມ ຈຳ ເປັນ.
ໃນຂັ້ນຕອນສຸດທ້າຍຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ. ມີການເສື່ອມໂຊມຢ່າງຈະແຈ້ງໃນ ໜ້າ ທີ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄຳ ຖາມທີ່ເກີດຂື້ນແມ່ນການ ດຳ ເນີນການຜ່າຕັດຕັບອັກເສບ, ການອັກເສບ peritoneal ຢ່າງຕໍ່ເນື່ອງ, ຫຼືການປິ່ນປົວດ້ວຍການຜ່າຕັດໂດຍການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຂອງຜູ້ໃຫ້ບໍລິຈາກ.
ການຄາດຄະເນແລະການປ້ອງກັນພະຍາດ nephropathy ພະຍາດເບົາຫວານ
Microalbuminuria ກັບການປິ່ນປົວທີ່ ເໝາະ ສົມໃຫ້ທັນເວລາແມ່ນຂັ້ນຕອນທີ່ສາມາດປີ້ນກັບໄດ້ຂອງໂຣກ nephropathy ເບົາຫວານ. ໃນຂັ້ນຕອນຂອງການເປັນທາດໂປຼຕີນ, ມັນສາມາດປ້ອງກັນຄວາມຄືບຫນ້າຂອງພະຍາດໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ໃນຂະນະທີ່ໄປຮອດຂັ້ນຕອນສຸດທ້າຍຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານເຮັດໃຫ້ສະພາບທີ່ບໍ່ສອດຄ່ອງກັບຊີວິດ.
ໃນປະຈຸບັນໂຣກ nephropathy ພະຍາດເບົາຫວານແລະໂຣກ CRF ກຳ ລັງພັດທະນາເນື່ອງຈາກມັນເປັນຕົວຊີ້ບອກອັນດັບ ໜຶ່ງ ສຳ ລັບການປິ່ນປົວທົດແທນ - hemodialysis ຫຼືການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. CRF ເນື່ອງຈາກໂຣກ nephropathy ພະຍາດເບົາຫວານເຮັດໃຫ້ 15% ຂອງການເສຍຊີວິດທັງ ໝົດ ໃນບັນດາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ອາຍຸຕ່ ຳ ກວ່າ 50 ປີ.
ການປ້ອງກັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂລກ.