ໂລກເບົາຫວານໃນເດັກນ້ອຍ
ໂລກເບົາຫວານໃນເດັກນ້ອຍບໍ່ແມ່ນບັນຫາທາງດ້ານຮ່າງກາຍຫຼາຍເທົ່າທີ່ເປັນໂຣກຈິດ. ເດັກນ້ອຍທີ່ເຈັບປ່ວຍແມ່ນມີຄວາມຫຍຸ້ງຍາກໃນການປັບຕົວເຂົ້າໃນທີມ, ພວກເຂົາ, ບໍ່ຄືກັບຜູ້ໃຫຍ່, ມີຄວາມຫຍຸ້ງຍາກໃນການປ່ຽນແປງວິຖີຊີວິດທີ່ປົກກະຕິຂອງພວກເຂົາ.
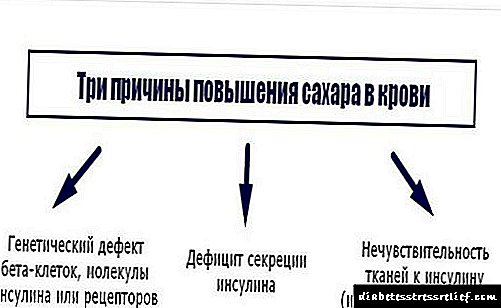
ພະຍາດເຊັ່ນພະຍາດເບົາຫວານແມ່ນລວມຢູ່ໃນກຸ່ມຂອງໂຣກ endocrine ທີ່ມີອາການຂອງການຂາດຮໍໂມນ thyroid - insulin. ພະຍາດວິທະຍາແມ່ນປະກອບດ້ວຍການເພີ່ມຂື້ນຂອງ ຈຳ ນວນ glucose ໃນເລືອດ.
ກົນໄກພະຍາດແມ່ນມີລັກສະນະເປັນຮູບແບບ ຊຳ ເຮື້ອ, ກະຕຸ້ນໃຫ້ມີລັກສະນະຂອງອາການທີ່ ໜ້າ ເປັນຫ່ວງຂອງລັກສະນະຂອງພະຍາດແລະປະກອບດ້ວຍຄວາມລົ້ມເຫຼວຂອງການເຜົາຜະຫລານທຸກປະເພດ - ທາດໂປຼຕີນ, ແຮ່ທາດ, ໄຂມັນ, ນ້ ຳ, ເກືອ, ທາດແປ້ງ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍບໍ່ມີຂໍ້ ຈຳ ກັດດ້ານອາຍຸແລະສາມາດເກີດຂື້ນໃນຊ່ວງເວລາທີ່ບໍ່ຄາດຄິດໄດ້. ການປະກົດຕົວຂອງຄວາມຜິດປົກກະຕິຂອງລະບົບ endocrine ແມ່ນມີຢູ່ໃນເດັກອ່ອນ, ເດັກນ້ອຍອະນຸບານແລະໄວລຸ້ນ.
ໂລກເບົາຫວານຂອງເດັກນ້ອຍແມ່ນຢູ່ໃນອັນດັບສອງໃນບັນຊີລາຍຊື່ຂອງພະຍາດ ຊຳ ເຮື້ອທີ່ມັກພົບເລື້ອຍ.
ຄືກັນກັບໃນຜູ້ເປັນໂຣກເບົາຫວານຜູ້ໃຫຍ່, ໂຣກນີ້ໃນເດັກນ້ອຍຍິ່ງຮ້າຍແຮງຂື້ນໂດຍອາການເພີ່ມເຕີມ. ດ້ວຍການກວດພົບພະຍາດທາງດ້ານວິທະຍາສາດໃຫ້ທັນເວລາແລະການຮັບຮອງເອົາບັນດາມາດຕະການທີ່ ຈຳ ເປັນເພື່ອປ້ອງກັນຜົນສະທ້ອນຂອງໂລກເບົາຫວານ, ຜົນໄດ້ຮັບໃນທາງບວກສາມາດບັນລຸໄດ້ແລະຄວາມທຸກທໍລະມານຂອງເດັກສາມາດຫຼຸດຜ່ອນລົງຢ່າງຫຼວງຫຼາຍ.
 ການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງແມ່ນສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກໃນໄວອາຍຸ. ນັກວິທະຍາສາດສາມາດຕິດຕາມປັດໃຈອື່ນໆທີ່ມີຜົນກະທົບຕໍ່ການພັດທະນາຂອງພະຍາດໃນເດັກ. ບາງສ່ວນຂອງພວກເຂົາໄດ້ຖືກສຶກສາຢ່າງລະອຽດ, ແລະບາງເຫດຜົນກໍ່ຍັງຄົງຢູ່ພາຍໃຕ້ຄວາມສົງໄສຂອງຄວາມສົງໄສ.
ການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງແມ່ນສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກໃນໄວອາຍຸ. ນັກວິທະຍາສາດສາມາດຕິດຕາມປັດໃຈອື່ນໆທີ່ມີຜົນກະທົບຕໍ່ການພັດທະນາຂອງພະຍາດໃນເດັກ. ບາງສ່ວນຂອງພວກເຂົາໄດ້ຖືກສຶກສາຢ່າງລະອຽດ, ແລະບາງເຫດຜົນກໍ່ຍັງຄົງຢູ່ພາຍໃຕ້ຄວາມສົງໄສຂອງຄວາມສົງໄສ.
ເນື້ອແທ້ຂອງພະຍາດເບົາຫວານບໍ່ປ່ຽນແປງຈາກສິ່ງນີ້ແລະລົງມາສູ່ການສະຫລຸບຫລັກ - ບັນຫາກ່ຽວກັບອິນຊູລິນຈະປ່ຽນແປງຊີວິດຂອງເດັກທີ່ປ່ວຍເປັນປະ ຈຳ.
ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນເດັກ: ວິທີທີ່ຈະຮັບຮູ້ເຂົາເຈົ້າ
ການເຂົ້າໃຈວ່າເດັກນ້ອຍເປັນໂຣກເບົາຫວານແມ່ນມີຄວາມຫຍຸ້ງຍາກຢູ່ໃນໄລຍະເລີ່ມຕົ້ນ. ອາການຕ່າງໆເກືອບຈະເບິ່ງບໍ່ເຫັນ. ອັດຕາການສະແດງອອກຂອງພະຍາດແມ່ນຂື້ນກັບປະເພດຂອງມັນ - ອັນດັບ ໜຶ່ງ ຫຼືສອງ.
ມີໂລກເບົາຫວານຊະນິດ I, ອາການຈະເລີນເຕີບໂຕຢ່າງໄວວາ, ເດັກປ່ຽນແປງໃນອາທິດ ທຳ ອິດ. ໂຣກເບົາຫວານຊະນິດ II ແມ່ນສະແດງອອກໂດຍລະດັບ, ອາການບໍ່ປາກົດຂື້ນຢ່າງໄວວາແລະບໍ່ຄ່ອຍຈະແຈ້ງ. ພໍ່ແມ່ບໍ່ສັງເກດເຫັນພວກເຂົາ, ຢ່າ ນຳ ພາເດັກໄປຫາທ່ານ ໝໍ ຈົນກວ່າຈະເກີດບັນຫາຕ່າງໆ. ໃນຄໍາສັ່ງທີ່ຈະບໍ່ເຮັດໃຫ້ສະຖານະການຮ້າຍແຮງຂຶ້ນ, ມັນຈະບໍ່ຢູ່ບ່ອນທີ່ຈະຄົ້ນພົບວ່າໂຣກເບົາຫວານເປັນໂຣກມະເລັງມັນມີຕົວຕົນເອງແນວໃດໃນເດັກນ້ອຍ.
ພິຈາລະນາອາການທົ່ວໄປທີ່ສຸດຂອງໂລກເບົາຫວານໃນໄວເດັກ:
 ເພື່ອໃຫ້ຮ່າງກາຍຂອງເດັກນ້ອຍໄດ້ຮັບພະລັງງານ ສຳ ລັບການຈັດຕັ້ງຊີວິດທີ່ ເໝາະ ສົມ, ອິນຊູລິນຕ້ອງປ່ຽນສ່ວນ ໜຶ່ງ ຂອງທາດນ້ ຳ ຕານທີ່ເຂົ້າສູ່ກະແສເລືອດ. ຖ້າໂຣກເບົາຫວານໄດ້ເລີ່ມພັດທະນາແລ້ວ, ຄວາມຕ້ອງການຂອງຫວານກໍ່ຈະເພີ່ມຂື້ນ. ນີ້ແມ່ນຍ້ອນຄວາມຫິວໂຫຍຂອງຈຸລັງໃນຮ່າງກາຍ, ເພາະວ່າໃນໂລກເບົາຫວານມີການລະເມີດທາດແປ້ງທາດແປ້ງແລະບໍ່ແມ່ນທາດນ້ ຳ ຕານທັງ ໝົດ ຈະປ່ຽນເປັນພະລັງງານ.
ເພື່ອໃຫ້ຮ່າງກາຍຂອງເດັກນ້ອຍໄດ້ຮັບພະລັງງານ ສຳ ລັບການຈັດຕັ້ງຊີວິດທີ່ ເໝາະ ສົມ, ອິນຊູລິນຕ້ອງປ່ຽນສ່ວນ ໜຶ່ງ ຂອງທາດນ້ ຳ ຕານທີ່ເຂົ້າສູ່ກະແສເລືອດ. ຖ້າໂຣກເບົາຫວານໄດ້ເລີ່ມພັດທະນາແລ້ວ, ຄວາມຕ້ອງການຂອງຫວານກໍ່ຈະເພີ່ມຂື້ນ. ນີ້ແມ່ນຍ້ອນຄວາມຫິວໂຫຍຂອງຈຸລັງໃນຮ່າງກາຍ, ເພາະວ່າໃນໂລກເບົາຫວານມີການລະເມີດທາດແປ້ງທາດແປ້ງແລະບໍ່ແມ່ນທາດນ້ ຳ ຕານທັງ ໝົດ ຈະປ່ຽນເປັນພະລັງງານ.
ດ້ວຍເຫດຜົນດັ່ງກ່າວ, ເດັກນ້ອຍຈຶ່ງໄປຮອດເຂົ້າ ໜົມ ຫວານ. ວຽກງານຂອງຜູ້ໃຫຍ່ແມ່ນການ ຈຳ ແນກຂະບວນການທາງ pathological ຈາກຄວາມຮັກຂອງຫວານ.
 ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານມັກຈະປະສົບກັບຄວາມອຶດຫິວ. ເຖິງແມ່ນວ່າເດັກນ້ອຍຈະກິນອາຫານພຽງພໍກໍ່ຕາມ, ມັນກໍ່ເປັນການຍາກ ສຳ ລັບພວກເຂົາທີ່ຈະລໍຖ້າອາຫານຕໍ່ໄປ.
ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານມັກຈະປະສົບກັບຄວາມອຶດຫິວ. ເຖິງແມ່ນວ່າເດັກນ້ອຍຈະກິນອາຫານພຽງພໍກໍ່ຕາມ, ມັນກໍ່ເປັນການຍາກ ສຳ ລັບພວກເຂົາທີ່ຈະລໍຖ້າອາຫານຕໍ່ໄປ.
ຍ້ອນເຫດນີ້ເອງ, ຫົວສາມາດເຮັດໃຫ້ເຈັບແລະແມ້ກະທັ້ງຂາແລະແຂນ. ເດັກນ້ອຍຕະຫຼອດເວລາຂໍອາຫານແລະເລືອກອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ - ແປ້ງແລະຂົ້ວ.
ຄວາມສາມາດຂອງມໍເຕີຫຼຸດລົງ.
ເດັກທີ່ເປັນໂລກເບົາຫວານປະສົບກັບຄວາມຮູ້ສຶກທີ່ອ່ອນເພຍ, ລາວບໍ່ມີພະລັງງານພຽງພໍ. ລາວອຸກໃຈຍ້ອນເຫດຜົນໃດກໍ່ຕາມ, ຮ້ອງໄຫ້, ບໍ່ຢາກຫຼິ້ນເກມທີ່ລາວມັກ.
ຖ້າທ່ານພົບເຫັນອາການ ໜຶ່ງ ຫຼືຫຼາຍອາການທີ່ເກີດຂື້ນເລື້ອຍໆ, ໃຫ້ປຶກສາທ່ານ ໝໍ ຂອງທ່ານແລະກວດເລືອດ.
ເດັກນ້ອຍບໍ່ສາມາດປະເມີນຄວາມຕ້ອງການແລະຈຸດອ່ອນຂອງພວກເຂົາໄດ້ຢ່າງບໍ່ຢຸດຢັ້ງ, ສະນັ້ນພໍ່ແມ່ຄວນໄດ້ຮັບການກວດກາ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກ: ແມ່ນຫຍັງກ່ອນເກີດພະຍາດ

ນອກເຫນືອໄປຈາກອາການຂອງຂັ້ນຕອນທໍາອິດ, ພະຍາດດັ່ງກ່າວແມ່ນປະກອບດ້ວຍອາການທີ່ຊັດເຈນກວ່າເກົ່າ
 ໜຶ່ງ ໃນການສະແດງອອກຂອງພະຍາດເບົາຫວານທີ່ໂດດເດັ່ນທີ່ສຸດ. ຜູ້ໃຫຍ່ ຈຳ ເປັນຕ້ອງຄວບຄຸມການໄດ້ຮັບທາດແຫຼວ. ມີໂລກເບົາຫວານໃນເດັກນ້ອຍມີຄວາມຮູ້ສຶກຢາກກິນເປັນປະ ຈຳ. ເດັກນ້ອຍທີ່ປ່ວຍສາມາດດື່ມນ້ ຳ ໄດ້ຫຼາຍກວ່າ 3 ລິດຕໍ່ມື້, ແຕ່ວ່າເຍື່ອເມືອກຂອງລາວຍັງແຫ້ງຢູ່, ແລະຄວາມຫິວກະຫາຍຂອງລາວຈະບໍ່ແຫ້ງ.
ໜຶ່ງ ໃນການສະແດງອອກຂອງພະຍາດເບົາຫວານທີ່ໂດດເດັ່ນທີ່ສຸດ. ຜູ້ໃຫຍ່ ຈຳ ເປັນຕ້ອງຄວບຄຸມການໄດ້ຮັບທາດແຫຼວ. ມີໂລກເບົາຫວານໃນເດັກນ້ອຍມີຄວາມຮູ້ສຶກຢາກກິນເປັນປະ ຈຳ. ເດັກນ້ອຍທີ່ປ່ວຍສາມາດດື່ມນ້ ຳ ໄດ້ຫຼາຍກວ່າ 3 ລິດຕໍ່ມື້, ແຕ່ວ່າເຍື່ອເມືອກຂອງລາວຍັງແຫ້ງຢູ່, ແລະຄວາມຫິວກະຫາຍຂອງລາວຈະບໍ່ແຫ້ງ.
2. Polyuria, ຫຼືຖ່າຍເບົາເລື້ອຍໆແລະເພີ່ມຂື້ນ.
ຍ້ອນການຫິວນໍ້າຢ່າງບໍ່ຢຸດຢັ້ງແລະການດື່ມນ້ ຳ ໃນປະລິມານຫລາຍ, ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານມັກຈະມີຄວາມຕ້ອງການຕໍ່າກ່ວາ ໝູ່ ທີ່ມີສຸຂະພາບແຂງແຮງ.
 ປະລິມານນໍ້າຍ່ຽວຫຼາຍແມ່ນກ່ຽວຂ້ອງກັບປະລິມານນໍ້າທີ່ບໍລິໂພກ. ໃນມື້ ໜຶ່ງ, ເດັກນ້ອຍສາມາດໄປຫ້ອງນ້ ຳ ໄດ້ປະມານ 15-20 ຄັ້ງ, ໃນຕອນກາງຄືນເດັກນ້ອຍກໍ່ສາມາດຕື່ນຂື້ນໄດ້ຍ້ອນຄວາມປາຖະ ໜາ ຢາກຍ່ຽວ. ພໍ່ແມ່ສັບສົນກັບອາການເຫຼົ່ານີ້ກ່ຽວກັບບັນຫາທີ່ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາສ່ວນຕົວ, ໂຣກ enuresis. ເພາະສະນັ້ນ, ສຳ ລັບການບົ່ງມະຕິ, ຄວນພິຈາລະນາສັນຍານຮ່ວມກັນ.
ປະລິມານນໍ້າຍ່ຽວຫຼາຍແມ່ນກ່ຽວຂ້ອງກັບປະລິມານນໍ້າທີ່ບໍລິໂພກ. ໃນມື້ ໜຶ່ງ, ເດັກນ້ອຍສາມາດໄປຫ້ອງນ້ ຳ ໄດ້ປະມານ 15-20 ຄັ້ງ, ໃນຕອນກາງຄືນເດັກນ້ອຍກໍ່ສາມາດຕື່ນຂື້ນໄດ້ຍ້ອນຄວາມປາຖະ ໜາ ຢາກຍ່ຽວ. ພໍ່ແມ່ສັບສົນກັບອາການເຫຼົ່ານີ້ກ່ຽວກັບບັນຫາທີ່ກ່ຽວຂ້ອງກັບການຖ່າຍເບົາສ່ວນຕົວ, ໂຣກ enuresis. ເພາະສະນັ້ນ, ສຳ ລັບການບົ່ງມະຕິ, ຄວນພິຈາລະນາສັນຍານຮ່ວມກັນ.
 ເຖິງແມ່ນວ່າຈະມີຄວາມຢາກອາຫານເພີ່ມຂື້ນແລະການໃຊ້ຂອງຫວານໃນເດັກທີ່ເປັນໂລກເບົາຫວານ, ການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍກໍ່ສາມາດສັງເກດໄດ້. ເຖິງແມ່ນວ່າໃນເບື້ອງຕົ້ນນ້ ຳ ໜັກ, ກົງກັນຂ້າມ, ອາດຈະເພີ່ມຂື້ນເລັກ ໜ້ອຍ. ນີ້ແມ່ນເນື່ອງມາຈາກ physiology ໃນລະຫວ່າງການຂາດ insulin. ຈຸລັງຂາດນ້ ຳ ຕານເພື່ອພະລັງງານ, ສະນັ້ນພວກມັນຊອກຫາມັນຢູ່ໃນໄຂມັນ, ທຳ ລາຍມັນ. ດັ່ງນັ້ນນ້ ຳ ໜັກ ຈຶ່ງຫລຸດລົງ.
ເຖິງແມ່ນວ່າຈະມີຄວາມຢາກອາຫານເພີ່ມຂື້ນແລະການໃຊ້ຂອງຫວານໃນເດັກທີ່ເປັນໂລກເບົາຫວານ, ການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍກໍ່ສາມາດສັງເກດໄດ້. ເຖິງແມ່ນວ່າໃນເບື້ອງຕົ້ນນ້ ຳ ໜັກ, ກົງກັນຂ້າມ, ອາດຈະເພີ່ມຂື້ນເລັກ ໜ້ອຍ. ນີ້ແມ່ນເນື່ອງມາຈາກ physiology ໃນລະຫວ່າງການຂາດ insulin. ຈຸລັງຂາດນ້ ຳ ຕານເພື່ອພະລັງງານ, ສະນັ້ນພວກມັນຊອກຫາມັນຢູ່ໃນໄຂມັນ, ທຳ ລາຍມັນ. ດັ່ງນັ້ນນ້ ຳ ໜັກ ຈຶ່ງຫລຸດລົງ.
 ເພື່ອໃຫ້ເຂົ້າໃຈວ່າເດັກນ້ອຍເປັນໂລກເບົາຫວານກໍ່ສາມາດຢູ່ບົນພື້ນຖານນີ້ໄດ້. ເຖິງແມ່ນວ່າມີຮອຍຂີດຂ່ວນແລະຮອຍຂີດຂ່ວນເລັກນ້ອຍກໍ່ຫາຍດີຊ້າ. ນີ້ແມ່ນຍ້ອນການເຮັດວຽກຂອງລະບົບຫລອດເລືອດສະ ໝອງ ເສື່ອມຍ້ອນການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນສະຖານະການທີ່ ສຳ ຄັນນີ້, ການອຸທອນກັບນັກຊ່ຽວຊານດ້ານໂຣກ endocrinologist ແມ່ນຫລີກລ້ຽງບໍ່ໄດ້.
ເພື່ອໃຫ້ເຂົ້າໃຈວ່າເດັກນ້ອຍເປັນໂລກເບົາຫວານກໍ່ສາມາດຢູ່ບົນພື້ນຖານນີ້ໄດ້. ເຖິງແມ່ນວ່າມີຮອຍຂີດຂ່ວນແລະຮອຍຂີດຂ່ວນເລັກນ້ອຍກໍ່ຫາຍດີຊ້າ. ນີ້ແມ່ນຍ້ອນການເຮັດວຽກຂອງລະບົບຫລອດເລືອດສະ ໝອງ ເສື່ອມຍ້ອນການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນສະຖານະການທີ່ ສຳ ຄັນນີ້, ການອຸທອນກັບນັກຊ່ຽວຊານດ້ານໂຣກ endocrinologist ແມ່ນຫລີກລ້ຽງບໍ່ໄດ້.
5. ເປັນໂຣກຜິວ ໜັງ, ຫຼືເປັນແຜໃນຜິວ ໜັງ.
ຍ້ອນໂຣກເບົາຫວານ, ເດັກນ້ອຍມັກຈະເປັນໂຣກຜິວ ໜັງ. ຜື່ນ, ແຜແລະຕຸ່ມໆອາດເກີດຂື້ນໃນສ່ວນຕ່າງໆຂອງຮ່າງກາຍ. ນີ້ແມ່ນຍ້ອນການຫຼຸດລົງຂອງພູມຕ້ານທານ, ຄວາມຜິດປົກກະຕິໃນຂະບວນການທາງເດີນອາຫານແລະເສັ້ນເລືອດ.
 ບໍ່ມີພະລັງງານ - ເດັກບໍ່ມີ ກຳ ລັງ ສຳ ລັບເກມແລະການເຄື່ອນໄຫວ. ລາວກາຍເປັນຄົນອ່ອນແອແລະກັງວົນໃຈ. ເດັກທີ່ເປັນໂລກເບົາຫວານແມ່ນຢູ່ເບື້ອງຫຼັງ ໝູ່ ຂອງພວກເຂົາຢູ່ໃນໂຮງຮຽນແລະບໍ່ຄ່ອຍມີຄວາມຫ້າວຫັນໃນການສຶກສາທາງດ້ານຮ່າງກາຍ.
ບໍ່ມີພະລັງງານ - ເດັກບໍ່ມີ ກຳ ລັງ ສຳ ລັບເກມແລະການເຄື່ອນໄຫວ. ລາວກາຍເປັນຄົນອ່ອນແອແລະກັງວົນໃຈ. ເດັກທີ່ເປັນໂລກເບົາຫວານແມ່ນຢູ່ເບື້ອງຫຼັງ ໝູ່ ຂອງພວກເຂົາຢູ່ໃນໂຮງຮຽນແລະບໍ່ຄ່ອຍມີຄວາມຫ້າວຫັນໃນການສຶກສາທາງດ້ານຮ່າງກາຍ.
ຫລັງຈາກກັບບ້ານຈາກສະຖາບັນການສຶກສາ, ເດັກຢາກນອນ, ຮູ້ສຶກເມື່ອຍ, ບໍ່ຢາກຕິດຕໍ່ກັບໃຜ.
 ອາການ ໜຶ່ງ ອີກຂອງພະຍາດເບົາຫວານ. ຢູ່ໃນອາກາດຂ້າງເດັກນ້ອຍມັນມີກິ່ນສົ້ມຫຼື ໝາກ ໂປມສົ້ມ. ນີ້ແມ່ນຫຼັກຖານທີ່ຈະແຈ້ງວ່າ ຈຳ ນວນ ketone ໃນຮ່າງກາຍໄດ້ເພີ່ມຂື້ນ. ມັນເປັນມູນຄ່າທີ່ຈະໄປຫາທ່ານຫມໍທັນທີ, ຖ້າບໍ່ດັ່ງນັ້ນເດັກນ້ອຍອາດຈະຕົກຢູ່ໃນສະພາບທີ່ເປັນໂຣກ ketoacidotic.
ອາການ ໜຶ່ງ ອີກຂອງພະຍາດເບົາຫວານ. ຢູ່ໃນອາກາດຂ້າງເດັກນ້ອຍມັນມີກິ່ນສົ້ມຫຼື ໝາກ ໂປມສົ້ມ. ນີ້ແມ່ນຫຼັກຖານທີ່ຈະແຈ້ງວ່າ ຈຳ ນວນ ketone ໃນຮ່າງກາຍໄດ້ເພີ່ມຂື້ນ. ມັນເປັນມູນຄ່າທີ່ຈະໄປຫາທ່ານຫມໍທັນທີ, ຖ້າບໍ່ດັ່ງນັ້ນເດັກນ້ອຍອາດຈະຕົກຢູ່ໃນສະພາບທີ່ເປັນໂຣກ ketoacidotic.
ຄວາມຮູ້ແມ່ນຄວາມເຂັ້ມແຂງຂອງທ່ານ. ຖ້າທ່ານຄຸ້ນເຄີຍກັບອາການຂອງໂລກເບົາຫວານໃນເດັກ, ທ່ານສາມາດຫລີກລ້ຽງຜົນສະທ້ອນທີ່ຮ້າຍແຮງຂອງພະຍາດທາງເດີນທາງແລະຫຼຸດຜ່ອນຄວາມທຸກທໍລະມານຂອງເດັກ.

ຄລີນິກຂອງພະຍາດແມ່ນແຕກຕ່າງກັນໃນເດັກທີ່ມີອາຍຸແຕກຕ່າງກັນ. ພວກເຮົາຂໍແນະ ນຳ ໃຫ້ທ່ານຄຸ້ນເຄີຍກັບຄວາມແຕກຕ່າງໃນການພັດທະນາໂຣກເບົາຫວານຕາມການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບອາຍຸ.
ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອ່ອນ
ໃນເດັກນ້ອຍທີ່ຫາກໍ່ເກີດໃນມໍ່ໆມານີ້, ມັນບໍ່ງ່າຍທີ່ຈະກວດຫາໂຣກນີ້. ມັນເປັນເລື່ອງຍາກຫຼາຍທີ່ຈະເຂົ້າໃຈວ່າເດັກ ກຳ ລັງປະສົບໂຣກ polyuria (ປັດສະວະເພີ່ມຂື້ນ) ຫຼື polydipsia (ຫິວ) ຈາກສະພາບສຸຂະພາບປົກກະຕິຂອງລາວ. ພະຍາດທາງເດີນປັດສະວະສາມາດປະກອບໄປດ້ວຍອາການອື່ນໆອີກ: ອາການຮາກ, intoxication, ຂາດນ້ ຳ ໃນຮ່າງກາຍ, ແລະຍັງເປັນສະຕິ.
 ຖ້າໂຣກເບົາຫວານຈະເລີນເຕີບໂຕຊ້າ, ເດັກນ້ອຍຈະມີນ້ ຳ ໜັກ ໜັກ ກິໂລກຼາມ, ນອນບໍ່ດີແລະບໍ່ຢາກກິນ, ມັກຈະຮ້ອງໄຫ້, ປະສົບກັບຄວາມຜິດປົກກະຕິຂອງອາຈົມ. ເປັນເວລາດົນນານ, ເດັກນ້ອຍສາມາດປະສົບກັບຜື່ນຜ້າອ້ອມ. ບັນຫາຜິວຫນັງເລີ່ມຕົ້ນ: ການເຫື່ອອອກ, ອາການແພ້, ກະເພາະອາຫານ. ອີກຈຸດ ໜຶ່ງ ທີ່ຄວນດຶງດູດຄວາມສົນໃຈແມ່ນຄວາມ ໜຽວ ຂອງປັດສະວະ. ຫຼັງຈາກເວລາແຫ້ງແລ້ງ, ຜ້າອ້ອມຈະແຂງ, ແລະໃນເວລາທີ່ມັນຂື້ນເທິງພື້ນຜິວ, ຮອຍເປື້ອນ.
ຖ້າໂຣກເບົາຫວານຈະເລີນເຕີບໂຕຊ້າ, ເດັກນ້ອຍຈະມີນ້ ຳ ໜັກ ໜັກ ກິໂລກຼາມ, ນອນບໍ່ດີແລະບໍ່ຢາກກິນ, ມັກຈະຮ້ອງໄຫ້, ປະສົບກັບຄວາມຜິດປົກກະຕິຂອງອາຈົມ. ເປັນເວລາດົນນານ, ເດັກນ້ອຍສາມາດປະສົບກັບຜື່ນຜ້າອ້ອມ. ບັນຫາຜິວຫນັງເລີ່ມຕົ້ນ: ການເຫື່ອອອກ, ອາການແພ້, ກະເພາະອາຫານ. ອີກຈຸດ ໜຶ່ງ ທີ່ຄວນດຶງດູດຄວາມສົນໃຈແມ່ນຄວາມ ໜຽວ ຂອງປັດສະວະ. ຫຼັງຈາກເວລາແຫ້ງແລ້ງ, ຜ້າອ້ອມຈະແຂງ, ແລະໃນເວລາທີ່ມັນຂື້ນເທິງພື້ນຜິວ, ຮອຍເປື້ອນ.
ສາເຫດຂອງໂລກເບົາຫວານໃນເດັກນ້ອຍ
ການພັດທະນາຂອງໂລກເບົາຫວານແມ່ນເກີດຂື້ນໃນຈັງຫວະເລັ່ງດ່ວນ ສຳ ລັບເດັກອາຍຸຕໍ່າກວ່າ 1 ປີ. ການເລີ່ມຕົ້ນຂອງສະພາບທີ່ມີລັກສະນະ precomatose ຈະຢູ່ກ່ອນອາການດັ່ງຕໍ່ໄປນີ້:

ພະຍາດເບົາຫວານຊະນິດ I ໃນເດັກໃນໄວນີ້ແມ່ນກ່ຽວພັນກັບການ ກຳ ຈັດເຊື້ອສາຍພັນທຸ ກຳ ແລະການສືບທອດ.
ກໍລະນີຂອງຮູບລັກສະນະໃນເດັກນ້ອຍອະນຸບານຂອງພະຍາດເບົາຫວານຊະນິດ II ແມ່ນຖືກສັງເກດເຫັນເລື້ອຍກວ່າປະເພດ ທຳ ອິດ. ສິ່ງນີ້ເກີດຂື້ນຍ້ອນການບໍ່ຄວບຄຸມການ ນຳ ໃຊ້ຜະລິດຕະພັນທີ່ເປັນອັນຕະລາຍ, ອາຫານໄວ, ການເພີ່ມນ້ ຳ ໜັກ ຢ່າງໄວວາ, ແລະການບໍ່ເປັນມະເລັງ.
ໂຣກເບົາຫວານປາກົດຢູ່ໃນເດັກນ້ອຍນັກຮຽນແນວໃດ?
ການກວດພົບໂຣກເບົາຫວານໃນເດັກນ້ອຍໃນໂຮງຮຽນແມ່ນຈະມາກ່ອນໂດຍສັນຍານ:

ປັດໃຈທາງກາຍະພາບທັງ ໝົດ ເຫລົ່ານີ້ແມ່ນບວກກັບຈິດຕະສາດ, ອັນທີ່ເອີ້ນວ່າການສະແດງຂອງພະຍາດເບົາຫວານ:
- ຄວາມກັງວົນໃຈແລະການຊຶມເສົ້າ
- ເມື່ອຍລ້າແລະອ່ອນເພຍ
- ຫຼຸດລົງໃນການປະຕິບັດ,
- ຄວາມບໍ່ເຕັມໃຈທີ່ຈະຕິດຕໍ່ກັບມິດສະຫາຍ.
ຖ້າທ່ານສັງເກດເຫັນຢ່າງ ໜ້ອຍ ໜຶ່ງ ອາການຂອງອາການເຫຼົ່ານີ້, ຢ່າປ່ອຍໃຫ້ສະຖານະການບໍ່ສົນໃຈ.
ທຳ ອິດພໍ່ແມ່ຖືວ່າອາການຂອງໂລກເບົາຫວານແມ່ນການສຶກສາຄວາມອິດເມື່ອຍ. ແມ່ແລະພໍ່, ຮັກລູກຂອງທ່ານ, ຢ່າລະເລີຍບັນຫາແລະຄວາມກັງວົນຂອງພວກເຂົາ.
ອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນໄວລຸ້ນ
ໂລກເບົາຫວານໃນໄວລຸ້ນແມ່ນປະກົດການທີ່ເກີດຂື້ນພາຍຫຼັງ 15 ປີ. ອາການຂອງພະຍາດເບົາຫວານໃນໄວລຸ້ນແມ່ນເປັນເລື່ອງປົກກະຕິແລະຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວກໍ່ຍິ່ງຮ້າຍແຮງກວ່າເກົ່າ.
ອາການທົ່ວໄປສ່ວນໃຫຍ່ຂອງໂຣກເບົາຫວານໃນໄວລຸ້ນແມ່ນ:

ຮູບພາບທາງຄລີນິກຂອງພະຍາດເບົາຫວານໃນໄວລຸ້ນແມ່ນດັ່ງຕໍ່ໄປນີ້: ລະດັບນ້ ຳ ຕານໃນເລືອດສູງເຮັດໃຫ້ກະຫາຍນ້ ຳ, ເຊິ່ງບໍ່ໄດ້ລົດລົງເຖິງແມ່ນວ່າຈະມີປະລິມານນ້ ຳ ເມົາໃນປະລິມານຫຼາຍ, ແລະການ ນຳ ໃຊ້ຫ້ອງນ້ ຳ ເລື້ອຍໆ ສຳ ລັບຄວາມຕ້ອງການ ໜ້ອຍ - ທັງໃນເວລາກາງເວັນແລະກາງຄືນ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍໃນໄວລຸ້ນແມ່ນສະແດງອອກໃນຄວາມຜິດປົກກະຕິຂອງປະ ຈຳ ເດືອນ. ການລະເມີດທີ່ຮ້າຍແຮງນີ້ແມ່ນອ່ອນເພຍກັບຄວາມເປັນ ໝັນ. ດ້ວຍການພັດທະນາຂອງເດັກຍິງທີ່ເປັນໂລກເບົາຫວານຊະນິດ II, ຮວຍໄຂ່ polycystic ອາດຈະເລີ່ມຕົ້ນ.
ທັງສອງຊະນິດຂອງໂຣກເບົາຫວານໃນຜູ້ໃຫຍ່ໄວລຸ້ນຈະມີອາການຂອງພະຍາດຫລອດເລືອດສະ ໝອງ, ຄວາມດັນເລືອດອາດຈະເພີ່ມຂື້ນ, ແລະມີການເພີ່ມຂື້ນຂອງໄຂມັນໃນເລືອດ. microcirculation ເລືອດແມ່ນຖືກລົບກວນໃນຂາ, ໄວລຸ້ນມີປະສົບການຄວາມຮູ້ສຶກຂອງອາການງຸດງິດ, ທົນທຸກຈາກການຊັກ.
 ດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານຊ້າໃນໄວລຸ້ນ, ຄລີນິກຂອງພະຍາດແມ່ນກ່ຽວຂ້ອງກັບການສະສົມຂອງຮ່າງກາຍ ketone ໃນເລືອດ. ສິ່ງນີ້ເກີດຂື້ນຍ້ອນການມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປແລະຂາດພະລັງງານພ້ອມກັນ.
ດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານຊ້າໃນໄວລຸ້ນ, ຄລີນິກຂອງພະຍາດແມ່ນກ່ຽວຂ້ອງກັບການສະສົມຂອງຮ່າງກາຍ ketone ໃນເລືອດ. ສິ່ງນີ້ເກີດຂື້ນຍ້ອນການມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປແລະຂາດພະລັງງານພ້ອມກັນ.
ຮ່າງກາຍສະແຫວງຫາທີ່ຈະເຮັດໃຫ້ຂໍ້ບົກຜ່ອງນີ້ເຕັມໄປດ້ວຍການສ້າງຕັ້ງຂອງ ketones.
ອາການຕົ້ນຕໍຂອງ ketoacidosis ແມ່ນອາການເຈັບທ້ອງແລະປວດຮາກ, ຜູ້ທີ່ເປັນມັດທະຍົມແມ່ນອ່ອນເພຍແລະຮາກ, ຫາຍໃຈຍາກ, ມີກິ່ນຂອງອາຊັອກໂຕໃນເວລາຫາຍໃຈ. ຮູບແບບທີ່ກ້າວ ໜ້າ ຂອງ ketoacidosis ແມ່ນການສູນເສຍສະຕິແລະເສຍສະຕິ.
ສາເຫດຂອງ ketoacidosis ໃນໄວລຸ້ນປະກອບມີ:
- ສະຖານທີ່ ທຳ ອິດໃນບັນດາມາດຕະການປ້ອງກັນແມ່ນການຈັດຕັ້ງສານອາຫານທີ່ ເໝາະ ສົມ. ມັນ ຈຳ ເປັນຕ້ອງຮັກສາຄວາມສົມດຸນຂອງນ້ ຳ ຕະຫຼອດເວລາ, ເພາະວ່ານອກ ເໜືອ ຈາກທາດອິນຊູລິນ, ວິທີແກ້ໄຂທີ່ມີທາດບາກບຼໍຣີນແມ່ນຜະລິດຢູ່ໃນກະຕ່າຍ, ເປັນສານທີ່ຊ່ວຍຢັບຢັ້ງການແຊກຊືມເຂົ້າສູ່ຈຸລັງຂອງຮ່າງກາຍ.

ເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຄວນຖືເປັນກົດລະບຽບໃນການດື່ມນ້ ຳ ດື່ມສະອາດ 1 ຈອກກ່ອນອາຫານແຕ່ລະຄາບ. ແລະນີ້ແມ່ນຂໍ້ ກຳ ນົດຕ່ ຳ ສຸດ. ກາເຟ, ນ້ ຳ ຕານ, ນ້ ຳ ໂຊດາບໍ່ໄດ້ໃຊ້ເປັນຂອງແຫຼວ. ເຄື່ອງດື່ມປະເພດນີ້ຈະເປັນອັນຕະລາຍເທົ່ານັ້ນ.
ຖ້າເດັກນ້ອຍມີນ້ ຳ ໜັກ ເກີນ (ສ່ວນຫຼາຍມັກເປັນໂຣກເບົາຫວານຊະນິດ II), ໃຫ້ຫຼຸດພະລັງງານໃນອາຫານໃຫ້ສູງສຸດ. ຄິດໄລ່ບໍ່ພຽງແຕ່ທາດແປ້ງ, ແຕ່ຍັງມີໄຂມັນພືດແລະສັດ. ລູກຂອງທ່ານ ຈຳ ເປັນຕ້ອງກິນອາຫານເລື້ອຍໆ, ແຕ່ບໍ່ຄວນກິນຫຼາຍ. ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ສຳ ລັບໂພຊະນາການທີ່ ເໝາະ ສົມກັບລູກຂອງທ່ານ. ມັນງ່າຍກວ່າ ສຳ ລັບບໍລິສັດທີ່ຈະເອົາຊະນະຄວາມຫຍຸ້ງຍາກ.
ລວມຜັກໃນອາຫານຂອງເດັກນ້ອຍ, ກະກຽມອາຫານຕົ້ນສະບັບຈາກພວກມັນ. ໃຫ້ເດັກນ້ອຍຕົກຫລຸມຮັກກັບ beets, zucchini, ຜັກກາດ, radish, carrots, broccoli, ຜັກບົ່ວ, ຜັກທຽມ, ຖົ່ວເຫຼືອງ, ຖົ່ວ, swede, ຫມາກໄມ້.
ການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍ
ຂົງເຂດຕົ້ນຕໍຂອງການປິ່ນປົວໂຣກເບົາຫວານໃນໄວເດັກປະກອບມີ:
ການໃຊ້ຢາດ້ວຍຕົນເອງ ສຳ ລັບໂຣກເບົາຫວານສາມາດເຮັດໃຫ້ເກີດສະຖານະການທີ່ບໍ່ສາມາດຄາດເດົາໄດ້. ອິດທິພົນຂອງຢາພື້ນເມືອງແມ່ນບໍ່ເຂົ້າໃຈຢ່າງເຕັມສ່ວນ. ເພາະສະນັ້ນ, ທ່ານບໍ່ຄວນທົດລອງກັບລູກຂອງທ່ານ, ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງຂໍຄວາມຊ່ວຍເຫຼືອຈາກຜູ້ຮັກສາແບບດັ້ງເດີມ. ການຮັກສາພະຍາດໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍແມ່ນແຕກຕ່າງກັນ.
ຢາທີ່ຖືກໂຄສະນາມີຫລາຍໆຮໍໂມນ; ເມື່ອພວກມັນເຂົ້າໄປໃນຮ່າງກາຍ, ພວກມັນສາມາດປະພຶດຕົວຕາມທີ່ພວກເຂົາມັກ. ຜົນກະທົບຂ້າງຄຽງ ຈຳ ນວນຫຼວງຫຼາຍຈະເຮັດໃຫ້ສະພາບການຂອງເດັກນ້ອຍທີ່ບໍ່ສະບາຍຂື້ນຂື້ນແລະສົ່ງຜົນກະທົບຕໍ່ການເຮັດວຽກຂອງກະດູກສັນຫຼັງ.
ຖ້າລູກຂອງທ່ານຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ຢ່າ ໝົດ ຫວັງ. ສະຖານະການທີ່ທ່ານແລະລູກຂອງທ່ານ ກຳ ລັງປະເຊີນຢູ່ແມ່ນຮ້າຍແຮງ. ທ່ານບໍ່ຄວນລໍຖ້າມາຈາກຢາກົນ.
ຈົນກ່ວາບໍ່ດົນມານີ້, ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພະຍາດເບົາຫວານໄດ້ຖືກເຂົ້າໃຈວ່າເປັນໂຣກເບົາຫວານປະເພດ insulin ທີ່ຂື້ນກັບ (ຍົກເວັ້ນຮູບແບບຂອງໂລກເບົາຫວານ, ຕົວຢ່າງ, ໃນການປິ່ນປົວໂຣກ cortisone, ໃນໂຣກ Shereshevsky-Turner, ໃນໂຣກ trisomy 21). ການ ກຳ ຈັດເຊື້ອໄວຣັດ, ການຕິດເຊື້ອໄວຣັດ, ປັດໃຈດ້ານສິ່ງແວດລ້ອມແລະກົດລະບຽບທີ່ກະທົບກະເທືອນຂອງພູມຕ້ານທານ (ຕິກິລິຍາພູມຕ້ານທານ) ນຳ ໄປສູ່ການ ທຳ ລາຍຈຸລັງທົດລອງທີ່ຜະລິດອິນຊູລິນ. ໂລກເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ພົບເລື້ອຍທີ່ສຸດໃນໄວເດັກແລະໄວ ໜຸ່ມ. ບໍ່ດົນມານີ້, ການເກີດຂອງໂຣກເບົາຫວານຊະນິດ II ໃນກຸ່ມໄວລຸ້ນໄດ້ເພີ່ມຂື້ນ.
ໃນປະເທດເຢຍລະມັນ, ໄວລຸ້ນທີ່ເປັນໂລກອ້ວນ ກຳ ລັງຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ II.
ການພັດທະນາຂອງໂຣກເບົາຫວານແມ່ນສາມາດເປັນໄປໄດ້ທັງການສະແດງອອກຂອງພະຍາດ, ແລະດ້ວຍການຊົດເຊີຍການເຜົາຜານທາງເດີນອາຫານທີ່ບໍ່ດີ (ລະດັບ glucose ສູງເກີນໄປຕໍ່ມື້ຫຼືອາທິດ). ໃນເດັກນ້ອຍ, ອາການເປັນໂລກເບົາຫວານສາມາດພັດທະນາໃນສອງສາມຊົ່ວໂມງ. ໃນໄລຍະການຮັກສາສະຕິ, ສະ ໝອງ ເສື່ອມແລະການ ເໜັງ ຕີງໃນການດຸ່ນດ່ຽງໄຟຟ້າອາດຈະເກີດຂື້ນ, ຕົວຢ່າງ, ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງໂພແທດຊຽມຫຼັງຈາກເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນ.
ສາເຫດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ
ບັນຫາການ ກຳ ຈັດທາງພັນທຸ ກຳ (ປະຫວັດຄອບຄົວ!), ນ້ ຳ ໜັກ ເກີນແລະຊີວິດ sedentary ແມ່ນ ຄຳ ນຶງເຖິງສາເຫດຂອງແນວໂນ້ມອັນຕະລາຍນີ້.
ໂຣກເບົາຫວານໂຣກເບົາຫວານໃນເດັກນ້ອຍມັກຈະເປັນໂຣກຕິດເຊື້ອ. ໃນເດັກນ້ອຍ, ໂຣກເບົາຫວານທີ່ໄດ້ມາສາມາດເກີດຈາກຄວາມກົດດັນທາງຈິດ, ໂຣກຮ້າຍແຮງ, ແລະການຕິດເຊື້ອໄວຣັດ.
ເນື້ອເຍື່ອຂອງຮ່າງກາຍເຮັດໃຫ້ທາດ ນຳ ້ຕານ (glucose) ນຳ ໃຊ້ອິນຊູລິນ, ແລະຖ້າມັນບໍ່ພຽງພໍ, ນ້ ຳ ຕານຈະສະສົມໃນເລືອດໂດຍບໍ່ໄດ້ຮັບເຂົ້າໄປໃນເນື້ອເຍື່ອ. ກ້າມເນື້ອ, ຕັບແລະອະໄວຍະວະອື່ນໆປະສົບກັບການຂາດນ້ ຳ ຕານ, ແລະການມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປສົ່ງຜົນກະທົບທາງລົບຕໍ່ ໝາກ ໄຂ່ຫຼັງ, ສະ ໝອງ ແລະເສັ້ນເລືອດ. ໂຣກເບົາຫວານສາມາດມີຢູ່ສອງຊະນິດ: ເດັກນ້ອຍ - ຂື້ນກັບອິນຊູລິນ, ແລະຜູ້ໃຫຍ່ - ບໍ່ເພິ່ງພາອາໄສທາດອິນຊູລິນ.
ສາເຫດຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນສືບເນື່ອງມາຈາກຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ. ຖ້າມີຄົນໃນຄອບຄົວມີໂລກເບົາຫວານ (ແມ່ນແຕ່ປະເພດຜູ້ໃຫຍ່), ຫຼັງຈາກນັ້ນເດັກອາດຈະເກີດມາມີຄວາມຜິດປົກກະຕິຢູ່ໃນກະເພາະ.
ເຫດຜົນອີກຢ່າງ ໜຶ່ງ ຂອງການເກີດຂື້ນຂອງໂລກເບົາຫວານແມ່ນພະຍາດທີ່ກ່ຽວຂ້ອງກັບພູມຕ້ານທານໂດຍອັດຕະໂນມັດ, ນັ້ນກໍ່ຄືລະບົບພູມຕ້ານທານຂອງເດັກເລີ່ມຕົ້ນທີ່ຜິດປົກກະຕິແລະພູມຕ້ານທານຂອງທາດໂປຼຕີນ, ເຊິ່ງວຽກງານຂອງມັນແມ່ນເພື່ອ ທຳ ລາຍສານທີ່ເປັນອັນຕະລາຍຕໍ່ຮ່າງກາຍ, ເລີ່ມ ທຳ ລາຍຈຸລັງທີ່ເປັນປະໂຫຍດທີ່ຜະລິດອິນຊູລິນ. ສິ່ງນີ້ສາມາດສືບຕໍ່ເປັນເວລາດົນນານ, ເພາະວ່າຮ່າງກາຍມີຄັງ ສຳ ຮອງໃຫຍ່ແລະຮູບພາບທາງດ້ານການຊ່ວຍຂອງພະຍາດເບົາຫວານປາກົດຂື້ນເມື່ອມີຈຸລັງປະມານ 10 ເປີເຊັນເທົ່ານັ້ນ.
ໂຣກຜິດປົກກະຕິໃນລະບົບພູມຕ້ານທານສ່ວນຫຼາຍແມ່ນເກີດມາຈາກພະຍາດຕິດຕໍ່ທີ່ຖືກໂອນ, ໃນນັ້ນໄວຣັສທີ່ຄ້າຍຄືກັນກັບໂຄງສ້າງກັບຈຸລັງ pancreatic ເຂົ້າສູ່ຮ່າງກາຍ. ນີ້ແມ່ນບັນດາ enteroviruses, ນັ້ນແມ່ນບັນດາຜົນກະທົບທັງລະບົບ ລຳ ໄສ້ແລະລະບົບຫາຍໃຈ, ຕົວແທນທີ່ເປັນສາເຫດຂອງໂຣກ ໝາກ ເບີດ (ໂຣກ ໝາກ ເບີດ) ແລະໂຣກຫັດ.
ອາການແລະອາການຂອງພະຍາດເບົາຫວານໃນເດັກ
- polyuria, polydipsia, enuresis,
- ປວດຮາກ, ຮາກ, ລົດນ້ ຳ ໜັກ,
- ອ່ອນເພຍ, ອ່ອນເພຍ, ສະຕິພິການ,
- ການສູນເສຍນ້ໍາ, exicosis,
- ກິ່ນຂອງ acetone, hyperpnea (ຫາຍໃຈ Kussmaul),
- ອາການຂອງທ້ອງ“ ສ້ວຍແຫຼມ” ທີ່ມີຄວາມເຄັ່ງຕຶງກ້າມເນື້ອປ້ອງກັນ (ໂຣກຜິວ ໜັງ ອັກເສບ).
ໃນຕອນ ທຳ ອິດ, ພະຍາດເບົາຫວານແມ່ນຖືກສະແດງອອກໂດຍອາການດັ່ງກ່າວ: ເດັກນ້ອຍທີ່ເຈັບປ່ວຍດື່ມ ນຳ ້ຫລາຍ, ການຍ່ຽວຂອງລາວເພີ່ມຂື້ນ, ບາງຄັ້ງຄວາມຢາກອາຫານຂອງລາວຈະດີຂື້ນ, ແຕ່ລາວຍັງຫລຸດ ນຳ ້ ໜັກ ລົງ.
ຄວາມສາມາດທາງດ້ານຮ່າງກາຍແລະຈິດໃຈຫຼຸດລົງ, ເດັກມັກຈະຈົ່ມວ່າອ່ອນເພຍ, ອ່ອນເພຍ.
ໃນສອງສາມອາທິດ, ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ketoacidosis ສາມາດພັດທະນາ, ເປັນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງ. ການປະກົດຕົວຄັ້ງ ທຳ ອິດຂອງມັນແມ່ນອາການເຈັບທ້ອງ, ປວດຮາກ, ແລະຄົນເຈັບຈະມີກິ່ນອາຊິດໂຕນຈາກປາກຂອງຄົນເຈັບ. ແຕ່ໂຊກບໍ່ດີ, ພະຍາດເບົາຫວານມັກຈະຖືກກວດຫາໂຣກ ketoacidosis ແບບພິເສດ.
ດ້ວຍພະຍາດນີ້, ນ້ ຳ ຕານທີ່ມາຈາກພາຍນອກຂອງຮ່າງກາຍບໍ່ໄດ້ຮັບການເນົ່າເປື່ອຍຂອງສານເຄມີ.
ໃນອະນາຄົດ, ຮ່າງກາຍຂາດປະລິມານພະລັງງານທີ່ຕ້ອງການແລະມີການເພີ່ມຂື້ນຂອງລະດັບ glucose ໃນເລືອດ. ໃນຍ່ຽວ, ປະລິມານຂອງທາດນ້ ຳ ຕານ (glucosuria) ເພີ່ມຂື້ນ. ອາການເຫຼົ່ານີ້ແມ່ນ ທຳ ອິດ.
ໃນຮ່າງກາຍ, ມີຄວາມຜິດປົກກະຕິໃນການຍ່ອຍອາຫານ, ໄຂມັນບໍ່ໄດ້ຖືກຜຸພັງຢ່າງສົມບູນແລະປ່ຽນເປັນຮ່າງກາຍ ketone. ອາການແຊກຊ້ອນຂອງພະຍາດແມ່ນ ketoacidosis ແລະໂຣກ ketoacidotic. ຄົນເຈັບຈົ່ມວ່າຄວາມຫິວນ້ ຳ ຢູ່ເລື້ອຍໆ, ປາກແຫ້ງ, ການຍ່ຽວຍາກ, ປວດຮາກ, ປວດຮາກອາດຈະເກີດຂື້ນ. ມີກິ່ນອາຊoneອດຈາກປາກ. ດັ່ງນັ້ນ, ການເປັນພິດຂອງອົງການຈັດຕັ້ງທັງ ໝົດ ເກີດຂື້ນ. ເນື່ອງຈາກວ່າປັດສະວະບັນຈຸທາດນ້ ຳ ຕານໃນປະລິມານຫຼາຍ, ມັນເຮັດໃຫ້ຜິວ ໜັງ ລະຄາຍເຄືອງ, ສະນັ້ນເດັກທີ່ຢູ່ໃນຂີ້ແຮ້ສາມາດຖືກລົບກວນຍ້ອນອາການຄັນຮຸນແຮງ.
ເດັກເລີ່ມຈົ່ມກ່ຽວກັບການຫຼຸດລົງຂອງຄວາມຢາກອາຫານ, ຄວາມຫິວໂຫຍ, ຄວາມເຈັບປວດຢູ່ເບື້ອງຂວາ, ລີ້ນຂອງລາວແຫ້ງ. ລາວເລີ່ມມີອາການອ່ອນເພຍທົ່ວໄປ, ວິນຫົວ, ເຈັບຫົວຮຸນແຮງ.
ຄ່ອຍໆ, ອາການຂອງ ketoacidosis ນັບມື້ນັບຮຸນແຮງຂຶ້ນແລະມີສະພາບຮ້າຍແຮງທີ່ ກຳ ນົດໄວ້ໃນ - ອາການເປັນໂລກເບົາຫວານ. ມັນມີລັກສະນະໂດຍຄວາມຈິງທີ່ວ່າເດັກບໍ່ມີສະຕິ, ຫາຍໃຈຕື້ນ, ເຊົາຮາກ.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານ, ນອກເຫນືອຈາກ ketoacidosis, ສາມາດມີຄວາມຫຼາກຫຼາຍຫຼາຍ. ທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນຄວາມເສຍຫາຍຂອງຕັບ. ເສັ້ນເລືອດນ້ອຍກໍ່ໄດ້ຮັບຜົນກະທົບເຊັ່ນກັນ - ພະຍາດເບົາຫວານ microangiopathies ເກີດຂື້ນ. ຕໍ່ມາ, ໂຣກ retinopathy ອາດຈະພັດທະນາ, ໃນນັ້ນວິໄສທັດຫຼຸດລົງຢ່າງໄວວາ. ເສັ້ນເລືອດໃຫຍ່ທີ່ໃຫຍ່ກວ່າ, ສ່ວນຫຼາຍມັກຈະເປັນຕ່ ຳ ທີ່ສຸດ, ແມ່ນໄດ້ຮັບຜົນກະທົບຕໍ່ໄປອີກແລ້ວ, ຕີນ (ຕີນເປັນໂລກເບົາຫວານ) ຈະເປັນຜົນ, ແລະໂຣກບ້າ ໝູ ກໍ່ຈະພັດທະນາໃນອະນາຄົດ.
ຫຼາຍມັກ ໝາກ ໄຂ່ຫຼັງໄດ້ຮັບຜົນກະທົບ, ໂຣກໂຣກເບົາຫວານທີ່ເອີ້ນວ່າພະຍາດເບົາຫວານເກີດຂື້ນ. ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວໃຫ້ທັນເວລາ.
ການກວດຫາໂຣກເບົາຫວານໃນເດັກ
ການກວດເລືອດ: ການ ກຳ ນົດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ສ່ວນປະກອບອາຍແກັດໃນເລືອດ, electrolytes, cholesterol, triglycerides, HbAlc.
ການທົດສອບຫ້ອງທົດລອງຊ້ ຳ ອີກ, ຂື້ນກັບສະພາບການທາງຄລີນິກ.
Urinalysis: ketone, glucose, ປະລິມານປັດສະວະ.
ດ້ວຍວິທີການຕື່ມອີກຂອງພະຍາດຫຼາຍໆຄັ້ງຕໍ່ປີ - ການ ກຳ ນົດຂອງ creatinine ແລະ microalbumin ໃນຍ່ຽວໃນຕອນເຊົ້າ. Microalbuminuria (ຫຼາຍກ່ວາ 20 mg / dl ຂອງ albumin) ແມ່ນ harbinger ຂອງ nephropathy ພະຍາດເບົາຫວານ. ການຮັກສາ
ອິນຊູລິນປະສົມປະສານ
ການຮັກສາໂຣກເບົາຫວານປະເພດ 2 ແມ່ນການຫຼຸດຜ່ອນນໍ້າ ໜັກ ຂອງຮ່າງກາຍ, ການເຄື່ອນໄຫວຂອງມໍເຕີ້, ການຮັກສາສານອາຫານທີ່ ເໝາະ ສົມແລະການຮັກສາຢາ (metformin). ໃນຂັ້ນຕອນທີ່ກ້າວ ໜ້າ, ການປະສົມປະສານຂອງຢາຕ້ານໂຣກເບົາຫວານແລະຖ້າເປັນໄປໄດ້, ການປິ່ນປົວອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ (ເບິ່ງຂ້າງເທິງ).
ກຳ ຈັດເດັກທີ່ຢ້ານກົວການສັກແລະອິນຊູລິນ.
ໃຫ້ຄວາມກະຈ່າງແຈ້ງລ່ວງ ໜ້າ ກ່ຽວກັບຂໍ້ ຈຳ ກັດກ່ຽວກັບອາຫານທີ່ເຂັ້ມງວດແລະບໍ່ຖືກຕ້ອງ.
ຊີວິດປະ ຈຳ ວັນຂອງເດັກຄວນຈະຖືກລວມເຂົ້າໃນຂັ້ນຕອນການຮັກສາ, ຕົວຢ່າງ, ການປຶກສາຫາລືກ່ຽວກັບໂພຊະນາການຄວນໄດ້ຮັບການປະຕິບັດຂຶ້ນກັບຄວາມມັກຂອງເດັກແລະການເຮັດວຽກປະ ຈຳ ວັນຂອງລາວ.
ຕັ້ງແຕ່ເລີ່ມຕົ້ນ, ໃຫ້ມີສະມາຊິກໃນຄອບຄົວແລະ ໝູ່ ເພື່ອນໃນການເບິ່ງແຍງເດັກ.
ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດໂດຍການຊ່ວຍເຫຼືອຂອງການສັກຢາທີ່ບໍ່ມີອາການເຈັບ (ເສັ້ນລວດແມ່ນຖືກຫ້າມ) ແລະເຄື່ອງມືຖືຂະ ໜາດ ນ້ອຍ ສຳ ລັບວັດແທກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານ.
ເດັກນ້ອຍແລະສະມາຊິກໃນຄອບຄົວຄວນຮຽນຮູ້ການ ນຳ ໃຊ້ເຄື່ອງຊ່ວຍເຫຼືອເຫຼົ່ານີ້ໃຫ້ໄວເທົ່າທີ່ຈະໄວໄດ້.
ນອກຈາກນັ້ນ ສຳ ລັບອາການໂລກເບົາຫວານ
ຕິດຕາມກວດກາສັນຍານ ສຳ ຄັນ, ຕິດຕາມກວດກາ.
ການຕິດຕັ້ງການເຂົ້າເຖິງເສັ້ນເລືອດ (ການຫມູນໃຊ້ທາງການແພດ).
ການຮັກສາດ້ວຍນ້ ຳ ຕົ້ມ (ການສູນເສຍນ້ ຳ): ການແກ້ໄຂທາດ sodium chloride isotonic, ການ ນຳ ເອົາໂພແທດຊຽມແລະຟອສເຟດ.
ຄວບຄຸມຄວາມສົມດຸນຂອງນ້ ຳ (ປະລິມານຂອງນ້ ຳ ທີ່ສີດເຂົ້າແລະປ່ອຍອອກມາ).
ການສັງເກດເບິ່ງລະດັບຂອງສະຕິ. ຂໍ້ຄວນລະວັງ: ຄວາມຮູ້ສຶກທີ່ຂາດສະຕິອາດຈະຊີ້ບອກເຖິງການພັດທະນາຂອງໂຣກສະ ໝອງ.
ການຕິດຕັ້ງທໍ່ຍ່ຽວແລະທໍ່ຍ່ຽວແມ່ນເປັນໄປໄດ້.
ທັນທີທີ່ສະຕິກັບຄືນມາແລະ acidosis ໄດ້ຮັບການຊົດເຊີຍ, ການຫັນປ່ຽນຢ່າງໄວວາກັບໂພຊະນາການທໍາມະຊາດແລະການບໍລິຫານອິນຊູລິນ.
ການໃຫ້ ຄຳ ປຶກສາດ້ານໂພຊະນາການແມ່ນຂື້ນກັບຄວາມມັກຂອງເດັກ.
ອາຫານທີ່ມີປະໂຫຍດແລະສຸຂະພາບດີ, ເຂົ້າ ໜົມ ຫວານບໍ່ໄດ້ຖືກຍົກເວັ້ນຢ່າງສົມບູນ, ອາຫານການກິນບໍ່ໄດ້ຖືກແນະ ນຳ.
ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ 1 ໜ່ວຍ (ຈຳ ນວນຄາໂບໄຮເດຣດ) = 10 ກຣາມ (ກ່ອນ ໜ້າ ນີ້ 12 ກຣາມ) ຂອງທາດແປ້ງ.
1 XE ປ່ຽນຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດໂດຍປະມານ 50 mg / dl, ການເພີ່ມຂື້ນຂອງລະດັບ glucose ໃນເລືອດແມ່ນຂື້ນກັບຄວາມເຂັ້ມຂຸ້ນຂອງ glucose ໃນເບື້ອງຕົ້ນ, ອາຍຸແລະນ້ ຳ ໜັກ ໃນຮ່າງກາຍຂອງເດັກ, ການອອກ ກຳ ລັງກາຍ, ແລະອື່ນໆ.
ປະລິມານຂອງຄາໂບໄຮເດຣດຕໍ່ມື້ບໍ່ຄວນວາງແຜນຢ່າງລະມັດລະວັງເຖິງກຼາມ. ໃນທາງກົງກັນຂ້າມ, ໂພຊະນາການທີ່ບໍ່ເສຍຄ່າໂດຍບໍ່ຕ້ອງວາງແຜນແລະຄິດໄລ່ປະລິມານຄາໂບໄຮເດຣດແລະໄຂມັນເຮັດໃຫ້ການເຜົາຜານອາຫານຫຼຸດລົງ.
ໂຄງການໂພຊະນາການ (ເມນູ) ແມ່ນ ຄຳ ແນະ ນຳ ສຳ ລັບການກະ ທຳ, ບໍ່ແມ່ນການບັງຄັບ.
ນ້ ຳ ມັນ, ຄີມສົ້ມແລະຜະລິດຕະພັນນົມທັງ ໝົດ ໃນປະລິມານປົກກະຕິກໍ່ແມ່ນອະນຸຍາດໃຫ້ຄົນເຈັບເປັນໂລກເບົາຫວານ ນຳ.
ການສຶກສາ ສຳ ລັບພໍ່ແມ່ແລະເດັກນ້ອຍ
ຈຸດປະສົງໃນການຮຽນ: ການປັບຂະ ໜາດ ຢາອິນຊູລິນ, ສະຖານທີ່ສັກ, ເຕັກນິກການສີດແລະເຕັກນິກການປະສົມ.
ເພື່ອສອນເດັກແລະສະມາຊິກໃນຄອບຄົວໃຫ້ສັກຢາ, ເມື່ອເລືອກສະຖານທີ່ສັກຢາ, ໃຫ້ ດຳ ເນີນການບໍ່ພຽງແຕ່ຈາກການດູດຊຶມທີ່ດີທີ່ສຸດເທົ່ານັ້ນ, ແຕ່ຕ້ອງ ຄຳ ນຶງເຖິງຄຸນລັກສະນະຂອງເດັກແລະຄວາມມັກຂອງລາວ ນຳ ອີກ.
ການວັດແທກຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ (ການຕິດຕາມຕົວເອງ).
ຮັກສາລາຍການເຄື່ອນໄຫວກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດ.
ການ ກຳ ນົດຄວາມເຂັ້ມຂົ້ນຂອງ ketones ແລະ glucose ຜ່ານເສັ້ນທົດສອບ (ການຕິດຕາມຕົວເອງ).
ການຮັບຮູ້ກ່ຽວກັບການລະລາຍໃນເລືອດຕໍ່າແລະສາເຫດຂອງມັນ, ຂັ້ນຕອນ ສຳ ລັບການລະລາຍໃນເລືອດ.
ຫຼັກການຕົ້ນຕໍຂອງໂຮງຮຽນແມ່ນແນວຄວາມຄິດຂອງກົນໄກການປະຕິບັດຂອງອິນຊູລິນແລະເສັ້ນໂຄ້ງຂອງມັນຢູ່ໃນເລືອດພ້ອມທັງຄວາມຮູ້ກ່ຽວກັບອາຫານທີ່ມີສຸຂະພາບດີ.
ອາການແຊກຊ້ອນຢ່າງຮຸນແຮງ: ການລະລາຍໃນເລືອດ
ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນໃນເງື່ອນໄຂດັ່ງຕໍ່ໄປນີ້:
- ໃນລະຫວ່າງການອອກ ກຳ ລັງກາຍ, ເຊັ່ນການຫຼີ້ນກິລາ,
- ຫຼັງຈາກສັກຢາອິນຊູລິນທີ່ບໍ່ຖືກຕ້ອງ (intramuscularly),
- ດ້ວຍການປັບປະລິມານທີ່ບໍ່ຖືກຕ້ອງຫຼືອາຫານຂ້າມຫຼັງຈາກການຄວບຄຸມອິນຊູລິນ,
- ມີອາການຮາກຫຼືຖອກທ້ອງ.
ທາດແປ້ງທີ່ດູດຊຶມໄດ້ໄວ - ກ່ອນອື່ນ ໝົດ, ຜະລິດຕະພັນນ້ ຳ ຕານແລະອາຫານທີ່ຜະລິດດ້ວຍການເພີ່ມຂອງມັນ. ການກິນ 1 XE ຂອງທາດແປ້ງທີ່ດູດຊຶມໄດ້ໄວເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນປະມານ 30%. ເພື່ອປ້ອງກັນການເກີດໂລກລະລາຍໃນເລືອດຄັ້ງທີສອງ, ໜ່ວຍ ເຂົ້າຈີ່ຫຼາຍໆ ໜ່ວຍ ຄວນປະຕິບັດໃນຮູບແບບ, ຕົວຢ່າງຜະລິດຕະພັນເຂົ້າຈີ່ຫຼືນົມ (ທາດແປ້ງທີ່ດູດຊຶມຊ້າໆ).
ຜົນສະທ້ອນ
ເນື່ອງຈາກຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ, ການປ່ຽນແປງຂອງຫລອດເລືອດໃນສະ ໝອງ ພັດທະນາ, ໃນບາງເງື່ອນໄຂ, ມີຢູ່ໃນໄວ ໜຸ່ມ, ເຊິ່ງພາໃຫ້ເກີດພະຍາດດັ່ງຕໍ່ໄປນີ້:
- ຕາບອດ
- ຄວາມລົ້ມເຫຼວຂອງ renal ຢູ່ປາຍຍອດ,
- neuropathies
- impotence
- ການປ່ຽນແປງຂອງຂໍ້ຕໍ່ແລະຜິວ ໜັງ.
ການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິສາມາດຊັກຊ້າການເລີ່ມຕົ້ນຂອງຜົນກະທົບແລະແມ່ນແຕ່ບາງສ່ວນກັບການປ່ຽນແປງທີ່ມີຢູ່ແລ້ວ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍປາກົດຂື້ນຍ້ອນການລະເມີດຂະບວນການຂອງການລະລາຍຂອງນ້ ຳ ຕານ (ນ້ ຳ ຕານ) ໃນຮ່າງກາຍ. ນີ້ແມ່ນພະຍາດທີ່ອັນຕະລາຍຫຼາຍ, ອັດຕາການຕາຍຂອງຄົນໃນຍຸກກ່ອນການໃຊ້ສັກຢາອິນຊູລິນແມ່ນເກືອບ ໜຶ່ງ ຮ້ອຍເປີເຊັນ.
ມີເດັກນ້ອຍ ຈຳ ນວນເທົ່າໃດອາໄສຢູ່ໃນສະ ໄໝ ຂອງພວກເຮົາທີ່ໄດ້ຮັບການປິ່ນປົວແລະຕິດຕາມສຸຂະພາບຂອງພວກເຂົາແມ່ນຂື້ນກັບແຕ່ວ່າພໍ່ແມ່ຫັນໄປຫາແພດ ໝໍ endocrinologist ແລະຄຸນນະພາບຂອງການ ບຳ ບັດ. ຖ້າທຸກສິ່ງທຸກຢ່າງຖືກເຮັດຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນເດັກນ້ອຍກໍ່ຈະມີຊີວິດຍືນຍາວເທົ່າກັບຄົນທີ່ມີສຸຂະພາບ ທຳ ມະດາ.
ການຜະລິດພະລັງງານໃນຮ່າງກາຍຂອງເດັກເກີດຂື້ນໂດຍການຊ່ວຍເຫຼືອຂອງອິນຊູລິນ. ມັນຖືກສ້າງຕັ້ງຂື້ນໃນກະດູກສັນຫຼັງໃນຈຸລັງຂອງ "islets ຂອງ Langerhans" ແລະຖືກຜະລິດໃນປະລິມານທີ່ແຕກຕ່າງກັນສະເຫມີ. ຍົກຕົວຢ່າງ, ໃນເວລາກິນອາຫານ, ມັນຖືກຜະລິດຢ່າງແຮງ, ແລະໃນເວລານອນ, ກົງກັນຂ້າມ, ອ່ອນແອລົງ.
ເມື່ອ glucose ເຂົ້າສູ່ຮ່າງກາຍດ້ວຍອາຫານ, ປະລິມານຂອງມັນກໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ຫລັງຈາກນັ້ນ insulin ກໍ່ຈະຖືກປ່ອຍອອກມາເຊິ່ງມັນດູດຊຶມທາດ glucose ແລະຫຼຸດປະລິມານນ້ ຳ ຕານໃນເລືອດ. ມັນຫຼຸດລົງ - insulin ຢຸດເຊົາການຜະລິດ. ເດັກທີ່ມີສຸຂະພາບແຂງແຮງຈະໃຊ້ເວລາປະມານ 2 ຊົ່ວໂມງເພື່ອເຮັດສິ່ງນີ້.
ໂຣກເບົາຫວານມີສອງຊະນິດ. ພວກເຂົາມີສາເຫດທີ່ແຕກຕ່າງກັນຂອງຕົ້ນກໍາເນີດ, ອາການ, ການພັດທະນາແລະການປິ່ນປົວ.
- ປະເພດ ທຳ ອິດ. ມັນເລີ່ມຕົ້ນເມື່ອ insulin ຂາດເລືອດ. ຈຸລັງຜະລິດມັນໄດ້ ໜ້ອຍ ຫລືບໍ່. ຮ່າງກາຍຂອງເດັກນ້ອຍພຽງແຕ່ບໍ່ສາມາດຮັບມືກັບການປຸງແຕ່ງຂອງນ້ ຳ ຕານ, ແລະນ້ ຳ ຕານໃນເລືອດກໍ່ຈະເພີ່ມຂື້ນ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກແກ້ໄຂສະ ເໝີ ໂດຍການສັກອິນຊູລິນ.
- ປະເພດທີສອງ. ໃນກໍລະນີນີ້, ປະລິມານອິນຊູລິນ ຈຳ ນວນ ໜຶ່ງ ແມ່ນຜະລິດ, ແຕ່ບາງຄັ້ງກໍ່ເກີດຂື້ນເກີນຂອບເຂດ. ຄວາມອ່ອນໄຫວກັບຮໍໂມນນີ້ຢູ່ໃນຮ່າງກາຍຂອງເດັກສູນເສຍໄປ, ແລະລາວຢຸດຮັບຮູ້ມັນ.
ໃນເດັກນ້ອຍອາຍຸຫຼາຍກວ່າ ໜຶ່ງ ປີ
ໂດຍປົກກະຕິ, ອາການຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸ ໜຶ່ງ ຫາສອງປີເຕີບໃຫຍ່ດ້ວຍຄວາມໄວຟ້າຜ່າ, ໂດຍສະເລ່ຍໃນໄລຍະຫຼາຍອາທິດ. ຖ້າທ່ານສັງເກດເຫັນອາການຕ່າງໆທີ່ອະທິບາຍຂ້າງລຸ່ມນີ້ໃນລູກຂອງທ່ານ, ຫຼັງຈາກນັ້ນໃຫ້ພາລາວໄປຄຣີນິກແລະກວດ.
ຢ່າລະເວັ້ນອາການເບົາຫວານດັ່ງກ່າວໃນເດັກ, ເພາະວ່າສະພາບການອາດຈະຮ້າຍແຮງກວ່າເກົ່າ:
- ການເດີນທາງເລື້ອຍໆໄປຫ້ອງນໍ້າເລື້ອຍໆ“ ຄ່ອຍໆ”. ຜູ້ທີ່ເປັນໂລກເບົາຫວານມັກດື່ມນໍ້າຫຼາຍໆ, ເຊິ່ງຕ້ອງເອົາອອກຈາກຮ່າງກາຍ. ຖ້າເດັກມັກຈະຂຽນໃນຕອນກາງຄືນເລື້ອຍໆ, ຫຼັງຈາກນັ້ນນີ້ແມ່ນສັນຍານທີ່ ໜ້າ ຕົກໃຈຫຼາຍ.
- ການສູນເສຍນ້ ຳ ໜັກ ທີ່ຜິດປົກກະຕິ. ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາຕົວຊີ້ວັດ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນໄວເດັກ. ເດັກທີ່ເປັນໂລກເບົາຫວານບໍ່ສາມາດໄດ້ຮັບພະລັງງານຈາກນໍ້າຕານເຂົ້າສູ່ຮ່າງກາຍ. ເພາະສະນັ້ນ, ຮ່າງກາຍເລີ່ມຄົ້ນຫາແຫລ່ງອື່ນຂອງ "ການສາກໄຟ" ແລະພົບວ່າມັນຢູ່ໃນໄຂມັນແລະກ້າມກ້າມ.
- ຄວາມຫິວໂຫຍເລື້ອຍໆ. ເດັກນ້ອຍອາຍຸ ໜຶ່ງ ຫາສອງປີທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແມ່ນອີ່ມຕົວບໍ່ດີ. ຄົນເຈັບມີຄວາມຫິວໂຫຍຢູ່ສະ ເໝີ, ເຖິງແມ່ນວ່າພວກເຂົາຈະກິນເຂົ້າຫລາຍ. ແມ່ນ, ບາງຄັ້ງຄວາມຢາກອາຫານຫຼຸດລົງ. ອາການດັ່ງກ່າວບົ່ງບອກເຖິງອາການແຊກຊ້ອນອັນຕະລາຍເຖິງຊີວິດ - ketoacidosis ໂລກເບົາຫວານ.
- ເດັກແມ່ນຫິວຢູ່ສະເຫມີ. ໂດຍປົກກະຕິ, ອາການນີ້ສະແດງເຖິງການມີໂຣກເບົາຫວານປະເພດ 1 ໃນເດັກ. ເມື່ອນໍ້າຕານສູງຂື້ນ, ຮ່າງກາຍພະຍາຍາມທີ່ຈະລະລາຍນ້ ຳ ຕານໃນເລືອດ, ເຮັດໃຫ້ເນື້ອເຍື່ອແລະຈຸລັງຂາດນ້ ຳ.
- ຄວາມເມື່ອຍລ້າຄົງທີ່. ຮ່າງກາຍຂອງເດັກບໍ່ໄດ້ຜະລິດພະລັງງານຈາກນ້ ຳ ຕານຕາມ ລຳ ດັບ, ຈຸລັງທຸກທໍລະມານຈາກສິ່ງນີ້ແລະສົ່ງສັນຍານທີ່ສອດຄ້ອງກັນໄປຫາສະ ໝອງ. ມັນ ນຳ ໄປສູ່ຄວາມຮູ້ສຶກອິດເມື່ອຍ.
- ketoacidosis ໂລກເບົາຫວານ. ນີ້ແມ່ນອາການແຊກຊ້ອນເບົາຫວານທີ່ເປັນອັນຕະລາຍເຖິງຊີວິດ. ອາການ: ລົມຫາຍໃຈ acetone, ຄື່ນໄສ້, ຫາຍໃຈບໍ່ສະ ໝໍ່າ ສະ ເໝີ ໄວ, ນອນບໍ່ຫຼັບ, ເຈັບຄໍ. ຖ້າພໍ່ແມ່ບໍ່ມີມາດຕະການຮີບດ່ວນໃນກໍລະນີດັ່ງກ່າວ, ຫຼັງຈາກນັ້ນພະຍາດເບົາຫວານຈະຕົກຢູ່ໃນສະພາບເສີຍເມີຍແລະເສຍຊີວິດ. ນີ້ມັກຈະເກີດຂື້ນຢ່າງໄວວາພຽງພໍ.
- ເຊື້ອເຫັດ. ເດັກຍິງທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ມັກຈະເປັນໂຣກຊືມ. ປົກກະຕິແລ້ວມັນຈະຫາຍໄປດ້ວຍການເລີ່ມຕົ້ນຂອງການປິ່ນປົວ.
ອາການຂ້າງເທິງຂອງພະຍາດເບົາຫວານໃນເດັກບາງຄັ້ງສັງເກດເຫັນກັບພະຍາດອື່ນໆ.
ແຕ່ໂຊກບໍ່ດີ, ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ງ່າຍ. ການປິ່ນປົວແມ່ນຂື້ນກັບເຫດຜົນທີ່ເຮັດໃຫ້ເກີດການພັດທະນາພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນເດັກ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານໃນເດັກ:
- ອ້ວນ. ເມື່ອເດັກບໍ່ສາມາດຄວບຄຸມທາດແປ້ງທາດແປ້ງ“ ເບົາ” ຈຳ ນວນຫຼວງຫຼາຍ - ຊັອກໂກແລັດ, ມ້ວນ, ນ້ ຳ ຕານ - ສິ່ງນີ້ຈະເຮັດໃຫ້ຮ່າງກາຍແຂງແຮງແລະກະຕຸ້ນການປ່ອຍອິນຊູລິນເຂົ້າໄປໃນເລືອດ. ຈຸລັງ Pancreatic ທີ່ຮັບຜິດຊອບໃນການຜະລິດຮໍໂມນຈະລຸດລົງຢ່າງໄວວາແລະຢຸດເຮັດວຽກ. ດ້ວຍເຫດນັ້ນ, ເດັກນ້ອຍຈຶ່ງ ຈຳ ນວນປະລິມານອິນຊູລິນຫຼຸດລົງແລະພະຍາດເບົາຫວານຈະປາກົດ.
- ໄຂ້ຫວັດເລື້ອຍໆ. ເມື່ອເດັກນ້ອຍເຈັບປ່ວຍຢ່າງຕໍ່ເນື່ອງ, ອັດຕາສ່ວນຂອງພູມຕ້ານທານທີ່ຜະລິດໂດຍຮ່າງກາຍແມ່ນຖືກລະເມີດ. ການປ້ອງກັນພູມຕ້ານທານເກີດຂື້ນ, ເຊິ່ງເລີ່ມຕົ້ນຕໍ່ສູ້ກັບຈຸລັງຂອງທ່ານເອງ, ຄືກັບອິນຊູລິນ. ນີ້ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ການເກີດຂອງຕັບແລະຫຼຸດລົງໃນລະດັບອິນຊູລິນໃນເລືອດ.
- ມູນມໍລະດົກ. ສະຖິຕິສະແດງໃຫ້ເຫັນວ່າໃນເດັກນ້ອຍທີ່ເກີດມາຈາກຄອບຄົວຂອງໂລກເບົາຫວານ, ພະຍາດດັ່ງກ່າວຍັງສາມາດປະກົດຕົວໄດ້. ບໍ່ ຈຳ ເປັນວ່າເດັກນ້ອຍຈະເປັນໂລກເບົາຫວານທີ່ເກີດມາ, ພະຍາດດັ່ງກ່າວສາມາດເຮັດໃຫ້ຕົວເອງຮູ້ສຶກໃນປີຊາວສາມສິບປີ, ບາງຄັ້ງຫຼັງຈາກຫ້າສິບປີ.
- ຄວາມເປັນຫມັນ. ຜົນໄດ້ຮັບຂອງມັນແມ່ນຊຸດຂອງນ້ໍາຫນັກເກີນ. ໃນຂະນະທີ່ໃນໄລຍະການສຶກສາທາງດ້ານຮ່າງກາຍ, ຈຸລັງຖືກຜະລິດຢ່າງເຂັ້ມຂຸ້ນເຊິ່ງຜະລິດອິນຊູລິນ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ, ປ້ອງກັນບໍ່ໃຫ້ມັນກາຍເປັນໄຂມັນ.
- ນໍ້າ ໜັກ ເກີນ. ຖ້າເດັກນ້ອຍກິນເຂົ້າ ໜົມ ຫວານເກີນໄປ, ນໍ້າຕານຈະບໍ່ກາຍເປັນພະລັງງານ, ແຕ່ປ່ຽນເປັນໄຂມັນ. ດ້ວຍເຫດນັ້ນ, ຈຸລັງໄຂມັນ“ ຕາບອດ” ທີ່ຮັບຮູ້ອິນຊູລິນກັບ glucose. ມີອິນຊູລິນຫຼາຍໃນຮ່າງກາຍ, ແຕ່ວ່າທາດ ນຳ ້ຕານໃນເລືອດບໍ່ໄດ້ຜ່ານການແປຮູບ.
ອາການທ້ອງອືດ
ພະຍາດດັ່ງກ່າວມີອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດ. ມັນຖືກເອີ້ນວ່າເປັນໂຣກເບົາຫວານ.
ມັນສະແດງອອກໃນຕົວຂອງມັນເອງໃນຄວາມອ່ອນເພຍ, ເຫື່ອອອກແຮງ, ຄວາມວຸ້ນວາຍ, ຄວາມອຶດຢາກ. ເດັກນ້ອຍອາດຈະມີວິໄສທັດສອງເທົ່າ, ຈ່ອຍຜອມຂອງສົບແລະລີ້ນ, "ງຽບສະງັດ". ໃນຊ່ວງເວລາທີ່ສັ່ນສະເທືອນນີ້, ອາລົມຈະປ່ຽນແປງໄປຢ່າງໄວວາ - ຈາກຄວາມສະຫງົບໄປຈົນເກີນໄປແລະໃນທາງກັບກັນ.
ປະຕິກິລິຍາທີ່ບໍ່ເປັນປະໂຫຍດຕໍ່ອາການເຫຼົ່ານີ້ຈະ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າຄົນເຈັບຈະມີອາການວຸ້ນວາຍ, ສັ່ນສະເທືອນ, ມີພຶດຕິ ກຳ ແປກໆ, ດັ່ງນັ້ນ, ລາວຈະຕົກຢູ່ໃນສະຕິ.
ໃຫ້ແນ່ໃຈວ່າເອົາເຂົ້າ ໜົມ ຊັອກໂກແລດໃຫ້ລູກຂອງທ່ານທີ່ທ່ານສາມາດກິນໄດ້ຖ້າລະດັບອິນຊູລິນສູງຂື້ນ. ນີ້ຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງໂລກລະລາຍໃນເລືອດ.
ໝາຍ ເຫດ: ພະຍາດ hemolytic - ຄວາມບໍ່ເຂົ້າກັນຂອງກຸ່ມເລືອດຫຼືປັດໃຈ Rh ຂອງແມ່ແລະເດັກ. ເປັນພະຍາດທີ່ຮ້າຍແຮງທີ່ສຸດທີ່ຄວນຫລີກລ້ຽງ.
ປະເພດ ທຳ ອິດ
ໂຣກເບົາຫວານໃນໄວເດັກໃນປະເພດ ທຳ ອິດກວມເອົາເກົ້າສິບແປດເປີເຊັນຂອງທຸກໆກໍລະນີຂອງການສະແດງອອກຂອງພະຍາດໃນເດັກອ່ອນ. ມັນຖືກຮັກສາດ້ວຍການແນະ ນຳ ການທົດແທນອິນຊູລິນ.
ພ້ອມກັນນັ້ນ, ເດັກຄວນກິນອາຫານໃຫ້ຖືກ, ໂດຍບໍ່ຕ້ອງອຶດຫິວ. ນອກເຫນືອໄປຈາກອາຫານເຊົ້າ, ອາຫານທ່ຽງແລະຄ່ໍາ, ມີອາຫານຫວ່າງທີ່ມີອາຫານພືດ. ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງຂອງທ່ານ. ຄາບອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອຮັບປະກັນລະດັບນ້ ຳ ຕານປົກກະຕິແລະຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆທີ່ເກີດຂື້ນໃນເວລາທີ່ມີອິນຊູລິນເກີນຫຼືຂາດອິນຊູລິນ.
ໂດຍປົກກະຕິ, ການປິ່ນປົວໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນມາພ້ອມກັບການໃຊ້ອິນຊູລິນສັ້ນ - "Actrapida", "Protofan" ແລະອື່ນໆແມ່ນຖືກສັກດ້ວຍເຂັມສັກຢາຢູ່ໃຕ້ຜິວ ໜັງ, ເຊິ່ງຫລີກລ້ຽງການໃຊ້ຮໍໂມນເກີນ. ເດັກນ້ອຍສາມາດບໍລິຫານຢາດັ່ງກ່າວດ້ວຍຕົນເອງ. ຄຳ ຖາມທີ່ວ່າ "ຈະເຂົ້າເທົ່າໃດ?" ໃນກໍລະນີນີ້ບໍ່ໄດ້ເກີດຂື້ນ.
ພໍ່ແມ່ຂອງເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຄວນໄດ້ຮັບການກິນເຂົ້າ ໜົມ ຢູ່ຮ້ານຂາຍຢາ. ອຸປະກອນນີ້ຊ່ວຍໃຫ້ທ່ານສາມາດວັດແທກລະດັບນໍ້າຕານໃນເລືອດ. ຕົວຊີ້ບອກທັງ ໝົດ ແລະ ຈຳ ນວນອາຫານທີ່ເດັກກິນໄດ້ຖືກບັນທຶກໄວ້ໃນປື້ມບັນທຶກ, ເຊິ່ງສະແດງໃຫ້ເຫັນກັບນັກຊ່ຽວຊານດ້ານ endocrinologist. ສະນັ້ນມັນຈະງ່າຍກວ່າ ສຳ ລັບລາວທີ່ຈະ ກຳ ນົດປະລິມານທີ່ດີທີ່ສຸດຂອງອິນຊູລິນ.
ການຜ່າຕັດກະດູກສັນຫຼັງຍັງສາມາດປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1. ແຕ່ການ ດຳ ເນີນງານນີ້ແມ່ນມາດຕະການທີ່ສຸດແລ້ວ.

ປະເພດທີສອງ
ການຮັກສາໂລກເບົາຫວານໃນເດັກນ້ອຍປະເພດທີສອງແມ່ນພ້ອມດ້ວຍອາຫານການກິນ. ມັນແມ່ນອີງໃສ່ຄວາມຈິງທີ່ວ່າຄາໂບໄຮເດຣດທີ່ລວດໄວຖືກເອົາອອກຈາກອາຫານຂອງເດັກ - ໂກເລດ, ມ້ວນແລະອື່ນໆ.
ເພື່ອເຮັດໃຫ້ການຕິດຕາມອາຫານງ່າຍຂື້ນ, ພວກມັນໄດ້ມາພ້ອມກັບ“ ຫົວ ໜ່ວຍ ເຂົ້າຈີ່” - ຈຳ ນວນຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງທາດແປ້ງ 12 ກຼາມ, ເຊິ່ງເຮັດໃຫ້ປະລິມານນ້ ຳ ຕານໃນເລືອດສູງຂື້ນ 2,2 mmol / l.
ໃນຫລາຍປະເທດເອີຣົບ, ຜູ້ຜະລິດຊີ້ບອກ“ ຫົວ ໜ່ວຍ ເຂົ້າຈີ່” ກ່ຽວກັບການຫຸ້ມຫໍ່ຂອງແຕ່ລະຜະລິດຕະພັນ. ນີ້ຊ່ວຍໃຫ້ຜູ້ປ່ວຍເບົາຫວານຄວບຄຸມອາຫານຂອງພວກເຂົາ.ຣັດເຊຍຍັງບໍ່ທັນໄດ້ ນຳ ສະ ເໜີ ມາດຕະຖານດັ່ງກ່າວ, ແຕ່ພໍ່ແມ່ສາມາດຄິດໄລ່ເນື້ອໃນຂອງຫົວ ໜ່ວຍ“ ເຂົ້າຈີ່” ໄດ້ດ້ວຍຕົວເອງ. ເພື່ອເຮັດສິ່ງນີ້, ຈຳ ນວນຄາໂບໄຮເດຣດທີ່ມີຢູ່ໃນ ໜຶ່ງ ຮ້ອຍກຼາມຂອງຜະລິດຕະພັນດຽວແບ່ງອອກເປັນສິບສອງແລະຄູນກັບນ້ ຳ ໜັກ ທີ່ເດັກວາງແຜນຈະກິນ. ເອົາ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່.
ທີ່ກ່ຽວຂ້ອງ
ໂລກເບົາຫວານໃນເດັກນ້ອຍສາມາດໄດ້ຮັບການປິ່ນປົວໂດຍການເສີມການປິ່ນປົວດ້ວຍວິທີການທາງເລືອກ.
- ການສຶກສາທາງດ້ານຮ່າງກາຍ. ການໂຫຼດທີ່ບໍ່ມີປະໂຫຍດຈະຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດແລະຊ່ວຍເພີ່ມຄວາມລະອຽດຂອງຮ່າງກາຍໃຫ້ກັບອິນຊູລິນ. ເມື່ອພໍ່ແມ່ວາງແຜນກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງເດັກ, ພວກເຂົາຄວນໃຫ້ສ່ວນ ໜຶ່ງ ຂອງຄາໂບໄຮເດຣດໃຫ້ລາວກ່ອນ, ໃນລະຫວ່າງແລະຫຼັງຈາກທີ່ພວກເຂົາ ສຳ ເລັດ. ຄຳ ເຕືອນ: ຢ່າເຮັດຫລາຍເກີນໄປ! ອອກກໍາລັງກາຍຫຼາຍເກີນໄປແມ່ນ contraindicated ໃນເດັກນ້ອຍທີ່ເຈັບປ່ວຍ: ເປັນໂລກສະຫມອງເສີຍໆອາດຈະເກີດຂື້ນ.
- ຜະລິດຕະພັນພືດ. ຖ້າເດັກນ້ອຍເປັນໂລກເບົາຫວານຊະນິດທີ 2, ຫຼັງຈາກນັ້ນເມັດພັນ fenugreek, ເຊື້ອລາຂອງເບຍ, ຣາວກັບແກະ, ຜັກບົ້ງ, sage ແລະ okra ຈະເປັນປະໂຫຍດຕໍ່ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດ.
- ເພື່ອຫຼຸດຜ່ອນນ້ ຳ ໜັກ ທີ່ເກີນ, ເດັກນ້ອຍສາມາດໄດ້ຮັບສານໂຄຼໂມນ, ກົດອາມີອໍຣິກໂກ, Dubrovnik, Chitosan, momordica, Pyruvate.
- ເພື່ອສະກັດກັ້ນຄວາມຮູ້ສຶກຂອງຄວາມອຶດຫິວ, ທ່ານສາມາດຊື້ຢາສີດພົ່ນທາງປາກທີ່ໃຊ້ໃນເຮືອນ, ລະບົບເພີ້ມໃນຮ້ານຂາຍຢາ.

ໃນເດັກອ່ອນ
ພໍ່ແມ່ຂອງເດັກນ້ອຍຄວນຈະລະມັດລະວັງ, ເພາະວ່າພະຍາດເບົາຫວານບໍ່ສາມາດເຫັນໄດ້ທັນທີ. ອາການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານໃນເດັກອາຍຸຕໍ່າກວ່າ 1 ປີ:
- ປວດຮາກ, ເຫງົານອນ, ແລະເຫງົານອນ.
- ຖ່າຍເບົາເລື້ອຍໆ. ຂອງແຫຼວສາມຫາຫົກລິດສາມາດອອກໄປຕໍ່ມື້.
- ມັນມີກິ່ນຂອງ acetone ຈາກປາກຂອງຂ້ອຍ.
- ແປ້ງທີ່ຄ້າຍຄືກັບທາດແປ້ງຍັງຄົງຢູ່ໃນຜ້າອ້ອມ. ໃນຄວາມເປັນຈິງ, ມັນແມ່ນນ້ ຳ ຕານ (ມີຫລາຍຮູບໃນອິນເຕີເນັດທີ່ສະແດງໃຫ້ເຫັນປະກົດການນີ້).
- ນໍ້າ ໜັກ ຕໍ່າ.
- ຄວາມກັງວົນໃຈ.
- ຄວາມກົດດັນຫຼຸດລົງ, ຫົວໃຈເຕັ້ນໄວ.
- ຜື່ນແດງຢູ່ໃນອະໄວຍະວະເພດທີ່ບໍ່ຫາຍໄປ.
- ຫາຍໃຈຍາວ.
ອາການຕ່າງໆທີ່ກ່າວມາຂ້າງເທິງມັກຈະປາກົດຢູ່ໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ ທຳ ອິດ. ພະຍາດຊະນິດທີສອງໃນເດັກອ່ອນເລີ່ມຕົ້ນ, ຕາມກົດລະບຽບ, ບໍ່ຮູ້ຕົວ. ແລະເດັກນ້ອຍບໍ່ໄດ້ເຂົ້າໂຮງ ໝໍ ດ້ວຍອາການ, ແຕ່ວ່າມີໂຣກທີ່ ກຳ ລັງພັດທະນາ.
ບາງຄັ້ງອາການດັ່ງຕໍ່ໄປນີ້ຂອງພະຍາດອາດຈະປາກົດຢູ່ໃນເດັກທີ່ເປັນໂລກເບົາຫວານປະເພດ 2:
- ມີເລືອດອອກຕາມຄັນ.
- Pustules ເທິງຜິວຫນັງ.
- ພະຍາດຂີ້ຫິດ.
- ບາດແຜໃນບໍລິເວນປາກ.
- ປາກແຫ້ງ.
- ການຮັກສາເປັນເວລາດົນຂອງການເປັນຕຸ່ມແລະບາດແຜ.
ໃນເດັກອ່ອນ, ພະຍາດເບົາຫວານສາມາດປາກົດຂື້ນຍ້ອນເຫດຜົນຕໍ່ໄປນີ້:
- ແມ່ທີ່ເປັນໂລກເບົາຫວານ.
- ແມ່ກິນຢາບາງຊະນິດໃນເວລາຖືພາ.
- ສະພາບກ່ອນ ກຳ ນົດ.
ເພື່ອຄວບຄຸມໂລກເບົາຫວານໃນເດັກນ້ອຍທີ່ຍັງບໍ່ທັນມີອາຍຸ ໜຶ່ງ ປີ, ທ່ານຄວນຍຶດ ໝັ້ນ ໃນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ໂດຍບໍ່ມີນ້ ຳ ຕານ. ເຕົ້ານົມຕ້ອງໄດ້ຮັບການປ້ອນ, ສັງເກດເບິ່ງການພັກຜ່ອນ.
ການໃຫ້ອາຫານເດັກນ້ອຍອາຍຸເຖິງ ໜຶ່ງ ປີທີ່ເປັນໂລກເບົາຫວານແມ່ນຖືກປະຕິບັດຄືກັນກັບສຸຂະພາບທີ່ແຂງແຮງ. ແຕ່ມັນມີຂໍ້ ຈຳ ກັດບາງຢ່າງ. ເດັກນ້ອຍຄວນໄດ້ຮັບອາຫານກ່ອນດ້ວຍນ້ ຳ ຜັກແລະນ້ ຳ ບໍລິສຸດ, ແລະຫຼັງຈາກນັ້ນພຽງແຕ່ທັນຍາພືດແລະອາຫານທີ່ບັນຈຸທາດແປ້ງອື່ນໆກໍ່ຖືກ ນຳ ສະ ເໜີ.
ຖ້າເດັກໄດ້ກິນນົມແມ່, ມັນຖືກອະນຸຍາດໃຫ້ລ້ຽງດ້ວຍອາຫານຈາກອາຫານຂອງແມ່. ຍິ່ງໄປກວ່ານັ້ນ, ມັນສາມາດອະນຸຍາດໃຫ້ຜະລິດຕະພັນ ສຳ ລັບເດັກນ້ອຍທີ່ເຈັບປ່ວຍເທົ່ານັ້ນ. ຍົກຕົວຢ່າງ, ຜັກທີ່ຖືກປຸງແຕ່ງໃນເຕົາອົບສອງເທົ່າ.
ຜູ້ປ່ວຍເບົາຫວານອາຍຸ 6 ຫາ 7 ເດືອນສາມາດໃຫ້ kefir ໂດຍບໍ່ມີນ້ ຳ ຕານ, ນ້ ຳ ຕົ້ມກະທິ, ມັນຝະລັ່ງ, ຂົ້ວ fructose, ໝາກ ໂປມຮູ້ບຸນຄຸນແລະເນີຍແຂງ. ເວລາທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການໃຫ້ອາຫານແມ່ນຫົກ, ເກົ້າ, ສິບເອັດ, ສິບສາມ, ສິບຫົກ, ສິບແປດ, ຊາວສອງຊົ່ວໂມງ.
ນັກຊ່ຽວຊານດ້ານໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣັດໄດ້ ແຕ່ອາຫານຂອງເດັກນ້ອຍຄວນປະກອບມີຕົ້ນຕໍແມ່ນຜັກ, ຜະລິດຕະພັນນົມແລະ ໝາກ ໄມ້ທີ່ບໍ່ມີລົດຫວານ.
ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະປ້ອງກັນໂຣກເບົາຫວານໃນເດັກນ້ອຍຕັ້ງແຕ່ມື້ ທຳ ອິດ. ຄຳ ແນະ ນຳ ບາງຢ່າງ:
- ສິ່ງທີ່ດີທີ່ສຸດທີ່ແມ່ສາມາດເຮັດໄດ້ແມ່ນລ້ຽງລູກດ້ວຍນົມແມ່ຢ່າງ ໜ້ອຍ ໜຶ່ງ ປີເຄິ່ງ. ໂດຍສະເພາະແມ່ນເດັກນ້ອຍທີ່ພໍ່ແມ່ເປັນໂລກເບົາຫວານ. ການໃຫ້ອາຫານທີ່ມີສ່ວນປະສົມປອມໃນນົມງົວບາງຄັ້ງກໍ່ສົ່ງຜົນກະທົບຕໍ່ສຸຂະພາບຂອງຕັບຂອງເດັກນ້ອຍ.
- ການຄວບຄຸມນໍ້າ ໜັກ ຂອງເດັກແລະປ້ອງກັນໂລກອ້ວນ.
- ໂພຊະນາການທີ່ ເໝາະ ສົມໃນຄອບຄົວ. ພະຍາຍາມກິນເຂົ້າກັບຄອບຄົວທັງ ໝົດ, ຈຳ ກັດການ ນຳ ໃຊ້ອາຫານກະປ,ອງ, ເຂົ້າ ໜົມ ຫວານ, ອາຫານປະເພດຂົ້ວແລະຜະລິດຕະພັນທີ່ມີສີປອມ. ໃຫ້ແນ່ໃຈວ່າກິນຜັກແລະ ໝາກ ໄມ້ຫຼາຍ.
ໂຣກເບົາຫວານໃນເດັກນ້ອຍເປັນໂຣກຮ້າຍແຮງທີ່ບໍ່ສາມາດເອົາໃຈໃສ່ໄດ້. ທັນທີທີ່ເຫັນອາການ ທຳ ອິດຂອງພະຍາດ, ຜູ້ປົກຄອງຄວນສະແດງໃຫ້ເດັກຮູ້ກັບຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ໄວໆນີ້. ເມື່ອກວດພົບໂຣກເບົາຫວານ, ແມ່ແລະພໍ່ຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ຢ່າງເຂັ້ມງວດເພື່ອບໍ່ໃຫ້ມີອາການແຊກຊ້ອນ.
ພະຍາຍາມກິນອາຫານທີ່ຖືກຕ້ອງແລະສອນລູກຂອງທ່ານໂດຍຕົວຢ່າງຂອງຕົວເອງ. ນີ້ຈະຊ່ວຍໃຫ້ທ່ານຫລີກລ້ຽງພະຍາດເບົາຫວານແລະພະຍາດອື່ນໆ.
ເດັກນ້ອຍເປັນໂຣກເບົາຫວານຊະນິດ 1. ໂຣກເບົາຫວານຊະນິດນີ້ພັດທະນາໃນໄວ ໜຸ່ມ, ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນເດັກນ້ອຍທີ່ມີອາການເບື້ອງຕົ້ນ.
ສະນັ້ນ, ພໍ່ແມ່ຜູ້ທີ່ເປັນໂລກເບົາຫວານຫຼືມີຍາດພີ່ນ້ອງທີ່ເປັນໂລກເບົາຫວານຕ້ອງໄດ້ເອົາໃຈໃສ່ສຸຂະພາບຂອງລູກຂອງພວກເຂົາຢ່າງຈິງຈັງເພື່ອບໍ່ໃຫ້ພາດອາການ ທຳ ອິດຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍ.
ກົນໄກການພັດທະນາຂອງພະຍາດ
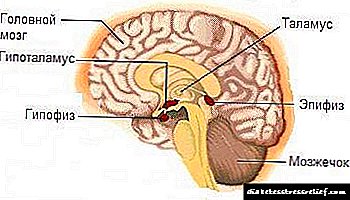
ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານ ສຳ ລັບການເຮັດວຽກປົກກະຕິ, ຈຸລັງຂອງຮ່າງກາຍຕ້ອງການນ້ ຳ ຕານ. ການແຊກແຊງຂອງນ້ ຳ ຕານເຂົ້າໄປໃນຈຸລັງເກີດຂື້ນໂດຍການຊ່ວຍເຫຼືອຂອງຮໍໂມນອິນຊູລິນ, ເຊິ່ງຖືກສັງເຄາະຢູ່ໃນຕັບໂດຍຈຸລັງ Langerhans.
Penetrating ເຂົ້າໄປໃນຫ້ອງ, glucose ແມ່ນແຍກອອກເປັນສ່ວນປະກອບຂອງມັນ, ໃຫ້ຮ່າງກາຍມີພະລັງງານທີ່ ຈຳ ເປັນ ສຳ ລັບຂະບວນການເຜົາຜະຫລານອາຫານຕໍ່ໄປ. Insulin ແມ່ນຜະລິດໃນ ຈຳ ນວນທີ່ ຈຳ ເປັນ ສຳ ລັບຂະບວນການເຫຼົ່ານີ້.
ໃນກໍລະນີທີ່ມີການລະເມີດກົນໄກການລະລາຍຂອງນ້ ຳ ຕານເຂົ້າສູ່ຈຸລັງຫຼືດ້ວຍການຜະລິດອິນຊູລິນບໍ່ພຽງພໍ, ນ້ ຳ ຕານເລີ່ມສະສົມຢູ່ໃນເລືອດ. ກົນໄກການພັດທະນາຂອງໂລກເບົາຫວານໃນເດັກແມ່ນໄດ້ຖືກລິເລີ່ມ.
ກົນໄກທີ່ມີຜົນກະທົບຕໍ່ການພັດທະນາຂອງພະຍາດສາມາດເປັນການຕິດເຊື້ອໄວຣັດຫຼືພະຍາດ autoimmune ທີ່ກ່ຽວຂ້ອງ.
ລັກສະນະຂອງພະຍາດໃນເດັກນ້ອຍ
ຄວາມສ່ຽງທີ່ຍິ່ງໃຫຍ່ທີ່ສຸດຂອງການພັດທະນາໂຣກເບົາຫວານປະກົດວ່າມີອາຍຸແຕ່ 5 ຫາ 11 ປີ. ໃນລະຫວ່າງໄລຍະເວລານີ້, ໃນທີ່ສຸດ, ໂຣກກະດູກສັນຫຼັງຖືກສ້າງຕັ້ງຂຶ້ນ.
ທຸກໆອາການຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍແລະຜູ້ໃຫຍ່ແມ່ນຄ້າຍຄືກັນແລະກົນໄກການພັດທະນາຂອງພະຍາດແມ່ນຄືກັນ. ແຕ່ຄວນຈື່ໄວ້ວ່າການເຜົາຜານອາຫານ, ລວມທັງທາດແປ້ງ, ໃນເດັກເກີດຂື້ນຫຼາຍຄັ້ງໄວກ່ວາໃນຜູ້ໃຫຍ່. ເພາະສະນັ້ນ, ຄວາມຕ້ອງການທີ່ເພີ່ມຂຶ້ນຂອງເດັກນ້ອຍ ສຳ ລັບຂອງຫວານທີ່ພໍ່ແມ່ສາມາດເຂົ້າໃຈໄດ້ແມ່ນປົກກະຕິ.
ຄຸນລັກສະນະຂອງໂຣກເບົາຫວານໃນເດັກນ້ອຍແມ່ນໄລຍະສັ້ນກ່ອນ ໜ້າ ທີ່ຕິດຕາມມາຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ. ຄວາມບໍ່ເປັນລະບຽບຂອງພະຍາດເບົາຫວານໃນເດັກນ້ອຍແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າພະຍາດຕົວເອງບໍ່ໄດ້ມາພ້ອມກັບໄຂ້, ໄອແລະອາການອື່ນໆທີ່ມາພ້ອມກັບພະຍາດຕ່າງໆໃນໄວເດັກ.
ພໍ່ແມ່ສາມາດເອົາໃຈໃສ່ກັບຄວາມຈິງທີ່ວ່າເດັກເລີ່ມດື່ມຫຼາຍ, ຍ່ຽວໃນຕອນກາງຄືນ, ມັກຈະຢາກກິນອາຫານ, ຫຼືກົງກັນຂ້າມ, ປະຕິເສດການກິນ, ກາຍເປັນອາການງ້ວງຊຶມ.
ແຕ່ອາການເຫຼົ່ານີ້ຂອງ "ແມ່ແລະພໍ່ທີ່ບໍ່ມີປະສົບການ" ມັກຈະກ່ຽວຂ້ອງກັບເຫດຜົນອື່ນໆ. ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ແລະມັນບໍ່ແມ່ນເລື່ອງແປກທີ່ຈະໄດ້ຮັບການເຂົ້າໂຮງ ໝໍ ໃນສະພາບທີ່ຮ້າຍແຮງຫຼາຍ. ໃນເວລາຕໍ່ມາພໍ່ແມ່ຈະໄປຫາທ່ານ ໝໍ, ພະຍາດນີ້ກໍ່ສາມາດປິ່ນປົວໄດ້ຍາກແລະ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນ.
ເພື່ອປ້ອງກັນການພັດທະນາຂອງສະພາບທີ່ຮ້າຍແຮງໃນເດັກແລະປ້ອງກັນຄວາມໂສກເສົ້າ, ພໍ່ແມ່ຄວນຮູ້ວ່າອາການໃດທີ່ສະແດງເຖິງການເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ.
ອາການ ທຳ ອິດຂອງພະຍາດດັ່ງກ່າວແມ່ນສັນຍານທີ່ພີ່ນ້ອງບໍ່ຄວນພາດແລະຮີບດ່ວນຕິດຕໍ່ຫາແພດ ໝໍ ເດັກນ້ອຍຫລືເດັກນ້ອຍ endocrinologist.
ອາການຂອງພະຍາດ
ແຕ່ໂຊກບໍ່ດີ, ອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານແມ່ນອາການຊ້າຂອງພະຍາດ. ເມື່ອເດັກມີອາການຫິວແລະ polyuria, ນີ້ສະແດງໃຫ້ເຫັນວ່າຈຸລັງຂອງກະຕຸກໄດ້ຢຸດເຊົາການຜະລິດຮໍໂມນອິນຊູລິນແລ້ວ.
ການຫິວນໍ້າເປັນປະ ຈຳ ແມ່ນ ໜຶ່ງ ໃນອາການຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ.
ຮ່າງກາຍຂອງເດັກເລີ່ມ ນຳ ໃຊ້ຄັງ ສຳ ຮອງອື່ນເພື່ອເຮັດໃຫ້ລະບົບການຍ່ອຍອາຫານປົກກະຕິ, ໃນຂະນະທີ່ປະສົບກັບບັນຫາການໂຫຼດເກີນ. ເພາະສະນັ້ນ, ບາງອາການເລີ່ມຕົ້ນອາດຈະສະແດງໃຫ້ພໍ່ແມ່ຮູ້ເມື່ອພວກເຂົາຕ້ອງໄປພົບແພດ.
ຄວາມຕ້ອງການຂອງຫວານ
ໃນຕອນເລີ່ມຕົ້ນຂອງການພັດທະນາພະຍາດ, ເດັກອາດຈະມີຄວາມຕ້ອງການຂອງຫວານເພີ່ມຂື້ນ. ພໍ່ແມ່ອາດຈະບໍ່ສົນໃຈເລື່ອງນີ້, ຍ້ອນວ່າເດັກນ້ອຍທຸກຄົນມັກຂອງຫວານ. ແຕ່ມີຄວາມ ໜ້າ ແປກ. ຈຸລັງຂອງຮ່າງກາຍຂອງເດັກ ກຳ ລັງເລີ່ມຕົ້ນທີ່ຈະປະສົບກັບຄວາມອຶດຢາກດ້ານພະລັງງານ. ເດັກຕ້ອງການຂອງຫວານຢູ່ສະ ເໝີ.
ກິດຈະ ກຳ ຫຼຸດລົງຫຼັງຈາກກິນເຂົ້າ
ຫຼັງຈາກ 1.5 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ, ກິດຈະ ກຳ ຂອງເດັກກໍ່ຫຼຸດລົງ. ລາວກາຍເປັນອາລົມ, ອ່ອນເພຍ, ເຫງົານອນ.
ຖ້າການປ່ຽນແປງເຫຼົ່ານີ້ປະກົດຂື້ນກັບພື້ນຫລັງຂອງພະຍາດຜິວ ໜັງ ບາງຊະນິດ (ໂຣກ neurodermatitis, ແຜໃນໂລກຕັບອັກເສບ, ໂຣກ ichthyosis) ຫຼືຕໍ່ກັບຄວາມເປັນມາຂອງໂຣກຕາບົກຜ່ອງຫລືໂຣກເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບ, ພໍ່ແມ່ ຈຳ ເປັນຕ້ອງໄປພົບແພດ. ພະຍາດເຫຼົ່ານີ້ສາມາດເປັນຜົນມາຈາກການເປັນໂລກເບົາຫວານທີ່ ກຳ ລັງພັດທະນາແລ້ວ.
ຄວາມຫິວໂຫຍຢ່າງແຮງ
ເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານຢູ່ແລ້ວແມ່ນຫິວນ້ ຳ ຢູ່ເລື້ອຍໆ. ລາວສາມາດດື່ມນໍ້າຫຼາຍໆໃນຕອນກາງເວັນແລະໃນເວລາດຽວກັນລາວກໍ່ບໍ່ສາມາດເຮັດໃຫ້ລາວຫິວນໍ້າ.
ການຖ່າຍເບົາເລື້ອຍໆແລະມີຜົນສັກສິດກໍ່ສະແດງເຖິງການພັດທະນາຂອງພະຍາດ. ໃນຕອນກາງເວັນ, ເດັກສາມາດໄປຫ້ອງນ້ ຳ ໄດ້ເຖິງ 20 ເທື່ອ. ຄວາມຢາກໃນການຍ່ຽວໃນເດັກເກີດຂື້ນໃນຕອນກາງຄືນ. ສິ່ງນີ້ອາດຈະປະກອບດ້ວຍການຍ່ຽວຍ່ຽວ (enuresis).
ໃນເດັກນ້ອຍທີ່ມີອາຍຸນ້ອຍຫຼາຍ, ຫຼັງຈາກທີ່ແຫ້ງ, ຜ້າອ້ອມໄດ້ກາຍເປັນ starched.
Polyuria ປາກົດຂື້ນເນື່ອງຈາກຄວາມຈິງທີ່ວ່າຄວາມດັນ osmotic ຂອງເລືອດສູງຂື້ນ, ເນື່ອງຈາກວ່າຈຸລັງ glucose ດຶງດູດຈຸລັງນ້ ຳ ໃຫ້ຕົວເອງ. ຮ່າງກາຍພະຍາຍາມ ກຳ ຈັດນ້ ຳ ຕານທີ່ເກີນໄປໂດຍການຢອດນ້ ຳ ໃນປັດສະວະ. ການຍ່ຽວຫຼາຍຂື້ນເຮັດໃຫ້ເດັກຂາດນໍ້າໃນຮ່າງກາຍ.
ຖ້າທ່ານບໍ່ຈັບໄດ້ທັນເວລາ, ເດັກອາດຈະເປັນໂລກກົດ
ຖ້າທ່ານບໍ່ເອົາໃຈໃສ່ໃນເລື່ອງນີ້, ຫຼັງຈາກສອງສາມອາທິດ, ເດັກອາດຈະມີອາການຮຸນແຮງຂອງ acidosis.
ຜິວແຫ້ງແລະເຍື່ອເມືອກ
ເດັກນ້ອຍຈະສູນເສຍທາດແຫຼວຫຼາຍໃນເວລາເຈັບເປັນ. ເພື່ອເຮັດໃຫ້ຮ່າງກາຍຂອງມັນດູດຊືມນ້ ຳ ຈາກຈຸລັງແລະພື້ນທີ່ intercellular, ເຊິ່ງຫຼັງຈາກນັ້ນກໍ່ ນຳ ໄປຍ່ຽວຢູ່ໃນປັດສະວະ.
ເດັກນ້ອຍບໍ່ໄດ້ຮັບພະລັງງານທີ່ພວກເຂົາຕ້ອງການເພື່ອການພັດທະນາເປັນປົກກະຕິ. ພວກເຂົາຮູ້ສຶກເມື່ອຍລ້າ, ເຫງົານອນ, ເຈັບຫົວ. ເດັກທີ່ປ່ວຍສາມາດແຕກຕ່າງຈາກ ໝູ່ ຂອງພວກເຂົາ. ລາວຊັກຊ້າໃນການພັດທະນາທາງດ້ານຮ່າງກາຍ, ທັງໃນດ້ານຈິດໃຈ. ຖ້າເດັກໄປໂຮງຮຽນ, ຫຼັງຈາກນັ້ນໃນຕອນທ້າຍຂອງມື້, ລາວຮູ້ສຶກເມື່ອຍຫຼາຍແລະເຫງົານອນ.
ກິ່ນຂອງຫມາກໂປມຫຼືນໍ້າສົ້ມຈາກປາກ
ອາການທີ່ ໜ້າ ວິຕົກກັງວົນນີ້ຍັງເປັນສັນຍານເຖິງການມີພິດຂອງຮ່າງກາຍເນື່ອງຈາກມີການເພີ່ມຂື້ນຂອງຮ່າງກາຍ ketone.
ອາການທັງ ໝົດ ເຫລົ່ານີ້ສະແດງເຖິງການພັດທະນາຂອງໂຣກ acidosis ໃນເດັກ.
ຖ້າທ່ານບໍ່ໄດ້ຊ່ວຍເດັກໃນເວລາ, ອາການຂອງໂລກເບົາຫວານອາດຈະພັດທະນາ. ໃນສະພາບນີ້, ການຫາຍໃຈຍາກແມ່ນ (ການເຄື່ອນໄຫວຂອງ ໜ້າ ເອິກໃນເວລາຫາຍໃຈເພີ່ມຂື້ນ), ຫຼັງຈາກນັ້ນເດັກເລີ່ມຫາຍໃຈໄວແລະເລິກ. ຜິວຫນັງກາຍເປັນ cyanotic.
ການເພີ່ມຂື້ນຂອງ acidosis ກາຍເປັນສາເຫດຂອງສະຕິທີ່ບໍ່ສະບາຍ, ຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງເລືອດແລະຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ນີ້ແມ່ນສະແດງໂດຍ tachycardia, ຄວາມດັນເລືອດຫຼຸດລົງ, ການສູນເສຍສະຕິ.
ໃບ ໜ້າ ຂອງເດັກກາຍເປັນສີແດງ, ສຽງຂອງສາຍຕາຫຼຸດລົງ. ເດັກມີສູນຫາຍໃຈຊຸດໂຊມ, ເຊິ່ງສາມາດເຮັດໃຫ້ມີການຈັບກຸມຫາຍໃຈ. ຖ້າທ່ານບໍ່ໃຫ້ການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວໃນເງື່ອນໄຂນີ້, ເດັກອາດຈະເສຍຊີວິດ.
ໂລກເບົາຫວານໃນເດັກນ້ອຍເປັນອັນດັບ 2 ໃນບັນດາພະຍາດ ຊຳ ເຮື້ອ. ສາເຫດຂອງພະຍາດເບົາຫວານແມ່ນຢູ່ໃນການລະເມີດທາດແປ້ງທາດແປ້ງ. ບາງຄົນຮຽນດີ, ບາງຄົນຍັງຄົງເປັນຄວາມລຶກລັບ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ເນື້ອແທ້ຂອງພະຍາດບໍ່ປ່ຽນແປງຈາກສິ່ງນີ້ - ການຂາດ, ຂາດຫລືຄວາມບໍ່ສາມາດຂອງອິນຊູລິນຈະປ່ຽນແປງຊີວິດຂອງເດັກແລະຊີວິດຂອງຄອບຄົວຕະຫຼອດໄປ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ

ເພື່ອເຂົ້າໃຈເຖິງສາເຫດຂອງພະຍາດ, ມັນ ຈຳ ເປັນຕ້ອງເຂົ້າໃຈວ່າມັນແມ່ນຫຍັງ. ນ້ ຳ ຕານທີ່ເຂົ້າສູ່ຮ່າງກາຍຈະແຕກອອກເປັນ glucose. ມັນແມ່ນນາງຜູ້ທີ່ເປັນພື້ນຖານພະລັງງານເພື່ອຄວາມເປັນຢູ່ຂອງທັງຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ. Insulin ແມ່ນ ຈຳ ເປັນ ສຳ ລັບການດູດຊຶມ glucose. ຮໍໂມນແມ່ນຜະລິດໂດຍຈຸລັງທົດລອງຂອງກະຕ່າຍ, ແລະຖ້າມີບາງເຫດຜົນ ໜ້າ ທີ່ນີ້ຖືກ ທຳ ລາຍ, ຫຼັງຈາກນັ້ນທາດນ້ ຳ ຕານຍັງບໍ່ໄດ້ຮັບການປຸງແຕ່ງ.
ຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດປົກກະຕິ ສຳ ລັບເດັກນັກຮຽນແມ່ນຢູ່ໃນລະດັບ 3.5-5,5. ໃນເດັກເກີດ ໃໝ່, ມາດຕະຖານຂອງມັນແມ່ນ 1.6-4.0, ແລະໃນເດັກອ່ອນ - 2,8-4.4. ມີໂຣກເບົາຫວານ, ຕົວເລກເຫລົ່ານີ້ເພີ່ມຂື້ນເປັນ 10 ແລະສູງກວ່າ.
ປະເພດແລະຮູບແບບຂອງພະຍາດ
ອີງຕາມສາເຫດຂອງພະຍາດເບົາຫວານ, ມັນຖືກຈັດແບ່ງຕາມປະເພດແລະຮູບແບບ. ກ່ອນອື່ນ ໝົດ, ພະຍາດເບົາຫວານແບ່ງອອກເປັນສອງກຸ່ມໃຫຍ່:
- ປະເພດ I - ພະຍາດພູມຕ້ານທານທີ່ເກີດຂື້ນຍ້ອນການຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານຂອງເດັກ. ມັນແມ່ນປະເພດນີ້ທີ່ມັກພົບໂດຍສະເພາະໃນເດັກນ້ອຍແລະຈຸດສູງສຸດຂອງການຊອກຄົ້ນຫາຂອງມັນແມ່ນເກີດຂື້ນໃນອາຍຸ 5 ຫາ 11 ປີ
- ບໍ່ແມ່ນປະເພດ I - ທຸກໆກໍລະນີອື່ນໆຂອງພະຍາດ, ລວມທັງໂລກເບົາຫວານຊະນິດ II ທີ່ຮູ້ກັນຢ່າງກວ້າງຂວາງ, ຕົກຢູ່ໃນກຸ່ມນີ້. ພະຍາດເບົາຫວານໃນຮູບແບບເຫຼົ່ານີ້ແມ່ນບໍ່ມີພູມຕ້ານທານ
ປະມານ 10% ຂອງກໍລະນີໂຣກເບົາຫວານໃນເດັກນ້ອຍບໍ່ແມ່ນປະເພດ I, ເຊິ່ງແບ່ງອອກເປັນ 4 ຮູບແບບ:
- ໂຣກເບົາຫວານປະເພດ II - ອິນຊູລິນຖືກຜະລິດແຕ່ບໍ່ໄດ້ຮັບຮູ້ຈາກຮ່າງກາຍ
- MODY - ເກີດມາຈາກຄວາມເສຍຫາຍທາງພັນທຸ ກຳ ຕໍ່ຈຸລັງທີ່ຜະລິດອິນຊູລິນ
- NSD - ພະຍາດເບົາຫວານ ກຳ ລັງພັດທະນາໃນເດັກເກີດ ໃໝ່, ຫຼືພະຍາດເບົາຫວານໃນຮ່າງກາຍທີ່ມີລັກສະນະທາງພັນທຸ ກຳ
- ໂລກເບົາຫວານທີ່ເກີດຈາກໂຣກ ກຳ ມະພັນ
ໃຫ້ພວກເຮົາພິຈາລະນາໃນລາຍລະອຽດເພີ່ມເຕີມກ່ຽວກັບສາເຫດ, ອາການແລະວິທີການປິ່ນປົວໃນແຕ່ລະປະເພດພະຍາດ.
ພະຍາດເບົາຫວານປະເພດ I - ພະຍາດ Autoimmune

ພື້ນຖານຂອງພະຍາດແມ່ນຄວາມຜິດປົກກະຕິຂອງລະບົບພູມຕ້ານທານເມື່ອຈຸລັງທົດລອງພະຍາດ pancreatic ເລີ່ມຮັບຮູ້ວ່າເປັນສັດຕູແລະຖືກ ທຳ ລາຍໂດຍພູມຕ້ານທານຂອງຕົວເອງ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກກວດພົບໃນ 90% ຂອງເດັກທີ່ປ່ວຍແລະເກີດມາຈາກການລວມຕົວຂອງສອງເຫດຜົນ:
- ການ ກຳ ຈັດອະໄວຍະວະເພດ
- ການເປີດເຜີຍກັບປັດໃຈພາຍນອກທີ່ກະຕຸ້ນການເລີ່ມຕົ້ນຂອງພະຍາດ
ປັດໃຈພາຍນອກເຫຼົ່ານີ້ລວມມີ:
- ພະຍາດຕິດແປດ - ໄຂ້ຫວັດໃຫຍ່, ໂຣກຫັດ, ໂຣກຫັດ, ໂຣກ ໝາກ ເບີດ
- ຄວາມຕຶງຄຽດ - ອາດຈະເກີດຂື້ນເມື່ອເດັກນ້ອຍປັບຕົວເຂົ້າກັບທີມງານ ໃໝ່ (ອະນຸບານຫລືໂຮງຮຽນ) ຫຼືໃນສະຖານະການທາງຈິດໃຈທີ່ບໍ່ດີໃນຄອບຄົວ
- ໂພຊະນາການ - ການໃຫ້ອາຫານທຽມ, ຮັກສາ, nitrates, ເກີນ gluten
- ຈຳ ນວນສານທີ່ເປັນພິດ ສຳ ລັບຈຸລັງທົດລອງ, ຍົກຕົວຢ່າງ, ໜູ, ເຊິ່ງເປັນສານເບື່ອໃນ ໜູ
ເພື່ອໃຫ້ການເປັນໂຣກທາງພັນທຸ ກຳ ຂອງເດັກນ້ອຍເປັນໂຣກເບົາຫວານໄດ້ຮັບຮູ້, ການ ສຳ ຜັດກັບບາງປັດໃຈພາຍນອກແມ່ນ ຈຳ ເປັນ. ໃນຂັ້ນຕອນຂອງການ latent, ຈຸລັງພູມຕ້ານທານທໍາລາຍຈຸລັງ beta-insulin ຜະລິດຊ້າໆ. ໃນຕອນເຊົ້າ, ນ້ ຳ ຕານຂອງເດັກຢູ່ໃນຂອບເຂດປົກກະຕິ, ແຕ່ຫຼັງຈາກກິນເຂົ້າ, ການສັງເກດຂອງລາວໄດ້ຖືກສັງເກດເຫັນ.
ໃນຂັ້ນຕອນນີ້, ກະຕຸນຍັງສາມາດຮັບມືກັບພາລະ, ແຕ່ເມື່ອຈຸລັງເບຕ້າທີ່ຕາຍໄປຮອດລະດັບ 85%, ພະຍາດດັ່ງກ່າວຈະກ້າວສູ່ຂັ້ນຕອນທີ່ຊັດເຈນ. ໃນຈຸດນີ້, ເດັກນ້ອຍ 80% ໄດ້ເຂົ້າໂຮງ ໝໍ ດ້ວຍການບົ່ງມະຕິພະຍາດ ketoacidosis ຫຼື ketoacidotic, ໃນເວລາທີ່ຮ່າງກາຍຂອງນ້ ຳ ຕານແລະ ketone ສູງກວ່າປົກກະຕິຫຼາຍຄັ້ງ. ເງື່ອນໄຂນີ້ແມ່ນພື້ນຖານໃນການບົ່ງມະຕິໂຣກເບົາຫວານ.
ໂຣກເບົາຫວານໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຮໄຂລະລະລະລະລະລະລະລະລະລະລະລະລະລະ້້້້້ການໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ) ມາສູ່.
- ຫິວ - ກາຍເປັນແຮງຫຼາຍ, ເພາະວ່າມີທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປເລີ່ມດູດນ້ ຳ ຈາກຈຸລັງຂອງຮ່າງກາຍ
- ການຖ່າຍເບົາເລື້ອຍໆແມ່ນຜົນມາຈາກຄວາມຢາກໄດ້ເພີ່ມຂື້ນ. ຖ້າຢູ່ເຮືອນເດັກມັກຈະໄປຫ້ອງນ້ ຳ, ຫຼັງຈາກນັ້ນໃນຮູບແບບທີ່ລະອຽດອ່ອນທ່ານ ຈຳ ເປັນຕ້ອງຖາມນາຍຄູຫຼືຄູໃນໂຮງຮຽນອະນຸບານບໍ່ວ່າຈະມີບັນຫາດຽວກັນນີ້ສັງເກດເຫັນຢູ່ນີ້
- ການນອນຜ້າກັນເປື້ອນແມ່ນອາການທີ່ຮ້າຍແຮງຫຼາຍ, ໂດຍສະເພາະຖ້າ enuresis ບໍ່ໄດ້ຖືກເຫັນມາກ່ອນ
- ການສູນເສຍນ້ ຳ ໜັກ ແຫຼມ - ເພື່ອໃຫ້ໄດ້ຮັບພະລັງງານທີ່ ຈຳ ເປັນ, ຮ່າງກາຍຂອງເດັກແທນນ້ ຳ ຕານເລີ່ມຕົ້ນ ທຳ ລາຍໄຂມັນແລະເນື້ອເຍື່ອກ້າມເນື້ອ.
- ຄວາມອິດເມື່ອຍ - ກາຍເປັນເພື່ອນຮ່ວມຄົງທີ່ຍ້ອນຂາດພະລັງງານ
- ການປ່ຽນແປງໃນຄວາມຢາກອາຫານ - ຄວາມອຶດຫິວປາກົດ, ເນື່ອງຈາກວ່າຮ່າງກາຍບໍ່ສາມາດປຸງແຕ່ງອາຫານທີ່ເຂົ້າມາໄດ້ຢ່າງຖືກຕ້ອງ, ແລະການສູນເສຍຄວາມຢາກອາຫານແມ່ນອາການຂອງ ketoacidosis ທີ່ບໍ່ສະດວກ.
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາແມ່ນຜົນໄດ້ຮັບໂດຍກົງຈາກນ້ ຳ ຕານສູງ, ແຕ່ວ່າມີແຕ່ເດັກນ້ອຍທີ່ມີອາຍຸຫລາຍເທົ່ານັ້ນທີ່ສາມາດຈົ່ມ
- ຮູບລັກສະນະຂອງເຊື້ອເຫັດ - ໃນເດັກຍິງທີ່ເປັນໂຣກຫົວໃຈເລີ່ມຕົ້ນ, ເດັກນ້ອຍປະສົບກັບຜື່ນຜ້າອ້ອມຢ່າງຮຸນແຮງ
- Ketoacidosis ແມ່ນການເພີ່ມຂື້ນຂອງຊີວິດໃນຮ່າງກາຍຂອງນ້ ຳ ຕານແລະ ketone, ເຊິ່ງສະແດງອອກໂດຍການສູນເສຍຄວາມຢາກອາຫານ, ປວດຮາກ, ຮາກ, ເຈັບກະເພາະ, ສູນເສຍສະຕິ
ຖ້າທ່ານສັງເກດເຫັນການປ່ຽນແປງໃນພຶດຕິ ກຳ ແລະສະພາບຂອງເດັກ, ທ່ານ ຈຳ ເປັນຕ້ອງຕິດຕໍ່ແພດເດັກ. ຄໍາຖາມຂອງຜູ້ທີ່ປະຕິບັດຕໍ່ພະຍາດແມ່ນຖືກຕັດສິນໃຈຢ່າງເດັດຂາດ - ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist. ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດໂຣກເບົາຫວານ autoimmune, ແຕ່ວ່າການຈັດການທີ່ຖືກຕ້ອງຂອງມັນຈະຊ່ວຍໃຫ້ເດັກຫລີກລ້ຽງຈາກໂຣກເບົາຫວານແລະການ ທຳ ລາຍລະບົບຫລອດເລືອດໃນໄວ. ຄົນເຈັບຄວນກິນຢາອິນຊູລິນຕະຫຼອດຊີວິດ.
ໂຣກເບົາຫວານປະເພດ II

ດົນນານມາແລ້ວມັນໄດ້ຖືກພິຈາລະນາວ່າເປັນພະຍາດຂອງຜູ້ສູງອາຍຸ, ແຕ່ວ່າໃນປັດຈຸບັນໄວລຸ້ນນັບມື້ນັບຫຼາຍຂື້ນເລື້ອຍໆ. ເນື້ອໃນ ສຳ ຄັນຂອງພະຍາດແມ່ນວ່າກະຕ່າຍຜະລິດອິນຊູລິນພຽງພໍ, ແຕ່ມັນບໍ່ໄດ້ຮັບການຮັບຮູ້ຈາກຮ່າງກາຍ. ໄວລຸ້ນມັກຈະເປັນໂຣກເບົາຫວານຊະນິດນີ້, ເນື່ອງຈາກວ່າໃນໄລຍະທີ່ຮໍໂມນການຈະເລີນເຕີບໂຕຂອງໄວ ໜຸ່ມ ແລະຮໍໂມນເພດຊາຍເລີ່ມຕົ້ນຍັບຍັ້ງຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອໄປສູ່ອິນຊູລິນ.
ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນ:
- ໂລກອ້ວນແລະໂລກອ້ວນ
- ວິຖີຊີວິດແບບສະບາຍ - ສຳ ລັບເດັກນ້ອຍນັກຮຽນແລະໄວລຸ້ນທີ່ມັກຄອມພິວເຕີ້
- ຢາປິ່ນປົວຮໍໂມນ
- ພະຍາດຂອງລະບົບ endocrine (ບໍ່ແມ່ນພະຍາດມະເລັງ)
ທັດສະນະຄະຕິທີ່ມີຄວາມລະມັດລະວັງຫຼາຍຕໍ່ເດັກນ້ອຍແມ່ນຢູ່ໃນຄອບຄົວທີ່ມີກໍລະນີພະຍາດເບົາຫວານຊະນິດ II ໃນຍາດພີ່ນ້ອງ, ເດັກເກີດມາມີນ້ ຳ ໜັກ ຕໍ່າກວ່າ 2,5 ກິໂລ. ສຳ ລັບເດັກຍິງ, ການມີຮວຍໄຂ່ polycystic ແມ່ນມີຄວາມສ່ຽງໂດຍສະເພາະ.
ໂລກເບົາຫວານຂອງຊະນິດນີ້ມັກຈະພັດທະນາຢ່າງບໍ່ຮູ້ຕົວຫຼືມີການຫິວນໍ້າເພີ່ມຂື້ນ, ການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານແລະນ້ ຳ ໜັກ. ໃນ 25% ຂອງບັນດາກໍລະນີ, ພະຍາດດັ່ງກ່າວໄດ້ສະແດງອອກດ້ວຍຕົວເອງໂດຍມີອາການທັງ ໝົດ ຂອງພະຍາດເບົາຫວານຂອງພະຍາດເບົາຫວານ, ແລະນີ້ແມ່ນອັນຕະລາຍຕົ້ນຕໍ - ເພື່ອສັບສົນສອງຮູບແບບໃນລະຫວ່າງການບົ່ງມະຕິ. ໃນໂລກເບົາຫວານຊະນິດ II, ບໍ່ມີພູມຕ້ານທານກັບຈຸລັງທົດລອງໃນການກວດແລະພູມຕ້ານທານຂອງເນື້ອເຍື່ອກັບ insulin ຖືກກວດພົບ. ບາງຄັ້ງໃນເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ II, ມີຈຸດສີ ດຳ ຢູ່ລະຫວ່າງນິ້ວມືຫຼືຢູ່ໃນຂີ້ແຮ້.
ການຮັກສາແມ່ນອີງໃສ່ການປະຕິບັດຕາມອາຫານແລະການກິນຢາຊະນິດຕ່າງໆທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ, ພ້ອມທັງຄວບຄຸມເສັ້ນທາງຂອງພະຍາດຕິດຕໍ່.
ໂຣກເບົາຫວານ
ມັນພົບໃນເດັກອາຍຸຕໍ່າກວ່າ 10 ປີ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດແມ່ນຄວາມເສຍຫາຍຕໍ່ຈຸລັງເບຕ້າໃນລະດັບພັນທຸ ກຳ. ການໂອນ DNA ທີ່ເສຍຫາຍແມ່ນເປັນເອກະລາດທາງເພດ. ພະຍາດດັ່ງກ່າວຖືກກວດຫາໂຣກນີ້ໂດຍການວິເຄາະທາງພັນທຸ ກຳ ເທົ່ານັ້ນ, ໂດຍປົກກະຕິແລ້ວມັນມີຫຼັກສູດທີ່ບໍ່ສັບສົນ, ໃນຕອນ ທຳ ອິດມັນແຈກກັບການແນະ ນຳ ຂອງອິນຊູລິນເພີ່ມເຕີມ, ແຕ່ໃນທີ່ສຸດມັນສາມາດກາຍເປັນອິນຊູລິນຂື້ນກັບ. ກຸ່ມສ່ຽງປະກອບມີເດັກນ້ອຍທີ່ຄອບຄົວມີຜູ້ປ່ວຍພະຍາດເບົາຫວານຫລາຍລຸ້ນຄົນ, ກໍລະນີຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
NSD - ພະຍາດເບົາຫວານ Neonatal

ຮູບແບບຂອງໂຣກເບົາຫວານທີ່ບໍ່ຕ້ານທານຕໍ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກကရောဂါဖြစ်ပွားမှု ມີສອງຮູບແບບ - ໄລຍະຂ້າມຜ່ານແລະຖາວອນ.
ຄຸນລັກສະນະຂອງແບບຟອມການໂອນຍ້າຍ:
- ການຖອກທ້ອງການເຕີບໂຕຂອງ Intrauterine
- ນ້ ຳ ຕານສູງແລະຂາດນ້ ຳ ພາຍຫຼັງເກີດ
- ຂາດສະຕິ
- ການປິ່ນປົວປະກອບດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນເປັນເວລາ ໜຶ່ງ ປີເຄິ່ງ.
- ໂຣກເບົາຫວານໃນໄວລຸ້ນຈະກັບຄືນມາໃນ 50% ຂອງກໍລະນີ
ແບບຟອມຖາວອນແມ່ນຄ້າຍຄືກັບຊົ່ວຄາວ, ແຕ່ມີລັກສະນະດັ່ງຕໍ່ໄປນີ້:
- ການເອື່ອຍອີງອິນຊູລິນທົນນານ
- ຄວາມແຕກຕ່າງໃນການພັດທະນາການຂອງລູກໃນທ້ອງແມ່ນຖືກສັງເກດເຫັນບາງຄັ້ງຄາວເທົ່ານັ້ນ