ການສຸກເສີນຂອງສານອິນຊູລິນໃນ: ການແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະການກວດກາ
ຖ້າທ່ານ ກຳ ລັງຖືພາຫຼືວາງແຜນການຖືພາ, ທ່ານຄວນປຶກສາທ່ານ ໝໍ ດ່ວນເພື່ອປຶກສາຫາລືກ່ຽວກັບປະລິມານອິນຊູລິນທີ່ຈະເປັນແນວໃດເພື່ອຮັກສາການຊົດເຊີຍເບົາຫວານແລະຫລີກລ້ຽງ hyperglycemia (ນ້ ຳ ຕານໃນເລືອດສູງເກີນໄປ) ແລະລະດັບນ້ ຳ ຕານໃນເລືອດ (ນ້ ຳ ຕານໃນເລືອດຕໍ່າເກີນໄປ), ເພາະວ່າສະພາບການທັງສອງຢ່າງນີ້ສາມາດ ເປັນອັນຕະລາຍຕໍ່ລູກໃນທ້ອງຂອງທ່ານ. ການລ້ຽງລູກດ້ວຍນົມແມ່ໃນໄລຍະການປິ່ນປົວອິນຊູລິນບໍ່ມີອັນຕະລາຍໃດໆຕໍ່ລູກຂອງທ່ານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນເປັນໄປໄດ້ວ່າປະລິມານຂອງອິນຊູລິນແລະໂພຊະນາການຈະຕ້ອງໄດ້ປັບຕົວ.
ປະລິມານຢາແລະການບໍລິຫານ
ES protamine-insulin ແມ່ນມີຈຸດປະສົງໃນການບໍລິຫານ subcutaneous. ຢາດັ່ງກ່າວບໍ່ສາມາດຄວບຄຸມໄດ້.
ປະລິມານຂອງຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີໂດຍອີງໃສ່ລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ, ຂຶ້ນກັບລັກສະນະສ່ວນບຸກຄົນຂອງຄົນເຈັບແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ໂດຍປົກກະຕິແລ້ວສານ ES protamine-insulin ແມ່ນຖືກສັກເຂົ້າໄປໃນຂາ. ໃນເວລາທີ່ປະຕິບັດ subcutaneously ເຂົ້າໄປໃນຂາ, ຢາຈະຖືກດູດຊືມຊ້າໆແລະຫຼາຍກວ່າເວລາທີ່ຖືກສັກເຂົ້າໄປໃນສະຖານທີ່ອື່ນໆ.
ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນພາກພື້ນຂອງກ້າມເນື້ອ deltoid ຂອງບ່າ.
ການສັກເຂົ້າໄປໃນບໍລິເວນຜິວ ໜັງ ຈະຊ່ວຍຫຼຸດຄວາມສ່ຽງໃນການເຂົ້າກ້າມ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຮໍໂມນ.
ດ້ວຍການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນຢ່າງເຂັ້ມຂຸ້ນ, ໂປຕີນ Protulin-Insulin ສຸກເສີນສາມາດຖືກ ນຳ ໃຊ້ເປັນອິນຊູລິນໃນລະດັບ 1-2 ຄັ້ງຕໍ່ມື້ (ຕອນແລງແລະ / ຫຼືການບໍລິຫານຕອນເຊົ້າ) ໃນການປະສົມປະສານກັບອິນຊູລິນທີ່ເຮັດວຽກສັ້ນ, ເຊິ່ງຖືກປະຕິບັດກ່ອນອາຫານ.
ໃນພະຍາດເບົາຫວານຊະນິດ 2, Protamine-Insulin Emergencies ສຸກເສີນສາມາດຖືກ ນຳ ໃຊ້ປະສົມປະສານກັບຢາທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດເຊິ່ງປະຕິບັດທາງປາກໃນກໍລະນີທີ່ການບໍລິຫານຢາຂອງຕົນເອງບໍ່ໄດ້ຊົດເຊີຍພະຍາດເບົາຫວານ.
ການປະຕິບັດດ້ານການຢາ
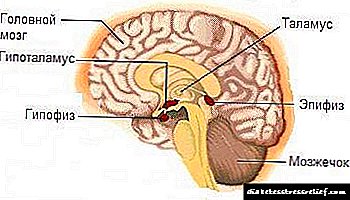
ອິນຊູລິນຂອງຄົນໃນໄລຍະກາງໄດ້ຮັບໂດຍ ນຳ ໃຊ້ເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່. ມັນພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອ cytoplasmic ພາຍນອກຂອງຈຸລັງແລະປະກອບເປັນສະລັບສັບຊ້ອນຂອງ insulin-receptor ເຊິ່ງກະຕຸ້ນຂະບວນການທີ່ບໍ່ມີຕົວຕົນ, ລວມທັງ
ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase). ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນຍ້ອນການເພີ່ມຂື້ນຂອງການຂົນສົ່ງໃນລະດັບສູງ, ການດູດຊືມແລະການດູດຊືມຂອງເນື້ອເຍື່ອຫຼາຍຂື້ນ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis ແລະການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນສ່ວນໃຫຍ່ແມ່ນຍ້ອນອັດຕາການດູດຊືມ, ເຊິ່ງຂື້ນກັບຫຼາຍປັດໃຈ (ຕົວຢ່າງ, ກ່ຽວກັບປະລິມານ, ວິທີການແລະສະຖານທີ່ບໍລິຫານ), ແລະສະນັ້ນ, ຂໍ້ມູນຂອງການກະ ທຳ ຂອງອິນຊູລິນແມ່ນຂື້ນກັບການ ເໜັງ ຕີງທີ່ ສຳ ຄັນ, ທັງໃນບຸກຄົນແລະຄົນດຽວກັນ ບຸກຄົນ.
ໂດຍສະເລ່ຍ, ຫຼັງຈາກການບໍລິຫານ sc, insulin ນີ້ເລີ່ມປະຕິບັດຫຼັງຈາກ 1.5 ຊົ່ວໂມງ, ຜົນກະທົບສູງສຸດພັດທະນາລະຫວ່າງ 4 ຊົ່ວໂມງແລະ 12 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນສູງເຖິງ 24 ຊົ່ວໂມງ.
ແພດການຢາ
ຄວາມສົມບູນຂອງການດູດຊຶມແລະການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງ insulin ແມ່ນຂື້ນກັບສະຖານທີ່ສັກຢາ (ທ້ອງ, ຂາ, ກົ້ນ), ປະລິມານ (ປະລິມານການສັກຢາອິນຊູລິນ) ແລະຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນການກຽມຕົວ.
ມັນໄດ້ຖືກແຈກຢາຍຢ່າງບໍ່ສະ ໝໍ່າ ສະ ເໝີ ໃນທົ່ວແພຈຸລັງ, ບໍ່ເຈາະສິ່ງກີດຂວາງຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
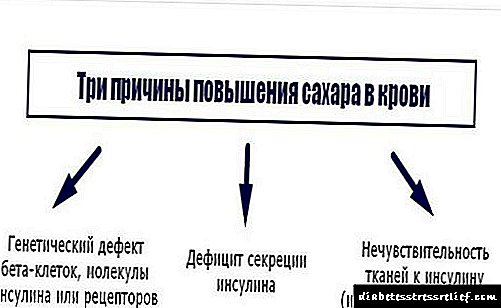
ໂຣກເບົາຫວານປະເພດ 1, ໂລກເບົາຫວານຊະນິດທີ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນເລືອດໃນເລືອດ, ການຕໍ່ຕ້ານບາງສ່ວນຂອງຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕິດຕໍ່, ພະຍາດເບົາຫວານປະເພດ 2 ໃນແມ່ຍິງຖືພາ.
Contraindications
ການລະລາຍໃນເລືອດ, ເພີ່ມຄວາມລະອຽດອ່ອນຂອງບຸກຄົນຕໍ່ອິນຊູລິນ.
ສໍາລັບການບໍລິຫານ sc ເທົ່ານັ້ນ. ປະລິມານຂອງຢາແມ່ນ ກຳ ນົດໂດຍທ່ານ ໝໍ ແຕ່ລະຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງໃສ່ຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ໂດຍສະເລ່ຍ, ປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້ແມ່ນນັບແຕ່ 0.5 ຫາ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ (ອີງຕາມຄຸນລັກສະນະຂອງຄົນເຈັບແລະຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ).
ຜົນຂ້າງຄຽງອັນເນື່ອງມາຈາກຜົນກະທົບຂອງທາດແປ້ງທາດແປ້ງ: ສະພາບ hypoglycemic (pallor ຂອງຜິວຫນັງ, ເຫື່ອອອກເພີ່ມຂຶ້ນ, palpitations, ສັ່ນສະເທືອນ, ຄວາມອຶດຢາກ, ຄວາມອຸກອັ່ງ, ອາການແສ່ວຂອງເຍື່ອເມືອກປາກ, ເຈັບຫົວ, ວິນຫົວ, ຫຼຸດລົງໃນສາຍຕາ). ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານຮ້າຍແຮງສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງສະມອງການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານ.
ອາການແພ້: ຜື່ນຜິວ ໜັງ, ໂຣກຜີວ ໜັງ Quincke, ອາການຊshockອກ anaphylactic.
ປະຕິກິລິຍາທ້ອງຖິ່ນ: hyperemia, ການໃຄ່ບວມແລະອາການຄັນຢູ່ບ່ອນສັກຢາ, ດ້ວຍການໃຊ້ດົນ - lipodystrophy ຢູ່ບ່ອນສັກຢາ.
ອື່ນໆ: ອາການໃຄ່ບວມ, ການຫຼຸດລົງຂອງການປ່ຽນແປງໃນສາຍຕາ (ປົກກະຕິແລ້ວໃນຕອນເລີ່ມຕົ້ນຂອງການປິ່ນປົວ).
ການພົວພັນຢາ
ຜົນກະທົບ hypoglycemic ຂອງ insulin ເສີມຂະຫຍາຍຢາເສບຕິດປາກ hypoglycemic, ສານຍັບຍັ້ງ MAO, ທາດຍັບຍັ້ງການ ACE, inhibitors anhydrase ກາກບອນ, ເລືອກ, ຕົວທົດລອງ, bromocriptine, octreotide, ຊັນໂພນາໄມສະເຕີຣອຍ anabolic, ເຕຕຣາຊີກລິນ clofibrate, ເກໂຕໂກນາ, ເມເບນດາໂຊນ, pyridoxine, theophylline, cyclophosphamide, fenfluramine, ການກະກຽມ lithium ການກະກຽມບັນຈຸມີທາດເອທານອນ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ແມ່ນ attenuated ໂດຍ glucagon, somatropin, estrogens, ຢາຄຸມກໍາເນີດ, corticosteroids, ທາດໂປຼຕີນຈາກທາດໄອໂອດິນ, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine, ຢາປິ່ນປົວ clonidine , diazoxide, morphine, phenytoin, nicotine.
ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະເພີ່ມປະສິດຕິພາບການກະຕຸ້ນຂອງ insulin ແມ່ນເປັນໄປໄດ້.
ຫຼຸດຜ່ອນຄວາມທົນທານຂອງເອທານອນ.
ຄຳ ແນະ ນຳ ພິເສດ
ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການຕິດຕາມກວດກາຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນເລືອດເປັນສິ່ງ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ກິດຈະ ກຳ ທີ່ເພີ່ມຂື້ນ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຫຼອດເລືອດໃນຕ່ອມຫຼືຕ່ອມ thyroid), ການປ່ຽນສະຖານທີ່ສັກຢາ, ພ້ອມທັງພົວພັນກັບຢາອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ຖືກຕ້ອງຫຼືການລົບກວນໃນການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິອາການທໍາອິດຂອງ hyperglycemia ພັດທະນາຄ່ອຍໆໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີການຫິວນໍ້າ, ປັດສະວະເລື້ອຍໆ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ແດງແລະຜິວ ໜັງ ແຫ້ງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງອາຊູນໃນອາກາດຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ຮັບການປັບຂື້ນໃນກໍລະນີທີ່ມີການເຮັດວຽກຂອງພະຍາດ thyroid ທີ່ມີຜົນກະທົບ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ, ແລະໂຣກເບົາຫວານໃນຜູ້ປ່ວຍອາຍຸ 65 ປີຂຶ້ນໄປ.
ໃນທັດສະນະຂອງຄວາມສ່ຽງທີ່ເພີ່ມຂຶ້ນຂອງໂລກຫົວໃຈວາຍແລະໂຣກສະ ໝອງ ເສື່ອມຂອງການເປັນໂລກເບົາຫວານ, ການກະກຽມອິນຊູລິນຄວນໄດ້ຮັບການໃຊ້ຢ່າງລະມັດລະວັງໃນຄົນເຈັບທີ່ເປັນໂຣກສະ ໝອງ ອັກເສບຢ່າງຮຸນແຮງຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດແລະເສັ້ນເລືອດສະຫມອງ.
ດ້ວຍຄວາມລະມັດລະວັງໃນຄົນເຈັບທີ່ມີໂຣກ retinopathy ທີ່ມີຊີວິດຊີວາ, ໂດຍສະເພາະບໍ່ໄດ້ຮັບການຮັກສາດ້ວຍ photocoagulation (ການລະງັບເລເຊີ) ເນື່ອງຈາກຄວາມສ່ຽງຂອງໂຣກ amaurosis (ຕາບອດສົມບູນ).
ຖ້າຄົນເຈັບເພີ່ມຄວາມເຂັ້ມຂຸ້ນຂອງການອອກ ກຳ ລັງກາຍຫລືປ່ຽນອາຫານປົກກະຕິ, ການປັບຕົວຂອງລະດັບອິນຊູລິນອາດຈະ ຈຳ ເປັນ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການໂອນຍ້າຍຄົນເຈັບໄປສູ່ປະລິມານ ໃໝ່ ຂອງອິນຊູລິນຫຼືການກະກຽມອິນຊູລິນຂອງຜູ້ຜະລິດຄົນອື່ນແມ່ນຕ້ອງເຮັດພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດ.
ເມື່ອ ນຳ ໃຊ້ການກະກຽມອິນຊູລິນໃນການປະສົມປະສານກັບຢາຂອງກຸ່ມ thiazolidinedione, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ອາດຈະພົບກັບການຮັກສາລະດັບນ້ ຳ, ເຊິ່ງຊ່ວຍເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາແລະກ້າວໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊ້ ຳ ເຮື້ອ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນພະຍາດຂອງລະບົບຫລອດເລືອດຫົວໃຈແລະມີປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກ ຊຳ ເຮື້ອ ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ. ຄົນເຈັບທີ່ໄດ້ຮັບການປິ່ນປົວແບບນີ້ຄວນໄດ້ຮັບການກວດກາເປັນປະ ຈຳ ເພື່ອ ກຳ ນົດອາການຂອງໂຣກຫົວໃຈວາຍ. ຖ້າຄວາມລົ້ມເຫຼວຂອງຫົວໃຈເກີດຂື້ນ, ການປິ່ນປົວຄວນຈະຖືກປະຕິບັດຕາມມາດຕະຖານການປິ່ນປົວໃນປະຈຸບັນ. ໃນກໍລະນີນີ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງພິຈາລະນາຄວາມເປັນໄປໄດ້ຂອງການຍົກເລີກຫຼືຫຼຸດຜ່ອນປະລິມານຂອງ thiazolidinedione.
ການຖືພາແລະ lactation
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າ insulin ບໍ່ຂ້າມອຸປະສັກ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ.
ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໄວກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ.
ລາຍລະອຽດຂອງຢາ PROTAMIN-INSULIN ES ແມ່ນອີງໃສ່ ຄຳ ແນະ ນຳ ທີ່ຖືກຕ້ອງຢ່າງເປັນທາງການ ສຳ ລັບການ ນຳ ໃຊ້ແລະອະນຸມັດຈາກຜູ້ຜະລິດ.
ພົບຂໍ້ບົກພ່ອງບໍ? ເລືອກມັນແລະກົດ Ctrl + Enter.
PROTAMIN-INSULIN CHS 100ME / ML 10ML SUSP P / K FLAK


ການຢຸດແມ່ນສີຂາວ. ເມື່ອຢືນຢູ່, ການລະງັບຈະເຮັດໃຫ້ກາຍເປັນ supernatant ທີ່ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີແລະເປັນ precipitate ສີຂາວ, ເຊິ່ງອາດຈະປະກອບມີກ້າມທີ່ຖືກຍຶດໄດ້ງ່າຍດ້ວຍການກະຕຸ້ນ.
ຢາ 1 ມລບັນຈຸມີ: ສານທີ່ມີການເຄື່ອນໄຫວ: ທາດອິນຊູລິນຂອງມະນຸດ 100 IU,
ຂໍ້ອ້າງ: ທາດໂປຼຕຽມຊັນເຟດ 0,35 mg, ໂຊດຽມໄຮໂດຼລິກຟອສເຟດ dihydrate 2.4 ມກ, ສັງກະສີ chloride 0.018 ມລ, phenol 0.65 ມລ, ທາດເມຕາມີນ້ ຳ 1.5 ມກ, ທາດ glycerol (glycerin) 16.0 ມລກ, ນ້ ຳ ສຳ ລັບສັກສູງເຖິງ 1 ມລ .
ໂປຣໂມຊັ່ນ IN -ULSIN HS (PROTAMIN-INSULIN HS)

ຕໍ່ກັບຄວາມເປັນມາຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນ, ການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງ ຈຳ ເປັນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານນອກ ເໜືອ ໄປຈາກການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປສາມາດເປັນໄດ້: ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ຄວາມກົດດັນທາງຮ່າງກາຍ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ການເຮັດວຽກຂອງຕ່ອມ adrenal, ຫຼອດເລືອດໃນຕ່ອມຫຼືຕ່ອມ thyroid), ແລະການປ່ຽນສະຖານທີ່ສັກຢາ, ແລະ ຍັງພົວພັນກັບຢາເສບຕິດອື່ນໆ.
ປະລິມານຢາທີ່ບໍ່ ເໝາະ ສົມຫຼືຂັດຂວາງການບໍລິຫານອິນຊູລິນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1, ສາມາດ ນຳ ໄປສູ່ການເປັນໂລກເລືອດຈາງ. ໂດຍປົກກະຕິແລ້ວ, ອາການ ທຳ ອິດຂອງ hyperglycemia ພັດທະນາເທື່ອລະກ້າວໃນໄລຍະຫຼາຍໆຊົ່ວໂມງຫຼືຫຼາຍມື້.
ສິ່ງເຫລົ່ານີ້ປະກອບມີການຫິວນໍ້າ, ປັດສະວະເພີ່ມຂຶ້ນ, ປວດຮາກ, ຮາກ, ວິນວຽນ, ແດງແລະຜິວ ໜັງ ແຫ້ງ, ປາກແຫ້ງ, ສູນເສຍຄວາມຢາກອາຫານ, ກິ່ນຂອງສານອາຊoneອດໃນລົມຫາຍໃຈ.
ຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, hyperglycemia ໃນໂລກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພະຍາດເບົາຫວານ ketoacidosis.
ປະລິມານຢາອິນຊູລິນຕ້ອງໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບການ ທຳ ງານຂອງໂລກຕັບທີ່ອ່ອນແອ, ໂຣກ Addison, ໂຣກຕັບແຂງ, ການ ທຳ ງານຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະພະຍາດເບົາຫວານໃນຜູ້ປ່ວຍຜູ້ສູງອາຍຸຫຼາຍກວ່າ 65 ປີ.
ພະຍາດຕິດຕໍ່, ໂດຍສະເພາະການຕິດເຊື້ອແລະສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ເພີ່ມຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ການແກ້ໄຂປະລິມານຢາອິນຊູລິນຍັງອາດຈະຕ້ອງການຖ້າຄົນເຈັບເພີ່ມລະດັບການອອກ ກຳ ລັງກາຍຫລືປ່ຽນອາຫານປົກກະຕິ.
ການຫັນປ່ຽນຈາກປະເພດ ໜຶ່ງ ຫຼືຍີ່ຫໍ້ຂອງອິນຊູລິນໄປສູ່ອີກປະການ ໜຶ່ງ ຄວນຈະເກີດຂື້ນພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງເຂັ້ມງວດຂອງແພດ ໝໍ. ການປ່ຽນແປງໃນຄວາມເຂັ້ມຂົ້ນ, ຊື່ຍີ່ຫໍ້ (ຜູ້ຜະລິດ), ປະເພດ (ອິນຊູລິນສັ້ນ, ກາງແລະຍາວ, ແລະອື່ນໆ)
), ປະເພດ (ມະນຸດ, ສັດ) ແລະ / ຫຼືວິທີການຜະລິດ (ສັດຫລືພັນທຸ ກຳ) ອາດຈະຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາຂອງອິນຊູລິນ.
ຄວາມຕ້ອງການນີ້ ສຳ ລັບການປັບຂະ ໜາດ ປະລິມານຂອງອິນຊູລິນອາດຈະປະກົດຂຶ້ນທັງຫຼັງຈາກການໃຊ້ຄັ້ງ ທຳ ອິດ, ແລະໃນໄລຍະສອງສາມອາທິດ ທຳ ອິດຫຼືຫຼາຍເດືອນ.
ໃນເວລາທີ່ປ່ຽນຈາກອິນຊູລິນມາຈາກສັດເປັນ ES-Protamine-insulin, ຄົນເຈັບບາງຄົນໄດ້ສັງເກດເຫັນການປ່ຽນແປງຫຼືການອ່ອນເພຍຂອງອາການຂອງພະຍາດເບົາຫວານທີ່ຕົກຄ້າງ.
ໃນກໍລະນີຂອງການຊົດເຊີຍທີ່ດີ ສຳ ລັບການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງ, ຕົວຢ່າງ, ເນື່ອງຈາກການປິ່ນປົວດ້ວຍອິນຊູລິນເພີ່ມຂື້ນ, ອາການປົກກະຕິຂອງການເປັນໂຣກເບົາຫວານກ່ອນ ໜ້າ ນີ້ຍັງສາມາດປ່ຽນແປງໄດ້, ເຊິ່ງກ່ຽວກັບຄົນເຈັບຄວນໄດ້ຮັບການຕັກເຕືອນ.
ບັນດາກໍລະນີຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈໄດ້ຖືກລາຍງານດ້ວຍການໃຊ້ຢາອິນຊູລິນແລະ Thiazolidinediones, ໂດຍສະເພາະໃນຜູ້ປ່ວຍທີ່ມີປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍ. ສິ່ງນີ້ຄວນເອົາໃຈໃສ່ໃນເວລາມອບ ໝາຍ ການປະສົມນີ້.
ຖ້າການປະສົມປະສານຂ້າງເທິງນີ້ຖືກ ກຳ ນົດ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ນົດອາການແລະອາການຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ, ການເພີ່ມນ້ ຳ ໜັກ, ໂຣກຖ່າຍໃນເວລາທີ່ ເໝາະ ສົມ. ການໃຊ້ຢາ pioglitazone ຕ້ອງຢຸດຖ້າອາການຂອງລະບົບ cardiovascular ຊຸດໂຊມລົງ.
ອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ
ຄວາມສາມາດຂອງຄົນເຈັບທີ່ຈະສຸມໃສ່ແລະອັດຕາການປະຕິກິລິຍາອາດຈະມີຄວາມບົກຜ່ອງໃນລະຫວ່າງການເປັນໂລກເບົາຫວານແລະ hyperglycemia, ເຊິ່ງສາມາດເປັນອັນຕະລາຍ, ຍົກຕົວຢ່າງ, ໃນເວລາຂັບຂີ່ລົດຫຼືເຮັດວຽກກັບເຄື່ອງຈັກແລະກົນໄກ.
ຜູ້ປ່ວຍຄວນໄດ້ຮັບການແນະ ນຳ ໃຫ້ມີມາດຕະການຕ່າງໆເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເອດສໃນເລືອດແລະເວລາຂັບຂີ່ລົດໃຫຍ່ແລະເຮັດວຽກກັບກົນໄກຕ່າງໆ.
ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ບໍ່ມີອາການທີ່ຫຼຸດລົງຫຼືມີອາການກ່ອນ ກຳ ນົດຂອງການພັດທະນາການເປັນໂລກເອດສ້້າຕານຫຼືຄວາມທຸກທໍລະມານຈາກໂຣກລະລາຍໃນເລືອດເປັນປະ ຈຳ. ໃນກໍລະນີດັ່ງກ່າວ, ຄວນພິຈາລະນາການຂັບຂີ່ທີ່ ເໝາະ ສົມ.
ສຸກເສີນ Protamine-insulin: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້

ການໃຊ້ຢາດ້ວຍຕົນເອງສາມາດເປັນອັນຕະລາຍຕໍ່ສຸຂະພາບຂອງທ່ານ.
ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງປຶກສາທ່ານ ໝໍ, ພ້ອມທັງອ່ານ ຄຳ ແນະ ນຳ ກ່ອນ ນຳ ໃຊ້.
ສ່ວນປະກອບຕໍ່ 1 ມລ: ສານທີ່ຫ້າວຫັນ: ອິນຊູລິນມະນຸດວິສະວະ ກຳ ພັນທຸ ກຳ - 100 ມ, ຜູ້ຊ່ຽວຊານ: protamine sulfate, disodium phosphate dihydrate, zinc chloride, phenol, metacresol, glycerin, ນ້ ຳ ສຳ ລັບສັກ.
ໂຈະ ສຳ ລັບການສີດ 100 IU / ml.
ຜະລິດຢູ່ປະເທດເບລາຣູດ - ຊີວິດຢູ່ເທິງຍອດອິນຊູລິນ


Svetlana KAZACHONOK, Minsk, ປະສົບການໂຣກເບົາຫວານປະເພດ I - 45 ປີ
ຄວາມ ສຳ ເລັດໃນການຮັກສາໂຣກເບົາຫວານແມ່ນຂື້ນກັບຫລາຍໆປັດໃຈ, ແຕ່ສິ່ງ ໜຶ່ງ ທີ່ ສຳ ຄັນແມ່ນການມີອິນຊູລິນທີ່ມີຄຸນນະພາບ. ນີ້ແມ່ນຂໍ້ສະຫລຸບຂອງຂ້ອຍເອງ, ໂດຍອີງໃສ່ປະສົບການ 45 ປີ - ຈາກອາຍຸ 12 ປີ, ຈາກໄລຍະຫ່າງໄກປີ 1963, ຂ້ອຍຕ້ອງດັດປັບຊະຕາ ກຳ ຂອງຂ້ອຍແລະສ້າງຊີວິດຂອງຂ້ອຍພາຍໃຕ້ "ຈຸດສູງສຸດ" ຂອງການກະ ທຳ ຂອງອິນຊູລິນ ...
ຂ້ອຍຮຽນຈົບໂຮງຮຽນ, ວິທະຍາໄລ, ແລະເປັນເວລາຫຼາຍປີທີ່ເຮັດວຽກຢູ່ໂຮງງານ Minsk Porcelain. ໂລກເບົາຫວານເກືອບບໍ່ໄດ້ເຮັດໃຫ້ຂ້ອຍມີຄວາມສຸກໃນຊີວິດ, ມັນພຽງແຕ່ກາຍເປັນຄຸນລັກສະນະປະ ຈຳ ວັນ. ແຕ່ ຄຳ ຖາມຂອງ insulin ແມ່ນມີຢູ່ເລື້ອຍໆ.
ເຊັ່ນດຽວກັນກັບພະຍາດເບົາຫວານຈາກສະຕະວັດທີ່ຜ່ານມາ, ຂ້າພະເຈົ້າໄດ້ພະຍາຍາມຫຼາຍຢ່າງທີ່ແຕກຕ່າງກັນ - ຊີ້ນ ໝູ, ຊີ້ນງົວ, ວິສະວະ ກຳ ພັນທຸ ກຳ. ໃນປີຮຽນ, ນາງໄດ້ຮັບສິ່ງທີ່ດີທີ່ສຸດໃນເວລານັ້ນ - insulin-B. ແຕ່ຈົນກ່ວານາງໄດ້ປັບຕົວເຂົ້າກັບມັນ, ບໍ່ໄດ້ຮັບປະສົບການ, ການຮັກສາໄດ້ສ້າງບັນຫາຫຼາຍຢ່າງ.
ຫຼັງຈາກນັ້ນ insulin ນີ້ຫາຍໄປ, ອີກປະການ ໜຶ່ງ ໄດ້ປາກົດຕົວ - ICCA (ສັງກະສີ amorphous - ການລະງັບອິນຊູລິນ). ລາວອອກຈາກຄວາມປະທັບໃຈທີ່ບໍ່ດີທີ່ສຸດ - ເຈັບຫົວ, ປວດຮາກ, ຊຶມເສົ້າ. ຮຽນຢູ່ BPI ແລ້ວ, ນາງໄດ້ຢູ່ໃນໂຮງ ໝໍ ຫຼາຍໆຄັ້ງຍ້ອນຄວາມບໍ່ຍອມຮັບຂອງ ICCA.
ຫຼັງຈາກນັ້ນ, ມັນກໍ່ຖືກທົດແທນດ້ວຍທາດໂປຼຕີນ - ສັງກະສີ - ອິນຊູລິນໃນການປະສົມປະສານກັບ ທຳ ມະດາ, ແລະອີກເທື່ອ ໜຶ່ງ ນ້ ຳ ຕານຫຼຸດລົງບໍ່ດີ, ຫົວໄດ້ເຈັບ, ແລະມີອາການປວດຮາກ. ຊາວ ໜຸ່ມ ປະຢັດ. ກັບການມາເຖິງຂອງ monotard, ນາງຮູ້ສຶກດີຂຶ້ນ, ແຕ່ວ່າມີອາການແຊກຊ້ອນຕ່າງໆ. ແລະ monotard ແຕ່ລະໄລຍະຫາຍໄປ.
ສະຖານະການຂອງການໄປຢ້ຽມຢາມແພດຊ່ຽວຊານດ້ານ endocrinologist ໃນຊຸມປີ 80 ແມ່ນງ່າຍດາຍທີ່ສຸດ: ທ່ານຫມໍໄດ້ປະກາດການເລື່ອກສານຂອງອິນຊູລິນ (ມີຄວາມຈຽມຕົວ), ແລະຂ້າພະເຈົ້າໄດ້ເລືອກເອົາວິທີ ໜຶ່ງ ທີ່ຫລອມໂລຫະ. ນາງໄດ້ພະຍາຍາມຫຼາຍຄັ້ງເພື່ອປ່ຽນເປັນອິນຊູລິນ, ແຕ່ບໍ່ມີປະໂຫຍດຫຍັງເລີຍ. ເຖິງແມ່ນວ່າການເພີ່ມຂື້ນຂອງປະລິມານຢາກໍ່ບໍ່ໄດ້ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຕາມປົກກະຕິ.
ນັບແຕ່ເດືອນຕໍ່ເດືອນເປັນເວລາເກືອບ 25 ປີ, ຂ້າພະເຈົ້າບໍ່ຮູ້ວ່າຂ້ອຍຈະສັກອິນຊູລິນອັນໃດໃນມື້ອື່ນ. ແຕ່, ສິ່ງທີ່ຢູ່ຂ້າງຫນ້າ, ແລະບໍ່ຕ້ອງສົງໃສ.
ຊ່ວງເວລາທີ່ ໜ້າ ເສົ້າທີ່ສຸດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານແມ່ນໃນໄລຍະປີທີ່ perestroika. ໃນປີ 1996, ດ້ວຍການເປັນ leapfrog ກັບ insulin, ຂ້ອຍເລີ່ມມີໂລກຂໍ້ອັກເສບ purulent, ຂ້ອຍນອນຢູ່ໂຮງ ໝໍ ປະມານ 3 ເດືອນ. ແພດໄດ້ພະຍາຍາມ, ແຕ່ບໍ່ສາມາດຢຸດຂະບວນການອັກເສບ.
ນາງບໍ່ສາມາດຍ່າງອີກຕໍ່ໄປ, ນາງຮ້ອງດ້ວຍຄວາມເຈັບປວດ, ຂາຂອງນາງກາຍເປັນທ່ອນໄມ້, ແລະປະມານ ໜຶ່ງ ປີທີ່ນາງມີອຸນຫະພູມ. ຄວາມລອດມາຈາກເພື່ອນຄົນ ໜຶ່ງ ຜູ້ທີ່ອອກອິນຊູລິນອິນຊູລິນທີ່ມີຄຸນນະພາບແລະກະຈົກກະຈົກກັບເສັ້ນທົດສອບ.
ການຄວບຄຸມນ້ ຳ ຕານ, ບໍ່ໃຫ້ຄຸນຄ່າຂອງມັນສູງກວ່າ 7-8 mmol / l, ນາງໄດ້ຮັບຜົນ ສຳ ເລັດ, ໄດ້ເຖິງຕີນຂອງນາງ.
ຂ້າພະເຈົ້າຈື່ໄດ້ດີໃນເດືອນມິຖຸນາປີ 2001, ໃນເວລານັດພົບກັບ ໝໍ ຊ່ຽວຊານດ້ານ endocrinologist ໃນຫ້ອງການແພດຂອງຂ້າພະເຈົ້າ, ຂ້າພະເຈົ້າພົບວ່າບໍ່ມີ insulin ສຳ ລັບຄົນເຈັບເລີຍ. ດ້ວຍຄວາມຫຍຸ້ງຍາກທີ່ລາວດຶງຕົວເອງເຂົ້າມາພ້ອມກັນ, ສະກັດກັ້ນຄວາມສິ້ນຫວັງ (ເຊັ່ນດຽວກັບເອື້ອຍໄດ້ຢູ່ເຮືອນຫລັງຈາກຜ່າຕັດຍາກ, ນາງຕ້ອງການຄວາມຊ່ວຍເຫລືອຈາກຂ້ອຍ). ອີກເທື່ອ ໜຶ່ງ ໝູ່ ໄດ້ຊ່ວຍກັນ.
ຕັ້ງແຕ່ນັ້ນມາ, ຂ້ອຍຢຸດໄປຢ້ຽມຢາມທ່ານ ໝໍ ແລະໄດ້ຮັບການປິ່ນປົວເປັນອິດສະຫຼະ. ຂ້ອຍປ່ຽນໄປສັກຢາຫລາຍໆຄັ້ງ, ໂດຍໄດ້ຮັບ insulins ທີ່ ນຳ ເຂົ້າໃນຮ້ານຂາຍຢາການຄ້າ. ແຕ່ວ່າໃນທ້າຍປີ 2008. ແລະມີການຂັດຂວາງພວກເຂົາຢູ່ Minsk.
ຂ້າພະເຈົ້າຕ້ອງຫັນໄປຫາຫ້ອງຄວບຄຸມເມືອງ, ບ່ອນທີ່ພວກເຂົາບອກຂ້າພະເຈົ້າກ່ຽວກັບອິນຊູລິນທີ່ຜະລິດໂດຍ ກຳ ມະພັນ ໃໝ່ ຂອງການຜະລິດເບລາຣູດແລະສະ ເໜີ ໃຫ້ທົດລອງໃຊ້.
ເນື່ອງຈາກວ່າຂ້ອຍບໍ່ ຈຳ ເປັນຕ້ອງເລືອກ, ຂ້ອຍໄດ້ຕົກລົງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂດຍບໍ່ມີຄວາມກະຕືລືລົ້ນ.
ມື້ຕໍ່ມາ, insulins ຂອງເບລາຣູດເລີ່ມສັກ. ປະລິມານກ່ອນ ໜ້າ ນີ້ບໍ່ໄດ້ປ່ຽນແປງ. ອາທິດຜ່ານໄປ, ສອງ, ສາມ ... ຂ້ອຍບໍ່ ຈຳ ເປັນຕ້ອງປັບປ່ຽນປະລິມານຢາ, ເພາະວ່າ
ຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດແມ່ນຄ້າຍຄືກັບຢາທີ່ ນຳ ເຂົ້າ. ຍົກຕົວຢ່າງ, 10 ຫົວ ໜ່ວຍ ອິນຊູລິນຫຼຸດຜ່ອນນ້ ຳ ຕານຂອງຂ້ອຍປະມານ 3 mmol / L, ແນ່ນອນສິ່ງດຽວກັນເກີດຂື້ນກັບ ES protamine - insulin.
ບໍ່ມີເຫດການທາງລົບໃດໆ (ເຈັບຫົວ, ປວດຮາກ). ຂ້ອຍຮູ້ສຶກດີ.
ມັນເຮັດໄດ້ແທ້ບໍ?! ການຜະລິດອິນຊູລິນທີ່ມີຄຸນນະພາບສູງຂອງການຜະລິດພາຍໃນປະເທດໄດ້ປາກົດຕົວ! ຫຼັງຈາກທີ່ທັງ ໝົດ, ນີ້ ໝາຍ ຄວາມວ່າຜູ້ເປັນໂລກເບົາຫວານຂອງສາທາລະນະລັດຂອງພວກເຮົາຈະສາມາດໄດ້ຮັບການປິ່ນປົວເປັນປົກກະຕິ, ປະຕິບັດແຜນການຂອງພວກເຂົາແລະບໍ່ເສຍຊີວິດກ່ອນເວລາຈາກອາການແຊກຊ້ອນ.
ຂ້າພະເຈົ້າຮູ້ບຸນຄຸນຫຼາຍຕໍ່ຜູ້ທີ່ໄດ້ຈັດຕັ້ງປະຕິບັດໂຄງການທີ່ ສຳ ຄັນດັ່ງກ່າວ. ສຸດທ້າຍ, ຜູ້ເປັນໂລກເບົາຫວານຮູ້ສຶກວ່າໄດ້ຮັບການເບິ່ງແຍງຈາກລັດ. ບາດກ້າວໃນທິດທາງຂອງພວກເຮົາໄດ້ຮັບການປະຕິບັດແລ້ວ, ຂ້າພະເຈົ້າຫວັງວ່າບໍ່ແມ່ນຄັ້ງສຸດທ້າຍ!
ຄຳ ເຫັນຂອງພວກເຮົາ
ແພດການຢາເບລາຣູດໄດ້ພັດທະນາຮູບແບບ ໃໝ່ ຂອງຢາອິນຊູລິນທີ່ໄດ້ຮັບການ ກຳ ເນີດໂດຍອີງໃສ່ສານຂອງບໍລິສັດ Scandinavian ທີ່ມີຊື່ສຽງໃນໂລກ. ເມື່ອສອງປີກ່ອນ, Belmedpreparaty LLC ໄດ້ສົ່ງຜະລິດຕະພັນ ໃໝ່ ຈຳ ນວນ ໜຶ່ງ ໄປຮ້ານຂາຍຢາ.
ການຕອບສະ ໜອງ ຂອງຄົນເປັນໂຣກເບົາຫວານແມ່ນມີສອງເທົ່າ. ໃນດ້ານ ໜຶ່ງ, ແນ່ນອນ, ຄວາມສຸກແລະຄວາມຫວັງ: ໃນທີ່ສຸດ, ອິນຊູລິນວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງພວກມັນໄດ້ປະກົດຕົວ.
ສຳ ລັບຄັງເງິນແຫ່ງລັດ, ນີ້ແມ່ນເງິນຝາກປະຢັດທີ່ໃຫຍ່ຫຼວງ, ແລະ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານແມ່ນການຄ້ ຳ ປະກັນວ່າ insulins ທີ່ທັນສະ ໄໝ (ພວກມັນຖືກເອີ້ນວ່າ“ ມະນຸດ”) ໃນປະຈຸບັນນີ້ບໍ່ພຽງແຕ່ ສຳ ລັບເດັກນ້ອຍເທົ່ານັ້ນ, ແຕ່ ສຳ ລັບຄົນເຈັບຜູ້ໃຫຍ່, ສະນັ້ນທ່ານບໍ່ສາມາດຢ້ານກົວໃນການສະ ໜອງ ຄວາມຫຍຸ້ງຍາກແລະບັງຄັບໃຫ້ມີການຫັນປ່ຽນຈາກອິນຊູລິນ. ອີກດ້ານ ໜຶ່ງ (ນີ້ມັກຈະເຮັດໃຫ້ເກີດພະຍາດເບົາຫວານ).
ແຕ່ໃນເວລາດຽວກັນ, ປະຊາຊົນມີຄວາມວິຕົກກັງວົນວ່າ: ຢາພາຍໃນປະເທດມີຄຸນນະພາບສູງແລະມີປະສິດຕິພາບສູງປານໃດ? ຫຼາຍຄົນ, ຄືກັບຜູ້ຂຽນຂອງຈົດ ໝາຍ, ໄດ້ມີເຫດຜົນທີ່ ໜ້າ ຕື່ນຕົກໃຈໂດຍປະສົບການໃນອະດີດຂອງພວກເຂົາ.
ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມຮຸ່ງເຮືອງນີ້, ຂໍ້ເທັດຈິງທາງລົບທີ່ໂດດດ່ຽວໄດ້ກາຍເປັນ“ ຫິມະຫິມະ” - ຂ່າວລືດັ່ງກ່າວ ກຳ ລັງເກີດຂື້ນໃນບັນດາຜູ້ເປັນໂລກເບົາຫວານ:“ ແລະ insulins ພາຍໃນປະເທດເຫຼົ່ານີ້ແມ່ນບໍ່ດີ!
ໃນຂະນະດຽວກັນ, ຜູ້ຊ່ຽວຊານ - ແພດ ໝໍ, ນັກວິທະຍາສາດ, ນັກເຕັກນິກການຜະລິດ - ໄດ້ງຽບໆ, ໃນລັກສະນະທຸລະກິດ, ແກ້ໄຂບັນຫາ.
ການບໍລິການ endocrinology ຂອງສາທາລະນະລັດໄດ້ເປີດເຜີຍແລະວິເຄາະທຸກໆຂໍ້ເທັດຈິງຂອງປະສິດທິຜົນທີ່ບໍ່ພຽງພໍຫຼືຜົນຂ້າງຄຽງທີ່ບໍ່ດີຂອງ insulins ເບລາຣູດ ໃໝ່, ພ້ອມທັງມີການຕົກຕະກອນສີຂາວຢູ່ໃນຂວດ, ເຊິ່ງບໍ່ໄດ້ຖືກລົບລ້າງໃນເວລາທີ່ກະກຽມວິທີແກ້ໄຂ ສຳ ລັບການບໍລິຫານ.
ສະຖານະການສຸດທ້າຍແມ່ນສາເຫດທີ່ເຮັດໃຫ້ມີການປັບປຸງເຕັກໂນໂລຍີການຜະລິດອິນຊູລິນຢ່າງຮ້າຍແຮງ ສຳ ລັບມື້ນີ້, ອີງຕາມຜູ້ຜະລິດແລະທ່ານ ໝໍ, ບັນຫານີ້ໄດ້ຖືກແກ້ໄຂໃນທີ່ສຸດ, ບໍ່ມີ“ ການແຕ່ງງານ”. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄົນເຈັບຕ້ອງປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຢ່າງເຂັ້ມງວດໃນການເກັບຮັກສາແລະ ນຳ ໃຊ້ຢາເພື່ອໃຫ້ໄດ້ຜົນສູງສຸດ.
ສຳ ລັບກົນໄກຂອງການກະ ທຳ ຂອງອິນຊູລິນ, ບັນດາຄົນເຈັບເອງກໍ່ຮູ້ດີ: ໃນນີ້ຫຼາຍຂື້ນກັບຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍ, ມີຜູ້ເປັນພະຍາດເບົາຫວານເຊິ່ງແມ່ນແຕ່ຢາທີ່ ນຳ ເຂົ້າສະລັບສັບຊ້ອນທີ່ສຸດ“ ບໍ່ໄປ ນຳ”. ເພາະສະນັ້ນ, ໃນສະຫງວນມີການປຽບທຽບຂອງບໍລິສັດອື່ນ - ເພື່ອຄວາມເປັນໄປໄດ້ຂອງການເລືອກແຕ່ລະບຸກຄົນ.
ແຕ່ວ່າມັນມີດ້ານ flip ກັບຫຼຽນ.
ເພື່ອໃຫ້ອິນຊູລິນເຮັດວຽກໄດ້ຮ້ອຍເປີເຊັນ, ຄົນທີ່ເປັນໂລກເບົາຫວານຕ້ອງໄດ້ປະຕິບັດຢ່າງຖືກຕ້ອງ: ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດ, ຄິດໄລ່ ຈຳ ນວນທາດແປ້ງທີ່ບໍລິໂພກ, ກຳ ນົດປະລິມານການສັກຢາອິນຊູລິນຕາມຄວາມຕ້ອງການຂອງຮ່າງກາຍ. ທ່ານ ຈຳ ເປັນຕ້ອງຮຽນຮູ້ສິ່ງນີ້ - ຈາກປຶ້ມ, ຢູ່ "ໂຮງຮຽນພະຍາດເບົາຫວານ", ໂດຍໄດ້ຮັບການຊ່ວຍເຫຼືອຈາກທ່ານ ໝໍ ຂອງທ່ານ. ແລະ ນຳ ໃຊ້ຄວາມຮູ້ທີ່ໄດ້ຮັບໃນຊີວິດປະ ຈຳ ວັນ. ແຕ່ບໍ່ແມ່ນທັງ ໝົດ, ໂດຍສະເພາະແມ່ນຜູ້ເຖົ້າຜູ້ແກ່, ເຮັດມັນ.
ທ່ານ Natalia Mikhailovna LIKHORAD, ຫົວ ໜ້າ ພະແນກ endocrinology ຂອງໂຮງ ໝໍ ຄລີນິກນະຄອນເລກ 1 ໃນ Minsk ກ່າວວ່າ:“ ເມື່ອພວກເຮົາຄົ້ນພົບສາເຫດຂອງພະຍາດເບົາຫວານທີ່ເສື່ອມໂຊມໂດຍໃຊ້ insulins ເບລາຣູດ ໃໝ່, ພວກເຮົາໄດ້ວິເຄາະສະຖານະການຢ່າງລະມັດລະວັງກັບຄົນເຈັບດັ່ງກ່າວແຕ່ລະຄົນ.
ແລະພວກເຂົາມີຄວາມ ໝັ້ນ ໃຈເກືອບວ່າສະ ເໝີ: ການເສື່ອມໂຊມແມ່ນມາກ່ອນ, ໃສ່ກັບ insulins ອື່ນໆ. ເຫດຜົນແມ່ນການຂາດການຮູ້ ໜັງ ສືກ່ຽວກັບໂລກເບົາຫວານ, ຄວາມລັງເລໃຈໃນການແຕ່ງຕັ້ງມັນ.
ບົດບາດ ສຳ ຄັນໄດ້ຮັບການປະຕິບັດໂດຍທັດສະນະຄະຕິທາງຈິດໃຈຂອງຄົນເຈັບຕໍ່ກັບຄວາມຮັບຮູ້ໃນແງ່ລົບຂອງອິນຊູລິນ ໃໝ່.
ການສ້າງຜະລິດຕະພັນຢາ ໃໝ່, ການເປັນເຈົ້າຂອງການປ່ອຍມັນແມ່ນທຸລະກິດທີ່ຊັບຊ້ອນ, ລາຄາແພງແລະຍາວນານ. ບໍ່ແມ່ນທຸກສິ່ງທຸກຢ່າງຈະຫັນອອກທັນທີ. ນີ້ຕ້ອງເຂົ້າໃຈ. ໃນມື້ນີ້, ນັກຊ່ຽວຊານດ້ານ endocrinologist ຫມັ້ນໃຈວ່າບໍ່ມີບັນຫາໃດໆກ່ຽວກັບຄຸນນະພາບຂອງ insulin ຂອງເບລາຣູດ. ແລະພວກເຂົາແນ່ໃຈວ່າຂອບໃຈກັບ insulins ໃໝ່ ໃນສາທາລະນະລັດຈະມີບັນຫາ ໜ້ອຍ ຫຼາຍກັບການຮັກສາໂລກເບົາຫວານ.
ຄວາມຄິດເຫັນຂອງຜູ້ຊ່ຽວຊານໄດ້ຖືກ ນຳ ສະ ເໜີ ໂດຍ Olga SVERKUNOVA
Protafan: ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້. ວິທີການແທງ, ສິ່ງທີ່ຈະທົດແທນ


Insulin Protafan ຂະຫນາດກາງ: ຮຽນຮູ້ທຸກຢ່າງທີ່ທ່ານຕ້ອງການ. ຂ້າງລຸ່ມນີ້ທ່ານຈະເຫັນ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຂຽນເປັນພາສາ ທຳ ມະດາ.
ເຂົ້າໃຈວິທີການເລືອກປະລິມານທີ່ດີທີ່ສຸດ ສຳ ລັບຜູ້ໃຫຍ່ແລະເດັກນ້ອຍທີ່ເປັນໂລກເບົາຫວານ, ມື້ໃດທີ່ໃຊ້ໃນການສັກຢານີ້ຫຼາຍເທົ່າໃດ, ມັນມີຂໍ້ດີແລະຂໍ້ເສຍຫຍັງແດ່.
ອ່ານກ່ຽວກັບການຮັກສາທີ່ມີປະສິດຕິຜົນທີ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຂອງທ່ານ 3.9-5,5 mmol / L ຄົງທີ່ຕະຫຼອດ 24 ຊົ່ວໂມງຕໍ່ມື້, ຄືກັບຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ລະບົບຂອງທ່ານດຣ Bernstein, ຜູ້ທີ່ມີຊີວິດຢູ່ກັບໂລກເບົາຫວານເປັນເວລາຫຼາຍກວ່າ 70 ປີ, ຊ່ວຍປ້ອງກັນໂຣກແຊກຊ້ອນທີ່ຮ້າຍແຮງ.
Protafan ແມ່ນຢາອິນຊູລິນທີ່ເຮັດໃນລະດັບປານກາງເຊິ່ງໃຊ້ໃນການປິ່ນປົວພະຍາດເບົາຫວານໃນປະເທດທີ່ເວົ້າພາສາລັດເຊຍ. ມັນຖືກຜະລິດໂດຍບໍລິສັດສາກົນທີ່ມີຊື່ສຽງ Novo Nordisk. Insulin ຂະ ໜາດ ກາງຍັງຖືກ ນຳ ເຂົ້າແລະການກະກຽມພາຍໃນປະເທດ Humulin NPH, Insuman Bazal, Biosulin N, Rinsulin NPH ແລະອື່ນໆ. ໜ້າ ນີ້ຈະເປັນປະໂຫຍດ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບການຮັກສາດ້ວຍຢາເຫຼົ່ານີ້.
ຂະ ໜາດ ກາງ Insulin Protafan: ມາດຕາລະອຽດ
ຄົນເຈັບຫຼາຍຄົນສົນໃຈສິ່ງທີ່ Protafan ສາມາດທົດແທນໄດ້. ຂ້າງລຸ່ມນີ້ທ່ານຈະເຫັນ ຄຳ ຕອບ ສຳ ລັບ ຄຳ ຖາມນີ້. ລາຍລະອຽດໂດຍສະເພາະແມ່ນການປຽບທຽບຂອງອິນຊູລິນທີ່ມີປະສິດຕິພາບປານກາງແລະຢາ ໃໝ່, ເລເວີ້ຍ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
| ການປະຕິບັດດ້ານການຢາ | Insulin ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ, ເຮັດໃຫ້ຈຸລັງຕັບແລະກ້າມເນື້ອດູດຊຶມ glucose ຈາກເລືອດ. ນອກຈາກນີ້, ຮໍໂມນນີ້ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນແລະການເພີ່ມນ້ ຳ ໜັກ, ຂັດຂວາງການສູນເສຍນ້ ຳ ໜັກ. Protafan ແມ່ນຢາທີ່ການກະ ທຳ ຂອງອິນຊູລິນຊ້າລົງໂດຍ ນຳ ໃຊ້ໂປຕີນ“ Hagedorn protamine” ທີ່ເປັນກາງ. ຕໍ່ໄປ, ທາດໂປຼຕີນນີ້ຖືກເອີ້ນວ່າງ່າຍດາຍ "protamine". ມັນເຮັດໃຫ້ເກີດອາການແພ້ໃນໂລກເບົາຫວານຫຼາຍຄົນ. |
| ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ | ໂຣກເບົາຫວານປະເພດ 1 ໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍ, ເຊັ່ນດຽວກັນກັບໂຣກເບົາຫວານປະເພດ 2, ເຊິ່ງເມັດບໍ່ສາມາດຊ່ວຍໄດ້ອີກຕໍ່ໄປ. ເພື່ອຮັກສາລະດັບນ້ ຳ ຕານຂອງທ່ານໃຫ້ຄົງທີ່, ກວດເບິ່ງບົດຄວາມທີ່ວ່າ“ ຮັກສາໂລກເບົາຫວານຊະນິດ 1” ຫຼື“ ອິນຊູລິນ ສຳ ລັບໂລກເບົາຫວານຊະນິດ 2”. ພ້ອມກັນນີ້ຊອກຫາຢູ່ບ່ອນນີ້ວ່າລະດັບໃດແດ່ຂອງທາດນ້ ຳ ຕານໃນເລືອດຮໍໂມນນີ້ເລີ່ມສັກ. |
ເມື່ອສັກຢາອິນຊູລິນ Protafan, Humulin NPH, Insuman Bazal, Biosulin N ຫຼື Rinsulin NPH, ທ່ານ ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມອາຫານ.
ພະຍາດເບົາຫວານປະເພດ 2 ປະເພດຕາຕະລາງອາຫານເບົາຫວານເລກ 9 ເມນູອາທິດ: ຕົວຢ່າງ
| Contraindications | ນ້ ຳ ຕານໃນເລືອດຕໍ່າ (ທາດ ນຳ ້ຕານໃນເລືອດ). Insulinoma ແມ່ນເນື້ອງອກໃນກະເພາະທີ່ຜະລິດອິນຊູລິນໂດຍບໍ່ສາມາດຄວບຄຸມໄດ້. Isofan insulin ບໍ່ທົນທານຫຼືຕິກິລິຍາແພ້ຕໍ່ອົງປະກອບຊ່ວຍໃນອົງປະກອບຂອງການສີດ. ໂດຍສະເພາະແມ່ນມັກຈະມີອາການແພ້ສານໂປຕີນ - ທາດໂປຼຕີນຈາກສັດທີ່ເຮັດໃຫ້ຜົນກະທົບຂອງຢາຊ້າລົງ. |
| ຄຳ ແນະ ນຳ ພິເສດ | ອ່ານຢູ່ທີ່ນີ້ວ່າເປັນຫຍັງມັນຄວນແນະ ນຳ ໃຫ້ທົດແທນທາດໂປຼຕີນຈາກ Protafan ດ້ວຍ Levemir, Tresiba, Lantus ຫຼື Tujeo. ຮຽນຮູ້ວິທີການສົມທົບພະຍາດເບົາຫວານອິນຊູລິນກັບເຫຼົ້າ. ກວດເບິ່ງບົດຂຽນກ່ຽວກັບຄວາມເຄັ່ງຕຶງ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ພະຍາດຕິດແປດ, ແລະແມ່ນແຕ່ດິນຟ້າອາກາດສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ. |
| ປະລິມານຢາ | ຕາຕະລາງການສັກຢາແລະການສັກຢາຕ້ອງຖືກເລືອກເປັນສ່ວນບຸກຄົນ. ອ່ານເພີ່ມເຕີມໃນບົດຂຽນ“ ການຄິດໄລ່ປະລິມານຢາອິນຊູລິນແລະກາງຍາວ ສຳ ລັບສັກໃນຕອນກາງຄືນແລະຕອນເຊົ້າ.” ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣຕຕ່ ຳ ຈຳ ເປັນຕ້ອງສັກຢາອິນຊູໂປຕາອິນໃນປະລິມານຕໍ່າ. ໃນປະລິມານດັ່ງກ່າວ, ມັນຕ້ອງໄດ້ຮັບການປະຕິບັດ 3 ຄັ້ງຕໍ່ມື້. ການບໍລິຫານສອງຄັ້ງແມ່ນບໍ່ພຽງພໍ, ແລະຍິ່ງກວ່ານັ້ນ, 1 ເທື່ອຕໍ່ມື້. ການສີດເຂົ້າແລງອາດຈະບໍ່ພຽງພໍ ສຳ ລັບຕະຫຼອດຄືນ. Protafan ແມ່ນແນະນໍາໃຫ້ຖືກທົດແທນໂດຍ Levemir, Tresiba, Lantus ຫຼື Tujeo. |
| ຜົນຂ້າງຄຽງ | ຜົນຂ້າງຄຽງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນທາດ ນຳ ້ຕານໃນເລືອດຕໍ່າ. ຖ້າປະລິມານຂອງອິນຊູລິນສູງຫຼາຍ, ເຖິງແມ່ນວ່າສະຕິແລະເສຍຊີວິດກໍ່ສາມາດເກີດຂື້ນໄດ້. Protafan ໃນເລື່ອງນີ້ແມ່ນອັນຕະລາຍຫນ້ອຍກ່ວາການກະກຽມສັ້ນແລະກະຕຸ້ນ. ມັນອາດຈະມີ lipodystrophy ເນື່ອງຈາກການລະເມີດຂໍ້ສະ ເໜີ ແນະທີ່ຈະໄປຫາສະຖານທີ່ສັກຢາທາງເລືອກ. ອາການແພ້ແມ່ນເປັນໄປໄດ້, ລວມທັງອາການຮຸນແຮງ: ແດງ, ຄັນ, ໃຄ່ບວມ, ໄຂ້, ຫາຍໃຈສັ້ນ, ປາກແຕກ, ເຫື່ອອອກ, ຫາຍໃຈຫອບ. |
ຜູ້ເປັນໂລກເບົາຫວານຫຼາຍຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນເຫັນວ່າມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະຫລີກລ້ຽງການເປັນໂຣກເບົາຫວານ. ໃນຄວາມເປັນຈິງ, ນີ້ບໍ່ແມ່ນດັ່ງນັ້ນ. ທ່ານສາມາດຮັກສານໍ້າຕານປົກກະຕິໄດ້ຢ່າງ ໝັ້ນ ຄົງ ເຖິງແມ່ນວ່າມີພະຍາດ autoimmune ຮ້າຍແຮງ.
ແລະຍິ່ງໄປກວ່ານັ້ນ, ມີໂຣກເບົາຫວານປະເພດອ່ອນໆ 2 ຂ້ອນຂ້າງ. ບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຂອງທ່ານເພື່ອຮັບປະກັນຕົນເອງຕໍ່ກັບການເປັນໂລກເບົາຫວານໃນອັນຕະລາຍ. ເບິ່ງວີດີໂອທີ່ທ່ານດຣ Bernstein ສົນທະນາກ່ຽວກັບບັນຫານີ້.
| ການຖືພາແລະການລ້ຽງລູກດ້ວຍນົມແມ່ | Protafan, ຄືກັບ insulin ຊະນິດອື່ນໆແມ່ນ ເໝາະ ສົມ ສຳ ລັບຄວບຄຸມນ້ ຳ ຕານໃນເລືອດສູງໃນລະຫວ່າງການຖືພາ. ມັນສາມາດຖືກໂຍນອອກຕາມທີ່ທ່ານຫມໍແນະນໍາ. ຈາກນີ້ມັນຈະບໍ່ມີອັນຕະລາຍອັນໃຫຍ່ຫຼວງຕໍ່ທັງແມ່ຍິງແລະເດັກໃນທ້ອງ. ພະຍາຍາມ ກຳ ຈັດການສັກຢາອິນຊູລິນກັບອາຫານ. ອ່ານບົດຄວາມ“ ພະຍາດເບົາຫວານໃນການຖືພາ” ແລະ“ ພະຍາດເບົາຫວານໃນທ້ອງ” ສຳ ລັບຂໍ້ມູນເພີ່ມເຕີມ. ມັນເປັນສິ່ງທີ່ດີກວ່າ ສຳ ລັບແມ່ຍິງຖືພາເພື່ອທົດແທນ Protafan ດ້ວຍທາດອິນຊູລິນທີ່ຍາວນານ, ຍົກຕົວຢ່າງ, Levemir. |
| ຕິດຕໍ່ພົວພັນກັບຢາອື່ນໆ | ການປະຕິບັດຂອງ insulin ແມ່ນຖືກປັບປຸງໂດຍຢາຄຸມເບົາຫວານ, ຢາຍັບຍັ້ງ MAO, ຕົວຍັບຍັ້ງ ACE, ທາດຍັບຍັ້ງການ carbonic anhydrase, bromocriptine, sulfonamides, anabolic steroids, tetracyclines, clofibrate, ketoconazole, mebendazole, pyridoxine, theophylline, cyclophosphamide, ເຫຼົ້າ, phenyl, phenyl. ສິ່ງທີ່ອ່ອນເພຍ: ຢາຄຸມ ກຳ ເນີດ, ຮໍໂມນ thyroid, thiazide diuretics, heparin, ຢາແກ້ໄຂ້ tricyclic, sympathomimetics, ຮໍໂມນການຈະເລີນເຕີບໂຕ, danazole, clonidine, ທາດໂປຼຕີນຈາກຊ່ອງແຄວຊຽມ, diazoxide, morphine, phenytoin, nicotine. ພາຍໃຕ້ອິດທິພົນຂອງ reserpine ແລະ salicylates, ທັງການອ່ອນເພຍແລະການເພີ່ມຂື້ນຂອງການປະຕິບັດຂອງຢາແມ່ນເປັນໄປໄດ້. ສົນທະນາກັບທ່ານຫມໍຂອງທ່ານ! |
| ກິນເພາະຖ້າກິນ | ການລະລາຍໃນເລືອດຕ່ ຳ ຢ່າງຮ້າຍແຮງ, ສະຕິເສື່ອມສະ ໝອງ, ຄວາມເສຍຫາຍຂອງສະ ໝອງ ຖາວອນ, ຫຼືຄວາມຕາຍອາດຈະເກີດຂື້ນ. ໃນເລື່ອງນີ້, ຢາອິນຊູລິນ Protafan ແມ່ນມີອັນຕະລາຍ ໜ້ອຍ ກວ່າຢາສັ້ນແລະການກະຕຸ້ນສັ້ນ. ແຕ່ມັນຍັງມີຄວາມສ່ຽງຢູ່. ດັ່ງນັ້ນ, ຄວນສຶກສາພິທີການດູແລສຸກເສີນ ສຳ ລັບການເປັນໂລກເບົາຫວານ, ເຊິ່ງຕ້ອງໄດ້ຕິດຕາມຢູ່ເຮືອນແລະໃນສະຖານທີ່ທາງການແພດ. |
| ແບບຟອມການປ່ອຍ | ຢາດັ່ງກ່າວມີຢູ່ໃນກ່ອງນ້ອຍ 3 ມລ, ເຊັ່ນດຽວກັບໃນຕຸກ 10 ມລ. ໃນກະດາດແຂວນ - 1 ຂວດຫລື 5 ໄສ້ຕອງ. insulin ນີ້ບໍ່ມີຄວາມໂປ່ງໃສ. ມັນຄ້າຍຄືແຫຼວທີ່ມີເມຄທີ່ຕ້ອງໄດ້ສັ່ນກ່ອນທີ່ຈະສັກຢາ ສຳ ລັບສັກ. |
| ເງື່ອນໄຂແລະເງື່ອນໄຂຂອງການເກັບຮັກສາ | ເພື່ອຫລີກລ້ຽງຄວາມເສຍຫາຍຂອງຢາ, ສຶກສາກົດລະບຽບໃນການເກັບຮັກສາອິນຊູລິນແລະປະຕິບັດຕາມຢ່າງລະມັດລະວັງ. ອາຍຸການໃຊ້ງານຂອງການໂຈະ ສຳ ລັບການບໍລິຫານ subcutaneous ແມ່ນ 100 IU / ml ແມ່ນ 30 ເດືອນ. ຕຸກຫລືກະຕຸກເປີດຕ້ອງໃຊ້ພາຍໃນ 6 ອາທິດ. |
| ສ່ວນປະກອບ | ສານທີ່ມີການເຄື່ອນໄຫວແມ່ນວິສະວະ ກຳ ອິນຊີຂອງອິນຊູລິນ isulinne. ຜູ້ຕື່ນເຕັ້ນ - ສັງກະສີ chloride, glycerin, metacresol, phenol, sodium phosphate dihydrate, sulfate protamine, sodium hydroxide ແລະ / ຫຼືກົດ hydrochloric ເພື່ອປັບ pH, ນ້ ຳ ສຳ ລັບສັກ. |
ຕາ (ປີ່ນປົວກະດູກສັນຫຼັງ) ໝາກ ໄຂ່ຫຼັງ (ພະຍາດ nephropathy) ຄວາມເຈັບຕີນຂອງພະຍາດເບົາຫວານ: ຂາ, ຂໍ້ຕໍ່, ຫົວ
ຕໍ່ໄປນີ້ແມ່ນຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບການກະກຽມອິນຊູລິນຂະ ໜາດ ກາງ.
ຢາ protafan ແມ່ນຢາຫຍັງ?
Protafan ແມ່ນຢາອິນຊູລິນໃນລະດັບປານກາງ. ລາວເລີ່ມຫລຸດລະດັບນ້ ຳ ຕານໃນເລືອດ 60-90 ນາທີຫຼັງຈາກສັກ.
ມັນມີຈຸດສູງສຸດຂອງການປະຕິບັດ, ກົງກັນຂ້າມກັບຢາຍາວຂອງ Levemir, Tresiba, Lantus ແລະ Tujeo. ຈຸດສູງສຸດນີ້ບັນລຸໄດ້ຫຼັງຈາກ 3-5 ຊົ່ວໂມງ.
ຕາມກົດລະບຽບ, ຢາອິນຊູລິນຂະ ໜາດ ກາງຄວນຖືກ ນຳ ໃຊ້ຮ່ວມກັບຢາສັ້ນຫຼືທາດແຫຼວ. ອ່ານເພີ່ມເຕີມໃນບົດຂຽນ“ ປະເພດຂອງ Insulin ແລະຜົນກະທົບຂອງມັນ”.
ວິທີການຕີມັນ?
ໄລຍະເວລາຢ່າງເປັນທາງການຂອງການສັກແຕ່ລະຄັ້ງແມ່ນ 12-18 ຊົ່ວໂມງ. ສະນັ້ນ, ຢາ Protafan ແມ່ນແນະ ນຳ ໃຫ້ສັກ 2 ເທື່ອຕໍ່ມື້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ ກໍ່ຕ້ອງໃຊ້ຢາອິນຊູລິນ 2-8 ຄັ້ງຕໍ່າກ່ວາມາດຕະຖານ.
ໃນປະລິມານດັ່ງກ່າວ, Protafan ແມ່ນໃຊ້ໄດ້ບໍ່ເກີນ 8 ຊົ່ວໂມງ, ແລະມັນຕ້ອງໄດ້ຮັບການປະຕິບັດສາມຄັ້ງຕໍ່ມື້. ສ່ວນຫຼາຍອາດຈະ, ການສີດຕອນແລງຈະບໍ່ພຽງພໍ ສຳ ລັບຕະຫຼອດຄືນ.
ເພື່ອຫລີກລ້ຽງບັນຫາກ່ຽວກັບນ້ ຳ ຕານໃນຕອນເຊົ້າເທິງກະເພາະອາຫານຫວ່າງພ້ອມທັງຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງອາການແພ້, ມັນກໍ່ດີກວ່າທີ່ຈະທົດແທນ Protafan ດ້ວຍຢາ ໜຶ່ງ ຊະນິດຄື Levemir, Tresiba, Lantus ຫຼື Tujeo.
Protafan ສາມາດແບ່ງອອກເປັນ 3 ຄັ້ງຕໍ່ມື້ບໍ?
ສິ່ງທີ່ດີທີ່ສຸດແມ່ນການທົດແທນອິນຊູລິນຂະ ໜາດ ກາງກັບ Levemir, Lantus, Tujeo ຫຼື Tresiba.
ສົມມຸດວ່າ, ດ້ວຍເຫດຜົນໃດ ໜຶ່ງ, ທ່ານ ຈຳ ເປັນຕ້ອງສືບຕໍ່ ນຳ ໃຊ້ Protafan, Humulin NPH, Insuman Bazal, Biosulin N ຫຼື Rinsulin NPH. ໃນກໍລະນີນີ້, ມັນມີຄວາມຫມາຍທີ່ຈະແບ່ງມັນອອກເປັນສາມຄັ້ງຕໍ່ມື້.
ຄັ້ງ ທຳ ອິດແມ່ນໃຊ້ໃນຕອນເຊົ້າ, ທັນທີທີ່ພວກເຂົາຕື່ນຂຶ້ນ. ການສັກຄັ້ງທີສອງ - ໃນຕອນທ່ຽງ, ປະລິມານຕ່ ຳ ສຸດ. ຄັ້ງທີສາມ - ໃນຕອນກາງຄືນກ່ອນເຂົ້ານອນ, ຊ້າທີ່ສຸດເທົ່າທີ່ຈະເຮັດໄດ້.
ບັນຫາຕົ້ນຕໍເກີດຂື້ນກັບການກິນຢາໃນຕອນກາງຄືນ. ເນື່ອງຈາກວ່າການກະ ທຳ ຂອງອິນຊູລິນຂະ ໜາດ ກາງຈະສິ້ນສຸດລົງໄວ, ມັນກໍ່ບໍ່ພຽງພໍ ສຳ ລັບຕະຫຼອດຄືນ. ການເພີ່ມຂື້ນຂອງປະລິມານທີ່ຖືກປະຕິບັດກ່ອນນອນຈະ ນຳ ໄປສູ່ການເປັນໂຣກເລືອດຈາງໃນເວລາກາງຄືນ.
ການສັກຢາອິນຊູລິນ Protafan ຫຼືສານສະເຕີຣອຍຂອງມັນໃນປະລິມານປານກາງ, ເຊິ່ງບໍ່ກໍ່ໃຫ້ເກີດໂລກລະລາຍໃນເລືອດໃນເວລາກາງຄືນ, ຈະເຮັດໃຫ້ນ້ ຳ ຕານສູງໃນຕອນເຊົ້າໃນກະເພາະອາຫານຫວ່າງ.
ບັນຫານີ້ບໍ່ມີທາງແກ້ທີ່ດີນອກ ເໜືອ ຈາກການປ່ຽນໄປໃຊ້ອິນຊູລິນອີກຊະນິດ ໜຶ່ງ.
ຢາອິນຊູລິນຊະນິດນີ້ບໍລິຫານກ່ອນຫຼືຫຼັງອາຫານ?
Protafan ບໍ່ມີຈຸດປະສົງໃນການດູດຊຶມອາຫານ. ນອກຈາກນີ້, ມັນບໍ່ ເໝາະ ສົມໃນສະຖານະການທີ່ທ່ານ ຈຳ ເປັນຕ້ອງເອົານ້ ຳ ຕານສູງລົງຢ່າງໄວວາ. ມັນຄວນຈະຖືກ pricked, ໂດຍບໍ່ສົນເລື່ອງຂອງອາຫານ, ປົກກະຕິທຸກໆມື້ໃນເວລາດຽວກັນ. ໂດຍປົກກະຕິແລ້ວ, ໃນຂະຫນານກັບມັນ, ການກະກຽມອິນຊູລິນສັ້ນຫຼືທາດແຫຼວອີກຊະນິດ ໜຶ່ງ ແມ່ນຖືກ ນຳ ໃຊ້, ເຊິ່ງໄດ້ຖືກປະຕິບັດກ່ອນອາຫານ.
ປະລິມານປະ ຈຳ ວັນທີ່ອະນຸຍາດສູງສຸດແມ່ນຫຍັງ?
ຢ່າງເປັນທາງການ, ປະລິມານປະລິມານປະ ຈຳ ວັນທີ່ສາມາດອະນຸຍາດໄດ້ສູງສຸດຂອງ insulin Protafan ສະເລ່ຍບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ. ແນະ ນຳ ໃຫ້ສັກໃຫ້ຫຼາຍເທົ່າທີ່ ຈຳ ເປັນເພື່ອບໍ່ໃຫ້ນ້ ຳ ຕານໃນເລືອດຂອງຜູ້ເປັນໂລກເບົາຫວານບໍ່ສູງຂື້ນ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະລິມານອິນຊູລິນໃນປະລິມານສູງເຮັດໃຫ້ເກີດລະດັບນ້ ຳ ຕານໃນເລືອດ, ການໂຈມຕີການລະລາຍເລືອດໃນເລືອດເລື້ອຍໆ. ສະນັ້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງຊອກຫາວິທີການປະນີປະນອມທີ່ດີທີ່ສຸດ.
ອ່ານເພີ່ມເຕີມໃນບົດຂຽນ“ ການຄິດໄລ່ປະລິມານຢາອິນຊູລິນ: ຄຳ ຕອບຕໍ່ ຄຳ ຖາມກ່ຽວກັບໂລກເບົາຫວານ”.
Protafan ຫຼື Levemir: ເຊິ່ງ insulin ດີກວ່າບໍ? ຄວາມແຕກຕ່າງຂອງພວກເຂົາແມ່ນຫຍັງ?
Levemir ແມ່ນດີກ່ວາ Protafan ເພາະວ່າມັນໃຊ້ເວລາດົນກວ່າ. ມັນຍັງບໍ່ມີໂປຕີນໂປຕີນ, ເຊິ່ງມັກຈະເຮັດໃຫ້ເກີດອາການແພ້.
ແຕ່ວ່າ Protafan, ຖ້າ ຈຳ ເປັນກໍ່ສາມາດເຮັດໃຫ້ລະລາຍດ້ວຍເກືອ, ເຊິ່ງຂາຍໃນຮ້ານຂາຍຢາ. ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໃນເວລາທີ່ການຊົດເຊີຍໂຣກເບົາຫວານໃນເດັກນ້ອຍທີ່ຕ້ອງການໃຊ້ອິນຊູລິນຕໍ່າ.
Levemir ຍັງສັກເດັກນ້ອຍໃນຮູບແບບທີ່ຫລອກລວງ, ແຕ່ຜູ້ຜະລິດບໍ່ໄດ້ອະນຸມັດຢ່າງເປັນທາງການກ່ຽວກັບເລື່ອງນີ້.
ຂ້ອຍສາມາດທົດແທນ Protafan ໂດຍຫຍັງ?
ຢາອິນຊູລິນຂະ ໜາດ ກາງແນະ ນຳ ໃຫ້ປ່ຽນແທນຢາ ໜຶ່ງ ຊະນິດດັ່ງຕໍ່ໄປນີ້: Levemir, Tresiba (ດີທີ່ສຸດ, ແຕ່ລາຄາແພງກວ່າ), Lantus ຫຼື Tujeo.
ມັນອາດຈະເກີດຂື້ນວ່າທ່ານຈະໄດ້ຮັບຢາ Protafan ໂດຍບໍ່ເສຍຄ່າ, ແລະທ່ານຈະຕ້ອງຊື້ insulin ຊະນິດອື່ນອີກ ສຳ ລັບເງິນຂອງທ່ານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ທ່ານຍັງຕ້ອງການທົດແທນຢາດັ່ງກ່າວ.
ເນື່ອງຈາກວ່າການຮັກສາພະຍາດເບົາຫວານດ້ວຍອິນຊູລິນຂະ ໜາດ ກາງມີຂໍ້ບົກຜ່ອງທີ່ ສຳ ຄັນ. ອ່ານເພີ່ມເຕີມກ່ຽວກັບພວກມັນໄດ້ທີ່ນີ້.
Insulin Protafan: ການທົບທວນພະຍາດເບົາຫວານ
ແມ່ຍິງຖືພາສາມາດເຈາະມັນໄດ້ບໍ?
ການໃຊ້ປະເພດມັດທະຍົມຂອງ insulin Protafan, Humulin NPH, Insuman Bazal, Biosulin N ແລະ Rinsulin NPH ໃນລະຫວ່າງການຖືພາແລະການລ້ຽງລູກດ້ວຍນົມແມ່ແມ່ນເປັນທີ່ຍອມຮັບໄດ້. ມັນໄດ້ຖືກອະນຸມັດຢ່າງເປັນທາງການໂດຍກະຊວງສາທາລະນະສຸກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນກໍ່ດີກວ່າທີ່ຈະໃຊ້ ໜຶ່ງ ທາງເລືອກ ສຳ ລັບອິນຊູລິນທີ່ຍາວນານ (ຂະຫຍາຍ) ທີ່ລະບຸໄວ້ຂ້າງເທິງ. ເພື່ອຄວບຄຸມໂລກເບົາຫວານໃນແມ່ຍິງຖືພາ, Levemir ແມ່ນຖືກ ກຳ ນົດເປັນປະ ຈຳ.
Protamine-insulin ES - ອິນຊູລິນ (ມະນຸດ), ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້, ຄຳ ອະທິບາຍ, ຄຸນສົມບັດ. ຕົວແທນທີ່ມີທາດໂປຼຕີນໃນເລືອດ, ອິນຊູລິນທີ່ເຮັດວຽກເປັນເວລາດົນ - ສຸກເສີນ Protamine-insulin

ຜູ້ຜະລິດ: RUE Belmedpreparaty Republic of Belarus
ລະຫັດ PBX: A10AC01
ກຸ່ມກະສິ ກຳ:
ຢາປິ່ນປົວພະຍາດເບົາຫວານ
ແບບຟອມການປ່ອຍ:
ຮູບແບບການຜະລິດຢາ. ການຢຸດເຊົາການສີດຢາ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້:
ເບົາຫວານຫວານ.
ຄຸນລັກສະນະການຢາ:
ແພດການຢາ ຫຼັງຈາກການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ (ເຂົ້າໄປໃນໄຂມັນ subcutaneous), ສຸກເສີນ Protamine-insulin ເລີ່ມປະຕິບັດພາຍໃນ 1,5 ຊົ່ວໂມງແລະມີຜົນດີທີ່ສຸດໃນລະຫວ່າງຊົ່ວໂມງທີ 4 - 12, ໄລຍະເວລາຂອງຢາແມ່ນຮອດ 24 ຊົ່ວໂມງ. ເນື່ອງຈາກໄລຍະເວລາທີ່ຍາວນານຂອງການປະຕິບັດ, ສະຖານະການສຸກເສີນ Protamine-insulin ມັກຖືກກໍານົດໄວ້ໃນສ່ວນປະກອບທີ່ມີການກະກຽມອິນຊູລິນຂອງໄລຍະເວລາສັ້ນໆ.
ວິທີການ ນຳ ໃຊ້ແລະປະລິມານ:
Subcutaneously. ບໍ່ມີສຸຂະພາບດີ, ໃນນັ້ນ hyperglycemia ແລະ glucosuria ບໍ່ໄດ້ຖືກ ກຳ ຈັດໂດຍຄາບອາຫານ 2-3 ມື້, ໃນອັດຕາ 0.5-1 U / kg, ແລະຫຼັງຈາກນັ້ນປະລິມານດັ່ງກ່າວແມ່ນຖືກປັບໃຫ້ສອດຄ່ອງກັບໂປຼແກຼມ glycemic ແລະ glucosuric.
ຄວາມຖີ່ຂອງການບໍລິຫານຄວນຈະແຕກຕ່າງກັນ (ໂດຍປົກກະຕິແລ້ວແມ່ນໃຊ້ເວລາ 3-5 ຄັ້ງໃນເວລາທີ່ເລືອກປະລິມານ), ໃນຂະນະທີ່ເຄືອທັງ ໝົດ ແບ່ງອອກເປັນຫຼາຍພາກສ່ວນ, ທຽບໃສ່ມູນຄ່າພະລັງງານຂອງອາຫານທີ່ກິນ.
ການສັກຢາແມ່ນປະຕິບັດ 15 ນາທີກ່ອນອາຫານ.
ຄຸນນະສົມບັດການສະ ໝັກ:
ຜົນກະທົບຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກຄວບຄຸມ.
ໃນການເຊື່ອມໂຍງກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ການປ່ຽນແປງຂອງຊະນິດຂອງມັນຫຼືໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືທາງຈິດໃຈທີ່ ສຳ ຄັນ, ອາດຈະມີຄວາມສາມາດໃນການຂັບລົດລົດລົງຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງມີສ່ວນຮ່ວມໃນກິດຈະ ກຳ ອື່ນໆທີ່ບໍ່ປອດໄພທີ່ຕ້ອງການຄວາມເອົາໃຈໃສ່ແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດໃຈແລະມໍເຕີ.
ຜົນຂ້າງຄຽງ:
ES protamine-insulin ສາມາດເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດຕ່ ຳ, ແດງ, ໃຄ່ບວມແລະຄັນອາດຈະປາກົດຢູ່ບ່ອນສັກຢາ (ອັນທີ່ເອີ້ນວ່າພູມແພ້ທ້ອງຖິ່ນ). ໂດຍປົກກະຕິແລ້ວ, ດ້ວຍການໃຊ້ຢາຕໍ່ເນື່ອງ, ອາການເຫລົ່ານີ້ຈະຫາຍໄປພາຍໃນສອງສາມອາທິດ.
ຄັ້ງ ທຳ ອິດເລີ່ມຕົ້ນດ້ວຍການຮັກສາອິນຊູລິນ, ມັນສາມາດລົບກວນຄວາມບົກຜ່ອງດ້ານສາຍຕາຫລືການໃຄ່ບວມຢູ່ແຂນ.
ການສັກຫຼາຍເທື່ອຢູ່ບ່ອນດຽວກັນສາມາດເຮັດໃຫ້ຜິວ ໜັງ ຫຼືເນື້ອເຍື່ອຍ່ອຍສະຫຼາຍຂື້ນ (lipodystrophy).
ການພົວພັນກັບຢາອື່ນໆ:
ມີ ຈຳ ນວນຢາທີ່ສົ່ງຜົນຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ:
ຕົວແທນ hypoglycemic ທາງປາກ, ຕົວຍັບຍັ້ງ monoamine oxidase (MAOs), ຕົວເລືອກ beta-blockers, ຢາຕ້ານໂຣກ angiotensin ປ່ຽນທາດ enzyme (ACE), ທາດ salicylates, ສານສະເຕີຣອຍ anabolic ແລະ glucorticoids, ຢາຄຸມ ກຳ ເນີດ, ຢາ thiazide diuretics, ຮໍໂມນ thyroid, ຮໍໂມນ thyroid, ຮໍໂມນ thyroid amide, sympathomimetides.
ກິນເພາະຖ້າກິນ
ອາການຕ່າງໆ: ໃນກໍລະນີທີ່ກິນເພາະຖ້າກິນຫລາຍເກີນໄປ, ອາດຈະມີການພັດທະນາຂອງໂລກເອດສ້້າຕານ.
ການຮັກສາ: ຄົນເຈັບສາມາດເອົາເບົາຫວານໃນເລືອດອອກໂດຍຕົນເອງ, ກິນນ້ ຳ ຕານຫຼືທາດແປ້ງທາດ ບຳ ລຸງພາຍໃນ. ສະນັ້ນ, ຄວນແນະ ນຳ ໃຫ້ ນຳ ເອົານ້ ຳ ຕານ, ເຂົ້າ ໜົມ ຫວານ, cookies ຫຼືນ້ ຳ ໝາກ ໄມ້ຫວານໄປ ນຳ ຕະຫຼອດເວລາໃນໂລກເບົາຫວານທີ່ບໍ່ດີຕໍ່ສຸຂະພາບ.
ໃນບັນດາກໍລະນີທີ່ຫຍຸ້ງຍາກ, ເມື່ອຄົນເຈັບ ໝົດ ສະຕິ, ວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 40% ຈະຖືກສັກເຂົ້າທາງເສັ້ນ, ເຂົ້າເສັ້ນເລືອດ, ເສັ້ນເລືອດແດງ, ເສັ້ນເລືອດຂອດ. ຫລັງຈາກໄດ້ຮັບສະຕິ, ຄົນເຈັບໄດ້ຮັບ ຄຳ ແນະ ນຳ ໃຫ້ກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເອດສໃນເລືອດ.
ເງື່ອນໄຂການເກັບຮັກສາ:
ຂວດທີ່ມີຢາ Protamine-Insulin ສຸກເສີນຂອງຢາທີ່ເຈົ້າ ກຳ ລັງໃຊ້ໃນປະຈຸບັນສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມໃນຫ້ອງ (ສູງເຖິງ 25 ອົງສາ) ຈົນເຖິງ 6 ອາທິດ.
ແວ່ນຕາທີ່ມີບັນຫາສຸກເສີນ Protamine-Insulin ບໍ່ຄວນ ສຳ ຜັດກັບຄວາມຮ້ອນຫລືແສງແດດໂດຍກົງແລະບໍ່ຄວນຖືກແຊ່ແຂງ. ຮັກສາສຸກເສີນ Protamine-Insulin ໃນສະຖານທີ່ທີ່ເດັກນ້ອຍບໍ່ສາມາດເຂົ້າເຖິງໄດ້.
ຢ່າໃຊ້ຢາອິນຊູລິນຫຼັງຈາກວັນ ໝົດ ອາຍຸທີ່ພິມໃສ່ຊຸດ. ຢ່າໃຊ້ຢາ Protamine-Insulin ສຸກເສີນຢ່າງເດັດຂາດຖ້າວິທີແກ້ໄຂບໍ່ໄດ້ແຈ້ງ, ຈືດໆຫລືເກືອບບໍ່ມົວ.
ຮູບແບບການປ່ອຍ, ສ່ວນປະກອບແລະການຫຸ້ມຫໍ່
ການລະງັບການສີດແມ່ນສີຂາວ, ເມື່ອຢືນ, ການລະງັບການຕັ້ງຖິ່ນຖານ, ທາດແຫຼວທີ່ຢູ່ ເໜືອ ນ້ ຳ ຝົນແມ່ນຈະແຈ້ງ, ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີ, ສ່ວນນ້ ຳ ຝົນໄດ້ຖືກຢ່ອນລົງຢ່າງງ່າຍດາຍດ້ວຍການສັ່ນສະເທືອນ.
| 1 ມລ | |
| ອິນຊູລິນວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດ | 100 IU |
ຂໍ້ສະ ເໜີ: protamine sulfate, disodium phosphate dihydrate, zinc chloride, phenol, metacresol, glycerol, ນ້ ຳ ສຳ ລັບແລະ.
10 ml - ຂວດ (1) - ການຫຸ້ມຫໍ່.
ອິນຊູລິນກັບທາດໂປຼຕິນເຮັດວຽກໄດ້ແນວໃດ?
 ສານພິເສດທີ່ເອີ້ນວ່າທາດໂປຼຕີນແມ່ນຖືກໃສ່ເຂົ້າໃນກະແສ insulins ຂະ ໜາດ ກາງເພື່ອເຮັດໃຫ້ການດູດຊຶມຂອງຢາຊ້າລົງຈາກສະຖານທີ່ສັກ. ຂໍຂອບໃຈກັບທາດໂປຼຕີນ, ການເລີ່ມຕົ້ນຂອງການຫຼຸດລົງຂອງນໍ້າຕານໃນເລືອດເລີ່ມຕົ້ນສອງຫາສີ່ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ.
ສານພິເສດທີ່ເອີ້ນວ່າທາດໂປຼຕີນແມ່ນຖືກໃສ່ເຂົ້າໃນກະແສ insulins ຂະ ໜາດ ກາງເພື່ອເຮັດໃຫ້ການດູດຊຶມຂອງຢາຊ້າລົງຈາກສະຖານທີ່ສັກ. ຂໍຂອບໃຈກັບທາດໂປຼຕີນ, ການເລີ່ມຕົ້ນຂອງການຫຼຸດລົງຂອງນໍ້າຕານໃນເລືອດເລີ່ມຕົ້ນສອງຫາສີ່ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ.
ຜົນກະທົບສູງສຸດເກີດຂື້ນພາຍຫຼັງ 4-9 ຊົ່ວໂມງ, ແລະໄລຍະເວລາທັງ ໝົດ ແມ່ນຈາກ 10 ເຖິງ 16 ຊົ່ວໂມງ. ຕົວກໍານົດການດັ່ງກ່າວຂອງອັດຕາການເລີ່ມຕົ້ນຂອງຜົນກະທົບຂອງການລະລາຍຂອງເລືອດເຮັດໃຫ້ມັນເປັນໄປໄດ້ສໍາລັບການ insulins ດັ່ງກ່າວເພື່ອທົດແທນຜົນກະທົບຂອງຄວາມລັບຂອງທໍາມະຊາດທີ່ເປັນພື້ນຖານ.
ທາດໂປຼຕິນເຮັດໃຫ້ການສ້າງຕົວຂອງອິນຊູລິນໃນຮູບແບບຂອງ flakes, ສະນັ້ນຮູບລັກສະນະຂອງທາດ insulin ແມ່ນມີເມກ, ແລະການກະກຽມຂອງ insulins ສັ້ນໆແມ່ນມີຄວາມໂປ່ງໃສ. ສ່ວນປະກອບຂອງຢາຍັງປະກອບມີ chloride ສັງກະສີ, sodium phosphate, phenol (ຮັກສາ) ແລະ glycerin. ໜຶ່ງ ມິນລີລິດຂອງການລະງັບທາດໂປຣຕີນ - ສັງກະສີອິນຊູລິນມີຮໍໂມນ 40 PIECES.
ການກະກຽມສານອິນຊູລິນທີ່ຜະລິດໂດຍ RUE Belmedpreparaty ມີຊື່ການຄ້າ Protamine-Insulin ChS. ກົນໄກຂອງການກະ ທຳ ຂອງຢານີ້ແມ່ນໄດ້ຖືກອະທິບາຍໂດຍຜົນກະທົບດັ່ງກ່າວ:
- ປະຕິ ສຳ ພັນກັບຕົວຮັບທີ່ຢູ່ເທິງເຍື່ອຂອງຈຸລັງ.
- ການສ້າງຕັ້ງສະລັບສັບຊ້ອນຂອງຕົວຮັບ insulin.
- ໃນຈຸລັງຂອງຕັບ, ກ້າມແລະເນື້ອເຍື່ອ adipose, ການສັງເຄາະຂອງເອນໄຊເລີ່ມຕົ້ນ.
- Glucose ຖືກດູດຊືມແລະດູດຊືມຈາກແພຈຸລັງ.
- ການຂົນສົ່ງໃນລະດັບ glucose ແມ່ນເລັ່ງ.
- ການສ້າງໄຂມັນ, ທາດໂປຼຕີນແລະ glycogen ແມ່ນກະຕຸ້ນ.
- ໃນຕັບ, ການສ້າງໂມເລກຸນ glucose ໃໝ່ ຫຼຸດລົງ.
ຂະບວນການທັງ ໝົດ ນີ້ແມ່ນແນໃສ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງແລະ ນຳ ໃຊ້ມັນເພື່ອສ້າງພະລັງງານພາຍໃນຫ້ອງ. ອັດຕາການເລີ່ມຕົ້ນແລະໄລຍະເວລາທັງ ໝົດ ຂອງການປະຕິບັດຂອງ Protamine insulin ES ແມ່ນຂື້ນກັບປະລິມານທີ່ໃຊ້, ວິທີການແລະສະຖານທີ່ສັກ.
ໃນບຸກຄົນດຽວກັນ, ຕົວກໍານົດການເຫຼົ່ານີ້ອາດຈະແຕກຕ່າງກັນໃນວັນທີ່ແຕກຕ່າງກັນ.
ຕົວຊີ້ບອກການ ນຳ ໃຊ້ແລະຂະ ໜາດ ຂອງຢາ
 ການກະກຽມທາດໂປຼຕີນ - ສັງກະສີ - ອິນຊູລິນແມ່ນຊີ້ບອກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ ທຳ ອິດ, ແລະຍັງສາມາດແນະ ນຳ ໃຫ້ມີທາດນ້ ຳ ຕານໃນເລືອດສູງໃນປະເພດທີ 2 ຂອງພະຍາດ.
ການກະກຽມທາດໂປຼຕີນ - ສັງກະສີ - ອິນຊູລິນແມ່ນຊີ້ບອກ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ ທຳ ອິດ, ແລະຍັງສາມາດແນະ ນຳ ໃຫ້ມີທາດນ້ ຳ ຕານໃນເລືອດສູງໃນປະເພດທີ 2 ຂອງພະຍາດ.
ນີ້ສາມາດຕ້ານທານກັບຢາເມັດເພື່ອຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ, ພ້ອມກັບການຕິດເຊື້ອຫຼືພະຍາດຕິດຕໍ່ອື່ນໆ, ເຊັ່ນດຽວກັນກັບໃນລະຫວ່າງການຖືພາ. ຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ກໍ່ຖືກໂອນເຂົ້າໄປປິ່ນປົວດ້ວຍອິນຊູລິນຖ້າເປັນໂຣກເບົາຫວານພ້ອມດ້ວຍອາການແຊກຊ້ອນສ້ວຍແຫຼມຫລືໂຣກຫລອດເລືອດສະ ໝອງ.
ຢາເຊັ່ນໂປຕີນ - ສັງກະສີ - ອິນຊູລິນແມ່ນຖືກບົ່ງບອກໃນເວລາຜ່າຕັດແມ່ນມີຄວາມ ຈຳ ເປັນຖ້າເປັນໂຣກເບົາຫວານໃນການກວດຫາໂຣກຄັ້ງ ທຳ ອິດແລະຕົວເລກ glycemic ສູງເກີນຂອບເຂດຫລືຖ້າມີຢາຕ້ານເຊື້ອໃນເມັດ.
ES protamine-insulin ແມ່ນຖືກຄຸ້ມຄອງໂດຍ subcutaneously, ຂະ ໜາດ ຂອງມັນຂື້ນກັບ hyperglycemia ສ່ວນບຸກຄົນແລະຄິດໄລ່ໂດຍສະເລ່ຍຕໍ່ 1 ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ. ການບໍລິຫານປະ ຈຳ ວັນຕັ້ງແຕ່ 0.5 ເຖິງ 1 ໜ່ວຍ.
ຄຸນລັກສະນະຂອງຢາ:
- ມັນໄດ້ຖືກຄຸ້ມຄອງຢ່າງດຽວພຽງແຕ່ subcutaneously. ຫ້າມໃຊ້ການບໍລິຫານໂດຍການລະງັບການລະງັບອິນຊູລິນ.
- ຂວດປິດແມ່ນເກັບໄວ້ໃນຕູ້ເຢັນ, ແລະເມື່ອ ນຳ ໃຊ້ໃນອຸນຫະພູມສູງເຖິງ 25 ອົງສາຈົນເຖິງ 6 ອາທິດ.
- ເກັບມ້ຽນອິນຊູລິນທີ່ໃຊ້ແລ້ວໄວ້ໃນອຸນຫະພູມຫ້ອງ (ສູງເຖິງ 25 ອົງສາ) ເປັນເວລາ 6 ອາທິດ.
- ອຸນຫະພູມຂອງອິນຊູລິນກັບການແນະ ນຳ ຄວນເປັນອຸນຫະພູມຫ້ອງ.
- ພາຍໃຕ້ອິດທິພົນຂອງຄວາມຮ້ອນ, ແສງແດດໂດຍກົງ, ອາກາດ ໜາວ, ອິນຊູລິນສູນເສຍຄຸນສົມບັດຂອງມັນ.
- ກ່ອນທີ່ຈະບໍລິຫານສັງກະສີໂປໂມຊັ່ນ, ສັງກະສີອິນຊູລິນຕ້ອງໄດ້ຖືກມ້ວນລົງໃນຝາມືຈົນກວ່າມັນຈະກ້ຽງແລະມີເມກ. ຖ້າສິ່ງນີ້ບໍ່ສາມາດເຮັດໄດ້, ຫຼັງຈາກນັ້ນຢາບໍ່ໄດ້ຖືກປະຕິບັດ.
ສະຖານທີ່ສີດສາມາດເລືອກໄດ້ຂື້ນກັບຄວາມຕ້ອງການຂອງຄົນເຈັບ, ແຕ່ຕ້ອງມີສະຕິໃນໃຈວ່າມັນຈະຖືກດູດຊືມແລະສ່ອງແສງຊ້າລົງຈາກຂາ. ສະຖານທີ່ທີ່ແນະ ນຳ ເທື່ອທີສອງແມ່ນບໍລິເວນບ່າ (ກ້າມເນື້ອ deltoid). ໃນແຕ່ລະຄັ້ງທີ່ທ່ານ ຈຳ ເປັນຕ້ອງເລືອກສະຖານທີ່ ໃໝ່ ພາຍໃນເຂດການວິພາກດຽວກັນເພື່ອຫລີກລ້ຽງການ ທຳ ລາຍຂອງເນື້ອເຍື່ອ subcutaneous.
ຖ້າຄົນເຈັບໄດ້ຮັບການ ກຳ ນົດລະບຽບການບໍລິຫານອິນຊູລິນຢ່າງເຂັ້ມງວດ, ຫຼັງຈາກນັ້ນການບໍລິຫານສານອິນຊູລິນສັງກະສີແມ່ນປະຕິບັດໃນຕອນເຊົ້າຫຼືຕອນແລງ, ແລະໃນເວລາທີ່ໄດ້ລະບຸ, ສອງຄັ້ງ (ຕອນເຊົ້າແລະຕອນແລງ). ກ່ອນທີ່ຈະກິນອາຫານ, ອິນຊູລິນປະເພດສັ້ນແມ່ນໃຊ້.
ໃນພະຍາດເບົາຫວານຊະນິດທີສອງ, ສ່ວນຫຼາຍແລ້ວແມ່ນ Protamine-insulin ES ຖືກປະຕິບັດໃນການປະສົມປະສານກັບຢາ glypoglycemic, ເຊິ່ງຖືກ ກຳ ນົດໄວ້ໃນການບໍລິຫານທາງປາກ, ເພື່ອເສີມຂະຫຍາຍຜົນຂອງມັນ.
ອາການແຊກຊ້ອນຂອງການປິ່ນປົວດ້ວຍ Insulin
 ອາການແຊກຊ້ອນທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າລະດັບປົກກະຕິ. ສິ່ງນີ້ໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກຈາກໂພຊະນາການທີ່ບໍ່ດີດ້ວຍປະລິມານຄາໂບໄຮເດຣດຕ່ ຳ ແລະປະລິມານອິນຊູລິນສູງ, ກິນອາຫານຂ້າມ, ຄວາມກົດດັນທາງຮ່າງກາຍ, ປ່ຽນສະຖານທີ່ສັກຢາ.
ອາການແຊກຊ້ອນທີ່ສຸດຂອງການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າລະດັບປົກກະຕິ. ສິ່ງນີ້ໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກຈາກໂພຊະນາການທີ່ບໍ່ດີດ້ວຍປະລິມານຄາໂບໄຮເດຣດຕ່ ຳ ແລະປະລິມານອິນຊູລິນສູງ, ກິນອາຫານຂ້າມ, ຄວາມກົດດັນທາງຮ່າງກາຍ, ປ່ຽນສະຖານທີ່ສັກຢາ.
ການເປັນໂຣກເບົາຫວານແມ່ນເກີດມາຈາກພະຍາດຕິດຕໍ່, ໂດຍສະເພາະຜູ້ທີ່ເປັນໄຂ້ສູງ, ຖອກທ້ອງ, ຮາກ, ພ້ອມທັງການຮ່ວມມືກັບຢາທີ່ຊ່ວຍເພີ່ມການເຮັດວຽກຂອງອິນຊູລິນ.
ການເລີ່ມຕົ້ນຢ່າງກະທັນຫັນຂອງອາການຂອງການເປັນໂລກເບົາຫວານແມ່ນເປັນເລື່ອງປົກກະຕິ ສຳ ລັບການປິ່ນປົວອິນຊູລິນ. ສ່ວນຫຼາຍຄົນເຈັບມີຄວາມຮູ້ສຶກກັງວົນໃຈ, ວິນຫົວ, ເຫື່ອເຢັນ, ມືສັ່ນ, ອ່ອນເພຍຜິດປົກກະຕິ, ເຈັບຫົວແລະປັ່ນປ່ວນ.
ຜິວຫນັງກາຍເປັນສີຂີ້ເຖົ່າຈາງ, ຄວາມອຶດຫິວເພີ່ມຂື້ນໃນເວລາດຽວກັນກັບອາການປວດຮາກ. ຫຼັງຈາກນັ້ນ, ສະຕິໄດ້ຖືກລົບກວນແລະຄົນເຈັບຕົກຢູ່ໃນສະຕິ. ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດທີ່ກະທົບກະເທືອນຕໍ່ສະ ໝອງ ແລະຖ້າບໍ່ໄດ້ຮັບການປິ່ນປົວ, ຜູ້ປ່ວຍຈະສ່ຽງຕໍ່ການເສຍຊີວິດ.
ຖ້າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີສະຕິ, ຫຼັງຈາກນັ້ນທ່ານສາມາດບັນເທົາການໂຈມຕີໂດຍ ນຳ ໃຊ້ນ້ ຳ ຕານຫຼືນ້ ຳ ຫວານ, cookies. ດ້ວຍລະດັບທາດ ນຳ ້ຕານໃນລະດັບສູງ, ວິທີແກ້ໄຂທາດນ້ ຳ ຕານເຂັ້ມຂຸ້ນແລະທາດ glucagon intramuscularly ແມ່ນຄວບຄຸມດ້ວຍເສັ້ນເລືອດ. ຫຼັງຈາກການປັບປຸງສຸຂະພາບ, ຄົນເຈັບຄວນກິນຢ່າງແນ່ນອນເພື່ອບໍ່ໃຫ້ມີການໂຈມຕີຊ້ ຳ ອີກ.
ການເລືອກປະລິມານທີ່ບໍ່ຖືກຕ້ອງຫຼືການບໍລິຫານທີ່ພາດອາດຈະເຮັດໃຫ້ເກີດການໂຈມຕີຂອງ hyperglycemia ໃນຄົນເຈັບທີ່ອາໃສຢູ່ໃນ insulin. ອາການຂອງມັນເພີ່ມຂື້ນເທື່ອລະກ້າວ, ລັກສະນະເດັ່ນທີ່ສຸດແມ່ນຮູບລັກສະນະຂອງພວກມັນພາຍໃນສອງສາມຊົ່ວໂມງ, ບາງຄັ້ງເຖິງສອງມື້. ການຫົດຕົວເພີ່ມຂື້ນ, ຜົນຜະລິດຍ່ຽວຈະເພີ່ມຂື້ນ, ຄວາມຢາກອາຫານອ່ອນເພຍ.
ຫຼັງຈາກນັ້ນ, ມີອາການປວດຮາກ, ຮາກ, ກິ່ນຂອງ acetone ຈາກປາກ. ໃນເວລາທີ່ບໍ່ມີອິນຊູລິນ, ຄົນເຈັບຈະຕົກຢູ່ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານ. ຕ້ອງໄດ້ຮັບການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານແລະທີມງານຂົນສົ່ງຄົນເຈັບ.
ສຳ ລັບການເລືອກປະລິມານທີ່ຖືກຕ້ອງ, ມັນ ຈຳ ເປັນຕ້ອງ ຄຳ ນຶງເຖິງວ່າເມື່ອສະພາບການຂອງຄົນເຈັບຫລືພະຍາດຕິດຕໍ່ປ່ຽນແປງ, ການດັດປັບການປິ່ນປົວແມ່ນ ຈຳ ເປັນ. ມັນສະແດງໃຫ້ເຫັນໃນກໍລະນີດັ່ງກ່າວ:
- ຄວາມຜິດປົກກະຕິຂອງຕ່ອມ thyroid.
- ພະຍາດຂອງຕັບຫຼື ໝາກ ໄຂ່ຫຼັງ, ໂດຍສະເພາະໃນເວລາເຖົ້າແກ່.
- ການຕິດເຊື້ອໄວຣັດ.
- ການອອກ ກຳ ລັງກາຍເພີ່ມຂື້ນ.
- ປ່ຽນເປັນອາຫານອື່ນ.
- ການປ່ຽນປະເພດອິນຊູລິນ, ຜູ້ຜະລິດ, ປ່ຽນຈາກສັດສູ່ມະນຸດ.
ການໃຊ້ຢາ inulin ແລະຢາຈາກກຸ່ມ thiazolidinediones (Aktos, Avandia) ເພີ່ມຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈວາຍ. ດັ່ງນັ້ນ, ຜູ້ປ່ວຍທີ່ມີຫົວໃຈພິການທາງດ້ານຮ່າງກາຍຈຶ່ງແນະ ນຳ ໃຫ້ຄວບຄຸມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍເພື່ອກວດຫາໂຣກປອດແຫ້ງ.
ອາການແພ້ອາດຈະເປັນຢູ່ໃນທ້ອງຖິ່ນໃນຮູບແບບຂອງການໃຄ່ບວມ, ແດງ, ຫລືອາການຄັນຕາມຜິວ ໜັງ. ພວກມັນມັກຈະມີອາຍຸສັ້ນແລະຖ່າຍທອດດ້ວຍຕົນເອງ. ການສະແດງອາການແພ້ທົ່ວໄປເຮັດໃຫ້ມີອາການດັ່ງກ່າວ: ເປັນຕຸ່ມຜື່ນຕາມຮ່າງກາຍ, ປວດຮາກ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕ່າງໆ. ໃນເວລາທີ່ພວກມັນເກີດຂື້ນ, ການປິ່ນປົວພິເສດແມ່ນຖືກປະຕິບັດ.
ພາວະສຸກເສີນຂອງ Protamine-insulin ແມ່ນມີຄວາມຕ້ານທານໃນກໍລະນີທີ່ມີຄວາມບົກຜ່ອງທາງດ້ານຮ່າງກາຍແລະໂລກເບົາຫວານ.
Insulin Protamine ໃນລະຫວ່າງການຖືພາແລະ lactation
 ເນື່ອງຈາກ insulin ບໍ່ໄດ້ຂ້າມແຮ່, ໃນລະຫວ່າງການຖືພາມັນສາມາດໃຊ້ເພື່ອທົດແທນເບົາຫວານ. ໃນເວລາວາງແຜນການຖືພາ, ການກວດສອບຢ່າງເຕັມສ່ວນຂອງແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານແມ່ນໄດ້ບົ່ງບອກ.
ເນື່ອງຈາກ insulin ບໍ່ໄດ້ຂ້າມແຮ່, ໃນລະຫວ່າງການຖືພາມັນສາມາດໃຊ້ເພື່ອທົດແທນເບົາຫວານ. ໃນເວລາວາງແຜນການຖືພາ, ການກວດສອບຢ່າງເຕັມສ່ວນຂອງແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານແມ່ນໄດ້ບົ່ງບອກ.
ໃນໄຕມາດ ທຳ ອິດ ດຳ ເນີນການຕໍ່ກັບພື້ນຫລັງຂອງການຫຼຸດລົງຂອງຄວາມຕ້ອງການຂອງອິນຊູລິນ, ແລະຄັ້ງທີສອງແລະທີສາມດ້ວຍການເພີ່ມຂື້ນເທື່ອລະກ້າວຂອງຢາທີ່ໃຊ້. ຫຼັງຈາກການເກີດລູກ, ການປິ່ນປົວດ້ວຍ insulin ແມ່ນຖືກປະຕິບັດໃນປະລິມານປົກກະຕິ. ໃນເວລາເກີດ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງປະລິມານຂອງຢາທີ່ປະຕິບັດສາມາດເກີດຂື້ນໄດ້.
ການດູດນົມແລະການບໍລິຫານອິນຊູລິນສາມາດລວມເຂົ້າກັນໄດ້, ເພາະວ່າອິນຊູລິນບໍ່ສາມາດເຂົ້າໄປໃນນົມແມ່ໄດ້. ແຕ່ການປ່ຽນແປງຂອງພື້ນຫລັງຮໍໂມນຂອງແມ່ຍິງຮຽກຮ້ອງໃຫ້ມີການວັດແທກເລື້ອຍໆກ່ຽວກັບລະດັບ glycemia ແລະການເລືອກຢາທີ່ຖືກຕ້ອງ.
ປະຕິ ສຳ ພັນຂອງອິນຊູລິນກັບຢາອື່ນໆ
ການກະ ທຳ ຂອງອິນຊູລິນແມ່ນມີປະສິດຕິພາບດີຂື້ນເມື່ອປະສົມກັບເມັດທີ່ມີທາດ ນຳ ້ຕານ, beta-blockers, sulfonamides, tetracycline, ການກະກຽມ lithium, ວິຕາມິນ B6.
Bromocriptine, ຢາ steroid anabolic. ການລະລາຍໃນເລືອດ (hypoglycemia) ສາມາດເກີດຂື້ນໄດ້ດ້ວຍການປະສົມຂອງອິນຊູລິນແລະ ketokenazole, clofibrate, mebendazole, cyclophosphamide, ແລະເຫຼົ້າທີ່ມີທາດ ethyl.
ຄົນເຈັບສົນໃຈ ຄຳ ຖາມກ່ຽວກັບວິທີຫຼຸດຜ່ອນ insulin ໃນເລືອດ. ສານນິໂຄຕິນ, morphine, clonidine, danazole, ຢາຄຸມ ກຳ ເນີດເມັດ, ຢາເຮັບລິນ, ຢາ diiaiside thiazide, glucocorticosteroids, ສານຕ້ານອະນຸມູນອິດສະລະ tricyclic, ຮໍໂມນ thyroid, sympathomimetics ແລະທາດການຊຽມຕ້ານທານແຄວຊ້ຽມສາມາດຫຼຸດຜ່ອນກິດຈະ ກຳ ອິນຊູລິນ.
ວິດີໂອໃນບົດຄວາມນີ້ບອກເວລາ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນແລະວິທີສັກ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້
- ໂຣກເບົາຫວານປະເພດ 1 (ທີ່ຂື້ນກັບອິນຊູລິນ),
- ໂຣກເບົາຫວານປະເພດ 2 (ບໍ່ແມ່ນອິນຊູລິນ - ຂື້ນກັບ): ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຕົວແທນໃນເລືອດໃນເລືອດ, ການຕໍ່ຕ້ານບາງສ່ວນຂອງຢາເຫຼົ່ານີ້ (ໃນໄລຍະການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດຕິດຕໍ່, ການຖືພາ.
ປະລິມານຢາ ສຳ ລັບກິນ
ຢາຄຸມ ກຳ ເນີດແບບສຸກເສີນແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ SC. ຢາບໍ່ສາມາດເຂົ້າໄປໃນ / ໃນ.
ທ່ານ ໝໍ ກຳ ນົດປະລິມານຂອງຢາເປັນສ່ວນບຸກຄົນໃນແຕ່ລະກໍລະນີ, ໂດຍອີງຕາມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ໂດຍສະເລ່ຍ, ປະລິມານປະລິມານຂອງຢາໃນແຕ່ລະວັນຕັ້ງແຕ່ 0,5 ເຖິງ 1 IU / kg ນ້ ຳ ໜັກ ຮ່າງກາຍ, ຂື້ນກັບລັກສະນະສ່ວນບຸກຄົນຂອງຄົນເຈັບແລະລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ. ໂດຍປົກກະຕິແລ້ວສານໂປຼຕິນ - ອິນຊູລິນແມ່ນປະຕິບັດຢູ່ໃນຂາ. ໃນເວລາທີ່ s / c ຖືກນໍາເຂົ້າໄປໃນຂາ, ຢາຈະຖືກດູດຊືມຊ້າໆແລະມີປະສິດຕິຜົນຫຼາຍກ່ວາການສັກຢາໃນສະຖານທີ່ອື່ນໆ.
ການສັກຢາຍັງສາມາດເຮັດໄດ້ໃນພາກພື້ນຂອງກ້າມເນື້ອ deltoid ຂອງບ່າ. ການສັກເຂົ້າໄປໃນບໍລິເວນຜິວ ໜັງ ຈະຊ່ວຍຫຼຸດຄວາມສ່ຽງໃນການເຂົ້າກ້າມ. ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາພາຍໃນຂົງເຂດຂໍ້ວິພາກເພື່ອປ້ອງກັນການພັດທະນາຂອງເສັ້ນປະສາດຮໍໂມນ.
ດ້ວຍການປິ່ນປົວດ້ວຍລະບົບອິນຊູລິນຢ່າງເຂັ້ມຂຸ້ນ, ສາມາດໃຊ້ສານອິນຊູລິນອິນຊູລິນໃນລະດັບ 1-2 ຄັ້ງຕໍ່ມື້ (ຕອນແລງແລະ / ຫຼືການບໍລິຫານຕອນເຊົ້າ) ໃນການປະສົມປະສານກັບອິນຊູລິນທີ່ເຮັດສັ້ນໆ, ເຊິ່ງປະຕິບັດກ່ອນອາຫານ.
ໃນພະຍາດເບົາຫວານຊະນິດ 2, ໂປຕີນ Protamine-Insulin ສຸກເສີນສາມາດຖືກ ນຳ ໃຊ້ປະສົມປະສານກັບຢາໃນເລືອດໃນເລືອດໃນກໍລະນີທີ່ການບໍລິຫານຕົນເອງຂອງຢາເຫຼົ່ານີ້ບໍ່ໄດ້ທົດແທນເບົາຫວານ.
ການຖືພາແລະ lactation
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆໃນການຮັກສາໂຣກເບົາຫວານກັບອິນຊູລິນໃນເວລາຖືພາ, ເພາະວ່າ insulin ບໍ່ຂ້າມອຸປະສັກ placental. ໃນເວລາວາງແຜນການຖືພາແລະໃນໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ເພີ່ມທະວີການປິ່ນປົວພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະຄ່ອຍໆເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະທີສາມ.
ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ບໍ່ດົນຫລັງຈາກເກີດ, ຄວາມຕ້ອງການຂອງອິນຊູລິນໄວກັບຄືນສູ່ລະດັບກ່ອນການຖືພາ.
ບໍ່ມີຂໍ້ ຈຳ ກັດໃດໆກ່ຽວກັບການຮັກສາໂຣກເບົາຫວານທີ່ມີອິນຊູລິນໃນໄລຍະໃຫ້ນົມລູກ, ເຊັ່ນດຽວກັນ ການຮັກສາອິນຊູລິນ ສຳ ລັບແມ່ແມ່ນປອດໄພ ສຳ ລັບເດັກ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຢາອິນຊູລິນ, ດັ່ງນັ້ນ, ຕ້ອງມີການຕິດຕາມຢ່າງລະມັດລະວັງຈົນກວ່າຈະມີຄວາມຕ້ອງການອິນຊູລິນ.
ສຸກເສີນ Protamine-insulin, ໂຈະ ສຳ ລັບສັກ 100me / ml - ລາຍການ - rup Belmedpreparaty
| ສຸກເສີນ PROTAMIN-INSULIN, ການລະງັບການສີດ 100 IU / mlຊື່ nonproprietary ສາກົນInsulin (ມະນຸດ) .Insulin (ມະນຸດ)ຄໍາສັບຄ້າຍຄືກັນBiosulin N, Gansulin N, Insuman Bazal GT, Insuran NPH, Protafan NMກຸ່ມແພດການຢາຕົວແທນໃນການລະລາຍທາດໂປຼຕິນ, insulin ເຮັດວຽກດົນສ່ວນປະກອບຢາ 1 ມລປະກອບມີ: ສານທີ່ໃຊ້ໄດ້ແມ່ນສານອິນຊູລິນຂອງມະນຸດທີ່ຖືກສ້າງຂື້ນໂດຍ ກຳ ມະພັນ - 100MEລະຫັດ ATX: A10AC01.ການປະຕິບັດດ້ານການຢາຫຼັງຈາກການບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ (ເຂົ້າໄປໃນເນື້ອເຍື່ອໄຂມັນ subcutaneous) ສານສຸກເສີນ Protamine-insulin ເລີ່ມປະຕິບັດພາຍໃນ 1,5 ຊົ່ວໂມງແລະມີຜົນກະທົບສູງສຸດລະຫວ່າງຊົ່ວໂມງທີ 4 ແລະ 12, ໄລຍະເວລາຂອງຢາແມ່ນຮອດ 24 ຊົ່ວໂມງ. ເນື່ອງຈາກໄລຍະເວລາທີ່ຍາວນານຂອງການປະຕິບັດ, ສະຖານະການສຸກເສີນ Protamine-insulin ມັກຖືກສັ່ງໃນການປະສົມປະສານກັບການກະກຽມອິນຊູລິນສັ້ນ.ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ສຳ ລັບການຮັກສາໂລກເບົາຫວານ.ປະລິມານຢາແລະການບໍລິຫານSubcutaneously. ຄົນເຈັບທີ່ຜູ້ທີ່ hyperglycemia ແລະ glucosuria ບໍ່ໄດ້ຖືກລົບລ້າງໂດຍອາຫານໃນ 2-3 ມື້, ໃນອັດຕາ 0.5-1 U / kg, ແລະຫຼັງຈາກນັ້ນປະລິມານດັ່ງກ່າວແມ່ນຖືກປັບໃຫ້ສອດຄ່ອງກັບໂປຼແກຼມ glycemic ແລະ glucosuric. ຄວາມຖີ່ຂອງການບໍລິຫານຄວນຈະແຕກຕ່າງກັນ (ໂດຍປົກກະຕິແມ່ນໃຊ້ເວລາ 3-5 ຄັ້ງໃນເວລາທີ່ເລືອກປະລິມານ), ໃນຂະນະທີ່ເຄືອທັງ ໝົດ ແບ່ງອອກເປັນຫຼາຍພາກສ່ວນ, ທຽບໃສ່ມູນຄ່າພະລັງງານຂອງອາຫານທີ່ກິນ. ການສັກຢາແມ່ນປະຕິບັດ 15 ນາທີກ່ອນອາຫານ.ຄຳ ແນະ ນຳ ພິເສດຂວດຂອງ Protamine-Insulin ສຸກເສີນທີ່ທ່ານໃຊ້ໂດຍກົງສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມໃນຫ້ອງ (ສູງເຖິງ 25 ° C) ຈົນເຖິງ 6 ອາທິດທ່ານບໍ່ຄວນເປີດເຜີຍຂວດດັ່ງກ່າວດ້ວຍພາວະສຸກເສີນ Protamine-Insulin ເພື່ອຄວາມຮ້ອນຫລືແສງແດດໂດຍກົງ. ຢ່າໃຊ້ຢາອິນຊູລິນໃນໄລຍະທີ່ເດັກ ໝົດ ອາຍຸ, ຢ່າໃຊ້ຢາອິນຊູລິນຫຼັງຈາກວັນທີ ໝົດ ອາຍຸທີ່ພິມໃສ່ໃນຊຸດ, ຢ່າໃຊ້ຢາ Protamine-Insulin ES ຖ້າວິທີແກ້ໄຂຢຸດ ມີຄວາມໂປ່ງໃສ, ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີ. ມີອິດທິພົນຕໍ່ຄວາມສາມາດໃນການຂັບຂີ່ພາຫະນະແລະກົນໄກການຄວບຄຸມໂດຍຕິດພັນກັບຈຸດປະສົງຕົ້ນຕໍຂອງອິນຊູລິນ, ປ່ຽນປະເພດຂອງມັນຫຼືຢູ່ໃນຄວາມກົດດັນທາງດ້ານຮ່າງກາຍຫຼືຈິດໃຈທີ່ ສຳ ຄັນ, ສາມາດຫຼຸດຜ່ອນຄວາມສາມາດໃນການຂັບຂີ່ລົດຫຼືຄວບຄຸມກົນໄກຕ່າງໆ, ພ້ອມທັງກິດຈະ ກຳ ອື່ນໆ ກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍທີ່ຕ້ອງການຄວາມສົນໃຈເພີ່ມຂື້ນແລະຄວາມໄວຂອງປະຕິກິລິຍາທາງຈິດແລະມໍເຕີ.ຜົນຂ້າງຄຽງProtamine-insulin ES ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ, ແດງ, ໃຄ່ບວມແລະຄັນອາດຈະເກີດຂື້ນຢູ່ບ່ອນສັກຢາ (ອັນທີ່ເອີ້ນວ່າພູມແພ້ທ້ອງຖິ່ນ). ໂດຍປົກກະຕິແລ້ວ, ໂດຍການໃຊ້ຢາຕໍ່ເນື່ອງ, ອາການເຫລົ່ານີ້ຈະຫາຍໄປພາຍໃນສອງສາມອາທິດການປິ່ນປົວຄັ້ງ ທຳ ອິດດ້ວຍອິນຊູລິນ, ອາດຈະລົບກວນຄວາມບົກຜ່ອງດ້ານສາຍຕາຫລືການໃຄ່ບວມຢູ່ບ່ອນສຸດ. ການສັກຢາເລື້ອຍໆເກີນໄປຢູ່ບ່ອນດຽວກັນສາມາດເຮັດໃຫ້ຜິວ ໜັງ ໜາ ຫຼືເນື້ອເຍື່ອຍ່ອຍ (lipodystrophy).Contraindicationsໂລກເອດສ໌ໃນເລືອດ. ຄວາມອ່ອນໄຫວຂອງບຸກຄົນເພີ່ມຂື້ນກັບ insulin ຫຼືສ່ວນປະກອບຂອງຢາ.ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆມີຢາ ຈຳ ນວນ ໜຶ່ງ ທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມຕ້ອງການຂອງອິນຊູລິນ: ຕົວແທນ hypoglycemic ທາງປາກ, ຕົວຍັບຍັ້ງ monoamine oxidase (MAOs), ຢາຕ້ານເຊື້ອທີ່ບໍ່ເລືອກ, ຢາຕ້ານໂຣກ angiotensin ປ່ຽນເປັນ enzyme (ACE), ທາດຍັບຍັ້ງ, salicylates, anabolic steroids ແລະ glucorticoids, ຢາຄຸມ ກຳ ເນີດທາງປາກ, ການຮັກສາພະຍາດ thyroid diuretics. sympathomimetics, danazol ແລະ octreotide.ກິນເພາະຖ້າກິນການຮັກສາ: ຄົນເຈັບສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນລະດັບອ່ອນໆໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີຄາໂບໄຮເດຣດພາຍໃນ. ສະນັ້ນ, ຈຶ່ງແນະ ນຳ ໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ ນຳ ເອົານ້ ຳ ຕານ, ເຂົ້າ ໜົມ ຫວານ, cookies ຫຼືນ້ ຳ ໝາກ ໄມ້ຫວານມາ ນຳ ສະ ເໜີ ໃນກໍລະນີທີ່ຮຸນແຮງ, ເມື່ອຄົນເຈັບຂາດສະຕິ, ວິທີແກ້ໄຂທາດນ້ ຳ ຕານ 40% ແມ່ນໃຊ້ໃນການຮັກສາເລືອດ, intramuscularly, subcutaneously, intravenously - glucagon. ຫລັງຈາກໄດ້ສະຕິດີຂື້ນ, ຄົນເຈັບຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກເອດສໃນເລືອດ.ແບບຟອມການປ່ອຍການລະງັບການສີດ 100 IU / ml ໃນຫຼອດ 10 ມລ. .ຂໍ້ມູນກ່ຽວກັບລາຄາ |
ການປະຕິບັດ, insulin, ຢາເສບຕິດ
ສຸກເສີນຂອງສານອິນຊູລິນໃນ: ການແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະການກວດກາ - ຕ້ານກັບໂລກເບົາຫວານ

ການຢຸດແມ່ນສີຂາວ. ເມື່ອຢືນຢູ່, ການລະງັບຈະເຮັດໃຫ້ກາຍເປັນ supernatant ທີ່ບໍ່ມີສີຫລືເກືອບບໍ່ມີສີແລະເປັນ precipitate ສີຂາວ, ເຊິ່ງອາດຈະປະກອບມີກ້າມທີ່ຖືກຍຶດໄດ້ງ່າຍດ້ວຍການກະຕຸ້ນ.
ຢາ 1 ມລບັນຈຸມີ: ສານທີ່ມີການເຄື່ອນໄຫວ: ທາດອິນຊູລິນຂອງມະນຸດ 100 IU,
ຂໍ້ອ້າງ: ທາດໂປຼຕຽມຊັນເຟດ 0,35 mg, ໂຊດຽມໄຮໂດຼລິກຟອສເຟດ dihydrate 2.4 ມກ, ສັງກະສີ chloride 0.018 ມລ, phenol 0.65 ມລ, ທາດເມຕາມີນ້ ຳ 1.5 ມກ, ທາດ glycerol (glycerin) 16.0 ມລກ, ນ້ ຳ ສຳ ລັບສັກສູງເຖິງ 1 ມລ .
ສານລະລາຍອິນຊູລິນ

ເພື່ອຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ປະສົບກັບໂລກເບົາຫວານປະເພດ 2 ແມ່ນແນະ ນຳ ໃຫ້ສັກຢາ Protamine-Insulin, ເຊິ່ງຊ່ວຍໃນການຕໍ່ຕ້ານໂຣກ glycemia. ຢານີ້ມີຜົນກະທົບທີ່ສັບສົນແລະຊ່ວຍສະ ໜັບ ສະ ໜູນ ຮ່າງກາຍທັງໃນເວລາທີ່ວິກິດການຫລຸດລົງໃນລະດັບນ້ ຳ ຕານແລະຈະມີສ່ວນຊ່ວຍໃນການປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ.
ຢານີ້ແມ່ນຫຍັງ?
ຢາດັ່ງກ່າວໄດ້ຮັບໂດຍເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່ ແລະເປັນຂອງ insulins ຂະ ໜາດ ກາງ. ທາດແຫຼວທີ່ສີດເຂົ້າຂາວອາດມີນໍ້າຝົນທີ່ລະລາຍງ່າຍດ້ວຍການສັ່ນ.
ຢາດັ່ງກ່າວແມ່ນ ເໝາະ ສົມ ສຳ ລັບຜູ້ປ່ວຍທີ່ສາມາດເບິ່ງໄດ້ກວ້າງຂວາງທີ່ສຸດ.
ເນື່ອງຈາກການປະຕິບັດບໍ່ຮຸນແຮງຂອງຢາ, ການປິ່ນປົວດ້ວຍອິນຊູລິນກັບຕົວແທນທີ່ມີສານໂປຕີນເຮັດໃຫ້ເດັກນ້ອຍແລະຜູ້ໃຫຍ່ຮັກສານໍ້າຕານປົກກະຕິໂດຍການສັກຢາຫຼາຍໆຄັ້ງຕໍ່ມື້.
ມັນເຮັດວຽກໄດ້ແນວໃດ?
ການກະ ທຳ ຂອງຢາແມ່ນອີງໃສ່ການເພີ່ມອັດຕາການຂົນສົ່ງໃນລະດັບ glucose, ເນື່ອງຈາກວ່າການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຈິ່ງບັນລຸໄດ້.
"ໂປຣຕີນ - ອິນຊູລິນ" ເລີ່ມປະຕິບັດພາຍໃນ ໜຶ່ງ ຊົ່ວໂມງຫຼືສອງຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານແລະຜົນກະທົບຂອງມັນຈະແກ່ຍາວເຖິງ 10-15 ຊົ່ວໂມງ. ໃນຄົນເຈັບບາງຄົນ, ການກະ ທຳ ດັ່ງກ່າວອາດຈະແກ່ຍາວເຖິງ 1 ວັນ.
ເນື່ອງຈາກສັງກະສີແມ່ນສ່ວນ ໜຶ່ງ ຂອງຜະລິດຕະພັນຢາ, ຢາເອີ້ນວ່າ "Protamine-zinc-insulin." 1 ມລຂອງການແກ້ໄຂບັນຈຸຮໍໂມນ 40 ໜ່ວຍ.
ຕົວຊີ້ບອກ ສຳ ລັບການ ນຳ ໃຊ້ "ໂປຣຕິນຊິນ - ອິນຊູລິນ"
ຢານີ້ສາມາດກິນໄດ້ໂດຍຄົນທີ່ເປັນໂລກເບົາຫວານທັງສອງຊະນິດ.
ຢາຖືກ ກຳ ນົດໃຫ້ຜູ້ທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ມັນໄດ້ຖືກແນະນໍາໃຫ້ຖືກປະຕິບັດກ່ອນການຜ່າຕັດ, ເຊັ່ນດຽວກັນກັບສໍາລັບຄົນເຈັບທີ່ພະຍາດເບົາຫວານຖືກກວດຫາໂຣກນີ້ເປັນຄັ້ງທໍາອິດແລະການຄັດເລືອກຢາແມ່ນດໍາເນີນຈາກການຂູດ.
“ ອິນຊູລິນສັງກະສີ” ຖືກໃຊ້ເພື່ອຫຼຸດຜ່ອນນ້ ຳ ຕານລຽບນຽນແລະ ເໝາະ ສົມ ສຳ ລັບຄົນທີ່ບໍ່ມີຄວາມ ຈຳ ເປັນທີ່ໄວ ສຳ ລັບຄວາມໄວຂອງຢາ. ຖ້າ ຈຳ ເປັນ, ເສີມຂະຫຍາຍຜົນຂອງອິນຊູລິນສັ້ນ, ຢາທັງສອງຊະນິດຈະຖືກສັກຕາມໂຄງການທີ່ຖືກເລືອກໄວ້ໃນຄລີນິກ.
ວິທີການສະ ໝັກ ແລະປະລິມານ?
ຢາດັ່ງກ່າວຖືກຄຸ້ມຄອງຢ່າງເຂັ້ມງວດໂດຍອີງຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ. ຂະ ໜາດ ຂອງຢາແມ່ນຄິດໄລ່ເປັນສ່ວນບຸກຄົນແລະສາມາດປັບຕົວໄດ້ໃນໄລຍະການປິ່ນປົວ. ຕົວຊີ້ວັດສະເລ່ຍແມ່ນມີການສ້ອມແຊມໃນລະດັບຂອງ 0.5-1.0 ໜ່ວຍ ຕໍ່ມື້. ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີຄວາມບົກຜ່ອງທາງດ້ານເນື້ອເຍື້ອແລະພະຍາດເບົາຫວານຢ່າງຕໍ່ເນື່ອງແລະຜູ້ປ່ວຍຜູ້ສູງອາຍຸ, ປະລິມານຢາແມ່ນຖືກຕັດເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆ.
ການສັກຢາແມ່ນແນະ ນຳ ໃຫ້ໃຊ້ໃນບໍລິເວນຂາ, ກະເພາະອາຫານ, ແຂນເບື້ອງ ໜ້າ, ຫຼືກົ້ນ. ຖ້າ ຈຳ ເປັນ, ເພື່ອບັນລຸຜົນກະທົບໃຫ້ໄວຂື້ນ, ໃຫ້ເລືອກສະຖານທີ່ຢູ່ເທິງກະເພາະຫຼືຂາ. ເພື່ອໃຫ້ການ ດຳ ເນີນການຂອງຢາຊ້າລົງ, ມັນຈະຖືກໂຍນລົງຢູ່ ໜ້າ ຜາກ. ການສັກຢາແມ່ນງ່າຍຕໍ່ການເຮັດເອງຢູ່ເຮືອນ. "Protamine" ເມື່ອປະຕິບັດຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ເພື່ອໃຫ້ວິທີແກ້ໄຂໄດ້ຮັບຄວາມເອົາໃຈໃສ່ແລະເປັນເອກະພາບ, ampoule ຕ້ອງໄດ້ສັ່ນກ່ອນທີ່ຈະປ້ອນນໍ້າເຂົ້າໄປໃນ syringe.
"Protamine" ສາມາດຖືກສັກດ້ວຍ insulins ສັ້ນໆເພື່ອເສີມສ້າງຜົນກະທົບແລະຍືດຍາວການກະ ທຳ.
ການຖືພາແລະການໃຊ້ພະຍາບານ
ຢານີ້ປອດໄພ ສຳ ລັບແມ່ທີ່ຄາດຫວັງ.
"ໂປຣຕີນ - ອິນຊູລິນ" ແມ່ນປອດໄພ ສຳ ລັບແມ່ຍິງທີ່ຖືພາລູກເພາະວ່າມັນບໍ່ໄດ້ຂ້າມແຮ່ແລະເຮັດ ໜ້າ ທີ່ຂອງຮ່າງກາຍຂອງແມ່ເທົ່ານັ້ນ.
ຫຼັກສູດການປິ່ນປົວດ້ວຍຢາແມ່ນແນະ ນຳ ໃຫ້ເລັ່ງໃສ່ການກະກຽມການເກີດລູກແລະການເກີດລູກ. ໃນໄຕມາດ ທຳ ອິດ, ປະລິມານຢາແມ່ນຫຼຸດລົງ, ຍ້ອນວ່າມີຮໍໂມນ ທຳ ມະຊາດຫຼາຍຂື້ນ.
ຫຼັງຈາກນັ້ນ, ຄວາມຕ້ອງການ insulin ກໍ່ເພີ່ມຂື້ນ.
ໃນລະຫວ່າງໄລຍະການຟື້ນຟູແລະການດູດນົມຫຼັງການເກີດ, ຢາບໍ່ມີຂໍ້ ຈຳ ກັດໃນການເປີດປະຕູຮັບ. ປະລິມານທີ່ຖືກປັບໂດຍທ່ານຫມໍ. ສານທີ່ມີການເຄື່ອນໄຫວບໍ່ເປັນອັນຕະລາຍຕໍ່ເດັກເກີດ ໃໝ່, ແຕ່ການຮັກສາຂອງແມ່ແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຕິດຕາມກວດກາດ້ານການແພດເພື່ອຫລີກລ້ຽງການລະເບີດຂອງວິກິດແລະອາການແຊກຊ້ອນ. ຫຼັງຈາກສອງສາມເດືອນ, ລະດັບອິນຊູລິນເຖິງແມ່ນວ່າຈະອອກແລະເຖິງລະດັບການຖືພາ.
ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້
ການສຶກສາທາງດ້ານການຊ່ວຍຢືນຢັນຄວາມປອດໄພຂອງຢາ, ອາການແຊກຊ້ອນເກີດຂື້ນຍ້ອນການລະເມີດຂະ ໜາດ ແລະເນື່ອງຈາກປະຕິກິລິຍາຂອງຮ່າງກາຍ. ຜົນຂ້າງຄຽງສົ່ງຜົນກະທົບຕໍ່ລະບົບຫາຍໃຈແລະ endocrine.
ຄົນເຈັບອາດຈະປະສົບກັບຄວາມຜິດປົກກະຕິກ່ຽວກັບລະບົບທາງເດີນອາຫານແລະການຜິດປົກກະຕິໃນຂະບວນການທາງເດີນອາຫານ, ເຮັດໃຫ້ສາຍຕາເສີຍ. ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນການໃຄ່ບວມຢູ່ບ່ອນສັກຢາ. ເພື່ອຫຼຸດຜ່ອນພວກມັນໃຫ້ ໜ້ອຍ ທີ່ສຸດ, ມັນ ຈຳ ເປັນຕ້ອງປ່ຽນສະຖານທີ່ສັກຢາຂອງຢາ.
ອາການດັ່ງຕໍ່ໄປນີ້ຍັງອາດຈະເກີດຂື້ນ:
ອາການແຊກຊ້ອນຫລັງຈາກກິນຢາສາມາດເປັນໂຣກຜິວຫນັງ.
- ຜື່ນຜິວຫນັງ, ໂລກຜິວຫນັງ, ການປອກເປືອກຂອງໂລກຜິວຫນັງ,
- ຮູບລັກສະນະຂອງລົມຫາຍໃຈສັ້ນໆ, ອາການຄັນຂອງ Quincke,
- palpitations, arrhythmia,
- ເຈັບຫົວ, ສັ່ນສະເທືອນ, ຜິວຫນັງຈືດ, ຫິວແລະຫິວ,
- ໂລກເອດສໃນເລືອດ.
ຄວາມເຂົ້າກັນໄດ້ກັບສານອື່ນໆ
ຢາບາງຊະນິດອາດຈະເສີມຂະຫຍາຍຫຼືເຮັດໃຫ້ຜົນກະທົບຂອງຢາຫຼຸດລົງ, ນຳ ໄປສູ່ການ ນຳ ໃຊ້ທີ່ບໍ່ຖືກຕ້ອງ. ຄວາມເຂັ້ມແຂງແມ່ນສັງເກດເຫັນໃນເວລາທີ່ກິນ "Protamine" ກັບຕົວແທນ hypoglycemic ອື່ນໆ, ຕົວຍັບຍັ້ງແລະ beta-blockers.
ຜົນກະທົບທີ່ຄ້າຍຄືກັນນີ້ເກີດຂື້ນຫຼັງຈາກກິນຢາປະສົມທີ່ມີທາດເອທານອນແລະລິດລິໂອ. ເພື່ອບໍ່ໃຫ້ເກີດປະຕິກິລິຍາໃນທາງລົບ, ຄົນເຈັບຄວນຕິດຕາມລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆ.
ຖ້າທ່ານຕັ້ງໃຈທີ່ຈະໃຊ້ສານທີ່ບໍ່ສອດຄ່ອງກັບຄວາມສ່ຽງ, ທ່ານ ຈຳ ເປັນຕ້ອງປຶກສາທ່ານ ໝໍ.
ການກິນອາຫານເຜັດສົ່ງຜົນກະທົບຕໍ່ປະສິດທິຜົນຂອງຢາ.
ຜົນກະທົບຂອງ hypoglycemic ຂອງຢາຫຼຸດລົງດ້ວຍການ ນຳ ໃຊ້ພ້ອມກັນກັບການຄຸມ ກຳ ເນີດແລະ estrogens, ຢາ diuretic, glucocorticosteroids, ທາດໄນໂຕຣເຈນແລະໂມເລກຸນ, ລວມທັງສານອີກ ຈຳ ນວນ ໜຶ່ງ, ບັນຊີລາຍຊື່ເຕັມຂອງມັນໄດ້ຖືກລະບຸໃນ ຄຳ ແນະ ນຳ ສຳ ລັບຜະລິດຕະພັນຢາ. ອາຫານເຜັດແລະເຫຼົ້າສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມໄວແລະປະສິດຕິຜົນຂອງຢາ. ປະຕິກິລິຍາກັບອາການຄັນຄາຍອາຫານແມ່ນບຸກຄົນ.
Analogues ຂອງຢາ
ສຳ ລັບການທົດແທນຢາຊົ່ວຄາວຫລືສົມບູນ, ຢາອິນຊູລິນທີ່ມີປະສິດຕິພາບຂະ ໜາດ ກາງຄ້າຍຄືກັນໄດ້ຖືກ ນຳ ໃຊ້ເຊັ່ນ: Iletin II NPH, Neosulin NPH, Monodar B.
ການທົດແທນຢາ ສຳ ລັບການປິ່ນປົວແມ່ນ ດຳ ເນີນໄປເທື່ອລະກ້າວ. ການປະສົມຢາສອງຊະນິດທີ່ຄ້າຍຄືກັນໃນສອງປະລິມານດຽວແມ່ນຫຼີກລ່ຽງໄດ້ດີທີ່ສຸດ. ທ່ານ ໝໍ ຄວນເລືອກຕົວແທນ.
ການຫັນປ່ຽນທີ່ບໍ່ໄດ້ຮັບອະນຸຍາດຈາກຜະລິດຕະພັນຢາ ໜຶ່ງ ໄປສູ່ອີກຜະລິດຕະພັນ ໜຶ່ງ ແມ່ນມີຄວາມສ່ຽງຕໍ່ອາການແຊກຊ້ອນແລະອາການແພ້ຕ່າງໆຂອງຮ່າງກາຍ.
ການສຸກເສີນຂອງສານອິນຊູລິນໃນ: ການແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ແລະການກວດກາ

ການປິ່ນປົວໂຣກຜີວເບົາຫວານແມ່ນ ດຳ ເນີນການໂດຍໃຊ້ຢາທີ່, ໃນເວລາທີ່ບໍ່ມີການຜະລິດຮໍໂມນ (ອິນຊູລິນ), ສາມາດຫຼຸດ glycemia ສູງແລະປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ.
ຢາທຸກຊະນິດສາມາດແບ່ງອອກເປັນສອງກຸ່ມໃຫຍ່ຄື: insulins ຂອງໄລຍະເວລາປະຕິບັດງານຕ່າງໆແລະຢາທີ່ໃຊ້ໃນເມັດ. ໃນພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ຜູ້ປ່ວຍຕ້ອງການຢາອິນຊູລິນ, ການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດ 2 ແມ່ນກ່ຽວຂ້ອງກັບການລວມຕົວຂອງມັນເຂົ້າໃນການປິ່ນປົວແບບປະສົມປະສານໃນການມີຕົວຊີ້ບອກຂອງແຕ່ລະຄົນ.
ການປະຕິບັດວິທີການ ບຳ ບັດອິນຊູລິນເຮັດໃຫ້ເກີດຈັງຫວະ ທຳ ມະຊາດຂອງການຜະລິດແລະປ່ອຍຮໍໂມນອອກຈາກຈຸລັງ islet ຂອງກະຕ່າຍເພາະສະນັ້ນ, ຢາທີ່ມີການກະ ທຳ ສັ້ນ, ກາງແລະຍາວແມ່ນ ຈຳ ເປັນ.