ໂລກເບົາຫວານໃນທ້ອງໃນການຖືພາ
ໜຶ່ງ ໃນເງື່ອນໄຂ ສຳ ລັບການປິ່ນປົວ GDM ທີ່ປະສົບຜົນ ສຳ ເລັດແມ່ນການຮັກສາອາຫານ.
ສ່ວນຫຼາຍແລ້ວ, ແມ່ຍິງທີ່ມີ GDM ແມ່ນມີນ້ ຳ ໜັກ ເກີນ (ດັດຊະນີມະຫາຊົນຂອງຮ່າງກາຍ - BMI - ຫຼາຍກ່ວາ 24 ກິໂລ / ມ 2, ແຕ່ ໜ້ອຍ ກວ່າ 30 ກິໂລ / ມ 2) ຫຼືໂລກອ້ວນ (BMI ຫຼາຍກວ່າ 30 ກິໂລ / ມ 2), ເຊິ່ງຊ່ວຍເພີ່ມຄວາມຕ້ານທານຂອງອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການຖືພາບໍ່ແມ່ນເວລາທີ່ຈະສູນເສຍນ້ ຳ ໜັກ, ເພາະວ່າຮ່າງກາຍຂອງແມ່ໄດ້ສະ ໜອງ ທາດທີ່ມີສານທີ່ ຈຳ ເປັນ ສຳ ລັບການເຕີບໃຫຍ່ແລະການພັດທະນາຂອງມັນ. ເພາະສະນັ້ນ, ທ່ານຄວນຫຼຸດຜ່ອນປະລິມານແຄລໍລີ່ຂອງອາຫານ, ແຕ່ບໍ່ແມ່ນຄຸນຄ່າທາງໂພຊະນາການຂອງມັນ. ຂໍ້ ຈຳ ກັດໃນລາຍການອາຫານບາງຊະນິດຈະຊ່ວຍຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນຂອບເຂດປົກກະຕິ, ບໍ່ໃຫ້ນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍແລະໄດ້ຮັບວິຕາມິນແລະແຮ່ທາດທີ່ ຈຳ ເປັນທັງ ໝົດ ພ້ອມກັບອາຫານ.
ປະຕິບັດຕາມກົດລະບຽບດ້ານໂພຊະນາການຕໍ່ໄປນີ້
ລົບລ້າງອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງທາດແປ້ງງ່າຍ. ເຄື່ອງເຫລົ່ານີ້ລວມມີເຂົ້າ ໜົມ ປັງບັນຈຸປະລິມານນ້ ຳ ຕານຫລາຍ, ພ້ອມທັງສິນຄ້າອົບແລະ ໝາກ ໄມ້ບາງຊະນິດ.
ຜະລິດຕະພັນເຫຼົ່ານີ້ຖືກດູດຊືມຈາກ ລຳ ໄສ້ຢ່າງໄວວາເຊິ່ງ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກ ນຳ ໃຊ້ພວກມັນມີຫຼາຍກິໂລກາລໍຣີແລະມີສານອາຫານທີ່ ໜ້ອຍ. ນອກເຫນືອໄປຈາກການເຮັດໃຫ້ລະດັບຜົນກະທົບ glycemic ສູງຂອງພວກເຂົາ, ຈໍານວນ insulin ທີ່ສໍາຄັນແມ່ນຈໍາເປັນເພື່ອຫຼຸດລະດັບນໍ້າຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບປົກກະຕິ.
ຜະລິດຕະພັນດັ່ງກ່າວປະກອບມີ: ເຂົ້າ ໜົມ ຫວານ, ຮັກສາ, ນ້ ຳ ຕານ, ນ້ ຳ ເຜິ້ງ, ກວນ, ແຈ່ວ, ເຂົ້າ ໜົມ, ເຄັກ, ເຂົ້າ ໜົມ ປັງ, ເຄື່ອງດື່ມທີ່ບໍ່ມີທາດເຫຼົ້າ, ຊັອກໂກແລັດ, ນ້ ຳ ໝາກ ໄມ້ແລະເຄື່ອງດື່ມ, ໝາກ ອະງຸ່ນ, ເຂົ້າ ໜົມ, ໝາກ ໄມ້, ໝາກ ໄມ້, ໝາກ ກ້ວຍ, persimmons, ໝາກ ອຶ.
ຍົກເວັ້ນອາຫານທັນທີ. ຜະລິດຕະພັນເຫລົ່ານີ້ປະກອບມີຜະລິດຕະພັນທີ່ໄດ້ຜ່ານການປຸງແຕ່ງອຸດສາຫະ ກຳ ເບື້ອງຕົ້ນ, ເຊິ່ງ ອຳ ນວຍຄວາມສະດວກໃນການກະກຽມອາຫານ, ແຕ່ເພີ່ມດັດຊະນີ glycemic (ຜົນກະທົບຕໍ່ນ້ ຳ ຕານໃນເລືອດ) ທຽບກັບຄູ່ ທຳ ມະຊາດ.
ຜະລິດຕະພັນດັ່ງກ່າວປະກອບມີ: ເຂົ້າ ໜົມ ປັງແຊ່ເຢັນ, ມັນຝະລັ່ງແຫ້ງແຫ້ງ, ທັນຍະພືດທັນຍາຫານ,“ ໃນ 5 ນາທີ” ແກງແກງ.
ເລືອກອາຫານທີ່ມີເສັ້ນໃຍອາຫານສູງ. ເສັ້ນໃຍອາຫານ (ຫລືເສັ້ນໃຍອາຫານ) ກະຕຸ້ນ ລຳ ໄສ້ແລະເຮັດໃຫ້ການດູດຊືມທາດ ນຳ ້ຕານແລະໄຂມັນສ່ວນເກີນໃນເລືອດຊ້າລົງ. ນອກຈາກນັ້ນ, ອາຫານທີ່ມີເສັ້ນໃຍອາຫານກໍ່ມີວິຕາມິນແລະແຮ່ທາດເປັນ ຈຳ ນວນຫຼວງຫຼາຍທີ່ທ່ານແລະລູກຂອງທ່ານຕ້ອງການຫຼາຍ.
ອາຫານທີ່ມີເສັ້ນໃຍສູງປະກອບມີ:
bread ເຂົ້າຈີ່ທັງ ໝົດ ແລະທັນຍະພືດທັນຍາຫານ,
·ຜັກສົດແລະເຢັນ, ສີຂຽວ,
ເຂົ້າ ໜົມ ປັງ Durum
fruit ໝາກ ໄມ້ສົດຍົກເວັ້ນແຕ່ຂ້າງເທິງ (ຍົກເວັ້ນການຕ້ອນຮັບຂອງພວກເຂົາໃນຕອນເຊົ້າ).
ພະຍາຍາມກິນອາຫານທີ່ ໜ້ອຍ ທີ່ມີໄຂມັນທີ່“ ເບິ່ງເຫັນ” ແລະ“ ເຊື່ອງໄວ້”. ໄຂມັນແມ່ນຜະລິດຕະພັນອາຫານທີ່ມີແຄລໍລີ່ສູງທີ່ສຸດ, ປະກອບສ່ວນໃຫ້ນ້ ຳ ໜັກ ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ເຊິ່ງເຮັດໃຫ້ການຕໍ່ຕ້ານອິນຊູລິນສູງຂື້ນ. GDM ແລະໂລກອ້ວນເຮັດໃຫ້ເປັນອິດສະຫຼະໃນການເຕີບໃຫຍ່ຂອງລູກໃນທ້ອງ. ເພາະສະນັ້ນ:
ບໍ່ລວມໄສ້ກອກ, ໄສ້ກອກ, ໄສ້ກອກ, ຊີ້ນທີ່ຖືກສູບແລະປາ, ຊີ້ນ ໝູ, ຊີ້ນ ໝູ, ລູກແກະ. ຊື້ຊີ້ນບໍ່ຕິດຕົວ: ໄກ່, ຊີ້ນງົວ, ໄກ່ງວງ, ປາ.
· ກຳ ຈັດໄຂມັນທີ່ເຫັນໄດ້ທັງ ໝົດ: ຜິວ ໜັງ ຈາກສັດປີກ, ໄຂມັນຈາກຊີ້ນ
·ເລືອກວິທີການປຸງແຕ່ງອາຫານທີ່ອ່ອນໂຍນ: ອົບ, ແຕ່ງກິນ, ເຮັດບາບີຄິວ, ອາຍ.
ໃຊ້ນ້ ຳ ມັນພືດ ໜ້ອຍ ໜຶ່ງ ສຳ ລັບແຕ່ງກິນ.
·ຮັບປະທານຜະລິດຕະພັນນົມທີ່ມີໄຂມັນຕໍ່າເຊັ່ນ: ເນີຍແຂງໃນຄາບອາຫານ, ນົມສົ້ມ Vitalinea.
ຢ່າກິນອາຫານທີ່ມີໄຂມັນເຊັ່ນ: ມັນເບີ, margarine, ຄີມສົ້ມ, mayonnaise, ແກ່ນ, ແກ່ນ, ແກ່ນ, ຄີມ, ເນີຍຄີມ, ເຄື່ອງແຕ່ງສະຫຼັດ.
ອາຫານທີ່ສາມາດກິນໄດ້ໂດຍບໍ່ມີຂໍ້ ຈຳ ກັດລວມມີ: zucchini, ໝາກ ແຕງ, ໝາກ ເລັ່ນ, ເຫັດ, zucchini, ຢາສະຫມຸນໄພ, ຜັກຊີ, radishes, ສະຫຼັດ, ຜັກກາດ, ຖົ່ວຂຽວ.
ອາຫານເຫລົ່ານີ້ມີພະລັງງານຕໍ່າ, ທາດແປ້ງຕໍ່າ. ພວກມັນສາມາດກິນໄດ້ຕາມອາຫານພື້ນຖານແລະເມື່ອທ່ານຮູ້ສຶກຫິວ. ມັນເປັນສິ່ງທີ່ດີກວ່າທີ່ຈະກິນອາຫານເຫຼົ່ານີ້ດິບ (ສະຫຼັດ), ພ້ອມທັງ ໜື້ງ ຫຼືຕົ້ມ.
ປ່ຽນແຜນໂພຊະນາການຂອງທ່ານ!
ກິນເລື້ອຍໆແຕ່ໃນສ່ວນນ້ອຍ.
ການກິນອາຫານໃນປະລິມານ ໜ້ອຍ ທຸກໆ 3 ຊົ່ວໂມງຫລີກລ້ຽງການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດຫຼັງຈາກກິນເຂົ້າ. ອາຫານຫຼັກ 3 ຢ່າງຕາມປົກກະຕິແມ່ນແນະ ນຳ ໃຫ້ກິນ - ອາຫານເຊົ້າ, ອາຫານທ່ຽງ, ແລະຄ່ ຳ, ແລະອາຫານ 3 ຢ່າງຕື່ມອີກ - ອາຫານທ່ຽງ, ອາຫານຫວ່າງຕອນບ່າຍ, ແລະອາຫານທ່ຽງ. ອາຫານຫວ່າງຫຼຸດຜ່ອນຄວາມອຶດຫິວແລະຫລີກລ້ຽງການກິນອາຫານຫຼັກ. ໄຂມັນທີ່ພົບໃນອາຫານໂປຕີນເຮັດໃຫ້ອີ່ມຕົວດີກ່ວາອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ. ນີ້ຊ່ວຍປ້ອງກັນຄວາມອຶດຫິວ. ການກິນອາຫານເລື້ອຍໆໃນປະລິມານທີ່ ໜ້ອຍ ໃນອາຫານຈະຊ່ວຍຫຼຸດຜ່ອນອາການເຊັ່ນ: ປວດຮາກແລະກະເພາະອາຫານ, ເຊິ່ງສ່ວນຫຼາຍມັກຈະເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍໃນແມ່ຍິງໃນເວລາຖືພາ.
ສະນັ້ນ, ນີ້ແມ່ນກົດລະບຽບການວາງແຜນດ້ານໂພຊະນາການ ຈຳ ນວນ ໜຶ່ງ:
1) ແບ່ງ ຈຳ ນວນອາຫານ 5-6 ຄັ້ງຕໍ່ມື້: ອາຫານເຊົ້າ, ອາຫານທ່ຽງ, ອາຫານທ່ຽງ, ອາຫານວ່າງຕອນບ່າຍ, ອາຫານຄ່ ຳ, ຄ່ ຳ ຄືນທີ່ສອງ
2) ອາຫານແຕ່ລະຄາບຄວນປະກອບມີອາຫານທີ່ອຸດົມໄປດ້ວຍໂປຕີນ - ຊີ້ນງົວທີ່ມີໄຂມັນຕ່ ຳ, ສັດປີກ, ປາ, ເນີຍແຂງທີ່ມີໄຂມັນຕ່ ຳ, ເນີຍແຂງຂາວ (Adyghe, suluguni, ເນີຍແຂງ feta), ໄຂ່.
3) ອາຫານເສີມບໍ່ຄວນມີທາດແປ້ງຫຼາຍກ່ວາ 24 ກຣາມ.
ມັນເປັນທີ່ຮູ້ກັນວ່າໃນຕອນເຊົ້າ, ການຕໍ່ຕ້ານອິນຊູລິນໃນຮ່າງກາຍຖືພາແມ່ນເວົ້າໄດ້ຫລາຍທີ່ສຸດ. ເພາະສະນັ້ນ, ໃນຕອນເຊົ້າໃນແມ່ຍິງທີ່ມີ GDM, ລະດັບນໍ້າຕານໃນເລືອດມັກຈະສູງກວ່າເວລາກາງເວັນ. ສະນັ້ນ, ອາຫານເຊົ້າຄວນຈະມີຂະ ໜາດ ນ້ອຍແລະຕ່ ຳ ໃນທາດແປ້ງ. ການຮັບປະທານ ໝາກ ໄມ້ແລະນ້ ຳ ໝາກ ໄມ້ (ໃດກໍ່ຕາມ, ເຖິງວ່າຈະຖືກບີບ ໃໝ່ໆ) ໃນອາຫານເຊົ້າກໍ່ຄວນຈະຖືກຍົກເວັ້ນ, ເພາະວ່າພວກມັນຈະເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ. ຖ້າການກິນນົມ ສຳ ລັບອາຫານເຊົ້າເຮັດໃຫ້ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຢ່າງຫລວງຫລາຍ, ຫຼັງຈາກນັ້ນມັນກໍ່ ຈຳ ກັດຫລື ຈຳ ກັດ. Muesli, ທັນຍາຫານປະເພດຕ່າງໆກໍ່ຄວນຈະຖືກຍົກເວັ້ນ. ມັນເປັນການດີກວ່າໃນຕອນເຊົ້າທີ່ຈະກິນອາຫານທີ່ມີທາດໂປຼຕີນ (ໄຂ່, ເນີຍແຂງ), ທັນຍະພືດທັນຍະພືດ, ເຂົ້າຈີ່ຈາກແປ້ງເຂົ້າ ໜຽວ ຫຼືມີແປ້ງ.
ສະນັ້ນ, ປະຕິບັດຕາມກົດລະບຽບຕໍ່ໄປນີ້ ສຳ ລັບອາຫານເຊົ້າ:
1) ກິນຄາໂບໄຮເດຣດບໍ່ເກີນ 12-24 ກຣາມ.
2) ກຳ ຈັດ ໝາກ ໄມ້ແລະນ້ ຳ.
3) ຢ່າລືມກ່ຽວກັບອາຫານໂປຕີນ.
ແມ່ຍິງຖືພາທີ່ອ້ວນສາມາດຫລຸດປະລິມານແຄລໍຣີ່ໃນປະ ຈຳ ວັນລົງມາເປັນ 1800 calories ໂດຍ ກຳ ຈັດໄຂມັນ, ຄາໂບໄຮເດຣດທີ່ຍ່ອຍໄດ້ງ່າຍ. ໃນກໍລະນີນີ້, ອົງການຈັດຕັ້ງ ketone ອາດຈະປາກົດຢູ່ໃນປັດສະວະ - ຜະລິດຕະພັນຂອງການແຕກແຍກທີ່ເພີ່ມຂື້ນຂອງໄຂມັນຂອງຈຸລັງ. ທ່ານອາດຈະໄດ້ຫຼຸດປະລິມານຄາໂບໄຮເດຣດໃນເມນູຂອງທ່ານຫລາຍເກີນໄປເພາະຢ້ານລະດັບນໍ້າຕານສູງຂື້ນ. ນີ້ແມ່ນຜິດພາດ. ປະລິມານຂອງຄາໂບໄຮເດຣດໃນອາຫານປະ ຈຳ ວັນຄວນຢູ່ໃນລະດັບ 55-60%, ເພາະວ່າມັນແມ່ນແຫຼ່ງພະລັງງານຕົ້ນຕໍ. ຖ້າທ່ານຫຼຸດຜ່ອນການໄດ້ຮັບທາດແປ້ງ, ຫຼັງຈາກນັ້ນໂປຣຕີນຂອງເຊວແລະໄຂມັນເລີ່ມ ທຳ ລາຍເພື່ອໃຫ້ຈຸລັງມີພະລັງງານ. ດ້ວຍການລະລາຍຂອງໄຂມັນຂອງຈຸລັງ, ຮ່າງກາຍຂອງ ketone ປາກົດຢູ່ໃນເລືອດແລະປັດສະວະ. ຮູບລັກສະນະຂອງຮ່າງກາຍຂອງ ketone ບໍ່ຄວນຖືກອະນຸຍາດ, ຍ້ອນວ່າພວກມັນແຊກຊຶມເຂົ້າແຮ່ແລະສາມາດສົ່ງຜົນກະທົບທາງລົບຕໍ່ການພັດທະນາສະຕິປັນຍາຂອງເດັກ. ສະນັ້ນ, ໃນກໍລະນີທີ່ມີລັກສະນະຂອງຮ່າງກາຍຂອງ ketone ໃນນໍ້າຍ່ຽວ, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານທາດແປ້ງທີ່ຍ່ອຍບໍ່ໄດ້ - ໝາກ ໄມ້, ຜັກ, ທັນຍາພືດ, ແຕ່ຄວບຄຸມລະດັບນໍ້າຕານໃນເລືອດ.
ນັກຊ່ຽວຊານດ້ານ endocrinologist ຈະຊ່ວຍທ່ານຄິດໄລ່ຄວາມຕ້ອງການປະ ຈຳ ວັນ ສຳ ລັບກິໂລກາລໍຣີແລະແຈກຢາຍມັນໃຫ້ເປັນຄາໂບໄຮເດຣດ, ໂປຣຕີນແລະໄຂມັນ.
ຖ້າການຮັກສາດ້ວຍອາຫານບໍ່ມີປະສິດຕິພາບ, ໃນເວລາທີ່ທາດ ນຳ ້ຕານໃນເລືອດຍັງຄົງເພີ່ມຂື້ນຫຼືຮ່າງກາຍຂອງ ketone ໃນຍ່ຽວຈະຖືກກວດພົບຢ່າງຕໍ່ເນື່ອງກັບໂຣກ normoglycemia, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ ກຳ ນົດການປິ່ນປົວດ້ວຍທາດເລືອດໃນເລືອດ, ເຊິ່ງການປິ່ນປົວດ້ວຍ insulin ພຽງແຕ່ໃຊ້ໃນເວລາຖືພາ. ເມັດທີ່ຫຼຸດລົງໃນລະດັບນໍ້າຕານໃນລະຫວ່າງການຖືພາແມ່ນມີຄວາມຕ້ານທານ, ເພາະວ່າມັນຈະເຈາະເຂົ້າແຮ່ໃນລູກແລະສາມາດສົ່ງຜົນກະທົບທີ່ບໍ່ດີຕໍ່ການພັດທະນາຂອງມັນ.
ການປິ່ນປົວດ້ວຍ Insulin
ຖ້າຢູ່ໃນພື້ນຫລັງຂອງຄາບອາຫານໃນອາທິດທີ 1 ມັນກໍ່ບໍ່ສາມາດບັນລຸຜົນທີ່ຕ້ອງການໄດ້ - ການອົດອາຫານນ້ ຳ ຕານໃນເລືອດЈ 5.2 mmol / l, 1 ຊົ່ວໂມງຫຼັງຈາກກິນЈ 7.8 mmol / l, ແລະ 2 ຊົ່ວໂມງຫຼັງກິນເຂົ້າЈ 6.7 mmol / l, ຫຼັງຈາກນັ້ນແມ່ຍິງຖືພາທີ່ມີ GDM ແມ່ນຖືກ ກຳ ນົດໃຫ້ມີການຮັກສາອິນຊູລິນເພື່ອປ້ອງກັນການພັດທະນາຂອງໂຣກເບົາຫວານໃນຮ່າງກາຍ (DF).
ການແຕ່ງຕັ້ງອິນຊູລິນໃນ GDM ຍັງສາມາດຕໍ່ຕ້ານກັບຄວາມເປັນມາຂອງລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ, ຖ້າມີອາການຂອງ DF ຖືກກວດພົບໃນລະຫວ່າງການກວດພົບ ultrasound ຂອງລູກໃນທ້ອງ (ຮອບທ້ອງແມ່ນເກີນຂະ ໜາດ ຂອງຫົວ, ມີອາການບວມຂອງເນື້ອເຍື່ອອ່ອນໃນຮ່າງກາຍ, polyhydramnios).
ເຕັກນິກການປິ່ນປົວດ້ວຍ Insulin
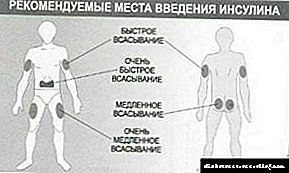
ການກະກຽມອິນຊູລິນແມ່ນໃຊ້ພຽງແຕ່ການສີດ, ເນື່ອງຈາກວ່າອິນຊູລິນເປັນໂປຣຕີນແລະເມື່ອກິນທາງປາກມັນກໍ່ຈະຖືກ ທຳ ລາຍ ໝົດ ໂດຍເອນໄຊຂອງ ລຳ ໄສ້ໃຫຍ່.
ຈັງຫວະປົກກະຕິຂອງຄວາມລັບຂອງ insulin ໃນເວລາກາງເວັນໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນມີດັ່ງນີ້:
ກ) ການປ່ອຍ insulin ຢ່າງຕໍ່ເນື່ອງໃນເວລາກາງເວັນ,
b) ປ່ອຍ insulin ຢ່າງລະອຽດເຂົ້າໃນກະແສເລືອດເພື່ອຕອບສະ ໜອງ ກັບອາຫານ.
Insulin ເຂົ້າໄປໃນເລືອດໃນປະລິມານທີ່ ເໝາະ ສົມເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບປົກກະຕິ. ເພື່ອ ຈຳ ລອງຄວາມລັບຂອງອິນຊູລິນໂດຍປົກກະຕິໃນເວລາກາງເວັນ, ມັນ ຈຳ ເປັນຕ້ອງປະສົມປະສານອິນຊູລິນຫຼາຍໆຊະນິດ: ການກະ ທຳ ສັ້ນໆ "ກ່ຽວກັບອາຫານ" ແລະການກະ ທຳ ທີ່ຍາວນານເພື່ອຮັກສາລະດັບອິນຊູລິນໃນເລືອດລະຫວ່າງອາຫານແລະກາງຄືນ.
ໝາກ ຂີ້ຫູດຜະລິດອິນຊູລິນໃນໄລຍະສັ້ນ. ຄວາມລັບຂອງມັນເກີດຂື້ນຢ່າງຕໍ່ເນື່ອງ, ແລະເວລາເຮັດກິດຈະ ກຳ ແມ່ນຫລາຍນາທີ. ຖ້າຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານໃຊ້ພຽງແຕ່ການກະກຽມອິນຊູລິນສັ້ນໆ, ລາວຈະຕ້ອງສັກທຸກໆ 2 ຊົ່ວໂມງເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ. ສະນັ້ນ, ເພື່ອ ຈຳ ລອງການຜະລິດອິນຊູລິນໃນເວລາກາງເວັນ, ສານພິເສດຈະຖືກເພີ່ມເຂົ້າໃນອິນຊູລິນສັ້ນ, ເຊິ່ງເຮັດໃຫ້ຜົນກະທົບຂອງມັນຫຼຸດລົງ. ສານດັ່ງກ່າວເອີ້ນວ່າການຍືດເຍື້ອ. ການກະ ທຳ ຂອງຜູ້ຍັບຍັ້ງຍາວແມ່ນວ່າໂມເລກຸນອິນຊູລິນຢູ່ໃນໂມເລກຸນຂອງມັນ, ແລະການດູດຊຶມຂອງມັນເຂົ້າໄປໃນເລືອດແມ່ນຊ້າກວ່າຊ້າຂອງອິນຊູລິນ. ສານເຫຼົ່ານີ້ໃຫ້ການແກ້ໄຂຂອງອິນຊູລິນແກ່ຍາວເປັນ“ ຄຸ້ນ”, ເຊິ່ງ ຈຳ ແນກຄວາມແຕກຕ່າງຂອງອິນຊູລິນສັ້ນຈາກຮູບຮ່າງທີ່ມີ insulated ມາແລ້ວ. insulin ປ່ອຍແບບຍືນຍົງຕ້ອງໄດ້ຮັບການປະສົມຢ່າງ ໜ້ອຍ 20 ຄັ້ງກ່ອນທີ່ຈະສີດຈົນກວ່າຈະໄດ້ຮັບການຢຸດຊະງັກແບບ homogeneous, ຖ້າບໍ່ດັ່ງນັ້ນທ່ານພຽງແຕ່ສາມາດສັກອິນຊູລິນສັ້ນເຂົ້າໄປໃນ syringe, ເຊິ່ງຈະເຮັດໃຫ້ເກີດການລະລາຍໃນເລືອດ.
ຢາຂ້າເຊື້ອໂລກກໍ່ຖືກເພີ່ມເຂົ້າໃນການກະກຽມອິນຊູລິນ. ສະນັ້ນ, ພາຍໃຕ້ກົດລະບຽບຂອງການອະນາໄມສ່ວນບຸກຄົນແລະການໃຊ້ເຂັມສັກຢາ hypodermic ທີ່ຖືກຖິ້ມເພື່ອການສັກຢາອິນຊູລິນ, ບໍ່ ຈຳ ເປັນຕ້ອງເຊັດຜິວ ໜັງ ດ້ວຍເຫຼົ້າກ່ອນສັກ. ເຫຼົ້າເຮັດໃຫ້ເກີດການ ທຳ ລາຍຂອງອິນຊູລິນແລະມີຜົນກະທົບທີ່ຜິວ ໜັງ ຫລືລະຄາຍເຄືອງ.
ເພື່ອຄັດເລືອກແລະປັບປະລິມານອິນຊູລິນໃຫ້ຖືກຕ້ອງ, ທ່ານ ຈຳ ເປັນຕ້ອງວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດ 7-8 ເທື່ອຕໍ່ມື້: ໃນກະເພາະອາຫານຫວ່າງເປົ່າ, ກ່ອນອາຫານ, 1-2 ຊົ່ວໂມງຫຼັງອາຫານ, ໃນເວລານອນແລະເວລາ 3 a.m.
ເພື່ອບັນລຸລະດັບນ້ ຳ ຕານໃນໄວເປົ້າ ໝາຍ ແມ່ນ 7,8 mmol / L ຫຼື 2 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ> 6.7 mmol / L, ເຖິງວ່າຈະມີອາຫານທີ່ລະມັດລະວັງ, 30-40 ນາທີກ່ອນອາຫານ, ອິນຊູລິນສັ້ນແມ່ນຖືກ ກຳ ນົດ. insulin ນີ້ເລີ່ມປະຕິບັດ 30 ນາທີຫຼັງຈາກການບໍລິຫານ subcutaneous, ໄປຮອດຈຸດສູງສຸດຂອງກິດຈະກໍາພາຍຫຼັງ 2-3 ຊົ່ວໂມງແລະປະຕິບັດເປັນເວລາ 5-7 ຊົ່ວໂມງ, ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຫຼັງຈາກກິນເຂົ້າ. ອິນຊູລິນສັ້ນຍັງຖືກ ນຳ ໃຊ້ເພື່ອຫຼຸດຜ່ອນໂຣກ hyperglycemia ໃນເວລາກາງເວັນ (ຕົວຢ່າງ: ຖ້າວ່ານ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນເຂົ້າຈະສູງກ່ວາ 6.7 mmol / L).
ຖ້າລະດັບນໍ້າຕານໃນເລືອດຫຼັງອາຫານເຊົ້າແມ່ນຢູ່ໃນຂອບເຂດປົກກະຕິ, ແລະກ່ອນອາຫານທ່ຽງເກີນ 5,8 mmol / l, ຫຼັງຈາກນັ້ນໃນຕອນເຊົ້າ (ປົກກະຕິແມ່ນ 8-900), ການສັກຢາອິນຊູລິນທີ່ຍາວນານແມ່ນຖືກ ກຳ ນົດ.
ອອກ ກຳ ລັງກາຍ.
ການອອກ ກຳ ລັງກາຍປະ ຈຳ ວັນຈະຊ່ວຍໃຫ້ທ່ານຮູ້ສຶກດີໃນເວລາຖືພາ, ຮັກສາສຽງກ້າມ, ແລະຟື້ນຟູຮູບຮ່າງແລະນ້ ຳ ໜັກ ຢ່າງໄວວາຫຼັງຈາກເກີດລູກ. ນອກຈາກນັ້ນ, ການອອກ ກຳ ລັງກາຍປັບປຸງການກະ ທຳ ຂອງອິນຊູລິນ, ຊ່ວຍບໍ່ໃຫ້ ນຳ ້ ໜັກ ເກີນ. ທັງ ໝົດ ນີ້ຮັກສາລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິ. ເຂົ້າຮ່ວມໃນກິດຈະ ກຳ ທີ່ເປັນປົກກະຕິ ສຳ ລັບທ່ານແລະທີ່ເຮັດໃຫ້ທ່ານພໍໃຈ. ມັນສາມາດຍ່າງ, ອອກ ກຳ ລັງກາຍນ້ ຳ, ອອກ ກຳ ລັງກາຍຢູ່ເຮືອນ.
ໃນເວລາທີ່ປະຕິບັດການອອກ ກຳ ລັງກາຍ, ໃຫ້ຫລີກລ່ຽງຄວາມເຄັ່ງຕຶງທີ່ບໍ່ ຈຳ ເປັນຕໍ່ກ້າມທ້ອງ - ຍົກຂາຂື້ນໄປໃນທ່ານັ່ງ, ຍົກແບ້ໃນທ່າທີ່ມັກ.
ຫຼີກລ້ຽງການອອກ ກຳ ລັງກາຍທີ່ອາດຈະເຮັດໃຫ້ການຕົກ (ຂີ່ລົດຖີບ, ຂີ່ສະກີ, ຂີ່ສະເກັດ, ຂີ່ມ້າ, ຂີ່ມ້າ)
ຢ່າອິດເມື່ອຍ. ການຖືພາບໍ່ແມ່ນເວລາ ສຳ ລັບບັນທຶກ. ຢຸດ, ຈັບລົມຫາຍໃຈຂອງທ່ານ, ຖ້າທ່ານຮູ້ສຶກບໍ່ດີ, ມີອາການເຈັບຢູ່ບໍລິເວນດ້ານຫລັງຫລືທ້ອງນ້ອຍ.
ຖ້າທ່ານໄດ້ຮັບການ ກຳ ນົດໃຫ້ຢາອິນຊູລິນ, ໃຫ້ຮູ້ເຖິງຄວາມອັນຕະລາຍຂອງການລະລາຍເລືອດໃນລະຫວ່າງການອອກ ກຳ ລັງກາຍ. ທັງອິນຊູລິນແລະການອອກ ກຳ ລັງກາຍຫຼຸດລົງ ນຳ ້ຕານໃນເລືອດ. ໃຫ້ແນ່ໃຈວ່າກວດເບິ່ງລະດັບນໍ້າຕານກ່ອນແລະຫຼັງອອກ ກຳ ລັງກາຍ. ຖ້າທ່ານເລີ່ມຕົ້ນປະຕິບັດ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກຮັບປະທານອາຫານ, ທ່ານສາມາດກິນ ໝາກ ແອັບເປິ້ນຫຼືແຊນວິດຫຼັງຮຽນ. ຖ້າຫລັງອາຫານສຸດທ້າຍເກີນກວ່າ 2 ຊົ່ວໂມງໄດ້ຜ່ານໄປແລ້ວ, ມັນກໍ່ດີກວ່າທີ່ຈະມີອາການກັດກ່ອນອອກ ກຳ ລັງກາຍ. ໃຫ້ແນ່ໃຈວ່າເອົານ້ ຳ ຕານຫຼືນ້ ຳ ໝາກ ໄມ້ມາປະກອບກັບທ່ານໃນກໍລະນີທີ່ມີໂລກລະລາຍໃນເລືອດ.
ອາການຂອງການເປັນໂລກເບົາຫວານ
ຄວາມຮູ້ສຶກຂອງທ່ານ: ເຈັບຫົວ, ວິນຫົວ, ຄວາມອຶດຢາກ, ຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ຄວາມກັງວົນ, ຄວາມວຸ້ນວາຍ, ການເຫື່ອອອກ, ຄວາມວຸ້ນວາຍ, ການນອນຫຼັບ, ອາລົມບໍ່ດີ, ການນອນບໍ່ດີ, ຄວາມສັບສົນ.
ຄົນອື່ນອາດຈະສັງເກດເຫັນ: pallor, ອາການງ່ວງນອນ, ຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າ, ຄວາມກັງວົນ, ການຮຸກຮານ, ຄວາມບົກຜ່ອງດ້ານຄວາມສົນໃຈແລະຄວາມສົນໃຈ.
ສິ່ງທີ່ເປັນອັນຕະລາຍ: ການສູນເສຍສະຕິ (ເສຍສະຕິ), ຄວາມດັນເລືອດເພີ່ມຂື້ນ, ຄວາມຜິດປົກກະຕິ, ຄວາມບົກຜ່ອງດ້ານສະ ໝອງ ທີ່ມີປະໂຫຍດ.
ສູດການຄິດໄລ່ຂອງການປະຕິບັດ ສຳ ລັບອາການຂອງການເປັນໂລກເບົາຫວານ:
ຢຸດກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍໃດໆ. ກຳ ນົດລະດັບນ້ ຳ ຕານ - ມັນແມ່ນຕ່ ຳ ແທ້.
ທັນທີເອົາຄາໂບໄຮເດຣດທີ່ຍ່ອຍໄດ້ງ່າຍໃນປະລິມານ 24 ກຣາມຂອງຄາໂບໄຮເດຣດ (ນ້ ຳ 200 ml, ນ້ ຳ ອັດລົມຫຼືນ້ ຳ ຕານ 4 ຊິ້ນ (ສາມາດລະລາຍໃນນ້ ຳ ໄດ້) ຫຼື ນຳ ້ເຜີ້ງ 2 ບ່ວງແກງ).
ຫລັງຈາກນັ້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງກິນຄາໂບໄຮເດຣດທີ່ຍ່ອຍຍາກໃນປະລິມານທາດແປ້ງ 12 ກຣາມ (ເຂົ້າຈີ່, ຈອກ kefir, ແອບເປີ້ນ).
ຢ່າຫວັງວ່ານໍ້າຕານໃນເລືອດຂອງເຈົ້າຈະຂື້ນຕົວເອງ!
ການລະລາຍໃນເລືອດຕ່ ຳ ຮ້າຍແຮງ:
ການລະລາຍໃນເລືອດຕ່ ຳ ຢ່າງຮຸນແຮງແມ່ນໂຣກຕ່ອມນ້ ຳ ຕານ, ພ້ອມດ້ວຍການສູນເສຍສະຕິ. ໃນລະດັບທາດ ນຳ ້ຕານຕ່ ຳ ຮ້າຍແຮງ, ຄົນອື່ນຄວນໂທຫາລົດສຸກເສີນ.
ເບິ່ງຕື່ມ:
ປະຕິທິນການຖືພາ ໂດຍອາທິດ, ຈະບອກທ່ານກ່ຽວກັບການພັດທະນາຂອງລູກ, ການຈະເລີນພັນເກີດຂື້ນແນວໃດ, ເມື່ອອະໄວຍະວະຕົ້ນຕໍຖືກວາງ, ເວລາທີ່ຫົວໃຈເຕັ້ນແລະການເຄື່ອນໄຫວປາກົດ, ມັນຈະເລີນເຕີບໂຕ, ແລະມັນສາມາດຮູ້ສຶກແນວໃດ. ທ່ານຈະໄດ້ຮຽນຮູ້ວ່າຄວາມຮູ້ສຶກແລະສະຫວັດດີພາບຂອງທ່ານສາມາດປ່ຽນແປງໄດ້ແນວໃດ, ໄດ້ຮັບ ຄຳ ແນະ ນຳ ກ່ຽວກັບວິທີການແກ້ໄຂບັນຫາທີ່ ກຳ ລັງເກີດຂື້ນ.
ສ້າງປະຕິທິນການຖືພາຂອງທ່ານເອງ. ທ່ານສາມາດເອົາມັນລົງໃນລາຍເຊັນຂອງທ່ານໃນເວທີສົນທະນາຫຼືກອງປະຊຸມ, ພ້ອມທັງໃສ່ໄວ້ໃນ ໜ້າ ສ່ວນຕົວຫລືເວັບໄຊທ໌ຂອງທ່ານ.
ຂໍ້ມູນພື້ນຖານ
ພະຍາດເບົາຫວານໃນກະເພາະອາຫານທີ່ພັດທະນາໃນລະຫວ່າງການຖືພາ - ມີລັກສະນະເປັນໂຣກ hyperglycemia (ເພີ່ມຂື້ນໃນລະດັບນ້ ຳ ຕານໃນເລືອດ). ໃນບາງກໍລະນີ, ການລະເມີດທາດແປ້ງທາດແປ້ງທາດນີ້ສາມາດເກີດກ່ອນການຖືພາແລະສາມາດກວດພົບໄດ້ (ກວດຫາໂຣກນີ້ໄດ້ເປັນຄັ້ງ ທຳ ອິດ) ໃນລະຫວ່າງການພັດທະນາການຖືພານີ້.
ໃນຮ່າງກາຍຂອງແມ່ໃນລະຫວ່າງການຖືພາ, ການປ່ຽນແປງທາງເດີນອາຫານທາງດ້ານຮ່າງກາຍ (ທຳ ມະຊາດ) ເກີດຂື້ນ, ເພື່ອແນໃສ່ການພັດທະນາປົກກະຕິຂອງລູກໃນທ້ອງ - ໂດຍສະເພາະແມ່ນການໄດ້ຮັບສານອາຫານຢ່າງຕໍ່ເນື່ອງໂດຍຜ່ານແຮ່.
ແຫຼ່ງພະລັງງານຕົ້ນຕໍ ສຳ ລັບການພັດທະນາຂອງລູກແລະການເຮັດວຽກຂອງຈຸລັງໃນຮ່າງກາຍຂອງມັນແມ່ນທາດນ້ ຳ ຕານ, ເຊິ່ງມັນສາມາດເຂົ້າໄປໃນແຮ່ໄດ້, ໂດຍບໍ່ ຈຳ ກັດການແຊກແຊງຂອງແຮ່, ລູກໃນທ້ອງບໍ່ສາມາດສັງເຄາະມັນໄດ້. ພາລະບົດບາດຂອງຕົວ ນຳ ຂອງ glucose ເຂົ້າໄປໃນຫ້ອງແມ່ນຫຼີ້ນໂດຍຮໍໂມນ "insulin", ເຊິ່ງຜະລິດຢູ່ໃນຈຸລັງβ-cell ຂອງ pancreas. Insulin ຍັງປະກອບສ່ວນເຂົ້າ "ການເກັບຮັກສາ" ຂອງ glucose ໃນຕັບຂອງເດັກໃນທ້ອງ.
ອາຊິດ Amino - ວັດສະດຸກໍ່ສ້າງຕົ້ນຕໍ ສຳ ລັບການສັງເຄາະທາດໂປຼຕີນໃນລູກ, ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການຈະເລີນເຕີບໂຕແລະການແບ່ງຈຸລັງ - ມາໃນທາງທີ່ເພິ່ງພາພະລັງງານ, i.e.ຜ່ານການໂອນຍ້າຍຢ່າງຈິງຈັງໃນທົ່ວແຮ່.
ເພື່ອຮັກສາຄວາມສົມດຸນຂອງພະລັງງານ, ກົນໄກປ້ອງກັນໄດ້ຖືກສ້າງຕັ້ງຂື້ນໃນຮ່າງກາຍຂອງແມ່ ("ປະກົດການຫິວໂຫຍໄວ"), ເຊິ່ງ ໝາຍ ເຖິງການປັບໂຄງສ້າງຂອງການເຜົາຜານພະລັງງານໃນຮ່າງກາຍ - ການ ທຳ ລາຍສ່ວນໃຫຍ່ຂອງເນື້ອເຍື່ອ adipose, ແທນທີ່ຈະມີການລະລາຍຂອງທາດແປ້ງທາດແປ້ງທີ່ມີການ ຈຳ ກັດການໄດ້ຮັບທາດນ້ ຳ ຕານໃນຮ່າງກາຍ - ຮ່າງກາຍ ketone ເພີ່ມຂື້ນໃນເລືອດ (ຜະລິດຕະພັນ) ທາດແປ້ງໄຂມັນທີ່ເປັນສານພິດຕໍ່ລູກໃນທ້ອງ), ເຊິ່ງຍັງສາມາດຂ້າມແຮ່ໄດ້ຢ່າງເສລີ.
ຕັ້ງແຕ່ມື້ ທຳ ອິດຂອງການຖືພາທາງສະລິລະສາດ, ແມ່ຍິງທຸກຄົນປະສົບກັບການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດຍ້ອນການຂັບປັດສະວະທີ່ເລັ່ງໄວ, ການຫຼຸດລົງຂອງການສັງເຄາະນ້ ຳ ຕານໃນຕັບ, ແລະການບໍລິໂພກນ້ ຳ ຕານໃນຮ່າງກາຍທີ່ສັບສົນ.
ໂດຍປົກກະຕິ, ໃນລະຫວ່າງການຖືພາ, ການຖືພາໄວໃນເລືອດບໍ່ເກີນ 3.3-5,1 mmol / L. ລະດັບນ້ ຳ ຕານໃນເລືອດ 1 ຊົ່ວໂມງຫຼັງກິນອາຫານຈະສູງກວ່າຜູ້ຍິງທີ່ຖືພາ, ແຕ່ບໍ່ໃຫ້ເກີນ 6.6 mmol / L, ເຊິ່ງພົວພັນກັບການຫຼຸດລົງຂອງກິດຈະ ກຳ ມໍເຕີຂອງ ລຳ ໄສ້ໃຫຍ່ແລະການດູດຊຶມທາດແປ້ງທາດແປ້ງຈາກອາຫານ.
ໂດຍທົ່ວໄປ, ໃນແມ່ຍິງຖືພາທີ່ມີສຸຂະພາບແຂງແຮງ, ການເຫນັງຕີງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດເກີດຂື້ນໃນຂອບເຂດທີ່ແຄບຫຼາຍ: ໃນກະເພາະອາຫານຫວ່າງໂດຍສະເລ່ຍແມ່ນ 4.1 .6 0.6 mmol / L, ຫຼັງຈາກກິນ - 6.1 ± 0.7 mmol / L.
ໃນເຄິ່ງທີ່ສອງຂອງການຖືພາ (ເລີ່ມແຕ່ອາທິດ 16-20), ຄວາມຕ້ອງການຂອງສານອາຫານໃນທ້ອງຍັງມີຄວາມກ່ຽວຂ້ອງສູງຕໍ່ກັບພື້ນຫລັງຂອງອັດຕາການເຕີບໂຕທີ່ໄວກວ່າເກົ່າ. ບົດບາດ ນຳ ໜ້າ ໃນການປ່ຽນແປງການເຜົາຜານ metabolism ຂອງແມ່ຍິງໃນຊ່ວງຖືພານີ້ແມ່ນແຮ່. ໃນຂະນະທີ່ແຮ່ຕົວແກ່, ມີການສັງເຄາະຮໍໂມນຂອງສະລັບສັບຊ້ອນຂອງ fetoplacental ທີ່ຮັກສາການຖືພາ (ສ່ວນໃຫຍ່ແມ່ນແຮ່ທາດ lactogen, progesterone).
ດ້ວຍການເພີ່ມຂື້ນຂອງໄລຍະເວລາຂອງການຖືພາເພື່ອການພັດທະນາປົກກະຕິຂອງຮ່າງກາຍຂອງແມ່, ການຜະລິດຮໍໂມນເຊັ່ນ: estrogens, progesterone, prolactin, cortisol ເພີ່ມຂື້ນ - ພວກມັນຫຼຸດຜ່ອນຄວາມອ່ອນໄຫວຂອງຈຸລັງໃຫ້ກັບອິນຊູລິນ. ປັດໃຈທັງ ໝົດ ນີ້, ຕໍ່ກັບຄວາມເປັນມາຂອງການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງແມ່ຍິງຖືພາ, ການເພີ່ມນ້ ຳ ໜັກ, ການຫຼຸດລົງຂອງ thermogenesis, ແລະການຫຼຸດລົງຂອງການລະລາຍຂອງອິນຊູລິນໂດຍ ໝາກ ໄຂ່ຫຼັງ, ນຳ ໄປສູ່ການພັດທະນາຂອງພູມຕ້ານທານອິນຊູລິນ (ຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອທີ່ບໍ່ດີຕໍ່ອິນຊູລິນ (ອິນຊູລິນ). ຮ່າງກາຍຂອງຜູ້ເປັນແມ່, ໃນກໍລະນີທີ່ມີຄວາມອຶດຢາກ, ເພື່ອສະ ໜອງ ອາຫານໃຫ້ລູກໃນທ້ອງ.
ແມ່ຍິງທີ່ມີສຸຂະພາບແຂງແຮງມີການເພີ່ມຂື້ນໃນການຊົດເຊີຍໃນການລະລາຍຂອງອິນຊູລິນໂດຍປະລິມານປະມານສາມເທົ່າ (ຈຳ ນວນຂອງຈຸລັງທົດລອງເພີ່ມຂື້ນ 10-15%) ເພື່ອເອົາຊະນະການຕໍ່ຕ້ານອິນຊູລິນທາງຮ່າງກາຍດັ່ງກ່າວແລະຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ ສຳ ລັບການຖືພາ. ດັ່ງນັ້ນ, ໃນເລືອດຂອງແມ່ຍິງຖືພາຈະມີລະດັບອິນຊູລິນເພີ່ມຂື້ນ, ເຊິ່ງເປັນມາດຕະຖານທີ່ສົມບູນໃນລະຫວ່າງການຖືພາ!
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າວ່າແມ່ຍິງຖືພາມີພູມຕ້ານທານທີ່ເປັນພະຍາດເບົາຫວານ, ໂລກອ້ວນ (BMI ຫຼາຍກວ່າ 30 ກິໂລ / ມ 2), ແລະອື່ນໆ. ຄວາມລັບຂອງອິນຊູລິນບໍ່ຊ່ວຍໃຫ້ສາມາດເອົາຊະນະຄວາມຕ້ານທານຂອງອິນຊູລິນໃນການຖືພາໄດ້ - ໃນລະດັບສອງຂອງການຖືພາ - ທາດນ້ ຳ ຕານບໍ່ສາມາດເຈາະເຂົ້າໄປໃນຈຸລັງ, ເຊິ່ງເຮັດໃຫ້ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດແລະການພັດທະນາຂອງໂລກເບົາຫວານໃນທ້ອງ. ດ້ວຍກະແສເລືອດ, ທາດນ້ ຳ ຕານໃນເລືອດທັນທີແລະບໍ່ມີການປ້ອງກັນຜ່ານແຮ່ໃນມົດລູກ, ປະກອບສ່ວນເຂົ້າໃນການຜະລິດອິນຊູລິນຂອງມັນເອງ. ອິນຊູລິນຂອງເດັກມີຜົນກະທົບທີ່ຄ້າຍຄືກັບການຈະເລີນເຕີບໂຕ, ເຮັດໃຫ້ເກີດການກະຕຸ້ນການຈະເລີນເຕີບໂຕຂອງອະໄວຍະວະພາຍໃນຂອງມັນຕໍ່ກັບຄວາມເປັນມາຂອງການພັດທະນາທີ່ເປັນປະໂຫຍດຂອງມັນ, ແລະການໄຫລຂອງນ້ ຳ ຕານທັງ ໝົດ ຈາກແມ່ສູ່ລູກໃນທ້ອງຜ່ານ insulin ຂອງມັນຖືກ ນຳ ໄປຝາກໃນອະນຸພາກຂອງຮ່າງກາຍ.
ດັ່ງນັ້ນ, ໂຣກ hyperglycemia ຊໍາເຮື້ອຂອງແມ່ກໍ່ເປັນອັນຕະລາຍຕໍ່ການພັດທະນາຂອງລູກໃນທ້ອງແລະ ນຳ ໄປສູ່ການສ້າງຕັ້ງຂອງອັນທີ່ເອີ້ນວ່າ fetopathy ພະຍາດເບົາຫວານ - ພະຍາດ fetal ທີ່ເກີດຂື້ນຕັ້ງແຕ່ອາທິດທີ 12 ຂອງຊີວິດຂອງເດັກໃນທ້ອງຈົນກ່ວາການເກີດອອກແຮງງານ: ນ້ ຳ ໜັກ ໃນທ້ອງໃຫຍ່, ຄວາມບໍ່ສົມດຸນຂອງຮ່າງກາຍ - ທ້ອງໃຫຍ່, ແຂນບ່າແລະແຂນຂານ້ອຍ. , ການພັດທະນາໃນຊ່ວງກ່ອນເກີດ - ກັບການກວດ ultrasound, ການເພີ່ມຂື້ນຂອງຂະ ໜາດ ຂອງເດັກເມື່ອທຽບກັບອາຍຸການຖືພາ, ການໃຄ່ບວມຂອງເນື້ອເຍື່ອແລະໄຂມັນ subcutaneous ຂອງລູກ, hypoxia ໃນທ້ອງ ຊຳ ເຮື້ອ (ການໄຫຼວຽນຂອງເລືອດທີ່ບົກຜ່ອງ) ແລະໃນແຮ່ທີ່ເປັນຜົນມາຈາກການເປັນໂຣກຜີວ ໜັງ ທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວເປັນເວລາດົນໃນແມ່ຍິງຖືພາ), ການເກີດຊ້າຂອງເນື້ອເຍື່ອປອດ, ຄວາມເຈັບປວດໃນການເກີດລູກ.
ບັນຫາສຸຂະພາບກັບພະຍາດເບົາຫວານໃນທ້ອງ
ສະນັ້ນໃນເວລາເກີດຂອງເດັກທີ່ມີ fetopathy, ມີການລະເມີດຂອງການປັບຕົວຂອງພວກເຂົາກັບຊີວິດ extrauterine, ເຊິ່ງສະແດງອອກໂດຍຄວາມບໍ່ສົມບູນຂອງເດັກເກີດ ໃໝ່ ເຖິງວ່າຈະມີການຖືພາເຕັມແລະຂະ ໜາດ ໃຫຍ່ຂອງມັນກໍ່ຄື: macrosomia (ນ້ ຳ ໜັກ ເດັກນ້ອຍຫຼາຍກ່ວາ 4000 g), ຄວາມຫຍຸ້ງຍາກໃນລະບົບຫາຍໃຈຈົນເຖິງການເປັນລົມຫາຍໃຈ (suffocation), organomegaly (spleen ໃຫຍ່, ຕັບ, ຫົວໃຈ, ໂຣກຕ່ອມຂົມ), ພະຍາດເສັ້ນເລືອດຫົວໃຈ (ຄວາມເສຍຫາຍຂັ້ນຕົ້ນຕໍ່ກ້າມເນື້ອຫົວໃຈ), ໂລກອ້ວນ, ໂຣກຕັບ, ຄວາມຜິດປົກກະຕິໃນລະບົບເຕົ້າໂຮມເລືອດ, ເນື້ອໃນຂອງເມັດເລືອດແດງ (ເມັດເລືອດແດງ) ໃນເລືອດ ovi, ເຊັ່ນດຽວກັນກັບຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ (ຄຸນຄ່າຕ່ໍາຂອງ glucose, calcium, potassium, magnesium magnesium).
ເດັກນ້ອຍທີ່ເກີດມາຈາກແມ່ທີ່ມີພະຍາດເບົາຫວານໃນທ້ອງທີ່ບໍ່ໄດ້ຮັບການປິ່ນປົວແມ່ນມີແນວໂນ້ມທີ່ຈະເປັນພະຍາດກ່ຽວກັບລະບົບປະສາດ (ໂລກສະຫມອງ, ບ້າ ໝູ), ຄວາມເປັນ ໜຸ່ມ ແລະຄວາມສ່ຽງເພີ່ມຂຶ້ນຕໍ່ມາຂອງໂລກອ້ວນ, ໂລກຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງ (ໂດຍສະເພາະການເຜົາຜະຫລານທາດແປ້ງ), ພະຍາດຫຼອດເລືອດຫົວໃຈ.
ໃນສ່ວນຂອງແມ່ຍິງຖືພາທີ່ມີໂລກເບົາຫວານໃນໂຣກບວມນ້ ຳ ຕານ, polyhydramnios, ການເປັນພິດໃນໄລຍະຕົ້ນ, ການຕິດເຊື້ອທາງເດີນປັດສະວະ, ໂຣກ toxicosis ຊ້າ (ສະພາບທາງດ້ານພະຍາດທີ່ເຮັດໃຫ້ຕົວເອງເປັນໂຣກຖ່າຍ, ຄວາມດັນເລືອດສູງແລະທາດໂປຼຕີນຈາກທາດໂປຼຕີນໃນປັດສະວະ) ຈະພັດທະນາໃນໄຕມາດທີສອງແລະທີສາມຈົນເຖິງໂລກປອດອັກເສບ - ອຸປະຕິເຫດຂອງ cerebrovascular, ເຊິ່ງສາມາດນໍາໄປສູ່ໂຣກໂຣກສະຫມອງ, ຄວາມກົດດັນເພີ່ມຂື້ນໃນເສັ້ນເລືອດ, ຄວາມຜິດປົກກະຕິທີ່ເປັນປະໂຫຍດຂອງລະບົບປະສາດ), ການເກີດລູກກ່ອນ ກຳ ນົດ, ການຜະລິດແບບເປັນປົກກະຕິແມ່ນພົບເລື້ອຍກວ່າ. ຍົກເລີກ Flax ຂອງການຖືພາ, ການໃຫ້ cesarean, ແຮງງານຜິດປົກກະຕິ, ເຈັບເກີດ.
ຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງສາມາດພັດທະນາໃນແມ່ຍິງຖືພາໂດຍ ຄຳ ນຶງເຖິງການປ່ຽນແປງຂອງຮໍໂມນແລະທາດແປ້ງທີ່ເກີດຂື້ນຕາມ ລຳ ດັບໃນໄລຍະຕ່າງໆຂອງການຖືພາ. ແຕ່ຄວາມສ່ຽງສູງທີ່ສຸດຂອງໂລກເບົາຫວານໃນຜູ້ຍິງທີ່ມີນ້ ຳ ໜັກ ໜັກ ເກີນ / ໂລກອ້ວນແລະອາຍຸຫຼາຍກວ່າ 25 ປີ, ການເປັນໂຣກເບົາຫວານໃນຄອບຄົວຂອງພວກເຂົາ, ໂດຍມີຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງໃນຄາໂບໄຮເດຣດທີ່ຖືກລະບຸກ່ອນການຖືພານີ້ (ຄວາມບົກຜ່ອງຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ, ກະທົບກະເທືອນ glucose ໄວ, ກະທົບກະເທືອນໃນໂລກເບົາຫວານໃນ ການຖືພາກ່ອນ ໜ້າ ນີ້), glucosuria ໃນລະຫວ່າງການຖືພາ (ລັກສະນະຂອງ glucose ໃນຍ່ຽວ).
ໂລກເບົາຫວານ mellitus, ເຊິ່ງພັດທະນາຄັ້ງ ທຳ ອິດໃນຊ່ວງຖືພາ, ສ່ວນຫຼາຍມັກຈະບໍ່ມີອາການສະແດງທາງຄລີນິກທີ່ກ່ຽວຂ້ອງກັບ hyperglycemia (ປາກແຫ້ງ, ກະຫາຍນ້ ຳ, ຜົນຜະລິດຍ່ຽວເພີ່ມຂື້ນຕໍ່ມື້, ອາການຄັນ, ແລະອື່ນໆ) ແລະຮຽກຮ້ອງໃຫ້ມີການກວດພົບ (ກວດ) ໃນໄລຍະຖືພາ !
ການວິເຄາະທີ່ ຈຳ ເປັນ
ມັນເປັນສິ່ງ ຈຳ ເປັນ ສຳ ລັບແມ່ຍິງຖືພາທຸກຄົນທີ່ຕ້ອງໄດ້ທົດສອບນ້ ຳ ຕານໃນການກວດເລືອດໃນ plasma venous (ຢູ່ໃນຫ້ອງທົດລອງ) (ບໍ່ສາມາດທົດລອງໃຊ້ວິທີທີ່ສາມາດຕິດຕາມດ້ວຍນ້ ຳ ຕານໃນຮ່າງກາຍໄດ້!) - ກ່ອນ ໜ້າ ນີ້!), ແຕ່ບໍ່ກາຍ 24 ອາທິດຂອງການຖືພາ. ມັນຄວນຈະຈື່ໄວ້ວ່າໃນລະຫວ່າງການຖືພາ, ການຖືພາໃນເລືອດໄວແມ່ນຕໍ່າກວ່າ, ແລະຫຼັງຈາກກິນອາຫານທີ່ສູງກວ່າການຖືພາພາຍນອກ!
ແມ່ຍິງຖືພາທີ່ຄຸນຄ່າທາດນ້ ຳ ຕານໃນເລືອດຕາມ ຄຳ ແນະ ນຳ ຂອງ WHO ຕອບສະ ໜອງ ມາດຖານໃນການບົ່ງມະຕິໂຣກເບົາຫວານຫລືຄວາມບົກຜ່ອງດ້ານ glucose ທີ່ບົກຜ່ອງແມ່ນຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານໃນທ້ອງ. ຖ້າຜົນໄດ້ຮັບຂອງການສຶກສາກົງກັບຕົວຊີ້ວັດປົກກະຕິໃນລະຫວ່າງການຖືພາ, ຫຼັງຈາກນັ້ນ, ການທົດສອບຄວາມທົນທານຂອງທາດນ້ ຳ ຕານໃນປາກ - PHTT ("ການທົດສອບຄວາມກົດດັນ" ກັບ 75 g ຂອງ glucose) ແມ່ນມີຄວາມ ຈຳ ເປັນໃນການຖືພາ 24-28 ອາທິດເພື່ອ ກຳ ນົດຄວາມຜິດປົກກະຕິທີ່ອາດຈະເກີດຂື້ນຂອງທາດແປ້ງທາດແປ້ງ. ທົ່ວໂລກ, PHTT ທີ່ມີທາດນ້ ຳ ຕານ 75 g ແມ່ນປອດໄພທີ່ສຸດແລະມີພຽງການກວດວິນິດໄສເພື່ອກວດຫາຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງໃນລະຫວ່າງການຖືພາ!
| ເວລາຮຽນ | ນ້ ຳ ຕານໃນເລືອດ Venous | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| ຢູ່ກະເພາະອາຫານຫວ່າງເປົ່າ | > ຂະ ໜາດ 7.0 mmol / L (> 126mg / dl) | > 5.1 92 ໃນຊ່ວງເວລາຂອງມື້ໃນເວລາທີ່ປະກົດມີອາການຂອງໂລກເຮ້ຍ (ປາກແຫ້ງ, ຫິວນ້ ຳ, ປະລິມານການເພີ່ມຂຶ້ນຂອງປັດສະວະຖ່າຍອອກຕໍ່ມື້, ອາການຄັນ, ແລະອື່ນໆ) | > 11.1 mmol / L | - | - | ||||
| hemoglobin Glycated (HbA1C) | > 6,5% | - | - | ||||||
| PGTT ກັບ 75 g ຂອງນ້ ຳ ຕານທີ່ບໍ່ມີທາດນ້ ຳ ຕານ p / w 1 ຊົ່ວໂມງຫຼັງກິນເຂົ້າ | - | > 10 mmol / l (> 180mg / dl) | PGTT ກັບ 75 g ຂອງນ້ ຳ ຕານທີ່ບໍ່ມີທາດນ້ ຳ ຕານ p / w 2 ຊົ່ວໂມງຫຼັງກິນເຂົ້າ | - | > ຂະ ໜາດ 8,5 mmol / L (> 153 ມລກ / dl) | ການບົ່ງມະຕິ | ພະຍາດເບົາຫວານປະເພດ 1 ຫຼືຊະນິດ 2 ໃນເວລາຖືພາ | ໂລກເບົາຫວານໃນທ້ອງ | ລະດັບການ Physiological ຂອງ glucose ເລືອດໃນລະຫວ່າງການຖືພາ |
ຫຼັງຈາກການບົ່ງມະຕິພະຍາດເບົາຫວານໃນຮ່າງກາຍໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ແມ່ຍິງທຸກຄົນຕ້ອງການການຕິດຕາມກວດກາຢ່າງສະ ໝໍ່າ ສະ ເໝີ ໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist ສົມທົບກັບແພດຜ່າຕັດ. ແມ່ຍິງຖືພາຄວນໄດ້ຮັບການຝຶກອົບຮົມໃນຫຼັກການດ້ານໂພຊະນາການທີ່ດີ, ການຄວບຄຸມຕົນເອງແລະພຶດຕິ ກຳ ໃນເງື່ອນໄຂສະພາບທາງດ້ານພະຍາດ ໃໝ່ ສຳ ລັບພວກເຂົາ (i.e. ໃຫ້ການທົດສອບແລະໄປຢ້ຽມຢາມຜູ້ຊ່ຽວຊານຢ່າງທັນເວລາ - ຢ່າງ ໜ້ອຍ 1 ຄັ້ງທຸກໆ 2 ອາທິດ).
ໂພຊະນາການຂອງແມ່ຍິງຖືພາຄວນຈະມີພະລັງງານສູງແລະມີປະລິມານທີ່ພຽງພໍ ສຳ ລັບສ່ວນປະກອບອາຫານຫຼັກເພື່ອສະ ໜອງ ການພັດທະນາຂອງເດັກທີ່ມີສານອາຫານທີ່ ຈຳ ເປັນທັງ ໝົດ. ຍິ່ງໄປກວ່ານັ້ນ, ໃນແມ່ຍິງທີ່ເປັນໂຣກເບົາຫວານໃນໂຣກຜີວ ໜັງ, ໂດຍ ຄຳ ນຶງເຖິງຄວາມເປັນໄປໄດ້ຂອງສະພາບພະຍາດທາງເພດ, ໂພຊະນາການຄວນໄດ້ຮັບການປັບ. ຫຼັກການພື້ນຖານຂອງການຮັກສາອາຫານປະກອບມີການຮັບປະກັນການຮັກສາລະດັບນໍ້າຕານໃນເລືອດທີ່ ເໝາະ ສົມ (ຮັກສາຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດທີ່ສອດຄ້ອງກັບການຖືພາທາງສະລິລະສາດ), ແລະປ້ອງກັນ ketonemia (ລັກສະນະຂອງຜະລິດຕະພັນການແບ່ງປັນໄຂມັນ - ketones“ ຫິວ” ໃນນໍ້າຍ່ຽວ), ເຊິ່ງໄດ້ກ່າວມາຂ້າງເທິງໃນຂໍ້ຄວາມ.
ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດຫລັງຈາກກິນ (ສູງກວ່າ 6.7 mmol / L) ແມ່ນກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງ macrosomia ຂອງເດັກໃນທ້ອງ. ສະນັ້ນ, ແມ່ຍິງຖືພາຄວນຈະຍົກເວັ້ນຄາໂບໄຮເດຣດທີ່ຍ່ອຍໄດ້ງ່າຍຈາກອາຫານ (ເຊິ່ງ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ) ແລະໃຫ້ຄວາມມັກໃນຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ຍ່ອຍຍາກດ້ວຍເນື້ອໃນທີ່ສູງຂອງເສັ້ນໃຍອາຫານ - ຄາໂບໄຮເດຣດທີ່ປ້ອງກັນດ້ວຍເສັ້ນໃຍອາຫານ (ຕົວຢ່າງຜັກ, ຜັກບົ້ງ) ມີ glycemic ຕ່ ຳ. ດັດຊະນີ. ດັດຊະນີ glycemic (GI) ແມ່ນປັດໃຈ ໜຶ່ງ ທີ່ເຮັດໃຫ້ອັດຕາການດູດຊຶມທາດແປ້ງ.
ອາຫານ ສຳ ລັບໂຣກເບົາຫວານໃນທ້ອງ
| ທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ | ທາດແປ້ງແຂງ |
|---|---|
| ນ້ ຳ ຕານ, ນ້ ຳ ເຜິ້ງ, ເຂົ້າ ໜົມ, ນ້ ຳ ຫວານ, ເຂົ້າ ໜົມ ເຄັກ, ເຂົ້າ ໜົມ ປັງ, ເຂົ້າ ໜົມ ປັງ, ອື່ນໆ, ໝາກ ໄມ້ແລະຜັກທີ່ມີເສັ້ນໃຍຕໍ່າ |
ດູດຊືມຢ່າງໄວວາຈາກ ລຳ ໄສ້ແລະເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດພາຍໃນ 10-30 ນາທີຫຼັງຈາກການບໍລິຫານ
ເອນໄຊໃນລະບົບຍ່ອຍອາຫານ ທຳ ລາຍຢູ່ໃນ ລຳ ໄສ້ເປັນເວລາດົນເພື່ອເປັນທາດນ້ ຳ ຕານ, ເຊິ່ງຄ່ອຍໆດູດຊຶມເຂົ້າໄປໃນເລືອດໂດຍບໍ່ກໍ່ໃຫ້ເກີດນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນຢ່າງຈະແຈ້ງ
| ທາດແປ້ງແຂງ | ດັດສະນີຜະລິດຕະພັນ Glycemic ຕ່ ຳ |
|---|---|
| ຜັກ | ຜັກກາດຊະນິດໃດ (ຜັກກາດຂາວ, ກະ ລຳ, ດອກແຄ, ດອກແຄ, ຜັກບົ້ງ, ໃບ, kohlrabi), ຜັກສະຫຼັດ, ສີຂຽວ (ຜັກບົ່ວ, dill, parsley, cilantro, tarragon, sorrel, mint), eggplant, zucchini, pepper, radish, radish, ແຕງ, ຫມາກເລັ່ນ, artichoke , ຫນໍ່ໄມ້ຝລັ່ງ, ຖົ່ວຂຽວ, ຂີ້ເຜີ້ງ, ຜັກທຽມ, ຜັກບົ່ວ, ທຽມກັບຜັກຫົມ, ເຫັດ |
| ຫມາກໄມ້ແລະຫມາກໄມ້ປ່າເມັດ | ໝາກ ອຶ, ໝາກ ນາວ, ໝາກ ນາວ, ກີວີ, ສົ້ມ, chokeberry, lingonberry, blueberry, blueberry, blackberry, feijoa, currant, strawberry, strawberry, raspberry, gooseberry, cranberry, cherry. |
| ທັນຍາພືດ (ຫານປະເພດເມັດ), ແປ້ງແລະແປ້ງ pasta | Buckwheat, ເຂົ້າບາເລ, ເຂົ້າຈີ່ແປ້ງຫຍາບ, ເຂົ້າ ໜົມ ອີຕາລີຈາກເຂົ້າສາລີ durum |
| ນົມແລະຜະລິດຕະພັນນົມ | ເນີຍແຂງກະທ່ອນ, ເນີຍແຂງທີ່ມີໄຂມັນຕໍ່າ |
ຜະລິດຕະພັນທີ່ມີຄາໂບໄຮເດຣດທີ່ມີປະລິມານເສັ້ນໃຍອາຫານສູງບໍ່ຄວນເກີນ 45% ຂອງປະລິມານແຄລໍລີ່ໃນແຕ່ລະມື້, ພວກມັນຄວນໄດ້ຮັບການແຈກຢາຍຕະຫຼອດມື້ (3 ຄາບຕົ້ນຕໍແລະອາຫານຫວ່າງ 2-3 ຄາບ) ທີ່ມີປະລິມານຄາໂບໄຮເດຣດຕ່ ຳ ໃນອາຫານເຊົ້າ, ເຊັ່ນດຽວກັນ ຜົນກະທົບຕໍ່ຕ້ານ insular ຂອງລະດັບທີ່ເພີ່ມຂຶ້ນຂອງຮໍໂມນແມ່ແລະສະລັບສັບຊ້ອນ feto-placental ໃນຕອນເຊົ້າຈະເພີ່ມທະວີການຕໍ່ຕ້ານ insulin ຂອງແພຈຸລັງ. ການຍ່າງປະ ຈຳ ວັນຫລັງຈາກກິນເຂົ້າໃນເຄິ່ງທີ່ສອງຂອງການຖືພາຊ່ວຍເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິ.
ແມ່ຍິງຖືພາຕ້ອງຕິດຕາມກວດກາຮ່າງກາຍ ketone ຢູ່ໃນນໍ້າຍ່ຽວ (ຫຼືເລືອດ) ເພື່ອກວດຫາທາດແປ້ງທີ່ບໍ່ພຽງພໍຈາກອາຫານ, ເພາະວ່າ ກົນໄກຂອງ "ການຖືສິນອົດເຂົ້າໄວ" ກັບຄວາມໂດດເດັ່ນຂອງການລະລາຍຂອງໄຂມັນສາມາດເລີ່ມຕົ້ນໄດ້ທັນທີ (ເບິ່ງ ຄຳ ເຫັນຂ້າງເທິງ). ຖ້າຫາກວ່າອົງການຈັດຕັ້ງຂອງ ketone ປາກົດຢູ່ໃນນໍ້າຍ່ຽວ (ເລືອດ), ຫຼັງຈາກນັ້ນມັນກໍ່ຈໍາເປັນຕ້ອງກິນນອກຈາກນັ້ນ
12-15 g ຂອງທາດແປ້ງແລະ
ແມ່ຍິງຖືພາທີ່ມີພະຍາດເບົາຫວານໃນທ້ອງຖືພາຄວນ ດຳ ເນີນການຕິດຕາມກວດກາຕົນເອງເປັນປົກກະຕິ - ວັດແທກ glycemia ໂດຍໃຊ້ເຄື່ອງມືຕິດຕາມກວດກາຕົວເອງ (ຫຼອດເລືອດໃນນ້ ຳ ຕານໃນເລືອດ) - ຢູ່ໃນກະເພາະອາຫານຫວ່າງເປົ່າແລະ 1 ຊົ່ວໂມງຫຼັງອາຫານຫຼັກ, ບັນທຶກການວັດແທກຢູ່ໃນປື້ມຕິດຕາມກວດກາຕົວເອງ. ພ້ອມກັນນັ້ນ, ປື້ມບັນທຶກຄວນສະທ້ອນໃຫ້ເຫັນໃນລາຍລະອຽດຄື: ຄຸນລັກສະນະທາງໂພຊະນາການ (ປະລິມານອາຫານທີ່ກິນ) ໃນແຕ່ລະຄາບ, ລະດັບຂອງ ketones ໃນນໍ້າຍ່ຽວ (ອີງຕາມເສັ້ນເລືອດໃນການທົດສອບປັດສະວະ ສຳ ລັບ ketones), ນ້ ຳ ໜັກ ແລະຄ່າຄວາມດັນເລືອດທີ່ຖືກວັດແທກຄັ້ງຕໍ່ອາທິດ, ປະລິມານນ້ ຳ ທີ່ບໍລິໂພກແລະຖ່າຍອອກ.
ຖ້າຕ້ານກັບຄວາມເປັນມາຂອງການຮັກສາອາຫານ, ມັນບໍ່ສາມາດບັນລຸຄຸນຄ່າຂອງທາດນ້ ຳ ຕານໃນເລືອດເປົ້າ ໝາຍ ໄດ້ພາຍໃນ 1-2 ອາທິດ, ຫຼັງຈາກນັ້ນ, ແມ່ຍິງຖືພາໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການຮັກສາອິນຊູລິນ (ຢາຄຸມ ກຳ ເນີດເມັດເລືອດບວມແມ່ນຖືກປົນເປື້ອນໃນເວລາຖືພາ!). ສຳ ລັບການ ບຳ ບັດ, ການກະກຽມອິນຊູລິນທີ່ຜ່ານການທົດລອງທາງຄລີນິກທຸກຂັ້ນຕອນແລະໄດ້ຮັບການອະນຸມັດໃຫ້ໃຊ້ໃນເວລາຖືພາແມ່ນຖືກ ນຳ ໃຊ້ Insulin ບໍ່ໄດ້ຂ້າມແຮ່ແລະບໍ່ມີຜົນກະທົບຕໍ່ລູກໃນທ້ອງ, ແຕ່ວ່າມີທາດນ້ ຳ ຕານໃນເລືອດຂອງຜູ້ເປັນແມ່ໃນທັນທີໄປສູ່ລູກໃນທ້ອງແລະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາສະພາບທາງດ້ານພະຍາດທີ່ກ່າວມາຂ້າງເທິງ (ການສູນເສຍທາງອ້ອມ, ໂຣກເບົາຫວານ, ພະຍາດກ່ຽວກັບເດັກໃນທ້ອງ).
ໂລກເບົາຫວານໃນໂລກຖືພາໃນເວລາຖືພາຕົວເອງບໍ່ແມ່ນການສະແດງໃຫ້ເຫັນເຖິງການຜ່າຕັດໃນທ້ອງຫຼືການເກີດກ່ອນ ກຳ ນົດ (ຈົນຮອດອາທິດທີ 38 ຂອງການຖືພາ). ຖ້າການຖືພາ ດຳ ເນີນການຕໍ່ກັບພື້ນຖານຂອງການຊົດເຊີຍ ສຳ ລັບທາດແປ້ງທາດແປ້ງ (ຮັກສາຄຸນຄ່າຂອງທາດນ້ ຳ ຕານໃນເລືອດທີ່ສອດຄ້ອງກັບການຖືພາທາງສະລີລະສາດ) ແລະປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທັງ ໝົດ ຂອງທ່ານ ໝໍ ຂອງທ່ານ, ຈາກນັ້ນການຄາດຄະເນ ສຳ ລັບແມ່ແລະເດັກນ້ອຍທີ່ຍັງບໍ່ທັນເກີດກໍ່ມີຄວາມເອື້ອ ອຳ ນວຍແລະບໍ່ແຕກຕ່າງຈາກນັ້ນ ສຳ ລັບການຖືພາຢ່າງເຕັມທີ່ຂອງຮ່າງກາຍ!
ໃນແມ່ຍິງຖືພາທີ່ມີພະຍາດເບົາຫວານໃນທ້ອງໃນທ້ອງ, ຫຼັງຈາກການເກີດແລະການໄຫຼອອກຂອງແຮ່ແຮ່, ຮໍໂມນກັບຄືນສູ່ລະດັບປົກກະຕິ, ແລະຍ້ອນແນວນັ້ນ, ຄວາມອ່ອນໄຫວຂອງຈຸລັງກັບອິນຊູລິນກໍ່ຖືກຟື້ນຟູ, ເຊິ່ງເຮັດໃຫ້ສະຖານະຂອງທາດແປ້ງທາດແປ້ງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານມີຄວາມສ່ຽງສູງໃນການພັດທະນາໂລກເບົາຫວານໃນເວລາຕໍ່ມາ.
ດັ່ງນັ້ນ, ສຳ ລັບແມ່ຍິງທຸກຄົນທີ່ມີຄວາມຜິດປົກກະຕິກ່ຽວກັບທາດແປ້ງຄາໂບໄຮເດຣດທີ່ພັດທະນາໃນເວລາຖືພາ, ການທົດສອບຄວາມທົນທານຂອງທາດນ້ ຳ ຕານໃນປາກ (“ ການທົດສອບຄວາມກົດດັນ” ກັບ 75 ກຣາມຂອງ glucose) ແມ່ນປະຕິບັດພາຍໃນ 6-8 ອາທິດຫຼັງຈາກເກີດລູກຫຼືຫຼັງຈາກ lactation ເພື່ອເຮັດໃຫ້ສະຖານະການຄືນ ໃໝ່ ແລະ ກຳ ນົດຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງ. ການແບ່ງປັນ.
ແມ່ຍິງທຸກຄົນທີ່ເປັນໂລກເບົາຫວານໃນຮ່າງກາຍແມ່ນແນະ ນຳ ໃຫ້ປ່ຽນແປງວິຖີຊີວິດ (ອາຫານແລະການອອກ ກຳ ລັງກາຍ) ເພື່ອຮັກສານ້ ຳ ໜັກ ຂອງຮ່າງກາຍຕາມປົກກະຕິ, ການກວດເລືອດທີ່ເປັນປະ ຈຳ (1 ຄັ້ງໃນ 3 ປີ).
ເດັກນ້ອຍທີ່ເກີດມາຈາກແມ່ທີ່ເປັນໂລກເບົາຫວານໃນເວລາຖືພາຄວນໄດ້ຮັບການຕິດຕາມໂດຍຜູ້ຊ່ຽວຊານທີ່ ເໝາະ ສົມ (ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist, ຜູ້ປະຕິບັດຕົວຈິງ, ນັກໂພຊະນາການຖ້າ ຈຳ ເປັນ) ເພື່ອປ້ອງກັນການພັດທະນາຂອງໂລກອ້ວນແລະ / ຫຼືຄວາມຜິດປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງ (ຄວາມບົກຜ່ອງຂອງ glucose ທີ່ບົກຜ່ອງ).