ການຈັດປະເພດ (ປະເພດ) ຂອງພະຍາດເບົາຫວານ
ອີງຕາມການຈັດປະເພດ, ຄວນຈະໄດ້ຮັບການຈໍາແນກ:
- ພະຍາດເບົາຫວານ
- ໂລກເບົາຫວານ
- gestational ໃນແມ່ຍິງຖືພາ.
ອີງຕາມ ICD 10 (ການຈັດປະເພດພະຍາດລະຫວ່າງປະເທດ), ການຈັດປະເພດທີ່ທັນສະ ໄໝ ມີລັກສະນະດັ່ງນີ້:
- ປະເພດ 1 - ທີ່ຂື້ນກັບອິນຊູລິນ,
 ລະຫັດ E10 (ອິນຊູລິນແມ່ນ ຈຳ ເປັນ)
ລະຫັດ E10 (ອິນຊູລິນແມ່ນ ຈຳ ເປັນ) - 2 ປະເພດ - ບໍ່ມີເອກະລາດອິນຊູລິນ, ລະຫັດ E11 (ກະຕຸ້ນນ້ ຳ ໜັກ ເກີນແລະຂາດເລືອດ)
- ລະຫັດ E12 - ເກີດຈາກການຂາດສານອາຫານ (ເກີດຂື້ນກັບຄວາມເປັນມາຂອງຄວາມອຶດຫິວຫຼືການເຮັດວຽກຂອງຕັບແລະ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ),
- ລະຫັດ E13 - ປະສົມ,
- ລະຫັດ E14 - ປະເພດທີ່ບໍ່ມີຂອບເຂດຂອງພະຍາດວິທະຍາ.
ໂຣກເບົາຫວານອັນຕະລາຍແມ່ນຫຍັງ? ຄວາມຈິງທີ່ວ່າມັນມີຄວາມແຕກຕ່າງໃນອາການຂອງແຕ່ລະຫ້ອງຮຽນຂອງພະຍາດ, ແລະແຕ່ລະຊະນິດເຮັດໃຫ້ເກີດການລົບກວນຢ່າງຮ້າຍແຮງໃນການເຮັດວຽກຂອງລະບົບພາຍໃນຂອງຮ່າງກາຍ.
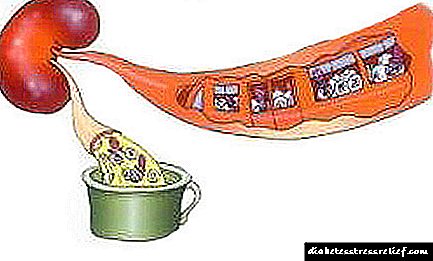
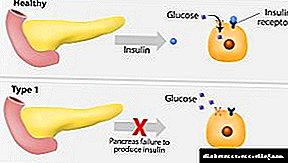 ໂຣກເບົາຫວານຊະນິດ ໜື່ງ ທີ່ຂື້ນກັບອິນຊູລິນແມ່ນເປັນພະຍາດທີ່ເກີດຂື້ນຍ້ອນການ ທຳ ລາຍເຊວຂອງເຊວທີ່ເຮັດໃຫ້ເຊວສະສົມຢູ່ໃນຮ່າງກາຍ. ພະຍາດວິທະຍາດັ່ງກ່າວພັດທະນາດ້ວຍການຂາດອິນຊູລິນທີ່ ຈຳ ເປັນຕໍ່ການເຜົາຜານອາຫານທາດແປ້ງທີ່ ເໝາະ ສົມ.
ໂຣກເບົາຫວານຊະນິດ ໜື່ງ ທີ່ຂື້ນກັບອິນຊູລິນແມ່ນເປັນພະຍາດທີ່ເກີດຂື້ນຍ້ອນການ ທຳ ລາຍເຊວຂອງເຊວທີ່ເຮັດໃຫ້ເຊວສະສົມຢູ່ໃນຮ່າງກາຍ. ພະຍາດວິທະຍາດັ່ງກ່າວພັດທະນາດ້ວຍການຂາດອິນຊູລິນທີ່ ຈຳ ເປັນຕໍ່ການເຜົາຜານອາຫານທາດແປ້ງທີ່ ເໝາະ ສົມ.
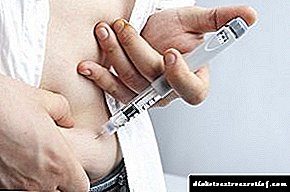
ຕ່ອມທີ່ຖືກກະທົບບໍ່ສາມາດຮັບມືກັບການຜະລິດຮໍໂມນທີ່ພຽງພໍ. ໃນເລື່ອງນີ້, ການດູດຊືມເຂົ້າສູ່ຈຸລັງແມ່ນຍາກແລະນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ. ວິທີການຕົ້ນຕໍໃນການຊົດເຊີຍການຂາດຮໍໂມນແມ່ນການສັກອິນຊູລິນເຂົ້າໄປໃນຮ່າງກາຍ.
ຄົນເຈັບທີ່ເປັນພະຍາດໂຣກນີ້ຕ້ອງປະຕິບັດຕາມຕາຕະລາງການສັກຢາອິນຊູລິນເພື່ອຮັກສາຄວາມເປັນໄປໄດ້. ເພາະສະນັ້ນ, ຊະນິດນີ້ເອີ້ນວ່າອິນຊູລິນ.
ພະຍາດທາງເດີນປະເພດນີ້ມັກເກີດຂື້ນເລື້ອຍໆແລະພົບໃນເດັກນ້ອຍຫລືໄວລຸ້ນ.
ເອກະສານວິດີໂອກ່ຽວກັບກົນໄກຂອງໂລກເບົາຫວານປະເພດ 1:
ອາການຕົ້ນຕໍຂອງພະຍາດດັ່ງກ່າວປະກົດມີດັ່ງນີ້:
- ເພີ່ມທະວີການຖ່າຍເບົາແລະການປ່ອຍຍ່ຽວຫຼາຍ,
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ກະຫາຍນ້ ຳ insatiable
- ປາກແຫ້ງ
- ຜິວຫນັງຄັນ
- ການສູນເສຍນ້ໍາຫນັກທີ່ບໍ່ສາມາດອະທິບາຍໄດ້
- ອ່ອນເພຍ, ເຫງົານອນ.
ອີງຕາມຜົນຂອງການກວດເລືອດ, ອັດຕາສ່ວນຂອງນ້ ຳ ຕານທີ່ເພີ່ມຂື້ນໄດ້ຖືກສັງເກດເຫັນ, ຈຸລັງໄຂມັນແມ່ນພົບໃນຍ່ຽວ.
ໃນອະນາຄົດ, ອາການເຈັບປວດທີ່ມີສຽງຢູ່ໃນທ້ອງຮ່ວມກັບອາການ, ເຊິ່ງໃນການສົມທົບກັບການໂຈມຕີອາການປວດຮາກຫຼຸດຜ່ອນຄວາມຢາກອາຫານ.
ພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈທາງລົບ, ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານແມ່ນເປັນໄປໄດ້, ເຊິ່ງຖ້າບໍ່ມີການແກ້ໄຂຢ່າງທັນເວລາກໍ່ຈະເຮັດໃຫ້ເກີດໂລກ hyperglycemia.
ເພື່ອກະຕຸ້ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດສາມາດ:
- ເມື່ອຍປະສາດ
- ພະຍາດຕິດແປດຫຼືອັກເສບ,
- ການລະເມີດຂອງຄາບອາຫານ
- ການຖືພາ
- ການບາດເຈັບ
- ເຫຼົ້າແລະສູບຢາການລ່ວງລະເມີດ
- ການຖືສິນອົດເຂົ້າ
- ການແຊກແຊງໃນການຜ່າຕັດ
- ຂ້າມສັກຢາອິນຊູລິນຫຼືຂະ ໜາດ ທີ່ບໍ່ຖືກຕ້ອງ.
ເນື່ອງຈາກທາດນ້ ຳ ຕານໃນເລືອດທີ່ບໍ່ ໝັ້ນ ຄົງ, ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນອັນຕະລາຍ ສຳ ລັບອາການແຊກຊ້ອນຂອງມັນ:
- ໂຣກ nephropathy ພະຍາດເບົາຫວານແລະຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ,
- ຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດ (neuropathy),
- hypertension
- ພະຍາດຫົວໃຈແລະຫຼອດເລືອດ,
- ketoacidosis - ເປັນພາວະແຊກຊ້ອນທີ່ເກີດຈາກການແຕກແຍກຂອງຈຸລັງໄຂມັນໃນຮ່າງກາຍເຊິ່ງ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງຮ່າງກາຍ ketone,
- hyperglycemia.
Ketoacidosis ແລະ hyperglycemia ສາມາດເຮັດໃຫ້ເກີດການພັດທະນາຂອງສະຕິແລະເຮັດໃຫ້ເສຍຊີວິດ.
ໂຣກເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ແລະຜູ້ປ່ວຍທີ່ເປັນໂຣກນີ້ຄວນຈະວັດແທກປະລິມານນ້ ຳ ຕານໃນເລືອດຂອງເຂົາເຈົ້າ, ປະຕິບັດຕາມອາຫານທີ່ເຂັ້ມງວດແລະຍຶດ ໝັ້ນ ກັບຕາຕະລາງການສັກຢາອິນຊູລິນ.
 ພະຍາດນີ້ແມ່ນເກີດມາຈາກກິດຈະ ກຳ ທີ່ບໍ່ພຽງພໍຂອງລະບົບຮໍໂມນອິນຊູລິນ, ເຊິ່ງຜະລິດຢູ່ໃນກະຕ່າຍໃນອຸດົມສົມບູນ, ແຕ່ບໍ່ສາມາດພົວພັນກັບຈຸລັງແລະປະກອບສ່ວນໃນການລະລາຍຂອງທາດນ້ ຳ ຕານ.
ພະຍາດນີ້ແມ່ນເກີດມາຈາກກິດຈະ ກຳ ທີ່ບໍ່ພຽງພໍຂອງລະບົບຮໍໂມນອິນຊູລິນ, ເຊິ່ງຜະລິດຢູ່ໃນກະຕ່າຍໃນອຸດົມສົມບູນ, ແຕ່ບໍ່ສາມາດພົວພັນກັບຈຸລັງແລະປະກອບສ່ວນໃນການລະລາຍຂອງທາດນ້ ຳ ຕານ.
ຄວາມແຕກຕ່າງລະຫວ່າງສອງປະເພດຂອງພະຍາດແມ່ນຫຍັງ. ການປ່ຽນແປງທາງດ້ານພະຍາດກ່ຽວກັບທາດແປ້ງຄາໂບໄຮເດຣດໃນປະເພດ 1 ແມ່ນກ່ຽວຂ້ອງກັບການຜິດປົກກະຕິຂອງໂຣກມະເລັງ, ແລະໃນ 2, ການສູນເສຍຄວາມອ່ອນໄຫວຂອງຜູ້ຮັບຈຸລັງທາງອິນເຕີເນັດກັບອິນຊູລິນ.
ມີໂລກເບົາຫວານຊະນິດທີ 2, ການຊົດເຊີຍຮໍໂມນທີ່ບໍ່ ຈຳ ເປັນແມ່ນບໍ່ ຈຳ ເປັນ, ແລະມັນກໍ່ຖືກເອີ້ນວ່າບໍ່ຂື້ນກັບອິນຊູລິນ. ພະຍາດວິທະຍານີ້ພັດທະນາໃນຄົນຕະຫຼອດຊີວິດແລະປົກກະຕິແລ້ວມັນສະແດງອອກເຖິງຕົວເອງແລ້ວໃນໄວກາງຄົນ.
ປັດໃຈຕົ້ນຕໍທີ່ສົ່ງຜົນກະທົບຕໍ່ການເກີດຂື້ນຂອງພະຍາດຊະນິດນີ້ປະກອບມີ:
- predisposition ພັນທຸກໍາ
- ນໍ້າ ໜັກ ເກີນ
- ສວຍໃຊ້ອາຫານທີ່ມີຄາໂບໄຮເດຣດແລະນ້ ຳ ຕານສູງ,
- ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍຕໍ່າ
- hypertension
- ສິ່ງເສບຕິດເຫຼົ້າແລະນິໂກຕິນ.
 ອາການຂອງພະຍາດປະເພດ 2 ແມ່ນບໍ່ຄ່ອຍສະແດງອອກແລະມັກຈະເປັນພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນລະຫວ່າງການກວດສຸຂະພາບຂອງພະຍາດອື່ນ. ຄົນເຈັບອາດຈະສັງເກດເຫັນຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ຄວາມຢາກອາຫານເພີ່ມຂຶ້ນແລະອາການຄັນ.
ອາການຂອງພະຍາດປະເພດ 2 ແມ່ນບໍ່ຄ່ອຍສະແດງອອກແລະມັກຈະເປັນພະຍາດທາງດ້ານເຊື້ອພະຍາດໃນລະຫວ່າງການກວດສຸຂະພາບຂອງພະຍາດອື່ນ. ຄົນເຈັບອາດຈະສັງເກດເຫັນຄວາມບົກຜ່ອງດ້ານສາຍຕາ, ຄວາມຢາກອາຫານເພີ່ມຂຶ້ນແລະອາການຄັນ.
ການບົ່ງມະຕິພະຍາດແມ່ນປະຕິບັດຕາມຜົນຂອງການສຶກສາກ່ຽວກັບຕົວຢ່າງເລືອດທີ່ປະຕິບັດພາຍຫຼັງ 8 ຊົ່ວໂມງ. ພະຍາດວິທະຍາໄດ້ຖືກຢືນຢັນດ້ວຍຄຸນຄ່າຂອງນ້ ຳ ຕານເກີນມາດຕະຖານທີ່ອະນຸຍາດ.
ພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ຄືພະຍາດຊະນິດ 1, ແມ່ນບໍ່ສາມາດປິ່ນປົວໄດ້ແລະເປັນພະຍາດຕະຫຼອດຊີວິດ. ການປິ່ນປົວແບບສະ ໜັບ ສະ ໜູນ ປະກອບດ້ວຍການຍຶດ ໝັ້ນ ກັບອາຫານທີ່ເຂັ້ມງວດໂດຍມີອາຫານທີ່ມີໄຂມັນຕ່ ຳ ແລະຖ້ວຍຜັກແລະການຍົກເວັ້ນໄຂມັນ, ເຂົ້າ ໜົມ ຫວານແລະແປ້ງຈາກເມນູ. ມາດຕະການປິ່ນປົວເພີ່ມເຕີມແມ່ນການ ນຳ ໃຊ້ຢາຫຼຸດນ້ ຳ ຕານແລະຄວາມອ່ອນໄຫວ - ປັບປຸງຢາເສບຕິດທີ່ຮັບເອົາຈຸລັງ, ພ້ອມທັງແນະ ນຳ ການອອກ ກຳ ລັງກາຍປານກາງ.
ເງື່ອນໄຂເບື້ອງຕົ້ນ ສຳ ລັບການປິ່ນປົວທີ່ປະສົບຜົນ ສຳ ເລັດແມ່ນການສູນເສຍນ້ ຳ ໜັກ ແລະການປະຖິ້ມນິໄສທີ່ບໍ່ດີ. ຄົນເຈັບ ຈຳ ເປັນຕ້ອງຕິດຕາມລະດັບນ້ ຳ ຕານແລະໃຊ້ມາດຕະການຫຼາຍໆຄັ້ງຕໍ່ມື້.
ໂຣກເບົາຫວານ insipidus
ຄວາມຜິດປົກກະຕິຂອງ hypothalamus, ເປັນຜົນມາຈາກການທີ່ຈໍານວນທີ່ບໍ່ພຽງພໍຂອງ vasopressin ແມ່ນຜະລິດຢູ່ໃນຮ່າງກາຍ, ເອີ້ນວ່າ insipidus ພະຍາດເບົາຫວານ. Vasopressin ແມ່ນຮໍໂມນທີ່ຮັບຜິດຊອບຕໍ່ ໜ້າ ທີ່ຂອງໄຂ່ຫຼັງແລະປັດສະວະ.
ພະຍາດພະຍາດມີສອງປະເພດ:
- ໄນໂຕຣເຈນ - ເປັນພະຍາດທີ່ຫາຍາກທີ່ສຸດເຊິ່ງເປັນຜົນມາຈາກຄວາມອ່ອນໄຫວຕ່ ຳ ຂອງຈຸລັງ ໝາກ ໄຂ່ຫຼັງກັບຮໍໂມນຮໍໂມນເພດຊາຍ. ພະຍາດທາງເດີນທາງພະຍາດສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໂດຍການໃຊ້ຢາຫຼືຍ້ອນຄວາມຜິດປົກກະຕິໃນທ້ອງ.
- Hypothalamic ພັດທະນາກັບພື້ນຫລັງຂອງການຜະລິດ vasopressin ທີ່ບໍ່ພຽງພໍແລະແບ່ງອອກເປັນອາການ - ເກີດຈາກຄວາມເສຍຫາຍຂອງສະ ໝອງ ດ້ວຍການຕິດເຊື້ອ, ການບາດເຈັບຫຼືເນື້ອງອກ, ແລະ idiopathic - ສ້າງຕັ້ງຂື້ນເນື່ອງຈາກມີການ ກຳ ເນີດທາງພັນທຸ ກຳ.
ດັ່ງນັ້ນ, ເຫດຜົນທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາໂຣກເບົາຫວານ insipidus ປະກອບມີ:
- ມໍລະດົກ
- neoplasms ໃນສະຫມອງ,
- ການບາດເຈັບທີ່ຫົວ
- ການອັກເສບຂອງເຍື່ອຫຸ້ມສະ ໝອງ,
- ພະຍາດທາງເສັ້ນເລືອດທີ່ລົບກວນການໄຫຼວຽນຂອງເລືອດ,
- ພະຍາດ ໝາກ ໄຂ່ຫຼັງ.
ອາການຕົ້ນຕໍຂອງພະຍາດແມ່ນສະແດງອອກໃນຮູບແບບ:
- ຄວາມຫິວກະຫາຍ
- ປະລິມານນໍ້າຍ່ຽວຫຼາຍ
 (ນ້ ຳ ໃຊ້ຫຼາຍກວ່າ 20 ລິດຕໍ່ມື້) (ຫຼາຍກ່ວາ 25 ລິດຕໍ່ມື້),
(ນ້ ຳ ໃຊ້ຫຼາຍກວ່າ 20 ລິດຕໍ່ມື້) (ຫຼາຍກ່ວາ 25 ລິດຕໍ່ມື້), - migraine ແລະລະອຽດ
- hypotension
- ສະຖຽນລະພາບທາງດ້ານອາລົມ
- ການສູນເສຍນ້ໍາຫນັກແລະຄວາມຢາກອາຫານທີ່ບໍ່ດີ,
- ຄວາມລົ້ມເຫຼວຂອງວົງຈອນປະຈໍາເດືອນ,
- erectile dysfunction.
ຍ້ອນນ້ ຳ ຫຼາຍເກີນໄປທີ່ເຂົ້າສູ່ຮ່າງກາຍ, ກະເພາະອາຫານຖືກຍືດແລະເຄື່ອນຍ້າຍ, ລຳ ໄສ້ແລະທໍ່ລະບາຍໄດ້ຮັບຜົນກະທົບ. ການປ່ຽນແປງຕ່າງໆແມ່ນເກີດຂື້ນໃນລະບົບທາງເດີນປັດສະວະ, ເຊິ່ງສະແດງອອກໃນຄວາມຫ່າງໄກຂອງທໍ່ຍ່ຽວ, ກະດູກຂອງ ໝາກ ໄຂ່ຫຼັງແລະພົກຍ່ຽວ.
ການຮັກສາພະຍາດແມ່ນມີດັ່ງນີ້:
- ອາຫານການກິນ, ໂດຍມີການ ຈຳ ກັດອາຫານໂປຕີນ,
- ການຮັກສາພະຍາດທີ່ກະຕຸ້ນໃຫ້ເກີດຄວາມຜິດປົກກະຕິໃນການຜະລິດຮໍໂມນ,
- ທົດແທນການສູນເສຍທາດແຫຼວແລະທາດໃນຮ່າງກາຍໂດຍການລະລາຍນ້ ຳ ລາຍເຂົ້າທາງເສັ້ນເລືອດ.
- ການຂາດສານ vasopressin ໂດຍການສ້າງ desmopressin (ທົດແທນຮໍໂມນ) ໃນດັງ.
ດ້ວຍການຮັກສາທີ່ ເໝາະ ສົມ, insipidus ພະຍາດເບົາຫວານບໍ່ມີຜົນຕໍ່ອາຍຸຍືນຂອງຄົນເຈັບ.
ພະຍາດເບົາຫວານຫຼືຄວາມບໍ່ທົນທານຕໍ່ນ້ ຳ ຕານ
ສະພາບຂອງພະຍາດເບົາຫວານແມ່ນມີລັກສະນະການເພີ່ມຂື້ນເລັກນ້ອຍຂອງຕົວຄູນນ້ ຳ ຕານໃນເລືອດ, ແຕ່ໃນເວລາດຽວກັນເກີນມູນຄ່າທີ່ອະນຸຍາດ. ອັນຕະລາຍຂອງພະຍາດທາງເດີນທາງປະເພດນີ້ແມ່ນຢູ່ໃນຄວາມສ່ຽງທີ່ເປັນໄປໄດ້ຂອງພະຍາດຂອງຫົວໃຈແລະເສັ້ນເລືອດ, ເຊັ່ນດຽວກັນກັບພະຍາດເບົາຫວານ. ສະພາບໄພຂົ່ມຂູ່ຮຽກຮ້ອງໃຫ້ຊອກຫາສາເຫດຂອງຄວາມລົ້ມເຫຼວຂອງຂະບວນການເຜົາຜະຫລານທາດແປ້ງແລະການຮັກສາທີ່ ເໝາະ ສົມ.
ບັນດາປັດໃຈທີ່ສາມາດ ນຳ ໄປສູ່ສະພາບການຂອງລັດນີ້ແມ່ນ:
- ໂລກອ້ວນ
- ເຖົ້າແກ່
 ,
, - ພະຍາດ endocrine
- ມໍລະດົກ
- hypertension
- pathology ຂອງຕັບ, ຫມາກໄຂ່ຫຼັງ, ລະບົບ cardiovascular ແລະລະບົບພູມຕ້ານທານ,
- ໄລຍະເວລາຂອງການມີລູກ,
- ສວຍໃຊ້ອາຫານທີ່ມີນ້ ຳ ຕານສູງ,
- ການຮັກສາຮໍໂມນ,
- ເມື່ອຍປະສາດ
- cholesterol ສູງ.
ພະຍາດພະຍາດມີອາການຮຸນແຮງເຊິ່ງສ່ວນຫຼາຍມັກຈະບໍ່ສັງເກດເຫັນ:
- ກະຫາຍນ້ ຳ
- ການສູນເສຍຄວາມເຂັ້ມແຂງ
- ລັດຊ້າ
- ຄວາມອ່ອນໄຫວຕໍ່ໄວຣັດແລະໄຂ້ຫວັດ.
ເພື່ອບົ່ງມະຕິພະຍາດດັ່ງກ່າວ, ການກວດເລືອດແມ່ນເຮັດໃຫ້ມີທາດນ້ ຳ ຕານ. ຕົວຊີ້ວັດທີ່ເປັນຕາຕົກໃຈຈະເປັນລະດັບສູງກວ່າ 6.3 mmol / L.
ແມ່ຍິງຖືພາ, ຄົນທີ່ມີຍາດພີ່ນ້ອງທີ່ເປັນໂລກເບົາຫວານ, ແລະຜູ້ທີ່ມັກຈະມີທາດ ນຳ ້ຕານໃນເລືອດສູງ, ໃຫ້ທົດສອບຄວາມອົດທົນໃນລະດັບ glucose. ຕົວຊີ້ວັດຂອງການສຶກສາຄັ້ງ ທຳ ອິດສູງກວ່າ 6.9 mmol / l, ແລະຄັ້ງທີສອງ - ບໍ່ເກີນ 11,2 mmol / l ສະແດງທ່າອ່ຽງທີ່ຈະພັດທະນາພະຍາດເສັ້ນເລືອດ.
ຄົນດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງໄດ້ເຮັດການກວດເລືອດທຸກໆສາມເດືອນ. ສຳ ລັບການປ້ອງກັນ, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ກວດກາທຸກໆ 6 ເດືອນ.
ຫລັງຈາກກວດຫາໂຣກນີ້, ຄົນເຈັບໄດ້ຮັບ ຄຳ ແນະ ນຳ ໃຫ້ຫລີກລ້ຽງຄວາມອິດເມື່ອຍທາງຮ່າງກາຍແລະລະບົບປະສາດ, ເພີ່ມກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ຍຶດ ໝັ້ນ ອາຫານການກິນແລະປະຖິ້ມເຫຼົ້າແລະສານນິໂຄຕິນ.
ການປະຕິບັດຕາມມາດຕະການປ້ອງກັນຈະຊ່ວຍປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງພະຍາດເບົາຫວານທາດແປ້ງແລະປ້ອງກັນການພັດທະນາຂອງໂລກເບົາຫວານ.
ຮູບແບບ Gestational ໃນລະຫວ່າງການຖືພາ
 ການສະສົມຂອງ glucose ໃນເລືອດເກີດຂື້ນໃນແມ່ຍິງຖືພາເຊິ່ງເປັນຜົນມາຈາກການປັບໂຄງສ້າງພື້ນຫລັງຮໍໂມນແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍ. ໂລກພະຍາດດັ່ງກ່າວສາມາດຫາຍໄປເອງຫຼັງຈາກເກີດລູກຫຼືໃນອະນາຄົດ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານ.
ການສະສົມຂອງ glucose ໃນເລືອດເກີດຂື້ນໃນແມ່ຍິງຖືພາເຊິ່ງເປັນຜົນມາຈາກການປັບໂຄງສ້າງພື້ນຫລັງຮໍໂມນແລະການຫຼຸດລົງຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍ. ໂລກພະຍາດດັ່ງກ່າວສາມາດຫາຍໄປເອງຫຼັງຈາກເກີດລູກຫຼືໃນອະນາຄົດ ນຳ ໄປສູ່ການພັດທະນາຂອງໂລກເບົາຫວານ.
ການຕິດຕາມປົກກະຕິກ່ຽວກັບນ້ ຳ ຕານໃນເລືອດແມ່ນມີຄວາມ ຈຳ ເປັນໃນຕະຫຼອດໄລຍະເວລາຂອງການທ່າທາງ. ຮູບແບບທ່າທາງຂອງໂຣກນີ້ສາມາດສົ່ງຜົນກະທົບຢ່າງຮ້າຍແຮງຕໍ່ການຖືພາ, ສຸຂະພາບຂອງទារកແລະແມ່ທີ່ຄາດຫວັງ.
ລະດັບນ້ ຳ ຕານສູງເຮັດໃຫ້ເກີດໂລກຄວາມດັນໃນເສັ້ນເລືອດໃນແມ່ຍິງຖືພາ, ນຳ ໄປສູ່ການເປັນໂຣກຜິວ ໜັງ ຮຸນແຮງ, ເຊິ່ງເປັນການປະກອບສ່ວນໃນການພັດທະນາຂອງ hypoxia ໃນເດັກນ້ອຍ.
ພະຍາດທາງເດີນທາງທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້ຊ່ວຍເພີ່ມການໄດ້ຮັບທາດ ນຳ ້ຕານໃນເລືອດຂອງເດັກໃນທ້ອງ, ເຊິ່ງມັນປະກອບສ່ວນໃນການສ້າງເຊວໄຂມັນ. ດັ່ງນັ້ນ, ມວນຮ່າງກາຍຂອງເດັກແລະຫົວແລະບ່າໄຫລ່ກໍ່ເພີ່ມຂື້ນ. ໃນແມ່ຍິງຖືພາທີ່ມີຮູບຮ່າງກາຍທາງດ້ານຮ່າງກາຍ, ລູກໃນທ້ອງໃຫຍ່ມັກຈະເກີດ, ມີນ້ ຳ ໜັກ ຫຼາຍກ່ວາ 4 ກກ, ເຊິ່ງເຮັດໃຫ້ຂະບວນການຂອງການເກີດລູກສັບສົນແລະເຮັດໃຫ້ເກີດການບາດເຈັບຂອງຮູທະວານ.
ຄວາມລົ້ມເຫຼວຂອງທາດແປ້ງທາດແປ້ງແມ່ນສັງເກດເຫັນເລື້ອຍໆໃນປະເພດຂອງບຸກຄົນນີ້:
- ຖືພາມີ predisposition ເປັນມໍລະດົກ
- ແມ່ຍິງເຕັມ
- ປະຫວັດຂອງການຖືພາດ້ວຍພະຍາດເບົາຫວານ
- ແມ່ຍິງທີ່ມີຮວຍໄຂ່ polycystic,
- ຜູ້ຍິງທີ່ມີນໍ້າຕານໃນນ້ ຳ ຍ່ຽວ
- ຄົນເຈັບຜູ້ທີ່ສວຍໃຊ້ນິໄສທີ່ບໍ່ດີແລະ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ບໍ່ມີປະໂຫຍດ,
- ແມ່ຍິງຖືພາທີ່ມີຄວາມດັນເລືອດສູງແລະພະຍາດຂອງລະບົບຫຼອດເລືອດຫົວໃຈ,
- ແມ່ຍິງຜູ້ທີ່ມີການຖືພາຫຼາຍໆຄັ້ງໃນໄລຍະຜ່ານມາມີລູກໃຫຍ່ຫລືມີລູກໃນທ້ອງມີຄວາມຜິດປົກກະຕິດ້ານການພັດທະນາ.
ວີດີໂອກ່ຽວກັບໂຣກເບົາຫວານໃນການຖືພາ:
ການປິ່ນປົວໂຣກຜີວ ໜັງ ຄວນອີງໃສ່ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ, ການຕິດຕາມນ້ ຳ ຕານເປັນປະ ຈຳ, ການເພີ່ມຂື້ນຢ່າງ ເໝາະ ສົມໃນການອອກ ກຳ ລັງກາຍແລະອາຫານ. ໃນອະນາຄົດ, ແມ່ຍິງດັ່ງກ່າວ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດສຸຂະພາບທຸກໆ 6 ເດືອນເພື່ອປ້ອງກັນການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ.
ພະຍາດເບົາຫວານໃນຮູບແບບທົ່ວໄປທີ່ສຸດ
ໃນບັນດາໂຣກເບົາຫວານທຸກຊະນິດ, ປະເພດ 1 ກວມເອົາປະມານ 7% ຂອງທຸກໆກໍລະນີຂອງພະຍາດ. ເຫດຜົນຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານແມ່ນການ ທຳ ລາຍຈຸລັງເບຕ້າທີ່ຕັ້ງຢູ່ໃນກະຕ່າຍ. ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ ຢ່າງໄວວາ, ໃນທີ່ສຸດການຜະລິດອິນຊູລິນຂອງຄົນເຈັບຢຸດເຊົາຢ່າງສິ້ນເຊີງ. ນໍ້າຕານໃນເລືອດເລີ່ມຈະເລີນເຕີບໂຕເມື່ອຍັງເຫຼືອບໍ່ເກີນ 20% ຂອງຈຸລັງ. ໂຣກເບົາຫວານຊະນິດນີ້ຖືກຖືວ່າເປັນພະຍາດຂອງຄົນ ໜຸ່ມ ສາວ, ຍ້ອນວ່າມັນຈະພັດທະນາເລື້ອຍໆໃນເດັກນ້ອຍແລະໄວລຸ້ນໃນໄລຍະທີ່ເຕີບໃຫຍ່ໄວແລະເຕີບໃຫຍ່ເຕັມໄວ. ເນື່ອງຈາກຄວາມຖີ່ຂອງພະຍາດດັ່ງກ່າວ, ຄວາມຫລາກຫລາຍແມ່ນມີການຕິດຕາມບໍ່ດີ. ຄົນເຈັບບໍ່ມີອາການພາຍນອກເຊິ່ງຜູ້ໃດຜູ້ ໜຶ່ງ ສາມາດສົງໃສວ່າແນວໂນ້ມທີ່ຈະເປັນໂລກເບົາຫວານຊະນິດ 1.
ໃນປັດຈຸບັນມີການທົດສອບພິເສດທີ່ທ່ານສາມາດກວດພົບວ່າມີການ ກຳ ຈັດເຊື້ອພັນທຸ ກຳ ກັບໂຣກເບົາຫວານຊະນິດນີ້. ມັນພົວພັນກັບພັນທຸ ກຳ ຂອງລະບົບ HLA - leukocyte antigens ຂອງມະນຸດ. ແຕ່ໂຊກບໍ່ດີ, ການທົດສອບເຫຼົ່ານີ້ບໍ່ໄດ້ພົບກັບການ ນຳ ໃຊ້ຕົວຈິງ, ເພາະວ່າແມ່ນແຕ່ຮູ້ເຖິງການມີເຊື້ອພັນທຸ ກຳ ທີ່ເປັນອັນຕະລາຍ, ນັກວິທະຍາສາດຍັງບໍ່ສາມາດປ້ອງກັນການ ທຳ ລາຍຂອງຈຸລັງໄດ້.
ພະຍາດປະເພດ 1 ມັກຖືກແບ່ງອອກເປັນ 2 ປະເພດຍ່ອຍ: autoimmune ແລະ idiopathic:
- ພະຍາດເບົາຫວານ Autoimmune provokes ພູມຕ້ານທານຂອງມະນຸດ. ໃນໄລຍະການ ທຳ ລາຍຂອງຈຸລັງແລະປະມານຫົກເດືອນຫຼັງຈາກການຢຸດເຊົາການສົມບູນຂອງການສັງເຄາະອິນຊູລິນ, ສານຕ້ານອະນຸມູນອິດສະລະພົບໃນເລືອດທີ່ປະຕິບັດກັບຈຸລັງຂອງຮ່າງກາຍຂອງພວກເຂົາເອງ. ຕາມກົດລະບຽບ, ພູມຕ້ານທານທີ່ບໍ່ພຽງພໍແມ່ນເກີດຈາກປັດໃຈພາຍນອກ. ໃນປະຈຸບັນ, ບາງພວກມັນໄດ້ຖືກລະບຸວ່າ: ໂຣກ ໝາກ ສຸກ, ໂຣກຫັດ, ສ່ວນ ໜຶ່ງ ຂອງເຊື້ອໂຣກ enteroviruses, ການຕິດເຊື້ອ CMV, ໃນເດັກອາຍຸຕໍ່າກວ່າ ໜຶ່ງ ປີ - ນົມງົວ.
- ພະຍາດເບົາຫວານ Idiopathic ພົບເຫັນຫຼາຍໃນບັນດາຕົວແທນຂອງເຊື້ອຊາດອາຊີແລະ Negroid. ຮູບພາບທາງຄລີນິກໃນຄົນເຈັບແມ່ນຄືກັນ: ຈຸລັງຂອງ pancreatic ກໍ່ຖືກ ທຳ ລາຍຢ່າງໄວວາ, ນ້ ຳ ຕານຈະເລີນເຕີບໂຕ, insulin ຫຼຸດລົງ, ແຕ່ບໍ່ສາມາດກວດພົບພູມຕ້ານທານ.
ຜູ້ເປັນພະຍາດເບົາຫວານສ່ວນໃຫຍ່ (ອີງຕາມການຄາດຄະເນຕ່າງໆຈາກ 85 ເຖິງ 95%), ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ການພັດທະນາຂອງພະຍາດດັ່ງກ່າວຍັງຂື້ນກັບການສືບທອດ, ແລະມັນງ່າຍຕໍ່ການຕິດຕາມ: ຄົນເຈັບຫຼາຍຄົນມີຍາດພີ່ນ້ອງໃກ້ຊິດທີ່ເປັນໂລກເບົາຫວານ. ຂໍ້ບົກຜ່ອງທີ່ສືບທອດມາແມ່ນຄິດວ່າເປັນແນວໂນ້ມຂອງເນື້ອເຍື່ອທີ່ຈະສູນເສຍຄວາມອ່ອນໄຫວຕໍ່ກັບອິນຊູລິນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເຊື້ອພັນທຸ ກຳ ສະເພາະທີ່ຮັບຜິດຊອບຕໍ່ການ ກຳ ຈັດພະຍາດເບົາຫວານຊະນິດນີ້ຍັງບໍ່ທັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນເທື່ອ.
ປັດໄຈພາຍນອກມີຄວາມ ສຳ ຄັນຫຼາຍ: ອາຍຸ (ປົກກະຕິແມ່ນ 40 ປີ), ໂລກອ້ວນ, ການເຄື່ອນໄຫວທີ່ບໍ່ດີ, ໂພຊະນາການທີ່ບໍ່ສົມດຸນ. ການ ນຳ ເອົານ້ ຳ ຕານເຂົ້າໄປໃນເນື້ອເຍື່ອແມ່ນຍາກ. ຈຸລັງ Pancreatic ພາຍໃຕ້ເງື່ອນໄຂດັ່ງກ່າວຖືກບັງຄັບໃຫ້ຮັກສາການຜະລິດອິນຊູລິນໃນລະດັບທີ່ສູງຢ່າງຕໍ່ເນື່ອງ. ຖ້າພວກເຂົາບໍ່ປະສົບຜົນສໍາເລັດ, glycemia ເພີ່ມຂື້ນ. ເມື່ອເວລາຜ່ານໄປ, ການຜະລິດອິນຊູລິນເລີ່ມຊ້າກວ່າ, ປະລິມານການສັງເຄາະຂອງມັນກໍ່ກາຍເປັນ ໜ້ອຍ ລົງ.
ອັດຕາການ ທຳ ລາຍຂອງຈຸລັງທົດລອງໃນໂລກເບົາຫວານປະເພດ 2 ແມ່ນບຸກຄົນ: ຄົນເຈັບບາງຄົນກໍ່ຖືກບັງຄັບໃຫ້ສັກອິນຊູລິນມາແລ້ວ 10 ປີ, ໃນຂະນະທີ່ຄົນອື່ນຜະລິດອິນຊູລິນຂອງພວກເຂົາເອງຕະຫຼອດຊີວິດ. ໃນການຈັດປະເພດພະຍາດປະເພດ 2, ສະພາບການນີ້ໄດ້ສະທ້ອນໃຫ້ເຫັນ: ພະຍາດເບົາຫວານທີ່ມີຄວາມຕ້ານທານຕໍ່ອິນຊູລິນຫຼືມີການຜະລິດອິນຊູລິນທີ່ບົກຜ່ອງ.
ການຈັດປະເພດການຮັບຮອງເອົາໃນລັດເຊຍ
ຕັ້ງແຕ່ປີ 1999, ໃນດ້ານການແພດຣັດເຊຍ, ພວກເຂົາໄດ້ ນຳ ໃຊ້ການຈັດປະເພດພະຍາດທີ່ຍອມຮັບໃນລະດັບສາກົນໃນທົ່ວໂລກ. ລະຫັດຈາກການຈັດປະເພດນີ້ແມ່ນຕິດຢູ່ໃນບັນທຶກທາງການແພດ, ການພັກເຊົາທີ່ປ່ວຍ, ໃຊ້ໃນເອກະສານບັນຊີ, ການລາຍງານສະຖິຕິ. ໃນປັດຈຸບັນຮຸ່ນທີສິບຂອງການຈັດປະເພດມີຜົນບັງຄັບໃຊ້ - ICD-10. ມັນມີ 6 ລະຫັດ ສຳ ລັບໂຣກເບົາຫວານ:
- E10 ໄດ້ຖືກມອບ ໝາຍ ໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານທີ່ຕິດກັບອິນຊູລິນ, ນັ້ນແມ່ນຜູ້ທີ່, ຍ້ອນເຫດຜົນດ້ານສຸຂະພາບ, ຄວນສັກຢາອິນຊູລິນ.ໃນພາກປະຕິບັດ, ປະເພດນີ້ລວມມີໂຣກເບົາຫວານປະເພດ 1.
- E11 ແມ່ນລະຫັດ ສຳ ລັບພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ, ນັ້ນແມ່ນ 2 ປະເພດ. ເຖິງແມ່ນວ່າຄົນເຈັບຈະເປັນພະຍາດທີ່ຍາວນານ, ການສັງເຄາະອິນຊູລິນແມ່ນ ໜ້ອຍ ທີ່ສຸດ, ແລະລາວໄດ້ຮັບ insulin ໂດຍການສີດ, ລະຫັດພະຍາດບໍ່ໄດ້ປ່ຽນແປງ.
- E12 - ໝວດ ນີ້ຄວນໄດ້ຮັບການມອບ ໝາຍ ໃຫ້ຜູ້ປ່ວຍຜູ້ທີ່ເປັນໂລກເບົາຫວານຍ້ອນໂຣກຂາດອາຫານ. ການເຊື່ອມໂຍງລະຫວ່າງການຂາດສານອາຫານແລະໂລກເບົາຫວານແມ່ນມີຄວາມສົງໃສ, ສະນັ້ນຂໍ້ ກຳ ນົດນີ້ບໍ່ຖືກ ນຳ ໃຊ້.
- E13 - ຮູບແບບອື່ນໆຂອງພະຍາດເບົາຫວານ, ປະເພດ Mody ທີ່ຫາຍາກແມ່ນອ້າງອີງໃສ່ລະຫັດ.
- E14 - ພະຍາດເບົາຫວານ, ຊະນິດທີ່ບໍ່ໄດ້ ກຳ ນົດ. ລະຫັດດັ່ງກ່າວແມ່ນຖືກ ນຳ ໃຊ້ເມື່ອປະເພດພະຍາດຍັງມີຄວາມສົງໄສ, ແລະການປິ່ນປົວຄວນເລີ່ມຕົ້ນໃນທັນທີ.
- O24 ແມ່ນພະຍາດທີ່ພັດທະນາໃນເວລາຖືພາ (ໂລກເບົາຫວານໃນທ້ອງ). ມັນເປັນຂອງປະເພດແຍກຕ່າງຫາກ, ເພາະວ່າຫລັງຈາກເກີດນ້ ຳ ຕານມີຄວາມເປັນປົກກະຕິ.
ຄວາມຜິດປົກກະຕິກ່ຽວກັບລະບົບຍ່ອຍອາຫານທີ່ຍັງບໍ່ທັນໄດ້ຮັບຜົນຈາກພະຍາດເບົາຫວານແມ່ນລະຫັດເປັນ R73.
ການຈັດປະເພດພະຍາດເບົາຫວານນີ້ໄດ້ເລີ່ມ ນຳ ໃຊ້ໃນໂລກໃນປີ 1994. ມາຮອດປະຈຸບັນ, ມັນສ່ວນໃຫຍ່ແມ່ນລ້າສະໄຫມ. ພະຍາດດັ່ງກ່າວໄດ້ເປີດເຜີຍປະເພດ ໃໝ່, ວິທີການບົ່ງມະຕິທີ່ທັນສະ ໄໝ ໄດ້ປາກົດຂື້ນ. ດຽວນີ້ WHO ກຳ ລັງເຮັດວຽກກ່ຽວກັບການຈັດປະເພດ ໃໝ່ ຂອງ ICD-11, ການຫັນປ່ຽນສູ່ມັນຄາດວ່າໃນປີ 2022. ສ່ວນຫຼາຍອາດຈະ, ໂຄງສ້າງຂອງລະຫັດທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານຈະຖືກປັບປຸງ. ຄຳ ສັບທີ່ວ່າ“ ອິນຊູລິນຂື້ນກັບ” ແລະ“ ອິນຊູລິນເອກະລາດ” ກໍ່ຈະຖືກຍົກເວັ້ນ.
ການຈັດປະເພດ WHO
ການຈັດປະເພດທີ່ກ່ຽວຂ້ອງທີ່ສຸດແມ່ນປະຈຸບັນອີງຕາມ WHO 2017. ມັນຖືກສ້າງຂື້ນໃນປີ 1999, ຫລັງຈາກນັ້ນມັນໄດ້ຖືກປັບປຸງ ໃໝ່ ເລື້ອຍໆ.
| ປະເພດ | ປະເພດຍ່ອຍ |
| 1 | Autoimmune (ຫຼື immuno-mediated). |
| Idiopathic. | |
| 2 | ດ້ວຍຄວາມຕ້ານທານຕໍ່ອິນຊູລິນສູງ. |
| ດ້ວຍຄວາມໂດດເດັ່ນຂອງການສັງເຄາະອິນຊູລິນ. | |
| ປະເພດສະເພາະອື່ນໆແມ່ນຖືກຈັດເຂົ້າໃນສາເຫດຂອງໂລກເບົາຫວານ. | ຜິດປົກກະຕິໃນອະໄວຍະວະທີ່ເຮັດໃຫ້ເກີດການສັງເຄາະອິນຊູລິນ. ເຫຼົ່ານີ້ປະກອບມີປະເພດຍ່ອຍຂອງ Mody 1-6. |
| ຂໍ້ບົກຜ່ອງຂອງ Gene ເຮັດໃຫ້ເກີດການລົບກວນຂອງອິນຊູລິນ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກອິນຊິນ. | |
| ພະຍາດທີ່ກ່ຽວຂ້ອງກັບໂຣກ Pancreatic: ການອັກເສບ, ໂຣກ neoplasms, ເຈັບ, ໂຣກ fibrosis cystic, ແລະອື່ນໆ. | |
| ພະຍາດ endocrine. | |
| ສານທີ່ເປັນຢາ, ສ່ວນໃຫຍ່ແມ່ນຮໍໂມນ. | |
| ການຕິດເຊື້ອ: cytomegalovirus, ໂຣກຫັດໃນໂຣກເດັກເກີດ ໃໝ່. | |
| ພະຍາດທາງພັນທຸ ກຳ ທີ່ມັກຈະລວມເຂົ້າກັບໂລກເບົາຫວານ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ | |
| ໂລກເບົາຫວານໃນທ້ອງ | ການແບ່ງອອກເປັນປະເພດຍ່ອຍບໍ່ໄດ້ສະ ໜອງ ໃຫ້. |
ໃນການຈັດປະເພດນີ້, ພະຍາດເບົາຫວານບໍ່ໄດ້ຮັບການປິ່ນປົວເປັນພະຍາດທີ່ແຍກຕ່າງຫາກ, ແຕ່ເປັນໂຣກໂຣກ. ນ້ ຳ ຕານສູງຖືກຖືວ່າເປັນ ໜຶ່ງ ໃນການສະແດງອອກຂອງພະຍາດທາງດ້ານໃດໃນຮ່າງກາຍເຊິ່ງ ນຳ ໄປສູ່ການລົບກວນການຜະລິດຫລືການກະ ທຳ ຂອງອິນຊູລິນ. ເຫດຜົນປະກອບມີຂະບວນການຂອງລະບົບພູມຕ້ານທານ, ການຕໍ່ຕ້ານ insulin, ພະຍາດ pancreatic, ຄວາມຜິດປົກກະຕິທາງພັນທຸກໍາ.

ນັກວິທະຍາສາດເຊື່ອວ່າການຈັດແບ່ງປະເພດທີ່ທັນສະ ໄໝ ຈະມີການປ່ຽນແປງຫຼາຍກວ່າຄັ້ງດຽວ. ສ່ວນຫຼາຍອາດຈະ, ວິທີການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 2 ກຳ ລັງປ່ຽນແປງ. ຈະເອົາໃຈໃສ່ຫລາຍຂື້ນກັບສາເຫດຕ່າງໆເຊັ່ນ: ໂລກອ້ວນແລະຊີວິດການເປັນຢູ່. ການຈັດປະເພດພະຍາດເບົາຫວານຊະນິດ 1 ກໍ່ຈະປ່ຽນແປງເຊັ່ນກັນ. ໃນລັກສະນະດຽວກັນທີ່ເຊື້ອພັນທີ່ຮັບຜິດຊອບກັບຊະນິດ Mody 1-6 ໄດ້ຖືກຄິດໄລ່, ຄວາມບົກຜ່ອງຂອງເຊື້ອທັງ ໝົດ ທີ່ຮັບຜິດຊອບຕໍ່ພະຍາດ 1 ຊະນິດຈະຖືກກວດພົບ. ດ້ວຍເຫດນັ້ນ, ໂຣກເບົາຫວານຂອງ idiopathic ຈະຫາຍໄປ.
ການຈັດປະເພດອື່ນໆ
ພະຍາດເບົາຫວານຊະນິດທີ 2 ແບ່ງອອກເປັນຫຼາຍອົງສາຕາມຄວາມຮ້າຍແຮງຂອງໄລຍະເວລາຂອງພະຍາດ:
| ລະດັບຂອງ | ລັກສະນະການໄຫຼ | ລາຍລະອຽດ |
| ຂ້ອຍ | ງ່າຍດາຍ | ການກິນນ້ ຳ ຕານບໍ່ເກີນ 8, ໃນມື້ທີ່ການເຫນັງຕີງມີ ໜ້ອຍ, ໃນປັດສະວະບໍ່ມີນ້ ຳ ຕານຫຼືຢູ່ໃນປະລິມານ ໜ້ອຍ. ເພື່ອປົກກະຕິ glycemia, ອາຫານແມ່ນພຽງພໍ. ອາການສົນແມ່ນພົບໃນຮູບແບບອ່ອນໆໃນລະຫວ່າງການກວດ. |
| II | ຊັ້ນກາງ | ການກິນນ້ ຳ ຕານໃນລະດັບ 8-14, ຫຼັງຈາກກິນ glycemia ເຕີບໃຫຍ່ຢ່າງແຂງແຮງ. ໃນນໍ້າຍ່ຽວ, ການກວດຫາທາດນ້ ຳ ຕານ, ketoacidosis ແມ່ນເປັນໄປໄດ້. ພາວະແຊກຊ້ອນແມ່ນ ກຳ ລັງພັດທະນາຢ່າງຫ້າວຫັນ. ເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານເປັນປົກກະຕິ, ຢາເມັດທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດຫຼືອິນຊູລິນໃນປະລິມານສູງເຖິງ 40 ໜ່ວຍ ແມ່ນ ຈຳ ເປັນ. ຕໍ່ມື້. |
| III | ຫນັກ | ການກິນນໍ້າຕານໃນເລືອດຫຼາຍກ່ວາ 14, ໃນນໍ້າຍ່ຽວ - ຫຼາຍກ່ວາ 40 g / l. ຢາທາງປາກບໍ່ພຽງພໍ, ຈຳ ນວນຫຼາຍກວ່າ 60 ໜ່ວຍ ແມ່ນຕ້ອງການ. insulin ຕໍ່ມື້. |
ການຈັດປະເພດໂດຍໄລຍະການຊົດເຊີຍເບົາຫວານແມ່ນໃຊ້ເພື່ອປະເມີນຜົນ ສຳ ເລັດຂອງການປິ່ນປົວ. ວິທີທີ່ສະດວກທີ່ສຸດໃນການເຮັດສິ່ງນີ້ແມ່ນໃຊ້ການທົດສອບ hemoglobin (HG) glycated ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດກວດພົບການປ່ຽນແປງທັງ ໝົດ ຂອງນ້ ຳ ຕານໃນໄລຍະ 3 ເດືອນ.
| ລະດັບຂອງການຊົດເຊີຍ | ລະດັບ GG | ລາຍລະອຽດ |
| ການຊົດເຊີຍ | ຫນ້ອຍກ່ວາ 6.5 | ຄົນເຈັບຮູ້ສຶກດີ, ສາມາດ ນຳ ພາຊີວິດຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. |
| subcompensation | 6,5-7,5 | ໃນລະຫວ່າງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ, ສຸຂະພາບຂອງຄົນເຮົາຮ້າຍແຮງຂຶ້ນ, ຮ່າງກາຍມີຄວາມອ່ອນໄຫວຕໍ່ການຕິດເຊື້ອ, ແຕ່ວ່າບໍ່ມີພະຍາດ ketoacidosis. |
| decompensation | ຫຼາຍກ່ວາ 7.5 | ຄວາມອ່ອນເພຍທີ່ຄົງທີ່, ຄວາມສ່ຽງສູງຂອງ ketoacidosis, ນ້ ຳ ຕານປ່ຽນແປງຢ່າງກະທັນຫັນ, ເປັນໂຣກເບົາຫວານທີ່ເປັນໄປໄດ້. |
ຍິ່ງມີຄວາມເປັນໄປໄດ້ທີ່ຈະຮັກສາໂລກເບົາຫວານໃນໄລຍະການຊົດເຊີຍ, ມັນກໍ່ຈະເປັນການພັດທະນາອາການແຊກຊ້ອນ ໃໝ່ ແລະຄວາມຄືບ ໜ້າ ຂອງຜູ້ທີ່ມີຢູ່. ຍົກຕົວຢ່າງ, ກັບປະເພດ 1 ທີ່ໄດ້ຮັບການຊົດເຊີຍ, ຄວາມສ່ຽງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ຄວາມ ສຳ ພັນໂດຍກົງລະຫວ່າງການຊົດເຊີຍແລະອາການແຊກຊ້ອນພົບໃນ 75% ຂອງຜູ້ເປັນໂລກເບົາຫວານ. ປະມານ 20% ຂອງຜູ້ໂຊກດີບໍ່ຄ່ອຍມີອາການແຊກຊ້ອນໃດໆກັບແພດ ໝໍ; ໃນ 5% ຂອງຄົນເຈັບ, ອາການແຊກຊ້ອນພັດທະນາເຖິງແມ່ນວ່າຈະເປັນໂຣກເບົາຫວານທີ່ໄດ້ຮັບຄ່າຕອບແທນ.
ລັດກາງ
ມີບາງລັດກາງລະຫວ່າງສະພາບປົກກະຕິຂອງທາດແປ້ງທາດແປ້ງແລະພະຍາດເບົາຫວານປະເພດ 2 ເຊິ່ງມັກຈະຖືກເອີ້ນວ່າພະຍາດເບົາຫວານ. ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ບໍ່ສາມາດຮັກສາໃຫ້ຫາຍຂາດໄດ້ຢ່າງດຽວ. ພະຍາດເບົາຫວານແມ່ນສະພາບປີ້ນກັບກັນ. ຖ້າທ່ານເລີ່ມຕົ້ນການປິ່ນປົວໃນຂັ້ນຕອນນີ້, ໃນເຄິ່ງ ໜຶ່ງ ຂອງກໍລະນີ, ໂຣກເບົາຫວານສາມາດປ້ອງກັນໄດ້. ລັດທີ່ປານກາງຂອງ WHO ລວມມີ:
- ພິການ (ຫຼຸດລົງ) ຄວາມທົນທານຂອງນ້ ຳ ຕານ. NTG ຖືກກວດຫາໂຣກນີ້ຖ້າຄົນເຈັບມີນ້ ຳ ຕານດູດຊືມຊ້າກວ່າຄົນທີ່ມີສຸຂະພາບແຂງແຮງ. ການວິເຄາະຄວບຄຸມ ສຳ ລັບສະພາບການນີ້ແມ່ນການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ.
- ການອົດອາຫານ glycemia. ດ້ວຍ NGN, ນໍ້າຕານໃນຕອນເຊົ້າຈະສູງກວ່າຄຸນຄ່າປົກກະຕິ, ແຕ່ຢູ່ລຸ່ມເຂດແດນທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດວິນິດໄສໂຣກເບົາຫວານໄດ້. NTG ສາມາດກວດພົບໄດ້ໂດຍໃຊ້ການທົດສອບນ້ ຳ ຕານໃນໄວ.
ຄວາມຜິດປົກກະຕິເຫຼົ່ານີ້ບໍ່ມີອາການຫຍັງ, ການບົ່ງມະຕິແມ່ນເຮັດໄດ້ໂດຍຜົນຂອງການກວດນ້ ຳ ຕານເທົ່ານັ້ນ. ການກວດແມ່ນແນະ ນຳ ໃຫ້ຜູ້ທີ່ມີຄວາມສ່ຽງສູງຕໍ່ພະຍາດປະເພດ 2. ປັດໄຈຄວາມສ່ຽງປະກອບມີໂລກອ້ວນ, ເຊື້ອໄວຣັດທີ່ບໍ່ດີ, ຜູ້ສູງອາຍຸ, ຄວາມດັນໂລຫິດ, ການອອກ ກຳ ລັງກາຍຕໍ່າ, ອາຫານທີ່ບໍ່ສົມດຸນກັບຄາໂບໄຮເດຣດແລະໄຂມັນສ່ວນເກີນ.
ເງື່ອນໄຂໃນການບົ່ງມະຕິໂຣກເບົາຫວານ
WHO ແນະ ນຳ ມາດຖານໃນການກວດພະຍາດເບົາຫວານ:
 ທ່ານ ໝໍ ວິທະຍາສາດການແພດ, ຫົວ ໜ້າ ສະຖາບັນພະຍາດເບົາຫວານ - Tatyana Yakovleva
ທ່ານ ໝໍ ວິທະຍາສາດການແພດ, ຫົວ ໜ້າ ສະຖາບັນພະຍາດເບົາຫວານ - Tatyana Yakovleva
ຂ້ອຍສຶກສາພະຍາດເບົາຫວານເປັນເວລາຫລາຍປີ. ເປັນຕາຢ້ານເມື່ອຄົນ ຈຳ ນວນຫລວງຫລາຍຕາຍໄປ, ແລະຍິ່ງເປັນໂຣກພິການຍ້ອນພະຍາດເບົາຫວານ.
ຂ້ອຍເລັ່ງບອກຂ່າວດີ - ສູນຄົ້ນຄ້ວາໂຣກ endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ຈັດການເພື່ອພັດທະນາຢາທີ່ປິ່ນປົວພະຍາດເບົາຫວານໃຫ້ຫາຍຂາດ. ໃນເວລານີ້, ປະສິດທິຜົນຂອງຢານີ້ ກຳ ລັງເຂົ້າໃກ້ເຖິງ 98%.
ຂ່າວດີອີກຢ່າງ ໜຶ່ງ: ກະຊວງສາທາລະນະສຸກໄດ້ຮັບປະກັນການຮັບຮອງເອົາໂຄງການພິເສດທີ່ຊົດເຊີຍຄ່າໃຊ້ຈ່າຍສູງຂອງຢາ. ໃນປະເທດຣັດເຊຍ, ຜູ້ເປັນໂລກເບົາຫວານ ຈົນກ່ວາ 18 ເດືອນພຶດສະພາ (ລວມ) ສາມາດໄດ້ຮັບມັນ - ພຽງແຕ່ 147 ຮູເບີນເທົ່ານັ້ນ!
- ອາການປົກກະຕິ: ຍ່ຽວເລື້ອຍໆ, ຫິວນ້ ຳ, ຕິດເຊື້ອເລື້ອຍໆ, ketoacidosis + ການທົດສອບນ້ ຳ ຕານ ໜຶ່ງ ຂ້າງເທິງຊາຍແດນຂອງໂລກເບົາຫວານ. ຊາຍແດນທີ່ຍອມຮັບໃນປະຈຸບັນ: ກ່ຽວກັບນ້ ຳ ຕານໃນກະເພາະອາຫານຫວ່າງເປົ່າແມ່ນສູງກວ່າ 7, ຫຼັງຈາກກິນຢູ່ຂ້າງເທິງ 11,1 mmol / l.
- ອາການແມ່ນບໍ່ມີ, ແຕ່ວ່າມີຂໍ້ມູນຈາກສອງການທົດສອບທີ່ ເໜືອ ເໜືອ ມາດຕະຖານ, ປະຕິບັດໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນ.
ມາດຕະຖານຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນຜົນຂອງການວິເຄາະເຖິງ 6.1 ກ່ຽວກັບກະເພາະອາຫານຫວ່າງເປົ່າ, ເຖິງ 7,8 ຫຼັງຈາກກິນເຂົ້າ. ຖ້າຂໍ້ມູນທີ່ໄດ້ຮັບແມ່ນສູງກວ່າປົກກະຕິ, ແຕ່ຢູ່ລຸ່ມຂອບເຂດໂລກເບົາຫວານ, ຄົນເຈັບຈະຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານ. ຖ້ານໍ້າຕານເລີ່ມເຕີບໃຫຍ່ຂຶ້ນຕັ້ງແຕ່ຊ່ວງໄຕມາດທີ 2 ຂອງການຖືພາແລະຢູ່ໃນລະດັບ 6.1 ເຖິງ 7 ຢູ່ໃນກະເພາະອາຫານທີ່ຫວ່າງ, ຂ້າງເທິງ 10 ຫຼັງຈາກກິນເຂົ້າ, ພະຍາດເບົາຫວານໃນຮ່າງກາຍໄດ້ຖືກກວດພົບ.
ສຳ ລັບຄວາມແຕກຕ່າງຂອງປະເພດ 1 ແລະ 2, ເງື່ອນໄຂເພີ່ມເຕີມແມ່ນແນະ ນຳ:
| ມາດຖານ | ປະເພດ | |
| 1 | 2 | |
| Insulin ແລະ c-peptide | ຕໍ່າກ່ວາມາດຕະຖານ, ມີແນວໂນ້ມທີ່ຈະຫຼຸດລົງຕື່ມອີກ. | ທຳ ມະດາຫຼື ເໜືອ ປົກກະຕິ. |
| Autoantibodies | ມີຢູ່ໃນເລືອດ 80-90% ຂອງຄົນເຈັບ. | ຂາດ. |
| ປະຕິກິລິຍາຕໍ່ຢາເສບຕິດ hypoglycemic ທາງປາກ | ບໍ່ມີປະສິດຕິພາບ. | ພວກມັນຫຼຸດຜ່ອນນໍ້າຕານໄດ້ດີ, ເພາະວ່າມັນບໍ່ມີ ketoacidosis. |
ໃນບາງກໍລະນີ, ເງື່ອນໄຂເຫຼົ່ານີ້ແມ່ນບໍ່ພຽງພໍ, ແລະທ່ານ ໝໍ ຕ້ອງຮວບຮວມສະ ໝອງ ກ່ອນທີ່ຈະເຮັດການບົ່ງມະຕິທີ່ຖືກຕ້ອງແລະ ກຳ ນົດການຮັກສາທີ່ດີທີ່ສຸດ. ໂລກເບົາຫວານແມ່ນມີລັກສະນະໂດຍການເພີ່ມຂື້ນເລື້ອຍໆຂອງການເກີດ. ແນວໂນ້ມນີ້ໄດ້ຮັບການສັງເກດເຫັນໂດຍສະເພາະໃນ 20 ປີທີ່ຜ່ານມາ. ຍິ່ງໄປກວ່ານັ້ນ, ການຈັດປະເພດພະຍາດເບົາຫວານແມ່ນນັບມື້ນັບຫຍຸ້ງຍາກ.
ໃນເມື່ອກ່ອນ, ມັນໄດ້ຖືກເຊື່ອໂດຍອັດຕະໂນມັດວ່າໄວຫນຸ່ມສາມາດມີພຽງແຕ່ 1 ປະເພດພະຍາດ, ແລະຜູ້ໃຫຍ່ຫຼັງຈາກ 40 - 2 ປະເພດ. ປະຈຸບັນໂຄງປະກອບຂອງເຫດການດັ່ງກ່າວໄດ້ມີການປ່ຽນແປງຢ່າງຮຸນແຮງ. ຄົນເຈັບທີ່ມີນ້ ຳ ຕານສູງແຕ່ 20 - 40 ປີມີອາການປະເພດ 2. ຍົກຕົວຢ່າງ, ໃນສະຫະລັດອາເມລິກາໃນໄລຍະ 8 ປີທີ່ຜ່ານມາໃນກຸ່ມອາຍຸນີ້ພວກເຂົາເລີ່ມຕົ້ນວິນິດໄສປະເພດ 2 ຢູ່ທີ່ 21% ເລື້ອຍໆ. ມີບາງກໍລະນີທີ່ເຮັດການບົ່ງມະຕິນີ້ໃນເດັກນ້ອຍ. ທ່າອ່ຽງທີ່ຄ້າຍຄືກັນແມ່ນລັກສະນະຂອງບັນດາປະເທດທີ່ພັດທະນາແລ້ວ, ນັ້ນແມ່ນ, ມີການຟື້ນຟູພະຍາດເບົາຫວານຢ່າງຈະແຈ້ງ.
ເດັກນ້ອຍແລະໄວ ໜຸ່ມ ມີລັກສະນະການເປັນໂລກເບົາຫວານໃນການພັດທະນາໄວຂື້ນ. ໃນຜູ້ໃຫຍ່, ໂດຍສະເລ່ຍແລ້ວ 10 ປີຜ່ານໄປລະຫວ່າງການເລີ່ມຕົ້ນຂອງ NTG ແລະການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ, ໃນໄວ ໜຸ່ມ ປະມານ 2.5. ຍິ່ງໄປກວ່ານັ້ນ, 20% ມີປະເພດພະຍາດເບົາຫວານປະສົມຢ່າງຈະແຈ້ງ, ເນື່ອງຈາກວ່າພະຍາດຂອງພວກມັນພັດທະນາຂ້ອນຂ້າງຊ້າ, ແຕ່ວ່າມັນສາມາດກວດພົບໂຣກ autoantibodies ໃນປະເພດ 1 ໃນເລືອດ.
ພະຍາດເບົາຫວານຊະນິດ 1 "ອັນບໍລິສຸດ", ກົງກັນຂ້າມ, ມີອາຍຸຫຼາຍກວ່າເກົ່າ. ກ່ອນຫນ້ານີ້, ມັນໄດ້ຖືກເປີດເຜີຍເຖິງ 35-40 ປີ. ດຽວນີ້ມີກໍລະນີກວດພະຍາດເຖິງ 50 ປີ. ສັນຍານທີ່ເຫັນໄດ້ຊັດເຈນດັ່ງທີ່ໂລກອ້ວນບໍ່ໄດ້ສ້າງຄວາມສະດວກໃນການ ກຳ ນົດຊະນິດ. ກ່ອນ ໜ້າ ນີ້, ໂດຍການມີຫຼືບໍ່ມີ, ມັນສາມາດ ກຳ ນົດຊະນິດເບົາຫວານດ້ວຍຄວາມຖືກຕ້ອງສູງ. ດຽວນີ້ນໍ້າ ໜັກ ເກີນໃນຄົນເຮົາມັກເກີດຂື້ນເລື້ອຍໆ, ສະນັ້ນທ່ານ ໝໍ ຄວນເອົາໃຈໃສ່ພຽງແຕ່ການຂາດໂລກອ້ວນ: ຖ້າມີນ້ ຳ ໜັກ ເປັນປົກກະຕິ, ພະຍາດເບົາຫວານປະເພດ 2 ຈະຖືກຖາມ.
ອາການແຊກຊ້ອນປົກກະຕິ
ສາເຫດຕົ້ນຕໍຂອງພາວະແຊກຊ້ອນແມ່ນຂະບວນການ glycation ທີ່ເກີດຂື້ນໃນເນື້ອເຍື່ອເມື່ອພົວພັນກັບ ນຳ ້ຕານໃນເລືອດສູງ. ທາດໂປຼຕີນແມ່ນຖືກຜູກມັດກັບໂມເລກຸນ glucose, ດັ່ງນັ້ນ, ຈຸລັງບໍ່ສາມາດປະຕິບັດຫນ້າທີ່ຂອງມັນໄດ້. ຝາຂອງເສັ້ນເລືອດທີ່ຕິດຕໍ່ໂດຍກົງກັບນໍ້າຕານແມ່ນມີຄວາມອ່ອນໄຫວຕໍ່ກັບ glycation. ໃນກໍລະນີນີ້, ຜູ້ເປັນໂລກເບົາຫວານພັດທະນາໂຣກເສັ້ນເລືອດໃນລະດັບຕ່າງໆ.
ຄວາມຜິດປົກກະຕິໃນເຮືອຂະ ໜາດ ໃຫຍ່ທີ່ເປັນໂລກເບົາຫວານເປັນໄພຂົ່ມຂູ່ຕໍ່ພະຍາດຫຼອດເລືອດຫົວໃຈ. Microangiopathies ນໍາໄປສູ່ການລະເມີດການສະຫນອງເລືອດໃຫ້ກັບແພຈຸລັງທີ່ຢູ່ຫ່າງໄກຈາກຫົວໃຈ, ຕາມປົກກະຕິຕີນຂອງຄົນເຈັບຈະທົນທຸກ. ມັນກໍ່ມີຜົນກະທົບຕໍ່ສະພາບຂອງ ໝາກ ໄຂ່ຫຼັງ, ເຊິ່ງກັ່ນຕອງນ້ ຳ ຕານຈາກເລືອດທຸກໆນາທີແລະມີແນວໂນ້ມທີ່ຈະເອົາລົງໃນຍ່ຽວ.
ເນື່ອງຈາກ glycation ຂອງ hemoglobin, ການສົ່ງອົກຊີເຈນໃຫ້ແພຈຸລັງຖືກລົບກວນ. ໃນກໍລະນີທີ່ຮຸນແຮງ, ເຖິງ 20% ຂອງ hemoglobin ຢຸດເຊົາເຮັດວຽກ. ນ້ ຳ ຕານຫຼາຍເກີນໄປໃນຮູບແບບຂອງ sorbitol ຖືກຝາກໄວ້ໃນຈຸລັງ, ເນື່ອງຈາກວ່າຄວາມກົດດັນຂອງ osmotic ປ່ຽນແປງໃນພວກມັນ, ເນື້ອເຍື່ອຈະບວມ. ການສະສົມຂອງ sorbitol ໃນແພຈຸລັງປະສາດ, retina ແລະເລນແມ່ນອັນຕະລາຍໂດຍສະເພາະ.
ໃຫ້ແນ່ໃຈວ່າໄດ້ຮຽນຮູ້! ທ່ານຄິດວ່າການບໍລິຫານຢາຄຸມ ກຳ ເນີດແລະອິນຊູລິນຕະຫຼອດຊີວິດແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມນ້ ຳ ຕານຢູ່ບໍ? ບໍ່ແມ່ນຄວາມຈິງ! ທ່ານສາມາດພິສູດຕົວທ່ານເອງໂດຍເລີ່ມໃຊ້ມັນ. ອ່ານຕໍ່ >>

 ລະຫັດ E10 (ອິນຊູລິນແມ່ນ ຈຳ ເປັນ)
ລະຫັດ E10 (ອິນຊູລິນແມ່ນ ຈຳ ເປັນ) (ນ້ ຳ ໃຊ້ຫຼາຍກວ່າ 20 ລິດຕໍ່ມື້) (ຫຼາຍກ່ວາ 25 ລິດຕໍ່ມື້),
(ນ້ ຳ ໃຊ້ຫຼາຍກວ່າ 20 ລິດຕໍ່ມື້) (ຫຼາຍກ່ວາ 25 ລິດຕໍ່ມື້), ,
,