DY mellitus MODY: ອາການແລະການປິ່ນປົວພະຍາດ
 ສະຕະວັດທີ 21 ແມ່ນສະຕະວັດຂອງເຕັກໂນໂລຢີແລະການປະດິດສ້າງ ໃໝ່, ພ້ອມທັງເປັນສະຕະວັດຂອງພະຍາດວິທະຍາ ໃໝ່.
ສະຕະວັດທີ 21 ແມ່ນສະຕະວັດຂອງເຕັກໂນໂລຢີແລະການປະດິດສ້າງ ໃໝ່, ພ້ອມທັງເປັນສະຕະວັດຂອງພະຍາດວິທະຍາ ໃໝ່.
ຮ່າງກາຍຂອງມະນຸດມີເອກະລັກສະເພາະໃນໂຄງສ້າງຂອງມັນ, ແຕ່ມັນກໍ່ໃຫ້ຄວາມລົ້ມເຫຼວແລະຄວາມຜິດພາດ ນຳ ອີກ.
ພາຍໃຕ້ອິດທິພົນຂອງຜົນກະທົບຕໍ່ແລະ mutagens ຕ່າງໆ, ພັນທຸ ກຳ ຂອງມະນຸດສາມາດດັດແປງໄດ້, ເຊິ່ງ ນຳ ໄປສູ່ການເປັນພະຍາດທາງພັນທຸ ກຳ.
ໂຣກເບົາຫວານ Mody ແມ່ນ ໜຶ່ງ ໃນນັ້ນ.
ໂຣກເບົາຫວານແມ່ນຫຍັງ
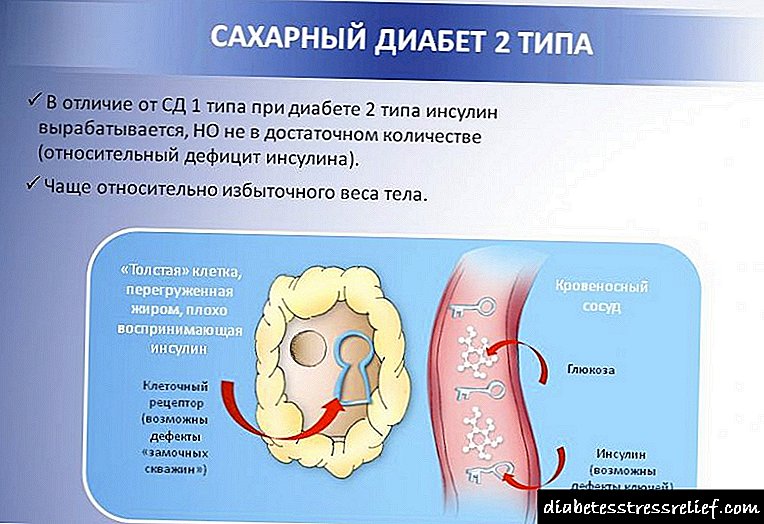
ໂລກເບົາຫວານແມ່ນການລະເມີດໃນລະບົບ endocrine, ພື້ນຖານຂອງມັນແມ່ນການຂາດອິນຊູລິນທີ່ສົມບູນ / ບາງສ່ວນໃນຮ່າງກາຍຂອງມະນຸດ. ນີ້ເຮັດໃຫ້ເກີດການລົບກວນໃນການ metabolism ທັງຫມົດ. ໃນບັນດາຄວາມຜິດປົກກະຕິຂອງລະບົບ endocrine, ລາວຢູ່ໃນອັນດັບ 1. ເປັນສາເຫດຂອງການເສຍຊີວິດ - ອັນດັບທີ 3.
ດັ່ງນັ້ນ, ມີຫລາຍ ໝວດ:
- ພະຍາດເບົາຫວານ insulin ຫຼືພະຍາດເບົາຫວານປະເພດ 1,
- ຜູ້ທີ່ບໍ່ແມ່ນອິນຊູລິນຫຼືໂຣກເບົາຫວານຊະນິດທີ 2,
- ພະຍາດເບົາຫວານໃນລະຫວ່າງການຖືພາ (ການມີລູກໃນທ້ອງ).
ມັນຍັງມີປະເພດສະເພາະ:
- ການກາຍພັນພັນທຸ ກຳ ຂອງຈຸລັງ pancreatic,
- ພະຍາດ endocrinopathies,
- ຕິດເຊື້ອ
- ໂລກເບົາຫວານທີ່ເກີດຈາກສານເຄມີແລະຢາ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກການສະສະສະສະສະດີສະດີວິດີໂອ MODY ແມ່ນປະເພດພະຍາດເບົາຫວານທີ່ເປັນເຊື້ອພະຍາດທີ່ຫາຍາກໃນໄລຍະເວລາແຕ່ 0-25 ປີ ການເກີດໃນປະຊາກອນທົ່ວໄປແມ່ນປະມານ 2%, ແລະໃນເດັກນ້ອຍ - 4,5%.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຍໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ''. ມັນຖືກສົ່ງຕໍ່ໂດຍຄວາມ ສຳ ພັນທາງສາຍພັນ, ມີລັກສະນະເດັ່ນທີ່ໂດດເດັ່ນ (ເດັກຊາຍແລະເດັກຍິງໄດ້ຮັບຜົນກະທົບຢ່າງເທົ່າທຽມກັນ). ຄວາມຜິດປົກກະຕິເກີດຂື້ນໃນບັນດາຜູ້ໃຫ້ຂໍ້ມູນທີ່ກ່ຽວຂ້ອງ, ເນື່ອງຈາກວ່າຈຸດປະສົງຂອງໂຣກຕັບປ່ຽນແປງ, ຄື ໜ້າ ທີ່ຂອງຈຸລັງທົດລອງ.
ຈຸລັງເບຕ້າຜະລິດອິນຊູລິນ, ເຊິ່ງຖືກ ນຳ ໃຊ້ເພື່ອປຸງແຕ່ງນ້ ຳ ຕານເຂົ້າ. ໃນທາງກັບກັນ, ມັນເຮັດ ໜ້າ ທີ່ເປັນພະລັງງານຍ່ອຍຂອງຮ່າງກາຍ. ດ້ວຍ MODY, ລຳ ດັບແມ່ນຂັດຂວາງແລະນ້ ຳ ຕານໃນເລືອດຈະສູງຂື້ນ.
ການຈັດປະເພດ
ມາຮອດປະຈຸບັນ, ນັກຄົ້ນຄວ້າໄດ້ຄົ້ນພົບ 13 ການສະແດງອອກຂອງໂຣກເບົາຫວານ MODI. ມັນກ່ຽວຂ້ອງກັບການກາຍພັນໃນ 13 genotypes ທີ່ກໍ່ໃຫ້ເກີດພະຍາດນີ້.
ໃນ 90% ຂອງຄະດີ, ພົບພຽງແຕ່ 2 ຊະນິດເທົ່ານັ້ນ:
- MODY2 - ຄວາມບົກຜ່ອງໃນ gene glucokinase,
- MODY3 - ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ ສຳ ລັບປັດໄຈນິວເຄຼຍຂອງ hepatocytes 1a.

ແບບຟອມທີ່ຍັງເຫຼືອກວມພຽງແຕ່ 8-10% ຂອງຄະດີ.
- MODY1 - ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ ສຳ ລັບປັດໄຈນິວເຄຼຍຂອງ hepatocytes 4a,
- MODY4 - ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍຂອງປັດໃຈສົ່ງເສີມ 1 ຂອງອິນຊູລິນ,
- MODY5 - ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ ສຳ ລັບປັດໄຈນິວເຄຼຍຂອງ hepatocytes 1b,
- MODYX.
ແຕ່ມີເຊື້ອພັນທຸ ກຳ ອື່ນໆທີ່ນັກວິທະຍາສາດຍັງບໍ່ສາມາດລະບຸໄດ້.
Symptomatology
ໂຣກເບົາຫວານ Mody ໃນເດັກນ້ອຍຈະຖືກກວດພົບໃນຂອບເຂດທີ່ໃຫຍ່ກວ່າໂດຍບັງເອີນ, ເພາະວ່າຮູບພາບທາງຄລີນິກມີຄວາມຫຼາກຫຼາຍ. ກ່ອນອື່ນ ໝົດ, ມັນຄ້າຍຄືກັບອາການຂອງໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ພະຍາດດັ່ງກ່າວອາດຈະບໍ່ສະແດງຕົນເອງເປັນເວລາດົນນານຫຼືກໍ່ໃຫ້ເກີດພະຍາດເບົາຫວານທີ່ຕ້ອງການອິນຊູລິນ.
Glucokinase ແມ່ນ isoenzyme ຂອງຕັບ.
- ການດູດເອົານ້ ຳ ຕານແລະການປ່ຽນເປັນ glucose-6-phosphate ໃນຈຸລັງທົດລອງແລະຕັບ hepatocytes (ໃນຄວາມເຂັ້ມຂຸ້ນຂອງ glucose ສູງ),
- ຄວບຄຸມການປ່ອຍອິນຊູລິນ.

ປະມານ 80 ການປ່ຽນແປງທີ່ແຕກຕ່າງກັນຂອງເຊື້ອ glucokinase ແມ່ນຖືກອະທິບາຍໄວ້ໃນວັນນະຄະດີວິທະຍາສາດ. ດ້ວຍເຫດນັ້ນ, ກິດຈະ ກຳ ຂອງເອນໄຊຈຶ່ງຫຼຸດລົງ. ການ ນຳ ໃຊ້ທີ່ບໍ່ພຽງພໍຂອງນ້ ຳ ຕານເກີດຂື້ນ, ສະນັ້ນ, ນ້ ຳ ຕານຈຶ່ງສູງຂື້ນ.
- ເຫດການດຽວກັນນີ້ເກີດຂື້ນທັງໃນເດັກຍິງແລະເດັກຊາຍ,
- hyperglycemia ໄວສູງເຖິງ 8.0 mmol / l,
- hemoglobin glycosylated ໂດຍສະເລ່ຍ 6,5%,
- ແນ່ນອນ asymptomatic - ພົບເລື້ອຍໆໃນລະຫວ່າງການກວດສຸຂະພາບ,
- ອາການແຊກຊ້ອນຮ້າຍແຮງ (retinopathy, proteinuria) - ບໍ່ຄ່ອຍຈະ,
- ຮ້າຍແຮງກວ່າເກົ່າໃນອາຍຸສູງສຸດ,
- ສ່ວນຫຼາຍມັນບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນ.
ປັດໄຈນິວເຄຼຍ Hepatocyte 1a ແມ່ນທາດໂປຼຕີນທີ່ສະແດງອອກໃນ Hepatocytes, islets Langerhans, ແລະ ໝາກ ໄຂ່ຫຼັງ. ກົນໄກຂອງການພັດທະນາການກາຍພັນໃນເດັກທີ່ເປັນໂລກເບົາຫວານ modi3 ແມ່ນບໍ່ຮູ້. ຄວາມຜິດປົກກະຕິຂອງ Pancreatic beta-cell ມີຄວາມຄືບ ໜ້າ ແລະຄວາມລັບຂອງ insulin ແມ່ນມີຄວາມບົກຜ່ອງ. ນີ້ໄດ້ຖືກສັງເກດເຫັນຢູ່ໃນຫມາກໄຂ່ຫຼັງ - ການດູດຊືມຂອງ glucose ແລະກົດ amino ແມ່ນຫຼຸດລົງ.

ມັນສະແດງອອກໂດຍໄວ:
- glucose ເພີ່ມຂຶ້ນເປັນ ຈຳ ນວນສູງ,
- ມະຫາພາກເລື້ອຍໆ - ແລະອາການແຊກຊ້ອນຂອງໂຣກ microvascular,
- ຂາດໂລກອ້ວນ
- ການເສື່ອມສະພາບຕາມການເວລາ,
- ຄວາມຄ້າຍຄືກັນກັບໂຣກເບົາຫວານປະເພດ 1,
- ການບໍລິຫານອິນຊູລິນເລື້ອຍໆ.
ປັດໄຈນິວເຄຼຍ Hepatocyte 4a ແມ່ນສານທາດໂປຼຕີນທີ່ຕັ້ງຢູ່ໃນຕັບ, pancreas, ຫມາກໄຂ່ຫຼັງແລະລໍາໄສ້. ປະເພດນີ້ແມ່ນຄ້າຍຄືກັບ mody3, ແຕ່ວ່າມັນບໍ່ມີການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງ. ເຊື້ອສາຍແມ່ນຫາຍາກ, ແຕ່ກໍ່ຮຸນແຮງ. ສ່ວນຫຼາຍມັກສະແດງອອກພາຍຫຼັງອາຍຸ 10 ປີ.
ປັດໄຈການສົ່ງເສີມຂອງ insulin1 ແມ່ນມີສ່ວນຮ່ວມໃນການພັດທະນາຂອງຕ່ອມໃຕ້ສະຫມອງ. ເຫດການເກີດຂື້ນແມ່ນມີ ໜ້ອຍ. ກວດພົບພະຍາດໃນເດັກເກີດ ໃໝ່ ຍ້ອນການພັດທະນາຂອງອະໄວຍະວະ. ຄວາມຢູ່ລອດໂດຍສະເລ່ຍຂອງເດັກເຫຼົ່ານີ້ແມ່ນບໍ່ຮູ້.
ປັດໄຈນິວເຄຼຍ Hepatocyte 1b - ຕັ້ງຢູ່ໃນຫຼາຍໆອະໄວຍະວະແລະສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງອະໄວຍະວະຕ່າງໆເຖິງແມ່ນວ່າໃນ utero.

ດ້ວຍຄວາມເສຍຫາຍ, ການປ່ຽນແປງພັນທຸ ກຳ, ການປ່ຽນແປງແມ່ນເຫັນໄດ້ໃນເດັກເກີດ ໃໝ່:
- ຫຼຸດຜ່ອນນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ
- ການເສຍຊີວິດຫ້ອງ pancreatic,
- ຜິດປົກກະຕິຂອງອະໄວຍະວະເພດ.
ປະເພດພະຍາດເບົາຫວານຊະນິດອື່ນມີການສະແດງທີ່ຄ້າຍຄືກັນ, ແຕ່ວ່າມີບາງຊະນິດທີ່ສາມາດ ຈຳ ແນກໄດ້ໂດຍຜ່ານການຄົ້ນຄວ້າທາງພັນທຸ ກຳ ເທົ່ານັ້ນ.
ການວິນິດໄສ
ການບົ່ງມະຕິທີ່ຖືກ ກຳ ນົດຢ່າງຖືກຕ້ອງສົ່ງຜົນກະທົບຕໍ່ການເລືອກວິທີການຮັກສາຂອງທ່ານ ໝໍ. ສ່ວນຫຼາຍແລ້ວໂຣກເບົາຫວານປະເພດ 1 ຫລືຊະນິດ 2 ແມ່ນຖືກກວດຫາໂດຍບໍ່ຕ້ອງສົງໃສຫຍັງເລີຍ. ມາດຖານການບົ່ງມະຕິຕົ້ນຕໍ:
- ອາຍຸ 10-45 ປີ,
- ລົງທະບຽນຂໍ້ມູນກ່ຽວກັບນ້ ຳ ຕານສູງໃນຮຸ່ນທີ 1, 2,
- ບໍ່ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນໂດຍມີອາການເຈັບເປັນເວລາ 3 ປີ,
- ຂາດນໍ້າ ໜັກ ເກີນ,
- ຕົວຊີ້ວັດປົກກະຕິຂອງທາດໂປຼຕີນຈາກ C-peptide ໃນເລືອດ,
- ການຂາດພູມຕ້ານທານຂອງ pancreatic,
- ການຂາດ ketoacidosis ດ້ວຍການສະແດງອອກຢ່າງເດັ່ນຊັດ.

ແຜນການກວດຄົນເຈັບ:
- ການທົບທວນຄືນຢ່າງເຕັມທີ່ຂອງ anamnesis ແລະການຮ້ອງທຸກ, ແຕ້ມຕົ້ນໄມ້ຄອບຄົວ, ມັນເປັນໄປໄດ້ທີ່ຈະກວດເບິ່ງຍາດພີ່ນ້ອງ,
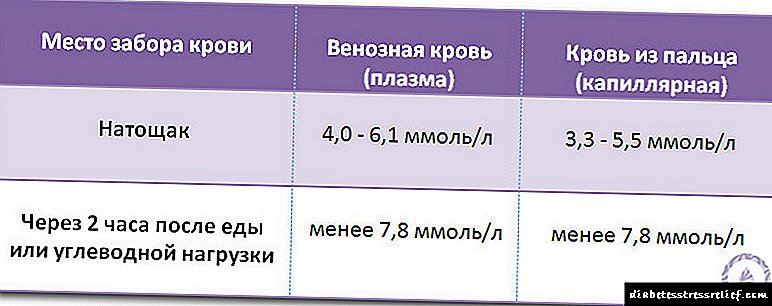
- ສະຖານະພາບ glycemic ແລະນໍ້າຕານໄວ,
- ການສຶກສາຄວາມທົນທານ glucose ປາກ,
- ການສ້າງຕັ້ງຂອງ hemoglobin glycated,
- ການວິເຄາະທາງຊີວະວິທະຍາຂອງເລືອດ (ທັງ ໝົດ CTF, triglycerides, AST, ALT, urea, ກົດ uric, ແລະອື່ນໆ),
- Ultrasound ຂອງທ້ອງ,
- electrocardiography
- ການວິເຄາະພັນທຸ ກຳ ໂມເລກຸນ,
- ປຶກສາຫາລືກັບແພດຊ່ຽວຊານຕາ, ຊ່ຽວຊານປະສາດ, ໝໍ ຜ່າຕັດ, ແພດທົ່ວໄປ.
ການບົ່ງມະຕິສຸດທ້າຍແມ່ນເຮັດໂດຍການກວດສອບພັນທຸ ກຳ ໂມເລກຸນ.
ການທົດສອບ Gene ແມ່ນເຮັດໂດຍປະຕິກິລິຍາລະບົບຕ່ອງໂສ້ polymerase (PCR). ເລືອດຈະຖືກເອົາມາຈາກເດັກ, ຫຼັງຈາກນັ້ນ, ພັນທຸ ກຳ ທີ່ ຈຳ ເປັນຈະຖືກແຍກອອກຈາກຫ້ອງທົດລອງເພື່ອກວດຫາການກາຍພັນ. ວິທີການທີ່ຖືກຕ້ອງແລະວ່ອງໄວ, ໄລຍະເວລາຈາກ 3 ເຖິງ 10 ວັນ.
ພະຍາດທາງວິທະຍານີ້ສະແດງອອກໃນຕົວຂອງມັນເອງໃນຊ່ວງອາຍຸທີ່ແຕກຕ່າງກັນ, ເພາະສະນັ້ນການປິ່ນປົວຄວນໄດ້ຮັບການປັບຕົວ (ຕົວຢ່າງ, ໃນຊ່ວງເວລາໃຫຍ່). ມີວິທີການປິ່ນປົວໂຣກເບົາຫວານບໍ? ກ່ອນອື່ນ ໝົດ, ການອອກ ກຳ ລັງກາຍເປັນປົກກະຕິປານກາງແລະອາຫານທີ່ສົມດຸນແມ່ນຖືກ ກຳ ນົດໄວ້. ບາງຄັ້ງນີ້ແມ່ນພຽງພໍແລະ ນຳ ໄປສູ່ການຊົດເຊີຍຢ່າງເຕັມທີ່.
ສ່ວນປະກອບຫຼັກຂອງອາຫານແລະຄວາມເຂັ້ມຂົ້ນປະ ຈຳ ວັນຂອງພວກເຂົາ:
- ທາດໂປຼຕີນຈາກ 10-20%,
- ໄຂມັນຕໍ່າກວ່າ 30%,
- ທາດແປ້ງ 55-60%,
- cholesterol ຕໍ່າກວ່າ 300 ມລກ / ມື້,
- ເສັ້ນໄຍ 40 g / ມື້
- ເກືອໂຕະຕ່ ຳ ກວ່າ 3 g / ມື້.

ແຕ່ດ້ວຍສະພາບທີ່ນັບມື້ນັບຊຸດໂຊມແລະອາການແຊກຊ້ອນຕ່າງໆ, ການປິ່ນປົວດ້ວຍການປ່ຽນແທນແມ່ນຖືກເພີ່ມ.
ດ້ວຍຢາ MODY2, ຢາຫຼຸດນ້ ຳ ຕານບໍ່ໄດ້ຖືກ ກຳ ນົດ, ເນື່ອງຈາກຜົນກະທົບແມ່ນເທົ່າກັບ 0. ຄວາມຕ້ອງການຂອງອິນຊູລິນຍັງຕໍ່າແລະຖືກ ກຳ ນົດໃນໄລຍະການສະແດງອອກຂອງພະຍາດ. ມີອາຫານແລະກິລາພຽງພໍ.
ດ້ວຍຢາ MODY3, ຢາຊະນິດ ທຳ ອິດແມ່ນ sulfonylurea (Amaryl, Diabeton). ດ້ວຍອາຍຸຫຼືອາການແຊກຊ້ອນ, ຄວາມຕ້ອງການຂອງອິນຊູລິນແມ່ນສະແດງອອກ.
ປະເພດທີ່ຍັງເຫຼືອຕ້ອງການຄວາມເອົາໃຈໃສ່ຈາກແພດ. ການປິ່ນປົວຕົ້ນຕໍແມ່ນໃຊ້ອິນຊູລິນແລະ sulfonylurea. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເລືອກປະລິມານທີ່ຖືກຕ້ອງແລະປ້ອງກັນບໍ່ໃຫ້ເກີດອາການແຊກຊ້ອນ.
ຍັງໄດ້ຮັບຄວາມນິຍົມຄືໂຍຜະລິດ, ອອກ ກຳ ລັງກາຍຫາຍໃຈ, ຢາພື້ນເມືອງ.

ໃນເວລາທີ່ບໍ່ມີການປິ່ນປົວທີ່ ເໝາະ ສົມ, ອາການແຊກຊ້ອນດັ່ງກ່າວແມ່ນເປັນໄປໄດ້:
- ພູມຕ້ານທານຫຼຸດລົງ,
- ພະຍາດຕິດແປດແບບຮຸນແຮງ,
- ຄວາມຜິດກະຕິປະສາດແລະກ້າມ
- ຄວາມເປັນຫມັນໃນແມ່ຍິງ, ຄວາມອ່ອນແອໃນຜູ້ຊາຍ,
- ຄວາມຜິດປົກກະຕິຂອງການພັດທະນາອະໄວຍະວະ,
- ການມີສ່ວນຮ່ວມໃນຂະບວນການໂລກເບົາຫວານຂອງຕາ, ໝາກ ໄຂ່ຫຼັງ, ຕັບ,
- ການພັດທະນາຂອງສະມຸນໄພເບົາຫວານ.
ເພື່ອຫລີກລ້ຽງສິ່ງດັ່ງກ່າວ, ພໍ່ແມ່ແຕ່ລະຄົນຖືກບັງຄັບໃຫ້ລະມັດລະວັງແລະປຶກສາຜູ້ຊ່ຽວຊານໂດຍດ່ວນ.
ຂໍ້ສະ ເໜີ ແນະ
ຖ້າການບົ່ງມະຕິທາງຄລີນິກຂອງ MODI ຖືກພິສູດໃຫ້ຖືກວິນິດໄສ, ດັ່ງນັ້ນກົດລະບຽບຕໍ່ໄປນີ້ຕ້ອງຖືກປະຕິບັດ:
- ຢ້ຽມຢາມແພດຊ່ຽວຊານດ້ານ endocrinologist 1 ຄັ້ງ / ເຄິ່ງປີ,
- ກວດເລືອດ hemoglobin glycated 1 ຄັ້ງ / ເຄິ່ງປີ,
- ຫ້ອງທົດລອງທົ່ວໄປ 1 ຄັ້ງ / ປີ,
- ຮຽນວິຊາປ້ອງກັນຢູ່ໂຮງ ໝໍ 1 ຄັ້ງ / ປີ,
- ການເດີນທາງໄປໂຮງ ໝໍ ທີ່ບໍ່ໄດ້ວາງແຜນດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຕະຫຼອດມື້ແລະ / ຫຼືອາການຂອງໂລກເບົາຫວານ.
ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ເຫຼົ່ານີ້ຈະຊ່ວຍປ້ອງກັນພະຍາດເບົາຫວານ.
ໂຣກເບົາຫວານ MODY ແມ່ນຫຍັງ
ໂລກເບົາຫວານ MODY ແມ່ນກຸ່ມຂອງການປ່ຽນພັນທຸ ກຳ ມະພັນທີ່ມີເຊື້ອຈຸລິນຊີທີ່ໂດດເດັ່ນເຊິ່ງເຮັດໃຫ້ເກີດການຜິດປົກກະຕິຂອງຕ່ອມໃຕ້ກະດູກແລະແຊກແຊງການ ນຳ ໃຊ້ທາດນ້ ຳ ຕານໃນເລືອດປົກກະຕິໂດຍເນື້ອເຍື່ອກ້າມເນື້ອຂອງຮ່າງກາຍ. ໃນສ່ວນໃຫຍ່, ພະຍາດດັ່ງກ່າວສະແດງອອກໃນເວລາເປັນຜູ້ໃຫຍ່. ມີຮຸ່ນທີ່ 50% ຂອງໂລກເບົາຫວານໃນທ້ອງແມ່ນ ໜຶ່ງ ໃນແນວພັນຂອງ MODI.
ແນວພັນພະຍາດວິທະຍາຊະນິດ ທຳ ອິດນີ້ໄດ້ຖືກບົ່ງມະຕິເປັນຄັ້ງ ທຳ ອິດໃນປີ 1974, ແລະພຽງແຕ່ໃນກາງຊຸມປີ 90, ຍ້ອນການກ້າວ ໜ້າ ທາງດ້ານ ກຳ ມະພັນຂອງໂມເລກຸນແລະຄວາມເປັນໄປໄດ້ຂອງການຖ່າຍທອດການທົດລອງທາງພັນທຸ ກຳ en masse, ການ ກຳ ນົດຢ່າງຈະແຈ້ງຂອງພະຍາດນີ້ແມ່ນເປັນໄປໄດ້.
ມື້ນີ້ມີທັງ ໝົດ 13 ແນວພັນຂອງ MODY. ແຕ່ລະຄົນມີທ້ອງຖິ່ນຂອງຕົນເອງກ່ຽວກັບຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ.
| ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ | ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ | ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ |
| ແບບ 1 | HNF4A | ຮູບແບບ 5 | TCF2, HNF1B | ຮູບແບບ 9 | PAX4 |
| ຮູບແບບ 2 | Gck | ຮູບແບບ 6 | NEUROD1 | ຮູບແບບ 10 | Ins |
| ຮູບແບບ 3 | HNF1A | ຮູບແບບ 7 | ບໍລິສັດ KLF11 | ຮູບແບບ 11 | BLK |
| ແບບ ຈຳ ລອງ 4 | PDX1 | ຮູບແບບ 8 | Cel | ຮູບແບບ 12 | KCNJ11 |
ຕົວຫຍໍ້ທີ່ກ່າວເຖິງຊິ້ນສ່ວນທີ່ມີຂໍ້ບົກຜ່ອງທີ່ຊ່ອນຢູ່ໃນສ່ວນຂອງ hepatocytes, ໂມເລກຸນອິນຊູລິນແລະສ່ວນຂອງຈຸລັງທີ່ຮັບຜິດຊອບຕໍ່ຄວາມແຕກຕ່າງທາງ neurogenic, ພ້ອມທັງການຖ່າຍທອດຈຸລັງຕົວເອງແລະການຜະລິດສານ.
ສຸດທ້າຍໃນບັນຊີ, ພະຍາດເບົາຫວານ MODY 13 ແມ່ນຜົນມາຈາກການກາຍພັນທີ່ເປັນເຊື້ອສາຍພັນໃນເຄື່ອງອັດອາກາດຜູກມັດ ATP: ໃນພາກພື້ນຂອງຄອບຄົວ C (CFTR / MRP) ຫຼືໃນສະມາຊິກ 8 (ABCC8).
ສຳ ລັບຂໍ້ມູນ. ນັກວິທະຍາສາດແນ່ໃຈວ່ານີ້ບໍ່ແມ່ນບັນຊີຄວາມບົກຜ່ອງທັງ ໝົດ, ເພາະວ່າກໍລະນີຂອງໂຣກເບົາຫວານໃນໄວລຸ້ນທີ່ສືບຕໍ່ກວດພົບ, ເຊິ່ງສະແດງອອກ "ອ່ອນໆ" ໃນປະເພດຜູ້ໃຫຍ່, ບໍ່ໄດ້ສະແດງຂໍ້ບົກຜ່ອງຂ້າງເທິງນີ້ໃນເວລາທີ່ຜ່ານການທົດສອບທາງພັນທຸ ກຳ, ແລະບໍ່ສາມາດຖືວ່າເປັນສິ່ງ ທຳ ອິດແລະ ທັງປະເພດທີສອງຂອງພະຍາດວິທະຍາ, ຫຼືໃນຮູບແບບກາງຂອງ Lada.
ການສະແດງອອກທາງຄລີນິກ
ຖ້າພວກເຮົາປຽບທຽບ MODI ພະຍາດເບົາຫວານກັບພະຍາດເບົາຫວານປະເພດ insulin-enulin ທີ່ມີປະເພດ 1 ຫຼືພະຍາດເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນຫຼັກສູດຂອງມັນເກີດຂື້ນຢ່າງລຽບງ່າຍແລະຄ່ອຍໆ, ແລະນີ້ແມ່ນເຫດຜົນທີ່ວ່າ:
- ບໍ່ຄືກັບ DM1, ເມື່ອ ຈຳ ນວນຈຸລັງທົດລອງຜະລິດອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບການດູດຊືມ glucose ແມ່ນຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ນັ້ນ ໝາຍ ຄວາມວ່າການສັງເຄາະຮໍໂມນອິນຊູລິນຍັງຫຼຸດລົງ, ດ້ວຍໂຣກເບົາຫວານ MODI ຈຳ ນວນຈຸລັງທີ່ມີເຊື້ອຈຸລັງທີ່ຫັກ
- ການບໍ່ຮັກສາ DM 2 ຢ່າງຫຼີກລ່ຽງບໍ່ໄດ້ເຮັດໃຫ້ການໂຈມຕີຂອງ hyperglycemia ແລະການເພີ່ມພູມຕ້ານທານເນື້ອເຍື່ອກ້າມເນື້ອຂອງຮໍໂມນອິນຊູລິນ, ເຊິ່ງໂດຍວິທີການດັ່ງກ່າວແມ່ນຜະລິດໃນໄລຍະເລີ່ມຕົ້ນໃນປະລິມານປົກກະຕິ, ແລະພຽງແຕ່ມີໄລຍະຍາວຂອງພະຍາດເຮັດໃຫ້ການຫຼຸດລົງຂອງການສັງເຄາະໂຣກເບົາຫວານ, MODI, ລວມທັງໃນຄົນເຈັບ "ທີ່ກ່ຽວຂ້ອງກັບອາຍຸ", ລະເມີດຄວາມທົນທານຂອງນ້ ຳ ຕານໃນເລັກນ້ອຍແລະໃນກໍລະນີຫຼາຍທີ່ສຸດບໍ່ກໍ່ໃຫ້ເກີດການປ່ຽນແປງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ຫິວນ້ ຳ ຮ້າຍແຮງ, ການຖ່າຍເບົາເລື້ອຍໆແລະກະຕຸ້ນ.
 ມັນບໍ່ຈະແຈ້ງວ່າເປັນຫຍັງ, ແຕ່ວ່າໂຣກເບົາຫວານ MODI ຈະຖືກກວດພົບວ່າມັກເປັນເພດຍິງຫຼາຍກວ່າຜູ້ຊາຍ
ມັນບໍ່ຈະແຈ້ງວ່າເປັນຫຍັງ, ແຕ່ວ່າໂຣກເບົາຫວານ MODI ຈະຖືກກວດພົບວ່າມັກເປັນເພດຍິງຫຼາຍກວ່າຜູ້ຊາຍແນ່ນອນ, ແລະເຖິງແມ່ນວ່າບໍ່ 100%, ພະຍາດເບົາຫວານຊະນິດ MODI ໃນເດັກຫຼືໂລກເບົາຫວານປະເພດ 1, ທ່ານ ໝໍ ສາມາດເຮັດໄດ້ພຽງແຕ່ຫລັງຈາກໄດ້ຮັບການທົດລອງທາງພັນທຸ ກຳ ແລ້ວ.
ຕົວຊີ້ບອກ ສຳ ລັບການສຶກສາດັ່ງກ່າວ, ລາຄາຂອງມັນຍັງຂ້ອນຂ້າງຊັດເຈນ (30 000 ຮູເບີນ), ນີ້ແມ່ນອາການຂອງໂຣກເບົາຫວານ MODI:
- ກັບການສະແດງອອກຂອງພະຍາດ, ແລະໃນອະນາຄົດ, ບໍ່ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄວາມເຂັ້ມຂຸ້ນຂອງອົງການ ketone (ຜະລິດຕະພັນຂອງການລະລາຍຂອງໄຂມັນແລະກົດອະມິໂນບາງຊະນິດ) ໃນເລືອດບໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ແລະພວກມັນບໍ່ພົບໃນ urinalysis,
- ກວດກາ plasma ເລືອດ ສຳ ລັບຄວາມເຂັ້ມຂຸ້ນຂອງ C-peptides ສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບໃນຂອບເຂດ ຈຳ ກັດປົກກະຕິ,
- hemoglobin glycated ໃນລະດັບເລືອດແມ່ນຢູ່ໃນລະດັບ 6,5-8%, ແລະທາດນ້ ຳ ຕານໃນເລືອດບໍ່ໃຫ້ເກີນ 8,5 mmol / l,
- ອາການຂອງຄວາມເສຍຫາຍ autoimmune ແມ່ນບໍ່ສົມບູນຢືນຢັນໂດຍການບໍ່ມີຂອງພູມຕ້ານທານກັບຈຸລັງ pancreatic,
- ໂລກເບົາຫວານ Honeymoon ເກີດຂື້ນບໍ່ພຽງແຕ່ໃນ 6 ເດືອນ ທຳ ອິດຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ, ແຕ່ຍັງຕໍ່ມາ, ແລະຊ້ ຳ ອີກ, ໃນຂະນະທີ່ໄລຍະການເສື່ອມສະພາບແມ່ນຂາດ,
- ແມ່ນແຕ່ຢາອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ກໍ່ໃຫ້ເກີດການແກ້ໄຂທີ່ ໝັ້ນ ຄົງເຊິ່ງສາມາດແກ່ຍາວເຖິງ 10-14 ເດືອນ.
ຍຸດທະວິທີການຮັກສາ
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານ MODI ໃນເດັກນ້ອຍຫລືໄວ ໜຸ່ມ ມີຄວາມຄືບ ໜ້າ ຊ້າຫຼາຍກໍ່ຕາມ, ການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນແລະສະພາບຂອງລະບົບຮ່າງກາຍຍັງມີຄວາມບົກຜ່ອງ, ແລະການຂາດການຮັກສາຈະພາໃຫ້ພະຍາດທາງວິທະຍາຮ້າຍແຮງຂຶ້ນແລະໄປສູ່ຂັ້ນຕອນຂອງ T1DM ຫຼື T2DM ທີ່ຮ້າຍແຮງ.
 ການຮັກສາດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນສ່ວນປະກອບທີ່ ຈຳ ເປັນໃນການປິ່ນປົວໂຣກເບົາຫວານຊະນິດໃດ ໜຶ່ງ
ການຮັກສາດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນສ່ວນປະກອບທີ່ ຈຳ ເປັນໃນການປິ່ນປົວໂຣກເບົາຫວານຊະນິດໃດ ໜຶ່ງ
ລະບຽບການປິ່ນປົວພະຍາດເບົາຫວານ MODI ແມ່ນຄືກັນກັບ ຄຳ ແນະ ນຳ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2, ແຕ່ວ່າມີການປ່ຽນແປງຕາມ ລຳ ດັບ:
- ໃນຕອນເລີ່ມຕົ້ນ - ການສັກຢາອິນຊູລິນຖືກຍົກເລີກແລະປະລິມານທີ່ດີທີ່ສຸດຂອງຢາຫຼຸດນ້ ຳ ຕານ, ການອອກ ກຳ ລັງກາຍປະ ຈຳ ວັນໄດ້ຖືກຄັດເລືອກ, ມາດຕະການໄດ້ຖືກປະຕິບັດເພື່ອຊີ້ແຈງເຖິງຄວາມ ຈຳ ເປັນໃນການ ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງ,
- ຫຼັງຈາກນັ້ນກໍ່ມີການຍົກເລີກການໃຊ້ຢາຫຼຸດນ້ ຳ ຕານຄ່ອຍໆແລະການແກ້ໄຂກິດຈະ ກຳ ເພີ່ມເຕີມ,
- ມັນເປັນໄປໄດ້ວ່າການຄວບຄຸມນ້ ຳ ຕານໃນເຊລັ່ມເລືອດມັນຈະພຽງພໍທີ່ຈະເລືອກລະບອບແລະປະເພດກິດຈະ ກຳ ທີ່ ເໝາະ ສົມ, ແຕ່ວ່າໂດຍມີການ ຈຳ ກັດນ້ ຳ ຕານທີ່ ຈຳ ເປັນໂດຍການໃຊ້ຢາຫຼັງຈາກທີ່“ ເຂົ້າ ໜົມ ຫວານ”.
ເພື່ອບັນທຶກ. ຂໍ້ຍົກເວັ້ນແມ່ນ MODY 4 ແລະ 5. ລະບຽບການຮັກສາຂອງພວກເຂົາແມ່ນຄືກັນກັບການຄຸ້ມຄອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1. ສຳ ລັບຊະນິດອື່ນຂອງ MODI DM, insulin jab ຈະຖືກ ນຳ ໃຊ້ຄືນ ໃໝ່ ຖ້າຫາກວ່າພະຍາຍາມຄວບຄຸມນ້ ຳ ຕານໃນເລືອດດ້ວຍການປະສົມປະສານຂອງຢາຫຼຸດນ້ ຳ ຕານ + ອາຫານ + ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍບໍ່ໄດ້ ນຳ ຜົນທີ່ຕ້ອງການມາໃຫ້.
ຄຸນລັກສະນະຕ່າງໆຂອງ SD MODI
ນີ້ແມ່ນການສະຫຼຸບໂດຍຫຍໍ້ກ່ຽວກັບແນວພັນຂອງ MODY ພ້ອມດ້ວຍການຊີ້ບອກວິທີການສະເພາະເພື່ອຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ, ນອກ ເໜືອ ຈາກອາຫານທີ່ມີຄາໂບໄຮເດຣຕຕ່ ຳ ຕ່ ຳ ເອງແລະການ ບຳ ບັດການອອກ ກຳ ລັງກາຍໂດຍສະເພາະ.
ຕາຕະລາງໃຊ້ຊື່ຫຍໍ້ SSP - ຢາຫຼຸດ ນຳ ້ຕານ.
| ໝາຍ ເລກ MODI | ຄຸນສົມບັດ | ສິ່ງທີ່ຄວນຮັກສາ |
| 1 | ມັນສາມາດເກີດຂື້ນໄດ້ທັນທີຫຼັງຈາກເກີດ, ຫຼືຫຼັງຈາກນັ້ນ, ໃນຄົນທີ່ເກີດມາມີນໍ້າ ໜັກ ຫຼາຍກ່ວາ 4 ກິໂລ. | ທ. ສ. |
| 2 | ມັນແມ່ນ asymptomatic, ບໍ່ມີອາການແຊກຊ້ອນໃດໆ. ບົ່ງມະຕິໂດຍບັງເອີນຫຼືເປັນໂລກເບົາຫວານໃນທ່າ, ໃນໄລຍະທີ່ແນະ ນຳ ໃຫ້ໃຊ້ອິນຊູລິນ. | ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍ. |
| 3 | ມັນປາກົດຢູ່ໃນ 20-30 ປີ. ການຄວບຄຸມ glycemic ປະຈໍາວັນແມ່ນຊີ້ບອກ. ຫຼັກສູດດັ່ງກ່າວອາດຈະຊຸດໂຊມລົງ, ເຊິ່ງພາໃຫ້ມີການພັດທະນາພາວະແຊກຊ້ອນທາງເສັ້ນເລືອດແລະໂລກປະສາດໂຣກເບົາຫວານ. | MTP, insulin. |
| 4 | ການພັດທະນາຂອງໂຣກ Pancreatic ສາມາດປາກົດໃນທັນທີ, ເຊັ່ນໂຣກເບົາຫວານຖາວອນໃນເດັກເກີດ ໃໝ່. | ອິນຊູລິນ |
| 5 | ໃນເວລາເກີດ, ນໍ້າ ໜັກ ຂອງຮ່າງກາຍແມ່ນຕໍ່າກວ່າ 2.7 ກກ. ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້ແມ່ນໂຣກ nephropathy, ການພັດທະນາຂອງ pancreatic, ຄວາມຜິດປົກກະຕິໃນການພັດທະນາຂອງຮວຍໄຂ່ແລະໄຂ່ຫຼັງ. | ອິນຊູລິນ |
| 6 | ມັນສາມາດສະແດງຕົນເອງໃນໄວເດັກ, ແຕ່ສ່ວນໃຫຍ່ແມ່ນ debuts ຫຼັງຈາກ 25 ປີ. ດ້ວຍການສະແດງອອກທາງ neonatal, ອາການແຊກຊ້ອນກ່ຽວກັບສາຍຕາແລະການໄດ້ຍິນສາມາດເກີດຂື້ນໃນອະນາຄົດ. | MTP, insulin. |
| 7 | ມັນແມ່ນຫາຍາກທີ່ສຸດ. ອາການຕ່າງໆຄ້າຍຄືກັບໂຣກເບົາຫວານປະເພດ 2. | ທ. ສ. |
| 8 | ມັນສະແດງອອກໃນຕົວຂອງມັນເອງໃນ 25-30 ປີເນື່ອງມາຈາກໂຣກເສັ້ນເລືອດປະສາດແລະໂຣກຊືມ. | MTP, insulin. |
| 9 | ບໍ່ຄືກັບຊະນິດອື່ນ, ມັນແມ່ນມາພ້ອມກັບ ketoacidosis. ຮຽກຮ້ອງໃຫ້ມີຄາບອາຫານທີ່ບໍ່ມີຄາໂບໄຮເດຣດຢ່າງເຂັ້ມງວດ. | MTP, insulin. |
| 10 | ມັນສະແດງອອກທັນທີຫຼັງຈາກເກີດ.ເກືອບບໍ່ເກີດຂື້ນໃນໄວເດັກຫລືໄວລຸ້ນ, ເຊັ່ນດຽວກັນກັບຜູ້ໃຫຍ່. | MTP, insulin. |
| 11 | ອາດຈະປະກອບດ້ວຍໂລກອ້ວນ. | ອາຫານການກິນ, MTP. |
| 12 | ມັນປະກົດຕົວທັນທີຫຼັງຈາກເກີດ. | ທ. ສ. |
| 13 | ການປະດິດແຕ່ງຕັ້ງແຕ່ອາຍຸ 13 ເຖິງ 60 ປີ. ມັນຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວຢ່າງລະມັດລະວັງແລະພຽງພໍ, ເພາະວ່າມັນສາມາດ ນຳ ໄປສູ່ຜົນສະທ້ອນໃນໄລຍະຍາວທີ່ເປັນໄປໄດ້ທັງ ໝົດ ຂອງໂຣກເບົາຫວານ. | MTP, insulin. |
ແລະໃນການສະຫລຸບຂອງບົດຂຽນ, ພວກເຮົາຕ້ອງການໃຫ້ ຄຳ ແນະ ນຳ ແກ່ພໍ່ແມ່ທີ່ລູກຂອງພວກເຂົາປະສົບກັບໂຣກເບົາຫວານ. ຢ່າລົງໂທດພວກເຂົາຢ່າງຮຸນແຮງເມື່ອກໍລະນີທີ່ບໍ່ປະຕິບັດຕາມຂໍ້ ຈຳ ກັດດ້ານອາຫານໄດ້ຮັບຮູ້, ແລະຢ່າບັງຄັບໃຫ້ເຂົາເຈົ້າເຂົ້າຮ່ວມການສຶກສາທາງດ້ານຮ່າງກາຍໂດຍບັງຄັບ.
ຮ່ວມກັນກັບທ່ານ ໝໍ ຂອງທ່ານ, ຊອກຫາ ຄຳ ເວົ້າສະ ໜັບ ສະ ໜູນ ແລະຄວາມເຊື່ອເຫຼົ່ານັ້ນທີ່ຈະຊ່ວຍກະຕຸ້ນທ່ານໃຫ້ປະຕິບັດຕາມອາຫານການກິນ. ດີ, ວິທີການ ບຳ ບັດການອອກ ກຳ ລັງກາຍຄວນພະຍາຍາມ ຄຳ ນຶງເຖິງຄວາມມັກຂອງເດັກ, ແລະຫລາກຫລາຍປະເພດກິດຈະ ກຳ ປະ ຈຳ ວັນ, ເຮັດໃຫ້ຫ້ອງຮຽນບໍ່ພຽງແຕ່ມີປະໂຫຍດ, ແຕ່ ໜ້າ ສົນໃຈອີກດ້ວຍ.