ສາເຫດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ, ການຈັດປະເພດແລະວິທີການປິ່ນປົວ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ne ພື້ນຖານຂອງພະຍາດແມ່ນຄວາມເສຍຫາຍຕໍ່ບັນດາເຮືອທາງໄຂ່ຫຼັງແລະດ້ວຍເຫດນັ້ນ, ການພັດທະນາຄວາມລົ້ມເຫຼວຂອງອະໄວຍະວະທີ່ມີປະໂຫຍດ.
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1 ຫລືຊະນິດທີ 2 ທີ່ມີປະສົບການຫຼາຍກວ່າ 15 ປີມີອາການທາງຄລີນິກຫຼືຫ້ອງທົດລອງກ່ຽວກັບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ກ່ຽວຂ້ອງກັບການຫຼຸດຜ່ອນຄວາມຢູ່ລອດຢ່າງຫຼວງຫຼາຍ.
ອີງຕາມຂໍ້ມູນທີ່ ນຳ ສະ ເໜີ ໃນການລົງທະບຽນລັດຂອງຜູ້ປ່ວຍໂລກເບົາຫວານ, ອັດຕາການເກີດຂອງໂຣກເບົາຫວານໃນບັນດາຄົນທີ່ມີປະເພດເອກະລາດອິນຊູລິນແມ່ນພຽງແຕ່ 8% (ໃນບັນດາປະເທດເອີຣົບຕົວຊີ້ວັດນີ້ຢູ່ທີ່ 40%). ເຖິງຢ່າງໃດກໍ່ຕາມ, ຈາກຜົນຂອງການສຶກສາຄົ້ນຄ້ວາທີ່ກວ້າງຂວາງ, ພົບວ່າຢູ່ບາງເຂດຂອງຣັດເຊຍການເກີດໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນສູງກ່ວາ 8 ເທົ່າຂອງປະກາດ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ne
ເຖິງ 50% ຂອງຄົນເຈັບທຸກຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການທົດແທນການຜ່າຕັດໃນຮ່າງກາຍ (ປະກອບດ້ວຍໂຣກຕັບອັກເສບ, ເສັ້ນເລືອດແດງ peritoneal, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ) ແມ່ນຄົນເຈັບທີ່ເປັນໂຣກ nephropathy ຂອງຕົ້ນ ກຳ ເນີດຂອງໂລກເບົາຫວານ.
ສາເຫດແລະປັດໃຈສ່ຽງ
ສາເຫດຕົ້ນຕໍທີ່ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຂອງຫລອດເລືອດໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນລະດັບນ້ ຳ ຕານໃນເລືອດສູງ. ເນື່ອງຈາກຄວາມລົ້ມເຫຼວຂອງກົນໄກການ ນຳ ໃຊ້, ທາດນ້ ຳ ຕານສ່ວນເກີນຈະຖືກ ນຳ ໄປຝາກໄວ້ໃນ ກຳ ແພງເສັ້ນເລືອດ, ເຊິ່ງກໍ່ໃຫ້ເກີດການປ່ຽນແປງທາງດ້ານພະຍາດ:
- ການສ້າງຕັ້ງຂື້ນໃນໂຄງສ້າງທີ່ດີຂອງ ໝາກ ໄຂ່ຫຼັງຜະລິດຕະພັນຂອງການເຜົາຜະຫລານທາດນ້ ຳ ຕານໃນຂັ້ນສຸດທ້າຍ, ເຊິ່ງສະສົມຢູ່ໃນຈຸລັງຂອງ endothelium (ຊັ້ນໃນຂອງເຮືອ), ເຮັດໃຫ້ເກີດອາການຄັນໃນທ້ອງຖິ່ນແລະການຈັດໂຄງສ້າງຄືນ ໃໝ່,
- ຄວາມດັນເລືອດເພີ່ມຂື້ນເທື່ອລະກ້າວໃນອົງປະກອບນ້ອຍທີ່ສຸດຂອງ ໝາກ ໄຂ່ຫຼັງ - ໂຣກ nephrons (ຄວາມດັນເລືອດຕ່ອມ),
- ການກະຕຸ້ນຂອງລະບົບ reniot-angiotensin (RAS), ເຊິ່ງປະຕິບັດພາລະບົດບາດ ໜຶ່ງ ທີ່ ສຳ ຄັນໃນລະບຽບການຂອງຄວາມດັນເລືອດຂອງລະບົບ,
- albumin ຫຼື proteinuria ຂະຫນາດໃຫຍ່,
- dysfunction ຂອງ podocytes (ຈຸລັງທີ່ກັ່ນຕອງສານຕ່າງໆໃນຮ່າງກາຍຂອງ renal).
ປັດໃຈສ່ຽງຂອງໂຣກ nephropathy ເບົາຫວານ:
- ຄວບຄຸມຕົນເອງ glycemic ທຸກຍາກ,
- ການສ້າງຕັ້ງຕົ້ນຂອງປະເພດ insulin ຂຶ້ນກັບຂອງພະຍາດເບົາຫວານ mellitus,
- ຄວາມດັນເລືອດເພີ່ມຂື້ນຢ່າງ ໝັ້ນ ຄົງ (hypertension arterial),
- hypercholesterolemia,
- ການສູບຢາ (ຄວາມສ່ຽງສູງສຸດຂອງການພັດທະນາພະຍາດວິທະຍາແມ່ນເມື່ອສູບ 30 ຫຼືຫຼາຍກອກຢາຕໍ່ມື້),
- ໂລກເລືອດຈາງ
- ປະຫວັດຄອບຄົວເປັນພາລະ ໜັກ
- ເພດຊາຍ.
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1 ຫລືຊະນິດທີ 2 ທີ່ມີປະສົບການຫຼາຍກວ່າ 15 ປີມີອາການທາງຄລີນິກຫລືຫ້ອງທົດລອງກ່ຽວກັບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຮູບແບບຂອງພະຍາດ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂລກສາມາດເກີດຂື້ນໃນຮູບແບບຂອງພະຍາດຫຼາຍໆຢ່າງ:
- ໂລກເບົາຫວານໃນລະດັບໂລກເບົາຫວານ,
- glomerulonephritis ຊໍາເຮື້ອ,
- jade
- stenosis atherosclerotic ຂອງເສັ້ນເລືອດແດງ renal,
- fibrosis tubulointerstitial, ແລະອື່ນໆ.
ອີງຕາມການປ່ຽນແປງທາງດ້ານໂມຄະວິທະຍາ, ໄລຍະຕໍ່ໄປນີ້ຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ (ຫ້ອງຮຽນ) ແມ່ນ ຈຳ ແນກ:
- ຊັ້ນ I - ການປ່ຽນແປງອັນດຽວໃນເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງ, ກວດພົບໂດຍກ້ອງຈຸລະທັດເອເລັກໂຕຣນິກ,
- class IIa - ການຂະຫຍາຍເນື້ອອ່ອນ (ໜ້ອຍ ກວ່າ 25% ຂອງບໍລິມາດ) ຂອງຕາຕະລາງ mesangial (ຊຸດຂອງໂຄງສ້າງເນື້ອເຍື່ອເຊື່ອມຕໍ່ຕັ້ງຢູ່ລະຫວ່າງເສັ້ນເລືອດແດງຂອງຫລອດເລືອດໃນ ໝາກ ໄຂ່ຫຼັງ),
- class IIb - ການຂະຫຍາຍຕົວຂອງ ໜັກ (ຫຼາຍກ່ວາ 25% ຂອງປະລິມານ),
- ຊັ້ນທີ III - ໂຣກກະດູກສັນຫຼັງ
- class IV - ການປ່ຽນແປງຂອງ atherosclerotic ໃນຫຼາຍກ່ວາ 50% ຂອງ glomeruli renal.
ມີຫຼາຍຂັ້ນຕອນຂອງຄວາມຄືບຫນ້າຂອງໂຣກ nephropathy, ໂດຍອີງໃສ່ການປະສົມປະສານຂອງລັກສະນະຫຼາຍຢ່າງ.
1. ຂັ້ນຕອນຂອງການ A1, preclinical (ການປ່ຽນແປງໂຄງສ້າງບໍ່ປະກອບດ້ວຍອາການສະເພາະ), ໄລຍະເວລາສະເລ່ຍ - ຈາກ 2 ຫາ 5 ປີ:
- ປະລິມານຂອງຕາຕະລາງທີ່ເປັນປົກກະຕິຫຼືເພີ່ມຂຶ້ນເລັກນ້ອຍ,
- ເຍື່ອຫ້ອງໃຕ້ດິນ ໜາ,
- ຂະ ໜາດ ຂອງ glomeruli ບໍ່ປ່ຽນແປງ,
- ບໍ່ມີອາການຂອງພະຍາດ glomerulosclerosis,
- albuminuria ເລັກນ້ອຍ (ເຖິງ 29 ມລກ / ມື້),
- proteinuria ບໍ່ໄດ້ຖືກສັງເກດເຫັນ
- ອັດຕາການຕອງຂອງ glomerular ປົກກະຕິຫຼືເພີ່ມຂື້ນ.
2. ຂັ້ນ A2 (ການຫຼຸດລົງໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງໃນເບື້ອງຕົ້ນ), ໄລຍະເວລາເຖິງ 13 ປີ:
- ມີການເພີ່ມຂື້ນຂອງປະລິມານຂອງຕາຕະລາງທີ່ມີຄວາມຍາວແລະຄວາມ ໜາ ຂອງຊັ້ນໃຕ້ດິນຂອງອົງສາທີ່ແຕກຕ່າງກັນ,
- albuminuria ບັນລຸ 30-300 mg / ມື້,
- ອັດຕາການກັ່ນຕອງຂອງ glomerular ປົກກະຕິຫຼືຫຼຸດລົງເລັກນ້ອຍ,
- proteinuria ແມ່ນຂາດ.
3. ຂັ້ນຕອນ A3 (ການຫຼຸດລົງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ), ພັດທະນາ, ຕາມກົດລະບຽບ, ຫຼັງຈາກ 15-20 ປີຈາກການເລີ່ມຕົ້ນຂອງພະຍາດແລະມີລັກສະນະດັ່ງຕໍ່ໄປນີ້:
- ປະລິມານທີ່ເພີ່ມຂຶ້ນຢ່າງຫຼວງຫຼາຍໃນປະລິມານຂອງຕາຕະລາງການສຶກສາ mesenchymal,
- hypertrophy ຂອງເຍື່ອໃຕ້ດິນແລະ glomeruli ຂອງຫມາກໄຂ່ຫຼັງ,
- ໂລກລະຄາຍເຄືອງຫຼາຍ,
- ທາດໂປຼຕີນ.
ໂຣກ nephropathy ເບົາຫວານແມ່ນອາການແຊກຊ້ອນທ້າຍຂອງພະຍາດເບົາຫວານ.
ນອກເຫນືອໄປຈາກສິ່ງທີ່ກ່າວມາຂ້າງເທິງ, ການຈັດປະເພດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະນຸດໃນລັດເຊຍປີ 2000 ໄດ້ຖືກອະນຸມັດ.
- ໂຣກ nephropathy ພະຍາດເບົາຫວານ, microalbuminuria ຂັ້ນຕອນ,
- ພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ຂັ້ນຕອນຂອງການທາດໂປຼຕີນທີ່ມີລະບົບຖ່າຍເທໄນໂຕຣເຈນໄວ້ໃນໄຂ່ຫຼັງ,
- ໂຣກ nephropathy ພະຍາດເບົາຫວານ, ຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
ຮູບພາບທາງຄລີນິກຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດໃນໄລຍະເບື້ອງຕົ້ນແມ່ນບໍ່ມີຄວາມ ໝາຍ:
- ຈຸດອ່ອນທົ່ວໄປ
- ຄວາມອ່ອນເພຍ, ການປະຕິບັດທີ່ຫຼຸດລົງ,
- ຫຼຸດລົງຄວາມອົດທົນອອກ ກຳ ລັງກາຍ,
- ເຈັບຫົວ, ວິນຫົວ
- ຄວາມຮູ້ສຶກຂອງຫົວ "stale".
ໃນຂະນະທີ່ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ອາການຂອງການສະແດງອອກທີ່ເຈັບປວດຈະຂະຫຍາຍອອກ:
- ອາການເຈັບປວດຈືດໃນພາກພື້ນ lumbar
- ອາການໃຄ່ບວມ (ມັກຢູ່ເທິງໃບຫນ້າ, ໃນຕອນເຊົ້າ),
- ຄວາມຜິດປົກກະຕິໃນການຍ່ຽວ (ເພີ່ມຂື້ນໃນເວລາກາງເວັນຫລືກາງຄືນ, ບາງຄັ້ງກໍ່ມີອາການເຈັບ),
- ຫຼຸດລົງຄວາມຢາກອາຫານ, ປວດຮາກ,
- ກະຫາຍນ້ ຳ
- ນອນຫລັບກາງເວັນ
- cramps (ປົກກະຕິແລ້ວກ້າມຊີ້ນ calf), ຄວາມເຈັບປວດ musculoskeletal, ກະດູກຫັກທາງ pathological ທີ່ເປັນໄປໄດ້,
- ຄວາມດັນເລືອດເພີ່ມຂື້ນ (ຍ້ອນວ່າພະຍາດດັ່ງກ່າວພັດທະນາ, ໂລກຄວາມດັນສູງກາຍເປັນໂຣກຮ້າຍ, ບໍ່ຄວບຄຸມໄດ້).
ໃນໄລຍະຕໍ່ມາຂອງພະຍາດ, ພະຍາດ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອພັດທະນາ (ຊື່ກ່ອນ ໜ້າ ແມ່ນຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ), ມີລັກສະນະການປ່ຽນແປງທີ່ ສຳ ຄັນຂອງການເຮັດວຽກຂອງອະໄວຍະວະແລະຄວາມພິການຂອງຄົນເຈັບ: ການເພີ່ມຂື້ນຂອງໂລກເລືອດຈາງເນື່ອງຈາກຄວາມບໍ່ສົມດຸນຂອງການເຮັດວຽກຂອງ excretory, ການປ່ຽນແປງຂອງຄວາມສົມດຸນຂອງກົດອາຊິດກັບການລະລາຍຂອງສະພາບແວດລ້ອມພາຍໃນຂອງຮ່າງກາຍ, ໂລກເລືອດຈາງ, ແລະການລົບກວນຂອງ electrolyte.
ການວິນິດໄສ
ການບົ່ງມະຕິໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເລັງ.
- ຍ່ຽວ
- ການກວດສອບ albuminuria, proteinuria (ປະຈໍາປີ, ກວດພົບ albuminuria ຫຼາຍກວ່າ 30 ມລກຕໍ່ມື້ຮຽກຮ້ອງໃຫ້ມີການຢັ້ງຢືນຢ່າງ ໜ້ອຍ 2 ຄັ້ງຕິດຕໍ່ກັນໃນ 3),
- ການ ກຳ ນົດອັດຕາການກັ່ນຕອງກົດ ໜິ້ວ glomerular (GFR) (ຢ່າງ ໜ້ອຍ 1 ຄັ້ງຕໍ່ປີໃນຄົນເຈັບທີ່ມີໄລຍະ I - II ແລະຢ່າງ ໜ້ອຍ 1 ຄັ້ງໃນ 3 ເດືອນໃນເວລາທີ່ມີທາດໂປຼຕິນທີ່ທົນນານ),
- ການສຶກສາກ່ຽວກັບ serum creatinine ແລະ urea,
- ການວິເຄາະໄຂມັນໃນເລືອດ
- ກວດຄວາມດັນເລືອດດ້ວຍຕົນເອງ, ຕິດຕາມກວດກາຄວາມດັນເລືອດປະ ຈຳ ວັນ,
- ກວດສຸຂະພາບຂອງ ໝາກ ໄຂ່ຫຼັງ.
ກຸ່ມຢາເສບຕິດທີ່ ສຳ ຄັນ (ເທົ່າກັບຄວາມມັກ, ຈາກຢາເສບຕິດຂອງການເລືອກຈົນເຖິງຢາເສບຕິດຂອງຂັ້ນສຸດທ້າຍ):
- angiotensin converting (angiotensin converting) enzyme inhibitors (ACE inhibitors),
- angiotensin receptor blockers (ARA ຫຼື ARB),
- thiazide ຫຼື loop diuretics,
- ຕົວສະກັດຊ່ອງແຄວຊຽມ,
- α-ແລະβ-blockers,
- ຢາເສບຕິດການປະຕິບັດຂັ້ນສູນກາງ.
ນອກຈາກນັ້ນ, ມັນໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ຢາທີ່ຫຼຸດລົງໃນໄຂມັນ (statins), ຕົວແທນ antiplatelet ແລະການປິ່ນປົວດ້ວຍອາຫານ.
ຖ້າວິທີການອະນຸລັກໃນການຮັກສາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກປະສິດທິຜົນບໍ່ມີປະສິດຕິຜົນ, ໃຫ້ປະເມີນຄວາມເປັນໄປໄດ້ຂອງການປິ່ນປົວໂຣກທົດແທນ. ຖ້າມີຄວາມເປັນໄປໄດ້ຂອງການປ່ຽນຖ່າຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ການຜ່າຕັດປ່ຽນເລືອດແບບ hemodialysis ຫຼື peritoneal ແມ່ນຖືວ່າເປັນບາດກ້າວຊົ່ວຄາວໃນການກະກຽມການທົດແທນການຜ່າຕັດຂອງອະໄວຍະວະທີ່ລົ້ມເຫຼວທີ່ເຮັດວຽກ.
ເຖິງ 50% ຂອງຄົນເຈັບທຸກຄົນທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການທົດແທນການຜ່າຕັດໃນຮ່າງກາຍ (ປະກອບດ້ວຍໂຣກຕັບອັກເສບ, ເສັ້ນເລືອດແດງ peritoneal, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ) ແມ່ນຄົນເຈັບທີ່ເປັນໂຣກ nephropathy ຂອງຕົ້ນ ກຳ ເນີດຂອງໂລກເບົາຫວານ.
ອາການແຊກຊ້ອນແລະຜົນສະທ້ອນທີ່ອາດຈະເກີດຂື້ນ
ໂຣກ nephropathy ພະຍາດເບົາຫວານນໍາໄປສູ່ການພັດທະນາຂອງອາການແຊກຊ້ອນຮ້າຍແຮງ:
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ (ພະຍາດຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ),
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ
- ເສຍສະຕິ.
ດ້ວຍການປິ່ນປົວດ້ວຍຢາທີ່ສັບສົນ, ການຄາດຄະເນແມ່ນຂ້ອນຂ້າງເອື້ອ ອຳ ນວຍ: ບັນລຸລະດັບຄວາມດັນເລືອດຂອງເປົ້າ ໝາຍ ບໍ່ເກີນ 130/80 ມມ Hg. ສິນລະປະ. ໃນການປະສົມປະສານກັບການຄວບຄຸມລະດັບ glucose ຢ່າງເຂັ້ມງວດເຮັດໃຫ້ ຈຳ ນວນໂຣກ nephropathies ຫຼຸດລົງຫຼາຍກ່ວາ 33%, ອັດຕາການຕາຍຂອງຫລອດເລືອດໃນຫົວໃຈ - ໂດຍ 1/4, ແລະອັດຕາການຕາຍຈາກທຸກໆກໍລະນີ - ໂດຍ 18%.
ການປ້ອງກັນ
ມາດຕະການປ້ອງກັນມີດັ່ງນີ້:
- ການກວດສອບຢ່າງເປັນລະບົບແລະການຕິດຕາມດ້ວຍຕົນເອງຂອງ glycemia.
- ການກວດສອບຢ່າງເປັນລະບົບກ່ຽວກັບລະດັບຂອງຈຸລິນຊີ microurininia, proteinuria, creatinine ແລະ urea ໃນເລືອດ, ຄໍເລສເຕີຣອນ, ການ ກຳ ນົດອັດຕາການກັ່ນຕອງຂອງ glomerular (ຄວາມຖີ່ຂອງການຄວບຄຸມແມ່ນຖືກ ກຳ ນົດຂື້ນກັບຂັ້ນຕອນຂອງພະຍາດ).
- ການກວດສຸຂະພາບຂອງ ໝໍ ປະສາດ, ຊ່ຽວຊານປະສາດ, ແພດຕາ.
- ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທາງການແພດ, ການກິນຢາຕາມປະລິມານທີ່ໄດ້ ກຳ ນົດໄວ້ຕາມແຜນການທີ່ໄດ້ ກຳ ນົດໄວ້.
- ເຊົາສູບຢາ, ຕິດເຫຼົ້າ.
- ການປ່ຽນແປງແບບແຜນ ດຳ ລົງຊີວິດ (ອາຫານການກິນ, ການອອກ ກຳ ລັງກາຍທີ່ເຂັ້ມຂົ້ນ).
ວິດີໂອຈາກ YouTube ໃນຫົວຂໍ້ຂອງບົດຂຽນ:

ການສຶກສາ: ສູງກວ່າ, ປີ 2004 (GOU VPO "ມະຫາວິທະຍາໄລການແພດລັດ Kursk"), ພິເສດ "ການແພດທົ່ວໄປ", ຄຸນວຸດທິ "ແພດ". ປີ 2008-2012 - ນັກສຶກສາປະລິນຍາເອກ, ພາກວິຊາການແພດການແພດ, SBEI HPE“ KSMU”, ຜູ້ສະ ໝັກ ວິທະຍາສາດການແພດ (ປີ 2013, ພິເສດ“ ຮ້ານຂາຍຢາ, ແພດການຢາ”). ສົກປີ 2014-2015 - ການເຝິກຫັດມືອາຊີບ, ພິເສດ“ ການບໍລິຫານດ້ານການສຶກສາ”, FSBEI HPE“ KSU”.
ຂໍ້ມູນດັ່ງກ່າວແມ່ນລວບລວມແລະສະ ໜອງ ໃຫ້ເພື່ອຈຸດປະສົງຂໍ້ມູນເທົ່ານັ້ນ. ເບິ່ງທ່ານ ໝໍ ຂອງທ່ານໃນອາການ ທຳ ອິດຂອງການເປັນພະຍາດ. ການໃຊ້ຢາດ້ວຍຕົນເອງແມ່ນອັນຕະລາຍຕໍ່ສຸຂະພາບ!
ສາເຫດຂອງໂຣກປອດອັກເສບ
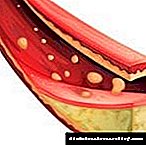
ໝາກ ໄຂ່ຫຼັງກັ່ນຕອງເລືອດຂອງພວກເຮົາຈາກສານພິດປະມານໂມງ, ແລະມັນເຮັດຄວາມສະອາດຫຼາຍຄັ້ງໃນເວລາກາງເວັນ. ປະລິມານຂອງແຫຼວເຂົ້າ ໝາກ ໄຂ່ຫຼັງແມ່ນປະມານ 2 ພັນລິດ. ຂະບວນການນີ້ແມ່ນເປັນໄປໄດ້ຍ້ອນໂຄງສ້າງພິເສດຂອງ ໝາກ ໄຂ່ຫຼັງ - ມັນທັງ ໝົດ ຖືກເຈາະໂດຍເຄືອຂ່າຍຂອງຈຸລິນຊີ, ຫຼອດ, ຫຼອດເລືອດ.
ຫນ້າທໍາອິດ, ການສະສົມຂອງ capillaries ທີ່ເຂົ້າໄປໃນເລືອດແມ່ນເກີດມາຈາກນໍ້າຕານສູງ. ພວກມັນຖືກເອີ້ນວ່າ glomeruli renal. ພາຍໃຕ້ອິດທິພົນຂອງທາດນ້ ຳ ຕານ, ກິດຈະ ກຳ ຂອງພວກມັນປ່ຽນແປງ, ຄວາມກົດດັນພາຍໃນ glomeruli ເພີ່ມຂື້ນ. ໝາກ ໄຂ່ຫຼັງເລີ່ມເຮັດວຽກແບບເລັ່ງລັດ, ທາດໂປຼຕີນທີ່ບໍ່ມີເວລາໃນການກັ່ນຕອງອອກມາຕອນນີ້ເຂົ້າໄປໃນປັດສະວະ. ຫຼັງຈາກນັ້ນ, ເສັ້ນເລືອດແດງຖືກທໍາລາຍ, ໃນສະຖານທີ່ຈຸລັງເຊື່ອມຕໍ່ຂອງມັນຈະເລີນເຕີບໂຕ, ໂຣກ fibrosis ເກີດຂື້ນ. Glomeruli ຢຸດເຊົາການເຮັດວຽກຂອງພວກເຂົາຢ່າງສົມບູນ, ຫຼືຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຕໍ່ຜົນຜະລິດຂອງພວກເຂົາ. ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງເກີດຂື້ນ, ການໄຫຼຂອງປັດສະວະຫຼຸດລົງ, ແລະຮ່າງກາຍກາຍເປັນຄົນຕິດເຊື້ອ.
ນອກເຫນືອຈາກຄວາມກົດດັນທີ່ເພີ່ມຂື້ນແລະການທໍາລາຍເສັ້ນເລືອດເນື່ອງຈາກ hyperglycemia, ນໍ້າຕານຍັງສົ່ງຜົນກະທົບຕໍ່ຂະບວນການເຜົາຜານອາຫານ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງຊີວະພາບຫຼາຍໆຢ່າງ. ທາດໂປຼຕີນແມ່ນ glycosylated (ປະຕິກິລິຍາກັບ glucose, ້ໍາຕານ), ລວມທັງພາຍໃນເຍື່ອ renal, ກິດຈະກໍາຂອງ enzymes ທີ່ເພີ່ມທະວີຄວາມ permeability ຂອງຝາຂອງເສັ້ນເລືອດ, ການສ້າງຕັ້ງຂອງຮາກຟຣີ. ຂະບວນການເຫຼົ່ານີ້ເລັ່ງການພັດທະນາໂຣກປອດໂຣກເບົາຫວານ.
ນອກເຫນືອຈາກສາເຫດຕົ້ນຕໍຂອງໂຣກ nephropathy - ທາດນ້ ຳ ຕານໃນເລືອດຫຼາຍເກີນໄປ, ນັກວິທະຍາສາດໄດ້ ກຳ ນົດປັດໃຈອື່ນໆທີ່ສົ່ງຜົນກະທົບຕໍ່ຄວາມເປັນໄປໄດ້ແລະຄວາມໄວຂອງພະຍາດດັ່ງນີ້:
- predisposition ພັນທຸກໍາ. ມັນໄດ້ຖືກເຊື່ອວ່າໂຣກ nephropathy ພະຍາດເບົາຫວານປາກົດຢູ່ໃນບຸກຄົນທີ່ມີຄວາມເປັນມາທາງພັນທຸກໍາເທົ່ານັ້ນ. ຄົນເຈັບບາງຄົນບໍ່ມີການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງເຖິງແມ່ນວ່າຈະມີການຊົດເຊີຍເປັນເວລາດົນນານ ສຳ ລັບໂຣກເບົາຫວານ,
- ຄວາມດັນເລືອດສູງ
- ການຕິດເຊື້ອທາງເດີນປັດສະວະ
- ໂລກອ້ວນ
- ເພດຊາຍ
- ສູບຢາ
ອາການຂອງການເກີດຂື້ນຂອງ DN
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກກະ tu. ອາການຕ່າງໆແມ່ນຂາດຕົວ ໝົດ. ການປ່ຽນແປງຂອງ glomeruli ຂອງຫມາກໄຂ່ຫຼັງເລີ່ມຕົ້ນພຽງແຕ່ຫຼັງຈາກສອງສາມປີຂອງຊີວິດທີ່ມີໂລກເບົາຫວານ. ການປະກົດຕົວຄັ້ງ ທຳ ອິດຂອງໂຣກ nephropathy ແມ່ນກ່ຽວຂ້ອງກັບການເປັນພິດທີ່ບໍ່ຮຸນແຮງ: ອາການງ້ວງຊຶມ, ລົດຊາດທີ່ບໍ່ດີໃນປາກ, ກິນເຂົ້າບໍ່ແຊບ. ປະລິມານຂອງປັດສະວະປະ ຈຳ ວັນເພີ່ມຂື້ນ, ປັດສະວະກາຍເປັນເລື້ອຍໆ, ໂດຍສະເພາະໃນຕອນກາງຄືນ. ຄວາມຮຸນແຮງຂອງປັດສະວະຫຼຸດລົງ, ການກວດເລືອດສະແດງໃຫ້ເຫັນ hemoglobin ຕ່ ຳ, ເພີ່ມຂື້ນ creatinine ແລະ urea.

ໃນສັນຍາລັກ ທຳ ອິດໃຫ້ປຶກສາຜູ້ຊ່ຽວຊານເພື່ອບໍ່ໃຫ້ເລີ່ມຕົ້ນເປັນພະຍາດ!
ອາການຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy ເພີ່ມຂື້ນ. ການສະແດງອອກທາງຄລີນິກທີ່ຊັດເຈນ, ຊັດເຈນແມ່ນເກີດຂື້ນຫຼັງຈາກ 15-20 ປີເທົ່ານັ້ນ, ໃນເວລາທີ່ການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງຂອງຫມາກໄຂ່ຫຼັງໄດ້ບັນລຸລະດັບທີ່ ສຳ ຄັນ. ພວກມັນສະແດງອອກໃນຄວາມດັນສູງ, ມີອາການບວມໃຫຍ່, ມີສານຜິດໃນຮ່າງກາຍ.
ການຈັດປະເພດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ລະຫັດອີງຕາມ ICD-10 N08.3. ມັນມີລັກສະນະໂດຍຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ, ເຊິ່ງອັດຕາການກັ່ນຕອງໃນ glomeruli ຂອງຫມາກໄຂ່ຫຼັງ (GFR) ຫຼຸດລົງ.
GFR ແມ່ນພື້ນຖານ ສຳ ລັບການແບ່ງປັນໂລກ nephropathy ພະຍາດເບົາຫວານຕາມຂັ້ນຕອນຂອງການພັດທະນາ:
- ມີ hypertrophy ໃນເບື້ອງຕົ້ນ, glomeruli ກາຍເປັນຂະຫນາດໃຫຍ່, ປະລິມານຂອງເລືອດທີ່ຖືກກັ່ນຕອງຈະເລີນເຕີບໂຕ. ບາງຄັ້ງການສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຂະ ໜາດ ໝາກ ໄຂ່ຫຼັງອາດຈະຖືກສັງເກດເຫັນ. ບໍ່ມີການສະແດງອອກພາຍນອກໃນເວລານີ້. ການທົດສອບບໍ່ໄດ້ສະແດງໃຫ້ເຫັນ ຈຳ ນວນໂປຼຕີນທີ່ເພີ່ມຂື້ນໃນຍ່ຽວ. SCF>
- ການປະກົດຕົວຂອງການປ່ຽນແປງຂອງໂຄງສ້າງຂອງ glomeruli ໄດ້ຖືກສັງເກດເຫັນຫລາຍປີຫລັງຈາກການເລີ້ມຕົ້ນຂອງໂຣກເບົາຫວານ. ໃນເວລານີ້, ເຍື່ອ glomerular ຫນາ, ແລະໄລຍະຫ່າງລະຫວ່າງເສັ້ນເລືອດແດງຈະເລີນເຕີບໂຕ. ຫຼັງຈາກອອກ ກຳ ລັງກາຍແລະການເພີ່ມນ້ ຳ ຕານຢ່າງຫຼວງຫຼາຍ, ທາດໂປຼຕີນໃນຍ່ຽວສາມາດກວດພົບໄດ້. GFR ຫຼຸດລົງຕໍ່າກວ່າ 90.
- ການເລີ່ມຕົ້ນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neuro. ໃນຄົນເຈັບ, ຄວາມກົດດັນເລີ່ມເພີ່ມຂື້ນ, ໃນໄລຍະ ທຳ ອິດຫລັງຈາກອອກ ກຳ ລັງກາຍຫລືອອກ ກຳ ລັງກາຍ. GFR ຫຼຸດລົງຢ່າງໄວວາ, ບາງຄັ້ງເຖິງ 30 ml / ນາທີ, ເຊິ່ງສະແດງເຖິງການເລີ່ມຕົ້ນຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ. ກ່ອນທີ່ຈະເລີ່ມຕົ້ນຂອງຂັ້ນຕອນນີ້, ຢ່າງຫນ້ອຍ 5 ປີ. ຕະຫຼອດເວລານີ້, ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງສາມາດປ່ຽນຄືນໄດ້ດ້ວຍການຮັກສາທີ່ຖືກຕ້ອງແລະການຍຶດ ໝັ້ນ ໃນອາຫານ.
- MD ທີ່ຖືກບອກວ່າທາງການແພດແມ່ນຖືກວິນິດໄສເມື່ອການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງກາຍເປັນສິ່ງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້, ທາດໂປຼຕີນໃນຍ່ຽວຈະຖືກກວດພົບ> 300 ມລກຕໍ່ມື້, GFR 90
300 10-15 5 ພຽງແຕ່ 147 ຮູເບີນເທົ່ານັ້ນ!
ຢາ ສຳ ລັບຫລຸດຄວາມດັນເລືອດໃນໂລກເບົາຫວານ
| ກຸ່ມ | ການກະກຽມ | ການປະຕິບັດງານ |
| ຢາ diuretics | Oxodoline, Hydrochlorothiazide, Hypothiazide, Spirix, Veroshpiron. | ເພີ່ມປະລິມານນໍ້າຍ່ຽວ, ຫຼຸດຜ່ອນການຮັກສານໍ້າ, ບັນເທົາອາການບວມ. |
| ຕົວຍັບຍັ້ງ Beta | Tenonorm, Athexal, Logimax, Tenorik. | ຫຼຸດຜ່ອນ ກຳ ມະຈອນແລະປະລິມານເລືອດທີ່ໄຫຼຜ່ານຫົວໃຈ. |
| ທາດຕ້ານທາດການຊຽມ | Verapamil, Vertisin, Caveril, Tenox. | ຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງແຄວຊ້ຽມ, ເຊິ່ງເຮັດໃຫ້ຫລອດເລືອດ. |
ໃນຂັ້ນຕອນທີ 3, ຕົວແທນການຍັບຍ່ຽວໃນເລືອດສາມາດຖືກທົດແທນໂດຍຜູ້ທີ່ຈະບໍ່ສະສົມຢູ່ໃນ ໝາກ ໄຂ່ຫຼັງ. ໃນຂັ້ນຕອນທີ 4, ໂຣກເບົາຫວານປະເພດ 1 ມັກຈະຕ້ອງມີການປັບຕົວຂອງອິນຊູລິນ.ເນື່ອງຈາກການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ດີ, ມັນຈະຖືກ ນຳ ອອກມາຈາກເລືອດເປັນເວລາດົນ, ສະນັ້ນມັນຈຶ່ງ ຈຳ ເປັນຕ້ອງມີ ໜ້ອຍ ກວ່ານີ້. ໃນໄລຍະສຸດທ້າຍ, ການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ເປັນໂລກເບົາຫວານປະກອບມີໃນການເຮັດໃຫ້ຮ່າງກາຍເສື່ອມສະພາບ, ເພີ່ມລະດັບຂອງ hemoglobin, ແທນ ໜ້າ ທີ່ຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ເຮັດວຽກໂດຍ hemodialysis. ຫຼັງຈາກສະຖຽນລະພາບຂອງສະພາບການ, ຄໍາຖາມກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການຖ່າຍທອດໂດຍອະໄວຍະວະຂອງຜູ້ໃຫ້ທຶນແມ່ນຖືກພິຈາລະນາ.
ໃນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ. ເຫຼົ່ານີ້ແມ່ນຢາທົ່ວໄປເຊັ່ນ: ຢາ aspirin, diclofenac, ibuprofen ແລະອື່ນໆ. ມີພຽງແຕ່ທ່ານ ໝໍ ຜູ້ທີ່ໄດ້ຮັບການແຈ້ງເຕືອນກ່ຽວກັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂລກໃຕ້.
ມີຂໍ້ບົກຜ່ອງໃນການໃຊ້ຢາຕ້ານເຊື້ອ. ສຳ ລັບການຮັກສາການຕິດເຊື້ອແບັກທີເລຍໃນ ໝາກ ໄຂ່ຫຼັງດ້ວຍໂຣກ nephropathy ພະຍາດເບົາຫວານ, ຕົວແທນທີ່ມີການເຄື່ອນໄຫວສູງແມ່ນຖືກ ນຳ ໃຊ້, ການຮັກສາແມ່ນຍາວກວ່າ, ໂດຍມີການຕິດຕາມກວດກາທີ່ ຈຳ ເປັນໃນລະດັບ creatinine.
ຄວາມຕ້ອງການອາຫານ
ການປິ່ນປົວໂຣກຜີວ ໜັງ ຂອງໄລຍະເລີ່ມຕົ້ນສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບເນື້ອໃນຂອງສານອາຫານແລະເກືອ, ເຊິ່ງເຂົ້າສູ່ຮ່າງກາຍດ້ວຍອາຫານ. ອາຫານ ສຳ ລັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແມ່ນເພື່ອ ຈຳ ກັດການໃຊ້ໂປຣຕີນໃນສັດ. ທາດໂປຼຕີນໃນອາຫານແມ່ນຖືກຄິດໄລ່ໂດຍອີງຕາມນ້ ຳ ໜັກ ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ - ຈາກ 0,7 - 1 ກຣາມຕໍ່ນ້ ຳ ໜັກ. ສະຫະພັນພະຍາດເບົາຫວານສາກົນແນະ ນຳ ວ່າພະລັງງານທາດໂປຼຕີນແມ່ນ 10% ຂອງມູນຄ່າໂພຊະນາການທັງ ໝົດ ຂອງອາຫານ. ຫຼຸດປະລິມານອາຫານທີ່ມີໄຂມັນແລະຫຼຸດຄໍເລສເຕີຣອນແລະປັບປຸງການເຮັດວຽກຂອງຫລອດເລືອດ.
ໂພຊະນາການ ສຳ ລັບໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຄວນຈະເປັນເວລາຫົກເທື່ອເພື່ອໃຫ້ທາດແປ້ງແລະທາດໂປຣຕີນຈາກອາຫານການກິນເຂົ້າສູ່ຮ່າງກາຍໄດ້ຫລາຍຂື້ນ.
ຜະລິດຕະພັນທີ່ອະນຸຍາດ:
- ຜັກ - ພື້ນຖານຂອງຄາບອາຫານ, ພວກມັນຄວນຈະເປັນຢ່າງ ໜ້ອຍ ເຄິ່ງ ໜຶ່ງ ຂອງມັນ.
- ຫມາກໄມ້ປ່າເມັດແລະຫມາກໄມ້ GI ຕ່ໍາແມ່ນມີພຽງແຕ່ສໍາລັບອາຫານເຊົ້າເທົ່ານັ້ນ.
- ຂອງທັນຍາພືດ, buckwheat, ເຂົ້າບາເລ, ໄຂ່, ເຂົ້າສີນ້ ຳ ຕານແມ່ນມັກ. ພວກມັນຖືກໃສ່ໃນຖ້ວຍ ທຳ ອິດແລະໃຊ້ເປັນສ່ວນ ໜຶ່ງ ຂອງອາຫານຂ້າງກັບຜັກ.
- ຜະລິດຕະພັນນົມແລະນົມ. ນ້ ຳ ມັນ, ຄຣີມສົ້ມ, ນົມສົ້ມຫວານແລະກະແລັມແມ່ນຂັດ.
- ໄຂ່ ໜຶ່ງ ໜ່ວຍ ຕໍ່ມື້.
- legumes ເປັນອາຫານຂ້າງແລະແກງໃນປະລິມານທີ່ ຈຳ ກັດ. ທາດໂປຼຕີນຈາກພືດມີຄວາມປອດໄພກັບໂຣກ nephropathy ກ່ຽວກັບອາຫານຫຼາຍກວ່າທາດໂປຼຕີນຈາກສັດ.
- ຊີ້ນແລະປາທີ່ມີໄຂມັນຕໍ່າ, ມັກ 1 ຄັ້ງຕໍ່ມື້.
ເລີ່ມຕົ້ນຈາກຂັ້ນຕອນທີ 4, ແລະຖ້າມີຄວາມດັນເລືອດສູງ, ຫຼັງຈາກນັ້ນກ່ອນ ໜ້າ ນີ້, ຄວນແນະ ນຳ ໃຫ້ມີການ ຈຳ ກັດເກືອ. ອາຫານຢຸດການເພີ່ມ, ຍົກເວັ້ນຜັກກາດເກືອແລະດອງ, ນ້ ຳ ແຮ່ທາດ. ການສຶກສາທາງດ້ານການຊ່ວຍໄດ້ສະແດງໃຫ້ເຫັນວ່າດ້ວຍການຫຼຸດລົງຂອງການບໍລິໂພກເກືອລົງເຖິງ 2 g ຕໍ່ມື້ (ເຄິ່ງບ່ວງກາເຟ), ຄວາມກົດດັນແລະການໃຄ່ບວມຫຼຸດລົງ. ເພື່ອບັນລຸການຫຼຸດຜ່ອນດັ່ງກ່າວ, ທ່ານຕ້ອງການບໍ່ພຽງແຕ່ເອົາເກືອອອກຈາກເຮືອນຄົວຂອງທ່ານ, ແຕ່ຍັງຕ້ອງຢຸດຊື້ຜະລິດຕະພັນເຄິ່ງ ສຳ ເລັດຮູບແລະຜະລິດຕະພັນເຂົ້າຈີ່.
ມັນຈະເປັນປະໂຫຍດທີ່ຈະອ່ານ:
- ນ້ ຳ ຕານສູງແມ່ນສາເຫດຕົ້ນຕໍທີ່ເຮັດໃຫ້ເສັ້ນເລືອດໃນຮ່າງກາຍ ທຳ ລາຍ, ສະນັ້ນ, ຄວນຮູ້ວິທີຫຼຸດນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາ.
- ສາເຫດຂອງໂຣກເບົາຫວານ mellitus - ຖ້າມັນທັງ ໝົດ ຖືກສຶກສາແລະ ກຳ ຈັດ, ຫຼັງຈາກນັ້ນລັກສະນະຂອງອາການແຊກຊ້ອນຕ່າງໆສາມາດຖືກເລື່ອນອອກໄປເປັນເວລາດົນ.
ໃຫ້ແນ່ໃຈວ່າໄດ້ຮຽນຮູ້! ທ່ານຄິດວ່າການບໍລິຫານຢາຄຸມ ກຳ ເນີດແລະອິນຊູລິນຕະຫຼອດຊີວິດແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມນ້ ຳ ຕານຢູ່ບໍ? ບໍ່ແມ່ນຄວາມຈິງ! ທ່ານສາມາດພິສູດຕົວທ່ານເອງໂດຍເລີ່ມໃຊ້ມັນ. ອ່ານຕໍ່ >>
Symptomatology
ດັ່ງທີ່ໄດ້ກ່າວມາຂ້າງເທິງ, ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາ, ໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນໂຣກປອດແຫ້ງ. ອາການທາງຄລີນິກພຽງຢ່າງດຽວຂອງການພັດທະນາພະຍາດທາງວິທະຍາສາດອາດຈະເປັນການເພີ່ມຂື້ນຂອງທາດໂປຼຕີນໃນຍ່ຽວ, ເຊິ່ງບໍ່ຄວນຈະເປັນປະກະຕິ. ໃນຄວາມເປັນຈິງ, ນີ້ແມ່ນຢູ່ໃນໄລຍະເບື້ອງຕົ້ນແມ່ນສັນຍານສະເພາະຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ.
ໂດຍທົ່ວໄປແລ້ວ, ຮູບພາບທາງຄລີນິກແມ່ນມີລັກສະນະດັ່ງຕໍ່ໄປນີ້:
- ການປ່ຽນແປງຂອງຄວາມດັນເລືອດ, ສ່ວນຫຼາຍແມ່ນກວດພົບວ່າມີຄວາມດັນເລືອດສູງ,
- ການສູນເສຍນ້ໍາຫນັກກະທັນຫັນ
- ປັດສະວະກາຍເປັນເມກ, ໃນໄລຍະສຸດທ້າຍຂອງການພັດທະນາຂະບວນການທາງພະຍາດ, ເລືອດອາດຈະມີຢູ່,
- ຫຼຸດລົງຄວາມຢາກອາຫານ, ໃນບາງກໍລະນີຄົນເຈັບມີຄວາມບໍ່ມັກກ່ຽວກັບອາຫານ,
- ປວດຮາກ, ມັກມີອາການຮາກ. ມັນເປັນທີ່ຫນ້າສັງເກດວ່າອາການປວດຮາກບໍ່ໄດ້ເຮັດໃຫ້ຄົນເຈັບຜ່ອນຄາຍຢ່າງຖືກຕ້ອງ,
- ຂະບວນການຍ່ຽວແມ່ນຖືກລົບກວນ - ຄວາມກະຕຸ້ນມັກຈະເກີດຂື້ນເລື້ອຍໆ, ແຕ່ໃນເວລາດຽວກັນມັນອາດຈະຮູ້ສຶກວ່າການພົກຍ່ຽວທີ່ບໍ່ສົມບູນ,
- ອາການໃຄ່ບວມຂອງຂາແລະແຂນ, ການໃຄ່ບວມຕໍ່ມາສາມາດເກີດຂື້ນໃນສ່ວນອື່ນໆຂອງຮ່າງກາຍ, ລວມທັງ ໜ້າ,
- ໃນໄລຍະສຸດທ້າຍຂອງການພັດທະນາພະຍາດ, ຄວາມດັນເລືອດສາມາດຮອດຈຸດ ສຳ ຄັນ,
- ການສະສົມຂອງທາດແຫຼວໃນກະເພາະອາຫານໃນ ລຳ ໄສ້ (ascites) ເຊິ່ງເປັນອັນຕະລາຍທີ່ສຸດ ສຳ ລັບຊີວິດ,
- ຈຸດອ່ອນທີ່ເຕີບໃຫຍ່
- ກະຫາຍນ້ ຳ ເກືອບຕະຫຼອດເວລາ
- ລົມຫາຍໃຈສັ້ນ, ເຈັບຫົວໃຈ,
- ເຈັບຫົວແລະວິນຫົວ,
- ແມ່ຍິງອາດຈະປະສົບບັນຫາກ່ຽວກັບວົງຈອນປະ ຈຳ ເດືອນ - ຄວາມບໍ່ສະຫມໍ່າສະເຫມີຫຼືການຂາດຂອງມັນເປັນເວລາດົນ.
ຍ້ອນຄວາມຈິງທີ່ວ່າໄລຍະສາມໄລຍະ ທຳ ອິດຂອງການພັດທະນາພະຍາດແມ່ນເກືອບບໍ່ສະ ໝໍ່າ ສະ ເໝີ, ການບົ່ງມະຕິແລະການປິ່ນປົວໃຫ້ທັນເວລາແມ່ນຫາຍາກ.
ມະຫາວິທະຍາໄລ
ພື້ນຖານຂອງໂລກ nephropathy ພະຍາດເບົາຫວານແມ່ນໂຣກ nephroangiosclerosis ທີ່ເປັນໂລກຕ່ອມນ້ ຳ ເຫຼືອງ, ມັກຈະແຜ່ກະຈາຍ, ມັກຈະຄ່ອຍໆ ໜ້ອຍ ລົງ (ເຖິງແມ່ນວ່າໂຣກເສັ້ນເລືອດໃນກະດູກສັນຫຼັງໄດ້ຖືກອະທິບາຍເປັນຄັ້ງ ທຳ ອິດໂດຍ Kimmelstil ແລະ Wilson ໃນປີ 1936 ເປັນການສະແດງໃຫ້ເຫັນສະເພາະຂອງໂລກ nephropathy ພະຍາດເບົາຫວານ). pathogenesis ຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນສະລັບສັບຊ້ອນ, ທິດສະດີຫຼາຍຢ່າງຂອງການພັດທະນາຂອງມັນຖືກສະເຫນີ, ສາມຂອງມັນແມ່ນການສຶກສາຫຼາຍທີ່ສຸດ:
- ທາດແປ້ງ
- hemodynamic
- ພັນທຸ ກຳ.
ທິດສະດີກ່ຽວກັບເມຕຼີໂລຕິນແລະ hemodynamic ມີບົດບາດໃນກົນໄກການກະຕຸ້ນຂອງ hyperglycemia, ແລະພັນທຸ ກຳ - ການມີຢູ່ຂອງຈຸລິນຊີ ກຳ ເນີດ.
ການແປພາສາ Morphology |ໂລກລະບາດ
ອີງຕາມສະຫະພັນພະຍາດເບົາຫວານສາກົນ, ຈຳ ນວນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນ 387 ລ້ານຄົນ. 40% ຂອງພວກມັນຕໍ່ມາພັດທະນາໂຣກ ໝາກ ໄຂ່ຫລັງ, ເຊິ່ງ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ການເກີດຂື້ນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຣນີນີ ການເກີດຂື້ນໃນບັນດາຄົນເຈັບໃນປະເທດເຢຍລະມັນຜູ້ທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍການທົດແທນການຜ່າຕັດໃນເບື້ອງຕົ້ນເກີນຂໍ້ມູນຈາກສະຫະລັດແລະຣັດເຊຍ. ໃນ Heidelberg (ທິດຕາເວັນຕົກສຽງໃຕ້ຂອງປະເທດເຢຍລະມັນ), 59% ຂອງຄົນເຈັບທີ່ໄດ້ຮັບການ ຊຳ ລະລ້າງເລືອດເຊິ່ງເປັນຜົນມາຈາກຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງໃນປີ 1995 ມີໂຣກເບົາຫວານ, ແລະໃນ 90% ຂອງກໍລະນີຂອງປະເພດທີສອງ.
ການສຶກສາຂອງປະເທດໂຮນລັງພົບວ່າການແຜ່ລະບາດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນຄາດເດົາບໍ່ໄດ້. ໃນໄລຍະການເກັບຕົວຢ່າງຂອງເນື້ອເຍື່ອ ໝາກ ໄຂ່ຫຼັງໃນເວລາກວດສຸຂະພາບ, ຜູ້ຊ່ຽວຊານສາມາດກວດພົບໃນ 106 ຂອງ 168 ຄົນເຈັບທີ່ມີການປ່ຽນແປງກ່ຽວກັບປະຫວັດສາດທີ່ກ່ຽວຂ້ອງກັບພະຍາດ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜູ້ປ່ວຍ 20 ໃນ ຈຳ ນວນ 106 ຄົນນີ້ບໍ່ໄດ້ປະສົບກັບການສະແດງອອກທາງຄລີນິກຂອງພະຍາດດັ່ງກ່າວໃນຕະຫຼອດຊີວິດຂອງພວກເຂົາ.
ອາການຂອງໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ
ພະຍາດນີ້ແມ່ນສະແດງໂດຍການຂາດອາການໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ. ພຽງແຕ່ໃນໄລຍະສຸດທ້າຍເທົ່ານັ້ນ, ໃນເວລາທີ່ພະຍາດດັ່ງກ່າວເຮັດໃຫ້ເກີດຄວາມບໍ່ສະບາຍທີ່ເຫັນໄດ້ຊັດເຈນ, ອາການຂອງໂຣກ nephropathy ເປັນໂຣກເບົາຫວານປາກົດວ່າ:
- ອາການໃຄ່ບວມ
- ຄວາມດັນເລືອດສູງ
- ເຈັບຫົວໃຈ
- ລົມຫາຍໃຈສັ້ນ
- ປວດຮາກ
- ຫິວໂຫຍ
- ລົດຄວາມຢາກອາຫານຫຼຸດລົງ
- ການສູນເສຍນ້ໍາຫນັກ
- ເຫງົານອນ.
ໃນໄລຍະສຸດທ້າຍຂອງພະຍາດ, ການກວດວິນິດໄສວ່າມີສຽງລົບກວນອັນຕະລາຍ (“ ແຫວນຝັງສົບທີ່ຮ້າຍແຮງ”).
ຂັ້ນຕອນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ
ໃນການພັດທະນາຂອງພະຍາດ, 5 ຂັ້ນຕອນແມ່ນ ຈຳ ແນກໄດ້.
| ຂັ້ນຕອນ | ເມື່ອເກີດຂື້ນ | ບັນທຶກ |
| 1 - hyperfunction Renal | ການເປີດຕົວໂຣກເບົາຫວານ | . ໝາກ ໄຂ່ຫຼັງໃຫຍ່ຂື້ນເລັກນ້ອຍ, ການໄຫຼວຽນຂອງເລືອດໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນເພີ່ມຂື້ນ. |
| 2 - ການປ່ຽນແປງໂຄງສ້າງເບື້ອງຕົ້ນ | 2 ປີຫຼັງຈາກ "ການສະແດງ" | ຫນາຂອງຝາຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງ. |
| 3 - ການເລີ່ມຕົ້ນຂອງໂຣກ nephropathy. Microalbuminuria (UIA) | 5 ປີຫຼັງຈາກ "ການສະແດງ" | UIA, (ທາດໂປຼຕີນໃນຍ່ຽວ 30-300 ມລກ / ມື້). ເຮືອເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ. GFR ກຳ ລັງປ່ຽນແປງ. ໝາກ ໄຂ່ຫຼັງສາມາດຟື້ນຟູໄດ້. |
| 4 - ໂຣກ nephropathy ຮ້າຍແຮງ. ທາດໂປຼຕີນ | 10 - 15 ປີຫຼັງຈາກ "ການສະແດງ" | ທາດໂປຼຕີນຫຼາຍໃນຍ່ຽວ. ທາດໂປຼຕີນນ້ອຍໃນເລືອດ. GFR ຫຼຸດລົງ. Retinopathy ອາການໃຄ່ບວມ. ຄວາມດັນເລືອດສູງ. ຢາ diuretic ແມ່ນບໍ່ມີປະສິດຕິຜົນ. ຂະບວນການຂອງການ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງສາມາດ“ ຊ້າລົງ”. |
| 5 - ໂຣກ nephropathy ຢູ່ປາຍຍອດ. ອຸດອນ | 15 - 20 ປີພາຍຫຼັງການສະແດງ” | ໂຣກ sclerosis ສົມບູນຂອງເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງ. GFR ແມ່ນຕໍ່າ. ການປິ່ນປົວທົດແທນ / ການທົດແທນແມ່ນ ຈຳ ເປັນ. |
ໄລຍະ ທຳ ອິດຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈໄດ້. ການປິ່ນປົວດ້ວຍ insulin ທີ່ຖືກຈັດຕັ້ງຢ່າງຖືກຕ້ອງແລະມີປະສິດຕິຜົນຈະ ນຳ ໄປສູ່ການເຮັດໃຫ້ປະລິມານ ໝາກ ໄຂ່ຫຼັງປົກກະຕິ.
ໄລຍະສຸດທ້າຍຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ (4-5) ໃນປະຈຸບັນບໍ່ໄດ້ຮັບການປິ່ນປົວ. ການປິ່ນປົວທີ່ ນຳ ໃຊ້ຄວນປ້ອງກັນຄົນເຈັບບໍ່ໃຫ້ເສີຍຫາຍແລະເຮັດໃຫ້ສະພາບການຂອງລາວດີຂື້ນ.
ການປິ່ນປົວໂຣກຜີວໃນໂຣກເບົາຫວານ
ການຮັບປະກັນຄວາມ ສຳ ເລັດຜົນແມ່ນການເລີ່ມຕົ້ນການປິ່ນປົວໃນໄລຍະເລີ່ມຕົ້ນຂອງການ ທຳ ລາຍ ໝາກ ໄຂ່ຫຼັງ. ຕໍ່ກັບຄວາມເປັນມາຂອງອາຫານທີ່ໄດ້ ກຳ ນົດ, ການຮັກສາຢາແມ່ນ ດຳ ເນີນການເພື່ອປັບຕົວ:
- ້ໍາຕານໃນເລືອດ
- ຄວາມດັນເລືອດ
- ຕົວຊີ້ວັດຂອງ metabolism lipid,
- hemodynamics ໃນເສັ້ນເລືອດ.
ການປິ່ນປົວໂຣກ nephropathy ທີ່ມີປະສິດຕິຜົນຂອງພະຍາດເບົາຫວານແມ່ນເປັນໄປໄດ້ພຽງແຕ່ໃນລະດັບ glycemic ປົກກະຕິແລະ ໝັ້ນ ຄົງ. ທຸກໆການກະກຽມທີ່ ຈຳ ເປັນຈະຖືກຄັດເລືອກໂດຍແພດທີ່ເຂົ້າຮ່ວມ.
ໃນກໍລະນີຂອງພະຍາດຫມາກໄຂ່ຫຼັງ, ການນໍາໃຊ້ສານ enterosorbents, ຍົກຕົວຢ່າງ, ກາກບອນທີ່ກະຕຸ້ນ, ແມ່ນຊີ້ບອກ. ພວກມັນ“ ກຳ ຈັດ” ສານພິດທີ່ຮ້າຍແຮງອອກຈາກເລືອດແລະເອົາມັນອອກຜ່ານ ລຳ ໄສ້.
Beta-blockers ເພື່ອຫຼຸດຄວາມດັນເລືອດແລະ thiazide diuretics ບໍ່ຄວນໃຊ້ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງ.
ຢູ່ໃນສະຫະລັດອາເມລິກາ, ຖ້າໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກက၊ ການວິນິໄສ ສຳ ລັບການທົດແທນອະໄວຍະວະທີ່ໄດ້ຮັບຜົນກະທົບສອງຢ່າງໃນເວລາດຽວກັນແມ່ນເປັນການດີຫຼາຍ.
ບັນຫາ ໝາກ ໄຂ່ຫຼັງມີຜົນກະທົບແນວໃດຕໍ່ການດູແລຮັກສາໂລກເບົາຫວານ
ການບົ່ງມະຕິໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy ເປັນການບັງຄັບໃຫ້ມີການທົບທວນລະບຽບການປິ່ນປົວ ສຳ ລັບພະຍາດທີ່ຕິດພັນ, ໂຣກເບົາຫວານ.
- ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະໂລກເບົາຫວານປະເພດ 2 ໂດຍໃຊ້ການປິ່ນປົວດ້ວຍອິນຊູລິນຕ້ອງການຫຼຸດປະລິມານຂອງຢາອິນຊູລິນ. ໝາກ ໄຂ່ຫຼັງທີ່ໄດ້ຮັບຜົນກະທົບຈະເຮັດໃຫ້ລະບົບຍ່ອຍອາຫານອິນຊູລິນຊ້າລົງ, ປະລິມານປົກກະຕິສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍໃນເລືອດ.
ທ່ານສາມາດປ່ຽນປະລິມານເທົ່ານັ້ນຕາມ ຄຳ ແນະ ນຳ ຂອງທ່ານ ໝໍ ທີ່ມີການຄວບຄຸມ glycemia ທີ່ ຈຳ ເປັນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ກິນເມັດຫຼຸດນ້ ຳ ຕານຈະຖືກໂອນໄປປິ່ນປົວດ້ວຍອິນຊູລິນ. ໝາກ ໄຂ່ຫຼັງທີ່ເຈັບບໍ່ສາມາດ ກຳ ຈັດຜະລິດຕະພັນເນົ່າເປື່ອຍທີ່ເປັນພິດຂອງ sulfonylurea ໄດ້ຢ່າງເຕັມສ່ວນ.
- ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີບັນຫາກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງບໍ່ໄດ້ແນະ ນຳ ໃຫ້ປ່ຽນໄປກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
Hemodialysis ແລະເຍື່ອຫຸ້ມປອດ peritoneal
ວິທີການປິ່ນປົວແບບພິເສດ, ການປິ່ນປົວໂຣກຜີວ ໜັງ, ຊ່ວຍເຮັດໃຫ້ຊີວິດຂອງຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກເບົາຫວານໃນໄລຍະສຸດທ້າຍ. ມັນຖືກ ກຳ ນົດໄວ້ ສຳ ລັບຕົວຊີ້ວັດຕໍ່ໄປນີ້:
- GFR ຫຼຸດລົງເຖິງ 15 ml / ນາທີ
- ລະດັບ Creatinine (ກວດເລືອດ)> 600 μmol / L.
Hemodialysis - ວິທີການ“ ຊຳ ລະລ້າງເລືອດ”, ລົບລ້າງການໃຊ້ ໝາກ ໄຂ່ຫຼັງ. ເລືອດທີ່ຜ່ານເຍື່ອເມືອກທີ່ມີຄຸນສົມບັດພິເສດຖືກປ່ອຍອອກຈາກສານພິດ.
ມີພະຍາດ hemodialysis ໂດຍໃຊ້“ ໝາກ ໄຂ່ຫຼັງປອມ” ແລະການຜ່າຕັດເຍື່ອຫຸ້ມສະ ໝອງ. ໃນໄລຍະ hemodialysis ໂດຍໃຊ້“ ໝາກ ໄຂ່ຫຼັງປອມ”, ເລືອດຈະຖືກປ່ອຍຜ່ານເຍື່ອທຽມ. ເຍື່ອເມືອກ peritoneal ກ່ຽວຂ້ອງກັບການໃຊ້ peritoneum ຂອງຄົນເຈັບເປັນເຍື່ອ. ໃນກໍລະນີນີ້, ວິທີແກ້ໄຂພິເສດແມ່ນຖືກດູດເຂົ້າໄປໃນທ້ອງນ້ອຍ.
hemodialysis ແມ່ນຫຍັງດີ ສຳ ລັບ:
- ມັນອະນຸຍາດໃຫ້ເຮັດ 3 ຄັ້ງຕໍ່ອາທິດ,
- ຂັ້ນຕອນດັ່ງກ່າວແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ຂອງພະນັກງານແພດແລະດ້ວຍການຊ່ວຍເຫຼືອຂອງມັນ.
- ເນື່ອງຈາກຄວາມອ່ອນແອຂອງເຮືອ, ມັນອາດຈະມີບັນຫາກັບການແນະ ນຳ ເຄື່ອງປັບ,
- ພະຍາດຫຼອດເລືອດຫົວໃຈມີຄວາມຄືບ ໜ້າ,
- ການລົບກວນກ່ຽວກັບພະຍາດ Hemodynamic ແມ່ນຮ້າຍແຮງກວ່າເກົ່າ,
- ຍາກທີ່ຈະຄວບຄຸມ glycemia,
- ມັນຍາກທີ່ຈະຄວບຄຸມຄວາມດັນເລືອດ,
- ຄວາມຕ້ອງການທີ່ຈະໄປຢ້ຽມຢາມສະຖານທີ່ການແພດຢ່າງທັນເວລາ.
ຂັ້ນຕອນບໍ່ໄດ້ຖືກປະຕິບັດ ສຳ ລັບຄົນເຈັບ:
- ເຈັບປ່ວຍທາງຈິດ
- ເປັນອັນຕະລາຍ
- ຫລັງຈາກໂຣກຫົວໃຈວາຍ.
- ດ້ວຍຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ:
- ດ້ວຍພະຍາດປອດບວມ,
- ຫລັງຈາກ 70 ປີ.
ສະຖິຕິ: ປີທີ່ເປັນໂຣກ hemodialysis ຈະຊ່ວຍປະຢັດ 82% ຂອງຄົນເຈັບ, ປະມານເຄິ່ງ ໜຶ່ງ ຈະມີຊີວິດລອດໃນ 3 ປີ, ພາຍຫຼັງ 5 ປີ, 28% ຂອງຄົນເຈັບຈະມີຊີວິດລອດຍ້ອນລະບຽບການ.
ແມ່ນຫຍັງທີ່ເປັນການຍ່ອຍສະຫຼາຍຂອງຈຸລັງທີ່ດີ:
- ສາມາດປະຕິບັດຢູ່ເຮືອນ,
- hemodynamics ຄົງທີ່ຖືກຮັກສາໄວ້,
- ອັດຕາການບໍລິສຸດຂອງເລືອດສູງຂື້ນ,
- ທ່ານສາມາດສັກຢາອິນຊູລິນໃນລະຫວ່າງຂັ້ນຕອນ,
- ເຮືອບໍ່ໄດ້ຮັບຜົນກະທົບ,
- ລາຄາຖືກກ່ວາ hemodialysis (3 ເທື່ອ).
- ຂັ້ນຕອນຕ້ອງປະຕິບັດທຸກໆວັນທຸກໆ 6 ຊົ່ວໂມງ,
- Peritonitis ອາດຈະພັດທະນາ
- ໃນກໍລະນີຂອງການສູນເສຍວິໄສທັດ, ມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະປະຕິບັດຂັ້ນຕອນຕົວທ່ານເອງ.
- ພະຍາດທີ່ບໍລິສຸດຢູ່ເທິງຜົ້ງທ້ອງ,
- ໂລກອ້ວນ
- ກາວໃນທ້ອງຢູ່ຕາມໂກນ,
- ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈ
- ໂລກຈິດ.
ການຜ່າຕັດລ້າງເນື້ອເຍື່ອ peritoneal ສາມາດເຮັດໄດ້ໂດຍອັດຕະໂນມັດໂດຍໃຊ້ອຸປະກອນພິເສດ. ອຸປະກອນ (ກະເປົານ້ອຍ) ແມ່ນເຊື່ອມຕໍ່ກັບຄົນເຈັບກ່ອນເຂົ້ານອນ. ເລືອດຖືກເຮັດຄວາມສະອາດໃນຕອນກາງຄືນ, ຂັ້ນຕອນປະມານ 10 ຊົ່ວໂມງ. ໃນຕອນເຊົ້າ, ວິທີແກ້ໄຂສົດແມ່ນຖອກໃສ່ peritoneum ຜ່ານທໍ່ຍຶດແລະເຄື່ອງໃຊ້ໄດ້ຖືກປິດ.
ເຍື່ອຫຸ້ມປອດ peritoneal ສາມາດປະຫຍັດ 92% ຂອງຄົນເຈັບໃນປີ ທຳ ອິດຂອງການປິ່ນປົວ, ຫຼັງຈາກ 2 ປີ 76% ຈະລອດຊີວິດ, ຫຼັງຈາກ 5 ປີ - 44%.
ຄວາມສາມາດໃນການກັ່ນຕອງຂອງ peritoneum ຈະເຮັດໃຫ້ເສື່ອມເສີຍຢ່າງແນ່ນອນແລະຫຼັງຈາກບາງເວລາມັນຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນໄປເປັນ hemodialysis.
ອາຍຸ 47 ປີ, ຂ້ອຍຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2. ໃນສອງສາມອາທິດຂ້ອຍໄດ້ຮັບນໍ້າ ໜັກ ເກືອບ 15 ກິໂລ. ຄວາມເມື່ອຍລ້າຄົງທີ່, ເຫງົານອນ, ຄວາມຮູ້ສຶກອ່ອນເພຍ, ວິໄສທັດເລີ່ມຕົ້ນນັ່ງລົງ.
ໃນເວລາທີ່ຂ້ອຍອາຍຸໄດ້ 55 ປີ, ຂ້ອຍໄດ້ສັກຢາອິນຊູລິນ, ທຸກຢ່າງກໍ່ບໍ່ດີ. ພະຍາດດັ່ງກ່າວຍັງສືບຕໍ່ພັດທະນາ, ອາການຊັກເປັນໄລຍະ, ລົດຂົນສົ່ງຄົນເຈັບໄດ້ສົ່ງຂ້ອຍຈາກໂລກຕໍ່ໄປ. ຕະຫຼອດເວລາທີ່ຂ້ອຍຄິດວ່າເວລານີ້ຈະເປັນຄັ້ງສຸດທ້າຍ.
ທຸກຢ່າງໄດ້ປ່ຽນໄປເມື່ອລູກສາວຂອງຂ້ອຍໃຫ້ຂ້ອຍອ່ານບົດຄວາມ ໜຶ່ງ ໃນອິນເຕີເນັດ. ທ່ານບໍ່ສາມາດຈິນຕະນາການໄດ້ວ່າຂ້າພະເຈົ້າມີຄວາມກະຕັນຍູຫລາຍປານໃດ. ບົດຂຽນນີ້ໄດ້ຊ່ວຍໃຫ້ຂ້ອຍ ກຳ ຈັດໂລກເບົາຫວານຢ່າງສົມບູນ, ເປັນພະຍາດທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້. 2 ປີທີ່ຜ່ານມາຂ້ອຍເລີ່ມຕົ້ນຍ້າຍໄປມາຫຼາຍ, ໃນລະດູໃບໄມ້ປົ່ງແລະລະດູຮ້ອນຂ້ອຍໄປປະເທດທຸກໆມື້, ປູກ ໝາກ ເລັ່ນແລະຂາຍຢູ່ຕະຫຼາດ. ປ້າຂອງຂ້າພະເຈົ້າປະຫລາດໃຈທີ່ຂ້າພະເຈົ້າຮັກສາທຸກສິ່ງທຸກຢ່າງ, ເຊິ່ງມີຄວາມເຂັ້ມແຂງແລະພະລັງງານຫຼາຍມາຈາກ, ພວກເຂົາຍັງບໍ່ເຊື່ອວ່າຂ້ອຍມີອາຍຸ 66 ປີ.
ໃຜທີ່ຢາກມີຊີວິດທີ່ຍາວນານແລະແຂງແຮງແລະລືມພະຍາດທີ່ຮ້າຍແຮງນີ້ຕະຫຼອດໄປ, ໃຊ້ເວລາ 5 ນາທີແລະອ່ານບົດຄວາມນີ້.