DY mellitus MODY: ອາການແລະການປິ່ນປົວພະຍາດ
ມັນບໍ່ແມ່ນເລື່ອງງ່າຍທີ່ຈະ ກຳ ນົດຊະນິດຂອງໂລກເບົາຫວານ, ຍ້ອນວ່າມັນມີການປ່ຽນແປງຂອງພະຍາດ, ອາການຂອງໂຣກນີ້ສາມາດສະແດງໄດ້ທັງປະເພດ ທຳ ອິດແລະຊະນິດທີສອງ. ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເວລາຍັງນ້ອຍ, ຄືກັບປະເພດ 1, ມີລັກສະນະແນ່ນອນອ່ອນໆຂອງປະເພດ 2, ຖືກເອີ້ນວ່າໂຣກເບົາຫວານ Modi.

MODY ແມ່ນຕົວຫຍໍ້ ສຳ ລັບ "ການເປັນໂຣກເບົາຫວານເລີ່ມຕົ້ນຂອງໄວ ໜຸ່ມ", ເຊິ່ງສາມາດແປວ່າ "ພະຍາດເບົາຫວານໃນຜູ້ໃຫຍ່ໃນໄວ ໜຸ່ມ." ອາຍຸສູງສຸດທີ່ພະຍາດເລີ່ມຕົ້ນບໍ່ເກີນ 25 ປີ. ໂຣກເບົາຫວານ Mody ລວມຫລາຍຮູບແບບ. ພວກເຂົາບາງຄົນມີອາການທີ່ຈະແຈ້ງກ່ຽວກັບການເພີ່ມນໍ້າຕານ - ການຫິວນໍ້າແລະການເພີ່ມຂື້ນຂອງປະລິມານນໍ້າຍ່ຽວ, ແຕ່ສ່ວນຫຼາຍມັນແມ່ນບໍ່ສະອາດແລະຖືກກວດພົບໃນເວລາກວດສຸຂະພາບເທົ່ານັ້ນ.
ຄວາມແຕກຕ່າງຂອງໂຣກເບົາຫວານ Modi ຈາກປະເພດອື່ນໆ
ພະຍາດເບົາຫວານ Mody ແມ່ນພະຍາດທີ່ຫາຍາກພໍສົມຄວນ. ອີງຕາມການຄາດຄະເນຕ່າງໆ, ອັດຕາສ່ວນຂອງຄົນເຈັບແມ່ນແຕ່ 2 ຫາ 5% ຂອງຜູ້ເປັນໂລກເບົາຫວານທັງ ໝົດ. ສາເຫດຂອງພະຍາດແມ່ນການປ່ຽນພັນທຸ ກຳ, ເຊິ່ງຜົນມາຈາກການເຮັດວຽກຂອງບັນດາເກາະນ້ອຍຂອງ Langerhans ຖືກລົບກວນ. ເຫຼົ່ານີ້ແມ່ນກຸ່ມຂອງຈຸລັງພິເສດຢູ່ໃນກະເພາະ, ໃນນັ້ນການຜະລິດອິນຊູລິນ.
ໂຣກເບົາຫວານ Mody ຕິດຕໍ່ໃນລັກສະນະເດັ່ນຊັດເຈນ. ຖ້າເດັກນ້ອຍໄດ້ຮັບເຊື້ອໂຣກທີ່ມີຂໍ້ບົກຜ່ອງຢ່າງ ໜ້ອຍ ໜຶ່ງ ຈາກພໍ່ແມ່, ພະຍາດຂອງລາວຈະເລີ່ມຕົ້ນໃນ 95% ຂອງກໍລະນີ. ຄວາມເປັນໄປໄດ້ຂອງການໂອນ gene ແມ່ນ 50%. ຄົນເຈັບໃນຄົນລຸ້ນກ່ອນຕ້ອງມີຍາດພີ່ນ້ອງໂດຍກົງກັບໂຣກເບົາຫວານ Mody, ການບົ່ງມະຕິຂອງມັນອາດຈະຄ້າຍຄືກັບພະຍາດເບົາຫວານ 1 ຫຼື 2, ຖ້າວ່າການບົ່ງມະຕິທາງພັນທຸ ກຳ ຍັງບໍ່ທັນໄດ້ປະຕິບັດ.
ໂຣກເບົາຫວານ Mody ສາມາດຖືກສົງໃສວ່າຖ້າ glucose ໃນເລືອດສູງຂື້ນເປັນບາງຄັ້ງຄາວ, ການເພີ່ມຂື້ນນີ້ຍັງຢູ່ໃນລະດັບດຽວກັນເປັນເວລາດົນ, ບໍ່ກໍ່ໃຫ້ເກີດ hyperglycemia ແລະ ketoacidosis ຮ້າຍແຮງ. ຄຸນລັກສະນະທີ່ເດັ່ນຊັດແມ່ນປະຕິກິລິຍາຕໍ່ການປິ່ນປົວດ້ວຍອິນຊູລິນ: ການເຮັດນ້ ຳ ເຜິ້ງຫຼັງຈາກທີ່ມັນເລີ່ມຕົ້ນບໍ່ໄດ້ໃຊ້ເວລາ 1-3 ເດືອນ, ຄືກັບພະຍາດເບົາຫວານຊະນິດ 1, ແຕ່ດົນນານກວ່າ. ການກະກຽມອິນຊູລິນເຖິງແມ່ນວ່າການຄິດໄລ່ປະລິມານຢາທີ່ຖືກຕ້ອງກໍ່ໃຫ້ເກີດການລະລາຍໃນເລືອດທີ່ບໍ່ສາມາດຄາດເດົາໄດ້.
ເງື່ອນໄຂການວິນິດໄສເພື່ອ ຈຳ ແນກພະຍາດເບົາຫວານ Mody ຈາກພະຍາດທີ່ພົບເລື້ອຍ:
| 1 ປະເພດ | Modyໂລກເບົາຫວານ |
| ຄວາມເປັນໄປໄດ້ຂອງການສືບທອດແມ່ນຕໍ່າ, ບໍ່ເກີນ 5%. | ລັກສະນະຂອງເຊື້ອສາຍ, ຄວາມເປັນໄປໄດ້ສູງຂອງການສົ່ງ. |
| Ketoacidosis ແມ່ນລັກສະນະຂອງການເປີດຕົວຄັ້ງ ທຳ ອິດ. | ໃນຕອນເລີ່ມຕົ້ນຂອງພະຍາດ, ການປ່ອຍຕົວຂອງຮ່າງກາຍ ketone ບໍ່ໄດ້ເກີດຂື້ນ. |
| ການສຶກສາໃນຫ້ອງທົດລອງສະແດງໃຫ້ເຫັນລະດັບ C-peptide ໃນລະດັບຕໍ່າ. | ປະລິມານປົກກະຕິຂອງ C-peptide, ເຊິ່ງສະແດງເຖິງຄວາມລັບຂອງອິນຊູລິນຢ່າງຕໍ່ເນື່ອງ. |
| ໃນຕອນ ທຳ ອິດ, ພູມຕ້ານທານຖືກ ກຳ ນົດ. | ຢາຕ້ານເຊື້ອແມ່ນບໍ່ມີ. |
| ນໍ້າເຜິ້ງຫຼັງຈາກເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນຕໍ່າກວ່າ 3 ເດືອນ. | ນ້ ຳ ຕານປົກກະຕິສາມາດແກ່ຍາວເປັນເວລາຫລາຍປີ. |
| ປະລິມານຂອງ insulin ເພີ່ມຂື້ນຫຼັງຈາກການຢຸດເຊົາການເຮັດວຽກຂອງຈຸລັງທົດລອງ. | ຄວາມຕ້ອງການຂອງ insulin ແມ່ນມີ ໜ້ອຍ, hemoglobin glycated ບໍ່ສູງກ່ວາ 8%. |
| 2 ປະເພດ | ໂຣກເບົາຫວານ Mody |
| ມັນໄດ້ຖືກກວດພົບໃນຜູ້ໃຫຍ່, ຕາມປົກກະຕິຫຼັງຈາກ 50 ປີ. | ມັນເລີ່ມຕົ້ນຕັ້ງແຕ່ເດັກນ້ອຍຫລືໄວລຸ້ນ, ສ່ວນຫຼາຍຈະເກີດໃນ 9-13 ປີ. |
| ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ໂລກອ້ວນແລະເພີ່ມຂື້ນຂອງຄວາມຢາກອາຫານຂອງຫວານແມ່ນຖືກສັງເກດເຫັນ. | ຄົນເຈັບ ນຳ ໃຊ້ວິຖີຊີວິດແບບ ທຳ ມະດາ, ບໍ່ມີນ້ ຳ ໜັກ ເກີນ. |
ປະເພດຂອງໂຣກເບົາຫວານ Mody
ພະຍາດດັ່ງກ່າວໄດ້ຖືກຈັດປະເພດຕາມເຊື້ອທີ່ມີການປ່ຽນແປງ. ໃນຈໍານວນທັງຫມົດ, ມີ 13 ການປ່ຽນແປງທີ່ເປັນໄປໄດ້ທີ່ເພີ່ມທະວີການ glucose ໃນເລືອດ, ເຖິງຕອນນີ້ປະເພດໂຣກເບົາຫວານ Mody ດຽວກັນ. ທຸກໆກໍລະນີຂອງໂລກເບົາຫວານທີ່ມີວິຊາທີ່ບໍ່ໄດ້ມາດຕະຖານບໍ່ຕົກຢູ່ພາຍໃຕ້ພວກມັນ, ສະນັ້ນການສຶກສາແມ່ນໄດ້ຖືກ ດຳ ເນີນຢ່າງຕໍ່ເນື່ອງເພື່ອຄົ້ນຫາເຊື້ອໄວຣັດທີ່ມີບັນຫາ ໃໝ່. ຄ່ອຍໆ, ຈໍານວນຮູບແບບທີ່ຮູ້ຈັກຂອງພະຍາດຈະເພີ່ມຂື້ນ.
ປະເພດສະຖິຕິ ສຳ ລັບເຊື້ອຊາດ Caucasian:
ຄວາມຖີ່ປະມານໃນອາຊີ:

ມີພຽງແຕ່ 10% ຂອງຄົນເຈັບເຊື້ອຊາດມົງໂກນໃນປັດຈຸບັນສາມາດຈັດແບ່ງປະເພດພະຍາດເບົາຫວານຂອງຊະນິດນີ້, ສະນັ້ນ, ການສຶກສາຄົ້ນຫາເຊື້ອພັນທຸ ກຳ ໃໝ່ ແມ່ນ ດຳ ເນີນຢູ່ໃນກຸ່ມປະຊາກອນສະເພາະນີ້.
ຄຸນລັກສະນະຂອງປະເພດທົ່ວໄປທີ່ສຸດ:
| ປະເພດ | ເຊື້ອພະຍາດທີ່ຜິດປົກກະຕິ | ລັກສະນະການຮົ່ວໄຫຼ |
| Modi 1 | HNF4A ຄວບຄຸມການເຮັດວຽກຂອງຫລາຍໆພັນທຸ ກຳ ທີ່ຮັບຜິດຊອບກ່ຽວກັບທາດແປ້ງທາດແປ້ງແລະການໂອນທາດນ້ ຳ ຕານຈາກເລືອດໄປຫາເນື້ອເຍື່ອ. | ການສ້າງຕັ້ງຂອງອິນຊູລິນເພີ່ມຂື້ນ, ບໍ່ມີນ້ ຳ ຕານໃນປັດສະວະ, ໄຂມັນໃນເລືອດແລະ triglycerides ມັກຈະເປັນປົກກະຕິ. ການກິນນ້ ຳ ຕານໃນນ້ ຳ ຕານອາດຈະເປັນປົກກະຕິຫຼືສູງຂື້ນເລັກນ້ອຍ, ແຕ່ວ່າການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານສະແດງໃຫ້ເຫັນເຖິງການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ (ປະມານ 5 ໜ່ວຍ). ການເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນເບົາບາງ, ຍ້ອນວ່າໂຣກເບົາຫວານທີ່ເປັນປົກກະຕິຂອງພະຍາດເບົາຫວານເລີ່ມຈະມີຄວາມຄືບ ໜ້າ. |
| ໂມເດວ 2 | GCK ແມ່ນ gene glucokinase ທີ່ສົ່ງເສີມການປ່ຽນ glucose ໃນເລືອດຫຼາຍເກີນໄປເປັນ glycogen, ຄວບຄຸມການປ່ອຍອິນຊູລິນໃນການຕອບສະ ໜອງ ຕໍ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານ. | ມັນອ່ອນກວ່າຮູບແບບອື່ນໆ, ສ່ວນຫຼາຍມັນບໍ່ຕ້ອງການການຮັກສາ. ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານທີ່ໄວຂື້ນສາມາດສັງເກດໄດ້ຕັ້ງແຕ່ເວລາເກີດ, ກັບອາຍຸ, ຈຳ ນວນ glycemic ເພີ່ມຂື້ນເລັກນ້ອຍ. ອາການຕ່າງໆແມ່ນບໍ່ມີ; hemoglobin Glycated ໃນຂອບເຂດຈໍາກັດດ້ານເທິງຂອງປົກກະຕິ, ການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນໄລຍະການທົດສອບຄວາມທົນທານຂອງ glucose ຫນ້ອຍກວ່າ 3,5 ຫນ່ວຍ. |
| Modi 3 | ການກາຍພັນ HNF1A ນຳ ໄປສູ່ການຢຸດຊະງັກຂອງຈຸລັງ beta. | ໂຣກເບົາຫວານມັກຈະເລີ້ມຫຼັງຈາກ 25 ປີ (63% ຂອງກໍລະນີ), ບາງທີອາດຈະເປັນພາຍຫຼັງ, ເຖິງ 55 ປີ. ເມື່ອເລີ່ມຕົ້ນ, hyperglycemia ຮ້າຍແຮງແມ່ນເປັນໄປໄດ້, ສະນັ້ນ Modi-3 ມັກຈະສັບສົນກັບໂຣກເບົາຫວານປະເພດ 1. Ketoacidosis ແມ່ນບໍ່ມີ, ການທົດສອບຄວາມທົນທານຕໍ່ glucose ສະແດງໃຫ້ເຫັນການເພີ່ມຂື້ນຂອງ glucose ຫຼາຍກ່ວາ 5 ຫົວຫນ່ວຍ. ສິ່ງກີດຂວາງຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນແຕກ, ສະນັ້ນ, ນ້ ຳ ຕານໃນຍ່ຽວສາມາດກວດພົບໄດ້ເຖິງວ່າຈະຢູ່ໃນລະດັບປົກກະຕິໃນເລືອດ. ເມື່ອເວລາຜ່ານໄປ, ພະຍາດດັ່ງກ່າວກ້າວ ໜ້າ, ຜູ້ເປັນໂລກເບົາຫວານຕ້ອງການຄວບຄຸມ glycemic ຢ່າງເຂັ້ມງວດ. ໃນເວລາທີ່ບໍ່ມີຂອງມັນ, ອາການແຊກຊ້ອນກໍ່ກ້າວ ໜ້າ ໄວ |
| Modi 5 | TCF2 ຫຼື HNF1B, ສົ່ງຜົນກະທົບຕໍ່ການພັດທະນາຂອງຈຸລັງເບຕ້າໃນໄລຍະເວລາຂອງການຝັງຕົວ. | ມີໂຣກ nephropathy ທີ່ມີຄວາມຄືບຫນ້າຂອງຕົ້ນກໍາເນີດທີ່ບໍ່ແມ່ນໂລກເບົາຫວານ, ໂຣກຊືມມົດລູກ, ໂຣກອະໄວຍະວະເພດອາດຈະຖືກພັດທະນາ. ການກາຍພັນແບບບໍ່ມີຕົວຕົນແລະບໍ່ມີເຊື້ອສາຍແມ່ນເປັນໄປໄດ້. ໂລກເບົາຫວານເລີ່ມຕົ້ນໃນ 50% ຂອງຄົນທີ່ເປັນໂຣກນີ້. |
ມີຂໍ້ສົງໃສຫຍັງແດ່?
ມັນຂ້ອນຂ້າງຍາກທີ່ຈະຮັບຮູ້ໂຣກ Mody-diabetes ໃນການເລີ່ມຕົ້ນຂອງພະຍາດ, ເພາະວ່າສ່ວນຫຼາຍແລ້ວຄວາມຜິດປົກກະຕິເລີ່ມຕົ້ນຄ່ອຍໆ, ແລະອາການທີ່ສົດໃສກໍ່ບໍ່ມີເລີຍ. ໃນບັນດາສັນຍານທີ່ບໍ່ມີຄວາມ ໝາຍ, ບັນຫາກ່ຽວກັບສາຍຕາສາມາດສັງເກດໄດ້ (ຜ້າຄຸມຊົ່ວຄາວກ່ອນຕາ, ຄວາມຫຍຸ້ງຍາກໃນການສຸມໃສ່ຫົວຂໍ້). ຄວາມສ່ຽງຕໍ່ການຕິດເຊື້ອຂອງເຊື້ອເຫັດເພີ່ມຂື້ນ, ແມ່ຍິງມີລັກສະນະສະແດງອາການປວດຊືມເລື້ອຍໆ.
ເມື່ອນໍ້າຕານໃນເລືອດສູງຂື້ນ, ອາການປົກກະຕິຂອງພະຍາດເບົາຫວານເລີ່ມຕົ້ນ:
- ກະຫາຍນ້ ຳ
- ຖ່າຍເບົາເລື້ອຍໆ
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ພູມຕ້ານທານອ່ອນແອ
- ການຮັກສາໂລກຜິວ ໜັງ ບໍ່ດີ,
- ການປ່ຽນນ້ ຳ ໜັກ, ຂື້ນກັບຮູບແບບຂອງໂຣກ Mody-diabetes, ຜູ້ປ່ວຍສາມາດສູນເສຍນ້ ຳ ໜັກ ແລະດີຂື້ນ.
ມັນເປັນມູນຄ່າທີ່ຈະກວດຫາໂຣກເບົາຫວານ Modi ຖ້າເດັກນ້ອຍຫຼືຄົນ ໜຸ່ມ ໄດ້ກວດພົບໂຣກ glycemia ຫລາຍກ່ວາ 5,6 mmol / l, ແຕ່ບໍ່ມີອາການຂອງໂຣກເບົາຫວານ. ສັນຍານທີ່ ໜ້າ ຕົກໃຈແມ່ນນ້ ຳ ຕານສູງກວ່າ 7,8 mmol / L ໃນຕອນທ້າຍຂອງການທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ. ໃນເດັກນ້ອຍ, ການຂາດນ້ ຳ ໜັກ ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດແລະນ້ ຳ ຕານຫລັງຈາກກິນບໍ່ສູງກວ່າ 10 ໜ່ວຍ ຍັງສະແດງເຖິງໂຣກເບົາຫວານ Mody.
 ທ່ານ ໝໍ ວິທະຍາສາດການແພດ, ຫົວ ໜ້າ ສະຖາບັນພະຍາດເບົາຫວານ - Tatyana Yakovleva
ທ່ານ ໝໍ ວິທະຍາສາດການແພດ, ຫົວ ໜ້າ ສະຖາບັນພະຍາດເບົາຫວານ - Tatyana Yakovleva
ຂ້ອຍສຶກສາພະຍາດເບົາຫວານເປັນເວລາຫລາຍປີ. ເປັນຕາຢ້ານເມື່ອຄົນ ຈຳ ນວນຫລວງຫລາຍຕາຍໄປ, ແລະຍິ່ງເປັນໂຣກພິການຍ້ອນພະຍາດເບົາຫວານ.
ຂ້ອຍຮີບເລັ່ງບອກຂ່າວດີ - ສູນຄົ້ນຄ້ວາໂຣກ endocrinological ຂອງສະພາວິທະຍາສາດການແພດຣັດເຊຍໄດ້ຈັດການເພື່ອພັດທະນາຢາທີ່ປິ່ນປົວພະຍາດເບົາຫວານໃຫ້ຫາຍຂາດ. ໃນເວລານີ້, ປະສິດທິຜົນຂອງຢານີ້ ກຳ ລັງເຂົ້າໃກ້ເຖິງ 98%.
ຂ່າວດີອີກຢ່າງ ໜຶ່ງ: ກະຊວງສາທາລະນະສຸກໄດ້ຮັບປະກັນການຮັບຮອງເອົາໂຄງການພິເສດທີ່ຊົດເຊີຍຄ່າໃຊ້ຈ່າຍສູງຂອງຢາ. ໃນປະເທດຣັດເຊຍ, ຜູ້ເປັນໂລກເບົາຫວານ ຈົນກ່ວາ 18 ເດືອນພຶດສະພາ (ລວມ) ສາມາດໄດ້ຮັບມັນ - ພຽງແຕ່ 147 ຮູເບີນເທົ່ານັ້ນ!

ການຢັ້ງຢືນໃນຫ້ອງທົດລອງຂອງໂຣກເບົາຫວານ Mody
ເຖິງວ່າຈະມີຄວາມສັບສົນຂອງການຢັ້ງຢືນໃນຫ້ອງທົດລອງກ່ຽວກັບພະຍາດເບົາຫວານ Mody, ການສຶກສາທາງພັນທຸ ກຳ ແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ, ເພາະວ່າພວກເຂົາອະນຸຍາດໃຫ້ທ່ານສາມາດ ກຳ ນົດກົນລະຍຸດການຮັກສາທີ່ຖືກຕ້ອງບໍ່ພຽງແຕ່ຢູ່ໃນຄົນເຈັບ, ແຕ່ໃນຍາດພີ່ນ້ອງທີ່ສູງອາຍຸຂອງລາວ.
ການກວດສອບເຕັມປະກອບມີ:
- ້ໍາຕານໃນເລືອດ
- ນ້ ຳ ຕານແລະທາດໂປຼຕີນໃນຍ່ຽວ,
- C peptide
- ທົດສອບຄວາມທົນທານຂອງນ້ ຳ ຕານ
- ພູມຕ້ານທານ autoimmune ກັບ insulin,
- hemoglobin glycated,
- ໄຂມັນໃນເລືອດ
- Ultrasound ຂອງຕັບ,
- amylase ຂອງເລືອດແລະປັດສະວະ,
- trypsin ອາຈົມ,
- ການຄົ້ນຄວ້າພັນທຸ ກຳ ໂມເລກຸນ.
ການທົດສອບ 10 ຄັ້ງ ທຳ ອິດສາມາດເຮັດໄດ້ຢູ່ສະຖານທີ່ທີ່ພັກອາໄສ. ການສຶກສາຫຼ້າສຸດຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດຊະນິດຂອງພະຍາດເບົາຫວານ Mody, ມັນໄດ້ຖືກເຮັດແລ້ວ. ພຽງແຕ່ໃນມອດໂກແລະ Novosibirsk. ການວິນິດໄສແມ່ນອີງໃສ່ສູນຄົ້ນຄ້ວາ endocrinological. ສຳ ລັບການຄົ້ນຄ້ວາ, ເລືອດແມ່ນເອົາ, DNA ຖືກສະກັດອອກມາຈາກຈຸລັງ, ມັນແບ່ງອອກເປັນຫລາຍສ່ວນແລະຊິ້ນສ່ວນຕ່າງໆຖືກກວດ, ຂໍ້ບົກຜ່ອງເຊິ່ງສ່ວນໃຫຍ່ຈະເປັນໄປໄດ້.
ຢາຕາມໃບສັ່ງແພດແມ່ນຂື້ນກັບຊະນິດModyໂລກເບົາຫວານ:
| ປະເພດ | ການຮັກສາ |
| Modi 1 | ອະນຸພັນຂອງ sulfanylureas - Glucobene, Glidanil, ການກະກຽມ Glidiab ເຮັດໃຫ້ມີຜົນດີ. ພວກມັນເພີ່ມການສັງເຄາະອິນຊູລິນແລະອະນຸຍາດໃຫ້ນ້ ຳ ຕານເປັນປົກກະຕິເປັນເວລາດົນ. ການກະກຽມ Insulin ແມ່ນຖືກ ນຳ ໃຊ້ໃນກໍລະນີພິເສດ. |
| ໂມເດວ 2 | ການປິ່ນປົວແບບມາດຕະຖານແມ່ນບໍ່ມີປະສິດຕິຜົນ, ສະນັ້ນ, ເພື່ອເຮັດໃຫ້ນ້ ຳ ຕານປົກກະຕິ, ທ່ານ ຈຳ ເປັນຕ້ອງປະຕິບັດຕາມອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ຫຼຸດລົງແລະໄດ້ຮັບການອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ. ເພື່ອປ້ອງກັນໂຣກ macrosomia (ຂະ ໜາດ ໃຫຍ່) ໃນເວລາຖືພາ, ແມ່ຍິງຕ້ອງໄດ້ຮັບການສັກຢາອິນຊູລິນ. |
| Modi 3 | ໃນເວລາທີ່ພະຍາດເບົາຫວານຊະນິດທີ 3 ໄດ້ເປີດຕົວ, ສານອະນຸມູນອິດສະລະຂອງ sulfa ແມ່ນຢາທີ່ເປັນຕົວເລືອກ, ແລະອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ກໍ່ມີປະສິດຕິຜົນ. ເມື່ອມີຄວາມຄືບ ໜ້າ, ການປິ່ນປົວແບບນີ້ຈະຖືກທົດແທນດ້ວຍການ ບຳ ບັດດ້ວຍອິນຊູລິນ. |
| Modi 5 | Insulin ແມ່ນຖືກ ກຳ ນົດທັນທີຫຼັງຈາກກວດພົບພະຍາດ. |
ການຮັກສາແມ່ນມີປະສິດຕິຜົນຫຼາຍຂື້ນຖ້າບໍ່ມີນ້ ຳ ໜັກ ເກີນ. ເພາະສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກອ້ວນແມ່ນຖືກ ກຳ ນົດໃຫ້ມີອາຫານເສີມທີ່ມີປະລິມານແຄລໍລີ່ທີ່ ຈຳ ກັດ.
ບົດຂຽນທີ່ມີປະໂຫຍດຫຼາຍ:
ໃຫ້ແນ່ໃຈວ່າໄດ້ຮຽນຮູ້! ທ່ານຄິດວ່າການບໍລິຫານຢາຄຸມ ກຳ ເນີດແລະອິນຊູລິນຕະຫຼອດຊີວິດແມ່ນວິທີດຽວທີ່ຈະຄວບຄຸມນ້ ຳ ຕານຢູ່ບໍ? ບໍ່ແມ່ນຄວາມຈິງ! ທ່ານສາມາດພິສູດຕົວທ່ານເອງໂດຍເລີ່ມໃຊ້ມັນ. ອ່ານຕໍ່ >>
ໂຣກເບົາຫວານ MODY ແມ່ນຫຍັງ
ໂລກເບົາຫວານ MODY ແມ່ນກຸ່ມຂອງການປ່ຽນພັນທຸ ກຳ ມະພັນທີ່ມີເຊື້ອຈຸລິນຊີທີ່ໂດດເດັ່ນເຊິ່ງເຮັດໃຫ້ເກີດການຜິດປົກກະຕິຂອງຕ່ອມໃຕ້ກະດູກແລະແຊກແຊງການ ນຳ ໃຊ້ທາດນ້ ຳ ຕານໃນເລືອດປົກກະຕິໂດຍເນື້ອເຍື່ອກ້າມເນື້ອຂອງຮ່າງກາຍ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ພະຍາດສະແດງອອກໃນເວລາທີ່ເປັນຜູ້ໃຫຍ່. ມີຮຸ່ນທີ່ 50% ຂອງໂລກເບົາຫວານໃນທ້ອງແມ່ນ ໜຶ່ງ ໃນແນວພັນຂອງ MODI.
ແນວພັນພະຍາດວິທະຍາຊະນິດ ທຳ ອິດນີ້ໄດ້ຖືກບົ່ງມະຕິເປັນຄັ້ງ ທຳ ອິດໃນປີ 1974, ແລະພຽງແຕ່ໃນກາງຊຸມປີ 90, ຍ້ອນການກ້າວ ໜ້າ ທາງດ້ານ ກຳ ມະພັນຂອງໂມເລກຸນແລະຄວາມເປັນໄປໄດ້ຂອງການຖ່າຍທອດການທົດລອງທາງພັນທຸ ກຳ en masse, ການ ກຳ ນົດຢ່າງຈະແຈ້ງຂອງພະຍາດນີ້ແມ່ນເປັນໄປໄດ້.
ມື້ນີ້ມີທັງ ໝົດ 13 ແນວພັນຂອງ MODY. ແຕ່ລະຄົນມີທ້ອງຖິ່ນຂອງຕົນເອງກ່ຽວກັບຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ.
| ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ | ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ | ຫົວຂໍ້ | ຄວາມບົກຜ່ອງດ້ານເຊື້ອສາຍ |
| ແບບ 1 | HNF4A | ຮູບແບບ 5 | TCF2, HNF1B | ຮູບແບບ 9 | PAX4 |
| ຮູບແບບ 2 | Gck | ຮູບແບບ 6 | NEUROD1 | ຮູບແບບ 10 | Ins |
| ຮູບແບບ 3 | HNF1A | ຮູບແບບ 7 | ບໍລິສັດ KLF11 | ຮູບແບບ 11 | BLK |
| ແບບ ຈຳ ລອງ 4 | PDX1 | ຮູບແບບ 8 | Cel | ຮູບແບບ 12 | KCNJ11 |
ຕົວຫຍໍ້ທີ່ກ່າວເຖິງຊິ້ນສ່ວນທີ່ມີຂໍ້ບົກຜ່ອງທີ່ຊ່ອນຢູ່ໃນສ່ວນຂອງ hepatocytes, ໂມເລກຸນອິນຊູລິນແລະສ່ວນຂອງຈຸລັງທີ່ຮັບຜິດຊອບຕໍ່ຄວາມແຕກຕ່າງທາງ neurogenic, ພ້ອມທັງການຖ່າຍທອດຈຸລັງຕົວເອງແລະການຜະລິດສານ.
ສຸດທ້າຍໃນບັນຊີ, ພະຍາດເບົາຫວານ MODY 13 ແມ່ນຜົນມາຈາກການກາຍພັນທີ່ເປັນເຊື້ອສາຍພັນໃນເຄື່ອງອັດອາກາດຜູກມັດ ATP: ໃນພາກພື້ນຂອງຄອບຄົວ C (CFTR / MRP) ຫຼືໃນສະມາຊິກ 8 (ABCC8).
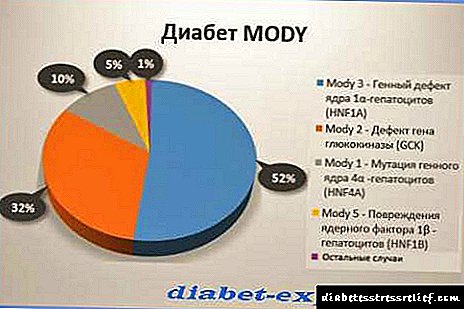 ສະຖິຕິກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງແນວພັນຂອງໂຣກເບົາຫວານປະເພດໂຣກ MODY
ສະຖິຕິກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງແນວພັນຂອງໂຣກເບົາຫວານປະເພດໂຣກ MODY
ສຳ ລັບຂໍ້ມູນ. ນັກວິທະຍາສາດແນ່ໃຈວ່ານີ້ບໍ່ແມ່ນບັນຊີຄວາມບົກຜ່ອງທັງ ໝົດ, ເພາະວ່າກໍລະນີຂອງໂຣກເບົາຫວານໃນໄວລຸ້ນທີ່ສືບຕໍ່ກວດພົບ, ເຊິ່ງສະແດງອອກ "ອ່ອນໆ" ໃນປະເພດຜູ້ໃຫຍ່, ບໍ່ໄດ້ສະແດງຂໍ້ບົກຜ່ອງຂ້າງເທິງນີ້ໃນເວລາທີ່ຜ່ານການທົດສອບທາງພັນທຸ ກຳ, ແລະບໍ່ສາມາດຖືວ່າເປັນສິ່ງ ທຳ ອິດແລະ ທັງປະເພດທີສອງຂອງພະຍາດວິທະຍາ, ຫຼືໃນຮູບແບບກາງຂອງ Lada.
ການສະແດງອອກທາງຄລີນິກ
ຖ້າພວກເຮົາສົມທຽບ MODI ພະຍາດເບົາຫວານກັບພະຍາດເບົາຫວານປະເພດ insulin-enulin ທີ່ມີປະເພດ 1 ຫຼືພະຍາດເບົາຫວານປະເພດ 2, ຫຼັງຈາກນັ້ນຫຼັກສູດຂອງມັນແມ່ນລຽບແລະອ່ອນໂຍນ, ແລະນີ້ແມ່ນເຫດຜົນທີ່ວ່າ:
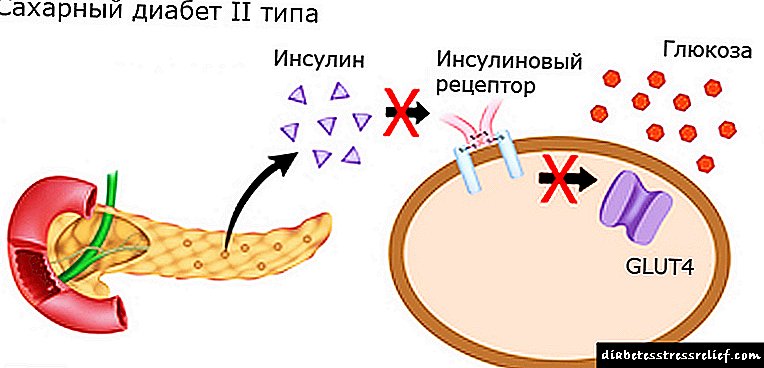
- ບໍ່ຄືກັບ DM1, ເມື່ອ ຈຳ ນວນຈຸລັງທົດລອງຜະລິດອິນຊູລິນທີ່ ຈຳ ເປັນ ສຳ ລັບການດູດຊືມ glucose ແມ່ນຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ, ນັ້ນ ໝາຍ ຄວາມວ່າການສັງເຄາະຮໍໂມນອິນຊູລິນຍັງຫຼຸດລົງ, ດ້ວຍໂຣກເບົາຫວານ MODI ຈຳ ນວນຈຸລັງທີ່ມີເຊື້ອຈຸລັງທີ່ຫັກ
- ການບໍ່ຮັກສາ DM 2 ຢ່າງຫຼີກລ່ຽງບໍ່ໄດ້ເຮັດໃຫ້ການໂຈມຕີຂອງ hyperglycemia ແລະການເພີ່ມພູມຕ້ານທານເນື້ອເຍື່ອກ້າມເນື້ອຂອງຮໍໂມນອິນຊູລິນ, ເຊິ່ງໂດຍວິທີການດັ່ງກ່າວແມ່ນຜະລິດໃນຕອນເລີ່ມຕົ້ນໃນປະລິມານປົກກະຕິ, ແລະພຽງແຕ່ມີໄລຍະຍາວຂອງພະຍາດ ນຳ ໄປສູ່ການຫຼຸດລົງຂອງການສັງເຄາະໂຣກເບົາຫວານ MODI, ລວມທັງໃນຄົນເຈັບ "ອາຍຸ", ລະເມີດຄວາມທົນທານຂອງນ້ ຳ ຕານໃນເລັກນ້ອຍແລະໃນກໍລະນີຫຼາຍທີ່ສຸດບໍ່ກໍ່ໃຫ້ເກີດການປ່ຽນແປງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ຫິວນ້ ຳ ຮ້າຍແຮງ, ການຖ່າຍເບົາເລື້ອຍໆແລະກະຕຸ້ນ.
 ມັນບໍ່ຈະແຈ້ງວ່າເປັນຫຍັງ, ແຕ່ວ່າໂຣກເບົາຫວານ MODI ຈະຖືກກວດພົບວ່າມັກເປັນເພດຍິງຫຼາຍກວ່າຜູ້ຊາຍ
ມັນບໍ່ຈະແຈ້ງວ່າເປັນຫຍັງ, ແຕ່ວ່າໂຣກເບົາຫວານ MODI ຈະຖືກກວດພົບວ່າມັກເປັນເພດຍິງຫຼາຍກວ່າຜູ້ຊາຍ
ແນ່ນອນແລະບໍ່ແມ່ນແຕ່ 100%, ພະຍາດເບົາຫວານປະເພດໃດທີ່ເປັນໂຣກເບົາຫວານ MODI ໃນເດັກນ້ອຍຫລືໂລກເບົາຫວານປະເພດ 1, ທ່ານ ໝໍ ສາມາດເຮັດໄດ້ພຽງແຕ່ຫລັງຈາກໄດ້ຮັບການທົດລອງທາງພັນທຸ ກຳ.
ຕົວຊີ້ບອກ ສຳ ລັບການສຶກສາດັ່ງກ່າວ, ລາຄາຂອງມັນຍັງຂ້ອນຂ້າງຊັດເຈນ (30 000 ຮູເບີນ), ນີ້ແມ່ນອາການຂອງໂຣກເບົາຫວານ MODI:
- ໃນໄລຍະການສະແດງອອກຂອງພະຍາດ, ແລະໃນອະນາຄົດ, ບໍ່ມີການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ແລະສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຄວາມເຂັ້ມຂຸ້ນຂອງອົງການ ketone (ຜະລິດຕະພັນຂອງການລະລາຍຂອງໄຂມັນແລະກົດອະມິໂນບາງຊະນິດ) ໃນເລືອດບໍ່ເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ແລະພວກມັນບໍ່ພົບໃນ urinalysis,
- ການກວດກາ plasma ເລືອດ ສຳ ລັບຄວາມເຂັ້ມຂຸ້ນຂອງ C-peptides ສະແດງໃຫ້ເຫັນຜົນໄດ້ຮັບໃນຂອບເຂດປົກກະຕິ,
- hemoglobin glycated ໃນ serum ເລືອດແມ່ນຢູ່ໃນລະດັບຂອງ 6,5-8%, ແລະ glucose ເລືອດໄວບໍ່ເກີນ 8,5 mmol / l,
- ອາການຂອງຄວາມເສຍຫາຍຂອງລະບົບພູມຕ້ານທານແມ່ນບໍ່ໄດ້ຮັບການຢັ້ງຢືນຢ່າງສົມບູນໂດຍການບໍ່ມີພູມຕ້ານທານກັບຈຸລັງ pancreatic beta,
- "ພະຍາດເບົາຫວານ" ຂອງພະຍາດເບົາຫວານເກີດຂື້ນບໍ່ພຽງແຕ່ໃນ 6 ເດືອນ ທຳ ອິດຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ, ແຕ່ກໍ່ຍັງຕໍ່ມາ, ແລະຊ້ ຳ ອີກ, ໃນຂະນະທີ່ໄລຍະທີ່ເສື່ອມໂຊມບໍ່ມີ,
- ເຖິງແມ່ນວ່າຢາອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ກໍ່ໃຫ້ເກີດການແກ້ໄຂທີ່ ໝັ້ນ ຄົງ, ເຊິ່ງສາມາດແກ່ຍາວເຖິງ 10-14 ເດືອນ.
ຍຸດທະວິທີການຮັກສາ
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າໂຣກເບົາຫວານ MODI ໃນເດັກນ້ອຍຫລືໄວ ໜຸ່ມ ມີຄວາມຄືບ ໜ້າ ຊ້າຫຼາຍກໍ່ຕາມ, ການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນແລະສະພາບຂອງລະບົບຮ່າງກາຍຍັງມີຄວາມບົກຜ່ອງ, ແລະການຂາດການຮັກສາຈະພາໃຫ້ພະຍາດທາງວິທະຍາຮ້າຍແຮງຂຶ້ນແລະໄປສູ່ຂັ້ນຕອນຂອງ T1DM ຫຼື T2DM ທີ່ຮ້າຍແຮງ.
 ການຮັກສາດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນສ່ວນປະກອບທີ່ ຈຳ ເປັນໃນການປິ່ນປົວໂຣກເບົາຫວານຊະນິດໃດ ໜຶ່ງ
ການຮັກສາດ້ວຍອາຫານແລະການອອກ ກຳ ລັງກາຍແມ່ນສ່ວນປະກອບທີ່ ຈຳ ເປັນໃນການປິ່ນປົວໂຣກເບົາຫວານຊະນິດໃດ ໜຶ່ງ
ລະບຽບການປິ່ນປົວພະຍາດເບົາຫວານ MODI ແມ່ນຄືກັນກັບ ຄຳ ແນະ ນຳ ສຳ ລັບພະຍາດເບົາຫວານປະເພດ 2, ແຕ່ວ່າມີການປ່ຽນແປງຕາມ ລຳ ດັບ:
- ໃນຕອນເລີ່ມຕົ້ນ - ການສັກຢາອິນຊູລິນຖືກຍົກເລີກແລະປະລິມານທີ່ດີທີ່ສຸດຂອງຢາຫຼຸດນ້ ຳ ຕານ, ການອອກ ກຳ ລັງກາຍປະ ຈຳ ວັນໄດ້ຖືກຄັດເລືອກ, ມາດຕະການໄດ້ຖືກປະຕິບັດເພື່ອຊີ້ແຈງເຖິງຄວາມ ຈຳ ເປັນໃນການ ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງ,
- ຫຼັງຈາກນັ້ນກໍ່ມີການຍົກເລີກການໃຊ້ຢາຫຼຸດນ້ ຳ ຕານຄ່ອຍໆແລະການແກ້ໄຂກິດຈະ ກຳ ເພີ່ມເຕີມ,
- ມັນເປັນໄປໄດ້ວ່າການຄວບຄຸມນ້ ຳ ຕານໃນເຊລັ່ມເລືອດມັນພຽງພໍທີ່ຈະເລືອກລະບອບແລະປະເພດກິດຈະ ກຳ ທີ່ ເໝາະ ສົມ, ແຕ່ວ່າໂດຍມີການ ຈຳ ກັດນ້ ຳ ຕານທີ່ມີຜົນບັງຄັບໃຊ້ກັບຢາເສບຕິດຫຼັງຈາກເຂົ້າ ໜົມ ຫວານ.
ເພື່ອບັນທຶກ. ຂໍ້ຍົກເວັ້ນແມ່ນ MODY 4 ແລະ 5. ລະບຽບການຮັກສາຂອງພວກເຂົາແມ່ນຄືກັນກັບການຄຸ້ມຄອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1. ສຳ ລັບທຸກໆຊະນິດອື່ນຂອງ MODI DM, insulin jab ຈະຖືກ ນຳ ໃຊ້ຄືນ ໃໝ່ ຖ້າຫາກວ່າຄວາມພະຍາຍາມທີ່ຈະຄວບຄຸມນ້ ຳ ຕານໃນເລືອດດ້ວຍການປະສົມປະສານຂອງຢາຫຼຸດນ້ ຳ ຕານ + ອາຫານ + ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍບໍ່ໄດ້ ນຳ ຜົນທີ່ ເໝາະ ສົມ.
ຄຸນລັກສະນະຕ່າງໆຂອງ SD MODI
ນີ້ແມ່ນການສະຫຼຸບໂດຍຫຍໍ້ຂອງແນວພັນ MODY ພ້ອມດ້ວຍການຊີ້ບອກວິທີການສະເພາະເພື່ອຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ, ນອກ ເໜືອ ຈາກອາຫານທີ່ມີຄາໂບໄຮເດຣຕຕ່ ຳ ຕ່ ຳ ເອງແລະການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍສະເພາະ.
ຕາຕະລາງໃຊ້ຊື່ຫຍໍ້ SSP - ຢາຫຼຸດ ນຳ ້ຕານ.
| ໝາຍ ເລກ MODI | ຄຸນສົມບັດ | ສິ່ງທີ່ຄວນຮັກສາ |
| 1 | ມັນສາມາດເກີດຂື້ນໄດ້ທັນທີຫຼັງຈາກເກີດ, ຫຼືຫຼັງຈາກນັ້ນ, ໃນຄົນທີ່ເກີດມາມີນໍ້າ ໜັກ ຫຼາຍກ່ວາ 4 ກິໂລ. | ທ. ສ. |
| 2 | ມັນແມ່ນ asymptomatic, ບໍ່ມີອາການແຊກຊ້ອນໃດໆ. ບົ່ງມະຕິໂດຍບັງເອີນຫຼືເປັນໂລກເບົາຫວານໃນທ່າ, ໃນໄລຍະທີ່ແນະ ນຳ ໃຫ້ໃສ່ອິນຊູລິນ. | ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍ. |
| 3 | ມັນປາກົດຢູ່ໃນ 20-30 ປີ. ການຄວບຄຸມ glycemic ປະຈໍາວັນແມ່ນຊີ້ບອກ. ຫຼັກສູດດັ່ງກ່າວອາດຈະເຮັດໃຫ້ຊຸດໂຊມລົງ, ເຊິ່ງເຮັດໃຫ້ເກີດການພັດທະນາຂອງໂຣກຫຼອດເລືອດສະ ໝອງ ອັກເສບແລະໂຣກ nephropathy ພະຍາດເບົາຫວານ. | MTP, insulin. |
| 4 | ການພັດທະນາຂອງໂຣກ Pancreatic ສາມາດປາກົດໃນທັນທີ, ເຊັ່ນໂຣກເບົາຫວານຖາວອນໃນເດັກເກີດ ໃໝ່. | ອິນຊູລິນ |
| 5 | ໃນເວລາເກີດ, ນໍ້າ ໜັກ ຂອງຮ່າງກາຍແມ່ນຕໍ່າກວ່າ 2.7 ກກ. ອາການແຊກຊ້ອນທີ່ເປັນໄປໄດ້ແມ່ນໂຣກ nephropathy, ການພັດທະນາຂອງ pancreatic, ຄວາມຜິດປົກກະຕິໃນການພັດທະນາຂອງຮວຍໄຂ່ແລະໄຂ່ຫຼັງ. | ອິນຊູລິນ |
| 6 | ມັນສາມາດສະແດງຕົນເອງໃນໄວເດັກ, ແຕ່ສ່ວນໃຫຍ່ແມ່ນ debuts ຫຼັງຈາກ 25 ປີ. ດ້ວຍການສະແດງອອກທາງ neonatal, ອາການແຊກຊ້ອນກ່ຽວກັບສາຍຕາແລະການໄດ້ຍິນສາມາດເກີດຂື້ນໃນອະນາຄົດ. | MTP, insulin. |
| 7 | ມັນແມ່ນຫາຍາກທີ່ສຸດ. ອາການຕ່າງໆຄ້າຍຄືກັບໂຣກເບົາຫວານປະເພດ 2. | ທ. ສ. |
| 8 | ມັນສະແດງອອກໃນຕົວຂອງມັນເອງໃນ 25-30 ປີເນື່ອງມາຈາກໂຣກເສັ້ນເລືອດປະສາດແລະໂຣກຊືມ. | MTP, insulin. |
| 9 | ບໍ່ຄືກັບຊະນິດອື່ນ, ມັນແມ່ນມາພ້ອມກັບ ketoacidosis. ຮຽກຮ້ອງໃຫ້ມີຄາບອາຫານທີ່ບໍ່ມີຄາໂບໄຮເດຣດຢ່າງເຂັ້ມງວດ. | MTP, insulin. |
| 10 | ມັນສະແດງອອກທັນທີຫຼັງຈາກເກີດ. ເກືອບບໍ່ເກີດຂື້ນໃນໄວເດັກຫລືໄວລຸ້ນ, ເຊັ່ນດຽວກັນກັບຜູ້ໃຫຍ່. | MTP, insulin. |
| 11 | ອາດຈະປະກອບດ້ວຍໂລກອ້ວນ. | ອາຫານການກິນ, MTP. |
| 12 | ມັນປະກົດຕົວທັນທີຫຼັງຈາກເກີດ. | ທ. ສ. |
| 13 | ການແຂ່ງຂັນຕັ້ງແຕ່ອາຍຸ 13 ເຖິງ 60 ປີ. ມັນຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວຢ່າງລະມັດລະວັງແລະພຽງພໍ, ເພາະວ່າມັນສາມາດ ນຳ ໄປສູ່ຜົນສະທ້ອນໃນໄລຍະຍາວທີ່ເປັນໄປໄດ້ທັງ ໝົດ ຂອງໂຣກເບົາຫວານ. | MTP, insulin. |
ແລະໃນການສະຫລຸບຂອງບົດຂຽນ, ພວກເຮົາຕ້ອງການໃຫ້ ຄຳ ແນະ ນຳ ແກ່ພໍ່ແມ່ທີ່ລູກຂອງພວກເຂົາປະສົບກັບໂຣກເບົາຫວານ. ຢ່າລົງໂທດພວກເຂົາຢ່າງຮຸນແຮງເມື່ອກໍລະນີທີ່ບໍ່ປະຕິບັດຕາມຂໍ້ ຈຳ ກັດດ້ານອາຫານໄດ້ຮັບຮູ້, ແລະຢ່າບັງຄັບໃຫ້ເຂົາເຈົ້າເຂົ້າຮ່ວມການສຶກສາທາງດ້ານຮ່າງກາຍໂດຍບັງຄັບ.
ຮ່ວມກັນກັບທ່ານ ໝໍ ຂອງທ່ານ, ຊອກຫາ ຄຳ ເວົ້າສະ ໜັບ ສະ ໜູນ ແລະຄວາມເຊື່ອເຫຼົ່ານັ້ນທີ່ຈະຊ່ວຍກະຕຸ້ນທ່ານໃຫ້ປະຕິບັດຕາມອາຫານການກິນ. ດີ, ວິທີການ ບຳ ບັດການອອກ ກຳ ລັງກາຍຄວນພະຍາຍາມ ຄຳ ນຶງເຖິງຄວາມມັກຂອງເດັກ, ແລະຫລາກຫລາຍປະເພດກິດຈະ ກຳ ປະ ຈຳ ວັນ, ເຮັດໃຫ້ຫ້ອງຮຽນບໍ່ພຽງແຕ່ມີປະໂຫຍດ, ແຕ່ ໜ້າ ສົນໃຈອີກດ້ວຍ.