ທັງ ໝົດ ກ່ຽວກັບພະຍາດຫົວ

ປະເພດ insulin ທີ່ແຕກຕ່າງກັນມີໄລຍະເວລາຂອງການປະຕິບັດ. ການເລືອກຢາທີ່ ຈຳ ເປັນ ສຳ ລັບຄົນເຈັບ, ລະບຽບການຮັກສາ, ຄວາມຖີ່ຂອງການ ນຳ ໃຊ້ແມ່ນປະຕິບັດໂດຍແພດທີ່ເຂົ້າຮ່ວມບົນພື້ນຖານຂອງການບົ່ງມະຕິທີ່ຖືກສ້າງຕັ້ງຂຶ້ນແລະລັກສະນະຂອງບຸກຄົນ.
ການຈັດປະເພດ
ພາຍໃຕ້ສະພາບປົກກະຕິ, ພະຍາດມະເລັງຜະລິດຮໍໂມນ 50-100 ຫົວ ໜ່ວຍ, ເຊິ່ງໃນແງ່ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍແມ່ນ 0.5-1 ຕໍ່ 1 ກິໂລກຣາມ. ໜຶ່ງ ໜ່ວຍ ງານທີ່ໃຊ້ງານເທົ່າກັບ 36 ໄມໂຄຣក្រាម. ປະມານເຄິ່ງ ໜຶ່ງ ຂອງ ຈຳ ນວນເງິນນີ້ແມ່ນພື້ນຖານ.
ມັນຄວບຄຸມທາດແປ້ງທາດແປ້ງທີ່ຢູ່ນອກອາຫານ. ສ່ວນທີສອງເອີ້ນວ່າອາຫານ, ປະລິມານຂອງມັນແມ່ນຂື້ນກັບຄາໂບໄຮເດຣດທີ່ໄດ້ຮັບຈາກອາຫານ.
ໃນຊ່ວງເວລາທີ່ແຕກຕ່າງກັນຂອງມື້, ປະລິມານອິນຊູລິນແຕກຕ່າງກັນຖືກຜະລິດ, ສ່ວນໃຫຍ່ຂອງຮ່າງກາຍຕ້ອງການຫຼັງຈາກອາຫານເຊົ້າ, ແລະ ໜ້ອຍ ທີ່ສຸດໃນຕອນເຊົ້າ.
ຮອດປີ 1983, ພະຍາດເບົາຫວານໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ຈາກນັ້ນຮໍໂມນສັງເຄາະຖືກປະດິດຂຶ້ນ, ເຊິ່ງເຮັດໃຫ້ມີການຫ້າມໃຊ້ສັດ. ການຜະລິດການກະກຽມອິນຊູລິນເກີດຂື້ນໂດຍການແນະ ນຳ ຂອງ genome ເຂົ້າໄປໃນສາຍພັນ Escherichia ທີ່ບໍ່ເປັນເຊື້ອພະຍາດ, ຫລັງຈາກນັ້ນພວກມັນເອງກໍ່ເລີ່ມຜະລິດຮໍໂມນ.
ປະເພດ insulin ທີ່ທັນສະ ໄໝ ແລະຜົນກະທົບຂອງມັນແຕກຕ່າງກັນໃນໄລຍະເວລາຂອງການປະຕິບັດງານ, ການຈັດລໍາດັບການກໍ່ສ້າງຂອງເຊື້ອ, ແລະສ່ວນປະກອບຂອງກົດອະມິໂນ. ພວກເຂົາຍັງແບ່ງອອກຕາມລະດັບຂອງການກັ່ນຕອງ:
- ແບບດັ້ງເດີມ
- monocomponent
- multicomponent.
ໄລຍະເວລາຂອງການ ຈຳ ແນກປະເພດລວມມີ:
- ultra ສັ້ນ
- ສັ້ນ (ອາຫານ)
- ຂະຫນາດກາງແລະຍາວ (ພື້ນຖານ).
Apidra ມີການກະ ທຳ ແບບສັ້ນໆ (ໃນບາງປະເທດມັນເອີ້ນວ່າ Epidera), Humalog. ການປະຕິບັດສັ້ນໃນຢາເສບຕິດ Actrapid, Humodar R, Farmasulin N, Insuman R.
ການປະຕິບັດງານໃນໄລຍະກາງຫລືໄລຍະຍາວແມ່ນຖືກບັນທຶກໄວ້ໃນຢາທີ່ມັກຈະຖືກປະສົມປະສານກັບ insulins ສັ້ນ - Protafan, Lantus, Insuman B, Farmasulin HNP, Insuman B.
ການປິ່ນປົວດ້ວຍ Insulin ສາມາດປະຕິບັດໄດ້ດ້ວຍ insulins ລວມ, ສ່ວນຫຼາຍແລ້ວຄວາມຕ້ອງການນີ້ເກີດຂື້ນກັບພະຍາດຊະນິດທີສອງທີ່ຂື້ນກັບ insulin.
ອິນຊູລິນອິນຊູລິນ
ອິນຊູລິນ ultra-short ຖືກອອກແບບມາເພື່ອຫຼຸດຜ່ອນ glycemia ຢ່າງໄວວາ. ການ ນຳ ໃຊ້ຂອງມັນແມ່ນຖືກແນະ ນຳ ໃນສະຖານະການທີ່ເປັນໂຣກສ້ວຍແຫຼມ, ເຊັ່ນໂຣກເຍື່ອຫຸ້ມສະຫມອງ, ຫຼືມັນຖືກ ນຳ ໃຊ້ເປັນອາຫານ. ມັນຄວນຈະຖືກປະຕິບັດກ່ອນອາຫານ. ໄລຍະເວລາຂອງການປະຕິບັດແມ່ນ 4-6 ຊົ່ວໂມງ, ກິດຈະ ກຳ ສູງສຸດເກີດຂື້ນໃນ 60-90 ນາທີຫຼັງຈາກການບໍລິຫານ. ບັນດາຕົວແທນທີ່ມີຊື່ສຽງທີ່ສຸດແມ່ນ:
ອ່ານເພີ່ມເຕີມການຮັກສາໂລກເບົາຫວານໃນ ລຳ ຕົ້ນ
ຫຼັງຈາກການບໍລິຫານ, ຜົນຂ້າງຄຽງບໍ່ຄ່ອຍຈະຖືກສັງເກດເຫັນ, ແນວໃດກໍ່ຕາມ, ການສະແດງອອກຂອງພວກມັນຮຽກຮ້ອງໃຫ້ມີການປຶກສາຫາລືທັນທີໂດຍແພດຊ່ຽວຊານດ້ານ endocrinologist ເພື່ອຈັດການກັບພວກມັນຢ່າງມີປະສິດຕິຜົນ.
Insulins ການສະແດງສັ້ນ
ຊື່ອື່ນ ສຳ ລັບອິນຊູລິນສັ້ນແມ່ນຖືວ່າງ່າຍດາຍ. ມັນເລີ່ມຕົ້ນການປະຕິບັດຂອງມັນເຄິ່ງຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານ, ແລະໄລຍະເວລາຂອງມັນຮອດ 8 ຊົ່ວໂມງ. ມັນຕ້ອງໄດ້ຮັບການປະຕິບັດສອງສາມນາທີກ່ອນອາຫານເພື່ອໃຫ້ຜົນກະທົບຂອງການລະລາຍທາດໂປຼຕີນພ້ອມກັນກັບການເພີ່ມຂື້ນຂອງລະດັບນໍ້າຕານ. ຢາໃນກຸ່ມນີ້ປະກອບມີ:
ຈຸດປະສົງຂອງຢາຊະນິດໃດ ໜຶ່ງ ແມ່ນຖືກ ກຳ ນົດໂດຍການມີການແຈກຢາຍອິນຊູລິນໂດຍບໍ່ເສຍຄ່າໃຫ້ແກ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕາມໂຄງການຂອງລັດ.
ຢາປິ່ນປົວຂອງການປະຕິບັດຂະຫນາດກາງແລະຍາວນານ
ແພດປົກກະຕິແລ້ວຈັດປະເພດຢາທັງ ໝົດ ຂອງການປະຕິບັດຂະ ໜາດ ກາງແລະຍາວນານຄືກັບອິນຊູລິນທີ່ຍາວນານ. ໄລຍະເວລາຂອງຜົນກະທົບຈະແກ່ຍາວເຖິງ 12 ຊົ່ວໂມງ.
ຫຼັກສູດຂອງໂລກເບົາຫວານເກືອບສະເຫມີຕ້ອງການການປິ່ນປົວແບບປະສົມປະສານກັບຢາຂອງການກະ ທຳ ສັ້ນແລະກາງຫລືຍາວນານ, ເພາະວ່າມີພຽງແຕ່ຄົນງ່າຍໆເທົ່ານັ້ນທີ່ສາມາດລະດັບການເຕັ້ນຂອງນ້ ຳ ຕານໃນເລືອດໃນເວລາກິນເຂົ້າ.
ພວກເຂົາຍັງຖືກກໍານົດໃຫ້ຜູ້ປ່ວຍໃນຕອນກາງຄືນເພື່ອຫລີກລ້ຽງການເຫນັງຕີງຂອງໂຣກ glycemia.
ຕົວແທນທີ່ມີຊື່ສຽງທີ່ສຸດຂອງກຸ່ມແມ່ນ:
ຢາເຫຼົ່ານີ້ບໍ່ໄດ້ມີລັກສະນະຜົນຂ້າງຄຽງ, ແນວໃດກໍ່ຕາມ, ຖ້າເກີດຂື້ນ, ມັນແມ່ນຍ້ອນການໃຊ້ຢາດົນນານ.
ເປັນຫຍັງອິນຊູລິນຈຶ່ງຖືກເອີ້ນວ່າ "ຜູ້ຊ່ຽວຊານທາງພັນທຸ ກຳ"
ຄົນເຈັບບາງຄົນມີຄວາມຢ້ານກົວຕໍ່ ຄຳ ສັບທີ່ວ່າ“ ຜູ້ຊ່ຽວຊານດ້ານການ ກຳ ເນີດພັນທຸ ກຳ,” ໄດ້ເຕືອນພວກເຂົາກ່ຽວກັບ“ GMOs ທີ່ຫຼົງໄຫຼ.”
ໃນຄວາມເປັນຈິງ, ມັນແມ່ນການປະດິດສ້າງຂອງຢານີ້ທີ່ຊ່ວຍຊີວິດຄົນເປັນໂລກເບົາຫວານຫລາຍລ້ານຄົນ.
ໃນຕອນເລີ່ມຕົ້ນ, ທ່ານຫມໍໄດ້ໃຊ້ອິນຊູລິນແຍກອອກຈາກສັດ (ສ່ວນໃຫຍ່ແມ່ນ ໝູ ແລະງົວ). ເຖິງຢ່າງໃດກໍ່ຕາມ, ຮໍໂມນນີ້ບໍ່ພຽງແຕ່ເປັນຄົນຕ່າງປະເທດຕໍ່ມະນຸດເທົ່ານັ້ນ, ແຕ່ຍັງເຂົ້າໄປໃນກະແສເລືອດຢ່າງວ່ອງໄວ, ເຮັດໃຫ້ກະຕຸ້ນໃນກະແສນ້ ຳ ຕານແລະເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນຫຼາຍ.
ການລະລາຍຂອງອິນຊູລິນໄດ້ຖືກພັດທະນາໂດຍ ຄຳ ນຶງເຖິງຄວາມຕ້ອງການທັງ ໝົດ ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ກຳ ຈັດປະຕິກິລິຍາແພ້ຕ່າງໆ. ຫຼັງຈາກການກະ ທຳ ຂອງມັນແລ້ວ, ມັນກໍ່ແຍກອອກເປັນກົດອະມິໂນ ທຳ ມະດາແລະຖືກໄລ່ອອກຈາກຮ່າງກາຍ.
ຄຸນລັກສະນະຕົ້ນຕໍຂອງຢາ
ທາດລະລາຍອິນຊູລິນຂອງມະນຸດ ໝາຍ ເຖິງຢາທົດແທນອິນຊູລິນສັ້ນ.
ຮ່ວມກັນກັບຫ້ອງຮັບເອົາຝາຜະ ໜັງ, ຢາປະກອບເປັນສະລັບສັບຊ້ອນທີ່ຮັບເອົາອິນຊູລິນທີ່ຊ່ວຍກະຕຸ້ນຂະບວນການທາງ intracellular:
- ການໂດດດ່ຽວຂອງເອນໄຊ ສຳ ລັບການປຸງແຕ່ງແລະການດູດຊືມທາດນ້ ຳ ຕານທີ່ສົມບູນໂດຍແພຈຸລັງ,
- ການເພີ່ມຂື້ນຂອງການຂົນສົ່ງແບບ intracellular ແລະການດູດຊຶມ glucose,
- ອັດຕາການຫຼຸດລົງຂອງການສ້າງ glycogen ໃນຕັບ,
- ກະຕຸ້ນການຜະລິດໂປຣຕີນແລະໄຂມັນ.
ດ້ວຍການບໍລິຫານ subcutaneous, ຢາເລີ່ມຕົ້ນປະຕິບັດພາຍຫຼັງ 20-30 ນາທີ, ເຖິງເວລາສູງສຸດພາຍໃນ 1-3 ຊົ່ວໂມງ, ແກ່ຍາວປະມານ 5-8 ຊົ່ວໂມງ.
ຢານີ້ຖືກແຈກຢາຍແຕກຕ່າງກັນໃນເນື້ອເຍື່ອ: ຕົວຢ່າງ, ມັນບໍ່ໄດ້ແຊກເຂົ້າໃນອຸປະສັກ placental ແລະບໍ່ຜ່ານເຂົ້າໄປໃນນົມແມ່. ຫຼັງຈາກສິ້ນສຸດການກະ ທຳ ຂອງມັນ, ອິນຊູລິນຂອງມະນຸດຈະຖືກລະບາຍຜ່ານ ໝາກ ໄຂ່ຫຼັງ (ປະມານ 80%) ຫຼັງຈາກມັນຖືກ ທຳ ລາຍໂດຍ Insulinase.
Contraindications
ຢານີ້ປົກກະຕິແລ້ວແມ່ນຮ່າງກາຍຍອມຮັບໄດ້ດີ, ເພາະວ່າມັນບໍ່ແຕກຕ່າງຈາກທາດ enzyme pancreatic ທໍາມະຊາດ.
Contraindicated ສໍາລັບການນໍາໃຊ້ຂອງ insulin ໃນ:
- ການຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ (ຮໍໂມນທາດນ້ ຳ ຕານ),
- ເພີ່ມຄວາມລະອຽດອ່ອນຂອງຮ່າງກາຍໃຫ້ກັບອິນຊູລິນ.
Insulin ຂອງມະນຸດ: ສິ່ງທີ່ໄດ້ຮັບ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ
ລະດັບຮໍໂມນທີ່ ເໝາະ ສົມແມ່ນພື້ນຖານໃຫ້ແກ່ການພັດທະນາຢ່າງເຕັມທີ່ຂອງຮ່າງກາຍຂອງມະນຸດ. ໜຶ່ງ ໃນຮໍໂມນທີ່ ສຳ ຄັນໃນຮ່າງກາຍຂອງຄົນເຮົາແມ່ນອິນຊູລິນ. ການຂາດຫລືເກີນມັນ ນຳ ໄປສູ່ຜົນສະທ້ອນທາງລົບ. ໂຣກເບົາຫວານແລະໂຣກຕ່ອມນ້ ຳ ຕານແມ່ນສອງຢ່າງທີ່ສຸດເຊິ່ງກາຍເປັນຄູ່ທີ່ບໍ່ສະບາຍຂອງຮ່າງກາຍຂອງມະນຸດ, ເຊິ່ງບໍ່ສົນໃຈຂໍ້ມູນກ່ຽວກັບທາດອິນຊູລິນແລະລະດັບຂອງມັນຄວນຈະເປັນແນວໃດ.
ຕິກິລິຍາທາງລົບ
ເຖິງວ່າຈະມີຄວາມທົນທານດີ, ອິນຊູລິນສາມາດມີຜົນຂ້າງຄຽງເມື່ອໃຊ້:

ບາງຄັ້ງການເລີ່ມຕົ້ນຂອງການໃຊ້ຢາແມ່ນໄປຄຽງຄູ່ກັບປະຕິກິລິຍາການປັບຕົວຂອງຮ່າງກາຍໃນຮູບແບບຂອງໂຣກຖ່າຍຫຼືສິ່ງລົບກວນໃນສາຍຕາ. ອາການເຫຼົ່ານີ້ມັກຈະຫາຍໄປຫຼັງຈາກການປິ່ນປົວຫຼາຍອາທິດ.
ການປະສົມປະສານກັບຢາອື່ນໆ
ໃນເວລາທີ່ການນໍາໃຊ້ insulin ຂອງມະນຸດກັບຢາບາງຊະນິດ, ຜົນກະທົບຂອງ hypoglycemic ຂອງມັນຈະຖືກສ້າງຄວາມເຂັ້ມແຂງຫຼືອ່ອນເພຍ.
ຜົນກະທົບຂອງການຫຼຸດນ້ ຳ ຕານອາດຈະເພີ່ມຂື້ນເມື່ອກິນອິນຊູລິນກັບ:

ນິໂກຕິນແລະເຫຼົ້າປະກອບສ່ວນເພີ່ມຄຸນສົມບັດຫຼຸດນ້ ຳ ຕານຂອງອິນຊູລິນ.
ເພື່ອຫຼຸດຜ່ອນຜົນກະທົບຂອງຢາໃນເລືອດ, ການພົວພັນກັບມັນ:

ນອກຈາກນີ້, ໃນການປະສົມປະສານກັບ insulin, ຢາສາມາດຫຼຸດລົງຫຼືເສີມຂະຫຍາຍຜົນກະທົບຂອງ hypoglycemic:

ການສະ ໝັກ ແລະການເລືອກຂະ ໜາດ
ປະລິມານແລະວິທີການໃນການບໍລິຫານອິນຊູລິນຂອງມະນຸດແມ່ນຖືກ ກຳ ນົດສະເພາະແຕ່ລະຄົນໂດຍແພດ endocrinologist, ໂດຍ ຄຳ ນຶງເຖິງຕົວຊີ້ວັດທີ່ ຈຳ ເປັນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະປັດສະວະຂອງຄົນເຈັບ.
ຢານີ້ຖືກປະຕິບັດໃນພະຍາດເບົາຫວານດ້ວຍຫຼາຍວິທີ: subcutaneously (s / c), intramuscularly (i / m) ຫຼື intravenously (i / v). ສ່ວນຫຼາຍແລ້ວ, ອິນຊູລິນຖືກຄຸ້ມຄອງຢ່າງລະມັດລະວັງ. ເພື່ອເຮັດສິ່ງນີ້, ໃຫ້ໃຊ້ເຂດ:

ຢາດັ່ງກ່າວແມ່ນຖືກ ນຳ ໃຊ້ເປັນຢາໃນສະພາບສ້ວຍແຫຼມທີ່ເກີດຈາກພະຍາດເບົາຫວານ: ketoacidosis, ພະຍາດເບົາຫວານ.
ມັນໄດ້ຖືກແນະນໍາໃຫ້ປະຕິບັດ insulin 15-30 ນາທີກ່ອນອາຫານ, 3 ເທື່ອຕໍ່ມື້. ບາງຄັ້ງການໃຊ້ຢາ 5-6 ຊະນິດດຽວກໍ່ຖືກອະນຸຍາດ.
ປະລິມານຢາອິນຊູລິນແມ່ນຄິດໄລ່ຕາມອັດຕາສ່ວນ 0.5-1 ໜ່ວຍ ຕໍ່ 1 ກິໂລຂອງນໍ້າ ໜັກ. ຖ້າໃຊ້ຢາອິນຊູລິນຫຼາຍກ່ວາ 0.6 ມລກຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ, ຫຼັງຈາກນັ້ນຢາຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງ ໜ້ອຍ 2 ຄັ້ງຕໍ່ມື້. ໂດຍສະເລ່ຍ, ປະລິມານປະ ຈຳ ວັນແມ່ນປະມານ 30 - 40 ໜ່ວຍ (ໃນເດັກນ້ອຍ, 8 ໜ່ວຍ).
ແມ່ຍິງຖືພາໂດຍປົກກະຕິແລ້ວແມ່ນໄດ້ ກຳ ນົດປະລິມານ 0.6 PIECES ຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ. ການສັກຢາໂດຍປົກກະຕິຈະຜະລິດໄດ້ 3-5 ຄັ້ງຕໍ່ມື້, ຕາມ ຈຳ ນວນອາຫານ.
ໂດຍປົກກະຕິແລ້ວ, ອິນຊູລິນທີ່ເຮັດວຽກໄດ້ໄວແມ່ນລວມກັບອິນຊູລິນທີ່ເຮັດວຽກໄດ້ດົນ.
ກົດລະບຽບການບໍລິຫານອິນຊູລິນ
ເຖິງແມ່ນວ່າຜູ້ທີ່ເປັນໂລກເບົາຫວານກໍ່ມີຄວາມຜິດພາດໃນການບໍລິຫານອິນຊູລິນ.
ກົດລະບຽບທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບການປິ່ນປົວດ້ວຍ insulin ແມ່ນ:
- ກວດກາເບິ່ງອາຍຸການໃຊ້ງານແລະສະພາບການເກັບຮັກສາຂອງຢາ: ມັນບໍ່ຄວນຈະຖືກ ສຳ ຜັດກັບຄວາມຮ້ອນເກີນ ກຳ ນົດຫຼືໂລກເບົາຫວານ.
- ຕູ້ເຢັນທີ່ມີອິນຊູລິນ. ມັນພຽງພໍທີ່ຈະຮັກສາຂວດທີ່ເລີ່ມຕົ້ນໄວ້ໃນບ່ອນມືດໃນອຸນຫະພູມຫ້ອງ.
- ການຟື້ນຟູປະລິມານຢາຂອງຢາດ້ວຍ ຄຳ ແນະ ນຳ ແລະ ຄຳ ແນະ ນຳ ຂອງແພດ.
- ປ່ອຍອາກາດອອກຈາກເຂັມກ່ອນທີ່ຈະສີດ. ມັນບໍ່ແມ່ນສິ່ງທີ່ ຈຳ ເປັນທີ່ຈະເຊັດ ໜັງ ດ້ວຍເຫຼົ້າ. ການຕິດເຊື້ອດ້ວຍການປິ່ນປົວດ້ວຍອິນຊູລິນແມ່ນຫາຍາກທີ່ສຸດ, ແລະເຫຼົ້າກໍ່ຊ່ວຍຫຼຸດຜ່ອນຜົນກະທົບຂອງຢາ.
- ການເລືອກສະຖານທີ່ທີ່ ເໝາະ ສົມທີ່ຈະແນະ ນຳ. ສຳ ລັບອິນຊູລິນສັ້ນໆ, ນີ້ແມ່ນກະເພາະອາຫານ. ເມື່ອຖືກສັກເຂົ້າໄປໃນບ່າຫລືພັບ gluteal, ຢາຈະເຮັດ ໜ້າ ທີ່ຊ້າລົງ.
- ການປ້ອງກັນອາການແຊກຊ້ອນຢູ່ບ່ອນສັກຢາໃນຮູບແບບການ ນຳ ໃຊ້ພື້ນທີ່ທັງ ໝົດ. ສຳ ລັບການແນະ ນຳ ຂອງອິນຊູລິນສັ້ນ, ໜ້າ ທ້ອງໄດ້ຖືກ ນຳ ໃຊ້: ຈາກດ້ານເທິງຂອງຕົ້ນທຶນຈົນເຖິງພັບ inguinal, ມີ ໜ້າ ດ້ານຂ້າງຂອງ ລຳ ຕົ້ນ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຖອຍຫຼັງປະມານ 2 ຊມຈາກສະຖານທີ່ສັກຢາເກົ່າ, ແນະ ນຳ ເຂັມທີ່ຢູ່ໃນມຸມ 45-60 ອົງສາ, ເພື່ອບໍ່ໃຫ້ຢາບໍ່ຮົ່ວໄຫຼ.
- ກ່ອນທີ່ຈະໃຊ້ຢາ, ມັນດີກວ່າທີ່ຈະພັບຜິວ ໜັງ ດ້ວຍນິ້ວໂປ້ແລະນິ້ວໂປ້ມືເບື້ອງ ໜ້າ. ຖ້າມັນເຂົ້າໄປໃນກ້າມ, ຢາຈະຫຼຸດລົງກິດຈະ ກຳ ຂອງມັນ. ຫຼັງຈາກໃສ່ເຂັມ, ຈັບເຂັມຂັດໄວ້ປະມານ 5-10 ວິນາທີ.
- ໃນກະເພາະອາຫານ, ອິນຊູລິນສັ້ນແມ່ນໃຊ້ໄດ້ດີທີ່ສຸດ 20 ນາທີກ່ອນອາຫານ. ຢູ່ບ່ອນອື່ນ, ຢາຖືກປະຕິບັດເຄິ່ງຊົ່ວໂມງກ່ອນອາຫານ.
ຊື່ການຄ້າຂອງຢາ
Insulin ແມ່ນຜະລິດໃນຮູບແບບຂອງການແກ້ໄຂບັນຫາການສີດແລະຖືກຂາຍໃນຮ້ານຂາຍຢາ.
ອິນຊູລິນທີ່ຜະລິດໂດຍ ກຳ ມະພັນສາມາດຜະລິດໄດ້ພາຍໃຕ້ຊື່ຍີ່ຫໍ້:
 ຂໍຂອບໃຈກັບເຕັກໂນໂລຢີທາງພັນທຸ ກຳ ທີ່ທັນສະ ໄໝ, ການຜະລິດອິນຊູລິນປອມ (ທຽມ) ທີ່ສ້າງຂື້ນມາ. ມັນແມ່ນລາວຜູ້ທີ່ເປັນສານທີ່ຫ້າວຫັນຂອງການກະກຽມ: Humodar, Humulin, Insuman, Gansulin, Humalog, Apidra SoloStar, Mikstard. ຢາເຫລົ່ານີ້ແຕກຕ່າງຈາກອັນດັບຕົ້ນໆໃນ ລຳ ດັບຍ້ອນຫລັງຂອງກົດອະມິໂນເຊິ່ງເພີ່ມຄຸນສົມບັດ ໃໝ່ ໃຫ້ພວກມັນ (ຕົວຢ່າງ: ຜົນກະທົບສອງໄລຍະທີ່ຍາວກວ່າ) ເຊິ່ງມັນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ຂໍຂອບໃຈກັບເຕັກໂນໂລຢີທາງພັນທຸ ກຳ ທີ່ທັນສະ ໄໝ, ການຜະລິດອິນຊູລິນປອມ (ທຽມ) ທີ່ສ້າງຂື້ນມາ. ມັນແມ່ນລາວຜູ້ທີ່ເປັນສານທີ່ຫ້າວຫັນຂອງການກະກຽມ: Humodar, Humulin, Insuman, Gansulin, Humalog, Apidra SoloStar, Mikstard. ຢາເຫລົ່ານີ້ແຕກຕ່າງຈາກອັນດັບຕົ້ນໆໃນ ລຳ ດັບຍ້ອນຫລັງຂອງກົດອະມິໂນເຊິ່ງເພີ່ມຄຸນສົມບັດ ໃໝ່ ໃຫ້ພວກມັນ (ຕົວຢ່າງ: ຜົນກະທົບສອງໄລຍະທີ່ຍາວກວ່າ) ເຊິ່ງມັນມີຄວາມ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ.
ກິນເພາະຖ້າກິນ
ມັນຈະເກີດຂື້ນວ່າການບໍລິຫານອິນຊູລິນໃນບາງກໍລະນີກໍ່ໃຫ້ເກີດໂລກຫອນໄກ່.
ອາການຕົ້ນຕໍຂອງ hyperglycemia ແມ່ນການສະແດງອອກໃນຮູບແບບຂອງ:

ໃນເວລາເລີ່ມຕົ້ນຂອງອາການທີ່ຄ້າຍຄືກັນ, ຄົນເຈັບຄວນກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ຍ່ອຍອາຫານໄດ້ງ່າຍໆ (ໂດຍປົກກະຕິແມ່ນເຂົ້າ ໜົມ, ເຂົ້າ ໜົມ ້ ຳ ຕານຫຼືຊາຫວານ).
ໃນກໍລະນີທີ່ເສື່ອມໂຊມໃນສະຫວັດດີການ, ຄົນເຈັບຕ້ອງໄດ້ໂທຫາລົດສຸກເສີນຢ່າງຮີບດ່ວນ. ໂດຍປົກກະຕິແລ້ວ, ທ່ານ ໝໍ ຈະສັກຢາ glucagon ຫຼືວິທີແກ້ໄຂ 40% dextrose (ໃສ່ກ້າມ) ເຂົ້າກ້າມ. ການຊັກຊ້າໃນກໍລະນີນີ້ແມ່ນອັນຕະລາຍທີ່ສຸດແລະສາມາດເຮັດໃຫ້ເກີດສະຕິຫຼືເສຍຊີວິດໄດ້.
ພາວະແຊກຊ້ອນ
ການຮັກສາໄລຍະຍາວດ້ວຍທາດອິນຊູລິນສາມາດເຮັດໃຫ້ເກີດອາການແຊກຊ້ອນຕ່າງໆ. ຄົນຕົ້ນຕໍແມ່ນ.
Insulin ແມ່ນຢາຕົ້ນຕໍ ສຳ ລັບປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1. ບາງຄັ້ງມັນຍັງຖືກ ນຳ ໃຊ້ເພື່ອເຮັດໃຫ້ຄົນເຈັບມີສະຖຽນລະພາບແລະປັບປຸງສະຫວັດດີພາບຂອງລາວໃນປະເພດພະຍາດທີ່ສອງ. ສານນີ້ໂດຍ ທຳ ມະຊາດຂອງມັນແມ່ນຮໍໂມນທີ່ມີຄວາມສາມາດສົ່ງຜົນກະທົບຕໍ່ການເຜົາຜະຫລານທາດແປ້ງໃນປະລິມານ ໜ້ອຍ.ໂດຍປົກກະຕິ, ກະຕຸກຈະຜະລິດອິນຊູລິນພຽງພໍ, ເຊິ່ງຊ່ວຍຮັກສາລະດັບການເຄື່ອນໄຫວຂອງນ້ ຳ ຕານໃນເລືອດ. ແຕ່ວ່າມີຄວາມຜິດປົກກະຕິຂອງໂຣກ endocrine ທີ່ຮ້າຍແຮງ, ໂອກາດດຽວທີ່ຈະຊ່ວຍຄົນເຈັບເລື້ອຍໆແມ່ນການສັກຢາອິນຊູລິນຢ່າງຊັດເຈນ. ແຕ່ຫນ້າເສຍດາຍ, ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະກິນມັນທາງປາກ (ໃນຮູບແບບຂອງເມັດ), ເພາະວ່າມັນຖືກ ທຳ ລາຍຢ່າງສົມບູນໃນທໍ່ຍ່ອຍອາຫານແລະສູນເສຍຄຸນຄ່າທາງຊີວະພາບຂອງມັນ.
ການກະກຽມທີ່ໄດ້ມາຈາກວັດຖຸດິບຕົ້ນ ກຳ ເນີດຂອງສັດ
ການໄດ້ຮັບຮໍໂມນຮໍໂມນນີ້ຈາກ ໝູ ແລະຫມູແມ່ນເຕັກໂນໂລຢີເກົ່າທີ່ຫາຍາກໃນປະຈຸບັນນີ້. ນີ້ແມ່ນເນື່ອງມາຈາກຄຸນນະພາບຕໍ່າຂອງຢາທີ່ໄດ້ຮັບ, ແນວໂນ້ມຂອງມັນທີ່ຈະເຮັດໃຫ້ເກີດອາການແພ້ແລະລະດັບການບໍລິສຸດບໍ່ພຽງພໍ. ຄວາມຈິງແມ່ນວ່າເນື່ອງຈາກວ່າຮໍໂມນແມ່ນສານທາດໂປຼຕີນ, ມັນປະກອບດ້ວຍຊຸດອາຊິດ amino ທີ່ແນ່ນອນ.
ທາດອິນຊູລິນທີ່ຜະລິດໃນຮ່າງກາຍຂອງ ໝູ ແຕກຕ່າງກັນໃນສ່ວນປະກອບຂອງກົດອະມິໂນຈາກອິນຊູລິນຂອງມະນຸດໂດຍ 1 ອາຊິດ amino, ແລະ insulin bovine ໂດຍ 3.
ໃນຕອນເລີ່ມຕົ້ນແລະກາງຂອງສະຕະວັດທີ 20, ໃນເວລາທີ່ບໍ່ມີຢາຄ້າຍຄືກັນ, ເຖິງແມ່ນວ່າອິນຊູລິນດັ່ງກ່າວກໍ່ແມ່ນການຄົ້ນພົບທາງດ້ານການແພດແລະຊ່ວຍໃຫ້ການປິ່ນປົວຄົນເຈັບເບົາຫວານໃນລະດັບ ໃໝ່. ຮໍໂມນທີ່ໄດ້ຮັບໂດຍວິທີການນີ້ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ແຕ່ວ່າມັນມັກຈະເຮັດໃຫ້ເກີດຜົນຂ້າງຄຽງແລະອາການແພ້. ຄວາມແຕກຕ່າງຂອງສ່ວນປະກອບຂອງກົດອະມິໂນແລະຄວາມບໍ່ສະອາດໃນຢາມີຜົນກະທົບຕໍ່ສະພາບຂອງຄົນເຈັບ, ໂດຍສະເພາະໃນ ໝວດ ຄົນເຈັບທີ່ມີຄວາມສ່ຽງຫຼາຍກວ່າເກົ່າ (ເດັກນ້ອຍແລະຜູ້ເຖົ້າ). ເຫດຜົນອີກຢ່າງ ໜຶ່ງ ທີ່ເຮັດໃຫ້ຄວາມອົດທົນບໍ່ດີຂອງອິນຊູລິນດັ່ງກ່າວແມ່ນການປະກົດຕົວຂອງຢາທີ່ບໍ່ມີປະສິດຕິພາບໃນຢາ (proinsulin), ເຊິ່ງເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ຈັດຄວາມແຕກຕ່າງຂອງຢານີ້ໄດ້.
ປະຈຸບັນນີ້ມີ insulins ໝູ ທີ່ກ້າວ ໜ້າ ເຊິ່ງບໍ່ມີຂໍ້ບົກຜ່ອງເຫຼົ່ານີ້. ພວກມັນໄດ້ຮັບຈາກຕັບຂອງ ໝູ, ແຕ່ຫລັງຈາກນັ້ນພວກມັນຕ້ອງໄດ້ຜ່ານການປຸງແຕ່ງແລະການກັ່ນຕອງຕື່ມ. ພວກເຂົາແມ່ນ multicomponent ແລະມີຕົວແທນ.
ອິນຊູລິນຊີ້ນ ໝູ ທີ່ຖືກປ່ຽນແປງແມ່ນປະຕິບັດບໍ່ແຕກຕ່າງຈາກຮໍໂມນຂອງມະນຸດ, ສະນັ້ນມັນຍັງຖືກ ນຳ ໃຊ້ໃນການປະຕິບັດ
ຢາດັ່ງກ່າວຖືກຍອມຮັບໂດຍຄົນເຈັບດີຂື້ນກວ່າເກົ່າແລະການປະຕິບັດບໍ່ກໍ່ໃຫ້ເກີດປະຕິກິລິຍາທາງລົບ, ພວກມັນບໍ່ຍັບຍັ້ງລະບົບພູມຕ້ານທານແລະຫຼຸດນໍ້າຕານໃນເລືອດໄດ້ຢ່າງມີປະສິດຕິຜົນ. Insulin Bovine ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນຢາໃນມື້ນີ້, ເພາະວ່າເນື່ອງຈາກໂຄງສ້າງຕ່າງປະເທດມັນມີຜົນກະທົບທາງລົບຕໍ່ລະບົບພູມຕ້ານທານແລະລະບົບອື່ນໆຂອງຮ່າງກາຍຂອງມະນຸດ.
ອິນຊູລິນວິສະວະ ກຳ ພັນທຸ ກຳ
ທາດ insulin ຂອງມະນຸດ, ເຊິ່ງໃຊ້ ສຳ ລັບຜູ້ປ່ວຍເບົາຫວານ, ໃນລະດັບອຸດສາຫະ ກຳ ແມ່ນໄດ້ຮັບໃນສອງທາງ:
- ການນໍາໃຊ້ການປິ່ນປົວ enzymatic ຂອງ insulin porcine,
- ໂດຍໃຊ້ສາຍພັນທີ່ຖືກດັດແກ້ພັນທຸ ກຳ ຂອງ Escherichia coli ຫຼືເຊື້ອລາ.
ດ້ວຍການປ່ຽນແປງທາງກາຍທາງເຄມີ - ທາດເຄມີ, ໂມເລກຸນຂອງອິນຊູລິນໃນອິນໂດເນເຊຍພິເສດກາຍເປັນທາດອິນຊູລິນ. ສ່ວນປະກອບຂອງກົດອະມິໂນຂອງການກະກຽມທີ່ອອກມາແມ່ນບໍ່ແຕກຕ່າງຈາກສ່ວນປະກອບຂອງຮໍໂມນ ທຳ ມະຊາດທີ່ຜະລິດຢູ່ໃນຮ່າງກາຍຂອງມະນຸດ. ໃນລະຫວ່າງຂັ້ນຕອນການຜະລິດ, ຢາໄດ້ຜ່ານການເຮັດຄວາມບໍລິສຸດສູງ, ສະນັ້ນມັນບໍ່ກໍ່ໃຫ້ເກີດອາການແພ້ຫຼືການສະແດງທີ່ບໍ່ຕ້ອງການອື່ນໆ.
ແຕ່ສ່ວນຫຼາຍແລ້ວ, ອິນຊູລິນແມ່ນໄດ້ຮັບໂດຍໃຊ້ຈຸລິນຊີທີ່ຖືກປັບປຸງ (ດັດແປງພັນທຸ ກຳ). ການ ນຳ ໃຊ້ວິທີການທາງຊີວະວິທະຍາ, ເຊື້ອແບັກທີເຣັຍຫຼືເຊື້ອລາແມ່ນຖືກດັດແປງດ້ວຍວິທີທີ່ພວກເຂົາເອງສາມາດຜະລິດອິນຊູລິນ.
ນອກເຫນືອໄປຈາກການຜະລິດອິນຊູລິນຕົນເອງ, ການກັ່ນຕອງຂອງມັນມີບົດບາດ ສຳ ຄັນ. ເພື່ອວ່າຢາຈະບໍ່ເຮັດໃຫ້ເກີດອາການແພ້ແລະອັກເສບ, ແຕ່ລະໄລຍະມັນ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມກວດກາຄວາມບໍລິສຸດຂອງເຊື້ອຈຸລິນຊີແລະທຸກວິທີແກ້ໄຂ, ພ້ອມທັງສ່ວນປະກອບທີ່ ນຳ ໃຊ້.
ມີ 2 ວິທີການໃນການຜະລິດອິນຊູລິນ. ທຳ ອິດຂອງພວກມັນແມ່ນອີງໃສ່ການໃຊ້ສອງສາຍພັນທີ່ແຕກຕ່າງກັນ (ສາຍພັນ) ຂອງຈຸລິນຊີດຽວ.ພວກມັນແຕ່ລະ synthesizes ພຽງແຕ່ລະບົບຕ່ອງໂສ້ຂອງໂມເລກຸນ DNA ຮໍໂມນ (ມີພຽງແຕ່ສອງຂອງມັນເທົ່ານັ້ນ, ແລະພວກມັນຖືກບິດຮ່ວມກັນ). ຫຼັງຈາກນັ້ນ, ຕ່ອງໂສ້ເຫຼົ່ານີ້ແມ່ນເຊື່ອມຕໍ່ກັນ, ແລະໃນການແກ້ໄຂທີ່ໄດ້ຮັບແລ້ວມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະແຍກຮູບແບບການເຄື່ອນໄຫວຂອງອິນຊູລິນອອກຈາກຕົວທີ່ບໍ່ມີຄວາມ ສຳ ຄັນທາງຊີວະພາບ.
ວິທີທີສອງທີ່ຈະໄດ້ຮັບຢາໂດຍໃຊ້ Escherichia coli ຫຼືເຊື້ອລາແມ່ນອີງໃສ່ຄວາມຈິງທີ່ວ່າຈຸລິນຊີ ທຳ ອິດຜະລິດອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິຜົນ (ນັ້ນແມ່ນຕົວຢ່າງຂອງມັນແມ່ນ proinsulin). ຈາກນັ້ນ, ໂດຍ ນຳ ໃຊ້ວິທີການຮັກສາ enzymatic, ແບບຟອມນີ້ຖືກເປີດໃຊ້ແລະ ນຳ ໃຊ້ໃນທາງການແພດ.

ພະນັກງານຜູ້ທີ່ເຂົ້າເຖິງສະຖານທີ່ຜະລິດທີ່ແນ່ນອນຄວນນຸ່ງເຄື່ອງປ້ອງກັນທີ່ເປັນຫມັນ, ເຊິ່ງ ກຳ ຈັດການຕິດຕໍ່ຂອງຢາດ້ວຍທາດແຫຼວທາງຊີວະພາບຂອງມະນຸດ.
ຂະບວນການທັງ ໝົດ ນີ້ແມ່ນປົກກະຕິແລ້ວໂດຍອັດຕະໂນມັດ, ອາກາດແລະທຸກ ໜ້າ ທີ່ຕິດຕໍ່ກັບ ampoules ແລະ vials ແມ່ນບໍ່ເປັນຫມັນ, ແລະສາຍທີ່ມີອຸປະກອນຕ່າງໆແມ່ນຜະນຶກເຂົ້າກັນໂດຍ hermetically.
ວິທີການເຕັກໂນໂລຢີຊີວະພາບສາມາດຊ່ວຍໃຫ້ນັກວິທະຍາສາດຄິດກ່ຽວກັບວິທີແກ້ໄຂທາງເລືອກຂອງໂລກເບົາຫວານ. ຍົກຕົວຢ່າງ, ມາຮອດປະຈຸບັນ, ການສຶກສາ preclinical ກ່ຽວກັບການຜະລິດຈຸລັງທົດລອງ pancreatic ປອມແມ່ນໄດ້ຖືກດໍາເນີນ, ເຊິ່ງສາມາດໄດ້ຮັບໂດຍໃຊ້ວິທີການວິສະວະກໍາພັນທຸກໍາ. ບາງທີໃນອະນາຄົດພວກມັນຈະຖືກ ນຳ ໃຊ້ເພື່ອປັບປຸງການເຮັດວຽກຂອງອະໄວຍະວະນີ້ໃນຄົນເຈັບ.

ການຜະລິດເຄື່ອງຈັກທີ່ທັນສະ ໄໝ ແມ່ນຂະບວນການເຕັກໂນໂລຢີທີ່ສັບສົນ, ເຊິ່ງກ່ຽວຂ້ອງກັບການອັດຕະໂນມັດແລະການແຊກແຊງຂອງມະນຸດ ໜ້ອຍ ທີ່ສຸດ
ສ່ວນປະກອບເພີ່ມເຕີມ
ການຜະລິດອິນຊູລິນໂດຍບໍ່ມີຜູ້ຂັບໄລ່ໃນໂລກຍຸກ ໃໝ່ ເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຈິນຕະນາການ, ເພາະວ່າພວກມັນສາມາດປັບປຸງຄຸນສົມບັດທາງເຄມີຂອງມັນ, ຂະຫຍາຍເວລາປະຕິບັດງານແລະບັນລຸຄວາມບໍລິສຸດໃນລະດັບສູງ.
ໂດຍຄຸນສົມບັດຂອງມັນ, ສ່ວນປະກອບເພີ່ມເຕີມທັງ ໝົດ ສາມາດແບ່ງອອກເປັນຊັ້ນຮຽນຕໍ່ໄປນີ້:
- ການຍືດເຍື້ອ (ສານທີ່ໃຊ້ເພື່ອໃຫ້ໄລຍະເວລາດົນກວ່າຂອງການກະ ທຳ ຂອງຢາ),
- ສ່ວນປະກອບທີ່ຂ້າເຊື້ອ
- ສະຖຽນລະພາບ, ເນື່ອງຈາກວ່າກົດທີ່ດີທີ່ສຸດແມ່ນຮັກສາໄວ້ໃນການແກ້ໄຂຢາ.
ການຍືດອາຍຸເພີ່ມ
ມີ insulins ທີ່ມີການເຄື່ອນໄຫວມາດົນນານເຊິ່ງກິດຈະ ກຳ ທາງຊີວະວິທະຍາຂອງລາວມີເວລາ 8 - 42 ຊົ່ວໂມງ (ຂຶ້ນກັບກຸ່ມຂອງຢາ). ຜົນກະທົບນີ້ແມ່ນບັນລຸໄດ້ເນື່ອງຈາກການເພີ່ມສານພິເສດ - ສານຍືດຍາວໃຫ້ກັບວິທີການສັກຢາ. ສ່ວນຫຼາຍມັກ, ໜຶ່ງ ໃນທາດປະສົມຕໍ່ໄປນີ້ແມ່ນໃຊ້ເພື່ອຈຸດປະສົງນີ້:
ທາດໂປຼຕີນທີ່ຍືດອາຍຸການປະຕິບັດຂອງຢາໄດ້ຮັບການ ຊຳ ລະລ້າງລາຍລະອຽດແລະມີສານແພ້ຕ່ ຳ (ຕົວຢ່າງທາດໂປຼຕີນ). ເກືອສັງກະສີຍັງບໍ່ສົ່ງຜົນກະທົບຕໍ່ກິດຈະ ກຳ ຂອງອິນຊູລິນຫຼືສະຫວັດດີການຂອງຄົນເຮົາ.
ອົງປະກອບຂອງພູມຕ້ານທານ
ຢາຂ້າເຊື້ອໂລກໃນສ່ວນປະກອບຂອງອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອໃຫ້ພືດພັນຈຸລິນຊີບໍ່ຄູນໃນລະຫວ່າງການເກັບຮັກສາແລະ ນຳ ໃຊ້ໃນນັ້ນ. ສານເຫຼົ່ານີ້ແມ່ນສານກັນບູດແລະຮັບປະກັນການຮັກສາການເຄື່ອນໄຫວທາງຊີວະພາບຂອງຢາ. ນອກຈາກນັ້ນ, ຖ້າຄົນເຈັບບໍລິຫານຮໍໂມນຈາກຫຼອດດຽວໃຫ້ຕົວເອງ, ຫຼັງຈາກນັ້ນຢາອາດຈະຢູ່ເປັນເວລາຫຼາຍມື້. ເນື່ອງຈາກອົງປະກອບຕ້ານເຊື້ອແບັກທີເຣັຍທີ່ມີຄຸນນະພາບສູງ, ລາວຈະບໍ່ມີຄວາມຕ້ອງການທີ່ຈະຖິ້ມຢາທີ່ບໍ່ໄດ້ໃຊ້ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ທາງທິດສະດີຂອງການສືບພັນໃນການແກ້ໄຂຂອງຈຸລິນຊີ.
ສານຕໍ່ໄປນີ້ສາມາດໃຊ້ເປັນຢາຂ້າເຊື້ອໂລກໃນການຜະລິດອິນຊູລິນ:

ຖ້າວິທີແກ້ໄຂບັນຈຸທາດໄອອອນສັງກະສີ, ພວກມັນກໍ່ເຮັດ ໜ້າ ທີ່ເປັນສານກັນບູດເພີ່ມເຕີມຍ້ອນຄຸນສົມບັດຂອງຢາຕ້ານເຊື້ອ
ສຳ ລັບການຜະລິດອິນຊູລິນແຕ່ລະຊະນິດ, ສ່ວນປະກອບຢາຂ້າເຊື້ອບາງຊະນິດແມ່ນ ເໝາະ ສົມ. ການປະຕິ ສຳ ພັນຂອງພວກເຂົາກັບຮໍໂມນນັ້ນຕ້ອງໄດ້ຮັບການສືບສວນໃນຂັ້ນຕອນຂອງການທົດລອງ preclinical, ເພາະວ່າສານກັນບູດບໍ່ຕ້ອງລົບກວນກິດຈະ ກຳ ທາງຊີວະພາບຂອງອິນຊູລິນຫຼືຖ້າບໍ່ດັ່ງນັ້ນຈະສົ່ງຜົນກະທົບທາງລົບຕໍ່ຄຸນລັກສະນະຂອງມັນ.
ການໃຊ້ສານກັນບູດໃນກໍລະນີຫຼາຍທີ່ສຸດເຮັດໃຫ້ຮໍໂມນສາມາດບໍລິຫານພາຍໃຕ້ຜິວ ໜັງ ໂດຍບໍ່ໄດ້ຮັບການຮັກສາກ່ອນດ້ວຍເຫຼົ້າຫຼືຢາຕ້ານເຊື້ອອື່ນໆ (ຜູ້ຜະລິດມັກຈະກ່າວເຖິງສິ່ງນີ້ຕາມ ຄຳ ແນະ ນຳ). ນີ້ຈະເຮັດໃຫ້ການບໍລິຫານຢາງ່າຍຂື້ນແລະຫຼຸດຜ່ອນ ຈຳ ນວນເຄື່ອງມືກະກຽມກ່ອນການສີດເອງ. ແຕ່ ຄຳ ແນະ ນຳ ນີ້ໃຊ້ໄດ້ຜົນເທົ່ານັ້ນຖ້າວິທີແກ້ໄຂໄດ້ຖືກຄຸ້ມຄອງໂດຍໃຊ້ເຂັມຂັດອິນຊູລິນໂດຍບຸກຄົນທີ່ມີເຂັມບາງໆ.
ສະຖຽນລະພາບ
ສະຖຽນລະພາບແມ່ນມີຄວາມຈໍາເປັນເພື່ອໃຫ້ pH ຂອງການແກ້ໄຂຖືກຮັກສາໄວ້ໃນລະດັບໃດຫນຶ່ງ. ການຮັກສາຢາ, ກິດຈະ ກຳ ແລະຄວາມ ໝັ້ນ ຄົງຂອງຄຸນສົມບັດທາງເຄມີແມ່ນຂື້ນກັບລະດັບຂອງກົດ. ໃນການຜະລິດຮໍໂມນສີດ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຟອສເຟດແມ່ນຖືກ ນຳ ໃຊ້ເພື່ອຈຸດປະສົງນີ້.
ສຳ ລັບອິນຊູລິນກັບສັງກະສີ, ເຄື່ອງແກ້ໄຂສະຖຽນລະພາບແມ່ນບໍ່ ຈຳ ເປັນສະ ເໝີ ໄປ, ເພາະວ່າທາດໂລຫະຊ່ວຍຮັກສາຄວາມສົມດຸນທີ່ ຈຳ ເປັນ. ຖ້າຫາກວ່າພວກມັນຖືກ ນຳ ໃຊ້ຢ່າງໃດກໍ່ຕາມ, ຫຼັງຈາກນັ້ນສານປະສົມເຄມີອື່ນໆກໍ່ຖືກ ນຳ ໃຊ້ແທນຟອສເຟດ, ເພາະວ່າການປະສົມສານເຫຼົ່ານີ້ ນຳ ໄປສູ່ການຂາດສະຕິແລະບໍ່ ເໝາະ ສົມກັບຢາ. ຊັບສົມບັດທີ່ ສຳ ຄັນທີ່ສະແດງໃຫ້ເຫັນເຖິງສະຖຽນລະພາບທັງ ໝົດ ແມ່ນຄວາມປອດໄພແລະຄວາມບໍ່ສາມາດທີ່ຈະປະຕິກິລິຍາໃດໆກັບອິນຊູລິນ.
ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ທີ່ມີຄຸນນະພາບຄວນຈັດການກັບການເລືອກເອົາຢາສັກ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ. ວຽກງານຂອງອິນຊູລິນບໍ່ພຽງແຕ່ຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດປົກກະຕິເທົ່ານັ້ນ, ແຕ່ຍັງບໍ່ເປັນອັນຕະລາຍຕໍ່ອະໄວຍະວະອື່ນໆແລະລະບົບຕ່າງໆອີກດ້ວຍ. ຢາດັ່ງກ່າວຄວນຈະມີຄວາມເປັນກາງທາງເຄມີ, ມີສານແພ້ຕ່ ຳ ແລະ ເໝາະ ສົມ. ມັນຍັງສະດວກດີຖ້າວ່າອິນຊູລິນທີ່ຖືກເລືອກສາມາດປະສົມກັບລຸ້ນອື່ນໆຕາມໄລຍະເວລາຂອງການປະຕິບັດ.
ອິນຊູລິນຂອງມະນຸດແມ່ນເຄື່ອງມືທີ່ມີປະສິດຕິພາບທີ່ຖືກອອກແບບມາເພື່ອປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະສອງ. ມັນແມ່ນຜະລິດຕະພັນທີ່ໄດ້ຮັບການ ກຳ ເນີດທາງພັນທຸ ກຳ ທີ່ມີທາດລະລາຍສູງໃນທາດແຫຼວ. ອະນຸມັດໃຫ້ໃຊ້ໃນເວລາຖືພາ.
Actrapid, Humulin, ປະກັນໄພ.

INN: ທາດລະລາຍອິນຊູລິນໃນສັງເຄາະເຄິ່ງ.
ພວກມັນຖືກຜະລິດຈາກຫຍັງ
ທ່ານສາມາດເຂົ້າຫາວິທີດັ່ງຕໍ່ໄປນີ້:
- ໃຊ້ການປິ່ນປົວແບບພິເສດຂອງອິນຊູລິນບໍລິສຸດ,
- ໃນລະຫວ່າງການປະຕິກິລິຍາ, ໃນການປ່ຽນແປງພັນທຸ ກຳ ຂອງເຊື້ອລາຫຼືເຊື້ອພັນ Escherichia coli ແມ່ນມີສ່ວນຮ່ວມ, ເຊື້ອແບັກທີເຣັຍ coli.
insulin ດັ່ງກ່າວແມ່ນ biphasic. ມັນໄດ້ຖືກເຮັດໃຫ້ບໍລິສຸດເປັນຄັ້ງ ທຳ ອິດ, ຫຼັງຈາກນັ້ນສັງເຄາະເຂົ້າໃນໂຄງປະກອບທາງເຄມີສຸດທ້າຍ. ສ່ວນປະກອບຂອງຢານີ້ບໍ່ແຕກຕ່າງຫຍັງຫຼາຍຈາກອິນຊູລິນທີ່ບໍ່ແມ່ນສັງເຄາະຮໍໂມນ. ບາງສະຖຽນລະພາບ, ຕົວແທນການຜຸພັງແລະເຊື້ອແບັກທີເຣັຍທີ່ມີປະຕິກິລິຍາໄດ້ຖືກເພີ່ມເຂົ້າໃນຮູບແບບຂອງມະນຸດ.
ຮູບແບບຕົ້ນຕໍຂອງການປ່ອຍແມ່ນການແກ້ໄຂການສີດ. 1 ມລອາດຈະບັນຈຸອິນຊູລິນ 40 ຫລື 100 ຫົວ.

ການປະຕິບັດດ້ານການຢາ
ວິທີການປິ່ນປົວນີ້ກ່ຽວຂ້ອງກັບການໃສ່ອິນຊູລິນ. ຮູບແບບສະລັບສັບຊ້ອນຂອງ insulin ສະເພາະເຈາະຈົງຢູ່ພື້ນຜິວຂອງເຍື່ອຂອງຈຸລັງຫລາຍໆຊະນິດ, ເຊິ່ງປະກົດວ່າຫລັງຈາກຕິດຕໍ່ພົວພັນໂດຍກົງກັບພື້ນຜິວຂອງເຍື່ອຫ້ອງ. ການສັງເຄາະຂອງ cyclooxygenase ພາຍໃນຈຸລັງຕັບແລະໂຄງສ້າງໄຂມັນແມ່ນເພີ່ມຂື້ນ.
Insulin ແມ່ນສາມາດເຈາະເຂົ້າໄປໃນຈຸລັງກ້າມຊີ້ນໂດຍກົງ. ໃນກໍລະນີນີ້, ການກະຕຸ້ນຂອງທຸກໆຂະບວນການທີ່ເກີດຂື້ນໃນຈຸລັງເກີດຂື້ນ. ການສັງເຄາະຂອງ hexokinase ແລະ glycogen synthetase ທີ່ ສຳ ຄັນກໍ່ ກຳ ລັງດີຂື້ນ.
ຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນກະແສເລືອດຫຼຸດລົງເນື່ອງຈາກມີການກະຈາຍຢ່າງໄວວາພາຍໃນຈຸລັງ. ການສົມທຽບທີ່ດີຂອງມັນໂດຍເນື້ອເຍື່ອຂອງຮ່າງກາຍທັງ ໝົດ ແມ່ນປະຕິບັດ. ມີການກະຕຸ້ນຂອງຂະບວນການຂອງ glycogenogenesis ແລະ lipogenesis ຂອງເຊນ. ໂຄງສ້າງຂອງທາດໂປຼຕີນຈະຖືກສັງເຄາະໄວຂຶ້ນ. ອັດຕາການຜະລິດນ້ ຳ ຕານທີ່ ຈຳ ເປັນໂດຍຈຸລັງຕັບໄດ້ຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໂດຍການຫຼຸດຜ່ອນການແບ່ງແຍກຂອງເສັ້ນໃຍ glycogen.
ແພດການຢາ
ອັດຕາການດູດຊືມອິນຊູລິນມັກຈະຂື້ນກັບວິທີການໃຊ້ສານທີ່ມີການເຄື່ອນໄຫວ. ສ່ວນໃຫຍ່ແມ່ນຍ້ອນປະລິມານສຸດທ້າຍ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນທັງ ໝົດ ໃນການແກ້ໄຂສີດແລະຢູ່ບ່ອນສັກຢາທັນທີ.ເນື້ອເຍື່ອຖືກແຈກຢາຍບໍ່ເທົ່າກັນ. Insulin ບໍ່ສາມາດເຈາະເຂົ້າໃນສິ່ງປ້ອງກັນຂອງແຮ່ໄດ້.

ມັນສາມາດຖືກ ທຳ ລາຍບາງສ່ວນໂດຍ insulinase ສະເພາະໃນຕັບ. ມັນແມ່ນ excreted ສ່ວນໃຫຍ່ແມ່ນໂດຍການກັ່ນຕອງຂອງຫມາກໄຂ່ຫຼັງ. ການລົບລ້າງເຄິ່ງຊີວິດບໍ່ໃຫ້ເກີນ 10 ນາທີ. ປະລິມານອິນຊູລິນໃນເລືອດສູງສຸດແມ່ນສັງເກດໄດ້ພາຍໃນ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກການບໍລິຫານໂດຍກົງ. ຜົນກະທົບສາມາດໃຊ້ໄດ້ເຖິງ 5 ຊົ່ວໂມງ.
ຕົວຊີ້ບອກການ ນຳ ໃຊ້ອິນຊູລິນ
ມີຫລາຍວິທີທາງໃນການປິ່ນປົວດ້ວຍການຊີ້ບອກ:
- ພະຍາດເບົາຫວານປະເພດ 1 ແລະປະເພດ 2
- acidosis ພະຍາດເບົາຫວານ,
- ketoacidotic ເສຍສະຕິ,
- ພະຍາດເບົາຫວານໃນລະຫວ່າງການຖືພາ.
ໃນກໍລະນີທີ່ສະຖານະການທີ່ມັກເກີດຂື້ນໃນຄົນເຈັບ, ລາວຕ້ອງໄດ້ເຂົ້າໂຮງ ໝໍ. ຖ້າສຸຂະພາບບໍ່ດີຂື້ນ, ພະຍາດ hemodialysis ຖືກປະຕິບັດ. ໃນທຸກໆກໍລະນີອື່ນໆ, ເມື່ອບໍ່ມີປະຕິກິລິຍາຜິດປົກກະຕິໃດໆ, ໃຫ້ ດຳ ເນີນການປິ່ນປົວດ້ວຍຢາເສບຕິດ. ຂະ ໜາດ ແລະໄລຍະເວລາຂອງການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມໂດຍອີງໃສ່ຄວາມຮຸນແຮງຂອງອາການທາງຄລີນິກຂອງພະຍາດ.
ວິທີການກິນຢາອິນຊູລິນ
ຂະ ໜາດ ແລະເສັ້ນທາງຂອງການບໍລິຫານໂດຍກົງແມ່ນຖືກ ກຳ ນົດພຽງແຕ່ບົນພື້ນຖານຂອງລະດັບນ້ ຳ ຕານໃນເລືອດໂດຍສະເລ່ຍ, ແລະຫຼັງຈາກນັ້ນ 2 ຊົ່ວໂມງຫຼັງອາຫານ. ນອກຈາກນັ້ນ, ການຕ້ອນຮັບແມ່ນຂື້ນກັບຄວາມຮ້າຍແຮງຂອງການພັດທະນາຂອງ glucosuria.
ສ່ວນຫຼາຍມັກ, ການບໍລິຫານ subcutaneous. ເຮັດມັນ 15 ນາທີກ່ອນອາຫານຫລັກ. ໃນພະຍາດເບົາຫວານ ketoacidosis ຫຼືພະຍາດເບົາຫວານ, insulin ສັກແມ່ນສັກໂດຍສັກ, ສະ ເໝີ ເຂົ້າທາງກ້າມຫຼືກ້າມກ້າມ gluteus, ກ່ອນທີ່ຈະມີການຜ່າຕັດໃດໆ.
ແນະ ນຳ ໃຫ້ບໍລິຫານຢາຢ່າງ ໜ້ອຍ 3 ຄັ້ງຕໍ່ມື້. ເພື່ອຫລີກລ້ຽງການໃຊ້ຢາຮັກສາໂລກປາກ, ມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະກືນຢາຢູ່ຕະຫຼອດເວລາ. ຫຼັງຈາກນັ້ນ, ການຍັບຍັ້ງໄຂມັນ subcutaneous ບໍ່ໄດ້ຖືກສັງເກດເຫັນ.
ປະລິມານ ສຳ ລັບຜູ້ໃຫຍ່ປະ ຈຳ ວັນແມ່ນ 40 ໜ່ວຍ, ແລະ ສຳ ລັບເດັກນ້ອຍແມ່ນ 8 ຫົວ ໜ່ວຍ. ມາດຕະຖານຂອງການບໍລິຫານແມ່ນ 3 ຄັ້ງຕໍ່ມື້. ຖ້າມີຄວາມຕ້ອງການດັ່ງກ່າວ, ທ່ານກໍ່ສາມາດຮັບອິນຊູລິນເຖິງ 5 ເທົ່າ.

ຜົນຂ້າງຄຽງຂອງອິນຊູລິນ
ເມື່ອ ນຳ ໃຊ້, ອາການແພ້ຕໍ່ໄປນີ້ມັກຈະພັດທະນາ:
- ອາການແພ້: urticaria, Quincke's edema,
- ລົມຫາຍໃຈສັ້ນແຮງ, ຄວາມກົດດັນຫຼຸດລົງຢ່າງກະທັນຫັນ,
- ໂລກເອດສໃນເລືອດ: ການເຫື່ອອອກເພີ່ມຂື້ນ, ຄວາມອ້ວນ, ຜິວ ໜັງ, ຄວາມສັ່ນສະເທືອນແລະການກິນເກີນ, ຄວາມອຶດຢາກຄົງທີ່, ຄວາມວຸ້ນວາຍທີ່ເພີ່ມຂື້ນ, ການນອນໄມ່ຫລັບ, ອາການເຈັບຫົວ, ການລະຄາຍເຄືອງຫຼາຍເກີນໄປແລະຄວາມອິດເມື່ອຍ, ວິໄສທັດທີ່ບໍ່ດີແລະຄວາມເວົ້າ, ກ້າມເນື້ອຂອງໃບ ໜ້າ,
- ອາການເລືອດໄຫຼໃນສະຕິ
- hyperglycemia ແລະ acidosis: ປາກແຫ້ງຕະຫຼອດເວລາ, ການສູນເສຍຄວາມຢາກອາຫານຢ່າງຮຸນແຮງ, ສີແດງຂອງຜິວຫນັງຂອງໃບຫນ້າ,
- ສະຕິເສີຍ
- ຫຼຸດລົງວິໄສທັດ
- ອາການຄັນແລະໃຄ່ບວມຢູ່ບ່ອນທີ່ໃຊ້ຢາ,
- ຮູບລັກສະນະຂອງການໄຄ່ບວມຂອງໃບ ໜ້າ ແລະແຂນຂາ, ການລະເມີດຂອງການສະທ້ອນ.
ປະຕິກິລິຍາດັ່ງກ່າວແມ່ນຊົ່ວຄາວແລະບໍ່ ຈຳ ເປັນຕ້ອງມີການປິ່ນປົວຢາສະເພາະ. ພວກເຂົາຜ່ານຄ່ອຍໆຫຼັງຈາກການຍົກເລີກເງິນທຶນ.

ຄຳ ແນະ ນຳ ພິເສດ
ກ່ອນທີ່ທ່ານຈະເກັບເອົາວິທີແກ້ໄຂໂດຍກົງຈາກຂວດ, ທ່ານຕ້ອງກວດເບິ່ງມັນຢ່າງແນ່ນອນ. ຖ້າມີອາການຂາດນ້ ຳ ຝົນ, ຢາຊະນິດນີ້ບໍ່ຄວນກິນ.
ປະລິມານຂອງອິນຊູລິນແມ່ນຖືກປັບໃຫ້ກັບພະຍາດດັ່ງກ່າວ:
- ພະຍາດຕິດຕໍ່
- ຜິດປົກກະຕິຂອງຕ່ອມ thyroid,
- ພະຍາດ Addison
- ພະຍາດຄວາມຜິດທາງດ້ານຈິດຕະສາດ,
- ພະຍາດເບົາຫວານໃນຜູ້ສູງອາຍຸ.
ປົກກະຕິແລ້ວ, ການສະແດງອອກຂອງໂຣກຕ່ອມນ້ ຳ ຕານໃນໂລກສ້ວຍແຫຼມພັດທະນາ. ພວກມັນທັງ ໝົດ ສາມາດເກີດຈາກການກິນຢາເກີນຂະ ໜາດ, ການປ່ຽນແທນທີ່ເຂັ້ມຂຸ້ນຂອງອິນຊູລິນທີ່ມີຕົ້ນ ກຳ ເນີດດຽວກັນກັບຄົນ, ຄວາມອຶດຫີວ, ເຊັ່ນດຽວກັນກັບພະຍາດຖອກທ້ອງ, ຮາກແລະອາການອື່ນໆຂອງການຕິດເຫຼົ້າ. ການລະລາຍໃນເລືອດຕໍ່າອາດຈະຖືກຢຸດໂດຍການກິນນ້ ຳ ຕານ.

ຖ້າມີອາການເລືອດຈາງ ໜ້ອຍ ທີ່ສຸດ, ທ່ານຄວນຕິດຕໍ່ຜູ້ຊ່ຽວຊານດ່ວນ. ໃນກໍລະນີທີ່ຮຸນແຮງ, ການປັບຂະ ໜາດ ຂອງຢາສາມາດຊ່ວຍໄດ້. ໃນສະຖານະການທີ່ຮຸນແຮງກວ່າເກົ່າ, ຄວນໃຊ້ວິທີການຮັກສາສານທີ່ເປັນພິດໃນອາການ. ໂດຍບັງເອີນ, ການຖອນຢາຢ່າງເຕັມທີ່ຫຼືການປິ່ນປົວທົດແທນແມ່ນ ຈຳ ເປັນ.
ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າໃນພື້ນທີ່ຂອງການບໍລິຫານໂດຍກົງ, ໂຣກໄຂມັນ subcutaneous ທີ່ມີອາການຄັນສາມາດປາກົດ. ແຕ່ສິ່ງນີ້ສາມາດຫລີກລ້ຽງໄດ້ໂດຍການປ່ຽນສະຖານທີ່ ສຳ ລັບການສັກຢາ.
ຄຸນລັກສະນະຂອງອິນຊູລິນ
ພະຍາດເບົາຫວານທີ່ເປັນໂຣກເບົາຫວານ Insulin ທີ່ຕ້ອງການປິ່ນປົວຕະຫຼອດຊີວິດ. ຊີວິດຂອງຄົນເຮົາຂື້ນຢູ່ກັບການມີອິນຊູລິນ. ພະຍາດດັ່ງກ່າວໄດ້ຖືກຮັບຮູ້ວ່າເປັນການລະບາດທີ່ບໍ່ສາມາດຕິດຕໍ່ໄດ້ແລະເປັນອັນດັບທີສາມໃນແງ່ຂອງການແຜ່ລະບາດຂອງໂລກ.
ເປັນຄັ້ງ ທຳ ອິດ, ອິນຊູລິນຖືກສ້າງຂື້ນມາຈາກກະຕ່າຂອງ ໝາ. ໜຶ່ງ ປີຕໍ່ມາ, ຢາດັ່ງກ່າວຖືກ ນຳ ເຂົ້າສູ່ການ ນຳ ໃຊ້ຢ່າງແຜ່ຫຼາຍ. ຫຼັງຈາກ 40 ປີ, ມັນໄດ້ກາຍເປັນໄປໄດ້ທີ່ຈະສັງເຄາະຮໍໂມນໃນທາງເຄມີ.
ຫຼັງຈາກທີ່ໃຊ້ເວລາບາງ, ປະເພດຂອງ insulin ທີ່ມີລະດັບສູງຂອງການກັ່ນຕອງໄດ້ຖືກຄິດຄົ້ນ. ການເຮັດວຽກຍັງ ກຳ ລັງ ດຳ ເນີນຢູ່ໃນການສັງເຄາະອິນຊູລິນ. ນັບຕັ້ງແຕ່ປີ 1983, ຮໍໂມນນີ້ເລີ່ມປ່ອຍອອກມາໃນລະດັບອຸດສາຫະ ກຳ.
ກ່ອນ ໜ້າ ນີ້, ໂຣກເບົາຫວານໄດ້ຮັບການຮັກສາດ້ວຍຢາທີ່ຜະລິດຈາກສັດ. ດຽວນີ້ຢາດັ່ງກ່າວຖືກຫ້າມແລ້ວ. ໃນຮ້ານຂາຍຢາ, ທ່ານສາມາດຊື້ເຄື່ອງມືທາງວິສະວະ ກຳ ທາງພັນທຸ ກຳ ເທົ່ານັ້ນ;
ເພື່ອຈຸດປະສົງນີ້, ເຊື້ອລາຫຼືຊະນິດທີ່ບໍ່ແມ່ນເຊື້ອພະຍາດຂອງເຊື້ອແບັກທີເຣັຍ E. coli ແມ່ນຖືກ ນຳ ໃຊ້. ດ້ວຍເຫດນັ້ນ, ຈຸລິນຊີຈຶ່ງເລີ່ມຜະລິດຮໍໂມນອິນຊູລິນ ສຳ ລັບມະນຸດ.
ຢາອິນຊູລິນທີ່ທັນສະ ໄໝ ແຕກຕ່າງກັນ:
- ທີ່ໃຊ້ເວລາຊູນ, ມີ insulins ສັ້ນ, ultrashort ແລະການສະແດງຍາວ,
- ລໍາດັບອາຊິດ amino.
ມັນຍັງມີຢາປະສົມທີ່ເອີ້ນວ່າຜະສົມຜະສານ. ໃນສ່ວນປະກອບຂອງກອງທຶນດັ່ງກ່າວມີອິນຊູລິນທີ່ມີການກະ ທຳ ທີ່ຍາວນານແລະສັ້ນ.
ການໄດ້ຮັບ insulin ສາມາດຊີ້ບອກໃນການວິນິດໄສເຊັ່ນ:
- ອາຊິດ lactic, ພະຍາດເບົາຫວານແລະ hypersmolar coma,
- ປະເພດ 1 ພະຍາດເບົາຫວານອິນຊູລິນ
- ດ້ວຍການຕິດເຊື້ອ, ການແຊກແຊງໃນການຜ່າຕັດ, ການເຮັດໃຫ້ມີອາການຄັນຊ້ ຳ ເຮື້ອ,
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະຈອນເນດ.
- ໂຣກເບົາຫວານຊະນິດ 2 ທີ່ມີຄວາມຕ້ານທານຕໍ່ຕົວຕ້ານເຊື້ອໂລກເບົາຫວານ,
- ໂຣກຜິວ ໜັງ ຕັບ,
- ຄວາມແປກປະຫຼາດຮ້າຍແຮງໃນພະຍາດວິທະຍາຕ່າງໆ,
- ຂະບວນການຕິດເຊື້ອຍາວ.
ໄລຍະເວລາຂອງ Insulin
ໂດຍໄລຍະເວລາແລະກົນໄກການປະຕິບັດ, insulin ແມ່ນ ຈຳ ແນກ:
- ພະລັງງານ
- ສັ້ນ
- ໄລຍະເວລາປານກາງ
- ການກະ ທຳ ທີ່ຍາວນານ.
insulins Ultrashort ປະຕິບັດທັນທີຫຼັງຈາກການສີດ. ຜົນກະທົບສູງສຸດແມ່ນບັນລຸໄດ້ຫຼັງຈາກຫນຶ່ງຊົ່ວໂມງເຄິ່ງ.
ໄລຍະເວລາຂອງການປະຕິບັດຮອດ 4 ຊົ່ວໂມງ. Insulin ຊະນິດນີ້ສາມາດໃຊ້ໄດ້ທັງກ່ອນອາຫານຫຼືຫຼັງອາຫານທັນທີ. ການໄດ້ຮັບສານອິນຊູລິນບໍ່ ຈຳ ເປັນຕ້ອງຢຸດລະຫວ່າງການສີດແລະອາຫານ.
ອິນຊູລິນອິນຊູລິນບໍ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບອາຫານເສີມເພີ່ມຂື້ນໃນລະດັບສູງສຸດຂອງການກະ ທຳ, ເຊິ່ງມັນສະດວກກວ່າປະເພດອື່ນໆ. insulin ດັ່ງກ່າວປະກອບມີ:
insulins ສັ້ນເລີ່ມຕົ້ນປະຕິບັດຫຼັງຈາກເຄິ່ງຊົ່ວໂມງ. ຈຸດສູງສຸດຂອງການກະ ທຳ ແມ່ນເລີ່ມຕົ້ນພາຍຫຼັງ 3 ຊົ່ວໂມງ. ການກະ ທຳ ດັ່ງກ່າວແກ່ຍາວປະມານ 5 ຊົ່ວໂມງ. ປະລິມານອິນຊູລິນປະເພດນີ້ແມ່ນໃຊ້ກ່ອນອາຫານ, ທ່ານ ຈຳ ເປັນຕ້ອງຮັກສາການຢຸດລະຫວ່າງການສີດແລະອາຫານ. ກິນອາຫານໄດ້ຖືກອະນຸຍາດຫຼັງຈາກ 15 ນາທີ.
ການໃຊ້ຢາອິນຊູລິນສັ້ນ, ທ່ານ ຈຳ ເປັນຕ້ອງກິນອາຫານຫວ່າງສອງສາມຊົ່ວໂມງຫຼັງຈາກສັກ. ເວລາກິນເຂົ້າຄວນກົງກັບເວລາຂອງການປະຕິບັດການສູງສຸດຂອງຮໍໂມນ. insulins ສັ້ນແມ່ນ:
- Himulin ປົກກະຕິ,
- Actrapid
- Monodar (K50, K30, K15),
- Insuman Rapid,
- Humodar ແລະອື່ນໆ.
insulins ໄລຍະກາງແມ່ນຢາທີ່ໄລຍະເວລາປະຕິບັດແມ່ນ 12-16 ຊົ່ວໂມງ. ໃນໂລກເບົາຫວານປະເພດ 1, ອິນຊູລິນຂອງມະນຸດຖືກ ນຳ ໃຊ້ເປັນພື້ນຖານຫຼືພື້ນຖານ. ບາງຄັ້ງທ່ານ ຈຳ ເປັນຕ້ອງສັກຢາ 2 ຫຼື 3 ຄັ້ງຕໍ່ມື້ໃນຕອນເຊົ້າແລະຕອນແລງດ້ວຍໄລຍະຫ່າງ 12 ຊົ່ວໂມງ.
insulin ດັ່ງກ່າວເລີ່ມຕົ້ນເຮັດວຽກຫຼັງຈາກ 1-3 ຊົ່ວໂມງ, ເຖິງຈຸດສູງສຸດພາຍຫຼັງ 4-8 ຊົ່ວໂມງ. ໄລຍະເວລາແມ່ນ 12-16 ຊົ່ວໂມງ. ຢາເສບຕິດໄລຍະກາງປະກອບມີ:
- Humodar br
- Protafan
- Humulin NPH, ທ.
- Novomiks.
- Insuman Bazal.
insulins ທີ່ປະຕິບັດໄດ້ຍາວແມ່ນພື້ນຖານຫລືອິນຊູລິນ. ບຸກຄົນອາດຈະຕ້ອງການສັກຢາ ໜຶ່ງ ຫຼືສອງຄັ້ງຕໍ່ມື້. ພວກມັນຖືກ ນຳ ໃຊ້ເຂົ້າໃນການຮັກສາໂລກເບົາຫວານຊະນິດ 2.
ຢາເສບຕິດແມ່ນສະແດງໂດຍຜົນກະທົບສະສົມ. ຜົນກະທົບຂອງປະລິມານຢາແມ່ນສະແດງໃຫ້ເຫັນສູງສຸດພາຍຫຼັງ 2-3 ມື້. insulins ທີ່ໃຊ້ໄດ້ດົນນານເຮັດວຽກໄດ້ 4-6 ຊົ່ວໂມງຫຼັງຈາກສັກ. ການປະຕິບັດງານສູງສຸດຂອງພວກມັນເກີດຂື້ນໃນ 11-14 ຊົ່ວໂມງ, ການກະ ທຳ ຕົວມັນເອງມີເວລາປະມານ ໜຶ່ງ ມື້.
ໃນບັນດາຢາເຫລົ່ານີ້, ມີ insulins ທີ່ບໍ່ມີຈຸດສູງສຸດຂອງການກະ ທຳ. ກອງທຶນດັ່ງກ່າວປະຕິບັດຢ່າງຄ່ອຍໆແລະສ່ວນໃຫຍ່ມັກຮຽນແບບຜົນຂອງຮໍໂມນ ທຳ ມະຊາດໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ.
insulins ເຫຼົ່ານີ້ປະກອບມີ:
- ລ້ານຊ້າງ
- ມອນດ້າລອງ,
- Monodar ultralong, ທ.
- Ultralente
- ອໍລາວົງ,
- Humulin L ແລະອື່ນໆ,
- ລ້ານຊ້າງ
- Levemir.
ຜົນຂ້າງຄຽງແລະຄວາມຜິດປົກກະຕິກ່ຽວກັບຂະ ໜາດ ຂອງຢາ
ດ້ວຍການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປໃນມະນຸດ, ສິ່ງຕໍ່ໄປນີ້ອາດປະກົດວ່າ:
- ຄວາມອ່ອນແອ
- ເຫື່ອເຢັນ
- Pallor
- ປັ່ນປ່ວນ
- ຫົວໃຈເຕັ້ນ
- ເຈັບຫົວ
- ຄວາມອຶດຫິວ
- ປວດ.
ທັງ ໝົດ ທີ່ກ່າວມາຂ້າງເທິງນີ້ຖືວ່າເປັນອາການຂອງການເປັນໂລກເບົາຫວານ. ຖ້າວ່າສະພາບການດັ່ງກ່າວຫາກໍ່ເລີ່ມປະກົດຂື້ນແລະຢູ່ໃນໄລຍະເລີ່ມຕົ້ນ, ທ່ານສາມາດ ກຳ ຈັດອາການໄດ້ຢ່າງອິດສະຫຼະ. ເພື່ອຈຸດປະສົງນີ້, ຈົ່ງເອົາຜະລິດຕະພັນທີ່ມີນ້ ຳ ຕານແລະທາດແປ້ງທີ່ຍ່ອຍໄດ້ງ່າຍ.
ນອກຈາກນີ້, ການແກ້ໄຂ dextrose ແລະ glucagon ສາມາດແນະ ນຳ ເຂົ້າໃນຮ່າງກາຍ. ຖ້າຄົນເຈັບຕົກຢູ່ໃນສະຕິ, ຄວນແກ້ໄຂບັນຫາ dextrose ທີ່ມີການປ່ຽນແປງ. ມັນຖືກ ນຳ ໃຊ້ຈົນກວ່າສະພາບການຈະດີຂື້ນ.
ຄົນເຈັບບາງຄົນອາດຈະເກີດອາການແພ້ຕໍ່ອິນຊູລິນ. ໃນບັນດາອາການຕົ້ນຕໍແມ່ນ:
- ການແຕກແຍກ
- ອາການໃຄ່ບວມ,
- Urticaria,
- ຜື່ນ
- ໄຂ້
- ຫຼຸດຄວາມດັນເລືອດ.
hyperglycemia ເກີດຂື້ນຍ້ອນການກິນ ໜ້ອຍ ຫລືກັບການພັດທະນາຂອງພະຍາດຕິດແປດ, ພ້ອມທັງບໍ່ປະຕິບັດຕາມອາຫານ. ບາງຄັ້ງຄົນເຮົາພັດທະນາ lipodystrophy ບ່ອນທີ່ໃຊ້ຢາ.
ໃນເວລາທີ່ການນໍາໃຊ້ຢາເສບຕິດຍັງອາດຈະເກີດຂື້ນບົນພື້ນຖານຊົ່ວຄາວ:
ການໄດ້ຮັບການທົດແທນຮໍໂມນແທນການອິນຊູລິນຂອງມະນຸດແມ່ນວິທີທີ່ດີໃນການຮັກສາໂລກເບົາຫວານ. ສານດັ່ງກ່າວຊ່ວຍໃນການຫຼຸດຜ່ອນລະດັບ glucose ໃນເລືອດ, ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານໄດ້ຮັບການດູດຊືມດີຂຶ້ນຈາກຈຸລັງ, ຂະບວນການຂອງການຂົນສົ່ງຂອງມັນປ່ຽນແປງ. ຢາເຫລົ່ານີ້ປ່ຽນແທນອິນຊູລິນຂອງມະນຸດ, ແຕ່ພວກມັນຄວນຈະຖືກປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດເທົ່ານັ້ນ, ເພາະວ່າມັນອາດຈະມີຜົນກະທົບຕໍ່ສຸຂະພາບທີ່ບໍ່ດີ.
ຄຳ ແນະ ນຳ ສຳ ຄັນ ສຳ ລັບການ ນຳ ໃຊ້
ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານຄວນແຈ້ງໃຫ້ແພດ ໝໍ ຂອງພວກເຂົາຊາບກ່ຽວກັບການວາງແຜນຫຼືການຖືພາ. ແມ່ຍິງປະເພດນີ້ມັກຈະມີ lactation ຮຽກຮ້ອງໃຫ້ມີການປ່ຽນແປງໃນປະລິມານ, ເຊັ່ນດຽວກັນກັບໂພຊະນາການຂອງອາຫານ.
ການສຶກສາຄວາມເປັນພິດຂອງການກະກຽມອິນຊູລິນ, ນັກວິທະຍາສາດບໍ່ພົບຜົນກະທົບຂອງ mutagenic.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າຄວາມຕ້ອງການຂອງຮໍໂມນອາດຈະຫຼຸດລົງຖ້າຄົນທີ່ມີໂຣກຫມາກໄຂ່ຫລັງລົ້ມລົງ. ບຸກຄົນໃດ ໜຶ່ງ ສາມາດຖືກໂອນເຂົ້າປະເພດອິນຊູລິນອີກປະເພດ ໜຶ່ງ ຫຼືຢາທີ່ມີຊື່ຍີ່ຫໍ້ອື່ນແຕກຕ່າງກັນພາຍໃຕ້ການຊີ້ ນຳ ຈາກແພດ ໝໍ ຢ່າງໃກ້ຊິດ.
ຂະ ໜາດ ຢາຕ້ອງໄດ້ປັບຂື້ນຖ້າກິດຈະ ກຳ ຂອງອິນຊູລິນ, ຊະນິດຫຼືຊະນິດຂອງມັນຖືກປ່ຽນແປງ. ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະຫຼຸດລົງດ້ວຍພະຍາດດັ່ງຕໍ່ໄປນີ້:
- ການເຮັດວຽກຂອງ adrenal ບໍ່ພຽງພໍ, ຕ່ອມ thyroid ຫຼືຕ່ອມ pituitary,
- ຄວາມລົ້ມເຫຼວຂອງຕັບອັກເສບແລະຫມາກໄຂ່ຫຼັງ.
ດ້ວຍຄວາມເຄັ່ງຄຽດທາງດ້ານອາລົມຫລືພະຍາດບາງຢ່າງ, ຄວາມຕ້ອງການຂອງອິນຊູລິນເພີ່ມຂື້ນ. ການປ່ຽນປະລິມານຢາແມ່ນ ຈຳ ເປັນຕ້ອງມີການອອກ ກຳ ລັງກາຍເພີ່ມຂື້ນ.
ອາການຂອງການເປັນໂຣກໃນລະດັບໂລກເອດສ, ຖ້າຫາກວ່າອິນຊູລິນຂອງມະນຸດຖືກປະຕິບັດ, ອາດຈະມີການອອກສຽງຫນ້ອຍລົງຫຼືແຕກຕ່າງຈາກສິ່ງທີ່ມີຢູ່ກັບການແນະ ນຳ ຂອງອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ.
ດ້ວຍການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ, ຕົວຢ່າງ, ເປັນຜົນມາຈາກການປິ່ນປົວແບບເຂັ້ມຂຸ້ນດ້ວຍອິນຊູລິນ, ທັງ ໝົດ ຫຼືບາງຢ່າງການສະແດງຂອງທາດ ນຳ ້ຕານໃນເລືອດອາດຈະຫາຍໄປ, ເຊິ່ງປະຊາຊົນຄວນຈະຖືກແຈ້ງໃຫ້ຊາບ.
ບັນດາຕົວ ສຳ ຄັນຂອງການເປັນໂລກເບົາຫວານອາດຈະປ່ຽນແປງຫຼືບໍ່ຮຸນແຮງກັບການຮັກສາພະຍາດເບົາຫວານເປັນເວລາດົນຫຼືດ້ວຍການໃຊ້ເບຕ້າ blockers.
ປະຕິກິລິຍາແພ້ໃນທ້ອງຖິ່ນສາມາດເກີດມາຈາກເຫດຜົນທີ່ບໍ່ກ່ຽວຂ້ອງກັບຜົນກະທົບຂອງຢາ, ຕົວຢ່າງ, ການລະຄາຍເຄືອງຜິວ ໜັງ ດ້ວຍສານເຄມີຫລືການສີດທີ່ບໍ່ຖືກຕ້ອງ.
ໃນບາງກໍລະນີ, ການສ້າງປະຕິກິລິຍາແພ້ຢ່າງຕໍ່ເນື່ອງ, ການປິ່ນປົວໂດຍດ່ວນແມ່ນ ຈຳ ເປັນ. ຄວາມ ຈຳ ເປັນຫຼືການປ່ຽນແປງຂອງອິນຊູລິນກໍ່ອາດຈະ ຈຳ ເປັນ.
ມີການລະລາຍໃນເລືອດໃນມະນຸດ, ຄວາມເຂັ້ມຂົ້ນຂອງຄວາມສົນໃຈແລະຄວາມໄວຂອງຕິກິຣິຍາ psychomotor ອາດຈະຫຼຸດລົງ. ນີ້ສາມາດເປັນອັນຕະລາຍໃນກໍລະນີທີ່ ໜ້າ ທີ່ເຫຼົ່ານີ້ ສຳ ຄັນ. ຕົວຢ່າງ ໜຶ່ງ ແມ່ນການຂັບຂີ່ລົດຫລືກົນໄກຕ່າງໆ.
ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບຄົນທີ່ມີອາການທີ່ບໍ່ຮູ້ຈັກ, ເຊິ່ງເປັນໂຣກເຍື່ອຫຸ້ມສະຫມອງທີ່ເປັນໂຣກເຍື່ອຫຸ້ມເລືອດຕໍ່າ. ໃນກໍລະນີເຫຼົ່ານີ້, ແພດທີ່ເຂົ້າຮ່ວມຕ້ອງປະເມີນຄວາມຕ້ອງການໃນການຂັບຂີ່ດ້ວຍຕົນເອງຂອງຄົນເຈັບ. ວິດີໂອໃນບົດຄວາມນີ້ຈະເວົ້າກ່ຽວກັບປະເພດຂອງອິນຊູລິນ.
ທາດ insulin ຂອງມະນຸດລະລາຍແບບເຄິ່ງສັງເຄາະ
ບົດຄວາມຕົວແບບທາງການແພດ - ການຢາມາດຕາ 1
ການກະສິ ກຳ. ການກະກຽມອິນຊູລິນສັ້ນ. ການພົວພັນກັບຕົວຮັບສະເພາະກ່ຽວກັບເຍື່ອນອກຂອງຈຸລັງ, ປະກອບເປັນສະລັບສັບຊ້ອນຂອງຕົວຮັບອິນຊູລິນ. ໂດຍການເພີ່ມການສັງເຄາະຂອງ cAMP (ໃນຈຸລັງໄຂມັນແລະຈຸລັງຕັບ) ຫຼືແຊກເຂົ້າໄປໃນຈຸລັງ (ກ້າມ) ໂດຍກົງ, ສະລັບສັບຊ້ອນການຮັບສານອິນຊູລິນຊ່ວຍກະຕຸ້ນຂະບວນການທາງອິນເຕີເນັດ, ລວມທັງ ການສັງເຄາະຂອງເອນໄຊທີ່ ສຳ ຄັນ ຈຳ ນວນ ໜຶ່ງ (hexokinase, pyruvate kinase, glycogen synthetase, ແລະອື່ນໆ). ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນເກີດມາຈາກການເພີ່ມຂື້ນຂອງການຂົນສົ່ງໃນລະບົບຂອງມັນ, ການດູດຊືມແລະການດູດຊືມຂອງເນື້ອເຍື່ອຫຼາຍຂື້ນ, ການກະຕຸ້ນຂອງ lipogenesis, glycogenogenesis, ການສັງເຄາະທາດໂປຼຕີນ, ການຫຼຸດລົງຂອງອັດຕາການຜະລິດ glucose ໂດຍຕັບ (ການຫຼຸດລົງຂອງ glycogen ແບ່ງອອກ), ແລະອື່ນໆ. min, ຮອດສູງສຸດພາຍຫຼັງ 1-3 ຊົ່ວໂມງແລະແກ່ຍາວ, ຂື້ນກັບປະລິມານ, 5-8 ຊົ່ວໂມງໄລຍະເວລາຂອງຢາແມ່ນຂື້ນກັບປະລິມານ, ວິທີການ, ສະຖານທີ່ບໍລິຫານແລະມີຄຸນລັກສະນະສ່ວນບຸກຄົນທີ່ ສຳ ຄັນ.
ແພດການຢາ ຄວາມສົມບູນຂອງການດູດຊືມແມ່ນຂື້ນກັບວິທີການໃນການບໍລິຫານ (s / c, i / m), ສະຖານທີ່ບໍລິຫານ (ທ້ອງ, ຂາ, ກົ້ນ), ປະລິມານ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນຢາ, ແລະອື່ນໆມັນໄດ້ຖືກແຈກຢາຍບໍ່ເທົ່າກັນໃນເນື້ອເຍື່ອ. ມັນບໍ່ໄດ້ຂ້າມສິ່ງກີດຂວາງຂອງແຮ່ແລະເຂົ້າໄປໃນນົມແມ່. ມັນຖືກ ທຳ ລາຍໂດຍ insulinase, ສ່ວນໃຫຍ່ແມ່ນຢູ່ໃນຕັບແລະ ໝາກ ໄຂ່ຫຼັງ. T 1/2 - ຈາກສອງສາມຫາ 10 ນາທີ. ມັນຖືກ ນຳ ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30-80%).
ຕົວຊີ້ບອກ. ໂຣກເບົາຫວານປະເພດ 1, ໂຣກເບົາຫວານປະເພດ 2: ຂັ້ນຕອນຂອງການຕໍ່ຕ້ານກັບຢາໃນເລືອດໃນເລືອດ, ການຕ້ານທານບາງສ່ວນກັບຢາແກ້ເລືອດໃນປາກ (ການປິ່ນປົວແບບປະສົມປະສານ), ພະຍາດເບົາຫວານ ketoacidosis, ພະຍາດເບົາຫວານ ketoacidotic ແລະ hyperamolar, ພະຍາດເບົາຫວານທີ່ເກີດຂື້ນໃນເວລາຖືພາ (ຖ້າບໍ່ມີປະສິດທິຜົນໃນການປິ່ນປົວອາຫານ) ການ ນຳ ໃຊ້ຊົ່ວຄາວໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕໍ່ການຕິດເຊື້ອຕ່າງໆພ້ອມດ້ວຍໄຂ້ສູງ, ໂດຍມີການຜ່າຕັດທີ່ຈະມາເຖິງ, ການບາດເຈັບ, ການເກີດລູກ, ການລະເມີດກ່ຽວກັບ ສານ ene ກ່ອນດໍາເນີນການຕໍ່ການປິ່ນປົວເປັນເວລາດົນການກະກຽມ insulin.
Contraindications ພະຍາດເບົາຫວານ, ໂລກເບົາຫວານ.
ປະລິມານຢາ ປະລິມານແລະເສັ້ນທາງໃນການບໍລິຫານຂອງຢາແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນໃນແຕ່ລະກໍລະນີບົນພື້ນຖານຂອງເນື້ອໃນນ້ ຳ ຕານໃນເລືອດກ່ອນອາຫານແລະ 1-2 ຊົ່ວໂມງຫຼັງອາຫານພ້ອມທັງຂື້ນກັບລະດັບຂອງລະດັບ glucosuria ແລະຄຸນລັກສະນະຂອງວິຊາຂອງພະຍາດ.
ຢາຖືກປະຕິບັດ s / c, ໃນ / m, ໃນ / ໃນ, 15-30 ນາທີກ່ອນທີ່ຈະກິນ. ເສັ້ນທາງການບໍລິຫານທົ່ວໄປທີ່ສຸດແມ່ນ sc. ມີພະຍາດເບົາຫວານ ketoacidosis, ເປັນໂຣກເບົາຫວານ, ໃນໄລຍະການແຊກແຊງທາງການຜ່າຕັດ - ໃນ / ໃນແລະ / ມ.
ດ້ວຍການປິ່ນປົວດ້ວຍ monotherapy, ຄວາມຖີ່ຂອງການບໍລິຫານແມ່ນປົກກະຕິ 3 ຄັ້ງຕໍ່ມື້ (ຖ້າ ຈຳ ເປັນ, ສູງເຖິງ 5-6 ຄັ້ງຕໍ່ມື້), ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງທຸກໆຄັ້ງເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງ lipodystrophy (atrophy ຫຼື hypertrophy ຂອງໄຂມັນ subcutaneous).
ຂະ ໜາດ ປະລິມານສະເລ່ຍຕໍ່ມື້ແມ່ນ 30-40 ໜ່ວຍ, ໃນເດັກນ້ອຍ - 8 ໜ່ວຍ, ຫຼັງຈາກນັ້ນໃນປະລິມານສະເລ່ຍຕໍ່ມື້ - 0.5-1 ໜ່ວຍ / ກິໂລຫຼື 30-40 ໜ່ວຍ 1-3 ເທື່ອຕໍ່ມື້, ຖ້າ ຈຳ ເປັນ - 5-6 ຄັ້ງຕໍ່ມື້ . ໃນປະລິມານປະ ຈຳ ວັນທີ່ເກີນ 0.6 U / kg, insulin ຕ້ອງໄດ້ຮັບການປະຕິບັດໃນຮູບແບບຂອງການສັກຢາ 2 ຫຼືຫຼາຍກວ່ານັ້ນໃນບໍລິເວນຕ່າງໆຂອງຮ່າງກາຍ.
ມັນເປັນໄປໄດ້ທີ່ຈະປະສົມປະສານກັບ insulins ທີ່ປະຕິບັດໄດ້ດົນນານ.
ວິທີແກ້ໄຂອິນຊູລິນແມ່ນລວບລວມຈາກຂວດໂດຍການເຈາະດ້ວຍເຂັມສັກຢາທີ່ບໍ່ເປັນລະບຽບແລ້ວຕົວຢາງຢຸດເຊັດຫຼັງຈາກຖອດຝາອາລູມີນຽມກັບເອທານອນ.
ຜົນຂ້າງຄຽງ. ອາການແພ້ (urticaria, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ - ໄຂ້, ຫາຍໃຈສັ້ນ, ຫຼຸດລົງຄວາມດັນເລືອດ),
ໂລກເລືອດຈາງ (ໂລກຜິວ ໜັງ ເພີ່ມຂື້ນ, ເຫື່ອອອກ, ເຫື່ອອອກ, ເພດານປາກ, ຄວາມອຸກອັ່ງ, ຄວາມອຶດຢາກ, ຄວາມວຸ້ນວາຍ, ຄວາມກັງວົນ, ໂຣກກະເພາະໃນປາກ, ເຈັບຫົວ, ເຫງົານອນ, ນອນບໍ່ຫຼັບ, ຄວາມຢ້ານກົວ, ອາລົມເສົ້າສະຫລົດໃຈ, ອາການຄັນຄາຍ, ພຶດຕິ ກຳ ຜິດປົກກະຕິ, ຂາດການເຄື່ອນໄຫວ, ຄວາມເວົ້າແລະຄວາມເວົ້າທີ່ບໍ່ເປັນລະບຽບແລະ ວິໄສທັດ), coma hypoglycemic,
hyperglycemia ແລະ acidosis ພະຍາດເບົາຫວານ (ໃນລະດັບທີ່ຕໍ່າ, ການສັກຢາ, ອາຫານທີ່ບໍ່ດີ, ຕໍ່ກັບຄວາມເປັນມາຂອງອາການໄຂ້ແລະການຕິດເຊື້ອ): ອາການງ້ວງຊຶມ, ກະຫາຍນ້ ຳ, ຄວາມຢາກອາຫານຫຼຸດລົງ, ກະແສໃບ ໜ້າ),
ສະຕິເສີຍ (ຂື້ນກັບການພັດທະນາຂອງ precomatose ແລະເສຍສະຕິ),
ຄວາມບົກຜ່ອງດ້ານສາຍຕາຊົ່ວຄາວ (ປົກກະຕິແມ່ນໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ),
ຕິກິລິຍາຂ້າມພູມຕ້ານທານກັບ insulin ຂອງມະນຸດ, ການເພີ່ມຂື້ນຂອງໂຕະຂອງພູມຕ້ານທານຕໍ່ຕ້ານອິນຊູລິນ, ຕິດຕາມມາດ້ວຍການເພີ່ມຂື້ນຂອງ glycemia,
hyperemia, ອາການຄັນແລະ lipodystrophy (ໂຣກໄຂມັນອັກເສບຫຼື hypertrophy ຂອງໄຂມັນ subcutaneous) ຢູ່ບ່ອນສັກຢາ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງການປິ່ນປົວ - ການໄຄ່ບວມແລະການສະທ້ອນທີ່ບົກຜ່ອງ (ເປັນການຊົ່ວຄາວແລະຫາຍໄປດ້ວຍການຮັກສາຕໍ່ເນື່ອງ).
ກິນເພາະຖ້າກິນ. ອາການ: ໂລກລະລາຍໃນເລືອດ (ອ່ອນເພຍ, ເຫື່ອ“ ເຢັນ”), ຜິວ ໜັງ, ຝ້າ, ສັ່ນ, ປະສາດ, ຄວາມອຶດຢາກ, ຢູ່ໃນມື, ຂາ, ຮີມສົບ, ລີ້ນ, ເຈັບຫົວ), ມີອາການຜິດປົກກະຕິ.
ການຮັກສາ: ຄົນເຈັບສາມາດ ກຳ ຈັດທາດ ນຳ ້ຕານໃນເລືອດອ່ອນໆດ້ວຍຕົວເອງໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ອຸດົມໄປດ້ວຍທາດແປ້ງທາດແປ້ງງ່າຍ.
Subcutaneous, i / m ຫຼື iv ສັກຢາ glucagon ຫຼື iv hypertonic dextrose. ດ້ວຍການພັດທະນາຂອງອາການມຶນຊາໃນເລືອດ, 20-40 ມລ (ເຖິງ 100 ມລ) ຂອງການແກ້ໄຂບັນຫາລະດັບ 40% ແມ່ນສັກຢາ iv ເຂົ້າໄປໃນກະແສຈົນກວ່າຄົນເຈັບຈະ ໝົດ ສະຕິ.
ການໂຕ້ຕອບ. ຢາບໍ່ສອດຄ່ອງກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ.
ຜົນກະທົບຂອງ hypoglycemic ແມ່ນຖືກປັບປຸງໂດຍ sulfonamides (ລວມທັງຢາເສບຕິດ hypoglycemic ທາງປາກ, sulfonamides), ຢາຍັບຍັ້ງ MAO (ລວມທັງ furazolidone, procarbazine, selegiline), ຕົວຍັບຍັ້ງການດູດຊຶມ anhydrase carbonic, ACE inhibitors, NSAIDs (ລວມທັງ salicylates), anabolic (ລວມທັງ stanozolol, oxandrolone, methandrostenolone), androgens, bromocriptine, tetracyclines, clofibrate, ketoconazole, mebendazole, theophylline, cyclophosphamide, phenfluramine, Li + ການກະກຽມ, pyridoxine, quinidine, quinine, chloroquinine.
ຜົນ hypoglycemic ຂອງ glucagon ຄວາມບົກຜ່ອງດ້ານ, ຮໍໂມນການຂະຫຍາຍຕົວ, corticosteroids, ຢາຄຸມກໍາເນີດ, estrogens, thiazide ແລະ loop diuretics, BCCI, ຮໍໂມນ thyroid, heparin, sulfinpyrazone, sympathomimetics, danazol, ລົດສາມລໍ້, clonidine, ເປັນສັດຕູກັນດ້ວຍທາດການຊຽມ, diazoxide, morphine, marijuana, ນິໂກຕີນ, ເຟນີໂຕອີນ epinephrine, ຕົວຍັບຍັ້ງຂອງ receptors H 1 histamine.
Beta-blockers, reserpine, octreotide, pentamidine ທັງສາມາດເສີມຂະຫຍາຍແລະເຮັດໃຫ້ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ອ່ອນແອລົງ.
ຄຳ ແນະ ນຳ ພິເສດ. ກ່ອນທີ່ຈະກິນຢາອິນຊູລິນຈາກຫຼອດ, ມັນ ຈຳ ເປັນຕ້ອງກວດເບິ່ງຄວາມໂປ່ງໃສຂອງການແກ້ໄຂ. ໃນເວລາທີ່ອົງການຈັດຕັ້ງຕ່າງປະເທດປະກົດວ່າ, clouding ຫຼື precipitation ຂອງສານກ່ຽວກັບແກ້ວຂອງແກ້ວໄດ້, ຢາເສບຕິດບໍ່ສາມາດຖືກນໍາໃຊ້.
ອຸນຫະພູມຂອງອິນຊູລິນຄວນຢູ່ໃນອຸນຫະພູມຫ້ອງ. ປະລິມານຂອງອິນຊູລິນຕ້ອງໄດ້ປັບຂື້ນໃນກໍລະນີຂອງພະຍາດຕິດຕໍ່, ໃນກໍລະນີທີ່ມີການບົກຜ່ອງດ້ານການເຮັດວຽກຂອງ thyroid, ພະຍາດ Addison, ໂຣກຕັບອັກເສບ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອແລະໂຣກເບົາຫວານໃນຄົນທີ່ມີອາຍຸ 65 ປີ.
ສາເຫດຂອງການເປັນໂລກເບົາຫວານສາມາດເປັນໄດ້: ການກິນຢາອິນຊູລິນຫຼາຍເກີນ, ການທົດແທນຢາ, ການກິນອາຫານ, ອາການຮາກ, ຖອກທ້ອງ, ຄວາມກົດດັນທາງຮ່າງກາຍ, ພະຍາດຕ່າງໆທີ່ຫຼຸດຜ່ອນຄວາມຕ້ອງການຂອງອິນຊູລິນ (ພະຍາດທີ່ກ້າວ ໜ້າ ຂອງ ໝາກ ໄຂ່ຫຼັງແລະຕັບ, ເຊັ່ນດຽວກັນກັບ hypofunction ຂອງ adrenal cortex, pituitary ຫຼື thyroid gland), ການປ່ຽນແປງຂອງສະຖານທີ່ ການສັກຢາ (ຕົວຢ່າງ, ຜິວ ໜັງ ບໍລິເວນທ້ອງ, ບ່າ, ຂາ), ພ້ອມທັງມີປະຕິກິລິຍາກັບຢາອື່ນໆ. ມັນເປັນໄປໄດ້ທີ່ຈະຫຼຸດຜ່ອນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນເວລາທີ່ໂອນຄົນເຈັບຈາກອິນຊູລິນສັດໄປເປັນອິນຊູລິນ.
ການໂອນຄົນເຈັບໄປເປັນອິນຊູລິນຂອງມະນຸດຄວນໄດ້ຮັບການຮັກສາທາງການແພດຢ່າງສະ ໝໍ່າ ສະ ເໝີ ແລະ ດຳ ເນີນການພາຍໃຕ້ການຊີ້ ນຳ ຂອງແພດເທົ່ານັ້ນ. ແນວໂນ້ມທີ່ຈະພັດທະນາການເປັນໂລກເບົາຫວານສາມາດກະທົບກະເທືອນຄວາມສາມາດຂອງຄົນເຈັບໃນການມີສ່ວນຮ່ວມໃນການຈະລາຈອນ, ພ້ອມທັງຮັກສາເຄື່ອງຈັກແລະກົນໄກຕ່າງໆ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດຢຸດເຊົາການເປັນໂຣກເບົາຫວານທີ່ພວກເຂົາຮູ້ສຶກໄດ້ໂດຍການກິນນ້ ຳ ຕານຫຼືອາຫານທີ່ມີຄາໂບໄຮເດຣດສູງ (ຄວນແນະ ນຳ ໃຫ້ທ່ານກິນນ້ ຳ ຕານຢ່າງ ໜ້ອຍ 20 ກຣາມກັບທ່ານ). ມັນເປັນສິ່ງ ຈຳ ເປັນທີ່ຈະຕ້ອງແຈ້ງໃຫ້ແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມກ່ຽວກັບການທີ່ຈະຖືກຄວບຄຸມບັນຫາໂລກລະລາຍໃນເລືອດເພື່ອແກ້ໄຂບັນຫາຄວາມຕ້ອງການໃນການແກ້ໄຂການປິ່ນປົວ.
ໃນການຮັກສາອິນຊູລິນໃນເວລາສັ້ນໆໃນກໍລະນີທີ່ໂດດດ່ຽວ, ສາມາດຫຼຸດຜ່ອນຫຼືເພີ່ມປະລິມານຂອງເນື້ອເຍື່ອ adipose (lipodystrophy) ໃນບໍລິເວນສັກ. ປະກົດການເຫຼົ່ານີ້ສ່ວນໃຫຍ່ແມ່ນຖືກຫລີກລ້ຽງໂດຍການປ່ຽນສະຖານທີ່ສັກຢາຢູ່ຕະຫຼອດເວລາ. ໃນລະຫວ່າງການຖືພາ, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງຄໍານຶງເຖິງການຫຼຸດລົງ (I trimester) ຫຼືການເພີ່ມຂື້ນ (II-III trimesters) ຂອງຄວາມຕ້ອງການຂອງ insulin. ໃນລະຫວ່າງແລະທັນທີຫລັງເກີດ, ຄວາມຕ້ອງການຂອງ insulin ອາດຈະຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ. ໃນລະຫວ່າງການດູດນົມ, ຕ້ອງມີການຕິດຕາມປະ ຈຳ ວັນເປັນເວລາຫລາຍເດືອນ (ຈົນກ່ວາຄວາມຕ້ອງການອິນຊູລິນຈະມີສະຖຽນລະພາບ).
insulin ຂອງມະນຸດ ໝາຍ ເຖິງຮໍໂມນທີ່ປະກອບຢູ່ໃນກະເພາະ. ມັນຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ. ເພື່ອ ຈຳ ລອງກິດຈະ ກຳ ປົກກະຕິຂອງກະຕຸກ, ຄົນເຈັບຈະຖືກສີດອິນຊູລິນ:
- ຜົນກະທົບສັ້ນ
- ອິດທິພົນຕໍ່ເນື່ອງ
- ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ.
ປະເພດຢາຖືກ ກຳ ນົດໂດຍອີງໃສ່ສະຫວັດດີການຂອງຄົນເຈັບແລະຊະນິດຂອງພະຍາດ.
ການສະແດງອິນຊູລິນສັ້ນ
 insulins ທີ່ເຮັດວຽກສັ້ນ, ບາງຄັ້ງກໍ່ແມ່ນວິທີການແກ້ໄຂ, ແມ່ນວິທີແກ້ໄຂຂອງສັງກະສີ - ອິນຊູລິນໃນສະລັບສັບຊ້ອນທີ່ມີປະເພດ pH ທີ່ເປັນກາງ. ເງິນທຶນເຫຼົ່ານີ້ມີຜົນກະທົບຢ່າງໄວວາ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜົນກະທົບຂອງຢາເສບຕິດແມ່ນໄລຍະສັ້ນ.
insulins ທີ່ເຮັດວຽກສັ້ນ, ບາງຄັ້ງກໍ່ແມ່ນວິທີການແກ້ໄຂ, ແມ່ນວິທີແກ້ໄຂຂອງສັງກະສີ - ອິນຊູລິນໃນສະລັບສັບຊ້ອນທີ່ມີປະເພດ pH ທີ່ເປັນກາງ. ເງິນທຶນເຫຼົ່ານີ້ມີຜົນກະທົບຢ່າງໄວວາ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຜົນກະທົບຂອງຢາເສບຕິດແມ່ນໄລຍະສັ້ນ.
ຕາມກົດລະບຽບ, ຢາດັ່ງກ່າວຖືກປະຕິບັດໂດຍ subcutaneously 30-45 ນາທີກ່ອນອາຫານ. ຢາທີ່ຄ້າຍຄືກັນສາມາດປະຕິບັດໄດ້ທັງ intramuscularly ແລະ intravenously, ເຊັ່ນດຽວກັນກັບ insulin ທີ່ມີປະສິດຕິພາບຍາວ.
ໃນເວລາທີ່ຕົວແທນ ultrasonic ເຂົ້າໄປໃນເສັ້ນເລືອດ, ລະດັບນໍ້າຕານໃນ plasma ຫຼຸດລົງຢ່າງໄວວາ, ຜົນກະທົບສາມາດສັງເກດໄດ້ຫຼັງຈາກ 20-30 ນາທີ.
ໃນໄວໆນີ້, ເລືອດຈະຫລຸດອອກຈາກຢາ, ແລະຮໍໂມນເຊັ່ນ: catecholamines, glucagon ແລະ STH ຈະຊ່ວຍເພີ່ມປະລິມານ glucose ໃຫ້ຢູ່ໃນລະດັບເດີມ.
ໃນກໍລະນີທີ່ມີການລະເມີດໃນການຜະລິດຮໍໂມນຕ້ານຮໍໂມນ, ລະດັບນ້ ຳ ຕານໃນເລືອດບໍ່ເພີ່ມຂື້ນເປັນເວລາຫຼາຍຊົ່ວໂມງຫຼັງຈາກສັກຢາຜະລິດຕະພັນທາງການແພດ, ເພາະວ່າມັນມີຜົນກະທົບຕໍ່ຮ່າງກາຍແລະຫຼັງຈາກຖືກ ກຳ ຈັດອອກຈາກເລືອດ.
ຮໍໂມນການສະແດງສັ້ນຕ້ອງຖືກສັກເຂົ້າເສັ້ນເລືອດ:
- ໃນໄລຍະການດູແລແບບສຸມແລະການດູແລແບບສຸມ,
- ຄົນເຈັບທີ່ມີພະຍາດເບົາຫວານ ketoacidosis,
- ຖ້າຮ່າງກາຍປ່ຽນຄວາມຕ້ອງການອິນຊູລິນ.
ໃນຄົນເຈັບທີ່ມີໂຣກປອດໄພໃນໂຣກເບົາຫວານ, ຢາຊະນິດນີ້ມັກຈະປະສົມກັບຜົນກະທົບໄລຍະຍາວແລະໄລຍະກາງຂອງການປະຕິບັດ.
ອິນຊູລິນອິນຊູລິນແມ່ນຢາທີ່ມີການຍົກເວັ້ນທີ່ຄົນເຈັບສາມາດມີກັບລາວໃນອຸປະກອນວັດແທກພິເສດ.
ເພື່ອໄລ່ເອົາເຄື່ອງແຈກຈ່າຍ, ຜະລິດຕະພັນປ້ອງກັນໄດ້ຖືກໃຊ້. ນີ້ບໍ່ໄດ້ອະນຸຍາດໃຫ້ອິນຊູລິນໄຫລໄປໃຕ້ຜິວ ໜັງ ໃນທໍ່ລະບາຍໃນເວລາທີ່ໃຊ້ບໍລິຫານຊ້າ.
ໃນມື້ນີ້, ຮໍໂມນຂອງອິດທິພົນສັ້ນແມ່ນຖືກນໍາສະເຫນີໃນຮູບແບບຂອງ hexamers.ໂມເລກຸນຂອງສານນີ້ແມ່ນໂປໂລຍ. Hexamers ໄດ້ຮັບການດູດຊືມຊ້າໆ, ເຊິ່ງບໍ່ໄດ້ຊ່ວຍໃຫ້ລະດັບຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນເຂົ້າໄປໃນລະດັບ plasma ຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງຫຼັງຈາກກິນເຂົ້າ.
ສະພາບການນີ້ແມ່ນຈຸດເລີ່ມຕົ້ນຂອງການຜະລິດກະກຽມເຄິ່ງສັງເຄາະທີ່ເປັນຕົວແທນ:
ການທົດລອງທາງດ້ານການຊ່ວຍຫຼາຍຢ່າງໄດ້ຖືກປະຕິບັດ, ເປັນຜົນມາຈາກເຄື່ອງມືທີ່ມີປະສິດຕິຜົນທີ່ສຸດ, ຊື່ຂອງຜູ້ທີ່ມີຊື່ສຽງທີ່ສຸດ
ປະເພດອິນຊູລິນເຫຼົ່ານີ້ຖືກດູດຊືມຈາກໃຕ້ຜິວ ໜັງ ໄວກວ່າ 3 ເທົ່າເມື່ອທຽບກັບອິນຊູລິນ. ນີ້ ນຳ ໄປສູ່ຄວາມຈິງທີ່ວ່າລະດັບອິນຊູລິນໃນລະດັບສູງສຸດໃນເລືອດບັນລຸໄດ້ໄວ, ແລະວິທີການປິ່ນປົວໃນການຫຼຸດນ້ ຳ ຕານໃນໄວຂື້ນ.
ດ້ວຍການແນະ ນຳ ການກະກຽມ semisynthetic 15 ນາທີກ່ອນອາຫານ, ຜົນກະທົບຈະຄືກັນກັບການສັກຢາອິນຊູລິນ ສຳ ລັບຄົນ 30 ນາທີກ່ອນອາຫານ.
ຮໍໂມນເຫຼົ່ານີ້ທີ່ມີອິດທິພົນໄວເກີນໄປປະກອບມີ lyspro-insulin. ມັນແມ່ນອະນຸພັນຂອງອິນຊູລິນຂອງມະນຸດທີ່ໄດ້ຮັບໂດຍການປ່ຽນສາຍ proline ແລະ lysine ໃນສາຍໂສ້ 28 ແລະ 29 B.
ເຊັ່ນດຽວກັບອິນຊູລິນຂອງມະນຸດ, ໃນການກະກຽມທີ່ຜະລິດ, lyspro-insulin ມີຢູ່ໃນຮູບແບບຂອງ hexamers, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຫຼັງຈາກຕົວແທນເຂົ້າສູ່ຮ່າງກາຍຂອງມະນຸດ, ມັນກໍ່ກາຍເປັນ monomers.
ດ້ວຍເຫດຜົນນີ້, ທາດໄຂມັນ lipro ມີຜົນກະທົບໄວ, ແຕ່ຜົນກະທົບດັ່ງກ່າວຈະແກ່ຍາວໃນເວລາສັ້ນໆ. Lipro-insulin ຊະນະໃນການປຽບທຽບກັບຢາອື່ນໆຂອງຊະນິດນີ້ ສຳ ລັບປັດໃຈຕໍ່ໄປນີ້:
- ເຮັດໃຫ້ມີຄວາມເປັນໄປໄດ້ທີ່ຈະຫຼຸດຜ່ອນໄພຂົ່ມຂູ່ຂອງການເປັນໂລກເບົາຫວານລົງ 20-30%,
- ສາມາດຫຼຸດຜ່ອນປະລິມານຂອງ hemoglobin A1c glycosylated, ເຊິ່ງສະແດງເຖິງການປິ່ນປົວພະຍາດເບົາຫວານທີ່ມີປະສິດຕິຜົນ.
ໃນການສ້າງທາດອິນຊູລິນ (aspart insulin), ສ່ວນ ໜຶ່ງ ທີ່ ສຳ ຄັນແມ່ນໃຫ້ໃນການທົດແທນເມື່ອອາຊິດ aspartic ຖືກທົດແທນໂດຍ Pro28 ໃນຕ່ອງໂສ້ B. ເຊັ່ນດຽວກັບໃນ lyspro-insulin, ຢານີ້, ເຂົ້າໄປໃນຮ່າງກາຍຂອງມະນຸດ, ຖືກແບ່ງອອກເປັນ monomers ໃນໄວໆນີ້.
ຄຸນສົມບັດ Pharmacokinetic ຂອງ insulin
ໃນໂລກເບົາຫວານ, ຄຸນລັກສະນະ pharmacokinetic ຂອງ insulin ສາມາດແຕກຕ່າງກັນ. ເວລາສູງສຸດຂອງລະດັບອິນຊູລິນແລະຜົນທີ່ຍິ່ງໃຫຍ່ທີ່ສຸດຂອງການຫຼຸດນ້ ຳ ຕານສາມາດແຕກຕ່າງກັນໄປ 50%. ຄວາມກວ້າງຂວາງບາງສ່ວນຂອງການ ເໜັງ ຕີງດັ່ງກ່າວແມ່ນຂື້ນກັບອັດຕາທີ່ແຕກຕ່າງກັນຂອງການຢຶດຢາຂອງຢາຈາກເນື້ອເຍື່ອຍ່ອຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເວລາ ສຳ ລັບອິນຊູລິນຍາວແລະສັ້ນກໍ່ແຕກຕ່າງກັນ.
ຜົນກະທົບທີ່ແຂງແຮງທີ່ສຸດແມ່ນຮໍໂມນຂອງໄລຍະເວລາກາງແລະຜົນກະທົບໃນໄລຍະຍາວ. ແຕ່ເມື່ອບໍ່ດົນມານີ້, ຜູ້ຊ່ຽວຊານໄດ້ພົບວ່າຢາທີ່ມີການສະແດງສັ້ນມີຄຸນສົມບັດຄືກັນ.
ອີງຕາມ insulin, ມັນຈໍາເປັນຕ້ອງໄດ້ສັກຢາຮໍໂມນເປັນປົກກະຕິເຂົ້າໄປໃນເນື້ອເຍື່ອ subcutaneous. ນີ້ຍັງໃຊ້ກັບຄົນເຈັບຜູ້ທີ່ບໍ່ສາມາດຫຼຸດປະລິມານນ້ ຳ ຕານໃນ plasma ໄດ້ເນື່ອງຈາກອາຫານແລະຢາທີ່ເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງ, ເຊັ່ນດຽວກັນກັບແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານໃນເວລາຖືພາ, ຜູ້ປ່ວຍທີ່ມີອາການຄັນຂື້ນຢູ່ເທິງພື້ນຖານຂອງ pacreatectomy. ນີ້ພວກເຮົາສາມາດເວົ້າໄດ້ວ່າພວກເຂົາບໍ່ໄດ້ໃຫ້ຜົນທີ່ຄາດຫວັງໄວ້ສະ ເໝີ.
ການຮັກສາ Insulin ແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບພະຍາດຕ່າງໆເຊັ່ນ:
- hyperamolar ເສຍສະຕິ,
- ketoacidosis ໂລກເບົາຫວານ,
- ຫຼັງຈາກການຜ່າຕັດສໍາລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ,
- ໃນຂະນະທີ່ການຮັກສາອິນຊູລິນຊ່ວຍເຮັດໃຫ້ປະລິມານນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ,
- ການ ກຳ ຈັດເຊື້ອພະຍາດທາງເດີນອາຫານອື່ນໆ.
ຜົນໄດ້ຮັບທີ່ດີທີ່ສຸດສາມາດບັນລຸໄດ້ດ້ວຍວິທີການປິ່ນປົວທີ່ສັບສົນ:
ຄວາມຕ້ອງການປະຈໍາວັນຂອງ insulin
ບຸກຄົນທີ່ມີສຸຂະພາບແຂງແຮງແລະມີຮ່າງກາຍ ທຳ ມະດາສາມາດຜະລິດໄດ້ 18 - 40 ໜ່ວຍ ຕໍ່ມື້, ຫຼື 0,2-0,5 ໜ່ວຍ / ກິໂລກຼາມຂອງອິນຊູລິນ. ປະມານເຄິ່ງ ໜຶ່ງ ຂອງປະລິມານນີ້ແມ່ນຄວາມລັບຂອງກະເພາະອາຫານ, ສ່ວນທີ່ເຫຼືອແມ່ນຖ່າຍທອດຫຼັງຈາກກິນເຂົ້າ.
ຮໍໂມນແມ່ນຜະລິດ 0.5-1 ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ. ຫຼັງຈາກນ້ ຳ ຕານເຂົ້າສູ່ລະບົບ, ອັດຕາການລະບາຍຮໍໂມນເພີ່ມຂື້ນເປັນ 6 ຫົວ ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ.
ຄົນທີ່ມີນ້ ຳ ໜັກ ເກີນແລະມີພູມຕ້ານທານອິນຊູລິນທີ່ບໍ່ທົນທຸກຈາກໂລກເບົາຫວານມີການຜະລິດອິນຊູລິນໄວຂື້ນ 4 ເທົ່າຫຼັງຈາກກິນເຂົ້າ.ມີການເຊື່ອມຕໍ່ຂອງຮໍໂມນທີ່ສ້າງຂື້ນໂດຍລະບົບປະຕູຂອງຕັບ, ບ່ອນທີ່ພາກສ່ວນ ໜຶ່ງ ຖືກ ທຳ ລາຍແລະບໍ່ໄປເຖິງກະແສເລືອດ.
ໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1, ຄວາມຕ້ອງການປະ ຈຳ ວັນຂອງຮໍໂມນອິນຊູລິນແມ່ນແຕກຕ່າງກັນ:
- ໂດຍພື້ນຖານແລ້ວ, ຕົວຊີ້ວັດນີ້ແຕກຕ່າງຈາກ 0.6 ເຖິງ 0.7 ໜ່ວຍ / ກິໂລ.
- ດ້ວຍນໍ້າ ໜັກ ຫຼາຍ, ຄວາມຕ້ອງການຂອງອິນຊູລິນກໍ່ເພີ່ມຂື້ນ.
- ເມື່ອຄົນເຮົາຕ້ອງການພຽງແຕ່ 0,5 ໜ່ວຍ / ກິໂລກຼາມຕໍ່ມື້, ລາວມີການຜະລິດຮໍໂມນທີ່ພຽງພໍຫຼືມີສະພາບຮ່າງກາຍທີ່ດີເລີດ.
ຄວາມຕ້ອງການຂອງອິນຊູລິນແມ່ນ 2 ປະເພດຄື:
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງຄວາມຕ້ອງການປະ ຈຳ ວັນແມ່ນຂອງແບບຟອມພື້ນຖານ. ຮໍໂມນນີ້ມີສ່ວນຮ່ວມໃນການປ້ອງກັນການລະລາຍຂອງນ້ ຳ ຕານໃນຕັບ.
ໃນຮູບແບບຫລັງການຍ້ອງຍໍ, ຄວາມຕ້ອງການປະ ຈຳ ວັນແມ່ນໄດ້ຖືກສະ ໜອງ ໂດຍການສັກຢາກ່ອນອາຫານ. ຮໍໂມນແມ່ນມີສ່ວນຮ່ວມໃນການດູດຊຶມສານອາຫານ.
ມື້ລະເທື່ອ, ຄົນເຈັບໄດ້ຮັບການສັກຢາອິນຊູລິນໂດຍມີໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ, ຫຼືຕົວແທນປະສົມປະສານແມ່ນຖືກປະຕິບັດເຊິ່ງປະສົມປະສານອິນຊູລິນຂອງໄລຍະເວລາສັ້ນແລະຮໍໂມນໃນໄລຍະກາງ. ເພື່ອຮັກສາ glycemia ໃນລະດັບປົກກະຕິ, ນີ້ອາດຈະບໍ່ພຽງພໍ.
ຫຼັງຈາກນັ້ນ, ລະບຽບການປິ່ນປົວແມ່ນມີຄວາມສັບສົນຫຼາຍ, ບ່ອນທີ່ມັນຖືກ ນຳ ໃຊ້ປະສົມກັບອິນຊູລິນຂອງໄລຍະກາງກັບອິນຊູລິນຂອງໄລຍະເວລາສັ້ນໆຫຼືອິນຊູລິນຂອງໄລຍະເວລາດົນນານກັບອິນຊູລິນຂອງໄລຍະເວລາສັ້ນ.
ໂດຍທົ່ວໄປຄົນເຈັບຈະໄດ້ຮັບການປິ່ນປົວຕາມລະບຽບການປິ່ນປົວແບບປະສົມ, ໃນເວລາທີ່ລາວບໍລິການສັກຢາ ໜຶ່ງ ຄັ້ງໃນເວລາກິນເຂົ້າເຊົ້າ, ແລະອີກເທື່ອ ໜຶ່ງ ໃນເວລາກິນເຂົ້າແລງ. ຮໍໂມນໃນກໍລະນີນີ້ປະກອບດ້ວຍອິນຊູລິນຂອງໄລຍະເວລາສັ້ນແລະໄລຍະກາງ.
ໃນເວລາທີ່ໄດ້ຮັບປະລິມານຂອງຮໍໂມນ NPH ຫຼື insulin ໃນຕອນແລງ, ເທບບໍ່ໃຫ້ລະດັບ glycemia ທີ່ຕ້ອງການໃນຕອນກາງຄືນ, ຫຼັງຈາກນັ້ນການສີດແມ່ນແບ່ງອອກເປັນ 2 ພາກສ່ວນ: ກ່ອນຄ່ ຳ, ຄົນເຈັບຈະຖືກສັກດ້ວຍ insulin ສັກສັ້ນ, ແລະກ່ອນນອນພວກເຂົາຈະໃສ່ insulin NPH ຫຼື insulin tape.
ສູດ, ຊື່ສານເຄມີ: ບໍ່ມີຂໍ້ມູນ.
ກຸ່ມການຢາ: ຮໍໂມນແລະ antagonists / insulins ຂອງພວກເຂົາ.
ການປະຕິບັດດ້ານ Pharmacological: hypoglycemic.
ຄຸນສົມບັດທາງການຢາ
ອິນຊູລິນຂອງມະນຸດແມ່ນການກະກຽມອິນຊູລິນຂະ ໜາດ ກາງທີ່ໄດ້ຮັບໂດຍວິທີການຂອງເຕັກໂນໂລຍີ DNA ທີ່ສົມທົບ ໃໝ່ ອິນຊູລິນຂອງມະນຸດຄວບຄຸມຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ການຝາກແລະການເຜົາຜານອາຫານຂອງທາດແປ້ງ, ໄຂມັນ, ໂປຣຕີນໃນອະໄວຍະວະເປົ້າ ໝາຍ (ກ້າມເນື້ອໂຄງກະດູກ, ຕັບ, ເນື້ອເຍື່ອ adipose). insulin ຂອງມະນຸດມີຄຸນສົມບັດຂອງ anabolic ແລະ anti-catabolic effect. ໃນເນື້ອເຍື່ອກ້າມເນື້ອມີການເພີ່ມຂື້ນຂອງເນື້ອເຍື່ອ glycerol, glycogen, ກົດໄຂມັນ, ການເພີ່ມຂື້ນຂອງການສັງເຄາະທາດໂປຼຕີນແລະການເພີ່ມຂື້ນຂອງການບໍລິໂພກອາຊິດ amino ແຕ່ມີການຫຼຸດລົງຂອງ gluconeogenesis, lipolysis, glycogenolysis, ketogenesis, catabolism ທາດໂປຼຕີນແລະການປ່ອຍອາຊິດ amino. ສານອິນຊູລິນຂອງມະນຸດເຊື່ອມໂຍງເຂົ້າກັບເຍື່ອຫຸ້ມເຍື່ອ (ທາດຕາຕ້າເຊິ່ງປະກອບດ້ວຍ 4 ສ່ວນຍ່ອຍ, 2 ໃນນັ້ນ (ເບຕ້າ) ຖືກດູດຊືມເຂົ້າໄປໃນເຍື່ອ cytoplasmic ແລະເປັນຕົວຂົນສົ່ງຂອງກິດຈະ ກຳ tyrosine kinase, ແລະອີກ 2 (alpha) ແມ່ນ extramembrane ແລະມີຄວາມຮັບຜິດຊອບຕໍ່ການຜູກຮໍໂມນ) ເຊິ່ງ undergoes autophosphorylation. ສະລັບສັບຊ້ອນນີ້ໃນຈຸລັງ intact phosphorylates threonine ແລະ serine ສິ້ນສຸດຂອງ kinases ທາດໂປຼຕີນ, ເຊິ່ງນໍາໄປສູ່ການສ້າງຕັ້ງ phosphatidylinositol glycan ແລະກະຕຸ້ນ phosphorylation, ເຊິ່ງກະຕຸ້ນກິດຈະກໍາ enzymatic ໃນຈຸລັງເປົ້າຫມາຍ. ໃນກ້າມແລະເນື້ອເຍື່ອອື່ນໆ (ຍົກເວັ້ນສະ ໝອງ), ມັນສົ່ງເສີມການໂອນຍ້າຍລະດັບນ້ ຳ ຕານແລະກົດອະມິໂນ, ເຮັດໃຫ້ທາດໂປຼຕີນຈາກທາດໂປຼຕິນຊ້າລົງ, ແລະກະຕຸ້ນຂະບວນການສັງເຄາະ. insulin ຂອງມະນຸດສົ່ງເສີມການສະສົມຂອງ glucose ໃນຕັບໃນຮູບແບບຂອງ glycogen ແລະຍັບຍັ້ງການ glycogenolysis (gluconeogenesis). ຄວາມແຕກຕ່າງຂອງແຕ່ລະບຸກຄົນໃນກິດຈະ ກຳ ອິນຊູລິນແມ່ນຂື້ນກັບປະລິມານ, ສະຖານທີ່ສັກ, ກິດຈະ ກຳ ທາງຮ່າງກາຍຂອງຄົນເຈັບ, ອາຫານການກິນແລະປັດໃຈອື່ນໆ.
ການດູດຊືມອິນຊູລິນຂອງມະນຸດຂື້ນກັບວິທີການແລະສະຖານທີ່ບໍລິຫານ (ຂາ, ທ້ອງ, ກົ້ນ), ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນ, ປະລິມານການສີດ. ທາດ insulin ຂອງມະນຸດຖືກແຈກຢາຍຢ່າງບໍ່ເປັນລະບຽບທົ່ວແພຈຸລັງ, ບໍ່ເຈາະເຂົ້າໃນນົມແມ່ແລະຜ່ານສິ່ງກີດຂວາງຂອງແຮ່. ການເສື່ອມສະພາບຂອງຢາເກີດຂື້ນໃນຕັບພາຍໃຕ້ການກະ ທຳ ຂອງ insulinase (glutathione-insulin transhydrogenase), ເຊິ່ງ hydrolyzes ພັນທະບັດ disulfide ລະຫວ່າງຕ່ອງໂສ້ A ແລະ B ແລະເຮັດໃຫ້ພວກມັນມີ ສຳ ລັບ enzymes proteolytic. ທາດ insulin ຂອງຄົນເຮົາແມ່ນຖືກໄລ່ອອກມາຈາກ ໝາກ ໄຂ່ຫຼັງ (30 - 80%).
ໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2 ຮຽກຮ້ອງໃຫ້ມີການປິ່ນປົວດ້ວຍອິນຊູລິນ (ມີການຕ້ານທານກັບຢາແກ້ເລືອດໃນປາກຫຼືມີການປິ່ນປົວແບບປະສົມປະສານ, ສະພາບການທີ່ເປັນໂຣກຮ່ວມກັນ), ໂຣກເບົາຫວານໃນເວລາຖືພາ.
ປະລິມານຢາແລະການບໍລິຫານອິນຊູລິນ
ເສັ້ນທາງຂອງການບໍລິຫານຢາແມ່ນຂື້ນກັບປະເພດຂອງອິນຊູລິນ. ທ່ານ ໝໍ ກຳ ນົດປະລິມານຢາເປັນສ່ວນບຸກຄົນ, ຂື້ນກັບລະດັບ glycemia.
ການສັກຢາ subcutaneous ແມ່ນຖືກປະຕິບັດຢູ່ໃນພາກພື້ນຂອງຝາທ້ອງນ້ອຍ, ໜ້າ, ຂາ, ບ່າ, ກົ້ນ. ສະຖານທີ່ສັກຢາຕ້ອງໄດ້ສະຫຼັບກັນເພື່ອໃຫ້ສະຖານທີ່ດຽວກັນຖືກ ນຳ ໃຊ້ບໍ່ເກີນປະມານ ໜຶ່ງ ຄັ້ງຕໍ່ເດືອນ. ດ້ວຍການບໍລິຫານຢາອິນຊູລິນ subcutaneous, ການດູແລຕ້ອງໄດ້ຮັບການດູແລບໍ່ໃຫ້ເຂົ້າໄປໃນເສັ້ນເລືອດໃນລະຫວ່າງການສີດ. ຄົນເຈັບຄວນໄດ້ຮັບການຝຶກອົບຮົມໃນການ ນຳ ໃຊ້ອຸປະກອນສົ່ງອິນຊູລິນທີ່ຖືກຕ້ອງ. ຢ່ານວດສະຖານທີ່ສັກຢາຫລັງການສີດ. ອຸນຫະພູມຂອງຢາທີ່ໃຊ້ໄດ້ຄວນຈະຢູ່ໃນອຸນຫະພູມຫ້ອງ.
ການຫຼຸດຜ່ອນ ຈຳ ນວນການສັກຢາທຸກໆມື້ແມ່ນບັນລຸໄດ້ໂດຍການປະສົມປະສານອິນຊູລິນຂອງໄລຍະເວລາທີ່ແຕກຕ່າງກັນ.
ດ້ວຍການພັດທະນາຂອງອາການແພ້, ການເຂົ້າໂຮງ ໝໍ ຂອງຄົນເຈັບ, ການ ກຳ ນົດສ່ວນປະກອບຂອງຢາທີ່ມີອາການແພ້, ການແຕ່ງຕັ້ງການປິ່ນປົວທີ່ ເໝາະ ສົມແລະການທົດແທນອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ການຢຸດການ ບຳ ບັດຫລືການໃຊ້ຢາອິນຊູລິນທີ່ບໍ່ພຽງພໍ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 1 ສາມາດ ນຳ ໄປສູ່ໂຣກ hypertcemia ແລະພະຍາດເບົາຫວານ ketoacidosis (ເງື່ອນໄຂທີ່ອາດເປັນອັນຕະລາຍຕໍ່ຊີວິດຂອງຄົນເຈັບ).
ການພັດທະນາຂອງການເປັນໂຣກໃນເລືອດໃນເວລາທີ່ການນໍາໃຊ້ຢາດັ່ງກ່າວປະກອບສ່ວນໃຫ້ກິນຫຼາຍເກີນໄປ, ກິດຈະກໍາທາງດ້ານຮ່າງກາຍ, ການລະເມີດຂອງອາຫານ, ຄວາມເສຍຫາຍຂອງຫມາກໄຂ່ຫຼັງປອດສານພິດ, ຕັບໄຂມັນ.
ປະລິມານຂອງອິນຊູລິນຄວນຈະປັບຂື້ນຖ້າສະພາບທີ່ເປັນປະໂຫຍດຂອງຕ່ອມນ້ ຳ ມູກ, ຕ່ອມ adrenal, ຕ່ອມໄທລອຍ, ໝາກ ໄຂ່ຫຼັງແລະ / ຫຼືຕັບອ່ອນເພຍ, ພະຍາດ Addison, ໂຣກຕັບແຂງ, ແລະໂລກເບົາຫວານໃນຜູ້ປ່ວຍທີ່ມີອາຍຸ 65 ປີ. ນອກຈາກນີ້, ການປ່ຽນປະລິມານຢາອິນຊູລິນອາດຈະມີຄວາມ ຈຳ ເປັນຕ້ອງມີການເພີ່ມຄວາມເຂັ້ມຂອງກິດຈະ ກຳ ທາງຮ່າງກາຍຫຼືການປ່ຽນແປງຂອງອາຫານປົກກະຕິ. ການໄດ້ຮັບສານເອທານອນ (ລວມທັງເຄື່ອງດື່ມແອນກໍຮໍຕ່ ຳ) ສາມາດເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ຕານໃນເລືອດໄດ້. ຢ່າກິນເອທານອນໃນກະເພາະອາຫານຫວ່າງເປົ່າ. ມີບາງພະຍາດຕິດຕໍ່ (ໂດຍສະເພາະການຕິດເຊື້ອ), ສະພາບການທີ່ປະກອບດ້ວຍໄຂ້, ຄວາມກົດດັນທາງອາລົມ, ຄວາມຕ້ອງການຂອງອິນຊູລິນອາດຈະເພີ່ມຂື້ນ.
ອາການຂອງການຖືພາຂອງໂລກເບົາຫວານໃນການ ນຳ ໃຊ້ອິນຊູລິນໃນຄົນເຈັບບາງຄົນອາດຈະມີການອອກສຽງ ໜ້ອຍ ຫຼືແຕກຕ່າງຈາກການສັງເກດການທີ່ມີອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ. ຍົກຕົວຢ່າງ, ໂດຍມີການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ, ໂດຍມີການຮັກສາຢ່າງເຂັ້ມຂຸ້ນດ້ວຍທາດອິນຊູລິນ, ອາການທັງ ໝົດ ຫຼືບາງຢ່າງຂອງອາການຂອງພະຍາດຕ່ອມນ້ ຳ ຕານໃນເລືອດອາດຈະຫາຍໄປ, ກ່ຽວກັບຄົນເຈັບທີ່ຄວນຈະແຈ້ງໃຫ້ຊາບ. ອາການຂອງພະຍາດເບົາຫວານກ່ອນ ໜ້າ ນັ້ນອາດຈະກາຍເປັນຄົນທີ່ບໍ່ຄ່ອຍມີການປ່ຽນແປງຫຼືມີການປ່ຽນແປງດ້ວຍການເປັນໂຣກເບົາຫວານເປັນເວລາດົນ, ໂຣກ neuropathy ພະຍາດເບົາຫວານແລະການໃຊ້ beta-blockers.
ສຳ ລັບຄົນເຈັບບາງຄົນ, ການດັດປັບປະລິມານ ໜຶ່ງ ອາດຈະ ຈຳ ເປັນເມື່ອປ່ຽນຈາກອິນຊູລິນຈາກສັດມາເປັນອິນຊູລິນ. ສິ່ງນີ້ສາມາດເກີດຂື້ນໄດ້ແລ້ວໃນການບໍລິຫານ ທຳ ອິດຂອງການກະກຽມອິນຊູລິນຫຼືມະນຸດຄ່ອຍໆພາຍໃນສອງສາມອາທິດຫຼືຫຼາຍເດືອນຫຼັງຈາກການໂອນຍ້າຍ.
ການຫັນປ່ຽນຈາກ insulin ຊະນິດ ໜຶ່ງ ໄປຫາອີກປະການ ໜຶ່ງ ຕ້ອງໄດ້ ດຳ ເນີນພາຍໃຕ້ການຊີ້ ນຳ ດ້ານການແພດຢ່າງເຂັ້ມງວດແລະຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ. ການປ່ຽນແປງກິດຈະ ກຳ, ຍີ່ຫໍ້ (ຜູ້ຜະລິດ), ປະເພດ, ຊະນິດ (ມະນຸດ, ສັດ, ການປຽບທຽບອິນຊູລິນຂອງມະນຸດ) ແລະ / ຫຼືວິທີການຜະລິດ (DNA ແນະ ນຳ ອິນຊູລິນຫຼືອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ) ອາດ ຈຳ ເປັນຕ້ອງປັບປະລິມານ.
ເມື່ອ ນຳ ໃຊ້ການກະກຽມອິນຊູລິນພ້ອມໆກັບຢາຂອງກຸ່ມ thiazolidinedione, ຄວາມສ່ຽງໃນການພັດທະນາໂຣກປອດບວມແລະໂຣກຫົວໃຈຊຸດໂຊມຈະເພີ່ມຂື້ນ, ໂດຍສະເພາະໃນຄົນເຈັບທີ່ເປັນພະຍາດເສັ້ນເລືອດໃນລະບົບການ ໝູນ ວຽນແລະມີປັດໃຈສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈເຮື້ອຮັງ.
ມີໂຣກຕ່ອມໃນເລືອດໃນຄົນເຈັບ, ຄວາມໄວຂອງປະຕິກິລິຍາທາງ psychomotor ແລະຄວາມເຂັ້ມຂົ້ນຂອງຄວາມສົນໃຈອາດຈະຫຼຸດລົງ. ນີ້ອາດຈະເປັນອັນຕະລາຍເມື່ອຄວາມສາມາດເຫຼົ່ານີ້ມີຄວາມ ຈຳ ເປັນໂດຍສະເພາະ (ຕົວຢ່າງການຄວບຄຸມເຄື່ອງຈັກ, ພາຫະນະຂັບຂີ່ແລະອື່ນໆ). ຜູ້ປ່ວຍຄວນໄດ້ຮັບການແນະ ນຳ ໃຫ້ມີຄວາມລະມັດລະວັງໃນການປ້ອງກັນການພັດທະນາຂອງໂລກນ້ ຳ ຕານໃນເວລາປະຕິບັດກິດຈະ ກຳ ທີ່ເປັນອັນຕະລາຍທີ່ຕ້ອງການປະຕິກິລິຍາທາງຈິດຕະສາດໄວແລະເພີ່ມຄວາມເອົາໃຈໃສ່ (ລວມທັງພາຫະນະຂັບຂີ່, ເຮັດວຽກກັບກົນໄກ). ນີ້ແມ່ນສິ່ງທີ່ ສຳ ຄັນໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ມີອາການບໍ່ປົກກະຕິຫລືເບົາບາງກ່ອນ ໜ້າ ຈະເປັນໂລກເບົາຫວານ, ພ້ອມທັງກັບການພັດທະນາການເປັນໂລກເບົາຫວານເລື້ອຍໆ. ໃນກໍລະນີດັ່ງກ່າວ, ທ່ານຫມໍຕ້ອງໄດ້ປະເມີນຄວາມເປັນໄປໄດ້ຂອງຄົນເຈັບໃນການປະຕິບັດກິດຈະ ກຳ ດັ່ງກ່າວ.
ການຖືພາແລະ lactation
ໃນລະຫວ່າງການຖືພາ, ມັນເປັນສິ່ງ ສຳ ຄັນໂດຍສະເພາະໃນການຮັກສາການຄວບຄຸມ glycemic ທີ່ດີໃນແມ່ຍິງທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍອິນຊູລິນ. ໃນໄລຍະຖືພາແລະ lactation, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປັບຂະ ໜາດ ຢາອິນຊູລິນເພື່ອຊົດເຊີຍພະຍາດເບົາຫວານ. ຄວາມຕ້ອງການຂອງອິນຊູລິນຫຼຸດລົງໃນໄຕມາດ ທຳ ອິດຂອງການຖືພາແລະເພີ່ມຂື້ນໃນໄຕມາດທີສອງແລະສາມຂອງການຖືພາ. ຄວາມຕ້ອງການຂອງ insulin ສາມາດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນເວລາເກີດລູກແລະທັນທີຫຼັງຈາກມັນ. ແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ ຈຳ ເປັນຕ້ອງແຈ້ງໃຫ້ທ່ານ ໝໍ ຊາບກ່ຽວກັບການຖືພາຫຼືການວາງແຜນ. ໃນແມ່ຍິງທີ່ເປັນໂລກເບົາຫວານ, ການປັບຕົວຂອງຢາອິນຊູລິນແລະ / ຫຼືການກິນອາຫານໃນຊ່ວງການລ້ຽງລູກດ້ວຍນົມແມ່. ອິນຊູລິນຂອງມະນຸດບໍ່ແມ່ນໂຣກ mutagenic ໃນຊີວະວິທະຍາແລະໃນຊຸດ vivo ໃນການສຶກສາກ່ຽວກັບຄວາມເປັນພິດຂອງພັນທຸ ກຳ.
ປະຕິ ສຳ ພັນຂອງອິນຊູລິນຂອງຄົນກັບສານອື່ນໆ
ຜົນກະທົບຂອງ hypoglycemic ຂອງ insulin ຂອງມະນຸດໄດ້ຖືກຫຼຸດລົງໂດຍ glucocorticoids (dexamethasone, betamethasone, hydrocortisone, prednisone ແລະອື່ນໆ), amphetamines, ຮໍໂມນ adrenocorticotropic, flucrocortisone, ທາດການຊຽມທາງແຄວຊຽມ, estrogens, baclofen, heparin, levothyroxine sodium, thyroid diuretics (hydrochlorothiazide, indapamide ແລະອື່ນໆ), amprenavir, danazol, isoniazid, diazoxide, lithium carbonate, chlorprotixen, sympathomimetics, ກົດ nicotinic, agonists beta-adrenergic (ຕົວຢ່າງ: ritodrin, salbutamol, terbutaline ແລະອື່ນໆ), ສານຕ້ານອະນຸມູນອິດສະລະ tricyclic, epinephrine, glucagon, morphine, clonidine, somatotropin, phenytoin, ອະນຸພັນ phenothiazine. ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງເພີ່ມປະລິມານຂອງອິນຊູລິນພັນທຸ ກຳ ຂອງມະນຸດໃນເວລາທີ່ໃຊ້ຮ່ວມກັບຢາເຫຼົ່ານີ້.
ຜົນກະທົບ hypoglycemic ຂອງ insulin ມະນຸດຂະຫຍາຍ metformin, ຊັນໂພນາໄມ repaglinide, androgens, ຕົວແທນ hypoglycemic ປາກ, testosterone, ສະເຕີຣອຍ anabolic, bromocriptine, disopyramide, guanethidine, inhibitors monoamine oxidase, angiotensin II ເປັນສັດຕູກັນ receptor, inhibitors anhydrase ກາກບອນ, fluoxetine, carvedilol, fenfluramine, angiotensin ແປງ inhibitors enzyme (captopril , enalapril ແລະອື່ນໆ), tetracyclines, octreotide, mebendazole, ketoconazole, clofibrate, theophylline, quinidine, chloroquine, ທີ່ບໍ່ແມ່ນຢາສະເຕີຣອຍ ຢາຕ້ານການອັກເສບ, salicylates, cyclophosphamide, pyridoxine, beta-blockers (betaxolol, metoprolol, pindolol, sotalol, bisoprolol, timolol ແລະອື່ນໆ) (ປົກປິດອາການຂອງການເປັນໂຣກໃນເລືອດ, ລວມທັງ tachycardia, ຄວາມດັນເລືອດສູງ), ເອທານອນແລະເອທານອນ.ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຂອງອິນຊູລິນວິສະວະ ກຳ ພັນທຸ ກຳ ຂອງມະນຸດສອງໄລຍະເມື່ອ ນຳ ໃຊ້ກັບຢາເຫຼົ່ານີ້.
Beta-blockers, clonidine, reserpine ອາດຈະປິດບັງການສະແດງອອກຂອງອາການຂອງການເປັນໂລກເບົາຫວານ.
ຕໍ່ກັບຄວາມເປັນມາຂອງ atenolol (ບໍ່ຄືກັບ beta-blockers ທີ່ບໍ່ໄດ້ເລືອກ), ຜົນກະທົບບໍ່ໄດ້ເພີ່ມຂື້ນຢ່າງຫລວງຫລາຍ, ມັນ ຈຳ ເປັນຕ້ອງເຕືອນຄົນເຈັບວ່າດ້ວຍການພັດທະນາການເປັນໂລກເບົາຫວານ, tachycardia ແລະ tremor ອາດຈະບໍ່ມີ, ແຕ່ວ່າການລະຄາຍເຄືອງ, ຄວາມອຶດຫິວ, ປວດຮາກຄວນຈະຍັງຄົງຢູ່, ແລະການເຫື່ອອອກເຖິງແມ່ນວ່າຈະເພີ່ມຂື້ນ.
ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນເລືອດເພີ່ມຂື້ນ (ຍ້ອນການເລັ່ງຂອງການດູດຊຶມ) ຢາທີ່ບັນຈຸສານນິໂຄຕິນແລະການສູບຢາ.
ຕໍ່ກັບຄວາມເປັນມາຂອງ octreotide, reserpine, ການປ່ຽນແປງຂອງຜົນກະທົບຂອງ hypoglycemic ແມ່ນເປັນໄປໄດ້ (ທັງສອງຂະຫຍາຍແລະອ່ອນເພຍ), ຮຽກຮ້ອງໃຫ້ມີການປັບຕົວຂອງຢາອິນຊູລິນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງ clarithromycin, ອັດຕາການ ທຳ ລາຍຊ້າລົງແລະໃນບາງກໍລະນີ, ຜົນກະທົບຂອງອິນຊູລິນອາດຈະເພີ່ມຂື້ນ.
ຕໍ່ກັບຄວາມເປັນມາຂອງ diclofenac, ຜົນຂອງການປ່ຽນແປງຂອງຢາ, ເມື່ອໃຊ້ຮ່ວມກັນ, ມັນ ຈຳ ເປັນຕ້ອງຄວບຄຸມລະດັບຂອງທາດນ້ ຳ ຕານໃນເລືອດ.
ຕໍ່ກັບຄວາມເປັນມາຂອງ metoclopramide, ເຊິ່ງເລັ່ງການລະບາຍກະເພາະອາຫານ, ມັນອາດຈະມີຄວາມ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນປະລິມານຫຼືລະບຽບການບໍລິຫານອິນຊູລິນ.
ຢາອິນຊູລິນຂອງມະນຸດແມ່ນຢາບໍ່ເຂົ້າກັນກັບວິທີແກ້ໄຂຂອງຢາອື່ນໆ.
ຖ້າມັນ ຈຳ ເປັນຕ້ອງໃຊ້ຢາອື່ນໆນອກ ເໜືອ ໄປຈາກອິນຊູລິນຂອງມະນຸດ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປຶກສາແພດ.
ອິນຊູລິນຮໍໂມນ
ກຽດຕິຍົດໃນການສ້າງຜົນງານ ທຳ ອິດທີ່ວາງເສັ້ນທາງໄປສູ່ການຄົ້ນພົບຮໍໂມນດັ່ງກ່າວເປັນຂອງນັກວິທະຍາສາດລັດເຊຍ Leonid Sobolev, ເຊິ່ງໃນປີ 1900 ໄດ້ສະ ເໜີ ໃຫ້ໃຊ້ກະຕ່າຂີ້ເຫຍື່ອເພື່ອຮັບເອົາຢາຕ້ານພະຍາດເບົາຫວານແລະໃຫ້ແນວຄິດວ່າທາດອິນຊູລິນແມ່ນຫຍັງ. ຫລາຍກວ່າ 20 ປີໄດ້ໃຊ້ຈ່າຍໃນການຄົ້ນຄ້ວາຕື່ມອີກ, ແລະຫລັງຈາກປີ 1923 ການຜະລິດອິນຊູລິນອຸດສາຫະ ກຳ ໄດ້ເລີ່ມຕົ້ນ. ໃນມື້ນີ້, ຮໍໂມນແມ່ນໄດ້ຖືກສຶກສາໂດຍວິທະຍາສາດ. ລາວມີສ່ວນຮ່ວມໃນການແຍກທາດແປ້ງທາດແປ້ງ, ຮັບຜິດຊອບຕໍ່ການເຜົາຜານໄຂມັນແລະການສັງເຄາະໄຂມັນ.
ໃຊ້ໃນໄລຍະຖືພາແລະ lactation
ການຄວບຄຸມລະດັບນໍ້າຕານໃນຮ່າງກາຍຂອງແມ່ຍິງຖືພາແມ່ນ ສຳ ຄັນ. ໃນໄຕມາດ ທຳ ອິດ, ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງເລັກ ໜ້ອຍ, ແລະໃນຕອນທ້າຍຂອງໄລຍະມັນເພີ່ມຂື້ນ.
ໃນໄລຍະໃຫ້ນົມລູກ, ແມ່ຍິງອາດຈະຕ້ອງການການປັບລະດັບອິນຊູລິນແລະອາຫານພິເສດ.
MP ບໍ່ມີຜົນກະທົບທີ່ມີສານ mutagenic ແລະພັນທຸ ກຳ ໃນຮ່າງກາຍ.
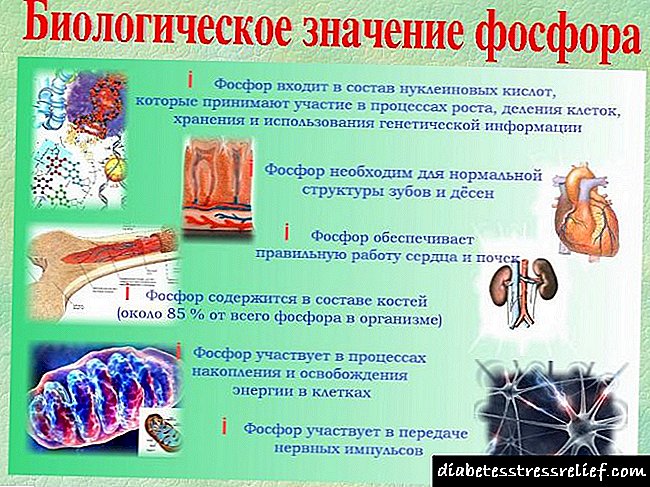
ອະໄວຍະວະໃດທີ່ຜະລິດອິນຊູລິນ
ທະເລສາບບ່ອນທີ່ກຸ່ມບໍລິສັດ B-cell ຕັ້ງຢູ່ເຊິ່ງເປັນທີ່ຮູ້ຈັກຂອງໂລກດ້ານວິທະຍາສາດວ່າເກາະ Lawrence ຫຼືເກາະນ້ອຍໆທີ່ເຮັດດ້ວຍລະບົບປະສາດ, ເຮັດ ໜ້າ ທີ່ເປັນອະໄວຍະວະທີ່ຜະລິດອິນຊູລິນ. ແຮງໂນ້ມຖ່ວງສະເພາະຂອງຈຸລັງແມ່ນນ້ອຍແລະເຮັດໃຫ້ມີພຽງແຕ່ 3% ຂອງມວນທັງ ໝົດ ຂອງມະເລັງ. ການຜະລິດອິນຊູລິນໂດຍຈຸລັງທົດລອງເກີດຂື້ນ, ສ່ວນປະກອບຂອງ proinsulin ແມ່ນຖືກປິດລັບໂດຍຮໍໂມນ.
subulinpe insulin ແມ່ນຫຍັງບໍ່ເປັນທີ່ຮູ້ຈັກຢ່າງເຕັມສ່ວນ. ຮໍໂມນຕົວມັນເອງ, ກ່ອນທີ່ຈະປະຕິບັດແບບຟອມຂັ້ນສຸດທ້າຍ, ເຂົ້າໄປໃນສະລັບສັບຊ້ອນຂອງຫ້ອງ Golgi, ບ່ອນທີ່ມັນຖືກສະຫຼຸບກັບສະຖານະຂອງຮໍໂມນທີ່ເຕັມໄປດ້ວຍ. ຂະບວນການດັ່ງກ່າວຈະສິ້ນສຸດລົງເມື່ອຮໍໂມນຖືກຈັດເຂົ້າໃນເມັດພືດພິເສດຂອງເມັດ, ບ່ອນທີ່ມັນຖືກເກັບໄວ້ຈົນກວ່າຄົນຈະກິນອາຫານ. ຊັບພະຍາກອນຂອງຈຸລັງ B ແມ່ນ ຈຳ ກັດແລະຫລຸດລົງຢ່າງໄວວາເມື່ອຄົນຜູ້ ໜຶ່ງ ລະເມີດອາຫານທາດແປ້ງທາດແປ້ງງ່າຍໆເຊິ່ງເປັນສາເຫດຂອງພະຍາດເບົາຫວານ.
ທາດ insulin ຮໍໂມນແມ່ນຫຍັງ - ນີ້ແມ່ນລະບຽບການຍ່ອຍອາຫານທີ່ ສຳ ຄັນທີ່ສຸດ. ຖ້າບໍ່ມີມັນ, glucose ເຂົ້າສູ່ຮ່າງກາຍຜ່ານອາຫານບໍ່ສາມາດເຂົ້າໄປໃນຫ້ອງ. ຮໍໂມນເພີ່ມຄວາມສາມາດຂອງເຍື່ອຫ້ອງ, ເນື່ອງຈາກວ່າທາດນ້ ຳ ຕານເຂົ້າສູ່ຮ່າງກາຍຂອງຈຸລັງ. ໃນເວລາດຽວກັນ, ຮໍໂມນສົ່ງເສີມການປ່ຽນ glucose ເຂົ້າໄປໃນ glycogen, polysaccharide ເຊິ່ງປະກອບດ້ວຍບ່ອນເກັບພະລັງງານ, ເຊິ່ງຮ່າງກາຍຂອງມະນຸດໄດ້ຖືກ ນຳ ໃຊ້ຕາມຄວາມ ຈຳ ເປັນ.
ໜ້າ ທີ່ຂອງອິນຊູລິນມີຄວາມຫຼາກຫຼາຍ. ມັນສະຫນອງການເຮັດວຽກຂອງຈຸລັງກ້າມ, ຜົນກະທົບຕໍ່ຂະບວນການຂອງທາດໂປຼຕີນແລະ metabolism ໄຂມັນ.ຮໍໂມນມີບົດບາດ ສຳ ລັບຜູ້ໃຫ້ຂໍ້ມູນຂ່າວສານຂອງສະ ໝອງ, ເຊິ່ງອີງຕາມຜູ້ຮັບຈະ ກຳ ນົດຄວາມຕ້ອງການທາດແປ້ງທີ່ໄວ: ຖ້າມີຫຼາຍມັນສະ ໝອງ ສະຫຼຸບວ່າຈຸລັງ ກຳ ລັງອຶດຫິວແລະ ຈຳ ເປັນຕ້ອງສ້າງສະຫງວນໄວ້. ຜົນກະທົບຂອງ insulin ໃນຮ່າງກາຍ:
- ມັນປ້ອງກັນບໍ່ໃຫ້ອາຊິດ amino ທີ່ ສຳ ຄັນຈາກການຖືກແຍກອອກເປັນນ້ ຳ ຕານງ່າຍໆ.
- ປັບປຸງການສັງເຄາະທາດໂປຼຕີນ - ພື້ນຖານຂອງຊີວິດ.
- ບໍ່ອະນຸຍາດໃຫ້ໂປຣຕີນໃນກ້າມແຕກ, ປ້ອງກັນການຫົດໂຕຂອງກ້າມ - ຜົນກະທົບ anabolic.
- ມັນ ຈຳ ກັດການສະສົມຂອງອົງການ ketone ເຊິ່ງເປັນ ຈຳ ນວນເງິນທີ່ເກີນໄປເຊິ່ງເປັນອັນຕະລາຍຕໍ່ມະນຸດ.
- ສົ່ງເສີມການຂົນສົ່ງຂອງທາດໄອໂອຊຽມແລະແມກນີຊຽມ.
ບົດບາດຂອງອິນຊູລິນໃນຮ່າງກາຍຂອງມະນຸດ
ການຂາດຮໍໂມນແມ່ນພົວພັນກັບພະຍາດທີ່ເອີ້ນວ່າໂຣກເບົາຫວານ. ຜູ້ທີ່ເປັນພະຍາດນີ້ຖືກບັງຄັບໃຫ້ສັກຢາອິນຊູລິນເພີ່ມເຂົ້າໄປໃນເລືອດເປັນປະ ຈຳ. ສິ່ງທີ່ຮ້າຍໄປອີກອັນ ໜຶ່ງ ແມ່ນການຂາດຮໍໂມນຮໍໂມນ, ການລະລາຍໃນເລືອດ. ພະຍາດນີ້ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດແລະການຫຼຸດລົງຂອງການຍືດເສັ້ນເລືອດ. ເພີ່ມການຮັກສາຄວາມລັບຂອງອິນຊູລິນເພີ່ມຂື້ນໂດຍຮໍໂມນ glucagon ທີ່ຜະລິດໂດຍຈຸລັງອັນຟາຂອງບັນດາ ໝູ່ ເກາະທີ່ເປັນພິດຂອງ Langerhans.
ເນື້ອເຍື່ອເພິ່ງອິນຊູລິນ
Insulin ກະຕຸ້ນການຜະລິດໂປຕີນໃນກ້າມ, ໂດຍບໍ່ມີເນື້ອເຍື່ອກ້າມເນື້ອບໍ່ສາມາດພັດທະນາໄດ້. ການສ້າງຕັ້ງຂອງເນື້ອເຍື່ອ adipose, ເຊິ່ງປົກກະຕິເຮັດຫນ້າທີ່ທີ່ສໍາຄັນ, ເປັນໄປບໍ່ໄດ້ໂດຍບໍ່ມີຮໍໂມນ. ຄົນເຈັບທີ່ເລີ່ມເປັນໂຣກເບົາຫວານປະເຊີນກັບໂຣກ ketoacidosis, ເຊິ່ງເປັນຮູບແບບຂອງຄວາມຜິດປົກກະຕິທາງເດີນອາຫານທີ່ເຮັດໃຫ້ເກີດຄວາມອຶດຫີວໃນໂລກ.
ອິນຊູລິນໃນເລືອດ
ໜ້າ ທີ່ຂອງອິນຊູລິນປະກອບມີການສະ ໜັບ ສະ ໜູນ ຈຳ ນວນ glucose ໃນເລືອດ, ຄວບຄຸມການເຜົາຜານໄຂມັນແລະໂປຣຕີນ, ການປ່ຽນທາດອາຫານໃຫ້ມວນກ້າມເນື້ອ. ໃນລະດັບເລື່ອງປົກກະຕິ, ສິ່ງຕໍ່ໄປນີ້ເກີດຂື້ນ:
- ການສັງເຄາະທາດໂປຼຕີນ ສຳ ລັບສ້າງກ້າມ,
- ຄວາມສົມດຸນຂອງ metabolism ແລະ catabolism ໄດ້ຖືກຮັກສາໄວ້,
- ກະຕຸ້ນການສັງເຄາະ glycogen, ເຊິ່ງເພີ່ມຄວາມອົດທົນແລະການສືບພັນຂອງຈຸລັງກ້າມເນື້ອ,
- ອາຊິດ amino, glucose, potassium ເຂົ້າສູ່ຈຸລັງ.

ຄວາມເຂັ້ມຂົ້ນຂອງ insulin ແມ່ນຖືກວັດແທກໃນ µU / ml (0.04082 ມລກຂອງສານຜລຶກໄປເຊຍກັນຖືກເອົາເປັນ ໜ່ວຍ ໜຶ່ງ). ຜູ້ທີ່ມີສຸຂະພາບແຂງແຮງມີຕົວຊີ້ວັດເທົ່າກັບ 3-25 ຕໍ່ຫົວ ໜ່ວຍ ດັ່ງກ່າວ. ສຳ ລັບເດັກນ້ອຍ, ການຫຼຸດລົງເປັນ 3-20 μU / ml ແມ່ນຖືກອະນຸຍາດ. ໃນແມ່ຍິງຖືພາ, ບັນດາມາດຕະຖານແມ່ນແຕກຕ່າງກັນ - 6-27 mkU / ml, ໃນຜູ້ສູງອາຍຸຫຼາຍກວ່າ 60 ຕົວຊີ້ວັດນີ້ແມ່ນ 6-35. ການປ່ຽນແປງຂອງມາດຕະຖານສະແດງເຖິງການມີພະຍາດຮ້າຍແຮງ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ວິທີແກ້ໄຂຂອງ insulin ທີ່ຖືກສັງເຄາະແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການສົມທົບກັບວິທີແກ້ໄຂການສີດອື່ນໆ. ຜົນກະທົບຂອງການລະລາຍຂອງຕົ້ນຕໍພຽງແຕ່ເພີ່ມຂື້ນເມື່ອໃຊ້ຮ່ວມກັບ sulfonamides, ຢາຍັບຍັ້ງ MAO, ແລະຢາ steroids anabolic. Androgens, tetracyclines, bromocriptine, ethanol, pyridoxine ແລະບາງ beta-blockers ກໍ່ຊ່ວຍເພີ່ມປະສິດຕິຜົນຂອງຢາ.
ຜົນກະທົບຂອງການລະລາຍໃນເລືອດຈະອ່ອນແອລົງເມື່ອກິນກັບຮໍໂມນ thyroid ຕົ້ນຕໍ, ການຄຸມ ກຳ ເນີດ, glucagon, estrogens, heparin, sympathomimetics ຫຼາຍ, ບາງຢາຕ້ານໂລກເອດສ, ປ້ອງກັນທາດແຄວຊ້ຽມ, ໂມເລກຸນແລະທາດນີໂກຕິນ.
ມີຜົນກະທົບຢ່າງລຶກລັບກ່ຽວກັບ insulin ໃນການດູດຊຶມຂອງ glucose beta-blocker, reserpine ແລະ pentamidine.
ຄວາມເຂົ້າກັນໄດ້ກັບເຫຼົ້າ
ການກິນຢາອິນຊູລິນບໍ່ເຂົ້າກັນກັບການດື່ມເຫຼົ້າ. ອາການຂອງການຕິດເຫຼົ້າແມ່ນເພີ່ມຂື້ນ, ແລະຜົນກະທົບຂອງຢາໄດ້ຖືກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.

ມີຂໍ້ຄ້າຍຄືກັນຫລາຍຢ່າງ:
- Berlinsulin N ທຳ ມະດາ,
- Diarapid CR,
- ລວດລາຍ
- ອິນຊູລິນ Actrapid,
- Insuman Rapid,
ສູງ
ໄລຍະຍາວຂອງລະດັບປົກກະຕິຂອງລະດັບອິນຊູລິນຄຸກຄາມດ້ວຍການປ່ຽນແປງທາງດ້ານພະຍາດທີ່ບໍ່ປ່ຽນແປງໄດ້. ສະພາບການນີ້ເກີດຂື້ນຍ້ອນລະດັບນໍ້າຕານຫຼຸດລົງ. ທ່ານສາມາດເຂົ້າໃຈເຖິງຄວາມເຂັ້ມຂົ້ນຂອງລະດັບອິນຊູລິນໂດຍອາການຕ່າງໆ: ອາການສັ່ນສະເທືອນ, ເຫື່ອອອກ, ເພດານປາກ, ການໂຈມຕີຂອງຄວາມອຶດຫິວ, ອາການປວດຮາກ, ລົມຫາຍໃຈ, ສະຫຼົບ. ຕົວຊີ້ວັດຕໍ່ໄປນີ້ສົ່ງຜົນກະທົບຕໍ່ການເພີ່ມຂື້ນຂອງລະດັບຮໍໂມນ:
- ການອອກ ກຳ ລັງກາຍ ໜັກ,
- ຄວາມກົດດັນຊໍາເຮື້ອ
- ພະຍາດຂອງຕັບແລະພະຍາດ ໜອງ ໃນ,
- ໂລກອ້ວນ
- ການລະເມີດຂອງການຕໍ່ຕ້ານຂອງຈຸລັງກັບທາດແປ້ງ,
- ຮວຍໄຂ່ polycystic,
- ຄວາມລົ້ມເຫຼວຂອງຕ່ອມ pituitary,
- ໂຣກມະເຮັງແລະເນື້ອງອກຂອງຕ່ອມ adrenal.
ຕ່ ຳ
ການຫຼຸດລົງຂອງຄວາມເຂັ້ມຂົ້ນຂອງ insulin ແມ່ນເກີດຂື້ນຍ້ອນຄວາມກົດດັນ, ການອອກ ກຳ ລັງກາຍຢ່າງຮຸນແຮງ, ຄວາມອິດເມື່ອຍຂອງລະບົບປະສາດ, ການບໍລິໂພກປະ ຈຳ ວັນໃນປະລິມານທີ່ດີຂອງທາດແປ້ງທາດແປ້ງ. ການຂາດອິນຊູລິນເຮັດໃຫ້ການໄຫຼວຽນຂອງນ້ ຳ ຕານ, ເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງມັນ. ດ້ວຍເຫດນັ້ນ, ມີຄວາມຫິວໂຫຍ, ກັງວົນໃຈ, ເກີດການຫິວໂຫຍຢ່າງກະທັນຫັນ, ອາການຄັນຄາຍ, ແລະຖ່າຍເບົາເລື້ອຍໆ. ເນື່ອງຈາກອາການຄ້າຍຄືກັນຂອງ insulin ຕ່ ຳ ແລະສູງ, ການບົ່ງມະຕິແມ່ນ ດຳ ເນີນໂດຍການສຶກສາພິເສດ.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ອິນຊູລິນ
ໜ້າ ທີ່ຂອງອິນຊູລິນແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍຕໍ່ຮ່າງກາຍຂອງມະນຸດ. ຖ້າທ່ານເປັນພະຍາດເບົາຫວານ, ຫຼັງຈາກນັ້ນທ່ານໄດ້ຮັບການສົ່ງຕໍ່ຈາກທ່ານ ໝໍ ແລະໃບສັ່ງແພດຕາມໃບສັ່ງແພດທີ່ບໍ່ໄດ້ເສຍຄ່າໃຊ້ຈ່າຍໃນຮ້ານຂາຍຢາຫຼືໂຮງ ໝໍ. ໃນກໍລະນີທີ່ມີຄວາມຕ້ອງການດ່ວນມັນກໍ່ສາມາດຊື້ໄດ້ໂດຍບໍ່ຕ້ອງມີໃບສັ່ງແພດ, ແຕ່ວ່າຕ້ອງມີການສັງເກດເບິ່ງປະລິມານຢາ. ເພື່ອຫລີກລ້ຽງການກິນຫລາຍເກີນໄປ, ໃຫ້ອ່ານ ຄຳ ແນະ ນຳ ສຳ ລັບໃຊ້ອິນຊູລິນ.
ການບໍລິຫານອິນຊູລິນ
ທ່ານ ໝໍ ສັ່ງໃຫ້ຢາພາຍຫຼັງກວດແລະກວດເລືອດ. ສຳ ລັບການປິ່ນປົວໂຣກເບົາຫວານໃຫ້ໃຊ້ຢາທີ່ມີຄວາມຍາວປະຕິບັດຕ່າງກັນ: ສັ້ນແລະຍາວ. ທາງເລືອກແມ່ນຂື້ນກັບຄວາມຮຸນແຮງຂອງຫຼັກສູດຂອງພະຍາດ, ສະພາບຂອງຄົນເຈັບ, ຄວາມໄວຂອງການເລີ່ມຕົ້ນຂອງການກະ ທຳ ຂອງຢາ:
- ການກະກຽມການສະແດງສັ້ນແມ່ນມີຈຸດປະສົງ ສຳ ລັບການບໍລິຫານ subcutaneous, intravenous ຫຼື intramuscular. ມັນມີຜົນກະທົບໄວ, ສັ້ນ, ຫຼຸດນ້ ຳ ຕານ, ມັນຖືກປະຕິບັດ 15-20 ນາທີກ່ອນອາຫານຫຼາຍໆຄັ້ງ / ມື້. ຜົນກະທົບດັ່ງກ່າວເກີດຂື້ນໃນເວລາເຄິ່ງຊົ່ວໂມງ, ສູງສຸດ - ໃນສອງຊົ່ວໂມງ, ພຽງແຕ່ປະມານຫົກຊົ່ວໂມງເທົ່ານັ້ນ.
- ການກະ ທຳ ທີ່ຍາວນານຫລືຍາວນານ - ມີຜົນກະທົບທີ່ແກ່ຍາວເຖິງ 10-36 ຊົ່ວໂມງ, ສາມາດຫຼຸດຜ່ອນ ຈຳ ນວນການສັກຢາທຸກໆມື້. ການຢຸດເຊົາແມ່ນຖືກປະຕິບັດໂດຍ intramuscularly ຫຼື subcutaneously, ແຕ່ບໍ່ແມ່ນການໃສ່ເສັ້ນເລືອດ.
ເຂັມສັກຢາແມ່ນຖືກ ນຳ ໃຊ້ເພື່ອ ອຳ ນວຍຄວາມສະດວກໃນການແຊກແລະປະລິມານຢາ. ພະແນກ ໜຶ່ງ ເທົ່າກັບ ຈຳ ນວນ ໜ່ວຍ ໜຶ່ງ ທີ່ແນ່ນອນ. ກົດລະບຽບ ສຳ ລັບການປິ່ນປົວດ້ວຍ insulin:
- ກຽມເຄື່ອງກຽມໄວ້ໃນຕູ້ເຢັນ, ແລະເຄື່ອງເຫຼົ່ານັ້ນເລີ່ມຈາກອຸນຫະພູມໃນຫ້ອງ, ອົບອຸ່ນສິນຄ້າກ່ອນເຂົ້າມັນ, ເພາະວ່າເຄື່ອງເຢັນຈະອ່ອນແອລົງ,
- ມັນດີກວ່າທີ່ຈະສັກຮໍໂມນທີ່ເຮັດວຽກສັ້ນພາຍໃຕ້ຜິວ ໜັງ ຂອງທ້ອງ - ຖືກສັກເຂົ້າຂາຫຼືສູງກົ້ນເຮັດໃຫ້ຊ້າລົງ, ຮ້າຍແຮງກວ່າເກົ່າ - ຢູ່ໃນບ່າ,
- ຢາທີ່ໃຊ້ໄດ້ດົນແມ່ນຖືກສັກເຂົ້າໄປໃນຂາເບື້ອງຊ້າຍຫລືຂວາ,
- ສັກແຕ່ລະບ່ອນຢູ່ໃນເຂດທີ່ແຕກຕ່າງກັນ,
- ດ້ວຍການສັກຢາອິນຊູລິນ, ຈັບເນື້ອທີ່ທັງ ໝົດ ຂອງສ່ວນຂອງຮ່າງກາຍ - ດັ່ງນັ້ນທ່ານສາມາດຫລີກລ້ຽງການເຈັບແລະປະທັບຕາ,
- ກັບຄືນໄປບ່ອນຈາກການສັກຢາສຸດທ້າຍຢ່າງຫນ້ອຍ 2 ຊມ,
- ຢ່າປະຕິບັດກັບຜິວ ໜັງ ທີ່ມີແອນກໍຮໍ, ມັນ ທຳ ລາຍອິນຊູລິນ,
- ຖ້ານ້ ຳ ໄຫຼ, ເຂັມໄດ້ຖືກໃສ່ລົງຢ່າງບໍ່ຖືກຕ້ອງ - ທ່ານ ຈຳ ເປັນຕ້ອງຖືມັນຢູ່ໃນມຸມ 45-60 ອົງສາ.

ລາຄາອິນຊູລິນ
ຄ່າໃຊ້ຈ່າຍຂອງ insulin ແມ່ນຂື້ນກັບປະເພດຜູ້ຜະລິດ, ປະເພດຢາ (ໄລຍະສັ້ນ / ຍາວຂອງການປະຕິບັດ, ຫົວອາຫານສັດ) ແລະປະລິມານການຫຸ້ມຫໍ່. ລາຄາ 50 ml ຂອງຢາ Insulinum ແມ່ນປະມານ 150 ຮູເບີນໃນມອດໂກແລະເຊນປີເຕີເບີກ. Insuman ດ້ວຍປາກກາ syringe - 1200, suspension Protafan ມີລາຄາປະມານ 930 ຮູເບີນ. ລະດັບຂອງຮ້ານຂາຍຢາກໍ່ສົ່ງຜົນກະທົບຕໍ່ຄ່າໃຊ້ຈ່າຍຂອງອິນຊູລິນຫຼາຍປານໃດ.
ອິນຊູລິນຂອງມະນຸດແມ່ນເຄື່ອງມືທີ່ມີປະສິດຕິພາບທີ່ຖືກອອກແບບມາເພື່ອປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະສອງ. ມັນແມ່ນຜະລິດຕະພັນທີ່ໄດ້ຮັບການ ກຳ ເນີດທາງພັນທຸ ກຳ ທີ່ມີທາດລະລາຍສູງໃນທາດແຫຼວ. ອະນຸມັດໃຫ້ໃຊ້ໃນເວລາຖືພາ.
Actrapid, Humulin, ປະກັນໄພ.

INN: ທາດລະລາຍອິນຊູລິນໃນສັງເຄາະເຄິ່ງ.
ການຈັດປະເພດທາງເລືອກ
ຜູ້ຊ່ຽວຊານບາງຄົນແນະ ນຳ ການຈັດປະເພດການກະກຽມອິນຊູລິນໃນທາງທີ່ແຕກຕ່າງກັນ, ໂດຍອີງໃສ່ຕົ້ນ ກຳ ເນີດ. ຍົກຕົວຢ່າງ, ຢາທຸກຊະນິດສາມາດແບ່ງອອກເປັນພາສາຄ້າຍຄືກັນຂອງມະນຸດ, ວິສະວະ ກຳ ທາງພັນທຸ ກຳ, ເຊິ່ງໄດ້ຮັບໂດຍການສະກັດເອົາ ໝູ ແລະງົວຈາກຝີ່ນ.
ຄຸນລັກສະນະທີ່ແຕກຕ່າງຂອງຍຸກສຸດທ້າຍແມ່ນການເກີດຂື້ນເລື້ອຍໆຂອງປະຕິກິລິຍາແພ້, ເຊິ່ງບໍ່ໄດ້ຖືກສັງເກດເຫັນດ້ວຍການແນະ ນຳ ຕົວປຽບທຽບຂອງຮໍໂມນຂອງມະນຸດ. ຜູ້ຕາງຫນ້າທີ່ມີຊື່ສຽງຂອງກຸ່ມ - Insulrap, Ultratent.
insulin Porcine ອາດຈະມີຜົນກະທົບຍາວນານ. ມັນບໍ່ແຕກຕ່າງກັນຫຼາຍຈາກມະນຸດ, ຄວາມແຕກຕ່າງແມ່ນມີພຽງແຕ່ຢູ່ໃນກຸ່ມ ໜຶ່ງ ຂອງກຸ່ມອາຊິດ amino. ແຕ່ສິ່ງນີ້ຍັງສາມາດກະຕຸ້ນການພັດທະນາຂອງອາການແພ້.
ຢາທີ່ໄດ້ຮັບການອອກແບບທາງພັນທຸ ກຳ ແມ່ນໄດ້ມາຈາກການແນະ ນຳ ກົດອະມິໂນທີ່ ຈຳ ເປັນເຂົ້າໃນ DNA ຂອງ Escherichia, ຫລັງຈາກນັ້ນພວກມັນເລີ່ມຜະລິດຮໍໂມນ. ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ນົດຢ່າງແນ່ນອນວ່າອິນຊູລິນເຂົ້າໃກ້ຄົນເຈັບໃດ ໜຶ່ງ ຈາກການພະຍາຍາມ ທຳ ອິດ, ເພາະວ່າມັນຍັງບໍ່ຮູ້ວ່າຮ່າງກາຍຂອງລາວຈະມີປະຕິກິລິຍາແນວໃດຕໍ່ການເຂົ້າໄປຂອງທາດໂປຼຕີນຈາກຕ່າງປະເທດຈາກພາຍນອກ.
ອ່ານຕື່ມກ່ຽວກັບຊີວິດໂຣກເບົາຫວານ
ຢາທີ່ຄ້າຍຄືກັນກັບໂຄງປະກອບຂອງ insulins ຂອງມະນຸດລວມມີ:
ກຸ່ມນີ້ປະກອບມີສອງສ່ວນປະກອບໃນເວລາດຽວກັນ - ດັດແກ້ພັນທຸ ກຳ ແລະມະນຸດ. ແພດຖືວ່າມັນ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານ, ເພາະວ່າຄວາມສ່ຽງຂອງຜົນຂ້າງຄຽງຫຼືອາການແພ້ແມ່ນຕໍ່າກວ່າຜູ້ແຂ່ງຂັນ. ນີ້ແມ່ນຍ້ອນການຂາດທາດໂປຼຕີນຈາກຕ່າງປະເທດ.
ຂໍ້ສະ ເໜີ ແນະ
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະໃຫ້ຄວາມຕ້ອງການແກ່ຢາເຫຼົ່ານັ້ນທີ່ບໍ່ຄ່ອຍມີຜົນກະທົບຕໍ່ຂະບວນການຂອງລະບົບພູມຕ້ານທານ, ເຊິ່ງປະກອບມີອາການແພ້. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າພະຍາດເບົາຫວານ mellitus ຂອງປະເພດທໍາອິດ, ກ່ອນອື່ນຫມົດ, ຫມາຍເຖິງຜູ້ທີ່.
ການ ນຳ ໃຊ້ອິນຊູລິນສັດແມ່ນກ່ຽວຂ້ອງກັບການ ນຳ ທາດໂປຼຕີນຈາກຕ່າງປະເທດເຂົ້າໄປໃນຮ່າງກາຍຂອງມະນຸດ. ບໍ່ມີໃຜສາມາດຄາດເດົາຜົນສະທ້ອນທີ່ເປັນໄປໄດ້ຂອງບາດກ້າວດັ່ງກ່າວ. ຄົນເຈັບບາງຄົນທົນທານຕໍ່ພວກເຂົາໄດ້ດີ, ຄົນອື່ນບໍ່ດີ. ນິທານກ່ຽວກັບການຫຸ້ມຫໍ່ຂອງຢາບົ່ງບອກເຖິງຕົ້ນ ກຳ ເນີດຂອງປະລິມານອິນຊູລິນປະເພດນີ້: NM - ການປຽບທຽບຂອງມະນຸດ, MS - ລະດັບຄວາມບໍລິສຸດສູງ.
ເຊັ່ນດຽວກັນ, ການເບິ່ງຊຸດ, ທ່ານສາມາດໄດ້ຮັບຄວາມເຂັ້ມຂົ້ນຂອງວິທີແກ້ໄຂ. ຢາ ໜຶ່ງ ມິນລີລິດອາດຈະມີການປະຕິບັດງານ 40-300 ໜ່ວຍ. ເທົ່າທຸກວັນນີ້, insulins ແມ່ນຖືກ ນຳ ໃຊ້ເລື້ອຍໆກ່ວາເຄື່ອງອື່ນທີ່ມີ 100 ຫົວ ໜ່ວຍ ຕໍ່ມິນລີລິດ ສຳ ລັບສັກດ້ວຍເຂັມອິນຊູລິນຫຼືມີ 300 ໜ່ວຍ ສຳ ລັບໃຊ້ປາກກາ syringe.
ອັນທີ່ເອີ້ນວ່າ "magpies", ເຊິ່ງຜູ້ປ່ວຍຜູ້ສູງອາຍຸເຮັດໃຫ້ເຄຍຊີນ, ບໍ່ໄດ້ຖືກປ່ອຍອອກມາເປັນເວລາປະມານ 10 ປີ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະຊາຊົນຫຼາຍຄົນຮູ້ສຶກວ່າມັນຍາກທີ່ຈະປ່ຽນຈາກພວກມັນໄປເປັນອິນຊູລິນ "ຮ້ອຍສ່ວນຮ້ອຍ".
ການເກັບຮັກສາຢາແມ່ນ ດຳ ເນີນໃນຕູ້ເຢັນ, ໃນອຸນຫະພູມສູງເຖິງ 8 ອົງສາເຊ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສັງເກດວ່າມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດທີ່ຈະແຊ່ແຂວນມັນ, ຫລັງຈາກນັ້ນມັນສູນເສຍຄຸນສົມບັດຂອງມັນ, ດັ່ງນັ້ນທ່ານຈຶ່ງບໍ່ສາມາດເຂົ້າໄປໃນມັນ.
ຖ້າຫາກວ່າອິນຊູລິນງ່າຍໆກາຍເປັນເມກ, ມັນມີອາການຂາດນ້ ຳ, ກະແສໄຟຟ້າຫລືຄວາມບໍ່ສະອາດອື່ນໆ, ຈາກນັ້ນຢາຊະນິດນີ້ກໍ່ຖືວ່າບໍ່ ເໝາະ ສົມກັບການ ນຳ ໃຊ້.
ຢາທີ່ປ່ອຍອອກມາແບບຍືນຍົງໃນຕົວມັນເອງແມ່ນມີເມກ, ແຕ່ເຖິງແມ່ນວ່າ, ໂດຍບໍ່ມີການຕົກຕະກອນ.
ໃນບັນດາປະເທດ CIS, ຜູ້ປ່ວຍພະຍາດເບົາຫວານທຸກຄົນທີ່ຕ້ອງການການປິ່ນປົວດ້ວຍ insulin ແມ່ນໄດ້ລົງທະບຽນກັບຜູ້ຊ່ຽວຊານດ້ານ endocrinologist. ພວກເຂົາມີສິດໄດ້ຮັບການແຈກຢາຍຢາໂດຍບໍ່ເສຍຄ່າຍ້ອນຄ່າໃຊ້ຈ່າຍສູງ.
ການຄິດໄລ່ປະລິມານອິນຊູລິນ ສຳ ລັບໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2: ຂໍ້ມູນ ສຳ ຄັນ


ສຳ ລັບການປິ່ນປົວດ້ວຍ insulin ທີ່ພຽງພໍ ສຳ ລັບທັງພະຍາດເບົາຫວານຊະນິດ 1 ແລະພະຍາດເບົາຫວານປະເພດ 2, ມັນ ຈຳ ເປັນຕ້ອງເລືອກປະລິມານຂອງອິນຊູລິນທີ່ບໍລິຫານຍ່ອຍ. ບົດຂຽນໄດ້ອະທິບາຍລະອຽດກ່ຽວກັບລັກສະນະຂອງການຄິດໄລ່ຂອງອິນຊູລິນສັ້ນ, ການສະແດງແລະການກະ ທຳ ທີ່ຍາວນານ. ສູດທີ່ ຈຳ ເປັນພ້ອມດ້ວຍຕົວຢ່າງຂອງການ ກຳ ນົດແມ່ນຂື້ນກັບຄຸນນະພາບແລະປະລິມານຂອງການບໍລິໂພກອາຫານ.
ໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2, ຄືກັບການລະບາດ, ກຳ ລັງແຜ່ລາມໄປສູ່ ຈຳ ນວນຄົນເຈັບທີ່ເພີ່ມຂຶ້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຄວາມຜິດປົກກະຕິທາງເດີນອາຫານແລະພາວະແຊກຊ້ອນທີ່ແຂງແຮງເຖິງແມ່ນວ່າໃນເດັກນ້ອຍກໍ່ຕາມ. ຖ້າກ່ອນ ໜ້າ ນີ້ມັນຍາກທີ່ຈະປິ່ນປົວແຜທີ່ເປັນໂລກເບົາຫວານຊະນິດທີ 2, ແລະດ້ວຍໂລກເບົາຫວານປະເພດ 1 ມັນກໍ່ເປັນໄປບໍ່ໄດ້, ເພາະວ່າອິນຊູລິນ, ພື້ນຖານຂອງການປິ່ນປົວເຊື້ອພະຍາດບໍ່ໄດ້ຖືກຄົ້ນພົບ, ແຕ່ດຽວນີ້ທິດທາງນີ້ ກຳ ລັງພັດທະນາຢ່າງຈິງຈັງ.
ການຄົ້ນພົບທີ່ຄ້າຍຄືກັນກັບຮໍໂມນຮໍໂມນຮໍໂມນໄດ້ຖືກຄົ້ນພົບແລ້ວ.ກົນໄກດ້ານເຊື້ອພະຍາດຂອງພະຍາດໄດ້ຖືກສຶກສາຄົ້ນຄວ້າ, ເຊິ່ງເຮັດໃຫ້ມັນສາມາດອະທິບາຍການ ນຳ ໃຊ້ອິນຊູລິນທີ່ຍາວນານແລະສັ້ນໃນການປິ່ນປົວດ້ວຍອິນຊູລິນ ສຳ ລັບພະຍາດເບົາຫວານ.
ມັນຍັງມີຢູ່ພຽງແຕ່ຕອບ ຄຳ ຖາມທີ່ຖືກຕ້ອງ: ວິທີການຄິດໄລ່ ຈຳ ນວນຮໍໂມນທີ່ບໍລິຫານແລະວິທີການ ກຳ ນົດ ຈຳ ນວນຫົວ ໜ່ວຍ ນີ້ຈະຢູ່ໃນ ຈຳ ນວນເທົ່າໃດແລະ ຈຳ ນວນເທົ່າໃດໃນສ່ວນສັ້ນ.
ເປັນຫຍັງຕ້ອງຄິດໄລ່ປະລິມານອິນຊູລິນຢ່າງຖືກຕ້ອງ?
ຢາຊະນິດໃດທີ່ກິນໂດຍທາງປາກຫຼືໃຊ້ຢາຕາມແບບພໍ່ແມ່ຄວນໄດ້ຮັບໃນປະລິມານທີ່ພຽງພໍແລະໄດ້ຮັບການອະນຸມັດຈາກທ່ານ ໝໍ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະຂອງຢາຮໍໂມນ.
ສະນັ້ນ, ປະລິມານອິນຊູລິນໂດຍສະເພາະໃນເດັກນ້ອຍຕ້ອງການການຄວບຄຸມແລະການຄັດເລືອກຢ່າງເຂັ້ມງວດ, ເພາະວ່າຖ້າປະລິມານຂອງອິນຊູລິນສູງເກີນຢ່າງຫຼວງຫຼາຍ, ສະນັ້ນລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດກໍ່ຈະຄ່ອຍໆຫຼຸດລົງ.
ຖ້າຫາກວ່າມີໂຣກ hyperglycemia ມີໄພຂົ່ມຂູ່ຕໍ່ hyperosmolar ແລະ ketoacidotic, ຫຼັງຈາກນັ້ນ, ສະພາບ hypoglycemic ກໍ່ຍິ່ງເປັນອັນຕະລາຍຫຼາຍ. ສິ່ງນີ້ຄວນຫຼີກລ່ຽງໂດຍສະເພາະຢ່າງລະມັດລະວັງ, ເພາະວ່າມັນຍາກຫຼາຍທີ່ຈະເອົາຮ່າງກາຍອອກຈາກສະຕິຖ້າວ່ານ້ ຳ ຕານໃນເລືອດຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ.
ນີ້ຮຽກຮ້ອງໃຫ້ມີມາດຕະການຟື້ນຟູແລະເງື່ອນໄຂຂອງພະແນກວິຊາສະເພາະ. ເຖິງວ່າຈະມີສິ່ງນີ້, ມັນກໍ່ບໍ່ເປັນໄປໄດ້ທີ່ຈະຮັກສາແລະເອົາຕີນຂອງຄົນເຈັບເປັນໂຣກທີ່ມີອາການເລືອດໄຫຼໃນສະມອງ.
ໃນເວລາດຽວກັນ, ການເລືອກປະລິມານຢາອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອຮັກສາ glycemia ຢ່າງພຽງພໍໃນລະດັບທີ່ ເໝາະ ສົມ. ເປົ້າ ໝາຍ ຂອງໂລກເບົາຫວານປະເພດ 1, ເຊັ່ນດຽວກັນກັບພະຍາດເບົາຫວານຊະນິດ 2 ແມ່ນ glyogylated hemoglobin.
ມັນສະທ້ອນໃຫ້ເຫັນເຖິງລະດັບຂອງ glycemia ເປັນເວລາ 3 ເດືອນແລະເປັນມູນຄ່າທີ່ ໜ້າ ເຊື່ອຖື, ສະທ້ອນເຖິງການຊົດເຊີຍຂອງພະຍາດແລະຄວາມພຽງພໍຂອງປະລິມານທີ່ ກຳ ນົດໄວ້ຂອງອິນຊູລິນຂະຫຍາຍແລະການປຽບທຽບສັ້ນຂອງມັນ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າຄໍາຖາມຂອງວິທີການຄິດໄລ່ປະລິມານຂອງຢາແມ່ນມີຄວາມກ່ຽວຂ້ອງກັບຄົນເຈັບທີ່ມີໂຣກ endocrinopathy ນີ້.
ໃນກໍລະນີທີ່ຂະບວນການຄິດໄລ່ບໍ່ປະສົບຜົນ ສຳ ເລັດ, ແລະປະລິມານຂອງຮໍໂມນບໍ່ພຽງພໍ, ລະດັບນ້ ຳ ຕານຈະເພີ່ມຂື້ນ. ມີ hyperglycemia, ໂດຍສະເພາະແມ່ນໂຣກຊໍາເຮື້ອ, ຄວາມສ່ຽງຂອງອຸປະຕິເຫດຂອງເສັ້ນເລືອດແລະອາການແຊກຊ້ອນອື່ນໆເພີ່ມຂື້ນ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າການເລືອກປະລິມານອິນຊູລິນທີ່ຖືກຕ້ອງໃນປະເພດພະຍາດເບົາຫວານປະເພດ 2 ແມ່ນມີຄວາມ ສຳ ຄັນທາງດ້ານການຄາດຄະເນແລະການພັດທະນາສະພາບທີ່ບໍ່ຕ້ອງການແລະເປັນອັນຕະລາຍ.
ການເລືອກປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ
ເພື່ອອະທິບາຍວິທີການຄິດໄລ່ປະລິມານທັງ ໝົດ ຂອງອິນຊູລິນ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຫ້ແນວຄວາມຄິດທີ່ ຈຳ ເປັນບາງຢ່າງ. ເພື່ອໃຫ້ຄົນເຈັບບໍ່ປະສົບກັບການຄິດໄລ່ປະລິມານທາດແປ້ງແລະມວນສານຂອງຜະລິດຕະພັນບໍລິໂພກ, ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ໄດ້ຖືກປະດິດຂຶ້ນ.
ການ ນຳ ໃຊ້ຂອງພວກມັນບາງຢ່າງງ່າຍແລະສະດວກໃນການ ກຳ ນົດປະລິມານຂອງອິນຊູລິນ. 1 ຫົວ ໜ່ວຍ ຖືວ່າເທົ່າກັບອາຫານທາດແປ້ງ 10 ກຣາມ. ມີບາງຄົນມັກໃຊ້ 12 g.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຕ້ອງຈື່ໄວ້ວ່າເມື່ອຄິດໄລ່ປະລິມານຂອງອິນຊູລິນ ສຳ ລັບໂລກເບົາຫວານປະເພດ 2 ຫຼືໂລກລະລາຍຊະນິດ ໜຶ່ງ ທີ່ຂື້ນກັບອິນຊູລິນ, ມູນຄ່າດຽວກັນແມ່ນໃຊ້ຢູ່ສະ ເໝີ.
ເພື່ອ“ ເຮັດໃຫ້ເປັນກາງ” ຈຳ ນວນເຂົ້າຈີ່ 1 ໜ່ວຍ ຮຽກຮ້ອງໃຫ້ມີ ຈຳ ນວນ ໜ່ວຍ ງານປ້ອນເຂົ້າຂອງຢາຮໍໂມນທີ່ແຕກຕ່າງກັນ. ມັນຂື້ນກັບເວລາຂອງມື້, ເພາະວ່າລະດັບຂອງກິດຈະ ກຳ ຂອງຮ່າງກາຍແລະຂະ ໜາດ ຂອງກະຕ່າຂີ້ເຫຍື້ອທີ່ປິດລັບໂດຍເຄື່ອງອຸປະກອນເກາະແມ່ນຂຶ້ນກັບການປ່ຽນແປງຂອງ circadian. ໃນຕອນເຊົ້າ, ຢູ່ທີ່ 1 XE, 2 PIECES ຂອງອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ, ຕອນທ່ຽງ - 1 PIECES, ແລະໃນຕອນແລງ 1.5 PIECES.
ເພື່ອເລືອກປະລິມານອິນຊູລິນສັ້ນທີ່ ຈຳ ເປັນ, ຕ້ອງມີວິທີການປະຕິບັດຢ່າງຊັດເຈນ. ກ່ອນອື່ນ ໝົດ, ຕ້ອງຈື່ ຈຳ ບາງຂໍ້ເທັດຈິງ, ປະກາດໃຊ້.
- ການໄດ້ຮັບແຄລໍລີ່ໃນແຕ່ລະມື້ແມ່ນສິ່ງ ທຳ ອິດທີ່ຄວນພິຈາລະນາ. ຄໍານິຍາມຂອງມັນຕ້ອງຄໍານຶງເຖິງລັກສະນະຂອງກິດຈະກໍາ, ລະດັບຂອງກິດຈະກໍາທາງດ້ານຮ່າງກາຍ. ຕົວຊີ້ວັດສະເລ່ຍ ສຳ ລັບຄົນເຈັບມີນ້ ຳ ໜັກ 60 ກິໂລກຣາມ, ເຊິ່ງກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍແມ່ນໃກ້ຄຽງກັບສະເລ່ຍ, ແມ່ນ 1800 kcal.
- ອັດຕາສ່ວນຂອງອາຫານທາດແປ້ງທີ່ບໍລິໂພກໃນມື້ແມ່ນ 60%. ໂດຍສະເລ່ຍ - 1080 kcal.
- ໃນເວລາທີ່ການບໍລິໂພກທາດແປ້ງ 1 g, ພະລັງງານ 4 kcal ຈະຖືກປ່ອຍອອກມາ.
- ມັນເປັນປະເພນີໃນການ ກຳ ນົດປະລິມານຢາອິນຊູລິນໃນຜູ້ປ່ວຍເບົາຫວານ, ຄຳ ນຶງເຖິງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ຕົວ ກຳ ນົດທີ່ ສຳ ຄັນແມ່ນຫຼັກສູດສະເພາະຂອງພະຍາດແລະໄລຍະເວລາ (ໄລຍະເວລາຂອງການບໍລິການ). ຂ້າງລຸ່ມນີ້ແມ່ນຕາຕະລາງທີ່ສະແດງໃຫ້ເຫັນຕົວຊີ້ວັດຂອງ ຈຳ ນວນຫົວ ໜ່ວຍ ຂອງຮໍໂມນທີ່ຄວນຈະຖືກປະຕິບັດຕໍ່ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ. ຄູນຕົວຊີ້ວັດນີ້ດ້ວຍນ້ ຳ ໜັກ, ພວກເຮົາໄດ້ຮັບສານອິນຊູລິນທຸກວັນ.
- ຫນ້າທໍາອິດ, ເພື່ອຄວາມສະດວກ, insulin ສັ້ນຈະຖືກຄັດເລືອກ, ແລະຫຼັງຈາກນັ້ນ - ດົນນານ,
- ທາດໂປຼຕີນຫຼືອາຫານທີ່ມີໄຂມັນບໍ່ໄດ້ຖືກພິຈາລະນາໃນເວລາທີ່ກໍານົດປະລິມານ.
| ລັກສະນະຂອງວິຊາຂອງໂລກເບົາຫວານ. | ປະລິມານອິນຊູລິນຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ (ການສະແດງສັ້ນ). |
| ສະແດງພະຍາດ | 0.5 |
| ໄລຍະເວລາຂອງ "ສະຫວັດດີພາບຈິນຕະນາການ" | 0.4 |
| ໄລຍະຍາວຂອງພະຍາດ | 0.8 |
| ປັດຈຸບັນຫລຸດລົງ | 1.0-1.5 |
| ໄລຍະເວລາ Prepubertal | 0.6-0.8 |
| ຄວາມເປັນຜູ້ໃຫຍ່ | 1.5-2.0 |
ພວກເຮົາຈະວິເຄາະສະຖານະການທາງການແພດສະເພາະ. ຄົນເຈັບມີນ້ ຳ ໜັກ 60 ກິໂລກຣາມ, ເປັນໂຣກເບົາຫວານເປັນເວລາ 4 ປີ. ລະດັບຂອງການອອກ ກຳ ລັງກາຍແມ່ນໂດຍສະເລ່ຍ (ເພື່ອເຮັດໃຫ້ການ ຄຳ ນວນປະລິມານຂອງອິນຊູລິນສະດວກຂຶ້ນ). ດັ່ງທີ່ໄດ້ ກຳ ນົດໄວ້ແລ້ວ, 1080 kcal ແມ່ນຄ່າຄາລໍຣີ່ປະ ຈຳ ວັນ ສຳ ລັບຄົນເຈັບທີ່ມີພາລາມິເຕີທີ່ລະບຸ.
ພິຈາລະນາວ່າຄາໂບໄຮເດຣດ 1 ກຣາມໃນລະຫວ່າງການເນົ່າເປື່ອຍປະກອບມີພະລັງງານ 4 kcal, ອາຫານທາດແປ້ງ 270 ກຣາມຈະຕ້ອງໄດ້ກວມເອົາ 1080 kcal.
ອີງໃສ່ຄວາມຈິງທີ່ວ່າ 1 ໜ່ວຍ ເຂົ້າຈີ່ແມ່ນຄືກັນກັບ 12 ທາດແປ້ງ, ພວກເຮົາຄິດໄລ່ວ່າ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ສາມາດຕອບສະ ໜອງ ການແລກປ່ຽນພະລັງງານທີ່ ຈຳ ເປັນແມ່ນ 22 (270/12 = 22,5, ເປັນຮູບມົນ - 22).
ຈາກຫຼັກສູດວິທະຍາສາດກ່ຽວກັບອາຫານການກິນມັນຮູ້ວ່າ 30% ຂອງການບໍລິໂພກພະລັງງານຕ້ອງໄດ້ຮັບການປົກຄຸມໃນຕອນເຊົ້າ, ຕອນທ່ຽງ - 40%, ແລະ ສຳ ລັບອາຫານຄ່ ຳ 30%. ມັນງ່າຍທີ່ຈະ ກຳ ນົດວ່າໃນກໍລະນີນີ້ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ 7 XE ໃນຕອນເຊົ້າ (1 XE ແມ່ນເປັນກາງໂດຍອິນຊູລິນ 2 ໜ່ວຍ, ຊຶ່ງ ໝາຍ ຄວາມວ່າ: 7 XE x 2 ຫົວ ໜ່ວຍ ອິນຊູລິນ = 14 ໜ່ວຍ) ແລະສັກອິນຊູລິນສັ້ນ 14 ໜ່ວຍ.
ໃນຕອນທ່ຽງ, 40% ກົງກັບປະມານ 8 XE (8 XE x 1 IU ຂອງ insulin = 8 IU) ແລະ ຈຳ ນວນຮໍໂມນໃນປະລິມານດຽວກັນ.
ໃນຕອນແລງ, ປະລິມານອາຫານທາດແປ້ງທີ່ແນະ ນຳ ໃນຄົນເຈັບນີ້ຈະເປັນ 7 PIECES, ແລະ ຄຳ ນຶງເຖິງ 1.5I PIECES ທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ, ເພື່ອ ນຳ ໃຊ້ປະລິມານຄາໂບໄຮເດຣດ ຈຳ ນວນນີ້, ທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ແນະ ນຳ 10 PIECES ຂອງຢາ.
ນີ້ແມ່ນວິທີການຄິດໄລ່ປະລິມານອິນຊູລິນສັ້ນ. ໃນໄລຍະເວລາ ໜຶ່ງ, ຄົນເຮົາຄວນສັງເກດເບິ່ງວ່າປະຕິກິລິຍາຂອງຮ່າງກາຍກັບການປິ່ນປົວທີ່ເລືອກຈະເປັນແນວໃດ.
ເປັນເວລາ ໜຶ່ງ ເດືອນທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການກວດເລືອດ ສຳ ລັບ glucose ຢ່າງ ໜ້ອຍ ສາມເທື່ອແລະກວດເບິ່ງເປີເຊັນຂອງ hemoglobin glycated ຫຼັງຈາກ 3 ເດືອນເພື່ອໃຫ້ເຂົ້າໃຈວ່າການຮັກສາອິນຊູລິນແມ່ນພຽງພໍກັບຄຸນລັກສະນະຂອງທາດແປ້ງທາດແປ້ງທີ່ປ່ຽນແປງຫຼືບໍ່.
ເງື່ອນໄຂການເກັບຮັກສາ ສຳ ລັບຢາ
ມັນຖືກເກັບໄວ້ໃນອຸນຫະພູມບໍ່ເກີນ + 25 ° C ໃນສະຖານທີ່ທີ່ປົກປ້ອງທີ່ສຸດຈາກເດັກນ້ອຍ. ຄວນຫລີກລ້ຽງແສງແດດໂດຍກົງ.

ມັນເປັນສິ່ງ ຈຳ ເປັນເພື່ອຮັບປະກັນວ່າວິທີແກ້ໄຂບໍ່ສູນເສຍຄວາມໂປ່ງໃສຂອງມັນ, ແລະບໍ່ມີຮູບແບບຕະກອນຢູ່ລຸ່ມ. ຖ້າສິ່ງນີ້ເກີດຂື້ນ, ຫຼັງຈາກນັ້ນຢາກໍ່ບໍ່ສາມາດໃຊ້ໄດ້.
ຜູ້ຜະລິດ
ມີຫລາຍອົງກອນທີ່ຜະລິດອິນຊູລິນຂອງມະນຸດ:
- Sanofi (ປະເທດຝຣັ່ງ),
- NovoNordisk (ເດນມາກ),
- EliLilly (ສະຫະລັດອາເມລິກາ),
- ຮ້ານຂາຍຢາ OJSC (ຣັດເຊຍ),
- ເຕັກໂນໂລຍີຊີວະພາບແຫ່ງຊາດ OJSC (ຣັດເຊຍ).
insulin ຂອງມະນຸດ ໝາຍ ເຖິງຮໍໂມນທີ່ປະກອບຢູ່ໃນກະເພາະ. ມັນຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ. ເພື່ອ ຈຳ ລອງກິດຈະ ກຳ ປົກກະຕິຂອງກະຕຸກ, ຄົນເຈັບຈະຖືກສີດອິນຊູລິນ:
- ຜົນກະທົບສັ້ນ
- ອິດທິພົນຕໍ່ເນື່ອງ
- ໄລຍະເວລາສະເລ່ຍຂອງການປະຕິບັດ.
ປະເພດຢາຖືກ ກຳ ນົດໂດຍອີງໃສ່ສະຫວັດດີການຂອງຄົນເຈັບແລະຊະນິດຂອງພະຍາດ.
ໄລຍະເວລາຂອງການກະ ທຳ ຂອງຢາ
ວິທີແກ້ໄຂອິນຊູລິນແຕກຕ່າງກັນໃນໄລຍະເວລາຂອງການປະຕິບັດ. ຄວາມແຕກຕ່າງລະຫວ່າງເຄື່ອງມືແມ່ນໄດ້ລະບຸຢູ່ໃນຕາຕະລາງ:
| 4 | ຜົນກະທົບດັ່ງກ່າວເກີດຂື້ນພາຍໃນ 1 ຊົ່ວໂມງເຄິ່ງ | Apidra, Humalog | |
| ມັນໄດ້ຖືກອະນຸຍາດໃຫ້ເຂົ້າທັງກ່ອນອາຫານແລະຫລັງ | |||
| ບໍ່ ຈຳ ເປັນຕ້ອງມີການກັດເພື່ອໃຫ້ຜົນກະທົບດ້ານການຮັກສາ | |||
| ສັ້ນ | 5 | ຜົນກະທົບດັ່ງກ່າວເກີດຂື້ນພາຍໃນເຄິ່ງຊົ່ວໂມງ | Actrapid, Insulin Rapid, Humodar |
| ຢາຖືກປະຕິບັດ 15 ນາທີກ່ອນອາຫານ | |||
| ຕ້ອງການອາຫານຫວ່າງສອງສາມຊົ່ວໂມງຫຼັງຈາກສັກ | |||
| ປານກາງ | 12-16 | ຜົນກະທົບຂອງການຮັກສາແມ່ນສັງເກດໄດ້ຫຼັງຈາກ 4-8 ຊົ່ວໂມງ | Protafan, Novomiks, Humulin NPH |
| ມັນຈໍາເປັນຕ້ອງເຂົ້າໃນຕອນເຊົ້າແລະຕອນແລງ | |||
| ໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 | |||
| ການສະແດງຍາວ | 24 | ຜົນກະທົບໃນການຮັກສາຫຼັງຈາກ 4-6 ຊົ່ວໂມງ | “ ຍາວ Monodar”,“ Levemir”,“ Ultralente” |
| ການຮຽນແບບຮໍໂມນ ທຳ ມະຊາດ | |||
| ໃຊ້ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 |
ການເລືອກອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວ
ດ້ວຍ ຄຳ ນິຍາມຂອງຫົວ ໜ່ວຍ ຂອງການປຽບທຽບຂອງຮໍໂມນການສະແດງສັ້ນ, ພວກເຮົາໄດ້ຄົ້ນຫາ. ມັນຍັງຕ້ອງຊອກຮູ້ວິທີການຄິດໄລ່ແລະກົດລະບຽບໃດໃນການເລືອກຢາທີ່ເຮັດ ໜ້າ ທີ່ເປັນເວລາດົນແລະຍາວນານ. ມັນຕ້ອງໄດ້ຮັບການຈົດຈໍາວ່າຈໍານວນເງິນຂອງມັນຖືກປະຕິບັດຫນຶ່ງຄັ້ງ, ຖ້າວ່າຢາແມ່ນຖືກຕ້ອງໃນເວລາ 24 ຊົ່ວໂມງ, ແລະແບ່ງອອກເປັນ 2 ຄັ້ງ, ໃນເວລາທີ່ການປະຕິບັດແມ່ນຖືກຈໍາກັດເຖິງ 12 ຊົ່ວໂມງ.
ວິທີການເລືອກປະລິມານຂອງອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວ
- ກຳ ນົດປະລິມານຂອງຮໍໂມນໃນແຕ່ລະວັນ, ບໍ່ວ່າຈະເປັນເວລາທີ່ມັນມີຜົນກະທົບແນວໃດ (ຄູນ້ ຳ ໜັກ ຂອງຮ່າງກາຍໂດຍຕົວຊີ້ບອກຈາກຕາຕະລາງ, ໃນກໍລະນີທາງການແພດຂອງພວກເຮົາ 60x0,8 = 48 ໜ່ວຍ),
- ປະລິມານຂອງການປຽບທຽບສັ້ນຂອງຢາຖືກຫັກອອກຈາກ ຈຳ ນວນຫົວ ໜ່ວຍ ຮໍໂມນທີ່ໄດ້ຮັບແລະມູນຄ່າທີ່ ກຳ ນົດແມ່ນໄດ້ຮັບ (48-14 (ໃນຕອນເຊົ້າ) - 8 (ອາຫານທ່ຽງ) - 10 (ໃນຊົ່ວໂມງແລງ) = 16 PIECES).
ການຄິດໄລ່ຂອງອິນຊູລິນສະແດງໃຫ້ເຫັນວ່າຢາທີ່ໃຊ້ໄດ້ດົນຕ້ອງໄດ້ຮັບການປະຕິບັດໃນປະລິມານ 16 PIECES, ແລະຮໍໂມນທີ່ເຮັດວຽກສັ້ນ - 32 PIECES, ແບ່ງອອກເປັນສາມຄັ້ງ.
ປະຕິບັດແນວໃດກັບທາດນ້ ຳ ຕານໃນເລືອດສູງ?
ສະຖານະການນີ້ (hyperglycemia) ຈະບັງຄັບໃຫ້ທ່ານປັບການປິ່ນປົວທີ່ເລືອກໄວ້ແລ້ວ. ເພື່ອຍົກເວັ້ນເຕັກນິກທີ່ບໍ່ຖືກຕ້ອງຂອງການບໍລິຫານຢາ, ພວກເຂົາຄວນຈະຖືກເອີ້ນຄືນ.
- ຢາຄຸມ ກຳ ເນີດຮໍໂມນທີ່ໃຊ້ໄດ້ດົນແມ່ນຖືກສັກເຂົ້າໄປໃນເນື້ອເຍື່ອຍ່ອຍຂອງພັບຫລືບ່າ.
- ໃນເວລາທີ່ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນສັ້ນ, ໜ້າ ທ້ອງກໍ່ເປັນທາງເລືອກທີ່ເປັນບ່ອນສັກຢາ, ເພາະວ່າບ່ອນນັ້ນການດູດຊືມຢາຈະໃຊ້ເວລາດົນກວ່າ.
- ຢາທີ່ໃຊ້ໃນເວລາສັ້ນໆແມ່ນໃຊ້ໃນເວລາ 15-20 ນາທີກ່ອນອາຫານທີ່ມີຈຸດປະສົງ. ຖ້າຢາປະຕິບັດຜົນກະທົບຂອງ ultrafast (ການປຽບທຽບພະລັງງານ), ຫຼັງຈາກນັ້ນມັນຄວນຈະຖືກເຂົ້າໄປກ່ອນອາຫານ.
- ຢາທີ່ໃຊ້ໂດຍ ກຳ ເນີດ, ເຊິ່ງຖືກຕ້ອງໃນເວລາ 12 ຊົ່ວໂມງ, ໄດ້ຖືກປະຕິບັດສອງຄັ້ງ (ມັນຕ້ອງມີຢູ່ໃນໃຈວ່າ ຈຳ ນວນຮໍໂມນທີ່ຄິດໄລ່ຖືກແບ່ງອອກເປັນສອງ).
- ການປຽບທຽບອະໄວຍະວະສູງສຸດແມ່ນໃຊ້ໃນເວລາດຽວກັນ.
- ການສີດຖືກປະຕິບັດຢ່າງວ່ອງໄວ, ແຕ່ຢາໄດ້ຖືກປະຕິບັດຢ່າງຊ້າໆ (ນັບຊ້າເຖິງ 10), ພຽງແຕ່ຫລັງຈາກນັ້ນເຂັມຖືກຖອດອອກ.
ຖ້າຫາກວ່າທຸກຈຸດຖືກປະຕິບັດ, ການຄິດໄລ່ຖືກຕ້ອງ, ແລະ hyperglycemia ຍັງຖືກກວດພົບໃນໄລຍະການສຶກສາກ່ຽວກັບໂປຼແກຼມ glycemic, ການບໍລິຫານຮໍໂມນເພີ່ມເຕີມແມ່ນມີຄວາມ ຈຳ ເປັນ, ເຊິ່ງມີຄ່າຄວນທີ່ຈະປຶກສາກັບທ່ານ ໝໍ ຂອງທ່ານ.
ນອກຈາກນັ້ນ, ກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍໃນໂລກເບົາຫວານປະເພດ 1 ຕ້ອງໄດ້ຮັບການພິຈາລະນາ. ກ່ອນເຫດການທີ່ວາງແຜນໄວ້, ເຊິ່ງປະກອບດ້ວຍການໃຊ້ຈ່າຍພະລັງງານ, ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ເຂົ້າຈີ່ 2 ໜ່ວຍ (24 ກຣາມ) ຂອງທາດແປ້ງ. ສິ່ງດຽວກັນຕ້ອງເຮັດຫຼັງຈາກອອກ ກຳ ລັງກາຍ.
ໃນໂລກເບົາຫວານປະເພດ 2, ການບັນຊີ ສຳ ລັບການອອກ ກຳ ລັງກາຍແມ່ນບໍ່ ຈຳ ເປັນ. ເຊັ່ນດຽວກັນກັບການແກ້ໄຂຄວາມສົນໃຈຕໍ່ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທີ່ກິນໃນໄລຍະການສັກຢາ subcutaneous ໂດຍໃຊ້ເຄື່ອງປະສົມທີ່ກຽມພ້ອມແລ້ວ. ແຕ່ດ້ວຍການແນະ ນຳ ຂອງ basal-bolus, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາສິ່ງທີ່ກິນ.
Insulin ໃນການຮັກສາໂລກເບົາຫວານ


ການປິ່ນປົວແບບທົ່ວໄປ ສຳ ລັບຄວາມຜິດປົກກະຕິທັງ ໝົດ ຂອງທາດແປ້ງທາດແປ້ງແມ່ນອິນຊູລິນ. ຢາຂອງຮໍໂມນນີ້ແມ່ນໃຊ້ເພື່ອປິ່ນປົວໂຣກເບົາຫວານ:
- 1 ປະເພດ
- 2 ປະເພດ
- gestational
- pancreatogenic
- ປະເພດອື່ນໆ.
ໃນທຸກໆກໍລະນີ, ການປິ່ນປົວດ້ວຍ insulin ໃຫ້ຜົນກະທົບທີ່ຫມັ້ນຄົງ. ມີພະຍາດ pancreatogenic ແລະປະເພດ 1, ວິທີແກ້ໄຂນີ້ແມ່ນທາງເລືອກການປິ່ນປົວດຽວ. ໃນສະຖານະການອື່ນໆ, ຢາອິນຊູລິນຖືກ ນຳ ໃຊ້ຕາມຕົວຊີ້ວັດ, ໂດດດ່ຽວຫຼືປະສົມປະສານກັບວິທີການອື່ນໆ.
- ລະບອບຄົບຊຸດ (ສອງຊະນິດຂອງອິນຊູລິນ),
- ລະບົບການລະລາຍ insulin ແບບດຽວ (ໂດຍປົກກະຕິແມ່ນ insulin ທີ່ຢູ່ສ່ວນ ໜ້ອຍ, ສ່ວນຫຼາຍມັກຈະມີ insulin ຫຼັງຈາກການໃຊ້ງານເທົ່ານັ້ນ)
- ການປະສົມປະສານຂອງເມັດແລະອິນຊູລິນ (ອິນຊູລິນແລະຢາເມັດທີ່ເພີ່ມຄວາມລັບຂອງຈຸລັງທົດລອງ).
ມີພະຍາດຊະນິດທີ 2, ອິນຊູລິນດີກັບ metformin.ຢາເມັດແມ່ນຖືກກໍານົດໄວ້ສໍາລັບຄົນເຈັບດັ່ງກ່າວເຖິງແມ່ນວ່າມີໂຄງການເຕັມຮູບແບບ (ຖ້າບໍ່ມີ contraindications).
ຕາຕະລາງແລະປະລິມານຢາໃນເບື້ອງຕົ້ນແມ່ນເລືອກໂດຍທ່ານ ໝໍ ຢູ່ໂຮງ ໝໍ. ຄົນເຈັບໄດ້ຮັບການສິດສອນຢູ່ໃນຫ້ອງຮຽນພິເສດທີ່ໂຮງຮຽນພະຍາດເບົາຫວານ. ຄົນເຈັບຕ້ອງເປັນຜູ້ຊ່ຽວຊານດ້ານເຕັກນິກການສີດແລະຫຼັກການຂອງການປັບຂະ ໜາດ.
ປະຫວັດຄວາມເປັນມາ
ໃນຕອນຕົ້ນຂອງສະຕະວັດທີ 20, ພະຍາດເບົາຫວານປະເພດ 1 ແມ່ນພະຍາດທີ່ຮ້າຍແຮງແທ້ໆ. ແພດບໍ່ສາມາດໃຫ້ການປິ່ນປົວທີ່ມີປະສິດຕິຜົນໃດໆ. ສະນັ້ນ, ຕັ້ງແຕ່ເວລາເລີ່ມຕົ້ນຂອງພະຍາດຈົນເຖິງການຕາຍຂອງຄົນເຈັບ, ສອງສາມເດືອນຜ່ານໄປ.
ໃນຊຸມປີ 20 ຂອງສະຕະວັດທີ່ຜ່ານມາ, ບັນດາທ່ານ ໝໍ ການາດາໄດ້ມີບາດກ້າວປະຕິວັດໃນການຮັກສາໂລກເບົາຫວານ. ພວກມັນໄດ້ແຍກສານທີ່ສາມາດເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ.
ບັນດາທ່ານ ໝໍ ໄດ້ຮັບການແກ້ໄຂຈາກວັດສະດຸສັດ (ຂີ້ກະເດືອນ). ອີງໃສ່ສານເປີດ, ຢາ ທຳ ອິດໃນການປິ່ນປົວໂຣກເບົາຫວານໄດ້ຖືກສ້າງຂື້ນໃນເວລາຕໍ່ມາ.
ຕັ້ງແຕ່ເວລານັ້ນ, ທ່ານ ໝໍ ໄດ້ຮັບໂອກາດໃນການອອກ ກຳ ລັງກາຍການທົດແທນຮໍໂມນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກນີ້.
ເປັນເວລາດົນນານ, ການກະກຽມອິນຊູລິນທັງ ໝົດ ແມ່ນໄດ້ມາຈາກສັດທະເລ. ເຖິງແມ່ນວ່າ 10-15 ປີທີ່ຜ່ານມາ, ຄົນເຈັບຂ້ອນຂ້າງ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ໄດ້ໃຊ້ຢາຂອງຮໍໂມນຊີ້ນ ໝູ ແລະຮໍໂມນ bovine. ແນ່ນອນວ່າວິທີແກ້ໄຂເຫຼົ່ານີ້ບໍ່ໄດ້ຜົນດີແລະບໍ່ປອດໄພສະ ເໝີ ໄປ.
- ມີຮູບແບບການປະຕິບັດທີ່ບໍ່ສາມາດຄາດເດົາໄດ້,
- provoke hypo- ແລະເງື່ອນໄຂ hyperglycemic,
- ເຮັດໃຫ້ເກີດການຕໍ່ຕ້ານ insulin,
- ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພາວະແຊກຊ້ອນຂອງທ້ອງຖິ່ນ (lipohypertrophy),
- ມັກຈະເລີ່ມມີອາການແພ້.
ໃນຊຸມປີ 50 ສະຕະວັດທີ 20, ອຸດສາຫະ ກຳ ການຢາໄດ້ເລີ່ມຜະລິດຮໍໂມນການກະກຽມຮໍໂມນ ໃໝ່. ວິທີແກ້ໄຂເຫຼົ່ານີ້ໄດ້ຮັບໂດຍວິສະວະ ກຳ ທາງພັນທຸ ກຳ. insulins ດັ່ງກ່າວແມ່ນຜະລິດໂດຍອານານິຄົມທີ່ປ່ຽນແປງໂດຍສະເພາະຂອງເຊື້ອແບັກທີເຣັຍຫຼືເຊື້ອລາ.
ຈຸລິນຊີແມ່ນຢູ່ໃນສະພາບແວດລ້ອມທີ່ສະບາຍແລະຜະລິດຮໍໂມນຂອງມະນຸດ ຈຳ ນວນຫຼວງຫຼາຍ. ຫຼັງຈາກນັ້ນ, ວິທີແກ້ໄຂກໍ່ຖືກ ທຳ ຄວາມສະອາດ, ຮັກສາແລະຫຸ້ມຫໍ່. ຖ້າ ຈຳ ເປັນ, ທາດໂປຼຕີນຫລືສັງກະສີຈະຖືກເພີ່ມເຂົ້າໃນການກະກຽມ.
ສານເຄມີເຫຼົ່ານີ້ປ່ຽນແປງປະຫວັດຂອງຢາ.
ການກະກຽມຮໍໂມນລຸ້ນ ໃໝ່ ລ້າສຸດແມ່ນຖືກເອີ້ນວ່າຄ້າຍຄືກັນຂອງອິນຊູລິນ. ພວກມັນຖືກຜະລິດຈາກວິສະວະ ກຳ ທາງພັນທຸ ກຳ. ເພື່ອປ່ຽນຄຸນລັກສະນະທີ່ເປັນປະໂຫຍດຂອງໂມເລກຸນ, ນັກວິທະຍາສາດປ່ຽນລໍາດັບກົດອະມິໂນຂອງຮໍໂມນ. ດ້ວຍເຫດນັ້ນ, ອິນຊູລິນຈຶ່ງມີຄຸນສົມບັດ ໃໝ່ ແລະຈະສະດວກຂຶ້ນ ສຳ ລັບຄົນເຈັບ.
ໃນປະຈຸບັນ, ໃນປະເທດສ່ວນໃຫຍ່ຂອງໂລກ, ການກະກຽມສັດຂອງຮໍໂມນຮໍໂມນບໍ່ໄດ້ຖືກ ນຳ ໃຊ້. insulins ທີ່ຖືກສ້າງຂື້ນໂດຍ ກຳ ເນີດແມ່ນເປັນທີ່ນິຍົມທີ່ສຸດ. ແລະການປຽບທຽບຂອງຮໍໂມນຂອງມະນຸດແມ່ນຖືກ ນຳ ໃຊ້ໃນຂອບເຂດ ຈຳ ກັດ (ຍ້ອນຕົ້ນທຶນສູງ).
ຂໍ້ມູນປະຕິບັດການ Insulin
ມີພຽງແຕ່ insulin ເຮັດວຽກຢູ່ໃນຮ່າງກາຍຂອງມະນຸດ. ມັນຖືກຜະລິດໂດຍຈຸລັງທົດລອງ pancreatic. ສ່ວນ ໜຶ່ງ ຂອງອິນຊູລິນເຂົ້າສູ່ກະແສເລືອດ, ອີກອັນ ໜຶ່ງ - ສະສົມແລະຖືກປິດລັບໃນພາຍຫຼັງ. ຈຸລັງ Beta ສາມາດຮັບຮູ້ລະດັບ glucose ໃນເລືອດ. ພວກເຂົາຍັງຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນອື່ນໆ.
ໃນຮູບແບບທີ່ງຽບສະຫງົບ, ໃນເວລາທີ່ຄົນເຮົານອນພັກຜ່ອນ, ກະຕຸກ ກຳ ລັງເຄື່ອນ ເໜັງ ຫລືນອນຫລັບ, ມັນຈະປ່ອຍປະລິມານອິນຊູລິນ ໜ້ອຍ ໜຶ່ງ ເຂົ້າໄປໃນເລືອດ. ຄວາມລັບປະເພດນີ້ເອີ້ນວ່າ ກົກ. ໂດຍສະເລ່ຍ, ມັນເທົ່າກັບ 0.5-1,5 ໜ່ວຍ ຕໍ່ຊົ່ວໂມງໃນຜູ້ໃຫຍ່.
ຫຼັງຈາກທີ່ຄົນໄດ້ກິນແລ້ວ, ຈຸລັງເບຕ້າປ່ອຍຮ້ານອິນຊູລິນ. ຈໍານວນຂະຫນາດໃຫຍ່ຂອງຮໍໂມນໃນທັນທີເຂົ້າໄປໃນກະແສເລືອດ. ຄວາມລັບປະເພດນີ້ເອີ້ນວ່າ postprandial (ຫຼັງຈາກກິນເຂົ້າ).
ປະລິມານຂອງຮໍໂມນແມ່ນຂື້ນກັບສ່ວນປະກອບຂອງອາຫານ, ປະລິມານແລະຄວາມອ່ອນໄຫວຂອງເນື້ອເຍື່ອ. ການໃສ່ອິນຊູລິນເພີ່ມຂື້ນເພື່ອຕອບສະ ໜອງ ທາດແປ້ງ (ໂດຍສະເພາະແມ່ນສາມາດຍ່ອຍໄດ້ງ່າຍ).
ຄວາມເຂັ້ມຂຸ້ນຂອງຮໍໂມນໃນລະດັບສູງແມ່ນສັງເກດເຫັນໃນຜູ້ທີ່ເປັນໂຣກ E -book ແລະໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານປະເພດ 2
ຮູບ 1 - ຈັງຫວະການ Physiological ຂອງຄວາມລັບຂອງ insulin.
ເປົ້າ ໝາຍ ຂອງການປິ່ນປົວດ້ວຍການປ່ຽນແທນອິນຊູລິນແມ່ນເພື່ອເຮັດຕາມຄວາມລັບຂອງທັງສອງຊະນິດ. ນີ້ແມ່ນບັນລຸໄດ້ມາດຕະຖານໂດຍການຊ່ວຍເຫຼືອຂອງຢາເສບຕິດທີ່ມີໂປແກຼມປະຕິບັດທີ່ແຕກຕ່າງກັນ.
ຢາມີ 4 ຊະນິດ:
- ອິນຊູລິນສັ້ນ (ງ່າຍດາຍ),
- ອິນຊູລິນສະແດງລະດັບປານກາງ
- ອິນຊູລິນ
- ອິນຊູລິນແກ່ຍາວ.
ນອກຈາກນັ້ນ, ອຸດສາຫະ ກຳ ການຢາກໍ່ຜະລິດການກຽມພ້ອມປະສົມ (ພວກມັນມີອິນຊູລິນທັນທີໃນ 2 ຮູບແບບ).
ຕາຕະລາງ 1 - ໄລຍະເວລາຂອງການກະ ທຳ ຂອງການກະກຽມອິນຊູລິນຂອງມະນຸດ (ການແນະ ນຳ ແບບງ່າຍດາຍ).
| ປະເພດຢາ | ເລີ່ມຕົ້ນ | ສູງສຸດ | ໄລຍະເວລາ | |
| ຂະ ໜາດ ນ້ອຍ (ດຽວ) | ຂະ ໜາດ ໃຫຍ່ (ດຽວ) | |||
| 1. ເຄື່ອງປະກອບສັ້ນ | 15 - 40 ນ | 1.5 - 4 ຊົ່ວໂມງ | 4 - 6 ໜ່ວຍ: 4 ຮ | 14 - 16 ໜ່ວຍ: 6 ນ |
| 2. insulins ລະດັບປານກາງ | 2 ຊ | 6 - 8 ນ | 8 - 10 ໜ່ວຍ: 12 - 14 ນ | > 20 ໜ່ວຍ: 16 - 18 ນ |
| 3. insulins ປະຕິບັດດົນນານ | 4 ຮ | 8 - 10 ນ | 8 - 10 ໜ່ວຍ: 14 ນ | > 20 ໜ່ວຍ: 20 - 22 ນ |
ອິນຊູລິນສັ້ນແລະກາງມີການອອກແບບທາງພັນທຸ ກຳ. Ultrashort ແລະຍາວນານແມ່ນການປຽບທຽບທີ່ທັນສະ ໄໝ ຂອງຮໍໂມນຂອງມະນຸດ.
ເພື່ອ ຈຳ ລອງການຮັກສາຄວາມລັບຂອງກົກ, ໃຊ້ insulins ຂະ ໜາດ ກາງແລະຍາວນານ.
- ເຮັດວຽກ 8-14 ຊົ່ວໂມງ,
- ມີການປະຕິບັດສູງສຸດ (ຫຼັງຈາກ 3-5 ຊົ່ວໂມງ).
ການສັກຢາອິນຊູລິນດັ່ງກ່າວໃນລະບອບຄົບຊຸດແມ່ນໃຫ້ກິນ 2 ຄັ້ງ / ມື້. ຂໍ້ບົກຜ່ອງຕົ້ນຕໍຂອງມັນແມ່ນຄວາມເປັນໄປໄດ້ຂອງການເປັນໂລກເບົາຫວານໃນຫຼາຍຊົ່ວໂມງຫຼັງຈາກສັກ. ສະພາບການນີ້ແມ່ນເປັນອັນຕະລາຍໂດຍສະເພາະໃນຕອນກາງຄືນ, ເມື່ອຄົນເຈັບນອນຫຼັບ.
- ໃຊ້ໄດ້ໃນເວລາ 18-26 ຊົ່ວໂມງ,
- ບໍ່ມີຈຸດສູງສຸດຂອງການກະ ທຳ.
insulin ດັ່ງກ່າວເຮັດວຽກໄດ້ຢ່າງເປັນ ທຳ ມະຊາດ. ມັນເຮັດຕາມຄວາມລັບຂອງການຮໍໂມນທາງຮ່າງກາຍຂອງຮໍໂມນ, ບໍ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ຢາທີ່ຍືດຍາວແມ່ນໃຊ້ 1 ຄັ້ງຕໍ່ມື້.
ເພື່ອຫລອກລວງຄວາມລັບພາຍຫລັງ, insulins ສັ້ນແລະ ultrashort ຖືກ ນຳ ໃຊ້.
ຮໍໂມນມະນຸດງ່າຍໆ:
- ເລີ່ມສະແດງຫຼັງຈາກ 30 ນາທີ,
- ຈຸດສູງສຸດຂອງການກະ ທຳ ຂອງມັນຖືກບັນທຶກພາຍຫຼັງ 2-4 ຊົ່ວໂມງ,
- ໄລຍະເວລາຂອງການປະຕິບັດທັງ ໝົດ ແມ່ນເຖິງ 5-6 ຊົ່ວໂມງ.
ອິນຊູລິນດັ່ງກ່າວຕ້ອງໄດ້ຮັບການຄຸ້ມຄອງລ່ວງ ໜ້າ, ກ່ອນກິນເຂົ້າ. ຍິ່ງໄປກວ່ານັ້ນ, ຈາກການສີດຈົນຮອດອາຫານເລີ່ມຕົ້ນຄວນຜ່ານໄປຢ່າງ ໜ້ອຍ 15-20 ນາທີ. ອິນຊູລິນສັ້ນເຮັດວຽກຂ້ອນຂ້າງຊ້າ. ລາວບໍ່ສາມາດສະກັດກັ້ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນຂອງຫວານ.
ເພາະສະນັ້ນ, ອິນຊູລິນດັ່ງກ່າວຄວນຈະຖືກລວມເຂົ້າກັບອາຫານທີ່ເຄັ່ງຄັດພໍສົມຄວນ. ຢາດັ່ງກ່າວແມ່ນຮໍໂມນຂອງມະນຸດງ່າຍໆທີ່ໃຊ້ເວລາດົນ. 3-4 ຊົ່ວໂມງຫລັງຈາກຮັບປະທານອາຫານ, ອາຫານທຸກຢ່າງໄດ້ຖືກດູດຊຶມ ໝົດ ແລ້ວ, ແລະອິນຊູລິນຍັງສືບຕໍ່ເຮັດວຽກຢູ່.
ຄຸນສົມບັດຂອງຢານີ້ມີສ່ວນພົວພັນກັບຄວາມສ່ຽງສູງຂອງການເປັນໂລກລະລາຍໃນເລືອດ 4-6 ຊົ່ວໂມງຫລັງອາຫານເຊົ້າ, ອາຫານທ່ຽງຫລືຕອນແລງ. ເພື່ອຫຼຸດຜ່ອນຄວາມເປັນໄປໄດ້ຂອງການຫຼຸດລົງຂອງ glycemia, ຜູ້ປ່ວຍໄດ້ຖືກແນະນໍາໃຫ້ກິນອາຫານຫວ່າງຂະຫນາດນ້ອຍ (3 ເທື່ອຕໍ່ມື້ສໍາລັບ 1-2 XE).
ດ້ວຍເຫດນັ້ນ, ນອກ ເໜືອ ຈາກ 3 ອາຫານຫຼັກ, ອາຫານ 3 ຄາບເພີ່ມຂື້ນປາກົດໃນຄາບອາຫານຂອງຄົນເຈັບ. ແນ່ນອນວ່າອາຫານປະເພດດັ່ງກ່າວແມ່ນມີປະໂຫຍດຫຼາຍ, ແຕ່ບໍ່ແມ່ນເລື່ອງສະດວກສະບາຍສະ ເໝີ ໄປ.
- ເລີ່ມປະຕິບັດໃນ 5-15 ນາທີ,
- ມີຈຸດສູງສຸດຂອງການປະຕິບັດຫຼັງຈາກ 1-2 ຊົ່ວໂມງ,
- ໄລຍະເວລາທັງ ໝົດ ຂອງວຽກລາວສູງເຖິງ 4-5 ຊົ່ວໂມງ.
insulins ເຫຼົ່ານີ້ແມ່ນມີຄວາມສະດວກແລະຖືກຕ້ອງກວ່າການຄົ້ນພົບຄວາມລັບຂອງຮໍໂມນ ທຳ ມະຊາດ. ພວກເຂົາສາມາດໄດ້ຮັບການຄຸ້ມຄອງທັນທີກ່ອນອາຫານ, ໃນເວລາທີ່ສ່ວນປະກອບແລະປະລິມານຂອງອາຫານແມ່ນຮູ້ກັນຢ່າງແນ່ນອນ. ຍ້ອນເຫດນີ້, ມັນຈຶ່ງງ່າຍຕໍ່ການຄິດໄລ່ປະລິມານຢາ. ນອກຈາກນີ້, insulins ດັ່ງກ່າວບໍ່ຕ້ອງການອາຫານຫວ່າງທີ່ ຈຳ ເປັນ.
ສະນັ້ນ, ພວກເຂົາມີຄວາມສະດວກກວ່າໃນການ ນຳ ໃຊ້ ສຳ ລັບຄົນທີ່ເຮັດວຽກ, ນັກຮຽນແລະເດັກນັກຮຽນ. ນອກຈາກນັ້ນ, ຕົວຊ່ວຍຍ່ອຍອາຫານກໍ່ສາມາດຮັບມືກັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໄດ້. ດ້ວຍວິທີການທີ່ຖືກຕ້ອງ, ສິ່ງນີ້ເຮັດໃຫ້ບາງຄັ້ງສາມາດ ທຳ ລາຍອາຫານໂດຍບໍ່ມີຜົນຮ້າຍຕໍ່ສຸຂະພາບ.
ການກຽມຕົວປະສົມສາມາດບັນຈຸອິນຊູລິນ:
- ກາງແລະສັ້ນ
- ກາງແລະສັ້ນສັ້ນ,
- prolonged ແລະ ultrashort.
ມີວິທີແກ້ໄຂທີ່ແຕກຕ່າງກັນ, ມີຄວາມແຕກຕ່າງກັນໃນອັດຕາສ່ວນຂອງສ່ວນປະກອບ. ໂດຍປົກກະຕິແລ້ວ, ອັດຕາສ່ວນຂອງອິນຊູລິນຢູ່ໃນສ່ວນຫຼາຍ.
ໃນປະເທດຣັດເຊຍ, ການປະສົມແມ່ນຖືກ ກຳ ນົດດ້ວຍອັດຕາສ່ວນ:
ສ່ວນປະສົມຂອງອິນຊູລິນມີປະສິດຕິຜົນກັບໂຣກເບົາຫວານປະເພດ 2 ເທົ່ານັ້ນ. ຄຸນສົມບັດຂອງພວກມັນແມ່ນປະກອບດ້ວຍຮູບການປະຕິບັດງານຂອງສ່ວນປະກອບ. ສ່ວນປະສົມແມ່ນຖືກ ກຳ ນົດ 1-3 ຄັ້ງຕໍ່ມື້. ສ່ວນຫຼາຍແລ້ວ, ຕ້ອງໄດ້ສັກຢາກ່ອນອາຫານເຊົ້າແລະຄ່ ຳ. ຖ້າຫາກວ່າສ່ວນປະກອບແມ່ນອະນາລັອກແບບ ultrashort, ຫຼັງຈາກນັ້ນສັກຢາແມ່ນໃຫ້ກ່ອນການກິນອາຫານ. ສ່ວນປະສົມທີ່ບັນຈຸອິນຊູລິນງ່າຍໆຄວນກິນ 15-30 ນາທີກ່ອນອາຫານ.
ສ່ວນປະສົມທີ່ມີຮຸ້ນ 25/75 ແລະ 30/70 ແມ່ນ ເໝາະ ສຳ ລັບຜູ້ປ່ວຍຜູ້ສູງອາຍຸທີ່ມີຄວາມຢາກອາຫານປານກາງ. ສ່ວນປະສົມທີ່ມີສ່ວນປະກອບເທົ່າທຽມກັນຂອງອິນຊູລິນແລະຫຼັງອາຍຸ 50 ປີ (50/50) ມັກຖືກສັ່ງໃຫ້ຄົນໄວກາງຄົນມີຊີວິດການເຄື່ອນໄຫວແລະຂໍ້ຜິດພາດກ່ຽວກັບອາຫານ.
ອຸປະກອນສີດອິນຊູລິນ
ການກະກຽມ Insulin ແມ່ນວິທີແກ້ໄຂ ສຳ ລັບການບໍລິຫານຂັ້ນຕໍ່າແລະທາງເສັ້ນເລືອດ.
ຢານີ້ຖືກສັກເຂົ້າເສັ້ນເລືອດໃນໄລຍະເວລາຂອງການເສື່ອມສະພາບຂອງພະຍາດ, ນັ້ນແມ່ນໃນໄລຍະ ketoacidosis, lactic acidosis ຫຼື hyperosmolar coma. ໃນເວລາທີ່ມີເງື່ອນໄຂດັ່ງກ່າວ, ເຮືອຂອງໄຂມັນ subcutaneous ເລີ່ມຕົ້ນ, ແລະ microcirculation ໃນແພຈຸລັງໄດ້ຖືກສະກັດກັ້ນ. ຖ້າທ່ານເຮັດອິນຊູລິນ subcutaneously, ຢາຈະບໍ່ເຮັດວຽກ.
Insulin ຖືກສັກເຂົ້າເສັ້ນເລືອດໂດຍຜ່ານອຸປະກອນນໍ້າຫອມພິເສດ. ການ້ໍາຕົ້ມທໍາມະດາທີ່ມີວິທີແກ້ໄຂບັນຫາ glucose ຫຼື sodium chloride ກໍ່ສາມາດປະຕິບັດໄດ້. ແຕ່ຢາຢອດຢາ ທຳ ມະດາມີປະສິດຕິຜົນ ໜ້ອຍ, ເພາະວ່າຢາອິນຊູລິນສ່ວນ ໜຶ່ງ ແມ່ນຕົກລົງໃສ່ຝາຂອງລະບົບ.
ໃນຊີວິດ ທຳ ມະດາ (ໃນໄລຍະການຊົດເຊີຍຫລືການທົດແທນເບົາຫວານ), ຄົນເຈັບ ດຳ ເນີນການປິ່ນປົວດ້ວຍອິນຊູລິນໂດຍຕົນເອງ. ພວກເຂົາສັກວິທີແກ້ໄຂຢ່າງລະອຽດ.
ສຳ ລັບການໃຊ້ຫົວສີດ:
- ຢາອິນຊູລິນ
- pens syringe
- ເຄື່ອງດູດອິນຊູລິນ.
ເຂັມ ສຳ ລັບການແກ້ໄຂ - ຖິ້ມ. ປະລິມານຂອງພວກມັນແມ່ນ 0.5-1 ມລ. ຂະ ໜາດ ໜຶ່ງ ແມ່ນຖືກ ໝາຍ ໃສ່ຮ່າງກາຍ syringe. 1 ມລຂອງການແກ້ໄຂບັນຈຸມີອິນຊູລິນ 100 ໜ່ວຍ. ດັ່ງນັ້ນ, ຕົວເລກສຸດທ້າຍໃນລະດັບແມ່ນ 100. ໃນປະເທດຣັດເຊຍ, ເຂັມຂັດທີ່ລ້າສະ ໄໝ ທີ່ມີຂະ ໜາດ ສຳ ລັບອິນຊູລິນທີ່ມີຄວາມເຂັ້ມຂຸ້ນ 40 ໜ່ວຍ ໃນ 1 ມລຍັງຖືກຂາຍຢູ່. ເຄື່ອງສັກດັ່ງກ່າວບໍ່ຄວນໃຊ້.
pens syringe ສຳ ລັບອິນຊູລິນສະດວກທີ່ສຸດເທົ່າທີ່ຈະເຮັດໄດ້. ພວກເຂົາໃຊ້ໄດ້ແລະ ນຳ ໃຊ້ໄດ້. ເຄື່ອງແຈກຈ່າຍດັ່ງກ່າວຊ່ວຍໃຫ້ທ່ານສາມາດແຈກຢາຍອິນຊູລິນໃຫ້ຖືກຕ້ອງ. ຄົນທີ່ມີສາຍຕາບົກຜ່ອງສາມາດສັກຢາໄດ້. ກ່ອງໃສ່ອິນຊູລິນຖືກໃສ່ລົງໃນເຂັມ syringe. ເຂັມຖືກເຊື່ອມຕໍ່ກັບຕົວແຈກ. ປະລິມານທີ່ຖືກຄັດເລືອກໂດຍໃຊ້ຂະ ໜາດ ສາຍຕາ.
ປັulinມອິນຊູລິນແມ່ນອຸປະກອນທີ່ມີລາຄາແພງຖືກອອກແບບມາ ສຳ ລັບການບໍລິຫານອິນຊູລິນຕໍ່ເນື່ອງ. ໄສ້ຕອງທີ່ມີອຸປະກອນເສີມຫຼືການກະກຽມສັ້ນແມ່ນຖືກຄິດຄ່າທໍານຽມໃນເຄື່ອງດັ່ງກ່າວ. ເຄື່ອງສູບນ້ ຳ ໃສ່ການແກ້ໄຂບັນຫາໂດຍຜ່ານລະບົບເຂັມ. ອຸປະກອນດັ່ງກ່າວແມ່ນໄດ້ຖືກ ດຳ ເນີນໂດຍທ່ານ ໝໍ ແລະຄົນເຈັບເອງ. Insulin ຖືກສັກທຸກໆສອງສາມນາທີ. ສິ່ງນີ້ເຮັດໃຫ້ເກີດການເຮັດວຽກຂອງ ທຳ ມະຊາດຂອງກະຕ່າຍຢ່າງໃກ້ຊິດທີ່ສຸດ.
ບາງຈັກສູບນ້ ຳ ອິນຊູລິນມີຄຸນສົມບັດເພີ່ມເຕີມ. ພວກເຂົາຊ່ວຍຄິດໄລ່ປະລິມານຂອງຢາ ສຳ ລັບອາຫານ, ບັນທຶກຂໍ້ມູນກ່ຽວກັບຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດແລະຄວາມຕ້ອງການຂອງຮໍໂມນ. ບາງຄັ້ງອຸປະກອນຕ່າງໆມີອຸປະກອນເຊັນເຊີເພື່ອຄວບຄຸມ glycemia. ເຄື່ອງປັSuchມດັ່ງກ່າວສາມາດໃຫ້ສັນຍານເຕືອນໄພທີ່ມີການຫຼຸດລົງຂອງນໍ້າຕານໃນເລືອດຫຼືມີ hyperglycemia ຮ້າຍແຮງ.
ເຄື່ອງປັnotມບໍ່ໄດ້ທົດແທນການກະຕຸກ, ເຖິງແມ່ນວ່າມັນສາມາດປະຕິບັດວຽກງານຂອງມັນໄດ້. ຄວາມເຂົ້າໃຈຜິດຕົ້ນຕໍຂອງຄົນເຈັບຫຼາຍຄົນທີ່ຝັນເຖິງອຸປະກອນທີ່ທັນສະ ໄໝ ນີ້ແມ່ນຄວາມຫວັງຂອງການຮັກສາແບບງ່າຍດາຍ.
ໃນຄວາມເປັນຈິງ, ການບໍລິຫານອິນຊູລິນກັບປັpumpມແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍ. ມັນຮຽກຮ້ອງໃຫ້ມີການຕິດຕາມຕົນເອງຊ້ ຳ ແລ້ວຊ້ ຳ ອີກ, ການວິເຄາະຄົງທີ່ຂອງ glycemia.
ຄົນເຈັບຄວນມີພື້ນຖານໃນການເຮັດວຽກກັບປັpumpມ, ສາມາດປ່ຽນໄສ້ຕອງແລະລະບົບຕ່າງໆຢ່າງອິດສະຫຼະດ້ວຍເຂັມ, ແລະເຂົ້າໂຄງການຈັດສົ່ງອິນຊູລິນ.
ວິທີການບໍລິຫານອິນຊູລິນ?
ມັນສະດວກທີ່ສຸດ ສຳ ລັບຄົນເຈັບໃນການສັກຢາແບບອິດສະຫຼະໃສ່ຜິວ ໜັງ ຂອງທ້ອງແລະກົກ. ພື້ນທີ່ຂອງຮ່າງກາຍອື່ນໆກໍ່ສາມາດ ນຳ ໃຊ້ໄດ້. ທ່ານ ໝໍ ແລະຜູ້ຊ່ວຍ (ພີ່ນ້ອງ) ສາມາດສັກຢາກົ້ນ, ບ່າໄຫລ, calves ຂອງຄົນເຈັບເປັນຕົ້ນ.
ຢາອິນຊູລິນສັ້ນແມ່ນໃຊ້ໄດ້ດີທີ່ສຸດພາຍໃຕ້ຜິວ ໜັງ ບໍລິເວນ ໜ້າ ທ້ອງ. ຮໍໂມນແມ່ນຖືກດູດຊືມໄວທີ່ສຸດຈາກພື້ນທີ່ນີ້. ນີ້ຫມາຍຄວາມວ່າການຫຼຸດລົງຢ່າງພຽງພໍໃນ glycemia postprandial ແມ່ນສະຫນອງໃຫ້.
ອິນຊູລິນໄລຍະກາງມັກຢູ່ຂາ. ຈາກບ່ອນນີ້, ຮໍໂມນຈະຖືກດູດຊຶມຂ້ອນຂ້າງຊ້າ. ເພາະສະນັ້ນ, ຢາດັ່ງກ່າວປະຕິບັດຢ່າງ ໝັ້ນ ຄົງແລະເປັນເວລາດົນນານ, ເຊິ່ງກວມເອົາຄວາມຕ້ອງການຂອງອິນຊູລິນ.
ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນໃນທ້ອງຖິ່ນຂອງການປິ່ນປົວ, ສະຖານທີ່ສັກຢາແມ່ນມີການປ່ຽນແປງເລື້ອຍໆ (ພາຍໃນເຂດດຽວກັນ). ຍົກຕົວຢ່າງ, ທ້ອງໄດ້ຖືກແບ່ງອອກທາງດ້ານຈິດໃຈເປັນ 4 ຮຽບຮ້ອຍ (ເບື້ອງຂວາແລະຊ້າຍຂ້າງເທິງສາຍບືແລະເບື້ອງຂວາແລະຊ້າຍລຸ່ມ).ໃນອາທິດ ທຳ ອິດຂອງເດືອນ, ການສັກຢາທັງ ໝົດ ແມ່ນເຮັດພຽງແຕ່ຢູ່ທາງເທິງເບື້ອງຂວາ.
ຈາກນັ້ນໄປທີ່ເຂດຕໍ່ໄປ (ຕາລາງເບື້ອງຊ້າຍດ້ານເທິງ). 7 ມື້ຕໍ່ມາແມ່ນຖືກສີດເຂົ້າໄປໃນສ່ວນນີ້ຂອງທ້ອງ. ຈາກນັ້ນ, ຍ້າຍໄປຕາມເຂັມໂມງ, ໄປທີ່ເບື້ອງຊ້າຍລຸ່ມ. ທີ່ນີ້ການສັກຢາແມ່ນ ດຳ ເນີນໃນອາທິດທີ 3 ຂອງແຕ່ລະເດືອນ. ຈາກນັ້ນໄປທີ່ສີ່ຫລ່ຽມສີ່.
ດ້ວຍການເລີ່ມຕົ້ນຂອງເດືອນຖັດໄປ, ການສັກຢາອີກເທື່ອ ໜຶ່ງ ແມ່ນໄດ້ຮັບການປະຕິບັດພາຍໃນບໍລິເວນທ້ອງເບື້ອງຂວາ.
ເພື່ອກະກຽມເຂັມສັກຢາ ສຳ ລັບສັກ:
- ອິນຊູລິນທີ່ມີການປະຕິບັດລະດັບປານກາງແມ່ນປະສົມ (ຄ່ອຍໆຕຸກຂວດລະຫວ່າງຝາມື),
- ປິ່ນປົວຝາຂວດດ້ວຍຢາຂ້າເຊື້ອໂລກ,
- ພວກເຂົາແຕ້ມອາກາດເຂົ້າໄປໃນ syringe (ປະລິມານທີ່ຕ້ອງການຂອງ insulin),
- ເຈາະຝາຂວດດ້ວຍເຂັມ,
- ແນະ ນຳ ອາກາດເຂົ້າໃນຂວດ
- ພວກເຂົາລວບລວມ insulin ຈາກແກ້ວ (ໃນປະລິມານທີ່ຖືກຕ້ອງບວກກັບ 1-4 ໜ່ວຍ),
- ຖອດເຂັມອອກຈາກຂວດ
- ເອົາ syringe ຕັ້ງ, ເອົາອາກາດທັງ ໝົດ ທີ່ຕົກລົງມາຂ້າງໃນ,
- ກວດກາຄວາມເປັນເຈົ້າຂອງເຂັມ (ປ່ອຍຕົວອິນຊູລິນ 1-2 ໜ່ວຍ).
ການກະກຽມ ສຳ ລັບສັກດ້ວຍເຂັມສັກຢາ:
- ປະສົມອິນຊູລິນຂອງໄລຍະກາງ (ຈັບໄດ້ຖືກຍ້າຍຂື້ນແລະລົງໃນປະຕູໂຄ້ງ),
- ເອົາເຂັມທີ່ໃສ່ເຂັມສັກຢາ
- ກວດກາຄວາມເປັນເຈົ້າຂອງເຂັມ (ປ່ອຍຕົວອິນຊູລິນ 1-2 ໜ່ວຍ).
ວິທີການສັກຢາ:
- ຜິວ ໜັງ ໄດ້ຖືກກວດກາກ່ອນ (ການມີການອັກເສບ, ການປົນເປື້ອນ, lipohypertrophy ແມ່ນຖືກປະເມີນ),
- ຫຼັງຈາກນັ້ນພັບຜິວ ໜັງ ກຳ ລັງຈະ
- ຈາກນັ້ນເຂັມຫຼືເຂັມສັກຢາແມ່ນຖືກໃສ່ລົງໃນຖານພັບ
- ຈາກນັ້ນຢາອິນຊູລິນທັງ ໝົດ ຈະຖືກສັກຊ້າ,
- ຈາກນັ້ນຄົນເຈັບນັບຮອດ 10-20,
- ຫຼັງຈາກເຂັມຖືກຍ້າຍອອກແລະພັບຜິວ ໜັງ ຈະຖືກປ່ອຍອອກມາ.
ບໍ່ ຈຳ ເປັນຕ້ອງ ທຳ ຄວາມສະອາດຜິວດ້ວຍຢາຂ້າເຊື້ອໂລກທຸກໆຄັ້ງກ່ອນການສີດ. ມາດຕະການນີ້ມັກຈະຊ້ ຳ ບໍ່ ໜຳ. ຕົວແທນຢາຕ້ານເຊື້ອໄດ້ overdries ຜິວຫນັງແລະການຫຼຸດຜ່ອນຄຸນລັກສະນະປ້ອງກັນຂອງມັນ.
ຫຼັງຈາກການສີດແລ້ວ, ຜິວ ໜັງ ທີ່ບ່ອນສັກຢາບໍ່ສາມາດເຮັດຄວາມຮ້ອນຫລືຖູຫຼືນວດໄດ້. ການກະ ທຳ ເຫຼົ່ານີ້ອາດຈະລົບກວນຢາ.
ວິທີເກັບອິນຊູລິນ?
ຢາປິ່ນປົວຮໍໂມນແມ່ນຢູ່ໃນບັນຊີລາຍຊື່ ສຳ ຄັນຕ່າງໆ. ພວກເຂົາຖືກອອກແບບບໍ່ເສຍຄ່າພາຍໃຕ້ລະບົບປະກັນໄພການແພດແບບບັງຄັບໃຫ້ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກເບົາຫວານ.
ຫຼັງຈາກໄດ້ຮັບ insulin ຢູ່ຮ້ານຂາຍຢາ, ມັນຕ້ອງຖືກເກັບຮັກສາໄວ້ຢ່າງຖືກຕ້ອງ.
- freeze ການແກ້ໄຂ
- ອຸ່ນແກ້ວ
- ຮັກສາການຫຸ້ມຫໍ່ໄວ້ໃນແສງແດດໂດຍກົງ.
ຫຼັກຊັບຂອງ insulin ຄວນນອນຢູ່ໃນຕູ້ເຢັນໃນອຸນຫະພູມ 2-11 ອົງສາ. ຂວດຫລືເຄື່ອງຕອງທີ່ໃຊ້ໃນປະຈຸບັນແມ່ນເກັບຢູ່ໃນອຸນຫະພູມຫ້ອງໃນບ່ອນມືດ (ໃນຕູ້, ເທິງໂຕະ).
ຢ່າໃຊ້ຢາຫຼັງຈາກວັນ ໝົດ ອາຍຸ (ທີ່ລະບຸໄວ້ໃນຊຸດ). ນອກຈາກນີ້, ອິນຊູລິນຍັງຖືວ່າ ໝົດ ອາຍຸຖ້າຫຼາຍກວ່າ 6 ອາທິດຜ່ານໄປຫຼັງຈາກໃຊ້ (ເປີດຂວດ).
ຖ້າທ່ານ ກຳ ລັງເດີນທາງ, ຈົ່ງໄປ ນຳ ຢາທີ່ທ່ານພຽງພໍ, ເຄື່ອງດື່ມປະ ຈຳ ຊຸດແລະເຄື່ອງແຈກຈ່າຍ. ບາງຄັ້ງຢາເສບຕິດກໍ່ເຮັດໃຫ້ມີ ຄຳ ຖາມຈາກເຈົ້າ ໜ້າ ທີ່ພາສີ. ສະນັ້ນ, ຖ້າທ່ານຕ້ອງຂ້າມຊາຍແດນ, ໃຫ້ເອົາໃບຢັ້ງຢືນການອອກໃບຢັ້ງຢືນການປິ່ນປົວຈາກຄລີນິກ.
ໃນປະເທດຮ້ອນ, ໃຫ້ເອົາໃຈໃສ່ເປັນພິເສດຕໍ່ການຂົນສົ່ງແລະການເກັບຮັກສາອິນຊູລິນ. ໃນການເດີນທາງແລະການເດີນທາງ, ໃຊ້ພາຊະນະຄວາມຮ້ອນ (ພວກມັນຮັກສາອຸນຫະພູມໄດ້ເກີນ 1 ມື້). ໃນໂຮງແຮມ, ເກັບມ້ຽນ insulin ໄວ້ໃນຕູ້ເຢັນ.
Endocrinologist I. Tsvetkova
ແນະ ນຳ ໃຫ້ເບິ່ງ:
ຄຳ ເຫັນທີ 4 ກ່ຽວກັບ "ປະຫວັດຂອງການຜະລິດອິນຊູລິນ"
ວັນທີ 31 ພຶດສະພາ 2010 ເວລາ 00:33
➡➡ຊ່ຽວຊານດ້ານອິນຊູລິນ. ຄຳ ຖາມ: ທ່ານຈະເຫັນອະນາຄົດຂອງການຜະລິດຊຸດອິນຊູລິນ, ສັງເຄາະສັດ, ບົນພື້ນຖານການຂົນສົ່ງ, ການລະລາຍໃນໄລຍະຍາວຕາມຄວາມຕ້ອງການແນວໃດ, ໂດຍການຮັບປະທານສູງເຖິງສອງຄັ້ງຕໍ່ອາທິດ?
ວັນທີ 31 ພຶດສະພາ 2010 ເວລາ 19:23
Insulin ມີລາຄາແພງ. ມັນງ່າຍກວ່າທີ່ຈະຫ້າມການເພາະພັນ, ສະນັ້ນພະຍາດເບົາຫວານນີ້ຈຶ່ງຖືກສືບທອດມາ.
ວັນທີ 1 ພະຈິກ 2011 ເວລາ 12:18
ສະບາຍດີ ມີການສຶກສາໃດໆໂດຍນັກຈິດຕະວິທະຍາກ່ຽວກັບຄວາມຈິງທີ່ວ່າດ້ວຍຄວາມ ໜ້າ ຊື່ໃຈຄົດຂອງຕົວເອງທ່ານສາມາດເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຂອງທ່ານຫຼຸດລົງ, ເຮັດວຽກກ່ຽວກັບຕົວທ່ານເອງແລະໄດ້ຮັບຜົນດີໃນທິດທາງນີ້ບໍ? ຍົກຕົວຢ່າງ, ຂ້ອຍໄດ້ຮຽນຮູ້ການດົນໃຈຕົວເອງແລະຫຼຸດລະດັບນໍ້າຕານຂອງຂ້ອຍໃຫ້ເປັນປົກກະຕິ! ຜູ້ຊາຍສາມາດຮັກສາແລະຂ້າຕົວເອງດ້ວຍຄວາມໂງ່ຈ້າ, ໂດຍອາໄສແພດເທົ່ານັ້ນ.
ວັນທີ 1 ພະຈິກ 2011 ເວລາ 20:06
ຂ້ອຍບໍ່ຮູ້ກ່ຽວກັບການສຶກສາວິທະຍາສາດຢ່າງເຄັ່ງຄັດດັ່ງກ່າວ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ລາວໄດ້ອ່ານໃນປື້ມຂອງ M. Norbekov, "ປະສົບການຂອງຄວາມໂງ່ຈ້າ, ຫຼືກຸນແຈທີ່ຈະສ້າງຄວາມເຂົ້າໃຈ," ວິທີທີ່ເດັກນ້ອຍໄດ້ຮັບການ ກຳ ຈັດໂລກເບົາຫວານໂດຍການລອກລົງໃນຫ້ອງນ້ ຳ ແລະຈິນຕະນາການຕົນເອງວ່າເປັນນ້ ຳ ຕານລະລາຍ.