ຊື່ການຄ້າ Insulin lispro
- ຂ້ອຍ ຈຳ ເປັນຕ້ອງເລີ່ມການປິ່ນປົວໃນເວລາໃດ ອິນຊູລິນ?
ຄຳ ຕອບ: ປະຈຸບັນ, ການຕັດສິນໃຈກ່ຽວກັບການແຕ່ງຕັ້ງອິນຊູລິນແມ່ນເຮັດໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist ຫຼື therapist. ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2, ພື້ນຖານໃນການ ກຳ ນົດຢາອິນຊູລິນແມ່ນ: ການຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບສູງກວ່າ 8 mmol / l ແລະ hemoglobin glycated (ການຊົດເຊີຍທັງ ໝົດ ສຳ ລັບໂຣກເບົາຫວານ) ໃນເລືອດຫຼາຍກວ່າ 7% ດ້ວຍການປິ່ນປົວດ້ວຍນ້ ຳ ຕານໃນເລືອດບໍ່ມີຜົນ. ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1: ຖືພາໄວໃນລະດັບ glucose ໃນເລືອດຫຼາຍກ່ວາ 6.1 mmol / l, ketosis ຫຼື ketoacidosis. ເງື່ອນໄຂໃນການບໍລິຫານຢາອິນຊູລິນໃຫ້ກຸ່ມຄົນເຈັບກຸ່ມທີສອງແມ່ນເຂັ້ມງວດຫຼາຍ. ນີ້ແມ່ນຍ້ອນວ່າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະ ຈຳ ເດືອນ ທຳ ມະດາແມ່ນຍັງ ໜຸ່ມ ຫຼາຍແລະພວກເຂົາຕ້ອງການນ້ ຳ ຕານໃນເລືອດເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
- ຂ້ອຍຄວນເລີ່ມຕົ້ນການປິ່ນປົວດ້ວຍອິນຊູລິນແນວໃດ?
ຄຳ ຕອບ: ຄວາມຄິດເຫັນທີ່ຍອມຮັບໂດຍທົ່ວໄປໃນບັນດານັກຊ່ຽວຊານດ້ານ endocrinologist ຂອງຣັດເຊຍ, ເອີຣົບແລະອາເມລິກາແມ່ນການແຕ່ງຕັ້ງໃຫ້ເປັນບາດກ້າວ ທຳ ອິດຂອງການປຽບທຽບຂອງອິນຊູລິນທີ່ມີການປະຕິບັດມາດົນນານຂອງມະນຸດ (ອິນຊູລິນ) ກ່ອນນອນ. ທິດສະດີນີ້ແມ່ນຖືກຕ້ອງ ສຳ ລັບ ພະຍາດເບົາຫວານທັງປະເພດ ທຳ ອິດແລະປະເພດທີສອງ. ປະລິມານທີ່ປອດໄພຕ່ ຳ ສຸດແມ່ນ 10 IU.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າທ່ານໄດ້ໄປຫາສະຖາບັນການແພດທີ່ມີນ້ ຳ ຕານສູງຫຼາຍ (ຫຼາຍກ່ວາ 12 mmol / l), ຫຼັງຈາກນັ້ນ, ການປິ່ນປົວສ່ວນຫຼາຍອາດຈະເລີ່ມຕົ້ນດ້ວຍ insulin ສັ້ນ. ຍິ່ງໄປກວ່ານັ້ນ, ເພື່ອເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດເປັນປົກກະຕິ, ມັນຖືກຍົກເລີກແລະມີພຽງອິນຊູລິນທີ່ເຮັດວຽກໄດ້ດົນເທົ່ານັ້ນ. ໃນບາງກໍລະນີ, ດ້ວຍໂຣກເບົາຫວານປະເພດ 1, ຕ້ອງໄດ້ແຕ່ງຕັ້ງທັງອິນຊູລິນແລະສັ້ນ.
- ຄວາມແຕກຕ່າງລະຫວ່າງ insulins ແມ່ນຫຍັງ?
ຄຳ ຕອບ: ປະຈຸບັນ, insulins ທັງ ໝົດ ແບ່ງອອກເປັນ 2 ກຸ່ມ. ກຸ່ມ insulins ກຸ່ມ ທຳ ອິດ - ບໍ່ແຕກຕ່າງກັນໃນ ລຳ ດັບຂອງອາຊິດ amino ໃນໂມເລກຸນອິນຊູລິນ. ພວກມັນຖືກພັດທະນາມາຫຼາຍກ່ວາ 20 ປີທີ່ຜ່ານມາໃນການແລກປ່ຽນກັບອິນຊູລິນຂອງຕົ້ນ ກຳ ເນີດຂອງສັດ (ຊີ້ນ ໝູ). ໃນໄລຍະເວລາໃດ ໜຶ່ງ, ຄວາມປອດໄພຂອງພວກເຂົາໄດ້ຖືກເປີດເຜີຍ, ແຕ່ໃນເວລາດຽວກັນປະສິດທິພາບຕ່ ຳ ຂອງພວກມັນ: ພວກມັນມັກຈະເຮັດໃຫ້ເກີດໂລກລະລາຍນ້ ຳ ໜັກ, ນ້ ຳ ໜັກ, ກະຕຸ້ນຄວາມຢາກອາຫານ. ກ່ອນການບໍລິຫານຂອງ insulins ເຫຼົ່ານີ້, ຂວດຕ້ອງໄດ້ສັ່ນເພື່ອເຮັດໃຫ້ທາດອິນຊູລິນເຈືອຈາງຢ່າງສົມບູນ. ປະໂຫຍດດຽວຂອງພວກເຂົາແມ່ນຄ່າໃຊ້ຈ່າຍຕ່ ຳ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ແມ່ນທິດສະດີທີ່ມີການຖົກຖຽງກັນຫຼາຍ. ຜູ້ຕາງຫນ້າຂອງກຸ່ມນີ້: ໄວ, actrapid, humulin P, insal basal, protafan, humulin NPH. ກຸ່ມທີສອງຂອງການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ - ລຳ ດັບຂອງອາຊິດ amino ໃນໂມເລກຸນຂອງຢາເຫຼົ່ານີ້ຈະປ່ຽນໄປ. ພວກມັນບໍ່ຕ້ອງການການປະສົມ, ການລະລາຍໃນເລືອດໃນໄລຍະການ ນຳ ໃຊ້ຂອງພວກມັນບໍ່ຄ່ອຍຈະເລີນເຕີບໂຕ, ຄວາມຢາກອາຫານຈະຖືກກະຕຸ້ນ ໜ້ອຍ ລົງ, ການເພີ່ມນ້ ຳ ໜັກ ແມ່ນຖືກ ກຳ ນົດຫຼາຍເມື່ອທຽບໃສ່ກັບ insulins ຂອງມະນຸດ. ໂດຍທົ່ວໄປ, ການຊົດເຊີຍເບົາຫວານແມ່ນດີກວ່າເກົ່າຫຼາຍ. ຜູ້ຜະລິດສ່ວນໃຫຍ່ປ່ຽນໄປຜະລິດອິນຊູລິນຂອງອິນຊູລິນ. ໃນໄລຍະ 10 ປີຂອງປະສົບການທີ່ກວ້າງຂວາງກັບກຸ່ມຢານີ້. ແພດທັງ ໝົດ ໃຫ້ຂໍ້ສັງເກດ, ນອກ ເໜືອ ຈາກປະສິດທິພາບ, ຄວາມປອດໄພສູງຂອງການປຽບທຽບ. ບັນດາກໍລະນີຂອງການບໍ່ຍອມຮັບອິນຊູລິນ, ອາການແພ້, ການປ່ຽນແປງຂອງເນື້ອເຍື່ອໄຂມັນ subcutaneous ຢູ່ບ່ອນສັກຢາແມ່ນຫາຍາກທີ່ສຸດ. insulins ທັງ ໝົດ ແມ່ນຖືກສີດເຂົ້າດ້ວຍການໃຊ້ປາກກາ syringe. ການສັກຢາແມ່ນຂ້ອນຂ້າງປອດໄພ (ເນື່ອງຈາກວ່າເຂັມຖືກປ່ຽນໄປທຸກໆຄັ້ງທີ່ອິນຊູລິນຖືກສັກ) ແລະບໍ່ເຈັບເລີຍ. ບັນດາຕົວແທນຕົ້ນຕໍຂອງອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວ: glargine (ຊື່ການຄ້າ - lantus) ແລະ detemir (levemir). ຜູ້ຕາງຫນ້າຂອງການປຽບທຽບຂອງອິນຊູລິນສັ້ນໆຂອງມະນຸດ: lyspro (humalog), aspart (novorapid) ແລະ glulisin (apidra). ອຸດສາຫະ ກຳ ການຢາພາຍໃນປະເທດຜະລິດ insulins ຂອງມະນຸດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະຈຸບັນມີແຜນວາງແຜນການຜະລິດອິນຊູລິນຜະລິດ. ໃນທິດທາງນີ້, ພວກເຮົາ ກຳ ລັງຮັກສາຈັງຫວະກັບໂລກທັງ ໝົດ.
☼ທາດ insulin ທີ່ຢູ່ໃຕ້ພື້ນຖານໃດທີ່ຈະເລືອກ?
ຄຳ ຕອບ: ໃນປະຈຸບັນ, ພວກເຮົາສາມາດແນະ ນຳ ຕົວຢ່າງຂອງອິນຊູລິນຂອງມະນຸດຢ່າງປອດໄພ: glargine ຫຼື detemir. ສິ່ງດຽວທີ່ຄວນຈື່ໄວ້ແມ່ນວ່າ glargin ຖືກປະຕິບັດພຽງແຕ່ຫນຶ່ງຄັ້ງຕໍ່ມື້, ໂດຍປົກກະຕິກ່ອນນອນ. ໃນບາງກໍລະນີ, ໃນເວລາທີ່ໃຊ້ detemir insulin, ຄວາມຕ້ອງການຂອງການສັກຢາສອງຄັ້ງ (ຕອນເຊົ້າແລະຕອນແລງ) ແມ່ນຖືກສັງເກດເຫັນ. ຄວາມຕ້ອງການຂອງອິນຊູລິນແມ່ນປົກກະຕິແລ້ວແມ່ນສູງກວ່າ 20-30% ໃນຜູ້ປ່ວຍເມື່ອທຽບກັບ glargine, i.e. ຕ້ອງໄດ້ໃຊ້ຄັ້ງໃຫຍ່.
- ວິທີການເລືອກປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນ?
ຄຳ ຕອບ: ປະລິມານທີ່ ຈຳ ເປັນຂອງອິນຊູລິນແມ່ນຖືກເລືອກໂດຍການອົດອາຫານລະດັບນ້ ຳ ຕານ. ພວກເຮົາຕ້ອງພະຍາຍາມຮັບປະກັນວ່າການເຮັດໃຫ້ທາດນ້ ຳ ຕານໃນເລືອດບໍ່ເກີນ 6 mmol / L. ດັ່ງນັ້ນ, ການວັດແທກນ້ ຳ ຕານໃນຕອນເຊົ້າທຸກໆສາມມື້, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມປະລິມານອິນຊູລິນໃນປະລິມານກ່ອນທີ່ຈະເຂົ້ານອນໂດຍ 2 IU ຈົນກວ່າລະດັບນ້ ຳ ຕານນີ້ຈະບັນລຸໄດ້. ການເລືອກປະລິມານຢາອິນຊູລິນແມ່ນເຮັດໄດ້ດີທີ່ສຸດພາຍໃຕ້ການຊີ້ ນຳ ຂອງຜູ້ຊ່ຽວຊານທີ່ມີປະສົບການ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການເຂົ້າໂຮງ ໝໍ ເພື່ອເລີ່ມການປິ່ນປົວແລະການເລືອກປະລິມານແມ່ນບໍ່ ຈຳ ເປັນຕ້ອງມີສະ ເໝີ ໄປ. ແຕ່ການຝຶກອົບຮົມຢູ່ໂຮງຮຽນໂຣກເບົາຫວານແມ່ນມີຄວາມ ຈຳ ເປັນແທ້ໆ.
- ໃນເວລາໃດທີ່ ຈຳ ເປັນຕ້ອງເລີ່ມການປິ່ນປົວດ້ວຍອິນຊູລິນສັ້ນໆ?
ຄຳ ຕອບ: ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມອິນຊູລິນທີ່ເຮັດວຽກສັ້ນໆຖ້າລະດັບນ້ ຳ ຕານໃນເລືອດ 2 ຊົ່ວໂມງຫຼັງກິນອາຫານເກີນ 9 mmol / l. ປະລິມານເລີ່ມຕົ້ນແມ່ນປົກກະຕິແລ້ວ 3 ຫາ 4 IU. ທາງເລືອກຄວນໄດ້ຮັບການປະຕິບັດກ່ຽວກັບການປຽບທຽບຂອງ insulin ultrashort: aspart ຫຼື glulisin. ການ ນຳ ໃຊ້ຂອງພວກມັນແມ່ນພົວພັນກັບຄວາມສ່ຽງຕໍ່າຂອງການເປັນໂລກເບົາຫວານຫຼັງຈາກກິນແລະການຫຼຸດລົງຂອງນ້ ຳ ໜັກ ໃນຮ່າງກາຍ, ເມື່ອທຽບໃສ່ກັບ insulins ຂອງມະນຸດ. ການເລືອກປະລິມານທີ່ ຈຳ ເປັນສາມາດ ດຳ ເນີນການໄດ້ໂດຍການເພີ່ມປະລິມານອິນຊູລິນໂດຍ 1 IU ໃນ 3 ວັນຈົນກວ່າລະດັບລະດັບນ້ ຳ ຕານໃນເລືອດຈະບັນລຸໄດ້ຫຼັງຈາກກິນຈາກ 6 ຫາ 8 mmol / L.
- ຂ້ອຍສາມາດໃຊ້ຈັກສູບນ້ ຳ ເພື່ອຄວບຄຸມອິນຊູລິນໄດ້ບໍ? Insulin ໃດທີ່ດີກວ່າທີ່ຈະເລືອກ?
ຄຳ ຕອບ: ຖ້າທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ໃຊ້ວິທີການສັກຢາຫຼາຍ (1 ຫຼື 2 ເທື່ອຂອງການສັກຢາອິນຊູລິນ + 2 ເຖິງ 4 ການສັກຢາອິນຊູລິນສັ້ນ), ທ່ານອາດຈະມັກໃຊ້ຈັກສູບ. ທ່ານພຽງແຕ່ຕ້ອງການອິນຊູລິນສັ້ນ. ໃນລະຫວ່າງການຖືພາ, ອິນຊູລິນຂອງມະນຸດສັ້ນຄວນຈະເປັນທີ່ນິຍົມ. ໃນທຸກໆກໍລະນີອື່ນໆ, ມັນແມ່ນການປຽບທຽບຂອງການປະຕິບັດງານຂອງ ultrashort: aspart ຫຼື glulisin. ເພື່ອປ່ຽນເປັນການປິ່ນປົວດ້ວຍການສູບນ້ ຳ, ໃຫ້ຕິດຕໍ່ທ່ານ ໝໍ ຂອງທ່ານຫຼືສູນສູບນ້ ຳ ສະເພາະ. *
- ມີຄົນໃຊ້ insulin ຫຼາຍປານໃດ?
ຕອບ: ຄືກັນກັບທຸກຢ່າງ. ການຊົດເຊີຍທີ່ດີກວ່າ, ຄວາມສັບສົນຫນ້ອຍ. ບັນຫາສັບສົນ ໜ້ອຍ, ຊີວິດຍາວແລະມີຄວາມສຸກ. ປະຈຸບັນ, ພວກເຮົາມີທຸກໂອກາດເພື່ອຮັບປະກັນວ່າຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານມີສຸຂະພາບແຂງແຮງດີ. ນີ້ຮຽກຮ້ອງໃຫ້ມີພຽງແຕ່ 2 ເງື່ອນໄຂເທົ່ານັ້ນ: ຄວາມປາຖະ ໜາ ຂອງຄົນເຈັບແລະຄວາມຕ້ອງການຂອງແພດ.
Insulin Lizpro - ແມ່ນວິທີ ສຳ ລັບຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1-2
ສຳ ລັບການຮັກສາຂໍ້ກະດູກ, ຜູ້ອ່ານຂອງພວກເຮົາໄດ້ ນຳ ໃຊ້ DiabeNot ຢ່າງ ສຳ ເລັດຜົນ. ເບິ່ງຄວາມນິຍົມຂອງຜະລິດຕະພັນນີ້, ພວກເຮົາໄດ້ຕັດສິນໃຈສະ ເໜີ ໃຫ້ທ່ານສົນໃຈ.
ຜູ້ທີ່ເປັນໂຣກເບົາຫວານຕ້ອງມີການຄວບຄຸມອາຫານຂອງເຂົາເຈົ້າຢູ່ເລື້ອຍໆ, ພ້ອມທັງຮັບປະທານຢາທີ່ເຮັດໃຫ້ລະດັບນ້ ຳ ຕານໃນເລືອດຂອງພວກເຂົາປົກກະຕິ.
ໃນໄລຍະເລີ່ມຕົ້ນ, ມັນບໍ່ ຈຳ ເປັນຕ້ອງມີການ ນຳ ໃຊ້ຢາເປັນປະ ຈຳ, ແຕ່ໃນບາງກໍລະນີມັນແມ່ນພວກມັນທີ່ບໍ່ພຽງແຕ່ສາມາດປັບປຸງສະພາບການ, ແຕ່ຍັງສາມາດຊ່ວຍຊີວິດຂອງຄົນເຮົາ ນຳ ອີກ. ຢາຊະນິດ ໜຶ່ງ ຊະນິດນີ້ແມ່ນ Insulin Lizpro, ເຊິ່ງ ຈຳ ໜ່າຍ ພາຍໃຕ້ຊື່ຍີ່ຫໍ້ Humalog.
ລາຍລະອຽດຂອງຢາ
 Insulin Lizpro (Humalog) ແມ່ນຢາທີ່ປະຕິບັດໃນໄລຍະສັ້ນທີ່ສາມາດ ນຳ ໃຊ້ເພື່ອບໍ່ໃຫ້ລະດັບນ້ ຳ ຕານໃນຄົນເຈັບຂອງກຸ່ມອາຍຸແຕກຕ່າງກັນ. ເຄື່ອງມືນີ້ແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ, ແຕ່ມີການປ່ຽນແປງເລັກນ້ອຍໃນໂຄງສ້າງ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດບັນລຸການດູດຊຶມໄວທີ່ສຸດໂດຍຮ່າງກາຍ.
Insulin Lizpro (Humalog) ແມ່ນຢາທີ່ປະຕິບັດໃນໄລຍະສັ້ນທີ່ສາມາດ ນຳ ໃຊ້ເພື່ອບໍ່ໃຫ້ລະດັບນ້ ຳ ຕານໃນຄົນເຈັບຂອງກຸ່ມອາຍຸແຕກຕ່າງກັນ. ເຄື່ອງມືນີ້ແມ່ນການປຽບທຽບຂອງອິນຊູລິນຂອງມະນຸດ, ແຕ່ມີການປ່ຽນແປງເລັກນ້ອຍໃນໂຄງສ້າງ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດບັນລຸການດູດຊຶມໄວທີ່ສຸດໂດຍຮ່າງກາຍ.
ເຄື່ອງມືດັ່ງກ່າວແມ່ນວິທີແກ້ໄຂທີ່ປະກອບດ້ວຍສອງໄລຍະ, ເຊິ່ງ ນຳ ສະ ເໜີ ເຂົ້າໃນຮ່າງກາຍຢ່າງສະ ໝໍ່າ ສະ ເໝີ, ເສັ້ນປະສາດຫຼື intramuscularly.
ຢາ, ອີງຕາມຜູ້ຜະລິດ, ມີສ່ວນປະກອບດັ່ງຕໍ່ໄປນີ້:
- ໂຊດຽມໄຮໂດຼລິກທາດໄຮໂດຼລິກເຟດ,
- Glycerol
- ກົດໄຮໂດຣລິກ
- Glycerol
- Metacresol
- ສັງກະສີຜຸພັງ
ໂດຍຫຼັກການຂອງການກະ ທຳ ຂອງມັນ, Insulin Lizpro ຄ້າຍຄືກັບຢາທີ່ບັນຈຸອິນຊູລິນອື່ນໆ. ອົງປະກອບທີ່ຫ້າວຫັນເຈາະລົງໃນຮ່າງກາຍຂອງມະນຸດແລະເລີ່ມປະຕິບັດຕໍ່ເຍື່ອຂອງຈຸລັງ, ເຊິ່ງຊ່ວຍປັບປຸງການດູດຊືມ glucose.
ຜົນກະທົບຂອງຢາເລີ່ມຕົ້ນພາຍໃນ 15-20 ນາທີຫຼັງຈາກການບໍລິຫານຂອງມັນ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານສາມາດໃຊ້ມັນໄດ້ໂດຍກົງໃນລະຫວ່າງອາຫານ. ຕົວຊີ້ວັດນີ້ອາດຈະແຕກຕ່າງກັນໄປຕາມສະຖານທີ່ແລະວິທີການ ນຳ ໃຊ້ຂອງຢາ.
ເນື່ອງຈາກຄວາມເຂັ້ມຂົ້ນສູງ, ຜູ້ຊ່ຽວຊານແນະ ນຳ ໃຫ້ແນະ ນຳ Humalog subcutaneously. ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງຢາໃນເລືອດດ້ວຍວິທີນີ້ຈະປະສົບຜົນ ສຳ ເລັດພາຍຫຼັງ 30-70 ນາທີ.
ຂໍ້ແນະ ນຳ ແລະ ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້
Insulin Lizpro ແມ່ນໃຊ້ໃນການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໂດຍບໍ່ສົນເລື່ອງເພດແລະອາຍຸ. ເຄື່ອງມືດັ່ງກ່າວໄດ້ໃຫ້ຕົວຊີ້ວັດທີ່ມີປະສິດຕິພາບສູງໃນກໍລະນີທີ່ຄົນເຈັບ ນຳ ໃຊ້ວິຖີຊີວິດທີ່ຜິດປົກກະຕິ, ໂດຍສະເພາະແມ່ນເດັກນ້ອຍ.
Humalog ແມ່ນຖືກ ກຳ ນົດສະເພາະໂດຍແພດທີ່ເຂົ້າຮ່ວມໂດຍ:
- ໂຣກເບົາຫວານປະເພດ 1 ແລະຊະນິດທີ 2 - ໃນກໍລະນີສຸດທ້າຍ, ພຽງແຕ່ເມື່ອກິນຢາອື່ນກໍ່ບໍ່ໄດ້ຜົນດີ,
- Hyperglycemia, ເຊິ່ງບໍ່ໄດ້ຮັບການບັນເທົາໂດຍຢາອື່ນໆ,
- ການກະກຽມຄົນເຈັບໃນການຜ່າຕັດ,
- Intolerance ກັບຢາເສບຕິດອື່ນໆທີ່ບັນຈຸ insulin,
- ການປະກົດຕົວຂອງສະພາບທາງດ້ານ pathological ເຮັດໃຫ້ເກີດຄວາມສັບສົນຕໍ່ວິຊາຂອງພະຍາດ.
ວິທີການໃນການບໍລິຫານຢາທີ່ແນະ ນຳ ໂດຍຜູ້ຜະລິດແມ່ນ subcutaneous, ແຕ່ຂື້ນກັບສະພາບຂອງຄົນເຈັບ, ຕົວແທນສາມາດບໍລິຫານທັງ intramuscularly ແລະ intravenously. ດ້ວຍວິທີການຍ່ອຍ, ສະຖານທີ່ທີ່ ເໝາະ ສົມທີ່ສຸດແມ່ນສະໂພກ, ບ່າ, ກົ້ນແລະກົ້ນ.
ການບໍລິຫານຢ່າງຕໍ່ເນື່ອງຂອງ Insulin Lizpro ໃນເວລາດຽວກັນແມ່ນ contraindicated, ຍ້ອນວ່ານີ້ສາມາດນໍາໄປສູ່ຄວາມເສຍຫາຍຕໍ່ໂຄງສ້າງຂອງຜິວຫນັງໃນຮູບແບບຂອງ lipodystrophy.
ພາກສ່ວນດຽວກັນບໍ່ສາມາດໃຊ້ໃນການບໍລິຫານຢາໄດ້ຫຼາຍກວ່າ 1 ຄັ້ງຕໍ່ເດືອນ. ດ້ວຍການບໍລິຫານ subcutaneous, ຢາດັ່ງກ່າວສາມາດໃຊ້ໄດ້ໂດຍບໍ່ຕ້ອງມີຜູ້ຊ່ຽວຊານທາງການແພດ, ແຕ່ຖ້າວ່າປະລິມານດັ່ງກ່າວໄດ້ຖືກຄັດເລືອກມາກ່ອນໂດຍຜູ້ຊ່ຽວຊານ.
ເວລາໃນການບໍລິຫານຢາຍັງຖືກ ກຳ ນົດໂດຍແພດທີ່ເຂົ້າຮ່ວມ, ແລະມັນຕ້ອງໄດ້ຮັບການປະຕິບັດຢ່າງເຂັ້ມງວດ - ນີ້ຈະຊ່ວຍໃຫ້ຮ່າງກາຍສາມາດປັບຕົວເຂົ້າກັບລະບອບ, ພ້ອມທັງໃຫ້ຜົນກະທົບໄລຍະຍາວຂອງຢາດັ່ງກ່າວ.
ການດັດປັບປະລິມານຢາອາດຈະ ຈຳ ເປັນໃນລະຫວ່າງ:
 ປ່ຽນອາຫານແລະປ່ຽນເປັນອາຫານທາດແປ້ງຕ່ ຳ ຫລືສູງ,
ປ່ຽນອາຫານແລະປ່ຽນເປັນອາຫານທາດແປ້ງຕ່ ຳ ຫລືສູງ,- ຄວາມກົດດັນທາງດ້ານອາລົມ
- ພະຍາດຕິດຕໍ່
- ການ ນຳ ໃຊ້ຢາເສບຕິດອື່ນໆແບບບໍ່ຖືກຕ້ອງ
- ປ່ຽນຈາກຢາທີ່ມີປະສິດຕິພາບໄວອື່ນໆທີ່ມີຜົນຕໍ່ລະດັບນ້ ຳ ຕານ,
- ການສະແດງອອກຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ການຖືພາ - ຂື້ນກັບໄຕມາດ, ຄວາມຕ້ອງການຂອງຮ່າງກາຍໃນການປ່ຽນອິນຊູລິນ, ສະນັ້ນມັນ ຈຳ ເປັນ
- ໄປຢ້ຽມຢາມຜູ້ໃຫ້ບໍລິການດ້ານສຸຂະພາບຂອງທ່ານເປັນປະ ຈຳ ແລະວັດແທກລະດັບນ້ ຳ ຕານຂອງທ່ານ.
ການແກ້ໄຂກ່ຽວກັບປະລິມານຢາກໍ່ອາດຈະມີຄວາມ ຈຳ ເປັນໃນເວລາທີ່ປ່ຽນຜູ້ຜະລິດ Insulin Lizpro ແລະປ່ຽນລະຫວ່າງບໍລິສັດທີ່ແຕກຕ່າງກັນ, ເພາະວ່າແຕ່ລະບໍລິສັດເຮັດການປ່ຽນແປງສ່ວນປະກອບຂອງມັນເອງ, ເຊິ່ງອາດຈະສົ່ງຜົນກະທົບຕໍ່ປະສິດທິຜົນຂອງການຮັກສາ.
ຜົນຂ້າງຄຽງແລະ contraindications
ເມື່ອແຕ່ງຕັ້ງຢາ, ແພດທີ່ເຂົ້າຮ່ວມຄວນ ຄຳ ນຶງເຖິງຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍຂອງຄົນເຈັບທັງ ໝົດ.
Insulin Lizpro ມີສານຕ້ານເຊື້ອໃນຄົນ:
- ດ້ວຍຄວາມລະອຽດອ່ອນເພີ່ມຂື້ນກັບສ່ວນປະກອບທີ່ມີການເຄື່ອນໄຫວຕົ້ນຕໍຫຼືເພີ່ມເຕີມ,
- ມີທ່າອຽງທີ່ມີປະສິດຕິພາບສູງໃນການຄວບຄຸມໂລກເບົາຫວານ,
- ໃນນັ້ນມີ insulinoma.
ໃນລະຫວ່າງການໃຊ້ຢາໃນຜູ້ປ່ວຍເບົາຫວານ, ຜົນຂ້າງຄຽງຕໍ່ໄປນີ້ສາມາດສັງເກດໄດ້:
- ການລະລາຍໃນເລືອດ - ເປັນອັນຕະລາຍທີ່ສຸດ, ເກີດຂື້ນຍ້ອນປະລິມານທີ່ເລືອກບໍ່ຖືກຕ້ອງແລະພ້ອມດ້ວຍຢາທີ່ໃຊ້ດ້ວຍຕົນເອງ, ສາມາດ ນຳ ໄປສູ່ການເສຍຊີວິດຫຼືຄວາມບົກຜ່ອງດ້ານກິດຈະ ກຳ ສະ ໝອງ ຢ່າງຮ້າຍແຮງ,
- Lipodystrophy - ເກີດຂື້ນເປັນຜົນມາຈາກການສັກໃນພື້ນທີ່ດຽວກັນ, ເພື່ອການປ້ອງກັນ, ມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງປ່ຽນບ່ອນທີ່ແນະ ນຳ ຂອງຜິວ ໜັງ,
- ອາການແພ້ - ສະແດງອອກໂດຍອີງຕາມຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ເລີ່ມຈາກອາການແດງຂອງບໍລິເວນສັກຢາ, ສິ້ນສຸດລົງດ້ວຍອາການຊshockອກທີ່ມີອາການຊshockອກ,
- ຄວາມຜິດປົກກະຕິຂອງເຄື່ອງໃຊ້ສາຍຕາ - ດ້ວຍປະລິມານທີ່ບໍ່ຖືກຕ້ອງຫຼືຄວາມບໍ່ພໍໃຈຂອງສ່ວນປະກອບຕໍ່ສ່ວນປະກອບ, ໂຣກ retinopathy (ຄວາມເສຍຫາຍຕໍ່ສາຍຕາຂອງສາຍຕາເນື່ອງຈາກຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດ) ຫຼືການເບິ່ງເຫັນຂອງສາຍຕາຫຼຸດລົງບາງສ່ວນ, ສ່ວນຫຼາຍມັກຈະສະແດງຕົນເອງໃນໄວເດັກຫຼືມີຄວາມເສຍຫາຍຕໍ່ລະບົບຫລອດເລືອດຫົວໃຈ,
- ປະຕິກິລິຍາໃນທ້ອງຖິ່ນ - ຢູ່ບ່ອນສັກຢາ, ອາການແດງ, ຄັນ, ແດງແລະໃຄ່ບວມອາດຈະເກີດຂື້ນ, ເຊິ່ງຜ່ານໄປພາຍຫຼັງທີ່ຮ່າງກາຍໄດ້ກາຍມາເປັນຄົນ ທຳ ມະດາແລ້ວ.
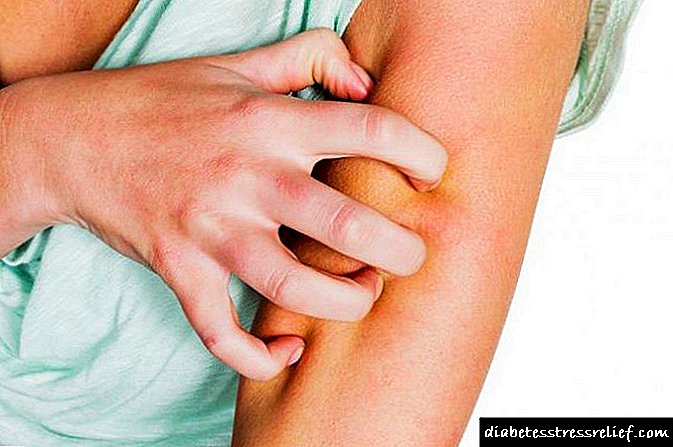
ອາການບາງຢ່າງອາດຈະເລີ່ມສະແດງອອກຫຼັງຈາກໄລຍະເວລາດົນນານ. ໃນກໍລະນີທີ່ມີຜົນຂ້າງຄຽງ, ຢຸດເຊົາກິນຢາອິນຊູລິນແລະປຶກສາທ່ານ ໝໍ ຂອງທ່ານ. ບັນຫາສ່ວນໃຫຍ່ມັກຈະຖືກແກ້ໄຂໂດຍການດັດປັບປະລິມານ.
ຕິດຕໍ່ພົວພັນກັບຢາເສບຕິດອື່ນໆ
ໃນເວລາທີ່ ກຳ ນົດຢາ Humalog, ທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມຕ້ອງພິຈາລະນາວ່າທ່ານ ກຳ ລັງໃຊ້ຢາຊະນິດໃດແດ່. ພວກມັນ ຈຳ ນວນ ໜຶ່ງ ສາມາດເສີມຂະຫຍາຍແລະຫຼຸດຜ່ອນການກະ ທຳ ຂອງອິນຊູລິນ.
ຜົນກະທົບຂອງ Insulin Lizpro ແມ່ນໄດ້ຮັບການປັບປຸງຖ້າຄົນເຈັບກິນຢາແລະກຸ່ມດັ່ງຕໍ່ໄປນີ້:
- ຕົວຍັບຍັ້ງ MAO,
- Sulfonamides, ທ.
- Ketoconazole, ທ.
- Sulfonamides.
ດ້ວຍການ ນຳ ໃຊ້ຢາຂະ ໜານ ດຽວກັນນີ້, ມັນ ຈຳ ເປັນຕ້ອງຫຼຸດປະລິມານຢາອິນຊູລິນ, ແລະຄົນເຈັບກໍ່ຄວນຖ້າປະຕິເສດບໍ່ໃຫ້ໃຊ້ຢາເຫຼົ່ານັ້ນ.
ສານຕໍ່ໄປນີ້ສາມາດຫຼຸດຜ່ອນປະສິດຕິຜົນຂອງ Insulin Lizpro:
- ຢາຄຸມ ກຳ ເນີດຮໍໂມນ
- Estrogens
- Glucagon,
- ນິໂຄຕິນ.
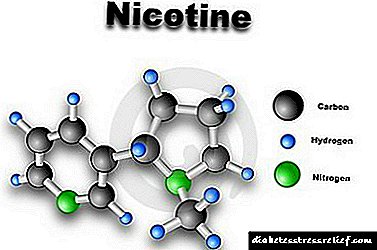
ຂະ ໜາດ ຂອງຢາອິນຊູລິນໃນສະຖານະການນີ້ຄວນຈະເພີ່ມຂື້ນ, ແຕ່ຖ້າຄົນເຈັບປະຕິເສດທີ່ຈະໃຊ້ສານເຫຼົ່ານີ້, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ປັບຕົວຄັ້ງທີສອງ.
ມັນຍັງມີຄຸນຄ່າໃນການພິຈາລະນາລັກສະນະບາງຢ່າງໃນລະຫວ່າງການຮັກສາກັບ Insulin Lizpro:
- ເມື່ອຄິດໄລ່ປະລິມານຢາ, ທ່ານ ໝໍ ຕ້ອງພິຈາລະນາເບິ່ງວ່າຄົນເຈັບບໍລິໂພກອາຫານຫຼາຍປານໃດແລະປະເພດໃດ,
- ໃນພະຍາດຕັບແລະ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ຈຳ ເປັນຕ້ອງໄດ້ຫຼຸດລົງ,
- Humalog ສາມາດຫຼຸດຜ່ອນການເຄື່ອນໄຫວຂອງກະແສກະຕຸ້ນຂອງເສັ້ນປະສາດ, ເຊິ່ງມີຜົນກະທົບຕໍ່ອັດຕາການຕິກິຣິຍາ, ແລະນີ້ກໍ່ໃຫ້ເກີດອັນຕະລາຍທີ່ແນ່ນອນ, ຕົວຢ່າງ, ສຳ ລັບເຈົ້າຂອງລົດ.

ຂໍ້ປຽບທຽບຂອງຢາ Insulin Lizpro
Insulin Lizpro (Humalog) ມີຄ່າໃຊ້ຈ່າຍສູງພໍສົມຄວນ, ເພາະວ່າຄົນເຈັບສ່ວນຫຼາຍມັກໄປຊອກຫາຕົວຄ້າຍຄືກັນ.
ຢາດັ່ງຕໍ່ໄປນີ້ສາມາດພົບເຫັນຢູ່ໃນຕະຫຼາດທີ່ມີຫຼັກການດຽວກັນ:
- Monotard
- Protafan
- Rinsulin
- Intral
- Actrapid.
ມັນຖືກຫ້າມຢ່າງເຂັ້ມງວດໃນການທົດແທນຢາຢ່າງເປັນອິດສະຫຼະ. ກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງໄດ້ຮັບ ຄຳ ແນະ ນຳ ຈາກທ່ານ ໝໍ ຂອງທ່ານ, ເພາະວ່າການໃຊ້ຢາດ້ວຍຕົນເອງສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້.
ຖ້າທ່ານສົງໄສຄວາມສາມາດດ້ານວັດຖຸຂອງທ່ານ, ໃຫ້ເຕືອນຜູ້ຊ່ຽວຊານກ່ຽວກັບເລື່ອງນີ້. ສ່ວນປະກອບຂອງຢາແຕ່ລະຊະນິດອາດຈະແຕກຕ່າງກັນໄປຕາມຜູ້ຜະລິດ, ເຊິ່ງຜົນຈາກຄວາມເຂັ້ມແຂງຂອງຜົນກະທົບຂອງຢາໃນຮ່າງກາຍຂອງຄົນເຈັບຈະປ່ຽນໄປ.
ວິທີການປິ່ນປົວນີ້ແມ່ນໃຊ້ຫຼາຍທີ່ສຸດ ສຳ ລັບປະເພດພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນອິນຊູລິນ (1 ແລະ 2), ເຊັ່ນດຽວກັນກັບການປິ່ນປົວເດັກນ້ອຍແລະແມ່ຍິງຖືພາ. ດ້ວຍການຄິດໄລ່ປະລິມານທີ່ຖືກຕ້ອງ, Humalog ບໍ່ກໍ່ໃຫ້ເກີດຜົນຂ້າງຄຽງແລະຄ່ອຍໆສົ່ງຜົນກະທົບຕໍ່ຮ່າງກາຍ.
ຢາດັ່ງກ່າວສາມາດໄດ້ຮັບການປະຕິບັດໃນຫຼາຍວິທີ, ແຕ່ວ່າສິ່ງທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ subcutaneous, ແລະຜູ້ຜະລິດ ຈຳ ນວນ ໜຶ່ງ ໄດ້ສະ ໜອງ ເຄື່ອງມືດ້ວຍຫົວສີດພິເສດທີ່ບຸກຄົນໃດ ໜຶ່ງ ສາມາດໃຊ້ໄດ້ເຖິງວ່າຈະຢູ່ໃນສະພາບທີ່ບໍ່ ໝັ້ນ ຄົງກໍ່ຕາມ.
ຖ້າ ຈຳ ເປັນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສາມາດພົບເຫັນອະນາໄມໃນຮ້ານຂາຍຢາ, ແຕ່ຖ້າບໍ່ມີການປຶກສາຫາລືກັບຜູ້ຊ່ຽວຊານກ່ອນ, ການ ນຳ ໃຊ້ຂອງພວກມັນແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ. Insulin Lizpro ສາມາດໃຊ້ໄດ້ກັບຢາຊະນິດອື່ນ, ແຕ່ໃນບາງກໍລະນີຕ້ອງມີການດັດປັບປະລິມານ.
ການໃຊ້ຢາເປັນປະ ຈຳ ບໍ່ແມ່ນສິ່ງເສບຕິດ, ແຕ່ຜູ້ປ່ວຍຕ້ອງປະຕິບັດຕາມລະບຽບພິເສດທີ່ຈະຊ່ວຍໃຫ້ຮ່າງກາຍປັບຕົວເຂົ້າກັບສະພາບການ ໃໝ່.
ເປັນຫຍັງອິນຊູລິນຈຶ່ງ ຈຳ ເປັນຕໍ່ພະຍາດເບົາຫວານ?
ກ່ອນອື່ນ ໝົດ, insulin ແມ່ນຮໍໂມນທີ່ຜະລິດໂດຍຈຸລັງທົດລອງຂອງກະຕຸກ. ມັນແມ່ນວຽກງານຂອງກະຕຸກແລະລະດັບຂອງອິນຊູລິນທີ່ເປັນປັດໃຈຫຼັກທີ່ ກຳ ນົດວ່າຄົນເຮົາເປັນໂລກເບົາຫວານຫຼືບໍ່.
ຕໍ່ໄປນີ້ແມ່ນລາຍລະອຽດຂອງສອງປະເພດຕົ້ນຕໍຂອງພະຍາດເບົາຫວານ.
ໂຣກເບົາຫວານປະເພດ 1
ນີ້ແມ່ນພະຍາດ autoimmune ເຊິ່ງຈຸລັງຂອງພະຍາດ pancreatic ທີ່ຖືກ ທຳ ລາຍບໍ່ໄດ້ເຮັດໃຫ້ຮ່າງກາຍຜະລິດອິນຊູລິນໃນລະດັບຫຼືປະລິມານທີ່ ຈຳ ເປັນໃນການຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໃຫ້ພຽງພໍ.
ໂຣກເບົາຫວານປະເພດ 2
ພະຍາດຊະນິດທີ 2 ພັດທະນາໃນເວລາທີ່ຈຸລັງ pancreatic ທີ່ຜະລິດອິນຊູລິນບໍ່ສາມາດຜະລິດມັນໄດ້ໃນປະລິມານທີ່ພຽງພໍ, ຫຼືໃນເວລາທີ່ອິນຊູລິນທີ່ຜະລິດບໍ່ໄດ້ຖືກຮັບຮູ້ໂດຍຮ່າງກາຍ, ເຊິ່ງເອີ້ນວ່າ ຄຳ ວ່າ "ການຕໍ່ຕ້ານອິນຊູລິນ".
ເວົ້າງ່າຍໆສາເຫດຂອງພະຍາດເບົາຫວານແມ່ນສະພາບທີ່ຮ່າງກາຍບໍ່ສາມາດໃຊ້ອິນຊູລິນເພື່ອໃຊ້ຫລືເກັບພະລັງງານຈາກອາຫານ.
ປະເພດຂອງ insulin
ປະເພດ insulin ທີ່ແຕກຕ່າງກັນຖືກນໍາໃຊ້ເພື່ອປິ່ນປົວພະຍາດເບົາຫວານ. ເຖິງວ່າຈະມີການ ນຳ ໃຊ້ອິນຊູລິນຢ່າງແຜ່ຫຼາຍ, ແຕ່ປະສິດຕິຜົນຂອງມັນ ສຳ ລັບອົງການສະເພາະໃດ ໜຶ່ງ ກໍ່ບໍ່ສາມາດຄາດເດົາໄດ້, ເພາະວ່າແຕ່ລະອົງການຈັດຕັ້ງມີປະຕິກິລິຍາແຕກຕ່າງກັບອິນຊູລິນ. ໄລຍະເວລາທີ່ມັນໃຊ້ເວລາໃນການດູດຊຶມຮໍໂມນ (ຮໍໂມນ) ແລະໄລຍະເວລາໃນຮ່າງກາຍແມ່ນສອງປັດໃຈທີ່ສາມາດແຕກຕ່າງກັນໄປຕາມເພດ, ອາຍຸ, ຫຼືນ້ ຳ ໜັກ ຂອງທ່ານ. ທ່ານ ໝໍ ຂອງທ່ານຈະຊ່ວຍທ່ານໃນການຕັດສິນໃຈວ່າ insulin ແມ່ນຫຍັງທີ່ດີທີ່ສຸດ ສຳ ລັບຄວາມຕ້ອງການຂອງທ່ານ.
ຕະຫຼາດສະ ໜອງ insulin ຫຼາຍຊະນິດ, ເຊິ່ງປົກກະຕິແບ່ງອອກເປັນ 4 ກຸ່ມໃຫຍ່ຄື:
| ການສະແດງອິນຊູລິນສັ້ນ (ປົກກະຕິ) | ອິນຊູລິນປະຕິບັດກາງ | ອິນຊູລິນການສະແດງສັ້ນ | ໃຊ້ອິນຊູລິນຍາວ | |
| ເວລາທີ່ຈະເຂົ້າໄປໃນເລືອດ | 30 ນາທີ | 2-6 ຊົ່ວໂມງ | 15 ນາທີ | 6-14 ຊົ່ວໂມງ |
| ໄລຍະເວລາປະສິດທິພາບສູງສຸດ | 2 hours4 ຊົ່ວໂມງ | 4-14 ຊົ່ວໂມງ | 30-90 ນາທີ | 10-16 ຊົ່ວໂມງ |
| ເວລາທີ່ອິນຊູລິນຍັງຄົງຢູ່ໃນເລືອດ | 4-8 ຊົ່ວໂມງ | 14–20 ຊົ່ວໂມງ | ເຖິງ 5 ຊົ່ວໂມງ | 20-24 ຊົ່ວໂມງ |
| ເວລາ ນຳ ໃຊ້ປົກກະຕິ | ກ່ອນກິນເຂົ້າ | ປະສົມປະສານກັບອິນຊູລິນສັ້ນ | ກ່ອນຫຼືໃນເວລາກິນອາຫານ | ຕອນເຊົ້າ / ເດິກກ່ອນນອນ |
| ເສັ້ນທາງ ທຳ ມະດາຂອງການບໍລິຫານ | ເຂັມສັກຢາຫລືປາກກາອິນຊູລິນ | ເຂັມສັກຢາຫລືສັກດ້ວຍເຂັມສັກຢາທີ່ມີອິນຊູລິນ | ປາກກາອິນຊູລິນຫລືຈັກສູບອິນຊູລິນ | ປາກກາອິນຊູລິນຫລືຈັກສູບອິນຊູລິນ |
ຕາຕະລາງສະແດງຄຸນລັກສະນະປົກກະຕິຂອງການກະ ທຳ ຂອງອິນຊູລິນ, ແຕ່ປະຕິກິລິຍາຂອງຮ່າງກາຍຂອງທ່ານຕໍ່ປະເພດອິນຊູລິນເຫຼົ່ານີ້ອາດຈະແຕກຕ່າງກັນໄປ. ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງເຮັດການທົດສອບ HbA1c ເປັນປົກກະຕິແລະຕິດຕາມເບິ່ງວ່າທ່ານສາມາດຈັດການສົບຜົນ ສຳ ເລັດໄດ້ແນວໃດເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດໃນລະດັບທີ່ ໝັ້ນ ຄົງເພື່ອ ກຳ ນົດວ່າຜົນຂອງການຮັກສາໂລກເບົາຫວານສາມາດປັບປຸງໄດ້ຫຼືບໍ່.
ເມື່ອມີອິນຊູລິນ
ຮ່າງກາຍຂອງຄົນທີ່ບໍ່ເປັນໂລກເບົາຫວານຈະຜະລິດອິນຊູລິນໃນເວລາທີ່ກວດພົບວ່າມີທາດນ້ ຳ ຕານໃນເລືອດ (glucose) ຕໍ່າເກີນໄປ. ເນື່ອງຈາກຮ່າງກາຍຂອງຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1 ແລະປະເພດ 2 ບໍ່ສາມາດຄວບຄຸມລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຕາມ ທຳ ມະຊາດ, ລາວຕ້ອງການຄວາມຊ່ວຍເຫຼືອໃນຮູບແບບຂອງອິນຊູລິນ. ຕະຫຼອດມື້, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ຈຳ ເປັນຕ້ອງກິນຢາອິນຊູລິນ. ສ່ວນຫຼາຍມັກ, ຢາອິນຊູລິນໃນປະລິມານທີ່ຖືກ ກຳ ນົດແມ່ນຖືກປະຕິບັດຫຼືລະບອບການປົກຄອງທີ່ຖືກໃຊ້.
ທາດປະລິມານອິນຊູລິນທີ່ມີ ກຳ ນົດ
ການ ນຳ ໃຊ້ວິທີການ ບຳ ບັດ, ເຊິ່ງການໃຫ້ຢາອິນຊູລິນໃນປະລິມານທີ່ ຈຳ ກັດແມ່ນຂື້ນກັບຄວາມສາມາດໃນການຮັກສາທາດແປ້ງທີ່ຖືກຕ້ອງ. ເນື່ອງຈາກວ່າເມື່ອໃຊ້ວິທີນີ້, ປະລິມານອິນຊູລິນໃນປະລິມານທີ່ຖືກ ກຳ ນົດໃນເວລາທີ່ແນ່ນອນໃນເວລາກາງເວັນ, ມັນຍັງມີຄວາມ ສຳ ຄັນທີ່ຕ້ອງ ຄຳ ນຶງເຖິງປັດໃຈພາຍນອກເຊັ່ນ: ການອອກ ກຳ ລັງກາຍແລະການດື່ມເຫຼົ້າໃນເວລາເລືອກອາຫານ.
ຕົວຢ່າງ: ຖ້າທ່ານມີນ້ ຳ ຕານໃນເລືອດສູງກ່ອນທີ່ຈະຮັບປະທານອາຫານ, ທ່ານ ຈຳ ເປັນຕ້ອງຫຼຸດການໄດ້ຮັບທາດແປ້ງໃນຄາໂບໄຮເດຣດເພື່ອປ້ອງກັນໂລກຜິວ ໜັງ hyperglycemia. ຂໍ້ເສຍປຽບຕົ້ນຕໍຂອງການປິ່ນປົວນີ້ແມ່ນການຂາດຄວາມຍືດຍຸ່ນແລະຄວາມເປັນໄປໄດ້ໃນການເລືອກ, ເພາະວ່າ, ໂດຍເນື້ອແທ້ແລ້ວ, ອາຫານຂອງທ່ານແມ່ນຂື້ນກັບລະດັບນໍ້າຕານໃນເລືອດ, ແລະບໍ່ແມ່ນຂື້ນກັບຄວາມຢາກອາຫານຫຼືຄວາມມັກຂອງອາຫານ.
ບົດບາດຂອງອິນຊູລິນໃນລະບອບ ບຳ ລຸງທາດ
ທ່ານອາດຈະເຄີຍໄດ້ຍິນຫຼືເຄີຍໃຊ້ວິທີການສັກຢາອິນຊູລິນເຂົ້າໃນຮ່າງກາຍ. ມັນ ເໝາະ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແລະໃນບາງກໍລະນີ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2. ໃນສັ້ນ, ອິນຊູລິນທີ່ມີປະສິດຕິພາບຍາວແມ່ນໃຊ້ ສຳ ລັບລະບຽບການນີ້ເພື່ອຮັກສາລະດັບນ້ ຳ ຕານໃນເລືອດ (ລະດັບນ້ ຳ ຕານ) ໃນໄລຍະທີ່ຂາດແຄນອາຫານແລະການຮັກສາການສັກຢາຂອງອິນຊູລິນສັ້ນ (bolus) ກ່ອນອາຫານເພື່ອປ້ອງກັນບໍ່ໃຫ້ທາດ ນຳ ້ຕານໃນເລືອດຫລັງຈາກກິນເຂົ້າ.
ຖ້າທ່ານເປັນໂລກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ເປົ້າ ໝາຍ ຂອງທ່ານແມ່ນຄິດໄລ່ປະລິມານຄາໂບໄຮເດຣດໃນຄາບອາຫານຂອງທ່ານເພື່ອຊົດເຊີຍພວກມັນດ້ວຍປະລິມານອິນຊູລິນ. ປະລິມານອິນຊູລິນທີ່ທ່ານຕ້ອງການປ້ອນເຂົ້າແມ່ນຂື້ນກັບປັດໃຈຕ່າງໆເຊັ່ນ: ນ້ ຳ ຕານໃນເລືອດຂອງທ່ານໃນປະຈຸບັນແລະປະລິມານທາດແປ້ງທີ່ທ່ານວາງແຜນທີ່ຈະບໍລິໂພກ.
ຕົວເລືອກການບໍລິຫານອິນຊູລິນ
Insulin ສາມາດປະຕິບັດໄດ້ດ້ວຍຫຼາຍຮູບແບບ. ໂດຍປົກກະຕິແລ້ວການຕັດສິນໃຈແມ່ນຂື້ນກັບວິທີການໃດທີ່ ເໝາະ ສົມກັບຄວາມຕ້ອງການແລະວິຖີຊີວິດຂອງທ່ານ. ມີຫລາຍທາງເລືອກ ສຳ ລັບການບໍລິຫານ, ແຕ່ທີ່ນິຍົມທີ່ສຸດແມ່ນ ໝໍ້ ອິນຊູລິນແລະຈັກສູບອິນຊູລິນ.
ສູບອິນຊູລິນ
ຄົນສູບຢາທີ່ບໍ່ຕ້ອງການສັກຢາທຸກໆມື້. ມັນ ເໝາະ ສຳ ລັບຜູ້ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2. ເຄື່ອງປັisມແມ່ນອຸປະກອນເອເລັກໂຕຣນິກຂະ ໜາດ ນ້ອຍທີ່ສັກອິນຊູລິນທີ່ເຮັດວຽກສັ້ນໆປະມານໂມງໃນປະລິມານທີ່ເລືອກເພື່ອຕອບສະ ໜອງ ຄວາມຕ້ອງການຂອງຮ່າງກາຍຂອງທ່ານໃຫ້ດີທີ່ສຸດ.
ການຮັກສາດ້ວຍປັinsມອິນຊູລິນມີຂໍ້ໄດ້ປຽບທາງດ້ານການຊ່ວຍຫຼາຍຢ່າງເມື່ອທຽບກັບການຮັກສາດ້ວຍການສັກຢາທຸກໆມື້, ຕົວຢ່າງທີ 2:
- ການຄວບຄຸມ hemoglobin glycated ດີກວ່າ
- ໂລກເອດສໃນເລືອດ ໜ້ອຍ
- ການຫຼຸດຜ່ອນຄວາມແຕກຕ່າງຂອງ glycemia
ປາກກາ Insulin
ປາກກາ syringe ທີ່ມີອິນຊູລິນແມ່ນຮູບແບບອິນຊູລິນທົ່ວໄປທີ່ສຸດ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະບາງຄົນທີ່ເປັນໂລກເບົາຫວານຊະນິດ 2. ໂດຍປົກກະຕິ, ເຂັມບາງໆແລະສັ້ນທີ່ແລກປ່ຽນກັນໄດ້ຖືກໃຊ້ໃນພັບ syringe, ການສັກທີ່ມັກຈະບໍ່ມີອາການເຈັບ. ປາກກາ syringe ທີ່ມີອິນຊູລິນແມ່ນການເລືອກຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຜູ້ທີ່ໃຊ້ວິທີການປິ່ນປົວໂຣກຜີວ ໜັງ ທີ່ອອກລິດຫຼືໃຊ້ຢາອິນຊູລິນໃນປະລິມານທີ່ແນ່ນອນ. ເພື່ອປັບປະລິມານຢາອິນຊູລິນໃຫ້ໃຊ້, ຕົວເລືອກປະລິມານທີ່ໃຊ້ຢູ່ເທິງສຸດຂອງປາກກາ.
1 NHS ອັງກິດ. (ມັງກອນ, 2010). ໃຊ້ INSULIN ຄັ້ງ ທຳ ອິດໃນການຮັກສາໂຣກເບົາຫວານ 88 ປີ AGO ອາທິດນີ້. ເອົາມາໃນວັນທີ 5 ກຸມພາ 2016, ຈາກ https://www.diabetes.org.uk/about_us/news_landing_page/first-use-of-insulin-in-treatment-of-diabetes-88-years-ago-today/
2 J. C. Pickup ແລະ A. J. Sutton ການຄວບຄຸມໂຣກເບົາຫວານແລະໂຣກ glycemic ຮ້າຍແຮງໃນໂຣກເບົາຫວານປະເພດ 1: ການວິເຄາະ meta ຂອງການສັກຢາອິນຊູລິນທຸກໆມື້ເມື່ອທຽບໃສ່ກັບການລະລາຍນ້ ຳ ຕົ້ມຢາອິນຊູລິນໃນປີ 2008: 25, 765–774
ເນື້ອໃນຂອງເວບໄຊທ໌ນີ້ແມ່ນເພື່ອຈຸດປະສົງຂໍ້ມູນຂ່າວສານເທົ່ານັ້ນແລະບໍ່ສາມາດທົດແທນ ຄຳ ແນະ ນຳ ດ້ານການແພດ, ການບົ່ງມະຕິແລະການຮັກສາໃນລະດັບໃດກໍ່ໄດ້. ປະຫວັດຂອງຄົນເຈັບທັງ ໝົດ ທີ່ລົງໃນເວັບໄຊທ໌ນີ້ແມ່ນປະສົບການຂອງແຕ່ລະຄົນ. ການຮັກສາອາດຈະແຕກຕ່າງກັນໄປເລື້ອຍໆ. ປຶກສາທ່ານ ໝໍ ຂອງທ່ານສະ ເໝີ ກ່ຽວກັບການບົ່ງມະຕິແລະການຮັກສາ, ແລະໃຫ້ແນ່ໃຈວ່າທ່ານເຂົ້າໃຈ ຄຳ ແນະ ນຳ ຂອງລາວຢ່າງຖືກຕ້ອງແລະຕິດຕາມພວກເຂົາ.


 ປ່ຽນອາຫານແລະປ່ຽນເປັນອາຫານທາດແປ້ງຕ່ ຳ ຫລືສູງ,
ປ່ຽນອາຫານແລະປ່ຽນເປັນອາຫານທາດແປ້ງຕ່ ຳ ຫລືສູງ,