ສ່ວນປະກອບຂອງ "insulin Bazal", ການປຽບທຽບ, ລາຄາໃນຮ້ານຂາຍຢາຂອງລັດເຊຍ, ການທົບທວນຄືນຂອງທ່ານຫມໍແລະຄົນເຈັບ
Insulin ສຳ ລັບໂຣກເບົາຫວານ, ໃຊ້ ສຳ ລັບສັກ, ແມ່ນຖືກ ກຳ ນົດໃຫ້ຊົດເຊີຍການຂາດຮໍໂມນໃນຮ່າງກາຍແລະປ້ອງກັນຜົນສະທ້ອນທີ່ບໍ່ຕ້ອງການ. ການເລືອກຢາແມ່ນປະຕິບັດຂຶ້ນກັບປະເພດພະຍາດວິທະຍາ, ຄຸນລັກສະນະຂອງວິຊາພະຍາດ, ໃນຂະນະທີ່ ຄຳ ນຶງເຖິງອາຍຸຂອງຄົນເຈັບ.
ຕົວຊີ້ບອກ ສຳ ລັບການນັດພົບ
ການປິ່ນປົວດ້ວຍ Insulin ສຳ ລັບໂຣກເບົາຫວານແມ່ນຖືກເລືອກໂດຍແພດ endocrinologist ຫຼັງຈາກກວດເບິ່ງຄົນເຈັບ. ການສັກຢາຂອງຢາແມ່ນຖືກ ກຳ ນົດໃຫ້ເປັນພະຍາດທາງດ້ານເຊື້ອພະຍາດຂອງຊະນິດ ທຳ ອິດ, ເນື່ອງຈາກວ່າໂຣກຕັບໃນຮູບແບບຂອງພະຍາດນີ້ຢຸດເຊົາການຜະລິດຮໍໂມນຂອງຕົນເອງ. ຂະ ໜາດ ຂອງຢາແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ.
ການປິ່ນປົວດ້ວຍ Insulin ຂອງໂຣກເບົາຫວານປະເພດ 1 ແມ່ນການປິ່ນປົວເທົ່ານັ້ນ, ແຕ່ໃນບາງກໍລະນີ, ຮໍໂມນແມ່ນຖືກ ກຳ ນົດໃຫ້ຜູ້ທີ່ເປັນພະຍາດຊະນິດທີສອງ. ຜູ້ປ່ວຍຄວນໄດ້ຮັບການຕັກເຕືອນກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການປ່ຽນຈາກການກິນຢາຫຼຸດນ້ ຳ ຕານໄປຫາການສັກຢາຮໍໂມນ. ການປິ່ນປົວດ້ວຍ Insulin ໂດຍຜູ້ຊ່ຽວຊານດ້ານໂຣກ endocrinologist ທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຖືກ ກຳ ນົດໄວ້:
- ຖ້າການຂາດຮໍໂມນທີ່ຊັດເຈນຖືກເປີດເຜີຍ - ketoacidosis, ຄົນເຈັບຈະສູນເສຍນ້ໍາຫນັກ, ເຊັ່ນດຽວກັນກັບສະຕິ.
- ເມື່ອ ນຳ ເດັກນ້ອຍ.
- ກ່ອນການຜ່າຕັດທີ່ວາງແຜນໄວ້.
- ໃນພະຍາດຕິດແປດ, ອຸປະຕິເຫດໃນສະ ໝອງ ອັກເສບສ້ວຍແຫຼມ, ໂຣກຫົວໃຈວາຍ.
- ຖ້າການຫຼຸດລົງຂອງລະດັບ C-peptide plasma ຫຼຸດລົງຕໍ່ກັບຄວາມເປັນມາຂອງການທົດສອບທາງເສັ້ນເລືອດທີ່ມີ glucagon.
- ມີ glycemia ກວດພົບເລື້ອຍໆໃນກະເພາະອາຫານຫວ່າງເປົ່າ (ຫຼາຍກ່ວາ 7,8 mmol / l). ນີ້ໃຊ້ກັບຄົນເຈັບທີ່ໃຊ້ຕົວແທນ hypoglycemic ແລະການນໍາໃຊ້ການປິ່ນປົວດ້ວຍອາຫານ.
- ດ້ວຍການຫັນປ່ຽນໂຣກເບົາຫວານໄປສູ່ຂັ້ນຕອນທີ່ເສື່ອມໂຊມແລະການບໍ່ມີນະໂຍບາຍດ້ານບວກຕໍ່ກັບຄວາມເປັນມາຂອງການຮັກສາທີ່ໄດ້ປະຕິບັດມາແລ້ວ.
ສິ່ງເສບຕິດກັບຢາສັກບໍ່ໄດ້ເກີດຂື້ນ. ເພາະສະນັ້ນ, ຄົນເຈັບທີ່ມີພະຍາດທາງເພດທີ 2 ມັກຈະຖືກຍົກຍ້າຍໄປປິ່ນປົວດ້ວຍອິນຊູລິນຊົ່ວຄາວ - ເພື່ອຮັກສາໂລກຕັບໃນສະຖານະການເຫຼົ່ານັ້ນບ່ອນທີ່ການໂຫຼດຂອງອະໄວຍະວະເພີ່ມຂື້ນ. ມັນແມ່ນກ່ຽວກັບການປະຕິບັດງານແລະການເຈັບເປັນຢ່າງຮຸນແຮງ. ຫຼັງຈາກການກະ ທຳ ຂອງປັດໃຈກະຕຸ້ນຜ່ານໄປ, ອິນຊູລິນສາມາດຖືກຍົກເລີກ, ແລະຄົນເຈັບໄດ້ຖືກຮ້ອງຂໍໃຫ້ສືບຕໍ່ປະຕິບັດຕາມອາຫານແລະກິນຢາ.
ການຈັດປະເພດ
ການຈັດປະເພດຮໍໂມນ ຈຳ ນວນ ໜຶ່ງ ແມ່ນຖືກ ນຳ ໃຊ້. ໂດຍວິທີການຂອງການໄດ້ຮັບການຈໍາແນກ:
- ຢາທີ່ໄດ້ມາຈາກເນື້ອເຍື່ອຂອງຕ່ອມຂອງສັດລ້ຽງງົວພັນໃຫຍ່. ມັນແຕກຕ່າງຈາກຮໍໂມນຂອງມະນຸດໃນການມີສາມກົດອະມິໂນສະເພາະ, ເຊິ່ງປະຕິກິລິຍາທີ່ທົນທານຕໍ່ມັກຈະເກີດຂື້ນເລື້ອຍໆ.
- ໝູ. ມັນແມ່ນໃກ້ຄຽງທີ່ສຸດຂອງມະນຸດໃນໂຄງສ້າງໂມເລກຸນ - ຄວາມແຕກຕ່າງແມ່ນຢູ່ໃນອາຊິດ amino ໜຶ່ງ ດຽວ.
- ອະໄວຍະວະອິນຊູລິນຂອງມະນຸດ (ວິສະວະ ກຳ ພັນທຸ ກຳ). ມີການແຜ່ພັນຈາກ Escherichia coli, ຖອນອອກຈາກຄົນ, ຫຼືຈາກຮໍໂມນເພຍ, ເຊິ່ງເປັນໄປໄດ້ໃນເວລາທີ່ປ່ຽນອາຊິດ amino ໃນຕ່າງປະເທດ.
ໂດຍສ່ວນປະກອບ, ອິນຊູລິນສາມາດເປັນ:
- Monovid - ມັນແມ່ນອີງໃສ່ສານສະກັດຈາກເນື້ອເຍື່ອຂອງສັດປະເພດດຽວ.
- ປະສົມປະສານກັນ - ໃນທາງການແພດມີສານສະກັດຈາກຝີຕີນຂອງສັດຫຼາຍຊະນິດ.
ອີງຕາມລະດັບຂອງການບໍລິສຸດ, ອິນຊູລິນສັງເຄາະໄດ້ແບ່ງອອກເປັນ:
- ແບບດັ້ງເດີມ. ຊີວະພາບຖືກຍົກຍ້າຍໄປຢູ່ໃນສະພາບຄ່ອງໂດຍໃຊ້ເອທານອນທາດກົດ, ຫຼັງຈາກນັ້ນພື້ນຖານຈະຖືກກັ່ນຕອງແລະໄປເຊຍກັນ. ນີ້ບໍ່ແມ່ນວິທີການກັ່ນຕອງທີ່ມີຄຸນນະພາບສູງ, ຍ້ອນວ່າຄວາມບໍລິສຸດຍັງມີຢູ່.
- ຢາ Monopik. ຫຼັງຈາກການເຮັດຄວາມສະອາດແບບດັ້ງເດີມ, ມັນໄດ້ຖືກກັ່ນຕອງໂດຍໃຊ້ສານເຈວ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນປະລິມານຂອງຄວາມບໍ່ສະອາດ.
- Monocomponent. ການເຮັດຄວາມສະອາດເລິກແມ່ນ ດຳ ເນີນການໂດຍໃຊ້ການແຍກທາດແລກປ່ຽນທາດ ion ແລະການກັ່ນຕອງໂມເລກຸນ, ເຊິ່ງຊ່ວຍໃຫ້ທ່ານໄດ້ຮັບເຄື່ອງມືທີ່ ເໝາະ ສົມທີ່ສຸດ ສຳ ລັບການໃຊ້ຊີວະພາບ.
insulins ທີ່ໃຊ້ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຖືກຈັດປະເພດຕາມອັດຕາການພັດທະນາຂອງການປະຕິບັດການປິ່ນປົວ:
- ຢາທີ່ມີຜົນກະທົບດ້ານການປິ່ນປົວດ້ວຍ ultrasonic.
- ຮູບແບບຂອງກົນໄກສັ້ນຂອງການກະ ທຳ.
- ແກ່ຍາວ.
- ລວມເຂົ້າກັນ.
ພວກເຂົາແຕກຕ່າງກັນໃນກົນໄກການປະຕິບັດ, ເຊິ່ງໄດ້ຖືກພິຈາລະນາໃນເວລາທີ່ກໍານົດໂຄງການຂອງການປິ່ນປົວດ້ວຍ insulin.
ຄຸນລັກສະນະຂອງຢາ
ຢາທີ່ຍືດຍາວແມ່ນໃຊ້ໃນພະຍາດເບົາຫວານເຊິ່ງເປັນວິທີທີ່ເຮັດໃຫ້ເກີດການກະຕຸ້ນຮໍໂມນຮໍໂມນໃນຮ່າງກາຍເປັນເວລາ 24 ຊົ່ວໂມງ. ການແນະ ນຳ ຢາແມ່ນປະຕິບັດສອງຄັ້ງ (ຕອນເຊົ້າແລະຕອນແລງ) ຕໍ່ມື້, ການກິນອາຫານຫຼັງຈາກສັກບໍ່ ຈຳ ເປັນ. ຢາທີ່ຍືດຍາວແມ່ນຖືກສີດເຂົ້າໄປໃນຊັ້ນລຸ່ມຂອງຂາ, ສ່ວນ ໜ້ອຍ ຈະເຂົ້າໄປໃນມື.
ການສັກຢາອິນຊູລິນໃນໄລຍະສັ້ນແມ່ນຖືກສ້າງຂື້ນ, ໂດຍສຸມໃສ່ເວລາກິນອາຫານ. ຂັ້ນຕອນແມ່ນປະຕິບັດ 20-30 ນາທີກ່ອນອາຫານ. ຖ້າທ່ານບໍ່ກິນອາຫານຫຼັງຈາກທີ່ໄດ້ຮັບເງິນຊ່ວຍເຫຼືອແລ້ວ, ການລະລາຍເລືອດໃນເລືອດກໍ່ບໍ່ສາມາດຫຼີກລ່ຽງໄດ້.
ອາຫານ (ສັ້ນ) ຢາທີ່ບັນຈຸອິນຊູລິນແບ່ງອອກເປັນສອງກຸ່ມ:
ເປີດໃຊ້ພາຍຫຼັງເຄິ່ງຊົ່ວໂມງ, ຄວາມເຂັ້ມຂົ້ນສູງສຸດ - ຫຼັງຈາກ 2 ຊົ່ວໂມງ, ດູດຊຶມໃນໄລຍະ 6 ຊົ່ວໂມງ.
ການແຜ່ພັນຂອງມະນຸດໂດຍວິທີການວິສະວະ ກຳ ພັນທຸ ກຳ: Bioinsulin R, Actrapid NM, ການກະກຽມ Gensulin R, Gansulin R, Himulin ປົກກະຕິ, Rinsulin R.
ເຄິ່ງສັງເຄາະ (ມະນຸດ) - Humodar R.
ຫມູ Monocomponent - Monodar, Monosuinsulin MK, Actramid MS.
ພວກເຂົາເລີ່ມເຮັດວຽກ 15 ນາທີຫຼັງຈາກກິນ, ຄວາມເຂັ້ມຂົ້ນສູງສຸດຈະຖືກແກ້ໄຂພາຍຫຼັງ 2 ຊົ່ວໂມງ, ແລະໃບຫຼັງຈາກ 4-5 ຊົ່ວໂມງ. ປ້ອນກ່ອນອາຫານ (ປະມານ 15-20 ນາທີ) ຫຼືທັນທີຫຼັງອາຫານ.
Humalog (lyspro insulin).
Insulin aspart - ຢາປົວພະຍາດ NovoRapid Flexpen, NovoRapid Penfill.
Glulisin insulin ແມ່ນຊື່ການຄ້າ ສຳ ລັບ Apidra.
Basal (ຍາວນານ) ແບ່ງອອກເປັນສອງ subspecies:
Insulins ໄລຍະກາງ
ຫຼັງຈາກການສັກຢາ subcutaneous, ພວກເຂົາເລີ່ມດູດຊືມຫຼັງຈາກ 1-2 ຊົ່ວໂມງ, ເຖິງຈຸດສູງສຸດຂອງພວກເຂົາພາຍຫຼັງ 6-7 ຊົ່ວໂມງ, ແລະປະຕິບັດຢູ່ໃນຮ່າງກາຍໄດ້ເຖິງ 12 ຊົ່ວໂມງ. ໂດຍປົກກະຕິແລ້ວ 24 ໜ່ວຍ ຕໍ່ມື້ແມ່ນ ຈຳ ເປັນ, ຈຳ ນວນດັ່ງກ່າວແບ່ງອອກເປັນ 2 ເທື່ອ.
Insulin-yofan (ມະນຸດ, ສາມາດແຜ່ພັນໄດ້ໂດຍວິສະວະ ກຳ ພັນທຸ ກຳ) - Gansulin N, Biosulin N, Insuran NPH, Insumazan Bazal GT, Protofan NM, Humulin NPH, Protofan NM Penfill.
Isulin insulin (ມະນຸດເຄິ່ງສັງເຄາະ) - Humodar B, N. Biogulin
ຫມູອິນຊູລິນ - isophan (monocomponent) - ໂປຣຕີນໂປຣຕີນ, Monodar B.
Insulin ສັງກະສີ (ການລະງັບ) - Monotard MS.
ຢາອິນຊູລິນທີ່ຍາວນານ
ຜົນກະທົບດັ່ງກ່າວພັດທະນາ 4-8 ຊົ່ວໂມງຫຼັງການສີດ, ຮອດຈຸດສູງສຸດພາຍຫຼັງ 10-18 ຊົ່ວໂມງ, ໄລຍະເວລາຂອງການຢູ່ໃນຮ່າງກາຍແມ່ນຈາກ 20 ຫາ 30 ຊົ່ວໂມງ.
Lantus (insulin glargine). ບໍ່ມີການປະຕິບັດສູງສຸດທີ່ແນ່ນອນ - ຢາຈະຖືກປ່ອຍລົງສູ່ເລືອດດ້ວຍຄວາມໄວທີ່ແນ່ນອນ, ການປະຕິບັດດັ່ງກ່າວພັດທະນາພາຍຫຼັງ ໜຶ່ງ ຊົ່ວໂມງເຄິ່ງ. ມັນບໍ່ ນຳ ໄປສູ່ການເປັນໂລກເບົາຫວານ. ມື້ ໜຶ່ງ ຕ້ອງໃຊ້ Lantus 12 ໜ່ວຍ, ປະລິມານທີ່ແບ່ງອອກເປັນ 2 ເທື່ອ.
Insulin detemir (Levemir Flexpen, Levemir Penfill). ປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້ແມ່ນ 20 ຫົວ ໜ່ວຍ, ຢາແມ່ນໃຫ້ກິນ 2 ຄັ້ງ / ມື້.
ລະດັບຂອງທາດນ້ ຳ ຕານໃນຮ່າງກາຍໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແມ່ນຖືກຮັກສາໄວ້ແລະ, ໂດຍ ນຳ ໃຊ້ການກຽມພ້ອມ (ປະສົມ), ພວກມັນລວມເອົາ insulins ສັ້ນແລະຍາວ. ການປະສົມແມ່ນສະແດງໂດຍມູນຄ່າສ່ວນ ໜຶ່ງ (25/75). ຕົວເລກ ທຳ ອິດສະແດງປະລິມານຂອງຮໍໂມນສັ້ນໃນຢາ, ຕົວເລກທີສອງ - ຢາທີ່ໃຊ້ໄດ້ດົນ.
ສ່ວນປະສົມຂອງອິນຊູລິນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນຖືກສັກສອງເທື່ອຕໍ່ມື້ - ໃນຕອນເຊົ້າແລະຕອນແລງ, ເຄິ່ງຊົ່ວໂມງ (ສະເລ່ຍປະມານ 20-40 ນາທີ) ກ່ອນອາຫານ. ຕອນທ່ຽງ, ທ່ານ ໝໍ ອອກໃບສັ່ງຢາຫຼຸດນ້ ຳ ຕານ. ຢາທີ່ບັນຈຸອິນຊູລິນລວມມີ:
- ອິນຊູລິນ Biphasic (ເຄິ່ງສັງເຄາະ) - ປະສົມ Humalog 25, ການກະກຽມ Biogulin 70/30, Humodar ກັບການອອກແບບ K25.
- ສອງໄລຍະ (ວິສະວະ ກຳ ພັນທຸ ກຳ). ຕົວແທນ - Gansulin 30R, Humulin M3, Insuman Comb 25 GT.
- insulin ສອງໄລຍະ aspart, ຜູ້ຕາງຫນ້າ - NovoMix 30.
ການປິ່ນປົວພະຍາດ endocrinologist ໂລກເບົາຫວານປະເພດ 2 ຄວນເລືອກຄົນເຈັບເປັນສ່ວນບຸກຄົນ, ຄຳ ນຶງເຖິງການກິນເຂົ້າ ໜຽວ - ຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດ.
ປະເພດຂອງການປິ່ນປົວດ້ວຍ Insulin

ການປິ່ນປົວດ້ວຍ Insulin ແບ່ງອອກເປັນ subtypes:
- ພື້ນຖານ Bolus. ໃນລະຫວ່າງການ ທຳ ງານຂອງ pancreatic ປົກກະຕິ, ຄຸນຄ່າຂອງ glucose ທີ່ ໝັ້ນ ຄົງແມ່ນຖືກ ກຳ ນົດ, ໂດຍບໍ່ສົນເລື່ອງຂອງການໄດ້ຮັບອາຫານ, ນີ້ແມ່ນປະລິມານຮໍໂມນພື້ນຖານຫຼືຂັ້ນພື້ນຖານ. ເມື່ອຂໍ້ມູນເບື້ອງຕົ້ນບໍ່ສອດຄ່ອງ (ມີໂລກເບົາຫວານ), ນ້ ຳ ຕານໃນຮ່າງກາຍຈະເລີ່ມເຂັ້ມຂຸ້ນຫຼາຍກວ່າປະລິມານທີ່ ຈຳ ເປັນ. ຄວາມຜັນຜວນຂອງຮໍໂມນເຮັດໃຫ້ມີການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ. ດ້ວຍວິທີການ ບຳ ບັດພື້ນຖານ, ການແນະ ນຳ ຕົວແທນທີ່ເຮັດວຽກສັ້ນ (ອິນຊູລິນອິນຊູລິນ) ກ່ອນອາຫານແລະຢາຍາວນານ (ຕອນເຊົ້າແລະກ່ອນນອນ) ຊ່ວຍໃຫ້ທ່ານສາມາດບັນລຸສະສົມພື້ນຫລັງຂອງຮໍໂມນ. ການຮັກສາແບບນີ້ຊ່ວຍເຮັດໃຫ້ເກີດການເຄື່ອນໄຫວທາງດ້ານສະລິລະສາດຂອງອະໄວຍະວະ.
- ແບບດັ້ງເດີມ. ເຕັກນິກດັ່ງກ່າວແມ່ນອີງໃສ່ການບໍລິຫານອິນຊູລິນພ້ອມໆກັນກັບກົນໄກການປະຕິບັດທີ່ແຕກຕ່າງກັນ, ຢາເສບຕິດຈະຖືກລວມເຂົ້າເປັນ ໜຶ່ງ ດຽວ. ຍິ່ງໄປກວ່ານັ້ນ, ວິທີການປິ່ນປົວໂຣກເບົາຫວານນີ້ແມ່ນ ຈຳ ນວນການສັກຢາຕໍ່າສຸດ (ແຕ່ ໜຶ່ງ ຫາສອງເທື່ອຕໍ່ມື້). ແຕ່ເມື່ອຢາຖືກ ນຳ ໃຊ້ໃນວິທີນີ້, ມັນບໍ່ມີການຮຽນແບບການຜະລິດຮໍໂມນ ທຳ ມະຊາດ, ເຊິ່ງບໍ່ອະນຸຍາດໃຫ້ຄວບຄຸມພຽງພໍຂອງລະດັບທາດແປ້ງທາດແປ້ງແລະລະດັບນ້ ຳ ຕານ.
- ສູບນ້ ຳ ດ້ວຍການ ບຳ ບັດອິນຊູລິນ. ມັນຖືກປະຕິບັດໂດຍໃຊ້ອຸປະກອນເຄື່ອນທີ່ແບບເອເລັກໂຕຣນິກທີ່ໃຫ້ຮໍໂມນຂອງກົນໄກການກະ ທຳ ໃດໆ. ລະບຽບການປິ່ນປົວ:
- ອັດຕາ Bolus - ຜູ້ເປັນໂລກເບົາຫວານເລືອກປະລິມານແລະຄວບຄຸມຄວາມຖີ່ຂອງການໄດ້ຮັບຢາ.
- ການສະ ໜອງ ຢ່າງຕໍ່ເນື່ອງ - insulin ແມ່ນຄຸ້ມຄອງໃນ ຈຳ ນວນຕ່ ຳ ສຸດຢ່າງຕໍ່ເນື່ອງ.
ລະບອບ ທຳ ອິດ (bolus) ແມ່ນໃຊ້ກ່ອນອາຫານຫຼືຖ້າວ່າລະດັບນ້ ຳ ຕານສູງຂື້ນ. ຮູບແບບທີສອງຈະສືບພັນການເຮັດວຽກປົກກະຕິຂອງຮ່າງກາຍ. ທັງສອງຮູບແບບສາມາດລວມເຂົ້າກັນໄດ້.
ທ່ານ ໝໍ ຄວນສັ່ງຢາສູບອິນຊູລິນໃນສະຖານະການຕໍ່ໄປນີ້:
- ໃນເວລາທີ່ການແກ້ໄຂການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍເລື້ອຍໆ glucose,
- ພະຍາດເບົາຫວານທີ່ເປັນໂລກເບົາຫວານທີ່ບໍ່ສາມາດຄວບຄຸມໄດ້ - ອາຫານການກິນ, ການແນະ ນຳ ຂອງອິນຊູລິນໃນວິທີປົກກະຕິແລະການອອກ ກຳ ລັງກາຍບໍ່ ນຳ ໄປສູ່ຜົນທີ່ຄາດຫວັງ,
- ຖ້າຕ້ອງການ, ຄົນເຈັບເພື່ອ ອຳ ນວຍຄວາມສະດວກໃນການບໍລິຫານຢາ.
ມັນເປັນໄປບໍ່ໄດ້ທີ່ຈະ ກຳ ນົດການ ນຳ ໃຊ້ປັulinມອິນຊູລິນຖ້າຄົນເຈັບມີອາການທາງສະ ໝອງ ແລະການປ່ຽນແປງທີ່ກ່ຽວຂ້ອງກັບອາຍຸທີ່ຂັດຂວາງການຮັກສາອຸປະກອນ - ຫຼຸດລົງວິໄສທັດ, ມືສັ່ນ.
Endocrinologist ໃຊ້ວິທີການປິ່ນປົວແບບອື່ນ - ການປິ່ນປົວດ້ວຍ insulin ທີ່ເຂັ້ມຂົ້ນ. ມັນຖືກນໍາໃຊ້ຖ້າຄົນເຈັບບໍ່ມີນ້ໍາຫນັກເກີນແລະຄວາມຜິດປົກກະຕິທາງດ້ານຈິດໃຈແລະຈິດໃຈ. ແຕ່ງຕັ້ງອິນຊູລິນຕາມສູດ: ຕໍ່ 1 ກິໂລຂອງນໍ້າ ໜັກ - 0.5–1 ໜ່ວຍ. ສັກຢາ ໜຶ່ງ ຄັ້ງຕໍ່ມື້. ມັນເປັນໄປໄດ້ທີ່ຈະໃຊ້ພຽງແຕ່ຢາທີ່ໃຊ້ຮໍໂມນ ທຳ ມະຊາດເທົ່ານັ້ນ.
ການຄວບຄຸມອິນຊູລິນໃນໂລກເບົາຫວານຊະນິດທີ 2 ຄວນຄວບຄຸມ. ຄຸນຄ່າຂອງລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກ ກຳ ນົດໂດຍ ນຳ ໃຊ້ເຂົ້າ ໜຽວ.
Insulin ສຳ ລັບ T1DM
ໃນໂລກເບົາຫວານປະເພດ 1, ຮໍໂມນແມ່ນບໍ່ຜະລິດອອກມາທັງ ໝົດ ຫຼືເປັນຄວາມລັບໃນປະລິມານທີ່ບໍ່ ສຳ ຄັນ. ສະນັ້ນ, ການໃຊ້ອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນຕໍ່ເຫດຜົນດ້ານສຸຂະພາບ. ການປິ່ນປົວດ້ວຍການຮັກສາ: ການ ນຳ ໃຊ້ການກະກຽມພື້ນຖານສູງເຖິງສອງຄັ້ງຕໍ່ມື້ແລະການແນະ ນຳ ໂບໂບກ່ອນອາຫານແຕ່ລະຄາບ. ການປິ່ນປົວດ້ວຍ insulin ທີ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງຄວນເຮັດຕາມ ໜ້າ ທີ່ການຄົ້ນຄວ້າທາງດ້ານສະລິລະສາດຂອງກະຕຸກ.
ການຄິດໄລ່ປະລິມານແມ່ນຖືກປະຕິບັດໂດຍທ່ານ ໝໍ ຫຼັງຈາກກວດພົບ. ຮູບແບບພື້ນຖານຂອງຢາໂດຍສະເລ່ຍແມ່ນສູງເຖິງ 50% ຂອງ ຈຳ ນວນຮໍໂມນທັງ ໝົດ. ກ່ອນອາຫານທ່ຽງແລະຄ່ ຳ, insulin ສັ້ນແມ່ນໃຫ້ບໍລິຫານ, ກ່ອນອາຫານເຊົ້າ - ການກະກຽມຍາວແລະສັ້ນ. ໃນຕອນແລງ, ກ່ອນເຂົ້ານອນ, ພວກເຂົາສັກຢາທີ່ມີຊັບສິນທີ່ຍືດເຍື້ອຍາວນານ.
Insulin ສຳ ລັບໂລກເບົາຫວານ 2
ການ ກຳ ນົດຢາອິນຊູລິນ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 2 ແມ່ນມີຜົນຮ້າຍ. ປ່ຽນເປັນຮໍໂມນອີງຕາມ ຄຳ ແນະ ນຳ ຕໍ່ໄປນີ້:
- ການປິ່ນປົວດ້ວຍປາກຍັງສືບຕໍ່, ແຕ່ວ່າການສັກຢາ 1 ຄັ້ງຕໍ່ມື້.
- ການປ່ຽນໄປໃຊ້ການປິ່ນປົວດ້ວຍອິນຊູລິນ ໝາຍ ເຖິງການເສີມສ້າງການຄວບຄຸມ glycemic.
- ທາງເລືອກຂອງຊະນິດຂອງຮໍໂມນແມ່ນຖືກ ກຳ ນົດໂດຍຕົວຊີ້ວັດຂອງຄວາມລັບຂອງມັນ, ໄລຍະເວລາທີ່ແນ່ນອນຂອງພະຍາດ, ວິຖີຊີວິດຂອງໂຣກເບົາຫວານ, ແລະນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ.
ການຫັນປ່ຽນໄປສູ່ການ ນຳ ເອົາອິນຊູລິນເຂົ້າໃນການສັກຢາ, ຜູ້ປ່ວຍ ຈຳ ນວນຫຼາຍໄດ້ຮັບຮູ້ວ່າບໍ່ພຽງພໍແລະມັກຈະປະຕິເສດມັນ, ຊຶ່ງ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນ. ໜ້າ ທີ່ຂອງທ່ານ ໝໍ ແມ່ນເພື່ອໃຫ້ ຄຳ ອະທິບາຍທີ່ສາມາດເຂົ້າເຖິງໄດ້ກ່ຽວກັບຄວາມຈິງທີ່ວ່າໃນໂລກເບົາຫວານ, ການຫຼຸດລົງຂອງຕ່ອມແມ່ນຂະບວນການ ທຳ ມະຊາດແລະຫລີກລ້ຽງບໍ່ໄດ້. ສະນັ້ນ, ອິນຊູລິນໃນໂລກເບົາຫວານປະເພດ 2 ຈະຖືກ ກຳ ນົດໃນໄວໆນີ້.
ມັນ ຈຳ ເປັນທີ່ຈະໃຫ້ສັກຢາເມື່ອຢາຫລຸດ ນຳ ້ຕານຈະບໍ່ສາມາດຮັບມືກັບ ໜ້າ ທີ່ທີ່ໄດ້ຖືກມອບ ໝາຍ ໃຫ້. ການປິ່ນປົວດ້ວຍ insulin ທີ່ຖືກຄັດເລືອກໃຫ້ທັນເວລາຈະຊ່ວຍປັບປຸງການຄວບຄຸມ glycemic, ຕາມຄວາມ ເໝາະ ສົມ, ຄວາມເປັນໄປໄດ້ຂອງການພັດທະນາໂຣກເບົາຫວານຫຼຸດລົງ.
ທ່ານສາມາດ ກຳ ນົດໂຄງການທີ່ແຕກຕ່າງກັນ ສຳ ລັບການໃຊ້ຮໍໂມນ. ການໃຊ້ຢາເພື່ອລົດນ້ ຳ ຕານໃນຮ່າງກາຍແມ່ນການປະສົມກັບການສັກຢາ, ຫຼືການຫັນປ່ຽນໄປສູ່ການປິ່ນປົວດ້ວຍການຮັກສາດ້ວຍ monotherapy ແມ່ນຖືກເລືອກ. ໃນໄລຍະເລີ່ມຕົ້ນ, ປະລິມານຢາອິນຊູລິນແມ່ນຄິດໄລ່ເປັນສ່ວນບຸກຄົນ.
ວິທີການໃນການບໍລິຫານອິນຊູລິນ
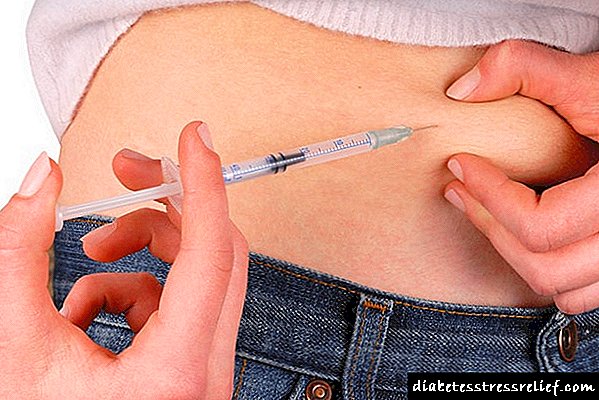
ຢາອິນຊູລິນທີ່ສັກໄດ້ຖືກຄຸ້ມຄອງຢ່າງລະອຽດ:
- ໃນກະເພາະອາຫານ
- ຢູ່ໃນສ່ວນທີ່ເປັນເພດຍິງຂອງຂາ
- ໃນບ່າ.
ສຳ ລັບການສີດ, ເຂັມສັກຢາອິນຊູລິນທີ່ມີເຂັມສັກຢາຄົງທີ່ຫຼືເອົາອອກໄດ້ແມ່ນໃຊ້ເລື້ອຍໆ. ຜູ້ເປັນໂລກເບົາຫວານຍັງສາມາດໃຊ້ປາກກາ syringe, ໃນອ່າງເກັບນ້ ຳ ເຊິ່ງມີ ຈຳ ນວນຢາແນ່ນອນ.
- ຮໍໂມນການສະແດງສັ້ນສ່ວນໃຫຍ່ແມ່ນຖືກປະຕິບັດເປັນຊັ້ນ subcutaneous ຂອງຝາທ້ອງ.
- ຢາຊະນິດ ໜຶ່ງ ທີ່ຍືດຍາວໄດ້ຖືກສັກເຂົ້າຂາຫລືບ່າໄຫລ່ຂອງແຂນ.
ຄົນເຈັບຕ້ອງປະຕິບັດຕາມລະບົບວິທີການ, ວິທີນີ້ຈະຫລີກລ້ຽງການສັກຢາແລະອາການແຊກຊ້ອນທົ່ວໄປ.
ການຄິດໄລ່ປະລິມານອິນຊູລິນ
ຄິດໄລ່ຢ່າງຖືກຕ້ອງຂອງຢາອິນຊູລິນທີ່ຖືກກໍານົດຄວນຈະສາມາດໃຫ້ທຸກໆໂຣກເບົາຫວານໃນການປິ່ນປົວດ້ວຍ insulin. ຈຳ ນວນຫົວ ໜ່ວຍ ຢາປິ່ນປົວສັ້ນແມ່ນ ກຳ ນົດໂດຍ ຈຳ ນວນຄາໂບໄຮເດຣດໃນອາຫານທີ່ບໍລິໂພກ. ພວກມັນຖືກວັດແທກໂດຍ XE - units bread. ອີງຕາມກົດລະບຽບທີ່ໄດ້ຮັບຮອງເອົາ, 1 ຫົວ ໜ່ວຍ ການກະກຽມແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການປຸງແຕ່ງ ໜຶ່ງ XE.
ທ່ານສາມາດຄິດໄລ່ປະລິມານຂອງຢາສັ້ນ "ສັ້ນ", ເພາະວ່າແຕ່ລະຫົວ ໜ່ວຍ ຂອງອິນຊູລິນທີ່ສັກເຂົ້າຈະເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຫຼຸດລົງ 2 mmol / L, ແລະການ ນຳ ໃຊ້ອາຫານທາດແປ້ງເພີ່ມຂື້ນໃນລະດັບ 2,22 mmol / L. ຖ້າເຂົ້າ ໜຽວ ກ່ອນກິນຈະສະແດງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານພາຍໃນ 8 mmol / l, ແລະຄົນເຈັບກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດ 20 ກຣາມ, ຫຼັງຈາກນັ້ນນ້ ຳ ຕານຈະກະໂດດຂື້ນມາຮອດ 12-13, ໃນອັດຕາ 6. ດັ່ງນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງຫຼຸດນ້ ຳ ຕານໂດຍ 6-7 ໜ່ວຍ, ເຊິ່ງຈະຕ້ອງໃຊ້ 3 ED ຂອງຢາ. ປື້ມບັນທຶກການຄວບຄຸມຕົນເອງຈະຊ່ວຍທ່ານໃນການເຮັດຜິດພາດກັບການຄິດໄລ່.
ປະລິມານປະ ຈຳ ວັນຂອງຢາແມ່ນຖືກເລືອກແລະຂື້ນກັບໄລຍະເວລາຂອງພະຍາດ, ການປະກົດຕົວຂອງໂຣກເບົາຫວານ, ນ້ ຳ ໜັກ:
- ມີໂຣກເບົາຫວານ, ກວດພົບບໍ່ເກີນ 1 ປີກ່ອນ, 0.5 IU ແມ່ນ ຈຳ ເປັນຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກິໂລ.
- ໃນໂລກເບົາຫວານທີ່ມີໄລຍະເວລາ 1 ເຖິງ 10 ປີ, 0.7-0,8 ໜ່ວຍ ແມ່ນກິນຕໍ່ກິໂລຂອງນໍ້າ ໜັກ.
- ຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີ“ ປະສົບການ” ຂອງພະຍາດມາເປັນເວລາຫຼາຍກວ່າ 10 ປີຕ້ອງການນໍ້າ ໜັກ 0,9 ໜ່ວຍ ຕໍ່ກິໂລ.
- ດ້ວຍການພັດທະນາຂອງ ketoacidosis, ໃນເວລາຖືພາແລະໃນໄລຍະການຕິດເຊື້ອໄວ, 1 UNIT ແມ່ນກິນຕໍ່ ໜຶ່ງ ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ.
ດ້ວຍພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ປະລິມານຂອງຮໍໂມນໃນແຕ່ລະມື້ແມ່ນແຈກຢາຍລະຫວ່າງຢາສັ້ນແລະໄລຍະຍາວ. ຢາທີ່ຍືດຍາວປະກອບເປັນ 40–50% ຂອງ UNIT; ປະລິມານທີ່ເຫລືອແມ່ນຈັດສັນໄວ້ ສຳ ລັບຢາສັ້ນ. ມັນຖືກນໍາໃຊ້ສາມເທື່ອຕໍ່ມື້ກ່ອນອາຫານ.
ໃນພະຍາດເບົາຫວານຊະນິດທີສອງ, ການສັກຢາແມ່ນຖືກ ກຳ ນົດຖ້າວ່ານໍ້າຕານສູງຫຼືການປິ່ນປົວທາງປາກບໍ່ມີປະສິດຕິຜົນ. ທ່ານຄວນປ່ຽນເປັນຢາທີ່ຍືດຍາວ, ປະລິມານສະເລ່ຍແມ່ນ 8-12 ໜ່ວຍ ຕໍ່ມື້. ພວກເຂົາເລີ່ມຕົ້ນສັ້ນໆກັບພະຍາດ ໝາກ ຂີ້ຫິດທີ່ ໝົດ ອາຍຸຫຼັງຈາກທີ່ກິນເຂົ້າ, ນັ້ນແມ່ນເວລາທີ່ພະຍາດນີ້ແກ່ຍາວກວ່າ 10 ປີ. ປະລິມານແມ່ນຖືກ ກຳ ນົດໂດຍ XE.
ວິທີເກັບອິນຊູລິນ
ຜູ້ຜະລິດສ່ວນຫຼາຍແນະ ນຳ ໃຫ້ເກັບຮັກສາຮໍໂມນ, ໂດຍສັງເກດຕາມ ຄຳ ແນະ ນຳ ດັ່ງຕໍ່ໄປນີ້:
- ໃນອຸນຫະພູມບໍ່ສູງກ່ວາ 25 ອົງສາບໍ່ເກີນເດືອນ.
- ຢາດັ່ງກ່າວຖືກເກັບໄວ້ໃນຕູ້ເຢັນໃນຫ້ອງທີ່ມີອຸນຫະພູມ 4 ອົງສາຫຼືສູງກວ່າ.
- ຢ່າເກັບຢາຢູ່ໃກ້ຕູ້ແຊ່ແຂງ.
- ຖ້າ ຈຳ ເປັນ, ເອົາ ampoules ຫຼືປາກກາ syringe ໃສ່ພວກມັນແລ້ວເອົາໄປໃສ່ຖັງທີ່ປ້ອງກັນຄວາມຮ້ອນ.
- ຢ່າປ່ອຍແວ່ນຕາໃຫ້ແສງແດດໂດຍກົງ.
ກ່ອນທີ່ຈະເຮັດການສີດ, ວິທີແກ້ໄຂໄດ້ຖືກ ນຳ ໄປສູ່ອຸນຫະພູມໃນຫ້ອງ. ຖ້າຮູບລັກສະນະຂອງຢາໄດ້ປ່ຽນແປງ, ຫຼັງຈາກນັ້ນຮໍໂມນຈະບໍ່ປະຕິບັດ, ເພາະສະນັ້ນ, ຂວດດັ່ງກ່າວບໍ່ໄດ້ຖືກ ນຳ ໃຊ້.
ແບບຟອມການປ່ອຍ
ພວກເຂົາປ່ອຍຢາໃນແນວຄວາມຄິດຂອງການໂຈະການສັກຢາ. ຜະລິດຕະພັນຖືກຫຸ້ມຫໍ່ໃສ່ຂວດ 10,5 ຫຼື 3 ມລດ້ວຍຄວາມຫຼາກຫຼາຍຂອງ 5 ປ່ຽງໃນກ່ອງກະດານພ້ອມດ້ວຍ ຄຳ ອະທິບາຍ. ສານອິນຊູລິນທີ່ຍັງສາມາດໃຊ້ໄດ້ໃນເຂັມເຊື່ອມ. ການກະກຽມແມ່ນປະກອບດ້ວຍ ຄຳ ແນະ ນຳ ລາຍລະອຽດ ສຳ ລັບການ ນຳ ໃຊ້, ບ່ອນທີ່ມັນໄດ້ຖືກອະທິບາຍເທື່ອລະບາດກ້າວກ່ຽວກັບວິທີການສັກຢາອິນຊູລິນ. ກ່ອນຂັ້ນຕອນ, ທ່ານ ຈຳ ເປັນຕ້ອງປະສົມເນື້ອໃນໃຫ້ດີເພື່ອໃຫ້ມວນກາຍເປັນສີຂາວທີ່ເປັນເອກະພາບ.
ຢາດັ່ງກ່າວຖືກປ່ອຍອອກມາພຽງແຕ່ຢູ່ໃນພະແນກຕາມໃບສັ່ງແພດຂອງຮ້ານຂາຍຢາເທົ່ານັ້ນ. ໃນໃບສັ່ງແພດ, ທ່ານ ໝໍ ຊີ້ບອກຊື່ຂອງຢາຕາມຊື່ທີ່ບໍ່ແມ່ນສິນຄ້າສາກົນ (INN), ແລະບໍ່ແມ່ນຊື່ຍີ່ຫໍ້ຂອງຜູ້ຜະລິດ.
ເພສັດຕະວະແພດແລະ pharmacokinetics
ວິທີແກ້ໄຂໄດ້ຖືກຄຸ້ມຄອງຢ່າງລະອຽດ - ນີ້ແມ່ນວິທີທີ່ດີທີ່ສຸດ. ປັusionມ້ໍາຕົ້ມບໍ່ໄດ້ຖືກນໍາໃຊ້ສໍາລັບການສີດ, ແລະໃນ / ໃນການແນະນໍາແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ. ຖ້າທ່ານກຽມວິທີແກ້ໄຂດ້ວຍຕົວທ່ານເອງ, ຫຼັງຈາກນັ້ນ, ກ່ອນອື່ນ ໝົດ ເອົາການລະງັບອອກແລະເກັບຮັກສາໄວ້ປະມານ 2 ຊົ່ວໂມງໃນຫ້ອງເພື່ອໃຫ້ມັນອົບອຸ່ນເຖິງອຸນຫະພູມ 22-25 * C. ສານທີ່ລະລາຍຄວນມີຄວາມສອດຄ່ອງເປັນເອກະພາບແລະເປັນຂອງແຫຼວທີ່ມີສີຂາວ. ມັນເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ຈະສັກແຫຼວເຢັນ, ເພາະວ່າການເລີ່ມຕົ້ນຂອງການກະ ທຳ ຂອງການແກ້ໄຂດັ່ງກ່າວຊ້າລົງ.
ການປະຕິບັດຂອງສານທີ່ມີການເຄື່ອນໄຫວແມ່ນຂື້ນກັບສະຖານທີ່ສັກຢາ, ຂະ ໜາດ ແລະຄວາມເຂັ້ມຂົ້ນຂອງຢາ. ໂດຍປົກກະຕິ, ຜູ້ເປັນໂລກເບົາຫວານສັກຢາດັ່ງກ່າວໃສ່ບ່າ, ກົ້ນ, ກົກຂາ, ແລະ ໜ້າ ທ້ອງ. ກ່ອນການສັກຢາແຕ່ລະຄັ້ງ, ສະຖານທີ່ແຕກຕ່າງກັນຖືກເລືອກຢູ່ໃນພື້ນທີ່ສີດ.
Insulin ຍັງຖືກດູດຊຶມດ້ວຍຄວາມໄວແຕກຕ່າງກັນ. ມັນຂື້ນກັບປະເພດຢາ, ປະລິມານ, ສະຖານທີ່ສັກຢາ. ອັດຕາທີ່ສູງທີ່ສຸດຂອງຢາເສບຕິດເຂົ້າໄປໃນເລືອດເມື່ອຖືກສີດພາຍໃຕ້ຜິວ ໜັງ ບໍລິເວນ ໜ້າ ທ້ອງ, ຕ່ ຳ ກວ່າ - ເມື່ອຖືກສັກເຂົ້າແຂນ, ຂາ, ແລະຫຼັງຈາກສັກເຂົ້າໃສ່ກົ້ນຫລືໃຕ້ບ່າໄຫລ່ - ຊ້າທີ່ສຸດ. Insulin Bazal ເຮັດ ໜ້າ ທີ່ຄ່ອຍໆ. ຜົນກະທົບດ້ານການປິ່ນປົວເລີ່ມຕົ້ນທີ່ຈະປາກົດພາຍຫຼັງ 1 ຊົ່ວໂມງ, ແລະຜົນກະທົບສູງສຸດຈະປາກົດພາຍຫຼັງ 3-4 ຊົ່ວໂມງ. ຢາມີປະສິດຕິຜົນເປັນເວລາ 11-20 ຊົ່ວໂມງ.
ທີ່ ສຳ ຄັນ! ຫ້າມບໍ່ໃຫ້ສັກເຂົ້າເສັ້ນເລືອດ ດຳ. ສໍາລັບການໂຍກຍ້າຍຄົນເຈັບສຸກເສີນຈາກໂຣກສະຫມອງເສີຍໆ, "Insulin Rapid" ແມ່ນຖືກນໍາໃຊ້. ນີ້ແມ່ນຢາລະລາຍສັ້ນໆທີ່ສາມາດລະລາຍນ້ ຳ ເຊິ່ງສາມາດສີດເຂົ້າເສັ້ນເລືອດໄດ້.
ການກຽມຕົວຂອງອິນຊູລິນເຂົ້າໄປໃນເລືອດຈະເຮັດໃຫ້ເສື່ອມສະມັດຕະພາບໄດ້ໄວແລະຖືກ ນຳ ອອກມາຈາກຕັບແລະ ໝາກ ໄຂ່ຫຼັງ.
ຕົວຊີ້ບອກແລະ contraindications
ຕົວຊີ້ບອກຫຼັກ ສຳ ລັບການ ນຳ ໃຊ້ Insuman Bazal ແມ່ນພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ເຊິ່ງໃນນັ້ນມີການຂາດຮໍໂມນທີ່ຖືກປິດລັບໂດຍພື້ນທີ່ໃດ ໜຶ່ງ ຂອງກະເພາະ. ການຂາດອິນຊູລິນເຮັດໃຫ້ການສະສົມຂອງນ້ ຳ ຕານໃນຮ່າງກາຍ, ເພາະວ່າມັນແມ່ນຮໍໂມນນີ້ທີ່ ທຳ ລາຍນ້ ຳ ຕານ. ປະລິມານນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນເຮັດໃຫ້ສຸຂະພາບບໍ່ດີ, ມີຜົນກະທົບຕໍ່ອະໄວຍະວະເປົ້າ ໝາຍ, ແລະສາມາດ ນຳ ໄປສູ່ສະພາບທີ່ ສຳ ຄັນ, ເປັນໂຣກສະ ໝອງ ເສີຍ. insulin Basal ແມ່ນສັກເຂົ້າໃນຜູ້ໃຫຍ່ແລະເດັກນ້ອຍຕັ້ງແຕ່ອາຍຸສອງປີ. ສຳ ລັບເດັກນ້ອຍອາຍຸນ້ອຍ, ຢາບໍ່ໄດ້ຖືກ ນຳ ໃຊ້, ເນື່ອງຈາກວ່າບໍ່ມີການສຶກສາທາງດ້ານການຊ່ວຍຢືນຢັນຄວາມປອດໄພຂອງມັນໃນໄວເດັກ. ການຖືພາແລະ lactation ບໍ່ແມ່ນອຸປະສັກຕໍ່ການແຕ່ງຕັ້ງອິນຊູລິນ.
ຢາດັ່ງກ່າວມີ ຈຳ ນວນ contraindications:
- ນໍ້າຕານໃນເລືອດຕໍ່າ
- ຄວາມບໍ່ທົນທານຂອງສ່ວນບຸກຄົນຕໍ່ insulin ຫຼືສ່ວນປະກອບອື່ນໆຂອງຢາ.
ຖ້າທ່ານມີອາການແພ້ຕໍ່ກັບສ່ວນປະກອບຂອງຢາ, ທ່ານ ໝໍ ສັ່ງໃຫ້ປ່ຽນແທນ. ຖ້າບໍ່ສາມາດໃຊ້ຢາຮ່ວມກັນໄດ້ໂດຍທັນທີ, ຫຼັງຈາກນັ້ນພວກເຂົາກໍ່ສັກອິນຊູລິນພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ ແລະ (ຖ້າ ຈຳ ເປັນ) ໃນການປະສົມປະສານກັບ antihistamines. ເພື່ອບັນເທົາການໂຈມຕີແລະຮັບປະກັນຜົນກະທົບທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດຍາວ, ຢາດັ່ງກ່າວສາມາດປະສົມກັບ Insuman Rapid. ໃນໄລຍະທີ່ມີລູກ, ແມ່ຍິງສາມາດກວດພົບວ່າເປັນພະຍາດເບົາຫວານ, ແຕ່ວ່າຫຼັງຈາກເກີດລູກມັນຈະຜ່ານໄປ. ໃນກໍລະນີນີ້, ຕ້ອງມີ insulin.
ຜົນຂ້າງຄຽງ
ການປິ່ນປົວໄລຍະຍາວກັບ insulin ສາມາດເຮັດໃຫ້ເກີດປະຕິກິລິຍາທີ່ບໍ່ຕ້ອງການ, ຕໍ່ມາ:
ໂຣກ ທຳ ອິດແມ່ນຜົນມາຈາກປະລິມານຢາທີ່ຖືກຄັດເລືອກບໍ່ຖືກຕ້ອງ. ມັນບໍ່ພຽງພໍ, ເພາະສະນັ້ນ, ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນລະດັບທີ່ ເໝາະ ສົມບໍ່ເກີດຂື້ນ, ນ້ ຳ ຕານຈະສະສົມໃນ plasma ແລະເຮັດໃຫ້ຄົນເຈັບຊຸດໂຊມລົງ.

ລັກສະນະອາການຂອງ hyperglycemia ພັດທະນາ:
- ຄວາມຫິວໂຫຍທີ່ບໍ່ສາມາດຊອກຫາໄດ້
- ຄວາມອຶດຫິວ
- ຖ່າຍເບົາເລື້ອຍໆ,
- ຄວາມບົກຜ່ອງດ້ານສາຍຕາ
- ປວດຮາກ
ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງນໍ້າຕານເຮັດໃຫ້ຄົນເຈັບ:
- ຈຸດອ່ອນ
- ວິນຫົວ
- ມືດໃນຕາ
- ການສູນເສຍສະຕິ.
ນີ້ແມ່ນອາການຂອງການເປັນໂລກເບົາຫວານ. ມັນຈະເກີດຂື້ນຖ້າ:
- ປະລິມານບໍ່ໄດ້ຖືກຄິດໄລ່ຢ່າງຖືກຕ້ອງ
- ອິນຊູລິນອີກປະເພດ ໜຶ່ງ ໄດ້ຖືກ ນຳ ສະ ເໜີ,
- ເຂົ້າໃຈຜິດໃນປະລິມານທີ່ໃຫຍ່ຂອງຢາ.
ຖ້າວ່າ "ກະໂດດ" ຂອງນ້ ຳ ຕານໃນຄົນເຈັບແມ່ນເປັນເຫດການທີ່ເກີດຂື້ນເລື້ອຍໆ, ຫຼັງຈາກນັ້ນ, ເຮືອນ້ອຍໆສ່ວນໃຫຍ່ຈະທົນທຸກ. ສ່ວນຫຼາຍແລ້ວເສັ້ນເລືອດແດງໃນກະດູກສັນຫຼັງໄດ້ຮັບຜົນກະທົບ, ເຊິ່ງຄ່ອຍໆເຮັດໃຫ້ສາຍຕາຫຼຸດລົງ, ຈົນເຖິງຕາບອດ. ດ້ວຍການບໍລິຫານຢາຢ່າງສະ ໝໍ່າ ສະ ເໝີ ຢູ່ບ່ອນດຽວກັນ, ມີການກວດເບິ່ງເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອຢູ່ບ່ອນນັ້ນ, ມີຮອຍແປ້ວ. ນອກຈາກນັ້ນ, ຖ້າທ່ານແພ້ຢາ, ທ່ານອາດຈະເຫັນ:
- ອາການຄັນ
- ຜື່ນ,
- necrosis ຢູ່ບ່ອນສັກຢາ,
- bronchospasm
- hyperemia ຂອງຜິວຫນັງ.
ໃນກໍລະນີຮ້າຍແຮງ, ການພັດທະນາອາການຊshockອກ angioneurotic ແມ່ນເປັນໄປໄດ້. ເພື່ອກວດພົບອາການແພ້ຕໍ່ຢາ, ການທົດສອບຄວາມທົນທານຕໍ່ subcutaneous ຖືກປະຕິບັດກ່ອນການບໍລິຫານຄັ້ງ ທຳ ອິດ. ຖ້າມັນເປັນຜົນລົບ, ຫຼັງຈາກນັ້ນການປິ່ນປົວຕໍ່ໄປກໍ່ຈະຖືກບັງຄັບໃຊ້ໂດຍບໍ່ມີຂໍ້ ຈຳ ກັດ. ຖ້າການທົດສອບເປັນບວກ, ຫຼັງຈາກນັ້ນ, ຄໍລາເຈັນອິນຊູລິນແມ່ນຖືກປະຕິບັດໃນເວລາທີ່ມີທ່ານ ໝໍ.
ປະລິມານຢາແລະກິນເກີນ
ບໍ່ມີປະລິມານທີ່ແນ່ນອນແລະຍອມຮັບໄດ້ ສຳ ລັບທຸກໆຄົນ. ຄົນເຈັບແຕ່ລະຄົນແມ່ນຖືກຄັດເລືອກເປັນສ່ວນບຸກຄົນ. ໂດຍສະເລ່ຍ, ມັນແມ່ນ 0.4-1.0 U / kg ຂອງນ້ ຳ ໜັກ ຄົນເຈັບ. ອາການແຊກຊ້ອນອາດຈະເກີດຂື້ນໃນຄົນເຈັບທີ່ມີການແຕ່ງຕັ້ງ "Insuman Bazal" ຜູ້ທີ່ກິນຢາອິນຊູລິນ.
ທີ່ ສຳ ຄັນ! ຖ້າ ຈຳ ເປັນ, ທ່ານ ໝໍ ຈະປັບຂະ ໜາດ ຢາອິນຊູລິນຂື້ນກັບກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍ, ໂພຊະນາການ, ວິຖີຊີວິດຂອງຄົນເຈັບ.
ຢາຖືກສັກ 40-60 ນາທີກ່ອນອາຫານ. ຢ່າຂ້າມອາຫານຫຼັງຈາກສັກ, ເພາະວ່ານີ້ຈະເຮັດໃຫ້ນ້ ຳ ຕານຫຼຸດລົງຢ່າງໄວວາຕໍ່າກວ່າປົກກະຕິແລະປະກອບດ້ວຍ:
- ຈຸດອ່ອນທົ່ວໄປ
- hyperhidrosis
- ເຈັບຫົວ
- ສັ່ນສະເທືອນຂອງແຂນ,
- ການລະເມີດການປະສານງານ
- ສະຕິມົວ
- ສະຫຼົບ.
ຄລີນິກດຽວກັນນີ້ແມ່ນສັງເກດເຫັນດ້ວຍການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ. ການຮັກສາອາການແມ່ນໄດ້ຖືກປະຕິບັດ, ເພາະວ່າການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນຕໍ່ ໜ້າ ຈະ ນຳ ໄປສູ່ການພັດທະນາສະຕິ.

ການໂຕ້ຕອບ
ເມື່ອສັ່ງຢາອິນຊູລິນ, ທ່ານ ໝໍ ໄດ້ສຶກສາຢ່າງລະມັດລະວັງກ່ຽວກັບຢາຊະນິດອື່ນທີ່ຄົນເຈັບ ກຳ ລັງໃຊ້ຢູ່, ເພາະວ່າຢາຫຼາຍຊະນິດຫຼຸດຜ່ອນຜົນຂອງອິນຊູລິນ. ເພາະສະນັ້ນ, ໃນເວລາທີ່ຄິດໄລ່ປະລິມານ, ຄວາມກະຕືລືລົ້ນນີ້ຄວນໄດ້ຮັບການພິຈາລະນາ. ຫຼຸດຜ່ອນຜົນກະທົບດ້ານການປິ່ນປົວຂອງຢາ:
- diuretics
- ຢາຍັບຍັ້ງ MAO
- ອະນຸພັນຂອງກົດ salicylic,
- ຢາເສບຕິດ sulfa,
- ຢາຮໍໂມນ
- ຢາຕ້ານໂຣກ
- corticosteroids.
ການດັດປັບປະລິມານແມ່ນມີຄວາມ ຈຳ ເປັນຖ້າຫາກວ່າຄົນເຈັບເອົາຕົວແທນທີ່ມີທາດ ນຳ ້ຕານໃນເລືອດລວມທັງຕົວທີ່ໃຊ້ທາງປາກ. ເຫຼົ້າ, ຄ້າຍຄື beta-blockers, ຊ່ວຍເພີ່ມຜົນກະທົບຂອງ insulin ແລະປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກລະລາຍນ້ ຳ ຕານ.
ນອກເຫນືອໄປຈາກ insulin ຖານ, ທ່ານຫມໍສັ່ງຢາອື່ນໆທີ່ມີຜົນກະທົບຕໍ່ການລະລາຍຂອງໂຣກ. ຕົວຢ່າງຂອງການທົດແທນແມ່ນໃຫ້ຢູ່ໃນຕາຕະລາງ.
| ຊື່ | ສານທີ່ມີການເຄື່ອນໄຫວ | ໄລຍະເວລາຂອງການປະຕິບັດ | ຄ່າໃຊ້ຈ່າຍຂອງ cartridges rub. | ຄ່າໃຊ້ຈ່າຍ 1 ຂວດ. |
| Vozulim-N | isophane | ສະເລ່ຍ 18-24 ຊົ່ວໂມງ | 1900,00 | 638,00 |
| Biosulin n | isophane | ສະເລ່ຍ 18-24 ຊົ່ວໂມງ | 1040,00 | 493,00 |
| Protafan NM | ໄປເຊຍ Isophane | ສະເລ່ຍ 19-20 ຊົ່ວໂມງ | 873,00 | 179,00 |
| Humulin NPH | Isofan insulin rDNA | ສະເລ່ຍ 18-26 ນ | 1101,00 | 539,00 |
ສ່ວນປະກອບຍ່ອຍແຕກຕ່າງກັນໃນຊຸດຂອງສ່ວນປະກອບຊ່ວຍ. ນີ້ແມ່ນສິ່ງທີ່ທ່ານຕ້ອງເອົາໃຈໃສ່ໃນເວລາເລືອກຢາ.

ການປະຕິບັດກ່ຽວກັບ endocrinologist ແລະຄົນເຈັບທີ່ໃຊ້ Bazal Insulin ອອກຈາກຄວາມຄິດເຫັນຂອງພວກເຂົາກ່ຽວກັບຢາ.
Svetlana ຈາກ Bryansk, ອາຍຸ 36 ປີ, ນັກຊ່ຽວຊານດ້ານ endocrinologist. ມັນສະດວກຕໍ່ການ ນຳ ໃຊ້ຖ້າຖືກ ນຳ ໃຊ້ໃນພັບ syringe. ມີຜົນກະທົບທີ່ຄາດເດົາໄດ້.
Nikolay Vladimirovich, ອາຍຸ 45 ປີ, ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist, Perm. ເປັນຢາທີ່ມີປະຕິກິລິຍາທາງລົບທີ່ ໜ້ອຍ. ບໍ່ແຂງແຮງເກີນໄປ, ແຕ່ໃຫ້ຜົນທີ່ຕ້ອງການໃນເວລາທີ່ປະລິມານທີ່ ກຳ ນົດໄວ້.
Natalia, ອາຍຸ 65 ປີ, Ufa. ຂ້ອຍເປັນໂຣກເບົາຫວານມາດົນແລ້ວ. ຂ້ອຍໃຊ້ Insuman Bazal ເປັນເວລາ 12 ປີແລ້ວ. ຊ່ວຍຄວບຄຸມນ້ ຳ ຕານແລະຮັກສາມັນໃຫ້ເປັນປົກກະຕິ. ເພື່ອຍືດຍາວຜົນກະທົບທີ່ຂ້ອຍປະສົມກັບຢາທີ່ໃຊ້ໄດ້ດົນ.
ການປະເມີນແລະການແກ້ໄຂອັດຕາພື້ນຖານ
ຫຼັງຈາກການຄິດໄລ່ເບື້ອງຕົ້ນຂອງອັດຕາພື້ນຖານ, ການແກ້ໄຂຂອງມັນຈະຖືກຮຽກຮ້ອງ, ນັ້ນແມ່ນການປັບຕົວເຂົ້າກັບຄຸນລັກສະນະຂອງບຸກຄົນ. ນີ້ປະກອບດ້ວຍການປ່ຽນແປງຂອງອັດຕາພື້ນຖານໃນແຕ່ລະຊົ່ວໂມງຫລືແຕ່ລະໄລຍະ. ທຳ ອິດທ່ານ ຈຳ ເປັນຕ້ອງໄດ້ວັດແທກລະດັບນ້ ຳ ຕານໃນເລືອດເລື້ອຍໆ (ປະມານ 1 ຄັ້ງໃນທຸກໆ 1-2 ຊົ່ວໂມງ). ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອໃຫ້ໄດ້ຂໍ້ມູນລະອຽດກ່ຽວກັບການປ່ຽນແປງຂອງລະດັບນ້ ຳ ຕານ. ການວັດແທກທັງ ໝົດ ທີ່ຖືກປະຕິບັດຕ້ອງໄດ້ຖືກບັນທຶກໄວ້ຢ່າງລະມັດລະວັງ.
insulin Basal ຄວນໄດ້ຮັບການຕີລາຄາໃນເວລາທີ່ປັດໃຈອື່ນໆ (ນອກ ເໜືອ ຈາກ insulin basal) ມີຜົນຕໍ່ glucose ໃນເລືອດບໍ່ມີຜົນຕໍ່ glucose ໃນເລືອດ: ອາຫານ, ໂບລິນອິນຊູລິນ, ຫຼືອີກຢ່າງ ໜຶ່ງ (ກິລາ, ການລະລາຍເລືອດ, ຄວາມກົດດັນ), ນັ້ນແມ່ນກ່ຽວກັບ "ພື້ນຫລັງທີ່ສະອາດ." ທ່ານບໍ່ຄວນປັບລະດັບອິນຊູລິນໃນມື້ທີ່ທ່ານອອກ ກຳ ລັງກາຍຫຼືຖ້າທ່ານມີໂລກລະລາຍໃນເລືອດ. ການອອກ ກຳ ລັງກາຍຈະກິນນ້ ຳ ຕານແລະສົ່ງຜົນກະທົບຕໍ່ຄວາມອ່ອນໄຫວຂອງຮ່າງກາຍທັງ ໝົດ ຕໍ່ອິນຊູລິນ, ສະນັ້ນອິນຊູລິນຈຶ່ງ ຈຳ ເປັນ ໜ້ອຍ ໃນມື້ທີ່ທ່ານອອກ ກຳ ລັງກາຍ.
ການເລືອກປະລິມານທີ່ໃຊ້ ສຳ ລັບມື້ກິລາສາມາດຈັດການໄດ້ຫຼັງຈາກທີ່ທ່ານປັບລະດັບທາດອິນຊູລິນໃນລະດັບປົກກະຕິຂອງທ່ານ. ການລະລາຍໃນເລືອດມັກຈະເຮັດໃຫ້ລະດັບ glucose ໃນເລືອດສູງຂື້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດປະກົດການຫຍໍ້ທໍ້, ຫຼືໂຣກ posthypoglycemic hyperglycemia. ສິ່ງນີ້ເກີດຂື້ນເພາະວ່າຮໍໂມນບາງຊະນິດທີ່ຖືກປ່ອຍອອກມາເພື່ອຕອບສະ ໜອງ ຕໍ່ການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານແລະພະຍາຍາມປົກປ້ອງຮ່າງກາຍຈາກມັນ, ສາມາດ ນຳ ໄປສູ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດໄດ້ດົນ, ເພາະວ່າມັນບໍ່ໄດ້ຖືກ ທຳ ລາຍທັນທີ. ປະຕິກິລິຍາຕໍ່ກັບທາດ ນຳ ້ຕານໃນເລືອດໃນຮູບແບບຂອງລະດັບນ້ ຳ ຕານໃນເລືອດສູງສາມາດຍືດເຍື້ອເປັນເວລາດົນ, ໂດຍປົກກະຕິເຖິງ 12 ຊົ່ວໂມງຫຼືຫຼາຍກວ່ານັ້ນ, ບາງຄັ້ງເກີນ 24 ຊົ່ວໂມງ.
ແບ່ງມື້ຂອງທ່ານອອກເປັນຫລາຍໆໄລຍະແລະປະເມີນອິນຊູລິນທີ່ແຍກຕ່າງຫາກໃນແຕ່ລະອັນ, ສິ່ງນີ້ຈະເຮັດໃຫ້ວຽກງານງ່າຍຂື້ນ. ຍົກຕົວຢ່າງ, ທ່ານສາມາດແບ່ງມື້ອອກເປັນສີ່ໄລຍະ: ຄືນ 22: 00-7: 00, ອາຫານເຊົ້າ 7: 00-12: 00, ອາຫານທ່ຽງ 12: 00-17: 00, ອາຫານຄ່ ຳ 17: 00-22: 00. ຈຸດເລີ່ມຕົ້ນຂອງແຕ່ລະໄລຍະເວລາຈະເປັນການເລີ່ມຕົ້ນຂອງ "ພື້ນຫລັງທີ່ສະອາດ." ວິທີທີ່ງ່າຍທີ່ສຸດແມ່ນເລີ່ມຕົ້ນປະເມີນປະລິມານທີ່ໃຊ້ໃນແຕ່ລະຕອນກາງຄືນ, ເພາະວ່ານີ້ແມ່ນ "ພື້ນຫລັງທີ່ສະອາດ" ທີ່ ເໝາະ ສົມ. ໃຊ້ປະລິມານການອ່ານຂອງນ້ ຳ ຕານຈາກເວລາທີ່ອິນໂດນລິນ insulin ໝົດ ອາຍຸ, ນັ້ນແມ່ນ, ປະມານ 4 ຊົ່ວໂມງຫຼັງຈາກສັກຢາ bolus ຄັ້ງສຸດທ້າຍ. ຍົກຕົວຢ່າງ, ຖ້າທ່ານມີອາຫານຄ່ ຳ ໃນເວລາ 18:00, ຫຼັງຈາກນັ້ນ, "ພື້ນຫລັງທີ່ສະອາດ" ຈະເລີ່ມຕົ້ນໃນເວລາ 22:00, ແລະຈາກນີ້ທ່ານສາມາດປະເມີນຜົນຂອງ insulin ທີ່ໃຊ້ໄດ້.
ການປະເມີນລະດັບອິນຊູລິນໃນຕອນກາງເວັນບໍ່ແມ່ນວຽກທີ່ງ່າຍ. ໃນສະຖານະການນີ້, ມັນມີຄວາມຫຍຸ້ງຍາກຫຼາຍທີ່ຈະປະເມີນຜົນວຽກຂອງປະລິມານທີ່ຢູ່ເບື້ອງຕົ້ນ, ເພາະວ່າທາດນ້ ຳ ຕານໃນເລືອດແມ່ນຢູ່ພາຍໃຕ້ການກະ ທຳ ທີ່ຄົງທີ່ຂອງອິນຊູລິນອິນຊູລິນແລະອາຫານ. ເພື່ອກວດເບິ່ງປະລິມານທີ່ໃຊ້ໃນແຕ່ລະມື້, ທ່ານສາມາດຂ້າມອາຫານແຕ່ລະອັນ. ໃນເດັກນ້ອຍ, ໂດຍສະເພາະໃນເດັກນ້ອຍ, ສິ່ງນີ້ສາມາດສັບສົນຫຼາຍ. ໃນເດັກນ້ອຍທີ່ມີອາຍຸຫລາຍກວ່າ, ອາຫານແຕ່ລະຄົນສາມາດໃຫ້ໄດ້ໂດຍບໍ່ຕ້ອງມີຄາໂບໄຮເດຣດ.
ກົດລະບຽບໃນການປະເມີນປະລິມານ:
- ຕ້ອງມີການວັດແທກ glycemia ເລື້ອຍໆເລື້ອຍໆ
- ການປະເມີນຜົນດັ່ງກ່າວແມ່ນ ດຳ ເນີນບົນພື້ນຖານ "ຄວາມເປັນມາທີ່ສະອາດ"
- ຢ່າປະເມີນລະດັບອິນຊູລິນຖ້າທ່ານມີໂລກລະລາຍໃນເລືອດໃນມື້ສຸດທ້າຍຫຼືຖ້າທ່ານໄດ້ມີສ່ວນຮ່ວມໃນກິລາ
- ມັນງ່າຍຕໍ່ການເລີ່ມຕົ້ນແກ້ໄຂຈາກເວລາກາງຄືນ
- ເລີ່ມຕົ້ນການປະເມີນຜົນບໍ່ເກີນ 4 ຊົ່ວໂມງຫຼັງຈາກກະຕຸ້ນສຸດທ້າຍ
- ທ່ານສາມາດຂ້າມອາຫານແຕ່ລະອັນເພື່ອກວດປະລິມານທີ່ທ່ານກິນ.
- ປະລິມານຂອງລະບອບ basal ແມ່ນຖືກຕ້ອງຖ້າວ່າການເຫນັງຕີງຂອງລະດັບຂອງ glycemia ຢູ່ໃນລະດັບ 1.5-2.0 mmol / l
ໃນເວລາທີ່ການປະເມີນລະດັບອິນຊູລິນ, ການເຫນັງຕີງຂອງນ້ ຳ ຕານໃນເລືອດແມ່ນອະນຸຍາດໃຫ້ຢູ່ໃນລະດັບ 1.5-2.0 mmol / L. ຢ່າພະຍາຍາມຮັກສາອິນຊູລິນຂອງທ່ານໃຫ້ສົມບູນຕະຫຼອດເວລາ. ທ່ານ ຈຳ ເປັນຕ້ອງໃຊ້ອິນຊູລິນໃນການເຮັດວຽກເກືອບທຸກເວລາ. ວັດແທກທ່າອ່ຽງແລະຂໍ້ມູນຂອງການປ່ຽນແປງຂອງນ້ ຳ ຕານ, ບໍ່ແມ່ນແຕ່ລະຕົວເລກ. ໃຫ້ແນ່ໃຈວ່າແນວໂນ້ມເຫຼົ່ານີ້ມີຄວາມ ໝັ້ນ ຄົງ, ແລະດັ່ງນັ້ນຈິ່ງບໍ່ປ່ຽນແປງຂໍ້ມູນພື້ນຖານເລື້ອຍໆ.
ການແກ້ໄຂຂໍ້ມູນ Basal:
- ການປ່ຽນປະລິມານຂອງລະບອບພື້ນຖານຕ້ອງໄດ້ເຮັດ 2-3 ຊົ່ວໂມງກ່ອນເວລາ“ ມີບັນຫາ” ສຳ ລັບການປຽບທຽບອິນຊູລິນສັ້ນ.
- ການແກ້ໄຂດ້ວຍຂັ້ນຕອນຂັ້ນຕ່ ຳ ທີ່ຂຶ້ນຫລືລົງ +/- 10-20%:
- 0,025-0,05 PIECES ໃນອັດຕາພື້ນຖານຕໍ່າກວ່າ 0.5 PIECES / ຊົ່ວໂມງ,
- 0.05-0.1 PIECES ດ້ວຍຄວາມໄວ 0.5-1.0 PIECES / ຊົ່ວໂມງ,
- 0.1-0.2 PIECES ດ້ວຍຄວາມໄວເກີນ 1 PIECES / ຊົ່ວໂມງ
- ການແກ້ໄຂບໍ່ເກີນ 2 ຄັ້ງຕໍ່ອາທິດ
ເຖິງແມ່ນວ່າການປຽບທຽບອິນຊູລິນສັ້ນໆກໍ່ບໍ່ເລີ່ມຕົ້ນປະຕິບັດທັນທີ, ພວກເຂົາຕ້ອງການເວລາທີ່ຈະເລີ່ມເຮັດວຽກ. ໂດຍສະເລ່ຍ, ຄວາມເຂັ້ມຂົ້ນສູງສຸດຂອງການປຽບທຽບອິນຊູລິນໃນໄລຍະສັ້ນຫຼັງຈາກສັກຢາໂບໂບເກີດຂື້ນພາຍຫຼັງປະມານ 60 ນາທີ, ແລະຜົນກະທົບສູງສຸດ (ການບໍລິໂພກນ້ ຳ ຕານໃນເນື້ອເຍື່ອສູງສຸດ) ເກີດຂື້ນພາຍຫຼັງ 100 ນາທີ.
ມັນໃຊ້ເວລາ 2.5-4 ຊົ່ວໂມງຫຼັງຈາກການປ່ຽນແປງທີ່ ສຳ ຄັນຂອງອັດຕາສ່ວນພື້ນຖານເພື່ອບັນລຸລະດັບອິນຊູລິນໃນລະດັບທີ່ ໝັ້ນ ຄົງເຖິງແມ່ນວ່າຈະ ນຳ ໃຊ້ອິນເຕີເນັດຄ້າຍອິນຊູລິນສັ້ນໆ. ນອກຈາກນັ້ນ, ປະລິມານທີ່ບໍ່ໄດ້ໃຊ້ໃນທັນທີ, ແຕ່ຄ່ອຍໆ, ສະນັ້ນໃຫ້ປ່ຽນການຕັ້ງຄ່າຂອງໂປຼແກຼມ basal ກ່ອນລ່ວງ ໜ້າ ເວລາທີ່ການປ່ຽນແປງເຫຼົ່ານີ້ຄວນມີຜົນ. ຍົກຕົວຢ່າງ, ຖ້າທ່ານໄດ້ເພີ່ມຂື້ນນ້ ຳ ຕານຕັ້ງແຕ່ເວລາ 4:00 ໂມງແລະທ່ານຕ້ອງການທີ່ຈະເສີມຂະຫຍາຍການກະ ທຳ ຂອງອິນຊູລິນນັບແຕ່ເວລານີ້, ຫຼັງຈາກນັ້ນໃຫ້ເພີ່ມອັດຕາພື້ນຖານຈາກ 1: 00-2: 00 ຊົ່ວໂມງ.
ການກະ ທຳ ຂອງອັດຕາພື້ນຖານ ໃໝ່ ບໍ່ໄດ້ເກີດຂື້ນໃນທັນທີ, ແຕ່ຫລັງຈາກ 2-3 ຊົ່ວໂມງ ສຳ ລັບການປຽບທຽບອິນຊູລິນສັ້ນແລະຫຼັງຈາກ 3-4 ຊົ່ວໂມງ ສຳ ລັບອິນຊູລິນສັ້ນ.
ປະລິມານນ້ ຳ ໃນຕອນກາງຄືນ
ປະລິມານທີ່ໂຄນໃນຕອນກາງຄືນ:
- ການແກ້ໄຂປະລິມານທີ່ໂຄນໃນຕອນກາງຄືນຊ່ວຍໃຫ້ທ່ານສາມາດບັນລຸປະສິດທິພາບໃນການອົດອາຫານທີ່ດີເຊິ່ງຈະຊ່ວຍ ອຳ ນວຍຄວາມສະດວກໃນການແກ້ໄຂປະລິມານປະ ຈຳ ວັນຂອງທາດອິນຊູລິນແລະໂບລິນ
- ການຫຼຸດລົງຂອງຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຕ່ໍາໃນເລືອດໃນເວລາກາງຄືນ
- ໃນຕອນກາງຄືນມັນງ່າຍຕໍ່ການປະເມີນປະລິມານທີ່ໃຊ້ໃນຖານ, ເພາະວ່າບໍ່ມີ:
- ອາຫານ
- ການອອກ ກຳ ລັງກາຍ,
- ການສັກຢາອິນຊູລິນເພີ່ມເຕີມ
ຕາຕະລາງ 1. ຕົວຢ່າງຂອງການດັດປັບປະລິມານທີ່ໃຫ້ໃນແຕ່ລະຕອນກາງຄືນ

ເຖິງວ່າຈະມີລະດັບນ້ ຳ ຕານໃນເລືອດສູງໃນຕະຫຼອດຄືນ, ພວກມັນກໍ່ຍັງຄົງຕົວ (ການ ເໜັງ ຕີງຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນລະດັບ 1.5-2 mmol / l), ດັ່ງນັ້ນໃນນີ້ພວກເຮົາຍັງສາມາດເວົ້າໄດ້ວ່າປະລິມານທີ່ຢູ່ໃນພື້ນຖານແມ່ນພຽງພໍ. ເພື່ອແກ້ໄຂທາດນ້ ຳ ຕານໃນເລືອດໃນກໍລະນີນີ້, ຕ້ອງມີການແກ້ໄຂທີ່ຕ້ອງໄດ້ໃຊ້ເວລາ 22:00.
ປະ ຈຳ ວັນໃຊ້ໃນແຕ່ລະວັນ: ການອົດອາຫານ
ອັດຕາພື້ນຖານປະ ຈຳ ວັນ: ໃນກະເພາະອາຫານຫວ່າງ:
- ຂ້າມອາຫານ
- ເລີ່ມປະເມີນ 4 ຊົ່ວໂມງຫຼັງຈາກກິນແລະອາຫານສຸດທ້າຍ
- ເລີ່ມປະເມີນລະດັບນ້ ຳ ຕານໃນເລືອດໃນຂອບເຂດເປົ້າ ໝາຍ
- ຍົກເວັ້ນ ໜຶ່ງ ມື້ກ່ອນການເລີ່ມຕົ້ນ:
- ການອອກ ກຳ ລັງກາຍ,
- ໂລກເອດສໃນເລືອດ,
- ຄວາມກົດດັນ
- ກວດເບິ່ງນ້ ຳ ຕານທຸກໆ 1-2 ຊົ່ວໂມງ
- ນ້ ຳ ຕານໃນເລືອດຄວນຢູ່ໃນລະດັບເປົ້າ ໝາຍ
- ດ້ວຍການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດຕໍ່າກວ່າ 4 mmol / l, ໃຫ້ກິນ glucose ເພີ່ມເຕີມ
- ດ້ວຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດຫຼາຍກ່ວາ 10-12 mmol / l, ກະລຸນາໃສ່ bolus ແກ້ໄຂເພີ່ມເຕີມ
ຖ້າກ່ອນການທົດສອບດ້ວຍການຍົກເລີກການໄດ້ຮັບອາຫານມີການສັກຢາອິນຊູລິນຫລືອາຫານ, ຫຼັງຈາກນັ້ນທ່ານ ຈຳ ເປັນຕ້ອງລໍຖ້າຫຼັງຈາກນີ້ປະມານ 4 ຊົ່ວໂມງ. ໃຫ້ແນ່ໃຈວ່າຄຸນຄ່າຂອງນ້ ຳ ຕານໃນເລືອດຢູ່ໃນລະດັບເປົ້າ ໝາຍ ກ່ອນທີ່ຈະເລີ່ມຕົ້ນຕົວຢ່າງ, ຖ້າບໍ່ດັ່ງນັ້ນຍົກເລີກຕົວຢ່າງ. ທ່ານສາມາດປັບປະລິມານທີ່ເປັນປະ ຈຳ ໃນແຕ່ລະມື້.
ຍົກຕົວຢ່າງ, ມື້ ໜຶ່ງ ປະຕິເສດທີ່ຈະກິນເຂົ້າເຊົ້າແລະຄາດຄະເນປະລິມານນໍ້າໃນຕອນເຊົ້າ, ມື້ອື່ນໃຫ້ອາຫານທ່ຽງແລະຄາດຄະເນປະລິມານທີ່ໃຊ້ໃນຕອນບ່າຍ, ແລະອື່ນໆ. ໃນເວລາທີ່ ດຳ ເນີນການທົດສອບກັບການຍົກເລີກອາຫານ, ສ່ວນຫຼາຍແລ້ວມັນຈະວັດແທກນ້ ຳ ຕານໃນເລືອດ, ພະຍາຍາມຮັກສາປະສິດຕິພາບຂອງມັນໄວ້ໃນຂອບເຂດເປົ້າ ໝາຍ. ຖ້າລະດັບນ້ ຳ ຕານຫຼຸດລົງຕໍ່າກວ່າ 4 mmol / L, ຄວນກິນຄາໂບໄຮເດຣດເພີ່ມ (ນ້ ຳ ຕານ, ນ້ ຳ ຕານ), ຖ້າລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນສູງກວ່າ 10-12 mmol / L, ແນະ ນຳ ຕົວແກ້ທີ່ຖືກຕ້ອງເພີ່ມເຕີມ.
ຕົວຢ່າງຂອງການດັດປັບປະລິມານທີ່ຢູ່ເບື້ອງລຸ່ມ (ໃນກະເພາະອາຫານຫວ່າງເປົ່າ) ໃນຕອນກາງເວັນ
ຕາຕະລາງ 2. ສະພາບການ: ການຫຼຸດຜ່ອນ glycemia ໃນໄລຍະເວລາ 13: 00-15: 00 ກ່ຽວກັບ "ພື້ນຫລັງທີ່ສະອາດ"

ໃນຕົວຢ່າງນີ້, ການຫຼຸດລົງຂອງ glycemia ເກີດຂື້ນໃນ "ພື້ນຫລັງທີ່ສະອາດ", ບໍ່ມີອາຫານແລະການສັກຢາອິນຊູລິນເພີ່ມເຕີມ, ນັ້ນແມ່ນ, ພຽງແຕ່ຢູ່ພາຍໃຕ້ອິດທິພົນຂອງອິນຊູລິນ. ການຫຼຸດລົງຂອງທາດນ້ ຳ ຕານໃນເລືອດສະແດງໃຫ້ເຫັນການເກີນຂອງອິນຊູລິນ, ເພາະສະນັ້ນ, ອັດຕາສ່ວນລຸ່ມຂອງທາດຕ້ອງໄດ້ຫຼຸດລົງ. ການຫຼຸດລົງຂອງ glycemia ມີເວລາ 2 ຊົ່ວໂມງ, ສະນັ້ນໄລຍະເວລາຂອງການແກ້ໄຂຍັງຈະເປັນ 2 ຊົ່ວໂມງ. ການແກ້ໄຂໃນຂໍ້ມູນພື້ນຖານຕ້ອງໄດ້ເຮັດກ່ອນລ່ວງ ໜ້າ, ສະນັ້ນ, ເມື່ອຮອດເວລາທີ່ທາດນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ປະລິມານໄຂມັນໃນກະເພາະ້ ຳ ໃໝ່ ຈະເລີ່ມປະຕິບັດ, ນັ້ນແມ່ນ 2 ຊົ່ວໂມງເວລາ 11:00.
ຕາຕະລາງ 3. ເງື່ອນໄຂ: ການເພີ່ມຂື້ນຂອງ glycemia ໃນໄລຍະເວລາ 16: 00-19: 00 ໂດຍບໍ່ມີອາຫານຫວ່າງແລະເດັກນ້ອຍ

ໃນຕົວຢ່າງນີ້, ການເພີ່ມຂື້ນຂອງ glycemia ຍັງເກີດຂື້ນໃນ "ພື້ນຫລັງທີ່ສະອາດ", ພຽງແຕ່ຢູ່ພາຍໃຕ້ອິດທິພົນຂອງ insulin basal. ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດສະແດງໃຫ້ເຫັນເຖິງການຂາດອິນຊູລິນ, ສະນັ້ນ, ອັດຕາພື້ນຖານຕ້ອງໄດ້ເພີ່ມຂື້ນ. ການເພີ່ມຂື້ນຂອງ glycemia ມີເວລາ 3 ຊົ່ວໂມງ, ສະນັ້ນໄລຍະເວລາຂອງການແກ້ໄຂກໍ່ຈະເປັນເວລາ 3 ຊົ່ວໂມງ. ການແກ້ໄຂໃນຂໍ້ມູນພື້ນຖານຕ້ອງໄດ້ເຮັດກ່ອນລ່ວງ ໜ້າ, ສະນັ້ນ, ເມື່ອຮອດເວລາທາດນ້ ຳ ຕານໃນເລືອດຈະເພີ່ມຂື້ນ, ປະລິມານນ້ ຳ ມັນທີ່ເປັນກ້ອນ ໃໝ່ ຈະເລີ່ມປະຕິບັດ, ນັ້ນແມ່ນ 2 ຊົ່ວໂມງເວລາ 14:00.
ມັນບໍ່ເປັນໄປໄດ້ສະ ເໝີ ທີ່ຈະ ດຳ ເນີນການທົດສອບດ້ວຍການຍົກເລີກການໄດ້ຮັບອາຫານ. ຍົກຕົວຢ່າງ, ເດັກນ້ອຍ, ເນື່ອງຈາກວ່າໃນກໍລະນີນີ້ມີຄວາມສ່ຽງຂອງ ketones ໃນເລືອດ. ໃນກໍລະນີນີ້, ປະລິມານທີ່ເປັນພື້ນຖານສາມາດຖືກຄາດຄະເນໂດຍທາງອ້ອມ, ອີງຕາມຕົວຊີ້ວັດຂອງນ້ ຳ ຕານໃນເລືອດກ່ອນແລະຫຼັງກິນເຂົ້າ. ຖ້າປະລິມານຂອງທາດໂບນັດແລະອິນຊູລິນຖືກເລືອກຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນ 2 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ, ການເພີ່ມຂື້ນເລັກນ້ອຍຂອງທາດນ້ ຳ ຕານໃນເລືອດຈະຖືກອະນຸຍາດ, ແລະຫຼັງຈາກ 4 ຊົ່ວໂມງ, ລະດັບຂອງມັນຄວນລຸດລົງເຖິງຕົວຊີ້ວັດກ່ອນກິນອາຫານ. ຖ້າສິ່ງນີ້ບໍ່ເກີດຂື້ນ, ໜຶ່ງ ໃນເຫດຜົນອາດຈະແມ່ນປະລິມານທີ່ໃຫ້ມາແຕ່ນ້ອຍ.
ອັດຕາພື້ນຖານປະ ຈຳ ວັນ: ບໍ່ແມ່ນທ້ອງເປົ່າ:
- ນ້ ຳ ຕານໃນເລືອດ 2 ຊົ່ວໂມງຫລັງກິນອາຫານຄວນມີປະລິມານ 2-3 mmol / L ຫລາຍກ່ວາກ່ອນອາຫານ
- ນ້ ຳ ຕານໃນເລືອດ 2 ຊົ່ວໂມງຫຼັງກິນອາຫານຄວນເລີ່ມຫຼຸດລົງເທື່ອລະກ້າວພາຍໃນ 2 ຊົ່ວໂມງຕໍ່ໄປແລະບັນລຸລະດັບກ່ອນອາຫານ
- ອາຫານຄວນຈະມີໄຂມັນຕໍ່າແລະ ຈຳ ນວນຄາໂບໄຮເດຣດແນ່ນອນ
- ນ້ ຳ ຕານໃນເລືອດ
- ຢ່າກິນເຂົ້າ ໜົມ
ໃນເວລາທີ່ປະເມີນປະລິມານເບື້ອງຕົ້ນໂດຍຕົວຊີ້ວັດນ້ ຳ ຕານໃນເລືອດຫຼັງຈາກກິນເຂົ້າ, ມັນ ຈຳ ເປັນຕ້ອງກິນອາຫານທີ່ມີປະລິມານໄຂມັນ ຕຳ ່ສຸດແລະ ຈຳ ນວນຄາໂບໄຮເດຣດທີ່ຮູ້ຈັກ. ປະລິມານໄຂມັນຫຼາຍຫຼືການຄິດໄລ່ທາດແປ້ງທີ່ບໍ່ຖືກຕ້ອງສາມາດສົ່ງຜົນກະທົບຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດໄດ້ຢ່າງຫຼວງຫຼາຍຫຼັງຈາກຮັບປະທານອາຫານ, ແລະທ່ານຈະບໍ່ສາມາດປະເມີນປະລິມານຂອງອິນຊູລິນແລະໂບໂບອິນອິນອິນໄດ້ຢ່າງຖືກຕ້ອງ.
ຕົວຢ່າງຂອງການດັດປັບປະລິມານທີ່ເປັນພື້ນຖານ (ບໍ່ແມ່ນທ້ອງເປົ່າ) ໃນຕອນກາງເວັນ
ຕາຕະລາງ 4. ການດັດປັບປະລິມານນໍ້າໃນຊ່ວງກາງເວັນ

ໃນຕົວຢ່າງນີ້, 2 ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າທີ່ 5 ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ (XE) ແລະການແນະ ນຳ ທາດອິນຊູລິນ 5 ຫົວ ໜ່ວຍ, ລະດັບນ້ ຳ ຕານໃນເລືອດເພີ່ມຂື້ນ 3 mmol / l (ຈາກ 7 ເຖິງ 10 mmol / l), ເຊິ່ງສະແດງເຖິງປະລິມານທີ່ພຽງພໍຂອງ insulin bolus, ແຕ່ຫລັງຈາກ 4 ຊົ່ວໂມງ, ທາດນ້ ຳ ຕານໃນເລືອດຍັງຄົງສູງ, ນັ້ນແມ່ນ, ບໍ່ຫຼຸດລົງໃນລະດັບກ່ອນ ອາຫານ. ນີ້ອາດແມ່ນຍ້ອນຂາດອິນຊູລິນຈາກ 11 ເຖິງ 13 ຊົ່ວໂມງ.
ລະດັບ glucose ທີ່ ໝັ້ນ ຄົງຈາກ 13 ຫາ 15 ຊົ່ວໂມງສະແດງໃຫ້ເຫັນລະດັບອິນຊູລິນໃນລະດັບທີ່ພຽງພໍໃນເວລານີ້ (ໂດຍເວລານີ້ທາດ insulin bolus ໄດ້ ໝົດ ໄປແລ້ວ). ດັ່ງນັ້ນ, ມັນ ຈຳ ເປັນຕ້ອງເພີ່ມອັດຕາພື້ນຖານຈາກ 9 ຫາ 11 (ລ່ວງ ໜ້າ 2 ຊົ່ວໂມງກ່ອນເວລາ“ ມີບັນຫາ”) ເພີ່ມຂື້ນ 10-20%. ປະລິມານທີ່ໃຊ້ໃນເວລານັ້ນແມ່ນ 0.6 U / ຊົ່ວໂມງ, ນັ້ນ ໝາຍ ຄວາມວ່າມັນຄວນຈະເພີ່ມຂື້ນເປັນ 0,65-0,7 U / ຊົ່ວໂມງ.
ໂປຣໄຟລ໌ແລະອັດຕາພື້ນຖານຊົ່ວຄາວ
ໂປຣໄຟລ໌ແລະອັດຕາສ່ວນພື້ນຖານຊົ່ວຄາວແມ່ນ ໜຶ່ງ ໃນຜົນປະໂຫຍດຂອງເຄື່ອງສູບອິນຊູລິນແລະຖືກ ນຳ ໃຊ້ເພື່ອງ່າຍໃນການ ນຳ ໃຊ້.
ຕາຕະລາງ 5. ຂໍ້ມູນພື້ນຖານຂອງມາດຕະຖານ

ຜູ້ທີ່ຜະລິດກະແສເລືອດຫຼາຍຂື້ນພາຍໃຕ້ການຄວບຄຸມຂອງລະດັບນ້ ຳ ຕານໃນເລືອດມີ hemoglobin glycated ດີກວ່າ. ອັດຕາການໃຫ້ສານອິນຊູລິນໃນແຕ່ລະວັນທີ່ທ່ານສາມາດໃຊ້ ສຳ ລັບສະຖານະການຊີວິດໃນໄລຍະຍາວທີ່ແຕກຕ່າງກັນເອີ້ນວ່າໂປຣໄຟລ໌ basal.
ປັYourມຂອງທ່ານມີຫລາຍຮູບແບບຖານ. ໃນຊີວິດ ທຳ ມະດາ, ທ່ານໃຊ້ໂປຼແກຼມພື້ນຖານຂອງທ່ານ. ແຕ່ທ່ານຍັງສາມາດຂຽນໂປຼແກຼມເສີມພື້ນຖານເພີ່ມເຕີມເຊິ່ງມັນຈະແຕກຕ່າງກັນໃນອັດຕາທີ່ແຕກຕ່າງກັນຂອງການສົ່ງອິນຊູລິນໃນບາງຊົ່ວໂມງຫລືໄລຍະເວລາ. ຍົກຕົວຢ່າງ, ໃນກໍລະນີຂອງການເຈັບເປັນ, ທ່ານສາມາດເພີ່ມອັດຕາການສົ່ງອິນຊູລິນຕໍ່ມື້ໃຫ້ໄດ້ 20%, ໃນກໍລະນີນີ້ທ່ານຈະບໍ່ ຈຳ ເປັນຕ້ອງປ່ຽນຮູບແບບມາດຕະຖານຂອງທ່ານທຸກໆຄັ້ງທີ່ທ່ານເປັນພະຍາດທີ່ເປັນໂຣກສ້ວຍແຫຼມ.
ການ ນຳ ໃຊ້ອັດຕາສ່ວນພື້ນຖານຊົ່ວຄາວຈະຊ່ວຍເພີ່ມລະດັບນ້ ຳ ຕານໃນເລືອດ. ອັດຕາການພື້ນຖານຊົ່ວຄາວແມ່ນການປ່ຽນແປງຂອງອັດຕາການສະ ໜອງ ອິນຊູລິນໃນໄລຍະເວລາສະເພາະ, ແຕ່ບໍ່ໄດ້ ກຳ ນົດໄວ້ 24 ຊົ່ວໂມງ. ໃນການສຶກສາຄົ້ນຄ້ວາ ໜຶ່ງ, ນັກວິທະຍາສາດພົບວ່າການ ນຳ ໃຊ້ອັດຕາສ່ວນພື້ນຖານຊົ່ວຄາວເລື້ອຍໆເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດດີຂື້ນ.
ໃນເວລາຂຽນໂປແກຼມອັດຕາພື້ນຖານຊົ່ວຄາວ, ທ່ານ ຈຳ ເປັນຕ້ອງລະບຸ ຈຳ ນວນເປີເຊັນຂອງອັດຕາພື້ນຖານທີ່ຈະປ່ຽນແປງເມື່ອທຽບໃສ່ກັບຂໍ້ມູນປະຈຸບັນຂອງທ່ານ, ເຊິ່ງກົງກັບ 100%. ໄລຍະເວລາຂອງອັດຕາພື້ນຖານຊົ່ວຄາວກໍ່ຖືກສະແດງອອກເຊັ່ນກັນ. ເພື່ອເພີ່ມການສະ ໜອງ ອິນຊູລິນໂດຍ 30%, ຈຳ ເປັນຕ້ອງສ້າງອັດຕາສ່ວນພື້ນຖານໃຫ້ໄດ້ 130%. ເພື່ອຫຼຸດຜ່ອນການສະ ໜອງ ອິນຊູລິນໂດຍ 40%, ມັນ ຈຳ ເປັນຕ້ອງສ້າງອັດຕາສ່ວນພື້ນຖານ 60% ຊົ່ວຄາວ.
ການເພີ່ມຂື້ນຊົ່ວຄາວຂອງອັດຕາພື້ນຖານສາມາດເປັນປະໂຫຍດໃນພະຍາດຕ່າງໆທີ່ປະກອບດ້ວຍໄຂ້, ການໃຊ້ຢາທີ່ເພີ່ມທະວີການລະດັບນ້ ຳ ຕານໃນເລືອດ (ຢາຮໍໂມນ) ໃນຕອນທ້າຍຂອງຮອບວຽນປະ ຈຳ ເດືອນໃນເດັກຍິງ. ໃນກໍລະນີນີ້, ການເພີ່ມຂື້ນຂອງຄວາມຕ້ອງການຂອງ insulin ແມ່ນເປັນໄປໄດ້.
ຕາຕະລາງ 6. ເພີ່ມອັດຕາສ່ວນພື້ນຖານທາງໂລກ

ການຫຼຸດລົງຊົ່ວຄາວຂອງອັດຕາສ່ວນພື້ນຖານອາດຈະຕ້ອງການໃນເວລາທີ່ອອກ ກຳ ລັງກາຍແລະໃນລະດັບທາດ ນຳ ້ຕານໃນເລືອດ, ເພາະວ່າໃນກໍລະນີເຫຼົ່ານີ້ການຫຼຸດລົງຂອງຄວາມຕ້ອງການ insulin ແມ່ນເປັນໄປໄດ້.
ຕາຕະລາງ 7. ການຫຼຸດລົງອັດຕາພື້ນຖານຊົ່ວຄາວ

I.I. ພໍ່ຕູ້, V.A. Peterkova, T.L. Kuraeva, D.N. Laptev
Insulin Bazal: ຄຸນລັກສະນະຕົ້ນຕໍ
 ນີ້ແມ່ນຢາເສບຕິດ hypoglycemic ໃຊ້ສໍາລັບຮູບແບບພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ສ່ວນປະກອບຢ່າງຫ້າວຫັນຂອງຢາແມ່ນອິນຊູລິນ.
ນີ້ແມ່ນຢາເສບຕິດ hypoglycemic ໃຊ້ສໍາລັບຮູບແບບພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ສ່ວນປະກອບຢ່າງຫ້າວຫັນຂອງຢາແມ່ນອິນຊູລິນ.
ຢາແມ່ນການໂຈະສີຂາວ ສຳ ລັບການບໍລິຫານຍ່ອຍ. ມັນເປັນຂອງກຸ່ມຂອງ insulins ແລະການປຽບທຽບຂອງມັນ, ເຊິ່ງມີຜົນກະທົບສະເລ່ຍ.
Insulin Insuman Bazal GT ປະຕິບັດຢ່າງຊ້າໆ, ແຕ່ຜົນກະທົບຫຼັງຈາກການບໍລິຫານຈະແກ່ຍາວດົນ. ຄວາມເຂັ້ມຂົ້ນສູງສຸດແມ່ນບັນລຸໄດ້ 3-4 ຊົ່ວໂມງຫຼັງຈາກສີດແລະມີເວລາເຖິງ 20 ຊົ່ວໂມງ.
ຫຼັກການຂອງຢາມີດັ່ງນີ້:
- ຊ້າລົງ glycogenolysis ແລະ glyconeogenesis,
- ຫຼຸດຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ເຮັດໃຫ້ຜົນກະທົບຊ້າລົງ, ເຮັດໃຫ້ເກີດປະຕິກິລິຍາ anabolic,
- ຍັບຍັ້ງການ lipolysis,
- ກະຕຸ້ນການສ້າງ glycogen ໃນກ້າມ, ຕັບແລະການໂອນ glucose ໄປສູ່ເຄິ່ງກາງຂອງຈຸລັງ,
- ສົ່ງເສີມການໄຫຼຂອງໂພແທດຊຽມເຂົ້າໄປໃນຈຸລັງ,
- ກະຕຸ້ນການສັງເຄາະທາດໂປຼຕີນແລະຂະບວນການສົ່ງອາຊິດ amino ກັບຈຸລັງ,
- ປັບປຸງ lipogenesis ໃນຕັບແລະເນື້ອເຍື່ອ adipose,
- ສົ່ງເສີມການ ນຳ ໃຊ້ pyruvate.
ໃນຄົນທີ່ມີສຸຂະພາບແຂງແຮງ, ຊີວິດເຄິ່ງ ໜຶ່ງ ຂອງຢາຈາກເລືອດໃຊ້ເວລາ 4 ຫາ 6 ນາທີ. ແຕ່ວ່າມີພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ເວລາເພີ່ມຂື້ນ, ແຕ່ສິ່ງນີ້ບໍ່ມີຜົນກະທົບຕໍ່ຜົນກະທົບທາງເດີນອາຫານຂອງຢາ.
ຄຳ ແນະ ນຳ ສຳ ລັບການໃຊ້ຢາ
 ພຽງແຕ່ແພດທີ່ເຂົ້າຮ່ວມຄວນເລືອກປະລິມານຂອງການກະກຽມອິນຊູລິນໂດຍອີງໃສ່ວິຖີຊີວິດ, ກິດຈະ ກຳ ແລະໂພຊະນາການຂອງຄົນເຈັບ. ນອກຈາກນີ້, ປະລິມານດັ່ງກ່າວຖືກຄິດໄລ່ບົນພື້ນຖານຂອງທາດແປ້ງ glycemia ແລະທາດແປ້ງ.
ພຽງແຕ່ແພດທີ່ເຂົ້າຮ່ວມຄວນເລືອກປະລິມານຂອງການກະກຽມອິນຊູລິນໂດຍອີງໃສ່ວິຖີຊີວິດ, ກິດຈະ ກຳ ແລະໂພຊະນາການຂອງຄົນເຈັບ. ນອກຈາກນີ້, ປະລິມານດັ່ງກ່າວຖືກຄິດໄລ່ບົນພື້ນຖານຂອງທາດແປ້ງ glycemia ແລະທາດແປ້ງ.
ຂະ ໜາດ ປະລິມານສະເລ່ຍໃນແຕ່ລະວັນຕັ້ງແຕ່ 0.5 ເຖິງ 1,0 IU / ຕໍ່ 1 ກິໂລຂອງນໍ້າ ໜັກ. ໃນກໍລະນີນີ້, 40-60% ຂອງປະລິມານແມ່ນໃຫ້ ສຳ ລັບອິນຊູລິນແກ່ຍາວ.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າເມື່ອປ່ຽນຈາກອິນຊູລິນຂອງສັດມາເປັນມະນຸດ, ການຫຼຸດຜ່ອນປະລິມານຢາແມ່ນ ຈຳ ເປັນ. ແລະຖ້າມີການໂອນຍ້າຍຈາກຢາປະເພດອື່ນ, ການກວດກາດ້ານການປິ່ນປົວແມ່ນ ຈຳ ເປັນ. ການດູແລໂດຍສະເພາະແມ່ນຕ້ອງໄດ້ຮັບການປະຕິບັດເພື່ອຕິດຕາມກວດກາການເຜົາຜານອາຫານທາດແປ້ງໃນ 14 ມື້ ທຳ ອິດຫຼັງຈາກການປ່ຽນແປງ.
Insulin Bazal ຖືກປະຕິບັດພາຍໃຕ້ຜິວຫນັງພາຍໃນ 45-60 ນາທີ. ກ່ອນທີ່ຈະກິນອາຫານ, ແຕ່ວ່າບາງຄັ້ງຄົນເຈັບໄດ້ຮັບການສັກຢາ intramuscular. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າທຸກໆຄັ້ງທີ່ສະຖານທີ່ບ່ອນທີ່ການສັກຢາຈະຕ້ອງມີການປ່ຽນແປງ.
ຜູ້ເປັນໂລກເບົາຫວານທຸກຄົນຄວນຮູ້ວ່າອິນຊູລິນບໍ່ ຈຳ ເປັນໃຊ້ ສຳ ລັບຈັກສູບນ້ ຳ ອິນຊູລິນ, ໃນນັ້ນມີຕົວທີ່ຝັງໄວ້. ໃນກໍລະນີນີ້, ການບໍລິຫານ iv ຂອງຢາແມ່ນມີຄວາມຕ້ານທານ.
ນອກຈາກນັ້ນ, ຢາດັ່ງກ່າວຕ້ອງບໍ່ຖືກປະສົມກັບ insulins ມີຄວາມເຂັ້ມຂົ້ນແຕກຕ່າງກັນ (ຕົວຢ່າງ: 100 IU / ml ແລະ 40 IU / ml), ຢາຊະນິດອື່ນແລະ insulins ສັດ. ຄວາມເຂັ້ມຂົ້ນຂອງສານອິນຊູລິນໃນກະປຸກແມ່ນ 40 IU / ml, ສະນັ້ນທ່ານຄວນໃຊ້ພຽງແຕ່ເຂັມຂັດພາດສະຕິກທີ່ອອກແບບມາໂດຍສະເພາະ ສຳ ລັບຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນນີ້. ຍິ່ງໄປກວ່ານັ້ນ, ເຂັມຂັດບໍ່ຄວນບັນຈຸຊາກຂອງອິນຊູລິນກ່ອນຫຼືຢາອື່ນໆ.
ກ່ອນທີ່ຈະໄດ້ຮັບວິທີແກ້ໄຂເທື່ອ ທຳ ອິດຈາກຂວດ, ເປີດເຄື່ອງຫຸ້ມຫໍ່ໂດຍເອົາຝາຢາງອອກຈາກມັນ. ແຕ່ ທຳ ອິດ, ການລະງັບຄວນຈະສັ່ນສະເທືອນເລັກ ໜ້ອຍ ເພື່ອວ່າມັນຈະກາຍເປັນສີຂາວທີ່ມີຄວາມຂາວແລະຄວາມສອດຄ່ອງເປັນເອກະພາບ.
ຖ້າຫາກວ່າຫລັງຈາກສັ່ນຢາຍັງມີຄວາມໂປ່ງໃສຫລືເປັນກ້ອນຫລືຂີ້ຕົມປາກົດໃນຂອງແຫຼວ, ຢານັ້ນກໍ່ບໍ່ໄດ້ແນະ ນຳ ໃຫ້ໃຊ້. ໃນກໍລະນີນີ້, ມັນກໍ່ເປັນສິ່ງຈໍາເປັນທີ່ຈະຕ້ອງເປີດຂວດອື່ນ, ເຊິ່ງຈະຕອບສະ ໜອງ ທຸກໆຂໍ້ກໍານົດຂ້າງເທິງ.
ກ່ອນທີ່ຈະລວບລວມ insulin ຈາກຊຸດ, ອາກາດເລັກນ້ອຍຖືກນໍາເຂົ້າເຂົ້າໄປໃນ syringe, ແລະຫຼັງຈາກນັ້ນມັນກໍ່ຖືກໃສ່ເຂົ້າໄປໃນແກ້ວ. ຖັດໄປ, ແພກເກດຈະຖືກຫັນລົງດ້ວຍ syringe ແລະປະລິມານການແກ້ໄຂທີ່ແນ່ນອນຈະຖືກເກັບລົງໃນນັ້ນ.
ກ່ອນທີ່ຈະເຮັດການສີດ, ຕ້ອງໄດ້ປ່ອຍອາກາດອອກຈາກເຂັມ. ການຮວບຮວມເອົາພັບຈາກຜິວ ໜັງ, ເຂັມເຂັມຈະຖືກໃສ່ລົງໃນນັ້ນ, ແລະຈາກນັ້ນວິທີແກ້ໄຂກໍ່ຈະຄ່ອຍໆເຂົ້າໄປ. ຫລັງຈາກນັ້ນເຂັມໄດ້ຖືກຖອດອອກຈາກຜິວ ໜັງ ຢ່າງລະມັດລະວັງແລະຝ້າຍຝ້າຍຖືກກົດໃສ່ບ່ອນສັກຢາເປັນເວລາຫລາຍວິນາທີ.
ການທົບທວນຄືນຂອງຜູ້ເປັນໂຣກເບົາຫວານຫລາຍໆທີ່ຄິດວ່າເຂັມຂັດອິນຊູລິນແມ່ນທາງເລືອກທີ່ລາຄາບໍ່ແພງ, ແຕ່ວ່າມັນເປັນສິ່ງທີ່ບໍ່ສະດວກຕໍ່ການໃຊ້ມັນ. ໃນມື້ນີ້, ເພື່ອ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ຂະບວນການນີ້, ໃຊ້ປາກກາ syringe ພິເສດ. ນີ້ແມ່ນອຸປະກອນສົ່ງອິນຊູລິນທີ່ສາມາດໃຊ້ໄດ້ເຖິງ 3 ປີ.
ປາກກາ syringe ທີ່ມີຄຸນລັກສະນະ GT ແມ່ນໃຊ້ດັ່ງຕໍ່ໄປນີ້:
- ທ່ານ ຈຳ ເປັນຕ້ອງເປີດອຸປະກອນ, ຈັບພາກສ່ວນກົນຈັກຂອງມັນແລະດຶງ ໝວກ ໄປທາງຂ້າງ.
- ຜູ້ຍຶດ cartridge ແມ່ນ unscrewed ຈາກຫນ່ວຍງານກົນຈັກ.
- ລົດເຂັນຈະຖືກໃສ່ລົງໃນກະຕ່າຊຶ່ງຖືກ screwed ກັບຄືນ (ທຸກທາງ) ໄປຫາສ່ວນກົນຈັກ.
- ກ່ອນທີ່ຈະແນະນໍາວິທີແກ້ໄຂພາຍໃຕ້ຜິວຫນັງ, ປາກກາ syringe ຄວນໄດ້ຮັບການອົບອຸ່ນເລັກນ້ອຍໃນຝາມື.
- ໝວກ ດ້ານນອກແລະດ້ານໃນຖືກຖອດອອກຈາກເຂັມຢ່າງລະມັດລະວັງ.
- ສຳ ລັບລົດເຂັນ ໃໝ່, ໜຶ່ງ ເຂັມສັກແມ່ນ 4 ໜ່ວຍ; ເພື່ອຕິດຕັ້ງມັນ, ທ່ານ ຈຳ ເປັນຕ້ອງດຶງປຸ່ມເລີ່ມຕົ້ນແລະ ໝຸນ ມັນ.
- ເຂັມສັກຢາ (4-8 ມລ) ຂອງປາກກາ syringe ຈະຖືກໃສ່ລົງໃນແນວ ໜ້າ ຂອງຜິວ ໜັງ, ຖ້າຄວາມຍາວຂອງມັນແມ່ນ 10-12 ມມ, ຫຼັງຈາກນັ້ນເຂັມຈະຖືກໃສ່ຢູ່ໃນມຸມ 45 ອົງສາ.
- ຖັດໄປ, ກົດປຸ່ມເລີ່ມຕົ້ນຂອງອຸປະກອນແລະກົດການລະງັບຈົນກ່ວາກົດທີ່ກົດ, ເຊິ່ງສະແດງວ່າຕົວຊີ້ວັດປະລິມານໄດ້ຫຼຸດລົງເຖິງສູນ.
- ຫຼັງຈາກນັ້ນ, ລໍຖ້າ 10 ວິນາທີແລະດຶງເຂັມອອກຈາກຜິວ ໜັງ.
ວັນທີຂອງການລະງັບຊຸດ ທຳ ອິດຕ້ອງຂຽນໃສ່ປ້າຍຊື່ຊຸດ. ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າຫຼັງຈາກເປີດການລະງັບສາມາດເກັບຮັກສາໄວ້ໃນອຸນຫະພູມຫຼາຍກ່ວາ 25 ອົງສາເປັນເວລາ 21 ວັນໃນບ່ອນທີ່ມືດແລະເຢັນ.
ຜົນຂ້າງຄຽງ, contraindications, ກິນເພາະຖ້າກິນ
 Insuman Bazal GT ບໍ່ມີຫຼາຍ contraindications ແລະຕິກິລິຍາທາງລົບ. ປົກກະຕິແລ້ວມັນເກີດຂື້ນກັບຄວາມບໍ່ຍອມຮັບຂອງແຕ່ລະຄົນ. ໃນກໍລະນີນີ້, ອາການຄັນຂອງ Quincke, ລົມຫາຍໃຈສັ້ນໆອາດຈະພັດທະນາ, ແລະຜື່ນຈະປາກົດຢູ່ເທິງຜິວ ໜັງ ແລະບາງຄັ້ງກໍ່ມີອາການຄັນ.
Insuman Bazal GT ບໍ່ມີຫຼາຍ contraindications ແລະຕິກິລິຍາທາງລົບ. ປົກກະຕິແລ້ວມັນເກີດຂື້ນກັບຄວາມບໍ່ຍອມຮັບຂອງແຕ່ລະຄົນ. ໃນກໍລະນີນີ້, ອາການຄັນຂອງ Quincke, ລົມຫາຍໃຈສັ້ນໆອາດຈະພັດທະນາ, ແລະຜື່ນຈະປາກົດຢູ່ເທິງຜິວ ໜັງ ແລະບາງຄັ້ງກໍ່ມີອາການຄັນ.
ຜົນຂ້າງຄຽງອື່ນໆສ່ວນໃຫຍ່ແມ່ນເກີດຈາກການຮັກສາທີ່ບໍ່ຖືກຕ້ອງ, ການບໍ່ປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດຫຼືການບໍລິຫານອິນຊູລິນ. ໃນສະຖານະການດັ່ງກ່າວ, ຄົນເຈັບມັກຈະມີປະກົດການລະລາຍໃນເລືອດເຊິ່ງອາດຈະມາພ້ອມກັບການຜິດປົກກະຕິຂອງ NS, migraines, dizziness ກັບພະຍາດເບົາຫວານແລະການປາກເວົ້າທີ່ບົກຜ່ອງດ້ານ, ວິໄສທັດ, ໝົດ ສະຕິແລະແມ່ນແຕ່ສະຕິ.
ພ້ອມກັນນີ້, ການທົບທວນຄືນຂອງຜູ້ເປັນໂລກເບົາຫວານກ່າວວ່າດ້ວຍປະລິມານທີ່ຕໍ່າ, ການກິນອາຫານທີ່ບໍ່ດີແລະການສັກຢາ, hyperglycemia ແລະໂຣກເບົາຫວານສາມາດເກີດຂື້ນໄດ້. ສະພາບການເຫຼົ່ານີ້ແມ່ນປະກອບດ້ວຍຄວາມບໍ່ສະບາຍ, ເຫງົານອນ, ລົມຫາຍໃຈ, ຫິວໂຫຍແລະຄວາມຢາກອາຫານທີ່ບໍ່ດີ.
ນອກຈາກນັ້ນ, ຜິວ ໜັງ ທີ່ບ່ອນສັກຢາອາດຈະຄັນ, ແລະບາງຄັ້ງກໍ່ມີຮອຍແຕກຕາມມັນ. ນອກຈາກນັ້ນ, ການເພີ່ມຂື້ນຂອງ titer ຂອງພູມຕ້ານທານຕໍ່ຕ້ານອິນຊູລິນແມ່ນເປັນໄປໄດ້, ເພາະວ່າໃນນັ້ນ hyperglycemia ສາມາດພັດທະນາ. ຄົນເຈັບບາງຄົນມີປະຕິກິລິຍາຂ້າມພູມຕ້ານທານກັບຮໍໂມນສັງເຄາະໂດຍຮ່າງກາຍ.
ໃນກໍລະນີຂອງການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ການລະລາຍຂອງໂຣກລະລາຍຕໍ່າທີ່ແຕກຕ່າງກັນອາດຈະພັດທະນາໄດ້. ດ້ວຍຮູບແບບທີ່ອ່ອນໂຍນ, ເມື່ອຄົນເຈັບມີສະຕິ, ລາວ ຈຳ ເປັນຕ້ອງດື່ມເຄື່ອງດື່ມຫວານຫຼືກິນຜະລິດຕະພັນທີ່ບັນຈຸທາດແປ້ງ. ໃນກໍລະນີຂອງການສູນເສຍສະຕິ, glucagon 1 ມລກຖືກສັກເຂົ້າດ້ວຍ intramuscularly, ໂດຍບໍ່ມີປະສິດຕິພາບຂອງມັນແມ່ນວິທີແກ້ໄຂທາດນ້ ຳ ຕານ (30-50%) ຖືກ ນຳ ໃຊ້.
ມີການລະລາຍຂອງຕ່ອມນ້ ຳ ຕານດົນຫຼືຮ້າຍແຮງ, ຫຼັງຈາກການ ນຳ ໃຊ້ glucagon ຫຼື glucose, ການໃຫ້ນ້ ຳ ລາຍດ້ວຍວິທີແກ້ໄຂທາດນ້ ຳ ຕານທີ່ອ່ອນແອແມ່ນຖືກແນະ ນຳ, ເຊິ່ງຈະຊ່ວຍປ້ອງກັນບໍ່ໃຫ້ເກີດອາການເຈັບອີກ.
ຄົນເຈັບທີ່ຮ້າຍແຮງແມ່ນນອນໂຮງ ໝໍ ຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງຢ່າງໃກ້ຊິດເພື່ອຕິດຕາມສະພາບຂອງເຂົາເຈົ້າຢ່າງໃກ້ຊິດ.
ຄຳ ແນະ ນຳ ພິເສດ
Insulin Bazal ບໍ່ສາມາດໃຊ້ກັບຢາ ຈຳ ນວນ ໜຶ່ງ. ຢາເຫລົ່ານີ້ປະກອບມີຢາທີ່ມີຜົນກະທົບໃນເລືອດໃນເລືອດ, IAFs, disopyramids, pentoxifylline, mimonoamine oxidase inhibitors, fluoxetine, fibrates, propoxyphene, ຮໍໂມນເພດ, anabolics ແລະ salicylates. ເຊັ່ນດຽວກັນ, ອິນຊູລິນບໍ່ຄວນປະສົມປະສານກັບ Phentolamine, Cybenzoline, Ifosfamide, Guanethidine, Somatostatin, Fenfluramine, Phenoxybenzamine, Cyclophosphamide, Trophosphamide, Fenfluramine, sulfonamides, Tritokvalin, Tetracyclines,
ຖ້າທ່ານໃຊ້ອິນຊູລິນຂັ້ນພື້ນຖານພ້ອມກັບ Isoniazid, Phenothiazine ອະນຸພັນ, Somatotropin, Corticotropin, Danazole, progestogens, glucocorticosteroids, Diazoxide, Glucagon, diuretics, estrogens, Isoniazid ແລະຢາອື່ນໆສາມາດເຮັດໃຫ້ຜົນກະທົບຂອງ insulin ອ່ອນແອລົງຢ່າງຫຼວງຫຼາຍ. ຜົນກະທົບທີ່ຄ້າຍຄືກັນນີ້ແມ່ນຖືກຜະລິດອອກມາໂດຍເກືອລິໂຄນ, Clonidine ແລະ beta-blockers.
ການປະສົມປະສານກັບເອທານອນເຮັດໃຫ້ອ່ອນແອລົງຫຼືມີສັກຍະພາບສູງໃນຜົນກະທົບຂອງການລະລາຍຂອງຕ່ອມ. ເມື່ອປະສົມປະສານກັບ Pentamidine, ການລະລາຍທາດເລືອດໃນເລືອດອາດຈະພັດທະນາ, ເຊິ່ງບາງຄັ້ງກໍ່ກາຍເປັນ hyperglycemia. ຖ້າທ່ານປະສົມປະສານການ ນຳ ໃຊ້ອິນຊູລິນກັບຢາເສບຕິດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈ, ຫຼັງຈາກນັ້ນເຮັດໃຫ້ອ່ອນເພຍຫຼືບໍ່ມີການກະຕຸ້ນການສະທ້ອນຂອງ NS ທີ່ມີຄວາມເຫັນໃຈເປັນໄປໄດ້.
ລະດັບປະລິມານຢາ ສຳ ລັບກຸ່ມຄົນເຈັບບາງກຸ່ມແມ່ນຖືກເລືອກເປັນສ່ວນບຸກຄົນ. ສະນັ້ນ, ໃນຜູ້ປ່ວຍໂລກເບົາຫວານແລະຜູ້ປ່ວຍທີ່ເປັນໂລກຕັບອັກເສບ, ໂຣກ ໝາກ ໄຂ່ຫຼັງ, ເວລາຜ່ານໄປ, ຄວາມຕ້ອງການອິນຊູລິນຫຼຸດລົງ. ແລະຖ້າປະລິມານດັ່ງກ່າວບໍ່ຖືກຄັດເລືອກຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນຄົນເຈັບດັ່ງກ່າວອາດຈະເປັນໂລກຕ່ ຳ ໃນເລືອດ.
ມັນເປັນມູນຄ່າທີ່ສັງເກດວ່າດ້ວຍໂຣກ stenosis ຂອງເສັ້ນເລືອດສະຫມອງຫຼືເສັ້ນເລືອດແດງແລະເສັ້ນປະສາດສະຫມອງ (proliferative retinopathy) (ໃນກໍລະນີຂອງການສໍາຜັດກັບເລເຊີ), ມັນຈໍາເປັນຕ້ອງຕິດຕາມລະດັບຂອງ glycemia ຢ່າງລະມັດລະວັງ. ນັບຕັ້ງແຕ່, ໃນກໍລະນີເຫຼົ່ານີ້, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນລະດັບ glucose ສາມາດເຮັດໃຫ້ມີການສູນເສຍສາຍຕາທີ່ສົມບູນ.
ໃນລະຫວ່າງການຖືພາ, ການຮັກສາດ້ວຍ Insuman Bazaol GT ຄວນໄດ້ຮັບການສືບຕໍ່. ມັນເປັນມູນຄ່າທີ່ຈະຈື່ໄວ້ວ່າຫຼັງຈາກໄຕມາດທໍາອິດ, ຄວາມຕ້ອງການຂອງ insulin ຈະເພີ່ມຂື້ນ. ແຕ່ຫຼັງຈາກເກີດລູກ, ຄວາມຕ້ອງການ, ໃນທາງກົງກັນຂ້າມ, ຈະຫຼຸດລົງ, ດັ່ງນັ້ນ, ການລະລາຍເລືອດໃນໂຣກເບົາຫວານອາດຈະເກີດຂື້ນໃນໂລກເບົາຫວານແລະການປັບຕົວຂອງອິນຊູລິນ.
ໃນໄລຍະເວລາ lactation, ການປິ່ນປົວດ້ວຍ insulin ຄວນໄດ້ຮັບການສືບຕໍ່. ແຕ່ໃນບາງກໍລະນີ, ການປັບອາຫານແລະການປັບປະລິມານອາດ ຈຳ ເປັນ.
ຄ່າໃຊ້ຈ່າຍຂອງ insulin Bazal ແມ່ນຕັ້ງແຕ່ 1228 ເຖິງ 1600 ຮູເບີນ. ລາຄາຂອງປາກກາ syringe ແຕກຕ່າງກັນຈາກ 1000 ເຖິງ 38 000 ຮູເບີນ.
ວິດີໂອໃນບົດຄວາມນີ້ສະແດງວິທີການສັກຢາອິນຊູລິນຢ່າງຖືກຕ້ອງ.