Gestational, ລາວແມ່ນພະຍາດເບົາຫວານຖືພາ - ມັນແມ່ນຫຍັງແລະມັນໄດ້ຮັບການປິ່ນປົວແນວໃດ?

ໃນລະຫວ່າງການຖືພາ, ຮ່າງກາຍຂອງແມ່ຍິງມີການປ່ຽນແປງຫຼາຍຢ່າງ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄຽງຄູ່ກັບການຫັນປ່ຽນທີ່ໄດ້ວາງແຜນໄວ້ໃນໄລຍະນີ້, ມັກຈະເປັນພະຍາດຊະນິດຕ່າງໆທີ່ຜ່ານມາບໍ່ໄດ້ຮູ້ຈັກກັບແມ່ທີ່ຄາດຫວັງມາ.
ໃນບັນດາພະຍາດວິທະຍາເຫຼົ່ານີ້ລວມມີພະຍາດເບົາຫວານໃນທ້ອງ.
ລັກສະນະຂອງພະຍາດ

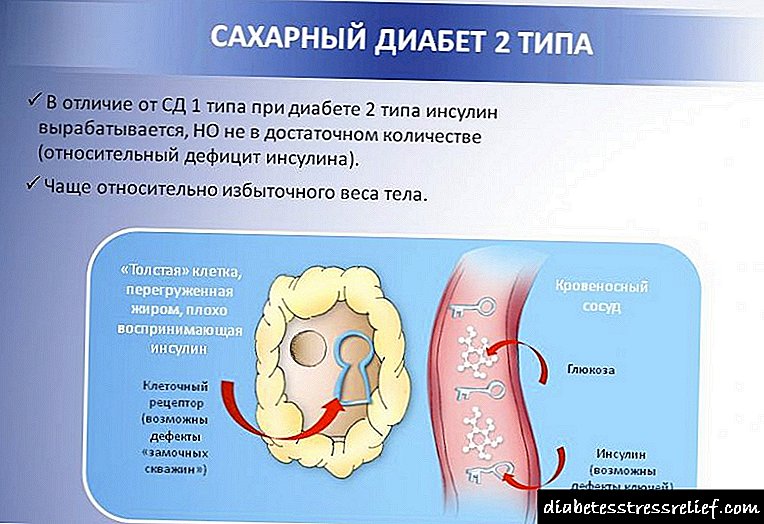
ພະຍາດເບົາຫວານໃນທ້ອງແມ່ນປະເພດຂອງໂລກເບົາຫວານທີ່ເກີດຂື້ນໃນເວລາຖືພາ. ນອກເຫນືອໄປຈາກແບບຟອມນີ້, ທ່ານຫມໍຍັງສາມາດກວດພົບໂຣກເບົາຫວານ, ເຊິ່ງສະແດງອອກໃນຄວາມບົກຜ່ອງດ້ານຄວາມທົນທານຂອງ glucose.
ສາເຫດຂອງຄວາມຜິດປົກກະຕິແມ່ນການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງຈຸລັງຂອງຮ່າງກາຍກັບອິນຊູລິນທີ່ຜະລິດຍ້ອນລະດັບຮໍໂມນການຖືພາໃນເລືອດສູງ.
ໂດຍປົກກະຕິແລ້ວ, ໃນແມ່ທີ່ມີຄວາມຄາດຫວັງ, ນ້ ຳ ຕານຈະເພີ່ມຂື້ນຫຼັງຈາກກິນເຂົ້າ, ແລະໃນຕອນເຊົ້າທີ່ທ້ອງເປົ່າ, ຕົວຊີ້ວັດດັ່ງກ່າວຍັງຢູ່ໃນລະດັບປົກກະຕິ. ຖ້າແມ່ເປັນໂລກເບົາຫວານກ່ອນຖືພາ, ພະຍາດນີ້ຈະບໍ່ໄປໃສເລີຍ.
ຕາມກົດລະບຽບ, ພະຍາດເບົາຫວານທີ່ເກີດຂື້ນໃນເວລາທີ່ເດັກມີທ່າທາງແມ່ນພົບໃນເຄິ່ງທີ່ສອງຂອງການຖືພາແລະຫາຍໄປບໍ່ດົນຫຼັງຈາກເກີດລູກ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ວ່າຈະເປັນພະຍາດໃດກໍ່ຕາມ, ແມ່ຍິງຕ້ອງພະຍາຍາມຮັກສາລະດັບນ້ ຳ ຕານຢູ່ໃນລະດັບທີ່ຍອມຮັບໄດ້ເພື່ອຫລີກລ້ຽງອາການແຊກຊ້ອນຕ່າງໆໃນເວລາເກີດລູກແລະອົດທົນກັບລູກທີ່ມີສຸຂະພາບແຂງແຮງ.
ອັນຕະລາຍ ສຳ ລັບເດັກແມ່ນຫຍັງ?




fetus, ເຊິ່ງແມ່ເອົາໃຈໃສ່, ໄດ້ຮັບຈາກນາງໃນປະລິມານທີ່ມີນ້ໍາຕານ, ແຕ່ບໍ່ແມ່ນ insulin. ດັ່ງນັ້ນ, ການເຜົາຜະຫລານສຸຂະພາບດີເກີດຂື້ນ.
ໃນກໍລະນີທີ່ມີຄວາມຜິດປົກກະຕິໃນແມ່, ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານແມ່ນເປັນໄປໄດ້, ເຊິ່ງເປັນອັນຕະລາຍໂດຍສະເພາະໃນໄຕມາດ ທຳ ອິດ, ໃນຂະນະທີ່ລູກໃນທ້ອງຍັງບໍ່ໄດ້ພັດທະນາອິນຊູລິນເອງ.
ຫຼັງຈາກ 12 ອາທິດ, ໃນເວລາທີ່ຮ່າງກາຍຂອງເດັກໃນທ້ອງສາມາດຜະລິດຮໍໂມນເອກະລາດ, ມີໄພຂົ່ມຂູ່ຕໍ່ໂຣກ hyperinsulinemia, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການພັດທະນາການເປັນໂລກເບົາຫວານໃນເດັກ, ການບາດເຈັບໃນເວລາອອກລູກ, ແລະການຫາຍໃຈຝືດ.
ໃນກໍລະນີມີການກວດພົບບັນຫາຢ່າງທັນການ, ໃຊ້ມາດຕະການແລະຕິດຕາມສະຖານະການ, ສາມາດມີລູກທີ່ມີສຸຂະພາບສົມບູນແລະ ກຳ ຈັດຄວາມສັບສົນໃນຂະບວນການອອກແຮງງານໃນແມ່.
ສາເຫດຂອງການພັດທະນາແລະການປະກົດຕົວ
ເຫດຜົນ ສຳ ລັບການພັດທະນາໂຣກເບົາຫວານໃນການເລີ່ມຕົ້ນແມ່ນບໍ່ເຂົ້າໃຈຢ່າງເຕັມສ່ວນ.
ຜູ້ຊ່ຽວຊານແນະ ນຳ ວ່າ ໜຶ່ງ ໃນສະພາບການທີ່ເຮັດໃຫ້ມີລັກສະນະການລະເມີດແມ່ນການກີດຂວາງຂະບວນການຂອງຄວາມລັບຂອງອິນຊູລິນໂດຍຮໍໂມນການຖືພາເຊິ່ງມີຄວາມຮັບຜິດຊອບຕໍ່ການຈະເລີນເຕີບໂຕທີ່ດີແລະການພັດທະນາຂອງລູກ.
ນອກຈາກນີ້ໃນບັນດາປັດໃຈດັ່ງກ່າວແມ່ນຄວາມຕ້ອງການທີ່ເພີ່ມຂື້ນ ສຳ ລັບແມ່ໃນອະນາຄົດໃນນ້ ຳ ຕານ, ເຊິ່ງມີຄວາມ ຈຳ ເປັນບໍ່ພຽງແຕ່ ສຳ ລັບຮ່າງກາຍຂອງນາງເທົ່ານັ້ນ, ແຕ່ ສຳ ລັບລູກໃນທ້ອງ. ເພາະສະນັ້ນ, ການຜະລິດອິນຊູລິນທີ່ເພີ່ມຂື້ນຈະເລີ່ມຕົ້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດການລົບກວນຂອງຕ່ອມໃຕ້ສະ ໝອງ.
ນອກຈາກນັ້ນ, ສາເຫດຂອງການພັດທະນາຂອງໂລກເບົາຫວານໃນແມ່ຍິງຖືພາສາມາດເປັນໂຣກຜິດປົກກະຕິກ່ຽວກັບໂລກຊະນິດຕ່າງໆ, ເປັນອາການຜິດປົກກະຕິທາງເພດ, ການໂອນນ້ ຳ ໜັກ ຫຼາຍເກີນໄປໂດຍແມ່ໃນໄລຍະເລີ່ມຕົ້ນຂອງການຕິດເຊື້ອ, ຮູບແບບ polycystic ກ່ຽວກັບຮວຍໄຂ່, ນິໄສບໍ່ດີແລະປັດໃຈອື່ນໆ.
ຜົນສະທ້ອນແລະຄວາມສ່ຽງ

ໂລກເບົາຫວານຢ້ານການຮັກສານີ້, ຄືກັບໄຟ!
ທ່ານພຽງແຕ່ຕ້ອງການສະ ໝັກ ...

ລະດັບນໍ້າຕານໃນເລືອດສູງຂື້ນຂອງແມ່ທີ່ມີຄວາມຄາດຫວັງ, ຄວາມເປັນໄປໄດ້ຂອງມະຫາພາກ macrosomia (ການໃຫ້ອາຫານລູກໃນທ້ອງ).
ໃນກໍລະນີດັ່ງກ່າວ, ເດັກໃນທ້ອງມີນ້ ຳ ໜັກ ເພີ່ມຂື້ນໄວ, ແຕ່ວ່າຂະ ໜາດ ແລະລະດັບຂອງການພັດທະນາຂອງສະ ໝອງ ຍັງປົກກະຕິ.
ການຮັບນ້ ຳ ໜັກ ຢ່າງໄວວາຈະຊ່ວຍເພີ່ມຄວາມເປັນໄປໄດ້ຂອງການເກີດກ່ອນ ກຳ ນົດ, ພ້ອມທັງອາການແຊກຊ້ອນໃນຂະບວນການອອກແຮງງານ. ນອກຈາກນັ້ນ, ຄວາມເປັນໄປໄດ້ຂອງການເກີດລູກຍັງຫາຍໃຈຫລື asphyxia, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແລະການພັດທະນາຂອງອາການແຊກຊ້ອນຫຼັງເກີດຂື້ນ.
ເພື່ອຫລີກລ້ຽງບັນຫາເຫຼົ່ານີ້, ແພດມັກຈະໄປຫາການເກີດລູກກ່ອນ ກຳ ນົດ. ໃນກໍລະນີນີ້, ຫຼັກສູດການອອກແຮງງານໂດຍບໍ່ມີອາການແຊກຊ້ອນຫຼືມີ ຈຳ ນວນ ຕຳ ່ສຸດຂອງພວກເຂົາແມ່ນເປັນໄປໄດ້.
ພະຍາດການເກີດແລະວິທະຍາສາດ
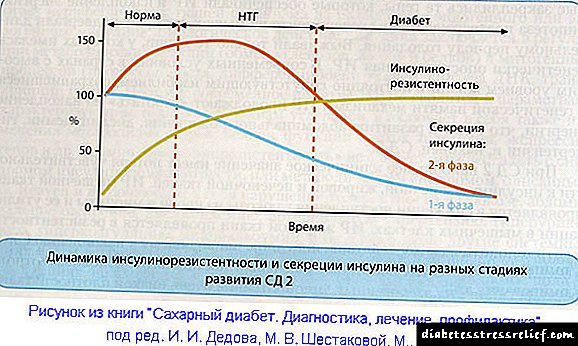
ໃນໄລຍະຖືພາ, ມີການສົ່ງຕໍ່ນ້ ຳ ຕານຢູ່ເລື້ອຍໆຈາກແມ່ສູ່ລູກໃນທ້ອງ. ໃນເວລາດຽວກັນ, ປະມານໃນຕອນເລີ່ມຕົ້ນຂອງໄຕມາດທີສອງ, ການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຂອງແພຈຸລັງກັບອິນຊູລິນເກີດຂື້ນ, ເຊິ່ງຜົນຈາກການເພີ່ມຂື້ນຂອງການຜະລິດອິນຊູລິນສາມາດເລີ່ມຕົ້ນໄດ້.

ການຜະລິດອິນຊູລິນໃນຮ່າງກາຍ
ເຖິງວ່າຈະມີຮູບແບບທີ່ແນ່ນອນຂອງການປະກົດຕົວຂອງການລົບກວນແລະຄຸນລັກສະນະຕ່າງໆຂອງການປ່ຽນແປງທີ່“ ສຸຂະພາບດີ” ໃນຮ່າງກາຍຂອງແມ່ຍິງຖືພາ, ກົນໄກການພັດທະນາຂອງໂລກເບົາຫວານໃນທ້ອງແມ່ນສ່ວນບຸກຄົນ.
ບໍ່ຄືກັບພະຍາດເບົາຫວານ ທຳ ມະດາ, ພະຍາດເບົາຫວານໃນທ້ອງບໍ່ມີລາຍຊື່ມາດຕະຖານຂອງອາການທີ່ອາດຈະບົ່ງບອກເຖິງຄວາມຜິດປົກກະຕິ. ການຢັ້ງຢືນຢ່າງຈະແຈ້ງກ່ຽວກັບການເລີ່ມຕົ້ນຂອງຂະບວນການຂອງໂລກເບົາຫວານຈະເປັນລະດັບເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ແມ່ຍິງຖືພາທີ່ມີໂລກເບົາຫວານໃນທ້ອງອາດຈະມີການປ່ຽນແປງດັ່ງຕໍ່ໄປນີ້:

- ນ້ ຳ ໜັກ ເພີ່ມຂື້ນຢ່າງໄວວາຂອງແມ່ທີ່ມີຄວາມຄາດຫວັງ (ການເພີ່ມຂື້ນຫຼາຍກ່ວາ 300 ກຣາມຕໍ່ອາທິດ),
- ກະຫາຍນ້ ຳ ຫລາຍ
- ຄວາມຕ້ອງການໃນການ ນຳ ໃຊ້ຫ້ອງນ້ ຳ ເລື້ອຍໆ,
- ການສູນເສຍຄວາມຢາກອາຫານ
- ຄວາມອິດເມື່ອຍ.
ລູກໃນຊ່ວງເວລານີ້ໃນຂະບວນການ ultrasound ອາດຈະສະແດງໃຫ້ເຫັນອັດຕາສ່ວນທີ່ບໍ່ຖືກຕ້ອງຂອງພາກສ່ວນຂອງຮ່າງກາຍ, ການສ້າງເນື້ອເຍື່ອໄຂມັນຫຼາຍເກີນໄປແລະການເພີ່ມນ້ ຳ ໜັກ ໃນຮ່າງກາຍຢ່າງໄວວາ.
ການວິນິດໄສ
ຂັ້ນຕອນ ທຳ ອິດຂອງຂັ້ນຕອນການວິນິດໄສແມ່ນການປະເມີນຄວາມສ່ຽງຂອງໂລກເບົາຫວານ.
ສະນັ້ນ, ໃນຊ່ວງເວລາທີ່ແມ່ໃນອະນາຄົດໄດ້ລົງທະບຽນຢູ່ໃນຄລີນິກການເກີດລູກ, ທ່ານ ໝໍ ຕ້ອງ ຄຳ ນຶງເຖິງຕົວຊີ້ວັດທີ່ ສຳ ຄັນບາງຢ່າງ (ອາຍຸແລະນ້ ຳ ໜັກ ຂອງແມ່ຍິງຖືພາ, ການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານໃນໄລຍະຖືພາກ່ອນ ໜ້າ ນີ້, ການເກີດຂອງເດັກທີ່ມີນ້ ຳ ໜັກ ຫຼາຍກ່ວາ 4 ກິໂລ, ການເກີດລູກ, ການປະກົດຕົວຂອງເຊື້ອໄວຣັດແລະອາການອື່ນໆ).
ຂັ້ນຕອນທີສອງແມ່ນການບໍລິຈາກເລືອດ ສຳ ລັບນ້ ຳ ຕານ. ການກວດກາດັ່ງກ່າວແມ່ນໄດ້ຖືກປະຕິບັດຫຼາຍຄັ້ງໃນເວລາຖືພາ. ຖ້າຢ່າງ ໜ້ອຍ ໜຶ່ງ ຄັ້ງທີ່ຕົວຊີ້ວັດເກີນ 5 mmol / l, ແມ່ທີ່ຄາດຫວັງຈະຖືກສົ່ງໄປທົດສອບຄວາມທົນທານຕໍ່ນ້ ຳ ຕານ.
ໃນກໍລະນີທີ່ມີຕົວຊີ້ວັດປົກກະຕິໃນເວລາ 24-28 ອາທິດຂອງການຖືພາ, ການທົດສອບຊ້ ຳ ໆ ແມ່ນ ດຳ ເນີນໄປ. ມັນແມ່ນໃນໄລຍະນີ້ທ່ານສາມາດໄດ້ຮັບຜົນທີ່ຖືກຕ້ອງທີ່ສຸດ.
ຖ້າແມ່ທີ່ຄາດຫວັງໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານໃນທ້ອງ, ນາງໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການອອກ ກຳ ລັງກາຍປານກາງ, ອາຫານ, ແລະຄວບຄຸມນ້ ຳ ຕານຕະຫຼອດມື້ (ການວັດແທກແນະ ນຳ ປະມານ 5-6 ຄັ້ງຕໍ່ມື້).
ອາຫານການເຈັບເປັນ
ກົດລະບຽບຂອງ "ພຶດຕິ ກຳ ກ່ຽວກັບອາຫານ" ແມ່ນການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ທີ່ງ່າຍດາຍບໍ່ຫຼາຍປານໃດ:

- ອາຫານຄວນຈະເປັນແຕ່ສ່ວນ ໜຶ່ງ. ແນະ ນຳ ໃຫ້ກິນອາຫານປະມານ 5-6 ຄາບຕໍ່ມື້, ໃນນັ້ນອາຫານ 3 ຄາບຈະເປັນອາຫານຫຼັກແລະສ່ວນທີ່ເຫຼືອຈະເປັນອາຫານວ່າງອ່ອນ,
- ຈາກຄາບອາຫານທີ່ທ່ານຈະຕ້ອງໄດ້ຍົກເວັ້ນທາດແປ້ງທີ່ຂຶ້ນກັບການດູດຊຶມຢ່າງໄວວາ (ແປ້ງ, ຫວານ, ມັນຕົ້ນ),
- ທ່ານ ຈຳ ເປັນຕ້ອງວັດແທກລະດັບນ້ ຳ ຕານກັບເຂົ້າ ໜຽວ ຫຼັງຈາກກິນເຂົ້າແຕ່ລະຄາບ,
- ບໍ່ຄວນ overeat
- ອາຫານຄວນໄດ້ຮັບການຈັດຕັ້ງດັ່ງຕໍ່ໄປນີ້: 40-45% ຂອງທາດແປ້ງທີ່ດີຕໍ່ສຸຂະພາບ, 30% ຂອງໄຂມັນທີ່ມີສຸຂະພາບດີແລະ 25-60% ຂອງໂປຣຕີນ.
ເມນູທີ່ອະນຸຍາດ
ການ ນຳ ໃຊ້ທີ່ອະນຸຍາດ:

- ແກ່ນດິບ
- ແກງຜັກ, ດອງ, okroshka,
- legumes
- ຜະລິດຕະພັນຖົ່ວເຫຼືອງ
- ຜັກສົດ
- ນ້ໍາແຮ່ທາດແລະນ້ໍາອ່ອນ
- ເຂົ້າ ໜົມ ປັງ (ເຂົ້າໂອດ, ເຂົ້າ ໜົມ ປັງ, ເຂົ້າສາລີ),
- ໝາກ ໄມ້ແຫ້ງ
- ຫມາກໄມ້ແລະຫມາກໄມ້ທີ່ບໍ່ມີລົດຊາດ (pears, ຫມາກໂປມ, ຫມາກນາວແລະອື່ນໆ).
ມັນບໍ່ໄດ້ຖືກແນະນໍາໃຫ້ໃຊ້ນໍ້າຫວານເລື້ອຍໆ, ເພາະວ່າມັນສາມາດຕິດໄດ້.
ອອກ ກຳ ລັງກາຍ

ການອອກ ກຳ ລັງກາຍຄວນຈະປານກາງ, ນຳ ມາເຊິ່ງຄວາມສຸກ.
ອອກ ກຳ ລັງກາຍກິລາ ທຳ ມະດາຂອງທ່ານ: ຍ່າງ, ລອຍນ້ ຳ, ກິລາກາຍຍະ ກຳ ແລະອື່ນໆ. ອອກກໍາລັງກາຍທ້ອງໃນເວລາຖືພາແມ່ນ contraindicated.
ຖ້າທ່ານຮູ້ສຶກບໍ່ສະບາຍ, ເລື່ອນເວລາໄປປະຊຸມອີກຄັ້ງ ໜຶ່ງ. ຍິ່ງໄປກວ່ານັ້ນ, ໃນໄລຍະການຝຶກອົບຮົມ, ຕິດຕາມສະຫວັດດີພາບຂອງທ່ານ. ປົກກະຕິແລ້ວໃນໄລຍະຖືພາ, ແມ່ຍິງຖືພາມີປະກົດການລະລາຍໃນເລືອດ.
ເພື່ອຫຼີກລ້ຽງຄວາມບໍ່ສະບາຍ, ໃຫ້ເລີ່ມຕົ້ນບົດຮຽນ ໜຶ່ງ ຊົ່ວໂມງຫຼັງຈາກກິນເຂົ້າ. ນອກຈາກນີ້, ທັນທີຫຼັງຈາກການຝຶກອົບຮົມ, ທ່ານສາມາດກິນແຊນວິດອ່ອນຫຼື ໝາກ ແອັບເປິ້ນ.
ການປິ່ນປົວດ້ວຍຢາ

ໃນລະຫວ່າງການຖືພາ, ແມ່ທີ່ເປັນໂຣກເບົາຫວານໃນອະນາຄົດອາດຈະຖືກ ກຳ ນົດໃຫ້ເປັນຢາທີ່ຖືກອອກແບບມາເພື່ອປັບປຸງການໄຫຼວຽນຂອງເລືອດໃນລະບົບຕ່ອງໂສ້ຂອງຜູ້ເປັນແມ່.
ບັນຊີລາຍຊື່ຂອງຢາປະກອບມີ Magnesia, ວິຕາມິນຂອງກຸ່ມ A, E, ກຸ່ມ B.
ໃນໄລຍະຕໍ່ມາ, ທ່ານອາດຈະຕ້ອງໃຊ້ອິນຊູລິນ. ເຊັ່ນດຽວກັນ, ໃນຄໍາສັ່ງທີ່ຈະຍົກເວັ້ນ hypoxia ຂອງ fetal, Pentoxifylline, Riboxin ຫຼື Piracetam ຖືກນໍາໃຊ້.
ຊຸດຂອງຢາທີ່ໃຊ້ແມ່ນຈະຂື້ນກັບສະພາບຂອງແມ່ແລະລູກໃນທ້ອງ, ເຊັ່ນດຽວກັນກັບໄຕມາດ.

ໄລຍະການຈັດສົ່ງທີ່ດີທີ່ສຸດ ສຳ ລັບ GDM ແມ່ນ 39-40 ອາທິດ.
ແຕ່ຖ້າວ່າໃນເວລາ 38 ອາທິດນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຈະສູງກວ່າ 3900 ກຼາມ, ການເລີ່ມຕົ້ນຂອງການເກີດແມ່ນເລີ່ມຕົ້ນ. ພາຍໃຕ້ເງື່ອນໄຂຂອງການ ນຳ ສະ ເໜີ ຫົວ, ທາງເລືອກທີ່ດີທີ່ສຸດແມ່ນການເກີດລູກຕາມ ທຳ ມະຊາດ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ແມ່ຍິງໃນການອອກແຮງງານຕ້ອງໄດ້ວັດແທກລະດັບນໍ້າຕານທຸກໆ 1-2 ຊົ່ວໂມງ.
ການປ້ອງກັນ

ຖ້າທ່ານເປັນໂລກເບົາຫວານໃນລະຫວ່າງການຖືພາ, ແລະຫຼັງຈາກນັ້ນກໍ່ຜ່ານໄປ, ຢ່າພັກຜ່ອນ, ເພາະວ່າຕໍ່ມາທ່ານອາດຈະຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານປະເພດ 2.
ສະນັ້ນ, ຈຶ່ງແນະ ນຳ ໃຫ້ຕິດຕາມໃນຄັ້ງນີ້ແລະປະຕິບັດມາດຕະການປ້ອງກັນເປັນປະ ຈຳ.
ຫລັງຈາກເກີດລູກ, ໃນອາທິດ 6-12, ກວດຫາໂຣກເບົາຫວານ.
ຫລັງຈາກນັ້ນ, ຄວນໄດ້ຮັບການກວດກາໃນທຸກໆ 3 ປີ. ມັນຍັງມີຄວາມ ຈຳ ເປັນໃນຊີວິດປະ ຈຳ ວັນໃນການໂຫຼດຮ່າງກາຍຂອງທ່ານດ້ວຍການອອກ ກຳ ລັງກາຍທີ່ແຂງແຮງແລະປະຕິບັດຕາມຄາບອາຫານ (ຄາບອາຫານສ່ວນໃຫຍ່ຄວນປະກອບດ້ວຍທາດໂປຣຕີນແລະໄຂມັນທີ່ມີສຸຂະພາບດີ, ແລະປ່ອຍໃຫ້ຄາໂບໄຮເດຣດເປັນສ່ວນ ໜ້ອຍ).