ໂຣກເບົາຫວານ hyperosmolar ທີ່ເປັນໂຣກເບົາຫວານ
ໂຣກເບົາຫວານ hyperosmolar ແມ່ນແນວພັນທີ່ ເສຍສະຕິມີລັກສະນະການລະເມີດລະດັບສູງ metabolism ກັບພະຍາດ ໂລກເບົາຫວານ ທ່າມກາງການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມຂົ້ນ ນ້ ຳ ຕານ ໃນ ເລືອດເຊິ່ງບັນລຸ 55 mmol / l ຫຼືຫຼາຍກວ່ານັ້ນ.
hyperamolar ເສຍສະຕິແມ່ນມີລັກສະນະການຂາດນໍ້າໃນຮ່າງກາຍ, hyperchloremia, hypernatremia, exicosis ຂອງຈຸລັງ, ໂລກເລືອດຈາງ. ສະຕິດັ່ງກ່າວແມ່ນປະມານຫ້າສ່ວນຮ້ອຍຂອງທັງ ໝົດ ທີ່ເກີດຂື້ນແລະຄວາມເປັນໄປໄດ້ຂອງການຕາຍຂອງມັນແມ່ນຈາກ 20 ຫາ 50 ເປີເຊັນ.
ການພັດທະນາຂອງສະຕິແມ່ນຄ່ອຍໆ. ຈາກຫ້າຫາສິບສີ່ວັນ, ສະພາບທີ່ເປັນແບບ ທຳ ມະດາ, ເຊິ່ງມີລັກສະນະການເສີຍຫາຍຂອງທາດແປ້ງທາດແປ້ງ, ສາມາດຢູ່ໄດ້ດົນ. ໃນໄລຍະນີ້, ອາການງ້ວງນອນ, ໂລກເບົາຫວານ, ກະຫາຍນ້ ຳປາກແຫ້ງ, ອ່ອນເພຍ. ອາການເຫລົ່ານີ້ເພີ່ມຂື້ນຢ່າງໄວວາ, ລົມຫາຍໃຈສັ້ນປາກົດ, ກິ່ນຂອງ Acetone ໃນໄວອາຍຸ.
ອາການເຈັບຫົວ hyperosmolar ມັກຈະພັດທະນາໃນຄົນເຈັບຫຼັງຈາກມີອາຍຸໄດ້ຫ້າສິບປີດ້ວຍໂຣກເບົາຫວານປະເພດ 2, ເຊິ່ງໄດ້ຮັບການຊົດເຊີຍຈາກການໃຊ້ຢາ sulfonamide ຫຼຸດລົງ ນຳ ້ຕານ ໜ້ອຍ ໜຶ່ງ ຫຼືອາຫານການກິນ. ໃນຄົນທີ່ມີອາຍຸຕ່ ຳ ກວ່າສີ່ສິບປີ, ອາການສະຕິນີ້ແມ່ນຫາຍາກ, ເຖິງແມ່ນວ່າບາງກໍລະນີທີ່ໂດດດ່ຽວບາງຄັ້ງກໍ່ເກີດຂື້ນ.
ປະມານເຄິ່ງ ໜຶ່ງ ຂອງຄົນທີ່ເປັນໂຣກ hyperosmolar ເສຍສະຕິ, ຮູບລັກສະນະຂອງມັນມີສ່ວນກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ, ໃນເຄິ່ງທີ່ສອງ, ອາການບໍ່ສະ ໝອງ ພັດທະນາຍ້ອນເຫດຜົນອື່ນໆ.
ປັດໃຈຕົ້ນຕໍທີ່ ນຳ ໄປສູ່ການພັດທະນາສະຕິແມ່ນ:
- ໂຣກຜີວ ໜັງ ອັກເສບແລະ ລຳ ໄສ້ອັກເສບ, ເຊິ່ງມີອາການຖອກທ້ອງແລະຮາກ
- ອຸປະຕິເຫດຫຼອດເລືອດແລະໂຣກ cerebrovascular ຢ່າງຮຸນແຮງ
- ບາດເຈັບແລະບາດແຜ
- ພະຍາດຕິດຕໍ່
- ເຂົ້າຮ່ວມບັນດາພະຍາດຕິດຕໍ່
ພ້ອມກັນນີ້, ການສູນເສຍເລືອດປະເພດຕ່າງໆປະກອບສ່ວນເຂົ້າໃນການພັດທະນາສະຕິຂອງປະເພດນີ້, ລວມທັງຜູ້ທີ່ເກີດຈາກການແຊກແຊງທາງການຜ່າຕັດ. ອາການທີ່ເປັນໂຣກເບົາຫວານແບບນີ້ບໍ່ສາມາດພັດທະນາໄດ້ເນື່ອງຈາກການເປັນໂຣກເຍື່ອຫຸ້ມສະມອງ, ພະຍາດຕັບແຂງ, ການແນະ ນຳ ວິທີແກ້ໄຂບັນຫາທີ່ມີຂະ ໜາດ ໃຫຍ່ຂອງ mannitol, hypertonic ແລະ saline, ໃນໄລຍະການປິ່ນປົວດ້ວຍພູມຕ້ານທານ, glucocorticoids ແລະ diuretics. ການແນະ ນຳ ທາດນ້ ຳ ຕານແລະການບໍລິໂພກຄາໂບໄຮເດຣດຫຼາຍເກີນໄປ, ຕາມກົດລະບຽບ, ເຮັດໃຫ້ສະຖານະການຮ້າຍແຮງຂຶ້ນ.
ມາດຕະການປິ່ນປົວແມ່ນສະ ໜອງ ໃຫ້ຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງທີ່ເຂັ້ມຂົ້ນຫຼືໃນ ໜ່ວຍ ດູແລຮັກສາແບບສຸມ. ຄວາມຜິດປົກກະຕິຂອງການເອົາຄົນເຈັບອອກຈາກໂຣກ hyperosmolar ແມ່ນການແນະ ນຳ ຂອງອິນຊູລິນໃນປະລິມານ ໜ້ອຍ ແລະການແກ້ໄຂຂອງ sodium chloride. ໃນກໍລະນີຂອງການບົ່ງມະຕິຊ້າ, ຄວາມເປັນໄປໄດ້ຂອງຄວາມຕາຍແມ່ນສູງ.
ການສຶກສາ: ຈົບການສຶກສາຈາກມະຫາວິທະຍາໄລການແພດລັດ Vitebsk ດ້ວຍລະດັບການຜ່າຕັດ. ຢູ່ມະຫາວິທະຍາໄລ, ທ່ານໄດ້ເປັນຫົວ ໜ້າ ສະພາຂອງສະມາຄົມນັກວິທະຍາສາດນັກສຶກສາ. ການຝຶກອົບຮົມເພີ່ມເຕີມໃນປີ 2010 - ໃນຄວາມຊ່ຽວຊານດ້ານ "Oncology" ແລະໃນປີ 2011 - ໃນພິເສດ "Mammology, ຮູບແບບກ່ຽວກັບໂຣກມະເຮັງ".
ປະສົບການ: ເຮັດວຽກຢູ່ໃນເຄືອຂ່າຍທາງການແພດທົ່ວໄປເປັນເວລາ 3 ປີໃນຖານະເປັນ ໝໍ ຜ່າຕັດ (ໂຮງ ໝໍ ສຸກເສີນ Vitebsk, Liozno CRH) ແລະນັກຊ່ຽວຊານດ້ານເມືອງແລະແພດຊ່ຽວຊານດ້ານພາກສ່ວນຂັ້ນເມືອງ. ເຮັດວຽກເປັນຕົວແທນກະສິ ກຳ ຕະຫລອດປີຢູ່ Rubicon.
ສະ ເໜີ 3 ຂໍ້ສະ ເໜີ ທີ່ສົມເຫດສົມຜົນໃນຫົວຂໍ້“ ການເພີ່ມປະສິດທິພາບຂອງການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອຂື້ນກັບສ່ວນປະກອບຂອງໄມໂຄຣອໍຣາ”, 2 ຜົນງານໄດ້ຮັບລາງວັນໃນການປະກວດບົດລາຍງານການຄົ້ນຄວ້ານັກສຶກສາຂອງສາທາລະນະລັດ (ປະເພດ 1 ແລະ 3).
ໂຣກ hyperosmolar ເສຍສະຕິໃນໂຣກເບົາຫວານ (ໂຣກຜີວ ໜັງ, ການຮັກສາ)
ໜຶ່ງ ໃນບັນດາອາການທີ່ຮ້າຍແຮງແລະໃນເວລາດຽວກັນທີ່ບໍ່ໄດ້ສຶກສາຢ່າງພຽງພໍອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານແມ່ນ hyperamolar ເສຍສະຕິ. ຍັງມີການໂຕ້ວາທີກ່ຽວກັບກົນໄກຂອງຕົ້ນ ກຳ ເນີດແລະການພັດທະນາຂອງມັນ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ພະຍາດດັ່ງກ່າວບໍ່ມີອາການຮຸນແຮງ, ສະພາບຂອງໂລກເບົາຫວານສາມາດຊຸດໂຊມລົງເປັນເວລາສອງອາທິດກ່ອນຄວາມບົກຜ່ອງດ້ານສະຕິປັນຍາຄັ້ງ ທຳ ອິດ. ສ່ວນຫຼາຍມັກ, ອາການສະຕິແມ່ນເກີດຂື້ນໃນຄົນທີ່ມີອາຍຸຫຼາຍກວ່າ 50 ປີ. ແພດບໍ່ສາມາດເຮັດການວິນິດໄສທີ່ຖືກຕ້ອງທັນທີທັນໃດໃນກໍລະນີທີ່ບໍ່ມີຂໍ້ມູນວ່າຄົນເຈັບເປັນໂລກເບົາຫວານ.
ຍ້ອນການເຂົ້າໂຮງ ໝໍ ຊ້າ, ຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິ, ການເສື່ອມສະພາບຂອງຮ່າງກາຍ, ໂຣກ hyperosmolar ທີ່ມີອາການເສີຍເມີຍມີອັດຕາການຕາຍສູງເຖິງ 50%.
>> ອາການທ້ອງອືດ - ປະເພດແລະການເບິ່ງແຍງສຸກເສີນແລະຜົນສະທ້ອນຕ່າງໆ.
| ວິດີໂອ (ກົດເພື່ອຫຼີ້ນ). |
ສະພາບ hyperosmolar ແມ່ນສະພາບທີ່ມີການສູນເສຍສະຕິແລະຄວາມບົກຜ່ອງໃນທຸກລະບົບ: ການປີ້ນ, ກິດຈະ ກຳ ຂອງຫົວໃຈແລະຄວາມຮ້ອນໃນຫຼອດລົມ, ປັດສະວະຢຸດຖ່າຍອອກ. ບຸກຄົນໃດ ໜຶ່ງ ໃນເວລານີ້ມີຄວາມສົມດຸນຕາມຊາຍແດນຂອງຊີວິດແລະຄວາມຕາຍ. ສາເຫດຂອງຄວາມຜິດປົກກະຕິທັງ ໝົດ ນີ້ແມ່ນ hyperosmolarity ຂອງເລືອດ, ນັ້ນແມ່ນການເພີ່ມຂື້ນຂອງຄວາມ ໜາ ແໜ້ນ ຂອງມັນ (ຫຼາຍກ່ວາ 330 mosmol / l ທີ່ມີມາດຕະຖານ 275-295).
ປະເພດຂອງສະຕິນີ້ແມ່ນມີລັກສະນະເປັນໄຂມັນໃນເລືອດສູງ, ສູງກວ່າ 33,3 mmol / L, ແລະການຂາດນໍ້າໃນຮ່າງກາຍ. ໃນກໍລະນີນີ້, ketoacidosis ແມ່ນບໍ່ມີຕົວຕົນ - ຮ່າງກາຍ ketone ບໍ່ໄດ້ຖືກກວດພົບໃນຍ່ຽວໂດຍການກວດ, ລົມຫາຍໃຈຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານບໍ່ມີກິ່ນຂອງ acetone.
ອີງຕາມການຈັດປະເພດລະດັບສາກົນ, hyperosmolar ເສຍສະຕິຖືກຈັດປະເພດວ່າເປັນການລະເມີດຂອງການລະລາຍຂອງເກືອເກືອໃນນ້ ຳ, ລະຫັດອີງຕາມ ICD-10 ແມ່ນ E87.0.
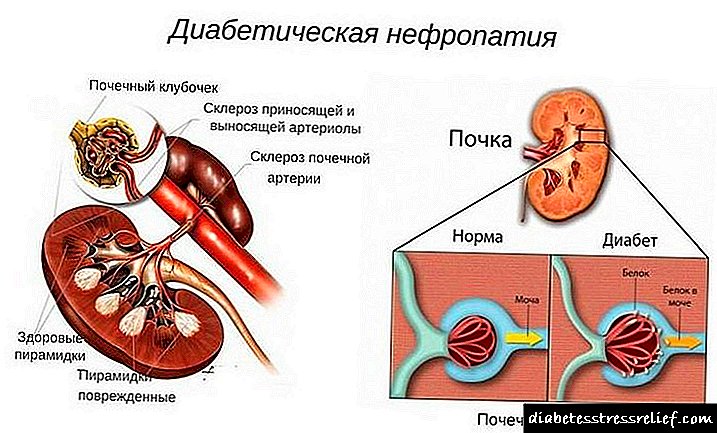
ສະພາບການ hyperosmolar ເຮັດໃຫ້ມີອາການເສີຍເມີຍຫຼາຍ, ໃນການປະຕິບັດທາງການແພດ, ມີກໍລະນີ ໜຶ່ງ ເກີດຂື້ນໃນຄົນເຈັບ 3300 ຄົນຕໍ່ປີ. ອີງຕາມສະຖິຕິ, ອາຍຸສະເລ່ຍຂອງຄົນເຈັບແມ່ນ 54 ປີ, ລາວປ່ວຍເປັນໂລກເບົາຫວານຊະນິດທີ 2 ທີ່ບໍ່ແມ່ນອິນຊູລິນ, ແຕ່ບໍ່ຄວບຄຸມພະຍາດຂອງລາວ, ສະນັ້ນ, ລາວມີພາວະແຊກຊ້ອນຫຼາຍຢ່າງ, ລວມທັງພະຍາດເບົາຫວານກ່ຽວກັບພະຍາດເບົາຫວານທີ່ມີຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ໃນ ໜຶ່ງ ສ່ວນສາມຂອງຜູ້ປ່ວຍທີ່ເປັນສະຕິ, ໂລກເບົາຫວານແມ່ນຍາວນານ, ແຕ່ບໍ່ໄດ້ຮັບການວິນິດໄສແລະ, ຕາມນັ້ນ, ບໍ່ໄດ້ຮັບການປິ່ນປົວຕະຫຼອດເວລານີ້.
ເມື່ອທຽບໃສ່ກັບ ketoacidotic coma, hyperosmolar ເສຍສະຕິເກີດຂື້ນ 10 ຄັ້ງສ່ວນ ໜ້ອຍ. ສ່ວນຫຼາຍມັກ, ການສະແດງອອກຂອງມັນເຖິງແມ່ນວ່າຢູ່ໃນຂັ້ນຕອນທີ່ງ່າຍກໍ່ແມ່ນຖືກຢຸດໂດຍຜູ້ປ່ວຍເບົາຫວານເອງ, ໂດຍທີ່ບໍ່ສັງເກດເຫັນມັນ - ພວກມັນຈະເປັນປົກກະຕິໃນລະດັບນ້ ຳ ຕານໃນເລືອດ, ເລີ່ມດື່ມຫຼາຍແລະຫັນໄປຫາ ໝໍ ປະສາດຍ້ອນບັນຫາ ໝາກ ໄຂ່ຫຼັງ.
ໂຣກ hyperosmolar ເສຍສະຕິໃນການເປັນໂຣກເບົາຫວານພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈຕໍ່ໄປນີ້:
- ການຂາດນໍ້າໃນຮ່າງກາຍອັນເນື່ອງມາຈາກການເຜົາຜານຢ່າງກວ້າງຂວາງ, ກິນຫຼາຍເກີນໄປຫລືດົນນານ, ໃຊ້ຢາ diuretics, ເປັນພິດແລະຕິດເຊື້ອໃນ ລຳ ໄສ້, ເຊິ່ງມີອາການຮາກແລະຖອກທ້ອງ.
- ການຂາດສານອິນຊູລິນເນື່ອງຈາກການບໍ່ປະຕິບັດຕາມອາຫານ, ການກິນຢາທີ່ມີທາດ ນຳ ້ຕານເລື້ອຍໆ, ການຕິດເຊື້ອທີ່ຮຸນແຮງຫຼືການອອກ ກຳ ລັງກາຍ, ການຮັກສາດ້ວຍຢາຮໍໂມນທີ່ກີດຂວາງການຜະລິດອິນຊູລິນ.
- ພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ກວດພົບ.
- ການຕິດເຊື້ອ ໝາກ ໄຂ່ຫຼັງແກ່ຍາວໂດຍບໍ່ໄດ້ຮັບການຮັກສາຢ່າງ ເໝາະ ສົມ.
- Hemodialysis ຫຼື glucose ໃນເສັ້ນເລືອດໃນເວລາທີ່ທ່ານຫມໍບໍ່ຮູ້ເຖິງໂຣກເບົາຫວານໃນຄົນເຈັບ.
ການເລີ່ມຕົ້ນຂອງໂຣກ hyperosmolar ແມ່ນສະເຫມີໄປພ້ອມກັບ hyperglycemia ຮ້າຍແຮງ. ທາດນໍ້າຕານເຂົ້າສູ່ກະແສເລືອດຈາກອາຫານແລະຖືກຜະລິດໂດຍຕັບພ້ອມກັນ, ການເຂົ້າສູ່ເນື້ອເຍື່ອຂອງມັນແມ່ນສັບສົນຍ້ອນການຕໍ່ຕ້ານອິນຊູລິນ. ໃນກໍລະນີນີ້, ketoacidosis ບໍ່ເກີດຂື້ນ, ແລະເຫດຜົນສໍາລັບການຂາດນີ້ຍັງບໍ່ທັນໄດ້ຖືກກໍານົດຢ່າງແນ່ນອນ. ນັກຄົ້ນຄ້ວາບາງຄົນເຊື່ອວ່າຮູບແບບ hyperosmolar ຂອງສະມອງຈະເລີນເຕີບໂຕເມື່ອ insulin ພຽງພໍທີ່ຈະປ້ອງກັນການລະລາຍຂອງໄຂມັນແລະການສ້າງຕັ້ງຂອງຮ່າງກາຍ ketone, ແຕ່ວ່າ ໜ້ອຍ ເກີນໄປທີ່ຈະສະກັດກັ້ນການລະລາຍຂອງ glycogen ໃນຕັບກັບການສ້າງທາດ glucose. ອີງຕາມສະບັບອື່ນ, ການປ່ອຍອາຊິດໄຂມັນຈາກເນື້ອເຍື່ອ adipose ແມ່ນຖືກສະກັດກັ້ນເນື່ອງຈາກການຂາດຮໍໂມນໃນຕອນເລີ່ມຕົ້ນຂອງໂຣກ hyperosmolar - somatropin, cortisol ແລະ glucagon.
ການປ່ຽນແປງທາງດ້ານ pathological ຕື່ມອີກທີ່ເຮັດໃຫ້ hyperamolar ເສຍສະຕິແມ່ນເປັນທີ່ຮູ້ຈັກດີ. ມີຄວາມຄືບຫນ້າຂອງ hyperglycemia, ປະລິມານການຍ່ຽວເພີ່ມຂື້ນ. ຖ້າ ໜິ້ວ ໄຂ່ຫຼັງເຮັດວຽກຕາມປົກກະຕິ, ຫຼັງຈາກນັ້ນເມື່ອຂີດ ຈຳ ກັດ 10 mmol / L ເກີນ, ທາດນ້ ຳ ຕານກໍ່ຈະຖືກຍ່ຽວອອກມາໃນຍ່ຽວ. ດ້ວຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ຂະບວນການນີ້ບໍ່ໄດ້ເກີດຂື້ນສະ ເໝີ, ຫຼັງຈາກນັ້ນນໍ້າຕານຈະສະສົມໃນເລືອດ, ແລະປະລິມານນໍ້າຍ່ຽວກໍ່ຈະເພີ່ມຂື້ນເນື່ອງຈາກການດູດຊືມກັບຮ່າງກາຍໃນ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມບົກຜ່ອງ. ຂອງແຫຼວເຮັດໃຫ້ຈຸລັງແລະພື້ນທີ່ຫວ່າງພວກມັນ, ປະລິມານການໄຫຼວຽນຂອງເລືອດຫຼຸດລົງ.
ເນື່ອງຈາກການຂາດນ້ ຳ ຂອງຈຸລັງສະ ໝອງ, ອາການທາງລະບົບປະສາດເກີດຂື້ນ, ກ້າມເລືອດເພີ່ມຂື້ນ provokes thrombosis, ແລະ ນຳ ໄປສູ່ການສະ ໜອງ ເລືອດທີ່ບໍ່ພຽງພໍຕໍ່ອະໄວຍະວະຕ່າງໆ. ເພື່ອຕອບສະ ໜອງ ກັບການຂາດນໍ້າໃນຮ່າງກາຍ, ການສ້າງຮໍໂມນ aldosterone ເພີ່ມຂື້ນ, ເຊິ່ງປ້ອງກັນບໍ່ໃຫ້ໂຊດຽມເຂົ້າໄປໃນນໍ້າຍ່ຽວຈາກເລືອດ, ແລະໂຣກ hypernatremia ພັດທະນາ. ໃນທາງກັບກັນ, ລາວ, ກະຕຸ້ນໃຫ້ເປັນໂຣກເສັ້ນເລືອດຝອຍແລະໃຄ່ບວມຢູ່ໃນສະ ໝອງ - ສະຕິບໍ່ໄດ້ເກີດຂື້ນ.
ການພັດທະນາຂອງ hyperosmolar ເສຍສະຕິໃຊ້ເວລາ 1 ຫາ 2 ອາທິດ. ການເລີ່ມຕົ້ນຂອງການປ່ຽນແປງແມ່ນຍ້ອນການເສື່ອມໂຊມຂອງການຊົດເຊີຍເບົາຫວານ, ຈາກນັ້ນອາການຂອງການຂາດນ້ ຳ ກໍ່ເຂົ້າຮ່ວມ. ສຸດທ້າຍ, ອາການທາງ neurological ແລະຜົນສະທ້ອນຂອງ osmolarity ໃນເລືອດສູງກໍ່ເກີດຂື້ນ.
coma hyperosmolar ບໍ່ແມ່ນ ketone - ເປັນອາການແຊກຊ້ອນສ້ວຍແຫຼມຂອງໂຣກເບົາຫວານປະເພດ 2, ມີລັກສະນະການລະເມີດຂອງລະດັບ metabolism ໃນ glucose ແລະການເພີ່ມຂື້ນຂອງລະດັບຂອງມັນໃນເລືອດ, ການເພີ່ມຂື້ນຢ່າງຊັດເຈນຂອງ osmolarity plasma, ການຂາດນ້ ຳ ໃນ intracellular, ແລະຂາດ ketoacidosis. ອາການຕົ້ນຕໍແມ່ນໂຣກ polyuria, ການສູນເສຍນ້ ຳ, ກ້າມເນື້ອ hypertonicity, cramps, ເພີ່ມຂື້ນໃນອາການງ້ວງເຫງົາ, ວຸ້ນວາຍ, ການປາກເວົ້າບໍ່ອອກ. ສຳ ລັບການບົ່ງມະຕິ, ການກວດຫາໂຣກນີ້ແມ່ນໄດ້ຖືກເກັບ ກຳ, ຄົນເຈັບໄດ້ຖືກກວດກາ, ແລະມີການກວດຫ້ອງທົດລອງ ຈຳ ນວນ ໜຶ່ງ ໃນການກວດເລືອດແລະປັດສະວະ. ການຮັກສາແມ່ນກ່ຽວຂ້ອງກັບການດູດຊືມ, ການຟື້ນຟູປະລິມານອິນຊູລິນ, ການລົບລ້າງແລະການປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
coma hyperosmolar ບໍ່ແມ່ນ ketone (GONK) ໄດ້ຖືກອະທິບາຍເປັນຄັ້ງ ທຳ ອິດໃນປີ 1957, ຊື່ອື່ນໆຂອງມັນແມ່ນບໍ່ສະມອງ hyperosmolar ທີ່ບໍ່ແມ່ນ ketogenic, ລັດ hyperosmolar ທີ່ເປັນໂລກເບົາຫວານ, ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນກົດ hyperosmolar. ຊື່ຂອງອາການແຊກຊ້ອນນີ້ອະທິບາຍເຖິງລັກສະນະຕົ້ນຕໍຂອງມັນ - ຄວາມເຂັ້ມຂົ້ນຂອງອະນຸພາກທີ່ມີການເຄື່ອນໄຫວແບບ kinetically ຂອງ serum ແມ່ນສູງ, ປະລິມານອິນຊູລິນແມ່ນພຽງພໍທີ່ຈະຢຸດ ketonogenesis, ແຕ່ບໍ່ປ້ອງກັນ hyperglycemia. GONK ແມ່ນບໍ່ຄ່ອຍຈະຖືກບົ່ງມະຕິ, ໃນປະມານ 0.04-0.06% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ໃນ 90-95% ຂອງກໍລະນີ, ມັນພົບໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແລະຕ້ານກັບຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ. ມີຄວາມສ່ຽງສູງແມ່ນຜູ້ສູງອາຍຸແລະເຖົ້າແກ່.
GONK ພັດທະນາບົນພື້ນຖານຂອງການຂາດນ້ ຳ ທີ່ຮຸນແຮງ. ສະພາບການທີ່ຜ່ານມາເລື້ອຍໆແມ່ນ polydipsia ແລະ polyuria - ການເພີ່ມຂື້ນຂອງປັດສະວະແລະການຫິວນໍ້າເປັນເວລາຫຼາຍອາທິດຫຼືຫຼາຍມື້ກ່ອນການເລີ່ມຕົ້ນຂອງໂຣກນີ້. ດ້ວຍເຫດຜົນນີ້, ຜູ້ສູງອາຍຸແມ່ນກຸ່ມສ່ຽງໂດຍສະເພາະ - ຄວາມຮັບຮູ້ຂອງເຂົາເຈົ້າກ່ຽວກັບຄວາມຫິວໂຫຍມັກຈະມີຄວາມບົກຜ່ອງ, ແລະການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງມີການປ່ຽນແປງ. ໃນບັນດາປັດໃຈກະຕຸ້ນອື່ນໆ, ມີ:
ດ້ວຍການຂາດອິນຊູລິນ, ທາດນ້ ຳ ຕານໄຫຼວຽນຢູ່ໃນກະແສເລືອດບໍ່ເຂົ້າສູ່ຈຸລັງ. ສະພາບຂອງ hyperglycemia ພັດທະນາ - ລະດັບນໍ້າຕານສູງຂື້ນ. ຄວາມອຶດຫີວຂອງຈຸລັງເຮັດໃຫ້ glycogen ແຍກອອກຈາກຕັບແລະກ້າມ, ເຊິ່ງຈະຊ່ວຍເພີ່ມການໄຫລຂອງນ້ ຳ ຕານເຂົ້າສູ່ plasma ຕື່ມອີກ. ມີ polyuria osmotic ແລະ glucosuria - ກົນໄກການຊົດເຊີຍ ສຳ ລັບການລະລາຍຂອງນ້ ຳ ຕານໃນປັດສະວະ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຖືກລົບກວນຍ້ອນການຂາດນ້ ຳ, ການສູນເສຍນ້ ຳ ຢ່າງໄວວາ, ການ ທຳ ງານຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການ. ເນື່ອງຈາກ polyuria, ຮູບແບບ hypohydration ແລະ hypovolemia, electrolytes (K +, Na +, Cl -) ແມ່ນສູນຫາຍ, homeostasis ຂອງສະພາບແວດລ້ອມພາຍໃນແລະການເຮັດວຽກຂອງການປ່ຽນແປງຂອງລະບົບ ໝຸນ ວຽນ. ຄຸນລັກສະນະທີ່ໂດດເດັ່ນຂອງ GONC ແມ່ນວ່າລະດັບຂອງອິນຊູລິນຍັງພຽງພໍເພື່ອປ້ອງກັນການເກີດຂອງ ketones, ແຕ່ຍັງຕໍ່າເກີນໄປທີ່ຈະປ້ອງກັນ hyperglycemia. ການຜະລິດຮໍໂມນ lipolytic - cortisol, ຮໍໂມນການຈະເລີນເຕີບໂຕ - ຍັງມີຄວາມປອດໄພດີ, ເຊິ່ງອະທິບາຍຕື່ມອີກວ່າການຂາດ ketoacidosis.
ການຮັກສາລະດັບປົກກະຕິຂອງອົງການຈັດຕັ້ງ plet ketone ແລະຮັກສາສະພາບຂອງທາດອາຊິດໃນເວລາດົນນານໄດ້ອະທິບາຍເຖິງລັກສະນະທາງດ້ານການຊ່ວຍຂອງ GONK: ບໍ່ມີການລະບາຍແລະລົມຫາຍໃຈສັ້ນ, ມີການປະຕິບັດຕົວຈິງບໍ່ມີອາການໃນໄລຍະເລີ່ມຕົ້ນ, ການເສື່ອມສະພາບຂອງສະຫວັດດີການເກີດຂື້ນກັບການຫຼຸດລົງຂອງປະລິມານເລືອດ, ການເສື່ອມສະພາບຂອງອະໄວຍະວະພາຍໃນທີ່ ສຳ ຄັນ. ການສະແດງຄັ້ງ ທຳ ອິດມັກຈະກາຍເປັນສະຕິພິການ. ມັນຕັ້ງແຕ່ຄວາມສັບສົນແລະຄວາມບໍ່ສະບາຍໃຈຈົນເຖິງຂັ້ນສະຕິ. ມີການສັງເກດເບິ່ງການປັ້ນກ້າມເນື້ອໃນທ້ອງຖິ່ນແລະ / ຫຼືການຊັກທົ່ວໄປ.
ໃນລະຫວ່າງວັນຫລືອາທິດ, ຄົນເຈັບປະສົບກັບຄວາມຫິວນ້ ຳ ຢ່າງແຮງ, ທໍລະມານຈາກພະຍາດຫຼອດເລືອດໃນເສັ້ນປະສາດ, tachycardia. Polyuria ສະແດງອອກໂດຍການກະຕຸ້ນເລື້ອຍໆແລະການຖ່າຍເບົາຫຼາຍເກີນໄປ. ຄວາມຜິດປົກກະຕິຂອງລະບົບປະສາດສ່ວນກາງປະກອບມີອາການທາງຈິດແລະລະບົບປະສາດ. ຄວາມສັບສົນທີ່ໄດ້ຮັບເປັນໂຣກ delirium, ໂຣກຈິດບໍ່ມີປະສິດຕິພາບ, ເປັນໂຣກຊັກຊ້າ. ອາການສຸມທີ່ອອກສຽງຫຼາຍຫຼື ໜ້ອຍ ຂອງຄວາມເສຍຫາຍຂອງລະບົບປະສາດສ່ວນກາງແມ່ນລັກສະນະ - ຄວາມວິຕົກກັງວົນ (ຄວາມເສື່ອມໂຊມຂອງການປາກເວົ້າ), hemiparesis (ກ້າມເນື້ອແຂນຂາທີ່ອ່ອນເພຍຢູ່ຂ້າງ ໜຶ່ງ ຂອງຮ່າງກາຍ), tetraparesis (ການເຄື່ອນໄຫວຂອງມໍເຕີຂອງແຂນແລະຂາ) ຫຼຸດລົງ, ການບິດເບືອນຄວາມຮູ້ສຶກຂອງໂມເລກຸນ, ການສະທ້ອນຂອງເສັ້ນປະສາດທາງເສັ້ນເລືອດ.
ໃນກໍລະນີທີ່ບໍ່ມີການ ບຳ ບັດທີ່ພຽງພໍ, ການຂາດນ້ ຳ ຈະເພີ່ມຂື້ນເລື້ອຍໆແລະສະເລ່ຍ 10 ລິດ. ການລະເມີດຄວາມສົມດຸນຂອງນ້ ຳ ເກືອປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກເບົາຫວານແລະໂລກຕ່ອມນ້ ຳ ຕານ. ບັນດາພາວະຫາຍໃຈແລະໂຣກຫຼອດເລືອດຫົວໃຈເກີດຂື້ນ - ໂຣກປອດບວມ, ໂຣກຊືມເສົ້າໃນລະບົບຫາຍໃຈສ້ວຍແຫຼມ, ໂຣກຫລອດເລືອດສະຫມອງແລະໂຣກເລືອດໄຫຼໃນເລືອດ, ຍ້ອນເລືອດໄຫຼຍ້ອນການລະລາຍຂອງກ້າມ. ພະຍາດກ່ຽວກັບການໄຫຼວຽນຂອງນ້ ຳ ເຮັດໃຫ້ເປັນໂຣກປອດບວມແລະສະ ໝອງ. ສາເຫດຂອງການເສຍຊີວິດແມ່ນການຂາດນ້ ຳ ແລະການໄຫຼວຽນຂອງເລືອດຊ້າ.
ການກວດຫາຄົນເຈັບທີ່ສົງໃສວ່າມີ GONK ແມ່ນອີງໃສ່ການ ກຳ ນົດຂອງ hyperglycemia, hyperosmolarity plasma ແລະການຢັ້ງຢືນການຂາດ ketoacidosis. ການບົ່ງມະຕິແມ່ນປະຕິບັດໂດຍນັກຊ່ຽວຊານດ້ານ endocrinologist. ມັນປະກອບມີການເກັບກໍາຂໍ້ມູນທາງຄລີນິກກ່ຽວກັບອາການແຊກຊ້ອນແລະຊຸດຂອງການກວດຫ້ອງທົດລອງ. ເພື່ອເຮັດການບົ່ງມະຕິ, ຂັ້ນຕອນຕໍ່ໄປນີ້ຕ້ອງໄດ້ປະຕິບັດ:
- ການລວບລວມຂໍ້ມູນທາງຄລີນິກແລະ anamnestic. ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ສຶກສາປະຫວັດສາດດ້ານການແພດ, ເກັບ ກຳ ປະຫວັດການແພດເພີ່ມເຕີມໃນໄລຍະການ ສຳ ຫຼວດຄົນເຈັບ. ມີການບົ່ງມະຕິພະຍາດເບົາຫວານປະເພດ II, ອາຍຸຕໍ່າກ່ວາ 50 ປີ, ເຮັດວຽກຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ບໍ່ປະຕິບັດຕາມໃບສັ່ງແພດຂອງທ່ານ ໝໍ ກ່ຽວກັບການປິ່ນປົວພະຍາດເບົາຫວານ, ອະໄວຍະວະທີ່ຕິດເຊື້ອແລະພະຍາດຕິດຕໍ່ເປັນພະຍານເຖິງ GONK.
- ການກວດກາ ໃນລະຫວ່າງການກວດຮ່າງກາຍໂດຍນັກຊ່ຽວຊານທາງ neurologist ແລະ endocrinologist, ອາການຂອງການຂາດນ້ ຳ ໄດ້ຖືກ ກຳ ນົດ - turgor ເນື້ອເຍື່ອ, ໂຕນຂອງຕາແມ່ນຫຼຸດລົງ, ໂຕນກ້າມແລະການສະທ້ອນທາງດ້ານ physiological ມີການປ່ຽນແປງ, ຄວາມດັນເລືອດແລະອຸນຫະພູມຮ່າງກາຍຫຼຸດລົງ. ການສະແດງອອກໂດຍປົກກະຕິຂອງ ketoacidosis - ຫາຍໃຈສັ້ນ, tachycardia, ລົມຫາຍໃຈ acetone ແມ່ນບໍ່ມີ.
- ການທົດລອງໃນຫ້ອງທົດລອງ. ອາການທີ່ ສຳ ຄັນແມ່ນລະດັບ glucose ສູງກວ່າ 1000 mg / dl (ເລືອດ), osmolality plasma ມັກຈະເກີນ 350 mosm / l, ແລະລະດັບຂອງ ketones ໃນຍ່ຽວແລະເລືອດແມ່ນປົກກະຕິຫຼືສູງຂື້ນເລັກນ້ອຍ. ລະດັບຂອງນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ອັດຕາສ່ວນຂອງມັນກັບຄວາມເຂັ້ມຂົ້ນຂອງສານປະສົມໃນກະແສເລືອດປະເມີນການຮັກສາການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ຄວາມສາມາດໃນການຊົດເຊີຍຂອງຮ່າງກາຍ.
ໃນຂະບວນການບົ່ງມະຕິຄວາມແຕກຕ່າງ, ມັນ ຈຳ ເປັນຕ້ອງ ຈຳ ແນກລະຫວ່າງ hyperosmolar ທີ່ບໍ່ແມ່ນ ketone coma ແລະພະຍາດເບົາຫວານ ketoacidosis. ຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນລະຫວ່າງ GONC ແມ່ນດັດຊະນີ ketone ທີ່ຂ້ອນຂ້າງຕໍ່າ, ການບໍ່ມີອາການທາງຄລີນິກຂອງການສະສົມ ketone, ແລະລັກສະນະຂອງອາການໃນໄລຍະທ້າຍຂອງ hyperglycemia.
ການປະຖົມພະຍາບານໄດ້ຖືກຈັດຫາໃຫ້ຜູ້ປ່ວຍທີ່ຢູ່ໃນ ໜ່ວຍ ບໍລິການເບິ່ງແຍງແບບສຸມ, ແລະຫຼັງຈາກສະຖານະການມີສະຖຽນລະພາບ - ຢູ່ໃນໂຮງ ໝໍ ປິ່ນປົວທົ່ວໄປແລະຢູ່ໃນເຂດນອກຄົນເຈັບ. ການປິ່ນປົວແມ່ນແນໃສ່ລົບລ້າງການຂາດນໍ້າ, ການຟື້ນຟູການເຄື່ອນໄຫວປົກກະຕິຂອງການລະລາຍອິນຊູລິນແລະການດູດຊືມທາດໄຟຟ້າໃນນ້ ຳ, ແລະປ້ອງກັນພະຍາດແຊກຊ້ອນຕ່າງໆ. ລະບຽບການປິ່ນປົວແມ່ນເປັນສ່ວນບຸກຄົນ, ລວມມີສ່ວນປະກອບດັ່ງຕໍ່ໄປນີ້:
- ການສູນເສຍນ້ ຳ. ການສັກຢາແກ້ໄຂ hypotonic ຂອງ sodium chloride, potassium chloride ແມ່ນຖືກກໍານົດໄວ້. ລະດັບຂອງ electrolytes ໃນຕົວຊີ້ວັດຂອງເລືອດແລະ ECG ແມ່ນຖືກຕິດຕາມຢ່າງຕໍ່ເນື່ອງ. ການຮັກສາດ້ວຍນ້ ຳ ຕົ້ມແມ່ນເພື່ອແນໃສ່ປັບປຸງການໄຫຼວຽນແລະການຂັບປັດສະວະ, ເພີ່ມຄວາມດັນເລືອດ. ອັດຕາການບໍລິຫານນ້ ຳ ຖືກແກ້ໄຂຕາມການປ່ຽນແປງຂອງຄວາມດັນເລືອດ, ການເຮັດວຽກຂອງຫົວໃຈແລະຄວາມສົມດຸນຂອງນ້ ຳ.
- ການປິ່ນປົວດ້ວຍ Insulin. Insulin ຖືກຄຸ້ມຄອງຢ່າງເຂັ້ມຂຸ້ນ, ຄວາມໄວແລະຂະ ໜາດ ແມ່ນຖືກ ກຳ ນົດເປັນສ່ວນບຸກຄົນ. ເມື່ອຕົວຊີ້ວັດນ້ ຳ ຕານໃກ້ຈະເປັນປົກກະຕິ, ປະລິມານຢາຈະຫຼຸດລົງເປັນພື້ນຖານ (ໃຊ້ກ່ອນ ໜ້າ ນີ້). ເພື່ອຫລີກລ້ຽງການລະລາຍໃນເລືອດຕໍ່າ, ບາງຄັ້ງການເພີ່ມ້ໍາຕົ້ມຢາ dextrose ແມ່ນມີຄວາມ ຈຳ ເປັນ.
- ການປ້ອງກັນແລະ ກຳ ຈັດອາການແຊກຊ້ອນ. ເພື່ອປ້ອງກັນໂຣກສະຫມອງ, ການປິ່ນປົວດ້ວຍອົກຊີເຈນແມ່ນການປະຕິບັດ, ກົດ glutamic ແມ່ນຖືກປະຕິບັດໃນເສັ້ນເລືອດ. ຄວາມສົມດຸນຂອງ electrolytes ແມ່ນຖືກຟື້ນຟູຄືນໂດຍໃຊ້ສ່ວນປະສົມ glucose-potassium-insulin. ການປິ່ນປົວດ້ວຍອາການຂອງອາການແຊກຊ້ອນຕ່າງໆຈາກລະບົບຫາຍໃຈ, ລະບົບຫລອດເລືອດຫົວໃຈແລະປັດສະວະໄດ້ຖືກປະຕິບັດ.
hyperosmolar hyperglycemic non-ketone coma ແມ່ນກ່ຽວຂ້ອງກັບຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດ, ດ້ວຍການເບິ່ງແຍງທາງການແພດຢ່າງທັນເວລາ, ອັດຕາການຕາຍແມ່ນຫຼຸດລົງເຖິງ 40%. ການປ້ອງກັນພະຍາດເບົາຫວານແບບໃດກໍ່ໄດ້ຄວນສຸມໃສ່ການຊົດເຊີຍທີ່ສົມບູນທີ່ສຸດ ສຳ ລັບພະຍາດເບົາຫວານ. ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບຄົນເຈັບທີ່ຈະຕິດຕາມອາຫານການກິນ, ຈຳ ກັດການໄດ້ຮັບທາດແປ້ງ, ໃຫ້ຮ່າງກາຍມີການອອກ ກຳ ລັງກາຍປານກາງເປັນປະ ຈຳ, ບໍ່ຄວນປ່ອຍໃຫ້ມີການປ່ຽນແປງແບບອິດສະຫຼະໃນຮູບແບບການ ນຳ ໃຊ້ອິນຊູລິນ, ການກິນຢາຫຼຸດ ນຳ ້ຕານ. ແມ່ຍິງຖືພາແລະ puerperas ຕ້ອງການການແກ້ໄຂການປິ່ນປົວດ້ວຍ insulin.
- ການປັ້ນ
- ຄວາມອ່ອນແອ
- ຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າ
- ຄວາມຢາກອາຫານເພີ່ມຂື້ນ
- ຜິວແຫ້ງ
- ຄວາມບໍ່ສະບາຍ
- ຄວາມຫິວໂຫຍຢ່າງແຮງ
- ອຸນຫະພູມຕໍ່າ
- ຄວາມດັນເລືອດຕໍ່າ
- ໂລກເລືອດຈາງ
- ການລະເຫີຍ
- ລົດນ້ ຳ ໜັກ
- ເຍື່ອເມືອກແຫ້ງ
- ເປັນ ອຳ ມະພາດ
- ສະຕິເສີຍ
- ການອໍາມະພາດບາງສ່ວນ
ໂຣກ hyperosmolar ທີ່ເປັນໂຣກສະຫລົບແມ່ນພາວະແຊກຊ້ອນຂອງໂຣກເບົາຫວານ, ເຊິ່ງມີລັກສະນະເປັນໂຣກ hyperglycemia, hyperosmolarity ຂອງເລືອດ. ມັນສະແດງອອກໃນການຂາດນໍ້າ (ການຂາດນໍ້າ) ແລະການຂາດ ketoacidosis. ມັນໄດ້ຖືກສັງເກດເຫັນໃນຄົນເຈັບທີ່ມີອາຍຸຕ່ ຳ ກວ່າ 50 ປີຜູ້ທີ່ມີປະເພດອິນຊູລິນຂື້ນກັບພະຍາດເບົາຫວານ, ສາມາດລວມກັບໂລກອ້ວນ. ສ່ວນຫຼາຍມັກເກີດຂື້ນໃນຄົນຍ້ອນການຮັກສາພະຍາດທີ່ບໍ່ດີຫຼືການຂາດຂອງມັນ.
ຮູບພາບທາງຄລີນິກສາມາດພັດທະນາເປັນເວລາຫຼາຍມື້ຈົນກ່ວາການສູນເສຍສະຕິແລະຂາດການຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນພາຍນອກ.
ມັນຖືກວິນິດໄສໂດຍວິທີການກວດຫ້ອງທົດລອງແລະເຄື່ອງມື. ການຮັກສາດັ່ງກ່າວແມ່ນແນໃສ່ເຮັດໃຫ້ນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ, ຟື້ນຟູຄວາມສົມດຸນຂອງນ້ ຳ ແລະ ກຳ ຈັດຄົນເຈັບຈາກສະຕິ. ການຄາດຄະເນແມ່ນບໍ່ເອື້ອອໍານວຍ: ໃນ 50% ຂອງກໍລະນີທີ່ເປັນຜົນຮ້າຍທີ່ເກີດຂື້ນ.
ໂຣກ hyperosmolar ເສຍສະຕິໃນໂລກເບົາຫວານແມ່ນເປັນປະກົດການທີ່ເກີດຂື້ນເລື້ອຍໆແລະຖືກສັງເກດເຫັນໃນ 70-80% ຂອງຄົນເຈັບ. hyperosmolarity ແມ່ນເງື່ອນໄຂ ໜຶ່ງ ທີ່ກ່ຽວຂ້ອງກັບເນື້ອໃນສານສູງເຊັ່ນ: ນ້ ຳ ຕານແລະໂຊດຽມໃນເລືອດຂອງຄົນເຮົາ, ເຊິ່ງເຮັດໃຫ້ເກີດການຂາດນ້ ຳ ໃນສະ ໝອງ, ຫລັງຈາກນັ້ນຮ່າງກາຍທັງ ໝົດ ຂາດນ້ ຳ.
ພະຍາດດັ່ງກ່າວເກີດຂື້ນຍ້ອນມີພະຍາດເບົາຫວານໃນຄົນຫຼືເປັນຜົນມາຈາກການລະເມີດຂອງທາດແປ້ງທາດແປ້ງ, ແລະນີ້ກໍ່ໃຫ້ເກີດການຫຼຸດລົງຂອງອິນຊູລິນແລະການເພີ່ມຂື້ນຂອງລະດັບ glucose ກັບຮ່າງກາຍ ketone.
ນ້ ຳ ຕານໃນເລືອດຂອງຄົນເຈັບສູງຂື້ນຍ້ອນເຫດຜົນຕໍ່ໄປນີ້:
- ການຂາດນ້ ຳ ໃນຮ່າງກາຍຢ່າງຫຼວງຫຼາຍພາຍຫຼັງທີ່ມີອາການຮາກ, ຖອກທ້ອງ, ປະລິມານນ້ ຳ ໜ້ອຍ, ການໃຊ້ຢາ diuretics,
- ເພີ່ມຂື້ນນ້ ຳ ຕານໃນຕັບເກີດຈາກການເສື່ອມໂຊມຫລືການຮັກສາທີ່ບໍ່ ເໝາະ ສົມ,
- ຄວາມເຂັ້ມຂຸ້ນ glucose ຫຼາຍເກີນໄປຫຼັງຈາກການບໍລິຫານວິທີແກ້ໄຂບັນຫາໃນເສັ້ນເລືອດ.
ຫຼັງຈາກນີ້, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຖືກລົບກວນ, ເຊິ່ງສົ່ງຜົນກະທົບຕໍ່ການຖອນນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວ, ແລະສ່ວນເກີນຂອງມັນຈະເປັນພິດຕໍ່ຮ່າງກາຍທັງ ໝົດ. ນີ້ເຮັດໃຫ້ສະກັດກັ້ນການຜະລິດອິນຊູລິນແລະການ ນຳ ໃຊ້ນ້ ຳ ຕານໂດຍເນື້ອເຍື່ອອື່ນໆ. ດັ່ງນັ້ນ, ສະພາບການຂອງຄົນເຈັບຈະ ໜັກ ຂື້ນ, ການໄຫຼວຽນຂອງເລືອດຫຼຸດລົງ, ການຂາດນ້ ຳ ໃນຈຸລັງສະ ໝອງ ໄດ້ຖືກສັງເກດເຫັນ, ຄວາມກົດດັນຫຼຸດລົງ, ສະຕິເສີຍ, ອາການເລືອດໄຫຼກໍ່ເປັນໄປໄດ້, ການຜິດປົກກະຕິເກີດຂື້ນໃນລະບົບສະ ໜັບ ສະ ໜູນ ຊີວິດແລະຄົນເຮົາຕົກສະຕິ.
ອາການເບົາຫວານ hyperosmolar ແມ່ນສະຖານະຂອງການສູນເສຍສະຕິກັບການເຮັດວຽກທີ່ບົກຜ່ອງຂອງລະບົບຂອງຮ່າງກາຍທັງ ໝົດ, ເມື່ອການສະທ້ອນຂອງໂລກຫຼຸດລົງ, ກິດຈະ ກຳ ຂອງຫົວໃຈຈະອ່ອນລົງ, ແລະອຸນຫະພູມຫລຸດລົງ. ໃນເງື່ອນໄຂນີ້, ມີຄວາມສ່ຽງສູງຕໍ່ການເສຍຊີວິດ.
ສະມັດຕະພາບ hyperosmolar ມີຫລາຍຊະນິດ:
ແຕ່ລະແນວພັນແມ່ນເຊື່ອມຕໍ່ກັນໂດຍສາຍເຫດຕົ້ນຕໍ - ພະຍາດເບົາຫວານ. ສະຕິ hyperosmolar ພັດທະນາພາຍໃນສອງຫາສາມອາທິດ.
ໂຣກ hyperosmolar ເສຍສະຕິມີອາການທົ່ວໄປດັ່ງຕໍ່ໄປນີ້, ເຊິ່ງເກີດຂື້ນກ່ອນການລະເມີດສະຕິ:
- ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ
- ຜິວແຫ້ງແລະເຍື່ອເມືອກ,
- ນ້ ຳ ໜັກ ຂອງຮ່າງກາຍຫຼຸດລົງ
- ຄວາມອ່ອນແອທົ່ວໄປແລະພະຍາດເລືອດຈາງ.
ຄວາມດັນເລືອດຂອງຄົນເຈັບຫຼຸດລົງ, ອຸນຫະພູມຮ່າງກາຍຫຼຸດລົງ, ແລະຍັງມີການສັງເກດເຫັນ:
ໃນສະພາບທີ່ຮຸນແຮງ, ຄວາມວຸ້ນວາຍ, ຄວາມວຸ້ນວາຍ, ອຳ ມະພາດ, ຄວາມບົກຜ່ອງດ້ານການປາກເວົ້າແມ່ນເປັນໄປໄດ້. ຖ້າການດູແລທາງການແພດບໍ່ໄດ້ຮັບການສະ ໜອງ, ຄວາມສ່ຽງຕໍ່ການເສຍຊີວິດແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ມີໂຣກເບົາຫວານໃນເດັກນ້ອຍ, ມີການສູນເສຍນ້ ຳ ໜັກ ແຫຼມ, ຄວາມຢາກອາຫານທີ່ເພີ່ມຂື້ນ, ແລະການເສື່ອມສະຫລາຍເຮັດໃຫ້ມີບັນຫາກ່ຽວກັບລະບົບຫລອດເລືອດຫົວໃຈ. ໃນເວລາດຽວກັນ, ກິ່ນຈາກປາກຄ້າຍຄືກັບກິ່ນຫອມຂອງ ໝາກ ໄມ້.
ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄົນເຈັບທີ່ມີການວິນິດໄສວ່າເປັນໂຣກ hyperosmolar ທີ່ບໍ່ແມ່ນໂຣກ ketoacidotic ຈະໄປຫາການດູແລແບບເລັ່ງດ່ວນ, ເຊິ່ງສາເຫດຂອງສະພາບການນີ້ແມ່ນພົບເຫັນຢ່າງຮີບດ່ວນ. ຄົນເຈັບໄດ້ຮັບການປະຖົມພະຍາບານ, ແຕ່ໂດຍບໍ່ໃຫ້ການຊີ້ແຈງເຖິງຮູບພາບທັງ ໝົດ, ມັນບໍ່ມີປະສິດຕິຜົນພຽງພໍແລະອະນຸຍາດໃຫ້ເຮັດໃຫ້ສະພາບຂອງຄົນເຈັບມີສະຖຽນລະພາບເທົ່ານັ້ນ.
- ກວດເລືອດ ສຳ ລັບອິນຊູລິນແລະນ້ ຳ ຕານພ້ອມທັງກົດ lactic,
- ການກວດກາຄົນເຈັບພາຍນອກແມ່ນປະຕິບັດ, ມີປະຕິກິລິຍາກວດສອບ.
ຖ້າຄົນເຈັບຕົກກ່ອນທີ່ຈະມີອາການຜິດປົກກະຕິ, ລາວໄດ້ຖືກ ກຳ ນົດໃຫ້ກວດເລືອດ, ກວດປັດສະວະ ສຳ ລັບນ້ ຳ ຕານ, ອິນຊູລິນ, ເພາະມີໂຊດຽມ.
cardiogram ແມ່ນຖືກ ກຳ ນົດ, ແມ່ນການກວດສະແກນ ultrasound ຂອງຫົວໃຈ, ເພາະວ່າພະຍາດເບົາຫວານສາມາດເຮັດໃຫ້ເສັ້ນເລືອດຕັນໃນຫຼືຫົວໃຈວາຍ.
ທ່ານ ໝໍ ຕ້ອງແບ່ງປັນພະຍາດກ່ຽວກັບໂຣກສະ ໝອງ ແຕກຕ່າງກັນ, ເພື່ອບໍ່ເຮັດໃຫ້ສະຖານະການຮ້າຍແຮງຂື້ນໂດຍການ ກຳ ນົດຢາ diuretics. A tomography ຄອມພິວເຕີ້ຂອງຫົວແມ່ນເຮັດແລ້ວ.
ເມື່ອມີການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, ຄົນເຈັບໄດ້ເຂົ້າໂຮງ ໝໍ ແລະການປິ່ນປົວແມ່ນຖືກ ກຳ ນົດ.
ການດູແລສຸກເສີນປະກອບດ້ວຍການກະ ທຳ ດັ່ງຕໍ່ໄປນີ້:
- ລົດສຸກເສີນຖືກເອີ້ນວ່າ,
- ກຳ ມະຈອນແລະຄວາມດັນເລືອດໄດ້ຖືກກວດກ່ອນທີ່ທ່ານ ໝໍ ຈະມາເຖິງ,
- ເຄື່ອງກວດເວົ້າຂອງຄົນເຈັບໄດ້ຖືກກວດເບິ່ງ, ບັນດາຕົ້ນໄມ້ຄວນຖືກຖູ, ວາງໃສ່ແກ້ມເພື່ອບໍ່ໃຫ້ຄົນເຈັບສູນເສຍສະຕິ,
- ຖ້າຄົນເຈັບຢູ່ໃນ insulin, ຫຼັງຈາກນັ້ນ insulin ໄດ້ຖືກສັກເຂົ້າໄປຢ່າງໄວວາແລະເຄື່ອງດື່ມທີ່ມີນ້ໍາປະປາແມ່ນສະຫນອງໃຫ້.
ຫຼັງຈາກເຂົ້າໂຮງ ໝໍ ຄົນເຈັບແລະຊອກຫາສາເຫດ, ການຮັກສາທີ່ ເໝາະ ສົມແມ່ນຖືກສັ່ງໂດຍອີງຕາມປະເພດຂອງສະຕິ.
ສະຕິ hyperosmolar ກ່ຽວຂ້ອງກັບການປະຕິບັດການປິ່ນປົວຕໍ່ໄປນີ້:
- ການລົບລ້າງການຂາດນໍ້າແລະການຊandອກ,
- ການຟື້ນຟູຄວາມສົມດຸນຂອງ electrolyte,
- hyperosmolarity ເລືອດຈະຖືກລົບລ້າງ,
- ຖ້າກວດພົບອາຊິດ lactic acidosis, ການສະຫລຸບແລະການປົກກະຕິຂອງອາຊິດ lactic ແມ່ນຖືກປະຕິບັດ.
ຄົນເຈັບໄດ້ເຂົ້າໂຮງ ໝໍ, ກະເພາະອາຫານຖືກລ້າງ, ທໍ່ຍ່ຽວໃນທໍ່ຍ່ຽວ, ການປິ່ນປົວດ້ວຍອົກຊີເຈນແມ່ນປະຕິບັດ.
ດ້ວຍອາການບໍ່ສະຕິປະເພດນີ້, ການສູນເສຍນ້ ຳ ໃນປະລິມານຫຼາຍແມ່ນຖືກ ກຳ ນົດໄວ້: ມັນສູງກ່ວາຫຼາຍໃນອາການເຈັບທ້ອງ ketoacidotic, ເຊິ່ງໃນນັ້ນການດູດຊືມກັບນ້ ຳ, ພ້ອມທັງການ ບຳ ບັດດ້ວຍອິນຊູລິນກໍ່ໄດ້ຖືກ ກຳ ນົດໄວ້ເຊັ່ນກັນ.
ພະຍາດດັ່ງກ່າວໄດ້ຮັບການຮັກສາດ້ວຍການຟື້ນຟູປະລິມານຂອງນ້ ຳ ໃນຮ່າງກາຍເຊິ່ງອາດຈະມີທັງນ້ ຳ ຕານແລະໂຊດຽມ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນກໍລະນີນີ້, ມັນມີຄວາມສ່ຽງສູງຕໍ່ການເສຍຊີວິດ.
ມີອາການແຊມພູ hyperglycemic, ການເພີ່ມຂື້ນຂອງ insulin ແມ່ນຖືກສັງເກດເຫັນ, ດັ່ງນັ້ນມັນບໍ່ໄດ້ຖືກກໍານົດໄວ້, ແລະປະລິມານຂອງ potassium ແມ່ນຖືກປະຕິບັດແທນ. ການນໍາໃຊ້ຂອງ alkalis ແລະເນດ baking ບໍ່ໄດ້ຖືກປະຕິບັດກັບ ketoacidosis ຫຼືດ້ວຍໂຣກ hyperosmolar.
ຂໍ້ແນະ ນຳ ທາງດ້ານການແພດຫຼັງຈາກການເອົາຄົນເຈັບອອກຈາກສະຕິແລະເຮັດໃຫ້ ໜ້າ ທີ່ຢູ່ໃນຮ່າງກາຍເປັນປົກກະຕິແມ່ນມີດັ່ງນີ້:
- ໃຊ້ຢາຕາມເວລາ ກຳ ນົດ,
- ບໍ່ເກີນປະລິມານທີ່ໄດ້ ກຳ ນົດໄວ້,
- ຄວບຄຸມນ້ ຳ ຕານໃນເລືອດ, ທົດສອບເລື້ອຍໆ,
- ຄວບຄຸມຄວາມດັນເລືອດ, ໃຊ້ຢາທີ່ຊ່ວຍເຮັດໃຫ້ເປັນປົກກະຕິ.
ຢ່າເຮັດວຽກເກີນເວລາ, ພັກຜ່ອນໃຫ້ຫຼາຍ, ໂດຍສະເພາະໃນໄລຍະຟື້ນຟູ.
ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກ hyperosmolar ແມ່ນ:
ໃນການປະກົດຕົວຄັ້ງ ທຳ ອິດຂອງອາການທາງຄລີນິກ, ຄົນເຈັບ ຈຳ ເປັນຕ້ອງໃຫ້ການດູແລທາງການແພດ, ກວດແລະ ກຳ ນົດການປິ່ນປົວ.
Coma ໃນເດັກນ້ອຍແມ່ນພົບເລື້ອຍກວ່າຜູ້ໃຫຍ່ແລະມີລັກສະນະການຄາດຄະເນທາງລົບທີ່ສຸດ. ດັ່ງນັ້ນ, ພໍ່ແມ່ ຈຳ ເປັນຕ້ອງໄດ້ຕິດຕາມເບິ່ງສຸຂະພາບຂອງເດັກນ້ອຍ, ແລະໃນອາການ ທຳ ອິດຕ້ອງໄປຫາແພດ.
ມາດຕະການປ້ອງກັນຈະປະກອບມີການຈັດຕັ້ງປະຕິບັດ ຄຳ ແນະ ນຳ ຂອງຄລີນິກ, ການຍຶດ ໝັ້ນ ກັບໂພຊະນາການດ້ານໂພຊະນາການ, ແລະການຕິດຕາມສະພາບຂອງຄົນເຈັບ. ຖ້າອາການທໍາອິດຂອງໂລກພະຍາດເກີດຂື້ນ, ໃຫ້ປຶກສາທ່ານ ໝໍ ໂດຍດ່ວນ.
ຖ້າທ່ານຄິດວ່າທ່ານມີ ສະຕິ hyperosmolar ແລະອາການລັກສະນະຂອງພະຍາດນີ້, ຈາກນັ້ນທ່ານ ໝໍ ສາມາດຊ່ວຍທ່ານໄດ້: ແພດ ໝໍ endocrinologist, therapist, pediatrician.
ພວກເຮົາຍັງສະ ເໜີ ໃຫ້ໃຊ້ບໍລິການກວດພະຍາດທາງອິນເຕີເນັດຂອງພວກເຮົາ, ເຊິ່ງຄັດເລືອກເອົາພະຍາດທີ່ອາດຈະເກີດຂື້ນໂດຍອີງໃສ່ອາການທີ່ເຂົ້າມາ.
Hyponatremia ແມ່ນຄວາມບໍ່ສົມດຸນຂອງທາດນ້ ຳ ທີ່ຜະລິດໄຟຟ້າໃນເວລາທີ່ການຫຼຸດລົງທີ່ ສຳ ຄັນຂອງຄວາມເຂັ້ມຂົ້ນຂອງ sodium sodium ເກີດຂື້ນ. ໃນກໍລະນີທີ່ບໍ່ມີການຊ່ວຍເຫຼືອຢ່າງທັນເວລາ, ຄວາມເປັນໄປໄດ້ຂອງຜົນການຕາຍທີ່ບໍ່ໄດ້ຖືກປະຕິເສດ.
ການເປັນພິດຂອງສານຫນູແມ່ນການພັດທະນາຂອງຂະບວນການທາງວິທະຍາສາດທີ່ຖືກກະຕຸ້ນຈາກການກິນຂອງສານພິດເຂົ້າສູ່ຮ່າງກາຍ. ສະພາບການຄ້າຍຄືກັນຂອງຄົນເຮົາແມ່ນປະກອບດ້ວຍອາການທີ່ອອກສຽງແລະໃນເມື່ອບໍ່ມີການປິ່ນປົວສະເພາະສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງ.
ຜູ້ທີ່ສົນໃຈປື້ມປະຫວັດສາດຕ້ອງໄດ້ອ່ານກ່ຽວກັບການລະບາດຂອງໂລກອະຫິວາ, ເຊິ່ງບາງຄັ້ງກໍ່ເຮັດໃຫ້ຕົວເມືອງ ໝົດ ທຸກຄົນ. ຍິ່ງໄປກວ່ານັ້ນ, ການອ້າງອີງເຖິງພະຍາດນີ້ແມ່ນພົບເຫັນຢູ່ທົ່ວໂລກ. ມາຮອດປະຈຸບັນ, ພະຍາດດັ່ງກ່າວບໍ່ໄດ້ຮັບການເອົາຊະນະຢ່າງສິ້ນເຊີງ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ກໍລະນີໃນຄື່ນກາງແມ່ນຂ້ອນຂ້າງຫາຍາກ: ຈຳ ນວນຄົນເຈັບທີ່ເປັນໂຣກອະຫິວາສ່ວນໃຫຍ່ແມ່ນເກີດຂື້ນໃນປະເທດໃນໂລກທີສາມ.
ເສັ້ນເລືອດຕັນໃນເສັ້ນເລືອດຕີບແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍທີ່ບົ່ງບອກວ່າເປັນໂຣກເສັ້ນເລືອດໃນສະ ໝອງ ເນື່ອງມາຈາກເສັ້ນເລືອດຝອຍແຕກພາຍໃຕ້ອິດທິພົນຂອງຄວາມດັນເລືອດສູງ. ອີງຕາມ ICD-10, ພະຍາດວິທະຍາໄດ້ຖືກເຂົ້າລະຫັດໄວ້ໃນພາກທີ I61. ເສັ້ນເລືອດຕັນໃນປະເພດນີ້ແມ່ນຮ້າຍແຮງທີ່ສຸດແລະມີການຄາດຄະເນທີ່ຮ້າຍແຮງກວ່າເກົ່າ. ສ່ວນຫຼາຍມັກ, ມັນພັດທະນາໃນຄົນທີ່ມີອາຍຸ 35 - 50 ປີ, ຜູ້ທີ່ມີປະຫວັດຄວາມດັນໂລຫິດແດງຫລືໂລກເອດສ໌.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້ມີຄວາມຄືບ ໜ້າ. ມັນເປັນຂອງກຸ່ມ cestodoses. ຕົວອ່ອນຂອງແມ່ທ້ອງໂຕ ໜູ ເຂົ້າໄປໃນກະເພາະອາຫານຂອງມະນຸດແລະໃນນັ້ນມັນກໍ່ຈະຖືກປ່ອຍອອກຈາກຫອຍຂອງມັນ. ຄ່ອຍໆ, ພວກເຂົາຍ້າຍເຂົ້າໄປໃນພາກສ່ວນເບື້ອງຕົ້ນຂອງລໍາໄສ້, ບ່ອນທີ່ພວກມັນທໍາລາຍຝາເຮືອນຂອງມັນແລະດ້ວຍການໄຫຼຂອງເລືອດທີ່ແຜ່ລາມໄປທົ່ວຮ່າງກາຍຂອງມະນຸດ.
ຜ່ານການອອກ ກຳ ລັງກາຍແລະການລະເວັ້ນ, ຄົນສ່ວນຫຼາຍສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງໃຊ້ຢາ.
hyperosmolarity - ນີ້ແມ່ນສະພາບເນື່ອງຈາກເນື້ອຫາທີ່ເພີ່ມຂື້ນຂອງທາດປະສົມ osmotic ໃນເລືອດສູງ, ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນນ້ ຳ ຕານແລະໂຊດຽມ. ການແຜ່ກະຈາຍທີ່ອ່ອນແອຂອງພວກມັນເຂົ້າໄປໃນຈຸລັງເຮັດໃຫ້ເກີດຄວາມແຕກຕ່າງທີ່ ສຳ ຄັນຂອງຄວາມກົດດັນ oncotic ໃນນ້ ຳ ນອກລະບົບແລະໃນລະດັບນ້ ຳ, ເຊິ່ງເປັນຜົນມາຈາກການ ທຳ ອິດ, ການຂາດນ້ ຳ ໃນຮ່າງກາຍ (ສ່ວນໃຫຍ່ແມ່ນສະ ໝອງ) ເກີດຂື້ນ, ແລະຈາກນັ້ນການຂາດນ້ ຳ ທົ່ວໄປຂອງຮ່າງກາຍ.
hyperosmolarity ສາມາດພັດທະນາໃນຫຼາຍໆສະພາບທາງດ້ານ pathological, ແຕ່ວ່າມີ ພະຍາດເບົາຫວານ ຄວາມສ່ຽງຕໍ່ການພັດທະນາມັນສູງຂື້ນຫຼາຍ. ປົກກະຕິແລ້ວ hyperamolar ເສຍສະຕິ (HA) ພັດທະນາໃນຜູ້ສູງອາຍຸທຸກທໍລະມານ ໂຣກເບົາຫວານປະເພດ 2 (SD-2)ເຖິງຢ່າງໃດກໍ່ຕາມ, ແລະໃນສະພາບຂອງ ketoacidosis, ດັ່ງທີ່ສະແດງກ່ອນ ໜ້າ ນີ້, ຍັງມີການເພີ່ມຂື້ນຂອງ osmolarity plasma, ແຕ່ວ່າຂໍ້ເທັດຈິງຂອງ hyperamolar coma ກັບ ໂຣກເບົາຫວານປະເພດ 1SD-1) ດຽວ.
ລັກສະນະທີ່ແຕກຕ່າງຂອງປະມວນກົດ ໝາຍ ແພ່ງ - ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຫຼາຍ (ສູງເຖິງ 50 mmol / l ຫຼືຫຼາຍກວ່ານັ້ນ), ການຂາດ ketoacidosis (ketonuria ບໍ່ໄດ້ຍົກເວັ້ນການມີຂອງ HA), hypernatremia, hyperosmolarity plasma, ການຂາດນ້ ຳ ຢ່າງຈະແຈ້ງແລະໂລກ exicosis, ຄວາມຜິດປົກກະຕິທາງເສັ້ນປະສາດ, ຄວາມຮຸນແຮງແລະອັດຕາສ່ວນສູງຂອງການເສຍຊີວິດ.
ເມື່ອປຽບທຽບກັບໂຣກເບົາຫວານ ketoacidotic hyperosmolar ທີ່ເປັນໂຣກເບົາຫວານ, ນີ້ແມ່ນໂຣກທີ່ເປັນໂຣກເບົາຫວານທີ່ຫາຍາກແຕ່ຮ້າຍແຮງກວ່າເກົ່າ.
ປັດໃຈທີ່ກະຕຸ້ນການພັດທະນາຂອງ HA ໃນໂລກເບົາຫວານແມ່ນບັນດາພະຍາດແລະສະພາບທີ່ເປັນສາເຫດ, ໃນອີກດ້ານ ໜຶ່ງ, ການສູນເສຍນ້ ຳ, ແລະໃນທາງກັບກັນ, ເພີ່ມການຂາດອິນຊູລິນ. ສະນັ້ນ, ອາການຮາກ, ຖອກທ້ອງທີ່ມີພະຍາດຕິດຕໍ່, ພະຍາດ pancreatitis, ໂຣກ cholecystitis ສ້ວຍແຫຼມ, ເສັ້ນເລືອດຕັນໃນແລະອື່ນໆ, ການສູນເສຍເລືອດ, ການເຜົາຜານ, ການໃຊ້ຢາ diuretics, ການເຮັດວຽກຂອງລະບົບການສຸມຂອງ ໝາກ ໄຂ່ຫຼັງເຮັດໃຫ້ຂາດນ້ ຳ.
ພະຍາດຕິດຕໍ່, ການແຊກແຊງໃນການຜ່າຕັດ, ການບາດເຈັບ, ແລະການໃຊ້ຢາບາງຊະນິດ (glucocorticoids, catecholamines, ຮໍໂມນເພດຊາຍແລະອື່ນໆ) ເພີ່ມການຂາດອິນຊູລິນ. ພະຍາດທີ່ເກີດຈາກການພັດທະນາຂອງ HA ບໍ່ແມ່ນຄວາມຈະແຈ້ງທັງ ໝົດ. ຕົ້ນກໍາເນີດຂອງ hyperglycemia ທີ່ມີຊື່ສຽງດັ່ງກ່າວໃນເວລາທີ່ບໍ່ມີການຂາດອິນຊູລິນທີ່ເບິ່ງຄືວ່າບໍ່ຄ່ອຍຈະແຈ້ງ. ມັນຍັງບໍ່ຈະແຈ້ງເທື່ອວ່າເປັນຫຍັງຍ້ອນມີ glycemia ສູງດັ່ງກ່າວ, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງການຂາດອິນຊູລິນທີ່ຈະແຈ້ງ, ບໍ່ມີໂຣກ ketoacidosis.
ການເພີ່ມຂື້ນໃນເບື້ອງຕົ້ນຂອງຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ສາມາດເກີດຂື້ນໄດ້ຍ້ອນຫຼາຍເຫດຜົນ:
1. ການສູນເສຍນ້ ຳ ເນື່ອງຈາກເຫດຜົນຕ່າງໆທີ່ມີອາການຮາກ, ຖອກທ້ອງ, ການຫິວນ້ ຳ ໃນຜູ້ສູງອາຍຸຫຼຸດລົງ, ກິນຢາໄລ່ຍ່ຽວເປັນ ຈຳ ນວນຫລາຍ.
2. ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນຕັບໃນໄລຍະການເສື່ອມຂອງພະຍາດເບົາຫວານທີ່ເກີດຈາກພະຍາດຕິດຕໍ່ທາງເສັ້ນປະສາດຫລືການຮັກສາທີ່ບໍ່ພຽງພໍ.
3. ການໄດ້ຮັບທາດນ້ ຳ ຕານທີ່ບໍ່ມີປະໂຫຍດຫຼາຍເກີນໄປໃນຮ່າງກາຍໃນໄລຍະການລະລາຍຂອງເສັ້ນເລືອດໃນວິຕາມິນເຈທີ່ເຂັ້ມຂຸ້ນ.
ການເພີ່ມຂື້ນເທື່ອລະກ້າວໃນຄວາມເຂັ້ມຂົ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດໃນໄລຍະການພັດທະນາຂອງໂຣກ hyperosmolar ແມ່ນໄດ້ຖືກອະທິບາຍໂດຍສອງເຫດຜົນ.
ຫນ້າທໍາອິດ, ການທໍາງານຂອງຫມາກໄຂ່ຫຼັງທີ່ພິການໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານ, ເຊິ່ງເຮັດໃຫ້ການຫຼຸດລົງຂອງນໍ້າຍ່ຽວໃນນໍ້າຍ່ຽວ, ມີບົດບາດໃນເລື່ອງນີ້. ສິ່ງນີ້ໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກໂດຍການຫຼຸດລົງທີ່ກ່ຽວຂ້ອງກັບອາຍຸໃນການກົ່ງມະລາຍ glomerular, ເຮັດໃຫ້ຮ້າຍແຮງຂື້ນໂດຍສະພາບຂອງການຂາດນ້ ຳ ທີ່ບໍ່ສະດວກແລະພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫລັງທີ່ຜ່ານມາ.
ອັນທີສອງ, ຄວາມເປັນພິດຂອງນ້ ຳ ຕານສາມາດມີບົດບາດ ສຳ ຄັນໃນຄວາມຄືບ ໜ້າ ຂອງ hyperglycemia, ເຊິ່ງມີຜົນກະທົບຕໍ່ການຮັກສາຄວາມລັບຂອງອິນຊູລິນແລະການ ນຳ ໃຊ້ເນື້ອເຍື່ອສ່ວນປະກອບໃນໄຂມັນ. ການເພີ່ມຂື້ນຂອງ hyperglycemia, ມີຜົນກະທົບທີ່ເປັນພິດຕໍ່ຈຸລັງ B, ຍັບຍັ້ງຄວາມລັບຂອງ insulin, ເຊິ່ງໃນນັ້ນກໍ່ເຮັດໃຫ້ hyperglycemia ເພີ່ມຂື້ນ, ແລະສຸດທ້າຍກໍ່ຍັບຍັ້ງຄວາມລັບຂອງ insulin ໃຫ້ຫຼາຍຂື້ນ.
ມີຫລາຍສະບັບໃນຄວາມພະຍາຍາມທີ່ຈະອະທິບາຍເຖິງການຂາດ ketoacidosis ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານດ້ວຍການພັດທະນາໂຣກຕັບອັກເສບ C. ໜຶ່ງ ໃນນັ້ນອະທິບາຍປະກົດການນີ້ໂດຍການຮັກສາອິນຊູລິນໃນການຮັກສາໂຣກເບົາຫວານໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ເມື່ອ insulin ສົ່ງຕໍ່ຕັບໂດຍກົງແມ່ນພຽງພໍທີ່ຈະຍັບຍັ້ງການ lipolysis ແລະ ketogenesis, ແຕ່ບໍ່ພຽງພໍ ສຳ ລັບການ ນຳ ໃຊ້ນ້ ຳ ຕານໃນຕັບ. ນອກຈາກນັ້ນ, ບົດບາດທີ່ແນ່ນອນໃນເລື່ອງນີ້ອາດຈະຖືກຫຼີ້ນໂດຍຄວາມເຂັ້ມຂົ້ນຕ່ ຳ ຂອງສອງຮໍໂມນ lipolytic ທີ່ ສຳ ຄັນ, cortisol ແລະ ຮໍໂມນການຈະເລີນເຕີບໂຕ (STG).
ການຂາດຂອງ ketoacidosis ກັບ hyperosmolar coma ຍັງຖືກອະທິບາຍໂດຍອັດຕາສ່ວນທີ່ແຕກຕ່າງກັນຂອງ insulin ແລະ glucagon ໃນເງື່ອນໄຂຂ້າງເທິງ - ຮໍໂມນຂອງທິດທາງກົງກັນຂ້າມໃນການພົວພັນກັບ lipolysis ແລະ ketogenesis. ດັ່ງນັ້ນ, ໃນສະພາບທີ່ເປັນໂລກເບົາຫວານ, ອັດຕາສ່ວນ glucagon / insulin ຈະແຜ່ລາມ, ແລະໃນກໍລະນີຂອງ GK, insulin / glucagon ຊະນະ, ເຊິ່ງປ້ອງກັນການເຄື່ອນໄຫວຂອງ lipolysis ແລະ ketogenesis. ນັກຄົ້ນຄວ້າ ຈຳ ນວນ ໜຶ່ງ ໄດ້ແນະ ນຳ ວ່າ hyperosmolarity ແລະການສູນເສຍນ້ ຳ ທີ່ມັນກໍ່ໃຫ້ເກີດດ້ວຍຕົນເອງມີຜົນສະທ້ອນຕໍ່ lipolysis ແລະ ketogenesis.
ນອກເຫນືອໄປຈາກ hyperglycemia ທີ່ກ້າວຫນ້າ, hyperosmolarity ໃນ HA ຍັງປະກອບສ່ວນໃຫ້ hypernatremia, ຕົ້ນກໍາເນີດຂອງມັນແມ່ນກ່ຽວຂ້ອງກັບ hyperproduction ການຜະລິດຂອງ aldosterone ໃນການຕອບສະຫນອງກັບການສູນເສຍນ້ໍາ. hyperosmolarity ຂອງ plasma ເລືອດແລະ diuresis osmotic ສູງຢູ່ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງ hyperosmolar ເສຍສະຕິແມ່ນສາເຫດຂອງການພັດທະນາຢ່າງວ່ອງໄວຂອງ hypovolemia, ການຂາດນ້ໍາທົ່ວໄປ, ການລົ້ມລົງຂອງເສັ້ນເລືອດດ້ວຍການຫຼຸດລົງຂອງການໄຫຼຂອງເລືອດໃນອະໄວຍະວະ.
ການຂາດນ້ ຳ ໃນຈຸລັງສະ ໝອງ ທີ່ຮ້າຍແຮງ, ການຫຼຸດລົງຂອງຄວາມດັນຂອງນ້ ຳ ສະ ໝອງ, ການຂາດ microcirculation ແລະຄວາມສາມາດຂອງເຍື່ອເມືອກຂອງ neurons ເຮັດໃຫ້ເກີດການຂາດສະຕິແລະອາການທາງປະສາດອື່ນໆ. ມັກຈະຖືກສັງເກດເຫັນໃນເວລາພິການຄັນຄັນ, ໂຣກຫລອດເລືອດໃນເສັ້ນເລືອດໃນສະ ໝອງ ຖືວ່າເປັນຜົນສະທ້ອນຂອງໂລກ hypernatremia. ເນື່ອງຈາກຄວາມຫນາຂອງເລືອດແລະເນື້ອເຍື່ອ thromboplastin ເຂົ້າໄປໃນກະແສເລືອດ, ລະບົບ hemostasis ໄດ້ຖືກກະຕຸ້ນ, ແລະແນວໂນ້ມທີ່ຈະເກີດຂື້ນໃນທ້ອງຖິ່ນແລະການແຜ່ກະຈາຍເພີ່ມຂື້ນ.
ຮູບພາບທາງຄລີນິກຂອງ GC ເປີດເຜີຍຊ້າກວ່າເກົ່າພ້ອມກັບອາການເສີຍເມີຍ ketoacidotic - ເປັນເວລາຫລາຍວັນແລະຫລາຍອາທິດ.
ອາການຂອງ DM decompensation (ຄວາມຫິວ, polyuria, ການສູນເສຍນ້ໍາຫນັກ) ແມ່ນມີຄວາມກ້າວຫນ້າທຸກໆມື້, ເຊິ່ງປະກອບດ້ວຍການເພີ່ມຂື້ນຂອງຄວາມອ່ອນເພຍທົ່ວໄປ, ຮູບລັກສະນະຂອງກ້າມເນື້ອ "ກະທັດຮັດ", ຜ່ານໄປໃນມື້ຕໍ່ມາໃນການຊັກໃນທ້ອງຖິ່ນຫຼືທົ່ວໄປ.
ຕັ້ງແຕ່ມື້ ທຳ ອິດຂອງພະຍາດ, ອາດຈະມີຄວາມບົກຜ່ອງດ້ານສະຕິໃນຮູບແບບຂອງການຫຼຸດລົງຂອງການປະຖົມນິເທດ, ແລະຕໍ່ມາກໍ່ຍິ່ງຮ້າຍແຮງຂຶ້ນ, ຄວາມຜິດປົກກະຕິເຫຼົ່ານີ້ມີລັກສະນະສະເພາະຂອງການຫຼົງໄຫຼ, ຫຼອກລວງແລະສະຫຼົບ. ຄວາມບົກຜ່ອງຂອງສະຕິມາຮອດລະດັບຂອງສະຕິບໍ່ຖືກຕ້ອງໃນປະມານ 10% ຂອງຄົນເຈັບແລະຂື້ນກັບລະດັບຂອງ hyperosmolarity plasma (ແລະຕາມຄວາມ ເໝາະ ສົມ, ກ່ຽວກັບ hypernatremia ຂອງ cerebrospinal fluine).
ຄຸນລັກສະນະ GK - ການປະກົດຕົວຂອງອາການທາງເສັ້ນປະສາດ polymorphic: ອາການຊັກ, ຄວາມຜິດປົກກະຕິໃນການປາກເວົ້າ, paresis ແລະ ອຳ ມະພາດ, nystagmus, ອາການທາງ pathological (S. Babinsky, ແລະອື່ນໆ), ຄໍແຂງ. ອາການນີ້ບໍ່ ເໝາະ ສົມກັບໂຣກ neurological ທີ່ຈະແຈ້ງແລະມັກຖືກຖືວ່າເປັນການລະເມີດຢ່າງຮຸນແຮງຂອງການໄຫຼວຽນຂອງສະຫມອງ.
ໃນເວລາທີ່ກວດເບິ່ງຄົນເຈັບດັ່ງກ່າວ, ອາການຂອງການຂາດນ້ ຳ ຮ້າຍແຮງຈະດຶງດູດຄວາມສົນໃຈ, ແລະຍິ່ງໄປກວ່ານັ້ນແມ່ນມີອາການຄັນ ketoacidotic: ຜິວແຫ້ງແລະເຍື່ອເມືອກ, ການເຮັດໃຫ້ໃບ ໜ້າ ສົດໃສ, ລົດຕາ, ນໍ້າຕາ, ກ້າມເນື້ອ. ການຫາຍໃຈເປັນປະ ຈຳ, ແຕ່ວ່າຕື້ນແລະບໍ່ມີກິ່ນແມ່ນ acetone ໃນລົມຫາຍໃຈ. ກຳ ມະຈອນແມ່ນເລື້ອຍໆ, ນ້ອຍ, ມັກຈະຄ້າຍຄືກັນ.
ຄວາມດັນເລືອດແມ່ນຫຼຸດລົງຢ່າງໄວວາ. ສ່ວນຫຼາຍມັກແລະໄວກ່ວາກັບ ketoacidosis, ໂຣກ anuria ເກີດຂື້ນ. ມັກຈະມີໄຂ້ສູງຈາກຕົ້ນ ກຳ ເນີດຂອງພາກກາງ. ຄວາມຜິດປົກກະຕິຂອງເສັ້ນເລືອດເນື່ອງຈາກການຂາດນ້ ຳ ສົ່ງຜົນໃຫ້ເກີດການຊofອກຂອງ hypovolemic.
ການບົ່ງມະຕິກ່ຽວກັບໂຣກ hyperosmolar ທີ່ຢູ່ໃນເຮືອນແມ່ນມີຄວາມຫຍຸ້ງຍາກ, ແຕ່ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະສົງໃສວ່າເປັນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໂດຍສະເພາະໃນກໍລະນີທີ່ການພັດທະນາຂອງສະຕິໄດ້ເກີດຂື້ນກ່ອນຂະບວນການທາງ pathological ທີ່ເຮັດໃຫ້ເກີດການຂາດນ້ ຳ ໃນຮ່າງກາຍ. ແນ່ນອນ, ຮູບພາບທາງຄລີນິກທີ່ມີລັກສະນະຂອງມັນແມ່ນພື້ນຖານໃນການບົ່ງມະຕິພະຍາດຕັບອັກເສບ C, ແຕ່ຂໍ້ມູນການກວດກາໃນຫ້ອງທົດລອງເຮັດເປັນການຢັ້ງຢືນການບົ່ງມະຕິ.
ຕາມກົດລະບຽບ, ການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງ HA ແມ່ນຖືກປະຕິບັດກັບປະເພດອື່ນຂອງໂຣກສະ ໝອງ ເສີຍ, ພ້ອມທັງມີການລົບກວນຢ່າງຮຸນແຮງຂອງການໄຫຼວຽນຂອງສະ ໝອງ, ພະຍາດອັກເສບຂອງສະ ໝອງ, ແລະອື່ນໆ.
ການບົ່ງມະຕິຂອງໂຣກ hyperosmolar ແມ່ນໄດ້ຮັບການຢັ້ງຢືນຈາກຕົວເລກ glycemia ສູງຫຼາຍ (ປົກກະຕິສູງກວ່າ 40 mmol / l), hypernatremia, hyperchloremia, hyperazotemia, ອາການຂອງຄວາມ ໜາ ຂອງເລືອດ - polyglobulia, erythrocytosis, leukocytosis, ໂລກເລືອດຈາງສູງ, ແລະຍັງເປັນໂຣກ osmolarity plasma ທີ່ມີປະສິດຕິຜົນສູງ 5 ຢ່າງ. -295 mOsmol / l.
ຄວາມບົກຜ່ອງຂອງສະຕິໃນກໍລະນີທີ່ບໍ່ມີການເພີ່ມຂື້ນຢ່າງຈະແຈ້ງຂອງ osmolarity plasma ທີ່ມີປະສິດຕິຜົນແມ່ນ ໜ້າ ສົງໄສຕົ້ນຕໍແມ່ນກ່ຽວຂ້ອງກັບສະພາບເສີຍຂອງສະ ໝອງ. ອາການທາງດ້ານການວິນິດໄສທີ່ແຕກຕ່າງທີ່ ສຳ ຄັນຂອງ HA ແມ່ນການບໍ່ມີກິ່ນ Acetone ໃນອາກາດຫາຍໃຈແລະການຫາຍໃຈຂອງ Kussmaul.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າຄົນເຈັບນອນຢູ່ໃນລັດນີ້ເປັນເວລາ 3-4 ມື້, ອາການຂອງກົດ lactic acidosis ອາດຈະເຂົ້າຮ່ວມແລະຫຼັງຈາກນັ້ນການຫາຍໃຈຂອງ Kussmaul ອາດຈະຖືກກວດພົບ, ແລະໃນໄລຍະການສຶກສາ ສະພາບອາຊິດ - ຖານ (KHS) - acidosis ເກີດມາຈາກເນື້ອໃນເພີ່ມຂື້ນຂອງກົດ lactic ໃນເລືອດ.
ການປິ່ນປົວ GC ແມ່ນມີຫຼາຍວິທີທີ່ຄ້າຍຄືກັບການຮັກສາໂຣກ ketoacidotic, ເຖິງແມ່ນວ່າມັນມີລັກສະນະຂອງຕົວມັນເອງແລະມີຈຸດປະສົງໃນການ ກຳ ຈັດການຂາດນ້ ຳ, ການປະສານກັບອາການຊshockອກ, ການດຸ່ນດ່ຽງຂອງ electrolyte ແລະການຮັກສາຄວາມສົມດຸນຂອງອາຊິດ (ໃນກໍລະນີຂອງກົດ lactic), ແລະຍັງ ກຳ ຈັດ hyperosmolarity ໃນເລືອດ.
ການເຂົ້າໂຮງ ໝໍ ຂອງຄົນເຈັບໃນສະພາບ hyperosmolar ອາການເສີຍເມີຍແມ່ນຖືກປະຕິບັດຢູ່ໃນ ໜ່ວຍ ເບິ່ງແຍງຄົນເຈັບ. ໃນຂັ້ນຕອນຂອງໂຮງ ໝໍ, ການອອກລິດໃນກະເພາະອາຫານ, ທໍ່ຍ່ຽວໃນທໍ່ຍ່ຽວ, ການປິ່ນປົວອົກຊີຖືກສ້າງຕັ້ງຂຶ້ນ.
ບັນຊີລາຍຊື່ຂອງການທົດລອງໃນຫ້ອງທົດລອງທີ່ ຈຳ ເປັນ, ນອກ ເໜືອ ຈາກສິ່ງທີ່ຍອມຮັບໂດຍທົ່ວໄປແລ້ວ, ລວມມີການ ກຳ ນົດ glycemia, potassium, sodium, urea, creatinine, CSR, lactate, ອົງການ ketone, ແລະ plasma osmolarity ທີ່ມີປະສິດຕິຜົນ.
ການດູດຊືມກັບ HA ແມ່ນປະຕິບັດໃນປະລິມານທີ່ໃຫຍ່ກ່ວາເມື່ອຖ່າຍອອກຈາກສະມຸນໄພ ketoacidotic (ປະລິມານຂອງນ້ ຳ ທີ່ສີດເຂົ້າຮອດ 6-10 ລິດຕໍ່ມື້). ໃນຊົ່ວໂມງທີ 1, ທາດແຫຼວ 1-1,5 ລິດຖືກສັກເຂົ້າເສັ້ນ, ໃນ 2-3 ຊົ່ວໂມງ - 0.5-1 ລິດ, ໃນຊົ່ວໂມງຕໍ່ໄປ - 300-500 ມລ.
ທາງເລືອກຂອງການແກ້ໄຂແມ່ນແນະ ນຳ ໃຫ້ຂື້ນກັບເນື້ອໃນຂອງໂຊດຽມໃນເລືອດ. ໃນລະດັບ sodium ຂອງເລືອດຫຼາຍກ່ວາ 165 meq / l, ການແນະ ນຳ ວິທີແກ້ໄຂເກືອແມ່ນມີຄວາມຕ້ານທານແລະການດູດຊືມນ້ ຳ ເລີ່ມຕົ້ນດ້ວຍວິທີແກ້ໄຂນ້ ຳ ຕານ 2%. ໃນລະດັບໂຊດຽມຂອງ 145-165 meq / l, ການສູນເສຍທາດນ້ ຳ ຈະຖືກປະຕິບັດດ້ວຍການແກ້ໄຂ sodium chloride 0,45% (hypotonic).
ການຂາດນ້ ຳ ໃນຕົວມັນເອງເຮັດໃຫ້ glycemia ຫຼຸດລົງຢ່າງຈະແຈ້ງເນື່ອງຈາກການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງເລືອດ, ແລະການ ຄຳ ນຶງເຖິງຄວາມອ່ອນໄຫວສູງຕໍ່ກັບທາດອິນຊູລິນໃນປະເພດນີ້, ການບໍລິຫານທາງເສັ້ນເລືອດຂອງມັນແມ່ນປະຕິບັດໃນປະລິມານ ໜ້ອຍ ທີ່ສຸດ (ປະມານ 2 ໜ່ວຍ ຂອງອິນຊູລິນສັ້ນໆ“ ເຂົ້າໄປໃນເຫງືອກ” ຂອງລະບົບລະລາຍໃນຊົ່ວໂມງ). ການຫຼຸດຜ່ອນ glycemia ຫຼາຍກ່ວາ 5.5 mmol / L, ແລະ osmolarity plasma ໂດຍຫຼາຍກ່ວາ 10 mOsmol / L ຕໍ່ຊົ່ວໂມງຂົ່ມຂູ່ການພັດທະນາຂອງໂຣກປອດແລະສະຫມອງ.
ຖ້າຫລັງຈາກ 4-5 ຊົ່ວໂມງນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງການສູນເສຍນ້ ຳ, ລະດັບໂຊດຽມຫຼຸດລົງ, ແລະໂຣກ hyperglycemia ຮຸນແຮງຍັງຄົງຢູ່, ການບໍລິຫານອິນຊູລິນໃນຊົ່ວໂມງປະລິມານ 6-8 ໜ່ວຍ ແມ່ນຖືກ ກຳ ນົດ (ຄືກັບ ketoacidotic coma). ມີການຫຼຸດລົງຂອງ glycemia ຕໍ່າກວ່າ 13,5 mmol / l, ປະລິມານຂອງ insulin ຖືກຫຼຸດລົງເຄິ່ງຫນຶ່ງແລະປະລິມານສະເລ່ຍຂອງ 3-5 ໜ່ວຍ ຕໍ່ຊົ່ວໂມງ. ໃນເວລາທີ່ຮັກສາ glycemia ໃນລະດັບ 11-13 mmol / l, ການບໍ່ມີ acidosis ຂອງ etiology ແລະການລົບລ້າງການຂາດນ້ ຳ, ຄົນເຈັບໄດ້ຖືກໂອນໄປຫາການບໍລິຫານອິນຊູລິນ subcutaneous ໃນປະລິມານດຽວກັນກັບໄລຍະຫ່າງ 2-3 ຊົ່ວໂມງຂຶ້ນກັບລະດັບຂອງ glycemia.
ການຟື້ນຕົວຂອງການຂາດແຄນໂພແທດຊຽມເລີ່ມຕົ້ນທັນທີເມື່ອກວດພົບລະດັບຕ່ ຳ ໃນເລືອດແລະ ໝາກ ໄຂ່ຫຼັງທີ່ເຮັດວຽກ, ຫຼື 2 ຊົ່ວໂມງຫຼັງຈາກເລີ່ມການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມ. ປະລິມານຂອງໂພແທດຊຽມທີ່ໃຊ້ແມ່ນຂື້ນກັບເນື້ອໃນຂອງມັນໃນເລືອດ. ສະນັ້ນ, ດ້ວຍໂພແທດຊຽມຕ່ ຳ ກວ່າ 3 mmol / l, ທາດໂປຼຕຽມ chloride (ທາດແຫ້ງ) 3 g ແມ່ນສັກໃນແຕ່ລະຊົ່ວໂມງ, ໃນລະດັບໂພແທດຊຽມ 3-4 ມລ / ລິດ - 2 ກຼາມຂອງໂພແທດຊຽມໂພແທດຊຽມ, 4-5 ມມ / ລິດ - 1 ກຼາມຂອງໂພແທດຊຽມໂພແທດຊຽມ. ດ້ວຍໂພແທດຊຽມສູງກວ່າ 5 mmol / L, ການແນະ ນຳ ວິທີແກ້ໄຂຂອງ potassium chloride ຢຸດ.
ນອກເຫນືອຈາກມາດຕະການທີ່ລະບຸໄວ້, ການຄວບຄຸມການລົ້ມລົງແມ່ນໄດ້ຖືກປະຕິບັດ, ການປິ່ນປົວດ້ວຍຢາຕ້ານເຊື້ອແມ່ນໄດ້ຖືກປະຕິບັດ, ແລະດ້ວຍຈຸດປະສົງເພື່ອປ້ອງກັນໂຣກ thrombosis, ພະຍາດ heparin ແມ່ນຖືກສັ່ງໃຫ້ຢູ່ໃນລະດັບ 5000 IU ໃນ 2 ມື້ຕໍ່ມື້ພາຍໃຕ້ການຄວບຄຸມຂອງລະບົບທີ່ບໍ່ແຂງແຮງທີ່ສຸດ.
ຄວາມທັນເວລາຂອງການເຂົ້າໂຮງ ໝໍ, ການ ກຳ ນົດຕົ້ນສາເຫດທີ່ເຮັດໃຫ້ເກີດການພັດທະນາ, ແລະຕາມການ ກຳ ຈັດຂອງມັນ, ພ້ອມທັງການປິ່ນປົວພະຍາດທາງເດີນທາງແມ່ນມີຄຸນຄ່າທາງດ້ານການວິເຄາະໃນການຮັກສາໂຣກຕັບອັກເສບ C.
Vasyutin, A.M. ນຳ ຄວາມສຸກກັບຄືນສູ່ຊີວິດ, ຫລືວິທີການ ກຳ ຈັດໂລກເບົາຫວານ / A.M. ວາດສະ ໜາ. - ມ .: ໂພນທັນ, ປີ 2009 .-- 181 ນ.
Evsyukova I.I. , Kosheleva N.G. ໂລກເບົາຫວານ: ຖືພາແລະເດັກເກີດ ໃໝ່. SPb., ສຳ ນັກພິມ ຈຳ ຫນ່າຍ "ວັນນະຄະດີພິເສດ", ປີ 1996, 269 ໜ້າ, ການພິມ ຈຳ ໜ່າຍ 3000 ສະບັບ.
Vladislav, Vladimirovich Privolnev ພະຍາດເບົາຫວານຕີນ / Vladislav Vladimirovich Privolnev, Valery Stepanovich Zabrosaev und Nikolai Vasilevich Danilenkov. - ມ .: ເຜີຍແຜ່ໂຄສະນາການສຶກສາ LAP Lambert, ປີ 2013 .-- 151 ໜ້າ.

ຂ້ອຍຂໍແນະ ນຳ ຕົວເອງ. ຂ້ອຍຊື່ Elena. ຂ້າພະເຈົ້າໄດ້ເຮັດວຽກເປັນພະຍາດ endocrinologist ເປັນເວລາຫຼາຍກວ່າ 10 ປີແລ້ວ. ຂ້ອຍເຊື່ອວ່າປະຈຸບັນຂ້ອຍເປັນມືອາຊີບໃນຂະ ແໜງ ການຂອງຂ້ອຍແລະຂ້ອຍຢາກຊ່ວຍຜູ້ມາຢ້ຽມຢາມເວັບໄຊທ໌້ທັງ ໝົດ ແກ້ໄຂບັນຫາທີ່ສັບສົນແລະບໍ່ແມ່ນດັ່ງນັ້ນ. ເອກະສານທັງ ໝົດ ສຳ ລັບສະຖານທີ່ແມ່ນເກັບ ກຳ ແລະປຸງແຕ່ງຢ່າງລະມັດລະວັງເພື່ອຖ່າຍທອດຂໍ້ມູນທີ່ ຈຳ ເປັນທັງ ໝົດ ເທົ່າທີ່ຈະຫຼາຍໄດ້. ກ່ອນທີ່ຈະ ນຳ ໃຊ້ສິ່ງທີ່ໄດ້ອະທິບາຍຢູ່ໃນເວັບໄຊທ໌້, ການປຶກສາຫາລືແບບບັງຄັບກັບຜູ້ຊ່ຽວຊານແມ່ນມີຄວາມ ຈຳ ເປັນສະ ເໝີ ໄປ.
ສາເຫດຂອງ hyperosmolar ເສຍສະຕິ
ສະມັດຕະພາບ hyperosmolar ສາມາດພັດທະນາຍ້ອນ:
- ການຂາດນໍ້າໃນຮ່າງກາຍ (ມີອາການຮາກ, ຖອກທ້ອງ, ບາດແຜ, ປິ່ນປົວດົນນານດ້ວຍຢາ diuretics),
- ຄວາມບໍ່ພຽງພໍຫຼືການຂາດອິນຊູລິນທີ່ບໍ່ມີປະສິດຕິພາບແລະ / ຫຼືອິນຊູລິນທີ່ແປກປະຫຼາດ (ຕົວຢ່າງ, ຍ້ອນການປິ່ນປົວດ້ວຍອິນຊູລິນບໍ່ພຽງພໍຫຼືໃນກໍລະນີທີ່ບໍ່ມີຂອງມັນ),
- ຄວາມຕ້ອງການເພີ່ມຂື້ນຂອງອິນຊູລິນ (ມີການລະເມີດອາຫານຫຼືດ້ວຍການແນະ ນຳ ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານເຂັ້ມຂຸ້ນ, ພ້ອມທັງເປັນພະຍາດຕິດຕໍ່, ໂດຍສະເພາະພະຍາດປອດອັກເສບແລະທໍ່ຍ່ຽວ, ພະຍາດຕິດຕໍ່ຮ້າຍແຮງອື່ນໆ, ການບາດເຈັບແລະການຜ່າຕັດ, ການປິ່ນປົວດ້ວຍຢາທີ່ມີຄຸນສົມບັດຂອງຢາຕ້ານອິນຊູລິນ, glucocorticosteroids, ຢາຂອງຮໍໂມນເພດ ສຳ ພັນ, ແລະອື່ນໆ).
,
ພະຍາດທີ່ເກີດຈາກ hyperosmolar ສະຕິບໍ່ໄດ້ເຂົ້າໃຈຢ່າງເຕັມສ່ວນ. hyperglycemia ຮ້າຍແຮງເກີດຂື້ນຍ້ອນການຮັບນ້ ຳ ຕານໃນຮ່າງກາຍຫຼາຍເກີນໄປ, ການຜະລິດ glucose ເພີ່ມຂື້ນໂດຍຕັບ, ຄວາມເປັນພິດຂອງ glucose, ການສະກັດກັ້ນຄວາມລັບຂອງ insulin ແລະການ ນຳ ໃຊ້ glucose ໂດຍເນື້ອເຍື່ອສ່ວນປະກອບ, ແລະຍັງເປັນຍ້ອນການສູນເສຍນ້ ຳ ໃນຮ່າງກາຍ. ມັນໄດ້ຖືກເຊື່ອວ່າການມີ insulin endogenous ແຊກແຊງ lipolysis ແລະ ketogenesis, ແຕ່ວ່າມັນບໍ່ພຽງພໍທີ່ຈະສະກັດກັ້ນການສ້າງທາດ glucose ໂດຍຕັບ.
ດັ່ງນັ້ນ, gluconeogenesis ແລະ glycogenolysis ເຮັດໃຫ້ hyperglycemia ຮ້າຍແຮງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນໃນເລືອດທີ່ມີພະຍາດເບົາຫວານ ketoacidosis ແລະໂຣກ hyperosmolar ແມ່ນເກືອບຄືກັນ.
ອີງຕາມທິດສະດີອີກຢ່າງ ໜຶ່ງ, ດ້ວຍໂຣກ hyperosmolar ອາການເສີຍ, ຄວາມເຂັ້ມຂົ້ນຂອງຮໍໂມນ somatotropic ແລະ cortisol ແມ່ນຕໍ່າກວ່າເມື່ອທຽບໃສ່ກັບພະຍາດເບົາຫວານ ketoacidosis, ນອກຈາກນັ້ນ, ມີໂຣກ hyperosmolar, ອັດຕາສ່ວນຂອງ insulin / glucagon ແມ່ນສູງກວ່າເມື່ອທຽບໃສ່ກັບພະຍາດເບົາຫວານ ketoacidosis. hyperosmolarity Plasma ນໍາໄປສູ່ການສະກັດກັ້ນການປ່ອຍ FFA ຈາກຈຸລັງ adipose ແລະຍັບຍັ້ງການ lipolysis ແລະ ketogenesis.
ກົນໄກຂອງ hyperosmolarity Plasma ປະກອບມີການເພີ່ມຂື້ນຂອງການຜະລິດ aldosterone ແລະ cortisol ເພື່ອຕອບສະ ໜອງ ກັບການຂາດນ້ ຳ ໃນເລືອດເຊິ່ງເປັນຜົນມາຈາກການທີ່ hypernatremia ພັດທະນາ. hyperglycemia ແລະ hypernatremia ສູງເຮັດໃຫ້ hyperosmolarity plasma, ເຊິ່ງເຮັດໃຫ້ການຂາດນ້ໍາໃນລະດັບສຽງ. ໃນເວລາດຽວກັນ, ເນື້ອໃນຂອງໂຊດຽມກໍ່ຈະສູງຂື້ນໃນນ້ ຳ ເຊລມະເຮັງ. ການລະເມີດຂອງນ້ ຳ ແລະການດຸ່ນດ່ຽງໄຟຟ້າໃນຈຸລັງຂອງສະ ໝອງ ນຳ ໄປສູ່ການພັດທະນາອາການທາງລະບົບປະສາດ, ໂຣກສະ ໝອງ ແລະສະຕິ.
, , , ,
ອາການຕ່າງໆຂອງໂຣກສະມອງ hyperosmolar
ສະຕິ hyperosmolar ພັດທະນາພາຍໃນສອງສາມມື້ຫຼືຫຼາຍອາທິດ.
ຄົນເຈັບມີອາການຂອງໂຣກເບົາຫວານທີ່ເສື່ອມໂຊມ, ລວມທັງ:
- polyuria
- ກະຫາຍນ້ ຳ
- ຜິວແຫ້ງແລະເຍື່ອເມືອກ,
- ການສູນເສຍນ້ໍາຫນັກ
- ຈຸດອ່ອນ, adynamia.
ນອກຈາກນັ້ນ, ຍັງມີອາການຂອງການຂາດນໍ້າ,
- ການຫຼຸດຜ່ອນ turgor ຜິວຫນັງ,
- ຫຼຸດລົງໂຕນຂອງ eyeballs,
- ຫຼຸດລົງໃນຄວາມດັນເລືອດແລະອຸນຫະພູມຮ່າງກາຍ.
ອາການທາງປະສາດແມ່ນລັກສະນະ:
- hemiparesis,
- hyperreflexia ຫຼື areflexia,
- ສະຕິເສີຍ
- ອາການຊັກ (ໃນ 5% ຂອງຄົນເຈັບ).
ຢູ່ໃນສະພາບ hyperosmolar ທີ່ບໍ່ໄດ້ຮັບການແກ້ໄຂຢ່າງຮ້າຍແຮງ, ຄວາມວຸ້ນວາຍແລະສະຕິປັນຍາພັດທະນາ. ອາການແຊກຊ້ອນທີ່ພົບເລື້ອຍທີ່ສຸດຂອງໂຣກ hyperosmolar ປະກອບມີ:
- ໂລກຊັກບ້າ ໝູ
- thrombosis ກ່າງໃບຂັ້ນເລິກ,
- ໂຣກກະເພາະ
- ຄວາມລົ້ມເຫຼວຂອງ renal.
,
ການບົ່ງມະຕິ hyperamolar coma
ການບົ່ງມະຕິຂອງໂຣກ hyperosmolar ແມ່ນເກີດຂື້ນບົນພື້ນຖານຂອງໂລກເລືອດຈາງທີ່ເປັນໂຣກເບົາຫວານ, ປະເພດທີ 2 (ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວນຈື່ໄວ້ວ່າ hyperosmolar ເສຍສະຕິຍັງສາມາດພັດທະນາໃນຄົນທີ່ເປັນໂລກເບົາຫວານທີ່ບໍ່ໄດ້ກວດຫາໂຣກນີ້, ໃນ 30% ຂອງກໍລະນີ, hyperosmolar ເສຍສະຕິແມ່ນການສະແດງອອກຄັ້ງ ທຳ ອິດຂອງໂລກເບົາຫວານ) ການສະແດງອອກຂອງຂໍ້ມູນການວິນິດໄສໃນຫ້ອງທົດລອງ (ກ່ອນອື່ນ ໝົດ, hyperglycemia ແຫຼມ, hypernatremia ແລະ hyperosmolarity plasma ໃນເມື່ອບໍ່ມີ acidosis ແລະອົງການ ketone. ຄ້າຍຄືກັນກັບ ketoacidosis ໂລກເບົາຫວານ, ECG ອະນຸຍາດ ເພື່ອສະແດງອາການຂອງ hypokalemia ແລະ arrhythmias ຫົວໃຈ.
ການສະແດງຫ້ອງທົດລອງຂອງລັດ hyperosmolar ປະກອບມີ:
- hyperglycemia ແລະ glucosuria (glycemia ແມ່ນປົກກະຕິ 30-110 mmol / l),
- ການເພີ່ມຂື້ນຢ່າງໄວວາຂອງ plasma osmolarity (ໂດຍປົກກະຕິ>> 350 mosm / kg ພາຍໃຕ້ປົກກະຕິ 280-296 mosm / kg), osmolality ສາມາດຄິດໄລ່ໄດ້ໂດຍສູດ: 2 x ((Na) (K)) + glucose ເລືອດ / 18 ໄນໂຕຣເຈນໃນເລືອດ / 2.8.
- hypernatremia (ຄວາມເຂັ້ມຂຸ້ນຂອງໂຊດຽມໃນຕ່ ຳ ຫຼືປົກກະຕິໃນເລືອດເນື່ອງຈາກການປ່ອຍນ້ ຳ ອອກຈາກຊ່ອງຫວ່າງເຂົ້າໄປໃນພື້ນທີ່ນອກເປັນໄປໄດ້ຍັງເປັນໄປໄດ້),
- ການຂາດຂອງ acidosis ແລະອົງການຈັດຕັ້ງ ketone ໃນເລືອດແລະປັດສະວະ,
- ການປ່ຽນແປງອື່ນໆ (leukocytosis ສູງເຖິງ 15,000-20,000 / ,l, ບໍ່ ຈຳ ເປັນຕ້ອງກ່ຽວຂ້ອງກັບການຕິດເຊື້ອ, ການເພີ່ມຂື້ນຂອງ hemoglobin ແລະ hematocrit, ການເພີ່ມຂື້ນປານກາງໃນຄວາມເຂັ້ມຂົ້ນຂອງໄນໂຕຣເຈນໄນໂຕຣເຈນໃນເລືອດ) ແມ່ນເປັນໄປໄດ້.
, , ,