ການປິ່ນປົວໂຣກຜີວໃນໂຣກເບົາຫວານ
ອອກຄໍາເຫັນ 6,950
ໂຣກປອດໃນໂຣກເບົາຫວານ. ອາການແລະການຮັກສາ
ໂຣກ nephropathy ເບົາຫວານ. ສາເຫດ, ອາການແລະການຮັກສາ
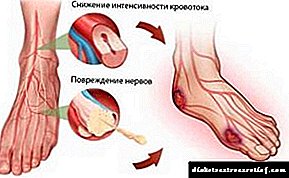
number ຈຳ ນວນຜູ້ປ່ວຍໂຣກເບົາຫວານໃນໂລກ ກຳ ລັງເພີ່ມຂື້ນທຸກໆປີ. ແລະໃນແຕ່ລະປີພະຍາດເບົາຫວານນັບມື້ນັບຫຼາຍຂື້ນຫັນໄປຫາ ໝໍ ປົວພະຍາດປະສາດ. ພວກມັນຫຼາຍຄົນຖືກກວດພົບວ່າເປັນໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ.
ສ່ວນຫຼາຍມັກຈະເປັນຄົນເຈັບທີ່ເພິ່ງພາອາການອິນຊູລິນ, ບາງສ່ວນ ໜ້ອຍ (ສ່ວນທີ່ບໍ່ແມ່ນອິນຊູລິນ), ຜູ້ທີ່ສ້າງຄວາມເສຍຫາຍໃຫ້ພົກຍ່ຽວແລະພັດທະນາການທົດແທນຂອງມັນດ້ວຍຈຸລັງເຊື່ອມຕໍ່ທີ່ ໜາ ແໜ້ນ (sclerosis) ກັບການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຂໍອວຍພອນໃຫ້ເພື່ອນແລະຜູ້ອ່ານທຸກຄົນໃນ ໜ້າ blog ຂອງທາງການແພດ "ສູດຢາພື້ນເມືອງ"
ສາເຫດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ
factor ປັດໄຈກະຕຸ້ນຫຼັກໃນການພັດທະນາໂຣກເບົາຫວານຂອງພະຍາດເບົາຫວານແມ່ນການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດເຊິ່ງເຮັດໃຫ້ການທົດແທນຂອງເສັ້ນເລືອດທີ່ມີເນື້ອເຍື່ອເຊື່ອມເຊື່ອມຕໍ່ ໜາ ແໜ້ນ ແລະມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການຕໍ່ເນື່ອງ.
ໃນຂັ້ນສຸດທ້າຍຂອງພະຍາດ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງພັດທະນາ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ສຸດທີ່ຈະຊອກຫາໃຫ້ທັນເວລາກັບຄົນເຈັບເພື່ອປ້ອງກັນອາການແຊກຊ້ອນຕ່າງໆ.
●ຄວາມຊືມເສົ້າຂອງໂຣກ nephropathy ແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າມັນບໍ່ພັດທະນາທັນທີ, ແຕ່ໃນໄລຍະເວລາຫຼາຍສິບປີ, ການປະຕິບັດຕົວຈິງໂດຍບໍ່ສະແດງຕົວເອງໃນສິ່ງໃດ. ແລະຂະບວນການ ກຳ ລັງ ດຳ ເນີນໄປ!
ພວກເຮົາໄປຫາທ່ານ ໝໍ ພຽງແຕ່ເວລາຟ້າຮ້ອງຟັນແລະການປິ່ນປົວຕ້ອງການຄວາມພະຍາຍາມຢ່າງຫລວງຫລາຍບໍ່ພຽງແຕ່ຂອງຄົນເຈັບເທົ່ານັ້ນ, ແຕ່ທ່ານ ໝໍ ອີກດ້ວຍ. ນັ້ນແມ່ນເຫດຜົນທີ່ທ່ານຈໍາເປັນຕ້ອງຮູ້ຫຼັກສູດການປິ່ນປົວຂອງພະຍາດ.
ອາການຂອງໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ
●ມີ 5 ຂັ້ນຕອນຂອງການພັດທະນາພະຍາດດັ່ງນີ້:
— ຂັ້ນຕອນທີ 1 ເກີດຂື້ນໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານແລະຖືກສະແດງອອກໂດຍ hyperfunction ຂອງຫມາກໄຂ່ຫຼັງ, ຈຸລັງຂອງເສັ້ນເລືອດເພີ່ມຂື້ນໃນຂະ ໜາດ, ການກັ່ນຕອງແລະການຂັບຖ່າຍຂອງການເພີ່ມຂື້ນຂອງປັດສະວະ.
ໃນກໍລະນີນີ້, ທາດໂປຼຕີນໃນປັດສະວະບໍ່ໄດ້ຖືກກໍານົດ, ແລະບໍ່ມີການສະແດງອອກພາຍນອກ (ການຮ້ອງທຸກຂອງຄົນເຈັບ),
— ຂັ້ນຕອນທີ 2 ເກີດຂື້ນປະມານສອງປີຫລັງຈາກຖືກກວດຫາໂຣກນີ້. ບັນດາ ໝາກ ໄຂ່ຫຼັງສືບຕໍ່ ໜາ, ແຕ່ວ່າ, ໃນໄລຍະ ທຳ ອິດ, ພະຍາດຍັງບໍ່ທັນສະແດງອອກ,
— ຂັ້ນຕອນທີ 3 ມັກຈະພັດທະນາ 5 ປີຫລັງຈາກການກວດຫາໂຣກເບົາຫວານ. ຕາມກົດລະບຽບ, ໃນຂັ້ນຕອນນີ້, ໃນຂະບວນການວິນິດໄສພະຍາດອື່ນໆຫຼືໃນລະຫວ່າງການກວດກາເປັນປົກກະຕິ, ມີທາດໂປຼຕີນນ້ອຍ ຈຳ ນວນ ໜຶ່ງ ຖືກກວດພົບໃນປັດສະວະ - ຈາກ 30 - 300 ມກ / ມື້.
ແລະນີ້ແມ່ນສັນຍານທີ່ ໜ້າ ຕົກໃຈຕໍ່ການກະ ທຳ, ເພາະວ່າໂຣກ nephropathy ພາຍນອກອີກບໍ່ໄດ້ເຮັດໃຫ້ຕົວເອງຮູ້ສຶກ. ໃນການເຊື່ອມຕໍ່ກັບຂ້າງເທິງ, ທັງສາມໄລຍະຖືກເອີ້ນ preclinical . ມັນແມ່ນເວລານີ້ທີ່ຄົນເຈັບຕ້ອງການການປິ່ນປົວທັນທີ,
— ຊັ້ນທີ 4 ໄດ້ ກຳ ນົດ 10-15 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ. ໃນຂັ້ນຕອນນີ້, ມີອາການທາງຄລີນິກທີ່ສົດໃສ: ມີການກວດພົບທາດໂປຼຕີນ ຈຳ ນວນຫຼວງຫຼາຍໃນ ໜິ້ວ ທາງເດີນປັດສະວະ, ອາການໃຄ່ບວມປາກົດວ່າບໍ່ສາມາດເອົາອອກໄດ້ດ້ວຍການຊ່ວຍເຫຼືອຂອງຢາ diuretic.
ຄົນເຈັບສັງເກດເຫັນນ້ ຳ ໜັກ ຫຼຸດລົງ, ລາວມີອາການງ້ວງນອນ, ອ່ອນເພຍທົ່ວໄປ, ຮູ້ສຶກປວດຮາກ, ຫິວໂຫຍ, ຄວາມຢາກອາຫານຫຼຸດລົງແລະຄວາມດັນເລືອດສູງຂື້ນເປັນປະ ຈຳ.
- ຂັ້ນຕອນທີ 5, ຫຼື uremic. ໃນຄວາມເປັນຈິງ, ນີ້ແມ່ນການສິ້ນສຸດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານຫຼືຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ຮ້າຍແຮງ: ເຮືອໄດ້ຖືກຂູດຢູ່ໃນຫມາກໄຂ່ຫຼັງ, ພວກເຂົາບໍ່ສາມາດປະຕິບັດຫນ້າທີ່ຂອງ excretory, ອັດຕາການກັ່ນຕອງໃນ glomeruli ແມ່ນຫນ້ອຍກວ່າ 10 ml / ນາທີ.
ອາການຂອງຂັ້ນຕອນທີ 4 ທີ່ຜ່ານມາຍັງຄົງມີຢູ່, ແຕ່ວ່າມັນມີລັກສະນະເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ. ມາດຕະການດຽວທີ່ຈະຊ່ວຍປະຢັດຄົນເຈັບແມ່ນການປິ່ນປົວດ້ວຍການທົດແທນການຮັກສາ (renal ທົດແທນ), ການຜ່າຕັດປ່ຽນຖ່າຍໃນລະບົບຖ່າຍເທ, ເຊັ່ນດຽວກັນກັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ (ທົດແທນ) ຫຼືສະລັບສັບຊ້ອນສອງຢ່າງຄື: ໝາກ ໄຂ່ຫຼັງ + ໝາກ ຂີ້ຫິດ.
ການປິ່ນປົວໂຣກຜີວໃນໂຣກເບົາຫວານ
ວຽກງານຕົ້ນຕໍໃນການຮັກສາພະຍາດແມ່ນ ເຮັດໃຫ້ລະດັບນໍ້າຕານກັບຄືນສູ່ສະພາບປົກກະຕິ ໃນເລືອດແລະໃນລະດັບໃດ ໜຶ່ງ ປ່ຽນເນື້ອໃນຂອງທາດໂປຼຕີນໃນອາຫານ.
ມັນໄດ້ຖືກພິສູດໂດຍຢາວ່າດ້ວຍການໄດ້ຮັບທາດໂປຼຕີນຫຼາຍເກີນໄປກັບອາຫານ, ການໂຫຼດຂອງ ໝາກ ໄຂ່ຫຼັງເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ. ທາດໂປຼຕີນຄວນໄດ້ຮັບການບໍລິໂພກໃນອັດຕາ 800 ມກຕໍ່ 1 ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ.
ຄວນຍົກເວັ້ນຈາກອາຫານການກິນອາຫານບາງຢ່າງ, ໂດຍສະເພາະແມ່ນທາດໂປຼຕີນທີ່ອຸດົມໄປດ້ວຍ: ເຫັດ, ຊີດ, ຈຳ ກັດການບໍລິໂພກຊີ້ນແລະເນີຍແຂງ.
●ມີປະໂຫຍດ ລົງທະບຽນໃນປື້ມບັນທຶກອາຫານ ອາຫານທັງ ໝົດ ທີ່ກິນໃນມື້ທີ່ຜ່ານມາ. ມັນຍັງມີຄວາມ ສຳ ຄັນທີ່ຈະວັດແທກສະພາບຂອງຄວາມດັນເລືອດ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານສ່ວນໃຫຍ່ມີຄວາມສ່ຽງເພີ່ມຂື້ນໃນການຕິດເຊື້ອທາງເດີນປັດສະວະ, ເພາະວ່ານໍ້າຍ່ຽວຫວານແມ່ນພື້ນທີ່ການປັບປຸງພັນທີ່ດີທີ່ສຸດ ສຳ ລັບຈຸລິນຊີແລະເຊື້ອຈຸລິນຊີທີ່ມີເຊື້ອພະຍາດ.
ໃນເລື່ອງນີ້, ຄວນແນະ ນຳ ໃຫ້ປະກອບເຂົ້າໃນຄາບອາຫານ cranberries ແລະ cranberries ບັນຈຸສານຕ້ານເຊື້ອແບັກທີເຣຍ ທຳ ມະຊາດທີ່ຍັບຍັ້ງການພັດທະນາຂອງຈຸລິນຊີ.
●ເພື່ອເຮັດໃຫ້ຄວາມດັນເລືອດເປັນປົກກະຕິ, ແພດທີ່ ກຳ ລັງເຂົ້າຮ່ວມໄດ້ສັ່ງ ຄວາມດັນເລືອດ - ແຄບຊູນ ໜຶ່ງ ຄັ້ງສອງເທື່ອຕໍ່ມື້ (ເຊົ້າແລະແລງ) ເປັນເວລາສາມເດືອນຂຶ້ນໄປ.
●ຊ່ວຍໃນການປັບປຸງຈຸລິນຊີໃນ glomeruli neurostrong - 1 ເມັດພ້ອມອາຫານ 3-4 ຄັ້ງຕໍ່ມື້ເປັນເວລາຫົກເດືອນຫລືປີ, ແລະ cardio ປັດໄຈການໂອນ - 2 ແຄບຊູນ 3-4 ຄັ້ງຕໍ່ມື້ພ້ອມອາຫານຕັ້ງແຕ່ 3 ເດືອນເຖິງ 6 ເດືອນ.
ໂຣກ nephropathy ເບົາຫວານ - ສູດຢາພື້ນເມືອງ
●ເພື່ອປັບປຸງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ໃຫ້ເກັບດອກໄມ້, ເຊິ່ງປະກອບມີດອກໄມ້ໃນພາກສ່ວນເທົ່າທຽມກັນໂດຍນ້ ຳ ໜັກ ແລະ, ສະ ໜາມ horsetail,. ປີ້ງໃຫ້ ໝົດ ແລ້ວປົນກັນ:
- ບ່ວງປະສົມ ໜຶ່ງ ບ່ວງໃສ່ນ້ ຳ ຕົ້ມ 200 ມລ, ປ່ອຍໃຫ້ຕົ້ມ 1 ຊົ່ວໂມງແລະດື່ມ⅓ຈອກສາມສີ່ເທື່ອຕໍ່ມື້ເປັນເວລາສາມອາທິດ, ຫຼັງຈາກພັກຜ່ອນສັ້ນໆ, ໃຫ້ປິ່ນປົວອີກຄັ້ງ.
●ທ່ານສາມາດໃຊ້ຕົວເລືອກອື່ນ ສຳ ລັບການເກັບຢາ: ຖອກນ້ ຳ 300 ມລ 2 ບ່ວງ, ເອົາໄປຕົ້ມ, ຖອກອອກຈາກເຕົາ, ຖອກລົງໃສ່ເຕົາອົບແລະປະໄວ້ປະມານເຄິ່ງຊົ່ວໂມງ.
ດື່ມໃນແບບຟອມອົບອຸ່ນ 3-4 ຄັ້ງຕໍ່ມື້, 50 ມລກ່ອນອາຫານ 2 ອາທິດ.
collection ການເກັບ ກຳ ຂໍ້ມູນນີ້ຊ່ວຍປັບປຸງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງບໍ່ພຽງແຕ່ເຮັດໃຫ້ຕັບ ນຳ ອີກ, ມັນຍັງຊ່ວຍຫຼຸດຜ່ອນລະດັບນ້ ຳ ຕານໃນເລືອດ:
- ເອົາໃບຖົ່ວແຫ້ງ 50 ກຣາມກັບນ້ ຳ ຕົ້ມ ໜຶ່ງ ລິດ, ໃຫ້ມັນອົບໃນເວລາສາມຊົ່ວໂມງແລະດື່ມເຄິ່ງຈອກ 6 ຫຼື 7 ເທື່ອຕໍ່ມື້ເປັນເວລາ 2-4 ອາທິດ.
●ມີທາງເລືອກອື່ນອີກ:
- ຖອກຫຍ້າ 1 ບ່ວງແກງ 200 ml ຂອງນ້ ຳ ຕົ້ມ, ຮຽກຮ້ອງ 1 ຊົ່ວໂມງ, ກັ່ນຕອງແລະເອົາຈອກедыຢ່າງ ໜ້ອຍ ສອງອາທິດກ່ອນອາຫານ 3 ເທື່ອຕໍ່ມື້.
ຂໍໃຫ້ພວກເຮົາພະຍາຍາມເພື່ອສິ່ງນີ້ເພື່ອຈະມີຊີວິດຢູ່ຢ່າງມີຄວາມສຸກຕະຫຼອດໄປ. ມີສຸຂະພາບແຂງແຮງ, ພະເຈົ້າອວຍພອນທ່ານ!
ບົດຂຽນໄດ້ ນຳ ໃຊ້ເອກະສານຕ່າງໆຂອງແພດ ໝໍ endocrinologist ຂອງປະເພດສູງສຸດ O. V. Mashkova.
ຕໍ່ກັບຄວາມເປັນມາຂອງການຊົດເຊີຍທີ່ບໍ່ດີຕໍ່ໂຣກເບົາຫວານ, ຜູ້ປ່ວຍ 10-20% ພັດທະນາພາວະແຊກຊ້ອນທີ່ເປັນອັນຕະລາຍ - ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ (ລະຫັດ ICD 10 - N08.3). ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມເສຍຫາຍຕໍ່ເຮືອນ້ອຍແລະໃຫຍ່, ຫຼາຍອະໄວຍະວະລວມທັງ ໝາກ ໄຂ່ຫຼັງປະສົບກັບຄວາມຫຍຸ້ງຍາກ. ຄວາມເສຍຫາຍສອງຝ່າຍຕໍ່ຕົວກອງ ທຳ ມະຊາດລົບກວນການເຮັດວຽກຂອງລະບົບຂັບຖ່າຍ, ກະຕຸ້ນການຢຸດສະງັກ, ແລະເຮັດໃຫ້ເສັ້ນທາງຂອງພະຍາດ endocrine ຊຸດໂຊມລົງ.
ໃຜມີຄວາມສ່ຽງ? ອາການໃດທີ່ບົ່ງບອກເຖິງການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ອັນຕະລາຍ? ວິທີການຟື້ນຟູການເຮັດວຽກຂອງອະໄວຍະວະທີ່ມີຮູບຊົງຖົ່ວ? ວິທີປ້ອງກັນຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ? ຄຳ ຕອບໃນບົດຂຽນ.
ສາເຫດຂອງການປະກົດຕົວ

ອາການແຊກຊ້ອນທີ່ມີຄວາມຄືບ ໜ້າ ຊ້າໆ, ທຽບໃສ່ພື້ນຫລັງຂອງ CRF ທີ່ມີການພັດທະນາ, ມັກຈະຖືກກວດພົບເລື້ອຍໆໃນຜູ້ຊາຍ, ຄົນທີ່ມີປະຫວັດພະຍາດເບົາຫວານ, ຜູ້ໃຫຍ່ໄວລຸ້ນ. ໃນກໍລະນີທີ່ບໍ່ມີການປິ່ນປົວ, ການຕາຍອາດຈະເກີດຂື້ນ.
ມີທິດສະດີຫຼາຍຢ່າງ ສຳ ລັບການພັດທະນາໂຣກປອດໂຣກເບົາຫວານ:
- hemodynamic. ປັດໄຈຕົ້ນຕໍແມ່ນຄວາມດັນເລືອດ intracubic, ການໄຫຼວຽນຂອງເລືອດທີ່ກະທົບກະເທືອນໃນໂຄງສ້າງຂອງອະໄວຍະວະຄ້າຍຄືຖົ່ວ. ໃນໄລຍະ ທຳ ອິດຂອງຂະບວນການທາງ pathological, ການເພີ່ມຂື້ນຂອງການສະສົມຂອງປັດສະວະໄດ້ຖືກບັນທຶກໄວ້, ແຕ່ວ່າດ້ວຍເວລາ, ເນື້ອເຍື່ອເຊື່ອມຈະຂະຫຍາຍຕົວ, ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນການກັ່ນຕອງນ້ ຳ,
- ທາດແປ້ງ. ຕໍ່ກັບຄວາມເປັນມາຂອງການຄົງຕົວ, ການປ່ຽນແປງໃນທາງລົບແມ່ນເກີດຂື້ນໃນລະຫວ່າງຂະບວນການທາງເດີນອາຫານ: ຜົນກະທົບທີ່ເປັນພິດຂອງຄວາມເຂັ້ມຂົ້ນເພີ່ມຂື້ນຈະສະແດງອອກ, ທາດໂປຼຕີນຈາກທາດໄຂມັນໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນ, ແລະລະດັບຂອງໄຂມັນກໍ່ເພີ່ມຂື້ນ. ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມເສຍຫາຍຂອງເສັ້ນເລືອດ capillary, glomeruli ແລະອົງປະກອບອື່ນໆຂອງອະໄວຍະວະຄ້າຍຄືຖົ່ວມີປະສົບການຫຼາຍເກີນໄປ, ຄ່ອຍໆສູນເສຍການເຮັດວຽກ,
- ພັນທຸ ກຳ. ເຫດຜົນຕົ້ນຕໍຂອງ DN ແມ່ນອິດທິພົນຂອງປັດໃຈຕ່າງໆທີ່ຕັ້ງຢູ່ໃນລະດັບພັນທຸ ກຳ. ຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ, ການເຜົາຜານອາຫານແມ່ນຖືກລົບກວນ, ການປ່ຽນແປງຂອງເຮືອກໍ່ເກີດຂື້ນ.
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເປັນເວລາ 15 ປີຂຶ້ນໄປ,
- ໄວລຸ້ນກັບ,
- ຜູ້ທີ່ເປັນພະຍາດເບົາຫວານທີ່ຕິດເຊື້ອອິນຊູລິນ.
- ຄວາມດັນໂລຫິດແດງທີ່ຍັງຄົງຄ້າງ, ໂດຍສະເພາະກັບການກິນຢາທີ່ບໍ່ປົກກະຕິທີ່ຊ່ວຍຮັກສາຄວາມດັນເລືອດ,
- ການຕິດເຊື້ອພະຍາດ
- ສູບຢາ
- ການກິນຢາທີ່ມີຜົນກະທົບທາງລົບຕໍ່ໂຄງສ້າງຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ເພດຊາຍ
- ການຊົດເຊີຍເບົາຫວານທີ່ບໍ່ດີ, hyperglycemia ທີ່ບໍ່ໄດ້ຄວບຄຸມເປັນເວລາດົນ.
ອາການແລະອາການ ທຳ ອິດ

ຄຸນລັກສະນະທີ່ເປັນລັກສະນະຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານແມ່ນການພັດທະນາເທື່ອລະກ້າວຂອງອາການທາງລົບ, ຄວາມຄືບ ໜ້າ ຊ້າຂອງພະຍາດທາງເດີນທາງ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງສົ່ງຜົນກະທົບຕໍ່ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເປັນເວລາ 15-20 ປີ. ປັດໄຈການສະ ໜອງ: ການ ເໜັງ ຕີງຂອງຕົວຊີ້ວັດນ້ ຳ ຕານ, ການຂາດມາດຕະຖານເລື້ອຍໆໃນແງ່ຂອງລະດັບ, ການຂາດວິຊາການຂອງຄົນເຈັບ, ການຄວບຄຸມຕົວຊີ້ວັດນ້ ຳ ຕານທີ່ບໍ່ພຽງພໍ.
ຂັ້ນຕອນຂອງການ nephropathy ພະຍາດເບົາຫວານ:
- ບ້ຽວ. ການບໍ່ມີຮູບພາບທາງຄິນິກທີ່ອອກສຽງ. ການວິເຄາະສະແດງໃຫ້ເຫັນເຖິງການເພີ່ມຂື້ນຂອງການກັ່ນຕອງຂອງ glomerular, ຕົວຊີ້ວັດຂອງ microalbumin ໃນປັດສະວະບໍ່ໄດ້ເຖິງ 30 ມລກຕໍ່ມື້. ໃນຜູ້ປ່ວຍບາງຄົນ, ultrasound ຈະເປີດເຜີຍໂຣກ hypertrophy ທີ່ເປັນຮູບຖົ່ວ, ການເພີ່ມຂື້ນຂອງຄວາມໄວຂອງການໄຫຼວຽນຂອງເລືອດໃນ ໝາກ ໄຂ່ຫຼັງ,
- ຂັ້ນຕອນທີສອງແມ່ນການເລີ່ມຕົ້ນຂອງການປ່ຽນແປງໂຄງສ້າງ. ສະພາບຂອງ ໜິ້ວ ໝາກ ໄຂ່ຫຼັງມີຄວາມບົກຜ່ອງ, ປັບປຸງການກັ່ນຕອງນ້ ຳ ແລະການສະສົມປັດສະວະໄດ້ຖືກຮັກສາໄວ້, ການວິເຄາະສະແດງໃຫ້ເຫັນປະລິມານທາດໂປຼຕີນທີ່ ຈຳ ກັດ,
- ຂັ້ນຕອນທີສາມແມ່ນ prenephrotic. ຄວາມເຂັ້ມຂົ້ນຂອງ microalbumin ເພີ່ມຂື້ນ (ຈາກ 30 ຫາ 300 ມລກຕໍ່ມື້), ທາດໂປຼຕີນຈາກໂຣກພັດທະນາບໍ່ຄ່ອຍຈະເກີດຂື້ນ, ຄວາມດັນໃນເລືອດຈະປາກົດຂື້ນ. ສ່ວນຫລາຍແລ້ວ, ການກວດເລືອດແລະອັດຕາການໄຫລວຽນຂອງເລືອດເປັນປົກກະຕິຫລືຄວາມຜິດປົກກະຕິບໍ່ ສຳ ຄັນ,
- ຂັ້ນຕອນທີສີ່. ທາດໂປຼຕີນທີ່ທົນທານ, ການທົດສອບສະແດງໃຫ້ເຫັນວ່າມີທາດໂປຼຕີນໃນນໍ້າຍ່ຽວຢູ່ສະ ເໝີ. ແຕ່ລະໄລຍະ, ຖັງປະສົມ hyaline ແລະເລືອດປະດັບປະກົດຢູ່ໃນຍ່ຽວ. ຄວາມດັນໂລຫິດແດງທີ່ຍັງຄົງຄ້າງ, ການໃຄ່ບວມຂອງເນື້ອເຍື່ອ, ຂໍ້ບົກຜ່ອງດ້ານເລືອດ. ຂໍ້ມູນຈາກການວິເຄາະຊີ້ໃຫ້ເຫັນການເພີ່ມຂື້ນຂອງ cholesterol, ESR, beta ແລະ alpha-globulins. ລະດັບອູຣາແລະລະດັບ creatinine ແຕກຕ່າງກັນເລັກນ້ອຍ,
- ຫ້າ, ຂັ້ນຕອນຂອງການມີຄວາມຫຍຸ້ງຍາກຫຼາຍທີ່ສຸດ. ມີ uremia ທີ່ຍັງຄົງຄ້າງ, ການພັດທະນາຂອງໂຣກ nephrosclerosis, ຄວາມເຂັ້ມຂົ້ນແລະຄວາມສາມາດໃນການກັ່ນຕອງຂອງອະໄວຍະວະທີ່ມີຮູບຊົງຖົ່ວຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ແລະ azothermia ພັດທະນາ. ທາດໂປຼຕີນໃນເລືອດຕໍ່າກວ່າປົກກະຕິ, ອາການໃຄ່ບວມເພີ່ມຂື້ນ. ຜົນການທົດສອບສະເພາະ: ການມີທາດໂປຼຕີນ, ຖັງ, ກະແສເລືອດໃນປັດສະວະ, ນ້ ຳ ຕານໃນປັດສະວະບໍ່ໄດ້ ກຳ ນົດ. ໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ, ຄວາມດັນເລືອດສູງຂື້ນຢ່າງຫຼວງຫຼາຍ: ສູງເຖິງ 170-190 ຫຼືຫຼາຍກວ່ານັ້ນ (ດ້ານເທິງ) ໂດຍ 100-120 ມມ RT. ສິນລະປະ. (ດ້ານລຸ່ມ). ຄຸນລັກສະນະສະເພາະຂອງເວທີ nephrosclerotic ແມ່ນການຫຼຸດລົງຂອງການສູນເສຍອິນຊູລິນ, ການຫຼຸດລົງຂອງຄວາມຕ້ອງການໃນການຜະລິດຮໍໂມນ exogenous ແລະຄວາມເຂັ້ມຂຸ້ນຂອງ glucose, ແລະຄວາມສ່ຽງ. ໃນຂັ້ນຕອນທີຫ້າຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ, ອາການແຊກຊ້ອນທີ່ອັນຕະລາຍເກີດຂື້ນ - ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (ເປັນໂຣກຊໍາເຮື້ອ).
ໝາຍ ເຫດ! ນັກວິທະຍາສາດເຊື່ອວ່າໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້ພັດທະນາເມື່ອມີປັດໃຈຈາກສາມປະເພດພົວພັນກັນ. ມັນເປັນເລື່ອງຍາກທີ່ຈະ ທຳ ລາຍວົງມົນທີ່ໂຫດຮ້າຍດ້ວຍການຄວບຄຸມຄຸນຄ່າຂອງນ້ ຳ ຕານທີ່ບໍ່ພຽງພໍ: ຜົນກະທົບທາງລົບຂອງກົນໄກທັງ ໝົດ ແມ່ນສະແດງອອກເຊິ່ງ ນຳ ໄປສູ່ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ, ການລະເມີດຂອງສະພາບທົ່ວໄປ.
ການວິນິດໄສ

ການກວດພົບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໄລຍະຕົ້ນຂອງພະຍາດເບົາຫວານຊ່ວຍຮັກສາສະຖຽນລະພາບຂອງ ໜ້າ ທີ່ການຂັບຖ່າຍແລະຊີວິດຄົນເຈັບ. ຫລັກສູດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເຮັດໃຫ້ເກີດຄວາມສັບສົນໃນການວິນິດໄສ, ແຕ່ວ່າມີວິທີງ່າຍໆທີ່ຈະຫຼຸດຜ່ອນຄວາມສ່ຽງຂອງຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍ - ການຕິດຕາມສຸຂະພາບເປັນປະ ຈຳ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະບໍລິຈາກເລືອດແລະປັດສະວະເປັນປະ ຈຳ, ໃນໄລຍະທີ່ຈະກວດສຸຂະພາບຂອງ ໝາກ ໄຂ່ຫຼັງ, ອະໄວຍະວະທ້ອງ.
ໃນເວລາທີ່ອາການທໍາອິດຂອງ DN ປາກົດ, ຄົນເຈັບຄວນໄດ້ຮັບການກວດສອບຢ່າງລະອຽດ:
- ການວິເຄາະປັດສະວະແລະເລືອດ (ໂດຍທົ່ວໄປແລະຊີວະເຄມີຊີວະພາບ),
- ຕົວຢ່າງຂອງ Reberg ແລະ Zimnitsky,
- ultrasound ແລະ dopplerography ຂອງເຮືອ ໝາກ ໄຂ່ຫຼັງ,
- ຄວາມກະຈ່າງແຈ້ງກ່ຽວກັບລະດັບຂອງ albumin ໃນຍ່ຽວ,
- ວັດທະນະ ທຳ ປັດສະວະ,
- ການສືບສວນຂອງອະໄວຍະວະຂອງລະບົບຖ່າຍເທໂດຍໃຊ້ລະບົບຖ່າຍເທ,
- urography excretory,
- ການ ກຳ ນົດອັດຕາສ່ວນຂອງຕົວຊີ້ວັດເຊັ່ນ: creatinine ແລະ albumin ໃນຕອນເຊົ້າຂອງປັດສະວະ,
- biopsy ຄວາມປາຖະຫນາຂອງເນື້ອເຍື່ອ renal ກັບການພັດທະນາຢ່າງໄວວາຂອງໂຣກ nephrotic.
ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະ ຈຳ ແນກ DNs ທີ່ມີແຜໃນອະໄວຍະວະຄ້າຍຄືຖົ່ວ. ອາການສະເພາະແມ່ນຄ້າຍຄືກັບການສະແດງຂອງວັນນະໂລກຂອງ ໝາກ ໄຂ່ຫຼັງ, ຮູບແບບທີ່ຊ້າລົງຂອງໂຣກ pyelonephritis, glomerulonephritis. ເມື່ອໂຣກ nephropathy ເປັນໂຣກເບົາຫວານໄດ້ຖືກຢືນຢັນ, ການລະງັບສານ albumin ເກີນ 300 ມລກຕໍ່ມື້, ຫຼືປະລິມານໂປຣຕີນສ່ວນໃຫຍ່ຈະຖືກກວດພົບໃນປັດສະວະ. ດ້ວຍຂັ້ນຕອນຂອງ DN ທີ່ຮຸນແຮງໃນຍ່ຽວ, ລະດັບຂອງຟອສເຟດ, lipids, ທາດການຊຽມ, ອູຍອໍແລະ creatinine ແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ, ທາດໂປຼຕີນໃຫຍ່ພັດທະນາ.
ກົດລະບຽບທົ່ວໄປແລະການຕິດສະຫຼາກທີ່ມີປະສິດຕິຜົນ
ການ ຈຳ ແນກປະລິມານທາດໂປຼຕີນໃນປັດສະວະແມ່ນສາເຫດ ສຳ ລັບການກວດຄວາມເລິກແລະການເລີ່ມຕົ້ນຂອງການປິ່ນປົວ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະສະຖຽນລະພາບການເຮັດວຽກຂອງຫມາກໄຂ່ຫຼັງຈົນກ່ວາພື້ນທີ່ທີ່ສໍາຄັນຂອງໂຣກ fibrosis ໄດ້ສ້າງຕັ້ງຂຶ້ນ.
ຈຸດປະສົງຕົ້ນຕໍຂອງການປິ່ນປົວ:
- ປົກປ້ອງການກັ່ນຕອງ ທຳ ມະຊາດຈາກຜົນກະທົບຂອງປັດໃຈລົບໃນພື້ນຫລັງ,
- ຫຼຸດຜ່ອນຄວາມດັນເລືອດ, ຫຼຸດຜ່ອນພາຫະນະຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ຟື້ນຟູການເຮັດວຽກຂອງອະໄວຍະວະທີ່ມີຮູບຊົງຖົ່ວ.
ໃນເວລາທີ່ກວດພົບ microalbuminuria (ທາດໂປຼຕີນໃນຍ່ຽວ), ການຮັກສາທີ່ສັບສົນຈະຮັບປະກັນຄວາມປີ້ນກັບກັນຂອງຂະບວນການທາງ pathological, ສົ່ງຄືນຕົວຊີ້ວັດເຖິງຄຸນຄ່າທີ່ດີທີ່ສຸດ. ການປະພຶດທີ່ຖືກຕ້ອງຂອງການປິ່ນປົວແມ່ນຟື້ນຟູການສະສົມ, ການກັ່ນຕອງ, ໜ້າ ທີ່ຂອງການກັ່ນຕອງ ທຳ ມະຊາດ.

ເພື່ອສະຖຽນລະພາບຂອງຄວາມດັນ, ຜູ້ເປັນໂລກເບົາຫວານໃຊ້ຢາທີ່ສັບສົນ:
- ການລວມກັນຂອງຕົວຍັບຍັ້ງ ACE ກັບຕົວຍັບຍັ້ງ receptors angiotensin,
- diuretics ເພື່ອເອົານ້ ຳ ແລະ sodium ຫຼາຍ, ຫຼຸດຜ່ອນອາການບວມ,
- blockers beta. ຢາຫລຸດຄວາມດັນແລະປະລິມານເລືອດດ້ວຍການຫົດຕົວຂອງແຕ່ລະກ້າມເນື້ອຫົວໃຈ, ຫຼຸດອັດຕາການເຕັ້ນຂອງຫົວໃຈ,
- ຕົວຍັບຍັ້ງຫຼອດແຄວຊ້ຽມ. ຈຸດປະສົງຕົ້ນຕໍຂອງຢາເສບຕິດແມ່ນເພື່ອ ອຳ ນວຍຄວາມສະດວກໃຫ້ການໄຫຼວຽນຂອງເລືອດຜ່ານເສັ້ນເລືອດແດງ,
- ຕາມການສັ່ງຂອງທ່ານ ໝໍ, ທ່ານ ຈຳ ເປັນຕ້ອງກິນຢາແກ້ເລືອດ: Cardiomagnyl, Aspirin Cardio. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສັງເກດເບິ່ງປະລິມານປະ ຈຳ ວັນ, ໄລຍະເວລາແນ່ນອນ, ກົດລະບຽບຂອງການຮັກສາ, ເພື່ອຫລີກລ້ຽງຄວາມສ່ຽງຂອງການເປັນໂລກກະເພາະອາຫານ.
- ຄວບຄຸມຕົວຊີ້ວັດນ້ ຳ ຕານ, ກິນຢາທີ່ເຮັດໃຫ້ຕົວຊີ້ວັດນ້ ຳ ຕານເປັນປົກກະຕິ, ໄດ້ຮັບຜົນດີທີ່ສຸດ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະປ້ອງກັນໂຣກຜີວ ໜັງ, ເຊິ່ງເປັນໂຣກ nephropathy ທີ່ເປັນໂລກເບົາຫວານ,
- ເລີກສູບຢາ, ດື່ມເຫຼົ້າ,
- ປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດດຕ່ ຳ, ປະຖິ້ມການບໍລິໂພກອາຫານທີ່ມີທາດໂປຼຕີນເລື້ອຍໆ,
- ປະຕິບັດການອອກ ກຳ ລັງກາຍເພື່ອປ້ອງກັນໂລກອ້ວນ, ເຮັດໃຫ້ສະພາບປົກກະຕິຂອງເສັ້ນເລືອດ,
- ປະສາດ ໜ້ອຍ
- ໂດຍການຕົກລົງເຫັນດີກັບຜູ້ຊ່ຽວຊານດ້ານຫົວໃຈ, ທົດແທນຢາທີ່ມີຊື່ອ່ອນກວ່າ,
- ປ້ອງກັນບໍ່ໃຫ້ໄຂມັນໃນລະດັບສູງແລະ triglycerides: ບໍລິໂພກໄຂມັນສັດ ໜ້ອຍ, ກິນຢາຄຸມເພື່ອຮັກສາປັດໃຈ lipid: finofibrate, lipodemin, atorvastatin, simvastatin,
- ໃຫ້ແນ່ໃຈວ່າຈະວັດແທກລະດັບນ້ ຳ ຕານໃນຕະຫຼອດ: ໃນໄລຍະຕໍ່ມາຂອງໂຣກເບົາຫວານໂຣກໂຣກໂຣກໂຣກເບົາຫວານ, ໂຣກຕ່ອມນ້ ຳ ຕານໃນເລືອດມັກຈະພັດທະນາ.
ຮຽນຮູ້ກ່ຽວກັບສາເຫດແລະທາງເລືອກໃນການປິ່ນປົວໂຣກ neoplasm.
ກົດລະບຽບແລະຄຸນລັກສະນະຂອງການ ນຳ ໃຊ້ຢາເມັດ Metformin ສຳ ລັບພະຍາດເບົາຫວານຂອງຊະນິດ ທຳ ອິດແລະທີສອງແມ່ນຖືກອະທິບາຍໄວ້ໃນ ໜ້າ.
- ມາດຕະການປ້ອງກັນຖືກທົດແທນດ້ວຍວິທີການປິ່ນປົວທີ່ຫ້າວຫັນຕໍ່ກັບຄວາມເປັນມາຂອງການພັດທະນາຂອງຂັ້ນຕອນທີສາມຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະເຮັດໃຫ້ຄໍເລດເຕີຣອນມີຄວາມສະຖຽນລະພາບ, ຫຼຸດຜ່ອນການຜະລິດໂປຕີນແລະເກືອຂອງສັດ. ເພື່ອເຮັດໃຫ້ວຽກງານຂອງຫົວໃຈແລະເສັ້ນເລືອດເປັນປົກກະຕິ, ການຮັກສາໂລກຄວາມດັນໂລຫິດແດງ, ການຍັບຍັ້ງ ACE, ຢາທີ່ເຮັດໃຫ້ຄວາມດັນເລືອດສະຖຽນລະພາບແມ່ນມີຄວາມ ຈຳ ເປັນ,
- ຖ້າຄົນເຈັບໄດ້ຮັບການກວດໃນຂັ້ນຕອນ 4 DN, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງປະຕິບັດຕາມອາຫານທີ່ບໍ່ມີເກືອແລະທາດໂປຼຕີນຕ່ ຳ, ໄດ້ຮັບສານຍັບຍັ້ງ ACE, ໃຫ້ແນ່ໃຈວ່າຈະຫຼຸດລະດັບຂອງ triglycerides ແລະ cholesterol ທີ່ບໍ່ດີໂດຍ ນຳ ໃຊ້ຢາທີ່ກ່າວມາຂ້າງເທິງ,
- ໃນຂັ້ນຮ້າຍແຮງ, ຂັ້ນຕອນທີ 5 ຂອງ DN, ແພດເສີມມາດຕະການປິ່ນປົວດ້ວຍວິທີການປິ່ນປົວແບບອື່ນ. ຄົນເຈັບໄດ້ຮັບວິຕາມິນ D3 ສຳ ລັບການປ້ອງກັນໂລກກະດູກພຸນ, erythropoietin ເພື່ອເພີ່ມປະສິດທິພາບການເຮັດວຽກ. ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອແມ່ນເຫດຜົນສໍາລັບການກໍານົດການກັ່ນຕອງເລືອດ peritoneal, hemodialysis, ຫຼືການຜ່າຕັດຫມາກໄຂ່ຫຼັງ.
ການປ້ອງກັນ
ອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງຂອງໂຣກເບົາຫວານພັດທະນາ ໜ້ອຍ ລົງເລື້ອຍໆຖ້າຄົນເຈັບປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ຂອງແພດແລະບັນລຸການຊົດເຊີຍໃນລະດັບສູງ ສຳ ລັບພະຍາດທາງເດີນປັດສະວະ. ໃນປະເພດເບົາຫວານປະເພດ 1 ແລະ 2, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເລືອກປະລິມານອິນຊູລິນໃນປະລິມານທີ່ດີທີ່ສຸດເພື່ອຫລີກລ້ຽງການ ເໜັງ ຕີງຂອງລະດັບນ້ ຳ ຕານໃນກະທັນຫັນ. ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໄປຢ້ຽມຢາມຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ເປັນປົກກະຕິ, ເຮັດການທົດສອບເພື່ອກໍານົດຂັ້ນຕອນຂອງການເລີ່ມຕົ້ນຂອງ DN.
ການຕິດຕາມການກວດປັດສະວະແລະການນັບເລືອດເປັນໄລຍະຊ່ວຍໃຫ້ທ່ານສາມາດກວດພົບການລະເມີດຂອງໂຄງສ້າງແລະການໄຫຼວຽນຂອງເລືອດໃນ ໝາກ ໄຂ່ຫຼັງໃນເວລາ. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຕ້ອງຮູ້: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ.
ຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບຄຸນລັກສະນະຕ່າງໆຂອງການຮັກສາອາການແຊກຊ້ອນຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຮ້າຍແຮງຂອງໂຣກເບົາຫວານຈາກວິດີໂອຕໍ່ໄປນີ້:
ໃນຄົນເຈັບທີ່ມີການບົ່ງມະຕິເຊັ່ນ: ພະຍາດເບົາຫວານ, ໝາກ ໄຂ່ຫຼັງແມ່ນສົ່ງຜົນກະທົບທາງລົບທີ່ ສຳ ຄັນ, ເຊິ່ງ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນ, ໜຶ່ງ ໃນນັ້ນແມ່ນໂຣກປອດບວມໃນໂລກເບົາຫວານ. ອັດຕາການແຜ່ລະບາດຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂຣກເບົາຫວານໃນໂຣກເບົາຫວານແມ່ນ 75%.
ອາການແລະໄລຍະຂອງພະຍາດ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະເລັງ. ການຫຼອກລວງຂອງມັນແມ່ນຢູ່ໃນຄວາມຈິງທີ່ວ່າເປັນເວລາຫຼາຍປີທີ່ຄົນເຈັບອາດຈະບໍ່ຕ້ອງສົງໃສຫຍັງເລີຍກ່ຽວກັບບັນຫາຕ່າງໆໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ສ່ວນຫຼາຍມັກ, ຄົນເຈັບຫັນໄປຫາທ່ານ ໝໍ ເມື່ອອາການຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງປະກົດຕົວ, ເຊິ່ງຊີ້ໃຫ້ເຫັນວ່າຮ່າງກາຍບໍ່ສາມາດຮັບມືກັບ ໜ້າ ທີ່ຕົ້ນຕໍຂອງມັນໄດ້.
ການຂາດອາການຢູ່ໃນຂັ້ນຕອນເລີ່ມຕົ້ນສົ່ງຜົນໃຫ້ການກວດຫາໂຣກຊ້າ. ນັ້ນແມ່ນເຫດຜົນທີ່ຄົນເຈັບທຸກຄົນເພື່ອຍົກເວັ້ນພະຍາດ ໝາກ ໄຂ່ຫລັງຊະນິດນີ້, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ຜ່ານການສຶກສາກວດໃນແຕ່ລະປີ. ມັນຖືກປະຕິບັດໃນຮູບແບບການກວດເລືອດເພື່ອສຶກສາລະດັບຂອງ creatinine, ພ້ອມທັງການວິເຄາະປັດສະວະ.
ໃນໂຣກ nephropathy ພະຍາດເບົາຫວານ, ອາການຕ່າງໆແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງພະຍາດ. ຕອນ ທຳ ອິດ, ໂດຍບໍ່ມີການກວດພົບ, ພະຍາດກໍ່ຄືບ ໜ້າ, ມີຜົນກະທົບຢ່າງຫຼວງຫຼາຍຕໍ່ສະຫວັດດີພາບຂອງຄົນເຈັບ. ຂັ້ນຕອນຂອງການ nephropathy ພະຍາດເບົາຫວານ:

ການຈັດປະເພດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ၊ ລໍາດັບຂອງການພັດທະນາຂອງປະກົດການທາງ pathological ກັບຄວາມຄືບຫນ້າຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ:
- hyperfiltration (ການໄຫຼຂອງເລືອດເພີ່ມຂື້ນໃນ glomeruli ຂອງຫມາກໄຂ່ຫຼັງ, ຂະຫນາດຂອງຫມາກໄຂ່ຫຼັງເພີ່ມຂື້ນ).
- (ເພີ່ມຂື້ນ albumin urinary).
- Proteinuria, macroalbuminuria (ປະລິມານທີ່ ສຳ ຄັນຂອງທາດໂປຼຕີນທີ່ແຜ່ລາມໃນປັດສະວະ, ຄວາມດັນເລືອດເພີ່ມຂື້ນເລື້ອຍໆ).
- ໂຣກ nephropathy ຮ້າຍແຮງ, ການຫຼຸດລົງຂອງລະດັບຂອງການກັ່ນຕອງຂອງໂລກກະເພາະອາຫານ (ອາການຂອງໂຣກ nephrotic).
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ອາຫານແລະການປ້ອງກັນ
ການຮັກສາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy. ນີ້ຈະປ້ອງກັນບໍ່ໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເຮືອນ້ອຍທີ່ເປັນພວງມະໄລ. ນີ້ສາມາດເຮັດໄດ້ໂດຍການກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ.
ໂພຊະນາການຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຄວນອີງໃສ່ອາຫານທີ່ມີຄາໂບໄຮເດຣດຕໍ່າ. ນາງແມ່ນບຸກຄົນຫຼາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີຂໍ້ສະ ເໜີ ແນະທີ່ຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy ຄວນຟັງ. ສະນັ້ນ, ຄົນເຈັບທຸກຄົນຄວນປະຕິບັດຕາມອາຫານ ສຳ ລັບພະຍາດເບົາຫວານໂຣກເບົາຫວານ, ເຊິ່ງຍົກເວັ້ນການ ນຳ ໃຊ້ຊີ້ນ, ນົມ, ແປ້ງ, ອາຫານຂົ້ວແລະເກືອ. ການກິນເກືອທີ່ມີ ຈຳ ກັດຈະຫລີກລ້ຽງການເຕັ້ນຂອງຄວາມດັນເລືອດຢ່າງກະທັນຫັນ. ປະລິມານຂອງທາດໂປຼຕີນບໍ່ຄວນເກີນ 10% ຂອງພະລັງງານປະ ຈຳ ວັນ.
 ອາຫານບໍ່ຄວນມີອາຫານທີ່ມີຄາໂບໄຮເດຣດໄວ. ບັນຊີລາຍຊື່ຂອງຜະລິດຕະພັນທີ່ຖືກຫ້າມປະກອບມີນ້ ຳ ຕານ, ຜະລິດຕະພັນເບເກີລີ່, ມັນຝະລັ່ງ, ເຂົ້າ ໜົມ ປັງ. ຜົນກະທົບທາງລົບຂອງຜະລິດຕະພັນເຫຼົ່ານີ້ແມ່ນໄວແລະແຂງແຮງ, ສະນັ້ນພວກເຂົາຄວນຫລີກລ້ຽງ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຄາໂບໄຮເດຣດທີ່ບໍລິໂພກຕໍ່ມື້ລົງມາເປັນ 25 ກຼາມ. ຜະລິດຕະພັນເຊັ່ນ ໝາກ ໄມ້ແລະນ້ ຳ ເຜີ້ງແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ. ຂໍ້ຍົກເວັ້ນແມ່ນປະເພດ ໝາກ ໄມ້ຫຼາຍຊະນິດທີ່ມີປະລິມານນ້ ຳ ຕານ ໜ້ອຍ ໃນສ່ວນປະກອບຂອງມັນ: ໝາກ ໂປມ, pears, ໝາກ ໄມ້ ໝາກ ນາວ.
ອາຫານບໍ່ຄວນມີອາຫານທີ່ມີຄາໂບໄຮເດຣດໄວ. ບັນຊີລາຍຊື່ຂອງຜະລິດຕະພັນທີ່ຖືກຫ້າມປະກອບມີນ້ ຳ ຕານ, ຜະລິດຕະພັນເບເກີລີ່, ມັນຝະລັ່ງ, ເຂົ້າ ໜົມ ປັງ. ຜົນກະທົບທາງລົບຂອງຜະລິດຕະພັນເຫຼົ່ານີ້ແມ່ນໄວແລະແຂງແຮງ, ສະນັ້ນພວກເຂົາຄວນຫລີກລ້ຽງ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຫຼຸດປະລິມານຄາໂບໄຮເດຣດທີ່ບໍລິໂພກຕໍ່ມື້ລົງມາເປັນ 25 ກຼາມ. ຜະລິດຕະພັນເຊັ່ນ ໝາກ ໄມ້ແລະນ້ ຳ ເຜີ້ງແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ. ຂໍ້ຍົກເວັ້ນແມ່ນປະເພດ ໝາກ ໄມ້ຫຼາຍຊະນິດທີ່ມີປະລິມານນ້ ຳ ຕານ ໜ້ອຍ ໃນສ່ວນປະກອບຂອງມັນ: ໝາກ ໂປມ, pears, ໝາກ ໄມ້ ໝາກ ນາວ.
ທ່ານຄວນຍຶດ ໝັ້ນ ກັບອາຫານການກິນ 3 ເທົ່າ. ນີ້ຈະຫລີກລ້ຽງການໂຫຼດທີ່ ສຳ ຄັນຕໍ່ກະຕ່າ. ທ່ານຄວນຮັບປະທານພຽງແຕ່ເມື່ອຄົນເຈັບຮູ້ສຶກຫິວແທ້. ການອົດອາຫານບໍ່ໄດ້ຖືກອະນຸຍາດຢ່າງເຂັ້ມງວດ. ຖ້າບໍ່ດັ່ງນັ້ນ, ການໂດດລົງໃນລະດັບນ້ ຳ ຕານແມ່ນເປັນໄປໄດ້, ເຊິ່ງຈະສົ່ງຜົນກະທົບທາງລົບຕໍ່ສະຫວັດດີພາບຂອງຄົນເຈັບ.
ສຳ ລັບອາຫານທັງສາມຄາບ, ມັນ ຈຳ ເປັນຕ້ອງແຈກຢາຍທາດແປ້ງແລະໂປຣຕີນໃນ ຈຳ ນວນດຽວກັນ, ຜະລິດຕະພັນສາມາດແຕກຕ່າງກັນຫມົດ. ສິ່ງທີ່ ສຳ ຄັນແມ່ນການສັງເກດປະລິມານທາດໂປຣຕີນແລະທາດແປ້ງໃນສ່ວນຂອງຄົນເຈັບ. ຕົວເລືອກທີ່ດີທີ່ຈະປະຕິບັດຕາມຄາບອາຫານທີ່ມີຄາໂບໄຮເດຣຕ່ ຳ ແມ່ນການສ້າງເມນູອາທິດ ໜຶ່ງ ແລະຫຼັງຈາກນັ້ນກໍ່ປະຕິບັດຢ່າງເຂັ້ມງວດ.
 ການປ້ອງກັນການພັດທະນາພະຍາດວິທະຍາແມ່ນການສັງເກດເບິ່ງຄົນເຈັບຢ່າງເປັນລະບົບໂດຍຜູ້ຊ່ຽວຊານດ້ານພະຍາດເບົາຫວານ - ພະຍາດເບົາຫວານ, ການແກ້ໄຂການປິ່ນປົວໃຫ້ທັນເວລາ, ການກວດກາຕົວເອງໃນລະດັບນໍ້າຕານໃນເລືອດ, ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ແລະຂໍ້ສະ ເໜີ ແນະຂອງທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ການປ້ອງກັນການພັດທະນາພະຍາດວິທະຍາແມ່ນການສັງເກດເບິ່ງຄົນເຈັບຢ່າງເປັນລະບົບໂດຍຜູ້ຊ່ຽວຊານດ້ານພະຍາດເບົາຫວານ - ພະຍາດເບົາຫວານ, ການແກ້ໄຂການປິ່ນປົວໃຫ້ທັນເວລາ, ການກວດກາຕົວເອງໃນລະດັບນໍ້າຕານໃນເລືອດ, ການປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ແລະຂໍ້ສະ ເໜີ ແນະຂອງທ່ານ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ໃນບັນດາທຸກຂັ້ນຕອນຂອງພະຍາດທີ່ມີຢູ່ແລ້ວ, ຍ້ອນວ່າມີວິທີການປິ່ນປົວທີ່ພຽງພໍແມ່ນຖືກ ກຳ ນົດ, ມີພຽງແຕ່ microalbuminuria ເທົ່ານັ້ນທີ່ປີ້ນກັບກັນໄດ້. ໃນຂັ້ນຕອນຂອງການເປັນທາດໂປຼຕີນ, ໂດຍມີການບົ່ງມະຕິແລະຮັກສາໃຫ້ທັນເວລາ, ຄວາມກ້າວ ໜ້າ ຂອງພະຍາດຕໍ່ CRF ສາມາດຫລີກລ້ຽງໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າ CRF ເກີດຂື້ນຢ່າງໃດກໍ່ຕາມ (ຕາມສະຖິຕິ, ສິ່ງນີ້ເກີດຂື້ນໃນ 50% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ I, ແລະໃນ 10% ຂອງພະຍາດເບົາຫວານຊະນິດ II), ໃນ 15% ຂອງທຸກໆກໍລະນີນີ້ອາດຈະເຮັດໃຫ້ເກີດຄວາມຕ້ອງການການຜ່າຕັດປ່ຽນຖ່າຍແບບກະດູກສັນຫຼັງຫຼືໄຕ.
ບັນດາກໍລະນີຮ້າຍແຮງຂອງ ໝາກ ໄຂ່ຫຼັງຊຸດໂຊມ ຊຳ ເຮື້ອສົ່ງຜົນໃຫ້ເສຍຊີວິດ. ດ້ວຍການຫັນປ່ຽນພະຍາດໄປສູ່ຂັ້ນຕອນສຸດທ້າຍ, ສະພາບການເກີດຂື້ນທີ່ບໍ່ ເໝາະ ສົມກັບຊີວິດ.
ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການກວດຫາພະຍາດໃນໄລຍະເລີ່ມຕົ້ນເມື່ອສາມາດຮັກສາໄດ້.
ໂຣກເບົາຫວານເປັນເວລາດົນນານເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ໄຫລວຽນ. ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຈະພັດທະນາຍ້ອນການ ທຳ ລາຍຂອງອົງປະກອບຂອງຕົວກອງ, ເຊິ່ງລວມມີກະເພາະອາຫານແລະຫຼອດ, ພ້ອມທັງເຮືອທີ່ສະ ໜອງ ໃຫ້ພວກມັນ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ພຽງແຕ່ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງເທົ່ານັ້ນທີ່ສາມາດຊ່ວຍຄົນເຈັບໃນໄລຍະນີ້.
ລະດັບຂອງໂຣກ nephropathy ໃນໂລກເບົາຫວານແມ່ນຖືກກໍານົດໂດຍວິທີການຊົດເຊີຍການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດແລະຄວາມດັນເລືອດທີ່ສະຖຽນລະພາບ.
ສາເຫດຂອງຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂລກເບົາຫວານ
 ປັດໃຈຕົ້ນຕໍທີ່ເຮັດໃຫ້ເກີດໂລກຕັບໄຕໃນລະດັບໂລກເບົາຫວານແມ່ນສິ່ງທີ່ບໍ່ກົງກັນກັບສຽງຂອງເສັ້ນເລືອດໃນຕ່ອມຂົມທີ່ ກຳ ລັງເຂົ້າແລະອອກມາ. ຢູ່ໃນສະພາບປົກກະຕິ, ເສັ້ນເລືອດແດງແມ່ນກວ້າງກ່ວາ efferent ສອງເທົ່າ, ເຊິ່ງສ້າງຄວາມກົດດັນພາຍໃນກະເພາະອາຫານ, ສົ່ງເສີມການກັ່ນຕອງເລືອດກັບການສ້າງປັດສະວະປະຖົມ.
ປັດໃຈຕົ້ນຕໍທີ່ເຮັດໃຫ້ເກີດໂລກຕັບໄຕໃນລະດັບໂລກເບົາຫວານແມ່ນສິ່ງທີ່ບໍ່ກົງກັນກັບສຽງຂອງເສັ້ນເລືອດໃນຕ່ອມຂົມທີ່ ກຳ ລັງເຂົ້າແລະອອກມາ. ຢູ່ໃນສະພາບປົກກະຕິ, ເສັ້ນເລືອດແດງແມ່ນກວ້າງກ່ວາ efferent ສອງເທົ່າ, ເຊິ່ງສ້າງຄວາມກົດດັນພາຍໃນກະເພາະອາຫານ, ສົ່ງເສີມການກັ່ນຕອງເລືອດກັບການສ້າງປັດສະວະປະຖົມ.
ຄວາມຜິດປົກກະຕິຂອງການແລກປ່ຽນໃນໂຣກເບົາຫວານ mellitus (hyperglycemia) ປະກອບສ່ວນກັບການສູນເສຍຄວາມເຂັ້ມແຂງຂອງເສັ້ນເລືອດແລະຄວາມຍືດຍຸ່ນ. ພ້ອມກັນນັ້ນ, ລະດັບນ້ ຳ ຕານໃນເລືອດສູງເຮັດໃຫ້ມີການໄຫຼວຽນຂອງເນື້ອເຍື່ອຄົງເຂົ້າໄປໃນກະແສເລືອດເຊິ່ງເຮັດໃຫ້ເຮືອຂະຫຍາຍໃຫຍ່ຂື້ນ, ແລະຜູ້ທີ່ປະຕິບັດ ໜ້າ ທີ່ຮັກສາເສັ້ນຜ່າສູນກາງຫລືແຄບລົງ.
ພາຍໃນ glomerulus, ຄວາມກົດດັນກໍ່ສ້າງຂຶ້ນ, ເຊິ່ງໃນທີ່ສຸດກໍ່ຈະເຮັດໃຫ້ການທໍາລາຍຂອງການເຮັດວຽກຂອງ glomeruli renal ແລະການທົດແທນຂອງພວກມັນດ້ວຍຈຸລັງເຊື່ອມຕໍ່. ຄວາມກົດດັນສູງສົ່ງເສີມໃຫ້ເສັ້ນທາງຜ່ານ glomeruli ຂອງທາດປະສົມທີ່ພວກມັນປົກກະຕິບໍ່ສາມາດແຜ່ລາມໄດ້: ທາດໂປຼຕີນ, ໄຂມັນ, ໄຂມັນໃນເລືອດ.
ໂຣກ nephropathy ກ່ຽວກັບໂຣກເບົາຫວານແມ່ນໄດ້ຮັບການສະ ໜັບ ສະ ໜູນ ຈາກຄວາມດັນເລືອດສູງ. ດ້ວຍຄວາມກົດດັນທີ່ເພີ່ມຂື້ນເລື້ອຍໆ, ອາການຂອງທາດໂປຣຕີນເພີ່ມຂື້ນແລະການກັ່ນຕອງພາຍໃນ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງ, ເຊິ່ງ ນຳ ໄປສູ່ຄວາມຄືບ ໜ້າ ຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໜຶ່ງ ໃນເຫດຜົນທີ່ປະກອບສ່ວນເຮັດໃຫ້ເກີດໂຣກ nephropathy ໃນໂລກເບົາຫວານແມ່ນອາຫານທີ່ມີທາດໂປຼຕີນສູງໃນອາຫານ. ໃນກໍລະນີນີ້, ຂະບວນການທາງ pathological ດັ່ງຕໍ່ໄປນີ້ພັດທະນາຢູ່ໃນຮ່າງກາຍ:
- ໃນ glomeruli, ຄວາມກົດດັນເພີ່ມຂື້ນແລະການກັ່ນຕອງເພີ່ມຂື້ນ.
- ການລະລາຍທາດໂປຼຕີນແລະປັດສະວະທາດໂປຼຕີນໃນເນື້ອເຍື່ອ ໝາກ ໄຂ່ຫຼັງ ກຳ ລັງເພີ່ມຂື້ນ.
- ລະດັບ lipid ຂອງເລືອດປ່ຽນແປງ.
- Acidosis ພັດທະນາຍ້ອນການເພີ່ມຂື້ນຂອງທາດປະສົມໄນໂຕຣເຈນ.
- ກິດຈະ ກຳ ຂອງປັດໃຈການຈະເລີນເຕີບໂຕທີ່ເລັ່ງການເກີດພະຍາດ glomerulosclerosis ເພີ່ມຂື້ນ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເວ hyperglycemia ບໍ່ພຽງແຕ່ນໍາໄປສູ່ຄວາມເສຍຫາຍຫຼາຍເກີນໄປຕໍ່ເສັ້ນເລືອດໂດຍສານອະນຸມູນອິດສະຫຼະ, ແຕ່ຍັງຊ່ວຍຫຼຸດຜ່ອນຄຸນສົມບັດປ້ອງກັນເນື່ອງຈາກ glycation ຂອງໂປຣຕີນທີ່ມີສານຕ້ານອະນຸມູນອິດສະຫຼະ.
ໃນກໍລະນີນີ້, ຫມາກໄຂ່ຫຼັງແມ່ນຂອງອະໄວຍະວະທີ່ມີຄວາມລະອຽດອ່ອນເພີ່ມຂື້ນກັບຄວາມກົດດັນຜຸພັງ.
ອາການຂອງໂຣກປອດໂປຼຕີນ
ການສະແດງອອກທາງຄລີນິກຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແລະການຈັດປະເພດຕາມແຕ່ລະໄລຍະສະທ້ອນໃຫ້ເຫັນເຖິງຄວາມຄືບ ໜ້າ ຂອງການ ທຳ ລາຍເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງແລະການຫຼຸດລົງຂອງຄວາມສາມາດໃນການ ກຳ ຈັດສານພິດອອກຈາກເລືອດ.
ຂັ້ນຕອນ ທຳ ອິດແມ່ນມີລັກສະນະໂດຍການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເພີ່ມຂື້ນ - ອັດຕາການກັ່ນຕອງຍ່ຽວເພີ່ມຂື້ນ 20-40% ແລະເພີ່ມການສະ ໜອງ ເລືອດໃຫ້ກັບ ໝາກ ໄຂ່ຫຼັງ. ບໍ່ມີອາການທາງດ້ານການຊ່ວຍຢູ່ໃນຂັ້ນຕອນຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານນີ້, ແລະການປ່ຽນແປງຂອງຫມາກໄຂ່ຫຼັງແມ່ນມີການປ່ຽນແປງກັບການເປັນໂຣກ glycemia ທີ່ຢູ່ໃກ້ກັບປົກກະຕິ.
ໃນໄລຍະທີສອງ, ການປ່ຽນແປງທາງດ້ານໂຄງສ້າງຂອງເນື້ອເຍື່ອໃນ ໝາກ ໄຂ່ຫຼັງເລີ່ມຕົ້ນ: ເຍື່ອໃນຊັ້ນໃຕ້ດິນມີຄວາມ ໜາ ແລະກາຍເປັນທາດໂປຼຕີນໂມເລກຸນທີ່ນ້ອຍທີ່ສຸດ. ບໍ່ມີອາການຂອງພະຍາດ, ການກວດປັດສະວະເປັນປົກກະຕິ, ຄວາມດັນເລືອດບໍ່ປ່ຽນແປງ.
ໂຣກ nephropathy ເບົາຫວານຂອງຂັ້ນຕອນຂອງ microalbuminuria ແມ່ນສະແດງໂດຍການປ່ອຍ albumin ໃນປະລິມານປະຈໍາວັນຈາກ 30 ຫາ 300 ມລ. ໃນໂລກເບົາຫວານປະເພດ 1, ມັນເກີດຂື້ນ 3-5 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ, ແລະໂຣກ nephritis ໃນໂລກເບົາຫວານປະເພດ 2 ສາມາດປະກອບດ້ວຍລັກສະນະຂອງທາດໂປຼຕີນໃນນໍ້າຍ່ຽວຕັ້ງແຕ່ເລີ່ມຕົ້ນ.
ການເພີ່ມຂື້ນຂອງພູມຕ້ານທານຂອງ glomeruli ຂອງ ໝາກ ໄຂ່ຫຼັງ ສຳ ລັບທາດໂປຼຕີນແມ່ນກ່ຽວຂ້ອງກັບສະພາບດັ່ງກ່າວ:
- ການຊົດເຊີຍເບົາຫວານທີ່ບໍ່ດີ.
- ຄວາມດັນເລືອດສູງ.
- ໄຂມັນໃນເລືອດສູງ.
- ຈຸລະພາກແລະມະຫາພາກ.
ຖ້າຢູ່ໃນຂັ້ນຕອນນີ້ການຮັກສາທີ່ ໝັ້ນ ຄົງຂອງຕົວຊີ້ວັດເປົ້າ ໝາຍ ຂອງໂຣກ glycemia ແລະຄວາມດັນເລືອດແມ່ນບັນລຸໄດ້, ຫຼັງຈາກນັ້ນ, ສະຖານະການຂອງເສັ້ນເລືອດໃນສະ ໝອງ ແລະຫຼອດເລືອດໃນເສັ້ນເລືອດຍັງສາມາດກັບຄືນສູ່ສະພາບປົກກະຕິໄດ້.
ຂັ້ນຕອນທີສີ່ແມ່ນທາດໂປຣຕີນສູງກວ່າ 300 ມລກຕໍ່ມື້. ມັນເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານພາຍຫຼັງ 15 ປີທີ່ເຈັບເປັນ. ການກັ່ນຕອງ Glomerular ຫຼຸດລົງທຸກໆເດືອນ, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຢູ່ປາຍຍອດຫຼັງຈາກ 5-7 ປີ. ອາການຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ.
ການບົ່ງມະຕິຄວາມແຕກຕ່າງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ການວິນິດໄສໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephrotic ຍັງມີການຫຼຸດລົງ.
Edema ໃນໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນທົນທານຕໍ່ກັບ diuretics. ໃນເບື້ອງຕົ້ນພວກມັນຈະປະກົດຂື້ນພຽງແຕ່ໃບ ໜ້າ ແລະຂາຕ່ ຳ, ແລະຈາກນັ້ນກໍ່ຈະຂະຫຍາຍໄປສູ່ ໜ້າ ທ້ອງແລະ ໜ້າ ເອິກ, ພ້ອມທັງຖົງທີ່ເປັນອັນຕະລາຍ. ຄົນເຈັບກ້າວໄປສູ່ຄວາມອ່ອນເພຍ, ປວດຮາກ, ຫາຍໃຈສັ້ນ, ຫົວໃຈລົ້ມເຫຼວ.
ຕາມກົດລະບຽບ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neon. ໂຣກ neuropathy ລະບົບອັດຕະໂນມັດນໍາໄປສູ່ຮູບແບບທີ່ບໍ່ເຈັບປວດຂອງການອັກເສບ myocardial, atony ຂອງພົກຍ່ຽວ, hypotension orthostatic ແລະ dysfunction erectile. ຂັ້ນຕອນນີ້ຖືກຖືວ່າບໍ່ສາມາດປ່ຽນແປງໄດ້, ເພາະວ່າຫຼາຍກວ່າ 50% ຂອງ glomeruli ຖືກທໍາລາຍ.
ການຈັດປະເພດຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກແຍກຕ່າງຫາກຂັ້ນຕອນທີຫ້າສຸດທ້າຍເປັນ uremic. ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອແມ່ນສະແດງໂດຍການເພີ່ມຂື້ນຂອງເລືອດຂອງທາດປະສົມໄນໂຕຣເຈນທີ່ເປັນພິດ - creatinine ແລະ urea, ການຫຼຸດລົງຂອງໂພແທດຊຽມແລະການເພີ່ມຂື້ນຂອງຟອສເຟດ serum, ການຫຼຸດລົງຂອງອັດຕາການກັ່ນຕອງຂອງ glomerular.
ອາການຕໍ່ໄປນີ້ແມ່ນລັກສະນະຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານໃນຂັ້ນຕອນຂອງການລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ:
- ຄວາມດັນໂລຫິດແດງທີ່ກ້າວ ໜ້າ.
- ໂຣກ edematous ຮ້າຍແຮງ.
- ລົມຫາຍໃຈສັ້ນ, tachycardia.
- ອາການຂອງໂຣກປອດບວມ.
- ອອກສຽງທົນນານ
- ໂລກກະດູກພຸນ.
ຖ້າການກັ່ນຕອງກົດ ໜິ້ວ ຫຼຸດລົງໃນລະດັບ 7-10 ມລ / ນາທີ, ຫຼັງຈາກນັ້ນອາການຂອງການຕິດເຫຼົ້າອາດຈະເປັນອາການຄັນຕາມຜິວ ໜັງ, ຮາກ, ຫາຍໃຈບໍ່ມ່ວນ.
ການ ກຳ ນົດສິ່ງລົບກວນຄວາມຜິດພາດໃນການຕໍ່ຕ້ານແມ່ນປົກກະຕິ ສຳ ລັບຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດແລະຮຽກຮ້ອງໃຫ້ມີການເຊື່ອມຕໍ່ຂອງຄົນເຈັບໂດຍທັນທີຕໍ່ກັບອຸປະກອນທີ່ເຮັດໃຫ້ເສື່ອມໂຊມແລະການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ວິທີການຕ່າງໆໃນການກວດຫາໂຣກ nephropathy ໃນໂລກເບົາຫວານ
ການວິນິດໄສໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nephropathy
ອາການຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານສາມາດຖືກກໍານົດໂດຍການລະລາຍຂອງ Reberg-Tareev ໂດຍເນື້ອຫາ creatinine ໃນປັດສະວະປະຈໍາວັນ. ໃນໄລຍະເລີ່ມຕົ້ນ, ການກັ່ນຕອງນ້ ຳ ເພີ່ມຂື້ນ 2-3 ເທື່ອເປັນ 200-300 ມລ / ນາທີ, ແລະຈາກນັ້ນກໍ່ລຸດລົງສິບເທົ່າໃນຂະນະທີ່ພະຍາດດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ.
ເພື່ອ ກຳ ນົດໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ nealphiniaia. ການວິເຄາະທາງເດີນປັດສະວະແມ່ນປະຕິບັດຕໍ່ກັບຄວາມເປັນມາຂອງການຊົດເຊີຍ ສຳ ລັບ hyperglycemia, ທາດໂປຼຕີນແມ່ນ ຈຳ ກັດໃນອາຫານ, ຢາ diuretics ແລະກິດຈະ ກຳ ທາງດ້ານຮ່າງກາຍບໍ່ໄດ້ຖືກຍົກເວັ້ນ.
ຮູບລັກສະນະຂອງທາດໂປຼຕີນຈາກທີ່ຍັງຄົງຄ້າງແມ່ນຫຼັກຖານຂອງການເສຍຊີວິດຂອງ 50-70% ຂອງ glomeruli ຂອງຫມາກໄຂ່ຫຼັງ. ອາການດັ່ງກ່າວສາມາດບໍ່ພຽງແຕ່ເປັນໂຣກ nephropathy ພະຍາດເບົາຫວານ, ແຕ່ຍັງເປັນໂຣກ nephritis ຂອງພະຍາດອັກເສບຫຼືຕົ້ນກໍາເນີດ autoimmune. ໃນກໍລະນີທີ່ ໜ້າ ສົງໄສ, ການຜ່າຕັດເອົາເນື້ອເຍື້ອທາງຕັດແມ່ນຖືກປະຕິບັດ.
ເພື່ອ ກຳ ນົດລະດັບຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ, ທາດຍັບຍັ້ງເລືອດແລະ creatinine ຖືກກວດກາ. ການເພີ່ມຂື້ນຂອງພວກມັນສະແດງເຖິງການເລີ່ມຕົ້ນຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ.
ມາດຕະການປ້ອງກັນແລະປິ່ນປົວໂຣກຜີວ ໜັງ
ການປ້ອງກັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ສິ່ງເຫຼົ່ານີ້ລວມມີຄົນເຈັບທີ່ໄດ້ຮັບການຊົດເຊີຍດ້ວຍໂຣກ hyperglycemia ບໍ່ດີ, ເປັນພະຍາດທີ່ແກ່ຍາວກວ່າ 5 ປີ, ຄວາມເສຍຫາຍຂອງໂຣກ retina, ໄຂມັນໃນເລືອດສູງ, ຖ້າຫາກວ່າໃນໄລຍະຜ່ານມາຄົນເຈັບມີໂຣກ nephritis ຫຼືຖືກກວດພົບວ່າມີການອັກເສບໃນ ໝາກ ໄຂ່ຫຼັງ.
ໃນໂຣກເບົາຫວານປະເພດ 1, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ມັນໄດ້ຖືກພິສູດວ່າການຮັກສາ hemoglobin glycated ດັ່ງກ່າວ, ໃນລະດັບຕໍ່າກວ່າ 7%, ຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ຄວາມເສຍຫາຍຕໍ່ເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງລົງ 27-34 ເປີເຊັນ. ໃນໂລກເບົາຫວານປະເພດ 2, ຖ້າຜົນໄດ້ຮັບດັ່ງກ່າວບໍ່ສາມາດບັນລຸໄດ້ດ້ວຍຢາຄຸມ ກຳ ເນີດ, ຫຼັງຈາກນັ້ນຄົນເຈັບຈະຖືກໂອນໄປອິນຊູລິນ.
ການປິ່ນປົວໂຣກ nephropathy ພະຍາດເບົາຫວານໃນຂັ້ນຕອນຂອງ microalbuminuria ແມ່ນຍັງປະຕິບັດດ້ວຍການຊົດເຊີຍທີ່ດີທີ່ສຸດທີ່ບັງຄັບໃຫ້ທາດແປ້ງທາດແປ້ງ. ຂັ້ນຕອນນີ້ແມ່ນຄັ້ງສຸດທ້າຍທີ່ທ່ານສາມາດຊ້າລົງແລະບາງຄັ້ງອາການປີ້ນກັບກັນແລະການຮັກສາກໍ່ໃຫ້ເກີດຜົນໃນທາງບວກ.
ທິດທາງຕົ້ນຕໍຂອງການປິ່ນປົວ:
- ການປິ່ນປົວດ້ວຍ Insulin ຫຼືການປິ່ນປົວແບບປະສົມປະສານກັບອິນຊູລິນແລະຢາເມັດ.ເງື່ອນໄຂດັ່ງກ່າວແມ່ນ hemoglobin glycated ຕໍ່າກວ່າ 7%.
- ຜູ້ຍັບຍັ້ງຂອງເອນໄຊ angiotensin-converting: ຢູ່ໃນຄວາມກົດດັນປົກກະຕິ - ປະລິມານທີ່ຕໍ່າ, ມີການເພີ່ມຂື້ນ - ການປິ່ນປົວປານກາງ.
- ປົກກະຕິຂອງໄຂມັນໃນເລືອດ.
- ການຫຼຸດຜ່ອນທາດໂປຼຕີນຈາກອາຫານໃຫ້ 1g / kg.
ຖ້າການບົ່ງມະຕິສະແດງໃຫ້ເຫັນເຖິງຂັ້ນຕອນຂອງທາດໂປຣຕີນ, ຫຼັງຈາກນັ້ນ ສຳ ລັບໂຣກ nephropathy ພະຍາດເບົາຫວານ, ການປິ່ນປົວຄວນອີງໃສ່ການປ້ອງກັນການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ. ສຳ ລັບສິ່ງນີ້, ສຳ ລັບພະຍາດເບົາຫວານຊະນິດ ທຳ ອິດ, ການປິ່ນປົວດ້ວຍທາດອິນຊູລິນຢ່າງຕໍ່ເນື່ອງຍັງສືບຕໍ່, ແລະ ສຳ ລັບການເລືອກຢາຄຸມ ກຳ ເນີດໃນການຫຼຸດນ້ ຳ ຕານ, ຜົນກະທົບທາງ nephrotoxic ຂອງພວກມັນຕ້ອງຖືກຍົກເວັ້ນ. ໃນຄວາມປອດໄພທີ່ສຸດ, ພະຍາດເບົາຫວານຍັງຖືກ ກຳ ນົດໄວ້. ພ້ອມກັນນັ້ນ, ອີງຕາມການຊີ້ບອກ, ເຊິ່ງເປັນພະຍາດເບົາຫວານຊະນິດທີ 2, insulins ແມ່ນຖືກ ກຳ ນົດນອກ ເໜືອ ຈາກການຮັກສາຫຼືຖືກໂອນເຂົ້າອິນຊູລິນຢ່າງສົມບູນ.
ຄວາມກົດດັນໄດ້ຖືກແນະນໍາໃຫ້ຮັກສາໄວ້ຢູ່ທີ່ 130/85 mm Hg. ສິນລະປະ. ໂດຍບໍ່ມີການບັນລຸລະດັບຄວາມດັນເລືອດໃນລະດັບປົກກະຕິ, ການຊົດເຊີຍຂອງ glycemia ແລະ lipids ໃນເລືອດບໍ່ໄດ້ ນຳ ມາເຊິ່ງຜົນທີ່ຕ້ອງການ, ແລະມັນກໍ່ເປັນໄປບໍ່ໄດ້ທີ່ຈະຢຸດຄວາມຄືບ ໜ້າ ຂອງໂຣກ nephropathy.
ພວກເຂົາມີຄວາມກັງວົນໂດຍສະເພາະ. nephropathy ພະຍາດເບົາຫວານ (microangiopathy glomerular) - ພາວະແຊກຊ້ອນທ້າຍຂອງພະຍາດເບົາຫວານ, ມັກຈະສົ່ງຜົນໃຫ້ເສຍຊີວິດແລະເກີດຂຶ້ນໃນ 75% ຂອງພະຍາດເບົາຫວານ.
ອັດຕາການເສຍຊີວິດຈາກໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນຜູ້ ທຳ ອິດໃນໂລກເບົາຫວານປະເພດ 1 ແລະເປັນພະຍາດເບົາຫວານຊະນິດທີ 2, ໂດຍສະເພາະເມື່ອອາການແຊກຊ້ອນຢູ່ໃນລະບົບຫຼອດເລືອດຫົວໃຈ.
ເປັນທີ່ ໜ້າ ສົນໃຈວ່າໂຣກ nephropathy ຈະພັດທະນາຫຼາຍຂື້ນເລື້ອຍໆໃນຜູ້ຊາຍໂລກເບົາຫວານປະເພດ 1 ແລະໄວລຸ້ນກ່ວາເດັກນ້ອຍອາຍຸຕໍ່າກວ່າ 10 ປີ.
ພາວະແຊກຊ້ອນ
ໃນພະຍາດ nephropathy ພະຍາດເບົາຫວານ, ເຮືອຂອງຫມາກໄຂ່ຫຼັງ, ເສັ້ນເລືອດແດງ, ເສັ້ນເລືອດແດງ, glomeruli ແລະຫຼອດແມ່ນໄດ້ຮັບຜົນກະທົບ. ພະຍາດວິທະຍາເຮັດໃຫ້ເກີດຄວາມດຸ່ນດ່ຽງທາດແປ້ງແລະຄວາມຜິດປົກກະຕິຂອງ lipid. ເຫດການທີ່ພົບເລື້ອຍທີ່ສຸດແມ່ນ:
- Arteriosclerosis ຂອງເສັ້ນເລືອດແດງ renal ແລະສາຂາຂອງມັນ.
- Arteriosclerosis (ຂະບວນການທາງ pathological ໃນເສັ້ນເລືອດແດງ).
- ໂລກເບົາຫວານ glomerulosclerosis: nodular - glomeruli renal ແມ່ນເຕັມໄປດ້ວຍຮູບຊົງກົມຫລືຮູບໄຂ່ຢູ່ທັງ ໝົດ ຫຼືບາງສ່ວນ (ໂຣກ Kimmelstil-Wilson syndrome), exudative - loops capillary ກ່ຽວກັບສ່ວນ glomerular ແມ່ນປົກຫຸ້ມດ້ວຍຮູບຮ່າງກົມ, ເຊິ່ງຄ້າຍຄືກັນກັບ ໝວກ, ກະແຈກກະຈາຍ - ສ່ວນທີ່ຢູ່ດ້ານລຸ່ມຂອງຫລອດເລືອດແມ່ນ ໜາ, ໜາ, ບໍ່ໄດ້ສັງເກດເຫັນ.
- ເງິນຝາກໄຂມັນແລະ glycogen ຢູ່ໃນຫຼອດ.
- Pyelonephritis.
- ໂຣກ papillitis ທີ່ເປັນໂຣກ necrotic (papillitis renal).
- nephrosis necrotic (ການປ່ຽນແປງຂອງ necrotic ໃນ epithelium ຂອງຫລອດຫລອດທາງຂອງຫມາກໄຂ່ຫຼັງ).
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກມະໂຣກມະເລເຣຍ.
ພະຍາດກ່ຽວກັບໂລກເບົາຫວານມີລະຫັດດັ່ງຕໍ່ໄປນີ້ອີງຕາມ ICD-10 (ການຈັດປະເພດພະຍາດສາກົນຂອງການປັບປຸງຄັ້ງທີ 10):
- E 10.2 - ດ້ວຍຮູບແບບທີ່ຂື້ນກັບອິນຊູລິນຂອງພະຍາດ, ໜັກ ລົງໂດຍ ໝາກ ໄຂ່ຫຼັງທີ່ປ່ວຍ.
- E 11.2 - ດ້ວຍຫຼັກສູດທີ່ບໍ່ແມ່ນອິນຊູລິນທີ່ຂື້ນກັບພະຍາດແລະຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
- E 12.2 - ມີການຂາດສານອາຫານແລະ ໝາກ ໄຂ່ຫຼັງທີ່ຖືກກະທົບ.
- E 13.2 - ດ້ວຍຮູບແບບຂອງພະຍາດແລະ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ເປັນປະໂຫຍດ.
- E 14.2 - ດ້ວຍຮູບແບບທີ່ບໍ່ໄດ້ລະບຸວ່າມີຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ.
ກົນໄກການພັດທະນາ
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງມີທິດສະດີຫຼາຍຢ່າງ, ເຊິ່ງແບ່ງອອກເປັນພະຍາດ E -book, hemodynamic ແລະພັນທຸກໍາ.
ອີງຕາມສະບັບ hemodynamic ແລະ metabolism, ການເຊື່ອມຕໍ່ເລີ່ມຕົ້ນຂອງອາການແຊກຊ້ອນນີ້ແມ່ນ hyperglycemia, ການຊົດເຊີຍທີ່ບໍ່ພຽງພໍຂອງຂະບວນການທາງ pathological ໃນທາດແປ້ງທາດແປ້ງ.
Hemodynamic. hyperfiltration ເກີດຂື້ນ, ຕໍ່ມາມີການຫຼຸດລົງຂອງການເຮັດວຽກຂອງການກັ່ນຕອງຂອງຫມາກໄຂ່ຫຼັງແລະການເພີ່ມຂື້ນຂອງຈຸລັງເຊື່ອມຕໍ່.
ທາດແປ້ງ. hyperglycemia ດົນນານເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິດ້ານຊີວະເຄມີໃນຫມາກໄຂ່ຫຼັງ.
hyperglycemia ແມ່ນປະກອບດ້ວຍ dysfunctions ດັ່ງຕໍ່ໄປນີ້:
- glycation ຂອງທາດໂປຼຕີນທີ່ມີເນື້ອໃນທີ່ສູງຂອງ glycated hemoglobin ເກີດຂື້ນ,
- shunt sorbitol (polyol) ຖືກກະຕຸ້ນ - ການດູດຊືມ glucose, ໂດຍບໍ່ສົນເລື່ອງຂອງ insulin. ຂະບວນການຂອງການປ່ຽນ glucose ເປັນ sorbitol, ແລະຫຼັງຈາກນັ້ນການຜຸພັງໃຫ້ເປັນ fructose, ເກີດຂື້ນ. Sorbitol ສະສົມຢູ່ໃນເນື້ອເຍື່ອຕ່າງໆແລະເປັນສາເຫດຂອງໂລກ microangiopathy ແລະການປ່ຽນແປງທາງດ້ານພະຍາດອື່ນໆ,
- ລົບກວນການຂົນສົ່ງ ສຳ ເນົາເອກະສານອ້າງອີງ.
ດ້ວຍ hyperglycemia, ທາດໂປຼຕີນ kinase C enzyme ກະຕຸ້ນ, ເຊິ່ງນໍາໄປສູ່ການຂະຫຍາຍເນື້ອເຍື່ອແລະການສ້າງຕັ້ງຂອງ cytokines. ມີການລະເມີດການສັງເຄາະທາດໂປຼຕີນທີ່ສັບສົນ - ໂປຣໂມຊັ່ນແລະຄວາມເສຍຫາຍຂອງ endothelium.
ມີ hyperglycemia, ໂຣກເລືອດໃນກະດູກສັນຫຼັງຖືກລົບກວນ, ກາຍເປັນສາເຫດຂອງການປ່ຽນແປງຂອງ sclerotic ໃນຫມາກໄຂ່ຫຼັງ. hyperglycemia ໃນໄລຍະຍາວແມ່ນປະກອບດ້ວຍຄວາມດັນໂລຫິດສູງແລະ hyperfiltration.
ສະພາບການຜິດປົກກະຕິຂອງເສັ້ນເລືອດແດງຈະກາຍເປັນສາເຫດຂອງຄວາມດັນເລືອດສູງໃນກະດູກສັນຫຼັງ: ເປັນກະເພາະໃຫຍ່ແລະມີສຽງດັງ. ການປ່ຽນແປງດັ່ງກ່າວຈະມີລັກສະນະເປັນລະບົບແລະເຮັດໃຫ້ເກີດຄວາມບົກຜ່ອງດ້ານເນື້ອເຍື້ອຂອງເນື້ອເຍື່ອທີ່ຊຸດໂຊມ.
ເປັນຜົນມາຈາກຄວາມກົດດັນທີ່ຍາວນານໃນເສັ້ນປະສາດເສັ້ນເລືອດ, ໂຄງສ້າງ renal vascular ແລະ parenchymal ແມ່ນຖືກລົບກວນ. ຄວາມຮຸນແຮງຂອງ lipid ແລະທາດໂປຼຕີນຂອງເຍື່ອຫ້ອງໃຕ້ດິນເພີ່ມຂື້ນ. ການຫຼຸດລົງຂອງທາດໂປຼຕີນແລະ lipids ໃນຊ່ອງ intercapillary ໄດ້ຖືກສັງເກດເຫັນ, ການຫົດຕົວຂອງຫລອດເລືອດ renal ແລະ sclerosis ຂອງ glomeruli ໄດ້ຖືກສັງເກດເຫັນ. ດັ່ງນັ້ນ, ປັດສະວະບໍ່ໄດ້ຖືກກັ່ນຕອງຢ່າງພຽງພໍ. ມີການປ່ຽນແປງໃນ hyperfiltration ໂດຍ hypofiltration, ຄວາມຄືບຫນ້າຂອງທາດໂປຼຕີນ. ຜົນສຸດທ້າຍແມ່ນການລະເມີດລະບົບຂັບຖ່າຍຂອງ ໝາກ ໄຂ່ຫຼັງແລະການພັດທະນາຂອງໂຣກ azothermia.
ເມື່ອກວດພົບ hyperlicemia, ທິດສະດີທີ່ພັດທະນາໂດຍນັກພັນທຸ ກຳ ຊີ້ໃຫ້ເຫັນອິດທິພົນພິເສດຂອງປັດໃຈພັນທຸ ກຳ ກ່ຽວກັບລະບົບເສັ້ນເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໂລກຫຼອດເລືອດໃນຕ່ອມຂົມສາມາດເກີດຈາກ:
- hypertension ເສັ້ນເລືອດແດງແລະ hypertension,
- hyperglycemia ທີ່ບໍ່ຄວບຄຸມດົນນານ,
- ການຕິດເຊື້ອທາງເດີນປັດສະວະ
- ຄວາມສົມດຸນຂອງໄຂມັນຜິດປົກກະຕິ
- ນໍ້າ ໜັກ ເກີນ
- ນິໄສທີ່ບໍ່ດີ (ສູບຢາ, ຕິດເຫຼົ້າ)
- ພະຍາດເລືອດຈາງ (ຄວາມເຂັ້ມຂົ້ນຂອງ hemoglobin ໃນເລືອດ),
- ການນໍາໃຊ້ຢາທີ່ມີຜົນກະທົບ nephrotoxic.
ຂັ້ນຕອນຂອງພະຍາດ
ນັບຕັ້ງແຕ່ປີ 1983, ການຈັດປະເພດອີງຕາມໄລຍະຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານໄດ້ຖືກປະຕິບັດຕາມ Mogensen.
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານປະເພດ 1 ໄດ້ຖືກສຶກສາໃຫ້ດີກວ່າເກົ່າ, ເນື່ອງຈາກວ່າເວລາທີ່ເກີດຂື້ນຂອງພະຍາດທາງວິທະຍາສາດສາມາດຖືກ ກຳ ນົດຢ່າງຖືກຕ້ອງ.

ຮູບພາບທາງຄລີນິກຂອງອາການແຊກຊ້ອນໃນຕອນ ທຳ ອິດບໍ່ມີອາການທີ່ຊັດເຈນແລະຄົນເຈັບບໍ່ໄດ້ສັງເກດເຫັນການປະກົດຕົວຂອງມັນເປັນເວລາຫລາຍປີ, ຈົນກ່ວາການເລີ່ມຕົ້ນຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ໄລຍະດັ່ງຕໍ່ໄປນີ້ຂອງພະຍາດພະຍາດ.
1. hyperfunction ຂອງຫມາກໄຂ່ຫຼັງ
ມັນໄດ້ຖືກເຊື່ອວ່າກ່ອນຫນ້ານີ້ວ່າໂຣກ microangiopathy glomerular ພັດທະນາຫຼັງຈາກ 5 ປີຂອງການກວດພົບໂຣກເບົາຫວານປະເພດ 1. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຢາປົວພະຍາດທີ່ທັນສະ ໄໝ ເຮັດໃຫ້ສາມາດກວດພົບວ່າມີການປ່ຽນແປງທາງດ້ານ pathological ທີ່ສົ່ງຜົນກະທົບຕໍ່ glomeruli ຈາກເວລາທີ່ມັນສະແດງອອກ. ອາການພາຍນອກ, ເຊັ່ນດຽວກັນກັບໂຣກ edematous, ແມ່ນບໍ່ມີ. ໃນກໍລະນີນີ້, ທາດໂປຼຕີນໃນປັດສະວະແມ່ນຢູ່ໃນປະລິມານປົກກະຕິແລະຄວາມດັນເລືອດບໍ່ມີການປ່ຽນແປງທີ່ ສຳ ຄັນ.
- ການກະຕຸ້ນຂອງການໄຫຼວຽນຂອງເລືອດໃນຫມາກໄຂ່ຫຼັງ,
- ການເພີ່ມຂື້ນຂອງຈຸລັງ vascular ໃນຫມາກໄຂ່ຫຼັງ (hypertrophy),
- ອັດຕາການກັ່ນຕອງກົດ ໜາວ (GFR) ຮອດ 140 ມລ / ນາທີ, ເຊິ່ງສູງກ່ວາປົກກະຕິ 20–40%. ປັດໄຈນີ້ແມ່ນການຕອບສະ ໜອງ ຕໍ່ການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນຮ່າງກາຍຢ່າງຕໍ່ເນື່ອງແລະກາຍເປັນທີ່ເພິ່ງພາໂດຍກົງ (ການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນລະດັບໄວຂື້ນ).
ຖ້າລະດັບຂອງ glycemia ສູງຂຶ້ນສູງກວ່າ 13-14 mmol / l, ການຫຼຸດລົງຕາມເສັ້ນຂອງອັດຕາການກັ່ນຕອງຈະເກີດຂື້ນ.
ເມື່ອພະຍາດເບົາຫວານໄດ້ຮັບຄ່າຕອບແທນດີ, GFR ເປັນປົກກະຕິ.
ຖ້າກວດພົບໂຣກເບົາຫວານປະເພດ 1, ເມື່ອການປິ່ນປົວດ້ວຍອິນຊູລິນຖືກ ກຳ ນົດດ້ວຍການຊັກຊ້າ, ລັກສະນະທີ່ບໍ່ປ່ຽນແປງຂອງການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງແລະອັດຕາການກັ່ນຕອງທີ່ເພີ່ມຂື້ນເລື້ອຍໆແມ່ນເປັນໄປໄດ້.
2. ການປ່ຽນແປງຂອງໂຄງສ້າງ
ໄລຍະເວລານີ້ບໍ່ໄດ້ຖືກສະແດງໂດຍອາການ. ນອກເຫນືອໄປຈາກສັນຍານທາງດ້ານພະຍາດທີ່ປະກົດຂຶ້ນໃນຂັ້ນຕອນ 1 ຂອງຂະບວນການ, ການປ່ຽນແປງໂຄງສ້າງເບື້ອງຕົ້ນໃນເນື້ອເຍື່ອ ໝາກ ໄຂ່ຫຼັງແມ່ນສັງເກດເຫັນ:
- ເຍື່ອເມືອກໃຕ້ກະສາດຈະ ໜາ ຂື້ນພາຍຫຼັງ 2 ປີທີ່ເລີ່ມເປັນໂລກເບົາຫວານ,
- ຫຼັງຈາກ 2-5 ປີ, ການຂະຫຍາຍຕົວຂອງ mesangium ແມ່ນສັງເກດເຫັນ.
ສະແດງເຖິງຂັ້ນຕອນສຸດທ້າຍຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ. ບໍ່ມີອາການພິເສດຫຍັງເລີຍ. ຫຼັກສູດຂອງຂັ້ນຕອນແມ່ນເກີດຂື້ນກັບ SCFE ປົກກະຕິຫຼືສູງຂື້ນເລັກນ້ອຍແລະມີການໄຫຼວຽນຂອງເລືອດທີ່ເພີ່ມຂື້ນ. ນອກຈາກນັ້ນ:
- ຄວາມດັນເລືອດເພີ່ມຂື້ນເທື່ອລະກ້າວ (ສູງເຖິງ 3% ຕໍ່ປີ). ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກະຕຸ້ນຄວາມດັນເລືອດໃນແຕ່ລະໄລຍະ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຕົວຊີ້ວັດນີ້ບໍ່ໄດ້ໃຫ້ຄວາມເຊື່ອ ໝັ້ນ ໜຶ່ງ ຮ້ອຍເປີເຊັນວ່າມີການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ທາດໂປຼຕີນແມ່ນພົບຢູ່ໃນນໍ້າຍ່ຽວ, ສະແດງໃຫ້ເຫັນຄວາມສ່ຽງ 20 ເທົ່າຕົວຂອງການພັດທະນາພະຍາດໃນຫມາກໄຂ່ຫຼັງ. ດ້ວຍການຮັກສາທີ່ບໍ່ທັນເວລາ, ປະລິມານຂອງ albumin ໃນຍ່ຽວຈະເພີ່ມຂື້ນເປັນ 15% ຕໍ່ປີ.
ໄລຍະທີສີ່ຫຼືຂັ້ນຕອນຂອງ microalbuminuria (30-300 mg / ມື້) ຖືກສັງເກດເຫັນ 5 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ.
3 ຂັ້ນຕອນ ທຳ ອິດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນສາມາດຮັກສາໄດ້ຖ້າການແຊກແຊງທາງການແພດຢ່າງທັນເວລາແລະນໍ້າຕານໃນເລືອດໄດ້ຖືກແກ້ໄຂ. ຕໍ່ມາ, ໂຄງສ້າງຂອງ ໝາກ ໄຂ່ຫຼັງບໍ່ໃຫ້ກູ້ຕົວເອງເພື່ອເຮັດການຟື້ນຟູທີ່ສົມບູນ, ແລະເປົ້າ ໝາຍ ຂອງການຮັກສາແມ່ນເພື່ອປ້ອງກັນສະພາບນີ້. ສະຖານະການແມ່ນຮ້າຍແຮງກວ່າເກົ່າໂດຍບໍ່ມີອາການ. ປົກກະຕິແລ້ວມັນ ຈຳ ເປັນຕ້ອງໃຊ້ວິທີການໃນຫ້ອງທົດລອງຂອງຈຸດສຸມແຄບໆ (ການກວດນ້ ຳ ໝາກ ໄຂ່ຫຼັງ).
ອາການແລະອາການ
ຮູບພາບທີ່ເປັນອາການແມ່ນມີອາການມົວ, ແລະທັງ ໝົດ ເພາະວ່າໂຣກ nephropathy ທີ່ເປັນໂຣກເບົາຫວານໃນໄລຍະເລີ່ມຕົ້ນບໍ່ສະແດງອອກ.
ຄົນທີ່ເປັນໂຣກເບົາຫວານເປັນເວລາ 10 ປີ, ຫຼືຫຼາຍກວ່ານັ້ນ, ອາດຈະບໍ່ສັງເກດເຫັນອາການທີ່ບໍ່ດີ. ຖ້າລາວສັງເກດເຫັນການສະແດງອອກຂອງພະຍາດ, ຫຼັງຈາກນັ້ນພຽງແຕ່ຖ້າວ່າພະຍາດດັ່ງກ່າວໄດ້ພັດທະນາໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
ເພາະສະນັ້ນ, ເພື່ອເວົ້າກ່ຽວກັບການສະແດງອາການບາງຢ່າງ, ມັນເປັນມູນຄ່າທີ່ຈະແບ່ງແຍກພວກມັນຕາມແຕ່ລະໄລຍະຂອງພະຍາດ.
ຂັ້ນຕອນຂອງການ I - hyperfunction ຂອງຫມາກໄຂ່ຫຼັງຫຼື hyperfiltration.
ມັນປະກອບມີຫຍັງແດ່?
ທາງດ້ານຄລີນິກ, ມັນແມ່ນຂ້ອນຂ້າງຍາກທີ່ຈະ ກຳ ນົດ, ເພາະວ່າຈຸລັງຂອງ ກຳ ປັ່ນ renal ເພີ່ມຂື້ນບາງສ່ວນໃນຂະ ໜາດ. ອາການພາຍນອກບໍ່ໄດ້ຖືກບັນທຶກໄວ້. ບໍ່ມີທາດໂປຼຕີນໃນຍ່ຽວ.
ຂັ້ນຕອນທີ II - microalbuminuria
ມັນມີລັກສະນະໂດຍການຫນາຂອງຝາຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງ. ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຍັງຄ້າງຢູ່ຍັງປົກກະຕິ. ຫຼັງຈາກຜ່ານການກວດຍ່ຽວ, ທາດໂປຼຕີນອາດຈະຍັງບໍ່ຖືກກວດພົບ. ມັນເກີດຂື້ນ, ຕາມກົດລະບຽບ, 2 ຫາ 3 ປີຫຼັງຈາກການກວດຫາໂຣກເບົາຫວານ.
ຂັ້ນຕອນຂອງການ III - ທາດໂປຼຕີນ
ຫຼັງຈາກ 5 ປີ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກອາດຈະພັດທະນາ, ເຊິ່ງອາການຕົ້ນຕໍແມ່ນ microalbuminuria, ໃນເວລາທີ່ປະລິມານທາດໂປຼຕີນບາງຢ່າງ (30 - 300 ມກ / ມື້) ພົບໃນການວິເຄາະປັດສະວະ. ນີ້ສະແດງໃຫ້ເຫັນຄວາມເສຍຫາຍທີ່ ສຳ ຄັນຕໍ່ເຮືອ ນຳ ໝາກ ໄຂ່ຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງເລີ່ມເຮັດໃຫ້ປັດສະວະບໍ່ດີ. ມີບັນຫາກ່ຽວກັບຄວາມດັນເລືອດ.
ນີ້ສະແດງໃຫ້ເຫັນວ່າເປັນຜົນມາຈາກການຫຼຸດລົງຂອງການກັ່ນຕອງຂອງກະດູກສັນຫຼັງ (GFR).
ເຖິງຢ່າງໃດກໍ່ຕາມ, ພວກເຮົາສັງເກດວ່າການຫຼຸດລົງຂອງ GFR ແລະການເພີ່ມຂື້ນຂອງ albuminuria ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດແມ່ນຂະບວນການແຍກຕ່າງຫາກແລະບໍ່ສາມາດໃຊ້ເປັນປັດໃຈບົ່ງມະຕິໄດ້.
ຖ້າຄວາມກົດດັນເພີ່ມຂື້ນ, ຫຼັງຈາກນັ້ນ, ອັດຕາການກັ່ນຕອງຂອງ glomerular ແມ່ນເພີ່ມຂື້ນບາງຢ່າງ, ແຕ່ທັນທີທີ່ເຮືອໄດ້ຮັບຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງ, ອັດຕາການກັ່ນຕອງຈະຫຼຸດລົງຢ່າງໄວວາ.
ຈົນກ່ວາຂັ້ນຕອນທີສາມ (ລວມ) ຂອງການພັດທະນາຂອງພະຍາດ, ຜົນສະທ້ອນຂອງຜົນກະທົບທັງ ໝົດ ຂອງມັນຍັງຄົງປີ້ນກັບກັນໄດ້, ແຕ່ມັນກໍ່ເປັນການຍາກທີ່ຈະເຮັດການບົ່ງມະຕິໃນຂັ້ນຕອນນີ້, ເພາະວ່າຄົນດັ່ງກ່າວບໍ່ມີຄວາມຮູ້ສຶກບໍ່ສະບາຍໃຈ, ເພາະສະນັ້ນ, ລາວຈະບໍ່ໄປໂຮງ ໝໍ ສຳ ລັບ "ຄວາມບໍ່ເປັນກາງ" (ຍ້ອນວ່າການກວດໃນ ໂດຍທົ່ວໄປຍັງຄົງປົກກະຕິ). ພະຍາດດັ່ງກ່າວສາມາດກວດພົບໄດ້ໂດຍຜ່ານວິທີການໃນຫ້ອງທົດລອງພິເສດຫຼືຜ່ານການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ເມື່ອມີການເອົາສ່ວນ ໜຶ່ງ ຂອງອະໄວຍະວະໄປວິເຄາະ. ຂັ້ນຕອນແມ່ນບໍ່ພໍໃຈແລະລາຄາແພງຫຼາຍ (ຈາກ 5.000 ຮູເບີນແລະສູງກວ່າ).
ຂັ້ນຕອນຂອງການ IV - ໂຣກ nephropathy ຮ້າຍແຮງທີ່ມີອາການຂອງໂຣກ nephrotic
ມັນມາຫຼັງຈາກ 10 - 15 ປີ, ມີຊີວິດຢູ່ກັບໂລກເບົາຫວານ. ພະຍາດດັ່ງກ່າວສະແດງອອກຢ່າງຈະແຈ້ງ:
- ຄວາມອຸດົມສົມບູນຂອງການລະລາຍທາດໂປຼຕີນໃນນໍ້າປັດສະວະ (ທາດໂປຣຕີນ)
- ການຫຼຸດລົງຂອງທາດໂປຼຕີນໃນເລືອດ
- ໂລກຜິວ ໜັງ ຫຼາຍທີ່ສຸດ (ທຳ ອິດໃນຕ່ ຳ ທີ່ສຸດ, ຢູ່ເທິງ ໜ້າ, ຫຼັງຈາກນັ້ນຢູ່ບໍລິເວນ ໜ້າ ທ້ອງ, ໜ້າ ເອິກແລະ myocardium)
- ເຈັບຫົວ
- ຈຸດອ່ອນ
- ເຫງົານອນ
- ປວດຮາກ
- ຫຼຸດລົງຄວາມຢາກອາຫານ
- ຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງ
- ຄວາມດັນເລືອດສູງ
- ເຈັບຫົວໃຈ
- ລົມຫາຍໃຈແບບຮຸນແຮງ
ເນື່ອງຈາກທາດໂປຼຕີນໃນເລືອດກາຍເປັນຂະ ໜາດ ນ້ອຍ, ໄດ້ຮັບສັນຍານເພື່ອຊົດເຊີຍສະພາບການນີ້ໂດຍການປຸງແຕ່ງສ່ວນປະກອບຂອງທາດໂປຼຕີນຂອງມັນເອງ. ເວົ້າງ່າຍໆ, ຮ່າງກາຍເລີ່ມ ທຳ ລາຍຕົວເອງ, ຕັດສ່ວນປະກອບທີ່ ຈຳ ເປັນໃນການເຮັດໃຫ້ທາດໂປຼຕີນໃນເລືອດມີຄວາມສົມດຸນປົກກະຕິ. ເພາະສະນັ້ນ, ມັນບໍ່ແປກທີ່ຄົນເຮົາຈະເລີ່ມຫຼຸດນ້ ຳ ໜັກ ດ້ວຍພະຍາດເບົາຫວານ, ເຖິງແມ່ນວ່າກ່ອນ ໜ້າ ນີ້ລາວຈະໄດ້ຮັບນ້ ຳ ໜັກ ເກີນ.
ແຕ່ປະລິມານຂອງຮ່າງກາຍຍັງມີຂະ ໜາດ ໃຫຍ່ຢູ່ເນື່ອງຈາກເນື້ອເຍື່ອທີ່ບວມຢູ່ເລື້ອຍໆ. ຖ້າກ່ອນ ໜ້າ ນີ້ມັນສາມາດໃຊ້ວິທີການຊ່ວຍເຫຼືອ (ຢາ diuretics) ແລະຖອດນ້ ຳ ເກີນ, ໃນເວລານີ້ການ ນຳ ໃຊ້ຂອງມັນບໍ່ມີປະສິດຕິຜົນ. ທາດແຫຼວຖືກຍ້າຍອອກໂດຍການຜ່າຕັດໂດຍເຂັມ (ເຂັມຖືກເຈາະແລະນ້ ຳ ຈະຖືກເອົາອອກໂດຍປອມ).
ຂັ້ນຕອນຂອງການ V - ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ (ພະຍາດຫມາກໄຂ່ຫຼັງ)
ຂັ້ນສຸດທ້າຍ, ຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດແມ່ນຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແລ້ວ, ໃນທີ່ເຮືອ renal ແມ່ນ sclerosed ຫມົດ, i.e. ຮອຍແປ້ວຈະຖືກສ້າງຕັ້ງຂຶ້ນ, ສ່ວນອະໄວຍະວະຂອງແມ່ຍິງແມ່ນຖືກທົດແທນດ້ວຍຈຸລັງເຊື່ອມຕໍ່ທີ່ ໜາ ແໜ້ນ (ໂຣກ ໝາກ ໄຂ່ຫຼັງ). ແນ່ນອນວ່າເມື່ອ ໝາກ ໄຂ່ຫຼັງຕົກຢູ່ໃນສະພາບດັ່ງກ່າວ, ຄົນນັ້ນຈະສ່ຽງຕໍ່ການເສຍຊີວິດຖ້າທ່ານບໍ່ໄດ້ຮັບການຊ່ວຍເຫຼືອຈາກວິທີການທີ່ມີປະສິດຕິພາບຫຼາຍກວ່າເກົ່າ, ເພາະວ່າອັດຕາການ ໜິ້ວ ຂອງກະເພາະອາຫານຫຼຸດລົງໃນອັດຕາທີ່ ສຳ ຄັນ (ຕ່ ຳ ກວ່າ 10 ມລ / ນາທີ) ແລະເລືອດແລະປັດສະວະບໍ່ໄດ້ຖືກ ທຳ ຄວາມສະອາດ.
ການປິ່ນປົວດ້ວຍການປ່ຽນແທນຂອງ ໝາກ ໄຂ່ຫຼັງລວມມີເຕັກນິກຫຼາຍປະເພດ. ມັນປະກອບດ້ວຍໃນເຍື່ອຫຸ້ມສ່ວນ peritoneal, hemodialysis, ເຊິ່ງຊົດເຊີຍແຮ່ທາດ, ນ້ ຳ ໃນເລືອດ, ພ້ອມທັງການກັ່ນຕອງຕົວຈິງຂອງມັນ (ການ ກຳ ຈັດທາດຢູເຣນຽມເກີນ, ນໍ້າ creatinine, ກົດ uric, ແລະອື່ນໆ). I.e. ເຮັດທຸກຢ່າງທີ່ປອມໂດຍ ໝາກ ໄຂ່ຫຼັງບໍ່ສາມາດເຮັດໄດ້.
ນັ້ນແມ່ນເຫດຜົນທີ່ມັນຖືກເອີ້ນວ່າງ່າຍດາຍ - "ຫມາກໄຂ່ຫຼັງທຽມ". ເພື່ອໃຫ້ເຂົ້າໃຈວ່າເຕັກນິກທີ່ໃຊ້ໃນການປິ່ນປົວແມ່ນມີປະສິດຕິຜົນ, ພວກມັນຫັນໄປສູ່ການ ກຳ ຈັດຕົວຄູນຂອງອູຣິກ. ມັນແມ່ນໂດຍມາດຖານນີ້ທີ່ຄົນເຮົາສາມາດຕັດສິນປະສິດທິຜົນຂອງການປິ່ນປົວ, ເຊິ່ງຊ່ວຍຫຼຸດຜ່ອນຄວາມອັນຕະລາຍຂອງໂຣກ nephropathy.
ຖ້າວິທີການເຫຼົ່ານີ້ບໍ່ຊ່ວຍ, ຫຼັງຈາກນັ້ນຄົນເຈັບຈະຖືກວາງໄວ້ໃນແຖວ ສຳ ລັບການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ສ່ວນຫຼາຍແລ້ວ, ຜູ້ທີ່ເປັນໂລກເບົາຫວານຕ້ອງໄດ້ຖ່າຍທອດ ໝາກ ໄຂ່ຫຼັງບໍ່ພຽງແຕ່ໃຫ້ປ່ຽນ ໝາກ ໄຂ່ຫຼັງ, ແຕ່ກໍ່ຈະທົດແທນ“ ໝາກ ຂາມ” ແທນ. ແນ່ນອນວ່າມັນມີຄວາມສ່ຽງສູງຕໍ່ການຕາຍໃນລະຫວ່າງແລະຫຼັງການຜ່າຕັດຖ້າຫາກວ່າອະໄວຍະວະຂອງຜູ້ໃຫ້ບໍລິຈາກບໍ່ລອດ.
ສາເຫດຂອງພະຍາດ
ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເສີຍຫາຍແມ່ນ ໜຶ່ງ ໃນຜົນສະທ້ອນ ທຳ ອິດຂອງພະຍາດເບົາຫວານ. ຫຼັງຈາກທີ່ທັງ ໝົດ, ມັນແມ່ນ ໝາກ ໄຂ່ຫຼັງທີ່ມີຜົນງານຕົ້ນຕໍໃນການ ຊຳ ລະລ້າງເລືອດຈາກຄວາມບໍ່ສະອາດແລະສານພິດ.
ເມື່ອລະດັບນ້ ຳ ຕານໃນເລືອດໂດດລົງຢ່າງໄວວາໃນໂລກເບົາຫວານ, ມັນເຮັດ ໜ້າ ທີ່ໃນອະໄວຍະວະພາຍໃນເປັນສານພິດທີ່ອັນຕະລາຍ. ໝາກ ໄຂ່ຫຼັງພົບວ່າມັນມີຄວາມຫຍຸ້ງຍາກຫຼາຍຂື້ນໃນການຮັບມືກັບ ໜ້າ ທີ່ການຕອງຂອງພວກເຂົາ. ດັ່ງນັ້ນ, ການໄຫລວຽນຂອງເລືອດອ່ອນລົງ, ທາດໂຊດຽມໂຊດຽມສະສົມຢູ່ໃນນັ້ນ, ເຊິ່ງກໍ່ໃຫ້ເກີດຊ່ອງແຄບຂອງເຮືອ renal. ຄວາມກົດດັນໃນພວກມັນເພີ່ມຂື້ນ (ຄວາມດັນເລືອດສູງ), ໜິ້ວ ໄຂ່ຫຼັງເລີ່ມແຕກ, ເຊິ່ງເປັນສາເຫດຂອງຄວາມກົດດັນເພີ່ມຂື້ນ.
ແຕ່, ເຖິງວ່າຈະມີວົງກົມທີ່ໂຫດຮ້າຍດັ່ງກ່າວ, ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງບໍ່ພັດທະນາໃນຄົນເຈັບທຸກຄົນທີ່ເປັນໂລກເບົາຫວານ.
ສະນັ້ນ, ທ່ານ ໝໍ ຈຳ ແນກ 3 ທິດສະດີພື້ນຖານທີ່ຕັ້ງຊື່ສາເຫດຂອງການພັດທະນາໂລກ ໝາກ ໄຂ່ຫຼັງ.
- ພັນທຸ ກຳ. ໜຶ່ງ ໃນບັນດາເຫດຜົນ ທຳ ອິດທີ່ຄົນພັດທະນາໂຣກເບົາຫວານໃນປະຈຸບັນນີ້ຖືກເອີ້ນວ່າເປັນພະຍາດຕິດຕໍ່ທາງພັນທຸ ກຳ. ກົນໄກດຽວກັນແມ່ນຍ້ອນໂຣກ nephropathy. ທັນທີທີ່ຄົນເຮົາພັດທະນາໂຣກເບົາຫວານ, ກົນໄກການ ກຳ ມະພັນທີ່ລຶກລັບເລັ່ງການພັດທະນາຂອງຄວາມເສຍຫາຍທາງຫລອດເລືອດໃນ ໝາກ ໄຂ່ຫຼັງ.
- Hemodynamic.ໃນໂລກເບົາຫວານ, ມີການລະເມີດຂອງການ ໝູນ ວຽນຂອງລະບົບປະສາດຄືນ ໃໝ່ (ຄວາມດັນເລືອດສູງດຽວກັນ). ດັ່ງນັ້ນ, ທາດໂປຼຕີນໃນອໍຣີນໃນປະລິມານຫຼາຍແມ່ນພົບຢູ່ໃນນໍ້າຍ່ຽວ, ເຮືອທີ່ຢູ່ພາຍໃຕ້ຄວາມກົດດັນດັ່ງກ່າວຈະຖືກ ທຳ ລາຍ, ແລະສະຖານທີ່ທີ່ເສຍຫາຍແມ່ນຖືກດຶງດ້ວຍເນື້ອເຍື້ອທີ່ເປັນຮອຍຫ່ຽວ (sclerosis).
- ແລກປ່ຽນ. ທິດສະດີນີ້ ກຳ ນົດບົດບາດ ທຳ ລາຍຕົ້ນຕໍຂອງການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ເຮືອທັງ ໝົດ ໃນຮ່າງກາຍ (ລວມທັງ ໝາກ ໄຂ່ຫຼັງ) ແມ່ນໄດ້ຮັບຜົນກະທົບຈາກສານພິດ“ ຫວານ”. ການໄຫລວຽນຂອງເລືອດ vascular ແມ່ນຖືກລົບກວນ, ການປ່ຽນແປງຂອງຂະບວນການຍ່ອຍອາຫານປົກກະຕິ, ໄຂມັນໄດ້ຖືກຝາກໄວ້ໃນເຮືອ, ເຊິ່ງເຮັດໃຫ້ເກີດໂຣກ nephropathy.
ການຈັດປະເພດ
ມື້ນີ້, ແພດໃນການເຮັດວຽກຂອງພວກເຂົາໃຊ້ການຈັດປະເພດທີ່ຍອມຮັບໂດຍທົ່ວໄປຕາມຂັ້ນຕອນຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານຕາມ Mogensen (ພັດທະນາໃນປີ 1983):
| ຂັ້ນຕອນ | ສິ່ງທີ່ສະແດງອອກ | ເມື່ອເກີດຂື້ນ (ປຽບທຽບກັບໂຣກເບົາຫວານ) |
|---|---|---|
| hyperfunction Renal | hyperfiltration ແລະ hypertrophy renal | ໃນໄລຍະ ທຳ ອິດຂອງພະຍາດ |
| ການປ່ຽນແປງໂຄງສ້າງຄັ້ງ ທຳ ອິດ | hyperfiltration, ເຍື່ອໃຕ້ດິນຂອງຫມາກໄຂ່ຫຼັງຫນາ, ແລະອື່ນໆ. | ອາຍຸ 2-5 ປີ |
| ເລີ່ມຕົ້ນໂຣກ nephropathy | Microalbuminuria, ອັດຕາການກັ່ນຕອງຂອງ glomerular (GFR) ເພີ່ມຂື້ນ | ໃນໄລຍະ 5 ປີ |
| ໂຣກ nephropathy ຮ້າຍແຮງ | Proteinuria, ໂຣກ sclerosis ກວມເອົາ 50-75% ຂອງ glomeruli | 10-15 ປີ |
| ອຸດອນ | ເປັນໂຣກ glomerulosclerosis ທີ່ສົມບູນ | 15-20 ປີ |
ແຕ່ສ່ວນຫຼາຍໃນວັນນະຄະດີອ້າງອີງຍັງມີການແຍກໄລຍະຂອງໂຣກ nephropathy ທີ່ເປັນໂຣກເບົາຫວານໂດຍອີງໃສ່ການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງ. ໄລຍະດັ່ງຕໍ່ໄປນີ້ຂອງພະຍາດແມ່ນມີການ ຈຳ ແນກຢູ່ທີ່ນີ້:
- hyperfiltration. ໃນເວລານີ້, ການໄຫລວຽນຂອງເລືອດໃນຫລອດເລືອດຫົວໃຈເລັ່ງ (ພວກມັນແມ່ນຕົວກັ່ນຕອງຕົ້ນຕໍ), ປະລິມານນໍ້າຍ່ຽວເພີ່ມຂື້ນ, ອະໄວຍະວະຂອງຕົວເອງກໍ່ເພີ່ມຂື້ນເລັກນ້ອຍ. ຂັ້ນຕອນຂອງການຈະແກ່ຍາວເຖິງ 5 ປີ.
- Microalbuminuria ນີ້ແມ່ນການເພີ່ມຂື້ນເລັກນ້ອຍໃນລະດັບຂອງໂປຕີນໃນ albumin ໃນນໍ້າຍ່ຽວ (30-300 ມກ / ມື້), ເຊິ່ງວິທີການຫ້ອງທົດລອງ ທຳ ມະດາຍັງບໍ່ສາມາດຄິດໄລ່ໄດ້. ຖ້າທ່ານວິນິດໄສການປ່ຽນແປງເຫຼົ່ານີ້ໃຫ້ທັນເວລາແລະຈັດການການປິ່ນປົວ, ເວທີສາມາດປະມານ 10 ປີ.
- Proteinuria (ໃນຄໍາສັບຕ່າງໆອື່ນໆ - macroalbuminuria). ໃນນີ້, ອັດຕາການກັ່ນຕອງຂອງເລືອດຜ່ານ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ສ່ວນຫຼາຍແມ່ນຄວາມກົດດັນຂອງເສັ້ນເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ (BP). ລະດັບຂອງ albumin ໃນຍ່ຽວໃນຂັ້ນຕອນນີ້ສາມາດຈາກ 200 ເຖິງຫຼາຍກ່ວາ 2000 ມລກ / ມື້. ໄລຍະນີ້ຖືກກວດຫາໂຣກນີ້ໃນປີທີ 10-15 ຈາກການເລີ່ມຕົ້ນຂອງພະຍາດ.
- ໂຣກ nephropathy ຮ້າຍແຮງ. GFR ຫຼຸດລົງຫຼາຍກວ່າເກົ່າ, ເຮືອຖືກປົກຄຸມດ້ວຍການປ່ຽນແປງ sclerotic. ມັນຖືກກວດຫາໂຣກນີ້ 15-20 ປີຫຼັງຈາກການປ່ຽນແປງຄັ້ງ ທຳ ອິດຂອງເນື້ອງອກຂອງເນື້ອງອກ.
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ. ປາກົດພາຍຫຼັງ 20-25 ປີຂອງຊີວິດທີ່ເປັນໂລກເບົາຫວານ.
ແຜນພັດທະນາໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ
ສາມໄລຍະ ທຳ ອິດຂອງພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງອີງຕາມ Mogensen (ຫຼືໄລຍະເວລາຂອງ hyperfiltration ແລະ microalbuminuria) ຖືກເອີ້ນວ່າ preclinical. ໃນເວລານີ້, ອາການພາຍນອກແມ່ນຂາດ ໝົດ, ປະລິມານການຍ່ຽວແມ່ນປົກກະຕິ. ພຽງແຕ່ໃນບາງກໍລະນີ, ຄົນເຈັບສາມາດສັງເກດເຫັນການເພີ່ມຂື້ນຂອງຄວາມກົດດັນໃນແຕ່ລະໄລຍະໃນຕອນທ້າຍຂອງຂັ້ນຕອນຂອງ microalbuminuria.
ໃນເວລານີ້, ມີພຽງແຕ່ການທົດສອບພິເສດ ສຳ ລັບການ ກຳ ນົດປະລິມານຂອງ albumin ໃນນ້ ຳ ຍ່ຽວຂອງຜູ້ປ່ວຍໂລກເບົາຫວານເທົ່ານັ້ນທີ່ສາມາດກວດຫາໂຣກນີ້ໄດ້.
ຂັ້ນຕອນຂອງການມີທາດໂປຼຕີນແມ່ນມີອາການພາຍນອກສະເພາະແລ້ວ:
- ຄວາມດັນເລືອດເປັນປົກກະຕິ,
- ຄົນເຈັບຈົ່ມວ່າມີອາການໃຄ່ບວມ (ອາການໃຄ່ບວມຂອງໃບ ໜ້າ ແລະຂາເບື້ອງຕົ້ນ, ຫຼັງຈາກນັ້ນນໍ້າຈະສະສົມຢູ່ຕາມໂກນຂອງຮ່າງກາຍ),
- ນ້ ຳ ໜັກ ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍແລະຄວາມຢາກອາຫານຫຼຸດລົງ (ຮ່າງກາຍເລີ່ມຕົ້ນທີ່ຈະສະຫງວນທາດໂປຼຕີນເພື່ອເຮັດໃຫ້ຂາດແຄນ),
- ອ່ອນເພຍຮຸນແຮງ, ເຫງົານອນ,
- ຫິວແລະປວດຮາກ.
ໃນຂັ້ນສຸດທ້າຍຂອງພະຍາດ, ທຸກໆອາການຂ້າງເທິງແມ່ນຖືກຮັກສາແລະຂະຫຍາຍອອກ. ອາການໃຄ່ບວມ ກຳ ລັງຈະແຂງແຮງ, ເສັ້ນເລືອດຂອດມີການສັງເກດເຫັນໃນຍ່ຽວ. ຄວາມດັນເລືອດໃນເຮືອ renal ເພີ່ມຂື້ນເປັນຕົວເລກທີ່ເປັນໄພຂົ່ມຂູ່ຕໍ່ຊີວິດ.
Hemodialysis ແລະເຍື່ອຫຸ້ມປອດ peritoneal
ການ ຊຳ ລະລ້າງເລືອດທຽມໂດຍ hemodialysis (“ ໄຂ່ຫຼັງທຽມ”) ແລະການລ້າງເລືອດໂດຍປົກກະຕິແມ່ນເຮັດໃນໄລຍະທ້າຍຂອງໂຣກ nephropathy, ໃນເວລາທີ່ ໝາກ ໄຂ່ຫຼັງພື້ນເມືອງບໍ່ສາມາດຮັບມືກັບການກັ່ນຕອງໄດ້. ບາງຄັ້ງໂຣກ hemodialysis ແມ່ນຖືກ ກຳ ນົດຢູ່ໃນໄລຍະຕົ້ນໆ, ໃນເວລາທີ່ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວໃຈ
ໃນໄລຍະ hemodialysis, ທໍ່ລະບາຍນ້ ຳ ເຂົ້າໄປໃນເສັ້ນເລືອດຂອງຄົນເຈັບ, ເຊື່ອມຕໍ່ກັບ hemodialyzer - ອຸປະກອນກັ່ນຕອງ. ແລະລະບົບທັງ ໝົດ ເຮັດຄວາມສະອາດເລືອດຂອງສານພິດແທນ ໝາກ ໄຂ່ຫຼັງເປັນເວລາ 4-5 ຊົ່ວໂມງ.
ຂັ້ນຕອນການຍັບຍ່ຽວຂອງ peritoneal ແມ່ນຖືກປະຕິບັດຕາມແບບແຜນທີ່ຄ້າຍຄືກັນ, ແຕ່ທໍ່ຍ່ຽວທີ່ເຮັດຄວາມສະອາດບໍ່ໄດ້ຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດແດງ, ແຕ່ເຂົ້າໄປໃນ peritoneum. ວິທີການນີ້ແມ່ນໃຊ້ໃນເວລາທີ່ hemodialysis ເປັນໄປບໍ່ໄດ້ຍ້ອນເຫດຜົນຕ່າງໆ.
ຂັ້ນຕອນການ ຊຳ ລະລ້າງເລືອດເລື້ອຍປານໃດ, ມີພຽງແຕ່ທ່ານ ໝໍ ຕັດສິນໃຈບົນພື້ນຖານຂອງການກວດແລະສະພາບຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ຖ້າໂຣກ nephropathy ຍັງບໍ່ທັນໄດ້ໂອນໄປສູ່ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ, ທ່ານສາມາດເຊື່ອມຕໍ່ກັບ "ຫມາກໄຂ່ຫຼັງທຽມ" ຫນຶ່ງຄັ້ງຕໍ່ອາທິດ. ໃນເວລາທີ່ການເຮັດວຽກຂອງຫມາກໄຂ່ຫຼັງຫມົດໄປແລ້ວ, hemodialysis ຖືກປະຕິບັດສາມຄັ້ງຕໍ່ອາທິດ. ການຜ່າຕັດລ້າງເນື້ອເຍື່ອຫຸ້ມໃນ peritoneal ສາມາດເຮັດໄດ້ທຸກໆວັນ.
ການ ຊຳ ລະເລືອດທຽມ ສຳ ລັບໂຣກ nephropathy ແມ່ນມີຄວາມ ຈຳ ເປັນເມື່ອດັດຊະນີ GFR ຫຼຸດລົງເຖິງ 15 ml / ນາທີ / 1,73 m2 ແລະມີລະດັບໂພແທດຊຽມສູງຜິດປົກກະຕິ (ຫຼາຍກ່ວາ 6,5 mmol / l) ຖືກບັນທຶກໄວ້ດ້ານລຸ່ມ. ແລະຍັງຖ້າມີຄວາມສ່ຽງຕໍ່ການເປັນໂຣກປອດແຫ້ງຍ້ອນນ້ ຳ ສະສົມ, ພ້ອມທັງອາການທັງ ໝົດ ຂອງການຂາດທາດໂປຼຕີນ.
ໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານແລະໂຣກເບົາຫວານ
ການຮັກສາໂຣກ nephropathy ພະຍາດເບົາຫວານບໍ່ສາມາດແຍກອອກຈາກການຮັກສາສາເຫດ - ເບົາຫວານເອງ. ຂະບວນການທັງສອງຢ່າງນີ້ຄວນໄປພ້ອມກັນແລະດັດປັບຕາມຜົນຂອງການວິເຄາະຂອງຜູ້ປ່ວຍໂລກເບົາຫວານແລະຂັ້ນຕອນຂອງພະຍາດ.
ວຽກງານຕົ້ນຕໍໃນທັງພະຍາດເບົາຫວານແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນມີຄວາມຄືກັນ - ການກວດສອບຕະຫຼອດເວລາໃນການກວດກາທາດນ້ ຳ ຕານແລະຄວາມດັນເລືອດ. ຕົວແທນຕົ້ນຕໍທີ່ບໍ່ແມ່ນຢາກໍ່ຄືກັນໃນທຸກຂັ້ນຕອນຂອງໂລກເບົາຫວານ. ນີ້ແມ່ນການຄວບຄຸມລະດັບນໍ້າ ໜັກ, ສານອາຫານ ບຳ ບັດ, ການຫຼຸດຜ່ອນຄວາມຕຶງຄຽດ, ການປະຕິເສດນິໄສທີ່ບໍ່ດີ, ການອອກ ກຳ ລັງກາຍເປັນປະ ຈຳ.
ສະຖານະການກັບການກິນຢາແມ່ນມີຄວາມສັບສົນຫຼາຍ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານແລະໂຣກ nephropathy, ກຸ່ມຢາຫຼັກແມ່ນເພື່ອແກ້ໄຂຄວາມດັນ. ໃນທີ່ນີ້ທ່ານ ຈຳ ເປັນຕ້ອງເລືອກຢາທີ່ປອດໄພ ສຳ ລັບ ໝາກ ໄຂ່ຫຼັງທີ່ບໍ່ສະບາຍ, ໄດ້ຮັບການແກ້ໄຂ ສຳ ລັບອາການແຊກຊ້ອນອື່ນໆຂອງໂລກເບົາຫວານ, ມີທັງຄຸນສົມບັດກ່ຽວກັບ cardioprotective ແລະ nephroprotective. ເຫຼົ່ານີ້ແມ່ນຕົວຍັບຍັ້ງ ACE ສ່ວນໃຫຍ່.
ໃນກໍລະນີທີ່ເປັນໂຣກເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ, ຕົວຍັບຍັ້ງ ACE ໄດ້ຖືກອະນຸຍາດໃຫ້ຖືກທົດແທນໂດຍຢາຕ້ານໂຣກ angiotensin II ຖ້າມີຜົນຂ້າງຄຽງຈາກກຸ່ມຢາ ທຳ ອິດ.
ໃນເວລາທີ່ການທົດສອບໄດ້ສະແດງໃຫ້ເຫັນທາດໂປຣຕີນແລ້ວ, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງແລະຄວາມດັນເລືອດສູງຄວນໄດ້ຮັບການພິຈາລະນາໃນການຮັກສາໂລກເບົາຫວານ. ຂໍ້ ຈຳ ກັດໂດຍສະເພາະແມ່ນ ນຳ ໃຊ້ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ມີພະຍາດວິທະຍາປະເພດ 2: ສຳ ລັບພວກເຂົາ, ບັນຊີລາຍຊື່ຂອງຕົວແທນທີ່ມີທາດໂປຼຕີນໃນເລືອດທີ່ຖືກອະນຸຍາດ (PSSS) ທີ່ ຈຳ ເປັນຕ້ອງໄດ້ຮັບການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງ. ຢາທີ່ປອດໄພທີ່ສຸດແມ່ນ Glycvidon, Gliclazide, Repaglinide. ຖ້າ GFR ໃນໄລຍະໂຣກ nephropathy ຫຼຸດລົງເຖິງ 30 ml / ນາທີຫຼືຕໍ່າກວ່າ, ການໂອນຄົນເຈັບໄປຫາການບໍລິຫານອິນຊູລິນແມ່ນມີຄວາມ ຈຳ ເປັນ.
ນໍາໄປສູ່ການຫຼຸດລົງຂອງຄວາມສາມາດທີ່ເປັນປະໂຫຍດ, ແລະເກີດຂື້ນຍ້ອນອິດທິພົນຂອງຜົນກະທົບທາງດ້ານພະຍາດຕ່າງໆທີ່ເກີດຂື້ນໃນໂລກເບົາຫວານ. ນີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາພາວະແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ສຸດຂອງພະຍາດເບົາຫວານ, ເຊິ່ງສ່ວນໃຫຍ່ແມ່ນ ກຳ ນົດການຄາດຄະເນຂອງພະຍາດທີ່ຕິດພັນ.
ມັນຄວນຈະເວົ້າວ່າໂຣກ nephropathy ພະຍາດເບົາຫວານທີ່ມີໂຣກເບົາຫວານປະເພດ I ພັດທະນາເລື້ອຍໆກ່ວາໂຣກເບົາຫວານຊະນິດ II. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໂຣກເບົາຫວານຊະນິດ II ແມ່ນພົບເລື້ອຍກວ່າ. ຄຸນລັກສະນະທີ່ເດັ່ນຊັດແມ່ນການພັດທະນາຊ້າຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ແລະໄລຍະເວລາຂອງພະຍາດທີ່ຕິດພັນ (ພະຍາດເບົາຫວານ) ມີບົດບາດ ສຳ ຄັນ.
ລັກສະນະຂອງການປະກົດຕົວ
ບໍ່ມີຂໍ້ເທັດຈິງທີ່ແນ່ນອນກ່ຽວກັບສາເຫດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານໃນຂັ້ນຕອນນີ້ໃນການພັດທະນາຢາ. ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າບັນຫາ ໝາກ ໄຂ່ຫຼັງບໍ່ກ່ຽວຂ້ອງໂດຍກົງກັບລະດັບນ້ ຳ ຕານໃນເລືອດ, ສ່ວນໃຫຍ່ຂອງຜູ້ປ່ວຍໂລກເບົາຫວານທີ່ຢູ່ໃນບັນຊີລໍຖ້າການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ. ໃນບາງກໍລະນີ, ພະຍາດເບົາຫວານບໍ່ພັດທະນາເງື່ອນໄຂດັ່ງກ່າວ, ສະນັ້ນມີທິດສະດີຫຼາຍຢ່າງ ສຳ ລັບການເກີດຂື້ນຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ.
ທິດສະດີວິທະຍາສາດກ່ຽວກັບການພັດທະນາຂອງພະຍາດ:
- ທິດສະດີທາງພັນທຸ ກຳ. ຄົນທີ່ມີພູມຕ້ານທານທາງພັນທຸ ກຳ ສະເພາະໃດ ໜຶ່ງ ພາຍໃຕ້ອິດທິພົນຂອງໂລກເລືອດຈາງແລະພະຍາດທາງເດີນອາຫານທີ່ເປັນລັກສະນະຂອງໂລກເບົາຫວານພັດທະນາເສັ້ນເລືອດໃນໄຕ.
- ທິດສະດີການເຜົາຜານ. ນ້ ຳ ຕານໃນເລືອດເກີນປົກກະຕິຫຼືດົນນານເກີນໄປ (hyperglycemia), ເຮັດໃຫ້ເກີດການລົບກວນທາງຊີວະເຄມີໃນເສັ້ນເລືອດ. ນີ້ເຮັດໃຫ້ຂະບວນການທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ໃນຮ່າງກາຍ, ໂດຍສະເພາະ, ເຮັດໃຫ້ເນື້ອເຍື່ອຂອງ ໝາກ ໄຂ່ຫຼັງ ທຳ ລາຍ.
- ທິດສະດີ Hemodynamic. ໃນພະຍາດເບົາຫວານ mellitus, ການໄຫຼຂອງເລືອດໃນຫມາກໄຂ່ຫຼັງແມ່ນພິການທາງດ້ານຮ່າງກາຍ, ເຊິ່ງນໍາໄປສູ່ການສ້າງຕັ້ງຂອງ hypertension intracavitary. ໃນໄລຍະຕົ້ນໆ, hyperfiltration ແມ່ນຖືກສ້າງຕັ້ງຂື້ນ (ການເພີ່ມຂື້ນຂອງນໍ້າຍ່ຽວ), ແຕ່ວ່າສະພາບນີ້ແມ່ນຖືກທົດແທນໂດຍໄວທີ່ສຸດຍ້ອນຄວາມຈິງທີ່ວ່າຂໍ້ຄວາມດັ່ງກ່າວຖືກກີດຂວາງໂດຍເນື້ອເຍື່ອເຊື່ອມຕໍ່.
ມັນມີຄວາມຫຍຸ້ງຍາກຫຼາຍໃນການ ກຳ ນົດສາເຫດທີ່ ໜ້າ ເຊື່ອຖືຂອງພະຍາດ, ເພາະວ່າໂດຍທົ່ວໄປແລ້ວກົນໄກທັງ ໝົດ ປະຕິບັດຢ່າງສັບສົນ.
 ການພັດທະນາຂອງພະຍາດທາງເດີນປັດສະວະສ່ວນໃຫຍ່ແມ່ນໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກໂດຍການເປັນໂຣກ hyperglycemia ເປັນເວລາດົນ, ການຮັກສາທີ່ບໍ່ຄວບຄຸມ, ການສູບຢາແລະນິໄສທີ່ບໍ່ດີອື່ນໆ, ພ້ອມທັງຄວາມຜິດພາດທາງໂພຊະນາການ, ນໍ້າ ໜັກ ເກີນແລະຂະບວນການອັກເສບໃນອະໄວຍະວະໃກ້ຄຽງ (ຕົວຢ່າງ, ການຕິດເຊື້ອຂອງລະບົບ genitourinary).
ການພັດທະນາຂອງພະຍາດທາງເດີນປັດສະວະສ່ວນໃຫຍ່ແມ່ນໄດ້ຮັບການ ອຳ ນວຍຄວາມສະດວກໂດຍການເປັນໂຣກ hyperglycemia ເປັນເວລາດົນ, ການຮັກສາທີ່ບໍ່ຄວບຄຸມ, ການສູບຢາແລະນິໄສທີ່ບໍ່ດີອື່ນໆ, ພ້ອມທັງຄວາມຜິດພາດທາງໂພຊະນາການ, ນໍ້າ ໜັກ ເກີນແລະຂະບວນການອັກເສບໃນອະໄວຍະວະໃກ້ຄຽງ (ຕົວຢ່າງ, ການຕິດເຊື້ອຂອງລະບົບ genitourinary).
ມັນຍັງເປັນທີ່ຮູ້ຈັກວ່າຜູ້ຊາຍມີແນວໂນ້ມທີ່ຈະປະກອບເປັນພະຍາດນີ້ຫຼາຍກວ່າແມ່ຍິງ. ນີ້ສາມາດໄດ້ຮັບການອະທິບາຍໂດຍໂຄງສ້າງທາງກາຍຍະພາບຂອງລະບົບ genitourinary, ເຊັ່ນດຽວກັນກັບການປະຕິບັດທີ່ບໍ່ມີສະຕິລະວັງໃນການແນະ ນຳ ໃຫ້ທ່ານ ໝໍ ໃນການປິ່ນປົວພະຍາດ.
ຂັ້ນຕອນຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ
ພະຍາດດັ່ງກ່າວແມ່ນສະແດງໂດຍຄວາມຄືບ ໜ້າ ຊ້າ. ໃນກໍລະນີທີ່ຫາຍາກ, ພະຍາດເສັ້ນທາງກ້າວສູ່ຫຼາຍເດືອນຫຼັງຈາກການບົ່ງມະຕິພະຍາດເບົາຫວານແລະມີອາການແຊກຊ້ອນເພີ່ມເຕີມຂອງພະຍາດດັ່ງກ່າວປະກອບສ່ວນເຂົ້າໃນບັນຫານີ້. ສ່ວນຫຼາຍມັກ, ມັນຕ້ອງໃຊ້ເວລາຫຼາຍປີ, ໃນໄລຍະທີ່ອາການເພີ່ມຂື້ນຊ້າຫຼາຍ, ໂດຍປົກກະຕິຄົນເຈັບບໍ່ສາມາດສັງເກດເຫັນຄວາມບໍ່ສະບາຍທີ່ປາກົດຂື້ນໃນທັນທີ. ເພື່ອຮູ້ຢ່າງແນ່ນອນວ່າພະຍາດນີ້ເກີດຂື້ນແນວໃດ, ທ່ານຄວນຈະໄດ້ຮັບການກວດເລືອດແລະປັດສະວະເປັນປະ ຈຳ.
ມີຫຼາຍຂັ້ນຕອນຂອງການພັດທະນາຂອງພະຍາດດັ່ງນີ້:
- ຂັ້ນຕອນຂອງການ asymptomatic, ໃນທີ່ມີອາການທາງ pathological ຂອງພະຍາດແມ່ນບໍ່ມີ. ຄວາມ ໝາຍ ດຽວແມ່ນການເພີ່ມຂື້ນຂອງການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງ. ໃນຂັ້ນຕອນນີ້, ລະດັບຂອງ microalbuminuria ບໍ່ເກີນ 30 mg / ມື້.
- ໄລຍະເບື້ອງຕົ້ນຂອງພະຍາດວິທະຍາ. ໃນລະຫວ່າງໄລຍະເວລານີ້, microalbuminuria ຍັງຄົງຢູ່ໃນລະດັບທີ່ຜ່ານມາ (ບໍ່ເກີນ 30 ມລກ / ມື້), ແຕ່ວ່າການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງໃນໂຄງສ້າງຂອງອະໄວຍະວະຈະປາກົດ. ໂດຍສະເພາະ, ຝາຂອງ capillaries ຫນາ, ແລະທໍ່ເຊື່ອມຕໍ່ຂອງຫມາກໄຂ່ຫຼັງ, ເຊິ່ງຮັບຜິດຊອບໃນການສະຫນອງເລືອດໃຫ້ອະໄວຍະວະ, ຂະຫຍາຍ.
- ຂັ້ນຕອນຂອງ microalbuminuria ຫຼື prenephrotic ພັດທະນາພາຍໃນປະມານຫ້າປີ. ໃນເວລານີ້, ຄົນເຈັບບໍ່ໄດ້ກັງວົນກ່ຽວກັບອາການໃດໆ, ນອກຈາກວ່າຄວາມດັນເລືອດເພີ່ມຂື້ນເລັກ ໜ້ອຍ ຫຼັງຈາກອອກ ກຳ ລັງກາຍ. ວິທີດຽວທີ່ຈະ ກຳ ນົດໂຣກນີ້ແມ່ນໂຣກຍ່ຽວ, ເຊິ່ງສາມາດສະແດງການເພີ່ມຂື້ນຂອງ albuminuria ຕັ້ງແຕ່ 20 ເຖິງ 200 ມລກ / ມລໃນສ່ວນຂອງຍ່ຽວໃນຕອນເຊົ້າ.
- ຂັ້ນຕອນຂອງການ nephrotic ຍັງພັດທະນາຊ້າໆ. Proteinuria (ທາດໂປຼຕີນໃນຍ່ຽວ) ແມ່ນຖືກສັງເກດເຫັນຢ່າງຕໍ່ເນື່ອງ, ຊິ້ນສ່ວນຂອງເລືອດຈະປາກົດເປັນປະ ຈຳ. ຄວາມດັນເລືອດສູງກໍ່ກາຍເປັນປົກກະຕິ, ມີອາການບວມແລະເປັນເລືອດຈາງ. ການນັບປັດສະວະໃນໄລຍະນີ້ບັນທຶກການເພີ່ມຂື້ນຂອງ ESR, cholesterol, alpha-2 ແລະ beta-globulins, lipoproteins beta. ແຕ່ລະໄລຍະ, ລະດັບນ້ ຳ urea ແລະລະດັບ creatinine ຂອງຄົນເຈັບເພີ່ມຂື້ນ.
- ຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດແມ່ນມີລັກສະນະໂດຍການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ. ໜ້າ ທີ່ການກັ່ນຕອງແລະຄວາມເຂັ້ມຂົ້ນຂອງ ໝາກ ໄຂ່ຫຼັງຖືກຫຼຸດລົງຢ່າງຈະແຈ້ງ, ເຊິ່ງກໍ່ໃຫ້ເກີດການປ່ຽນແປງທາງດ້ານພະຍາດໃນອະໄວຍະວະ. ໃນປັດສະວະ, ທາດໂປຼຕີນ, ເລືອດແລະແມ້ກະທັ້ງຖັງແມ່ນຖືກກວດພົບ, ເຊິ່ງສະແດງໃຫ້ເຫັນຢ່າງຈະແຈ້ງເຖິງຄວາມຜິດປົກກະຕິຂອງລະບົບຖ່າຍເທ.
ໂດຍປົກກະຕິແລ້ວຄວາມຄືບ ໜ້າ ຂອງພະຍາດໄປຮອດຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດແມ່ນໃຊ້ເວລາຫ້າຫາຊາວປີ. ຖ້າມີມາດຕະການໃຫ້ທັນເວລາເພື່ອຮັກສາ ໝາກ ໄຂ່ຫຼັງ, ສະຖານະການທີ່ ສຳ ຄັນສາມາດຫລີກລ້ຽງໄດ້. ການບົ່ງມະຕິແລະການຮັກສາພະຍາດແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍ, ເພາະວ່າໃນໄລຍະເລີ່ມຕົ້ນຂອງໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານແມ່ນຖືກ ກຳ ນົດໂດຍສ່ວນໃຫຍ່ແມ່ນເກີດຈາກອຸບັດຕິເຫດ. ນັ້ນແມ່ນເຫດຜົນທີ່ວ່າ, ດ້ວຍການບົ່ງມະຕິພະຍາດເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມປະລິມານປັດສະວະແລະກວດເປັນປະ ຈຳ.
ປັດໃຈສ່ຽງຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເລືອດ
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າສາເຫດຕົ້ນຕໍຂອງການສະແດງອອກຂອງພະຍາດຕ້ອງໄດ້ຮັບການສະແຫວງຫາໃນການເຮັດວຽກຂອງລະບົບພາຍໃນ, ປັດໃຈອື່ນໆສາມາດເພີ່ມຄວາມສ່ຽງໃນການພັດທະນາພະຍາດດັ່ງກ່າວ. ໃນເວລາທີ່ຈັດການຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ທ່ານ ໝໍ ຫຼາຍຄົນໂດຍບໍ່ໄດ້ລົ້ມເຫລວແນະ ນຳ ໃຫ້ພວກເຂົາຕິດຕາມສະພາບຂອງລະບົບ genitourinary ແລະ ດຳ ເນີນການກວດສຸຂະພາບເປັນປະ ຈຳ ກັບຜູ້ຊ່ຽວຊານດ້ານວິທະຍາສາດແຄບ (ຜູ້ຊ່ຽວຊານທາງ nerologologist, urologist, ແລະອື່ນໆ).
ປັດໃຈທີ່ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາພະຍາດດັ່ງນີ້:
- ນຳ ້ຕານໃນເລືອດສູງປົກກະຕິແລະບໍ່ຄວບຄຸມ,
- ພະຍາດເລືອດຈາງທີ່ບໍ່ ນຳ ໄປສູ່ບັນຫາເພີ່ມເຕີມ (ລະດັບ hemoglobin ຕໍ່າກວ່າ 130 ໃນຜູ້ປ່ວຍຜູ້ໃຫຍ່),
- ຄວາມດັນເລືອດສູງ, ການໂຈມຕີ hypertensive,
- ການເພີ່ມຂື້ນຂອງ cholesterol ແລະ triglycerides ໃນເລືອດ,
- ການສູບຢາແລະເຫຼົ້າ (ຕິດຢາເສບຕິດ).
ຄົນເຈັບຜູ້ສູງອາຍຸຍັງເປັນປັດໃຈສ່ຽງ, ເພາະວ່າຂະບວນການຂອງຜູ້ສູງອາຍຸຖືກສະແດງຢ່າງບໍ່ແນ່ນອນກ່ຽວກັບສະພາບຂອງອະໄວຍະວະພາຍໃນ.
ວິຖີຊີວິດແລະອາຫານທີ່ແຂງແຮງພ້ອມທັງການຮັກສາດ້ວຍການຮັກສາເພື່ອຊ່ວຍເຮັດໃຫ້ລະດັບນໍ້າຕານໃນເລືອດປົກກະຕິຈະຊ່ວຍຫຼຸດຜ່ອນຜົນກະທົບທາງລົບ.
ອາການຂອງພະຍາດ
ຄຳ ນິຍາມຂອງອາການຄັນໃນໄລຍະເລີ່ມຕົ້ນຈະຊ່ວຍໃນການ ດຳ ເນີນການປິ່ນປົວຢ່າງປອດໄພ, ແຕ່ບັນຫາແມ່ນການເລີ່ມຕົ້ນຂອງພະຍາດ. ນອກຈາກນັ້ນ, ບາງຕົວຊີ້ວັດອາດສະແດງເຖິງບັນຫາສຸຂະພາບອື່ນໆ. ໂດຍສະເພາະ, ອາການຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫມາກໄຂ່ຫລັງ. ພະຍາດທັງ ໝົດ ເຫຼົ່ານີ້ສາມາດຖືກຈັດປະເພດເປັນພະຍາດທາງເສັ້ນທາງຂອງ ໝາກ ໄຂ່ຫຼັງ, ສະນັ້ນ, ເພື່ອການບົ່ງມະຕິທີ່ຖືກຕ້ອງ, ຕ້ອງມີການກວດກາທີ່ສົມບູນ.
- ຄວາມດັນເລືອດເພີ່ມຂື້ນຢ່າງຕໍ່ເນື່ອງ - ຄວາມດັນເລືອດສູງ,
- ຄວາມບໍ່ສະບາຍແລະຄວາມເຈັບປວດໃນດ້ານຫລັງ,
- ພະຍາດເລືອດຈາງໃນລະດັບທີ່ແຕກຕ່າງກັນ, ບາງຄັ້ງໃນຮູບແບບທີ່ງົດງາມ,
- ຄວາມຜິດປົກກະຕິກ່ຽວກັບເຄື່ອງຍ່ອຍ, ອາການປວດຮາກແລະການສູນເສຍຄວາມຢາກອາຫານ,
- ເມື່ອຍລ້າ, ເຫງົານອນແລະອ່ອນເພຍທົ່ວໄປ,
- ອາການໃຄ່ບວມຂອງແຂນຂາແລະໃບ ໜ້າ, ໂດຍສະເພາະແມ່ນໃນຕອນທ້າຍຂອງມື້,
- ຄົນເຈັບຫຼາຍຄົນຈົ່ມວ່າຜິວ ໜັງ ແຫ້ງ, ອາການຄັນແລະຕຸ່ມຜື່ນຕາມ ໜ້າ ແລະຮ່າງກາຍ.
ໃນບາງກໍລະນີ, ອາການອາດຈະຄ້າຍຄືກັບໂຣກເບົາຫວານ, ສະນັ້ນຄົນເຈັບບໍ່ໃສ່ໃຈພວກເຂົາ. ມັນຄວນຈະໄດ້ຮັບຍົກໃຫ້ເຫັນວ່າຜູ້ເປັນໂລກເບົາຫວານແຕ່ລະໄລຍະຕ້ອງມີການກວດພິເສດເປັນໄລຍະເຊິ່ງສະແດງໃຫ້ເຫັນການມີທາດໂປຼຕີນແລະເລືອດໃນຍ່ຽວຂອງພວກເຂົາ. ຕົວຊີ້ວັດເຫຼົ່ານີ້ແມ່ນຍັງເປັນສັນຍານລັກສະນະຂອງການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງເຊິ່ງຈະຊ່ວຍໃນການ ກຳ ນົດພະຍາດໄວເທົ່າທີ່ຈະໄວໄດ້.
ການຮັກສາຊ້າ
ອາການປົກກະຕິຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ບໍ່ສະດວກສະບາຍແມ່ນບໍ່ພຽງແຕ່ການທົດສອບຫ້ອງທົດລອງທີ່ເສື່ອມໂຊມເທົ່ານັ້ນ, ແຕ່ຍັງເປັນສະພາບຂອງຄົນເຈັບ ນຳ ອີກ. ໃນໄລຍະທ້າຍຂອງໂລກ nephropathy ພະຍາດເບົາຫວານ, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງແມ່ນອ່ອນເພຍທີ່ສຸດ, ສະນັ້ນວິທີແກ້ໄຂອື່ນໆ ສຳ ລັບບັນຫາດັ່ງກ່າວແມ່ນຕ້ອງໄດ້ພິຈາລະນາ.
ວິທີການ Cardinal ແມ່ນ:
- Hemodialysis ຫຼືຫມາກໄຂ່ຫຼັງປອມ. ຊ່ວຍໃນການ ກຳ ຈັດຜະລິດຕະພັນເສື່ອມຈາກຮ່າງກາຍ. ຂັ້ນຕອນດັ່ງກ່າວໄດ້ຖືກເຮັດຊ້ ຳ ອີກຫຼັງຈາກປະມານ 1 ມື້, ການປິ່ນປົວແບບສະ ໜັບ ສະ ໜູນ ດັ່ງກ່າວຊ່ວຍໃຫ້ຄົນເຈັບມີຊີວິດຢູ່ກັບການບົ່ງມະຕິນີ້ເປັນເວລາດົນນານ.
- ການລະບາດຂອງເນື້ອເຍື່ອຫຸ້ມໃນ peritoneal. ຫຼັກການທີ່ແຕກຕ່າງກັນເລັກນ້ອຍກ່ວາ hemodialysis ຮາດແວ. ຂັ້ນຕອນດັ່ງກ່າວແມ່ນ ດຳ ເນີນໄປເລື້ອຍໆ ໜ້ອຍ ໜຶ່ງ (ປະມານ ໜຶ່ງ ຫາສາມຫາຫ້າມື້) ແລະບໍ່ ຈຳ ເປັນຕ້ອງມີອຸປະກອນການແພດທີ່ຊັບຊ້ອນ.
- ການປ່ຽນ ໝາກ ໄຂ່ຫຼັງ. ການປ່ຽນອະໄວຍະວະຂອງຜູ້ໃຫ້ບໍລິຈາກໃຫ້ຄົນເຈັບ. ການປະຕິບັດງານທີ່ມີປະສິດຕິຜົນ, ແຕ່ ໜ້າ ເສຍດາຍ, ມັນບໍ່ແມ່ນເລື່ອງ ທຳ ມະດາໃນປະເທດຂອງພວກເຮົາ.
ໂຣກເບົາຫວານເປັນເວລາດົນນານເຮັດໃຫ້ເກີດພາວະແຊກຊ້ອນຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບການເພີ່ມຂື້ນຂອງລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ໄຫລວຽນ.ຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຈະພັດທະນາຍ້ອນການ ທຳ ລາຍຂອງອົງປະກອບຂອງຕົວກອງ, ເຊິ່ງລວມມີກະເພາະອາຫານແລະຫຼອດ, ພ້ອມທັງເຮືອທີ່ສະ ໜອງ ໃຫ້ພວກມັນ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ. ພຽງແຕ່ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງເທົ່ານັ້ນທີ່ສາມາດຊ່ວຍຄົນເຈັບໃນໄລຍະນີ້.
ລະດັບຂອງໂຣກ nephropathy ໃນໂລກເບົາຫວານແມ່ນຖືກກໍານົດໂດຍວິທີການຊົດເຊີຍການເພີ່ມຂື້ນຂອງນໍ້າຕານໃນເລືອດແລະຄວາມດັນເລືອດທີ່ສະຖຽນລະພາບ.
ສາເຫດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ
ພະຍາດເບົາຫວານແມ່ນກຸ່ມພະຍາດທັງ ໝົດ ທີ່ປາກົດຂື້ນຍ້ອນການລະເມີດການສ້າງຕັ້ງຫຼືການກະ ທຳ ຂອງອິນຊູລິນ. ພະຍາດທັງ ໝົດ ນີ້ແມ່ນມາພ້ອມກັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໃນກໍລະນີນີ້, ພະຍາດເບົາຫວານສອງຊະນິດແມ່ນ ຈຳ ແນກ:
- insulin-dependant (ປະເພດ I ພະຍາດເບົາຫວານ mellitus,
- ບໍ່ແມ່ນອິນຊູລິນ (ເພິ່ງພາໂຣກເບົາຫວານປະເພດ II).
ຖ້າເຮືອແລະເນື້ອເຍື່ອປະສາດ ສຳ ຜັດກັບເວລາດົນໆທີ່ຈະພົບກັບລະດັບນ້ ຳ ຕານໃນລະດັບສູງ, ແລະມັນມີຄວາມ ສຳ ຄັນຢູ່ນີ້, ຖ້າບໍ່ດັ່ງນັ້ນການປ່ຽນແປງທາງດ້ານພະຍາດໃນຮ່າງກາຍກໍ່ຈະເກີດຂື້ນໃນຮ່າງກາຍ, ເຊິ່ງເປັນພາວະແຊກຊ້ອນຂອງພະຍາດເບົາຫວານ.
ໜຶ່ງ ໃນອາການແຊກຊ້ອນນີ້ແມ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ. ອັດຕາການຕາຍຂອງຄົນເຈັບຈາກຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງໃນພະຍາດເຊັ່ນໂຣກເບົາຫວານປະເພດ I ເປັນອັນດັບ ທຳ ອິດ. ມີໂລກເບົາຫວານຊະນິດ II, ສະຖານທີ່ ນຳ ໜ້າ ໃນ ຈຳ ນວນຄົນເສຍຊີວິດແມ່ນຖືກຄອບຄອງໂດຍພະຍາດຕ່າງໆທີ່ກ່ຽວຂ້ອງກັບລະບົບຫຼອດເລືອດຫົວໃຈ, ແລະຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຕິດຕາມພວກມັນ.
ໃນການພັດທະນາຂອງໂຣກ nephropathy, ບົດບາດທີ່ ສຳ ຄັນແມ່ນຖືກຫຼີ້ນໂດຍການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ນອກ ເໜືອ ຈາກຄວາມຈິງທີ່ວ່າທາດນ້ ຳ ຕານເຄື່ອນໄຫວຢູ່ໃນຈຸລັງຫລອດເລືອດເປັນສານພິດ, ມັນຍັງກະຕຸ້ນກົນໄກຕ່າງໆທີ່ເຮັດໃຫ້ເກີດການ ທຳ ລາຍຝາຂອງເສັ້ນເລືອດແລະເຮັດໃຫ້ມັນແຜ່ລາມໄດ້.
ໂລກຫຼອດເລືອດໃນໂລກເບົາຫວານ
ການພັດທະນາຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານປະກອບສ່ວນໃຫ້ຄວາມກົດດັນເພີ່ມຂື້ນໃນເຮືອ renal. ມັນສາມາດເກີດຂື້ນໄດ້ຍ້ອນລະບຽບການທີ່ບໍ່ຖືກຕ້ອງໃນຄວາມເສຍຫາຍຕໍ່ລະບົບປະສາດທີ່ເກີດຈາກໂລກເບົາຫວານ (ໂຣກເບົາຫວານໃນໂຣກເບົາຫວານ).
ໃນທີ່ສຸດ, ເນື້ອເຍື່ອມີຮອຍແຜເປັນຕົວແທນຂອງເຮືອທີ່ຖືກ ທຳ ລາຍ, ເຊິ່ງ ນຳ ໄປສູ່ການເປັນ ໜິ້ວ ຂອງ ໝາກ ໄຂ່ຫຼັງ.
ສັນຍານຂອງໂຣກໂຣກໂຣກໂຣກໂຣກເບົາຫວານ
ພະຍາດດັ່ງກ່າວພັດທະນາໃນຫຼາຍໄລຍະ:
ຂ້າພະເຈົ້າຂັ້ນຕອນຂອງການ ມັນສະແດງອອກໃນ ໝາກ ໄຂ່ຫຼັງ hyperfunction, ແລະມັນເກີດຂື້ນໃນຕອນເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ, ມີອາການຂອງຕົວເອງ. ຈຸລັງຂອງເຮືອທີ່ເປັນພົກຍ່ຽວເພີ່ມຂື້ນເລັກນ້ອຍ, ປະລິມານນ້ ຳ ຍ່ຽວແລະການກັ່ນຕອງຂອງມັນເພີ່ມຂື້ນ. ໃນເວລານີ້, ທາດໂປຼຕີນໃນປັດສະວະຍັງບໍ່ທັນໄດ້ ກຳ ນົດເທື່ອ. ບໍ່ມີອາການພາຍນອກ.
ຊັ້ນ II ສະແດງໂດຍຈຸດເລີ່ມຕົ້ນຂອງການປ່ຽນແປງໂຄງສ້າງ:
- ຫຼັງຈາກຄົນເຈັບໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ, ປະມານສອງປີຕໍ່ມາຂັ້ນຕອນນີ້ເກີດຂື້ນ.
- ຈາກປັດຈຸບັນນີ້, ຝາຂອງເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງເລີ່ມ ໜາ.
- ເຊັ່ນດຽວກັນກັບກໍລະນີທີ່ຜ່ານມາ, ທາດໂປຼຕີນໃນປັດສະວະຍັງບໍ່ທັນໄດ້ຖືກກວດພົບແລະການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຍັງບໍ່ໄດ້ຖືກບົກຜ່ອງ.
- ອາການຂອງພະຍາດຍັງຫາຍສາບສູນຢູ່.
ຊັ້ນ III - ນີ້ແມ່ນພະຍາດ nephropathy ພະຍາດເບົາຫວານເລີ່ມຕົ້ນ. ມັນເກີດຂື້ນ, ຕາມກົດລະບຽບ, ຫ້າປີຫຼັງຈາກການກວດຫາຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ໂດຍປົກກະຕິແລ້ວ, ໃນຂັ້ນຕອນການບົ່ງມະຕິພະຍາດອື່ນຫຼືໃນລະຫວ່າງການກວດກາເປັນປະ ຈຳ, ມີທາດໂປຼຕີນນ້ອຍ ຈຳ ນວນ ໜຶ່ງ (ຈາກ 30 ຫາ 300 ມກ / ມື້) ພົບໃນປັດສະວະ. ສະພາບການຄ້າຍຄືກັນນີ້ແມ່ນເອີ້ນວ່າ microalbuminuria. ຄວາມຈິງທີ່ວ່າທາດໂປຼຕີນທີ່ປະກົດຢູ່ໃນນໍ້າຍ່ຽວສະແດງເຖິງຄວາມເສຍຫາຍທີ່ຮ້າຍແຮງຕໍ່ເຮືອຂອງ ໝາກ ໄຂ່ຫຼັງ.
- ໃນຂັ້ນຕອນນີ້, ອັດຕາການກັ່ນຕອງຂອງ glomerular ປ່ຽນແປງ.
- ຕົວຊີ້ວັດນີ້ ກຳ ນົດລະດັບຂອງການກັ່ນຕອງນ້ ຳ ແລະສານນ້ ຳ ໜັກ ໂມເລກຸນຕ່ ຳ ທີ່ເປັນອັນຕະລາຍເຊິ່ງຈະຜ່ານຕົວກັ່ນກອງ.
- ໃນໄລຍະ ທຳ ອິດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ, ຕົວຊີ້ວັດນີ້ອາດຈະເປັນປົກກະຕິຫຼືສູງຂື້ນເລັກນ້ອຍ.
- ອາການພາຍນອກແລະອາການຂອງພະຍາດແມ່ນບໍ່ມີ.
ສາມໄລຍະ ທຳ ອິດເອີ້ນວ່າ preclinical, ເພາະວ່າບໍ່ມີການຮ້ອງທຸກຂອງຄົນເຈັບ, ແລະການປ່ຽນແປງທາງດ້ານພະຍາດໃນ ໝາກ ໄຂ່ຫຼັງແມ່ນຖືກ ກຳ ນົດໂດຍວິທີການຫ້ອງທົດລອງເທົ່ານັ້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການກວດຫາພະຍາດໃນສາມໄລຍະ ທຳ ອິດ. ໃນຈຸດນີ້, ມັນຍັງມີຄວາມເປັນໄປໄດ້ໃນການແກ້ໄຂສະຖານະການແລະການປີ້ນປົວພະຍາດ.
ຂັ້ນຕອນທີ IV - ເກີດຂື້ນ 10-15 ປີຫຼັງຈາກຄົນເຈັບໄດ້ຖືກກວດພົບວ່າເປັນໂຣກເບົາຫວານ.
- ນີ້ແມ່ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້, ເຊິ່ງສະແດງອອກໂດຍການສະແດງອອກຢ່າງຈະແຈ້ງຂອງອາການ.
- ເງື່ອນໄຂນີ້ເອີ້ນວ່າທາດໂປຣຕີນ.
- ໃນ ໜິ້ວ ທາງເດີນປັດສະວະ, ມີການກວດພົບທາດໂປຼຕີນ ຈຳ ນວນຫຼວງຫຼາຍ, ຄວາມເຂັ້ມຂົ້ນຂອງມັນໃນເລືອດ, ກົງກັນຂ້າມ, ຫຼຸດລົງ.
- ມີການສັງເກດການໃຄ່ບວມຂອງຮ່າງກາຍ.
ຖ້າມີທາດໂປຼຕີນນ້ອຍ, ຫຼັງຈາກນັ້ນຂາແລະໃບ ໜ້າ ຈະໃຄ່ບວມ. ໃນຂະນະທີ່ໂຣກດັ່ງກ່າວມີຄວາມຄືບ ໜ້າ, ໂຣກຜິວ ໜັງ ແຜ່ລາມໄປທົ່ວຮ່າງກາຍ. ໃນເວລາທີ່ການປ່ຽນແປງທາງດ້ານ pathological ໃນຫມາກໄຂ່ຫຼັງມີລັກສະນະທີ່ຊັດເຈນ, ການໃຊ້ຢາ diuretic ກາຍເປັນສິ່ງທີ່ບໍ່ເຫມາະສົມ, ເພາະວ່າພວກມັນບໍ່ຊ່ວຍໄດ້. ໃນສະຖານະການທີ່ຄ້າຍຄືກັນນີ້, ການຜ່າຕັດທາດແຫຼວຈາກການຜ່າຕັດອອກມາແມ່ນຖືກບົ່ງບອກ (ການເຈາະ).
- ກະຫາຍນ້ ຳ
- ປວດຮາກ
- ເຫງົານອນ
- ການສູນເສຍຄວາມຢາກອາຫານ
- ຄວາມອິດເມື່ອຍ.
ເກືອບທຸກເວລາໃນໄລຍະນີ້ມີການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດ, ສ່ວນຫຼາຍຕົວເລກຂອງມັນສູງຫຼາຍ, ສະນັ້ນລົມຫາຍໃຈສັ້ນ, ເຈັບຫົວ, ເຈັບໃນຫົວໃຈ.
 ເວທີ V ມັນໄດ້ຖືກເອີ້ນວ່າຂັ້ນຕອນສຸດທ້າຍຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແລະເປັນຈຸດສິ້ນສຸດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ. ໂຣກ sclerosis ທີ່ສົມບູນຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງເກີດຂື້ນ, ມັນຢຸດເຊົາການປະຕິບັດຫນ້າທີ່ຂອງ excretory.
ເວທີ V ມັນໄດ້ຖືກເອີ້ນວ່າຂັ້ນຕອນສຸດທ້າຍຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແລະເປັນຈຸດສິ້ນສຸດຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ. ໂຣກ sclerosis ທີ່ສົມບູນຂອງເຮືອຂອງຫມາກໄຂ່ຫຼັງເກີດຂື້ນ, ມັນຢຸດເຊົາການປະຕິບັດຫນ້າທີ່ຂອງ excretory.
ອາການຕ່າງໆຂອງຂັ້ນຕອນກ່ອນ ໜ້າ ນີ້ຍັງຄົງຢູ່, ມີພຽງແຕ່ຢູ່ທີ່ນີ້ພວກເຂົາກໍ່ເປັນໄພຂົ່ມຂູ່ທີ່ຈະແຈ້ງຕໍ່ຊີວິດ. ພຽງແຕ່ພະຍາດ hemodialysis, dialysis dialysis, ຫຼືການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ, ຫຼືແມ່ນແຕ່ສະລັບສັບຊ້ອນທັງ ໝົດ, ໝາກ ໄຂ່ຫຼັງ - ໄຕ, ສາມາດຊ່ວຍໃນເວລານີ້.
ວິທີການທີ່ທັນສະ ໄໝ ໃນການບົ່ງມະຕິພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານ
ການທົດສອບທົ່ວໄປບໍ່ໄດ້ໃຫ້ຂໍ້ມູນກ່ຽວກັບໄລຍະ preclinical ຂອງພະຍາດ. ສະນັ້ນ, ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີການບົ່ງມະຕິພິເສດກ່ຽວກັບປັດສະວະ.
ຖ້າຕົວຊີ້ວັດຂອງ albumin ຢູ່ໃນລະດັບ 30 ຫາ 300 ມລກ / ມື້, ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບ microalbuminuria, ແລະສິ່ງນີ້ສະແດງເຖິງການພັດທະນາຂອງໂລກ nephropathy ພະຍາດເບົາຫວານໃນຮ່າງກາຍ. ການເພີ່ມຂື້ນຂອງອັດຕາການ ໜິ້ວ glomerular ຍັງຊີ້ໃຫ້ເຫັນໂຣກ nephropathy ພະຍາດເບົາຫວານ.
ການພັດທະນາຂອງໂລກຄວາມດັນໂລຫິດແດງ, ການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍຂອງປະລິມານໂປຣຕີນໃນປັດສະວະ, ການ ທຳ ງານຂອງສາຍຕາທີ່ບົກຜ່ອງແລະການຫຼຸດລົງຢ່າງຕໍ່ເນື່ອງຂອງອັດຕາການ ໜິ້ວ glomerular ແມ່ນອາການເຫຼົ່ານັ້ນທີ່ສະແດງເຖິງຂັ້ນຕອນທາງຄລີນິກທີ່ໂຣກ nephropathy ເປັນໂຣກເບົາຫວານ. ອັດຕາການກັ່ນຕອງ Glomerular ຫຼຸດລົງເຖິງ 10 ml / ນາທີແລະລຸ່ມ.
4. ໂຣກ nephropathy ເບົາຫວານທີ່ຮ້າຍແຮງ
ຂັ້ນຕອນຂອງການ manifests ຕົວຂອງມັນເອງ 10-15 ປີຫຼັງຈາກການເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ. ມັນມີລັກສະນະໂດຍການຫຼຸດລົງຂອງອັດຕາການກັ່ນຕອງສະຕໍເບີຣີລົງເປັນ 10-15 ມລ / ນາທີ. ຕໍ່ປີ, ເນື່ອງຈາກຄວາມເສຍຫາຍຢ່າງຮ້າຍແຮງຕໍ່ເສັ້ນເລືອດ. ການສະແດງທາດໂປຼຕີນຈາກທາດໂປຼຕີນ (ຫຼາຍກວ່າ 300 ມກ / ມື້). ຄວາມຈິງນີ້ ໝາຍ ຄວາມວ່າປະມານ 50-70% ຂອງໂລກກະເພາະອາຫານໄດ້ເປັນໂຣກ sclerosis ແລະການປ່ຽນແປງຂອງ ໝາກ ໄຂ່ຫຼັງກາຍເປັນສິ່ງທີ່ບໍ່ປ່ຽນແປງໄດ້. ໃນຂັ້ນຕອນນີ້, ອາການທີ່ສົດໃສຂອງໂຣກ nephropathy ເບົາຫວານເລີ່ມປາກົດຂື້ນ:
- puffiness, ຜົນກະທົບຕໍ່ຂາຄັ້ງທໍາອິດ, ຫຼັງຈາກນັ້ນໃບຫນ້າ, ຫນ້າທ້ອງແລະຫນ້າເອິກ,
- ເຈັບຫົວ
- ອ່ອນເພຍ, ເຫງົານອນ, ງ້ວງຊຶມ,
- ຫິວແລະປວດຮາກ
- ການສູນເສຍຄວາມຢາກອາຫານ
- ຄວາມດັນເລືອດສູງ, ມີແນວໂນ້ມທີ່ຈະເພີ່ມຂື້ນໃນແຕ່ລະປີປະມານ 7%,
- ເຈັບຫົວໃຈ
- ລົມຫາຍໃຈສັ້ນ.
 ການມີທາດໂປຼຕີນໃນປັດສະວະຫຼາຍເກີນໄປແລະລະດັບການຫຼຸດລົງຂອງເລືອດແມ່ນອາການຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານ.
ການມີທາດໂປຼຕີນໃນປັດສະວະຫຼາຍເກີນໄປແລະລະດັບການຫຼຸດລົງຂອງເລືອດແມ່ນອາການຂອງພະຍາດ nephropathy ພະຍາດເບົາຫວານ.
ການຂາດທາດໂປຼຕີນໃນເລືອດແມ່ນໄດ້ຮັບການຊົດເຊີຍຈາກການປຸງແຕ່ງຊັບພະຍາກອນຂອງມັນເອງ, ລວມທັງທາດປະສົມທາດໂປຼຕີນ, ເຊິ່ງຊ່ວຍເຮັດໃຫ້ຄວາມສົມດຸນຂອງທາດໂປຼຕີນປົກກະຕິ. ການ ທຳ ລາຍຮ່າງກາຍຕົນເອງເກີດຂື້ນ. ຄົນເຈັບຈະສູນເສຍນ້ ຳ ໜັກ ຢ່າງຫຼວງຫຼາຍ, ແຕ່ຄວາມຈິງນີ້ຍັງບໍ່ທັນສັງເກດເຫັນຍ້ອນການເພີ່ມຂື້ນຂອງເນື້ອງອກ. ການຊ່ວຍເຫຼືອຂອງຢາ diuretics ຈະບໍ່ມີປະສິດຕິພາບແລະການຖອກນ້ ຳ ອອກມາແມ່ນຖືກປະຕິບັດໂດຍການເຈາະ.
ໃນຂັ້ນຕອນຂອງທາດໂປຼຕີນ, ໃນເກືອບທຸກກໍລະນີ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຕາບອດໄດ້ຖືກສັງເກດເຫັນ - ການປ່ຽນແປງທາງດ້ານ pathological ໃນເຮືອຂອງສາຍຕາ, ເປັນຜົນມາຈາກການສະຫນອງເລືອດໃຫ້ກັບ retina ແມ່ນຖືກລົບກວນ, ໂຣກກະດູກຜ່ອຍ, ໂຣກຊືມແສງແລະຍ້ອນວ່າ, ຕາບອດຈະປາກົດ. ຜູ້ຊ່ຽວຊານແຍກແຍະການປ່ຽນແປງທາງດ້ານເຊື້ອພະຍາດດັ່ງກ່າວ, ເຊັ່ນໂຣກໂຣກ ໝາກ ໄຂ່ຫຼັງ.
ດ້ວຍໂຣກໂປຣຕີນ, ພະຍາດຫລອດເລືອດໃນຫົວໃຈພັດທະນາ.
5. ປະເທດອຸມມະນີ. ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ
ຂັ້ນຕອນຂອງການແມ່ນສະແດງໂດຍ sclerosis ຄົບຖ້ວນຂອງເຮືອແລະຮອຍແປ້ວ. ພື້ນທີ່ພາຍໃນຂອງ ໝາກ ໄຂ່ຫຼັງແຂງຕົວ. ມີການລຸດລົງໃນ GFR (ຫນ້ອຍກວ່າ 10 ມລ / ນາທີ). ປັດສະວະແລະການກັ່ນຕອງເລືອດຢຸດ, ຄວາມເຂັ້ມຂົ້ນຂອງສານສະກັດໄນໂຕຣເຈນທີ່ມີທາດເບື່ອໃນເລືອດເພີ່ມຂື້ນ. ການສະແດງ:
- hypoproteinemia (ທາດໂປຼຕີນຕ່ໍາຜິດປົກກະຕິໃນ plasma ເລືອດ),
- hyperlipidemia (ຈຳ ນວນ lipids ແລະ / ຫຼື lipoproteins ໃນເລືອດສູງ) ຜິດປົກກະຕິ,
- ພະຍາດເລືອດຈາງ (ເນື້ອໃນ hemoglobin ຫຼຸດລົງ),
- leukocytosis (ເພີ່ມ ຈຳ ນວນເມັດເລືອດຂາວ),
- isohypostenuria (ການໄຫຼອອກຈາກຮ່າງກາຍຂອງຄົນເຈັບໃນຊ່ວງເວລາທີ່ມີສ່ວນປະສົມຂອງນໍ້າປັດສະວະເທົ່າທຽມກັນ, ເຊິ່ງມີຄວາມຫນາແຫນ້ນຂອງຍາດພີ່ນ້ອງຕໍ່າ). ຫຼັງຈາກນັ້ນມາ oliguria - ການຫຼຸດລົງຂອງປະລິມານຂອງປັດສະວະແລະ anuria excreted ໃນເວລາທີ່ປັດສະວະບໍ່ເຂົ້າໄປໃນພົກຍ່ຽວຢູ່ໃນທັງຫມົດ.
ຫຼັງຈາກ 4-5 ປີ, ຂັ້ນຕອນຂອງການ passes ເຂົ້າໄປໃນຄວາມຮ້ອນໄດ້. ເງື່ອນໄຂນີ້ແມ່ນບໍ່ສາມາດປ່ຽນແປງໄດ້.
ຖ້າຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອກ້າວຫນ້າ, ປະກົດການ Dan-Zabrody ແມ່ນເປັນໄປໄດ້, ມີລັກສະນະໂດຍການປັບປຸງຈິນຕະນາການໃນສະພາບຂອງຄົນເຈັບ. ການຫຼຸດຜ່ອນກິດຈະ ກຳ ຂອງເອນໄຊ insulinase ແລະການຂັບຖ່າຍຂອງ ໝາກ ໄຂ່ຫຼັງຊ້າລົງຂອງອິນຊູລິນຈະເຮັດໃຫ້ hyperglycemia ແລະ glucosuria ຫຼຸດລົງ.
ຫຼັງຈາກ 20-25 ປີນັບແຕ່ເລີ່ມເປັນໂລກເບົາຫວານ, ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງກາຍເປັນໂຣກຊໍາເຮື້ອ. ການພັດທະນາໄວແມ່ນເປັນໄປໄດ້:
- ດ້ວຍປັດໃຈຂອງ ທຳ ມະຊາດທີ່ເປັນມໍລະດົກ,
- hypertension ເສັ້ນເລືອດແດງ
- hyperlipidemia, ພະຍາດເບົາຫວານ
- ອາການໃຄ່ບວມເລື້ອຍໆ
ມາດຕະການປ້ອງກັນ
ກົດລະບຽບຕໍ່ໄປນີ້ຈະຊ່ວຍໃນການຫລີກລ້ຽງພະຍາດເບົາຫວານຂອງໂຣກເບົາຫວານ, ເຊິ່ງຕ້ອງໄດ້ສັງເກດຈາກເວລາທີ່ເປັນໂລກເບົາຫວານ:
- ຕິດຕາມກວດກາລະດັບນ້ ຳ ຕານໃນຮ່າງກາຍຂອງທ່ານ.
- ປັບຄວາມດັນເລືອດປົກກະຕິ, ໃນບາງກໍລະນີທີ່ມີຢາເສບຕິດ.
- ປ້ອງກັນໂຣກ atherosclerosis.
- ປະຕິບັດຕາມຄາບອາຫານ.
ພວກເຮົາບໍ່ຕ້ອງລືມວ່າອາການຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານບໍ່ໄດ້ສະແດງອອກເປັນເວລາດົນນານແລະມີພຽງແຕ່ການໄປຢ້ຽມຢາມທ່ານ ໝໍ ຢ່າງເປັນລະບົບແລະການທົດສອບຜ່ານການກວດຈະຊ່ວຍຫລີກລ້ຽງຜົນສະທ້ອນທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້.
ໂຣກ nephropathy ເບົາຫວານ, ການຮັກສາ
ທຸກໆຂະບວນການທີ່ກ່ຽວຂ້ອງກັບການຮັກສາພະຍາດນີ້ແບ່ງອອກເປັນ 3 ໄລຍະ.
ການປ້ອງກັນການປ່ຽນແປງທາງດ້ານ pathological ໃນເຮືອ renal ໃນໂລກເບົາຫວານ. ມັນປະກອບດ້ວຍໃນການຮັກສາລະດັບນໍ້າຕານໃນເລືອດໃຫ້ຢູ່ໃນລະດັບທີ່ ເໝາະ ສົມ. ສຳ ລັບສິ່ງນີ້, ຢາທີ່ໃຊ້ນ້ ຳ ຕານແມ່ນຖືກ ນຳ ໃຊ້.
ຖ້າ microalbuminuria ມີຢູ່ແລ້ວ, ຫຼັງຈາກນັ້ນນອກເຫນືອຈາກການຮັກສາລະດັບນໍ້າຕານ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ຮັກສາການປິ່ນປົວໂລກຄວາມດັນໂລຫິດແດງ. ຕົວຍັບຍັ້ງການປ່ຽນທາດ enzyme-angiotensin ແມ່ນສະແດງຢູ່ທີ່ນີ້. ມັນສາມາດ enalapril ໃນປະລິມານຂະຫນາດນ້ອຍ. ນອກຈາກນັ້ນ, ຄົນເຈັບຕ້ອງປະຕິບັດຕາມອາຫານທີ່ມີໂປຣຕີນພິເສດ.
ດ້ວຍທາດໂປຼຕີນຈາກທາດໂປຼຕີນໃນສະຖານທີ່ ທຳ ອິດແມ່ນການປ້ອງກັນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຫຼຸດລົງຢ່າງໄວວາແລະການປ້ອງກັນຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ຄາບອາຫານປະກອບດ້ວຍຂໍ້ ຈຳ ກັດທີ່ເຄັ່ງຄັດຫຼາຍຕໍ່ເນື້ອໃນຂອງທາດໂປຼຕີນໃນອາຫານ: 0.7-0,8 g ຕໍ່ນ້ ຳ ໜັກ ຮ່າງກາຍ 1 ກິໂລ. ຖ້າລະດັບທາດໂປຼຕີນຕ່ ຳ ເກີນໄປ, ຮ່າງກາຍຈະເລີ່ມ ທຳ ລາຍໂປຣຕີນຂອງມັນເອງ.
ເພື່ອປ້ອງກັນສະຖານະການນີ້, ketone analogues ຂອງອາຊິດ amino ແມ່ນຖືກກໍານົດໃຫ້ຄົນເຈັບ. ສ່ວນທີ່ກ່ຽວຂ້ອງແມ່ນການຮັກສາລະດັບ glucose ໃນລະດັບທີ່ ເໝາະ ສົມແລະຫຼຸດຜ່ອນຄວາມດັນເລືອດສູງ. ນອກເຫນືອໄປຈາກຢາຍັບຍັ້ງ ACE, amlodipine ແມ່ນຖືກກໍານົດ, ເຊິ່ງຕັນຊ່ອງແຄວຊຽມແລະ bisoprolol, beta-blocker.
Diuretics (indapamide, furosemide) ແມ່ນຖືກ ກຳ ນົດຖ້າຄົນເຈັບມີອາການສະແດງ. ນອກຈາກນັ້ນ, ຍັງ ຈຳ ກັດການໄດ້ຮັບນ້ ຳ (1000 ມລຕໍ່ມື້), ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າມີການລະງັບນ້ ຳ ຈະຕ້ອງໄດ້ຮັບການພິຈາລະນາຜ່ານ prism ຂອງພະຍາດນີ້.
ຖ້າອັດຕາການ ໜິ້ວ glomerular ຫຼຸດລົງເຖິງ 10 ml / ນາທີຫຼືຕ່ ຳ ກວ່າ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ມີການຮັກສາດ້ວຍການທົດແທນ (diaitsis peritoneal and hemodialysis) ຫຼືການປ່ຽນອະໄວຍະວະ (ການປ່ຽນຖ່າຍ).
ໂດຍຫລັກການແລ້ວ, ຂັ້ນຕອນສຸດທ້າຍຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານແມ່ນໄດ້ຮັບການປິ່ນປົວໂດຍການປ່ຽນຖ່າຍສະລັບສັບຊ້ອນຂອງຕັບ - ໝາກ ໄຂ່ຫຼັງ. ໃນປະເທດສະຫະລັດອາເມລິກາ, ດ້ວຍການບົ່ງມະຕິໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກນີ້
ໃນບັນດາພາວະແຊກຊ້ອນທັງ ໝົດ ທີ່ພະຍາດເບົາຫວານເປັນໄພຂົ່ມຂູ່ຕໍ່ບຸກຄົນ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເປັນອັນດັບ ໜຶ່ງ. ການປ່ຽນແປງຄັ້ງ ທຳ ອິດຂອງ ໝາກ ໄຂ່ຫຼັງປະກົດຕົວຢູ່ແລ້ວໃນຊຸມປີ ທຳ ອິດຫຼັງຈາກເປັນໂລກເບົາຫວານ, ແລະຂັ້ນຕອນສຸດທ້າຍແມ່ນຄວາມລົ້ມເຫຼວຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອ (CRF). ແຕ່ການປະຕິບັດຢ່າງລະມັດລະວັງຕໍ່ມາດຕະການປ້ອງກັນ, ການບົ່ງມະຕິໃຫ້ທັນເວລາແລະການຮັກສາທີ່ພຽງພໍຊ່ວຍໃນການຊັກຊ້າການພັດທະນາຂອງພະຍາດນີ້ໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.