ອາການແລະການຮັກສາອາການສະມອງຕ່ ຳ ໃນເລືອດ: ການດູແລສຸກເສີນ ສຳ ລັບການຊshockອກອິນຊູລິນ
ມາດຕະການທີ່ຈະຢຸດເຊົາການລະລາຍເລືອດໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍນ້ ຳ ຕານໃນເລືອດຄວນເລີ່ມຕົ້ນໃນລະດັບນ້ ຳ ຕານໃນເລືອດ •ລົບລ້າງການຂາດອິນຊູລິນ, •ຕ້ານການຂາດນ້ ຳ ໃນຮ່າງກາຍແລະ hypovolemia, •ການຟື້ນຟູຄວາມສົມດຸນຂອງ electrolyte ແລະ KShchS, •ການ ກຳ ນົດແລະການປິ່ນປົວພະຍາດແລະເງື່ອນໄຂຕ່າງໆທີ່ເກີດຂື້ນ (ກະຕຸ້ນ DKA ຫຼືພັດທະນາເປັນອາການແຊກຊ້ອນຂອງມັນ). ຢູ່ໃນຂັ້ນຕອນ prehospital ຫຼືໃນຫ້ອງສຸກເສີນ: 1. ການວິເຄາະກ່ຽວກັບ glycemia ແລະການວິເຄາະສ່ວນໃດສ່ວນ ໜຶ່ງ ຂອງຍ່ຽວໃນຮ່າງກາຍ ketone, 2. ລະບົບອິນຊູລິນສັ້ນ (ICD) 20 ໜ່ວຍ / ມ, 3. ການແກ້ໄຂ 0,9% ຂອງການດູດຊືມ sodium chloride ໃນອັດຕາ 1 ລິດຕໍ່ຊົ່ວໂມງ. ຢູ່ໃນ ໜ່ວຍ ເບິ່ງແຍງຫຼື ໜ່ວຍ ເບິ່ງແຍງທີ່ເຂັ້ມຂົ້ນ: (ການປິ່ນປົວ DKA ອ່ອນໆແມ່ນ ດຳ ເນີນໃນພະແນກ endocrinology / therapeutic). ການ ບຳ ບັດດ້ວຍ Insulin - ການຮັກສາລະດັບຕ່ ຳ(ການຄວບຄຸມ glycemic ທີ່ດີກວ່າແລະຄວາມສ່ຽງຕ່ໍາຂອງການເປັນໂຣກຕ່ອມນ້ໍາຕານແລະ hypokalemia ກ່ວາໃນຮູບແບບທີ່ມີປະລິມານສູງ): ການປິ່ນປົວດ້ວຍອິນຊູລິນ (iv) ການປິ່ນປົວດ້ວຍ insulin: 1. ຢາໃນເບື້ອງຕົ້ນຂອງ ICD: 0.15 ໜ່ວຍ / kg IV bolus. ປະລິມານທີ່ ຈຳ ເປັນໄດ້ຖືກເກັບລົງໃນເຂັມສັກຢາອິນຊູລິນ, 0,9% NaCl ຖືກຕື່ມໃສ່ 1 ມລແລະໃຊ້ຊ້າຫຼາຍ (2-3 ນາທີ). 2. ໃນຊົ່ວໂມງຕໍ່ໄປ: ICD ຢູ່ທີ່ 0.1 ໜ່ວຍ / ກິໂລຕໍ່ຊົ່ວໂມງໃນ ໜຶ່ງ ທາງເລືອກ: - ທາງເລືອກ 1(ຜ່ານ infusomat): infusion ຢ່າງຕໍ່ເນື່ອງຂອງ 0.1 ຫົວຫນ່ວຍ / kg / ຊົ່ວໂມງ. ການກຽມສ່ວນປະສົມ້ໍາຕົ້ມ: 50 ຫົວ ໜ່ວຍ ຂອງ ICD + 2 ml ຂອງ albumin 20% ຫຼື 1 ml ຂອງເລືອດຂອງຄົນເຈັບ (ເພື່ອປ້ອງກັນຄວາມໂສກເສົ້າຂອງອິນຊູລິນໃນລະບົບ, ເຊິ່ງແມ່ນ 10 - 50% ຂອງປະລິມານ), ປະລິມານທີ່ຖືກປັບໃຫ້ 50 ml ຂອງ 0,9% NaCl. - ທາງເລືອກ 2(ໃນກໍລະນີທີ່ບໍ່ມີນ້ ຳ ຫອມ): ວິທີແກ້ໄຂທີ່ມີຄວາມເຂັ້ມຂົ້ນຂອງ ICD 1 ລິດ / ມລຫຼື 1 ໜ່ວຍ / 10 ມລຂອງ 0,9% NaCl ໃນ / drip (+ 4 ມລຂອງ 20% albumin / 100 ml ຂອງວິທີແກ້ໄຂເພື່ອປ້ອງກັນການລະງັບຂອງອິນຊູລິນ).ຂໍ້ເສຍປຽບ: ການແກ້ໄຂຢາ ICD ຂະ ໜາດ ນ້ອຍຕາມ ຈຳ ນວນຢອດຫລື ml ຂອງການປະສົມຮຽກຮ້ອງໃຫ້ມີບຸກຄະລາກອນຄົງທີ່ແລະການຄິດໄລ່ຢ່າງລະມັດລະວັງ, ມັນຍາກທີ່ຈະແບ່ງປັນປະລິມານ ໜ້ອຍ. - ທາງເລືອກທີ 3(ສະດວກກວ່າໃນກໍລະນີທີ່ບໍ່ມີທາດນ້ ຳ ມັນ): ເສັ້ນເລືອດປະສົມນ້ ຳ ເຂົ້າເສັ້ນເລືອດ (ຊ້າໆ) 1 ຄັ້ງ / ຊົ່ວໂມງດ້ວຍເຂັມເຊື່ອມເຂົ້າໄປໃນເຫງືອກຂອງລະບົບ infusion. ໄລຍະເວລາຂອງຜົນກະທົບດ້ານການຢາຂອງ ICD ໃນກໍລະນີນີ້ແມ່ນສູງເຖິງ 60 ນາທີ.ຂໍ້ດີ: ບໍ່ມີຄວາມໂສກເສົ້າຂອງອິນຊູລິນ (ທ່ານບໍ່ ຈຳ ເປັນຕ້ອງເພີ່ມ albumin ຫຼືເລືອດເຂົ້າໃນການແກ້ໄຂ), ການບັນຊີແລະການແກ້ໄຂປະລິມານທີ່ຖືກຕ້ອງ, ໃຫ້ພະນັກງານ ໜ້ອຍ ກ່ວາໃນຕົວເລືອກທີ 2. 3. ການປິ່ນປົວດ້ວຍ Insulin Intramuscular (i / m) (ປະຕິບັດໃນເວລາທີ່ມັນບໍ່ສາມາດເຂົ້າເຖິງ iv, ເຊັ່ນດຽວກັນກັບຮູບແບບ DKA ທີ່ອ່ອນໆ, ໃນກໍລະນີທີ່ບໍ່ມີການລົບກວນ hemodynamic) ປະລິມານການໂຫຼດຂອງ ICD ແມ່ນ 0.4 ໜ່ວຍ / ກິໂລ (ເຄິ່ງ ໜຶ່ງ - ໃນ / ໃນ, ເຄິ່ງ ໜຶ່ງ ໃນ / ມ), ຕໍ່ມາໃນ / ມໃນອັດຕາ 5-10 ໜ່ວຍ / ຊົ່ວໂມງ. ຂໍ້ເສຍປຽບ: ໃນກໍລະນີຂອງການລົບກວນ microcirculation (ລົ້ມລົງ, ສະຕິ), ICD ຈະຖືກດູດຊືມຮ້າຍແຮງກວ່າເກົ່າ, ຄວາມຍາວຂອງເຂັມຂອງເຂັມອິນຊູລິນເຮັດໃຫ້ມີຄວາມຫຍຸ້ງຍາກໃນການສັກຢາ, 24 ເຂັມຕໍ່ມື້ແມ່ນບໍ່ສະບາຍ ສຳ ລັບຄົນເຈັບ. ຖ້າ glycemia ບໍ່ຫຼຸດລົງ 2 ຊົ່ວໂມງຫຼັງຈາກການເລີ່ມຕົ້ນຂອງການປິ່ນປົວ IM, ພວກເຂົາປ່ຽນເປັນການບໍລິຫານ IV. ອັດຕາການຫຼຸດລົງຂອງ glycemia ແມ່ນບໍ່ເກີນ 4 mmol / l / ຊົ່ວໂມງ (ອັນຕະລາຍຂອງ gradient osmotic ຍ້ອນກັບລະຫວ່າງພື້ນທີ່ intracellular ແລະ extracellular ແລະສະຫມອງສະຫມອງ); ໃນມື້ທໍາອິດ, ລະດັບ glucose plasma ບໍ່ຄວນຈະຕໍ່າກວ່າ 13-15 mmol / l. ການປັບປະລິມານຢາອິນຊູລິນ ບໍ່ຫຼຸດລົງໃນ 2-3 ຊົ່ວໂມງ ທຳ ອິດ ເພີ່ມປະລິມານຢາ ICD ຕໍ່ໄປອີກສອງເທົ່າ (ສູງເຖິງ 0.2 ໜ່ວຍ / ກິໂລ), ກວດກາຄວາມພຽງພໍຂອງນໍ້າ ການຫຼຸດລົງປະມານ 4 mmol / L ຕໍ່ຊົ່ວໂມງຫລືການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດສູງເຖິງ 15 mmol / L ຢອດຢາ ICD ຄັ້ງຕໍ່ໄປ (0.05 ໜ່ວຍ / ກິໂລ) ຫຼຸດລົງ> 4 mmol / L ຕໍ່ຊົ່ວໂມງ ຂ້າມຢາ ICD ຕໍ່ໄປ, ສືບຕໍ່ກໍານົດ glycemia ຊົ່ວໂມງ ໂອນໃຫ້ການປິ່ນປົວດ້ວຍ insulin SC: ດ້ວຍການປັບປຸງສະພາບການ, hemodynamics ຄົງທີ່, ລະດັບນ້ ຳ ຕານໃນ plasma ≤ 11-12 mmol / L ແລະ pH> 7.3, ພວກເຂົາປ່ຽນໄປໃຊ້ບໍລິຫານ SC ຂອງ ICD ທຸກໆ 4-6 ຊົ່ວໂມງໂດຍສົມທົບກັບ IPD. 0.9% NaCl (ໃນລະດັບ Na + plasma ທີ່ຖືກແກ້ໄຂ ອັດຕາການແນະ ນຳ ຂອງ KCl (g ໃນ h) pH ບໍ່ລວມ, ເປັນຮູບມົນ ຫ້າມບໍລິຫານໂພແທດຊຽມ ຖ້າລະດັບ K + ຍັງບໍ່ຮູ້ເທື່ອ, ການລະລາຍຂອງໂພແທດຊຽມແມ່ນເລີ່ມຕົ້ນບໍ່ເກີນ 2 ຊົ່ວໂມງຫຼັງຈາກເລີ່ມການປິ່ນປົວດ້ວຍອິນຊູລິນ, ພາຍໃຕ້ການຄວບຄຸມຂອງ ECG ແລະ diuresis. ການແກ້ໄຂຂອງ acidosis metabolism: ການປິ່ນປົວດ້ວຍລະບົບນິເວດຂອງ acidosis metabolism ໃນ DKA ແມ່ນ insulin. ຕົວຊີ້ບອກ ສຳ ລັບການແນະ ນຳ sodium bicarbonate:pH ເລືອດ ໂດຍບໍ່ມີການ ກຳ ນົດລະດັບ pH / KHS, ການແນະ ນຳ ຂອງ bicarbonate ແມ່ນຖືກ ທຳ ລາຍ! ຈາກ ຄຳ ສັບຕົວມັນເອງມັນຈະກາຍເປັນທີ່ຈະແຈ້ງແລ້ວວ່າສາເຫດຂອງອາການນ້ ຳ ຕານໃນເລືອດຕົກຕ່ ຳ ແມ່ນເປັນໂຣກຕ່ ຳ ໃນເລືອດດົນ. ພິຈາລະນາສາເຫດຕົ້ນຕໍຂອງການເປັນໂລກເບົາຫວານ. ສ່ວນຫຼາຍມັກ, ອາການເລືອດໄຫຼໃນສະຕິຈະພັດທະນາໃນຄົນທີ່ເປັນໂລກເບົາຫວານ. ພະຍາດນີ້ກ່ຽວຂ້ອງກັບຄວາມລັບຂອງຮໍໂມນອິນຊູລິນທີ່ບໍ່ພຽງພໍໂດຍຈຸລັງທົດລອງຂອງກະຕຸກ. ບາງຄັ້ງ, ຄວາມລັບຂອງ insulin ອາດຈະຍັງຢູ່ໃນລະດັບປົກກະຕິ, ແຕ່ດ້ວຍເຫດຜົນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້, ຈຸລັງທີ່ມີຕົວຮັບສະເພາະຂອງ insulin ຢຸດເຊົາການດູດຊຶມອິນຊູລິນ, ເຊິ່ງຜະລິດໂດຍເມັດກະຈົກ. ນີ້ ນຳ ໄປສູ່ສະພາບທີ່ເປັນໂຣກ hyperglycemia ຢ່າງຕໍ່ເນື່ອງໂດຍມີຮູບພາບທາງຄລີນິກທີ່ມີສຽງ: ການກິນເຂົ້າບໍ່ແຊບເພີ່ມຂື້ນ, ເຊິ່ງເຮັດໃຫ້ທ່ານດື່ມນ້ ຳ ໄດ້ເຖິງຫົກລິດ, ອ່ອນເພຍແລະເປັນໄຂ້ພາຍຫຼັງກິນເຂົ້າ, ການສູນເສຍນ້ ຳ ໜັກ ແລະອາການອື່ນໆ. ສິ່ງນີ້ບັງຄັບໃຫ້ປະຊາຊົນກິນຢາອິນຊູລິນທີ່ແປກປະຫຼາດ, ເພາະວ່າຖ້າບໍ່ດັ່ງນັ້ນອາການມຶນຊາໃນສະ ໝອງ ຫຼືຜົນຮ້າຍແຮງອື່ນໆກໍ່ອາດຈະເກີດຂື້ນ. ນອກ ເໜືອ ໄປຈາກພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແລ້ວ, ຍັງມີຮູບແບບອື່ນໆອີກທີ່ອິນຊູລິນຜະລິດ ໜ້ອຍ ກ່ວາທີ່ ຈຳ ເປັນເຊິ່ງຈະເຮັດໃຫ້ມີອາການປົກກະຕິ ສຳ ລັບພະຍາດເບົາຫວານ, ແຕ່ບໍ່ຄ່ອຍອອກສຽງຫຼືສະແດງອອກຫຼັງຈາກກິນອາຫານທາດແປ້ງ. ສຳ ລັບໂຣກເບົາຫວານຊະນິດນີ້, ການປິ່ນປົວໂດຍປົກກະຕິແມ່ນການກິນຢາທີ່ຊ່ວຍເພີ່ມຄວາມລັບຂອງອິນຊູລິນແລະອາຫານພິເສດ. ຢາທີ່ຫຼຸດລົງໃນນ້ ຳ ຕານ, ຕົວຢ່າງ, Glibenclamide ມີຜົນຂ້າງຄຽງຫຼາຍຢ່າງ, ແລະດ້ວຍການກິນຢາເກີນປະລິມານ, ພວກມັນສາມາດເຮັດໃຫ້ເກີດສະພາບເສີຍໆໃນສະ ໝອງ. ໃນເວລາທີ່ການນໍາໃຊ້ການປິ່ນປົວດ້ວຍ insulin, ທ່ານຫມໍໃຫ້ຄວາມຕ້ອງການຫລາຍທີ່ສຸດຕໍ່ການແຕ່ງຕັ້ງອິນຊູລິນທີ່ສັ້ນທີ່ສຸດຫຼືຍາວນານ. ການປິ່ນປົວທົດແທນອິນຊູລິນແບບສັ້ນທີ່ສຸດແມ່ນອີງໃສ່ການບໍລິຫານທັນທີເມື່ອຄວາມຕ້ອງການຂອງຮ່າງກາຍແມ່ນໃຫຍ່ທີ່ສຸດ - ກ່ອນທີ່ຈະກິນອາຫານ (ນັບຕັ້ງແຕ່ການກະ ທຳ ດັ່ງກ່າວເກີດຂື້ນຫຼັງຈາກໄລຍະ ໜຶ່ງ) ແລະໃນຕອນກາງຄືນ. ມັນເປັນທີ່ຊັດເຈນເພາະວ່າຄຸນລັກສະນະຂອງການປິ່ນປົວນີ້ມີຄວາມເປັນໄປໄດ້ສູງທີ່ຈະເຮັດໃຫ້ເກີດອາການຂາດເລືອດໃນຕົວຢ່າງເຊັ່ນຖ້າຫຼັງຈາກການບໍລິຫານອິນຊູລິນການກິນອາຫານບໍ່ໄດ້ຖືກຕິດຕາມ. ເມື່ອ ນຳ ໃຊ້ວິທີການປິ່ນປົວແບບດັ້ງເດີມຂອງການປິ່ນປົວດ້ວຍທາດອິນຊູລິນ (ໜຶ່ງ ສ່ວນສາມຂອງອິນຊູລິນທີ່ສັ້ນທີ່ສຸດ, ສ່ວນທີ່ເຫຼືອແມ່ນໃຊ້ໄດ້ດົນນານ), ສະພາບທີ່ ສຳ ຄັນທີ່ສຸດ ສຳ ລັບບຸກຄົນແມ່ນການຍຶດ ໝັ້ນ ໃນຄາບອາຫານ. ອາຫານແມ່ນມີຄວາມ ຈຳ ເປັນເພື່ອຫລີກລ້ຽງການພັດທະນາຂອງໂລກ hyper-and hypoglycemia, ເຊັ່ນດຽວກັນກັບອາການເລືອດໄຫຼໃນເລືອດ. ອາຫານແຕ່ລະສ່ວນ, ຫ້າ - ຫົກຄາບ, ໂດຍໄດ້ມາດຖານທັງ ໝົດ ທີ່ໄດ້ປະຕິບັດຄື: ຄວາມຕ້ອງການດ້ານຄຸນຄ່າທາງໂພຊະນາການ, ເມື່ອທຽບໃສ່ ຈຳ ນວນຫົວ ໜ່ວຍ ເຂົ້າຈີ່ທຽບໃສ່ປະລິມານຂອງອິນຊູລິນ. ດ້ວຍເຫດຜົນບາງຢ່າງ, ມັນອາດຈະມີຄວາມບໍ່ສອດຄ່ອງກັນລະຫວ່າງອິນຊູລິນ (ມະເຮັງທີ່ຮັບຜິດຊອບໃນການປຸງແຕ່ງນ້ ຳ ຕານ) ແລະການໄດ້ຮັບທາດແປ້ງ. ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າປະລິມານອິນຊູລິນພຽງພໍຈະໄຫລວຽນໃນຮ່າງກາຍ, ແລະທາດນ້ ຳ ຕານໃນເລືອດບໍ່ເພີ່ມຂື້ນ, ສະຖານະການທີ່ເປັນໂຣກຕ່ອມນ້ ຳ ຕານຈະພັດທະນາເຊິ່ງສາມາດເຮັດໃຫ້ເກີດອາການເຊັ່ນ: ອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດ. ບຸກຄົນທີ່ດູດຊືມກັບຄວາມກັງວົນປະ ຈຳ ວັນຂອງລາວອາດຈະບໍ່ສັງເກດເຫັນອາການທີ່ເປັນໂລກເບົາຫວານທີ່ເພີ່ມຂື້ນເທື່ອລະກ້າວໃນເວລາ. ນອກຈາກນັ້ນ, ເຖິງແມ່ນວ່າໃນເວລາທີ່ສັງເກດເບິ່ງອາຫານການກິນ, ຄົນເຈັບກໍ່ອາດຈະເຂົ້າໃຈຜິດໂດຍເຈດຕະນາຫຼືເຈດຕະນາສັກຢາອິນຊູລິນບໍ່ຖືກຕ້ອງຕາມກົດລະບຽບ (ບໍ່ຢູ່ໃຕ້ຜິວ ໜັງ, ແຕ່ intramuscularly). ນີ້ເຮັດໃຫ້ການດູດຊືມໄວຂຶ້ນແລະມີຜົນກະທົບທີ່ເຂັ້ມແຂງຂອງອິນຊູລິນ, ເຊິ່ງຢ່າງແນ່ນອນຈະ ນຳ ໄປສູ່ສະຖານະຂອງໂລກຕ່ ຳ ໃນເລືອດແລະຕໍ່ມາກໍ່ໃຫ້ເກີດອາການເລືອດໄຫຼໃນສະ ໝອງ ເສື່ອມ. ອີກທາງເລືອກ ໜຶ່ງ ໃນການລະເມີດລະບຽບການແລະກົດລະບຽບ ສຳ ລັບການບໍລິຫານອິນຊູລິນແມ່ນການດື່ມເຫຼົ້າໃນມື້ກ່ອນ. ມັນໄດ້ຖືກສ້າງຕັ້ງຂື້ນມາດົນນານແລ້ວວ່າເຫຼົ້າຈະແຊກແຊງການເຜົາຜານອາຫານທາດແປ້ງທາດແປ້ງທົ່ວໄປ (ລວມທັງທາດນ້ ຳ ຕານ). ກິດຈະກໍາທາງດ້ານຮ່າງກາຍທີ່ບໍ່ໄດ້ວາງແຜນໂດຍບໍ່ມີການແກ້ໄຂອາຫານແລະອິນຊູລິນສາມາດເຮັດໃຫ້ສະຖານະການທີ່ມີອາການຂາດເລືອດ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ພາຍຫຼັງການບໍລິຫານຂອງຮໍໂມນ, ການໂຫຼດທາງຮ່າງກາຍຢ່າງຮຸນແຮງໄດ້ປະຕິບັດຕາມ, ເຊິ່ງມີພຽງແຕ່ບໍ່ມີປະລິມານພະລັງງານພຽງພໍ (ເຊິ່ງສ່ວນຫຼາຍແມ່ນໃຊ້ໃນລະຫວ່າງການປຸງແຕ່ງນ້ ຳ ຕານ). ມີສະຖານະການທີ່ບໍ່ແມ່ນມາດຕະຖານໃນເວລາທີ່ຄົນທີ່ເຂົ້າໄປໃຊ້ອິນຊູລິນໂດຍບໍ່ຕ້ອງເສຍຄ່າຢ່າງກະທັນຫັນຕ້ອງການເອົາຊີວິດຂອງຕົນເອງໂດຍການກິນຢາເກີນຂະ ໜາດ. ຄົນດັ່ງກ່າວສາມາດໄດ້ຮັບຄວາມລອດຖ້າກ່ອນ ໜ້າ ນີ້ເຂົາເຈົ້າໄດ້ຂໍຄວາມຊ່ວຍເຫຼືອທາງຈິດໃຈຫຼືໃນສະມາດ Eve ເວົ້າເຖິງຄວາມປາຖະ ໜາ ທີ່ຄ້າຍຄືກັນກັບຄົນທີ່ຮັກ. ເປັນເວລາຫລາຍທົດສະວັດແລ້ວໃນປະຈຸບັນ, ອາການສະຫລົບ hypoglycemic ໄດ້ຖືກ ນຳ ໃຊ້ເປັນວິທີການປິ່ນປົວອາການຊshockອກໃນການປະຕິບັດທາງຈິດວິທະຍາ. ການປິ່ນປົວດ້ວຍອາການຊshockອກ Insulin, ພ້ອມດ້ວຍການປິ່ນປົວດ້ວຍ electroconvulsive, ເຮັດໃຫ້ການພັດທະນາຂອງອາການໃນຄົນເຈັບທີ່ມີໂຣກຊືມເສົ້າຮຸນແຮງແລະມີຄວາມຄືບ ໜ້າ ຢ່າງໄວວາ. ຂັ້ນຕອນດັ່ງກ່າວແມ່ນຖືກປະຕິບັດພຽງແຕ່ຢູ່ໃນໂຮງ ໝໍ ຫລັງຈາກການກະກຽມເບື້ອງຕົ້ນມາດົນແລະແນ່ນອນມັນພົວພັນກັບຄວາມສ່ຽງແນ່ນອນ. ໃນຜູ້ສູງອາຍຸທີ່ເປັນໂລກເບົາຫວານ, ມັນເປັນສິ່ງທີ່ຫາຍາກທີ່ສຸດ, ແຕ່ວ່າການເປັນໂຣກເບົາຫວານແບບກະທັນຫັນຫຼືອາການໂລກເລືອດຈາງກໍ່ອາດຈະເກີດຂື້ນໃນການຕອບສະ ໜອງ ຕໍ່ການກິນຢາທີ່ມີທາດໂລຫິດຈ່ອຍ. ຄືວ່າບັນດາກໍລະນີດັ່ງກ່າວໄດ້ຖືກບັນທຶກຫຼັງຈາກກິນຢາ sulfonylurea ຂະ ໜາດ ໃຫຍ່ (Glycvidon, Glibenclamide, ແລະອື່ນໆ) ແລະສານອາຫານບໍ່ພຽງພໍໃນລະຫວ່າງກາງເວັນ. ແລະແນ່ນອນ, ສາເຫດ ໜຶ່ງ ທີ່ເຮັດໃຫ້ເກີດອາການນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນຂໍ້ຜິດພາດໃນການໃຊ້, ຍົກຕົວຢ່າງ, ເມື່ອພິມອິນຊູລິນເຂົ້າໄປໃນ syringe ຂອງປະລິມານທີ່ແຕກຕ່າງກັນແລະການຕິດສະຫຼາກ (syringes ທີ່ມີປະລິມານຢາ 40 ແລະ 100 ໜ່ວຍ ຕໍ່ ໜຶ່ງ ມິນລີລິດແມ່ນຖືກ ນຳ ໃຊ້), ແລະດ້ວຍເຫດນັ້ນ, ການແນະ ນຳ ປະລິມານທີ່ເກີນປະລິມານ 1 ເມັດ, 5 - 2 ຄັ້ງ. ໃນບາງກໍລະນີ, ການແນະ ນຳ ດັ່ງກ່າວສາມາດເຮັດໃຫ້ເກີດສະພາບອາການຊshockອກແລະເກືອບຈະພັດທະນາສະຕິ. ມີອິດທິພົນໂດຍກົງຕໍ່ການເກີດຂື້ນຂອງສະພາບຂອງໂລກເອດສໃນເລືອດຖືກ ນຳ ມາໃຊ້ໂດຍເນື້ອງອກໃນກະເພາະທີ່ຈຸລັງຜະລິດອິນຊູລິນ - insuloma. ການຈະເລີນເຕີບໂຕຂອງເນື້ອງອກຂອງຈຸລັງກະເພາະໂດຍມີ islet ທີ່ມີການເຄື່ອນໄຫວຂອງ Langerhans ສາມາດເຮັດໃຫ້ເກີດບັນຫາຫຼາຍຢ່າງຕໍ່ຄົນເຈັບ, ເພາະວ່າມັນຍາກຫຼາຍທີ່ຈະບົ່ງມະຕິ. ບາງຄັ້ງ, ຄວາມລັບຂອງອິນຊູລິນໂດຍເນື້ອງອກຈະໄປຮອດຕົວເລກທີ່ ສຳ ຄັນ, ເຊິ່ງກໍ່ໃຫ້ເກີດອາການມຶນງົງໃນເລືອດ. ເຫດຜົນຂ້າງເທິງນີ້ສາມາດ ນຳ ໄປສູ່ທັງການພັດທະນາຢ່າງກະທັນຫັນຂອງສະ ໝອງ ເສື່ອມສະພາບແລະການພັດທະນາຄ່ອຍໆຂອງໂລກລະລາຍໃນເລືອດ, ແລະຫລັງຈາກນັ້ນ - ສະຕິ. ຄລີນິກຂອງສະພາບອາການຕ່ອມນ້ ຳ ຕານໃນຄົນເຈັບຫຼາຍຄົນມັກຈະຖືກນ້ ຳ ມັນ, ໃນ ໜຶ່ງ ຊົ່ວໂມງ ທຳ ອິດ, ມີຄົນ ຈຳ ນວນບໍ່ ໜ້ອຍ ໃສ່ໃຈອາການ. ການສະແດງອອກໃນເບື້ອງຕົ້ນຂອງການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດແມ່ນກ່ຽວຂ້ອງກັບ“ ຄວາມອຶດຫິວ” ຂອງສະ ໝອງ ແລະຂະບວນການທາງເຄມີທີ່ກ່ຽວຂ້ອງໃນລະບົບ neurocytes ແລະ synapses (ຈຸລັງຂອງສະ ໝອງ), ເພາະວ່າຈຸລັງເລີ່ມສັງເຄາະພະລັງງານຈາກສານສະຫງວນທີ່ບໍ່ມີຈຸດປະສົງຢ່າງແທ້ຈິງ. ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມອ່ອນເພຍ, ອາການເຈັບຫົວຈະລຸກ, ເຊິ່ງໃນທາງປະຕິບັດບໍ່ໄດ້ບັນເທົາອາການເຈັບປວດ. ຄວາມເຢັນຂອງມືແລະຕີນ, ຄວາມຊຸ່ມຊື່ນຂອງຝາມືແລະຕີນແມ່ນໄດ້ຖືກບັນທຶກໄວ້. "ກະແສຮ້ອນ" ປາກົດຂື້ນ, ແລະໃນລະດູຮ້ອນ, ສະພາບການຈ່ອຍຜອມກໍ່ເປັນໄປໄດ້ຍ້ອນການລະເມີດຂອງອຸນຫະພູມແລະການໄຫຼວຽນຂອງເລືອດ. pallor ແລະ numbness (tingling) ຂອງສາມຫລ່ຽມ nasolabial, ເຊິ່ງສະເຫມີສະທ້ອນໃຫ້ເຫັນຢ່າງຊັດເຈນເຖິງລະດັບຂອງການອີ່ມຕົວຂອງສະຫມອງທີ່ມີອົກຊີເຈນແລະ glucose, ກາຍເປັນທີ່ສັງເກດເຫັນ. ໃນລັດນີ້, ປະຊາຊົນມັກຈະເປັນຄົນຮຸກຮານ, ບໍ່ອົດທົນຕໍ່ການວິພາກວິຈານ. ດ້ວຍການເພີ່ມຂື້ນຂອງໂລກເອດສ໌, ການເພີ່ມຂື້ນຂອງຄວາມເມື່ອຍລ້າ, ແລະຄວາມສາມາດໃນການເຮັດວຽກຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ໂດຍສະເພາະໃນຂົງເຂດສະຕິປັນຍາ. ລົມຫາຍໃຈແບບສັ້ນໆຈະປາກົດຂຶ້ນໃນເວລາຍ່າງແລະການອອກ ກຳ ລັງກາຍເບົາ. ການຫຼຸດລົງຊົ່ວຄາວຂອງສາຍຕາແມ່ນເປັນໄປໄດ້ຈົນກ່ວາລະດັບນໍ້າຕານທີ່ຕ້ອງການຈະຖືກຟື້ນຟູ. ໃນໄລຍະເວລາ, ການສັ່ນຂອງນິ້ວມື, ແລະຕໍ່ມາກຸ່ມກ້າມຊີ້ນອື່ນໆ, ເພີ່ມຂື້ນ. ຄົນເຈັບທຸກຄົນໂດຍບໍ່ມີຂໍ້ຍົກເວັ້ນມີຄວາມຮູ້ສຶກອຶດຫິວຢ່າງແຮງ. ບາງຄັ້ງມັນຖືກເວົ້າອອກມາວ່າມັນຖືກອະທິບາຍວ່າເປັນຄວາມຮູ້ສຶກຕິດກັບອາການປວດຮາກ. ໃນໄລຍະຕໍ່ມາຂອງການພັດທະນາຂອງສະມອງຕ່ອມນ້ ຳ ຕານ, ວິໄສທັດສອງຢ່າງແມ່ນເປັນໄປໄດ້, ຄວາມຫຍຸ້ງຍາກໃນການສຸມໃສ່ສາຍຕາ, ແລະຄວາມຮັບຮູ້ຂອງສີທີ່ບໍ່ດີ (ສີຈະປາກົດສີຫລືທຸກຢ່າງແມ່ນສີເທົາ). ການລະເມີດຢູ່ໃນສູນກາງເສັ້ນປະສາດຂອງການຄວບຄຸມການເຄື່ອນໄຫວຈະເຮັດໃຫ້ຄວາມຖືກຕ້ອງຂອງການເຄື່ອນໄຫວຫຼຸດລົງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດອຸບັດຕິເຫດຢູ່ບ່ອນເຮັດວຽກແລະຢູ່ເຮືອນ, ໃນເວລາຂັບຂີ່ແລະໃນເວລາທີ່ປະຕິບັດການກະ ທຳ ຕາມປົກກະຕິ. ຖ້າສະພາບການດັ່ງກ່າວໄດ້ກາຍມາເປັນຄົນໃນລະຫວ່າງການພັກເຊົາຢູ່ໃນໂຮງ ໝໍ ຂອງສະຖາບັນການແພດ, ມັນ ຈຳ ເປັນຕ້ອງບອກພະຍາບານແລະແພດທີ່ເຂົ້າຮ່ວມກ່ຽວກັບເລື່ອງນີ້. ພວກເຂົາຈະເຮັດການທົດສອບທີ່ ຈຳ ເປັນ (ຍ່ຽວ ສຳ ລັບ acetone, ເລືອດ ສຳ ລັບນ້ ຳ ຕານ) ແລະ ດຳ ເນີນການປິ່ນປົວໂຣກສະມອງເສື່ອມ. ຂອງຄວາມຜິດປົກກະຕິໃນລະບົບ cardiovascular, ການເພີ່ມຂື້ນຂອງ tachycardia ຄວນໄດ້ຮັບການສັງເກດເຫັນ. ນີ້ແມ່ນປະເພດຂອງການລົບກວນຈັງຫວະປະລິມານຂອງຫົວໃຈ. ໃນບາງກໍລະນີ, tachycardia ສາມາດບັນລຸໄດ້ 100-145 ຫຼືຫຼາຍກວ່ານັ້ນຕໍ່ນາທີ, ແລະຄວາມຮູ້ສຶກຢ້ານກົວ, ຫາຍໃຈສັ້ນ, ກະແສລົມຮ້ອນເຂົ້າຮ່ວມຄວາມຮູ້ສຶກຂອງຫົວໃຈເຕັ້ນ. ເມື່ອກິນອາຫານທີ່ມີຄາໂບໄຮເດຣດຫລືຜະລິດຕະພັນທີ່ບັນຈຸນ້ ຳ ຕານ (ຊາຫວານ, ເຂົ້າ ໜົມ, ຖ້ວຍນ້ ຳ ຕານ), ຫົວໃຈຄ່ອຍໆ“ ສະຫງົບລົງ”, ຄວາມຖີ່ຂອງການຕໍ່ເທື່ອຕໍ່ນາທີຫຼຸດລົງ, ແລະອາການອື່ນໆຈະຫາຍໄປໂດຍບໍ່ມີຮ່ອງຮອຍ. ອາການສະຫລົບ hypoglycemic ແມ່ນ ໜຶ່ງ ໃນສອງສາມເງື່ອນໄຂທີ່ມີລັກສະນະການພັດທະນາທີ່ສົມບູນແບບ. ອາການທີ່ມີລັກສະນະເປັນພຽງແຕ່ອາການເລືອດໄຫຼໃນສະ ໝອງ ຄວນຊຸກຍູ້ການໃຫ້ການຊ່ວຍເຫຼືອແລະການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ. ແທ້ຈິງແລ້ວ, ໃນສະຕິ, ຮ່າງກາຍຂອງມະນຸດແມ່ນໃກ້ຈະເຖິງຊີວິດແລະຄວາມຕາຍ, ແລະຄວາມຜິດພາດໃດໆໃນການຮັກສາຫຼືການດູແລສຸກເສີນສາມາດເປັນອັນຕະລາຍເຖິງຊີວິດໄດ້. ລັດ precomatose ມີຫຼາຍລັກສະນະຄື: ການເລີ່ມຕົ້ນທີ່ຮຸນແຮງຂອງພະຍາດຊືມເສົ້າແລະພະຍາດບວມຫຼືໂຣກຊັກບ້າ ໝູ. ມັນເລີ່ມຕົ້ນດ້ວຍການບິດກ້າມທົ່ວຮ່າງກາຍແລະເພີ່ມຂື້ນຢ່າງໄວວາໃນລະດັບທີ່ສຸດ - ເປັນອາການຊັກ. ສະພາບການນີ້ແມ່ນອັນຕະລາຍເພາະວ່າມັນເກີດຂື້ນໂດຍບໍ່ຄາດຄິດໄດ້ຢ່າງສິ້ນເຊີງ, ແລະບຸກຄົນ ໜຶ່ງ ສາມາດຕົກເປັນເຫຍື່ອຂອງອຸປະຕິເຫດລົດ, ຕົກຈາກຄວາມສູງ. ສະພາບຂອງການມີສະຕິລະລາຍໃນເລືອດແມ່ນຍ້ອນປະຕິກິລິຍາຂອງໂຣກ medulla oblongata ຕໍ່ການເປັນໂຣກຕ່ອມນ້ ຳ ຕານ: ການສູນເສຍສະຕິສົມບູນ, ຈິດ ສຳ ນຶກເສີຍ. ໃນການກວດກາລາຍລະອຽດ: ຜິວ ໜັງ ຈືດ, ໜາວ, ເຫື່ອທີ່ ໜຽວ, ການຫາຍໃຈອ່ອນເພຍເລັກນ້ອຍ, ຄວາມດັນເລືອດແມ່ນປົກກະຕິຫລືສູງຂື້ນ, ກຳ ມະຈອນບໍ່ປົກກະຕິຫລືເພີ່ມຂື້ນເລັກນ້ອຍ, ຫົວເຂົ່າແລະແຂນສອກແມ່ນແຂງແຮງ. ສະຕິບໍ່ຂາດ, ເຊິ່ງສະແດງອອກໂດຍການຂາດການຕອບສະ ໜອງ ຕໍ່ການກະຕຸ້ນທາງຮ່າງກາຍ, ຍົກຕົວຢ່າງ, ການແກ້ມແກ້ມ, ຮ້ອງດັງ, ກ້າດ້ວຍນ້ ຳ ເຢັນແລະວິທີການອື່ນໆຂອງ“ ປຸກຕື່ນ”. ຫລາຍໆກໍລະນີໄດ້ຖືກບັນທຶກໄວ້ໃນເວລາທີ່ຜູ້ຄົນ, ຫລັງຈາກອອກຈາກສະພາບອາການຕ່ອມນ້ ຳ ຕານ, ອ້າງວ່າໄດ້ເຫັນທຸກຢ່າງທີ່ເກີດຂື້ນຢູ່ອ້ອມຂ້າງ. ຂໍ້ມູນນີ້ບໍ່ໄດ້ຖືກຢືນຢັນໂດຍວິທະຍາສາດຢ່າງເປັນທາງການແລະຖືວ່າເປັນການໄຫລວຽນຂອງພາບລວງຕາທີ່ຈິງເກີນໄປໃນໄລຍະທີ່ບໍ່ຮູ້ສະຕິ. ການຫາຍໃຈໃນໄລຍະເລີ່ມຕົ້ນຂອງອາການເລືອດໄຫຼໃນສະຕິມີການປ່ຽນແປງເລັກນ້ອຍ. ແຕ່ອາການທີ່ສັບສົນທີ່ສຸດແມ່ນການລົ້ມເຫຼວຂອງສູນຫາຍໃຈ. ນີ້ຫມາຍຄວາມວ່າການຫາຍໃຈຂອງຄົນເຈັບ (ຈັງຫວະ, ຄວາມເປັນເອກະພາບ, ຄວາມເລິກ) ຄວນໄດ້ຮັບການເອົາໃຈໃສ່ຢ່າງລະມັດລະວັງໃນລະຫວ່າງການຂົນສົ່ງຫລືການກັບມາ ໃໝ່.ຖ້າຫາກວ່າການຫາຍໃຈມີລັກສະນະພິເສດ, ນັ້ນແມ່ນ, ເມື່ອກະຈົກຖືກ ໝອກ ລົງ, ມັນ ຈຳ ເປັນຕ້ອງໄດ້ແນະ ນຳ ການກະຕຸ້ນທາງເດີນຫາຍໃຈ, ເພາະວ່າ, ຍ້ອນໄດ້ພາດໂອກາດນີ້, ທ່ານສາມາດສູນເສຍຄົນໄດ້. ຄລີນິກຂອງໂລກສະມອງອັກເສບປະສົມປະສານກັບຫຼາຍອາການຂອງສະພາບສຸກເສີນ, ແລະມີພຽງແຕ່ການປຽບທຽບອາການທັງ ໝົດ ເຂົ້າໃນຮູບດຽວເທົ່ານັ້ນທີ່ຈະຊ່ວຍໃຫ້ຜູ້ປ່ວຍທາງການແພດ, ຍາດພີ່ນ້ອງຫຼືຄົນຍ່າງບາດເຈັບສາມາດໃຫ້ການຊ່ວຍເຫຼືອທີ່ຖືກຕ້ອງ. ຖ້າຄົນເຈັບໄດ້ຮັບການຊ່ວຍເຫຼືອຢ່າງຖືກຕ້ອງ, ຫຼັງຈາກນັ້ນລາວຈະມີສະຕິພາຍໃນເວລາ 10-30 ນາທີ (ໃນກໍລະນີທີ່ບໍ່ມີອາການແຊກຊ້ອນຂອງໂລກຕັບອ່ອນໆ). ຫຼັກການພື້ນຖານຂອງການພັດທະນາແລະຫຼັກສູດຂອງສະມອງຕ່ອມນ້ ຳ ຕານໃນເດັກແມ່ນຄ້າຍຄືກັນກັບໃນຜູ້ໃຫຍ່. ສາເຫດທີ່ເຮັດໃຫ້ເກີດຄວາມຫລົງລືມໃນເດັກນ້ອຍຍັງສາມາດເປັນການບໍລິຫານອິນຊູລິນທີ່ບໍ່ຖືກຕ້ອງ, ຄວາມອຶດຫິວດົນນານ, ຄວາມລົ້ມເຫຼວຂອງອາຫານ ສຳ ລັບພະຍາດທີ່ມີເຊື້ອພະຍາດທີ່ຫາຍາກ (ຂາດທາດ enzyme ກ່ຽວກັບເຄື່ອງຍ່ອຍ, glucose, galactose ຫຼື fructose intolerance). ໃນເດັກນ້ອຍ, ການເປັນໂລກເບົາຫວານແມ່ນມີຄວາມຫຍຸ້ງຍາກຫຼາຍທີ່ຈະ ຈຳ ແນກໄດ້ຈາກສະພາບທີ່ຫລາກຫລາຍ, ເພາະວ່າເດັກນ້ອຍ, ໂດຍສະເພາະໃນໄວເດັກກ່ອນໄວຮຽນ, ສ່ວນຫຼາຍບໍ່ສາມາດອະທິບາຍເຖິງສິ່ງທີ່ພວກເຂົາກັງວົນໂດຍສະເພາະ. ດ້ວຍອາການເຈັບຫົວ, ເດັກມັກຈະມີນໍ້າຕາ, ກັງວົນໃຈ. ດ້ວຍໂຣກໂຣກທ້ອງບວມ (ອາການເຈັບທ້ອງ, ເປັນການສະແດງອອກຂອງການເປັນໂຣກເບົາຫວານ), ຄວາມຢາກອາຫານຈະຫຼຸດລົງໃນເດັກນ້ອຍ, ພວກເຂົາກໍ່ສາມາດປະຕິເສດອາຫານ, ເຖິງແມ່ນວ່າຄວາມອຶດຫິວແມ່ນ ໜຶ່ງ ໃນອາການທີ່ຈະແຈ້ງຂອງການເປັນໂລກເບົາຫວານ. ໃນຂັ້ນຕໍ່ໄປຂອງການເປັນໂລກເບົາຫວານໃນເດັກນ້ອຍ, ພວກເຂົາກາຍເປັນເຫງົານອນ, ບໍ່ສົນໃຈກັບທຸກສິ່ງທຸກຢ່າງ, ບໍ່ມີການຕິດຕໍ່. ສິ່ງທັງ ໝົດ ນີ້ເກີດຂື້ນກັບຄວາມເປັນມາຂອງສະຫວັດດີພາບໃນເມື່ອກ່ອນ. ການປ່ຽນແປງດັ່ງກ່າວໃນພຶດຕິ ກຳ ຂອງເດັກຄວນແຈ້ງເຕືອນພໍ່ແມ່. ເຊັ່ນດຽວກັບຜູ້ໃຫຍ່, ຜິວຫນັງຈືດ, ການສັ່ນຂອງມືຢ່າງຮຸນແຮງ, ພ້ອມທັງການເຫື່ອອອກຂອງຝາມືແມ່ນຖືກສັງເກດເຫັນ. ນອກຈາກນັ້ນ, ອາການວິນວຽນເກີດຂື້ນ, ໂດຍສະເພາະພ້ອມກັບສະພາບທີ່ມືດມົວໃນເວລາທີ່ປ່ຽນ ຕຳ ແໜ່ງ ຂອງຮ່າງກາຍ (ດ້ວຍການຂື້ນສູງ). ຄວນ ຄຳ ນຶງເຖິງວ່າໃນເດັກນ້ອຍທຸກອາການຈະພັດທະນາໄວຂື້ນ, ເຖິງວ່າຄລີນິກທີ່ມີອາການສະແດງອາການເລືອດໄຫຼບໍ່ແຕກຕ່າງຈາກທີ່ຢູ່ໃນຜູ້ໃຫຍ່: ອາການເລີ່ມຕົ້ນໄວ, ປວດ, ການສູນເສຍສະຕິ, ການສະແດງອາການສະແດງປົກກະຕິ: ການຫາຍໃຈຊ້າ, ອັດຕາການເຕັ້ນຂອງຫົວໃຈ, ຫຼຸດຄວາມດັນເລືອດ. ຜົນທີ່ເປັນອັນຕະລາຍຫຼືຄວາມຜິດປົກກະຕິທີ່ບໍ່ສາມາດແຍກອອກມາໄດ້ໃນສະ ໝອງ ເກີດຂື້ນໄວ, ສະນັ້ນ, ຊີວິດແລະສຸຂະພາບຂອງເດັກແມ່ນຂື້ນກັບຄວາມໄວແລະຄວາມສອດຄ່ອງຂອງການກະ ທຳ ຂອງຄົນທີ່ໃຫ້ການຊ່ວຍເຫຼືອ. ເພື່ອໃຫ້ການປິ່ນປົວພະຍາດທີ່ມີອາການຮຸນແຮງດັ່ງທີ່ອາການຕ່ອມນ້ ຳ ຕານໃນເລືອດຈະມີປະສິດຕິຜົນ, ທ່ານ ຈຳ ເປັນຕ້ອງຮັບປະກັນວ່າສະພາບນີ້ແມ່ນສະຕິ, ແລະຫຼັງຈາກນັ້ນອາການທີ່ສະມອງນີ້ແມ່ນ hypoglycemic. ການບົ່ງມະຕິທີ່ຖືກຕ້ອງແມ່ນມີຄວາມ ສຳ ຄັນຫລາຍໃນກໍລະນີນີ້. ຍົກຕົວຢ່າງ, ຖ້າມີຄວາມສົງໃສໃນຄວາມຮູ້ສຶກ hyperglycemic, ການບໍລິຫານຕົ້ນຂອງການແກ້ໄຂບັນຫານ້ ຳ ຕານສາມາດເຮັດໃຫ້ເສຍຊີວິດໄດ້. ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບວ່າມີພະຍານທີ່ສາມາດອະທິບາຍເຖິງພຶດຕິ ກຳ ຂອງບຸກຄົນໃດ ໜຶ່ງ ກ່ອນທີ່ຈະ ໝົດ ສະຕິ, ອະທິບາຍ ຄຳ ຮ້ອງທຸກຂອງລາວ, ໃຫ້ຂໍ້ມູນກ່ຽວກັບຢາທີ່ຄົນເຈັບໄດ້ປະຕິບັດໃນຫວ່າງມໍ່ໆມານີ້. ຖ້າຫາກວ່າພະຍານຢັ້ງຢືນອາການຊັກ, ແລະຫຼັງຈາກການສູນເສຍສະຕິ, ການບໍລິຫານອິນຊູລິນເບື້ອງຕົ້ນຫຼືການອົດອາຫານເປັນເວລາດົນຂອງຜູ້ຖືກເຄາະຮ້າຍ, ຫຼັງຈາກນັ້ນມາດຕະການຟື້ນຟູດ້ວຍການບົ່ງມະຕິອາການເລືອດໄຫຼໃນສະຕິສາມາດເລີ່ມຕົ້ນໄດ້ຢ່າງປອດໄພ. ແລະຖ້າບຸກຄົນໃດ ໜຶ່ງ ຖືກພົບເຫັນຢູ່ໃນສະພາບທີ່ບໍ່ມີສະຕິ, ບໍ່ມີສັນຍານກ່ຽວກັບການໃຊ້ຢາ (ຢາອິນຊູລິນຫຼືຢາຫຼຸດນ້ ຳ ຕານ) ຢູ່ໃກ້ໆ, ຈາກນັ້ນກ່ອນອື່ນ ໝົດ ທ່ານຕ້ອງໄດ້ພາລາວໄປຫາສະຖາບັນການແພດ, ເຊິ່ງການກວດໄວ ສຳ ລັບປະລິມານນ້ ຳ ຕານ, ອາເຊໂຕນ, ຮ່າງກາຍ ketone ແລະ ຫຼັງຈາກ - ມາດຕະການປິ່ນປົວ. ໃນໄລຍະຕົ້ນໆຂອງການພັດທະນາອາການຕ່ອມນ້ ຳ ຕານໃນຮ່າງກາຍ (ໃນສະພາບທີ່ເປັນໂລກຕ່ອມນ້ ຳ ຕານ), ວິທີການທີ່ດີທີ່ສຸດຂອງການຂາດສະຕິແມ່ນການໄດ້ຮັບອາຫານຫວານແລະຄາໂບໄຮເດຣດ. ໃນເວລາດຽວກັນ, ເຂົ້າ ໜົມ ຊັອກໂກແລັດບໍ່ຄວນບໍລິໂພກ, ເພາະມັນມີສ່ວນປະກອບຂອງໄຂມັນຕ່າງໆ, ລົດຊາດ, ຕົວແທນທີ່ມີລົດຊາດຂອງຕົ້ນ ກຳ ເນີດທີ່ ໜ້າ ສົງໄສແລະມີທາດນ້ ຳ ຕານ ໜ້ອຍ ໜຶ່ງ. ມັນເປັນສິ່ງທີ່ດີທີ່ສຸດ ສຳ ລັບຜູ້ທີ່ເປັນໂລກເບົາຫວານທີ່ຈະໃສ່ຖົງໂສ້ງເປັນປະ ຈຳ ໃນຖົງຂອງພວກເຂົາ, ແຕ່ບໍ່ແມ່ນຊັອກໂກແລັດ. ທ່ານ ໝໍ ຕ້ອງລົມກັບຄົນທີ່ເປັນໂລກເບົາຫວານ, ໂດຍສະເພາະກັບເດັກນ້ອຍຫລືພໍ່ແມ່ຂອງພວກເຂົາ, ກ່ຽວກັບຄວາມ ສຳ ຄັນຂອງການກິນອາຫານ, ການ ກຳ ນົດການກິນຢາ, ພ້ອມທັງການແຈກຢາຍກິດຈະ ກຳ ທີ່ ເໝາະ ສົມ. ໃຊ້ລະມັດລະວັງກັບອິນຊູລິນ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ຖືກປະຕິບັດພາຍໃຕ້ຜິວຫນັງຂອງສະໂພກຫລືບ່າ, ເພາະວ່າການດູດຊຶມຂອງມັນຢູ່ໃນສະຖານທີ່ເຫຼົ່ານີ້ແມ່ນຊ້າລົງ. ວຽກທີ່ ສຳ ຄັນຫຼາຍແມ່ນການ ດຳ ເນີນການສຶກສາກ່ຽວກັບໂປຼແກຼມ glycemic ໃນເວລາກາງເວັນ. ວິທີນີ້ຈະ ອຳ ນວຍຄວາມສະດວກໃຫ້ແກ່ວຽກງານໃນການເລືອກເອົາຢາອິນຊູລິນໃນການບໍລິຫານໃນຕອນກາງຄືນແລະຈະເຮັດໃຫ້ສາມາດປ້ອງກັນການເປັນໂລກເບົາຫວານໃນເວລານອນ. ຜູ້ທີ່ເປັນໂລກເບົາຫວານຊະນິດ 1 ຕ້ອງການອາຫານໂດຍອີງໃສ່ຄວາມຕ້ອງການດ້ານພະລັງງານຂອງພວກເຂົາ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ຈຳ ນວນແຄລໍລີ່ທີ່ເຂົ້າມາຄວນໄດ້ຮັບການ ນຳ ໃຊ້ຢ່າງເຕັມສ່ວນຂອງຮ່າງກາຍ, ແລະປະລິມານການສັກຢາອິນຊູລິນຄວນຈະກົງກັບທາດແປ້ງທີ່ບໍລິໂພກ. ເພື່ອ ອຳ ນວຍຄວາມສະດວກໃນການຄິດໄລ່ພະລັງງານໃນຄົນເຈັບສາມາດ ນຳ ໃຊ້ເຂົ້າໃນຕາຕະລາງຕ່າງໆເຊິ່ງສະແດງເຖິງຄຸນຄ່າທາງໂພຊະນາການຂອງທັງຜະລິດຕະພັນສ່ວນບຸກຄົນແລະອາຫານພ້ອມ. ແຕ່ເພື່ອຄິດໄລ່ການໂຫຼດຂອງທາດແປ້ງໃນຜະລິດຕະພັນທີ່ໃຊ້ຫົວ ໜ່ວຍ ເຂົ້າຈີ່. ຫົວ ໜ່ວຍ ໜຶ່ງ ປະມານເທົ່າກັບທາດແປ້ງ 12 ກຣາມພ້ອມກັບເສັ້ນໃຍອາຫານ. ຫຼືເຂົ້າຈີ່ ທຳ ມະດາ 25 ກຣາມ. ຫົວ ໜ່ວຍ ເຂົ້າຈີ່ແມ່ນໃຊ້ເພື່ອຄວບຄຸມອາຫານເບົາຫວານຕົນເອງ, ພວກມັນຖືກອອກແບບເພື່ອປັບປຸງຄຸນນະພາບຊີວິດຂອງຜູ້ເປັນໂລກເບົາຫວານ, ເຮັດໃຫ້ພວກເຂົາມີຄວາມຮັບຜິດຊອບຕໍ່ສຸຂະພາບຂອງຕົນເອງ. ສຳ ລັບການຮັກສາໂລກສະມອງຕ່ອມນ້ ຳ ຕານ, ວິທີແກ້ໄຂນ້ ຳ ຕານ 10% ໃນ ຈຳ ນວນ 100 ຫາ 250 ມິນລີລິດແມ່ນໃຊ້. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອຮັກສາລະດັບນ້ ຳ ຕານຢູ່ໃນກະແສເລືອດ. ຖ້າຄົນເຈັບບໍ່ຮູ້ສຶກສະຕິໃນໄລຍະນ້ ຳ ຕານໃນນ້ ຳ ຕານ, ຕ້ອງມີມາດຕະການເພື່ອປ້ອງກັນໂຣກສະ ໝອງ - ປະຕິບັດຢ່າງເຂັ້ມງວດດ້ວຍວິທີແກ້ໄຂ 15% ຂອງ Mannitol ຈາກ 1 ເຖິງ 2.5 ມິນລີກຣາມຕໍ່ກິໂລຂອງນ້ ຳ ໜັກ ຮ່າງກາຍ, ແລະຫຼັງຈາກນັ້ນເຂົ້າໄປໃນ Furosemide (Lasix) 75 - ຂະ ໜາດ 110 ມລກ. Mannitol ແມ່ນຜູ້ຕາງຫນ້າຂອງກຸ່ມ diuretics osmotic, ການກະ ທຳ ຂອງມັນແມ່ນອີງໃສ່ກົດ ໝາຍ ທາງກາຍະພາບຂອງການປະຕິ ສຳ ພັນຂອງໂມເລກຸນນ້ ຳ ແລະສານເສບຕິດຢາ. ມັນຖືກ ນຳ ອອກມາບໍ່ປ່ຽນແປງກັບໂມເລກຸນນ້ ຳ ທີ່ດຶງດູດ. Lasix ຍັງມີຜົນກະທົບສະເພາະໃນເຄື່ອງອຸປະກອນ renal, ກະຕຸ້ນການສ້າງປັດສະວະແລະການສືບພັນຂອງມັນຕື່ມອີກ. ມັນຄວນໄດ້ຮັບການຄຸ້ມຄອງດ້ວຍຄວາມລະມັດລະວັງ, ເພາະວ່າມັນສາມາດເຮັດໃຫ້ເກີດການຮັກສາໃຫ້ຫາຍຂາດໄດ້ - ການສູນເສຍນ້ ຳ ໃນຮ່າງກາຍບໍ່ຢຸດ. ໃນແງ່ຂອງການປ້ອງກັນຫລືປິ່ນປົວອາການແຊກຊ້ອນຂອງສະ ໝອງ ຂອງໂລກສະມອງເສື່ອມຂອງເລືອດ, ຢາເຊັ່ນ Piracetam ຫຼື Nootropil ແມ່ນ ເໝາະ ສົມທີ່ສຸດ. ຢາເຫຼົ່ານີ້ແມ່ນຕົວແທນປົກກະຕິຂອງອັນທີ່ເອີ້ນວ່າ nootropics - ຢາທີ່ຊ່ວຍປັບປຸງການໄຫຼວຽນຂອງສະຫມອງ. ພວກມັນຍັງຖືກ ນຳ ໃຊ້ໃນຜູ້ເຖົ້າແລະຜູ້ປ່ວຍຜູ້ທີ່ປະສົບອຸປະຕິເຫດທາງສະ ໝອງ. ເພື່ອປ້ອງກັນການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດໃນເສັ້ນເລືອດໃນສະ ໝອງ ຢ່າງໄວວາ, ວິທີແກ້ໄຂຂອງແມກນີຊຽມ sulfate, ເຊິ່ງເອີ້ນກັນວ່າ Magnesia ແມ່ນຖືກ ນຳ ໃຊ້. ໂດຍປົກກະຕິແລ້ວບໍລິຫານເຖິງ 10 ml (ຂື້ນກັບນ້ ຳ ໜັກ ຂອງຮ່າງກາຍ) ໃນຄວາມເຂັ້ມຂົ້ນບໍ່ເກີນ 25%. ການແນະ ນຳ ວິທີແກ້ໄຂບັນຫານ້ ຳ ຕານຕ້ອງປະຕິບັດພາຍໃຕ້ການຄວບຄຸມຫ້ອງທົດລອງລະດັບຂອງມັນໃນເລືອດ. ເມື່ອຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານບັນລຸ 14 - 16 mmol ຕໍ່ລິດ, ອິນຊູລິນປະສິດຕິພາບສັ້ນຄວນໄດ້ຮັບການປະຕິບັດຢ່າງລະມັດລະວັງໃນປະລິມານທີ່ສູງເຖິງ 6 ໜ່ວຍ ທຸກໆ 3 ຫາ 5 ຊົ່ວໂມງ. ຄລີນິກຂອງໂຣກສະມອງອັກເສບແມ່ນເປັນຫຼັກຖານໂດຍກົງວ່າສະພາບນີ້ແມ່ນອັນຕະລາຍທີ່ສຸດຕໍ່ຊີວິດຂອງມະນຸດ. ອາການແຊກຊ້ອນຂອງໂຣກສະມອງເສີຍໆໂດຍມີການປິ່ນປົວທີ່ບໍ່ໄດ້ເລີ່ມຕົ້ນຫລືການປິ່ນປົວທີ່ບໍ່ຖືກຕ້ອງທີ່ເຮັດຢ່າງບໍ່ຖືກຕ້ອງສາມາດຫຼຸດຜ່ອນຄຸນນະພາບຊີວິດຂອງຄົນເຮົາຢ່າງຫລວງຫລາຍ, ອັນເຮັດໃຫ້ມີຄວາມພິການຫຼືການເສື່ອມເສີຍຕ່າງໆ. ຂອງບັນດາອາການແຊກຊ້ອນສ້ວຍແຫຼມຂອງໂຣກສະ ໝອງ ເສື່ອມ, ໂຣກສະ ໝອງ ອັກເສບຫຼືເສັ້ນເລືອດໃນສະ ໝອງ ເນື່ອງຈາກຄວາມດັນເລືອດສູງສາມາດເກີດຂື້ນໄດ້. ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງໄດ້ຮັບການຊີ້ ນຳ ຈາກກົດລະບຽບຂອງໄລຍະເວລາທີ່ໃຫ້ການດູແລສຸກເສີນ ສຳ ລັບອາການທີ່ເປັນໂລກສະ ໝອງ ເສີຍ. ກ່ອນອື່ນ ໝົດ, ຜູ້ຖືກເຄາະຮ້າຍໄດ້ຖືກສັກດ້ວຍ glucagon 1 ml, ເຊິ່ງກະຕຸ້ນການຜະລິດ glucose ຈາກ glycogen ໃນຕັບ. ຖ້າການແນະ ນຳ ບໍ່ໄດ້ໃຫ້ຜົນທີ່ຄາດຫວັງ, ນີ້ອາດຈະຊີ້ບອກເຖິງການເສີຍຫາຍຂອງຮ້ານ glycogen ທີ່ບໍ່ມີສານຫລືການບໍລິໂພກເຫຼົ້າໃນມື້ກ່ອນ. ຖັດໄປ, ການແກ້ໄຂບັນຫານ້ ຳ ຕານ hypertonic (40%) ແມ່ນໃຊ້ໃນເສັ້ນເລືອດ, ໃນ ໜຶ່ງ ຖັງ, ໜຶ່ງ ຄັ້ງເຖິງ 110 ມລ (ຂື້ນກັບນ້ ຳ ໜັກ ຂອງຮ່າງກາຍແລະການຕອບສະ ໜອງ ຂອງຮ່າງກາຍຕໍ່ການບໍລິຫານ). ນີ້ຄວນປະກອບສ່ວນເຂົ້າໃນການເຮັດໃຫ້ລະດັບນ້ ຳ ຕານຢູ່ໃນເລືອດເປັນປົກກະຕິ, ແລະພາຍໃຕ້ເງື່ອນໄຂທີ່ ເໝາະ ສົມ - ການອອກຈາກຄົນຈາກສະຕິມາໂດຍກົງໃນຕອນສຸດທ້າຍຂອງການລະລາຍ. ຖ້າຫາກວ່າຫຼັງຈາກການບໍລິຫານຂອງວິທີແກ້ໄຂ hypertonic, ຄລີນິກທີ່ມີສຽງຂອງໂຣກເຍື່ອຫຸ້ມສະມອງຍັງຄົງມີຢູ່, ຫຼັງຈາກນັ້ນມັນກໍ່ ຈຳ ເປັນທີ່ຈະຕ້ອງ ດຳ ເນີນການສັກຢາທີ່ມີທາດນ້ ຳ ຕານໃນລະດັບຄວາມເຂັ້ມຂົ້ນຕ່ ຳ ໃນປະລິມານສູງເຖິງ 250-300 ມລ. ເພື່ອປ້ອງກັນໂຣກຜິວ ໜັງ ໃນສະ ໝອງ, ບຸກຄົນ ຈຳ ເປັນຕ້ອງໄດ້ແນະ ນຳ ການປິ່ນປົວດ້ວຍການຢອດຢາ osmotic diuretics (Mannitol ແລະ Manitol). ແລະຫຼັງຈາກນັ້ນ - ອັນທີ່ເອີ້ນວ່າ diuretics ສຸກເສີນ (Furosemide ຫຼື Lasix). ໃຫ້ແນ່ໃຈວ່າຕິດຕັ້ງຢ່າງນ້ອຍສອງເຄື່ອງດູດກ່ອນການປິ່ນປົວດ້ວຍນ້ ຳ ຕົ້ມ - ສຳ ລັບການໃຊ້ຢາໃນກະເພາະອາຫານແລະໃນພົກຍ່ຽວ, ຍ້ອນວ່າຢາ diuretics ຈະຖືກ ນຳ ໃຊ້. ດ້ວຍຄວາມລະມັດລະວັງ, ອິນຊູລິນປະຕິບັດສັ້ນຄວນໄດ້ຮັບການປະຕິບັດເມື່ອລະດັບ glycemia ບັນລຸ 13 - 17 ມິນລີລິດຕໍ່ລິດໃນເລືອດເພື່ອເຮັດໃຫ້ມັນຫຼຸດລົງສູ່ລະດັບປົກກະຕິ, ໂດຍບໍ່ຕ້ອງກະຕຸ້ນໃຫ້ເກີດການລະບາດ ໃໝ່ ຂອງອາການເລືອດຈາງ. ມັນຍັງມີວິທີການທີ່ບໍ່ແມ່ນຢາຂອງການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບອາການມຶນຊາໃນເລືອດ. ເຫຼົ່ານີ້ແມ່ນການປັ່ນປ່ວນແລະຈັງຫວະທີ່ແຂງແຮງໃນບໍລິເວນຂອງກ້າມເນື້ອທີ່ໃຫຍ່ທີ່ສຸດ. ນີ້ແມ່ນການໂຕ້ຖຽງໂດຍຄວາມຈິງທີ່ວ່າໃນລະຫວ່າງການ ສຳ ຜັດທາງຮ່າງກາຍ, ສານ adrenaline ແລະ catecholamines ອື່ນໆ ຈຳ ນວນຫຼວງຫຼາຍຈະຖືກປ່ອຍລົງໃນເລືອດ, ກະຕຸ້ນໃຫ້ມີການສັງເຄາະສຸກເສີນຂອງ glucose ໃນຕັບ. ແຕ່, ອີກເທື່ອ ໜຶ່ງ, ວິທີການນີ້ຈະບໍ່ຊ່ວຍໃນການລຸດລາຄາຂອງຮ້ານ glycogen. ໃນລະຫວ່າງການເບິ່ງແຍງຢ່າງລະມັດລະວັງ, ຜູ້ຊ່ຽວຊານທາງດ້ານ neurologist-resuscitator ແລະແພດຫົວໃຈຄວນໄດ້ຮັບການກວດກາເພື່ອບັນທຶກແລະປະເມີນ electrocardiogram ແລະ electroencephalogram. ມາດຕະການເຫຼົ່ານີ້ຈະຊ່ວຍໃຫ້ທ່ານສາມາດປະເມີນຄວາມຮຸນແຮງຂອງຫຼັກສູດຂອງສະມອງຕ່ອມນ້ ຳ ຕານໃນເລືອດ, ພ້ອມທັງຄາດເດົາອາການແຊກຊ້ອນທີ່ອາດຈະເກີດຂື້ນຂອງໂລກສະ ໝອງ ເສື່ອມ. ຫຼັງຈາກອອກຈາກສະຕິ, ຄົນເຈັບຄວນໄດ້ຮັບການຕິດຕາມຢ່າງລະມັດລະວັງເພື່ອຫຼີກລ່ຽງອາການເຈັບ. ຜູ້ຊ່ຽວຊານດ້ານ endocrinologist ຄວນເຂົ້າຮ່ວມທົບທວນຍຸດທະວິທີການຮັກສາແລະ ດຳ ເນີນການກວດກາຄົນເຈັບຢ່າງເຕັມທີ່ເຊິ່ງຄວນປະກອບມີທັງວິທີການຫ້ອງທົດລອງແລະເຄື່ອງມືຄົ້ນຄ້ວາໃນມື້ ໜຶ່ງ ຫຼືສອງອາທິດ. ນອກຈາກນັ້ນ, ການແກ້ໄຂອາຫານແມ່ນ ສຳ ຄັນ. ມັນຄວນຈະອີງໃສ່ການເຮັດວຽກປະ ຈຳ ວັນຂອງແຕ່ລະບຸກຄົນ, ລັກສະນະຂອງຕາຕະລາງການເຮັດວຽກແລະການ ເໜັງ ຕີງປະ ຈຳ ວັນໃນ glycemia. ເພື່ອປ້ອງກັນການໂຈມຕີຂອງທາດນ້ ຳ ຕານໃນເລືອດ, ການກິນອາຫານທີ່ມີສ່ວນປະກອບສ່ວນນ້ອຍແມ່ນມີຄວາມ ຈຳ ເປັນໃນການ ນຳ ໃຊ້ອາຫານທີ່ມີຄາໂບໄຮເດຣດທີ່ຍ່ອຍໄວ. ການປິ່ນປົວດ້ວຍ Insulin ຍັງ ຈຳ ເປັນຕ້ອງໄດ້ປັບປ່ຽນໃຫ້ສອດຄ່ອງກັບປະ ຈຳ ວັນ. ຖ້າເປັນໄປໄດ້, ມັນຄວນຈະເບື່ອ - ຊ່ວຍເສີມການຂາດອິນຊູລິນທີ່ຜະລິດໃນເວລາກິນອາຫານ (ການກະ ທຳ ແບບກະຕຸ້ນ). ການບໍລິຫານອິນຊູລິນນີ້ປ້ອງກັນຜົນສະທ້ອນທີ່ອາດເກີດຂື້ນຈາກສະຖານະການທີ່ມີຄວາມກົດດັນແລະການອອກ ກຳ ລັງກາຍ, ເຊິ່ງມັກຈະເກີດຂື້ນກັບການ ນຳ ໃຊ້ອິນຊູລິນທີ່ແກ່ຍາວ. ການກິນອາຫານຄວນກົງກັບພະລັງງານທີ່ ຈຳ ເປັນ. ໂດຍປົກກະຕິແລ້ວການແຈກຢາຍດັ່ງກ່າວແມ່ນໃຊ້ໃນປະມານ ໜຶ່ງ ສ່ວນສີ່ຂອງອາຫານທັງ ໝົດ ທີ່ກິນເປັນອາຫານເຊົ້າແລະຄ່ ຳ, ສຳ ລັບອາຫານທ່ຽງ - ປະມານ 15%, ແລະສ່ວນທີ່ເຫຼືອຄວນຈະຍັງເຫຼືອ ສຳ ລັບ“ ອາຫານຫວ່າງ” ລະດັບກາງ. ດັ່ງນັ້ນ, ການປ້ອງກັນຈຶ່ງມີບົດບາດ ສຳ ຄັນໃນການປ້ອງກັນການສະແດງອອກທາງຄລີນິກຂອງການເປັນໂລກເບົາຫວານແລະການພັດທະນາຂອງໂລກສະມອງໃນເລືອດ. ໃບສັ່ງແພດທັງ ໝົດ ຂອງທ່ານ ໝໍ ສຳ ລັບຄົນເຈັບທີ່ກວດພົບວ່າເປັນໂຣກເບົາຫວານແມ່ນ ຈຳ ເປັນ. ມັນແມ່ນມາຈາກການຄວບຄຸມຕົນເອງຂອງຄົນເຈັບວ່າສະພາບການຂອງທາດແປ້ງທາດແປ້ງທາດແປ້ງຂອງລາວ, ແລະເພາະສະນັ້ນອົງການຈັດຕັ້ງທັງ ໝົດ ແມ່ນຂື້ນກັບ. ໂພຊະນາການທີ່ ເໝາະ ສົມ, ການເຮັດວຽກປະ ຈຳ ວັນທີ່ມີປະສິດຕິພາບ, ການຮັບປະທານອາຫານແລະຢາຈະຊ່ວຍໃຫ້ບຸກຄົນໃດ ໜຶ່ງ ສາມາດບັນລຸການປັບປຸງແບບຍືນຍົງໃນສະຫວັດດີພາບ, ແລະດ້ວຍເຫດນັ້ນ, ຄຸນນະພາບຊີວິດ. ການປິ່ນປົວໂຣກສະມອງໃນເລືອດຕົວເອງລວມທັງການບັນເທົາອາການແລະການປ້ອງກັນຜົນສະທ້ອນຕ່າງໆ. ການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບອາການເລືອດໄຫຼໃນສະ ໝອງ ເສື່ອມແມ່ນກ່ຽວຂ້ອງກັບການຮວບຮວມລະດັບ ໃໝ່ ຂອງ ຈຳ ນວນ glucose ໃນເລືອດ. ມັນຍັງມີຄວາມ ສຳ ຄັນໃນການປ້ອງກັນອາການແຊກຊ້ອນທາງລົບຈາກລະບົບປະສາດສ່ວນກາງແລະເສັ້ນເລືອດຫົວໃຈ. ມາດຕະການເຫຼົ່ານີ້ປະກອບມີມາດຕະການຕ່າງໆເພື່ອປ້ອງກັນໂຣກສະ ໝອງ, ໂລກຄວາມດັນເລືອດສູງທີ່ເປັນມະເລັງເຊິ່ງສາມາດຮັບຮູ້ໄດ້ໂດຍການ ນຳ ໃຊ້ຢາ diuretic. ໃນໄລຍະສຸດທ້າຍຂອງການປິ່ນປົວໂຣກສະມອງໃນເລືອດ, ຄົນເຮົາຄວນໄດ້ຮັບການປິ່ນປົວດ້ວຍການສູນເສຍທາດນ້ ຳ ໃນຮ່າງກາຍແລະການຮັກສາສານພິດ. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນທີ່ຈະເອົາອະນຸພັນ Acetone ທີ່ເປັນໄປໄດ້ຈາກເລືອດແລະເຮັດໃຫ້ຄວາມສົມດຸນຂອງນ້ ຳ ເປັນປົກກະຕິ. ເມື່ອອອກໂຮງ ໝໍ ພາຍຫຼັງທີ່ມີອາການຜິດປົກກະຕິ hypoglycemic, ຄົນເຈັບຄວນໄດ້ຮັບການກວດກາຈາກແພດ ໝໍ ທີ່ຊ່ຽວຊານ ສຳ ລັບການກວດພົບກ່ອນໄວອັນຄວນກ່ຽວກັບອາການແຊກຊ້ອນທີ່ບໍ່ໄດ້ກວດພົບຫຼືອ່ອນແອ. ອາການຕ່ ຳ ໃນລະດັບນ້ ຳ ຕານໃນເລືອດ (ແມ່ນອາການຊshockອກອິນຊູລິນ) ແມ່ນປະຕິກິລິຍາຂອງຮ່າງກາຍ, ເປັນສະຖານະການສ້ວຍແຫຼມຂອງລະບົບປະສາດ, ເຊິ່ງເກີດມາຈາກຄວາມເຂັ້ມຂົ້ນຕ່ ຳ ເວລາດົນແລະລະດັບອິນຊູລິນໃນເລືອດສູງ. ລະບົບປະສາດສ່ວນກາງ (ໂດຍສະເພາະສະ ໝອງ) ຕ້ອງການພະລັງງານຫຼາຍ, ມັນຄວບຄຸມແລະປະສານງານວຽກງານຂອງອະໄວຍະວະແລະລະບົບທັງ ໝົດ. ດ້ວຍການລະເມີດກິດຈະ ກຳ ຂອງຈຸລັງສະ ໝອງ, ຄວາມຜິດປົກກະຕິທີ່ຮ້າຍແຮງຂອງລະບົບການ ບຳ ບັດທາງຮ່າງກາຍອື່ນໆກໍ່ເກີດຂື້ນ, ເຊິ່ງ ນຳ ໄປສູ່ການຕາຍ. ດ້ວຍການຂາດທາດນ້ ຳ ຕານໃນເວລາດົນນານ, ອົກຊີເຈນແລະທາດແປ້ງຄາໂບໄຮເດດພັດທະນາໄປໃນເນື້ອເຍື່ອ. ເນື່ອງຈາກການຂາດສານເຫຼົ່ານີ້ຢູ່ໃນສະ ໝອງ, ຂະບວນການ ໜຶ່ງ ເກີດຂື້ນທີ່ເອີ້ນວ່າ "ໂຣກ neuroglycopenia" ໃນທາງການແພດ. ໃນລໍາດັບທີ່ແນ່ນອນ, ການເສຍຊີວິດເທື່ອລະກ້າວຂອງແຕ່ລະພາກສ່ວນແລະພະແນກຂອງມັນເກີດຂື້ນ, ຂະບວນການເຫຼົ່ານີ້ມີການສະແດງອອກຈາກພາຍນອກ, ພວກເຂົາວິນິດໄສໂຣກເບົາຫວານຕໍ່ກັບຄວາມເປັນມາຂອງການເປັນໂຣກເລືອດຈາງ. ອີງຕາມການຈັດປະເພດພະຍາດລະດັບສາກົນປີ 2010, ພະຍາດດັ່ງກ່າວແມ່ນຂຶ້ນກັບຊັ້ນພະຍາດຂອງລະບົບ endocrine ທີ່ເກີດຈາກການຂາດສານອາຫານແລະຂະບວນການທາງເດີນອາຫານ. ເພື່ອສະແດງໃຫ້ເຫັນເຖິງອາການທີ່ບໍ່ເປັນໂລກເບົາຫວານໃນລະດັບໂລກເບົາຫວານ, ລະຫັດແມ່ນໃຊ້ - E-15. ການພັດທະນາພະຍາດວິທະຍາແມ່ນກ່ຽວຂ້ອງກັບການລະເມີດກິດຈະ ກຳ ທີ່ບໍ່ມີຕົວຕົນຂອງກະຕ່າຍ, ໜ້າ ທີ່ຂອງມັນແມ່ນເພື່ອຮັບປະກັນລະບຽບການຂອງຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານ. ໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດແມ່ນຍາກທີ່ຈະຮັບຮູ້ໄດ້. ການຫຼຸດລົງຂອງນ້ ຳ ຕານເກີດຂື້ນຄ່ອຍໆ. ສະ ໝອງ ເຊິ່ງຈຸລັງຂອງມັນ ກຳ ລັງອຶດຫິວ ກຳ ລັງພະຍາຍາມຊົດເຊີຍການຂາດສານອາຫານຈາກແຫລ່ງອື່ນ. ເປັນຜົນມາຈາກຂະບວນການນີ້, ຄົນເຈັບພັດທະນາຈຸດອ່ອນ, ມີອາການເຈັບຫົວເລື້ອຍໆ, ໃນນັ້ນອາການເຈັບຈະບໍ່ມີປະສິດຕິພາບ. ສະພາບການນີ້ຖືກເອີ້ນວ່າກິ່ນອາຍ hypoglycemic (ຄາຣະວານ). ໃນເວລາທີ່ຄວາມເຂັ້ມຂົ້ນຂອງ glucose ຫຼຸດລົງໃນລະດັບທີ່ສໍາຄັນ (2.78 mmol / L), ພະຍາດເສັ້ນເລືອດໄດ້ສະແດງອອກຫຼາຍກວ່າເກົ່າ: ຖ້າອາການເລີ່ມຕົ້ນຂອງການມີອາການເລືອດໄຫຼໃນສະ ໝອງ ຖືກລະເລີຍໂດຍຄົນເຈັບ, ສະພາບການຈະຮ້າຍແຮງຂື້ນ. ລົມຫາຍໃຈສັ້ນໆຈະປາກົດ, ມືແລະຕີນສັ່ນ, ສາຍຕາເສື່ອມລົງ. ໄລຍະຕໍ່ມາຂອງພະຍາດດັ່ງກ່າວແມ່ນສະແດງໂດຍຄລີນິກຕໍ່ໄປນີ້: ດ້ວຍການສະແດງອອກດັ່ງກ່າວ, ທ່ານຕ້ອງໄດ້ຮັບການຊ່ວຍເຫຼືອດ້ານການປິ່ນປົວໂດຍດ່ວນ. ຢາອິນຊູລິນທີ່ຖືກກວດຫາໄດ້ທັນເວລາແມ່ນສາມາດຮັກສາໄດ້. ການທົດລອງໃນຫ້ອງທົດລອງທີ່ທັນສະ ໄໝ ຈະຊ່ວຍໃນການ ກຳ ນົດລະດັບ glucose ໃນເລືອດຢ່າງໄວວາແລະປະຕິບັດມາດຕະການປິ່ນປົວທັນທີ. ຖ້າບໍ່ໄດ້ຮັບການຊ່ວຍເຫຼືອ, ສິ່ງນີ້ຈະເຮັດໃຫ້ເກີດອາການຊັກໃນຄົນເຈັບ, ສູນເສຍສະຕິ, ແລະຄວາມລົບກວນອື່ນໆໃນຂະບວນການຂອງຊີວິດ. ອາການຊHອກໃນເລືອດທີ່ເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ນີ້ແມ່ນຍ້ອນການລະເມີດຂະ ໜາດ ຂອງການສັກຢາອິນຊູລິນຫຼືອາຫານທີ່ບໍ່ອະນຸຍາດໃຫ້ການໄດ້ຮັບອາຫານທາດແປ້ງທີ່ໄດ້ຮັບການວັດແທກແລະໃຫ້ທັນເວລາ. ມີບາງກໍລະນີໃນເວລາທີ່ຄົນເຈັບທີ່ມີອາການ insulin ຮຸນແຮງ, ຍ້ອນເຫດຜົນພາຍນອກ, ຄວາມບໍ່ສົມດຸນທີ່ບໍ່ມີປະໂຫຍດຕໍ່ການກະກຽມອິນຊູລິນແລະຮໍໂມນຕົວເອງພັດທະນາ. ໃນການປະຕິບັດທາງການແພດ, ສາເຫດຂອງການລະເມີດຂອງຄວາມເຂັ້ມຂົ້ນຂອງລະດັບອິນຊູລິນໃນເວລາສັກຢາທີ່ເຮັດໃຫ້ເປັນໂຣກເບົາຫວານໄດ້ຖືກອະທິບາຍໄວ້: ມີຫລາຍໆປັດໃຈທີ່ວ່າໃນຜູ້ປ່ວຍທີ່ເປັນໂຣກເບົາຫວານກະຕຸ້ນໃຫ້ນ້ ຳ ຕານຫລຸດລົງ: ພະຍາດໂລກລະບາດເກີດຂື້ນໃນເດັກນ້ອຍທີ່ເປັນໂຣກເບົາຫວານທີ່ບົ່ງມະຕິວ່າຍ້ອນຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນເພີ່ມຂື້ນ, ການຂາດສານອາຫານ, ການເຮັດວຽກ ໜັກ ເກີນຮ່າງກາຍ, ພະຍາດ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອແລະພະຍາດຕັບ. ພະຍາດນີ້ໄດ້ຖືກສັງເກດເຫັນໃນເດັກເກີດ ໃໝ່, ຖ້າເດັກເກີດກ່ອນ ກຳ ນົດ, ມີພະຍາດເສັ້ນເລືອດໃນຫົວໃຈ. ສະຕິອາການອິນຊູລິນແມ່ນເກີດຈາກຄວາມອຶດຫິວອົກຊີເຈນຂອງລູກ, ອຸນຫະພູມໃນຮ່າງກາຍຫຼຸດລົງ. ພະຍາດທີ່ເກີດຈາກສະຕິທີ່ກ່ຽວຂ້ອງກັບການຂາດນ້ ຳ ຕານໃນເລືອດຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມເຂັ້ມຂົ້ນຂອງອິນຊູລິນເພີ່ມຂື້ນມີຫຼາຍໄລຍະ. ພະຍາດດັ່ງກ່າວສົ່ງຜົນກະທົບຕໍ່ລະບົບປະສາດແລະພັດທະນາຢ່າງໄວວາ, ທຸກຂັ້ນຕອນຈະຜ່ານໄປພາຍໃນ 2-3 ນາທີ. ຄລີນິກອະທິບາຍ 5 ຂັ້ນຕອນຂອງການພັດທະນາຂອງປະຕິກິລິຍາທາງດ້ານພະຍາດ: 1. ການສະແດງອອກຂອງຄວາມຮູ້ສຶກຂອງຄວາມຫິວໂຫຍຢ່າງຮຸນແຮງແລະການລະຄາຍເຄືອງທີ່ເພີ່ມຂື້ນແມ່ນກ່ຽວຂ້ອງກັບການເສຍຊີວິດຂອງຈຸລັງເສັ້ນປະສາດຂອງເຊວສະຫມອງ, ສະນັ້ນຂັ້ນຕອນນີ້ຖືກເອີ້ນວ່າ“ cortical”. 2. ການສະແດງອອກຂອງປະຕິກິລິຍາແບບອັດຕະໂນມັດ - ຄວາມອຸກອັ່ງ, ການເຫື່ອອອກ, ຄວາມອຶດຫິວທີ່ຂາດບໍ່ໄດ້, ການເຮັດໃຫ້ຜິວ ໜັງ ເປັນສີ (ຈືດຫລືສີແດງ), ສັ່ນສະເທືອນ, ເຈັບຫົວ. ນີ້ແມ່ນເນື່ອງມາຈາກການທໍາລາຍສູນກາງ subcortical ໃນ hypothalamus. ສະຕິໃນເວລາດຽວກັນຍັງຈະແຈ້ງ. 3. ໃນຂັ້ນຕໍ່ໄປ, ໂຄງສ້າງຍ່ອຍສືບຕໍ່ຍຸບລົງ, ປະກອບໄປດ້ວຍສະຕິພິການ. ນີ້ provokes hallucinations, delirium. ຄົນເຈັບມີຄວາມວຸ້ນວາຍ, ກະ ທຳ ທີ່ບໍ່ໄດ້ຕັ້ງໃຈຫຼືມີຄວາມຫົດຫູ່ໃຈ. 4. neurons ຂອງພາກສ່ວນເທິງຂອງ medulla oblongata ເສຍຊີວິດ. ນີ້ເປັນສາເຫດຂອງການປອບປ່ວນ, ການສູນເສຍສະຕິແລະເຮັດໃຫ້ມີສະພາບເສີຍໆ. 5. ຍິ່ງໄປກວ່ານັ້ນ, ຂະບວນການຂອງຄວາມຕາຍຈະສົ່ງຜົນກະທົບຕໍ່ພາກສ່ວນລຸ່ມຂອງ medulla oblongata, ໃນນັ້ນ, ມີສູນຕ່າງໆທີ່ສະ ໜອງ ຂະບວນການທີ່ ສຳ ຄັນ (ການໄຫຼວຽນຂອງເລືອດ, ການຫາຍໃຈ, ການຍ່ອຍອາຫານ, ການຂັບຖ່າຍ). ຈຸດໃຈກາງຂອງການເຄື່ອນໄຫວຂອງຫົວໃຈແລະລະບົບຫາຍໃຈໄດ້ຮັບຜົນກະທົບກ່ອນ, ຫລັງຈາກນັ້ນມີອາການສະຕິແລະເສຍຊີວິດ. ສະຕິປັນຍາຂອງອິນຊູລິນຈະຖືກກວດຫາໂຣກນີ້ຖ້າຄົນເຈັບເປັນໂຣກເບົາຫວານ, ໂຣກຜິດປົກກະຕິຂອງໂຣກຜີວ ໜັງ, ໂດຍ ຄຳ ນຶງເຖິງອາການທາງຄລີນິກ. ການສຶກສາຫ້ອງທົດລອງຕົ້ນຕໍແມ່ນການ ກຳ ນົດລະດັບ glucose ໃນເລືອດ. ຜູ້ໃດທີ່ສະແດງອັດຕາການຫຼຸດລົງ - ຕໍ່າກວ່າ 20 ຫຼື 2-4 mmol / l. ຖ້າຄົນເຈັບໃນເບື້ອງຕົ້ນມີຄຸນຄ່າຂອງນ້ ຳ ຕານຫຼາຍກ່ວາ 20, ຫຼັງຈາກນັ້ນສະພາບທາງພະຍາດກໍ່ເກີດຂື້ນດ້ວຍຄວາມເຂັ້ມຂຸ້ນຂອງນ້ ຳ ຕານໃນລະດັບ 6-8 mmol / L. ໃນກໍລະນີນີ້, ການວິນິດໄສຂອງສະຕິແມ່ນເປັນຄວາມຫຍຸ້ງຍາກທີ່ຮ້າຍແຮງ. ມາດຕະຖານຂອງຄົນທີ່ມີສຸຂະພາບແຂງແຮງແມ່ນ 7 mmol / L. ຖ້າຄົນເຈັບ ໝົດ ສະຕິ, ກົນລະຍຸດຂອງການບົ່ງມະຕິແມ່ນສັບສົນ. ທ່ານ ໝໍ ສາມາດສຸມໃສ່ອາການພາຍນອກເທົ່ານັ້ນ (ຄວາມແຫ້ງແລ້ງແລະການປ່ຽນສີຂອງຜິວ ໜັງ, ຝາມືປຽກ, ການປັ່ນປ່ວນ, ປະຕິກິລິຍາຂອງນັກຮຽນ, ການສະທ້ອນຂອງລະບົບປະສາດອັດຕະໂນມັດ). ມັນມີຄວາມ ສຳ ຄັນຫຼາຍໃນການ ກຳ ນົດຊະນິດຂອງສະຕິ, ທາງເລືອກຂອງມາດຕະການຮັກສາແມ່ນຂື້ນກັບນີ້. ຖ້າຄົນເຈັບ ໝົດ ສະຕິ, ການກວດວິນິດໄສພິເສດຈະຖືກປະຕິບັດ. ສູດການຄິດໄລ່ຂອງການປະຕິບັດງານແມ່ນການແນະ ນຳ 40-60 ມລຂອງນ້ ຳ ຕານເຂົ້າໃນເສັ້ນເລືອດໂດຍແພດພະຍາບານ (ຄວາມເຂັ້ມຂຸ້ນຂອງການແກ້ໄຂ 40%). ຖ້າຫາກວ່າສະຕິບໍ່ໄດ້, ຄົນເຈັບຈະກັບມາຢ່າງໄວວາ. ການປິ່ນປົວໂຣກສະມອງອັກເສບຕ່ ຳ ທີ່ຮ້າຍແຮງແມ່ນກ່ຽວຂ້ອງກັບການສີດນ້ ຳ ຕານໃນເລືອດເຂົ້າເສັ້ນເລືອດ. ຕົວຊີ້ວັດທີ່ ສຳ ຄັນອີກຢ່າງ ໜຶ່ງ ແມ່ນເວລາຂອງມື້ທີ່ການໂຈມຕີເກີດຂື້ນ. ອາການຊshockອກ Insulin ເກີດຂື້ນໃນຕອນເຊົ້າຫຼັງຈາກອອກ ກຳ ລັງກາຍ, ໃນເວລາທີ່ບໍ່ມີອາຫານເຊົ້າ, ໃນສະຖານະການທີ່ຄຽດ. ສຳ ລັບອາການອ່ອນເພຍແບບ insulin, ໃນເວລາທີ່ຄົນເຈັບມີສະຕິ, ຕ້ອງມີຂັ້ນຕອນງ່າຍໆ: ກິນອາຫານໃນປະລິມານ ໜ້ອຍ (ປະມານ 100 g) ທີ່ມີດັດຊະນີ glycemic ຕ່ ຳ (ທາດແປ້ງຊ້າ). ຍົກຕົວຢ່າງ, ກິນເຂົ້າ ໜົມ ປັງຫລືຈານເຂົ້າ ໜົມ ປັງ, ດື່ມດ້ວຍວິທີແກ້ໄຂຂອງນ້ ຳ ຕານ (ໜຶ່ງ ບ່ວງໃນຈອກນ້ ຳ). ເພື່ອເພີ່ມຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ເຂົ້າ ໜົມ ຫວານ, ນ້ ຳ ເຜິ້ງ, ເຂົ້າ ໜົມ ຫວານ, ນ້ ຳ ຕານກ້ອນແມ່ນ ເໝາະ ສົມ. ທຸກໆ 30 ນາທີທ່ານ ຈຳ ເປັນຕ້ອງຄວບຄຸມລະດັບນ້ ຳ ຕານຂອງທ່ານ. ໃນຮູບແບບທີ່ຮຸນແຮງ, ຄົນເຈັບຕ້ອງໄດ້ຖືກຈັດໃສ່ໃນໂຮງຫມໍ. ການປິ່ນປົວຕົ້ນຕໍແມ່ນການບິນໂດຍໃຊ້ນໍ້າຕານໃນເສັ້ນເລືອດ. ການແກ້ໄຂບັນຫາ 40% ເຖິງ 100 ມລແມ່ນສັກເຂົ້າເສັ້ນ. ຂັ້ນຕອນດັ່ງກ່າວແມ່ນຊ້ ຳ ຊ້ ຳ ຈົນກວ່າສະຕິຈະກັບມາຫາຄົນເຈັບແລະລະດັບນ້ ຳ ຕານໃນເລືອດກໍ່ຈະຟື້ນຟູໄດ້. ຖ້າຫາກວ່າມາດຕະການເຫຼົ່ານີ້ບໍ່ໄດ້ ນຳ ມາເຊິ່ງຜົນກະທົບ, ໃຫ້ເອົາຢາຢອດ. ໃນອາການທີ່ບໍ່ສະບາຍເປັນເວລາດົນ, ສະລັບສັບຊ້ອນຂອງວິທີການປິ່ນປົວລວມມີການປິ່ນປົວຮໍໂມນພິເສດ. ສະຕິລະວັງຕົວຂອງອິນຊູລິນແມ່ນສະພາບອັນຕະລາຍທີ່ມີຜົນສະທ້ອນແລະສັບສົນໃນກໍລະນີທີ່ມີການສະ ໜອງ ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດແລະບໍ່ຖືກຕ້ອງ. ອາການແຊກຊ້ອນທີ່ອັນຕະລາຍແມ່ນໂຣກສະ ໝອງ, ຂະບວນການ ທຳ ລາຍທີ່ບໍ່ປ່ຽນແປງໄດ້ເກີດຂື້ນໃນລະບົບປະສາດສ່ວນກາງ. ຖ້າອາການບໍ່ສະຕິເກີດຂື້ນເລື້ອຍໆ, ໃນຜູ້ໃຫຍ່ມີການປ່ຽນແປງດ້ານບຸກຄະລິກກະພາບ, ໃນເດັກນ້ອຍໂຣກຈິດຈະພັດທະນາ. ໃນອາຍຸໃດກໍ່ຕາມ, ການເສຍຊີວິດຂອງຄົນເຈັບບໍ່ໄດ້ຖືກຍົກເວັ້ນ. ພະຍາດທາງດ້ານພະຍາດເປັນອັນຕະລາຍຮ້າຍແຮງ ສຳ ລັບຜູ້ເຖົ້າຜູ້ແກ່ທີ່ຖືກກວດຫາໂຣກ ischemia ແລະພະຍາດລະບົບ ໝຸນ ວຽນ. ຜົນສະທ້ອນທີ່ຮ້າຍແຮງປະກອບມີຄວາມເສຍຫາຍທີ່ແຜ່ກະຈາຍໄປສູ່ຈຸລັງສະ ໝອງ (ໂຣກເອັກສະເລຍ), ເຊິ່ງການສະ ໜອງ ເລືອດຢູ່ເຂດເຫຼົ່ານີ້ຖືກລົບກວນແລະໂຣກ neurons ປະສົບກັບຄວາມອຶດຫິວອົກຊີເຈນແລະຂາດສານອາຫານ. ການເສຍຊີວິດມະຫາຊົນຂອງຈຸລັງຂອງເນື້ອເຍື່ອເສັ້ນປະສາດໄດ້ເຮັດໃຫ້ການເຊື່ອມໂຊມຂອງບຸກຄົນ. ຮູບແບບອ່ອນໆຂອງການຊshockອກອິນຊູລິນເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິທີ່ເປັນປະໂຫຍດຊົ່ວຄາວຂອງລະບົບປະສາດ. ດ້ວຍການປິ່ນປົວຢ່າງທັນເວລາຢູ່ໃນໂຮງ ໝໍ, ລະດັບນ້ ຳ ຕານໄດ້ຮັບການຟື້ນຟູຢ່າງວ່ອງໄວ, ແລະອາການຂອງການເປັນໂລກເບົາຫວານຈະຫາຍໄປໂດຍບໍ່ມີຮ່ອງຮອຍ. ການຄາດຄະເນຂອງພະຍາດໃນກໍລະນີດັ່ງກ່າວແມ່ນເອື້ອອໍານວຍ. ຮູບແບບທີ່ບໍ່ສະຫມໍ່າສະເຫມີ, ການປິ່ນປົວທີ່ບໍ່ພຽງພໍເຮັດໃຫ້ເສັ້ນເລືອດຕັນໃນ, ໂຣກສະຫມອງ, ການເສຍຊີວິດ. ອາການຊshockອກ Insulin ແມ່ນຜົນສະທ້ອນຂອງການລະລາຍເລືອດໃນເລືອດ. ຄວນເອົາໃຈໃສ່ໃນການປ້ອງກັນໂຣກ glycemia, ການຮັກສາໂລກເບົາຫວານທີ່ ເໝາະ ສົມ. ຜູ້ປ່ວຍໂລກເບົາຫວານຄວນ: ອາການຂາດນ້ ຳ ຕານໃນເລືອດແມ່ນເປັນສະພາບທີ່ລະບົບປະສາດສ່ວນກາງຕອບສະ ໜອງ ຕໍ່ການຫຼຸດລົງຂອງລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນຢາປົວພະຍາດ, ພາຍໃຕ້ການເປັນພະຍາດທາງວິທະຍາສາດດັ່ງກ່າວແມ່ນເຂົ້າໃຈເຖິງຂັ້ນສຸດທ້າຍຂອງການສະແດງອອກຂອງພະຍາດທີ່ມີທາດນ້ ຳ ຕານໃນເລືອດ. ປະກົດການດັ່ງກ່າວພັດທະນາຢ່າງກະທັນຫັນແລະມີລັກສະນະວິຊາສ້ວຍແຫຼມ. ໃນກໍລະນີນີ້, ຄົນເຮົາ ໝົດ ສະຕິແລະອາດຈະເປັນ ອຳ ມະພາດຂອງລະບົບປະສາດສ່ວນກາງ. ໃນທາງການແພດ, ພະຍາດທາງເດີນແມ່ນຖືວ່າເປັນການລະເມີດທີ່ຮ້າຍແຮງຕໍ່ການເຮັດວຽກຂອງລະບົບ endocrine. ດັ່ງນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະປະຕິເສດການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດຕາມເວລາ. ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນຕ້ອງ ກຳ ນົດວ່າສະພາບການເກີດຂື້ນຍ້ອນຜົນມາຈາກການມີທາດ ນຳ ້ຕານໃນເລືອດຫຼາຍເກີນໄປຫຼືມີການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນລະດັບຂອງສານນີ້, ເຊິ່ງສະແດງເຖິງການເປັນໂລກຕ່ອມນ້ ຳ ຕານ. ອາການສະຕິເກີດຂື້ນໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານເມື່ອມີລະດັບນ້ ຳ ຕານໃນເລືອດຫຼຸດລົງ. ສິ່ງນີ້ເກີດຂື້ນຖ້າປະລິມານອິນຊູລິນທີ່ໃຊ້ໃຫ້ຄົນເຈັບບໍ່ກົງກັບ ຈຳ ນວນອາຫານທີ່ບໍລິໂພກ (ໂດຍສະເພາະການໄດ້ຮັບທາດແປ້ງ). ເມື່ອລະດັບລະດັບນ້ ຳ ຕານຢູ່ເທິງແມັດແມ່ນຕໍ່າກ່ວາ 2,77 mmol ຕໍ່ລິດ, ອາການສະຕິທີ່ມີອາການນ້ ຳ ຕານໃນເລືອດມັກຈະເລີ່ມພັດທະນາ. ສາເຫດຕົ້ນຕໍຂອງພະຍາດທາງວິທະຍາແມ່ນການຮັກສາໂລກເບົາຫວານຂອງອິນຊູລິນໃນຮູບແບບ labial ຂອງຫຼັກສູດທີ່ຮຸນແຮງ. ນອກຈາກນັ້ນ, ປັດໃຈຕໍ່ໄປນີ້ສາມາດເຮັດໃຫ້ເກີດສະພາບການນີ້: ບາງຄັ້ງການຫຼຸດລົງໃນຄວາມເຂັ້ມຂົ້ນຂອງ glucose ສາມາດເຮັດໃຫ້ເກີດອາການຊshockອກອິນຊູລິນ. ສະພາບການນີ້ເກີດຂື້ນເມື່ອການໃຊ້ຢາຂອງອິນຊູລິນເກີນ. ການພັດທະນາພະຍາດທາງວິທະຍາແມ່ນຜົນມາຈາກການກິນສານທີ່ມີສານຫຼາຍເກີນໄປດ້ວຍປະລິມານທີ່ເລືອກບໍ່ຖືກຕ້ອງຫຼືການ ນຳ ເຂົ້າສູ່ເສັ້ນເລືອດ. ຄວາມກົດດັນທາງດ້ານຮ່າງກາຍແລະຈິດວິທະຍາທີ່ເຂັ້ມແຂງ, ເຊັ່ນດຽວກັນກັບການໄດ້ຮັບສານອາຫານທີ່ມີຄາໂບໄຮເດຣດຕ່ ຳ ເປັນເວລາດົນນານໄດ້ປະກອບສ່ວນເຮັດໃຫ້ເກີດພະຍາດທາງດ້ານພະຍາດໃນຄົນທີ່ບໍ່ເປັນໂຣກເບົາຫວານ. ໃນທາງການແພດ, ໄລຍະຕໍ່ໄປນີ້ຂອງສະຕິແມ່ນແຍກອອກ: ໃນໄລຍະເລີ່ມຕົ້ນ, ປະຕິບັດຕາມກົນໄກຂອງການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ, ຜົນສະທ້ອນທີ່ເປັນອັນຕະລາຍສາມາດຫລີກລ້ຽງໄດ້. ໂດຍປົກກະຕິແລ້ວ, ພະຍາດທາງວິທະຍາສາດໄດ້ສະແດງອອກໂດຍຕົນເອງຢ່າງກະທັນຫັນ. ໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາ, ມັນມີລັກສະນະດັ່ງຕໍ່ໄປນີ້: ຢູ່ໃນສະພາບທີ່ບໍ່ມັກ, ການຮຸກຮານຂອງຄົນເຈັບແລະການລະຄາຍເຄືອງແມ່ນສັງເກດເຫັນ, ໃນເດັກນ້ອຍທີ່ມີອາລົມແລະນ້ ຳ ຕາ, ການຮ້ອງທຸກກ່ຽວກັບສຸຂະພາບທີ່ບໍ່ດີ. ໃນໄລຍະດັ່ງກ່າວ, ຜູ້ໃຫຍ່ມີປະສົບການເພີ່ມຄວາມເຄັມແລະປວດ, ເຊິ່ງໃນທາງການແພດເອີ້ນວ່າອາການຂອງ Babinsky. ເມື່ອອາການບໍ່ສະບາຍເລີ່ມຕົ້ນ, ການຫາຍໃຈຂອງຄົນເຈັບຈະກາຍເປັນແບບພິເສດ. ລາວມີ bradycardia, hypotension. ອາການທີ່ ສຳ ຄັນເຊິ່ງການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດແມ່ນ ຈຳ ເປັນແມ່ນການສູນເສຍສະຕິ. ໃນການທົດລອງໃນຫ້ອງທົດລອງ, ການກວດພົບວ່າມີຄວາມເຂັ້ມຂຸ້ນ glucose ໃນເລືອດຕ່ ຳ. ດ້ວຍລະບົບພະຍາດ, ລະດັບຂອງມັນຈະຕໍ່າກວ່າ 2.77 mmol. ຖ້າມີອາການທີ່ອັນຕະລາຍດັ່ງກ່າວເກີດຂື້ນ, ມັນ ຈຳ ເປັນຕ້ອງແຍກຄວາມແຕກຕ່າງລະຫວ່າງການສະແດງອອກຂອງພະຍາດ hypo- ແລະ hyperglycemia, ປະຕິບັດແລະໂທຫາລົດສຸກເສີນໃຫ້ໄວເທົ່າທີ່ຈະໄວໄດ້. ການປະຖົມພະຍາບານສາມາດຊ່ວຍຊີວິດຂອງຄົນທີ່ມີອາການຜິດປົກກະຕິໃນເລືອດແລະປ້ອງກັນຜົນສະທ້ອນທີ່ຮ້າຍແຮງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ເພື່ອບໍ່ເຮັດໃຫ້ສະຖານະການຮ້າຍແຮງຂຶ້ນ, ມັນ ຈຳ ເປັນຕ້ອງແຍກອາການຂອງການເປັນໂລກເບົາຫວານທີ່ໄດ້ອະທິບາຍຂ້າງເທິງຈາກສັນຍານຂອງສະພາບການທີ່ລະດັບນ້ ຳ ຕານໃນເລືອດສູງຂື້ນຢ່າງໄວວາ. ວິທີການສຸກເສີນ ສຳ ລັບອາການທີ່ບໍ່ສະບາຍເຊິ່ງເປັນຜົນມາຈາກການເປັນໂລກລະລາຍໃນເລືອດ: ມາດຕະການຊ່ວຍເຫຼືອເບື້ອງຕົ້ນຢ່າງຖືກຕ້ອງຈະຊ່ວຍປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ອັນຕະລາຍ. ຢູ່ໃນໂຮງ ໝໍ, ຄົນເຈັບໄດ້ຮັບການກວດແລະກວດຫາການບາດເຈັບຂອງສະ ໝອງ ແລະການຜິດປົກກະຕິໃນການເຮັດວຽກຂອງລະບົບຫຼອດເລືອດຫົວໃຈ. ມັນຍັງມີຄວາມ ສຳ ຄັນທີ່ຈະຄົ້ນພົບວ່າຄົນເຈັບບໍ່ໄດ້ກິນຢາທີ່ຊ່ວຍຫຼຸດລະດັບນ້ ຳ ຕານໃນເລືອດ. ໃນເວລາທີ່ ກຳ ນົດການກິນຢາອິນຊູລິນຫຼາຍເກີນໄປ, ສະຖານທີ່ຂອງການບໍລິຫານຂອງມັນແມ່ນຖືກຜ່າຕັດ. ວິທີການນີ້ແມ່ນເປັນໄປໄດ້ຖ້າໄລຍະຫ່າງລະຫວ່າງການສີດແລະການເຂົ້າໂຮງ ໝໍ ບໍ່ໃຫ້ເກີນສາມຊົ່ວໂມງ. ການຮັກສາໂຣກທີ່ມີອາການນ້ ຳ ຕານໃນເລືອດຄວນປະກອບມີ: ເພື່ອປ້ອງກັນໂຣກສະຫມອງ, ຜູ້ປ່ວຍໄດ້ຮັບຢາ dexamethasone ຫຼື prednisolone ໃນເສັ້ນເລືອດ. ກົນລະຍຸດຂອງພະຍາບານແມ່ນການບໍລິຫານນ້ ຳ ຕານ (ສິບເປີເຊັນ) ລົງໄປຈົນກວ່າລະດັບນ້ ຳ ຕານຈະກັບສູ່ສະພາບປົກກະຕິ. ເພື່ອວ່າຮ່າງກາຍບໍ່ໄດ້ຮັບນ້ ຳ ໜັກ ເກີນໄປ, ທ່ານ ໝໍ ປ່ຽນແທນນ້ ຳ ຕານ 10 ສ່ວນຮ້ອຍກັບ 40 ເປີເຊັນ. ເພື່ອປ້ອງກັນການພັດທະນາຂອງສະພາບດັ່ງກ່າວ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕ້ອງປະຕິບັດຕາມກົດລະບຽບດັ່ງຕໍ່ໄປນີ້: ມາດຕະການປ້ອງກັນເຫຼົ່ານີ້ຫຼຸດຜ່ອນຄວາມສ່ຽງໃນການພັດທະນາພະຍາດ. ອາການສະຫລົບ hypoglycemic ແມ່ນຖືວ່າເປັນສະພາບອັນຕະລາຍ, ເຊິ່ງກໍ່ໃຫ້ເກີດຜົນສະທ້ອນທາງລົບ. ເພື່ອເພີ່ມໂອກາດໃນການປະຫຍັດຊີວິດແລະປ້ອງກັນພະຍາດແຊກຊ້ອນ, ທ່ານ ຈຳ ເປັນຕ້ອງຮູ້ອາການຂອງພະຍາດເສັ້ນທາງດັ່ງກ່າວແລະສູດການຄິດໄລ່ຂອງການກະ ທຳ ໃນການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ. ເພື່ອໃຫ້ເຂົ້າໃຈວ່າສະພາບການນີ້ແມ່ນຫຍັງ, ຄຳ ສັບທີ່ໃຊ້ໃນການ ກຳ ນົດມັນຈະຊ່ວຍໄດ້. ຈາກພາສາກະເຣັກວັດຖຸບູຮານ "ὑπό" ຖືກແປມາຈາກຕົວ ໜັງ ສື "ຈາກລຸ່ມ", "γλυκύς" - "ຫວານ", "αἷμα" - "ເລືອດ". ເວົ້າອີກຢ່າງ ໜຶ່ງ, ນີ້ແມ່ນການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດ. ຕົວຊີ້ວັດນີ້ແມ່ນຫນ້ອຍກ່ວາ 3.5 mmol / L. ປະຕິບັດຕາມການຫຼຸດລົງຂອງ glucose ຢ່າງໄວວາ, ປະຕິກິລິຍາທໍາມະຊາດຂອງຮ່າງກາຍປະຕິບັດຕາມ. ມັນໄດ້ຖືກເອີ້ນວ່າ coma hypoglycemic. ຊື່ທີສອງແມ່ນອາການຊshockອກອິນຊູລິນ. ໃນເວລາທີ່ glucose ພົວພັນກັບອົກຊີເຈນ, ອາຊິດ adenosine triphosphoric ຖືກສ້າງຕັ້ງຂຶ້ນ. ເປັນຜົນມາຈາກການເນົ່າເປື່ອຍຂອງມັນ, ພະລັງງານຖືກປ່ອຍອອກມາ, ເຊິ່ງມີຄວາມ ຈຳ ເປັນຫຼາຍ ສຳ ລັບການເຮັດວຽກຂອງຮ່າງກາຍ. ທາດກາວຖືກຈັດສົ່ງດ້ວຍອາຫານ. ມັນມາໃນຮູບແບບຂອງນໍ້າຕານແລະທາດແປ້ງ. ສຳ ລັບການສົມມຸດຕິຖານຂອງມັນ, ຮ່າງກາຍຕ້ອງການຮໍໂມນພິເສດ - ອິນຊູລິນ. ເມື່ອເບິ່ງໃນເລື່ອງນີ້, ການຫຼຸດລົງຂອງນ້ ຳ ຕານໃນເລືອດມີເຫດຜົນຕໍ່ໄປນີ້: ໂຣກ hypoglycemic ມັກຈະພັດທະນາໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ແມ່ນປະເພດດຽວຂອງຄົນທີ່ປະສົບບັນຫາຄ້າຍຄືກັນ. ການລະລາຍໃນເລືອດກໍ່ເກີດຂື້ນໃນກໍລະນີດັ່ງກ່າວ: ການຫຼຸດລົງຢ່າງໄວວາຂອງນ້ ຳ ຕານໃນເລືອດບໍ່ປອດໄພ. ມັນ ນຳ ໄປສູ່ຄວາມບໍ່ສະຖຽນໃນເລືອດ. ຜົນສະທ້ອນຂອງສະພາບການນີ້ແມ່ນສິ່ງທີ່ບໍ່ສາມາດຄາດເດົາໄດ້ຫຼາຍທີ່ສຸດ. ໃນໄລຍະ ທຳ ອິດ, ການລົບກວນທີ່ບໍ່ປ່ຽນແປງໄດ້ໃນສະ ໝອງ ເກີດຂື້ນ. ໜ້າ ທີ່ຂອງມັນສະ ໝອງ ມັກຈະທົນທຸກ. ໃນບາງກໍລະນີ, ອາການເລືອດໄຫຼໃນສະ ໝອງ ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງໂລກສະ ໝອງ ເສີຍ. ນອກຈາກນັ້ນ, ຕໍ່ກັບຄວາມເປັນມາຂອງຄວາມເສີຍຫາຍຂອງສະ ໝອງ, ໂຣກບ້າ ໝູ ແລະໂຣກຈິດແມ່ນຖືກສັງເກດເຫັນ. ໃນເວລາດຽວກັນ, ການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຂອງທາດນ້ ຳ ຕານໃນເລືອດແມ່ນມີຜົນຫຼາຍຕໍ່ຜົນສະທ້ອນຕໍ່ໄປນີ້: ຈຸດໃຈກາງຂອງປະກົດການນີ້ແມ່ນການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນຄວາມເຂັ້ມຂຸ້ນຂອງທາດນ້ ຳ ຕານໃນເລືອດ. ມັນຍັງມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການເຮັດວຽກຂອງລະບົບປະສາດ. ເນື່ອງຈາກການຂາດທາດນ້ ຳ ຕານ, ສະ ໝອງ ປະສົບ. ຍິ່ງໄປກວ່ານັ້ນ, ແຜດັ່ງກ່າວແມ່ນສັງເກດເຫັນບໍ່ແມ່ນໃນທຸກຂົງເຂດໃນເວລາດຽວກັນ, ແຕ່ຕ່າງກັນແລະຢູ່ໃນ ລຳ ດັບທີ່ແນ່ນອນ. ອາການສະຫລົບ hypoglycemic ພັດທະນາໃນເວລາທີ່ບໍ່ມີການປິ່ນປົວທີ່ຖືກຕ້ອງດັ່ງຕໍ່ໄປນີ້: ເລື້ອຍກວ່າ, ສະພາບການນີ້ເກີດຂື້ນໃນຄົນທີ່ເປັນໂລກເບົາຫວານ. ໃນການປະຕິບັດດ້ານການປິ່ນປົວ, ສະຖານະການດັ່ງກ່າວໄດ້ຖືກອະທິບາຍເມື່ອມີການລະງັບການລະລາຍໃນເລືອດ - ສະຕິ ອາການເສີຍເມີຍໃນເລືອດສາມາດເກີດຂື້ນໃນຄົນທີ່ບໍ່ເປັນໂຣກເບົາຫວານ. ປັດໄຈຕໍ່ໄປນີ້ provoke ມັນ: ການລະເມີດດັ່ງກ່າວມີຫຼາຍຊະນິດ. ໃນການປະຕິບັດດ້ານການແພດ, ປະເພດຂອງຄວາມບໍ່ສົມດຸນນ້ ຳ ຕານໃນຮ່າງກາຍຕໍ່ໄປນີ້ແມ່ນເປັນທີ່ຮູ້ຈັກ: ອາການສະຫລົບ hypoglycemic ມີສິ່ງທີ່ມີລັກສະນະໂດຍກົງຕໍ່ປະກົດການນີ້. ເງື່ອນໄຂນີ້ແບ່ງອອກເປັນ precom ແລະໃຫ້ກັບໃຜ. ໄລຍະເຫຼົ່ານີ້ແມ່ນແຕກຕ່າງກັນບາງຢ່າງ. ຄວາມເຂັ້ມຂອງອາການທີ່ສະແດງຂອງອາການເລືອດໄຫຼໃນສະ ໝອງ ແມ່ນຂື້ນກັບຂັ້ນຕອນຂອງມັນໂດຍກົງ. ໃນຖານະເປັນສໍາລັບການ precoma, ມັນ unfolds ພາຍໃນ 20-30 ນາທີ. ສະພາບການນີ້ເກີດຂື້ນກັບອາການດັ່ງຕໍ່ໄປນີ້: ມີ 5 ຂັ້ນຕອນໃນການພັດທະນາການລະເມີດນີ້. ໃນຕອນກາງຄືນ, ຄວາມເຂັ້ມຂອງການສະແດງອອກຂອງອາການເຫຼົ່ານີ້ແມ່ນມີ ໜ້ອຍ ລົງ. ຜູ້ເຄາະຮ້າຍມີການນອນຫຼັບແບບບໍ່ຖືກຕ້ອງ, ລາວອາດຈະຮ້ອງສຽງດັງໃນເວລານອນຫລືຮ້ອງໄຫ້. ເລື້ອຍກວ່າຫລັງຈາກຕື່ນຂື້ນ, ຄົນດັ່ງກ່າວຮູ້ສຶກເສົ້າໃຈແລະເຫງົານອນ. ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ຫຼັງຈາກການຮັບນ້ ຳ ຕານ, ສະພາບປົກກະຕິ. ຖ້າມີອາການຜິດປົກກະຕິໃນເລືອດໃນເວລາກາງເວັນ, ມັນຈະມີສັນຍານດັ່ງກ່າວ: ການກວດກາຄົນເຈັບແມ່ນ ດຳ ເນີນໂດຍນັກ ບຳ ບັດຫລືນັກຊ່ຽວຊານດ້ານ endocrinologist. ການບົ່ງມະຕິກ່ຽວກັບອາການສະມອງເສີຍເລືອດປະກອບມີມາດຕະການດັ່ງຕໍ່ໄປນີ້: ສະພາບທີ່ ສຳ ຄັນແມ່ນ ກຳ ລັງພັດທະນາຢ່າງໄວວາ. ດ້ວຍເຫດຜົນດັ່ງກ່າວນີ້, ການຮັກສາໂຣກເບົາຫວານໃນເລືອດຈະມີຈຸດປະສົງໃນການຟື້ນຟູລະດັບນ້ ຳ ຕານໃນເລືອດຢ່າງໄວວາ. ການປິ່ນປົວແມ່ນສະແດງໂດຍຂັ້ນຕອນຕໍ່ໄປນີ້: ເພື່ອປ້ອງກັນບໍ່ໃຫ້ສະຖານະການຮ້າຍແຮງຂຶ້ນ, ຄົນເຮົາຕ້ອງປະຕິບັດຢ່າງວ່ອງໄວແລະຖືກຕ້ອງ. ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ ສຳ ລັບອາການຕ່ ຳ ໃນສະ ໝອງ ຈະເຮັດໃຫ້ສາມາດຊ່ວຍຊີວິດມະນຸດໄດ້. ທຸກໆນາທີທີ່ສູນເສຍຈະເພີ່ມໂອກາດໃນການພັດທະນາຜົນກະທົບທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້. ການດູແລຮັກສາສຸກເສີນ ສຳ ລັບອາການມຶນຊາໃນເລືອດມີດັ່ງນີ້: ໃນກໍລະນີຫຼາຍທີ່ສຸດ, ການຊ່ວຍເຫຼືອແມ່ນສະ ໜອງ ໃຫ້ທັນເວລາແລະຖືກຕ້ອງ. ເມື່ອເບິ່ງກ່ຽວກັບເລື່ອງນີ້, ການຄາດຄະເນພາຍຫຼັງທີ່ມີອາການຜິດປົກກະຕິໃນເລືອດຈະມີຜົນດີຕໍ່ຄົນເຈັບສ່ວນໃຫຍ່. ສະພາບການນີ້ຖືກລົບລ້າງຢ່າງ ສຳ ເລັດຜົນແລະຫຼັງຈາກການປິ່ນປົວຄົນເຈັບພາຍຫຼັງ, ຕົວຊີ້ວັດທັງ ໝົດ ກັບຄືນສູ່ສະພາບປົກກະຕິ. ຫຼັງຈາກອອກໂຮງ ໝໍ, ຄົນເຈັບຕ້ອງປະຕິບັດຕາມໃບສັ່ງແພດຂອງແພດ ໝໍ ຢ່າງເຂັ້ມງວດ. ຫຼັງຈາກໃຫ້ການດູແລທາງການແພດແກ່ຄົນເຈັບໃນສະພາບທີ່ບໍ່ຮູ້ຕົວ, ການປັບປຸງຄັ້ງ ທຳ ອິດແມ່ນເກີດຂື້ນພາຍຫຼັງ 4 ຊົ່ວໂມງ. ຖ້າສິ່ງນີ້ບໍ່ເກີດຂື້ນ, ຄວາມສ່ຽງຕໍ່ການເປັນໂຣກສະ ໝອງ ເພີ່ມຂື້ນ. ໃນກໍລະນີດັ່ງກ່າວນີ້, ອາການເລືອດໄຫຼໃນສະ ໝອງ ແມ່ນອ່ອນແອກັບຄວາມພິການຂອງຄົນເຈັບຫຼືແມ່ນແຕ່ການເສຍຊີວິດ. ນອກຈາກນັ້ນ, ການຫຼຸດລົງຢ່າງໄວວາໃນລະດັບ glucose ໃນເລືອດ provokes ຜິດປົກກະຕິການໄຫຼວຽນຂອງເລືອດ. ດ້ວຍເຫດນີ້, ນີ້ເຮັດໃຫ້ການປາກເວົ້າບົກຜ່ອງ, ເສັ້ນເລືອດຕັນໃນ, ຫົວໃຈວາຍຫຼືໂຣກບ້າ ໝູ. ມັນງ່າຍທີ່ຈະປ້ອງກັນບັນຫາກ່ວາການຈັດການກັບຜົນສະທ້ອນຂອງມັນຫລັງຈາກນັ້ນ. ການພັດທະນາຂອງສະຕິປັນຍາ hypoglycemic ຈະຖືກຫຼຸດລົງ ໜ້ອຍ ທີ່ສຸດຖ້າທ່ານປະຕິບັດຕາມ ຄຳ ແນະ ນຳ ດັ່ງຕໍ່ໄປນີ້:ມາດຕະການ ບຳ ບັດ
ສາເຫດຂອງການມີອາການເລືອດໄຫຼໃນສະ ໝອງ
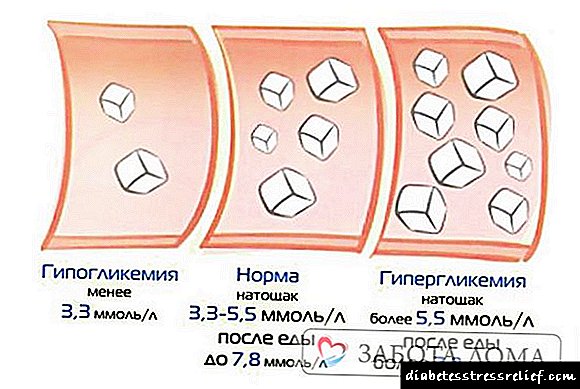
ອາການສະແດງອາການເຈັບຄໍໃນເລືອດ
ອາການຂອງການມີອາການຜິດປົກກະຕິໃນສະຕິ
ອາການຂາດນ້ ຳ ໃນເລືອດໃນເດັກ
ການປິ່ນປົວໂຣກສະຫມອງເສື່ອມ
ການເບິ່ງແຍງສຸກເສີນ ສຳ ລັບອາການມຶນຊາໃນເລືອດ
ອາການເລືອດໄຫຼໃນສະຕິປັນຍາແມ່ນຫຍັງ
ລະຫັດ ICD-10
ຂັ້ນຕອນຂອງພະຍາດ
ການວິນິດໄສ
ອາການແຊກຊ້ອນແລະຜົນສະທ້ອນທີ່ອາດຈະເກີດຂື້ນ

ການປ້ອງກັນ
ລັກສະນະພະຍາດ

ສາເຫດຂອງປະກົດການດັ່ງກ່າວ

ຂັ້ນຕອນຂອງສະພາບທາງ pathological
ອາການແລະການສະແດງອອກຂອງສະພາບ

ການຊ່ວຍເຫຼືອຄັ້ງ ທຳ ອິດ

ການຮັກສາແບບດັ້ງເດີມ
ມາດຕະການປ້ອງກັນ
ການລະລາຍໃນເລືອດແມ່ນຫຍັງ?
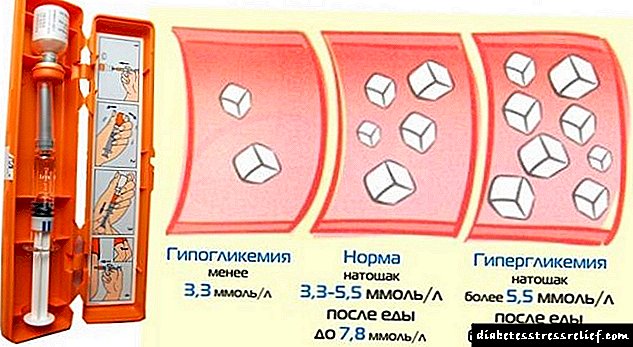
ພະຍາດຕັບແຂງ - ສາເຫດ
ອັນຕະລາຍຂອງການເປັນໂລກເບົາຫວານແມ່ນຫຍັງ?
ອາການສະຫລົບໃນເລືອດຕໍ່າ - pathogenesis
ອາການເຈັບຄໍໃນສະ ໝອງ ອັກເສບ - ສາເຫດ
ອາການສະແດງອາການຂາດນ້ ຳ ໃນເລືອດ - ອາການຕ່າງໆ
ອາການສະຫລົບ hypoglycemic - ຂັ້ນຕອນ
ອາການສະຫລົບ hypoglycemic - ການບົ່ງມະຕິ
ອາການເຈັບຄໍໃນເລືອດ - ການຮັກສາ
ອາການເຈັບຄໍໃນສະ ໝອງ - ວິທີແກ້ໄຂສຸກເສີນ

ອາການຕ່ ຳ ໃນຕ່ອມນ້ ຳ ຕານ - ການຄາດຄະເນ
ອາການສະຫລົບ hypoglycemic - ຜົນສະທ້ອນ
ອາການເຈັບຄໍໃນສະ ໝອງ - ການປ້ອງກັນ