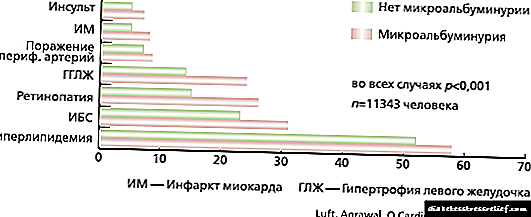
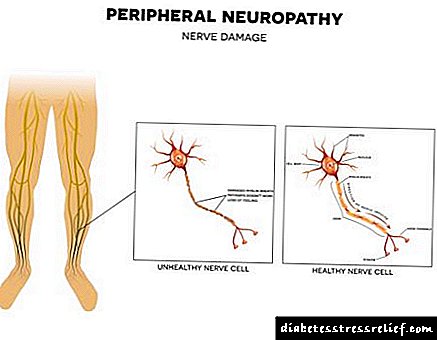
ພະຍາດ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນໂລກເບົາຫວານເປັນພະຍາດຕິດຕໍ່

ພະຍາດເບົາຫວານແມ່ນພະຍາດ ຊຳ ເຮື້ອທີ່ພັດທະນາເນື່ອງມາຈາກຄວາມບໍ່ພຽງພໍຫຼືຄວາມບໍ່ສົມດຸນຂອງຮໍໂມນ pancreatic - insulin. ນີ້ແມ່ນພະຍາດຮ້າຍແຮງທີ່ໄດ້ສົ່ງຜົນກະທົບຕໍ່ຫຼາຍຄົນ, ອັດຕາສ່ວນຂອງພະຍາດທາງວິທະຍາແມ່ນສູງທີ່ສຸດ, ແລະເມື່ອໄວໆມານີ້ມີແນວໂນ້ມທີ່ຈະເພີ່ມຂື້ນ. ເມື່ອກວດພົບພະຍາດເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງຕິດຕາມກວດກາ ຈຳ ນວນເລືອດແລະປ້ອງກັນຜົນສະທ້ອນທີ່ອາດຈະເກີດຂື້ນ.
ພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ: ພວກເຮົາ ກຳ ລັງຈັດການກັບຫຍັງ?
ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານແມ່ນສິ່ງ ທຳ ອິດທີ່ຕ້ອງລະວັງ, ແລະມັນສາມາດເປັນໂຣກສ້ວຍແຫຼມ, i.e. ມີຄວາມກ້າວ ໜ້າ ຢ່າງໄວວາຫຼືເກີດຂື້ນໃນເວລາຕໍ່ມາ, ຕາມທີ່ທ່ານ ໝໍ ເວົ້າ, ຊຳ ເຮື້ອ. ອາການແຊກຊ້ອນຂອງໂຣກເບົາຫວານທັງ ໝົດ ມີເຫດຜົນ ໜຶ່ງ - ການປ່ຽນແປງຂອງຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ.
ພະຍາດທາງເດີນປັດສະວະຂອງ ໝາກ ໄຂ່ຫຼັງ, ຕາ, ແລະລະບົບປະສາດແມ່ນໃນບັນດາພາວະແຊກຊ້ອນຊໍາເຮື້ອແລະມັກທີ່ສຸດຂອງໂລກເບົາຫວານ. ຕາມກົດລະບຽບ, ໂຣກເບົາຫວານຊ້ ຳ ເຮື້ອຈະເກີດຂື້ນພາຍໃນ 5-10 ປີຫລັງຈາກການກວດຫາໂຣກເບົາຫວານ.
ບາງຄັ້ງມັນເປັນການເລີ່ມຕົ້ນຂອງອາການຂອງຄວາມເສຍຫາຍຕໍ່ ໝາກ ໄຂ່ຫຼັງ, ຕາ, ແລະລະບົບປະສາດ, ໂດຍສະເພາະໃນປະຈຸບັນ, ມັນກະຕຸ້ນໃຫ້ແພດຄິດວ່າຄົນເຈັບເປັນໂລກເບົາຫວານປະເພດ 2, ແລະພຽງແຕ່ຫລັງຈາກຕິດຕາມກວດການັບການກວດເລືອດຈະຖືກຢັ້ງຢືນ.
ໂຣກເບົາຫວານມີຜົນຕໍ່ ໝາກ ໄຂ່ຫຼັງແນວໃດ?
ເປັນຕົວກອງທີ່ມີຊີວິດ, ພວກມັນເຮັດຄວາມສະອາດເລືອດແລະ ກຳ ຈັດສານເຄມີຊີວະພາບທີ່ເປັນອັນຕະລາຍ - ຜະລິດຕະພັນຍ່ອຍອາຫານ - ອອກຈາກຮ່າງກາຍ.
ໜ້າ ທີ່ອື່ນໆຂອງພວກມັນແມ່ນການຄວບຄຸມຄວາມສົມດຸນຂອງນ້ ຳ ເກືອໃນຮ່າງກາຍ.
ໃນໂລກເບົາຫວານ, ເລືອດມີປະລິມານນ້ ຳ ຕານສູງຜິດປົກກະຕິ.
ພາລະຂອງ ໜິ້ວ ໄຂ່ຫຼັງເພີ່ມຂື້ນ, ເພາະວ່າທາດນ້ ຳ ຕານຊ່ວຍໃນການ ກຳ ຈັດທາດແຫຼວໃນປະລິມານຫຼາຍ. ຈາກນີ້, ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ, ອັດຕາການກັ່ນຕອງເພີ່ມຂື້ນແລະຄວາມດັນຂອງ ໝາກ ໄຂ່ຫຼັງເພີ່ມຂື້ນ.
ໂຄງສ້າງຂອງກະດູກສັນຫຼັງຂອງອະໄວຍະວະ ສຳ ຄັນແມ່ນຖືກລ້ອມຮອບດ້ວຍເຍື່ອຫ້ອງໃຕ້ດິນ. ໃນໂລກເບົາຫວານ, ມັນຫນາ, ເຊັ່ນດຽວກັນກັບແພຈຸລັງທີ່ຢູ່ຕິດກັນ, ເຊິ່ງເຮັດໃຫ້ມີການປ່ຽນແປງທີ່ມີຜົນກະທົບຕໍ່ເສັ້ນເລືອດແດງແລະບັນຫາກ່ຽວກັບການເຮັດຄວາມສະອາດເລືອດ.
ຍ້ອນເຫດນັ້ນ, ວຽກງານຂອງ ໝາກ ໄຂ່ຫຼັງຖືກລົບກວນຫຼາຍຈົນວ່າ ໝາກ ໄຂ່ຫຼັງລົ້ມເຫຼວ. ມັນສະແດງອອກຕົວມັນເອງ:

- ການຫຼຸດລົງຂອງສຽງທົ່ວໄປຂອງຮ່າງກາຍ,
- ເຈັບຫົວ
- ຄວາມຜິດປົກກະຕິຂອງລະບົບຍ່ອຍອາຫານ - ຮາກ, ຖອກທ້ອງ,
- ຜິວຫນັງຄັນ
- ຮູບລັກສະນະຂອງລົດຊາດໂລຫະຢູ່ໃນປາກ,
- ກິ່ນຍ່ຽວຈາກປາກ
- ລົມຫາຍໃຈສັ້ນ, ເຊິ່ງຮູ້ສຶກຈາກການອອກ ກຳ ລັງກາຍ ໜ້ອຍ ທີ່ສຸດແລະບໍ່ຜ່ານເວລາພັກຜ່ອນ,
- spasms ແລະ cramps ໃນເຂດລຸ່ມສຸດ, ມັກຈະເກີດຂື້ນໃນຕອນແລງແລະໃນຕອນກາງຄືນ.
ອາການເຫລົ່ານີ້ບໍ່ປາກົດຂື້ນໃນທັນທີ, ແຕ່ຫລັງຈາກຫລາຍກວ່າ 15 ປີນັບຕັ້ງແຕ່ການເລີ້ມຕົ້ນຂອງຂະບວນການທາງພຍາດທີ່ກ່ຽວຂ້ອງກັບໂຣກເບົາຫວານ. ເມື່ອເວລາຜ່ານໄປ, ທາດປະສົມໄນໂຕຣເຈນຈະສະສົມຢູ່ໃນເລືອດເຊິ່ງ ໝາກ ໄຂ່ຫຼັງບໍ່ສາມາດກັ່ນຕອງອອກໄດ້ຢ່າງເຕັມສ່ວນ. ນີ້ກໍ່ໃຫ້ເກີດບັນຫາໃຫມ່.
ພະຍາດເບົາຫວານໂຣກເບົາຫວານ
 ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
ພວກເຮົາ ກຳ ລັງເວົ້າເຖິງການພ່າຍແພ້ຂອງໂຄງສ້າງການກັ່ນຕອງແລະເຮືອທີ່ປ້ອນພວກມັນ.
ການລະເມີດຕໍ່ສຸຂະພາບນີ້ແມ່ນອັນຕະລາຍຈາກການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງທີ່ກ້າວຫນ້າ, ເຊິ່ງເປັນໄພຂົ່ມຂູ່ທີ່ຈະສິ້ນສຸດລົງໃນຂັ້ນຕອນສຸດທ້າຍ - ສະຖານະການທີ່ຮ້າຍແຮງທີ່ສຸດ.
ໃນສະຖານະການດັ່ງກ່າວ, ວິທີແກ້ໄຂສາມາດເປັນພຽງການຜ່າຕັດຫຼືປ່ຽນຖ່າຍ ໝາກ ໄຂ່ຫຼັງຂອງຜູ້ໃຫ້.
Dialysis - ການ ຊຳ ລະລ້າງເລືອດໂດຍຜ່ານອຸປະກອນພິເສດ - ໄດ້ຖືກ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດທາງເດີນທາງຕ່າງໆ, ແຕ່ໃນ ຈຳ ນວນຜູ້ທີ່ຕ້ອງການຂັ້ນຕອນນີ້, ສ່ວນໃຫຍ່ແມ່ນຜູ້ທີ່ເປັນໂຣກເບົາຫວານຊະນິດ II.
ດັ່ງທີ່ໄດ້ກ່າວມາແລ້ວ, ການລົ້ມເຫຼວຂອງຄູ່ຂອງອະໄວຍະວະຍ່ຽວຕົ້ນຕໍໃນຄົນທີ່ມີປັນຫາ "ນ້ ຳ ຕານ" ພັດທະນາໃນຫລາຍປີຜ່ານມາ, ໂດຍສະເພາະບໍ່ແມ່ນການສະແດງຕົວຂອງມັນເອງໃນຕອນເລີ່ມຕົ້ນ.
ຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງໄດ້ສ້າງຕັ້ງຂື້ນໃນໄລຍະ ທຳ ອິດ, ມີຄວາມຄືບ ໜ້າ, ຜ່ານເຂົ້າສູ່ຂັ້ນຕອນທີ່ເລິກເຊິ່ງ, ເຊິ່ງເປັນໂຣກ nephropathy ພະຍາດເບົາຫວານ. ຫຼັກສູດຂອງມັນ, ຜູ້ຊ່ຽວຊານດ້ານການແພດແບ່ງອອກເປັນຫຼາຍໄລຍະ:
- ການພັດທະນາຂອງຂະບວນການ hyperfiltration ນໍາໄປສູ່ການໄຫຼວຽນຂອງເລືອດເພີ່ມຂຶ້ນແລະ, ເປັນຜົນມາຈາກ, ການເພີ່ມຂຶ້ນຂອງຂະຫນາດຫມາກໄຂ່ຫຼັງ,
- ການເພີ່ມຂື້ນເລັກນ້ອຍໃນປະລິມານຂອງ albumin ໃນຍ່ຽວ (microalbuminuria),
- ການເພີ່ມຂື້ນເທື່ອລະກ້າວໃນຄວາມເຂັ້ມຂົ້ນຂອງທາດໂປຼຕີນຈາກ albumin ໃນປັດສະວະ (macroalbuminuria), ເຊິ່ງເກີດຂື້ນກັບຄວາມເປັນມາຂອງຄວາມດັນເລືອດເພີ່ມຂື້ນ,
- ຮູບລັກສະນະຂອງໂຣກ nephrotic, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງການຫຼຸດລົງຢ່າງຫຼວງຫຼາຍໃນ ໜ້າ ທີ່ການກັ່ນຕອງຂອງກະເພາະອາຫານ.
Pyelonephritis
 Pyelonephritis ແມ່ນຂະບວນການອັກເສບທີ່ບໍ່ແມ່ນສະເພາະໃນຫມາກໄຂ່ຫຼັງທີ່ມີເຊື້ອແບັກທີເລຍ, ເຊິ່ງໂຄງສ້າງຂອງອະໄວຍະວະຕົ້ນຕໍແມ່ນໄດ້ຮັບຜົນກະທົບ.
Pyelonephritis ແມ່ນຂະບວນການອັກເສບທີ່ບໍ່ແມ່ນສະເພາະໃນຫມາກໄຂ່ຫຼັງທີ່ມີເຊື້ອແບັກທີເລຍ, ເຊິ່ງໂຄງສ້າງຂອງອະໄວຍະວະຕົ້ນຕໍແມ່ນໄດ້ຮັບຜົນກະທົບ.
ສະພາບທີ່ຄ້າຍຄືກັນນີ້ອາດຈະມີເປັນພະຍາດທາງແຍກຕ່າງຫາກ, ແຕ່ສ່ວນຫຼາຍແລ້ວມັນແມ່ນຜົນຂອງຄວາມຜິດປົກກະຕິດ້ານສຸຂະພາບອື່ນໆ, ເຊັ່ນວ່າ:
- ໂຣກ urolithiasis,
- ການຕິດເຊື້ອໃນລະບົບສືບພັນ,
- ພະຍາດເບົາຫວານ.
ໃນກໍລະນີສຸດທ້າຍ, ມັນກໍ່ໃຫ້ເກີດໂຣກ pyelonephritis ເລື້ອຍໆ. ໃນກໍລະນີນີ້, ການອັກເສບຂອງຫມາກໄຂ່ຫຼັງແມ່ນເປັນໂຣກຊໍາເຮື້ອ.
ເພື່ອໃຫ້ເຂົ້າໃຈເຫດຜົນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະເຂົ້າໃຈວ່າ, ບໍ່ວ່າຈະເປັນລັກສະນະການຕິດເຊື້ອຂອງພະຍາດ, ບໍ່ມີເຊື້ອພະຍາດສະເພາະ. ສ່ວນຫຼາຍມັກ, ການອັກເສບເກີດຂື້ນຍ້ອນການ ສຳ ຜັດກັບຈຸລິນຊີ coccal ແລະເຊື້ອເຫັດ.
ສະຖານະການແມ່ນສັບສົນໂດຍຄວາມຈິງທີ່ວ່າວິທີການຂອງໂລກເບົາຫວານແມ່ນປະກອບດ້ວຍການອ່ອນເພຍຂອງລະບົບພູມຕ້ານທານ.
 ນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວສ້າງພື້ນຖານການປັບປຸງພັນທີ່ ເໝາະ ສົມ ສຳ ລັບເຊື້ອພະຍາດ.
ນ້ ຳ ຕານໃນນ້ ຳ ຍ່ຽວສ້າງພື້ນຖານການປັບປຸງພັນທີ່ ເໝາະ ສົມ ສຳ ລັບເຊື້ອພະຍາດ.
ໂຄງສ້າງປ້ອງກັນຂອງຮ່າງກາຍບໍ່ສາມາດປະຕິບັດຫນ້າທີ່ຂອງພວກເຂົາໄດ້ຢ່າງເຕັມສ່ວນ, ສະນັ້ນ pyelonephritis ພັດທະນາ.
ຈຸລິນຊີທີ່ມີຜົນກະທົບຕໍ່ລະບົບການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງ, ນຳ ໄປສູ່ການສ້າງກ້ອນເລືອດແບັກທີເຣຍອ້ອມຮອບດ້ວຍ leukocyte infiltrate.
ການພັດທະນາຂອງໂຣກ pyelonephritis ໃນໄລຍະເວລາດົນນານສາມາດຊ້າລົງແລະບໍ່ສະບາຍ, ແຕ່ຫຼັງຈາກນັ້ນຄວາມເສື່ອມເສີຍແລະສະຫວັດດີການກໍ່ເກີດຂື້ນຢ່າງຫລີກລ້ຽງບໍ່ໄດ້:
- ໜ້າ ທີ່ຍ່ຽວບໍ່ສະດວກ. ປະລິມານຂອງປັດສະວະປະ ຈຳ ວັນຫຼຸດລົງ, ມີບັນຫາກ່ຽວກັບການຍ່ຽວ,
- ບຸກຄົນຜູ້ ໜຶ່ງ ຈົ່ມວ່າອາການເຈັບປວດໃນບໍລິເວນ lumbar. ພວກມັນສາມາດເປັນຝ່າຍດຽວຫລືສອງຝ່າຍ, ເຊິ່ງເກີດຂື້ນໂດຍບໍ່ສົນໃຈເຖິງປັດໃຈການເຄື່ອນໄຫວແລະການອອກ ກຳ ລັງກາຍ.
ໝາກ ໄຂ່ຫຼັງ
 ການສ້າງກ້ອນຫີນໃນ ໝາກ ໄຂ່ຫຼັງເກີດຂື້ນຍ້ອນເຫດຜົນຕ່າງໆ, ແຕ່ວ່າວິທີ ໜຶ່ງ ຫຼືວິທີອື່ນມັນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ.
ການສ້າງກ້ອນຫີນໃນ ໝາກ ໄຂ່ຫຼັງເກີດຂື້ນຍ້ອນເຫດຜົນຕ່າງໆ, ແຕ່ວ່າວິທີ ໜຶ່ງ ຫຼືວິທີອື່ນມັນກ່ຽວຂ້ອງກັບຄວາມຜິດປົກກະຕິທາງເດີນອາຫານ.
ການສ້າງສານ oxalates ແມ່ນເຮັດໄດ້ໂດຍການປະສົມທາດ oxalic acid ແລະ calcium.
ໂຄງສ້າງດັ່ງກ່າວແມ່ນລວມເຂົ້າກັນເປັນແຜ່ນທີ່ ໜາ ທີ່ມີພື້ນຜິວບໍ່ສະ ໝໍ່າ ສະ ເໝີ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດການບາດເຈັບຂອງ epithelium ຂອງດ້ານໃນຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໜິ້ວ ໄຂ່ຫຼັງແມ່ນພົບເລື້ອຍໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານ. ຕໍານິຕິຕຽນທຸກຢ່າງ - ຂະບວນການທີ່ທໍາລາຍໃນຮ່າງກາຍແລະໂດຍສະເພາະໃນຫມາກໄຂ່ຫຼັງ. ພະຍາດທາງເດີນທາງລົບກວນການໄຫຼວຽນຂອງເລືອດເຮັດໃຫ້ບໍ່ພຽງພໍ. ໂພຊະນາການ Trophic ຂອງແພຈຸລັງຮ້າຍແຮງຂຶ້ນ. ດັ່ງນັ້ນ, ໝາກ ໄຂ່ຫຼັງຂາດນ້ ຳ, ເຊິ່ງເຮັດໃຫ້ການ ທຳ ງານຂອງການດູດຊຶມ. ນີ້ນໍາໄປສູ່ການສ້າງຕັ້ງຂອງແຜ່ນ oxalate.
ຮໍໂມນ aldosterone, ສັງເຄາະຢູ່ໃນຕ່ອມ adrenal ແລະມີຄວາມ ຈຳ ເປັນໃນການຄວບຄຸມລະດັບຂອງໂພແທດຊຽມແລະແຄວຊ້ຽມໃນຮ່າງກາຍ, ບໍ່ມີຜົນທີ່ຕ້ອງການ. ເນື່ອງຈາກການຫຼຸດລົງຂອງຄວາມອ່ອນໄຫວຕໍ່ມັນ, ເກືອສະສົມຢູ່ໃນຫມາກໄຂ່ຫຼັງ. ສະພາບການທີ່ແພດເອີ້ນວ່າ urolithiasis ພັດທະນາ.
Cystitis ໂລກເບົາຫວານ
 ໂຣກອັກເສບ Cystitis ແມ່ນ, ອະນິຈາ, ເປັນປະກົດການທົ່ວໄປ.
ໂຣກອັກເສບ Cystitis ແມ່ນ, ອະນິຈາ, ເປັນປະກົດການທົ່ວໄປ.
ລາວຄຸ້ນເຄີຍກັບຫຼາຍໆຄົນທີ່ເປັນອັກເສບພົກຍ່ຽວຂອງ ທຳ ມະຊາດທີ່ຕິດເຊື້ອ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ມີ ໜ້ອຍ ຄົນທີ່ຮູ້ວ່າພະຍາດເບົາຫວານແມ່ນປັດໃຈສ່ຽງຂອງພະຍາດນີ້.
ສະພາບການນີ້ແມ່ນອະທິບາຍໂດຍ:
- ໂລກຊະນິດ atherosclerotic ຂອງເຮືອຂະຫນາດໃຫຍ່ແລະຂະຫນາດນ້ອຍ,
- malfunctions ໃນລະບົບພູມຕ້ານທານ, ເຊິ່ງຫຼຸດລົງຢ່າງຫຼວງຫຼາຍຄວາມສາມາດປ້ອງກັນຂອງເຍື່ອຫຸ້ມພົກຍ່ຽວ. ອະໄວຍະວະດັ່ງກ່າວກາຍເປັນຄວາມສ່ຽງຕໍ່ຜົນກະທົບຂອງພືດເຊື້ອພະຍາດ.
ຮູບລັກສະນະຂອງ cystitis ແມ່ນເປັນໄປບໍ່ໄດ້ທີ່ຈະບໍ່ສັງເກດເຫັນ. ລາວເຮັດໃຫ້ຕົວເອງຮູ້ສຶກວ່າ:
- ບັນຫາກ່ຽວກັບຜົນຜະລິດຍ່ຽວ. ຂະບວນການດັ່ງກ່າວກາຍເປັນເລື່ອງຍາກແລະເຈັບປວດ,
- ອາການເຈັບທ້ອງນ້ອຍ, ເຕືອນເຖິງການປັ້ນທ້ອງ. ມັນກໍ່ໃຫ້ເກີດຄວາມທຸກທໍລະມານຫຼາຍທີ່ສຸດເມື່ອພະຍາຍາມຍ່ຽວ,
- ເລືອດໃນຍ່ຽວ
- ອາການຂອງການເປັນພິດ, ໜຶ່ງ ໃນນັ້ນແມ່ນການເພີ່ມຂື້ນຂອງອຸນຫະພູມຮ່າງກາຍຕໍ່ກັບຄວາມເປັນມາຂອງໂລກໄຂ້ທົ່ວໄປ.
 ຄຸນລັກສະນະຂອງການປິ່ນປົວຄວາມຜິດປົກກະຕິຂອງລະບົບທາງເດີນປັດສະວະໃນໂລກເບົາຫວານແມ່ນວ່າມັນຄວນຈະຖືກລວມເຂົ້າກັບມາດຕະການທີ່ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດຕິດຕໍ່.
ຄຸນລັກສະນະຂອງການປິ່ນປົວຄວາມຜິດປົກກະຕິຂອງລະບົບທາງເດີນປັດສະວະໃນໂລກເບົາຫວານແມ່ນວ່າມັນຄວນຈະຖືກລວມເຂົ້າກັບມາດຕະການທີ່ ກຳ ນົດໄວ້ ສຳ ລັບພະຍາດຕິດຕໍ່.
ນີ້ ໝາຍ ຄວາມວ່າການເລືອກຢາແລະປະລິມານຢາຂອງພວກເຂົາຕ້ອງໄດ້ຕົກລົງເຫັນດີກັບແພດ ໝໍ ທີ່ເຂົ້າຮ່ວມ.
ດັ່ງນັ້ນ, ເມື່ອກວດພົບໂຣກ nephropathy, ກົນລະຍຸດການຄວບຄຸມພະຍາດເບົາຫວານປ່ຽນແປງ. ຈຳ ເປັນຕ້ອງໄດ້ຍົກເລີກຢາບາງຊະນິດຫຼືຫຼຸດຜ່ອນປະລິມານຢາ.
ຖ້າການເຮັດວຽກຂອງການກັ່ນຕອງຈະປະສົບກັບຄວາມຫຍຸ້ງຍາກ, ປະລິມານຂອງອິນຊູລິນຈະຖືກປັບລົງ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າ ໝາກ ໄຂ່ຫຼັງທີ່ອ່ອນແອບໍ່ສາມາດເອົາມັນອອກຈາກຮ່າງກາຍໄດ້ໃນເວລາແລະປະລິມານທີ່ ເໝາະ ສົມ.
ການປິ່ນປົວໂຣກຜີວ ໜັງ ອັກເສບ (cystitis) ໃນໂຣກເບົາຫວານປະກອບມີ:
- ກິນ Furadonin ສີ່ຄັ້ງຕໍ່ມື້, ທຸກໆ 6 ຊົ່ວໂມງ. ອີກທາງເລືອກ ໜຶ່ງ, ຢາ Trimethoprim ສາມາດ ກຳ ນົດໄດ້ (ສອງຄັ້ງຕໍ່ມື້, ໃນຊ່ວງເວລາເທົ່າກັນ) ຫຼື Cotrimoxazole,
- ການແຕ່ງຕັ້ງຢາຕ້ານເຊື້ອແບັກທີເຣຍ (Doxycycline ຫຼື Amoxicillin) ເປັນໄລຍະເວລາສາມມື້ຫາ ໜຶ່ງ ແລະເຄິ່ງອາທິດ, ຂື້ນກັບຮູບແບບແລະຄວາມຮຸນແຮງຂອງພະຍາດ.
- ກິນ antispasmodics.
ສະພາບການທີ່ ສຳ ຄັນແມ່ນການປັບປຸງລະບອບການດື່ມໃນໄລຍະກິນຢາ, ພ້ອມທັງການປະຕິບັດມາດຕະການສຸຂະອະນາໄມສ່ວນບຸກຄົນຢ່າງເຂັ້ມງວດ.
ບາງຄັ້ງກ້ອນຫີນນ້ອຍໆສາມາດຖືກ ນຳ ອອກມາຢ່າງເປັນ ທຳ ມະຊາດ, ແລະກ້ອນຫີນໃຫຍ່ແມ່ນມີປະສິດຕິພາບດີຂື້ນ. ສະນັ້ນທ່ານ ໝໍ ແນະ ນຳ. ນີ້ແມ່ນຄວາມຈິງໂດຍສະເພາະໃນເວລາທີ່ການສຶກສາຄົ້ນຄວ້າ ultrasound ສະແດງໃຫ້ເຫັນວ່າ oxalate ມີຂະ ໜາດ ທີ່ ໜ້າ ປະທັບໃຈແລະເປັນໄພຂົ່ມຂູ່ທີ່ແທ້ຈິງຕໍ່ຊີວິດຖ້າມັນເຄື່ອນຍ້າຍແລະປິດທໍ່.
ໜຶ່ງ ໃນນັ້ນແມ່ນວິທີການ ໜຶ່ງ ທີ່ຊ່ວຍໃຫ້ທ່ານ ທຳ ລາຍການສ້າງຕັ້ງໂດຍກົງໃນເຊືອກຂອງອະໄວຍະວະທີ່ຖ່າຍອອກ.
ການບາດເຈັບຕໍ່ຜິວ ໜັງ ແມ່ນ ໜ້ອຍ ທີ່ສຸດ, ແລະໄລຍະການຟື້ນຟູແມ່ນສັ້ນກວ່າການຜ່າຕັດແບບ ທຳ ມະດາ.
ການຢູ່ໃນໂຮງ ໝໍ ມີ ຈຳ ກັດພຽງ 2-3 ວັນ, ແລະມາດຕະການຕົ້ນຕໍໃນການປ້ອງກັນອາການເຈັບປວດຈະແມ່ນການປະຕິບັດຕາມກົດລະບຽບທາງໂພຊະນາການທີ່ທ່ານ ໝໍ ວາງອອກ.
ສະນັ້ນ, ບັນຫາກ່ຽວກັບລະບົບທາງເດີນປັດສະວະໃນໂລກເບົາຫວານ, ແຕ່ໂຊກບໍ່ດີ, ແມ່ນສິ່ງທີ່ຫລີກລ້ຽງບໍ່ໄດ້. ເຖິງຢ່າງໃດກໍ່ຕາມ, ນີ້ບໍ່ໄດ້ ໝາຍ ຄວາມວ່າພວກເຂົາບໍ່ສາມາດຕໍ່ສູ້ໄດ້. ທັດສະນະຄະຕິຕໍ່ສຸຂະພາບຂອງຕົນເອງ, ການປິ່ນປົວໃຫ້ທັນເວລາກັບທ່ານ ໝໍ ແລະການຈັດຕັ້ງປະຕິບັດ ຄຳ ແນະ ນຳ ຂອງລາວຈະຊ່ວຍບັນເທົາອາການທີ່ບໍ່ເປັນຕາ ໜ້າ, ຮັກສາສະຖຽນລະພາບແລະຫລີກລ້ຽງອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງກວ່າເກົ່າ.
ຕ່ອງໂສ້ຂອງພະຍາດ
ສາເຫດຕົ້ນຕໍຂອງໂລກເບົາຫວານທົ່ວໂລກເອີ້ນວ່າໂລກອ້ວນແລະວິຖີຊີວິດທີ່ບໍ່ສະບາຍ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນປະເທດຂອງພວກເຮົາ, ສະພາບຄວາມເຄັ່ງຕຶງໃນປະຊາກອນແມ່ນເພີ່ມເຂົ້າໃນປັດໃຈເຫຼົ່ານີ້. ນີ້ແມ່ນສະທ້ອນໃຫ້ເຫັນໃນສະຖິຕິໂລກ: ຖ້າຢູ່ປະເທດເອີຣົບສ່ວນໃຫຍ່ຂອງຜູ້ປ່ວຍໂລກເບົາຫວານແມ່ນຜູ້ສູງອາຍຸ, ພະຍາດຂອງເຮົາມັກຈະມີຜົນກະທົບຕໍ່ຄົນທີ່ມີອາຍຸແຕ່ 33 ເຖິງ 55 ປີ. ໂດຍທົ່ວໄປ, ຜູ້ຊ່ຽວຊານດ້ານ WHO ກ່າວວ່າພະຍາດເບົາຫວານແມ່ນບັນຫາຂອງທຸກໄວແລະທຸກປະເທດ.
ມັນເປັນທີ່ຮູ້ກັນວ່າການຮັກສາພະຍາດໃດໆໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ (ໃນ 90% ຂອງກໍລະນີມັນເປັນໂລກເບົາຫວານຊະນິດ II) ຕ້ອງການຄວາມເອົາໃຈໃສ່ເປັນພິເສດແລະມີຄວາມຮູ້ທີ່ ຈຳ ເປັນ. ຍິ່ງໄປກວ່ານັ້ນ, ປົກກະຕິແລ້ວບັນຫາແມ່ນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບການບົ່ງມະຕິທີ່ຜິດຫວັງແລະເປັນຜົນສະທ້ອນໂດຍກົງ. ໂຣກເບົາຫວານຊະນິດ II ນຳ ໄປສູ່ຄວາມເສຍຫາຍທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ກັບອະໄວຍະວະແລະລະບົບທັງ ໝົດ. ດັ່ງນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີປະມານ 3-5 ເທົ່າທີ່ຈະກາຍເປັນຜູ້ເຄາະຮ້າຍຈາກເສັ້ນເລືອດຕັນໃນ, ເປັນໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານ, ພະຍາດປີ່ນປົວneuropathy. ເພາະສະນັ້ນ, ຄຳ ຖາມແມ່ນ: ວິທີການປົກປ້ອງພວກເຂົາຈາກຄວາມເສື່ອມໂຊມແລະຄວາມພິການໃນໄວໆນີ້?
ເງື່ອນໄຂແລະ ຄຳ ນິຍາມ
ພະຍາດເບົາຫວານຂອງ ໝາກ ໄຂ່ຫຼັງ (DBP) - ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ມີຄວາມຄືບ ໜ້າ ສະເພາະໃນໂລກເບົາຫວານ, ປະກອບດ້ວຍການສ້າງໂຣກກະດູກສັນຫຼັງ (ກະດູກສັນຫຼັງ), ກະດູກສັນຫຼັງ, ເຮັດໃຫ້ການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຢູ່ປາຍຍອດ (ESR) ແລະຄວາມຕ້ອງການໃນການ ນຳ ໃຊ້ການປິ່ນປົວດ້ວຍການທົດແທນຂອງ ໝາກ ໄຂ່ຫຼັງ (RRT): ການອັກເສບ hemodialysis (HD), peritoneal dialysis, ການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ຄວາມຜິດປົກກະຕິຂອງແຮ່ທາດແລະກະດູກໃນພະຍາດຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ (MKN-CKD) - ແນວຄວາມຄິດຂອງຄວາມຜິດປົກກະຕິຂອງທາດແຮ່ແລະກະດູກ metabolism ກັບການພັດທະນາຂອງ hyperparathyroidism ມັດທະຍົມ, hyperphosphatemia, hypocalcemia, ການຫຼຸດລົງຂອງການຜະລິດ calcitriol ທຽບກັບພື້ນຫລັງຂອງການຫຼຸດລົງຂອງມວນຂອງການເຮັດວຽກຂອງເນື້ອເຍື່ອຂອງ renal.
ການຜ່າຕັດປ່ຽນ ໝາກ ໄຂ່ຫຼັງແລະຕຸ່ມເປື່ອຍ (STPiPZh) - ການທົດແທນ ໝາກ ໄຂ່ຫຼັງແລະ ໝາກ ຂີ້ຫິດພ້ອມໆກັນກັບຄົນທີ່ເປັນໂລກເບົາຫວານແລະຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ.
ໂຣກ nephrocardial ຊໍາເຮື້ອ (ປະເພດ 4) - ສະລັບສັບຊ້ອນຂອງປະກົດການທາງດ້ານ pathophysiological ທີ່ເປັນເອກະລັກສະທ້ອນໃຫ້ເຫັນເຖິງບົດບາດລິເລີ່ມຂອງພະຍາດ ໝາກ ໄຂ່ຫຼັງ ຊຳ ເຮື້ອໃນການຫຼຸດຜ່ອນການເຮັດວຽກຂອງພະຍາດຫຼອດເລືອດ, ການພັດທະນາ hypertrophy myocardial ventricular ຊ້າຍແລະເພີ່ມຄວາມສ່ຽງຂອງເຫດການ cardiovascular ທີ່ຮ້າຍແຮງຜ່ານການຕອບສະ ໜອງ ຂອງ hemodynamic, neurohormonal ແລະ immuno-biochemical.
ຜົນກະທົບຂອງໂລກເບົາຫວານຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ

ໜິ້ວ ໄຂ່ຫຼັງ - ຕົວກອງທີ່ຮ່າງກາຍຂອງມະນຸດ ກຳ ຈັດຜະລິດຕະພັນ E -book ທີ່ເປັນອັນຕະລາຍ. ໝາກ ໄຂ່ຫຼັງແຕ່ລະຊະນິດມີ glomeruli ເປັນ ຈຳ ນວນຫຼວງຫຼາຍ, ເຊິ່ງຈຸດປະສົງຫຼັກແມ່ນເພື່ອເຮັດໃຫ້ເລືອດບໍລິສຸດ. ມັນຜ່ານ glomeruli ທີ່ກ່ຽວຂ້ອງກັບຫຼອດລົມ.
ເລືອດໃນເວລາດຽວກັນດູດຊຶມທາດແຫຼວແລະສານອາຫານສ່ວນຫຼາຍແລ້ວແຜ່ລາມໄປທົ່ວຮ່າງກາຍ. ສິ່ງເສດເຫຼືອທີ່ໄດ້ຮັບຈາກການໄຫລວຽນຂອງເລືອດຍັງຄົງຢູ່ໃນໂຄງສ້າງຂອງຮ່າງກາຍຂອງ ໝາກ ໄຂ່ຫຼັງ, ຫລັງຈາກນັ້ນມັນຖືກໂອນໄປຫາພົກຍ່ຽວແລະ ກຳ ຈັດອອກຈາກຮ່າງກາຍ.
ໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດເບົາຫວານ, ໝາກ ໄຂ່ຫຼັງເຮັດວຽກໃນຮູບແບບທີ່ເພີ່ມຂື້ນ, ເຊິ່ງພົວພັນກັບການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ໜຶ່ງ ໃນຄວາມສາມາດຂອງລາວແມ່ນຄວາມດຶງດູດຂອງນ້ ຳ, ສະນັ້ນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານມີຄວາມຫິວໂຫຍທີ່ເພີ່ມຂື້ນ. ນ້ ຳ ຫຼາຍເກີນໄປພາຍໃນ glomeruli ຈະເພີ່ມຄວາມກົດດັນໃນພວກມັນ, ແລະພວກເຂົາເລີ່ມເຮັດວຽກໃນຮູບແບບສຸກເສີນ - ອັດຕາການກັ່ນຕອງຂອງ glomerular ເພີ່ມຂື້ນ. ເພາະສະນັ້ນ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຈຶ່ງມັກຈະແລ່ນໄປຫ້ອງນ້ ຳ.
ໃນໄລຍະ ທຳ ອິດຂອງການພັດທະນາຂອງໂລກເບົາຫວານ, ເຍື່ອຫຸ້ມກະເພາະອາຫານ ໜາ, ເຊິ່ງເປັນເຫດຜົນທີ່ເສັ້ນເລືອດເລີ່ມຕົ້ນທີ່ຈະຍົກຍ້າຍພາຍໃນກະເພາະອາຫານ, ເພາະສະນັ້ນ, ພວກມັນບໍ່ສາມາດເຮັດໃຫ້ເລືອດບໍລິສຸດໄດ້. ແນ່ນອນ, ກົນໄກການຊົດເຊີຍເຮັດວຽກ. ແຕ່ວ່າພະຍາດເບົາຫວານທີ່ມີມາດົນນານແມ່ນກາຍເປັນສິ່ງຄ້ ຳ ປະກັນຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ລົ້ມເຫຼວ.
ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແມ່ນສະພາບທີ່ເປັນອັນຕະລາຍຫຼາຍ, ແລະອັນຕະລາຍຕົ້ນຕໍຂອງມັນແມ່ນການເປັນພິດຂອງຮ່າງກາຍ. ໃນເລືອດມີການສະສົມຂອງຜະລິດຕະພັນທີ່ເປັນພິດຢ່າງຮ້າຍແຮງຂອງທາດແປ້ງໄນໂຕຣເຈນ.
ໃນໂລກເບົາຫວານ, ຄວາມສ່ຽງຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແມ່ນບໍ່ເທົ່າທຽມກັນ, ໃນບາງຄົນເຈັບທີ່ພວກເຂົາສູງກວ່າ, ໃນຄົນອື່ນຕໍ່າກວ່າ. ນີ້ສ່ວນໃຫຍ່ແມ່ນຂື້ນກັບຄຸນຄ່າຂອງຄວາມດັນເລືອດ. ມັນໄດ້ຖືກສັງເກດເຫັນວ່າຄົນເຈັບ hypertensive ທີ່ມີພະຍາດເບົາຫວານປະສົບກັບພະຍາດຕິດຕໍ່ໃນບາງຄັ້ງເລື້ອຍໆ.
Duet ຕາຍ
ພະຍາດເສັ້ນທາງເລກ 1 - hypertension ເສັ້ນເລືອດແດງ ແລະຜົນສະທ້ອນຂອງມັນ (ischemia, ເສັ້ນເລືອດຕັນໃນ, ຫົວໃຈວາຍ).
ການສຶກສາທີ່ຜ່ານມາສະແດງໃຫ້ເຫັນວ່າຄວາມສ່ຽງຕໍ່າທີ່ສຸດຕໍ່ສຸຂະພາບຂອງມະນຸດແມ່ນເປັນໂຣກຄວາມດັນເລືອດ 115/75. ເຖິງແມ່ນວ່າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຈະມີຄວາມກົດດັນເພີ່ມຂື້ນເລັກ ໜ້ອຍ (ຕົວຢ່າງ 139/89) ແລະຍັງບໍ່ສາມາດຮັກສາໄດ້ຕາມ ຄຳ ແນະ ນຳ ຂອງຫົວໃຈ, ລາວຕົກຢູ່ໃນກຸ່ມສ່ຽງດຽວກັນກັບຄົນເຈັບທີ່ມີຄວາມກົດດັນສູງກວ່າ 170/95. ຄວາມເປັນໄປໄດ້ຂອງການຕາຍໃນກໍລະນີນີ້ແມ່ນຢ່າງ ໜ້ອຍ 20%.
hypertension hyperterension (AH) ແລະພະຍາດເບົາຫວານເກືອບຈະໄປຄຽງຂ້າງ. ຫຼາຍກວ່າ 40% ຂອງຜູ້ປ່ວຍຫົວໃຈທັງ ໝົດ ມີພູມຕ້ານທານກັບ insulin. ສະຖິຕິທີ່ກົງກັນຂ້າມ - ເກືອບ 90% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ II ໄດ້ຖືກກວດພົບວ່າມີຄວາມດັນເລືອດສູງ.
ນີ້ຊີ້ໃຫ້ເຫັນວ່າພະຍາດທາງດ້ານເຊື້ອພະຍາດທັງສອງຊະນິດມີບາງສິ່ງບາງຢ່າງທີ່ສາມາດເຮັດໃຫ້ພວກມັນສາມາດຮັບຮູ້ໄດ້ໃນຮູບແບບຂອງເສັ້ນຕາຍ, ເສີມສ້າງຜົນກະທົບຂອງກັນແລະກັນແລະເພີ່ມອັດຕາການຕາຍ.
ເຊື້ອພະຍາດຂອງໂລກ hypertension ມີຢ່າງ ໜ້ອຍ 12 ອົງປະກອບ.ແຕ່ເຖິງແມ່ນວ່າ ໜຶ່ງ ໃນນັ້ນກໍ່ຄືການຕໍ່ຕ້ານອິນຊູລິນ - ນຳ ໄປສູ່ການເຄື່ອນໄຫວຂອງ CNS ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າຫຼັງຈາກກິນເຂົ້າ, ມັນກໍ່ມີການເພີ່ມຂື້ນຂອງກິດຈະ ກຳ ຂອງນິວເຄຼຍຂອງລະບົບ sympathoadrenal ໃນໂຄງສ້າງຂອງສະ ໝອງ. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນເພື່ອໃຫ້ພະລັງງານທີ່ໃຊ້ໄດ້ຖືກໃຊ້ຈ່າຍຢ່າງວ່ອງໄວແລະເສດຖະກິດ. ພາຍໃຕ້ເງື່ອນໄຂຂອງການຕໍ່ຕ້ານອິນຊູລິນ, ມີການລະຄາຍເຄືອງໃນໄລຍະຍາວຂອງໂຄງສ້າງນີ້, ຜົນສະທ້ອນຂອງການເປັນ vasoconstriction, ຜົນຜະລິດຊshockອກທີ່ເພີ່ມຂື້ນແລະການຜະລິດ hypernal ການຜະລິດ renal ຈາກຂ້າງຂອງຫມາກໄຂ່ຫຼັງ. ແຕ່ສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕໍ່ມາກໍ່ຈະພັດທະນາ hypersympathicotonia renal, ເຊິ່ງເຮັດໃຫ້ວົງຈອນທີ່ຮ້າຍແຮງຂອງໂລກຄວາມດັນເລືອດສູງ.
ຄຸນລັກສະນະຕ່າງໆຂອງຫຼັກສູດຂອງໂຣກ hypertension ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນຄວາມດັນເລືອດສູງໃນ ຕຳ ແໜ່ງ ທີ່ສູງແລະໂລກຕັບອັກເສບ. ສະນັ້ນ, ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ຕ້ອງມີການຕິດຕາມກວດກາຄວາມດັນເລືອດ (ປະ ຈຳ ວັນ). ເຊັ່ນດຽວກັນ, ໃນຄົນເຈັບເຫຼົ່ານີ້ມີຕົວເລກຄວາມດັນທີ່ມີຄວາມປ່ຽນແປງສູງເຊິ່ງເປັນປັດໃຈສ່ຽງຂອງການເປັນໂຣກສະ ໝອງ. ຄວາມດັນໂລຫິດຕ້ານທານພັດທະນາຢ່າງໄວວາແລະອະໄວຍະວະເປົ້າ ໝາຍ ໄດ້ຮັບຜົນກະທົບ.
ຜົນຂອງການວິເຄາະ meta ໄດ້ສະແດງໃຫ້ເຫັນວ່າໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະຄວາມດັນເລືອດສູງ, ການຫຼຸດລົງຂອງຄວາມກົດດັນຂອງ systolic 6 mm, ແລະຄວາມດັນຂອງ diastolic ໂດຍ 5,4 mm, ບໍ່ວ່າຢາຊະນິດໃດທີ່ໃຊ້ ສຳ ລັບການນີ້, ເຮັດໃຫ້ຄວາມສ່ຽງຂອງການຕາຍຂອງພີ່ນ້ອງຫຼຸດລົງ 30%. ເພາະສະນັ້ນ, ເມື່ອພວກເຮົາພັດທະນາຍຸດທະສາດການຮັກສາ, ເປົ້າ ໝາຍ ຕົ້ນຕໍແມ່ນເພື່ອຫຼຸດຜ່ອນຄວາມກົດດັນ.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະຕ້ອງເອົາໃຈໃສ່ບໍ່ພຽງແຕ່ກ່ຽວກັບອຸປະກອນຂ້າງນອກເທົ່ານັ້ນ, ແຕ່ຍັງກ່ຽວກັບຄວາມດັນເລືອດກາງ, ເພາະວ່າບໍ່ແມ່ນຢາທຸກຊະນິດສາມາດຫຼຸດຜ່ອນມັນໄດ້ຢ່າງມີປະສິດຕິຜົນ - ກ່ອນອື່ນ ໝົດ, ມັນກ່ຽວຂ້ອງກັບ beta-blockers.
ການ ກຳ ນົດຄວາມສ່ຽງສູງຂອງພະຍາດດັ່ງກ່າວເຮັດໃຫ້ມີເປົ້າ ໝາຍ ທີ່ເຂັ້ມງວດກວ່າເກົ່າ ສຳ ລັບການປິ່ນປົວດ້ວຍການຕ້ານການອັກເສບ, ເຊິ່ງຄວນແນະ ນຳ ໃຫ້ເລີ່ມຕົ້ນດ້ວຍຢາປະສົມ. ຄວາມກົດດັນເປົ້າ ໝາຍ ສຳ ລັບຄົນເຈັບທຸກຄົນ, ບໍ່ວ່າຈະເປັນລະດັບຄວາມສ່ຽງແມ່ນ 130/80 ຕາມມາດຕະຖານການປິ່ນປົວຂອງເອີຣົບ, ບໍ່ມີເຫດຜົນທີ່ຈະ ກຳ ນົດການປິ່ນປົວດ້ວຍຢາໃຫ້ຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານຫລືໂຣກຫົວໃຈທີ່ມີຄວາມດັນປົກກະຕິສູງແລະເມື່ອມັນຫຼຸດລົງຕໍ່າກວ່າ 140/90. ມັນໄດ້ຖືກພິສູດວ່າການບັນລຸຕົວເລກຕ່ ຳ ບໍ່ໄດ້ຖືກປະກອບດ້ວຍການປັບປຸງການວິນິໄສ, ແລະຍັງສ້າງຄວາມສ່ຽງໃນການພັດທະນາ ischemia.
ຄວາມໂສກເສົ້າຂອງເລື່ອງຫົວໃຈ
ຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊໍາເຮື້ອ, ເຊິ່ງເຮັດໃຫ້ເກີດຄວາມສັບສົນຢ່າງຫຼວງຫຼາຍຕໍ່ການເປັນໂລກເບົາຫວານ, ມີສ່ວນພົວພັນຢ່າງໃກ້ຊິດກັບໂລກຄວາມດັນເລືອດສູງ.
ການເກີດໂຣກເບົາຫວານໃນກໍລະນີທີ່ມີຄວາມຄືບ ໜ້າ ຂອງຫົວໃຈລົ້ມເຫຼວເພີ່ມຂື້ນ 5 ເທົ່າ. ເຖິງວ່າຈະມີການແນະ ນຳ ວິທີການປິ່ນປົວແບບ ໃໝ່, ການຕາຍຍ້ອນຜົນຂອງການປະສົມປະສານຂອງສອງວິທະຍາເຫຼົ່ານີ້, ແຕ່ ໜ້າ ເສຍດາຍບໍ່ໄດ້ຫຼຸດລົງ. ໃນກໍລະນີຂອງຄວາມລົ້ມເຫຼວຂອງຫົວໃຈຊໍາເຮື້ອ, ການລົບກວນການເຜົາຜະຫລານຂອງໂລກ E -book ແລະ ischemia ແມ່ນສັງເກດເຫັນສະເຫມີ. ໂຣກເບົາຫວານຊະນິດ II ຊ່ວຍເພີ່ມຄວາມຜິດປົກກະຕິທາງເດີນອາຫານໃນຄົນເຈັບດັ່ງກ່າວ. ນອກຈາກນັ້ນ, ກັບພະຍາດເບົາຫວານ, ເກືອບວ່າແມ່ນສິ່ງທີ່ຂາດແຄນ myocardial ischemia ກັບການຕິດຕາມກວດກາ ECG ປະ ຈຳ ວັນ.
ອີງຕາມການສຶກສາຂອງ Framingham, ນັບຕັ້ງແຕ່ການບົ່ງມະຕິກ່ຽວກັບໂຣກຫົວໃຈຊຸດໂຊມຊໍາເຮື້ອ, ແມ່ຍິງມີອາຍຸຍືນສະເລ່ຍ 3.17 ປີແລະຜູ້ຊາຍ 1,66 ປີ. ຖ້າການເສຍຊີວິດຢ່າງຮຸນແຮງໃນ 90 ວັນ ທຳ ອິດຖືກຍົກເວັ້ນ, ຫຼັງຈາກນັ້ນຕົວຊີ້ວັດນີ້ໃນແມ່ຍິງຈະມີອາຍຸປະມານ 5.17 ປີ, ໃນຜູ້ຊາຍ - 3.25 ປີ.
ປະສິດທິຜົນຂອງການຮັກສາການຮັກສາໂຣກຫົວໃຈວາຍກັບໂຣກເບົາຫວານບໍ່ໄດ້ບັນລຸຕາມເປົ້າ ໝາຍ ສະ ເໝີ ໄປ. ສະນັ້ນ, ແນວຄວາມຄິດຂອງການເຮັດວຽກຂອງຈຸລິນຊີ cytoprotection, ໂດຍອີງໃສ່ການແກ້ໄຂທາດແປ້ງໃນເຂດເນື້ອເຍື່ອ ischemic, ປະຈຸບັນ ກຳ ລັງພັດທະນາຢ່າງຕັ້ງ ໜ້າ.
ໃນປື້ມ ຕຳ ລາຮຽນທາງການແພດພວກເຂົາຂຽນວ່າເພື່ອກວດພະຍາດ polyneuropathy, ຄົນເຈັບຕ້ອງມາພ້ອມກັບ ຄຳ ຮ້ອງທຸກຂອງຂໍ້ບວມແລະຮອຍແດງຂອງນິ້ວມື. ນີ້ແມ່ນວິທີການທີ່ຜິດພາດ. ມັນຕ້ອງເຂົ້າໃຈວ່າຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ, ໂຣກຫົວໃຈວາຍ, ແລະໂຣກຊືມເຊື້ອອື່ນໆທີ່ເປັນບັນຫາສ່ວນ ໜ້ອຍ ແມ່ນກັງວົນ ໜ້ອຍ ທີ່ສຸດກ່ຽວກັບອາການບວມບາງ. ເພາະສະນັ້ນ, ທ່ານບໍ່ຄວນອີງໃສ່ຕົວຊີ້ວັດນີ້. ທ່ານຫມໍຄວນໄດ້ຮັບການແຈ້ງເຕືອນກ່ຽວກັບການເພີ່ມຂື້ນຂອງອັດຕາການເຕັ້ນຂອງຫົວໃຈຫຼືການປະກົດຕົວຂອງໂຣກ hypertension ໃນເສັ້ນເລືອດແດງ - ເຫຼົ່ານີ້ແມ່ນ "ການໂທ" ຄັ້ງທໍາອິດຂອງການພັດທະນາ neuropathy.
ຫຼັກການພື້ນຖານໃນການຮັກສາອາການເຈັບປວດໂຣກ neuropathic:
- ການປິ່ນປົວດ້ວຍລະບົບສຸຂະພາບ (ການຊົດເຊີຍເບົາຫວານ) - ຊັ້ນ I, ລະດັບຫຼັກຖານ A,
- ການປິ່ນປົວດ້ວຍເຊື້ອພະຍາດ - ສານຕ້ານອະນຸມູນອິດສະຫລະ, ຢາຕ້ານໂຣກເອດສ໌, ຢາປິ່ນປົວທາດແປ້ງ - ຊັ້ນ II A, ລະດັບຫຼັກຖານ B,
- ການປິ່ນປົວດ້ວຍອາການ - ການຫຼຸດຜ່ອນໂຣກອາການເຈັບ - ຊັ້ນ II A, ລະດັບຂອງຫຼັກຖານ B,
- ມາດຕະການຟື້ນຟູ - ການປິ່ນປົວດ້ວຍວິຕາມິນ, ຢາຂອງການປະຕິບັດທາງ neurotrophic, ຢາ anticholinesterase, ຊັ້ນ II A, ລະດັບຫຼັກຖານ B,
- angioprotectors - ຊັ້ນ II B, ລະດັບຂອງຫຼັກຖານ C,
- ການອອກ ກຳ ລັງກາຍ ບຳ ບັດ.
ອາການແຊກຊ້ອນລືມ
ໃນບັນດາທຸກຮູບແບບຂອງໂຣກ polyneuropathy ທີ່ເປັນໂຣກເບົາຫວານ, ການເອົາໃຈໃສ່ ໜ້ອຍ ລົງແມ່ນເປັນໂຣກ neuropathy ທາງລະບົບເອກະລາດ. ເຖິງປັດຈຸບັນ, ຍັງບໍ່ມີຂໍ້ມູນທີ່ຈະແຈ້ງກ່ຽວກັບອັດຕາສ່ວນຂອງມັນ (ພວກມັນແຕກຕ່າງຈາກ 10 ຫາ 100%).
ໃນຄົນເຈັບທີ່ເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະມັດ, ອັດຕາການຕາຍແມ່ນເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ. ເຊື້ອພະຍາດຂອງພະຍາດແມ່ນຂ້ອນຂ້າງສັບສົນ, ແຕ່ສາມາດເວົ້າໄດ້ດ້ວຍຄວາມແນ່ນອນວ່າຄົນເຮົາມີຊີວິດຢູ່ກັບໂລກເບົາຫວານໄດ້ດົນເທົ່າໃດ, ການປ່ຽນແປງທີ່ຮ້າຍແຮງທີ່ບໍ່ສາມາດປ່ຽນແປງໄດ້ນັ້ນແມ່ນເກີດຂື້ນໃນລະບົບປະສາດ. ໃນ ຈຳ ນວນດັ່ງກ່າວ, ໂຣກເບົາຫວານຂອງໂຣກເບົາຫວານຄວນໄດ້ຮັບຄວາມເອົາໃຈໃສ່ເປັນພິເສດ, ຊຶ່ງເປັນພະຍາດທີ່ເຮັດວຽກຂອງ ລຳ ໄສ້, ລວມທັງອາການທາງຄລີນິກທີ່ເກີດຈາກການເສື່ອມຂອງມໍເຕີຂອງຕ່ອມຂົມ, ລຳ ໄສ້ແລະ ລຳ ໄສ້ໃຫຍ່. ໃນກໍລະນີຂອງການຕິດຕາມກວດກາຢ່າງເຂັ້ມຂົ້ນ, ຄົນເຈັບຕໍ່ມາກໍ່ໃຫ້ເກີດ "ຄວາມ ຈຳ ກ່ຽວກັບທາດແປ້ງ" ແລະການຄາດຄະເນຂອງໂຣກ neuropathy ໄດ້ຖືກປັບປຸງໃຫ້ດີຂື້ນຢ່າງຫຼວງຫຼາຍ.
ການຮັກສາຄວາມຜິດປົກກະຕິທີ່ເປັນປະໂຫຍດຂອງຕ່ອມຂົມໃນສະພາບຂອງຄວາມຜິດປົກກະຕິຂອງ hypomotor ປະກອບມີການໃຊ້ cholecystokinetics, ເປັນ prophylaxis ຂອງພະຍາດ gallstone, ຜູ້ຊ່ຽວຊານແນະນໍາອາຊິດ ursodeoxycholic. Anticholinergic ແລະ myotropic antispasmodics ແມ່ນໃຊ້ເພື່ອບັນເທົາອາການເຈັບປວດ.
ໂລກຊືມເສົ້າເປັນປັດໃຈ
ໃນປະຊາກອນທົ່ວໄປ, ຄວາມຖີ່ຂອງການຊຶມເສົ້າແມ່ນປະມານ 8%, ໃນຂະນະທີ່ການນັດພົບຂອງແພດ endocrinologist ຕົວຊີ້ວັດນີ້ບັນລຸເຖິງ 35% (ນັ້ນແມ່ນເກືອບ 4 ເທົ່າ). ຢ່າງ ໜ້ອຍ ມີປະຊາຊົນ ຈຳ ນວນ 150 ລ້ານຄົນທີ່ປະສົບກັບຄວາມຜິດປົກກະຕິໃນໂລກ, ໃນນັ້ນມີພຽງ 25% ເທົ່ານັ້ນທີ່ສາມາດເຂົ້າເຖິງການປິ່ນປົວທີ່ມີປະສິດຕິຜົນ. ດັ່ງນັ້ນ, ພວກເຮົາສາມາດເວົ້າໄດ້ວ່ານີ້ແມ່ນ ໜຶ່ງ ໃນບັນດາພະຍາດທີ່ບໍ່ໄດ້ຮັບການກວດກາ. ໂລກຊືມເສົ້າ ນໍາໄປສູ່ການເສື່ອມສະພາບທີ່ເປັນປະໂຫຍດໃນຄົນເຈັບ, ການເພີ່ມຂື້ນຂອງການຮ້ອງທຸກ, ການໄປຢ້ຽມຢາມທ່ານຫມໍ, ຢາທີ່ຖືກກໍານົດ, ເຊັ່ນດຽວກັນກັບການຂະຫຍາຍໂຮງຫມໍ.
ໃນກໍລະນີຂອງໂລກເບົາຫວານຕໍ່ກັບຄວາມເປັນມາຂອງໂລກຊືມເສົ້າ, ຄວາມສ່ຽງເພີ່ມຂື້ນ 2,5 ເທື່ອ - ພາວະແຊກຊ້ອນທາງ macrovascular, 11 ຄັ້ງ - ໂຣກ microvascular, ອັດຕາການຕາຍຂອງອັດຕາທີ່ສູງຂື້ນ 5 ເທົ່າ, ແລະການຄວບຄຸມການເຜົາຜະຫລານກໍ່ຮ້າຍແຮງຂື້ນ.
ໃນຄວາມຄິດເຫັນຂອງລາວ, ຄວນເອົາໃຈໃສ່ເຖິງຄວາມເປັນໄປໄດ້ຂອງຢາສະ ໝຸນ ໄພ, ເພາະວ່າການຫຼຸດຜ່ອນຜົນຂ້າງຄຽງແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ endocrinological.
ຄຸນຄ່ານິລັນດອນ
ແນ່ນອນ, ນີ້ແມ່ນພຽງແຕ່ສ່ວນ ໜ້ອຍ ໜຶ່ງ ຂອງອາການແຊກຊ້ອນທີ່ພະຍາດເບົາຫວານ ນຳ ໄປສູ່. ແຕ່ພວກເຂົາພຽງພໍທີ່ຈະຊື່ນຊົມກັບພາບທີ່ ໜ້າ ຜິດຫວັງທັງ ໝົດ. ພະຍາດນີ້ມີ“ ເພື່ອນບ້ານ” ທີ່ບໍ່ໄດ້ ກຳ ຈັດງ່າຍ, ແລະການປິ່ນປົວທີ່ມີປະສິດຕິຜົນມັນ ຈຳ ເປັນຕ້ອງມີທັກສະສູງຈາກທ່ານ ໝໍ. ໃນສະພາບການທີ່ມີຫຼາຍເກີນໄປຂອງບັນດາສະຖາບັນການແພດທີ່ມີແຖວລ້າສຸດ, ມັນເກືອບຈະເປັນໄປບໍ່ໄດ້ທີ່ຈະຊອກຫາເວລາ ສຳ ລັບການປິ່ນປົວປານກາງທີ່ມີຄວາມຄິດຂອງຄົນເຈັບທີ່ມີ“ ດອກໄມ້ໂລກເບົາຫວານ”. ເພາະສະນັ້ນ, ເຖິງວ່າຈະເປັນການແນະ ນຳ ຂອງ WHO ຕໍ່ປະຊາກອນເພື່ອຕິດຕາມນ້ ຳ ໜັກ ຂອງຮ່າງກາຍແລະເຄື່ອນ ເໜັງ ໄດ້ແນວໃດກໍ່ຕາມ, ມື້ນີ້ມັນແມ່ນ ຄຳ ແນະ ນຳ ຢາດຽວທີ່ສາມາດຢຸດຢັ້ງການລະບາດຂອງໂລກເບົາຫວານໄດ້.
- ບົດຂຽນກ່ອນ ໜ້າ ນີ້ຈາກ ໝວດ: ພະຍາດເບົາຫວານແລະພະຍາດທີ່ກ່ຽວຂ້ອງ
- ການສູນເສຍແຂ້ວ
ໃນບັນດາພະຍາດທາງດ້ານແຂ້ວທັງ ໝົດ, ຂ້ອນຂ້າງມັກຄົນຕ້ອງປະເຊີນກັບການສູນເສຍແຂ້ວ. ຕາມສະຖິຕິ, ທຸກໆຄົນທີສາມ ...
ກົນລະຍຸດທີ່ທັນສະ ໄໝ ໃນການຮັກສາຮອຍແຕກບໍລິເວນຮູທະວານ
ຮອຍແຕກຂອງຮູທະວານ ຊຳ ເຮື້ອ, ຫຼືຮອຍແຕກຂອງຮູທະວານແມ່ນເປັນໄລຍະຍາວ (ໃນໄລຍະສາມເດືອນ) ຄວາມເສຍຫາຍທີ່ບໍ່ຫາຍດີຕໍ່ເຍື່ອເມືອກ ...
hypertension ແລະພະຍາດເບົາຫວານ
ເນື່ອງຈາກມີຄວາມສ່ຽງສູງໃນການພັດທະນາອາການແຊກຊ້ອນຮ້າຍແຮງດ້ວຍການປະສົມປະສານຂອງຄວາມດັນໂລຫິດແດງແລະໂລກເບົາຫວານ, ມັນ ຈຳ ເປັນຕ້ອງເລີ່ມການປິ່ນປົວຄວາມດັນເລືອດສູງ ...
ການມີເລືອດໄຫຼ - ສາເຫດຂອງພະຍາດ
ການມີເລືອດອອກໃນຊ່ວງອາຍຸໃດກໍ່ຕາມແມ່ນປະກົດການທີ່ບໍ່ດີ. ມັນເຮັດໃຫ້ເກີດຄວາມບໍ່ສະດວກແລະບັນຫາຫຼາຍຢ່າງ, ລົບກວນຈາກຊີວິດທີ່ຫຍຸ້ງແລະ ...
tachycardia ຫົວໃຈ
ສະພາບການນີ້ແມ່ນ ໜຶ່ງ ໃນປະເພດຂອງເສັ້ນປະສາດທີ່ຢຸດ, ແລະມີອັດຕາການເຕັ້ນຂອງຫົວໃຈເພີ່ມຂື້ນ. ທຳ ມະດາ, ຄົນໃນ…
ຜົນກະທົບຂອງໂລກເບົາຫວານຕໍ່ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ
ໜິ້ວ ໄຂ່ຫຼັງ - ອະໄວຍະວະເປັນຄູ່ທີ່ຖືກອອກແບບມາເພື່ອ ກຳ ຈັດສານພິດ, ທາດພິດແລະຜະລິດຕະພັນເສື່ອມສະພາບອອກຈາກຮ່າງກາຍຂອງມະນຸດ. ນອກຈາກນັ້ນ, ພວກມັນຍັງຮັກສາຄວາມສົມດູນຂອງນ້ ຳ ເກືອແລະແຮ່ທາດໃນຮ່າງກາຍ. ໝາກ ໄຂ່ຫຼັງມີສ່ວນຮ່ວມໃນການແບ່ງທາດໂປຣຕີນແລະທາດແປ້ງ, ໃນການຜະລິດຮໍໂມນແລະສານທີ່ ສຳ ຄັນທາງຊີວະພາບເຊິ່ງເຮັດໃຫ້ຄວາມດັນເລືອດປົກກະຕິ.
ໂຣກເບົາຫວານແລະ ໝາກ ໄຂ່ຫຼັງແມ່ນສອງສ່ວນປະກອບທີ່ມັກພົບໃນປະຫວັດສາດດຽວກັນ. ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງໃນໂຣກເບົາຫວານຊະນິດ I ແມ່ນຖືກກວດພົບໃນທຸກໆກໍລະນີທີສາມ, ແລະໃນ 5% ຂອງກໍລະນີ - ໃນຮູບແບບເອກະລາດອິນຊູລິນ. ຄວາມຜິດປົກກະຕິທີ່ຄ້າຍຄືກັນນີ້ເອີ້ນວ່າ - ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ neon, ເຊິ່ງມີຜົນກະທົບຕໍ່ເສັ້ນເລືອດ, ເສັ້ນເລືອດແດງແລະຫລອດເລືອດ, ແລະເນື່ອງຈາກການລະເລີຍເຮັດໃຫ້ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງແລະພະຍາດອື່ນໆທີ່ເປັນອັນຕະລາຍ. ພະຍາດທາງເດີນປັດສະວະຍັງພົບເຫັນດ້ວຍເຫດຜົນອື່ນໆອີກ:
- ນໍ້າ ໜັກ ເກີນ
- predisposition ພັນທຸກໍາ
- ຄວາມດັນເລືອດສູງ
- ໄຂມັນໃນເລືອດສູງແລະອື່ນໆ.
ໝາກ ໄຂ່ຫຼັງແມ່ນອະໄວຍະວະທີ່ສັບສົນ, ປະກອບດ້ວຍຫຼາຍຊັ້ນຕົ້ນຕໍ. Cortex ແມ່ນຊັ້ນນອກ, ແລະ medulla ແມ່ນພາຍໃນ. ສ່ວນປະກອບທີ່ເປັນປະໂຫຍດຫຼັກທີ່ຮັບປະກັນການເຮັດວຽກຂອງເຂົາເຈົ້າແມ່ນ nephron. ໂຄງສ້າງນີ້ເຮັດ ໜ້າ ທີ່ຕົ້ນຕໍຂອງການຖ່າຍເບົາ. ໃນແຕ່ລະຮ່າງກາຍ - ມີຫລາຍກວ່າລ້ານຄົນ.
ສ່ວນທີ່ ສຳ ຄັນຂອງເນລະມິດຕັ້ງຢູ່ໃນສານ cortical ແລະມີພຽງແຕ່ 15% ເທົ່ານັ້ນທີ່ຢູ່ໃນຊ່ອງຫວ່າງລະຫວ່າງ cortical ແລະ medulla. ເນລະມິດປະກອບດ້ວຍຫຼອດທີ່ຜ່ານເຂົ້າໄປໃນກັນແລະກັນ, ເປັນແຄບຊູນ Shumlyansky-Bowman ແລະເປັນກຸ່ມທີ່ມີເສັ້ນດ່າງທີ່ໃຫຍ່ທີ່ສຸດ, ປະກອບເປັນອັນທີ່ເອີ້ນວ່າ myelin glomeruli, ເຊິ່ງເຮັດ ໜ້າ ທີ່ເປັນຕົວກອງເລືອດຕົ້ນຕໍ.
ໂດຍຫລັກການແລ້ວ, myelin glomeruli semipermeable ອະນຸຍາດໃຫ້ນ້ ຳ ແລະຜະລິດຕະພັນທີ່ລະລາຍໃນຊີວະພາບເຂົ້າໄປໃນມັນເພື່ອເຈາະຈາກເລືອດເຂົ້າໄປໃນເຍື່ອ. ຜະລິດຕະພັນການເນົ່າເປື່ອຍທີ່ບໍ່ ຈຳ ເປັນຈະຖືກຂັບອອກມາໃນຍ່ຽວ. ໂລກເບົາຫວານແມ່ນຄວາມຜິດປົກກະຕິທີ່ເກີດຂື້ນໃນເວລາທີ່ມີຄວາມເຂັ້ມຂຸ້ນຂອງ glucose ຫຼາຍເກີນໄປໃນກະແສເລືອດ. ນີ້ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍຕໍ່ເຍື່ອເມືອກແລະການເພີ່ມຂື້ນຂອງຄວາມດັນເລືອດ.
ເມື່ອຄວາມດັນເລືອດສູງຂື້ນ, ໝາກ ໄຂ່ຫຼັງຕ້ອງກັ່ນຕອງເລືອດຫລາຍ. ການໂຫຼດຫຼາຍເກີນໄປຈະເຮັດໃຫ້ເກີດກະແສໄຟຟ້າຂອງນີວເຟີ້, ຄວາມເສຍຫາຍແລະຄວາມລົ້ມເຫຼວຂອງມັນ. ໃນເວລາທີ່ glomeruli ສູນເສຍຄວາມສາມາດໃນການກັ່ນຕອງ, ຜະລິດຕະພັນທະລາຍເລີ່ມຕົ້ນທີ່ຈະສະສົມຢູ່ໃນຮ່າງກາຍ. ໂດຍຫລັກການແລ້ວ, ພວກມັນຄວນຈະຖືກຂັບໄລ່ອອກຈາກຮ່າງກາຍ, ແລະທາດໂປຼຕີນທີ່ຈໍາເປັນຄວນໄດ້ຮັບການຮັກສາໄວ້. ໃນໂລກເບົາຫວານ - ທຸກສິ່ງທຸກຢ່າງເກີດຂື້ນໃນທາງອື່ນ. ພະຍາດວິທະຍາແບ່ງອອກເປັນ 3 ປະເພດຕົ້ນຕໍ:
- Angiopathy - ຄວາມເສຍຫາຍຕໍ່ເສັ້ນເລືອດນ້ອຍແລະໃຫຍ່. ປັດໄຈຕົ້ນຕໍຂອງການພັດທະນາແມ່ນການຮັກສາພະຍາດເບົາຫວານທີ່ມີຄຸນນະພາບບໍ່ດີແລະບໍ່ປະຕິບັດຕາມກົດລະບຽບໃນການກວດສອບລະດັບນ້ ຳ ຕານໃນເລືອດ. ມີໂຣກ angiopathy, ມີການລະເມີດທາດແປ້ງທາດແປ້ງ, ທາດໂປຼຕີນແລະ metabolism. ຄວາມອຶດຫິວອົກຊີເຈນຂອງແພຈຸລັງເພີ່ມຂື້ນແລະການໄຫຼວຽນຂອງເລືອດໃນເຮືອຂະ ໜາດ ນ້ອຍຮ້າຍແຮງຂຶ້ນ, ຮູບແບບຂອງໂຣກ atherosclerosis.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກເບົາ. ການພັດທະນາພະຍາດເສັ້ນທາງນີ້ໃນ 70% ຂອງກໍລະນີແມ່ນຍ້ອນມີພະຍາດເບົາຫວານ. ມັນພັດທະນາແລະກ້າວ ໜ້າ ໄປພ້ອມໆກັນກັບພະຍາດຕິດຕໍ່. ມັນມີລັກສະນະໂດຍຄວາມເສຍຫາຍຕໍ່ເຮືອຂະ ໜາດ ໃຫຍ່ແລະນ້ອຍ, ໜາ ຂອງຝາຂອງມັນ, ແລະຍັງເຮັດໃຫ້ມີການປ່ຽນແປງທີ່ມີຄຸນນະພາບຂອງຈຸລັງແລະການທົດແທນຈຸລັງເຊື່ອມຕໍ່ຂອງພວກມັນດ້ວຍໄຂມັນ. ໃນໂຣກ nephropathy ພະຍາດເບົາຫວານ, ມີການລະເມີດກົດລະບຽບຂອງຄວາມກົດດັນໃນ myelin glomeruli ແລະ, ເປັນຜົນສະທ້ອນ, ຂະບວນການກັ່ນຕອງທັງຫມົດ.
- ພະຍາດທີ່ຕິດເຊື້ອ. ໃນພະຍາດເບົາຫວານພະຍາດເບົາຫວານ, ຄວາມພ່າຍແພ້ຂອງລະບົບຫລອດເລືອດທັງ ໝົດ ແມ່ນສັງເກດເຫັນເປັນປະ ຈຳ. ດັ່ງນັ້ນ, ຄວາມລົ້ມເຫຼວໃນການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນທີ່ຍັງເຫຼືອແມ່ນຖືກກວດພົບ. ສິ່ງນີ້ຢ່າງແນ່ນອນເຮັດໃຫ້ການຫຼຸດລົງຂອງພູມຕ້ານທານ. ອ່ອນແອແລະບໍ່ສາມາດຕ້ານທານກັບພະຍາດຕິດຕໍ່ຢ່າງເຕັມທີ່, ຮ່າງກາຍຈະກາຍເປັນຄວາມສ່ຽງຕໍ່ microflora ເຊື້ອພະຍາດ. ນີ້ປະກອບສ່ວນເຂົ້າໃນການພັດທະນາຂອງຫຼາຍໆອາການແຊກຊ້ອນໃນຮູບແບບຂອງຂະບວນການອັກເສບແລະລັກສະນະຂອງພະຍາດຕິດຕໍ່, ຍົກຕົວຢ່າງ, pyelonephritis.
Symptomatology
ບຸກຄົນໃດ ໜຶ່ງ ບໍ່ໄດ້ຮຽນຮູ້ທັນທີກ່ຽວກັບການລະເມີດໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ກ່ອນທີ່ພະຍາດທາງວິທະຍາສາດຈະເລີ່ມຕົ້ນສະແດງຕົວເອງ, ຕາມກົດລະບຽບ, ຫຼາຍກວ່າ ໜຶ່ງ ປີຜ່ານໄປ. ພະຍາດດັ່ງກ່າວອາດຈະພັດທະນາບໍ່ສະແດງເປັນເວລາຫລາຍທົດສະວັດ. ອາການຂອງການເຮັດວຽກທີ່ພິການມັກຈະສະແດງອອກເມື່ອຄວາມເສຍຫາຍເຖິງ 80%. ໂດຍປົກກະຕິພະຍາດດັ່ງກ່າວສະແດງອອກດ້ວຍຕົວເອງດັ່ງຕໍ່ໄປນີ້:
- ໃຄ່ບວມ
- ຈຸດອ່ອນ
- ການສູນເສຍຄວາມຢາກອາຫານ
- ຄວາມດັນເລືອດສູງ
- ເພີ່ມທະວີການຖ່າຍເບົາ,
- ການຫິວນ້ ຳ.
ດ້ວຍຄວາມເສຍຫາຍຕໍ່ອຸປະກອນເຄື່ອງຍ່ຽວຫຼາຍກ່ວາ 85%, ພວກເຂົາເວົ້າເຖິງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ການເຮັດໃຫ້ການບົ່ງມະຕິນີ້ກ່ຽວຂ້ອງກັບການລ້າງເລືອດເພື່ອຫລຸດຜ່ອນພາລະແລະຮັກສາສຸຂະພາບຂອງຮ່າງກາຍ. ຖ້າທາງເລືອກນີ້ບໍ່ໄດ້ ນຳ ເອົາຜົນທີ່ຄາດໄວ້, ຫຼັງຈາກນັ້ນວິທີສຸດທ້າຍກໍ່ຄືການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ.
ກວດຫາໂຣກໄຕ
ຫຼັງຈາກຄົນເຈັບໄດ້ຖືກກວດພົບວ່າເປັນພະຍາດເບົາຫວານແລ້ວ, ລາວຄວນເອົາໃຈໃສ່ກັບສຸຂະພາບຂອງລາວຫຼາຍຂື້ນ. ສຳ ລັບຊີວິດປົກກະຕິ, ຄົນເຈັບຕ້ອງບໍ່ພຽງແຕ່ຕິດຕາມລະດັບນ້ ຳ ຕານຢູ່ເລື້ອຍໆເທົ່ານັ້ນ, ແຕ່ຍັງຕ້ອງຜ່ານການກວດວິນິດໄສຂອງອະໄວຍະວະພາຍໃນ. ນີ້ຕົ້ນຕໍແມ່ນກ່ຽວຂ້ອງກັບອະໄວຍະວະຕ່າງໆທີ່ມີຄວາມສ່ຽງແລະມັກຈະເປັນພະຍາດພະຍາດໃນພະຍາດນີ້. ອະໄວຍະວະເຫຼົ່ານີ້ປະກອບມີ ໝາກ ໄຂ່ຫຼັງ.
ມີເຕັກນິກພື້ນຖານຫຼາຍຢ່າງໃນການວິນິດໄສຄວາມຜິດປົກກະຕິທີ່ເປັນປະໂຫຍດໃນໄລຍະເລີ່ມຕົ້ນ. ຂັ້ນຕອນໃນເບື້ອງຕົ້ນ:
- ຜ່ານການທົດສອບ albumin - ການທົດສອບນີ້ ກຳ ນົດເນື້ອໃນຂອງທາດໂປຣຕີນທີ່ມີນ້ ຳ ໜັກ ໂມເລກຸນຕ່ ຳ ໃນຍ່ຽວ. ທາດໂປຼຕີນນີ້ຖືກສັງເຄາະຢູ່ໃນຕັບ. ອີງຕາມເນື້ອໃນຂອງມັນຢູ່ໃນນໍ້າຍ່ຽວ, ທ່ານ ໝໍ ສາມາດບົ່ງມະຕິໃນໄລຍະຕົ້ນຂອງຄວາມເສຍຫາຍບໍ່ພຽງແຕ່ກັບ ໝາກ ໄຂ່ຫຼັງ, ແຕ່ຍັງເຮັດໃຫ້ຕັບ ນຳ ອີກ. ຜົນຂອງການກວດຫ້ອງທົດລອງເຫຼົ່ານີ້ແມ່ນໄດ້ຮັບຜົນກະທົບຈາກການຖືພາ, ຄວາມອຶດຫິວຫລືການຂາດນໍ້າ. ເພື່ອໃຫ້ໄດ້ຕົວຊີ້ວັດລາຍລະອຽດເພີ່ມເຕີມ, ຜູ້ຊ່ຽວຊານແນະ ນຳ ໃຫ້ ດຳ ເນີນການພ້ອມດ້ວຍການທົດສອບ creatine.
- ເຮັດການກວດເລືອດ. Creatine ແມ່ນຜະລິດຕະພັນສຸດທ້າຍຂອງການແລກປ່ຽນທາດໂປຼຕີນທີ່ປະກອບດ້ວຍອາຊິດ amino. ສານນີ້ຖືກສັງເຄາະຢູ່ໃນຕັບແລະມີສ່ວນໃນການເຜົາຜານພະລັງງານຂອງເນື້ອເຍື່ອເກືອບທັງ ໝົດ. ມັນຈະຖືກຂັບຖ່າຍພ້ອມກັບປັດສະວະແລະເປັນຕົວຊີ້ບອກທີ່ ສຳ ຄັນທີ່ສຸດຂອງກິດຈະ ກຳ ຂອງ ໝາກ ໄຂ່ຫຼັງ. ເກີນມາດຕະຖານຂອງເນື້ອໃນຂອງສານທີ່ບົ່ງບອກເຖິງການປະກົດຕົວຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງຊໍາເຮື້ອ, ອາດຈະຊີ້ບອກເຖິງຜົນສະທ້ອນຂອງການເປັນພະຍາດລັງສີ, ເປັນຕົ້ນ.
ຫຼັງຈາກໄລຍະເວລາ 5 ປີຂອງພະຍາດ, ມັນໄດ້ຖືກແນະ ນຳ ໃຫ້ເຮັດການທົດລອງໃນຫ້ອງທົດລອງ ສຳ ລັບທາດໂປຣຕີນ (albumin) ແລະຜະລິດຕະພັນ E -book ຂອງພວກມັນໃນທຸກໆ 6 ເດືອນ.
- urography excretory ແມ່ນການກວດ X-ray ເຊິ່ງຊ່ວຍໃນການປະເມີນ ຕຳ ແໜ່ງ ທົ່ວໄປ, ຮູບຮ່າງແລະສະພາບຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເປັນປະໂຫຍດ. ມັນຖືກປະຕິບັດໂດຍການແນະ ນຳ ຕົວແທນທີ່ກົງກັນຂ້າມເຂົ້າໄປໃນຮ່າງກາຍ, ໂດຍການຊ່ວຍເຫຼືອທີ່ຮູບພາບ x-ray ຖືກໃຊ້ເພື່ອໃຫ້ໄດ້ຮູບພາບຂອງອະໄວຍະວະຍ່ຽວແລະຍ່ຽວ. ການຂັດຂວາງລະບຽບການນີ້ແມ່ນການຕິດເຊື້ອໂຣກເບົາຫວານກັບຕົວແທນທີ່ກົງກັນຂ້າມ, ການກິນຄົນເຈັບ Glucofage ແລະບາງປະເພດຂອງພະຍາດ, ຕົວຢ່າງ, ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ.
- ultrasound ແມ່ນປະເພດຂອງ ultrasound ທີ່ສາມາດກວດພົບການມີຢູ່ຂອງ neoplasms ປະເພດຕ່າງໆ, ຄື: calculi ຫຼືແກນ. ເວົ້າອີກຢ່າງ ໜຶ່ງ, ເພື່ອວິນິດໄສອາການເບື້ອງຕົ້ນຂອງ urolithiasis, ພ້ອມທັງກວດຫາຮູບແບບມະເລັງໃນຮູບແບບຂອງເນື້ອງອກ.
urography excretory ແລະ ultrasound ຖືກນໍາໃຊ້, ຕາມກົດລະບຽບ, ເພື່ອກໍານົດວິທີການທີ່ລະອຽດກ່ຽວກັບປະຫວັດສາດທີ່ມີຢູ່. ໄດ້ມອບ ໝາຍ ຕາມຄວາມ ຈຳ ເປັນ ສຳ ລັບການບົ່ງມະຕິສະເພາະແລະການເລືອກວິທີການປິ່ນປົວທີ່ ເໝາະ ສົມ.
ການຮັກສາແລະປ້ອງກັນ
ຄວາມເຂັ້ມຂອງການປິ່ນປົວຄວນສອດຄ່ອງກັບການບົ່ງມະຕິສຸດທ້າຍ. ຕາມກົດລະບຽບ, ການປິ່ນປົວທັງ ໝົດ ແມ່ນແນໃສ່ຫຼຸດຜ່ອນພາວະຂອງ ໜິ້ວ ໄຂ່ຫຼັງ. ເພື່ອເຮັດສິ່ງນີ້, ມັນເປັນສິ່ງຈໍາເປັນທີ່ຈະເຮັດໃຫ້ຄວາມດັນເລືອດສະຖຽນລະພາບແລະເຮັດໃຫ້ລະດັບນໍ້າຕານປົກກະຕິ. ສຳ ລັບສິ່ງນີ້, ຢາທີ່ຊ່ວຍຮັກສາຄວາມດັນໂລຫິດແລະຄວາມດັນຂອງນ້ ຳ ຕານໃນເລືອດໄດ້ຖືກ ນຳ ໃຊ້. ດ້ວຍອາການແຊກຊ້ອນທີ່ບໍ່ສອດຄ່ອງ, ເຊັ່ນ: ຂະບວນການອັກເສບ, ຢາຕ້ານການອັກເສບແມ່ນຖືກນໍາໃຊ້.
ໃນກໍລະນີທີ່ຫຍຸ້ງຍາກໂດຍສະເພາະເມື່ອການປິ່ນປົວດ້ວຍຢາບໍ່ ນຳ ຜົນໄດ້ຮັບທີ່ ເໝາະ ສົມ, ພວກເຂົາຕ້ອງອີງໃສ່ຂັ້ນຕອນການລ້າງເລືອດເພື່ອ ທຳ ຄວາມສະອາດເລືອດ. ຖ້າຮ່າງກາຍບໍ່ປະຕິບັດ ໜ້າ ທີ່ຂອງມັນ, ພວກມັນຈະໃຊ້ຢ່າງ ໜ້ອຍ ການທົດແທນ.
ການຮັກສາ ໝາກ ໄຂ່ຫຼັງດ້ວຍໂຣກເບົາຫວານແມ່ນເປັນຂະບວນການທີ່ຍາວນານແລະມັກຈະເຈັບປວດ. ເພາະສະນັ້ນ, ວິທີການຕົ້ນຕໍແລະຖືກຕ້ອງແມ່ນການປ້ອງກັນພະຍາດ. ຊີວິດສຸຂະພາບດີສາມາດຊັກຊ້າຫລືປ້ອງກັນບໍ່ໃຫ້ຮູບລັກສະນະຂອງພະຍາດຂອງອະໄວຍະວະເຫຼົ່ານີ້. ຊີວິດສຸຂະພາບດີ ໝາຍ ເຖິງ:
- ການກວດສອບຄວາມດັນເລືອດ.
- ຕິດຕາມກວດກາ cholesterol ແລະນ້ ຳ ຕານໃນເລືອດ.
- ຊີວິດການເປັນຢູ່ຢ່າງຫ້າວຫັນ.
- ຮັກສານໍ້າ ໜັກ ປົກກະຕິ.
- ອາຫານທີ່ສົມດຸນ.
ພະຍາດທີ່ບົ່ງມະຕິໃຫ້ທັນເວລາແມ່ນກຸນແຈ ສຳ ຄັນໃນການແກ້ໄຂ 50%. ຢ່າກິນຢາດ້ວຍຕົນເອງ, ແລະໃນຄວາມສົງໃສຄັ້ງ ທຳ ອິດຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ບົກຜ່ອງ, ໃຫ້ປຶກສາທ່ານ ໝໍ ໂດຍດ່ວນ. ຈົ່ງຈື່ໄວ້ວ່າພະຍາດເບົາຫວານແລະຜົນສະທ້ອນຂອງມັນບໍ່ແມ່ນປະໂຫຍກທີ່ມີການປິ່ນປົວທີ່ຖືກຕ້ອງແລະທັນເວລາ.
1.1 ນິຍາມ
ພະຍາດຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອ (CKD) - ແນວຄິດທາງດ້ານວິທະຍາສາດທີ່ສະຫຼຸບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງຫຼືການຫຼຸດລົງຂອງອັດຕາການ ໜິ້ວ glomerular (GFR) ຕໍ່າກວ່າ 60 ml / ນາທີ / 1,73 m2, ມີຢູ່ເປັນເວລາຫຼາຍກວ່າສາມເດືອນໂດຍບໍ່ ຄຳ ນຶງເຖິງການບົ່ງມະຕິໃນເບື້ອງຕົ້ນ. ຄຳ ສັບ CKD ແມ່ນມີຄວາມກ່ຽວຂ້ອງໂດຍສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ (DM), ຍ້ອນຄວາມ ສຳ ຄັນແລະຄວາມ ຈຳ ເປັນໃນການເປັນເອກະພາບວິທີການໃນການບົ່ງມະຕິ, ການຮັກສາແລະປ້ອງກັນພະຍາດ ໝາກ ໄຂ່ຫຼັງ, ໂດຍສະເພາະໃນກໍລະນີທີ່ມີຄວາມຮຸນແຮງ ໜ້ອຍ ທີ່ສຸດແລະຍາກທີ່ຈະ ກຳ ນົດລັກສະນະຂອງພະຍາດ. ໂຣກຕ່າງໆຂອງພະຍາດເບົາຫວານໃນໂລກເບົາຫວານ (ຕົວຈິງພະຍາດເບົາຫວານທີ່ເປັນໂລກເບົາຫວານ, ການຕິດເຊື້ອທາງເດີນປັດສະວະ, ໂຣກ glomerulonephritis ຊໍາເຮື້ອ, ໂຣກ nephritis, ໂຣກ stenosis ຂອງເສັ້ນເລືອດແດງ, ເສັ້ນເລືອດແດງ, ເຊິ່ງມີບັນດາກົນໄກການພັດທະນາທີ່ແຕກຕ່າງກັນ, ນະໂຍບາຍດ້ານການປ່ຽນແປງ, ວິທີການປິ່ນປົວແມ່ນບັນຫາສະເພາະ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ. ນັບຕັ້ງແຕ່ການປະສົມປະສານເລື້ອຍໆຂອງພວກມັນແມ່ນເຮັດໃຫ້ຮ້າຍແຮງກວ່າເກົ່າ.
1.2 Etiology ແລະ pathogenesis
ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເລັງ.
• hyperglycemia - ປັດໄຈການລິເລີ່ມທາງຕົ້ນຕໍໃນການພັດທະນາໂລກເບົາຫວານຂອງໂຣກເບົາຫວານ, ໄດ້ຮັບຮູ້ຜ່ານກົນໄກດັ່ງຕໍ່ໄປນີ້:
- glycosylation ທີ່ບໍ່ແມ່ນ enzymatic ຂອງທາດໂປຼຕີນຂອງເຍື່ອ renal, ລະເມີດໂຄງສ້າງແລະຫນ້າທີ່ຂອງມັນ,
- ຜົນກະທົບ glucotoxic ໂດຍກົງທີ່ກ່ຽວຂ້ອງກັບການກະຕຸ້ນຂອງທາດໂປຼຕີນຈາກ kinase C, ເຊິ່ງຄວບຄຸມຄວາມອ່ອນເພຍຂອງຫລອດເລືອດ, ການມີສັນຍາ, ຂະບວນການຂະຫຍາຍຕົວຂອງເຊນ, ກິດຈະ ກຳ ຂອງປັດໃຈການຈະເລີນເຕີບໃຫຍ່ຂອງຈຸລັງ,
- ການກະຕຸ້ນການສ້າງຕັ້ງຂອງອະນຸມູນອິດສະລະທີ່ມີຜົນກະທົບຂອງ cytotoxic,
- ການສັງເຄາະຄວາມບົກຜ່ອງຂອງ glycosaminoglycan ທີ່ມີໂຄງສ້າງທີ່ ສຳ ຄັນທີ່ສຸດຂອງເຍື່ອຂອງໂລກກະເພາະອາຫານຂອງ ໝາກ ໄຂ່ຫຼັງ - sulfate heparan. ການຫຼຸດລົງຂອງເນື້ອໃນຂອງ sulfate heparan ນໍາໄປສູ່ການສູນເສຍການເຮັດວຽກທີ່ສໍາຄັນທີ່ສຸດຂອງເຍື່ອໃຕ້ດິນ - ການເລືອກຄ່າໃຊ້ຈ່າຍ, ເຊິ່ງປະກອບດ້ວຍຮູບລັກສະນະຂອງ microalbuminuria, ແລະຕໍ່ມາ, ມີຄວາມຄືບຫນ້າຂອງຂະບວນການ, ແລະທາດໂປຼຕີນ.
• hyperlipidemia - ອີກປະການຫນຶ່ງທີ່ມີປະສິດທິພາບ nephrotoxic. ອີງຕາມແນວຄິດທີ່ທັນສະ ໄໝ, ການພັດທະນາຂອງໂຣກ nephrosclerosis ໃນເງື່ອນໄຂຂອງ hyperlipidemia ແມ່ນຄ້າຍຄືກັບກົນໄກການສ້າງຕັ້ງຂອງ atherosclerosis vascular (ຄວາມຄ້າຍຄືກັນຂອງໂຄງສ້າງຂອງຈຸລັງ mesangial ແລະຈຸລັງກ້າມເນື້ອກ້ຽງຂອງເສັ້ນເລືອດ, ເຊິ່ງເປັນອຸປະກອນຮັບເອົາທີ່ອຸດົມສົມບູນຂອງ LDL, oxidized LDL ໃນທັງສອງກໍລະນີ).
• ທາດໂປຼຕີນ - ປັດໃຈທີ່ບໍ່ແມ່ນ hemodynamic ທີ່ ສຳ ຄັນທີ່ສຸດຂອງຄວາມຄືບ ໜ້າ ຂອງ DN. ໃນກໍລະນີທີ່ມີການລະເມີດຕໍ່ໂຄງສ້າງຂອງການກັ່ນຕອງຂອງ ໝາກ ໄຂ່ຫຼັງ, ທາດໂປຼຕີນໂມເລກຸນຂະ ໜາດ ໃຫຍ່ເຂົ້າມາພົວພັນກັບ mesangium ແລະຈຸລັງຂອງຫລອດຫລອດເລືອດທີ່ເຮັດໃຫ້ເກີດຄວາມເສຍຫາຍທີ່ເປັນພິດຕໍ່ຈຸລັງ mesangial, ເລັ່ງ sclerosis ຂອງ glomeruli, ແລະການພັດທະນາຂອງຂະບວນການອັກເສບໃນເນື້ອເຍື່ອ interstitial. ການລະເມີດການເຮັດທໍ່ຫຼອດເລືອດແມ່ນສ່ວນປະກອບຫຼັກຂອງຄວາມຄືບ ໜ້າ ຂອງ albuminuria.
• ໂລກຄວາມດັນເລືອດສູງ (AH) ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ພັດທະນາເປັນຄັ້ງທີສອງຍ້ອນໂຣກ ໝາກ ໄຂ່ຫຼັງທີ່ຖືກ ທຳ ລາຍ. ໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ຄວາມດັນເລືອດສູງທີ່ ຈຳ ເປັນໃນ 80% ຂອງກໍລະນີກ່ອນການພັດທະນາຂອງໂລກເບົາຫວານ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ວ່າໃນກໍລະນີໃດກໍ່ຕາມ, ມັນກາຍເປັນປັດໃຈທີ່ມີພະລັງທີ່ສຸດໃນຄວາມຄືບ ໜ້າ ຂອງໂລກພະຍາດທາງ ໝາກ ໄຂ່ຫຼັງ, ລື່ນກາຍປັດໃຈການເຜົາຜານໃນຄວາມ ສຳ ຄັນຂອງມັນ. ລັກສະນະ Pathophysiological ຂອງຫຼັກສູດຂອງໂລກເບົາຫວານແມ່ນການລະເມີດຂອງຈັງຫວະ circadian ຂອງຄວາມດັນເລືອດທີ່ມີຄວາມອ່ອນແອຂອງການຫຼຸດລົງທາງດ້ານສະລິລະສາດຂອງມັນໃນເວລາກາງຄືນແລະ hypotension orthostatic.
• ຄວາມດັນເລືອດສູງໃນກະເພາະ - ເປັນປັດໄຈ hemodynamic ຊັ້ນ ນຳ ໃນການພັດທະນາແລະຄວາມກ້າວ ໜ້າ ຂອງໂຣກ nephropathy ພະຍາດເບົາຫວານ, ການສະແດງອອກເຊິ່ງໃນໄລຍະເລີ່ມຕົ້ນຂອງມັນແມ່ນຄວາມດັນເລືອດສູງ. ການຄົ້ນພົບປະກົດການດັ່ງກ່າວນີ້ແມ່ນປັດຈຸບັນທີ່“ ກ້າວເຂົ້າສູ່ຄວາມ ສຳ ຄັນ” ໃນການເຂົ້າໃຈເຊື້ອພະຍາດຂອງ DN. ກົນໄກດັ່ງກ່າວໄດ້ຖືກກະຕຸ້ນໂດຍ hyperglycemia ຊໍາເຮື້ອ, ທໍາອິດເຮັດໃຫ້ເກີດການປ່ຽນແປງທີ່ເປັນປະໂຫຍດແລະຫຼັງຈາກນັ້ນໂຄງສ້າງຂອງຫມາກໄຂ່ຫຼັງ, ເຊິ່ງເຮັດໃຫ້ຮູບລັກສະນະຂອງ albuminuria. ການ ສຳ ຜັດກັບໄລຍະຍາວຂອງ ໜັງ ສືພິມໄຮໂດຼລິກທີ່ມີປະສິດທິພາບແມ່ນເລີ່ມຕົ້ນການລະຄາຍເຄືອງທາງກົນຂອງໂຄງສ້າງທີ່ຢູ່ໃກ້ຄຽງຂອງໂກໂມນ, ເຊິ່ງປະກອບສ່ວນໃຫ້ກັບການຜະລິດສານ collagen ຫຼາຍເກີນໄປແລະການສະສົມຂອງມັນຢູ່ໃນພາກພື້ນ mesangium (ຂັ້ນຕອນເລີ່ມຕົ້ນ sclerotic). ການຄົ້ນພົບທີ່ ສຳ ຄັນອີກອັນ ໜຶ່ງ ແມ່ນການ ກຳ ນົດກິດຈະ ກຳ ທີ່ດີທີ່ສຸດຂອງລະບົບ renin-angiotensin-aldosterone (RAAS) ໃນທ້ອງຖິ່ນໃນໂລກເບົາຫວານ. ຄວາມເຂັ້ມຂົ້ນຂອງ renal ຂອງ angiotensin II (AII) ແມ່ນສູງກ່ວາ 1000 ເທົ່າຂອງເນື້ອໃນຂອງ plasma ຂອງມັນ. ກົນໄກຂອງການປະຕິບັດການທາງດ້ານເຊື້ອພະຍາດຂອງ AII ໃນໂລກເບົາຫວານແມ່ນເກີດມາຈາກຜົນກະທົບ vasoconstrictor ທີ່ບໍ່ມີປະສິດຕິຜົນ, ແຕ່ກໍ່ຍັງເກີດຂື້ນໂດຍການຂະຫຍາຍຕົວ, ກິດຈະ ກຳ prooxidant ແລະ prothrombotic. ໃນ ໝາກ ໄຂ່ຫຼັງ, AII ເຮັດໃຫ້ເກີດຄວາມດັນເລືອດສູງໃນເສັ້ນເລືອດ, ປະກອບສ່ວນໃຫ້ເປັນໂຣກ sclerosis ແລະ fibrosis ຂອງເນື້ອເຍື້ອຂອງເນື້ອງອກໂດຍຜ່ານການປ່ອຍສານ cytokines ແລະປັດໃຈການຈະເລີນເຕີບໂຕ.
• ໂລກເລືອດຈາງ - ເປັນປັດໃຈ ສຳ ຄັນໃນຄວາມຄືບ ໜ້າ ຂອງ DN, ນຳ ໄປສູ່ໂລກຕ່ອມໃຕ້ສະຫມອງ, ເຊິ່ງເພີ່ມທະວີການເປັນໂຣກເສັ້ນປະສາດ interstitial ເຊິ່ງມີຄວາມ ສຳ ພັນກັນຢ່າງໃກ້ຊິດກັບການຫຼຸດລົງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ໃນທາງກົງກັນຂ້າມ, DN ຮ້າຍແຮງເຮັດໃຫ້ການພັດທະນາຂອງໂລກເລືອດຈາງ.
• ການສູບຢາ ເປັນປັດໃຈສ່ຽງທີ່ເປັນເອກະລາດ ສຳ ລັບການພັດທະນາແລະຄວາມຄືບ ໜ້າ ຂອງ DN ໃນລະຫວ່າງການ ສຳ ຜັດແບບສ້ວຍແຫຼມ ນຳ ໄປສູ່ການກະຕຸ້ນລະບົບປະສາດທີ່ມີຄວາມເຫັນອົກເຫັນໃຈ, ສົ່ງຜົນກະທົບຕໍ່ຄວາມດັນເລືອດແລະເສັ້ນເລືອດໃນໄຕ. ການຊູນກັບສານນີໂກຕີນແບບຊ້ ຳ ເຮື້ອເຮັດໃຫ້ເກີດຄວາມຜິດປົກກະຕິຂອງ endothelial, ເຊັ່ນດຽວກັນກັບ hyperplasia ຂອງຈຸລັງທີ່ເຂັ້ມຂຸ້ນຂອງເສັ້ນເລືອດ.
ຄວາມສ່ຽງໃນການພັດທະນາ DN ແມ່ນຖືກ ກຳ ນົດໂດຍປັດໃຈທາງພັນທຸ ກຳ. ມີພຽງແຕ່ 30–45% ຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ແລະໂລກເບົາຫວານປະເພດ 2 ພັດທະນາອາການແຊກຊ້ອນນີ້. ປັດໄຈທາງພັນທຸ ກຳ ສາມາດປະຕິບັດໂດຍກົງແລະ / ຫຼືຮ່ວມກັນກັບເຊື້ອສາຍພັນທີ່ມີຜົນຕໍ່ພະຍາດ cardiovascular, ກຳ ນົດລະດັບຄວາມອ່ອນໄຫວຂອງອະໄວຍະວະເປົ້າ ໝາຍ ຕໍ່ກັບຜົນກະທົບຂອງປັດໃຈການຍ່ອຍອາຫານແລະ hemodynamic. ການຄົ້ນຫາແມ່ນ ດຳ ເນີນໄປໃນການ ກຳ ນົດຄວາມຜິດປົກກະຕິທາງພັນທຸ ກຳ ທີ່ ກຳ ນົດລັກສະນະໂຄງສ້າງຂອງ ໝາກ ໄຂ່ຫຼັງໂດຍທົ່ວໄປ, ພ້ອມທັງສຶກສາກ່ຽວກັບເຊື້ອສາຍພັນທຸ ກຳ ທີ່ມີກິດຈະ ກຳ ຂອງເອນໄຊຕ່າງໆ, ຕົວຮັບ, ໂປຣຕີນໂຄງສ້າງທີ່ກ່ຽວຂ້ອງກັບການພັດທະນາ DN. ການສຶກສາທາງພັນທຸ ກຳ (ການກວດຫາພັນທຸ ກຳ ແລະການຄົ້ນຫາເຊື້ອພັນທຸ ກຳ ຂອງຜູ້ສະ ໝັກ) ຂອງໂລກເບົາຫວານແລະອາການແຊກຊ້ອນຂອງມັນແມ່ນສັບສົນເຖິງແມ່ນວ່າໃນປະຊາກອນທີ່ເປັນເອກະພາບກັນ.
ຜົນຂອງການສຶກສາຂອງ ACCOMPLISH, ADVANCE, ROADMAP ແລະການສຶກສາອື່ນໆໄດ້ເຮັດໃຫ້ສາມາດຮັບຮູ້ CKD ວ່າເປັນປັດໃຈສ່ຽງທີ່ເປັນເອກະລາດໃນການພັດທະນາພະຍາດຫຼອດເລືອດຫົວໃຈ (CVD) ແລະທຽບເທົ່າຂອງໂຣກຫົວໃຈຫຼອດເລືອດ (CHD) ສຳ ລັບຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນ. ໃນການຈັດປະເພດຂອງການພົວພັນ cardiorenal, ປະເພດ 4 (ໂຣກ nephrocardial ຊໍາເຮື້ອ) ໄດ້ຖືກກໍານົດ, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງບົດບາດຂອງການເລີ່ມຕົ້ນຂອງໂຣກເສັ້ນເລືອດແດງໃນການຫຼຸດຜ່ອນການເຮັດວຽກຂອງເສັ້ນເລືອດ, ການພັດທະນາ hypertrophy myocardial ventricular ຊ້າຍແລະເພີ່ມຄວາມສ່ຽງຂອງເຫດການ cardiovascular ທີ່ຮ້າຍແຮງໂດຍຜ່ານການສະແດງຄວາມຄິດເຫັນທົ່ວໄປ, ໂຣກໂຣກໂຣກໂຣກໂຣກ neurohormonal ແລະພູມຕ້ານທານ. ສາຍພົວພັນເຫຼົ່ານີ້ແມ່ນເວົ້າໄດ້ດີກັບ DN 2-6.
ຂໍ້ມູນປະຊາກອນສະແດງໃຫ້ເຫັນຄວາມສ່ຽງສູງທີ່ສຸດຂອງການເສຍຊີວິດຂອງໂລກຫຼອດເລືອດຫົວໃຈໃນຄົນເຈັບທີ່ມີ HD, ໂດຍບໍ່ສົນເລື່ອງຂອງອາຍຸ, ເທົ່າກັບຄວາມສ່ຽງຂອງການເສຍຊີວິດຂອງເສັ້ນເລືອດໃນຜູ້ປ່ວຍທີ່ມີອາຍຸ 80 ປີຫຼືຫຼາຍກວ່ານັ້ນ. ເຖິງ 50% ຂອງຄົນເຈັບເຫຼົ່ານີ້ມີໂຣກ isocia myocardial ທີ່ ສຳ ຄັນ. ຄວາມຈິງຂອງການຫຼຸດລົງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຍ້ອນການພັດທະນາຂອງ DN ເລັ່ງການພັດທະນາຂອງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດ, ເນື່ອງຈາກວ່າມັນສະ ໜອງ ຜົນກະທົບຂອງປັດໃຈສ່ຽງທີ່ບໍ່ແມ່ນແບບດັ້ງເດີມເພີ່ມເຕີມ ສຳ ລັບ atherogenesis: albuminuria, ການອັກເສບຂອງລະບົບ, ພະຍາດເລືອດຈາງ, hyperparathyroidism, hyperphosphatemia, ການຂາດວິຕາມິນ D, ແລະອື່ນໆ.
1.3 ໂລກລະບາດ
DM ແລະ CKD ແມ່ນສອງບັນຫາທາງການແພດແລະເສດຖະກິດ - ສັງຄົມທີ່ຮ້າຍແຮງຂອງຊຸມປີມໍ່ໆມານີ້ທີ່ປະຊາຄົມໂລກໄດ້ປະເຊີນ ໜ້າ ໃນຂອບເຂດການແຜ່ລະບາດຂອງພະຍາດ ຊຳ ເຮື້ອ. ການເກີດຂອງ DN ແມ່ນຂື້ນກັບໄລຍະເວລາຂອງພະຍາດດັ່ງກ່າວ, ເຊິ່ງມີຈຸດສູງສຸດສູງສຸດໃນໄລຍະ 15 ຫາ 20 ປີຂອງໂລກເບົາຫວານ. ອີງຕາມການລົງທະບຽນ DM ຂອງລັດ, ອັດຕາສ່ວນຂອງ DM ແມ່ນໂດຍສະເລ່ຍປະມານ 30% ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 (ປະເພດ 1) ແລະໂຣກເບົາຫວານປະເພດ 2 (ປະເພດ 2). ໃນປະເທດຣັດເຊຍ, ອີງຕາມການລົງທະບຽນຂອງສະມາຄົມ Dialysis ສະຫະພັນຣັດເຊຍ ສຳ ລັບປີ 2011, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໄດ້ຖືກສະ ໜອງ ຕຽງ dialysis ພຽງແຕ່ 12,2%, ເຖິງແມ່ນວ່າຄວາມຕ້ອງການທີ່ແທ້ຈິງແມ່ນຄືກັນກັບໃນປະເທດທີ່ພັດທະນາແລ້ວ (30-40%). ການຮ່ວມມືຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງໃນເບື້ອງຕົ້ນແລະປານກາງຍັງບໍ່ທັນໄດ້ຖືກ ຄຳ ນຶງເຖິງແລະໄດ້ສຶກສາເຊິ່ງເຮັດໃຫ້ມັນຍາກທີ່ຈະຄາດເດົາໄດ້ເຖິງນະໂຍບາຍດ້ານຂອງການແຜ່ກະຈາຍຂອງ ESRD ແລະຄວາມຕ້ອງການຂອງ OST. ອັດຕາການລອດຊີວິດຂອງຫ້າປີຂອງຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຜູ້ທີ່ເລີ່ມຕົ້ນການປິ່ນປົວ HD ແມ່ນຕ່ ຳ ທີ່ສຸດເມື່ອທຽບໃສ່ກັບກຸ່ມ nosological ອື່ນໆ, ເຊິ່ງສະແດງເຖິງບົດບາດໃຈກາງຂອງ hyperglycemia ໃນການເລັ່ງການສ້າງການປ່ຽນແປງທາງເດີນອາຫານທີ່ເປັນລະບົບລັກສະນະຂອງຄວາມລົ້ມເຫຼວຂອງ ໝາກ ໄຂ່ຫຼັງ. ອັດຕາການລອດຊີວິດທີ່ສູງຂື້ນ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນໄດ້ມາຈາກການຖ່າຍທອດ ໝາກ ໄຂ່ຫຼັງ (ໂດຍສະເພາະການ ດຳ ລົງຊີວິດທີ່ກ່ຽວຂ້ອງ) ເຊິ່ງຊ່ວຍໃຫ້ພວກເຮົາພິຈາລະນາວິທີການ PST ນີ້ດີທີ່ສຸດ ສຳ ລັບຄົນເຈັບປະເພດນີ້.
ການມີ DN ແມ່ນປັດໃຈສ່ຽງທີ່ເປັນເອກະລາດທີ່ ສຳ ຄັນ ສຳ ລັບການພັດທະນາພະຍາດເສັ້ນເລືອດໃນຫົວໃຈ. ການສຶກສາປະຊາກອນໃນ Alberta (ການາດາ), ເຊິ່ງລວມມີຄົນເຈັບໃນໂຮງ ໝໍ 1,3 ລ້ານຄົນ, ຕິດຕາມເປັນເວລາ 48 ເດືອນ, ໄດ້ສະແດງໃຫ້ເຫັນເຖິງຄວາມ ສຳ ຄັນຂອງ CKD ໃນການປະສົມປະສານກັບໂຣກເບົາຫວານໃນການພັດທະນາໂຣກ myocardial infarction (MI), ທຽບກັບ MI ທີ່ຜ່ານມາ. ຄວາມສ່ຽງຂອງການເສຍຊີວິດທັງ ໝົດ, ລວມທັງໃນ 30 ວັນ ທຳ ອິດຫຼັງຈາກການລະບາດຂອງ myocardial, ແມ່ນສູງທີ່ສຸດໃນກຸ່ມຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແລະ CKD. ອີງຕາມການ USRDS, ມີຄວາມແຕກຕ່າງທີ່ສໍາຄັນໃນຄວາມຖີ່ຂອງການເປັນໂຣກ cardiovascular ໃນຄົນເຈັບທີ່ມີ CKD ແລະບໍ່ມີ CKD, ໂດຍບໍ່ສົນເລື່ອງຂອງອາຍຸສູງສຸດ .
1.4 ການເຂົ້າລະຫັດອີງຕາມ ICD-10:
E10.2 - ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin ທີ່ມີຄວາມເສຍຫາຍຕໍ່ ໝາກ ໄຂ່ຫຼັງ
E11.2 - ພະຍາດເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນທີ່ມີຜົນກະທົບຕໍ່ ໝາກ ໄຂ່ຫຼັງ
E10.7 - ພະຍາດເບົາຫວານທີ່ຂື້ນກັບ Insulin ທີ່ມີອາການແຊກຊ້ອນຫຼາຍຢ່າງ
E11.7 - ໂລກເບົາຫວານທີ່ບໍ່ແມ່ນທາດອິນຊູລິນທີ່ມີອາການແຊກຊ້ອນຫຼາຍຢ່າງ
E13.2 - ຮູບແບບອື່ນໆຂອງພະຍາດເບົາຫວານທີ່ມີຜົນກະທົບຕໍ່ ໝາກ ໄຂ່ຫຼັງ
E13.7 - ຮູບແບບອື່ນໆຂອງພະຍາດເບົາຫວານ mellitus ທີ່ມີຫຼາຍອາການແຊກຊ້ອນ
E14.2 - ພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ລະບຸວ່າມີຄວາມເສຍຫາຍໃນສາຍຕາ
E14.7 - ພະຍາດເບົາຫວານທີ່ບໍ່ໄດ້ລະບຸວ່າມີອາການແຊກຊ້ອນຫຼາຍຢ່າງ
1.5 ການຈັດປະເພດ
ອີງຕາມແນວຄວາມຄິດຂອງ CKD, ການປະເມີນຂັ້ນຕອນຂອງການເປັນພະຍາດກ່ຽວກັບພະຍາດຫມາກໄຂ່ຫຼັງແມ່ນປະຕິບັດຕາມມູນຄ່າຂອງ GFR, ຖືກຮັບຮູ້ວ່າເປັນການສະທ້ອນໃຫ້ເຫັນເຖິງ ຈຳ ນວນແລະປະລິມານທັງ ໝົດ ຂອງການເຮັດວຽກຂອງ nephron, ລວມທັງສິ່ງທີ່ກ່ຽວຂ້ອງກັບການປະຕິບັດ ໜ້າ ທີ່ບໍ່ແມ່ນຂອງ excretory (ຕາຕະລາງ 1).
ຕາຕະລາງ 1. CKD ໄລຍະກ່ຽວກັບ GFR
GFR (ml / ນາທີ / 1,73 ມ 2)
ສູງແລະດີທີ່ສຸດ
ຄວາມລົ້ມເຫຼວຂອງ renal Terminal
ເພີ່ມຂື້ນຢ່າງຫລວງຫລາຍ #
# ລວມທັງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ (SEA> 2200 mg / 24 ຊົ່ວໂມງ A / Cr> 2200 mg / g,> 220 mg / mmol)
ອັດຕາສ່ວນປະເພນີຂອງ albuminuria: ເປັນປົກກະຕິ (2, ເຮັດຊ້ ຳ ຄືນຫຼັງຈາກ 3 ເດືອນຫຼືກ່ອນ ໜ້າ ນັ້ນ. ອັດຕາສ່ວນ A / Cr ຖືກ ກຳ ນົດໃນສ່ວນທີ່ສຸ່ມຂອງນ້ ຳ ຍ່ຽວ. ຖ້າອັດຕາສ່ວນ A / Cr> 30 mg / g (> 3 mg / mmol), ໃຫ້ກວດຄືນອີກຫຼັງຈາກ 3 ເດືອນ ຫຼືກ່ອນ ໜ້າ ນັ້ນຖ້າ GFR 2 ແລະ / ຫຼືອັດຕາສ່ວນ A / Cr> 30 mg / g (> 3 mg / mmol) ຢູ່ຢ່າງ ໜ້ອຍ 3 ເດືອນ, CKD ໄດ້ຖືກກວດພົບແລະການຮັກສາໄດ້ຖືກປະຕິບັດ. ເຮັດຊ້ ຳ ໃນແຕ່ລະປີ.
ກຸ່ມຄວາມສ່ຽງໃນການພັດທະນາ DN, ເຊິ່ງ ຈຳ ເປັນຕ້ອງໄດ້ ດຳ ເນີນການຕິດຕາມກວດກາປະ ຈຳ ປີຂອງ albuminuria ແລະ GFR, ຖືກ ນຳ ສະ ເໜີ ໃນຕາຕະລາງ 3.
ຕາຕະລາງ 3. ກຸ່ມຄວາມສ່ຽງໃນການພັດທະນາ DN ທີ່ຮຽກຮ້ອງໃຫ້ມີການກວດ albuminuria ແລະ GFR ປະ ຈຳ ປີ
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ຜູ້ທີ່ເຈັບປ່ວຍໃນໄວເດັກແລະຫຼັງຈາກເປັນເດັກນ້ອຍ
5 ປີນັບຕັ້ງແຕ່ການເລີ່ມຕົ້ນຂອງໂລກເບົາຫວານ,
ຕໍ່ປີ (IB)
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ 1, ເຈັບປ່ວຍໃນເວລາເປັນຜູ້ໃຫຍ່
ທັນທີທີ່ກວດຫາໂຣກນີ້
ທັນທີທີ່ກວດຫາໂຣກນີ້
ຕໍ່ປີ (IB)
ແມ່ຍິງຖືພາທີ່ເປັນໂລກເບົາຫວານຫຼື
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານໃນທ່າທາງ
1 ຄັ້ງຕໍ່ ໜຶ່ງ ເດືອນ
2.5 ການວິນິດໄສອື່ນໆ
- ໃນກໍລະນີທີ່ມີຄວາມຫຍຸ້ງຍາກໃນການບົ່ງມະຕິທາງວິທະຍາສາດກ່ຽວກັບພະຍາດຫມາກໄຂ່ຫຼັງແລະ / ຫຼືຄວາມຄືບ ໜ້າ ຢ່າງໄວວາຂອງມັນ, ການປຶກສາທາງດ້ານ nephrologist ແມ່ນແນະ ນຳ
ລະດັບຄວາມ ໜ້າ ເຊື່ອຖືຂອງຂໍ້ສະ ເໜີ ແນະ B (ລະດັບຫຼັກຖານແມ່ນ 1).
ຄຳ ເຫັນ:ໃນຂະນະທີ່ການປ່ຽນແປງທາງດ້ານປະຫວັດສາດແບບເກົ່າຂອງໂຣກເບົາຫວານໃນໂລກເບົາຫວານສ່ວນຫຼາຍມັກຈະຖືກ ກຳ ນົດໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ກັບ DM, ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ທີ່ມີໂລກຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງ, ການປ່ຽນແປງທາງໂມເລກຸນແມ່ນມີຫຼາຍຂື້ນ. ໃນໄລຍະການຜ່າຕັດຂອງ ໝາກ ໄຂ່ຫຼັງໃນຜູ້ປ່ວຍທີ່ເປັນໂລກເບົາຫວານປະເພດ 2, ເຖິງແມ່ນວ່າມີທາດໂປຼຕີນຈາກທາດໂປຼຕີນ, ການປ່ຽນແປງໂຄງສ້າງຂອງ atypical ແມ່ນກວດພົບໃນເກືອບ 30% ຂອງກໍລະນີ. ແນວຄິດທີ່ບໍ່ແນ່ນອນຂອງ DN ສາມາດປົກປິດພະຍາດຫມາກໄຂ່ຫຼັງຕ່າງໆຂອງພວກເຂົາໃນໂລກເບົາຫວານ: ໂຣກ stenosis ເສັ້ນເລືອດແດງທີ່ເປັນເອກະພາບຫຼືສອງຝ່າຍ, ສອງໂຣກ, ໂຣກຫລອດເລືອດໃນຫຼອດເລືອດ, ການຕິດເຊື້ອທາງເດີນປັດສະວະ, ໂຣກ nephritis interstitial, ໂຣກ nephritis, ແລະອື່ນໆ.
- ຖ້າມີຄວາມ ຈຳ ເປັນ, ພ້ອມກັບວິທີການຄົ້ນຄ້ວາທີ່ ຈຳ ເປັນ ສຳ ລັບການບົ່ງມະຕິພະຍາດກ່ຽວກັບ ໝາກ ໄຂ່ຫຼັງໃນໂຣກເບົາຫວານ (ໂຣກ albuminuria, ນ້ ຳ ຍ່ຽວ, creatinine, potassium serum, ການຄິດໄລ່ GFR), ເພີ່ມເຕີມ (ກວດ ultrasound ໃນ duplex ຂອງ ໝາກ ໄຂ່ຫຼັງແລະເຮືອ ລຳ ຕົ້ນ, angiography vascular ສຳ ລັບການບົ່ງມະຕິຂະບວນການ stenotic, ຫຼອດເລືອດໃນເສັ້ນເລືອດ, ແລະອື່ນໆ). .)
ລະດັບຄວາມ ໜ້າ ເຊື່ອຖືຂອງຂໍ້ສະ ເໜີ ແນະ B (ລະດັບຫຼັກຖານແມ່ນ 2).
- ມັນໄດ້ຖືກແນະນໍາໃຫ້ກວດເບິ່ງພະຍາດເສັ້ນເລືອດໃນເສັ້ນເລືອດໃນຜູ້ປ່ວຍທຸກຄົນທີ່ເປັນໂລກເບົາຫວານແລະ DM.
ລະດັບຄວາມ ໜ້າ ເຊື່ອຖືຂອງຂໍ້ສະ ເໜີ ແນະ B (ລະດັບຫຼັກຖານແມ່ນ 2).
ຄຳ ເຫັນ:ປະເພດ GFR ແລະ albuminuria ອະນຸຍາດໃຫ້ກັບ stratify ຄົນເຈັບທີ່ມີພະຍາດເບົາຫວານແລະຄວາມສ່ຽງ CKD ສໍາລັບກິດຈະກໍາ cardiovascular ແລະພະຍາດ renal (tab. 4). ໃນຖານະເປັນວິທີການກວດສອບແບບບັງຄັບ, ECG, EchoCG, ແລະວິທີການເພີ່ມເຕີມສາມາດສັງເກດໄດ້: ການທົດສອບການອອກ ກຳ ລັງກາຍ: ການທົດສອບລົດແລ່ນ, ການທົດສອບລົດຖີບ
ເລຂາຄະນິດ), ການປ່ອຍອາຍພິດແບບດຽວກັບ photon ໄດ້ປຽບທຽບ tomography (scintigraphy) ຂອງ myocardium ດ້ວຍການອອກ ກຳ ລັງກາຍ, ຄວາມກົດດັນ echocardiography (ດ້ວຍການອອກ ກຳ ລັງກາຍ, ກັບ dobutamine), MSCT, Coronarography
ຕາຕະລາງ 4. ການສົມທົບຄວາມສ່ຽງຂອງເຫດການ cardiovascular ແລະຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງໃນຜູ້ປ່ວຍທີ່ມີ CKD, ຂື້ນກັບປະເພດ GFR ແລະ albuminuria
Albuminuria ##
ປົກກະຕິຫຼືເພີ່ມຂື້ນເລັກນ້ອຍ
ໝວດ GFR (ml / ນາທີ / 1,73 ມ 2)
ສູງຫລືດີທີ່ສຸດ
ຕ່ ຳ #
ຕ່ ຳ #
# ຄວາມສ່ຽງຕໍ່າ - ຄືກັນກັບປະຊາກອນທົ່ວໄປ, ໃນກໍລະນີທີ່ບໍ່ມີອາການຂອງ ໝາກ ໄຂ່ຫລັງ, ປະເພດ GFR C1 ຫຼື C2 ບໍ່ໄດ້ມາດຕະຖານ ສຳ ລັບ CKD.
## Albuminuria - ອັດຕາສ່ວນຂອງ albumin / creatinine ແມ່ນຖືກ ກຳ ນົດໃນສ່ວນດຽວ (ມັກໃນຕອນເຊົ້າ) ຂອງປັດສະວະ, GFR ຖືກຄິດໄລ່ໂດຍໃຊ້ສູດ CKD-EPI.
3.1. ການຮັກສາແບບອະນຸລັກ
- ມັນໄດ້ຖືກແນະນໍາໃຫ້ບັນລຸການຊົດເຊີຍຂອງທາດແປ້ງທາດແປ້ງເພື່ອປ້ອງກັນການພັດທະນາແລະເຮັດໃຫ້ຄວາມຄືບຫນ້າຂອງ CKD ຊ້າລົງໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານ
ລະດັບຄວາມ ໜ້າ ເຊື່ອຖືຂອງຂໍ້ສະ ເໜີ ແນະ A (ລະດັບຫຼັກຖານແມ່ນ 1).
ຄຳ ເຫັນ:ບົດບາດຂອງການບັນລຸການຊົດເຊີຍທາດແປ້ງທາດແປ້ງໃນການປ້ອງກັນການພັດທະນາແລະຄວາມກ້າວ ໜ້າ ຂອງ NAMs ໄດ້ຖືກສະແດງໃຫ້ເຫັນຢ່າງ ໜ້າ ເຊື່ອຖືໃນການສຶກສາທີ່ໃຫຍ່ທີ່ສຸດຄື: DCCT (ການທົດລອງຄວບຄຸມພະຍາດເບົາຫວານແລະອາການແຊກຊ້ອນ), UKPDS (ການສຶກສາພະຍາດເບົາຫວານໃນອັງກິດ), ADVANCE (ການປະຕິບັດໃນໂລກເບົາຫວານແລະພະຍາດຫຼອດເລືອດ: Preterax ແລະ Diamicron Modified Release Controlled Evaluation ) 10.11.
ການຄວບຄຸມ Glycemic ກາຍເປັນບັນຫາໃນໄລຍະທີ່ຮ້າຍແຮງຂອງ CKD ດ້ວຍເຫດຜົນຫຼາຍຢ່າງ. ນີ້, ກ່ອນອື່ນ ໝົດ, ຄວາມສ່ຽງທີ່ຈະເປັນໂລກລະລາຍໃນເລືອດເນື່ອງຈາກການຫຼຸດລົງຂອງ gluconeogenesis ແລະການສະສົມຕົວແທນອິນຊູລິນແລະສານຕ້ານອະນຸມູນອິດສະຫຼະແລະທາດແປ້ງຂອງມັນ. ຄວາມສ່ຽງຂອງການເປັນໂລກເບົາຫວານອາດຈະເກີນຜົນປະໂຫຍດຂອງການຄວບຄຸມ glycemic (ເຖິງການພັດທະນາຂອງຄວາມຜິດປົກກະຕິຂອງຊີວິດ).
ນອກຈາກນັ້ນ, ຄວາມ ໜ້າ ເຊື່ອຖືຂອງ glycated hemoglobin (HbA1c) ເປັນຕົວຊີ້ບອກຂອງການຊົດເຊີຍຂອງທາດແປ້ງທາດແປ້ງໃນໄລຍະ CKD ເຫຼົ່ານີ້, ສ່ວນຫຼາຍມັກຈະມາພ້ອມກັບພະຍາດເລືອດຈາງ, ແມ່ນມີ ຈຳ ກັດເນື່ອງຈາກການຫຼຸດລົງຂອງຊີວິດເຄິ່ງ ໜຶ່ງ ຂອງເມັດເລືອດແດງ, ການປ່ຽນແປງຂອງຄຸນສົມບັດຂອງມັນພາຍໃຕ້ອິດທິພົນຂອງປັດໃຈການຍ່ອຍອາຫານແລະກົນຈັກ, ແລະຜົນຂອງການປິ່ນປົວ. ສະຖານະການແມ່ນສັບສົນໂດຍຄວາມຈິງທີ່ວ່າ hyperglycemia ຮ້າຍແຮງ, ການປ່ຽນແປງຄຸນລັກສະນະທີ່ເປັນປະໂຫຍດຂອງເຍື່ອ erythrocyte ແລະ hemoglobin, ແລະ, ຕາມນັ້ນ, ນໍາໄປສູ່ hypoxia, ເລັ່ງການທໍາລາຍຂອງເມັດເລືອດແດງ, ການຍັບຍັ້ງການເພີ່ມຂື້ນຂອງພວກມັນໃຫ້ກັບ endothelium, ໂດຍຕົວມັນເອງສາມາດຊ່ວຍຫຼຸດຜ່ອນຊີວິດເຄິ່ງເມັດເລືອດແດງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມຕ້ອງການທີ່ຈະຄວບຄຸມ glycemia ໃນທຸກໄລຍະຂອງ CKD ແມ່ນເຫັນໄດ້ຊັດເຈນດ້ວຍຄວາມລະມັດລະວັງເມື່ອເພີ່ມທະວີມັນ, ໂດຍ ຄຳ ນຶງເຖິງຄວາມສ່ຽງທີ່ເພີ່ມຂື້ນຂອງການຕາຍຂອງເສັ້ນເລືອດໃນເສັ້ນເລືອດໂດຍສອດຄ່ອງກັບຄວາມຮ້າຍແຮງຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ມັນມີຄວາມຫຍຸ້ງຍາກໂດຍສະເພາະໃນການຄວບຄຸມ glycemia ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ dialysis. ເຫຼົ່ານີ້ແມ່ນຄົນເຈັບທີ່ມີຄລີນິກຄົບວົງຈອນຂອງບັນດາພະຍາດແຊກຊ້ອນດ້ານຈຸລະພາກແລະໂລກມະເລັງ, ການເຮັດວຽກທີ່ບົກຜ່ອງຂອງລະບົບປະສາດອັດຕະໂນມັດ, ເຊິ່ງສະແດງອອກໂດຍສະເພາະໂດຍຄວາມບໍ່ສາມາດທີ່ຈະຮັບຮູ້ການເປັນໂລກເບົາຫວານ, ແລະມີຄວາມສ່ຽງສູງທີ່ສຸດຂອງການຕາຍຂອງຄົນທົ່ວໄປແລະ cardiovascular. ໃນສະຖານະການທາງດ້ານຄລີນິກທີ່ຫຍຸ້ງຍາກດັ່ງກ່າວ, ມັນເບິ່ງຄືວ່າ ເໝາະ ສົມທີ່ຈະໃຊ້ວິທີການແຕ່ລະຄົນທີ່ເປັນໄປໄດ້ ສຳ ລັບການ ກຳ ນົດຕົວຊີ້ວັດຄວບຄຸມ glycemic ແລະເລືອກຢາຫຼຸດນ້ ຳ ຕານ ສຳ ລັບ T2DM, ຄຳ ນຶງເຖິງຂໍ້ ຈຳ ກັດທີ່ມີຢູ່.
ຂໍ້ສະ ເໜີ ແນະຂອງ KDIGO ທີ່ຜ່ານມາພິຈາລະນາການຄວບຄຸມ glycemic ເປັນສ່ວນ ໜຶ່ງ ຂອງຍຸດທະສາດການແຊກແຊງທີ່ຫຼາກຫຼາຍເພື່ອແນໃສ່ຄວບຄຸມຄວາມດັນເລືອດແລະຄວາມສ່ຽງຕໍ່ການເປັນໂຣກຫົວໃຈ. ຂໍ້ສະ ເໜີ ແນະຂອງກອງທຶນ ໝາກ ໄຂ່ຫຼັງແຫ່ງຊາດສະຫະລັດ (NKF KDOQI) ກຳ ນົດລະດັບເປົ້າ ໝາຍ ຂອງ HbA1c ໃນຄົນທີ່ເປັນໂລກເບົາຫວານແລະ CKD, ໂດຍ ຄຳ ນຶງເຖິງຄວາມສ່ຽງຕ່າງໆ:
ຕົວຍັບຍັ້ງ Alpha glucosidase ມີຜົນກະທົບໃນການລະລາຍໃນເລືອດ ສຳ ລັບຜົນຂ້າງຄຽງ (ການສ້າງກgasາຊ, ພະຍາດຖອກທ້ອງ) ທີ່ ຈຳ ກັດການ ນຳ ໃຊ້ຂອງມັນ. ຢາເຫຼົ່ານີ້ບໍ່ໄດ້ຖືກແນະ ນຳ ໃຫ້ໃຊ້ໃນການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຫຼຸດລົງ.
ການຄົ້ນຫາການຄວບຄຸມທາດແປ້ງທາດແປ້ງທີ່ຕອບສະ ໜອງ ກັບຄວາມຮຽກຮ້ອງຕ້ອງການທີ່ທັນສະ ໄໝ ສຳ ລັບປະສິດທິພາບແລະຄວາມປອດໄພໃນຄົນທີ່ມີ CKD ກຳ ນົດຄວາມສົນໃຈທີ່ເພີ່ມຂື້ນໃນຄວາມເປັນໄປໄດ້ຂອງຢາເສບຕິດຊະນິດທີ່ເພີ່ມຂື້ນ. ພວກມັນປະກອບສານຊ່ວຍເຫຼືອຂອງຄລີນິກໃນຫ້ອງການແພດໂດຍການປັບປຸງການເຮັດວຽກຂອງເບຕ້າ, ເສີມຂະຫຍາຍຄວາມລັບຂອງລະດັບອິນຊູລິນກັບຄວາມສ່ຽງຕໍ່າຂອງການລະລາຍໃນເລືອດ, ການສະກັດກັ້ນຄວາມລັບຂອງ glucagon ທີ່ເພີ່ມຂື້ນ, ຜົນກະທົບຕໍ່ລະບົບຫລອດເລືອດຫົວໃຈທີ່ເອື້ອ ອຳ ນວຍ, ແລະຄວາມສາມາດໃນການຄວບຄຸມນ້ ຳ ໜັກ ໃນຮ່າງກາຍ. ເຫຼົ່ານີ້ແມ່ນຕົວແທນທີ່ດີແລະເປັນຕົວແທນໃນການຄວບຄຸມທາດແປ້ງໃນການປິ່ນປົວແບບສະລັບສັບຊ້ອນຂອງກຸ່ມຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານປະເພດ 2 ແລະ CKD. ບັນຫາກ່ຽວກັບກະເພາະລໍາໄສ້ (ກະເພາະລໍາໄສ້, ກະເພາະລໍາໄສ້, ແລະອື່ນໆ, ສ່ວນຫຼາຍມັກຈະພັດທະນາດ້ວຍ exenatide), ເຊິ່ງຫຼຸດຜ່ອນຄຸນນະພາບຂອງຊີວິດ, ເຮັດໃຫ້ການຄວບຄຸມ glycemic ສັບສົນແລະສົ່ງຜົນກະທົບຕໍ່ສະຖານະພາບທາງໂພຊະນາການ, ສົມຄວນໄດ້ຮັບຄວາມສົນໃຈເປັນພິເສດເມື່ອນໍາໃຊ້ glucagon-like peptide receptor agonists -1 (? GLP-1) ໃນຄົນເຈັບທີ່ມີ CKD . ການໃຊ້ຢາ GLP-1 ສາມາດເຮັດໃຫ້ບັນຫາເຫຼົ່ານີ້ຮ້າຍແຮງຂື້ນ, ເນື່ອງຈາກມີຄວາມສາມາດໃນການຫຼຸດຜ່ອນການເຄື່ອນໄຫວຂອງກະເພາະອາຫານແລະການດູດຊຶມຂອງບໍ່ພຽງແຕ່ glucose ເທົ່ານັ້ນ, ແຕ່ຍັງໃຊ້ຢາທີ່ຕ້ອງການຄວບຄຸມຄວາມເຂັ້ມຂົ້ນ (ພະຍາດພູມຕ້ານທານໃນຄົນທີ່ເປັນ ໜິ້ວ ໄຂ່ຫຼັງ). ການປະສົມປະສານຂອງການຍັບຍັ້ງການອັກເສບ angiotensin-converting enzyme ແລະ diuretics - ການປິ່ນປົວ nephroprotective ທີ່ຈໍາເປັນສໍາລັບ CKD ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 - ຮຽກຮ້ອງໃຫ້ມີຄວາມລະມັດລະວັງເປັນພິເສດເມື່ອສັ່ງ exenatide ເນື່ອງຈາກຄວາມເປັນໄປໄດ້ທີ່ຮ້າຍແຮງຂອງຄວາມຜິດປົກກະຕິຂອງຫມາກໄຂ່ຫຼັງກັບການພັດທະນາຜົນຂ້າງຄຽງ. ໃນຄົນເຈັບທີ່ມີ GFR 30-50 ml / ນາທີ / 1,73 m2, ຕ້ອງມີໃບສັ່ງຢາທີ່ລະມັດລະວັງພາຍໃຕ້ການຄວບຄຸມຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. Exenatide ແມ່ນ contraindicated ໃນບຸກຄົນທີ່ມີ GFR ຫນ້ອຍກວ່າ 30 ml / ນາທີ / 1,73 m2. ກຸ່ມຢາອີກກຸ່ມ ໜຶ່ງ ແມ່ນ GLP-1 - liraglutide, ເຊິ່ງເປັນ 97% ທີ່ຄ້າຍຄືກັນກັບ GLP-1 ຂອງມະນຸດ, ສະແດງຜົນທີ່ຄ້າຍຄືກັນກັບ exenatide ທີ່ມີຜົນຂ້າງຄຽງທີ່ບໍ່ຮຸນແຮງແລະມີອາຍຸຍືນເຄິ່ງ ໜຶ່ງ ທີ່ຊ່ວຍໃຫ້ທ່ານສາມາດບໍລິຫານຢາໄດ້ 1 ຄັ້ງຕໍ່ມື້. ການໃຊ້ liraglutide ໃນບຸກຄົນທີ່ມີ CKD ແລະ ESRD (ກ່ຽວກັບເຍື່ອຫຸ້ມທ້ອງ peritoneal) ບໍ່ໄດ້ສະແດງໃຫ້ເຫັນເຖິງການເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍໃນການ ສຳ ຜັດແລະຄວາມສ່ຽງຂອງຜົນຂ້າງຄຽງ. ຜູ້ປ່ວຍທີ່ເປັນໂຣກໂຣກໂຣກເບົາຫວານຕ້ອງໄດ້ຮັບຄວາມເອົາໃຈໃສ່ເປັນພິເສດ, ເພາະວ່າຢາ 98% ແມ່ນຜູກກັບໂປຣຕີນໃນເລືອດ. ປະສົບການກັບ liraglutide ໃນຜູ້ປ່ວຍທີ່ມີຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງປານກາງຍັງ ຈຳ ກັດ. ປັດຈຸບັນ, ການໃຊ້ຢາໃນຄົນເຈັບທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການທາງດ້ານຜິດປົກກະຕິ, ລວມທັງ ລວມທັງກັບ ESRD, contraindicated.
ການສຶກສາຂອງ LEADER (ຜົນກະທົບຂອງ Liraglutide ແລະການກະ ທຳ ໃນໂລກເບົາຫວານ: ການປະເມີນຜົນຂອງຜົນໄດ້ຮັບຂອງການເປັນໂຣກຫົວໃຈ) ໄດ້ສະແດງໃຫ້ເຫັນວ່າ, ພ້ອມກັບການຫຼຸດລົງຂອງຄວາມຖີ່ຂອງເຫດການ cardiovascular, ການຫຼຸດລົງຂອງການພັດທະນາແລະຄວາມຄົງທີ່ຂອງ macroalbuminuria ໃນຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2 ແລະມີຄວາມສ່ຽງສູງຂອງພະຍາດຫລອດເລືອດໃນລະຫວ່າງການປິ່ນປົວດ້ວຍ liraglutide.
ຜູ້ສະກັດກັ້ນຂອງຢາ dipeptidyl peptidase-4 (IDPP-4) ໄດ້ເອົາສະຖານທີ່ທີ່ມີຄ່າຄວນໃນ ຄຳ ແນະ ນຳ ຈາກສາກົນແລະພາຍໃນປະເທດ ສຳ ລັບການປິ່ນປົວຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 2. ປະສິດທິພາບແລະຄວາມປອດໄພຂອງຕົວແທນເຫຼົ່ານີ້ ສຳ ລັບບຸກຄົນທີ່ມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງປົກກະຕິໄດ້ຖືກ ກຳ ນົດ. ເມື່ອປຽບທຽບກັບຕົວແທນທາດໂປຣຕີນໃນເລືອດອື່ນໆ, IDPP-4 ສະແດງໃຫ້ເຫັນຄວາມສ່ຽງຕ່ ຳ ໃນການເປັນໂຣກຕ່ອມນ້ ຳ ຕານແລະຜົນຂ້າງຄຽງກະເພາະ ລຳ ໄສ້ທີ່ເປັນໄປໄດ້ດ້ວຍການ ບຳ ບັດດ້ວຍ monotherapy, ເຊິ່ງເຮັດໃຫ້ພວກມັນມີຄວາມດຶງດູດໃຈຫຼາຍ ສຳ ລັບການຄວບຄຸມ glycemic ໃນເງື່ອນໄຂຂອງການພັດທະນາໂລກພະຍາດຂອງ ໝາກ ໄຂ່ຫຼັງ. ການ ນຳ ໃຊ້ຢາເຫຼົ່ານີ້ ສຳ ລັບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ພິການແມ່ນຂື້ນກັບເວທີຂອງ CKD. ມັນຄວນຈະໄດ້ຮັບການສັງເກດໂດຍສະເພາະວ່າ, ນອກເຫນືອໄປຈາກການເພີ່ມຂື້ນ, ອະນຸພາກ DPP-4 ແມ່ນ ຈຳ ນວນ peptides ທີ່ມີຜົນກະທົບຕໍ່ລະບົບ cardiovascular ທີ່ຮູ້ຈັກ - BNP, NPY, PYY, SDF-1alpha, ເຊິ່ງເປີດໂອກາດ ໃໝ່, ນອກ ເໜືອ ຈາກຜົນກະທົບຂອງການຄວບຄຸມ glycemic, ທີ່ກ່ຽວຂ້ອງກັບຄຸນລັກສະນະຂອງ cardio ແລະ nephroprotective.
ຜົນການວິໄຈທີ່ເຜີຍແຜ່ໄດ້ຊີ້ໃຫ້ເຫັນເຖິງປະສິດທິພາບແລະຄວາມປອດໄພຂອງ IDPP-4 (sitagliptin **, vildaglptin **, saxagliptin **, linagliptin **) ທີ່ໃຊ້ໃນມື້ນີ້ດ້ວຍການ ບຳ ບັດດ້ວຍ monotherapy ແລະການຍຶດ ໝັ້ນ ໃນການປິ່ນປົວດ້ວຍນ້ ຳ ຕານໃນປະຈຸບັນໃນຜູ້ທີ່ມີ GFR ຫຼຸດລົງ (ລວມທັງຜູ້ທີ່ເປັນໂຣກ dialysis), ເມື່ອທຽບກັບ placebo, ຄວາມຖີ່ຂອງເຫດການທີ່ບໍ່ດີທີ່ກ່ຽວຂ້ອງກັບຢາທີ່ຕົນເອງສາມາດເຮັດໄດ້ເຊັ່ນດຽວກັນກັບການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ, ລະບົບ cardiovascular ແລະຄວາມຖີ່ຂອງການເປັນໂລກເບົາຫວານ.
ໃນບັນດາຢາ ໃໝ່ ທີ່ພັດທະນາຢ່າງຫ້າວຫັນໂດຍບໍລິສັດຜະລິດຢາແມ່ນບັນດາທາດຍັບຍັ້ງຫຼອດເລືອດທີ່ເລືອກໄດ້ (glyphlosins). ການໃຊ້ຢາເຫຼົ່ານີ້ແມ່ນຕັ້ງຢູ່ກັບການເພີ່ມຂື້ນຂອງ natriuresis ຕາມດ້ວຍການຫຼຸດລົງຂອງຄວາມດັນເລືອດຕໍ່າໂດຍການສົ່ງຜົນກະທົບຕໍ່ລະບົບ renin-angiotensin-aldosterone (ອາດຈະເພີ່ມປະສິດທິພາບໃນການປິດກັ້ນລະບົບນີ້) ແລະຫຼຸດນ້ ຳ ໜັກ ໃນຮ່າງກາຍດ້ວຍ glucosuria ເພີ່ມຂື້ນ. ຄຽງຄູ່ກັບຜົນກະທົບທີ່ຫຼຸດລົງຂອງນ້ ຳ ຕານທີ່ຖືກປະກາດ, ອີງຕາມຜົນຂອງການສຶກສາ, ພວກເຂົາສະແດງໃຫ້ເຫັນຜົນຂ້າງຄຽງຫຼາຍຢ່າງທີ່ເຮັດໃຫ້ການ ນຳ ໃຊ້ຂອງມັນສັບສົນ, ໂດຍສະເພາະແມ່ນການຕິດເຊື້ອທາງເດີນປັດສະວະແລະອະໄວຍະວະເພດ, ເຊິ່ງເປັນສິ່ງທີ່ບໍ່ຕ້ອງການທີ່ສຸດ ສຳ ລັບຄົນທີ່ເປັນໂລກເບົາຫວານແລະ ໝາກ ໄຂ່ຫລັງ. ໃນເວລາດຽວກັນ, ການສຶກສາ EMPA-REG OUTCOME, ເຊິ່ງລວມມີຜູ້ປ່ວຍທີ່ມີຄວາມສ່ຽງສູງຂອງ CVD, ໄດ້ສະແດງໃຫ້ເຫັນປະໂຫຍດຂອງການປິ່ນປົວດ້ວຍ empagliflozin ເມື່ອທຽບໃສ່ກັບ placebo ໃນການເຂົ້າເຖິງຈຸດສຸດທ້າຍທີ່ປະສົມປະສານ (ການເສຍຊີວິດຂອງລະບົບຫົວໃຈ, ການອັກເສບ myocardial ທີ່ບໍ່ແມ່ນພະຍາດ, ເສັ້ນເລືອດຕັນໃນທີ່ບໍ່ແມ່ນເລືອດ). ມັນເປັນສິ່ງສໍາຄັນທີ່ຜົນກະທົບເຫຼົ່ານີ້ແມ່ນບໍ່ເປັນເອກະລາດຂອງການເຮັດວຽກຂອງຫມາກໄຂ່ຫຼັງ - 25% ຂອງຜູ້ເຂົ້າຮ່ວມມີ GFR ຕໍ່າກວ່າ 60 ມລ / ນາທີ, ແລະ 28% ແລະ 11% ຕາມລໍາດັບຂອງ MAU ແລະທາດໂປຼຕີນ. ຄຽງຄູ່ກັບຜົນກະທົບທາງບວກຕໍ່ CVS, ຄົນເຈັບໃນກຸ່ມ empagliflozin ໄດ້ສະແດງການຫຼຸດລົງຂອງ albuminuria.
ຄຳ ແນະ ນຳ ສຳ ລັບການ ນຳ ໃຊ້ຢາຫລຸດ ນຳ ້ຕານຂື້ນກັບເວທີຂອງ CKD ແມ່ນຖືກ ນຳ ສະ ເໜີ ໃນຕາຕະລາງ. 9 ..
ຕາຕະລາງ 9. ຢາຫຼຸດນ້ ຳ ຕານທີ່ຍອມຮັບໃນການ ນຳ ໃຊ້ໃນໄລຍະຕ່າງໆຂອງ CKD.
ພະຍາດເບົາຫວານສະແດງອອກແນວໃດໃນໂລກເບົາຫວານ?
nephropathy ພະຍາດເບົາຫວານ - ຫນຶ່ງໃນສົນທີ່ມັກພົບຫຼາຍທີ່ສຸດຂອງພະຍາດເບົາຫວານ. ອາການຕົ້ນຕໍຂອງມັນຈະເປັນ albuminuria - ທາດໂປຼຕີນໃນຍ່ຽວ. ໂດຍປົກກະຕິແລ້ວ, ມີສານ albumin ໃນ ຈຳ ນວນ ໜ້ອຍ ໜຶ່ງ ທີ່ຖືກປ່ອຍລົງໃນຍ່ຽວ, ເຊິ່ງ ໝາກ ໄຂ່ຫຼັງຈະຖ່າຍຈາກເລືອດ. ມີພະຍາດເບົາຫວານ, ປະລິມານຂອງ albumin ໃນຍ່ຽວເພີ່ມຂື້ນຢ່າງຫຼວງຫຼາຍ.
ໂດຍທົ່ວໄປ, ສຸຂະພາບຂອງຄົນເຈັບຍັງເປັນປົກກະຕິ, ແລະການໃຊ້ວິດຖ່າຍເລື້ອຍໆແມ່ນກ່ຽວຂ້ອງກັບຄວາມຫິວໂຫຍທີ່ເພີ່ມຂຶ້ນ. ແຕ່ໃນເວລາທີ່ບໍ່ມີການຕິດຕາມສະພາບແລະການພັດທະນາຂອງພະຍາດ, ອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານຈະບໍ່ໃຊ້ເວລາດົນ.
ພະຍາດຫມາກໄຂ່ຫຼັງແລະການພັດທະນາຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ

ດ້ວຍໂຣກເບົາຫວານທີ່ຄວບຄຸມບໍ່ດີໃນ ໝາກ ໄຂ່ຫຼັງ, ຂະບວນການທາງ pathological ເລີ່ມຕົ້ນ - ເນື້ອເຍື່ອອ່ອນຈະເຕີບໃຫຍ່ລະຫວ່າງເສັ້ນເລືອດຂອງ ໝາກ ໄຂ່ຫຼັງ. ຂະບວນການນີ້ເຮັດໃຫ້ເຍື່ອ glomerular ຫນາ. ອາການທີ່ ສຳ ຄັນໃນການບົ່ງມະຕິກ່ຽວກັບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ ກຳ ລັງຄ່ອຍໆປະກອບເປັນຄ່ອຍໆ - ຮອບດ້ານຂອງ Kimmelstil-Wilson. ໃນຂະນະທີ່ພະຍາດທາງດ້ານວິທະຍາສາດພັດທະນາ, ໝາກ ໄຂ່ຫຼັງສາມາດເຮັດໃຫ້ເລືອດບໍລິມາດແລະເລືອດນ້ອຍລົງ.
ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງແມ່ນສະແດງໂດຍຂັ້ນຕອນ, ແລະທ່ານຫມໍໄດ້ກໍານົດຮູບແບບ. ແລ້ວໃນຊ່ວງເວລາຂອງການບົ່ງມະຕິໂຣກເບົາຫວານໃນຄົນເຈັບສ່ວນໃຫຍ່, ອັດຕາການກັ່ນຕອງກົດ ໜິ້ວ ທີ່ເພີ່ມຂື້ນແມ່ນບັນທຶກໄວ້. ຫຼັງຈາກສອງສາມປີ, ແລະຖ້າໂຣກເບົາຫວານສາມາດຄວບຄຸມບໍ່ດີ, ຫຼັງຈາກນັ້ນປີ ໜຶ່ງ ກໍ່ພໍແລ້ວ, ກໍ່ຈະມີເຍື່ອເມືອກທີ່ ໜາ ຂື້ນ, ການຈະເລີນເຕີບໂຕຂອງ mesangium. ນີ້ແມ່ນປະຕິບັດຕາມໄລຍະເວລາທີ່ບໍ່ມີເວລາ 5 ຫາ 10 ປີ, ໃນນັ້ນບໍ່ມີອາການທາງການແພດກ່ຽວກັບຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ.
ຫຼັງຈາກເວລານີ້, ການກວດເລືອດ, ໄດ້ເປີດເຜີຍການປ່ຽນແປງຂອງເລືອດແລະປັດສະວະທີ່ ສຳ ຄັນ. ໃນກໍລະນີທີ່ບໍ່ມີມາດຕະການທີ່ໄດ້ປະຕິບັດຫຼືຖ້າມັນບໍ່ມີປະສິດຕິຜົນຫຼັງຈາກປະມານຫລາຍທົດສະວັດ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານຕ້ອງການການຜ່າຕັດແລະການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງ.
ເລືອດ, ຄວາມດັນ, ເຊື້ອສາຍ
ນອກ ເໜືອ ຈາກການເພີ່ມຂື້ນຂອງນ້ ຳ ຕານໃນເລືອດ, ປັດໃຈອື່ນໆກໍ່ຈະເປັນຜົນກະທົບຕໍ່ຄວາມເສຍຫາຍຂອງ ໝາກ ໄຂ່ຫຼັງ. ຫນ້າທໍາອິດຂອງການທັງຫມົດ, hypertension. ຍິ່ງໄປກວ່ານັ້ນ, ປັດໃຈນີ້ແມ່ນໄດ້ຮັບມູນຄ່າເທົ່າກັນກັບການກະໂດດໃນນໍ້າຕານໃນເລືອດ. ການຄວບຄຸມຄວາມດັນເລືອດແມ່ນເຮັດດ້ວຍຢາ, ເຊິ່ງຊ່ວຍປ້ອງກັນ ໝາກ ໄຂ່ຫຼັງຈາກຄວາມເສຍຫາຍຢ່າງຫຼວງຫຼາຍ.
ການເປັນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຜ muaj ຍັງສາມາດສືບທອດມາໄດ້.
ນອກຈາກນັ້ນ, ການສຶກສາໃນໄລຍະມໍ່ໆມານີ້ໄດ້ສະແດງໃຫ້ເຫັນວ່າການເພີ່ມຂື້ນຂອງລະດັບໄຂມັນໃນເລືອດປະກອບສ່ວນໃຫ້ແກ່ການເຕີບໃຫຍ່ຂອງ mesangium ແລະການສ້າງຄວາມຜິດປົກກະຕິຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ເກີດຂື້ນໄວ.
ເປົ້າ ໝາຍ ໃນການປິ່ນປົວໂຣກຜີວ ໜັງ ຂອງໂຣກເບົາຫວານ

ການຮັກສາພະຍາດ ໝາກ ໄຂ່ຫຼັງໃນພະຍາດເບົາຫວານແມ່ນມີຄວາມຫຼາກຫຼາຍແລະມີຫຼາຍຮູບແບບ, ເພາະວ່າມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງປະຕິບັດໃນທຸກລະດັບຂອງພະຍາດທາງດ້ານພະຍາດ. ກ່ອນອື່ນ ໝົດ, ທ່ານ ຈຳ ເປັນຕ້ອງມີອິດທິພົນຕໍ່ຄວາມເຂັ້ມຂົ້ນຂອງນ້ ຳ ຕານໃນເລືອດ. ມີຫຼັກຖານຢ່າງຫຼວງຫຼາຍທີ່ສະແດງໃຫ້ເຫັນວ່ານີ້ແມ່ນວິທີຕົ້ນຕໍຂອງການປິ່ນປົວແລະການປ້ອງກັນ. ມັນຍັງມີຄວາມ ຈຳ ເປັນທີ່ຈະຄວບຄຸມຕົວເລກຄວາມກົດດັນໂດຍການແກ້ໄຂອາຫານ, ການກິນຢາ.
ການຮັກສາອາຫານພິເສດ, ຄວບຄຸມລະດັບຂອງຄໍເລສເຕີໂຣນທີ່ບໍ່ດີແລະການພົວພັນຂອງມັນກັບສິ່ງທີ່ດີ, ຈະຊ່ວຍປ້ອງກັນບໍ່ພຽງແຕ່ເປັນໂຣກຫົວໃຈວາຍຂອງພະຍາດເບົາຫວານ, ແຕ່ຍັງປ້ອງກັນ ໝາກ ໄຂ່ຫຼັງ ນຳ ອີກ.
ໃນໂລກເບົາຫວານ, ເນື່ອງຈາກການເຮັດວຽກຂອງລະບົບປ້ອງກັນພູມຕ້ານທານຫຼຸດລົງ, ອາການແຊກຊ້ອນຕິດເຊື້ອຂອງລະບົບ genitourinary ມັກຖືກສ້າງຕັ້ງຂື້ນ, ເຊິ່ງຕໍ່ມາກໍ່ສິ້ນສຸດລົງດ້ວຍພະຍາດ ໝາກ ໄຂ່ຫຼັງ. ດັ່ງນັ້ນ, ຄົນເຈັບຄວນລະມັດລະວັງທີ່ສຸດກ່ຽວກັບສະພາບສຸຂະພາບຂອງພວກເຂົາແລະຕ້ອງໃຊ້ທຸກມາດຕະການເພື່ອປິ່ນປົວພະຍາດຕິດເຊື້ອ.