ການທົດແທນໂຣກ Pancreatic ສຳ ລັບໂຣກເບົາຫວານ: ລາຄາຂອງການຜ່າຕັດໃນຣັດເຊຍ
ການຜ່າຕັດກະດູກສັນຫຼັງເພື່ອປ້ອງກັນການເກີດໂລກແຊກຊ້ອນຂັ້ນສອງຂອງໂລກເບົາຫວານແມ່ນມີຄວາມ ສຳ ຄັນຫຼາຍທີ່ຈະເຮັດໃນໄລຍະເລີ່ມຕົ້ນຂອງພະຍາດ. ມີຄວາມຫລາກຫລາຍຂອງປະເພດຂອງການໂອນຕ່ອມ, ລັກສະນະຕ່າງໆທີ່ຖືກກໍານົດພຽງແຕ່ຫຼັງຈາກການກວດສອບຢ່າງເຕັມທີ່ຂອງຄົນເຈັບ.
ມື້ນີ້ພວກເຂົາ ດຳ ເນີນການປະຕິບັດງານດັ່ງຕໍ່ໄປນີ້:
- ການເຮັດວຽກຂອງຕ່ອມທັງ ໝົດ ຂອງຮ່າງກາຍກັບສ່ວນຂອງ duodenum,
- ການຜ່າຕັດຫາງ
- ການປ່ຽນສ່ວນຂອງອະໄວຍະວະ,
- ການເຄື່ອນຍ້າຍຈຸລັງຂອງ Pancreatic, ເຊິ່ງເກີດຂື້ນຢ່າງຈິງຈັງ.
ຊະນິດໃດທີ່ໃຊ້ໃນແຕ່ລະກໍລະນີແມ່ນຂື້ນກັບຄຸນລັກສະນະແລະລະດັບຂອງຄວາມເສຍຫາຍຕໍ່ອະໄວຍະວະແລະສະພາບທົ່ວໄປຂອງຄົນເຈັບ.
ໃນເວລາທີ່ການປູກຖ່າຍຕັບທັງຫມົດ, ມັນຖືກປະຕິບັດພ້ອມກັບສ່ວນຫນຶ່ງຂອງ duodenum. ໃນເວລາດຽວກັນ, ມັນສາມາດເຊື່ອມຕໍ່ກັບລໍາໄສ້ນ້ອຍຫລືພົກຍ່ຽວ. ໃນກໍລະນີທີ່ມີການຜ່າຕັດປ່ຽນສ່ວນ ໜຶ່ງ ຂອງຕ່ອມ, ນ້ ຳ ໝາກ ເຍົາຕ້ອງໄດ້ຫັນລົງ, ສຳ ລັບສອງວິທີການທີ່ຖືກ ນຳ ໃຊ້:
- ທໍ່ລະບົບຖ່າຍທອດແມ່ນຖືກກີດກັ້ນໂດຍ neoprene,
- ນ້ ຳ ກາວຖືກເອົາລົງໃນພົກຍ່ຽວຫຼື ລຳ ໄສ້ນ້ອຍ. ເມື່ອປ່ອຍລົງໃນພົກຍ່ຽວ, ຄວາມສ່ຽງຂອງຮູບລັກສະນະແລະການພັດທະນາຂອງການຕິດເຊື້ອແມ່ນຫຼຸດລົງຢ່າງຈະແຈ້ງ.
ໝາກ ຂີ້ຫູດຄ້າຍຄືກັບ ໝາກ ໄຂ່ຫຼັງ, ຖືກ ນຳ ໄປຖ່າຍເປັນ iliac fossa. ຂັ້ນຕອນການຖ່າຍທອດແມ່ນຂ້ອນຂ້າງສັບສົນ, ໃຊ້ເວລາດົນ. ຜ່ານພາຍໃຕ້ອາການສລົບທົ່ວໄປ, ສະນັ້ນຄວາມສ່ຽງຂອງພາວະແຊກຊ້ອນຈະຫລຸດລົງຢ່າງຫລວງຫລາຍ. ບາງຄັ້ງການວາງທໍ່ກະດູກສັນຫຼັງຖືກແຊກເຂົ້າ, ໂດຍການຊ່ວຍເຫຼືອຂອງຄົນເຈັບໄດ້ຮັບການອັກເສບໂລກລະບາດຫຼັງຈາກການຖ່າຍທອດເພື່ອໃຫ້ຄວາມສະດວກສະບາຍຂອງຄົນເຈັບທົ່ວໄປ.
ປະເພດຂອງການແຊກແຊງທາງການຜ່າຕັດແມ່ນຖືກເລືອກຫຼັງຈາກການປະເມີນຂໍ້ມູນທີ່ໄດ້ຮັບໃນລະຫວ່າງການກວດຄົນເຈັບ. ທາງເລືອກແມ່ນຂື້ນກັບລະດັບຂອງຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອຕ່ອມແລະສະພາບທົ່ວໄປຂອງຮ່າງກາຍຂອງຜູ້ຮັບ. ໄລຍະເວລາຂອງການປະຕິບັດງານແມ່ນຖືກ ກຳ ນົດໂດຍຄວາມສັບສົນຂອງມັນ, ສ່ວນຫຼາຍແມ່ນການແຊກແຊງດັ່ງຕໍ່ໄປນີ້:
- ການປ່ຽນອະໄວຍະວະທັງ ໝົດ
- ການຍ້າຍຫາງຫຼືຮ່າງກາຍຂອງກະຕຸກ,
- ການເປັນຕ່ອມແລະ duodenum,
- ການບໍລິຫານແບບ intravenous ຂອງຈຸລັງ islet.
ການປິ່ນປົວດ້ວຍຮາກສາມາດປະຕິບັດໄດ້ໃນປະລິມານທີ່ແຕກຕ່າງກັນ. ໃນລະຫວ່າງການປະຕິບັດງານ, ຖ່າຍທອດ:
- ແຕ່ລະສ່ວນຂອງຕ່ອມ (ຫາງຫຼືຮ່າງກາຍ),
- pancreatoduodenal ສະລັບສັບຊ້ອນ (ຕ່ອມທັງຫມົດທີ່ມີສ່ວນຂອງ duodenum ທັນທີຢູ່ຕິດກັບມັນ),
- ທາດເຫຼັກແລະ ໝາກ ໄຂ່ຫຼັງສົມບູນພ້ອມໆກັນ (90% ຂອງກໍລະນີ),
- ໝາກ ຂີ້ຫູດຫຼັງຈາກການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງເບື້ອງຕົ້ນ,
- ວັດທະນະ ທຳ ຂອງຈຸລັງເບຕ້າຂອງຜູ້ໃຫ້ທຶນທີ່ຜະລິດອິນຊູລິນ.
ປະລິມານການຜ່າຕັດແມ່ນຂື້ນກັບຂອບເຂດຂອງຄວາມເສຍຫາຍຕໍ່ເນື້ອເຍື່ອຂອງອະໄວຍະວະ, ສະພາບທົ່ວໄປຂອງຄົນເຈັບແລະຂໍ້ມູນການ ສຳ ຫຼວດ. ການຕັດສິນໃຈແມ່ນເຮັດໂດຍແພດຜ່າຕັດ.
ການປະຕິບັດງານໄດ້ຖືກວາງແຜນ, ເພາະວ່າມັນຮຽກຮ້ອງໃຫ້ມີການກະກຽມຢ່າງຮຸນແຮງຂອງຄົນເຈັບແລະການຖ່າຍເບົາ.
ການບົ່ງມະຕິກ່ອນການຖ່າຍທອດ

ປະສິດທິຜົນແລະຄວາມ ສຳ ເລັດຂອງການປະຕິບັດການ ສຳ ເລັດແມ່ນຂື້ນກັບຫຼາຍປັດໃຈ, ເພາະວ່າຂັ້ນຕອນນີ້ສະແດງໃຫ້ເຫັນພຽງແຕ່ໃນກໍລະນີທີ່ສຸດແລະມີຕົ້ນທຶນສູງພໍສົມຄວນ. ຄົນເຈັບແຕ່ລະຄົນຕ້ອງໄດ້ຜ່ານການກວດແລະວິນິດໄສຫຼາຍໆຊຸດ, ອີງຕາມຜົນຂອງການທີ່ທ່ານ ໝໍ ຕັດສິນຄວາມ ເໝາະ ສົມຂອງຂັ້ນຕອນ. ມັນມີຫລາຍປະເພດຂອງການວິນິດໄສ, ຊຶ່ງໃນນັ້ນສິ່ງທີ່ ສຳ ຄັນທີ່ສຸດແມ່ນຕໍ່ໄປນີ້:
- ການກວດກາຢ່າງລະອຽດໂດຍນັກ ບຳ ບັດແລະການປຶກສາຂອງບັນດາທ່ານ ໝໍ ທີ່ຊ່ຽວຊານສູງ - ຜູ້ຊ່ຽວຊານດ້ານກະເພາະອາຫານ, ສັນຍະແພດ, ອາການສລົບ, ໝໍ ປົວແຂ້ວ, ຊ່ຽວຊານດ້ານ gynecologist ແລະອື່ນໆ,
- ການກວດກາພະຍາດກ້າມເນື້ອຫົວໃຈ, ອະໄວຍະວະ peritoneal, x-ray ຫນ້າເອິກ, electrocardiogram, tomography ຄອມພິວເຕີ້,
- ຕົວຢ່າງເລືອດຕ່າງໆ
- ການວິເຄາະພິເສດທີ່ ກຳ ນົດການມີ antigens, ເຊິ່ງມີຄວາມ ສຳ ຄັນຕໍ່ຄວາມເຂົ້າກັນຂອງເນື້ອເຍື່ອ.
ເນື່ອງຈາກວ່າການ ໝູນ ໃຊ້ການຜ່າຕັດແມ່ນຂັ້ນຕອນທີ່ເປັນອັນຕະລາຍຫຼາຍ ສຳ ລັບຄົນເຈັບ, ມີຕົວຊີ້ບອກ ຈຳ ນວນ ໜຶ່ງ ທີ່ຢູ່ໃຕ້ການທົດແທນຂອງກະດູກສັນຫຼັງແມ່ນຕົວເລືອກ ໜຶ່ງ ດຽວທີ່ເປັນໄປໄດ້ເພື່ອຮັບປະກັນກິດຈະ ກຳ ຂອງມະນຸດ:
- ການເປັນໂຣກ Pancreatic ໃນໂຣກເບົາຫວານປະເພດ 1 ກ່ອນການເລີ່ມຕົ້ນຂອງອາການແຊກຊ້ອນຮ້າຍແຮງຂອງພະຍາດນີ້ເຊັ່ນ: ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຫົວ
- ພະຍາດເບົາຫວານຂັ້ນສອງ, ເຊິ່ງສາມາດເກີດຈາກວິຊາສະເພາະຂອງໂຣກ pancreatitis, ໃນນັ້ນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະເຮັງ.
- ການປະກົດມີແຜໃນໂຄງສ້າງຂອງເນື້ອເຍື່ອຂອງອະໄວຍະວະຕ່າງໆລວມທັງໂຣກເນື້ອເຍື່ອຫຸ້ມສະ ໝອງ ອັກເສບຫຼືເນື້ອເຍື່ອອ່ອນ, ການຕາຍຂອງເນື້ອເຍື້ອຢ່າງຫຼວງຫຼາຍ, ການອັກເສບປະເພດຕ່າງໆໃນ peritoneum.
ແຕ່ລະຕົວຊີ້ບອກຂ້າງເທິງແມ່ນກົງກັນຂ້າມຫຼາຍ, ສະນັ້ນ ຄຳ ຖາມກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການຖ່າຍທອດແມ່ນຖືກພິຈາລະນາໃຫ້ຄົນເຈັບແຕ່ລະຄົນເປັນສ່ວນບຸກຄົນແລະຖືກຕັດສິນໃຈໂດຍທ່ານ ໝໍ ຜູ້ທີ່ປະເມີນຄວາມສ່ຽງທັງ ໝົດ ແລະຜົນກະທົບທາງລົບທີ່ອາດຈະເກີດຂື້ນຂອງຂັ້ນຕອນ.
ນອກເຫນືອໄປຈາກຕົວຊີ້ບອກ, ມີຈໍານວນ contraindications ໃນການດໍາເນີນການຖ່າຍທອດກະດູກສັນຫຼັງແມ່ນຖືກຫ້າມຢ່າງເຂັ້ມງວດ:
- ການປະກົດຕົວແລະການພັດທະນາຂອງໂຣກ neoplasms ທີ່ບໍ່ເປັນປະໂຫຍດ,
- ພະຍາດຫົວໃຈຫລາກຫລາຍຊະນິດເຊິ່ງການສະແດງຄວາມບໍ່ພຽງພໍຂອງເສັ້ນເລືອດ,
- ພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານ
- ການປະກົດຕົວຂອງໂຣກປອດ, ເສັ້ນເລືອດຕັນຫຼືພະຍາດຕິດຕໍ່,
- ສິ່ງເສບຕິດຫລືຕິດເຫຼົ້າ
- ຄວາມຜິດປົກກະຕິທາງຈິດທີ່ຮ້າຍແຮງ,
- ພູມຕ້ານທານທີ່ອ່ອນແອ.
ຖ້າຍັງບໍ່ສາມາດເຮັດໄດ້ໂດຍບໍ່ຕ້ອງຜ່າຕັດ, ຄົນເຈັບຕ້ອງໄດ້ຜ່ານການກວດກາຢ່າງລະອຽດເພື່ອຍົກເວັ້ນອາການແຊກຊ້ອນທີ່ຮ້າຍແຮງທີ່ບໍ່ຄາດຄິດທັງໃນລະຫວ່າງການປະຕິບັດງານແລະໄລຍະຫຼັງການຜ່າຕັດ.
ການສອບເສັງທີ່ມີຜົນບັງຄັບໃຊ້ ຈຳ ນວນ ໜຶ່ງ ຖືກສ້າງຕັ້ງຂຶ້ນໂດຍພິທີການຂອງການປະຕິບັດງານ:
- ECG
- R0 OGK (x-ray ຫນ້າເອິກ),
- Ultrasound ຂອງ OBP ແລະ ZP (ອະໄວຍະວະຂອງທ້ອງແລະຊ່ອງຄອດກະດູກສັນຫຼັງ),
- ການສະແກນ CT (tomography ທີ່ຄິດໄລ່).
ການທົດສອບຫ້ອງທົດລອງທີ່ ຈຳ ເປັນປະກອບມີ:
- ການວິເຄາະທາງຄລີນິກແລະຊີວະເຄມີທົ່ວໄປ, ລວມທັງເລືອດແລະປັດສະວະ amylase,
- ກວດປັດສະວະເພື່ອສຶກສາການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ,
- ກວດຫາໂຣກຕັບອັກເສບ, HIV, RW,
- ການ ກຳ ນົດກຸ່ມເລືອດແລະປັດໃຈ Rh.
ການປຶກສາຫາລືຂອງຜູ້ຊ່ຽວຊານແຄບໄດ້ຖືກແຕ່ງຕັ້ງ:
- endocrinologist
- gastroenterologist
- ແພດຫົວໃຈ
- nephrologist ແລະຜູ້ທີ່ຖືວ່າ ຈຳ ເປັນໂດຍແພດຜ່າຕັດ.
ໃນບາງກໍລະນີ, ຕ້ອງມີການກວດສອບເພີ່ມເຕີມ: ມັນຖືກ ກຳ ນົດໃຫ້ເປັນໂລກເບົາຫວານຮຸນແຮງ, ສັບສົນໂດຍໂຣກ neuropathy. ໃນສະຖານະການນີ້, ຜູ້ເປັນໂລກເບົາຫວານອາດຈະບໍ່ຮູ້ສຶກວ່າເປັນໂຣກ angina, ເພາະສະນັ້ນ, ບໍ່ຈົ່ມວ່າ, ແລະເຖິງແມ່ນວ່າຈະເປັນໂຣກຫຼອດເລືອດຫົວໃຈແລະໂຣກຫົວໃຈຊຸດໂຊມຮ້າຍແຮງ, ແຕ່ການບົ່ງມະຕິໂຣກຫົວໃຈວາຍ (ໂຣກຫົວໃຈ) ບໍ່ໄດ້ຖືກສ້າງຂຶ້ນ. ເພື່ອຊີ້ແຈງມັນ:
- ECHOKG,
- angiography ຂອງເສັ້ນເລືອດ,
- radioisotope ກວດກາຫົວໃຈ.
ວິທີການປິ່ນປົວໂຣກເບົາຫວານປະເພດ 1
ໃນຂັ້ນຕອນຂອງການໃຊ້ຢາໃນປະຈຸບັນ, ວິທີການປິ່ນປົວໃນການປິ່ນປົວພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນແມ່ນພົບຫຼາຍທີ່ສຸດ. ການໃຊ້ວິທີການປິ່ນປົວທົດແທນໂດຍໃຊ້ຢາທີ່ບັນຈຸອິນຊູລິນອາດຈະບໍ່ມີປະສິດຕິຜົນພຽງພໍ, ແລະຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວແບບນີ້ແມ່ນຂ້ອນຂ້າງສູງ.
ປະສິດທິຜົນທີ່ບໍ່ພຽງພໍຂອງການ ນຳ ໃຊ້ການປິ່ນປົວດ້ວຍການທົດແທນແມ່ນຍ້ອນຄວາມສັບສົນໃນການເລືອກປະລິມານຢາ, ຢາທີ່ໃຊ້. ປະລິມານຢາດັ່ງກ່າວຄວນໄດ້ຮັບການຄັດເລືອກໃນແຕ່ລະກໍລະນີ, ຄຳ ນຶງເຖິງຄຸນລັກສະນະສ່ວນຕົວຂອງຮ່າງກາຍຂອງຄົນເຈັບ, ເຊິ່ງມັນອາດຈະເປັນເລື່ອງຍາກທີ່ຈະເຮັດໄດ້ເຖິງແມ່ນວ່ານັກຊ່ຽວຊານດ້ານ endocrinologist ທີ່ມີປະສົບການ.
ສະພາບການທັງ ໝົດ ເຫລົ່ານີ້ໄດ້ກະຕຸ້ນໃຫ້ແພດຊອກຫາວິທີ ໃໝ່ ໃນການຮັກສາໂລກ.
ເຫດຜົນຕົ້ນຕໍທີ່ກະຕຸ້ນໃຫ້ນັກວິທະຍາສາດຄົ້ນຫາວິທີການປິ່ນປົວແບບ ໃໝ່ ແມ່ນດັ່ງຕໍ່ໄປນີ້:
- ຄວາມຮຸນແຮງຂອງພະຍາດ.
- ລັກສະນະຂອງຜົນຂອງການເປັນພະຍາດ.
- ມີຄວາມຫຍຸ້ງຍາກໃນການດັດປັບອາການແຊກຊ້ອນໃນຂະບວນການແລກປ່ຽນນ້ ຳ ຕານ.
ວິທີການປິ່ນປົວພະຍາດທີ່ທັນສະ ໄໝ ທີ່ສຸດແມ່ນ:
- ວິທີການຮັກສາຮາດແວ,
- ການເປັນພະຍາດເຕົ້າໂຮມ
- ການເປັນໂຣກຕຸ່ມ
- ການເຄື່ອນຍ້າຍຂອງຈຸລັງ islet ຂອງຈຸລັງ pancreatic.
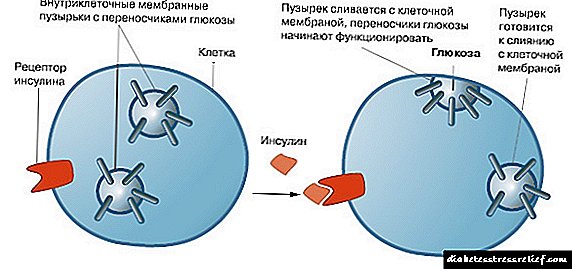
ໃນໂລກເບົາຫວານຂອງຊະນິດ ທຳ ອິດ, ຮ່າງກາຍສະແດງລັກສະນະຂອງການປ່ຽນແປງທາງເດີນອາຫານທີ່ເກີດຂື້ນຍ້ອນການລະເມີດໃນການເຮັດວຽກຂອງຈຸລັງທົດລອງ. ການປ່ຽນແປງທາງເດີນອາຫານສາມາດລົບລ້າງໄດ້ໂດຍການຖ່າຍທອດວັດຖຸຈຸລັງຂອງຈຸລັງຂອງເກາະ Langerhans. ຈຸລັງຂອງພື້ນທີ່ເຫຼົ່ານີ້ຂອງເນື້ອເຍື່ອ pancreatic ແມ່ນຮັບຜິດຊອບສໍາລັບການສັງເຄາະຂອງ insulin ຮໍໂມນໃນຮ່າງກາຍ.
ການຜ່າຕັດໂຣກເບົາຫວານ Pancreatic ສາມາດແກ້ໄຂການເຮັດວຽກໄດ້ແລະຄວບຄຸມຄວາມແຕກຕ່າງທີ່ເປັນໄປໄດ້ໃນຂະບວນການທາງເດີນອາຫານ. ນອກຈາກນັ້ນ, ການຜ່າຕັດສາມາດປ້ອງກັນຄວາມຄືບ ໜ້າ ຂອງພະຍາດດັ່ງກ່າວຕໍ່ໄປແລະລັກສະນະຂອງຮ່າງກາຍຂອງພາວະແຊກຊ້ອນທີ່ກ່ຽວຂ້ອງກັບໂລກເບົາຫວານ.
ການຜ່າຕັດ ສຳ ລັບໂຣກເບົາຫວານປະເພດ 1 ແມ່ນຖືກຕ້ອງ.
ຈຸລັງ Islet ບໍ່ສາມາດເປັນເວລາດົນນານທີ່ຈະຮັບຜິດຊອບຕໍ່ການປັບຕົວຂອງຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍ. ດ້ວຍເຫດຜົນນີ້, ມັນດີທີ່ສຸດທີ່ຈະ ນຳ ໃຊ້ການແບ່ງປັນຂອງຕ່ອມຜູ້ໃຫ້ບໍລິຈາກເຊິ່ງໄດ້ຮັກສາຄວາມສາມາດໃນການເຮັດວຽກໃຫ້ຫຼາຍເທົ່າທີ່ຈະຫຼາຍໄດ້.
ການປະຕິບັດລະບຽບການທີ່ຄ້າຍຄືກັນນັ້ນແມ່ນກ່ຽວຂ້ອງກັບການຮັບປະກັນເງື່ອນໄຂຕ່າງໆທີ່ການຮັບປະກັນຄວາມລົ້ມເຫຼວຂອງຂະບວນການທາງເດີນອາຫານຖືກຮັບປະກັນ.
ເນື້ອແທ້ຂອງການຜ່າຕັດ
ເຊັ່ນດຽວກັນກັບການແຊກແຊງທາງການຜ່າຕັດໃດໆ, ການຜ່າຕັດປ່ຽນຖ່າຍໃນລະບົບຖ່າຍເທມີຄວາມຫຍຸ້ງຍາກຫລາຍຢ່າງ, ໂດຍສະເພາະໃນກໍລະນີຂອງການຜ່າຕັດສຸກເສີນ. ບັນຫາມີສ່ວນພົວພັນກັບການຊອກຫາຜູ້ໃຫ້ທຶນທີ່ ເໝາະ ສົມ, ເຊິ່ງແມ່ນຊາວ ໜຸ່ມ ອາຍຸຕໍ່າກວ່າ 55 ປີ. ຍິ່ງໄປກວ່ານັ້ນ, ພວກເຂົາຕ້ອງມີສຸຂະພາບທີ່ ໜ້າ ເພິ່ງພໍໃຈໃນເວລາເສຍຊີວິດ.
ຫຼັງຈາກອະໄວຍະວະທີ່ຖືກຍ້າຍອອກຈາກຮ່າງກາຍຂອງມະນຸດ, ທາດເຫຼັກໄດ້ຖືກຮັກສາໄວ້ໃນວິທີແກ້ໄຂ Vispan ຫຼື DuPont ແລະວາງໄວ້ໃນຖັງທີ່ມີລະບອບອຸນຫະພູມທີ່ແນ່ນອນ. ສະນັ້ນມັນສາມາດຖືກເກັບໄວ້ເປັນເວລາສັ້ນໆ (ບໍ່ເກີນສາມສິບຊົ່ວໂມງ).
ຖ້າຄົນເຈັບພັດທະນາຄວາມບົກຜ່ອງຂອງ ໝາກ ໄຂ່ຫຼັງຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ, ມັນມັກຈະຖືກແນະ ນຳ ໃຫ້ ດຳ ເນີນການຜ່າຕັດອະໄວຍະວະທັງສອງຢ່າງພ້ອມກັນ, ເຊິ່ງສາມາດເພີ່ມໂອກາດຂອງຜົນໄດ້ຮັບໃນທາງບວກ.
ເຊັ່ນດຽວກັນກັບການແຊກແຊງທາງການແພດ, ການປ່ຽນຖ່າຍສາມາດ ນຳ ໄປສູ່ການພັດທະນາຂອງພາວະແຊກຊ້ອນທີ່ພຽງພໍ, ໃນນັ້ນມີ:
- ການພັດທະນາຂອງຂະບວນການຕິດເຊື້ອໃນຜົ້ງທ້ອງ,
- ການສ້າງທາດແຫຼວຮອບດ້ານການຕິດເຊືອກ,
- ຮູບລັກສະນະຂອງການມີເລືອດໄຫຼໃນລະດັບໃດກໍ່ຕາມ.
ບາງຄັ້ງການປະຕິເສດຂອງອະໄວຍະວະທີ່ຖືກຍົກຍ້າຍເກີດຂື້ນ. ນີ້ອາດຈະຖືກສະແດງໂດຍການມີ amylase ໃນນໍ້າຍ່ຽວ. ມັນຍັງສາມາດກວດພົບໄດ້ດ້ວຍການກວດວິເຄາະ. ໃນກໍລະນີນີ້, ອະໄວຍະວະເລີ່ມເພີ່ມຂື້ນ. ການດໍາເນີນການສຶກສາໂດຍໃຊ້ ultrasound ແມ່ນຍັງຂ້ອນຂ້າງຍາກ.
ການປະຕິບັດງານກ່ຽວກັບການປູກຖ່າຍສະ ໜອງ ໄລຍະເວລາຟື້ນຟູທີ່ຍາວນານແລະ ລຳ ບາກ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ.
ໃນລະຫວ່າງໄລຍະເວລານີ້, ຢາຕ້ານພູມຕ້ານທານແມ່ນຖືກ ກຳ ນົດໃຫ້ມີຄວາມຢູ່ລອດທີ່ດີທີ່ສຸດຂອງອະໄວຍະວະ.
ອີງຕາມສະຖິຕິ, ເມື່ອ ສຳ ເລັດການປະຕິບັດງານດັ່ງກ່າວ, ການຢູ່ລອດໄດ້ຖືກສັງເກດເປັນເວລາສອງປີໃນຫຼາຍກວ່າ 80 ເປີເຊັນຂອງຄົນເຈັບ.
ປັດໃຈຕົ້ນຕໍທີ່ສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບຂອງການປະຕິບັດງານແມ່ນ:
- ສະພາບຂອງອະໄວຍະວະທີ່ຖືກຍ້າຍໃນຊ່ວງເວລາຂອງການປ່ຽນຖ່າຍ,
- ລະດັບສຸຂະພາບແລະອາຍຸສູງສຸດໃນເວລາທີ່ຜູ້ເສັຍຊີວິດຂອງຜູ້ເສັຽຊີວິດ,
- ອັດຕາສ່ວນຂອງຄວາມເຂົ້າກັນຂອງຜູ້ໃຫ້ທຶນແລະແພຈຸລັງຂອງຜູ້ຮັບ,
- ສະຖານະພາບ hemodynamic ຂອງຄົນເຈັບ.
ໃນກໍລະນີຂອງການຍົກຍ້າຍຈາກຜູ້ໃຫ້ບໍລິຈາກທີ່ມີຊີວິດໃນໄລຍະຍາວ, ການຄາດຄະເນແມ່ນມີຄວາມເອື້ອອໍານວຍທີ່ສຸດ, ເພາະວ່າເກືອບ 40 ເປີເຊັນຂອງຄົນເຈັບມີລັກສະນະຈາກການຟື້ນຟູຢ່າງສົມບູນ.
ເຕັກນິກ ສຳ ລັບການບໍລິຫານແບບ intravenous ຂອງ islets ຂອງ Langerhans (ຈຸລັງອະໄວຍະວະ) ໄດ້ພິສູດວ່າມັນບໍ່ດີທີ່ສຸດແລະຢູ່ໃນຂັ້ນຕອນຂອງການປັບປຸງ. ສິ່ງນີ້ເກີດຂື້ນເພາະວ່າມັນເປັນການຍາກທີ່ຈະປະຕິບັດການປະຕິບັດງານແບບນີ້. ນີ້ແມ່ນຍ້ອນວ່າເມັດຫມາກພ້າວຂອງຜູ້ໃຫ້ບໍລິຈາກເຮັດໃຫ້ມັນສາມາດໄດ້ຮັບພຽງແຕ່ ຈຳ ນວນ ໜ້ອຍໆ ຂອງຈຸລັງທີ່ ຈຳ ເປັນ.
ນອກຈາກນີ້, ການພັດທະນາການ ນຳ ໃຊ້ການຖ່າຍທອດຈາກ embryos, ການ ນຳ ໃຊ້ຈຸລັງ ລຳ ຕົ້ນ, ເຊັ່ນດຽວກັນກັບຊີ້ນ ໝູ ສຳ ລັບການຖ່າຍທອດໃຫ້ກັບມະນຸດແມ່ນ ກຳ ລັງ ດຳ ເນີນຢູ່, ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນລະຫວ່າງການ ດຳ ເນີນງານດັ່ງກ່າວ, ທາດເຫຼັກລັບລັບອິນຊູລິນໃນໄລຍະເວລາສັ້ນໆ.
ສ່ວນຫຼາຍແລ້ວ, ການໃຊ້ອາຫານທີ່ສົມດູນ, ອາຫານທີ່ ເໝາະ ສົມແລະອອກ ກຳ ລັງກາຍປານກາງສາມາດເຮັດໃຫ້ເປັນປົກກະຕິຂອງກະຕຸກໄດ້.
ການ ທຳ ມະດາຂອງຄວາມສາມາດທີ່ເປັນປະໂຫຍດຂອງກະຕ່າເຮັດໃຫ້ມັກຈະພຽງພໍທີ່ຈະບັນລຸການແກ້ໄຂທີ່ ໝັ້ນ ຄົງໃນການພັດທະນາພະຍາດ.
ການມີໂຣກເບົາຫວານໃນຄົນເຈັບບໍ່ແມ່ນການສະແດງໃຫ້ເຫັນເຖິງການຜ່າຕັດ.
ການແຊກແຊງໃນການຜ່າຕັດໃນຮ່າງກາຍແມ່ນ ດຳ ເນີນໃນກໍລະນີທີ່:
- ປະສິດທິພາບຂອງການຮັກສາແບບອະນຸລັກ.
- ຄົນເຈັບມີຄວາມຕ້ານທານຕໍ່ການສັກຢາອິນຊູລິນ subcutaneous.
- ຄວາມຜິດປົກກະຕິຂອງຂະບວນການທາງເດີນອາຫານໃນຮ່າງກາຍ.
- ການປະກົດຕົວຂອງພາວະແຊກຊ້ອນຮ້າຍແຮງຂອງໂຣກເບົາຫວານປະເພດ 1 ແລະປະເພດ 2.
ຖ້າຫາກວ່າການເປັນໂຣກຜີວ ໜັງ ທີ່ເປັນໂຣກເບົາຫວານປະສົບຜົນ ສຳ ເລັດ, ຫຼັງຈາກນັ້ນທຸກໆ ໜ້າ ທີ່ຂອງອະໄວຍະວະກໍ່ໄດ້ຮັບການຟື້ນຟູຢ່າງເຕັມສ່ວນ.
ການຜ່າຕັດດ້ວຍໂຣກ Pancreatic ແມ່ນມີປະສິດຕິຜົນສູງສຸດຖ້າການຜ່າຕັດປະຕິບັດໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ. ນີ້ແມ່ນເນື່ອງມາຈາກຄວາມຈິງທີ່ວ່າມີຄວາມຄືບ ໜ້າ ຕໍ່ໆໄປຂອງພະຍາດ, ຄວາມຜິດປົກກະຕິຂັ້ນສອງທີ່ເພີ່ມເຂົ້າໃນການຟື້ນຟູວຽກງານຂອງຮ່າງກາຍຕາມປົກກະຕິແມ່ນຖືກເພີ່ມເຂົ້າໃນພະຍາດທີ່ຕິດພັນ.
ໃນກໍລະນີຂອງການແຊກແຊງໃນການຜ່າຕັດຕໍ່ກັບພື້ນຫລັງຂອງການເປັນໂຣກ retinopathy ທີ່ກ້າວ ໜ້າ, ຜົນຂອງການແຊກແຊງໃນການຜ່າຕັດອາດຈະກາຍເປັນສິ່ງທີ່ກົງກັນຂ້າມ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຢູ່ໃນຮ່າງກາຍຂອງຄົນເຈັບບໍ່ເກີນຄວາມເປັນໄປໄດ້ຂອງການຊຸດໂຊມຖ້າການຜ່າຕັດຖືກປະຖິ້ມ.
ການແຊກແຊງໃນການຜ່າຕັດຮຽກຮ້ອງໃຫ້ມີອຸປະກອນການບໍລິຈາກ.
ກ່ອນການຜ່າຕັດ, ຄົນເຈັບຄວນຮັບຮູ້ວ່າການປະກົດຕົວຂອງໂຣກແຊກຊ້ອນໃນຕັບ, ຫົວໃຈຫຼື ໝາກ ໄຂ່ຫຼັງທີ່ເກີດຂື້ນກັບໂລກເບົາຫວານປະເພດ 1 ສາມາດເພີ່ມຄວາມສ່ຽງຂອງອາການແຊກຊ້ອນຫຼັງຈາກຜ່າຕັດ.
ເຫດຜົນຂອງການປະຕິເສດທີ່ຈະປະຕິບັດການແຊກແຊງທາງການຜ່າຕັດອາດຈະແມ່ນການມີພະຍາດເພີ່ມເຕີມເຊັ່ນໂຣກມະເລັງຫຼືວັນນະໂລກໃນຄົນເຈັບທີ່ເປັນໂຣກເບົາຫວານທີ່ຕິດເຊື້ອອິນຊູລິນ.
ການຜ່າຕັດກະດູກສັນຫຼັງແມ່ນປະຕິບັດໂດຍການຜ່າຕັດບໍລິເວນທ້ອງ. ອະໄວຍະວະຂອງຜູ້ບໍລິຈາກຖືກວາງຢູ່ເບື້ອງຂວາຂອງພົກຍ່ຽວ. ການປະຕິບັດເສັ້ນເລືອດໃນເສັ້ນເລືອດ ດຳ. ການປະຕິບັດງານແມ່ນຂັ້ນຕອນທີ່ສັບສົນຫຼາຍ, ຄວາມສັບສົນຂອງຂັ້ນຕອນການຜ່າຕັດແມ່ນຢູ່ໃນຄວາມອ່ອນແອສູງຂອງຕ່ອມ.
ການ ກຳ ຈັດຕ່ອມສ່ວນຕົວຂອງຄົນເຈັບບໍ່ໄດ້ຖືກປະຕິບັດ, ເນື່ອງຈາກວ່າຕ່ອມ ກຳ ເນີດ, ເຖິງແມ່ນວ່າບາງສ່ວນຈະຢຸດເຮັດ ໜ້າ ທີ່ທີ່ໄດ້ຮັບມອບ ໝາຍ, ກໍ່ຍັງສືບຕໍ່ມີສ່ວນໃນການເຜົາຜະຫລານໃນຮ່າງກາຍຂອງຄົນເຈັບ. ມັນໃຊ້ເວລາສ່ວນຫນຶ່ງໃນຂະບວນການຍ່ອຍອາຫານ.
ຫຼັງຈາກການຜ່າຕັດ ສຳ ເລັດແລ້ວ, ຝາອັດປາກມົດລູກຈະຖືກເຊາະເຈື່ອນແລະມີຮູເພື່ອເອົານ້ ຳ ທີ່ເກີນອອກ.
ການຜ່າຕັດແມ່ນປະຕິບັດພາຍໃຕ້ອາການສລົບທົ່ວໄປແລະໃຊ້ເວລາປະມານ 4 ຊົ່ວໂມງ.
ດ້ວຍການແຊກແຊງໃນການຜ່າຕັດທີ່ປະສົບຜົນ ສຳ ເລັດ, ຄົນເຈັບໄດ້ຮັບການ ກຳ ຈັດການເອື່ອຍອີງຂອງອິນຊູລິນຢ່າງສົມບູນ, ແລະຄວາມເປັນໄປໄດ້ຂອງການຮັກສາພະຍາດທີ່ສົມບູນເພີ່ມຂື້ນຫຼາຍເທື່ອ.
ມັນຄວນຈະຈື່ໄວ້ວ່າຜົນໄດ້ຮັບທີ່ດີຈາກການເປັນໂຣກຫມາກພ້າວສາມາດບັນລຸໄດ້ພຽງແຕ່ມີການແຊກແຊງທາງການຜ່າຕັດໃນໄລຍະເລີ່ມຕົ້ນຂອງການພັດທະນາຂອງພະຍາດ. ຂັ້ນຕອນຂອງການພັດທະນາຂອງພະຍາດນີ້ແມ່ນມີລັກສະນະຂອງການຂາດອາການແຊກຊ້ອນໃນຮ່າງກາຍຂອງຄົນເຈັບທີ່ສາມາດເຮັດໃຫ້ຂະບວນການຟື້ນຟູຄວາມສາມາດໃນການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນ.
ສ່ວນຫຼາຍແລ້ວ, ການຖ່າຍເບົາເປັນພະຍາດທີ່ ກຳ ນົດໄວ້ ສຳ ລັບໂລກເບົາຫວານຊະນິດ 1 ຫຼືຊະນິດ 2, ພ້ອມດ້ວຍການພັດທະນາສະພາບທາງດ້ານພະຍາດເຊັ່ນ:
- ພະຍາດເບົາຫວານທີ່ເສື່ອມໂຊມ
- retinopathy ນໍາໄປສູ່ການສູນເສຍວິໄສທັດ,
- ຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງໃນຕອນທ້າຍ,
- ຄວາມເສຍຫາຍ CNS
- ພະຍາດ endocrine ຮ້າຍແຮງ,
- ຄວາມເສຍຫາຍຕໍ່ຝາຂອງເຮືອຂະ ໜາດ ໃຫຍ່.
ການໂອນຖ່າຍຍັງສາມາດຖືກ ກຳ ນົດໃຫ້ເປັນພະຍາດເບົາຫວານຂັ້ນສອງ, ກຳ ລັງພັດທະນາດ້ວຍພະຍາດດັ່ງຕໍ່ໄປນີ້:
- pancreatitis ຮ້າຍແຮງ, ປະກອບດ້ວຍ necrosis ຂອງແພຈຸລັງອະໄວຍະວະ,
- ໂລກມະເລັງ
- ຄວາມຕ້ານທານຕໍ່ອິນຊູລິນທີ່ເກີດຈາກພະຍາດ Cushing, ພະຍາດເບົາຫວານໃນທ້ອງຫຼືໂຣກກະເພາະ.
- hemochromatosis.
ໃນກໍລະນີທີ່ຫາຍາກ, ການຜ່າຕັດປ່ຽນຖ່າຍແມ່ນຖືກ ກຳ ນົດໃຫ້ຜູ້ທີ່ເປັນພະຍາດທີ່ ນຳ ໄປສູ່ການປ່ຽນແປງຂອງໂຄງສ້າງຂອງກະຕຸກ. ເຫຼົ່ານີ້ລວມມີ:
- ມີຕ່ອມໃນຕັບອ່ອນໆ
- necrosis pancreatic ຢ່າງກວ້າງຂວາງ,
- ການສະກັດກັ້ນ, ປະກອບສ່ວນເຂົ້າໃນການລະເມີດ ໜ້າ ທີ່ຂອງກະດູກສັນຫຼັງແລະບໍ່ ເໝາະ ສົມກັບການປິ່ນປົວແບບມາດຕະຖານ.
ໃນກໍລະນີເຫຼົ່ານີ້, ການຍ້າຍຖ່າຍແມ່ນຫາຍາກທີ່ສຸດ, ເນື່ອງຈາກຄວາມຫຍຸ້ງຍາກທາງດ້ານການເງິນແລະເຕັກນິກທີ່ກ່ຽວຂ້ອງກັບການຊອກຫາຜູ້ໃຫ້ບໍລິຈາກສົບແລະການຄຸ້ມຄອງໄລຍະເວລາຫລັງການຜ່າຕັດ.
ການຜ່າຕັດກະຕຸກແມ່ນບໍ່ປະຕິບັດ:
- ໃນຂັ້ນຕອນຂອງການເປັນໂຣກຫົວໃຈວາຍ,
- ມີ atherosclerosis ຮ້າຍແຮງຂອງເສັ້ນເລືອດແດງໃຫຍ່,
- ກັບ cardiomyopathy, ເຊິ່ງປະກອບສ່ວນກັບຄວາມຜິດປົກກະຕິຂອງການໄຫຼວຽນຂອງເລືອດ,
- ມີການປ່ຽນແປງທີ່ບໍ່ປ່ຽນແປງໄດ້ໃນເນື້ອເຍື່ອຂອງອະໄວຍະວະພາຍໃນທີ່ພັດທະນາຕໍ່ກັບຄວາມເປັນມາຂອງໂລກເບົາຫວານ,
- ມີຄວາມຜິດປົກກະຕິທາງຈິດ
- ມີການຕິດເຊື້ອ HIV
- ກັບເຫຼົ້າ,
- ສຳ ລັບສິ່ງເສບຕິດຢາເສບຕິດ
- ກັບພະຍາດ oncological.
ຂັ້ນຕອນນີ້ແມ່ນເພື່ອແນໃສ່ສ້າງແຜນການປິ່ນປົວແລະປ້ອງກັນຄວາມຫຍຸ້ງຍາກທີ່ບໍ່ໄດ້ຄາດຄິດໃນລະຫວ່າງການຜ່າຕັດແລະໃນໄລຍະຟື້ນຟູໄວ. ໃນຂັ້ນຕອນນີ້, ກຳ ນົດຕົວຊີ້ວັດແລະ contraindications, ທົບທວນລະບຽບການປິ່ນປົວ, ດຳ ເນີນການກວດແລະຊອກຫາອະໄວຍະວະຂອງຜູ້ໃຫ້ທຶນ.
ສຸດທ້າຍແມ່ນພາກສ່ວນທີ່ຫຍຸ້ງຍາກທີ່ສຸດຂອງການກະກຽມ; ການຊອກຫາຜູ້ໃຫ້ທຶນສາມາດໃຊ້ເວລາຫຼາຍປີ. ຖ້າມີຄວາມ ຈຳ ເປັນ, ຄວນປ່ຽນຖ່າຍຮ່ວມກັນ, ໄລຍະເວລານີ້ຈະແກ່ຍາວເຖິງປີ. ຫຼັງຈາກພົບເຫັນອະໄວຍະວະ, ຜູ້ຮັບໄດ້ຜ່ານຂັ້ນຕອນການບົ່ງມະຕິດັ່ງຕໍ່ໄປນີ້:
- Ultrasound ຂອງຜົ້ງທ້ອງ. ມັນຖືກນໍາໃຊ້ເພື່ອປະເມີນສະພາບຂອງຫມາກໄຂ່ຫຼັງ, ຕັບ, ແລະ duodenum.
- ການປຶກສາຫາລືຂອງຜູ້ຊ່ຽວຊານແຄບ. ມີຄວາມ ຈຳ ເປັນໃນການ ກຳ ນົດ contraindications ສຳ ລັບການຜ່າຕັດທີ່ກ່ຽວຂ້ອງກັບການເຮັດວຽກທີ່ບົກຜ່ອງຂອງອະໄວຍະວະພາຍໃນ.
- ການປຶກສາຫາລືຂອງນັກຊ່ຽວຊານກ່ຽວກັບອາການສລົບ. ຊ່ວຍໃຫ້ທ່ານສາມາດ ກຳ ນົດວ່າຄົນເຈັບບໍ່ມີປະຕິກິລິຍາທາງລົບຕໍ່ອາການສລົບ.
- PET CT scan ຂອງທ້ອງ. ຊ່ວຍກວດຫາໂຣກ foci ຂັ້ນສອງໃນມະເລັງຂອງໂລກມະເລັງ.
- ຄອມພິວເຕີ enterocolonography. ປະກອບດ້ວຍການປຶກສາຫາລືກັບພະຍາດກະເພາະອາຫານ.
- ການສຶກສາຂອງຫົວໃຈ. ການກວດກາຢ່າງລະອຽດຊ່ວຍໃນການ ກຳ ນົດວ່າຄົນເຈັບມີຄວາມພ້ອມ ສຳ ລັບການຜ່າຕັດປ່ຽນອະໄວຍະວະ. ມັນໄດ້ຖືກແນະນໍາໃຫ້ຜ່ານການສະແກນ radioisotope ແລະ angiography ຂອງເຮືອໃຫຍ່ຂອງຫົວໃຈ.
ການທົດສອບ
ແຜນການ ສຳ ລັບກວດຄົນເຈັບກ່ອນການຖ່າຍທອດປະກອບມີ:
- ກວດເລືອດແລະປັດສະວະ,
- ກວດເລືອດ ສຳ ລັບພະຍາດຊຶມເຊື້ອ latent,
- ກວດເລືອດແລະຖ່າຍປັດສະວະຊີວະເຄມີ,
- ການທົດສອບຄວາມເຂົ້າກັນຂອງເນື້ອເຍື່ອ
- ການວິເຄາະຂອງເຄື່ອງ ໝາຍ ເນື້ອງອກ.
ຫຼັງຈາກການຜ່າຕັດປ່ຽນຕຸ່ມໃນເວລາກາງເວັນ, ຄົນເຈັບແມ່ນຢູ່ໃນ ໜ່ວຍ ເບິ່ງແຍງຄົນເຈັບ. ຫ້າມໃຊ້ອາຫານແລະທາດແຫຼວໃນໄລຍະນີ້. ການດື່ມນ້ ຳ ສະອາດແມ່ນອະນຸຍາດ 24 ຊົ່ວໂມງຫຼັງຈາກຜ່າຕັດ. ຫຼັງຈາກ 3 ວັນ, ການແນະ ນຳ ຜະລິດຕະພັນອາຫານເຂົ້າໃນອາຫານແມ່ນຖືກອະນຸຍາດ. ອະໄວຍະວະເລີ່ມຕົ້ນເຮັດວຽກເກືອບທັນທີ. ການຟື້ນຟູຢ່າງເຕັມທີ່ຕ້ອງການຢ່າງ ໜ້ອຍ 2 ເດືອນ.
ປະຕິບັດຂັ້ນຕອນໃນການປ່ຽນແທນບັນດາ islet ຂອງ Langerhans
ຂັ້ນຕອນການທົດແທນເດັກນ້ອຍຂອງ Langerhans ແມ່ນປະຕິບັດທີ່ແຕກຕ່າງຈາກຂັ້ນຕອນການຖ່າຍທອດ. ໂດຍວິທີທາງການ, ກັບຂັ້ນຕອນການເປັນໂຣກເບົາຫວານນີ້ແມ່ນໄດ້ຮັບການປິ່ນປົວຢ່າງກວ້າງຂວາງໃນສະຫະລັດອາເມລິກາ.
ການແຊກແຊງໃນການຜ່າຕັດແບບນີ້ແມ່ນເຮັດ ສຳ ລັບໂຣກເບົາຫວານຊະນິດໃດ.
ສຳ ລັບການຜ່າຕັດ, ຈຸລັງຂອງຜູ້ໃຫ້ບໍລິຈາກ ໜຶ່ງ ຄົນຫຼືຫຼາຍກວ່ານັ້ນແມ່ນຖືກ ນຳ ໄປໃຊ້. ຈຸລັງຂອງຜູ້ໃຫ້ທຶນໄດ້ຖືກສະກັດເອົາມາຈາກຈຸລັງຂອງ pancreatic ໂດຍໃຊ້ enzymes.
ຈຸລັງຂອງຜູ້ໃຫ້ທຶນທີ່ໄດ້ຮັບແມ່ນຖືກໃສ່ເຂົ້າໄປໃນເສັ້ນເລືອດປະຕູຂອງຕັບໂດຍໃຊ້ທໍ່ລະບາຍ. ຫຼັງຈາກການແນະ ນຳ ເຂົ້າສູ່ເສັ້ນເລືອດ, ຈຸລັງໄດ້ຮັບສານອາຫານແລະເລີ່ມຕອບສະ ໜອງ ໂດຍການສັງເຄາະອິນຊູລິນຕໍ່ລະດັບນ້ ຳ ຕານໃນເລືອດທີ່ເພີ່ມຂື້ນໃນ plasma ເລືອດ.
ປະຕິກິລິຍາຂອງຈຸລັງ manifests ຕົວຂອງມັນເອງເກືອບທັນທີແລະເພີ່ມຂື້ນໃນມື້ຕໍ່ມາ. ນີ້ນໍາໄປສູ່ຄວາມຈິງທີ່ວ່າຜູ້ປ່ວຍທີ່ປະຕິບັດງານໄດ້ຮັບການກໍາຈັດການເອື່ອຍອີງຂອງ insulin ຢ່າງສົມບູນ.
ການປະຕິບັດການແຊກແຊງດັ່ງກ່າວໃນຮ່າງກາຍເຮັດໃຫ້ເກີດຄວາມຈິງທີ່ວ່າ, ເຖິງວ່າຄວາມຈິງທີ່ວ່າການເຮັດວຽກຂອງກະຕ່າຍບໍ່ໄດ້ຮັບການຟື້ນຟູຢ່າງເຕັມສ່ວນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະສາມາດບັນລຸຜົນທາງການຮັກສາທີ່ດີມີຄວາມສ່ຽງ ໜ້ອຍ ທີ່ຈະມີອາການແຊກຊ້ອນຕື່ມອີກ.
ການຮັກສາພະຍາດເບົາຫວານຢ່າງສົມບູນໂດຍວິທີການນີ້ສາມາດບັນລຸໄດ້ພຽງແຕ່ຖ້າວ່າບໍ່ມີພະຍາດທີ່ ສຳ ຄັນໃນການເຮັດວຽກຂອງອະໄວຍະວະພາຍໃນ.
ການໃຊ້ວິທີການແຊກແຊງການຜ່າຕັດແບບນີ້ໃນຮ່າງກາຍຂອງຄົນເຈັບເຮັດໃຫ້ສາມາດປ້ອງກັນຄົນເຈັບບໍ່ໃຫ້ພັດທະນາການຜິດປົກກະຕິທີ່ຮ້າຍແຮງໃນການຈັດຕັ້ງປະຕິບັດຂະບວນການທາງເດີນອາຫານ.
ການ ນຳ ໃຊ້ວິທີການປິ່ນປົວນີ້ສາມາດຢຸດຢັ້ງການພັດທະນາຂອງໂລກເບົາຫວານໃນຄົນເຈັບ.
ຫຼັງຈາກການຜ່າຕັດ, ຄົນເຈັບບໍ່ຄວນອອກຈາກຕຽງນອນໃນໂຮງ ໝໍ ໃນເວລາກາງເວັນ.
ຫຼັງຈາກ ໜຶ່ງ ມື້ຫຼັງຈາກການແຊກແຊງ, ຄົນເຈັບໄດ້ຮັບອະນຸຍາດໃຫ້ດື່ມນ້ ຳ. ຫຼັງຈາກສາມມື້, ອາຫານໄດ້ຮັບອະນຸຍາດ.
ຕ່ອມຂອງຄົນເຈັບເລີ່ມຕົ້ນເຮັດວຽກຕາມປົກກະຕິເກືອບທັນທີຫຼັງຈາກການຖ່າຍເບົາ.
ການຟື້ນຟູຢ່າງເຕັມທີ່ເກີດຂື້ນພາຍໃນສອງເດືອນ. ເພື່ອປ້ອງກັນຂະບວນການປະຕິເສດ, ຄົນເຈັບໄດ້ຖືກ ກຳ ນົດໃຫ້ໃຊ້ຢາທີ່ສະກັດກັ້ນປະຕິກິລິຍາຂອງລະບົບພູມຕ້ານທານ.
ຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດແມ່ນປະມານ 100 ພັນໂດລາສະຫະລັດ, ແລະການຟື້ນຟູຫຼັງການຜ່າຕັດແລະການຮັກສາພູມຕ້ານທານມີລາຄາຕັ້ງແຕ່ 5 ເຖິງ 20 ພັນໂດລາ. ຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວແມ່ນຂື້ນກັບການຕອບສະ ໜອງ ຂອງຄົນເຈັບ.
ເພື່ອຮຽນຮູ້ເພີ່ມເຕີມກ່ຽວກັບການເຮັດວຽກຂອງກະຕ່າ, ທ່ານສາມາດເບິ່ງວິດີໂອໃນບົດຄວາມນີ້.
ຂໍ້ບົ່ງຊີ້ ສຳ ລັບການຖ່າຍເບົາຂອງກະເພາະ
ການປະຕິບັດງານແມ່ນປະຕິບັດ ສຳ ລັບພະຍາດດັ່ງຕໍ່ໄປນີ້:
- ສະພາບທາງດ້ານພະຍາດຫຼືພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານປະເພດ 1 ແລະຊະນິດ 2, ພ້ອມທັງຮູບແບບຂັ້ນສອງຂອງໂລກເບົາຫວານແລະໂລກເບົາຫວານ hyperlabile,
- ມະເລັງ
- ໂຣກ Cushing
- ການລົບກວນຂອງລະບົບຮໍໂມນ,
- nephropathy ແມ່ນຂັ້ນຕອນຂອງການຢູ່ປາຍຍອດ.
ການຜ່າຕັດກະດູກສັນຫຼັງແມ່ນມີຄວາມ ຈຳ ເປັນໃນກໍລະນີທີ່ສານອະນຸມູນອິດສະຫຼະທີ່ປິດລັບບໍ່ໄດ້ຖືກຍ້າຍອອກຈາກມັນຢ່າງສິ້ນເຊີງ, ແຕ່ຍັງຢູ່ພາຍໃນ, ທຳ ລາຍຕ່ອມ.
ຂໍ້ບົກຜ່ອງ contraindications ຢ່າງແທ້ຈິງທົ່ວໄປສໍາລັບການເປັນໂຣກຕັບແມ່ນ:
- ປະເທດຢູ່ປາຍຍອດ
- ກັບໂລກເບົາຫວານ - ຄວາມຜິດປົກກະຕິທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້,
- ຄວາມຜິດປົກກະຕິຂອງອະໄວຍະວະທີ່ ສຳ ຄັນທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້,
- ເຊັ່ນດຽວກັນກັບພະຍາດຕິດຕໍ່ໃນທ້ອງຖິ່ນແລະເປັນລະບົບທີ່ບໍ່ສາມາດປິ່ນປົວໄດ້ເຊັ່ນ: ໂລກເອດ, ວັນນະໂລກທີ່ມີການເຄື່ອນໄຫວ, ການ ຈຳ ລອງອັກເສບຕັບອັກເສບໄວຣັດ.
ນອກຈາກນັ້ນ, ການປະຕິບັດງານດັ່ງກ່າວບໍ່ໄດ້ຖືກປະຕິບັດ ສຳ ລັບໂຣກມະເຮັງຂອງອະໄວຍະວະໃດກໍ່ຕາມແລະ ສຳ ລັບຄົນເຈັບທີ່ຢູ່ໃນສະພາບທີ່ເປັນອັນຕະລາຍ, ສຳ ລັບຜູ້ທີ່ຕິດສິ່ງເສບຕິດ (ຢາເສບຕິດ, ເຫຼົ້າ), ເຊັ່ນດຽວກັນກັບປັດໃຈທາງຈິດຕະສາດບາງຢ່າງ.
contraindications ທີ່ກ່ຽວຂ້ອງແມ່ນ:
- ອາຍຸຫຼາຍກວ່າ 65 ປີ
- atherosclerosis ທົ່ວໄປ,
- ໂລກອ້ວນຮ້າຍແຮງ (ມີນ້ ຳ ໜັກ ເກີນ 50%),
- ແຜໃນກະເພາະອາຫານແລະ duodenal,
- ejection fraction ຕ່ ຳ ກວ່າ 50%.
ໃນບັນດາພະຍາດເຫຼົ່ານີ້, ການຜ່າຕັດປ່ຽນຖ່າຍໃນກະເພາະແມ່ນຖືກປະຕິບັດ, ແຕ່ວ່າລະດັບຂອງຄວາມສ່ຽງໃນໄລຍະການຜ່າຕັດແລະການແຊກແຊງອາການສລົບແມ່ນສູງຂື້ນຢ່າງຫລວງຫລາຍ.
ເພື່ອຫຼຸດຜ່ອນຄວາມສ່ຽງຕໍ່ການປະຕິເສດຂອງອະໄວຍະວະທີ່ຖືກຍ້າຍ, ຜູ້ປ່ວຍທີ່ໄດ້ຮັບການທົດແທນການເປັນໂຣກ pancreatic ໄດ້ຮັບການປິ່ນປົວດ້ວຍພູມຕ້ານທານ.
ໃນໂລກເບົາຫວານ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ ໝາກ ໄຂ່ຫຼັງຊຸດໂຊມໃນຂັ້ນສຸດທ້າຍ, ມີຕົວຊີ້ບອກ ສຳ ລັບການປ່ຽນຖ່າຍພ້ອມກັນຂອງກະດູກສັນຫຼັງແລະ ໝາກ ໄຂ່ຫຼັງ.
ໃນກໍລະນີນີ້, ສະພາບການຂອງພວກເຂົາເມື່ອໄດ້ຮັບການປິ່ນປົວດ້ວຍພູມຕ້ານທານຈະດີຂື້ນກ່ວາຖ້າພວກເຂົາພ້ອມກັນເປັນໂຣກເຍື່ອຫຸ້ມສະຫມອງ.
ດັ່ງນັ້ນ, ພວກເຮົາສາມາດຕັ້ງຊື່ຕົວເລືອກຕໍ່ໄປນີ້ ສຳ ລັບການ ດຳ ເນີນງານ:
- ໃນກໍລະນີທີ່ເປັນໂຣກ nephropathy ພະຍາດເບົາຫວານ, ຂັ້ນຕອນສຸດທ້າຍຂອງຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງຊໍາເຮື້ອຫຼືໂຣກຫມາກໄຂ່ຫລັງ, ເຊິ່ງໄດ້ຖືກທົດແທນກ່ອນຫນ້ານີ້ - ການປ່ຽນຖ່າຍພ້ອມໆກັນຂອງເມັດຫມາກໄຂ່ຫຼັງແລະຫມາກໄຂ່ຫຼັງແມ່ນຖືກແນະນໍາ,
- ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານປະເພດ 1 ໂດຍບໍ່ມີອາການແຊກຊ້ອນໃນຮູບແບບຂອງໂຣກ nephropathy ຮ້າຍແຮງແມ່ນສະແດງໃຫ້ເຫັນການຜ່າຕັດຂອງໂຣກຊືມແຍກ,
- ຖ້າມີຄວາມ ຈຳ ເປັນໃນການປ້ອງກັນພະຍາດ nephropathy, ຕ້ອງມີການຜ່າຕັດ ໝາກ ໄຂ່ຫຼັງຕາມມາດ້ວຍການຜ່າຕັດຕ່ອມລູກຫມາກ.
ຄົ້ນຫາຜູ້ໃຫ້ທຶນ
ໂຣກຜີວ ໜັງ ເປັນອະໄວຍະວະທີ່ບໍ່ມີການປ່ຽນແປງ, ສະນັ້ນການຜ່າຕັດປ່ຽນຖ່າຍຈາກໂຣກ pancreatic ບໍ່ສາມາດປະຕິບັດໄດ້ຈາກຜູ້ໃຫ້ບໍລິຈາກຊີວິດ.
ການຊອກຫາຜູ້ໃຫ້ບໍລິຈາກ ສຳ ລັບການທົດແທນການຜ່າຕັດກະດູກສັນຫຼັງແມ່ນການຊອກຫາອະໄວຍະວະທີ່ ເໝາະ ສົມ (ມີຂໍ້ ຈຳ ກັດດ້ານອາຍຸ, ການຖ່າຍຈາກຜູ້ໃຫ້ບໍລິຈາກຕ້ອງ ເໝາະ ສົມກັບເນື້ອເຍື່ອຂອງຜູ້ຮັບ, ແລະຜູ້ໃຫ້ບໍລິຈາກຄວນມີເກືອບບໍ່ມີພະຍາດໃນເວລາທີ່ເສຍຊີວິດ).
ມີຄວາມຫຍຸ້ງຍາກອີກຢ່າງ ໜຶ່ງ - ວິທີການຊ່ວຍປະຢັດອະໄວຍະວະ ສຳ ລັບການຖ່າຍທອດ. ພະຍາດ ໜອງ ໃນຕ້ອງການ ຈຳ ນວນອົກຊີຫຼາຍເພື່ອໃຫ້ ເໝາະ ສົມກັບການຖ່າຍທອດ.
ຄວາມອຶດຫິວອົກຊີເຈນເປັນເວລາຫຼາຍກວ່າເຄິ່ງຊົ່ວໂມງແມ່ນເປັນອັນຕະລາຍ ສຳ ລັບນາງ.
ເພາະສະນັ້ນ, ອະໄວຍະວະທີ່ມີຈຸດປະສົງໃນການຖ່າຍທອດຄວນໄດ້ຮັບການປົກປັກຮັກສາເຢັນ - ສິ່ງນີ້ຈະຍືດອາຍຸຂອງມັນໄດ້ເຖິງ 3-6 ຊົ່ວໂມງ.
ໃນມື້ນີ້, ອີງຕາມສະຖິຕິ, ການເປັນໂຣກຕ່ອມຂົມຈະສິ້ນສຸດລົງດ້ວຍຜົນດີໃນປະມານ 85% ຂອງກໍລະນີ.
ການຜ່າຕັດກະດູກສັນຫຼັງໄດ້ຖືກປະຕິບັດເປັນຄັ້ງ ທຳ ອິດໃນປີ 1966, ແຕ່ໂຊກບໍ່ດີ, ຮ່າງກາຍຂອງຄົນເຈັບໄດ້ຖືກປະຕິເສດຈາກອະໄວຍະວະ. ການ ດຳ ເນີນງານທີ່ປະສົບຜົນ ສຳ ເລັດໄດ້ຖືກປະຕິບັດໃນອະນາຄົດລວມທັງຢູ່ປະເທດເຮົາ. ໃນປີ 2004, ບັນດາທ່ານ ໝໍ ຂອງຣັດເຊຍໄດ້ປະຕິບັດການທົດແທນໂຣກຕ່ອມລູກຫມາກໃນເດັກໂດຍມີຜົນໃນທາງບວກ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນມື້ນີ້ ສຳ ລັບຄົນເຈັບທີ່ຕ້ອງການການຜ່າຕັດປ່ຽນພຍາດ, ບັນຫາທີ່ອາດເກີດຂື້ນບໍ່ແມ່ນຄວາມສ່ຽງທີ່ອາດຈະເກີດຂື້ນ, ເຊິ່ງໃນແຕ່ລະປີສາມາດຫຼຸດຜ່ອນໄດ້ຫລາຍຂື້ນ, ແຕ່ວ່າການຂາດເຂີນສະຖານທີ່ທາງການແພດທີ່ມີອຸປະກອນໃນປະເທດຂອງພວກເຮົາແລະຄ່າໃຊ້ຈ່າຍສູງຂອງການຜ່າຕັດປ່ຽນພຍາດທັງໃນຣັດເຊຍແລະ ຕ່າງປະເທດ.
ໂດຍສະເພາະລາຄາທີ່ສູງ ສຳ ລັບການ ດຳ ເນີນງານດັ່ງກ່າວ - ພ້ອມທັງ ສຳ ລັບທຸກໆການແຊກແຊງດັ່ງກ່າວ - ແມ່ນຢູ່ໃນຄລີນິກຕ່າງໆໃນເອີຣົບ, ອາເມລິກາແລະອິດສະລາແອນ. ເນື່ອງຈາກຄ່າໃຊ້ຈ່າຍໃນການຜ່າຕັດປ່ຽນພຍາດປອດ, ຄົນເຈັບ ຈຳ ນວນຫລວງຫລາຍທີ່ຕ້ອງການມັນບໍ່ສາມາດໄດ້ຮັບການປິ່ນປົວທີ່ພວກເຂົາຕ້ອງການ ສຳ ລັບຊີວິດ.
ທາງເລືອກ ສຳ ລັບການປິ່ນປົວທີ່ລາຄາແພງ, ສ່ວນຫຼາຍບໍ່ສາມາດເຂົ້າເຖິງໄດ້, ຢູ່ຄລີນິກເອີຣົບແມ່ນການໂອນຖ່າຍຕຸ່ມໃນໂຮງ ໝໍ ໃນປະເທດອິນເດຍ.
ສະນັ້ນ, ໃນປະເທດອິນເດຍ, ພື້ນຖານເຕັກນິກຂອງຄລີນິກໃຫຍ່ທີ່ທັນສະ ໄໝ ແມ່ນບໍ່ມີທາງທີ່ຕໍ່າກວ່າ, ແລະບາງຄັ້ງກໍ່ລື່ນກາຍຄລີນິກດັ່ງກ່າວໃນອາເມລິກາແລະເອີຣົບ. ຄຸນນະວຸດທິຂອງແພດ ໝໍ ອິນເດຍທີ່ເຮັດວຽກຢູ່ຄລີນິກເຫຼົ່ານີ້ແມ່ນໄດ້ຮັບການຍອມຮັບໃນທົ່ວໂລກ.
ຄລີນິກຂອງອິນເດຍມີຫ້ອງປະຕິບັດການທີ່ມີເຄື່ອງໃຊ້ທີ່ດີ, ໜ່ວຍ ງານເບິ່ງແຍງທີ່ໃກ້ຊິດ, ສູນຄົ້ນຄ້ວາ, ແລະບໍ່ພຽງແຕ່ເຮັດການຜ່າຕັດດ້ວຍອັດຕາຜົນ ສຳ ເລັດສູງເທົ່ານັ້ນ, ແຕ່ຍັງໃຫ້ຜູ້ປ່ວຍຟື້ນຟູຢ່າງມີປະສິດຕິຜົນ.
ຢູ່ຄລີນິກຂອງອິນເດຍ, ການຜ່າຕັດປ່ຽນພຍາດແມ່ນເຮັດ ສຳ ລັບທັງຄົນເຈັບແລະເດັກນ້ອຍຜູ້ໃຫຍ່, ແລະການໃຫ້ບໍລິການຟື້ນຟູຢ່າງເຕັມທີ່ຫຼັງຈາກການປິ່ນປົວກໍ່ໄດ້ສະ ໜອງ ໃຫ້.
ທີ່ຄລີນິກ Apollo ໃນເມືອງ Chennai, ການຜ່າຕັດປ່ຽນຖ່າຍແບບຕັກກະເພາະໄດ້ຖືກປະຕິບັດຢູ່ໃນຫ້ອງປະຕິບັດງານທີ່ທັນສະ ໄໝ ພ້ອມດ້ວຍວິທະຍາສາດແລະເຕັກໂນໂລຢີລ້າສຸດ.
ການຜ່າຕັດແມ່ນ ດຳ ເນີນພາຍໃຕ້ການຄວບຄຸມຂອງທ່ານ ໝໍ Anil Vaidya ທີ່ເປັນຜູ້ຜ່າຕັດປ່ຽນອະໄວຍະວະຫຼາຍຄົນ. ລາວໄດ້ຮັບການຮັບຮອງຈາກສະມາຄົມອາເມລິກາຂອງແພດຜ່າຕັດປ່ຽນຖ່າຍຂອງມະຫາວິທະຍາໄລ Miami.
ທ່ານດຣ Vaidya ໄດ້ເຮັດວຽກເປັນເວລາ 11 ປີຢູ່ໂຮງ ໝໍ ທີ່ມະຫາວິທະຍາໄລ Oxford, ບ່ອນທີ່ທ່ານໄດ້ສຶກສາ, ໃນບັນດາສິ່ງອື່ນໆ, ການປິ່ນປົວໂຣກຜີວໂດຍການຖ່າຍທອດ.
ທ່ານ ໝໍ Anil Vaidya ແມ່ນ ໜຶ່ງ ໃນບັນດາທ່ານ ໝໍ ຜ່າຕັດ ຈຳ ນວນ ໜ້ອຍ ໃນໂລກທີ່ໄດ້ ທຳ ການຜ່າຕັດປ່ຽນຕ່ອມໃຕ້ສະ ໝອງ ຫຼາຍກວ່າ 1000 ຊະນິດແລະມີຄວາມຄິດເຫັນທີ່ມີຄວາມກະຕັນຍູຫລາຍຈາກຜູ້ປ່ວຍ.
ໄດ້ຮັບການດູແລທາງການແພດທີ່ມີຄຸນນະພາບສູງ, ຄົນເຈັບຢູ່ໂຮງ ໝໍ ອາໂປໂລກໍ່ມີໂອກາດທີ່ຈະມີຊີວິດທີ່ແຂງແຮງແລະມີສຸຂະພາບແຂງແຮງ.
- ເບີໂທຟຣີ 24 ຊົ່ວໂມງ: 7 (800) 505 18 63
- ອີເມວ: ປ້ອງກັນອີເມວ
- Skype: IndraMed
- Viber, WhatsApp: 7 (965) 415 06 50
- ໂດຍການປະກອບໃບສະ ໝັກ ຢູ່ໃນເວັບໄຊທ໌້
ການຜ່າຕັດດ້ວຍໂຣກ Pancreatic (ໂຣກຊືມມົດລູກ) ແມ່ນ ໜຶ່ງ ໃນຫຼາຍທີ່ສຸດ, ແຕ່ໃນເວລາດຽວກັນການແຊກແຊງໃນການຜ່າຕັດທີ່ຮ້າຍແຮງ, ເຊິ່ງໄດ້ຖືກ ກຳ ນົດໄວ້ຖ້າຫາກວ່າການປິ່ນປົວແບບອະນຸລັກບໍ່ໄດ້ ນຳ ຜົນໃນທາງບວກໃດໆ. ການລະເມີດຂອງຕ່ອມຂົມສາມາດນໍາໄປສູ່ຜົນສະທ້ອນທີ່ຮ້າຍແຮງ, ເຊິ່ງມັກຈະເຮັດໃຫ້ຄົນເຈັບເສຍຊີວິດ.
ຮູບແບບຕ່າງໆຂອງໂຣກ pancreatitis, ເຊິ່ງປະກອບສ່ວນເຂົ້າໃນການສ້າງໂຣກ necosis ຂອງ pancreatic ແລະ mellitus ພະຍາດເບົາຫວານ, ກຳ ລັງກາຍເປັນສາເຫດຕົ້ນຕໍຂອງການປ່ຽນຖ່າຍຂອງ pancreatic. ການທົດແທນໂຣກ Pancreatic ແມ່ນການປະຕິບັດງານເປັນເວລາຫລາຍຊົ່ວໂມງ, ຫລັງຈາກນັ້ນຄົນເຈັບຄວນຈະຢູ່ໃນໂຮງ ໝໍ ເປັນເວລາຢ່າງ ໜ້ອຍ 3 ຫລື 4 ອາທິດ.
ຄວາມຫຍຸ້ງຍາກໃນການປະຕິບັດງານແລະຄວາມຫຍຸ້ງຍາກທີ່ອາດຈະເກີດຂື້ນຫຼັງຈາກມັນ
ເຊັ່ນດຽວກັນກັບການແຊກແຊງທາງການຜ່າຕັດແບບນີ້, ການຜ່າຕັດປ່ຽນຕ່ອມຂົມມີຄວາມສ່ຽງຕໍ່ການພັດທະນາອາການແຊກຊ້ອນຕ່າງໆເຊັ່ນ:
- ການຕິດເຊື້ອຂອງເນື້ອເຍື່ອໃນທ້ອງ.
- ການສະສົມຂອງ exudate ອັກເສບຢູ່ໃກ້ກັບອະໄວຍະວະທີ່ຖືກຍ້າຍ.
- ມີເລືອດອອກຫລັງຫລາຍ.
- ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ Pancreatic.
- ການເສີມຂອງບາດແຜ.
- ການປະຕິເສດຂອງຕ່ອມຖ່າຍທອດ. ເຫດຜົນຫຼັກທີ່ເຮັດໃຫ້ອັດຕາການຕາຍຂອງຄົນເຈັບສູງພາຍຫຼັງການປ່ຽນອະໄວຍະວະ. ການພັດທະນາຂອງພາວະແຊກຊ້ອນດັ່ງກ່າວແມ່ນສະແດງອອກໂດຍການປາກົດຕົວຂອງ amylase ໃນຍ່ຽວ. ກຳ ນົດອາການຂອງການປະຕິເສດໂດຍການກວດຮ່າງກາຍ. ອະໄວຍະວະທີ່ໄດ້ຮັບການປູກຖ່າຍເລີ່ມເຕີບໃຫຍ່, ເຊິ່ງສັງເກດເຫັນໃນໄລຍະຖ່າຍທອດ ultrasound.
ການທົດແທນໂຣກ Pancreatic ສຳ ລັບໂຣກເບົາຫວານ: ການທົບທວນຄືນ
ໂຣກເບົາຫວານປະເພດ 1 (ໂຣກເພິ່ງອິນຊູລິນ) ແມ່ນພະຍາດທີ່ພົບເລື້ອຍທີ່ສຸດໃນທົ່ວໂລກ. ອີງຕາມສະຖິຕິຈາກອົງການອະນາໄມໂລກ, ປະຈຸບັນປະມານ 80 ລ້ານຄົນທີ່ປະສົບກັບພະຍາດນີ້, ແລະມີແນວໂນ້ມທີ່ແນ່ນອນ ສຳ ລັບຕົວຊີ້ວັດນີ້ຈະເພີ່ມຂື້ນ.
ເຖິງວ່າຈະມີຄວາມຈິງທີ່ວ່າທ່ານ ໝໍ ສາມາດຈັດການກັບບັນດາພະຍາດດັ່ງກ່າວຢ່າງ ສຳ ເລັດຜົນໂດຍ ນຳ ໃຊ້ວິທີການປິ່ນປົວແບບເກົ່າ, ມີບັນຫາທີ່ກ່ຽວຂ້ອງກັບການເລີ່ມຕົ້ນຂອງອາການແຊກຊ້ອນຂອງໂລກເບົາຫວານ, ແລະການຜ່າຕັດຕ່ອມລູກ ໝາກ ອາດ ຈຳ ເປັນຢູ່ທີ່ນີ້. ເວົ້າໃນຕົວເລກ, ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານທີ່ມີອິນຊູລິນ:
- ໄປຕາບອດ 25 ເທື່ອເລື້ອຍກວ່າຄົນອື່ນ
- ປະສົບກັບຄວາມລົ້ມເຫຼວຂອງຫມາກໄຂ່ຫຼັງ 17 ຄັ້ງ
- ໄດ້ຮັບຜົນກະທົບຈາກໂຣກ gangrene 5 ເທື່ອເລື້ອຍກວ່າ,
- ມີບັນຫາກ່ຽວກັບຫົວໃຈ 2 ຄັ້ງເລື້ອຍກວ່າຄົນອື່ນ.
ນອກຈາກນັ້ນ, ອາຍຸຍືນສະເລ່ຍຂອງຜູ້ເປັນໂລກເບົາຫວານແມ່ນເກືອບ ໜຶ່ງ ສ່ວນສາມສັ້ນກ່ວາຜູ້ທີ່ບໍ່ຂື້ນກັບນໍ້າຕານໃນເລືອດ.
ເມື່ອໃຊ້ວິທີການປິ່ນປົວທົດແທນ, ຜົນກະທົບຂອງມັນອາດຈະບໍ່ຢູ່ໃນຄົນເຈັບທຸກຄົນ, ແລະຄ່າໃຊ້ຈ່າຍໃນການປິ່ນປົວແບບນີ້ກໍ່ບໍ່ສາມາດຈ່າຍໄດ້ ສຳ ລັບທຸກໆຄົນ. ສິ່ງນີ້ສາມາດອະທິບາຍໄດ້ງ່າຍໂດຍຄວາມຈິງທີ່ວ່າຢາ ສຳ ລັບການປິ່ນປົວແລະຂະ ໜາດ ທີ່ຖືກຕ້ອງຂອງມັນແມ່ນຂ້ອນຂ້າງຍາກທີ່ຈະເລືອກເອົາ, ໂດຍສະເພາະແມ່ນຍ້ອນມັນ ຈຳ ເປັນທີ່ຈະຜະລິດມັນເປັນສ່ວນບຸກຄົນ.
ບັນດາທ່ານ ໝໍ ຍູ້ແຮງການຊອກຫາວິທີການປິ່ນປົວແບບ ໃໝ່:
- ຄວາມຮຸນແຮງຂອງພະຍາດເບົາຫວານ
- ລັກສະນະຂອງຜົນໄດ້ຮັບຂອງພະຍາດ,
- ຄວາມຫຍຸ້ງຍາກໃນການແກ້ໄຂອາການແຊກຊ້ອນຂອງທາດແປ້ງທາດແປ້ງ.
ວິທີການທີ່ທັນສະ ໄໝ ກວ່າໃນການ ກຳ ຈັດພະຍາດລວມມີ:
- ວິທີການຮັກສາຮາດແວ
- ການເປັນໂຣກຕຸ່ມ,
- ການເປັນໂຣກຕຸ່ມ
- islet cell transplantation.
ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າໃນໂຣກເບົາຫວານ, ການປ່ຽນແປງທາງເດີນອາຫານທີ່ປະກົດຂື້ນຍ້ອນການເຮັດວຽກຜິດປົກກະຕິຂອງຈຸລັງເບຕ້າສາມາດກວດພົບໄດ້, ການຮັກສາພະຍາດດັ່ງກ່າວອາດເປັນຍ້ອນການປ່ຽນລູກນ້ອຍຂອງ Langerhans.
ການແຊກແຊງໃນການຜ່າຕັດແບບນີ້ສາມາດຊ່ວຍໃນການຄວບຄຸມຄວາມແຕກຕ່າງໃນຂະບວນການທາງເດີນອາຫານຫຼືກາຍເປັນການຄໍ້າປະກັນໃນການປ້ອງກັນການພັດທະນາຂອງພາວະແຊກຊ້ອນມັດທະຍົມທີ່ຮ້າຍແຮງແນ່ນອນຂອງໂຣກເບົາຫວານ, ການເພິ່ງພາອິນຊູລິນ, ເຖິງວ່າຈະມີຄ່າໃຊ້ຈ່າຍສູງໃນການຜ່າຕັດ, ດ້ວຍໂລກເບົາຫວານການຕັດສິນໃຈນີ້ແມ່ນຖືກຕ້ອງ.
ໃນບາງກໍລະນີ, ມັນມີໂອກາດທີ່ແທ້ຈິງທີ່ຈະຫັນປ່ຽນການພັດທະນາຂອງພາວະແຊກຊ້ອນຂອງໂລກເບົາຫວານທີ່ໄດ້ເລີ່ມຕົ້ນຫຼືຢຸດພວກມັນ.
ການຜ່າຕັດປ່ຽນຕັກກະຕາຄັ້ງ ທຳ ອິດແມ່ນການປະຕິບັດງານໃນເດືອນທັນວາປີ 1966. ຜູ້ທີ່ໄດ້ຮັບການຄຸ້ມຄອງເພື່ອບັນລຸ normoglycemia ແລະຄວາມເປັນເອກະລາດຈາກອິນຊູລິນ, ແຕ່ນີ້ບໍ່ໄດ້ເຮັດໃຫ້ການປະຕິບັດງານປະສົບຜົນ ສຳ ເລັດ, ເພາະວ່າແມ່ຍິງໄດ້ເສຍຊີວິດພາຍຫຼັງ 2 ເດືອນເຊິ່ງເປັນຜົນມາຈາກການປະຕິເສດຂອງອະໄວຍະວະແລະການເປັນພິດຂອງເລືອດ.
ໃນຊຸມປີມໍ່ໆມານີ້, ຢາສາມາດກ້າວໄປຂ້າງ ໜ້າ ໃນຂົງເຂດນີ້. ດ້ວຍການໃຊ້ຢາ cyclosporin A (CyA) ດ້ວຍຢາ steroids ໃນປະລິມານນ້ອຍ, ການຢູ່ລອດຂອງຄົນເຈັບແລະການຕິດເຊື້ອໄດ້ເພີ່ມຂື້ນ.
ຄົນເຈັບທີ່ເປັນໂລກເບົາຫວານແມ່ນມີຄວາມສ່ຽງຫຼາຍໃນໄລຍະປ່ຽນອະໄວຍະວະ. ມີຄວາມເປັນໄປໄດ້ສູງທີ່ຂ້ອນຂ້າງຂອງອາການແຊກຊ້ອນທັງເປັນພູມຕ້ານທານແລະບໍ່ມີພູມຕ້ານທານ. ພວກມັນສາມາດ ນຳ ໄປສູ່ການຢຸດເຊົາການເຮັດວຽກຂອງອະໄວຍະວະທີ່ຖືກປ່ຽນຖ່າຍແລະແມ່ນແຕ່ການເສຍຊີວິດ.
ເພື່ອແກ້ໄຂບັນຫາຄວາມຫຍຸ້ງຍາກຂອງຄວາມ ຈຳ ເປັນຂອງການປ່ຽນອະໄວຍະວະ, ກ່ອນອື່ນ ໝົດ, ມັນ ຈຳ ເປັນ:
- ປັບປຸງມາດຕະຖານການເປັນຢູ່ຂອງຄົນເຈັບ,
- ປຽບທຽບລະດັບຂອງພາວະແຊກຊ້ອນຂັ້ນສອງກັບຄວາມສ່ຽງຂອງການຜ່າຕັດ,
- ເພື່ອປະເມີນສະຖານະພູມຕ້ານທານຂອງຄົນເຈັບ.
ບໍ່ວ່າມັນອາດຈະເປັນ, ການໂອນຖ່າຍດ້ວຍໂຣກ pancreatic ແມ່ນເລື່ອງຂອງການເລືອກສ່ວນຕົວ ສຳ ລັບຄົນປ່ວຍທີ່ ກຳ ລັງຢູ່ໃນຂັ້ນຕອນຂອງການເປັນ ໜິ້ວ ໄຂ່ຫຼັງ. ຄົນສ່ວນໃຫຍ່ເຫຼົ່ານີ້ຈະມີອາການຂອງໂລກເບົາຫວານ, ຕົວຢ່າງ, ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກ ret
ພຽງແຕ່ມີຜົນໄດ້ຮັບທີ່ປະສົບຜົນ ສຳ ເລັດໃນການຜ່າຕັດເທົ່ານັ້ນ, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະເວົ້າກ່ຽວກັບການບັນເທົາອາການແຊກຊ້ອນຂັ້ນສອງຂອງໂລກເບົາຫວານແລະການສະແດງອອກຂອງໂຣກ nephropathy. ໃນກໍລະນີນີ້, ການຖ່າຍທອດຕ້ອງພ້ອມກັນຫຼືເປັນ ລຳ ດັບ. ຕົວເລືອກ ທຳ ອິດກ່ຽວຂ້ອງກັບການ ກຳ ຈັດອະໄວຍະວະຕ່າງໆຈາກຜູ້ໃຫ້ບໍລິຈາກ ໜຶ່ງ ຄົນ, ແລະອັນທີສອງ - ການຖ່າຍທອດ ໝາກ ໄຂ່ຫຼັງ, ແລະຫຼັງຈາກນັ້ນແມ່ນຕ່ອມ.
ຂັ້ນຕອນຂອງການເປັນ ໜິ້ວ ໄຂ່ຫຼັງສ່ວນໃຫຍ່ມັກຈະພັດທະນາໃນຜູ້ທີ່ເປັນໂລກເບົາຫວານຍ້ອນໂຣກ insulin ເພິ່ງພາອາໄສອີກ 20-30 ປີກ່ອນ, ແລະອາຍຸສະເລ່ຍຂອງຄົນເຈັບທີ່ປະຕິບັດງານແມ່ນມີອາຍຸຕັ້ງແຕ່ 25 ເຖິງ 45 ປີ.
ຄຳ ຖາມກ່ຽວກັບວິທີການທີ່ດີທີ່ສຸດຂອງການແຊກແຊງໃນການຜ່າຕັດຍັງບໍ່ທັນໄດ້ຮັບການແກ້ໄຂໃນທິດທາງທີ່ແນ່ນອນ, ເພາະວ່າການຜິດຖຽງກັນກ່ຽວກັບການຖ່າຍທອດພ້ອມໆກັນຫຼືການຖ່າຍທອດສືບຕໍ່ມາເປັນເວລາດົນນານ.
ອີງຕາມສະຖິຕິແລະການຄົ້ນຄ້ວາທາງການແພດ, ການເຮັດວຽກຂອງການຜ່າຕັດກະດູກສັນຫຼັງຫຼັງຈາກການຜ່າຕັດຈະດີກວ່າຖ້າມີການປ່ຽນຖ່າຍພ້ອມໆກັນ. ນີ້ແມ່ນຍ້ອນຄວາມເປັນໄປໄດ້ ໜ້ອຍ ທີ່ສຸດຂອງການປະຕິເສດອະໄວຍະວະ.
ເຖິງຢ່າງໃດກໍ່ຕາມ, ຖ້າພວກເຮົາພິຈາລະນາເຖິງອັດຕາສ່ວນຂອງການຢູ່ລອດ, ຫຼັງຈາກນັ້ນໃນກໍລະນີນີ້ການຖ່າຍທອດ ລຳ ດັບຈະມີຜົນ, ເຊິ່ງຖືກ ກຳ ນົດໂດຍການເລືອກຄົນເຈັບຢ່າງລະມັດລະວັງ.
ເນື່ອງຈາກຄວາມຈິງທີ່ວ່າການຊີ້ບອກຕົ້ນຕໍຂອງການຖ່າຍທອດອາດຈະເປັນພຽງແຕ່ໄພຂົ່ມຂູ່ທີ່ຮ້າຍແຮງຂອງອາການແຊກຊ້ອນມັດທະຍົມ, ມັນມີຄວາມ ສຳ ຄັນທີ່ຈະຊີ້ໃຫ້ເຫັນການຄາດຄະເນບາງຢ່າງ. ທຳ ອິດຂອງສິ່ງເຫຼົ່ານີ້ແມ່ນທາດໂປຣຕີນ.
ດ້ວຍການປະກົດຕົວຂອງທາດໂປຼຕີນທາດຄົງທີ່, ການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງຊຸດໂຊມລົງຢ່າງໄວວາ, ເຖິງຢ່າງໃດກໍ່ຕາມ, ຂະບວນການຄ້າຍຄືກັນນີ້ສາມາດມີອັດຕາການພັດທະນາທີ່ແຕກຕ່າງກັນ.
ຕາມກົດລະບຽບ, ໃນເຄິ່ງ ໜຶ່ງ ຂອງຄົນເຈັບເຫຼົ່ານັ້ນທີ່ໄດ້ຮັບການກວດພົບວ່າມີໄລຍະເລີ່ມຕົ້ນຂອງທາດໂປຣຕີນທີ່ ໝັ້ນ ຄົງ, ຫຼັງຈາກປະມານ 7 ປີ, ໂຣກ ໝາກ ໄຂ່ຫຼັງ, ໂດຍສະເພາະ, ໃນຂັ້ນຕອນຂອງການເລີ່ມຕົ້ນ, ເລີ່ມຕົ້ນ.
ອີງຕາມຫຼັກການດຽວກັນວ່າໂຣກ nephropathy, ເຊິ່ງມີການພັດທະນາເທົ່ານັ້ນ, ຕ້ອງໄດ້ຮັບການພິຈາລະນາວ່າເປັນການທົດແທນທີ່ສົມເຫດສົມຜົນຂອງໂຣກຕັບ.
ໃນໄລຍະຕໍ່ມາຂອງການພັດທະນາໂຣກເບົາຫວານ, ເຊິ່ງຂື້ນກັບການໄດ້ຮັບສານອິນຊູລິນ, ການປ່ຽນຖ່າຍອະໄວຍະວະແມ່ນບໍ່ຕ້ອງການຫຼາຍ.
ຖ້າມີການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງທີ່ຫຼຸດລົງຢ່າງຫຼວງຫຼາຍ, ຫຼັງຈາກນັ້ນການ ກຳ ຈັດຂະບວນການທາງ pathological ໃນເນື້ອເຍື່ອຂອງອະໄວຍະວະນີ້ເກືອບຈະເປັນໄປບໍ່ໄດ້.
ຄຸນລັກສະນະທີ່ເປັນໄປໄດ້ຕ່ ຳ ກວ່າຂອງສະພາບການທີ່ເປັນປະໂຫຍດຂອງ ໝາກ ໄຂ່ຫຼັງຂອງຜູ້ເປັນໂລກເບົາຫວານຄວນໄດ້ຮັບການພິຈາລະນາເປັນ ໜຶ່ງ ໃນອັດຕາການກັ່ນຕອງຂອງກະເພາະອາຫານ 60 ມລ / ນາທີ.
ຖ້າຕົວຊີ້ວັດທີ່ລະບຸແມ່ນຕໍ່າກວ່າເຄື່ອງ ໝາຍ ນີ້, ຫຼັງຈາກນັ້ນໃນກໍລະນີດັ່ງກ່າວພວກເຮົາສາມາດເວົ້າກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການກະກຽມ ສຳ ລັບການທົດແທນການຜ່າຕັດຂອງ ໝາກ ໄຂ່ຫຼັງແລະ ໝາກ ຂີ້ຫິດ.
ດ້ວຍອັດຕາການກັ່ນຕອງຂອງຫລອດເລືອດສູງກວ່າ 60 ມລ / ນາທີ, ຄົນເຈັບມີໂອກາດ ສຳ ຄັນພໍສົມຄວນກ່ຽວກັບສະຖຽນລະພາບທີ່ຂ້ອນຂ້າງໄວຂອງການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງ. ໃນກໍລະນີນີ້, ມີພຽງແຕ່ການຖ່າຍເບົາຂອງຕ່ອມຂົມ ໜຶ່ງ ຈະດີທີ່ສຸດ.
ໃນຊຸມປີມໍ່ໆມານີ້, ການໂອນຖ່າຍດ້ວຍໂຣກ pancreatic ໄດ້ກາຍເປັນການໃຊ້ ສຳ ລັບອາການແຊກຊ້ອນຂອງພະຍາດເບົາຫວານທີ່ຂື້ນກັບອິນຊູລິນ. ໃນກໍລະນີດັ່ງກ່າວ, ພວກເຮົາ ກຳ ລັງເວົ້າກ່ຽວກັບຄົນເຈັບ:
- ຜູ້ທີ່ເປັນໂລກເບົາຫວານ hyperlabile
- mellitus ພະຍາດເບົາຫວານກັບການຂາດຫຼືການລະເມີດຂອງການທົດແທນຮໍໂມນຂອງການລະລາຍຂອງຮໍໂມນ,
- ຜູ້ທີ່ມີຄວາມຕ້ານທານຕໍ່ການບໍລິຫານ subcutaneous ຂອງ insulin ໃນລະດັບທີ່ແຕກຕ່າງກັນຂອງການດູດຊຶມ.
ເຖິງແມ່ນວ່າໃນແງ່ຂອງຄວາມອັນຕະລາຍທີ່ສຸດຂອງອາການແຊກຊ້ອນແລະຄວາມບໍ່ສະບາຍຮ້າຍແຮງທີ່ເປັນສາເຫດຂອງພວກມັນ, ຄົນເຈັບສາມາດຮັກສາການເຮັດວຽກຂອງ ໝາກ ໄຂ່ຫຼັງໄດ້ຢ່າງສົມບູນແລະໄດ້ຮັບການຮັກສາດ້ວຍ SuA.
ໃນເວລານີ້, ການປິ່ນປົວດ້ວຍວິທີນີ້ໄດ້ເຮັດແລ້ວໂດຍຄົນເຈັບຫຼາຍໆຄົນຈາກແຕ່ລະກຸ່ມທີ່ໄດ້ລະບຸ. ໃນແຕ່ລະສະຖານະການ, ການປ່ຽນແປງໃນທາງບວກທີ່ ສຳ ຄັນໄດ້ຖືກບັນທຶກໄວ້ໃນສະພາບສຸຂະພາບຂອງພວກເຂົາ. ນອກນັ້ນຍັງມີກໍລະນີຂອງການຖ່າຍເບົາຫຼັງຈາກເປັນໂຣກຕ່ອມນ້ ຳ ຕານທີ່ສົມບູນທີ່ເກີດຈາກການເປັນໂຣກຕັບ. ໜ້າ ທີ່ອັນລໍ້າຄ່າແລະ endocrine ໄດ້ຖືກຟື້ນຟູ.
ຜູ້ທີ່ໄດ້ລອດຊີວິດຈາກການເປັນໂຣກຕັບຍ້ອນໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກມະໂຣກ ໃນບາງສະຖານະການ, ການຖອຍຫລັງກໍ່ໄດ້ຖືກບັນທຶກໄວ້.
ມັນເຊື່ອວ່າປະສິດທິພາບຫຼາຍກວ່າເກົ່າສາມາດບັນລຸໄດ້ຖ້າການຜ່າຕັດໄດ້ຖືກປະຕິບັດໃນໄລຍະຕົ້ນຂອງການເປັນໂລກເບົາຫວານ, ເພາະວ່າຕົວຢ່າງ, ອາການເບົາຫວານຂອງແມ່ຍິງສາມາດກວດຫາໄດ້ງ່າຍ.
ການຫ້າມຕົ້ນຕໍໃນການປະຕິບັດງານດັ່ງກ່າວແມ່ນບັນດາກໍລະນີດັ່ງກ່າວເມື່ອເນື້ອງອກທີ່ເປັນມະເລັງຢູ່ໃນຮ່າງກາຍທີ່ບໍ່ສາມາດແກ້ໄຂໄດ້, ເຊັ່ນດຽວກັນກັບຈິດໃຈ.
ພະຍາດໃດໆໃນຮູບແບບສ້ວຍແຫຼມຄວນໄດ້ຮັບການ ກຳ ຈັດອອກກ່ອນການຜ່າຕັດ.
ນີ້ໃຊ້ໄດ້ກັບກໍລະນີທີ່ພະຍາດທີ່ເກີດມາຈາກບໍ່ພຽງແຕ່ຈາກພະຍາດເບົາຫວານທີ່ຕິດກັບອິນຊູລິນ, ແຕ່ພວກເຮົາຍັງເວົ້າກ່ຽວກັບພະຍາດຕ່າງໆທີ່ຕິດເຊື້ອ ນຳ ອີກ.
ນາງ Irina, ອາຍຸ 20 ປີ, ໃນມອດໂກ:“ ຕັ້ງແຕ່ເດັກນ້ອຍຂ້າພະເຈົ້າໄດ້ຝັນຢາກຈະເປັນໂລກເບົາຫວານ, ການສັກຢາອິນຊູລິນຢ່າງບໍ່ຢຸດຢັ້ງໄດ້ແຊກແຊງຊີວິດປົກກະຕິ. ຫຼາຍຄັ້ງທີ່ຂ້ອຍໄດ້ຍິນກ່ຽວກັບຄວາມເປັນໄປໄດ້ຂອງການເປັນໂຣກ ໝາກ ພ້າວ, ແຕ່ກໍ່ບໍ່ສາມາດສະສົມເງິນທຶນ ສຳ ລັບການປະຕິບັດງານໄດ້, ນອກຈາກນັ້ນ, ຂ້ອຍຍັງຮູ້ກ່ຽວກັບຄວາມຫຍຸ້ງຍາກໃນການຊອກຫາຜູ້ໃຫ້ທຶນ. ບັນດາທ່ານ ໝໍ ແນະ ນຳ ໃຫ້ຂ້ອຍມີການຜ່າຕັດປ່ຽນຕ່ອມລູກ ໝາກ ຈາກແມ່ຂອງຂ້ອຍ. ສອງສາມຊົ່ວໂມງຫຼັງຈາກການຜ່າຕັດ, ນ້ ຳ ຕານໃນເລືອດກັບຄືນສູ່ສະພາບປົກກະຕິ, ຂ້ອຍໄດ້ ດຳ ລົງຊີວິດໂດຍບໍ່ຕ້ອງສັກຢາເປັນເວລາ 4 ເດືອນ.”
Sergey, ອາຍຸ 70 ປີ, ມອດໂກ, ທ່ານ ໝໍ ຜ່າຕັດ:“ ການຜ່າຕັດປ່ຽນໂຣກ Pancreatic ແມ່ນຖືກ ກຳ ນົດໃຫ້ຜູ້ທີ່ບໍ່ໄດ້ຮັບການຊ່ວຍເຫຼືອຈາກວິທີການປິ່ນປົວແບບດັ້ງເດີມ. ມັນໄດ້ຖືກອະທິບາຍໃຫ້ຄົນເຈັບແຕ່ລະຄົນວ່າການສັກຢາອິນຊູລິນແມ່ນປອດໄພກ່ວາການຖ່າຍທອດອະໄວຍະວະ. ບຸກຄົນຄວນຮູ້ວ່າຫຼັງຈາກການປະຕິບັດງານມີໄລຍະເວລາທີ່ຫຍຸ້ງຍາກໃນການປະດິດສ້າງເນື້ອເຍື່ອຂອງຜູ້ໃຫ້ທຶນ, ເພາະວ່າມັນ ຈຳ ເປັນທີ່ຈະຕ້ອງໃຊ້ພູມຕ້ານທານທີ່ຊ່ວຍປ້ອງກັນການປະຕິເສດຂອງອະໄວຍະວະ. ມັນ ຈຳ ເປັນຕ້ອງກິນຢາທີ່ສົ່ງຜົນກະທົບຕໍ່ຮ່າງກາຍຕະຫຼອດຊີວິດ.”